Эритематозная и папуло пустулезная форма Розацеа
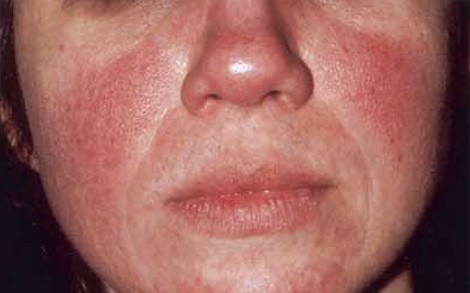
В данной статье вы узнаете факты об основных формах розацеа, после прочтения которых вы уже самостоятельно будете в состоянии отличить одну форму от другой.
Что такое розацеа?
Розацеа — хроническое кожное заболевание, которое поражает подкожные сосуды, после чего на лице проявляется сыпь слегка красного оттенка Сыпь может появляться, в основном, в областях носа, щек или же лба Точная причина розацеа все еще неизвестна, и нет никакого лечения, гарантирующего на 100%, что вы получите полное выздоровление.
Однако современные исследования позволили врачам разработать курс лечения, который более эффективно управляет розацеа, минимизируя его симптомы На сегодняшний день всего распространено четыре подтипа розацеа.
У каждого подтипа есть свой синдром, причины и методы лечения, к которым при полноценном медицинском подходе лечения дерматологи подходят совершенно индивидуально, исходя из ситуации и стадии заболевания пациента.
Также бывают случаи, когда человек переносит более чем один подтип розацеа за один раз На более поздних периодах заболевания розацеа приводит к изменению цвета и вида кожи в виде дефектов и огрубления кожного покрова.
Если болезнь протекает возле глаз, то есть вероятность появления таких заболеваний глаз как заболевание роговицы или кератит, тогда в срочном порядке, при появлении первых же симптомов любой формы розацеа и акне, в обязательном порядке для сохранения здоровья вашей кожи обратитесь к помощи врачей дерматологов!
Зона риска розацеа
Опрос: Когда появились у Вас прыщи? (Кол-во голосов: 4295)
Всю жизнь мучаюсь
Уже как пару лет
Примерно несколько месяцев
Совсем недавно
Чтобы проголосовать, кликните на нужный вариант ответа. Результаты
Кожное заболевание розацеа обычно встречается примерно в одинаковых случаях, как у женщин, так и у мужчин, однако женский пол все же более подвержен факторам зоны риска проявления заболевания.
- В основную зону риска входят женщины, входящие в период менопаузы, и беременные, по причине изменения гормонального фона организма.
- Женщины, натуральный цвет волос у которых рыжий или белый, имеют более чувствительную кожа лица, чем у остальных.
- Аллергические реакции, а также дерматит могут привести к появлению розацеа.
- Люди, проживающие в более холодном и резко изменяющемся климате, более подвержены розацеа, чем жители теплых стран.
- Люди, у которых имеются проблемы с органами пищеварения и низким иммунитетом, также входят в зону риска розацеа.
- Дерматологи утверждают, что есть вероятность заработать розацеа при употреблении слишком большого количества горячей и острой пищи, при подверженности кожи частым ветрам, а также долгое нахождение в холодных или горячих помещениях может привести к постепенному формированию разных форм заболеваний розацеа.
- Частые походы в баню, контрастный душ, сауна также приводит к расширению сосудов и формированию розацеа
Розацеа эритематозная форма
 Розацеа легкая форма
Розацеа легкая форма
Эритематозная форма розацеа является самой первой стадией заболевания с самыми легкими симптомами и риском перетекания заболевания в более сильные формы болезни.
Среди основных причин появления эритематозной формы дерматологи отмечают:
- Частые перепады температуры, которые влияют на расширение сосудов, которые впоследствии очень тяжело обратно привести в здоровое состояние.
- Работа на жаре или в холодном помещении.
- Влияние косметики или определенных расширяющих сосуды препаратов, у которых розацеа является возможным побочным эффектом от их применения.
- Подростковый период резких изменений гормонального фона и перестройки организма.
Вследствие протекания болезни без надлежащего лечения, без помощи дерматолога, постепенно розацеа будет прогрессировать, краснота и отеки будут оставаться на месте, а заболевание будет приобретать более новые формы и тяжелые стадии развития.
Лечение эритематозной формы розацеа
Для профилактики и лечения эритематозной формы розацеа вы можете использовать:
- Гель Скинорен, который является одним из лучших в процессе лечения розацеа, в основном, на ранних стадиях заболевания Благодаря вхождению в его состав основного компонента в виде азелаиновой кислоты, средство обеспечивает рассасывание отеков, покраснение и синяков Наносить гель рекомендуют строго тонким слоем, предварительно умывшись и высушив лицо Результат от применения геля возможен не сразу, но при постоянном его использовании желаемый эффект от препарата гарантирован.
- Также в процессе лечения эритематозной формы розацеа дерматологом вам могут быть назначены крема или гели, в состав которых входит такой компонент как метронидазол К таким средствам относят: метрогил, розамет, розекс.
- Для профилактики лечения советуем использовать настойки трав из календулы, ромашки или же череды, которые настаивают в определенной пропорции в соотношении 100 мл настойки на пол литра воды После марлю или полотенце смочите в настойке, и приложите к лицу, оставив на 1, 5 — 2 часа.
Розацеа Папуло — пустулезная форма
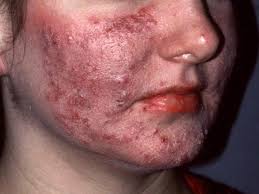 Розацеа Последствия
Розацеа Последствия
Для папуло — пустулезной формы розацеа, в отличие от ранней стадии, помимо покраснения, характерны высыпания гнойников.
Гнойные прыщи будут образовываться как на уже покрасневшей части кожи, так и на не поврежденных заболеванием розацеа клетках по соседству Основные же зоны поражения заболевания локализуются в зонах щек и лба.
Если же лечение запустить и не принимать никаких усилий по их устранению, кожа впоследствии огрубеет, рельеф станет неровный и бугристый.
Лечение папуло — пустулезной формы розацеа
Лечение папуло — пустулезной формы розацеа намного сложнее, чем при эритематозной форме, и поэтому затягивать с лечением, не проконсультировавшись с дерматологом, и не получив назначение на курс лечения, категорически не советуется.
- При лечении розацеа подобной стадии необходимо использовать антибиотики специального спектра, назначаемые сугубо индивидуально исходя из стадии и продолжительности заболевания, а также возможных побочных реакций на препараты против розацеа.
- Параллельно кожу также лечат мазями и гелями с антибиотиковым содержанием.
- Если причиной сформирования розацеа врачом был определён гормональный дисбаланс и нарушения в обменных процессах организма, то доктором могут быть выписаны гормональные мази и крема от розацеа.
- Применение таких средств на практике показало довольно быстрый результат воздействия, излечения кожи и регулировки гормонов Минусом таких препаратов является быстрый процесс возврата симптомов первых форм заболевания при прекращении использовании препарата.
- Один из самым известных подобных препаратов является крем Ованте от розацеа, который помимо регулировки гормонального фона, также оказывает неплохой косметический уход и создает эффект оздоровления цвета и вида кожи лица.
- При лечении самых крайних стадий Папуло — пустулезной формы розацеа очень часто прибегают к хирургическому лечению лазером и фототерапии, вследствие действия которых идет прямое воздействие на кровеносные сосуды кожи, что и дает быстрый эффект устранения розацеа.
Если вы носите контактные линзы, вы можете минимизировать риск появления глазной инфекции или раздражения, практикуя надлежащие методы гигиены, включая частую замену контактных линз.
Рекомендуем вам крем Ованте от розацеа: цена, инструкция, отзывы!
Папуло-пустулезная стадия розацеа. |
Папуло-пустулярная розацеа — это такая форма розацеа, которая сильно напоминает и может ошибочно быть принята за акне. Эта стадия розацеа прежде всего характеризуется областью хронического покраснения лица и небольшими шишками или пустулами, которые заполнены гноем. Большинство пациентов такое состояние испытывают в циклах вспышках, сопровождаемых периодами облегчения симптомов. В настоящее время практически нет никакого лекарств, но есть множество доступных методов лечения, которые помогают уменьшить и контролировать симптомы.
Папуло-пустулярная розацеа представляет собой особую форму розацеа, при которой область лица разрастается в пустулах и папулах. Пустулы похожи по виду на белые угри, но часто больше в размере. Повреждённая область может гореть и как бы жалить, и может быть очень сухой. Пустулы могут появляться на носу, лбу и щёках.
Нет ни одного фактора, вызывающего папуло-пустулярную розацеа. Медицинские специалисты согласны с тем, что это состояние кожи, вероятно, может быть вызвано сочетанием экологических и наследственных причин. Другие факторы, которые могут усугубить данное состояние, включают горячие продукты, алкоголь и солнечный свет. Стресс, сильно горячие ванны и экстремальные температуры могут также раздражать данную форму розацеа.
Для данного состояния кожи нет никакого диагностического теста. Врач, который подозревает наличие этого состояния кожи, будет прорассматривать историю болезни человека. Физическое обследование кожи лица часто подтверждается диагнозом.
Папуло-пустулярная вспышка розацеа обычно длится от нескольких недель до нескольких месяцев. За вспышкой обычно следует период облегчения симптомов. Состояние редко разрешается при его лечении.
В настоящее время, это состояние кожи невозможно полностью вылечить. Типичный план лечения папуло-пустулярной розацеа включает рецептурные лекарства и изменения в образе жизни. Дерматологи часто советуют пациентам улучшать здоровье своей кожи, используя рекомендованные увлажняющие крема, солнцезащитные средства и мыло.
Лекарства могут быть оральными или местными. Актуальные лекарства применяются для кожи, чтобы контролировать воспаление и покраснение. Третиноин, бензоилпероксид и азелаиновая кислота являются распространенными препаратами этого типа.
Лечение препаратами обычно включает в себя антибиотики или изотретиноин. Пероральные антибиотики могут облегчить немного быстрее симптомы этого состояния кожи, чем актуальные процедуры, и они также назначаются из-за их противовоспалительного эффекта. Изотретиноин ингибирует выработку масла сальными железами, но также может вызвать и серьезные побочные эффекты.
Для ухода за кожей существует множество продуктов, которые содержат такие ингредиенты, которые смогут сделать папуло-пустулярную розацею ещё хуже. Алкоголь и различные кислоты — это два общих ингредиента, которые могут сильно раздражать кожу. Поэтому пациентам в первую очередь необходимо получить консультацию у врача перед использованием любых продуктов для ухода за кожей или косметики.
Папуло пустулезные угри — методы лечения, причины, фото и видео
Если посмотреть статистику заболевания розацея, то основной поток пациентов это женщины после 44 лет имеющие, так же, и папуло пустулезные угри, однако встречаются заболевания и у мужчин. Женщины очень пристально следят за своим внешним видом, поэтому заболевание замечают намного раньше и стараются сразу же обратиться к врачу. Это своего рода дерматологическое заболевание, которое требует терапевтического лечения, чтобы кожа лица снова стала здоровой. Папуло пустулезные угри розового цвета представлены как хроническое заболевание кожи, и локализация дерматоза находится на лице.

Заболевание имеет несколько стадий, а появляется оно в связи с различными факторами. Раньше розацея считалась болезнью под названием «красный нос» и основным аргументом являлось пристрастие к алкоголизму. Возбудителем считается клещ demodex folliculorum, однако простые противоклещевые средства в данном случае не помогут.
Что является основными причинами заболевания?
Ученые медицинской сферы деятельности до сих пор не смогли установить точную причину болезни, но существует одна из основных теорий, которая говорит о том, что эта форма дерматоза появляется из-за ангионеврозной венозной системы. Еще одна теория связывается с такими заболеваниями как гастрит, которые вызываются хеликобактер пилори.
К основным факторам, которые провоцируют заболевание, относятся:
- нарушение в психологическом плане;
- стрессы и неврологические ситуации;
- нарушения, которые связаны с сосудистой системой;
- наследственность и заболевания инфекционного характера;
- эндокринологические проблемы;
- проблемы с пищеварительным трактом;
- употребление острой пищи, пряных приправ или очень горячего;
- воздействие прямых солнечных лучей;
- чрезмерное воздействие холодом и теплом и резкие перепады температур;
- городская запыленность;
- иммунная система;
- головной мозг функционирует не совсем активно.
Существует определенная в роду классификация, которая протекает в различных формах:
- папуло пустулезная розацеа;
- пустулезная форма с узловатыми окончаниями;
- эритематозно — телеангиэктатическая.

В первом случае у пациента появляются так называемые папулы, они могут иметь розоватый с краснотой цвет, при этом каждая папула изолированная или располагается группами, а сверху находятся нежнейшие чешуйки. Папула присутствует от нескольких дней до недель, а крупные последствия начинают уплотняться. Эти новообразования могут гноиться, и увеличиваться в диаметре до 5 мм, даже если не происходит слияния, папулы группируются.
Основные жалобы пациента связаны с чувством зуда, может стягиваться кожа. Когда проводится бактериологическое исследование микроорганизмов, патогенного действия не наблюдается. В связи с тем, что клещ паразитирует, появляются нагноения, в первую очередь это связано с иммунной недостаточностью. Заболевание может проявляться на лбу, за ушами, в области шеи и зоны декольте, в некоторых случаях ярко выражена инфильтрация, а лицо становится одутловатым.
Узловатая стадия это стадия прогрессирования, когда появляются узлы, воспаление небольшое, имеются опухоли и инфильтраты. К основным симптомам можно отнести сосудистое расширение, гиперплазию сальных желез и соединительных тканей. К распространенным местам локализации относятся: нос и щеки, в остальных местах болезнь прогрессирует крайне редко. Серьезный эстетический дискомфорт ощущается очень явно.
Третий вариант это когда появляются приливные эритемы везде, с разнообразными факторами провоцирующими их. К этим факторам относится раздражение механического характера, умеренное потребление соленого, пряного и алкоголя. Первые покраснения проявляются лишь на несколько минут, на час или на пару часов.
Могут появляться симптомы повышения температуры, которые скоро исчезнут бесследно, если эти факты появляются, повторное заболевание проявляется снова. Основной зоной считается носогубный треугольник, в этих местах новообразование более плотное.

Проведение диагностических мероприятий
Они основываются в первую очередь на общем осмотре пациента, собираются анализы и все, что необходимо, чтобы в дальнейшем заболевание диагностировать точнее, также проводится общая диагностика для определения картины состояния больного и патологических состояний. Розацеа папуло пустулезная характеризуется следующим:
- расположение находится на подбородке, на щеках, на носу и на лбу;
- важно выявить наличие клеща;
- сигнализировать о хроническом гастрите;
- проводится гистология инфильтрата.
Дифференциация различного рода заболеваний:
- акне;
- микоз грибкового типа;
- себорея;
- фотодерматоз и другие.
Способы лечения заболевания

Лучше всего начать лечение на ранней стадии заболевания, когда отек еще не сильно образовался. Не всегда можно добиться идеального косметического результата. Мероприятия выполняются по-разному, врачи составляют план в зависимости от стадии заболевания, от патологии и от возраста. На фоне гнойничков и акне полного излечения не достигается. Современное лечение позволяет затухать недугу. Медикаментозная терапия включает в себя различного рода препараты, которые принимают как местно, так и вовнутрь. К основным из них относятся:
- антибиотики макролидного типа;
- тетрациклиновые препараты;
- болтушка, которая выполнена с помощью метронидазола;
- азелаиновая кислота в виде геля 15%.
Если использовать сочетание препаратов местного действия и тех, которые принимаются вовнутрь можно уменьшить проявление болезни не допустить обострения. Если вдруг препарат не будет приниматься, остановить прогрессирование на продолжительный срок. Антибиотикотерапия в терапевтических мероприятиях играет главную роль, форма розацеа определяет, какой антибиотик будет назначен. Антибиотики позволяют предотвратить появление гноя и способны оказать противовоспалительное действие. В качестве местной терапии могут использоваться местные стероидные препараты, клиндамицин и другие.
Методы физиотерапевтического характера
На любых стадиях криотерапия является эффективной, заражение подвергается воздействию жидким азотом, тем самым внешний вид кожи становится лучше, а симптомы утихают. При акне зачастую применяется электрокоагуляция, когда происходит воздействие электрическим током, поступающим через электрод. Недостатком этого метода является ожог. Массаж используется для того, чтобы улучшить лимфоузлы, помочь избавиться от отечности тканей, его рекомендуется выполнять два раза в день с помощью круговых движений.
Лазерная терапия это воздействие на очаг воспаления с помощью лазерного луча. При любом подозрении на появление заболевания необходимо обратиться к дерматологу, который направит на консультацию гастроэнтеролога и эндокринолога, также он назначает все необходимые лабораторные анализы. Если стадия заболевания запущенной формы, то необходимо обязательно посещение хирурга.

Соблюдение диеты при пустулезных образованиях
Без коррекции диеты впрочем, как и при акне бороться с заболеванием достаточно сложно, так как процесс очень быстро прогрессирует, еда требуется дробности, в небольшом количестве до 7 раз в день. Нельзя забывать, что это не простой прыщ, а достаточно серьезное заболевание и в рационе не должно быть никаких провоцирующих составляющих, в том числе и сладких фруктов и других сладостей. Необходимы в употреблении мясо, рыба и зелень, овощи и фрукты. Хлеб должен быть черствым и без дрожжевым, рекомендуется кисломолочная продукция. При необходимости врач может назначить лечебное голодание, эти вопросы решаются в индивидуальном порядке.
Заболевание глаз на фоне розацеа
Глазные заболевания, такие как конъюнктивит очень часто возникают на фоне розацеа. Не редко главенствующим симптомом считается проблематичность не с кожей, а с глазами, появляется слезоточивость, сухость или ощущение, что внутри находится постороннее тело. В некоторых случаях веки припухают, кожа шелушится, возникает светочувствительность. При серьезных заболеваниях развивается слепота папулезно воспалительного типа.
Это заболевание близко к заболеванию акне, носит хронический характер, зачастую симптоматика рецидивирует.
Невозможно полностью вылечиться, но если использовать комплексное лечение, можно достичь устойчивой ремиссии. Чем раньше вы обнаружите появление этого недуга, тем проще будет с ним бороться, а главное ежедневно придется ухаживать за кожей особым способом. Мужчина с таким заболеванием должен бриться не одноразовыми станками, а электрической бритвой. Надеемся, что теперь вы знаете на много больше о папуло пустулезных угрях, и, будете следить за этим. При первом же признаке, нужно обязательно обратиться к специалисту и избавиться от недуга.
Папуло пустулезные угри — видео
Розацеа > Клинические рекомендации РФ (Россия) > MedElement
Цели лечения
Розацеа может поддаваться коррекции, но не является полностью излечимым заболеванием. Ключевыми целями лечения являются:
— уменьшение выраженности симптомов заболевания;
— профилактика обострений заболевания;
— продление сроков ремиссии.
Признаки клинической прогрессии розацеа (Berth—Jones J., 2004):
— ранние: учащение эпизодов внезапного покраснения лица, появление умеренных телеангиэктазий, транзиторная отечность лица;
— «развернутые»: папулы, пустулы, стойкая отечность лица, множественные телеангиэктазии;
— поздние: уплотнение, ринофима [17].
Общие замечания по терапии
Терапевтическая тактика в большой степени зависит от клинического типа заболевания. Однако в основе успеха лечения розацеа лежат совместные усилия врача и пациента по определению провоцирующих факторов, которые строго индивидуальны. Чаще всего к ним относят метерологические факторы: воздействие солнечного излучения, высоких и низких температур, ветра и связанного с ним абразивного воздействия; алиментарные: употребление горячих и газированных напитков, алкоголя, острых блюд и избыточного объема пищи; нейроэндокринные: эмоциональные воздействия, климактерический синдром, эндокринопатии, сопровождающиеся усилением кровообращения в бассейне сонных артерий; ятрогенные, включающие как препараты системного применения, вызывающие эритему лица, так и наружные препараты, в том числе косметические препараты и моющие средства, обладающие раздражающим действием (водостойкая косметика и тонирующие препараты удаление которых требует применения растворителей, а также моющие средства, содержащие мыло). Исключение или уменьшение влияния этих факторов существенно влияет на течение болезни и сокращает затраты на медикаментозную терапию [1].
В основе лечебных мероприятий лежит обеспечение адекватного ежедневного ухода за кожей. В первую очередь он включает солнцезащитные препараты. Они должны подбираться с учетом повышенной чувствительности кожи больных розацеа. Наименьшим раздражающим действием обладают индифферентные препараты (диоксид титана, оксид цинка), блокирующие ультрафиолетовое облучение кожи за счет своих физических свойств. Препараты, содержащие химические фильтры ультрафиолета, которые можно рекомендовать пациентам с розацеа, не должны содержать лаурил-сульфата натрия, ментола и камфоры, и, напротив, включать в себя силиконы (диметикон, циклометикон), значительно уменьшающие раздражающее действие солнцезащитных препаратов, обеспечивающие водостойкость и низкую комедогенность [18].
В рекомендациях по ежедневному уходу за кожей следует учитывать применение легких по консистенции маскирующих препаратов для ежедневного использования. Желательно наносить их тонким слоем 1-2 раза в день и в качестве основы для макияжа, который предпочтительно представлен в форме пудры или взбалтываемой смеси. Показано, что применение маскирующих средств не ухудшает течения розацеа и может позитивно влиять на качество жизни пациентов [1, 18]. Важной составляющей терапии розацеа является восстановление барьерных функций кожи.
Наружное лечение является предпочтительным для всех типов розацеа, за исключением гипертрофического, при котором наиболее эффективными оказываются хирургическое лечение и системные синтетические ретиноиды.
При эритемато-телеаниэктатическом подтипе применяется азелаиновая кислота, а также лазерные технологии.
При папуло-пустулезном подтипе от легкой до умеренной степени тяжести рекомендуется азелаиновая кислота, метронидазол или короткий курс антибактериальных препаратов.
При тяжелом течении папуло-пустулезной розацеа рекомендуют 4-х недельный курс доксициклина с последующим уменьшением дозы на 50%. Показаны также низкие дозы изотретиноина.
При начальных проявлениях фиматозного подтипа розацеа наиболее эффективна монотерапия изотретиноином, в дальнейшем требуется хирургическое иссечение пораженных тканей.
При офтальморозацеа рекомендуют препараты фузидиевой кислоты и метронидазола на края век, системные тетрациклины, препараты «искусственной слезы» [2, 16, 17, 18].
Схемы лечения
Медикаментозная терапия
Системная терапия
1. Антибактериальные препараты (А) [19-22, 39-42]
— доксициклин (препарат выбора) 100-200 мг в сутки перорально в течение 14-21 дней, поддерживающая доза — 100 мг в сутки в течение 12 недель
или
— эритромицин (альтернативный препарат) 0,25 мг 4 раза в сутки перорально в течение 14-21 дней (возможно до 28 дней)
или
— кларитромицин (альтернативный препарат) 500 мг в сутки перорально в течение 14-21 дней (возможно до 28 дней).
2. Препараты группы 5-нитроимидазолов (альтернативные препараты при непереносимости или неэффективности антибактериальной терапии) (D) [18, 23, 24, 43]
— метронидазол 1,0 — 1,5 г в сутки перорально в течение 4-6 недель (возможно до 8 недель)
или
— орнидазол 0,5 г в сутки перорально в течение 10 дней.
3. Системные ретиноиды (при тяжелой, резистентной к лечению розацеа) (С) [17, 25, 26, 44, 45].
— изотретиноин 0,1-0,3 мг на кг массы тела перорально 1 раз в сутки после еды в течение 4-6 месяцев.
Перед назначением препарата и на протяжении всего курса лечения обязателен ежемесячный контроль биохимических показателей крови (общий билирубин, АЛТ, АСТ, триглицериды, общий холестерин, глюкоза, креатинин, щелочная фосфатаза).
Препарат является потенциальным тератогеном и обладает побочными эффектами. Имеющиеся данные по безопасности изотретиноина позволили сформулировать следующие основные положения:
— стандартный 20-недельный курс лечения изотретиноином обычно хорошо переносится и безопасен;
— побочные явления со стороны кожи и слизистых оболочек возникают часто, являются обратимыми, хорошо поддаются увлажняющей местной терапии и не требуют отмены препарата;
— побочные эффекты со стороны костно-мышечной системы являются редкими;
— иногда наблюдается небольшие отклонения при лабораторных исследованиях, не требующие отмены препарата. Показатели функции печени и липидного обмена необходимо анализировать через 2-4 недели;
— контрацептивный период после лечения составляет 1 месяц [26].
При приеме изотретиноина мужчинами влияние на сперматогенез не оказывается.
4. Ангиостабилизирующие средства (D) [27]
— белладонны алкалоиды + фенобарбитал + эрготамин по 1 таблетке перорально 2 раза в сутки в течение 4 недель (при эритемато- телеангиэктаической розацеа лицам в возрасте старше 40 лет, с частыми обострениями заболевания, у которых базовый кровоток в области розацеа и непораженной кожи лица изначально выше нормальных показателей)
или
— ксантинола никотинат 300 мг перорально 2 раза в сутки в течение 4 недель (при эритемато- телеангиэктаической розацеа лицам моложе 40 лет, у которых отмечается выраженный прирост показателей кровотока).
Наружная терапия
1. Метронидазол (А) [2, 16, 17, 28-32, 46-48].
— метронидазол, гель 0,75%, крем 1% наносят на предварительно очищенную кожу тонким слоем 2 раза в сутки, утром и вечером, в течение 3-9 недель. При необходимости накладывают окклюзионную повязку. Нанесение крема и геля можно чередовать. Средняя продолжительность лечения составляет 3-4 месяца.
2. Азелаиновая кислота (А) [1-3, 16-17, 33-35, 48-51].
— азелаиновая кислота, крем 15%, гель наносят на все пораженные участки кожи и слегка втирают 2 раза в сутки (утром и вечером). Приблизительно 2,5 см крема достаточно для всей поверхности лица. Улучшение обычно наблюдается через 4 недели лечения. Однако для достижения лучших результатов рекомендуется продолжить применение препарата в течение нескольких месяцев.
3. Антибактериальные препараты (С) [2, 17, 20, 52-53].
— клиндамицина фосфат, гель 1%
или
— клиндамицина гидрохлорид, раствор для наружного применения 1%. Тонкий слой геля или раствора наносят на пораженную область кожи, предварительно очищенную и сухую, 2 раза в день. Курс лечения не более 6–8 недель.
4. Топические ингибиторы кальциневрина (D) [2, 17]
Такролимус при папулопустулезной розацеа приводит к уменьшению эритемы, но не папулопустулезных высыпаний: 0,03 % или 0,1 % такролимус в виде мази, а также 1% пимекролимус в виде крема эффективны при стероидной зависимости.
— такролимус, мазь 0,03%, 0,1 % наносят тонким слоем на пораженные участки кожи. Лечение необходимо начинать с применения мази 0,1% 2 раза в сутки и продолжать до полного очищения очагов поражения. По мере улучшения состояния кожи уменьшают частоту нанесения мази или переходят на использование мази 0,03%. Как правило, улучшение наблюдается в течение одной недели с момента начала терапии. В случае повторного возникновения симптомов заболевания следует возобновить лечение с использованием мази 0,1% 2 раза в сутки. По мере улучшения состояния кожи следует снизить частоту применения препарата, либо использовать мазь 0,03%. Если признаки улучшения на фоне терапии отсутствуют в течение двух недель, следует рассмотреть вопрос о смене терапевтической тактики.
или
— пимекролимус, крем 1%. Крем наносят тонким слоем на пораженную поверхность 2 раза в сутки и осторожно втирают до полного впитывания. Препарат следует применять 2 раза в сутки. Смягчающие средства можно применять сразу после нанесения крема. Однако после водных процедур смягчающие средства следует применять перед нанесением крема.
5. Бензоилпероксид (D) [2, 17]
— бензоилпероксид, 2,5-5-10% гель равномерно наносить на пораженную поверхность 2 раза в сутки (утром и вечером) на чистую сухую кожу. Терапевтический эффект развивается после 4 недель лечения, стойкое улучшение после 3-х месячного курса лечения.
6. Топические ретиноиды (D) [2]
— адапален, 0,1% крем, гель наносить 1 раз в день, на чистую сухую кожу, на ночь, на всю пораженную поверхность, избегая попадания в глаза и на губы. Терапевтический эффект развивается после 4–8 недель лечения, стойкое улучшение — после 3-х месячного курса лечения. При необходимости курс терапии может быть увеличен.
В некоторых случаях из-за кратковременного раздражения кожи может быть сокращено число аппликаций или лечение приостановлено до исчезновения признаков раздражения.
Немедикаментозная терапия
В терапии розацеа используются источники некогерентного интенсивного светового излучения (IPL) и диодные, КТР, александритовые, и, наиболее современные, длинноимпульсные неодимовые лазеры на аллюмо-итриевом гранате (Nd:YAG-лазеры). В лечении гипертрофического типа розацеа лазерная дермабразия занимает одну из ведущих позиций в силу своей безопасности [36-38].
В качестве физиотерапевтического лечения, широко используется также метод микротоковой терапии [16, 18].
Применяют криотерапию, которая может оказывать противовоспалительное, сосудосуживающее, антидемодекозное действие. Процедуру проводят 2-3 раза в неделю, на курс 10 процедур. Указанная рекомендация подтверждается лишь отдельными клиническими наблюдениями и мнениями отдельных экспертов [18].
В целом, исследования эффективности физических методов лечения розацеа носят в основном описательный характер и к настоящему моменту могут носить характер открытых рекомендаций [2].
Поддерживающая терапия розацеа
Учитывая то, что розацеа является хроническим воспалительным дерматозом, после основного курса лечения показана поддерживающая терапия:
— метронидазол, гель 0,75% (D) 2 раза в неделю наружно в течение 6 месяцев [54]
или
— азелаиновая кислота, гель 15% (D) 2 раза в день наружно в течение 6 месяцев [55].
Особые ситуации
Лечение беременных
Рекомендуется наружное применение азелаиновой кислоты в комбинации с топическим эритромицином, при тяжелых формах розацеа – системный эритромицин.
Требования к результатам лечения
— уменьшение выраженности эритемы — при подтипе I;
— уменьшение численности папуло-пустулезных элементов — при подтипе II;
— уменьшение выраженности эритемы, отека и гипертрофии ткани (носа) — при подтипе III;
— уменьшение выраженности глазных симптомов — при окулярном подтипе.
Тактика при отсутствии эффекта от лечения
При отсутствии эффекта от наружной терапии при тяжелом течении розацеа показана системная терапия тетрациклинами или изотретиноином.
ПРОФИЛАКТИКА
Профилактика обострений розацеа заключается в ограничении / исключении воздействия триггерных факторов: метеорологических факторов, инсоляции, продуктов питания, напитков и фармакологических препаратов, индуцирующих эритему лица, агрессивных косметологических процедур (физические и химические пилинги, дермабразия, растирающие процедуры, термоактивные маски и др.)
Пациентам рекомендуют бережный уход за кожей с использованием мягкого очищения, увлажняющих и фотопротективных средств, предназначенных для чувствительной кожи [16, 18]. Показана поддерживающая терапия наружным метронидазолом или азелаиновой кислотой [54, 55]. Важную роль играет лечение сопутствующей эндокринной патологии и заболеваний желудочно-кишечного тракта [16, 18].
Акне или розацеа?
Консультируя новых пациентов, я обнаружила, что нередко люди ошибочно считают, что страдают акне, имея при этом все признаки розацеа. Иногда такие ошибки встречаются и во врачебных назначениях.
Итак, человек уверен, что у него акне, в то время как на самом деле имеет место папуло-пустулезная форма розацеа.
Как отличить?
Папуло-пустулезную форму акне часто путают с папуло-пустулезным типом розацеа.
| Акне | Розацеа |
|---|---|
| Фон кожи обычного цвета, возможно, с единичными участками покраснения. | Кожа центральной части лица (иногда +шея и грудь) ярко-красного цвета. |
| Комедоны, папулы, пустулы. широкие поры | Сосудистые сеточки и звездочки, могут быть папулы и пустулы. Комедоны — очень редко. |
| Элементы сыпи располагаются хаотично, не симметрично. | Краснота и высыпания на лбу, щеках, подбородке ближе к центру лица. Чаще располагаются справа и слева симметрично. |
| Нет или очень редки «вспышки» при которых лицо ярко и резко краснеет. | Частые «вспышки». Кожа моментально багровеет от холода/жары/солнца, горячих напитков и острой еды, от бокала вина, от внимания окружающих (вызова к доске или в кабинет начальника) |
| Краснота не частая и не стойкая, быстро проходит. | Краснота кожи держится очень долго или постоянно. |
| Кожа хорошо переносит воду | Яркие вспышки красноты на любое соприкосновение с водой (обычное умывание) |
| Покраснение и чувствительность кожи возникли вследствие применения системных или местных ретиноидов и скоро проходят после их отмены. | Склонность к покраснению лица была всегда, с самого детства. (Варианты — возникла после сильного солнечного ожога, одновременно с серьезными заболеваниями ЖКТ, эндокринной системы, аутоиммунными заболеваними) |
Несколько фото лиц с разными формами розацеа, они клакабельны — нажмите, чтобы посмотреть в полном размере.
Подходы к наружной терапии акне и розацеа разные.
При комедональной форме АКНЕ препаратами выбора, наиболее действенной и обоснованной терапией будут местные ретиноиды, такие как Дифферин, Клензит, Ретиноевая мазь, Ретасол, Адаклин.
При папуло-пустуллезной форме АКНЕ самые подходящие — это средства на основе бензоил пероксида — Базирон, Эффезел.
В случае папуло-пустуллезной РОЗАЦЕА — самый действенный и патогенетически обоснованный препарат Азелик/Скинорен, то есть 15-20%-ная азелаиновая кислота.
Азелаиновая кислота за счет своего противоспалительного действия работает и при любой форме акне тоже, то есть вреда от неё не будет при любых прыщах.
А вот активные и дерматологически агрессивные препараты антиакне, такие как Базирон, могут усугубить ситуацию с крайне чувствительной и раздраженной кожей при розацеа.
Поэтому, если по какой-либо причине у вас нет возможности уточнить диагноз у опытного дерматолога, или есть причины сомневаться в правильности постановки диагноза, в общем в том случае, когда нет полной уверенности — акне или розацеа, то предпочтение надо отдать препаратам с азелаиновой кислотой и избегать дополнительных агрессивных воздействий на кожу. Под запретом: пилинги, скрабы, скатки, спирт, электропроцедуры.
Про препараты азелаиновой кислоты подробно рассказано в видео Розацеа 3 В любом случае, почти всегда, в первые одну-две недели от Азелика/Скинорена будет ощущаться сильное жжение в первые 10 минут после нанесения. Это не аллергия, это нормально. Довольно быстро кожа адаптируется и становится виден результат. Вначале проходит/бледнеет общая краснота кожи, а затем и начинает уменьшаться количество папул/пустул. Использовать Азелик можно длительно, месяцами. От него кожа становится только лучше во всех отношениях. Азелаиновая кислота — это компонент не только лечебной косметики, но и осветляющей и противовозрастной. До достижения полной ремиссии никакой другой дополнительный кислотный уход не показан.
Если же кожа раздражена настолько, что Азелик/Скинорен вызывает нестерпимое жжение, то лучше сначала понизить реактивность кожи при помощи успокаивающих средств с нейтразеном (содержится в успокаивающих сыворотках профессиональых брендов) или азуленом (например эфирное масло ромашки, отвары, гидролаты ромашки), и только потом начинать пользоваться Азеликом. Про это подробно рассказано в видео и статье про демодекс и демодекоз
Способ экстренно успокоить жжение и красноту поврежденной кожи описан в статье «Срочно успокоить кожу!«
Подходы к питанию, образу жизни, общему оздоровлению организма при акне и розацеа в целом очень похожи. Главное — убрать сахар, молочное, белую муку, красное мясо, колбасы. Стоит употреблять в пищу побольше овощей (особенно все виды капусты), листовую зелень, сырые орехи, ягоды, фрукты, из круп — гречку, пшено, бурый рис, киноа, амарант. Пить большое количество чистой теплой воды.
Но при розацеа есть и дополнительные провоцирующие продукты — триггеры воспаления. Алкоголь, кофеин, корица, очень горячая и очень холодная пища. На это обязательно стоит обратить внимание.
Когда краснота и чувствительность уменьшились, и хочется ввести в уход другие кислоты помимо азелаиновой, то начинать надо с самых мягких и низкопроцентных полигидроксикислот, например 5% лактобионовой.
А про то, как сочетать аптечные средства азелаиновой кислоты с увлажнением и другими уходовыми средствами рассказано в видео Розацеа 5.
В уходе еще стоит обратить внимание на бережное очищение. Нередко при розацеа значительное облегчение приносит исключение из ухода воды, то есть очищение кожи молочком для чувствительной кожи без смывания. А вот наружные (и внутренние) средства, содержащие серу, подходят и при акне и при розацеа.
Азелаиновую кислоту необязательно использовать в форме аптечных гелей. У российского профессионального бренда Аркадия есть крем с такой же концентрацией азелаиновой кислоты как в аптечных средствах, но более интересного состава, запаха и консистенции. И мне кажется, что жжение от него меньше чем аптечных средств.
На страничке “Добрый косметолог советует” есть примеры аптечных и профессиональных уходовых средств, подходящих для чувствительной кожи с розацеа и куперозом.
Кстати, медицинского диагноза «купероз» не существует. Косметическая проблема «купероз» с медицинской точки зрения рассматривается как предрозацеа, то есть ранняя, начальная стадия розацеа.
НОВЫЕ ПЕРСПЕКТИВЫ В ЛЕЧЕНИИ ПАПУЛО-ПУСТУЛЕЗНОЙ ФОРМЫ РОЗАЦЕА
Розацеа — это хроническое воспалительное заболевание кожи лица, характеризующееся развитием преходящей и постоянной эритемы, телеангиэктазий, папул и пустул. Заболевание поражает около 5,46% взрослых людей, чаще в возрасте от 45 до 60 лет, преимущественно женщин. Это состояние оказывает значительное влияние на жизнь пациентов, которые сообщают о низкой самооценке и снижении социальных взаимодействий.
Что является причиной розацеа — до сих пор досконально не определено. Были предложены различные патофизиологические механизмы, объясняющие развитие розацеа. Возможной причиной является нарушение нервно-сосудистой и нейроиммунной регуляции, тем не менее мы пока еще не можем говорить, что это точный и окончательный механизм развития заболевания. Поэтому существующие схемы лечения направлены на устранение симптомов розацеа и замедление ее прогрессирования, однако они имеют низкую эффективность при тяжелых формах.
В недавней статье канадских ученых, опубликованной в Journal of Cutaneous Medicine and Surgery, описана роль интерлейкина 17 в патогенезе розацеа, ингибирование которого может стать новой эффективной схемой для лечения резистентных и тяжелых случаев папуло-пустулезной форм розацеа.
ИЛ-17 является провоспалительным цитокином, который вырабатывается Т-хелперами. В исследованиях in vitro и in vivo также была продемонстрирована его ангиогенная активность. В своем исследовании Buhl и соавт. проанализировали воспалительный инфильтрат при папуло-пустулезной, эритематозно-телеангиэктатической и фиматозной форме розацеа. Выяснилось, что при всех трех формах розацеа в воспалительном инфильтрате преобладали Т-хелперы 1-го (Th2) и 17-го (Th27) типа. Т-клеточная активность и интенсивность иммунокрашивания ИЛ-17 были значительно выше в коже пациентов с розацеа по сравнению с кожей пациентов с волчанкой и здоровым контролем, и самыми высокими при папуло-пустолезной форме, за которой следовали фиматозная и эритематозно-телеангиэктатическая.
Также было выявлено увеличение экспрессии генов ИЛ-6, фактора некроза опухоли (TNF), ИЛ-20 и CCL2, все из которых стимулируют синтез ИЛ-17 и ИЛ-22. ИЛ-6 заслуживает особого внимания, поскольку он не только прямо индуцирует синтез ИЛ-17, но также участвует в петле положительной обратной связи и усиливает дифференцировку Th27, следовательно, приводя к дальнейшему увеличению количества ИЛ-17.
Ранее предполагалось, что только Т-клетки могут продуцировать ИЛ-17, но на данный момент существуют доказательства, что и другие клетки иммунной системы способны к его продукции, такие как макрофаги, дендритные клетки, естественные киллеры и нейтрофилы. Считается, что нейтрофилы вносят важный вклад в развитие воспаления при розацеа, а образование пустул является клиническим проявлением их проникновения в околофолликулярное пространство. Наличие клеща Demodex folliculorum у больных розацеа является еще одним фактором, способствующим привлечению нейтрофилов. Авторы говорят, что бактерии Bacillus oleronius, которые были выделены из D. Folliculorum, выступают в качестве хемотаксических агентов для нейтрофилов после высвобождения из мертвых клещей — и это является еще одним дополнительным стимулом для синтеза ИЛ-17 нейтрофилами. Кроме того, при изучении образцов кожи пациентов с повышенной плотностью D. Folliculorum было обнаружено повышенное количество ИЛ-8, ИЛ-1β и ФНО-α. Известно, что ИЛ-1β играет ключевую роль в дифференцировке Тh27. В исследовании in vivo на 10 пациентах, имеющих мутацию NLPR3, которая приводит к избыточной выработке ИЛ-1β, был выявлен значительно более высокий средний уровень сывороточного ИЛ-17 в сравнении с контрольной группой из 20 здоровых добровольцев.
Также в своей статье авторы продемонстрировали, что механизмы действия ультрафилета, стресса, острой пищи и алкоголя — известных триггеров розацеа, также связаны с индукцией синтеза ИЛ-17.
Кроме того, основные препараты, которые используются для терапии (к сожалению, не всегда эффективной) розацеа — метронидазол, ивермектин, азелаиновая кислота, антибиотики в низких дозах, тоже так или иначе действуют на разных стадиях патогенетического пути с участием ИЛ-17. Они либо ингибируют нижестоящие продукты ИЛ-17, либо ингибируют цитокины, ответственные за дифференцировку клеток Th27.
Учитывая вклад ИЛ-17 в развитие розацеа и тот факт, что современные методы лечения уже нацелены на путь ИЛ-17, авторы предполагают, что целевые ингибиторы ИЛ-17 могут быть использованы в качестве потенциального средства для лечения тяжелой и устойчивой к стандартной терапии папуло-пустулезной формы розацеа. Эти препараты уже успешно применяются при псориазе, однако их высокая стоимость представляет собой существенный барьер для их использования по другим показаниям. Дальнейшие исследования ингибиторов ИЛ-17 и тщательное наблюдение пациентов с псориазом и розацеа позволят определить, можно ли расширить показания к ингибиторам ИЛ-17, включив лечение тяжелой и резистентной к лечению папуло-пустулезной розацеа, если традиционные методы не дают результатов.
Более подробно о розацеа и новых подходах к лечению читайте в ближайших номерах журналов «Косметика и медицина» и «Аппаратная косметология».
Источники:
Amir Ali A., Vender R., & Vender, R. The Role of IL-17 in Papulopustular Rosacea and Future Directions. Journal of Cutaneous Medicine and Surgery 2019;23(6): 635–641.
Buhl T., Sulk M., Nowak P., et al. Molecular and morphological characterization of inflammatory infiltrate in rosacea reveals activation of Th2/Th27 pathways. J Invest Dermatol 2015;135: 2198-2208.
Lasigliè D., Traggiai E., Federici S., et al. Role of IL-1 beta in the development of human T(H)17 cells: lesson from NLPR3 mutated patients. PLoS One 2011;6: e20014.
Wang FY, Chi CC. Association of rosacea with inflammatory bowel disease. Medicine 2019;98: 41(e16448).
Ebbelaar CCF, Venema AW, Van Dijk MR. Topical ivermectin in the treatment of papulopustular rosacea: a systematic review of evidence and clinical guideline recommendations. Dermatol and Ther 2018;8: 379-387.
Розацеа: причины возникновения и развития, основные методы лечения
Розацеа: причины возникновения и развития, основные методы лечения
Розацеа или розовые угри – это хроническое рецидивирующее заболевание, которое требует комплексного лечения во время обострения и правильно подобранного домашнего ухода, цель которого продлить период ремиссии на максимально возможный срок.
Сложные и запущенные случаи розовых угрей находятся в ведении дерматолога. С начальными проявлениями болезни люди чаще обращаются к косметологу, задачей которого является постановка правильного диагноза, назначение основного и поддерживающего лечения, исключение из программы косметологического ухода процедур, способствующих прогрессированию розацеа. Но давайте обо всем по порядку.
Данный материал является кратким изложением вебинара «Розацеа. Причины возникновения и развития. Основные принципы лечения», который осенью 2018 года проводила

Ссылки на вебинары мы дарим нашим друзьям и партнерам, зарегистрированным на странице:

Что такое розацеа?
Розацеа – это хроническое рецидивирующее заболевание кожи, вызванное ангионевротическими нарушениями в зоне иннервации тройничного нерва, которое характеризуется стойким покраснением кожи центрофациальной области лица, образованием бугорков, гнойничков и других высыпаний.
В Европейских странах проявления розацеа выявляются у 1,5-10% населения. Преимущественно заболевают женщины в возрасте от 30 до 50 лет с I и II фототипами кожи по Фицпатрику. Широко распространено заболевание среди выходцев из Северной и Восточной Европы, поэтому иногда для его обозначения используется название «проклятье кельтов».
В подростковом возрасте симптомы ангионевроза могут быстро прогрессировать в связи с применением агрессивных средств для ухода за проблемной кожей. У мужчин, которые меньше внимания уделяют внешности, чаще выявляют запущенные случаи болезни, с трудом поддающиеся лечению, часто рецидивирующие. У темнокожих стойкая эритема также встречается, однако вероятность развития у них розацеа значительно ниже.
Причины развития
Розовые угри – это полиэтиологическое заболевание. Выявление факторов, которые вызывают обострение патологии и способствуют ее развитию, является важной частью диагностики розацеа. Понимание причин появления красноты и высыпаний на лице дает возможность пациенту самостоятельно контролировать течение болезни.

К числу наиболее значимых факторов можно отнести:
- Сосудистые нарушения. Повреждение стенок сосудов делает их ригидными, повышает чувствительность к внешним воздействиям.
- Микроорганизмы. Ключевую роль в развитии папулопустулезного подтипа розацеа играют эпидермальный стафилококк и другие условно-патогенные бактерии, которые в норме обитают на коже человека. Стойкое расширение сосудов приводит к локальному повышению температуры, созданию оптимальных условий для размножения микроорганизмов, проявления их патогенных свойств.
- Нарушения в работе пищеварительного тракта. Важное значение в формировании локального ангионевроза имеет инфицирование пациента бактерией Helicobacter pylori. Повреждение клеток желудка и кишечника продуктами жизнедеятельности хеликобактера сопровождается выбросом медиаторов воспаления.
- Сбои в работе иммунной системы. В этом случае проникновение инфекции и других чужеродных веществ приводит к формированию гиперергических иммунных реакций.
- Нарушения в работе сально-волосяного аппарата. Гормональные изменения, неправильный уход за кожей и некоторые другие воздействия могут привести к изменению консистенции и количества вырабатываемого кожного сала, формированию пробок в устьях сальных желез. Способствует этому также избыточное ороговение устьев волосяных фолликулов, которое затрудняет отток кожного сала.
- Оксидативный стресс. Действие свободных радикалов способно значительно усугубить состояние тканей, снижает их способность к регенерации.
- Климатические факторы. Формированию эритемы и телеангиоэктазий способствует избыточная инсоляция, воздействие экстремальных температур (жара или мороз), резкая смена температуры и влажности, ветер.
- Психовегетативные расстройства. Симптомы болезни появляются или усиливаются в стрессовых ситуациях, при переживании эмоций стыда, возмущения, смущения.
- Некоторые напитки и продукты питания. Вызывают ощущение «прилива», способствуют формированию стойкой эритемы все алкогольные и горячие напитки, приправы, сыры, шоколад, ваниль, соевый соус, уксус, ряд овощей и фруктов.
- Некоторые лекарственные препараты. Это никотиновая кислота, ингибиторы ангиотензин-превращающего фермента, лекарства, снижающие уровень холестерина в крови и другие.
Ранее считалось, что в генезе розацеа имеет значение микроскопический клещ рода Demodex. В пользу этого факта свидетельствовало расположение папул и пустул вокруг устьев сальных желез. В настоящее время доказано, что эти два заболевания, демодекоз и розацеа, могут развиться у пациента одновременно, но сам микроскопический клещ не может повлиять на реактивность и тонус сосудов.
Патогенез
Ряд исследований указывает на значение уровня кателицидинов, белков первой линии защиты кожи от инфекционных агентов, в генезе розацеа. Эти белки провоцируют развитие воспалительной реакции, стимулируют приток крови к пораженной области, а при длительном воздействии запускают процесс ангиогенеза.
Было установлено, что у больных розацеа уровень кателицидинов превышает нормальные значения в 10 и более раз. Концентрация протеаз во время обострения может повышаться в дерме и эпидермисе в десятки тысяч раз. В таких условиях изменяется чувствительность сосудов к внешним и внутренним воздействиям. Артерии и артериолы начинают расширяться в ответ на стимулы, которые у здоровых людей не вызывают реакции.
Классификация розацеа
Здесь мы приводим 4 основных подтипа розацеа в том виде, в котором они указаны в Национальных клинических рекомендациях Министерства здравоохранения РФ:
- I подтип эритематозно-телеангиоэктатический. Характеризуетсяпоявлением транзиторной, а затем стойкой эритемы в центрофациальной области лица, на крыльях носа, субъективными ощущениями приливов, жжения, повышения температуры кожи, формированием телеангиоэктазий.
- II подтип папуло-пустулезный. На фоне эритемы появляются папулы и пустулы. В период обострения количество элементов сыпи быстро увеличивается. Во время ремиссии на коже всегда присутствуют единичные образования.
- III подтип фиматозный. Преимущественно диагностируется у пациентов мужского пола. Характеризуется образованием массивных разрастаний тканей отдельных областей лица. Чаще всего поражается нос с формированием ринофимы, на втором месте по частоте встречаемости идет гнатофима (поражение подбородочной области). Гипертрофированные участки могут также располагаться в области лба, ушных раковин, век.
- IV подтип глазной. Стойкая эритема развивается в области вокруг глаз. Появлению эритемы часто предшествуют глазные симптомы: кератит, блефарит. Телеангиоэктазии могут появиться на глазном яблоке.

Особо отметим тот факт, что подтипы не являются стадиями развития патологического процесса. Один подтип никогда не переходит в другой. Общим для всех четырех подтипов является формирование характерных второстепенных признаков на фоне стойкой эритемы. Каждый из подтипов имеет собственные критерии тяжести течения. Подробнее о симптомах I и II подтипов розацеа, подходах к лечению заболевания мы рассказывали на вебинаре «Розацеа. Причины возникновения и развития. Основные принципы лечения», который осенью 2018 года проводила Мананкина Дарья Петровна.
Для наших друзей, а также коллег и партнеров мы дарим ссылки на записи прошедших вебинаров. Чтобы стать нашим другом, перейдите на страницу:

Эритематозно-телеангиоэктатическое розацеа
Особенностью клинической картины этого подтипа болезни является незаметное начало, когда на протяжении ряда лет наблюдается транзиторная эритема. Лицо краснеет под влиянием эмоций, в помещениях с сухим кондиционированным воздухом, на холоде или наоборот на жаре, после применения неподходящих косметических средств и других воздействий.
Длительность приливов крови к коже с течением времени увеличивается, а число их в течение дня становится больше. О стойкой эритеме можно говорить в том случае, если она сохраняется не менее 3 месяцев. Постепенно бледно-розовое окрашивание кожных покровов становится все более насыщенным, а затем может приобрести синюшный оттенок. Прогрессирующее нарушение кровообращения может стать причиной стойкого отека тканей лица. Интенсивное покраснение кожи может некоторое время скрывать сосудистую сеточку. Затем начинают проявляться отдельные извитые сосуды, сосудистые звездочки разного размера и формы.
Степени тяжести течения эритематозно-телеангиоэктатического розацеа

Папуло-пустулезное розацеа
У пациента в анамнезе присутствуют транзиторная, а затем и стойкая эритема, субъективные ощущения жжения в области щек. Эти изменения являются ключевыми для постановки диагноза розацеа. На фоне эритемы формируются папулы и пустулы, наличие которых является основанием для установления подтипа патологического процесса. Характеристики сыпи являются определяющими для установления степени тяжести заболевания.
Степени тяжести течения папуло-пустулезного розацеа

Лечение розацеа
Вылечить ангионевроз невозможно. Но можно устранить проявления болезни и предотвратить их повторное появление. Выделяют три основные цели терапии, каждая из которых достигается своими способами:
- Уменьшение выраженности симптомов розацеа.
- Профилактика обострения.
- Продление продолжительности ремиссии.
Терапия розацеа комплексная и длительная. Программа лечения составляется в индивидуальном порядке и может включать следующие пункты:
- Адекватный домашний уход. Придется отказаться от любых агрессивных воздействий и заняться восстановлением гидробаланса кожи.
- Местное лечение. Розацеа легкой степени предполагает применение лосьонов, гелей и кремов с антибиотиками и другими активными компонентами, которые обладают выраженным противовоспалительным, успокаивающим действием, нормализуют тонус сосудов и активность сальных желез.
- Системная терапия. Назначается дерматологм после всестороннего обследования пациентам с тяжелой степенью розацеа. Предполагает назначение антибиотиков широкого спектра действия, системных ретиноидов.
- Фототерапия и лазерное воздействие. Световое воздействие позволяет убрать внешние проявления болезни, нормализовать кровообращение и тонус сосудов, устранить предпосылки для быстрого возвращения симптомов. Системное лечение является противопоказанием для проведения фото- и лазеротерапии за исключением случаев, когда оно проводится под наблюдением и по назначению дерматолога. Местное лечение позволяет проводить аппаратные косметологические процедуры без ограничений.
Более подробно каждый из пунктов лечения мы разобрали на вебинаре, который провела Мананкина Дарья Петровна, врач-дерматокосметолог. Ссылку на запись можно получить, заполнив все поля в форме ниже.
Уход за кожей повседневный и профессиональный
Розовые угри относится к категории патологических процессов, контролировать которые пациент может самостоятельно при условии неукоснительного следования рекомендациям косметолога.
Солнцезащитные средства
Защита кожи от действия ультрафиолетовых лучей дает возможность снизить оксидативный стресс, поддерживать нужный уровень увлажнений кожи, уменьшить вероятность появления осложнений, связанных с применением препаратов, повышающих фоточувствительность кожи.
Использовать солнцезащитные средства пациентам с розовыми угрями рекомендуется в течение всего года, в любую погоду. Преимущество имеют средства с физическими фотофильтрами в составе, такими, например, как диоксид титана и оксид цинка. Эти вещества создают защитный экран на поверхности кожи, химически инертны, не провоцируют аллергических реакций.
УФ-фильтры химического действия также можно использовать. Но следует обратить внимание на то, чтобы в составе средств не было лаурилсульфата, а основу крема составляли силиконы (диметикон). Средства на основе силиконов не впитываются в кожу и плохо смываются водой. Они формируют слой, который обеспечивает долговременную защиту от ультрафиолета, препятствует проникновению химических фильтров и продуктов их окисления в ткани.
Восстановление барьерных функций кожи
Обезвоживание кожи характерно для больных розацеа. Оно может проявляться шелушением, чувством стянутости. Быстрая потеря влаги и пересушивание часто становятся причиной появления интенсивной красноты в области щек. В связи с этим необходимо подобрать увлажняющие кремы и мягкие средства для умывания из линеек профессиональной косметики. Они быстро восстанавливают гидролипидный слой кожи, способствуют нормализации кровообращения в тканях.
В составе таких средств должны быть следующие ингредиенты: керамиды, мочевина, линолевая, линоленовая кислоты, холестерол. Фактически, это вещества, которые в норме содержатся в жировом слое, покрывающем эпидермис. Мочевина – это один из лучших эмолентов, веществ, которые удерживают влагу в коже.
Из повседневного и профессионального ухода исключают все процедуры, которые могут повредить коже с розовыми угрями. Это все виды пилингов, даже поверхностные, любые скрабы и скатки. Инъекции гиалуроновой кислоты и мезотерапевтических коктейлей проводятся с осторожностью, так как барьерные свойства при розацеа нарушены и своими действиями мы можем спровоцировать обострение.
Дерматологическое лечение
Лучшим препаратом для лечения розовых угрей является азелаиновая кислота. Она оказывает влияние сразу на несколько основных механизмов патогенеза розацеа. Во время обострения препараты азелаиновой кислоты используются дважды в день на протяжении 2-3 месяцев. Улучшение состояние наблюдается через 2 недели использования. В период ремиссии отказываться от применения азелаиновой кислоты полностью не стоит. Число применений можно уменьшить до 2-3 в неделю.
Метронидазол в виде геля для местного применения является вторым по значимости лекарственным препаратом для лечения розовых угрей. Его назначают преимущественно при папуло-пустулезном подтипе болезни для быстрого устранения воспалительных элементов сыпи. Курс лечения составляет 4 недели. Наносить гель метронидазола можно одновременно с препаратами азелаиновой кислоты.
Аппаратная косметология
С помощью лазера можно устранить два основных проявления болезни: разлитую красноту и телеангиоэктазии. С этой целью необходимо использовать лазеры с разной длиной волны:
- Неодимовый лазер (Nd:YAG 1064 нм) эффективно борется с сосудистыми звездочками.
- Импульсный лазер на красителях (PDL 585-597 нм) позволяет устранить гиперемию в области щек и крыльев носа.
При определенной длине и энергии импульса неодимовый лазер также может немного уменьшить интенсивность стойкого покраснения кожи. Однако эффект лечения может оказаться недостаточным для полного устранения симптомов.
Вернуть клиенту нормальный цвет лица за одну процедуру позволяет аппарат Cynergy Vascular Workstation, который благодаря технологии Multiplex комбинирует два вида излучений (YAG и PDL) в последовательный импульс. Такой импульс воздействует одновременно на две составляющих внешних проявлений розацеа.

Область применения аппарата Cynergy
Помимо розацеа лазерная установка может с успехом применяться для устранения разнообразных проблем любой области тела у пациентов с любым фототипом кожи:
- Сосудистые поражения: телеангиоэктазии, варикозно расширенные вены нижних конечностей, гемангиомы, винные пятна.
- Эстетические несовершенства: пигментные пятна, акне, застойные пятна постакне, возрастные изменения кожи.
Результаты лечения розацеа на аппарате Cynergy Vascular Workstation в формате фото до и после спикер, клинический тренер компании Umetex Aesthetics Мананкина Дарья Петровна демонстрировала в ходе вебинара «Розацеа. Причины возникновения и развития. Основные принципы лечения», который сейчас доступен в записи.
Ссылки на записи прошедших вебинаров мы дарим нашим друзьям, коллегам и деловым партнерам, зарегистрированным на странице:

