Микробная экзема — причины, симптомы, диагностика и лечение

Микробная экзема — это клиническая разновидность экземы, которая имеет вторичный характер и развивается на участках микробного или грибкового поражения кожи. Заболевание характеризуется присоединением характерных для экземы воспалительных изменений к симптомам уже имеющегося фонового заболевания. Диагностика микробной экземы направлена на выявление возбудителя путем бакпосева отделяемого элементов экземы или соскоба на патогенные грибы. Лечение включает терапию имеющегося заболевания, применение противомикробных средств, общее и местное лечение экземы.
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Микробная экзема
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
Микробная экзема: фото, симптомы и методы лечения бактериальной формы
Экзема — кожное воспаление аллергического происхождения. Это реакция со стороны иммунной системы, возникающая независимо от пола, возраста. Болезнь активирует лимфоциты на фоне нарушенной целостности слоев эпидермиса.
Трещины, раны, порезы провоцируют расселение грибка, бактерий под кожей. Бактериальная экзема считается вторичным заболеванием с острым или хроническим рецидивирующим течением. Симптомы и лечение зависят от стадии развития болезни.

Причины возникновения
Основной провоцирующий фактор — сбой функционирования или ослабление иммунитета, не способного противостоять натиску бактериальной инфекции извне. Истощенная иммунная система начинает неадекватно реагировать на любые раздражители. Привести к подобным реакциям на коже может:
- гормональный дисбаланс,
- нарушение обмена веществ,
- сбой эндокринной системы,
- наследственный фактор в случае мутации генов,
- застойные процессы в сосудах кожи,
- варикозное расширение вен,
- отсутствие личной гигиены,
- наличие внутренних хронических болезней,
- плохая экология,
- использование некачественной косметики,
- косметологические процедуры, приводящие к ссадинам, порезам (татуировки, пилинг),
- болезни нейроэндокринной системы,
- лимфостаз,
- микоз.
Заболевание проявляется как признак дисфункции почек, ЖКТ, вследствие повышенного количества Т-лимфоцитов, гамма-глобулинов. Частыми возбудителями микробной экземы становятся грибки candida, стафилококковая (стрептококковая) инфекция.
Патология часто выявляется у малышей с несформированной иммунной системой, когда инфекционный агент проникает в кровь через царапины, трещинки на коже. Причиной размножения бактерий может стать даже укус комара. После расчеса пораженного участка возникает воспалительная реакция, отечность тканей, зуд, раздражение.
Разновидности патологии
Классифицируется экзема по локализации и признакам:
- Варикозная. Образование мокнущих язв на теле, сильный зуд, отек, воспаление из-за венозной недостаточности, варикоза на ногах.


- Сикозиформный вид экземы. Появляются мокнущие воспаленные очаги под мышками, на подбородке, верхней губе, вокруг волосяных фолликулов.
- Посттравматическая. Патоген проникает через травмы, порезы кожи, послеоперационные раны, а процессы заживления приобретают затяжной характер.
- Нуммулярная. Появление округлых воспаленных бляшек до 3 см в диаметре, образование гнойных корок на ногах и руках с четкими границами и мокнущий поверхностью.
- Дисгидротическая. Папулы, пузырьковые высыпания локализуются на пальцах, ладонях, подошвах ног. Провоцирующие факторы — нарушенный обмен веществ, слабый иммунитет, предрасположенность к аллергии, изменение функций потовых желез.
- Экзема сосков. Поражение груди у женщин, с уплотнением или растрескиванием нежной кожи. Причиной может быть недостаточная гигиена в лактационный период.


Главный признак — появление на отдельных участках кожи мокнущих папул, везикул с фестончатыми краями. Они постепенно увеличиваются в размерах, сливаются между собой, превращаются в большое кровоточащее пятно. Без лечения очаги превратятся в мокнущие эрозивные участки, быстро распространяющиеся на здоровые покровы.
Экзема склонна к трансформации из микробной формы в истинную, когда везикулы и папулы наполняются серозным содержимым, мокнут. По мере заживления покрываются гнойными корками.
Основные проявления экземы — сильный зуд, раздражение, шелушение кожи. Визуальные признаки болезни можно увидеть на фото ниже.

Последствия
Сам по себе гнойно-воспалительный процесс не столь страшен, но если инфекция распространится в глубокие слои эпидермиса и займет большие площади, то пациенту грозит заражение внутренних органов. Очаги поражения на теле могут стать множественными, трудно поддающимися лечению, с тяжелым течением.
Заболевание чревато такими осложнениями:
- опоясывающий лишай,
- герпетиформная экзема,
- цитомегаловирусная инфекция,
- мононуклеоз,
- ветряная оспа.
Запущенная форма и поздно начатое лечение приводят к тому, что на месте затянувшихся язвочек образуются непривлекательные шрамы и рубцы.

При развитии генерализованного воспаления возможен летальный исход. Особенно нужно остерегаться экземы Капоши и заражения герпесвирусной инфекцией.
Диагностика
Не стоит заниматься самолечением, необходимо обратиться к дерматологу для тестов и терапии. Сначала врач проведет внешний осмотр кожи, потом направит на инструментальные, лабораторные исследования. Обязательно будет взят соскоб, смывы с участков поражения для изучения биоматериала под микроскопом.
Важно выявить первичного возбудителя, приведшего к кровоизлияниям, мокнущей язве. Это может быть микоз, вирус, стрептококк, стафилококк. При поражении глубоких слоев эпидермиса проводится гистология: берут биоптат с участка затронутой кожи, изучают инфильтрат и продуцирующие антитела.
Особое внимание уделяется дифференциальной диагностике, поскольку известно несколько разновидностей бактериальной экземы, схожих симптомами с псориазом, дерматитом, аллергией.

Для постановки точного диагноза пациенты перенаправляются на осмотр к узкопрофильным врачам — эндокринологу, аллергологу, иммунологу, диетологу.
Лечение
При бактериальной экземе главная задача — поддержать иммунитет, не допустить перехода заболевания в хроническую рецидивирующую стадию. В лечении применяют внутренние и местные препараты, лечебную диету, физиотерапию, народные средства.
Традиционная медицина
Большое внимание уделяется наружным средствам:
- Для снятия основных симптомов назначают мази с противовоспалительным, бактерицидным, антизудным эффектом (Тримистин, Дипросалик, Серная, Цинковая, Салициловая, Ихтиоловая мази).
- Если микробная экзема спровоцирована вредоносными организмами либо выявлена паратравматическая форма, назначаются антибиотики (Октолипен, Ампициллин, Азитромицин, Доксициклин, Линкомицин). Если мокнущие ранки небольшие, то эффективными могут быть наружные мази (Ихтиоловая, Нафталановая).
- Если экзема вызвана бактериальным возбудителем, то рекомендуются к применению Драполен, Бактробан.
- В случае поражения грибковой инфекцией назначают Лоцерил, Бифоназол, Экзодерил.
Лечебную программу дополняют такие медикаменты:
- иммуномодуляторы для активации иммунитета (Иммунал, Арбидол),
- успокоительные (экстракт валерианы, пустырника),
- кортикостероиды (Триамцинолон, Дексаметазон, Целестодерм, Адвантан, Элоком),
- цитостатики (Метотрексат, Лорен) при попадании в организм генерализованной инфекции,
- антигистамины (Зиртек, Диазолин, Ломилан) устраняют сыпь, зуд, аллергические симптомы на коже,


- внутривенное введение средств (тиосульфат натрия, хлорид кальция),
- витамины B, A.
Эффективны методы физиотерапии: озонотерапия, магнитотерапия, лазерное излучение.
Общие рекомендации
Нельзя избавиться от микробной экземы, если не нормализовать питание, пренебрегать средствами гигиены. Важно усилить меры защиты, чтобы предупредить распространение инфекции на участки здоровой кожи.
Пациенты должны придерживаться некоторых рекомендаций:
- не мочить элементы сыпи,
- носить натуральное белье,
- бинтовать пораженные места, чтобы предотвратить повторное инфицирование, что особо важно при варикозной форме болезни,
- нормализовать питание, включить в меню молочно-растительную пищу, мясо, крупы, фрукты,
- рекомендуется исключить из рациона цитрусовые, алкоголь,
- нельзя прикладывать горячие компрессы и примочки к пораженным участкам,
- по мере необходимости надевать защитные перчатки.
Народные средства для лечения
Если экзема протекает в легкой форме или же период обострения пошел на спад, то лечение можно проводить в домашних условиях. Для местного подсушивающего действия при мокнущих ранах и трещинах можно использовать некоторые народные рецепты.

- Аппликация: натереть свежий картофель, выжать сок, смочить марлевую повязку, приложить на 20—30 минут к пораженному участку. Можно добавить ложку меда для усиления лечебного эффекта.
- Примочки: раствор Резорцина 1% в равных пропорциях соединить с водой, обрабатывать пораженные участки, применяя дополнительно противогрибковые средства.
- Травяной сбор. Березовые листья, крапиву, череду, календулу, зверобой, тысячелистник смешать в равных частях. Залить 5 столовых ложек смеси литром кипятка, настоять 2 часа. Прикладывать в виде примочек, оставляя на 15—20 минут. Дополнительно настой принимают внутрь по 50—60 мл трижды в день.
Профилактика
Само заболевание условно не заразное, но элементы сыпи могут быть источником инфекции. 
 В целях профилактики нужно:
В целях профилактики нужно:- своевременно дезинфицировать и лечить, раны, порезы, ожоги,
- не допускать развития хронических внутренних заболеваний,
- пересмотреть питание, устранить вредные аллергенные продукты при склонности к аллергии,
- ограничить прием сладостей,
- включить молочную, растительную пищу в рацион,
- избавиться от вредных привычек (алкоголь, курение),
- правильно ухаживать за пораженными участками, накладывая повязки во избежание бактериальной инфекции.
Если своевременно начать лечение микробной экземы, то прогноз будет положительным. Главное, добиться снижения частоты рецидивов в дальнейшем.
причины, симптомы, диагностика и лечение
Случаи заболевания экземой известны ещё с древних времён, обозначая этим названием практически все возникающие дерматозы. Только в XIX столетии несколько ученых классифицировали экзему по отдельной категории.
Содержание статьи:
Экзема — это часто встречающееся незаразное кожное воспалительное заболевание, обычно характеризующееся длительным течением, склонностью к рецидивам, плохо поддающееся лечению, часто связанное с нарушениями функций нервной системы.
Микробная экзема — одна из разновидностей экземы, вызванная гноеродными микробами, является процессом вторичного характера. Таким образом, причины микробной экземы могут быть следующими:
- гнойные и постоперационные раны;
- трофические и другие изъязвления;
- свищи, ссадины, царапины;
- другие формы экземы или какого-либо дерматоза;
- ослабленная иммунная система;
- аллергические заболевания;
- нарушение процесса пищеварения;
- дисбаланс в работе эндокринной и нервной систем;
- продолжительный стресс;
- низкий уровень личной гигиены;
- химические, животные, физические раздражители;
- механическое травмирование;
- грибковые заболевания;
- генетическая предрасположенность к экземе.
Симптомы микробной экземы
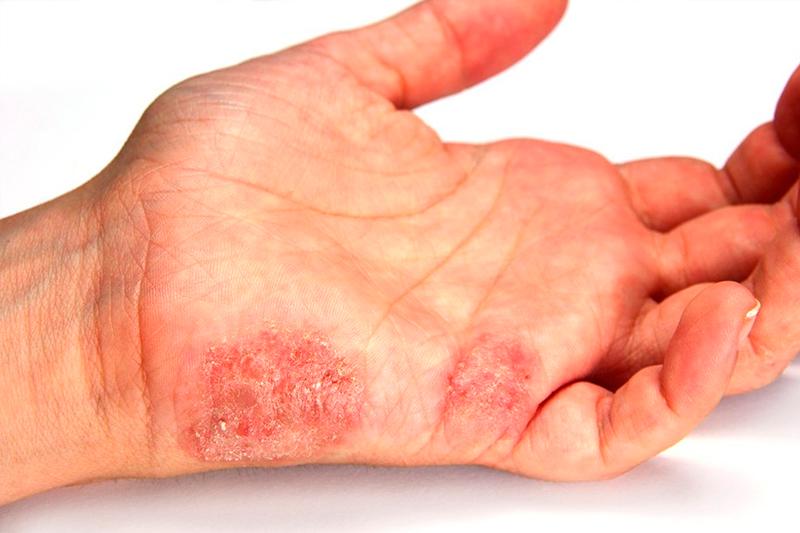
Микробная экзема проявляется такими симптомами, как резкое начало на фоне имеющегося кожного заболевания, проявляющееся ярким покраснением, пузырьками с булавочную головку, которые лопаются, выделяя прозрачную жидкость на эрозированную поверхность кожи. Это и есть стадия мокнутия, которая может продолжаться длительное время с различной интенсивностью.
Микробная экзема имеет резко ограниченные асимметричные округлые формы крупных очагов с серозно-гнойными корками, подверженными отторжению, чаще на руках и голенях. Под наслоением таких корок обнаруживаются мокнущие эрозивные поражения кожи с сильным нагноением. После очищения участка поражения от корковых массивов становится видным отсутствие эпидермического слоя кожи, как бы отлакированная рана красного цвета, подверженная кровоточивости. Границы такого поражения микробной экземой представляют собой ярко-розовый воспаленный «ореол» с отслаивающимся эпидермисом, что говорит о склонности заболевания к дальнейшему распространению на здоровые участки кожи.
Микробная экзема имеет несколько подвидов:
- Экзема под названием монетовидная (нуммулярная), отличающаяся конкретно-резкими очертаниями очаговых поражений размером до 3 см с отёчной гиперемированной мокнущей поверхностью и массивом зеленовато-желтоватых корок. Привычной локализацией бляшечной экземы являются верхние конечности, но иногда болезненный процесс приобретает распространяющуюся форму и может поразить более широкие участки кожи.
- Экзема под названием варикозная получает развитие в результате хронического процессаварикозной недостаточности вен. Образование трофических язв, мацерации кожи во время перевязок, травмирование её в зоне варикозной болезни создает благоприятную почву для возникновения экземы. Данная форма заболевания характеризуется полиморфизмом папул, умеренным зудом и чёткими обводками высыпаний.
- Экзема под названием посттравматическая развивается на местах длительно незаживающих застарелых ран, травм, послеоперационных свищей, мелких травмирующих повреждениях кожи.
- Экзема, названная сикозиформной, возникает и развивается у пациентов, страдающих сикозом (воспалением фолликул волосяных покровов) и представляет собой гнойничковые пустулы красного цвета с волоском в середине, мокнущие и сильно зудящие. Воспалённые фолликулы с гнойными пробками, появляющиеся бесконечным потоком, вновь и вновь покрывают все места тела, в основном, мужчин, с густым волосяным покровом: усы, бороду, лобковую и подмышечные области, расширяя свои высыпания за границы волосяных покровов.
- Экзема сосковой и околососковой зоны получает своё развитие у женщин от постоянного травмирования сосков в период кормления грудью, а также от сильных «расчёсов» у пациенток, больных чесоткой. Мокнутие и трещины характеризуют контрастные, с отчетливыми контурами, очаги поражения кожи данной формой экземы. Пунцовые поверхности очагов покрыты чешуйчатыми корками и сильно чешутся. Сосковая экзема отличается затяжным характером течения и лечения, требует продолжительной и упорной терапии.
- Возбудителями экземы микотической являются грибковые инфекции, типа стригущего лишая, кандидов и других возбудителей микозов различной этиологии, обосновавшихся на кожных покровах тела, на ногах и ногтевых пластинах человека на момент развития экземы. В патогенезе микотической экземы наблюдается синергическое слияние аллергенных агентов с грибковыми возбудителями. Пораженные части кожи при таком сочетании представляют очаги с симптоматикой экземы и микоза в виде круглых, либо крупнофестончатых участков с резко отмеченными контурами, сильным воспалением, пузырьками и пустулами, обеспечивающими мокнутие и обладающие способностью разрастания и слияния в сплошной очаг без кожных прослоек здорового эпителия. Грибковые инфекции сильно осложняют течение хронической экземы, а также развивают плохой отклик организма на лечение, поэтому необходимо тщательно следить за выявлением и лечением грибковых инфекций.
Недостаточное и некорректное врачевание микробной экземы, а также применение травмирующих действий на поврежденные экземой участки кожи обязательно приведут к повторным полиморфным высыпаниям в виде везикул, пустул, папул, отёчных пятен. Следует отметить, что каждая форма экземы может в любое время перейти в микробную вследствие не соблюдений необходимых лечебных и гигиенических правил.
Дальнейшее прогрессирование заболевания создаёт слияние высыпаний в большие участки, покрытые мокнущими эрозиями и корками, хронизируя процесс и переводя микробную экзему в истинную.
Диагностика микробной экземы
Чтобы правильно классифицировать кожное заболевание, в данном случае микробную экзему, необходимо обратиться к врачу-дерматологу, который способен назначить все необходимые варианты обследований. Изучив весь анамнез пациента с сопутствующими заболеваниями, полученными травмами и другими изменениями, специалист-медик сможет грамотно поставить точный диагноз.
Для диагностирования микробной экземы исследуются клетки кожи под микроскопом на наличие микозных отклонений. Бактериологические исследования проверяют мазок выделений и соскоб с очага поражённой кожи на чувствительность возбудителей к антибактериальным лекарствам, а также на присутствие патогенных грибов.
При сложности в определении истинного диагноза назначается гистологическое исследование тканей/клеток из очагового поражения микробной экземой. Материал также исследуется на:
- отёчность дермы и межклеточного пространства;
- гиперпигментации кожи;
- процесс образования пузырьков в эпидермическом слое кожи;
- степень инфильтрации в лимфосистему при наличии плазмоцитов.
Расширенный диагноз микробнойэкземы проводится в отношении с другими формами экземы, иными кожными заболеваниями, как:
- псориаз;
- дерматиты;
- ретикулёз кожи;
- доброкачественная пузырчатка и другие.
Лечение микробной экземы
В связи с хроническим характером заболевания и сложностью полного излечения микробной экземы лечение направлено на индивидуальный и комплексный подход к пациенту, а именно:
- устранение имеющихся у пациента раздражающих факторов, провоцирующих экзему;
- целенаправленное воздействие на сопутствующие заболевания, выясненные в анамнезе;
- терапевтические назначения, снижающие возбудимость нервной системы, бессонницу и зуд у пациента с применением седативных и антигистаминных препаратов;
- применение гемодиализа и других процедур для очищения организма;
- назначение молочно-растительного диеты, содержащей обилие витаминов, с ограничением соли, сладостей, жиров, исключением алкоголя, сладостей в остром периоде;
- применение гидрокортизона и глюкокортикостероидных препаратов при тяжелом течении заболевания совместно с инъекциями витаминов С и группы В для купирования рецидивов;
- использование лечебных ультрафиолетовых лучей воспаленного участка кожи после окончания острой фазы микробной экземы;
- наложение асептических повязок с ретиноловыми мазями, рыбьим жиром, нитратом серебра, разнообразных присыпок, болтушек с индивидуализацией.
Прогноз и профилактика микробной экземы
Прогнозируемое излечение микробной экземы благоприятно при правильно подобранном комплексе лечебно-диетических мероприятий. Ослабленным и пожилым пациентам приходится дольше и упорнее лечиться.
Профилактические меры должны заключаться в лечении болезней-провокаторов микробной экземы, устранении повреждающих факторов, тщательном соблюдении личной гигиены, своевременной обработке кожных повреждений антисептиками.
виды, фото, симптомы, причины и лечение
Что такое микробная экзема? Данная экзема, которую также называют бактериальная экзема, представляет собой воспалительный процесс, который протекает на кожном покрове и имеет аллергическую природу. Участки поражения свидетельствуют о том, что в этом месте присутствуют микробы или грибки.
Необходимо понимать, что микробная экзема носит вторичный характер. Поэтому нужно вовремя распознать признаки заболевания, и начать лечение. Ведь по статистическим данным, заболеванием болеют 12-27 % людей.
Причины микробной экземы
Самая распространенная причина возникновения заболевания – варикоз конечностей. Вторая причина относится к раздражителям и аллергенам. Люди часто раздражают кожный покров разнообразными химикатами, масками или лосьонами. Но, данное заболевание у человека по вышеописанной причине возникает только на фоне повторной экзематизации, это касается гнойных поражений.
Часто возбудителем заболевания становится гемолитический стрептококк, золотистый стафилококк или грибки, но только рода Candida.
Врачи выделили еще несколько факторов, по которым может возникать болезнь. К примеру, микробная экзема на руках и на теле возникает на фоне воздействия внутренних, а также внешних факторов.
 Например:
Например:
- Проблемы желудочно-кишечного тракта, это могут быть расстройства или сопутствующие заболевания.
- При наличии у пациента болезней почек или печени.
- Нарушения в работе нервной системы.
- Эндокринные заболевания.
Помимо этого, было отмечено, что экзема может обнаружиться в месте хронического гнойного поражения. Это могут быть раны на кожном покрове или ссадины, ожог и трофическая язва.
Из дополнительных причин отмечается генетическая предрасположенность. Основной показатель считается только хромосомный набор, это относиться только к иммунному.
Микробная экзема виды и фото
В настоящее время различают только 5 основных видов. Каждый вид заболевания имеет свои особенности в клинической картине.
Бляшечная, иные названия нуммулярная или монетивидная. При таком виде возникает круглый очаг поражения. Но, в отличии от некоторых нижеперечисленных видов микробной экземы, при бляшечной форме воспалительный процесс небольшой. Он может составлять от 1-3 см. Границы образований на кожном покрове имеют четкие участки и сильный приток крови. Кожный покров отекает, появляется слой гнойных корок. Нуммулярная экзема возникает чаще в области конечностей (руки).
Второй вид – варикозная экзема. Причиной возникновения служит варикозное расширение вен или же при венозной недостаточности. На пораженном участке тела возникает язва, вокруг которой можно заметить экзематозный участок с сильной отечностью. Больного мучает зуд, чаще в вечернее время суток.
Посттравматический вид болезни возникает при нарушенном процессе заживления кожного покрова. Например, после операции, при сильной ране или незначительной ссадины.
Сикозиформная форма сопровождается воспалительным процессом фолликулов. Очаги поражения мокнущие, приносят сильный зуд больному. Сам очаг имеет ярко-красный цвет. Чаще признаки сикозиформной экземы возникают на подбородке, верхней губе или на наружных половых органах.
Последний вид называется экзема сосков, возникает преимущественно у женщин в период лактации или при наличии в анамнезе чесотки. Признаки заболевания ярко выраженные. Возникает сильный воспалительный процесс вокруг соска. Границы поражения четкие и мокнущие.
Основные симптомы микробной экземы
 Сам очаг на кожном покрове имеет характерные особенности – асимметрию. В центре можно увидеть корочки, которые покрыты гноем. Если самостоятельно убрать корочку, то возникает эрозивная зона. Такая зона имеет вид колодца, внутри которого мокрый участок.
Сам очаг на кожном покрове имеет характерные особенности – асимметрию. В центре можно увидеть корочки, которые покрыты гноем. Если самостоятельно убрать корочку, то возникает эрозивная зона. Такая зона имеет вид колодца, внутри которого мокрый участок.
Чтобы отличить болезнь от иных видов экземе, важно запомнить. Что границы представлены криволинейным очертанием, которое в свою очередь сформировано отделяющим эпидермисом.
При заболевании возникает инфильтрация кожного покрова. Такой признак можно распознать самостоятельно. К примеру, если у вас область поражения окрашена в сине-красный цвет.
Из дополнительных симптомов отмечается сильный отек кожи, зудом и болезненностью.
Принципы диагностики микробной экземы
Помимо осмотра на приёме у врача, необходимо пройти бактериологическое обследование. В качестве исследуемого материала, врачи берут соскоб с пораженного участка. Затем тщательно исследуют содержимое под микроскопом.
Если выявляется данная экзема, то в бактериологическом соскобе обнаруживаются микотические клетки.
Если поместить взятый материал в питательную среду, можно быстро выявить возбудителя болезни.
В более тяжелом случае, врачи направляют больного на гистологическое обследование. Для подтверждения диагноза проводится определение уровня иммуноглобулинов, а также выявляется показатель Т-лимфоцитов.
Как лечить микробную экзему?
В качестве лечения назначается прием местных лекарственных препаратов, но только с системным воздействием на организм пациента. Также необходимо соблюдать правильное питание, следить за гигиеной.
Общие правила лечения:
- Не стоит с дерматологическим заболеванием перегревать тело и травмировать кожный покров.
- Необходимо быстро устранять очаги хронической инфекции.
- Желательно с такой проблемой носить вещи из натуральной ткани.
- Если у вас возникла варикозная форма заболевания, врачи рекомендуют носить резиновые чулки и одновременно лечить сопутствующее заболевание.
- Придерживаться молочно-растительной диеты. Длительность диеты и основные принципы питания вам расскажет доктор.
Местное лечение также должно присутствовать, чтобы устранить воспалительный процесс. Хорошо помогает примочки Резорцина, также можно использовать раствор бриллиантовой зелени. Если на эпидермисе мокнутие, то врачи прописывают Ихтиоловою мазь, Деготь.
В более тяжелом случае, используют антибиотики. Например: Бактробан, Деттол.
При подтверждении грибковой этиологии, нужно использовать в лечении противогрибковые мази. Чаще назначают Экзодерил, Лоцерил или Нистатиновая мазь.
Так как площадь поражения может достигать большого размера, назначает доктор спреи или мази, но с содержанием кортикостероида.
- Этаком.
- Целестодерм.
- Локоид.
При необходимости прописывают негормональные лекарственные препараты. Например: Эплан, Фенистил, Гистан.
Микробная экзема: системное лечение
Прием таблетированного препарата с широким спектром действия. Только так можно быстро устранить признаки болезни.
Антибиотики:
- Азитромицин.
- Цефазолин.
- Ампициллин.
Антигистаминные препараты:
- Лоротадин.
- Диазолин.
Седативные средства:
- Пустырник.
- Препараты брома.
- Валерьяна.
Помимо основного лечения, также необходимо пройти курс физиотерапии. В частности при таком недуге назначают УФО, лазеротерапия, если нет противопоказаний, озонотерапия или УВЧ. Курс лечения для каждого больного индивидуальный. Все зависит от степени тяжести болезни, общего состояния больного, а также сопутствующих заболеваний.
Народное лечение
Народные методы лечения также можно использовать при таком заболевании, но только после консультации с доктором. Для того чтобы быстро устранить зуд, больной может использовать спрей-антисептик Каметон или Ингалипт. Его можно приобрести в аптеке.
 Примочки, также хорошо себя зарекомендовали, особенно при легком течении болезни. Для приготовления в домашних условиях примочки, вам необходимо.
Примочки, также хорошо себя зарекомендовали, особенно при легком течении болезни. Для приготовления в домашних условиях примочки, вам необходимо.
- Череда.
- Крапива.
- Береза (почки).
- Трава тысячелистника.
- Зверобой.
Приготовление: все травы и почки взять в равном количестве, примерно по 20 грамм. Перемешать и заварить в воде (1 литр). После чего оставить настаиваться 2 часа.
Применение: смочить ватный диск или чистую тряпку в приготовленный раствор, немного отжать и приложить к больному месту.
При таком заболевании необходимо постоянно поддерживать иммунитет. Поэтому врачи рекомендуют корень одуванчика. Его необходимо хорошо измельчить и залить водой. Какая именно пропорция воды и одуванчика вам расскажет лечащий доктор. Принимать внутрь, но не более 3-х раз в день.
Иные народные методы лечения также существуют. Сейчас очень много народных рецептов, которые помогают справиться с разными заболеваниями. Но, важно понимать, что не каждый рецепт можно использовать. Необходимо убедиться в том, что на перечисленные в рецепты ингредиенты у вас нет аллергии или иных противопоказаний.
Поэтому, самостоятельно без предварительной консультации народное лечение не использовать.
Что касается профилактики. Необходимо поддерживать гигиену, правильно питаться и проводить дезинфекцию возникших ран или ссадин. Конечно же, немаловажным будет отказ от вредных привычек, особенно на момент прохождения терапии.
Если у вас в семье есть родственники больные варикозом, то чтобы предупредить развитие заболевания, необходимо принимать профилактические препараты.
В любом случае, при обнаружении первых признаков болезни, вам необходимо обратиться к доктору и пройти тщательную диагностику.
Видео про микробную экзему
Микробная экзема на ногах, руках и лице: причины, лечение
Поскольку запущенная микробная экзема склонна легко переходить в истинную, а также имеет другие неприятные последствия, ее лечение нужно начинать сразу же после появления первых признаков болезни. Поскольку в болезни на первый план выходит аллергический фактор, избавиться от которого уже невозможно, лечение микробной экземы заключается в облегчении состояния больного и купировании рецидивов воспалительного процесса на коже.
Для того, чтобы лечение оказалось успешным, нужно лечить не только внешние очаги болезни, но и патологии, ставшие причиной микробной экземы.
Комплексный подход к терапии бактериально-воспалительного заболевания включает в себя местное лечение, системную и физиотерапию, правильное питание.
Медикаментозная терапия
Препараты для лечения микробной экземы можно разделить на 2 группы:
- наружные средства для снятия внешних проявлений болезни,
- средства для внутреннего применения в составе системной терапии.
Наружные средства для местного лечения болезней кожи:
- растворы антисептиков для обработки поврежденных поверхностей и компрессов (борная кислота 2% р-р, резорцин 1% р-р, р-р бриллиантового зеленого, свинцовая вода),
- мази с подсушивающим эффектом (цинковая, ихтиоловая, нафталановая мазь),
- мази с антибиотиком («Бактробан» — мазь с антибиотиком, «Драполен» и «Деттол» — антисептические кремы с антибактериальным эффектом, эритромициновая, тетрациклиновая и др. мази),
- наружные средства для лечения грибковых поражений кожи (мази «Экзодерил», «Лоцерил» и др.) в случае микотической формы болезни,
- негормональные противовоспалительные средства («Радевит», «Эплан», «Фенистил», «Гистан» и др.),
- противовоспалительные мази и спреи, содержащие кортикостероиды, применяют в случае распространенной экземы, поражающей большую площадь тела («Адвантан», «Локоид», «Целестодарм» и др.),
- при обширных патологиях во время ремиссии – препараты, угнетающие синтез кальциневрина («Пимекролимус», «Такролимус»).
Лекарства для системной терапии:
- противоаллергические (антигистаминные) средства («Диазолин», «Зиртек», «Супрастин», «Ломилан», «Лоратодин») для снятия мучительных симптомов аллергии, таких как кожная сыпь, зуд, воспалительные проявления. Внутривенно капельно врачи могут назначить растворы хлорида кальция и тиосульфата натрия.
- препараты-иммуномодуляторы для снижения активности иммунной системы,
- противомикробные перроральные средства (антибиотики широкого спектра действия при микробной экземе борются с возможными бактериальными возбудителями болезни): «Ампициллин», «Офлоксацин», «Доксициклин», «Ципрофлоксацин», а также «Цефазолин» в виде в/м инъекций
- противогрибковые препараты («Флуконазол», «Фуцис» и др.
- успокоительные (седативные) средства, снимающие психоэмоциональное напряжение и позволяющие спокойно отдохнуть в ночное время (препараты валерианы и пустырника, легкие снотворные),
- витаминные комплексы, содержащие в достаточном количестве витамины группы В, Е и ретиноиды,
- кортикостероиды («Преднизолон», «Дексаметазон», «Триамцинолон» и др.) при обширных тяжелых поражениях кожи,
- цитостатики («Циклоспорин», «Метотрексат») также назначают лишь в случае генерализованной инфекции.
Физиотерапевтическое лечение включает в себя множество методов физического воздействия, улучшающих состояние больных микробной экземой. Самыми эффективными методами считаются: облучение кожи лучами ультрафиолетового спектра (как вариант ПУВА-терапия), УВЧ-облучение, лазеро- и магнитотерапия, лекарственный электрофорез, озонотерапия.
Хирургическое лечение назначается преимущественно при варикозной экземе или для ее предотвращения.
Мази и перроральные средства для борьбы с бактериальной инфекцией
Поскольку болезнь имеет множественные внешние проявление, то мази при микробной экземе являются основными лечебными средствами, помогающими значительно облегчить состояние пациента, снимая воспаление и неприятные симптомы аллергии. А так как болезнь все же связана с бактериальной инфекцией, то никак не обойтись без наружных средств с противомикробным действием.
Мазь «Бактробан» — эффективное антимикробное средство для местного применения на основе антибиотика мупироцин, не имеющего перекрестной резистентности с другими антибиотиками, что дает возможность использовать его в составе комплексной терапии микробной экземы. Препарат предназначен для терапии стафилококковой и стрептококковой инфекции. Применяется в случае развития вторичных бактериальных патологий.
Тонким слоем мази покрывают очаги поражения 3 раза в день. Для нанесения используют тампон из ваты или бинта. Курс лечения – 10 дней.
Противопоказанием к применению мази служит лишь гиперчувствительность к компонентам лекарства.
Побочные эффекты выражаются преимущественно в реакциях гиперчувствительности с высыпаниями, жжением и зудом на коже. Реже применение мази может вызвать тошноту, гастралгию, головные боли, системные аллергические реакции.
«Тетрациклин» — 3%-ная мазь с антибиотиком бактериостатического действия, применяемого при инфекционных гнойных патологиях, включая микробную экзему. Она устраняет воспалительный процесс, заметно снижает активность патогенной микрофлоры, стимулирует регенерацию кожного покрова.
На пораженные места мазь можно наносить несколько раз в день (по назначению врача). Курс лечения также определяет лечащий врач.
Мазь не назначают при повышенной чувствительности к ее компонентам, тяжелых нарушениях работы печени, низком уровне лейкоцитов, наличии грибковой инфекции. В педиатрии используют с 8 лет. При беременности применяют лишь в 1 и 2 триместре.
При наружном применении антибиотик достаточно хорошо переносится. Изредка могут возникать местные реакции в виде жжения или зуда, гиперемии кожи. Системные реакции могут наблюдаться лишь при длительном использовании препарата.
«Эритромицин» в виде мази – бактериостатическое средство для местного применения, имеющее более широкий спектр антибактериальной активности.
Мазь можно применять для лечения кожи начиная с периода новорожденности. Наносить ее можно 2-3 раза в день. Терапевтический курс обычно составляет 6-9 недель.
Назначают его пациентам при отсутствии гиперчувствительности к компонентам препарата. В качестве побочных эффектов можно выделить местные аллергические реакции и проявления раздражающего действия лекарства.
В случае микотической и смешанной формы микробной экземы эффективной окажется мазь «Тридерм», в составе которой присутствует кортикостероид бетаметазон, антибиотик из группы аминогликозидов гентамицин и противогрибковое средство клотримазол.
Наносят препарат на очаги поражения тонким слоем утром и вечером, не покрывая повязкой. Курс лечения устанавливает врач.
Препарат не назначают при гиперчувствительности к его составляющим, при туберкулезе кожи и сифилисе, вирусных инфекциях кожи, варикозном расширении вен, угревой сыпи, герпетических поражениях кожи. Не применяют в педиатрии.
Побочные эффекты редко проявляются в виде раздражения кожи в месте нанесения (зуд, жжение, сухость кожи). Системные нарушения наблюдаются при использовании мази под повязки, при длительном лечении и при распространенной форме патологии.
Антибиотики при микробной экземе могут быть назначены как для наружного, так и для системного применения, чтобы полностью исключить бактериальный фактор, поддерживающий воспаление в очагах поражения. Антигистаминные и противовоспалительные средства в данном случае не смогут решить проблему самостоятельно.
В зависимости от бактериального возбудителя и тяжести патологии могут назначаться антибиотики широкого спектра действия разных групп: пенициллины (ампициллин), тетрациклины (доксициклин), макролиды (азитромицин, эритромицин), цефалоспорины (цефазолин) и в тяжелых случаях гнойных поражений кожи фторхинолоны (ципрофлоксацин, офлоксацин).
Применения антибиотиков широкого спектра действия дает возможность бороться не только с возбудителем болезни, но и предотвратить присоединение других инфекций в периоды обострения, когда очаги поражения наиболее чувствительны к влиянию патогенных микроорганизмов.
Лечение микробной экземы в домашних условиях
Поскольку для микробной экземы характерно хроническое течение воспалительного процесса, ее лечение не всегда оправдано проводить в стационаре. Стационарное лечение может быть назначено в периоды обострения при распространенной и других тяжелых формах патологии.
Обычно лечение микробной экземы проводится в домашних условиях. После проведения диагностики и постановки диагноза врач назначает соответствующее лечение (обычно наружные средства и препараты для перрорального приема), которое нужно будет проходить преимущественно в периоды обострения.
Помимо вышеперечисленных препаратов для лечения микробной экземы, как патологии аллергического характера, можно применять энтеросорбенты. Приобрести их можно в любой аптеке. Стоят препараты недорого и вреда не принесут, зато помогут бороться с симптомами, вызванными интоксикацией организма вследствие аллергии. Хороший эффект дает прием активированного угля или препарата «Полисорб».
В период лечения экземы нужно соблюдать определенные меры предосторожности. Во время обострения болезни нежелательным считается воздействие на очаги поражения влаги и солнечного света. Загорать в остром периоде болезни нельзя. Ни в коем случае не перегреваться.
Нужно избегать использования средств бытовой химии из-за их отрицательного (аллергенного) действия на организм. Мыть посуду и стирать при экземе на руках можно лишь в защитных перчатках.
Средства гигиены должны быть щадящими, по возможности натуральными, включающими лекарственные растения с успокаивающим и противовоспалительным свойствами.
Обратить внимание нужно и на рацион питания. Диета при микробной экземе подразумевает исключение из рациона таких продуктов, которые могут вызвать аллергические реакции, например, шоколад и тропические фрукты (цитрусовые), ягоды, куриные яйца, морепродукты. В блюдах не должно быть химических вкусовых добавок и красителей. Исключаются также спиртные напитки, сладкая газировка, маринады и соления, специи и приправы, кофе.
Питание при микробной экземе должно быть сбалансированным. Отсутствие яиц можно компенсировать нежирным мясом, вместо сладостей употреблять больше фруктов.
Во избежание обострений в рационе питания должны быть исключительно продукты, разрешенные при микробной экземе. Это кисломолочные и нежирные молочные продукты, свежие, отварные или тушеные овощи, местные фрукты, легкие диетические сорта мяса, каши. Полезны также овощные супы и бульоны, запеканки из овощей и творога.
Народное лечение
Микробную экзему, как и другие кожные болезни, можно лечить с использованием эффективных народных рецептов. Однако народное лечение болезни должно проводиться в комплексе с традиционным медикаментозным и физиотерапевтическим лечением.
Приведем несколько полезных рецептов, которые можно с успехом использовать для лечения бактериальной экземы в домашних условиях.
- В качестве подсушивающего средства при мокнущей экземе любой этиологии полезно применять кашицу и сок свежего картофеля. Их используют для аппликаций (время воздействия 20 минут) и примочек, способствующих устранению отечного синдрома и стимулирующих восстановительные процессы в коже. В кашицу из картофеля можно добавлять мед, что лишь усилит лечебный эффект.
- Для борьбы с бактериальной инфекцией прекрасно подходят рецепты из чеснока. Чеснок можно использовать как в свежем (можно получить ожог!), так и в вареном виде. Его измельчают до кашицеобразного состояния и смешивают с медом в равных пропорциях. Наносить на пораженные участки смесь рекомендуется трижды в день. Время воздействия нужно обговорить с врачом.
Достаточно много рецептов народной медицины для лечения микробной экземы основаны на лечении травами. Отвары для примочек и аппликаций можно готовить из хвои и сосновых шишек (100 г сырья на 1 л кипятка), свежих листьев грецкого ореха (100 г листьев на ½ л кипятка), травяных сборов ( в составе могут быть календула, череда, тысячелистник, зверобой, крапива, березовые почки, ромашка и др. лекарственные травы).
Полезно прикладывать к ранам также слегка размятые или отбитые ножом свежие листья бузины. Время воздействия – 15 минут.
В качестве внутренних средств можно использовать настои травы тысячелистника или корней одуванчика.
 [57], [58], [59], [60]
[57], [58], [59], [60]
Гомеопатическое лечение
Поможет больным с микробной экземой и гомеопатия, лекарства которой отличаются относительной безопасностью и довольно эффективны при различных видах экзематозного поражения кожи.
Поскольку микробная экзема отличается хроническим течением, а при обострении наблюдается появление мокнущих ран, основным препаратом гомеопатического лечения будет считаться Графитес в виде гранул и мази.
В качестве антибактериального компонента рекомендуется использовать препарат Олеандр, эффективный в случае выделения из-под корочек эксудата и гноя.
В качестве наружного средства можно использовать мази, приготовленные на основе гомеопатических препаратов Виола триколор и Рус токсикодендрон.
При любых экземах, сопровождающихся зудом, показан прием препаратов Гельземиум, Арсеникум альбум, Сульфур, Хина и других, назначаемых врачом гомеопатом в соответствии с диагнозом, конституционными и психофизическими особенностями организма пациента.
виды, симптомы, причины, лечение + народные средства
Содержание:
Экзема – рецидивирующее воспалительное кожное заболевание аллергической природы. Характеризуется сыпью на теле и волосистой части головы, чаще – на верхних и нижних конечностях; может протекать в острой и хронической формах. Одна из разновидностей заболевания – микробная экзема – развивается как вторичное состояние на участках, где происходит микробное или грибковое поражение эпидермиса. В результате инфицирования к симптомам первоначально возникшего заболевания или нарушения целостности эпидермиса присоединяются признаки, характерные микробной экземе.
Фото микробной экземы
Причины возникновения микробной экземы
Основные причины возникновения микробной экземы на коже – психовегетативные нарушения, нейроэндокринные болезни, приводящие к снижению иммунитета и, как следствие, высокой чувствительности к попаданию болезнетворных микроорганизмов на кожные покровы. Еще один фактор, способный спровоцировать появление микробной экземы – варикоз конечностей, травмирование кожи (раны, язвы, ссадины), микоз, лимфедема (лимфостаз). Чаще всего возбудителем заболевания выступает стрептококковая или стафилококковая инфекция, а также грибы рода кандида.
Симптомы микробной экземы
Микробная экзема может развиваться в области очагов пиодермии (гнойного поражения кожи) – вокруг язв, ссадин, царапин, свищей. Проявляется в виде воспаленных резко очерченных очагов с отторгающимся слоем клеток по периферии.
Центр образования представляет собой скопление папул (бесполостные возвышенности) и везикул (образования с серозной жидкостью), мокнущих участков, гнойных корок.
Элементы расположены в виде наслоения друг на друга без чередования с участками здоровой кожи. Вокруг проявлений микробной экземы образуются отдельные мелкие образования на коже, которые постепенно растут и занимают все большую площадь. Форма образования – ассиметричная, с неровными краями.
Обычно микробная экзема сопровождается сильным зудом, шелушением и раздражением.
Виды микробной экземы
В зависимости от клинических признаков и области локализации можно выделить 5 основных видов микробной экземы:
Нуммулярная экзема
Нуммулярная (бляшечная, монетовидная) отличается от остальных округлыми очагами воспаления небольшого размера (1-3 см.). Границы пораженных участков четкие, с сильным притоком крови, мокнущей, отечной поверхностью, слоем гнойных корок. Чаще всего поражает кожу рук.
Варикозная. Проявляется в сочетании с варикозным расширением вен, венозной недостаточностью. В случае, если на поверхности пораженной области образуются язвы, при их заражении вокруг формируется экзематозный участок с выраженным отеком и воспалением, но умеренным зудом.
Посттравматическая экзема. Является следствием нарушения процессов заживления кожи после операций, ссадин, ран и включает все основные признаки микробной экземы.
Сикозиформная экзема. Появляется у пациентов с воспалением волосяных фолликулов. Характерные признаки: мокнущие, зудящие очаги воспаления ярко-красного оттенка. Локализация – подбородок, подмышки, верхняя губа, наружные половые органы. По мере прогрессирования заболевания воспаление распространяется за область роста волос на теле.
Экзема сосков. Наблюдается у женщин, особенно на фоне кормления грудью, а также у зараженных чесоткой. Вокруг соска появляются красные участки воспаления с четкими границами, трещинами, сильно мокнущие.
Последствия микробной экземы
Основная опасность микробной экземы заключается в том, что при неправильном подходе к лечению могут проявиться вторичные высыпания аллергического характера, а также дальнейшее распространение инфекционно-воспалительного процесса по кожным покровам. Иногда экзематозные элементы обретают тенденцию к слиянию, гниению, повреждая здоровые поверхности эпидермиса. В результате микробная экзема переходит в истинную.
При сильном расчесывании поврежденных зон течение бактериальной инфекции усугубляется, что способно привести к развитию генерализованного воспалительного процесса.
На местах локализации глубоких язв, особенно механически поврежденных, могут образовываться шрамы и рубцы. При множественных поражениях кожи микробной экземой повышается опасность заражения вирусными заболеваниями, например, развития болезней герпесвирусной этиологии, наибольшую опасность из которых представляет герпетиформная экзема Капоши с высокой летальностью.Диагностика микробной экземы
Монетовидная экзема
Основной метод диагностики заключается в проведении бактериологического исследования полученного с помощью соскоба материала с поврежденных участков кожи; при микроскопии обнаруживаются микотические клетки, а при помещении в питательную среду – бактериальные возбудители. Важно точно определить вид микроорганизма, являющегося причиной микробной экземы для выявления его чувствительности к лекарственным препаратам.
В тяжелых случаях заболевания рекомендуется проведение гистологического исследования биоптата, полученного из глубоких слоев очага микробной экземы. Таким образом устанавливается выраженность лимфоидного проникновения воспалений в ткани, наличие плазматических клеток и прочих несвойственных элементов в инфильтрате. При визуальном осмотре отмечают отек дермы, локализацию экзематозных проявлений, характерные внешние признаки.
Дифференциальный диагноз устанавливают с проявлениями псориаза, прочими видами экземы, дерматитами. При подозрении на переход микробной экземы в истинную назначается общий анализ крови, определение уровня иммуноглобулинов и Т-лимфоцитов.
Лечение микробной экземы
Терапия заболевания включает применение местных препаратов, средств системного воздействия, введение определенной системы питания, а также ряда мер гигиене и защите от распространения экземы на здоровые участки кожи.
Рекомендации для больных с микробной экземой включают:
- Недопущение перегреваний тела, а также травмирования пораженной области.
- Тщательная личная гигиена, но исключение длительного контакта с водой участков кожи с микробной экземой.
- Устранение очагов хронической инфекции.
- Ношение белья из натуральных тканей.
- При варикозной форме микробной экземы – ношение плотных резиновых чулок или бинтование ног, лечение варикоза.
- Диета преимущественно молочно-растительная с дополнением мясными блюдами, кашами, фруктами за исключением цитрусовых. Ограничение приема жидкости, алкоголя, консервированной и острой пищи.
Местное лечение микробной экземы предполагает:
Примочки из 1-процентного раствора резорцина, свинцовой воды, смазывание спиртовым раствором бриллиантовой зелени, жидкостью Кастеллани, растворами анилиновых красителей в остром периоде.
При незначительном мокнутии применяются нафталановая, ихтиоловая мази, препараты дегтя.
Мази с содержанием антибиотиков при доказанности бактериального возбудителя экземы (бактробан, драполен, деттол).
В случае грибковой этиологии заболевания – противогрибковые мази (экзодерил, нистатиновая, лоцерил, бифоназол).
При большой площади поражения – мази и спреи с кортикостероидами (элоком, адвантан, локоид, целестодерм).
Прочие негормональные средства для лечения экземы – эплан, радевит, гистан, фенистил, лостерин.
В случае распространения проявлений экземы на обширные зоны – ингибиторы кальциневрина (пимекролимус, такролимус). Средства ослабляют зуд, снимают воспаление.
Системное лечение микробной экземы (рекомендуется при тяжелом течении):
- Антибиотики (ампициллин, азитромицин, доксициклин, офлоксацин, цефазолин, ципрофлоксацин).
- В случае присутствия грибкового возбудителя – антимикотики (например, флуконазол).
- При генерализации процесса – системные кортикостероиды (триамцинолон, преднизолон) и цитостатики (метотрексат, циклоспорин).
- Десенсибилизирующие, антигистаминные препараты (лоротадин, супрастин, диазолин, хлоропирамин). Рекомендуются внутривенные вливания хлорида кальция, тиосульфата натрия.
- Седативные препараты (валериана, пустырник, снотворные, препараты брома).
- Витамин А, витамины группы В.
Физиотерапевтические процедуры:
- Магнитотерапия.
- УФО, УВЧ.
- Лазеротерапия.
- Озонотерапия.
Лечение микробной экземы народными средствами
При легких формах экземы, а также в качестве дополнения к системной антибактериальной терапии можно применять народные методы лечения:
- Эффективно снимают зуд, воспаление и раздражение спреи-антисептики ингалипт, ливиан, каметон. Применяются местно на участки, пораженные экземой.
- Примочки из травяного сбора. Для приготовления взять по 20 грамм череды, крапивы, почек березы, цветков календулы, травы тысячелистника, зверобоя. Смешать, взять ложку сырья, заварить стаканом кипятка, настоять 2 часа. Делать примочки на пораженную область на 30 минут. Также можно принимать внутрь по 50 мл. 3 раза в день.
- Аппликации из отвара игл и шишек сосны. 100 грамм сухого сырья залить литром кипятка, настоять час и прикладывать на больные места на 15 минут.
- Свежие листья грецкого ореха (100 грамм) залить 500 мл. холодной воды, кипятить 5 минут, дать настояться. Протирать пораженные микробной экземой участки.
- Листья черной бузины обладают мощным антисептическим действием. Применяются следующим образом: свежие листья моют, немного отбивают ножом и прикладывают к больным местам на 10-15 минут под пленку.
- Поможет улучшить иммунитет и справиться с болезнью корень одуванчика. Взять измельченное сырье (1 ст.л.), залить 400 мл. кипятка, настоять в течение ночи. Пить по 50 мл. 3 раза в сутки, предварительно прокипятив и остудив.
Профилактика микробной экземы
Основные меры по предотвращению развития микробной экземы:
- Тщательная дезинфекция и своевременное лечение любого пиодермического высыпания.
- Уход и адекватное лечение ран, повреждений кожи.
- Уход за кожей под гипсовыми повязками.
- При склонности к экземам – молочно-растительная диета с исключением вредных и аллергичных продуктов питания, ограничение сладостей.
- Отказ от вредных привычек.
- Лечение хронических заболеваний, особенно варикоза, инфекционных болезней.
Микробная экзема на ногах: причины возникновения и лечение
Экземой называют дерматологическое, воспалительное, незаразное заболевание острой либо хронической формы. Воспалительный процесс на коже характеризуется различными высыпаниями, жжением, зудом. Болезнь носит рецидивирующий характер. Высыпания локализованы на кожных покровах, чаще всего – на конечностях. Сегодня медицина различает более 12 разновидностей заболевания, самая распространенная из которых – микробная экзема (1/4 от всех случаев болезни). Развивается микробная экзема на месте гнойных заболеваний кожи (стафилодермии, стрептодермии), в области ранок, язвочек, царапин и ссадин, вследствие присоединения микробного или грибкового поражения. В роли возбудителей выступают грибы из рода Кандида, гемолитические, золотистые и эпидермальные стрептококки, протеи. Таким образом, симптомы экзематозного заболевания возникают на основе имеющегося.Содержание статьи
Причины возникновения микронной экземы
Дерматит может развиваться как следствие наследственности либо аллергической реакции, а также под воздействием факторов внешней и внутренней среды. Генетическую предрасположенность и гиперчувствительный ответ определяет хромосомный набор иммунной системы человека. У пациентов, страдающих микробной экземой, уменьшенное количество лейкоцитов и Т-клеток в крови, наблюдается избыточное содержание иммуноглобулинов E и G, пониженное – иммуноглобулина М. К внешним причинам развития болезни относят варикоз, лимфедема, грибковые поражения, травмированные участки эпителия. К внутренним факторам относят расстройства психики и эндокринной системы, нарушения в функционировании почек, печени, ЖКТ. Щитовидная железа оказывает негативное воздействие на функционирование центральной нервной системы, что приводит к нарушениям нервной и трофической регуляции организма. Как следствие, происходит снижение защитных функций покровов кожи, а при нарушении их целостности — развивается экзема.
К внутренним факторам относят расстройства психики и эндокринной системы, нарушения в функционировании почек, печени, ЖКТ. Щитовидная железа оказывает негативное воздействие на функционирование центральной нервной системы, что приводит к нарушениям нервной и трофической регуляции организма. Как следствие, происходит снижение защитных функций покровов кожи, а при нарушении их целостности — развивается экзема.Классификация заболевания
По месту локализации и симптомам выделяют 5 видов заболевания:- Неммулярную: маленькие округлые очаги, с четкими границами, отечные, воспаленные, влажные, с гнойными корками. Эта разновидность – микробная экзема на руках.
- Варикозную: возникает на основе варикозного расширения вен. На язвах сосудов с присоединением заражения образуются экзематозные участки (воспаленные и отечные, без зуда и жжения). Характеризуется, как микробная экзема на ногах.
- Посттравматическая (парараневая): образуется во время нарушений в процессах заживления кожных покровов с присоединением инфекций.
- Сикозиформная: характерна для людей с воспаленными волосяными фолликулами. Воспалительные очаги красного цвета, влажные, с зудом.
- Экзема сосков: наблюдается у кормящих женщин. Вокруг ореола четкие воспаленные участки с трещинами.
 Бактериальная экзема по форме протекания делится на:
Бактериальная экзема по форме протекания делится на:- Острую: отличается покраснением покровов, отечностью, образованием папул, которые через время прорывают, выделяется гной. Далее образуются плотные корочки.
- Подострую: воспаление сопровождается утолщением кожных покровов, формированием чешуек, нарушением пигментации.
- Хроническую: выздоровевшие участки эпителия отличаются стойким покраснением, изменением в пигментации.
Факторы риска
К факторам риска относятся люди, которые:- не соблюдают гигиену кожных покровов;
- имеют слабую иммунную систему;
- отличаются заболеваниями центральной нервной системы;
- имеют генетическую предрасположенность;
- характеризуются повышенным уровнем аллергического ответа;
- страдают хроническими болезнями;
- живут в условиях чрезмерно загрязненной окружающей среды;
- при нарушении целостности эпителия не соблюдают правила ухода за раневой поверхностью;
- страдают заболеваниями желудочно-кишечного тракта, почек и печени;
- страдают варикозным расширение вен;
- предрасположены к грибковым инфекциям.
Симптоматика заболевания
К основным признакам экземы относят:- зуд;
- покраснение;
- сыпь;
- жжение,
- гнойники;
- корочки;
- шелушения.

Диагностика болезни
Провести правильную диагностику болезни может только врач-дерматолог.Выводы специалиста основываются на данных осмотра, лабораторных исследований, общей картины состояния здоровья человека.Визуальная оценка и опрос помогают определить наличие симптоматики заболевания. Далее производят ряд анализов. Первым выполняют посев из очага воспаления с целью определения возбудителя. Далее определяют его чувствительность к антибиотикам (для назначения эффективного медикаментозного лечения).
- Для того, чтобы дифференцировать дерматит от сродных болезней (псориаза, дерматита, аллергии) пользуются методами сравнительной диагностики. При неэффективности предыдущих анализов, для определения формы протекания экземы, пользуются методами сложной диагностики (гистологические, бактериальные исследования).
- При подозрении на переход микробной формы в истинную, назначают анализ крови на уровень лейкоцитарных клеток и иммуноглобулинов.

Лечение заболевания
Терапия болезни включает в себя комплекс мер, направленных на системное и местное лечение, предотвращение распространения. Особое значение имеют соблюдение диеты и личной гигиены.- Для системной терапии дерматита в сопровождении бактериальной инфекции назначают антибиотики (афлоксацины, ампициллины, азитромицины, цефалексины). Лечение микробной экземы на ногах с присоединением грибка производят при помощи антигрибковых лекарственных средств (мазь, крем или таблетки, содежащих флуконазол, клотримазол, нистатин).
- При поражении больших площадей эпителия применяют системные стероидные средства и цитостатики.
- Антигистаминные препараты (лоратадин, диазолин, хлоропирамин, цитеризин, дезлоратадин) предназначены для устранения зуда, отека и воспаления.
- Внутривенные инфузии натрия тиосульфата и кальция хлорида используют для укрепления иммунной системы человека и увеличения сопротивляемости возбудителям.
- Седативные средства (валериана, пустырник, глицин, хмель, мята) способствуют снятию напряжения центральной нервной системы. В тяжелых формах назначают прием снотворных и антидепрессантов.
 С целью улучшения иммунитета употребляют витаминно-минеральные комплексы в виде таблеток и инъекций, иммуномодуляторы.
С целью улучшения иммунитета употребляют витаминно-минеральные комплексы в виде таблеток и инъекций, иммуномодуляторы.- Местное лечение предполагает использование крема либо мазь с содержанием цинка, нафталина, ихтиола или березового дегтя. Ставят примочки резорцина либо свинцовой воды. Во время обострения очаги обрабатывают раствором бриллиантовой зелени.
- Мазь с содержанием антибиотика (драполен) применяют при бактериальной природе возбудителя. Если он грибковый – мазь с антимикотическими компонентами (экзодерил, миконазол, ламизил, лоцерил). При обхватывании воспалением больших участков эпителия – с кортикостероидами (целестодерм, акридерм, бетаметазон). Положительную динамику оказывают негормональные противовоспалительные средства (лостерин, радевит). Хорошо справляются с экзематическими симптомами ингибиторы кальциверина (такролимус, пимекролимус).
- Микробная экзема: лечение физиотерапевтическими процедурами. К этим методам относят применение озонотерапии, криотерапии, лазеротерапии, УВЧ и УФО излучений. Результативны аппликации с применением лечебной грязи, отваров трав (ромашка, календула, шалфей).

Питание во время заболевания
Больным назначают особый режим питания с преобладанием в рационе кисломолочных продуктов, фруктов и овощей. Еду готовят на пару, варят или тушат. Исключают употребление острых, соленых, копченых, маринованных продуктов. Запрещено какао, сахара, мучное, алкоголь, кофе. Не употребляют продукты, вызывающие аллергические реакции.Неродные методы терапии
Нетрадиционная медицина имеет арсенал по борьбе с экземой. Эффективно справится с симптомами заболевания, помогут компрессы с лекарственными растениями. Охлажденный отвар листьев грецкого ореха используют для примочек (100 г на 500 мл воды, варят на протяжении 10 мин). На 15 мин прикладывают компресс с сосновой хвоей (100 г на 1 л кипятка, настаивают 1 час). Компресс из листьев бузины оказывает антисептическое действие на пораженные участки кожи. В качестве примочек используют настой из листьев тысячелистника (2 ст ложки на 200 мл воды, настаивают 40 мин).
