Розовый лишай у ребенка: признаки и чем лечить?
Вместе с экспертом мы разобрались, что такое розовый лишай и как проходит его лечение у маленьких детей.
Елена Шиханова
заведующая поликлиническим отделением ГБУЗ СК «Краевой клинический кожно-венерологический диспансер», кандидат медицинских наук, врач высшей квалификационной категории
Розовый лишай – общая информация
Симптомы болезни: основные признаки розового лишая
Диагностика кожных заболеваний у детей
Заразен ли ребенок? Меры предосторожности при лишае
Как лечить розовый лишай у ребенка?
Медикаментозное лечение лишая
Народные средства
Заключительные рекомендации
Розовый лишай – общая информация
Розовый лишай Жибера (болезнь Жибера, розеола шелушащаяся) – острое воспалительное самостоятельно разрешающееся заболевание, для которого характерны овальные или монетовидные шелушащиеся пятна или узелки розового цвета, первично располагающиеся на туловище и конечностях.
Причина заболевания все еще остается неизвестной. Ранее предполагалось наличие многих причин, таких как стресс, раздражение, применение некоторых лекарственных препаратов, изоморфная реакция. В настоящее время наиболее общепризнанной считается теория инфекционного, в первую очередь, вирусного происхождения, однако, причинный вирус пока не выявлен. В последнее время особое внимание уделяется роли герпесвирусов 6 и 7 типов.
Заболевание чаще встречается у подростков и молодых людей, лица пожилого возраста и дети младшего возраста болеют редко. Обычно наблюдается один эпизод заболевания в течение жизни. Пик заболеваемости регистрируется весной и осенью.
Симптомы болезни: основные признаки розового лишая
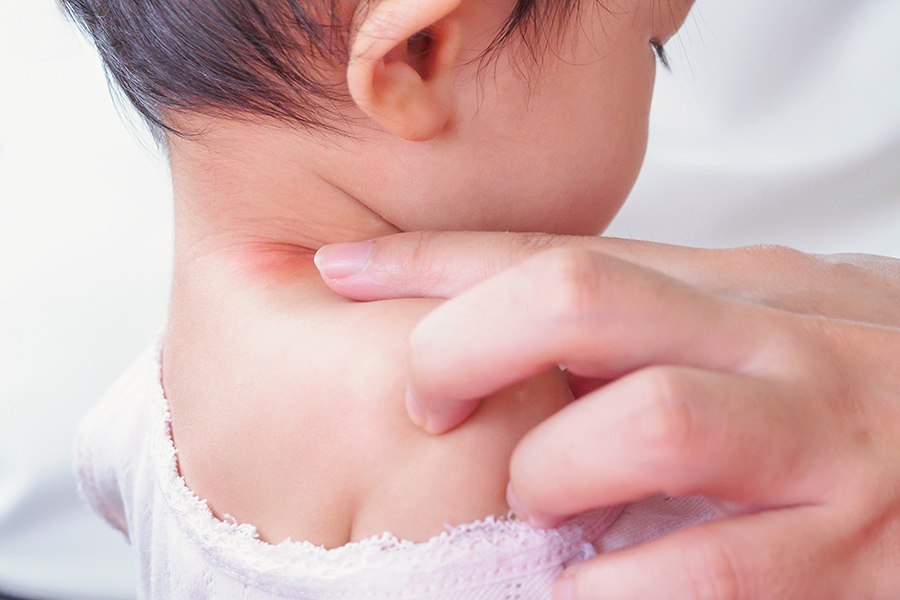
У 80% пациентов заболевание начинается с появления на туловище округлой или овальной бляшки диаметром от 2 до 5 сантиметров розового или красного цвета, ее центральная часть имеет лососево-красную окраску с нежным шелушением на поверхности.
Через 7-14 дней появляются высыпания на коже туловища и проксимальных отделов конечностей в виде пятен или папул розового или красного цвета. Пятна имеют округлые или овальные очертания, центр их нежно-складчатый, иногда пигментированный с шелушением.
Шелушение более характерно на границе центральной и периферической зон в виде «воротничка». Высыпания появляются не одновременно.
Иногда вместо пятен на коже могут быть мелкие узелки, пузырьки, уртикарии и даже гнойнички. Отличительной особенность розового лишая является то, что все элементы располагаются вдоль линий натяжения кожи (линий Лангера).
Заболевание, как правило, протекает без субъективных ощущений. Может присутствовать легкий зуд, который вызван избыточным раздражением кожи. Спонтанное выздоровление происходит на 4-5 неделе, без остаточных клинических проявлений.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
| ПОЛУЧИТЬ ОНЛАЙН-КОНСУЛЬТАЦИЮ И ЗАПИСАТЬСЯ НА ПРИЁМ |
Диагностика кожных заболеваний у детей
Диагностика розового лишая для врача-дерматовенеролога не представляет никаких сложностей и основывается на данных анамнеза (связь с недавно перенесенной инфекцией, переохлаждение, нарушение общего состояния) и клинической картине заболевания.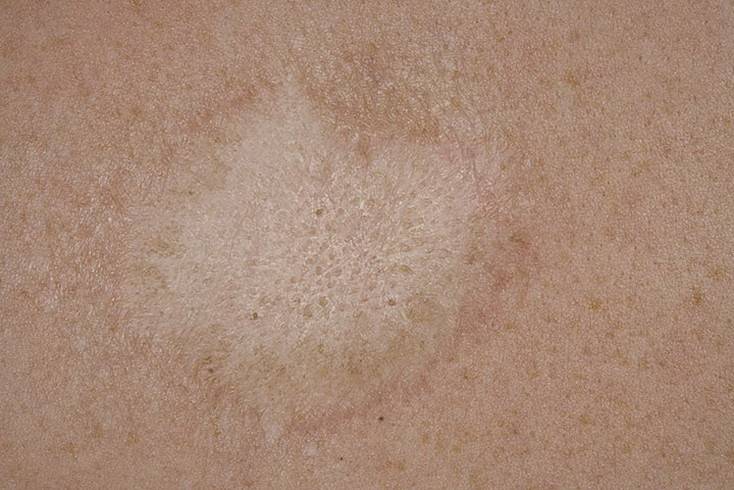 В ряде случаев требуются дополнительные лабораторные исследования крови для исключения сифилиса и микроскопическое исследование чешуек кожи для исключения микоза.
В ряде случаев требуются дополнительные лабораторные исследования крови для исключения сифилиса и микроскопическое исследование чешуек кожи для исключения микоза.
Заразен ли ребенок? Меры предосторожности при лишае
Розовый лишай не заразен, поэтому при этом заболевании мер предосторожности нет! Ребенок живет обычной жизнью. Единственное исключение — стоит ограничить водные процедуры.
Если врач установил диагноз «розовый лишай Жибера», то не стоит отчаиваться. Обычно самопроизвольное выздоровление наступает через 4-5 недель от появления первых высыпаний.
Как лечить розовый лишай у ребенка?
Неосложненное течение заболевания лечения не требует. Однако следует четко соблюдать рекомендации по ограничению водных процедур, использования мочалки, растираний жестким полотенцем. Очень важно не вызывать раздражения кожи обильным потоотделением (ограничиваем физическую нагрузку), не пропускающей воздуха одеждой из шерсти и синтетики.
Основной способ лечения розового лишая — восстановление иммунитета ребенка. Важно, чтобы он соблюдал общие правила гигиены, хорошо питался, находился в проветриваемых помещениях.
Медикаментозное лечение лишая
При наличии зуда, атипичном течении, генерализации процесса назначается медикаментозная терапия. С целью облегчения зуда применяются противозудные лосьоны и болтушки, реже наружные кортикостероидные мази и кремы. В некоторых случаях назначаются антигистаминные препараты. При осложненных формах заболевания назначают системные глюкокортикостероидные лекарственные средства.
Тяжесть заболевания можно существенно уменьшить применением физиотерапевтических методов лечения. Чаще используется ультрафиолетовая средневолновая терапия, но при этом возможно появление поствоспалительной гиперпигментации.
Не все медикаменты можно купить в одном месте. Найти необходимые лекарства в одной аптеке и по выгодной цене можно по ссылке:
| ЗАКАЗАТЬ И БЫСТРО ПОЛУЧИТЬ ЛЕКАРСТВА |
Народные средства
В интернете можно найти немало народных средств, которые, как правило, обещают снять зуд.
Врач рекомендует ни в коем случае не использовать народные средства! Они раздразнят кожу и усилят высыпания.
Заключительные рекомендации
Никогда не занимайтесь самодиагностикой, не прислушивайтесь к мнению окружающих вас людей «у меня так было, я помазал …., и все прошло», не занимайтесь самолечением и при появлении высыпаний всегда обращайтесь к специалистам.
Лишай у детей • Виды лишая у ребенка, симптомы, диагностика и как лечить — Актуальная тема — tsn.ua
Дети в возрасте особенной любви к уличным котятам и щенкам рискуют заразиться неприятным заболеванием, которое в народе называется лишаем. О том, что важно родителям знать о данном заболевании, мы поговорили с детским врачом-дерматологом медицинской сети «Добробут» Еленой Деевой.
Лишай – это группа дерматологических заболеваний, которые включают в себя пять видов заболевания:
- розовый лишай (Жибера)
- красный плоский лишай
- отрубевидный лишай
- стригущий лишай
- опоясывающий лишай
Когда говорят про лишай в бытовых разговорах, как правило, имеют в виду стригущий лишай.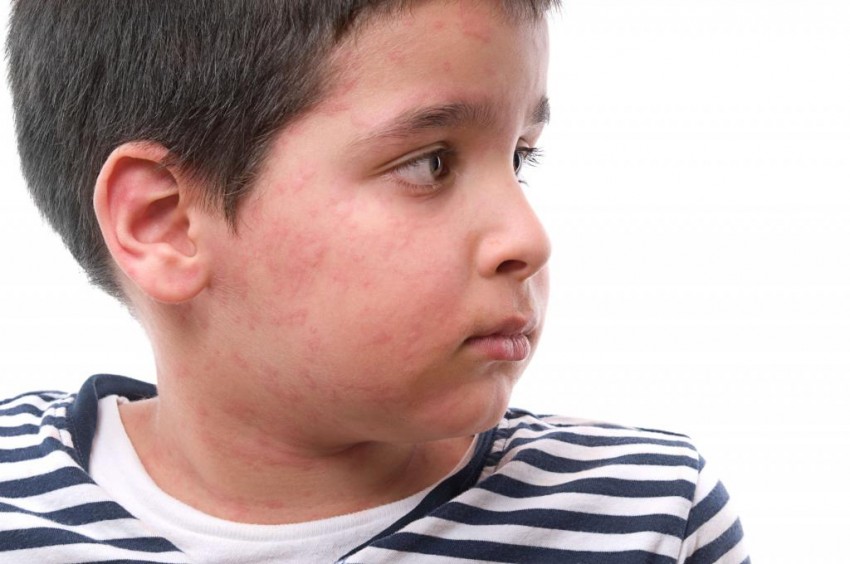 Это грибковое заболевание, которое вызывается паразитарными грибами рода Микроспорум или Трихофитон.
Это грибковое заболевание, которое вызывается паразитарными грибами рода Микроспорум или Трихофитон.
Также читайте
Чаще всего у людей встречается микроспория: грибковое заболевание, которое вызывается грибами рода Микроспорум и поражает кожу, волосы, редко ногти. Микроспория делится на два вида:
антропонозная – передается от человека к человеку. Инкубационный период заболевания (время от засевания грибком до клинических проявлений) длительный: месяц-полтора;
зоонозная – человеку передается от животного либо через предметы, инфицированные шерстью или чешуйками кожи животных. Инкубационный период – 3-7 дней.
Как правило, микроспорией болеют дети, взрослые составляют лишь около 10%. Болеют чаще дети дошкольного и младшего школьного возраста. Чаще встречается зоонозная микроспория, что логично: маленькие дети неравнодушны к бродячим котам и собакам. Особенно к маленьким особям, которые как раз чаще всего бывают заразными: щенкам и котятам. Пик заболевания – обычно конец лета и осень, поскольку в эти периоды чаще бывают приплоды у кошек. При этом у кошек встречается носительство грибка без клинических проявлений примерно у 2% особей, и они также заразны.
Пик заболевания – обычно конец лета и осень, поскольку в эти периоды чаще бывают приплоды у кошек. При этом у кошек встречается носительство грибка без клинических проявлений примерно у 2% особей, и они также заразны.
Также читайте
Симптомы лишаяДля высыпаний на гладкой коже характерны следующие клинические проявления: розовые пятная с шелушащейся серединой, четкие границы, приподнятый по окружности пятен валик, на поверхности которого есть пузырьки, розовые узелки, чешуйки, мелкие серозные корочки. На волосистой коже головы можно наблюдать, как правило, два-три крупных очага и несколько мелких на периферии. Внутри которых обламываются волосы на уровне 5-8 мм от поверхности кожи, а на обломанных волосинках образуются серые муфточки (это чистая культура гриба).
ДиагностикаНа приеме дерматолог сначала осматривает клинические проявления. Затем производит осмотр под диагностическим прибором, который называется лампой Вуда. Трихопетия под лампой Вуда не видна, а Микроспория люминисцирует изумрудным свечением. Следующий этап – лабораторная диагностика. С пораженных участков либо берутся волоски, либо делается соскоб чешуек кожи с очагов и определяется наличие спор или мицелий гриба. С помощью данного анализа определяется вид грибов.
Следующий этап – лабораторная диагностика. С пораженных участков либо берутся волоски, либо делается соскоб чешуек кожи с очагов и определяется наличие спор или мицелий гриба. С помощью данного анализа определяется вид грибов.
В зависимости от результатов диагностики выбирается тактика лечения. Начнем с того, что по нынешнему Приказу Минздрава все грибковые заболевания, в том числе трихопетия и микроспория, лечатся в стационаре. Ребенок, у которого есть проявления лишая, является потенциально опасным для окружающих. При обширных процессах тем более необходимо стационарное лечение. В порядке исключения могут оставить ребенка лечиться дома, если родители в силах обеспечить индивидуальный уход и постоянную санацию среды обитания, а также если могут изолировать его от коллектива и других детей, даже братьев и сестер. При этом мы говорим о единичных высыпаниях, а не об обширном процессе, и заболевание не затронуло волосистую кожу головы.
Лечение проводится обязательно под наблюдением дерматолога. Регулярно проводится клиническая диагностика и осмотр под лампой Вуду, чтобы корректировать ход лечения. Длительность и сложность лечения зависит от степени поражения, количества очагов и возраста ребенка. Если очаг поражения расположен на волосистой части головы, назначаются противогрибковые препараты внутрь. В таком случае лечение длится минимум месяц, а бывает до двух-трех месяцев. При единичных очагах и отсутствии поражения пушковых волос возможно лечение только местными препаратами. В таком случае можно добиться положительного результата за две-четыре недели.
Регулярно проводится клиническая диагностика и осмотр под лампой Вуду, чтобы корректировать ход лечения. Длительность и сложность лечения зависит от степени поражения, количества очагов и возраста ребенка. Если очаг поражения расположен на волосистой части головы, назначаются противогрибковые препараты внутрь. В таком случае лечение длится минимум месяц, а бывает до двух-трех месяцев. При единичных очагах и отсутствии поражения пушковых волос возможно лечение только местными препаратами. В таком случае можно добиться положительного результата за две-четыре недели.
Также читайте
Не занимайтесь самолечением!Часто на прием к дерматологу приходят люди, которые до этого уже пытались лечить микроспорию в домашних условиях. Часто для этого используют сок чеснока или лука, уксус, сок лимона, бывает даже применяются хлорсодержащие вещества, моющие средства и т.д. Эти методы могут вызывать контактные дерматиты вплоть до химических ожогов. Часто на места поражения наносят красящие вещества: зола, чистотел. Это вместе с бактериальной инфекцией, которая часто присоединяется «благодаря» народным методам лечения, значительно усложняет диагностику и ход лечения.
Это вместе с бактериальной инфекцией, которая часто присоединяется «благодаря» народным методам лечения, значительно усложняет диагностику и ход лечения.
больного ребенка необходимо изолировать и лечить под наблюдением дерматолога;
важно обнаружить по возможности источник инфекции. Если это собака или кот, животное нужно отвезти в ветеринарную клинику;
врач обязательно собирает контакты детей, с которыми контактировал заболевший ребенок, и их также необходимо осматривать у дерматолога два раза с интервалом в неделю в случае зоонозной формы и каждые пять дней в течение пяти-шести недель при антропонозной форме;
обязательно проводится дезинфекция дома, в котором живет заболевший. Дезинфицируется одежда, расчески, постельное белье, головные уборы, нательная одежда. Все вещи стираются, проглаживаются; санэпидемстанция также может прислать специалиста с раствором для дезинфекции. Можно самостоятельно в домашних условиях обрабатывать хлорсодержащими растворами все места, где находился ребенок, его вещи и игрушки (иногда мягкие игрушки рекомендуется выбросить).
Благодарим за консультацию детского врача-дерматолога медицинской сети «Добробут» Елену Дееву, dobrobut.com.
Читайте также: Именины 2 сентября: кого поздравлять с днем ангела в этот день
Читайте также: Церковный праздник 2 сентября: день памяти библейского пророка Самуила
Татьяна Корякина
Полосатый лишай на лице у детей: прослеживание линий Блашко
Отчеты о клинических случаях
. 2013 г., май-июнь; 30(3):364-6.
doi: 10.1111/j.1525-1470.2012.01844.x. Epub 2012 7 сентября.
Юфимия W Му 1 , Рэйчел Абуав, Бернард А. Коэн
принадлежность
- 1 Кафедра дерматологии, Медицинский факультет, Университет Джона Хопкинса, Балтимор, MD21287, США.
- PMID: 22958113
- DOI: 10.1111/ж.1525-1470.2012.01844.х
Отчеты о клинических случаях
Euphemia W Mu et al. Педиатр Дерматол. 2013 май-июнь.
. 2013 г., май-июнь; 30(3):364-6.
doi: 10.1111/j.1525-1470.2012.01844.x. Epub 2012 7 сентября.
Авторы
Юфимия W Му 1 , Рэйчел Абуав, Бернард А. Коэн
принадлежность
- 1 Кафедра дерматологии, Медицинский факультет, Университет Джона Хопкинса, Балтимор, MD21287, США.
- PMID: 22958113
- DOI: 10.1111/ж.1525-1470.2012.01844.х
Абстрактный
Мы сообщаем о семи пациентах с полосатым лишаем лица по типу Блашко, которые обратились в наше отделение детской дерматологии в период с 2003 по 2009 год.. Средний возраст постановки диагноза составил 4,6 года (от 2,5 до 9 лет). Три случая были связаны с атопическим дерматитом, а один случай — с витилиго. У шести пациентов, за которыми мы наблюдали, все поражения исчезли без пигментных изменений в среднем через 11 месяцев. Эта серия случаев описывает распространение, проявления и естественное течение полосатого лишая вдоль лицевых линий Блашко. Исходя из нашего опыта, клинический диагноз и мониторинг без биопсии являются разумным подходом к лечению неосложненного полосатого лихена, особенно при поражении лица.
© 2012 Wiley Periodicals, Inc.
Похожие статьи
Полосатый лишай: клинико-лабораторные особенности у 115 детей.
Патрици А., Нери И., Фиорентини К., Бончи А., Риччи Г. Патризи А. и др. Педиатр Дерматол. 2004 г., май-июнь; 21(3):197-204. doi: 10.1111/j.0736-8046.2004.21302.x. Педиатр Дерматол. 2004. PMID: 15165195
Полосатый лишай у ребенка после иммунизации. Отчет о случае.
Драгош В., Мервик Л., Згавец Б. Драгос В. и др. Acta Dermatovenerol Alp Pannonica Adriat. 2006 Декабрь; 15 (4): 178-80. Acta Dermatovenerol Alp Pannonica Adriat. 2006. PMID: 17982611
[Полосатый лишай или Блашкит у взрослых.
 Вариации одного и того же объекта?].
Вариации одного и того же объекта?].Райтер Х., Фельдманн Р., Брейер Ф., Хаппл Р., Гшнайт Ф. Райтер Х. и др. Hautarzt. 2000 г., октябрь; 51 (10): 770-3. doi: 10.1007/s001050051213. Hautarzt. 2000. PMID: 11153365 Немецкий.
Полосатый лишай: клинико-эпидемиологический обзор 23 случаев.
Peramiquel L, Baselga E, Dalmau J, Roé E, del Mar Campos M, Alomar A. Перамикель Л. и соавт. Eur J Педиатр. 2006 апрель; 165 (4): 267-9. doi: 10.1007/s00431-005-0032-9. Epub 2006 13 января. Eur J Педиатр. 2006. PMID: 16411095 Обзор. Аннотация недоступна.
Полосатый лишай: клинические особенности и динамическое наблюдение у 12 пациентов.
Хаубер К., Роуз С., Брокер Э.
 Б., Хэмм Х.
Хаубер К. и др.
Евр Дж Дерматол. 2000 г., октябрь-ноябрь; 10 (7): 536-9.
Евр Дж Дерматол. 2000.
PMID: 11056425
Обзор.
Б., Хэмм Х.
Хаубер К. и др.
Евр Дж Дерматол. 2000 г., октябрь-ноябрь; 10 (7): 536-9.
Евр Дж Дерматол. 2000.
PMID: 11056425
Обзор.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
Отчетливое выражение лица у 3 афроамериканских девочек препубертатного возраста
Lichen nitidus actinicus: Отчетливое представление лица у 3 афроамериканских девочек препубертатного возраста
Сапна Моди, доктор медицины, Мэнди Хартинг, доктор медицины, Дениз Метри, доктор медицины
Dermatology Online Journal 14 (4): 10
Отделение дерматологии, Медицинский колледж Бейлора, Детская больница Техаса, Хьюстон, Техас. [email protected]
Abstract
Lichen nitidus является относительно распространенным воспалительным заболеванием неопределенной этиологии, наблюдаемым в основном в педиатрической популяции. Редкий вариант может демонстрировать фотораспределение характерных поражений. Мы описываем 3 случая лихена nitidus actinicus
с выраженными поражениями лица.
Редкий вариант может демонстрировать фотораспределение характерных поражений. Мы описываем 3 случая лихена nitidus actinicus
с выраженными поражениями лица.
Введение
Lichen nitidus (LN) — доброкачественное воспалительное кожное заболевание неизвестной этиологии, наиболее часто встречающееся у детей. Этот
Состояние обычно проявляется в виде скоплений мелких, точечных, круглых или многоугольных папул цвета кожи со слегка
рельефные, блестящие поверхности. Иногда можно увидеть мелкие чешуйки или гиперкератотические пробки. Lichen nitidus преимущественно
возникает на животе, груди, гениталиях и верхних конечностях и характеризуется феноменом Кебнера. гистопатология
выявляет типичную лихеноидную тканевую реакцию, отличающуюся часто описываемым образом «клешни, сжимающей мяч».
шарик представляет собой хорошо очерченный участок лимфогистиоцитарного инфильтрата вблизи эпидермиса, а коготь представляет собой удлиненный
сетчатые гребни у краев. Поскольку ВН, как правило, протекает бессимптомно и спонтанно регрессирует, в лечении нет необходимости.
местные противовоспалительные препараты часто назначают с переменным успехом [1].
Поскольку ВН, как правило, протекает бессимптомно и спонтанно регрессирует, в лечении нет необходимости.
местные противовоспалительные препараты часто назначают с переменным успехом [1].
Lichen nitidus actinicus (LNa) представляет собой редкий вариант ВН, для которого характерны поражения, локализованные на открытых участках тела, обычно тыльные поверхности рук и разгибатели предплечий [1]. Сообщалось также о LNa под псевдонимами актинический блестящий лихен [2, 3], актинический лихеноидный высыпания и летний актинический лихеноидный высыпания (SALE) [4]. Здесь мы описываем 3 случая LNa у афроамериканских девочек препубертатного возраста, у каждой из которых имелись необычные изменения лица. фотораздача.
Отчеты о случаях заболевания
Случай 1
У 10-летней афроамериканской девочки в течение многих месяцев наблюдалась бессимптомная «сыпь» на лице. При осмотре она
имелись многочисленные точечные гипопигментированные папулы телесного цвета в центре лица, включая обе щеки и спинку носа. Ее мать отметила, что поражения, казалось, ухудшались с воздействием солнца. У нее была похожая сыпь, когда ей было 2 года.
в это время использование неизвестного крема для местного применения привело к полному излечению. У нее был полный допуск с комбинацией
0,1-процентный крем третиноина и 1-процентный крем пимекролимуса (таблица 1).
Ее мать отметила, что поражения, казалось, ухудшались с воздействием солнца. У нее была похожая сыпь, когда ей было 2 года.
в это время использование неизвестного крема для местного применения привело к полному излечению. У нее был полный допуск с комбинацией
0,1-процентный крем третиноина и 1-процентный крем пимекролимуса (таблица 1).
Случай 2
У 6-летней афроамериканской девочки развилась бессимптомная «сыпь» на лице, локализованная на щеках и носу с обеих сторон. Это впервые развилось в возрасте 3 лет и, как было отмечено, ухудшалось в летнее время при воздействии солнца. При осмотре у нее было много точечные гипопигментированные папулы телесного цвета на двусторонних щеках и спинке носа. (Рис. 1) Ее лечили адапаленом. 0,1-процентный гель и дезонид 0,05-процентный крем без клинического ответа; тем не менее, ее состояние кожи частично улучшилось. в последующие месяцы (таблица 1).
| Рисунок 1 | Рисунок 2 |
|---|
Case 3
African Aramemornament Aramemorn Aramemorne Armontactamp Aramemornation Armontactamp Aramemornation Armontactom.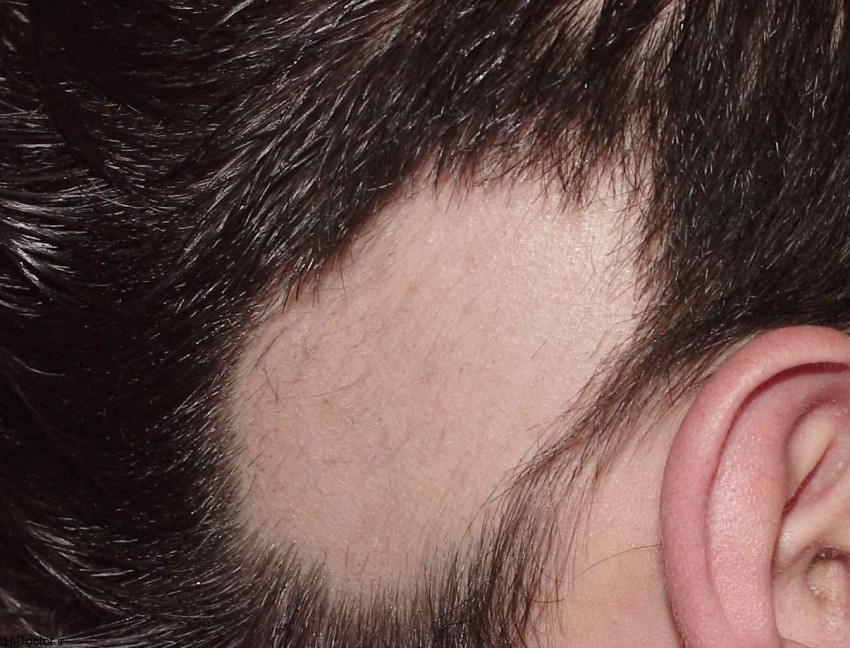 локализуется на ее щеках
и нос. При осмотре у нее были обнаружены многочисленные точечные папулы телесного цвета на медиальных сторонах щек и на спинке носа, а также несколько
папулы на лбу. (Рис. 2) Ее лечили 1-процентным кремом пимекролимуса для местного применения и 0,1-процентным кремом третиноина.
с которым она показала частичный ответ (таблица 1).
локализуется на ее щеках
и нос. При осмотре у нее были обнаружены многочисленные точечные папулы телесного цвета на медиальных сторонах щек и на спинке носа, а также несколько
папулы на лбу. (Рис. 2) Ее лечили 1-процентным кремом пимекролимуса для местного применения и 0,1-процентным кремом третиноина.
с которым она показала частичный ответ (таблица 1).
Обсуждение
Lichen nitidus actinicus преимущественно поражает людей с более темным типом кожи (типы кожи IV и V по Фитцпатрику) [3], он был описан у лиц африканского, ближневосточного и индийского происхождения [1]. Поражения обычно появляются и/или обостряются в летние месяцы [2].
Lichen nitidus actinicus впервые был описан Беди в 1978 г. под термином летняя актиническая лихеноидная сыпь (SALE) [4]. Он описал 25 индийских пациентов с дискретными точечными папулами телесного цвета на открытых участках тела.
появился в летние месяцы и улучшился с защитой от солнца.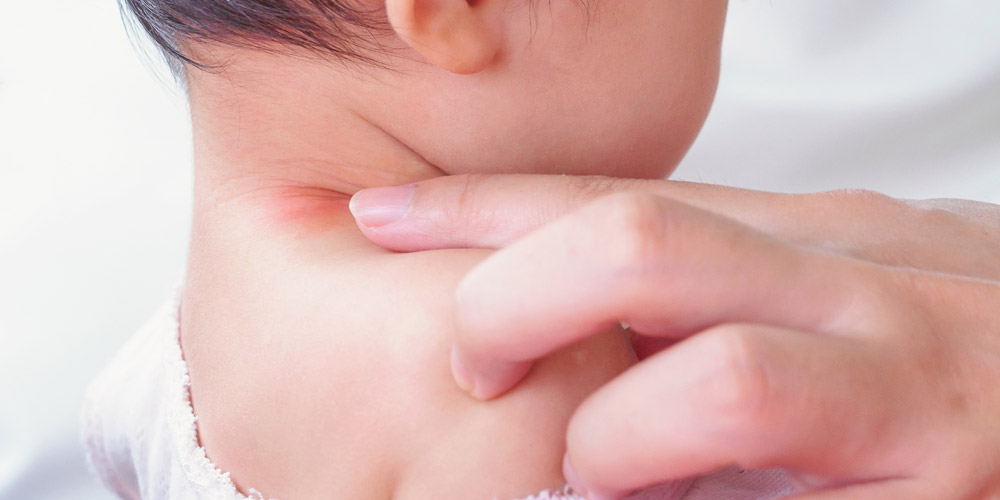 Он признал, что гистопатология в этих случаях была
отличается от того, что было описано ранее при красном плоском лишае и актиническом плоском лишае [4]. В 1981 Исааксон и др. описал аналогичный случай, который был описан как актинический красный плоский лишай. Однако, как гистопатология
было отмечено, что несколько из этих поражений больше соответствуют ВН, чем ЛП, авторы предположили, что термин «летнее время»
актинический лихеноидный высыпания можно использовать в пользу актинического красного плоского лишая [5].
Он признал, что гистопатология в этих случаях была
отличается от того, что было описано ранее при красном плоском лишае и актиническом плоском лишае [4]. В 1981 Исааксон и др. описал аналогичный случай, который был описан как актинический красный плоский лишай. Однако, как гистопатология
было отмечено, что несколько из этих поражений больше соответствуют ВН, чем ЛП, авторы предположили, что термин «летнее время»
актинический лихеноидный высыпания можно использовать в пользу актинического красного плоского лишая [5].
Термин LNa был впервые предложен Канваром и Кауром в 1991 г. [6]. В 1998 году Хуссейн поддержал этот термин в отношении летнего актинического лихеноидного извержения, чтобы подчеркнуть параллелизм между
классический ВН и классический красный плоский лишай, а также между ВЛа и актиническим красным плоским лишаем [3]. Насколько нам известно, только пять случаев LNa были описаны с 19 года.98 [2, 7], при этом с момента первоначального описания Беди [1-6] было зарегистрировано менее пятидесяти случаев. Только один из этих случаев
описали поражения, происходящие в том же распределении лица, что и у наших пациентов [7].
Только один из этих случаев
описали поражения, происходящие в том же распределении лица, что и у наших пациентов [7].
В описанных здесь случаях у всех 3 пациентов были обнаружены одинаковые точечные гипопигментированные папулы телесного цвета на коже.
скуловой зоны лица, для которых клинический дифференциальный диагноз включал актинический фолликулит, фолликулярную экзему и
Демодекс фолликулит. Актинический фолликулит и фолликулярную экзему можно отличить по их перифолликулярной природе.
и гистологические заключения. Актинический фолликулит, редкий фотодерматоз, проявляющийся через 4-24 часа после воздействия солнечных лучей в виде
пустулезные высыпания, гистологически демонстрируют воспалительные клетки, инфильтрирующие волосяной фолликул [8]. Биопсия фолликулярной экземы выявляет спонгиоз с перифолликулярным паракератозом [9].]. Демодексный фолликулит хорошо заметен при соскобе кожи или биопсии. Хотя все эти условия должны быть учтены в
дифференциальный диагноз, наши случаи клинически наиболее соответствуют LNa. Хотя ни одна из наших семей не хотела гистологического
подтверждение, мы полагаем, что морфология поражения, обострение и/или начало с воздействием солнца и типичная поддержка курса
диагноз ЛНА.
Хотя ни одна из наших семей не хотела гистологического
подтверждение, мы полагаем, что морфология поражения, обострение и/или начало с воздействием солнца и типичная поддержка курса
диагноз ЛНА.
Поскольку большинство первоначальных случаев заболевания было обнаружено у лиц африканского, ближневосточного и индийского происхождения, первоначально предполагалось, что LNa
воздействовать только на лиц, проживающих в субтропических районах. Его часто исключают из текстов по дерматологии [2]. Однако совсем недавно LNa был обнаружен в Соединенных Штатах, впервые Isaacson et al. в 1981 [5] и снова Glorioso et al. в 2006 г. [2]. Теперь мы опишем 3 поразительно похожих случая у афроамериканских девочек препубертатного возраста. Мы надеемся, что эта серия кратких случаев
обратить внимание на состояние, которое можно упустить из виду, а также на редкое фотораспределение лица, которое, насколько нам известно,
был описан только один раз ранее.
Ссылки
1. Тилли Дж.Дж., Дролет Б.А., Эстерли Н.Б. Лихеноидные высыпания у детей. J Am Acad Dermatol 2004; 51:606-24. [ПубМед]
2. Glorioso S, Jackson SC, Kopel AJ, et al. Актинический нитидный лишай у 3 афроамериканских пациентов. J Am Acad Dermatol 2006; 54: S48-S9. [PubMed]
3. Hussain K. Летняя актиническая лихеноидная сыпь, отдельная сущность, должна называться нитидным актиническим лишаем. Арка Дерматол 1998; 134:1302-3. [PubMed]
4. Беди ТР. Летняя актиническая лихеноидная сыпь. Dermatologica 1978;157:115-25. [PubMed]
5. Исааксон Д., Тернер М.Л., Элгарт М.Л. Летняя актиническая лихеноидная сыпь (lichen planus actinicus). Дж Ам Академ Дерматол 1981;4:404-11. [PubMed]
6. Канвар А.Дж., Каур С. Lichen nitidus actinicus. Педиатр Дерматол 1991;8:94-5. [PubMed]
7. Инамадар А.С., Атаникар С.Б., Сампагави В. и соавт. Актинический нитидный лишай. Indian J Dermatol Venereol Leprol 2001;67:209-10.
