Эпидермальный линейный веррукозный невус. | Дерматология в России
Главная
пн., 15/04/2013 — 22:04 — petrovna_nadin
Данные пациентаЦвет кожи:
II светлая
Анамнез заболеванияНаследственный анамнез:
Нет указаний на наследуемый характер заболевания
Продолжительность заболевания:
несколько месяцев
Дебют в возрасте:
В возрасте до 1 года
Характер течения заболевания:
Другой вариант течения
Эпизоды заболевания (обострения):
Это единственный эпизод заболевания
Первичное обращение:
Это первичное обращение
Предшествовавшее лечение и его эффективность:
Со слов матери ребенка трижды проводилась криодеструкция,высыпаний становилось больше.
Нет вредных привычек
Status localisОписание сыпи:
На коже мошонки слева,внутренней поверхности левого бедра с переходом на заднюю его поверхность,сгибательную поверхность левого коленного сустава,заднюю поверхность левой голени определяются линейно расположенные сгруппированные папулы розового цвета с бородавчатой поверхностью.По ходу папул местами определяются единичные микрокисты желтого цвета.
Первичные элементы сыпи:
Пятно
Вторичные элементы сыпи:
Вегетация
Дополнительные категории элементов:
Киста
Группировка элементов сыпи:
Линейная
Локализация высыпаний:
Гениталии
Локализация высыпаний:
Бедро
Локализация высыпаний:
КоленоЛокализация высыпаний:
Голень
Распространение сыпи:
Регионарная сыпь
Характер расположения сыпи:
Одностороннее расположение
Новообразование кожи:
Это новообразование кожи
Общие клинические данныеЖалобы при обращении:
На поражение кожи левого бедра,голени.
Категории жалоб:
Сыпь на коже
ДиагнозКлинический диагноз:
Эпидермальный линейный веррукозный невус.
Дифференциальный диагноз:
Красный плоский лишай,псориаз веррукозный.
- Профилактическое применение эмолентов у детей с риском атопического дерматита
- Желтый лазер против красного фолликулярного кератоза
- Факторы риска иммуногенности при использовании инфликсимаба
- Ботулотоксин против ливедоидной васкулопатии
Лазерное лечение эпидермальных невусов — Estet-Portal
Епидермальный невус имеет распространенность в среднем 1-3 случая на 1000 рождений и служит главным мотивом для обращения к дерматологам по причине эстетической жалобы и большого спроса на удаление. Из-за того, что хирургическое удаление часто ограничено размером и расположением епидермального невуса , было предложено много нехирургических методов, в том числе криотерапия, электрокоагуляция, дермабразия и химический пилинг.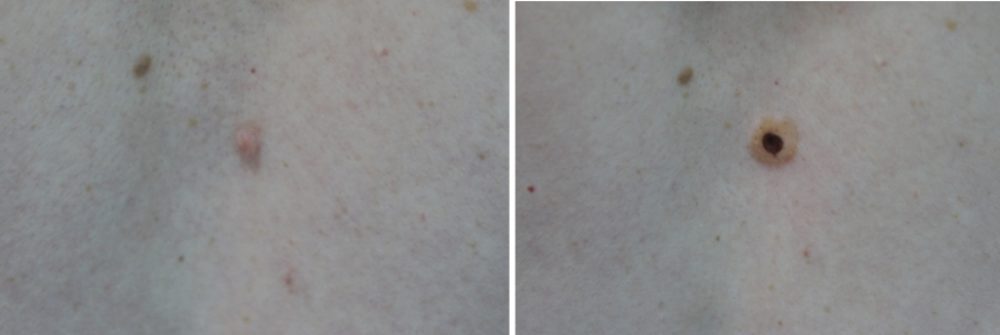
К сожалению, такие подходы дают противоречивые результаты и несут большой риск появления рубцов. Лазеры были также предложены для лечения различных типов епидермального невуса, с обнадеживающими результатами. В нашей статье на estet-portal.com вы сможете ознакомиться с результативностью лазерного лечения пациентов с епидермальными невусами.
- Эпидермальные невусы, исследование и оценка эффективности лазерного лечения
- Причины рецедива после лазерного лечения эпитермальный невусов
- Заключение
Эпидермальные невусы, исследование и оценка эффективности лазерного лечения
Эпидермальные невусы (ЭН) представляют собой гетерогенную группу гамароматозных поражений кожи, определяемых пролиферацией кератиноцитарных, железистых, фолликулярных или мышечных компонентов эпидермиса. Несколько компонентов обычно присутствуют в одном поражении, но тип определяется в соответствии с преобладающими типами клеток.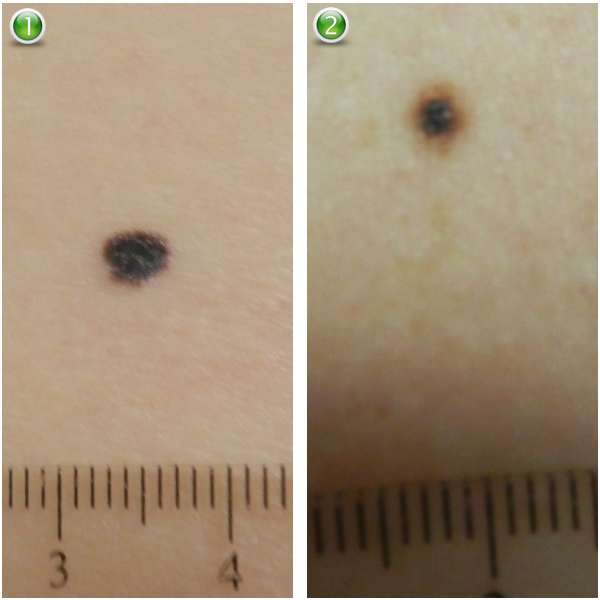 Самыми распространёнными типами являются:
Самыми распространёнными типами являются:
- веррукозный эпидермальный невус , также называемый кератиноцитарным эпидермальным невусом ;
- невус сальной железы.
Читайте нас в Facebook!
Другие типы включают:
- воспалительный линейный веррукозный эпидермальный невус ;
- невус Беккера;
- гладкомышечная гамартома;
- комедональный невус;
- порокератотический эккринный невус;
- округлый и бархатный эпидермальный невус;
- поверхностный липоматозный невус.
В исследовании участвовали 70 человек, из которых 23 пациента имели диагноз верукозный эпидермальный невус , 16 пациентов- невус сальной железы, 26 пациентов- невус Беккера, 2 пациента — воспалительный линейный веррукозный эпидермальный невус, а остальные 3 человека имели округлый и бархатный эпидермальный невус, поверхностный липоматозный невус и гладкомышечную гамартому.
Почти все ВЕРУКОЗНЫЕ ЭПИДЕРМАЛЬНЫЕ НЕВУСЫ были обработаны абляционными лазерами CO2 или Er: YAG.
#opros#
Среди 23 пациентов с верукозным эпидермальным невусом только 4 пациента (17%) показали умеренный результат, плохой результат , или отсутствие результата вовсе. В то же время 19 пациентов показали хороший или отличный результат.
Читайте также: Как дифференцировать сложный пигментный невус кожи.
Оставшиеся 24 пациента показали улучшение более чем на 50%. В последнем наблюдении 14 пациентов (82%) были все еще довольны или очень довольны результатами лечения. Тем не менее,у 14 пациентов (88%) возник частичный или полный рецидив при длительном наблюдении, но половина из них были удовлетворены временным или частичным улучшением. Период наблюдения варьировался от 13 до 127 месяцев (в среднем 36 месяцев).
Двадцать шесть пациентов с диагнозом невус Беккера проходили лечение лазером QS. Только три пациента (5,4%) испытали улучшение, которое было незначительным или умеренным, с полным рецидивом вскоре после для двоих человек, улучшение состояния третьего пациента было достигнуто после четырех сессий лазера QS, с относительно коротким периодом наблюдения в 12 месяцев.
В двух случаях воспалительного линейного веррукозного эпидермального невуса было продемонстрировано улучшение на 50–89%, в основном с помощью импульсного лазера на красителе (PDL).Поверхностный Липоматозный невус был успешно обработан с помощью СО2-лазера, однако поражение частично рецидивировало два года спустя.
Читайте также: Опасен ли веррукозный невус как с ним обращаться.
Наконец последний случай исследования показал частичное улучшение эритемы гладкомышечной гамартомы с помощью импульсного лазера на красителе (PDL).
Пациенты с веррукозным эпидермальным невусом показали улучшение более чем на половину в 82% случаях, главным образом при помощи абляционного лазера.
После среднего периода наблюдения в 45 месяцев показатель успеха оставался высоким, с 16 хорошими респондентами из 22 оцениваемых пациентов (72,7%). Соответственно, 78,3% этих пациентов оценили свой результат как хороший, почти видимый или видимый, с уровнем удовлетворенности 82,6% после среднего периода наблюдения более трех лет.
Причины рецедива после лазерного лечения эпидермальных невусов
Считается, что увеличение частоты рецидивов и рубцов при невусах сальных желёз по сравнению с веркуозным эпитермальным невусом , связано с гистологическими различиями между ними. Невус сальной железы характеризуется в основном дермальным поражением, основными компонентами которого являются сальные железы, незрелые волосяные фолликулы и потовые железы, тогда как верукозный эпидермальный невус является чисто эпидермальным поражением с акантозом, папилломатозом и гиперкератозом.
Таким образом, веркуозный эпидермальный невус можно удалить полностью или почти полностью, в то время как рецидив при лечении только поверхностной части невуса сальной железы неизбежен.
Читайте также: Основные виды невусов.
Тем не менее частичное улучшение будет достигнуто, но стоит предупреждать пациентов о возможных осложнениях.
Для обоих типов невусов не рекомендуется лечение используя агрессивные настройки лазера или попытки обработать всю толщину дермы за один сеанс.
Чтобы избежать шрамов, целесообразно воздействовать постепенно, сначала работая более поверхностно, а затем, при необходимости, затрагивать более глубокие части. Общей рекомендацией для дерматологов будет выполнить несколько подходов, чтобы сначала сплющить поражение, а затем уменьшить его размеры.
Заключение
Данное исследование показывает, что терапия абляционными лазерами может достигать хороших косметических результатов при веррукозных эпидермальных невусах с быстрым исходом от хорошего до превосходного и с низким уровнем рецидивов. Напротив, невус сальных желез имеет склонность к рецидивам и развитию шрамов при глубоком лечении. Учитывая данную информацию, врач-дерматолог должен информировать пациентов о всевозможных осложнениях и о важности наблюдения в динамике, тем самым профилактируя необратимые осложнения.
Больше интересных видео на нашем YouTube-канале!
Линейный эпидермальный невус
Наша приверженность обеспечению вашей безопасности
Мы никогда не считали само собой разумеющимся священное доверие, которое вы возлагаете на нас в отношении заботы о своем ребенке, и сегодня мы как никогда благодарны за эту привилегию. Чтобы узнать обо всех способах, которыми мы работаем, чтобы обезопасить вас, вашу семью и членов нашей команды, посетите нашу страницу обновлений COVID-19.
Чтобы узнать обо всех способах, которыми мы работаем, чтобы обезопасить вас, вашу семью и членов нашей команды, посетите нашу страницу обновлений COVID-19.
Узнайте больше о наших обязательствах по обеспечению вашей безопасности
Узнайте больше о наших обязательствах по обеспечению вашей безопасности
Что такое линейный эпидермальный невус?
Родинка этого типа обычно присутствует при рождении, но может развиться позже в детстве. Обычно они светло- или темно-коричневого цвета. Они могут начинаться как плоская область в форме линии или как «метка на коже». Со временем они растут и становятся толще, как бородавка. Они могут располагаться в любом месте на теле.
Эпидермальные невусы и эпидермолитический гиперкератоз
Редкие эпидермальные невусы имеют характерную особенность, называемую эпидермолитический гиперкератоз (ЭГК). Эту особенность можно увидеть только под микроскопом (не глядя на кожу). Люди с родимым пятном типа EHK могут передать своим детям генетическое заболевание кожи, называемое EHK или буллезным (пузырчатым) ихтиозом. EHK состоит из волдырей при рождении, а затем шелушения всего тела в более позднем возрасте. Чтобы узнать, рискуете ли вы передать EHK своим будущим детям, вы можете сделать биопсию кожи на родимом пятне, чтобы определить, относится ли оно к типу EHK, прежде чем принимать решение о создании семьи.
Люди с родимым пятном типа EHK могут передать своим детям генетическое заболевание кожи, называемое EHK или буллезным (пузырчатым) ихтиозом. EHK состоит из волдырей при рождении, а затем шелушения всего тела в более позднем возрасте. Чтобы узнать, рискуете ли вы передать EHK своим будущим детям, вы можете сделать биопсию кожи на родимом пятне, чтобы определить, относится ли оно к типу EHK, прежде чем принимать решение о создании семьи.
Какие существуют типы линейного эпидермального невуса?
ILVEN (воспалительный линейный веррукозный эпидермальный невус)
Это тип эпидермального невуса, который более красный и чешуйчатый. Эти поражения, как правило, очень зудят. Лечение зуда состоит из стероидных кремов или антигистаминных препаратов (таких как Бенадрил), но часто они лишь немного помогают. Единственным доступным способом удаления этих поражений является хирургическое вмешательство.
Как лечится линейный эпидермальный невус?
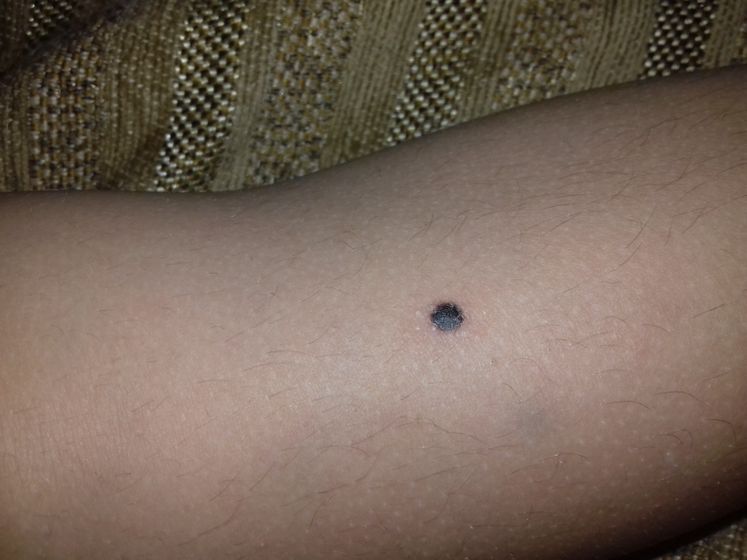 Возможные варианты: мягкие альфа-гидроксильные лосьоны, такие как отпускаемые без рецепта Lac-Hydrin 5%, Am Lactin 12%, Aqua Glycolic или Eucerin Plus, или мягкие лубриканты, такие как Aquaphor или Vaseline. Лекарства, отпускаемые по рецепту, которые могут помочь, включают Dovonex, Retin-A или Efudex. Единственный способ полностью удалить эти образования — удалить их хирургическим путем. Лазер не удаляет эпидермальные невусы навсегда.
Возможные варианты: мягкие альфа-гидроксильные лосьоны, такие как отпускаемые без рецепта Lac-Hydrin 5%, Am Lactin 12%, Aqua Glycolic или Eucerin Plus, или мягкие лубриканты, такие как Aquaphor или Vaseline. Лекарства, отпускаемые по рецепту, которые могут помочь, включают Dovonex, Retin-A или Efudex. Единственный способ полностью удалить эти образования — удалить их хирургическим путем. Лазер не удаляет эпидермальные невусы навсегда.Линейный эпидермальный невус Врачи и поставщики услуг
Нненна Агим, доктор медицины Детский дерматолог
Алекс Кейн, доктор медицины Пластический и черепно-лицевой хирург
Кристофер Дердериан, доктор медицины Пластический и черепно-лицевой хирург
Кэтрин Гордон, доктор медицины Детский дерматолог
Джеймс Сиворд, доктор медицины Пластический и черепно-лицевой хирург
Фэй Эйферт, APRN, FNP Практикующая медсестра — Дерматология
Эпидермальный невус: MedlinePlus Genetics
Описание
Эпидермальный невус (множественное число: невус) — это аномальный, доброкачественный (доброкачественный) участок кожи, вызванный разрастанием клеток в самом наружном слое кожи (эпидермисе). Эпидермальные невусы обычно видны при рождении или развиваются в раннем детстве. Пострадавшие люди имеют один или несколько невусов, которые различаются по размеру.
Эпидермальные невусы обычно видны при рождении или развиваются в раннем детстве. Пострадавшие люди имеют один или несколько невусов, которые различаются по размеру.
Существует несколько типов эпидермальных невусов, которые частично определяются типом пораженных эпидермальных клеток. Эпидермис состоит в основном из клеток особого типа, называемых кератиноцитами. Одна группа эпидермальных невусов, называемая кератиноцитарными или неорганоидными эпидермальными невусами, включает невусы, в которые вовлечены только кератиноциты. Кератиноцитарные эпидермальные невусы обычно располагаются на туловище или конечностях. Они могут быть плоскими, желтовато-коричневыми или коричневыми участками кожи или приподнятыми бархатистыми пятнами. По мере старения больных невусы могут утолщаться и темнеть, приобретая бородавчатый (веррукозный) вид. Часто кератиноцитарные эпидермальные невусы имеют на коже рисунок, известный как линии Блашко. Считается, что линии Блашко, которые обычно невидимы на коже, следуют путям, по которым мигрируют клетки по мере развития кожи до рождения. Кератиноцитарные эпидермальные невусы также известны как линейные эпидермальные невусы или бородавчатые эпидермальные невусы в зависимости от особенностей их внешнего вида.
Кератиноцитарные эпидермальные невусы также известны как линейные эпидермальные невусы или бородавчатые эпидермальные невусы в зависимости от особенностей их внешнего вида.
Другие типы эпидермальных невусов связаны с дополнительными типами эпидермальных клеток, такими как клетки, из которых состоят волосяные фолликулы, потовые железы или сальные железы (железы в коже, вырабатывающие вещество, защищающее кожу и волосы). Эти невусы составляют группу, называемую органоидными эпидермальными невусами. Распространенный тип органоидного эпидермального невуса называется сальным невусом. Невусы этой группы представляют собой восковые желто-оранжевые участки кожи, обычно на коже головы или лица. Пятно обычно безволосое, оставляя отчетливую область облысения (алопеция). Подобно кератиноцитарным эпидермальным невусам, сальные невусы со временем могут утолщаться и становиться более бородавчатыми. Примерно у четверти людей с невусом сальных желез опухоль образуется в той же области, что и невус. Опухоль обычно доброкачественная, хотя редко развиваются раковые (злокачественные) опухоли.
Опухоль обычно доброкачественная, хотя редко развиваются раковые (злокачественные) опухоли.
У некоторых больных имеется только эпидермальный невус и отсутствуют другие аномалии. Однако иногда у людей с эпидермальным невусом также возникают проблемы с другими системами организма, такими как головной мозг, глаза или кости. В этих случаях у пострадавшего возникает состояние, называемое синдромом эпидермального невуса. Существует несколько различных синдромов эпидермального невуса, характеризующихся типом пораженного эпидермального невуса.
Частота
Эпидермальные невусы, по оценкам, встречаются у 1–3 случаев на 1000 человек.
Причины
Несколько генов связаны с различными типами эпидермального невуса. Мутации в гене FGFR3 и гена PIK3CA составляют около сорока процентов кератиноцитарных эпидермальных невусов. Мутации гена HRAS обнаруживаются у большинства людей с сальными невусами, а также связаны с кератиноцитарными эпидермальными невусами. Гены, связанные с HRAS (называемые KRAS и NRAS ), реже участвуют в невусах сальных или кератиноцитарных эпидермальных невусах. Другие гены, некоторые из которых не были идентифицированы, также вовлечены в эпидермальные невусы.
Гены, связанные с HRAS (называемые KRAS и NRAS ), реже участвуют в невусах сальных или кератиноцитарных эпидермальных невусах. Другие гены, некоторые из которых не были идентифицированы, также вовлечены в эпидермальные невусы.
FGFR3 , PIK3CA , HRAS и другие родственные гены RAS предоставляют инструкции для создания белков, которые участвуют в клеточной передаче сигналов. Эта передача сигналов помогает управлять несколькими важными клеточными процессами, включая регуляцию роста и деления клеток кожи. Чтобы передавать сигналы, белки должны быть включены (активированы), что запускает каскад химических реакций внутри клетки, контролирующих рост и другие клеточные функции.
Мутации в упомянутых выше генах приводят к постоянно включенным белкам. Исследования показывают, что клетки с мутацией в одном из этих генов растут и делятся чаще, чем нормальные клетки. Это неконтролируемое деление клеток приводит к чрезмерному росту клеток кожи, что приводит к эпидермальным невусам.
Мутации, связанные с эпидермальным невусом, присутствуют только в клетках невуса, а не в окружающих его нормальных клетках кожи. Поскольку мутация обнаруживается в одних клетках организма, но не в других, люди с эпидермальным невусом считаются мозаичными по этой мутации.
Наследование
Это заболевание обычно не передается по наследству, а возникает в результате мутаций в клетках организма, происходящих после зачатия. Этот тип изменения называется соматической мутацией.
Иногда соматическая мутация гена FGFR3 возникает в репродуктивных клетках больного родителя (сперматозоиды или яйцеклетки) и передается следующему поколению. Когда это происходит, генная мутация обнаруживается в каждой клетке тела ребенка, что приводит к аномалиям скелета, а не к эпидермальным невусам.
Другие названия для этого состояния
- Эпидермальный невус
Дополнительная информация и ресурсы
Информация о генетическом тестировании
- Реестр генетического тестирования: Эпидермальный невус
Информационный центр генетических и редких заболеваний
- Эпидермальный невус
Ресурсы поддержки пациентов и защиты интересов
- Информационный поиск по болезни
- Национальная организация редких заболеваний (NORD)
Научные исследования от ClinicalTrials.
 gov
gov- ClinicalTrials.gov
Каталог генов и болезней от OMIM
- НЕВУС, ЭПИДЕРМАЛЬНЫЙ
Научные статьи в PubMed
- PubMed
Ссылки
- Brandling-Bennett HA, Morel KD. Эпидермальные невусы. Педиатр Клин Норт Ам. 2010 Октябрь; 57 (5): 1177-98. doi: 10.1016/j.pcl.2010.07.004. Обзор. Цитата на PubMed
- Гроссер Л., Хершбергер Э., Рюттен А., Руйвенкамп С., Лоприоре Э., Зутт М., Лангманн Т., Сингер С., Клингсайзен Л., Шнайдер-Брахерт В., Толл А., Real FX, Ландталер М., Хафнер С. Постзиготические мутации HRAS и KRAS вызывают сальный невус и синдром Шиммельпеннинга. Нат Жене. 2012 10 июня; 44 (7): 783-7. дои: 10.1038/нг.2316. Цитата в PubMed
- Хафнер К., Ди Мартино Э., Питт Э., Стемпфл Т., Томлинсон Д., Хартманн А., Ландталер
M, Knowles M, Vogt T. Мутация FGFR3 влияет на рост клеток, апоптоз и
прикрепления к кератиноцитам.
 Разрешение ячейки опыта. 2010 15 июля; 316 (12): 2008-16. дои:
10.1016/j.yexcr.2010.04.021. Epub 2010, 24 апреля. Цитирование на PubMed
Разрешение ячейки опыта. 2010 15 июля; 316 (12): 2008-16. дои:
10.1016/j.yexcr.2010.04.021. Epub 2010, 24 апреля. Цитирование на PubMed - Хафнер С., Лопес-Ноулз Э., Луис Н.М., Толл А., Басельга Э., Фернандес-Касадо А., Эрнандес С., Рибе А., Ментцель Т., Стоер Р., Хофштедтер Ф., Ландталер М., Фогт Т., Пужоль Р.М., Хартманн А., Real FX. Онкогенные мутации PIK3CA встречаются в эпидермальных невусах. и себорейный кератоз с характерным мутационным паттерном. Proc Natl Acad Sci USA. 14 августа 2007 г.; 104 (33): 13450-4. Epub 2007 Aug 2. Цитирование в PubMed или бесплатная статья на PubMed Central
- Хафнер К., Толл А., Гантнер С., Мауэрер А., Луркин И., Аккуадро Ф., Фернандес-Касадо
А, Цвартоф Э.К., Дитмайер В., Басельга Э., Парера Э., Висенте А., Казанова А.,
Cigudosa J, Mentzel T, Pujol RM, Landthaler M, Real FX. Кератиноцитарный эпидермальный
невусы связаны с мозаичными мутациями RAS. J Med Genet. 2012
49 апр.(4): 249-53. doi: 10.1136/jmedgenet-2011-100637.
 Цитата в PubMed
Цитата в PubMed - Хафнер К., ван Орс Дж.М., Фогт Т., Ландталер М., Штёр Р., Блашик Х., Хофштедтер F, Zwarthoff EC, Hartmann A. Мозаицизм активации мутаций FGFR3 у человека кожа вызывает эпидермальные невусы. Джей Клин Инвест. 2006 г., август; 116 (8): 2201–2207. Цитирование в PubMed или бесплатная статья в PubMed Central
- Эрнандес С., Толл А., Басельга Э., Рибе А., Асуа-Ромео Х., Пухоль Р.М., Real FX. Мутации рецептора 3 фактора роста фибробластов в эпидермальных невусах и связанные с ними опухоли мочевого пузыря низкой степени злокачественности. Джей Инвест Дерматол. 2007 г., июль; 127 (7): 1664-6. Электронная книга 2007 г. 25 января. Обзор. Цитата на PubMed
- Miranda LQ, Fracaroli TS, Fonseca JC, Fontenelle E, Curvo RP, Porto LC, Souto
R. Анализ мутаций в генах PIK3CA и FGFR3 при бородавчатых эпидермальных
невус. Бюстгальтеры Дерматол. 2013 ноябрь-декабрь; 88 (6 Приложение 1): 36-8. дои:
10.1590/abd1806-4841.

