Красный плоский лишай — Блог профессора Константина Ломоносова Все о кожных и венерических болезнях и медицинской косметологии
Здравствуйте уважаемые читатели моего блога!
В предыдущей статье я рассказал вам, что значит лишай кожи. Теперь расскажу об одном из самых распространенном заболевании с названием лишай – о Красном плоском лишае, или Lichenruberplanus.
Красный плоский лишай (КПЛ) – хроническое воспалительное заболевание кожи и слизистых оболочек (редко поражающее ногти) с характерными, имеющими плоскую поверхность (от лат. planus – плоский) фиолетовыми блестящими зудящими узелками (папулами), а также папулами молочно-белого цвета в полости рта.
Содержание:
- Распространенность красного плоского лишая
-
Причина (этиология) заболевания
- Как проявляется (формы) красный плоский лишай (Фото)
- Особенности течения рерасного плоского лишая у детей
- Как диагностируется красный плоский лишай
- Принципы лечения кпасерго плоского лишая
1. Красный плоский лишай распространенность
КПЛ составляет около 1% всех заболеваний кожи. Заболеваемость КПЛ в России среди лиц в возрасте 18 лет и старше, по официальной статистике 2014 года, составила 12,7 случая на 100.000 соответствующего населения. Чаще болеет женщины в возрасте от 30 до 60 лет (2:1 по сравнению с мужчинами), реже дети (4% случаев заболевания).
2. Красный плоский лишай причина
Этиология заболевания неизвестна и рассматривается как возможно генетически обусловленное аутоиммунное заболевание, заключающееся в разрушении базальных кератиноцитов Т-лимфоцитами, активированными неизвестным антигеном.
Таким образом, к сожалению можно сделать вывод, что причина данного заболевания не известна.
Провоцирующими (триггерными) факторами являются вирусы (вирус гепатита С, герпес вирусы 6 и 7 типа, простого герпеса, варицелла зостер), бактерии, неврогенные нарушения, стоматологические материалы, некоторые лекарственные средства (каптоприл, метилдопа, соли золота, пеницилламин и др.).
3. Красный плоский лишай признаки
Клиническая картина КПЛ очень разнообразна. Поражения кожи отличаются от поражения слизистой оболочки полости рта.
Выделяют типичную и атипичные (веррукозную, атрофическую, пигментную, пузырную, эрозивно-язвенную, фолликулярную) формы красного плоского лишая.
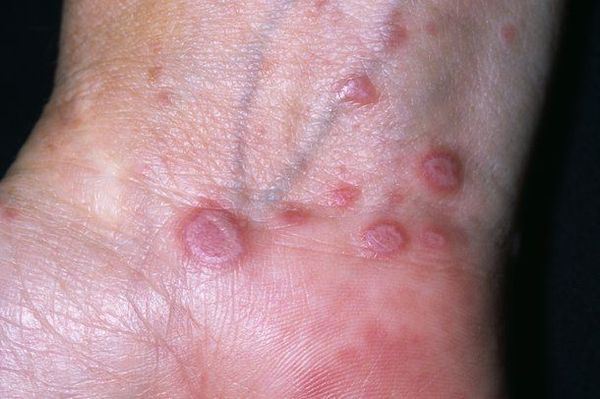
Для типичной формы красного плоского лишай у человека характерна уплощенная папула (узелок) диаметром 2-5 мм, полигональных очертаний. С вдавлением в центре, восковидным блеском, более отчетливым при боковом освещении. На поверхности более крупных узелков, особенно после смазывания растительным маслом, можно обнаружить сетевидный рисунок (симптом сетки Уикхема).
Высыпания могут группироваться с образованием чаще небольших бляшек, покрытых чешуйками, по периферии которых возникают новые, изолированно расположенные мелкие папулы.
В прогрессирующую стадию пациентов беспокоит интенсивный зуд.
При разрешении (регрессе) папул обычно на коже остается вторичная гиперпигментация.
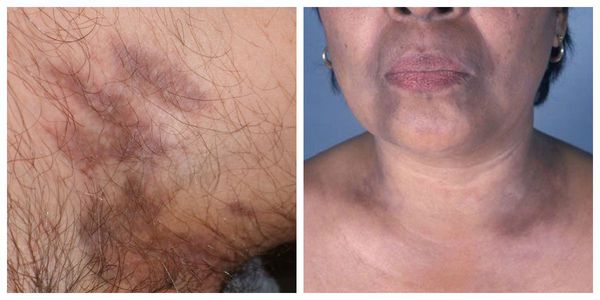
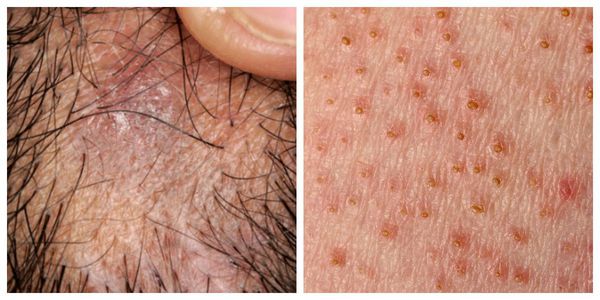
Высыпания КПЛ, как правило, локализуются на сгибательных поверхностях лучезапястных суставов, предплечий, передней поверхности голеней, в области крестца, на половых органах у мужчин, туловище. В случае локализации высыпаний на коже волосистой части головы процесс может завершиться атрофией и облысением.
В большинстве случаев сыпь располагается симметрично. Количество высыпаний различно: от единичных (в полости рта, на половых органах) до множественных, покрывающих значительные участки тела.
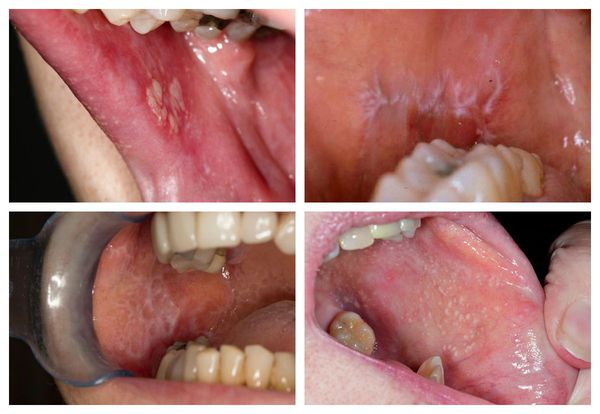
Красный плоский лишай в полости рта поражает слизистую оболочку в 25-30% случаев. Чаще всего высыпания локализуются в области щек, языка, губ, реже – десен, нёба. В полости рта при типичной форме КПЛ папулы не имеют характерного блеска вследствие постоянной мацерации, белесоватого цвета и почти не возвышаются над окружающей слизистой оболочкой.
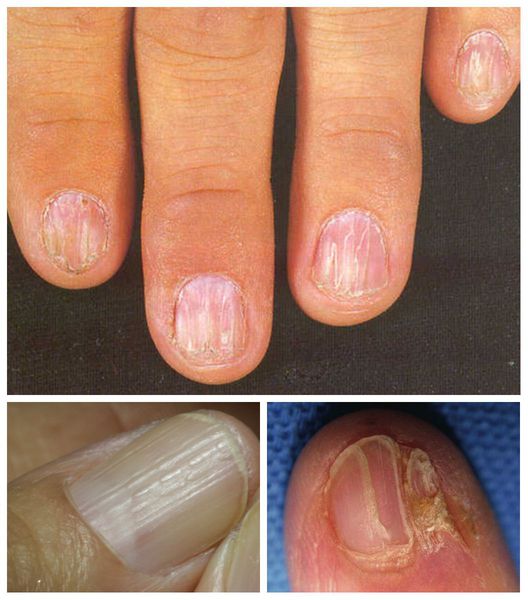
Красный плоский лишай ногтей (в 10% случаев) характеризуется образованием борозд, углублений, участков помутнения; ногти могут истончаться и даже частично или полностью разрушаться.
4. Красный плоский лишай у детей
Если говорить об особенностях течения красного плоского лишая у детей, то хочу еще раз отметить, что КПЛ у детей встречается редко, только в 4% случаев это заболевание развивается до 20-летнего возраста.
Более часто КПЛ встречается среди детей афроамериканского происхождения.
Часто КПЛ у детей возникает при метаболических нарушениях (например, диабете). Поэтому необходимо комплексное обследование ребенка, с целью выявления провоцирующих (триггерных) факторов.
У детей часто КПЛ проявляется в виде буллезных форм и поражает слизистые оболочки.
5. Красный плоский лишай обследование
Напоминаю, что диагноз заболевания должен ставить только врач, а не пациент сам себе!
В типичных случаях заболевания диагноз ставится клинически (визуально) на основании типичной клинической картины, и подтверждать его какими либо дополнительными исследованиями не требуется.
В сомнительных случаях и при необходимости дифференцировки его от других заболеваний кожи и слизистых (туберкулеза кожи, буллезным пемфигоидом, красной волчанки, почесухи, саркомы Капоши и др.) проводят гистологическое исследование биоптатов (кусочка кожи) с наиболее характерных очагов поражения.
Иногда используют более сложное иммуногистологическое исследование биоптата с реакцией прямой иммунофлюоресценции. Это исследование показано для диагностики пузырной и эрозивно-язвенной формы КПЛ.
Так же при поражении КПЛ только полости рта в ряде случаев берут мазок (цитологическое исследование) на акантолитические клетки, для дифференциальной диагностики КПЛ от акантолитической пузырчатки.
Важно!Заболевание может существовать долго (до 5 лет), особенно при локализации на голенях и в полости рта. У двух третей пациентов заболевание самостоятельно проходит через год. Процесс может обостряться и возникать вновь (20%) после лечения, но со временем проходит (регрессирует), как правило, бесследно.
При локализации КПЛ во рту необходимо внимательное наблюдение у врача, т.к. в 1-2% возможна малигнизация заболевания (перерастание в рак).
6. Красный плоский лишай лечение
Если у пациента имеется заболевание, которое могло спровоцировать развитие КПЛ (например, инфекция, сахарный диабет), необходимо так же лечение и этих заболеваний.
Назначение тех или иных препаратов при КПЛ зависит от клинических проявлений заболевания и эффективности ранее проводимой терапии. Всё лечение можно разбить как бы на несколько этапов по принципу – от простого, к сложному.
Этап 1. Если у пациента имеются единичные проявления КПЛ, можно ограничиться только назначением местных глюкокортикостероидных препаратов средней активности на 4-8 недель. При локализации КПЛ на слизистой оболочки полости рта возможно так же назначение местных ретиноидов (изотретиноин, гель).
При сильном зуде назначают, какой-либо из антигистаминных препаратов внутрь на 7-10 дней.
Этап 2. При распространенной форме заболевания к лечению присоединяют антималярийные препараты (делагил, плаквенил, купренил) внутрь в виде таблеток, в среднем на 2-3 месяца, обязательно под контролем клинического анализа крови!
Этап 3. В случае слабого эффекта от проводимой терапии, желательно включение в комплексное лечение фототерапии: ПУВА-терапии или УФБ-311 нм. К сожалению, эти процедуры доступны не для всех пациентов, т.к. такие фототерапевтические кабины есть не во всех лечебных учреждениях нашей страны. А там где они есть пациенту необходимо 3 раза в неделю посещать процедуру, иногда в течение 6-12 недель. Да и сами процедуры часто не входят в программу ОМС (обязательного медицинского страхования) и являются платными для пациента.
Этап 4. Если выше приведенная терапия не эффективна или у пациента тяжелое течение КПЛ с генерализованными высыпаниями, назначают кортикостероиды внутрь или в виде капельниц (чаще в стационаре) или в виде инъекций, таблеток (преднизолон, бетаметазон) на 1-2 месяца.
Этап 5. При неэффективности предыдущих методов лечение, пациенту могут назначаться ретиноиды (неотигазон) или цитостатики (циклоспорин А) в среднем 3-8 недель.
Лечение этими препаратами должно обязательно проводиться под регулярным контролем врача и под контролем определенных показателей крови для предотвращения развития побочных реакций организма, которые могут быть вызваны приемами этих препаратов.
Каких либо специфических профилактических мероприятий при КПЛ не существует.
Таким образом, красный плоский лишай хорошо известное дерматологам заболевание. В арсенале врачей, в настоящее время, имеется много эффективных лекарственных препаратов для лечения КПЛ, которые при правильной их комбинации и контролем за проводимой терапией могут полностью избавить человека от этого заболевания!
Жду ваших комментариев и вопросов. Подписывайтесь на мою страничку.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту в разделе индивидуальные консультации.
С уважением Константин Ломоносов
причины, симптомы и лечение в статье детского дерматолога Костюкова Д. С.
Дата публикации 3 марта 2020 г.Обновлено 03 марта 2020 г.
Определение болезни. Причины заболевания
Красный плоский лишай — это хроническая болезнь, при которой на коже и слизистых оболочках появляются фиолетовые папулы [1]. Иногда поражаются ногти и волосы. Сочетается с такими заболеваниями, как хронический гастрит, билиарный цирроз печени, язва желудка и двенадцатиперстной кишки, сахарный диабет и др.
При этой болезни могут поражаться пищевод, желудок, кишечник, мочевой пузырь. Это говорит о разнообразности патологического процесса. Например, есть данные о взаимосвязи неспецифического язвенного колита с эрозивно-язвенной формой красного плоского лишая [7].
Заболевание принято считать мультифакторным [9]. Существует несколько теорий его развития: вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая. В связи с этим можно выделить следующие причины болезни:
- инфекции с острым началом и переходом в хроническое течение (гепатит В, С), переохлаждение организма, хронические заболевания со скрытыми очагами инфекции (тонзиллит, гайморит), ОРЗ;
- внешние факторы: химические и лекарственные вещества бытового и профессионального характера — вещества, которые используют во время проявления цветных киноплёнок; тетрациклин; ибупрофен; напроксен; препараты, содержащие золото, ртуть, мышьяк; пара-аминосалициловая кислота и её аналоги; мочегонные, антиаритмические средства и др.
- внутренние факторы: собственные метаболиты — продукты обмена веществ в организме, возникающие в стрессовых ситуациях [7].
Особая роль в развитии и обострении красного плоского лишая отводится психогенному воздействию: тревожности, нарушению сна, депрессивным расстройствам. В одной из московских университетских клинических больниц вместе с сотрудниками кафедры психиатрии и психосоматики проводилось клиническое исследование о взаимосвязи этой болезни с психосоматическими расстройствами. Оно показало, что у людей, склонных к депрессивным состояниям и психоэмоциональным потрясениям, риск развития красного плоского лишая гораздо выше [5].
В настоящее время увеличилось число людей с гипертрофической (бородавчатой), атрофической, эрозивно-язвенной формами лишая [8]. Участились случаи выявления данного дерматоза у детей. Это связано с аутоиммунными нарушениями в организме, повреждениям кожи и частыми стрессами.
Появились случаи злокачественного перерождения красного плоского лишая. Это послужило поводом для причисления его к предраковым заболеваниям. Частота такого перерождения достигает 10-12 % [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы красного плоского лишая
Для заболевания характерны:
- интенсивный зуд;
- сыпь по всей коже в виде лиловых папул — узелков;
- бляшки, покрытые чешуйкам, которые образуются при слиянии папул;
- сеточки Уикхема — появление тонких серовато-белых линий на поверхности папул после смазывания маслом.
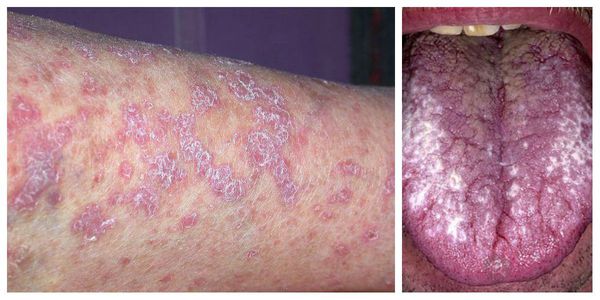
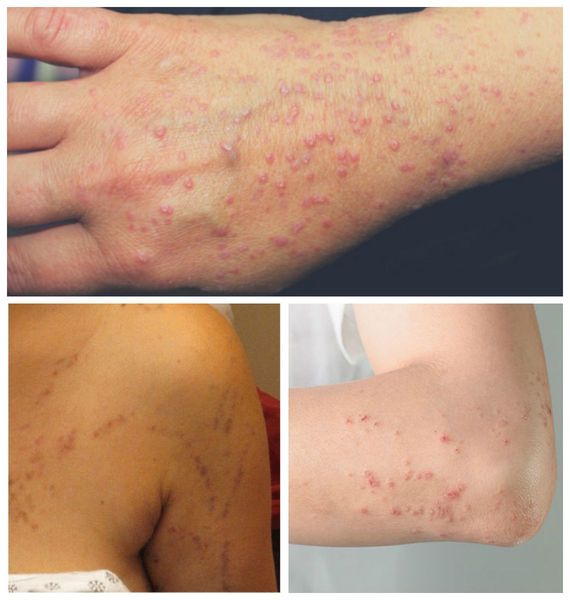
Локализуются высыпания в основном в области коленей, локтей, волосистой части головы, подмышечных и паховых складок [10]. В диаметре они достигают 2-3 мм, имеют неправильную форму и не возвышаются над кожным покровом.
Характерными признаками поражения кожи являются:
- неравномерное утолщение зернистого слоя эпидермиса;
- полосовидная лимфоцитарная инфильтрация — большое скопление лимфоцитов в сосочковом слое дермы [8].
У некоторых пациентов поражаются ногти. При осмотре можно заметить истончение или утолщение ногтевых пластинок, борозды, точечные помутнения и даже отторжение ногтевых пластин [11].
Поражение слизистых оболочек обычно затрагивает полость рта — язык, губы и внутреннюю поверхность щёк по линии смыкания коренных зубов. Реже сыпь появляется на дёснах, нёбе и дне полости рта. Узелки мелкие, не больше булавочной головки, плоские, многоугольные, плотные, серовато-белого цвета с блеском [11]. При поражении слизистой рта высыпания на коже могут отсутствовать [13].
Патогенез красного плоского лишая
Так как красный плоский лишай — это хроническое заболевание, для которого характерен воспалительный процесс с последовательной сменой фаз:
- первая фаза — нарушение целостности кожи;
- вторая фаза — начало воспаления;
- третья фаза — повышение проницаемости стенки сосуда;
- четвёртая фаза — восстановление тканей.
В развитии заболевания главная роль принадлежит иммунным изменениям в организме. В крови и в области высыпаний происходит нарушение между клетками, регулирующими иммунный ответ. В крови образуются иммунные комплексы, при которых иммунная система не распознаёт собственные клетки. В результате вырабатываются лимфоциты, лейкоциты, иммуноглобулины. Это вызывает повреждение собственных тканей кожи и слизистой.
В очагах поражения между эпидермисом и дермой — в области базальной мембраны — откладываются излишки фибрина и фибриногена [3]. Во время свёртывания крови фибрин захватывает токсические вещества, что не даёт им распространяться. Но при этом возникает отёк и болезненность.
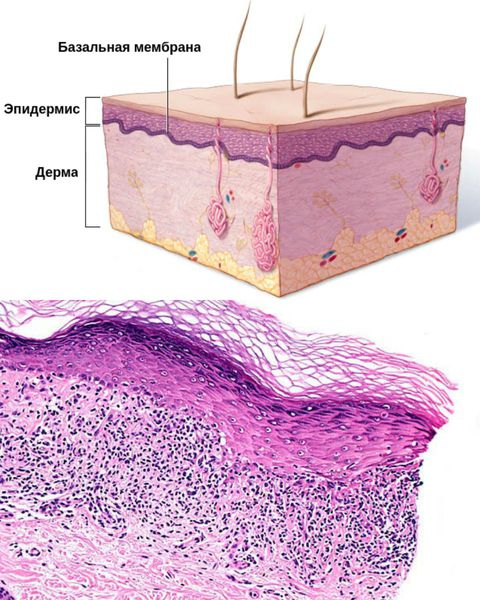
Классификация и стадии развития красного плоского лишая
По Международной классификации болезней (МКБ-10) выделяют несколько разновидностей болезни:
- L43.0 Гипертрофический красный плоский лишай — округлые или овальные бляшки серого цвета с фиолетовым оттенком диаметром от 4-7 см. Поверхность бляшек неровная, бугристая. Локализуется на поверхности голеней.
- L43.1 Буллёзный красный плоский лишай — пузырьки на бляшках и папулах, которые расположены на покрасневших или неповреждённых участках кожи. Высыпания имеют различную величину. Содержимое пузырей прозрачное.
- L43.2 Лишаевидная реакция на лекарственное средство — бессимптомные папулы на коже конечностей и ягодиц.
- L43.3 Подострый (активный) красный плоский лишай — сыпь в виде розовато-фиолетовых папул с блестящей поверхностью диаметром 2-5 мм. Узелки плоские, вдавлены в центре.
- Тропический красный плоский лишай — плоские блестящие узелки бледно-розового цвета. Возникают на открытых участках кожи — лице, шее, тыльной стороне кистей, разгибательной поверхности предплечий, редко на ногах. Иногда узелки группируются в кольца или полукольца. Течение хроническое, обостряется в летнее время.
- L43.8 Другой красный плоский лишай [1].
По течению заболевание бывает острым (длится до одного месяца), подострым (до шести месяцев), хроническим без ремиссий и рецидивирующим [7].
Также выделяют три стадии болезни:
- Прогрессирующая — появление новых элементов на месте травмирования или царапин в течение нескольких дней, интенсивный зуд.
- Стационарная — новые высыпания не появляются, зуд уменьшается.
- Регрессирующая — папулы становятся плоскими, блеск и зуд исчезают, остаются пигментные пятна.
По клинической картине выделяют множество форм заболевания.
Формы поражения кожи
Типичная форма — появление сыпи в виде плоских розовато-фиолетовых папул диаметром 2-5 мм с блестящей поверхностью и вдавлением в центре. Поверхность незначительно шелушится. При смазывании папул маслом можно обнаружить белые или сероватые точки и полосы — сетку Уикхема. Иногда папулы объединяются в бляшки, приобретая форму колец, гирлянд или линий. Элементы располагаются на локтевых и коленных сгибах, туловище, половых органах, слизистых оболочках. В редких случаях поражается волосистая часть головы, ладони, подошвы, лицо. Сопровождается интенсивным зудом. При травмировании кожи появляются новые папулы [1].
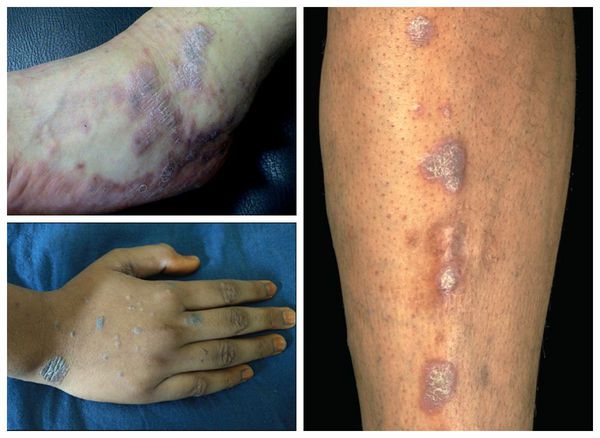
Гипертрофическая (бородавчатая) форма — появление фиолетовых или буро-коричневых бляшек диаметром от 4-7 см. На их поверхности имеются бородавчатые изменения — множественные углубления и каменистая плотность [1]. Отличается мучительным зудом и длительным течением, с большим трудом поддаётся лечению [11].
Атрофическая форма — появление атрофических рубцов многоугольной формы, образующихся при заживлении элементов сыпи. Локализуются на волосистой части головы, туловище, в подмышечных и паховых впадинах. Высыпания единичные, представлены типичными узелками и атрофическими пятнами с лиловой и желтовато-бурой окраской. На слизистых появляется белесоватая сыпь. Пациенты жалуются на умеренный зуд [1].
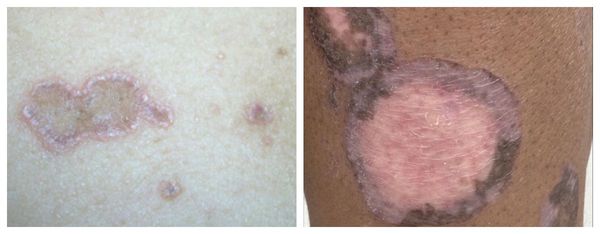
Пигментная форма — появление бурых пятнистых высыпаний, которые в дальнейшем становятся узелковыми. Поражают большую часть кожного покрова, локализуются на туловище, лице и конечностях. Отличается острым началом и отсутствием зуда [1].
Буллёзная форма — появление пузырьков или пузырей на поверхности папул, бляшек или на неповреждённой коже. Пузыри различной величины имеют прозрачно содержимое и плотную «покрышку», которая в дальнейшем становится дряблой и морщинистой. Сопровождается выраженным зудом [1].
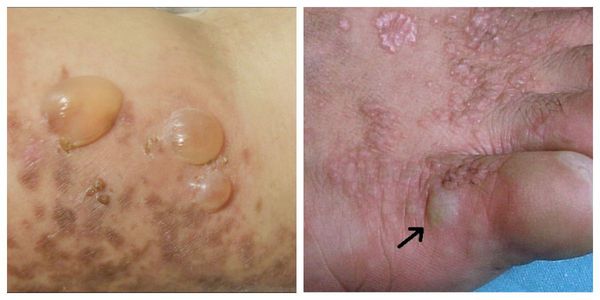
Эрозивно-язвенная форма — появление эрозий размером от 1-5 см. Является атипичной формой, поэтому её сложно диагностировать. Необходимо отличить от стоматита, хейлита и кандидоза. Эрозии локализуются на ногах, слизистых оболочках рта и гениталий [1]. Во время лечения они полностью заживают, но после могут возникнуть снова [11].
Фолликулярная форма — появление узелков (фолликулярных остроконечных папул), которые выступают над уровнем кожи [1]. Локализуются на коже туловища и внутренних поверхностях конечностей. Процесс заканчивается истончением кожи и выпадением волос в месте поражения (псевдопелада Брока) [11]. Помимо длинных волос алопеция затрагивает щетинистые и пушковые волосы на гладкой поверхности кожи, однако их выпадение чаще всего остаётся незамеченным [4].
Формы поражения слизистых оболочек
Типичная форма — появление папул серовато-белого цвета диаметром до 2 мм. Папулы сливаются в рисунок в виде сетки, линии, дуги или листьев папоротника. Других жалоб пациенты не предъявляют [1].
Гиперкератотическая форма — появление шероховатой поверхности вместе с типичными папулёзными элементами. Больного беспокоит сухость во рту и незначительная боль при приёме горячей пищи [1].
Экссудативно-гиперемическая форма — появление папул серо-белого цвета на красной и отёчной слизистой оболочке. Сопровождается болезненными ощущениями при приёме горячей и острой пищи [1].
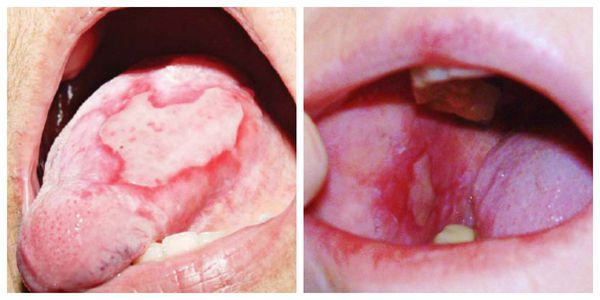
Эрозивно-язвенная форма — появление эрозий, покрытых фиброзным налётом. После его удаления возникает кровотечение [1]. Сами эрозии заживают долго. Данная форма склонна к рецидивам [11].
Буллёзная форма — появление пузырьков на поверхности бляшек и папул размером от булавочной головки до фасоли. Они состоят из мутного или кровянистого содержимого и плотной «покрышки», которая в дальнейшем становится дряблой и морщинистой. Могут существовать от нескольких часов до двух суток, заживают быстро [1].
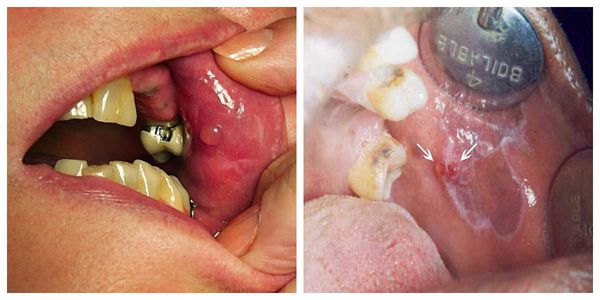
Атипичная форма — появление белесоватых папул и множественных участков мацерации — размягчения кожи. Отличается застойным покраснением. Верхняя губа отёчна [1]. Может трансформироваться из типичной формы [11].
Осложнения красного плоского лишая
Самым грозным осложнением при поражении слизистой может стать перерождение красного плоского лишая в плоскоклеточный рак кожи. Это связанно с долгим отсутствием лечения [1][11].
При длительном течении болезни, сопровождающейся интенсивным зудом, из-за постоянного дискомфорта могут развиться нервные расстройства. При поражении слизистых оболочек высыпания провоцируют нарушение аппетита и дисфагию — проблемы с проглатыванием пищи. Зудящие высыпания в области половых органов приводят к половой дисфункции. Папулы на подошвах ног затрудняют ходьбу [14]. Всё это также сказывается на психическом здоровье больного.
Помимо прочего, через повреждённые участки кожи могут проникнуть бактерии, вирусы, грибы. В результате чего параллельно развиваются стоматит, кандидоз и другие болезни.
После высыпаний могут оставаться шрамы. Некоторые участки кожи, на которых были высыпания, темнеют. Возможно необратимое выпадение волос — алопеция.
Диагностика красного плоского лишая
Диагноз ставится на основании клинических данных и гистологического исследования — изучения поражённых тканей с помощью дерматоскопа или анализа материала, взятого во время биопсии [8][14].
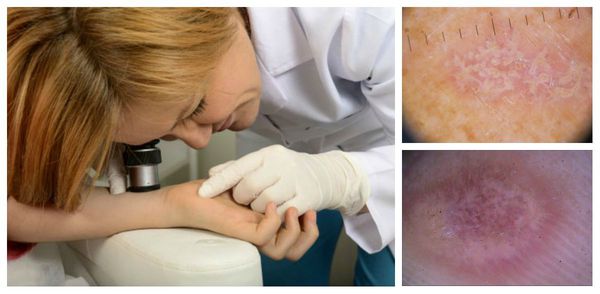
Для подбора правильной тактики лечения необходимо сдать:
- развёрнутый анализ крови — уточняет диагноз, исключает воспалительные и аллергические процессы в организме;
- биохимический анализ крови — оценивает работу печени и почек;
- общий анализ мочи — исключает воспалительные заболевания мочевыводящих путей.
Чтобы выявить или исключить патологии со стороны внутренних органов, назначаются консультации других специалистов:
- окулиста, эндокринолога, терапевта, гинеколога — исключают противопоказания;
- стоматолога — оценивает изолированное поражение слизистой оболочки рта [1].
Для этого тщательно собирается анамнез, во время которого важно исключить контакт с вирусами и приём лекарств, реакция на которые по симптомам сходна с красным плоским лишаём [11].
Дифференциальная диагностика проводиться с такими заболеваниями, как вторичный сифилис, атопический дерматит, псориаз, отрубевидный волосяной лишай [14].
При сифилисе сыпь многообразна, представлена одинаковыми по величине папулами тёмно-красного цвета, плотными в основании, овальных очертаний, болезненных при надавливании (симптом Ядассона). Отмечается шелушение по типу воротничка Биетта — появление чешуек по краю папул, когда шелушение в центре уже закончилось. Также для этой болезни характерны положительные серологические реакции — наличие антител в сыворотке крови. При красном плоском лишае все эти признаки не наблюдаются, папулы красновато-фиолетового цвета с пупковидным вдавлением в центре, отличается зудом.
При атопическом дерматите слизистые оболочки не поражаются. Сыпь обычно локализуется на лице, сгибах колен и локтей. Вокруг высыпаний кожа утолщается.
При псориазе процесс представлен папулам красного цвета, на поверхности которых есть белые чешуйки [1].
При отрубевидном волосяном лишае (болезни Девержи) папулы желтовато-красного цвета, появляются на коже разгибательной части рук и ног, тыльной стороне пальцев (симптом Бенье — мелкое шелушение при поскабливании). Когда папулы сливаются, образуется поверхность, напоминающая тёрку, кожа становится плотной и грубой. Для красного плоского лишая данная картина не характерна.
Лечение красного плоского лишая
В терапии болезни используется комплексный подход. Тактика и метод лечения зависят от возраста больного, наличия других заболеваний, а также стадии, распространённости и формы основной болезни [11].
Если красный плоский лишай протекает бессимптомно, то лечение не требуется. Достаточно исключить лекарства, которые могли спровоцировать появление сыпи — препараты золота, йода, мышьяка, сурьмы, алюминия, антибактериальные средства (стрептомицин, тетрациклин), хинин и его производные, противотуберкулёзные средства (пара-аминосалициловая кислота, фтивазид). Чтобы сыпь исчезла, иногда нужно подождать несколько недель или месяцев [13].
Лекарственная терапия предполагает следующие варианты лечения:
- Седативная терапия — приём седативных препаратов. Успокаивают, снимают нервное напряжение, улучшают сон.
- Антигистаминная терапия — приём противозудных препаратов. Снижают интенсивность зуда.
- Десенсибилизирующая терапия — направлена на снижение чувствительности организма к аллергену и вымывание токсинов и бактерий из кровяного русла.
- Энтеросорбция — применение энтеросорбентов, которые связывают и выводят различные токсические вещества и бактерии.
- Терапия антималярийными препаратами — подавляет иммунную реакцию и останавливает воспалительный процесс, при этом снижается зуд и очаг воспаления.
- Системная кортикостероидная терапия — применяется при распространённых и тяжёлых клинических формах болезни [2]. Устраняет воспаление и обезболивает. При поражении волосистой части головы и сыпи, устойчивой к другим методам лечения, можно прибегнуть к инъекциям кортикостероидов, которые нужно делать каждые четыре недели [13].
- Витаминотерапия группы А, В, Е, ретиноиды [2]. Витамин А уменьшает интенсивность воспаления и нормализует процесс восстановления кожи. Также можно использовать ретинол — аналог витамина А. При поражении слизистой рта и красной каймы губ эффективнее использовать ретиноиды, особенно при устойчивости к другим способам лечения [13]. Препарат аевит, который содержит в себе витамин А и Е, показан при длительном хроническом течении болезни. При приёме витамина Е сокращается срок стероидной терапии [7].
- Коррекция патологии внутренних органов — профилактика очагов хронических инфекций.
- Антикоагулянты прямого действия — влияют на свёртываемость крови, из-за чего она становится жидкой и легче проходит по сосудам [2].
Немедикаментозное лечение включает в себя фототерапию, в частности метод фотохимиотерпии — ПУВА. Он основан на применении фотосенсибилизирующего препарата пувален. Расчёт дозы — 0,6 мг на 1 кг массы тела. Таблетки принимают за два часа до сеанса, с каждой процедурой доза увеличивается. В итоге курса лечения скопление клеток с примесью крови и лимфы в дерме исчезает, клеточный состав эпидермиса приходит в норму [7].
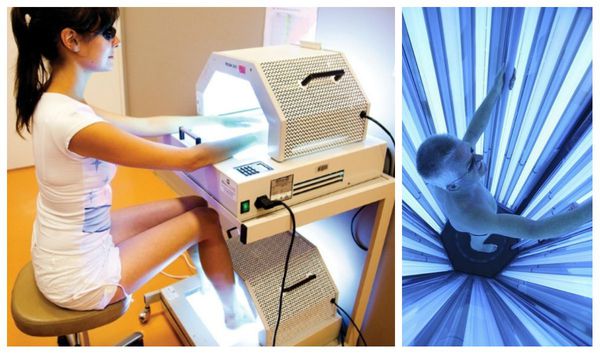
В одной из клиник Уральского НИИ дерматовенерологии и иммунопатологии было проведено исследование по эффективности бальнеофотохимиотерапии — использования ПУВА-ванн. В исследовании участвовало 30 пациентов с красным плоским лишаём тяжёлой степени. Они получали фотохимиотерапию с приёмом аммифурина. Положительная динамика отмечалась после 3-5 процедур: элементы сыпи начинали бледнеть, уплощаться, снижалась инфильтрация, уменьшался блеск. После окончания процедур (10-12 сеансов) высыпания полностью исчезли, наблюдалась лишь умеренная гиперпигментация [12].
Если красный плоский лишай распространился по всему телу, то местная терапия с помощью мазей будет неэффективна. В таких случаях следует использовать лекарственную и фототерапию [13].
Прогноз. Профилактика
Часто заболевание проходит без лечения после устранения провоцирующего фактора, но спустя несколько лет болезнь может появиться вновь [13]. После проведённого лечения обычно отмечается благоприятное течение: период без высыпаний в течение года наблюдается у 64-68 % [1].
При гипертрофической, атрофической и эрозивно-язвенной форме пациенты подлежат диспансерному наблюдению — обязательным осмотрам каждые 1,5-2 месяца в течение года [11]. За теми, у кого поражаются слизистые оболочки, также устанавливается диспансерное наблюдение [6]. Иногда высыпания такой локализации могут остаться до конца жизни [13].
Методов профилактики не существует. Чтобы вовремя выставить диагноз, начать лечение и не допустить развития осложнений, нужно обратиться к врачу при первых признаках заболевания.
Для профилактики рецидивов красного плоского лишая нужно придерживаться здорового образа жизни, исключать приём лекарств, которые могут спровоцировать рецидив, избегать психоэмоциональных перенапряжений.
11.8.1. Красный плоский лишай. Терапевтическая стоматология. Учебник
11.8.1. Красный плоский лишай
• Красный плоский лишай (lichen ruber planus) — хроническое воспалительное заболевание кожи и слизистых оболочек, проявляющееся образованием ороговевших папул.
Это заболевание чаще встречается у женщин в возрасте 40–60 лет. При красном плоском лишае наряду с кожными поражениями часто отмечаются изменения слизистой оболочки рта и красной каймы губ. Довольно часто встречается изолированное поражение слизистой оболочки рта. По данным Е. И. Абрамовой, одновременные поражения кожи и слизистой оболочки рта отмечены у 25 %
Этиология. Окончательно не выяснена. Существует неврогенная, вирусная, токсико-аллергическая теории возникновения этого заболевания. Красный плоский лишай, как правило, протекает на фоне хронических заболеваний желудочно-кишечного тракта, гипертонической болезни, сахарного диабета, неврозов, дисбаланса иммунной системы и др. У большинства больных выявлено значительное повышение проницаемости стенок сосудов и снижение иммунологической реактивности. Определенное значение в развитии красного плоского лишая слизистой оболочки рта имеет травма (острые края зубов, некачественные протезы, явления гальванизма, аллергическая реакция на пластмассу протезов и др.).
Клиническая картина. Основной морфологический элемент поражения — ороговевшая папула круглой или полигональной формы до 2 мм в диаметре. На коже папулы обычно плоские, с восковидным блеском, имеют розоватый или синюшно-красный цвет. На слизистой оболочке рта вследствие ороговения эпителия и постоянной мацерации они приобретают беловато-серый цвет, выделяясь на фоне нормальной или гиперемированной слизистой оболочки. Характерная черта красного плоского лишая — склонность папул к слиянию в виде рисунка, напоминающего кружевную сетку, снежинки, древовидные разветвления, иногда кольца, полосы. Папулы слегка возвышаются над уровнем слизистой оболочки, придавая ей шероховатость. На спинке и боковой поверхности языка папулы, сливаясь, часто образуют гиперкератические бляшки различных размеров, напоминающие лейкоплакию; сосочки в этой области сглажены. У курильщиков папулы более выраженные и крупные, на них часто наслаиваются пятна лейкоплакии. На красной кайме губ папулы могут сливаться, образуя полосу белесоватого цвета, иногда принимающую звездчатую форму. Красный плоский лишай на красной кайме и слизистой оболочке губ часто приводит к возникновению гландулярного хейлита. Наиболее типична локализация красного плоского лишая на слизистой оболочке щек в месте прилегания больших коренных зубов с захватом переходных складок, на боковых поверхностях языка и спинке с переходом на нижнюю поверхность в области больших коренных зубов. Реже поражаются губы, десна, небо, дно полости рта.

Рис 11.39. Типичная форма красного плоского лишая.
Множественные папулы, образующие узор на слизистой оболочке щеки.
В связи с разнообразием клинических проявлений красного плоского лишая в полости рта различают следующие его формы: типичную (простая), экссудативно-гиперемическую, эрозивно-язвенную, буллезную, гиперкератотическую.
Типичная форма. Встречается чаще других. Беловато-перламутровые папулы располагаются отдельно или в виде узоров, кружева, листьев папоротника, колец, полосок на видимо неизмененной слизистой оболочке рта (рис. 11.39). При такой типичной картине красного плоского лишая субъективные ощущения выражены минимально и могут проявляться чувством жжения, стянутости, шероховатости, сухости слизистой оболочки рта. Довольно часто заболевание протекает бессимптомно и может быть выявлено случайно при осмотре стоматологом.

Рис. 11.40. Экссудативно-гиперемическая форма красного плоского лишая
На фоне выраженной гиперемии слизистой оболочки десны множественные папулы.
Экссудативно-гиперемическая форма. Встречается реже. Папулы располагаются на гиперемированной, отечной слизистой оболочке (рис. 11.40). Эта форма сопровождается более выраженными болевыми ощущениями, жжением, болями, усиливающимися при приеме острой пищи, разговоре. На фоне воспаленной, гиперемированной слизистой оболочки рисунок папул может терять четкость своих очертаний и даже частично исчезать. Но в процессе обратного развития, когда уменьшаются отек и гиперемия слизистой оболочки, рисунок папул вновь проявляется.
Эрозивно-язвенная форма. Самая тяжелая из всех форм. Она может возникать как осложнение типичной и экссудативно-гиперемической форм в результате эрозирования области пораженной слизистой оболочки различными травмирующими факторами (острые края зубов, протезов, явления гальванизма и др.). При этой форме на гиперемированной и отечной слизистой оболочке рта имеются эрозии, иногда язвы, вокруг которых на фоне резко выраженного воспаления располагаются в виде рисунка типичные для красного плоского лишая папулы (рис. 11.41). Эрозии или язвы неправильной формы, покрыты фибринозным налетом, после удаления которого легко возникает кровоточивость. Они могут быть единичными, небольшими, слабоболезненными, однако могут быть и множественными с резко выраженной болезненностью. Такие эрозии и язвы держатся длительное время, иногда месяцами, даже годами не эпителизируясь. Часто поя влиянием лечения они частично или полностью эпителизируются, но вскоре вновь рецидивируют на том же и ли другом участке слизистой оболочки, иногда даже сразу после прекращения лечения. Иногда на месте длительно существовавших эрозий и язв возникают участки атрофии слизистой оболочки. В некоторых случаях длительно существующие эрозии и язвы могут озлокачествляться.

Рис. 11.41. Эрозивно-язвенная форма красного плоского лишая. Эрозия на гиперемированной слизистой оболочке щеки по линии смыкания зубов, по периферии которой видны папулы, образующие узорный рисунок.
Буллезная форма. Встречается редко. Характеризуется, наряду с типичными высыпаниями беловато-перламутровых папул, появлением пузырей диаметром от 1 до 10 мм. Пузыри могут быть с серозным или геморрагическим содержимым, довольно быстро вскрываются. Срок их существования от нескольких часов до 2 сут. Образующиеся на месте пузырей эрозии довольно быстро эпителизируются, что отличает буллезную форму красного плоского лишая от эрозивно-язвенной. Длительность течения буллезной формы может быть различной, иногда пузыри могут появляться на протяжении многих месяцев. Пузыри могут появиться на слизистой оболочке рта одновременно с папулами или присоединяются к ним позднее. Иногда они предшествуют возникновению папул, что создает трудности в диагностике красного плоского лишая.
Гиперкератотическая форма. Наблюдается очень редко. Она характеризуется наличием различной формы и очертаний гиперкератотических бляшек, возвышающихся над уровнем слизистой оболочки с резкими границами (рис. 11.42). Вокруг очагов гиперкератоза имеются папулезные высыпания, типичные для красного плоского лишая. Чаще всего эта форма локализуется на слизистой оболочке щек и спинке языка.

Рис. 11.42. Гиперкератотическая форма красного плоского лишая. Обширная гиперкератотическая бляшка на спинке языка, вокруг которой имеются множественные папулы.
Описанные формы красного плоского лишая могут трансформироваться одна в другую. Так, в результате осложнения, типичная форма может перейти в экссудативно-гиперемическую и эрозивно-язвенную. Процесс трансформации обусловливается влиянием общих (соматических заболеваний) и местных факторов. Наличие острых краев зубов и протезов, разнородные металлы, зубочелюстные аномалии и деформации, нелеченый пародонтит, зубной камень способствуют переходу красного плоского лишая из типичной формы в более тяжелую.
Красный плоский лишай — хроническое заболевание, характеризующееся упорным длительным течением. Оно может длиться десятилетиями с чередованием обострений и ремиссий, на длительность которых оказывают влияние тяжелые общие заболевания и наличие местных травмирующих факторов в полости рта.
Красный плоский лишай на слизистой оболочке рта может озлокачествляться. Чаще это происходит у лиц пожилого возраста, длительно страдавших эрозивно-язвенной или гиперкератотической формами. Признаками озлокачествления красного плоского лишая являются образование уплотнения в основании очага поражения, усиление процессов ороговения, появление вегетаций на поверхности длительно незаживающих и неподдающихся лечению эрозий и язв.

Рис. 11.43. Типичная форма красного плоского лишая. Патогистологически в эпителии гиперкератоэ и паракератоз. В собственно слизистой оболочке непосредственно под эпителием отек и диффузный воспалительный инфильтрат. Микрофотография. х 100.
Патологическая анатомия. Патогистологические изменения в эпителии характеризуются наличием гипер- и паракератоза, а также акантоза (рис. 11.43). В ряде случаев выявляется образование зернистого слоя. В строме обнаруживаются отек, диффузный воспалительный инфильтрат (преимущественно из лимфоцитов и плазмоцитов), клетки которого проникают через базальную мембрану в эпителий (экзоцитоз), вследствие чего она нечетко различима. Инфильтрат почти никогда не проникает в глубжележащие слои и собственную пластинку слизистой оболочки, он вплотную подходит к эпителию, как бы подпирая его снизу. В зависимости от типа поражения определяются некоторые различия. При эрозивно-язвенном поражении, кроме явлений гипер- и паракератоза, отмечаются изъязвление и деструкция эпителия, геморрагии в собственно слизистом слое. Инфильтрат определяется непосредственно под базальной мембраной. Буллезные поражения развиваются под эпителием в результате обширного отека в соединительной ткани. Пузыри располагаются субэпителиально, под ними имеется массивная круглоклеточная инфильтрация в собственную пластинку слизистой оболочки. Характерные для красного плоского лишая изменения эпителия при эрозивно-язвенной и буллезной формах определяются в пограничных с дефектом участках.
Диагностика. В типичных случаях, особенно при наличии элементов поражения на коже, диагноз красного плоского лишая трудностей не представляет. Сложнее бывает поставить правильный диагноз при изолированном поражении слизистой оболочки рта.
Дифференциальная диагностика. Дифференциальную диагностику красного плоского лишая необходимо проводить с:
? лейкоплакией;
? кандидозом;
? красной волчанкой;
? папулезным сифилисом;
? аллергическим стоматитом;
? хронической травмой;
? болезнью Боуэна.
При эрозивной лейкоплакии в отличие от красного плоского лишая участок ороговения имеет вид слегка возвышающейся над уровнем слизистой оболочки сплошной сероватобелой бляшки, вокруг которой отсутствует воспаление, нет папул. В отличие от красного плоского лишая лейкоплакия локализуется преимущественно в передних отделах полости рта, чаще в области слизистой оболочки углов рта, щек.
Дифференциальная диагностика с кандидозом основывается на различиях в клинических проявлениях. При кандидозе нет четкого рисунка из папул; при поскабливании белый налет снимается частично или полностью, папулы же красного плоского лишая не удаляются. Окончательный диагноз ставится на основании данных бактериоскопических исследований.
Очаги поражения на слизистой оболочке рта при красной волчанке локализуются в основном на губах, небе и реже на щеках. Они гиперемированы, инфильтрированы, гиперкератоз имеется только в пределах очага воспаления, в центре которого атрофия, чего не бывает при красном плоском лишае.
Сифилитические папулы отличаются значительно большими размерами, имеют круглую или овальную форму. Поверхность их покрыта серовато-белым налетом, легко снимающимся при поскабливании. В мазках с поверхности обнаженной эрозии обнаруживаются бледные трепонемы.
От аллергического стоматита красный плоский лишай дифференцируется на основании данных анамнеза, исчезновения поражения после устранения действия аллергена, результатов аллергологических проб.
Следует отличать поражения слизистой оболочки рта при красном плоском лишае от сходных изменений при воздействии местных травмирующих факторов, при которых область поражения соответствует действию раздражителя, после устранения которого очаг воспаления исчезает.
Буллезную и эрозивно-язвенную форму красного плоского лишая необходимо также дифференцировать от других заболеваний, при которых имеются пузыри и эрозии. Это многоформная экссудативная эритема, акантолитическая и неакантолитическая пузырчатка, простой герпес, эрозивноязвенная форма хронической красной волчанки.
Гиперкератотическую форму нужно отличать от веррукозной лейкоплакии и рака.
Лечение. Больные красным плоским лишаем должны пройти тщательное обследование для выявления соматических заболеваний. Особое внимание обращают на состояние желудочно-кишечного тракта, нервной системы, определяют показатели артериального давления и содержание глюкозы в крови. При выявлении патологии больной подлежит лечению у соответствующих специалистов.
Всем больным красным плоским лишаем проводят тщательную санацию полости рта, которую стоматолог начинает с устранения травмирующих факторов. Острые края зубов и протезов должны быть сошлифованы. При наличии в полости рта разнородных металлов необходимо их устранить или хотя бы один из разнородных металлов. Съемные пластиночные протезы должны быть изготовлены из бесцветной пластмассы с внутренним эластичным слоем. Амальгамовые пломбы целесообразно заменить цементными, особенно в случае, если их постановка совпадает с периодом появления красного плоского лишая. Рекомендуется прекращение курения и приема раздражающей пищи, соблюдение рациональной гигиены полости рта.
Лекарственная терапия при красном плоском лишае зависит от его формы.
При всех формах заболевания целесообразно назначение седативных препаратов (валериана, препараты брома, транквилизаторы). При типичной и экссудативно-гиперемической формах внутрь назначают витамин А (3,44 % раствор ретинола ацетата в масле или 5,5 % раствор ретинола пальмитата в масле) по 10 капель 3 раза в день во время еды, курсами по 1,5–2 мес с 2-месячными перерывами. Кроме того, назначают длительный прием витаминов группы В, особенно никотиновой кислоты. Одновременно масляный раствор витамина А используют для аппликаций на слизистую оболочку рта в области поражения.
При экссудативно-гиперемической и эрозивно-язвенной формах эффективно применение 1 % никотиновой кислоты, которую вводят под очаги поражения по 1 мл вместе с 1 % раствором новокаина или тримекаина через день, на курс 15–20 инъекций. В случае, если инъекции плохо переносятся больным, никотиновую кислоту назначают внутрь по 0,05— 0,1 г 3 раза в день после еды, а под очаги поражения делают новокаиновую (тримекаиновую) блокаду 2–3 раза в неделю, на курс 10–12 инъекций.
Хороший эффект дает назначение тигазона (тигасона) по 10 мг 3 раза в день, принимают во время еды и запивают молоком. После 2—4-недельного лечения в случае хорошей переносимости можно увеличить дозу: по 25 мг 3 раза в день. Весь курс лечения продолжается 6–8 нед. При рецидивах проводят повторные курсы лечения.
Для лечения эрозивно-язвенной формы красного плоского лишая используется хонсурид, который применяют в виде аппликаций 2–3 раза в день или инъекций по 1 мл под элемент поражения через день (0,1 г хонсурида разводят в 10 мл 0,5 % раствора новокаина или изотонического раствора хлорида натрия). Хонсурид стимулирует процесс эпителизации эрозий и язв. оказывает противовоспалительное действие.
При выраженных явлениях воспаления слизистой оболочки рта, эрозиях или язвах местно применяются противовоспалительные полоскания (раствор ромашки, 0,5 % раствор хлорамина, 0,02 % раствор фурацилина и др.) с последующими аппликациями на очаги поражения масляных растворов витаминов А, Е, мазей «Солкосерил», «Актовегин», кортикостероидсодержащих, 1 % дибуноловой мази. Для повышения резистентности слизистой оболочки рта и стимуляции ее регенерации применяют аппликации или ротовые ванночки с 0,25 % раствором лизоцима.
Лечение эрозивно-язвенной и буллезной формы на кафедре кожных болезней ММСИ проводят с использованием комбинированного метода: преднизолон по 20–25 мг в сутки через день (триамцинолон по 16–20 мг, дексаметазон по 3–3,5 мг), хингамин (делагил) по 0,25 г 1–2 раза в день в течение 4–6 нед и никотиновая кислота (по 0,05 г 3 раза в день после еды) или ксантинола никотинат (компламин, теоникол) по 1 таблетке 3 раза в день либо внутримышечно в течение 1,5 мес. Дозу преднизолона каждые 7—10 дней уменьшают на 5 мг. Такое лечение при отсутствии противопоказаний ускоряет эпителизацию эрозий и язв, уменьшает воспалительный процесс. Можно проводить лечение только одним из указанных препаратов (преднизолоном или делагилом), но оно будет менее эффективным. При наличии ограниченных эрозивно-язвенных поражений эффективно проводить их обкалывание суспензией гидрокортизона (или раствором преднизолона) и 5—10 % раствором хингамина. Инъекции проводят 1 раз в 3 дня по 1–1,5 мл под каждую эрозию, на курс 8—12 инъекций. Подобные курсы можно повторить через 3–4 мес. При лечении кортикостероидными препаратами следует учитывать возможные их побочные действия, в связи с чем в процессе лечения необходимо проводить анализ крови (общий клинический и на глюкозу), измерять артериальное давление, назначать препараты калия, кальция, поливитамины, рекомендовать диету с уменьшенным количеством поваренной соли.
Если имеются противопоказания к применению препаратов кортикостероидов, то при эрозивно-язвенной форме красного плоского лишая рекомендуется провести гипосенсибилизирующую терапию повторными курсами гистаглобина (несколько курсов с двухмесячным перерывом; по 2 мл под кожу 2 раза в неделю, на курс 8—10 инъекций).
Следует помнить о возможности озлокачествления длительно существующих и не поддающихся лечению эрозий, язв, очагов гиперкератоза. В этих случаях необходимо их иссечение с последующим гистологическим исследованием. Хорошие результаты дает криодеструкция.
Красный плоский лишай — заболевание, которое не всегда хорошо поддается лечению. Часто после прекращения лечения вновь возникают рецидивы. Решающее значение в их профилактике принадлежит исключению местных травмирующих факторов и успешному лечению соматических заболеваний. С целью повышения защитных сил организма проводят повторные курсы витаминотерапии, аутогемотерапии, в условиях стационара применяют пирогенал, продигиозан, тимоген и другие средства.
Поделитесь на страничкеСледующая глава >
Красный плоский лишай > Клинические протоколы МЗ РК
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы и анамнез:
Типичная форма:
Жалобы: обычно не предъявляют или могут быть жалобы на чувство стянутости слизистой оболочки рта.
Анамнез: Больной не знает о своем заболевании. У больного имеются сопутствующие заболевания: неврозы, заболевания ЖКТ, ССС, эндокринной системы и др.
Экссудативно-гиперемическая форма:
Жалобы: боль при приеме горячей, острой, жесткой пищи, иногда чувство жжения слизистой оболочки рта, парестезии.
Анамнез: длительность заболевания — несколько недель, месяцев. Возможно обострение сопутствующих заболеваний: неврозов, заболеваний ЖКТ, ССС, эндокринной системы и др., отсутствие лечения типичной формы, наличие разнородных металлов в полости рта.
Эрозивно-язвенная форма:
Жалобы: боль и жжение слизистой оболочки рта при приеме острой и грубой пищи, затрудняется речь и прием пищи.
Анамнез: длительность заболевания — от нескольких дней до нескольких лет. Имеются предрасполагающие факторы — стрессовые ситуации, обострение фоновых заболеваний, травмы СОПР, наличие разнородных металлов в полости рта.
Буллезная форма:
Жалобы: боль при приеме острой и горячей пищи. Образование пузырей.
Анамнез: длительность заболевания — от нескольких дней до нескольких лет, с момента возникновения боли в полости рта.
Гиперкератотическая форма:
Жалобы: шероховатость, необычный вид слизистой оболочки рта.
Анамнез: выявляются вредные привычки и хроническая травма слизистой оболочки рта. Длительность заболевания — от несколько месяцев до нескольких лет.
Атипичная форма:
Жалобы: жжение, болезненность, кровоточивость десны в области передней группы зубов верхней челюсти, особенно при чистке зубов.
Анамнез: от нескольких дней до нескольких лет.
Физикальное обследование:
Типичная форма:
На слизистой оболочке рта имеются серовато-белые папулы размером до 2 мм, располагаются на неизмененной слизистой оболочке щек, ретромолярной области, на боковых поверхностях языка, иногда могут располагаться на слизистой мягкого и твердого неба, сливаются в причудливый рисунок в виде кружева, листьев папоротника.
Кожные покровы — не изменены, либо на сгибательной поверхности предплечий, лучезапястных суставах, внутренней поверхности бедер, разгибательной поверхности голеней имеются папулы диаметром 2—3 мм, полигональной формы, розовато-фиолетового цвета, с блестящей поверхностью и западением в центре. На поверхности папул может быть сетчатый рисунок — сетка Уикхема.
Экссудативно-гиперемическая форма:
На гиперемированной и отечной слизистой оболочке щек, ретромолярного пространства, боковых поверхностях языка имеются типичные серо-белые папулы размером до 2 мм. Папулы могут быть единичными или множественными, сливаются в причудливый рисунок, напоминающий кружево, листья папоротника.
Эрозивно-язвенная форма:
На гиперемированной и отечной слизистой оболочке имеются неправильной формы резко болезненные полигональной формы эрозии, реже язвы. Эрозии могут быть различных размеров, единичные и множественные, покрытые фибринозным налетом, вокруг сохраняется типичный для плоского лишая кружевной рисунок.
Буллезная форма:
Встречается реже, у 3% больных. Слизистая оболочка в цвете не изменена или слизистая оболочка гиперемирована, имеются пузыри диаметром от 5 до 20 мм. Пузыри могут сохраняться от нескольких часов до двух суток, вокруг пузырей может сохраняется типичный для плоского лишая кружевной рисунок.
Гиперкератотическая форма:
Встречается редко. На слизистой оболочке рта имеются одиночные участки гиперкератоза с четкими границами на фоне характерных папулезных элементов.
Атипичная форма
Встречается примерно у 4% больных. Эта форма наблюдается на слизистой оболочке верхней губы и десны. В области верхних центральных резцов десневые сосочки гипертрофированы, отечны, на их поверхности видна нежная белесоватая сеточка. Слизистая верхней губы гиперемирована, отечна, эпителий истончен. Редко бывают эрозии. Имеются едва различимые папулы серовато-белого цвета. Устья мелких слюнных желез на слизистой оболочке верхней губы расширены.
Лабораторные исследования (по показаниям):
Типичная форма:
• гистологическое исследование – в эпителии наблюдается умеренная гиперплазия с признаками гиперкератоза и паракератоза. В базальном слое – признаки незначительной вакуолизации, в дальнейшем может выявляться выраженная дегенерация базального слоя, подэпителиальный лимфоидный инфильтрат.
Экссудативно-гиперемическая форма
• гистологическое исследование – в эпителии наблюдается равномерное увеличение межклеточных пространств и разрыв межклеточных контактов. В соединительнотканном слое умеренный отек, образование периваскулярных инфильтратов. Сосуды частично расширены, иногда отмечается их тромбоз. Отмечается клеточная инфильтрация полиморфно-ядерными лейкоцитами, лимфоцитами и плазматическими клетками.
• цитологическое исследование – в мазках-отпечатках на фоне обилия эритроцитов выявляются нормальные или дегенеративные эпителиальные клетки.
Эрозивно-язвенная форма
• гистологическое исследование – характеризуется глубокими деструктивными изменениями всего эпителиально-соединительного комплекса. Под изъязвлением наблюдается клеточная инфильтрация полиморфно-ядерными лейкоцитами, лимфоцитами, плазмоцитами. В краевом эпителие отмечается атрофия, акантоз и дистрофия эпителиальных клеток.
• цитологическое исследование – в мазках-отпечатках обнаруживают разрушенные, безъядерные эпителиальные клетки. Обилие кокковой и палочкоядерной микрофлоры.
Буллезная форма
• гистологическое исследование – наблюдаются обрывки субэпителиальных пузырей. Сосуды капиллярного типа расширены, тромбированы, нарушена проницаемости.
Гиперкератотическая форма
• цитологическое исследование – отмечается более выраженный гипер- и паракератоз, гипергранулез и дегенерация базального слоя.
Инструментальные исследования: нет
Диагностический алгоритм (по показаниям):
• гистологическое исследование;
• цитологическое исследование;
• консультация невропатолога;
• консультация психотерапевта;
• консультация дерматолога;
• консультация терапевта.
Красный плоский лишай — как лечить
Красный плоский лишай — воспалительное заболевание хронического характера, которое поражает кожный покров, ногти и слизистые оболочки. Опасность красного лишая заключается в способности язвенно-эрозивных очагов перерождаться в злокачественные клетки (плоскоклеточный рак). На коже красный плоский лишай проявляется однородными высыпаниями, которые состоят из блестящих мелких узелков с незначительным углублением в середине. При появлении более крупной сыпи можно заметить сетчатый рисунок высыпаний. Узелки могут располагаться по отдельности, локализоваться линейно, а также собираться в кольца или бляшки. Сыпь при плоском лишае может сопровождаться сильным раздражением и гиперпигментацией пораженных мест после исчезновения папул.
Лишай может локализоваться на различных участках кожи, но чаще он поражает следующие места:
- Локтевые сгибы;
- Подмышечные складки;
- Боковые поверхности туловища;
- Голеностопные суставы;
- Область поясницы;
- Подколенные ямки;
- Низ живота;
- Ладони, подошвы;
- Внутреннюю поверхность предплечий, лучезапястных суставов, бедер.
Также дерматоз поражает слизистые оболочки гениталий (преддверие влагалища, головка члена) и ротовой полости (слизистая твердого неба и щек, язык, область смыкания зубов), выражаясь сыпью белесоватого оттенка. Подобное расположение папул обусловлено тем, что в перечисленных местах эпидермис подвержен трению и более тонкий. Слизистая гениталий травмируется во время интимной близости, а слизистая ротовой полости — острой, горячей пищей, острыми зубами или плохо установленными протезами. Папулы на слизистых поддаются терапии значительно сложнее, нежели на коже. Если красный лишай поражает ногти, на них возникают продольные борозды, ямки, пятна, расщепления, углубления, вплоть до отторжения ногтевой пластины.
Красный плоский лишай — одна из тех патологий, точные причины появления которой не выяснены. Согласно мнению специалистов, на развитие дерматоза влияют неврогенный, вирусный, инфекционный и аллергический факторы. Также доказана роль иммунологических расстройств и генетической предрасположенности в развитии красного лишая.
Среди факторов риска, которые могут стать импульсом к началу развития плоского лишая, выделяют:
- Травмы и повреждения слизистых оболочек;
- Сахарный диабет;
- Наследственность;
- Патологии органов ЖКТ;
- Постоянные стрессы;
- Возраст от 35 до 60 лет.
Специфика лечения болезни будет зависеть от тяжести, формы и причины развития дерматоза, локализации и характера высыпаний, а также индивидуальных особенностей и состояния здоровья пациента. Только после предварительного обследования и оценки клинической картины дерматоза врач сможет разработать эффективный курс лечения.
Красный лишай — лечение медикаментами
Учитывая частую хронизацию и сложность происхождения красного плоского лишая, множество его атипичных и тяжелых форм, успешное лечение дерматоза возможно только при индивидуализированной и комплексной терапии с применением системных и наружных лекарственных препаратов. Поэтому для устранения клинических проявлений красного плоского лишая применяются препараты, которые снижают активность иммунной системы, уменьшают зуд, ускоряют восстановление тканевых структур, улучшают питание тканей, а также нормализуют сон и работу нервной системы. Для наружного использования назначаются мази.
Терапия красного плоского лишая подразумевает устранение провоцирующих факторов, которые могли стать причиной развития дерматоза. Для этого проводится лечение патологий ротовой полости и протезирование, исключаются профессиональные вредности и стрессовые ситуации. Также рекомендуется придерживаться питания, которое не раздражает слизистую ротовой полости.
Для нейтрализации признаков красного плоского лишая могут назначаться следующие группы лекарственных препаратов:
- Иммунодепрессанты (циклоспорин, гидроксихлорохин, хлорохин). Это базисные препараты, которые снижают активность иммунной системы и веществ, способствующих воспалительному процессу. К недостаткам данной группы лекарств относят необходимость длительного применения препарата и поздний терапевтический результат. Лекарственное средство начинает действовать примерно через месяц. Язвы постепенно заживают, папулы бледнеют, а отечность в местах поражения уменьшается. Эффект иммунодепрессантов достаточно стойкий. После завершения приема препарата наступает продолжительная ремиссия;
- Интерфероногены, синтетические интерфероны (интерферон-альфа, ридостин, неовир). Препараты, которые стимулируют выработку интерферона. Назначаются внутримышечно только при тяжелом течении дерматоза. Механизм действия синтетических лекарств заключается в нормализации количества лимфоцитов, уменьшении уровня иммунных комплексов и подавлении размножения вирусов. После завершения курса внутримышечных инъекций наблюдается исчезновение покраснений, отечности и болезненности, заживление эрозий и язв;
- Системные кортикостероиды (гормональные препараты). Это лекарственные средства, подавляющие иммунитет. Могут назначаться отдельно и в комплексе с базисными препаратами с целью быстрого подавления иммунного воспаления в начале терапевтического воздействия. Наиболее распространенными препаратами системных кортикостероидов являются метипред и преднизолон. Они снижают динамичность лимфоцитов, а также блокируют их передвижение в очаги воспаления. Лекарственные средства уменьшают выработку веществ, провоцирующих воспалительный процесс и подавляют высвобождение гистамина, провоцирующего аллергию. Прием кортикостероидов позволяет достичь быстрых терапевтических результатов. Через несколько дней наблюдается обратное развитие сыпи, уменьшается зуд, отек и покраснение. К недостаткам применения гормональных препаратов относят появление побочных явлений (нарушение сна, образование язв пищеварительных органов) и возможное возвращение патологических симптомов после отмены препарата;
- Системные ретиноиды (тигазон, этретинат, неотигазон, изотретиноин, ацитретин). Уменьшают скорость деления клеток и местное воспаление. Также ускоряют процесс созревания, отмирания, отшелушивания и заживления клеток;
- Антигистаминные противоаллергические препараты (парлазин, зиртек, ципрогептадин, клемастин, супрастин, тавегил, фенкарол, прометазин, диазолин, лоратадин, гидроксизин). Действие лекарственных средств направлено на блокировку клеточных рецепторов, на которые влияет свободный гистамин. Продолжительность приема и дозировка препарата будут зависеть от способа введения, поколения лекарства и тяжести патологического состояния. Через 20 минут после применения препарата (в случае внутривенного или внутривенного введения) либо спустя несколько часов (при пероральном приеме медикаментов) зуд и отечность уменьшается;
- Антибиотики: макролиды (эритромицин, сумамед, рокситромицин, азитромицин) и тетрациклины (метациклин, доксициклин, тетрациклин). Препараты назначаются только при тяжелом течении патологического состояния. Они успешно борются с патогенными микроорганизмами, которые размножаются и живут в клетках человеческого организма. Выпускаются в таблетках. Кратность приема и дозировка лекарственного средства будет зависеть от конкретного препарата, возраста пациента и тяжести дерматоза.
Поскольку при плоском лишае может нарушаться работа функциональных систем и внутренних органов, осуществляется лечение сопутствующих патологий: артериальной гипертензии, неврозов, сахарного диабета, хронических воспалительных болезней и т.д. При появлении сильно выраженного раздражения, которое приводит к нарушению сна и расстройствам нервной системы, показано применение успокоительных и снотворных препаратов (феназепам, медазепам). Для питания тканей и восстановления обменных процессов показано применение витаминов группы В, С и Е. С целью нормализации кровообращения тканевых структур применяются сосудистые препараты (ксантинола никотинат, трентал).
Терапия красного плоского лишая физиотерапевтическими методами
В сочетании с лекарственными препаратами достичь желаемых результатов в лечении дерматоза помогают методы физиотерапии. Для терапии красного лишая могут использоваться следующие физиотерапевтические методы:
- ПУВА-терапия — это наружное или внутреннее применение фотосенсибилизатора (метоксален) с последующим длинноволновым ультрафиолетовым облучением пораженных участков. В комплексе с фотосенсибилизирующим препаратом ультрафиолетовые лучи проникают глубоко в эпидермис и приводят к торможению процесса деления поврежденных клеток. Процедура выполняется в специально оборудованной кабине. Обратное развитие высыпаний начинается спустя 4-5 сеансов. ПУВА-терапия не вызывает привыкания и хорошо переносится пациентами. Ремиссия дерматоза длится на протяжении нескольких лет. Практически у 80% пациентов полное очищение кожного покрова наблюдается после 15-20 сеансов. Курс терапии составляет 20-25 процедур;
- Лазеротерапия — это метод физиотерапии, который улучшает обменные процессы в тканевых структурах и повышает устойчивость клеток к повреждающему воздействию иммунной системы. Терапевтический эффект лазеротерапии заключается в уменьшении воспаления, отечности и зуда, заживлении язвенно-эрозивных очагов. Также лазерное лечение дерматоза позволяет ускорить процесс обратного развития папул. Улучшение наступает после 4-5 процедур. Продолжительность и количество сеансов лазеротерапии определяет доктор индивидуально с учетом распространенности, выраженности и характера сыпи;
- Магнитотерапия — методика физиотерапевтического воздействия, направленная на возобновление обменных процессов в клетках и уменьшение выработки веществ, способствующих воспалению кожных покровов. Магнитотерапия позволяет уменьшить зуд, отечность, ускорить процессы регенерации тканей, а также нормализовать работу нервной системы. Курс терапии составляет 10-15 процедур, каждая из которых длится около 20 минут.
Лечение дерматоза с помощью мазей
Препараты наружного действия назначаются с целью уменьшения иммунного воспаления, снятия болевых ощущений и зуда, улучшения питания тканевых структур, заживления язвенно-эрозивных образований, а также ускорения обратного развития высыпаний.
Для устранения клинических проявлений красного плоского лишая могут применяться следующие лекарственные средства местного действия:
- Кортикостероидные гормональные мази (гидрокортизон, бетаметазон, флуметазон, триамцинолон, кловейт). Механизм действия кортикостероидов заключается в местном повышении активности лейкоцитов, уменьшении выработки веществ, способствующих иммунному воспалению, а также освобождении гистамина. Гормональные мази замедляют ороговение и деление клеток, сужают сосуды. Мазь наносится на элементы высыпаний 1-3 раза в сутки. Через 10-15 минут после нанесения зуд уменьшается, а спустя 2-3 дня использования проходит отечность, покраснение и начинается обратный процесс развития папул. Курс терапии составляет 10-14 дней;
- Негормональные противоаллергические мази. Наиболее распространенным и эффективным средством считается гистан. Он уменьшает иммунное воспаление и аллергические проявления. На месте нанесения образуется невидимая пленка, которая пропуская кислород задерживает проникновение веществ и влаги, вызывающих аллергию. Также гистан улучшает кровообращение и питание в клетках. Мазь следует наносить 2-4 раза в сутки на проблемные зоны. После применения препарата на месте сыпи не остается атрофических очагов или пигментных пятен. Продолжительность терапии подбирается врачом персонально с учетом выраженности и характера высыпаний. Кроме гистана пациенту могут назначать фенистил, который обладает охлаждающим и обезболивающим эффектом. Средство сокращает проницаемость капилляров и снимает воспаление. Мазь рекомендуется наносить 2-4 раза в день. Спустя 15-20 минут она начинает действовать;
- Противовоспалительные негормональные мази (пимекролимус, такролимус). Препараты уменьшают воспаление кожного покрова, блокируют выработку веществ, провоцирующих воспаление и подавляют активность лимфоцитов. Мазь наносится и втирается в поврежденные участки два-три раза в сутки. После этого нельзя покрывать обрабатываемую зону воздухонепроницаемым материалом. Терапевтический курс 6-8 недель;
- Отшелушивающие мази (салициловая мазь). Механизм действия лекарственного препарата направлен на нормализацию проницаемости стенок мелких сосудов, уменьшение воспалительного процесса и размягчение папул. Также использование салициловой мази приводит к отшелушиванию ороговевших клеток. В некоторых случаях в комплексе с салициловой мазью используются кортикостероидные препараты (белосалик, дипросалик), благодаря чему терапевтический эффект наступает быстрее. Препарат наносится на проблемные участки после чего накрывается марлевой повязкой. Через сутки повязку следует поменять. Курс терапии длится 7-21 день;
- Ранозаживляющие мази (солкосерил). Благодаря восстанавливающим средствам наружного действия улучшается снабжение тканей кислородом и глюкозой, ускоряется процесс возобновления тканей и заживления язвенно-эрозивных элементов. Также ранозаживляющие мази защищают тканевые структуры от разрушения, стимулируя образование новых сосудов. Лечебно-терапевтический эффект от использования данных средств наблюдается на 2-3 день. Мазь следует наносить на очаги поражений 1-2 раза в сутки. Как правило, продолжительность лечения составляет две недели. В отдельных случаях терапия может длиться дольше.
Использовать то или иное средство наружного действия следует только после консультации специалиста. В отдельных ситуациях, для достижения максимальных терапевтических эффектов, их необходимо комбинировать.
Терапия красного плоского лишая в полости рта
Когда сыпь появляется в полости рта, однако при этом она не вызывает дискомфорта и неприятных ощущений, лечение не назначается. Терапию рекомендуется начинать с момента, когда папулы превращаются в язвочки, нарушая нормальный прием воды и пищи, вызывают выраженные болевые ощущения. Чаще всего терапия красного лишая в ротовой полости включает курс лазеротерапии и прием кортикостероидных гормональных препаратов.
Обнаружив красный плоский лишай во рту, врач-дерматолог направляет пациента к стоматологу с целью дополнительного обследования. Нередко дерматоз развивается на фоне механических повреждений слизистых в ротовой полости. Травмы могут быть нанесены зубным камнем, острыми краями протезов или зубов. Также не исключено образование воспалительного процесса вследствие аллергических реакций на составляющие, из которых изготовлен установленный протез или пломба. После обследования и выяснения причины развития патологического состояния, стоматолог устранит провоцирующие факторы, после чего дерматоз в полости рта пройдет без использования лекарств.
Лечение дерматоза в интимных зонах
Для избавления пациента от проявлений красного плоского лишая в перианальной области и на гениталиях назначаются кортикостероидные гормональные мази (триамцинолон, клобетазол), а также мази с кортикостероидами и такролимусом (протопик). При возникновении неприятных или болезненных ощущений во время интимной близости, спровоцированных дерматозом, могут применяться лубрикаторы с лидокаином. В некоторых ситуациях сыпь может оставлять после себя спайки, которые можно удалить после устранения всех клинических проявлений плоского лишая.
Терапия красного плоского лишая на ногтях и коже головы
Когда дерматоз возникает на волосистой части головы, терапевтическое воздействие следует начинать сразу, с момента появления высыпаний. Это обусловлено высоким риском потери волос в области высыпаний без возможности их дальнейшего возобновления. Кожный покров головы и ногти лечатся с применением кортикостероидных гормонов, которые вводятся в виде инъекций в зону поражения или путем местного нанесения на проблемные участки. При тяжелом течении патологического состояния возможно пероральное применение препаратов с кортикостероидными гормонами.
Диетотерапия при красном плоском лишае
Кроме медикаментозного лечения, терапия дерматоза включает соблюдение диеты. При наличии поражений слизистой ротовой полости, назначается предварительное протезирование и санация. Употребляемая пища не должна раздражать и повреждать слизистую рта.
Во время терапии лишая пациенту следует исключить из рациона или сократить употребление следующих продуктов и напитков:
- Жирное мясо, копчености;
- Кофе;
- Газированные напитки;
- Яйца;
- Алкоголь, спиртосодержащие продукты;
- Приправы, особенно острые;
- Концентрированные соки;
- Сладости с красителями (конфеты с начинкой, зефир, торты с кремами).
Также на период терапии рекомендуется отказаться от курения.
Соблюдение режима питания позволит не только нейтрализовать раздражение слизистой, но и восстановить обменные процессы в организме, что благоприятно скажется на общем самочувствии пациента.
Народная медицина для терапии красного плоского лишая
Поскольку истинные механизмы и первопричины развития дерматоза не установлены, в некоторых случаях средства традиционной медицины дополняются народными методами. Кроме того, встречаются ситуации, когда у пациента есть аллергия на определенные лекарственные препараты или они послужили причиной появления дерматоза. В подобных случаях методы народной медицины — единственное средство, которое поможет ускорить выздоровление и облегчить клинические проявления болезни.
К средствами народной медицины, которые используются для избавления от проявлений красного плоского лишая относятся:
- Масло календулы. Для приготовления лечебной смеси необходимо цветки календулы залить оливковым маслом, плотно закрыть в стеклянной посуде и поместить на месяц в теплое место. При этом нужно ежедневно встряхивать емкость в которой находится смесь. Затем масло нужно слить и обрабатывать пораженные участки 2-3 раза в сутки. Хранить смесь нужно в холодном месте. Масло календулы уменьшает местный отек и покраснение, способствует размягчению папул и их обратному развитию. Также лечебная смесь успешно борется с болезнетворными микроорганизмами, ускоряя процесс заживления тканевых структур;
- Мазь календулы. 20 гр пчелиного воска и 250 мл масла календулы поместить на водяную баню и регулярно помешивать пока они не растопятся. Затем перелить полученную смесь в стеклянную емкость. Мазь следует наносить несколько раз в сутки на элементы высыпаний. Терапевтические свойства календулы усиливаются пчелиным воском, поэтому размягчение сыпи, заживление и уменьшение воспаления происходит намного быстрее;
- Облепиховое масло. Для терапии папул в ротовой полости используется ватная турунда, предварительно пропитанная маслом, которая прикладывается к эрозиям, язвам и высыпаниям. Сыпь на коже лечится с помощью марлевой повязки, которая также пропитывается маслом и прикладывается к проблемным участкам. Аппликации следует повторять несколько раз. Длительность одной процедуры — 40-45 минут. Облепиховое масло помогает уменьшить болевые ощущения и воспаление, а также ускорить процесс регенерации клеток;
- Березовый деготь (готовая лечебная смесь). Раз в сутки на проблемные участки накладываются марлевые повязки. Сначала время аппликации составляет 10 минут, с каждым разом увеличивая до получаса. Также дегтевое масло может наноситься на пораженные участки раз в день. Терапевтический эффект березового дегтя направлен на размягчение папул, отшелушивание ороговевших клеток, ускорение обратного развития высыпаний, а также нормализацию процесса деления клеток. Кроме того, дегтевая мазь оказывает дезинфицирующее действие;
- Ягодно-травяной настой. В равных частях следует смешать измельченную траву зверобоя, листья крапивы, цветки бузины, ягоды можжевельника и корни одуванчика. Взять 2 ст. ложки полученной смеси, залить 500-600 мл кипятка, дать настоятся на протяжении часа и сцедить. Настой нужно принимать на протяжении месяца по 10 мл 3-4 раза в сутки. После двух-трехнедельного перерыва терапевтический курс можно повторить. Благодаря многокомпонентному составу настой помогает улучшить работу иммунной системы, кровообеспечение и питание тканей, снять воспаление и отечность, а также ускорить заживление пораженных тканей.
Прежде чем использовать вышеперечисленные рецепты, нужно помнить, что каждый организм индивидуален и будет реагировать на них по-разному. В одном случае, методы народной медицины могут облегчить симптоматику болезни, а в другом — спровоцировать появление неблагоприятных осложнений (тошнота, усиление местной отечности, воспаления и т.д.). Следует учитывать, что самостоятельная терапия дерматоза может ухудшить самочувствие пациента и привести к возникновению побочных явлений. Поэтому при появлении первых патологических симптомов и проявлений красного плоского лишая лучше обратиться за помощью к доктору.
Проконсультироваться с врачом, пройти курс физиотерапевтического и медикаментозного лечения дерматоза можно в нашей специализированной клинике. Своевременное обращение к специалисту и высокий профессионализм медперсонала станут залогом успешной диагностики и терапии красного плоского лишая.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: 785 Дата публикации: 24.09.201835. Красный плоский лишай. Дерматовенерология
35. Красный плоский лишай
Красный плоский лишай – неинфекционное воспалительное заболевание, характеризующееся появлением зудящих плоских полигональных папул на коже и слизистых оболочках. Течение заболевания может быть как острым, так и хроническим.
Патогенез. Патогенез этого дерматоза рассматривается как комплексное участие следующих факторов: инфекционных (вирусных), нейроэндокринных, генетических, иммунных.
Клиника. Типичная форма красного плоского лишая характеризуется мономорфной сыпью в виде мелких плоских, блестящих (особенно при боковом освещении), полигональных (многоугольных) папул, не склонных к периферическому росту. Цвет элементов красновато-розовый с характерным сиреневатым или фиолетовым оттенком. В центре папул имеется небольшое пупкообразное вдавление. Высыпные элементы могут группироваться с образованием бляшек небольшого размера, покрытых чешуйками, по периферии которых возникают новые, изолированно расположенные мелкие папулы, что объясняется толчкообразным характером появления высыпаний при данном дерматозе.
Из субъективных симптомов у большинства больных отмечают интенсивный зуд, нередко – общее беспокойство.
Бородавчатая (веррукозная) форма диагностируется при образовании (обычно на нижних конечностях) значительно возвышающихся над уровнем здоровой кожи бляшек фиолетового или буровато-красного цвета, с неровной поверхностью, покрытых массивными роговыми наслоениями.
Пемфигоидная (буллезная) форма характеризуется появлением пузырей на папулах и бляшках красного плоского лишая, а также на эритематоз-ных участках и неизмененной коже.
Атрофическая форма красного плоского лишая диагностируется в тех случаях, когда после разрешения первичных высыпаний развивается атрофия.
Для эрозивно-язвенной формы красного плоского лишая характерно образование на слизистой оболочке рта (щеках, деснах, красной кайме губ) или на коже голеней эрозивно-язвенных дефектов.
Фолликулярная форма красного плоского лишая встречается в двух вариантах: либо в виде фолликулярных и перифолликулярных папул, либо в виде рубцовой алопеции волосистой части головы, а также нерубцовой алопеции подмышечных впадин и лобка.
Проводят различные варианты лечения красного плоского лишая.
1. Терапия антималярийными препаратами.
2. Терапия ароматическими ретиноидами.
3. ПУВА-терапия.
4. Кортикостероидная терапия.
5. Терапия циклоспорином А.
6. Лечение антидепрессантами, транквилизаторами, анксиолитиками.
7. Гипосенсибилизирующая терапия препаратами кальция и антигистаминными средствами.
8. Лечение сопутствующих заболеваний, осложняющих течение дерматоза.
Наружно назначают противозудные взбалтываемые смеси с ментолом и анестезином, кортикостероид-ные кремы и мази.
Поделитесь на страничкеСледующая глава >
Глава 17. Красный плоский лишай. Заболевания кожи
Глава 17. Красный плоский лишай
Причины и механизм развития заболевания. Красный плоский лишай – это хронически протекающее заболевание кожи, которое по своим внешним проявлениям отличается достаточно большим разнообразием высыпаний, в виде узелков на кожных покровах, слизистых, особенно часто страдает слизистая оболочка рта и красная кайма губ. Поражаются люди самых различных возрастов. Однако отмечена такая закономерность: высыпания в области слизистой оболочки рта чаще всего появляются у лиц женского пола в возрасте от 50 до 60 лет.
Основной причиной развития заболевания являются нарушения со стороны самого организма больного. В основном страдает регуляция иммунных процессов и обмена веществ в организме. В итоге клетки и ткани начинают совершенно неадекватным образом реагировать на поступающие извне раздражители. Конечно же, как и при других аллергических заболеваниях, имеют значение и другие дополнительные факторы как со стороны внешней среды, так и со стороны организма больного. Существует даже некоторая генетическая предрасположенность к заболеванию, так как описаны его семейные случаи. Предполагается аутосомно-доминантный тип наследования, т. е. ребенок, получивший патологический ген от родителя, в дальнейшем никогда не становится носителем, но имеет риск развития заболевания.
Существуют следующие гипотезы в отношении причин развития красного плоского лишая: неврогенная, вирусная, токсико-аллергическая. В пользу неврогенной теории свидетельствуют такие случаи развития красного плоского лишая, которые случались на фоне сильных эмоциональных переживаний, после внушения человеку под гипнозом, в виде последствий так называемой нервно-рефлекторной терапии.
Таким образом, различные нарушения нервной регуляции играют очень большое значение в развитии указанной патологии. В то же время, если очаги поражения развиваются изначально на слизистых оболочках, то нервная система в этом случае практически никакой роли не играет. На первый план здесь выступают различные реакции по типу аллергических, нарушения со стороны обменных процессов в организме. В этом случае реализуются токсико-аллергические механизмы развития патологии.
Следует упомянуть, что возникновение высыпаний в полости рта очень часто сопровождается различными заболеваниями желудка и кишечника. У таких больных очень часто выявляются сопутствующие гастриты и колиты различного происхождения. Имеет значение патология со стороны печени и поджелудочной железы. Существует огромное множество заболеваний самых разных органов и систем, которые способны играть роль предрасполагающих факторов в отношении красного плоского лишая. Сюда относят сердечно-сосудистые расстройства (например, гипертоническая болезнь), нарушения со стороны системы желез внутренней секреции (наиболее яркий пример – сахарный диабет) и многие другие нарушения в организме. При красном плоском лишае ротовой полости имеет значение предварительное травмирование слизистой оболочки, которое может произойти, например, рыбьей костью и другими острыми предметами. Не последнюю роль играет также и патология со стороны зубов.
В настоящее время, когда в быту и промышленности возникает все больше различных химических соединений, появляются случаи развития заболевания под действием последних. В данном случае реализуются простейшие аллергические механизмы, которые и приводят к возникновению очагов поражения. Причем в роли аллергенов все чаще стали выступать различные лекарственные вещества, особенно антибиотики. Очень большое количество случаев патологии было выявлено у работников киностудий, которые контактируют с цветными кинопленками, у часто принимающих некоторые антибактериальные препараты, препараты, содержащие золото и его соединения, противотуберкулезные средства. В соответствии со всем вышесказанным, красный плоский лишай можно в ряде случаев рассматривать как аллергическую реакцию на различные химические соединения.
Признаки заболевания. Накожные проявления красного плоского лишая представляют собой сыпь, которая совершенно одинаково выглядит, располагаясь на самых различных участках тела. Очаги поражения имеют форму своеобразных уплотненных возвышений на коже, которые имеют неправильную форму, поверхность их при рассмотрении кажется блестящей. Они имеют розовато-фиолетовый цвет и небольшое западение в центральной части. Иногда цвет образований может быть малиново-красным. Размеры их чаще всего небольшие – от 2 до 3 мм. Блеск поверхности очагов является наиболее характерным признаком. Он очень хорошо заметен, если рассматривать кожу больного несколько под углом, направляя свет от лампы таким же образом.
Хотя размеры очагов и относительно небольшие, однако в дальнейшем они могут увеличиваться. Отдельные очаги способны к слиянию между собой, в итоге на коже больного образуются большие бляшки. Поверхность их начинает шелушиться. Чешуйки при этом имеют мелкие размеры, что является достаточно характерным признаком. Для более точной постановки диагноза существует также простой тест. Суть его состоит в том, что на кожу в области патологических очагов наносится небольшой слой растительного масла. В итоге на поверхности пораженной кожи появляются видимые на глаз признаки. Одни из них представляют собой мелкие белого цвета точки. Другие имеют вид белых полосок, которые как бы расположены в толще кожи и просвечивают через нее. По имени открывшего его ученого такое явление носит название признака Уикхема. Оно обусловлено тем, что в зоне патологических образований происходит утолщение рогового слоя кожи, однако происходит это неравномерно. После того, как больной выздоравливает и очаги поражения исчезают, на их месте остаются более интенсивно окрашенные участки кожи. Они довольно стойкие и могут сохраняться в течение продолжительного времени. Высыпания на коже при красном плоском лишае сопровождаются субъективными ощущениями со стороны больного. Проявляется это в виде ощущения зуда и боли. Болевой синдром носит постоянный характер и может быть интенсивным, в результате чего нарушаются сон, аппетит и повседневная жизнь, могут развиваться неврозоподобные симптомы.
У красного плоского лишая имеется, так сказать, «излюбленное» место расположения на коже, которое находится в области сгибательных поверхностей предплечий рук. Другими частыми местами локализации могут быть области лучезапястных суставов, внутренние поверхности бедер, разгибательные поверхности голеней. Зачастую бляшки обнаруживаются в паху, в подмышечных впадинах, в полости рта. Кожные покровы в области лица и волосистой части головы, ладоней, подошв, напротив, практически никогда не страдают. В ряде случаев элементы высыпаний расположены интересным образом: они представляют собой полоски, которые чередуются с участками нормальной кожи. Такое чаще всего наблюдается на конечностях. Вид кожи больного в этих случаях настолько своеобразен, что спутать патологию с какой-либо другой практически невозможно.
Иногда на коже больного нет ни одного патологического очага, в то время как слизистые оболочки поражены в очень значительной степени. Такое встречается у четверти всех больных красным плоским лишаем. Поражаются слизистые оболочки самой различной локализации: в области рта, головки полового члена у мужчин и преддверия влагалища у женщин. Характерно выглядят очаги на слизистой оболочке щек. Здесь они имеют сероватый цвет и представлены очень небольшими узелками, размерами практически с булавочную головку. Они всегда расположены группами, которые имеют самые причудливые формы: в виде колец, сеточек, ажурных кружев. Совершенно отличаются по внешнему виду очаги, расположенные на поверхности языка. Они белого цвета и похожи на высыпания при заболевании лейкоплакии. Это выступающие над поверхностью слизистой оболочки бляшки, которые имеют четко очерченные зазубренные контуры. Высыпания при красном плоском лишае могут располагаться и на красной кайме губ. В этих случаях цвет очагов фиолетовый, они также представляют собой бляшки с шелушащейся поверхностью. Еще одним характерным признаком является то, что бляшки покрыты сеточкой серовато-белого цвета. Нижняя губа поражается намного чаще, чем верхняя.
У части больных красным плоским лишаем имеются изменения со стороны ногтевых пластинок. На них появляется хорошо заметная, идущая продольно исчерченность, которая иногда выражена настолько, что представляет собой гребешки. Ногтевое ложе приобретает красный цвет за счет воспалительной реакции аллергического происхождения. На самих ногтевых пластинках пальцев кистей и стоп образуются пятна помутнения.
Еще одним аргументом в пользу аллергического происхождения заболевания является то, что очаги при красном плоском лишае появляются в основном после действия на кожу раздражающих факторов. Причем очаг образуется строго в том месте, в котором было приложено воздействие. Например, зачастую очаги поражения, возникающие вследствие расчесов, имеют вид характерных полосок.
Течение заболевания продолжительное, иногда даже целые годы и месяцы. Иногда очаги поражения занимают не только вышеуказанные места, но и распространяются на все кожные покровы. Такая форма заболевания называется генерализованной. Это тяжело и длительно протекающая патология, которая зачастую осложняется присоединением другого заболевания – вторичной эритродермии.
Выше было описано так называемое типичное течение красного плоского лишая. При этом постановка диагноза является простой задачей ввиду чрезвычайно характерных проявлений патологии. Но так происходит не во всех случаях. Существует целый ряд атипичных форм заболевания, которые развиваются как новые виды аллергенов, при наличии сопутствующих заболеваний кожи и других органов, при нарушениях в системе иммунитета и обмена веществ в организме.
Гипертрофическая бородавчатая форма. Как вполне понятно из названия, в основе данной формы заболевания является появление бородавчатых разрастаний кожи. Возникают бляшки, которые имеют фиолетовый или буровато-коричневый цвет. Поверхность их покрыта большим множеством мелких бородавок, в области которых имеется утолщенный роговой слой кожи. Вокруг этих бляшек и бородавок могут находиться и вполне типичные для обычного красного плоского лишая мелкие узелки. Процесс чаще всего поражает передние поверхности голеней. Могут возникать очаги и в других местах, но это встречается намного реже.
Атрофическая и склеротическая формы заболевания. В самом начале заболевание протекает довольно типично, при этом на коже возникают характерные для красного плоского лишая бляшки и узелки. Однако впоследствии, когда они исчезают, на коже больного на этих местах остаются участки атрофии и уплотнения (склероза) кожи. Очень своеобразная и интересная картина развивается при локализации процесса одновременно на волосистой части головы. При этом развивается точечное облысение, которое может по внешнему виду напоминать некоторые другие патологии. При этом почти всегда отмечается уплотнение и утолщение рогового слоя кожи на разгибательных поверхностях конечностей. Такая своеобразная картина была названа в честь открывших и описавших ее авторов симптомом Литтля – Лассуера.
Пемфигоидная, или пузырчатая, разновидность. Это очень редкая форма заболевания. Проявляется она в виде образования на коже очагов в виде небольших пузырьков, наполненных прозрачной жидкостью, иногда с примесями крови. Размеры пузырьков небольшие, часто они не превышают горошины или вишни. Пузыри могут возникать на коже как без предварительного видимого раздражения, так и на фоне узелков, бляшек и т. д. Процесс располагается в большинстве случаев в области голеней или стоп. В некоторых случаях одновременно на коже одного и того же больного могут возникать очаги, характерные и для простой формы лишая, и для пузырчатой.
Молиниформная разновидность красного плоского лишая. Данная форма патологии также встречается нечасто. На коже появляются довольно большие очаги, которые располагаются цепочками и как бы нанизаны в виде ожерелья. Размеры их чаще всего с вишневую косточку. Очаги представляют собой узелки. Они куполообразно возвышаются над кожей, внешне имеют округлую форму. Иногда достаточно мелкие, плотные, расположены близко друг к другу в виде полосок, что может создавать видимость линейных рубцов. В некоторых же случаях четко по внешнему виду напоминают бусы. Подобные высыпания поражают, как правило, большие площади кожи. Особенно много их имеется в области лба, на задней поверхности ушей, на шее, области локтевых сгибов, не задней поверхности кистей, на животе, в области ягодиц. У большинства больных совершенно непораженными остаются нижние области лица – щеки, нос; области кожи над ключицами, между лопаток. Никогда не поражаются ладони и подошвы, а также половые органы. Ряд авторитетных исследователей склонны рассматривать эту патологию не как разновидность красного плоского лишая, а как совершенно самостоятельное заболевание, имеющее свои причины.
Остроконечная, или перифолликулярная, форма. При данной разновидности красного плоского лишая на коже больного появляются очаги, характерные для его простой формы, и другие, несколько отличающиеся. Узелки при этом имеют коническую форму и содержат на своей верхушке как бы небольшой шип. Такая картина развивается при преимущественном поражении патологическим процессом волосяных луковиц. Понятно, что наиболее частой локализацией высыпаний является волосистая часть головы. После того, как очаги поражения исчезают, на этих местах остаются небольших размеров рубчики, которые как бы западают по сравнению с окружающей кожей.
Кольцевидная разновидность заболевания. Развивается тогда, когда очаги при красном плоском лишае очень быстро увеличиваются в размерах, в то же время с центральной части они начинают заживать. В итоге получается как бы кольцо. В центре после заживления всегда остается более ярко окрашенный участок кожи. Кроме колец, патологические образования на коже при данной форме могут быть в виде гирлянд, дуг, полуколец. Они могут возникать как в процессе роста одного очага, так и при слиянии нескольких. Эта разновидность заболевания развивается намного чаще у лиц мужского пола, при этом образования расположены преимущественно в области половых органов. Иногда очаги могут очень сильно напоминать по своему внешнему виду папулы сифилитического происхождения, что приводит к постановке неправильного диагноза и неверной терапии.
Линейный красный плоский лишай и зостериморфный красный плоский лишай. Являются очень близкими между собой формами заболевания, поэтому объединены в одну группу. При этом очаги поражения располагаются на коже по ходу крупных нервов и напоминают герпетические высыпания.
Эрозивно-язвенная форма. Заболевание поражает слизистые оболочки. Это самая тяжелая и трудно поддающаяся терапии разновидность красного плоского лишая. На слизистых оболочках ротовой полости, на губах возникают дефекты, которые в некоторых случаях могут даже превращаться в язвы. Вокруг этих образований имеются участки покраснения кожи, в области которых возникают типичные для красного плоского лишая очаги поражения. Дефекты слизистых имеют неправильные контуры, они зачастую покрыты пленками и налетами. Если эти пленки снять шпателем, то легко возникает кровотечение. У большинства больных данные очаги немногочисленны, имеют небольшие размеры, при этом больной не испытывает никаких субъективных ощущений, жалоб не предъявляет. Сложность лечения данной формы состоит в том, что во время самой терапии большинство язв самостоятельно бесследно исчезают. Однако после прекращения лечения, высыпания почти всегда развиваются на том же самом или другом месте. Процесс может продолжаться долгое время.
Постановка диагноза при наличии у больного простой формы красного плоского лишая, как уже говорилось, не представляет для врача-дерматолога никаких сложностей, так как характер течения заболевания и появляющихся на коже при этом элементов достаточно типичны. В большинстве случаев красный плоский лишай приходится различать с сифилитическими высыпаниями. В этих случаях сложности практически также никогда не возникают.
Ориентировочными признаками при постановке диагноза красного плоского лишая являются следующие: характерная окраска очагов поражения на коже, их неправильные очертания, небольшое вдавление в центральной части узелков и бляшек, симптом Уикхема, отсутствие кровоизлияний на пораженной коже. Эти признаки позволяют с большей точностью уже при одном осмотре больного отличить рассматриваемую патологию от таких заболеваний, как сифилис и псориаз. Несколько сложнее бывает поставить правильный диагноз больному в тех случаях, когда высыпания расположены не на коже, а на слизистых оболочках, так как их внешний вид при этом несколько иной.
Часто красный плоский лишай слизистых оболочек имеет сходство с такими заболеваниями, как лейкоплакия, красная волчанка, сифилис и др.
Дополнительные лабораторные методики исследования при красном плоском лишае играют роль только в отношении исключения другой патологии. Специфических именно для данной патологии изменений в анализах крови и мочи не обнаруживается. Могут быть лишь пониженное содержание антител или воспалительные изменения в тех случаях, когда заболевание развилось на фоне дефицита иммунитета или какой-либо инфекционной патологии.
В некоторых случаях врачу при постановке диагноза может помочь подробный расспрос больного, в ходе которого выявляются предрасполагающие факторы, характер начала и течения заболевания, наличие патологии с похожими проявлениями у родственников (роль наследственности).
Лечение. Так как причина заболевания по сей день остается невыясненной, то и терапии не существует. При поступлении таких больных в клинику первым и самым важным этапом является их тщательное обследование, в ходе которого выявляются все сопутствующие заболевания, нарушения иммунитета, обменных процессов в организме, изменения со стороны нервной регуляции различных органов. Это позволяет в дальнейшем подобрать как можно более качественную терапию. В самую первую очередь обращают внимание на систему пищеварения, нервную систему, так как именно заболевания в этих сферах служат наиболее частыми факторами развития красного плоского лишая.
Если патологические очаги расположены в основном на коже, а слизистые оболочки не поражены или поражены в незначительной степени, то применяют препараты, содержащие бром и его соединения, успокаивающие лекарственные средства (с целью воздействия на нервную систему и приведения ее процессов в равновесие). Очень полезна бывает витаминотерапия, особенно с применением витаминов группы В, Р. Широко применяются противоаллергические препараты, препараты, нормализующие иммунные силы организма. Если все эти мероприятия не имеют должного эффекта, то приходится назначать препараты гормонов коры надпочечников. В виде местного лечения применяются различные спирты, мази с противовоспалительным действием. При необходимости быстрого рассасывания образования на коже применяют следующий метод. Предварительно на кожу наносится мазь с препаратами гормонов коры надпочечников, а затем это место заклеивается обычным лейкопластырем. Во многих случаях это дает очень хороший результат.
Вторым направлением терапии кожных проявлений красного плоского лишая является физиолечение. Применяется в основном индуктометрия на область поражения и электроскоп с целью воздействия на процессы в нервной системе.
Если патологические элементы расположены в основном на слизистых оболочках ротовой полости, то таким больным назначается диета. Необходимо воздерживаться от приема горячей пищи, грубо обработанных продуктов, которые могут привести к дополнительной травматизации слизистой. При наличии язв и дефектов запрещается острое, пряное, алкогольные напитки. Медикаментозная терапия такая же, как и при очагах на коже.
Профилактика. Так как причины красного плоского лишая не установлены, то и специальной профилактики не существует. Имеют значение общеукрепляющие, закаливающие процедуры, коррекция иммунных и обменных нарушений, если таковые имеются.
Прогноз. При правильной и своевременно начатой терапии благоприятный.
Реабилитационные мероприятия. Не требуются.
Поделитесь на страничкеСледующая глава >
