Мазь для рассасывания рубцов и шрамов: обзор препаратов
В результате угревой сыпи, травм, порезов, несчастных случаев, ожогов или операций на коже образуются уродующие внешний вид дефекты. Современная медицина и дермокосметология предлагают множество эффективных средств по устранению проблемы: мазь для рассасывания рубцов и шрамов, пластыри, уколы, другие виды лечения, которые вернут коже чистоту, гладкость.

Особенности послеоперационных рубцов
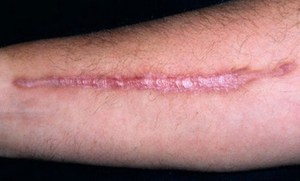
Послеоперационные шрамы – фиброзные образования, отличные по свойствам и структурным особенностям от мышечных и мягких тканей. При заживлении они нередко воспаляются, краснеют и зудят. Долгая регенерация и особые процессы, которые в этот период происходят в шрамах, обусловливают внешний вид, что приобретается после полного рубцевания.
С момента операции до формирования шрамы проходят 4 стадии:
- Заживление. В первые 1-2 недели. Объединение раны и соединительных тканей, их натяжение.
- Непрочный шрам. За 2-3 недели. В зарубцевавшемся участке происходит сокращение количества сосудов, увеличиваются в объеме эластические волокна, выделяется коллаген. Поддается растягиванию.
- Прочный шрам. За 2,5-3 месяца. Содержание волокон повышается.
- Трансформирование. За период 4-12 месяцев. Медленно созревает рубцовая ткань, кровеносные сосуды в ней полностью пропадают. Рубец бледнеет, становится плотным.
Виды рубцов
Швы, в зависимости от источника получения и особенностей заживления, подразделяются на 4 вида:
| Вид | Происхождение | Ликвидация |
| Нормотрофический | Называется физиологическим, послеоперационным. Образуется после заживления поверхностных ран, работы хирурга, который надсекает ткани по естественным складкам во избежание дефектов кожи в будущем. | После заживания раны след почти незаметен, не выступает над поверхностью эпидермиса. Спустя два-три месяца сольется с окружающими тканями. Эффективны кремы против шрамов, маскирующая косметика. |
| Атрофический | Малозаметные шрамы, окрашенные в светлые, белесые пигменты. Образуются ниже уровня остальной кожи после глубоких травм участков жировой клетчатки большой площади. | Долго заживают. Избавиться от шрамов наружными средствами невозможно. |
| Гипертрофический | Твердый, слегка возвышается над кожей. Сопровождается трофическими язвами. Основные источники, ведущие к образованию – рваные раны, неудачное зашивание при операции, глубокие ожоги, воспаление швов во время заживления. | Наружные средства лечения бессильны. Требуются оперативные виды лечения. Инъекции, пластыри. |
| Келоидный | Сильно возвышается над остальной кожей, похож на опухоль с нависанием и бугристой поверхностью. Имеет яркую пигментацию – от ярко-розового до синюшного. Сопровождается зудом, воспалением и болью. | Устраняется при помощи пластической хирургии. Инъекции, пластыри дают некоторый эффект. |
Рекомендуем почитать:
Обзор средств для рассасывания
Рейтинг средств по лечению шрамов позволит выбрать подходящие варианты для применения на молодых, застарелых рубцах после операций на животе – удаления аппендицита, кесарева сечения, родовых растяжек, рваных ран, постакне, шрамов от ветрянки у ребенка.
Мази, кремы, гели
Контрактубекс. Крем для рассасывания рубцов на лице после операции, блефаропластики, пластики губ, носа, лба. Немецкий гелевый препарат, выпускаемый в 10ти-, 20ти- и 50 граммовой тубе на основе аллантоина. Растворяет ороговевший верхний слой, поддерживает увлажненное состояние тканей, питание сосудов, замедляет рост фибробластов, устраняет воспаления. Предотвращает и лечит свежие шрамы. Используется до 3 раз в сутки в течение месяца.
Dermatix (Дерматикс). Голландский гель в 6ти- и 15ти гр. тубах. Активные вещества – полисилоксан с двуоксидом кремния и витамином С. Создает воздухонепроницаемую тонкую пленку для увлажнения рубца, смягчения, борьбы с пигментацией, зудом. Наносится после заживления повреждения. Подходит для рассасывания рубцов после операции. Условия лечения – от 2 месяцев.
Zeraderm (Зерадерм). Голландский крем на основе полисилоксана. Форма выпуска – тубы массой 15 грамм. Образует защитную пленку для ускоренного рассасывания рубцов. Усиливает обмен кислорода в тканях кожи, уплощает ткани, устраняет воспаления. Наносится дважды в день.
Медерма. Немецкий гель в тубах 20 грамм. Активные вещества – цепалин и аллантоин. Стимулятор коллагена, регенераторных функций, растворитель рубца, сгустков крови, антибактериального действия. Лечит молодые и старые рубцы. Втирается до 4 раз в день до полного впитывания. Срок применения – от 3 месяцев до полугода.
Крем Scarguard (Скаргард). Жидкий крем на основе гидрокортизона, образует на коже защитную пленку. Активирует синтез коллагена, размягчает, рассасывает рубец. Используется 1-2 раза в день длительностью месяц. Дополнительное преимущество – поверх него разрешается наносить макияж.
Крем от рубцов Келофибраза. Немецкий продукт в тубах 50 грамм 25 грамм на основе мочевины, камфоры и гепарина. Быстро впитывается, увлажняет ткань шрама. Ускоряет регенерацию, смягчает, восстанавливает кровообращение, имеет обезболивающие и рассасывающие свойства. Применяется как крем и основа для компрессов. Хорошо лечит рубцы и послеродовые растяжки.

Уколы
Местные средства помогают удалить только нормотрофические и атрофические виды шрамов. Гипертрофические и келоидные рубцы требуют серьезного подхода, в частности – введения лекарственных средств.
Чаще используются:
- ферментативные средства на основе гиалуронидазы;
- глюкокортикостероиды;
- верапамил.
Среди ферментативных препаратов популярными являются:
- лидаза;
- лонгидаза и аналоги;
После попадания в глубокие слои кожи препарат увеличивает эластичность покрова, многократно усиливает свойство проницаемости соединительных тканей, тормозит коллагенообразование.
Имеют минусы:
- нестабильность в активности ферментов;
- аллергенность;
- побочные реакции.
Часто против шрамов применяются инъекции пролонгированными кортикостероидами. Они активно устраняют гипертрофические и келоидные рубцы: борются с воспалением. Подавляют факторы, способствующие опухолеобразованию, уменьшают скорость деления миофибробластов:
Количество сделанных уколов (назначенных ампул) врач определяет по скорости рассасывания послеоперационных рубцов. Один укол делается раз в две недели. Параллельно с этой терапией назначается криодеструкция – воздействие на шрам жидким азотом. Таблетки и ферменкол не применяются.
При длительном использовании глюкокортикостероидов могут возникать:
- истончение покровов кожи;
- потемнение или осветление;
- образование сосудистой сетки, купероза;
- акне;
- нарушение менструального цикла.
Препараты
При лечении молодых шрамов небольшой площади успешно помогают:
- Метилурациловая мазь против шрамов. Стимулятор метаболизма, восстановитель клеточного состава кожи, быстро заживляет рану, борется с воспаление. Хорошо работает вместе с антибактериальными медикаментами, усиливая их действие. Смягчает кожу, повышая ее эластичность.
- Мазь Вишневского. Несмотря на сильный едкий запах, один из лучших народных препаратов по борьбе с нагноениями и воспалениями. Рассасывает уплотненные слои, восстанавливает кровоснабжение и питание клеток, все процессы жизнедеятельности в их ядре. Слабо влияет на застарелые рубцы, справляется со шрамами от прыщей.
Пластыри
Действенным средством борьбы с рубцами считаются силиконовые пластыри. Силикон способен хорошо рассасывать уплотнения, в том числе и самых «трудных», келоидных и гипертрофических шрамов за счет свойств:
- создание равномерной компрессии на волокна рубца;
- контроль разрастания соединительных тканей, увлажнение;
- сохранение от механических повреждений, инфицирования извне;
- рассасывание келоидных или гипертрофических рубцов.
Результаты заметны после двух-четырех месяцев применения пластыря на свежем, послеоперационном рубце. Популярные по отзывам пластыри:
- Дерматикс;
- Мепиформ;

Какие средства можно использовать для предотвращения шрамов
Причиной появления уродливых уплотнений в тканях является коллаген. Он вырабатывается в нижних слоях кожи, поднимается к эпидермису, чтобы покрыть полученное повреждение.
Предотвратить этот процесс домашними средствами невозможно.
Некоторые способы помогут уменьшить огрубение и ускорят заживление раны.
- Вазелин. Увлажняет и смягчает повреждения, не допускает формирования жесткой корки.
- Лейкопластырь. Предотвратит появление инфекции и последующее уплотнение шрама.
- Массаж (осторожный). Препятствует накоплению коллагена и рубцеванию.
- Эластичный бинт. Создает умеренное давление, не травмируя повреждение, уменьшает рубец.
- Средства гомеопатии.
Противопоказания к использованию рассасывающих средств
Покупая в аптеке препараты местного лечения шрамов, важно ознакомиться с составом, чтобы в ходе применения не возникли аллергия, дерматоз, зуд. Существует много противопоказаний к использованию таких средств:
- индивидуальная непереносимость препарата;
- незажившие, открытые раны;
- воспаление, нагноение шрама;
- злокачественные опухоли;
- применение на данном участке других лекарственных средств;
- с осторожностью – при беременности и грудном вскармливании.
Современная фармацевтика и косметология предлагают эффективные кремы, гели для рассасывания рубцов на лице, шее, лбу. Они восстанавливают кожу после застарелых шрамов, швов, а кремовая текстура ухаживает за дермой. В результате практикующий будет сиять на фото и в жизни.
Статья проверена редакциейобзор лучших аптечных и домашних мазей

Для того чтобы результат от использования мазей был положительным стоит внимательно отнестись к выбору средства. В противном случае вы можете приобрести подделку, и тогда время, силы и деньги будут потрачены зря.
Что предлагают аптеки?
Практически каждая мазь от шрамов (рубцов) содержит аллантоин в качестве основного компонента, который способствует удержанию влаги в повреждении, регенерации тканей и способствует быстрому процессу рассасывания. Главное подобрать оптимальное средство для удаления шрамов после операции.
Стратадерм
Данная мазь воздействует на шрамы в качестве смягчающего и увлажняющего средства. Она улучшает эластичность кожных покровов, избавляет от чувства дискомфорта и зуда. После нанесения препарат создает на эпидермисе силиконовую пленку, которая препятствует разрастанию рубцов и проникновению в них внешних инфекций.
В результате использования «Стратадерм» рубцы разглаживаются и становятся практически невидимыми. Для получения желаемого результата необходим лечебный курс от 2 до 6 месяцев, во время которого препарат наносится на рану ежедневно.

Медерма
По мнению многих потребителей, мазь от рубцов «Медерма» является отличным средством для заживления небольших дефектов. Однако ее использование допустимо лишь после окончательного рубцевания раны.
Чтобы результат был более заметным препарат необходимо наносить массажными движениями 4 раза в день до полного впитывания. Длительность лечебного курса варьируется в пределах 3-6 месяцев.
Контрактубекс
Лечение рубцов этим препаратом можно начать после того, как шрам полностью затянется, или будут сняты послеоперационные швы. Благодаря своему составу Контрактубекс ускоряет процесс заживления, регенерации тканей и нормализует водный баланс в рубцовой ткани. В составе мази присутствуют следующие компоненты: экстракт репчатого лука (противовоспалительное), гепарин (смягчающее и увлажняющее), аллантоин ( снимает неприятные симптомы).
Мазь стоит наносить очень тонким слоем непосредственно на шрамы, легкими массажными движениями двигаясь от его центра к краям. Средство отлично впитывается в рубцовую ткань и при этом создает защитную пленку на его поверхности.
Способ применения заключается в ежедневном использовании препарата по три раз на протяжении 3-6 месяцев, исходя из возраста шрама. Главное регулярно наносить средство против рубцов, не пропуская ни дня.

Зерадерм Ультра
Данная заживляющая мазь имеет в своем составе витамины, коферменты и специальные добавки, защищающие кожу от воздействия ультрафиолета. После нанесения средства на поверхности образуется невидимая защитная пленка, поверх которой можно наносить декоративную косметику. Благодаря создаваемой пленке препарат очень удобно использовать для лечения лица и маленьких детей.
Лечение мазью можно начинать сразу, как только будут, сняты швы после операции, и продолжать до полного рассасывания рубца, нанося его 2 раза в день на поврежденный участок. То есть курс может растянуться примерно на полгода.
Дерматикс
Мазь на основе силикона, предназначенная для коррекции шрамов и их удаления. Содержащиеся в составе Дерматикса кремниевое соединение действуют на кожу смягчающе, убирает ощущения дискомфорта и способствует формированию гладкого шрама. Его использование допустимо против рубцов образованных в результате ранения, или операции.
К лечению необходимо приступить на самых ранних этапах заживления раны. Таким образом, вы сможете предотвратить формирование келоидных или гипертрофических шрамов. Кроме того препарат результативен и при лечении незрелых рубцовых образований, находящихся на стадии формирования. Дерматикс наносится дважды в день на пораженную часть тела и втирается до полного впитывания. Курс лечения стоит продолжать до полного рассасывания шрама.

Что можно приготовить самостоятельно?
Порой рецепты народной медицина дают отличные результаты, которые не отличаются от использования аптечных мазей. Для приготовления средств в домашних условиях вам не потребуются дорогостоящие ингредиенты, необходимо лишь запастись временем и терпением.
Капустная мазь
Капуста издавна известна своими свойствами затягивания против шрамов, поэтому мазь на ее основе считается очень действенной. Чтобы приготовить это препарат вам необходимо: средние капустные листы (6 шт), мед (2 ст.л.). Капусту размельчить в блендере до кашицы и смешать с медом.
Средство наносится ежедневно два раза на рубец на протяжении минимум двух месяцев. При регулярном использовании результат будет заметен уже спустя первый месяц. Обратите внимание, что мазь необходимо хранить в холодильнике, иначе она теряет свои свойства.
Яично-дынная мазь
Для этого препарата вам потребуется яичная скорлупа и семечки дыни. Возьмите по 2 ст. л. каждого из компонентов и измельчите их до порошкообразного состояния. Далее в смесь добавьте оливковое масло (примерно 1,5 ст.л). У вас должна получиться кашеобразная смесь.
Способ лечения состоит из ежедневного нанесения мази на шрам по 2 раза в день. Лечебный курс стоит продолжать до тех пор, пока не добьетесь желаемого результата. Препарат необходимо хранить в темном прохладном месте.

Мазь из японской софоры
Эта мазь имеет массу положительных откликов, от применявших ее пациентов для лечения шрамов после операции. Для ее приготовления вам потребуется приобрести 0,5 кг софоры и 0,5 л гусиного жира. Ингредиенты нужно тщательно перемешать между собой, после чего приступать к приготовлению.
Препарат придется готовить в течение пяти дней, на протяжении которых каждое утро вам потребуется ставить массу на огонь, доводить до кипения, а затем варить на протяжении 60 минут на медленном огне. Далее смесь нужно снять с плиты, дать ей полностью остыть и убрать в прохладное место на сутки.
Спустя пять дней мазь будет готова для лечения. Препарат необходимо наносить на тело в область шрамов каждый минимум 2 раза, но лучше больше (3-5 раз). Первые результаты станут заметны через 30 дней.
Но не стоит забывать, что лечебный процесс, не зависимо от выбранного средства, должен быть согласован с врачом. Если вы отдаете предпочтение народной медицине, готовьте все крема собственноручно из свежих ингредиентов. Ни в коем случае не приобретайте мази, сделанные в домашних условиях у посторонних лиц. В противном случае можно не только зря потратить деньги, но и ухудшить состояние своего здоровья.

Туберкулезная волчанка: причины и факторы развития болезни, ее виды, пути заражения, признаки патологии, диагностика и лечение, профилактические меры

Гнейс: причины развития, симптомы и особенности течения, диагностика, лечение и профилактические меры

Пиодермия: причины и признаки заболевания, классификация, диагностические методы, лечение и профилактика

Панариций — причины и признаки болезни, ее признаки и виды, методы лечения и профилактики

Отрубевидный лишай: причины и признаки болезни, методы диагностики и способы лечения

Розовый лишай или розеола розовая: причины, признаки, диагностика и лечение

Красный плоский лишай: причины и виды заболевания, методы диагностики и лечения, прогноз

Эктима: причины и признаки болезни, гриппы риска, диагностика и лечение

Меланома: причины появления новообразования, классификация, диагностика и лечение

Ринофима: особенности и признаки болезни, ее причины и формы, диагностика и лечение
‹›
чем мазать рубцы, если они гноятся и мокнут, если разошлись швы
 Кожные рубцы являются неизбежным последствием любой открытой раны или травмы. В большинстве случаев хирургическое вмешательство оставляет после себя послеоперационные швы. Заживлению этих рубцов способствует профилактика после проведения операции: хирург должен дать рекомендации, благодаря которым послеоперационный шрам будет практически незаметным.
Кожные рубцы являются неизбежным последствием любой открытой раны или травмы. В большинстве случаев хирургическое вмешательство оставляет после себя послеоперационные швы. Заживлению этих рубцов способствует профилактика после проведения операции: хирург должен дать рекомендации, благодаря которым послеоперационный шрам будет практически незаметным.
Основные виды послеоперационных швов
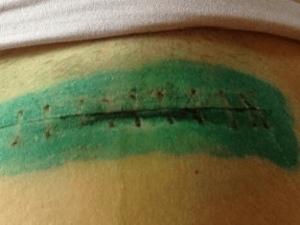 Любое хирургическое вмешательство оставляет после себя рубец. Чем сложнее была операция, тем глубже остаётся шрам, и медленнее протекает процесс заживления. Кроме этого, огромную роль играют физиологические особенности организма человека, в частности снабжение кожи необходимым количеством крови.
Любое хирургическое вмешательство оставляет после себя рубец. Чем сложнее была операция, тем глубже остаётся шрам, и медленнее протекает процесс заживления. Кроме этого, огромную роль играют физиологические особенности организма человека, в частности снабжение кожи необходимым количеством крови.
Правильный уход за оставленным рубцом позволяет ране заживать более быстрее и мягче, после чего остается минимальное повреждение. Уход за послеоперационными швами необходим для того, чтобы они хорошо стянулись и не давали человеку неприятных ощущений. Послеоперационные рубцы при этом разделяются на несколько основных видов:
 Нормотрофический рубец. Этот вид рубца считается самым простым. Он формируется в большинстве случаев после неглубоких хирургических вмешательств. Как правило, этот рубец отличается не слишком заметными дефектами и имеет такой же оттенок, как и окружающие кожные ткани.
Нормотрофический рубец. Этот вид рубца считается самым простым. Он формируется в большинстве случаев после неглубоких хирургических вмешательств. Как правило, этот рубец отличается не слишком заметными дефектами и имеет такой же оттенок, как и окружающие кожные ткани.- Атрофический рубец. Образуется в случае удаления родинок или бородавок. Ткань этого вида рубца немного преобладает над самим образованием и внешне напоминает ямку.
- Гипертрофический рубец. Образуется тогда, когда появляется нагноение или в результате травматизации. Чтобы избежать такого рубца, необходимо ухаживать за раной при помощи мази для заживления швов после операции.
- Келоидный рубец. Этот рубец образуется на кожном покрове, который слабо питается кровью, и в случае глубокого хирургического вмешательства. Такой шрам имеет розоватый или белый цвет, выступая над основным уровнем кожи. Иногда отдает блеском.
Обработка рубцов в домашних условиях
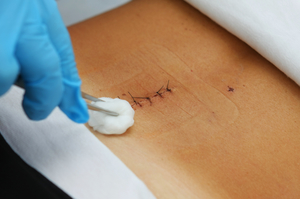
Для того чтобы послеоперационные рубцы легко и быстро заживали, не оставляя после себя болезненных осложнений, за ними необходимо правильно ухаживать. Следует знать, чем обрабатывать послеоперационный шов для лучшего заживления. Основной уход подразумевает обработку антисептиком. Самые простые средства для обработки:
- Зелёнка, представляющая собой дезинфицирующее и антибактериальное средство.
- Спирт — способен устранить любые загрязнения и убить все болезнетворные бактерии.
- Благодаря йоду можно ускорить заживление.
Можно использовать специальные средства, предназначенные для скорейшего заживления послеоперационных рубцов. К ним относятся:
 Фукорцин. С его помощью проводится качественная обработка кожного покрова, обеспечивающая правильный уход за послеоперационными рубцами.
Фукорцин. С его помощью проводится качественная обработка кожного покрова, обеспечивающая правильный уход за послеоперационными рубцами.- Мазь Левомеколь. Ускоряет процесс заживления, питает кожный покров.
- Мази с пантенолом — помогает стягиваться рубцам.
- Контрактубекс или Медерма. Используются на второй или третий месяц после проведения операции, чтобы выровнять кожу и стянуть швы.
- Масло облепихи и расторопши. Питают кожу, заживляют раны и способствуют более гладкому стягиванию послеоперационного шва.
Уплотнение на шве является нормальной реакцией. Когда рубец стал твердым, необходимо продолжать обрабатывать швы вышеописанными средствами до полного заживления.
Самостоятельное снятие швов
 Иногда послеоперационные швы можно самостоятельно снять в домашних условиях, но при условии разрешения врача. Необходимо знать о том, что существует два основных вида швов.
Иногда послеоперационные швы можно самостоятельно снять в домашних условиях, но при условии разрешения врача. Необходимо знать о том, что существует два основных вида швов.
Погружной — накладывается ниткой, выполнен из натуральных материалов. Преимущества его заключаются в том, что материал самостоятельно рассасывается человеческим организмом и не отторгается. Недостаток заключается в его меньшей прочности. Съемный — снимается только в том случае, когда края разреза срастаются и способны показать, насколько хорошо протекает заживление. Он накладывается с использованием шелковой, нейлоновой, капроновой, проволочной нити, а также скобы.
При снятии нитей в домашних условиях необходимо также учитывать сроки после проведения операции. Ориентировочные сроки снятия швов после проведения операции будут выглядеть следующим образом:
- От 1 до 2 недель — при операции на голове.
- От 2 до 3 недель — в случае ампутации.
- Около 2 недель — при вскрытии брюшной стенки. При этом срок будет зависеть от глубины проникновения.
- От 1,5 до 2 недель — на грудной клетке.
- 2,5 недели — для швов у человека преклонного возраста.
- От 5 дней до 2 недель — после родов.
- От 1 до 2 недель — при кесаревом сечении.
Как уже говорилось ранее, швы можно снять в домашних условиях самостоятельно. Необходимо соблюдать некоторые правила:
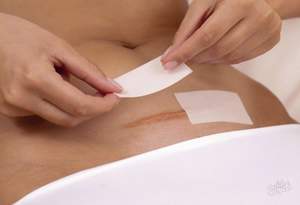 Снимать послеоперационные швы необходимо аккуратно и внимательно, сохраняя спокойствие — только при отсутствии воспалительного процесса.
Снимать послеоперационные швы необходимо аккуратно и внимательно, сохраняя спокойствие — только при отсутствии воспалительного процесса.- Для снятия швов потребуются два инструмента: пинцет и маникюрные ножницы. Перед самим процессом инструменты необходимо тщательно обработать спиртом.
- Перед работой тщательно вымыть руки с мылом дважды и надеть на них медицинские перчатки. Можно обработать руки антисептическим средством.
- Все манипуляции необходимо проводить под яркой лампой, чтобы внимательно видеть весь процесс.
- Далее швы разрезаются, максимальное количество нитей удаляется. Края торчащих нитей нужно подцепить пинцетом и аккуратно потянуть, пока кусочек не выйдет из кожного покрова.
- Когда будут вытянуты абсолютно все кусочки, рану обработать антисептической мазью с антибиотиками.
При себе нужно иметь стерильные бинты и ткани и раствор фурацилина- для безопасности процесса снятия швов, чтобы внутрь не попала инфекция.
Препараты для заживления и рассасывания
 В любой аптеке можно приобрести средство по уходу за рубцами и шрамами после операции. Среди них особой популярностью пользуются мази для рассасывания швов. Принцип их действия заключается в том, чтобы снять воспаление, сгладить рубец с кожей, устранить дефекты заживления, придать шраму светлый оттенок и питать кожный покров, делая его гладким и эластичным.
В любой аптеке можно приобрести средство по уходу за рубцами и шрамами после операции. Среди них особой популярностью пользуются мази для рассасывания швов. Принцип их действия заключается в том, чтобы снять воспаление, сгладить рубец с кожей, устранить дефекты заживления, придать шраму светлый оттенок и питать кожный покров, делая его гладким и эластичным.
В основном подобные средства и мази создаются на основе силикона, при помощи которого можно избавиться от зуда, неизбежно возникающего при заживлении ран. Регулярный уход за швом помогает ему уменьшиться и стать не таким заметным. Вещества наносятся тонким слоем, однако их применение может быть неэффективным. В таких ситуациях требуется не менее полугода активного использования мази. Самыми эффективными мазями для этих целей являются:
- Гель Контрактубекс — разглаживает кожу, ускоряет регенерацию клеток и улучшает кровоснабжение.
- Гель Медерма — рассасывает рубцовую ткань, улучшая ее путём кровоснабжения и увлажнения.
Можно применять и другие средства, которые ускоряют рассасывание швов. Такие лекарства в своём составе часто содержат экстракт лука. Именно этот компонент способен глубоко проникать в ткани, оказывая противовоспалительное и успокоительное воздействие.
Другие гели и кремы
Выбирать гель или мазь для ухаживания за рубцом необходимо, исходя из его глубины и масштабов. Самыми популярными мазями являются антисептические. К таким средствам относятся:
- Мазь Вишневского. Это классическое заживляющее средство обладает мощным в утягивающем свойствам удаляет гной из ран, если не заживает шов после операции, а что делать — больной не знает.
- Вулнузан представляет собой заживляющую мазь, изготовленную на основе натуральных компонентов.
- Левосин — мазь с мощным противовоспалительным и антибактериальным воздействием.
- Эплан — оказывает заживляющие и противобактериальные воздействия.
- Актовегин — способен улучшить заживление, снимает воспаление и улучшает кровоснабжение тканей Рекомендуется использовать, если рубец загноился и покраснел.
- Нафтадерм хорошо снимает болезненность и улучшает рассасывание шрамов.
Специальный пластырь
Кроме этого, имеется еще одно средство нового поколения, которое эффективно борется с послеоперационными швами: специальный пластырь, который необходимо накладывать на место швов после операции. Пластырь представляет собой пластину, скрепляющую место разреза и подпитывающую ранки необходимыми полезными веществами. Основные полезные свойства такого пластыря:
- Изготовлен из материала, который впитывает в себя выделения из ран.
- Не позволяет проникать в раны болезнетворным бактериям.
- Не раздражает кожный покров.
- Питает рану воздухом.
- Позволяет шву быть гладким и мягким.
- Не позволяет образовавшемуся шраму разрастаться.
- Вместе рубца удерживает необходимую влагу.
- Является комфортным в использовании, не травмируя рану.
Применение народных средств
Чтобы улучшить состояние кожи, сглаживая швы и уменьшая рубцы, воздействовать на проблемные области необходимо комплексно, применяя медикаменты и народные рецепты. В этом случае могут помочь такие народные средства:
- Эфирные масла. Масло или смесь масел поможет ускорить заживление рубца, питая кожный покров и удаляя последствия заживления.
- Семечки бахчевых культур- например, тыквы, дыни, арбуза. Они богаты эфирными маслами и антиоксидантами. Нужно сделать кашицу из свежих семян этих растений, нанести ее в виде компресса на пораженные участки тела.
- Компресс из молока и гороховой муки. Из этих ингредиентов необходимо сделать тесто, которое накладывается на поврежденные области и держится там не менее 1 часа. Полученный состав хорошо стягивает кожу.
- Капустный лист считается старым, но весьма эффективным средством. Если прикладывать лист капусты к ране, он оказывает заживляющее и противовоспалительное действие.
- Пчелиный воск способен хорошо питать кожу в месте рубца, снимая воспаление, отечность, а также выравнивая кожу.
- Кунжутное или оливковое масло хорошо увлажняет и питает кожный покров, осветляет, сглаживает и стягивает рубцы.
Что делать, если шов разошелся
Швы после операции могут разойтись по нескольким причинам. Чаще всего это происходит из-за таких причин:
- В рану попала инфекция.
- У человека поднялось давление.
- В организме есть заболевание, которое делает ткани мягкими.
- Швы слишком туго наложены.
- Рубец травмирован.
- Возраст человека составляет более 60 лет.
- Пациент болен сахарным диабетом.
- Имеются болезни почек.
- Человек страдает от избыточного веса или плохо питается.
- Имеются вредные привычки.
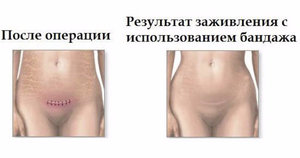
В таком случае необходимо срочно обратиться к врачу, который назначит лечение, исходя из анализов крови. Специалист может наложить послеоперационный бандаж, а больной будет наблюдаться более тщательно.
Ни в коем случае не стоит самостоятельно стараться заживить рану, если разошлись швы. В случае неправильных действий пациент рискует получить более серьезные осложнения- например, заражение крови.
В большинстве случаев послеоперационные рубцы сильно чешутся. Зуд является нормальной реакцией на скрепляющие нити, так как они раздражают кожу. Если в рану попадает грязь, таким образом организм противостоит микробам. Чесаться шов может из-за того, что рана заживает, стягивая и высушивая кожу. При заживлении рубца не следует чесать ткани, потому что никаких приятных ощущений и облегчения это действие не принесёт, а может только усугубить ситуацию.
Эффективный крем для рассасывания послеоперационных швов: свойства, виды, правила нанесения
После проведения полосных оперативных вмешательств на раны накладываются швы. Со временем на их месте происходит рубцевание ткани и возможно появление ярко выраженных шрамов. Предотвратить их формирование поможет крем для рассасывания послеоперационных швов. Такие лекарства находятся в свободной продаже и не требуют для покупки наличия врачебных рецептов. Но, для достижения максимального терапевтического за минимальный период времени перед использованием таких препаратов необходимо проконсультироваться с врачом.
Содержание:
Свойства, принцип действия и показания
Кремы для рассасывания послеоперационных швов способствуют уменьшению визуального дефекта рубцовой ткани. Также их систематическое применение позволяет выровнять след шрамов устранить контрактуру и разгладить их поверхность.
Достичь таких результатов помогают следующие фармакологические свойства кремов:
- Противовоспалительное. Эффективно снимают воспаление в тканях и покраснения поврежденных участков тела.
- Противобактериальное. Благодаря бактерицидному воздействию обеззараживают поверхность раны, ликвидируют бактерии и патогенные микроорганизмы, которые вызывают разрушение мягких тканей.
- Кератолическое. Позволяют размягчить и растворить омертвевший слой кожи. Способствуют легкому отторжению ороговевших частиц соединительной ткани и шва.
- Фибронилотическое. Активизирует работу сосудистой системы верхних слоях кожи, позволяет растворить уплотнения в тканях, ускоряет кровообращение, быстро формирует здоровый кожный покров.
- Активные компоненты, входящие в состав рассасывающего и заживляющего крема, способствуют ускорению естественного кровообращения и повышают продукцию коллагена в кожных клетках. Такие процессы стимулируют регенерацию мягких тканей. Также позволяют расщеплять спайки и огрубевшую соединительную ткань.
- Такие лекарства могут включать в свой состав дополнительные вещества, позволяющие замаскировать дефект кожи, при котором выравнивается ее общий тон. После нанесения такого крема поверхность шва приобретает окраску максимально схожую с основным оттенком кожи.
- Наличие в лечебном составе крема эфирных масел и витаминов позволяют улучшить структуру кожи и повысить ее эластичность.
Рассасывающий крем для послеоперационных швов рекомендуется использовать на ранней стадии заживления раневой поверхности. В этом случае, систематическое нанесение таких препаратов активизируют все процессы в мягких тканях и ускоряют их регенерацию. Это способствует быстрому заживлению в результате чего шов приобретает гладкую и светлую поверхность.
Крема от швов назначаются хирургами либо дерматологами только после визуального осмотра кожных покровов. В зависимости от стадии рубцевания подбирается определенное вид крема. На протяжении всего курса лечения возможно поочередное использование разных кремов данной группы.
Крема для рассасывания швов после операции относятся к категории лекарственных препаратов. Поэтому важно при их применении соблюдать правильное сочетания с иными медикаментозными препаратами местного использования. Нельзя на шов одновременно наносить разные лекарственные кремы и совмещать их с косметологическими средствами.
Самый эффективный крем для рассасывания послеоперационных швов
Для рассасывания послеоперационных швов необходимо использовать только высококачественные препараты. Покупать их следует исключительно в аптеках. Так как в таких торговых точках соблюдаются все условия их хранения.
Фармацевтические компании выпускают рассасывающие кремы в большом ассортименте. Они изготавливаются на основе природных компонентов и синтетических веществ. Также предлагаются и комбинированные препараты.
Для рассасывания швов после операции лучше не использовать крем из натуральных компонентов. Такие препараты не всегда способствуют рассасыванию рубцовой ткани. Чаще всего они предназначены для ликвидации гематом и воспалительных процессов.
Самый быстрый рассасывающий эффект наблюдается, когда наносится на поверхность послеоперационного шва:
- Контрактубекс. Средство выпускается в форме геля в тубе. Ускоряет ускорение ороговевшего слоя кожи, купируют аллергические и воспалительные реакции в области шва, стимулирует образование новых клеток, улучшает кровообращение, удерживает воду в мягких тканях, замедляет рост фибробластов. Наносится 3 – 4 раза в сутки, курс применения от 3-ех месяцев до полугода. После нанесения обязательно накладывается воздухонепроницаемая повязка. Допускается применение в педиатрии.
- Зерадерм. Голландский препарат в форме геля. В продаже предлагается в тюбике 15 грамм. При ее нанесении на кожу образуется воздухонепроницаемая силиконовая пленка. Это способствует насыщению мягких тканей влагой. Также размягчаются и рассасываются уплощенные ткани рубца и усиляет местный кислородный обмен. Препарат устраняет зуд, жжение, воспаление и послеоперационную эритему в области шва. Назначается в конечной стадии заживления шва. Используется для лечения детей и в период беременности.
- Дерматикс. Фармакологическая форма выпуска – прозрачный гель без аромата. Содержит в составе полисилоксан и двуокись кремния. Состав обогащен аскорбиновой кислотой. Основные действия заключаются в увлажнении тканей шва влагой, размягчении соединительной ткани, устранении дискомфорта в виде зуда и жжения. Длительность курса от 2 – ух месяцев. Наносится дважды в сутки. Отсутствуют побочные реакции. Назначается при беременности и лактации.
- Медерма. Выпускается в форме прозрачного геля со специфическим запахом. Препарат предназначается на рубцы первого затяжения в течение 10-12 месяцев. Активные компоненты данного крема стимулируют образование коллагена, ускоряют обновление клеток кожи, замедляют формирование фибробластов, увлажняют ткани, стимулирую кровообращение, рассасывают кровяные сгустки, обеззараживают шов и купируют воспаление.
- Келофибраза. Данный крем выпускается в тубах. Обладает свежим ароматом, быстро впитывается и не оставляет налета на коже после применения. В составе содержит мочевину, гепарин и камфару. Такое сочетание позволяет регулировать влажность кожных покровов, смягчать их огрубевшие места, улучшать кровообращения, стимулировать регенерацию мягких тканей, уменьшат их отечность, рассасывать тромбы. Оказывает дополнительное обезболивающие и противовоспалительное воздействие. В зависимости от стадии заживления шва наносится 2 – 4 раза в день либо накладывается в виде ночных аппликаций. Категорически запрещается использовать при лечении детей, беременных и кормящих.
Каждый крем изготовлен на основе активных компонентов с разной интенсивностью воздействия. Поэтому подбирается препарат в зависимости от состояния шва и рубцевания соединительной ткани.
Правила применения рассасывающего крема
Послеоперационные швы являются участком с высоким риском инфицирования различными патогенными микроорганизмами. Поэтому при их обработке следует соблюдать правила дезинфекции рук.
Для этого используются моющие растворы с антисептическими свойствами. Если нет возможности тщательно вымыть руки их можно обработать специальным готовым дезинфицирующим раствором, который продается в аптеке либо использовать и стерильные перчатки.
Молодые швы затянуты нежной соединительной тканью, которую легко травмировать при обработке шовной поверхности. Поэтому при данных манипуляциях рекомендуется при нанесении крема использовать нежные щадящий медицинский марлевый материал.
Для удобства нанесения и предотвращения повреждения шва некоторые препараты укомплектованы специальными лопатками либо кисточками-аппликаторами.
Также важно строго соблюдать технику нанесения лекарственных препаратов данной группы. Она заключается в последовательном выполнении следующих манипуляций:
- Снять повязку
- Очистить кожу спиртосодержащим раствором
- Промокнуть стерильной салфеткой
- Обработать обеззараживающим средством
- Просушить поверхность шва
- Нанести крем ровным тонким слоем
- Оставить открытым на 10 минут
- Наложить асептическую повязку
После обработки шва нельзя допускать его запревания. Поэтому повязка должна быть из дышащих натуральных материалов накладывается не очень туго.
На качество лечения и скорость рассасывания послеоперационного влияет не только состав препарата, но и соблюдение правил его использования.
Альтернативная медицина предлагает для рассасывания послеоперационного шва использовать народные средства на основе растительных компонентов. Такие препараты могут помочь только при длительном курсе лечения. Их действие заключается в снятии симптоматики, а само рассасывание послеоперационного шва не происходит. Также неправильное приготовление таких лекарств и несоблюдение техники их нанесения может вызвать инфицирование шва и усугубить его состояние. Поэтому большинство хирургов категорически не рекомендуют лечиться в этом случае народными средствами.
Во время просмотра видео вы узнаете о рассасывании швов.
Использование медикаментозного крема для рассасывания послеоперационных швов позволяет не только сделать шрам визуально незаметным, но и быстро снимает дискомфортные ощущения в области шва.
Мази и гели для заживления ран и швов после операции, краткий обзор лучших средств
 Любое хирургическое вмешательство несет с собой раны и швы, которые впоследствии превращаются в рубцы, имеют непривлекательный вид. Современная медицина пытается найти средства и методы, которые смогли бы помочь людям исправить дефект на коже. К числу таких нужно отнести инъекционные, аппаратные и хирургические методы, но они не всем доступны из-за своей высокой стоимости.
Любое хирургическое вмешательство несет с собой раны и швы, которые впоследствии превращаются в рубцы, имеют непривлекательный вид. Современная медицина пытается найти средства и методы, которые смогли бы помочь людям исправить дефект на коже. К числу таких нужно отнести инъекционные, аппаратные и хирургические методы, но они не всем доступны из-за своей высокой стоимости.
Альтернативой дорогим методам может стать вполне доступные средства — мази и кремы для заживления ран и послеоперационных швов от отечественных и зарубежных производителей. В статье предлагается краткий обзор самых эффективных и доступных средств, которые можно применять после операций.
Особенности и принципы действия мазей быстрого заживления
Состав таких мазей всегда разнообразен, обычно среди основных компонентов содержатся такие вещества:
- витамины и минералы;
- поверхностно активные вещества;
- эфирные масла растений;
- гормональные средства.
 Они работают каждый по своему принципу, оказывая местное действие и не проникая в организм, не затрагивая его работу. Цель препаратов — максимально уменьшить высоту и размеры рубцов, сделать их менее заметным для глаза, размягчить и устранить стянутость в области шрама. При свежих ранах и швах можно добиться прекращения роста рубцовой ткани, уменьшить зуд и убрать покраснения на коже.
Они работают каждый по своему принципу, оказывая местное действие и не проникая в организм, не затрагивая его работу. Цель препаратов — максимально уменьшить высоту и размеры рубцов, сделать их менее заметным для глаза, размягчить и устранить стянутость в области шрама. При свежих ранах и швах можно добиться прекращения роста рубцовой ткани, уменьшить зуд и убрать покраснения на коже.
Основные компоненты, входящие в состав мазей и гелей помогают улучшить кровообращение, поддерживать необходимый водный баланс в коже, улучшить синтез коллагена. Такие средства обладают хорошим антибактериальным действием. Выбор мази будет зависеть от вида рубцов и шрамов, они могут быть:
- гипертрофическими;
- атрофическими;
- келоидными;
- нормотрофическими.
Любому из средств всегда легче справиться со свежими рубцами на коже, поскольку там еще происходят обменные процессы в отличие от старых, где все уже почти приостановлено.
Краткий обзор лучших заживляющих мазей
 Все эти средства, о которых пойдет речь далее выделяются медиками, они уже смогли убедиться в их эффективности на основании медицинской практики. Многие пациенты, перенесшие операции также отметили положительное действие этих мазей.
Все эти средства, о которых пойдет речь далее выделяются медиками, они уже смогли убедиться в их эффективности на основании медицинской практики. Многие пациенты, перенесшие операции также отметили положительное действие этих мазей.
Эффективность средств будет еще зависеть от размера рубцов, их выпуклостью над поверхностью кожи, их давности. Перед тем как выбирать стоит посоветоваться с лечащим врачом, он сможет индивидуально подобрать необходимое средство, которое не вызовет аллергической реакции и других побочных эффектов.
Контратубекс и келофибраза
 Мазь Контратубекс можно использовать только после снятия швов и затягивания раны. Ее действие направлено на замедление образования рубцевания ткани, она обладает противовоспалительным действием и улучшает выработку коллагена. Очень эффективно работает при неглубоких повреждениях кожного покрова, а совместно с сеансами ультразвука способствует усилению действия.
Мазь Контратубекс можно использовать только после снятия швов и затягивания раны. Ее действие направлено на замедление образования рубцевания ткани, она обладает противовоспалительным действием и улучшает выработку коллагена. Очень эффективно работает при неглубоких повреждениях кожного покрова, а совместно с сеансами ультразвука способствует усилению действия.
Келофибраза усиливает кровообращение в тканях кожи, обладает противовоспалительным действием, насыщает кожу влагой и поддерживает ее водный баланс. В состав мази входит два основных компонента — гепарин натрия и мочевина, очень хорошо применять средство от растяжек на теле, когда уходит лишний вес.
Силиконовый гель Кело-кот и пластины «Стенко»
 Основными веществами в силиконовом геле и спрее Кело-кот являются силикон диоксид и полисилоксан. Оба вещества образуют на поверхности кожи защитную пленку, она не ощущается во время движения, но она предохраняет ткани кожи в течение суток, а также лечит их. Средство снимает раздражение и зуд, убирает ощущение стянутости, разглаживает шрамы, улучшает водный баланс, не дает разрастаться келоидным рубцам.
Основными веществами в силиконовом геле и спрее Кело-кот являются силикон диоксид и полисилоксан. Оба вещества образуют на поверхности кожи защитную пленку, она не ощущается во время движения, но она предохраняет ткани кожи в течение суток, а также лечит их. Средство снимает раздражение и зуд, убирает ощущение стянутости, разглаживает шрамы, улучшает водный баланс, не дает разрастаться келоидным рубцам.
Силиконовые пластины «Стенко» выглядят практически прозрачными с размерами 10х10 см, Их наносят на послеоперационный участок кожи и сверху накладывают бинт или пластырь. Пластины эффективно действуют при рубцах любого вида, а продолжительность их использования будет зависеть от степени сложности, размера и «возраста» кожных повреждений.
Жидкий крем Scarguard и гель Зерадерм
В составе жидкого крема Scarguard содержится гидрокартизон, а также витамин Е и силикон. После нанесения крема он образует на поверхности кожи защитную прозрачную пленку, она сдавливает поврежденные ткани и в результате они быстрей заживают. В период обработки поврежденных тканей всю поверхность необходимо обрабатывать дважды в день.
 Большой популярностью пользуется гель Зерадерм для рассасывания послеоперационных рубцов, особенно у детей. Гель дает плотную водонепроницаемую пленку, препарат можно назвать лучшим для лечения кожи тела и лица, он защищает хорошо от УФ лучей, сверху можно легко нанести декоративную косметику.
Большой популярностью пользуется гель Зерадерм для рассасывания послеоперационных рубцов, особенно у детей. Гель дает плотную водонепроницаемую пленку, препарат можно назвать лучшим для лечения кожи тела и лица, он защищает хорошо от УФ лучей, сверху можно легко нанести декоративную косметику.
Дерматикс и Ферменкол
 Мазь Дерматикс содержит диоксид кремния и силикона, после нанесения образует, как и предыдущие средства дышащую пленку, она хорошо защищает поверхность кожи от механических повреждений. Отличное средство в лечении рубцов различной степени сложности, хорошо использовать в профилактических целях.
Мазь Дерматикс содержит диоксид кремния и силикона, после нанесения образует, как и предыдущие средства дышащую пленку, она хорошо защищает поверхность кожи от механических повреждений. Отличное средство в лечении рубцов различной степени сложности, хорошо использовать в профилактических целях.
В составе Ферменкола содержится коллагеназ животного происхождения, что очень благоприятно сказывается при нанесении на свежие рубцы. Противопоказанием являются рубцы, возраст которых более 2-х лет. Чтобы получить максимально положительный результат лучше всего использовать мазь с процедурами электрофореза, поэтому необходима медицинская помощь.
Образование гранулем
В ходе хирургической операции нередко используется не рассасывающийся шовный материал. По этой причине у пациентов нередко возникает гранулема послеоперационного рубца, так реагирует организм на инородные вещества в коже. Также в рану попадают и другие вещества — тальк или крахмал с перчатками медицинских работников, могут проникнуть и микроорганизмы, когда не соблюдаются правила асептики.
 Чтобы не возникало таких проблем лучше всего применять рассасывающиеся шовные материалы, гипоаллергенного вида. Образующаяся гранулема повреждает клетки ткани и функции органов, образования сдавливают кровеносные сосуды и нервы. После этого случаются фибробласты и происходит рубцевание. Если причина только в шовном материале, то медики убирают оставшиеся фрагменты, все это проводится только в медицинском учреждении.
Чтобы не возникало таких проблем лучше всего применять рассасывающиеся шовные материалы, гипоаллергенного вида. Образующаяся гранулема повреждает клетки ткани и функции органов, образования сдавливают кровеносные сосуды и нервы. После этого случаются фибробласты и происходит рубцевание. Если причина только в шовном материале, то медики убирают оставшиеся фрагменты, все это проводится только в медицинском учреждении.
Все средства для ускорения заживления ран и швов перечислить невозможно, их много, необходимо делать выбор индивидуально, учитывая определенные особенности повреждения кожи. Одно или два средства иметь в домашней аптечке точно необходимо, лишними они не будут.
По утверждению специалистов, для быстрейшего и благополучного заживления ран и послеоперационных швов нужен комплексный подход с правильно подобранными средствами.
Мазь от рубцов после операции, как применять чтобы добиться результата
Рубцы и шрамы на теле, имеющие различную природу и происхождение, могут вызывать немало хлопот не только косметического, но и физиологического характера. Они неприятны визуально, могут вызывать различные ощущения жжения или боли. Кроме того, что они способны снижать мышечную функциональность, не позволяя им полноценно работать, нередко на месте рубцов невозможно образование потовых желез, волосяных фолликул, а сами рубцы со временем темнеют, вырастают в размере.
Содержание:
- Послеоперационные шрамы и их виды
- В каких случаях рекомендуется лечение мазями и кремами
- Средства для борьбы с послеоперационными рубцами
- По каким причинам следует отказаться от применения противорубцовых препаратов
- Корректируем рубцы — используем рецепты народной медицины
Послеоперационные рубцы и их виды
Многие люди, испытывающие дискомфорт от шрамов, ищут возможность избавиться от этих следов перенесенных операций. Кроме этого, некоторые шрамы могут создавать проблемы при смене положения тела, становятся причиной образования уродливых келоидных рубцов, которые в определенных случаях перерождаются в онкологические новообразования. По этой причине многие ищут эффективное средство, чтобы оздоровить свою кожу.
Любое операционное вмешательство представляет собой стресс для всего организма. Внутри кожи, целостность которой нарушается, начинает действовать целый механизм, работа которого зависит от масштабов операции, генетических особенностей систем организма и других индивидуальных факторов.
От совокупности вышеупомянутых причин в прямой зависимости находится и образование различных шрамов. Рубец образуется в результате выработки коллагена в глубинных слоях кожи. Именно от качества и количества коллагена зависит, каким будет будущий шрам или рубец.
Различают несколько видов рубцов.
Нормотрофические
Характеризуются светлым цветом, образуются вровень с кожей, зачастую бывают незаметны и в общем не вызывают особого беспокойства; их устранением занимаются только в том случае, если они образовались на открытых участках тела или на лице.
Атрофические
Имеют розоватый бледный окрас, отличаются дряблостью, впалой формой (по причине недостатка коллагена).
Келоидные и гипертрофические
Они похожи тем, что выступают за границы повреждения и образуются над кожей, имеют патологическую природу и требуют особого внимания. Разница между этими видами состоит в степени разрастания соединительной ткани, ее структуры — загрубевшей или жесткой.
Специалисты считают, что лучший эффект косметические средства оказывают при коррекции нормотрофических шрамов. Грубые келоидные рубцы не поддаются таким методам и устраняются другими, более радикальными способами.
В каких случаях рекомендуется применение мазей и кремов
Мазь для заживления рубцов после операции может быть эффективна:
- при образовании нормотрофических шрамов, вызывающих проблемы косметического характера
- при атрофических рубцах, образование которых усугубляется ветрянкой, фурункулезом
- с целью профилактики появления грубых рубцов в послеоперационный период
- при появлении болезненных гипертрофических и келоидных шрамов, влекущих за собой серьезные проблемы
Мази от рубцов после операции
Когда на теле появляются уродливые шрамы, каждый человек постарается найти способы для их устранения. Перед применением препаратов необходимо обязательно прийти на прием к врачу, который определит, какого характера послеоперационный рубец и поможет с выбором препарата.
Для коррекции послеоперационных рубцов применяют мази:
- имеющие в своем составе биологически активные вещества
- обладающие антисептическим воздействием
- очищающие кожу от бактерий
- влияющие на образование коллагена, микроциркуляцию и повышение иммунитета клеток
Лучше поддаются лечению нормотрофические рубцы. В период образования этого типа рубцов хороший эффект можно получить применяя гели Дерматикс, Контрактубекс.
Дерматикс и Дерматикс Ультра
Результат воздействия мазей будет хорошим, если со времени образования рубца прошло 6 месяцев, не более, в противном случае лечение будет затруднено. Мази для рассасывания рубцов после операции Дерматикс и Дерматикс Ультра представляют собой силиконовые гели голландского производства. Для них характерна прозрачная структура и отсутствие запаха. Гель Дерматикс содержит двуокись кремния и полисилоксан. Отличие Дерматикс Ультра в наличии еще одного ингредиента — витамина С.
При высыхании гелеобразного вещества образуется пленка, непроницаемая для воздуха. Она способна удерживать влагу в тканях, размягчать шрамы и рассасывать рубцы, снижать уровень пигментации обрабатываемых участков кожи.
Этими гелями смазываются рубцы, как только процесс заживления раны закончен. Но перед этой процедурой шрамы аккуратно очищаются и просушиваются. Затем осторожными массирующими движениями наносят небольшое количество геля. Высыхает он довольно быстро — за 5 минут.
Процедуру проводят 2 раза в день на протяжении 2 месяцев. В зависимости от структуры рубца и степени его запущенности, доктор может порекомендовать продолжение лечения. Указанные силиконовые препараты крайне редко имеют побочные действия, поэтому не ограничены в применении представителями всех возрастов, а также будущим мамам.
Контрактубекс
Следующий гель, Контрактубекс, также принадлежит к числу популярных в коррекции шрамов. Гель светло-коричневого оттенка, без запаха. В препарате содержатся: аллантоин, экстракт лука Серае, гепарин.
Эти активные компоненты обеспечивают воздействие на огрубевшие ткани кожного покрова, растворяя их, смягчают затвердевшие участки, удерживают влагу, тормозят образование рубцовых тканей, устраняют аллергические проявления и воспаления, усиливают кровообращение, ускоряют процесс образования здоровых клеток кожи.
Препарат Контрактубекс используют также в тот период, когда раны уже затянулись и процесс заживления закончен, в целях профилактики образования шрамов.
Способ применения средства прост, гель мягкими движениями втирают в область зажившего шрама, процедуру проводят максимум три раза в сутки. Лечение проводится до 4 недель. Длительное лечение — от 3 до 6 месяцев — необходимо для коррекции устаревших шрамов.
При этом гелем смазывается шрам трижды на протяжении суток, а при третьем смазывании (обычно на ночь) сверху на место шрама нужно наложить плотную воздухонепроницаемую, можно полиэтиленовую, повязку. Результат данного лечения находится в прямой зависимости от систематического применения этого средства – ежедневно и по несколько раз в день.
Усилит воздействие геля применение в это время физпроцедур и распаривание кожи перед нанесением лекарства. При этом следует помнить, что в период применения Контрактубекса надо исключить массаж, не переохлаждаться, прятать шрамы от ультрафиолетовых лучей.
Контрактубекс нельзя применять лишь в случае индивидуальной непереносимости, других ограничений он не имеет.
Медерма
Для лечения «молодых» рубцов, которым не более года, в послеоперационный период используется гель Медерма — еще один немецкий препарат компании MerzPharma. Это прозрачное средство с весьма специфическим запахом. Содержит аллантоин и цепалин (экстракт лука Серае).
По воздействию гель подобен вышеупомянутым Дерматиксу и Контрактубексу, способствует:
- растворению огрубевших тканей рубца
- регенерации кожи
- выработке коллагена
- удерживанию влаги в ткани рубца
- замедлению процесса образования фибробластов
- устранению воспаления
- удалению кровяных сгустков
Этим препаратом смазывают область рубца, которую предварительно нужно вымыть и высушить, втирая зигзагообразными движениями, слегка надавливая, на протяжении 4-5 минут, пока гель полностью не впитается. Процедуру следует производить 3- 4 раза на день.
Срок лечения определяется индивидуально, иногда может длиться до 3-6 месяцев, а то и дольше. Препарат Медерма назначается взрослым и детям, разрешен для применения кормящим мамам и беременным женщинам.
Редко, но все же были замечены некоторые аллергические реакции, выраженные:
- появлением высыпаний
- покраснениями
- зудом
- покалываниями
Зерадерм
Хорошие результаты наблюдаются после применения силиконовых гелей Зерадерм и Зерадерм Ультра — более совершенным вариантом. Эти голландские препараты выпускаются производителем Rofil Medical Aestetics.
Зерадерм содержит полисилоксан, что представляет собой высокомолекулярное соединение силикона, а Зерадерм Ультра, кроме полисилоксана, содержит еще коэнзим Q10, витамины К и Е и ультрафиолетовый фильтр с SPF 15.
Гели Зерадерм образуют такую же плотную пленку, которая стимулирует рассасывание рубцов, способствуя их размягчению, насыщению влагой, уплощению тканей шрама и ускорению процесса регенерации ее клеток, устранению воспалений в капиллярах, зуда в шраме, а ультрафиолетовые фильтры Зерадерм Ультра еще и защищают поврежденные ткани от ультрафиолетовых лучей. Эти гели не имеют ограничений в использовании.
Kelo-kot
Довольно популярен американский препарат Kelo-kot, который выпускает фирма Advanced Bio-Techologies. Гель и спрей содержат полисилоксан с добавлением силикона диоксида. По своему воздействию Кело-кот тоже подобен предыдущим средствам.
Перед использованием геля или спрея кожу очищают, лекарство наносят дважды в день.
Применяют Кело-кот около 2,5 -3 месяцев, если нужно — этот период можно продлить. Поскольку побочные действия средства редки, он может быть использован всеми категориями пациентов без исключения.
Редживасил
Довольно эффективно еще одно американское средство — гель Редживасил (RejuvaSil), он производится компанией ScarHeal. Кроме силикона, в его составвходят сквален, витамин С и масло Эму. Именно эти новые компоненты активизируют действие препарата, поэтому он намного результативнее упомянутых средств.
Наносить средство рекомендуется на очищенную кожу, продолжительность лечебного курса — порядка двух месяцев. В случае необходимости, лечение гелем продолжают. Препарат Редживасил можно применять всем без исключения, взрослым, детям, беременным женщинам и кормящим матерям. Если же замечены высыпания или покраснение кожи, как возможная реакция на гель, — использование средства надо сразу же прекратить.
В каких случаях не рекомендуют применять противорубцовые мази
Следует учесть, что не все компоненты мазей могут подходить конкретно взятому пациенту, поэтому могут иметься противопоказания к применению мазей, указать на них должен лечащий врач.
Если говорить о противопоказаниях как таковых, то следует отметить в их числе:
- аллергические проявления на рубце: покраснения, сыпь
- наличие послеоперационной раны, еще не полностью зажившей
- наличие герпеса
- красноватые сосуды
- локализация рубца рядом со слизистыми оболочками к примеру — вблизи от глаз
- воспаления в области шрама: гной, язвы
- появление экземы: мокрые участки с пузырьками
- применение на рубце других лекарственных средств с целью предупреждения взаимодействия с этим средством и возможных нежелательных реакций
- подозрительные новообразования на рубце
- возрастные ограничения
- невозможность применения некоторых препаратов женщинами в период беременности и лактации
Рецепты народной медицины для коррекции рубцов
Иногда недоступные по цене лекарственные средства становятся причиной обращения многих пациентов к народной медицине. Но результат от применения этих средств будет намного ниже. Вот некоторые из этих рецептов.
Облепиховое масло
Наличие в нем многих микроэлементов и витаминов, жирных кислот способствует устранению внешней выраженности устаревших рубцов и шрамов. Масло облепихи способствует улучшению питания клеток кожи и росту ее новых клеток, стимулирует кровоснабжение. Масло наносят непосредственно на рубец, покрывая повязкой, меняют ее ежедневно.
При использовании масла облепихи нужно наблюдать за кожей, не исключено, что могут появиться раздражения или аллергические реакции.
Капуста с медом
В качестве противовоспалительного средства народная медицина нередко рекомендует использовать капусту. Такое действие обеспечивает содержащийся в продукте витамин Е, он же благотворно воздействует на регенеративные процессы, происходящие в кожном покрове.
Рецепт приготовления лекарственного средства не сложен: пару листов капусты перетирают до состояния кашицы, добавляют столовую ложку меда. Смесь накладывают на рубец, оставляют на два часа.
Прикладывать смесь рекомендуется дважды в день, продолжать процедуру следует до тех пор, пока рубец не исчезнет.
Скорлупа яйца и семечки дыни
Измельчить скорлупу куриных яиц и дынные семечки, смешать, отмерив равные порции. Далее добавляем постное масло, чтобы получилась густая паста. Потребуется ежедневно наносить ее на рубец, как минимум 2 месяца.
Следует помнить, что при лечении рубцов важен фактор времени. Только своевременно принятые меры могут дать положительный результат, даже лечение нормотрофических рубцов следует проводить в течении полугода после их образования.
Лечение старых рубцов может улучшить состояние тканей кожного покрова, но не позволит полностью от них избавиться. Шрамы с большим сроком поддаются коррекции гораздо сложнее. К тому же, упущенное для своевременного лечения время может привести к образованию уродливых келоидных рубцов, которые вызывают много проблем.
Не менее важный еще один фактор — постановка диагноза, лечение и выбор препаратов должны осуществляться врачом.
И еще об одном эффективном средстве от рубцов на коже — на видео:
Чем мазать шов после операции на животе
От любого хирургического воздействия остаются рубцы – это прежние швы на месте разреза кожных и подкожных тканей. Обычно используют лечебную мазь для заживления швов после операции, чтобы смягчить и обезболить шовный участок, ускорить регенерацию эпидермиса. Мазь препятствует распространению инфекции, останавливает воспаление и способствует быстрому и безболезненному срастанию раневых краев.
Процесс заживления послеоперационных швов
Послеоперационные рубцы формируются в зависимости от характера травмы, способа операции, шовного материала и прочих факторов, но всего выделяют несколько основных видов:
- нормотрофический рубец – обычный вид шрамирования, который получается в результате не очень глубокого хирургического вмешательства; такие рубцы малозаметны и почти не отличаются оттенком от окружающей кожи;
- атрофический рубец – остаётся после угрей, фурункулов, иссечения папиллом и родинок; поверхность такого рубца немного напоминает вмятину на коже;
- гипертрофический рубец – возникает в том случае, если возникло нагноение или швы претерпели травматическое расхождение;
- келоидный рубец – образуется на коже после глубокого хирургического вмешательства или в случае медленного заживления без достаточного кровоснабжения; немного выступает над уровнем кожи, имеет белый или розоватый цвет и гладкую текстуру.
Вначале восстанавливается коллагеновый слой, который способствует срастанию тканей, укрепляет рубцы и препятствует появлению кожных дефектов. Затем на поверхности раны распространяется эпителиальный слой, который защищает поврежденные ткани и не останавливает проникновение патогенных микроорганизмов. Через 5-6 дней шовные края срастаются, поверхность постепенно затягивается новой кожей.
В нормальных условиях при регулярной обработке, когда используется мазь для швов после операции, раневая поверхность затягивается в течение нескольких дней, в зависимости от расположения на теле:
- на лице, на голове – от 3 до 5 дней;
- на груди и животе – от 7 до 12 дней;
- на спине – от 10 дней;
- на руках, на ногах – от 5 до 7 дней.
Мази для рассасывания рубцов: названия и способы применения
Названия мазей для рассасывания рубцов
- Контрактубекс.
- Dermatrix.
- Ясно.
- Келофибраза.
- Зерадерм Ультра.
- Strataderm.
- Медерма.
- Ферменколь.
Контрактубекс
Мазь Контрактубекс поможет в короткие сроки избавиться от рубцов на теле. Для достижения желаемого результата необходимо запастись терпением, так как в составе продукта только натуральные компоненты, которые действуют медленнее других химикатов на химической основе.Активные вещества Контрактура:
- аллантоин: мягко воздействует на поверхностную ороговевшую кожу рубца, способствует ее растворению. Ускоряет процесс заживления поврежденного участка кожи и образования нового. Способствует поддержанию водного баланса тканей, улучшает кровообращение;
- гепарин натрия: обладает противовоспалительным, противоаллергическим и антипролиферативным действием;
- Экстракт лука Serae: растворяет тромбы, предотвращает разрастание клеток соединительной ткани, уменьшает воспаление.

Мазь наносить только на рубец массирующими движениями до полного впитывания. На лечение свежих рубцов понадобится всего месяц. Для огрубевших и хронических — до полугода.
Чтобы не навредить здоровью, необходимо обратиться к специалисту, который правильно определит курс лечения.
Мазь для рассасывания рубцов и рубцов
Разлагаемые мази делают рубцы и шрамы более эластичными, способствуют изменению цвета, приближая его к естественному.Любое образование следует показать врачу, который в каждом конкретном случае определит наиболее эффективное средство. Стоит отметить, что лечение рубцов от угревой сыпи или мелких ожогов займет меньше времени, чем после хирургических вмешательств. Мазь для рассасывания может применяться как самостоятельное средство, так и вспомогательное в составе комплексной терапии. Его можно использовать дома. Применяйте препарат два-три раза в течение дня до достижения положительного результата. Не забывайте, что вы должны четко следовать инструкциям. Мазь для рассасывания рубцов и рубцов Kelo-cote получилась превосходной, в ее состав входят два ингредиента: полисилоксан — силикон и диоксид кремния.Они смягчают рубцы, разглаживают и увлажняют кожу. Препарат не только восстанавливает структуру тканей, но и защищает от агрессивных факторов окружающей среды.
Мази для рассасывания рубцов после операций
Специалисты фармакологической индустрии разработали множество препаратов, которые помогают рассасывать рубцы после операций. Большинство из них в составе имеют силикон, который не проникает в организм, а действует непосредственно на поверхность тела. После нанесения мази на рубец образуется пленка, являющаяся защитным барьером.Он не только делает кожу эластичной, но и устраняет зуд, сопровождающий процесс заживления. Среди ассортимента мазей нет силикона и они не менее эффективны. Но стоит помнить, что одним кремом сложно удалить шрамы больших размеров, необходимо применять комплексное лечение.
Способ применения и дозы мазей для рассасывания рубцов
Мазь для рассасывания рубцов проста в применении. Перед нанесением пораженный участок следует промыть и насухо протереть.Аккуратно нанесите на шрам тонкий слой. Дайте мази впитаться и удалите остатки. Повторяйте процедуру трижды в день. От других косметических средств на время лечения лучше отказаться или уменьшить их объемы. Продолжительность лечения от трех месяцев до шести месяцев. В некоторых случаях возможен срок до одного года.

Техники увеличения гребня в предпротезной хирургии имплантатов
2.1. Направленная регенерация кости (GBR)
GBR — это хирургический метод, который увеличивает количество альвеолярного гребня для установки имплантата с использованием барьерных мембран с костными заменителями или без них [4]. Регенерация на дефектном участке зависит от исключения мягких тканей (эпителиальных клеток и фибробластов) из остеогенной ткани (остеобластов) во время организации кости [6]. Остеобласты в основном ответственны за увеличение количества регенерированного альвеолярного гребня.Однако остеобласты не регенерируют альвеолярный гребень так быстро, как клетки эпителия и соединительной ткани. Успех подхода GBR в основном зависит от исключения клеток мягких тканей во время ремоделирования кости медленно работающими остеобластами [6]. Aghaloo et al. оценили успех методов увеличения гребня (GBR, пластика онлей-блока, дистракционный остеогенез, расщепление гребня и межпозиционная пересадка нижней челюсти) на основе выживаемости имплантата в систематическом обзоре [7]. Они обнаружили, что GBR может быть лучшим способом увеличения гребня в зависимости от выживаемости имплантата.
Методика GBR может применяться в два этапа (отсроченный доступ) или в один этап (одновременный доступ с установкой имплантата). Если костный дефицит невелик и стабильность имплантата может быть достигнута, можно применить одноэтапный подход (рис. 2).
Рисунок 2.
Дефицит губной кости.
Однако, если необходимо регенерировать больший объем кости, предпочтительнее двухэтапный подход, и риск осложнений будет снижен.
Предсказуемость GBR основана на нескольких принципах, таких как поддержание пространства, стабильность, питание и первичное закрытие [5].В этом разделе эти принципы подробно представлены в зависимости от морфологии костных дефектов, материала для трансплантации и выбранной техники.
2.2. Техническое обслуживание пространства
Сохранение пространства на расширенной площадке — один из фундаментальных принципов метода GBR. Защищенное пространство необходимо для клеток твердых тканей для регенерации кости, которое исключает клетки мягких тканей во время заживления и созревания.
Костные заменители, мембраны, шурупы для палаток, титан и костные пластины предлагаются для сохранения пространства.Йованович и др. оценили лечебные группы в доклиническом исследовании GBR. Они обнаружили, что при использовании мембраны и трансплантата можно добиться значительного увеличения костной массы, чем при отсутствии мембраны [8]. Уход за пространством может быть сложной задачей в зависимости от свойств дефектного участка. Когда требуется значительное увеличение костной ткани в сильно резорбированном альвеолярном гребне, создание пространства более важно для успеха GBR.
2.3. Трансплантация биоматериалов
В настоящее время использование костнозамещающего материала в ГБР является стандартом лечения.Основными видами костных заменителей являются аутогенная кость, ксенотрансплантаты, аллотрансплантаты и аллопласты [4]. Идеальный биоматериал для регенерации кости должен обладать способностью формировать новую кость, а образование кости должно быть сбалансировано со скоростью резорбции [4, 6]. Аутогенная кость является золотым стандартом аугментации из-за ее остеогенного потенциала. Он обладает способностью регенерировать кость за счет механизмов остеогенеза, остеоиндукции и остеокондукции [4, 6]. Остеогенез — это образование и развитие кости на каждом участке, даже в отсутствие местных недифференцированных мезенхимальных стволовых клеток.Остеоиндукция — это преобразование недифференцированных мезенхимальных клеток в преостеобласты и остеобласты. Поэтому материал трансплантата должен контактировать с живой костью. Остеокондукция обеспечивает неживой каркас для регенерации кости [9]. Используя местные методы забора костей, можно снизить заболеваемость аутогенным забором костей. Соскоб аутогенной кости из области рядом с реципиентом может упростить забор костей, снизить заболеваемость и сократить время лечения (рис. 3).
Рисунок 3.
Забор костей с участка клубней.
Peleg et al. обнаружили, что использование костного скребка для извлечения аутогенной кости в области ветви не привело к нейросенсорному повреждению анатомических тканей и к минимальной заболеваемости у пациентов [10]. Существуют также новые вращающиеся инструменты, позволяющие легко извлекать кость из местных участков (рис. 4).
Рисунок 4.
Роторный инструмент для забора костей.
Эти трансплантаты из аутогенных частиц могут использоваться отдельно или с биоматериалами в виде композита.Композитные трансплантаты значительно уменьшают количество необходимой аутогенной кости и, следовательно, уменьшают заболеваемость.
Заменители костного трансплантата обладают остеокондуктивными свойствами. Тем не менее, использование костного материала для трансплантации очень популярно среди клиницистов из-за таких преимуществ, как неограниченная доступность, отсутствие необходимости извлекать костную ткань (следовательно, снижение заболеваемости на донорском участке), сокращение времени операции и снижение риска послеоперационных осложнений [ 4, 6].
Ксенотрансплантаты — это костные трансплантаты, полученные от животных, таких как коровы, лошади, или других видов, кроме человека [4, 6].Депротеинизированная бычья кость (DBB) — это ксенотрансплантат, который часто используется в приложениях GBR. DBB является остеокондуктивным и имеет систему соединяющихся пор, которая служит каркасом для миграции остеогенных клеток; неорганическое костное вещество имеет микроскопическую структуру, аналогичную структуре натурального губчатого вещества кости [11, 12]. Частицы DBB со временем встраиваются в живую кость, и DBB резорбируется очень медленно и имеет низкую скорость замещения. Следовательно, он может обеспечить обслуживание пространства в течение очень длительного времени [4, 6].Было показано, что частицы трансплантата DBB сохраняются даже через 10 лет после операции [13]. Chackartchi et al. сообщили, что средний процент новой кости составил 28 ± 6% при использовании только DBB через 6–9 месяцев после увеличения пазухи [14]. Материалы с низкой скоростью замещения являются хорошими каркасами для роста костей хозяина во время заживления и ингибируют резорбцию увеличенного участка [4, 6]. Однако повышенное количество остаточных частиц трансплантата может негативно повлиять на заживление увеличенного участка и снизить скорость, с которой площадь поверхности имплантата интегрируется с вновь сформированной костью [15].В сложных случаях, когда требуется большее наращивание костной ткани, например, вертикальное, горизонтальное или и то, и другое, DBB можно смешать с аутогенной костной тканью и применить как композит [2]. Авторы рекомендуют подождать 6–9 месяцев на заживление боковых / вертикальных аугментаций перед установкой имплантата. Во время длительного заживления частицы DBB предотвращают сжатие аугментированного участка, а аутогенные частицы облегчают включение этого каркаса с живой естественной костью. Авторы не рекомендуют установку имплантата на ранних стадиях заживления кости (менее 4–5 месяцев) для двухэтапной аугментации, поскольку стабильность имплантата может быть нарушена или может произойти серьезная потеря маргинальной кости перед нагрузкой [4, 6].
Аллотрансплантаты — это костные трансплантаты, полученные от одного вида, но генетически отличные от реципиента [4, 6]. Доноры аллотрансплантатов тщательно проверяются, а образцы тщательно обрабатываются, чтобы снизить вероятность передачи заболевания. Сублимационная сушка — широко используемый процесс. Минерализованные аллотрансплантаты (МА) обеспечивают стабильность и пространство, сохраняя свои физические свойства во время фазы ремоделирования кости [4, 6]. Остеокондуктивные каркасы обеспечивают увеличение объема и эффективное управление участком для успешной установки дентального имплантата после аугментации [16].МА могут состоять из кортикальных и губчатых частиц. Минерализованные кортикальные частицы с медленной скоростью резорбции представляют собой каркас, тогда как губчатые частицы, которые имеют более высокую скорость резорбции и склонны к резорбции, могут обеспечивать пространство для прорастания костных клеток и ангиогенеза. Следовательно, если количество кортикальных трансплантатов увеличивается в композите, можно ожидать меньшей резорбции [17]. Деминерализованный аллотрансплантат (DA) содержит морфогенные белки кости и стимулирует остеоиндукцию.Однако DA является биоразлагаемым и имеет меньшую прочность на сжатие, чем DBB и MA. Поэтому его часто смешивают с другими медленно резорбирующимися трансплантатными материалами, чтобы сохранить пространство [18]. Авторы рекомендуют использовать МА в сложных случаях, а деминерализованные трансплантаты рекомендуются при хорошо защищенных дефектах, таких как увеличение лунок. Имплантаты можно безопасно устанавливать после 4 месяцев заживления в хорошо защищенных дефектах [17, 18]. Авторы не рекомендуют использовать ДА в сложных случаях, таких как вертикальное и латеральное увеличение, потому что после длительного заживления можно ожидать значительной потери костной массы [17, 18].
Возможность передачи болезни от ксенотрансплантатов и аллотрансплантатов человеку привлекла внимание к синтетическим заменителям костных трансплантатов [19]. Аллопласты являются синтетическими, а также обладают остеокондуктивными свойствами, которые обеспечивают основу для регенерации кости [20]. Для увеличения гребня гребня были разработаны различные синтетические трансплантаты, такие как синтетический гидроксиапатит (HA), бета-трикальцийфосфат (β-TCP) и сульфат кальция (CS) [4]. ГК имеет низкую или очень ограниченную скорость резорбции [4].β-TCP и CS обладают высокой биоразлагаемостью и меньшей прочностью на сжатие, чем синтетические HA и DBB [21, 22]. CS может полностью рассасаться в течение 1 месяца [23]. Следовательно, в зависимости от свойств дефекта, эти материалы могут быть смешаны с медленно рассасывающимися материалами в разных соотношениях для сохранения пространства во время заживления [21, 22]. Увеличивая количество резорбируемого материала в композите, можно также увеличить скорость образования новой кости. Однако объем сохраняемого пространства будет уменьшен даже при увеличении пазухи [24].
Размер частиц трансплантата также может влиять на время рассасывания и успешность процедуры. В литературе встречаются противоречивые статьи об использовании привитых частиц [14, 25]. Слишком мелкие частицы могут рассасываться слишком быстро, и может наблюдаться усиление усадки увеличенного участка. Слишком большие частицы могут препятствовать ангиогенезу и задерживать и / или уменьшать образование новой кости [25]. Chackartchi et al. сравнили использование мелких и крупных частиц в трансплантатах во время двухэтапного увеличения дна пазухи в отношении формирования новой кости и стабильности вертикальной высоты кости.Авторам не удалось обнаружить статистически значимых различий между мелкими и крупными частицами трансплантата [14].
Несколько факторов, таких как свойства трансплантата, выбор мембраны, хирургическая техника, использование компрессии во время упаковки трансплантата, доступность естественной кости, состав трансплантата и активность костной ткани-хозяина, могут влиять на скорость резорбции при расширенный сайт и, следовательно, может повлиять на обслуживание пространства [26].
2.4. Барьерные мембраны
Барьерные мембраны обычно используются для сохранения свободного пространства.Барьерные мембраны бывают двух видов: рассасывающиеся и не рассасывающиеся [4, 6].
2.5. Резорбируемые мембраны
Самыми важными преимуществами рассасывающихся мембран являются отсутствие возможности удаления мембраны после заживления, что приводит к снижению заболеваемости, простоте манипуляции и снижению частоты осложнений. Однако рассасывающиеся мембраны не очень успешны по сравнению с не рассасывающимися мембранами с точки зрения сохранения пространства. Эти мембраны должны использоваться с заменителями костного трансплантата и дополнительными инструментами, такими как шурупы или пластины для поддержания пространства.
Резорбируемые мембраны, которые сделаны из нативного коллагена (не образующие поперечных связей), демонстрируют высокую биосовместимость, что приводит к хорошей интеграции тканей и быстрой васкуляризации (Рисунок 5) [27].
Рис. 5.
Резорбируемая мембрана нативного коллагена.
Однако эти мембраны могут рано потерять свою барьерную функцию из-за быстрого биодеградации [28]. Время резорбции зависит от свойств мембраны, клеточной активности нативной кости и воздействия [29]. Одним из наиболее важных преимуществ неперекрестно-сшитых коллагеновых мембран является спонтанное закрытие воздействия мембраны в период заживления [30].Эпителизация обнаженной мембраны происходит в течение нескольких недель после расхождения слизистой оболочки. Хотя происходит самопроизвольное заживление воздействия, во время заживления может отрицательно сказаться объем трансплантата, и можно ожидать некоторой потери костной массы [4, 6]. Simion et al. сравнивали влияние открытых и неоткрытых мембран на регенерацию кости в месте установки имплантата [31]. Регенерация кости составила 99,6% с незащищенными мембранами и 48,6% с обнаженными мембранами [31]. Существуют также исследования, показывающие предсказуемые результаты при позднем воздействии на мембрану до 6 месяцев [5].Поэтому необходимо приложить все усилия, чтобы обеспечить первичное закрытие места пересадки во время заживления. Некоторые врачи рекомендуют использовать двойную несшитую мембрану поверх места трансплантации, чтобы увеличить время резорбции и улучшить барьерную функцию [6].
Были произведены поперечно-сшивающие резорбируемые коллагеновые мембраны для увеличения времени разложения при применении GBR. В доклиническом исследовании сравнивали разные коллагеновые мембраны для оценки времени резорбции [32]. Было обнаружено, что если количество поперечно сшивающих коллагеновых фибрилл увеличивалось, время резорбции также увеличивалось.Однако биосовместимость тканей снизилась. Есть также исследования, показывающие хорошие результаты в отношении интеграции тканей и регенерации костей с использованием этих мембран [33, 34]. Различные типы поперечно-сшитых мембран могут по-разному влиять на биосовместимость и тканевую интеграцию [6].
Также доступны мембраны из сополимера полимолочной кислоты и полигликолевой кислоты (PGLA). Эти синтетические мембраны упрощают клинические манипуляции и сокращают время применения [6]. Хотя исследования показали, что этот материал обладает высокой биосовместимостью и разлагается без кислых продуктов, проблемы с механизмом заживления остаются (рис. 6) [35, 36].
Рисунок 6.
Резорбируемая мембрана PGLA.
2.5.1. Нерассасывающиеся мембраны
Когда требуется более интенсивное наращивание костной ткани, используются армированные не рассасывающиеся мембраны. Армированные мембраны выдерживают давление окружающих тканей, что предотвращает разрушение мембраны и позволяет кости регенерировать во время заживления. Чаще всего используются титановая сетка, усиленный титаном расширенный политетрафторэтилен (e-PTFE) и плотные мембраны из политетрафторэтилена (d-PTFE), и их преимущества были продемонстрированы в опубликованных исследованиях [2, 4, 6].Urban et al. увеличили альвеолярные гребни вертикально с помощью мембран из e-PTFE [37]. Среднее вертикальное увеличение составило 5,5 мм через 6–9 месяцев заживления. Они пришли к выводу, что вертикальная аугментация с использованием мембран из e-PTFE и аутотрансплантатов в виде частиц является надежным методом восстановления дефектных альвеолярных гребней.
В настоящее время мембраны e-PTFE не используются в хирургии полости рта из-за высокого уровня осложнений, связанных с обнажением мембраны. Мембраны из d-PTFE — это новые нерезорбируемые мембраны, армированные титаном, которые заменили мембраны из e-PTFE и используются для восстановления дефектов критического размера, например участков, требующих вертикального увеличения.Высокопористая структура мембран из электронного ПТФЭ позволяет проникать в микрофлору полости рта, когда мембрана обнажена. Воздействие приводит к высокому уровню инфицирования, независимо от того, происходит оно рано или поздно во время заживления. Из-за высокой пористости мембраны практически невозможно механически или химически очистить открытую часть мембраны; поэтому требуется раннее удаление мембраны. После удаления обычно обнаруживается, что GBR не удалось из-за инфекции, и требуется повторное увеличение.Мембраны e-PTFE должны быть полностью залечены при первичном закрытии, и они не допускают воздействия [4, 6].
Новые мембраны из d-PTFE производятся в плотной микропористой форме, которая предотвращает попадание бактерий ротовой полости в место трансплантации при воздействии. Эти мембраны также легко чистить механически и химически. Удаление мембраны из d-PTFE после заживления также легко выполнить и занимает меньше времени, чем удаление мембран из титановой сетки (рис. 7).
Рисунок 7.
Нерезорбируемая мембрана, армированная титаном.
Ronda et al. сообщили о среднем заполнении дефекта 5,49 мм после 6 месяцев заживления на участках, увеличенных по вертикали с использованием мембран из d-PTFE [38]. Urban et al. наблюдали средний прирост костной ткани 5,45 мм при использовании мембраны из d-PTFE со смесью бычьей кости и костной ткани из аутогенных частиц [2]. Они также обнаружили высокий уровень образования новой кости (36,6%) на биоптатах, взятых во время установки имплантата. Они пришли к выводу, что лечение вертикально дефектных альвеолярных гребней с помощью GBR с использованием смеси макрочастиц аутогенной кости и бычьих трансплантатов с мембраной d-PTFE является надежным методом.
Хотя в литературе сообщалось о высоком уровне успеха не рассасывающихся мембран из d-PTFE, армированных титаном, у отдельных пациентов эти мембраны следует применять с осторожностью. Нерассасывающиеся мембраны имеют более высокий уровень осложнений, чем рассасывающиеся мембраны [39]. Если мембрана d-PTFE начинает обнажаться, степень воздействия может постепенно увеличиваться во время заживления [5]. Следовательно, если произойдет раннее обнажение этой мембраны, прогноз может быть непредсказуемым. Тем не менее, позднее воздействие может быть лучше перенесено при тщательной механической очистке.Если инфекция не возникает через 3–4 месяца после трансплантации, удаление мембраны может сохранить регенерированную кость [5]. Осложнения, связанные с обнажением мембраны, менее вероятны при использовании рассасывающихся мембран. Стоимость GBR с мембранами, армированными титаном, также может быть выше, чем с резорбируемыми мембранами. Jensen et al. сообщили о сопоставимых количествах прироста костной ткани между резорбируемыми и не резорбируемыми мембранами, используемыми для горизонтальной аугментации [40]. Если планируется незначительное увеличение на дефектном участке, в первую очередь следует рассмотреть возможность резорбции коллагеновых мембран из-за их низкого риска осложнений.Если натуральная кость не слишком тонкая, латеральное увеличение может быть успешно выполнено с использованием коллагеновых мембран со смешанными трансплантатами из аутогенных частиц и материалами с низким содержанием заменителей, такими как DBB.
Титановая сетка — еще одна альтернатива не рассасывающимся мембранам, и этот тип сетки имеет хорошее преимущество в сохранении пространства [41]. Его легко подрезать и согнуть по месту дефекта. Другое преимущество, а также недостаток сетки по сравнению с мембраной из ПТФЭ заключается в том, что отверстия внутри мембраны обеспечивают васкуляризацию и питание от надкостницы до места трансплантации [4–6].Однако кость также может расти изнутри этих отверстий поверх сетки. После заживления сетка может интегрироваться с новообразованной костью и затруднять удаление во время операции на втором этапе [42, 43].
2.6. Стабильность
Стабильность расширенного сайта в приложениях GBR во время лечения является важным фактором для достижения успеха. Первоначальное образование тромба и стабилизация частиц трансплантата приведет к предсказуемому образованию кости [5]. Хотя барьерные мембраны будут покрывать увеличенный участок и исключать клетки эпителия и соединительной ткани из регенерирующей кости, необходимы дополнительные инструменты для обеспечения стабильности, а также для увеличения сопротивления увеличенного участка от лоскута, губы и давления силы жевания [5] ,
Системы фиксации мембраны могут использоваться для эффективного закрепления рассасывающихся мембран. Используя ручные или автоматические ручки, кнопки стабилизируют мембрану на естественной кости и предотвращают миграцию трансплантата и проникновение в мягкие ткани (Рисунок 8).
Рисунок 8.
Костные закрепки.
Еще одно преимущество состоит в том, что липкие мембраны упрощают наложение швов, поскольку мембрана не перемещается во время наложения швов. Если требуется язычная или небная закрепка, можно использовать наклонную шейку ручки для упрощения применения.Как правило, прихватки изготавливаются из титана, и их не нужно удалять на втором этапе операции. Авторы рекомендуют удалить тактики, которые размещены коронарно, и оставить апикальные, чтобы уменьшить болезненность из-за чрезмерного подъема лоскута во время установки имплантата. Если прихватки остались, они могут беспокоить пациента в будущем, и их можно легко удалить, сделав небольшой круговой разрез вокруг прихватки.
Клейки могут быть недостаточно прочными для фиксации не рассасывающихся мембран.Обычно для стабилизации используются винты фиксации мембраны. Агрессивный дизайн наконечника и резьбы взаимодействует с мембраной и костью и позволяет точно разместить в мягкой и плотной кости (Рисунок 9).
Рисунок 9.
Костные винты.
Авторы рекомендуют использовать короткие винты в нижней челюсти и более длинные винты в верхней челюсти из-за ее низкой плотности; более длинные винты легче вводить в мягкую кость. Если требуется лингвальное или небное завинчивание, можно использовать хирургические наконечники, чтобы упростить применение.При второй операции необходимо удалить не рассасывающуюся мембрану и все винты. Если останется какой-либо винт, мембрану будет нелегко удалить.
Крепежные винты также можно использовать под рассасывающейся или не рассасывающейся мембраной для предотвращения давления окружающей среды, а также для стабилизации аугментированного участка. Резьбовая часть этих винтов входит в зацепление с естественной костью, а гладкая часть остается на увеличенном участке (Рисунок 10).
Рисунок 10.
Крепежные винты.
Еще одно преимущество использования винта для фиксации состоит в том, что врач может оценить величину прироста кости в будущем во время операции на основе длины гладкой части.Например, если требуется 5 мм прироста кости, можно использовать 8-миллиметровый винт для палатки, и 3 мм кости стабилизируют винт.
Металлические пластины, которые обычно используются в ортогнатической хирургии или хирургии травм, могут использоваться для обслуживания помещений [4, 6]. Пластина крепится к естественной кости винтами, а пространство между костью и пластиной заполняется трансплантатным материалом. Резорбируемая мембрана покрывает увеличенный участок. Авторы рекомендуют избегать использования слишком толстых пластин, чтобы предотвратить обнажение мягких тканей во время заживления.Тонкие аллотрансплантаты кортикальной стойки также можно использовать для поддержания пространства в методе, известном как метод Shell. Между кортикальной стойкой и костью-хозяином создается пространство, как в случае с металлическими пластинами, но нет необходимости удалять кортикальные стойки во время второго этапа операции. Однако эти костные распорки очень уязвимы при завинчивании и легко ломаются на части [4, 6].
2.6.1. Nutrition
Остеогенный потенциал места дефекта также очень важен для успеха GBR.На увеличенном участке начинается образование сгустка крови, и в последующие дни и недели проникает грануляционная ткань [44]. Кровеносные сосуды, находящиеся в грануляционной ткани, служат для образования остеоида, а затем и для образования кости. Следовательно, оставшиеся костные стенки являются важным источником трансформации сосудов и нативных клеток. Когда вокруг дефекта меньше стенок, регенерирующая способность снижается, а общее время лечения увеличивается [5]. Hammerle et al. наблюдали, что места пересадки регенерировались новой костью, по крайней мере, через 6–9 месяцев после операции [45].
Buser at al. рекомендуют перфорировать кортикальную кость перед костной пластикой для лучшей миграции сосудов в аугментированный участок [46]. Есть также противоречивые исследования, предполагающие, что декортикация не нужна для лучшего увеличения [47, 48]. Было показано, что декортикация как буккального, так и язычного аспектов реципиентного участка увеличивает способность к заживлению кости в 2-10 раз по сравнению с недекортифицированными участками [49]. Было продемонстрировано несколько преимуществ декортикации сайта-реципиента [50].Во-первых, после декортикации увеличивается реваскуляризация, особенно в нижней челюсти. Во-вторых, высвобождение факторов роста может улучшить заживление. Наконец, шероховатая поверхность реципиентного участка может интегрироваться с материалами трансплантата и повышать стабильность [50]. Если костный дефект находится в нижней челюсти, авторы рекомендуют декортикацию реципиентного участка сверлом при обильном холодном стерильном орошении (рис. 11).
Рис. 11.
Очищенная кость.
Как правило, декортикация не требует значительного времени и не увеличивает продолжительность операции.
2.6.2. Первичное закрытие
Защита места трансплантации во время операции является важным фактором. Заживление ран в мягких тканях может быть достигнуто первичным или вторичным натяжением. При первичном намерении края лоскута сводятся и находятся в том же положении, что и до разреза (рис. 12).
Рисунок 12.
Первичное закрытие.
При вторичном натяжении края лоскута не сближены близко, и мембрана или трансплантат можно увидеть визуально [5].Вторичное натяжение продлевает заживление и увеличивает риск инфицирования места трансплантации [4–6]. Защита аугментированного участка начинается с первичного закрытия лоскута без напряжения. Если вторичное намерение исцеления происходит случайно, может возникнуть ряд осложнений, и может потребоваться повторное увеличение [5].
Многие факторы могут повлиять на предсказуемость результатов GBR после первичного закрытия, включая объем трансплантации дефектного участка. Частота осложнений со стороны мягких тканей может увеличиваться прямо пропорционально объему трансплантата [4, 6].Поэтому в сложных случаях, таких как вертикальное увеличение, чаще наблюдаются неудачи из-за расхождения мягких тканей [6]. Еще одним фактором, который может повлиять на клинический результат, является использование соответствующих материалов и методов. Мультифиламентные нити, такие как шелковые нити, не рекомендуется использовать на аугментированных участках из-за высокой частоты инфицирования. Монофиламентные швы могут помочь снизить частоту инфицирования [4–6]. Самое главное, что врач должен быть знаком с различными методами наложения швов, чтобы уменьшить давление на края лоскута.Авторы рекомендуют снимать швы через 2–3 недели после операции. При вертикальной аугментации швы обычно снимают через 3 недели.
Дизайн разреза также является ключевым фактором для закрытия лоскута без натяжения. В частности, если планируется трансплантация крупных дефектных участков, потребуется большее количество разрезов для закрытия лоскута без натяжения. Поэтому до или после операции могут потребоваться хирургические вмешательства на мягких тканях для увеличения глубины вестибулярного аппарата и ороговения слизистой оболочки [6].Клиницисты должны сосредоточиться не только на трансплантации твердых тканей. Для достижения и поддержания успеха при планировании лечения следует тщательно оценивать такие состояния мягких тканей, как биотип десны, количество ороговевшей слизистой оболочки, вестибулярную глубину и предыдущие хирургические вмешательства из-за неудач [6].
Послеоперационный уход в первые недели заживления может повлиять на исход ГБР [51]. Хлоргексидин и жидкость для полоскания рта гиалуроновой кислотой после операции рекомендуются для уменьшения инфекции и улучшения заживления мягких тканей [5].
Также следует назначать послеоперационные препараты, включая антибиотики, начиная с дня операции и продолжительностью в 7 дней (1000 мг амоксициллина и клавулановой кислоты, два раза в день), анальгетики (принимать по мере необходимости каждые 6 часов) и кортикостероиды (например, , дексаметазон 4 мг в день) в течение 2–3 дней для минимизации отеков [4, 6, 52]. После операции пациенты должны быть подробно проинформированы письменными послеоперационными инструкциями. Использование только устных инструкций не рекомендуется, поскольку пациенты обычно устают после операции и могут забыть эти инструкции.
2.6.3. Костная пластика из гребня подвздошной кости
Костная пластика из гребня подвздошной кости широко используется в челюстно-лицевой хирургии для восстановления основных дефектных альвеолярных гребней. Хотя и передняя, и задняя подвздошная кость могут быть источником экстраоральных костных трансплантатов, клиницисты обычно выбирают переднюю подвздошную кость в качестве донорского участка, потому что это обеспечивает удобный доступ к месту реципиента. Во время операции пациенты остаются в положении лежа на спине, и такой подход сокращает время операции.Как правило, во время удаления задней подвздошной кости пациент остается в положении складного ножа на животе, а во время процедуры его необходимо перевести в положение лежа на спине. Это может увеличить время работы минимум на 1-2 часа. Передняя подвздошная кость может обеспечивать как кортикальный, так и губчатый костный блок. Уни-, би- или трикортикально-раковые блоки можно получить под общей анестезией. Из одной передней подвздошной кости можно получить объем кости не более 50 см3 [53]. Если необходимы большие кортикоканковые блокады, целесообразно забор из задней подвздошной кости.
Блок получают в соответствии с размерами костного трансплантата, необходимого для реконструкции альвеолярного гребня. Под общей или нейроаксиальной блокадной анестезией делают кожный разрез примерно на 2 см выше передневерхней подвздошной ости вдоль передневерхнего края переднего гребня подвздошной кости. Медиальная и боковая кортикальные поверхности гребня подвздошной кости обнажаются непосредственно после поднадкостничной диссекции. Микропила и долото используются для извлечения аутогенного костного блока из переднего гребня подвздошной кости (рис. 13).
Рис. 13.
Применение блока подвздошной кости.
Блочные костные трансплантаты реконструируются с помощью алмазных боров для оптимальной адаптации к реципиенту в качестве метода накладок, и они фиксируются к остаточному гребню с помощью нескольких винтов для предотвращения микродвижения во время процесса заживления. Углы трансплантата сглаживаются, чтобы избежать нежелательного обнажения в процессе заживления. Всасывающие дренажи можно использовать после сбора урожая перед закрытием. Надкостница, фасция и подкожные ткани ушивают швами.
Многочисленные исследования сообщают о низкой и средней заболеваемости во время пересадки. После операции могут возникнуть серьезные и незначительные осложнения, такие как серома, гематома, перелом, парестезия, боль и нарушение походки [54]. Пациенты должны оставаться в больнице не менее 1 дня; следовательно, общая стоимость лечения выше, чем стоимость применения интраорального сбора урожая. Заболеваемость трансплантацией блока подвздошной кости выше, чем при использовании местных методов извлечения костной ткани, таких как интраоральный аутогенный блок из ветви ветви или подбородка [54].Опыт хирурга и используемая техника играют важную роль в снижении заболеваемости.
Sbordone et al. оценили скорость резорбции при увеличении альвеолярного гребня после трансплантации блока подвздошной кости с помощью компьютерной томографии [53]. Авторы сообщили о средней скорости резорбции 87% трансплантатов верхней челюсти после 6 лет наблюдения [53]. Vermeeren et al. наблюдали скорость резорбции от 44% до 50% через 5 лет с использованием двумерных изображений [55]. Другие исследования показали, что скорость резорбции кости с пересаженной накладкой составляет от 42% до 87% [56, 57].Использование костного блока для восстановления дефектного альвеолярного гребня может быть проще, чем использование GBR с точки зрения сохранения пространства. Тем не менее, использование коллагеновой мембраны по-прежнему рекомендуется даже при блочной пластике для уменьшения резорбции кости [4, 6]. Использование коллагеновой мембраны с блочной трансплантацией может снизить резорбцию почти на 25% [4, 6].
Дженсен и др. сравнили методы GBR и блочной трансплантации и обнаружили, что в 11,1% случаев при использовании GBR и в 2,8% случаев при использовании блочной трансплантации потребовалась повторная аугментация [40].Увеличение контура может быть применено во время второго этапа операции, особенно при установке имплантата в эстетически приемлемом месте. Это второе увеличение может не только ограничить резорбцию кости вокруг имплантатов в будущем, но также может поддержать мягкие ткани и улучшить эстетический вид [4, 6]. Авторы рекомендуют использовать только медленно рассасывающиеся трансплантаты, такие как DBB, на буккальном участке для повторной аугментации коллагеновой мембраной. Приклеенная коллагеновая мембрана с трансплантируемым материалом увеличит толщину кости по горизонтали и облегчит эстетический успех передних зубов.
Больше кости можно регенерировать с помощью подвздошных блокад, чем с помощью GBR [40]. Однако блоки подвздошной кости могут быть более подвержены резорбции во время заживления [53]. Следовательно, клиницисты должны оценить скорость резорбции и увеличить количество взятого костного блока. При планировании лечения следует соблюдать осторожность, и предпочтительно увеличить количество имплантатов, используемых у пациентов с блокадой подвздошной кости, чтобы уменьшить пагубные эффекты сил нагрузки [58]. Конструкции имплантатов, включающие переключение платформ, также могут помочь уменьшить потерю маргинальной кости [52].Одним из важных преимуществ блочной трансплантации перед GBR является время заживления. Достаточно четырех-пяти месяцев, чтобы костный блок интегрировался с костью-хозяином и позволил установить имплантат [53, 54, 56]. Однако, особенно при вертикальной аугментации, для достижения стабильности имплантата с помощью метода GBR требуется 7–9 месяцев [2, 37]. Таким образом, пациентам легче принять двухэтапное лечение GBR, если во время длительного заживления будут установлены временные протезы. Временный протез может быть изготовлен с использованием временного имплантата с несъемным или съемным протезом.Если имеющаяся кость подходит для стабилизации четырех временных имплантатов, фиксированные временные реставрации могут быть выполнены во время длительного заживления. Съемные протезы с опорой на мягкие ткани не рекомендуются, поскольку они могут отрицательно повлиять на стабильность аугментированного участка.
Согласно литературным данным, выживаемость зубных имплантатов, вставленных в аугментированные участки, аналогична выживаемости имплантатов, установленных в естественную кость [59, 60]. Утрата маргинальной кости также была сходной между имплантатами, установленными в увеличенную и нетронутую кость [61, 62].
2.6.4. Будущее тканевой инженерии
Область биоматериалов и тканевой инженерии быстро развивается, и факторы роста имеют большой потенциал для ускорения регенерации кости в резорбированном альвеолярном гребне. Среди различных факторов роста большое внимание привлекли рекомбинантный морфогенный белок-2 костной ткани человека (rhBMP-2) и рекомбинантный фактор роста тромбоцитов человека (rhPDGF) [63]. Хотя существует множество доступных трансплантатов, таких как ксенотрансплантат, аллотрансплантат и аллопласт, большинство из них обладают только остеокондуктивными свойствами и обеспечивают только каркас для регенерации кости во время заживления.Исследователи пытаются полностью исключить использование аутогенной кости на участках сильного увеличения, чтобы снизить заболеваемость пациентов. Таким образом, количество исследований по использованию факторов роста с привитыми материалами увеличивается [63, 64].
Костные морфогенетические белки (BMP) являются членами суперсемейства трансформирующих факторов роста β. BMP регулируют дифференцировку, хемотаксис, рост и апоптоз остеогенных клеток и вызывают значительную регенерацию кости [65, 66].
Фактор роста тромбоцитов (PDGF) высвобождается из агрегированных тромбоцитов на ранней стадии заживления в месте раны и оказывает хемотаксическое и митогенное действие на воспалительные клетки и недифференцированные мезенхимальные клетки [67].PDGF-BB демонстрирует потенциальные эффекты на клетки, которые влияют на регенерацию костей, и он стимулирует синтез коллагена типа I в остеобластах, направляет миграцию клеток или хемотаксис клеток-предшественников и участвует в инициации ангиогенеза [68, 69]. Из пяти изоформ PDGF PDGF-BB является наиболее биологически активным и обладает наибольшим сродством связывания с остеобластами [69].
В доклиническом исследовании Simion et al. обнаружили, что значительный объем образования новой кости был достигнут с использованием блоков DBB и rhPDGF-BB при реабилитации тяжелых дефектов нижнечелюстного гребня [70].Wallace et al. применили впитываемые коллагеновые губки, смоченные rhBMP-2, в лунки для экстракции [71], и они обнаружили 49,6% жизнеспособной кости в основных биоптатах, взятых после 4 месяцев заживления. Эти авторы предположили, что rhBMP-2 и коллагеновые губки могут заменить использование барьерных мембран и материалов трансплантата для восстановления лунок после удаления для будущей установки имплантата. В другом исследовании Misch et al. использовали губки rhBMP-2 / коллаген и титановую сетку для увеличения атрофической нижней челюсти перед установкой имплантата [72].Все зубные имплантаты были установлены через 6 месяцев после заживления, и заживление увеличенных участков прошло без осложнений.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование губок с rhBMP-2 / коллагеном (наборы для костного трансплантата INFUSE; Medtronic, Миннеаполис, Миннесота, США) для увеличения лунки экстракции и дна пазухи (хорошо защищенные дефекты). Растет количество опубликованных доклинических и клинических статей, посвященных использованию факторов роста при реконструкции дефектов твердых тканей. Использование фактора роста вместо аутогенной кости дает несколько преимуществ, таких как снижение заболеваемости пациентов, сокращение времени операции, увеличение количества жизненно важной кости на аугментированном участке по сравнению с биоматериалами каркаса и упрощение хирургической техники [70–72].Перед применением клиницисты должны быть знакомы со свойствами, ограничениями и методами, связанными с этими материалами. Нет никаких сомнений в том, что в будущем факторы роста будут играть важную роль в инженерии твердых и мягких тканей.
.Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 6 декабря 2019 г.
Что такое швы?

Нити, обычно называемые швами, представляют собой стерильные хирургические нити, которые используются для заживления порезов (разрывов). Они также используются для закрытия разрезов после операции. Некоторые раны (травмы или операции) закрываются металлическими скобами вместо швов.
Для чего используется
Швы можно использовать для закрытия поверхностных и глубоких ран.Чтобы закрыть глубокую рану, врачу может потребоваться сшить два края вместе слой за слоем, накладывая швы и оставляя их под поверхностью кожи.
Есть два типа швов, которые используются для заживления ран.
Нерассасывающиеся нити идеально подходят для кожных ран, потому что они с большей вероятностью дадут косметически привлекательный результат. Когда эти швы накладываются на кожные раны, их снимают после заживления раны. На большинстве участков кожи для образования моста из соединительной ткани между двумя краями раны требуется около семи дней.После этого швы можно безопасно снять, и рана может продолжать заживать без наложенных швов. Если швы остаются на коже дольше, чем необходимо, с большей вероятностью останется постоянный рубец.
Нерассасывающиеся нити также идеально подходят для внутренних ран, которые необходимо зажить в течение длительного времени. В зависимости от того, из чего сделаны швы, нерассасывающиеся швы либо являются постоянными, либо изнашиваются очень медленно. Они держат свою силу 300 дней или дольше.Они сделаны из натуральных волокон или из синтетических нитей, таких как нейлон, полипропилен, полиэтилен или полиэстер. В конце операции эти прочные швы используются для скрепления фиброзных внутренних тканей, поскольку эти ткани не имеют большого кровотока и требуют очень долгого времени для полного заживления. Когда на глубокие ткани накладываются нерассасывающиеся швы, они остаются на месте навсегда.
Слои, которые быстро заживают, можно исправить с помощью рассасывающихся швов .Эти швы сделаны из материалов, которые могут постепенно растворяться в организме, например, из волокон, выстилающих кишечник животных (кетгут). Эти швы исключительно прочные в первые несколько дней заживления, потому что они состоят из нескольких волокон, что снижает вероятность их разрыва. Однако к концу первых двух недель заживления они теряют большую часть своих сил. Рассасывающиеся швы идеально подходят для восстановления мышц, потому что мышцы нуждаются в прочных швах, когда они впервые заживают, но заживают быстро.Рассасывающиеся швы не снимаются. Организм поглощает их обычно в течение 60 дней.
Препарат
Перед зашиванием пореза вашему врачу необходимо знать:
- Как произошел ваш порез? Был ли порез сделан куском стекла, дерева или металла, который мог отломиться внутри раны? Была ли рана загрязнена грязью, навозом или слюной (животной или человеческой)?
- Когда случился порез. Если вы подождали несколько часов, прежде чем обратиться за лечением, ваш риск заражения выше среднего.
- Нет ли у вас аллергии на анестетики или антибиотики
- Ваши текущие лекарства — Принимаете ли вы какие-либо лекарства, отпускаемые по рецепту или без рецепта, которые могут усилить кровотечение или замедлить заживление?
- Примерная дата последней прививки от столбняка
Эти вопросы помогут вашему врачу узнать, могут ли швы быть подходящим способом заживления раны. Некоторые инфицированные раны не следует закрывать швами, так как это может помешать дренированию инфекции.Некоторые раны, открытые более шести часов, также не следует закрывать швами. В этих случаях рану можно очистить, оставить открытой под повязку и дать ей возможность медленно зажить от внешних краев внутрь.
Ваш врач проверит, в норме ли ваше осязание вокруг пореза. Врач также проверит ваш пульс и проверит, можете ли вы нормально двигать мышцами возле разреза. Это поможет врачу узнать, были ли разрезаны важные нервы, кровеносные сосуды или сухожилия.Иногда необходимо проверить глубину пореза, вставив ватный тампон или зонд. Врач осмотрит рану, чтобы проверить, нет ли мелких кусочков грязи, стекла, металла или другого мусора. При необходимости врач назначит рентген, который позволит выявить в ране осколки стекла или металла.
Как это делается
Сначала врач обезболит область вокруг пореза, используя иглу для введения местного анестетика. Затем он или она осторожно стригут все волоски у краев раны.Врач промоет рану физиологическим раствором (солевым раствором) и удалит все очевидные загрязнения или мертвые ткани.
Затем кожу вокруг раны можно окрасить антибактериальной жидкостью. Стерильную ткань или бумажную салфетку можно обернуть вокруг места пореза, чтобы защитить его от бактерий и других загрязнений во время ремонта.
При необходимости врач сначала заживет более глубокие слои раны, а затем поверхностную кожу. Чтобы наложить швы, врач будет использовать инструмент («иглодержатель»), чтобы захватить изогнутую хирургическую иглу с резьбой.После пропуска иглы и нити через ткань врач плотно натянет нить, завяжет узел и обрежет концы нити ножницами.
Обычно недавно заживленные раны покрывают мазью с антибиотиком и накладывают повязку.
Если ваша последняя прививка от столбняка не записана в вашей медицинской документации, и вы не уверены, делали ли вы прививку от столбняка в течение последних пяти лет, большинство врачей порекомендуют вам повторную прививку. Если с момента последней прививки от столбняка прошло более 10 лет, то вам определенно нужна ревакцинация.Сделать бустер-прививку безопасно, даже если вы делали еще одну недавно, чем пять или 10 лет назад.
Продолжение
Когда вы вернетесь домой, если у вас недавно зашита рана на руке или ноге, вы должны стараться держать травмированную область выше уровня сердца в течение большей части первого дня выздоровления. Это снизит вероятность опухания раны и облегчит ее заживление. Вы также должны следить за тем, чтобы повязка оставалась чистой и сухой, особенно в течение первых 24-48 часов.
При рваных ранах на большей части тела швы можно снять примерно за семь дней. При порезах на лице швы снимают раньше (через три-пять дней). Раннее удаление может помочь минимизировать шрам. При рваных ранах над суставом ваш врач может порекомендовать оставлять швы на месте на срок до 14 дней, потому что требуется больше времени, чтобы рана зажила достаточно сильно, чтобы выдержать повторяющиеся натягивания и растяжения, которые испытывает кожа, когда она приближается к солидарной.
Риски
Кожа — это естественный барьер, предотвращающий инфекции. Порез может инфицироваться, даже если его правильно очистить и зашить. Даже если порез выглядит чистым до того, как он зашит, врач может прописать вам антибиотики, особенно если порез находится на руке.
Другие проблемы могут возникнуть после ремонта раны:
- У вас может быть постоянный шрам. Шовные рубцы медленно исчезают.
- Зашитый участок кожи может двигаться менее легко, чем окружающая кожа, что создает ощущение тяги.
- Может образоваться выпуклый рубец, называемый келоидом. Келоиды иногда вызывают зуд или дискомфорт, а также могут вызывать косметические проблемы.
- Внутренние ткани иногда разрываются без хорошего заживления, и это может остаться незамеченным. Плохое внутреннее заживление в брюшной полости может привести к образованию грыжи, выпячивания кишечника через слои раны, которые не закрылись.
Когда звонить профессионалу
Позвоните своему врачу или в отделение неотложной помощи, если:
- Кожа вокруг раны становится красной, опухшей, горячей или болезненной.
- По краям раны течет кровь или гной.
- У вас жар.
- Вы заметили красные полосы на коже вокруг раны.
- Нить открывается, и края раны отрываются друг от друга.
Внешние ресурсы
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA)
5600 Fishers Ln.
Rockville, MD 20857-0001
Телефон: (301) 827-6242
Бесплатный звонок: (888) INFO-FDA (1-888-463-6332)
http: // www.fda.gov/
Американский колледж врачей / Американское общество внутренней медицины (ACP / ASIM)
190 North Independence Mall West
Philadelphia, PA 19106-1572
Телефон: (215) 351-2600, доб. 2600
(бесплатный): (800) 523-1546
http://www.acponline.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
.Послеоперационный уход: определение и обучение пациентов
Послеоперационный уход — это уход, который вы получаете после хирургической процедуры. Тип необходимого вам послеоперационного ухода зависит от типа перенесенной операции, а также от вашего анамнеза. Он часто включает обезболивание и уход за раной.
Послеоперационный уход начинается сразу после операции. Он длится в течение всего вашего пребывания в больнице и может продолжаться после выписки. В рамках послеоперационного ухода ваш лечащий врач должен рассказать вам о потенциальных побочных эффектах и осложнениях вашей процедуры.
Перед операцией узнайте у врача, какой будет послеоперационный уход. Это даст вам время подготовиться заранее. Ваш врач может пересмотреть некоторые из своих инструкций после операции, в зависимости от того, как она прошла и насколько хорошо вы восстанавливаетесь.
Задайте как можно больше вопросов перед операцией и запросите обновленные инструкции перед выпиской из больницы. Многие больницы предоставляют письменные инструкции по выписке.
Задайте своему врачу такие вопросы, как:
- Как долго я буду оставаться в больнице?
- Потребуются ли мне какие-либо специальные принадлежности или лекарства, когда я пойду домой?
- Потребуется ли мне помощник по уходу или физиотерапевт, когда я пойду домой?
- Какие побочные эффекты можно ожидать?
- На какие осложнения следует обращать внимание?
- Что мне следует делать или избегать, чтобы поддержать мое выздоровление?
- Когда я смогу возобновить нормальную деятельность?
Ответы на эти вопросы помогут вам заранее подготовиться.Если вы ожидаете, что вам понадобится помощь опекуна, позаботьтесь о ней до операции. Также важно научиться предупреждать, распознавать и реагировать на возможные осложнения.
В зависимости от типа перенесенной операции может возникнуть множество потенциальных осложнений. Например, многие операции подвергают пациентов риску инфицирования, кровотечений в месте операции и образования тромбов из-за бездействия. Продолжительное бездействие также может привести к потере части мышечной силы и развитию респираторных осложнений.Обратитесь к врачу за дополнительной информацией о возможных осложнениях вашей конкретной процедуры.
После завершения операции вас переведут в палату восстановления. Вы, вероятно, останетесь там на пару часов, пока не проснетесь от анестезии. Проснувшись, вы почувствуете слабость. Некоторых людей тоже тошнит.
Пока вы находитесь в палате восстановления, персонал будет контролировать ваше кровяное давление, дыхание, температуру и пульс. Они могут попросить вас сделать глубокий вдох, чтобы оценить функцию легких.Они могут проверить место операции на предмет кровотечения или инфекции. Они также будут следить за признаками аллергической реакции. Во время многих хирургических вмешательств вам будет назначен общий наркоз. У некоторых людей анестезия может вызвать аллергическую реакцию.
Когда вы выздоровеете, вас переведут в больничную палату, если вы остаетесь на ночь, или переедете в другое место, чтобы начать процесс выписки.
Амбулаторная хирургия
Амбулаторная хирургия также известна как операция в тот же день.Если у вас нет признаков послеоперационных проблем, вас выпишут в тот же день, что и процедура. Тебе не нужно останавливаться на ночь.
Перед выпиской вы должны продемонстрировать, что вы можете нормально дышать, пить и мочиться. Вам не разрешат водить машину сразу после операции под наркозом. Убедитесь, что вы организовали транспортировку домой, желательно заранее. На следующий день вы можете почувствовать слабость.
Стационарная хирургия
Если вы перенесете операцию в стационар, вам нужно будет остаться в больнице на ночь, чтобы продолжать получать послеоперационный уход.Возможно, вам придется остаться на несколько дней или дольше. В некоторых случаях у пациентов, которым первоначально была назначена амбулаторная операция, наблюдаются признаки осложнений, и их необходимо госпитализировать для постоянного лечения.
Послеоперационный уход будет продолжен после того, как вас перевели из палаты первичного восстановления. У вас, вероятно, все еще будет внутривенный катетер в руке, прибор для измерения уровня кислорода в крови и повязка на месте операции. В зависимости от типа перенесенной операции у вас также может быть дыхательный аппарат, монитор сердечного ритма и трубка во рту, носу или мочевом пузыре.
Персонал больницы продолжит следить за вашими жизненными показателями. Они также могут дать вам болеутоляющие или другие лекарства через капельницу, инъекции или перорально. В зависимости от вашего состояния они могут попросить вас встать и пройтись. Для этого вам может потребоваться помощь. Перемещение поможет снизить вероятность образования тромбов. Это также может помочь вам сохранить силу мышц. Вас могут попросить сделать упражнения на глубокое дыхание или принудительный кашель, чтобы предотвратить респираторные осложнения.
Ваш врач решит, когда вы будете готовы к выписке. Не забудьте попросить инструкции по выписке перед отъездом. Если вы знаете, что вам понадобится постоянный уход дома, подготовьтесь заранее.
Очень важно, чтобы вы следовали инструкциям врача после выписки из больницы. Принимайте лекарства в соответствии с предписаниями, следите за возможными осложнениями и записывайтесь на прием.
Не переусердствуйте, если вас попросили отдохнуть.С другой стороны, не пренебрегайте физической активностью, если вам разрешили передвигаться. Начните возобновлять нормальную деятельность, как только сможете. В большинстве случаев лучше постепенно вернуться к своему обычному распорядку дня.
В некоторых случаях вы не сможете ухаживать за собой некоторое время после операции. Возможно, вам понадобится опекун, который поможет ухаживать за вашими ранами, приготовить еду, содержать вас в чистоте и поддержать вас во время передвижения. Если у вас нет члена семьи или друга, который мог бы помочь, попросите врача порекомендовать вам профессиональные услуги по уходу.
Обратитесь к врачу при повышении температуры, усилении боли или кровотечении в месте операции. Не стесняйтесь обращаться к врачу, если у вас есть вопросы или вы не выздоравливаете так хорошо, как ожидалось.
Соответствующее последующее наблюдение может помочь снизить риск осложнений после операции и поддержать процесс выздоровления. Перед операцией узнайте у своего врача инструкции, а перед выпиской из больницы проверьте обновления. Обратитесь к врачу, если подозреваете, что испытываете осложнения или выздоравливаете плохо.При небольшом планировании и упреждающем уходе вы можете сделать свое выздоровление максимально плавным.
.