симптомы и признаки возможной онкологии кожи
Страшное слово «рак» знакомо даже людям, далеким от медицины. Принято считать, что этот термин — синоним скорой неотвратимой смерти, ведь на слуху у всех трагические истории из жизни знаменитостей или знакомых, которым был поставлен такой диагноз.
Эксперты-онкологи не устают повторять: рак можно победить, если выявить его на ранней стадии и обратиться за квалифицированной медицинской помощью. Другими словами, врага нужно знать в лицо и не бояться узнавать о его сильных и слабых сторонах. Потому поговорим об одном из самых распространенных в России видов злокачественных новообразований — раке кожи.
Рак кожи — каков прогноз?
Этот тип онкологии стоит на третьем месте по частоте случаев выявления у российских мужчин (после рака легких и рака предстательной железы) и на втором (после рака молочной железы) — у женщин. В среднем заболевание встречается у 1 из 4000 человек, но в южных регионах нашей страны, где солнечное излучение интенсивнее, этот показатель значительно выше. Особенно подвержены раку кожи люди «северного типа» (со светлыми кожей и волосами), которые переехали жить в теплые края или родились в семье переселенцев. Кроме того, врачи заметили, что куда чаще опухоли этой группы обнаруживаются у пациентов, которые проводят много времени на открытом воздухе.
Поскольку рак кожи распространен во многих странах мира (в том числе в Австралии, Бразилии, США и Швейцарии), медицинские специалисты уделяют особое внимание разработке и внедрению новых методов диагностики и лечения этой болезни. Помимо традиционных способов борьбы с опухолями — хирургических операций, лучевой терапии и химиотерапии — ученые ищут более эффективные и менее опасные для здоровья пути победить рак. Появляется все больше публикаций, посвященных виротерапии (лечению рака с помощью вирусов) и иммунотерапии (использованию вакцин с фрагментами опухоли, которые стимулируют защитные силы организма).
Ситуация в России остается тревожной: зачастую пациенты попросту игнорируют первые симптомы рака кожи и обращаются в больницу с запущенной стадией опухоли, когда гарантии выздоровления быть не может. Так при 4-ой стадии меланомы, даже при условии правильного лечения, лишь 1 из 10-ти пациентов живет дольше 5-ти лет. А ведь в отличие от новообразований, расположенных внутри тела, рак кожи почти всегда на виду.
Причины рака кожи
Появление любого злокачественного новообразования — следствие сбоя в работе организма: в норме иммунная система уничтожает дефектные клетки до того, как они приступают к бесконтрольному делению. Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для биологически активных веществ и клеток-киллеров.
В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ. Поэтому такие злокачественные опухоли часто выявляются у людей, которые имели контакт с радиацией или работали в химической промышленности. Эксперты отмечают, что рак кожи нередко провоцируется посещением солярия: мода на бронзовый загар привела к значительному увеличению частоты появления злокачественных новообразований у женщин (в США именно по этой причине ежегодно выявляется более 170 тысяч новых случаев рака).
Симптомы и признаки рака кожи
Любая разновидность злокачественных опухолей вначале проявляется локально — в месте поражения, а затем, при отсутствии лечения, сказывается на самочувствии больного в целом. В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен.
Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается покраснение, зуд, боль, кровотечение или шелушение. Важно знать, что рак кожи способен развиться, в том числе и на слизистых оболочках — во рту или в полости носа, а также под волосами на голове.
Общие симптомы проявляются при любых видах рака одинаково: снижением аппетита, хронической усталостью, потерей веса, периодическими эпизодами беспричинного повышения температуры до субфебрильных значений (около 37,5°С). Подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
Виды и стадии рака кожи
Под раком кожи подразумевается сразу несколько онкологических заболеваний, имеющих разное происхождение, специфичные симптомы и прогноз. Такие опухоли, как базалиома, плоскоклеточный рак кожи и меланома диагностируются статистически чаще прочих, но нельзя забывать, что существуют и другие новообразования. Достоверно установить диагноз способен только онколог-дерматолог.
- Базалиома — самый распространенный вид рака кожи, который развивается из клеток эпидермиса. Опухоль выглядит как небольшой припухший узелок, под поверхностью которого видна сеть кровеносных сосудов. По мере роста новообразование может изъязвляться и кровоточить. Чаще базалиома возникает на коже лица, иногда — на волосистой части кожи головы. Обычно болезнь развивается медленно и не дает метастазов, поэтому прогноз для больных — благоприятный.
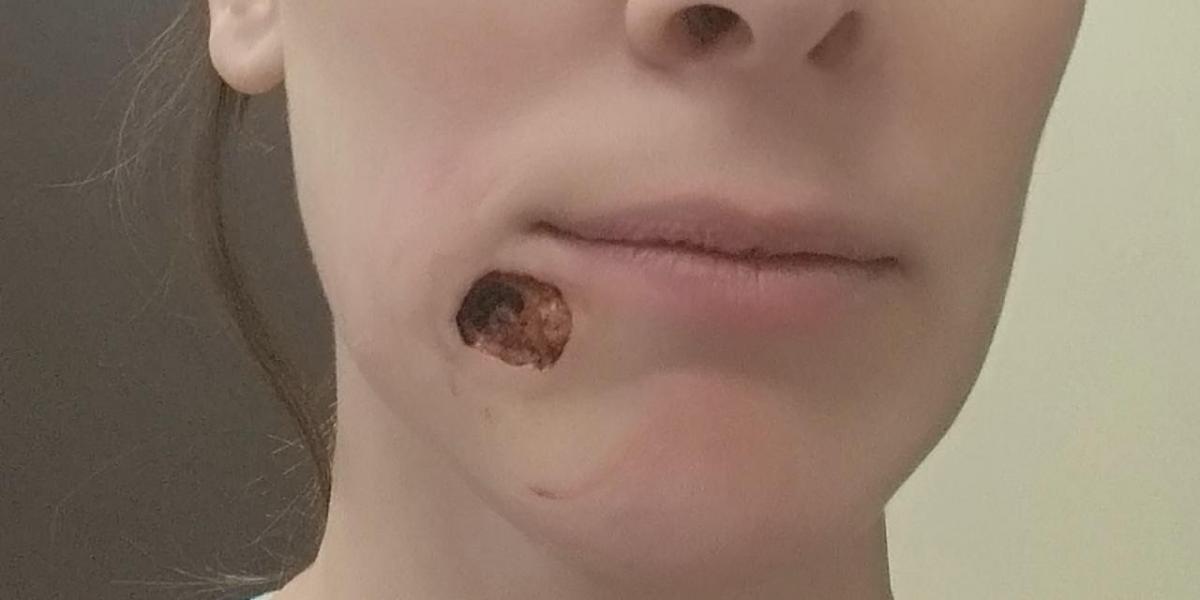
- Плоскоклеточный рак кожи также иногда называют грибовидным, из-за специфического внешнего вида опухоли. Она представляет собой крупное (до нескольких сантиметров в диаметре) образование, похожее на бородавку на тонкой ножке. В 95% случаев располагается на нижней губе, но также нередко обнаруживается во рту, особенно у людей, которые носят зубные протезы. Поверхность опухоли может покрываться роговыми чешуйками, а при прикосновениях — легко повреждается. Этот рак способен проникать в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
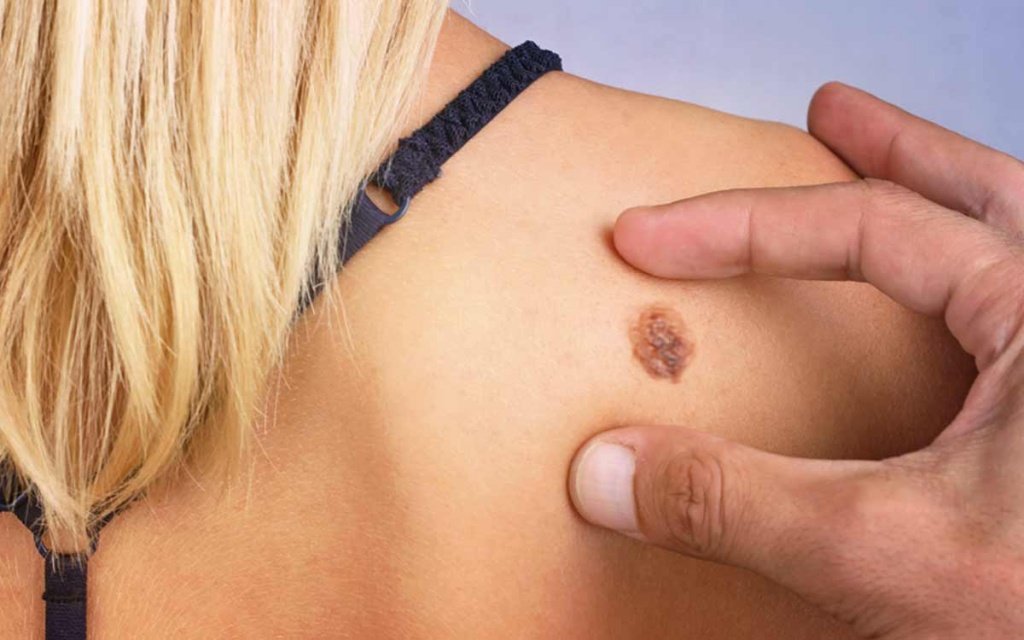
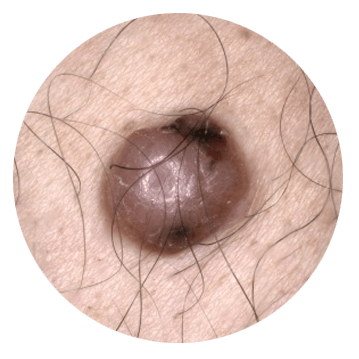
- Меланома — опухоль, которая развивается из пигментированных клеток крови, меланоцитов. Как правило, развивается на месте родинок или веснушек, представляющих собой скопление пигмента. Меланома склонна к быстрому агрессивному росту и способна образовывать метастазы (отдаленные опухоли) на ранних стадиях. Поэтому так важно следить за внешним видом родинок: если одна из них изменила форму, цвет или выглядит припухшей, необходимо срочно обратиться к врачу.
Людей, у которых диагностирован рак, всегда интересует прогноз течения заболевания. «Доктор, сколько я проживу?» — популярный вопрос в практике онкологов. Если речь идет о раке кожи, то перспективы выздоровления в большинстве случаев хорошие, потому как самая распространенная опухоль — базалиома — почти никогда не дает метастазов, и для ее устранения достаточно небольшого хирургического вмешательства. В случае с другими видами рака, врачи используют следующую классификацию:
- Нулевая стадия рака (ее также называют «рак in situ» — рак на месте) диагностируется в случаях, когда опухоль расположена в поверхностном слое кожи. Правильное и своевременное лечение гарантирует полное выздоровление.
- 1 стадия : опухоль имеет меньше 2 мм в толщину при меланоме (или не более 2 см в диаметре при плоскоклеточном раке) и не распространяется на ближайшие лимфатические узлы.
- 2 стадия : толщина опухоли не превышает 4 мм при меланоме, а в случае с плоскоклеточным раком такой диагноз означает, что диаметр очага — более 2 см и затрагивает все слои кожи. Метастазов по-прежнему нет.
- 3 стадия характерна для прогрессирующего роста опухоли с вовлечением ближайших лимфатических узлов. При этом метастазов в отдаленных органах не наблюдается.
- При 4 стадии новые опухоли обнаруживаются вдали от первичного очага — в костях, легких, головном мозге. Такое положение дел практически исключает вероятность полного исцеления.
Важно знать!
Ключевым параметром в онкологии является показатель выживаемости (с указанием продолжительности жизни). Он говорит о том, например, какое число больных с данной стадией рака смогло прожить более 5-ти лет после выявления опухоли. Так, при базалиоме показатель выживаемости приближается к 100% вне зависимости от размеров новообразования. А при меланоме 2 стадии через 5-летний рубеж даже при условии грамотного лечения перешагивает только 50% пациентов.
Методы диагностики
Врачи, специализирующиеся на диагностике рака кожи, имеют впечатляющий арсенал диагностических методик, позволяющих подтвердить или опровергнуть диагноз, а также классифицировать опухоль.
Осмотр — самый очевидный и простой способ заподозрить наличие новообразования. Если вы волнуетесь, что у вас развивается рак кожи, — покажите необычный участок тела доктору. Он сравнит подозрительную родинку или язвочку с другими скоплениями пигментных клеток. Если будут основания для беспокойства, врач назначит дополнительные методы диагностики.
Лабораторные методы. Человеческий глаз не всегда способен отличить рак кожи от доброкачественной опухоли или другого неопасного для здоровья образования. Поэтому для более точной диагностики онкологи и дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется биопсия, при которой врач при помощи иглы, пинцета или скальпеля забирает небольшой участок ткани пациента из пораженной области, чтобы в условиях лаборатории изучить его под микроскопом. Сейчас популярность набирает конфокальная лазерная сканирующая микроскопия, которая не требует травматизации кожи: это особенно важно, когда опухоль расположена на открытых участках тела.
Инструментальные методы. Ультразвук и томография необходимы, чтобы оценить размер опухоли и выявить возможные метастазы. Самым надежным видом уточняющего диагностического обследования при раке кожи является позитронно-эмиссионная томография: при ней в организм человека вводится радиофармпрепарат, который накапливается в опухолевых клетках и во время сканирования позволяет врачу увидеть участки тела, пораженные раком. Они отображаются на томограмме как светящиеся пятна.
Врачи иногда говорят, что при выявлении рака важно не дать диагнозу «парализовать сознание». Информированность о современных диагностических и лечебных возможностях и сотрудничество с врачами помогут вам победить коварную болезнь и оставить рак кожи лишь в качестве потерявшего актуальность упоминания на страницах медицинской карты.

Рак кожи — злокачественное опухолевое заболевание кожи, возникающее в результате атипической трансформации ее клеток и отличающееся значительным полиморфизмом. Выделяют 4 основных вида рака кожи: плоскоклеточный, базально-клеточный, аденокарцинома и меланома, каждый из которых в свою очередь имеет несколько клинических форм. Диагностика рака кожи включает осмотр всего кожного покрова, дерматоскопию и УЗИ измененных участков кожи и опухолевых узлов, сиаскопию пигментных новообразований, осмотр и пальпацию лимфоузлов, цитологию мазков-отпечатков и гистологическое исследование. Лечение рака кожи заключается в его как можно более полном удалении, проведении лучевой терапии, фотодинамического воздействия и химиотерапии.
Общие сведения
Среди общего числа злокачественных опухолей рак кожи составляет около 10%. В настоящее время дерматология отмечает тенденцию к росту заболеваемости со среднегодовым приростом 4,4%. Чаще всего рак кожи развивается у людей пожилого возраста, не зависимо от их пола. Наиболее предрасположены к возникновению заболевания светлокожие люди, лица, проживающие в условиях повышенной инсоляции (жаркие страны, высокогорные местности) и длительно пребывающие на открытом воздухе.
В общей структуре рака кожи 11-25% приходится на плоскоклеточную форму рака и около 60-75% на базально-клеточный рак. Поскольку развитие плоскоклеточного и базально-клеточного рака кожи происходит из клеток эпидермиса, эти заболевания также относят к злокачественным эпителиомам.
Рак кожи
Причины возникновения рака кожи
Среди причин, вызывающих злокачественное перерождение клеток кожи, на первом месте стоит избыточное ультрафиолетовое облучение. Это доказывает тот факт, что почти 90% случаев рака кожи развиваются на открытых участках тела (лицо, шея), наиболее часто подвергающихся облучению. Причем для людей со светлой кожей воздействие УФ-лучей является наиболее опасным.
Возникновение рака кожи может быть спровоцировано воздействием на нее различных химических веществ, обладающих канцерогенным действием: деготь, смазочные материалы, мышьяк, частицы табачного дыма. Привести к появлению рака могут радиоактивные и термические факторы, действующие на кожу. Так, рак кожи может развиться на месте ожога или как осложнение лучевого дерматита. Частая травматизация рубцов или родинок может стать причиной их злокачественной трансформации с возникновением рака кожи.
Предрасполагающими к появлению рака кожи могут быть наследственные особенности организма, что обуславливает семейные случаи заболевания. Кроме того, некоторые кожные болезни обладают способностью со временем подвергаться злокачественному перерождению в рак кожи. Такие заболевания относятся к предраковым состояниям. Их перечень включает эритроплазию Кейра, болезнь Боуэна, пигментную ксеродерму, лейкоплакию, старческую кератому, кожный рог, меланоз Дюбрейля, меланомоопасные невусы (сложный пигментный невус, голубой невус, гигантский невус, невус Ота) и хронические воспалительные поражения кожи (трофические язвы, туберкулез, сифилис, СКВ и др.).
Классификация
Выделяют следующие формы рака кожи:
- Плоскоклеточный рак кожи (сквамозно-клеточная карцинома) — развивается из плоских клеток поверхностного слоя эпидермиса.
- Базально-клеточный рак кожи (базалиома) — возникает при атипическом перерождении базальных клеток эпидермиса, имеющих округлую форму и расположенных под слоем плоских клеток.
- Аденокарцинома кожи — редкая злокачественная опухоль, развивающаяся из сальных или потовых желез.
- Меланома — рак кожи, возникающий из ее пигментных клеток — меланоцитов. Учитывая целый ряд особенностей меланомы, многие современные авторы отождествляют понятие «рак кожи» только с немеланомным раком.
Для оценки распространенности и стадии процесса при немеланомном раке кожи применяют международную TNM-классификацию.
Т — распространенность первичной опухоли:
- ТХ — невозможно оценить опухоль из-за недостатка данных
- ТО — опухоль не определяется.
- Tis — рак на месте (преинвазивная карцинома).
- TI — размер опухоли до 2 см.
- Т2 — размер опухоли до 5 см.
- ТЗ — размер опухоли более 5 см.
- Т4 — рак кожи прорастает в нижележащие глубокие ткани: мышцы, хрящи или кости.
N — состояние лимфатических узлов:
- NX — невозможно оценить состояние регионарных лимфоузлов из-за недостатка данных.
- N0 — признаки метастазов в регионарные лимфоузлы не выявлены.
- N1 — имеется метастатическое поражение регионарных лимфоузлов.
М — наличие метастазирования:
- MX — недостаток данных относительно наличия отдаленных метастазов.
- МО — признаки отдаленных метастазов не выявлены.
- М1 — наличие отдаленных метастазов рака кожи.
Оценка степени дифференцировки опухолевых клеток производится в пределах гистопатологической классификации рака кожи.
- GX — нет возможности определить степень дифференцировки.
- G1 — высокая дифференцировка опухолевых клеток.
- G2 — средняя дифференцировка опухолевых клеток.
- G3 — низкая дифференцировка опухолевых клеток.
- G4 — недифференцированный рак кожи.
Симптомы рака кожи
Плоскоклеточный рак кожи характеризуется быстрым ростом и распространением как по поверхности кожи, так и в глубину. Прорастание опухоли в расположенные под кожей ткани (мышечную, костную, хрящевую) или присоединение воспаления сопровождается появлением болевого синдрома. Плоскоклеточный рак кожи может проявляться в виде язвы, бляшки или узла.
Язвенный вариант плоскоклеточного рака кожи имеет вид кратерообразной язвы, окруженной, как валиком, плотными приподнятыми и круто обрывающимися краями. Язва имеет неровное дно, покрытое корочками засохшего серозно-кровянистого экссудата. От нее исходит довольно неприятный запах. Бляшка плоскоклеточного рака кожи отличается ярко-красной окраской, плотной консистенцией и бугристой поверхностью. Она часто кровоточит и быстро увеличивается в размерах.
Крупнобугристая поверхность узла при плоскоклеточном раке кожи делает его похожим на цветную капусту или гриб. Характерна большая плотность, ярко-красная или коричневая окраска опухолевого узла. Его поверхность может эрозироваться или изъязвляться.
Базально-клеточный рак кожи имеет более доброкачественное и медленное течение, чем плоскоклеточный. Только в запущенных случаях он прорастает подлежащие ткани и вызывает болезненность. Метастазирование, как правило, отсутствует. Базально-клеточный рак кожи отличается большим полиморфизмом. Он может быть представлен узелково-язвенно, бородавчатой, прободающей, рубцово-атрофической, пигментной, нодулярной, склеродермиформной, плоской поверхностной и «тюрбанной» формами. Начало большинства клинических вариантов базалиомы происходит с образования на коже единичного небольшого узелка. В некоторых случаях новообразования могут иметь множественный характер.
Аденокарцинома кожи чаще всего возникает на участках, богатых потовыми и сальными железами. Это подмышечные впадины, паховая область, складки под молочными железами и т. п. Начинается аденокарцинома с образования изолированного узла или папулы небольших размеров. Этот редко встречающийся вид рака кожи характеризуется медленным ростом. Лишь в некоторых случаях аденокарцинома может достигать больших размеров (около 8 см в диаметре) и прорастать мышцы и фасции.
Меланома в большинстве случаев представляет собой пигментированную опухоль, имеющую черную, коричневую или серую окраску. Однако известны случаи и депигментированных меланом. В процессе роста меланомного рака кожи выделяют горизонтальную и вертикальную фазу. Его клинические варианты представлены лентиго-меланомой, поверхностно-распространяющейся меланомой и узловой меланомой.
Осложнения
Рак кожи, распространяясь в глубь тканей, вызывает их разрушение. Учитывая частую локализацию рака кожи на лице, процесс может затрагивать уши, глаза, околоносные пазухи, головной мозг, что приводит к потере слуха и зрения, развитию синуситов и менингитов злокачественного происхождения, поражению жизненно важных структур головного мозга вплоть до летального исхода.
Метастазирование рака кожи происходит в первую очередь по лимфатическим сосудам с развитием злокачественного поражения регионарных лимфоузлов (шейных, подмышечных, паховых). При этом выявляется уплотнение и увеличение пораженных лимфатических узлов, их безболезненность и подвижность при прощупывании. Со временем происходит спаивание лимфатического узла с окружающими его тканями, в результате чего он теряет подвижность. Появляется болезненность. Затем лимфоузел распадается с образованием язвенного дефекта расположенной над ним кожи.
Распространение раковых клеток с током крови приводит к образованию вторичных опухолевых очагов во внутренних органах с развитием рака легких, желудка, кости, печени, опухоли головного мозга, рака молочной железы, рака почки, злокачественной опухоли надпочечника.
Диагностика рака кожи
Пациенты с подозрением на рак кожи должны быть проконсультированы дерматоонкологом. Врач проводит осмотр образования и других участков кожи, пальпацию регионарных лимфоузлов, дерматоскопию. Определение глубины прорастания опухоли и распространенности процесса может быть произведено при помощи УЗИ. Для пигментных образований дополнительно показана сиаскопия.
Окончательно подтвердить или опровергнуть диагноз рака кожи может только цитологические и гистологическое исследование. Цитологическое исследование производится путем микроскопии специально окрашенных мазков-отпечатков, сделанных с поверхности раковых язв или эрозий. Гистологическую диагностику рака кожи проводят на материале, полученном после удаления новообразования или путем биопсии кожи. Если целостность кожи над опухолевым узлом не нарушена, то взятие биопсийного материала осуществляется пункционным методом. По показаниям производят биопсию лимфатического узла. Гистология выявляет наличие атипических клеток, устанавливает их происхождение (плоские, базальные, меланоциты, железистые) и степень дифференцировки.
При диагностировании рака кожи в некоторых случаях следует исключить его вторичную природу, то есть наличие первичной опухоли внутренних органов. Особенно это касается аденокарцином кожи. С этой целью проводится УЗИ органов брюшной полости, рентгенография легких, КТ почек, контрастная урография, сцинтиграфия скелета, МРТ и КТ головного мозга и пр. Эти же обследования необходимы в диагностике отдаленных метастазов или случаев глубокого прорастания рака кожи.
Лечение рака кожи
Выбор способа лечения рака кожи определяется в соответствии с его видом, распространенностью процесса, степенью дифференцировки раковых клеток. Учитывается также локализация рака кожи и возраст пациента.
Основная задача в лечении рака кожи — это его радикальное удаление. Чаще всего оно проводится путем хирургического иссечения патологически измененных тканей. Операция проводится с захватом видимо здоровых тканей на 1-2 см. Осуществить операцию с минимальным захватом здоровых тканей при максимально полном удалении всех опухолевых клеток рака кожи позволяет микроскопическое интраоперационное обследование краевой зоны удаляемого образования. Иссечение рака кожи может быть проведено при помощи неодимового или углекислотного лазера, что уменьшает кровотечение во время операции и дает хороший косметический результат.
В отношении небольших по размеру опухолей (до 1-2 см) при незначительном прорастании рака кожи в окружающие ткани могут применяться электрокоагуляция, кюретаж или удаление лазером. При проведение электрокоагуляции рекомендуемый захват здоровых тканей составляет 5-10 мм. Поверхностные высокодифференцированные и малоинвазивные формы рака кожи могут подвергаться криодеструкции с захватом здоровых тканей на 2-2,5 см. Поскольку криодеструкция не оставляет возможности для проведения гистологического изучения удаленного материала, она может быть проведена только после предварительной биопсии с подтверждением малого распространения и высокой дифференцировки опухоли.
Рак кожи, захватывающий незначительную площадь, может быть эффективно излечен при помощи близкофокусной рентгентерапии. Для лечения поверхностных, но крупных образований рака кожи применяется облучение электронным пучком. Лучевая терапия после удаления опухолевого образования показана пациентам с высоким риском метастазирования и в случае рецидива рака кожи. Лучевая терапия также применяется для подавления метастазов и как паллиативный метод в случае неоперабельного рака кожи.
Возможно применение фотодинамической терапии рака кожи, при которой облучение проводят на фоне введения фотосенсибилизаторов. При базалиоме положительный эффект дает местная химиотерапия цитостатиками.
Прогноз при раке кожи
Показатели летальности при раке кожи являются одними из самых низких в сравнении в другими онкологическими заболеваниями. Прогноз во многом зависит от вида рака кожи и степени дифференцировки опухолевых клеток. Базально-клеточный рак кожи имеет более доброкачественное течение без метастазирования. При адекватно проведенном своевременном лечении плоскоклеточного рака кожи 5-ти летняя выживаемость пациентов составляет 95%. Наиболее неблагоприятный прогноз у пациентов с меланомой, при которой 5-ти летняя выживаемость составляет лишь 50%.
Профилактика
Профилактические мероприятия, направленные на предупреждение рака кожи, заключаются в защите кожи от воздействия неблагоприятных химических, радиационных, ультрафиолетовых, травматических, термических и др. воздействий. Следует избегать открытых солнечных лучей, особенно в период наибольшей солнечной активности, использовать различные солнцезащитные средства. Работникам химической промышленности и лицам, связанным с радиоактивным излучением, необходимо соблюдать правила безопасности и использовать защитные средства.
Важное значение имеет наблюдение пациентов, имеющих предраковые заболевания кожи. Регулярные осмотры дерматолога или дерматоонколога в таких случаях направлены на своевременное выявление признаков перерождения заболевания в рак кожи. Предупреждение трансформации меланомоопасных невусов в рак кожи заключается в правильном выборе лечебной тактики и способа их удаления.
Рак кожи является злокачественным заболеванием кожных покровов. Данная форма опухолевого процесса считается одной из самых распространенных в мире. До сих пор специалистами в области онкологии не установлены точные причины возникновения патологического очага. Как и многие другие онкологические новообразования, рак кожи относится к полиэтиологичным заболеваниям. Выделяют предрасполагающие факторы и предраковые заболевания, наличие которых увеличивает возможность развития опухолевого процесса кожи. В зависимости от стадии и вида рака подбирается соответствующее лечение. Заподозрить наличие рака кожи можно самостоятельно, проводя осмотры кожных покровов, уделяя особое внимание невусам. Прогноз для жизни и заболевания при выявленной опухоли кожной поверхности также зависит от формы и стадии процесса. В соответствии с международной классификацией болезней (МКБ-10) рак кожи имеет код С43-С44.
Причины развития заболевания
В настоящее время нет однозначного ответа на вопрос от чего бывает рак кожи. Как и многие другие онкологические заболевания, опухоль кожи считается полиэтиологичной патологией. Существует несколько предрасполагающих факторов, наличие которых увеличивает риск возникновения опухолевого очага. К ним относятся:
- Чрезмерное воздействие ультрафиолетовых лучей на кожу. Подобная ситуация возникает при длительном и частом нахождении под солнечными лучами, посещении солярия, работы на улице. Жители Южных регионов находятся в группе риска развития рака кожи.
- Наличие светлой кожи. Недостаток выработки меланина увеличивает возможность возникновения опухоли кожных покровов.
- Ожог кожи. Высокая степень ожога сопровождается рубцеванием кожных покровов. Этот процесс способствует возникновению скрытого канцерогенеза.
- Облучение. Воздействие радиоактивных, ионизирующих лучей обладает пагубным воздействием на кожные покровы. Увеличивается риск образования лучевого дерматита.
- Наличие контакта кожи с токсическими веществами. К данной группе канцерогенов относятся мышьяк, алюминий, титан, никель и другие тяжелые металлы.
- Иммунодефицит. Состояния, при которых происходит снижение защитных функций организма, предрасполагают к формированию опухолевого очага.
- Возраст. Наиболее часто опухолевый процесс кожи поражает людей, чей возраст старше 50 лет.
- Сопутствующие системные заболевания. Врачи выделяют группу патологий, при которых риск развития рака кожи значительно увеличивается. К их числу относятся системная красная волчанка, лейкоз, хронические заболевания кожных покровов.
- Наследственность. Наличие опухоли кожи у предыдущих поколений родственников не является основным фактором риска. Однако отягощенная наследственность в совокупности с другими предрасполагающими состояниями увеличивает возможность развития рака кожных покровов.
- Нанесение татуировок. В данном случае имеется два фактора риска. Это нарушение целостности кожи и введение краски с канцерогенными веществами. Дешевые чернила для тату могут содержать в себе примеси алюминия, титана, мышьяка.
- Большое количество невусов. Врачи призывают следить за состоянием родинок и при малейших изменениях обращаться к специалистам. Травматизация невусов повышает возможность развития рака кожных покровов.
- Чрезмерное употребление алкоголя, курение. Хроническая интоксикация оказывает пагубное воздействие на организм в целом. На этом фоне риск формирования опухолевого процесса увеличивается в несколько раз.
- Употребление в пищу продуктов с высоким содержанием нитратов.
Врачи-онкологи выделяют несколько предраковых состояний, наличие которых существенно увеличивает риск развития рака кожных покровов. К ним относятся:
- Пигментная ксеродерма.
- Болезнь Боуэна.
- Болезнь Педжета.
- Гиперкератоз.
- Кожный рог.
- Лучевая болезнь в поздней стадии.
- Дерматиты и дерматозы.
Мнение эксперта
Автор:
Алексей Андреевич Моисеев
Врач-онколог, химиотерапевт, к.м.н.
Каждый год на территории России регистрируется 9000 случаев впервые выявленной меланомы. Это агрессивная злокачественная опухоль является причиной летального исхода 40% пациентов. Подобная статистика свидетельствует о том, что население страны недостаточно осведомлено о симптомах меланомы. В результате обращение к врачу происходит на поздних стадиях, когда лечение считается малоэффективным.
Врачи Юсуповской больницы определяют локализацию меланомы и назначают соответствующее стадии развития опухоли лечение. Индивидуальный подход к проблеме каждого пациента позволяет снизить количество летальных исходов. Вовремя обнаруженная опухоль характеризуется благоприятным прогнозом для выздоровления. Чем позже выявлена меланома, тем длительнее будет процесс лечения. Его успешность зависит от многих факторов. Основными способами лечения меланомы являются операция, лучевая и химиотерапия. В зависимости от состояния проводится симптоматическая терапия.
Предположить наличие рака кожи можно самостоятельно в домашних условиях. Врачи рекомендуют регулярно осматривать кожные покровы, особенно невусы, на предмет появления патологических образований.
Симптомы и признаки
Клиническая картина развития рака кожи зависит от его вида. Зачастую первые признаки опухоли принимаются за другие кожные заболевания. От этого происходит несвоевременное обращение к врачу и распространение злокачественного процесса. Общими признаками для всех типов рака кожи являются:
- Появление на коже пятна или уплотнения небольшого размера. Цвет образования может быть розоватым, серо-желтым. Примечательно отличие окраса новообразования от родинок и веснушек.
- Неровная форма и ассиметричные контуры патологического очага.
- Появление зуда, незначительного дискомфорта в области опухолевого процесса. Данным симптом появляется спустя некоторые время после образования рака.
- Прогрессирующий рост новообразования.
- Наличие усталости, слабость, резкий упадок сил.
- Снижение аппетита, вследствие чего происходит резкая потеря веса.
- По мере развития рака происходит поражение регионарных лимфоузлов.
При появлении любого из вышеперечисленных признаков рекомендуется обратиться за медицинской помощью. В зависимости от вида рака кожи выделяют следующие симптомы:
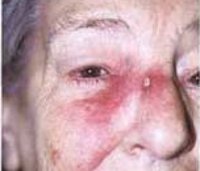
1. Базалиома. Относится к самой распространенной форме опухоли кожных покровов. Характеризуется благоприятным прогнозом при выявлении на начальной стадии. Появляется в виде узелка, безболезненного при пальпации. Он имеет серовато-розовый цвет. Поверхность узелка, как правило, гладкая. Возможно образование чешуек. По мере распространения опухолевого процесса увеличивается пораженная зона. Новообразование покрывается кровянистой пленкой. Преимущественной локализацией базальноклеточного рака является лицо, шея, область рук. Существенного изменения состояния базалиома не вызывает. Это является причиной позднего обращения за медицинской помощью.
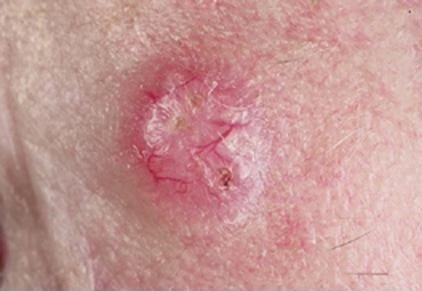
2. Плоскоклеточный рак. На раннем этапе имеет вид плотного узелка красного или коричневого цвета. Опухоль данного вида склонна к быстрому распаду, в связи с чем по мере прогрессирования процесса образуется язва. Ее края неоднородны, язва часто кровоточит. Плоскоклеточный рак быстро прорастает в близлежащие ткани. При выявлении на поздней стадии возможно метастазирование в регионарные лимфатические узлы или органы.
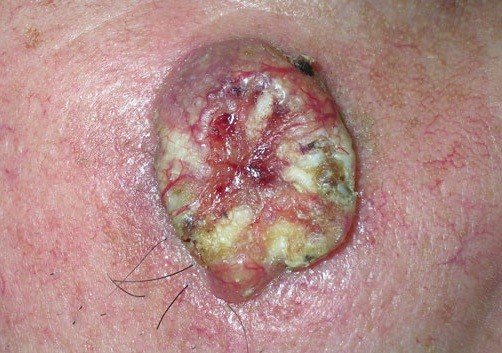
3. Меланома. Относится к агрессивному типу опухоли. Наиболее часто меланома возникает на месте травмированного невуса, который увеличивается в размере, меняет окрас и приобретает неровные контуры. Характерной особенностью данного вида рака являются ассиметричная форма образования, а также склонность к кровоточивости. Злокачественное новообразование зудит, увеличивается в размере. По мере развития процесса опухоль превращается в язву. Меланома быстро прогрессирует и часто дает метастазы.
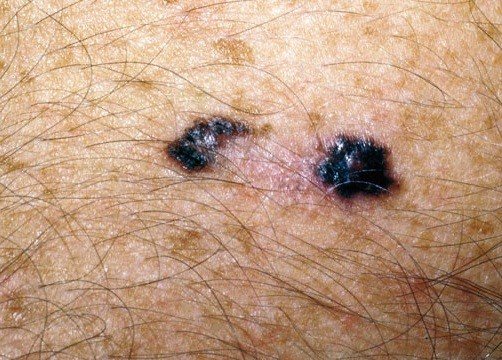
4. Аденокарцинома. На начальной стадии развития выглядит как плотный узелок. Локализуется чаще всего в области подмышечной впадины, под грудью. С развитием опухолевого процесса происходит прорастание аденокарциномы в близлежащие ткани. Опухоль данного вида выявляется крайне редко и характеризуется медленным ростом.
Виды
В зависимости от типа клеток, из которых формируется опухоль, выделяют несколько основных видов рака кожи. Определение строения опухоли необходимо для уточнения диагноза и проведения соответствующего лечения. Кроме того, от типа онкологического очага зависит скорость его распространения и дальнейший прогноз. Онкологи выделяют следующие разновидности рака кожи:
1. Базальноклеточный (базалиома). Базальноклеточная карцинома относится к самой распространенной форме рака кожи. Она берет свое начало из базальных клеток эпителия. Базалиома характеризуется медленным, внезапным развитием и относительно благоприятным течением. В отличие от остальных типов рака кожи, она редко дает метастазы. Базальноклеточная карцинома, как правило, локализуется в области крыльев носа, переносицы, надбровья, верхней губы и носогубной складки. Редким расположением данного типа рака считается шея и уши. Выделят несколько форм базальноклеточного рака:
- Узловая. Самой частой локализацией узловой базалиомы является область головы и шеи. На ранней стадии имеет вид узелков размером до 5 мм. По мере развития опухолевого процесса узелки сливаются между собой. На поздней стадии узловая базалиома представляет собой глубокую язву с некротическими участками.
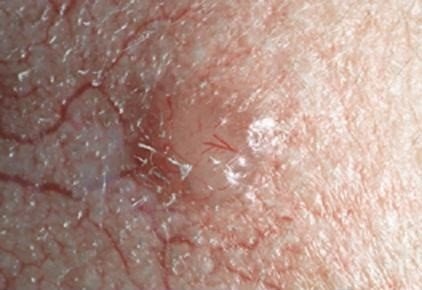
- Поверхностная. Базалиома данного вида располагается на туловище и конечностях. Опухоль имеет вид круглого розового пятна с изъязвлениями. Поверхностная базалиома считается самой благоприятной и неагрессивной формой рака кожи.
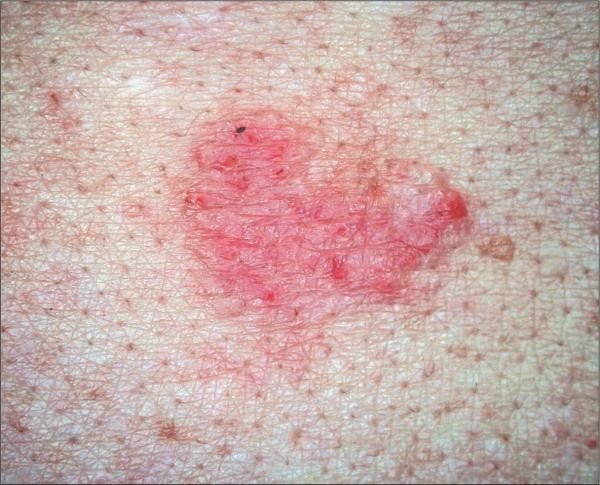
- Склеродермоподобная. Относится к агрессивному типу рака. Располагается в глубоких слоях кожи. Частой локализацией данного вида опухоли является голова и шея. Базалиома имеет вид бляшки, которая на поздних стадиях процесса имеет вид вдавленного рубца.
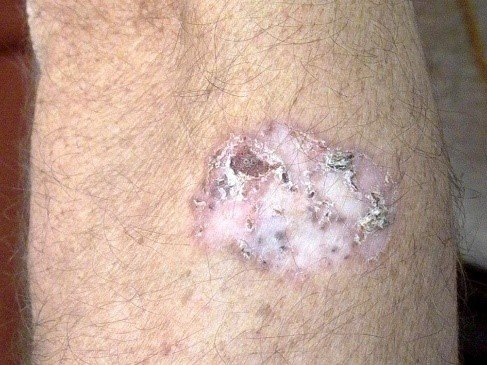
- Кистозная. Редко выявляемая форма базалиомы, внешне схожая с кистой.
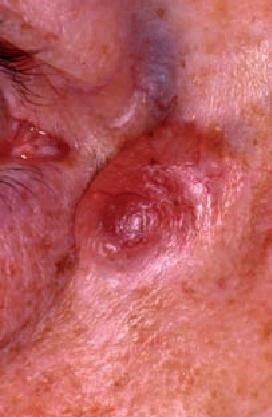
- Фиброэпителиальная. Располагается в области поясницы. Базалиома имеет вид полипа на ножке. Фиброэпителиальная форма встречается крайне редко и имеет благоприятное течение и прогноз.
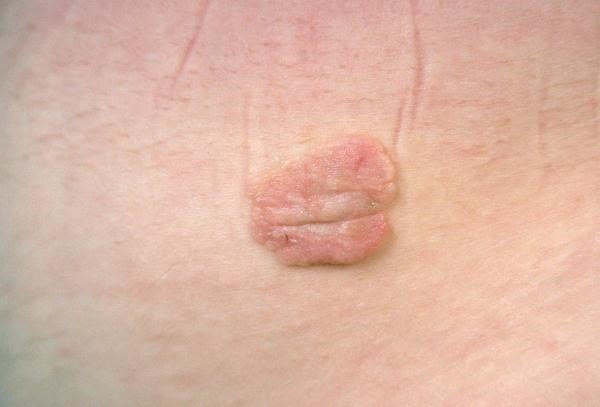
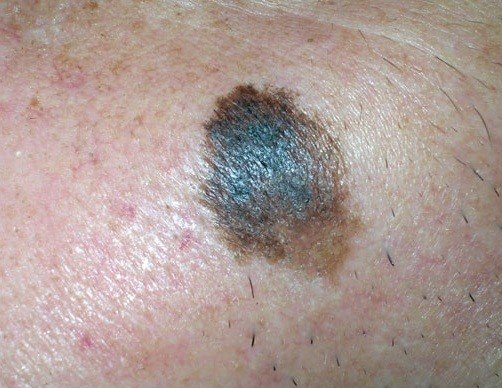
2. Меланома. Относится к агрессивному виду рака кожи, происходящего из меланоцитов. Меланома характеризуется быстрым ростом и прорастанием в соседние ткани. Данный вид рака кожи метастазирует не только в регионарные лимфатические узлы, но и в органы. Благоприятный прогноз при меланоме возможен только при диагностировании опухоли на начальной стадии. В группе риска развития онкологического процесса кожных покровов находятся женщины со светлой кожей. Часто в меланому перерождаются травмированные невусы, бородавки, пигментные пятна. Отличительными особенностями данного вида опухоли являются неровная форма, ассиметричные края, болезненность и кровоточивость на ранних стадиях процесса. Частой локализацией меланомы является кожная поверхность лица, груди, рук и ног.
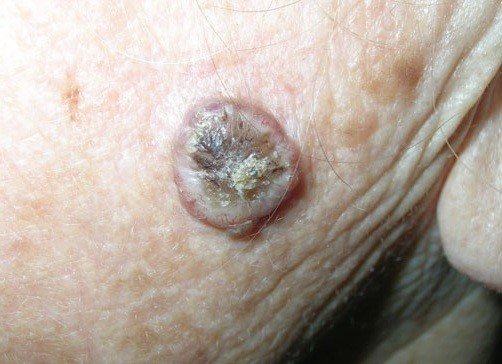
3. Плоскоклеточный. Сквамозно-клеточная карцинома находится на 3 месте по распространенности среди всех типов рака кожи. Она развивается из внешних слоев кожи. Характеризуется медленным развитием, что повышает возможность обнаружения опухоли на ранней стадии. На начальном этапе плоскоклеточный рак кожи выглядит, как красное уплотнение диаметром до 2 см. Из-за этого сквамозно-клеточная карцинома часто принимается за воспалительные заболевания кожных покровов. Она локализуется в области глаз, рта, губ, половых органах и слизистых оболочках. Плоскоклеточный рак кожи имеет тенденцию к метастазированию.
Вышеперечисленные формы рака кожи диагностируются наиболее часто. На их долю приходится около 90% всех выявляемых онкологических процессов кожных покровов. Помимо этого, существует рак придатков кожи, встречающийся крайне редко. К данному виду опухоли относят:
- Аденокарцинома. Происходит из потовых и сальных желез. Характеризуется медленным ростом. Внешне выглядит как узел темно-синего цвета, локализующийся в области паха, груди. Аденокарцинома не имеет тенденции к прорастанию в соседние ткани, метастазирование возникает редко. Удаление опухоли производят хирургическим способом.
- Веррукозная карцинома. Относится к очень редкой форме плоскоклеточного рака. Внешне напоминает бородавку, поэтому выявление на ранней стадии затруднительно. Отличительной особенностью веррукозной карциномы является ее кровоточивость.
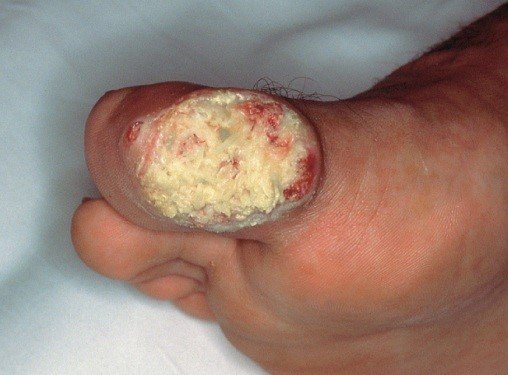
Как выглядит начальная стадия
Симптомы опухолевого поражения кожи зависят от его вида. Темп роста, окрас, склонность к метастазированию являются характерными для каждой формы рака. Однако на начальной стадии выделяют несколько симптомов, общих для всех видов опухоли. К ним относятся:
- Наличие образования на поверхности кожи с нечеткими формами и ассиметричными контурами.
- Появление зуда и изменение окраса очага по мере прогрессирования процесса.
- Резкий упадок сил, повышенная утомляемость.
- Потеря аппетита, резкое снижение веса.
- Наличие болевого синдрома в области новообразования.
Развитие рака кожи проходит 4 стадии. Каждая отражает размер очага, его распространение в окружающие ткани, а также наличие или отсутствие метастазов. В зависимости от этого различают следующие симптомы опухоли кожных покровов:
- Первая стадия. На данном этапе формирования рака кожи специфические признаки отсутствуют. Размер опухолевого очага составляет до 2 мм. При этом общее состояние не изменяется. Выявить рак на первой стадии возможно только при тщательном самостоятельном осмотре кожных покровов.
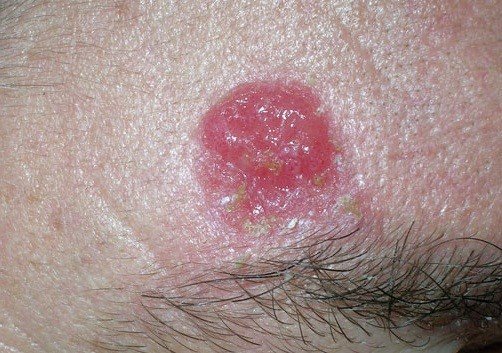
- Вторая стадия. Разрастание опухоли приводит к появлению первых субъективных признаков. К ним относятся зуд, боль в области патологического очага. Рак увеличивается в размере до 4 мм.
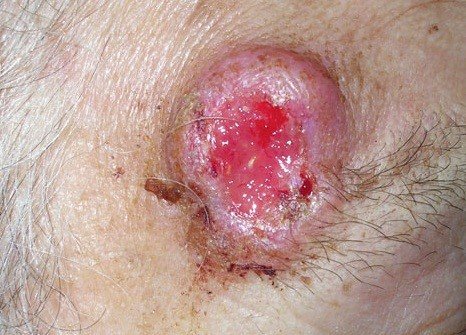
- Третья стадия. Опухолевый очаг имеет диаметр более 4 мм. На данной стадии рака кожи происходит распространение процесса на регионарные лимфатические узлы.
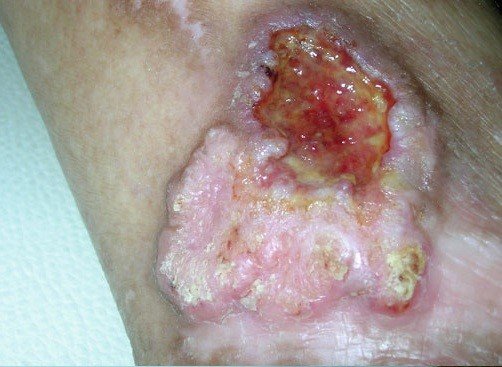
- Четвертая стадия. Для поздней стадии рака кожи характерно появление метастазов. Опухоль прорастает в близлежащие ткани. Клиническая картина сопровождается появлением симптомов опухолевой интоксикации (кахексия, слабость, отсутствие аппетита, головная боль).
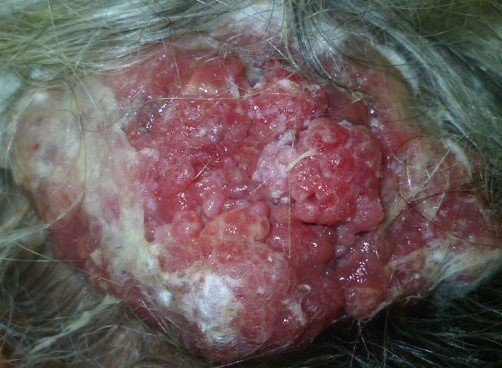
Отсутствие медицинской помощи на ранних этапах рака кожи приводит к быстрому прогрессированию процесса. По мере развития опухоли поражаются близлежащие органы и лимфатические узлы. Внешний вид очага в виде язвы способствует присоединению вторичной бактериальной инфекции. Нередко встречаются летальные исходы в связи с развитием сепсиса.
Диагностика
Комплексный подход в диагностике рака кожи является залогом своевременного выявления опухолевого процесса. Для того, чтобы определить наличие онкологии кожных покровов, необходимо провести осмотр. Первые признаки рака кожи можно обнаружить самостоятельно. Для этого используется принцип АКОРД.
- А – асимметрия. Очаг, имеющий неровную и несимметричную форму требует пристального внимания со стороны врача.
- К – край. Злокачественное новообразование кожи характеризуется неровными краями. Появление подобного признака требует немедленного обращения к дерматологу.
- О – окраска. Для рака кожи характерно появление красного, темно-синего, черного окраса очага.
- Р – размер. Опухолевый процесс часто имеет диаметр больше 6 мм.
- Д – динамика. Рост образования в размере требует обращения к врачу.
- Сбор анамнеза заболевания и жизни. На приеме у врача производится сбор жалоб, время возникновения патологического образования, наличие предрасполагающих факторов. Определяются предраковые заболевания, выясняется скорость развития очага.
- Общий анализ мочи и крови. Лабораторная диагностика позволяет установить наличие воспалительного процесса в организме.
- Анализ крови на онкомаркеры. Специфическими маркерами наличия рака кожи являются TA 90 и SU 100. Их определение диагностируется уже на ранних стадиях опухолевого процесса.
- Биопсия тканей патологического образования. Является одним из самых важных методов диагностики рака кожи. Гистологическое исследование позволяет дифференцировать новообразование, определить его стадию и вид. В случае, когда имеется метастатическое поражение, проводится биопсия пораженных участков.
- МРТ и КТ-диагностика. Инструментальные методы исследования проводятся с целью выявления метастазов.
- ПЭТ-КТ. Данный метод диагностики позволяет установить локализацию метастазов. Исследование проводится с помощью контрастного вещества, вводимого в организм перед томографией.
- УЗИ. Ультразвуковая диагностика помогает выявить поражение лимфатических узлов, а также изменения в других органах при наличии подозрения на метастазы.
Выявление рака кожных покровов на начальном этапе развития позволяет провести своевременное лечение и обеспечивает благоприятный прогноз. Поэтому при наличии первых признаков заболевания необходимо обратиться за медицинской помощью. Московская Юсуповская больница обладает современным оборудованием, позволяющим с точностью определить вид, стадию рака, а также наличие метастазов. Высококвалифицированные врачи на основании полученных диагностических данных подбирают индивидуальное корректное лечение.
Лечение
Ответ на вопрос лечится рак кожи или нет, зависит от нескольких факторов. При подборе лечения учитываются вид и стадия опухолевого процесса. Чем раньше выявлен рак, тем благоприятнее прогноз. Основными видами лечения опухоли кожных покровов являются:
- Оперативное вмешательство.
- Лучевая терапия.
- Химиотерапия
- Криохирургия.
- Лазерная терапия.
- Медикаментозное лечение.
Оперативное вмешательство
Хирургическое удаление опухоли относится к самому доступному способу лечения онкологии кожи. Оперативное вмешательство наиболее эффективно на ранних этапах развития рака в связи с отсутствием прорастания очага в близлежащие ткани. Хирург удаляет опухоль и все пораженные участки. При наличии метастатического поражения лимфатических узлов, показано их удаление. В случае развития агрессивной формы опухоли одного оперативного вмешательства недостаточно для полного избавления от патологического очага.
Современным методом хирургической операции по поводу удаления рака кожи является микрографическая хирургия по методу МОНS. При этом происходит послойное удаление клеток опухоли под микроскопическим контролем. Каждый удаленный слой отправляется на гистологическое исследование. Операция прекращается только после гистологического подтверждения отсутствия злокачественных клеток. Минимальный косметический дефект кожных покровов является преимуществом данного метода оперативного лечения.
Химиотерапия
Проводится как самостоятельный метод лечения, так и в комплексе с оперативным вмешательством. Назначение химиотерапии до операции призвано уменьшить патологический очаг. Назначение данного метода лечения рака кожи после хирургического вмешательства призвано до конца уничтожить раковые клетки. Недостатком метода считается невозможность исключить воздействие препаратов на здоровые клетки. Вопрос о необходимости проведения химиотерапии решается лечащим врачом на основании индивидуальных особенностей развития опухолевого процесса.
Лучевая терапия
Данный метод лечения используется в случае неэффективности хирургической операции, в совокупности с ней, а также, когда проведение оперативного вмешательства невозможно. Положительный эффект лучевой терапии оказывается на начальных этапах формирования рака. В основе метода лежит воздействие ионизирующего облучения на раковые клетки. Недостатком подобного лечения считается пагубное воздействие ионизации на весь организм.
Криохирургия
Данный метод лечения чаще всего используется при локализации рака в области лица. Опухоль прижигают с помощью жидкого азота. После этого ее удаляют без сильной травматизации кожных покровов. Криодеструкция эффективна в случае начальной стадии опухолевого процесса. В случае поздней стадии, а также при наличии агрессивных форм рака, данный способ лечения не используется.
Лазерная терапия
Данный метод разработан относительно недавно. До сих пор обсуждается вопрос о целесообразности использования лучевой терапии без предшествующей операции. В основе метода лечения лежит воздействие на патологический очаг с помощью луча лазера. Перед этим производят фотосенсибилизацию, тем самым повышая чувствительность раковых клеток к свету.
Медикаментозное лечение
По мере прогрессирования опухолевого процесса появляются соответствующие клинические симптомы. К основным из них относятся боль и зуд. Для симптоматической борьбы с данными признаками назначаются нестероидные противовоспалительные средства, призванные облегчить болевой синдром при раке коже.
Стадия | TNM | Метод лечения |
1 | T1-4N0M0 | На начальной стадии опухолевого процесса лечение заключается в проведении хирургической операции с иссечением патологического очага. |
2 | T1-4N0M0 | На данной стадии не происходит метастазирования и прорастания опухоли в близлежащие ткани. Поэтому достаточным объемом лечения считается оперативное вмешательство. |
3 | рTN1-3M0 | Стадия характеризуется разрастанием в близлежащие ткани и поражением регионарных лимфатических узлов. Поэтому объем лечения заключается в:
|
4 | рTрNM1 | Распространение опухолевого процесса затрагивает лимфоузлы и органы. Четвертая стадия характеризуется множественными метастазами. Объем терапии зависит от общего состояния и подбирается строго индивидуально. Лечение заключается в следующем:
|
Прогноз
Средняя продолжительность жизни пациентов, у которых был диагностирован рак кожи, зависит от нескольких факторов. Среди них вид рака, его стадия, наличие или отсутствие метастазов. Выявление опухолевого очага на начальной стадии способствует своевременному назначению лечения и минимальному риску развития осложнений. Кроме того, каждый вид рака имеет свой прогноз. Плоскоклеточный и базальноклеточный рак характеризуются благоприятным течением и прогнозом. Меланома относится к агрессивному типу опухоли, имеющему тенденцию к быстрому росту и метастазированию. Средняя пятилетняя выживаемость после обнаружения рака кожи составляет:
- 80-100% при обнаружении рака кожной поверхности на первых стадиях.
- До 50% при выявлении рака кожи на поздней стадии.
- До 25% при наличии метастазов в регионарных лимфоузлах и других органах.
Для того, чтобы свести к минимуму риск развития опухоли, необходимо заниматься профилактикой рака кожи. Рекомендуется ограничить время нахождения под ультрафиолетовыми лучами, исключить чрезмерное употребление алкоголя и никотина. При наличии профессиональной вредности требуется проходить ежегодный медицинский осмотр для выявления патологии на ранней стадии. Кроме этого, необходимо носить защитные костюмы, ограничивающие контакт кожи с канцерогенными веществами. Одной из мер профилактики рака является самостоятельный осмотр кожных покровов. Любые изменения требуют немедленного обращения за медицинской помощью для диагностики заболевания.
Лечение рака кожи в Москве
Московская Юсуповская больница много лет занимается диагностикой и лечением опухолевых процессов кожи. Благодаря современному оборудованию выявление рака кожных покровов проходит в кротчайшие сроки, а также обеспечено точное определение его вида и стадии. Это необходимо для определения дальнейшей тактики лечения. Высококвалифицированные врачи медицинского учреждения подбирают индивидуальную терапию, учитывая полученные диагностические данные. В своей работе специалисты Юсуповской больницы используют актуальные рекомендации по лечению рака кожи. Записаться на прием к врачу-онкодерматологу, а также подробнее узнать о ценах можно по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты

Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук

Онколог

Хирург-онколог

Онколог

Заведующая терапевтическим отделением. Врач-терапевт, врач-кардиолог, врач-онколог.
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги

Мы работаем круглосуточно
Рак кожи > Клинические протоколы МЗ РК
Дифференциальный диагноз
Болезнь Боуэна — довольно редкое кожное заболевание, опасное тем, что без лечения переходит в плоскоклеточный рак. Встречается у лиц обоих полов, чаще в возрасте 70-80 лет.
Болезнь Боуна часть специалистов относит к группе облигатных предраков, то есть заболеваний, обязательно перерождающихся в рак, другая часть считает уже раком, но так называемым раком in situ, то есть раком, не дающим метастазов и не прорастающим в окружающие ткани. Иногда это заболевание так и называют — внутриэпидермальный рак.
Пигментная ксеродерма — (лентикулярный меланоз, злокачественное лентиго, пигментная атрофодермия) — хроническое наследственное заболевание, обусловленное повышенной чувствительностью кожи к солнечной радиации и УФ-лучам. Изменения кожи характеризуются последовательно сменяющими друг друга процессами воспаления, гиперпигментации, атрофии, гиперкератоза и злокачественной трансформации клеток кожи. У большинства больных отмечается поражение глаз: конъюнктивит, кератит и опухоли. Диагноз устанавливается при выявлении повышенной чувствительности кожи к УФ и характерной гистологической картины.
Старческий кератоз — заболевание проявляется в виде очагового чрезмерного ороговения кожи с чертами старческой атрофии. На открытых участках тела — на лице, на верхних поверхностях рук — образуются желто-коричневые выступающие плоские наслоения ороговевшего эпидермиса с бородавчатой поверхностью и не слишком четким контуром (несколько напоминающие обычную бородавку). После устранения роговых наслоений обнажается ярко-красная мокнущая и слегка кровоточащая поверхность. Болезнь обычно длится долго, иногда много лет. Возникновение воспаления, эрозий и кровотечения может быть симптомом начинающегося злокачественного перерождения (рака кожи). Необходимо микроскопическое исследование соскоба из очага. Ороговевшие очаги не вызывают недомоганий, иногда может отмечаться незначительный зуд.
Рак кожи – одно из самых распространенных онкологических заболеваний. Особенно ему подвержены светлокожие люди, перешедшие 50-ти летний рубеж и проживающие в южных широтах. Болезнь проявляется изменением нормальных клеток эпидермиса (верхней части кожи), гиперактивным ростом и размножением образовавшихся атипичных клеток, что вызывает серьёзные патологические изменения во всем организме.
Своевременная диагностика и лечение рака кожи за границей значительно повышает шанс на полное выздоровление или значительное продление срока жизни.
Классификация
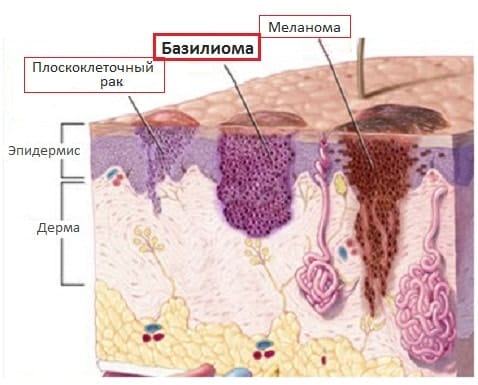
Бельгийские онкологи эффективно лечат все три типа наиболее частых кожных опухолей.
- Базальноклеточный рак (базалиома, базальноклеточная карцинома) выглядит в виде серо-розоватых образований округлой формы. Со временем они подвергаются изъязвлению, и как бы врастают в соседние и подлежащие ткани. Этот вид опухоли метастазирует редко. От 70 до 80% случаев базальноклеточного рака кожи приходится на лицо и шею и около 30% – на нос. Другими распространенными местами являются щеки, лоб, окружность глаза, внутренний угол. При развитии этого вида опухоли изменениям подвергаются клетки глубокого базального эпидермального слоя. На его долю приходится практически 90% раковых заболеваний кожи и до 20% всех случаев рака. Опухоль очень редко дает метастазы, однако при поздней диагностике может приводить к уродующим изменениям .
- Плоскоклеточный рак (сквамозно-клеточная карцинома). Это новообразование образуется из плоского эпителиального слоя. По распространенности он занимает второе место в линейке раковых заболеваний кожи. Может метастазировать, но это явление весьма редко. Смертность от плоскоклеточного рака в Бельгии не превышает 1%. Он бывает узловой, язвенной и инфильтративной формы. Располагается обычно на поверхности кожи лица, ушах, висках, на руках. Внешне образование определяется в качестве плотных узелков красного цвета, которые покрываются корочкой, чешуйками. Поверхность может изъязвляться. Растет, как и предыдущий вариант медленно, но бывает и агрессивно.
- Меланома. Этот вид опухоли происходит из меланоцитов – клеток, вырабатывающих меланин. В 90% случаев он проявляется на коже. Реже – в конъюнктиве, слизистых оболочках носа, рта, влагалища и прямой кишки. Меланома может возникнуть в любом возрасте, ей свойственно быстрое прогрессирование и образование метастаз. В настоящее время именно меланома становится причиной львиной доли смертей от кожного онкопроцесса в. Но при диагностике этого типа рака кожи на ранних стадиях, он может быть успешно вылечен. В меланому обычно перерождается невус, который располагается на коже мошонки, на ладонях, подошвах, коже головы, лица, шеи, конечностей. Внешне выглядит плоским пятном или узелком с пигментацией, размером 1 см. Образование не возвышается над кожей.
Среди очень редких видов опухолей выделяются:
- Рак придатков кожи – опухоль сальных и потовых желёз, волосяных фолликулов.
- Саркома Капоши (др. названия: ангиосаркома, множественный геморрагический саркоматоз). опухоль, произрастающая из кровеносных сосудов. Цвет образования изменяется пурпурного до тёмно-красного. Характерна для людей с резко нарушенными иммунными функциями.
- Карцинома из клеток Меркеля (карцинома).
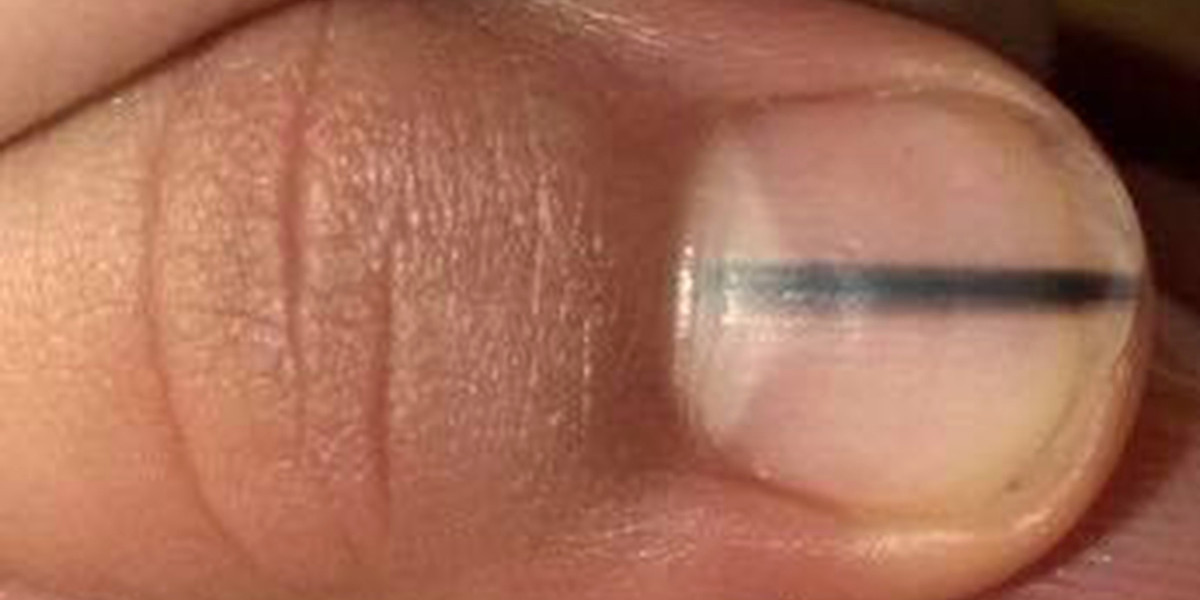
Общие первые признаки и симптомы кожных онкозаболеваний:
- Новая родинка, отметина или рост, которые выглядят не так, как другие пятна на вашей коже
- Родинка, которая меняет цвет, например, с коричневого на черный.
- Родинка с расплывчатой каймой, асимметрией или изменением размера
- Больший участок вашей кожи темнеет или меняет цвет
- Рана или повреждение, которое не заживает в течение нескольких месяцев.
В западной медицинской практике выделяют шесть признаков, сигнализирующих о том, что у вас может быть кожная злокачественная опухоль.
1. «Знак гадкого утенка» — новые узелки, родинки, пятна или другие поражения
Наиболее значимым признаком становится любое новое постоянное образование — родинка, узелок или любой нарост на коже, который выглядит не так, как другие пятна на коже. Если родинка или отметина выделяются из других повреждений , нужно обратить на нее более пристальное внимание.
2. Новые родинки, когда вы старше 35 лет
До 35 лет совершенно нормально развиваться новые родинки. После же это становится менее распространенным. У взрослых 71% меланом обнаруживаются как новые родинки или пятна на коже.Будьте особенно внимательны к новообразованным пятнам, если вам за 35, и не забывайте проверять участки, на которые вы не часто обращаете внимание, например, спину. Сфотографировать эти сложные области рекомендуется, чтобы обнаружить любые новые поражения на ранней стадии.
3. ABCDE признаки Меланомы
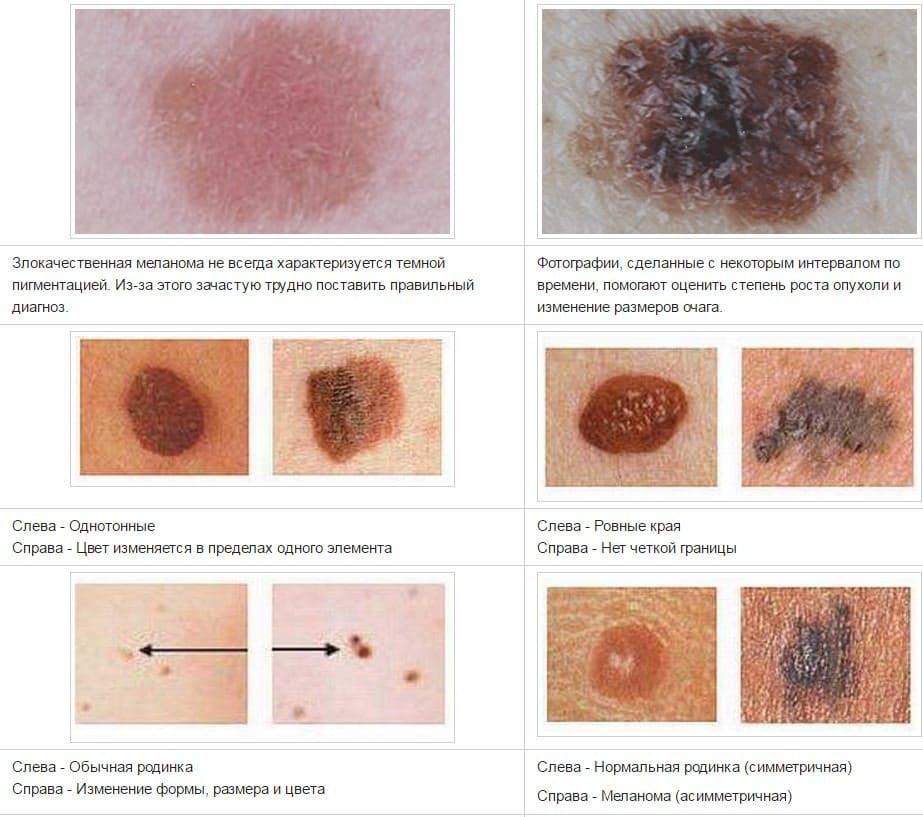
Если вы заметили родинку и она вызывает беспокойство, полезно оценить ее по системе ABCDE подозрительных родинок.
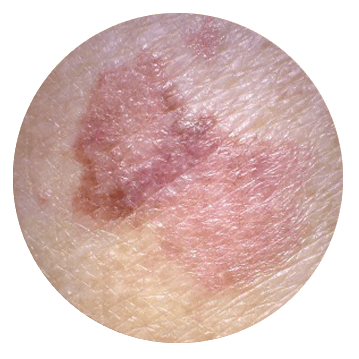
A — Асимметрия: две половины родинки выглядят по-разному.
Если вы проведете прямую линию через середину пятна, создав две половинки и половинки не совпадают, то родинка асимметрична. Имейте в виду, что обычная родинка не всегда может быть абсолютно симметрична. Если заметили асимметрию, она не может быть чем-то серьезным сама по себе, но требует дополнительного внимания.
 B — Граница: границы, которые плохо определены или расплывчаты.Неровные или зубчатые границы родинки.
B — Граница: границы, которые плохо определены или расплывчаты.Неровные или зубчатые границы родинки.
 C — Цвет: меняется ли цвет от одной области к другой в родинке?
C — Цвет: меняется ли цвет от одной области к другой в родинке?
Меланомы могут иметь оттенки красного, белого или синего, но обычно это оттенки коричневого или черного. И помните, что изменения в цвете, даже если это все еще только один цвет, такой как темнеющая родинка, также могут быть симптомом меланомы.
 D — Диаметр : меланомы, как правило, больше, чем ластик (около 6 мм) при диагностике, но могут начинаться с меньшего размера.
D — Диаметр : меланомы, как правило, больше, чем ластик (около 6 мм) при диагностике, но могут начинаться с меньшего размера.
 E — Развитие: если вы заметили, что родинка начинает развиваться или обнаруживает, что поражение увеличивается в размерах или меняет цвет, обратитесь к врачу, чтобы проверить ее на возможное перерождение. Также требуют внимания любые растущие куполообразные пятна.
E — Развитие: если вы заметили, что родинка начинает развиваться или обнаруживает, что поражение увеличивается в размерах или меняет цвет, обратитесь к врачу, чтобы проверить ее на возможное перерождение. Также требуют внимания любые растущие куполообразные пятна.
4. Любое повреждение, которое быстро изменяет форму, цвет или размер
Отмечайте любое повреждение, а не только родинки, которые увеличиваются в размерах или становятся приподнятыми над кожей. Типичный признак, за которым нужно следить — быстрый рост.
5. Резкое потемнение участка кожи
Если отдельный участок меняет цвет или темнеет — это может стать первым признаком онкозаболевания.
6. Повреждения, которые не заживают
Важным симптомом некоторых кожных опухолей становится рана или поражение, которые не заживают в течение нескольких месяцев, включая поражение, которое зудит или кровоточит.
Меланома или другие типы кожных опухолей могут выглядеть совсем не так, как на картинках выше или любых других снимках, найденных в Интернете!
Причины возникновения и факторы риска
Как вы уже поняли, диагностика рака кожи на ранних стадиях повышает успешность терапии, поэтому всем нам необходимо более внимательно относиться к своему здоровью.
Повышенный риск озлокачествления есть у людей с рядом заболеваний, и подвергавшихся вредоносным влияниям факторов внешней среды.
Тщательно следить за любыми изменениями состояния кожных покровов нужно тем пациентам, у которых наблюдаются:
- Возрастные гиперкератозы (ороговевшие кожные разрастания).
- Соединительнотканные рубцы, изъязвления.
- Чрезмерная солнечная инсоляция.
- Радиационный дерматит.
- Наследственная предрасположенность.
- Иммунодефицитные состояния.
- Воздействие химических канцерогенов.
- Болезнь (дерматоз) Бовена.
- Пигментная ксеродерма.
- Альбинизм.
- Много родинок.
- Зависимость от табака.
Основной фактор, провоцирующий опухоли кожи – чрезмерное облучение ультрафиолетовыми (УФ) лучами. УФ-облучение накопительно. Повреждение клеток начинается в раннем детстве, даже, если в то время оно не было видно.
Карциномы (не меланомы), как правило, вызваны частым и непрерывным воздействием солнца, в то время как меланомы – результат короткого, но интенсивного солнечного воздействия, вызывавшего солнечные ожоги.
Это, прежде всего, клиническое обследование, позволяющее врачу определить – может ли быть имеющееся новообразование злокачественным.
При этом используется:
- Дермоскопия. Это исследование кожного покрова дерматоскопом. Он позволяет увидеть структуру поражений кожи и уточнить диагноз.
- Биопсия. Если врач подозревает рак, он берет образец кожи на месте подозрительного новообразования и отправляет его на гистологию, помогающую определить наличие атипичных клеток.
- Другие тесты. Если биопсия показывает наличие рака, врач может предложить другие тесты, помогающие оценить стадию прогрессирования заболевания и степень распространения процесса.
При наличии меланом проводится:
- Поиск увеличенных лимфатических узлов.
- Рентген грудной клетки.
- КТ.
- Сцинтиграфия печени.
Объём диагностических процедур врачами бельгийских клиник уточняется индивидуально. Здесь вам не назначат ненужных обследований.
Лечение
При обнаружении на коже подозрительного знака, важно как можно быстрее обратиться к врачу. Это единственный способ получения оптимального прогноза.
После обследования и подтверждения онкологического диагноза, бельгийские специалисты подбирают наиболее эффективный и подходящий к конкретной опухоли метод лечения . Выбор методики проводится с учетом нескольких факторов – типа опухоли, степени развития процесса, возраста пациента, наличия у него каких-либо серьезных хронических заболеваний и пр.
Хирургическое иссечение опухоли
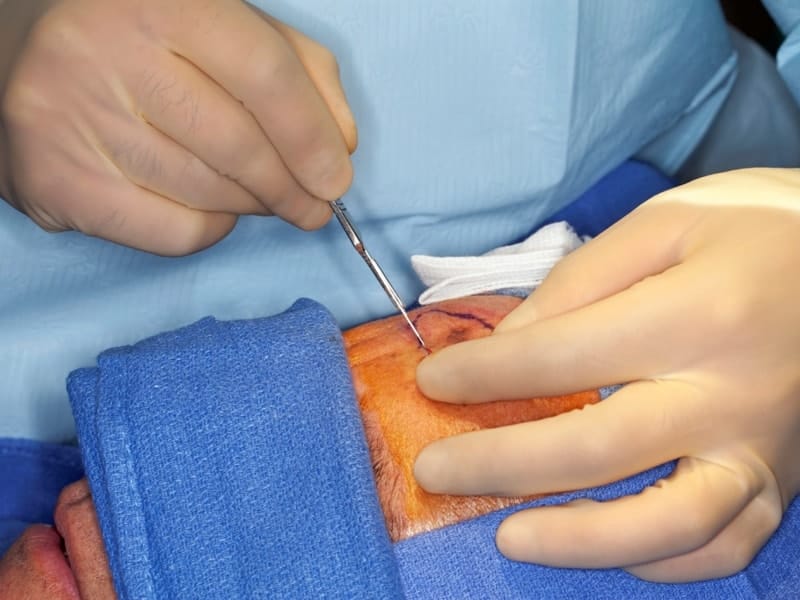
Объем операции зависит от стадии заболевания и формы. При необходимости проводится более широкое удаление тканей, регионарных лимфатических узлов.
Современные модификации лучевой-(радио)терапии
Они используются, когда трудно приступить к операции. Их могут назначить и в послеоперационном периоде. Радиотерапия помогает убить раковые клетки, которые могли остаться после хирургического вмешательства. Она включает в себя уничтожение раковых клеток с использованием электромагнитного излучения, при этом воздействие прицельное и не затрагивает окружающие здоровые ткани.
Криодеструктивная технология лечения рака кожи за границей
Разрушение ткани опухоли жидким азотом. Она используется, когда рак очень мал, или есть предраковые новообразования.
Химиотерапия
Химиотерапия применяется как отдельный метод, или в сочетании с хирургическим удалением новообразования.
За границей при лечении рака кожи используют 2 два типа химиотерапии:
- Актуальная. Она подразумевает применение лекарств непосредственно на пораженный участок в течение нескольких недель.
- Системная химиотерапия – использование инъекций или таблеток, содержащих химические вещества, предназначенные для разрушения клеток, которые делятся слишком быстро. Чаще всего к такому типу терапии прибегают в случае метастатического распространения раковой опухоли.
Электрокоагуляционный кюретаж
Метод часто дополняет оперативное иссечение раковых тканей. После удаления опухоли хирургом проводится выскабливание раневой полости (кюретаж) с её последующим прижиганием (коагуляцией).
Фотодинамическая терапия
Этот вид лечения сочетается с другими методиками, усиливая их эффективность. На раковые клетки оказывается действие активных молекул кислорода, фотосенсибилизаторов и энергии волн красного диапазона. Под влиянием излучения, кислород в болезнетворных клетках вызывает деструктивный эффект. В качестве источника энергии часто используют лазерные установки. Разрушение опухоли продолжается 2-3 недели.
Иммунотерапия
Иммунотерапия — наиболее перспективное направление в лечении практически всех видов рака кожи.
Иммунотерапия предоставила возможность эффективно лечить даже такое агрессивное онкологическое заболевание как меланома.
С появлением ряда новых препаратов — Пембролизумаб, Ипилимумаб, Вемурафениб и Висмодегиб лечение рака кожи поднялось на качественно новый уровень. В отношении таких опухолей как плоскоклеточный рак появилась даже перспектива говорить о полном выздоровлении.
Помимо внедрения в практику лекарственных средств на основе моноклинальных антител и ингибиторов сигнальных путей, в Бельгии широко используются и такие иммунологические методы лечения , как введение специально культивированных дендритных клеток или использование генномодифицированных вирусов T-VEС.
В университетских клиниках Бельгии постоянно ведется разработка новых методик, сочетающих различные технологии иммунологического лечения — моноклональные антитела и генномодифицированные вирусы, дендритные клетки в комплексе с ингибиторами киназ и др.
Эти методы максимально быстро внедряются в клиническую практику,и пациенты бельгийских онкологических центров получают возможность победить рак кожи и вернуть здоровье.
Биологическая терапия при помощи модификаторов биологических реакций (МБР).
Исследования воздействия моноклональных антител в соответствии с генетическим профилем меланомы, начавшиеся в 2000-х годах, не прекращаются и по сей день. Сегодня биологическая терапия представляет собой реальную надежду для пациентов с большими опухолями или метастатической меланомой.
Где лечат рак кожи
Онкологический центр Бордэ, институт онкологии им.короля Альберта II, специализированные отделения крупнейших университетских клиник Бельгии имеют в своем распоряжении оборудование для диагностики кожной онкологии на ранних стадиях, удаления локального онкопроцесса, терапии, направленной на предотвращение появления и распространения метастазов.
При этом здесь используются:
- новейшие методы оперативных вмешательств;
- актуальные средства химиотерапии;
- ультрамодернизированные методики радиотерапии;
- биологические виды лечения;
- фотодинамотерапия.
Нужна консультация онколога? напишите нам через форму обратной связи или закажите обратный звонок!

Злокачественные опухоли кожи – новообразования наружной локализации эпителиального, меланоцитарного, лимфоцитарного и сосудистого происхождения. Чаще развиваются в пожилом возрасте. Проявляются в виде бляшек, узелков и уплотнений с экзофитным и эндофитным ростом. При прогрессировании нередко изъязвляются. Могут прорастать подлежащие ткани, метастазировать в лимфатические узлы и отдаленные органы. Диагноз устанавливается на основании жалоб, данных осмотра и результатов дополнительных исследований. Лечение – оперативное удаление, химиотерапия, лучевая терапия.
Общие сведения
Понятие «злокачественные опухоли кожи» объединяет в себе новообразования кожного покрова, происходящие из эпидермиса (базальноклеточная и плоскоклеточная карцинома), меланоцитов (меланома), эндотелия сосудов (саркома) и лимфоцитов (лимфома). По различным данным составляют 13-25% от общего количества онкологических заболеваний. Занимают третье место по распространенности после рака легкого и рака желудка. Вероятность развития увеличивается по мере старения, средний возраст больных в России по данным за 2004 год составляет 68 лет. Злокачественные опухоли кожи чаще возникают на открытых областях тела. Светлокожие блондины страдают чаще брюнетов. Степень агрессивности может различаться и зависит от морфологического типа новообразования. Диагностику и лечение данной патологии осуществляют специалисты в области онкологии и дерматологии.
Причины развития и классификация злокачественных опухолей кожи
Причины развития злокачественных опухолей кожи окончательно не выяснены. В числе основных факторов риска специалисты традиционно указывают проживание в южных районах, возраст, светлую кожу, механические повреждения, длительную инсоляцию и неблагоприятные метеорологические воздействия (ветер, низкую температуру, повышенную влажность воздуха). Вместе с тем, в последние десятилетия отмечается увеличение количества злокачественных опухолей кожи у городских жителей средней полосы, не работающих на открытом воздухе.
Исследователи связывают этот факт с ухудшением экологической обстановки, повышением уровня радиации, наличием большого количества канцерогенов в продуктах питания и бытовых средствах, модой на загар и распространенностью иммунных нарушений. Наряду с перечисленными факторами имеет значение наличие предраковых заболеваний кожи, в том числе – старческой кератомы, кожного рога, пограничного пигментного невуса, эритроплазии и болезни Боуэна.
К числу наиболее распространенных злокачественных опухолей кожи относятся:

Злокачественные опухоли кожи
Базально-клеточная эпителиома
Базалиома – злокачественная опухоль кожи с местным агрессивным ростом и очень низкой склонностью к отдаленному метастазированию. Является самой распространенной формой рака кожи. В 80% случаев образуется в области лица и головы. Может возникать на неизмененной коже или становиться результатом злокачественного перерождения предракового процесса. Характерны медленное течение и высокая склонность к рецидивированию. Чаще диагностируется у людей пожилого возраста.
Вначале на поверхности кожи появляется небольшой безболезненный плоский или выступающий узелок телесного либо розоватого цвета. Иногда злокачественная опухоль кожи имеет вид вдавленной красноватой эрозии, напоминающей царапину. Базально-клеточная эпителиома растет в течение нескольких лет, достигая размера 1-2 сантиметра. По мере роста на поверхности новообразования сначала появляется участок мокнутия, а затем – небольшой очаг распада, покрытый корочкой.
Под корочкой располагается легко кровоточащая язвочка или эрозия, окруженная плотным узким валиком розоватого, коричневатого либо телесного цвета. Валик состоит из множества мелких узелков. В последующем язва увеличивается и углубляется. Иногда выявляется частичное рубцевание. При агрессивном эндофитном росте подвижность злокачественной опухоли кожи уменьшается. Углубление язвы является признаком инфильтрирующего роста и разрушения подлежащих тканей.
Различают несколько типов базалиом. Поверхностная базально-клеточная эпителиома обычно локализуется в области туловища. Представляет собой атрофическую эризематозную поверхность, покрытую корочкой и окруженную тонким плотным валиком. Плоская рубцовая базалиома, как правило, располагается в височной области, характеризуется наличием участка атрофии и рубцевания с нерезко выраженным валиком. Узловатая злокачественная опухоль кожи может быть множественной, локализуется на волосистой части головы, коже век и лба. Представляет собой небольшие узелки, покрытые корочками. Быстро изъязвляется и разрушает подлежащие ткани. Склеродермоподобная базалиома напоминает склеродермию. Склонна к рецидивированию.
Злокачественную опухоль кожи диагностируют на основании внешнего осмотра и данных гистологического исследования. Лечение – хирургическое либо нехирургическое удаление. Возможны иссечение, криодеструкция, электрокоагуляция, облучение и т. д. При глубоком поражении подлежащих тканей показана операция Мохса – иссечение в пределах визуально неизмененных тканей с последующим микроскопическим исследованием срезов опухоли и (при необходимости) поэтапным расширением зоны удаления тканей. После иссечения злокачественной опухоли кожи больным рекомендуют избегать прямых солнечных лучей. В течение 10 лет рецидивирование наблюдается у 40% пациентов.
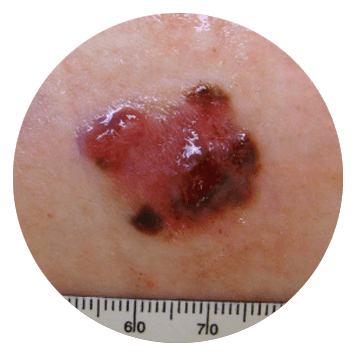
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи – злокачественная опухоль кожи, развивающаяся из шиповатого слоя эпидермиса. Выявляется в 10 раз реже базалиомы, мужчины страдают вдвое чаще женщин. Заболеванию больше подвержены светлокожие люди, проживающие в южных широтах. Риск возникновения злокачественной опухоли кожи повышается при продолжительном приеме иммуносупрессоров. Средний возраст пациентов – 50-60 лет. Обычно образуется на открытых участках кожи, на нижней губе и в области промежности. Может развиваться на фоне старческого кератоза либо возникать на месте травматических повреждений: рубцов после травм, ожогов, гнойных процессов, пролежней или трофических язв.
В отличие от базалиомы, эта злокачественная опухоль кожи протекает, как типичный рак любой локализации. Плоскоклеточная эпителиома быстро прогрессирует, дает метастазы в регионарные лимфоузлы и отдаленные органы. На начальных стадиях представляет собой одиночный шаровидный узелок. В последующем при экзофитном росте становится неровной и увеличивается в размере. При эндофитном росте (язвенно-инфильтрирующей форме) располагается в толще кожи, образует болезненную язву кратерообразной формы с плотными изъеденными краями.
Все злокачественные опухоли кожи с экзофитным и эндофитным ростом быстро прорастают подлежащие ткани и становятся неподвижными. Возможно разрушение мышц, сосудов, нервов, хрящей и костей. Вероятность раннего метастазирования особенно высока при злокачественных опухолях кожи, возникших в области послеожоговых рубцов, ушных раковин, нижней губы, кисти и наружных половых органов. Пациенты предъявляют жалобы на интенсивные локальные боли и ухудшение общего состояния. Появляются слабость, повышенная утомляемость, потеря аппетита, снижение веса, гипертермия и признаки общей интоксикации.
Без лечения летальный исход наступает спустя 2-3 года после возникновения злокачественной опухоли кожи. Причиной смерти становятся истощение, инфекционные осложнения или кровотечение из поврежденных сосудов. Диагноз выставляют на основании симптомов и данных гистологического исследования. Лечение оперативное. При метастазах в лимфоузлы дополнительно применяют лучевую терапию, при отдаленных метастазах назначают химиотерапию.
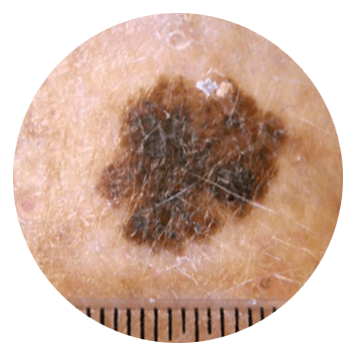
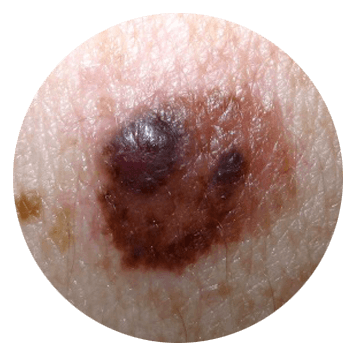
Меланома
Меланома – самая злокачественная опухоль кожи. Возникает из меланоцитов. Может развиваться на неизмененной коже или в области пигментного невуса. Чаще страдают светлокожие. У пациентов с темной кожей новообразование появляется редко, обычно – на подошвах и ладонях. Средний возраст развития злокачественной опухоли кожи – 20-45 лет. В числе факторов риска – избыточная инсоляция, множественные невусы, врожденный пигментный невус и диспластический невус. У больных, имеющих родственников с меланомой, вероятность заболевания увеличивается в 8 раз, у пациентов, ранее перенесших операцию по удалению меланомы – в 9 раз.
Злокачественная опухоль кожи представляет собой плоское пятно или выступающий узелок черного либо темно-коричневого цвета. Окраска новообразования может быть однородной или неоднородной, иногда пигментированные участки чередуются с очагами телесного цвета. Очень редко выявляются меланомы, лишенные меланина. При прогрессировании опухоль быстро увеличивается в размере или начинает все больше выступать над поверхностью, становится шероховатой. Возможно шелушение. Новообразование легко повреждается и кровоточит. Может протекать без неприятных локальных ощущений либо сопровождаться зудом и жжением.
Злокачественная опухоль кожи быстро метастазирует в регионарные лимфоузлы и отдаленные органы. Дает метастазы в кожу в виде пигментированных и непигментированных новообразований, вначале расположенных недалеко от первичной опухоли, а затем – разбросанных по всему телу. Диагноз выставляется на основании симптомов, радиофосфорной пробы, термографии и данных цитологического исследования. О наличии меланомы могут свидетельствовать такие визуальные признаки, как асимметрия, изменение цвета, неровность контуров и увеличение диаметра невуса более 5 мм.
Биопсия при этой злокачественной опухоли кожи категорически противопоказана. При подозрении на меланому берут мазки-отпечатки для цитологического исследования, проводят тщательный внешний осмотр, пальпируют лимфоузлы, уделяют особое внимание признакам возможного метастазирования во внутренние органы. Больных с подозрением на злокачественную опухоль кожи направляют на рентгенографию грудной клетки, назначают МРТ и КТ внутренних органов, сцинтиграфию печени и другие исследования. Лечение хирургическое. В послеоперационном периоде применяют химиотерапию и иммунохимиотерапию. Прогноз неблагоприятный.
Саркома Капоши
Саркома Капоши – злокачественная опухоль кожи, развивающаяся из клеток внутренней выстилки лимфатических и кровеносных сосудов. Обычно возникает при наличии иммунных нарушений (у стариков, больных ВИЧ, пациентов, принимавших иммуносупрессоры). В числе возможных факторов риска указывают онкогенные вирусы, травмы и наследственную предрасположенность. Эндемическая африканская форма обычно выявляется у молодых людей, характерно раннее метастазирование.
Классическая форма злокачественной опухоли кожи чаще диагностируется у пожилых мужчин. Проявляется образованием множественных багровых или синевато-бурых узлов и бляшек на нижних конечностях. В течение многих лет наблюдается локальное, постепенно распространяющееся поражение, со временем осложняющееся отеком и слоновостью конечностей. В последующем возможна диссеминация с поражением лимфоузлов, внутренних органов, кожи лица и туловища.
Иммунозависимая форма злокачественной опухоли кожи развивается у пациентов, получавших иммуносупрессоры после пересадки органов. Эпидемическая форма выявляется у больных СПИД, для нее характерны быстрое бурное развитие и раннее метастазирование. Тактика лечения злокачественной опухоли кожи зависит от распространенности и формы болезни. При классической форме с локальным поражением конечностей осуществляют иссечение новообразований. При генерализации назначают лучевую терапию и химиотерапию. Прогноз зависит от формы заболевания.
Лимфомы кожи
Лимфомы кожи – группа злокачественных опухолей кожи, развивающихся из Т- и В-лимфоцитов. Причины возникновения не установлены. В качестве возможных факторов риска рассматривают некоторые вирусы, контакт с химикатами, повышенный уровень радиации и чрезмерную инсоляцию. Не исключена наследственная предрасположенность. Новообразования могут быть первичными (злокачественные клетки первично поражают кожу) или вторичными (опухоль образуется в лимфоидном органе, а затем диссеминирует в кожу).
Злокачественные опухоли кожи проявляются зудом, высыпаниями, изменением формулы крови и увеличением регионарных лимфоузлов. При прогрессировании процесса возможно поражение внутренних органов. Диагноз устанавливается на основании данных осмотра, анализов крови, УЗИ и КТ внутренних органов, стернальной пункции, биопсии лимфоузлов и других исследований. План лечения злокачественной опухоли кожи составляют с учетом вида лимфомы и распространенности процесса. Осуществляют оперативное удаление, проводят терапию иммуностимуляторами и глюкокортикостероидными препаратами, назначают лучевую терапию и химиотерапию. Прогноз зависит от вида лимфомы.
«Что такое рак кожи?» – Яндекс.Кью
Рак кожи – это группа заболеваний, различающихся по клиническим проявлениям, лечению и влиянию на жизнь. Симптомы раков кожи вы можете посмотреть в отдельной статье https://yandex.ru/znatoki/question/kakovye_simptomy_pri_rake_kozhi_5ad9adb9/ . Рак кожи классифицируется в зависимости от того, из каких клеток он произошел. Самый частый – базальноклеточный рак — развивается из базальных клеток эпидермиса. Для него характерно позднее начало и благоприятное течение. Самый опасный из них- меланома, развивается из меланоцитов (клетки, формирующие загар). В этой статье так же будет описан плоскоклеточный рак (развивается из клеток эпителия) и карцинома Меркеля (формируется из рецепторных клеток Меркеля). Существуют и другие виды рака кожи, однако они встречаются сравнительно редко.
Меланома. Это пятый по частоте встречаемости рак кожи. Примерно у 1 из 28 мужчин и 1 из 44 женщин в течении жизни диагностируется меланома. Для молодых женщин до 49 это третий по частоте встречаемости рак и второй по частоте рак у мужчин до 39 лет. Для всех стадий больных меланомой пятилетняя выживаемость составляет 92%. Существуют две группы больных меланомой: 1 группа- больные часто пребывающие под солнцем, страдающие частыми солнечными ожогами; 2 группа – больные, склонные к формированию пигментных невусов. Бледная кожа хуже защищена от солнечного излучения, поэтому люди с бледной кожей, светлыми или рыжими волосами чаще болеют меланомой в случае частого нахождения под солнцем. Доказано, что использование солнцезащитных кремов снижает риск развития меланомы. Кроме того, желательно избегать полуденного солнца, так как оно сопровождается наиболее интенсивным солнечным излучением. Хотя средний возраст(медиана) заболеваемости меланомой – 57 лет, она может поражать и более молодых людей. Для женщин от 25 до 35 лет меланома самая частая причина смерти среди всех онкологических заболеваний.
Меланома может возникать на любом участке кожи. Однако чаще меланома развивается на открытых участках тела: голова, руки, спина у мужчин и ноги ниже колена у женщин.
Лечение меланомы зависит от стадии. Так как меланома склонна к распространению на лимфатические узлы и отдаленному метастазированию, важным перед лечением является диагностика с целью определения стадии. Поэтому образования кожи подозрительные на меланому нужно обязательно исследовать гистологически после удаления. Гистологическое исследование – не простой процесс, однако, его результаты определяют тактику лечения. Так же тактика лечения зависит от наличия мутаций в меланоме. Поэтому желательно удалять меланому, проводить гистологическое и генетическое исследование в специализированных учреждениях. В случае подтверждения диагноза меланомы требуется дополнительное обследование на предмет метастазов в лимфоузлы и другие органы и ткани.
Для стадии I-II в Российской практике используется хирургическое удаление с возможной дополнительной иммунотерапией.
Для стадии III используется хирургическое удаление с дополнительной таргетной терапией или иммунотерапией и возможной лучевой терапией.
Для стадии IV применяется таргетная терапия, иммунотерапия и иногда химиотерапия.
Базальноклеточный рак(базалиома). Это самая частая опухоль, составляет примерно 50 % всех раков, и 75% всех раков кожи. Ежегодно в США диагностируется 3 млн новых случаев базальноклеточного рака. Опухоль индуцируется солнечными лучами, поэтому чаще возникает на открытых участках тела. Люди со светлой кожей более подвержены этому заболеванию. Опухоль редко возникает до 50 лет. Пик заболеваемости приходится на 80 лет. Чаще базалиома встречается у мужчин. У этой закономерности есть исключение: люди, которые прошли химиотерапию и лучевую терапию по поводу детских онкозаболеваний. У них базалиома может возникнуть в промежуток от 20 до 39 лет. С 40-летнего возраста риск заболеть базалиомой у них такой же, как у людей не получавших в детстве химиолучевую терапию.
Смертность от базалиомы очень низка. Менее 1 больного из 100 умирают от базалиомы. Примерно у 1го больного на 1000 возникают отдаленные метастазы. Основная проблема этой опухоли – возможный местный рецидив, который требует повторного удаления. Основной метод лечения опухоли – хирургия. Этот метод дает хороший результат, однако, примерно у 1 из 10 пациентов опухоль рецидивирует в течении 5 лет. При невозможности хирургического лечения возможна лучевая терапия, которая дает примерно такие же результаты.
Таким образом, базалиома — опухоль пожилых людей, располагается чаще на открытых участках тела и имеет благоприятный прогноз.
Плоскоклеточный рак. Часто встречающаяся опухоль. В США в течении года диагностируется около 1000000 случаев. В целом протекает благоприятно, но хуже, чем базалиома. В год в США от нее умирают от 4000 до 9000 человек, что составляет примерно 1-2% от всех заболевших. Опухоль, как и базалиома, чаще возникает у людей за 70 на открытых участках тела, в 2 раза чаще у мужчин. К факторам риска плоскоклеточного рака относится светлый цвет кожи, глаз и волос, альбинизм, проживание в солнечных регионах, предшествующие солнечные ожоги, длительно не заживающие раны и ожоги. Кроме того, плоскоклеточный рак встречается на гениталиях и анусе. Для такого рака фактором риска является вирус папилломы человека 16 и 18 типов. Доброкачественным предраковым заболеванием, приводящим к развитию плоскоклеточного рака, является актинический кератоз. Актинический кератоз встречается примерно у каждого пятого человека старше 60 лет. Актинический кератоз имеет три варианта течения: спонтанный регресс, прогрессирование в плоскоклеточный рак и персистенция (не исчезает и не прогрессирует). Регресс возникает в течении года от 25 до 50 % случаев. Прогрессирование в плоскоклеточный рак возникает реже: в течении жизни от 6,1 до 10,2% случаев.
Актинический кератоз поддается лечению. Существует несколько вариантов: криодиструкция, местные аппликации 5-фторурацила, ингенола мебутата, имихимода, фотодинамическая терапия. Все методы лечения в среднем эффективны в 85-90% случаев. Каждый из методов имеет свои побочные эффекты, поэтому их применение должно быть согласованно с лечащим врачом и подобранно индивидуально.
Лечение плоскоклеточного рака более сложное и зависит от стадии заболевания, состояния пациента, факторов риска. Согласно международным рекомендациям опухоли без поражения лимфатических узлов возможно удалить с обязательным исследованием краев резекции. При поражении лимфатических узлов необходимо удаление опухоли, пораженных узлов и последующая лучевая терапия. При таком подходе опухоль рецидивирует а течении 5 лет примерно у одного пациента из четырех. В случае, когда хирургическое лечение невозможно, используется химиолучевая терапия. При наличии отдаленных метастазов используется химиотерапия или таргетная терапия цетуксимабом. Прогноз для пациентов с метастазами плохой.
Карцинома Меркеля это редкая высокозлокачественная опухоль. Опухоль часто метастазирует. Так как опухоль редкая, статистики по ней не много. В 2006 году в США на 166 тысяч человек приходился 1 заболевший карциномой Меркеля. У мужчин эта опухоль встречается в 2 раза чаще. Средний возраст заболевших 76 лет. Опухоль связана с солнечной инсоляцией, поэтому обычно возникает на открытых участках тела: в 36% случаев на лице, реже на других частях головы, руках и туловище. Прогноз зависит от размера опухоли, наличия метастазов в лимфоузлы и отдаленных метастазов. При отсутствии поражения лимфатических узлов и размере опухоли менее двух сантиметров 62,8% переживают 5 летний рубеж с момента диагностирования опухоли. При наличии отдаленных метастазов, только 13,5%. На ранних стадиях без вовлечения лимфатических узлов опухоль лечится хирургически с дополнительной лучевой терапией. При вовлечении лимфатических узлов требуется их удаление с последующей лучевой терапией. При наличии отдаленных метастазов возможна химиотерапия и иммунотерапия.
Заключение и рекомендации.
Рак кожи – группа сильно отличающихся друг от друга заболеваний.
Большая часть раков кожи связана с солнечным облучением, поэтому для их профилактики желательно избегать прямого солнечного света, особенно в полдень, и использовать солнцезащитные крема.
Большая часть раков кожи встречается в пожилом возрасте, однако, меланома поражает людей средних лет.
Врач дерматолог/дерматолог-онколог поможет разобраться в диагностике этих заболеваний.
Чтобы узнать всю информацию о своем диагнозе и получить консультацию специалиста, обратитесь в сервис «Просто спросить» https://ask.nenaprasno.ru
Аннотация
Рак кожи, наиболее распространенная злокачественная опухоль человека, в первую очередь диагностируется визуально, начиная с первоначального клинического обследования и, возможно, после дермоскопического анализа, биопсии и гистопатологического исследования. Автоматизированная классификация повреждений кожи с использованием изображений является сложной задачей из-за мелкозернистой изменчивости появления повреждений кожи.
Глубокие сверточные нейронные сети (CNN) показывают потенциал для общих и сильно изменяющихся задач по многим мелкодисперсным категориям объектов. Здесь мы демонстрируем классификацию поражений кожи, используя один CNN, непосредственно обученный сквозными изображениями, используя только пиксели и метки болезней в качестве входных данных. Мы обучаем CNN, используя набор данных из 129 450 клинических изображений — на два порядка больше, чем предыдущие наборы данных — состоящий из 2032 различных заболеваний. Мы проверяем его эффективность в отношении 21 дерматолога, сертифицированного Правлением, на клинических изображениях, проверенных биопсией, с двумя критическими случаями использования бинарной классификации: злокачественные карциномы и доброкачественные себорейные кератозы; и злокачественные меланомы по сравнению с доброкачественными невусами.Первый случай представляет идентификацию наиболее распространенных видов рака, второй представляет идентификацию самого смертельного рака кожи.
CNN достигает производительности наравне со всеми проверенными экспертами в обеих задачах, демонстрируя искусственный интеллект, способный классифицировать рак кожи с уровнем компетентности, сопоставимым с дерматологами. Мобильные устройства, оснащенные глубокими нейронными сетями, потенциально могут расширить охват дерматологов за пределами клиники.Прогнозируется, что к 2021 году будет существовать 6,3 миллиарда подписок на смартфоны, и поэтому они могут потенциально обеспечить недорогой универсальный доступ к жизненно важной диагностической помощи.
Выполнение классификации рака кожи CNN и дерматологов. а, глубокое обучение CNN превосходит среднее значение дерматологов по классификации рака кожи (кератиноцитарные карциномы и меланомы) с использованием фотографических и дермоскопических изображений.Для каждого теста отображаются ранее невиданные, подтвержденные биопсией изображения поражений, и дерматологов спрашивают, будут ли они: биопсия / лечение поражения или успокоение пациента. Дерматолог выводит один прогноз на изображение и, таким образом, представлен одной красной точкой. Зеленые точки — это среднее значение для дерматологов для каждой задачи, с погрешностями, обозначающими одно стандартное отклонение (рассчитано из n = 25, 22 и 21 проверенных дерматологов для карциномы, меланомы и меланомы при дермоскопии, соответственно).CNN представлен синей кривой, а AUC — это показатель производительности CNN с максимальным значением 1. CNN достигает превосходных результатов для дерматолога, если точка чувствительности-специфичности дерматолога находится ниже синей кривой, которая большинство делают. б, глубокое обучение CNN показывает надежную классификацию рака при тестировании на большом наборе данных. Мы протестировали CNN на нескольких изображениях, чтобы продемонстрировать надежную и надежную классификацию рака. Кривые CNN более гладкие из-за большего набора тестов.
,Скрининг рака кожи (PDQ®) — стационарная версия
О PDQ
Запрос данных врача (PDQ) — это всеобъемлющая база данных по раковым заболеваниям Национального института рака (NCI). База данных PDQ содержит резюме последней опубликованной информации о профилактике рака, его выявлении, генетике, лечении, поддерживающей терапии, а также о комплементарной и альтернативной медицине. Большинство резюме представлены в двух версиях. Версии для медицинских работников содержат подробную информацию, написанную на техническом языке.Версии пациента написаны простым для понимания, нетехническим языком. Обе версии имеют точную и актуальную информацию о раке, и большинство версий также доступны на испанском языке.
PDQ — это сервис NCI. NCI является частью Национального института здоровья (NIH). NIH является центром биомедицинских исследований федерального правительства. Резюме PDQ основаны на независимом обзоре медицинской литературы. Они не являются политическими заявлениями NCI или NIH.
Цель этого резюме
Это краткое изложение информации о раке PDQ содержит текущую информацию о скрининге рака кожи.Он предназначен для информирования и помощи пациентам, семьям и лицам, обеспечивающим уход. Он не дает официальных руководящих принципов или рекомендаций для принятия решений о здравоохранении.
Рецензенты и обновления
Редакционные советы пишут сводные данные о раке PDQ и обновляют их. Эти советы состоят из экспертов в лечении рака и других специальностей, связанных с раком. Резюме регулярно пересматриваются и вносятся изменения, когда появляется новая информация. Дата в каждой сводке («Обновленная») — это дата самого последнего изменения.
Информация в этом резюме для пациентов была взята из медицинской версии, которая регулярно пересматривается и обновляется по мере необходимости, Редакционной комиссией по скринингу и профилактике PDQ.
Информация о клинических испытаниях
Клиническое испытание — это исследование, позволяющее ответить на научный вопрос, например, является ли одно лечение лучше другого. Испытания основаны на прошлых исследованиях и на том, что было изучено в лаборатории. Каждое испытание отвечает на определенные научные вопросы, чтобы найти новые и лучшие способы помочь больным раком.Во время клинических испытаний лечения собирается информация о влиянии нового лечения и его эффективности. Если клиническое испытание показывает, что новое лечение лучше, чем используемое в настоящее время, новое лечение может стать «стандартным». Пациенты могут захотеть принять участие в клинических испытаниях. Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Клинические испытания можно найти онлайн на сайте NCI. Для получения дополнительной информации звоните в Службу информации о раке (CIS), контактный центр NCI по телефону 1-800-4-CANCER (1-800-422-6237).
Разрешение на использование этого резюме
PDQ является зарегистрированным товарным знаком. Содержимое документов PDQ может свободно использоваться как текст. Он не может быть идентифицирован как сводка информации о раке с PDI от NCI, если не будет отображаться вся сводка, и она регулярно обновляется. Тем не менее, пользователю будет разрешено написать предложение, такое как «Сводная информация NCI о раке PDQ о профилактике рака молочной железы излагает риски следующим образом: [включите выдержку из резюме]».
Лучший способ процитировать это краткое изложение PDQ:
Редакционная коллегия по скринингу и профилактике PDQ®.PDQ скрининг рака кожи. Bethesda, MD: Национальный институт рака. Обновлено <ММ / ДД / ГГГГ>. Доступно по адресу: https://www.cancer.gov/types/skin/patient/skin-screening-pdq. Доступ <ММ / ДД / ГГГГ>. [PMID: 26389182]
Изображения в этом обзоре используются с разрешения автора (ов), художника и / или издателя для использования только в аннотациях PDQ. Если вы хотите использовать изображение из сводки PDQ и не используете всю сводку, вы должны получить разрешение от владельца. Он не может быть предоставлен Национальным институтом рака.Информацию об использовании изображений в этом резюме вместе со многими другими изображениями, связанными с раком, можно найти в Visuals Online. Visuals Online — это коллекция из более чем 3000 научных изображений.
Отказ от ответственности
Информация в этих резюме не должна использоваться для принятия решений о страховом возмещении. Более подробную информацию о страховом покрытии можно найти на Cancer.gov на странице «Управление уходом от рака».
Свяжитесь с нами
Дополнительная информация о том, как связаться с нами или получить помощь по поводу рака.Веб-сайт правительства можно найти на нашей странице «Свяжитесь с нами для справки». Вопросы также можно отправлять на веб-сайт Cancer.gov через электронную почту веб-сайта.
Вы рискуете заболеть раком кожи?
Фонд Рака Кожи • 13 сентября 2018

Информация
Некоторые типы кожи подвержены большему риску развития солнечных повреждений и рака кожи.Вы знаете свой тип кожи?
Тип кожи Фитцпатрика — это система классификации кожи, впервые разработанная в 1975 году Томасом Фитцпатриком, доктором медицины Гарвардской медицинской школы. Существует шесть фототипов кожи, идущих от светлого к темному. Люди с типами кожи I и II подвергаются наибольшему риску развития рака кожи, в то время как типы V и VI имеют наименьший риск. Это потому, что люди с большей пигментацией имеют более естественную защиту от солнца. Тем не менее, люди с более темной кожей все еще могут заболеть раком кожи.Каждый, независимо от типа кожи, должен применять полную стратегию защиты от солнца и регулярно проходить кожные обследования у дерматолога.
Вы уже прошли викторину раньше. Следовательно, вы не можете начать это снова.
Вы должны войти или зарегистрироваться, чтобы начать тест.
Вы должны закончить следующий тест, чтобы начать этот тест:
Время истекло
ТИП 1
Понимание риска возникновения рака кожи
Вы всегда горите и никогда не загораете на солнце.Вы чрезвычайно восприимчивы к повреждению кожи, а также к раковым заболеваниям, таким как базальноклеточный рак и плоскоклеточный рак. Вы также находитесь в очень высоком риске для меланомы, одной из самых опасных форм рака кожи.Как защитить свою кожу
В целом следуйте советам по профилактике Фонда по борьбе с раком кожи, но используйте солнцезащитный крем широкого спектра с SPF 30+ и одежду с рейтингом UPF 30 или выше. Ищите тень, когда вы находитесь на солнце. Ежемесячно проверяйте свою кожу с ног до головы, обращая особое внимание на любые подозрительные образования, и раз в год обращайтесь к дерматологу для обследования кожи всего тела.ТИП 2
Понимание риска возникновения рака кожи
Вы почти всегда горит и редко загораете на солнце. Вы очень восприимчивы к повреждению кожи, а также к раковым заболеваниям, таким как базальноклеточный рак и плоскоклеточный рак. Вы также подвержены высокому риску развития меланомы, одной из самых опасных форм рака кожи.Как защитить свою кожу
В целом следуйте советам Фонда по профилактике рака кожи, но также подумайте об использовании солнцезащитного крема широкого спектра с SPF 30+ и одежды с рейтингом UPF 30 или выше. Ищите тень, когда вы находитесь на солнце. Ежемесячно проверяйте свою кожу с ног до головы, обращая особое внимание на любые подозрительные образования, и раз в год обращайтесь к дерматологу для обследования кожи всего тела.ТИП 3
Понимание риска возникновения рака кожи
Иногда вы горите, а иногда загораете на солнце.Вы подвержены повреждениям кожи, а также раковым заболеваниям, таким как базальноклеточный рак и плоскоклеточный рак. Вы также подвержены риску развития меланомы, одной из самых опасных форм рака кожи.Как защитить свою кожу
Обязательно наносите солнцезащитный крем широкого спектра с SPF не менее 15 раз в день, носите солнцезащитную одежду и ищите тень между 10:00 и 16:00, когда солнце сильнее всего. , Проверяйте свою кожу с ног до головы каждый месяц, обращая особое внимание на любые подозрительные образования, и один раз в год посещайте дерматолога для обследования кожи всего тела.ТИП 4
Понимание риска возникновения рака кожи
Вы склонны к легкому загару и с меньшей вероятностью ожога. Но вы все еще подвержены риску рака кожи.Как защитить свою кожу
Используйте солнцезащитный крем широкого спектра с SPF 15 или выше каждый день и ищите тень между 10:00 и 16:00.Следуйте всем остальным советам по профилактике от The Skin Cancer Foundation. Ежемесячно проверяйте свою кожу с ног до головы, обращая особое внимание на любые подозрительные образования, и раз в год обращайтесь к дерматологу для обследования кожи всего тела.ТИП 5
Понимание риска заболевания раком кожи
Вы легко загораете и редко горите, но вы все еще в опасности.Acral lentiginous, менее распространенная форма меланомы, которая часто становится опасной, потому что она обнаруживается позже, чем другие меланомы, является доминирующей формой заболевания среди людей с более темными тонами кожи. Эти меланомы имеют тенденцию появляться на участках тела, которые не часто подвергаются воздействию солнца, и часто остаются незамеченными до тех пор, пока не распространился рак.Как защитить свою кожу
Используйте солнцезащитный крем широкого спектра с SPF 15+ и ищите тень между 10:00 и 16:00. Проверяйте свою кожу с ног до головы каждый месяц, обращая особое внимание на любые подозрительные образования, и ежегодно посещайте дерматолога для обследования кожи всего тела.Следите за любыми подозрительными наростами, особенно на ладонях, подошвах ног и слизистых оболочках.ТИП 6
Понимание риска возникновения рака кожи
Несмотря на то, что у вас нет ожогов, вы все равно подвержены риску возникновения рака кожи. Acral lentiginous, менее распространенная форма меланомы, которая часто становится опасной, потому что она обнаруживается позже, чем другие меланомы, является доминирующей формой заболевания среди людей с более темными тонами кожи.Эти меланомы имеют тенденцию появляться на участках тела, которые не часто подвергаются воздействию солнца, и часто остаются незамеченными до тех пор, пока не распространился рак.Как защитить свою кожу
Носите солнцезащитный крем широкого спектра с SPF 15+ и ищите тень между 10:00 и 16:00. Проверяйте свою кожу с ног до головы каждый месяц, обращая особое внимание на любые подозрительные образования, и ежегодно посещайте дерматолога для обследования кожи всего тела. Следите за любыми подозрительными наростами, особенно на ладонях, подошвах ног и слизистых оболочках.
Лечение рака кожи (PDQ®) –Health Professional Version
ОЦК и SCC являются наиболее распространенными формами рака кожи и вместе называются немеланомными раками кожи. Эта сводка посвящена лечению ОЦК и SCC кожи и связанных с неинвазивным поражением актинового кератоза. Обратитесь к резюме PDQ по лечению меланомы для получения информации о лечении меланомы.
Заболеваемость и смертность
Немеланомный рак кожи является наиболее распространенным раком в Соединенных Штатах.ОЦК является наиболее распространенным типом немеланомы, на его долю приходится около трех четвертей немеланомного рака кожи. [1] Заболеваемость немеланомным раком кожи, по-видимому, увеличивается в некоторых, [2], но не во всех, [3] районах Соединенных Штатов. Общие показатели заболеваемости в США, вероятно, увеличивались в течение ряда лет. [4] По крайней мере, отчасти это увеличение может быть связано с повышением осведомленности о раке кожи и последующим исследованием и биопсией поражений кожи.
Общее количество и уровень заболеваемости немеланомным раком кожи невозможно оценить точно, потому что не требуется сообщать в реестры рака.Однако на основании экстраполяции данных о платных услугах Medicare для населения США было подсчитано, что общее число людей, проходивших лечение от немеланомного рака кожи в 2012 году, составило около 3 миллионов. [5,6] Это число превышает все другие по оценкам Американского онкологического общества за тот год число случаев заболевания раком составило около 1,6 миллиона. [7] Хотя немеланомный рак кожи является наиболее распространенным из всех злокачественных новообразований, на его долю приходится менее 0,1% смертей пациентов от рака.
Типы рака кожи
Это основанное на фактических данных резюме охватывает базально-клеточный рак (BCC) и плоскоклеточный рак кожи (SCC) кожи и связанный с неинвазивным поражением актиновый кератоз (рассматривается некоторыми патологами как вариант in situ SCC).[1] BCC и SCC имеют эпителиальное происхождение. Хотя BCC и SCC являются наиболее частыми типами немеланомного рака кожи, примерно 82 типа злокачественных новообразований кожи с широким спектром клинических проявлений попадают в категорию немеланомного рака кожи [11].
Другие типы злокачественных заболеваний кожи включают в себя следующее:
Базальноклеточный рак
ОЦК, по крайней мере, в три раза чаще, чем SCC у пациентов с иммунодефицитом. Обычно это происходит на открытых участках кожи, где нос является наиболее распространенным местом.Хотя существует множество различных клинических проявлений для ОЦК, наиболее характерным типом является бессимптомное узловое или узелковое язвенное поражение, которое приподнято над окружающей кожей, имеет перламутровое качество и содержит телеангиэктатические сосуды.
ОЦК состоят из некератинизированных клеток, полученных из слоя базальных клеток эпидермиса. Они медленно растут и редко метастазируют. ОЦК имеет тенденцию быть локально разрушительным и может привести к серьезным деформирующим повреждениям, если их не лечить или если местные рецидивы не могут быть полностью удалены.Области высокого риска рецидива опухоли после первоначального лечения включают центральное лицо (например, периорбитальную область, веки, носогубную складку или угол щеки в носу), послеоперационную область, ушную раковину, ушной канал, лоб и кожу головы [12].
Конкретным подтипом BCC является тип морфеоформ. Этот подтип обычно выглядит как шрамоподобная, твердая доска. Из-за нечетких клинических краев опухоли тип морфеоформ трудно поддается адекватному лечению традиционными методами лечения. [13]
BCCs часто имеют характерную мутацию в гене-супрессоре опухоли PTCh2 , хотя механизм канцерогенеза неясен.[1]
Плоскоклеточный рак
Люди с хроническим повреждением солнца, историей солнечных ожогов, воздействием мышьяка, хроническим кожным воспалением (как при длительных язвах кожи) и предшествующей лучевой терапией предрасположены к развитию SCC. SCCs, как правило, возникают на открытых участках кожи, таких как уши, нижняя губа и тыльная сторона рук. SCCs, которые развиваются от актинического кератоза на коже, подверженной воздействию солнца, имеют меньшую вероятность метастазирования и имеют лучший прогноз, чем те, которые развиваются de novo, или на коже, не подверженной воздействию солнца.[13]
SCCs состоят из кератинизирующих клеток. Эти опухоли более агрессивны, чем ОЦК, и имеют широкий рост, инвазивный и метастатический потенциал. Прогноз связан со степенью дифференцировки, а уровень опухоли сообщается как часть системы стадирования [11]. Система с четырьмя ступенями (G1 – G4) является наиболее распространенной, но также можно использовать системы с двумя и тремя ступенями.
Мутации в гене-супрессоре опухоли PTCh2 были зарегистрированы в SCCs, удаленных от пациентов с предшествующим анамнезом множественных BCCs.[14]
SCC in situ (также называемая болезнью Боуэна) является неинвазивным поражением. Отличить SCC in situ от патологического воспалительного процесса может быть сложно. [1] Риск развития в инвазивный SCC является низким, по сообщениям, в диапазоне от 3% до 4%. [15]
Актинический кератоз
Актинические кератозы являются потенциальными предшественниками SCC, но скорость прогрессирования чрезвычайно низка, и подавляющее большинство не становятся SCCs. Эти, как правило, красные чешуйчатые пятна обычно появляются на участках кожи, которые постоянно подвергаются воздействию солнца, и, вероятно, встречаются на лице и спинных сторонах кисти.
Офтальмологическое обследование или оценка проводится для диагностики и постановки карциномы век.

