Рекомендации — БУЗ РА «Кожно-венерологический диспансер»
ЧесоткаЧесотка является очень заразным заболеванием кожи, проявляющимся сыпью с крайне выраженным зудом. Заболевание вызывается специфическим паразитом кожи — чесоточным клещом, который живет на коже и внутри кожи человека.
Признаки чесотки
1) Усиление зуда вечером и ночью. Этот признак обусловлен жизненным циклом чесоточного клеща, который наиболее активен в вечернее и ночное время.
2) Типичные места высыпаний. Несмотря на то, что у чистоплотных людей высыпания единичны, элементы сыпи со временем распространяются в типичные места, которые надо знать. Внешний вид сыпи менее важен, поскольку сыпь отличается разнообразием.
Типичные места сыпи при чесотке: почти у всех — межпальцевые промежутки и боковые поверхности пальцев рук, область лучезапястных суставов, у мужчин — половые органы, туловище, руки и ноги, у женщин — молочные железы. А также: сгибательные складки предплечий и плеч, ягодицы, бедра и подколенные впадины.

Таким образом, чесотка без вовлечения кистей рук бывает нечасто. Такая чесотка возможна, если пациент чистоплотен, а клещи пока не распространились на кисти рук (например, при половом пути заражения).
Для чесотки характерен групповой характер зуда.
Если по вечерам и ночам начали чесаться другие члены семьи, то пора бежать к дерматологу.
Относительно чесотки надо твердо усвоить, что все ее проявления (зуд, сыпь) — это результат аллергии на самого клеща, его укусы и продукты жизнедеятельности (слюна, яйца, экскременты). Поняв это, легко разобраться с другими особенностями чесотки:
• инкубационный период составляет в среднем 1-2 недели. Это время нужно клещам, чтобы освоить новое место жительства, а иммунной системе — чтобы начать реагировать на чесоточных клещей и их отходы. Чем больше клещей попало изначально на кожу, тем короче инкубационный период.
• при повторном заражении реакция на возбудителя появляется в течение суток. Иммунитета к чесотке нет, поэтому возможно повторное заражение.

• выраженность сыпи мало зависит от количества клещей в коже, а обусловлена выраженностью аллергической реакции на продукты их жизнедеятельности.
Из-за сильного зуда и частых расчесов возможно присоединение бактериальной инфекции, из-за чего кожная сыпь становится более разнообразной, включая гнойнички.
Утром и днем клещи неактивны. Самка клеща, живущая не более 4-6 недель, вечером и ночью со скоростью по 2-3 мм в сутки роет в эпидермисе чесоточный ход, в котором ежедневно откладывает по 2-4 яйца. Самцы формируют короткие боковые ответвления в чесоточном ходе самки. Клещи растворяют кератин кожи с помощью специальных протеолитических ферментов, содержащихся в слюне, и питаются образовавшимся лизатом (раствором). Ночью клещи выходят на поверхность кожи для спаривания и освоения новых территорий. На поверхности теплой кожи клещи передвигаются довольно резво — со скоростью 25 мм/мин. Понятно, что легче всего заразиться чесоткой ночью в общей постели.
 Впрочем, бывает чесотка и без ходов, поэтому отсутствие ходов еще не доказывает отсутствие чесотки.
Впрочем, бывает чесотка и без ходов, поэтому отсутствие ходов еще не доказывает отсутствие чесотки.Типичная сыпь при чесотке представлена мелкими папулами (красноватыми узелками), которые могут быть рассеянными или множественными, сливающимися. Со временем папулы (узелки) превращаются в везикулы (пузырьки), вскрываются с образованием кровянистых или гнойных корочек. Гнойные корочки являются результатом присоединения вторичной бактериальной инфекции.
Чесотка может осложняться, например, дерматитом (механические расчесы кожи на фоне ее аллергического воспаления) или пиодермией (гнойное поражение кожи гноеродными кокками — стафилококками и стрептококками).
Чесотка чистоплотных или «инкогнито»: она возможна, если человек регулярно моется и у него все в порядке с иммунитетом. Характерны единичные высыпания и сильный зуд вечером и ночью.
Узелкова (нодулярная) чесотка: проявляется в виде немногочисленных зудящих круглых узелков (уплотнений) диаметром 2-20 мм красного, розового или коричневого цвета.
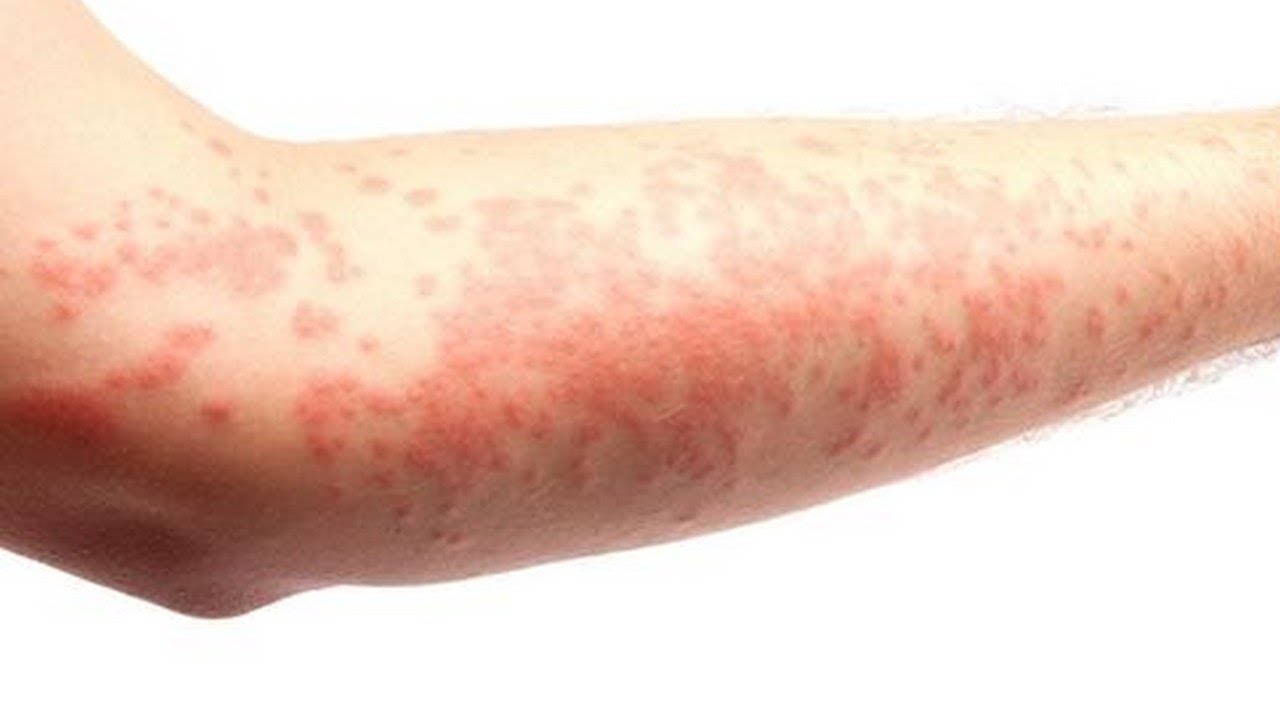 На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация: мошонка и пахово-мошоночные складки, половой член, внутренняя поверхность бедер и ягодицы, подмышечные складки, вокруг заднего прохода, околососковые кружки.
На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация: мошонка и пахово-мошоночные складки, половой член, внутренняя поверхность бедер и ягодицы, подмышечные складки, вокруг заднего прохода, околососковые кружки.Узелки обычно немногочисленны. Иногда они являются единственным диагностическим признаком чесотки.
Способы заражения чесоткой. Заражение чесоткой происходит преимущественно при тесном телесном (вместо контакто-бытовом) контакте, обычно при совместном пребывании в постели и интимной связи. Очаг при чесотке определяется как группа людей, в которой имеется больной – источник заражения и условия для передачи возбудителя. Дети нередко заражаются, когда спят в одной постели с больными родителями. Это обусловлено биологическими особенностями клеща:
• для проникновения в кожу клещу нужно около 30 минут,
• во внешней среде клещ быстро гибнет (при 21° С и влажности 40-80% — через 24-36 часов), а активность утрачивает еще раньше.
Второе место по эпидемической значимости занимают инвазионно-контактные коллективы – группы лиц, проживающие совместно, имеющие общую спальню (общежития, детские дома, интернаты, дома престарелых, казармы и др.) при наличии тесных бытовых контактов друг с другом в вечернее и ночное время.
Непрямой путь заражения: через предметы обихода, постельные принадлежности, одежду и т.п. Внеочаговые случаи заражения чесоткой (транзиторная инвазия) в банях, поездах, гостиницах редки и реализуются непрямым путем при последовательном контакте потока людей, с предметами (постельные принадлежности, предметы туалета), которыми пользовался больной чесоткой.
Принципы лечения чесотки:
• Всем больным из одного эпидемического очага нужно лечиться одновременно.
• Втирать препарат в вечернее время голыми руками, потому что кисти рук чаще всего поражаются чесоткой. Если после втирания препарата возникла необходимость вымыть руки, то их необходимо повторно обработать.
• Подстричь ногти: под ними из-за расчесов могут находиться яйца клещей.
• После завершения терапии необходимо провести дезинсекцию нательного и постельного белья, полотенец, одежды и обуви, провести влажную уборку в помещении, где находился больной: клещ надежно убивается при кипячении 5-10 минут в растворе соды или стирального порошка, можно еще проглаживать одежду горячим утюгом. Если есть вещи, которые нельзя продезинфицировать, то их можно на 5 дней упаковать в полиэтиленовый пакет или развесить на открытом воздухе. Через 5 дней одежда считается продезинфицированной, т.к. голодные клещи так долго не выживают.
Аллергическая крапивница у взрослых и детей: лечение, симптомы и
Крапивница — аллергические симптомы на коже, которые внешне похожи на ожог от крапивы. Появляются те же волдыри, отек и зуд, но только не от встречи со жгучим растением, а от контакта с аллергеном. Каждый пятый человек хоть раз в жизни сталкивался с крапивницей1. Разберемся в причинах и способах лечения.
Каждый пятый человек хоть раз в жизни сталкивался с крапивницей1. Разберемся в причинах и способах лечения.
КАК РАЗВИВАЕТСЯ АЛЛЕРГИЧЕСКАЯ КРАПИВНИЦА У ВЗРОСЛЫХ И ДЕТЕЙ
Появлением неприятных симптомов мы обязаны особому веществу — гистамину. Он производится и накапливается в тучных клетках. Когда в организм попадает аллерген, гистамин высвобождается и запускает аллергическую реакцию: капилляры становятся более проницаемыми, развивается отек, появляется зуд.
Симптомы крапивницы:
- волдыри: если нажать на его середину, он бледнеет;
- покраснение и отек;
- зуд, иногда нестерпимый.
Сыпь может появиться на любом участке тела, распространиться на другие части, на время исчезнуть и возникнуть снова. При аллергической крапивнице такая реакция развивается мгновенно — в первые минуты и часы после контакта с аллергеном.
Если реакция затрагивает гортань и это мешает дыханию, нужно вызвать скорую помощь.
Аллергическую крапивницу чаще вызывают:
- продукты питания, например, орехи, шоколад, рыба, томаты, яйца, ягоды и молоко;
- консерванты, красители и ароматизаторы;
- лекарства, такие, как аспирин или ибупрофен, ингибиторы АПФ;
- латекс;
- домашние клещи;
- яд растений;
- пыльца;
- укусы насекомых2.

Иногда реакцию вызывает определенный аллерген, но зачастую точную причину определить сложно. Сыпь, похожая на крапивницу, может появиться на фоне инфекции или аутоиммунного заболевания, гормональных расстройств, поэтому диагностику лучше оставить врачу.
ЛЕЧЕНИЕ АЛЛЕРГИЧЕСКОЙ КРАПИВНИЦЫ У ВЗРОСЛЫХ И ДЕТЕЙ
Суть лечения в том, чтобы заблокировать действие гистамина — основного вещества, которое вызывает проявления аллергии.
Раньше такие препараты действовали не избирательно на рецепторы гистамина, проникали в нервную систему, поэтому вызывали сонливость, влияли на память и нервные функции. Сейчас разработаны такие антигистаминные средства второго поколения как «Эриус», которые лишены недостатков препаратов первого поколения. Кроме того, эти лекарства не вызывают привыкания и действуют дольше препаратов первого поколения3. «Эриус» в таблетках подходит взрослым и подросткам с 12 лет, а для детей с 6 месяцев разработан сироп. Подробнее со схемой применения и противопоказаниями можно ознакомиться в инструкции.
КАК ОБЛЕГЧИТЬ ЗУД ПРИ КРАПИВНИЦЕ
Расчесывать сыпь бесполезно: зуд от этого только усиливается.
Лучшая нелекарственная помощь при крапивнице — исключение потенциальных аллергенов, в том числе лекарств, которые могут спровоцировать крапивницу, например, аспирина4.
Для снятия зуда эффективно применение антигистаминных препаратов, например, «Эриус». Он тормозит секрецию гистамина, а также обладает противовоспалительным, противоотечным и противозудным эффектом. «Эриус» доказано значительно снижает зуд при крапивнице.
- Hives (Urticaria)//American College of Allergy, Asthma and Immunology.
- Hives and your skin// WebMD.
- Смирнова Г.И. Новые возможности лечения аллергических заболеваний у детей с применением дезлоратадина// Вопросы современной педиатрии, 2004, т.3, № 3. — с. 33–38.
- Федеральные клинические рекомендации по диагностике и лечению крапивницы/ Российская ассоциация аллергологов и клинических иммунологов.
 — Москва, 2013.
— Москва, 2013.
Полезно знать об АЛЛЕРГИИ НА НИКЕЛЬ (nikkelallergi)
Что такое никель?
Никель является элементарным металлом, в чистом виде похожим на серебро, применяемым для никелирования различных металлических изделий, а также в качестве легирующей добавки в сплавах. Это один из наиболее распространённых в обиходе металлов.
Что такое аллергия на никель?
Аллергия на никель является одним из видов контактной аллергии, приводящей к возникновению экземы после прямого контакта кожи с предметом, содержащим никель.
Кто может страдать аллергией на никель?
Аллергия на никель более распространена среди женщин, чем среди мужчин. В частности это объясняется наличием проколов в ушах, пирсингом и использованием украшений из неблагородных металлов, контактирующих с кожей. Никель проникает в кожу/систему кровообращения и вызывает раздражение. Это означает, что у человека развилась аллергия, и при каждом контакте кожи с этим металлом через несколько часов может выступить экзема. Растёт количество аллергиков на никель и среди мужчин. Видимо это объясняется тем, что мужчины всё в большей степени носят металлические украшения в мочках ушей и на шее. Аллергия на никель создаёт основу для развития экземы кистей рук, так как ладони часто соприкасаются с предметами, содержащими никель, как, например, дверные ручки, водопроводные краны (за исключением изготовленных из нержавеющей стали), монеты и т.п.
Растёт количество аллергиков на никель и среди мужчин. Видимо это объясняется тем, что мужчины всё в большей степени носят металлические украшения в мочках ушей и на шее. Аллергия на никель создаёт основу для развития экземы кистей рук, так как ладони часто соприкасаются с предметами, содержащими никель, как, например, дверные ручки, водопроводные краны (за исключением изготовленных из нержавеющей стали), монеты и т.п.
Где содержится никель?
Особенно часто никель встречается в бижутерии, предметах с металлическим покрытием, как, например, кухонные принадлежности, глянцевых дверных ручках, застёжках-молниях, пряжках ремней, швейных иглах, вязальных спицах, очковых оправах, кнопках, монетах и т.п. Никель может содержаться в белом золоте, платине и импортных изделиях из желтого золота и серебра. Также этот металл можно обнаружить в отбеливающих средствах, краске для волос и некоторых продуктах питания. К продуктам питания с высоким содержанием никеля относятся тёмный шоколад, горох, чечевица, грецкий орех, семена подсолнуха и т. п. Эти продукты могут обострить экзему у лиц с сильной аллергией на никель, что, тем не менее, случается весьма редко. Большинство водопроводных кранов и тазов для мытья изготовлены из нержавеющей стали, не выделяющей никель.
п. Эти продукты могут обострить экзему у лиц с сильной аллергией на никель, что, тем не менее, случается весьма редко. Большинство водопроводных кранов и тазов для мытья изготовлены из нержавеющей стали, не выделяющей никель.
Каковы симптомы аллергии на никель?
При наличии контактной аллергии на никель и после контакта с металлом аллергическая экзема может выступить на любом участке тела.Контактная экзема, возникшая в первый раз или как следствие обострения, приводит к покраснению и отёку кожи с образованием больших и маленьких волдырей и сочащихся ранок. Если контактная экзема не проходит в течение длительного времени, кожа становится более сухой и потрескавшейся. Обычно экзема сопровождается сильным зудом.
Как поставить диагноз аллергии на никель?
Необходимо получить направление в врачу-дерматологу и провести так называемую «аппликационную пробу», которая заключается в наложении пластыря с наиболее распространёнными веществами-аллергенами на спину пациента. По прошествии двух суток пластырь удаляется. Еще через 1-2 дня врач-дерматолог толкует результаты пробы. При наличии аллергии на никель на коже в месте контакта с тестовым металлом образуется красное экземное пятно.
По прошествии двух суток пластырь удаляется. Еще через 1-2 дня врач-дерматолог толкует результаты пробы. При наличии аллергии на никель на коже в месте контакта с тестовым металлом образуется красное экземное пятно.
Распространённость аллергии на никель
Мы исходим из того, что около 10% населения Норвегии страдает аллергией на никель. Этот вид аллергии неизлечим, но интенсивность реакции может варьироваться.
Советы аллергикам на никель:
- Желтое золото или титан не содержат никель. Это обычно относится и к серебру.
- Никелю сложнее проникать в сухую и не повреждённую кожу. Поэтому следует позаботиться о том, чтобы руки всегда были сухими и мягкими.
- Если Вы желаете пользоваться украшениями, кольцами, часами и ремнями с пряжками, содержащими никель, металл следует покрыть несколькими слоями прозрачного лака для ногтей в целях предотвращения контакта с кожей.
- При покупке украшений спрашивайте о гарантии отсутствия никеля.

Лечение аллергии на никель
Избегайте контакта с предметами, вызывающими реакцию. Наличие контакта с никелем снижает эффективность лечения. Регулярно пользуйтесь увлажняющим кремом, так как кожа часто становится сухой. В некоторые периоды может быть необходимым применение кортизонового крема. Через несколько минут после обработки кожи кортизоновым препаратом следует нанести увлажняющий крем. Продолжение пользования предметами, содержащими никель и не переносимых организмом, может привести распространению аллергии на участки кожи, не имеющие прямого контакта с никелем.
Как справиться с аллергией в домашних условиях
Как справиться с аллергией в домашних условиях
Нам кажется, что пик аллергии уже прошел, в реальности же природа продолжает цвести и как следствие аллергия нас не «отпускает». В этот период природа играет с нами злую шутку, но она же и помогает, ведь наряду с аптечными лекарствами неприятные симптомы можно облегчить с помощью натуральных средств. Они не имеют побочных эффектов и найдутся в каждом доме.
Они не имеют побочных эффектов и найдутся в каждом доме.
Кожный зуд и дерматит
Если чешется тело, примите холодный душ: он сужает кровеносные сосуды и через кожу начинает выделяться меньше веществ, вызывающих раздражение. Принесут облегчение ванны с успокаивающими и заживляющими травами: ромашкой, чистотелом, чередой, душицей, крапивой. После душа нанесите на пораженные участки кожи алоэ вера (свежий сок, гель или крем) или оливковое масло.
Насморк и ринит
Если вы чихаете, заложен и чешется нос, то первая помощь — полоскание носоглотки. Для этого можно использовать спрей с морской водой или приготовить жидкость дома. Поставить на огонь 1 литр чистой воды. Когда закипит, добавить 1 чайную ложку крупной морской соли и оставить на огне на 3 минуты; затем остудить и перелить в стеклянную бутылку. Наклоните голову вбок над ванной и с помощью специального чайничка («нети») или большого шприца (без иглы) вливайте раствор в одну ноздрю и выводите наружу через вторую. Повторите процедуру наоборот.
Повторите процедуру наоборот.
Конъюнктивит
Если чешутся и слезятся глаза, поможет холодный компресс из смоченного ледяной водой полотенца или полежавших в морозильнике металлических столовых ложек. Приготовьте противовоспалительный и обеззараживающий раствор: в 0,5 л воды добавьте 3 капли эфирного масла ромашки. Намочите ватные диски и приложите к векам на 10 минут. Также можно протереть глаза соком алоэ. Выходя на улицу, не забудьте взять глазные капли «слеза натуральная».
Внимание: натуральные средства не помогут вылечить аллергию! Обратитесь за консультацией к врачу-аллергологу.
Как ухаживать за кожей новорожденного.
После выписки из роддома мама и малыш постепенно привыкают к распорядку дня. Ребенок должен хорошо есть и быть в тепле – это первое в списке. Не менее важен уход за кожей грудничка, которая очень нежная и чувствительная к внешним раздражителям. Чтобы адаптироваться к новой окружающей среде, крохе необходимо время и забота родителей. Химические вещества, отдушки, красители в одежде, моющие вызывают покраснение, появление опрелостей или сыпь. Как правильно ухаживать за кожей новорожденного, чтобы защитить ребенка от контактного дерматита, аллергии, других высыпаний?
Химические вещества, отдушки, красители в одежде, моющие вызывают покраснение, появление опрелостей или сыпь. Как правильно ухаживать за кожей новорожденного, чтобы защитить ребенка от контактного дерматита, аллергии, других высыпаний?
Купание
Грудничок рождается с защитным покрытием, которое отслаивается в первую неделю. В этот период нет необходимости купать кроху или использовать детские лосьоны и кремы.
Полноценная ванна – это нормально с первых дней жизни младенца, главное − придерживаться правил:
— купайте малыша в теплой комнате.
— вода должна быть температуры тела: на ощупь 36-37 градусов.
— убедитесь, что необходимые вещи для процедуры в пределах досягаемости. — снимите украшения, которые могут поцарапать ребенка.
— держите новорожденного крепко, приподнимая голову над водой.
— не применяйте ватные палочки для чистки носа и ушей.
— чтобы вымыть лицо грудничка, используйте воду без мыла.
— никогда не оставляйте ребенка без присмотра во время купания, даже на мгновение.
— первые 2−3 месяца после рождения откажитесь от шампуня и мыла, которые могут вызывать аллергическую реакцию у малыша.
— если Вы все же используете детские средства для купания, убедитесь, что они мягкие, подходят для грудничков и не имеют запаха.
— после аккуратно укутайте кроху в хлопковое полотенце или специальный халат-уголок для новорожденных.
— комната, в которой младенец будет находиться после ванны, должна быть теплой, а кондиционеры и вентиляторы нужно отключить во избежание простуды.
Уход за пуповиной
К моменту выписки из роддома этот орган, который соединял маму и малыша все 9 месяцев беременности, начнет высыхать. Постепенно пуповина атрофируется и отпадет в течение 1-2 недель. До тех пор место ее крепления к животу новорожденного необходимо содержать в чистоте и сухости. Все, что нужно для этого – обычная вода. Нельзя тянуть ороговевшую часть, даже если она начинает отпадать. Процесс завершится сам по себе. Чтобы не повредить нежную кожу младенца, купите подгузники для новорожденных, на поясе которых есть выемка для незажившего пупка. Если вы используете обыкновенные пеленки, подверните край так, чтобы ткань не натирала животик. В некоторых случаях ребенку может понадобиться врач. Обратитесь к педиатру, если у ребёнка отмечается повышение температуры 38°C или выше одновременно с изменениями в области пупка: зона стала красной и опухшей; сочится желтый гной; чувствуется неприятный запах. Многих мам волнует появление небольших пятнышек крови на распашонке или пеленке, спальном месте ребенка. Незначительное кровотечение – это нормально.
До тех пор место ее крепления к животу новорожденного необходимо содержать в чистоте и сухости. Все, что нужно для этого – обычная вода. Нельзя тянуть ороговевшую часть, даже если она начинает отпадать. Процесс завершится сам по себе. Чтобы не повредить нежную кожу младенца, купите подгузники для новорожденных, на поясе которых есть выемка для незажившего пупка. Если вы используете обыкновенные пеленки, подверните край так, чтобы ткань не натирала животик. В некоторых случаях ребенку может понадобиться врач. Обратитесь к педиатру, если у ребёнка отмечается повышение температуры 38°C или выше одновременно с изменениями в области пупка: зона стала красной и опухшей; сочится желтый гной; чувствуется неприятный запах. Многих мам волнует появление небольших пятнышек крови на распашонке или пеленке, спальном месте ребенка. Незначительное кровотечение – это нормально.
Подгузники и пеленки
Чаще меняйте подгузники, как только заметите, что они мокрые или грязные. Если оставить его слишком долго, это может вызвать инфекции. Для гигиены новорожденного тщательно очищайте область гениталий после каждой смены подгузников. Подмывайте младенца под теплой проточной водой, чтобы предотвратить раздражение. Подождите несколько минут, чтобы кожа высохла на воздухе или осторожно протрите мягким полотенцем. Реже используйте детские салфетки, чтобы ухаживать за кожей новорожденного. Отдушки и спирт в них могут вызвать раздражение, стать причиной сыпи. Убедитесь, что вы покупаете памперсы в размере, который подходит грудничку. Если кожа ребенка в области подгузника раздражена, выберите другую марку или на время откажитесь от их использования. . Стирайте многоразовые памперсы и пеленки мягким моющим средством без запаха или чистой горячей водой. Большинство сыпей от подгузников на коже новорожденного не опасны, но некоторые могут быть признаком инфекции и нуждаются в уходе. Если кожа младенца сильно покраснела, зудит, вызывает боль, немедленно обратитесь к педиатру.
Если оставить его слишком долго, это может вызвать инфекции. Для гигиены новорожденного тщательно очищайте область гениталий после каждой смены подгузников. Подмывайте младенца под теплой проточной водой, чтобы предотвратить раздражение. Подождите несколько минут, чтобы кожа высохла на воздухе или осторожно протрите мягким полотенцем. Реже используйте детские салфетки, чтобы ухаживать за кожей новорожденного. Отдушки и спирт в них могут вызвать раздражение, стать причиной сыпи. Убедитесь, что вы покупаете памперсы в размере, который подходит грудничку. Если кожа ребенка в области подгузника раздражена, выберите другую марку или на время откажитесь от их использования. . Стирайте многоразовые памперсы и пеленки мягким моющим средством без запаха или чистой горячей водой. Большинство сыпей от подгузников на коже новорожденного не опасны, но некоторые могут быть признаком инфекции и нуждаются в уходе. Если кожа младенца сильно покраснела, зудит, вызывает боль, немедленно обратитесь к педиатру.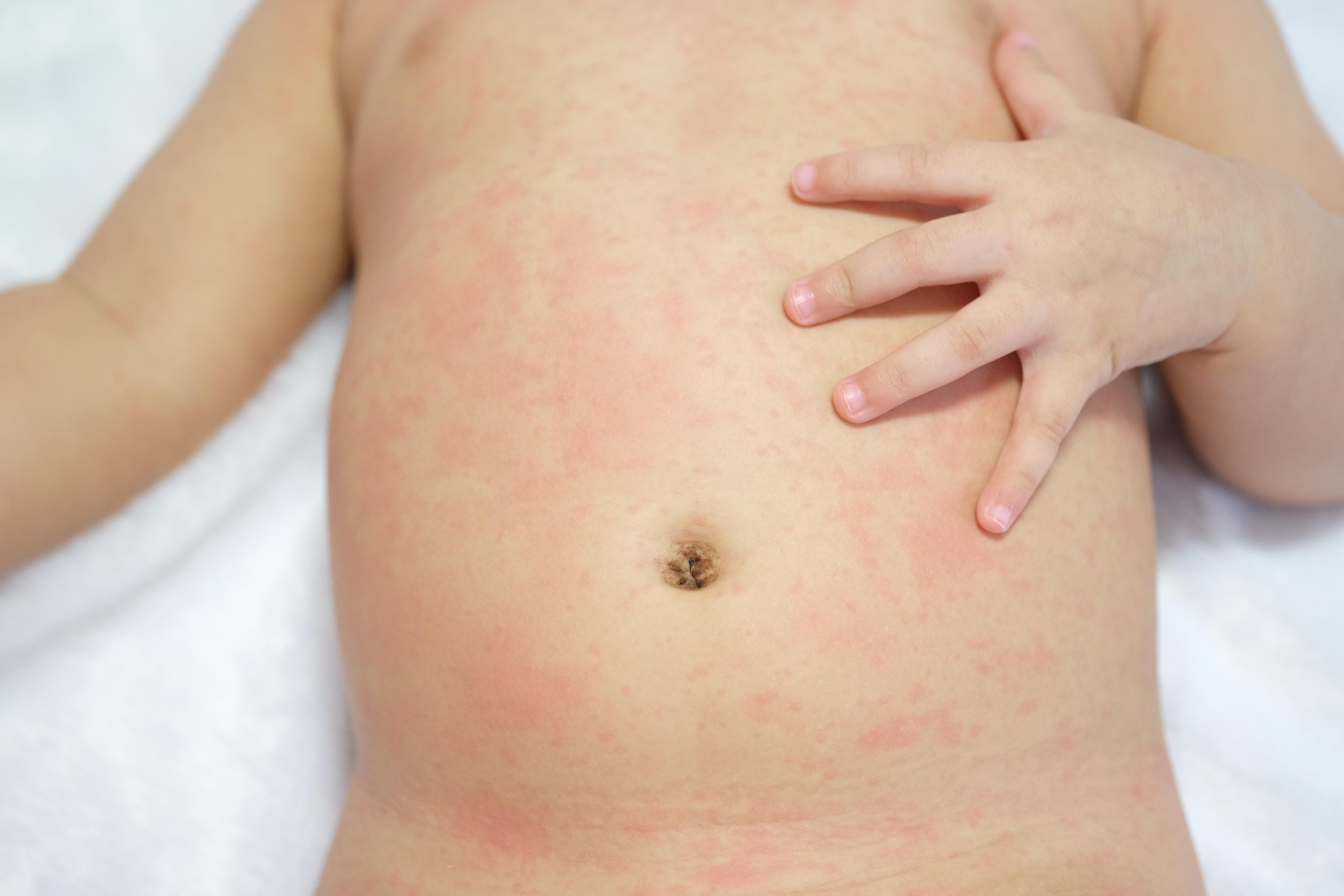
Что делать при проблемах с кожей
Первые месяцы после рождения у грудничка может появляться сыпь, раздражение, опрелости, которые кажутся родителям необычными.
Большинство из проблем с кожей у новорожденного не нуждаются в лечении:
— детские прыщи – мелкая красная сыпь на лице. Как правило, она исчезает со временем без вмешательства.
— милии – крошечные белые угри на лице ребенка.
— эритема – распространенная пятнистая сыпь, которая может поражать новорожденных. У некоторых выглядит как желтые или белые шишки, окруженные красным ореолом. Сыпь имеет тенденцию мигрировать по разным частям тела. Наиболее часто встречается на второй день жизни, но может появиться при рождении или в течение первых двух недель. Лечения не существует – эритема постепенно проходит сама по себе.
Экзема
Эта сыпь проявляется в виде красных выпуклостей, которые могут гноиться. Она обычно появляется на лбу, щеках или коже головы, иногда распространяется на другие части тела. В группу риска входят груднички, которые с рождения страдают аллергией или имеют генетическую склонность к заболеванию. При патологии рекомендуется использовать специальные увлажняющие средства: мази, кремы, масла. Не стоит долго купать грудничка при данном заболевании. При появлении аллергической сыпи обязательна консультация врача педиатра.
Она обычно появляется на лбу, щеках или коже головы, иногда распространяется на другие части тела. В группу риска входят груднички, которые с рождения страдают аллергией или имеют генетическую склонность к заболеванию. При патологии рекомендуется использовать специальные увлажняющие средства: мази, кремы, масла. Не стоит долго купать грудничка при данном заболевании. При появлении аллергической сыпи обязательна консультация врача педиатра.
Опрелости
Причины возникновения:
— несвоевременная смена подгузника. Моча или испражнения в памперсе раздражают кожу новорожденного, провоцируя появление красных мокнущих пятен.
-бактериальная или дрожжевая инфекция. Прием антибиотиков может вызвать рост грибов рода Кандида. Обычно появляется вокруг половых органов и ягодиц младенца. Выглядит как красные пятнами с белесым налетом.
Как правильно ухаживать за кожей, чтобы предотвратить опрелости:
-не используйте часто многоразовые подгузники.
-откажитесь от талька: он сильно сушит кожу новорожденного.
-устраивайте воздушные получасовые ванны.
Потница
Тепловую сыпь вызывает перегрев тела. Она обычно заметна в складках кожи ребенка. Жаркая, влажная погода – благоприятное время для возникновения потницы. Чтобы избежать высыпаний, держите новорожденного в прохладе, оденьте его в свободную хлопчатобумажную одежду.
Контактный дерматит
Это заболевание развивается при соприкосновении кожи младенца с раздражителем. Сыпь появляется в местах контакта с аллергеном: металлические защелки на майках; красители в одежде; порошок при стирке; не подходящее мыло, шампунь; аллергия на используемое масло. Родителям надо проследить, после чего появляются высыпания, и устранить раздражитель. Для купания ребенка нужно использовать шампунь и мыло, которые не вызывают аллергии у новорожденного; гладить детскую одежду перед тем, как надеть. Для стирки используются специальные порошки или гели, не содержащие отдушек и красителей, одежду ребенка, постельное белье и одеяла стирают отдельно от предметов гардероба семьи.
Для стирки используются специальные порошки или гели, не содержащие отдушек и красителей, одежду ребенка, постельное белье и одеяла стирают отдельно от предметов гардероба семьи.
Аллергия на белок коровьего молока у детей
Пищевая аллергия — это вызванная приемом пищи побочная (патологическая) реакция, в основе которой лежат иммунные механизмы. У детей до года самой частой причиной, вызывающей пищевую аллергию является белок коровьего молока (БКМ).
Различают аллергию на белок коровьего молока и непереносимость белка коровьего молока. В первом случае задействованы иммунные механизмы, во втором — у малыша просто не хватает ферментов, чтобы переварить белок коровьего молока (например лактазная недостаточность).
Аллергенов белка коровьего молока всего 36, но 4 из них наиболее часто вызывают пищевую аллергию.
Казеин составляет 80% БКМ, он термостабилен (не разрушается при кипячении) и не является видоспецифичным белком. Это означает, что при аллергии к нему возможна аллергия к молоку других видов животных.
Это означает, что при аллергии к нему возможна аллергия к молоку других видов животных.
β — лактоглобулин обладает наибольшей аллергенной активностью, видоспецифичен, не разрушается при кипячении. В женском молоке этого белка нет.
α — лактальбумин разрушается при кипячении, видоспецифичен.
Бычий сывороточный альбумин не разрушается при кипячении, при выявлении аллергии на этот белок коровьего молока, ребенок также может реагировать на мясо говядины и телятины.
Надо отметить, что в основном аллергией на белок коровьего молока страдают дети, находящиеся на искусственном вскармливании, смесями на основе белка коровьего молока.
Также этот вид аллергии может развиваться и у детей, находящихся на грудном вскармливании — если в рационе кормящей мамы присутствуют продукты с содержанием белка коровьего молока (молоко, сыр, творог, сметана, сливочное масло, кисломолочные продукты) особенно в больших количествах.
Какие симптомы позволяют предположить, что у малыша возможна аллергия к БКМ:
- Кожные проявления (сухость кожи, сухие монетовидные высыпания, зуд кожи).
- Желудочно-кишечные проявления (вздутие живота, срыгивания, рвота, жидкий стул, возможно стул со слизью и прожилками крови).
- Респираторные проявления (зуд глаз, кашель, заложенность носа и даже крапивница и отек Квинке). Эти симптомы редко встречаются у малышей, но все же возможны.
Надо сказать, что если первые проявления пищевой аллергии у малыша появились после перехода на искусственное вскармливание «обычной» адаптированной смесью на основе коровьего молока, то это повод заподозрить в качестве аллергена белки коровьего молока.
Далее важен правильный сбор анамнеза: врач обязательно выяснит, страдает ли кто-нибудь из вашей семьи аллергическими заболеваниями (бронхиальная астма, аллергический ринит, атопический дерматит, поллиноз). Если в роду есть данные заболевания, риск развития аллергии у малыша повышается.
Если в роду есть данные заболевания, риск развития аллергии у малыша повышается.
По решению врача, возможно взятие крови у ребенка на наличие иммуноглобулинов Е (IgE) антител к белкам коровьего молока, о которых говорилось выше. При наличии в крови малыша IgE антител к БКМ почти 100% подтверждает наличие у него аллергии. Как ни парадоксально, отсутствие данных антител не исключает аллергии к белкам коровьего молока, а лишь указывает, что аллергия протекает по другому типу аллергической реакции.
И самым простым, важным и доступным методом является диагностическая диета с исключением продуктов из рациона ребенка (или из питания мамы при грудном вскармливании), содержащих БКМ. Продолжительность данной диеты — от 1-2 до 4 недель. Если за эти сроки не происходит улучшения состояния малыша, значит, аллергия к БКМ маловероятна.
При улучшении состояния ребенка, возможно, потребуется провокационная проба. Это означает введение в рацион ребенка молочных продуктов вновь. И если проявления аллергии вернутся, это и будет доказывать аллергию к БКМ. Данная проба осуществляется под строгим врачебным контролем.
Это означает введение в рацион ребенка молочных продуктов вновь. И если проявления аллергии вернутся, это и будет доказывать аллергию к БКМ. Данная проба осуществляется под строгим врачебным контролем.
У детей, которых кормят исключительно грудным молоком, из питания мам необходимо исключить продукты содержащие БКМ.
Различают 3 вида смесей:
- на основе гидролиза сывороточных белков;
- на основе гидролиза казеиновой фракции;
- на основе аминокислот.
На первые два варианта возможна аллергия, на третий вариант реакция очень маловероятна.
Если малыш находится на искусственном вскармливании, то его необходимо перевести на аминокислотную смесь или смесь с высокой степенью гидролиза белка. Большинство детских смесей производятся на основе цельных белков и поэтому малышам с аллергией к БКМ не подходят. Так же им не рекомендуются гипоаллергенные смеси, так как белок в них недостаточно расщеплен и смеси на козьем молоке (перекрестные реакции).
Обычно врачи аллергологи сначала переводят детей на смеси на основе полного гидролиза БКМ или казеина, если в течение 2-3 недель должного эффекта нет, рекомендуется перевод малыша на аминокислотную смесь.
Возможно, при наличии выраженных проявлений пищевой аллергии у ребенка, врач посоветует сразу перевести малыша на аминокислотную смесь. По согласованию с врачом возможен перевод ребенка на смесь на основе изолята соевого белка (с 6 мес).
Аминокислотные смеси легче переносятся детьми с различными формами пищевой аллергии, так как они лишены горького вкуса, характерного для смесей с высокой степенью гидролиза белка.
Аминокислотные смеси могут быть использованы как на короткий срок для диагностики аллергии к БКМ, так и в качестве основы рациона для длительного применения у детей с пищевой аллергией.
Длительность диеты — минимум 6 месяцев. Затем решается вопрос о переводе малыша на гипоаллергенную смесь. В случае возобновления симптомов, введение молочных продуктов отодвигается еще на 6 месяцев.
Прогноз при аллергии к БКМ у грудных детей и детей младшего возраста при правильной тактике ведения больных благоприятный.
Приблизительно 50-ти % детей к возрасту 1 года возможно введение в рацион питания продуктов, в состав которых входит БКМ. Более чем 75 % детей к 3 годам и более 90 % детей к 6 годам не проявляют аллергических реакций БКМ.
признаки, причины, профилактика, как вылечить?
Любое недомогание у маленького ребенка вызывает у его родителей нешуточное беспокойство. Но если, например, с простудными заболеваниями все относительно просто (легко заподозрить, схема лечения понятна, требуется только неукоснительное соблюдение назначений врача), то пищевая аллергия может поставить в тупик молодую маму.
Аллергия — это своеобразная ложная тревога: иммунитет реагирует так на безвредное вещество, которое по ошибке посчитал угрозой. Такое состояние чаще возникает у детей, так как их защитные силы до конца не сформированы и «не обучены» распознавать, кто в организме «чужак», а кто — свой. Самый распространенный вид — пищевая аллергия. У малышей она, к счастью, хорошо поддается коррекции. Более того, своевременно начатое лечение и исключение аллергена из рациона с высокой долей вероятности приведет к тому, что когда-нибудь продукт перестанет быть раздражителем. А значит, повзрослевший ребенок сможет включать его в свой рацион, не опасаясь нежелательных реакций организма.
Самый распространенный вид — пищевая аллергия. У малышей она, к счастью, хорошо поддается коррекции. Более того, своевременно начатое лечение и исключение аллергена из рациона с высокой долей вероятности приведет к тому, что когда-нибудь продукт перестанет быть раздражителем. А значит, повзрослевший ребенок сможет включать его в свой рацион, не опасаясь нежелательных реакций организма.
Пищевая аллергия у ребенка: причины в молоке и прикорме
Предрасположенность к аллергии на тот или иной продукт может быть наследственной. Это не означает, что у мамы с непереносимостью рыбы обязательно родится ребенок с такой же особенностью. По статистике, наследственность проявляет себя в 25% случаев, если же оба родителя — аллергики, то вероятность увеличивается в два раза[1].
Причиной пищевой аллергии у младенца может стать употребление малышом смеси для искусственного вскармливания. Несмотря на то, что производители пытаются максимально приблизить состав этого продукт к материнскому молоку, некоторые компоненты организм все же может отторгать. Например, молочные смеси содержат коровье или козье молоко, а животный белок нередко выступает аллергеном. У некоторых малышей аллергическую реакцию вызывает соя — часто встречающийся в безмолочных смесях ингредиент. Поэтому питание подбирается индивидуально, под присмотром неонатолога.
Например, молочные смеси содержат коровье или козье молоко, а животный белок нередко выступает аллергеном. У некоторых малышей аллергическую реакцию вызывает соя — часто встречающийся в безмолочных смесях ингредиент. Поэтому питание подбирается индивидуально, под присмотром неонатолога.
Даже при грудном вскармливании может возникнуть сильная пищевая аллергия у ребенка, если мама не следит за своим рационом. Основные продукты, раздражающие иммунную систему, большинству известны. Но освежим в памяти список:
- фрукты и овощи с красным или оранжевым пигментом: томаты, перец, персики, клубника, малина, вишня, клюква, яблоки, апельсины, мандарины, арбуз, курага;
- экзотические фрукты: манго, драконий фрукт, рамбутан и так далее;
- рыба и морепродукты;
- коровье молоко;
- куриные яйца;
- орехи;
- мед;
- кофе, какао;
- шоколад.
Список неполный, он может меняться в зависимости от индивидуальных особенностей организма.
Введение прикорма — еще одно испытание для детского иммунитета. Здесь работают все те же правила, что и при диете кормящей мамы. Добавляя новые продукты в рацион малыша, нужно внимательно следить за его реакцией на каждый прием пищи. Ниже расскажем, как проявляется пищевая аллергия у грудничков.
Признаки пищевой аллергии у детей
Проявления пищевой аллергии у ребенка могут быть самыми разнообразными. Этот факт зачастую приводит к сложностям во время диагностики таких состояний. Вот основные симптомы пищевой аллергии у детей:
- Изменения кожных покровов: сыпь, шелушение и зуд на щеках, шее, в складках кожи, корочки и чешуйки на волосистой части головы, потливость и опрелости.
- Отеки. Разумеется, это тоже кожное проявление, но мы решили выделить отеки в отдельный пункт. Это очень опасный признак аллергии, предупреждающий о возможном развитии отека Квинке, который приводит к нарушению дыхания, а без своевременно оказанной экстренной помощи — даже к летальному исходу.
Внимание!
Если вы заметили, что малыш плохо дышит, у него заплыли глазки, отекла область носа и губ, немедленно уберите от ребенка все потенциальные аллергены и вызывайте скорую помощь!
- Изменение в поведении ребенка. Если малыш часто плачет, плохо спит, становится беспокойным или, наоборот, вялым, это может сигнализировать об аллергической реакции.
- Нарушения работы желудочно-кишечного тракта. Рвота, кишечные колики, частые запоры и метеоризм могут быть реакцией организма на аллерген. Кроме того, перечисленные симптомы — это возможные признаки серьезных проблем в работе пищеварительной системы. И независимо от причин такие нарушения работы ЖКТ могут иметь серьезные последствия. Например, частая рвота и диарея у маленьких детей приводит к обезвоживанию, которое, в свою очередь, может стать причиной более тяжелых состояний и даже смерти. Поэтому откладывать обращение к врачу ни в коем случае нельзя.
Частые аллергические реакции приводят к уничтожению и выведению из кишечника большого количества полезных бифидо- и лактобактерий. Эти микроорганизмы заселяют кишечник человека в первые часы после рождения. Они не дают размножаться патогенным бактериям и вирусам, участвуют в процессе переваривания пищи, способствуют усвоению витаминов и питательных веществ. Нарушение соотношения полезных и вредных бактерий называется дисбиозом. Пищевая аллергия может быть как причиной, так и следствием дисбаланса микрофлоры.
Стоит сказать, что дисбиоз встречается практически у каждого грудничка, лишь 10% малышей не сталкиваются с таким состоянием. Так что в большинстве случаев лечение пищевой аллергии у детей раннего возраста включает в себя коррекцию баланса микрофлоры.
Лечение пищевой аллергии у детей грудного возраста
Отметим, что «лечение» при аллергии — не совсем корректная формулировка. Как мы говорили, подобная враждебная реакция организма на обычный продукт возникает по ошибке. Чтобы устранить такое состояние, необходимо, во-первых, пересмотреть рацион малыша (и мамы, если ребенок на грудном вскармливании) и исключить все потенциальные аллергены. Подобрать диету поможет врач-педиатр. При необходимости он может назначить и сорбенты, применение которых позволит вывести аллерген из организма.
Если аллергия не выражается в виде простого покраснения щечек, а носит более тяжелый характер, специалист может прописать антигистаминную терапию.
На заметку
Гистамин — вещество, которое организм начинает активно вырабатывать в ответ на раздражитель.
С помощью таких препаратов можно достаточно быстро устранить высыпания, отеки и другие симптомы, однако в педиатрии гистамин используется в редких случаях — из-за внушительного списка противопоказаний и побочных эффектов.
С большой долей вероятности педиатр назначит и содержащее живые полезные бактерии средство для коррекции дисбиоза — пробиотики. Важно отметить, что это не лекарственный препарат, а значит, он не дает лекарственную нагрузку на организм малыша. Противопоказаниями к применению таких средств чаще всего является лишь индивидуальная непереносимость компонентов.
Аллергия у грудничка — не самое приятное состояние как для самого малыша, так и для его родителей. Однако оно, как правило, легко корректируется при условии, что мама, заметив первые признаки пищевой аллергии у ребенка, не стала тянуть с обращением к лечащему врачу.
Может ли пыльца вызвать сенную лихорадку? Симптомы и средства правовой защиты
Сенная лихорадка — это общее название аллергии на пыльцу, которая вызывает такие симптомы, как чихание, зуд и слезотечение. Люди с кожной аллергией могут обнаружить, что сенная лихорадка также вызывает сыпь.
По данным Американской академии аллергии, астмы и иммунологии (AAAAI), около 7,8% взрослых в США страдают сенной лихорадкой. Это немного чаще встречается у молодых людей, поражая 9% детей в 2012 году.
Аллергия на пыльцу может вызвать сыпь, когда количество пыльцы высокое весной или летом.
В этой статье мы рассмотрим симптомы сенной лихорадки, различные типы аллергической сыпи на коже, а также методы лечения и домашние средства.
Сенная лихорадка — это разновидность аллергического ринита, при котором заболевание поражает в первую очередь глаза, нос и горло. Многие люди с сенной лихорадкой испытывают следующие симптомы:
Люди с тяжелой формой сенной лихорадки также могут чувствовать слабость и усталость и иметь симптомы, похожие на астму, такие как кашель или хрипы, весной и летом.
Сыпь на коже не входит в число основных симптомов сенной лихорадки. Однако люди с другими кожными заболеваниями или кожной аллергией могут заметить, что их кожа воспаляется при сенной лихорадке.
Летом у человека может появиться несколько типов аллергической кожной сыпи. Обострение может быть вызвано сенной лихорадкой или возникать по разным причинам.
Атопический дерматит
Атопический дерматит вызывает зуд, сухость и воспаление кожи. Среди людей с атопическим дерматитом от средней до тяжелой степени половина также страдает сенной лихорадкой, пищевой аллергией или астмой.
Люди с атопическим дерматитом и сенной лихорадкой могут обнаружить, что их кожа вспыхивает одновременно с сенной лихорадкой. Тепло и пот также могут усугубить атопический дерматит.
Крапивница
Крапивница вызывает зудящие опухшие рубцы на коже. У людей с острой крапивницей сыпь появляется только при контакте с определенными триггерами, такими как аллергены или тепло. Человек с острой крапивницей может обнаружить, что его симптомы обостряются в теплые месяцы.
Контактный дерматит
Контактный дерматит возникает при прикосновении к аллергену или раздражающему веществу, например, ядовитому плющу, ядовитому дубу или сумаху.Это вызывает неровную, чешуйчатую, зудящую или опухшую кожу в области, которая контактировала с веществом.
Летом люди могут проводить больше времени на улице, что повышает вероятность контакта с этими растениями.
Помимо кожной аллергии и атопического дерматита, у человека может появиться сыпь во время сезона сенной лихорадки по ряду других причин, не связанных с аллергией.
Тепловая сыпь
Повышение температуры может вызвать тепловую сыпь или потницу. Это состояние возникает, когда чрезмерное потоотделение блокирует или воспаляет потовые протоки кожи, вызывая зудящие шишки.Это наиболее распространено в жарких и влажных средах.
Укусы насекомых
Пчелы, осы и другие насекомые могут кусать или ужалить людей, что может вызвать раздражение кожи, боль или отек. Небольшая сыпь после укусов насекомых является нормальным явлением, но у людей, страдающих аллергией на укусы насекомых, может возникнуть серьезная реакция, требующая неотложной помощи.
Укусы клещей
Весной и летом наиболее активны неполовозрелые черноногие клещи или нимфы. Этот тип клещей с наибольшей вероятностью распространяет болезнь Лайма, которая вызывает кожную сыпь у 70–80% людей, страдающих этим заболеванием.
Сыпь, вызванная болезнью Лайма, начинается с небольшого размера, а затем постепенно переходит в большое кольцо или форму «яблочко». Сыпь может казаться теплой, но не зудящей или болезненной.
Врач может диагностировать причину сыпи, оценив симптомы человека, его историю болезни и внешний вид сыпи.
Если врач считает, что у кого-то есть аллергия, но не знает, что ее вызывает, он может провести кожный укол. Этот тест включает воздействие на кожу аллергенов, таких как трава или амброзия, а затем проверка реакции.
При высыпаниях, которые возникают или ухудшаются из-за сенной лихорадки, человек может попробовать следующее:
- кремы для местного применения для снятия воспаления и зуда, такие как лосьон с каламином
- антигистаминные препараты, отпускаемые без рецепта, для уменьшения аллергии симптомы
- иммунотерапия от аллергии, которая «тренирует» иммунную систему, чтобы она перестала реагировать на аллерген
Люди с атопическим или контактным дерматитом, крапивницей, тепловой сыпью или легким укусом могут обнаружить, что успокаивают кожу дома.Человек может попробовать:
- прикладывать холодные компрессы к коже
- для мытья использовать теплую, а не горячую воду
- промывать кожу насухо, а не растирать ее
- с использованием нежных продуктов для кожи без запаха и мыла
- добавляя одну четверть чашки пищевой соды или коллоидной овсянки в ванну и замачивание пораженного участка в течение 10–15 минут
Человек со стойкими или тяжелыми симптомами может иметь состояние, требующее лечения.Человек должен обратиться к врачу, если у него сыпь:
- очень болезненная или опухшая
- мокнущая или покрытая корками
- выделяет гной
- возникает одновременно с лихорадкой
- распространяется на другие части тела
- не реагирует на Безрецептурные антигистаминные препараты
- похожи на мишень или в яблочко
Человек должен обратиться за неотложной помощью, если у него проблемы с дыханием, опухшее горло или язык. Это симптомы анафилаксии, которая может привести к летальному исходу.
Сенная лихорадка обычно вызывает респираторные симптомы в носу, горле и глазах. Однако некоторые люди могут обнаружить, что их кожа также реагирует на обострение симптомов аллергии. Это обострение может вызвать сыпь в виде крапивницы или усугубить ранее существовавшее состояние, например атопический дерматит.
Другие сезонные причины кожной сыпи включают тепловую сыпь, ядовитый плющ, укусы насекомых и болезнь Лайма. Если у человека ухудшаются симптомы или он не реагирует на безрецептурные лекарства от аллергии, ему следует обратиться к врачу.
Руководство по аллергическим высыпаниям на коже
Различные дерматологические заболевания, поражающие кожу, могут вызывать зуд и сыпь, но только некоторые из них связаны с аллергией. Есть много типов кожной аллергии и высыпаний, которые могут вызывать зуд и воспаление. Однако не все зудящие высыпания связаны с кожной аллергией. Например, укусы насекомых и аутоиммунные заболевания наряду с грибковыми, бактериальными и вирусными инфекциями могут вызвать появление сыпи.
Хотя у вашей сыпи могут быть и другие причины, аллергические реакции по-прежнему являются одной из самых распространенных причин кожной сыпи.Ниже приведены наиболее распространенные типы аллергических высыпаний на коже.
-aniaostudio- / Getty ImagesАтопический дерматит (экзема)
Атопический дерматит, более известный как экзема, часто возникает у маленьких детей, хотя он может начаться у молодых людей и может продолжаться во взрослой жизни. Сыпь при атопическом дерматите, часто называемая экземой, возникает там, где человек чешется. В младенчестве сыпь возникает на груди, щеках и волосистой части головы, где ребенок может почесать. У детей старшего возраста и взрослых сыпь обычно появляется в кожных складках локтей и за коленями, хотя может также появляться на лице, шее, руках, ногах и спине.
Сыпь красная, часто шелушится или сочится, с небольшими волдырями или бугорками. Часто возникают ссадины или участки поврежденной кожи в результате агрессивного расчесывания. Несмотря на то, что существуют методы лечения экземы в домашних условиях, атопический дерматит связан с пищевой аллергией у детей, поэтому, если у вас или вашего ребенка появляется такая сыпь, может потребоваться тщательное обследование аллергологом / иммунологом.
Крапивница (крапивница) и ангионевротический отек (опухоль)
Крапивница, обычно называемая крапивницей, — это зудящая сыпь, которая может возникнуть в любом возрасте.Эта сыпь выглядит как приподнятые красные шишки различной формы и размера и обычно держится от нескольких минут до часов. Хотя это может быть очень зудящим, человек, как правило, не будет раздражать себя (царапина, которая может повредить кожу и вызвать кровотечение). Крапивница может быть острой (продолжительностью менее шести недель) или хронической (продолжительностью более шести недель).
Отек, который иногда сопровождает крапивницу, называется ангионевротическим отеком и часто затрагивает губы, глаза, руки и ноги.Ангионевротический отек обычно не бывает зудящим или красным; он имеет тенденцию вызывать жжение, покалывание или покалывание. В редких случаях может развиться сильный отек, который блокирует способность дышать. Это неотложная медицинская помощь, известная как анафилаксия, которая может быть опасной для жизни.
Контактный дерматит
Контактный дерматит вызывается прямым контактом кожи с веществом, которое вызывает сыпь. Люди реагируют на различные химические вещества, включая косметику, краску для волос, металлы, лекарства местного действия и стоматологические материалы.Примером контактного дерматита является сыпь от ядовитого плюща, которая вызывает сильный зуд и проявляется в виде волдырей, которые сочатся и покрываются коркой после контакта с растениями семейства Toxicodendron .
Сыпь, вызванная контактным дерматитом, может выглядеть как атопический дерматит, но обычно сыпь находится только в области контакта с химическим веществом, вызывающим нарушение. Общие места включают лицо, особенно веки, шею, руки и ноги. Контактный дерматит с металлами, например, в украшениях или кнопках / пуговицах / застежках-молниях на одежде, обычно возникает на шее, запястьях / руках, дырах от пирсинга и на талии.Контактный дерматит можно диагностировать с помощью пластыря, хотя определить причину бывает сложно.
У меня сыпь от сенной лихорадки?
Сыпь от сенной лихорадки — менее известный и менее распространенный симптом сенной лихорадки, также известный как сезонная аллергия или аллергический ринит. Те же вдыхаемые аллергены, которые вызывают чихание и слезотечение, могут вызывать зуд, покраснение, воспаление шишек или рубцов на коже. И хотя они не являются продуктом самой сенной лихорадки, высыпания, которые часто возникают одновременно с таким приступом, также могут называться сенной лихорадкой.
Сюда входит аллергический контактный дерматит (сыпь, возникающая при прикосновении к аллергену — возможно, тот, который вызывает у вас духоту), а также экзема, усугубляемая сенной лихорадкой.
Причины
Сыпь при сенной лихорадке развивается, когда организм вырабатывает иммунный ответ на безвредные вещества в воздухе, такие как пыльца цветущих деревьев, сорняков, трав, а также пыль и перхоть домашних животных. (На самом деле, сенную лихорадку иногда называют пыльцевой сыпью.)
Когда вы вдыхаете эти аллергены, тучные клетки в вашем теле выделяют химическое вещество, называемое гистамином, в кровоток. В результате вы получаете симптомы, обычно связанные с сенной лихорадкой: чихание, насморк, зуд в глазах и т. Д. Когда гистамин попадает в дерму (нижний слой вашей кожи), он вызывает реакцию кожи, вызывая красная, воспаленная, зудящая сыпь.
Аллергический контактный дерматит и экзема также связаны с аллергическим ринитом, хотя причины, по которым они возникают, отличаются от указанной.
Аллергический контактный дерматит
Аллергический контактный дерматит — это тип сыпи, которая возникает при соприкосновении кожи с веществом, на которое у вас аллергия. Эта реакция может произойти совершенно независимо от сенной лихорадки (например, из-за аллергии на металл на часах), но также может возникать вместе с ней из-за общего триггера.
Например, вы можете чихнуть при высоком содержании пыльцы. У вас также может появиться сыпь, если вы срежете цветы в своем саду. Легко увидеть, как эти две реакции могут частично совпадать, поскольку аллергены, которые можно вдыхать, часто находятся на вещах, которых вы касаетесь в своем окружении (подумайте о пыльном столе ).
Время между прикосновением к провоцирующему веществу и появлением аллергического контактного дерматита варьируется. Это может произойти в течение нескольких минут или развиться через несколько часов или дней после воздействия.
Вы можете быть удивлены, узнав, что у вас может появиться сыпь после контакта кожи с растением или веществом, к которому вы ранее могли прикасаться, без появления сыпи.
Атопический дерматит (экзема)
Атопический дерматит, более известный под общим названием экзема, — это еще один тип сыпи, тесно связанный с сенной лихорадкой.
Связь между экземой и сенной лихорадкой двоякая. Во-первых, у людей с экземой гораздо больше шансов заболеть сенной лихорадкой и астмой. Это часть того, что называется «атопической триадой», или группы аллергических состояний / состояний гиперчувствительности, которые обычно возникают вместе.
Во-вторых, сенная лихорадка может спровоцировать обострение экземы. Многие люди, страдающие экземой, обнаруживают, что состояние их кожи ухудшается во время основных сезонов сенной лихорадки весной, летом и ранней осенью.
Важно отметить, что сенная лихорадка сама по себе не вызывает экзему, и наоборот.Сенная лихорадка может, однако, усугубить симптомы экземы.
Симптомы
Сыпь — не частый симптом сенной лихорадки, но иногда может возникать. Некоторые люди более склонны к развитию сенной лихорадки, чем другие. Сенная лихорадка также может вызывать зуд на коже, не вызывая сыпи.
Ульи
Истинные высыпания при сенной лихорадке вызывают появление красных приподнятых шишек, называемых крапивницей. Крапивница вызывает сильный зуд и может возникнуть на любом участке тела.Они могут быть размером от ластика карандаша до нескольких дюймов в диаметре.
Крапивница также может возникать вместе с отеком кожи (ангионевротический отек). Крапивница обычно исчезает через несколько часов или дней, но она может быть хронической, особенно если невозможно избежать аллергенов.
Сопутствующие высыпания
Аллергический контактный дерматит вызывает покраснение, зуд, волдыри на коже. Бугорки, называемые пузырьками, могут сочиться или мокнуть.Эта сыпь также может быть чешуйчатой и сухой, особенно если она хроническая или длительная. Аллергический контактный дерматит развивается только на участках кожи, непосредственно контактировавших с аллергеном.
Экзема отличается от истинной сенной лихорадки или аллергического контактного дерматита тем, что является хроническим заболеванием кожи. Экзема красная, зудящая или болезненная; кожа также выглядит сухой и шелушащейся.
Это состояние проявляется в так называемых «типичных» областях (лицо, внутренняя поверхность локтей, за коленями, руками и ногами), а не в областях, которые контактировали с триггерным веществом.Хотя экзема может развиться в любом возрасте, чаще всего она начинается в младенчестве или раннем детстве.
Диагноз
Врач может диагностировать большинство высыпаний с помощью медицинского осмотра и вашей истории болезни. Есть и другие тесты, которые могут быть выполнены, например, подготовительный тест KOH (соскоб кожи) или биопсия кожи, чтобы исключить другие возможные состояния.
Всегда полезно обратиться к врачу, если у вас впервые появилась сыпь.
Чтобы определить, что вызвало сыпь, может потребоваться тестирование на аллергию.Если вы не знаете, на что у вас аллергия, специализированный врач, называемый иммунологом, может провести определенные тесты, чтобы определить виновника. Это может включать анализы крови или кожные пластыри.
После того, как вы определили вещество (а), на которое у вас аллергия, вы можете принять меры, чтобы избежать этого вещества в будущем, чтобы предотвратить будущие проблемы. Чем больше вы подвергаетесь воздействию триггерного вещества, тем серьезнее могут стать ваши симптомы.
Лечение
Многие методы лечения, которые вы обычно используете для контроля симптомов сенной лихорадки, также могут быть полезны для предотвращения и лечения сопутствующей кожной сыпи.
- Антигистаминные препараты , в том числе фексофенадин и дифенгидрамин, помогают уменьшить зуд и являются препаратами первой линии при крапивнице. Если вы ищете антигистаминный препарат, который помогает избавиться от высыпаний на коже, поговорите со своим врачом или фармацевтом. Антигистаминные препараты обычно очень эффективно лечат крапивницу, но многие высыпания не реагируют на антигистаминные препараты.
- Холодные компрессы, лосьон с каламином или ванны с коллоидной овсянкой могут успокоить раздраженную и зудящую кожу независимо от причины.
- Кремы со стероидами для местного применения , включая безрецептурный гидрокортизон, дезонид и клобетазол, являются обычными средствами лечения как экземы, так и аллергического контактного дерматита. Все стероиды для местного применения, включая безрецептурные препараты, следует с осторожностью наносить на лицо и никогда не наносить вокруг глаз. Проконсультируйтесь с врачом перед тем, как применять у ребенка стероиды для местного применения, отпускаемые без рецепта.
- Используйте увлажняющие кремы несколько раз в день, так как сухая кожа усиливает зуд и экзему.Выберите тот, который содержит смягчающие ингредиенты, такие как вазелин, минеральное масло, сквалан или диметикон.
- Исключение или ограничение контакта с вызывающим веществом имеет решающее значение . Возможно, вам придется переодеться после того, как вы проведете время на улице, закройте окна, когда количество пыльцы будет высоким, или принять другие меры предосторожности, чтобы избежать определенных аллергенов.
- Иммунотерапия (прививки от аллергии) при тяжелой аллергии может быть вариантом, который может уменьшить симптомы или даже вылечить сенную лихорадку.Это лечение продолжает развиваться, делая его более экономичным, удобным и менее болезненным (спросите своего врача о сублингвальной иммунотерапии).
Слово Verywell
Сенная лихорадка может вызывать различные кожные высыпания, каждая из которых имеет несколько разные причины и симптомы. Если у вас сезонная аллергия, вы, вероятно, более склонны к развитию аллергической кожной сыпи. К счастью, в большинстве случаев с этими высыпаниями можно справиться. Поговорите со своим врачом или аллергологом, чтобы составить для вас наиболее эффективный план лечения.
домашних средств от крапивницы и зудящей кожи — Health Nexus
Стресс не обязательно является первопричиной хронических кожных заболеваний. Но с 1980-х годов, как говорит дерматолог Jefferson Health доктор Мэтью С. Келлер, данные свидетельствуют о том, что он может способствовать возникновению временных крапивниц, сыпи и кожного зуда у тех, кто обычно не страдает от них, и усугублять случаи у тех, кто страдает.
«Когда люди находятся в состоянии физического или эмоционального стресса, они, как правило, несколько снимают это на своей коже», — говорит докторКеллер, специализирующийся на лечении псориаза. «Они склонны больше ковырять и царапать от беспокойства, что может усугубить и распространить сыпь, крапивницу и зуд».
Доктор Келлер предлагает несколько советов о том, как предотвратить крапивницу и сыпь, вызванные стрессом.
Выполняйте упражненияДоктор Келлер недавно с помощью телемедицины обследовал большее количество пациентов со значительными кожными обострениями псориаза, экземы, крапивницы и зуда, чем обычно в это время года.
«С научной точки зрения трудно сказать, что это связано с коронавирусом, — отмечает он, — но, по некоторым данным, дерматологические состояния некоторых пациентов стали намного хуже. Коронавирус повлиял на наш уровень стресса и нашу способность выходить на улицу и делать то, что мы обычно делаем. Люди не так много гуляют, сидят в парках, играют в гольф или ходят на пляж. Сказывается меньше свежего воздуха, солнечного света и физических упражнений ».
По мере того, как погода становится теплее и некоторые ограничения на использование вне помещений снимаются, больше пациентов, вероятно, будут тренироваться более безопасно, с масками, чистыми руками и социальным дистанцированием.Доктор Келлер рекомендует регулярно заниматься спортом, чтобы снять стресс и снять кожный зуд.
Примите антигистаминный препаратЭпинефрин , или адреналин, вызывает высвобождение гистамина из тучных клеток и, помимо других аллергических реакций, вызывает кожный зуд. Может помочь пероральный прием антигистаминных препаратов, — предполагает доктор Келлер. Однако избегайте кремов с антигистаминными препаратами, так как они могут вызвать контактную аллергию.
Ешьте лучше, чувствуйте себя лучше
Стресс и застревание в доме и вокруг него приводят к частым походам к холодильнику и кладовой — даже когда мы не особенно голодны.В супермаркете мы, возможно, покупаем больше замороженных продуктов с высоким содержанием натрия для удобства и экономии, а также больше сладостей, объясняя это тем, что они помогают нам пережить трудные времена.
«Употребление большого количества соли и сахара, безусловно, не так здорово, как свежие продукты», — говорит доктор Келлер. «А лишний вес из-за плохого питания и переедания, безусловно, может усилить воспаление кожи. Помимо прочего, разумное питание может помочь в этом ».
Сохраняйте прохладуСоздание временного ощущения ментола или охлаждения может помочь успокоить кожу.Этого можно добиться, завернув в тряпку для мытья посуды или замороженный горошек из морозильной камеры.
Лосьоны для местного применения, отпускаемые без рецепта, такие как Sarna Sensitive Skin и Curél Itch Defense, содержат прамоксин, который является полезным нестероидным ингредиентом для снятия зуда. Другие лосьоны и кремы для облегчения кожи от таких брендов, как Eucerin, Aveeno и Curél могут содержать ментол, который также может временно облегчить зуд. Как советует доктор Келлер, они более эффективны, если перед нанесением их заморозить.
«Вероятно, 80% того, что содержится в лосьоне с помповой бутылкой, — это вода, поэтому на самом деле она не сильно проникает в кожу — она испаряется. Эффект ментола от предварительного охлаждения лосьона сделает его более прохладным и более полезным для снятия зуда ».
Попробуйте «замочить и размазать»
Доктор Келлер считает, что крем с алоэ дает успокаивающее, но кратковременное облегчение: «Я всегда советую пациентам, если у вас сухая или раздраженная кожа, вам нужно нанести что-то в банку или тюбик, а не в бутылочку с помпой.И если вы можете использовать ее, мазь более эффективна, чем крем, потому что она обеспечивает более прочный барьер, удерживающий влагу в коже, а не испаряющуюся ».
Некоторым пациентам могут нравиться часто рекомендуемые овсяные ванны. Доктор Келлер говорит, что если это хорошо, наслаждайтесь, хотя, опять же, он предупреждает, что польза будет недолгой: «Определенно есть некоторые данные, которые показывают, что овсянка, будь то в ванне или в некоторых кремах для местного применения, успокаивает и помогает. , но я не уверен, что насколько полезен .”
Для некоторых пациентов лучший вариант, предлагает доктор Келлер, возможно, «замочите и сделайте мазок». Во-первых, примите душ перед сном — тогда это наиболее эффективно. Промокните себя насухо, чтобы кожа оставалась немного влажной, затем нанесите мазь на все проблемные участки. Пижама, прилегающая к коже, может стать жирной, но мазь и сырость будут удерживать влагу под кожей всю ночь. Затем утром нанесите немного охлажденного лосьона или крема, которые не повредят вашу рабочую одежду или одежду для отдыха.
Не допускайте чрезмерной стирки
Когда вы принимаете душ или принимаете ванну, держите воду теплой. Чем горячее вода, тем больше вероятность того, что вы удалите много натуральных масел, что сделает кожу сухой и зудящей, а не облегчит ее. И не принимайте душ каждые ночи. Если вы сидите в доме весь день, вам не обязательно принимать душ каждые 24 часа, так как ваша кожа сушит. Просто аккуратно вымойте тело и дайте коже немного увлажнить.
Не все решения одинаково эффективны для всех людей. «Попробуйте одно или два из этих предложений, которые вам подходят, и определите, какое из них вам подходит», — заключает доктор Келлер. «Правильный личный выбор должен помочь вашей коже ощутить заметное облегчение».
Как избавиться от сыпи аллергической реакции?
Люди с чувствительной кожей легко реагируют на раздражители и аллергены. Примеры раздражителей включают ароматизаторы, эфирные масла, духи и тальк.Примерами аллергенов являются перхоть домашних животных, пыль, плесень, пыльца и некоторые продукты, такие как арахис.
Если у вас сверхактивная иммунная система, то кожная сыпь, скорее всего, вызвана аллергической реакцией. Люди, у которых сыпь появляется в ответ на аллерген, обычно тоже страдают сенной лихорадкой.
Сыпь, появляющаяся на коже из-за аллергической реакции, обычно бывает интенсивной, с покраснением, зудом и жжением. Аллерголог может помочь вам держать аллергическую сыпь под контролем, а также помочь вам понять ее причину, чтобы вы могли избежать контакта с аллергеном в будущем.
Типы кожной аллергии
Аллергия обычно проявляется через некоторое время, поскольку сенсибилизация к аллергену требует времени. Вы можете быть удивлены внезапной реакцией вашей кожи.
Наиболее распространенными видами аллергии являются экзема и крапивница:
Экзема
Это аллергическое воспаление кожи, также называемое дерматитом, обычно вызывает появление красных, сухих, чешуйчатых и чрезвычайно зудящих участков на коже. Экзема — это хроническое заболевание, и его обострения обычно возникают из-за факторов окружающей среды.
Хорошая новость в том, что экзема не опасна для жизни; но если вы продолжите чесать его, вы можете заразиться. Экзема вызывает сильный дискомфорт, и вам необходимо знать причины ее возникновения, чтобы предотвратить повторное обострение.
Чтобы предотвратить обострение экземы, необходимо нанести крем против зуда или местные стероиды и воздерживаться от контакта с источником аллергии. Вы можете принимать антигистаминные препараты, если зуд становится невыносимым, но антигистаминные препараты обычно вызывают сонливость, поэтому настоятельно рекомендуется принимать их на ночь.
Ульи
Крапивница — это выпуклые шишки, которые вызывают сильный зуд. Крапивница может появиться из-за аллергической реакции на еду или лекарство; они не вызваны раздражающим ингредиентом косметических средств или средств для ванн. Однако стресс и инфекция также могут вызывать крапивницу, отсюда и выражение «это вызвало у меня крапивницу».
Крапивница может исчезнуть сама по себе. Однако чаще всего вам понадобятся пероральные кортикостероиды, антигистаминные препараты или инъекции дифенгидрамина, чтобы остановить высвобождение гистаминов, вызывающих аллергическую реакцию.
Между экземой и крапивницей последняя потенциально опасна для жизни. Если опухоль из-за крапивницы блокирует дыхательные пути, это может привести к анафилактическому шоку, который может быть смертельным, если не лечить немедленно.
Врачи-аллергологи в Северо-Восточном Иллинойсе
Только аллерголог может провести тесты на аллергию, чтобы определить, на что у вас аллергия, и порекомендовать соответствующее лечение для эффективного лечения вашей аллергии. В клинике Oak Brook Allergists наши сертифицированные врачи позаботятся о том, чтобы вы или ваш ребенок испытали долгосрочное облегчение симптомов аллергии.Мы гордимся тем, что можем предложить самые современные методы лечения как от экземы, так и от хронической крапивницы.
Чтобы назначить консультацию, позвоните в нашу дружную команду в Oak Brook Allergists сегодня по телефону (630) 574-0460 или запишитесь на прием через нашу онлайн-форму. Мы с нетерпением ждем возможности найти причину вашей сыпи или другой аллергической реакции, чтобы предотвратить ее повторение.
«Натуральные» продукты и раздражение кожи: как избежать аллергии
Мэри Джо Фэй не беспокоилась о безопасности нового антивозрастного крема, нанося его на лицо.В конце концов, продукт рекламировался как «натуральный» с активными ингредиентами, полученными непосредственно из растений.
Но на следующее утро лицо Фэй было горячим и раздраженным. Когда 60-летняя женщина из Канзаса посмотрела в зеркало, она была потрясена, увидев, что ее кожа пылает красным. «Я испугалась, — вспоминает Фэй. «Я чуть не попал в реанимацию, это было так внезапно и интенсивно. У меня никогда не было такой реакции. Это до смерти напугало меня ».
У Мэри Джо Фэй появилась ярко-красная сыпь после использования «натурального» крема для лица.Мэри Джо Фэй / Предоставлено Мэри Джо ФэйБывшая медсестра, Фэй знала, что ей нужно прикладывать пакеты со льдом к лицу. Вскоре ее кожа начала остывать, и покраснение со временем исчезло.
СВЯЗАННЫЙ: Действительно ли натуральный макияж и средства по уходу за кожей работают? СЕГОДНЯ Style изучает
Увеличение количества реакций
По мере того, как «натуральные» продукты по уходу за кожей становятся все более популярными, врачи наблюдают всплеск реакции на них. Пациенты часто бывают шокированы, когда слышат, что их сыпь, волдыри, зуд на коже, а также опухшие глаза и губы могут быть вызваны, ну, самой природой.
«Я думаю, это проистекает из общественного мнения о том, что если он« натуральный »или« органический »и происходит от земли, он должен быть по своей природе более полезным для здоровья», — говорит он. Доктор Брюс Брод, клинический профессор дерматологии Пенсильванского университета.
Косметическая бутылка-контейнер с зелеными травяными листьями в небольшом мешочке из органического хлопкаShutterstock«Я думаю, что для общества важно знать, что то, что что-то является естественным, не означает, что оно не вызывает побочных эффектов, — говорит Брод.«Возьми ядовитый плющ. Это естественно. Но он содержит химическое вещество, которое вызывает аллергическую реакцию, если к нему прикоснуться».
Эфирные масла также более популярны, чем когда-либо, для домашнего ухода за кожей и для ухода за здоровьем. Но увеличение реакции на них было зарегистрировано в исследованиях, опубликованных в журнале Dermatitis . В 2015 году исследователи обнаружили, что почти на 25% больше, чем последнее десятилетие в реакции на тесты ароматических пластырей, которые включали эфирные масла, полученные из таких растений, как жасмин, иланг-иланг, роза, ромашка и нероли.
(Хотя Фэй не знает, какой ингредиент антивозрастного крема вызвал у нее сыпь, крем содержал, среди прочего, масла из растений алоэ и олеандра.)
Лавандовое масло и духи в стеклянном флаконе. и безопасностьДля подавляющего большинства людей большинство продуктов для кожи безопасны и вызывают проблемы только у тех, у кого развивается аллергия, — говорит доктор Лаура Феррис, доцент дерматологии Медицинского центра Университета Питтсбурга.
«Но важно помнить, что никто не рождается аллергиком», — говорит Феррис. «Аллергия развивается со временем. Иногда люди удивляются, потому что они всегда употребляли определенный продукт, и однажды у них развивается аллергия».
Это одна из проблем, — говорит доктор Джонатан Сильверберг, доцент дерматологии Медицинской школы Файнберга Северо-Западного университета и дерматолог Северо-Западного медицинского университета.
«Вам не обязательно иметь чувствительную кожу», — объясняет Сильверберг.«Вам просто нужно использовать что-то достаточно долго. Даже если он имеет слабую аллергенность, если вы продолжаете подвергаться его воздействию снова и снова, у вас может развиться аллергия на него, будь то синтетический или натуральный ».
СВЯЗАННО: бальзам для губ EOS вызвал волдыри и сыпь, согласно иску
Ингредиенты, на которые следует обращать внимание
Тем не менее, есть определенные растительные ингредиенты, на которые следует обратить внимание при чтении этикетки продукта. Например, ароматизаторы — распространенные раздражители. «Как класс мы рекомендуем избегать их», — говорит Сильверберг.«Если вы чувствуете его запах за квартал, это, вероятно, будет проблемой для вашей кожи. Меня не волнует, сделано ли оно в лаборатории или на растении ».
Когда Феррис подозревает, что причиной сыпи у пациента является продукт для кожи, она проверяет наличие аллергии на общие компоненты с помощью пластыря. Натуральные ингредиенты, которые она проверяет, включают:
Перуанский бальзам (натуральный аромат)
Смесь ароматов I (коричный спирт, коричный альдегид, гидроксицитронеллаль, амилкоричный альдегид, гераниол, эвгенол, изоэвгенол
Абсолютный ароматизатор 585) Смесь II (лираль, цитраль, фарнезол, цитронеллол, гексил-коричный альдегид, кумарин)Смесь сесквитерпенового лактона (из маргариток)
Примин (из растений)
Колофония (смола растений)
Масло чайного дереваПрополис (продукт пчеловодства)
Ланолин
Масло Jasminium officinale
Имейте в виду, что даже если в упаковке продукта используется слово «натуральный», оно все равно может включать искусственные вещества, которые не дают продукту прогоркнуть, говорит д-р.Нина Ботто, доцент Калифорнийского университета в Сан-Франциско.
СВЯЗАННЫЕ: 6 способов, которыми косметические продукты могут сделать вашу кожу более чувствительной
Чтобы быть в безопасности с новыми продуктами, защитите себя следующим образом:
1. Избегайте ароматовНекоторые ароматы отмечены на этикетке , но другие являются «скрытыми» ароматическими химическими веществами, названия которых не похожи на ароматы », — говорит Ботто. В некоторых случаях химическое вещество, вызывающее запах, указывается, например, как эмульгатор.
2. Избегайте определенных химикатов
Не используйте продукты, содержащие метилхлоризотиазолинон и метилизотиазолинон, — говорит Ботто. «Эпидемия» контактного дерматита связана с обоими химическими веществами.
3. Проверьте себя
Проведите тест дома. По словам Ботто, наносите продукт на внутреннюю складку руки два раза в день в течение недели: «Если у вас не появятся красные шишки или зудящая сыпь, скорее всего, все в порядке».
Дерматологические исследования и тесты | DermNet NZ
Автор: Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, декабрь 2016 г.
Введение
Опытный врач часто может диагностировать состояние кожи без необходимости проведения исследований. Однако иногда в лабораторию отправляются мазки с кожи, соскобы и кусочки ногтей, биопсии и образцы крови, и проводится тестирование на аллергию или визуализация. Исследования также могут использоваться для мониторинга эффектов системного лечения.
Микробиология
- Стандартные мазки для кожи или ран имеют ватный наконечник на пластиковом стержне и обычно помещаются в гелевую транспортную среду Эмиса для обычных бактериальных культур и, при необходимости, чувствительности к антибиотикам.
- Влагалищные или мужские мазки из уретры можно собирать в буфер для полимеразной цепной реакции (ПЦР), метода молекулярной биологии, используемого для обнаружения хламидиоза, гонореи, трихомониаза и других микроорганизмов.
- Соскобы кожи, кусочки ногтей и удаленные волосы обрабатывают гидроксидом калия (КОН) и исследуют с помощью прямой микроскопии перед тем, как высеять на планшеты для грибковых культур. В промежуточном отчете могут быть описаны гифы, артроспоры и мицелий, типичные для дерматофитов или дрожжей. Результаты культивирования и выявленные специфические организмы сообщаются примерно через 4 недели.
- Транспортная среда для вирусов используется для выявления простого герпеса и опоясывающего лишая путем посева, иммунофлуоресценции или ПЦР.
- Образцы кожи в небольшом количестве стерильного физиологического раствора также можно обрабатывать для окрашивания по Граму, микроскопии и культивирования, включая низкотемпературное культивирование атипичных микобактерий и идентификацию таких организмов, как лейшманиоз и глубокие грибы.
Гистопатология
- Большинство биоптатов кожи отправляются в лабораторию в 10% забуференном формалине с 24-часовой фиксацией и временем обработки до гистологического исследования гистопатологом.Отчеты выдаются примерно за неделю. Интерпретация биопсии кожи требует значительного обучения и опыта.
- Образцы для иммунофлуоресценции следует поместить в культуральную среду, физиологический раствор или жидкий азот и срочно отправить в лабораторию.
- Замороженные срезы не имеют фиксатора и могут быть немедленно осмотрены патологом. В дерматологии они в основном используются для определения того, была ли базальноклеточная карцинома полностью удалена хирургическим путем с помощью операции Мооса (иссечение под микроскопом).Для интерпретации замороженных участков требуются значительные навыки и подготовка.
- Цитологию клеток основы блистера можно оценить на мазке ткани, нанесенном на предметное стекло и зафиксированном сушкой на воздухе, т. Е. Мазке Цанка. Это быстро, но не очень надежно для диагностики.
Гематология
Другие анализы крови
- Состояние почек, печени, щитовидной железы и железа можно оценить у пациентов с генерализованным зудом, васкулитом или системными симптомами.
- Уровень глюкозы в крови и гликозилированный гемоглобин выявляют и контролируют диабет, который может иметь значение при инфекциях или кожных заболеваниях, связанных с метаболическим синдромом.
- Антинуклеарные и экстрагируемые антитела к ядерным антигенам и тканевые аутоантитела оцениваются у пациентов с подозрением на соединительную ткань или аутоиммунное заболевание.
- Белки, включая иммуноглобулины, криопротеины и комплемент, оцениваются у пациентов с васкулитом или заболеванием соединительной ткани.
- Требуется специфическая серология для инфекций, например, гепатита B, гепатита C, вируса иммунодефицита человека (ВИЧ), сифилиса.
- Дополнительные тесты при васкулите включают антинейтрофильные цитоплазматические антитела (ANCA), антифосфолипиды и скрининг на тромбофилию.
- Гормональные тесты иногда назначают женщинам с акне, гирсутизмом и андрогенной алопецией, если симптомы указывают на то, что эти тесты необходимы, или если присутствует вирилизм.
- Порфирины в моче, фекалиях или сыворотке требуются пациентам, у которых может быть кожная порфирия.
- Цитогенетические тесты, включая кариотипирование, флуоресцентную гибридизацию in situ и сравнительную геномную гибридизацию.
- Исследования по выявлению меланомы по крови (жидкая биопсия).
Тесты на аллергию
Для определения аллергии требуется тщательный сбор анамнеза и обследование, а при тестировании следует учитывать конкретный вопрос.
Укол-тесты
Укол-тесты для немедленной гиперчувствительности не очень полезны при исследовании кожных заболеваний. Эти тесты иногда проводятся у пациентов с подозрением на контактную крапивницу или аллергию на латекс. Они бесполезны при атопическом дерматите или острой / хронической спонтанной крапивнице. IgE-тесты имеют ограниченное применение у пациентов с реакциями гиперчувствительности 1 типа.
Патч-тесты
Патч-тесты проводятся специализированными клиниками для пациентов с подозрением на контактный аллергический дерматит; выявляют реакции гиперчувствительности замедленного типа. Пациенты должны иметь хронический или рецидивирующий дерматит.
- В зависимости от места появления сыпи или профессионального воздействия выбирается базовый ряд общих аллергенов и дополнительные батареи тестируемых веществ.
- Стандартизированные концентрации аллергенов поставляются специализированными компаниями.
- Тестовые пластыри накладываются на верхнюю часть спины в день 0, удаляются во второй день и рассматриваются в день 4, а иногда и в день 7. Тесты
- Photopatch требуют применения дублирующего набора фотоаллергенов с воздействием ультрафиолетового излучения на один из наборов аллергенов в день удаления.
- Интерпретация неоднозначных результатов может быть сложной задачей.
- Патчи-тесты на атопию иногда используются у пациентов с атопическим дерматитом с возможным обострением из-за аллергенов 1 типа, таких как пищевой клещ или клещ домашней пыли.
Визуализация
Радиологические обследования
Рентген, компьютерная томография, магнитно-резонансная томография и ультразвуковые тесты обычно не требуются в дерматологии, но могут проводиться при системных симптомах или при мониторинге лечения. Они необходимы для исследования меланомы на поздних стадиях. См. Рентгенологические исследования меланомы.
Осмотр с помощью света древесины
Воздействие длинноволнового УФА-излучения, излучаемого лампой Вуда, в основном используется для исследования пигментных нарушений и хронических поверхностных кожных инфекций, таких как разноцветный лишай, когда флуоресценция поддерживает конкретную причину.
Цифровая дерматоскопия
Цифровая дерматоскопия — это цифровое изображение кожных поражений при дерматоскопии. В идеале они должны сопровождаться макроскопическими изображениями и изображениями местности. Дерматоскопические изображения могут быть получены с помощью различных дерматоскопов, адаптеров, видео- и фотоаппаратов с использованием контактных и бесконтактных, поляризованных и неполяризованных систем.
Картирование родинок — это система, в которой расположение меланоцитарных невусов сопоставляется с манекеном, делаются фотографии всего тела и записываются макроскопические и цифровые изображения поражений, вызывающих клиническую озабоченность.Процедура повторяется через определенные промежутки времени для наблюдения за пациентами с высоким риском меланомы, особенно если у них много невусов или невусов необычного вида.
Прочее
Оптическая когерентная томография и отражательная конфокальная микроскопия — это методы диагностики кожных заболеваний in vivo. В основном они используются в исследовательских центрах.
Будущее дерматологии включает в себя интеллектуальные инструменты для диагностики кожных повреждений и высыпаний с использованием искусственного интеллекта, сверточных нейронных сетей и других методов.
.