виды язв и способы лечения нарывов
Трофическая язва представляет собой патологический процесс, который проявляется формированием кожных изменений или слизистой, и возникает, когда отторгается некротизированная ткань. Болезнь имеет вялое течение, незначительную склонность к поправке и предрасположена к рецидиву. Язвы могут возникнуть на фоне ряда патологий, имеющие долгое течение и плохо лечатся. Поправка будет зависеть от прохождения основного заболевания и исключения факторов, которые повергли к образованию процесса. Зачастую проявляется трофическая язва на пятке, поэтому к лечебному процессу стоит приступать сразу при выявлении первоначальных симптомов.

Причины возникновения
Трофическая язва — признак опасной болезни, а не самостоятельной патологией. При лечении лишь кожной проблемы, язва спустя время снова даст о себе знать, либо терапия будет безрезультатной.
При возникновении нарушения снабжения кровью кожного участка наблюдается:
- Разлады микроциркуляции.
- Нехватка кислорода, питательных элементов.
- Серьезные изменения в тканях.
Пораженная нижняя часть ноги омертвевает, станет более ощутимой к разным факторам, и когда присоединяется инфекция.
Появления трофических язв способны вызвать такие факторы:
- Нарушения венозного кровообращения (варикоз нижних конечностей)
- Плохой артериальный кровоток, возникающий при наличии атеросклероза, диабета.
- Отдельные патологии системного характера – васкулиты.
- Разные поражения кожи
- Интоксикация токсинами
- Кожные болезни – экзема, дерматит.
- Дефектов сосудов
- Неполноценная проходимость артериального и венозного кровотока.
- Травмирование спинного и головного мозга
- Другие
Чтобы поставить диагноз назначают полное обследование для обнаружения основной причины язвенных повреждений стоп, ведь лечебный курс язвы в районе пятки и прогноз зачастую предопределен прохождением главного венозного заболевания.
Виды трофических язв
Трофические язвочки, исходя от места расположения, и фактора могут быть различной этиологии, отчего немаловажно верно диагностировать первичную болезнь. Образование язв способно начаться на разных ступенях тканей, кроме того их виды разделяют по причине формирования и структуре.

Выделяют 6 типов язв на ноге и пятке.
- Венозные – характеризуются изменением венозного кровообращения, формируются в зоне голени. Язвы приобретают фиолетовый окрас.
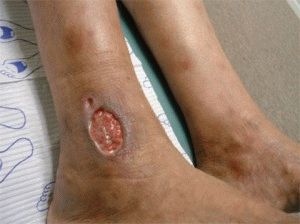
- Артериальные – развиваются из-за сдвига ишемии мягких тканей голени. В основном язва наблюдается в районе пятки, представляя собой полукруглое болезненное образование незначительной величины. Она заполнена гноем, имеет плотные границы и бледно-желтый покров кожи по кругу. Часто язва фиксируется в пожилом возрасте с разладом артерий ног, раны от пятки до голени увеличиваются вглубь и по диаметру.
- Нейротрофические – развиваются, когда происходит поражение головы, позвоночного столба из-за изменения иннервации ног и нервной системы. Подобные язвы похожи на кратеры, выделяющие гной неприятного аромата.
- Диабетическая язва – образовывается у диабетиков, когда не соблюдается лечебный процесс и профилактические меры. Проявление язв фиксируется в районе пяток. Язва крупной формы и глубокими дефектами в ткани, нарыв сильно кровоточит, выделяет гной, который имеет зловонный запах.
- Гипертоническая рана – развиваются на фоне артериальной гипертензии недоброкачественного течения, стенки мелких сосудов при этом разрушаются. Образования представлены симметричными пятнами небольшого размера красно-синюшного окраса со слабым чувством боли при прикосновении.
- Пиогенные – являются гигиеническими ранами, появляются у лиц, живущих на улице. Формируются на фоне фурункулеза, гнойной экземы, если игнорировать личную гигиену. Язва имеет овальный вид, с небольшой глубиной.
Симптомы трофической язвы
Когда образуется нарыв на пятке, этому предшествует ряд проявлений, указывающих на изменения в ногах венозного обращения крови.
Симптомы атрофического образования следующие:
- Ощущение усиленной припухлости и утяжеления в области икр.
- Частые спазмы мышц голени, особенно по ночам.
- Жжение, жар.
- Зуд
В это время внизу голенища происходит увеличение сети мягких синюшных вен незначительного объема. Кожный покров покрывается пятнами фиолетового, пурпурного цвета, формируя большой участок гиперпигментации при сливании.
На первоначальной стадии развития, рана на пятке размещается поверхностно, ее плоскость влажная, с темно-красным оттенком, затянута коркой. Затем она становится шире и уходит вглубь.
Некоторые образования способны соединяться воедино, формируя большие дефекты.
Чем опасно заболевание
При прогрессировании язвы на ноге, со временем заболевание способно охватывать еще большую область пятки, с расширением глубины омертвевшего поражения.
Инфекционная болезнь, которая проникла в рану, способна повлечь за собой к тому, что не исключено развитие:
- Рожистых процессов
- Лимфаденита
- Лимфангита
- Септического осложнения
Когда болезни вен имеют запущенную стадию, они способны переходить в газовые гангрены, что дает повод к срочному проведению операции
.
Если нарывы долго не затягиваются, они подвергались влиянию агрессивных средств, то не исключено развитие раны злокачественного течения – рак кожного покрова.
Лечение
Если язва захватила пяточную зону, как вылечить абсцесс? Продолжительная терапия заключается в комплексном подходе, направленном на минимизацию влияния основного заболевания и исключения самих нарывов. Если язва длительно текущая, то ее обычно лечат хирургическим путем.
При этом кроме обнаружения и устранения фактора, нужно вести уход пораженной зоны.
Существует несколько методов лечения, исходя из запущенности патологии.
- Консервативный способ – подразумевает прием антибиотиков, чтобы ограничить развитие гнойных явлений и вторичных поражений инфекцией. Выбираются средства, чтобы нормализовать функциональность сосудов и систему кровообращения в пятке. Только врач имеет право прописывать лекарства и дозировку.
- Местное лечение – позволяет вылечить пораженные ткани и эпителий пятки мазями, антисептиками, ферментами.
- Оперативный путь – предусматривается, когда нарывы заживут. При операции восстанавливают кровоток в пятке, удаляют пораженную кожу.
Оперативное вмешательство
Терапия путем оперативного решения проблемы с назначением врача возможна только, когда язва в районе пятки имеет огромные и серьезные повреждения кожного покрова.
Оперативное вмешательство предусматривает иссечение нарыва с погибшими тканями, которые его окружают. Затем язвенный изъян закрывается и проводится оперативное вмешательство на венах.
Различают следующие хирургические способы лечения нарыва на пятке:
- Вакуумная – способствует быстрому удалению гноя, уменьшению отечности, кроме этого создается влажная среда в абсцессе, что не даст инфекции развиваться.
- Катетеризация – применяется при открытых язвах, которые долго не могут зажить.
- Прошивание через кожу – используется при наличии гипертонической раны, суть метода в разобщении венозных и артериальных фистул.
- Виртуальная ампутация – проходит с отсечением плюсневой кости и плюснефалангового сустава, осуществляется удаление зон костной инфекции, чтобы борьба с нейротрофическим абсцессом проходила более эффективно.
Если нарыв до 10 см², тогда он закрывается своими же тканями, более 10 см² проводят пластическую операцию, используя неповрежденный кожный лоскут пациента.
Медикаментозная терапия
Терапия повреждения кожного покрова, для заживления травм, ран на пятках предусматривает применение лечения:
- Антибиотиками, которые имеют разнообразный спектр воздействия.
- Нестероидными средствами снимающими воспаление – Диклофенак, Кетопрофен.
- Внутренние уколы антиагрегантами – Пентоксифиллин, Реополиглюкин.
- Средства противоаллергического характера – Супрастин, Тавегил.
В качестве местной терапии назначают процедуры, которые способны очистить нарывы от отмершей поверхности кожи и бактерий:
- Промывка нарыва раствором риванола, фурацилина, хлоргексидина.
- После промывания образования, используются повязки с мазями – Левомеколь, Диоксиколь, для сорбции – Карбонат.
Затем требуется накладывание отдельных раневых застилов – Свидермом, Гешиспоном, Аллевином. Очищение поверхности проводится Куриозином.
В лечебном процессе язв в зоне пяток требуется также применять компрессионные повязки, на стадии затягивания проходить мероприятия физиотерапевтического характера.
Лечение в домашних условиях
Терапевтический курс язвы на пятке очень трудный. Нагноения, гнойники, фурункулы и нарывы трудно очищаются от гноя, что не дает возможность нарыву заживиться и приступить к восстановлению. Существенное увеличение эффективности медикаментозного лечения наблюдается при использовании народных средств.
Чтобы промыть образование, пользуются следующими способами:
- Чистая рана на пятке прижигается спиртовым настоем прополиса, водкой. Затем наносится мазь Вишневского, ихтиоловый крем.
- Когда нарывы на пятке долго не затягиваются, берут вату и пропитывают дегтем, потом прикладывают к больному месту на 3 дня, меняя на свежие. Курс длится до полной поправки.
При диабетической патологии лечебный курс язв сложный. Из народных рецептов выделяют:
- Применение порошкового средства из сухих листьев татарника – рана промывается Риванолом, а потом припорашивается подготовленным лекарством. Накладывается повязка. Утром следующего дня вновь присыпать средством, но нарыв не промывается. Через время можно наблюдать рубцевание образования.
- Примочка из березовой золы– 100 грамм средства, перемолотого в порошок, заливается литром горячей воды, тара закрывается и хорошо укутывается в плед. Спустя 2 часа бинт смачивается в приготовленном лекарстве и накладывается на образование на 4 часа. Лечение проводить 3 недели.
Профилактика
Главным средством профилактики для предупреждения появления подобных образований является немедленная терапия первоначальных патологий.
Требуется не только применение препаратов орально, но и нанесение их снаружи. Благодаря местному влиянию реально приостановить болезнетворные явления, подлечить рану и не допустить гибель тканей в дальнейшем.
При сахарном диабете
При сахарном диабете лечение подразумевает достижение нормального показателя глюкозы, если необходимо, то включает соблюдение диеты, приема препаратов, снижающих глюкозу и введение инъекций инсулина.
Поскольку диабетическая язва в зоне пятки – это нередкое осложнение сахарного диабета, то профилактическую терапию следует проводить по возможности раньше.
Также при диабете требуется:
- Ходить в удобных туфлях (ортопедических)
- Смотреть за пятками, чтобы сразу предупредить потертости и микротравмы.
- Не перегружать ноги
- Не подвергать пятки переохлаждению и перегреванию.
- Лечить сразу, если образовалась небольшая рана.
Осложнения
Нарывы часто приводят к опасным осложнениям. Если своевременно не увидеть гнойник в области пятки и не приступить к терапии, человек может столкнуться:
- С сепсисом
- Газовой гангреной
- Рожистым воспалением
- Лимфаденитом
- Лимфангитом
- Раком кожи
Очень важно сразу обращаться к доктору с заболеванием, для выяснения причины патологии, тогда появление трудностей удастся избежать.
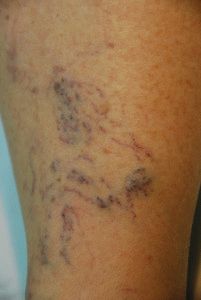
Заболеваниями вен нижних конечностей страдает чуть ли не каждый второй житель земли – просто не все об этом знают, а некоторые просто не придают должного значения отекам и тяжести в ногах. Синяя сетка вен, выделяющаяся под кожей, тоже нередко принимается за «вариант нормы».
И человек даже не подозревает, что своим халатным отношением к собственному здоровью он просто-напросто «запускает» варикоз. «Выращивает» осложнения, среди которых острый или хронический тромбоз, тромбофлебит, закупорка легочных сосудов оторвавшимися тромбами, ХВН, чреватая инвалидностью, и, конечно, трофические язвы
Трофическая язва выглядит крайне неприятно: незаживающая воспаленная рана с гноем, отмирающие ткани «в обрамлении» побагровевшей кожи. А еще трофические язвы сочатся кровянисто-лимфоидным отделяемым с примесью гноя – да и вообще имеют весьма специфический запах гниющего мяса. Надеемся, мы напугали вас ровно настолько, чтобы вы увидели необходимость более внимательно относиться к своему здоровью – и не терпели боли в ногах, а сразу записывались к врачу.
Как появляется трофическая язва: предпосылки и механизм развития
Основной фактор развития незаживающей язвы – серьезное нарушение питания тканей. Как вы понимаете, при варикозной болезни, характеризующейся нарушением венозного оттока, именно это и происходит.
Нефункционирующие венозные клапаны провоцируют обратный ток крови (рефлюкс). То есть, кровь уже не циркулирует сверху вниз, как при нормальном состоянии. Эти особенности гемодинамики одновременно являются и следствием, и причиной варикоза.
Из-за того, что в тканях нижних конечностей застаивается кровь, ухудшается питание тканей. Патология венозной системы прогрессирует, но язва развивается не сразу. Сначала кожа голени (чаще всего варикозные язвы возникают в нижней трети голени) становится уплотненной, приобретает характерный глянцевый блеск. Пациенты жалуются на усиление отеков в области икроножной мышцы, на тяжесть и чувство распирания.
Пораженная область начинает зудеть, на поверхности кожи выступают мелкие капли лимфоидной жидкости (это происходит по причине развития местного лимфостаза).
Затем пациент отмечает усиление гиперпигментации кожных покровов. Спустя время в зоне поражения развивается «предвестник будущей язвы» — белесый участок атрофированной ткани. Стоит человеку пусть даже незначительно повредить область атрофии (например, задеть тканью брюк), как в этом месте возникает язва.
Сначала язва выглядит, как поверхностная рана с коркой, но, по мере прогрессирования патологического процесса, она углубляется внутрь мягких тканей голени. Кроме того, расширяется ее площадь.
Обычно на этом этапе человек пытается самостоятельно заживить язву привычными для этого способами (например, регенерирующими мазями) – но его ждет неудача. Раневая поверхность инфицируется, начинает гноиться и изъявляться.
Содержимое отделяемой биологической жидкости зависит от наличия и количества присоединившихся бактерий. Как правило, сначала рана сочится кровяно-лимфоидным отделяемым, затем сукровица становится более мутной, и, наконец, приобретает характерный гниющий запах.
В ряде случаев (например, при ослабленном иммунитете пациента) возможно присоединение не только бактериальной, но и грибковой инфекции. Этот факт еще больше усугубляет состояние человека и несколько ухудшает прогноз.
Почему вам не удастся заживить трофическую язву самостоятельно
Причина того, что язва долго не заживает, такая же, как и причина ее изначального возникновения: недостаточное питание тканей. В зоне поражения резко снижена способность к регенерации тканей – что и приводит не только к распространению патологии, но и к опасным для жизни осложнениям. Именно поэтому так важно вовремя обратиться к врачу.
Тем более, что лечение самой трофической язвы будет безуспешным, пока вы не устраните основную причину ее возникновения. А, как показывает медицинская практика, от варикоза и, тем более, его осложнений в домашних условиях еще не излечивался никто.
Почему попытки самолечения трофической язвы опасны для жизни
Во-первых, потому, что таким образом вы не только будете оттягивать своевременный визит к врачу – а рана не только не уменьшится, но и разрастется вглубь тканей. А распространиться гнойно-некротический процесс может вплоть до костной ткани (в этом случае трофика может стать причиной развития остеомиелита).
Кроме того, отсутствие адекватной медицинской помощи при трофической язве чревато такими осложнениями, как:
- Злокачественным перерождением трофической язвы
- Снижением подвижности голеностопного сустава (выраженным ограничением дееспособности – и, как следствие, инвалидностью)
- Флегмоной или сепсисом
Зачастую небольшие трофические язвы на поверхности голени сливаются между собой в одно раневое пространство. У больного может развиться паховый лимфаденит, гнойный тромбофлебит или рожистое воспаление мягких тканей.
Диагностика трофической язвы и патологий, ставших первопричиной ее развития
- О том, что на ноге у пациента не просто инфицированная рана, а трофическая язва, свидетельствуют следующие особенности:
- Характерная локализация трофической язвы – нижняя треть голени
- Вокруг раневой поверхности кожа обычно уплотнена
- Кожные покровы в непосредственной близости от раны имеют выраженную пигментацию
- При интенсивной пальпации в мягких тканях образуются характерные «ямки»
- Сама раневая поверхность и близлежащие ткани имеют признаки воспаления (краснота, отечность)
- Рана сочится, изъявляемое содержимое имеет примесь гноя и специфический запах гниения
Если у человека имеются выраженные проявления сосудистых патологий (например, расширенные извилистые вены, напоминающие гроздья винограда), то имеет смысл говорить не просто о сосудистой причине развития трофики, а о запущенной стадии варикозной болезни.
Нередко пациенты с трофическими язвами попадают в больницу после перенесенного тромбофлебита.
Кстати, иногда человек даже не догадывается о том, что перенес тромбоз – потому что патология протекала без ярко выраженных признаков. Однако при повышенной свертываемости крови, эпизодах хирургических вмешательств или длительной обездвиженности пациента имеет смысл говорить о высокой вероятности перенесенного тромбоза.
Чтобы оценить состояние венозной системы нижних конечностей, врачи Центра АНТИРЕФЛЮКС используют высокоточные инновационные технологии: «золотой стандарт» диагностики болезней вен – ультразвуковое ангиосканирование, а также спиральную компьютерную томографию, предоставляющую изображение в трехмерной реализации. Данный исследовательский метод позволяет выявить даже скрытые сосудистые патологии.
Способы лечения трофической язвы
Лечение гнойно-некротической трофической раны должно быть комплексным – и включать в себя как обработку самой раневой поверхности, так и устранение первопричины развития трофики (иначе процесс регенерации поврежденных тканей так и не «запустится»).
Кроме того, в случае присоединения к ране бактериальной или (что случается реже) грибковой инфекции, хирург должен проводить лечение антибиотиками – как местного, так и системного действия.
Обычно в первую очередь пациенту назначается интенсивная консервативная терапия, дабы подлечить очаг поражения и нормализовать общее состояние больного – и только потом выполняются хирургические манипуляции на нефункционирующих венах.
Наличие трофических язв в острой стадии делает невозможным проведение каких-либо оперативных вмешательств – поэтому на период лечения самой раны пациенту выписываются консервативные медикаменты (например, флеботоники – чтобы минимизировать проявления варикозной болезни или ее осложнений).
Что касается лечения трофической язвы, то сначала хирург проводит очищение раневой поверхности антисептиками, затем использует антибиотики с учетом чувствительности микрофлоры конкретного пациента, и только после ликвидации острого воспалительного процесса назначает регенерирующие наружные средства – чтобы рана затянулась как можно быстрее.
Еще раз обращаем ваше внимание, что самолечение трофической язвы опасно для жизни! Каждый случай заболевания индивидуален – а врач назначает терапию только после проведения инструментальной диагностики, и с учетом сопутствующих патологий пациента.
Позаботьтесь о своем здоровье вовремя – ведь вы нужны своим близким!
Язвы на ногах: причины и лечение
В мире насчитывается 2 млн. человек, страдающих от язв нижних конечностей. В результате образуются глубокие дефекты подлежащей клетчатки с наличием воспалительного процесса. После эпителизации ткани остаются безобразные рубцы. Состояние приводит к потере здоровых тканей на ногах. Часто при наличии повреждений нарушены восстановительные процессы, открытые раны практически не заживают.
Кажется, что о подобном заболевании Сэр Бенджамин Броди писал: «Болезнь не убивает, но без адекватного лечения превращает жизнь в сущий ад. Встречается часто. Излечение требует большого искусства». Появление язв на конечностях становится чаще осложнением. Заниматься самолечение категорически запрещается. За помощью стоит обратиться к врачу-флебологу. Важно выявить причину развившегося состояния. В противном случае неверное лечение приведёт к необратимым последствиям.
Этиология заболевания:
- Наличие сахарного диабета. Поначалу теряется чувствительность в нижних конечностях, связано с гибелью части нервных окончаний. Если провести рукой по ноге, конечность кажется холодной, по сравнению со здоровой. Чётко прослеживается патология сосудов. При снижении иннервации снижается общая чувствительность. Часто присутствует комбинированный вариант. Располагаются дефекты чаще на больших пальцах ног. Больные жалуются на ночные боли. Характерной особенностью становится отсутствие синдрома перемежающейся хромоты. Часто к подобному состоянию приводит травма мозолей различного происхождения. Раны обнаруживают характерный вид: глубокие, большого диаметра. Исходом становится инфицирование, что опасно. Нередкой признаётся гангрена конечности. В дальнейшем необходима ампутация.
- Варикозное расширение вен ног. На ранних стадиях требует консервативной терапии, грозных осложнений не возникнет. Здоровые ткани можно сохранить. При запущенных формах появляются вышеупомянутые болячки на ногах.

Варикоз ног
- Атеросклеротическое происхождение. Причиной повреждений кожного покрова выступает переохлаждение. Распространённым фактором становится ношение тесной обуви. Впоследствии происходит ишемия мягких тканей голени, приводя к поражению артерий. Локализуется повреждение в большинстве случаев на голенях. Нередко возможен переход на пятку. Допускается ограничение только большим пальцем. Встречаются повреждения с внешней стороны стопы. Образовавшийся дефект небольшого размера. Края чаще рваные. Наблюдается отделение гнойного содержимого. Цвет кожи на голени приобретает бледно-жёлтый оттенок. Для подобной формы свойственна перемежающаяся хромота. Характерно похолодание конечностей. Снижается чувствительность. Часто беспокоят ночные боли в ногах, при ходьбе наступает быстрая усталость. Возможны случаи, когда больные оттягивают с лечением. В итоге образуются язвочки с быстрым прогрессированием. Местными консервативными средствами уже не ограничиться.
- Дефекты нейротрофического происхождения. Возникают после травм различного происхождения. Редкая локализация на стопах. В основном, встречаются на голени. Размеры язвенного дефекта незначительные. Отличается большой глубиной. Дном становится мышца либо даже кость. От дефекта на голени исходит неприятный запах. Чем больше запущена форма, тем сильнее. Кожа в указанных местах грубеет. Нервные окончания при прогрессировании начинают страдать. Мягкие ткани раны теряют чувствительность.
- Наличие кожных заболеваний. Сюда относятся псориаз, дерматиты и экзема. У преобладающего большинства болезней дефекты кожи выглядят сухими. В случае возникновения экземы раневые поверхности становятся мокнущие. Терапия направлена на улучшение кровообращения в поражённой зоне. Для восстановления регенерации приобретают любую мазь. Основным направлением становится местное воздействие мазями. Они способствуют благоприятному заживлению открытых повреждений, улучшают трофику в дефектной зоне.
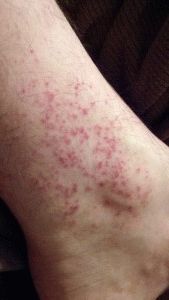

Кожная болезнь
- Гипертонические язвы, или Марторелла. Это редкое осложнение. Проявляется в результате длительно сохраняющегося высокого артериального давления. Локализуются на нижних конечностях. Дефектам подвержены чаще стопы. По статистике, склонны к заболеванию женщины. Основной возраст приходится на контингент старше 40 лет. Отличительной особенностью язв считается симметричность. Характерно медленное прогрессирование. Нестерпимые боли возникают во время ходьбы, в покое. Сложно найти положение, в котором снижается интенсивность боли. Для облегчения состояния применяют мазь с анестетиком. После окончания действия болевые ощущения возвращаются. Сначала на месте будущего открытого дефекта кожа становится красноватой, потом меняет цвет на багрово-красный с синюшным оттенком. Поверхность начинает изъязвляться. В конечном итоге, заканчивается образованием раны.
- Пиогенное происхождение. Повреждения кожи свойственны лицам низкого социального статуса. Глубина обычно небольшая. Болезненных ощущений в голени практически нет. В прочих местах на нижних конечностях боли могут сохраняться длительно. В покое состояние улучшается. Регистрируется повышение температуры тела. Для облегчения требуется мазь с анальгетиком. Иногда больных беспокоит напряжение, пульсация кожи. Это происходит в результате напряжения кожи в месте повреждения. Под кожей накапливается гной. Дефекты локализуются на голени, стопах. Чаще причинной служит несоблюдение норм гигиены. Приводит к развитию указанного состояния снижение активности иммунитета. Часто изъязвления наблюдаются на месте фурункулёза, карбункулов.
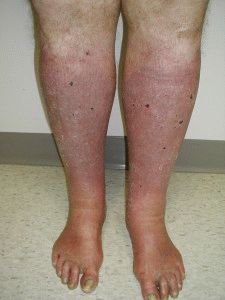

Венозная недостаточность
- Венозное происхождение. Основная причина подобных повреждений – венозная недостаточность кровообращения. После заживления остаются безобразные рубцы. Затягиваются крайне медленно. Часто возникают рецидивы. Трофические нарушения затрагивают в основном голени, нижнюю часть. Наружная и задняя поверхности вовлекаются редко. На бёдрах не встречаются. Излюбленное место – внутренняя поверхность. Образовавшиеся язвы характеризуются клинической симптоматикой:
- тяжесть в нижних конечностях, усталость;
- преходящие, позже постоянные отёки;
- кожа ног чешется;
- становятся видны на поверхности кожи поверхностные вены в виде сетки;
- ночью случаются судороги;
- по мере прогрессирования заболевания кожа уплотняется, приобретает блеск;
- цвет кожных покровов на ногах приобретает синюшный оттенок.
В начале заболевания кожные дефекты имеют белый цвет. По мере прогрессирования и отсутствия соответствующей терапии формируются изъязвления. Они медленно углубляются. Доходят до кости поражённой голени. Повреждения постоянно сопровождаются отёками. При ухудшении положения отёки только усиливаются. Итогом становится венозный застой, нарушение трофик. Процесс сопровождается наличием неприятного запаха, исходящего от ран. В случае неадекватной терапии либо отсутствия развиваются осложнения. Сюда относится рожистое воспаление, варикотромбофлебит. В запущенных поздних стадиях состояние переходит в сепсис.
- Тромбофлебит. Неизбежным исходом становится формирование язв. Заболевание крайне опасно среди прочих сосудистых. На ощупь ноги отличаются. Характерно местное повышение температуры, изменение цвета. Излюбленная локализация повреждений на голени, пятке, больших пальцах. Суть тромбофлебита заключается в формировании сгустка крови – тромба. Оторвавшись, он способен попасть в любой орган. Исходом нчасто становится смерть. Если тромб закупоривает маленькие сосуды, возникают трофические язвы.
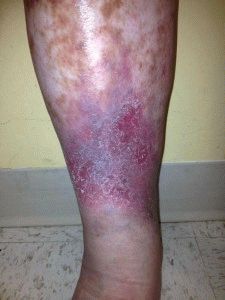

Тромбоз ног
- Злокачественные процессы. Причиной формирования дефектов становится рак кожи, мягких тканей и костей, метастазы. Для постановки диагноза требуется взятие материала. При осмотре рана показывает подрытые края, глубокое дно с некрозами. По мере прогрессирования появляется зловонный запах. Больного беспокоят частые ночные боли. Для облегчения состояния используется мазь с анестетиком. После окончания лечебного эффекта болезненные ощущения снова возвращаются.
Терапию подобным больным проводят онкологи. В запущенных стадиях занимаются хирурги. Выбор метода лечения зависит от тяжести заболевания. Если не зарегистрировано у больного отдалённых метастазов, проводят иссечение повреждённой ткани, удаление регионарных лимфатических узлов. Заканчивают операцию кожной пластикой местными тканями. В случае невозможности проведения оперативного вмешательства, проводится паллиативная терапия, облегчающая жизнь больному. Наличие злокачественной опухоли уже говорит о неблагоприятном прогнозе в большинстве случаев. Трофическое повреждение у онкологических больных заживает длительно, неблагоприятно сказывается на качестве жизни.
- Заболевания соединительной ткани аутоиммунного происхождения. Каких-либо специфических проявлений изъязвления не несут. При длительно текущих повреждениях требуется пройти диагностику на предмет аутоиммунных заболеваний. Чаще болячки локализуются на голенях, способны затрагивать бедра. В редких случаях получается обнаружить на стопах. При кожных заболеваниях раневые поверхности сопровождают больного обязательно. Дефекты появляются в результате васкулита, обнаруживают тенденцию к отсутствию регенерации.

Трофическая язва
- Трофические повреждения ног у наркоманов. Специфичны невыносимые боли, постоянное отделение гнойного содержимого. Дефекты кожи получится вылечить, избавившись от употребления наркотических веществ. Терапия длительная, сложно поддаётся полному излечению.
- Прочие причины. При наличии в диагнозе болезни Крона кожные дефекты возникают на фоне гангренозной пиодермии. Излюбленная локализация на бёдрах, стопах, голенях. Поверхность повреждений медленно увеличивается в размерах, края изъедены. Характерной особенностью считается упорное течение. Процессы регенерации снижены, у подобных больных изъязвления незаживающие на протяжении длительного времени.
В большинстве случаев определить первоисточник изъязвлений не составляет труда. Это становится первым шагом для дальнейшей адекватной терапии. Основными принципами в лечении станут патогенетический и антибактериальный.
Лечение трофических повреждений мягких тканей
Начинать терапию нужно с основного заболевания. Для каждого больного выбор метода строго индивидуален. Подбор препаратов происходит после установления причин и диагноза.
Медикаментозная терапия:
- Основным средством становится мазь, применяемая местно. Можно использовать левомеколь либо диоксиколь.
- Промывание раневой поверхности антисептиками: фурацилин. Растворы используют только струйно. Избегают применения концентрированных растворов на стопы, бедра. Лекарства подогреваются до комнатной температуры. Применяя струйно, достигается лучший лечебный эффект.

Лечение трофической язвы
Местное применение средств направлено на очищение изъязвлений от болезнетворных микроорганизмов. Средством выбора станут народные рецепты.
Кроме этих средств показано применение прочих медикаментов:
- Антибиотики, обладающие широким спектром действия. Терапевтический эффект наступает через 10 дней, в тяжёлых случаях способен затянуться до месяца. Воспользоваться этими средствами требуется в первую очередь.
- Противовоспалительные препараты: диклофенак.
- Антиагреганты. Используются с целью коррекции свёртывающей системы крови. Пентоксифиллин представляет соединения, улучшающие свойства крови. Препарат лечит важное звено патогенеза трофических расстройств.
- Препараты для лечения аллергии: супрастин.
- Антимикотики. Хронически текущие язвенные повреждения заражены грибами. Преимущественно происходит на фоне сахарного диабета. По этой причине антимикротические препараты становятся необходимыми средствами. Приём стероидов признан пусковым фактором. При наличии специфической флоры лечится основное заболевание. К препаратам группы относят салициловую, цинковую мази. Народными антимикотиками служат чистотел, винный уксус.
- Ферменты. Коллагеназа – расщепляется коллаген на границе между живой и мёртвой тканями. Она входит в состав Ируксола для лечения дефектов.
По необходимости назначается гемосорбция. В дальнейшем потребуется менять тактику проводимой терапии. Следующий этап заживления характеризуется формированием рубцов. На этом этапе применяется мазь при трофических язвах: эбермин.
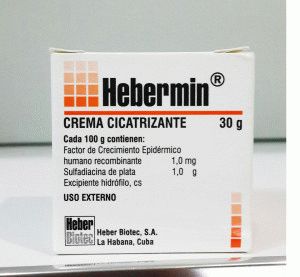

Лечебная мазь
Компрессионное бинтование. В преобладающем большинстве используются эластические бинты. Состоят из нескольких слоёв эластической ткани ограниченной растяжимости. Необходимым условием становится ежедневная смена. Способ используется при наличии открытых ран. Положительными эффектами процедуры считается схождение отёков, улучшение кровообращения в повреждённой конечности.
При язвах, вызванных варикозной болезнью, используется трикотажный бинт от «Меди» со II или III классами компрессии. Можно использовать для удобства эластические чулки.
Подиатрия – метод разгрузки стопы. За счёт этого происходит лечебный эффект язвенного дефекта. Снижение давления достигается путём ношения ортопедической обуви. Допускается ношение обычной обуви, но с применением специальных стелек, силиконовых корректоров.
Физиотерапевтические процедуры при изъязвлениях на ногах
На стадии регенерации использует аппаратные методы:
- Барокамера Кравченко. Процедура происходит при отрицательном давлении. Чаще применяется при повреждениях, вызванных атеросклерозом.
- Лазеротерапия ран. Используется при наличии нестерпимых болей, стимулировании регенерации.
- УФО. Применяется у больных с низкой сопротивляемостью иммунитета.
- Магнитотерапия. Используют при наличии долго заживающих изъязвлений, сильной боли.
- Грязелечение.
- Применение озона. Происходит насыщение клеток тканей кислородом и улучшение репаративных процессов.
- Гипербарическая оксигенация является эффективным методом лечения. Кислород нарушает течение процессов жизнедеятельности микроорганизмов. В итоге, устойчивость к антибиотикам значительно уменьшается.


Физиотерапия ног
- УЗ – кавитация ран. Ультразвук обладает противовоспалительным действием, которое оказывается на стопы, бедра. Кроме антимикробного, он способен усиливать лечебный эффект антибиотиков. Ультразвук усиливает кровоток в сосудах, способствует появлению новых коллатералей. Если обнаруживаются застойные явления, они постепенно устраняются. Стимулируется местная фагоцитарная защита в области расположения язв.
- NO-терапия. Оксид азота получают из атмосферного воздуха. Отличается бактерицидным эффектом. За счёт стимулирования регенерации ускоряется рост соединительной ткани в месте изъявлений в повреждённой ноге.
- Биологическая санация. Используют личинок зелёных мух. Они очищают поверхность от некротических масс. Достаточно подобной терапии в течение 2 суток. В итоге язва становится чистой, хорошо затягивается. Единственным затруднением остаётся характер восприятия метода пациентом.
Хирургические способы
В отличие от терапии народными рецептами и консервативных способов, хирургический считается крайне действенным. Когда уже испробованы всевозможные методы, остаётся единственный – оперативное вмешательство. На помощь приходят пластические хирурги. Когда размер раневой поверхности на ноге не превышает 9 см, используется пересадка собственных тканей. Для ушивания заплатки применяется косметический шов. Ежедневно врач затягивает узлы, поверхности кожи сближаются. Место полностью заживает на 12 день. При наличии большой раны процесс затягивается на месяц. Для заплатки выбирают исключительно ткани пациента.
Возникают случаи, когда приходится экстренно оперировать больного. Проводят иссечение некротических масс, накладывают кожный лоскут на операционное поле.
Этапы оперативного вмешательства:
- удаление некротизированных тканей на ногах;
- удаление отделяемого из операционного поля;
- создание благоприятных условий для заживления тканей;
- в крайних случаях – ампутация. К радикальному методу прибегают в случае возможности развития гангрены стопы, голеней либо бедра.
Часто после операций приходится избавляться от грубых дефектов после изъязвлений, иссекают рубцы, шлифуют. Выбор метода индивидуален для каждого пациента.
Лазерное удаление язвенных повреждений на ногах. Вены, поражённые варикозом, хорошо поддаются лазеротерапии. При помощи термического действия исключаются из кровотока определённые сосуды. Выбранные вены спадаются, кровоток происходит единственно по здоровым сосудам. Лазер воздействует на причины повреждения кожи. Кроме высокой эффективности, отмечают минимальные ощущения от процедуры. Спустя короткий промежуток времени, который врач определяет индивидуально, пациент способен вернуться к нормальному ритму жизни. Косметические дефекты после процедуры отсутствуют.
Вакуумная терапия позволяет избавиться от отёка и гноя. Язва не будет высыхать. Подобная среда неблагоприятна для выживания микроорганизмов.


Лечение вакуумом
Катетеризация. Метод используется редко, если изъязвление длительно не заживает.
Виртуальная ампутация конечности. В ходе операции удаляют плюснефаланговый сустав. Целостность стопы не нарушается. Если повреждения имеются на пятке, от выбора представленного метода рекомендуется отказаться. Способ эффективно избавляет от очагов возможной инфекции.
Чрезкожное прошивание. Считается методом выбора при изъязвлениях гипертонического происхождения.
Склерооблитерация. Важно помнить о противопоказаниях перед лечением. Если обнаружен тромбоз глубоких вен, процедура категорически запрещена. К относительным ограничениям относят беременность, бронхиальную астму. Необходима консультация сторонних специалистов.
Терапия народными методами
С давних времён люди стараются лечить явленные образования народными методами. Затягивая поход к врачу, больной делает дополнительный шаг на пути к ампутации. Если правильно использовать рецепт, получится добиться положительного результата. Разрешены общеизвестные методы в ранних стадиях. Можно попробовать восстановить ишемизированную ткань простыми средствами. В запущенных стадиях процесс приведёт к необратимым последствиям. Сохранить конечность уже окажется сложнее. Консервативное лечение уже не эффективно.
Лечить язвенные повреждения допускается всевозможными способами, которыми пестрят социальные сети. Важно при первых проявлениях незамедлительно посетить врача для определения тактики. Применение народных способов не избавит от патологии, оттянет исход. Можно применять домашние средства, но в правильном выборе помогает врач. В сети даются рецепты для терапии видов ранений, но не раскрываются конкретные причины и меры воздействия.


Природное лечение
Следует заострить внимание:
- Алоэ. Сок растения прекрасно очищает, способствует регенерации ткани. Не используется при индивидуальной непереносимости компонентов. Лечить следует исключительно поражённую кожу вокруг изъязвлений. Перед применением листья растения измельчают до состояния кашицы. Можно добавить мёд.
- Кора дуба. Действие основано на содержании в составе дубильных веществ. Воспалительный процесс язвенных повреждений ног стихает. Кроме местного применения возможен приём внутрь.
- Хвоя. Растение настаивается только на спирте. По указаннойпричине применение в виде местного лечения запрещено.
- Ромашка аптечная. Обладает выраженными противовоспалительными свойствами. Можно использовать местно и внутрь.
- Порошок из татарника. Рану промывают антисептиком, присыпают небольшим количеством порошка. В последующие дни мочить повреждение не стоит. Важно ежедневно присыпать порошком. В скором времени изъязвление на ногах начнёт заживать.
- Свежий творог. Покупной творог для процедуры не подойдёт. Необходим свежий, приготовленный в домашних условиях. Перед лечением повреждённую поверхность промыть её сывороткой. Потом прикладывается творог на нужное место. Сверху накладывают повязку. Допустимо оставить на 8-10 часов, потом поменять.
- Мазь на основе гусиного жира. Готовится из 100 г жира и 30 г прополиса. Держится на водяной бане до 10 мин. После остывания до комнатной температуры возможно нанести на повреждённую поверхность. Сверху накладывается бинтовая повязка. Лучше использовать свежеприготовленную мазь ежедневно.
Гирудотерапия. Лечат повреждения и пиявками. Проблемы появляются в результате застойных процессов. По сравнению с народными методами, представленный вариант наиболее целесообразен. Здесь воздействуют непосредственно на причину. Вещество в слюне пиявок, гирудин, разжижает кровь, обогащает ткани кислородом. Курс лечения назначает только врач. Считается, что слюна уничтожает болезнетворные микроорганизмы, повышает местный иммунитет.
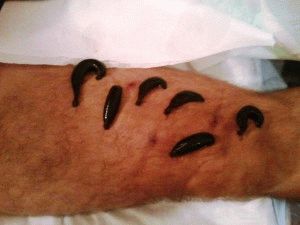

Лечение ног пиявками
Все бы ничего, но осложнения могут быть неизбежны
Долго текущие язвенные дефекты приводят к осложнениям различной тяжести. Следует вовремя обратиться к врачу, не допуская утяжеления состояния. Основные причины госпитализации:
- тромбофлебит;
- артриты и артрозы;
- кровотечение из язв;
- дерматит;
- малигнизация;
- раневой миаз;
- рожа, флегмона на ногах;
- столбняк.
Во время острой фазы воспаления возникает гиперемия и в дальнейшем эрозии. При неадекватной терапии возможно усугубление состояния. Избежать подобного позволят нанесённые на кожу мазь, крем вокруг раневой поверхности.
Если дефекты кожи плохо дренируются, развивается флегмона. При пальпации наблюдается флюктуация, отёк ткани. В подобном случае характерны симптомы интоксикации, сопровождающиеся высокой температурой. При наличии симптомов флегмоны необходима терапия антибактериальными средствами.
Инфекцию клостридиального и неклостридиального происхождения называют тяжелейшим осложнением. Процесс протекает молниеносно. В конечном итоге возникает сепсис, ведущий к ампутации ног или смертельному исходу.
Кровотечения могут осложнять ход заболевания. Чаще они возникают при наличии дефекта по ходу сосудов, в которых будет формироваться изъязвление. Часто это наблюдается при малигнизации опухоли. Важно не оттягивать в этом случае лечение и обратиться за помощью. К факторам, приводящим к озлокачествлению, относят раздражающие препараты, облучение. Для уточнения диагноза необходимо провести биопсию. Малигнизация наблюдается в 3% случаев. Распространённая локализация приходится на голени и бедра.
Раневой миаз характеризуется наличием личинок насекомых в ранах. Часто их используют как способ очищения от некротизированных тканей. Метод известен под названием биохирургия.
Рожа – наиболее распространённое осложнение, переходящее на стопы, бедра. Часто наблюдается у пациентов с венозными изъязвлениями. Характерна клиническая симптоматика в виде лихорадки. В дальнейшем присоединяется гиперемия. Подобное состояние требует экстренного лечения. Основными препаратами считаются антибактериальные.
Профилактические мероприятия
В преобладающем большинстве случаев возникновение изъявлений – результат не до конца вылеченного варикоза. Важно в ранние сроки провести необходимую терапию заболеваний ног. Для постоянного ношения приобретаются компрессионные чулки, эластические бинты. Сон для болеющих людей – целая наука. На кровать подкладывают валик или подушку. Голени должны находиться выше уровня сердца. Днём неотъемлемой частью лечения становятся различные упражнения. Можно делать велосипед или ножницы. В удобное время езда на велосипеде и плавание лишними не будут.
Если появляется чувство тяжести, распирания нижних конечностей, отекают стопы, требуется срочно посетить флеболога. Любое заболевание проще и дешевле предупредить, чем лечить!
Как избавиться от болячек и убрать следы от них?
Болячки на ногах – это довольно неприятное явление, которое доставляет дискомфорт. Подобные дефекты могут образоваться по довольно разнообразным причинам. В медицине это явление называют «трофические язвы».
Таковые представляют собой дефекты кожных покровов, возникающие из-за нарушения кровообращения, повреждения нервных окончаний или спинного мозга.
- Диабет – это нарушения углеводного обмена, которое сопровождается другими патологическими процессами. В результате возникают язвы на стопах и икрах. У медиков существует такое понятие, как «диабетическая стопа» — даже незначительная ранка долго не заживает, в итоге образуется язва, которая способна перерасти в гангрену, если вовремя не приступить к лечению;
- Венозная недостаточность. Кожные покровы могут пострадать в результате варикозной болезни вен или тромбоза;
- Артериальная недостаточность. Язвы долгое время не заживают. Образуются из-за тромбангиита и атеросклероза;
- Нейропатические язвы возникают при травмах спинного мозга, перферических нервов. Такие поражения носят хронический характер;
- Болячки могут возникнуть из-за инфицирования кожных покровов, при онкологической патологии, болезнях крови, пониженном иммунитете.
Незаживающие раны приводят к нарушению психоэмоционального состояния, так как постоянно сопровождаются дискомфортом. При этом сама язва может стать причиной снижения иммунитета.
Кроме того, при наличии таких поражений существует риск проникновения болезнетворных микроорганизмов в суставы и костные ткани. В такой ситуации развивается гангрена, которая часто требует ампутации пораженной конечности.
Если красное пятно на ноге зудит, значит, имеет место выделение гистамина, что свидетельствует об аллергической реакции, или же присутствуют трофические нарушения, возникающие при диабете, венозном застое и почечной недостаточности.
Врач должен назначить общий анализ крови, венографию, исследование на глюкозу, биохимический анализ крови с печеночными пробами, взять соскоб эпидермиса на грибок и направить на бактериальный посев. Иногда нужно дополнительно исследовать лимфатическую систему.
Если поражение кожи чешется, можно подозревать следующие причины:
- Аллергическая реакция, включая аллергию на синтетику, холод, бытовую химию, средства по уходу;
- Грибковые поражения;
- Красный плоский лишай;
- Нарушения функции печени;
- Укусы кровососущих насекомых;
- Лимфадема на начальной стадии.
Красные болячки на ногах, которые чешутся, могут сопровождать и вышеупомянутые заболевания: диабет, венозный застой, инфицирование бактериями и развитие рожистого воспаления. Реже такие дефекты возникают при экземе, псориазе, чесотке.
Приступить к лечению рекомендуется как можно раньше.
Терапия, как правило, довольно длительная и практически всегда комплексная. Способы лечения могут существенно отличаться в зависимости от причины появления язвы.
Врач обязательно назначит диагностические процедуры, чтобы выяснить причину заболевания.
- В комплекс диагностики может входить ультразвуковое сканирование сосудов, различные анализы крови и мочи, бактериологический посев отделяемого, рентген.
- Помимо основной терапии избавиться от болячек помогут народные средства. Например, полезны компрессы из меда и яичного белка, которые закрывают листом лопуха и оставляют на всю ночь.
- Также раны лечат перекисью водорода: несколько капель средства наносят на повреждение, а затем посыпают его стрептоцидом, поверху накладывают смоченную в воде салфетку и оставляют на несколько часов, периодически подсыпая стрептоцид.
- Можно воспользоваться домашней мазью: прокипятить на водяной бане рафинированное подсолнечное масло, добавить к нему ложку рыбьего жира и 30 таблеток стрептоцида, растертых в порошок. Готовую мазь наносят на пораженные участки каждый день на пару часов на протяжении нескольких недель.
- В домашних условиях нужно правильно ухаживать за больными конечностями. Можно обрабатывать пораженные места спиртовым раствором салициловой или борной кислоты. Смягчить огрубевшие ткани разрешено мазью Лоринден С или детским кремом (снимут зуд и отек).
- Если болячки сильно чешутся, можно до визита к врачу принять таблетку Лорантадина, Супрастина, Диазолина или Пипольфена. Нельзя заматывать рану и делать примочки без консультации со специалистом. Не стоит расчесывать поражение, так как можно занести инфекцию.
- Витамин Е. Рекомендуется принимать его перорально и одновременно наносить на шрам. Предварительно стоит провести тест на аллергию;
- Масло какао – увлажняет, смягчает, разглаживает кожу, сокращает появление рубцов. Можно взять как чистое масло, так и лосьон с экстрактом;
- Лимонный сок – уменьшает покраснение, делает следы менее заметными, но сильно сушит кожу. Процедуру проводить 1 раз в сутки. Можно разбавлять его водой или смешивать с измельченным огурцом;
- Алоэ – оказывает противовоспалительный и антибактериальный эффект. Его нельзя наносить на открытые раны. Успокаивает кожу, ускоряет регенерацию клеток. Сок выдавливают прямо на шрам. Процедуру проводят до 4 раз в сутки;
- Оливковое масло – увлажняет и смягчает, позволяет убрать свежие следы. Можно смешивать с пищевой содой и использовать как скраб. Также его смешивают с другими маслами, например, ромашки, календулы, шиповника;
- Огурец – разрушает ткани рубца, увлажняет и охлаждает. Измельченный овощ наносят на ночь и фиксируют;
- Аптечные кремы и гели, уменьшающие следы язв;
- Силиконовые ленты – инновационный метод борьбы с дефектами кожи. Их клеят на кожу и носят не меньше 12 часов. Курс лечения – около 3 месяцев;
- Отбеливающие кремы помогут при гиперпигментации кожи, когда шрамы имеют темно-коричневый, черный, фиолетовый цвет, а также красные;
- Дермабразия – косметическая процедура, которая проводится во многих салонах красоты. Представляет собой глубокий пилинг кожи. К подобным методам можно отнести классический химический пилинг и лазерное удаление.
В таком поражении помимо гноя содержатся остатки отмерших тканей и патогенные микроорганизмы. В итоге возникает отек, а токсические вещества из раны начинают всасываться в кровь, вызывая общую воспалительную реакцию, повышается температура, ухудшается самочувствие. Запущенные гнойные язвы могут привести к сепсису.
- Необходимо восстановить питание в тканях, улучшить циркуляцию крови и обмен веществ. Для этого используют следующие ферменты: химопсин, химотрипсин, террилитин, стрептокиназа. Эти вещества усиливают чувствительность бактерий к антибиотикам.
- Стоит отметить, что лечение болячек, которые гноятся, всегда происходит с помощью последних. В зависимости от стадии патологического процесса накладывают повязки, например, с раствором фурацилина или натрия хлорида. Во время перевязки рана промывается антисептиками.
- Трофические язвы лечатся долго, кроме того, процесс их устранения весьма сложен. Необходимо устранить причину, которая привела к их появлению, например, корректировать состояние при диабете, венозной недостаточности, нарушении обмена веществ. Актуально применение антибиотиков, предварительно выясняется чувствительность микрофлоры к таковым. В качестве антисептика чаще всего используют мирамистин, так как он относится к препаратам широкого спектра действия и не вызывает привыкания.
Перед началом исследования обязательно пройдите обследование и установите причину заболевания. С результатами обратитесь к специалисту за консультацией. Не занимайтесь самолечением!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Трофические язвы
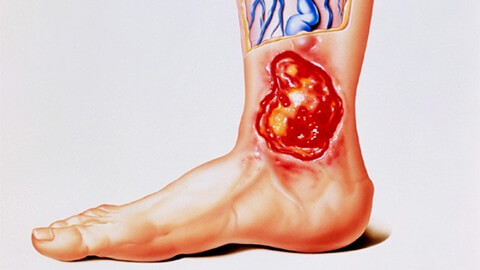
Болезнями вен и сосудов нижних конечностей страдает почти каждый 10 житель современных мегаполисов. Часто усложняют картину болезни обмена веществ, особенно сахарный диабет. Его тяжелая форма практически всегда приводит к появлению язвенных поражений кожи на ногах.
Трофическая язва — это хроническое, незаживающее длительное время некротическое поражение дермы. В большинстве случаев оно возникает после 40 лет, но. к сожалению, эта патология стремительно молодеет. Болезнь значительно ухудшает качество жизни и часто приводит к инвалидности. Чтобы исключить возможные осложнения, нужно вовремя обратиться на осмотр к врачу. А для этого человек должен знать об этой патологии максимум информации.
Трофическая язва: симптомы
Внешние проявления зависят от стадии развития болезни, длительности течения и причины возникновения. Свидетельствовать о начале развития язвенного процесса могут следующие признаки:
- отечность и жжение на коже;
- ночные судороги;
- зуд — иногда возникает ощущение, что зудит под кожей;
- появление синюшных пигментных пятен;
- ощущение «жара» на некоторых участках ног;
- увеличение венозной сетки;
- иногда возникает экзема и дерматит.
При таких симптомах рекомендуется обратиться к врачу. Особенно это необходимо, если у человека есть хроническая венозная недостаточность или сахарный диабет.
Последующая стадия формирования язвы характеризуется утолщением и болезненностью кожи ног. На голени при пальпации можно обнаружить небольшие провалы в зоне пигментации. Когда воспаление поражает подкожно-жировой слой, поверхность кожи становится глянцевой и неподвижной — ее практически невозможно собрать в складку.
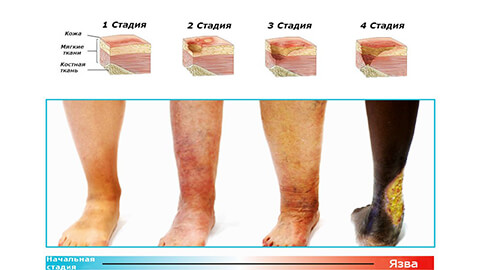
К поздним признакам запущенной болезни относят:
- формирование поверхностной язвы.
- увеличение раны в размере.
- неприятный гнилостный запах.
- гнойные выделения, покраснение кожи.
- вместо заживления, рана разрастается вглубь и в ширину.
Главным признаком возникновения именно трофической язвы является отсутствие восстановительных процессов. Такая рана трудно заживает и склонна к длительному течению. Возникновение нагноения свидетельствует о присоединении инфекции. Это состояние опасно тяжелыми осложнениями, и требует немедленного обращения к врачу.
Основные виды патологии
Язвы могут поражать одну или обе конечности. Возможно формирование одиночных или множественных образований. Но основная классификация зависит от причины возникновения. Различают следующие виды трофических язв:
- Венозные.
- Артериальные.
- Диабетические.
- Гипертонические.
- Инфекционные.
- Травматические (обморожения, ожоги).
- Рубцовые — возникают после травматических или операционных рубцов.
- Пиогенные — несоблюдение личной гигиены при гнойных поражениях кожи. Как правило, характерны для асоциальных личностей.
- Лучевые.
Также все язвенные поражения разделяют на малые (до 10 см), средние (до 26 см), большие (до 50 см) и обширные.
Трофическая язва: причина возникновения
По данным ВОЗ около 70% язвенных патологий возникают по причине венозной недостаточности. Синдром диабетической стопы приводит к такой патологии лишь в 15% случаев. Другие случаи связаны с травматическими поражениями или инфекционными системными заболеваниями.
Таким образом, патология может возникнуть в результате:
- Варикозного расширения вен, тромбофлебита.
- Обширных повреждений кожи — обморожения, ожоги.
- Фистул (артериовенозные свищи) врожденные или травматические.
- Гипертонии — высокое давление приводит к поражению сосудов.
- Паразитарных кожных болезней.
- Микоза.
- Вирусных или инфекционных общих болезней (туберкулез, болезнь Лайма).
- Различных новообразований, которые затрагивают сосуды. Это фиброма, распад опухоли, васкулит, меланома, саркома Капоши.
- Членовредительства.
- Лучевой терапии.
- Осложнения сахарного диабета.
Трофическая язва на ноге возникает по множеству причин. Но в любом случае это состояние требует медицинского осмотра, диагностики и лечения. Самостоятельно, без должной терапии, она не затянется. Многие люди мучаются годами об болезненных мокнущих ран, что неизменно приводит к ухудшению состояния.
Какие возможны осложнения
Особенностью язвенной раны является то, что она растет вглубь. В результате патологический процесс поражает не только подкожную клетчатку, но мышцы. Это приводит к сильному болевому синдрому, который не купируется обезболивающими медикаментами.
Запущенная многолетняя форма язвы опасна следующими серьезными состояниями:
- Периостит — возникает, когда некротический процесс достигает надкостницы.
- Артрит и контрактура голеностопного сустава.
- Остеомиелит — воспаление костной ткани из-за попадания в рану патогенных микроорганизмов.
- Рожистое воспаление.
- Сепсис.
- Паховый лимфаденит.
- Гангрена.
Также язва способна переродится в злокачественную опухоль. Это редкое осложнение, которое можно выявить только в случае, когда процесс остановить уже нельзя. Нередко формируется слоновость или лимфедема (хроническое нарушение лимфостаза).
Трофическая язва: лечение и диагностика
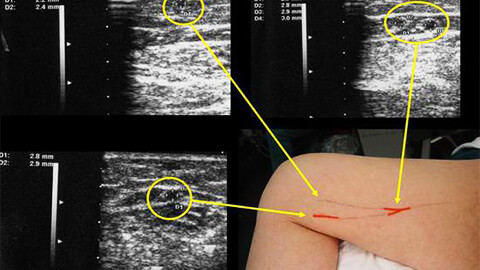
Помимо внешнего осмотра и изучение жалоб пациента, обязательно назначаются общие клинические анализы. Также для выявления глубины некротического поражения применяют аппаратные виды диагностики:
- УЗАС (ангиосканирование при помощи ультразвука).
- УЗИ нижних конечностей.
- УЗДГ — УЗИ м допплерографией..
- Ангиография с контрастированием.
- Интраваскулярная ультрасонография (внутрисосудистое УЗИ).
Лечение назначается только после выявления причины образования язвы. При этом требуется консультация хирурга, инфекциониста, терапевта, флеболога, эндокринолога.
Запущенная форма язвенного поражения с гнойным выделениями и поражением глубинных тканей дермы подлежат оперативному лечению. Важен и домашний самостоятельный уход за пораженным участком кожи.
Фармакотерапия и консервативное лечение
Консервативная терапия включает в себя медикаменты, противовоспалительные и антибактериальные мази, физиолечение и эластичную компрессию.
Обычно используются венотоники, спазмолитики, антибиотики (при наличии бактериальной инфекции). В качестве местной терапии используются мази и специальные салфетки, которые ускоряют заживление тканей и предупреждают нарушения свертываемости крови.
При варикозных язвах обязательна эластичная компрессия. Она осуществляется с помощью подобранного врачом компрессионного трикотажа. С его помощью удается снять отек, улучшить кровообращение, уменьшить боль. Также возможен вариант неэластичной компрессии. Это специальные, пропитанные лечебным составом повязки — повязка Уны, цинк-желатиновая повязка.
На начальных стадиях хороший результат дает физиолечение: ультрафиолетовое излучение, лазеротерапия и вакуумная терапия (VAC-терапия).
Местный уход за раной
Полное заживления язвенной раны невозможно без должного домашнего ухода. Для этого нужно соблюдать следующие этапы:
- Очищение от некротических тканей и промывание физиологическим раствором.
- Нанесение антибактериальной мази.
- Закрытие повязкой.
Выбирать перевязочный материал следует с врачом. При заживлении язвы требуется дышащий материал с увлажняющим составом. Он предохраняет рану от пересыхания и надежно защищает от бактерий и микроорганизмов.
При инфицированной ране повязка должна быть с антибактериальной пропиткой. Она поглощает выделяемое из язвы и помогает отторжению патогенных микроорганизмов.
Хирургические методы
Если консервативная терапия не помогает в течение 6 месяцев, и некротическое поражение усугубляется — показано оперативное вмешательство. К операции также прибегают при осложнениях, которые угрожают жизни человека (сепсис, гангрена).
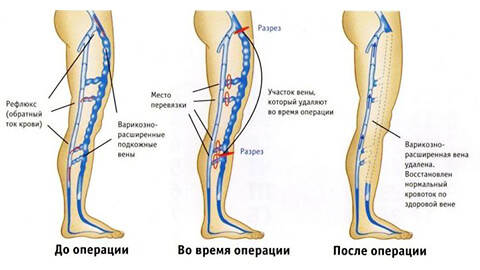
Цель такого лечения — убрать отмершие ткани, прочистить рану и иссечь очаг некротического поражения. Широкое применение получили следующие методы:
- Склерозирование патологических вен.
- Флэбэктомия.
- Открытое или эндоскопическое удаление пораженных вен.
- Трансплантация кожи при тяжелых некротических поражениях.
При диабетической язве широко используют метод «виртуальной ампутации». Хирург проводит резекцию плюснефалангового сустава и кости. При этом целостность стопы сохраняется. Это помогает решить проблемы с избыточным давлением (при лишнем весе) и устранить очаг костной деформации.
Лечение народными средствами
На начальной стадии, когда появились первые признаки трофической язвы, можно использовать народные средства. Однако они являются вспомогательным методом, и должны дополнять, а не заменять основное лечение.
- Хозяйственное мыло (темное) — после очищения кожи, смазывать мылом болезненный участок. Обязательно совмещать с ношением компрессионных чулков или гольфов. Улучшение возникает спустя несколько недель.
- Масло и репчатый лук — на растительном или оливковом масле обжарить лук. Остудить до комнатной температуры. Масло процедить и делать аппликации. Возникшую корочку не сдирать.
- Травяные сборы, которые обладают противовоспалительными свойствами. Это ромашка, кора дуба, календула. Этими настоями можно промывать язву или делать ванночки.
- Марлевый компресс из чайного гриба.
Все народные рецепты нужно применять после предварительного согласования с лечащим врачом. В противном случае болезнь можно усугубить. Если нет улучшений в течение недели, домашнее целительство нужно прекратить.
Профилактика заболевания
Следуя следующим рекомендациям можно минимизировать риск развития трофических язвенных поражений кожи:
- Забота о ногах — ношение удобной качественной обуви. Контрастный душ и отдых с приподнятыми ногами. Увлажнение стоп и голени. При травмах обращайтесь к врачу, особенно если у вас варикоз или сахарный диабет.
- Ежедневный осмотр ног на предмет венозных дефектов или ран.
- Постоянное ношение компрессионного трикотажа или использование эластичного бинта. Степень компрессии подбирается строго индивидуально.
- Занятия оптимальной физической нагрузкой — ходьба в любом темпе, бассейн (если нет открытых ран).
- Контроль за весом — лишний вес увеличивает давление в сосудах, что увеличивает риск образования трофических образований.
- Соблюдение диеты — уменьшение в рационе соли и сахара.
- Отказ от алкоголя, табакокурения.
Любую болезнь лучше предупредить, чем лечить. Трофическая язва формируется в течение длительного времени, и возникает как следствие других поражений кожи или внутренних заболеваний. Поэтому при любых болезненных симптомах в нижних конечностях нужно обратиться к врачу.
лечение, фото и симптомы заболевания
Лечение трофических язв нижних конечностей – процесс сложный и длительный. Заболевание связано с нарушением трофики (системы питания) клеток, в результате чего происходит омертвление тканей, образуются язвы и рубцы на ногах. При этом не только страдают ткани, но и ослабляются защитные функции всего организма. Успех терапии зависит от своевременности поставленного диагноза, точности выявления причин и условий возникновения недуга, стадии развития болезни.

Клиническая картина
Трофические язвы нижних конечностей образуются из-за нарушений венозного оттока крови. Симптомы трофической язвы на ногах отличаются в зависимости от этиологии недуга. Рассмотрим симптомы и процесс развития трофических язв разных типов.
Венозная трофическая язва обычно локализуется на внутренней стороне голени в нижней ее части. Возникает как следствие запущенного варикоза ног. Отечность, тяжесть и боль в ногах – это первые симптомы того, что начинается трофическая язва. На коже ноги появляются сосудистые звездочки, просматриваются увеличенные вены, ноги зудят и устают, кожа уплотняется, приобретает глянцевый вид. Пораженный участок покрывается светлыми чешуйками, похожими на хлопья парафина.
По таким симптомам опытный врач сразу определит начало образования трофических язв и назначит эффективное лечение. С развитием трофической язвы боль в голени усиливается, появляются мокнущие участки кожи. Сначала нарушена только кожа, потом воспаление постепенно переходит на сухожилия, надкостницу, икроножные мышцы. В таком случае может начаться гангрена.
Если трофическая язва гнойная, то из открытой раны выделяется дурно пахнущая жидкость. Как выглядят венозные трофические язвы на ноге, можно посмотреть на фото. Вылечить такое заболевание трудно, даже тщательная обработка язвы не гарантирует полное заживление. Самостоятельное лечение трофической язвы народными средствами лишь осложнит ситуацию, помочь может только квалифицированный врач. Если лечение назначено поздно или неправильно, то последствия могут быть плачевными: рожистое воспаление, лимфадениты, слоновость ноги, сепсис и гангрена.
- Артериальный тип
Симптомы трофических язв артериального типа появляются на фоне атеросклероза артерий на ногах. Вследствие закупорки сосудов склеротическими бляшками происходит ишемия (локальное снижение кровоснабжения) мягких тканей ног. Трофическая язва может быть спровоцирована ношением тесной обуви, обморожением ног, значительным повреждением кожи.

Трофические язвы на коже может спровоцировать ношение тесной обуви.
В отличие от венозных трофических изъязвлений, артериальные трофические язвы локализуются на внешней стороне стоп, подошвах, пятках и на фалангах больших пальцев ног. Симптомы проявляются образованием полукруглых ранок с неровными плотными краями. Ранки заполнены гнойным содержимым, кожа вокруг них имеет желтоватый оттенок. Как это выглядит, можно увидеть на фото.
Предвестники атеросклеротических трофических изменений – боль и усталость в ногах, перемежающаяся хромота. Больная нога постоянно мерзнет и всегда остается холодной. Если недуг не вылечить, поражение распространяется на всю стопу. В таком положении человеку срочно нужен врач: результатами самолечения могут быть гангрена, операция по ампутации ног, инвалидность.
- Диабетический тип
Начальные симптомы недуга – ночная боль и потеря чувствительности: если провести по ногам пальцами, то прикосновение не ощущается. При ходьбе боль усиливается, прекращаясь после недолгого отдыха. Локализация поражения – большие пальцы на ногах, как это показано на фото.
Симптоматика такая же, как и у артериального типа болезни, но нет перемежающейся хромоты, и ранки более глубокие. Гангрена в этом случае возникает из-за попавшей в них инфекции. На ранней стадии развития заболевание можно вылечить полностью, при условии активной борьбы с диабетом.
- Нейротрофический тип
Нейротрофические язвы располагаются на подошвах и боковых поверхностях пяток. Их верхние размеры небольшие, но глубина достигает сухожилий, костей и мышц. Из ранок выделяется гнойное содержимое, ощущается неприятный запах.
Симптомы отличаются от изъязвлений других типов тем, что отсутствует боль: зона вокруг очага почти полностью теряет чувствительность. Врач ставит диагноз на основании данных о наличии основных факторов риска – травм головы и позвоночника.

Язвы данного типа небольших размеров, но они могут достигать до костей.
- Гипертонический тип
Такое трофическое поражение еще называют синдромом Марторелла. Чаще встречается на ногах у пожилых женщин и формируется на фоне гипертонической болезни. Сначала появляются папулы или синюшные пятна на обеих голенях, посередине их наружных сторон. Потом пятна изъязвляются, что повышает вероятность их бактериального инфицирования, нарастает мучительная боль. Фото наглядно демонстрирует внешний вид кожи, пораженной синдромом Марторелла.
Заболевание редкое, поэтому врач должен проявить настороженность, отметив симметрию поражений и медленное прогрессирование болезни. Сложность лечения в том, что трофические изменения устойчивы к терапии. Для успешного результата большое значение имеет своевременное купирование гипертонических обострений.
- Пиогенный тип
Пиогенные изъязвления возникают на фоне стойких фурункулезов, гнойных экзем, фолликулитов и других кожных нарушений. Располагаются по всей поверхности голени, одиночными или множественными поражениями. Чаще болеют люди, живущие в антисанитарных условиях.
Какова бы ни была природа трофических поражений, вылечить их может только врач. Негативные результаты самостоятельного лечения – гангрена и инвалидность.
Основные методы терапии
Лечение трофических язв проводит врач-флеболог. Для каждого пациента подбирается индивидуальная схема терапии, так как болезнь многолика и имеет разные причины и проявления. До того как лечить трофическую язву, доктор дает направление на диагностику, включающую цитологические, бактериологические, гистологические и прочие виды исследований. После полного сбора информации о состоянии больного устанавливается диагноз и определяется способ лечения. Рассмотрим основные методы терапии.
Хирургическое вмешательство
Операция показана на стадии активного развития болезни и направлена на удаление отмерших тканей и ликвидацию воспаления. Применяются следующие хирургические методы:
- Кюретаж (выскабливание) раны и вакуумный отсос гнойного содержимого.
- Катетеризация. Используется в лечении рецидивирующих ран, обычно венозного или диабетического происхождения.
- «Виртуальная ампутация». Метод заключается в удалении части суставов больших пальцев ног и плюсневой кости. При этом функции стопы сохраняются. Операция чаще применяется в терапии нейротрофических изъязвлений.
- Чрезкожная прошивка по краям язвы венозно-артериальных фистул для их разобщения. Операция эффективна в лечении синдрома Марторелла.
- Пересадка лоскутов кожи с бедер или ягодиц. Такая операция проводится, если трофические язвенные поражения занимают большую площадь, а медикаментозные средства не приносят должного результата.
В дополнение к хирургическим методам лечения врач обязательно назначит медикаментозные средства, специальные повязки, физиотерапевтические процедуры.
Инновационные методы терапии
Клиника, которой пациенты доверяют свое здоровье, должна использовать лучшие инновационные методы лечения. Одним из таких методов признана вакуумная терапия (VAC). На рану накладывается специальная губка и клеящаяся пленка. Получается антисептическая повязка, присоединенная к вакуумному аппарату.
Вакуум создает отрицательное давление в области раны, гнойное содержимое откачивается в специальный резервуар. Попадание в открытую рану инфекции исключается, что очень важно для быстрой регенерации тканей.
Иногда вакуумная повязка причиняет сильную боль пациенту. В этом случае проводят предварительную коагуляцию варикозных вен лазером. Вакуумные повязки имеют преимущество перед обычными, так как создают условия высокой стерильности, и раны заживают намного быстрее. Минусы VAC-терапии: для ее проведения нужна современная клиника, поэтому цена манипуляций относительно высока.
 При использовании метода, исключается шанс инфекционного заражения.
При использовании метода, исключается шанс инфекционного заражения.Консервативная терапия
Медикаментозные средства могут вылечить недуг в начальной степени развития. В средней и тяжелой стадиях медицинские препараты назначают как дополнение к хирургическому лечению. Если врач по оценке симптомов определил первый этап болезни, то назначаются следующие препараты:
- Антибиотики широкого спектра действия.
- Нестероидные противовоспалительные средства.
- Антиагреганты (лекарства, снижающие свертываемость крови).
- Антигистаминные препараты.
Назначаются промывания раны антисептическими растворами и повязки с антибактериальными мазями. Для фиксации повязок и в случаях, когда рану приходится мочить, рекомендуют пластырь с серебром. Он имеет пленочное покрытие и впитывающую прокладку с серебром. Пластырь защищает рану от проникновения инфекции и влаги. Пластырь с серебром противопоказан, если имеется аллергия на ионы этого металла.
Для ускорения процессов регенерации клеток можно использовать Метуракол. Это губка в виде стерильных пластин, обладающая иммуностимулирующим, анаболическим и противовоспалительным действием. Метуракол плотно накладывается на рану и впитывает ее содержимое, одновременно обеззараживая раневую поверхность.
На втором этапе заболевания используются антиоксиданты и мази, способствующие заживлению. Хорошо зарекомендовал себя бальзам Спасатель на основе топленого или оливкового масел. В его состав входят натуральные ингредиенты, поэтому бальзам Спасатель можно использовать даже при беременности. Людям с аллергией на мед бальзам Спасатель применять нельзя, так как в его рецептуру включен пчелиный воск. Большой плюс этого средства – невысокая цена.
Компрессионные средства
Компрессионные повязки улучшают циркуляцию крови в области ног, снижают боль, способствуют уменьшению отеков. Используются бандажи и эластичные чулки.

Для улучшения циркуляции крови, рекомендуется ношение компрессионного белья.
Нужно отметить эффективность действия сапожков и повязок Унна, в которых применяется цинко-желатиновая паста. Повязки Унна обладают компрессионными свойствами, снижают венозный застой, нормализуют отток крови в глубоких венах. Сапожок Унна рекомендуется при изъязвлениях венозного типа и симптомах варикоза ног.
Физиотерапия
Аппаратные процедуры снижают проявление трофических симптомов и значительно повышают эффект от хирургического и медикаментозного лечения. Современная флебологическая клиника должна иметь оборудование для лечения лазером, ультразвуком, ультрафиолетовым облучением.
Хорошо помогает магнитная терапия, снижающая боль и успокаивающая нервную систему пациента. Положительный результат обеспечивают лечение в барокамере Кравченко и терапия озоном. Для полного восстановления здоровья после основного курса лечения рекомендуются грязелечение и бальнеотерапия.
Народная медицина
Народные средства полезны как дополнения к основной терапии. Обычно они применяются при первых симптомах, указывающих на возможность образования язвы, и на стадии рубцевания. Для очистки язвы от экссудата используют настои и отвары трав-антисептиков: чистотела, ромашки, календулы, череды. После промывки язву обрабатывают мазью домашнего приготовления с натуральными компонентами: медом, прополисом, конским каштаном и прочими природными средствами.
В сети есть положительные отзывы о применении мумие. Эффективные составы получают, смешивая мумие и алоэ. Иногда помогает уринотерапия, хотя врачи скептически относятся к такому лечению. Уринотерапия – давнее средство, но все же лечить им открытые язвы вряд ли разумно.
Следует понимать, что народные средства применяют только с согласия врача. Иначе можно запустить болезнь и получить серьезные осложнения. Как лечить трофические язвы, знают квалифицированные специалисты-флебологи. Своевременное обращение к врачу, точная диагностика, адекватно назначенное лечение – гарантия выздоровления и долгой полноценной жизни.
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).

Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.

Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.

Фото 3. Варикозная (сухая) экзема

Фото 4. Гиперпигментация кожи, на фоне которой в
язв на ногах: причины, диагностика и лечение
язвы на ногах — это незаживающие раны или открытые раны на ногах. Без лечения эти типы язв могут продолжать повторяться.
Это состояние чаще всего вызвано плохой циркуляцией, хотя оно может быть связано с различными заболеваниями.
Эти раны также чаще встречаются у женщин, но могут поражать как мужчин, так и женщин любого возраста. Если их лечить на ранней стадии, язвы на ногах могут улучшиться без каких-либо дополнительных осложнений.
Вероятность развития язв на ногах увеличивается с возрастом, и они часто являются наследственными — иными словами, если у ваших родителей были язвы на ногах, у вас больше шансов их развить.
Некоторые другие причины язв на ногах:
Варикозное расширение вен, которые являются опухшими и видимыми венами, часто связаны с язвами ног. И часто язвы на ногах являются осложнением нелеченных варикозных вен. Однако эти два условия не всегда встречаются вместе.
Симптомы язвы на ногах могут варьироваться в зависимости от их точной причины.
Язвы часто бывают болезненными. Но иногда язвы появляются без боли. Это связано с повреждением нервов от неуправляемого диабета. Отсутствие боли является одной из причин, почему многие люди неправильно диагностируют себя и не обращаются за медицинской помощью.
Важно записаться на прием к врачу, если у вас возникли какие-либо из следующих симптомов:
- открытые язвы
- гной в пораженной области
- боль в пораженной области
- увеличение размера раны
- отек ног
- расширенные вены
- общая боль или тяжесть в ногах
Ваш врач проведет физическое обследование в сочетании с тестированием, чтобы диагностировать язвы на ногах и определить их точную причину.
Часто ваш врач сможет различить язву ноги и обычную болячку, просто взглянув на нее. Скорее всего, они закажут различные тесты, чтобы определить правильный план лечения, в том числе:
Лечение язв на ногах имеет решающее значение для облегчения боли, предотвращения инфекции и предотвращения роста раны.
Если из вашей язвы вытекает гной, скорее всего, у вас инфекция. Инфекции лечатся антибиотиками, чтобы избежать дальнейших осложнений.
Компрессионные повязки также используются для облегчения отека, закрытия раны и предотвращения инфекции.Ваш врач также может назначить мазь для лечения язвы.
В тяжелых случаях ваш врач может назначить ортопедические или брекеты, чтобы помочь вам лучше ходить и предотвратить будущие язвы. Пентоксифиллин может быть назначен для улучшения кровообращения в ногах.
Ваш врач также может порекомендовать аспирин для предотвращения образования тромбов в ногах, но важно, чтобы вы не начинали прием каких-либо лекарств без предварительной консультации с врачом.
Наряду с медицинским лечением, ваш врач может порекомендовать домашние средства, чтобы облегчить дискомфорт и помочь в лечении.
Во-первых, важно поддерживать чистоту всех ран, чтобы предотвратить заражение. Ежедневно промывайте рану мягким мылом и водой. Кроме того, меняйте повязки и повязки, по крайней мере, один раз в день, чтобы область оставалась сухой, чтобы она зажила.
Ваш врач назначит вам особую процедуру.
Другие домашние средства, которые могут помочь в лечении, включают:
- в хорошей ходьбе.
- регулярные, легкие и умеренные упражнения.
- поднятие ног во время периодов отдыха.
Никогда не используйте домашние или альтернативные методы вместо традиционных медицинских лечение без проверки с вашим доктором.Эти средства могут быть очень полезны, но они также могут усугубить состояние в зависимости от подготовки и стадии ваших язв.
Поскольку плохое кровообращение является наиболее распространенной причиной язв на ногах, имеет смысл контролировать состояния, которые могут привести к плохому кровообращению, например:
Соблюдение здоровой диеты и регулярные физические упражнения могут снизить вес, тем самым снизив риск возникновения ноги. язвы. Уменьшение потребления натрия также важно. Вы можете сделать это следующим образом:
- , используя свежие продукты, не упакованные
- , считывая этикетки с питанием и проверяя содержание натрия
Кроме того, курение повышает риск возникновения язвы.Если вы курите, обратитесь за помощью, чтобы бросить курить.
В большинстве случаев лечение эффективно при ослаблении симптомов язв на ногах. Если их не лечить своевременно, возможно, что язва ноги может заразиться.
В тяжелых случаях инфекция может распространиться на кости. Обязательно обратитесь к врачу, как только заметите симптомы.
У вас болит нога, которая не исчезнет — та, которая краснеет, имеет припухлость и может плакать от жидкости? Если это так, у вас может быть венозная язва на ноге. И вы не должны игнорировать это, потому что это может привести к более серьезным проблемам.
Клиника Кливленда является некоммерческим академическим медицинским центром. Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic.политика
Никогда не игнорируйте венозную язву на ногах, говорит специалист по уходу за раной Джоселин Эрен, CNP. В то время как большинство симптомов заболеваний вен являются временными и легко поддаются лечению, язвы на венах ног являются более серьезными и, если их не лечить, могут негативно повлиять на ваше здоровье. Что отличает венозные язвы на ногах от других заболеваний, так это повышенный риск заражения через открытую рану.
«Если у вас есть рана, которая не зажила в течение двух-трех недель, немедленно обратитесь к врачу или медсестре», — говорит она.«Они оценят вас и направят в центр по лечению ран».
Как выглядит венозная язва на ноге?
Венозные язвы на ногах — это язвы, которые развиваются между коленом и лодыжкой, но обычно они образуются внутри ноги рядом с лодыжкой или вокруг нее. Это крупные мелкие язвы с неровными краями, которые много лиют или плачут.
Вы, вероятно, увидите отек на ноге, с красной, зудящей кожей вокруг раны. Вы также можете испытывать стеснение в икрах, а также боль, пульсацию или чувство тяжести в ногах.Объединенная и пойманная в кровь кровь часто вызывает обесцвеченные пятна в области.
Раны иногда поверхностные (затрагивают только кожу), или они могут глубже проникнуть в жировой слой, мышцы, сухожилия и кости. По словам г-жи Эрен, тяжелые язвы с большей вероятностью могут заразиться, и на их заживление требуется больше времени.
Что вызывает эти язвы на ногах?
Ваши вены несут кровь обратно к сердцу, а клапаны в венах останавливают кровоток в обратном направлении. Когда у ваших вен возникают проблемы с передачей крови от конечностей к сердцу, это называется венозной недостаточностью.В этом состоянии кровь не возвращается обратно к сердцу, в результате чего кровь скапливается в венах ваших ног.
«Наши вены как трубы», — говорит г-жа Эрен. «Когда в венах ног постоянно присутствует высокое кровяное давление (венозная гипертензия) с клапаном, который не работает должным образом, это приводит к повреждению кожи, которое в конечном итоге разрушается и образует язву».
Другие возможные причины венозных язв на ногах:
- Варикозное расширение вен
- Тромбоз глубоких вен (сгустки крови)
- Недопустимые клапаны
- Мышечная слабость в ногах, травма ноги или травма
- Неподвижность
- Беременность
- Ожирение
- Наследственность / генетика
- Курение
- Рак
- Отек поверхностной вены (флебит)
Может ли венозная язва на ноге заживать самостоятельно?
Венозные язвы на ногах являются наиболее распространенным типом язвы на ногах, на их долю приходится 80-85 процентов всех случаев и в основном поражают пожилых людей.Женщины в два раза чаще, чем мужчины, имеют их — примерно от 42 до 18 процентов соответственно. Эксперты говорят, что венозная язва ноги чаще встречается у женщин в возрасте от 40 до 49 лет и у мужчин в возрасте от 70 до 79 лет.
Хотя большинство из них выздоравливают в течение трех месяцев, некоторые язвы могут занять до двух лет или больше, чтобы наконец поправиться. А небольшое количество — примерно 15 процентов — никогда не исчезнет полностью.
Какие у вас варианты лечения?
Лечение будет зависеть от многих факторов, включая причину заболевания, состояние вашего здоровья и историю болезни.Другие факторы, которые рассмотрит ваш врач:
- Ваши специфические симптомы
- Ваш возраст
- Тяжесть вашего состояния
- Как хорошо вы можете терпеть лекарства или процедуры
Самым распространенным методом лечения венозной недостаточности являются компрессионные чулки по рецептам. Эти специальные эластичные чулки оказывают давление на лодыжку и голень. Они помогают улучшить кровоток и могут уменьшить отечность ног. Вы также можете улучшить кровоток, поддерживая ваши ноги поднятыми, когда это возможно, сохраняя их не скрещенными, когда вы сидите, и регулярно занимаясь физическими упражнениями.
Если вам нужны лекарства, чаще всего назначают:
- Диуретики. Эти лекарства вытягивают лишнюю жидкость из вашего тела через почки.
- Антикоагулянты. Эти лекарства разжижают кровь.
- Пентоксифиллин (Трентал®). Это лекарство помогает улучшить кровоток.
Когда требуется операция?
Иногда более серьезные случаи венозной недостаточности требуют хирургического вмешательства.
Ваш врач может предложить одно из следующих:
- Хирургическое восстановление вен или клапанов
- Удаление поврежденной вены
- Минимально инвазивная эндоскопическая хирургия (тонкая трубка с камерой помогает хирургу видеть и связывать варикозное расширение вен)
- Шунтирование вен (здоровая вена пересаживается откуда-то еще в вашем теле)
- Лазерная хирургия (использует лазеры для выцветания или закрытия поврежденной вены при сильных вспышках света в небольшом, определенном месте)
Хирургические процедуры включают в себя:
Амбулаторная флебэктомия. Эта амбулаторная процедура включает в себя то, что ваш врач оцепенел в определенных местах на ноге, затем сделал небольшие выборки и удалил меньшие вены.
Склеротерапия. Этот метод лечения обычно предназначен для прогрессирующей венозной недостаточности. Химическое вещество вводится в поврежденную вену, так что оно больше не может нести кровь. Кровь вернется к сердцу через другие вены, и поврежденная вена в конечном итоге будет поглощена организмом.
Катетерная процедура. В тяжелых случаях ваш врач может поместить катетер (тонкую трубку) в вену, нагреть его конец, а затем удалить его. Высокая температура заставит вену закрыться и запечатать, когда катетер удален.
Как диагностируется венозная недостаточность?
Ваш врач захочет пройти медицинский осмотр и сделать полную историю болезни, чтобы выяснить, есть ли у вас венозная недостаточность. Они также могут заказать некоторые тесты изображений, чтобы точно определить источник проблемы. Эти тесты могут включать венограмму или дуплексное УЗИ.
Венограмма. Ваш врач введет внутривенный (IV) контрастный краситель в ваши вены. Контрастный краситель вызывает непрозрачность кровеносных сосудов на рентгеновском изображении, что помогает врачу видеть их на изображении. Этот краситель предоставит вашему врачу более четкую рентгенограмму ваших кровеносных сосудов.
Дуплекс УЗИ. Тип теста, называемый дуплексным УЗИ, может использоваться для проверки скорости и направления кровотока в венах. Техник нанесет гель на кожу, а затем прижмет небольшое портативное устройство (преобразователь) к вашей коже.Преобразователь использует звуковые волны, которые отражаются от компьютера и создают изображения кровотока.
Можно ли предотвратить венозную недостаточность?
Если у вас есть семейная история венозной недостаточности, вы можете предпринять шаги, чтобы уменьшить ваши шансы на развитие заболевания:
- Не сидите и не стойте в одном положении длительное время — часто вставайте и двигайтесь.
- Не курите, и если вы курите, сделайте все возможное, чтобы бросить курить.
- Получить регулярные упражнения.
- Поддерживать здоровую массу тела.
Примите следующие меры, чтобы предотвратить развитие венозных язв на ногах, особенно если вы подвержены более высокому риску. Кроме того, если язва действительно развивается, немедленно говорите со своим доктором.
,Прыщи на ногах: причины и лечение
Если вы покупаете что-то по ссылке на этой странице, мы можем получить небольшую комиссию. Как это работает
Прыщи или сыпь, похожие на прыщи, могут появиться на любой части тела, в том числе на ногах.
Прыщи часто появляются в виде одного или нескольких красных или белых, потенциально зудящих или болезненных, ударов на коже. В некоторых случаях они образуют розово-красную сыпь на прилегающей коже или выделяют гной. Они могут также заставить человека чувствовать себя некомфортно, выставляя свои ноги перед другими.
Тем не менее, прыщи на ногах часто не являются серьезной или длительной проблемой. В большинстве случаев причины не вызывают серьезного беспокойства. Человек, у которого появляется прыщик на ноге, часто может лечить его дома, используя безрецептурные (OTC) лекарства и другие домашние средства.
Узнайте о причинах и лечении прыщей на ногах здесь.
Распространенные причины небольших ударов или прыщей на ногах:
Фолликулит
Поделиться на PinterestФолликулит, воспаление волосяных фолликулов, является частой причиной появления прыщей на ногах.Фолликулит — это воспаление волосяных фолликулов. Это может быть от бактериальной или грибковой инфекции, которая вызывает воспаление или блокировку волосяных фолликулов. Симптомами фолликулита являются красные шишки, которые могут появиться как сыпь.
Наиболее распространенные причины, представляющие риск развития фолликулита, включают:
- плотную одежду
- тепло и пот
- бритье
Фолликулит может развиться почти у любого. Тем не менее, некоторые люди могут быть более подвержены риску развития фолликулита, чем другие.Эти факторы риска включают в себя:
- с избыточным весом
- частое использование общественных или частных гидромассажных ванн
- экзема
- травмы кожи
- основные состояния здоровья, которые снижают способность организма бороться с инфекцией
В большинстве случаев фолликулит будет очищаться самостоятельно и не представляет серьезной угрозы. Однако, если это не проясняется, это может перерасти в более серьезную инфекцию или вызвать фурункулы.
Фурункулы — это крупные, заполненные гноем шишки, которые обычно вызываются Staphylococcus бактериальной инфекцией.
Если какая-либо кожная инфекция становится хуже, человек должен обратиться к врачу как можно скорее.
Keratosis pilaris
Keratosis pilaris — еще одно распространенное заболевание кожи, которое вызывает небольшие красные выпуклости на коже. Как и фолликулит, кератоз пиларис может вызывать зуд, ощущение сухости или ощущение грубости на ощупь.
Американская академия дерматологии сообщает, что приблизительно 40 процентов всех взрослых и до 50–80 процентов подростков испытывают кератоз пиларис.
Keratosis pilaris возникает, когда белок, называемый кератином, и мертвая кожа забивают поры кожи. Кератин содержится в ногтях, волосах и коже. В то время как любой мог развить его, кератоз пиларис чаще встречается у людей с экземой или сухой кожей.
Хотя кератоз пиларис является безвредным заболеванием, некоторые люди могут захотеть поговорить с врачом о лечении. В некоторых случаях врачи могут рекомендовать увлажняющие мази или кремы, чтобы облегчить симптомы.
Ульи
Ульи описываются как зудящие красные или тонированные кожей рубцы, которые слегка приподняты над остальной частью кожи.При нажатии в центре они становятся белыми. Крапивница может появиться на ногах и почти в любом месте на теле.
Некоторые люди могут принять ульи за прыщи на ногах из-за их похожей внешности.
По данным Американского колледжа аллергии, астмы и иммунологии, примерно 20 процентов людей разовьют ульи в какой-то момент своей жизни.
Ульи могут возникать в любом возрасте, но, как правило, они связаны с основными условиями, такими как:
Кроме того, существует несколько потенциальных триггеров, которые могут вызвать ульи.Сюда могут входить:
- укусов насекомых
- реакция на лекарства
- пыльца
- растения
- пища
- холод / тепло
- латекс
Ульи часто не являются серьезной причиной для беспокойства, если с ними не возникают другие симптомы.
Одной из наиболее распространенных причин являются укусы насекомых, которые часто зудят, но несерьезны.
Экзема
Экзема, которая также называется атопическим дерматитом, является распространенным заболеванием кожи, при котором появляются зудящие пятна и красные шишки.Эти пятна могут образовывать пузырчатые пузыри, которые сочатся прозрачной жидкостью, или они могут быть сухими и чешуйчатыми.
Человек с экземой имеет тенденцию проходить периоды, когда появляются сыпи, часто называемые вспышками. Между вспышками кожа может вернуться к нормальной жизни.
Есть много потенциальных триггеров экземы. Сюда могут входить:
- контакт с определенными тканями, такими как шерсть
- , различные чистящие средства
- парфюмерия или косметика
- тепло и пот
- мыло
- моющие средства
- стресс
Исследователи до сих пор не уверены в причинах экземы.Тем не менее, они начали обращать внимание на определенные закономерности возникновения экземы. Некоторые наблюдения включают:
- Это чаще встречается в городах с более высоким уровнем загрязнения и более низкой температурой.
- У ребенка, рожденного от пожилой женщины, чаще развивается экзема.
- Экзема имеет тенденцию работать в семьях.
- Женщины немного чаще подвержены экземе, чем мужчины.
- Как представляется, существует связь между экземой и человеком или его семьей, страдающими сезонной аллергией.
Американская академия дерматологии предполагает, что приблизительно 90 процентов случаев экземы диагностируются до пятилетнего возраста ребенка, и это заболевание гораздо реже начинается, когда человек становится взрослым. Тем не менее, у взрослого есть приблизительно 50-процентный шанс по-прежнему показывать некоторые симптомы по мере старения, если у него была экзема в детстве.
Лечение прыщей или ударов на ногах будет зависеть от первопричины.
Ниже приведены некоторые из распространенных методов лечения, которые используются в зависимости от причины появления прыщей.
Фолликулит
Фолликулит обычно не требует лечения. Он должен очиститься сам по себе в течение нескольких дней. Однако, если это прогрессирует к более продвинутой форме или не уходит, человек должен обратиться к врачу.
Для фолликулита, вызванного бритьем, лучшим лечением часто является профилактика. Человек может помочь предотвратить фолликулит с помощью:
- , используя электрическую бритву, а не одноразовую бритву
- , используя дополнительный крем для бритья или мыло, чтобы уменьшить раздражение кожи
- , избегая бритья в течение определенного периода времени после эпизода фолликулита
Бритье Продукты доступны для покупки онлайн, в том числе электробритвы и крем для бритья.
Лечение фолликулита зависит от того, что вызывает его возникновение. Врач может предложить:
- безмасляные увлажнители, доступные онлайн.
- актуальные стероиды
- местная или оральная антибиотикотерапия
- противогрибковая терапия
Keratosis pilaris
Как правило, врачам нет необходимости лечить шишки на ногах, вызванные кератозом pilaris. В некоторых случаях, если состояние не проходит само по себе, человек может пожелать поговорить со своим врачом о лечебных увлажняющих кремах.
В более экстремальных случаях врач может обсудить лазерную терапию.
Ульи
Лечение большинства ульев начинается с профилактики. Укусы насекомых обычно вызывают ульи, что означает использование репеллентов и ограничение воздействия на кожу на улице, чтобы предотвратить укусы. Если улей происходит, есть некоторые актуальные OTC кремы против зуда, доступные онлайн.
Если крапивница сопровождается другими симптомами, человек должен обратиться к врачу. Могут возникнуть дополнительные проблемы, такие как специфическая аллергия или непереносимость, которые врач должен оценить и вылечить.
Экзема
Врач может предложить различные варианты лечения при лечении экземы. Некоторые типичные методы лечения включают в себя:
Врач может предложить стратегии, позволяющие избежать возможных триггеров.
Человек с экземой должен также знать об их повышенной восприимчивости к кожным инфекциям и должен избегать людей с ветряной оспой или герпесом. Воздействие вируса простого герпеса может привести к герпетической экземе, которая является тяжелой инфекцией, которая быстро распространяется.
В большинстве случаев маленькие красные шишки на ногах не являются основной причиной для беспокойства. Человек должен обратиться к врачу, если он не уверен в происхождении прыщей. Кроме того, они должны следить за признаками инфекции, поскольку они потребуют медицинской помощи. Следующие признаки инфекции:
- ухудшение сыпи
- лихорадка
- боль
- красные полосы от прыщей
- волдыри
- отек вокруг прыщей
Средство от прыщей на ногах
Масло в нашей коже сохраняет ее увлажненной и гладкой, а отмершие клетки постоянно отшелушиваются, чтобы сохранить ее свежесть. Когда этот процесс идет не так, прыщи могут вспыхнуть. Появление прыщевидных шишек на ногах может указывать на прыщи или что-то гораздо менее распространенное.
Некоторые общие рекомендации могут помочь определить, будет ли организован уход на дому или поездка к врачу.
Важно обратиться к врачу, если поражение болезненное, раздраженное или стойкое.Если нет, то вы можете предпринять некоторые начальные шаги:
- Попробуйте очистители с салициловой кислотой или гликолевой кислотой.
- Эксперимент с бензоилпероксидом, распространенным и эффективным методом точечного лечения.
- Ищите увлажняющие или солнцезащитные кремы, которые не содержат масла или являются «некомедогенными».
- Узкая одежда может раздражать вашу кожу. Меняйте одежду с потом или маслом как можно скорее.
- Мониторинг пребывания на солнце. Солнце может помочь при поверхностных прыщах, но также может стимулировать выработку кожного сала и поражений.Всегда используйте солнцезащитный крем.
- Попробуйте теплый компресс, чтобы ослабить и смягчить любые прыщи.
Поражения, которые не восприимчивы к вышеупомянутым шагам, могут не быть прыщами и должны быть рассмотрены доктором. Если врач диагностирует прыщи, они попадают в одну из четырех категорий: легкая, умеренная, от умеренной до тяжелой и тяжелой степени. Доступны несколько процедур:
Тематические препараты, полученные из витамина А. Это как без рецепта, так и по рецепту. Третиноин является наиболее известным из вариантов рецепта, но ваш врач может предложить другие варианты.
Перекись бензоила . Разнообразные соединения доступны без рецепта. Ваш врач может порекомендовать препарат, который доступен только по рецепту. Лечение умеренных угрей обычно начинается с 5-процентного раствора.
Антибиотики. Ваш доктор может порекомендовать миноциклин и доксициклин для лечения бактерий, связанных с прыщами. Антибиотикотерапия менее популярна, чем в прошлом, из-за растущей обеспокоенности по поводу устойчивости к антибиотикам.
Системные препараты, полученные из витамина А. Tretinoin устно зарезервированы для тяжелых случаев кистозных прыщей. Это эффективно, но связано с серьезными побочными эффектами, включая риск врожденных дефектов.
Различные методы лечения прыщей могут иметь сложные и серьезные взаимодействия. Антибиотики могут снизить эффективность женских оральных контрацептивов. Чувствительность к солнцу более вероятна при применении некоторых антибиотиков, соединений витамина А и нестероидных противовоспалительных препаратов (НПВП).
Прыщи, особенно тяжелые прыщи, могут быть болезненными.Надлежащее и быстрое лечение может начаться с нестероидных препаратов, таких как ибупрофен или напроксен. Ваш доктор может порекомендовать обезболивающее, чтобы облегчить дискомфорт. Они могут рекомендовать отпускаемые по рецепту лекарства, если они не эффективны.
Не сжимать прыщи. Это может привести к более глубокому проникновению инфекции в кожу и развитию рубца.
Угри — это широкий термин, который описывает различные состояния, которые могут появиться на коже. Он возникает в основном на лице и спине, но может появиться практически везде, где у вас есть железы, в том числе ноги.
Есть несколько вещей, которые могут привести к появлению прыщей на ногах. К ним относятся:
- не дышащие ткани
- узкие брюки, которые трутся о ноги
- раздражающие моющие средства для стирки
- потливость на ногах
- контакт с нечистым спортивным оборудованием
- красные шишки от бритья, которые заразились
- фолликулярное воспаление ( воспаленные волосяные фолликулы)
Закрытая пора, забитая маслом, называется белой головой.Угри образуются, когда это масло подвергается воздействию воздуха и соединяется с кислородом. Поднятые красные шишки (папулы) с гноем называются прыщиками.
Обмазанная кожа и масло часто содержатся в мешочке под кожей. Мешочек под кожей может сломаться, стать раздраженным или даже инфицированным и образовать кисты и узелки.
Прыщи очень распространены. Около 40-50 миллионов американцев имеют его в любой момент времени.
Менее распространенные состояния можно спутать с прыщами. Они включают в себя:
- эпидермальные кисты или глубокие милиии, небольшие выпуклости застрявших клеток кожи
- остеома кожи, вызванные костными клетками, которые возникают под кожей
- новообразования придатков, относительно редкие и обычно доброкачественные образования кожи
- фолликулит, воспаление или заболевание волосяного фолликула
- keratosis pilaris, характеризующееся небольшими выпуклостями, которые могут появляться в любом месте на теле, но особенно в конечностях (возможно, что люди с кератозом pilaris реже, чем в среднем, имеют прыщи)
- плоских бородавок, часто решить самостоятельно, но можно лечить с соблюдением правил гигиены в домашних условиях.
В одном исследовании были рассмотрены записи пациента с диагнозом «нежные, кожные узелки» или небольшие язвы на ноге.Когда можно было поставить диагноз, наиболее распространенным (84,4 процента) было воспаление, реакция организма на инородное вещество. Инфекции и опухоли были примерно одинаковыми, на 5,8 и 6,5 процента. Около двух третей пациентов в исследовании были женщины.
Кожа может резко измениться во время беременности. Приступы прыщей или другие условия не являются редкостью. Однако, необычные или тревожные изменения должны быть замечены доктором как можно скорее.
У врачей есть общие рекомендации по профилактике прыщей:
Соблюдайте здоровую диету. Это всегда хороший совет, но медицинские работники склонны преуменьшать роль диеты в предотвращении или лечении прыщей.
Гигиена. Держите свое тело в чистоте от избытка масла и грязи, которые могут забить поры, и делайте это правильно. Не используйте обычное мыло. Выберите чистящее средство, близкое к pH вашей кожи. Чистка может раздражать вашу кожу.
Осторожно вымыть и высушить. Если тщательная гигиена не устраняет прыщи, помните, что состояние начинается ниже поверхности кожи и может потребовать более целенаправленного лечения.
Контролировать пребывание на солнце. Солнце может помочь с поверхностными прыщами, но также может стимулировать выработку кожного сала и поражений. Всегда используйте солнцезащитный крем.
Лечение прыщей может занять от нескольких недель до нескольких месяцев, чтобы получить заметные результаты. Исследователи недавно посмотрели на то, какие методы лечения, скорее всего, будут способствовать успешной терапии угрей. Схемы лечения, которые, скорее всего, помогут очистить кожу и предотвратить дальнейшие прорывы, были местными и системными препаратами, за которыми следовали местные процедуры.
