
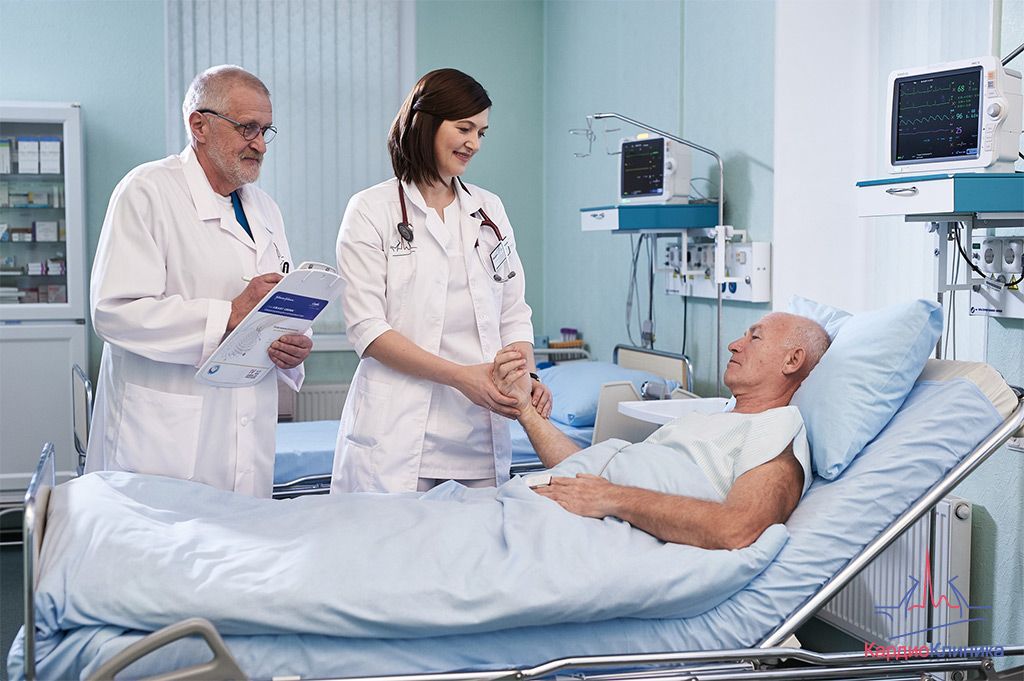
Под воздействием различных неблагоприятных факторов может запуститься процесс отмирания клеток сердца. В результате они замещаются рубцовой тканью, отличающейся повышенным содержанием белка и коллагена. В медицине патологию принято называть кардиосклерозом. Важно понимать, что рубец на сердце — это такое состояние, которое представляет опасность не только для здоровья, но и для жизни пациента. В связи с этим при возникновении первых тревожных признаков необходимо обратиться к кардиологу. Специалист оформит направление на комплексную диагностику, на основании результатов которой составит максимально действенную схему лечения. Терапия может включать как консервативные, так и оперативные методики.

Патогенез
Важно понимать, что рубец на сердце — это такая защитная реакция организма, которая возникает при формировании некротических очагов. В большинстве случаев отмирание клеток сердечной мышцы наблюдается после инфаркта.
Как только запускается процесс отмирания клеток, в данной зоне начинает формироваться соединительная ткань. Данным образом организм пытается предотвратить увеличение площади некроза. Однако рубец на сердце после инфаркта не может выполнять функции органа. Именно поэтому формирование соединительной ткани — это лишь временное решение проблемы, которое часто приводит к развитию опасных для жизни патологий.
Важно понимать, что рубец на сердце — это такое состояние, которое предотвращает развитие острой недостаточности миокарда и наступление летального исхода. Но оно же и отсрочивает развитие всевозможных осложнений. Это обусловлено тем, что сердечная недостаточность приобретает хроническую форму, характеризующуюся постоянной сменой периодов ремиссии рецидивами.

Этиология
Шрам всегда формируется в зоне разрыва мышечных волокон или на участках некроза. В организме запускается синтез белка фибрина, который в сжатые сроки заполняет повреждения.
Причины возникновения рубцов на сердце:
- Тромбоз и эмболия кровеносных сосудов. Согласно статистическим данным, половина населения земного шара в возрасте 40 лет и старше страдают от патологических изменений. Например, сочетание повышенной свертываемости крови и даже начальной стадии атеросклероза приводит к тромбозу. Образованный сгусток жидкой соединительной ткани частично сужает просвет сосуда. В результате клетки сердца не получают необходимого количества питательных компонентов и кислорода и начинают отмирать. Данная ситуация представляет угрозу для жизни, поэтому фиброзные изменения происходят очень быстро.
- Миокардиты. Одна из самых распространенных причин рубцов на сердце. Под воздействием неблагоприятных факторов (аллергия, инфекция и пр.) мышечная ткань миокарда воспаляется. В результате развивается дилатация, благодаря которой сердце изнашивается и повреждается. Микротравмы впоследствии заменяются соединительной тканью.
- Ишемическая болезнь сердца. Под данным термином понимается патологическое состояние, характеризующееся хроническим кислородным голоданием миокарда. В результате запускается процесс дегенеративно-дистрофических изменений.
- Инфаркт. Рубец на сердце после него появляется чаще всего. Опасность заключается в том, что иногда инфаркт протекает бессимптомно, а изменения обнаруживаются только на ЭКГ.
Отдельной причиной формирования рубцов врачи выделяют миокардиодистрофию. Это патологическое состояние, при котором в сердце заметны атрофические изменения, то есть ткани и слабее, и тоньше, чем должны быть.
Причины миокардиодистрофии:
- Дефицит витаминов в организме.
- Нехватка магния, кальция и калия.
- Избыточная масса тела.
- Частые и высокоинтенсивные физические нагрузки.
Врачи утверждают, что, если хотя бы у одного близкого родственника появился после инфаркта рубец на сердце, необходимо ежегодно посещать кардиолога с целью профилактики.

Виды шрамов
На фоне течения различных патологий может образоваться фиброз одного из трех типов:
- Очаговый. Имеет четкие границы и конкретное расположение. Например, рубец может находиться на задней стенке сердечной мышцы.
- Диффузный. Отличается тем, что затрагивает все ткани.
- Диффузно-очаговый. Данная форма является смешанной. Она характеризуется наличием мелких патологических очагов, которые равномерно распределены по всей поверхности сердца. Иногда рубцы сращиваются между собой.
Кардиологи утверждают, что рубцы на сердце — это такая патология, лечение которой не только сложное, но и длительное. В большинстве случаев врачи составляют план терапии, направленный на поддержание функционирования органа.
Клинические проявления
Симптомы и их выраженность напрямую зависят от того, какое заболевание послужило причиной повреждения мышечной ткани. Кардиологи утверждают, что рубцы на сердце после инфаркта (фото пораженного органа схематически представлено ниже) могут формироваться в течение нескольких лет. При этом процесс нередко протекает бессимптомно.
Отсутствие клинических проявлений обусловлено тем, что органу удается поддерживать сократительную способность и компенсировать объем нормальной ткани. Когда он уже не в состоянии полноценно функционировать, появляются следующие симптомы:
- Болезненные ощущения в груди.
- Выраженная одышка.
- Отечность лица и конечностей.
- Сильная усталость даже после незначительных физических нагрузок.
- Повышенная степень утомляемости.
С течением времени кончики пальцев как на верхних, так и на нижних конечностях приобретают синеватый оттенок. Это является специфическим признаком выраженной сердечной недостаточности. На данном этапе врачи предпринимают меры, направленные на предотвращение дальнейшего повреждения сердца. Нередко единственным выходом сохранения жизни пациента является хирургическое вмешательство.

Диагностика
При возникновении первых тревожных признаков необходимо как можно скорее обратиться к кардиологу. Специалист осуществит сбор анамнеза, проведет физикальный осмотр и оформит направление на комплексную диагностику, включающую следующие исследования:
- ЭКГ.
- Допплерографию.
- ЭхоКГ.
- Рентгеноскопию.
- Коронарографию.
На основании результатов диагностики врач составляет максимально эффективную схему лечения. В тяжелых случаях он оценивает целесообразность проведения оперативного вмешательства.

Медикаментозное лечение
Консервативная терапия подразумевает прием препаратов, активные компоненты которых способствуют поддержанию работы сердца. Кроме того, пациентам необходимо следовать принципам здорового образа жизни.
Выбор медикаментов осуществляется лечащим врачом на основании результатов диагностики. Кардиолог назначает препараты, которые улучшают работу сердца, ускоряя метаболические процессы и восстанавливая циркуляцию жидкой соединительной ткани.
Эффективным методом является лечение стволовыми клетками. На фоне их применения в организме запускаются естественные процессы восстановления пораженных тканей. Они заметны вскоре после введения кардиомиобласта (специфического клеточного элемента). На фоне лечения восстанавливается сократительная способность органа и улучшается кровообращение. Кроме того, растворяются атеросклеротические бляшки, укрепляются стенки сосудов и предотвращается некроз.
Если в результате ишемической болезни развился инфаркт, показано срочное медикаментозное лечение, подразумевающее прием или внутривенное введение следующих препаратов:
- Бета-адреноблокаторов.
- Диуретиков.
- Метаболитов.
- Нитратов.
- Ацетилсалициловой кислоты.
Если был обнаружен во время прохождения ЭКГ рубец на сердце, нужно быть готовым к тому, что он будет увеличиваться в размерах еще несколько месяцев. Данная информация актуальна и для пациентов, которые уже прошли лечение. При резком ухудшении самочувствия необходимо вызвать бригаду скорой помощи. Не исключено, что понадобится экстренное хирургическое вмешательство.
Самолечением заниматься категорически запрещено. Неправильный выбор препарата может привести к летальному исходу.

Установка электрокардиостимулятора
Это вид оперативного лечения, во время которого хирург вживляет пациенту устройство, задачей которого является поддержание нормальной проводимости сердца и его ритма. Установка электрокардиостимулятора не имеет противопоказаний. Иными словами, операция может проводиться даже детям.
В редких случаях прибор отторгается организмом. Как правило, это происходит у 2-8 % пожилых пациентов.
Трансплантация донорского органа
Это радикальная операция, которая проводится только в том случае, если с помощью других методов невозможно спасти пациенту жизнь. Пересадка донорского органа осуществляется только лицам, возраст которых менее 65 лет.
Противопоказаниями являются серьезные патологии внутренних органов, что на практике встречается весьма редко, так как, например, и атеросклероз, и ишемия находятся в списке ограничений.
Шунтирование
Суть операции заключается в расширении просвета пораженных кровеносных сосудов. Как правило, данный вид хирургического вмешательства назначается при выраженном атеросклерозе. Это заболевание, при котором на стенках сосудов оседают бляшки, состоящие из «плохого» холестерина. Они сужают просвет, в результате чего сердце не получает необходимого количества кислорода и питательных компонентов. Закономерным следствием является некроз тканей.
Если просвет перекрыт бляшками полностью, хирург создает новый сосуд в обход пораженного. Это позволяет значительно улучшить питание тканей и, соответственно, работу сердца.

Удаление аневризмы
Это специфическое выпирание, которое чаще всего образуется в зоне левого желудочка или задней стенки. После удаления аневризмы кровь перестает застаиваться, а сердечная мышца вновь получает необходимое количество питательных веществ и кислорода.
Чем опасны шрамы
Многих пациентов интересует то, сколько живут с рубцом на сердце. Важно понимать, что прогноз зависит не только от основного заболевания, но и от своевременности обращения к врачу. Что это такое, причины рубцов на сердце, как лечить патологию — всю информацию касаемо недуга кардиолог предоставляет во время приема.
Наиболее неблагоприятным прогноз считается, если шрам образовался в зоне левого желудочка. Данный участок подвергается наибольшей нагрузке, а значит, его поражение неизменно приведет к развитию сердечной недостаточности. Кроме того, другие органы (в том числе и головной мозг) начнут страдать от гипоксии, не получая нужное количество кислорода.
Угрозу для жизни представляет и состояние, при котором поражается и левый желудочек, и митральный клапан. В этом случае развивается опасная для жизни патология — стеноз аорты.
При своевременном обращении к врачу и соблюдении всех рекомендаций пациент имеет все шансы прожить очень долго.
Профилактика
Кардиосклероз — это заболевание сердечно-сосудистой системы. В связи с этим и первичная, и вторичная профилактика заключается в соблюдении следующих правил:
- Сбалансированное питание.
- Регулярные, но умеренные физические нагрузки.
- Отказ от табакокурения и употребления спиртосодержащих напитков.
- Избегание попадания в стрессовые ситуации.
- Частые пешие прогулки.
- Санаторно-курортное лечение.
Кроме того, необходимо ежегодно обследоваться у кардиолога с целью профилактики патологий сердечно-сосудистой системы.
В заключение
Иногда на основании результатов исследований врач ставит диагноз «рубец на сердце». Что значит данное понятие? Рубец на сердце — это патологическое состояние, являющееся своеобразной защитной реакцией организма на повреждение миокарда. Образование плотной соединительной ткани запускается в случае нарушения целостности мышцы или же при возникновении на ней участков некроза. Несмотря на это, патология нуждается в лечении. Важно понимать, что рубцовая ткань не может выполнять функции сердца, а значит, она рано или поздно станет причиной развития иных заболеваний. Схему лечения врач составляет на основании результатов инструментальной диагностики. План терапии может включать как консервативные, так и оперативные методы.
образование и рассасывание, способы удаления
Рубцы после операционного вмешательства возникают неизбежно и оставляют следы надолго. Они представляют собой неприятный косметический дефект. Но чтобы понять, как убрать шрам после операции, нужно разобраться в механизмах его возникновения.
Избавиться от послеоперационного рубца, особенно на открытых участках кожи, непросто. Самолечение в этом случае помогает слабо. Только использование современных медицинских и косметологических процедур оставляет шрамы в прошлом для большего количества пациентов.
Стадии формирования
Шрамы после операции могут присутствовать на любом участке тела, имея разный размер и глубину. Обычно, заживление шва после хирургического вмешательства и формирование рубца занимает от 1 месяца до 1 года.
После проведения операции на лице или другом участке тела в коже начинается два процесса – образование соединительной ткани и ее расщепление. Длительность этого биологического механизма зависит от многих факторов: локализации шва и его размера, особенностей организма пациента.
С момента операции и до полного заживления в тканях происходят определенные изменения, которые делят на 4 стадии:
- Первая – период от 1 до 10 суток. На этом этапе края раны соединяются грануляционной тканью, а не рубцом. При снятии швов или чрезмерном напряжении мышц рана может разойтись.
- Вторая – период фибриллогенеза и образования непрочного рубца, занимает от 10 дней до 1 месяца. Образуется грануляционная ткань, увеличивается количество коллагеновых и эластичных волокон. К концу стадии на месте шва появляется неокрепший рубец с большим количеством сосудов.
- Третья – образование прочного рубца, формируется в период от 30 до 90 дней. Увеличивается количество волокнистых структур, а клеточных элементов и сосудов в рубцовой ткани практически не остается. При правильном заживлении шрам становится менее ярким, малозаметным.
- Четвертая – трансформация рубца, составляет от 3 месяцев до 1 года. Происходит полное созревание рубцовой ткани с исчезновением из нее кровеносных сосудов. В некоторых случаях рубец практически незаметен. Можно определить возможность коррекции шрама и прогноз его полного устранения.
Виды рубцов
Тяжело убирать шрамы после полостных операций, таких как аппендицит, пупочная грыжа, кесарево сечение или другие операции на животе. След от них остается на всю жизнь, а убрать рубец можно только частично. С осторожностью воздействуют на шрам после операции на сердце, поскольку любое аппаратное вмешательство может нарушить работу органа.
В хирургии выделяют несколько видов рубцов:
- Физиологический – образуется при нормальном заживлении и отсутствии послеоперационных осложнений. Шов практически незаметен, по цвету приближен к цвету кожи. Такие рубцы образуются на спине при небольших и неглубоких разрезах.
- Атрофический – появляется при поверхностных разрезах, после неудачного удаления родинки или папилломы. Внешне напоминает небольшое углубление в коже с неровными краями. Его появление свидетельствует о недостаточной выработке коллагена в организме.
- Гипертрофический – формируется после ожогов, нагноения, рваных ран или травматизации кожи. Также причиной его появления может быть аппендэктомия (удаление аппендицита) или предрасположенность к разрастанию соединительной ткани. Внешне шов выступает над поверхностью кожи, имеет розовый оттенок.
- Келоидный – внешне напоминает опухоль. Локализуется в области пупка, на лице, груди. К его образованию приводят ожоги, татуировки, удаление аппендицита или травма после разрыва мягких тканей. Рубец имеет ярко-красный или синюшный цвет, плотный на ощупь. Со временем он бледнеет, может западать в кожу.
Правильный уход за послеоперационным рубцом

Удаление шрамов после операции проводится только через определенное время. Запрещается предпринимать какие-либо меры сразу после проведения хирургического вмешательства. Способы воздействия должен выбирать лечащий врач.
Важно правильно ухаживать за швом после операции. Вначале уход проводится в условиях стационара медицинскими работниками и направлен на устранение воспаления или нагноения. Правила ухода за рубцами зависят от их локализации и размеров швов.
После операции категорически запрещается:
- ставить на область шва согревающие компрессы;
- принимать горячую ванну или посещать баню в течение 3 недель;
- использовать скрабы или жесткую мочалку;
- расчесывать рану;
- трогать рубец руками;
- сдирать появившуюся корочку;
- применять агрессивные антисептики.
Более подробные советы по уходу за швом даст врач. Для того чтоб произошло уменьшение рубца в размерах и заживление, важно правильно вести себя в домашних условиях. Сколько заживает шов после операции, зависит от его размера и глубины, но в любом случае ухаживать за ним нужно ежедневно.
Если была удалена пупочная грыжа, аппендицит или присутствует послеродовой шов, категорически запрещается поднимать тяжести, следует избегать физических нагрузок.
Методы удаления
Выделяют два медицинских показания к удалению шрамов. Во-первых, если шов присутствует на лице, а при его заживлении происходит деформация рта или века. Во-вторых, когда шов вызывает психологический дискомфорт и является выраженным косметическим дефектом.
Чтобы рассасывание рубца после операции прошло успешно, а на теле не осталось выраженных следов, врачи рекомендуют несколько эффективных способов воздействия.
Препараты
Фармацевтическая промышленность предлагает большой выбор препаратов, позволяющих удалить рубцевания на коже. Выпускаются эти лекарства в форме мазей или гелей. Чем мазать шов и сколько времени, будет зависеть от размера и глубины повреждения.
Среди эффективных препаратов выделяют следующие:
- Контрактубекс – комбинированный гель на основе экстракта лука. Его применение снимает воспаление, подавляет рост клеток, размягчает рубцовую ткань. Способствует заживлению ран, имеет хорошую переносимость и оказывает быстрое лечебное действие.
- Гель и спрей Кело-кот – препарат с силиконом и полисилоксаном. После применения в области шва появляется пленка, которая не допускает разрастания рубцовой ткани. Она позволяет восстановить водный баланс в тканях, устраняет зуд и ощущение стянутости. Препарат не наносится на заживающую послеоперационную рану.
- Скаргард – крем от рубцов после операции. Обладает рассасывающим эффектом, уменьшает рубец после месячного курса лечения. В составе присутствует гидрокортизон, который оказывает выраженный противовоспалительный эффект.
- Гель Ферменкол – состоит из ферментов, расщепляющих коллаген. Ферментное соединения препарата позволяет использовать его как в ранний послеоперационный период, так и для устранения старых рубцов.
Косметологические процедуры

Лечение рубцов можно проводить при помощи косметологических манипуляций в кабинете дерматокосметолога. Эффективны такие процедуры:
- Дермобразия – представляет собой шлифование поверхности кожи и удаление лишней соединительной ткани. Часто используется при гипертрофических рубцах. Процедура может проводиться при помощи разных веществ и компонентов – алмазов, лазера, механических средств.
- Шлифовка – позволяет удалить рубец уже после нескольких процедур, но проводится только по рекомендации врача. Самостоятельно лечить поврежденную поверхность кожи нельзя.
- Криодеструкция (воздействие холода) – распространенный метод по удалению рубцовой ткани. В отличие от шлифовки проводится под воздействием низких температур. Процедура уменьшает вероятность увеличения и разрастания фиброзной ткани.
- Буки-терапия – применяется для удаления старого шва при помощи облучения пораженной области. Имеет осложнение в виде гиперпигментной полосы, возникающей после процедуры у 60% пациентов.
Аппаратные и хирургические методы
Удалить послеоперационные рубцы можно хирургическим или аппаратным методом. Процедуры выполняют в условиях стационара, где пациент находится несколько дней под наблюдением медиков.
Пластическая хирургия предоставляет такие возможности:
- Z-пластика – позволяет изменить направление шва, делает его более естественным. Аппендицит это основное показание к процедуре, так же как и швы на лице.
- Лоскутная операция – сложная процедура по удалению рубцов. Происходит вмешательство не только в жировую ткань, но и в кровеносные сосуды, мышцы.
- Экспандерная пластика – проводится для удаления больших рубцов. В область удаленного рубца ставят экспандеры, т. е. силиконовые мешочки, которые не даю коже проседать.
Существуют и другие методики, но любое вмешательство имеет определенные риски, которые нужно исключить во время консультации с врачом.
Рубцы после операции доставляют определенный дискомфорт, особенно если присутствуют на лице или на другом видимом участке тела. Справится с проблемой реально, если не заниматься самолечением после операции. Шлифовка или заживляющие мази – консультация у врача косметолога или хирурга поможет сделать правильный выбор.
Автор: Мариана Зятык, врач,
специально для Dermatologiya.pro
Полезное видео о том, как убрать рубцы после операции
Рейтинг статьи
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.

Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков. При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки. Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет. Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты. Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента. Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты. Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний. Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз. Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская. Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская. Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.

Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука. Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа. Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни. Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно. С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече. У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
В обычном случае физические нагрузки не противопоказаны и полезны. Для лечащего врача и пациента важно убедиться в их безопасности. Главным методом для этого является проведение стресс-теста — пробы с физической нагрузкой (чаще всего стресс-эхокардиография). Эту пробу стоит провести по совету кардиолога через 3-4 недели после операции. Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
- Важно помнить, что тренирует сердце только непрерывная нагрузка не менее 30 минут. Работа по дому, прогулки с ребенком сердце не тренируют.
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
- Если боль трудно переносимая, принимать обезболивающие (как правило, через 7-10 дней все пациенты уже отказываются от приема обезболивающих препаратов)
- Поднять сниженный гемоглобин. Для этого бывает часто нужен длительный прием препаратов железа.
- Убедиться в отсутствии признаков ишемии миокарда (с помощью нагрузочной пробы) и возобновить физическую активность.
- Быть в контакте с кардиологом для того, чтобы вовремя получить ответы на возникающие вопросы.
Секс после шунтирования. Половая жизнь после шунтирования
Не противопоказан. Скорее наоборот. Для сердца секс является одним из видов кардио-нагрузки. Если результат нагрузочной пробы хороший, то не должно быть никаких опасений. Некоторые исследования показали, что секс именно с женой наиболее безопасен для пациентов после перенесенного инфаркта миокарда.
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее. Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления. Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней. Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина. А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье. Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию. У сердечно-сосудистых хирургов совершенно другая специализация.
- Контроль артериального давления.
Для большинства наших пациентов норма артериального давления после операции — ниже 140/90 мм рт.ст. Но важно помнить, что эта норма – так называемые «офисные» цифры, т.е. давление, которое доктор измеряет на приеме в клинике. Обычно дома при хорошо подобранных лекарствах, давление у наших пациентов не превышает 125/80 мм рт.ст., а по утрам верхнее (систолическое) давление часто не превышает 100-110 мм рт.ст. Очень важно помнить, что все препараты для снижения давления нужно принимать каждый день в одной и той же дозе. Иначе никогда не удастся добиться стабильного эффекта и давление будет «прыгать».
- Частота пульса.
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы. Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин. Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
- Холестерин.
Причина ишемической болезни сердца — атеросклероз коронарных артерий. В основе формирования атеросклеротических бляшек лежит нарушение обмена холестерина. Таким образом, прием лекарств, влияющих на обмен холестерина — это единственный способ воздействовать на причину болезни, которая привела пациента на операционный стол.
После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
К сожалению, нередко наши пациенты слышат информацию о вреде сатинов. Это в корне неверно! Статины — единственная группа препаратов, позволяющая остановить процесс атеросклероза. Печальная статистика это только подтверждает. Если проводиться правильный регулярный контроль показателей холестеринового обмена и ферментов (АСТ, АЛТ, КФК), то прием статинов абсолютно безопасен!
- Ежегодная проверка.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год. На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности. Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
- Тревожные симптомы.
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии. Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь. Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.
Автор статьи
Громыко Татьяна
Юрьевна
Врач-кардиолог, врач функциональной диагностики, к. м. н.
Стаж работы : c 2010 года, 10 лет
Подробнее
Автор статьи
Лигидов Мурат
Лионович
Врач-кардиолог, кардиология и функциональная диагностика
Стаж работы : c 2009, 11 лет
Подробнее
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
Миф 1. Сердце может не выдержать
На самом деле. Страх – основная проблема человека, которому предстоит аортокоронарное шунтирование. Справиться с ним помогает желание если не навсегда, то хотя бы на время забыть о боли. Кстати, именно боль во многом и заставляет больного решиться на операцию.
Шунтирование, что это такое →
Миф 2. После операции придется «нести» себя как хрустальную вазу
На самом деле. Это не так. Обычно уже на следующий день после операции врач предупреждает: если мало двигаться, возможны осложнения, например воспаление легких. Прооперированный сразу же начинает учиться поворачиваться в кровати, садиться…
 Автор фото: globallookpress.com
Автор фото: globallookpress.comШунты для того и ставят, чтобы больной мог ходить, не чувствуя боли. Поначалу, конечно, мешает слабость, да и боль от шва, но необходимо постепенно наращивать физическую нагрузку. И тогда те движения, которые до операции вызывали боль, будут даваться легко.
Миф 3. Боль может вернуться
На самом деле. Не нужно ждать возвращения боли, а лучше представить, что ее вообще никогда и не было. Однако «подвигов» совершать не нужно. Все должно быть в меру. Больной должен ставить перед собой реальные цели: например, сегодня и завтра я пройду 50 метров, следующие дни – 75, затем – 100…
Данные статистики говорят, что далеко не всем больным даже после АКШ удается избавиться от стенокардии. И это не удивительно: как бы хорошо ни была сделана операция, она является лишь одним из этапов в лечении ишемической болезни сердца. Медики пока не научились очищать сосуды сердца от атеросклеротических бляшек – основной причины заболевания. Поэтому даже после успешной операции примерно у половины пациентов может сохраняться стенокардия, проявляющаяся болью за грудиной при физической нагрузке. Но число приступов и принимаемых таблеток после АКШ все равно будет меньше. Так что качество жизни пациента все же улучшится. И главное – появится возможность отсрочить наступление инфаркта миокарда, а значит – продлить жизнь.
Миф 4. После АКШ можно жить как прежде
На самом деле. Увы, это не так. Даже при хорошем исходе операции надо стараться как можно меньше напрягать руки и весь плечевой пояс. Это связано со значительной операционной травмой в области грудной клетки. Желательно ограничить поднятие тяжестей. Также придется отказаться от некоторых садовоогородных работ.
Миф 5. Курение влияет на сердце после операции не сильно
На самом деле. Отказ от курения продлевает срок работы шунтов на несколько лет. Ведь длительность функционирования шунтов у каждого пациента разная. В среднем она составляет 5–7 лет. Этот срок во многом зависит от того, насколько человек смог после операции изменить свою жизнь, следует ли он рекомендациям врачей.
Правильное питание (диета с ограничением животных жиров), нормализация массы тела, адекватные физические нагрузки, прием всех необходимых лекарственных препаратов в общей сложности добавляют еще несколько лет активной и полноценной жизни.
Миф 6. После операции можно будет жить без лекарств
На самом деле. Люди, перенесшие АКШ, ни в коем случае не должны прекращать прием лекарств. Большинство препаратов, которые сегодня назначаются после операции, жизненно необходимы. Для того чтобы уменьшить риск закрытия шунтов тромбами, часто приходится принимать лекарства, уменьшающие свертываемость крови.
Препараты из группы бета-блокаторов необходимы для того, чтобы уменьшить чрезмерную работу сердца. Они снижают давление и замедляют частоту сердечных сокращений. Однако любые изменения в лечении необходимо согласовывать с врачом. Самому решать подобные вопросы слишком рискованно.
Шрамы после шунтирования сердца — Про гипертонию
Сколько и как живут люди после шунтирования сосудов сердца
Многие годы пытаетесь вылечить ГИПЕРТОНИЮ?
Глава Института лечения: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…Читать далее »
Сегодня медицина шагнула далеко вперед, теперь хирурги проводят сложнейшие операции, которые позволяют сохранить жизнь тем пациентов, которые потеряли всякую надежду на выздоровление. Одна из таких операций — шунтирование сосудов сердца.
- В чем суть хирургического вмешательства
- В каких случаях следует проводить шунтирование сердца
- Что происходит с пациентом после операции
- Сколько живут после операции (отзывы)
- Образ жизни после АКШ
- АКШ — секс
- Курение после АКШ
- Прием препаратов
- Питание после АКШ
- Упражнения после АКШ
- Внимание диабету и режиму дня
- Статистические данные по шунтированию
В чем суть хирургического вмешательства
Операция, которая проводится на сосудах, называется шунтированием. Такое вмешательство позволяет восстановить функцию кровообращения, нормализовать работу сосудов, обеспечить поступление крови в главный жизненный орган. Первая операция на сосудах была проведена в 1960 году американским специалистом Робертом Хансом Гецем.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения ГИПЕРТОНИИ наши читатели успешно используют Норматен. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Операция позволяет проложить новый путь для кровотока. Когда речь идет об операции на сердце, для этого используются сосудистые шунты.
В каких случаях следует проводить шунтирование сердца
Оперативное вмешательство в работу сердца — крайняя мера, без которой не обойтись. Применяется операция в тяжелых случаях, при коронарной или ишемической болезни, возможна при атеросклерозе, который характеризуется подобными симптомами.
Атеросклероз — хроническое заболевание, которое характеризуется повышенным уровнем холестерина. Вещество откладывается на стенках сосудов, при этом сужается просвет, затрудняется кровоток.
Такой же эффект характерен для коронарной болезни — снижается обеспечение организма кислородом. Для обеспечения нормальной жизнедеятельности проводят шунтирование сердца.
Шунтирование сердца (АКШ) бывает трех типов (одиночное, двойное и тройное). Вид операции зависит от того, насколько сложное заболевание и от количества закупоренных сосудов. Если у больного нарушена одна артерия, то требуется введение одного шунта (одиночное АКШ). Соответственно, при больших нарушениях — двойное или тройное. Возможно проведение дополнительной операции по замене клапана.
Перед началом операции больной проходит обязательное обследование. Необходимо сдать множество анализов, провести коронографию, сделать УЗИ и кардиограмму. Обследование нужно проходить заблаговременно, как правило, за 10 дней до начала операции.
Пациенту следует пройти определенный курс по обучению новой дыхательной технике, которая понадобится после хирургического вмешательства для быстрого восстановления. Оп
Жизнь после операции на открытом сердце
Первичный восстановительный период продолжается примерно 30-45 дней. В течение этого времени необходимо постепенно возвращаться к привычной деятельности. Темп и особенности восстановительного периода индивидуальны для каждого человека. В процессе выздоровления могут быть периоды улучшения и ухудшения, которые ожидаемы и не должны вызывать тревогу. Вот несколько советов от наших специалистов, которые позволят пациенту, пережившему операцию на открытом сердце, чувствовать себя комфортнее и увереннее.
Послеоперационные швы
В большинстве случаев пациент выписывается после снятия швов. Возможно появление проходящих со временем ощущений потери чувствительности, зуда и боли в месте операции.
Эмоциональные ощущения
У некоторых пациентов в послеоперационном периоде происходят изменения в эмоциональной сфере, выражающиеся в следующем:
1)пониженный фон настроения,
2)повышенная эмоциональность,
3)отсутствие аппетита,
4)нежелание чем либо заниматься,
5) гнев на окружающих.
Эти проявления являются допустимыми, распространенными и проходят с течением времени.
Боли
Возможны боли в области хирургического вмешательства, в грудной клетке с иррадиацией в руки. Эти боли могут продолжаться после операции в течении нескольких месяцев. Это – распространенное явление и не должно вызвать тревоги. Желателен прием обезболивающих препаратов по назначению врача. Помогают также массаж и упражнения на расслабление.
Лекарства
После операции пациент нуждается в приеме различных лекарств. Некоторые из них принимаются в течении ограниченного времени (варфарин – после протезирования клапана биологическим протезом), а некоторые – постоянно (варфарин после протезирования механическим протезом, препараты ацетилсалициловой кислоты после операции аортокоронарного шунтирования). Указание о приеме лекарств или о его отмене дается только врачом! Если Вы, по какой – либо причине, не приняли вовремя лекарство, нельзя принимать двойную дозу во время очередного приема!
Питание
В восстановительном периоде важна сбалансированная диета. Желательно избегать употребления жареного, жирного, а также уменьшить употребление соленого, сладкого и субпродуктов. Вес тела должен соответствовать росту! (Избыточный вес является одним из факторов риска сердечных заболеваний ). Часы приема пищи должны быть постоянными. Следует избегать избыточного приема пищи. В пищевом рационе рекомендуется использование бобовых, свежих овощей и фруктов, куриного мяса и рыбы.
Поездки за границу
Прежде чем вы будете планировать полет или поездку за границу, стоит проконсультироваться с лечащим врачом.
Спорт
Любая спортивная нагрузка, за исключением ходьбы, может быть разрешена лишь после консультации с кардиологом или семейным врачом. Следует увеличивать физические нагрузки постепенно, переходя от легких упражнений к более сложным. Рекомендуется ходьба по утрам и вечером, в хорошую погоду, желательно по ровной местности, без значительных подъемов.
Подъем тяжестей
Необходимо избегать подъема тяжестей. В первый месяц допускается подъём тяжестей не более 2 кг. (по 1 кг в каждой руке), во второй месяц не более 4 кг в каждой руке (по 2 кг в каждой руке), в третий месяц – не более 6 кг (по 3 кг в каждой руке), в четвёртый месяц не более 10 кг ( по 5 кг а каждой руке). Обязательно груз должен распределятся симметрично, чтобы избегать нестабильности костных фрагментов грудины до её полного заживления (4 месяца).
Дальнейшие наблюдения
Поле выписки следует записаться на прием к участковому врачу. Необходимо принести на прием выписной эпикриз. Участковый врач продолжит лечение и продлит больничный лист.
Курение
Если вы курите, то вам следует знать, что курение уменьшает количество кислорода в крови, увеличивает потребность организма в кислороде и, в связи с этим, повышает артериальное давление и наносит вред артериальным сосудам.
Работы по дому
На первом этапе вы сможете заниматься лишь легкими работами по дому, такими, как уборка пылесосом и помощь в приготовлении пищи. Постепенно можно будет увеличить объем домашних работ. Следует избегать выполнения работ, требующих физических усилий.
Вождение автомобиля
Следует избегать вождение автомобиля в течение одного месяца после операции. После этого срока необходимо обратиться к кардиологу для получения разрешения на вождение автомобиля. После операции ваши реакции будут замедлены вследствие слабости и утомляемости, а также под воздействием лекарств. Вращательные движения остаются затрудненными до полного заживления грудной кости.
Лестницы и наклоненные поверхности
Подъем по лестнице требует более значительных усилий, чем ходьба по ровной местности. Следует подниматься и спускаться по лестнице с остановками для отдыха. Подъем по наклонной поверхности требует наибольших усилий. Следует подниматься постепенно с остановками для отдыха.
Осанка
После операции возможны изменения осанки: плечи наклонены вперед, спина сгорблена из – за слабости и боли. Следует постоянно стараться выпрямить спину и расправлять плечи.
Интимные отношения
После операции существует страх вступления в интимные отношения из – за болей и опасений травмировать послеоперационную рану. Энергия, требуемая для интимных отношений, соответствует энергии, необходимой для ходьбы и подъема по лестнице примерно на два этажа. Возможно, вы будете испытывать затруднения в определенных позах, — следует изменить их в соответствии с вашими ощущениями.
Мы уверены, что если Вы будете ответственно выполнять эти рекомендации, сердечно-сосудистая система прослужит Вам долго и верно. А о том, что Вы пережили открытую операцию на сердце, будут знать только те, кому вы захотите об этом сказать. Никто другой этого не заметит.
Аорто-коронарное шунтирование — domosed_86 — LiveJournal
Симптомы заболеванияДля поддержания здоровья, я в свои далеко за 70 лет, уже много лет осенью, зимой и весной ежедневно в любую погоду ровно в 12 часов выхожу на двух часовую пешую прогулку. У меня есть несколько пеших маршрутов для прогулок и есть маршруты, которые позволяют совершать прогулки с заходом в магазины за покупками продуктов.
Первый тревожный болевой звоночек, который я заметил, произошел поздней весной, когда в Москве растаял снег, и я решил поехать на дачный участок. Дорога от электрички до дачи занимает около часа. За городом лежал мокрый снег, по дороге идти было затруднительно, ноги сильно скользили, с собой у меня была дополнительно еще сумка с грузом.
И вот тогда я почувствовал боль в грудной клетке, а чтобы боль уменьшилась, требовалось немного постоять.
После этого случая на даче при обычных прогулках у меня резко уменьшилась скорость ходьбы. Я уже не мог ходить нормальным шагом, приходилось идти медленнее, чтобы регулировать уменьшение болезненных ощущений.
Стал вспоминать аналогичные случаи из прошлого, вот некоторые.
Путешествуя по предгорьям Эльбруса надо было посмотреть одно ущелье, в котором находится 8 водопадов. Я смог подняться вверх по ущелью и посмотреть только 2 водопада, выше идти не было сил.
При подъеме не лестницу после 2 этажа требовалось обязательно отдыхать.
Поликлиника
С перечисленными выше симптомами пришел в районную поликлинику принял терапевт и выписал направления на сдачу биохимических анализов крови. Через неделю после просмотра анализов крови, терапевт выписал направление в городскую больницу в нефрологическое отделение. Это проходило в апреле месяце. Записался на прием в нефрологическое отделение только на август месяц. Уж очень долго ждать! А хочется получить какое-то лечение, чтобы было легче жить.
Пришлось искать способ как попасть к кардиологу на прием.
Кардиолог выписал направление в кардиоцентр. Через несколько дней я уже записался на прием ангиохирурга.
Кардиоцентр
Ангиохирург после просмотра биохимического анализа крови порекомендовала принимать лекарство в течении месяца, для улучшения плохого показателя. Принятие лекарства положительно подействовало на показатель. После этого в кардиоцентре было проведено холтеровское мониторирование ЭКГ в течении суток, томографическое исследование головного мозга.
По результатам исследований доктор сказал, что у меня имеются две бляшки в сосудах, которые необходимо исследовать в Научно-практическом центре (НПЦ) кардиоангиологии и выдал направление и памятку в которой указаны требования для поступающих на госпитализацию в это заведение.
НПЦ кардиоангиологии
В начале октября подошла моя очередь на госпитализацию. В соответствии с памяткой, собрал 5 копий различных документов и 8 различных анализов и прибыл в НПЦ. Госпитализация заняла больше двух часов, потому что пациентов, которых привозят по скорой помощи, оформляют без очереди. Меня определили в отделение диагностической коронарографии. В отделении двухместные палаты с телевизором платные, остальные палаты трех и шести местные бюджетные.
Через два дня была проведена у меня коронарография сосудов. Операция длилось несколько часов под местной анестезией. После этого привезли в палату и разрешили двигаться. На следующий день сняли повязки с бедра. И врач сообщил о результатах.
Результат исследования таков, одна большая бляшка на сонной артерии и другая очень опасная бляшка на артерии сердца, из-за которой, как сказала врач, может в любое время произойти инфаркт.
Учитывая мой преклонный возраст 77 лет и букет различных хронических заболеваний опасных для проведения операций на сосудах, по словам врача, консилиум специалистов несколько раз обсуждали возможность проведения операции.
Через несколько дней было принято решение делать одновременно две операции, но для этого необходимо получить необходимую квоту. Врач оформил необходимые документы, а сын отвез документы в соответствующий департамент здравоохранения. Квота была получена.
Началась подготовка к операции. Меня перевели в хирургическое отделение, где начали исследовать мои больные органы, которые могли бы помешать операции. Одновременно мне начали ставить капельницы, делать уколы и лечить большим количеством таблеток.
Настал тот день, когда врач сказала, что завтра будет операция. Окончательная подготовка к операции заключалась в том, что пришлось побрить безопасной бритвой все тело, принять лекарство для очистки всего организма, замена обычной клизмы и перестать принимать пищу.
Накануне операции врачи, которые будут проводить операции, рассказали, что они будут делать и как проводить операцию.
Одна операция будет проведена на сонной артерии, очистят ее от бляшки. Вторая на аорте, где будет проведено шунтирование. Шунт будет из вырезан из свободной аорты, поэтому мне не надо делать операции на ногах, по изъятию сосудов. Это моя трактовка операции, я так понял слова врачей.
Утром медсестры отвезли меня в операционную и через 30 часов вернули назад в палату в виде овоща.
И вот тут медсестры своим большим опытом вниманием и заботой начали возвращать меня из овоща в человека. Началось первое кормление с бульона протертой курятины, привезенной родными. Обучали, как необходимо ложится на кровать и как вставать. Какую и как делать гимнастику для легких, чтобы не было застоя крови. Самое сложное оказалось это засыпать и спать на спине.
Все это время проводилось интенсивное лечение по восстановлению нормального состояния организма. Делались уколы, устанавливались капельницы и конечно кормили большим количеством таблеток под наблюдением врача и двое суток дышать кислородом.
Прошло 10 дней и закончилось интенсивное лечение в НПЦ и меня перевезли за город в сосновый бор, для дальнейшей реабилитации.
На фото видны оставшиеся шрамы после операции, шрам на сонной артерии, шрам на грудной клетке.
Фото с рентгеновского снимка грудной клетки, вид сбоку. На снимке скобки их титановой проволоки, которыми стянуты разрезанные ребра
Реабилитационный загородный центр
Это трех этажное здание, построенное в советское время в сосновом лесу не далеко от Москвы. Два этажа занимают больные в двухместных номерах. На первом этаже размещены процедурные кабинеты, где проводят массаж спины и различные виды лазерной терапии. В спортивном зале проводится гимнастика с дыхательным уклоном. Реабилитация в центре длится 10 рабочих дней, где продолжают выдавать лекарства, делать перевязки и уколы. После этого выписывают домой под наблюдение районного кардиолога.
Осложнение после операции
Прочитал в инете, что 2% операций, которые проводят на сонной артерии проходят с осложнениями. Осложнение коснулось меня. После операции у меня полностью пропал голос. При разговоре я просто шипел. Врачи успокаивали меня, говоря, что со временем голос будет восстанавливаться. Восстановление голоса проходило очень медленно. Мне хотелось знать, не повредили ли мне голосовые связки. Я просил врачей, чтобы меня проконсультировал лор, но в кардиологических отделениях отсутствуют такие специалисты. Пригласили для консультации невропатолога, который выписал два вида лекарств.
Находясь в загородном реабилитационном центре, решил посетить платный медцентр для консультации лора. Сын нашел медцентр, который расположен в семи остановках на электричке, от реабилитационного центра, где готовы были принять меня без предварительной записи. Лор сделал заключение, что при операции не затронуты голосовые связки. И я успокоился. В настоящее время идет медленное восстановление голоса.
P.S.
Немного о разном.
— О питании не хочется останавливаться. После 40 дней проведенных в этих заведениях не могу сейчас спокойно смотреть на блюда содержащие капусту. В разговорах с больными удивлялись, как можно испортить те продукты, из которых готовится пища.
— Про диагностическое отделение. В отделение поступают пациенты по направлениям из кардиологических больниц города, а также больных, которых привезли по скорой помощи. При проведении каронораграфии, очень часто пациенту сразу проводят стентирование сосудов и через три дня пациента выписывают для наблюдения районным кардиологом. В остальных случаях, когда у пациента не критическое состояние, его отправляют домой, со словами, ищите в городе больницу, где имеется квота на данную операцию.
-В период нахождения в НПЦ у меня был день рождения, родные принесли два торта, один торт я передал медсестрам, другой больным по палате.
— В отделение по скорой помощи был доставлен молодой накаченный парень 33 года. Его очень быстро привели в порядок и врач, провожая его домой, советовала ему сменить вид работы. А работал он коллектором по выбиванию долгов. Так работа сказывается на здоровье человека.
рубцовой ткани: причины, профилактика и лечение
Хотя врачи до сих пор не уверены в том, что вызывает образование рубцовой ткани, они знают, что гипертрофические рубцы и келоиды могут возникнуть в результате ожогов, укусов насекомых, прыщей, ветряной оспы, пирсинга, татуировок и операция.
Исследователи также обнаружили, что келоиды чаще развиваются у людей с темной кожей.
Как келоиды, так и гипертрофические рубцы чаще встречаются у молодых людей в возрасте от 10 до 30 лет.
Самое важное руководство по образованию рубцов — это профилактика.Люди, у которых есть факторы риска развития ненормальных рубцов, должны по возможности избегать плановой операции и лечить состояния, которые могут привести к образованию рубцов, например, прыщи.
Иногда требуется операция.
Люди могут испытывать зуд и боль в месте расположения рубца. Другие шрамы могут ограничивать движения. Некоторые люди могут испытывать эмоциональные и психологические расстройства от появления шрамов.
Врачи могут назначать лечение, чтобы уменьшить появление рубцов, но они также должны учитывать психологическое воздействие и физические ограничения, которые может вызвать рубец.
По оценкам исследователей, лечение рубцов в Соединенных Штатах обходится в 20 миллиардов долларов в год.
Существует множество способов лечения шрамов, но не все они могут быть успешными для всех. Важно, чтобы врачи объяснили ограниченную эффективность этих методов лечения и установили разумные ожидания для людей, управляющих их шрамами.
Варианты лечения включают:
- актуальные
- инъекционные
- криотерапия
- радиотерапия
- лазеротерапия
- механические
экстракт лука
Иногда врач может порекомендовать местно применять экстракт лука, чтобы предотвратить образование рубца после операции или лазерное удаление татуировки.
Экстракт лука может иметь противовоспалительные свойства и способность убивать бактерии.
Люди обычно хорошо переносят экстракт лука, но исследователи не нашли последовательных доказательств эффективности этого лечения. Одно исследование показало, что это не лучше, чем мазь на нефтяной основе, такая как вазелин.
Митомицин C
Митомицин C представляет собой тип химиотерапевтического агента, который имеет ограниченную эффективность для лечения келоидов. В большинстве исследований изучалась эффективность местного применения митомицина С при его применении наряду с другими методами лечения, такими как лучевая терапия и хирургическое удаление келоида.
Исследователи не предлагают митомицин С для лечения рубцов, потому что нет достаточно надежных доказательств в поддержку его использования.
Имиквимод
Имиквимод выпускается в 5% кремовой рецептуре. Некоторые врачи назначают крем Имиквимод людям с келоидами после хирургического удаления. Еще раз, это местное лечение не показало последовательных результатов в клинических испытаниях для лечения и предотвращения образования келоидного рубца.
Блеомицин
Некоторые врачи могут вводить блеомицин в рубец, чтобы остановить выработку коллагена в месте повреждения.Лишь в нескольких исследованиях было проверено влияние инъекционного блеомицина на улучшение появления гипертрофических рубцов и келоидов.
Некоторые исследователи обнаружили, что блеомицин может также уменьшить покраснение, зуд и боль, связанные с этими шрамами.
Блеомицин — это лечение, которое врачи используют при лечении рака. Это токсичное вещество, но врачи редко сообщают о токсических побочных эффектах от введения его в рубец.
Интерферон
Интерферон также влияет на выработку коллагена, и врачи могут вводить его в поврежденную ткань.Исследователи обнаружили в клинических исследованиях, что инъекционный интерферон уменьшил размер келоида на 50% за 9 дней. Это дает более значительный эффект, чем инъекция кортикостероида.
Другое исследование показало, что после введения интерферона в гипертрофический рубец улучшилось качество и объем рубца.
Врачи, как правило, не используют интерферон, потому что он дорогой, а имеющиеся данные недостаточно убедительны для его использования. Это также требует трех инъекций в неделю, что может быть неудобно для некоторых людей.
Кортикостероиды
Поделиться на PinterestКортикостероидные инъекции являются распространенным вариантом лечения келоидных и гипертрофических рубцов.Врачи предпочитают инъекции кортикостероидов в качестве первого варианта лечения келоидов и второго варианта лечения гипертрофических рубцов. Врачи используют триамцинолона ацетонид, который является инъекционным кортикостероидом.
Рекомендованный график дозирования может отличаться, но типичный график введения включает от трех до четырех инъекций каждые 3-4 недели.Некоторым людям может потребоваться более четырех инъекций. Исследователи продемонстрировали, что от 50% до 100% людей ответили на лечение.
Некоторые врачи назначают инъекции триамцинолона ацетонида вместе с криотерапией для улучшения толщины рубца и уменьшения зуда.
Ботулинический токсин А
Некоторые врачи в течение нескольких лет вводили ботулинический токсин А для профилактики и лечения рубцов, но исследователи обнаружили противоречивые доказательства его эффективности при лечении рубцов.
Криотерапия
Криотерапия включает использование жидкого азота для охлаждения тканей тела до температуры ниже нуля. Это, похоже, влияет на лечение рубцов. Это лечение может помочь улучшить внешний вид рубцов, воздействуя на нижнюю рубцовую ткань.
В некоторых исследованиях сообщалось о сокращении на 51% объема рубца после одной процедуры, но некоторые эксперты считают, что криотерапия более эффективна при использовании в сочетании с другими видами лечения, такими как инъекционные кортикостероиды.
Лучевая терапия
Врачи могут использовать лучевую терапию наряду с другими методами лечения рубцов. Как правило, люди получают лучевую терапию после удаления келоида, чтобы уменьшить образование другого келоида.
Излучение может помочь уменьшить рост клеток и предотвратить отложение коллагена в поврежденной ткани.
Врачи предостерегают от использования лучевой терапии на рубцах, расположенных на шее или груди, поскольку существует повышенный риск развития у человека рака щитовидной железы или молочной железы в результате облучения.
Лазерная терапия
Существует два типа лазерной терапии для лечения рубцовой ткани: абляционная и неабляционная. Врач использует аблятивную лазерную терапию для выравнивания рубцовой ткани. Неабляционная лазерная терапия может нарушить кровоснабжение рубцовой ткани, что в конечном итоге убьет аномальную ткань.
В целом, исследователи показали, что лазеротерапия демонстрирует хорошие результаты при хирургических рубцах, гипертрофических рубцах и келоидах.
Когда врач выберет подходящий тип лазерной терапии, люди могут заметить улучшение толщины рубца, покраснения, зуда и текстуры.
Силиконовые процедуры
Врачи иногда рекомендуют силиконовые процедуры для лечения рубцов. После применения основанного на кремнии лечения люди могут заметить улучшение объема, эластичности, цвета и стойкости гипертрофических рубцов и келоидов.
Доступны различные силиконовые средства, такие как силиконовый гель и кремы, которые можно наносить на рубец в течение 12 часов в день. Люди, возможно, должны использовать лечение в течение 12-24 недель, прежде чем увидеть какие-либо результаты.
Прессотерапия
Люди могут наносить повязки на рубцовую ткань, которые оказывают давление. Механическое давление также может уменьшить кровоснабжение рубцовой ткани, что поможет сгладить рубец.
Эти повязки неудобны, и люди должны носить их не менее 23 часов в день в течение 6 месяцев.
К сожалению, исследователи показали, что прессотерапия может дать лишь незначительные улучшения в высоте рубца.
Клейкая микропористая гипоаллергенная бумажная лента
Исследователи заметили, что у людей чаще развивается гипертрофический рубец в области тела, которая находится под повышенным натяжением кожи.Другим способом уменьшения образования рубцовой ткани является нерастягивающаяся клейкая микропористая гипоаллергенная лента.
Эта лента может помочь уменьшить натяжение раны и предотвратить образование рубцовой ткани.
Робин Уильямс обнаружил огромный рубец на груди через восемь недель после операции на сердце
By Daily Mail Reporter
Обновлено:
Робин Уильямс показал картину шрамов, которые текли по его груди и животу через восемь недель после операции на сердце.
В своем первом интервью после операции по замене аортального клапана актер рассказал шоу Дэвида Леттермана в США.С., что он чувствовал себя намного лучше — но старше.
57-летняя звезда охоты на добрую волю прибыла на съемочную площадку в футболке с большим сердцем.
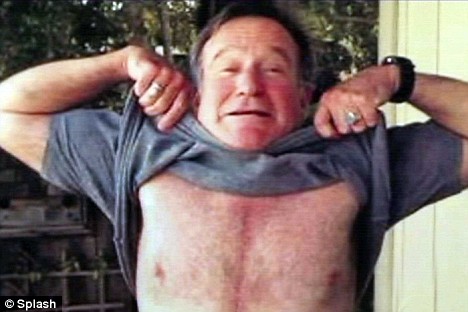

Отскок назад: Робин Уильямс показал картину шрамов, оставленных через восемь недель после операции на сердце для замены клапана аорты.
Уильямс сказал, что заметил, что с его сердцем что-то не так, когда у него началось учащенное дыхание.
«Теперь я понимаю, что одышка — это своего рода код для проблемы с сердцем», — сказал он.
‘Точно так же, как истощение — это код для алкоголика.


Чувствовать себя лучше: Робин Уильямс дал свое первое интервью после своей операции на «Позднем шоу» с Дэвидом Леттерманом в США и носил футболку с сердцем на нем
Звезда, которая провела два месяца в реабилитации в 2006 году, чтобы бороться с проблемой выпивки, сказал хозяину: «Да, я иду к Бетти Форд для истощения. Я вздремну!
«Я бросил вызов этанолу». Он продолжил: «Я поднимался по лестнице и вдруг понял:« Я стар ».
«Но что-то было не так, и я вошел, и они сделали стресс-тест, и я пошел на беговой дорожке».
Он сказал, что врачи обнаружили у него нерегулярное сердцебиение, а затем сделал ангиограмму и обнаружил, что его аортальный клапан необходимо заменить.


Пачка энергии: Уильямс перепрыгнул через стул, когда произнес впечатление рэпера во время интервью с Леттерманом
Он добавил: «У меня есть один новый клапан и отремонтированный клапан.У меня есть клапан коровы, и выпас был забавным. И я даю хороший четверть сливок тоже.
‘Это из сердца коровы. Они дают вам выбор. У вас может быть клапан для свиньи, а затем найти трюфели или клапан для коровы. Механические клапаны служат намного дольше.
Он пошутил: «Это здорово, но если кто-то использует пульт дистанционного управления, ты пукаешь».
Показав фотографию шрамов на груди и животе после операции, он сказал: «Это было через пять минут после операции.


Аплодисменты: актер также обменялся «военными историями» с хозяином, который в 2000 году перенес пятикратное сердечное шунтирование с его стула сделать впечатление рэпера.
Он также обменивался «историями войны» с 62-летним Леттерманом, который сам перенес пятикратное сердечное шунтирование в 2000 году.
Уильямс пошутил: «Ты побил меня на четыре».
В благодарственной речи в стиле Оскар он зачитал имена своих докторов с благодарностью во время интервью, которое транслировалось в США.С. в среду.


Проблемы со здоровьем: комикс был вынужден отменить несколько дат в своем аншлаговом туре «Оружие самоуничтожения», когда он заболел в начале этого года. Тур «Оружие самоуничтожения», когда он заболел.
Затем актера увидят на экране в комедии «Ночь в музее: битва при Смитсоновском институте».
В 2007 году его старший брат, Роберт Тодд Уильямс, умер от осложнений в результате операции на сердце.


Семейная потеря: старший брат актера, получившего Оскар, Роберт Тодд Уильямс умер от осложнений в результате операции на сердце в 2007 году
Кардиохирургия | NHLBI, NIH
Коронарное шунтирование
Коронарное шунтирование (CABG) является наиболее распространенным типом операций на сердце. CABG улучшает кровоснабжение сердца. Хирурги используют CABG для лечения людей с тяжелой ишемической болезнью сердца (ИБС).
ИБС — это заболевание, при котором восковое вещество, называемое бляшкой (plak), накапливается внутри коронарных артерий. Эти артерии снабжают ваше сердце богатой кислородом кровью.
Со временем зубной налет может затвердеть или разорваться (взломать).Закаленный налет сужает коронарные артерии и уменьшает приток крови, богатой кислородом, к сердцу. Это может вызвать боль в груди или дискомфорт, называемый стенокардией (ан-джи-ню или ан-ю-ню).
В случае разрыва зубного налета на его поверхности может образоваться сгусток крови. Большой сгусток крови может в основном или полностью блокировать кровоток через коронарную артерию. Это самая распространенная причина сердечного приступа. Со временем разрывная бляшка также затвердевает и сужает коронарные артерии.
Во время CABG здоровая артерия или вена из тела соединена или пересажена с заблокированной коронарной артерией.Пересаженная артерия или вена обходит (то есть обходит) заблокированную часть коронарной артерии. Это создает новый путь для обогащенной кислородом крови к сердечной мышце.
Хирурги могут обойти несколько заблокированных коронарных артерий во время одной операции.
Прививка коронарной артерии

На рисунке A показано расположение сердца. На рисунке B показано, как венозные и артериальные шунты прикрепляются к сердцу.
CABG не единственное лечение ИБС.Хирургическая процедура, которая открывает заблокированные или узкие коронарные артерии, представляет собой чрескожное коронарное вмешательство (ЧКВ), также известное как коронарная ангиопластика.
Во время ЧКВ тонкая гибкая трубка с баллоном на конце пропускается через кровеносный сосуд к узкой или заблокированной коронарной артерии. После того, как на месте, воздушный шар надувается, чтобы толкнуть налет на стенку артерии. Это восстанавливает кровоток через артерию.
Во время PCI, стент может быть установлен в коронарной артерии, чтобы помочь держать его открытым.Стент — это небольшая сетчатая трубка, которая поддерживает внутреннюю стенку артерии.
Если оба варианта CABG и PCI, ваш врач может помочь вам решить, какое лечение подходит именно вам.
Трансмиокардиальная лазерная реваскуляризация
Трансмиокардиальная (trans-mi-o-KAR-de-al) лазерная реваскуляризация (re-VAS-kyu-lar-ih-ZA-shun), или TMR, — это операция, используемая для лечения стенокардии.
TMR чаще всего используется, когда другие методы лечения не работают. Например, если у вас уже была одна процедура CABG и не может быть другой, TMR может быть вариантом.Для некоторых людей ПМР сочетается с CABG.
Если ПМР выполняется один, процедуру можно выполнить через небольшое отверстие в груди.
Во время ПМР хирург использует лазеры для создания небольших каналов через сердечную мышцу и в нижнюю левую камеру сердца (левый желудочек).
Не совсем известно, как TMR снимает стенокардию. Операция может помочь сердцу вырастить крошечные новые кровеносные сосуды. Богатая кислородом кровь может течь через эти сосуды в сердечную мышцу, что может облегчить стенокардию.
Ремонт или замена сердечного клапана
Чтобы сердце работало хорошо, кровь должна течь только в одном направлении. Клапаны сердца делают это возможным. Здоровые клапаны открываются и закрываются точно, так как сердце качает кровь.
Каждый клапан имеет набор закрылков, называемых листовками. Листовки открываются, чтобы кровь могла проходить из одной камеры сердца в другую или в артерии. Затем листочки плотно закрываются, чтобы кровь не текла назад.
Кардиохирургия используется для фиксации листовок, которые открываются не так широко, как следовало бы.Это может произойти, если они станут толстыми или жесткими или срастутся. В результате недостаточно крови течет через клапан.
Кардиохирургия также используется для фиксации листовок, которые не плотно закрываются. Эта проблема может вызвать утечку крови обратно в камеры сердца, а не только продвигаться вперед в артерии, как это должно быть.
Чтобы устранить эти проблемы, хирурги либо ремонтируют клапан, либо заменяют его на искусственный или биологический клапан. Биологические клапаны изготавливаются из ткани сердца свиньи, коровы или человека, а также могут иметь искусственные детали.
Чтобы отремонтировать слишком узкий митральный (MI-trul) или легочный (PULL-мун-арый) клапан, кардиолог (специалист по сердечной деятельности) вставит катетер (тонкую гибкую трубку) через большой кровеносный сосуд и направит сердце.
Кардиолог установит конец катетера внутри узкого клапана. Он или она надувают и спускают маленький шарик на кончике катетера. Это расширяет клапан, позволяя большему количеству крови течь через него. Этот подход менее инвазивен, чем операция на открытом сердце.
Исследователитакже тестируют новые способы использования катетеров в других типах операций на клапанах. Например, катетеры могут быть использованы для размещения зажимов на листочках митрального клапана, чтобы удерживать их на месте.
Катетерытакже могут быть использованы для замены неисправных клапанов аорты. Для этой процедуры катетер обычно вводится в артерию в паху (верхняя часть бедра) и пронизывается до сердца.
В некоторых случаях хирурги могут сделать небольшой разрез в груди и левом желудочке (нижняя левая камера сердца).Они пронизывают катетер в сердце через небольшое отверстие.
Катетер имеет спущенный баллон на конце, со сложенным запасным клапаном вокруг него. Баллон используется для расширения нового клапана, чтобы он надежно помещался в старом клапане.
В настоящее время операция по замене клапана является традиционным лечением для достаточно здоровых людей. Однако, катетерные процедуры могут быть более безопасным вариантом для пациентов, у которых есть условия, которые делают операцию на открытом сердце очень рискованной.
Лечение аритмии
Аритмия (а-а-а-а-а-а-а) — это проблема с частотой или ритмом сердцебиения. Во время аритмии сердце может биться слишком быстро, слишком медленно или с нерегулярным ритмом.
Многие аритмии безвредны, но некоторые могут быть серьезными или даже опасными для жизни. Если сердечный ритм ненормальный, сердце может быть не в состоянии накачать достаточное количество крови в организм. Недостаток кровотока может повредить мозг, сердце и другие органы.
Медицина обычно является первой линией лечения аритмий.Если лекарство не помогает, врач может порекомендовать операцию. Например, операция может быть использована для имплантации кардиостимулятора или имплантируемого кардиовертера-дефибриллятора (ICD).
Кардиостимулятор — это небольшое устройство, которое помещается под кожу груди или живота. Провода соединяют кардиостимулятор с сердечными камерами. Устройство использует электрические импульсы низкой энергии для контроля вашего сердечного ритма. У большинства кардиостимуляторов есть датчик, который запускает устройство, только если ваш сердечный ритм нарушен.
ICD — это еще одно небольшое устройство, которое помещается под кожу груди или живота.Это устройство также связано с вашим сердцем с помощью проводов. ICD проверяет ваше сердцебиение на наличие опасных аритмий. Если устройство ощущает его, оно посылает электрический удар вашему сердцу, чтобы восстановить нормальный сердечный ритм.
Другое лечение аритмии называется хирургией лабиринта. Для этой операции хирург прокладывает новые пути прохождения электрических сигналов сердца. Этот тип хирургии используется для лечения мерцательной аритмии, наиболее распространенного типа серьезной аритмии.
Более простые, менее инвазивные процедуры также используются для лечения мерцательной аритмии.Эти процедуры используют сильную жару или сильный холод, чтобы предотвратить прохождение аномальных электрических сигналов через сердце.
Аневризма Ремонт
Аневризма (AN-u-rism) представляет собой баллоноподобное вздутие в стенке артерии или сердечной мышцы. Это выпячивание может возникнуть, если стенка артерии ослабнет. Давление крови, проходящей через артерию или сердце, вызывает выпуклость слабой области.
Со временем аневризма может расти и взрываться, вызывая опасные, часто смертельные кровотечения внутри тела.Аневризмы также могут развиться в одном или нескольких слоях стенки артерии. Раскол вызывает кровотечение в и вдоль слоев стенки артерии.
Аневризмы сердца чаще всего возникают в нижней левой камере сердца (левый желудочек). Восстановление аневризмы включает в себя операцию по замене слабого участка артерии или стенки сердца пластырем или трансплантатом.
Трансплантация сердца
Трансплантация сердца — это операция по удалению больного сердца человека и замене его здоровым сердцем у умершего донора.Большинство операций по пересадке сердца проводится пациентам с терминальной стадией сердечной недостаточности.
Сердечная недостаточность — это состояние, при котором сердце повреждено или слабое. В результате, он не может накачать достаточно крови, чтобы удовлетворить потребности организма. «Конечная стадия» означает, что состояние настолько тяжелое, что все виды лечения, кроме трансплантации сердца, оказались неудачными.
Пациенты в списке ожидания для донорского сердца получают постоянное лечение от сердечной недостаточности и других заболеваний. Вентрикулярные вспомогательные устройства (VAD) или полные искусственные сердца (TAH) могут использоваться для лечения этих пациентов.
Операция по установке устройств желудочковой поддержки или всего искусственного сердца
VAD — это механический насос, который используется для поддержки работы сердца и кровотока у людей с ослабленным сердцем.
Ваш врач может порекомендовать VAD, если у вас сердечная недостаточность, которая не отвечает на лечение, или если вы ждете пересадки сердца. Вы можете использовать VAD на короткое время или на месяцы или годы, в зависимости от вашей ситуации.
TAH — это устройство, которое заменяет две нижние камеры сердца (желудочки).Вы можете получить пользу от TAH, если оба ваших желудочка плохо работают из-за сердечной недостаточности в конечной стадии.
Размещение любого устройства требует операции на открытом сердце.
Хирургические подходы
Хирурги могут использовать различные подходы к операциям на сердце, в том числе операции на открытом сердце, операции на открытом сердце и минимально инвазивные операции на сердце.
Хирургический подход будет зависеть от проблемы с сердцем пациента, общего состояния здоровья и других факторов.
Операция на открытом сердце
Операция на открытом сердце — это любая операция, при которой хирург делает большой надрез (разрез) в груди, чтобы открыть грудную клетку и воздействовать на сердце.«Открытый» относится к груди, а не к сердцу. В зависимости от типа операции, хирург также может открыть сердце.
После того как сердце вскрыто, пациент подключается к шунтирующему аппарату. Машина берет на себя действие сердца и отводит кровь от сердца. Это позволяет хирургу оперировать сердце, которое не бьется и в котором не течет кровь.
Операция на открытом сердце используется для проведения АКШ, ремонта или замены сердечных клапанов, лечения мерцательной аритмии, трансплантации сердца и установки VAD и TAH.
кардиохирургия без насоса
Хирурги также используют операцию на перекачке или биение сердца, чтобы сделать CABG. Этот подход похож на традиционную операцию на открытом сердце, потому что грудная кость открыта для доступа к сердцу. Тем не менее, сердце не останавливается, и аппарат искусственного кровообращения не используется.
Операция на сердце без насоса не подходит для всех пациентов. Поработайте с врачом, чтобы решить, подходит ли вам этот тип операции. Ваш врач тщательно рассмотрит вашу проблему с сердцем, возраст, общее состояние здоровья и другие факторы, которые могут повлиять на операцию.
Минимально инвазивная кардиохирургия
Для минимально инвазивной операции на сердце хирург делает небольшие надрезы (разрезы) в области груди между ребрами. Этот тип хирургии может использовать или не использовать аппарат искусственного кровообращения.
Минимально инвазивная операция на сердце используется для некоторых операций шунтирования и лабиринта. Он также используется для ремонта или замены сердечных клапанов, установки кардиостимуляторов или ВЗК, а также для извлечения вены или артерий из тела для использования в качестве шунтирующего трансплантата для CABG.
Одним из видов малоинвазивной хирургии сердца, который становится все более распространенным, является роботизированная хирургия.Для этой операции хирург использует компьютер для управления хирургическими инструментами на тонких роботизированных руках.
Инструменты вводятся через небольшие разрезы в груди. Это позволяет хирургу выполнять сложные и высокоточные операции. Хирург всегда полностью контролирует роботизированные руки; они не двигаются сами по себе.
Зудящий шрам: причины, лечение и профилактика
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете через ссылки на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Шрамы бывают разных форм и размеров, но все они имеют одну общую черту: зуд.
Хотя новые шрамы часто являются самыми зудящими, старые шрамы тоже могут чесаться, особенно когда вы испытываете изменения кожи, такие как потеря веса. Типы рубцов включают в себя:
Зудящие рубцы не должны держать вас ночью или ерзать на работе.Продолжайте читать для получения дополнительной информации о том, как относиться к ним.
Рубцы — это естественная реакция организма на повреждение кожи, которое достигает дермы, слоя кожи, расположенного непосредственно под самым внешним слоем кожи. Травма заставляет организм вырабатывать коллаген, белок кожи. Коллагеновые волокна по своей природе толще и менее эластичны, чем окружающая кожа.
Вот несколько причин, по которым шрамы могут стать зудящими:
Новые шрамы
Когда что-то повреждает вашу кожу, нервные окончания вашего тела также могут быть повреждены.Нервные окончания могут стать очень чувствительными и вызывать зудящие ощущения, когда они начинают заживать.
Новые шрамы образуются по ряду причин:
- из-за пятен и прыщей
- порезы и царапины
- чрезмерное растяжение кожи, что приводит к растяжкам
- хирургия
Старые шрамы
Старые шрамы считаются в минимум 2 года, и они могут испытывать зуд по ряду причин.
Иногда шрам может заставить кожу чувствовать себя очень плотно.Это часто имеет место, если образование рубцов происходит после ожога кожи. Плотная, растянутая кожа часто зудит.
Кроме того, если у вас внезапно появятся изменения веса или кожи, шрам может чесаться сильнее. То же самое верно, если у вас сухая кожа.
После операции
Хирургические рубцы часто глубже, чем обычное повреждение кожи. Когда кожа начинает заживать, она обычно зудит.
Лечение рубцов может зависеть от типа рубца, который у вас есть. Например, врач обычно не рекомендует хирургическое вмешательство для устранения небольшого рубца.Но они могут предложить это для больших, гипертрофированных рубцов, которые поднимаются над кожей.
Ваш врач может порекомендовать неинвазивные и инвазивные варианты лечения.
Неинвазивные процедуры
Врачи обычно сначала рекомендуют неинвазивные методы лечения, чтобы уменьшить зуд и общий вид рубца. Примеры этих типов лечения включают в себя:
- Применение высоко увлажняющих кремов или масел. Примеры включают масло какао или кокосовое масло.Витамин Е также подходит для лечения старых шрамов, но важно знать, что оно может повлиять на заживление новых шрамов. Эти продукты могут помочь коже высохнуть, что также может уменьшить зуд.
- Использование силиконовых бандажей. Эти повязки доступны в большинстве аптек и могут наноситься в виде клея или накладываться на поврежденную область.
- Использование луковых мазей. Мази, такие как Медерма, могут помочь уменьшить появление шрама. Они должны регулярно применяться в течение нескольких месяцев, чтобы увидеть результаты.Тем не менее, текущие исследования, опубликованные в журнале Plastic and Reconstructive Surgery, не доказали, что эти мази являются высокоэффективным лечением рубцов.
- Применение специальных компрессионных повязок . Эти повязки можно приобрести в кабинете вашего врача или в аптеке. Они оказывают постоянное давление на рубец, чтобы не дать ему затвердеть.
- Массаж рубцовой ткани. Это может помочь смягчить и сгладить шрам. Массируйте рубец небольшими круговыми движениями в течение 10 минут или более, по крайней мере, три раза в день, применяя столько давления, сколько допустимо.Важно знать, что массаж обычно не эффективен при лечении рубцов в возрасте от 2 лет и старше.
В дополнение к этим мерам всегда полезно наносить солнцезащитный крем на поврежденный участок. Это помогает предотвратить шрамы от гиперпигментации или потемнения кожи вокруг них.
Инвазивное лечение
Если рубец не реагирует на лечение в домашних условиях и вызывает значительный дискомфорт или нежелательный внешний вид, врач может порекомендовать инвазивное лечение.К ним относятся:
- Интралесиональные инъекции кортикостероидов. Врач вводит кортикостероид в очаг поражения, который может уменьшить воспаление.
- Хирургическое иссечение. Врач порекомендует хирургическое удаление рубца только в том случае, если они считают, что могут уменьшить его внешний вид, не ухудшая его.
- Лазеротерапия. Врачи могут использовать лазеры, чтобы сжечь или повредить слои кожи ниже рубца, чтобы способствовать заживлению.
- Криохирургия. Этот подход включает в себя применение химических веществ, которые замораживают рубцовую ткань. Это разрушает ткани и может уменьшить ее внешний вид. Врачи могут проводить криохирургические операции с инъекциями стероидов или других лекарств, таких как 5-фторурацил (5-FU) крем или блеомицин.
- Лучевая терапия. В некоторых случаях врачи рекомендуют лучевую терапию при келоидах или высоко приподнятых рубцах. Из-за значительных побочных эффектов облучение обычно является последним средством для рубцов, которые не реагируют на другие виды лечения.
Ваш врач рассмотрит, поможет ли лечение улучшить рубец или ухудшить его. Они обсудят риски и выгоды для каждого вмешательства, а также время восстановления.
Профилактика зудящего рубца может начаться еще до образования рубца. Содействие здоровому оздоровлению кожи, когда это возможно, является большим шагом к минимизации рубцов и повреждений кожи. Профилактические советы включают в себя:
- Содержание поврежденной кожи в чистоте. Вымойте поврежденный участок мягким мылом и теплой водой.Разрешение грязи задерживаться увеличивает риск воспаления и инфекции.
- Применение мазей, чтобы сохранить кожу влажной. Высохшая кожа может вызывать струпья, что увеличивает время заживления и повышает фактор зуда. Хорошим вариантом является вазелин, нанесенный чистыми руками или марлей. Вы также можете наносить антибактериальные мази, но это обычно не требуется, если вы содержите помещение в чистоте.
- Использование силиконового геля или гидрогелевых листов на поврежденном участке. Это может сохранить кожу увлажненной для особенно зудящих травм.
Если вы попробуете эти советы, и ваш рубец начнет болеть больше или не заживает, обратитесь к врачу.
Зудящие шрамы редко являются неотложной медицинской помощью. Однако, если вы чрезмерно зудите их, вполне возможно, что вы можете ввести бактерии, вызывающие инфекцию. Признаки инфекции включают покраснение, отек и ощущение жара на ощупь. Вам следует обратиться к врачу, если у вас есть какие-либо из этих симптомов.
Вам также следует обратиться к врачу, если:
- Зудящий рубец мешает вашей повседневной жизни.
- Из-за шрама кожа становится такой упругой, что становится болезненной.
- Вас беспокоит косметический вид вашего шрама.
Ваш врач может оценить шрам и дать рекомендации по лечению.
Зуд может быть признаком процесса заживления рубца, и лечение доступно.
Эти шаги помогут не только увлажнить шрам, но и массировать зуд. Если лекарства, отпускаемые без рецепта, не помогают уменьшить дискомфорт, поговорите со своим врачом о других возможных методах лечения.
