Лечение сухой экземы в клинике ПсорМак в Москве
В сфере дерматологии до сих пор остро стоят вопросы, что такое сухая экзема и почему она возникает. У мужчин и женщин болезнь развивается с одинаковой частотой. Причины могут быть абсолютно разные: от сильного потрясения до ослабления иммунной системы. Болезнь развивается медленно, в ее течении отмечается сезонность, поэтому активное лечение сухой экземы приходится на зимний период. В это время происходит обострение, связанное с очень сухим воздухом. Летом и осенью симптомы стихают и даже могут полностью исчезнуть.
Причины сухой экземы
Сухую форму экземы еще иногда называют астеатотической. Для нее характерна чрезмерная сухость кожи. Причины возникновения сухой экземы делятся на внешние и внутренние. К наиболее распространенным внутренним факторам относятся:
- нарушения в работе пищеварительной системы;
- перенесенные стрессы;
- ослабленный иммунитет;
- наследственная предрасположенность;
- проблемы с обменными процессами.

Причины и лечения сухой экземы связаны между собой, поскольку часто болезнь развивается под влиянием сразу нескольких провоцирующих факторов. Это могут быть и различные внешние воздействия:
- постоянный контакт с агрессивной бытовой химией;
- употребление аллергенных продуктов;
- грибковая или бактериальная инфекция;
- длительное воздействие солнечных лучей;
- ношение синтетической одежды.
Симптомы сухой экземы
Прежде чем лечить сухую экзему, врач-дерматолог клиники «ПсорМак» проводит внешний осмотр для выявления характерных симптомов заболеваний. Основными из них выступают следующие признаки:
- сильный зуд и жжение кожи;
- повышенная сухость кожных покровов;
- сильное шелушение;
- образование трещин на коже.
Покраснения, воспаления и язвенные образования вызывают сильную боль. Без своевременного лечения сухая экзема вызывает расширение неглубоких трещин, которые становятся еще болезненнее. Присоединение вторичных инфекций осложняет течение заболевания, на теле могут появляться гнойные язвы. Поэтому лечение необходимо начать как можно раньше, чтобы предотвратить развитие осложнений.
Присоединение вторичных инфекций осложняет течение заболевания, на теле могут появляться гнойные язвы. Поэтому лечение необходимо начать как можно раньше, чтобы предотвратить развитие осложнений.
Виды и стадии заболевания
Лечение сухой экземы может отличаться в зависимости от стадии, на которой находится заболевание. Этапы его развития:
- Появление стянутости и сильного ощущения сухости кожи, легкое шелушение.
- Присоединение зуда, доставляющего сильный дискомфорт. Из-за того, что больной постоянно расчесывает кожу, велика вероятность инфицирования.
- Образование мелких трещин, которые покрываются корками. Но выделений из них нет, из-за чего экзему и называют сухой.
- Углубление трещин и образование красных пятен, соединяющихся в большие бляшки.
Сухая экзема может поражать разные части тела. На руках болезнь возникает при контакте с агрессивными веществами. Чаще всего повреждаются кисти и предплечья. Нижние конечности подвержены экземе при несоблюдении личной гигиены, грибковой инфекции и ношении неудобной обуви. Нередко сухость и шелушение возникают между пальцами рук и даже на лице, доставляя пациенту сильный психологический дискомфорт.
Нижние конечности подвержены экземе при несоблюдении личной гигиены, грибковой инфекции и ношении неудобной обуви. Нередко сухость и шелушение возникают между пальцами рук и даже на лице, доставляя пациенту сильный психологический дискомфорт.
Эффективное лечение сухой экземы
Чтобы назначить эффективное лечение сухой экземы, специалисты «ПсорМак» сначала проводят комплексную диагностику. Особое значение в ней имеют внешний осмотр и изучение анамнеза, которое помогает выявить наследственную предрасположенность. В обязательном порядке проводится соскоб с кожи, чтобы исключить грибковую и бактериальную инфекции.
На основании результатов врач принимает решение, как вылечить сухую экзему, и разрабатывает эффективную схему лечения. В клинике «ПсорМак» практикуется комплексный подход к терапии заболевания, который показывает хорошие результаты в течение уже более 20 лет.
Согласно авторской методике главного врача Института здоровой кожи, наиболее эффективно негормональное лечение сухой экземы. Оно основано на местном применении мази с натуральным составом, которая не имеет ни побочных эффектов, ни противопоказаний, а поэтому разрешена к применению даже в детском возрасте и во время беременности.
Оно основано на местном применении мази с натуральным составом, которая не имеет ни побочных эффектов, ни противопоказаний, а поэтому разрешена к применению даже в детском возрасте и во время беременности.
Чтобы вы могли убедиться в эффективности лечения, в соответствующем разделе на сайте мы приводим результаты терапии с фотографиями до и после курса. Не забывайте, что экзема – хроническое заболевание. Она требует постоянного контроля врачом и соблюдения его рекомендаций и после того, как симптомы стихают. Все это помогает добиться длительной ремиссии и жить полноценной жизнью даже с имеющимся диагнозом. Чтобы начать борьбу с заболеванием, просто запишитесь на консультацию в клинику «ПсорМак». При записи с сайта для всех пациентов действует скидка 15%.
1. Нажмите кнопочку, которую Вы видите ниже —
2. Заполните поля в появившейся форме. Обязательно проверьте правильность номера телефона, чтобы наш специалист смог до Вас дозвониться. После заполнения нажмите на кнопочку «Отправить».
Заполните поля в появившейся форме. Обязательно проверьте правильность номера телефона, чтобы наш специалист смог до Вас дозвониться. После заполнения нажмите на кнопочку «Отправить».
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
Наш специалист, врач-дерматолог:
- Проведет осмотр.
- Возьмет бесплатный анализ (соскоб).
- Диагностирует или уточнит диагноз заболевания .
- Даст подробные рекомендации.
- Выпишет рецепт на препараты (при необходимости).
Красное пятно которое шелушится. Диагноз и лечение красных шелушащихся пятен на теле
Кожные покровы являются отражением состояния организма. Если внутренние органы подвергаются патологическим процессам, то за этим обязательно следует ухудшение вида кожи.
Вызывают появление шелушащихся пятен на теле самые разные факторы. Точно установить диагноз и назначить оптимальную терапию может только медицинский специалист. Поэтому, при образовании на коже даже небольших красных пятен, нужно незамедлительно идти к дерматологу.
План статьи:
На каких частях тела чаще всего появляются пятна?
Обычно пятна красного или розового цвета возникают на спине, груди, боковых частях живота, реже на ляжках, конечностях, гениталиях. Часто кожные образования наблюдаются в складках тела.
Часто кожные образования наблюдаются в складках тела.
Пятна, появившиеся на спине, нередко захватывают шею, а образовавшиеся на груди, распространяются на живот. Но такая неприятность случается только в случае, если своевременно не начато лечение.
Почему на теле возникают красные шелушащиеся пятна?
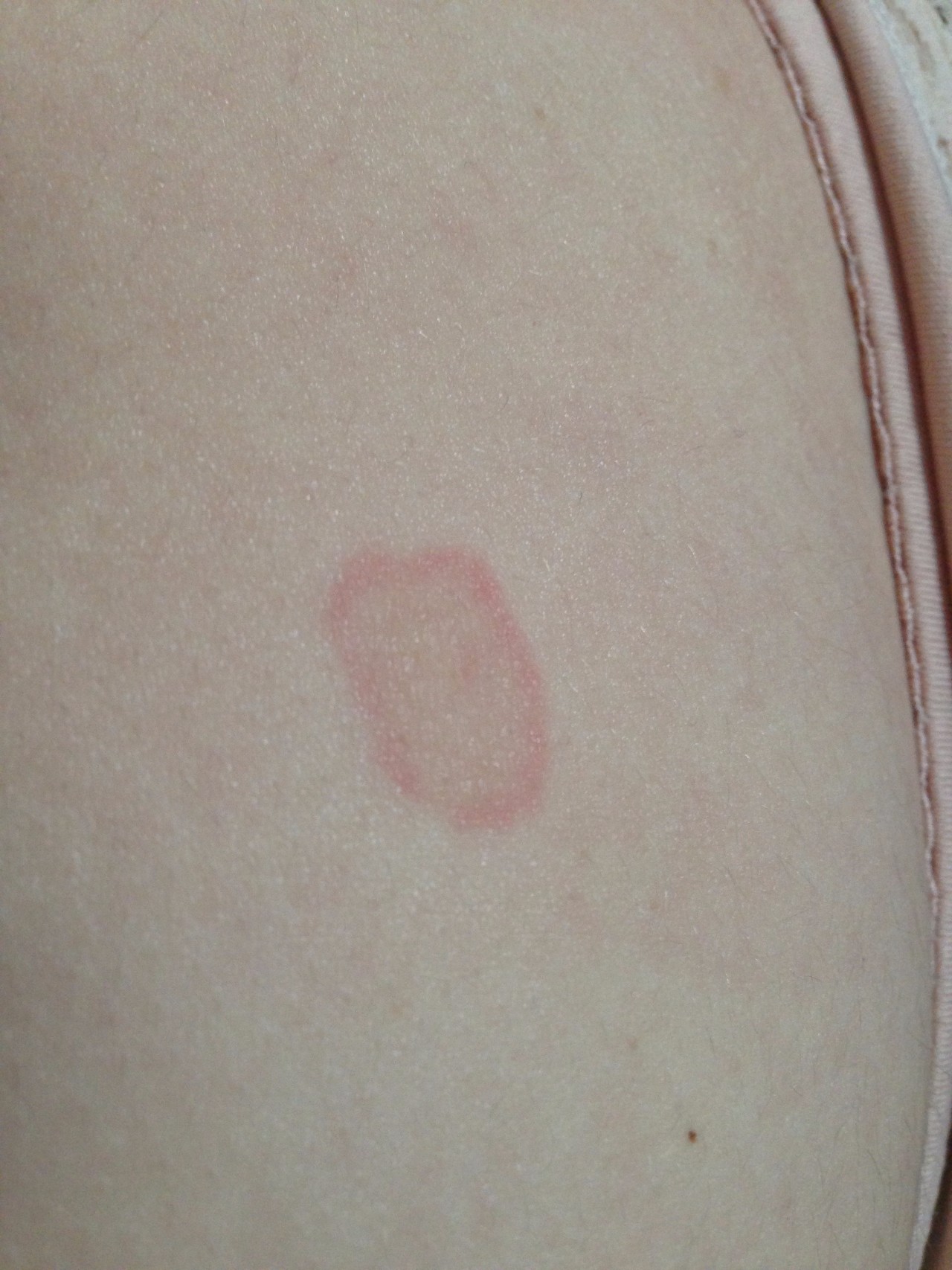
Красные или розовые пятна на коже могут быть признаками самых разных патологических процессов, протекающих в организме. Когда доктор устанавливает диагноз, он учитывает не только размер и внешний вид кожных образований, но также наличие или отсутствие болевых ощущений, зуда, пузырьков.
Также для правильной постановки диагноза дерматологу важно знать, как часто у пациента появляются высыпания, какие факторы провоцируют их возникновение.
Чаще всего красные пятна на теле являются симптомами таких заболеваний как:
Аллергия
В большинстве случаев при аллергии наблюдается крапивница.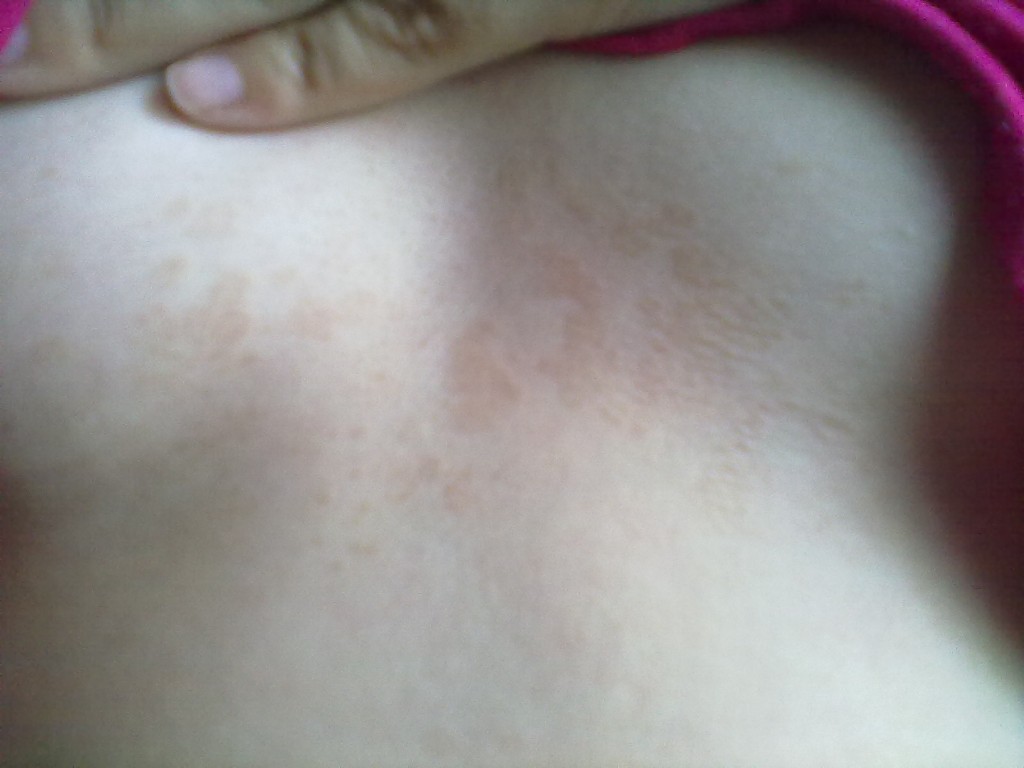
Пятна на теле при крапивнице располагаются неравномерно, поражают преимущественно лицо, шею, ноги и руки.
Размер кожных образований может быть самым разным: наблюдаются как отдельные крупные, так и сливающиеся мелкие пятна. Они не вызывают болевых ощущений, но могут сильно чесаться.
Грибковые заболевания кожных покровов вызываются грибками, постоянно обитающими на человеческом теле. При дефиците иммунитета, тяжело протекающих болезнях, игнорировании правил гигиены эти грибковые микроорганизмы начинают интенсивно размножаться. В результате у человека развиваются нижеприведенные кожные патологии.
Инфекционные заболевания
Венерические болезни
Высыпания на коже появляются при вторичном сифилисе. Эта стадия заболевания начинается, когда бледная трепонема с кровью распространяется по всему организму.
Вторичный сифилис возникает спустя три месяца после первичной патологии при некачественном или несвоевременном лечении, может длиться до пяти лет.
На коже формируются мелкие розовые пятна, равномерно распределенные по телу, постепенно они обретают бурый или синюшно-бурый оттенок.
Аутоиммунные заболевания возникают, когда иммунная система начинает атаковать собственные клетки организма. При данных патологиях поражаются не только кожные покровы, но и все внутренние органы. Красное шелушащееся пятно на коже может быть симптомом следующих болезней:
Нарушение работы вегетативной нервной системы
Красное шелушащееся пятно на коже может появиться в результате негативного воздействия внешних факторов. Такое кожное образование носит временный характер, быстро пропадает, когда прекращается действие негативного фактора. Чаще всего пятна на теле появляются по нижеприведенным причинам.
Опухоли
Выпуклые темно-красные пятна, иногда похожие на родинки, могут являться базалиомами – злокачественными опухолями, развивающими из тканей эпидермиса.
Идеально чистая кожа на лице и теле очень редкое явление в современном мире.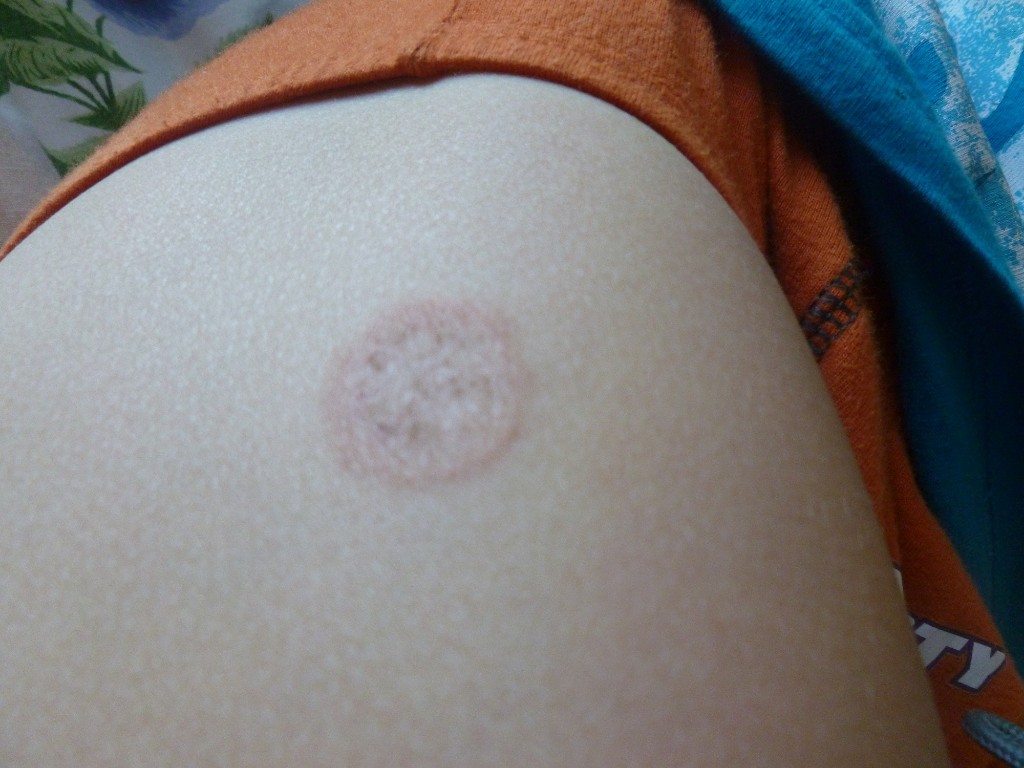 Это вовсе не странно, ведь нам приходиться умываться хлорированной водой и постоянно бороться с неблагоприятным воздействием внешней среды. В таких условиях наличие прыщиков, мелких шрамов и пятен, не рассматривается, как патология, а считается нормальным явлением. Малок кто знает, что если пятна на коже шелушатся — это может быть отнюдь не косметический дефект, а признак инфекционного заболевания, аллергической реакции или недостаток какого-то витамина. В точности сказать, что вызвало пятно на коже, может квалифицированный врач, именно к нему следует обратиться за помощью в первую очередь.
Это вовсе не странно, ведь нам приходиться умываться хлорированной водой и постоянно бороться с неблагоприятным воздействием внешней среды. В таких условиях наличие прыщиков, мелких шрамов и пятен, не рассматривается, как патология, а считается нормальным явлением. Малок кто знает, что если пятна на коже шелушатся — это может быть отнюдь не косметический дефект, а признак инфекционного заболевания, аллергической реакции или недостаток какого-то витамина. В точности сказать, что вызвало пятно на коже, может квалифицированный врач, именно к нему следует обратиться за помощью в первую очередь.
Виды шелушащихся новообразований
Под пятнами принято понимать небольшие участки кожи, что существенно отличаются от остального покрова своим цветом, формой, текстурой или рельефом. Кожные изменения можно разделить на основные три группы:
- сосудистые
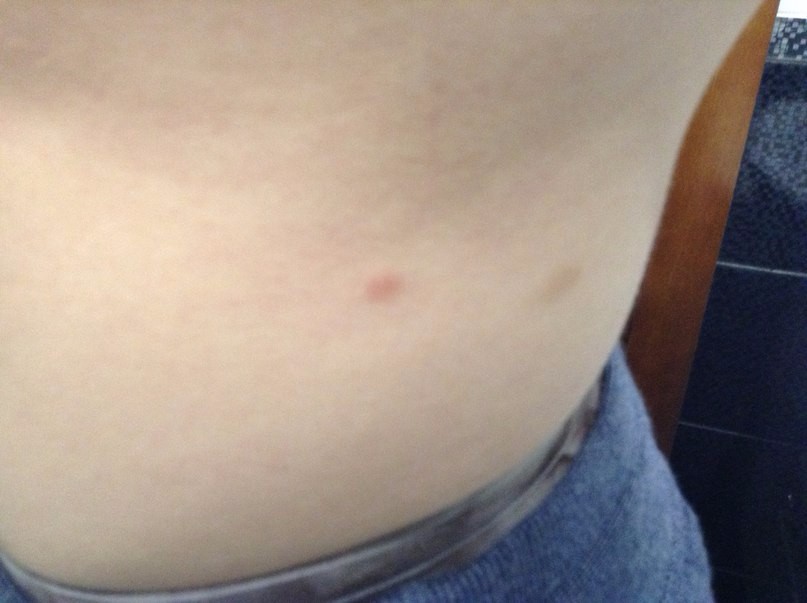
– пятна, что спровоцировали травмы, разрывы, закупорки мелких капилляров и вен. Как правило, такие пятнышки окрашены в фиолетовый или красный цвет, редко возвышаются над кожей и имеют гладкую поверхность.
 Если закупорка сосудов вызвана недостатком важных микроэлементов, то новообразования будут шелушиться;
Если закупорка сосудов вызвана недостатком важных микроэлементов, то новообразования будут шелушиться; - пигментные – могут появляться в любом возрасте, образования носят коричневый, реже белый цвет, в большинстве случаев вызваны недостатком или переизбытком меланина в организме. При постоянном воздействии ультрафиолета отмечается шелушение кожи;
- искусственные пятна — могут быть спровоцированы раздражителем не натурального происхождения. Чаще всего шелушится кожа из-за перманентного макияжа, татуировки, воздействия агрессивного стирального порошка и косметического средства.
Шелушащиеся пятна на коже врачи разделяют также в зависимости от размера и характера поражения:
- новообразования, диаметр которых не превышает 0,5 см;
- мелкоточечные дефекты;
- крупнопятнистые образования;
- обширные поражения кожи;
- внутрикожные дефекты.
По характеру проявления сыпи, врачи могут определить степень развития патологического процесса, но не могут понять, что же именно спровоцировало такую реакцию.
Чтобы в точности диагностировать пациента, необходимо обращать внимание и на сопутствующие симптомы, ведь современная наука выделят более 80 заболеваний, для которых характерные шелушащиеся высыпания в форме пятен.
Возможные причины образования дефектов на коже
Сыпь на теле в большинстве случаев, человек определяет совершенно случайно, но если пятна не доставляют болезненных ощущений, то и остаются без должного лечения. Человек надеется, что они пройдут сами по себе, но такая манера поведения неправильна, хотя и поднимать панику не стоит. Прежде, чем обратиться к доктору, проследите за тем, как ведет себя новообразование. О патологическом состоянии организма свидетельствуют:
- пятна, что сильно чешутся;
- новообразования увеличиваются в размерах или появляются на других участках кожи;
- обладают некой цикличностью, но появляются в одном и том же месте;
- поражения на коже долго не заживают;
- кожа шелушиться или же на месте пятна образовались язвы и папулы.
Подобные высыпания на коже могут быть спровоцированы аллергической реакцией. Круглые пятна могут возвышаться над поверхностью основного покрова и сильно чесаться. Кожа в месте поражения отекает и приобретает ярко-красный окрас. Это ответная реакция организма на раздражитель. Аллерген может попадать в кровь с пищей, воздухом или же при непосредственном контакте.
Среди других причин развития сухих шелушащихся дефектов на коже, можно отметить:
- грибок;
- стрессы и эмоциональные нагрузки;
- заболевания эндокринной системы;
- проблемы пищеварительной системы;
- недостаток витаминов и микроэлементов;
- аутоиммунные патологии;
- воздействие солнечных лучей;
- инфекционные болезни.
Эпидерма человека очень чувствительна к воздействию внутренних и внешних факторов, даже слишком тщательное умывание может спровоцировать дефекты на коже. Чтобы своевременно начать терапию, а также в дальнейшем правильно ухаживать за кожей, необходимо знать, о чем свидетельствуют шелушащаяся сыпь разного цвета.
Белые пятна на коже
Пятно, что чешется и имеет белый окрас, чаще всего связано с длительным пребыванием на солнце. Больше всего такие пятна заметны на загорелой коже, так как существенно отличаются от остального покрова. Ультрафиолетовое излучение негативно влияет на кожу человека, оно провоцирует пересыхание кожи, верхний слой которой, начинает облазить.
В некоторых случаях, при воздействии солнечных лучей, в определенных участках разрушаются клетки-миелоциты, что в организме отвечают за пигментацию кожи. Они престают продуцировать меланин, который окрашивает кожу в естественный цвет. Это состояние в медицине принято называть, витилиго.
Еще одной из возможных причин есть белый лишай, зудящее пятно доставляет человеку сильнейший дискомфорт, пятна появляются по всему телу, не имея определенной локализации. И самое важно, что после контакта с вами, похожие образования появляются и у других.
Красные сухие пятна
Чаще всего красная шелушащаяся сыпь говорит о такой болезни, как крапивница. Спровоцировать подобную ситуацию может множество факторов. Очень важно, быстро начать лечение, иначе безобидные пятна перерастут в атипический дерматит, и избавиться в последствие от них, будет намного сложней.
Спровоцировать подобную ситуацию может множество факторов. Очень важно, быстро начать лечение, иначе безобидные пятна перерастут в атипический дерматит, и избавиться в последствие от них, будет намного сложней.
Опоясывающий лишай тоже один из провокаторов чешуйчатой сыпи. Причиной новообразований на коже, в основном являются нервные расстройства или же сильные стрессы. Пятна появляются в области нервных стволов, но только на одной стороне. Розовый лишай характеризуется образованием одного большого пятна, его еще называют «материнской бляшкой», возле которого локализуются пятна меньших размеров. Спровоцировать лишай, может грибковая инфекция, что попала в травмированную кожу, нарушение обменных процессов, недостаточная гигиена и контакт с носителем недуга.
Лишаи очень заразны, поэтому если у вас заметили шелушащиеся пятна, вам нужно, как можно скорей пройти диагностику и начать лечение, чтоб не подвергать риску инфицирования своих родственников и близких людей.
Красные пятна, что долго не заживают, могут быть симптомом развивающегося псориаза. Это системное заболевание, которое может предаваться по наследству и развиваться на фоне дисфункции желудочно-кишечного тракта. Болезнь неизлечима, единственное, что в последствие смогут сделать врачи, это продлить срок ремиссии болезни.
Самыми безобидными красными пятнами являются образования, что появились вследствие воздействия ветра или же низкой температуры. В коже попросту происходит обезвоживание, и соответственно эпидерма шелушиться. Исправить ситуацию, можно нанесением обычного увлажняющего крема.
Темные и коричневые пятна
Этот тип сыпи требует больше всего внимания, ведь может говорить о предраковом состоянии. Внезапное изменение пигментации кожи или же растущие пятна, могу быть признаком меланомы или опухоли, какого-то из внутренних органов. Какого именно, предстоит установить лечащем врачу, принимая во внимание сопутствующие симптомы и результаты анализов.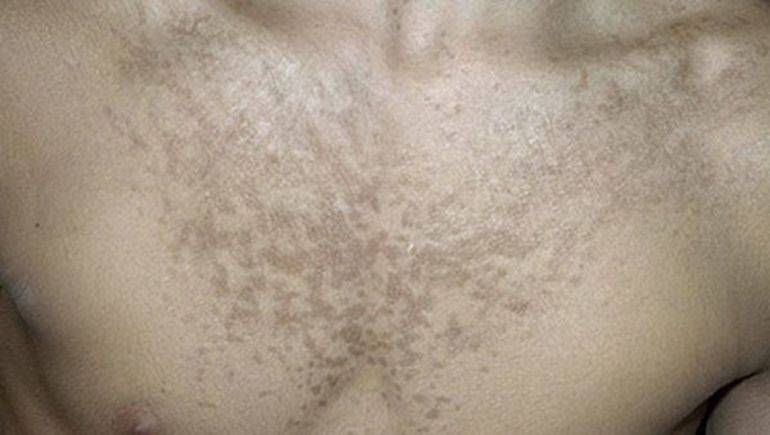
Нормальной ситуацией считается образовавшееся коричневое пятно у беременных женщин. Вследствие гормональной перестройки, организм страдает от недостатка витаминов и чрезмерной активности определенных желез, соответственно кожа может шелушиться или изменять цвет. После родов организм сам себя приведет в норму и пятна исчезнут без всяких последствий. У людей пенсионного возраста темные коричневые новообразования — признак естественного старения организма. Они могут шелушиться и какое-то время зудеть, но в конечном итоге, будут только косметическим дефектом.
Перед тем, как принимать какие-то меры, обязательно проконсультируйтесь со специалистом, не стоит сдирать чешуйки или делать компрессы из сомнительных жидкостей. Выбор препаратов должен осуществлять врач на основе визуального осмотра и ряда лабораторных анализов, что могут быть вам назначены.
Есть ряд случаев, когда шелушащиеся пятна носят временный характер и проявляются вследствие нервного напряжения. Такое состояние проходит само по себе, спустя несколько дней и не требует медикаментозного вмешательства.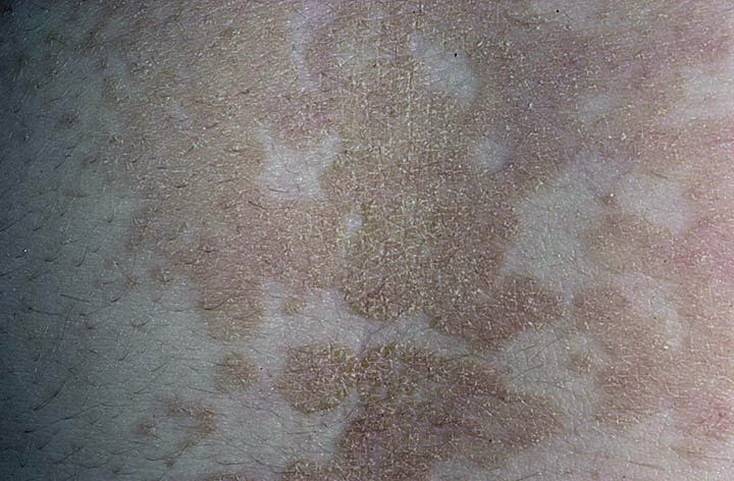 Если же пятна держатся у вас более двух недель, то надеяться на целебное излечение бессмысленно. Сознательно игнорируя поход в больницу, вы усложняете течение недуга и способствуете распространению инфекции, если такова имеется, на новые участки.
Если же пятна держатся у вас более двух недель, то надеяться на целебное излечение бессмысленно. Сознательно игнорируя поход в больницу, вы усложняете течение недуга и способствуете распространению инфекции, если такова имеется, на новые участки.
Кожный покров человеческого тела смело можно назвать зеркалом состояния внутренних органов. Если в организме органы работают со сбоями, это отобразиться на коже. Поэтому не стоит оставлять без внимания появление алых шелушащихся пятен. Данный симптом говорит о неполадках в работе организма. Окончательный же диагноз поставит дерматолог, основываясь на результатах анализов и тщательном осмотре.
Если на теле шелушащиеся красные пятна не чешутся — что это? В первую очередь, нужно помнить, что появление пятен на кожном покрове, является верным симптомом неправильной работы какой-либо системы организма.
Чтобы поставить верный диагноз врач выяснит следующие нюансы:
- Вследствие чего образовалось пятно.

- Каков размер и симметричность расположения образования.
- Имеется ли зуд.
- Имеются ли сопутствующие симптомы: пузырьки, болевые ощущения, скорость распространения пятен по телу.
Среди главных причин формирования, шелушащихся розовых пятнышек на теле, врачи выделяют следующие:
Если у ребенка под глазами, на шее и на конечностях образовались пятна, вероятней всего имеет место аллергия на продукт питания либо новую одежду, стиральный порошок. Новообразования располагаются несимметрично. Днем могут не беспокоить, а в ночное время сильно чесаться. По размеру пятна могут быть небольшими, многочисленными либо одиночными большими. Лечение аллергии заключается в приеме антигистаминных средств и устранении аллергена.
Грибковые заболевания
Частой причиной развития красных шелушащихся пятен на теле, является развития грибковой инфекции. В норме на коже человека живут различные бактерии и грибы. Но в случае развития основного заболевания или снижения иммунной защиты, болезнетворные микроорганизмы начинают активно размножаться. В итоге возникает одно из кожных заболеваний.
В итоге возникает одно из кожных заболеваний.
Если коричнево-желтые или алые пятна не чешутся у малыша либо у взрослого, это
может быть признаком отрубевидного лишая, который показан на фото. Новообразования располагаются на груди, подмышках, спине, шее. По внешнему виду лишай напоминает мелкие чешуйки, которые покрывают пятна. Со времен чешуйки отпадают, оставляя невыразительные пятнышка на месте своего пребывания.
При пренебрежении правил личной гигиены в кожных складках паха, бедер и под грудью у женщин часто развивается эритразма. Это шелушащиеся пятна алого цвета, которые не чешутся и не доставляют особого дискомфорта. Однако при возникновении опрелостей эритразма может зудеть и вызывать чувство жжения.
Если в паху и под молочными железами образовались округлые пятна с четкими границами, что это? Это явный признак развития эпидермофитии. Грибковое заболевание, выражающееся зудом, жжением, формированием пятен, впоследствии перерастающие в эрозии.
Нарушения вегетативной функции
В случае наличия проблем с сосудистой системой у ребенка или взрослого могут появляться красные шелушащиеся пятна, не требующие лечения. Появляются они под воздействием внешних факторов и исчезают вместе с провоцирующим фактором.
К данной группе относятся следующие симптомы:
- Если человек пережил сильный эмоциональный удар на лице могут образоваться пятна. Яркость покраснения зависит от расположения сосудов.
- При покраснении у ребенка на морозе кончика носа, щек и пальчиков говорит о нормальной реакции организма на внешний раздражитель. Если же помимо пятен появляется шелушение кожного покрова, это симптом аллергической реакции на холод.
- В летнее время на теле могут образовываться красные пятна, которые шелушатся на лице, на боках и других частых тела. Что это может быть? Это ответ организма на ультрафиолет.
Во всех вышеперечисленных случаях лечение, если шелушащиеся пятнышки не чешутся и быстро проходят не требуется.
В заключении
Кожа отображает истинное состояние внутри человека. При образовании шелушащихся красных пятен в любой части тела, рекомендуется проконсультироваться с врачом-дерматологом. В редких случаях, новообразования на кожном покрове проходят самостоятельно и бесследно. В большинстве же ситуаций такие симптомы требуют комплексного лечения.
Вконтакте
Отчего на коже появляются сухие пятна?
Сухие пятна на коже могут иметь разные причины, к которым относятся, например, аллергические заболевания, дерматиты и псориаз. Точное определение, отчего эти пятна появились, необходимо для назначения правильного лечения.
Сухость кожи — распространённая зимняя проблема, когда мы подвергаемся действию холодного и сухого воздуха. В таких случаях чаще всего достаточно нанесения увлажняющих средств, чтобы снять раздражение и сухость.
Но у некоторых людей пятна сухой кожи — состояние хроническое. Это может указывать на наличие того или иного заболевания, для устранения которого требуется найти лечение.
В этой статье мы опишем некоторые наиболее часто встречающиеся состояния и другие факторы, которые могут вызывать сухость кожи. А также — что предпринять в этих случаях.
Причины образования сухих пятен на коже
Сухость, шелушение и чешуйки на коже могут возникать и по повседневным причинам — таким как действие хозяйственного мыла и длительное пребывание на холоде и ветру.
Сухая кожа может появиться также:
От мытья горячей водой;
От большого количества стирки вручную;
От обезвоживания;
От плохого питания;
От использования косметических препаратов, содержащих спирт.
Во многих случаях сухость кожи можно устранить просто регулярным нанесением увлажняющего лосьона, а также отказом от моющих средств, содержащих агрессивные вещества.
Но иногда сухие пятна на коже указывают на наличие заболевания и, соответственно, необходимость лечения.
Состояние кожи может ухудшаться в холодное время года — это относится, например, к дерматитам (дерматит — широкое определение относящееся к любому воспалительному заболеванию кожных покровов).
Образование участков/пятен сухой кожи могут вызывать следующие состояния:
Контактный дерматит
Этот вид дерматита обычно развивается после контакта с аллергеном, таким как пыльца амброзии или шерсть животного. Некоторые стиральные порошки также могут вызвать аллергическую реакцию.
Контактный дерматит обычно не требует лечения и проходи после прекращения контакта с веществом, его вызвавшим.
Предотвратить развитие контактного дерматита можно выяснив какие аллергены вызывают кожную реакцию и в дальнейшем избегая их действия.
Контактный дерматит возникает на участках кожи, которые входили в контакт с аллергеном. Обычно места, не прикрываемые одеждой, такие как кисти рук и лицо.
Симптомы контактного дерматита включают:
Сухие, красноватые или шелушащиеся пятна на коже;
Сыпь;
Зуд или чувство жжения на затронутых реакцией участках;
Пузырьки или волдыри.
Атопический дерматит
Атопический дерматит, или экзема — хроническое кожное заболевание, встречающееся преимущественно у детей. Точные причины атопического дерматита остаются неизвестными, но значительную роль в развитии болезни играют генетические факторы и действие окружающей среды.
Симптомы атопического дерматита обычно развиваются на щеках, руках и ногах. Некоторые из них включают в себя:
Сухую, раздражённую кожу;
Шелушение кожи;
Сыпь;
Кожный зуд;
Трещины на коже за ушами.
Себорейный дерматит
Себорейный дерматит — кожное заболевание, возникающее, когда сальные железы выделяют слишком много жира. Обычно это вызывает образование участков на коже, покрытых белыми чешуйками или жирными корочками, обычно на голове, лице, груди или спине. Если это состояние затрагивает грудных детей, оно называется молочными корками.
К другим симптомам себорейного дерматита относятся:
Тонкие, белые или желтоватые чешуйки;
Маслянистые или жирных пятна на коже;
Покраснение кожи;
Кожный зуд.
Ихтиоз
Ихтиоз — термин, который описывает целую группу наследственных заболеваний кожи, вызывающих её сухость и шелушение. Большинство форм ихтиоза очень редки, и у 95% больных развивается самая легкая форма: ихтиоз обыкновенный.
Обычно заболевание развивается в детстве, но в некоторых случаях ихтиоз возникает во взрослом возрасте — обычно на ногах, но может также появиться на руках илм туловище.
Симптомы ихтиоза включают в себя:
Сухость кожи, зуд и шелушение;
Покрытие кожи «чешуёй»;
Утолщение отдельных участков кожи.
Псориаз Псориаз — распространённое аутоиммунное заболевание, поражающее кожу. Псориаз наблюдается у 2–3% населения.
Точные механизмы возникновения болезни пока полностью не раскрыты, но установлено, что возникновение псориаза связано с наследственностью и особенностями иммунитета.
Псориаз может возникнуть на любом участке тела, но наиболее часто его высыпания появляются на:
Покрытой волосами части головы;
Лице;
Кистях и стопах;
Коленях и локтях;
Пояснице;
В области половых органов.
Симптомами псориаза являются:
Сухость, покраснение и шелушение отдельных участков кожи;
Зуд или болезненность кожи в отдельных местах;
Слущивание кожи;
Изменения строения и цвета ногтей рук и ног.
Диагностика
Часто врач часто может определить причины появления высыпаний и сухости кожи при осмотре, учитывая жалобы человека, наличие факторов риска и заболеваниях кожи, которые имелись у членов семьи.
Если врач подозревает, что проблемы с кожей вызваны заболеванием, он, скорее всего, направит человека к дерматологу — врачу, который специализируется на кожных заболеваниях.
Дерматолог изучит историю болезни и симптомы и, возможно, назначит некоторые анализы, которые могут помочь уточнить диагноз.
Лечение
Есть несколько методов для борьбы с сухостью кожи.
К домашним средствам для избавления от этого неприятного состояния относятся:
Отшелушивание с помощью мочалки из люфы, пемзы или скраба для удаления мертвых клеток кожи;
Если врач рекомендует регулярно применять мазь или крем идеально использовать продукты, содержащие увлажнители, керамиды или смягчающие средства;
Использование увлажнителя воздуха;
Наложение холодных компрессов на поражённый участок;
Добавление в тёплую воду ванной детского масла или нанесение после душа на влажную кожу;
Использование при принятии душа или купании тёплой воды вместо горячей;
После ванны или душа аккуратно промакивайте кожу полотенцем насухо, а не трите её.
Лекарственные средства, которые применяют для лечения заболеваний, вызывающих сухость кожи:
Препараты для местного применения, включая кремы, содержащие ретиноиды;
Гормональные препараты (стероиды), включая гидрокортизон;
Антибиотики;
Антисептические средства;
Антигистаминные препараты.
#симптомы #диагностика #лишай #дерматит
ПИГМЕНТНЫЕ ПЯТНА НА ТЕЛЕ И ЛИЦЕ: ПОЧЕМУ ПОЯВЛЯЮТСЯ, И КАК ОТ НИХ ИЗБАВИТЬСЯ
КосметологияПигментные пятна — потемневшие по разным причинам участки кожи. Они имеют коричневый оттенок и заметно отличаются по цвету от окружающих тканей.
Пигментные пятна — потемневшие по разным причинам участки кожи. Они имеют коричневый оттенок и заметно отличаются по цвету от окружающих тканей. В отличие от изменений кожи, вызванных инфекциями, травмами или грибком, пигментные пятна никогда не воспаляются, поэтому их считают сугубо косметическим дефектом.
В то же время помимо ухудшения внешнего вида, пигментные пятна доставляют и другие проблемы, часто осложняясь сухостью и огрубением кожи, морщинами и т. д., из-за чего от них стараются избавиться.
ПРИЧИНЫ ПОЯВЛЕНИЯ ПИГМЕНТНЫХ ПЯТЕН
Окраска кожи человека зависит от концентрации пигментов. Недостаток или избыток меланина, каротина и др. пигментных веществ приводит к образованию пигментных пятен разного цвета и размера. Окрашенные участки кожи могут быть врожденными или появляться с возрастом. Часто запускает процесс ультрафиолет — при загаре на солнце или в солярии. Это связано с тем, что меланин, придающий коричневый цвет, защищает кожу от воздействия ультрафиолетового излучения. Чем больше его попадает на кожу, тем больше меланина вырабатывается.
Других причин, из-за которых образуются пигментные пятна на лице и теле, много. Часто это следствие серьезных нарушений в организме. Поэтому, заметив у себя новые пигментные пятна, стоит обратиться к врачу. Выработку пигментов усиливают:
Естественное и преждевременное старение.
Гормональные проблемы, связанные с заболеваниями щитовидной железы, опухолями гипофиза.
Заболевания печени.
Нервно-психические расстройства.
Авитаминоз, нарушение обмена веществ.
Гинекологические заболевания.
Спровоцировать проблему могут лекарства и косметика. Также пигментные пятна не редкость при беременности.
Не стоит путать пигментные пятна и злокачественные новообразования кожи — это совершенно разные процессы. Если пигментные пятна можно не трогать или удалить, и в том и другом случае это не скажется на общем здоровье, то онкологические образования требуют длительного, серьезного лечения.
ВИДЫ ПИГМЕНТНЫХ ПЯТЕН И МЕТОДЫ ИХ УДАЛЕНИЯ
Пигментные пятна могут быть мелкими, большими, единичными и множественными. Они могут иметь разную форму, обычно приближенную к овальной, и разный цвет от светло-рыжего до темно-коричневого. Самые распространенные пигментные пятна: веснушки, родимые пятна и возрастная пигментация.
Веснушки. Этот тип пигментации свойственен светлокожим людям. Веснушки обычно выступают на открытых участках тела — лице, руках ушах, верхней части спины и груди. Их окраска меняется в зависимости от интенсивности солнца. Считается, что веснушки вызваны неравномерным распределением пигмента в коже, поэтому со временем, когда организм крепнет и адаптируется, они бледнеют или совсем пропадают. Многим девушкам, особенно рыжеволосым, веснушки идут — придают индивидуальности, но так бывает не всегда. Слишком контрастная и обширная пигментация — повод для комплексов, поэтому их «выводят».
Убрать веснушки можно разными способами. Народная медицина, например, рекомендует использовать для отбеливания кожи сок петрушки. Конечно, этот метод не подействует сразу — потребуется несколько месяцев. Косметология предлагает куда более эффективные методы. Быстро свести веснушки можно с помощью химического пилинга с основой из фруктовых или молочной кислот или лазерной шлифовкой кожи.
Родимые пигментные пятна. Родинки (невусы) могут образовываться на любом участке тела. Они имеют ровную форму и довольно темную окраску. В отличие от веснушек, меланин, образующий пигментное пятно, располагается в нескольких слоях кожи, поэтому вывести родинку сложнее, чем веснушки. Родинки имеют одну особенность — они могут перерождаться в рак, поэтому крупные и подозрительные образования рекомендуется удалять. Также удаляют родимые пятна, находящиеся в местах соприкосновения со швами одежды, ремнями и на участках, подвергающихся бритью. Травмированная родинка — ворота для инфекции: она может воспаляться, кровоточить и мокнуть.
Прямое показание для обращения в клинику — изменение формы, объема и окраски родимого пятна. Особенно опасны черные и асимметричные родинки, кровоточащие или шелушащиеся пятна с трещинами.
Родинки без признаков онкологии удаляют жидким азотом, методом диатермокоагуляции или лазером. Лазерное удаление родимых пигментных пятен наиболее предпочтительно, так как не травмирует окружающие ткани и не оставляет рубцов. А ещё удалять родинки лазером совсем не больно, поэтому многие пациенты выбирают именно эту методику.
Возрастные пигментные пятна. К сожалению, эти признаки надвигающейся старости предотвратить невозможно. Лентиго — так называют этот тип пигментации — появляется у людей после 40 лет. Особенно заметны такие пигментные пятна в период климакса, когда пигментация подстегивается гормональными изменениями. Локализуются лентиго, как и веснушки, в местах, где кожа подвергалась постоянному солнечному излучению — на лице, руках, груди и спине. Женщины, заметив такую пигментацию, расстраиваются, ведь скрыть коричневые пятна не получается и они отчетливо выдают возраст.
Убрать возрастную пигментацию можно только косметологическими методами — народная медицина здесь не поможет. Можно попробовать срединный или глубокий химический пилинг или малотравматичное лазерное удаление. Преимущество последнего метода неоспоримо — после процедуры на месте пятен остается лишь небольшое покраснение, которое быстро проходит. При глубоком химическом пилинге косметолог полностью удаляет верхний слой кожи, поэтому на восстановление уйдет как минимум месяц.
Крупные пигментные пятна. Мелазмы — значительный косметический недостаток. В отличие от родинок такие пигментные пятна имеют неровную форму и выглядят очень непривлекательно. Их окраска усиливается на солнце — весной и летом, а зимой пигментация идет на убыль. Крупные пигментные пятна — признак гормональных изменений, поэтому они часто возникают при беременности, приеме гормонов, наступлении климакса.
Крупные пигментные пятна могут проходить сами, но женщины не хотят дожидаться этого момента, поэтому многие прибегают к помощи косметолога. Уменьшить окраску таких пятен может легкий пилинг, специальные отбеливающие маски, лазерная шлифовка кожи и т. д.
ЛЕЧЕНИЕ ПИГМЕНТНЫХ ПЯТЕН
Удалять пигментные пятна можно только в клинике после осмотра специалистом. Доктор оценивает глубину и размеры пигментации, качество образования, исключая онкологический процесс. После этого принимается решение о методе удаления. Если раньше для этих целей использовались скальпель и концентрированные кислоты и щелочи, сейчас медицина предлагает куда более щадящие и эффективные методики.
Химический пилинг и дермабразия удаляют обширные пигментные пятна, поверхностный «мертвый» слой кожи. Результат — красивый цвет лица, уменьшение глубоких морщин. Методика травматичная, поэтому рекомендуется для женщин в возрасте со значительными изменениями кожи.
Микроминиатюризация подходит для точечного удаления глубокой пигментации. Методика подразумевает вакуумное внедрение действующего препарата в кожу.
Мезотерапия — комплексная инъекционная методика. Подходит для улучшения цвета кожи, ее витаминизации и оздоровления.
Фотоудаление и лазерное воздействие применяется для любого типа кожи и пигментных пятен любого размера.
День добрый, если у ребенка появились разные белые пятна на теле, что это может быть?
01.Rockstar 29.06.2018
День добрый, если у ребенка появились разные белые пятна на теле, что это может быть?
Здравствуйте!
Белые пятна на коже у ребенка – это признак неблагополучия в маленьком организме. Выпадение пигмента не происходит самостоятельно. Это симптом.
Появление депигментированных участков у малышей свидетельствует о наличии патологического процесса в организме.
О чем может свидетельствовать белое пятно у грудничка и ребенка постарше:
- Гипомеланоз – недостаток пигмента меланина в кожных покровах. Состояние проявляется сразу после рождения малыша либо через несколько месяцев. Активация патологического процесса происходит после перенесенного инфекционного заболевания у матери в период беременности, грудного вскармливания или после болезни новорожденного ребенка. Это опасное состояние, при тяжелой форме гипомеланоза развиваются патологические процессы в ЦНС на периферии и в головном мозге.
- Витилиго – одно из форм гипомеланоза, не связанная с инфекционными заболеваниями. Пятна могут появляться на теле, лице, шее. На общее состояния ребенка наличие бледных пятнышек не отражается. Заболевание не заразно. Во время пребывания на солнце эти участки кожи не загорают, а остаются светлого оттенка.
- Отрубевидный лишай – у детей появляется редко. У новорожденных не встречается вообще. Это грибковое поражение кожных покровов. Течение длительное, хроническое, заразное. Пятна чешутся, шелушатся и доставляют владельцу неприятные ощущения. Инфекция переходят контактным путем.
- Белый лишай – на внешний вид представляет собой круглые белые точки на теле: поверхности щек, руках, ногах, шее, спине. Сухое образование слегка возвышается над кожей, имеет нечеткие границы и шершавое на ощупь, напоминает родинку. Не чешется и не беспокоит владельца. Основная масса пациентов – это дети от 3 до 16 лет. Заболевание неопасно и зачастую происходит самостоятельное выздоровление.
- наследственность – если в семье встречались случаи витилиго, то заболевание может появиться и у карапуза;
- нарушение в работе органов ЖКТ;
- патологии нервной системы;
- заболевания сердца и сосудов;
- эндокринные и аутоиммунные нарушения;
- побочное действие некоторых лекарственных препаратов;
- недостаточность иммунной системы малыша.
Главные причины появления белых пятен у малышей первого года жизни:
Для того, чтобы выяснить с чем связано появление белых пятен у вашего ребенка, необходимо пройти обследование и консультацию специалистов.
С уважением,
Маджитова Татьяна.
Вернуться к списку вопросв
Белые пятна на теле: поспешите к дерматологу
Белые пятна, появившиеся на спине https://ugripryshi.ru/morbilli/belye-pyatna-na-spine или других частях тела, сигнализируют о том, что с организмом происходят определённые неполадки.
Это может произойти как со взрослыми, так и с детьми. Обычно врачи сразу ставят диагноз — витилиго. Проявления эти не представляют опасности для здоровья, но вот лечатся зачастую не очень быстро и успешно.
Помимо сильного визуального дискомфорта, белые пятна указывают на неполадки в работе внутренних органов. Можно посоветовать однозначно — поскорее запишитесь к врачу-дерматологу на приём, чтобы опытный врач осмотрел вас или ваших близких. И тогда на основании анализов и тестов смог бы эффективней помочь справиться с этим.
Витилиго обычно проявляется в виде круглых или овальных белых пятен. Такие пятна лишены защитного пигмента меланина, из-за чего резко возрастает угроза солнечных ожогов, будьте с этим осторожны.
Среди причин появления пятен можно отметить следующие:
- тяжёлое вирусное заболевание;
- неправильная работа гипофиза и гипоталамуса;
- аутоиммунное заболевание;
- последствия работы на производствах, связанных с фенолом, формальдегидами, синтетическими смолами, тяжёлыми металлами;
- психологическое переутомление, стрессы и прочее.
Чаще всего пятна появляются на кистях рук, локтях, шее, лице, спине и в области паха. На ладонях рук и подошвах ног таких пятен не наблюдается. При возникновении пятен на коже головы волосы на этом участке теряют свой цвет. На поражённых участках возможно нарушение нормального потоотделения, чувствительность кожи снижается.
Больше всего такому заболеванию подвержены молодые люди, среди пожилых процент заболевших крайне низок. Болеют как мужчины, так и женщины, особых закономерностей здесь нет. Очень часто витилиго не одинок, и у больного также могут присутствовать признаки псориаза, красного плоского лишая или очагового облысения.
Кроме витилиго, белые пятна могут иметь и другую природу происхождения. Самое распространённое из них — это проявления отрубевидного лишая, который считается хроническим инфекционным заболеванием грибкового происхождения. Обычно пятна имеют красный или коричневый оттенки, шелушатся, а после становятся белыми. Не передаётся от человека к человеку.
Кроме этого, существует ещё проявления идиопатического каплевидного гипомеланоза и питириаза со своими проявлениями и особенностями. Но повторимся, самый лучший вариант — поскорее идти на приём к опытному дерматологу.
На правах рекламы
ПОНРАВИЛАСЬ СТАТЬЯ —
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ!
Почему у меня чешуйчатая кожа? 9 возможных причин сухой, шелушащейся кожи
Зуд и дискомфорт от чешуйчатой кожи? Это может быть обычная сухая кожа. Но если безрецептурные продукты не помогают вам вылечиться, у вас может быть заболевание, требующее лечения.
Причин шелушения кожи несколько. Независимо от того, появляется ли у вас время от времени шелушение кожи головы или постоянно появляются царапины, дерматолог может сказать вам, связаны ли ваши симптомы с недостатком влаги или чем-то более серьезным.
Возможные причины чешуйчатой кожи
Обычно ваше тело ежедневно теряет от 30 000 до 40 000 клеток кожи и заменяет их новыми. Вы не чувствуете роста клеток кожи и не должны видеть их падения или отслаивания.
Внешний слой вашей кожи содержит смесь омертвевших клеток кожи и натуральных масел, которые помогают удерживать воду. Если этот слой поврежден и влага выходит наружу, или если процесс обновления клеток кожи идет не так, как надо, вы можете получить шелушение или шелушение.Также виноваты старение, воздействие солнечного света и агрессивных химикатов, некоторые лекарства и определенные заболевания.
Экзема (атопический дерматит)
Если у вас или вашего ребенка есть красные чешуйчатые пятна, которые сильно чешутся, это может быть экзема. Это распространенное состояние часто принимают за сухую, чувствительную кожу. У младенцев и детей могут появиться твердые пятна на подбородке и щеках, но чешуйчатая кожа может появиться на любом участке тела. При экземе рук кожа ладоней и пальцев может стать сухой, толстой и потрескавшейся.Кожа может гореть или кровоточить.
Дети часто перерастают экзему. Но взрослые, у которых никогда этого не было, тоже могут это получить. Врачи не знают, чем это вызвано. Они думают, что ваша кожа реагирует на сочетание генетики и факторов окружающей среды, например:
- Шерсть
- Мыло
- Духи
- Макияж
- Хлор
- Сигаретный дым
Вы можете заметить следующие симптомы:
- Красная, раздраженная или опухшая кожа
- Корки или просачивание
- Шершавые или кожистые чешуйчатые пятна
- Сильный зуд
Псориаз
Серебристо-белые чешуйки, покрывающие толстые красные выступающие участки кожи, являются признаком признак бляшечного псориаза.Врачи считают, что это связано с неправильной иммунной системой. Новые клетки кожи растут быстрее, чем обычно, но старые клетки кожи не отпадают. Новые и старые клетки слипаются вместе, образуя толстые зудящие пятна, язвы и чешуйки.
Существует несколько различных типов псориаза. Чешуйчатая кожа чаще всего встречается при бляшечном псориазе. Он может появиться на коленях, коже головы, локтях, ладонях, пояснице и подошвах ног. Это состояние также может привести к образованию ямок, крошению или выпадению ногтей. Псориаз может передаваться от семьи.Инфекции, стресс, ожирение и курение могут увеличить риск развития псориаза. Это не заразно.
Пеленочный дерматит
Красная, раздраженная или чешуйчатая кожа на ягодицах вашего ребенка, вероятно, вызвана пеленочным дерматитом, более известным как пеленочная сыпь. Это распространенное заболевание обычно наблюдается у младенцев в возрасте от 9 до 12 месяцев. Она появляется вокруг складок бедер и половых органов — в местах, закрытых подгузником.
Сыпь от опрелостей может быть результатом аллергии или раздражения кожи. Это также может быть грибковая инфекция — дрожжи процветают в теплой и влажной среде.Признаки включают красноватую раздраженную кожную сыпь. Домашний уход может подойти при раздражающей сыпи, но если опрелости у вашего ребенка не исчезнут, обратитесь к врачу, чтобы выяснить причину и выбрать лучшее лечение.
Себорейный дерматит
Это кожное заболевание является наиболее частой причиной перхоти. Белые жирные хлопья омертвевшей кожи в волосах и на плечах, а иногда и зуд кожи головы — признаки перхоти.
Если у вас себорейный дерматит, ваша кожа головы и прилегающая кожа будут жирными и покрытыми желтыми или белыми твердыми чешуйками.Вы даже можете обнаружить чешуйки на бровях. Этот тип перхоти также может поражать кожу за ушами и по бокам носа.
Актинический кератоз
Шелушащееся чешуйчатое пятно, которое появляется и исчезает, может быть актиническим кератозом (АК), предраковым состоянием. Вы можете получить эту проблему с чешуйчатой кожей, если проводите слишком много времени в солярии или без защиты на солнце. Без лечения он может перейти в плоскоклеточный рак кожи. Если у вас один актинический кератоз, вы обычно получаете другой.
Основной симптом — толстый, чешуйчатый обесцвеченный участок кожи. Иногда эта область кажется шероховатой или похожей на наждачную бумагу, но выглядит нормально. Прикасаться к нему может быть больно. Он может отслоиться, и ваша кожа снова станет нормальной. Однако проблемное место обычно возвращается при продолжительном пребывании на солнце.
Красный плоский лишай
Это обычное состояние начинается с блестящих красновато-пурпурных шишек. По мере роста они образуют толстые комки грубой чешуйчатой кожи, обычно на лодыжках и голенях. Шишки также могут появиться на ваших запястьях, пояснице и гениталиях.Они часто чешутся и могут покрываться волдырями. Красный плоский лишай также может поражать внутреннюю часть рта и ногти.
Чаще всего заболевают взрослые люди среднего возраста. Врачи не уверены, что вызывает красный плоский лишай. Это может быть аутоиммунное заболевание. Это часто наблюдается у людей, больных гепатитом С. Если вы заразились, спросите своего врача о скрининге на гепатит.
Ихтиоз
Эта группа чешуйчатых кожных заболеваний чаще всего передается от семьи. Пожизненное состояние обычно проявляется в детстве.Из-за генетической проблемы клетки кожи накапливаются, создавая толстые и сухие участки, похожие на чешую рыб. Некоторые лекарства или заболевания, включая почечную недостаточность, некоторые виды рака и ВИЧ, могут вызвать его. Если это происходит, это называется приобретенным ихтиозом.
Есть несколько форм. Вульгарный ихтиоз (болезнь рыбьей чешуи) встречается часто и может протекать в легкой форме. Это может остаться незамеченным, если ваша кожа хорошо увлажнена.
Розовый отрубевидный лишай
Женщины и девочки в возрасте от 10 до 35 лет более подвержены этому заболеванию кожи.Основным признаком является одно круглое пятно розового или коричневого цвета (называемое предвестником) посередине вашего тела, рук или ног. Примерно через неделю или две появляется скопление чешуйчатых пятен. Круглые пятна имеют приподнятые границы. Симптомы шелушения кожи у детей или беременных могут быть незначительными или отсутствовать.
Врачи считают, что эту чешуйчатую сыпь вызывает вирусная инфекция (например, герпесвирус 6, 7 или 8). Его легко принять за стригущий лишай. Другие симптомы могут включать усталость и головную боль.
Дерматомиозит
Красновато-пурпурная чешуйчатая сыпь с последующей мышечной слабостью являются основными симптомами этого воспалительного заболевания.Скорее всего, это у женщин. Это может произойти в любом возрасте. Это редкое заболевание, вызывающее воспаление мышц и кожи. Вы можете заметить сыпь на веках, носу, щеках, локтях, коленях, суставах пальцев, верхней части груди или спине. Мышечная слабость обычно поражает участки, расположенные ближе к середине тела, например бедра, спину, шею и плечи. Мышечная боль не является основным симптомом, хотя некоторые люди сообщают о мышечной боли.
Когда обращаться к врачу
Если у вас сухая, чешуйчатая кожа, которая не проходит, запишите любые другие симптомы, которые у вас есть, и когда они появятся.Запишитесь на прием к дерматологу. Увлажняющие средства могут помочь успокоить некоторые типы чешуйчатой кожи, но не все. Спросите своего врача о методах лечения вашего конкретного состояния.
Почему у меня чешуйчатая кожа? 9 возможных причин сухой, шелушащейся кожи
Зуд и дискомфорт от чешуйчатой кожи? Это может быть обычная сухая кожа. Но если безрецептурные продукты не помогают вам вылечиться, у вас может быть заболевание, требующее лечения.
Причин шелушения кожи несколько.Независимо от того, появляется ли у вас время от времени шелушение кожи головы или постоянно появляются царапины, дерматолог может сказать вам, связаны ли ваши симптомы с недостатком влаги или чем-то более серьезным.
Возможные причины чешуйчатой кожи
Обычно ваше тело ежедневно теряет от 30 000 до 40 000 клеток кожи и заменяет их новыми. Вы не чувствуете роста клеток кожи и не должны видеть их падения или отслаивания.
Внешний слой вашей кожи содержит смесь омертвевших клеток кожи и натуральных масел, которые помогают удерживать воду.Если этот слой поврежден и влага выходит наружу, или если процесс обновления клеток кожи идет не так, как надо, вы можете получить шелушение или шелушение. Также виноваты старение, воздействие солнечного света и агрессивных химикатов, некоторые лекарства и определенные заболевания.
Экзема (атопический дерматит)
Если у вас или вашего ребенка есть красные чешуйчатые пятна, которые сильно чешутся, это может быть экзема. Это распространенное состояние часто принимают за сухую, чувствительную кожу. У младенцев и детей могут появиться твердые пятна на подбородке и щеках, но чешуйчатая кожа может появиться на любом участке тела.При экземе рук кожа ладоней и пальцев может стать сухой, толстой и потрескавшейся. Кожа может гореть или кровоточить.
Дети часто перерастают экзему. Но взрослые, у которых никогда этого не было, тоже могут это получить. Врачи не знают, чем это вызвано. Они думают, что ваша кожа реагирует на сочетание генетики и факторов окружающей среды, например:
- Шерсть
- Мыло
- Духи
- Макияж
- Хлор
- Сигаретный дым
Вы можете заметить следующие симптомы:
- Красная, раздраженная или опухшая кожа
- Корки или просачивание
- Шершавые или кожистые чешуйчатые пятна
- Сильный зуд
Псориаз
Серебристо-белые чешуйки, покрывающие толстые красные выступающие участки кожи, являются признаком признак бляшечного псориаза.Врачи считают, что это связано с неправильной иммунной системой. Новые клетки кожи растут быстрее, чем обычно, но старые клетки кожи не отпадают. Новые и старые клетки слипаются вместе, образуя толстые зудящие пятна, язвы и чешуйки.
Существует несколько различных типов псориаза. Чешуйчатая кожа чаще всего встречается при бляшечном псориазе. Он может появиться на коленях, коже головы, локтях, ладонях, пояснице и подошвах ног. Это состояние также может привести к образованию ямок, крошению или выпадению ногтей. Псориаз может передаваться от семьи.Инфекции, стресс, ожирение и курение могут увеличить риск развития псориаза. Это не заразно.
Пеленочный дерматит
Красная, раздраженная или чешуйчатая кожа на ягодицах вашего ребенка, вероятно, вызвана пеленочным дерматитом, более известным как пеленочная сыпь. Это распространенное заболевание обычно наблюдается у младенцев в возрасте от 9 до 12 месяцев. Она появляется вокруг складок бедер и половых органов — в местах, закрытых подгузником.
Сыпь от опрелостей может быть результатом аллергии или раздражения кожи. Это также может быть грибковая инфекция — дрожжи процветают в теплой и влажной среде.Признаки включают красноватую раздраженную кожную сыпь. Домашний уход может подойти при раздражающей сыпи, но если опрелости у вашего ребенка не исчезнут, обратитесь к врачу, чтобы выяснить причину и выбрать лучшее лечение.
Себорейный дерматит
Это кожное заболевание является наиболее частой причиной перхоти. Белые жирные хлопья омертвевшей кожи в волосах и на плечах, а иногда и зуд кожи головы — признаки перхоти.
Если у вас себорейный дерматит, ваша кожа головы и прилегающая кожа будут жирными и покрытыми желтыми или белыми твердыми чешуйками.Вы даже можете обнаружить чешуйки на бровях. Этот тип перхоти также может поражать кожу за ушами и по бокам носа.
Актинический кератоз
Шелушащееся чешуйчатое пятно, которое появляется и исчезает, может быть актиническим кератозом (АК), предраковым состоянием. Вы можете получить эту проблему с чешуйчатой кожей, если проводите слишком много времени в солярии или без защиты на солнце. Без лечения он может перейти в плоскоклеточный рак кожи. Если у вас один актинический кератоз, вы обычно получаете другой.
Основной симптом — толстый, чешуйчатый обесцвеченный участок кожи. Иногда эта область кажется шероховатой или похожей на наждачную бумагу, но выглядит нормально. Прикасаться к нему может быть больно. Он может отслоиться, и ваша кожа снова станет нормальной. Однако проблемное место обычно возвращается при продолжительном пребывании на солнце.
Красный плоский лишай
Это обычное состояние начинается с блестящих красновато-пурпурных шишек. По мере роста они образуют толстые комки грубой чешуйчатой кожи, обычно на лодыжках и голенях. Шишки также могут появиться на ваших запястьях, пояснице и гениталиях.Они часто чешутся и могут покрываться волдырями. Красный плоский лишай также может поражать внутреннюю часть рта и ногти.
Чаще всего заболевают взрослые люди среднего возраста. Врачи не уверены, что вызывает красный плоский лишай. Это может быть аутоиммунное заболевание. Это часто наблюдается у людей, больных гепатитом С. Если вы заразились, спросите своего врача о скрининге на гепатит.
Ихтиоз
Эта группа чешуйчатых кожных заболеваний чаще всего передается от семьи. Пожизненное состояние обычно проявляется в детстве.Из-за генетической проблемы клетки кожи накапливаются, создавая толстые и сухие участки, похожие на чешую рыб. Некоторые лекарства или заболевания, включая почечную недостаточность, некоторые виды рака и ВИЧ, могут вызвать его. Если это происходит, это называется приобретенным ихтиозом.
Есть несколько форм. Вульгарный ихтиоз (болезнь рыбьей чешуи) встречается часто и может протекать в легкой форме. Это может остаться незамеченным, если ваша кожа хорошо увлажнена.
Розовый отрубевидный лишай
Женщины и девочки в возрасте от 10 до 35 лет более подвержены этому заболеванию кожи.Основным признаком является одно круглое пятно розового или коричневого цвета (называемое предвестником) посередине вашего тела, рук или ног. Примерно через неделю или две появляется скопление чешуйчатых пятен. Круглые пятна имеют приподнятые границы. Симптомы шелушения кожи у детей или беременных могут быть незначительными или отсутствовать.
Врачи считают, что эту чешуйчатую сыпь вызывает вирусная инфекция (например, герпесвирус 6, 7 или 8). Его легко принять за стригущий лишай. Другие симптомы могут включать усталость и головную боль.
Дерматомиозит
Красновато-пурпурная чешуйчатая сыпь с последующей мышечной слабостью являются основными симптомами этого воспалительного заболевания.Скорее всего, это у женщин. Это может произойти в любом возрасте. Это редкое заболевание, вызывающее воспаление мышц и кожи. Вы можете заметить сыпь на веках, носу, щеках, локтях, коленях, суставах пальцев, верхней части груди или спине. Мышечная слабость обычно поражает участки, расположенные ближе к середине тела, например бедра, спину, шею и плечи. Мышечная боль не является основным симптомом, хотя некоторые люди сообщают о мышечной боли.
Когда обращаться к врачу
Если у вас сухая, чешуйчатая кожа, которая не проходит, запишите любые другие симптомы, которые у вас есть, и когда они появятся.Запишитесь на прием к дерматологу. Увлажняющие средства могут помочь успокоить некоторые типы чешуйчатой кожи, но не все. Спросите своего врача о методах лечения вашего конкретного состояния.
Почему у меня чешуйчатая кожа? 9 возможных причин сухой, шелушащейся кожи
Зуд и дискомфорт от чешуйчатой кожи? Это может быть обычная сухая кожа. Но если безрецептурные продукты не помогают вам вылечиться, у вас может быть заболевание, требующее лечения.
Причин шелушения кожи несколько.Независимо от того, появляется ли у вас время от времени шелушение кожи головы или постоянно появляются царапины, дерматолог может сказать вам, связаны ли ваши симптомы с недостатком влаги или чем-то более серьезным.
Возможные причины чешуйчатой кожи
Обычно ваше тело ежедневно теряет от 30 000 до 40 000 клеток кожи и заменяет их новыми. Вы не чувствуете роста клеток кожи и не должны видеть их падения или отслаивания.
Внешний слой вашей кожи содержит смесь омертвевших клеток кожи и натуральных масел, которые помогают удерживать воду.Если этот слой поврежден и влага выходит наружу, или если процесс обновления клеток кожи идет не так, как надо, вы можете получить шелушение или шелушение. Также виноваты старение, воздействие солнечного света и агрессивных химикатов, некоторые лекарства и определенные заболевания.
Экзема (атопический дерматит)
Если у вас или вашего ребенка есть красные чешуйчатые пятна, которые сильно чешутся, это может быть экзема. Это распространенное состояние часто принимают за сухую, чувствительную кожу. У младенцев и детей могут появиться твердые пятна на подбородке и щеках, но чешуйчатая кожа может появиться на любом участке тела.При экземе рук кожа ладоней и пальцев может стать сухой, толстой и потрескавшейся. Кожа может гореть или кровоточить.
Дети часто перерастают экзему. Но взрослые, у которых никогда этого не было, тоже могут это получить. Врачи не знают, чем это вызвано. Они думают, что ваша кожа реагирует на сочетание генетики и факторов окружающей среды, например:
- Шерсть
- Мыло
- Духи
- Макияж
- Хлор
- Сигаретный дым
Вы можете заметить следующие симптомы:
- Красная, раздраженная или опухшая кожа
- Корки или просачивание
- Шершавые или кожистые чешуйчатые пятна
- Сильный зуд
Псориаз
Серебристо-белые чешуйки, покрывающие толстые красные выступающие участки кожи, являются признаком признак бляшечного псориаза.Врачи считают, что это связано с неправильной иммунной системой. Новые клетки кожи растут быстрее, чем обычно, но старые клетки кожи не отпадают. Новые и старые клетки слипаются вместе, образуя толстые зудящие пятна, язвы и чешуйки.
Существует несколько различных типов псориаза. Чешуйчатая кожа чаще всего встречается при бляшечном псориазе. Он может появиться на коленях, коже головы, локтях, ладонях, пояснице и подошвах ног. Это состояние также может привести к образованию ямок, крошению или выпадению ногтей. Псориаз может передаваться от семьи.Инфекции, стресс, ожирение и курение могут увеличить риск развития псориаза. Это не заразно.
Пеленочный дерматит
Красная, раздраженная или чешуйчатая кожа на ягодицах вашего ребенка, вероятно, вызвана пеленочным дерматитом, более известным как пеленочная сыпь. Это распространенное заболевание обычно наблюдается у младенцев в возрасте от 9 до 12 месяцев. Она появляется вокруг складок бедер и половых органов — в местах, закрытых подгузником.
Сыпь от опрелостей может быть результатом аллергии или раздражения кожи. Это также может быть грибковая инфекция — дрожжи процветают в теплой и влажной среде.Признаки включают красноватую раздраженную кожную сыпь. Домашний уход может подойти при раздражающей сыпи, но если опрелости у вашего ребенка не исчезнут, обратитесь к врачу, чтобы выяснить причину и выбрать лучшее лечение.
Себорейный дерматит
Это кожное заболевание является наиболее частой причиной перхоти. Белые жирные хлопья омертвевшей кожи в волосах и на плечах, а иногда и зуд кожи головы — признаки перхоти.
Если у вас себорейный дерматит, ваша кожа головы и прилегающая кожа будут жирными и покрытыми желтыми или белыми твердыми чешуйками.Вы даже можете обнаружить чешуйки на бровях. Этот тип перхоти также может поражать кожу за ушами и по бокам носа.
Актинический кератоз
Шелушащееся чешуйчатое пятно, которое появляется и исчезает, может быть актиническим кератозом (АК), предраковым состоянием. Вы можете получить эту проблему с чешуйчатой кожей, если проводите слишком много времени в солярии или без защиты на солнце. Без лечения он может перейти в плоскоклеточный рак кожи. Если у вас один актинический кератоз, вы обычно получаете другой.
Основной симптом — толстый, чешуйчатый обесцвеченный участок кожи. Иногда эта область кажется шероховатой или похожей на наждачную бумагу, но выглядит нормально. Прикасаться к нему может быть больно. Он может отслоиться, и ваша кожа снова станет нормальной. Однако проблемное место обычно возвращается при продолжительном пребывании на солнце.
Красный плоский лишай
Это обычное состояние начинается с блестящих красновато-пурпурных шишек. По мере роста они образуют толстые комки грубой чешуйчатой кожи, обычно на лодыжках и голенях. Шишки также могут появиться на ваших запястьях, пояснице и гениталиях.Они часто чешутся и могут покрываться волдырями. Красный плоский лишай также может поражать внутреннюю часть рта и ногти.
Чаще всего заболевают взрослые люди среднего возраста. Врачи не уверены, что вызывает красный плоский лишай. Это может быть аутоиммунное заболевание. Это часто наблюдается у людей, больных гепатитом С. Если вы заразились, спросите своего врача о скрининге на гепатит.
Ихтиоз
Эта группа чешуйчатых кожных заболеваний чаще всего передается от семьи. Пожизненное состояние обычно проявляется в детстве.Из-за генетической проблемы клетки кожи накапливаются, создавая толстые и сухие участки, похожие на чешую рыб. Некоторые лекарства или заболевания, включая почечную недостаточность, некоторые виды рака и ВИЧ, могут вызвать его. Если это происходит, это называется приобретенным ихтиозом.
Есть несколько форм. Вульгарный ихтиоз (болезнь рыбьей чешуи) встречается часто и может протекать в легкой форме. Это может остаться незамеченным, если ваша кожа хорошо увлажнена.
Розовый отрубевидный лишай
Женщины и девочки в возрасте от 10 до 35 лет более подвержены этому заболеванию кожи.Основным признаком является одно круглое пятно розового или коричневого цвета (называемое предвестником) посередине вашего тела, рук или ног. Примерно через неделю или две появляется скопление чешуйчатых пятен. Круглые пятна имеют приподнятые границы. Симптомы шелушения кожи у детей или беременных могут быть незначительными или отсутствовать.
Врачи считают, что эту чешуйчатую сыпь вызывает вирусная инфекция (например, герпесвирус 6, 7 или 8). Его легко принять за стригущий лишай. Другие симптомы могут включать усталость и головную боль.
Дерматомиозит
Красновато-пурпурная чешуйчатая сыпь с последующей мышечной слабостью являются основными симптомами этого воспалительного заболевания.Скорее всего, это у женщин. Это может произойти в любом возрасте. Это редкое заболевание, вызывающее воспаление мышц и кожи. Вы можете заметить сыпь на веках, носу, щеках, локтях, коленях, суставах пальцев, верхней части груди или спине. Мышечная слабость обычно поражает участки, расположенные ближе к середине тела, например бедра, спину, шею и плечи. Мышечная боль не является основным симптомом, хотя некоторые люди сообщают о мышечной боли.
Когда обращаться к врачу
Если у вас сухая, чешуйчатая кожа, которая не проходит, запишите любые другие симптомы, которые у вас есть, и когда они появятся.Запишитесь на прием к дерматологу. Увлажняющие средства могут помочь успокоить некоторые типы чешуйчатой кожи, но не все. Спросите своего врача о методах лечения вашего конкретного состояния.
Болезнь Боуэна — канал лучшего здоровья
Болезнь Боуэна — это ранняя форма рака кожи, которая проявляется в виде стойких, медленно растущих красных и чешуйчатых участков кожи. При болезни Боуэна рак кожи локализуется только в эпидермисе, самом верхнем слое кожи.В редких случаях рак кожи может проникать в дерму, и тогда это называется инвазивной плоскоклеточной карциномой.Только инвазивный плоскоклеточный рак может метастазировать в другие части тела и стать опасным для жизни раком кожи.
Болезнь Боуэна может поражать любую часть тела, но чаще всего поражаются голени. Его легко принять за псориаз, еще одно кожное заболевание, характеризующееся красными чешуйчатыми пятнами.
Светлая кожа и воздействие солнечного света являются основными факторами риска болезни Боуэна. Женщины более восприимчивы, чем мужчины, и большинство случаев встречается у людей старше 40 лет.Это заболевание не заразно, и лечение обычно бывает успешным.
Признаки болезни Боуэна
Признаки болезни Боуэна включают:- Появляются плоские, чешуйчатые, красные и слегка приподнятые пятна, которые сохраняются от месяцев до лет.
- Может присутствовать один патч или несколько патчей.
- Края каждого пятна неровные, но отличаются от окружающей кожи.
- Каждый патч растет очень медленно.
- Болезнь Боуэна протекает бессимптомно (не имеет симптомов), поэтому ее легко не заметить.
- Болезнь Боуэна может поражать любую часть тела, но обычно возникает на голени.
- Пятна болят или раздражаются лишь в редких случаях.
Болезнь Боуэна может стать инвазивной
В большинстве случаев болезнь Боуэна ограничивается верхним слоем кожи (эпидермисом). Однако, если их не лечить, пораженные клетки могут проникнуть глубже в слои кожи. Если очаг болезни Боуэна становится приподнятым, болезненным или кровоточит, ему потребуется немедленная медицинская помощь.Факторы риска болезни Боуэна
Причина болезни Боуэна часто неизвестна, но известные факторы риска включают:- Пол — заболевание чаще встречается у женщин.
- Возраст — заболевание чаще встречается у людей старше 40 лет. Особенно подвержены пожилые женщины.
- Воздействие солнца. Болезнь Боуэна чаще встречается в солнечных странах. Болезнь Боуэна чаще всего встречается на частях тела, подверженных воздействию прямых солнечных лучей.
- Мышьяк — люди, подвергающиеся воздействию мышьяка, подвергаются повышенному риску.
- Системная иммуносупрессия — требуется реципиентам трансплантата для предотвращения отторжения органа.
- Вирусная инфекция — инфекции, вызываемые некоторыми подтипами вируса папилломы человека (вируса бородавки), могут предрасполагать к болезни Боуэна. Это особенно актуально при генитальной болезни Боуэна.
Диагностика болезни Боуэна
При болезни Боуэна на коже образуются стойкие красные чешуйчатые пятна, которые не болят и не зудят. Болезнь Боуэна легко не заметить.Болезнь Боуэна нередко диагностируется при обычном осмотре кожи.Методы диагностики включают:
- медицинский осмотр
- история болезни
- биопсия очага поражения, включая лабораторное исследование образца ткани.
Лечение болезни Боуэна
Варианты лечения включают:- Криохирургия — поражение разрушается сильным холодом. Успешность этого вида лечения составляет около 90%, если его проводят специалисты.
- Кюретаж — поражение соскабливают с кожи кюреткой, а основание раны обрабатывают прижиганием, при котором кожа слегка обжигается электрическим током. Действие дерматологов составляет около 90 процентов.
- Фотодинамическая терапия (ФДТ) — используется особый вид света для разрушения очага поражения. Уровень успеха со специалистом составляет порядка 60-80%.
- Кремы для местного применения — их наносят на поражение, чтобы убить его клетки.В их состав входят крем 5-фторурацил и крем Имиквимод. Показатели успеха аналогичны PDT.
- Операция — вырезают поражение и зашивают рану. Это лечение имеет почти 100-процентный успех, но при этом остается хирургический шрам.
- Лучевая терапия — сейчас применяется редко.
Куда обратиться за помощью
Это псориаз с сыпью? Псориаз Картинки и многое другое
Псориаз — это хроническое заболевание, которое, как считается, вызвано дисфункцией иммунной системы.Если у вас псориаз, ваша иммунная система посылает коже сигналы, которые ускоряют производство клеток кожи. Хотя есть признаки и симптомы, которые отличают это заболевание от других состояний, поражающих кожу, сначала не всегда легко отличить его.
Около 7,5 миллионов человек в Соединенных Штатах болеют псориазом, который вызывает зудящие чешуйчатые бляшки на толстой, красной и сухой коже. Бляшки псориаза могут состоять из нескольких пятен чешуек, похожих на перхоть, или крупных высыпаний, покрывающих большие площади.Хотя болезнь может поражать любую часть вашего тела, чаще всего она поражает кожу головы, локти, колени, спину, лицо, ладони и ступни.
Существует пять типов псориаза — бляшечный псориаз, каплевидный псориаз, пустулезный псориаз, обратный псориаз и эритродермический псориаз — ни один из них не является заразным. Каждый тип вызывает различную кожную сыпь и может появляться на разных участках тела. Бляшечный псориаз, также известный как обыкновенный псориаз, является наиболее распространенным типом. Эта форма встречается у 90 процентов людей с псориазом.Каплевидный псориаз — второй по распространенности тип. Гораздо реже встречается пустулезный псориаз, который характеризуется заполненными гноем шишками, известными как пустулы, и эритродермический псориаз, очень серьезная форма заболевания, которым страдают около 3 процентов людей с псориазом.
Неясно, что именно вызывает псориаз, хотя генетические факторы во многом влияют на то, разовьется ли у вас это заболевание.
Псориаз обычно поддается лечению. Большинство методов лечения псориаза нацелены на то, чтобы клетки кожи не разрастались так быстро, и на ее разглаживание.Но болезнь может никогда не пройти полностью и имеет тенденцию возвращаться. Варианты лечения включают местные и биологические препараты. Другой вариант — световая терапия или фототерапия, при которой на кожу направляются целевые световые лучи.
Поскольку псориаз может выглядеть как другие кожные заболевания, вызывающие зудящие чешуйчатые высыпания с воспалением, его часто путают с различными заболеваниями. К ним могут относиться обычные кожные заболевания, такие как прыщи, экзема или тепловая сыпь. Псориаз также можно спутать с грибковой инфекцией, известной как стригущий лишай.
В большинстве случаев псориаз можно диагностировать при физикальном обследовании. Однако может потребоваться биопсия кожи, чтобы исключить другие возможности и поставить окончательный диагноз.
Вы знаете, как распознать признаки псориаза? Вот некоторые вещи, на которые стоит обратить внимание.
(Следующие изображения являются изображениями реальных заболеваний и в некоторых случаях могут быть графическими.)
Типы рака кожи | Сеть трансплантологии рака кожи
- Грубые, красные или розовые чешуйчатые пятна на участках кожи, подверженных воздействию солнца, обычно <0.5 см в диаметре
- Поражение, предшествующее плоскоклеточной карциноме
- До 1% этих поражений могут развиться в плоскоклеточный рак
Ранним признаком рака кожи является развитие актинического кератоза. Актинические кератозы — это предраковые поражения кожи, возникающие в результате хронического пребывания на солнце. Обычно они менее 0,5 см в диаметре, розового или красного цвета, шероховатые или чешуйчатые на ощупь. Они возникают на открытых участках кожи (лицо, кожа головы, уши, тыльная сторона кистей рук или предплечья).Актинический кератоз может начаться с маленьких красных плоских пятен, но при отсутствии лечения они становятся крупнее и чешуйчатыми или толстыми. Иногда их легче почувствовать, чем увидеть. Могут быть множественные очаги рядом друг с другом.
Раннее лечение актинических кератозов может предотвратить их превращение в рак. Эти предраковые поражения поражают более 10 миллионов американцев. У людей с одним актиническим кератозом обычно развивается больше. До 1% этих поражений могут перерасти в плоскоклеточный рак.
Актинический кератоз чаще всего встречается у людей старше 40 лет, но может также появляться у молодых людей при длительном пребывании на солнце.Поскольку они могут превратиться в раковые пораженные участки, их следует регулярно осматривать и лечить у терапевта или дерматолога.
Актинический кератоз Розовое чешуйчатое поражение кожи на поврежденной солнцем щеке. Актинический кератоз Множественные розовые поражения кожи на тыльной стороне кисти.- Возвышенные розовые восковые бугорки, которые могут кровоточить после легкой травмы
- Может иметь поверхностные кровеносные сосуды и центральную депрессию
- Местно инвазивно
- Редко метастазирует
- У реципиентов трансплантата органов риск базально-клеточной карциномы в 10 раз выше по сравнению с населением в целом (5)
Базальноклеточная карцинома является наиболее распространенным типом немеланомного рака кожи.Этот тип рака часто выглядит как розовая восковая шишка, которая может кровоточить после незначительной травмы. На его поверхности могут быть кровеносные сосуды неправильной формы, а его центр может быть впалым. Крупные базально-клеточные карциномы могут иметь участки с просачиванием или коркой.
Базальноклеточная карцинома обычно возникает на подвергающейся воздействию солнечного света коже лица, ушей, шеи и туловища, но также может возникать на руках или ногах. Базальноклеточный рак растет медленно и редко распространяется на другие части тела (метастазирует). Однако, если их не лечить, они могут стать местно инвазивными и разрушить окружающие мышцы, кости и нервы, вызывая серьезные уродства и функциональные проблемы.
Существует несколько подтипов базальноклеточной карциномы. Некоторые из них более агрессивны, чем другие. Подтип базальноклеточной карциномы определяется с помощью биопсии кожи и исследования под микроскопом.
Что вызывает базальноклеточный рак? Наиболее частой причиной базальноклеточного рака является ультрафиолетовый свет (УФ), особенно ультрафиолет В (УФВ, 290–320 нм). Загар в помещении, светлая кожа, предшествующее облучение и унаследованные генетические состояния, такие как синдром невоидной базальноклеточной карциномы или синдром Базекса, являются другими важными факторами риска.
Базально-клеточная карциномаПрозрачная жемчужно-розовая папула возле правого глаза. Инфильтративная базально-клеточная карцинома
Эта опухоль имеет характерную полупрозрачную жемчужную окраску с поверхностными кровеносными сосудами. Обратите внимание на его угнетенный, почти шрамоподобный вид, обычно наблюдаемый при инфильтративном подтипе базальноклеточных карцином.
- Тускло-красные, грубые, шелушащиеся возвышения на коже
- Чаще всего возникают на участках, подверженных воздействию солнечных лучей (голова, шея, уши, губы, тыльная сторона кистей и предплечья)
- Сайты, особенно связанные с повышенным риском рецидива или метастазирования, включают: ухо, губа / периоральный отдел, нос, периорбитальный отдел, гениталии
- Наиболее часто встречающийся рак кожи у детей и взрослых-реципиентов трансплантата
- Плоскоклеточная карцинома опухоли могут расти очень быстро
- Одновременно может возникать несколько видов рака
- Плоскоклеточная карцинома имеет тенденцию быть более инвазивной и агрессивной у пациентов после трансплантации
- Реципиенты трансплантата имеют в 65 раз более высокий риск плоскоклеточного рака и в 20 раз более высокий риск плоскоклеточного рака губы по сравнению с населением в целом (6)
- Взрослые пациенты после трансплантации имеют тенденцию к развитию плоскоклеточного рака через 5-7 лет после трансплантации
- Педиатрические пациенты с трансплантатом (пациенты, которым трансплантаты пересажены до 18 лет) имеют тенденцию к развитию плоскоклеточного рака в среднем через 10 лет после трансплантации (7)
- Пациенты с трансплантатом у детей имеют более высокий риск плоскоклеточного рака губы по сравнению со взрослыми пациентами после трансплантации
- Частота местных рецидивов ~ 13% у взрослых пациентов после трансплантации (8, 9)
- Частота метастазов ~ 2% в общей популяции
- 5-7% у взрослых пациентов с трансплантацией органов (10)
- 13% у педиатрических пациентов с трансплантацией органов (7)
Плоскоклеточный рак является вторым по распространенности раком кожи после базальноклеточного рака.Плоскоклеточный рак часто описывается как увеличивающиеся красные шишки, иногда с шероховатой, чешуйчатой или покрытой коркой поверхностью. Они также могут выглядеть как плоские красноватые пятна на коже, которые медленно растут. При отсутствии лечения на них могут образоваться язвы (открытые язвы). Большинство плоскоклеточных карцином растут медленно. Иногда они могут возникать довольно быстро, особенно у пациентов с ослабленным иммунитетом.
Плоскоклеточный рак чаще всего возникает на подверженных воздействию солнечных лучей областях, таких как голова, шея, уши, губы, тыльная сторона кистей и предплечья.
Этот рак редко метастазирует (распространяется на лимфатические узлы или другие органы), хотя отдаленное распространение происходит чаще, чем при базально-клеточной карциноме. Плоскоклеточный рак с метастазами обычно составляет:
- диаметром более 2 см или глубиной более 4 мм
- на участке, ранее подвергавшемся радиационному воздействию
- у пациента с трансплантацией солидных органов в анамнезе
Когда плоскоклеточный рак действительно дает метастазы, он чаще всего попадает в местные лимфатические узлы.
Плоскоклеточная карцинома является наиболее распространенным раком кожи у реципиентов трансплантата.
Плоскоклеточный рак подбородка Этот рак развился в течение трех месяцев и выглядел как чешуйчатый рог. Плоскоклеточный рак in situ Этот рак развился на спине пациента в виде широкого плоского красного образования с поверхностным шелушением. Диаметр кожного поражения 2 см. Плоскоклеточный рак задней доли уха Этот рак был твердым, изъязвленным в центре и покрыт коричневой коркой. Плоскоклеточный рак руки Этот рак был твердым, изъязвленным в центре и развился на поврежденной солнцем коже. Обратите внимание на близлежащие актинические кератозы.- Новообразование клеток, продуцирующих пигмент (меланин)
- Поражение кожи коричневого или черного цвета с нарушениями симметрии, границ и окраски
- Прогноз зависит от глубины инвазии
~ 100000 новых случаев меланомы диагностируются в Соединенных Штатах каждый год- Только 4% диагностированного рака кожи, но 77% смертей, связанных с раком кожи
- У реципиентов трансплантата органов риск меланомы в 3-4 раза выше, чем у населения в целом (1)
- Меланома составляет ~ 6% случаев рака кожи после трансплантации у взрослых реципиентов трансплантата (7)
- Меланома составляет 12-15% случаев рака кожи после трансплантации у педиатрических реципиентов органов (7)
- Получатели трансплантата с предтрансплантационным анамнезом меланомы имеют высокий риск рецидива (~ 20%) (11)
Меланома — самый опасный вид рака кожи.Хотя меланома составляет только 4% случаев рака кожи, она вызывает 77% случаев смерти от рака кожи. Ежегодно диагностируется около 100 000 случаев меланомы.
Меланома обычно представляет собой коричневое или черное пятно с нарушениями симметрии, границы и цвета. Меланома может развиваться внутри существующей родинки или на ранее нормальной коже. У меланомы высокий уровень смертности, потому что ее клетки могут отламываться и распространяться по всему телу (метастазировать).
Когда меланома обнаружена на ранней стадии, ваши шансы на успешное лечение намного выше.
ABCDE меланомы
Эти характеристики используются дерматологами для классификации меланом. Обратите внимание на следующие признаки: A симметрия, неправильный порядок B , более одного или неравномерное распределение цвета C или большой (более 6 мм) диаметр D . Наконец, обратите внимание на скорость роста ваших родинок E — знайте, что нормально для вашей кожи, и регулярно проверяйте ее на предмет изменений.
Если вы заметили один или несколько из них, немедленно обратитесь к дерматологу.Обратите внимание, что не все меланомы подпадают под параметры ABCDE, поэтому регулярно посещайте дерматолога, чтобы своевременно выявить любые потенциальные проблемы.
A — Асимметричная формаПоражения меланомы часто имеют неправильную или несимметричную форму. Доброкачественные родинки обычно симметричны. | |
B — ГраницаКак правило, незлокачественные родинки имеют гладкие ровные границы.Поражения меланомы обычно имеют нерегулярные границы, которые трудно определить. | |
C — ЦветНаличие более чем одного цвета (синий, черный, коричневый, коричневый и т. Д.) Или неравномерное распределение цвета иногда может быть предупреждающим признаком меланомы. Доброкачественные родинки обычно имеют один оттенок коричневого или коричневого. | |
D — диаметрПоражения меланомы часто имеют диаметр более 6 миллиметров (примерно размер ластика карандаша). |
E — Evolution
Развитие родинки (родинок) стало наиболее важным фактором, который необходимо учитывать при диагностике меланомы . Знание того, что для ВАС нормально, может спасти вам жизнь. Если родинка недавно изменила цвет и / или размер, немедленно сообщите об этом дерматологу.
Меланома Меланома спиныЭтот 38-летний пациент заметил, что ранее плоская родинка изменилась, стала больше в диаметре и выступила наружу из его кожи (это соответствует правилу E для эволюции ABCDE). Меланома ногтевого ложа
Меланома может возникать в необычных областях, включая руки, ноги и даже глаз Меланома задней части голени
Эта меланома асимметрична, имеет нерегулярную границу, имеет несколько цветов в области поражения (коричневый , черный, коричневый) и имеет диаметр> 0,6 см.
- Редкий рак клеток, выстилающих кровеносные сосуды (эндотелиальные клетки)
- Клинически: поражения кожи от коричнево-красного до синего цвета, наиболее часто обнаруживаемые на ногах и ступнях
- Вызвано вирусом герпеса человека 8 (HHV-8), который заставляет клетки, выстилающие кровеносные сосуды (эндотелиальные клетки), становиться злокачественными в условиях глубокой и длительной иммуносупрессии.
- Обычно встречается у пациентов ближневосточного, еврейского, средиземноморского или африканского происхождения, где HHV-8 является эндемичным
- Существуют две основные формы саркомы Капоши.
- Кожный / слизисто-кожный
- Наиболее распространенная форма, чем встречается у взрослых пациентов после трансплантации (12)
- Большинство случаев у взрослых возникают в течение 1-2 лет после трансплантации
- Лечение включает снижение иммуносупрессии и рапамицин (13)
- висцеральный
- Наиболее часто встречающаяся у детей после трансплантации форма (7)
- Большинство случаев в педиатрии возникает, когда пациенту менее 18 лет
- Опухоли саркомы Капоши могут поражать желудочно-кишечный тракт, лимфатические узлы и легкие
- Висцеральная форма считается более серьезной, чем кожная / кожно-слизистая форма
- Кожный / слизисто-кожный
- К ним относятся опухоли вульвы, мошонки, полового члена, кожи перианальной области и заднего прохода
- Встречаются в 30-100 раз чаще у пациентов после трансплантации, чем в общей популяции
- Наиболее часто встречается у женщин
- Соотношение пациентов женского и мужского пола 2: 1 (взрослые пациенты после трансплантации)
- Соотношение пациентов женского и мужского пола 8.5 к 1 (педиатрические пациенты с трансплантатом)
- Как правило, возникает через ~ 12 лет после трансплантации (средний возраст 27 лет) у педиатрических пациентов после трансплантации и ~ 7 лет после трансплантации у взрослых реципиентов трансплантата
- Клинически:
- Как правило, множественные, обширные или и то, и другое
- Может напоминать бородавчатые образования
- Факторы риска включают:
- Несколько половых партнеров, ВПЧ-инфекция, генитальный герпес, тяжелое курение, высокий уровень иммуносупрессии
- Женщины-реципиенты трансплантата в пост-подростковом возрасте должны проходить регулярное гинекологическое обследование аногенитальной области
Чешуйчатые кожные заболевания | DermNet NZ
Категории:
Чешуйчатое расстройство
Подкатегории:
Дерматофития, Скарлатина, Синдром Кавасаки, Эксфолиативный дерматит, Розовый лишай, Острый каплевидный псориаз, Отрубевидно-лицевая лекарственная сыпь, Лихеноидная лекарственная сыпь, Себорейный дерматит, Локализованный псориаз, Дискоидная красная волчанка, Разноцветный лишай, Фолликулярный кератоз, Кольцевидная эритема, Ладонно-подошвенная кератодермия, Покрытая коркой чесотка, Опоясывающий лишай, Ихтиоз, Хронический бляшечный псориаз, Красный плоский лишай, Лихеноидный лишай, Pityriasis rubra pilaris, Кожная Т-клеточная лимфома, Неухоженный дерматит, Чешуйчатые поражения, Чешуйчатая кожа головы, Чешуйчатые пятна на лице, Чешуйчатые пятна на конечностях, Чешуйчатые кожные складки, Чешуйчатые пятна на туловище, Чешуйчатые ладони и подошвы, Чешуйчатые пятна где угодно / везде
МКБ-10:
B35, A38, M30.3, L26, L42, L40.4, L43.2, L21, L40.9, L93.0, B36.0, L85.8, L53.1, L82.8, L85.1, B86, B35.4, Q80, L85.0, L40.0, L43, L46.1, L41.0, L44.0, C84.A0
МКБ-11:
1F28.Z, 1B50, 4A44.5, EB10, EA10, EA90.1, EH6Y, EH62, EA81.Z, EA90.Z, EB51.0, 1F20.0, ED56, EB11, ED55.Z, 1G04.1, 1F28.Y, ED50.0, EC20.Y, EA90.0, EA91.Z, EA93, EA94, 2B0Z, ME66.Y
СНОМЕД CT:
47382004, 30242009, 75053002, 399992009, 77252004, 402312004, 238989000, 109254000, 50563003, 4014002, 200938002, 56454009, 5132005, 200920000, 706885006, 128870005, 84849002, 78231007007, 278817007007, 278817007007
.