Лечение лигатурного свища
- Главная
- Услуги
- Хирургический кабинет
- Лигатурный свищ
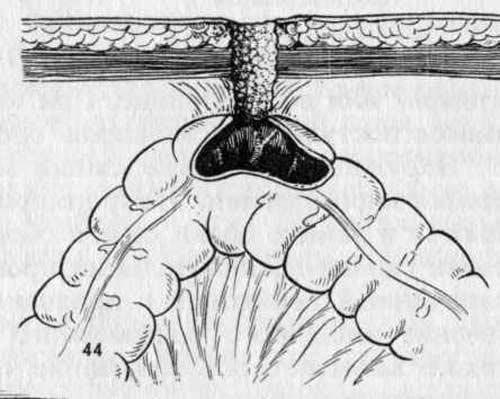
Лигатурный свищ может появиться из-за воспаления и нагноения нерассасывающихся хирургических нитей, которыми сшиты ткани при различных операциях.
При оперативных вмешательствах часть тканей сшиваются рассасывающимися нитями, а часть — нерассасывающимися, потому что ткани срастаются довольно медленно и подвержены большим нагрузкам. Нерассасывающиеся нити, как правило, остаются в тканях навсегда. Как правило, они не вызывают никаких проблем, но в некоторых случаях могут нагноиться, в области нити появляется небольшой абсцесс, который вскрывается через небольшое отверстие на коже и формируется свищ.
Причины появления лигатурного свища:
В основном лигатурные свищи появляются из-за инфицирования нити. В большинстве случаев оно происходит при операциях на полых органах — кишка, желудок, желчный пузырь и др.
Симптомы лигатурного свища:
Лигатурный свищ может появиться в разные сроки после операции: от нескольких дней до нескольких месяцев или даже лет. На месте послеоперационного рубца возникает покраснение, боли, возможно повышение температуры. Это связано с нагноением и появлением скопления гноя под кожей — лигатурного абсцесса. Спустя несколько дней абсцесс прорывается самопроизвольно на коже в области рубца, гной вытекает, а на коже остается небольшое отверстие с подтеканием мутноватой жидкости.
Для лечения свища обратитесь к врачу. Позвоните нам по телефону (846) 229-44-93 и запишитесь на консультацию.
Новости центра
График работы в майские праздники
Уважаемые пациенты, наш центр не будет работать 1,2,8 и 9 мая! Остальные дни в штатном режиме!
Здоровья Вам и Вашим ногам!
График работы в праздничные дни
С 06.03.22 по 08.03.22 не рабочие дни
График работы в новогодние праздники
С 31.12.21 по 02.01.22 не рабочие дни
© 2012 —
Подологический центр
Лицензия на осуществление медицинской деятельности №ЛО-63-01-005332
от 20 ноября 2019 года, выдана Министерством здравоохранения
Самарской области
Разработка и продвижение сайта
seo63.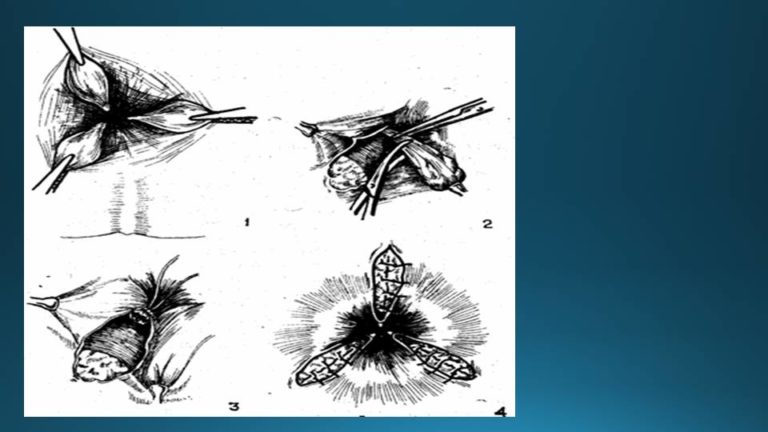 ru
ru
Лечение наружного дуоденального свища
Представлен анализ хирургического лечения 2 пациентов с наружным дуоденальным свищом. Больным с длительным анамнезом после безуспешной консервативной терапии выполнены радикальные операции с удалением отдела кишечника, несущего дефекты. Этот подход продемонстрировал удовлетворительные результаты лечения пациентов с тяжелым послеоперационным осложнением.
Клиническое наблюдение № 1Больной К., 21 года. В анамнезе: 08.10.10 — закрытая травма живота с обширным разрывом двенадцатиперстной кишки и множественными разрывами печени. В экстренном порядке выполнены ушивание разрывов стенки кишечника и печени, санация и дренирование брюшной полости. Послеоперационный период осложнился посттравматическим геморрагическим панкреатитом и перитонитом, по поводу чего произведены релапаротомия, холецистостомия, дренирование сальниковой сумки, санация и дренирование брюшной полости (12. 10.10). На 8-е сутки после релапаротомии отмечено поступление кишечного отделяемого (до 3 л) по дренажам из подпеченочного пространства. 27.10 — повторная релапаротомия, формирование переднего впередиободочного гастроэнтероанастамоза с брауновским соустьем. Послеоперационный период осложнился внутрибрюшным кровотечением по дренажу из подпеченочного пространства. По жизненным показаниям были выполнены релапаротомия, остановка кровотечения, повторная холецистостомия, ушивание дефекта двенадцатиперстной кишки. На 7-е сутки после этого вмешательства установлена несостоятельность швов, приведшая к формированию полного дуоденального свища, в связи с чем 17.11 произведены релапаротомия, повторное отключение двенадцатиперстной кишки, ликвидация холецистостомы. 30.12 пациент был выписан в удовлетворительном состоянии, через 1 мес дренаж удален. После удаления дренажа сформировалась наружная дуоденальная фистула. Проводилось тампонирование свищевого хода марлевыми салфетками с мазевым компонентом для уменьшения потерь.
10.10). На 8-е сутки после релапаротомии отмечено поступление кишечного отделяемого (до 3 л) по дренажам из подпеченочного пространства. 27.10 — повторная релапаротомия, формирование переднего впередиободочного гастроэнтероанастамоза с брауновским соустьем. Послеоперационный период осложнился внутрибрюшным кровотечением по дренажу из подпеченочного пространства. По жизненным показаниям были выполнены релапаротомия, остановка кровотечения, повторная холецистостомия, ушивание дефекта двенадцатиперстной кишки. На 7-е сутки после этого вмешательства установлена несостоятельность швов, приведшая к формированию полного дуоденального свища, в связи с чем 17.11 произведены релапаротомия, повторное отключение двенадцатиперстной кишки, ликвидация холецистостомы. 30.12 пациент был выписан в удовлетворительном состоянии, через 1 мес дренаж удален. После удаления дренажа сформировалась наружная дуоденальная фистула. Проводилось тампонирование свищевого хода марлевыми салфетками с мазевым компонентом для уменьшения потерь.
В ноябре 2011 г. пациент госпитализирован в РНЦХ. При поступлении состояние удовлетворительное, лабораторные анализы крови без значимых отклонений от нормы, на передней брюшной стенке в правой боковой области свищ, потери по которому составляли около 3000 мл в сутки. Гастродуоденоскопия: по передней стенке желудка на границе с антральным отделом определяется гастроэнтероанастомоз около 1,5 см в диаметре, в средней части вертикального отдела двенадцатиперстной кишки по латеральной стенке — фрагмент марлевого тампона. При фистулографии контрастированы нисходящая и нижняя горизонтальная ветвь двенадцатиперстной кишки, а также общий желчный проток, внутрипеченочные, пузырный и вирсунгов протоки. После перорального приема контрастного вещества в пребульбарном отделе желудка отмечается стойкое циркулярное сужение до 1,2 см. Эвакуация из желудка своевременная. Контрастируется двенадцатиперстная кишка до перехода в тощую кишку, затем отмечаются выраженная антиперистальтика и заброс контрастного вещества в желудок.
16.08 — операция — панкреатодуоденальная резекция. При ревизии от передней брюшной стенки до вертикального отдела двенадцатиперстной кишки определялся свищевой ход. К свищевому ходу плотно подпаяны поперечная ободочная кишка, петля тощей кишки, желчный пузырь. Выполнено разделение спаек, выделение свищевого хода до стенки кишки. Прослежен впередиободочный гастроэнтероанастомоз протяженностью 7—8 см на петле тонкой кишки с межкишечным соустьем бок в бок. Произведена панкреатодуоденальная резекция с удалением сегмента кишки, несущего анастомозы. Реконструктивный этап выполнен на одной петле тощей кишки.
Послеоперационный период осложнился внутрибрюшным кровотечением из артериального сосуда культи брыжейки тонкой кишки, что потребовало экстренной релапаротомии на следующей день после операции, и несостоятельностью панкреатоеюноанастомоза с поступлением панкреатического сока через операционную рану на 7-е сутки. На фоне инфузионной, антибактериальной терапии, коррекции водно-электролитного и белкового баланса, местного лечения раны свищ закрылся на 12-е сутки после операции. Пациент был выписан в удовлетворительном состоянии на 24-е сутки после операции. При динамическом наблюдении в течение 41 мес чувствовал себя удовлетворительно, трудоспособность полностью восстановилась. Масса тела нормализовалась и достигла показателей, которые были до травмы в 2010 г. Данных об инкреторной и экскреторной недостаточности поджелудочной железы не выявлено. Повторных операций не было, продолжается наблюдение у специалистов (хирург, гастроэнтеролог, эндокринолог) по месту жительства.
Больной П.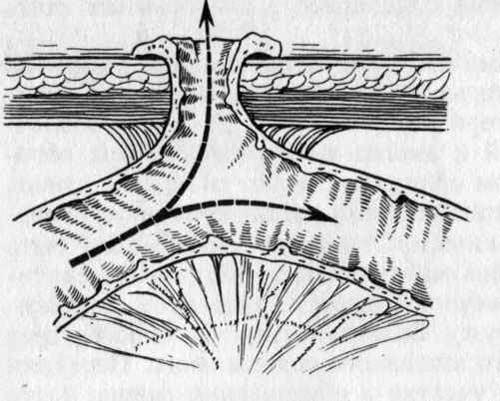 , 33 лет. В 2006 г. — ножевое ранение с повреждением правой почки, двенадцатиперстной кишки, желчного пузыря. В условиях перитонита была выполнена нефрэктомия, холецистэктомия в экстренном порядке. Ранний послеоперационный период осложнился желчным перитонитом, что потребовало повторных программных релапаротомий. В последующем сформировался наружный желчный свищ. Через несколько месяцев дренаж самопроизвольно выпал. До 2010 г. возникали приступы холангита с желтухой, а в сентябре этого же года были выполнены холедохолитотомия, холедоходуоденостомия на дренаже Кера (анастомоз наложен с участком кишки, вовлеченной в свищ), формирование гастроэнтероанастомоза по поводу стриктуры общего желчного протока, холедоходуоденального свища и холедохолитиаза. В послеоперационном периоде отмечены несостоятельность билиодигестивного анастомоза, частичная эвентрация. 06.10 произведены ушивание раны, образовавшиеся при эвентрации, тампонирование подпеченочного пространства, эндоскопическая установка назоэнтерального зонда через ранее наложенный гастроэнтероанастомоз.
, 33 лет. В 2006 г. — ножевое ранение с повреждением правой почки, двенадцатиперстной кишки, желчного пузыря. В условиях перитонита была выполнена нефрэктомия, холецистэктомия в экстренном порядке. Ранний послеоперационный период осложнился желчным перитонитом, что потребовало повторных программных релапаротомий. В последующем сформировался наружный желчный свищ. Через несколько месяцев дренаж самопроизвольно выпал. До 2010 г. возникали приступы холангита с желтухой, а в сентябре этого же года были выполнены холедохолитотомия, холедоходуоденостомия на дренаже Кера (анастомоз наложен с участком кишки, вовлеченной в свищ), формирование гастроэнтероанастомоза по поводу стриктуры общего желчного протока, холедоходуоденального свища и холедохолитиаза. В послеоперационном периоде отмечены несостоятельность билиодигестивного анастомоза, частичная эвентрация. 06.10 произведены ушивание раны, образовавшиеся при эвентрации, тампонирование подпеченочного пространства, эндоскопическая установка назоэнтерального зонда через ранее наложенный гастроэнтероанастомоз.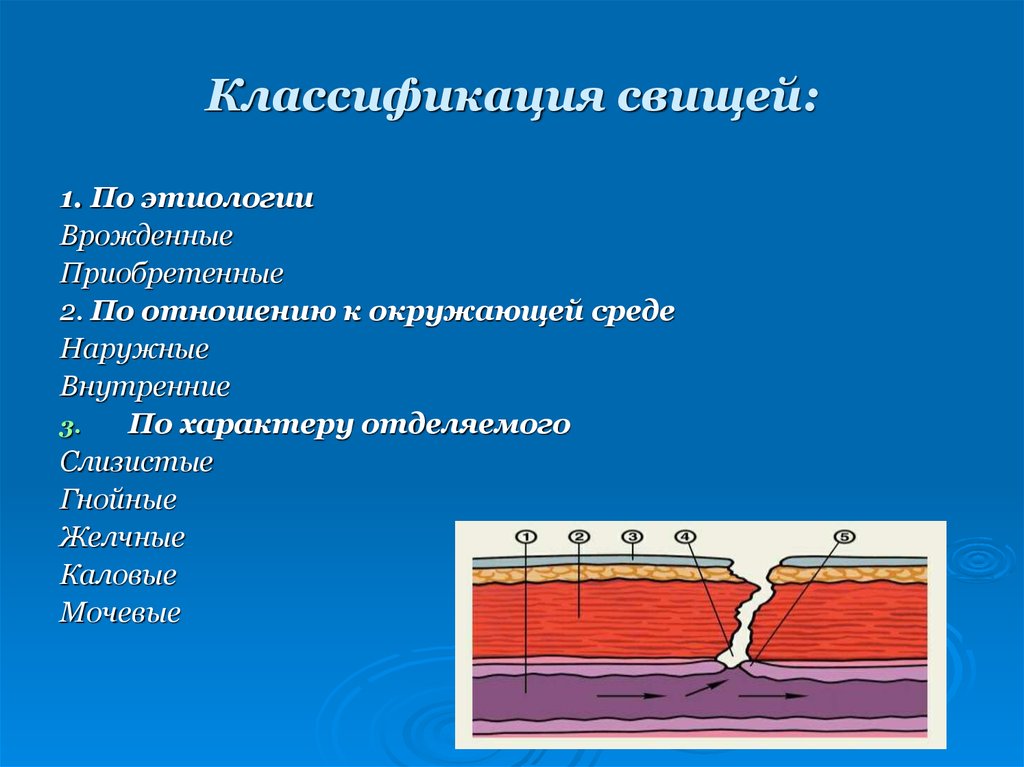
Пациент госпитализирован в РНЦХ в ноябре 2011 г. При поступлении состояние удовлетворительное, лабораторные анализы крови без значимых отклонений от нормы. На передней брюшной стенке определялся свищ, по которому поступало около 500—600 мл дуоденального содержимого в сутки. С целью сокращения потерь просвет фистулы был обтурирован марлевой салфеткой, смена которой требовалась каждые 4 ч. По данным ультразвукового исследования и магнитно-резонансной томографии органов брюшной полости отмечается расширение левых внутрипеченочных желчных протоков до 5 мм с признаками хронического холангита. Жидкостные скопления в брюшной полости не определяются.
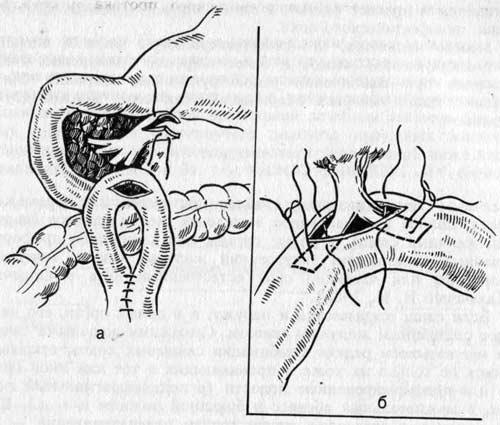
14.11 — операция — дуоденэктомия, вирсунгоеюностомия, гепатикоеюно- и гастроеюностомия по Ру. Интраоперационно выявлено, что кишечный свищ локализовался в верхней трети горизонтального отдела двенадцатиперстной кишки. Через свищевой ход определялся гепатикоеюноанастомоз. Рядом с этим свищом в брюшной полости — дополнительный свищ тонкой кишки на отводящей петле, выключенной по Брауну и анастомозированной с желудком на 4 см проксимальнее привратника. Петли кишки со свищевыми ходами отсечены от кожи и выделены. С техническими трудностями выделена двенадцатиперстная кишка в области свища вокруг холедоходуоденоанастомоза. Резецирована двенадцатиперстная кишка на уровне горизонтального отдела линейным сшивающим аппаратом. Двенадцатиперстная кишка отделена от поджелудочной железы. Под контролем бужа, введенного через дистальный отдел общего желчного протока, выделен и пересечен вирсунгов проток вокруг большого сосочка двенадцатиперстной кишки (рис. 1). Проксимально двенадцатиперстная кишка пересечена на 2 см дистальнее привратника, желудок ушит наглухо. Слепой конец тонкой кишки подведен к вирсунгову протоку и наложен вирсунгоеюноанастомоз отдельными узловыми швами (нить ПДС 4/0), диаметр анастомоза около 6 мм.
Через свищевой ход определялся гепатикоеюноанастомоз. Рядом с этим свищом в брюшной полости — дополнительный свищ тонкой кишки на отводящей петле, выключенной по Брауну и анастомозированной с желудком на 4 см проксимальнее привратника. Петли кишки со свищевыми ходами отсечены от кожи и выделены. С техническими трудностями выделена двенадцатиперстная кишка в области свища вокруг холедоходуоденоанастомоза. Резецирована двенадцатиперстная кишка на уровне горизонтального отдела линейным сшивающим аппаратом. Двенадцатиперстная кишка отделена от поджелудочной железы. Под контролем бужа, введенного через дистальный отдел общего желчного протока, выделен и пересечен вирсунгов проток вокруг большого сосочка двенадцатиперстной кишки (рис. 1). Проксимально двенадцатиперстная кишка пересечена на 2 см дистальнее привратника, желудок ушит наглухо. Слепой конец тонкой кишки подведен к вирсунгову протоку и наложен вирсунгоеюноанастомоз отдельными узловыми швами (нить ПДС 4/0), диаметр анастомоза около 6 мм.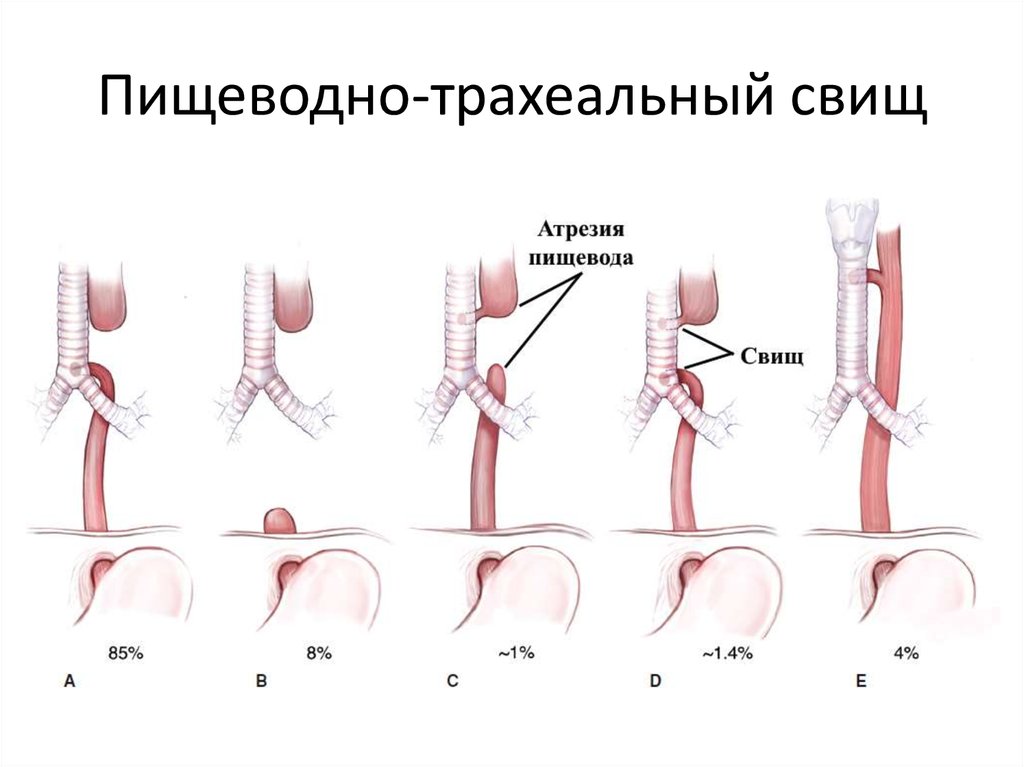
Рис. 1. Панкреатодуоденальная резекция (схемы). а — до операции; б — после операции.
Приводящая петля тонкой кишки от гастроеюноанастомоза выделена, пересечена линейным сшивающим аппаратом, подведена в подпеченочное пространство и наложен гепатикоеюноанастомоз отдельными узловыми швами нитью PDS (polydioxanone) 3/0 диаметром около 15 мм. Свищ на отводящей петле от гастроэнтероанастомоза ушит проленом 3/0. Дистальнее межкишечного анастомоза на 20 см наложена микроеюностома для раннего энтерального питания (рис. 2).
Рис. 2. Дуоденэктомия с реконструктивным этапом (схемы). а — до операции; б — после операции.
Послеоперационный период осложнился частичной несостоятельностью гепатикоеюноанастомоза с выделением желчи по контрольному дренажу до 200 мл с последующим уменьшением до 10 мл в сутки. На 10-е сутки после операции сформировался дренируемый через рану передней брюшной стенки желчный свищ. Проводили инфузионную, антибактериальную терапию, коррекцию водно-электролитного и белкового баланса, местное лечение раны.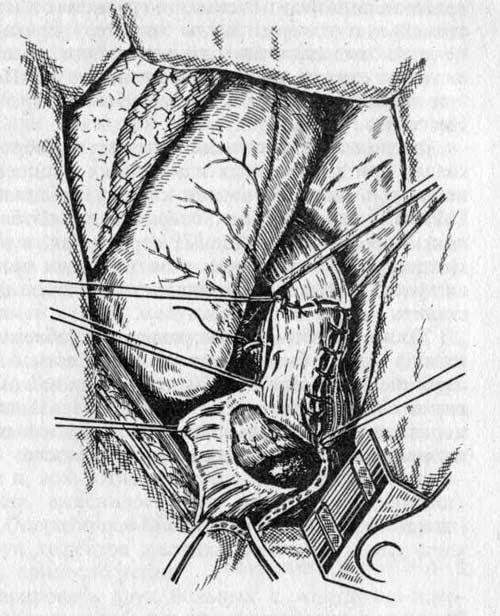 При выписке сохранялись отделяемое по дренажу от гепатикоеюноанастомоза в объеме до 10—15 мл с примесью желчи и гранулирующий дефект послеоперационной раны, куда дренировалось тонкокишечное отделяемое. Через 4 мес после операции фистула самостоятельно закрылась. Отдаленные результаты прослежены на протяжении 39 мес, самочувствие удовлетворительное, жалоб нет, трудоспособность нормальная. Масса тела нормализовалась и достигла показателей, которые были до травмы в 2006 г. Данных об инкреторной и экскреторной недостаточности поджелудочной железы не выявлено. Повторных операций не было, продолжается наблюдение у специалистов (хирург, гастроэнтеролог, эндокринолог) по месту жительства (рис. 3).
При выписке сохранялись отделяемое по дренажу от гепатикоеюноанастомоза в объеме до 10—15 мл с примесью желчи и гранулирующий дефект послеоперационной раны, куда дренировалось тонкокишечное отделяемое. Через 4 мес после операции фистула самостоятельно закрылась. Отдаленные результаты прослежены на протяжении 39 мес, самочувствие удовлетворительное, жалоб нет, трудоспособность нормальная. Масса тела нормализовалась и достигла показателей, которые были до травмы в 2006 г. Данных об инкреторной и экскреторной недостаточности поджелудочной железы не выявлено. Повторных операций не было, продолжается наблюдение у специалистов (хирург, гастроэнтеролог, эндокринолог) по месту жительства (рис. 3).
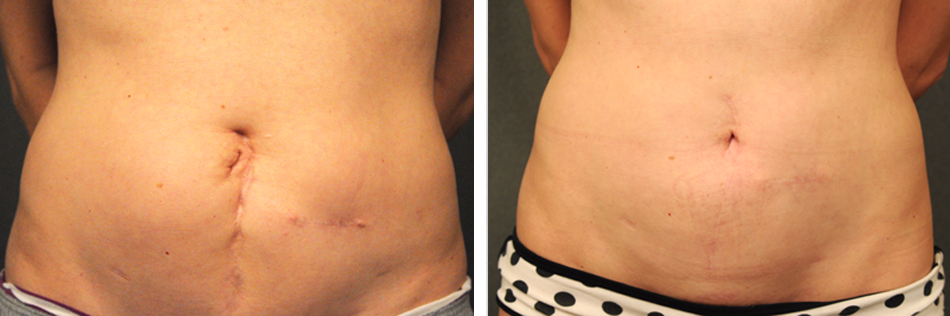
Рис. 3. Вид передней брюшной стенки через 5 мес после операции.
Таким образом, представленные нами больные имели длительный анамнез заболевания (1 год и 6 лет) и перенесли множественные безуспешные оперативные вмешательства, были исчерпаны все консервативные и органосохраняющие хирургические методики лечения. Радикальное удаление двенадцатиперстной кишки с дефектом позволило вылечить этих тяжелобольных и добиться хороших отдаленных результатов. В первом наблюдении объем вмешательства был максимальным — панкреатодуоденальная резекция, во втором наблюдении удалось изолированно удалить только двенадцатиперстную кишку. По понятным причинам дуоденэктомия — более выигрышное вмешательство, но для этого должны быть соответствующие технически условия. Наружный дуоденальный свищ при имеющихся достижениях современной медицины все же остается серьезной проблемой. На сегодняшний день консервативное лечение, по мнению большинства хирургов, является методом выбора при неосложненной форме заболевания [2, 4]. В случае неэффективности такой терапии и развития осложнений рассматриваются разные варианты хирургического лечения. Решение об операции и ее объеме должно быть персонифицированным. Выполнять ее следует не ранее чем через 4—6 нед консервативного лечения [1, 3].
Радикальное удаление двенадцатиперстной кишки с дефектом позволило вылечить этих тяжелобольных и добиться хороших отдаленных результатов. В первом наблюдении объем вмешательства был максимальным — панкреатодуоденальная резекция, во втором наблюдении удалось изолированно удалить только двенадцатиперстную кишку. По понятным причинам дуоденэктомия — более выигрышное вмешательство, но для этого должны быть соответствующие технически условия. Наружный дуоденальный свищ при имеющихся достижениях современной медицины все же остается серьезной проблемой. На сегодняшний день консервативное лечение, по мнению большинства хирургов, является методом выбора при неосложненной форме заболевания [2, 4]. В случае неэффективности такой терапии и развития осложнений рассматриваются разные варианты хирургического лечения. Решение об операции и ее объеме должно быть персонифицированным. Выполнять ее следует не ранее чем через 4—6 нед консервативного лечения [1, 3].
*e-mail: oskipenko@mail.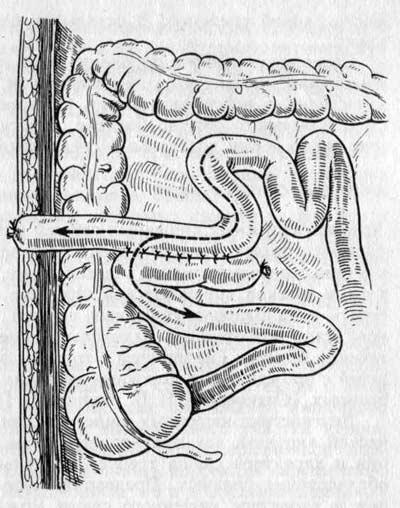 ru
ru
Успешное лечение кишечно-кожных свищей после эзофагэктомии мазью скополамина и терапией ран отрицательным давлением: клинический случай | Хирургические истории болезни
- История болезни
- Открытый доступ
- Опубликовано:
- Шигемаса Судзуки ORCID: orcid.org/0000-0002-1210-6254 1 ,
- Ryusuke Aihara 1 ,
- Takashi Ooki 1 ,
- Naoki Matsumura 1 ,
- Wataru Wada 1 ,
- Akira Mogi 1 ,
- Yasuo Hosouchi 1 ,
- Yasuji Nishida 1 ,
- Makoto Sakai 2 ,
- Makoto Sohda 2 ,
- Hiroshi Saeki 2 и
- …
- KNABE SHIRABE SHIL0011
Хирургические истории болезни том 6 , Номер статьи: 177 (2020) Процитировать эту статью
2174 доступа
2 Цитаты
Сведения о показателях
Abstract
История вопроса
Несмотря на усовершенствование хирургических методов и периоперационного ведения, несостоятельность анастомоза (AL) после операции по поводу рака пищевода остается потенциальным осложнением.
 В большинстве случаев наблюдается спонтанное заживление при правильном дренировании, но иногда AL приводит к образованию неразрешимых кожно-кишечных свищей. Здесь мы сообщаем о случае трудноизлечимой кишечно-кожной фистулы, вызванной AL после эзофагэктомии и успешно вылеченной мазью скополамина и терапией ран отрицательным давлением (NPWT).
В большинстве случаев наблюдается спонтанное заживление при правильном дренировании, но иногда AL приводит к образованию неразрешимых кожно-кишечных свищей. Здесь мы сообщаем о случае трудноизлечимой кишечно-кожной фистулы, вызванной AL после эзофагэктомии и успешно вылеченной мазью скополамина и терапией ран отрицательным давлением (NPWT).Клинический случай
Мужчине 77 лет была выполнена торакоскопическая субтотальная эзофагэктомия с диссекцией лимфатических узлов в трех полях с последующей реконструкцией желудочного зонда через задний медиастинальный путь. На 6-е сутки после операции выявлен ОЛ, формирующий кожно-кишечный свищ. Первоначально проводилось консервативное лечение, но свищ закрыть не удалось. Мы предположили, что значительное количество экссудата может препятствовать закрытию свища. Скополаминовая мазь использовалась для уменьшения количества жидкости. NPWT также была инициирована для ускорения заживления ран. Примерно через 3 недели после начала лечения свищ закрылся; стал возможен пероральный прием, и больной был выписан из стационара без каких-либо симптомов.
Выводы
Комбинация скополаминовой мази и NPWT может рассматриваться как один из эффективных вариантов лечения трудноразрешимых кожно-кишечных свищей вследствие AL после эзофагэктомии.
История вопроса
Несостоятельность анастомоза (AL) является одним из основных осложнений хирургии рака пищевода с частотой 13,3% согласно Японской национальной клинической базе данных [1]. В большинстве случаев спонтанное заживление наблюдается после консервативного лечения, которое может включать голодание и правильное дренирование; однако иногда развиваются трудноразрешимые кожно-кишечные свищи. Большие объемы свищевого отделяемого значительно снижают качество жизни больного и удлиняют период голодания и госпитализации.
Терапия ран отрицательным давлением (NPWT) является относительно новым методом лечения, который способствует заживлению путем герметизации раневой поверхности [2]. О применении NPWT при кишечно-кожных свищах вследствие AL после эзофагэктомии сообщалось редко.
 Здесь мы сообщаем о случае послеоперационной фистулы, успешно леченной комбинацией скополаминовой мази и NPWT.
Здесь мы сообщаем о случае послеоперационной фистулы, успешно леченной комбинацией скополаминовой мази и NPWT.Описание клинического случая
77-летний мужчина перенес резекцию пищевода по поводу рака грудного отдела пищевода с диссекцией лимфатических узлов в трех полях с последующей реконструкцией желудочной трубки через задний медиастинальный путь. Реконструкцию выполняли в шейном отделе с наложением анастомоза конец в бок с помощью автоматического анастомоза. В итоге длина остаточной части пищевода составила около 3 см. На 6-е сутки после операции (ПО) вокруг шейной раны наблюдалось покраснение. Рана была частично вскрыта, наблюдалось отделяемое из ЖКТ. Было начато консервативное лечение, включающее голодание, дренирование дефектной грануляции и зондовое питание; тем не менее, большое количество экссудата продолжало выделяться, образуя кожно-кишечный свищ. 291-й и 43-й ПОД мы попытались закрыть свищ путем наложения швов, но он вскоре разорвался. На 57-м послеоперационном периоде мы ввели Дермабонд® в фистулу, но безрезультатно.
Рис. 1 На 58-й день послеоперационного дня, поскольку считается, что стеноз анастомоза является препятствием для заживления свища, для увеличения размеров анастомоза было выполнено эндоскопическое баллонное бужирование (рис. 1а, б). Однако экссудат никогда не уменьшался. Таким образом, мы предположили, что постоянное выделение большого количества экссудата может препятствовать закрытию свища. Во-первых, мы стремились уменьшить поток через фистулу, используя мазь со скополамином. На 61-м ДПО небольшое количество скополаминовой мази наносили вблизи сосочкового отростка в задней части ушной раковины 2 раза в сутки (рис. 2). В Японии трансдермальный скополамин коммерчески недоступен, поэтому он был приготовлен в нашей больнице; его использование было одобрено Комитетом по этике в нашей больнице для использования не по прямому назначению. Хотя были опасения по поводу антихолинергических побочных эффектов, была выявлена только легкая жажда. Одновременно была начата NPWT для ускорения заживления ран (рис.
На 58-й день послеоперационного дня, поскольку считается, что стеноз анастомоза является препятствием для заживления свища, для увеличения размеров анастомоза было выполнено эндоскопическое баллонное бужирование (рис. 1а, б). Однако экссудат никогда не уменьшался. Таким образом, мы предположили, что постоянное выделение большого количества экссудата может препятствовать закрытию свища. Во-первых, мы стремились уменьшить поток через фистулу, используя мазь со скополамином. На 61-м ДПО небольшое количество скополаминовой мази наносили вблизи сосочкового отростка в задней части ушной раковины 2 раза в сутки (рис. 2). В Японии трансдермальный скополамин коммерчески недоступен, поэтому он был приготовлен в нашей больнице; его использование было одобрено Комитетом по этике в нашей больнице для использования не по прямому назначению. Хотя были опасения по поводу антихолинергических побочных эффектов, была выявлена только легкая жажда. Одновременно была начата NPWT для ускорения заживления ран (рис. 3а, б). В качестве устройства поддержания отрицательного давления использовалась вакуумная система обработки закрытия (KCI International, Сан-Антонио, Техас, США), а полиуретановая пена заменялась каждые 72 часа. Отрицательное давление было соответствующим образом доведено до 100–150 мм рт. ст. Иногда отрицательное давление прекращалось. Эта проблема была решена путем регулировки давления всасывания и соответствующего улучшения формы пенополиуретана. Постепенно появились хорошие грануляции, и фистула уменьшилась (рис. 3в). Примерно через 3 недели после начала лечения свищ закрылся, и стало возможным пероральное введение (рис. 3г). Больная выписана из стационара 9 декабря.7-й POD без симптомов.
3а, б). В качестве устройства поддержания отрицательного давления использовалась вакуумная система обработки закрытия (KCI International, Сан-Антонио, Техас, США), а полиуретановая пена заменялась каждые 72 часа. Отрицательное давление было соответствующим образом доведено до 100–150 мм рт. ст. Иногда отрицательное давление прекращалось. Эта проблема была решена путем регулировки давления всасывания и соответствующего улучшения формы пенополиуретана. Постепенно появились хорошие грануляции, и фистула уменьшилась (рис. 3в). Примерно через 3 недели после начала лечения свищ закрылся, и стало возможным пероральное введение (рис. 3г). Больная выписана из стационара 9 декабря.7-й POD без симптомов.a Эндоскопическое исследование подтвердило наличие стеноза анастомоза. b Эндоскопический баллонный буж был выполнен на 58-м POD
Изображение в полный размер
Рис. 2Положение, в котором была прикреплена скополаминовая заплата.
 Небольшое количество скополаминовой мази наносили вблизи сосочкового отростка в задней части ушной раковины
Небольшое количество скополаминовой мази наносили вблизи сосочкового отростка в задней части ушной раковиныИзображение в полный размер
Рис. 3а Внешний вид раны шейки матки на 61-м ПОД. Постоянно выделяющийся из свища экссудат вызывал периферический дерматит. b NPWT была начата для непрерывной аспирации экссудата и защиты кожи. c Внешний вид раны шейки матки на 73-й день после начала лечения (13-й день после начала NPWT). Развиваются грануляции, кожа смыкается, свищ сморщивается. d Внешний вид раны шейки матки на 81-м ДПО (21-й день после начала NPWT). Свищ закрылся, экссудата нет
Увеличить
Обсуждение
Кожно-кишечные свищи, осложняющие хирургическое вмешательство при раке пищевода, могут стать трудноизлечимыми из-за большого количества экссудата, который постоянно подвергает окружающую кожу сильному раздражению и нарушает гранулогенез. Также большое количество свищевого экссудата вызывает значительную боль [3, 4].
 При трудноизлечимых кишечно-кожных свищах, возникающих из-за AL, в первую очередь следует рассматривать минимально инвазивный подход. Таким образом, хирургические методы лечения, такие как заполнение кожно-мышечного лоскута на ножке [5], не относятся к методам лечения первого выбора. Сообщалось о полезности покрытых стентов для закрытия фистулы после эзофагэктомии [6, 7]. Однако в данном случае, поскольку анастомоз располагался на шее, эндоскопическая установка стента не подходила. Несмотря на то, что в качестве одного из вариантов лечения анастомотического свища сообщалось об использовании клипсовой системы за пределами эндоскопа [8], было технически сложно захватить все слои пищеварительного тракта, и от нее отказались. Сообщается, что интратекальное введение фибринового клея или цианоакрилата является эффективным средством лечения трудноизлечимых свищей [9]., 10]. Механизм действия фибринового клея включает проникновение фибробластов и их пролиферацию в фибриновой матрице, прилипшей к ткани, что приводит к репарации тканей с ангиогенезом.
При трудноизлечимых кишечно-кожных свищах, возникающих из-за AL, в первую очередь следует рассматривать минимально инвазивный подход. Таким образом, хирургические методы лечения, такие как заполнение кожно-мышечного лоскута на ножке [5], не относятся к методам лечения первого выбора. Сообщалось о полезности покрытых стентов для закрытия фистулы после эзофагэктомии [6, 7]. Однако в данном случае, поскольку анастомоз располагался на шее, эндоскопическая установка стента не подходила. Несмотря на то, что в качестве одного из вариантов лечения анастомотического свища сообщалось об использовании клипсовой системы за пределами эндоскопа [8], было технически сложно захватить все слои пищеварительного тракта, и от нее отказались. Сообщается, что интратекальное введение фибринового клея или цианоакрилата является эффективным средством лечения трудноизлечимых свищей [9]., 10]. Механизм действия фибринового клея включает проникновение фибробластов и их пролиферацию в фибриновой матрице, прилипшей к ткани, что приводит к репарации тканей с ангиогенезом. Однако фибрину требуется несколько минут, чтобы образовать стабильную поперечную связь и прикрепиться к ткани, а адгезия и фиксация слабые. Поэтому этот метод оказался непригодным для данного случая, когда постоянно выделялся экссудат, а давление было высоким. Цианоакрилатные препараты обладают преимуществами быстрой и высокопрочной адгезии [11], поэтому мы попытались закрыть свищ с помощью Dermabond®, который, однако, оказался неэффективным.
Однако фибрину требуется несколько минут, чтобы образовать стабильную поперечную связь и прикрепиться к ткани, а адгезия и фиксация слабые. Поэтому этот метод оказался непригодным для данного случая, когда постоянно выделялся экссудат, а давление было высоким. Цианоакрилатные препараты обладают преимуществами быстрой и высокопрочной адгезии [11], поэтому мы попытались закрыть свищ с помощью Dermabond®, который, однако, оказался неэффективным.Поскольку предполагалось, что чрезмерное выделение экссудата является одной из причин замедленного заживления ран, мы сначала стремились уменьшить количество экссудата. Хотя варианты лекарственной терапии включают использование антихолинергических препаратов, как пероральное, так и внутривенное введение может привести к побочным эффектам, таким как нечеткость зрения, миоз, сердцебиение, приливы, головокружение и запор. Между тем известно, что скополамин всасывается трансдермально [12]. Что касается проницаемости кожи, задняя часть уха демонстрирует высокую проницаемость кожи.
 В США пластырь со скополамином является антихолинергическим препаратом, одобренным для профилактики укачивания и коммерчески доступным [13]. Сообщалось также, что пластыри со скополамином подавляют выработку слюны у больных раком [14]. В Японии таких пластырей нет в продаже, поэтому в нашей больнице в дополнение к гидрофильной мази был изготовлен один пластырь с концентрацией гидрата скополамина гидробромида 5%. В нашем случае со дня применения количество слюны уменьшилось примерно наполовину, и наблюдалась лишь незначительная степень сухости во рту.
В США пластырь со скополамином является антихолинергическим препаратом, одобренным для профилактики укачивания и коммерчески доступным [13]. Сообщалось также, что пластыри со скополамином подавляют выработку слюны у больных раком [14]. В Японии таких пластырей нет в продаже, поэтому в нашей больнице в дополнение к гидрофильной мази был изготовлен один пластырь с концентрацией гидрата скополамина гидробромида 5%. В нашем случае со дня применения количество слюны уменьшилось примерно наполовину, и наблюдалась лишь незначительная степень сухости во рту.NPWT представляет собой физиотерапию, при которой отрицательное давление постоянно или периодически воздействует на рану в закрытой среде, чтобы стимулировать образование грануляционной ткани, скорректировать раневое ложе и, следовательно, облегчить заживление раны. Он широко используется для острых ран, таких как те, которые не могут быть закрыты временно; открытые раны на ампутированных конечностях; и хронические раны, такие как пролежни и диабетические язвы стопы [15,16,17].
 Эндоскопическое вакуумное закрытие все чаще используется для внутригрудной утечки после эзофагэктомии [18]. С другой стороны, было немного сообщений о чрескожной NPWT для лечения кишечно-кожных свищей из-за AL после эзофагэктомии [19].]. Мы предположили, что NPWT будет полностью применима к послеоперационным кишечно-кожным свищам, таким как свищи в данном случае, и будет соответствовать критерию минимально инвазивного подхода. Также считается, что синергетический эффект был получен в процессе закрытия свищей при комбинированном использовании скополаминовой мази. Уменьшение экссудата позволило защитить рану, а постоянное отрицательное давление способствовало грануляции. Проблемой использования NPWT в кишечном тракте является риск некроза кишечника, связанный с постоянным отрицательным давлением [20], возможно, из-за отрицательного давления, нарушающего микроциркуляцию [21]. Поэтому в данном случае отрицательное давление было осторожно и постепенно инициировано. При этом такое лечение не требовало частой замены марлевых повязок благодаря постоянному дренированию и улучшало состояние окружающей кожи, не только способствуя заживлению раны, но и значительно уменьшая дискомфорт пациента.
Эндоскопическое вакуумное закрытие все чаще используется для внутригрудной утечки после эзофагэктомии [18]. С другой стороны, было немного сообщений о чрескожной NPWT для лечения кишечно-кожных свищей из-за AL после эзофагэктомии [19].]. Мы предположили, что NPWT будет полностью применима к послеоперационным кишечно-кожным свищам, таким как свищи в данном случае, и будет соответствовать критерию минимально инвазивного подхода. Также считается, что синергетический эффект был получен в процессе закрытия свищей при комбинированном использовании скополаминовой мази. Уменьшение экссудата позволило защитить рану, а постоянное отрицательное давление способствовало грануляции. Проблемой использования NPWT в кишечном тракте является риск некроза кишечника, связанный с постоянным отрицательным давлением [20], возможно, из-за отрицательного давления, нарушающего микроциркуляцию [21]. Поэтому в данном случае отрицательное давление было осторожно и постепенно инициировано. При этом такое лечение не требовало частой замены марлевых повязок благодаря постоянному дренированию и улучшало состояние окружающей кожи, не только способствуя заживлению раны, но и значительно уменьшая дискомфорт пациента.
Насколько нам известно, не существует общего определения продолжительности трудноизлечимой фистулы. В нашем случае, несмотря на наличие постэзофагэктомического ОЛ, дренирование и общее состояние были достаточно хорошими, без серьезных осложнений. Поэтому следующее лечение было отложено, а период госпитализации стал достаточно длительным. Мы предполагаем, что AL, который не улучшается в течение 1 месяца, следует рассматривать как трудноизлечимый свищ, и в таких случаях комбинированное лечение мазью со скополамином и NPWT может оказаться успешной стратегией лечения.
Заключение
Комбинация скополаминовой мази и NPWT может рассматриваться как один из эффективных вариантов лечения трудноразрешимых кожно-кишечных свищей вследствие AL после эзофагэктомии.
Наличие данных и материалов
Данные, подтверждающие выводы этой статьи, включены в статью.
Сокращения
- AL:
Несостоятельность анастомоза
- NPWT:
Лечение ран отрицательным давлением
- ПОД:
Послеоперационный день
Ссылки
- «>
Takeuchi H, Miyata H, Gotoh M, et al. Модель риска эзофагэктомии с использованием данных 5354 пациентов, включенных в японскую общенациональную веб-базу данных. Энн Сург. 2014; 260: 259–66.
Артикул Google ученый
Argenta LC, Morykwas MJ. Вакуумное закрытие: новый метод контроля и лечения ран: клинический опыт. Энн Пласт Сург. 1997;38:563–76 обсуждение 577.
Статья КАС Google ученый
Martinez JL, Luque-de-Leon E, Mier J, et al. Систематическое лечение послеоперационных кишечно-кожных свищей: факторы, связанные с исходами. Мир J Surg. 2008;32:436–43 обсуждение 444.
Статья Google ученый
Эвенсон А.Р., Фишер Дж.Е. Текущее лечение кишечно-кожных свищей. J Gastrointest Surg. 2006; 10: 455–64.
Артикул Google ученый
- «>
Хаяси К., Андо Н., Одзава С. и др. Желудочная трубка-трахеальная фистула закрыта мышечно-кожным лоскутом широчайшей мышцы спины. Энн Торак Серг. 1999; 68: 561–2.
Артикул КАС Google ученый
Gelbmann CM, Ratiu NL, Rath HC, et al. Использование саморасширяющихся пластиковых стентов для лечения перфораций пищевода и симптоматических несостоятельностей анастомозов. Эндоскопия. 2004; 36: 695–9.
Артикул КАС Google ученый
Хунербейн М., Строщински С., Моэста К.Т., Шлаг П.М. Лечение несостоятельности торакальных анастомозов после эзофагэктомии саморасширяющимися пластиковыми стентами. Энн Сург. 2004; 240:801–7.
Артикул Google ученый
Кобара Х., Мори Х., Фуджихара С. и др. Результаты закрытия дефектов желудочно-кишечного тракта клипсовой системой в многоцентровом опыте: анализ успешного метода аспирации.
 Мир J Гастроэнтерол. 2017;23:1645–56.
Мир J Гастроэнтерол. 2017;23:1645–56.Артикул Google ученый
Накано Ю., Такао Т., Морита Ю. и др. Эндоскопическая пломбировка листами полигликолевой кислоты и фибриновым клеем при желудочно-кишечных свищах. Surg Endosc. 2019;33:1795–801.
Артикул Google ученый
Одзима Т., Накамура М., Накамори М. и др. Эндоскопическое лечение пищеводных свищей после эзофагэктомии с инъекцией альфа-цианоакрилатного мономера: исследование фазы II. Endosc Int Open. 2018;6:E1093–9.
Артикул Google ученый
Насралла М., Фахад А.А. Успешная радиологическая эмболизация тонкокишечно-кишечного свища с низким выходом с использованием смеси цианакрилата и липиодола. Представитель дела Radiol, 2019 г.;14:1372-6.
Артикул Google ученый
- «>
Clissold SP, Heel RC. Трансдермальный гиосцин (скополамин). Предварительный обзор его фармакодинамических свойств и терапевтической эффективности. Наркотики. 1985; 29: 189–207.
Артикул КАС Google ученый
Richardson CT, Feldman M. Влияние трансдермального скополамина, отдельно или в комбинации с циметидином, на общую 24-часовую секрецию желудочного сока у пациентов с язвой двенадцатиперстной кишки. Кишка. 1986;27:1493–1497.
Артикул КАС Google ученый
Тассинари Д., Поджи Б., Фантини М. и др. Лечение слюнотечения трансдермальным скополамином. Использование побочного эффекта для лечения необычного симптома у больных раком. Поддержите уход за раком. 2005; 13: 559–61.
Артикул Google ученый
Banwell PE, Musgrave M. Местная терапия отрицательным давлением: механизмы и показания.
 Int Wound J. 2004; 1: 95–106.
Int Wound J. 2004; 1: 95–106.Артикул Google ученый
Wackenfors A, Sjogren J, Gustafsson R, et al. Влияние вакуумной ушивания на кровоток в микрососудах края паховой раны. Восстановление ран. 2004; 12:600–6.
Артикул Google ученый
Кошик Д., Джоши Н., Кумар Р. и др. Терапия ран отрицательным давлением по сравнению с марлевыми повязками для лечения контаминированных травматических ран. J Уход за ранами. 2017;26:600–6.
Артикул КАС Google ученый
Min YW, Kim T, Lee H, et al. Эндоскопическая вакуумная терапия послеоперационной несостоятельности пищевода. BMC Surg. 2019;19:37.
Артикул Google ученый
Endara SA, Teran FJ, Serrano AJ и др. Эзофагоколопластика фистула успешно лечится вакуумным закрытием.
 Представитель J Surg, 2018; 2018: rjx256.
Представитель J Surg, 2018; 2018: rjx256.Артикул Google ученый
Рао М., Берк Д., Финан П.Дж., Сагар П.М. Использование вакуумного закрытия ран брюшной полости: предостережение. Колоректальный дис. 2007; 9: 266–8.
Артикул КАС Google ученый
Lindstedt S, Malmsjo M, Hansson J, et al. Изменения микрососудистого кровотока в стенке тонкой кишки при традиционной терапии ран отрицательным давлением и лечении ран отрицательным давлением с использованием защитного диска над кишечником в лапаростоме. Энн Сург. 2012; 255:171–5.
Артикул Google ученый
Ссылки на скачивание
Благодарности
Мы благодарим г-жу Кунийо Симидзу (медсестру по лечению стомы и недержания мочи) за ее превосходную техническую помощь и интеллектуальную академическую поддержку.
Финансирование
Никакой грантовой поддержки или финансирования от государственных учреждений или частных предприятий не было получено для этого случая.
Информация об авторе
Авторы и организации
Хирургическое отделение, префектура Гунма Больница Сайсейкай Маэбаси, 564-1, Камисинден-мати, Маэбаси, Гунма, 371-0821, Япония
Шигемаса Судзуки, Рюсуке Айхара, Такаши Ооки, Могиара Наоки Мацумура, Аатару Ватару , Ясуо Хосоути и Ясудзи Нисида
Кафедра общей хирургии, Высшая школа медицины, Университет Гунма, Маэбаси, Япония
Макото Сакаи, Макото Сохда, Хироси Саэки и Кен Ширабе
Авторы
- Shigemasa Suzuki
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Ryusuke Aihara
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Takashi Ooki
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Наоки Мацумура
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Wataru Wada
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Akira Mogi
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Ясуо Хосоути
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Yasuji Nishida
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Makoto Sakai
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Makoto Sohda
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Hiroshi Saeki
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Ken Shirabe
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
SS сообщил о случае и написал рукопись.
 RA, SO, NM, WW, AM, YH и YN принимали участие в лечении пациента. MS, MS, HS и KS участвовали в критическом пересмотре рукописи. Все авторы заявляют, что они внесли свой вклад в эту статью и что они прочитали и одобрили окончательный вариант рукописи.
RA, SO, NM, WW, AM, YH и YN принимали участие в лечении пациента. MS, MS, HS и KS участвовали в критическом пересмотре рукописи. Все авторы заявляют, что они внесли свой вклад в эту статью и что они прочитали и одобрили окончательный вариант рукописи.Автор, ответственный за переписку
Переписка с Шигемаса Судзуки.
Декларация этики
Одобрение этики и согласие на участие
Неприменимо.
Согласие на публикацию
От пациента было получено письменное информированное согласие на публикацию данного клинического случая и прилагаемых изображений.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.
 0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.Перепечатки и разрешения
Об этой статье
Желудочно-кишечный свищ Информация | Гора Синай
Энтеро-энтеральный свищ; Кожно-кишечный свищ; свищ — желудочно-кишечный; Болезнь Крона — свищ
Желудочно-кишечный свищ представляет собой аномальное отверстие в желудке или кишечнике, через которое происходит утечка содержимого.
- Утечки, проходящие в часть кишечника, называются кишечно-кишечными свищами.
- Утечки, проходящие через кожу, называются кишечно-кожными свищами.
- Могут поражаться и другие органы, такие как мочевой пузырь, влагалище, задний проход и толстая кишка.
К органам пищеварительной системы брюшной полости относятся печень, желчный пузырь, желудок, тонкий и толстый кишечник.
Фистула представляет собой аномальное соединение между органом, сосудом или кишечником и другим органом, сосудом или кишечником или кожей. Свищи можно рассматривать как трубки, соединяющие внутренние трубчатые структуры, такие как артерии, вены или кишечник, друг с другом или с кожей. Свищи обычно возникают в результате травмы или хирургического вмешательства, но также могут быть вызваны инфекцией или воспалением.
Причины
Большинство желудочно-кишечных свищей возникают после операции.
 Другие причины включают:
Другие причины включают:- Непроходимость кишечника
- Инфекция (например, дивертикулит)
- Болезнь Крона
- Облучение брюшной полости (чаще всего в рамках лечения рака)
- Травмы, такие как глубокие раны от колющих или выстрел из огнестрельного оружия
- Проглатывание едких веществ (например, щелочи)
Симптомы
В зависимости от места утечки эти свищи могут вызывать диарею и плохое всасывание питательных веществ. В вашем организме может не быть столько воды и жидкости, сколько ему нужно.
- Некоторые свищи могут не вызывать симптомов.
- Другие свищи вызывают просачивание кишечного содержимого через отверстие в коже.
Обследования и анализы
Анализы могут включать:
- Проглатывание бария для осмотра желудка или тонкой кишки
- Бариевую клизму для осмотра толстой кишки
- КТ брюшной полости для поиска свищей между петлями кишечника или участками инфекции
- Фистулограмма, при которой контрастное вещество вводят в кожное отверстие фистулы и делают рентгеновские снимки
Лечение
Лечение может включать:
- Антибиотики
- Иммунодепрессанты, если свищ является результатом болезни Крона
- Операция по удалению свища и части кишечника, если свищ не заживает
- Питание через вену пока свищ заживает (в некоторых случаях)
Некоторые свищи закрываются самостоятельно через несколько недель или месяцев.

Перспективы (Прогноз)
Перспективы зависят от общего состояния здоровья человека и степени тяжести фистулы. Люди, которые в остальном здоровы, имеют очень хорошие шансы на выздоровление.
Возможные осложнения
Свищи могут привести к недоеданию и обезвоживанию, в зависимости от их расположения в кишечнике. Они также могут вызывать проблемы с кожей и инфекцию.
Когда обращаться к медицинскому работнику
Позвоните своему лечащему врачу, если у вас есть:
- Очень сильная диарея или другие серьезные изменения в работе кишечника
- Подтекание жидкости из отверстия на животе или вблизи ануса, особенно недавно перенесли абдоминальную операцию
Де Приско Г.

