симптомы, причины и особенности лечения
Здоровье 21 сентября 2017Непродолжительные солнечные ванны считаются не только положительным, но и обязательным фактором для здоровья человека. Умеренное воздействие ультрафиолетовых лучей способствует выработке витамина Д. Однако чрезмерное увлечение приводит к развитию заболеваний. Одним из наиболее опасных недугов является солнечный кератоз.
Сущность патологического процесса
Солнечный или актинический кератоз представляет собой кожное заболевание. Оно развивается на участках эпидермиса, которые подвержены избыточному солнечному воздействию. Это, прежде всего, лицо, уши, шея и губы. Чаще всего патологический процесс выявляется у людей, проводящих много времени под палящим солнцем.
Он имеет доброкачественное течение, но может трансформироваться в плоскоклеточный рак. Однако из-за обменных нарушений солнечный кератоз не развивается. Возникновение новообразований (кератом) спрогнозировать не представляется возможным. Пораженные участки кожи в течение длительного времени могут оставаться неизменными. В медицинской практике также известны случаи самостоятельного излечения, когда кератомы проходят без терапевтического воздействия.
Основные причины
Солнечный кератоз начинает свое развитие на фоне длительного и регулярного облучения солнечными лучами. Их длина может варьироваться в пределах 280-320 нм. Нарушения патологического характера проявляются не сразу. Поэтому среди пациентов преобладают пожилые люди, чей возраст перешагнул отметку 60 лет.
Ультрафиолетовое облучение постепенно изменяет генетический материал клеток кожи. В результате появляются атипичные элементы — анапластические. Они не имеют определенной функции. Атипичные клетки с течением времени заменяют собой здоровый эпидермис, как следствие, нарушается полноценный процесс ороговения кожного покрова. Он становится жестким и грубым.
При благоприятных условиях анапластические элементы легко проникают под базальную мембрану, которая ограничивает эпидермис от дермы. При такой клинической картине в несколько раз увеличивается вероятность трансформации недуга в карциному.
Факторы риска
У людей со светлой кожей чаще всего врачи диагностируют солнечный кератоз. Также в группу риска входят пациенты с ВИЧ-инфекцией и ослабленным иммунитетом. Специалисты не исключают вероятность передачи заболевания по наследству.
Следующие факторы только увеличивают риск возникновения недуга:
- проживание в южных областях и горах;
- работа под палящим солнцем;
- частые стрессы;
- лечение гормональными препаратами;
- наличие на теле веснушек;
- голубые глаза;
- рыжие или светлые волосы;
- частые солнечные ожоги.
Среди маленьких пациентов крайне редко диагностируется солнечный кератоз. По мнению доктора Комаровского, лечение данного заболевания в этом случае практически не будет отличаться от такового у взрослых.
Клиническая картина
Развитие заболевания происходит в несколько этапов. Сначала разрастается роговой слой кожи. Затем появляется сухое, чуть выступающее над поверхностью и шелушащееся пятно. Она не зудит и не воспаляется. Отсутствие дискомфорта останавливает больного, поэтому он не обращается за медицинской помощью.
Постепенно пятно разрастается, а роговой слой на нем становится более толстым. Новообразование меняет свой цвет. Оттенок кожи в этой области может варьироваться от темно-красного до бордово-коричневого. Внешне кератома напоминает корку или бородавку. С течением времени она может отпасть, но уже совсем скоро на этом месте образуется новый очаг поражения.
Размеры новообразования также варьируются. Это может быть плоская бляшка около 2,5 см в диаметре или небольшой бугорок в форме капли.
Разновидности патологии
Существует несколько разновидностей солнечного кератоза. Различия между его формами определяются локализацией патологии. Рассмотрим только наиболее распространенные из них.
- Гипертрофический кератоз. Атипичные элементы синтезируют темный и светлый кератин.
- Пигментный. Очаг патологии находится в базальном слое эпидермиса. Накопление меланина в больших количествах способствует окрашиванию новообразования в темный цвет.
- Лихеноидный. На границе базального слоя кожи появляются лимфоцитарные инфильтраты — псевдолимфомы. Именно они и разрушают верхние слои эпидермиса.
- Пролиферативный. Для этой формы заболевания характерно появление очагов гиперкератоза, что подразумевает утолщение рогового слоя кожи.
- Атрофический. Локализуется исключительно в верхних слоях дермы. В областях поражения образуются «лакуны» и трещины.
- Акантолитический. Патология сопровождается разрастанием опухолевидных образований, которые находятся над уже имеющимися трещинами.
- Бовеноидный. Это начальная стадия рака кожи, для которой типично одинаковое количество умирающих и зарождающихся атипичных элементов.
Определение формы заболевания осуществляется во время диагностического обследования. Изучение характера и локализации очага патологии необходимо для назначения эффективного лечения.
Методы диагностики
При подозрении на солнечный кератоз кожи необходимо сразу обратиться к врачу. Лечением данного заболевания занимается врач-дерматолог. Его диагностика начинается с обычного осмотра. Опытный специалист уже на этом этапе может заподозрить недуг и определить его стадию развития.
Для подтверждения предварительного диагноза пациенту назначают биопсию пораженного участка — исследование отдельных элементов кожи в лабораторных условиях. В ходе процедуры обязательно используется местная анестезия.
После подтверждения диагноза дерматолог подбирает терапию. Обычно для борьбы с недугом используются аппаратные методики и назначаются лекарственные препараты. Более подробно о каждом методе лечения будет рассказано чуть ниже.
Аппаратные методики лечения
Основу терапии данного заболевания составляют аппаратные методики воздействия. Суть лечения сводится к удалению патологических очагов. С этой целью современная медицина предлагает использовать одну из нескольких процедур, предложенных ниже.
- Криотерапия (прижигание жидким азотом). Рекомендуется при большой площади поражения. После заморозки шелушащиеся элементы удаляются, а кожа под ними становится чистой. Одним из побочных эффектов процедуры считается гиперпигментация кожи.
- Лазеротерапия. Лечение пигментной формы солнечного кератоза чаще всего осуществляется именно с помощью лазера. Это относительно безболезненный и одновременно эффективный способ воздействия на патологию. Под действием высоких температур бляшка буквально выпаривается.
- Диатермокоагуляция. В ходе процедуры бляшка зачищается посредством электрического тока. Обязательно использование анестезии.
- Фотодинамическая терапия. На кератозные участки врач наносит специальный крем, который усиливает чувствительность дермы к действию подаваемых волн. Затем очаг обрабатывается световым лучом. Процедура хорошо переносится и рекомендуется пожилым людям.
Если в ходе диагностики врач подтвердил доброкачественность процесса, лечение солнечного кератоза допускается в косметологическом салоне. Специалист может провести химический пилинг и дермабразию. В ходе данных процедур происходит удаление верхних слоев эпидермиса с помощью химических веществ и щеточек. В результате пациент покидает кабинет косметолога с обновленной и здоровой кожей.
Применение лекарственных препаратов
Когда лечение солнечного кератоза кожи оперативным путем невозможно, применяют лекарственные препараты. Как правило, это крема с высоким содержанием фторурацила. Данное вещество буквально убивает чрезмерно ороговевшие клетки. Также в терапевтических целях используют мази с противовоспалительным эффектом. Например, «Имиквимод». Назначаемые препараты рекомендуется применять повторяющимися курсами.
Совсем недавно появилось новое лекарство «Пикато». Его можно использовать только 2-3 дня. Препарат выпускается в двух формах:
- концентрация 0,015 % для лица и головы;
- концентрация 0,05 % для туловища и конечностей.
Если после удаления солнечного кератоза рядом появляется покраснение или шелушение кожи, волноваться нет причин. «Пикато» может вызывать подобного рода побочные действия. Однако в течение недели все болезненные реакции постепенно стихают.
Возможные осложнения и прогноз на выздоровление
Кератоз опасен тем, что без грамотного лечения может трансформироваться в злокачественное заболевание. Однако даже после курса терапии необходимо постоянно следить за состоянием кожи, пользоваться защитными средствами от солнца. Только в таком случае можно надеяться на благоприятный прогноз. Развитие осложнений, в том числе среди пожилых пациентов, встречается крайне редко.
Способы профилактики
Лечением солнечного кератоза кожи, симптомами и признаками заболевания должен заниматься квалифицированный специалист. Что может сделать обычный человек, чтобы предупредить возникновение столь неприятного недуга? Для этого достаточно придерживаться простых рекомендаций:
- Врачи советуют избегать загара и солнечных ожогов. Летом необходимо пользоваться специальными защитными средствами. Наиболее опасным временем для принятия солнечных ванн специалисты считают период с 11 утра до 16 часов дня.
- Не стоит забывать, что даже в зимний период можно получить солнечный ожог. Чистый снег и лед прекрасно отражают ультрафиолетовые лучи. Поэтому во время длительных зимних прогулок следует также использовать защитные средства для кожи.
- В гардеробе на летний период необходимо иметь одежду с длинными рукавами и просторные юбки/брюки изо льна или хлопка. Можно носить широкополые шляпы и кепки с козырьком, которые будут чуть затенять лицо и уши.
- С возрастом лучше отказаться от посещения солярия, использования широко разрекламированных средств для усиления загара.
Каждый человек должен следить за состоянием кожи. При появлении любых изменений (увеличение в размерах родинки или бляшки, вариативность ее цвета) стоит проконсультироваться с дерматологом. Чем раньше врач обнаружит патологию, тем больше шансов на успешное излечение.
Источник: fb.ruлечение, прогноз, симптомы, диагностика, причины
Если непродолжительное воздействие солнечных лучей является не только положительным фактором, но еще и обязательным – иначе не производится витамин D, а кожа теряет массу защитных механизмов, то чрезмерное увлечение солнцем приводит к множеству разнообразных кожных заболевания. Солнечный кератоз – один из таких недугов.
Особенности болезни
Актинический или солнечный кератоз формируется благодаря длительному и постоянному облучению солнечными лучами с длиной волны в 280–320 нм. Патологические изменения появляются очень нескоро, в течение 10–20 лет никаких изменений может и не происходить.
Ультрафиолетовое облучение постепенно изменяет генетический материал кожных клеток. В итоге появляются атипические клетки – анапластические, то есть, недифференцированные и не имеющие четко определенной функции. Атипичные клетки заменяют собой нормальный эпидермис, что нарушает механизм ороговения кожи: она становится жесткой и грубой, что, в свою очередь, ускоряет процесс замещения нормальных клеток атипическими.
Актинический или солнечный кератоз – код по МКБ-10 L57.0.
При благоприятных условиях анапластические клетки проникают под базальную мембрану – последняя отграничивает эпидермис от дермы. В этом случае появляется вероятность того, что солнечный кератоз трансформируется в карциному. Вероятность составляет – 0,1%.
Солнечный (актинический) кератоз кожи (фото)
Классификация
Отличия между формами заболевания определяются локализацией активного процесса в эпидермисе и дерме. Выделяют следующие виды недуга.
- Гипертрофический акинетический кератоз – появляются атипичные клетки, которые синтезируют темный и светлый кератин. Это многослойность является отличительным диагностическим признаком кератоза.
- Пигментный – в очаге локализации в базальном слое эпидермиса скапливается большое количество меланина и окрашивают образование в темно-коричневый цвет.
- Лихеноидный – на границе базального слоя в верхних слоях эпидермиса появляются лимфоцитарные инфильтраты – псевдолимфомы кожи. Эти образованиям разрушают базальный слой эпидермиса.
- Пролиферативный – этот недуг формируется при коллоидной дистрофии слоев дермы. При этом в коже клеток прорастает эпидермис и появляются очаги гиперкератоза – утолщение рогового слоя кожи.
- Атрофический актинический кератоз – появляется только в верхних слоях дермы. На таких участках дерма разрушается, образуя своеобразные «лакуны» и трещины.
- Акантолитический солнечный кератоз – опухолевидные формования, растущие к поверхности кожи. Образуются над уже существующими «лакунами» и трещинами.
- Бовеноидный – первая стадия рака кожи. Характеризуется равновесием дисплазированных атипичных клеток: количество гибнущих и появляющихся атипичных клеток одинаковое.
- Буллезный кератоз – атипичная форма, при этом в сосочковом слое появляются гнойники.
- Педжетоидный – появление в верхнем слое эпидермиса предмеланомных клеток.
Актинический кератоз требует постоянного внимания к себе. Прогрессирует он медленно, но опасность перерождения в злокачественное заболевание сохраняет всегда.
Причины возникновения
Вызывает солнечный кератоз только интенсивное солнечное облучение, вернее говоря, его ультрафиолетовая составляющая. Прогнозировать его появление и течение практически невозможно. К факторам риска относится:
- климат с избытком солнца – горный, южный;
- большое количество солнечных ожогов;
- чрезмерное пребывание на солнце, связанное с профессиональной деятельностью – сельскохозяйственные работы, например;
- генетическая предрасположенность;
- светлая кожа, волосы и светлые глаза – меланин, вырабатываемый кожей, защищает ее от избытка ультрафиолета. При светлой коже меланина образуется слишком мало;
- обилие веснушек – указывает на чувствительность кожи;
- возраст – болезнь проявляется к 50–60 годам;
- некоторые лекарственные препараты – глюкокортикостероиды, иммунодепрессанты;
- загорание под ультрафиолетовой лампой, в солярии, то есть, искусственное облучение ультрафиолетом;
- стресс и волнения.
Симптомы актинического кератоза
Как правило, недуг проявляется у людей старше 50 лет, чаще у мужчин, так как они реже защищаются от солнца. Солнечный кератоз поражает, в первую очередь, открытые участки тела – щеки, лоб, волосистая часть головы, предплечья, плечи, кисти рук. Чаще всего наблюдается кератоз носа.
- На первом этапе появляется круглая или овальная бляшка до 1 см диаметром. Пятно имеет красноватый цвет, несколько воспалено. На поверхности можно увидеть сеть расширенных капилляров. Поверхность бляшки плотная, шершавая, могут появиться включения желтого или серого цвета. Пятно приподнимается над уровнем кожи, формируя кожный рог длиной в 4–5 мм. Это типичная картина при поражении лба или носа.
- Чешуйки с поверхности бляшки удаляются с трудом, удаление сопровождается болью. Под снятыми чешуйками наблюдается пятно атрофии или эрозия.
- Иногда кератома может приобрести темно-коричневую окраску. Отличить ее от бородавки в этом случае очень сложно.
Развивается кератоз очень медленно, может самостоятельно исчезнуть на одном участке с тем, чтобы появиться на другом. Переход в злокачественное состояние сопровождается воспалением, кровоточивостью, утолщением бляшки, болезненным синдромом.
Диагностика
Внешние признаки солнечного кератоза достаточно специфичны, хотя и не во всех случаях. А вот для определения стадии развития недуга и для дифференциации кератоза применяют микроскопическое исследование.
Главным методом выступает гистологическое исследование биопсии. Этот анализ предоставляет максимально точные данные, по которым и выстраивают методику лечения.
Лечение
Медикаментозного способа лечения солнечного кератоза не существует. Суть лечения сводится к удалению кератозных участков. Сделать это необходимо, так как кератоз редко, но переходит в злокачественную форму.
Удаление производится несколькими методами, большинство из которых относится к косметологическим.
- Криотерапия – прижигание бляшек жидким азотом. Используется при большой площади кератозного участка. После заморозки шелушение удаляется, а кожа под ним становится чистой. Возможно появление гиперпигментации кожи после удаления бляшки.
- Диатермокоагуляция – бляшка зачищается при помощи электрического тока. Эта процедура проводится под анестезией. Также возможно изменение цвета и появление рубцов.
- Лазеротерапия – самый безболезненный и самый эффективный способ. Высокая температура лазера буквально «выпаривает» бляшки. Следов после удаления кератом не остается.
- Фотодинамическая терапия предполагает нанесение на кератозные участки специального крема, который усиливает чувствительность кожи к действию волн определенной длины. Затем очаг несколько часов обрабатывается красным и синим цветом. Здоровые ткани при этом мало повреждаются. После сеанса нужно строго избегать солнца в течение 2 сутки, чтобы не заработать солнечный ожог.
- При легкой форме заболевания допускается даже химический пилинг и дермобразия с тем, чтобы очистить участки кожи.
Для исцеления кератоза используют специальные кремы. Лечение при этом занимает несколько больше времени: мазью следует пользоваться не менее 3 недель.
- 5-фторурацил – назначается чаще всего. Действующее вещество – 5-ФУ, может находиться в креме в разной концентрации – от 0,5 до 5%. Наносят крем дважды в сутки. Возможно появление отеков и покраснения, однако это лишь временное неудобство.
- Имиквимод – мазь стимулирует синтез интерферона, вещества, уничтожающего раковые и предраковые клетки. Выпускается крем с разной концентрацией действующего вещества, подходящую может указать дерматолог. Используется крем дважды в день, не менее чем 3–4 месяца.
- Гель с диклофенаком и гиалоурановой кислотой – гель назначают при высокой чувствительности кожи к другим видам лекарства. Активным компонентом в этом случае выступает диклофенак – он предотвращает появление плоскоклеточных карцином.
Методы лечения порой комбинируют с тем, чтоб достичь максимального эффекта, в том числе применяют и народные методы.
Лазерное удаление пигментации от актинического кератоза показано в этом видеоролике:
Профилактика заболевания
Единственной профилактической мерой является защита от чрезмерного солнечного излучения. Методы вполне обычны:
- загорать следует только утром, в любом случае процедуры после 12 и до 5 проводить нельзя;
- избегать искусственной соляризации – солярий, ультрафиолетовая лампа;
- защищать открытые участки тела кремом с соответствующей степенью защиты. Это особенно актуально при проживании в горных районах;
- большую часть времени желательно носить просторные брюки и одежды с длинным рукавом.
Осложнения
Кератоз опасен только тем, что в перспективе может перейти в злокачественное заболевание. Чтобы этого избежать, достаточно удалить кератозные участки и защищаться от избытка солнца.
После лечения жидким азотом или диатермокоагуляции возможно появление покраснений и гиперпигментации.
- Покраснения и шелушения со временем исчезнут.
- С гиперпигментацией дело сложнее: при глубоком залегании темного пятна удалить его нельзя. В прочих случаях поможет лазеротерапия.
Прогноз
Пациента с солнечным кератозом наблюдает дерматолог. Наблюдение проводится постоянно с целью предупредить перерождение доброкачественной опухоли в злокачественную.
Актинический кератоз – кожное заболевание, вызываемое слишком длительным пребыванием на солнце. Проявляется недуг в пожилом возрасте, излечивается инструментальными и медикаментозными методами, но нуждается в постоянном наблюдении у дерматолога.
Как убирают солнечный кератоз при помощи пилинга, расскажет видео ниже:
Кератоз, актинический кератоз, солнечный кератоз, старческий кератоз, actinic keratosis

Библиотека
Premium Aesthetics
Кератоз (актинический кератоз, солнечный кератоз, старческий кератоз, actinic keratosis) — предраковое состояние кожи, возникающее вследствие длительного пребывания человека под открытым солнцем.
В нашей компании Вы можете приобрести следующее оборудование для лечения кератоза:
Чаще всего актинический кератоз возникает у людей пожилого возраста, однако в последнее время наблюдается тенденция к омоложению этого заболевания. Согласно статистике, чем больше времени человек провел на открытом солнце за свою жизнь и чем больше солнечных ожогов он получил, тем выше риск развития кератоза в процессе старения.
Несмотря на то что значительное число случаев сквамозно-клеточной карциномы имеют связь с актиническим кератозом, риск прогрессирования последнего в рак кожи относительно низкий. К сожалению, в настоящее время не выработано надежных гистологических критериев, которые смогли бы точно предсказать, какие случаи актинического кератоза трансформируются в рак кожи, а какие нет. По разным оценкам, вероятность этого события находится в пределах 0,025–20%.
Этиология и патогенез
Одним из весомых факторов развития кератоза является постоянное воздействие ультрафиолетового излучения. Особую роль играет ультрафиолет спектра В (UVB, 290–320 нм) и А (UVA, 320–400 нм) — он индуцирует р53-зависимый апоптоз кератиноцитов эпидермиса. Такие апоптотические кератиноциты часто называют «клетками солнечного ожога» (Sunburn Cells, SBCs) — их можно обнаружить при гистологическом исследовании эпидермиса, который подвергался чрезмерному воздействию солнечного света или ламп солярия.
В развитии кератоза большое значение имеет УФ-индуцированная мутация гена-супрессора опухолей ТР53, который имеет отношение к вышеназванному белку p53. Базальные кератиноциты с мутантным ТР53 не подвергаются апоптозу, что позволяет им передавать генетические аномалии новым клеткам. Похожие изменения обнаруживаются при сквамозно-клеточной карциноме и других злокачественных опухолях.
Актиническому кератозу может способствовать общее подавление иммунного ответа в организме. К группе риска относятся пациенты, прошедшие трансплантацию органов или тканей и принимающие иммунодепрессанты.
Некоторые лекарственные препараты могут действовать в качестве фотосенсибилизаторов, повышая чувствительность кожи к ультрафиолету и способствуя развитию кератоза.
При микроскопии кератотических очагов обычно заметны диспластические изменения базального слоя эпидермиса, сопровождающиеся паракератозом и солнечным эластозом различной степени выраженности. Фиксируется увеличение размеров и плеоморфизм ядер, гиперхроматоз, рост митотической активности или атипичный характер митозов, цитоплазматическая бледность.
Выросты диспластического эпидермиса могут распространяться вглубь сосочкового слоя дермы, и в некоторых случаях их трудно отличить от поверхностного инвазивного плоскоклеточного рака кожи. Диспластические эпидермальные изменения, как правило, не затрагивают придатки кожи (сальные и потовые железы, волосы, ногти) (рис. 1).
Рис. 1. Гистологические признаки кератоза (www.medscape.com)
В эпидермисе наблюдается умеренный гиперкератоз с дисплазией базальных кератиноцитов и формированием небольших выростов, распространяющихся в сосочковый слой дермы. Заметно наличие солнечного эластоза. Диспластические изменения в первую очередь затрагивают межфолликулярный эпидермис.

https://img.medscapestatic.com/pi/meds/ckb/59/13159.jpg
Клинические особенности
Обычно актинический кератоз появляется в областях, которые подвержены активному и/или частому воздействию ультрафиолета — это руки, лицо, лоб, уши и шея. Аналогичные поражения на губах называются актиническим хейлитом.
Клиническая картина кератоза представлена небольшими (несколько миллиметров) красными чешуйчатыми папулами или бляшками с уплотненным и утолщенным эпидермисом, которые могут сопровождаться локальным покраснением (рис. 2). Зачастую присутствует более одного очага поражения с видимыми признаками вторичной травмы от расчесывания. В некоторых случаях может формироваться гиперкератозное образование цилиндрической формы — кожный рог.
Описаны следующие варианты актинического кератоза:
- пигментный;
- гипертрофический;
- атрофический;
- лихеноидный;
- пролиферативный;
- акантолитический;
- бовеноидный.
При пигментном актиническом кератозе присутствует выраженная пигментация кератиноцитов базального слоя эпидермиса, которая клинически и гистологически имитирует меланоцитарную пролиферацию.
Типичным местом возникновения гипертрофической формы является тыльная поверхность рук. Данные поражения часто формируются вследствие механического раздражения и натирания кожи.
При лихеноидной форме кератоза отмечается наличие лимфоцитарного инфильтрата в сосочковом слое дермы.
Акантолитический кератоз может имитировать другие состояния, связанные с акантолизом — болезнь Гровера, болезнь Дарье, бородавчатую дискератому и себорейный кератоз с акантолизом.
Клиницисту важно помнить о том, что актинический кератоз может трансформироваться в плоскоклеточный рак кожи (с низким риском последующего метастазирования).
Рис. 2. Актинический кератоз на лбу пациента (Danish national service on dermato-venereology)
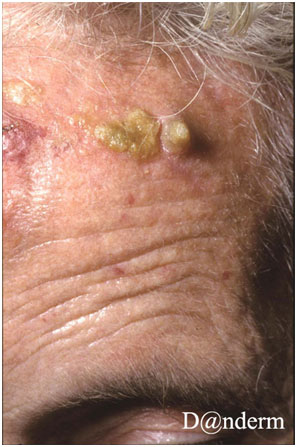
http://www.danderm-pdv.is.kkh.dk/atlas/7-33-1.html
Принципы лечения
В качестве меры профилактики развития кератоза рекомендуется постоянно использовать солнцезащитные средства с SPF 30+. Однако здесь важно соблюдать баланс между фотозащитой кожи и возможным дефицитом витамина D, связанным с недостатком солнечного света. При активной инсоляции или длительном нахождении на улице использование УФ-фильтров оправдано, но, если основное время пациент проводит в помещении, в солнцезащитной косметике обычно нет необходимости.
Некоторые лекарственные препараты уменьшают риск появления актинического кератоза. Например, было установлено, что при регулярном приеме нестероидных противовоспалительных средств частота развития кератоза снижается. Лекарства могут использоваться и для лечения этого заболевания, однако их следует назначать в тесном контакте с дерматологами и врачами других специальностей. Например, пациенту можно порекомендовать 5-флуорацил, имиквимод, топическую комбинацию диклофенака и гиалуроновой кислоты.
В терапии поверхностных явлений кератоза могут быть использованы возможности химических пилингов.
Устранить папулы и кожный рог можно с помощью криотерапии — локальной заморозки жидким азотом. Для этого также можно применить хирургическое вмешательство.
Проблема актинического кератоза успешно решается аппаратными методами, среди которых особо можно выделить неаблятивный фракционный фототермолиз, а также традиционную и фракционную лазерную абляцию. Последняя хорошо сочетается с фотодинамической терапией — в этом случае фракционный СО2-лазер служит средством внутрикожной доставки фотосенсибилизаторов.
В нашей компании вы можете приобрести самое современное косметологическое оборудование
Аппараты — Кератоз
M22
Многомодульная платформа IPL, фракционный лазер, Nd:YAG, Nd:YAG QS

FotoFinder aesthetics
Диагностические комплексы для диагностики в эстетической медицине, фотодокументирования, маркетинга услуг

FotoFinder dermoscope Vexia
Диагностический комплекс для цифровой дерматоскопии, совмещенный с ИИ
Fraxel
Неаблятивный фракционный лазер с интеллектуальной оптической системой
AcuPulse
Суперимпульсный фракционный СО2-лазер для косметологии и гинекологии
UltraPulse
Ультраимпульсный СО2-лазер для фракционной и тотальной абляции
Все Аппараты
Видео — Кератоз
Все Видео
Другие Показания
Солнечный (актинический) кератоз: характеристики заболевания, особенности развития и лечения
Солнечный (актинический) кератоз: лечение, прогноз, симптомы, диагностика, причины
Если непродолжительное воздействие солнечных лучей является не только положительным фактором, но еще и обязательным – иначе не производится витамин D, а кожа теряет массу защитных механизмов, то чрезмерное увлечение солнцем приводит к множеству разнообразных кожных заболевания. Солнечный кератоз – один из таких недугов.
Особенности болезни
Актинический или солнечный кератоз формируется благодаря длительному и постоянному облучению солнечными лучами с длиной волны в 280–320 нм. Патологические изменения появляются очень нескоро, в течение 10–20 лет никаких изменений может и не происходить. В результате недуг обычно наблюдается в пожилом возрасте – 55–65 лет, и крайне редко встречается у молодых людей.
Ультрафиолетовое облучение постепенно изменяет генетический материал кожных клеток.
В итоге появляются атипические клетки – анапластические, то есть, недифференцированные и не имеющие четко определенной функции.
Атипичные клетки заменяют собой нормальный эпидермис, что нарушает механизм ороговения кожи: она становится жесткой и грубой, что, в свою очередь, ускоряет процесс замещения нормальных клеток атипическими.Актинический или солнечный кератоз – код по МКБ-10 L57.0.
При благоприятных условиях анапластические клетки проникают под базальную мембрану – последняя отграничивает эпидермис от дермы. В этом случае появляется вероятность того, что солнечный кератоз трансформируется в карциному. Вероятность составляет – 0,1%.
Солнечный (актинический) кератоз кожи
Классификация
Отличия между формами заболевания определяются локализацией активного процесса в эпидермисе и дерме. Выделяют следующие виды недуга.
- Гипертрофический акинетический кератоз – появляются атипичные клетки, которые синтезируют темный и светлый кератин. Это многослойность является отличительным диагностическим признаком кератоза.
- Пигментный – в очаге локализации в базальном слое эпидермиса скапливается большое количество меланина и окрашивают образование в темно-коричневый цвет.
- Лихеноидный – на границе базального слоя в верхних слоях эпидермиса появляются лимфоцитарные инфильтраты – псевдолимфомы кожи. Эти образованиям разрушают базальный слой эпидермиса.
- Пролиферативный – этот недуг формируется при коллоидной дистрофии слоев дермы. При этом в коже клеток прорастает эпидермис и появляются очаги гиперкератоза – утолщение рогового слоя кожи.
- Атрофический актинический кератоз – появляется только в верхних слоях дермы. На таких участках дерма разрушается, образуя своеобразные «лакуны» и трещины.
- Акантолитический солнечный кератоз – опухолевидные формования, растущие к поверхности кожи. Образуются над уже существующими «лакунами» и трещинами.
- Бовеноидный – первая стадия рака кожи. Характеризуется равновесием дисплазированных атипичных клеток: количество гибнущих и появляющихся атипичных клеток одинаковое.
- Буллезный кератоз – атипичная форма, при этом в сосочковом слое появляются гнойники.
- Педжетоидный – появление в верхнем слое эпидермиса предмеланомных клеток.
Актинический кератоз требует постоянного внимания к себе. Прогрессирует он медленно, но опасность перерождения в злокачественное заболевание сохраняет всегда.
Причины возникновения
Вызывает солнечный кератоз только интенсивное солнечное облучение, вернее говоря, его ультрафиолетовая составляющая. Прогнозировать его появление и течение практически невозможно. К факторам риска относится:
- климат с избытком солнца – горный, южный;
- большое количество солнечных ожогов;
- чрезмерное пребывание на солнце, связанное с профессиональной деятельностью – сельскохозяйственные работы, например;
- генетическая предрасположенность;
- светлая кожа, волосы и светлые глаза – меланин, вырабатываемый кожей, защищает ее от избытка ультрафиолета. При светлой коже меланина образуется слишком мало;
- обилие веснушек – указывает на чувствительность кожи;
- возраст – болезнь проявляется к 50–60 годам;
- некоторые лекарственные препараты – глюкокортикостероиды, иммунодепрессанты;
- загорание под ультрафиолетовой лампой, в солярии, то есть, искусственное облучение ультрафиолетом;
- стресс и волнения.
Симптомы актинического кератоза
Как правило, недуг проявляется у людей старше 50 лет, чаще у мужчин, так как они реже защищаются от солнца. Солнечный кератоз поражает, в первую очередь, открытые участки тела – щеки, лоб, волосистая часть головы, предплечья, плечи, кисти рук. Чаще всего наблюдается кератоз носа.
- На первом этапе появляется круглая или овальная бляшка до 1 см диаметром. Пятно имеет красноватый цвет, несколько воспалено. На поверхности можно увидеть сеть расширенных капилляров. Поверхность бляшки плотная, шершавая, могут появиться включения желтого или серого цвета. Пятно приподнимается над уровнем кожи, формируя кожный рог длиной в 4–5 мм. Это типичная картина при поражении лба или носа.
- Чешуйки с поверхности бляшки удаляются с трудом, удаление сопровождается болью. Под снятыми чешуйками наблюдается пятно атрофии или эрозия.
- Иногда кератома может приобрести темно-коричневую окраску. Отличить ее от бородавки в этом случае очень сложно.
Развивается кератоз очень медленно, может самостоятельно исчезнуть на одном участке с тем, чтобы появиться на другом. Переход в злокачественное состояние сопровождается воспалением, кровоточивостью, утолщением бляшки, болезненным синдромом.
Диагностика
Внешние признаки солнечного кератоза достаточно специфичны, хотя и не во всех случаях. А вот для определения стадии развития недуга и для дифференциации кератоза применяют микроскопическое исследование.
Главным методом выступает гистологическое исследование биопсии. Этот анализ предоставляет максимально точные данные, по которым и выстраивают методику лечения.
Лечение
Медикаментозного способа лечения солнечного кератоза не существует. Суть лечения сводится к удалению кератозных участков. Сделать это необходимо, так как кератоз редко, но переходит в злокачественную форму.
Удаление производится несколькими методами, большинство из которых относится к косметологическим.
- Криотерапия – прижигание бляшек жидким азотом. Используется при большой площади кератозного участка. После заморозки шелушение удаляется, а кожа под ним становится чистой. Возможно появление гиперпигментации кожи после удаления бляшки.
- Диатермокоагуляция – бляшка зачищается при помощи электрического тока. Эта процедура проводится под анестезией. Также возможно изменение цвета и появление рубцов.
- Лазеротерапия – самый безболезненный и самый эффективный способ. Высокая температура лазера буквально «выпаривает» бляшки. Следов после удаления кератом не остается.
- Фотодинамическая терапия предполагает нанесение на кератозные участки специального крема, который усиливает чувствительность кожи к действию волн определенной длины. Затем очаг несколько часов обрабатывается красным и синим цветом. Здоровые ткани при этом мало повреждаются. После сеанса нужно строго избегать солнца в течение 2 сутки, чтобы не заработать солнечный ожог.
- При легкой форме заболевания допускается даже химический пилинг и дермобразия с тем, чтобы очистить участки кожи.
Для исцеления кератоза используют специальные кремы. Лечение при этом занимает несколько больше времени: мазью следует пользоваться не менее 3 недель.
- 5-фторурацил – назначается чаще всего. Действующее вещество – 5-ФУ, может находиться в креме в разной концентрации – от 0,5 до 5%. Наносят крем дважды в сутки. Возможно появление отеков и покраснения, однако это лишь временное неудобство.
- Имиквимод – мазь стимулирует синтез интерферона, вещества, уничтожающего раковые и предраковые клетки. Выпускается крем с разной концентрацией действующего вещества, подходящую может указать дерматолог. Используется крем дважды в день, не менее чем 3–4 месяца.
- Гель с диклофенаком и гиалоурановой кислотой – гель назначают при высокой чувствительности кожи к другим видам лекарства. Активным компонентом в этом случае выступает диклофенак – он предотвращает появление плоскоклеточных карцином.
Методы лечения порой комбинируют с тем, чтоб достичь максимального эффекта, в том числе применяют и народные методы.
Лазерное удаление пигментации от актинического кератоза показано в этом видеоролике:
Профилактика заболевания
Единственной профилактической мерой является защита от чрезмерного солнечного излучения. Методы вполне обычны:
- загорать следует только утром, в любом случае процедуры после 12 и до 5 проводить нельзя;
- избегать искусственной соляризации – солярий, ультрафиолетовая лампа;
- защищать открытые участки тела кремом с соответствующей степенью защиты. Это особенно актуально при проживании в горных районах;
- большую часть времени желательно носить просторные брюки и одежды с длинным рукавом.
Осложнения
Кератоз опасен только тем, что в перспективе может перейти в злокачественное заболевание. Чтобы этого избежать, достаточно удалить кератозные участки и защищаться от избытка солнца.
После лечения жидким азотом или диатермокоагуляции возможно появление покраснений и гиперпигментации.
- Покраснения и шелушения со временем исчезнут.
- С гиперпигментацией дело сложнее: при глубоком залегании темного пятна удалить его нельзя. В прочих случаях поможет лазеротерапия.
Прогноз
Пациента с солнечным кератозом наблюдает дерматолог. Наблюдение проводится постоянно с целью предупредить перерождение доброкачественной опухоли в злокачественную.
Актинический кератоз – кожное заболевание, вызываемое слишком длительным пребыванием на солнце. Проявляется недуг в пожилом возрасте, излечивается инструментальными и медикаментозными методами, но нуждается в постоянном наблюдении у дерматолога.
Как убирают солнечный кератоз при помощи пилинга, расскажет видео ниже:
Источник: http://gidmed.com/dermatologiya/zabolevaniya/keratoz/solnechnyj.html
Солнечный кератоз: лечение; симптомы актинического гиперкератоза
Актинический кератоз (АК) — это доброкачественное новообразование, которое чаще встречается у людей, находящихся длительное время на солнце, поэтому его ещё называют солнечным кератозом.
Он образуется, когда кожа повреждается ультрафиолетовым излучением от солнца или в солярии, и в этом его отличие от кератоза шейки матки, который обычно возникает у женщин из-за внутренних расстройств организма.
АК считается потенциально предраковым состоянием. Если его не лечить, оно может перейти в состояние, называемое плоскоклеточным раком кожи.
Солнечный кератоз кожи
Развитие таких участков на коже происходит, когда кожа постоянно подвергается воздействию солнца. Эти участки обычно превращаются в толстые, чешуйчатые или твёрдые области кожи, которые на ощупь кажутся сухими или грубыми. Фактически A. K. ощущается до того, как он будет виден, и его текстуру часто сравнивают с наждачной бумагой.
Цвет кератоза кожи может быть:
- тёмным;
- светлым;
- рыжевато-коричневым;
- розовым;
- красным, сочетать все эти цвета или иметь тот же цвет, что и окружающая кожа.
Актиническое поражение кератоза обычно составляет от 2 до 6 миллиметров, но может вырасти до нескольких сантиметров в диаметре. Оно часто появляется на участках кожи:
- лица;
- ушей;
- шеи;
- груди;
- спины, рук;
- предплечья.
Поскольку они связаны с солнечным повреждением на коже, большинство людей, у которых есть АК, имеют более одного.
Часто на больших участках кожи, подверженной воздействию солнца, диагностируется континуум нескольких клинически видимых АК различной величины и степени тяжести, обычно сопровождаемых субклиническими поражениями, которые проявляются только при биопсии. Область кожи, показывающая множественные АК, называется полевым канцерогенезом.
Диагноз подозревается клинически на физическом осмотре, но его можно подтвердить, посмотрев на клетки поражения под микроскопом. Доступны различные терапевтические варианты для АК.
Фотодинамическая терапия (ФДТ) рекомендуется для лечения множественных повреждений АК и полевого канцерогенеза. Она включает применение фотосенсибилизатора к коже.
Местные кремы могут требовать ежедневного применения к затронутым участкам кожи в течение более длительных периодов времени. Криотерапия часто используется для одиночных поражений, но нежелательная гипопигментация может возникать на месте лечения. Если рак кожи развивается из поражения АК, его можно вылечить на ранней стадии с тщательным мониторингом.
Признаки и симптомы
Кератозы чаще всего представляют собой белую чешуйчатую бляшку переменной толщины с окружающим покраснением. Кожа поблизости от поражения часто свидетельствует о солнечном повреждении, характеризующемся заметными пигментными изменениями, жёлтого или бледного цвета, с областями гиперпигментации.
А также характерны глубокие морщины, грубая текстура, синяки, сухая кожа и рассеянные телеангиэктазии. Воздействие солнца приводит к накоплению онкогенных изменений, что приводит к пролиферации кератиноцитов, которые могут проявляться в виде АК или других опухолевых ростков.
Повреждения обычно протекают бессимптомно, но могут быть зудящими, кровоточащими или вызывать жжение. AK обычно оцениваются в соответствии с их клиническим показанием:
- I класс (легко видимый, слегка ощутимый).
- II класс (легко видимый, ощутимый).
- III класс (хорошо видимый и гиперкератотический).
Клинические варианты
Кератозы могут иметь различные клинические проявления, которые часто характеризуются следующим образом:
- Классический (или обычный). Представляют собой белые чешуйчатые макулы, папулы или бляшки различной толщины, часто с окружающей эритемой. Они обычно имеют диаметр 2−6 мм, но иногда могут достигать нескольких сантиметров в диаметре.
- Гипертрофические АК появляются как более толстые или грубые папулы или бляшки, часто прикреплённые к эритематозному основанию.
- А трофические АК появляются как изменение цвета (или макулы). Они часто гладкие и красные и имеют диаметр менее 10 мм.
- АК с кожным рогом: Кожный рог представляет собой кератиновую проекцию с высотой не менее половины её диаметра, часто конической формы. Их можно увидеть в условиях актинического кератоза.
- Пигментированные AK — редкие варианты, которые часто представляют собой макулы или бляшки, окрашенные в коричневый цвет. Их трудно отличить от лентиго.
Наличие язв, узелков или кровотечений должно вызывать беспокойство по поводу злокачественности. В частности, клинические данные, свидетельствующие о повышенном риске развития карциномы плоскоклеточного рака: уплотнение / воспаление, диаметр> 1 см, быстрое увеличение, кровотечение, эритема и изъязвление.
Причины развития болезни
Самой важной причиной образования АК является солнечная радиация. Уф-излучение вызывает образование тимидинового димера в ДНК и РНК, что приводит к значительным клеточным мутациям.
Недавние исследования показывают, что человеческий папилломавирус (ВПЧ) также может играть определённую роль в развитии А. К. Вирус ВПЧ был обнаружен в AK.
AK чаще всего наблюдаются у людей со светлой кожей и обычно встречаются на коже ниже головы.
История солнечных ожогов: исследования показывают, что даже один эпизод болезненного солнечного ожога в детстве может повысить риск развития АК у взрослого. Было обнаружено, что шесть или более болезненных солнечных ожогов в течение всей жизни были значительно связаны с вероятностью развития АК.Пигментация кожи. Меланин — это пигмент в эпидермисе, защищающий кератиноциты от повреждений, вызванных УФ-излучением. Он обнаруживается в более высокой концентрации в эпидермисе темнокожих индивидуумов, обеспечивая их защиту от развития АК. У людей со светлой кожей значительно повышен риск развития АК.
AK обычно встречаются на головах лысеющих мужчин. Степень облысения, по-видимому, является фактором риска развития поражения, поскольку у мужчин с сильным облысением было в семь раз больше шансов иметь АК по сравнению с другими.
Другие факторы риска. У людей, принимающих иммунодепрессанты, таких как пациенты с трансплантацией органов, в 250 раз чаще развиваются актинические кератозы, которые могут привести к раку кожи.
Роль папилломавируса человека в развитии АК остаётся неясной, но данные свидетельствуют о том, что заражение папилломавирусом может быть связано с повышенной вероятностью АК.
Некоторые генетические нарушения мешают восстановлению ДНК после воздействия солнца, тем самым повышая риск развития АК.
Диагностика недуга
Врачи обычно диагностируют актинический кератоз, проводя тщательный физический осмотр, используя сочетание визуального наблюдения и прикосновения.
Однако биопсия может потребоваться, когда кератоз имеет большой диаметр, толщину или кровотечение, чтобы убедиться, что поражение не является раком кожи.
АК можно ошибочно принять за другие кожные поражения, в том числе:
- себорейные кератозы;
- базально-клеточную карциному;
- лихеноидный кератоз;
- порокератоз;
- вирусные бородавки;
- воспалительные дерматозы или меланому.
Гистопатология.
При гистологическом исследовании актинические кератозы обычно показывают атипичные кератиноциты с гиперпигментированными или плеоморфными ядрами, простирающимися до базального слоя эпидермиса.
Конкретные результаты зависят от клинического варианта и особенностей поражения. Семь основных гистопатологических вариантов характеризуются атипичной кератиноцитарной пролиферацией, начинающейся в базальном слое и ограниченной эпидермисом; они включают:
- Гипертрофический: заметен для выраженного гиперкератоза, часто с очевидным поракератозом.
- Атрофический: с небольшим гиперкератозом и общими атрофическими изменениями эпидермиса.
- Лифеноид —л имфоцитарный инфильтрат в папиллярной дерме, непосредственно под дермально-эпидермальным соединением.
- Пигментированный: демонстрирует пигментацию в базальном слое эпидермиса, подобно солнечному лентиго.
Дермоскопия.
Дермоскопия — это неинвазивная техника, использующая ручное увеличительное устройство. Она часто используется при оценке кожных повреждений.
Актинический кератоз: лечение
Существует множество вариантов лечения АК в зависимости от пациента и клинических характеристик поражения. Хотя общие показатели лечения высоки, эксперты согласны с тем, что лучшим методом лечения АК является профилактика.
Регулярное наблюдение рекомендуется после любого лечения, чтобы убедиться, что новые повреждения не развились, а старые не прогрессируют.
Лекарства:
- Кремы. Наиболее часто используемый режим применения заключается в нанесении слоя крема (выписанного врачом) на повреждение два раза в день после мытья. Продолжительность лечения обычно составляет 2−4 недели, но лечение до 8 недель демонстрирует более высокую скорость излечения.
- Гель. Это новое лечение АК, используемое в Европе и США. Оно работает двумя способами: сначала разрушает клеточные мембраны и митохондрии, что приводит к гибели клеток, а затем устраняет оставшиеся опухолевые клетки. Трёхдневный курс лечения гелем рекомендуется для кожи головы и лица. Для тела и конечностей рекомендуется 2-дневный курс лечения.
Преимущества лечения гелем включают кратковременную терапию и низкий показатель рецидива.
Необходимые процедуры
В этот перечень можно включить:
- Криотерапия. Жидкий азот является наиболее часто используемой деструктивной терапией для лечения А. К. Это хорошо переносимая процедура, которая не требует анестезии. Криотерапия особенно показана для случаев, когда имеется небольшое количество тонких, хорошо демаркационных повреждений. Её обычно проводят с использованием метода открытого распыления, в котором АК распыляют в течение нескольких секунд.
Случаи излечения варьируются от 67 до 99% в зависимости от характеристик времени замораживания и повреждения. Недостатки включают дискомфорт во время и после процедуры; вздутие, рубцевание и покраснение или гиперпигментация и разрушение здоровой ткани.
- Фотодинамическая терапия. AK являются одним из наиболее распространённых дерматологических поражений, для которых показана фотодинамическая терапия с использованием местного метил-аминолевулината (MAL) или 5-аминолевулиновой кислоты (5-ALA). Лечение начинается с подготовки поражения, которое включает очищение чешуи и корочки с использованием дермальной кюретки.
Толстый слой местного крема MAL или 5-ALA наносят на поражение и небольшую область, окружающую повреждение, которое затем покрывается окклюзионной повязкой на некоторое время. За это время фотосенсибилизатор накапливается в клетках A. K. Затем повязки удаляются, и поражение обрабатывается светом с определённой длиной волны.
Фотодинамическая терапия набирает популярность. Было обнаружено, что на 14% выше вероятность достижения полного излечения через 3 месяца по сравнению с криотерапией. Фотодинамическая терапия представляется особенно эффективной при лечении областей с множественными поражениями АК.
- Хирургические методы. Хирургическое удаление используется для случаев, когда АК является толстой, роговой папулой или в случае подозрения более глубокого поражения и необходим. Это редко используемый метод лечения АК.
- Дермабразия. Дермабразия используется при лечении больших областей с множественными поражениями А. К. Этот процесс включает использование ручного инструмента для удаления рогового слоя эпидермиса. Используются алмазные или проволочные щётки, вращающиеся на высоких скоростях. Процедура может быть довольно болезненной и требует процедурного успокоения и анестезии.
- Лазерная терапия. Это подход, который используется с технологией компьютерного сканирования. Лазерная терапия не изучалась широко, но имеющиеся данные свидетельствуют о том, что она может быть эффективной в случаях, когда речь идёт о множественных рефракциях или АК, расположенных в косметических релевантных местах, таких как лицо.
- Химические пилинги — это местно применяемый агент, который снимает наружный слой кожи, способствует отшелушиванию и в конечном счёте развитию гладкой и омоложённой кожи. Изучены множественные методы лечения. Химические пилинги должны проводиться в клинике и рекомендуются только для людей, которые могут соблюдать меры предосторожности, включая предотвращение воздействия солнца.
Прогрессия: общий риск превращения АК в инвазивный рак низкий. У лиц со средним риском вероятность поражения AK, прогрессирующего в рак, составляет менее 1% в год.
Регрессия: Зарегистрированные показатели регрессии для одиночных очагов АК варьировались от 15 до 63% после одного года.
Клинический курс. Актинические кератозы имеют три возможных клинических результата: они могут регрессировать, оставаться стабильными или развиваться, чтобы стать инвазивным заболеванием. Иногда они приходят и уходят, появляются на коже, остаются месяцами, а затем исчезают. Часто они появляются через несколько недель или месяцев, особенно после незащищенного воздействия солнца.
Степень распространенности
Актинический кератоз очень распространён: около 14% посещений к дерматологам связано с А. К.
Это состояние чаще встречается у людей с ограниченными физическими возможностями, а частота варьируется в зависимости от географического положения и возраста.
Другие факторы, такие как воздействие ультрафиолетового (УФ) излучения, некоторые фенотипические особенности и иммунодепрессия также могут способствовать развитию АК.
У мужчин чаще развивается АК, чем у женщин, и риск развития поражений увеличивается с возрастом.Источник: https://chebo.pro/zdorove/aktinicheskij-keratoz-simptomy-i-lechenie-bolezni.html
Солнечный кератоз кожи: симптомы, причины и особенности лечения
Непродолжительные солнечные ванны считаются не только положительным, но и обязательным фактором для здоровья человека. Умеренное воздействие ультрафиолетовых лучей способствует выработке витамина Д. Однако чрезмерное увлечение приводит к развитию заболеваний. Одним из наиболее опасных недугов является солнечный кератоз.
Сущность патологического процесса
Солнечный или актинический кератоз представляет собой кожное заболевание. Оно развивается на участках эпидермиса, которые подвержены избыточному солнечному воздействию. Это, прежде всего, лицо, уши, шея и губы. Чаще всего патологический процесс выявляется у людей, проводящих много времени под палящим солнцем.
Он имеет доброкачественное течение, но может трансформироваться в плоскоклеточный рак. Однако из-за обменных нарушений солнечный кератоз не развивается.
Возникновение новообразований (кератом) спрогнозировать не представляется возможным. Пораженные участки кожи в течение длительного времени могут оставаться неизменными.
В медицинской практике также известны случаи самостоятельного излечения, когда кератомы проходят без терапевтического воздействия.
Солнечный кератоз начинает свое развитие на фоне длительного и регулярного облучения солнечными лучами. Их длина может варьироваться в пределах 280-320 нм. Нарушения патологического характера проявляются не сразу. Поэтому среди пациентов преобладают пожилые люди, чей возраст перешагнул отметку 60 лет.
Ультрафиолетовое облучение постепенно изменяет генетический материал клеток кожи. В результате появляются атипичные элементы — анапластические. Они не имеют определенной функции. Атипичные клетки с течением времени заменяют собой здоровый эпидермис, как следствие, нарушается полноценный процесс ороговения кожного покрова. Он становится жестким и грубым.
При благоприятных условиях анапластические элементы легко проникают под базальную мембрану, которая ограничивает эпидермис от дермы. При такой клинической картине в несколько раз увеличивается вероятность трансформации недуга в карциному.
У людей со светлой кожей чаще всего врачи диагностируют солнечный кератоз. Также в группу риска входят пациенты с ВИЧ-инфекцией и ослабленным иммунитетом. Специалисты не исключают вероятность передачи заболевания по наследству.Следующие факторы только увеличивают риск возникновения недуга:
- проживание в южных областях и горах;
- работа под палящим солнцем;
- частые стрессы;
- лечение гормональными препаратами;
- наличие на теле веснушек;
- голубые глаза;
- рыжие или светлые волосы;
- частые солнечные ожоги.
Среди маленьких пациентов крайне редко диагностируется солнечный кератоз. По мнению доктора Комаровского, лечение данного заболевания в этом случае практически не будет отличаться от такового у взрослых.
Клиническая картина
Развитие заболевания происходит в несколько этапов. Сначала разрастается роговой слой кожи. Затем появляется сухое, чуть выступающее над поверхностью и шелушащееся пятно. Она не зудит и не воспаляется. Отсутствие дискомфорта останавливает больного, поэтому он не обращается за медицинской помощью.
Постепенно пятно разрастается, а роговой слой на нем становится более толстым. Новообразование меняет свой цвет. Оттенок кожи в этой области может варьироваться от темно-красного до бордово-коричневого. Внешне кератома напоминает корку или бородавку. С течением времени она может отпасть, но уже совсем скоро на этом месте образуется новый очаг поражения.
Размеры новообразования также варьируются. Это может быть плоская бляшка около 2,5 см в диаметре или небольшой бугорок в форме капли.
Разновидности патологии
Существует несколько разновидностей солнечного кератоза. Различия между его формами определяются локализацией патологии. Рассмотрим только наиболее распространенные из них.
- Гипертрофический кератоз. Атипичные элементы синтезируют темный и светлый кератин.
- Пигментный. Очаг патологии находится в базальном слое эпидермиса. Накопление меланина в больших количествах способствует окрашиванию новообразования в темный цвет.
- Лихеноидный. На границе базального слоя кожи появляются лимфоцитарные инфильтраты — псевдолимфомы. Именно они и разрушают верхние слои эпидермиса.
- Пролиферативный. Для этой формы заболевания характерно появление очагов гиперкератоза, что подразумевает утолщение рогового слоя кожи.
- Атрофический. Локализуется исключительно в верхних слоях дермы. В областях поражения образуются «лакуны» и трещины.
- Акантолитический. Патология сопровождается разрастанием опухолевидных образований, которые находятся над уже имеющимися трещинами.
- Бовеноидный. Это начальная стадия рака кожи, для которой типично одинаковое количество умирающих и зарождающихся атипичных элементов.
Определение формы заболевания осуществляется во время диагностического обследования. Изучение характера и локализации очага патологии необходимо для назначения эффективного лечения.
Методы диагностики
При подозрении на солнечный кератоз кожи необходимо сразу обратиться к врачу. Лечением данного заболевания занимается врач-дерматолог. Его диагностика начинается с обычного осмотра. Опытный специалист уже на этом этапе может заподозрить недуг и определить его стадию развития.
Для подтверждения предварительного диагноза пациенту назначают биопсию пораженного участка — исследование отдельных элементов кожи в лабораторных условиях. В ходе процедуры обязательно используется местная анестезия.
После подтверждения диагноза дерматолог подбирает терапию. Обычно для борьбы с недугом используются аппаратные методики и назначаются лекарственные препараты. Более подробно о каждом методе лечения будет рассказано чуть ниже.
Аппаратные методики лечения
Основу терапии данного заболевания составляют аппаратные методики воздействия. Суть лечения сводится к удалению патологических очагов. С этой целью современная медицина предлагает использовать одну из нескольких процедур, предложенных ниже.
- Криотерапия (прижигание жидким азотом). Рекомендуется при большой площади поражения. После заморозки шелушащиеся элементы удаляются, а кожа под ними становится чистой. Одним из побочных эффектов процедуры считается гиперпигментация кожи.
- Лазеротерапия. Лечение пигментной формы солнечного кератоза чаще всего осуществляется именно с помощью лазера. Это относительно безболезненный и одновременно эффективный способ воздействия на патологию. Под действием высоких температур бляшка буквально выпаривается.
- Диатермокоагуляция. В ходе процедуры бляшка зачищается посредством электрического тока. Обязательно использование анестезии.
- Фотодинамическая терапия. На кератозные участки врач наносит специальный крем, который усиливает чувствительность дермы к действию подаваемых волн. Затем очаг обрабатывается световым лучом. Процедура хорошо переносится и рекомендуется пожилым людям.
Если в ходе диагностики врач подтвердил доброкачественность процесса, лечение солнечного кератоза допускается в косметологическом салоне. Специалист может провести химический пилинг и дермабразию. В ходе данных процедур происходит удаление верхних слоев эпидермиса с помощью химических веществ и щеточек. В результате пациент покидает кабинет косметолога с обновленной и здоровой кожей.
Применение лекарственных препаратов
Когда лечение солнечного кератоза кожи оперативным путем невозможно, применяют лекарственные препараты. Как правило, это крема с высоким содержанием фторурацила.
Данное вещество буквально убивает чрезмерно ороговевшие клетки. Также в терапевтических целях используют мази с противовоспалительным эффектом. Например, «Имиквимод».
Назначаемые препараты рекомендуется применять повторяющимися курсами.
Совсем недавно появилось новое лекарство «Пикато». Его можно использовать только 2-3 дня. Препарат выпускается в двух формах:
- концентрация 0,015 % для лица и головы;
- концентрация 0,05 % для туловища и конечностей.
Если после удаления солнечного кератоза рядом появляется покраснение или шелушение кожи, волноваться нет причин. «Пикато» может вызывать подобного рода побочные действия. Однако в течение недели все болезненные реакции постепенно стихают.
Возможные осложнения и прогноз на выздоровление
Кератоз опасен тем, что без грамотного лечения может трансформироваться в злокачественное заболевание. Однако даже после курса терапии необходимо постоянно следить за состоянием кожи, пользоваться защитными средствами от солнца. Только в таком случае можно надеяться на благоприятный прогноз. Развитие осложнений, в том числе среди пожилых пациентов, встречается крайне редко.
Способы профилактики
Лечением солнечного кератоза кожи, симптомами и признаками заболевания должен заниматься квалифицированный специалист. Что может сделать обычный человек, чтобы предупредить возникновение столь неприятного недуга? Для этого достаточно придерживаться простых рекомендаций:
- Врачи советуют избегать загара и солнечных ожогов. Летом необходимо пользоваться специальными защитными средствами. Наиболее опасным временем для принятия солнечных ванн специалисты считают период с 11 утра до 16 часов дня.
- Не стоит забывать, что даже в зимний период можно получить солнечный ожог. Чистый снег и лед прекрасно отражают ультрафиолетовые лучи. Поэтому во время длительных зимних прогулок следует также использовать защитные средства для кожи.
- В гардеробе на летний период необходимо иметь одежду с длинными рукавами и просторные юбки/брюки изо льна или хлопка. Можно носить широкополые шляпы и кепки с козырьком, которые будут чуть затенять лицо и уши.
- С возрастом лучше отказаться от посещения солярия, использования широко разрекламированных средств для усиления загара.
Каждый человек должен следить за состоянием кожи. При появлении любых изменений (увеличение в размерах родинки или бляшки, вариативность ее цвета) стоит проконсультироваться с дерматологом. Чем раньше врач обнаружит патологию, тем больше шансов на успешное излечение.
Источник: http://fb.ru/article/343419/solnechnyiy-keratoz-koji-simptomyi-prichinyi-i-osobennosti-lecheniya
