Бородавки на стопе почему возникают и как лечить
Бородавки на стопе встречаются часто. Примерно 30% пациентов приходят к дерматологу с этой проблемой.
И лишь немногие знают, что делать с этими наростами.
Такие бородавки похожи на округлый кожный узелок, который немного возвышается над кожей. Но порой они выглядят иначе. О разновидностях мы расскажем позже.
В основном бородавки на стопе появляются на пятке. Реже — в других частях. Пока мы идём наш вес давит на подошвы и тогда новообразования растут не наружу, а внутрь ноги. Сверху они защищены плотным и твердым слоем кожи.
Бородавки на стопах ног опасны?
Эти наросты несравнимы с раковыми образованиями и обычно не угрожают здоровью. Исчезают даже без лечения.
Конечно, они пропадают не за один день и не за неделю. В большинстве случаев бородавки держатся на стопах как минимум 14 дней, и лишь потом иммунитет устраняет причину их появления.
К сожалению, порой без помощи врача не обойтись. Запишитесь на приём к дерматологу, если:
- Наросты болят, кровоточат или изменяются
- Появляются новые бородавки
- Новообразования мешают повседневной жизни
- Иммунитет ослаблен из-за лекарств или болезней
В таких ситуациях наросты крайне редко пропадают сами, и необходимо медикаментозное или оперативное лечение.
Почему?
Для ответа важно понять, как возникают новообразования.
Причины появления бородавок на стопах
Из-за вируса папилломы человека или ВПЧ вырастают подошвенные бородавки. Учёные знают свыше 100 типов этого вируса.
Он оказывает разные эффект на человека. Большинство типов безобидно — в самом худшем сценарии из-за них вырастают бородавки.
Но есть и опасные типы ВПЧ. В редких случаях они провоцируют развитие рака половых органов.
Причины появления бородавок на стопах — ВПЧ 1, 2, 4, 27 и 57-го типа. Вирус проникает через кожу. Обычно сквозь небольшие порезы, царапины и другие повреждения.
Вирус проникает через кожу. Обычно сквозь небольшие порезы, царапины и другие повреждения.
Под влиянием вируса клетки кожи мутируют и превращаются в новообразования.
Это происходит не за один день. Инкубационный период ВПЧ может продолжаться до полугода, и даже потом он влияет на кожу по-разному. Зависит от иммунитета. У одних членов семьи после заражения бородавки вырастут быстро, а у других не появятся никогда.
К счастью, подошвенные новообразования не очень заразны, но в то же время они остаются угрозой и без прямого контакта. Вирус выживает в тёплой и влажной среде. То есть на полу рядом с бассейном или в общих раздевалках. Так что в этих помещениях врачи рекомендуют носить тапочки или другую обувь.
Особенно часто подошвенные бородавки вырастают у людей:
- Детского и подросткового возраста
- Со слабой иммунной системой
- Повторно заражённых ВПЧ
Также они появляются из-за:
- Ношения тесной и неудобной обуви
- Сильного потоотделения на ступнях
Внешние признаки заражения не всегда одинаковы — известно несколько разновидностей.
Как выглядят бородавки на стопе
Не все новообразования на подошвах идентичны. Поэтому иногда пациенты путают бородавки с другими наростами и это мешает эффективному лечению.
К счастью, признаки вирусных бородавок на стопе легко запомнить:
- Небольшие твёрдые образования, обычно у основания пальцев или на пятке
- Тёмные точки на коже — переполненные кровью поверхностные сосуды
- Грубая затвердевшая кожа вокруг заметного пятна, от которого бородавка растёт вглубь ноги
Также для этих образований характерны и другие симптомы. Например, они вызывают боль и раздражение при ходьбе, отчего нередко меняется походка. Так тело борется с неприятными ощущениями от бородавок.
Такие наросты рекомендуется удалять.
Почему от бородавок нужно избавляться
До 90% новообразований на подошвах не влияет на здоровье и жизнь. Просто появилось несколько наростов. А через пару месяцев они исчезли. Иногда люди не успевают посетить врача, а бородавки уже пропадают, без лекарств и терапии. И никаких проблем с неприятными ощущениями.
К сожалению, так везёт не всем.
Оставшиеся 10% наростов могут сделать жизнь крайне тяжёлой — порой они вызывают сильную боль при ходьбе и ограничивают подвижность.
Как избавиться от бородавки на стопе?
Первый шаг — осмотр у дерматолога. Врач легко ставит диагноз.
Лечение назначается, если образование:
- Постоянно растёт
- Вызывает появление других новообразований
- Сильно болит
- Мешает нормально ходить
Обычно пациенты любят бороться с бородавками лекарствами и избегают операций.
Спросите дерматолога о местных средствах против подошвенных наростов. Таких лекарств много. Они постепенно разрушают клетки новообразований. Но 100% гарантии не дают.
Медикаментозные методы действуют на бородавки очень медленно и иногда требуются месяцы для удаления наростов. Что ещё хуже — новообразования могут вернуться.
Да, это происходит не всегда, но такие случаи не редкость. Поэтому для эффективного лечения вирусных бородавок на стопе мы рекомендуем воспользоваться одним из оперативных методов.
Вариантов терапии много.
Как устранить бородавки на стопе и предотвратить их появление
Начнём с атаки на новообразования.
Врачи удаляют бородавки на стопе операциями:
- Лазерная коагуляция
Доктор выжигает изменённые клетки кожи мощным лучом света и одновременно запекает соседние сосуды. Процедура бескровная и безболезненная. Иногда невозможно убрать весь нарост за один сеанс и нужно посетить врача несколько раз для полной очистки кожи.
- Криодеструкция
Дерматолог замораживает ткани бородавки жидким азотом. Нарост полностью промерзает. Постепенно ткани отмирают, и остаётся лишь ранка — через две недели проходит и она. У этого метода мало осложнений. Однако процедура запрещена для женщин во время беременности и для людей с сахарным диабетом.
- Хирургическое иссечение
Врач использует местную анестезию и вырезает бородавку скальпелем. Вместе с бородавкой он убирает и небольшой слой здоровой кожи — так гарантируется полное устранение новообразования. Остаётся ранка. На неё накладывают швы, а после лечения всегда остаётся шрам. Из-за косметических недостатков этот метод не пользуется большой популярностью.
- Иммунотерапия
Врач прописывает препараты для укрепления иммунитета — они помогают организму побороть вирус и наросты на коже исчезают. Иногда доктора делают уколы в бородавку. Или обрабатывают её специальным кремом.
- Электрокоагуляция
Операция похожа на иссечение, но выполняется не скальпелем, а с помощью специального прибора, вырабатывающего высокочастотный электрический ток. Фактически, нарост выжигают электричеством. Остаётся ранка. Она покрывается корочкой и заживает только за несколько недель.
Помните — бородавки появляются из-за вируса папилломы человека и потому они продолжат размножаться, пока ВПЧ не побеждён.
Уделяйте больше внимания профилактике.
Для уменьшения риска заражения:
- Не дотрагивайтесь до бородавок или обязательно мойте руки после прикосновений
- Не ходите босиком рядом с бассейнами или в раздевалках
- Осматривайте и мойте подошвы ног каждый день
- Не расчёсывайте новообразования
- Не пользуйтесь одной пемзой для здоровой кожи и для бородавок
- Своевременно обрабатывайте царапины и другие повреждения
- Ведите здоровый образ жизни
- Носите удобную, свободную обувь
Эти простые советы помогут защитить организм от частого проникновения ВПЧ. Изредка вирус всё же будет прокрадываться, но в таких ситуациях нужно полагаться на иммунитет. Как Вы помните — в большинстве случаев наросты не появляются. А если и вырастают, то не доставляют дискомфорта. Крайне сложно найти здорового человека, который регулярно страдает от болезненных и неудобных новообразований на ступнях.
Изредка вирус всё же будет прокрадываться, но в таких ситуациях нужно полагаться на иммунитет. Как Вы помните — в большинстве случаев наросты не появляются. А если и вырастают, то не доставляют дискомфорта. Крайне сложно найти здорового человека, который регулярно страдает от болезненных и неудобных новообразований на ступнях.
К сожалению, иногда без лечения не обойтись.
Поэтому полезно почитать о ближайших клиниках и узнать стоимость удаления подошвенных бородавок.
Цена лечения новообразований на стопе
Стоимость операции зависит от множества факторов:
- Тип процедуры
- Место выполнения
- Размер новообразования
- Опыт врача
- Осложнения
Это лишь общие моменты. Иногда помимо оплаты операции нужно купить средство от бородавок на стопе.
Многое зависит от выбора клиники. Некоторые люди предпочитают удалять новообразования в косметических салонах из-за низкой стоимости, но это не всегда выгодно.
Помните — при неполном устранении нароста потребуется дополнительная процедура. Гораздо проще сразу убрать бородавку, пусть и за более высокую цену, чем ежедневно бегать к косметологу.
Ищите надёжный медицинский центр?
Мы рекомендуем посетить клинику «Лазерсвит».
Наши врачи удаляют бородавки на стопе лазером по доступной цене и в короткие сроки.
Преимущества операции:
Небольшое новообразование доктора убирают всего за две минуты, а иногда и быстрее. На крупные образования уходит больше времени. Порой до 10 минут.
Луч света не только уничтожает бородавку, но и обеззараживает рану.
- Безболезненность
Перед удалением делается местная анестезия. После чего пациент ничего не ощущает.
Нагрев кожи запекает сосуды, и вероятность кровотечения исключена.
Ещё после операции не остаются шрамы и рубцы, хотя в этом вопросе многое зависит от самих пациентов. При правильном уходе кожа восстанавливается. Нарушители рекомендаций дерматолога могут поплатиться некрасивыми шрамами. Впрочем, на стопе они не заметны.
При правильном уходе кожа восстанавливается. Нарушители рекомендаций дерматолога могут поплатиться некрасивыми шрамами. Впрочем, на стопе они не заметны.
В клинике «Лазерсвит» работают врачи со стажем в 17 лет и более. Они накопили огромный опыт по выявлению опасных новообразований, поскольку успели осмотреть свыше 100 000 пациентов.
Дерматологи удаляют разные образования:
- Родинки
- Папилломы
- Кондиломы
- Атеромы
- Мозоли
- Липомы
- Жировики
Даже от татуировок и сосудистых звёздочек у нас можно легко избавиться.
Приходите в «Лазерсвит» и очистите подошвы от болезненных бородавок без боли и кровотечения.
Академия пластической хирургии и косметологии
Уважаемая Виктория, спасибо за отзыв.
Жаль, что Вы не попали в нашу клинику после ухудшения состояния. Понимаем, что добираться к нам через весь город, имея на руках грудного ребёнка, при наличии нагноения и болезненности стопы не очень комфортно, и поэтому, учитывая Ваше состояние и сложившуюся ситуацию, администраторы поступили в соответствии с…
Показать целиком
Уважаемая Виктория, спасибо за отзыв.
Жаль, что Вы не попали в нашу клинику после ухудшения состояния. Понимаем, что добираться к нам через весь город, имея на руках грудного ребёнка, при наличии нагноения и болезненности стопы не очень комфортно, и поэтому, учитывая Ваше состояние и сложившуюся ситуацию, администраторы поступили в соответствии с должностной инструкцией — рекомендовали немедленно обратиться к блтижайшему хирургу, если не можете приехать в клинику. У нас, кстати, ежедневно работают два хирурга с богатым клиническим опытом.
Вы правильно поступили, что прислушались к рекомендации администратора и обратились к хирургу поликлиники. И Вам выполнили необходимые процедуры и дали нужные рекомендации и процесс заживления протекает благополучно. И мы искренне рады такому результату. Будет или нет рецидив бородавки, пока говорить рано, поскольку не завершён процесс заживления. По нашему опыту, рецидивы возникают реже, чем в 10 %. Тут как повезёт. (После других видов удаления бородавок частота рецидивов в разы выше). Бородавка — это новообразование кожи вирусной природы. И в настоящее время мировое медицинское сообщество не может ничего предложить лучшего, как удалять. Бабушкины методы — на личное усмотрение каждого.
И мы искренне рады такому результату. Будет или нет рецидив бородавки, пока говорить рано, поскольку не завершён процесс заживления. По нашему опыту, рецидивы возникают реже, чем в 10 %. Тут как повезёт. (После других видов удаления бородавок частота рецидивов в разы выше). Бородавка — это новообразование кожи вирусной природы. И в настоящее время мировое медицинское сообщество не может ничего предложить лучшего, как удалять. Бабушкины методы — на личное усмотрение каждого.
Что касается причины осложнения в виде нагноения, то это вопрос дискутабельный и неоднозначный. У всех видов медицинских вмешательств существует какой-то процент осложнений. К сожалению, это так. Некоторые осложнения ведут к тяжким последствиям. И стремление к их минимизации (в идеале — к сведению к 0) — наша постоянная забота и задача. И к счастью, нам это удаётся! За всю историю клиники на фоне тысяч оказанных медицинских услуг и процедур количество осложнений можно пересчитать на пальцах одной руки.
И ещё. Лазерное воздействие препятствует возникновению инфекционных осложнений. Мало того, лазером ЛЕЧАТ нагноения! Так что лазерная деструкция новообразования сама по себе никак не может послужить причиной нагноения. Это нонсенс. Это как спиртом занести инфекцию.
В Вашем случае теоретически можно предположить наличие нескольких провоцирующих факторов:
1. Изменённые мягкие ткани в области бородавки вследствие предыдущих воздействий жидким азотом (обморожение) и химическими агентами (чистотел). И то и другое ухудшает состояние тканей вплоть до появления трофических язв, некрозов.. Как минимум, снижает их защитные способности, нарушается обмен веществ. На этом фоне присоединение инфекции в ближайшем периоде после удаления образования любым способом — вполне возможно. Но после лазера — реже.
2. Грудное вскармливание. Этот фактор, как и беременность, влияют на состояние иммунной системы женщины не лучшим образом — снижает. Что легко может привести к нагноению любой раны.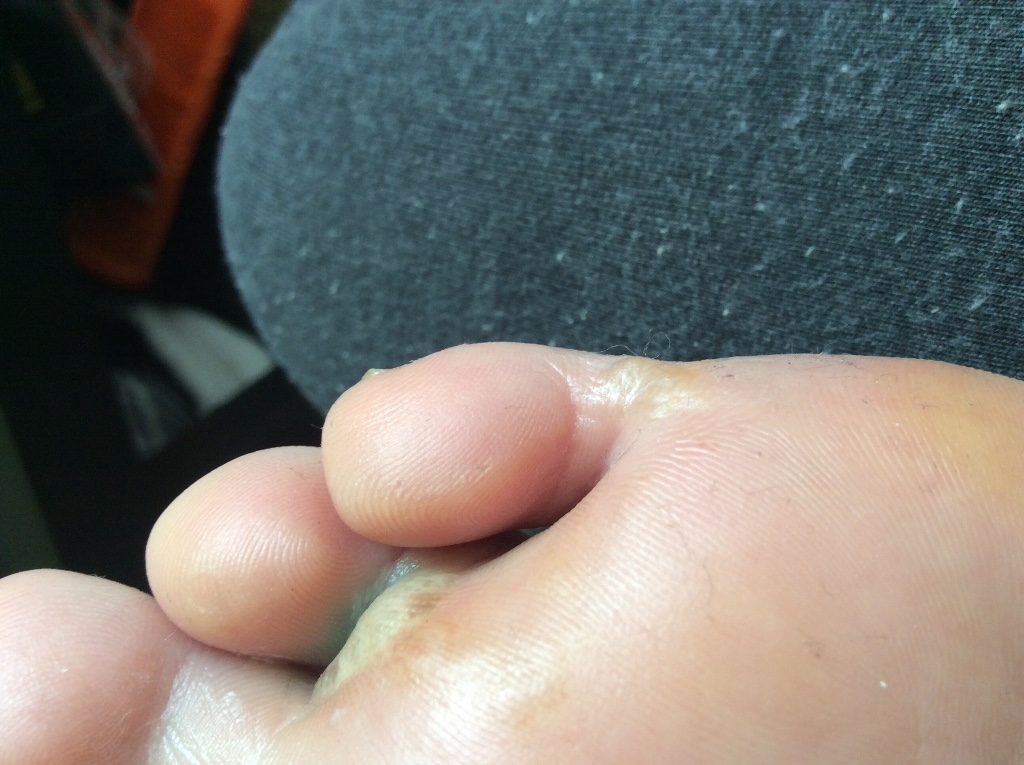
3. Нарушение рекомендованного режима ухода после удаление. Как любая рана, и рана после удаления бородавки нуждается в двух вещах — обработка антисептиком и покой. С обработкой всё ясно, вопросов нет. Мы прекрасно понимаем, что невозможно дать ПОЛНЫЙ покой ране на стопе. Поэтому рекомендуем щадить. Ходить прихрамывая. И ОБЯЗАТЕЛЬНО наклеиваить «дышащий» пластырь — он сохраняет рану от грязи, избыточной травматизации, впитывает отделяемое. Нарушение именно этих рекомендаций чаще всего и приводит к осложнениям.
Что было в Вашем случае — точно оценить невозможно. Не исключён комлекс рисков, который суммарно и привёл к таким последствиям.
И последнее. По вопросу возврата денег якобы за некачественно оказанную услугу.
Трудно себе представить ситуацию, когда, например, наутро в ресторан позвонил клиент и потребовал перевести ему обратно сумму оплаты за съеденный накануне у них ужин. Он ощущал после этого дискомфорт. И этим недоволен. А если у него язва, панкреатит, перед ужином или после ужина он что-то выпил/съел? Это могло тоже послужить причиной дискомфорта. По-крайней мере нужно прийти и обсудить эту проблему. Позволить администрации найти решение и, возможно, причину. Не исключено, что причина и будет именно в ужине. Или в нашем случае наша вина в нагноении. Но это будет определено в процессе выяснения. И деньги, в случае признания клиникой своей вины (мы тоже не идеальные, иногда вынуждены что-то исправлять, а иногда и возвращать деньги — се ля ви) будут возвращены пациенту. После написания заявления. При соблюдении официальных процедур. Мы работам честно, законно, официально. Но высылать деньги по звонку — это, согласитесь, несерьёзно.
Надеемся на Ваше понимание. И желаем Вам скорейшего выздоровления.
С уважением, администрация клиники.
PS.: в случае рецидива бородавки мы берём 50% от стоимости её удаления. Не по причине признания нашей вины оказания некачественной услуги. А в связи с нашим пониманием, что такое иногда случается (частая причина — сниженный иммунитет) и из чувства доброго нашего отношения к пациентам.
Шипица на ступне — как лечить?
Шипица, шипига или подошвенная бородавка – все это названия одной и той же проблемы, которая может причинить много неудобств. Образуется на подошве, чаще всего в области большого пальца или пятки.
Этот кожный нарост может при ходьбе доставлять такую боль, будто в ногу воткнулся шип. Отсюда, вероятно, и происходит название.
Шипига на ноге – что это?
Это неприятные новообразования могут возникать как по одной, так и по нескольку. Вначале – это небольшое гладенькое возвышение над кожей. Затем поверхность становится шероховатой. Обычно она имеет форму круга или овала диаметром 1-2 сантиметра. Она плотная на ощупь, серого или серо-желтого цвета. Границы четко видны.
Хотя подошвенные бородавки могут быть очень похожи на мозоли, но есть существенные отличия.
Во-первых, шипица очень болезненна. Если бородавок много, то боль бывает настолько сильной, что человек не в состоянии нормально ходить, начинает хромать. Во-вторых, имеет волокнистую структуру. Если ее распарить, в центре заметно, что она состоит из множества «нитей». Среди них заметны черные точки – закупоренные кровеносные сосуды.
Шипица – почему появляется?
Появление подошвенных бородавок возникает в основном, когда в организме находится вирус папилломы человека. А активизации этого вируса способствует ослабление иммунитета. Кроме того, вирус способен передаваться от одного человека к другому.
Основными причинами появления шипиги есть:
- Снижение иммунитета.
- Ношение некачественной тесной обуви. При таком варианте возникает шипица на пальце ноги.
- Надавленное место со временем огрубевает и становится болезненным.
- Поврежденная кожа на ступне.
- Потливость ног. Это может быть вызвано физиологическими особенностями, плохой гигиеной, ношением тесной обуви из ненатуральных материалов.

- Повышенная влажность. Например, длительное хождение в промокшей обуви может спровоцировать появление бородавок.
Профилактика появления шипицы
Всегда легче предупредить заболевание, чем лечить его. Поэтому, чтобы не беспокоиться о том, как избавиться от шипицы на ноге, важно помнить следующее:
- Носить качественную, удобную обувь нужного размера из натуральных материалов.
- Соблюдать правила гигиены.
- Не носить обувь постоянно, давать отдых ногам.
- Не использовать чужую обувь, предметы личной гигиены и другие вещи.
- Укреплять иммунитет – правильно питаться и вести здоровый образ жизни.
Шипига на ноге: лечение в домашних условиях
Если подошвенные бородавки не вызывают сильных болезненных ощущений, то можно не спешить с их удалением. Вот тут и здесь читайте, как удалить папиллому и другие новообразования своими руками.
В основном они проходят самостоятельно в течение 1,5–3 лет.
Однако, если шипица кровоточит, вызывает сильный дискомфорт, быстро размножается, то без лечения не обойтись. Лечение можно проводить либо в домашних условиях, либо у врача. Но если проблема серьезная, то эффективнее обратиться к специалисту.
Итак, как удалить шипицу на ноге? Существуют несколько методов:
Криотерапия – с помощью жидкого азота бородавки замораживают. Процедура проходит относительно безболезненно, рубцов не оставляет. Остается лишь небольшая углубленная рана, которая быстро заживает. Однако одного сеанса может не хватить. Для полного выздоровления процедуру нужно повторить 3-4 раза.
Лечение лазером – пораженная ткань отмирает и бородавка отсыхает. Лечение требует местной анестезии.
Электрокоагуляция – прижигается электрическим током. Необходима местная анестезия. Впоследствии может остаться небольшой шрам.
Кантаридин – препарат, использование которого относиться к химическим методам лечения шипиги. Им обрабатывают бородавки, сверху накладывают и тщательно закрепляют сухую повязку. Через 1-2 недели срезают участки кожи, которые омертвели. Процедура проводится только врачом, во избежание заражения других участков кожи.
Им обрабатывают бородавки, сверху накладывают и тщательно закрепляют сухую повязку. Через 1-2 недели срезают участки кожи, которые омертвели. Процедура проводится только врачом, во избежание заражения других участков кожи.
Читайте также:
Промывание желудка своими руками: http://dometod.ru/zdorovie/chem-i-kak-promyt-zheludok-v-domashnix-usloviyax.html
Народные методы лечения шипиги
Многих волнует вопрос: как лечить шипицу в домашних условиях. Есть много действенных рецептов:
Молодую крапиву измельчить, чтобы пустила сок, и выложить на лист лопуха. Укутать стопу этим листом, надеть носок. Процедуру делать на ночь. При необходимости повторить на следующий день.
Натереть одну луковицу до состояния кашицы и залить уксусом. На стопу наклеить пластырь, с отверстием, которое соответствует размеру шипицы. Смесь нанести на шипигу и сверху приклеить еще один пластырь. Оставить до утра. Для полного выздоровления необходимо несколько процедур.
Вывести шипицу поможет и тесто, которое замешивается на уксусе. Все действия, как и в предыдущем рецепте, только вначале бородавку нужно хорошо распарить и срезать верхний нарост.
Чеснок, картофель и хрен натереть на мелкой терке, приложить на ночь к неприятному элементы. Повторить несколько раз.
Еще такие советы:
- Смазывать шипигу йодом по несколько раз в день. Через определенное время она пропадет.
- Смазывать ее соком цветущего чистотела или его экстрактом на протяжении нескольких дней.
- Избавиться от подошвенных бородавок помогут листья хрена. Их нужно вымыть, мелко нарезать и залить водой. Поставить в холодильник на 2-3 дня. В полученном растворе намочить носки, укутать полиэтиленом и надеть еще одну пару носков. Оставить на ночь. Повторять до исчезновения шипицы.
Хотя шипицы могут быть очень болезненными и доставлять дискомфорт, но с помощью народных и медицинских методов от них можно избавиться навсегда.
← Ленивая лазанья — рецепт приготовления Ретиноевая мазь от прыщей на лице →
возможные причины появления, терапия медикаментами и народными средствами
Иногда человек может обнаружить у себя на руках или ногах какое-то новообразование, внешне схожее с мозолью или бородавкой. Оно мешает нормальной работе конечностей и приносит болезненные неприятные ощущения. Образование называется шипица. На пальце, ладонях и стопах она обнаруживается чаще всего. Пациенту необходимо в таком случае обратиться к врачу, так как несвоевременное лечение приведет к неприятным последствиям. С проблемой нужно бороться сразу, чтобы не наткнуться на неприятности, которые могут последовать, тем более, это связано со здоровьем.
Что это такое?
Шипица или по-другому роговая бородавка является доброкачественным образованием вирусного характера, располагающаяся обычно в верхних слоях кожи. Чаще всего формирования появляются на пальцах рук и подошве. Иногда их называют подошвенными бородавками. Часто шипицу путают с мозолью. Но здесь есть одно существенное отличие: рассматриваемое образование довольно болезненное и избавиться от него не так просто.
Если вы обнаружили папиллому такого характера, нужно выяснить, к какому виду относится это формирование. После определения типа следует удалить бородавку. Шипица на пальце руки или ноги может разрастаться, если ничего не делать. Тогда инфицированная область увеличится, что пагубно повлияет на здоровье пациента. Новообразование вызывает чувство дискомфорта, поэтому его трудно не заметить. Размером шипица от нескольких миллиметров до двух сантиметров. Сероватый или грязно-желтый цвет прямо укажут на возникновение доброкачественного формирования.
Причины появления вируса
Инфекция передается при непосредственном контакте с зараженным человеком. Иногда можно запустить вирус в свой организм, просто держась за предмет, который трогал больной. Папилломавирус проникает через поврежденный кожный покров и локализуется на том месте. Царапины, мелкие трещинки и ранки будут только способствовать попаданию заражения, так как упрощают вирусам проход к эпидермису. Бывает, что пожал руку другому человеку, а через время появилась шипица на пальце. Причины могут заключаться и в применении средств гигиены другого индивида, в одевании перчаток зараженного и т. д.
Папилломавирус проникает через поврежденный кожный покров и локализуется на том месте. Царапины, мелкие трещинки и ранки будут только способствовать попаданию заражения, так как упрощают вирусам проход к эпидермису. Бывает, что пожал руку другому человеку, а через время появилась шипица на пальце. Причины могут заключаться и в применении средств гигиены другого индивида, в одевании перчаток зараженного и т. д.
Стоит отметить, что папилломавирус не сразу проявляется в виде новообразования. Вирус может около двух месяцев жить в организме, и только потом дать о себе знать. Микроорганизмы начинают свою работу, они активизируются в результате снижения уровня иммунитета. Если у вас на пальце появилась шипица, то, скорее всего, вы контактировали с инфицированным. Есть несколько факторов, которые способствуют возникновению недуга:
- наличие повреждений, ран или царапин;
- пониженный иммунитет в результате различных заболеваний;
- потоотделение в области рук и ног.
Симптоматика и течение болезни
Новообразования появляются обычно в нескольких местах одновременно. Чаще всего обнаруживается шипица на пальце руки, ладонях или же стопах. Папиллома изначально имеет маленький размер, а затем постепенно увеличивается и приобретает большие формы. Инфицированный участок расширяется, поражая новые ткани, в результате чего кожа слоится, покрывается грубым налетом. Как выглядит шипица на пальце руки? Вначале бородавка имеет сероватый оттенок, затем темнеет и начинает выделяться на коже.
Особенность образования состоит в том, что оно прорастает не только снаружи, но и внутри. Если внимательно присмотреться, то на папилломе можно увидеть ниточки, уходящие вглубь кожного покрова. Это корни. В состав бородавки, помимо умерщвленных кусочков кожи, входят и поврежденные капилляры. Попытки самостоятельно убрать шипицу на пальце не всегда заканчиваются успешно. Зачастую пациент убирает верхний слой, и поэтому бородавка вырастает вновь. Чтобы избавиться от инфекции, необходимо полностью удалить новообразование.
Диагностика
Большинство людей не придают значения появившимся папилломам или бородавкам, считая, что они сами пройдут. Действительно, такие случаи на практике встречались, но очень редко. Организм справляется с вирусом самостоятельно только в случае сильного иммунитета. Поэтому не стоит надеяться на чудо, лучше взять решение проблемы в свои руки.
Как только у вас появилось болезненное образование на коже, необходимо сразу обратиться за помощью к профессионалу. Скорее всего, у вас возникла шипица. На пальце ноги или руки, это совершенно неважно. Вирус быстро распространяется, и в течение ближайшего времени есть вероятность появления еще одной или нескольких папиллом. Кроме того, бородавка нарушает работу конечностей, что приводит к дискомфорту. Чем раньше обратитесь к специалисту, тем быстрее избавитесь от вируса.
Лечение шипицы на пальце
После приема у дерматолога и постановки диагноза, врач назначит вам комплексную терапию. Помимо устранения бородавки, необходимо справиться с вирусом, так как именно он является причиной возникновения заболевания. Не трогайте нарост самостоятельно, и не нужно пытаться устранить папиллому своими силами. Для этого существуют клиники, где трудятся профессионалы своего дела.
Стоит отметить, что любая терапия не обойдется без лекарственных препаратов и противовирусных средств. Ниже рассмотрим наиболее эффективные таблетки и мази.
Медикаментозное лечение
Итак, рассмотрим препараты, которые наиболее эффективны в случае появления новообразований. Нужно сказать, что в аптеках можно найти специальную мазь от шипицы на пальце ноги, она хорошо помогает. Перейдем, непосредственно, к лекарствам:
- «Ферезол». В состав медикамента входят яды, справляющиеся с папилломавирусами, данное средство необходимо использовать аккуратно, чтобы избежать ожога.
- Пластырь «Салипод». Он не является полноценным лекарством от этого заболевания, но как вспомогательный аппарат для смягчения ороговевшего слоя кожи подойдет отлично.
- «Колломак». Представляет собой раствор, при помощи которого умерщвляют местные ткани.
- Салициловая мазь. Один из лучших антисептиков на рынке лекарств, ее нужно класть прямо на поверхность бородавки.
- «Солкодерм». Препарат, целью которого являются прижигать, с чем он хорошо справляется.
«Суперчистотел». Средство, состоящее из калиевой и натриевой щелочи, которые вместе вызывают отмирание поврежденных клеток.
Многие интересуются: «Как вывести шипицу «Чистотелом» на пальце ноги?». Не одно поколение людей убирают бородавки при помощи этого медикамента. Все просто – нужно только нанести на пораженный участок кожного покрова и ждать, пока лекарство выжжет папиллому. Способ довольно болезненный, многие врачи не рекомендуют его применять.
Устранение новообразования
Как удалить шипицу на пальце? У пациента есть несколько вариантов на выбор, в случае незнания лучше поинтересоваться у врача, какой лучше в конкретной ситуации. Итак, есть четыре метода:
- Криодеструкция. Способ, заключающийся в замораживании бородавки при помощи жидкого азота. Спустя время папиллома сама отваливается, так как не выносит долгое время низких температур.
- Лазер. Отлично подойдет для устранения шипицы на пальце ноги или руки при условии маленького размера образования. В отличие от прошлого метода, этот способ болезненный, понадобится обезболивающее средство. Через неделю после удаления исчезает корочка, остается небольшой шрам.
- Электрокоагуляция. Устранение папилломы при помощи высокочастотного тока. Он уничтожает шпоры и прилегающие ткани. Метод не является эффективным, если шипица проникла глубоко под кожу.
- Хирургический вариант. Врачу нужен лишь скальпель, с помощью которого производится операция, необходим местный наркоз. Вырезается бородавка, после чего остается рубец. Способ также не эффективен, потому что существует риск появления образования снова.
Народная медицина
В борьбе с шипицей народные средства иногда показывают отличную эффективность. Рассмотрим несколько самых результативных рецептов:
Рассмотрим несколько самых результативных рецептов:
- Луковая кашица с уксусом. Для этого понадобится небольшая луковица, ее нужно измельчить на терке и смешать с 9%-ным уксусом. Полученную смесь приложить на бородавку и сверху наклеить пластырь. Процедуру повторяют ежедневно перед сном.
- Корень хрена. Следует потереть продукт на мелкой терке, и получившуюся кашу нанести на пораженный участок. Этот способ отлично подойдет для устранения шипицы на пальце. Компресс лучше всего делать на ночь, спустя несколько процедур выходит корень, который нужно будет вытащить.
- Цемент. Неплохой способ, заключающийся в обмакивании влажного пальца руки в сухую смесь. Цемент необходимо втереть в бородавку. Процедуру нужно совершать один раз в день на протяжении трех суток.
Еще несколько способов нетрадиционной медицины
Вышеописанные методы не единственные, которые помогают против бородавок. Можно использовать вместо лука пшеничную муку, и смешать ее с уксусом. Получившаяся кашица отлично подходит для распаривания, сильных лечебных свойств не имеет. Нужно положить на ороговевший кожный слой и закрепить пластырем. Эффективным средством от новообразований в виде шипицы на пальце является сок растения чистотела. Его наносят на бородавку 3-5 раз в день.
Есть еще один метод, но он очень болезненный и довольно спорный. Делают углубление в формировании, засыпают туда спичечную серу и поджигают. Это очень опасно, но некоторые утверждают, что вы забудете о проблеме раз и навсегда.
Профилактические меры
Каждое заболевание можно предупредить, если внимательно относится к своему здоровью. Очень важно проводить меры профилактики, в этом нет ничего сложного. Итак, нужно соблюдать следующие рекомендации:
- при получении какой-нибудь ранки или пореза, сразу обработайте дезинфицирующим средством, ни в коем случае нельзя допускать попадания грязи;
- пользуйтесь своими предметами личной гигиены;
- такие вещи, как варежки и перчатки, не надевайте чьи-то, они являются отличными проводниками вируса;
- укрепляйте иммунитет, так как ослабленный организм является раем для инфекции.

Необходимо правильно питаться и вести здоровый образ жизни. В период осени и зимы принимайте дополнительно витамины.
Если все-таки заболевание просочилось в организм, и шипица вылезла на коже, сразу обратитесь к врачу. Только после консультации с дерматологом можно сделать выводы о характере инфекции. Не занимайтесь самолечением, возможны нехорошие последствия.
Прогноз
Как уже было отмечено, шипица – доброкачественное образование, но если удаление произвести неверно, есть риск рецидива заболевания. Именно по этой причине необходимо, чтобы лечение проводил профессионал.
Устранить бородавку проще на начальном этапе ее формирования, когда она небольшого размера, а корни еще не прошли достаточно глубоко. Однако даже в этом случае возможно перерождение папилломы из-за угнетенного состояния иммунной системы. За здоровьем нужно следить на протяжении всей жизни во избежание неприятных ситуаций.
Вместо заключения
Продолжая тему удаления шипицы, стоит отметить, что самостоятельно не стоит проводить операцию. Это опасно, так как не до конца уничтоженный нарост может воспроизвестись в злокачественную опухоль. Бывали случаи, когда пациент заболевал онкологией. В такой ситуации о благоприятных прогнозах говорить не приходится.
Шипицы на пальцах рук и ног очень сложно выводить. Поэтому лучше вести свою жизнь так, чтобы бородавки никогда не поражали кожный покров. Этого результата можно добиться, если вести правильный образ жизни и внимательней относиться к своему здоровью. Если у вас большое количество папиллом, обратитесь к доктору, он поможет выявить и устранить первоначальную причину.
Шипица на пальце руки, ноги, как выглядит, как вывести, лечение
Шипица на пальце – новообразование, возникающее на поверхности кожи. Внешне напоминает узелки. Болезненно при прикосновении и требует лечения.
Что это такое
Возбудитель болезни – вирус папилломы человека. Считается, что он живет в организме у многих, но проявляет себя только на фоне ослабленного иммунитета. Заразиться можно при непосредственном контакте с носителем или через бытовые предметы. Часто это происходит в общественных местах, транспорте.
Заразиться можно при непосредственном контакте с носителем или через бытовые предметы. Часто это происходит в общественных местах, транспорте.
Шипица на пальце болит при надавливании
Некоторое время вирус себя никак не проявляет. Существуют определенные причины, которые приводят к стремительному росту вредоносных организмов:
- травма кожи;
- усталость, сильный стресс;
- период после болезни, операции;
- патологическая потливость рук;
- хронические заболевания.
Если вы отмечаете у себя один из указанных факторов, стоит особенно тщательно следить за личной гигиеной.
Как выглядит шипица
Вначале вы можете даже не заметить изменений. Небольшой участок кожи грубеет и приподнимается. Образование похоже на обычную мозоль. Уже на этом этапе можно определить, что именно растет на коже. Если на бугорок надавить, возникнет резкая боль. Сухие мозоли не вызывают никакого дискомфорта.
Постепенно папиллома увеличивается. Вокруг нее скапливаются мелкие наросты. Строение ее таково, что корень уходит глубоко в мягкие ткани. Если верхний слой поврежден, наружу выходит мутная жидкость, напоминающая гной.
Механический способ лечения
Для удаления образования лучше всего обращаться к врачу. Если проводить процедуру дома, можно легко заразить соседние, здоровые участки кожи. Шипица на пальце удаляется следующими способами:
- Жидким азотом.
- Лазером.
- Воздействием высокочастотного тока.
- Хирургическим путем.
Метод удаления заранее оговаривается с пациентом. У вас будет возможность все взвесить и принять решение.
Лечение медикаментами
В состав средств для устранения данной патологии входят различные кислоты. Они воздействуют на больной участок кожи и выжигают инфекцию. Существует несколько форм аптечных препаратов для удаления шипицы:
- Различные растворы.
 Самым эффективным в лечении папиллом считаются те, что имеют в своем составе ионы серебра.
Самым эффективным в лечении папиллом считаются те, что имеют в своем составе ионы серебра. - Пластырь с салициловой кислотой. Его надо вырезать так, чтобы под ним оказалась только сама бородавка. Сверху для надежности наклеить обычный пластырь. Через сутки снять.
- Ляписный карандаш. Прижигает зону поражения и провоцирует отторжение верхних слоев кожи. Особенно удобен, если патология возникла между пальцами, так как действует быстро и не причиняет неудобства.
- Мазь. Применяется местно под повязку.
Одновременно назначают препараты для повышения иммунитета. В противном случае болезнь может быстро вернуться.
Ноги так же часто страдают от папиллом
Как вывести шипицу подручными средствами
У каждого дома найдутся простые и полезные средства, с помощью которых можно обработать руки и ноги и избавиться от папиллом.
- уксус с тертым луком;
- кашица из хрена;
- компресс из измельченного чеснока;
- натертый сырой картофель.
Все эти средства наносятся на пораженный участок кожи, а сверху закрываются пластырем. Проводите процедуру перед сном и при необходимости повторяйте.
Врачи считают, что народные средства избавляют лишь от внешних проявлений болезни. Оставшийся в результате корень со временем дает новую бородавку или даже несколько.
Когда нужен врач
Если появилась шипица на ладони, обходиться с ней надо особенно деликатно. Ее легко повредить и занести инфекцию. Если такая папиллома начала кровоточить или потемнела, значит, вирус попал в кровоток и начался воспалительный процесс. Без помощи врача с этой ситуацией не справиться.
Независимо от причин появления шипицы, ее обязательно надо удалять. Опасность в том, что доброкачественная опухоль может быстро превратиться в злокачественную. Врач назначит комплексное обследование, возьмет необходимые анализы и избавит вас от этого неприятного заболевания.
Что делать для профилактики
Залог здоровья – это крепкий иммунитет и чистые руки. Вирус папилломы поражает всех, независимо от пола и возраста. Дети страдают от него реже. Возможно, это связано с тем, что ответственные родители заботятся о питании ребенка, заставляют мыть руки с мылом после пребывания на улице, закаляют. Взрослым на себя часто не хватает времени.
Причинами заражения обычно становятся небольшие ранки, трещины. Чтобы в них не попал вирус, обрабатывайте их антисептиками. Поддерживайте иммунитет круглый год.
Если нет возможности правильно питаться, включайте в рацион витаминные комплексы.
Своевременно начинайте лечение. На начальном этапе избавиться от вируса намного легче. Обращайтесь за консультацией к специалистам. Комплексная терапия поможет не допустить распространения шипицы.
Также интересно почитать: что такое птеригий на ногтях
Местное лечение кожных бородавок | Cochrane
Вирусные бородавки являются распространенным заболеванием кожи, они чаще всего появляются на руках и ногах и вызваны вирусом папилломы человека. Хотя бородавки и не несут вреда и, как правило, проходят самостоятельно без какого-либо лечения, они могут иметь неприятный вид и быть болезненными. Бородавки стоп также называют «подошвенными» или «плоскими» бородавками.
Этот обзор не касается лечения генитальных бородавок, и основан на доказательствах, полученных лишь по результатам рандомизированных контролируемых испытаний.
Салициловая кислота (СК), дешевое и доступное средство для лечения бородавок, оказывает умеренный положительный эффект в сравнении с плацебо. Она эффективна при бородавках на всех участках тела и имеет мало нежелательных эффектов, однако результат может быть заметен лишь после нескольких недель ежедневного применения.
Криотерапия, обычно с применением жидкого азота, часто используется для лечения бородавок, однако она менее удобна, более болезненна, а также более затратна. Одно исследование позволяет предположить, что криотерапия превосходит СК при бородавках на руках, однако когда мы объединили это исследование с другими результатами, мы не смогли подтвердить это. Мы обнаружили, что более интенсивная криотерапия оказывает больший эффект, чем мягкая криотерапия, но вместе с тем возрастает и риск нежелательных эффектов, таких как боль, образование пузырей и рубцов. Мы рассмотрели информацию лишь из клинических испытаний криотерапии бородавок, но не безрецептурных процедур с заморозкой, в связи с чем не можем сказать, являются ли они эффективными.
Одно исследование позволяет предположить, что криотерапия превосходит СК при бородавках на руках, однако когда мы объединили это исследование с другими результатами, мы не смогли подтвердить это. Мы обнаружили, что более интенсивная криотерапия оказывает больший эффект, чем мягкая криотерапия, но вместе с тем возрастает и риск нежелательных эффектов, таких как боль, образование пузырей и рубцов. Мы рассмотрели информацию лишь из клинических испытаний криотерапии бородавок, но не безрецептурных процедур с заморозкой, в связи с чем не можем сказать, являются ли они эффективными.
При подготовке последней версии этого обзора, клейкая лента рассматривалась как безопасное и простое в применении лечение; однако, исследование, на основании которого были сделаны эти выводы, было относительно небольшим. При подготовке этого обновленного обзора мы нашли два дальнейших исследования клейкой ленты, в которых высказывается предположение, что это лечение не столь эффективно, как считалось ранее.
Другие методы лечения, рассмотренные в этом обзоре, включают 5-фторурацил, динитрохлорбензол, фотодинамическую терапию, а также блеомицин, интерферон, и антиген, вводимые в очаг бородавки. Ни один из этих методов лечения не используется широко (даже дерматологами), а доказательств их эффективности слишком мало. По имеющимся ограниченным доказательствам можно предположить, что некоторые из этих методов лечения могут быть эффективными и, следовательно, могут применяться при бородавках, если не помогли более простые и безопасные средства, такие как салициловая кислота или криотерапия.
В целом, выбрать эффективные методы из столь широкого ряда исследований было сложно, так как многие имели низкое качество.
Что делать, если у вас есть бородавки?
2020.01.11
Бородавки .. что это?
Это распространенное вирусное заболевание кожи. Редко взрослый человек когда-либо имел их. Они вызваны вирусом папилломы человека (ВПЧ). Обычно он передается при непосредственном контакте с больным человеком или носителем вируса, а также с инфицированными предметами (такими как полотенца).![]() Незначительные (в основном невидимые) повреждения кожи и другие дефекты защитного барьера кожи способствуют проникновению вируса в кожу. Кроме того, человек может заразиться сам, например, когда он незаметно травмирован, даже если у него крошечная бородавка, вирус распространяется на близлежащие участки кожи. Вирус способствует дополнительному росту клеток, что вызывает утолщение и затвердевание внешнего слоя кожи. Вирусы могут проникнуть и начать размножаться в любом месте на вашей коже или слизистой оболочке. Они предпочитают места, где прямой контакт наиболее вероятен: на руках или ногах, на слизистой оболочке половых органов. Некоторые вирусы ВПЧ, передаваемые во время полового акта, могут способствовать развитию рака. Тип бородавки зависит от того, где он находится и как он выглядит.
Незначительные (в основном невидимые) повреждения кожи и другие дефекты защитного барьера кожи способствуют проникновению вируса в кожу. Кроме того, человек может заразиться сам, например, когда он незаметно травмирован, даже если у него крошечная бородавка, вирус распространяется на близлежащие участки кожи. Вирус способствует дополнительному росту клеток, что вызывает утолщение и затвердевание внешнего слоя кожи. Вирусы могут проникнуть и начать размножаться в любом месте на вашей коже или слизистой оболочке. Они предпочитают места, где прямой контакт наиболее вероятен: на руках или ногах, на слизистой оболочке половых органов. Некоторые вирусы ВПЧ, передаваемые во время полового акта, могут способствовать развитию рака. Тип бородавки зависит от того, где он находится и как он выглядит.
Где бородавки встречаются чаще всего?
Поскольку иммунная система каждого человека по-разному реагирует на вирус, не все, кто вступает в контакт с ВПЧ, заразятся и начнут бородавки. Тем не менее, если вы повредите кожу каким-либо образом, вирус пройдет легче. Вот почему люди с хроническими кожными заболеваниями, такими как экзема или грызть ногти, часто грызут, с большей вероятностью получают бородавки. У детей и подростков бородавки встречаются чаще, чем у взрослых, потому что их иммунная система не обладает достаточной защитой от многих типов ВПЧ. Люди с ослабленной иммунной системой, такие как ВИЧ или принимающие биологические лекарства для лечения системных заболеваний (ревматоидный артрит, псориаз и т. Д.), Также склонны к развитию бородавок.
Могут ли бородавки самостоятельно исчезнуть без лечения?
Со временем иммунная система человека преодолевает ВПЧ и бородавки исчезают сами собой, но их исчезновение может занять месяцы или годы. У взрослых бородавки часто сохраняются даже дольше, возможно, несколько лет и более. Некоторые бородавки никогда не уходят. Нет точного объяснения, почему это так.
Это лечить или не лечить бородавки?
Большинство бородавок безвредны и не должны быть сделаны — если они не болезненны или выглядят эстетически уродливыми. Однако, если, напротив, ожидая, что бородавки исчезнут самопроизвольно, они, наоборот, могут расти, развивать новые бородавки, и вы можете заразить других в течение этого времени. Лечение зависит от вашего возраста, состояния здоровья и типа бородавок. Даже после того, как бородавки исчезли, некоторые вирусы могут остаться в вашей коже, и бородавки могут появиться через некоторое время.
Однако, если, напротив, ожидая, что бородавки исчезнут самопроизвольно, они, наоборот, могут расти, развивать новые бородавки, и вы можете заразить других в течение этого времени. Лечение зависит от вашего возраста, состояния здоровья и типа бородавок. Даже после того, как бородавки исчезли, некоторые вирусы могут остаться в вашей коже, и бородавки могут появиться через некоторое время.
Часто бородавки лечатся безрецептурными препаратами (гели, жидкости). Результаты разные — иногда успешные, иногда нужно обратиться к специалисту.
Когда обратиться к врачу?
Если вы не уверены, что на вашей коже появляются бородавки (некоторые виды рака кожи выглядят очень похожими), лечение в домашних условиях не улучшается, болит или у вас много таких случаев, обратитесь к врачу. Если у вас диабет или ослабленная иммунная система, вам следует обратиться к врачу, прежде чем лечить себя от бородавок.
Специалисты относятся к бородавкам по-разному, в зависимости от их типа, местоположения и размера.
Взрослым и детям старшего возраста с общими бородавками рекомендуется замораживать их в жидком азоте.
Существуют также специальные жидкости, устраняющие бородавки.
Электрохирургический метод, при котором бородавка сжигается электрическим током через кончик иглы. Хорошо сочетается с обычными швами, пленкой и бородавками.
Лазерное лечение также используется, но из-за высокой стоимости процедуры, это не первый выбор метода. Лазер больше используется, чтобы убить большие бородавки под ногтем, глубокие бородавки
Профилактика.
Эффективных способов предотвращения бородавок пока нет, но их можно уменьшить и предотвратить распространение:
Не трогайте, не царапайте, не рвите и не трогайте бородавки другого человека.
Мойте руки после лечения бородавок.
Бородавки на ногах должны быть сухими.
Носите водонепроницаемые сандалии в общественных душах, шкафах и вокруг общественных бассейнов.
масс мягких тканей | UW Orthopaedics and Sports Medicine, Сиэтл
Масса мягких тканей: диагностика и хирургия доброкачественных и злокачественных опухолей (саркома)
В этой статье:
Основы масс мягких тканей
Опухоли мягких тканей — это разрастания клеток, которые появляются практически в любом месте тела: в сухожилиях, мышцах, связках, хрящах, нервах, кровеносных сосудах, жировой ткани и других тканях. Пациенты обычно называют эти образования шишками или шишками.
См. Рисунки 1 и 2.На рисунке 1 показан внешний вид пациента с доброкачественным образованием мягких тканей в руке. Рисунок 2 иллюстрирует появление саркомы бедра. Обратите внимание на большой размер образования вместе с вышележащими изменениями кожи на Рисунке 2. Щелкните изображения ниже, чтобы увеличить.
Рисунок 1 Рисунок 2Опухоли мягких тканей могут быть злокачественными или доброкачественными. Считается, что доброкачественные образования возникают в 10 раз чаще, чем раковые образования (с медицинской точки зрения называемые саркомами). Обычно эти наросты имеют примерно круглую форму, но они также могут быть эллиптическими или удлиненными, как колбаса.Образования более 5 см (2 дюймов) несут самый высокий риск злокачественного новообразования и требуют медицинского обследования.
Они могут быть твердыми или мягкими. Доброкачественные образования более болезненны на ощупь, например, при абсцессе. Доброкачественные опухоли также имеют тенденцию расти медленнее, и многие из них меньше 5 см (2 дюймов) в самом длинном месте.
Саркомы (раковые образования) чаще всего безболезненны. Раковые образования более склонны к быстрому росту и появлению пальчиков или сателлитных поражений вокруг них.
По данным Национального института рака, около 43 процентов сарком возникают на руках и ногах; 34 процента встречаются во внутренних органах и вокруг них; 10 процентов возникают в области груди и спины; и 13 процентов происходят в других местах.
Образования — доброкачественные или злокачественные — быстрее становятся предметом клинического наблюдения, когда они расположены в руках и ногах, а не в груди или животе, поскольку в руках и ногах меньше места для таких масс, которые можно принять за другие структуры тела. .
Неотложная медицинская помощь
Вновь обнаруженное образование мягких тканей редко является внезапным заболеванием. Не все образования мягких тканей требуют хирургического вмешательства, и удаление известной доброкачественной опухоли можно безопасно отложить. Однако при любом подозрении на (злокачественное новообразование) следует как можно скорее исследовать и сделать биопсию, чтобы можно было назначить дальнейшее лечение.
Любая вновь обнаруженная масса неизвестного происхождения, которая растет, должна быть оценена специалистом. Любое растяжение связок или гематома (синяк), длящиеся более шести недель, заслуживают дополнительного медицинского обследования на предмет возможности саркомы (злокачественного образования).
Факты и мифы
В зависимости от расположения, образование мягких тканей часто изначально ошибочно принимают за растяжение мышц, гематому или старую травму, которая со временем заживает. Такое неправильное восприятие может способствовать поздней диагностике опухолей мягких тканей — часто на срок от трех до шести месяцев после первоначального обнаружения у пациента шишки или уплотнения. Поскольку массы тканей часто не вызывают боли, люди склонны думать, что шишки не вредны.
Заболеваемость и приобретение
Заболеваемость
Ежегодно в США диагностируется около 10 000 новых сарком мягких тканей и костей (раковых новообразований).Доброкачественные опухоли мягких тканей обнаруживаются значительно чаще, чем саркомы.
Опухоли мягких тканей поражают все слои населения. Однако саркомы чаще встречаются у детей и молодых людей, а у мужчин частота саркомы несколько выше, чем у женщин.
Некоторые саркомы более распространены среди определенных групп населения. Например, синовиальная саркома чаще встречается у молодых людей.
Например, синовиальная саркома чаще встречается у молодых людей.
В подавляющем большинстве случаев опухоль мягких тканей возникает спонтанно без четко определенной причины.
Приобретение
Данные свидетельствуют о том, что некоторые генетические нарушения и мутации предрасполагают людей к доброкачественным и злокачественным опухолям мягких тканей. Воздействие радиации и канцерогенов окружающей среды было связано с опухолями мягких тканей. Саркома Капоши является примером опухоли мягких тканей, вызванной инфекцией, возникшей в результате герпеса у пациентов с ВИЧ.
У большинства людей с опухолью мягких тканей нет четко определенной причины возникновения опухоли. В большинстве случаев не доказано, что факторы образа жизни, травмы и инфекции вызывают опухоли мягких тканей.
Генетика
Редкие генетические аномалии и расстройства могут предрасполагать людей к доброкачественным и злокачественным опухолям мягких тканей. Например, ген, связанный с нейрофиброматозом — опухолями нервных оболочек — показал вероятность стать злокачественным.
Заболевания с похожими симптомами
Гематому, кисту от артрита или опухоль от растяжения связок или растяжения можно спутать с опухолью мягких тканей.
Причины
Причина большинства опухолей мягких тканей неизвестна.Данные свидетельствуют о том, что некоторые генетические нарушения и мутации предрасполагают людей к доброкачественным и злокачественным опухолям мягких тканей. Воздействие радиации тесно связано с развитием саркомы (злокачественного новообразования). Существует слабая связь опухолей мягких тканей с воздействием канцерогенов окружающей среды.
Эффекты
Опухоль мягких тканей медленно или быстро растет в организме в зависимости от ее этиологии. Обычно опухоли мягких тканей имеют округлую форму, хотя некоторые из них могут становиться более овальными или колбасными.Большинство таких новообразований остаются в пределах ткани фасции, хотя они могут пересекать эти границы по мере роста.
Они могут расти вокруг костей, мышц, кровеносных сосудов, нервов и других структур, вызывая сжатие или изменение функции этих структур.
Иногда саркома (злокачественная опухоль) может распространяться (метастазировать) в другие части тела, обычно в легкие.
Симптомы и влияние на повседневную жизнь
Начальные симптомы
Опухоли мягких тканей не предупреждают.Они могут медленно или быстро появляться в виде шишки или шишки в любой части тела.
Само появление образования — самый частый симптом. По размерам она обычно бывает круглой или овальной. Часто это безболезненно, вызывает ощущение дискомфорта или дискомфорт только в тех случаях, когда сдавливает нерв или раздражает другие ткани. Быстрое увеличение размера новообразования предполагает возможность злокачественного образования.
Прогресс
В зависимости от этиологии опухоли она может расти быстро или медленно.Некоторые мягкие ткани, которые изначально были доброкачественными, могут трансформироваться в злокачественные новообразования. Это часто предвещается резким увеличением размера ранее покоящейся массы. Исследования показывают, что злокачественное образование, которое появляется в руке или ноге, обычно имеет размер более 5 см (2 дюйма) и находится глубоко (часто в мышцах).
Прогноз
Большинство опухолей мягких тканей возникают спонтанно. Они заслуживают внимания, потому что могут быть злокачественными. Растяжение связок или гематома, длящиеся более шести недель, заслуживают дополнительного медицинского обследования на предмет возможного наличия опухоли мягких тканей.
Риск рецидива зависит от типа опухоли, адекватности начального хирургического удаления и расположения опухоли. Редко люди генетически предрасположены к образованию мягких тканей (например, нейрофиброматоз, при котором опухоли растут на нервах).
Летальность
Большинство опухолей мягких тканей доброкачественные. Большие массы — больше поводов для беспокойства. Пациентам, которые заметили образование более 5 см (2 дюйма) в самом длинном месте или которое болезненно на ощупь, следует проконсультироваться с врачом.
Пациентам, которые заметили образование более 5 см (2 дюйма) в самом длинном месте или которое болезненно на ощупь, следует проконсультироваться с врачом.
Саркома мягких тканей (злокачественная опухоль) может быть смертельным заболеванием. Например, синовиальная саркома — это агрессивный рак, который составляет от 7 до 10 процентов сарком мягких тканей и обычно развивается в руках или ногах молодых людей. Исследования показывают, что всего лишь 25 процентов пациентов с заболеванием, которое дало метастазы или распространилось в другие части тела, выживают пять лет.
Боль
Большинство образований мягких тканей безболезненны — если они не раздражают соседний нерв — и это основная причина, по которой многие образования не диагностируются до тех пор, пока они не разовьются значительно в размерах.Образования мягких тканей могут вызвать обесцвечивание кожи, если кровоток в этом регионе увеличивается или если вены расширяются, но обычно кожа вокруг образования сохраняет свой нормальный цвет.
Ослабление
Своевременный и точный диагноз важен для предотвращения изнурительных осложнений. Опухоли мягких тканей часто физически не изнуряют, по крайней мере, на начальном этапе, и это способствует их способности расти незамеченными. Пациентам, которые заметили образование более 5 см (2 дюйма) в самом длинном месте или которое болезненно на ощупь, следует проконсультироваться с врачом.
Саркома (злокачественная опухоль) может привести к ампутации руки или ноги или функциональной потере конечности. Доброкачественная опухоль в некоторых случаях тоже может быть изнурительной. Например, образование мягких тканей глубоко в тазу может препятствовать работе органа, такого как кишечник, или мешать работе местных нервов или кровотока.
Комфорт
В некоторых случаях опухоль мягких тканей может причинить пациенту дискомфорт, особенно если имеется местное раздражение нерва или кровеносного сосуда.Опухоль на ноге может помешать ему или ей носить обувь и комфортно ходить. Прижатие массы к желудку может вызвать дискомфорт с пищеварением пациента, и точно так же масса рядом с прямой кишкой может вызвать запор.
Прижатие массы к желудку может вызвать дискомфорт с пищеварением пациента, и точно так же масса рядом с прямой кишкой может вызвать запор.
Излечимость
Некоторые из 50 подтипов сарком (раковых новообразований) излечимы с помощью комбинации хирургического вмешательства, химиотерапии и / или облучения. Другие саркомы более агрессивны и их сложнее лечить.
Фертильность и беременность
В большинстве случаев опухоль мягких тканей сама по себе не препятствует возможности иметь детей или забеременеть.Иногда химиотерапия может нарушить функцию яичников или яичек. Поэтому любая пациентка, планирующая беременность, должна тщательно обсудить это со своим онкологом.
Независимость
Организм обладает удивительной способностью восстанавливаться после многих операций, при которых удаляются образования мягких тканей. Во многих частях тела мышцы избыточны и могут хорошо компенсировать удаление мышц или мягких тканей. Однако в некоторых случаях опухоль мягких тканей может повлиять на независимость пациента; например, хирургам может потребоваться удалить нерв для эффективного удаления саркомы (злокачественного новообразования), что потребует от пациента ношения корсета или выполнения программы физиотерапии для восстановления полной подвижности.Саркомы, приводящие к ампутации конечности, могут кардинально изменить независимость пациента. К счастью, современные протезы оказались особенно успешными для восстановления независимости людей с ампутированными конечностями.
Мобильность
В зависимости от расположения опухоль мягких тканей может повлиять на подвижность пациента. Например, масса ткани на ступне пациента или давление на нерв пациента могут снизить подвижность. Точно так же хирургу, возможно, придется удалить нерв или мышцу, чтобы эффективно удалить саркому (раковую опухоль), которая может поставить под угрозу подвижность.
Ежедневная активность
Опухоль мягких тканей может препятствовать или изменять способность пациента выполнять повседневные рабочие задачи или деятельность. Например, опухоль на пальце или руке пациента может мешать печатать; опухоль, поражающая нерв, может привести к снижению активности пациента из-за боли или функционального дефицита.
Например, опухоль на пальце или руке пациента может мешать печатать; опухоль, поражающая нерв, может привести к снижению активности пациента из-за боли или функционального дефицита.
Энергия
Масса мягких тканей сама по себе обычно не вызывает усталости или изменений в обмене веществ. Недавно обнаруженная масса может вызвать у пациента беспокойство, что может привести к усталости.
Химиотерапевтическое лечение саркомы (злокачественного новообразования) также может вызвать утомление пациента.
Диета
Опухоли мягких тканей обычно не требуют изменения диеты.
Отношения
Саркома (злокачественная опухоль) или доброкачественная тканевая масса могут иметь значение для социальных отношений. Например, масса ткани, которая влияет на сексуальную функцию пациента, может повлиять на социальные отношения.
Люди, у которых диагностированы опухоли мягких тканей, часто обеспокоены наличием их массы и нуждаются в сильной социальной поддержке, чтобы помочь им в диагностике и возможном лечении.Важно помнить, что лечение помогает большинству пациентов с этими опухолями, позволяя людям жить полноценной активной жизнью.
Прочие воздействия
Нервные или мышечные нарушения могут возникнуть в результате резекции этих тканей хирургом для удаления опухоли. В редких случаях для эффективного лечения саркомы (злокачественного новообразования) требуется ампутация. Исследования показывают, что детям легче приспособиться к протезу, чем взрослым.
Коммуникабельность
Опухоли мягких тканей не заразны.
Факторы риска
Факторы риска, связанные с образом жизни
Считается, что образ жизни и диета не играют роли в возникновении опухолей мягких тканей — доброкачественных или злокачественных.
Факторы риска травм и травм
Исторически сложилось так, что между травмой и образованием мягких тканей было много ассоциаций случаев, но данные не подтверждают, что травма является причиной таких образований. Более вероятно, что травма привлекла медицинское внимание к существующей тканевой массе.
Более вероятно, что травма привлекла медицинское внимание к существующей тканевой массе.
Единственным исключением является киста ганглия, обычное доброкачественное образование мягких тканей, заполненное жидкостью, которое может быть вызвано травмой.Киста ганглия может образоваться, например, после травмы колена. Такие кисты обычно перемещаются более свободно и намного мягче, чем саркома (раковая опухоль).
Профилактика
Опухоли мягких тканей как таковые не поддаются профилактике, но любая обнаруженная опухоль неизвестной этиологии, которая растет, должна быть оценена специалистом. Любое растяжение связок или гематома, продолжающееся более шести недель, требует дополнительного медицинского обследования.
Анатомия
По данным Национального института рака, около 43 процентов сарком (злокачественных новообразований) возникают на руках и ногах; 34 процента встречаются во внутренних органах и вокруг них; 10 процентов возникают в области груди и спины; и 13 процентов происходят в других местах.
Образования — доброкачественные или злокачественные — быстрее становятся предметом клинического наблюдения, когда они расположены в руках и ногах, а не в груди или животе, поскольку в руках и ногах меньше места для таких масс, которые можно принять за другие структуры тела. .
Вторичные эффекты
В зависимости от этиологии и местоположения опухоли она может смещать или сдавливать нервы, кровеносные сосуды и другие структуры тела, влияя на их функцию.
Диагностика
Пациенты с опухолями мягких тканей обследуются и изучается их клинический анамнез.Диагностические тесты могут включать рентген, магнитно-резонансную томографию (МРТ), позитронно-эмиссионную томографию (ПЭТ), компьютерную томографию (КТ), сканирование костей и ангиограмму.
См. Рисунки 3 и 4 ниже. Рисунок 3 иллюстрирует появление новообразования мягких тканей на МРТ. Эта «жировая масса» светлого цвета — липома. На рисунке 4 показано появление саркомы (злокачественного новообразования) на задней стороне бедра человека. Щелкните изображение для увеличения
Щелкните изображение для увеличения
Имея эту информацию под рукой, врач проведет биопсию новообразования, чтобы диагностировать его этиологию.Если требуется биопсия, хирург, который ее проводит, должен быть тем человеком, который удалит образование. Если образование доброкачественное, часто хирурги удаляют его немедленно, но это может не потребовать удаления. Если новообразование злокачественное, его, скорее всего, лечат хирургическим путем, химиотерапией или лучевой терапией (или их комбинацией).
Диагностические тесты
Пациенты с опухолями мягких тканей обследуются и изучается их клинический анамнез. Диагностические тесты могут включать рентген, магнитно-резонансную томографию (МРТ), позитронно-эмиссионную томографию (ПЭТ), компьютерную томографию (КТ), сканирование костей и ангиограмму.
См. Рисунки 5 и 6 ниже. На рисунке 5 показано образование мягких тканей на грудной стенке. Рисунок 6 — это компьютерная томография, необходимая для точной локализации области образования. Оказалось, что масса возникла из-за выступа.
Эти тесты показывают ориентацию тканевой массы внутри и между окружающими структурами, такими как нервы и кости, а также агрессивность массы и любые предположения о том, что она метастазировала или будет.
Рисунок 3 Рисунок 4 Рисунок 5 Рисунок 6Эффекты диагностических тестов
Визуализация, необходимая для лечения опухоли мягких тканей, довольно безболезненна.Если для КТ используется контраст, то может потребоваться внутривенная линия. Некоторые люди страдают клаустрофобией на аппарате МРТ и нуждаются в лекарствах для предотвращения беспокойства. Биопсия опухоли мягких тканей вызывает минимальную боль и дискомфорт.
Масса мягких тканей: ваша медицинская бригада
Образования мягких тканей могут появиться в любом месте тела, и специалисты имеют широкий спектр знаний врачей. Онкологи-ортопеды обычно проводят резекции рук и ног, таза, позвоночника и иногда грудной клетки; Онкологи общей хирургии обычно оперируют, когда опухоль находится в брюшной полости или тазу. Отоларингологи и / или нейрохирурги обычно проводят операции по удалению опухолей головы и шеи. Спинальные специалисты часто помогают при операциях на позвоночнике.
Отоларингологи и / или нейрохирурги обычно проводят операции по удалению опухолей головы и шеи. Спинальные специалисты часто помогают при операциях на позвоночнике.
Масса мягких тканей: в поисках врача
Хирургическое лечение опухолей мягких тканей должно осуществляться в специализированных центрах, хорошо практикующих операции по удалению сарком (раковых опухолей). В медицинской литературе есть убедительные доказательства, подтверждающие эту идею.
В США хирурги ежегодно удаляют около 40 000 новообразований мягких тканей; 10 000 из них — саркомы — относительно небольшое число по сравнению, например, с заболеваемостью раком груди или раком простаты.Учитывая это, относительно меньшее количество хирургов в США специализируется на лечении злокачественных и доброкачественных опухолей мягких тканей.
Пациентам следует искать хирурга, который имеет большой объем практики и большой опыт лечения опухолей мягких тканей. Американская академия хирургов-ортопедов или Опорно-двигательная Опухоль Общество надежные ресурсы для выявления хирургов с указанной выше квалификацией.
Лечение
После постановки диагноза можно наблюдать образование мягких тканей или подготовить его к удалению из тела пациента.
Доброкачественные жировые опухоли (липома), например, можно наблюдать, а не удалять, с рекомендацией стандартного наблюдения за пациентом — МРТ каждые шесть-12 месяцев, в зависимости от локализации опухоли. Пациенты десятилетиями жили с медленно растущими доброкачественными опухолями, вместо того, чтобы их немедленно удалять.
Если диагностирована саркома (злокачественная опухоль), врачи рекомендуют срочное лечение, включающее хирургическое вмешательство, химиотерапию, лучевую терапию или их комбинацию.
При любой опухоли мягких тканей цель хирурга — удалить всю опухоль. При раковых опухолях хирурги более агрессивно удаляют окружающие ткани. Но это может привести к большему дефекту мягких тканей у пациента, что потребует опыта реконструктивного хирурга, чтобы заполнить или сделать область более косметически привлекательной.
Сложность операции во многом зависит от локализации опухоли. Близость кровеносных сосудов, нервов и других жизненно важных тканей усложняет операцию.Размер опухоли и ее этиология влияют на продолжительность процедуры и способность хирурга удалить всю опухоль.
Самоуправление
Пациенты не могут лечить опухоли мягких тканей. Если пациент подозревает опухоль мягких тканей, он или она может взять на себя инициативу и записаться на прием к семейному врачу.
Бригада здравоохранения
Образования мягких тканей могут появиться в любом месте тела, и специалисты имеют широкий спектр знаний врачей. Фундаментальный принцип лечения опухолей мягких тканей заключается в том, что биопсия и хирургическое вмешательство должны выполняться одним и тем же человеком.Онкологи-ортопеды обычно проводят резекции рук и ног, таза, позвоночника и иногда грудной клетки; Онкологи общей хирургии обычно оперируют, когда опухоли расположены в брюшной полости или тазу. Отоларингологи и / или нейрохирурги обычно проводят операции по удалению опухолей головы и шеи. Спинальные специалисты часто помогают при операциях на позвоночнике. Сосудистые хирурги могут потребоваться, если необходима реконструкция артерии.
Боль и усталость
Ацетаминофен, нестероидные противовоспалительные препараты и, нечасто, наркотические обезболивающие могут использоваться для облегчения боли, вызванной опухолями мягких тканей.
Диета
Неизвестно, что диета может эффективно лечить опухоль мягких тканей.
Физкультура и терапия
Физические упражнения, терапия, отдых и изменение осанки не помогают при лечении опухоли мягких тканей.
Лекарства для опухолей мягких тканей
В большинстве случаев лекарства не требуются для лечения доброкачественных образований мягких тканей. При опухолях тканей, диагностированных как саркомы (злокачественные новообразования), в лечении могут использоваться химиотерапевтические препараты. Гормональная терапия или нестероидные противовоспалительные препараты использовались с разными результатами для лечения десмоидов (доброкачественных, локально агрессивных фиброзных опухолей).
Гормональная терапия или нестероидные противовоспалительные препараты использовались с разными результатами для лечения десмоидов (доброкачественных, локально агрессивных фиброзных опухолей).
Хирургия мягких тканей
Иссечение / резекция мягких тканей очень эффективно при выполнении опытным хирургом. Доброкачественные опухоли мягких тканей лечат только хирургическим путем. В случаях саркомы (злокачественного новообразования) хирургическое вмешательство часто показано как лучшее возможное решение, часто в сочетании с химиотерапией и лучевой терапией.
Пациенту, которому предстоит такая операция, необходимо провести всестороннее клиническое обследование пациента за одно или два визита заранее. Пациенты должны узнать о вариантах хирургического вмешательства и рисках, а также о своем опыте врача до операции.
Многие резекции мягких тканей требуют, чтобы пациенты оставались на ночь, по крайней мере, один или два дня, а возможно и дольше, в зависимости от инвазивности процедуры. Многим пациентам во время операции вставляют дренаж, поэтому отечная жидкость не скапливается под раной.В послеоперационном периоде персонал больницы следит за дренажом, а также за признаками инфекции и заживления. Многие пациенты получают пероральные антибиотики для предотвращения инфекции и получают обезболивающие перорально или внутривенно в течение одного или двух дней после операции.
Пациенты, которые получали лучевую терапию до операции, более уязвимы для инфекции после операции, поскольку радиация может повлиять на целостность кожи, что затрудняет заживление ран.
Пациенты могут испытывать остаточный дискомфорт после операции и принимать противовоспалительные или обезболивающие перорально в течение недели или двух после этого.Большинство пациентов могут хорошо справляться с болью после операции.
В зависимости от места проведения операции пациентам может потребоваться пройти курс терапии, чтобы полностью восстановиться до их предоперационной силы и уровня активности.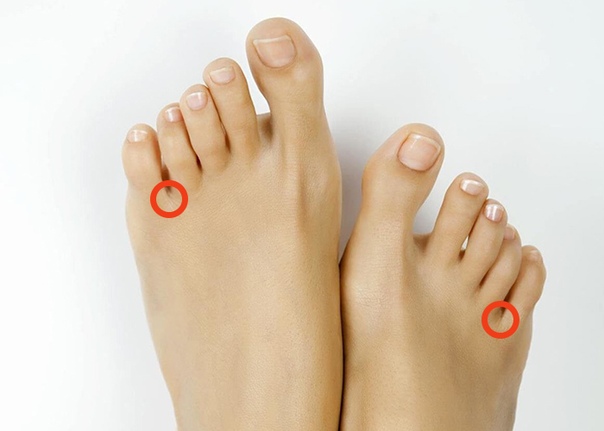 Например, опухоли, которые затрагивают большую часть мышц голени, могут потребовать недель или месяцев программы физиотерапии. Некоторым пациентам может потребоваться ампутация конечности, если опухоль мягких тканей не может быть безопасно удалена иным способом. Этим пациентам грозит длительное выздоровление.
Например, опухоли, которые затрагивают большую часть мышц голени, могут потребовать недель или месяцев программы физиотерапии. Некоторым пациентам может потребоваться ампутация конечности, если опухоль мягких тканей не может быть безопасно удалена иным способом. Этим пациентам грозит длительное выздоровление.
Совместная аспирация
Совместная аспирация — это процесс удаления некоторого количества жидкости из больного сустава (суставов).Он не показан для лечения опухолей мягких тканей.
Шины или скобы
В случаях, когда опухоль удалена из ноги и отрицательно влияет на мускулатуру, которая позволяет пациенту ходить, пациенту может быть полезно использовать бандаж или шину при реабилитации.
Альтернативные средства защиты
Некоторые практикующие врачи и пациенты предполагают, что методы йоги, иглоукалывания и релаксации могут быть объединены с более традиционными подходами для достижения более целостного лечения.
Социальные воздействия
Химиотерапия и лучевая терапия саркомы (злокачественного новообразования) могут иметь побочные эффекты, такие как летаргия, выпадение волос и тошнота, которые, вероятно, повлияют на энергию пациента для социальных взаимодействий.
Удаление большой опухоли также может оставить видимый дефект или впалую область, которую невозможно полностью исправить с помощью реконструктивной хирургии. Такой дефицит может повлиять на мировоззрение пациента или усилить чувство неловкости.
Диагноз саркомы предполагает длительное наблюдение врача.Некоторым пациентам необходимо преодолевать большие расстояния, чтобы увидеть своего специалиста. Это может создать проблемы в личной жизни.
Долгосрочное управление
Если не удалить полностью хирургическим путем, пациент должен регулярно контролировать рост доброкачественных опухолей, а врач — каждые шесть месяцев или год.
В случае саркомы (злокачественного новообразования) пациенты должны регулярно проверять свое состояние, чтобы отслеживать, есть ли метастазы рака или рецидив. Часто опухоли лечат неделями или месяцами лучевой терапии, чтобы снизить вероятность их рецидива.Риск рецидива зависит от типа опухоли, адекватности начального хирургического удаления и локализации опухоли.
Часто опухоли лечат неделями или месяцами лучевой терапии, чтобы снизить вероятность их рецидива.Риск рецидива зависит от типа опухоли, адекватности начального хирургического удаления и локализации опухоли.
Пациенты, для которых безопасное удаление саркомы потребовало ампутации конечности, могут столкнуться с длительным терапевтическим выздоровлением.
Недоказанные средства
Натуропатические подходы к лечению опухолей мягких тканей в значительной степени бездоказательны.
Стратегии выживания
Способность саркомы оставаться незамеченной в организме вызывает беспокойство даже после того, как рост обнаружен.Первоначально пациенту может быть сложно не знать, является ли опухоль мягких тканей злокачественной или доброкачественной. После операции пациент может чувствовать себя эмоционально истощенным из-за беспокойства о том, следует ли ожидать рецидива такой опухоли.
Пациент может утешиться, зная, что три из каждых четырех обнаруженных новообразований мягких тканей доброкачественные. Тем не менее, большинство пациентов выражают страх и тревогу, узнав такие массы.
Пациенты, которые испытывают сильное беспокойство, узнав о злокачественной опухоли или узнавая о доброкачественной опухоли в опасном месте тела, могут обратиться за помощью к семье, друзьям, специалисту по психическому здоровью, группе пастырского ухода в больнице или с помощью нетрадиционных методов лечения. такие как рейки.
Обращение за помощью
Больные раком и их семьи должны узнать о болезни как можно больше. Иногда разговор с членом семьи или другом может оказать столь необходимую эмоциональную поддержку. Работа с консультантом, психологом или социальным работником помогает некоторым больным раком развить лучшие навыки преодоления трудностей.
Группы поддержки стали источником помощи для тысяч онкологических больных.
Sarcoma Alliance, Sarcoma Foundation of America и Northwest Sarcoma Foundation — это лишь некоторые из нескольких организаций, которые предлагают сети поддержки для пациентов, справляющихся с раковыми образованиями мягких тканей.
Работа
Большинство людей с опухолью мягких тканей могут продолжать работать. Врачи и руководители должны быть в состоянии помочь людям внести любые необходимые изменения, чтобы уменьшить дискомфорт. Это может включать настройку рабочей области или сокращение времени, затрачиваемого на выполнение определенных задач. Эрготерапевт может помочь найти способы изменить занятия или предложить модификации инструментов.
Семья и друзья
Дети могут злиться, грустить или стесняться опухоли.Принятие распорядка и установление его пойдет на пользу всем в семье.
Когда родителям впервые говорят, например, что их ребенок болен раком, они могут почувствовать шок, оцепенение или недоверие. Они также могут чувствовать себя виноватыми и спрашивать себя, вызвало ли состояние их ребенка то, что они сделали или не сделали.
Ребенок с опухолью может чувствовать себя «задетым» болезнью, в которой нет его вины, обвинять в болезни родителей, усыновлять «почему я?» проявите жалость к себе или рассердитесь.Они могут обижаться на других здоровых детей, включая братьев и сестер.
Другие дети могут чувствовать себя обделенными и обиженными из-за того, что ребенку, больному раком, требуется много времени и внимания. Или они могут чувствовать себя виноватыми, как будто их обычные «плохие мысли» о брате или сестре каким-то образом стали причиной болезни.
Дети могут чрезмерно идентифицировать себя с братом или сестрой с особыми потребностями. Некоторые чувствуют необходимость добиться или компенсировать то, что их брат или сестра больше не могут делать.Другие хотят вовлечь себя в заботу — до такой степени, что они бросают свою обычную деятельность. В таких случаях постарайтесь помочь братьям и сестрам найти другие способы справиться со своими чувствами. По возможности братьям и сестрам следует позволять улаживать свои разногласия. Братьев и сестер следует поощрять к разговору со сверстниками, живущими в домах с похожими проблемами.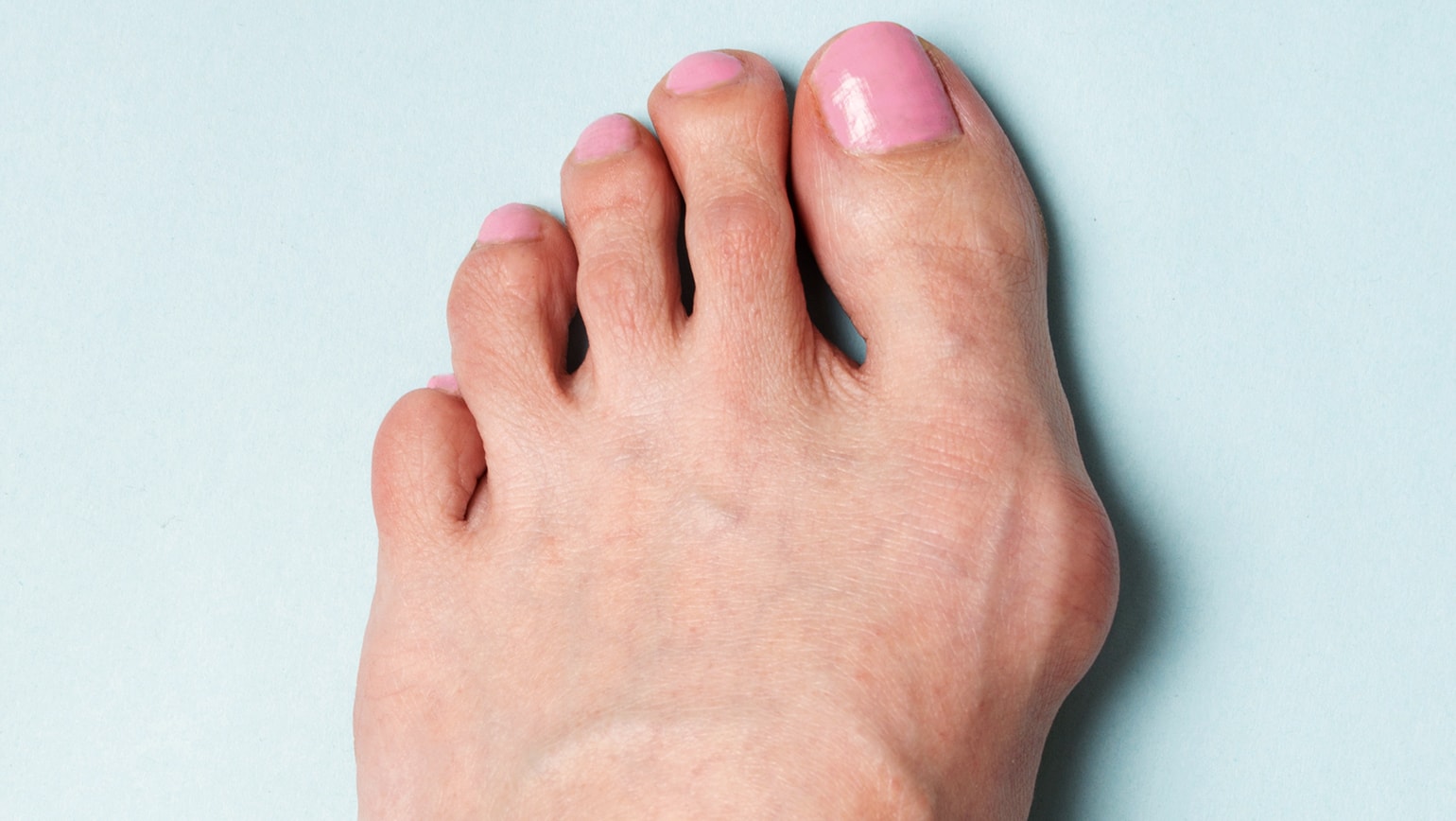 Ключ к тому, чтобы справиться со всеми этими эмоциями, — поговорить о них друг с другом.
Ключ к тому, чтобы справиться со всеми этими эмоциями, — поговорить о них друг с другом.
Следует поощрять детей узнавать как можно больше о раке и своей программе лечения.Дети старшего возраста могут нести ответственность за своевременный прием лекарств, сообщать вам о любых побочных эффектах лекарств и соблюдать программу упражнений. Это может помочь подготовить их к переходу на медицинское обслуживание взрослых.
Детям, больным раком, не следует чрезмерно защищать. Они могут стать слишком зависимыми, если их родители сделают все за них или если родители не позволят им выполнять задачи, которые они способны выполнять. Не следует манипулировать родителями, чтобы они позволяли делать то, чего нельзя делать, но по возможности следует идти на компромисс.Последовательность поможет детям понять, чего от них ждут.
Родители должны запланировать особое время, чтобы провести его наедине со своим супругом или со всей семьей. Когда их ребенок впервые заболевает, они могут отказаться от отношений с другими членами семьи. Однако важно продолжать разговаривать и проводить время со всеми членами семьи.
Вспомогательные приспособления
Пациенты, у которых безопасное удаление саркомы (злокачественного новообразования) сделало их менее мобильными, могли найти помощь в костылях, скобах, трости или ходунках — или, если была ампутирована нога, в протезах.Инвалидная коляска может понадобиться на короткое время, если нарушена способность ходить, или для пожилых пациентов, которым трудно ходить. Некоторым людям могут потребоваться инвалидные коляски. Доступны специальные устройства для доступа, чтобы пациенты могли дотянуться до всего, что им нужно.
Напряжение
Поддержка семьи, друзей или группы поддержки часто помогает пациентам справиться со стрессом, связанным с опухолью мягких тканей. Пациентам с саркомой (злокачественным новообразованием) часто полезно поговорить с другими людьми, прошедшими лечение от этого редкого диагноза. Sarcoma Alliance, Sarcoma Foundation of America и Northwest Sarcoma Foundation входят в число организаций, которые могут помочь пациентам связаться с другими выжившими после саркомы.
Sarcoma Alliance, Sarcoma Foundation of America и Northwest Sarcoma Foundation входят в число организаций, которые могут помочь пациентам связаться с другими выжившими после саркомы.
Дополнительные ресурсы
Исследования
Исследование состояния
Доброкачественные опухоли не всегда требуют удаления или дальнейшего лечения. При раковых опухолях ведется значительный объем исследований методов лечения. Новые химиотерапевтические препараты проходят многоцентровые клинические испытания, и исследователи пытаются определить молекулярные мишени для сарком (раковых новообразований), что может помочь в разработке лекарств, направленных на лечение этого рака.Метаболическая визуализация, такая как сканирование с помощью ПЭТ (позитронно-эмиссионная томография), открывает возможности для оценки реакции опухоли на химиотерапию и выявления наиболее агрессивных опухолей.
Фармацевтические исследования
Многие новые препараты проходят клинические испытания для лечения опухолей мягких тканей. Эти испытания требуют времени, особенно потому, что саркомы (раковые образования) встречаются редко. Большое внимание уделяется лекарствам для лечения пациентов с очень запущенной болезнью — болезнью, имеющей метастазы.
Безоперационное исследование
Испытываются различные типы излучения и методы доставки радиации, чтобы определить, как лучше всего лечить опухоли мягких тканей.
Хирургическое исследование
В настоящее время продолжается исследование того, как оптимально лечить опухоли мягких тканей с хирургической точки зрения. Хирурги пытаются найти новые способы максимального контроля над опухолью без ущерба для функции или выживаемости. Концепция того, что составляет оптимальную хирургическую границу для определенных подтипов опухоли, в настоящее время обсуждается.
Сводка образований мягких тканей
- Образования мягких тканей доброкачественны примерно в трех из четырех случаев.
 Такие образования могут появиться практически на любом участке тела.
Такие образования могут появиться практически на любом участке тела. - Задержка в диагностике опухолей мягких тканей — обычное дело. Растяжение связок или гематома, длящиеся более шести недель, заслуживают дополнительного медицинского обследования на предмет возможности опухоли мягких тканей.
- Хирургическое лечение опухолей мягких тканей должно осуществляться в многопрофильном специализированном центре.
- Любая вновь обнаруженная растущая масса ткани должна быть оценена врачом-специалистом. Не все образования мягких тканей необходимо удалять, но следует подозревать, что они обладают канцерогенным потенциалом, пока не будет доказано обратное.
- Многие саркомы (раковые образования) остаются необнаруженными, пока не становятся достаточно большими, и поэтому их становится труднее лечить.
Узловатая эритема — канал улучшения здоровья
Узловатая эритема проявляется в виде красных болезненных шишек, чаще всего на голенях или голенях.Это состояние в три раза чаще встречается у женщин, чем у мужчин, и имеет тенденцию развиваться где-то в возрасте от 20 до 45 лет. Очень редко страдают дети в возрасте до 15 лет. Конкретная причина узловатой эритемы неизвестна, но это состояние может быть вызвано некоторыми лекарствами, заболеваниями и инфекциями. Во многих случаях триггер остается неизвестным. Даже после лечения воспаленные узелки могут исчезнуть через три-шесть недель.
Симптомы узловатой эритемы
Симптомы включают:- Чаще всего поражается кожа голеней.
- Другие области, которые могут быть затронуты, включают лодыжки, икры, бедра, ягодицы и руки.
- На коже появляются красные, твердые, горячие и болезненные комочки.
- Комки могут быть шириной от 1 см до 20 см.
- В пораженной области может образоваться до 50 шишек.
- Ноги могут опухать.
- Может возникнуть лихорадка и общее недомогание.
- Около половины всех случаев связаны с болями в суставах, особенно в коленях.

- Иногда развивается конъюнктивит.
- Комки меняют цвет от ярко-вишнево-красного до пурпурного за несколько дней.
- Пурпурные комочки становятся коричневато-желтыми и плоскими в течение нескольких недель.
- Шишки имеют тенденцию повторяться, если человек недостаточно отдыхает.
Узловатая эритема — иммунные клетки
Кожа состоит из трех основных слоев: эпидермиса, дермы и подкожного слоя. Подкожный слой является самым глубоким и обеспечивает поддержку и структуру вышележащей дермы и эпидермиса. Узловатая эритема является иммунологической реакцией. Характерные комочки представляют собой скопления иммунных клеток, сгруппированных в карманы подкожного слоя. В некоторых случаях также может поражаться дерма (средний слой кожи).
Причины узловатой эритемы
Точная причина узловатой эритемы неизвестна, но некоторые случаи могут быть связаны или спровоцированы рядом инфекций и других факторов, в том числе:- инфекции горла, обычно бактериальные
- поражение лимфы узлы при саркоидозе
- туберкулез
- Болезнь Ходжкина
- гормональные изменения, такие как беременность и прием противозачаточных таблеток
- определенные лекарства, включая пенициллин, бромиды и сульфаниламиды
- воспалительные заболевания кишечника (ВЗК)
- воспалительные заболевания кишечника (ВЗК)
- другие инфекции пситтакоз, инфекционный мононуклеоз (EBV или «железистая лихорадка»), гепатит B и сифилис.
Диагностика узловатой эритемы
Узловатую эритему можно спутать с другими кожными заболеваниями, такими как васкулит или липоидный некробиоз. Это должно быть тщательно диагностировано, и для определения причины могут использоваться дальнейшие тесты.Сюда могут входить:
- история болезни
- медицинский осмотр
- биопсия подкожной ткани
- мазок из горла
- анализы крови
- рентген грудной клетки
- специальные тесты на другие известные триггеры, такие как туберкулез.

Лечение узловатой эритемы
Лечение зависит от основной причины, но может включать:- постельный режим для снятия давления и уменьшения отека
- поддерживающие чулки или бинты
- использование чередующихся горячих и холодных компрессов для облегчения боли
- нестероидные противовоспалительные препараты (НПВП)
- кортикостероиды для уменьшения воспаления
- лечение основной причины — например, лечение инфекции или изменение лечения, если лекарственные препараты являются причиной
- другие лекарства, как сообщается, могут быть полезными, включая дапсон, колхицин, гидроксихлорохин и эритромицин.
Куда обратиться за помощью
Если у вас саркома мягких тканей
ЛЕГКО ЧТЕНИЕ
Что такое саркома?
Это информация о саркомах у взрослых. Саркома — это тип рака, который начинается в определенных частях тела, например в костях или мышцах. Эти виды рака начинаются в мягких тканях, таких как жир, мышцы, нервы, фиброзные ткани, кровеносные сосуды или глубокие ткани кожи. Их можно найти в любом месте тела, но большинство из них начинаются с рук или ног.
Саркома начинается, когда определенные клетки, например мышечные, выходят из-под контроля и вытесняют нормальные клетки. Это мешает организму работать должным образом.
Клетки саркомы могут распространяться на другие части тела. Клетки саркомы в мышце руки могут иногда перемещаться в легкие и там расти. Когда раковые клетки делают это, это называется метастазированием. Для врачей раковые клетки на новом месте выглядят точно так же, как и в мышцах руки.
Рак всегда назван в честь того места, где он начинается.Поэтому, когда саркома мягких тканей распространяется на легкое (или любое другое место), она все еще называется саркомой. Это не рак легких, если он не начинается с клеток легких.
Различные виды сарком
Существует более 50 видов сарком мягких тканей. Они могут начинаться в разных типах клеток, расти с разной скоростью и иметь разные перспективы.
Они могут начинаться в разных типах клеток, расти с разной скоростью и иметь разные перспективы.
Ваш врач может рассказать вам больше о вашем типе.
Вопросы к врачу
- Как вы думаете, почему у меня рак?
- Есть шанс, что у меня нет рака?
- Не могли бы вы записать, какой вид рака, по вашему мнению, у меня может быть?
- Где рак?
- Что будет дальше?
Как врач узнает, что у меня саркома?
Большинство сарком начинается с образования шишки в руке или ноге.Шишка, которая продолжает расти, — самый частый симптом. Иногда болит шишка. Когда саркомы начинаются в животе, они могут вызвать боль в животе или изменения в том, как вы едите или ходите в туалет. Если опухоль не проходит или со временем ухудшается, вам следует обратиться к врачу, чтобы проверить ее. Ваш врач задаст вопросы о ваших симптомах и проведет физический осмотр.
Если признаки указывают на саркому мягких тканей, будут проведены дополнительные исследования. Вот некоторые из тестов, которые могут вам понадобиться:
Проверки, которые можно сделать
Рентгеновские снимки: Рентгеновские снимки части вашего тела с опухолью часто являются первыми исследованиями.Если обнаружен рак, можно сделать рентген грудной клетки, чтобы увидеть, распространился ли он на ваши легкие.
Ультразвук: В этом тесте используются звуковые волны для создания снимков внутренней части тела. Это может помочь показать, является ли шишка твердой или заполненной жидкостью. (Раки обычно крепкие.)
CT или Компьютерная томография: Это вид рентгеновского снимка, который позволяет получить четкие и подробные снимки внутренних органов, а также опухоли или уплотнения. Этот тест также может быть проведен, чтобы узнать, распространился ли рак.
МРТ: МРТ используют радиоволны и сильные магниты вместо рентгеновских лучей для получения детальных снимков. МРТ упрощает определение размера и формы опухоли. Это помогает врачу спланировать биопсию (см. Ниже).
Биопсия
Биопсия — единственный способ точно определить, есть ли у вас рак. При биопсии врач извлекает небольшой кусок шишки, чтобы проверить его на наличие раковых клеток. Также будут проведены тесты, чтобы выяснить, какой это тип саркомы.
Есть разные способы сделать биопсию.Тип используемого препарата будет зависеть от размера шишки и ее местоположения в вашем теле. Спросите своего врача, какой вид вам понадобится.
Раковым клеткам в образце биопсии будет присвоен класс , : 1, 2 или 3. Это поможет врачам предсказать, насколько быстро рак может расти и распространяться. Оценка основана на том, насколько раковые клетки похожи на нормальные. Клетки, которые сильно отличаются от нормальных клеток, как правило, растут быстрее и получают более высокую оценку. Попросите врача объяснить степень вашего рака.Оценка помогает врачу решить, какое лечение лучше всего подходит для вас.
Вопросы к врачу
- Какие тесты мне нужно будет пройти?
- Кто будет проводить эти тесты?
- Где они будут делать?
- Кто мне их объяснит?
- Как и когда я получу результаты?
- Кто мне объяснит результаты?
- Что мне делать дальше?
Насколько серьезен мой рак?
Если у вас саркома, врач захочет выяснить, как далеко она распространилась.Это называется постановкой. Ваш врач захочет выяснить стадию вашего рака, чтобы решить, какой вид лечения лучше всего подходит для вас.
Этап зависит от того, насколько опухоль выросла в том месте, где она началась, или распространилась на другие части вашего тела. Степень саркомы (см. Выше) также является частью стадии.
Ваш рак может быть 1, 2, 3 или 4. Чем меньше число, тем меньше рак распространился. Более высокое число, например стадия 4, означает более серьезный рак, который распространился от того места, где он впервые появился.Спросите врача о стадии рака и о том, что это значит для вас.
Вопросы к врачу
- Вы знаете стадию рака?
- Если нет, как и когда вы узнаете стадию рака?
- Не могли бы вы объяснить мне, что означает сцена в моем случае?
- Как вы думаете, сколько я проживу, исходя из стадии рака?
- Что будет дальше?
Какое лечение мне понадобится?
Саркома часто лечится хирургическим путем.Также могут использоваться лучевая и химиотерапия.
Оптимальный для вас план лечения будет зависеть от:
- Тип саркомы
- Стадия и степень рака
- Где опухоль
- Вероятность того, что вид лечения вылечит рак или каким-либо образом поможет
- Ваш возраст
- Общее состояние вашего здоровья
- Ваши чувства по поводу лечения и связанных с ним побочных эффектов
Хирургия
Операция используется для удаления опухоли и края или края здоровой ткани вокруг нее.Тип операции зависит от того, где находится опухоль. Спросите своего врача, какую операцию вам предстоит сделать и чего ожидать.
Побочные эффекты операции
Любая операция может иметь риски и побочные эффекты. Спросите доктора, чего вам ожидать. Если у вас возникнут проблемы, сообщите об этом своим врачам. Врачи, которые лечат саркомы мягких тканей, смогут помочь вам с любыми возникающими проблемами.
Лучевая терапия
Радиация использует лучи высокой энергии (например, рентгеновские лучи) для уничтожения раковых клеток.Его можно использовать, чтобы уменьшить опухоль, чтобы ее было легче удалить хирургическим путем. Его также можно использовать после операции, чтобы убить оставшийся рак. Облучение также может помочь в лечении таких симптомов, как боль и отек, если саркома распространилась.
Аппарат может направить излучение на опухоль. Это называется излучением внешнего пучка.
Радиация также может быть получена путем помещения небольших гранул (семян) радиации в опухоль или рядом с ней. Это называется брахитерапией.
Иногда используются оба типа излучения.
Побочные эффекты лучевой терапии
Если ваш врач предлагает лучевую терапию, расскажите о возможных побочных эффектах. Побочные эффекты зависят от типа используемого излучения и обрабатываемой области. Общие побочные эффекты радиации:
- Изменения кожи в местах облучения
- Чувство сильной усталости
- Слабость костей (которая может привести к переломам спустя годы)
Большинство побочных эффектов проходят после окончания лечения.Некоторые могут длиться дольше. Поговорите со своей командой по лечению рака о том, чего вы можете ожидать во время и после лечения.
Chemo
Химиотерапия — это короткое слово для обозначения химиотерапии, использования лекарств для борьбы с раком. Наркотики часто вводятся через иглу в вену. Эти препараты попадают в кровь и распространяются по организму.
Chemo можно использовать перед операцией, чтобы уменьшить опухоль, или после операции, чтобы попытаться убить любые оставшиеся раковые клетки. Его также можно использовать в качестве основного лечения, если рак распространился.
Химиотерапия проводится циклами или раундами. После каждого цикла лечения следует перерыв. В большинстве случаев назначают 2 или более химиопрепаратов.
Побочные эффекты химиотерапии
Химиотерапия может вызвать сильную усталость, тошноту в животе и выпадение волос. Но эти проблемы проходят после окончания лечения.
Есть способы лечения большинства побочных эффектов химиотерапии. Если у вас есть побочные эффекты, поговорите со своей бригадой по лечению рака, чтобы они могли помочь.
Целевые препараты
Целевые препараты атакуют изменения в клетках, вызывающие рак. Эти препараты влияют в основном на раковые клетки, а не на нормальные клетки организма. Они могут работать, даже если другие методы лечения не помогают. Они выпускаются в виде таблеток, которые можно принимать дома. Побочные эффекты этих препаратов отличаются от побочных эффектов химиотерапии, и зачастую они не так серьезны.
Побочные действия таргетных препаратов
Побочные эффекты зависят от того, какой препарат используется. Эти препараты могут вызывать высокое кровяное давление, жидкий стул, низкие показатели крови, проблемы с сердцем и печенью.
Существуют способы лечения большинства побочных эффектов, вызываемых таргетными лекарствами. Если у вас есть побочные эффекты, поговорите со своей бригадой по лечению рака, чтобы они могли помочь.
Клинические испытания
Клинические испытания — это исследования, в ходе которых проверяются новые лекарства или другие методы лечения на людях. Они сравнивают стандартные методы лечения с другими, которые могут быть лучше.
Если вы хотите узнать больше о клинических испытаниях, которые могут вам подойти, сначала спросите своего врача, проводятся ли клинические испытания в вашей клинике или больнице.См. «Клинические испытания», чтобы узнать больше.
Клинические испытания — один из способов получить новейшее лечение рака. Это лучший способ для врачей найти более эффективные способы лечения рака. Если ваш врач сможет найти того, кто изучает ваш тип рака, вам решать, принимать ли в нем участие. А если вы все же запишетесь на клиническое испытание, вы всегда можете прекратить его в любой момент.
Что насчет других методов лечения, о которых я слышал?
Если у вас рак, вы можете услышать о других способах лечения рака или лечения ваших симптомов.Это не всегда может быть стандартное лечение. Эти методы лечения могут включать витамины, травы, диеты и многое другое. Вы можете задаться вопросом об этих методах лечения.
Известно, что некоторые из них помогают, но многие не тестировались. Было показано, что некоторые не помогают. Некоторые даже оказались вредными. Поговорите со своим врачом обо всем, что вы думаете об употреблении, будь то витамины, диета или что-то еще.
Вопросы к врачу
- Нужно ли мне обращаться к другим врачам?
- Какое лечение, по вашему мнению, лучше всего для меня?
- Какова цель этого лечения? Как вы думаете, это может вылечить рак?
- Будет ли лечение включать хирургическое вмешательство? Если да, то кто будет делать операцию?
- Какая будет операция?
- Как мое тело будет выглядеть и работать после операции?
- Потребуются ли мне и другие виды лечения?
- Каким будет это лечение?
- Какова цель этих процедур?
- Какие побочные эффекты могут быть у меня от этих методов лечения?
- Что я могу сделать с возможными побочными эффектами?
- Смогу ли я иметь детей после лечения?
- Подходит ли мне клиническое испытание?
- А как насчет витаминов или диет, о которых мне рассказывают друзья? Как я узнаю, что они в безопасности?
- Как скоро мне нужно начать лечение?
- Что мне делать, чтобы быть готовым к лечению?
- Могу ли я что-нибудь сделать, чтобы лечение улучшилось?
- Что делать дальше?
Что будет после лечения?
Вы будете рады, когда лечение закончится.Но трудно не беспокоиться о возвращении рака. Даже когда рак больше не возвращается, люди все равно беспокоятся об этом. В течение многих лет после окончания лечения вы будете посещать своего онколога. Сначала ваши посещения могут быть каждые несколько месяцев. Затем, чем дольше вы не страдаете от рака, тем реже вам нужны посещения.
Обязательно посетите все эти контрольные посещения. Ваши врачи спросят о симптомах, проведут медицинский осмотр и могут сделать анализы крови или другие анализы, чтобы определить, вернулся ли рак.
Заболеть раком и лечиться может быть непросто, но это также может быть временем, чтобы взглянуть на свою жизнь по-новому.Возможно, вы думаете о том, как улучшить свое здоровье. Позвоните нам по телефону 1-800-227-2345 или поговорите со своим врачом, чтобы узнать, что вы можете сделать, чтобы почувствовать себя лучше.
Вы не можете изменить тот факт, что у вас рак. Что вы можете изменить, так это то, как вы проживете остаток своей жизни — делая выбор в пользу здорового образа жизни и чувствуя себя настолько хорошо, насколько это возможно.
Ортопедическое лечение опухолей — UR Medicine, Медицинский центр Университета Рочестера
Условия, которые мы лечим
Не все опухоли являются злокачественными, но даже доброкачественные опухоли могут повлиять на качество вашей жизни.В UR Medicine мы регулярно успешно лечим все виды опухолей костей. Свяжитесь с нами, чтобы записаться на прием для осмотра, диагностики и плана лечения вашей ортопедической опухоли.
Доброкачественные (незлокачественные) костные опухоли
- Аневризматическая костная киста (ABC) : Этот заполненный кровью мешок, который обычно встречается у людей моложе 20 лет, образуется на позвонке (кость в позвоночнике), на руке или ноге. Мешочек окружает костная стенка. Хотя эта опухоль не является злокачественной, она может вызывать боль, отек, скованность и затруднения при движении, а также нарушать нормальный рост у детей и подростков.Опухоль необходимо удалить хирургическим путем.
- Доброкачественная сосудистая опухоль : Эта редкая опухоль является одиночной и встречается только в одной кости тела. У него может вообще не быть симптомов, поэтому лечение часто заключается в осторожном ожидании, пока опухоль не вызовет боль, отек или перелом. Если возникнет дискомфорт, опухоль можно удалить хирургическим путем.
- Хондробластома : Эта очень редкая опухоль чаще всего встречается у мальчиков-подростков, появляясь на конце кости на руке или ноге.Это помещает его очень близко к пластине роста, где он может нарушить нормальный рост конечности. Хирургия обычно лучший вариант.
- Хондромиксоидная фиброма : Эта редкая опухоль чаще всего развивается у молодых людей в возрасте от 20 до 30 лет, хотя она может появиться у людей любого возраста. Слизеподобная опухоль обычно развивается в ноге, и для ее полного удаления требуется хирургическое вмешательство. После операции ваш врач захочет регулярно посещать вас в течение нескольких лет, чтобы убедиться, что опухоль не вернулась.
- Энхондрома : Наиболее распространенные опухоли кисти, эти незлокачественные опухоли могут образовываться в кистях, стопах или длинных костях рук или ног, и они обычно встречаются у детей в возрасте от 10 лет или старше. ранняя зрелость. Вы можете заметить увеличенный палец или другую деформацию, или ваша рука или ступня могут сломаться без очевидной причины. Правильный диагноз очень важен, чтобы быть уверенным, что у вас нет одного из нескольких синдромов, вызывающих эти опухоли, и что ваша опухоль действительно является энхондромой, а не раковой опухолью.
- Фиброзный кортикальный дефект (неосифицирующая фиброма) : У 40 процентов всех детей в возрасте от 4 до 8 лет может быть эта распространенная опухоль (также называемая поражением) в бедренной кости. Скорее всего, ваш врач обнаружит его во время рентгена с другой целью — дефект вызывает очень небольшую боль и безвреден, если не ослабляет кость. Если оставить в покое, опухоль исчезнет к тому времени, когда ребенок достигнет совершеннолетия. Однако, если кость выглядит ослабленной, ваш врач может порекомендовать удалить опухоль хирургическим путем, чтобы избежать перелома.
- Фиброзная дисплазия : При этом необычном генетическом заболевании фиброзная ткань растет на месте части нормальной кости. Кость становится слабой в области, в которой находится эта ткань, что вызывает деформацию или перелом. Фиброзная дисплазия обычно проявляется у подростков и молодых людей.
- Гигантская клеточная опухоль кости (GCT) : Когда несколько отдельных клеток сливаются вместе, образуя комплекс клеток, они могут создавать эту доброкачественную опухоль кости.GCT обычно возникают на конце длинных костей руки или ноги, рядом с суставом. У вас может возникнуть боль при сгибании пораженного сустава или вы можете увидеть опухшее место возле сустава. Хотя эти опухоли не являются злокачественными, они будут продолжать расти и разрушать кость, поэтому ваша кость может сломаться в области опухоли. Хирург использует процедуру, называемую кюретажем, чтобы удалить опухоль и заполнить промежуток костным трансплантатом, взятым из другой части вашего тела.
- Гистиоцитоз клеток Лангерганса (эозинофильная гранулема) : Это редкое заболевание костей, обнаруживаемое в основном у подростков и молодых людей, возникает, когда организм производит слишком много белых кровяных телец определенного типа (клетки Лангерганса), одной из клеток, которые помогает бороться с инфекцией.В то время как только один или два взрослых на миллион диагностируются с этим LCH ежегодно, 46 процентов людей, у которых есть LCH, имеют опухоли костей, и у многих из этих пациентов будут затронуты и другие части тела. Ортопедия UR Medicine будет тесно сотрудничать со всеми специалистами, необходимыми для лечения вашего LCH.Â
- Множественный энхондроматоз (болезнь Оллье) : Когда доброкачественные опухоли, известные как энхондромы (см. Выше), образуются рядом с пластинами роста у детей, они могут сделать пораженную конечность короче непораженной.Когда эти опухоли обнаружены, хирург может удалить их и заполнить область костным трансплантатом из другой части тела.
- Остеобластома : Эта редкая доброкачественная опухоль развивается в ноге, руке, стопе или костях позвоночника. Чаще всего встречается у подростков и молодых людей мужского пола, он может становиться довольно большим и разрушать кость по мере роста. Остеобластомы необходимо удалять хирургическим путем, чтобы они не нанесли значительных повреждений.
- Остеохондрома : У детей и подростков может развиться одна или несколько из этих доброкачественных опухолей.Опухоль растет на поверхности кости и обычно появляется рядом с пластиной роста — участком хряща, который превращается в кость, когда ребенок полностью вырастает. Врачи будут следить за опухолью на предмет изменений, но в большинстве случаев лечение не требуется. Если опухоль вызывает боль или оказывает давление на нерв, ее можно удалить хирургическим путем.
- Остеоид Остеома : эти небольшие опухоли чаще всего встречаются в длинных костях бедра и голени. Они могут появиться в любой кости тела.Они вызывают тупую боль в области опухоли, и люди часто переносят эту тянущую боль в течение многих лет, прежде чем обратиться к врачу для постановки диагноза. Операция — самый быстрый и эффективный способ удалить опухоль и избавиться от боли. Однако у многих людей опухоли уменьшаются и исчезают в течение нескольких лет, поэтому некоторые пациенты предпочитают обезболивание хирургическому вмешательству.
- Одиночный остеохрящевой экзостоз (OCE) или остеохондрома : В отличие от многих вышеупомянутых опухолей, эта доброкачественная опухоль кости вызвана генетическим дефектом.Он выглядит как твердое, безболезненное, неподвижное образование на конце кости с хрящевой крышкой, которая позволяет ему продолжать расти. Хирург может удалить эту опухоль, если она начинает причинять боль или если кость находится под угрозой перелома.
- Однокамерные костные кисты : Эти кисты обнаруживаются у детей, обычно на длинных костях руки или ноги, и они выявляются на рентгеновском снимке с другой целью (например, при переломе кости). Терапия кисты костей обычно включает серию инъекций в амбулаторных условиях, во время которых вы будете находиться под общим наркозом.В некоторых случаях может потребоваться стационарное хирургическое вмешательство, чтобы удалить кисты и заполнить область костным трансплантатом из другой части вашего тела.
Доброкачественные опухоли мягких (соединительных) тканей
- Фиброма и фиброматоз : Фиброматоз относится к группе доброкачественных опухолей, которые проникают через мышцы, соединенные с костями. Они могут быть очень болезненными и будут агрессивно расти, если их не лечить. Ваша медицинская бригада обсудит различные варианты лечения, которые могут включать лучевую терапию, операцию или и то, и другое.
- Ганглиоз или синовиальная киста : Эти круглые или овальные шишки могут образовываться на сухожилиях или суставах лодыжек или стоп. Они доброкачественные, наполнены желеобразной жидкостью и могут вызывать болезненные ощущения при надавливании на нерв. Они часто проходят сами по себе, но ваш врач может вылечить и вашу кисту.
- Гемангиома : опухоль, которая затрагивает кровеносные сосуды, гемангиома может принимать различные формы: она может включать только самые маленькие кровеносные сосуды (капилляры), или она может проникать в ткань и затрагивать крупные сосуды — или она может захватить и то, и другое.После того, как вы сделали МРТ и ваш врач определил местоположение и степень опухоли, у вас будет несколько вариантов лечения. Многие гемангиомы можно лечить с помощью безрецептурных обезболивающих и компрессионных чулок, в то время как для других требуется операция. В вашей конкретной ситуации могут подойти несколько новых методов лечения.
- Липома : Эта опухоль мягких тканей состоит из жира и обычно не вызывает никаких проблем, если не начинает давить на окружающие нервы.У вас может быть эта медленно растущая опухоль в течение многих лет, прежде чем вы решите лечить ее, особенно если она находится в месте на вашей спине, плечах или животе, недоступном для широкой публики. Если он становится настолько большим, что мешает вашей повседневной жизни, или если он просто непригляден, можно удалить хирургическое вмешательство.
- Myositis Ossificans : Эта масса мягких тканей появляется после сильного удара — например, после несчастного случая. Костная масса может образовываться и продолжать расти над сухожилиями или мышцами в течение примерно 8–12 недель, и это может быть или не быть болезненным.В большинстве случаев эта опухоль появляется на ягодицах, плече или бедре. Рентген и компьютерная томография помогут вашему врачу определить, является ли растущая масса оссифицирующим миозитом или саркомой (раковой опухолью). Миозит можно удалить после его созревания (через 12 недель), когда рецидив менее вероятен.
- Нейрофибромы и нейрофиброматоз : Опухоли нервной ткани могут возникать группами или в виде единой опухоли, и они могут появляться практически в любом месте тела.Ваш врач может называть такой рост опухолью нервной оболочки или шванномой, потому что ткань напоминает оболочку самого нерва. Эти опухоли являются генетическим заболеванием, которое проявляется в детстве, и хотя некоторые нейрофибромы очень маленькие, другие могут расти и превращаться в уродство. Большие или болезненные опухоли можно удалить хирургическим путем.
- Пигментный виллонодулярный синовит (ПВНС) : Выстилка сустава называется синовиальной оболочкой, и когда она становится толстой, сустав набухает и наполняется жидкостью.Это состояние обычно проявляется в бедре или колене, и хотя начальные симптомы могут быть аналогичны многим другим состояниям, МРТ покажет толстую выстилку сустава и жидкость, которые сигнализируют о PVNS. Опухоль может быть удалена хирургическим путем, и могут потребоваться дополнительные процедуры, если заболевание распространилось и сустав был поврежден.
Злокачественные опухоли костей
- Адамантинома : Эта очень редкая опухоль образуется в одной из длинных костей (руки или ноги), чаще всего в большеберцовой кости (большеберцовой кости).Вы можете почувствовать легкую боль в голени, а также твердую, но ощутимую массу в области голени. Кожа над этой массой станет натянутой и блестящей. После постановки диагноза ваш хирург удалит опухоль и часть кости и заменит ее донорской костью от трупа. В некоторых случаях может потребоваться ампутация, чтобы предотвратить распространение рака.
- Хондросаркома : Злокачественная опухоль, которая образует хрящ по мере роста. Хондросаркома чаще всего встречается у взрослых в возрасте от 40 до 60 лет в области бедра, таза, бедренной кости, плеча или колена.Постоянная боль, напоминающая артрит, часто является первым симптомом, наряду с массой под кожей, которая со временем нарастает. Требуется хирургическое вмешательство для удаления опухоли и окружающей кости, а также для восстановления кости с использованием металлической вставки или пожертвования трупа (аллотрансплантата).
- Хордома : Эта медленно растущая опухоль обосновывается в крестце, треугольной кости у основания позвоночника. Хордома может вызывать неприятные симптомы, такие как запор, иррадиация по ногам, слабость в голени и потеря контроля над кишечником или мочевым пузырем.Для удаления опухоли требуется хирургическое вмешательство, и лучевая терапия может использоваться до и после операции. Ортопедия UR Medicine и онкологический центр Уилмота следят за новыми разработками в области лечения хордомы, включая тепловую абляцию и протонно-лучевую терапию.
- Саркома Юинга : необычный рак, поражающий детей и подростков. Этот рак возникает в результате изменения хромосомы, которое происходит через некоторое время после рождения. Обычно он начинается в длинных костях ног и рук, но мы также находим его в груди, тазе, спине или голове.Ранняя диагностика может иметь важное значение в лечении рака костей.
- Злокачественная фиброзная гистиоцитома кости : Эта редкая костная опухоль сначала проявляется болью и отеком кости или сустава или костью, которая ломается без очевидной причины. Врачи из отдела ортопедии и физической работоспособности UR Medicine будут использовать рентгеновские снимки, компьютерную томографию и МРТ для определения точного положения опухоли, а также биопсию для диагностики ее причины.Операция по удалению опухоли — это первый вариант, за которым следует химиотерапия.
- Злокачественная лимфома костей : Менее 5% всех злокачественных опухолей костей составляют лимфомы. Эти виды рака обычно обнаруживаются, когда у пациента возникает боль, которая начинается в одной области — чаще всего в бедре — и усиливается со временем, когда в болезненной области образуется масса мягких тканей. Врачи будут использовать визуализацию, чтобы найти поврежденный участок кости, и биопсию, чтобы исследовать клетки в этой области, чтобы определить, присутствует ли лимфома.
- Метастатические костные опухоли скелета : Когда рак начинается в органе и распространяется на кость, это развитие болезни называется метастазированием. Многие формы рака могут распространяться на кости — самые распространенные из них начинаются с груди, легких, щитовидной железы, почек и простаты. Когда рак проникает в кость, он вызывает боль и переломы, которые могут предупредить врача о его наличии в конечности или другой области. Лечение направлено на уменьшение боли и предотвращение дальнейшего распространения болезни.
- Миеломная болезнь костей / множественная миелома : Этот рак поражает костный мозг, где стволовые клетки развиваются в клетки крови (плазмы). У здорового человека новые костные клетки постоянно заменяют старые, изношенные клетки, сохраняя кости крепкими. Когда у человека множественная миелома, костный мозг производит злокачественные раковые клетки вместо здоровых плазматических клеток и новой кости. Эти злокачественные клетки попадают в кость, заменяя утомленные костные клетки раковыми клетками.Кости ослабевают и ломаются, а на рентгеновском снимке видны темные участки, похожие на дыры в кости. Для этого заболевания доступно множество вариантов лечения — ваш врач вместе с вами выяснит, какие методы лечения подходят для вашего случая.
- Остеосаркома (остеогенная саркома) : это наиболее распространенная форма рака кости, которая начинается в костных клетках, которые образуют новую костную ткань. У детей и подростков по мере роста образуется много новых костей, поэтому эти виды рака, как правило, появляются у подростков, сначала на конце длинной кости руки или ноги.Как только опухоль обнаружена, используются хирургическое вмешательство и химиотерапия для удаления пораженной ткани и снижения шансов на то, что рак вернется.
Злокачественные опухоли мягких тканей
- Ангиосаркома : При этой редкой форме рака злокачественные опухоли развиваются из кровеносных сосудов в мышцах, сухожилиях или связках. Симптомы могут включать боль в костях, усталость, анемию, отек и видимые поражения на коже над опухолями.Хирургия, химиотерапия и лучевая терапия — это все варианты лечения, и вам может потребоваться дополнительное лечение состояний, вызванных раком, включая боль и анемию.
- Фибросаркома : Этот рак поражает фиброзную ткань, которая формирует мышцы, связки и сухожилия. Обычно обнаруживается в руках, ногах или туловище, чаще всего встречается у взрослых в возрасте от 20 до 60 лет. Фибросаркома растет медленно и обычно не распространяется на другие части тела.
- Лейомиосаркома : эти опухоли чаще всего обнаруживаются в области позади живота и поражают внутренние органы, включая кровеносные сосуды, репродуктивную систему, желудок и кишечник. Этот рак поражает женщин в возрасте от 50 до 60 лет в два раза чаще, чем мужчин, обычно проявляясь в виде безболезненного образования, которое со временем становится больше. Вы можете похудеть без очевидной причины, и у вас может возникнуть дискомфорт в области живота. Лечение зависит от типа лейомиосаркомы, но вас будут лечить специалисты по саркоме UR Medicine в клинике Джеймса П.Онкологический центр Уилмота, где вам могут пройти операцию, лучевую терапию и / или химиотерапию в зависимости от стадии вашего заболевания.
- Липосаркома : Этот редкий рак начинается в жировых клетках в любой части тела, но чаще всего возникает в конечностях и животе. Вы можете обнаружить большую массу в мягких тканях руки или ноги, и это может не вызывать болезненных ощущений в течение некоторого времени — поэтому многие пациенты не осознают, что эта масса является опухолью, пока она не повлияет на их способность функционировать.Ваш врач проведет биопсию опухоли, чтобы определить, является ли это саркомой. Как правило, лучшим вариантом лечения является операция по удалению рака, за которой следует облучение, чтобы победить оставшиеся раковые клетки.
- Злокачественная фиброзная гистиоцитома (MFH) : наиболее распространенный рак мягких тканей, MFH ежегодно встречается у тысяч пациентов, но исследователи еще не выяснили, что его вызывает. Он может появиться в любой части тела, но чаще всего возникает в бедре или других частях ноги.Пациенты сначала замечают твердую массу в ноге, которая со временем увеличивается в размерах, обычно не вызывая боли, пока она не начнет сдавливать нерв. Ваш врач будет использовать рентген и МРТ для исследования новообразования с последующей биопсией, если он или она считает, что у вас саркома. Возможны хирургия, лучевая и химиотерапия.
- Злокачественная опухоль оболочки периферических нервов (злокачественная шваннома, нейрофибросаркома) : Рак соединительной ткани, окружающей нервы, этот вид саркомы обнаруживается в нервном сплетении, центральной точке, от которой нервы разветвляются в конечности.У пациентов могут быть опухшие руки или ноги, проблемы с движением пораженной руки или ноги, болезненность, боль, онемение, жжение, покалывание, головокружение и потеря равновесия. Хотя исследователи точно не знают, что вызывает болезнь, похоже, что это происходит из-за дефекта конкретной хромосомы, что делает возможным генетическую форму рака. Ваш врач возьмет биопсию опухоли, чтобы проверить ее на рак, и он или она может проследить это с помощью МРТ, рентгена, компьютерной томографии и сканирования костей, чтобы определить, метастазировал ли рак.Для удаления опухоли потребуется хирургическое вмешательство с последующей лучевой терапией и / или химиотерапией.
- Рабдомиосаркома : Эти злокачественные опухоли появляются в соединительных тканях ваших рук или ног и состоят из клеток, которые обычно становятся сухожилиями, связками или мышцами. Чаще всего они обнаруживаются у детей старшего возраста и подростков в крупных мышцах рук, ног и туловища. Эти клетки быстро размножаются, что затрудняет лечение такой опухоли.Хирургия, химиотерапия, лучевая терапия и (в редких случаях) трансплантация стволовых клеток — все это возможные методы лечения.
- Синовиальная саркома : чаще всего встречается в руках или ногах, этот рак возникает в результате генетической мутации и ежегодно поражает трех из миллиона человек, что делает его редкой формой заболевания. Он выявляется как безболезненное, медленно растущее образование, и менее чем в 10 процентах случаев на момент постановки диагноза обнаруживаются какие-либо метастазы. Ваш врач будет использовать рентген, ультразвук, компьютерную томографию и / или МРТ, чтобы оценить новообразование.Если он или она подозревают саркому, вам сделают биопсию новообразования, чтобы увидеть, что содержат клетки. Вероятна операция по удалению опухоли, а после этого вам может быть назначена химиотерапия, чтобы предотвратить распространение раковых клеток.
Саркомы мягких тканей — NHS
Саркомы мягких тканей — это группа редких видов рака, поражающих ткани, которые соединяют, поддерживают и окружают другие структуры и органы тела.
Саркомы мягких тканей могут поражать ткани, включая жир, мышцы, кровеносные сосуды, глубокие ткани кожи, сухожилия и связки.Костные саркомы рассматриваются отдельно.
Саркомы мягких тканей могут развиваться практически в любой части тела, включая ноги, руки и живот (живот).
Информация:Консультации по коронавирусу
Получите консультацию о коронавирусе и раке:
Симптомы сарком мягких тканей
Саркомы мягких тканей часто не имеют явных симптомов на ранних стадиях.
Они могут вызывать симптомы по мере того, как они усиливаются или распространяются.Симптомы зависят от того, где развивается рак.
Например:
- припухлость под кожей может вызвать безболезненное образование, которое не может быть легко перемещено и со временем становится больше
- опухоль в животе (животе) может вызывать боль в животе, постоянное чувство полноты и запор
- опухоль около легких может вызвать кашель или одышку.
Если у вас опухоль, вам следует обратиться к терапевту, особенно если она со временем становится больше.
Хотя более вероятно, что у вас незлокачественное заболевание, такое как киста (жидкость под кожей) или липома (жировая опухоль), важно проверить свои симптомы.
Типы саркомы мягких тканей
Существует много различных типов сарком мягких тканей, в зависимости от того, в какой части тела она развивается.
Примеры включают:
- лейомиосаркома — развивается в мышечной ткани
- липосаркома — развивается в жировой ткани
- ангиосаркома — развивается в клетках крови или лимфатических желез
- опухоли стромы желудочно-кишечного тракта (GISTs) — в соединительной ткани — поддерживающие органы пищеварительной системы
Причины сарком мягких тканей
В большинстве случаев нет очевидных причин, по которым развивается саркома мягких тканей, но есть ряд факторов, которые, как известно, увеличивают риск, в том числе:
- возраст — саркомы мягких тканей могут возникнуть в любом возраст, в том числе у детей, но они чаще встречаются у людей среднего и пожилого возраста, и ваш риск увеличивается с возрастом
- определенные генетические состояния, такие как нейрофиброматоз 1 типа и ретинобластома, связаны с повышенным риском развития мягких тканей саркомы
- предыдущая лучевая терапия — у некоторых людей, которые ранее проходили лучевую терапию по поводу другого типа рака, развивается саркома мягких тканей, часто много лет спустя
- Воздействие определенных химических веществ, включая винилхлорид, диоксины и феноксиуксусные гербициды, было связано с более высокими показателями саркомы мягких тканей
Саркома Капоши — очень редкая саркома, вызываемая вирусом герпеса человека 8 (HHV-8), заражающим s омеон с ослабленной иммунной системой (например, люди с ВИЧ).
Диагностика саркомы мягких тканей
Если ваш терапевт считает, что у вас есть вероятность саркомы мягких тканей, он направит вас на ряд тестов.
Диагноз саркомы мягких тканей обычно ставится больничным специалистом на основании ваших симптомов, физического осмотра и результатов:
- сканирований — ультразвуковое сканирование обычно является первым проведенным тестом и довольно просто и быстро. Дальнейшее сканирование, такое как МРТ, может быть выполнено позже
- биопсия — при этом образец ткани с подозрением на злокачественную опухоль удаляется с помощью иглы или во время операции, чтобы его можно было проанализировать в лаборатории
Если диагноз Если подтверждена саркома мягких тканей, эти и другие тесты также помогут определить, насколько вероятно распространение рака (известная как «степень»), и насколько далеко распространился рак (так называемая «стадия»).
Лечение саркомы мягких тканей
За пациентами с саркомой мягких тканей ухаживает бригада врачей и медсестер специализированных центров, которые помогут спланировать наиболее подходящее лечение.
Лучшее лечение зависит от таких факторов, как место развития рака, тип саркомы, степень ее распространения, ваш возраст и общее состояние здоровья.
Основными видами лечения являются:
- операция по удалению любой опухоли
- лучевая терапия — при которой высокоэнергетическое излучение используется для уничтожения раковых клеток
- химиотерапия и другие лекарства для уничтожения раковых клеток
Хирургия
Хирургия — это основное лечение сарком мягких тканей, диагностированных на ранней стадии.
Обычно это удаление опухоли вместе с участком окружающей здоровой ткани. Это помогает гарантировать, что раковые клетки не останутся позади.
Будут приложены все усилия, чтобы уменьшить влияние хирургического вмешательства на внешний вид и функции пораженной части тела. Но есть вероятность, что у вас возникнут трудности с использованием пораженной части тела после операции, и иногда может потребоваться дополнительная операция для ее восстановления.
В очень небольшом количестве случаев не может быть другого выбора, кроме как ампутировать ту часть тела, где находится рак, например, часть ноги.
Радиотерапия
При некоторых саркомах лучевая терапия используется до или после операции, чтобы улучшить шанс излечения. Это делается с помощью аппарата, который направляет лучи излучения на небольшую обрабатываемую зону.
Сама лучевая терапия также может иногда использоваться, когда операция невозможна, чтобы уменьшить симптомы, вызванные саркомой, или замедлить ее прогрессирование.
Общие побочные эффекты лучевой терапии включают болезненность кожи, усталость и выпадение волос в области лечения. Они, как правило, проходят через несколько дней или недель после окончания лечения.
Химиотерапия
Химиотерапия очень редко используется перед операцией, чтобы уменьшить опухоль и облегчить ее удаление. Это включает введение лекарства от рака прямо в вену (внутривенно).
Химиотерапия также может использоваться отдельно или вместе с лучевой терапией для сарком мягких тканей, которые нельзя удалить хирургическим путем.
Общие побочные эффекты химиотерапии включают постоянное чувство усталости и слабости, плохое самочувствие и потерю волос. Это может быть неприятно, но обычно носит временный характер.
Существуют также другие виды противораковых лекарств, используемых для лечения саркомы, которые можно вводить в виде инъекций или таблеток.
Перспективы сарком мягких тканей
Перспективы саркомы мягких тканей в основном зависят от типа саркомы, ее вероятности распространения (степени) и того, насколько далеко она уже распространилась (стадия) к моменту ее возникновения. поставлен диагноз.
Если опухоль обнаружена на ранней стадии или является опухолью низкой степени злокачественности и может быть удалена во время операции, лечение обычно возможно.Однако более крупные опухоли высокой степени злокачественности имеют больший риск рецидива или распространения.
После первоначального лечения вам потребуются регулярные осмотры для выявления любых признаков рецидива рака. Вам также может потребоваться физиотерапия и трудотерапия, чтобы помочь вам справиться с любыми физическими проблемами, возникшими в результате операции.
Излечение обычно невозможно, если саркома мягких тканей обнаруживается только тогда, когда она уже распространилась на другие части тела, хотя лечение может помочь замедлить распространение рака и контролировать ваши симптомы.
Дополнительная информация
Последняя проверка страницы: 23 сентября 2019 г.
Срок следующей проверки: 23 сентября 2022 г.
Адамантинома — Национальный институт рака
Что такое адамантинома?
Адамантинома — редкий рак кости. В большинстве случаев адамантинома растет в голени. Это часто начинается с образования шишки в середине большеберцовой кости (большеберцовой кости) или икроножной кости (малоберцовой кости). Адамантинома также может возникать в кости челюсти (нижней челюсти) или, иногда, в предплечье, руках или ногах.Шишка адамантиномы может быть болезненной, опухшей и красной, а также вызывать проблемы с движением.
Адамантинома — серьезное заболевание. Лечение важно для выживания, но полное выздоровление возможно.
Насколько распространена адамантинома?
Адамантинома составляет менее 1% всех случаев рака костей. Это чаще встречается у мужчин, чем у женщин. Чаще всего страдают молодые люди. Адамантинома у детей встречается очень редко.
Как диагностируется адамантинома?
Адамантинома может вызывать симптомы боли и отека и иногда может ощущаться врачом во время медицинского осмотра.
Визуализация : Если у вас есть симптомы адамантиномы, ваш врач будет использовать визуализацию, такую как рентген, КТ, МРТ и сканирование костей, чтобы определить размер опухоли, скорость ее роста и местонахождение. в организме. Они также проверит наличие признаков того, что рак распространился на другие части тела.
Биопсия: Чтобы проверить, является ли опухоль адамантиномой, ваш врач выполнит биопсию, взяв небольшой образец из опухоли с помощью иглы. Эксперт, называемый патологом, изучит клетки образца под микроскопом, чтобы увидеть, что это за опухоль.
Как лечится адамантинома?
Операция — лучший вариант лечения адамантиномы. Если опухоль и все раковые клетки удалены, есть хорошие шансы на выздоровление. Если некоторые раковые клетки остались, высока вероятность того, что рак вернется в то же место или в другую часть тела. Адамантиномы, как правило, не реагируют на другие виды лечения рака, такие как химиотерапия.
По возможности хирург удаляет опухоль и не касается здоровых частей тела, но иногда необходимо удалить конечность с опухолью адамантиномы.Конечность может быть восстановлена хирургическим путем, чтобы сохранить функцию, но детали этого процесса будут разными для каждого человека.
После того, как опухоль адамантиномы была удалена хирургическим путем, вам нужно будет регулярно посещать врача, чтобы вовремя поймать ее, если она все же вернется.
Передается ли адамантинома в семьях?
Нет, адамантинома не передается по наследству.
Как образуется адамантинома?
Ученые постоянно работают над тем, чтобы понять, как формируется рак, но это может быть трудно доказать.Поскольку адамантинома чаще всего возникает у молодых людей после того, как кости перестают расти, это может дать ученым некоторые подсказки. Но адамантинома настолько редка, что очень мало известно о ее причинах.
Каков прогноз для людей с адамантиномой?
Оценка того, как болезнь повлияет на вас в долгосрочной перспективе, называется прогнозом. Все люди индивидуальны, и прогноз будет зависеть от многих факторов, таких как:
- Где опухоль в вашем теле
- Если рак распространился на другие части вашего тела
- Какая часть опухоли была удалена во время операции
Если вам нужна информация о своем прогнозе, важно поговорить со своим врачом.У NCI есть ресурсы, которые помогут вам понять прогноз рака.
Врачи оценивают выживаемость по тому, как группы людей с адамантиномой жили в прошлом. Поскольку пациентов с адамантиномой так мало, эти показатели могут быть неточными. Они также не могут рассматривать разрабатываемые новые методы лечения. Имея это в виду, у вас больше шансов на полное выздоровление, если все раковые клетки будут удалены хирургическим путем.
шишек в паху | Когда обращаться к врачу | Причины и лечение
Что вы имеете в виду под пахом?
Пах — это часть чуть выше верхней части ног, между нижней частью живота и верхней частью бедра.У вас есть пах с обеих сторон, вокруг складки, где ваша нога соединяется с остальным телом. Пах находится над тазобедренным суставом и содержит несколько мышц ноги. В паховой области находится группа желез (лимфатических узлов), которые обычно не прощупываются. Он также содержит паховый канал с каждой стороны. Паховый канал — это проход для таких структур, как связки, между животом и областью гениталий.
См. Также отдельную брошюру «Шишки / боль и отек мошонки».
Каковы наиболее частые причины появления комков в паху?
Комки могут исходить из любой структуры в паховой области на любом уровне от кожи снаружи до кости внутри.
Наиболее частые причины образования шишек в паху следующие.
Кожные инфекции
Сюда входят такие инфекции, как фурункулы или абсцессы. Иногда вокруг волосяных фолликулов лобковых волос в этой области могут развиваться инфекции, особенно если есть травмы от бритья, депиляции воском или от трения о нижнее белье.Эти шишки могут быть красными или розовыми и болезненными. Было бы больно прикасаться к ним. Они могут варьироваться от слегка болезненных прыщиков до очень больших абсцессов.
Гнойный гидраденит — это длительное (хроническое) заболевание кожи, приводящее к повторяющимся болезненным образованиям гноя (фурункулам или абсцессам).
Увеличение лимфатических узлов
Лимфатические узлы — это небольшие образования по всему телу, которые являются частью вашей иммунной системы, которая помогает вам бороться с инфекцией. Обычно вы не чувствуете лимфатические узлы, но если они увеличиваются, вы можете почувствовать их как шишку или шишки.Это может произойти в паховой области. Наиболее частой причиной увеличения лимфатических узлов является инфекция. Это ваши лимфатические железы, которые просто делают свое дело и борются с инфекцией. Инфекции в области паха могут вызвать увеличение лимфатических узлов — например, инфекции, передаваемые половым путем (ИППП), сыпь от подгузников или кожные инфекции. Лимфатические железы также могут увеличиваться в результате инфекций, поражающих всю вашу систему, таких как железистая лихорадка, ветряная оспа или грипп. Когда лимфатические узлы набухают из-за инфекции, они обычно возвращаются к своему нормальному размеру после того, как инфекция прошла.
Реже лимфатические узлы могут увеличиваться в результате рака. Раковые заболевания системы крови, такие как лимфома или лейкемия, могут вызывать увеличение лимфатических узлов. Рак из других частей тела также может распространяться на лимфатические узлы, в результате чего они становятся больше. Лимфатические железы, опухшие из-за какого-либо типа рака, обычно бывают твердыми или твердыми и не исчезают, как при опухании из-за инфекции. Обычно они растут медленно, тогда как железы, опухшие из-за инфекции, появляются внезапно.
Есть и другие необычные причины увеличения лимфатических узлов, такие как саркоидоз, системная красная волчанка (СКВ), ВИЧ и СПИД.
Грыжи
Грыжа возникает, когда внутренняя часть тела проталкивается через слабость в окружающей мышечной или тканевой стенке. В паховой области часто возникают грыжи, и здесь могут возникать грыжи трех типов:
- Паховая грыжа — чаще встречается у мужчин.
- Бедренная грыжа — чаще встречается у женщин.
- Послеоперационная грыжа — в области рубца или травмы после операции.
Грыжа обычно очень мягкая и обычно проходит, когда вы ложитесь.Если ткань внутри грыжи застревает, это может быть твердым и болезненным. В этом случае вам следует срочно обратиться к врачу.
Пах — частое место для грыж
Каковы другие возможные причины образования шишек в паху?
Другие опухоли на коже
Помимо инфекции, могут быть другие кожные заболевания, которые могут вызвать образование в паху. Например:
- Комки (кисты), заполненные жидкостью.
- Бородавки. Это небольшие образования на коже, вызванные вирусом.Бородавки вокруг гениталий называются остроконечными кондиломами и могут передаваться половым путем.
- Опухоли кожи. Они могут быть доброкачественными (например, папилломы) или злокачественными. Пах — необычное место для рака кожи, поскольку он не подвергается воздействию солнца так часто, как обычно другие части тела.
Жировые комочки
Комки, которые образуются из слоя жира под кожей, называются липомами. Они довольно распространены и могут возникать в любом месте тела, где есть слой жировой ткани.Они довольно мягкие и обычно безвредны.
Расширенные кровеносные сосуды
Иногда вена или артерия могут опухать, вызывая образование шишки. Вздутая артерия в паху называется аневризмой бедренной кости. Набухшие вены называются варикозным расширением вен, а в паху — варикозным расширением вен подкожной вены.
Неопущенное яичко
Пока мальчик растет в утробе матери, его яички (семенники) постепенно перемещаются изнутри его живота в мешок или мешок (мошонку) под его половым членом.Иногда человек застревает в пути, а иногда ощущается как небольшая шишка в паху. Мальчиков проверяют при рождении и через шесть недель, чтобы убедиться, что их яички находятся в мошонке. Если к 6 месяцам яички не переместились в мошонку, может потребоваться операция по перемещению яичек на место. Дополнительную информацию см. В отдельной брошюре «Неопустившиеся яички (крипторхизм)».
Каковы причины боли в паху?
Есть также несколько причин боли в этой области, при которой не ощущается шишка.Наиболее частой причиной этого является проблема с бедром, в частности износ (остеоартроз бедра). Другой частой причиной является растяжение или разрыв мышцы (растяжение паха), обычно в результате спортивной травмы.
Спортивная травма может вызвать боль в области паха
Следует ли мне обратиться к врачу?
Всегда обращайтесь к врачу, если у вас есть опухоль необъяснимого характера, которая не проходит сама по себе. Как можно скорее обратитесь к врачу, если ваша шишка становится больше. Срочно обратитесь к врачу, если:
- Шишка очень болезненная.
- У вас боль в области живота, а также тошнота (рвота) и / или невозможность какать.
