Лечение рубцов после операций | Сеть клиник Линлайн
Когда дело касается операционных вмешательств, главная задача хирурга – устранение основной проблемы, угрожавшей жизни человека. Также хирург заботится о неосложненном заживлении разреза после операции. Но эстетическому виду послеоперационного рубца зачастую нет возможности уделить должного внимания, если речь идет о сложной, обширной или срочной операции. Хирургу важнее спасти жизнь, нежели наложить красивый и тонкий шов, и такая расстановка приоритетов вполне логична.
Любое вмешательство подразумевает разрез и наложение швов, а значит, и формирование рубца.
Факторы, влияющие на формирование послеопрационного рубца:
- Насколько кожа в данной локации склонна к растяжению (при наложении шва кожа натягивается).
- Насколько подвижны суставы и мышцы в области расположения шва (для формирования рубца желательно, чтобы область шрама как можно дольше оставалась неподвижной).
- Возраст пациента (с возрастом кожа становится менее растяжимой, из-за этого возрастает риск неправильного формирования рубца).

- Масштабность операции (при обширных вмешательствах возникает риск иннервации и нарушения кровоснабжения тканей, это влияет на формирование рубца).
- Техника выполнения шва, инструменты, количество стежков и т.д.
- Процесс заживления шва (нагноение, расхождение, некроз тканей – все это приводит к осложнениям в образовании рубца).
- Генетический фактор (есть пациенты, склонные к образованию келоидной ткани – растущего образования кожи на месте рубца).
Мы перечислили лишь некоторые факторы, и как мы видим, их уже немало. А, например, последний фактор и вовсе не может предотвратить даже самый опытный хирург.
Итак, самое страшное позади: операция прошла успешно, угроза жизни миновала. Но послеоперациооный шрам остался, как напоминание о проблемах со здоровьем. К тому же, он невероятно портит эстетический вид.
В клинику ЛИНЛАЙН с такого рода рубцами ежедневно обращаются десятки пациентов. До последнего времени считалось, что рубцы не поддаются лечению: ведь они состоят из соединительной ткани, и заставить организм заменить эту ткань на здоровую не представлялось возможным. Но с появлением RecoSMA эта проблема стала решаемой!
Но с появлением RecoSMA эта проблема стала решаемой!
Также хотим вас обнадежить и успокоить: постоперационные рубцы считаются самыми благоприятными в лечении. Это аккуратные и тонкие рубцы, которые формировались в асептических условиях. Они заживают с минимальным риском воспалений, покраснений, припухлости в зоне рубца. Постоперационные рубцы легче всего поддаются косметической коррекции, в отличие от постожоговых и посттравматических.
Что такое RecoSMA?
Лазерная процедура, способная разрушить рубцовую ткань и сформировать на ее месте новую, здоровую кожу. Буквально: лазер «заставляет» клетки работать в усиленном режиме, вырабатывать коллаген и эластин и формировать новую кожу такой, какой она была до повреждения.
Что происходит с рубцом во время процедуры RecoSMA?
RecoSMA действует в трех направлениях:
- Максимально убирает рубцовую ткань и заменяет ее здоровой тканью.
- Выравнивает цвет рубца, убирает красноту.
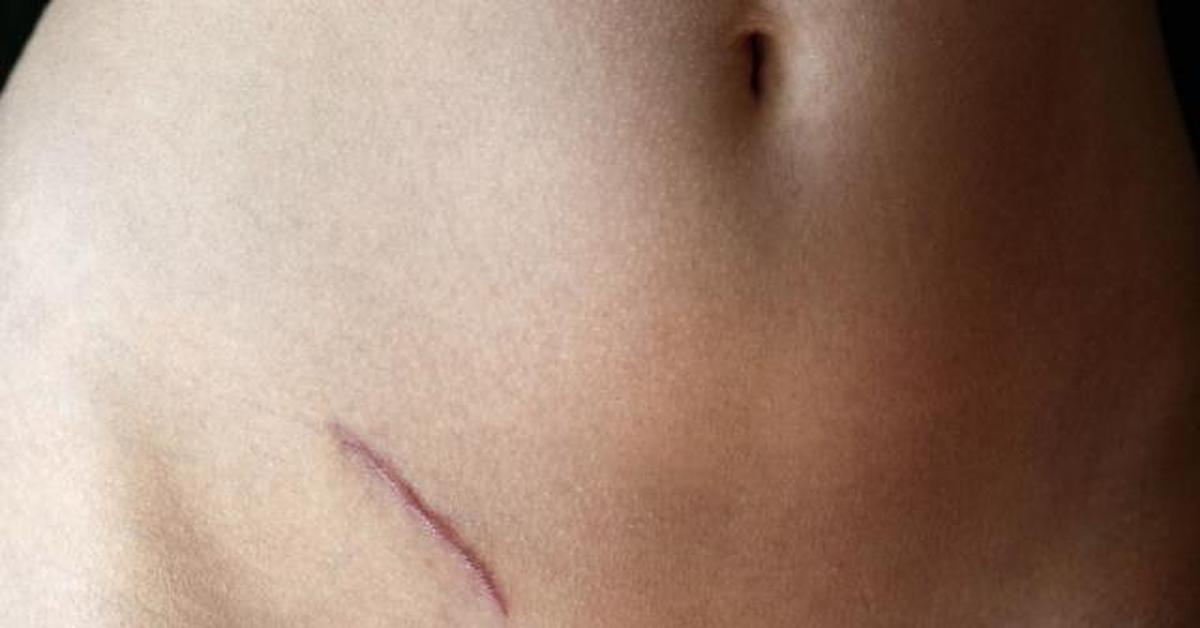
Когда начинать лечение?
После операций с небольшим швом – через 2 недели после снятия швов. После кесарева сечения – через 2-4 недели после снятия швов. После пластических операций – через месяц после снятия швов. После обширных операций – через 2-3 месяца после снятия швов.
Что происходит с кожей после процедуры?
Место обработки краснеет. На 3-ий день кожа начинает активно шелушиться – это обновляется кожа. Реабилитация не доставляет дискомфорта и не мешает обычному образу жизни.
В чем преимущества RecoSMA?
Сеанс проходит комфортно и не требует специального обезболивания. Нет длительного периода восстановления. Сразу после процедуры можно вести привычный образ жизни.
Кроме того, в отличие от других процедур, RecoSMA гарантирует отсутствие рисков. Процедуру можно проводить даже на самых деликатных областях, таких как молочные железы. Кожа не нагревается и не повреждается.
Когда заметен результат?
Эффект заметен уже после первой процедуры. Рубец становится менее заметным визуально, кожа выравнивается.
Рубец становится менее заметным визуально, кожа выравнивается.
Сколько процедур потребуется?
Это зависит от ряда факторов: вида, формы, локации, величины и «возраста» рубца. Врачи советуют обращаться за удалением как можно раньше – сразу после формирования рубцовой ткани. Тогда потребуется меньшее количество процедур для достижения результата.
Цены| Консультация врача-косметолога | от 825 ₽ | |
| Лазерное лечение рубцов постакне на лице (все лицо) | от 14100 ₽ | Записаться |
| Лазерное лечение шрама после операции кесарево сечение (до 10 см) | от 2625 ₽ | Записаться |
| Лазерное лечение шрама после операции по удалению аппендицита (до 6 см) | от 2125 ₽ | Записаться |
| Лазерное лечение шрама после операции по исправлению заячьей губы | от 1750 ₽ | Записаться |
Лазерное лечение послеоперационных шрамов за каждый последующий кв. см. см. |
от 125 ₽ | Записаться |
Осложнения после хирургических операций и их лечение – Всё о малоинвазивной хирургии
Здравствуйте. У отца, лежачего, после инсульта, очень серьёзный пролежень на крестце. Запустили, т.к. по совету врачей мазали зелёнкой и образовалась толстенная корка. Когда уже выписались из больницы, стало ясно, что под коркой что то не то, мы её удалили, и стали лечить, по схеме, предложенной хирургом. Доктор сказала, что когда рана станет “чистая” начать мазать винилином (бальзамом Шостаковского). Скажите пожалуйста, считается ли эта рана чистой, или пока продолжить применять трипсин. Белое с жилками посередине – это оголилась надкостница? Какие у нас перспективы? Врач для консультации придёт, конечно, через 2-3 дня, но, если вы найдёте возможность тоже что-нибудь посоветовать, буду очень признательна! Очень грамотный вопрос и, главное, по делу. Сейчас рана, конечно, намного лучше и чище, чем была в начале, но всё равно ещё не очистилась до конца. То, что в середине белое – некрозы и, наверное, “относительно” здоровая надкостница или фасция. Эту рану, на мой взгляд, намного лучше выло бы очистить хирургически (стерильными ножницами и пинцетом прямо удалить некротические ткани в центре раны), чем долго-долго сыпать туда трипсин и ждать, когда некрозы “отвалятся”. Но “на дому” у хирурга с собой может ничего не быть из стерильных инструментов для обработки раны. (Я, кстати, вообще не уверен, что этот трипсин хорошо работает, так как он “чистит” рану достаточно долго, и не известно, с ним быстрее-ли, или что он есть, что его нет – без разницы; может, организм за это же время “сам” бы отторгнул мертвые ткани и без трипсина). Как это может выглядеть в идеале: хирург приходит, выполняет перевязку (некрэктомию ножницами) и снова приходит через 2-3 дня. В принципе, если хирург сможет удалить некрозы при одной-двух-трёх последующих перевязках, думаю, что рана станет совсем чистой.
Очень грамотный вопрос и, главное, по делу. Сейчас рана, конечно, намного лучше и чище, чем была в начале, но всё равно ещё не очистилась до конца. То, что в середине белое – некрозы и, наверное, “относительно” здоровая надкостница или фасция. Эту рану, на мой взгляд, намного лучше выло бы очистить хирургически (стерильными ножницами и пинцетом прямо удалить некротические ткани в центре раны), чем долго-долго сыпать туда трипсин и ждать, когда некрозы “отвалятся”. Но “на дому” у хирурга с собой может ничего не быть из стерильных инструментов для обработки раны. (Я, кстати, вообще не уверен, что этот трипсин хорошо работает, так как он “чистит” рану достаточно долго, и не известно, с ним быстрее-ли, или что он есть, что его нет – без разницы; может, организм за это же время “сам” бы отторгнул мертвые ткани и без трипсина). Как это может выглядеть в идеале: хирург приходит, выполняет перевязку (некрэктомию ножницами) и снова приходит через 2-3 дня. В принципе, если хирург сможет удалить некрозы при одной-двух-трёх последующих перевязках, думаю, что рана станет совсем чистой. Тогда можно будет с чистой совестью лить туда Винилин. А сейчас, пожалуй, рановато, и я бы продолжил перевязки с мазью “Левомеколь” или “Левосин”. И, если есть возможность – удалил бы некрозы ножницами. Но, в любом случае, это останется на усмотрение хирурга, который должен прийти. Перспективы по заживлению пролежня, судя по вашему грамотному подходу – хорошие, а вот по всему остальному – сказать не могу. И не забывайте про повороты пациента и противопролежневый матрас.
Тогда можно будет с чистой совестью лить туда Винилин. А сейчас, пожалуй, рановато, и я бы продолжил перевязки с мазью “Левомеколь” или “Левосин”. И, если есть возможность – удалил бы некрозы ножницами. Но, в любом случае, это останется на усмотрение хирурга, который должен прийти. Перспективы по заживлению пролежня, судя по вашему грамотному подходу – хорошие, а вот по всему остальному – сказать не могу. И не забывайте про повороты пациента и противопролежневый матрас.Когда перестанет болеть шов. Почему болит шов после операции
/GettyImages-121386667-56bf5e595f9b5829f866dc98.jpg)
Почему болят рубцы и шрамы после операции – причины болей
Болевые ощущения, а также иной дискомфорт в зоне рубца (зуд, покраснение и пр.) могут быть связаны с несколькими факторами:
- Глубина раны. При достаточно большой ее глубине нарушается целостность сосудистой сетки, а также повреждаются сухожилия. Кровь перестает циркулировать в нормальном режиме, что приводит к нарастанию давления в сосудах. Подобные шрамы могут болеть на протяжении всей жизни человека при смене погодных условий, при трении об него одежды либо при обычном прикосновении.
- Сильный набор веса , при котором происходит растяжение кожного покрова в области шрама.
- Интенсивные физические нагрузки. Особенно это актуально для шрамов, что расположены в районе суставов, на ягодицах, пятке, пальцах. Кроме того, занятие спортом может спровоцировать расхождение внутренних швов. Поэтому прежде, чем начать приводить свою фигуру в порядок после полостных операций, следует сначала проконсультироваться у хирурга.

- Лигатурное воспаление. Зачастую дает о себе знать в случае применения шелковых нитей после хирургических манипуляций на полостных органах. Воспалительный процесс способен развиться через несколько месяцев, а в крайне редких случаях – через несколько лет после операции. Причина такого явления – инфицирование лигатуры, что может произойти вследствие игнорирования правил асептики и антисептики на момент проведения операции, а также при несоблюдении пациентом рекомендаций врача по уходу за прооперированным участком во время восстановительного периода.
- Спайки, микротрещины, грыжи в брюшине после инвазивного вмешательства. В этом случае, пациент ощущает боли не только в зоне расположения шрама, но и на более обширных участках.
В целом же, процесс заживления операционной раны и формирование рубца сопровождается болевыми ощущениями. Данное явление считается вполне нормальным.
Однако, в определенных случаях может образовываться достаточно болезненный шрам, и со временем его чувствительность не исчезает. Указанное патологическое состояние именуют . Объясняется это врастанием поврежденных во время хирургической манипуляции нервных окончаний в рубцовую ткань.
Указанное патологическое состояние именуют . Объясняется это врастанием поврежденных во время хирургической манипуляции нервных окончаний в рубцовую ткань.
Как правило, подобное происходит при оперировании желудка, желчного либо мочевого пузыря, после удаления аппендикса, а также иных операций, после которых используют дренажную систему.
Видео: Послеоперационные рубцы. Осложнения после операции
Лечение болей в послеоперационных рубцах и шрамах – нужна ли операция, и когда?
Перед проведением каких-либо мероприятий по поводу устранения болевых ощущений в шрамах, следует точно установить природу этих самых болей. Для предупреждения развития серьезных обострений в обязательном порядке нужно нанести визит к доктору.
Здесь следует учитывать несколько факторов:
- Если указанное состояние спровоцировано ношением узкой одежды, следует сменить ее на более просторную. Полезным будет ношение бесшовного белья.
- При воспалении лигатуры назначают противовоспалительные средства, а также антибиотики.
 В случае образования свища производят очистку раны от экссудативной жидкости. Лигатуру извлекают через свищевой канал посредством специальных инструментов, после чего рабочую область обрабатывают обеззараживающими растворами.
В случае образования свища производят очистку раны от экссудативной жидкости. Лигатуру извлекают через свищевой канал посредством специальных инструментов, после чего рабочую область обрабатывают обеззараживающими растворами. - В случае резкого увеличения массы тела на болезненные шрамы нужно прикладывать холод, а также использовать специальные успокаивающие мази.
Если возраст шрама не превышает 1 год, с болевыми ощущениями и другими негативными явлениями можно бороться посредством консервативной терапии .
Если же рубец сформировался более 12 месяцев назад, помочь справиться с ним могут только агрессивные методики:
- Лазерная шлифовка. Эффективность данного способа в отношении лечения келоидных рубцов на сегодняшний день не доказана. Однако лазерный луч способен справиться с иными разновидностями шрамов. Для проведения данной процедуры зачастую применяют общий наркоз. Метод основан на испарении видоизмененного слоя кожного покрова и активации выработки коллагена.

- Буки-терапия. Посредством слабого потока рентген-лучей врач воздействует на выбранную область. Для подобного лечения требуется несколько сеансов. У каждого пятого пациента после рассматриваемой процедуры остается гиперпигментированная полоса, которую весьма проблематично устранить.
- Криохирургия . В основе данного метода – использование замораживающих свойств жидкого азота, под влиянием которого отекает дерма и запускаются процессы обратного развития коллагеновых волокон. Данный вид лечения зачастую совмещают с инъекциями кортикостероидов, которые вводят в рабочий участок сразу после его оттаивания.
- Инъекции кортикостероидами. Указанный препарат более эффективен в борьбе с келоидными рубцами, хотя при гипертрофических шрамах его также практикуют. Для получения нужного эффекта следует пройти длительный курс лечения. Зачастую прибегают к продленным кортикостероидам (Кеналог, Дипроспан). Их вводят не в чистом виде, а разбавляют физраствором и Лидокаином.
С целью усиления результативности рассматриваемого препарата, его сочетают с пентоксифиллином и гормональными средствами.
В том случае, если площадь рубца достаточно большая, а иные средства лечения оказались безрезультатными, используют более радикальные методики:
- Z-пластика тканей . Заключается в формировании треугольных лоскутов, после перемещения которых операционный участок становится зигзагообразным. Подобная процедура актуальна для длинных гипертрофических шрамов. Через пару недель после пластики в область шрама вводят кортикостероиды с Лидокаином.
- Пересадка кожи и лоскутная пластика . После иссечения шрама проблемный участок перекрывают лоскутом донорской кожи. Если процесс заживления происходит нормально, в итоге формируется малозаметный рубец.
- Эллиптическое иссечение. Применяют при наличии шрамов, которые расположены поперек естественных линий кожного покрова пациента. При сильно длинном рубце требуется несколько хирургических манипуляций.
 Если же шрам рельефный, предварительно производят его выравнивание. Таким образом, при сильно выраженном дефекте на коррекцию может уйти 6-12 месяцев.
Если же шрам рельефный, предварительно производят его выравнивание. Таким образом, при сильно выраженном дефекте на коррекцию может уйти 6-12 месяцев.
Радикальные способы лечения шрамов – крайняя мера, к которой прибегают в тех случаях, когда ничто другое не помогает. Перед операцией пациент посещает хирурга и проходит обследование с целью исключения противопоказаний.
Что касается келоидных рубцов, хирургическое их лечение крайне нежелательно. Это объясняется большим количеством рецидивов в будущем.
Что делать, если болят рубцы и шрамы после кесарева или операций, а патологии не выявлено?
Болевые ощущения в рубцах в отдаленном послеоперационном периоде, без наличия патологий со стороны внутренних органов связаны с нейропатическим болевым синдромом . О подобном состоянии, в любом случае, следует сообщить доктору. Данный специалист может назначить успокоительные средства, физиотерапевтические процедуры, а также специальные мази с анестезирующим эффектом.
Средства народной медицины не очень эффективны в борьбе с болями в районе шрамов.
Для купирования болевых ощущений можно делать компрессы из зеленой либо голубой глины, а также пить фитоотвары, приготовленные по следующим рецептам:
- Календулу (2 ст.л.) заливают кипятком (2 ст.) и настаивают несколько часов. После этого отвар процеживают и пьют по 100 гр. за 30 мин. до еды до тех пор, пока боль не исчезнет.
- Сушенную гвоздику (1 ст.л.) заливают 3 стаканами кипятка и настаивают 1-3 часа. Полученную смесь нужно выпивать по стакану 3 р. в день в течение 15 дней.
- Сушенные листья гингко билобы (4 ст.л.) заливают литром горячей воды и настаивают в термосе 3 часа. Напиток следует выпить на протяжении дня.
Можно также приготовить следующее средство для компрессов:
- Нашатырный спирт – 120 гр.
- Медицинский спирт – 300 гр.
- Морская соль – 1 стакан.
- Камфара – 30 гр.
- Отстоянная вода – 1 л.
Все это помещают в 3-литровую бутыль, взбалтывают и настаивают. При сильных болях марлю пропитывают в полученном средстве — и прикладывают к болезненному участку.
При сильных болях марлю пропитывают в полученном средстве — и прикладывают к болезненному участку.
И чаще всего это происходит по вине пациента. Аппендэктомия является широкополосным вмешательством на органах брюшины. И поведение после операции также влияет на процесс выздоровления, как и мастерство хирурга.
Первые сутки после вмешательства
Операция по удалению аппендикса считается неопасной процедурой.
Реабилитационный период после аппендэктомии составляет 2 месяца. Быстрее восстанавливаются молодые пациенты, которые до вмешательства вели здоровый и активный образ жизни. Детям и излишне полным людям восстановиться сложнее.
Важно понимать, что удаление аппендикса является широкополосным открытым вмешательством и к рекомендациям врача по поведению в постоперационный период следует отнестись со всем вниманием!
После операционной пациент попадает в палату хирургического отделения, а не в реанимационный зал. Отделение интенсивной терапии после аппендеэктомии не показано.
Вмешательство проводится под общим наркозом, поэтому в первые часы после операции важно правильно вывести пациента из этого состояния, предотвратить нарушения в работе головного мозга и не допустить попадания рвотных масс в трахею и легкие. Что следует делать в первые сутки:
- Лежать первые 8 часов после вмешательства и только на левом боку. Это способствует свободному отхождению рвотных масс и меньшей дополнительной травматизации пациента.
- Если состояние больного удовлетворительное, то через 8 часов разрешается и даже назначается садиться, совершать осторожные движения, стоять с помощью медсестры или самостоятельно.
- В этот период назначено введение инъекционных обезболивающих препаратов, антибиотиков для купирования возможного воспалительного процесса.
Длительность пребывания в хирургическом отделении составляет не более 10 суток. Если же больной уверенно идет на поправку, то, как правило, его переводят на амбулаторное лечение на 4 сутки после вмешательства. Что должен делать медперсонал в обязательном порядке:
Что должен делать медперсонал в обязательном порядке:
- мониторинг температуры, АД, состояние швов;
- отслеживать качество и количество мочеиспусканий и дефекаций;
- перевязки;
- предупреждение возможных осложнений.
Как жить после выписки?
После удаления аппендикса нельзя перенапрягаться.
После выписки следует избегать активных физических нагрузок. Но при этом не лежать в кровати целыми днями.
Это приведет к застойным процессам, образованию спаек, нарушению кровоснабжения органов.
На третьи сутки после вмешательства следует начинать двигаться вокруг кровати, самостоятельно посещать ванную комнату для оправления собственных нужд. Показано ношение бандажа. Полным пациентам – в обязательном порядке.
При любых резких движениях – кашле, чихании, смехе – следует поддерживать живот. Это снизит нагрузку на область шва. Не поднимайте тяжести! В течение 14 дней после вмешательства следует поднимать не более 3 кг.
По согласованию с врачом больному показан курс лечебной гимнастики. Дома рекомендуются спокойные пешие прогулки. Активную половую жизнь разрешается вести через 2 недели после выписки и при отсутствии проблем с заживлением шва.
Дома рекомендуются спокойные пешие прогулки. Активную половую жизнь разрешается вести через 2 недели после выписки и при отсутствии проблем с заживлением шва.
Питание в постоперационный период
Диета после удаления аппендицита очень важна.
Второй по популярности вопрос врачу после операции – а что можно кушать? В течение 14 дней пациенту придется соблюдать диету.
В первый день после вмешательства показан только питьевой режим. Никаких твердых продуктов питания. Разрешается негазированная минеральная вода или нежирный кефир.
На вторые сутки следует начать принимать пищу. Это позволит быстрее восстановить моторику кишечника. Питание дробное, небольшими порциями – от 5 до 6 раз в сутки. Что приносить пациенту на обед:
- жидкие каши;
- овощные пюре из не вызывающих брожение овощей;
- фруктовые пюре;
- бульоны;
- кисломолочные продукты кроме сметаны;
- протертое мясо;
- кисель;
- компоты.

На четверные сутки рацион расширяется. Можно добавить подсушенный хлеб, понемногу вводить твердые продукты, зелень, печеные яблоки, мясо и рыбу. Показаны кисломолочные продукты в любом виде и количестве для нормализации микрофлоры.
В дальнейшем пациент возвращается к привычному режиму питания. Но любые изменения в диете следует согласовать с врачом.
Из напитков разрешается отвар шиповника без ограничений, соки, некрепкий чай, минералка без газа и травяные отвары.
Важно придерживаться стандартного питьевого режима.
Что следует исключить из рациона
После удаления аппендикса алкоголь строго запрещается.
Эта диета направлена на снижение риска разрыва внутренних швов и постоперационных кровотечений в реабилитационном периоде. Запрещено употреблять в пищу следующие продукты и напитки:
- алкоголь в любом виде. Использование спиртсодержащих лекарственных препаратов следует согласовать с врачом;
- снизить объем потребляемой соли, не использовать приправы и специи;
- фасоль, горох, прочие бобовые;
- исключить некоторые виды овощей – помидоры, зеленый и репчатый лук в сыром виде, капуста в любом виде, острый перец;
- копчености и полуфабрикаты;
- консервация;
- крепкий кофе;
- газированные сладкие и минеральные воды;
- виноградный сок и вино.

Как правильно питаться после удаления аппендицита, расскажет видеоматериал:
Водные процедуры
Операция, кровь, всплеск адреналина, рвота и больной понимает, что после операции пахнет от него неприятно. Но с водными процедурами придется повременить.
Пока не сняты швы, запрещен прием ванны и купание под душем. Разрешается обтирание водой корпуса, умывание, мытье ног.
После того как сняты швы и повязка ограничения снимаются, но в ванну или сауну торопиться не следует. Врачи рекомендуют кратковременное купание в душе.
Область шва не следует растирать или массировать. Не желательно использовать во время купания отвары лекарственных трав, так как они сушат кожу.
После купания область шва обрабатывают антисептиками, назначенными лечащим врачом.
Шов и уход за ним
После удаления аппендикса нужно следить за состоянием шва.
Пациент видит только внешний шов на коже. Но ткани разрезаются и сшиваются послойно, поэтому внутренние швы требуют такого же внимания, что и наружные.
В течение нескольких дней или недель пациента будет беспокоить боль, ощущение натяжения тканей.
Это нормально. Но существует ряд состояний, при которых боль является симптомом осложнения. Патологические состояния операционного шва:
- гиперемия, отечность;
- появилось вздутие, припухлость;
- шов начал мокнуть;
- повышение температуры;
- выделение гноя, крови из шва;
- боли в районе шва, продолжающиеся более 10 дней после вмешательства;
- боли в нижней части живота любой локации.
Почему развиваются осложнения в районе операционного шва? Причины разнообразны и их возникновение в равной степени зависит от поведения и медицинского персонала, и пациента:
- инфицирование раны во время операции и в реабилитационном периоде;
- нарушение правил ухода за операционными швами;
- напряжение брюшины – поднятие тяжестей, не использование послеоперационного бандажа;
- нарушение иммунитета;
- повышенный уровень сахара в крови.

Хотя болезненность в области шва после аппендэктомии и является нормальным явлением, но списывать на нее любые неприятные ощущения не стоит. Заниматься самолечением запрещено и при любых неприятных явлениях следует обратиться в медицинское учреждение.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Швы после аппендицита
Обычно, шов после аппендицита заживает не очень долго и, при отсутствии осложнений, может стать практически незаметным. Восстановление во многом зависит от индивидуальных особенностей организма и возраста пациента. А уход за послеоперационным швом, должен быть тщательным, с применением всех рекомендаций врача. Это поможет избежать воспаления, ускорит заживление, и повлияет на внешний вид и размер шрама.
Как формируется?
После аппендэктомии накладывают два вида швов — внешние и внутренние. Внутренний выполняется специальной хирургической нитью — кетгут, которая самостоятельно рассасывается через несколько месяцев. Этим швом скрепляют соединительные ткани брюшины. Внешний объединяет кожный покров и заживает значительно быстрее внутреннего. Именно его нужно снимать у врача-хирурга, через некоторое время после операции. Длина шва составляет около 12-ти см. После его срастания, на этом месте образуется твердый рубец приблизительно такой же длины. Если заживление происходит без осложнений, рубец становится плоским и слабозаметным. В других случаях, он может увеличиться в размере или принять более выпуклую форму.
Этим швом скрепляют соединительные ткани брюшины. Внешний объединяет кожный покров и заживает значительно быстрее внутреннего. Именно его нужно снимать у врача-хирурга, через некоторое время после операции. Длина шва составляет около 12-ти см. После его срастания, на этом месте образуется твердый рубец приблизительно такой же длины. Если заживление происходит без осложнений, рубец становится плоским и слабозаметным. В других случаях, он может увеличиться в размере или принять более выпуклую форму.
Когда снимают?
У пациентов часто возникает вопрос, на какой день снимают швы после аппендицита? Это зависит от того, насколько качественно и быстро проходит заживление. Обычно, снятие швов проводится через 7-10 дней после операции, когда кожа срастается, а на месте раны появляется характерная корочка или грануляция. При данной процедуре совсем не больно, а занимает она немного времени. После снятия, разрез имеет яркий красно-розовый цвет и довольно болезненный. Но после окончательного заживления, он побледнеет и станет практически незаметным. Нужно быть особенно внимательным к состоянию и внешнему виду шва, и не допускать отека или покраснения. Важно избегать физических нагрузок. Поскольку ткани еще окончательно не соединилось, есть риск расхождения.
Нужно быть особенно внимательным к состоянию и внешнему виду шва, и не допускать отека или покраснения. Важно избегать физических нагрузок. Поскольку ткани еще окончательно не соединилось, есть риск расхождения.
Обработка шва после удаления аппендицита
Пациент находится в больнице до тех пор, пока не будут сняты наружные швы — в среднем до 10-ти дней. В это время рана обрабатывается антисептическими средствами, а медперсонал регулярно следит за ее состоянием и общим видом. После выписки, уже в домашних условиях, рану продолжают обрабатывать слабым раствором марганцовки или йодом. Чтобы ускорить заживление, используют специальные мази и гели. Они регенерируют кожный покров, рассасывают келоидную ткань, препятствуют воспалению и улучшают кровоток. Например, «Контрактубекс», мазь Вишневского, «Клирвин». Область рубца также можно мазать облепиховой мазью или маслом расторопши. Они помогают ускорить заживление и сделать шрам менее заметным.
Что делать, если болит шов?
В первые дни после операции, больно бывает в процессе заживления раны и срастания тканей. Это нормальное и естественное явление. Если пациенту больно постоянно в течение длительного времени, возможно, что шов воспалился. Когда болезненные ощущения носят непостоянный характер и усиливаются при резких движениях, натуживании или поднятии тяжестей, диагностируется грыжа. Она возникает в случаях некачественно проведенной операции или при несоблюдении врачебных рекомендаций по восстановлению. Грыжу легко определить по внешним признакам. В районе рубца появляются уплотнения или выпячивание, которое возникает в результате выхода внутренних органов за границы брюшной стенки.
Если болит шов при надавливании или пальпации, возможно появление спаечной болезни. Спайки возникают в случаях, когда рубец слишком грубый или имеет большой размер. Он провоцирует патологическое разрастание и уплотнение соединительной ткани. В любом случае, если начинает сильно болеть шов, нужно немедленно обратиться к хирургу, для точной диагностики и дальнейшего лечения.
Что делать, если шов загноился?
Разрез обычно гноится после удаления аппендицита из-за попадания в рану инфекции, когда в мягких тканях образуется и накапливается гной. В редких случаях, при повышенной чувствительности пациента или ослабленном иммунитете. Выражается появлением сильной, пульсирующей боли в области раны, ее покраснением или отеком. Иногда, гнойное содержимое может выделяться под швом. Лечение проводится путем вскрытия пораженного участка и эвакуации содержимого. После назначается антибактериальная терапия. Если на нагноение вовремя не отреагировать, оно может привести к серьезным последствиям — сепсису или заражению крови.
В редких случаях, при повышенной чувствительности пациента или ослабленном иммунитете. Выражается появлением сильной, пульсирующей боли в области раны, ее покраснением или отеком. Иногда, гнойное содержимое может выделяться под швом. Лечение проводится путем вскрытия пораженного участка и эвакуации содержимого. После назначается антибактериальная терапия. Если на нагноение вовремя не отреагировать, оно может привести к серьезным последствиям — сепсису или заражению крови.
Восстановление после операции
В первые две недели после удаления аппендицита, запрещено принимать горячие ванны, максимум — теплый душ и обтирание влажным полотенцем. Тяжелые физические нагрузки нежелательны в течение 3-х месяцев после операции. Из-за поднятия тяжестей и сильного напряжения мышц брюшной полости могут разойтись швы. Через месяц рекомендуются пешие прогулки, длительность которых нужно понемногу увеличивать. Чтобы избежать механического повреждения раны и опрелости, врачи рекомендуют носить белье из натуральных тканей.
Отдельного внимания заслуживает питание. В первые дни после удаления аппендицита едят легкую, жидкую пищу, которая не перегружает желудочно-кишечный тракт. Она не должна быть холодной или слишком горячей. Через несколько дней, в рацион вводят каши, нежирные бульоны, постное мясо и кисломолочные продукты. Категорически запрещаются соусы, кетчуп, копчености, колбаса, мучные изделия, алкоголь. Нельзя кушать жирные, острые, жареные и соленые блюда. При успешной реабилитации, лечащий врач решает, через сколько дней, можно снять ограничения в питании. В среднем, это происходит через месяц.
Процесс образования шрама от аппендицита
Какой длины будет шрам от аппендицита и как долго ждать его полного заживление и последующего уменьшения в размерах – вопрос, который в большинстве случаев волнуют преимущественно молоденьких девушек. Аппендэктомия относится к самым распространенным хирургическим операциям и в настоящее время ее научились проводить при помощи лапароскопии, при таком вмешательстве внешний разрез занимает всего несколько миллиметров. Но чаще всего проводится классическое хирургическое вмешательство, подразумевающее послойное рассечение всех тканей вплоть до воспаленного аппендикса и затем, после удаление этого органа, сшивание разрезов. Естественно, что после такого вмешательства на брюшной стенки останется шов, и его внешний вид будет зависеть не только от квалификации оперирующего хирурга, но и от других сопутствующих операции и послеоперационному заживлению условий.
Но чаще всего проводится классическое хирургическое вмешательство, подразумевающее послойное рассечение всех тканей вплоть до воспаленного аппендикса и затем, после удаление этого органа, сшивание разрезов. Естественно, что после такого вмешательства на брюшной стенки останется шов, и его внешний вид будет зависеть не только от квалификации оперирующего хирурга, но и от других сопутствующих операции и послеоперационному заживлению условий.
Особенности заживления шва после аппендэктомии
Швы после операции по поводу удаления воспаленного аппендикса подразделяются на внутренние и внешние. Часто состояние внешнего шрама зависит и от правильного заживления внутренних хирургических разрезов. Внутри организма швы накладываются при помощи специальных нитей, которые через определенное время рассасываются сами. Наружные швы снимаются примерно через неделю или семь дней после аппендэктомии. Шов после аппендицита имеет свои особенности, и опытный хирург уже по состоянию зажившего шрама может определить, как протекала сама операция и также восстановительный период после нее. Нормальный шрам после удаления воспаленного червеобразного отростка можно характеризовать несколькими внешними признаками:
Нормальный шрам после удаления воспаленного червеобразного отростка можно характеризовать несколькими внешними признаками:
- Шов при неосложненной операции в восстановительный период достигает от 7 до 10 сантиметров. Длинный рубец появляется, если операция сопровождалась каким-либо осложнениями или пациент имеет большую жировую прослойку. В некоторых случаях длина рубца может приближаться и к 25 см.
- Расположен шрам выше на несколько сантиметров от лобка справа. Линия разреза чаще горизонтальная с небольшим наклоном.
- Процесс заживления послеоперационной раны занимает от нескольких месяцев до года. За это время происходит эпителизация поврежденных тканей. Вначале шрам имеет красно-багровый цвет, со временем он бледнеет.
- Качество шва ухудшается, если в послеоперационный период в ране возникает воспаление или выявляется несостоятельность внутренних швов.
- Зависит внешний вид рубца и от того выполняет ли больной предписания врача в послеоперационный период.

Шрам после операции хорошо заметен в течение нескольких недель, в это же время он на ощупь может быть плотным и твердым. Происходит это потому, что рубцевание всегда происходит с образованием соединительной ткани.
Послеоперационное заживление шва
Послеоперационное состояние шва зависит от опыта хирурга и от того как будет протекать восстановительный период. После операции пациент находится в больнице не больше десяти дней при условии отсутствия осложнений. В это время ему ежедневно проводят послеоперационную обработку раны и оценивают общее состояние. Через неделю, максимум 10 дней послеоперационные, внешние швы снимают и пациента выписывают домой. Сразу после аппендэктомии прооперированному человеку медперсонал обязан объяснить особенности протекания периода восстановления, и какие правила в этот период необходимо соблюдать. От выполнения рекомендаций напрямую будет зависеть и заживление шрама.
- В настоящее время физическая активность после операции разрешается через несколько часов.
 Долгий постельный режим будет способствовать спаечной болезни, что негативно отразиться и на внутренних и на наружных швах.
Долгий постельный режим будет способствовать спаечной болезни, что негативно отразиться и на внутренних и на наружных швах. - Прооперированному пациенту необходимо соблюдать особый режим питания. В первые сутки дают овощные бульоны, сок, кисель. В последующем питание должно быть дробными без продуктов с грубой клетчаткой и не вызывающих метеоризм. Если это не соблюдать, то запоры и вздутие живота будут способствовать расхождению ушитых подкожных слоев.
- Пациент должен предупреждать медперсонал, если у него затруднен акт дефекации. При появлении запоров в послеоперационном периоде необходимо использовать слабительные свечки.
После выписки пациент должен соблюдать и определенный режим дня и дома.
Заживление шва в домашних условиях
Шов после аппендицита после выписки из стационара будет заживать еще на протяжении нескольких недель. В это время также необходимо придерживаться определенных правил распорядка дня.
- Водные процедуры после выписки из больницы каждому хочется совершить как можно быстрее.
После аппендэктомии и снятия швов в первые две недели следует мыться только под душем. После водных процедур края шва обрабатываются спиртовым раствором брильянтовой зелени или йодом.
- В течение полутора месяцев нужно ограничить физическую активность и занятия спортом. В первые недели можно заниматься только легкой зарядкой или плаванием. Но оно должно быть недолгим.
- Рацион питания важно также расширять постепенно. Большее содержание растительной пищи и достаточный объем жидкости обеспечивают нормальное опорожнение кишечника, что положительно сказывается на заживлении внутренних швов.
- В первые недели после успешной операции желательно носить утягивающие трусики или специальный бандаж. Полным людям пользоваться таким бельем рекомендуется не меньше трех месяцев.
Необходимо помнить, что процесс заживления шва может продолжаться на протяжении нескольких месяцев. В это время его состояние меняется, сначала шрам яркой окраски, затем постепенно бледнеет. Заживление может сопровождаться зудом, это нормальное явление, проходящее через несколько недель. Но есть несколько изменений, которые свидетельствуют о развитии воспалительного процесса или иных патологических реакциях. Общее представление об их протекании знать желательно каждому прооперированному человеку, это поможет вовремя получить медицинскую помощь.
Но есть несколько изменений, которые свидетельствуют о развитии воспалительного процесса или иных патологических реакциях. Общее представление об их протекании знать желательно каждому прооперированному человеку, это поможет вовремя получить медицинскую помощь.
Патологические изменения в области шва
Процесс заживления прооперированной части брюшной стенки может пойти не так, как предполагает хирург и сам пациент. Присоединение инфекции, индивидуальные реакции организма, отторжение внутренних швов, неправильная техника операции приводят к тому, что состояние шва меняется в не лучшую сторону. Определить, что происходят нежелательные изменения можно по нескольким признакам.
- Воспаленный шов характеризуется наличием красноты на рядом расположенном участке кожного покрова. В этом месте может быть припухлость и местная температура. Общая высокая температура тела является признаком серьезного воспаления.
- Из шрама начинает выделяться серозный или гнойный секрет.

- Края раны расходятся.
- Под наружным швом ощущается образование небольших узелков. Подобные изменения часто являются индивидуальной реакцией организма на внутренние швы и спустя некоторое время эти гранулемы рассасываются. Но в любом случае оперировавший врач должен быть пациентом поставлен в известность о происходящих, патологических изменениях.
- Под шрамом внутри появляются тянущие или схваткообразные боли. Если такие боли появились через несколько недель или дней после операции, то чаще всего это свидетельствует о начале спаечного процесса.
Заметив у себя вышеперечисленные признаки, необходимо получить консультацию у своего лечащего врача. После осмотра врач подберет схему лечения.
Как ускорить заживление шва
Если вы хотите чтобы ваш послеоперационный шрам после аппендицита был практически невидим, то самое главное, что нужно сделать – это соблюдать все рекомендации хирурга. Ускорить заживление шрама поможет мазь Левомеколь, все мази, содержащие пантенол, облепиховое масло и масло расторопши.
Через несколько недель после заживления можно применять специальные мази, способствующие рассасыванию рубца. Это такие препараты как гель Контратубекс, мазь Стратадерм или Кело-кот. Использовать эти мази для достижения нужного эффекта необходимо длительно, в течение нескольких месяцев.
В первые недели после операции не нужно подвергать шрам воздействию ультрафиолета, поэтому нужно избегать пляжей и не ходить в солярий. После снятия швов рубец необходимо еще какое-то время обрабатывать асептическими растворами, это не позволит проникнуть внутрь инфекции.
Предлагает устранению любых рубцов и пластическая хирургия. Мужчины и женщины в возрасте почти всегда спокойно относятся к своим невидимым шрамам. Но вот молодые люди могут комплексовать из-за них. Поэтому хирурги им предлагают пластическую операцию, в ходе которой внешний шов после операции практически полностью удаляется. Существует возможность и нанесения татуировок вокруг рубца, что делает его в последующем практически незаметным.
Послеоперационный шов после аппендэктомии практически всегда заживают нормально, если сама операция проведена вовремя. Поэтому не стоит откладывать визит в больницу, если у вас появились признаки острого аппендицита.
Как ухаживать за швом после аппендицита и почему он иногда болит
Шов после операции по удалению аппендицита находится справа, чуть выше лобка. Его длина составляет 7–10 см, но она может быть и больше, если человек полный или во время операции возникли какие-либо трудности. Чтобы шов поскорее зажил и не приносил сильного дискомфорта, за ним нужно правильно ухаживать.
Операция – серьезный стресс для человека, но после нее нужно взять себя в руки и сразу начать ухаживать за швом по всем правилам.
Вот основные аспекты ухода:
- Долго лежать в постели после операции нельзя, двигаться нужно начинать уже через 2 часа, иначе появляется риск развития спаечной болезни.
- Активные физические нагрузки и занятия спортом нужно отложить до заживления шва, то есть на 2−3 месяца.

- Купаться можно, но делать это следует только под душем. Сразу после водных процедур края шва следует обрабатывать спиртовым раствором.
- Первые недели на шов не должны попадать ультрафиолетовые лучи. Нельзя ходить в открытой одежде и посещать солярий.
- Мазать шов нужно мазями на основе пантенола. Их выписывает врач. Использовать такие мази нужно регулярно.
- Из народных средств для обработки шва подходят масло расторопши и облепиховое масло.
- Ваша главная задача после операции – не дать инфекции попасть в рану.
После операции сразу обзаведитесь бандажом или утягивающим бельем. Его нужно носить минимум 2−3 недели. Полным людям следует носить бандаж или утягивающие трусы не менее 3 месяцев.
Боль в шве – явление вполне нормальное, ведь это, по сути, резаная рана. Такая боль должна постепенно стихнуть через 10−12 дней после операции. Если же спустя 2 недели рана продолжает болеть, обязательно нужно сходить к хирургу. Ни о чем хорошем такая боль не говорит. Скорее всего, произошло внутреннее нагноение. Идентифицировать его довольно сложно, ведь внешне шов может выглядеть вполне зажившим.
Скорее всего, произошло внутреннее нагноение. Идентифицировать его довольно сложно, ведь внешне шов может выглядеть вполне зажившим.
Еще один плохой знак – намокание шва. Иногда из него сочится жидкий гной, при этом края шва краснеют. Тут речь идет о воспалении. Без консультации врача тоже не обойтись.
Если вы пережили операцию по удалению аппендикса, это, конечно, очень неприятно, но не смертельно. Правильно ухаживайте за швом, все время прислушивайтесь к своему телу, не ленитесь лишний раз сходить в поликлинику, и тогда все будет хорошо.
Швы после аппендицита
Шов после удаления аппендицита может остаться на месте операции в виде совсем небольшой тоненькой черточки, а может стать неэстетичным шрамом, для исправления которого понадобится еще немало усилий и средств. Все зависит от того, насколько внимателен человек к своему состоянию здоровья до аппендэктомии и как правильно он будет выполнять рекомендации доктора после хирургического вмешательства.
Аппендицит – показание к операции
Очень важно как можно быстрее обратиться к медикам при первых симптомах аппендицита. Небольшое повышение температуры, тошнота, непроходящая боль, колики в области живота в течение 3–4 часов – серьезный повод вызвать скорую помощь. Если поставлен диагноз острый аппендицит, то лучший путь излечения – операция по удалению очага воспаления (аппендэктомия). При отсутствии противопоказаний в первые сутки показано проведение лапароскопического, наименее травматичного, вмешательства. Оно оставляет после себя практически незаметные следы от введения специальных инструментов и камеры.
Небольшое повышение температуры, тошнота, непроходящая боль, колики в области живота в течение 3–4 часов – серьезный повод вызвать скорую помощь. Если поставлен диагноз острый аппендицит, то лучший путь излечения – операция по удалению очага воспаления (аппендэктомия). При отсутствии противопоказаний в первые сутки показано проведение лапароскопического, наименее травматичного, вмешательства. Оно оставляет после себя практически незаметные следы от введения специальных инструментов и камеры.
Швы при классической аппендэктомии
В большинстве случаев проблема решается классической полостной операцией – разрезанием всех слоев тканей до аппендикса, удалением (резекцией) воспаленного органа, затем соединением краев раны.
Швы после аппендицита различают внешние и внутренние. Последние соединяют ткани брюшной стенки и брыжейки. Их делают специальными нитями (кетгутом или синтетическими), которые со временем (через 6 недель) рассасываются самостоятельно. Материалом для внешних швов являются прочные шелковые или синтетические нити. Кожа скрепляется отдельными стежками, которые должны оставаться на месте 10–12 дней. Разрез делают немного выше лобка с правой стороны в виде горизонтальной линии с незначительным наклоном. При операции без осложнений внешний шов имеет длину от 7 до 10 см. Если же у пациента большая прослойка жира, перитонит или другие показания, то он может достигать 25 см. Заживление ран после операции индивидуально и длится от месяцев до года.
Послеоперационный период
В восстановительный период важно точно выполнять все советы врача-хирурга, чтобы не возникли различного рода осложнения. Три недели после операции гигиенические процедуры принимайте только в душе. Затем обязательно обработайте шов йодом или другим антисептиком. А для заживления – средством, содержащим пантенол или облепиховое масло.
При неправильном срастании внутренних мышечных волокон могут появиться грыжа или развиться спаечная болезнь. Чтобы избежать этого, нужно:
- исключить на время пищу, провоцирующую процессы брожения;
- делать лечебную гимнастику;
- не поднимать тяжести;
- носить утягивающее белье или специальный бандаж.

Хороший способ профилактики развития подобных осложнений – спокойные прогулки после обеда несложным маршрутом по 2–3 км. А если у вас поднялась температура, покраснели ткани вокруг раны, сочится жидкость или болит шов после аппендицита дольше, чем 12 дней после операции, немедленно покажитесь своему хирургу.
Аппендэктомия – распространенная операция. Восстановление после аппендицита – завершающий этап, влияющий на дальнейшее состояние здоровья пациента. Операция по удалению аппендикса не относится к разряду сложных, но при неправильном проведении и реабилитации приводит к осложнениям.
После оперативного вмешательства
После операции по удалению аппендицита пациента помещают на кровать с невысоким изголовьем и пристально следят за его состоянием. Выход из-под действия наркоза происходит индивидуально. Например, больной начинает внезапно двигаться, что приводит к нарушению целостности швов. После операции аппендицита может возникать тошнота, поэтому в первый день при возникновении рвотных позывов следует аккуратно перевернуть человека на бок (левый).
Постоперационный период тяжел в первые 24 часа, а далее симптомы постепенно сходят на нет. Если реабилитация после аппендицита проходит без осложнений, то она занимает гораздо меньше времени. Так, спустя 8 часов пациент может приподниматься в постели, совершать осторожные движения, но следует помнить, что полностью вставать ни в коем случае нельзя. Жажду, неизбежно возникающую после применения наркоза, сразу не утоляют – достаточно слегка смочить губы.
После аппендицита у детей и пожилых людей, а также у пациентов с избыточным весом восстановление происходит медленнее.
Восстановление после операции включает несколько этапов, первый из которых длится около пяти дней. Сутки после аппендэктомии медперсонал тщательно отслеживает состояние больного.
Как только операционная осталась позади, начинается реабилитационный период. В это время у пациента часто наблюдаются такие признаки, как:
- Тошнота, рвота.
- Субфебрильная температура.
- Дискомфорт в области швов.

- Скачки АД.
- Трудности с опорожнением кишечника и мочевого пузыря.
Уход за больным осуществляется медперсоналом, причем особенно важна первая неделя. Проводятся контроль физиологических функций организма, температуры, уход за швами. Врач фиксирует симптомы, чтобы избежать осложненного течения.
В послеоперационный период после удаления аппендицита вести себя надо спокойно, соблюдать рекомендации доктора, обращать внимание на характерные симптомы. Необходимо организму дать время восстановиться. Лечение после удаления аппендицита в первые 2 дня проводят по следующей схеме: назначают анестетики (инъекции), а также выписывают антибактериальные медикаменты во избежание воспалительных процессов.
У взрослых восстановление после операции происходит быстрее, чем у пожилых людей и детей.
Восстановление после удаления аппендицита неосложненной формы предполагает действия разрешенные и категорически запрещенные. Пациенту можно:
Переворачиваться и садиться можно уже через день, а через 3 дня вставать. При аппендиците осложненной формы двигаться можно только спустя 2–3 суток, а вставать – еще позже. Щадящие физические нагрузки остаются актуальными в течение месяца – именно на этот срок зачастую распространяется больничный лист после аппендицита. Девяносто дней – столько необходимо для восстановления интенсивного физического режима. Через две недели после решения проблем с аппендицитом можно делать рекомендованные врачом упражнения, а спустя месяц реабилитация после удаления аппендицита (неосложненного) считается завершенной и пациент возвращается к обычным бытовым делам.
При аппендиците осложненной формы двигаться можно только спустя 2–3 суток, а вставать – еще позже. Щадящие физические нагрузки остаются актуальными в течение месяца – именно на этот срок зачастую распространяется больничный лист после аппендицита. Девяносто дней – столько необходимо для восстановления интенсивного физического режима. Через две недели после решения проблем с аппендицитом можно делать рекомендованные врачом упражнения, а спустя месяц реабилитация после удаления аппендицита (неосложненного) считается завершенной и пациент возвращается к обычным бытовым делам.
Аппетит появится спустя 12 часов, но утолять голод можно не всеми продуктами. Питание после удаления отростка в первые сутки состоит из бульонов, киселей, рисового отвара, пюре (мясного, картофельного), водянистых каш, негазированной воды. Далее диета становится разнообразнее: можно употреблять сухофрукты, яблоки, запеченные в духовке, мясо, обычные каши, пресную рыбу, хлеб из отрубей. Питание должно быть дробным, продукты нежирными, не вызывающими вздутие.
Процесс происходит локально, нужно избегать попадания влаги в рану. Ребёнка следует купать взрослому человеку. В целом рекомендуется обработка отдельных частей тела.
- Использование бандажа после операции.
Пострадавшему от аппендицита (вернее, от воспаления отростка) нельзя:
- Заниматься профессиональным спортом. Но гиподинамия – также не выход из положения. Она способствует образованию пролежней, мышечной атрофии и спаек, поэтому ЛФК – необходимая составляющая послеоперационного периода после аппендицита.
- Подымать тяжелые предметы, перенапрягать мышцы пресса.
- Переедать или питаться жирной, копченой, соленой пищей. Исключить бобовые, капусту, виноград, сдобу, приправы, газировку.
- Запрещено употреблять алкоголь.
- Вести сексуальную жизнь (в первую неделю после операции по иссечению аппендицита).
- Полноценно купаться в душе или принимать ванну до снятия швов.
- Сауны, бани и бассейны противопоказаны в ближайшие два месяца.

Надо сделать так, чтобы физический режим был спокойным, питание полезным, а от вредных привычек лучше отказаться. От соблюдения рекомендаций врача зависит, насколько быстро пациент восстановится.
Особенности заживления раны
Шов после аппендицита – важный послеоперационный момент. Через какое время снимают швы и сколько дней заживает рана – также актуальные вопросы. Швом называется соединение тканей после операции. Они бывают внутренними и кожными. Первые соединяют брюшные мышцы, а вторые – разрезанную кожу.
Шов длиной 10 см располагается выше лобковой части.
Вид шва после аппендицита демонстрирует фото. Он расположен выше лобковой области справа и имеет длину до 10 см. Поверхности кожного шва твердые. Нити при сшивании используются рассасывающиеся после операции (для внутренних швов) и те, которые необходимо снимать.
Снятие швов происходит в сроки, оговоренные доктором. Обычно снимают швы после аппендицита спустя декаду, но на какой конкретно день будет назначена процедура, решается индивидуально в зависимости от образования корочки (грануляции). Больно ли пациенту, когда снимают внешние швы? Определенный дискомфорт имеется, но не более того.
Больно ли пациенту, когда снимают внешние швы? Определенный дискомфорт имеется, но не более того.
Если болит шов, появляются уплотнения, выделения, зуд, это говорит о том, что швы разошлись. Если разошелся внешний шов, наблюдаются гиперемия, зуд и шелушение, а когда расходятся внутренние швы, ситуация более серьезна – появляются сильная боль, рвота, виден инфильтрат или иное новообразование.
При неправильном уходе и некорректной реабилитации швы могут разойтись. Причины, по которым швы расходятся, кроются в несоблюдении рекомендаций лечащего врача, а также в некачественной обработке раны. Соответственно, количество времени, отведенное на заживление швов, прямо пропорционально соблюдению больничного режима и постулатов стерильности.
Если прооперирован ребенок, то за выполнением правил следят родители либо младший медперсонал. Дети находятся под постоянным наблюдением медиков, поскольку халатность ведет за собой расхождение швов, возникновение воспалений. Следовательно, больничный после аппендицита становится более длительным.
Длительность восстановления зависит от вида операции на аппендиците (точнее, аппендиксе). Лапароскопия аппендицита, к примеру, позволяет минимизировать негативные симптомы и значительно сократить послеоперационный период. Соответственно, это отразится на длительности больничного. При осуществлении лапароскопии врачи дадут освобождение от труда на срок около недели. Аппендэктомию, проведенную методом лапароскопии, выбирать предпочтительнее, конечно, при отсутствии противопоказаний. Косметический вид шовного отрезка эстетичнее, поскольку он менее заметен, если проведена лапароскопическая операция.
После операции дают больничный в среднем на месяц. Сколько пациенты лежат в стационарном отделении – вопрос индивидуальный, зависящий от отсутствия осложнений. Чаще всего спустя 10–12 дней, сняв швы, медики отпускают пациента домой с условием соблюдения щадящего режима. Дольше длится больничный у стариков и детей – они должны находиться под наблюдением. У взрослых людей его выдают на период от 15 до 30 дней. В любом случае сколько длится больничный лист, решает лечащий врач, а также это зависит от типа операции.
В любом случае сколько длится больничный лист, решает лечащий врач, а также это зависит от типа операции.
После выписки
После выписки из больницы пациент должен продолжать придерживаться основных правил:
- Много не есть.
- Ежедневно гулять в медленном темпе на короткие расстояния.
- Не поднимать тяжелые предметы около трех месяцев.
- После купания обрабатывать области швов зеленкой.
- Спортсменам и людям, страдающим ожирением, лучше использовать бандаж.
- Плавание, танцы, прыжки разрешены спустя 3 месяца.
Надо постепенно восстанавливать привычное течение жизни, добиваясь полной реабилитации организма.
Осложнения
Если заболел шов, поднялась высокая температура, появились гнойные выделения, то не следует самостоятельно пытаться избавиться от симптомов, мазать воспаленное место или принимать жаропонижающие, напротив, необходимо срочно информировать об этом доктора. Осложнения могут быть спровоцированы пониженным иммунитетом, нарушением санитарии, непрофессионализмом врача, игнорированием режима. Симптомы проявляют себя на 4 день после аппендэктомии.
Симптомы проявляют себя на 4 день после аппендэктомии.
- Инфильтрат.
- Кровопотеря.
- Задержка дефекации и мочеиспускания.
- Грыжа после аппендицита. К этому приводят отказ от ношения бандажа, инфицирование раны, излишние физ. нагрузки.
- Свищи.
- Сбои дыхательных функций.
Наличие указанных осложнений – повод для продления больничного листа, поскольку пациент дольше остается нетрудоспособным и нуждается во врачебной помощи. Максимальный срок больничного при осложненном течении – год.
В заключение следует отметить, что выполнение правил восстановления после операции гарантирует скорое выздоровление и возвращение к привычному укладу жизни. Аппендицит не предполагает возникновения рецидивов, поэтому именно грамотная реабилитация играет основную роль в восстановлении здоровья, качественном заживлении постоперационной раны.
Сегодня мы поговорим сайте для мам сайт, как ухаживать за швами после родов и как облегчить боль.
Когда накладывают швы?
Многим женщинам во время родов оказывают хирургическую оперативную помощь с последующим наложением швов. Оперативное вмешательство — не редкость при родах, врачи прибегают к такому способу помощи по нескольким причинам:
Оперативное вмешательство — не редкость при родах, врачи прибегают к такому способу помощи по нескольким причинам:
- Преждевременные или быстрые роды, когда головка плода принимает на себя большие нагрузки – производится эпизиотомия – разрез промежности для исключения травмы головы новорожденного;
- Тазовое предлежание при родах – во избежание потери плода делают кесарево сечение – разрез брюшной стенки;
- Наличие рубцов на промежности после предыдущих родов – промежность недостаточно эластична;
- Чтобы исключить потуги из-за проблем со здоровьем роженицы – опять же, делают кесарево;
- Предотвращение разрыва промежности – считается, что резаная рана заживает быстрее и шов более аккуратный.
Каждой роженице нужно быть готовой к возможным разрезам, облегчающим роды.
Уход за послеродовыми швами
Врач осматривает после родов половые пути и накладывает при необходимости внутренние или внешние швы. Внутренние швы практически заживают без боли, но внешние швы болят после родов в течение 1-2 месяцев.
- Внутренние швы на шейке матки и стенке влагалища накладываются натуральным саморассасывающимся шовным материалом и не вызывают особого дискомфорта. Уход за внутренними швами заключается в соблюдении правил личной гигиены и исключении половых контактов от одного до двух месяцев.
- Швы на промежность накладываются с использованием различных шовных материалов и в количестве, полностью зависящем от длины разреза. Швы на промежности могут накладывать как саморассасывающимися, так и нерассасывающимися материалами. Сильно болят швы на промежности в первые дни после родов, так как помимо самого разреза саднят дырочки в местах прокола ткани
. Необходимо дважды в день промывать промежность с мылом, а в течение дня ополаскивать теплой водой. Мыть промежность со швами нужно аккуратно и тщательно. Высушить промакивающими движениями спереди назад, ни в коем случае не тереть. Лучше использовать мягкую впитывающую влагу салфетку. Для поддержания сухости промежности необходимо часто менять прокладки, промывая швы слабым раствором марганца, если болят швы после родов.
 Первые две недели женщине не рекомендуется садиться на обе ягодицы, лучше стараться садиться на бок. Во избежание появления запора, так как обычно 1-2 суток после родов у женщин нет стула, старайтесь не употреблять еду с закрепляющим эффектом. Можете выпивать перед едой столовую ложку любого растительного масла или воспользуйтесь слабительными свечами по рекомендации вашего гинеколога.
Первые две недели женщине не рекомендуется садиться на обе ягодицы, лучше стараться садиться на бок. Во избежание появления запора, так как обычно 1-2 суток после родов у женщин нет стула, старайтесь не употреблять еду с закрепляющим эффектом. Можете выпивать перед едой столовую ложку любого растительного масла или воспользуйтесь слабительными свечами по рекомендации вашего гинеколога. - Швы, наложенные на живот после кесарева, требуют постоянного ухода в течение первого месяца. В первую неделю после операции шов ежедневно обрабатывают антисептическим раствором и меняют повязку. Косметические швы накладывают саморассасывающимися материалами
, которые полностью рассасываются на 60-70 день после наложения. Разрешается принимать душ через неделю, только не рекомендуется пользоваться жесткой мочалкой. Старайтесь первые месяцы не поднимать тяжести больше, чем вес вашего малыша. Если сильно болят швы после родов, в первые дни можно вводить внутримышечно обезболивающие препараты по рекомендации гинеколога.

Почему болят швы после родов?
Многих женщин беспокоит этот вопрос в течение месяца после родов. Мы дадим несколько рекомендаций для облегчения состояния и уменьшения болей на сайте сайт:
- Болезненные ощущения дают о себе знать постоянно, если приходится часто присаживаться или поднимать тяжести – ограничьте вес поднимаемых предметов по возможности и старайтесь не садиться на обе ягодицы;
- Болят швы на промежности после родов, если мучают запоры. В первый месяц после родов организм женщины перестраивается, лактация требует потребления большего количества жидкости, а для нормальной дефекации жидкости не хватает. Кормящая мамочка должна больше пить теплого молока, зеленого чая, сока или травяного настоя. .
- Иногда болят швы после родов при половом контакте из-за сухости влагалища и естественной нагрузки на промежность. В этом случае врачи рекомендуют пользоваться увлажняющим гелем. Иногда уменьшает болевые ощущения смена позы на безболезненную.

- Швы болят и тянут после родов при воспалении тканей, тогда появляется краснота, гнойные выделения. В этом случае обратитесь к гинекологу, но ни в коем случае не занимайтесь самолечением.
- Швы после родов болят, так как послеродовые выделения образуют питательную среду для размножения микробов, которые вызывают воспаление.
На форумах молодых мамочек отзывы о родах содержат множество вопросов: почему болят швы после родов; как ухаживать за швами; что делать, если швы разошлись? Ответ дать в каждом конкретном случае может только гинеколог, который проведет осмотр и назначит лечение при необходимости.
Боль в области шва после операции может быть и вовсе не связана с самими швами, это зависит от многих факторов, например если болит шов после операции, проведенной в брюшной полости, то боль может быть вызвана такими причинами как, заживление швов, срастание тканей. Такие боли являются нормой, однако если сила болезненности увеличивается, это может сигнализировать о наличии воспалительного процесса, что требует незамедлительного посещения хирурга.
Почему болит шов после удаления аппендицита?
Причины, по которым болит , могут самыми разнообразными, от банального трения одежды до серьезных осложнений, таких как лигатурный абсцесс или грыжа. Но это далеко не все причины. Определить, что именно вызвало болезненность швов, может только врач, поэтому при первых проявлениях боли после операции необходимо обратиться к врачу для выяснения причины такого явления, а также для ее устранения.
Болит шов после родов
Неважно, о каких швах идет речь – будь то на промежности или в результате кесарева сечения, болезненные ощущения могут вызывать швы, наложенные где угодно. Швы после родов могут сопровождаться болью на протяжения месяца (и дольше) после их наложения. Боли неминуемы если женщина после родов часто садится, носит тяжести, швы в области промежности могут болеть при наличии запоров, что часто сопровождает молодых мам при кормлении грудью.
Тоже может болеть, в таком случае к гинекологу обратиться просто необходимо. Нормой считается, если болит шов после операции кесарева сечения несколько дней, после чего еще в течение двух недель легкое покалывание приносит дискомфорт в области наложения швов. Также женщина после операции кесарева сечения должна питаться полноценно, то есть употреблять пищу, богатую витаминами и полезными веществами для заживления раны и устранения боли. Витамин е способствует заживлению, поэтому рекомендуется принимать его внутрь и смазывать рану. может беспокоить молодую маму и по другим причинам: проблемы со стулом, сокращения матки, неосторожные движения, возникновение осложнений.
Нормой считается, если болит шов после операции кесарева сечения несколько дней, после чего еще в течение двух недель легкое покалывание приносит дискомфорт в области наложения швов. Также женщина после операции кесарева сечения должна питаться полноценно, то есть употреблять пищу, богатую витаминами и полезными веществами для заживления раны и устранения боли. Витамин е способствует заживлению, поэтому рекомендуется принимать его внутрь и смазывать рану. может беспокоить молодую маму и по другим причинам: проблемы со стулом, сокращения матки, неосторожные движения, возникновение осложнений.
Как долго болит шов после операции?
Во многом это зависит от сложности операции, причины ее проведения, материала наложения швов, выполнения рекомендаций врача по уходу швами – это далеко не все факторы, которые могут повлиять на возникновение боли после операции. Принято считать, что болезненность беспокоит пациента на протяжении недели после проведения операции, но это вовсе не показатель. Гораздо страшнее, если болит шов после операции через долгое время. Это может сигнализировать о возникновении спаек, воспалении и др. Если боль невыносимая, обезболивающее не в состоянии помочь, срочно обратитесь к врачу.
Гораздо страшнее, если болит шов после операции через долгое время. Это может сигнализировать о возникновении спаек, воспалении и др. Если боль невыносимая, обезболивающее не в состоянии помочь, срочно обратитесь к врачу.
Родоразрешающие операции проводятся сегодня все чаще. У некоторых женщин возникают различные осложнения, например, болит шов после кесарева сечения, появляются нагноения или грыжи. Не менее популярен среди мамочек вопрос, насколько уродливо выглядит рубец после хирургических родов, сильно ли он заметен и насколько долго длится заживление. Все эти факторы зависят от разновидности сделанного шва, течения послеродового периода, качества ухода после кесарева и пр.
Показаний для кесарева сечения немало, но вот способов выполнения операции гораздо меньше и одним из их различий являются швы, которые требуют тщательного ухода.
- Горизонтальный шов. При плановом проведении кесарева проводится лапаротомическая операция по Пфанненштилю. Разрез осуществляется поперечно в кожной складке прямо над лобком.
 При этом брюшная полость не вскрывается. В результате после заживления шов практически не заметен.
При этом брюшная полость не вскрывается. В результате после заживления шов практически не заметен. - Вертикальный рубец. Если у беременной открывается интенсивное кровотечение, либо у плода выявляется острая форма кислородного голодания, то проводится корпоральное кесарево. В результате операции остается рубец от лобка до пупка, который обезображивает живот узелковыми рубцами. Обычно такие операции проводятся в экстренных случаях.
- Внутренние швы накладываются на маточную стенку в зависимости от направления разреза – поперечным или продольным способом.
Осложнения, время заживления, тонкости ухода – все это определяется в соответствии с видом разреза.
Сколько длится заживление шва
Если отсутствуют осложнения вроде нагноений и сепсиса, то к концу первой недели сформируется послеоперационный рубец. От вида шовного материала зависит, сколько женщина будет с ним ходить. Если рубец шелковый, то его удаляют примерно через неделю (вертикальный через 10 суток), а саморассасывающиеся косметические нити самостоятельно исчезают через 60-80 суток.
Снятие шовного материала еще не означает, что все зажило. Чтобы заживление происходило без последствий вроде грыжи, келлоидных рубцов и спаек, необходимо уже на второй день начинать активно ходить. Активность поможет избежать кишечного пареза и ускорит послеоперационное восстановление. Поначалу шовный рубец имеет красно-фиолетовый оттенок и рельефную поверхность, что выделяет его на фоне остальной кожи. Но постепенно он будет сглаживаться и осветляться. В процессе заживления пациентка может испытывать жжение, зуд, покалывание и онемение.
Как правильно ухаживать за рубцом
Чтобы избежать послеоперационных воспалений, необходимо обязательно обеспечить пациентке должный уход. Ежедневно на рубец накладывается повязка на протяжении первой послеродовой недели. Когда мамочку выписывают с малышом домой, то необходимость в специальном уходе за обычно отпадает, хотя иногда рубецнуждается в обработке зеленкой еще некоторое время после выписки.
Даже при болезненных ощущениях врачи настоятельно советуют расхаживаться, начиная с небольших расстояний. Когда рана зарубцуется, то ей не навредят никакие водные процедуры и гигиенические средства. Поэтому после выписки можно спокойно принимать душ, но только не трите рубец губкой или мочалкой, пока рекомендуется обойтись без механического воздействия.
Когда рана зарубцуется, то ей не навредят никакие водные процедуры и гигиенические средства. Поэтому после выписки можно спокойно принимать душ, но только не трите рубец губкой или мочалкой, пока рекомендуется обойтись без механического воздействия.
В течение дня родильницам рекомендуется носить специальный бандаж, который способствует более скорому заживлению разреза. Кстати, при ношении подобного медицинского приспособления рубец начинает переставатьболеть гораздо раньше, нежели без бандажа. Эластичный пояс защищает его от ненужного контакта и раздражения, удерживает в неподвижном состоянии, что исключает расхождение. Помимо удержания, бандаж помогает мышечным тканям скорее прийти в норму, убирает животик и сокращает нагрузку на поясницу и позвоночник.
Для скорейшего заживления рекомендуется соблюдать специальную диету. Ранозаживляющий эффект обеспечивают протеины, токоферол и прочие добавки. Причем токоферол в форме масла рекомендуется втирать в рубец. Заживляющий эффект обеспечивает и масло примулы, которую тоже нужно втирать в шов.
Причины болезненности
Многие родильницы сталкиваются с проблемой, почему болит шов после кесарева. Причин подобного явления несколько и для каждой характерна своя симптоматика и особенности, поэтому при внимательном отношении к самочувствию определить причину болезненности шва будет совсем несложно.
Послеоперационные осложнения
Некоторые проблемы со здоровьем проявляются сразу после операции, а другие выявляются через сравнительно продолжительные промежутки времени, поэтому осложнения, связанные со швом, могут классифицироваться на ранние либо поздние.
Ранние
Если после кесарева в зоне рубца сформировалась отечность либо гематома, то количество восстановительно-реабилитационных дней несколько увеличится. Обычно подобное происходит по причине врачей, которые допускают ошибки в ходе операции. Если хирург неправильно произвел сосудистое усечение, то после операции возможно появление болезненных ощущений и кровотечения.
Послеоперационный период может осложниться расхождением, что обычно случается в первые 5-10 суток после кесарева. В это время обычно происходит снятие швов, что и повышает риск расхождения. Если живот в области рубца периодически болезненно тянет, то это может указывать на развитие эндометрита, который является воспалением в слизистых структурах матки. Помимо тянущего дискомфорта пациентка испытывает гипертермию, рези и выделения кровянистого характера.
Поздние
Количество поздних осложнений не столь велико, но они все же встречаются. Сюда можно отнести грыжевые поражения, келоидное рубцевание или свищи лигатурного типа. Грыжи в области швов после кесарева обычно формируются при продольном разрезе на матке. Келоидное рубцевание обычно сопровождается тянущими ощущениями, при которых ткани срастаются неравномерно.
В местах разрезов могут сформироваться незначительные просветы, которые провоцируют развитие воспалительного процесса. Подобное осложнение выявляется, если организм отторгает синтетический шовный материал. При этом пациентку беспокоит слабость и гипертермия, помимо шва может заболеть живот, причем боли обладают режущим характером.
Устранение болезненности
Серьезные болеутоляющие препараты в первый год жизни малыша матери принимать не рекомендуется. Самостоятельно перестать болеть шов, конечно, сможет, но только после заживления. Поэтому для облегчения состояния рекомендуется воспользоваться препаратами местного действия вроде обезболивающих спреев, мазей и пр. Но использовать их можно только после врачебной консультации.
Если наблюдается плохое заживление, то специалист может рекомендовать прием таблеток, которые восстанавливают маточные ткани, например, Демокситоцин или Гифотоцин, Динопрост или Эрготал. Эти медикаменты не проникают в молоко и быстро выводятся из организма. Если же болевой синдром ярко выражен, а рубец зарастает медленно, то врач назначает однократный прием более сильных обезболивающих препаратов. До этого женщина должна сцедить молоко для кормления, а к последующему кормлению активные компоненты принятых препаратов уже выйдут из организма.
Коррекция шва
Довольно много пациенток остаются недовольны внешним видом сделанного шва. В подобной ситуации им поможет косметическое исправление, которое обычно осуществляется посредством лазерного шлифования. Полноценное срастание всех слоев тканей произойдет лишь через 8 месяцев или год.
В подобной ситуации им поможет косметическое исправление, которое обычно осуществляется посредством лазерного шлифования. Полноценное срастание всех слоев тканей произойдет лишь через 8 месяцев или год.
Эндометриоз послеоперационного рубца — Медицинский центр «Лотос»
Пивоваров Артем Георгиевич
Заведующий хирургическим отделением, врач-хирург
Эндометриоз — хроническое, прогрессирующее, рецидивирующее и гормонозависимое заболевание при котором за пределами полости матки происходит доброкачественное разрастание ткани, по морфологическим и функциональным свойствам подобной эндометрию. Иными словами, клетки, которые должны находиться и функционировать внутри матки, мигрируют в другие органы и ткани, продолжая при этом выполнять свои функции.
Симптомы и причины заболевания
Мы рассмотрим один из видов заболевания – эндометриоз послеоперационного рубца. Уже из названия понятно, что развивается данный вид эндометриоза после перенесенной операции, а именно операции кесарева сечения. Во время операции клетки эндометрия попадают в операционную рану и в определенных условиях продолжают там функционировать. Симптомы заболевания обычно появляются не ранее, чем через 6-12 месяцев после операции, после восстановления менструального цикла. Иногда этот период длится достаточно долго и женщины обращаются к врачу и через несколько лет.
Уже из названия понятно, что развивается данный вид эндометриоза после перенесенной операции, а именно операции кесарева сечения. Во время операции клетки эндометрия попадают в операционную рану и в определенных условиях продолжают там функционировать. Симптомы заболевания обычно появляются не ранее, чем через 6-12 месяцев после операции, после восстановления менструального цикла. Иногда этот период длится достаточно долго и женщины обращаются к врачу и через несколько лет.
Симптоматика заболевания носит цикличный характер. Во время или перед менструацией появляются локальные боли в области послеоперационного рубца, которые становятся все более интенсивными с каждым циклом. Через некоторое время пациентки обнаруживают в области рубца уплотнение, которое также с каждым циклом становится все больше. Это обычно и становится поводом для обращения к врачу.
Диагностика
Диагностика эндометриоза рубца обычно не вызывает трудностей. Перенесенное кесарево сечение, наличие увеличивающегося образования в послеоперационном рубце, которое вызывает болевые ощущения во время менструации – сочетания трех этих фактов достаточно чтобы установить диагноз даже без дополнительного обследования. Однако нередко пациенток направляют к гнойным хирургам, подозревая нагноение рубца, и даже к онкологам, подозревая злокачественный процесс. Для уточнения диагноза используют УЗИ брюшной стенки, реже требуется МРТ.
Однако нередко пациенток направляют к гнойным хирургам, подозревая нагноение рубца, и даже к онкологам, подозревая злокачественный процесс. Для уточнения диагноза используют УЗИ брюшной стенки, реже требуется МРТ.
Лечение
Лечение эндометриоза послеоперационного рубца только хирургическое. Необходимо полное иссечение очага в пределах здоровых тканей. Но даже это не может на 100% гарантировать отсутствие рецидива заболевания. В некоторых случаях перед операцией и после нее назначается гормональная терапия, которая необходима для уменьшения очага и уменьшения риска рецидива.
При небольших поверхностных очагах операция может быть выполнена под местной анестезией в амбулаторных условиях и включает только иссечение эндометриоза. При больших и множественных очагах, расположенных в толще мышц, приходится выполнят более объемное вмешательство, которое включает в себя не только иссечение очагов эндометриоза, но и пластику брюшной стенки (миниабдоминопластика, абдоминопластика).
Такие вмешательства выполняются уже под наркозом и требуют госпитализации на 1-2 суток.
От объема операции зависит и длительность реабилитационного периода.— Пивоваров Артем Георгиевич
Келоидный рубец онкология, рак на гипертрофическом рубце и на послеоперационном
Как перед любым хирургическим вмешательством, перед пластикой рубцов пациент проходит тщательное обследование. Определяется резус-фактор, группа крови, сдается анализ крови на свертываемость, биохимию, общий. Пациенту следует на время перед операцией отказаться от алкоголя и приема препаратов, влияющих на свертываемость крови.
Перед хирургическим вмешательством пациент обращается на консультацию к лечащему онкологу-хирургу, который изучает рубец, характер и историю его возникновения, оценивает состояние окружающих тканей (особенно если требуется пластика местными тканями).
Так, следует иметь в виду, что иссечение рубцов для предотвращения рака проводится только после того, как они полностью «сформировались». А это не раньше трех месяцев с момента их появления. В противном случае возможен рецидив. Затем обсуждаются методы оперативного вмешательства и ожидания пациента от пластики. Обратите внимание, что благодаря пластике рубцов можно сделать шрамы незаметными, но полностью убрать их не получится. Основным в операции является устранение фактора, который может спровоцировать развитие онкологической патологии.
Длительность операции
Продолжительность операции длится, как правило, от получаса до часа. В зависимости от сложности рубца, возможно применение местного обезболивания или же общего наркоза. Иссечение рубцов выполняется при помощи скальпеля или лазера.
Послеоперационный период
После операции пациенту рекомендуется избегать чрезмерного натяжения в этой области, травмирования, а также попадания прямых солнечных лучей. Швы снимаются на 5-10 день, после чего даются рекомендации по уходу за кожей (увлажняющие средства, лазерная шлифовка и пр.). Результат оценивается по результатам гистологического исследования.
Швы снимаются на 5-10 день, после чего даются рекомендации по уходу за кожей (увлажняющие средства, лазерная шлифовка и пр.). Результат оценивается по результатам гистологического исследования.
Риски и побочные эффекты
- возникновение гематом и кровотечения;
- результаты не соответствуют ожиданиям;
- возможно проявление невралгии;
- необходимость шлифовки нового рубца;
- рецидив;
- образование новой келоидной рубцовой ткани.
Пластика рубцов после кесарева
Беременность — один из самых прекрасных периодов в жизни каждой женщины. Но случается так, что по медицинским показаниям родоразрешение естественным путем не всегда возможно. Существует альтернативный метод родов, оперативный или хирургический — кесарево сечение. Доступ к плоду в данном случае осуществляется через переднюю брюшную стенку, на которой, в зависимости от конкретной ситуации, производится продольный или поперечный разрез. Продольный разрез в направлении от пупка до лобка применяется, как правило, в экстренных ситуациях, при угрозах жизни матери или младенца, на шов накладывают нерассасывающиеся нити. Поперечный разрез еще называется косметическим, поскольку он меньше в размерах, на него накладывается саморассасывающийся шовный материал, что способствует наилучшему заживлению. Однако, по ряду причин, шов после заращения превращается в грубый рубец. Факторами, приводящими к столь печальным последствиям, считаются неправильная обработка послеоперационной раны, генетическая предрасположенность к грубому заживлению, избыточная масса тела, послеоперационные осложнения.
Поперечный разрез еще называется косметическим, поскольку он меньше в размерах, на него накладывается саморассасывающийся шовный материал, что способствует наилучшему заживлению. Однако, по ряду причин, шов после заращения превращается в грубый рубец. Факторами, приводящими к столь печальным последствиям, считаются неправильная обработка послеоперационной раны, генетическая предрасположенность к грубому заживлению, избыточная масса тела, послеоперационные осложнения.
Как избавиться от рубцов
Рубцы после кесарева сечения на теле женщины являются косметическим дефектом, который доставляет не только эстетический, но и психологический дискомфорт. Кроме того, наличие рубцов является фактором спонтанного рака кожи. Причины его появления малоизученны, но он может развиваться на рубцовой ткани. В настоящее время, существуют доказавшие свою эффективность методы борьбы с данной проблемой. Пластика рубца после кесарева сечения включает в себя несколько последовательных этапов. Первоначально иссекается имеющийся грубый рубец, затем края вновь образовавшейся раны сопоставляются и сшиваются между собой непрерывным внутрикожным косметическим швом. Используя саморассасывающийся шовный материал, доктор избавляет пациента от процедуры снятия швов. По окончанию накладывается асептическая повязка. Во время проведения пластики рубца после кесарева сечения используется местная анестезия. После проведения пластики рекомендуется избегать чрезмерных физических нагрузок, травматизации области шва тесной одеждой или иными предметами, также оправданно применение косметологических средств, способствующих наилучшему заживлению и закреплению результата.
Первоначально иссекается имеющийся грубый рубец, затем края вновь образовавшейся раны сопоставляются и сшиваются между собой непрерывным внутрикожным косметическим швом. Используя саморассасывающийся шовный материал, доктор избавляет пациента от процедуры снятия швов. По окончанию накладывается асептическая повязка. Во время проведения пластики рубца после кесарева сечения используется местная анестезия. После проведения пластики рекомендуется избегать чрезмерных физических нагрузок, травматизации области шва тесной одеждой или иными предметами, также оправданно применение косметологических средств, способствующих наилучшему заживлению и закреплению результата.
Лечение рубцов после эпизиотомии, рубец на промежности после родов убрать в клинике ЦКБ РАН
Даже небольшой послеродовой рубец способен всерьез ухудшить качество интимной близости и жизни женщины в целом. Это происходит из-за того, что рубцовая ткань по своим свойствам отличается от нормальной здоровой – она менее эластична, плохо растягивается, при натяжении возникает болезненность и дискомфорт. При этом послеродовые травмы у женщин – распространенное явление, а значит, проблема является актуальной для многих.
При этом послеродовые травмы у женщин – распространенное явление, а значит, проблема является актуальной для многих.
Причины послеродовых рубцов
- Крупный малыш
- Неправильное положение плода
- Неправильное поведение в родах
- Затяжное или напротив – слишком стремительное течение родового процесса
- Узкий таз у роженицы и т.д.
Все это причины, которые приводят к разрывам тканей и необходимости наложения операционных швов. В результате после родов с разрывами мягких тканей образуются рубцы, и в отделении эстетической гинекологии ЦКБ РАН в Москве успешно исправляют эти ситуации.
Как убрать рубец после родов?
Как убрать рубцы после эпизиотомии и родов в каждой конкретной ситуации врач-гинеколог решает индивидуально. Приглашаем на консультацию, если рубец на промежности не дает вам получать удовольствие от близости, доставляя физический и эмоциональный дискомфорт.
Основные способы устранения рубцов в интимной зоне:
- Инъекционная контурная пластика гиалуроновой кислотой
Гиалуроновая кислота содержится в тканях человеческого организма и хорошо им воспринимается. Благодаря инъекциям ткани размягчаются, наполняются влагой, становятся более податливыми и эластичными. В результате инъекционной пластики послеродовые рубцы перестают беспокоить женщину или же дискомфорт от них снижается в значительной степени.
- Лазерная шлифовка
Независимо от того, какого типа рубец образовался на интимной зоне после родов — нормотрофические (не меняющие рельеф кожного покрова), гипертрофические (выступают над поверхностью кожи), атрофические (представляют собой углубления) – лазерная шлифовка продемонстрирует хороший результат. Единственные рубцы, перед которыми лазер бессилен – келоидные. С ними можно бороться посредством гиалуроновых инъекций.
Приходите на консультацию гинеколога из эстетического отделения для объективной оценки масштаба проблемы и подбора способа борьбы с ней. Запись на консультацию – на сайте с помощью формы обратной связи или по телефону +7 (495) 104-85-97
Запись на консультацию – на сайте с помощью формы обратной связи или по телефону +7 (495) 104-85-97
Все о рубцах и шрамах. Виды и методики терапии, способы удаления
Рубец – это результат биологического процесса заживления ран кожи или другой ткани, полученных в результате травм, ожогов, операций и заболеваний, без которого не может существовать ни один живой организм.
Согласно аналитическим данным ВОЗ, в мире ежегодно получают травмы около 50 млн человек, более 100 млн подвергаются хирургическим вмешательствам, после которых остаются рубцы. Келоидные и гипертрофические рубцы наблюдаются у 4,5% — 10% общей популяции.
Диагностика патологических рубцов не представляет больших трудностей и базируется на анамнестических данных и клинических проявлениях. Однако, несмотря на пристальный интерес ученых к данной проблеме, следует признать, что до сих пор степень понимания происходящих в тканях процессов оставляет желать лучшего и нередко сводится к эмпиризму.
Коррекция рубцовых деформаций является одной из наиболее сложных задач в эстетической медицине. Рубцы являются не только источником эстетических и психологических проблем, но и доставляют ряд неприятных субъективных ощущений. В настоящее время существует большое количество методов терапии рубцов, однако ни один из них в одиночку не может гарантировать качество. Данная проблема требует к себе комплексного подхода и привлечения врачей нескольких специальностей – хирургов и дерматокосметологов.
Классификация рубцов
- По критерию объема рубцово-измененной ткани: гипертрофические, келоидные, нормотрофические, атрофические.
- По критерию активности роста, т.е. стадиям эволюции: «активные»(растущие), рассасывающиеся и стабильные.
- По возрасту рубцовой ткани: «молодые» и «старые» рубцы.
Нормотрофические рубцы
Нормотрофические рубцы являются идеальным исходом заживления ран любого происхождения. Они тонкие, бледные, не выступающие над поверхностью кожи, не растущие и устраивающие в косметическом и функциональном отношении пациента.
Атрофические рубцы
Атрофические рубцы западают ниже уровня кожи, часто являются следствием травмы или воспаления. Кожа над атрофическими рубцами тонкая, дряблая, часто имеет поперечную исчерченность. Зачастую такие рубцы лишены пигмента и поэтому выглядят белыми.
Характерный вид этих рубцов обусловлен дефектом соединительной ткани под рубцом, дефицитом коллагена и эластина, основных белков, образующих каркас кожи.
Наиболее часто встречаются как проявления стрий и постакне (угревой болезни, клинические проявления которых оказывают неблагоприятное влияние на пациентов, способствуя возникновению психосоциальной дезадаптации.
Гипертрофические рубцы
Гипертрофические рубцы обычно толстые, плотные, с бугристой поверхностью, покрытой гиперкератозом, нередко с поперечными трещинами. Гипертрофическая часть рубцов без четких границ переходит в атрофическую, которая постепенно сливается с окружающей кожей. Они НИКОГДА не распространяются за пределы зоны повреждения.
Келоидные рубцы
Келоидные рубцы являются более стойкими, чем гипертрофические, с трудом поддаются лечению. Они четко очерчены, возвышаются над кожей, поверхность их гладкая, блестящая, консистенция упругая, пальпация болезненная. Имеют резко выраженное избыточное разрастание рубцовой ткани, нередко с причудливыми очертаниями. Образуются на нефункциональных участках тела, после небольших травм или заживления ран первичным натяжным, после уколов, прививок, укусов насекомых, угревой сыпи.
Такие рубцы почти никогда не изъязвляются и всегда распространяются на здоровую кожу!
Лечение рубцов и шрамов
Лечение и коррекция рубцов – длительный и кропотливый процесс, который не всегда дает немедленный и ожидаемый результат. Именно поэтому мало кто желает заниматься этой проблемой. Даже высокопрофессиональные специалисты нередко советуют: «Подождите годик-полтора, а там посмотрим!» А через год они же констатируют: «Вряд ли здесь можно что-либо сделать…» Лечить рубцы можно и нужно сразу же, с первых часов после получения травмы, причем в 95% случаев хирургического лечения не требуется.
Наша задача – сделать рубец невидимым или менее заметным и стереть неприятные воспоминания, связанные с ним!
Методы лечения
Существует множество методов и подходов в лечении рубцов и шрамов которые мы можем предложить Вам для решения проблем в каждом конкретном случае. Лечение должно быть комплексным и не ограничиваться только одним выбранным методом.
- 1. Терапевтические (лекарственные) методы
Препараты, применяемые для лечения пациентов с патологическими рубцами, относятся к различным фармакологическим группам и имеют точки приложения в каждой стадии развития рубца (кортикостероидные препараты, ферментные препараты, цитостатики, обогащенная тромбоцитами плазма (PRP), гиалуроновая кислота). - 2. Физиотерапевтические методы
Данные методы лечения основаны на различных физических воздействиях на патологический рубец и включают: средства, содержащие силикон (пластины, пластыри, гели), электро и фонофорез с лекарственными средствами, воздействие низкими температурами (криодеструкция).
- 3. Компрессионная терапия
Одним из самых эффективных и надежных способов консервативного лечения рубцовых контрактур и гипертрофических рубцов является пресс-профилактика и пресс-терапия с использованием компрессионной одежды и силиконовых пластин. - 4. Физические методы
К ним относятся механическая шлифовка и нидлинг, направленные на механическое повреждение рубцовой ткани с последующей перестройкой патологического коллагена и улучшением поверхности и структуры рубца. - 5. Лазерные технологии
Все больше и больше с каждым годом растет интерес к лазерным методикам лечения рубцовых изменений кожи. Лазерная шлифовка становится «Золотым стандартом» в лечении шрамов различной этиологии.
В основе методики фракционного фототермолиза лежит абляция (испарение) микроучастков кожи с помощью лазерного луча, который многократно пронизывает кожу на определенную глубину, создавая равномерно распределенные микрозоны лазерного повреждения, окруженные множеством зон термостимуляции. Такое термического повреждение безопасно даже для чувствительных участков кожи, однако его достаточно для активации максимально быстрого восстановления тканей и достижения прогнозируемых результатов.
Такое термического повреждение безопасно даже для чувствительных участков кожи, однако его достаточно для активации максимально быстрого восстановления тканей и достижения прогнозируемых результатов.
Травмирующее воздействие лазера проникает в срединные слои кожи, не нарушая ее барьерную функцию. Это происходит за счет оптимального соотношения площадей поврежденной и неповрежденной ткани: 5-25% и 95-75% соответственно.
Ответной реакцией кожи на контролируемое повреждение становится запуск целого ряда восстановительных процессов и на тканевом, и на клеточном уровне. Происходит активный синтез нормального коллагена и фибробластов перестраивающих патологический коллаген рубцовой ткани.
Для устранения разных проблем могут потребоваться разные виды лазера. Стойкие дефекты кожного покрова, такие как гипертрофические рубцы и глубокие морщины, поддаются коррекции только с помощью глубоко воздействующего на кожу СО2–лазера. Поверхностные несовершенства, в частности, нормотрофические рубцы и стрии, гиперпигментация, устраняются поверхностно воздействующим эрбиевым лазером.
В идеале для лазерного лечения рубцов должны использоваться несколько лазерных установок и другие методы местного лечения, такое сочетание позволяет получить наилучший эффект от процедуры.
В нашем медицинском центре работают специалисты имеющие многолетний опыт лечения рубцовых изменений кожи. Современное лазерное оборудование и высококлассные знания наших докторов помогут Вам избавиться от шрамов различной давности и происхождения, подберут оптимальную схему лечения и добьются максимально возможного результата.
Врач-хирург, врач-комбустиолог-хирург высшей категории, к.м.н., доцент А.Ч. Часнойть
Что это такое, почему это происходит и лечение
Рубцовая ткань образуется при заживлении раны на теле. Однако рубцовая ткань — это не то же самое, что ткань кожи. Он менее эластичен, что может привести к стеснению, ограничению движений и боли у некоторых людей.
Боль в рубцовой ткани может возникнуть через годы после травмы или операции. Однако существует множество вариантов лечения, которые могут уменьшить боль в рубцовой ткани.
В этой статье мы рассмотрим, как и почему человек может испытывать боль в рубцовой ткани, почему она может возникать спустя годы после травмы, а также возможные варианты лечения.
Рубцовая ткань — часть естественной реакции организма на повреждения. На теле может образоваться рубцовая ткань для заживления раны, например:
- ожог
- разрез
- рана
- хирургический разрез
Наружный рубец имеет структуру, отличную от структуры кожи. В рубцовой ткани белки коллагена растут в одном направлении, а не в разнонаправленном порядке, как в здоровой коже. Эта структура делает рубцовую ткань менее эластичной, из-за чего она может казаться стянутой или ограничивать диапазон движений человека.
Рубцовая ткань также может образовываться внутри тела. Например, у человека может развиться внутренняя рубцовая ткань после операции по замене коленного сустава.
Рубцовая ткань может вызывать боль несколькими способами. Иногда боль возникает из-за стянутости кожи, что может затруднить свободное передвижение.
В других случаях боль в рубцовой ткани возникает из-за повреждения нерва в результате исходной травмы. Если рана была глубокой и затронула нервы или сухожилия, у человека могут быть долгосрочные симптомы, такие как боль или онемение в пораженной области.
Некоторые люди испытывают боль в рубцовой ткани в результате фиброза, который возникает, когда на теле растет чрезмерное количество рубцовой ткани. Фиброз вызывает спайки, которые могут привести к постоянной боли, воспалению и потере функции ткани или сустава.
Фибробласты, клетки, образующиеся во время роста рубцовой ткани, ответственны за фиброз. Если фибробласты со временем не очищаются, они вызывают длительное воспаление.
Другие симптомы, связанные с рубцовой тканью, включают зуд, отек, болезненность или чувствительность.
Когда человек впервые получает травму, он обычно испытывает боль из-за воспаления и повреждения кожи. Однако со временем это обычно улучшается.
Однако, когда на теле образуется рубцовая ткань после травмы, человек может испытывать боль в рубцовой ткани гораздо позже.
Для полного созревания шрамов может потребоваться до 1 года, и они пройдут четыре стадии заживления. Этот медленный процесс может объяснить, почему некоторые люди не сразу испытывают боль в рубцовой ткани. Первоначально рубцы могут выглядеть минимальными, но через 4–6 недель рубцы могут увеличиться или стать приподнятыми, твердыми и толстыми.
В течение следующих 2–3 месяцев шрам станет меньше и будет больше сливаться с оттенком кожи человека. Признаки зрелости рубца включают более светлую ткань, менее чувствительную и гладкую по текстуре.
Домашние методы лечения могут помочь человеку справиться с болью в рубцовой ткани или уменьшить ее, облегчить отек и ускорить заживление рубцов. Многие из этих методов требуют регулярного и последовательного использования, чтобы быть эффективными. К ним относятся:
- Массаж: Массаж шрама в направлении шрама не менее 10 минут два раза в день может снизить чувствительность.Если шрам находится в труднодоступном месте, может помочь массажист.

- Программы упражнений: Контролируемая программа упражнений может помочь снизить жесткость суставов из-за рубцовой ткани. Виды упражнений, которые помогут, зависят от расположения шрама. Физиотерапевт может помочь кому-то определить лучший подход для него.
- Увлажняющее средство: Нанесение увлажняющих средств, таких как какао или масло ши, может сохранить кожу мягкой, что иногда помогает уменьшить дискомфорт от рубцовой ткани.Врачи обычно рекомендуют избегать увлажняющих средств, содержащих духи или ароматизаторы, поскольку они могут раздражать кожу.
- Силиконовый гель: Чтобы ускорить заживление рубцовой ткани, можно приобрести листы силиконового геля или силиконовую жидкость для нанесения краски. Эти продукты будут прилипать к поверхности кожи, даже если она изогнута. Для достижения наилучших результатов людям следует использовать силиконовый гель в течение 12–24 часов в день в течение 3–6 месяцев.
- Тейп: Человек также может попробовать заклеить или перевязать шрам, чтобы уменьшить натяжение и отек.

- Вибрация: Использование вибрационных устройств, таких как электронные массажеры, может помочь снизить чувствительность нервов и уменьшить боль. Однако человек должен использовать эту технику ежедневно в течение нескольких месяцев, чтобы увидеть результаты.
Если боль не уменьшается при лечении в домашних условиях, он может попробовать одну из нескольких медицинских процедур, которые могут помочь уменьшить дискомфорт.
Лучшее лечение будет зависеть от местоположения и возраста шрама, а также от симптомов человека.Человек должен всегда обсуждать риски и преимущества этих методов лечения со своим врачом.
Некоторые виды лечения рубцов включают:
- Дермабразия: Дермабразия — это процедура, которая включает использование специального инструмента для удаления рубцовой ткани и стимулирования роста новой ткани. После процедуры дермабразии человек может увидеть рост новых тканей через 5-8 дней после процедуры.

- Пересадка жира: Эта процедура включает удаление жира с определенного участка тела человека, обработку жира и введение его под шрам.Ученые считают, что жир содержит стволовые клетки, которые помогают расти здоровым тканям. Это новообразование может помочь уменьшить стянутость кожи, что может уменьшить боль и зуд.
- Лазерное лечение: Лазерное лечение подразумевает нанесение на кожу специального лазера. Лазер проникает в кожу и стимулирует выработку коллагена, способствуя заживлению рубцов. Лазерная терапия не устранит шрам, но может уменьшить боль и зуд и потенциально улучшить диапазон движений человека.
- Операция по исправлению рубца: Иногда, если рубец глубокий и болезненный, человеку может потребоваться операция по исправлению рубца.Хирурги обычно проводят эту процедуру только на зрелых или старых рубцах. Часто шрамы остаются на суставах или участках, где они препятствуют движению человека. Врачи могут выполнить пересадку кожи — пересадку здоровой кожи с другой части тела — во время операции.

Рубцовая ткань образуется после травмы и может развиваться на поверхности кожи или внутри тела. У некоторых людей рубцовая ткань может вызывать боль, стеснение, зуд или затруднение движений. Из-за того, что рубцовая ткань со временем созревает, эти симптомы могут проявляться спустя годы после травмы.
Помощь в созревании и заживлении рубцовой ткани в домашних условиях может улучшить эти симптомы. Помимо других домашних процедур, человек может попробовать использовать массаж, увлажняющие кремы и силиконовый гель. Если боль не проходит, врач может порекомендовать дополнительное лечение, например пересадку жира или операцию по исправлению рубца.
Если рубцовая ткань затрудняет движения человека или вызывает сильную боль, ему следует поговорить с врачом, чтобы обсудить возможные варианты.
Лечение, симптомы, первые годы спустя, Подробнее
Рубцовая ткань — это толстые волокнистые ткани, которые заменяют здоровые, которые были повреждены.Здоровые ткани могут быть разрушены в результате пореза, серьезной травмы или операции. Повреждение тканей может быть внутренним, поэтому рубцовая ткань может образоваться после операции или в результате болезни.
Повреждение тканей может быть внутренним, поэтому рубцовая ткань может образоваться после операции или в результате болезни.
На ранних стадиях рубцовая ткань не всегда болезненна. Это потому, что нервы в этой области могли быть разрушены вместе со здоровыми тканями тела.
Но со временем рубцовая ткань может стать болезненной по мере восстановления нервных окончаний. Рубцовая ткань также может стать болезненной в результате внутреннего заболевания. Степень боли также может варьироваться в зависимости от тяжести первоначальной раны, а также ее местоположения на вашем теле.
Интересно, связана ли боль, которую вы испытываете, с рубцовой тканью? Давайте углубимся в эту тему.
Иногда рубцовая ткань может быть безболезненной. Когда дело доходит до рубцовой ткани на коже, вы можете заметить, что она имеет более толстую текстуру по сравнению с остальной частью вашего тела, и все.
С другой стороны, внешняя рубцовая ткань может быть болезненной. Некоторые из симптомов боли в рубцовой ткани включают:
- воспаление (отек)
- покраснение
- зуд
- пульсация
- чувствительность (на ощупь)
- уменьшение диапазона движений
- «скрипучие» звуки или ощущения
Рубцовая ткань, которую вы не видите, может образоваться из-за внутренних ран, операций или основных заболеваний. Вы все еще можете ощущать боль и скованность в этих местах, особенно если рубцовая ткань начинает влиять на окружающие суставы. Так обстоит дело с рубцовой тканью на коленях или позвоночнике, а также с рубцовой тканью, образовавшейся после операций на лице или в результате таких медицинских процедур, как гистерэктомия.
Вы все еще можете ощущать боль и скованность в этих местах, особенно если рубцовая ткань начинает влиять на окружающие суставы. Так обстоит дело с рубцовой тканью на коленях или позвоночнике, а также с рубцовой тканью, образовавшейся после операций на лице или в результате таких медицинских процедур, как гистерэктомия.
В некоторых случаях боль от рубцовой ткани заметна сразу. У других боль может появиться спустя годы. Иногда это связано с нервами, которые развиваются после заживления самой травмы. Другая возможность заключается в том, что тяжелый ожог или глубокая рана могут в конечном итоге затронуть подлежащие кости и суставы, что приведет к последующей боли в месте рубцовой ткани.
При повреждении внутренних органов боль может развиваться из-за того, что рубцовая ткань занимает место здоровых тканей, например, при заболеваниях легких и печени. По мере того, как ваше состояние прогрессирует, вы можете чувствовать боль из-за недостаточного функционирования этих частей тела, а также других связанных с этим симптомов.
Например, рубцовая ткань в легких может быть результатом легочного фиброза. Вы можете испытать болезненный кашель, одышку, боль в суставах и усталость. Фиброз или цирроз печени поначалу могут быть безболезненными, но накапливающиеся рубцовые ткани могут вызвать желтуху, задержку жидкости и синяки на коже.
Несмотря на ваш уровень боли, существуют методы лечения рубцовой ткани, ее неприятных симптомов и внешнего вида. Поговорите со своим врачом о следующих подходах.
Операции по пересмотру или удалению
Рубцовую ткань на коже можно исправить с помощью методов косметической хирургии, таких как иссечение или пересадка кожи. Это могут быть подходящие варианты, если у вас есть серьезные эстетические проблемы вместе с болью. Это может быть при ожогах третьей степени, тяжелых травмах в результате несчастного случая или других травмах.
Обратной стороной корректирующей хирургии является то, что процесс может привести к образованию дополнительных рубцов, например келоидных рубцов. Таким образом, ваш пластический хирург определит, будет ли новый рубец гораздо менее значительным, чем исходная ткань рубца. Если ответ положительный, то методы ревизии или удаления могут принести большее облегчение, которое может перевесить риск возникновения дополнительных рубцов.
Таким образом, ваш пластический хирург определит, будет ли новый рубец гораздо менее значительным, чем исходная ткань рубца. Если ответ положительный, то методы ревизии или удаления могут принести большее облегчение, которое может перевесить риск возникновения дополнительных рубцов.
Если рубцовая ткань, которую вы хотите лечить, образовалась в результате недавней операции, клиника Кливленда рекомендует подождать не менее года, прежде чем рассматривать повторную операцию.Это связано с тем, что первоначальная рубцовая ткань может исчезнуть сама по себе без дополнительных процедур.
Дерматологические процедуры
Рубцовая ткань от ожогов, порезов и тяжелых угрей может поддаваться дермабразии или лазерной терапии. Однако вам потребуется несколько сеансов в течение нескольких недель или месяцев. Местные методы лечения также удаляют внешний слой рубцовой ткани, но не всю область.
Обратной стороной дерматологических процедур по поводу рубцовой ткани является то, что они могут временно сделать область более заметной. Возможны также легкая боль и отек. Эти симптомы проходят в течение нескольких дней после процедуры.
Возможны также легкая боль и отек. Эти симптомы проходят в течение нескольких дней после процедуры.
Если вас беспокоит боль в рубцовой ткани и у вас еще нет дерматолога, вы можете обратиться к врачам в вашем районе с помощью инструмента Healthline FindCare.
Растворы для местного применения
Определенные участки кожи могут также реагировать на местные сыворотки для рубцовой ткани, например те, которые содержат антиоксидант витамин С. Хотя сыворотки могут хорошо работать при незначительных рубцах, значительные участки рубцовой ткани могут потребовать более агрессивного лечения. дерматолог.
Другой вариант, отпускаемый без рецепта, — это антигистаминный крем, особенно если у вас относительно новая рубцовая ткань и она сильно зудит.
Инъекции и инъекции
Инъекции кортикостероидов помогают уменьшить боль и воспаление. Инъекции стероидов лучше всего работают при келоидных или гипертрофических рубцах на поверхности кожи.
Другой вариант — инъекции ботулотоксина (ботокса). Они работают, расслабляя мышцы в проблемной области тела и уменьшая боль и дискомфорт.Хотя инъекции ботокса могут помочь при боли в рубцовой ткани, они не избавят от рубцов.
Они работают, расслабляя мышцы в проблемной области тела и уменьшая боль и дискомфорт.Хотя инъекции ботокса могут помочь при боли в рубцовой ткани, они не избавят от рубцов.
Адгезионные барьеры
Эти материалы на гелевой или жидкой основе являются скорее профилактическим средством, чем лечением. По сути, это повязки, предотвращающие образование спаек после операции. Эти методы предназначены для предотвращения слипания тканей кожи, чтобы вы меньше чувствовали боль и дискомфорт, а также уменьшали образование рубцовой ткани.
Адгезионные барьеры, как известно, помогают при рубцах после гинекологических операций, таких как гистерэктомия и кесарево сечение.Если вы беспокоитесь о болезненности рубцовой ткани после процедуры, поговорите со своим врачом о барьерах для спаивания.
Компрессионные методы
Ваш врач может также порекомендовать компрессионное лечение для рубцовой ткани. Это помогает уменьшить воспаление в пораженных тканях кожи, а также уменьшить боль.
В аптеке продаются компрессионные бинты. Накладывайте их вокруг пораженного участка столько, сколько хотите в течение дня. Вы не только почувствуете облегчение от боли, но и увидите, как со временем размер рубцовой ткани уменьшится.
Массаж
Массаж может творить чудеса при боли в рубцах. Ваш врач будет использовать серию техник мобилизации глубоких тканей или миофасциального высвобождения, чтобы уменьшить воспаление и стимулировать движение в пораженной области.
Массаж может помочь при любом типе боли в рубцовой ткани. Их может выполнять лицензированный мануальный терапевт или массажист. Заранее сообщите своему врачу о боли в рубцовой ткани и сообщите, если вы хотите, чтобы на эту область было оказано другое давление.
Техника Грэстона
В некоторых случаях ваш врач порекомендует совместное лечение, называемое методом Грэстона. Это помогает улучшить диапазон ваших движений с помощью инструментов из нержавеющей стали, которые разрушают рубцовую ткань, вызывающую проблемы.
Метод Graston лучше всего работает в случаях, когда болезненная рубцовая ткань препятствует подвижности суставов.
Физиотерапия
Иногда тяжелые раны и значительные рубцы от ожогов и травм могут повлиять на основные мышцы и суставы вашего тела.Это может впоследствии ограничить ваш диапазон движений и способность выполнять повседневные задачи. В таких случаях вам может помочь физиотерапия.
Физиотерапевт поможет вам выполнить определенные упражнения, которые укрепят ваши мышцы и суставы, чтобы вы снова стали более подвижными. Это особенно полезно, если рубцовая ткань влияет на основные подвижные участки, такие как спина, живот и конечности.
Растяжки и упражнения
Помимо структурированных сеансов физиотерапии, существуют и другие растяжки и упражнения, которые вы можете выполнять самостоятельно дома.Спросите своего врача и физиотерапевта о расписании.
Растяжка может особенно пригодиться по утрам, когда ваше тело обычно более жесткое. Это также поможет облегчить боль от внутренней рубцовой ткани.
Это также поможет облегчить боль от внутренней рубцовой ткани.
Рубцовая боль в тканях | Universitair Pijn Centrum Maastricht
Что такое боль в рубцовой ткани?
Боль в рубцовой ткани — распространенное состояние, которое возникает, когда небольшой кожный нерв поврежден или сдавлен рубцовой тканью. Эти болезненные шрамы могут вызвать хроническую боль в области рубца и вокруг него.
Причины
Причиной боли в рубцовой ткани является повреждение небольшого кожного нерва или когда нерв сдавливается рубцовой тканью. При боли в рубцовой ткани, которая может возникнуть после операции, неврома может образоваться на конце поврежденного кожного нерва. После некоторых вмешательств, таких как паховая грыжа, операции на легких, сердце, почках и плече, а также ампутации груди, боль в рубцовой ткани становится более частой.
Жалобы / симптомы
Пациенты с болью в рубцовой ткани обычно жалуются на невропатическую боль, во время которой присутствует постоянная боль, чередующаяся со спонтанными приступами колющей боли в области рубца. Эта боль может иногда возникать после периода без жалоб, который длился несколько месяцев после операции.
Эта боль может иногда возникать после периода без жалоб, который длился несколько месяцев после операции.
Как ставится диагноз?
Сдавливание небольшой части рубца может быть очень болезненным. Более того, возможно, что при нормальном болевом раздражении, например, уколе иглой в области рубца, боль бывает сильнее, чем ожидалось. Легкое прикосновение к коже вокруг шрама также может быть болезненным.
Нужны ли мне дополнительные обследования?
- Диагностическое обследование на предмет выявления других нефизических факторов, важных для вашей боли, уже было проведено вами самостоятельно, заполнив анкеты боли.
- Не требуется, за исключением случаев, когда рубцовая ткань все еще воспалена.
Каковы возможности лечения?
Многопрофильное лечение
В зависимости от причины вашей боли ваш специалист по боли примет решение, начинать ли вам физическое лечение. На основании результатов заполненного анкеты боли могут быть проведены дополнительные обследования и, помимо физиотерапии, будут предложены другие методы лечения.
На основании результатов заполненного анкеты боли могут быть проведены дополнительные обследования и, помимо физиотерапии, будут предложены другие методы лечения.
Нефизические методы лечения
Если результаты вашего анкетного опроса ненормальны, ваш специалист по боли предложит одно из нефизических методов лечения, перечисленных ниже:
Физические методы лечения
Лекарства
Другие методы лечения
Интервенционные методы лечения боли
Хирургический рубец на ткани: побочный эффект, о котором мало говорят
Когда краткосрочные эффекты хирургического вмешательства, такие как мокнущие раны и боль в разрезе, давно исчезли, может возникнуть невидимое осложнение — хирургический рубец. скрываясь под кожей.
Избыток рубцовой ткани в глубоких слоях может значительно снизить функциональность и подвижность через несколько месяцев после операции. А на поверхности кожи могут быть достаточно заметны оставшиеся видимые шрамы, чтобы по-настоящему беспокоить пациентов. Вот что нужно знать перед операцией о сокращении рубцов по мере заживления.
Вот что нужно знать перед операцией о сокращении рубцов по мере заживления.
Работа рубца — как можно быстрее закрыть рану на коже, даже если рана возникла в результате запланированной операции. При хирургической ране на теле быстро образуется рубцовая ткань.Рубцовая ткань не сделана из того же материала, с которым вы родились. Рубцовая ткань сокращается и стягивается от 6 месяцев до года, может быть сухой и раздраженной. Умение ухаживать за рубцовой тканью может улучшить результат хирургического вмешательства.
СЛОЙ ЗАРАБОТКИ
Согните и выпрямите локоть. Складки, образующиеся на вашей коже, известные как линии Лангера, представляют направление и ориентацию коллагеновых волокон, подобно древесине, говорит доктор Роберт Клэппер, директор программы замены суставов в ортопедической хирургии в Cedars-Sinai Medical. Центр в Лос-Анджелесе.Во время операции хирурги не всегда могут разрезать скальпелями параллельно волокну.
Если вы не можете, например, из-за операции на сердце, добраться до грудины, мы, хирурги, должны нарушить линию Лангера », — говорит Клэппер. «Это часто может привести к образованию келоидов и шишек, плохому заживлению и образованию дополнительных рубцовых тканей.
«Это часто может привести к образованию келоидов и шишек, плохому заживлению и образованию дополнительных рубцовых тканей.
Операция на суставах, по словам Клаппера, включает разрезание на несколько слоев анатомии: эпидермиса или поверхности кожи; подкожный жир; фасция или соединительная ткань; мышцы, сухожилия и связки; и подкладка вокруг кости, называемая устьем.«Это что-то вроде семислойного торта, если хотите», — говорит он. «Как хирург, вы должны уважать при восстановлении операции все слои семислойного торта. Все должно закрываться должным образом ».
Первоначальная длина разреза после операции может быть обманчива. «Книгу нельзя отличить по обложке — нельзя отличить хирурга по разрезу кожи», — говорит Клэппер. «Часто, если хирург может немного увеличить длину разреза, тогда ваши ретракторы меньше травмируют ткани, и вы можете получить больше исчезающего шрама, чем тот, у кого есть крошечный разрез.”
В то время как операция на коленях, запястьях или лодыжках предназначена для улучшения движений и функций, чрезмерное количество рубцовой ткани вокруг суставов может сделать прямо противоположное. Замороженное плечо, которое иногда следует за хирургическим вмешательством, включает скопление рубцовой ткани вокруг плечевого сустава, вызванное раздражением и воспалением. Результат — боль и уменьшение диапазона движений. По неизвестным причинам, говорит Клэппер, люди с диабетом гораздо более склонны к послеоперационному заморожению плеча.
Замороженное плечо, которое иногда следует за хирургическим вмешательством, включает скопление рубцовой ткани вокруг плечевого сустава, вызванное раздражением и воспалением. Результат — боль и уменьшение диапазона движений. По неизвестным причинам, говорит Клэппер, люди с диабетом гораздо более склонны к послеоперационному заморожению плеча.
Операция на любом участке тела может привести к образованию рубцов.Например, если ваш аппендикс удален, небольшой хирургический шрам на животе обычно не имеет большого значения. Но если во время абдоминальной хирургии у вас развиваются спайки, это другое дело. Спайки — это полосы ткани, которые образуются между органами и тканями брюшной полости, иногда заставляя их слипаться. Это может привести к непроходимости кишечника или хронической боли в животе.
Спайки таза, образующиеся после гинекологической операции, у некоторых женщин вызывают боль и бесплодие. Хирургические методы, в том числе использование определенных типов швов или создание адгезионных барьеров, могут уменьшить сращение таза. Стоит спросить хирургов, как они планируют минимизировать риск спаек.
Стоит спросить хирургов, как они планируют минимизировать риск спаек.
РЕШЕНИЯ ДЛЯ ЗАРАБОТКИ
Хирургия — это форма травмы. «Любой тип травмы в конечном итоге вызывает воспаление — отек — тканей», — говорит доктор Джанет Юэ, которая специализируется на хирургии кисти у эстетических и реконструктивных хирургов Коэна / Винтерса из Мэйвуда, штат Нью-Джерси. «Со временем это воспаление превращается в шрам. Этот шрам может проявляться по-разному.«У здоровых молодых людей, как правило, образуется больше хирургических рубцов, чем у пациентов старшего возраста, — говорит она, — потому что у них больше рубцов после операции.
На уровне кожи может развиться утолщенный, побелевший, приподнятый рубец, называемый гипертрофическим рубцом. Келоиды возникают, когда накопление коллагена создает более крупный, опухший на вид рубец, который выходит за границы хирургической раны. Гелей, силиконовых листов для рубцов и сопутствующих товаров может быть достаточно, чтобы выровнять цвет кожи и улучшить текстуру поверхностного хирургического рубца.
Инъекции, такие как стероидные соединения, могут изменить внешний вид, текстуру и размер возвышающихся рубцов. Другие инъекции заполняют врезанные шрамы. Обработка поверхности, такая как дермабразия, лазерная или световая терапия или химический пилинг, также может улучшить внешний вид шрамов. Дерматолог может посоветовать вам косметические варианты удаления рубцов.
По словам Юэ, из-за более глубокого рубца пациенты жалуются на чувство стеснения, а не на резкую боль. «Эта стесненность может привести к болезненности, боли и трудностям сжимать кулак», — говорит она.Если через несколько месяцев улучшения не наступит, следующим шагом может быть хирургическое удаление. Хотя это связано с риском образования большего количества рубцовой ткани, оно относительно невелико.
«Я всегда советую пациентам, что после повторной операции в большинстве случаев становится лучше», — говорит Юэ. «Цифры, которые я обычно цитирую, — это 70 процентов, которые улучшаются, 20 процентов остаются прежними и около 10 процентов становятся хуже. Это действительно зависит от хирурга и от того, в чем проблема ».
Это действительно зависит от хирурга и от того, в чем проблема ».
ДВИЖУЩИЙСЯ ШРАМ
Перед операцией спросите своего врача, сколько рубцов следует ожидать и какое профилактическое лечение вы получите.Также поинтересуйтесь, возможен ли вариант минимально инвазивной хирургии. Согласно веб-странице «Основы здоровья» Кливлендской клиники, минимально инвазивная хирургия — это метод №1 для снижения риска спаек брюшной полости. И будь то операция на колене или удаление катаракты, говорит Клэппер, концепция минимально инвазивной хирургии настолько успешна, потому что минимизирует рубцы.
Правильное движение суставов после операции не только улучшает их функции, но и помогает предотвратить образование лишней рубцовой ткани.«Чем раньше вы заставите пациента двигаться — а меня не волнует, что это за операция — тем лучше результат», — говорит Клэппер.
После операции Юэ рекомендует своим пациентам работать с ручными терапевтами — эрготерапевтами или физиотерапевтами со специальной подготовкой в условиях, возникающих в любом месте от плеча до кончиков пальцев. Целенаправленные упражнения и подпружиненные шины помогают растянуть кожу и вернуть суставы в правильное положение. Смягчить рубцы помогают массаж и ультразвуковая терапия.«Благодаря сочетанию различных методов лечения со временем шрам станет мягче, и пациент сможет восстановить движения своих пальцев», — говорит она.
Целенаправленные упражнения и подпружиненные шины помогают растянуть кожу и вернуть суставы в правильное положение. Смягчить рубцы помогают массаж и ультразвуковая терапия.«Благодаря сочетанию различных методов лечения со временем шрам станет мягче, и пациент сможет восстановить движения своих пальцев», — говорит она.
Свяжитесь с BoulderCentre (303) 449-2730, чтобы записаться на прием по терапии рук с одним из наших специалистов Салли Браун, Бриджит Майерс или Чарлой Стиллинг.
См. Всех физиотерапевтов BoulderCentre.
Дома преданность лечению играет большую роль. Придерживаясь терапии и выполняя предписанные упражнения дома, пациенты могут многое сделать для уменьшения рубцов.
Главное — это работать с врачом, который может диагностировать, почему у них рубцы, и на каком уровне они появляются, чтобы впоследствии составить для них хороший план », — говорит Юэ. «Потому что часто то, что происходит под ними, гораздо больше, чем они видят на коже».
BoulderCentre для ортопедии и позвоночника может вам помочь. Позвоните нам (303) 449-2730 и попросите о встрече с одним из наших хирургических специалистов.
Статья любезно предоставлена US New Word Report.
Как знать, что ваш хирургический порез заживает правильно
Когда вы отдыхаете дома после операции, вам нужно следить за раной, оставленной вашим хирургом. В следующем месяце он претерпит некоторые изменения, и вы, вероятно, задаетесь вопросом: это нормально или я заразился?
Узнайте немного о том, как заживают ваши раны, чтобы понять, когда расслабиться, а когда нужно вызвать врача.
Этапы исцеления
Ваша рана пройдет три фазы.
Этап 1: набухание . Первые шаги к исцелению начинаются сразу же. Кровеносные сосуды в области пореза начинают образовывать сгустки, которые не дают вам потерять слишком много крови.
Белые кровяные тельца вашего тела перемещаются в рану. Считайте их агентами инфекционного контроля. Их работа — бороться с бактериями.
Их работа — бороться с бактериями.
Когда вы находитесь в этой фазе, которая может длиться до 6 дней после операции, можно увидеть покраснение и припухлость. Ваш врач может сказать вам, сколько в норме.Кроме того, ваша рана может быть теплой, и она может болеть вокруг этого места.
Продолжение
Остерегайтесь выделяющегося гноя с неприятным запахом. Это может быть признаком начала инфекции. Еще один совет: боль, покраснение и отек не проходят или ухудшаются. Если это произойдет, позвоните своему врачу.
Этап 2: Восстановление. Эта часть вашего заживления длится от 4 дней до месяца после операции. На порезе начинает образовываться шрам. Края стянутся, и вы можете увидеть утолщение.Также нормально обнаружить новые красные бугорки внутри сокращающейся раны.
Вы можете почувствовать резкую стреляющую боль в области раны. Это может быть признаком того, что у вас снова возникают нервные расстройства. Ощущение должно стать менее интенсивным и со временем возникать реже, но если вас это беспокоит, проконсультируйтесь с врачом.
Этап 3: Реконструкция. Вы на финишной прямой: ваша рана заполнилась и образовалась новая поверхность.
Этот последний период может длиться от 6 месяцев до 2 лет.Вы увидите некоторые изменения в своем шраме. Он изменится от толстого, красного и приподнятого к более тонкому, плоскому и более похожему на ваш обычный цвет кожи.
Инфекции
Они редки, но случаются. Если вы собираетесь заразиться, это обычно происходит в первый месяц после операции.
Ваша рана может быть инфицирована, если у вас есть:
- Лихорадка
- Задержка заживления
- Гной, покраснение и боль усиливаются
- Нежность, тепло и припухлость возле раны
В большинстве случаев инфекции в области раны можно лечить антибиотиками.
Рубцовая ткань и боль — The Physio Company
Иногда шрамы видны после травмы и отчетливо видны невооруженным глазом, например, на ожоговых ранах или порезах после операции. В других случаях шрамы не видны, но они все еще есть, например, при растяжении мышцы задней поверхности бедра или растяжении лодыжки; некоторые волокна могут быть порваны, но через кожу это невозможно увидеть. Поэтому иногда может возникать путаница, когда травма остается болезненной через месяцы или годы после ее возникновения.
Поэтому иногда может возникать путаница, когда травма остается болезненной через месяцы или годы после ее возникновения.
Когда ткань разрывается и начинает восстанавливаться, она откладывает волокна коллагена, которые являются строительными блоками всех типов тканей. Поскольку организм хочет заживить ткань как можно быстрее, он укладывает волокна коллагена беспорядочно, а не аккуратно, как окружающие здоровые ткани. Это приводит к тому, что рубцовая ткань становится толще и менее эластичной, чем здоровая ткань, и часто становится источником боли. На первый взгляд шрам может стать приподнятым и иметь немного необычный цвет.Под кожей невозможно увидеть рубцовую ткань, но чаще всего ее можно почувствовать, пальпируя вдоль поврежденной ткани.
Рубцовая ткань может становиться тугой, сокращаться или прикрепляться к окружающим структурам, таким как миофасциальный слой или даже окружающим нервам и кровеносным сосудам. Затем это приводит к напряжению и неподвижности этих структур, что может привести к боли и дисфункции. Плотная ткань может ограничивать кровообращение и отток лимфы, что способствует накоплению болеутоляющих химикатов и токсинов и делает ткань уязвимой для повторных травм.
Плотная ткань может ограничивать кровообращение и отток лимфы, что способствует накоплению болеутоляющих химикатов и токсинов и делает ткань уязвимой для повторных травм.
Рубцовая ткань может вызывать локальную боль при прикосновении или растяжении, или она может вызывать отраженную боль, напоминающую боль нерва, которая представляет собой постоянный раздражающий ожог, который иногда становится острым. Это может быть связано либо с захватом нерва в плотной рубцовой ткани, либо с повреждением нервных окончаний во время первоначальной травмы, после чего могут образовываться болезненные и высокочувствительные небольшие нервные пучки, называемые невриномами.
Образование рубца можно контролировать после травмы.Этого можно добиться, массируя, растягивая и укрепляя на соответствующем этапе процесса заживления. Выбор времени для массажа, растяжек и упражнений имеет жизненно важное значение, поскольку слишком раннее начало может привести к повторному повреждению вновь сформированной ткани, а слишком позднее начало может означать, что спайки уже сформировались. При появлении новых рубцов опытный массажист может приложить к рубцу соответствующее напряжение, чтобы направить образование коллагена в более организованные линии и улучшить кровообращение. В более старых шрамах можно манипулировать тканью, чтобы разорвать спайки и увеличить подвижность в рубце и уменьшить чувствительность области.
При появлении новых рубцов опытный массажист может приложить к рубцу соответствующее напряжение, чтобы направить образование коллагена в более организованные линии и улучшить кровообращение. В более старых шрамах можно манипулировать тканью, чтобы разорвать спайки и увеличить подвижность в рубце и уменьшить чувствительность области.
При поверхностных рубцах в домашних условиях следует наносить масло, богатое витамином Е, и ежедневно нежно массировать шрам во время его заживления (после одобрения вашего консультанта или физиотерапевта). Для рубцовой ткани под кожей массаж все еще может применяться, но может быть трудно определить точное место, если не указано, где именно. Пожилым травмам могут помочь упражнения на катание с пеной и упражнения на растяжку.
Рубцы и боль после операции на спине
Образование рубцовой ткани возле нервного корешка (также называемое эпидуральным фиброзом , ) — обычное явление после операции на спине — настолько часто, на самом деле, настолько часто, что часто возникает у пациентов с успешными хирургическими исходами, а также пациенты с продолжающейся или повторяющейся болью в ногах и спине. По этой причине, важность рубцовой ткани (эпидуральный фиброз) в качестве потенциальной причины послеоперационной боли, обычно называемого хирургии синдрома неудачных задней -это спорно.
По этой причине, важность рубцовой ткани (эпидуральный фиброз) в качестве потенциальной причины послеоперационной боли, обычно называемого хирургии синдрома неудачных задней -это спорно.
Образование рубцовой ткани — часть нормального процесса заживления после операции на позвоночнике. Хотя рубцовая ткань может быть причиной болей в спине или ногах, сама по себе рубцовая ткань редко бывает болезненной, так как ткань не содержит нервных окончаний. Обычно считается, что рубцовая ткань является потенциальной причиной боли пациента, если она связывает корешок поясничного нерва с помощью фиброзных спаек.
Исследование других причин боли после операции на спине
Если после операции дискэктомии или ламинэктомии пациент страдает от продолжающейся боли в спине и / или ноге, комплексное физическое обследование и соответствующие методы диагностической визуализации часто могут точно определить причину боли. Кроме того, есть несколько вещей, которые можно сделать до и / или после операции на позвоночнике, которые могут ограничить образование рубцовой ткани на операционном диске.
Ежегодно в США выполняется около 200 000 операций по поясничной ламинэктомии и дискэктомии (микродискэктомии).Примерно 90% этих операций приводят к хорошему результату. Для оставшихся 10% пациентов, которые плохо себя чувствуют после операции на позвоночнике, поиск решения их продолжающейся боли начинается с оценки вероятной причины этой боли в спине или ногах.
объявление
Клинический профиль эпидурального фиброза
Обычно симптомы, связанные с эпидуральным фиброзом (рубцовая ткань вокруг нервного корешка), появляются через 6–12 недель после операции на спине.Этому часто предшествует начальный период обезболивания, после которого у пациента постепенно появляются повторяющиеся боли в ногах или спине. Иногда улучшение наступает сразу после операции на спине, но иногда повреждение нерва из-за исходной патологии (причины боли пациента) заставляет нерв заживать медленнее.
В этой статье:
В целом, если пациент испытывает постоянную боль в ноге или спине сразу после операции на позвоночнике, но начинает улучшаться в течение следующих трех месяцев, он или она должны продолжать улучшаться. Однако, если через три месяца после операции улучшения не наступит, операция на позвоночнике вряд ли будет успешной, и у пациента сохранятся боли в спине или ногах.
Однако, если через три месяца после операции улучшения не наступит, операция на позвоночнике вряд ли будет успешной, и у пациента сохранятся боли в спине или ногах.
Следует отметить, что неудачная операция и продолжающаяся боль в ноге после операции по декомпрессии позвоночника (ламинэктомия или микродискэктомия) с большей вероятностью связаны с другими факторами (например, пропущенный диагноз, рецидивирующая грыжа диска, поврежденный нервный корешок и т. ), чем от рубцевания вокруг нервного корешка.Эта тема более подробно рассматривается на следующей странице.
.
