Вирус опасный для плода (краснуха и её профилактика)
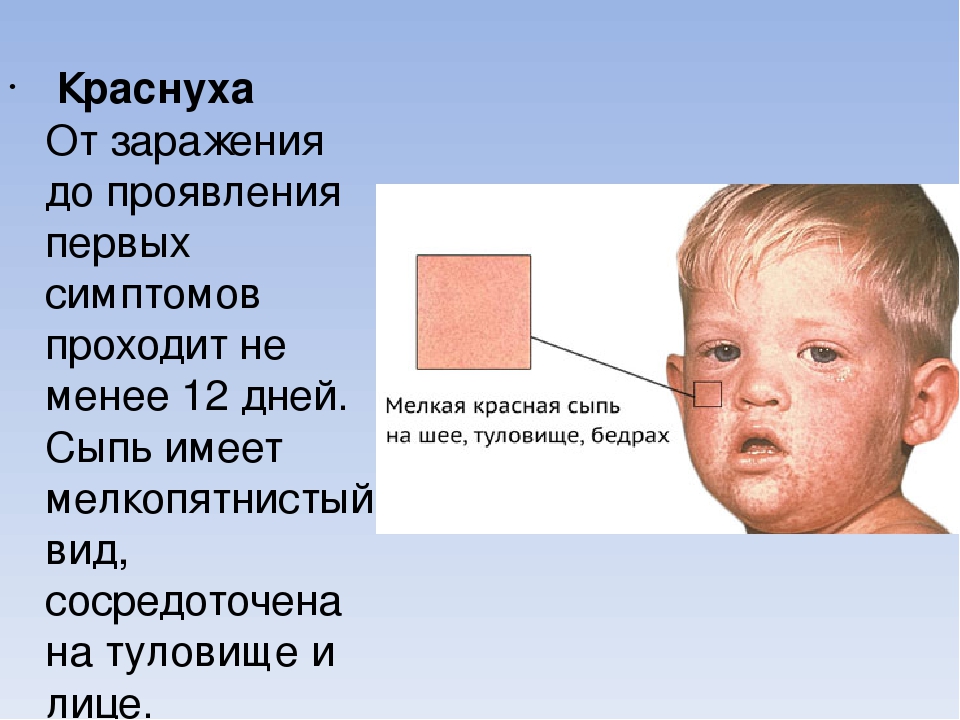
Краснуха – острое вирусное заболевание, характеризующееся мелкопятнистой сыпью, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
Источник инфекции – человек, больной краснухой. Большое эпидемиологическое значение имеют больные без сыпи, а также дети с врождённой краснухой, в организме которых вирус краснухи может сохраняться в течение многих месяцев (до 1,5 лет и более). Заболевание встречается в виде эпидемических вспышек, которые повторяются через 7- 12 лет. В межэпидемическое время наблюдаются спорадические случаи. Максимальное число заболеваний регистрируется в апреле – июне. Во время вспышек заболевают не только дети, но и взрослые. Вирус краснухи выделяется во внешнюю среду за неделю до появления сыпи и в течение недели после высыпания. Заражение происходит воздушно – капельным путём.
Особую опасность представляет краснуха для беременных вследствие внутриутробной инфекции плода.
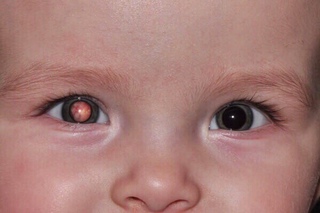
При заболевании беременных краснухой вирус, циркулируя в крови, попадает в плаценту, там размножается и инфицирует плод. Инфекция вызывает хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. Врождённая краснуха приводит к значительной задержке развития ребёнка (роста и массы тела). У большинства больных увеличиваются печень и селезёнка, выявляются врождённые пороки сердца. Примерно у половины больных возникают поражения глаз ( микрофтальм, катаракта, глаукома), нередко развивается глухота. Иногда врождённая глухота является единственным пороком развития вследствие краснухи. Могут поражаться кости конечностей и черепа, развиваются анемия или тромбоцитопения с геморрагическим диатезом и другие пороки развития.
При врождённой краснухе возбудитель длительное время (до 18 мес. ) сохраняется в организме ребёнка. Ребёнок в течение всего этого времени может быть источником инфекции для других детей.
) сохраняется в организме ребёнка. Ребёнок в течение всего этого времени может быть источником инфекции для других детей.
С целью профилактики заболевания краснухой Национальным календарём профпрививок предусмотрена вакцинация детей 12 мес. и ревакцинаций возрасте 6 лет.
Приказом МЗ и СР РФ от 31.01.2011 г. № 51 н «Об утверждении национального календаря профилактических прививок и календаря профпрививок по эпидемическим показаниям» введена также иммунизация всех детей от 1 года до 18 лет, не болевших, не привитых или привитых однократно против краснухи, а также девушек от 18 до 25 лет, не привитых и не переболевших краснухой.
Перед вакцинацией женщин необходимо обратить особое внимание на дату последней менструации (исключить беременность) и проведение консультирования по контрацепции во избежание вакцинации женщин на фоне беременности и планирования беременности после её проведения.
Врач – эпидемиолог ГБУЗ РК «КРПЦ» В. В.Даньщикова
В.Даньщикова
Синдром врожденной краснухи (P35.0) > Справочник заболеваний MedElement > MedElement
Прогноз инфекции для плода определяется гестационным возрастом ко времени заражения.
Если беременная больна краснухой, в период до 8-й недели беременности инфекция развивается у 50-80% плодов.
Если инфицирование беременной произошло во II триместре, заражается не более 10-20% плодов.
В III триместре заражение плода относительно редко.
Данные о поражениях плода в зависимости от сроков инфицирования матери (Николов З. и Гетев Г., 1983):
| Сроки инфицирования матери | Последствия для плода |
| 3 – 7 недель | Смерть плода и аборт |
| 2 – 6 недель | Катаракта, микрофтальмия, ретинопатия |
| 5 – 7 недель | Пороки сердца |
| 5 – 12 недель | Поражение внутреннего уха и слуха |
| 8 – 9 недель | Пороки развития молочных зубов |
При поражении плода вирусом краснухи характерен классический синдром Грегга:
— глухота;
— поражение глаз (катаракта, реже глаукома, помутнение роговицы, миопия, недоразвитие век, ретинoпатия)$
— пороки сердца (чаще — незаращение артериального протока, возможны также ДМЖП, ДМПП, стеноз легочной артерии и аорты, транспозиция сосудов).

Помимо перечисленных классических проявлений, существует расширенный синдром краснухи, в который входит множество других аномалий развития, характерных для этой инфекции:
— микроцефалия;
— увеличенный родничок;
— поражение головного мозга;
— глаукoма;
— расщелина нёба;
— интерстициальная пневмония;
— гепатит;
— поражение вестибулярного аппарата;
— пороки развития скелета;
— поражение трубчатых костей;
— гепатоспленомегалия;
— пороки развития мочеполовой системы.
Для больных детей типичны низкая масса тела и маленький рост при рождении, дальнейшее отставание в физическом развитии.
Одни из наиболее характерных признаков врожденной краснухи — тромбоцитопеническая пурпура (может сохраняться в течение от 2 недель до 3 месяцев) и гемолитическая анемия. Частота тромбоцитопенической пурпуры составляет 15 – 20%. Тромбоцитопения обычно купируется спонтанно в течение 1-го месяца жизни. Летальный исход редко бывает обусловлен геморрагическим синдромом, несмотря на то, что тромбоцитопения может быть достаточно выражена.
При врожденной краснухе могут наблюдаться разнообразные поражения центральной нервной системы, тяжелые гормональные изменения (сахарный диабет, болезнь Аддисона, недостаток гормона роста).
У большинства инфицированных детей в период новорожденности отмечается бессимптомное течение болезни. У 70% из них впоследствии появляются признаки врожденной краснухи.
Краснуха – Ig G авидность в медицинском центре «Академия здоровья»
Краснуха — острое инфекционное заболевание, вызываемое вирусом краснухи. Наиболее часто болеют дети в возрасте 2-9 лет. Вирус выделяется с носоглоточным секретом, мочой и калом. Заражение происходит воздушно-капельным путем. Источник инфекции – больной человек, который заразен с момента появления признаков болезни и в течение 5 дней от начала высыпаний.
Вирус краснухи передается от матери к плоду через плаценту. Возбудитель краснухи проникает через слизистые оболочки верхних дыхательных путей и размножается в шейных лимфатических узлах, откуда попадает в кровь и поражает лимфоидную ткань.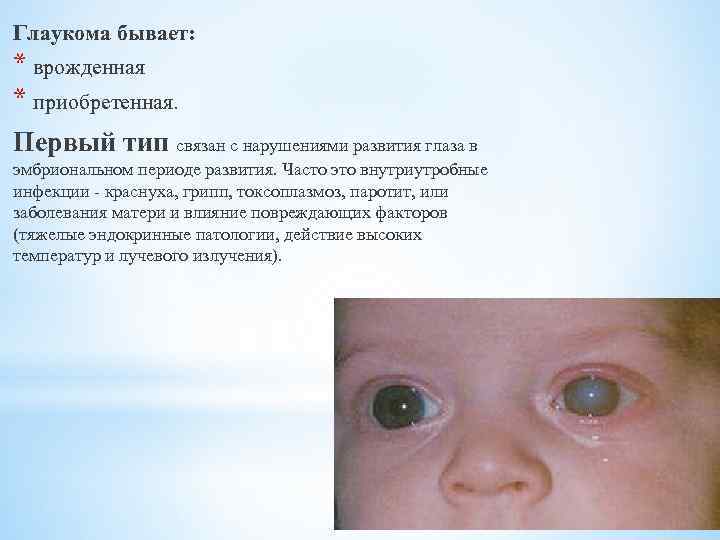 Инкубационный период составляет 15-24 дня. У детей болезнь протекает на фоне субфебрильной температуры тела и характеризуется появлением розовой мелкопятнистой сыпи на коже лица, туловища и конечностей. Через 2-3 дня сыпь исчезает. У взрослых болезнь протекает тяжелее: наблюдаются интоксикация, более выражено увеличение лимфоузлов и подъем температуры тела.
Инкубационный период составляет 15-24 дня. У детей болезнь протекает на фоне субфебрильной температуры тела и характеризуется появлением розовой мелкопятнистой сыпи на коже лица, туловища и конечностей. Через 2-3 дня сыпь исчезает. У взрослых болезнь протекает тяжелее: наблюдаются интоксикация, более выражено увеличение лимфоузлов и подъем температуры тела.
Заболевание краснухой в первые 3 месяца беременности приводит к трансплацентарному инфицированию плода и порокам его развития (катаракта, микроцефалия, порок сердца и др.) Нередко отмечается мертворождение, поэтому заболевание женщин в этот период является показанием к прерыванию беременности. Заболевание в последние 3 месяца беременности может привести к развитию клинических проявлений болезни у новорожденного ( врожденная краснуха). Антитела класса М к вирусу краснухи появляются в острый период и сохраняются до 2-х месяцев реже до 1 года. При врожденной краснухе антитела определяются у новорожденных детей. В дальнейшем они могут исчезнуть на 3-4-ом году жизни.
Значительное количество женщин не вакцинированы (10-20%), а следовательно, в репродуктивном возрасте не имеют иммунитета к вирусу краснухи. По этой причине диагностика острой формы краснушной инфекции у беременных женщин особенно важна. Обычно проводят тесты на определение IgM или берут анализ крови у женщин. Выявление острой фазы первичного заболевания, основанное на одном образце представляется сложным, так как IgM длительно персистируют, либо присутствуют в случае бессимптомного течения инфекции. Определение авидности специфических IgG оказывается особенно полезным для выявления первичной инфекции. Низкоавидные антитела встречаются при острой, недавно развившейся инфекции. Высокоавидные антитела – если встреча с инфекцией состоялась давно.
Клинико-эпидемиологический мониторинг краснухи у беременных в Алтайском крае
Цель исследования.ГОУ ВПО Алтайский государственный медицинский университет Росздрава, Барнаул; Краевой центр медицинской профилактики ГУЗ Краевая клиническая больница, Барнаул
 Анализ результатов клинико-эпидемиологического мониторинга краснухи у беременных в Алтайском крае для определения их значимости при проведении эпидемиологического надзора за краснушной инфекцией в целом.
Анализ результатов клинико-эпидемиологического мониторинга краснухи у беременных в Алтайском крае для определения их значимости при проведении эпидемиологического надзора за краснушной инфекцией в целом.Материал и методы. Проведен ретроспективный анализ заболеваемости краснухой за 18 лет (1992–2010) и анализ охвата прививками против краснухи населения Алтайского края за 2005–2010 гг. Комплекс методов диагностики краснухи, наряду с клиническими, включал количественное определение специфических IgG и IgM к вирусу краснухи, определение индекса авидности специфических IgG, выявление РНК вируса краснухи.
Результаты исследования. Разработана и внедрена система клинико-эпидемиологического мониторинга краснухи у беременных. Обследование беременных показало разнообразный спектр состояния иммунитета против вируса краснухи. Большинство обследованных беременных женщин в группе наблюдения (98,0%) имели высокоавидные антитела в защитном титре, образовавшиеся в результате перенесенной инфекции или проведенной вакцинации.
 Отмечено дальнейшее снижение заболеваемости краснухой в крае, все случаи острой формы краснухи подтверждены лабораторно.
Отмечено дальнейшее снижение заболеваемости краснухой в крае, все случаи острой формы краснухи подтверждены лабораторно. клинико-эпидемиологический мониторинг
краснуха
беременные женщины
Алтайский край
1. Алешкин В.А. Научное и методическое обеспечение эпидемиологического надзора за управляемыми детскими капельными инфекциями (корью, краснухой, дифтерией) // Мед. альманах. – 2009. – № 2. – С. 102–104.
2. Бектимиров Т.А. Вакцинопрофилактика краснухи. Мировой опыт иммунопрофилактики краснухи //
Вакцинация: Информ. Бюл. – 2004. – № 6. – С. 11–12.
3. Ежлова Е.Б. О состоянии заболеваемости краснухой и необходимости внедрения эпиднадзора за синдромом врожденной краснухи в России // Главврач. – 2006. – № 9. – C. 70–74.
4. Зверев В. В., Десятскова Р.Г. Врожденная краснуха // Вакцинация: Информ. бюл. – 2004. – № 6. – С. 7–8.
5. Зверев В. В., Юминова Н.В. Проблемы кори, краснухи и эпидемического паротита в Российской Федерации //Вопр. вирусол. – 2004. – № 3. – С. 8–11.
6. Онищенко Г.Г. Государственный доклад «О санитарно-эпидемиологической обстановке в Российской
Федерации в 2008 году». http: www.saphia.ru.
7. Онищенко Г.Г. Государственный доклад «О санитарно-эпидемиологической обстановке в Российской
Федерации в 2009 году». http: www.saphia.ru.
8. Поляков В.Е.и др. Краснушная инфекция в современных условиях // Эпид. и инфекц. бол. – 2004. – № 1. – С. 59–61.
9. Самойлович Е. О. Современная стратегия эпидемиологического надзора за коревой и краснушной инфекциями // Здравоохранение. – 2005. – № 11. – C. 11–14.
10. Семериков В.В. и др. Краснуха. – М.: Медицина, 2002.
11. Юминова Н.В. Диагностика краснухи в Российской Федерации // Вакцинация: Информ. бюл. – 2004. – № 6. – С. 5–6.
12. Strategic plan for measles and congenital rubella infection in the European Region of WHO. Copenhagen: 2003.
Copenhagen: 2003.
д-ра мед. наук, ст. препод. каф. эпидемиологии ГОУ ВПО АГМУ Росздрава
Адрес: 656024, Алтайский край, Барнаул, ул. Ляпидевского, д. 1
Телефон: 8(3852) 68-96-70, 68-98-07
E-mail: [email protected]
Генетическое разнообразие вируса краснухи на современном этапе реализации программы элиминации краснухи и предупреждения врожденной краснухи | Чехляева
1. База данных эпиднадзора за краснухой на основе определения нуклеотидных последовательностей (RubeNS). www.who-rubella.org .
2. Зверев В.В., Десятскова Р.Г. Врожденная краснуха. Бюллетень «Вакцинация. Новости вакцинопрофилактики». 2004, 6 (36).
3. Компьютеризованная информационная система по инфекционным заболеваниям (ЦИСИЗ).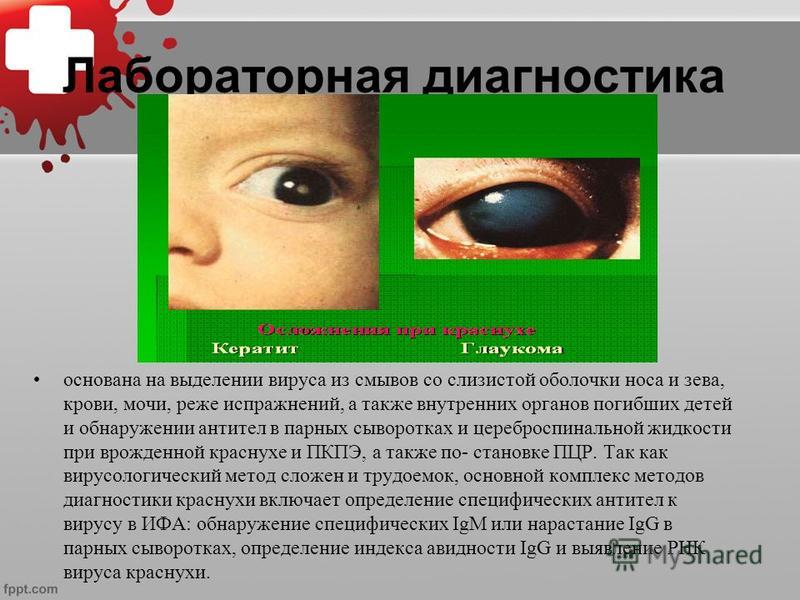 http://data.euro.who.int/cisid/.
http://data.euro.who.int/cisid/.
4. Лаврентьева И.Н., Семериков В.В., Жебрун А.Б., Фельдблюм И.В., Марков А.В. Краснуха в России: изменчивость возбудителя в период вакцинопрофилактики. Журн. микробиол. 2008, 3: 26-31.
5. Программа «Элиминация кори и краснухи в Российской Федерации» (2016 — 2020 гг.). https://rospotrebnadzor.ru/deyatelnost/epidemiological-surveillance/?ELEMENT_ID=5968.
6. Элиминация кори и краснухи и предупреждение врожденной краснушной инфекции. Стратегический план Европейского региона ВОЗ 2005-2010 гг. http://www.euro.who.int/__data/assets/pdf_file/0019/79030/E87772R.pdf.
7. Ai J., Xie Z., Liu G. et al. Etiology and prognosis of acute viral encephalitis and meningitis in Chinese children: a multicentre prospective study. BMC Infect Dis. 2017, 17(1): 494.
BMC Infect Dis. 2017, 17(1): 494.
8. Boehlen F., Balavoine J.F, de Moerloose P. Severe thrombocytopenic purpura due to rubella infection in a patient with systemic lupus erythematosus. Lupus. 2003, 2(2): 144-146.
9. Catlin F. Prevention of hearing impairment from infection and ototoxic drugs. Arch Otolaryngol. 1985, 111 (6): 377-384.
10. Dominguez G., Wang C-Y., Frey T.K. Sequence of the genome RNA of rubella virus: evidence for genetic rearrangement during togavirus evolution. Virology. 1990, 177: 225.
11. Fenner F., Pereira H.G., Porterfield J.S. et al. Family and generic names for viruses approved by the International Committee on Taxonomy of Viruses, June 1974. Intervirology, 3(3), 193-198.
12. Figueiredo C.A., Klautau G.B., Afonso A.M. et al. Isolation and genotype analysis of rubella virus from a case of Guillain-Barrй syndrome. J. Clin. Virol. 2008, 43(3): 343-345.
13. Frey T.K., Abernathy E.S., Bosma T.J. et al. Molecular analysis of rubella virus epidemiology across three continents, North America, Europe, and Asia, 1961-1997. J. Infect. Dis. 1998, 178 (3): 642-650.
14. Global and regional immunization profile. European Region. 2018. https://www.who.int/immunization/monitoring_surveillance/data/gs_eurprofile.pdf?ua=1.
15. Global measles and rubella laboratory network support for elimination goals, 2010—2015. Wkly Epidemiol. Rec. 2016, 91: 240-246.
16. International Committee on Taxonomy of Viruses (ICTV): Taxonomy release 2018b. https://talk.ictvonline.org/files/master-species-lists/m/msl/8266.
International Committee on Taxonomy of Viruses (ICTV): Taxonomy release 2018b. https://talk.ictvonline.org/files/master-species-lists/m/msl/8266.
17. Jin L., Thomas B. Application of molecular and serological assays to case based investigations of rubella and congenital rubella syndrome. J. Med. Virol. 2007, 79 (7): 1017-1024.
18. Katow S., Minahara H., Fukushima M. et al. Molecular epidemiology of rubella by nucleotide sequences of the rubella virus E1 gene in three East Asian countries. J. Infect. Dis. 1997, 176 (3): 602-616.
19. Marks M., Marks J.L. Viral arthritis. Clin. Med. (Lond). 2016, 16(2): 129-134.
20. Martinez-Torres A.O., Mosquera M.M., Sanz J.C. et al. Phylogenetic analysis of rubella virus strains from an outbreak in Madrid, Spain, from 2004 to 2005. J. Clin. Microbiol. 2009, 47 (1): 158-163.
J. Clin. Microbiol. 2009, 47 (1): 158-163.
21. Pether J.V., Caul E.O., Betteridge T.J. et al. Fatal pneumonia after glandular fever and rubella. Lancet. 1989, 1(8648): 1210.
22. Rubella — Elimination of rubella and congenital rubella syndrome in the Americas. https://www.paho.org/hq/index.php?option=com_content&view=article&id=10801:2015-elimination-rubellacongenital-syndrome-americas&Itemid=40721&lang=en.
23. Rubella virus nomenclature update: 2013. Wkly Epidemiol. Rec. 2013, 32: 337-348.
24. Standardization of the nomenclature for genetic characteristics of wild-type rubella viruses. Wkly Epidemiol. Rec. 2005, 14: 126-132.
25. The role of extended and whole genome sequencing for tracking transmission of measles and rubella viruses: report from the Global Measles and Rubella Laboratory Network meeting, 2017. Wkly Epidemiol. Rec. 2018, 93: 55-59.
The role of extended and whole genome sequencing for tracking transmission of measles and rubella viruses: report from the Global Measles and Rubella Laboratory Network meeting, 2017. Wkly Epidemiol. Rec. 2018, 93: 55-59.
26. Update of standard nomenclature for wild-type rubella viruses, 2007. Wkly Epidemiol. Rec. 2007, 84: 216-222.
27. Vauloup-Fellous C., Hubschen J.M., Abernathy E.S. et al. Phylogenetic analysis of rubella viruses involved in congenital rubella infections in France between 1995 and 2009. J. Clin. Microbiol. 2010, 48 (7): 2530-2535.
28. World Health Organization. Global Measles and Rubella strategic plan 2012-2020. 2011. https://apps.who.int/iris/bitstream/handle/10665/44855/9789241503396_eng.pdf.
29. Zheng D.P., Frey T.K., Icenogle J. et al. Global distribution of rubella virus genotypes. Emerging Infect. Dis. 2003, 9 (12): 1523-1530.
Zheng D.P., Frey T.K., Icenogle J. et al. Global distribution of rubella virus genotypes. Emerging Infect. Dis. 2003, 9 (12): 1523-1530.
30. Zheng D.P., Zhou Y.M., Zhao K. et al. Characterization of genotype II Rubella virus strains. Arch. Virol. 2003, 148 (9): 1835-1850.
31. Zheng D.P., Zhu H., Revello M.G. et al. Phylogenetic analysis of rubella virus isolated during a period of epidemic transmission in Italy, 1991-1997. J. Infect. Dis. 2003, 187 (10): 1587-1597.
Краснуха: симптомы, диагностика и лечение
Краснуха – это острая инфекция вирусной природы, которая проявляется в виде характерных высыпаний по всему телу кроме ладоней и ступней, а также общей интоксикацией организма умеренной степени на фоне сопутствующего увеличения лимфатических узлов и реакции крови. Вирус краснухи передается воздушно-капельным путем и попадает в организме через верхние дыхательные пути. Инкубационный период длится от 10 до 25 дней. Характерные для краснухи высыпания первоначально появляются на лице, затем быстро распространяются по всему телу.
Вирус краснухи передается воздушно-капельным путем и попадает в организме через верхние дыхательные пути. Инкубационный период длится от 10 до 25 дней. Характерные для краснухи высыпания первоначально появляются на лице, затем быстро распространяются по всему телу.
Симптомы и признаки
Признаки краснухи у взрослых обычно начинаются с катаральных проявлений:
- повышенная температура;
- общая слабость и недомогание;
- головная боль;
- слезотечение и светобоязнь;
- небольшой насморк;
- першение в горле и сухой насморк;
- легкое воспаление горла и слизистой.
Симптомы краснухи начальной стадии – это увеличенные лимфатические узлы в затылочной и среднешейной области. Основной симптом краснухи – это специфическая сыпь, появляющаяся с первых дней болезни, распространяется по всему теле буквально за сутки. Сыпь начинает распространение с области шеи, за ушами, под волосами и на лице, оставляя нетронутыми ладони и подошвы. Сыпь представляет собой мелкие красные или розовые пятна округлой формы, имеющие ровные края и не возвышающиеся над кожей.
Сыпь представляет собой мелкие красные или розовые пятна округлой формы, имеющие ровные края и не возвышающиеся над кожей.
У вас появились симптомы краснухи?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Пути заражения и факторы риска
Вирус краснухи практически неустойчив к внешней среде, легко распадается под действием ультрафиолета, нагрева и дезинфицирующих средств. При этом он легко переносит замораживание и живет несколько часов при комнатной температуре. Краснуха при беременности через плаценту передается плоду. При этом наблюдается врожденная краснуха у детей.
Самыми восприимчивыми к вирусу являются женщины детородного возраста. Распространение и размножение вируса в крови провоцирует работу иммунной системы, под воздействием которой вырабатываются антитела к краснухе, имеющие стойкое пожизненное действие. Краснуха может протекать в пассивной форме, в таком случае у женщин наблюдается реакция крови – краснуха igg положительный. На сегодняшний день единственным фактором риска заражения вирусов является тесный контакт с больным острой или стертой формами заболевания.
Осложнения
Осложнения после краснухи встречаются редко и обуславливаются сопутствующей бактериальной инфекцией. Самую большую опасность представляет краснуха при беременности, так как оказывает негативное влияние на нормальное развитие плода и даже может вызвать его внутриутробную смерть.
Среди бактериальных инфекционных заболеваний можно выделить пневмонию, энцефалит, ангину, отит, артрит и другие.
Диагностика
Диагностика краснухи у взрослых проводится комплексно, включает следующие мероприятия:
- опрос пациента и внешний осмотр – на данной стадии устанавливается, проводилась ли вакцинация краснухи, когда получена последняя прививка от краснухи, а также проводится детальный сбор клинической картины и всех проявлений в пассивное время инкубационного периода.
В момент проявления высыпаний становится актуальным проведение лабораторных исследований для выявления антител к краснухе. Здесь наиболее информативными являются следующие методы:
- серодиагностика – основывается на исследовании крови с целью выявления титров антител М и G. Также данное исследование проводится беременным женщинам для выявления предрасположенности к заболеванию, при этом краснуха положительную реакцию имеет в случае ранее перенесенного заболевания;
- вирусологическое исследование направлено на выявление самого вируса в организме человека. Исследование проводится из любых смывов – крови, слюны, мочи, кала и др. Данный метод наиболее информативен в период с 7 по 14 день инкубационного периода;
- полимеразная цепная реакция или ПЦР является самым информативным методом выявления титра положительной краснухи и основывается на синтезе двух предыдущих методов.
Окончательный диагноз выставляется с учетом всех проведенных исследований. Неспецифическим исследованием является общий анализ крови, показывающий увеличение лимфоцитов и высокие значения СОЭ.
Лечение
Лечение недуга заключается в создании щадящего режима, так как выздоровление происходит само собой в момент формирования иммунного ответа на проникший вирус. Сколько краснуха может длиться? Это зависит от силы иммунной системы организма, но в среднем период острой стадии болезни занимает 5-7 дней, при этом инкубационный период составляет 10-25 дней.
В случае тяжелого протекания болезни назначается симптоматическое лечение:
- жаропонижающие средства;
- седативные препараты;
- прием антигистаминов;
- средства, направленные на дезинтоксикацию организма.
Профилактика
Профилактика распространения вируса заключается в своевременности прививок от краснухи.
Вакцина от краснухи вводится дважды – первый раз в 12-16 месяцев, второй – в возрасте 6 лет. Девочки подросткового возраста и молодые женщины должны повторно проходить ревакцинацию. В случае контакта с заболевшим возможно экстренное введение противокраснушного иммуноглобулина. Прогноз выздоровления благоприятный. После перенесенного заболевания вырабатывается пожизненный иммунитет.
Как записаться к врачу
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) вам окажут необходимую помощь в лечении краснухи у взрослых. Здесь ведут прием лучшие специалисты. Записаться к терапевту вы можете по телефону +7 (495) 775-73-60, с помощью мобильного приложения или формы записи на сайте. Наша клиника расположена в ЦАО по адресу: Москва 2-й Тверской-Ямской переулок д.10, станция метро Маяковская.
ПОЛИКЛИНИКА №6
Краснуха (она же рубелла или немецкая корь) — это распространенная острая вирусная инфекция. Вирус краснухи является нестойким в окружающей среде, чувствительным к действию температуры и химических веществ.
Группа риска заболевания краснухой
Краснухой болеют преимущественно дети в возрасте 2—9 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Однако в последние годы среди заболевших наблюдается увеличение доли подростков и взрослых.
Сезон заболеваемости
Наблюдается в любое время года, с подъемом в холодный период.
Как происходит заражение
Передается вирус краснухи, как правило, воздушно-капельным путем при контакте с больным человеком. Кроме того, вирус может передаваться от матери к плоду через плаценту при беременности.
Краснуха считается заразной 7 дней до появления сыпи и еще 2—3 нед после ее исчезновения.
Инкубационный (скрытый) период длится примерно 2—3 недели.
Первые признаки болезни
незначительное повышение температуры (38 — 38,5°C)
насморк ,заложенность носа, першение в горле, сухой кашель
припухание затылочных, заднешейных, заушных лимфоузлов
Появление мелкопятнистой бледно-розовой сыпи вначале на коже лица, затем на всем теле.
В 30—50 % случаев краснуха протекает без симптомов, но человек при этом представляет опасность заражения для окружающих.
Последствия краснухи
Заболевание у детей протекает легко, осложнения наблюдаются редко. У подростков и взрослых краснуха протекает значительно тяжелее. Более выражена лихорадка, явления интоксикации (недомогание, разбитость) отмечаются поражения глаз (конъюнктивит).
Краснуха и беременность
Наибольшую опасность краснуха представляет для беременных, а точнее для плода. В зависимости от срока беременности, на котором происходит заражение, у плода могут формироваться множественные пороки развития
поражение органа зрения (катаракта, глаукома, помутнение роговицы)
органа слуха (глухота), сердца (врожденные пороки)
дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость)
костей, внутренних органов (желтуха, увеличение печени, миокардит).
Риск развития отклонений у плода
При сроке 3-4 недели — 60%
При сроке 9-12 недель — 15%
При сроке 13-16 недель — 7%.
В 15 % случаев краснуха у беременных приводит к выкидышу, мертворождению.
Группы лиц, подлежащие обследованию на краснуху
Женщины, планирующие беременность, а также беременные с целью выявления группы риска. Если женщина ранее не болела краснухой или она не может сказать, болела она краснухой или нет, необходимо исследовать уровень специфического иммуноглобулина (IgG) ·
Беременные с подозрением на инфицирование вирусом краснухи. Необходимо определение специфических иммуноглобулинов ( IgM и IgG).
Что делать, если женщина не болела краснухой до беременности и не привита, но имела контакт с больным краснухой?
Женщин, ранее не болевших краснухой, не получавших прививки против краснухи и следовательно не имеющих антител к вирусу краснухи, рекомендуется вакцинировать до предполагаемой беременности. Вакцинация должна быть выполнена за 3 месяца до наступления беременности. ·
Беременная женщина, особенно относящаяся к группе риска, должна избегать любого контакта с больным экзантемной инфекцией. ·
Констатация инфицирования беременной на ранней стадии (до 16 недели) является абсолютным показанием для прерывания беременности.
Профилактика
Вакцинацию следует проводить
Детям от 12 до 18 месяцев — однократно с обязательной ревакцинацией в возрасте от 6 до 14 лет.
Детям ранее не болевшим и не привитым до 17 лет
Девушкам ранее не болевшим и не привитым от 17 до 25 лет с возможной ревакцинацией перед планируемой беременностью (в случае отсутствия в крови специфических антител).
После вакцинации от краснухи женщинам назначают контрацепцию на 3 месяца.
Если все же беременность наступила, прерывать ее не обязательно: риск врожденной краснухи, вызванной вакцинным штаммом – 2%.
Руководство по видеонаблюдению | Синдром врожденной краснухи | УИ | Вакцины
Версия для печати pdf icon [8 страниц]
Авторы: Татьяна Ланциери, MD; Сьюзан Редд; Эмили Абернати, MS; Джозеф Айсногл, доктор философии
Описание болезни
Синдром врожденной краснухи (СВК) — это заболевание у младенцев, которое возникает в результате инфицирования матери вирусом краснухи во время беременности. Когда заражение краснухой происходит на ранних сроках беременности, это может привести к серьезным последствиям, таким как выкидыши, мертворождения и совокупность серьезных врожденных дефектов у младенцев.Риск врожденных инфекций и дефектов наиболее высок в течение первых 12 недель беременности и затем снижается; после инфицирования на 20-й неделе (или позже) гестации дефекты возникают редко. [1–3] Общие врожденные дефекты СВК включают катаракту, врожденные пороки сердца, нарушение слуха и задержку развития. Младенцы с СВК часто имеют более одного из этих признаков, но могут также иметь один дефект, чаще всего нарушение слуха. См. Главу 14 «Краснуха» для получения дополнительной информации об инфекции краснухи.
Фон
Связь между врожденной катарактой и инфекцией краснухи у матери была впервые установлена в 1941 году австралийским офтальмологом Норманом Греггом, который заметил необычное количество младенцев с катарактой после эпидемии краснухи в 1940 году [4]. В отсутствие вакцинации краснуха была эндемическим заболеванием, эпидемии которого происходили каждые 6–9 лет. Если заражение краснухой происходило среди беременных без иммунитета, имели место случаи СВК. Во время глобальной пандемии краснухи 1962–1965 гг., По оценкам, 12 человек.В Соединенных Штатах было зарегистрировано 5 миллионов случаев краснухи, что привело к 2 000 случаев энцефалита, 11 250 терапевтическим или самопроизвольным абортам, 2100 неонатальным смертельным случаям и 20 000 младенцев, родившихся с СВК [5].
В 1969 г. в США были лицензированы живые аттенуированные вакцины против краснухи. Целью программы вакцинации против краснухи была и остается профилактика врожденных инфекций краснухи, включая СВК. [5] В 2004 г. независимая группа международно признанных экспертов в области общественного здравоохранения, инфекционных заболеваний и иммунизации рассмотрела имеющиеся данные по эпидемиологии краснухи и единогласно согласилась с тем, что элиминация краснухи (i.е., отсутствие круглогодичной эндемичной передачи) было достигнуто в Соединенных Штатах [6]. В течение 2005–2017 гг. Количество зарегистрированных случаев СВК в США резко сократилось до <1 случая в год (Центры по контролю и профилактике заболеваний [CDC], неопубликованные данные). Среди 15 случаев СВК, произошедших за это время, все, кроме одного, были известными случаями завоза (CDC, неопубликованные данные). Из 47 случаев СВК, произошедших в период 1998–2017 гг., Мать родилась за пределами США в 41 (89%).
Хотя краснуха ликвидирована в Соединенных Штатах, она продолжает оставаться эндемическим заболеванием во многих частях мира. По оценкам, более 100 000 младенцев во всем мире ежегодно рождаются с СВК. [7] Согласно опросу стран-членов Всемирной организации здравоохранения (ВОЗ), количество стран, включивших вакцины против краснухи в свои плановые национальные программы иммунизации, увеличилось с 83 в 1996 году до 148 (76%) стран в 2016 году. По состоянию на декабрь 2016 г. в Американском регионе ВОЗ и Европейском регионе установлены цели элиминации краснухи, подтвержденные в Американском регионе в 2015 г.[8] Регион Юго-Восточной Азии поставил цель по сокращению краснухи / СВК (95%) к 2020 г. [9] Регион Западной части Тихого океана установил цель элиминации краснухи без конкретной даты; а в регионах Восточного Средиземноморья и Африки в настоящее время нет целей по ликвидации. В 2011 г. ВОЗ рекомендовала всем странам, предоставляющим 2 дозы противокоревой вакцины, но не внедрившим вакцину против краснухи, рассмотреть возможность включения вакцины, содержащей краснуху, в свои программы иммунизации [10]. В 2011 г. элиминация краснухи и СВК была подтверждена в США, а в 2014 г. сообщалось о сохранении элиминации.[9,11]
Поддержание ликвидации
Соединенные Штаты установили и достигли цели ликвидации СВК и местной передачи краснухи. Как отмечалось выше, элиминация эндемической краснухи была задокументирована и подтверждена в США в 2004 г. [6] Однако из-за международных поездок и стран, в которых не проводится плановая вакцинация против краснухи, завозные случаи краснухи и СВК все еще имеют место. Чтобы поддерживать элиминацию, Соединенные Штаты должны продолжать поддерживать высокий уровень вакцинации детей; обеспечить вакцинацию женщин детородного возраста, особенно женщин в Соединенных Штатах, родившихся за пределами Соединенных Штатов; и поддерживать эффективный эпиднадзор как за краснухой, так и за СВК.
Вакцинация
Конкретную информацию о вакцинации вакцинами, содержащими краснуху, можно найти в Розовой книге, в которой представлены общие рекомендации, включая планирование и использование вакцины, стратегии иммунизации для поставщиков, состав вакцины, побочные эффекты и реакции, хранение и обращение с вакцинами, а также противопоказания и меры предосторожности.
Начало страницы
Определение регистра
Определение случая для классификации случаев
Следующее определение случая СВК было одобрено Государственным и территориальным эпидемиологами (CSTE) и опубликовано в 2009 году.[12]
Подозреваемый: Младенец, не отвечающий критериям вероятного или подтвержденного случая, но имеющий одно или несколько из следующих результатов:
- катаракты,
- врожденная глаукома,
- врожденный порок сердца (чаще всего открытый артериальный проток или стеноз периферической легочной артерии),
- нарушение слуха,
- пигментная ретинопатия,
- пурпура,
- гепатоспленомегалия,
- желтуха,
- микроцефалия,
- задержка развития,
- менингоэнцефалит, OR
- рентгенопрозрачная болезнь костей.
Вероятно: Младенец, у которого нет лабораторного подтверждения заражения краснухой, но имеет как минимум два из следующих, без более вероятной этиологии:
- катаракта или врожденная глаукома,
- врожденный порок сердца (чаще всего открытый артериальный проток или стеноз периферической легочной артерии),
- нарушение слуха, ИЛИ
- пигментная ретинопатия;
ИЛИ
Младенец, у которого нет лабораторного подтверждения заражения краснухой, но у него есть хотя бы одно или несколько из следующих, без более вероятной этиологии:
- катаракта или врожденная глаукома,
- врожденный порок сердца (чаще всего открытый артериальный проток или стеноз периферической легочной артерии),
- нарушение слуха, ИЛИ
- пигментная ретинопатия;
И одно или несколько из следующих:
- пурпура,
- гепатоспленомегалия,
- микроцефалия,
- задержка развития,
- менингоэнцефалит, или
- рентгенопрозрачная болезнь костей.
Подтверждено: Младенец по крайней мере с одним из симптомов, клинически соответствующих синдрому врожденной краснухи, перечисленным выше, и лабораторными доказательствами врожденной инфекции краснухи, продемонстрированными:
- выделение вируса краснухи, ИЛИ
- обнаружение антител иммуноглобулина M (IgM) к краснухе, OR
- уровень детских антител к краснухе, который сохраняется на более высоком уровне и в течение более длительного периода времени, чем ожидается в результате пассивного переноса материнских антител (т.д., титр краснухи, который не снижается с ожидаемой скоростью снижения в 2 раза в месяц), OR
- образец, положительный по результатам ПЦР на вирус краснухи.
Только инфекция: Младенец без каких-либо клинических симптомов или признаков краснухи, но с лабораторными доказательствами инфекции, продемонстрированными:
- выделение вируса краснухи, ИЛИ
- обнаружение антител IgM, специфичных к краснухе, ИЛИ
- уровень детских антител к краснухе, который сохраняется на более высоком уровне и в течение более длительного периода времени, чем ожидается в результате пассивного переноса материнских антител (т.д., титр краснухи, который не падает с ожидаемой скоростью двукратного снижения в месяц), ИЛИ
- образец, положительный по результатам ПЦР на вирус краснухи.
Комментарий: В вероятных случаях одно или оба заболевания глаз (катаракта и врожденная глаукома) следует рассматривать как единое осложнение. В случаях, классифицируемых только как инфекция, если какие-либо совместимые признаки или симптомы (например, нарушение слуха) выявляются позже, случай переклассифицируется как подтвержденный.
Эпидемиологическая классификация импортируемых из-за рубежа и приобретенных в США
Случаи синдрома врожденной краснухи будут эпидемиологически классифицированы как завезенные за границу или приобретенные в США, в зависимости от источника инфекции у матери, с использованием приведенных ниже определений, которые соответствуют классификации случаев краснухи.
Случай, завезенный за границу: Для того чтобы быть классифицированным как случай СВК, завезенный за границу, мать должна была заразиться краснухой за пределами Соединенных Штатов или, при отсутствии документально подтвержденной инфекции краснухи, мать находилась за пределами Соединенных Штатов в течение хотя бы части период, когда она могла переболеть краснухой, которая повлияла на ее беременность (от 21 дня до зачатия и до первых 24 недель беременности).
Случай, приобретенный в США: Случай, приобретенный в США, — это случай, когда мать заразилась краснухой в результате контакта в Соединенных Штатах. Случаи заражения в США подразделяются на 4 группы, как описано в разделе классификации случаев краснухи в главе 14 «Краснуха».
Примечание. Случаи, связанные с импортом, импортом и импортом вирусов за рубежом, вместе считаются случаями, связанными с импортом.
Штаты могут также выбрать классификацию случаев как «импортированных за пределами штата», если они импортированы из другого штата США.Однако для национальной отчетности случаи будут классифицированы как завезенные из-за границы или приобретенные в США.
Начало страницы
Лабораторные испытания
Диагностические тесты, используемые для подтверждения СВК, включают серологические тесты и обнаружение вируса краснухи.
Для получения подробной и конкретной информации о сборе и транспортировке образцов см. Главу 22 «Лабораторная поддержка эпиднадзора за болезнями, предупреждаемыми с помощью вакцин».
Сбор образцов
Сбор и отправка образцов являются важными шагами в получении лабораторного диагноза или подтверждения болезней, предупреждаемых с помощью вакцин.Опубликованы инструкции по сбору образцов и обращению с микробиологическими агентами. Также доступна информация об использовании лабораторий CDC в качестве поддержки для справочной информации и эпиднадзора за болезнями; это включает
Справочные центры по профилактике вакцин APHL / CDC pdf icon [2 страницы] внешний значок может выполнять ОТ-ПЦР в реальном времени и генотипирование краснухи.
Конкретные инструкции по сбору и отправке образцов можно получить на веб-сайте CDC по краснухе или связавшись с отделением по профилактике вирусных вакцин CDC по телефону 404-639-4557.Образцы для выделения вируса и генотипирования должны быть отправлены в CDC в соответствии с указаниями Департамента здравоохранения штата.
Начало страницы
Отчетность и уведомление о деле
Сообщение о делах в пределах юрисдикции
В каждом штате и территории (юрисдикции) есть постановления или законы, регулирующие отчетность о болезнях и состояниях, имеющих значение для общественного здравоохранения. [13] В этих нормативных актах и законах перечислены заболевания, о которых необходимо сообщать, и описаны лица или группы, ответственные за отчетность, такие как поставщики медицинских услуг, больницы, лаборатории, школы, детские сады и учреждения по уходу за детьми и другие учреждения.Лица, сообщающие информацию, должны связаться с департаментом здравоохранения юрисдикции / штата для получения требований к отчетности в конкретной юрисдикции. Отчет о случаях синдрома врожденной краснухи включен в виде значка pdf в Приложении 17 [2 страницы], чтобы служить руководством для сбора данных во время расследования зарегистрированных случаев.
Уведомление о случае в CDC
Предварительные уведомления о случаях СВК должны быть отправлены юрисдикцией / департаментом здравоохранения штата в CDC или непосредственно Сьюзан Редд в NCIRD, CDC по телефону: 404-639-8763 или по электронной почте.Уведомления следует отправлять в Национальную систему надзора за подлежащими регистрации заболеваниями (NNDSS) с использованием кода события 10370. Отчетность не должна откладываться из-за неполной информации или отсутствия лабораторного подтверждения; После завершения расследования дела данные, ранее представленные в NNDSS, должны быть обновлены с учетом имеющейся новой информации.
Отчет о случаях синдрома врожденной краснухи Рабочий лист (Приложение 17 значок в формате pdf [2 страницы]) используется для сбора клинической и лабораторной информации о случаях СВК, о которых сообщают органы власти и местные департаменты здравоохранения.Случаи СВК классифицируются по году рождения пациента.
Следующие данные имеют эпидемиологическое значение и должны быть собраны в ходе расследования случая. Дополнительную информацию также можно получить по указанию государственного департамента здравоохранения.
- Демографические данные
- Имя
- Адрес
- Возраст
- Секс
- Этническая принадлежность
- Гонка
- Страна рождения (мать)
- Продолжительность пребывания в США (мать)
- Источник отчетности
- Уезд
- Самая ранняя заявленная дата
- Клинический
- Симптомы или синдромы
- Катаракты
- Нарушение слуха
- Задержка развития
- Вид врожденного порока сердца
- Пигментная ретинопатия
- Пурпура
- Рентгенопрозрачная болезнь костей
- Гепатоспленомегалия
- Менингоэнцефалит
- Микроцефалия
- Другое
- Симптомы или синдромы
- Результат (младенец выжил или умер)
- Дата смерти
- Результаты патологоанатомического исследования
- Свидетельство о смерти диагностирует
- Лаборатория (выполняется как для матери, так и для младенца)
- Изоляция вируса
- Генотип
- Результаты ПЦР
- Материнский анамнез
- Сроки вакцинации против краснухи
- Количество введенных доз вакцины
- Если не вакцинирован, причина
- Страна вакцинации
- Документация в анамнезе о заражении краснухой или заболевании во время беременности
- Результаты лабораторных исследований краснухи
- История беременностей в США и за их пределами (включая страну и годы беременности)
- Выезд за пределы США.С. во время беременности (страны посещения с датами)
- Контакты с иностранными путешественниками во время беременности
- Эпидемиологический
- Настройка коробки передач
- Источник передачи (например, возраст, прививочный статус, родство с умершим)
- Источник воздействия
- История путешествий
Начало страницы
Расследование дела
Случаи СВК, приобретенного в США, представляют собой дозорные события, указывающие на наличие инфекции краснухи в сообществе, которое ранее могло быть нераспознанным.Диагноз единичного случая СВК, приобретенного в США, в сообществе должен привести к усилению эпиднадзора за краснухой и СВК, а также к расследованию, чтобы определить, где мать заразилась краснухой. Если мать подверглась заражению в другой юрисдикции, должностным лицам органов здравоохранения юрисдикции / штата следует связаться с представителями другой юрисдикции, чтобы предупредить должностных лиц общественного здравоохранения о возможном распространении краснухи.
Младенцы с СВК могут иметь различные проявления синдрома в зависимости от времени инфицирования во время беременности.Младенцы, рожденные от женщин, инфицированных краснухой во время беременности, должны быть обследованы на наличие инфекции и СВК. Однако, в зависимости от гестационного возраста младенца на момент инфицирования матери, симптомы могут не проявляться после 20 недель беременности; единственным дефектом может быть нарушение слуха. Кроме того, некоторые дети инфицированы внутриутробно, но не имеют врожденных дефектов.
Лабораторное подтверждение следует искать во всех случаях подозрения на СВК, независимо от признаков или симптомов.
Ведение активного наблюдения
Эпиднадзор за СВК должен осуществляться, когда подтвержденные или вероятные случаи краснухи задокументированы в условиях, где беременные женщины могли заразиться.[14] За женщинами, заразившимися краснухой во время беременности, следует следить за исходом родов и проводить соответствующее тестирование новорожденного после рождения. Медицинским работникам следует рекомендовать обследовать детей, рожденных с состояниями, совместимыми с СВК, и собирать образцы для выявления вирусов, а также проводить тест на антитела IgM к краснухе у детей с подозрением на СВК.
Оптимизация отчетности с использованием электронных методов
Хотя многие системы эпиднадзора по-прежнему полагаются на бумагу и карандаш для сбора данных, использование данных из таких источников, как электронные медицинские записи, электронные отчеты о случаях заболевания и информационные системы клинических лабораторий (LIMS), может значительно повысить скорость отчетности, повысить качество данных и снизить нагрузка.[15–21]
Предотвратить передачу инфекции от младенцев с помощью CRS
Случаи американской краснухи были зарегистрированы среди восприимчивых лиц, оказывающих помощь младенцам с СВК. [22] Поскольку младенцы могут выделять вирус в течение продолжительных периодов времени (до 1 года или дольше), младенцев с СВК следует считать заразными до тех пор, пока им не исполнится 1 год или пока 2 клинических образца, полученные с интервалом в 1 месяц, не станут отрицательными на вирус краснухи. ОТ-ПЦР в реальном времени или обычная; культура тоже приемлема.Большинство младенцев выделяют вирус в течение 3 месяцев после рождения, поэтому скрининг обычно начинается через 3 месяца после того, как можно было бы разумно ожидать снижения. Младенцы с СВК должны быть помещены в контактную изоляцию при любой госпитализации до 1 года или до тех пор, пока ребенок не перестанет считаться заразным. Кроме того, должностным лицам здравоохранения следует рассмотреть возможность исключения младенцев с СВК из детских учреждений до тех пор, пока они не перестанут считаться заразными. Лица, контактирующие с младенцами с СВК, должны иметь документально подтвержденные доказательства иммунитета к краснухе (см. Главу 14, «Краснуха»), а лица, ухаживающие за младенцами с СВК, должны знать о потенциальной опасности младенцев для восприимчивых контактов с беременными.
Начало страницы
Список литературы
- Peckham CS. Клинико-лабораторное исследование детей, инфицированных в утробе матери краснухой. Arch Dis Child 1972; 47 (254): 571–77. DOI: 10.1136 / ADC.47.254.571
- Вебстер WS. Обновление тератогенов: врожденная краснуха. Тератология 1998; 58 (1): 13–23. DOI: 10.1002 / (SICI) 1096-9926 (199807) 58: 1 <13: AID-TERA5> 3.0.CO; 2-2
- Миллер Э., Крэдок-Уотсон Дж. Э., Поллок ТМ. Последствия подтвержденной краснухи у матери на последующих сроках беременности. Ланцет 1982; 2 (8302): 781–4. DOI: 10.1016 / S0140-6736 (82) 92677-0
- Грегг Н.М. Врожденная катаракта у матери после немецкой кори. Эпидемиол. Инфекция 1991; 107 (1): 3–14. DOI: 10.1017 / S0950268800048627
- Национальный центр инфекционных болезней. Эпиднадзор за краснухой. Bethesda, MD: Министерство здравоохранения, образования и социального обеспечения США; 1969.
- CDC. Ликвидация краснухи и синдрома врожденной краснухи — США, 1969–2004 гг. MMWR Morb Mortal Wkly Rep 2005; 54 (11): 279–82.
- Робертсон С.Е., Фезерстоун Д.А., Гачич-Добо М., Херш Б.С. Краснуха и синдром врожденной краснухи: обновленная информация в мире. Rev Panam Salud Publica 2003; 14 (5): 306–15. DOI: 10.1590 / S1020-49892003001000005
- PAHO. Американский регион объявлен первым в мире регионом по ликвидации краснухи. Вашингтон, округ Колумбия: ПАОЗ; 2015 25 апреля.
- ВОЗ. Контроль и ликвидация синдрома краснухи и врожденной краснухи — глобальный прогресс, 2000–2014 гг. Значок pdf [12 страниц] external icon. Wkly Epidemiol Rec 2015; 90 (39): 510–6.
- Вакцины против краснухи: позиционный документ ВОЗ pdf icon [16 страниц] external icon. Wkly Epidemiol Rec 2011; 86 (29): 301–16.
- CDC. Документирование и проверка элиминации кори, краснухи и синдрома врожденной краснухи в Регионе стран Америки: Национальный отчет США, 2012 г. Атланта, Джорджия: CDC; 2012.
- CSTE. Отчетность в области общественного здравоохранения и национальное уведомление о синдроме врожденной краснухи pdf icon [11 страниц] external icon.Заявление о позиции CSTE 09-ID-61. Атланта, Джорджия: CSTE; 2009.
- Roush S, Birkhead G, Koo D, Cobb A, Fleming D. Обязательное сообщение о заболеваниях и состояниях медицинскими работниками и лабораториями. JAMA 1999; 282 (2): 164–70. DOI: 10.1001 / jama.282.2.164
- CDC. Контроль и профилактика краснухи: оценка и ведение подозреваемых вспышек краснухи у беременных женщин и эпиднадзор за синдромом врожденной краснухи. MMWR Recomm Rep 2001; 50 (RR-12): 1–23.
- CDC. Прогресс в улучшении эпиднадзора за болезнями на уровне штатов и на местах — США, 2000–2005 гг. MMWR Morb Mortal Wkly Rep 2005; 54 (33): 822–5.
- CSTE. Улучшение практики общественного здравоохранения за счет расширения возможностей сообщества общественного здравоохранения для электронного обмена информацией с помощью внешнего значка HL7 CDA pdf [5 страниц]. Заявление о позиции CSTE 13-SI-03. Атланта, Джорджия: CSTE; 2013.
- CSTE. Общая структура данных для национальных регистрируемых болезней pdf icon [6 страниц] external icon.Заявление о позиции CSTE 15-EB-01. Атланта, Джорджия: CSTE; 2015.
- Smith PF, Hadler JL, Stanbury M, Rolfs RT, Hopkins RS; Группа стратегии наблюдения CSTE. «План версии 2.0»: обновление эпиднадзора за общественным здравоохранением в 21 веке. J Управление общественного здравоохранения 2013; 19 (3): 231–9. DOI: 10.1097 / PHH.0b013e318262906e
- CSTE. Обзор и рекомендации для Национальной системы надзора за регистрируемыми заболеваниями: перспективы государственных и местных департаментов здравоохраненияpdf iconeexternal icon.Атланта, Джорджия: CSTE; 2013.
- CSTE. Национальные оценки электронной лабораторной отчетности в департаментах здравоохранения за 2004–2010 гг.: Выводы и рекомендации значок pdf [4 страницы] внешний значок [краткое описание оценки]. Атланта, Джорджия: CSTE; 2012.
- Mac Kenzie WR, Davidson AJ, Wiesenthal A, et al. Обещание электронной отчетности по делу. Представитель общественного здравоохранения 2016; 131 (6): 742–46. DOI: 10.1177 / 0033354916670871
- Гривз В.Л., Оренштейн В.А., Стетлер Х.С., Преблуд С.Р., Хинман А.Р., Барт К.Дж.Профилактика передачи краснухи в медицинских учреждениях. JAMA 1982; 248 (7): 861–4. DOI: 10.1177 / 0033354916670871
Начало страницы
Врожденная краснуха | Симптомы и причины
Мы постарались дать некоторые ответы на эти вопросы здесь, и когда вы встретитесь с нашими экспертами, мы сможем полностью объяснить состояние вашего ребенка и варианты лечения.
Фон
Ребенок может заразиться рубивирусной инфекцией в матке, когда мать заразится краснухой и перенесет ее через кровоток к ребенку.
- Развивающийся плод особенно уязвим для болезней, потому что его иммунная система еще недостаточно сильна, чтобы постоянно бороться с инфекцией.
Поскольку ребенок в утробе матери не может полностью избавиться от инфекции, рубивирус остается в организме и может привести к синдрому врожденной краснухи, который может повредить развивающиеся органы ребенка, особенно в первом триместре.
Причины
Женщина, заразившаяся краснухой во время беременности, может передать ее еще не родившемуся ребенку, вызывая синдром.
Рубивирус наносит наибольший вред развивающемуся плоду в течение первого триместра. После четвертого месяца заражение матери краснухой с меньшей вероятностью нанесет вред плоду.
- Если вы планируете беременность, попросите своего врача сделать вакцину MMR (корь, эпидемический паротит, краснуха) как минимум за 28 дней до этого. Поскольку вакцина представляет собой живой вирус, беременным женщинам не следует вакцинироваться.
Как передается краснуха?
Краснуха передается при прямом контакте с выделениями из носа и горла.
- Рубивирус, вызывающий краснуху, также может передаваться от беременной матери к ее плоду через кровоток.
Какова вероятность того, что у моего ребенка будет синдром врожденной краснухи?
Большинство взрослых и детей уже вакцинированы от краснухи, поэтому риск рождения ребенка с синдромом врожденной краснухи чрезвычайно низок.
- Менее пяти младенцев ежегодно диагностируют синдром врожденной краснухи.
Симптомы
Младенцы, рожденные с синдромом врожденной краснухи, могут иметь некоторые или все следующие симптомы:
Долгосрочная перспектива
Долгосрочная перспектива ребенка, рожденного с синдромом врожденной краснухи, зависит от тяжести врожденных дефектов. Если у вашего ребенка проблемы с сердцем, их часто можно исправить, а повреждение нервной системы часто может быть необратимым.
Поскольку синдром врожденной краснухи неизлечим, важно предотвратить его.Если вы планируете забеременеть, попросите своего врача сделать вакцину MMR (корь, эпидемический паротит, краснуха) как минимум за 28 дней до этого.
Если ваш ребенок родился с синдромом врожденной краснухи, конкретные симптомы заболевания можно лечить соответствующим образом.
Профилактика
Поскольку синдром врожденной краснухи неизлечим, важно предотвратить его. Если вы планируете забеременеть, попросите своего врача сделать вакцину MMR (корь, эпидемический паротит, краснуха) как минимум за 28 дней до этого.
- Если вы уже беременны, НЕ делайте вакцину против краснухи, поскольку она содержит живую версию вируса.
FAQ
В: Что такое синдром врожденной краснухи?
A: Ребенок может родиться с врожденными дефектами в результате синдрома врожденной краснухи, если мать, инфицированная краснухой, передает рубивирус своему плоду.
В: Почему синдром врожденной краснухи представляет собой проблему?
A: Рубивирус может передаваться от беременной матери к ее плоду через кровоток.
- Младенцы, рожденные с синдромом врожденной краснухи, могут иметь серьезные врожденные дефекты.
В: Какова вероятность того, что мой ребенок родится с синдромом врожденной краснухи?
A: Хорошая новость заключается в том, что краснуха очень редко встречается сейчас, когда детям делают прививки от этой болезни.
- В США ежегодно регистрируется от 30 до 60 случаев краснухи. Менее пяти младенцев ежегодно диагностируют синдром врожденной краснухи.
В: Как можно предотвратить синдром врожденной краснухи?
A: Если вы планируете беременность, попросите своего врача сделать вакцину MMR (корь, эпидемический паротит, краснуха) как минимум за 28 дней до этого.
- Если вы уже беременны, НЕ делайте вакцину против краснухи, поскольку она содержит живую версию вируса.
В: Как диагностируется синдром врожденной краснухи?
A: Если ваш ребенок рождается с симптомами, соответствующими синдрому врожденной краснухи, простой анализ крови может проверить наличие вируса в кровотоке.
В: Какие симптомы могут быть у моего ребенка?
A: Младенцы, рожденные с синдромом врожденной краснухи, могут иметь некоторые или все из следующих симптомов:
Q: Каковы наши варианты лечения?
A: Поскольку синдром врожденной краснухи неизлечим, детские специалисты лечат специфические симптомы заболевания, такие как проблемы с сердцем, глазами и нервной системой.
В: Каковы долгосрочные перспективы моего ребенка?
A: Долгосрочные перспективы для ребенка, рожденного с синдромом врожденной краснухи, зависят от тяжести врожденных дефектов.Если у вашего ребенка проблемы с сердцем, их часто можно исправить, а повреждение нервной системы часто может быть необратимым.
Поскольку синдром врожденной краснухи неизлечим, важно предотвратить его. Если вы планируете забеременеть, попросите своего врача сделать вакцину MMR (корь, эпидемический паротит, краснуха) как минимум за 28 дней до этого.
В: Что отличает детей от других?
A: Наши врачи опытные, отзывчивые и стремятся сосредоточить внимание на ребенке в целом, а не только на его состоянии, — это одна из причин, по которой нас часто называют ведущей детской больницей в США.
Врачи и исследователи из нашего отдела инфекционных болезней постоянно узнают больше о том, как болезни развиваются и распространяются, а также о том, как организм использует свои защитные силы для противодействия.
Компания Children’s считает вас и вашего ребенка неотъемлемой частью команды по уходу, а не просто получателями помощи. Вы и ваша группа по уходу будете работать вместе, чтобы разработать план ухода за вашим ребенком.
Врожденная краснуха — Педиатрия — Справочник Merck Professional Edition
Титры краснухи в сыворотке крови матери
Обнаружение вирусов у матери с помощью посева и / или обратной транскриптазно-полимеразной цепной реакции (ОТ-ПЦР) околоплодных вод, носа, горла (предпочтительно), мочи, спинномозговой жидкости (ЦСЖ) или образцов крови
Титры детских антител (измеряются серийно) и определение вирусов, как указано выше
Беременные женщины обычно измеряют титр IgG к краснухе в сыворотке крови на ранних сроках беременности.Титр повторяется у серонегативных женщин, у которых развиваются симптомы или признаки краснухи; Диагноз ставится на основании положительного серологического теста на антитела IgM, сероконверсии IgG или повышения в ≥4 раза между титрами IgG в остром периоде и в период выздоровления. Вирус можно культивировать из мазков из носоглотки, но его трудно культивировать. ОТ-ПЦР может использоваться для подтверждения результатов посева или обнаружения вирусной РНК непосредственно в образцах от пациентов, а также для генотипирования и эпидемиологического отслеживания инфекций краснухи дикого типа.
Младенцы с подозрением на синдром врожденной краснухи должны иметь титры антител и получить образцы для выявления вирусов.Сохранение специфических IgG к краснухе у ребенка в возрасте от 6 до 12 месяцев свидетельствует о врожденной инфекции. Обнаружение специфических антител IgM к краснухе обычно также указывает на инфекцию краснухи, но могут иметь место ложноположительные результаты исследования IgM. Образцы из носоглотки, мочи, спинномозговой жидкости, лейкоцитов и конъюнктивы младенцев с СВК обычно содержат вирус; образцы из носоглотки обычно обладают наилучшей чувствительностью для посева, и лаборатория должна быть уведомлена о подозрении на вирус краснухи. В некоторых центрах диагноз может быть поставлен пренатально путем обнаружения вируса в околоплодных водах, выявления специфичных для краснухи IgM в крови плода или применения методов ОТ-ПЦР к образцам крови плода или биопсии ворсинок хориона.
Другие тесты включают полный анализ крови (CBC) с дифференциальным анализом, анализ спинномозговой жидкости и рентгенологическое исследование костей для выявления характерной радиопрозрачности. Также полезны тщательные офтальмологические и кардиологические обследования.
| Снимок | |||||||
| |||||||
| Введение | |||||||
| |||||||
| Презентация | |||||||
| |||||||
| Изображения | |||||||
| |||||||
| Исследования | |||||||
| |||||||
| Дифференциал | |||||||
| |||||||
| Лечение | |||||||
| |||||||
| Осложнения | |||||||
|
Синдром врожденной краснухи — обзор
Синдром врожденной краснухи
Клинические проявления СВК отражают хронический прогрессирующий характер инфекции. 8,19 Инфекция плода может привести к преждевременному выкидышу, самопроизвольному аборту или мертворождению. До 20% материнских инфекций, возникающих на сроке до 8 недель беременности, приводят к выкидышу. Связь между внутриутробной краснухой и врожденной катарактой была впервые описана в 1941 году. 53 Врожденные дефекты встречаются у 85–90% младенцев, инфицированных в первом триместре, и практически никаких дефектов не выявляется у младенцев, инфицированных после первых 16 недель беременности. (Рис. 221.5). 22,23 Младенцы, инфицированные в первом триместре, с большей вероятностью будут иметь множественные врожденные дефекты, тогда как младенцы, инфицированные после 11–12 недель гестации, с большей вероятностью будут иметь только глухоту или ретинопатию в качестве клинических проявлений. Клинические проявления СВК могут быть очевидны при рождении или, что более часто, могут привести к появлению нормальных младенцев с поздними последствиями. Ранние клинические проявления могут быть преходящими или прогрессирующими (таблица 221.1). 8
Преходящие ранние клинические проявления СВК отражают острый неспецифический иммунологический ответ на врожденную вирусную инфекцию.У новорожденных проявления включают генерализованную лимфаденопатию, гепатоспленомегалию, задержку внутриутробного развития, гепатит, желтуху, гемолитическую анемию, пневмонит, менингоэнцефалит, помутнение роговицы, рентгенопрозрачность костей и диарею. 54–57 Тромбоцитопеническая пурпура с петехиями и поражениями кексов черники, которые обычно представляют собой очаги кожного эритропоэза, чаще связаны с краснухой, чем с другими врожденными вирусными инфекциями. Преходящие проявления обычно проходят в течение нескольких дней или недель, обычно без долгосрочных последствий.Более 50% новорожденных с клинически выраженным СВК имеют низкий вес при рождении и стойкую задержку послеродового роста.
Постоянные или прогрессирующие проявления ХРС могут возникать в любом органе. Наиболее часто задействованными системами органов являются сердце, глаз, мозг и слуховая система. Нейросенсорная глухота — наиболее частое проявление ХРС. Сердечные аномалии встречаются более чем у 50% детей, рожденных с симптоматическим СВК. Наиболее частыми поражениями являются открытый артериальный проток, стеноз периферической легочной артерии и дефекты межжелудочковой перегородки.Наиболее частыми глазными проявлениями являются ретинопатия с солью и перцем и катаракта. 58 Ретинопатия встречается у 20–50% младенцев с симптоматической инфекцией и обычно бывает односторонней. Катаракта встречается примерно у одной трети младенцев с ретинопатией, является двусторонней примерно у 50% пораженных младенцев и связана с микрофтальмией примерно в 60%.
Поздние проявления СВК не могут быть идентифицированы до 2 лет или позже. 59,60 Результаты включают эндокринопатии, хронические иммунологические дефекты, слуховую и глазную дисфункцию, а также заболевания сосудов и ЦНС.Наиболее распространенной эндокринопатией является инсулинозависимый сахарный диабет, 61 , встречающийся более чем в четыре раза чаще среди здоровых детей с СВК. Самый высокий уровень был зарегистрирован в серии исследований из Австралии, в которой 20% молодых людей с симптоматическим СВК страдали сахарным диабетом. 62 Заболевания щитовидной железы (например, гипертиреоз, гипотиреоз, тиреоидит) были диагностированы у пациентов с СВК. 63,64
Глаукома и аномалии роговицы и хрусталика также могут иметь позднее начало.Неоваскуляризация сетчатки из-за врожденной атрофии сосудов сетчатки может привести к нарушению зрения. Стеноз почечных сосудов может привести к гипертонии. 8
Дефекты ЦНС, связанные с СВК, могут присутствовать при рождении. В некоторых случаях это преходящие проявления без постоянных последствий; у других симптомы прогрессируют. У некоторых пациентов впервые проявляются проявления ЦНС в более позднем возрасте. 65 Постоянные неврологические дефекты включают задержку развития, микроцефалию, поведенческие расстройства и хронический энцефалит.Задержка развития может быть результатом внутриутробного поражения ЦНС, острого и хронического энцефалита в ближайшем послеродовом периоде или прогрессирующих эффектов генерализованной задержки развития. Микроцефалия не может быть связана с задержкой развития, если уменьшение окружности головы является результатом общей задержки роста. 66 Психиатрические и поведенческие проявления, такие как реактивные или невротические расстройства и аутизм, встречаются примерно у одной трети детей дошкольного и школьного возраста после врожденной краснухи. 55,65 Прогрессирующий панэнцефалит с поздним началом — редкое осложнение, которое обычно проявляется во втором десятилетии жизни. 67
Постоянные проявления СВК являются обычным явлением и приводят к долгосрочным последствиям у 80% или более инфицированных младенцев. Наиболее частыми осложнениями являются нарушения слуха, которые могут прогрессировать или развиваться после многих лет нормального слуха. Общая частота нарушений слуха у детей с СВК составляет около 50%, но они могут быть выявлены только после 4-6 лет у 20% детей.Офтальмологические дефекты, которые встречаются у 50% младенцев с клинически очевидной инфекцией при рождении, могут привести к прогрессирующим нарушениям зрения, особенно у детей с ретинопатией, у которых развивается прогрессирующее рубцевание желтого пятна. Пороки сердца могут потребовать хирургического вмешательства. Задержка в развитии и поведенческие расстройства обычно прогрессируют; общая распространенность постоянного поражения ЦНС составляет около 10% среди младенцев с симптоматической инфекцией при рождении. У этих детей важно оценить остроту слуха и зрения, поскольку нарушение слуха или зрения может быть основной причиной нарушения обучаемости. 68
Синдром врожденной краснухи и слинг левой легочной артерии
В редакцию:
Классический синдром краснухи характеризуется сочетанием сердечных, глазных и слуховых дефектов, хотя инфекция и повреждение могут возникать в любой системе органов. С появлением эффективной вакцинации количество новых случаев врожденной краснухи резко упало.
Сердечная патология, наиболее часто встречающаяся при синдроме краснухи, представляет собой сочетание стеноза ветви легочной артерии и открытого артериального протока, хотя стеноз изолированной ветви легочной артерии встречается в два раза чаще, чем изолированный открытый артериальный проток [1].Однако могут возникать самые разные пороки развития сердца, такие как дефекты межжелудочковой и межпредсердной перегородок, стеноз легочных и аортальных клапанов, тетралогия Фалло, коарктация аорты, атрезия трикуспидального клапана и транспозиция магистральных сосудов. Локализованный стеноз легочной артерии может проявляться в одной из трех основных форм. Во-первых, это могут быть изолированные или множественные стенозы самих легочных артерий. Во-вторых, может быть поражение бифуркации легочного ствола, так называемой коарктации легочной артерии.В-третьих, стеноз может быть вызван мембраной, расположенной непосредственно над легочным клапаном [2]. Почему вирус краснухи имеет такую предрасположенность к структуре эмбриологической шестой дорсальной дуги, неизвестно, но, безусловно, верно, что обнаружение открытого артериального протока и стеноза легочной артерии намного превосходит обнаружение дефектов клапана и перегородки при этой инфекции [3].
Мы представляем случай 17-летней девочки с синдромом врожденной краснухи, рецидивирующей пневмонией в детстве и функциональным классом I – II / IV Нью-Йоркской кардиологической ассоциации.Физикальное обследование включало низкочастотный шум систолического выброса в левой подключичной области. ЭКГ в 12 отведениях была нормальной, а трансторакальная эхокардиограмма показала нормальное давление в легочной артерии при отсутствии нормального происхождения левой легочной артерии. 99m Tc-MAA (макроагрегаты альбумина) сцинтиграфия легких показала умеренную гипоперфузию левого легкого, а ангиография компьютерной томографии показала аномальную левую легочную артерию, отходящую от задней части правой легочной артерии и проходящую между трахеей и пищеводом до дойти до левого воротника (рис.1). Также наблюдалась легкая компрессия основного ствола и левого бронха. Связанных аномалий трахеобронхиального дерева не обнаружено.
Рисунок 1–Ангиографические изображения компьютерной томографии на уровне а) дистального отдела трахеи (Т) и б) правого главного бронха (ПКМ). Аномальная левая легочная артерия (LPA) берет начало от задней стенки правой легочной артерии (RPA), проходит над правым главным бронхом и проходит кзади от трахеи, окружая ее, и идет влево между трахеей и пищеводом, чтобы достичь левой стороны. легочные ворота.Левая легочная артерия сужена в начале и в середине от отпечатка правого и левого бронхов.
Аномальное происхождение левой легочной артерии, то есть . который возникает из правой легочной артерии и идет влево, проходя между трахеей и пищеводом, также известен как слинг легочной артерии и является редким врожденным заболеванием, вероятно, из-за инволюции проксимального отдела левой шестой дуги [4]. Заболеваемость ею составляет 3–6% от всех аномалий дуги аорты, хотя она никогда не описывалась при синдроме врожденной краснухи.Пациентов с перевязкой легочной артерии можно разделить на две группы: одна с нормальным бронхиальным паттерном, а другая — с одним или несколькими пороками развития бронхотрахеального дерева, такими как стеноз длинного сегмента трахеи или отсутствие перепончатой части. а также сердечно-сосудистые нарушения [5]. В последней группе смертность и заболеваемость высоки в младенчестве, поскольку сдавление трахеи и правого главного стволового бронха вызывает тяжелый респираторный дистресс-синдром в течение первого года жизни.Однако бессимптомные перевязки легочной артерии обычно диагностируются случайно в подростковом или взрослом возрасте.
Слинг легочной артерии может быть восстановлен в младенчестве с низкой операционной смертностью и отличной долгосрочной проходимостью левой легочной артерии путем разделения левой легочной артерии и имплантации ее в главную легочную артерию кпереди от трахеи [6]. В отличие от пациентов с симптомами, прогноз для бессимптомных пациентов отличный, хирургическое вмешательство не показано.
Сноски
Заявление о заинтересованности
Не заявлено.
Краснуха (немецкая корь): симптомы, лечение, во время беременности
Краснуха, или немецкая корь, — это инфекция, вызываемая вирусом краснухи. Симптомы часто бывают легкими, но если инфекция возникает во время беременности, она может нанести серьезный вред нерожденному ребенку, включая глухоту.
Краснуха — болезнь, которую можно предотвратить. С 1969 года программы вакцинации привели к резкому снижению числа случаев, и в 2004 году вакцина была объявлена исключенной из Соединенных Штатов.
Однако важно продолжать вакцинацию, поскольку краснуха может попасть в США из других стран.
От 25 до 50% заболевших краснухой не осознают, что у них она есть. Это означает, что человек может заразиться краснухой, даже не осознавая этого.
Если инфицирование происходит на ранних сроках беременности, это может вызвать синдром врожденной краснухи, состояние, которое может иметь долгосрочные последствия для плода.
В этой статье рассматриваются симптомы, диагностика и лечение краснухи, а также почему важно избегать краснухи.
Симптомы краснухи обычно появляются через 2–3 недели после заражения.
Красная сыпь часто начинается на лице и шее и переходит на туловище и конечности. Через 3 дня он тускнеет и исчезает. Может быть зуд.
Другие симптомы включают:
- головную боль
- заложенный или насморк
- легкий жар
- красные воспаленные глаза
- увеличенные и болезненные лимфатические узлы
- боли в суставах
краснуху иногда называют «трехцветной». дневная корь », поскольку симптомы могут быть похожими.Однако симптомы краснухи мягче, чем симптомы кори. Вот их сравнение:
- Корь вызывает ярко-красную сыпь, а во рту могут появиться пятна. Сыпь при краснухе бывает розовой и легкой степени.
- Кашель и чихание могут передавать оба вируса.
- Инкубационный период кори составляет 11–12 дней, но может варьироваться от 7 до 21 дня. Для краснухи это в среднем 2 недели, но может варьироваться от 12 до 23 дней.
- Краснуха менее заразна, чем корь. Корь поражает до 90% лиц, контактирующих с заболеванием, у которых отсутствует иммунитет.
- Корь может привести к осложнениям со смертельным исходом. Краснуха обычно опасна только в том случае, если она случается во время беременности.
- При кори может подниматься температура до 103–105 градусов по Фаренгейту (F). При краснухе может быть легкая или субфебрильная температура.
Вакцинация против кори, эпидемического паротита и краснухи (MMR) может предотвратить заражение обоими вирусами.
Краснуха очень опасна во время беременности, особенно если заражение происходит в течение первых 12 недель, то есть в первом триместре.На этом этапе вероятность передачи вируса плоду составляет 90%.
Хотя заражение в США встречается редко, риск увеличивается с поездками за границу.
Прежде чем человек забеременеет, важно сделать прививку от краснухи. Если человек получил вакцину MMR в прошлом, он может захотеть проконсультироваться с врачом, чтобы убедиться, что у него есть иммунитет, прежде чем забеременеть.
Беременная не может получить вакцину, так как использует ослабленный живой вирус.
Если кто-то заразился вирусом и забеременел, ему следует немедленно обратиться к врачу.
Синдром врожденной краснухи возникает, когда беременная заражается вирусом краснухи и передается через плаценту еще не родившемуся ребенку.
Вирус краснухи может перемещаться по кровеносной системе плода. Он может разрушать клетки или препятствовать их делению.
Это может вызвать потерю беременности. Это может вызвать серьезные повреждения развивающегося плода, особенно проблемы со зрением, слухом и сердцем.
Ежегодно во всем мире регистрируется около 100 000 случаев синдрома врожденной краснухи.
Специалисты точно не знают, как вирус влияет на плод.
Эти воздействия на младенца могут включать:
- нарушение или потеря слуха
- катаракта
- врожденный порок сердца, особенно стеноз легочной артерии и открытый артериальный проток
- задержка развития
- повреждение сетчатки, известное как ретинопатия
- необычно маленькая голова, нижняя челюсть или глаза
По мере развития ребенка могут появиться другие заболевания.Исследования показали, что они могут включать:
Если плод заразился краснухой в период между 12–20 неделями беременности, проблемы обычно более легкие.
Если плод заразился краснухой после первых 20 недель беременности, проблемы возникают редко.
В настоящее время краснуха находится под контролем в США, но в случае ее возникновения вспышка может быть серьезной.
В период с 1962 по 1965 год, до появления вакцины, в США была глобальная пандемия краснухи и около 12,5 миллионов случаев краснухи.S.
Это привело к:
- 11 250 потерям беременности
- 2 100 случаям смерти новорожденных
- 20 000 младенцев, рожденных с синдромом врожденной краснухи
- 2 000 случаев энцефалита
Краснуха передается от человека к человеку через кашель и чихание.
Вирус размножается в лимфатических узлах и носоглотке, трубке, соединяющей носовую полость и мягкое небо.
Между 5 и 7 днями после контакта вирус распространяется по всему телу в крови, при этом симптомы появляются примерно через 2–3 недели после заражения человека вирусом.
Человек, болеющий краснухой, заразен до 7 дней до появления сыпи и до недели после.
Если человек беременен и, возможно, заразился краснухой, ему следует немедленно обратиться за медицинской помощью.
Медицинский работник может поставить диагноз, проверив образец крови на два типа антител.
При наличии антител IgM может быть новая инфекция краснухи.
Когда тест показывает наличие антител IgG, это указывает на то, что человек мог иметь инфекцию краснухи в настоящее время, болел ею в прошлом или был вакцинирован.
Человек не является носителем вируса и никогда не получал вакцину, если отсутствуют антитела.
Медицинский работник может выполнить тест для обнаружения присутствия генетического материала вируса в образце тела человека, например мазке из носа или горла.
Никакие лекарства не могут сократить инфекцию краснухи, а симптомы обычно достаточно легкие, и никакого лечения не требуется.
Постельный режим и ацетаминофен, безрецептурное болеутоляющее, могут помочь облегчить любые симптомы.
Больному краснухой следует избегать контакта с беременными людьми и лицами с ослабленной иммунной системой в течение 1 недели после появления сыпи.
Если ребенок болеет краснухой, кто-нибудь должен сообщить об этом в школу.
Единственный способ предотвратить заражение краснухой — это вакцинация MMR, которая снова защищает от кори, эпидемического паротита и краснухи.
Вакцина представляет собой живой аттенуированный или ослабленный вирус. Его вводят в возрасте от 12 до 15 месяцев, а вторую дозу вводят в возрасте от 4 до 6 лет.
Любой взрослый, который еще не прошел вакцинацию против кори, эпидемического паротита и краснухи (MMR), должен получить ее.
Следующие взрослые — это люди, которым не следует получать вакцину MMR или которым следует дождаться вакцинации MMR:
- любой, у кого была тяжелая аллергическая реакция после получения дозы вакцины MMR.
- любой, у кого была тяжелая аллергическая реакция на любой из ингредиентов вакцины MMR.
- любой, кто в настоящее время беременен или хотел бы забеременеть в течение 4 недель после вакцинации MMR.
- любой, у кого иммунная система ослаблена из-за таких вещей, как лечение рака, ВИЧ / СПИД или иммунодепрессанты.
- любой, у кого есть близкий член семьи (родитель, брат, сестра или ребенок) с историей проблем с иммунной системой.
- любой, у кого есть заболевание, при котором у него легко появляются синяки или кровотечение.
- любой, кто недавно получил переливание крови или других продуктов крови.
- каждый, кто в настоящее время болеет туберкулезом.
- любой, кто получил какие-либо другие прививки за последние 4 недели.
Всем больным перед вакцинацией следует дождаться выздоровления.
Побочные эффекты
Побочные эффекты вакцины минимальны. У некоторых людей после инъекции может возникнуть легкая температура и может появиться незначительная сыпь.
Некоторые подростки или взрослые могут испытывать боли в суставах. Тяжелая реакция встречается редко.
Нет связи между вакцинацией MMR и аутизмом. Опасность пропуска вакцинации больше, чем опасность, связанная с любыми побочными эффектами.
Краснуха, или немецкая корь, — это инфекция, вызываемая вирусом краснухи.
