симптомы заболевания, профилактика и лечение актинического кератоза
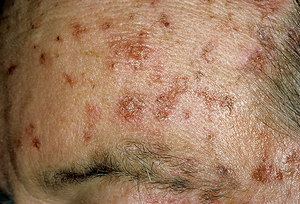 Актинический кератоз (сенильная акантома, солнечный кератоз) — это заболевание, которое появляется на коже, подверженной воздействию прямых солнечных лучей. Возникает эта болезнь у каждого пятого пожилого человека и выражается образованием участков ороговения кожного покрова на открытых местах. Надо знать, что это предраковое факультативное состояние, которое при благоприятных условиях переходит в плоскоклеточный рак.
Актинический кератоз (сенильная акантома, солнечный кератоз) — это заболевание, которое появляется на коже, подверженной воздействию прямых солнечных лучей. Возникает эта болезнь у каждого пятого пожилого человека и выражается образованием участков ороговения кожного покрова на открытых местах. Надо знать, что это предраковое факультативное состояние, которое при благоприятных условиях переходит в плоскоклеточный рак.
Особенности заболевания
Актинический кератоз развивается за счет постоянного или продолжительного облучения лучами солнца с длиной волны в 270—330 нм. Патологические изменения проявляются продолжительное время, на протяжении 15—25 лет может не происходить никаких изменений. Вследствие этого недуг чаще всего диагностируется в пожилом возрасте — 50—60 лет, очень редко отмечается у молодых людей.
Ультрафиолетовое облучение со временем на кожных клетках изменяет генетический материал. В результате начинают появляться атипические клетки — анапластические, то есть недифференцированные, которые не имеют своей четко определенной функции. Анапластические клетки собой заменяют нормальный эпидермис, это нарушает процесс ороговения кожи, которая становится грубой и жесткой, это, в свою очередь, делает быстрее процесс замещения здоровых клеток атипическими.
Во время благоприятных условий анапластические клетки начинают проникать под базальную мембрану, которая отграничивает от дермы эпидермис. В данном случае появляется возможность того, что акинетический кератоз переходит в карциному. Вероятность этого составляет приблизительно 0,2%.
Классификация акинетического кератоза
Различия между формами патологии определяются месторасположением активного процесса в дерме и эпидермисе. Определяют такие виды заболевания:
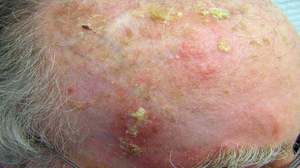 Пигментный акинетический кератоз — в очаге образования в базальном слое эпидермиса начинает скапливаться меланин, который окрашивает этот участок в темно-коричневый оттенок.
Пигментный акинетический кератоз — в очаге образования в базальном слое эпидермиса начинает скапливаться меланин, который окрашивает этот участок в темно-коричневый оттенок.- Гипертрофический — образуются атипичные клетки, синтезирующие светлый и темный кератин. Эта многослойность является явным диагностическим симптомом кератоза.
- Пролиферативный — данное заболевание развивается во время коллоидной дистрофии слоев дермы. При этом в клетках кожного покрова появляются очаги гиперкератоза и прорастает эпидермис.
- Лихеноидный — в верхних слоях эпидермиса на границе базального слоя образуются лимфоцитарные инфильтраты — псевдолимфомы кожи. Данные новообразования разрушают в эпидермисе базальный слой.
- Солнечный акантолитический кератоз — опухолевидные образования, которые растут к поверхности кожи. Появляются над уже находящимися трещинами и «лакунами».
- Актинический атрофический кератоз — образуется лишь в верхних слоях дермы. На этих участках дерма начинает разрушаться, образуя своеобразные трещины и «лакуны».
- Педжетоидный — образование предмеланомных клеток в верхнем слое эпидермиса.
- Буллезный кератоз является атипичной формой, при этом появляются гнойники в сосочковом слое.
- Бовеноидный — начальная стадия рака кожи. Выражается равновесием атипичных дисплазированных клеток: одинаковое количество появляющихся и гибнущих атипичных клеток.
Актинический кератоз нуждается в постоянном внимании. Прогрессирует это заболевание медленно, но опасность трансформации в злокачественное образование сохраняется все время.
Причины появления солнечного кератоза
Вызывает это заболевание только активное солнечное облучение, точнее, его ультрафиолетовая составляющая. Прогнозировать течение или появление патологии почти невозможно. К основным причинам относят:
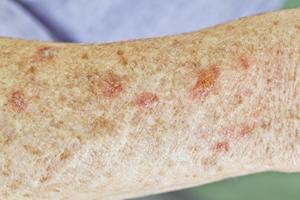 Множественные солнечные ожоги.
Множественные солнечные ожоги.- Климат с чрезмерным количеством солнечного света — южный, горный.
- Генетическая предрасположенность.
- Продолжительное нахождение на солнце, которое связано с профессиональной деятельностью (к примеру, сельскохозяйственные работы).
- Большое количество веснушек — указывает на гиперчувствительность кожного покрова.
- Светлые глаза, волосы и кожа — меланин, который вырабатывается дермой, защищает кожу от переизбытка ультрафиолета. Меланина при светлой коже вырабатывается очень мало.
- Некоторые медикаментозные препараты — иммунодепрессанты, глюкокортикостероиды.
- Возраст — заболевание появляется чаще всего в 50—60 лет.
- Волнения и стресс.
- Загорание в солярии под ультрафиолетовой лампой, то есть, происходит искусственное облучение ультрафиолетом.
Признаки и симптомы болезни
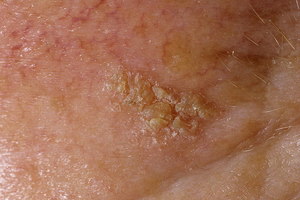 Чаще всего заболевание появляется у людей старше 50 лет, больше всего у мужчин, поскольку они реже защищаются от солнечных лучей. Солнечный кератоз в первую очередь поражает открытые места на теле человека — лоб, щеки, предплечья, волосистая часть головы, кисти рук, плечи. Больше всего диагностируется кератоз носа.
Чаще всего заболевание появляется у людей старше 50 лет, больше всего у мужчин, поскольку они реже защищаются от солнечных лучей. Солнечный кератоз в первую очередь поражает открытые места на теле человека — лоб, щеки, предплечья, волосистая часть головы, кисти рук, плечи. Больше всего диагностируется кератоз носа.
На первой стадии образуется овальная или круглая бляшка диаметром до 1,5 см. Пятно несколько воспалено, имеет красноватый оттенок. На поверхности кожного покрова можно заметить сеть расширенных капилляров. Пятно над уровнем кожи приподнимается, образуя кожный рог размером в 5—6 мм. Поверхность бляшки шершавая, плотная, могут проявиться включения серого или желтого цвета. Это стандартная картина во время поражения носа или лба.
С поверхности бляшки удаляются с трудом чешуйки, при этом удаление сопровождается сильными болезненными ощущениями. Под удаленными чешуйками наблюдается эрозия или пятно атрофии.
В некоторых случаях актиническая кератома может приобретать темно-коричневый цвет. В таком случае довольно сложно отличить ее от бородавки.
Кератоз развивается очень медленно, может исчезнуть самостоятельно на одном участке для того, чтобы проявиться на другом. Трансформация в злокачественное состояние начинает сопровождаться кровоточивостью, воспалением, болезненным синдромом, утолщением бляшки.
Диагностирование заболевания
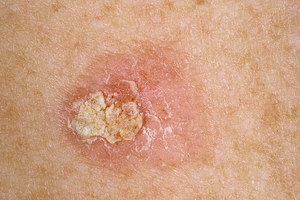 Внешние симптомы актинический кератоза довольно специфичны, но не в каждом случае. А вот для определения дифференциации кератоза и стадии развития недуга используют микроскопическое обследование.
Внешние симптомы актинический кератоза довольно специфичны, но не в каждом случае. А вот для определения дифференциации кератоза и стадии развития недуга используют микроскопическое обследование.
Основным способом является гистологическое исследование биопсии. Этот анализ показывает максимально точную информацию, по которой и разрабатывают схему лечения.
Лечение недуга
Консервативного способа лечения этого заболевания на сегодняшний день не существует. Весь смысл лечения сводится только к удалению кератозных участков. Выполнить это необходимо обязательно, поскольку кератоз не часто, но может перейти в злокачественное образование.
Удаление может производиться несколькими способами, большинство из них относится к косметологическим:
 Диатермокоагуляция — бляшка удаляется с помощью электрического тока. Процедура производится под анестезией. Возможно появление рубцов и изменение цвета.
Диатермокоагуляция — бляшка удаляется с помощью электрического тока. Процедура производится под анестезией. Возможно появление рубцов и изменение цвета.- Криотерапия — бляшки прижигаются жидким азотом. Этот способ применяется при обширной площади кератозного участка. Шелушение удаляется после заморозки, при этом способе со временем кожа становится чистой. После удаления бляшки возможно развитие гиперпигментации кожи.
- Во время легкой формы заболевания можно использовать дермобразию и химический пилинг для того, чтобы почистить участки кожи.
- Фотодинамическое лечение подразумевает нанесение на кератозные места кожного покрова специального крема, усиливающего чувствительность кожи к воздействию волн определенной длины. После очаг 2—3 часа обрабатывается синим и красным цветом. Здоровые участки ткани при этом повреждаются незначительно. После сеанса необходимо строго избегать прямых солнечных лучей на протяжении двух дней, чтобы не допустить солнечный ожог.
- Лазеротерапия — самый эффективный и самый безболезненный метод лечения. Повышенная температура лазера «выпаривает» бляшки. После удаления кератом следов не остается.
- Для лечения кератоза применяют специальные мази. При этом терапевтический курс занимает немного больше времени: кремом необходимо пользоваться не меньше месяца.
- Чаще всего назначается 5-фторурацил. Активный компонент — 5-ФУ, находиться может в мази в различной концентрации — от 0,3 до 7%. Мазь наносят 2 раза в день. Могут появляться покраснения и отеки, но это только временное неудобство.
- Имиквимод — крем активизирует синтез интерферона, вещества, которое уничтожает предраковые или раковые клетки. Мазь изготавливается с различной концентрацией активного компонента, подходящую концентрацию сможет подсказать дерматолог. Применяется мазь 2 раза в сутки не менее полугода.
- Гель с гиалуроновой кислотой и диклофенаком — средство прописывается во время гиперчувствительности кожи к остальным видам лекарственных препаратов. Действующим веществом в данном случае является диклофенак, который не допускает образования плоскоклеточных карцином.
Способы лечения иногда комбинируют, чтобы добиться максимального эффекта, и народные методы применяются в том числе.
Народные методы лечения
Предлагаются и определенные народные способы лечения, которые помогают избавиться от бляшек:
- мазь на основе прополиса;
- компрессы из сырой перетертой картошки;
- шелуха лука, настоянная на уксусе;
- свежий сок алоэ.
Естественно, эффективность этих средств научно не доказана. Перед тем как начинать самостоятельное лечение, нужно обратиться к врачу и убедиться, что беспокоящее вас новообразование не является раком кожи.
Профилактические мероприятия
Для того чтобы не допустить развития актинического кератоза либо избежать его перерождения в злокачественное образование, людям необходимо соблюдать простые профилактические мероприятия, тем более в возрасте старше 50 лет:
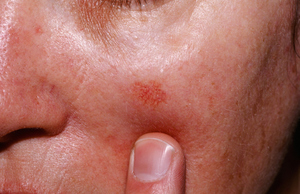 Все время, тем более летом, применяйте солнцезащитные средства с SPF (фактор защиты против ультрафиолета) 30 и более. Женщинам можно порекомендовать использовать любую косметику, наносящуюся на руки и лицо с таким же показателем SPF. Наносить эти косметические средства необходимо за 30 минут до выхода на солнце и возобновлять через каждые 2—3 часа пребывания на солнце. Тем более это необходимо, если человек купается или у него отмечается повышенная потливость.
Все время, тем более летом, применяйте солнцезащитные средства с SPF (фактор защиты против ультрафиолета) 30 и более. Женщинам можно порекомендовать использовать любую косметику, наносящуюся на руки и лицо с таким же показателем SPF. Наносить эти косметические средства необходимо за 30 минут до выхода на солнце и возобновлять через каждые 2—3 часа пребывания на солнце. Тем более это необходимо, если человек купается или у него отмечается повышенная потливость.- С возрастом нужно отказаться от посещения солярия, а также использования различных кремов для улучшения загара. Безопасны только спреи для искусственного загара.
- Носите широкополые шляпы, просторные длинные брюки из льняной или светлой хлопчатобумажной ткани, одежду с длинными рукавами, кепки с большим козырьком, которые затеняют не только лицо, но также и уши.
- Избегать загара, особенно солнечного ожога. Не нужно находиться продолжительное время на солнце без защиты кожи. Необходимо учитывать, что облачность поглощает только небольшую часть УФ-лучей. Наиболее опасное время для нахождения на солнце — с 12 часов утра до 15 часов дня. Нужно помнить, что и в зимнее время получить можно большую дозу ультрафиолета, тем более что лед и чистый снег отражают эти вредные лучи. Потому и зимой во время прогулок на солнце нужно помнить о собственной защите.
Прогнозирование и защита
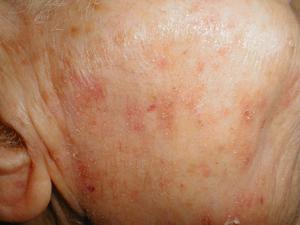 Так как исключить солнечное влияние на наш организм почти невозможно, то при выходе на улицу необходимо соблюдать все известные меры предосторожности. Людям со светлой кожей рекомендуется постоянное применение качественных солнцезащитных средств не только во время летнего отдыха, но и в повседневной жизни.
Так как исключить солнечное влияние на наш организм почти невозможно, то при выходе на улицу необходимо соблюдать все известные меры предосторожности. Людям со светлой кожей рекомендуется постоянное применение качественных солнцезащитных средств не только во время летнего отдыха, но и в повседневной жизни.
Профилактика и прогноз солнечного кератоза под собой подразумевают осознанный выбор солнцезащитной одежды во время пребывания на открытом воздухе. Врачи рекомендуют избегать соляриев ввиду повышенной концентрации актинического облучения для клеток кожи. Необходимо очень внимательно наблюдать за телом и во время появления подозрительных изменений тут же обращаться к врачу, так как народные способы лечения могут быть для здоровья довольно опасны.
Cолнечный кератоз Днепропетровск
Очень часто к дерматологу-косметологу обращаются пациенты с различными мелкими новообразованиями кожи и просят квалифицированной помощи. Учитывая значимость данной области в структуре дерматокосметологии, необходима дополнительная подготовка специалистов, так как ошибка в лечении может стоить жизни пациента.
Данное поражение может трансформироваться в плоскоклеточный рак, реже на его фоне развивается базалиома.
Солнечный кератоз — наиболее частое предраковое поражение кожи, характеризующееся локальной интраэпидермальной атипией кератиноцитов на открытых участках тела, подверженных воздействию солнечных лучей [1]. Механизм его возникновения связан с повреждающим воздействием на кератиноциты ультрафиолетового излучения и других сопутствующих канцерогенных факторов [2]. Развитие солнечного кератоза связано, в первую очередь, с воздействием УФИ спектра В (290-320 нм). УФИ спектра А (320-400 нм) увеличивает повреждающий эффект УФИ-В [3].
Солнечным кератозом, как правило, страдают люди старшего возраста, обычно со светочувствительностью кожи I, II, III типов и реже — IV типа (по Фитцпатрику), т.е. люди со светлой кожей [4]. Частота и распространенность заболевания коррелирует с интенсивностью солнечного излучения [4].
В группу риска солнечного кератоза входят люди, работающие на открытом воздухе (сельскохозяйственные рабочие, моряки, рыбаки, альпинисты, спортсмены и др.). В условиях современной окружающей среды, экологической обстановке особое внимание следует уделить количеству инсоляции.
Частота солнечного кератоза повышается с возрастом. Его более высокую встречаемость у мужчин объясняют их большим, по сравнению с женщинами, контактом с солнечным излучением. В то же время, по данным другого исследования, если в молодом возрасте (16-49 лет) это заболевание встречается у женщин в 13% случаев, а у мужчин — в 27%, то в возрастной группе от 50 до 86 лет соотношение изменилось до 56% и 66% соответственно [5].
При солнечном кератозе нередко отмечаются и другие проявления солнечных поражений кожи. Важным является его ассоциация с актиническим эластозом, гиперпигментацией или депигментацией эпидермиса, телеангиэктазиями.
Солнечный кератоз может трансформироваться в плоскоклеточный рак, реже на его фоне развивается базалиома. При гистологическом исследовании 643 раков кожи оказалось, что 123 (19,3%) из них развились на фоне солнечного кератоза. Было также отмечено, что в 97% случаев очаги вблизи плоско-клеточного рака кожи имели гистологические признаки солнечного кератоза [8].
Клинически солнечный кератоз проявляется множественными, сгруппированными, ограниченными плотными очагами гиперкератоза, возникающими на участках кожи, подверженных избыточной инсоляции. Обычно высыпания располагаются на лице (лбу, носу, щеках, висках, красной кайме нижней губы), ушных раковинах (у мужчин), боковых поверхностях шеи, предплечьях, тыле кистей, голенях (у женщин). Как правило, высыпания определяются на фоне атрофически измененной кожи. Вначале сыпь представлена слегка болезненными пятнами или папулами размером от булавочной головки до нескольких сантиметров в диаметре, окраска их варьируется от цвета нормальной кожи до красного или серо-черного. Нередко они лучше распознаются при пальпации, чем при осмотре. Появление же солнечного кератоза у подростков может свидетельствовать о наличии у них пигментной ксеродермы или альбинизма. Субъективные ощущения при солнечном кератозе обычно отсутствуют.
Формы солнечного кератоза
Выделяют 5 клинических форм солнечного кератоза [6]:
- эритематозную.
- кератотическую папулезную.
- бородавчатую (папилломатозную).
- роговую.
- пигментную.
Кроме того, имеются атипичные варианты заболевания, в частности, распространяющийся пигментный и пролиферативный.
Эритематозная форма солнечного кератоза встречается наиболее часто у японцев (41,5% случаев) и обычно ассоциируется с началом заболевания; проявляется очагами округлой, овальной или неправильной формы, образованными жесткими, сухими ороговевающими чешуйками; границы очагов четкие, по периферии — венчик гиперемии. При пальпации определяется грубая роговая поверхность. Вначале диаметр очага не превышает нескольких миллиметров, в дальнейшем он увеличивается до 1-2 см. Минимальная травматизаиия может привести к выраженной кровоточивости элемента.
Кератотическая форма солнечного кератоза (син.: кератотическая папулезная, гипертрофическая) развивается в результате утолщения кератотических очагов. При этом участки покраснения становятся незаметными, а на их месте появляются желтоватые грязно-коричневые или серо-черные плотные роговые массы. При их удалении обнажается покрасневшая, иногда растрескавшаяся поверхность. У пожилых людей со светлым цветом волос по периферии очага может определяться узкий венчик гиперемии.
При бородавчатой (син.: папилло-матозной)
Роговая форма солнечного кератоза, или форма кожного рога сопровождается выраженной кератинизацией. Очаг представляет собой рогоподобную опухоль, длина которой составляет не менее половины диаметра основания, высота элемента варьируется от нескольких миллиметров до нескольких сантиметров. Излюбленная локализация опухоли — ушные раковины и область лба. Чаще всего кожный рог у пожилых людей со светлой кожей развивается на фоне кератотической формы солнечного кератоза.
Пигментная форма солнечного кератоза характеризуется коричневыми кератотическими пятнами. Наиболее частая локализация пятен — область спины и тыл кистей [6].
Распространяющийся пигментный вариант солнечного кератоза характеризуется локализацией высыпаний в области лица. Определяются папулы различной окраски с гладкой, бородавчатой или слегка шелушащейся поверхностью, которые в результате центробежного распространения могут достигать диаметра более 1 см. Этот вариант в 2х из 10-ти случаев трансформировался в плоскоклеточный рак кожи.
Пролиферативный вариант солнечного кератоза выглядит как красная шелушащаяся овальная бляшка с нечеткими границами, клинически напоминающая типичный солнечный кератоз, но увеличивающаяся в диаметре до 3-4 см [5].
Солнечный кератоз может поражать слизистые оболочки, чаше всего нижнюю губу. Такой солнечный хейлит проявляется диффузным шелушением всей поверхности губы, красная кайма теряет эластичность, испещряется морщинами, перпендикулярными по отношению к продольной оси губы, становится плохо различимой. Появление эрозии на ее поверхности может свидетельствовать о трансформации в плоскоклеточный рак [7].
Течение солнечного кератоза
Течение солнечного кератоза медленное, обычно заболевание длится годами, и лишь в 25% случаев элементы регрессируют спонтанно. Малигнизация солнечного кератоза наступает спустя годы или десятилетия после возникновения заболевания. В очагах его могут развиться базалиома или плоскоклеточный рак кожи. По данным литературы, плоскоклеточный рак развивается у одного из 1000 [7] больных солнечным кератозом и является результатом прогрессирования бовеноидных изменений. Клинически перерождение очагов в злокачественные образования проявляется увеличением размеров, утолщением (инфильтрацией), эритемой,изъязвлением.
Диагноз солнечного кератоза
Диагноз солнечного кератоза устанавливается на основании клинической картины, анамнестических данных (избыточная инсоляция) и результатов гистологического исследования. Все пациенты должны подвергаться дерматоскопии для исключения меланомы и плоскоклеточного рака.
Лечение солнечного кератоза
Лечение солнечного кератоза заключается в хирургическом удалении отдельных очагов. Возможно также удаление очагов методом криодеструкции (снегом угольной кислоты или жидким азотом) и поверхностное электрохирургическое удаление (электрокоагуляция, электродиссекция и др.). Использование радиоволновой электроэксцизии как современного метода лечения солнечного кератоза оправдано и показывает хорошие результаты.
Профилактика заболевания заключается в недопустимости пребывания в условиях избыточной инсоляции; необходимости носить защитную одежду; использовать солнцезащитные крема; переводе на работу, не связанную с пребыванием на солнце.
Таким образом, проблема возникновения солнечного кератоза как предракового заболевания кожи приобретает большую актуальность в связи с усилением солнечной активности. Использование дерматоскопии на этапе диагностики необходимо как скрининг-метода. Современные методы лечения, радиоволновая эксцизия и криодеструкция обеспечивают хорошие результаты с минимальными побочными эффектами в виде рубцовых изменений кожи.
Литература
1. Anhalt G. J., Kim S. C. et al. Paraneoplastic pemphigus. An autoimmune mucocutaneos disease assiciated with neoplasia//N. Engl. J. Med. – 1990. – Vol.323. P.1729-1735.
2. Hustien W., Trumper L. N., Dummer R. et al. Glucagonoma syndrome and bronchial carcinoma // Ann. Intern. Med. – 1988. – Vol.109. – P.920-921.
3. Callen J. P., Jorizzo J. L. Dermatological Signs of Internal Diseases. – Philadelphia: Saunders, 1988.
4. Фицпатрик Е. Ф., Элинг Д. Л. Секреты дерматологии: Пер. с англ. -М.: Спб, 1999.
5. Curth N. O. Skin lesions and internal carcinoma// Cancer of the skin/ Eds. R. Adrade, S. L. Gumport, G. L. Popkin, T. D. Rees. -Philadelphia, W. B. Saunders, 1976. – P.1308-1343.
6. Berth-Jones J., Hatchinson P. E. Sweet’s syndrome and malignancy. A case associated with multiple myeloma and review of literature//Br. J. Dermatol. -1989. – Vol.121. – P.123-127.
7. Galil-Ogly G.A., Molochkov V.A. Dermatoonkologiya Medicina dlya vsex. -2005. – Vol.866. – P.261-269.
8. David M. et al. The usefulness of immunofluorescent tests in pemphigus patients in clinical remission // Br. J Dermatol. – 1989. – Vol. 120. – P. 391 -395.
Авторы
Татьяна Святенко, д. м. н., профессор кафедры кожных и венерических болезней, Днепропетровская медицинская академия
Андрей Прохач, врач-онколог
как проявляется, симптомы и течение заболевания
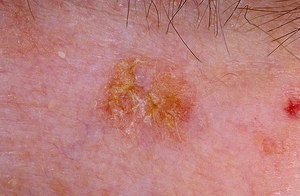 Актинический или солнечный кератоз развивается преимущественно у людей, часто и долго находящихся под открытым солнцем. Причем под словом «долго» подразумеваются годы, потому что в основном от кератоза страдают люди пожилого возраста. Именно на участках кожи, поврежденных уф-излучением, появляются новообразования или кератомы.
Актинический или солнечный кератоз развивается преимущественно у людей, часто и долго находящихся под открытым солнцем. Причем под словом «долго» подразумеваются годы, потому что в основном от кератоза страдают люди пожилого возраста. Именно на участках кожи, поврежденных уф-излучением, появляются новообразования или кератомы.
Что это за болезнь?
Недуг имеет доброкачественное течение. Обычно в группе риска находятся люди пожилого возраста. Актинический кератоз фото пораженных им участков можно найти в интернете, обычно локализуется на шее, лице, зоне декольте, голове руках и плечах. Особенность недуга в том, что пораженные участки кожи могут продолжительное время оставаться неизменными.
К сожалению, развитие новообразований на коже при кератозе прогнозировать трудно или практически невозможно. Бывает, что кератомы проходят сами, но в любом случае необходимо обратиться к врачу. Ведь нередки случаи и когда актинический кератоз перерастает в онкологическое заболевание. Особенно если кератом на кожи много.
Почему возникает солнечный кератоз
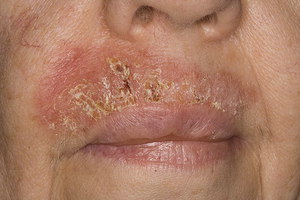 Обычно причины недуга в частом и довольно длительном пребывании на солнце. Именно уф излучение запускает патологический процесс, который приводит к уплотнению чешуек в слое кожи.
Обычно причины недуга в частом и довольно длительном пребывании на солнце. Именно уф излучение запускает патологический процесс, который приводит к уплотнению чешуек в слое кожи.
То есть если в течение длительного времени человек регулярно подвергается воздействию открытого солнца, то риск возникновения актинического кератоза в преклонном возрасте увеличивается. Кроме того, есть и другие причины, которые могут спровоцировать болезнь:
- Светлая кожа и волосы;
- Солнечные ожоги;
- Пониженный иммунный статус в результате приема иммунодепрессантов или ВИЧ-инфекции;
- Нарушение пигментации кожи;
- Частые травмы эпидермиса, лучевое или химическое воздействие на кожный покров.
Слишком частое использование соляриев тоже может стать причиной появления болезни. Врачи не исключают и наследственной предрасположенности к актиническим кератозам.
Проявления болезни
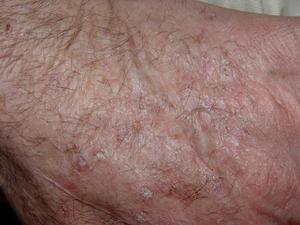 Сначала на открытых участках кожи обычно появляется сухое, шелушащееся пятно. Как правило, оно не сильно выступает над поверхностью кожи и не приносит особого беспокойства, поэтому многие и не обращаются к врачу на этом этапе заболевания. Часто такие проявления возникают на лице.
Сначала на открытых участках кожи обычно появляется сухое, шелушащееся пятно. Как правило, оно не сильно выступает над поверхностью кожи и не приносит особого беспокойства, поэтому многие и не обращаются к врачу на этом этапе заболевания. Часто такие проявления возникают на лице.
Со временем слой кожи на пораженном участке утолщается и пятно становится больше, меняет цвет. Как видно на фото оно может стать темно-красным или коричневым. Через некоторое время кератома может просто отвалиться, но на ее месте постепенно образуется новая.
По форме и размерам образования на коже при актиническом кератозе бывают разными. Они могут напоминать бородавку или плоскую бляшку небольшого диаметра.
Разновидности кератоза
Существует несколько форм актинического кератоза. Чаще всего встречается гипертрофическая разновидность болезни. При ней поражение в основном проявляется на груди (в верхней ее части), лице, шее и кистях рук. Эта форма хорошо и довольно быстро поддается лечению.
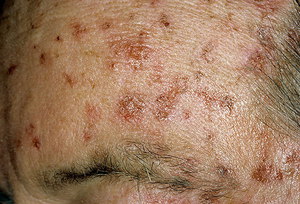 Более тяжело протекает актинический кератоз в атрофической форме. На пораженных участках могут появляться толстые корки, идет процесс ороговения кожи, клетки эпидермиса становятся атипичными и отмирают. Может страдать и кожа вокруг кератомы. Иногда она меняет цвет или атрофируется.
Более тяжело протекает актинический кератоз в атрофической форме. На пораженных участках могут появляться толстые корки, идет процесс ороговения кожи, клетки эпидермиса становятся атипичными и отмирают. Может страдать и кожа вокруг кератомы. Иногда она меняет цвет или атрофируется.
При боуэноидной разновидности болезни воспалительный процесс может затронуть не только верхние слои кожи, но и дерму в которой разрушаются ткани. При этой разновидности актинического кератоза, если с пораженного участка отпадает корка, это вызывает болезненные ощущения и даже кровотечение.
Методы диагностики и лечения
Врачи проводят диагностику актинического кератоза путем внешнего осмотра пораженных участков кожи и биопсии. Материал берут под местной анестезией. Современная медицина предлагает наиболее щадящие варианты лечения. Естественно, его назначают после тщательного обследования. Чаще всего назначается удаление кератомы, оптимальный метод которого подбирает врач. Вот некоторые применяемые способы:
- Криотерапия. Эта методика, при которой кератома удаляется замораживанием жидким азотом. Ее часто применяют, когда в наличие много кератом;
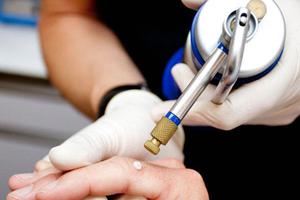 Фотодинамическая терапия — это органосохраняющая методика лечения новообразований. Она довольно хорошо переносится пожилыми людьми. На пораженный участок наносят специальный состав. После этого кератому облучают лазером, который уничтожает поврежденные клетки;
Фотодинамическая терапия — это органосохраняющая методика лечения новообразований. Она довольно хорошо переносится пожилыми людьми. На пораженный участок наносят специальный состав. После этого кератому облучают лазером, который уничтожает поврежденные клетки;- Дермабразия. Этот способ включает в себя удаление верхнего слоя эпидермиса с помощью абразивной щеточки;
- Кюретаж. Метод предполагает удаление новообразований кюреткой — специальным инструментом;
- Химический пилинг – это способ где применяют специальные растворы, например, Tri-хлор кислоту, разрушающие верхние слои эпидермиса.
Также используют химиотерапевтические препараты местного действия. Такие, как мази и кремы, блокирующие основные клеточные функции, за счет чего разрушаются больные клетки. Как вспомогательную терапию или на ранней стадии актинического кератоза могут назначать кремы, способствующие восстановлению защитных свойств кожи. Однако даже самое лучшее лечение не может застраховать от рецидивов. Поэтому разумно регулярно обследоваться у дерматолога.
Актинические кератозы
Профилактика солнечного кератоза
Основная профилактика — это защита от солнца. Предпочтительно носить одежду, закрывающую тело от прямых лучей. Нелишними будут и солнцезащитные очки Хорошо использовать косметику с защитой от ультрафиолета круглый год. Крем с SPF (фактором защиты от солнца) не ниже 30, желательно наносить на все открытые участки кожи. Стоит отказаться от посещения солярия и пляжа или по крайней мере ограничить время нахождения под уф-излучением.
Актинические кератозы развиваются медленно и часто не доставляют особенного беспокойства, кроме внешнего эстетического дефекта кожи, как видно на фото. Однако болезнь при отсутствии лечения вполне может перерасти в онкологическое заболевание. Вот почему очень важно вовремя обратиться к врачу.
Кератоз — что это такое, как лечить, фото, классификация.
Заболевания кожи нередкое явление в наши дни. Это связано, с неблагоприятной экологией, неправильным питанием, стрессами и хроническими заболеваниями. Одним из таких недугов является кератоз.
Что такое кератоз
Кератоз — это понятие, вобравшее в себя, целую группу кожных болезней, которые имеют невоспалительный характер, и связано оно, прежде всего, с ороговением кожных покровов. Если сказать проще, то это дерматоз, при котором наблюдается сильное уплотнение в эпидермисе рогового слоя.
Если разделять эту группу заболеваний по степени и особенности локализации, то можно разделить кератоз на такие типы:
- диффузный;
- локализованный.
По характеру происхождения, он также делится на виды:
- наследственный или врождённый;
- приобретённый или эссенциальный;
- симптоматический.
Классификация
Клиника заболевания выражается сначала в незначительном шелушении кожи, затем начинают формироваться роговые наслоения с последующим утолщением. Среди основных видов классификации кератоза, различают три:
Теперь остановимся на каждом из видов отдельно, так как и по своему внешнему виду и по характеру этиологии, они довольно резко отличаются друг от друга.
Фолликулярный кератоз
Фолликулярный или волосяной вид, это нарушения процесса, при котором происходит слущивание ороговевшего слоя эпидермиса. В верхнем слое ускоряется ороговение чешуек кожи, не происходит своевременного их отделения, и волосяная фолликула начинает забиваться. Нарушается нормальное саловыделение, и происходит локальный воспалительный процесс. Данный вид может за собой потянуть возникновение фолликулита. Результатом служат небольшого размера красные и сероватые узелки. Это явление, в народе носит название «гусиная кожа».
Причины возникновения фолликулярного кератоза до конца не выяснены. Наблюдается склонность в результате наследственности. Он начинает проявляться уже в самом раннем возрасте. К причинным факторам обострения относятся:
- холодная погода;
- дефицит в организме витаминов A, С, D;
- употребление гормональных и контрацептивных средств;
- нервные напряжения и стрессовые ситуации.
Актинический кератоз
Актинический или солнечный кератоз. Данный вид заболевания образуется на тех областях кожи, где были ранее повреждённые под воздействием солнечных лучей участки. Это предраковое заболевание кожи и вызывается оно чаще всего у людей, для которых свойственно много времени находится под открытым небом. В группе риска этого вида кератоза находятся в основном люди пожилого возраста.
Данный вид имеет доброкачественный характер, но иногда может преобразоваться в плоскоклеточный рак. Это особенно рискованно в тех случаях, когда у человека много областей на коже с развитием актинического кератоза. Прогноз заболевания довольно трудно предугадать, бывают случаи самостоятельного исчезновения болезни, но исключать риск ракового последствия нельзя. Для кого этот вид наиболее опасен:
- для людей со светлой кожей,
- с солнечными ожогами,
- те, кто имеет пониженный иммунитет, ВИЧ инфицированные,
- с нарушениями пигментации,
- редко генетическая предрасположенность.
Себорейный кератоз
Данный вид представляет собой наиболее распространённое явление. Это небольшие опухоли в виде новообразований, они не заразны и развиваются чаще всего у людей старшего возраста независимо от пола. С возрастными изменениями, себорейный кератоз постепенно может увеличиваться. Это вид не требует какого-либо специального лечения. Возможными причинами его появления могут стать:
- солнечное воздействие,
- вирус папилломы,
- фактор наследственной предрасположенности,
- постепенное старение кожных покровов.
Опухоль представляет собой пятно гиперпигментированного свойства с чётко обозначенными границами, напоминающее своим внешним видом бляшку коричневого вида или бородавку с корками из ороговевшей кожи. Новообразования наблюдаются как в единичном, так и во множественном числе. Могут возникнуть в любой части тела. Оттенок может варьироваться и быть от светлого, до почти чёрного, при сильном нажатии или натирании может кровоточить.
Ладонная и подошвенная кератодермия
Кератоз ладонно–подошвенного вида может проявляться по-разному. Это и болезненные глубокие пяточные трещины, новообразования, волдыри и ороговения. Причин, по которым возник это недуг, может быть несколько: инфекционные болезни, тяжёлая форма гриппа ангина, туберкулёзное заболевание, венерические болезни, лепра и многие другие. Если человек вылечил болезнь, то и данный вид кератоза может исчезнуть.
Если причина кроется в повреждениях механического или травматического характера, тогда стоит задуматься об удобной обуви, или других раздражителей с внешней стороны. Стоит также обратиться в педикюрный кабинет с тем, чтобы вам помогли избавиться от плотных ороговевших участков ног.
Старческий кератоз
Это явление связано с перерождением кожи в связи с возрастом. Проявление его осуществляется в виде бородавок, пятен, которые могут локализоваться на лице, плечах, спине, руках и других места, преимущественно в верхней части туловища. Такие проявление не имеют угрозы для жизни и здоровья и никогда не перерождаются в злокачественные опухоли.
Лечение кератоза
Для того чтобы начать правильное и эффективное лечение данного заболевания необходимо, прежде всего, обратиться к специалисту. Занимается данными проблемами врач-дерматолог. После обследования и сдачи анализов, устанавливается причина возникновения болезни и ставится точный диагноз. При резкой симптоматике, внешних проявлениях, неудобствах и дискомфорте, назначается лечебная терапия.
Диета. Это очень важный момент в процессе лечения кератоза. Она должна быть составлена с учётом включения в неё продуктов, с большим содержанием витаминных и минеральных компонентов. Это овощные блюда, зелень, разнообразные крупяные каши, гарниры, морепродукты и рыба, растительные масла. Исключением из привычного рациона должны стать жареные продукты, острая пища, маринады и соления, торы и сдоба, еда с большим количеством жиров, копчёности и газированные напитки.
Что касается медикаментозной терапии, то она в большинстве случаев не является необходимой. Доктором может быть назначен комплекс витаминов, типа «Аевит» или аскорбинка.
Применение медицинских препаратов локального назначения в виде мазей, кремообразных средств, спреев, назначается с учётом вида болезни и степени кожного поражения. Здесь уместны мягкие средства, имеющие увлажняющий эффект, в основе которых лежит хлорит натрия, витамин А. Хорошим лекарством в этом случае являются мази салициловая и серно–салициловая.
При возникновении кератоза, необходим повышенный уход и внимание к поражённым участкам.
- Следует избегать прямых солнечных лучей.
- Нельзя чесать, тереть и прибегать к другим механическим методам воздействия, а также следует убрать из одежды и обихода грубые ткани, неудобную обувь, чтобы всячески оградить больные места от контакта с ними.
- Соблюдение личной гигиены — важное условие при кератозе. Принятие душа, ванны, должно стать ежедневным ритуалом.
Лечащий врач вправе прибегнуть к назначению и других способов лечения, таких как ультрафиолетовое облучение, грязевое, содовое или солевое и фито лечение. Но такие программы подбираются строго индивидуально.
Методы удаления кератозов
Существует несколько способов удаления очагов заболевания:
- дермабразия, шлифовка специальным аппаратом ороговевшего слоя.
- Криотерапия, заморозка, при которой воздействуют на мёртвые клетки эпидермиса жидким азотом.
- Химическое удаление, происходит посредством воздействия на ороговевший слой кислотами и другими химическими составами.
- Лазерное удаление.
- Применение радио ножа.
Лечение в домашних условиях
В качестве народных методов избавления от недуга используются различные компрессы, примочки и отвары. Для приготовления целебных средств подойдут травы и сборы с лечебным эффектом. Среди них особенно популярны ромашка, репейник, алоэ, луковая шелуха, сырой картофель и другие. Хорошо помогают содовые компрессы, а использование дегтярного мыла также способствует успешному выздоровлению.
Лечение кератоза должно иметь комплексный подход, с учётом всех возможным способов излечения. Иногда процесс выздоровления занимает долгое время.
- Основной и главной задачей при устранении заболевания, это размягчение и растворение толщины опухолей и новообразований.
- Использование педикюра, особенно при ладонно–подошвенном кератозе просто незаменимо. Для детей при проявлении болезни нужно строго придерживаться диеты, следить за чистотой тела и пополнять организм витаминным запасом.
- Всем возрастным группам следует укреплять иммунитет и избегать переохлаждения и перегрева кожных покровов.
При правильном образе жизни, отказе от вредных привычек, соблюдении чистоты эпидермиса, и позитивном взгляде на жизнь, у кератоза не будет шансов на успех, и ваша кожа всегда будет здорова.
Видео о кератозе и способах его лечения.
Статьи по теме
Можно ли вылечить кератоз кожи. По каким причинам возникают приобретенные кератозы? Принципы лечения патологии
Кератоз – это группа невоспалительных заболеваний кожи, которые характеризуются избыточным утолщением ее рогового слоя и задержкой нормального отшелушивания. Разрастаясь, ороговевшая ткань может доставлять неудобства в виде зуда, кровоточивых трещин, эрозий, язв.
Причины
Основными факторами, вызывающими кератоз кожи, являются:
- Наследственная предрасположенность.
- Возрастные изменения.
- Инфекционные заболевания.
- Сбои в работе нервной системы.
- Эндокринные патологии.
- Недостаток витаминов и микроэлементов.
- Наличие опухолей внутренних органов.
- Влияние внешних факторов – ультрафиолетовое, радиоактивное, химическое, механическое воздействие.
Виды и симптомы
Наследственный
- Ихтиоз (кератома диффузная) – нарушение ороговения, имеющее различные проявления – от небольшого шелушения до появления на коже чешуек, напоминающих рыбьи.
- Фолликулярный (или пилярный) кератоз – представляет собой формирование в волосяных фолликулах роговых пробок, препятствующих росту волос. К нему относятся такие заболевания, как волосяной лишай (мелкие плотные узелки розоватого цвета), болезнь Кирле (бородавчатоподобные разрастания).
- Кератодермия ладоней и пяток – появление симметричных роговых наслоений желтого или коричневого цвета, окруженных лиловой каймой. Со временем на поверхности наслоений появляются болезненные кровоточащие трещины, а очаги поражения могут распространяться на тыльную сторону кистей и стоп, а также на локти и колени. Чаще всего заболевание начинает проявляться в раннем детстве и прогрессирует с годами.
- Порокератоз Мибелли – образование на теле серых узелков конической формы, плотных на ощупь и с роговой пробкой в центре. Постепенно эти узелки образуют на коже кольцевидную бляшку диаметром до 3-4 сантиметров, с западением в центре и роговым валиком по периферии.
- Врожденный поликератоз – заболевание, сочетающее в себе симптомы различных форм кератозов. Сопровождается поражением нервной системы, костной ткани, а также другими аномалиями, среди которых – изменение ногтей, зубов и волос.
Приобретенный
- Инфекционный – сопровождает такие заболевания, как сифилис, гонорея, туберкулез, лепра.
- Симптоматический – возникает при эндокринных нарушениях (климактерические изменения у женщин), патологиях нервной системы (ладонно-подошвенная кератодермия).
- Параонкологический – характерен для некоторых злокачественных новообразований внутренних органов.
- Профессиональный – обусловлен действием механических, химических, радиактивных веществ. Например, у врачей-рентгенологов от поражения рук рентгеновскими лучами, у асфальтоукладчиков от контакта с нефтепродуктами, эпителиома и кожный рог у трубочистов.
- Механический – представлен в основном мозолями на руках и ступнях.
- Витаминный – нехватка жирорастворимых витаминов (групп А, В и С) приводит к поражению кожи, чащу всего – на разгибательных поверхностях конечностей.
Старческий
Представляет собой возрастные нарушения процессов ороговения эпидермиса и дисфункцию секреторной способности сальных желез. Бывает следующих видов:
- Актинический (солнечный, сенильный) – вызван избыточным воздействием ультрафиолета. Проявляет себя в виде неровностей кожи телесного или коричневого цвета, покрытых чешуйками. Такие кератомы могут перерождаться в раковые образования.
- Себорейный – имеет вид сухих или жирных плоских бляшек телесного, коричневого или черного цвета, диаметром до 2 и более сантиметров, напоминающих бородавку и появляющихся чаще всего на открытых участках кожи лица, шеи, спины или рук.
Диагностика
Определить, к какому типу принадлежит новообразование, а также подобрать методы лечения поможет врач-дерматолог. Очень важной является дифференциальная диагностика – кератозы напоминают другие кожные заболевания. С этой целью проводят:
- Визуальный осмотр.
- Лабораторные исследования – гистология проводится во время хирургического лечения и при вероятности перерождения кератомы.
- Инструментальная диагностика – дерматоскопия (осмотр под увеличением), биопсия (забор материала), ультразвуковое исследование.
- Медикаментозное лечение – при риске перерождения кератомы в злокачественную применяются цитостатики и противоопухолевые антибиотики.
- Местная терапия – смягчению и отшелушиванию кератотических участков способствуют специальные кремы и мази, содержащие мочевину, витамины А и Е, препараты на основе альфа-, гидрокси-, салициловой, молочной кислот (Фторурацил, Диклофенак, Имиквимод, Солкодерм).
- Диета должна включать продукты, богатые витаминами А, В, С, а также жиры. Обязательно соблюдение питьевого режима для профилактики обезвоживания организма и сухости кожи.
- Криодеструкция – удаление с помощью жидкого азота, подходит для одиночных кератом.
- Удаление лазером – испарение слоев пораженной кожи лазерным лучом.
- Электрокоагуляция – удаление мелких образований электроножом с минимальной травматичностью.
- Фотодинамическая терапия – нанесение фотосенсибилизирующего агента и воздействие световой волны определенной длины приводит к некрозу тканей.
- Кюретаж (выскабливание) мешочка волосяного фолликула – применяют при фолликулярных кератозах.
- Хирургический способ – осуществляется при большом размере очага ороговения, а также для удаления близлежащих тканей в случае его перерождения.
- Алоэ – втирание сока или компрессы с замороженными листьями помогают устранить проявления заболевания.
- Масло грецкого ореха – способствует замедлению роста новообразования.
- Чистотел – смазывание соком растения или специальной мазью уменьшает размеры кератомы.
- Ванны с отварами лекарственных трав (ромашки, череды, шалфея, календулы) успокаивают кожу, снимают зуд.
- Отшелушивание и увлажнение кожи, снятие зуда с помощью специальных кремов и мазей.
- Укрепление иммунной системы.
- Исключение
Удаление кератом
Проводится при выраженном косметическом дефекте, значительных размерах или отсутствии результатов консервативного лечения:
Радиохирургическое иссечение – самый оптимальный метод, подходит для любого типа кератом и не оставляет шрамов.
Лечение народными средствами
Существуют методы устранения небольших участков кератоза в домашних условиях. Применять их можно только с одобрения дерматолога:
У детей
Чаще всего дети подвержены фолликулярному кератозу. Обычно он не требует лечения и проходит самостоятельно после полового созревания. За внешний вид (точечная сыпь в виде множества колючих узелков) заболевание называют гусиной кожей. Во время обострений, особенно в холодное время года, элементы сыпи краснеют и могут чесаться.
Облегчить состояние помогает:
Употребление достаточного количества витаминов, жидкости.
Солнечный кератоз
Солнечный кератоз (син.: старческий кератоз) — самое частое предраковое эпителиальное поражение кожи. Развивается под воздействием УФ-В, тогда как УФ-А лишь увеличивают повреждающий эффект УФ-В. Обычно болеют люди пожилого возраста с бледной кожей, чаще блондины с голубыми глазами и наличием в детстве веснушек, т.е. со светочувствительностью кожи 1, II, III и реже – IV типа. Выраженность и распространённость солнечного кератоза прямо зависят от интенсивности солнечного излучения. При нём нередко отмечаются и другие признаки солнечных поражений. Частота развития заболевания повышается у лиц с наличием иммунодефицита. Более высокую встречаемость у мужчин объясняют большим, по сравнению с женщинами, контактом с солнечным излучением. В возрастной группе от 50 до 86 лет доля мужчин составляет 56-66%.
Солнечный кератоз может трансформироваться в плоскоклеточный рак, реже на его фоне развивается базалиома.
Клинически заболевание проявляется множественными, сгруппированными, плотными очагами гиперкератоза, возникающими на участках кожи, подверженных избыточной инсоляции. Обычно они располагаются на лице (лоб, нос, щёки, виски, красная кайма нижней губы (солнечный хейлит), ушных раковинах (у мужчин), боковых поверхностях шеи, предплечьях, тыле кистей, голенях (у женщин), как правило, на фоне атрофически изменённой кожи с наличием солнечного эластоза. Вначале сыпь представлена слегка болезненными пятнами или папулами размером от булавочной головки до нескольких сантиметров в диаметре, окраска которых варьирует от цвета нормальной кожи до красного или серо-чёрного. Нередко они лучше распознаются при пальпации, чем при осмотре. У лиц пожилого возраста со светлой кожей в области ушных раковин и лба опухоль может иметь форму кожного рога (рогоподобная форма солнечного кератоза), при которой длина опухоли составляет не менее половины диаметра основания, а высота — от нескольких миллиметров до нескольких сантиметров.
Солнечный хейлит проявляется диффузным шелушением всей поверхности красной каймы губы, которая становится плохо различимой, теряет эластичность, испещряется морщинами, перпендикулярными по отношению к продольной оси губы. Иногда на этом фоне возникает очаговый кератоз или лейкоплакия. Появление же эрозии может свидетельствовать о трансформации солнечного хейлита в плоскоклеточный рак. В то же время его оздокачествление может происходить и без эрозирования.
Солнечный кератоз иногда развивается на конъюнктиве, где может быть представлен в виде клина непрозрачного утолщения около лимбуса, иногда с поверхности склерозированной конъюнктивы он распространяется на роговицу.
Субъективные ощущения при солнечном кератозе обычно отсутствуют.
Гистологически при солнечном кератозе обнаруживают значительный гиперкератоз эпидермиса; паракератоз выражен слабее или даже отсутствует, имеются папилломатозные и акантотические разрастания, причем рядом с последним могут наблюдаться участки резкой атипии. Эти изменения, выраженные в различной степени и сочетаниях, приводят к чрезвычайному многообразию гистологических проявлений. Элементы, аналогичные солнечному кератозу, на красной кайме нижней губы могут выглядеть как участки эрозирования и гиперкератоза.
Диагноз устанавливается на основании клинической картины, анамнестических данных (избыточная инсоляция) и результатов гистологического исследования.
Дифференциальный диагноз солнечного кератоза у лиц пожилого возраста следует, в первую очередь, проводить с плоскоклеточным раком кожи, который характеризуется неправильными скоплениями атипичных кератиноцитов с наличием дискомплексации, ядерного полиморфизма, выраженной анаплазии и образованием «жемчужин» — результата ороговения отдельных клеток шиповатого слоя эпидермиса. При болезни Боуэна очаг поражения проявляется крупной бляшкой (до 5-7см в диаметре) неправильных очертаний с экзематозоподобной или гиперкератотической поверхностью, на фоне которой могут появиться ограниченные опухолевидные образования и участки атрофии. При гистологическом исследовании подобные очаги, в отличие от солнечного кератоза, характеризуются выраженным акантозом, сформированным клетками шиповатого слоя эпидермиса с выраженной дискомплексацией, ядерным полиморфизмом, дискератозом отдельных клеток и многочисленными фигурами митозов, в том числе неправильными. Себорейный кератоз, в отличие от солнечного кератоза, встречается, главным образом, на закрытых участках кожи и обычно представлен бляшками или опухолевидными элементами тёмно-коричневой, вплоть до чёрной окраски, покрытых жирными корками и трещинами. В случае сомнения проводят гистологическое исследование — при себорейном кератозе чаще выявляют пролиферацию базалоидных клеток и образование роговых кист, в то время как при солнечном кератозе на первый план выступает бовеноидная гиперплазия эпидермиса с резко выраженным гиперкератозом ортокератозной структуры и дегенеративные изменения соединительной ткани.
Исход солнечного кератоза, в связи с возможностью злокачественной трансформации (около 20%), следует прогнозировать с большой осторожностью. В то же время следует отметить, что возникший на фоне солнечного кератоза плоскоклеточный рак метастазирует редко — в 0,5-3%, тогда как при плоскоклеточном раке красной каймы — в 11% случаев.
Лечение солнечного кератоза у пожилых проводится подофиллином (25% раствор в 70% спирте, очаг смывается водой через 4-8 часов, процедура повторяется 1 раз в 10 дней). При множественных очагах — аппликациями мази с 5% фгорурацилом (2 раза в день в течение 3-4 нед.). Отдельные очаги удаляют хирургически, методом электрокоагуляции или криодеструкции (снегом угольной кислоты или жидким азотом). Лечение мягкими рентгеновскими лучами даёт хорошие результаты, но редко используются в связи с дополнительным иммуносупрессивным воздействием. При солнечном кератозе, сопровождающимся гиперемией и шелушением, применяют 0,05-0,1 % третиноиновый крем 1 раз вдень в течение 2-4 мес. Иногда он может использоваться в комбинации с криотерапией или аппликациями 5% фторурациловым кремом. Помимо собственно противоопухолевого действия, третиноин способствует более глубокому проникновению 5- фторурацила в кожу. Применяют также аппликации 5% крема имиквимод, фотодинамическую терапию путем локальной фотосенсибилизации препаратами аминолевулиновой кислоты, внутриочаговые инъекции интерферона-2.
Профилактика солнечного кератоза заключается в недопустимости пребывания в условиях избыточной инсоляции; необходимости ношения защитной одежды; использовании при выходе на улицу солнцезащитных кремов.
Солнечный кератоз: лечение; симптомы актинического гиперкератоза

 Актинический кератоз (АК) — это доброкачественное новообразование, которое чаще встречается у людей, находящихся длительное время на солнце, поэтому его ещё называют солнечным кератозом.
Актинический кератоз (АК) — это доброкачественное новообразование, которое чаще встречается у людей, находящихся длительное время на солнце, поэтому его ещё называют солнечным кератозом.
Он образуется, когда кожа повреждается ультрафиолетовым излучением от солнца или в солярии, и в этом его отличие от кератоза шейки матки, который обычно возникает у женщин из-за внутренних расстройств организма.
АК считается потенциально предраковым состоянием. Если его не лечить, оно может перейти в состояние, называемое плоскоклеточным раком кожи.
Солнечный кератоз кожи

 Развитие таких участков на коже происходит, когда кожа постоянно подвергается воздействию солнца. Эти участки обычно превращаются в толстые, чешуйчатые или твёрдые области кожи, которые на ощупь кажутся сухими или грубыми. Фактически A. K. ощущается до того, как он будет виден, и его текстуру часто сравнивают с наждачной бумагой.
Развитие таких участков на коже происходит, когда кожа постоянно подвергается воздействию солнца. Эти участки обычно превращаются в толстые, чешуйчатые или твёрдые области кожи, которые на ощупь кажутся сухими или грубыми. Фактически A. K. ощущается до того, как он будет виден, и его текстуру часто сравнивают с наждачной бумагой.
Цвет кератоза кожи может быть:
- тёмным;
- светлым;
- рыжевато-коричневым;
- розовым;
- красным, сочетать все эти цвета или иметь тот же цвет, что и окружающая кожа.
Актиническое поражение кератоза обычно составляет от 2 до 6 миллиметров, но может вырасти до нескольких сантиметров в диаметре. Оно часто появляется на участках кожи:
- лица;
- ушей;
- шеи;
- груди;
- спины, рук;
- предплечья.

 Поскольку они связаны с солнечным повреждением на коже, большинство людей, у которых есть АК, имеют более одного. Часто на больших участках кожи, подверженной воздействию солнца, диагностируется континуум нескольких клинически видимых АК различной величины и степени тяжести, обычно сопровождаемых субклиническими поражениями, которые проявляются только при биопсии. Область кожи, показывающая множественные АК, называется полевым канцерогенезом.
Поскольку они связаны с солнечным повреждением на коже, большинство людей, у которых есть АК, имеют более одного. Часто на больших участках кожи, подверженной воздействию солнца, диагностируется континуум нескольких клинически видимых АК различной величины и степени тяжести, обычно сопровождаемых субклиническими поражениями, которые проявляются только при биопсии. Область кожи, показывающая множественные АК, называется полевым канцерогенезом.
Диагноз подозревается клинически на физическом осмотре, но его можно подтвердить, посмотрев на клетки поражения под микроскопом. Доступны различные терапевтические варианты для АК.
Фотодинамическая терапия (ФДТ) рекомендуется для лечения множественных повреждений АК и полевого канцерогенеза. Она включает применение фотосенсибилизатора к коже.
Местные кремы могут требовать ежедневного применения к затронутым участкам кожи в течение более длительных периодов времени. Криотерапия часто используется для одиночных поражений, но нежелательная гипопигментация может возникать на месте лечения. Если рак кожи развивается из поражения АК, его можно вылечить на ранней стадии с тщательным мониторингом.
Признаки и симптомы

 Кератозы чаще всего представляют собой белую чешуйчатую бляшку переменной толщины с окружающим покраснением. Кожа поблизости от поражения часто свидетельствует о солнечном повреждении, характеризующемся заметными пигментными изменениями, жёлтого или бледного цвета, с областями гиперпигментации.
Кератозы чаще всего представляют собой белую чешуйчатую бляшку переменной толщины с окружающим покраснением. Кожа поблизости от поражения часто свидетельствует о солнечном повреждении, характеризующемся заметными пигментными изменениями, жёлтого или бледного цвета, с областями гиперпигментации.
А также характерны глубокие морщины, грубая текстура, синяки, сухая кожа и рассеянные телеангиэктазии. Воздействие солнца приводит к накоплению онкогенных изменений, что приводит к пролиферации кератиноцитов, которые могут проявляться в виде АК или других опухолевых ростков.
Повреждения обычно протекают бессимптомно, но могут быть зудящими, кровоточащими или вызывать жжение. AK обычно оцениваются в соответствии с их клиническим показанием:
- I класс (легко видимый, слегка ощутимый).
- II класс (легко видимый, ощутимый).
- III класс (хорошо видимый и гиперкератотический).
Клинические варианты
Кератозы могут иметь различные клинические проявления, которые часто характеризуются следующим образом:
-

 Классический (или обычный). Представляют собой белые чешуйчатые макулы, папулы или бляшки различной толщины, часто с окружающей эритемой. Они обычно имеют диаметр 2−6 мм, но иногда могут достигать нескольких сантиметров в диаметре.
Классический (или обычный). Представляют собой белые чешуйчатые макулы, папулы или бляшки различной толщины, часто с окружающей эритемой. Они обычно имеют диаметр 2−6 мм, но иногда могут достигать нескольких сантиметров в диаметре. - Гипертрофические АК появляются как более толстые или грубые папулы или бляшки, часто прикреплённые к эритематозному основанию.
- А трофические АК появляются как изменение цвета (или макулы). Они часто гладкие и красные и имеют диаметр менее 10 мм.
- АК с кожным рогом: Кожный рог представляет собой кератиновую проекцию с высотой не менее половины её диаметра, часто конической формы. Их можно увидеть в условиях актинического кератоза.
- Пигментированные AK — редкие варианты, которые часто представляют собой макулы или бляшки, окрашенные в коричневый цвет. Их трудно отличить от лентиго.
Наличие язв, узелков или кровотечений должно вызывать беспокойство по поводу злокачественности. В частности, клинические данные, свидетельствующие о повышенном риске развития карциномы плоскоклеточного рака: уплотнение / воспаление, диаметр> 1 см, быстрое увеличение, кровотечение, эритема и изъязвление.
Причины развития болезни

 Самой важной причиной образования АК является солнечная радиация. Уф-излучение вызывает образование тимидинового димера в ДНК и РНК, что приводит к значительным клеточным мутациям.
Самой важной причиной образования АК является солнечная радиация. Уф-излучение вызывает образование тимидинового димера в ДНК и РНК, что приводит к значительным клеточным мутациям.
Недавние исследования показывают, что человеческий папилломавирус (ВПЧ) также может играть определённую роль в развитии А. К. Вирус ВПЧ был обнаружен в AK.
AK чаще всего наблюдаются у людей со светлой кожей и обычно встречаются на коже ниже головы.
История солнечных ожогов: исследования показывают, что даже один эпизод болезненного солнечного ожога в детстве может повысить риск развития АК у взрослого. Было обнаружено, что шесть или более болезненных солнечных ожогов в течение всей жизни были значительно связаны с вероятностью развития АК.
Пигментация кожи. Меланин — это пигмент в эпидермисе, защищающий кератиноциты от повреждений, вызванных УФ-излучением. Он обнаруживается в более высокой концентрации в эпидермисе темнокожих индивидуумов, обеспечивая их защиту от развития АК. У людей со светлой кожей значительно повышен риск развития АК.
AK обычно встречаются на головах лысеющих мужчин. Степень облысения, по-видимому, является фактором риска развития поражения, поскольку у мужчин с сильным облысением было в семь раз больше шансов иметь АК по сравнению с другими.
Другие факторы риска. У людей, принимающих иммунодепрессанты, таких как пациенты с трансплантацией органов, в 250 раз чаще развиваются актинические кератозы, которые могут привести к раку кожи.
Роль папилломавируса человека в развитии АК остаётся неясной, но данные свидетельствуют о том, что заражение папилломавирусом может быть связано с повышенной вероятностью АК.
Некоторые генетические нарушения мешают восстановлению ДНК после воздействия солнца, тем самым повышая риск развития АК.
Диагностика недуга

 Врачи обычно диагностируют актинический кератоз, проводя тщательный физический осмотр, используя сочетание визуального наблюдения и прикосновения.
Врачи обычно диагностируют актинический кератоз, проводя тщательный физический осмотр, используя сочетание визуального наблюдения и прикосновения.
Однако биопсия может потребоваться, когда кератоз имеет большой диаметр, толщину или кровотечение, чтобы убедиться, что поражение не является раком кожи.
АК можно ошибочно принять за другие кожные поражения, в том числе:
- себорейные кератозы;
- базально-клеточную карциному;
- лихеноидный кератоз;
- порокератоз;
- вирусные бородавки;
- воспалительные дерматозы или меланому.
Гистопатология.
При гистологическом исследовании актинические кератозы обычно показывают атипичные кератиноциты с гиперпигментированными или плеоморфными ядрами, простирающимися до базального слоя эпидермиса.
Конкретные результаты зависят от клинического варианта и особенностей поражения. Семь основных гистопатологических вариантов характеризуются атипичной кератиноцитарной пролиферацией, начинающейся в базальном слое и ограниченной эпидермисом; они включают:
- Гипертрофический: заметен для выраженного гиперкератоза, часто с очевидным поракератозом.
- Атрофический: с небольшим гиперкератозом и общими атрофическими изменениями эпидермиса.
- Лифеноид —л имфоцитарный инфильтрат в папиллярной дерме, непосредственно под дермально-эпидермальным соединением.
- Пигментированный: демонстрирует пигментацию в базальном слое эпидермиса, подобно солнечному лентиго.
Дермоскопия.
Дермоскопия — это неинвазивная техника, использующая ручное увеличительное устройство. Она часто используется при оценке кожных повреждений.
Профилактика заболевания
Профилактические меры для АК направлены на ограничение воздействия солнечной радиации, в том числе:
- Ограничение пребывания на солнце.
- Ограничение воздействия солнечных лучей в течение полуденного времени, когда ультрафиолетовый свет является самым мощным.
- Использование защиты от солнца.
- Частое применение сильных солнцезащитных кремов.
- Ношение солнцезащитной одежды, такой как шляпы, рубашки с длинными рукавами, длинные юбки или брюки.
Актинический кератоз: лечение

 Существует множество вариантов лечения АК в зависимости от пациента и клинических характеристик поражения. Хотя общие показатели лечения высоки, эксперты согласны с тем, что лучшим методом лечения АК является профилактика.
Существует множество вариантов лечения АК в зависимости от пациента и клинических характеристик поражения. Хотя общие показатели лечения высоки, эксперты согласны с тем, что лучшим методом лечения АК является профилактика.
Регулярное наблюдение рекомендуется после любого лечения, чтобы убедиться, что новые повреждения не развились, а старые не прогрессируют.
Лекарства:
- Кремы. Наиболее часто используемый режим применения заключается в нанесении слоя крема (выписанного врачом) на повреждение два раза в день после мытья. Продолжительность лечения обычно составляет 2−4 недели, но лечение до 8 недель демонстрирует более высокую скорость излечения.
- Гель. Это новое лечение АК, используемое в Европе и США. Оно работает двумя способами: сначала разрушает клеточные мембраны и митохондрии, что приводит к гибели клеток, а затем устраняет оставшиеся опухолевые клетки. Трёхдневный курс лечения гелем рекомендуется для кожи головы и лица. Для тела и конечностей рекомендуется 2-дневный курс лечения.
Преимущества лечения гелем включают кратковременную терапию и низкий показатель рецидива.
Необходимые процедуры
В этот перечень можно включить:
- Криотерапия. Жидкий азот является наиболее часто используемой деструктивной терапией для лечения А. К. Это хорошо переносимая процедура, которая не требует анестезии. Криотерапия особенно показана для случаев, когда имеется небольшое количество тонких, хорошо демаркационных повреждений. Её обычно проводят с использованием метода открытого распыления, в котором АК распыляют в течение нескольких секунд.
Случаи излечения варьируются от 67 до 99% в зависимости от характеристик времени замораживания и повреждения. Недостатки включают дискомфорт во время и после процедуры; вздутие, рубцевание и покраснение или гиперпигментация и разрушение здоровой ткани.
- Фотодинамическая терапия. AK являются одним из наиболее распространённых дерматологических поражений, для которых показана фотодинамическая терапия с использованием местного метил-аминолевулината (MAL) или 5-аминолевулиновой кислоты (5-ALA). Лечение начинается с подготовки поражения, которое включает очищение чешуи и корочки с использованием дермальной кюретки.
Толстый слой местного крема MAL или 5-ALA наносят на поражение и небольшую область, окружающую повреждение, которое затем покрывается окклюзионной повязкой на некоторое время. За это время фотосенсибилизатор накапливается в клетках A. K. Затем повязки удаляются, и поражение обрабатывается светом с определённой длиной волны.
Фотодинамическая терапия набирает популярность. Было обнаружено, что на 14% выше вероятность достижения полного излечения через 3 месяца по сравнению с криотерапией. Фотодинамическая терапия представляется особенно эффективной при лечении областей с множественными поражениями АК.
- Хирургические методы. Хирургическое удаление используется для случаев, когда АК является толстой, роговой папулой или в случае подозрения более глубокого поражения и необходим. Это редко используемый метод лечения АК.
- Дермабразия. Дермабразия используется при лечении больших областей с множественными поражениями А. К. Этот процесс включает использование ручного инструмента для удаления рогового слоя эпидермиса. Используются алмазные или проволочные щётки, вращающиеся на высоких скоростях. Процедура может быть довольно болезненной и требует процедурного успокоения и анестезии.
- Лазерная терапия. Это подход, который используется с технологией компьютерного сканирования. Лазерная терапия не изучалась широко, но имеющиеся данные свидетельствуют о том, что она может быть эффективной в случаях, когда речь идёт о множественных рефракциях или АК, расположенных в косметических релевантных местах, таких как лицо.
- Химические пилинги — это местно применяемый агент, который снимает наружный слой кожи, способствует отшелушиванию и в конечном счёте развитию гладкой и омоложённой кожи. Изучены множественные методы лечения. Химические пилинги должны проводиться в клинике и рекомендуются только для людей, которые могут соблюдать меры предосторожности, включая предотвращение воздействия солнца.
Прогрессия: общий риск превращения АК в инвазивный рак низкий. У лиц со средним риском вероятность поражения AK, прогрессирующего в рак, составляет менее 1% в год.
Регрессия: Зарегистрированные показатели регрессии для одиночных очагов АК варьировались от 15 до 63% после одного года.
Клинический курс. Актинические кератозы имеют три возможных клинических результата: они могут регрессировать, оставаться стабильными или развиваться, чтобы стать инвазивным заболеванием. Иногда они приходят и уходят, появляются на коже, остаются месяцами, а затем исчезают. Часто они появляются через несколько недель или месяцев, особенно после незащищенного воздействия солнца.
Степень распространенности

 Актинический кератоз очень распространён: около 14% посещений к дерматологам связано с А. К. Это состояние чаще встречается у людей с ограниченными физическими возможностями, а частота варьируется в зависимости от географического положения и возраста. Другие факторы, такие как воздействие ультрафиолетового (УФ) излучения, некоторые фенотипические особенности и иммунодепрессия также могут способствовать развитию АК.
Актинический кератоз очень распространён: около 14% посещений к дерматологам связано с А. К. Это состояние чаще встречается у людей с ограниченными физическими возможностями, а частота варьируется в зависимости от географического положения и возраста. Другие факторы, такие как воздействие ультрафиолетового (УФ) излучения, некоторые фенотипические особенности и иммунодепрессия также могут способствовать развитию АК.
У мужчин чаще развивается АК, чем у женщин, и риск развития поражений увеличивается с возрастом.
