Уплотнение под швом после операции
Пациенты хирургических отделений часто отмечают неудовлетворительное состояние послеоперационного шва. Уплотнения, которые наблюдаются в первые дни и недели после хирургического вмешательства, обычно проходят самостоятельно и не требуют дополнительного лечения. Чаще всего такое временное осложнение выглядит, как шишка на шве.
Причины
Чтобы понять, по какой причине появилось уплотнение под швом после операции, следует показаться лечащему врачу. Если шишка не болит и из нее не выделяется гной, нужно просто следовать рекомендациям по уходу за швом и не пытаться заниматься самолечением. При обнаружении даже скудных гнойных выделений обращение к врачу необходимо. Несвоевременное принятие мер или попытки решить вопрос самостоятельно могут привести к серьезным осложнениям, устранить которые можно будет лишь хирургическим путем.
Основные причины нагноений послеоперационных швов:
- Неправильный уход за швом, из-за чего может присоединиться бактериальная инфекция.
- Несоблюдение рекомендаций, данных врачом при выписке из больницы.
- Некачественное наложение швов.
- Отторжение организмом нитей, использованных при сшивании разреза.
- Применение некачественных материалов.
Какой бы ни была причина появления шишки после операции, нельзя затягивать с посещением хирурга в надежде на то, что все пройдет само. Нагноение может привести к сепсису и летальному исходу.
Послеоперационные осложнения
6399.03Возникают после любого оперативного вмешательства и бывают различной степени тяжести. Все зависит от того, насколько аккуратно были наложены швы и какие при этом использовались материалы. Легкие осложнения проходят самостоятельно, но если в процессе заживления присоединилась бактериальная инфекция, необходима помощь хирурга. Самолечение категорически противопоказано ввиду сложности раны и риска возникновения сепсиса.
Наиболее часто встречающиеся послеоперационные осложнения:
- спаечный процесс;
- серома;
- лигатурный свищ.
Спаечный процесс
Так называется срастание тканей во время заживления послеоперационного шва. Спайки состоят из рубцовых тканей и во время пальпации ощущаются под кожей как небольшие уплотнения. Они сопровождают процесс заживления и рубцевания швов, являясь неотъемлемым, естественным этапом на пути к восстановлению тканей и кожных покровов после разреза.
При наличии патологии при заживлении раны наблюдается излишнее разрастание соединительных тканей, шов утолщается. Чаще всего это происходит, если рана заживает вторичным натяжением, когда процесс восстановления тканей после операции сопровождался нагноением из-за присоединившейся бактериальной инфекции. В таких случаях в месте наложения швов образуются келоидные рубцы. Опасности для здоровья они не представляют, но считаются косметическим дефектом, который при желании позже можно устранить.
Серома
Еще одно осложнение, которое встречается после наложения швов. Серома – это заполненное жидкостью уплотнение на шве. Возникнуть может как последствие кесарева сечения, так и после лапароскопии или любой другой операции. Такое осложнение проходит, как правило, самостоятельно и не требует дополнительной терапии. Возникает в месте повреждения лимфатических сосудов, соединение которых после разреза невозможно. В результате образуется полость, которую заполняет лимфа.
Если нет признаков нагноения, серома на шраме не несет угрозы здоровью, но чтобы убедиться в том, что воспалительный процесс отсутствует, стоит посетить хирурга, который сможет поставить точный диагноз.
Лигатурный свищ
Такое осложнение чаще всего возникает на шве после кесарева сечения. Для наложения швов используется специальная нить – лигатура. Этот материал бывает саморассасывающийся и обычный. От качества нити зависит срок заживления раны.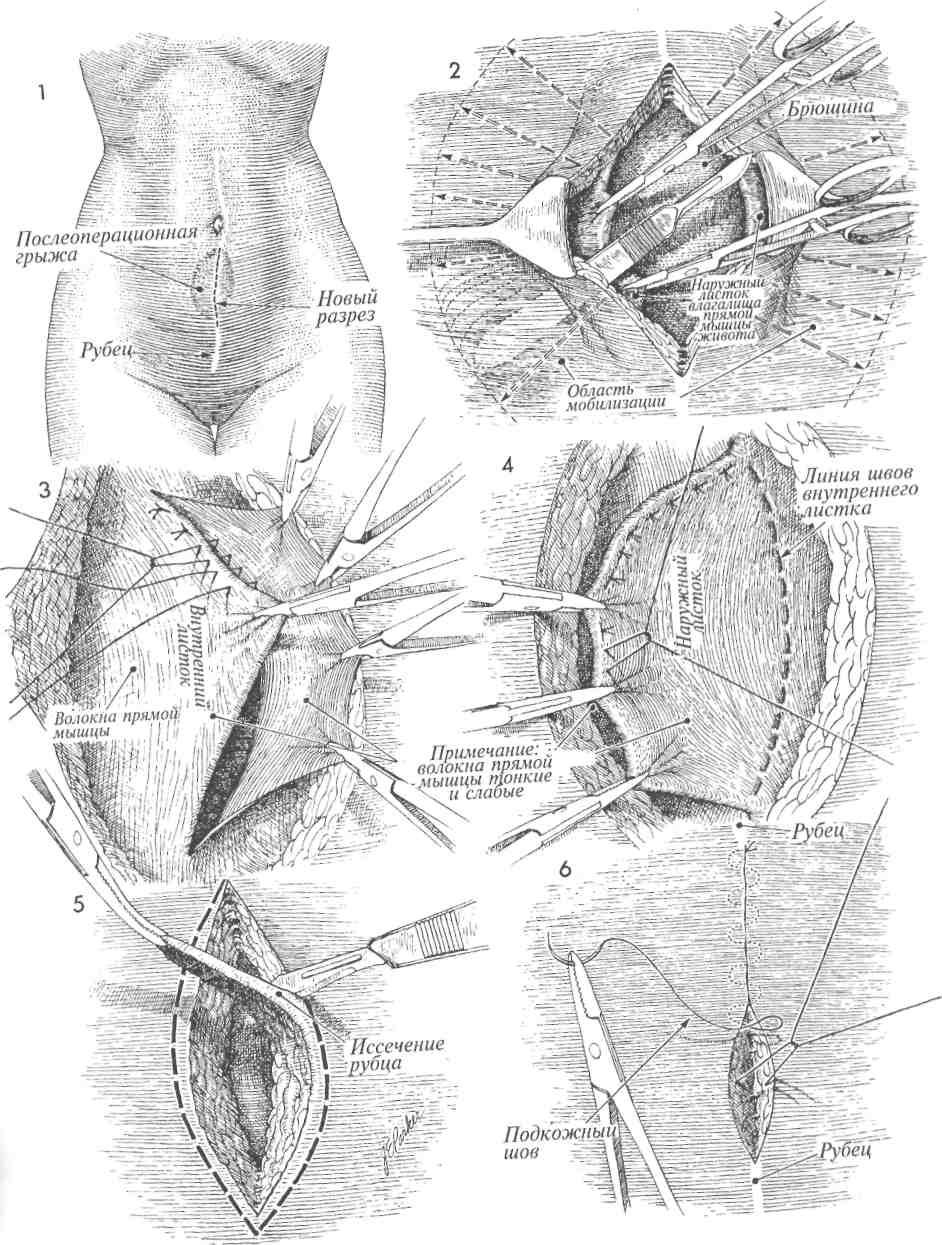 Если при наложении швов применялась лигатура, отвечающая всем требованиям, осложнения появляются крайне редко.
Если при наложении швов применялась лигатура, отвечающая всем требованиям, осложнения появляются крайне редко.
Если же был использован материал с истекшим сроком годности или при наложении швов в рану проникла инфекция, вокруг нити развивается воспалительный процесс. Вначале появляется уплотнение под швом после кесарева или другой операции, а через несколько месяцев на месте уплотнения образуется лигатурный свищ.
Обнаружить патологию просто. Свищ – это незаживающий канал в мягких тканях, из которого периодически сочится гной. В зависимости от того, какая инфекция вызвала воспаление, выделения могут быть желтого, зеленоватого или бордово-коричневого цвета.
Время от времени ранка может затягиваться корочкой, которая периодически вскрывается. Гнойные выделения могут менять свой цвет раз от раза. Также воспалительный процесс нередко сопровождается повышением температуры и ощущением озноба, слабости, сонливости.
Лигатурный свищ может устранить только хирург. Специалист найдет и извлечет инфицированную нить. Только после этого возможно заживление. Пока лигатура находится в теле, свищ будет только прогрессировать. После того как нить удалена врач обработает рану и даст указания по дальнейшему уходу за швом в домашних условиях.
Только после этого возможно заживление. Пока лигатура находится в теле, свищ будет только прогрессировать. После того как нить удалена врач обработает рану и даст указания по дальнейшему уходу за швом в домашних условиях.
Встречаются случаи, когда при несвоевременном обращении за медицинской помощью вдоль шва образовалось несколько свищей. В подобной ситуации хирург может принять решение о проведении операции по удалению рубца и наложению повторных швов.
Меры предосторожности
Вернувшись из больницы, пациент должен помнить и соблюдать несколько несложных правил, которые помогут ему быстрее восстановиться после операции. Основные меры предосторожности:
- Не принимайте контрастный душ. Резкие перепады температуры воды замедляют процесс регенерации кожи.
- Время принятия душа не должно превышать 10 минут.
- Ванну принимать можно не раньше чем через месяц после хирургического вмешательства. Лучше всего дополнительно спросить у врача о возможности этой водной процедуры.

- Если над швом появилась шишка, немедленно сообщите об этом своему лечащему врачу.
В период нахождения больного в стационаре обработку его швов проводят медработники, но к моменту выписки пациент должен научиться обрабатывать их самостоятельно. В случае труднодоступности шрама врачи рекомендуют воспользоваться помощью родственников или медработников поликлиники.
Любого осложнения проще избежать, чем лечить. Для этого необходимо соблюдать все предписания хирурга, тщательно ухаживать за послеоперационной раной. Как правило, без осложнений заживление швов проходит примерно за месяц.
виды шишек, причины появления и метды устранения
После операции пациенты часто жалуются на состояние шва. Осложнения возникают по разным причинам.Твердая шишка на шве после операции – наиболее распространенное из них. Она не всегда является опасной для здоровья, и специального лечения, как правило, не требуется. Для того чтобы выявить причину появления уплотнения, необходимо обратиться к врачу. Самолечение приводит к развитию осложнений и возникновению необходимости в повторном хирургическом вмешательстве.
Самолечение приводит к развитию осложнений и возникновению необходимости в повторном хирургическом вмешательстве.
Опасным симптомом считается появление шишки на шве, сопровождающееся выделением гноя. Это частое явление, его можно заметить при самостоятельном осмотре области, в которую проводилось вмешательство. Проблемы могут возникать по разным причинам, среди которых: неправильное наложение швов, присоединение бактериальной инфекции, отторжение нитей организмом человека, использование некачественных материалов. Следует помнить о важности правильной обработки области операции, а при возникновении шишек, болевых ощущений или нагноения нужно срочно обратиться к врачу.
Виды послеоперационных осложнений
Лигатурный свищ
Уплотнение или шишка на шве после кесарева может представлять собой лигатурный свищ. Это наиболее частое осложнение полостных операций. По завершении хирургического вмешательства разрез сшивают специальными нитями – лигатурами. Они бывают рассасывающимися и обычными.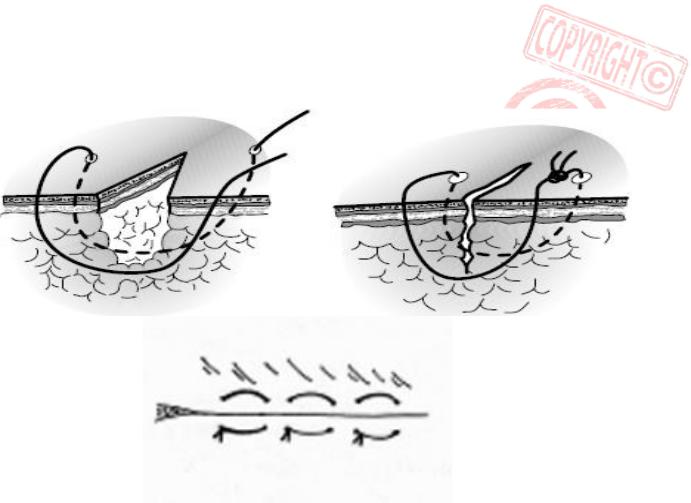 От качества материала зависит срок заживления шва. При правильном использовании качественного материала риск осложнений сведен к минимуму. Если применялась нить с истекшим сроком годности, или в разрез попали патогенные микроорганизмы, то развивается воспалительный процесс, в результате которого через несколько недель формируется свищ.
От качества материала зависит срок заживления шва. При правильном использовании качественного материала риск осложнений сведен к минимуму. Если применялась нить с истекшим сроком годности, или в разрез попали патогенные микроорганизмы, то развивается воспалительный процесс, в результате которого через несколько недель формируется свищ.
Обнаружить это осложнение не сложно. Оно представляет собой незаживающую плотную ранку, из которой постоянное выделяется гнойное содержимое. Рана может зарастать корочкой, однако через некоторое время она вновь открывается, и выделения появляются снова. Образование свища сопровождается повышением температуры, общей слабостью, головными болями. При появлении шишки и нагноения следует обратиться к врачу.
Только он сможет обнаружить и удалить инфицированную нить. Если эту процедуру не провести, уплотнение будет постоянно расти. Средства наружного применения в этом случае оказываются неэффективными. После удаления лигатуры потребуется определенный уход за швом, правила которого вам расскажет хирург.
Самопроизвольная серома
Серома – не менее частое осложнение, возникающее после хирургического вмешательства. В отличие от свища, оно может исчезнуть самопроизвольно. Специфического лечения обычно не требуется.
Серома – шишка, заполненная жидкостью. Появляется она в местах, где пролегают лимфатические сосуды, восстановить целостность которых после рассечения невозможно. В местах пересечения сосудов образуется полость, которую заполняет лимфа.
Серома, не имеющая признаков нагноения, не опасна для здоровья и не требует лечения. При ее обнаружении нужно посетить хирурга, который поставит точный диагноз и исключит наличие инфекции.
Келоидный рубец
Келоидный рубец – не менее распространенное осложнение полостных операций. Распознать его не сложно. Шов грубеет и твердеет, поверхность его становится бугристой, что нормально! Болевые ощущения, покраснение и нагноение отсутствуют.
Как избавиться от шишки на шве?
Существует несколько способов устранения подобного дефекта, все зависит от его типа. Для избавления от келоидных рубцов используется лазерная шлифовка. Несколько процедур делают шрам менее заметным. Гормональная терапия основывается на применении средств наружного и общего действия. Кремы способствуют размягчению рубцовых тканей, они делают шов светлее. Хирургическое лечение заключается в удалении шрама с последующим наложением нового шва. Этот метод не дает гарантии того, что келоидный рубец после операции не возникнет вновь.
Для того чтобы избежать появления уплотнений на месте разреза и некоторых других осложнений, необходимо правильно ухаживать за швом в послеоперационный период. При появлении шишки или нагноения нужно срочно обратиться к врачу.
Предотвратить любое осложнение проще, чем лечить. Процесс заживления раны длится около месяца. В период пребывания в стационаре все необходимые мероприятия будут проводить медработники. После выписки же пациент должен научиться выполнять все процедуры самостоятельно. Это не так сложно, как может показаться на первый взгляд.
Первое, о чем необходимо помнить, это недопущение инфицирования. Своевременное выполнение перевязки и правильная обработка кожных покровов ускорит процесс заживления. Если шишечка все же появилась, не стоит пытаться избавиться от нее самостоятельно. Серомы, как правило, рассасываются самопроизвольно. От келоидных рубцов так просто не избавиться.
Для дезинфекции кожных покровов в области разреза должны применяться антисептические растворы. При использовании мыла могут возникнуть аллергические реакции, делающие процесс заживления более длительным. Некоторые пациенты пытаются избавиться от уплотнения с помощью компрессов и примочек. Мочить шов категорически запрещено, так как повышенная влажность препятствует его заживлению. Такие процедуры способствуют раздражению кожи и инфицированию раны.
Некоторые пациенты пытаются избавиться от уплотнения с помощью компрессов и примочек. Мочить шов категорически запрещено, так как повышенная влажность препятствует его заживлению. Такие процедуры способствуют раздражению кожи и инфицированию раны.
Душ в первые недели после операции должен занимать у человека не более 10 минут. Вода не должна быть слишком горячей или слишком холодной, перепады температуры тормозят процесс восстановления кожи. Принимать ванну рекомендуется не ранее, чем через месяц после операции.
Операция по удалению фиброаденомы груди — «Нащупала уплотнение через год! после операции. Как выглядит заживший косметический шов и обо все переживаниях на каждом этапе.»
Всем доброго времени!
Хочу поделиться своей историей, вдруг для кого-то эта информация будет полезной. Первый раз я обнаружила уплотнение в правой груди во время беременности, где-то на 8-м месяце. Тогда я не придала этому особого значения, мне было мягко говоря не до того, ведь впереди меня ждали роды и грудное вскармливание. Уплотнение как бы плавало в ткани, не болело и как-то мысли об этом сдвинулись на дальний план.
Уплотнение как бы плавало в ткани, не болело и как-то мысли об этом сдвинулись на дальний план.
Когда ребенку исполнился год, я пошла на плановый осмотр к гинекологу, и вот тут то меня ошарашила врач. «У вас киста в молочной железе, необходимо пройти маммографию, сделать рентгенологическое обследование молочных желез»- сообщила мне гинеколог. На тот момент мне было 20 лет и я пошла на рентген, дальше меня направили к маммологу с результатами маммографии. На что маммолог, в свою очередь, начала возмущаться по поводу того, что рентген не дает таких четких снимков как УЗИ и, что вообще-то маммографию делают только после 40 лет. Вот как?! А что гинеколог то не в курсе от слова совсем?!!! Далее я прошла УЗИ в платной клинике, где меня также пришугнули словами о том, что ни в коем случае не стоит ходить по бабкам, а бегом к хирургу. Тут я уже и так вся на панике, к слову сказать я к бабкам и не собиралась, но страху это добавило к моему и без того депрессивному состоянию.
Далее я записалась к хирургу, и сразу же на приеме меня отправили на пункцию. Слово «пункция» напугало меня настолько, что слезы сами покатились из глаз. Я ощущала себя какой-то прокаженной, и понимала, что теперь мне точно деваться некуда. На самом деле пункция это совсем не страшно и не больно, хирург просто выкачал немного жидкости обычным одноразовым шприцем из той области груди, где расположено уплотнение, без контроля УЗИ, так как фиброаденома была примерно 2 см и хорошо прощупывалась. Просто как комарик укусил, не больнее прививки. Ну и как следствие всех вышеперечисленных манипуляций мне было предложено оперативное лечение, так как размеры фиброаденомы были довольно велики. То есть, это доброкачественное образование, а я до последнего надеялась, что мне выпишут таблеточки и отпустят с миром, но нет мнение хирурга было однозначным — только резать.
Операция. Больше всего я почему-то переживала за некрасивые шрамы после операции, поэтому первым делом, общаясь с хирургом я просила сделать косметический шов, причем сам хирург сказал, что эта услуга платная. Сама операция была по полису ОМС, за шов я доплатила врачу, уже потом как выяснилось чисто символически в руки, ну оказывается многие так поступают. И да, шов получился реально тонкий и незаметный, по линии ареолы соска.
Сама операция была по полису ОМС, за шов я доплатила врачу, уже потом как выяснилось чисто символически в руки, ну оказывается многие так поступают. И да, шов получился реально тонкий и незаметный, по линии ареолы соска.
Стандартная процедура перед операцией врач размечает на коже участки расположения фиброаденомы маркером. При чем, мне осматривали обе груди на УЗИ, и нашли фибру только в правой, при пальпации хирург вдруг заявил, что в левой тоже «катаются зернышки», поэтому будем оперировать обе. Да уж, я и так вся на нервах, ну что поделать. Вечером в воскресенье перед операцией я ничего не ела и не пила. К 9 утра понедельника меня ждали в операционной, кстати мне разрешили остаться в трусах))) это было странно, но слегка меня приободрило. Надели шапочку, бахиллы, уложили на каталку и повезли. Ох уж, ощущения конечно, те еще… Наркоз у меня был местный, стандартна ширма, над головой огромная лампа. Мне обкололи сначала правую грудь, тут хирургу было все понятно, вот фиброаденома режем ее здесь. На левой груди начались тщательные поиски, в общем в положении лежа хирург все ощупал и передумал резать, сказал, что узелки слишком маленькие, он не может их обозначить и найти. Это меня капец как обрадовало, скажу я вам! Я немного выдохнула и мы приступили к удалению. Местная анестезия вещь конечно действенная, но все равно неприятные ощущения, как в тебе копаются имеют место быть. У меня мне кажется бегущей строкой в голове свербила одна мысь «СКОРЕЕ УЖЕ БЫ ЭТО ВСЕ ЗАКОНЧИЛОООСЬ!!!» Операция длилась минут 40, самое неприятное то, когда внутри что-то прижигают, чем-то похоже на слабые удары током. Но в целом больше страха в голове. А так все нормально, мне поставили дренаж, такую мягкую резиновую трубочку в шовчик, чтобы лишняя жидкость стекала из раны.
На левой груди начались тщательные поиски, в общем в положении лежа хирург все ощупал и передумал резать, сказал, что узелки слишком маленькие, он не может их обозначить и найти. Это меня капец как обрадовало, скажу я вам! Я немного выдохнула и мы приступили к удалению. Местная анестезия вещь конечно действенная, но все равно неприятные ощущения, как в тебе копаются имеют место быть. У меня мне кажется бегущей строкой в голове свербила одна мысь «СКОРЕЕ УЖЕ БЫ ЭТО ВСЕ ЗАКОНЧИЛОООСЬ!!!» Операция длилась минут 40, самое неприятное то, когда внутри что-то прижигают, чем-то похоже на слабые удары током. Но в целом больше страха в голове. А так все нормально, мне поставили дренаж, такую мягкую резиновую трубочку в шовчик, чтобы лишняя жидкость стекала из раны.
На ночь мне вкололи обезболивающее и последующее время я спала только на спине. Утром пошла в туалет, и вот тут- то я оценила все прелести послеоперационного периода, когда попыталась немного согнуть спину. Моя мысль была примерно такая : «Боже, хорошо, что мне разрезали только одну грудь, потому что не хотела бы я испытывать эти ощущения с обеих сторон грудной клетки». В общем первый послеоперационный день был тяжелый, рана болела, я просила обезболивающее. Постепенно болевые ощущения притуплялись. Я ходила на перевязки, на седьмые сутки пребывания в стационаре необходимо было снять шов, прямо в день выписки. Это было неприятно, но терпимо. Кстати дома шов постоянно сочился, я клеила специальным клеем БФ-6, обрабатывала антисептиками, и ужасно переживала, что шрам как-то не так затянется. Также удаленную ткань отправляют на биопсию, у меня пришел результат доброкачественного образования. Еще неделю я побыла дома и потом уже вышла на работу. Так что мне хватило двух недель на все дела.
В общем первый послеоперационный день был тяжелый, рана болела, я просила обезболивающее. Постепенно болевые ощущения притуплялись. Я ходила на перевязки, на седьмые сутки пребывания в стационаре необходимо было снять шов, прямо в день выписки. Это было неприятно, но терпимо. Кстати дома шов постоянно сочился, я клеила специальным клеем БФ-6, обрабатывала антисептиками, и ужасно переживала, что шрам как-то не так затянется. Также удаленную ткань отправляют на биопсию, у меня пришел результат доброкачественного образования. Еще неделю я побыла дома и потом уже вышла на работу. Так что мне хватило двух недель на все дела.
Первое время присутствовали неприятные покалывающие ощущения на месте шва и внутри, через полгода я уже забыла, что перенесла операцию. Мне назначили принимать мастодинон, йодомарин курсом и следить за состоянием груди. Кстати на месте удаленной фиброаденомы долгое время был синяк, а после я стала замечать какой-то плотный участок ткани. Короче я снова записалась к онкологу примерно через год. На что врач опять назначил мне пункцию, но сразу сказал, что это как бы внутренний фиброз на месте шва, т.е. это не означает, что фиброаденома взяла и снова выросла. Меня опять послали к маммологу, новая врач оказалась еще и гинекологом. Так вот она сама провела мне УЗИ, это заняло наверное часа 1,5. В итоге ее вердикт не был новостью для меня, это фиброзно-кистозная мастопатия, и что у меня почти вся ткань состоит из мелких узелков. Она не рекомендовала мне беременеть, так как неизвестно как поведет себя организм во время гормональной перестройки, узелки могут начать расти, могут вообще не дай бог переродится в злокачественные, а могут и рассосаться во время ГВ. Насчет последнего я правда сомневаюсь, ведь после первого ребенка и ГВ ничего само не прошло, но видимо у всех по-разному, и мнение всех врачей тоже разное. Я беременность не планировала, мне запретили прием ОК, хотя я их и принимала очень мало в своей жизни. В общем совет врача был наблюдать динамику, ходить на УЗИ раз полгода, избегать стрессов, укреплять иммунитет.
На что врач опять назначил мне пункцию, но сразу сказал, что это как бы внутренний фиброз на месте шва, т.е. это не означает, что фиброаденома взяла и снова выросла. Меня опять послали к маммологу, новая врач оказалась еще и гинекологом. Так вот она сама провела мне УЗИ, это заняло наверное часа 1,5. В итоге ее вердикт не был новостью для меня, это фиброзно-кистозная мастопатия, и что у меня почти вся ткань состоит из мелких узелков. Она не рекомендовала мне беременеть, так как неизвестно как поведет себя организм во время гормональной перестройки, узелки могут начать расти, могут вообще не дай бог переродится в злокачественные, а могут и рассосаться во время ГВ. Насчет последнего я правда сомневаюсь, ведь после первого ребенка и ГВ ничего само не прошло, но видимо у всех по-разному, и мнение всех врачей тоже разное. Я беременность не планировала, мне запретили прием ОК, хотя я их и принимала очень мало в своей жизни. В общем совет врача был наблюдать динамику, ходить на УЗИ раз полгода, избегать стрессов, укреплять иммунитет. В принципе, я немного успокоилась, и да соглашусь, что лучше ходить на плановый осмотр почаще, чем прийти к врачу раз в три года и обнружить какой-нибудь ужас.
Про то, что у меня есть шовчик на груди я не вспоминаю совсем, ведь он практически незаметный.
Так, что если вдруг кто-то столкнется с подобной проблемой, советую не поддаваться панике, это неприятно, но все реально пережить, все терпимо. Сама операция по удалению быстро забывается, зато какое моральное облегчение знать, что никаких опасных образований в груди больше нет.
Желаю всем здоровья!!!
Спасибо за прочтение отзыва!!!
Шишка (уплотнение) после стерилизации кошки на шве: что делать с припухлостью?
Что это такое
Уплотнение на шве после стерилизации кошки может быть проявлением излишней активности животного. Под швами часто собирается отек, который проходит в течение 7-10 дней после стерилизации.
Реже припухлость возле швов может быть проявлением патологических образований:
- гематома – скопление крови;
- абсцесс – капсула с гнойным содержимым;
- послеоперационная грыжа.
После стерилизации кошкам рекомендован постельный режим и ограничение активности. Заставить животное постоянно лежать и не двигаться – невозможно. Во время активных движений в нижней части живота может скапливаться небольшое количество жидкости, которое расценивается владельцами как уплотнение или шишка.
Истинные опухоли у кошек не связаны со стерилизацией, они не уменьшаются в размерах и развиваются постепенно.
Когда стоит бежать к ветеринару
Оповестить врача о том, что появилась шишка на шве у кошки после стерилизации, необходимо в любом случае. Лучше всего, если это будет тот же доктор, который выполнял процедуру, или врач, который сможет осмотреть животное.
Чтобы определить, что за уплотнение появилось на животе, необязательно ехать в клинику. Достаточно вызвать ветеринара на дом – доктор приедет в удобное для вас время, осмотрит животное и подберет соответствующую тактику лечения.
Немедленно обращаться за ветеринарной помощью стоит в следующих случаях:
- вокруг шишки появился выраженный отек, которого не было;
- из шва сочится любая жидкость – прозрачная, желтоватая, сукровица, кровь;
- шишка мягкая и имеет неприятный запах;
- температура тела животного повысилась;
- поведение кошки изменилось – животное стало нервным, агрессивным или, наоборот, вялым и апатичным.

Круглосуточный выезд ветеринара на дом в Киеве и области можно заказать по телефонам 097-653-54-78, 093-970-26-38.
Воспалился шов: причины, симптоматика, лечение
Воспаление шва появляется в результате осложнения после перенесенного оперативного вмешательства. Подобное состояние может наблюдаться на любом этапе формирования шва, даже спустя несколько лет после его образования.
Причины
К воспалительному процессу может привести:
- занесенная в рану инфекция во время или после операции;
- неправильно установленная система дренирования;
- травмирование подкожно-жировой клетчатки, приводящее к образованию гематомы и отмиранию тканей вокруг раны;
- нарушенный кровоток в области шва с последующим некрозом;
- отторжение шовного материала из-за биологической несовместимости;
- низкий уровень регенерации, который препятствует срастанию краев и влечет за собой прорезывание тканей швом;
- наложение швов на патологически измененные ткани;
- грубое повреждение области раны и формирование лигатурных каналов.
Риск возникновения воспалительного процесса в шве повышается при нанесении бытовой или производственной травмы, когда рана изначально загрязнена. Процессы заживления шва ухудшаются в пожилом возрасте, при слабом иммунитете, эндокринных заболеваниях, патологиях системы крови, а также при избыточном весе.
Симптомы
Первые клинические проявления воспалительного процесса наблюдаются через несколько суток после перенесенной операции. Они проявляются в виде отека и гиперемии раны, имеются жалобы на усиливающиеся болевые ощущения. В ходе пальпации шва хирург обнаруживает уплотнение без четко очерченных границ. Гнойное воспаление сопровождается выделением характерной жидкости – экссудата.
Спустя 1-2 суток появляются дополнительные симптомы:
- мышечные боли;
- интоксикация;
- повышенная температура тела;
- слабость и тошнота.
Анаэробная инфекция развивается гораздо стремительней и уже через двое суток после операции может привести к сепсису без своевременно оказанного лечения.
Лечение
Чтобы определить возбудителя и назначить правильное лечение, необходимо исследовать раневое отделяемое и выявить чувствительность бактерий к разным группам антибиотиков. Обычный инфильтрат устраняется путем зондирования раны с удалением гнойной жидкости. Чтобы снизить давление на ткани, может производиться снятие швов.
Пациенту назначается постельный режим. Лечение гнойного воспаления предусматривает обязательное удаление шовного материала, очистку раны и установку дренажа. Анаэробная инфекция требует иссечения пораженных тканей, а в некоторых случаях и дополнительного оперативного вмешательства.
При любой форме воспаления рану ежедневно дренируют и очищают от гноя. По мере заживления может производиться повторное наложение швов и нанесение марлевых повязок с ранозаживляющими мазями. В качестве профилактики нагноения швов необходимо строго соблюдать врачебные указания и следовать ряду антисептических мероприятий.
Уплотнения на веках после блефаропластики – осложнение или норма?
Восстановительный период после эстетических операций не всегда протекает гладко. Процесс заживления тканей имеет свои особенности и свою, индивидуальную для каждого человека скорость.
Процесс заживления тканей имеет свои особенности и свою, индивидуальную для каждого человека скорость.
Уплотнения после блефаропластики появляются под хирургическими швами или в непосредственной близости от них, чаще всего – при коррекции нижних век. Обычно пациенты описывают имеющуюся проблему, используя слова «шишка», «горошина», «валик» или «колбаска». На деле это могут быть самые разные образования:
- формирующаяся рубцовая ткань – самый частый вариант, во многих случаях не считается проблемой, есть большие шансы, что со временем лишний объем рассосется сам собой;
- локальный отек на месте наложения швов – тоже относится к ожидаемым и неопасным последствиям пластики;
- киста – следствие некорректного ушивания разреза;
- выбухание века при нарушении соединения хряща ресничного края века с мышцей;
- комочки жира на месте дополняющего блефаропластику липофилинга;
- пиогенная гранулема.
Таким образом, речь может идти как о варианте нормы, так и о развивающемся осложнении. В этой статье мы расскажем о причинах появления каждого из вышеназванных уплотнений и о том, каким должно быть лечение.
В этой статье мы расскажем о причинах появления каждого из вышеназванных уплотнений и о том, каким должно быть лечение.
Формирование шрамов на месте хирургических разрезов – естественный и неизбежный процесс, подробнее о его течении см. статью «Стадии формирования рубца». Появление отечности в первую неделю после блефаропластики и наличие избытка соединительной ткани в течение 2-3 месяцев после операции – неизбежные побочные эффекты, к которым нужно заранее морально подготовиться и не паниковать. Вместе с тем, эти процессы могут иметь индивидуальные особенности:
- У одних пациентов уже спустя 10-14 дней на веках не остается никаких следов вмешательства, а у других даже через несколько месяцев «шишки» вдоль шва хорошо прощупываются под кожей, а иногда могут быть видны невооруженным глазом.
- Скорость рассасывания уплотнений может быть разной справа и слева. Кроме того, и сам рубчик по своей длине зачастую неоднородный – дольше всего объем сохраняют концевые отделы разрезов, расположенные в уголках глаз.
- Из-за естественного отека и активного разрастания соединительной ткани шрамы могут длительное время выглядеть так, как будто они расположены непосредственно на наружных участках век. Это не ошибка хирурга, а особенность заживления тканей. По мере рассасывания избытка коллагена, следы на местах разрезов превратятся в тонкие полосочки, спрячутся в естественных складках кожи и перестанут напоминать о себе.
В большинстве случаев подобные рубцовые уплотнения появляются после нижней блефаропластики. В норме они должны рассосаться спустя 12 недель – помимо индивидуальных особенностей организма важное значение здесь имеет техника выполнения разрезов и наложения швов, а также общий объем проведенного вмешательства. Неблагоприятное воздействие на процессы заживления тканей оказывают:
- химический и термический ожоги: воздействие лазерного излучения, а также раздражающих, подсушивающих растворов, в том числе применяемых с целью обеззараживания, и проч.
 Именно поэтому о пилингах зоны вокруг глаз после блефаропластики придется на некоторое время забыть;
Именно поэтому о пилингах зоны вокруг глаз после блефаропластики придется на некоторое время забыть; - нагноение: наличие воспалительного процесса в ране всегда приводит к избыточному разрастанию соединительной ткани;
- неправильное сопоставление краев разреза, сильное натяжение кожи и иные ошибки хирурга при наложении швов;
- нарушение работы иммунной системы;
- наследственная предрасположенность к чрезмерному разрастанию соединительной ткани в ответ на повреждение (формированию гипертрофических рубцов или келоидов).
Кроме того, к уплотнению швов может привести чрезмерное физическое воздействие на травмированные участки кожи – в частности, привычка протирать глаза после пробуждения и активный массаж прооперированной области (многие пациенты «назначают» его себе самостоятельно в надежде разогнать отеки). Дело в том, что коллагеновые волокна молодого рубца расположены хаотически и не могут противостоять растяжению краев раны. Во избежание данных осложнений врачи обычно накладывают поверх швов специальные пластыри-стрипы и настоятельно рекомендуют не касаться век руками в первые недели после блефаропластики: любое физическое воздействие способствует притоку крови, повышает скорость образования коллагена, препятствует рассасыванию избытка соединительной ткани – в итоге вместо тонких «ниточек» на веках могут остаться грубые рубцы.
Если на месте разрезов все же начали формироваться крупные фиброзные тяжи, за помощью необходимо обратиться к специалисту, проводившему операцию, к другому пластическому хирургу или к дерматологу:
- Не занимайтесь самолечением! Самый простой совет, который часто становится самым сложным для выполнения: следуйте рекомендациям проводившего операцию хирурга и дайте организму время. Обычно на первые несколько недель врачом назначаются заживляющие препараты, затем могут быть добавлены специальные противорубцовые мази и/или аппаратные процедуры – микротоковая терапия, лимфодренаж и т.п. Процесс сопровождается регулярными осмотрами, и если что-то идет не так, специалист меняет свои назначения.
- Спустя несколько недель после операции врач может принять решение ускорить процесс рассасывания соединительной ткани посредством инъекций гормональных препаратов – глюкокортикостероидов.
 В некоторых случаях можно обойтись их местным нанесением, но только после полного заживления разрезов.
В некоторых случаях можно обойтись их местным нанесением, но только после полного заживления разрезов. - Если рубцовые шишки остаются на виду и продолжают напоминать о себе спустя 2-3 месяца после операции, тактика их лечения может быть еще раз пересмотрена – вплоть до иссечения. Но иногда нужно просто подождать: естественное «перемещение» шовчиков в складки кожи может занять довольно много времени в связи с тем, что отеки после блефаропластики порой сохраняются до 6 месяцев.
Для скрепления краев хирургического разреза в области век, как правило, используются атравматичные тонкие нити с круглым сечением, которые полностью биодеградируют в течение 10-14 дней. Этот процесс невозможен без участия иммунной системы нашего организма, которая усиливает циркуляцию в зоне обнаружения инородного тела. Активный приток крови и тканевой жидкости к месту наложенного шва вызывает локальный отек, который при внешнем осмотре и ощупывании может определяться как «шишки», «горошины» или «узелки». В норме, по мере рассасывания нитей все подобные уплотнения постепенно исчезают. Нарушить этот процесс могут:
В норме, по мере рассасывания нитей все подобные уплотнения постепенно исчезают. Нарушить этот процесс могут:
- замедление кровообращения в области операционной раны, когда из-за общей массивной отечности затруднен отток крови по венулам и венам, наблюдается застой тканевой жидкости;
- нарушения в работе иммунной системы;
- слишком поверхностное расположение нитей в коже.
Последний вариант встречается наиболее часто. В этом случае рассосутся только отдельные кусочки нитей, а прочие их фрагменты будут прорезаться на поверхность. Такая ситуация не считается осложнением, так как «лишний» шовный материал легко удаляется, а травмированная кожа быстро и бесследно заживает. Если же проблема в отеках, то это как раз тот случай, когда поможет хороший массаж. Только проводить его нужно не наобум, а по правильной технике – так, чтобы стимулировать отток лимфы и венозной крови, нормализовать приток богатой кислородом и питательными веществами артериальной крови, тонизировать ткани. То, какими должны быть движения, подскажет хирург. Он же порекомендует правильную кратность и продолжительность сеансов.
То, какими должны быть движения, подскажет хирург. Он же порекомендует правильную кратность и продолжительность сеансов.
В целом, ждать биодеградации нитей можно до 2-2,5 месяцев. Если в течение этого срока вызванные ими уплотнения не исчезнут, врач может выполнить небольшие разрезы или проколы кожи и удалить шовный материал, либо назначить курс специальных рассасывающих препаратов в инъекциях.
Если блефаропластика была совмещена с липофилингом, уплотнения разного размера могут появиться из-за неравномерного распределения пересаженных жировых клеток, а также если трансплантат был недостаточно хорошо обработан и в нем остались комки. Подобное осложнение особенно хорошо заметно на нижних веках, поскольку кожа здесь очень тонкая и любой, даже небольшой «узелок» тут же проступает на поверхность. Со временем комочки могут самопроизвольно рассосаться, но могут и остаться неизменными. Для лечения такого состояния есть несколько рабочих методов:
- массаж, который на ранней стадии приживления позволяет сделать уплотнения более плоскими и выровнять поверхность кожи;
- введение филлеров на основе гиалуроновой кислоты – они способны сгладить границы жирового комочка и на время сделать его менее заметным;
- повторный липофилинг для коррекции неудовлетворительного результата первой процедуры – работает так же, как и контурная пластика филлерами;
- липосакция лишних, выпирающих жировых клеток.

В каждом конкретном случае наиболее подходящий из вариантов коррекции возникшего дефекта определяет пластический хирург.
Это уплотнение обычно располагается в непосредственной близости от операционных разрезов и внешне выглядит как шарик желтоватого или белесого цвета. По своему строению оно представляет собой полость, заполненную жидкостью.
Причина развития кисты – неправильная обработка краев раны, когда участки эпителия при наложении швов погружаются вглубь тканей. Содержимое накапливается постепенно, что приводит к постоянному увеличению новообразования в объеме – в итоге оно может вырасти примерно до 0,5 см. Срок существования дефекта – от 1 до 3 месяцев. В этот период за ним нужно наблюдать, не предпринимая никаких действий. Если спустя 12 недель киста не рассосется самостоятельно, ее удаляют хирургическим путем.
Это сосудистое новообразование имеет доброкачественную природу и развивается на слизистой оболочке века в ответ на повреждения тканей. Чтобы запустить процесс аномального разрастания сосудов порой достаточно незначительной микротравмы, не говоря уже о полноценных разрезах, проводимы в ходе блефаропластики.
Чтобы запустить процесс аномального разрастания сосудов порой достаточно незначительной микротравмы, не говоря уже о полноценных разрезах, проводимы в ходе блефаропластики.
Пиогенная гранулема имеет вид округлого или дольчатого образования темно-красного или бордового цвета размером до 2 см. Вырастая до большого объема может приподнимать кожу века, прощупываться при надавливании. Срок появления ботриомикомы варьирует в широких пределах: в одних случаях новообразование возникает уже спустя несколько дней после операции и быстро увеличивается в размерах, в других его рост может начаться только через 2-3 месяца.
- При наличии темно-красного уплотнения на слизистой оперированных век не нужно его массировать, натирать мазями и раздражать любыми другими способами. Все усилия, направленные на рассасывание «горошины» могут дать прямо противоположный результат: новообразование может начать кровоточить, ускорить свой рост.
- Удалить такую гранулему не представляет труда. После подтверждения диагноза она иссекается хирургическим путем или выпаривается лазером.
 Причем, никакой особой срочности в этой процедуре нет, так что время ее проведения хирург будет назначать с учетом состояния оперированных тканей век.
Причем, никакой особой срочности в этой процедуре нет, так что время ее проведения хирург будет назначать с учетом состояния оперированных тканей век.
Как видите, единой причины появления и универсальных процедур по удалению уплотнений на веках после блефаропластики нет. Важно, что по внешнему описанию, даже при наличии фотографии, установить причину развития «узелка» или «шишки» не представляется возможным. Поэтому, чтобы точно определить характер проблемы и получить персональные рекомендации по ее лечению, необходимо проконсультироваться с врачом очно – желательно с хирургом, проводившим операцию.
Мнения специалистов:
Голованев Павел Сергеевич
Пластический хирург, клиника «MontBlanc»
Если проблема возникла в период ранней реабилитации, это может быть вариантом нормы, но, в принципе, такое происходит очень редко. Важно следить, как идет заживление и не развивается ли воспалительный процесс, сигналами которого будут пульсирующая боль, болезненность при касании, локальное покраснение кожи и т. д.
д.
В такой ситуации нужно срочно обращаться к оперирующему хирургу. Вообще, это следует делать при любом сомнении и появлении вопросов: лучше созвониться, записаться на внеплановый прием и спросить обо всем, что волнует, чем переживать или заниматься самолечением. Нормальным явлением уплотнения могут быть также после выполнения кантопексии, если наложены внутренние швы. Тогда они выглядят как маленькая точка и расходятся максимум в течение нескольких месяцев. После окончания реабилитационного периода, если, конечно, пластика была выполнена грамотно, никаких подобных образований на веках быть не должно.
Уплотнение после блефаропластики — причины
Реабилитационный период после пластических операций не всегда протекает гладко. У каждого пациента по-разному проходит процесс регенерации. Это зависит от индивидуальных особенностей, сложности проводимого хирургического вмешательства. Уплотнения под глазами после блефаропластики чаще всего образуются после манипуляции с нижними веками.
Место локации – область операционных швов. Пациенты при описании данного осложнения чаще всего применят термины: валик, горошина, шишка. На деле, образования могут быть совершенно разными, и возникать по разным причинам. В связи с этим, уплотнение может быть как следствием осложнения после проведения операции, так и вполне нормальным явлением. В данной статье мы попробуем максимально полно рассказать о причинах возникновения подобных уплотнений, и способах их устранения.
Нарушение рубцевания: причины
Шрамы, которые образуются на месте разреза после операции – вполне закономерный процесс заживления. Обычные побочные явления после пластики – отеки и наличие лишней соединительной ткани. Врач, который будет проводить операцию, обязан подготовить пациента морально, чтобы эти явления не стали для него неприятным сюрпризом. В некоторых случаях процессы могут отличаться:
- С разных сторон скорость рассасывания может разниться. Причем, шрам, по своей природе, может быть неоднородным.
 Уплотнение в углу глаза после блефаропластики, вполне нормальное явление в первую неделю после операции. Концы разреза в данной области дольше всего сохраняют свой объем.
Уплотнение в углу глаза после блефаропластики, вполне нормальное явление в первую неделю после операции. Концы разреза в данной области дольше всего сохраняют свой объем. - У некоторых пациентов примерно через 10 дней после проведения операции невооруженным взглядом нереально заметить следы вмешательства. У других – даже через пару месяцев после блефаропластики, явно прощупываются шишки вдоль шва, иногда они могут быть заметны визуально;
- По причине образования послеоперационной отечности, рубцы долгое время могут выглядеть так, как будто они расположены на внешней стороне век. Такое явление – индивидуальная особенность заживления тканей, а никак не ошибка пластического хирурга, как может показаться. В процессе рассасывания избытка коллагена, на месте разрезов следы трансформируются в тоненькие полоски, и навсегда спрячутся в естественных складках век.
Уплотнение после блефаропластики нижних век
В большинстве случаев уплотнения возникают после нижней пластики. При нормальном течении процесса реабилитации, они должны исчезнуть на протяжении 12 недель. Помимо индивидуальных особенностей пациента, большую роль играет техника проведения разреза и наложения швов, и большой объем коррекции. Отрицательное влияние на процесс заживления тканей могут оказывать:
При нормальном течении процесса реабилитации, они должны исчезнуть на протяжении 12 недель. Помимо индивидуальных особенностей пациента, большую роль играет техника проведения разреза и наложения швов, и большой объем коррекции. Отрицательное влияние на процесс заживления тканей могут оказывать:
- сбой в работе иммунной системы пациента;
- воспалительный процесс в ране, который вызывает нагноение, вследствие чего соединительная ткань стремительно разрастается;
- термический и химический ожоги, возникающие в результате действия лазера, или подсушивающих растворов, которыми была обработана рана. Это лишний повод отказаться от любых косметологических процедур после проведения блефаропластики;
- наследственная расположенность к активному разрастанию соединительной ткани, в результате травмирования кожного покрова;
- некорректное сопоставление краев разреза, ошибки врача во время накладывания шва после операции
К образованию уплотнения может привести любое физическое воздействие на послеоперационную область. Даже просто потерев глаз после сна, можно получить осложнение. Негативную роль может сыграть слишком активное проведение массажа после блефаропластики. Волокна из коллагена в области свежего шрама расположены в хаотичном порядке, и не могут справиться с растяжением краев раны.
Даже просто потерев глаз после сна, можно получить осложнение. Негативную роль может сыграть слишком активное проведение массажа после блефаропластики. Волокна из коллагена в области свежего шрама расположены в хаотичном порядке, и не могут справиться с растяжением краев раны.
При образовании в области разрезов больших фиброзных тяжей, срочно нужно обратиться к лечащему врачу или дерматологу.
Для того, чтобы избежать данного рода осложнений после проведения пластики, на рану клеят специальный пластырь, который служит защитой от физического воздействия. Врачи настоятельно советуют даже не прикасаться к области век на протяжении первых недель после проведения операции. Любое взаимодействие с послеоперационной областью, может привести к увеличению притока крови, ускоряет скорость формирования коллагеновых волокон, может заблокировать рассасывание лишней соединительной ткани. В результате чего, на веках могут образоваться грубые шрамы, вместо планируемых перед блефаропластикой тонких полосок.
Примерно через месяц после проведения блефаропластики, при необходимости, хирург может назначить специальные препараты, которые ускорят процесс регенерации тканей, и рассасывание. Укол в виде гормональных препаратов глюкокортикостероидов, может назначить исключительно врач. Иногда можно обойтись без инъекций, только локальным нанесением, но делать это можно только после полного заживления.
Важно! Не занимайтесь самостоятельным решением проблемы. В большинстве случаев нужно просто соблюдать все рекомендации хирурга, и дождаться окончания реабилитационного периода. Хирургическое вмешательство – это всегда стресс для организма, ему нужно восстановиться.
Если уплотнения после пластики век не исчезают на протяжении 2-3 месяцев, стоит пересмотреть метод лечения. В некоторых случаях потребуется иссечение лишней ткани. В определенных случаях врач может выписать противорубцовые средства, либо назначить аппаратные процедуры, например, лимфодренаж, воздействие микротоками. В течение любого лечения требуется постоянное посещение лечащего врача, который будет корректировать ход восстановления.
Но, в большинстве случаев, нужно просто немного переждать, пока организм восстановится. В связи с тем, что отеки после блефаропластики могут сохраняться до полугода, столько же может наблюдаться и смещение шва в складке кожи.
Жировые комочки
При проведении блефаропластики параллельно с лифтингом, уплотнения различного размера и формы могут образоваться вследствие неравномерного распределения жировых клеток, пересаженных в процессе коррекции. При плохой обработке трансплантата в нем могут оставаться комочки. Данное осложнение визуально заметнее на нижних веках, потому что кожа здесь более тонкая, и малейший узелок тут же выплывает на поверхность. Эти комки со временем должны сами рассосаться, но в некоторых случаях это не происходит. Существует несколько вариантов устранения данного осложнения:
- повторный лифтинг, направленный на исправление неудачной первой процедуры, производится филлерами, как при контурной пластике;
- на ранней стадии приживления может помочь массаж, поможет выровнять поверхность кожи, сделает уплотнения более плоским;
- липосакция выпирающих жировых клеток;
- применение филлера на основе гиалуроновой кислоты. Препарат сгладит границы жирового комка, и сделает его визуально менее заметным
В любом случае наиболее приемлемый вариант сможет подобрать только пластический хирург.
Узлы на месте шва
Во время сшивания краев операционной раны в области век чаще всего применяют специальные безопасные тонкие нити, с круглым сечением. Они должны рассосаться на протяжении двух недель после операции. Для осуществления данного процесса необходимы затраты иммунной системы человека, которая улучшает циркуляцию крови в организме, и ускоряет процесс заживления в месте чужеродного тела.
Сильный прилив крови к области свежего шва, может спровоцировать местный отек, который при пальпации можно принять за уплотнение, шишку или узел. По мере того, как нити будут рассасываться, уплотнение должно совсем исчезнуть. В некоторых случаях замедлить данный процесс могут такие факторы:
- поверхностное расположение нити в коже;
- нарушение работы иммунной системы пациента;
- сокращение кровообращения в области послеоперационной ран. Может возникнуть в результате чрезмерной отечности, когда осложнено движение крови по венам. В результате чего происходит застой жидкости.
Наиболее распространенным из вышеперечисленных причин, является неправильное расположение нитей. При возникновении такого осложнения, нити полностью не рассосутся, а отдельные их фрагменты будут прорезаться над поверхностью кожи.
Впрочем, такую ситуацию не принято расценивать как осложнение. Это легко скорректировать, при помощи устранения лишнего шовного материала, поврежденная кожа быстро восстановится.
Если уплотнение вызвано отеками, идеально подойдет массаж.
Важно! При проведении массажа важно техника, иначе ситуацию можно усугубить.
Во время проведения манипуляций, нужно действовать по правильной методике, в результате которой будет стабилизирован приток крови, богатой питательными веществами и кислородом, а отток лимфы и венозной крови ускорен. Доктор покажет вам правильные движения, скорректирует длительность процедуры. При правильно технике, уплотнения исчезнут примерно через пару месяцев.
Если по каким-либо причинам в течение долгого периода уплотнения не исчезают, пластический хирург может исправить ситуацию, выполнив небольшие проколы или надрезы кожи, устранив при этом лишний шовный материал. Возможно назначение специальных препаратов, которые ускорят процесс рассасывания.
Киста на веке после блефаропластики
Внешне подобное уплотнение похоже на маленький шарик белого или желтого цвета. Расположено чаще всего в области операционных разрезов. Такое осложнение представляет собой полость, в середине которой находится жидкость.
Киста может появиться вследствие неправильной обработки краев послеоперационной раны, при этом участки кожи после наложения швов, как будто погружаются вглубь ткани. Жидкость постепенно копится, в результате чего образование постепенно увеличивается в размерах. Иногда оно может достигать размера 0,5 см. Данный дефект может продолжаться больше двух месяцев. Обязательно наблюдать уплотнение весь этот период у лечащего врача, самостоятельно ничего не предпринимать. Если в течение года шарик никуда не делся, а еще и увеличивается в размере, доктор удалит образование скальпелем.
Пиогенная гранулема
Это доброкачественное сосудистое образование может развиться на слизистой века, в ответ на травмирование тканей во время операции. Для аномального разростания сосудов достаточно малейшего воздействия, а у нас речь идет о полноценном разрезе, который проводится во время операции.
Гранулема представляет собой уплотнение бордового или красного цвета, дольчатой или круглой формы. Размер не превышает 2 см. При пульпации она может приподнимать кожу век. Когда диагноз будет подтвержден хирургом, гранулему необходимо будет удалить лазером или хирургически.
Помните, что причин появления шишки или узелка после блефаропластики может быть несколько, но первым действием всегда должен быть поход к хирургу, который проводил операцию
Отзыв:
Ольга, 45 лет
Я делала круговую пластику век, потому что с возрастом глаза стали выглядеть более устало, взгляд потух, и появилось много лишней ткани на веках. Вообщем, решила кардинально поменять внешность. Сама операции прошла успешно, буквально на следующий день я уже была дома. Однако, тут началось самое интересное. После блефаропластики под нижним веком появилось уплотнение, которое сначала я даже не заметила. Увидел муж, и обратил мое внимание. Я сразу отправилась на прием к доктору. Очень испугалась, что это может быть какая-то опухоль, да и визуально стало немного видно. Врач успокоил меня, что прошло еще совсем мало времени, чтобы переживать. Под глазами еще есть отек, из-за него могут образовываться такие шишечки. Для успокоения, прописал мне специальные инъекции, которые мне делали тут же в клинике, спустя неделю. После уколов, шишечка стал рассасываться, а может просто время пришло, даже не знаю, что в результате помогло.
Лечение, симптомы, причины, риски и многое другое
(c) 2019 WebMD, LLC. Все права защищены.Breastcancer.org: «Серома (скопление жидкости)», «Инфекция».
Молекулярная и клиническая онкология : «Возможные факторы риска развития серомы после мастэктомии с подмышечной диссекцией».
Международный журнал хирургии : «Исследование для оценки факторов, влияющих на формирование серомы после операции по поводу рака груди в центре третичной медицинской помощи.”
Эпластика : «Склеротерапия для лечения серомы: систематический обзор».
Канадский журнал пластической хирургии : «Формирование послеоперационной серомы после абдоминопластики с применением непрерывной инфузии местного обезболивающего насоса».
UW Health: «Рассечение лимфатических узлов».
Журнал неотложной медицинской помощи : «Послеоперационные осложнения в условиях неотложной помощи».
Annals of Medicine Surgery : «Факторы, предрасполагающие к образованию серомы у пациентов, перенесших тиреоидэктомию: Поперечное исследование.”
Международный журнал хирургических историй болезни : «Лечение хронической серомы брюшной стенки с помощью доксициклиновой склеротерапии с использованием системы терапии ран отрицательным давлением KCI-V.A.C.Ulta ™ — отчет о клиническом случае».
Американский хирург : «Реконструкция брюшной стенки: неопределенность влияния продолжительности дренажа на исходы».
Пластическая и реконструктивная хирургия : «Развитие серомы после операции по контурной пластике тела для массивной потери веса: факторы риска для пациента и стратегии лечения.”
Журнал рака молочной железы : «Формирование серомы после хирургии рака молочной железы: что мы узнали за последние два десятилетия».
Future Oncology : «Методы профилактики и лечения сером после операции на груди».
Архив акушерства и гинекологии : «Серома в хирургии груди: вина хирурга?»
Международный журнал хирургии: «Профилактика послеоперационных сером с облитерацией мертвого пространства.”
Азиатско-Тихоокеанский журнал по профилактике рака : «Мужчины чаще заболевают серомой после операции по лечению рака груди».
Грудь : «Серома указывает на повышенный риск лимфедемы после лечения рака груди: ретроспективное когортное исследование».
Медицина Джонса Хопкинса: «Рак молочной железы: лимфедема после лечения», «Мастэктомия».
Китайский медицинский журнал : «Естественная история серомы после немедленной реконструкции груди с помощью лоскута широчайшей мышцы спины».”
Архив пластической хирургии : «Простой, надежный и недорогой метод дренирования серомы».
Журнал эстетической хирургии : «Уменьшает ли добавление прогрессивных натяжных швов к дренажам заболеваемость серомой после абдоминопластики? Систематический обзор и метаанализ ».
Как знать, что ваш хирургический порез заживает правильно
Когда вы отдыхаете дома после операции, вам нужно следить за раной, оставленной вашим хирургом.В следующем месяце он претерпит некоторые изменения, и вы, вероятно, задаетесь вопросом: это нормально или я заразился?
Узнайте немного о том, как заживают раны, чтобы понять, когда расслабиться, а когда нужно вызвать врача.
Этапы исцеления
Ваша рана пройдет три фазы.
Этап 1: набухание . Первые шаги к исцелению начинаются сразу же. Кровеносные сосуды в области пореза начинают образовывать сгустки, которые не дают вам потерять слишком много крови.
Белые кровяные тельца вашего тела перемещаются в рану. Думайте о них как о средствах инфекционного контроля. Их работа — бороться с бактериями.
Когда вы находитесь в этой фазе, которая может длиться до 6 дней после операции, можно увидеть покраснение и припухлость. Ваш врач может сказать вам, сколько в норме. Кроме того, ваша рана может быть теплой, и она может болеть вокруг этого места.
Остерегайтесь выделяющегося гноя с неприятным запахом. Это может быть признаком начала инфекции. Еще один совет: боль, покраснение и отек не проходят или становятся хуже.Если это произойдет, позвоните своему врачу.
Этап 2: Восстановление. Эта часть вашего заживления длится от 4 дней до месяца после операции. На порезе начинает образовываться шрам. Края стянутся, и вы можете увидеть утолщение. Также нормально заметить новые красные бугорки внутри сокращающейся раны.
Вы можете почувствовать резкую стреляющую боль в области раны. Это может быть признаком того, что вы снова чувствуете нервную систему. Ощущение должно стать менее интенсивным и со временем возникать реже, но если вас это беспокоит, проконсультируйтесь с врачом.
Этап 3: Реконструкция. Вы находитесь на финишной прямой: ваша рана заполнилась и образовалась новая поверхность.
Этот последний период может длиться от 6 месяцев до 2 лет. Вы увидите некоторые изменения в своем шраме. Он изменится с толстого, красного и приподнятого на более тонкий, плоский и станет больше похожим на ваш обычный цвет кожи.
Инфекции
Они редки, но случаются. Если вы собираетесь заразиться, это обычно происходит в первый месяц после операции.
Ваша рана может быть инфицирована, если у вас:
- Лихорадка
- Задержка выздоровления
- Гной, покраснение и боль усиливаются
- Нежность, тепло и припухлость возле раны
В большинстве случаев инфекции в области раны можно лечить антибиотиками.
Уход за разрезом после операции | HealthLink BC
Обзор темы
После операции вам нужно будет позаботиться о заживлении разреза. Это может ограничить образование рубцов, поможет избежать боли или дискомфорта и снизить риск таких проблем, как инфекция.
Ваш врач использовал швы, скобы, тканевый клей или полоски ленты, чтобы закрыть разрез. И вам нужно будет содержать эту область в чистоте, менять повязку в соответствии с инструкциями врача и следить за признаками инфекции.
Советы по снижению риска заражения
Чтобы снизить риск заражения:
- Спросите своего врача, как долго вам нужно держать область сухой. Точно следуйте инструкциям вашего врача.
- Ежедневно осматривайте разрез, проверяя наличие признаков инфекции (см. Ниже).
- Измените повязку, как рекомендует врач.
Не , а не :
- Очистите или протрите надрезы.
- Удалите полоски ленты (например, Steri-Strips) из разрезов, если только ваш врач не скажет вам об этом.
- Нанесите на разрезы лосьон или пудру.
- Подвергните разрезы воздействию солнечного света.
- Примите ванну, если вы не можете сохранить разрез сухим. Вместо этого примите душ или ванну с губкой, пока врач не разрешит вам принимать ванну. Перед тем, как принять душ, накройте повязку полиэтиленовым пакетом или используйте другой способ сохранить ее сухой.
Вы можете заметить болезненность, болезненность, покалывание, онемение и зуд вокруг разреза. Также могут быть легкие выделения и синяки, а также может образоваться небольшая шишка.Это нормально и не вызывает беспокойства.
Признаки инфекции
Позвоните своему врачу , если вы заметили признаки инфекции, например:
- Желтые или зеленые выделения, которые увеличиваются.
- Изменение запаха выделений.
- Изменение размера разреза.
- Покраснение или затвердение окружающей области.
- Разрез на ощупь горячий.
- Жар.
- Усиливающаяся или необычная боль.
- Чрезмерное кровотечение, пропитавшее повязку.
Смена повязки
Перед началом убедитесь, что у вас есть марлевые тампоны, коробка медицинских перчаток, хирургическая лента, полиэтиленовый пакет и ножницы. Затем:
- Подготовьте расходные материалы, открыв марлевые пакеты и отрезав новые полоски ленты.
- Вымойте и высушите руки. Наденьте медицинские перчатки.
- Ослабьте ленту вокруг старой повязки.
- Удалите старую повязку.
- Очистите разрез, если врач сказал вам это сделать. (См. Инструкции ниже.)
- Осмотрите разрез на предмет признаков инфекции.
- Возьмите чистую стерильную марлевую салфетку за угол и положите на разрез.
- Обмотайте все четыре стороны марлевой салфетки.
- Поместите весь мусор в полиэтиленовый пакет. Снимайте перчатки в последнюю очередь.
- Закройте полиэтиленовый пакет и выбросьте.
- Вымой руки.
Очистка разреза
Чтобы очистить разрез:
- Осторожно промойте его водой с мылом, чтобы удалить корку.
- Не трите и не замачивайте рану.
- Не используйте медицинский спирт, перекись водорода или йод, так как они могут повредить ткани и замедлить заживление ран.
- Просушите разрез на воздухе или промокните его чистым свежим полотенцем перед повторным наложением повязки.
Уход за швами, скобами, тканевым клеем или липкими полосками
Швы или скобы обычно вызывают покраснение и припухлость в месте соприкосновения шва с кожей, а также легкое раздражение и зуд. Некоторый дренаж из разреза можно ожидать в первые несколько дней после операции. Но если выделения не уменьшаются через несколько дней, становятся ярко-красными от крови или содержат гной, обратитесь к врачу.
Надрезы можно защитить тканевым клеем или небольшими липкими полосками (например, Steri-Strips) вместо повязки или повязки.Если использовался клей, не забудьте сразу высушить область разреза, если она намокнет. Через некоторое время клей отпадет сам по себе. Если использовались липкие полоски, оставьте их на месте, пока они не ослабнут или не отпадут сами по себе.
Другие советы по уходу за разрезом
После некоторых операций вам могут быть даны особые инструкции по уходу за разрезом, кроме этих. Обязательно внимательно следуйте этим инструкциям. Если вас смущают инструкции или у вас возник вопрос, позвоните в кабинет врача.Если офис закрыт, оставьте сообщение автоответчику. Если ваша боль усилилась или вы подозреваете, что у вас инфекция, как можно скорее позвоните своему врачу.
Не подвергайте разрез воздействию прямых солнечных лучей в течение 3–9 месяцев после операции. По мере заживления разреза новая кожа, которая образуется поверх разреза, очень чувствительна к солнечному свету и будет гореть легче, чем нормальная кожа. Если вы получите солнечный ожог на этой новой коже, могут появиться сильные рубцы.
Серома: причины, лечение и выздоровление
Серома — это скопление жидкости в месте на теле, где была удалена ткань.Они часто возникают как осложнение хирургического вмешательства, но могут развиться и после травмы.
В большинстве случаев серомы безвредны и могут зажить естественным путем. Серомы не связаны с раковыми клетками и не представляют повышенного риска или беспокойства. Однако они могут вызвать дискомфорт и привести к более длительному пребыванию в больнице после операции.
Одно исследование с участием 158 человек показало, что у 35 процентов пациентов после операции по поводу рака груди возникла серома. Другой обнаружил, что у 20 процентов женщин были серомы, которые были видны на компьютерной томографии через 6 месяцев после операции.Серома — это заполненный жидкостью карман, который может развиться после операции на груди.
Точные причины сером не ясны, но они обычно наблюдаются в области груди у женщин после операций по лечению рака груди.
Другие процедуры, которые могут вызвать серомы, включают:
- уменьшение груди
- грудной имплант
- биопсию груди
- пластическую или косметическую операцию
- пластическую реконструктивную операцию
Образование серомы — это реакция организма на мертвое пространство в тканях это было прикреплено к чему-то до операции.
Хирурги ожидают, что серомы разовьются после хирургических процедур или при любом повреждении кожи.
Факторы риска
Некоторые факторы риска могут увеличить вероятность образования серомы:
- возраст
- размер груди
- наличие и количество раковых узлов в подмышечной впадине
- предыдущая операция биопсии
- использование препаратов, называемых гепарином или тамоксифен
- индекс массы тела (ИМТ)
Как развиваются серомы?
Серомы обычно появляются через 7–10 дней после операции после удаления дренажных трубок.На участках, вовлеченных в операцию, могут образоваться опухшие пятна, которые кажутся жидкими под кожей.
Операция вызывает повреждение кровеносных и лимфатических сосудов, а также окружающих тканей. Возникает воспалительный ответ, и в ответ разорванные сосуды и ткани выделяют прозрачную жидкость.
Вот почему после операции возникает боль и припухлость. В некоторых случаях жидкость образует карман, который приводит к образованию серомы.
Проведение операции таким образом, чтобы снизить риск выхода из мертвого пространства, также может снизить вероятность развития серомы.
Серомы образуют комочки под кожей. Они заполнены жидкостью желтовато-белого цвета, называемой серозной жидкостью. Это та же самая жидкость, которая обычно встречается в волдырях и свежих порезах.
Шишки можно проверить, чтобы определить, содержат ли они серозную жидкость вместо гноя, крови или другой жидкости.
Условия, аналогичные серомам
Существуют состояния, которые иногда ошибочно идентифицируются как серомы.
- Гематома: Сбор крови в мертвом пространстве тела.Обычно это вызвано открытием небольшого кровеносного сосуда, когда кто-то восстанавливается после операции. Гематомы необходимо дренировать, поскольку они могут быть болезненными, привести к образованию рубцов и вызвать инфекцию.
- Lymphoceles: Аномальное накопление лимфатической жидкости после хирургической процедуры.
- Абсцесс: Болезненное скопление гноя, которое обычно возникает из-за бактериальной инфекции. Гной — это густая жидкость, содержащая лейкоциты, мертвые ткани и микробы. Большинство абсцессов образуются под кожей, но могут возникать внутри тела в органе или пространстве между органами.
Большинство сером заживают естественным путем. Обычно они реабсорбируются в организме в течение месяца, хотя это может занять до года.
В более тяжелых случаях для их реабсорбции может потребоваться до года, или они могут образовать капсулу и оставаться до тех пор, пока они не будут удалены хирургическим путем. После заживления серомы область может затвердеть.
Тепло можно приложить к этой области, чтобы быстрее зажить. Грелку или горячий компресс можно прикладывать примерно на 15 минут каждые несколько часов.Это способствует оттоку жидкости и обеспечивает дополнительный комфорт в области разреза.
Люди должны следить за тем, чтобы тепло не было слишком горячим и компресс не оставался на месте надолго. Слишком большое количество тепла может привести к дополнительному накоплению жидкости в сероме. Поднятие области также может помочь увеличить дренаж в зависимости от пораженной области.
Когда обращаться к врачу
Серома может рассасываться сама по себе через несколько недель. Если серома рассасывается сама по себе, это лучший способ вылечиться естественным путем, если не возникнет никаких осложнений.
Если серома не улучшается или симптомы ухудшаются, человек должен сообщить об этом врачу.
Врачу может потребоваться дренировать серому, если:
- она увеличивается
- количество жидкости увеличивается
- нет улучшения
- она оказывает чрезмерное давление на область операции или травмы, кожу , или орган
- становится болезненным
- есть признаки инфекции или воспаления, такие как покраснение, тепло или болезненность
Серомы могут увеличить вероятность инфицирования области хирургического вмешательства, поэтому важно внимательно следить за ними.
В зависимости от степени тяжести серому может потребоваться дренировать более одного раза.
Для дренирования пораженного участка иногда используется процесс, называемый тонкоигольной аспирацией. Это также хороший способ контролировать объем утечки жидкости.
Если серомы становятся повторяющейся проблемой и их необходимо часто дренировать, можно установить дренажную трубку, чтобы область оставалась чистой.
Дренаж увеличивает риск заражения и должен выполняться в чистой среде медицинским работником.
Продолжительный дренаж может увеличить риск инфекции и еще больше замедлить процесс заживления.
Риск хирургического вмешательства
Для некоторых пациентов лучшим вариантом может быть оставление серомы в покое. У онкологических больных одна проблема с серомами заключается в том, что они могут иногда откладывать дополнительное лечение рака.
Серомы в настоящее время часто считаются побочным эффектом хирургического вмешательства, а не осложнением, но не у всех пациентов серомы развиваются.
Обычно серомы образуются сразу после операции, когда дренаж не используется.Серома все еще может возникнуть в течение месяца после операции и удаления дренажа.
Хотя серомы являются частым осложнением хирургических вмешательств, есть кое-что, что можно сделать, чтобы предотвратить их образование.
Закрытый аспирационный дренаж в течение нескольких дней — один из основных способов уменьшения образования серомы. Новые методы пытаются уменьшить количество создаваемого мертвого пространства, чтобы предотвратить образование серомы.
После операции обычно накладывают тугую повязку на обрабатываемую область.Повязки помогают поддерживать чистоту и отсутствие бактерий. Они также предотвращают растяжение и уменьшают скопление жидкости.
После мастэктомии, лампэктомии или даже уменьшения груди пациентке предлагается носить тесный бюстгальтер, чтобы оказывать давление на место операции. Это помогает снизить риск утечки жидкости и ускоряет заживление.
Пациентам рекомендуется носить компрессионное белье в течение как минимум 2 недель после операции и мягко массировать область, чтобы помочь вывести жидкость.
Важно содержать рану в чистоте, чтобы не допустить попадания бактерий и других микробов. Предотвращение инфицирования на месте операции — еще один важный способ избежать образования сером.
Небольшое скопление жидкости является обычным явлением после операции и не обязательно означает появление серомы.
Зараженные серомы можно дренировать и лечить антибиотиками или другими лекарствами, и пациент полностью выздоровеет.
Хотя большинство сером безвредны, пациенты должны обращать на них внимание.Если серома становится очень большой или развиваются какие-либо другие осложнения, пациенты должны обратиться к врачу. Люди, перенесшие операцию, должны знать признаки и симптомы.
Практическое руководство по малой хирургии для основного специалиста по хирургии
Malawi Med J. 2011 Jun; 23 (2): 65–68.
P Rajan
1 Beatson Institute for Cancer Research, Glasgow, G61 1BD
A Menon
2 Отделение хирургии, Croydon University Hospital, Croydon, CR7 7YE
TJ Crofts
9 9 Отделение хирургии, Королевский лазарет Эдинбурга, Эдинбург, Eh26 4SA1 Институт рака Битсона, Глазго, G61 1BD
2 Отделение хирургии, Университетская больница Кройдона, Кройдон, CR7 7YE
Бывшее отделение хирургии Королевского лазарета Эдинбурга, Эдинбург, Eh26 4SA
Abstract
Первый операционный список местных анестетиков, с которым сталкивается основной хирург-стажер (CT), может показаться сложной задачей.После того, как он получил должности Foundation Year (FY), ему не хватает опыта в основных хирургических методах. В настоящее время не существует формального обучения второстепенным хирургическим навыкам для врачей из FY, и доступность оперативной хирургии может быть разной. Этот обзор представляет собой введение и практическое руководство по оперативному лечению незначительных хирургических патологий.
Введение
Первый операционный список местных анестетиков, с которым сталкивается основной хирург (CT), может показаться сложной задачей. После того, как он получил должности Foundation Year (FY), ему не хватает опыта в основных хирургических методах.Установление диагноза и уверенность в хирургической технике являются ключами к успеху и возможны только при адекватном руководстве и наблюдении. В настоящее время не существует формального обучения второстепенным хирургическим навыкам для врачей из FY, и доступность оперативной хирургии может быть разной. Этот обзор представляет собой практическое руководство по оперативному лечению некоторых незначительных хирургических патологий. Мы надеемся дать некоторое руководство младшим стажерам-хирургам, чтобы гарантировать безопасное выполнение процедур.
Общие принципы малой хирургии — «Что резать, где резать, когда резать»
Пациенты часто вносятся непосредственно в список местных анестетиков и не обязательно должны быть осмотрены в клинике заранее.Оперирующий хирург всегда несет ответственность за принятие решения о том, может ли процедура выполняться под местной анестезией или требует направления к специалисту. Большинство встречающихся поражений имеют дерматологическое происхождение и с ними легко справиться под местной анестезией, но есть некоторые предостережения.
Поражения, подходящие для удаления, включают кисты сальных желез, липомы и внутрикожные пигментированные невусы. Те, которых следует избегать, можно разделить на 4 категории:
Тип: Некоторые пигментные поражения являются потенциально злокачественными, и их следует избегать, как и поражения, которые могут быть базальноклеточными и плоскоклеточными карциномами.
Они часто возникают на лице, и зачастую трудно добиться хороших эстетических результатов при работе вокруг глаз или носа. Направление в пластическую хирургию необходимо для получения наилучших косметических результатов.
Место: Глубокие знания хирургической анатомии особенно важны при операциях на шее и других областях. Добавочный нерв в заднем треугольнике подвержен повреждению, как и латеральный подколенный нерв вокруг колена. В области нижней челюсти небольшое выделение может представлять нижележащий зубной синус.Поражения груди чаще вызывают злокачественные новообразования, и их трудно анестезировать, поэтому хирург-маммолог должен удалить их под общим наркозом. Подмышечные уплотнения часто могут быть обманчиво глубокими, и с ними трудно справиться под местной анестезией.
Размер: более крупные очаги трудно поддаются анестезии, они имеют большее кровоснабжение и могут создавать проблемы при отсутствии диатермии.
Глубина: грандиозные границы иссечения бывает трудно закрыть с хорошими эстетическими результатами.
Раневые инфекции — одно из наиболее распространенных осложнений хирургических вмешательств, и небольшие раны не исключают этой конкретной проблемы. Факторы риска, связанные с пациентом, включают общее состояние здоровья и сопутствующие заболевания; в частности, диабет и пероральные кортикостероиды могут замедлить заживление ран. Хирурги должны избегать работы на зараженных сайтах; например, инфицированную кисту сальной железы следует разрезать и дренировать или лечить антибиотиками перед формальным иссечением. Следует избегать операций на пациентах с полной антикоагулянтной терапией или на пациентах, принимающих антиагреганты, поскольку при отсутствии диатермии интраоперационное кровотечение может создать проблему.Эти пациенты должны прекратить прием антикоагулянтов или антитромбоцитарных агентов до операции или быть госпитализированы для гепаринизации, если это показано.
Анестезия
Безопасные и эффективные остатки для местной и региональной анестезии являются жизненно важным компонентом малой хирургии, поэтому требуется хорошее знание анестетиков (таблица 1) и методов. В большинстве случаев можно использовать быстродействующее средство, такое как лидокаин (0,5–2%). Стандартное правило заключается в том, что для введения минимально возможного количества местного анестетика следует использовать как можно меньшую иглу.Инфильтрация должна быть как можно более широкой вокруг поражения, не проникая в само поражение, и предпочтительно через уже анестезированный участок кожи. Проникновение должно происходить перед очисткой, чтобы дать агенту время подействовать. При начальной инфильтрации можно смешивать агенты длительного и короткого действия (например, лидокаин и бупивикаин) для обеспечения быстрого, но длительного эффекта.
Смеси адреналина (например, лидокаина с адреналином) можно использовать для получения бескровного поля и улучшения анестезии; здесь степень побледнения указывает на степень анестезии.Ни в коем случае нельзя наносить адреналин на конечности, такие как пальцы ног или нос. Спрей этилхлорида может обеспечить адекватную анестезию для выполнения быстрой процедуры, такой как разрез и дренирование абсцесса.
Блокада цифрового нерва (кольцо) чаще всего используется для анестезии пальцев.
После подготовки кожи на палец накладывают жгут с помощью пальца латексной перчатки без наконечника или участка катетера Фолея, закрепленного артериальным пинцетом.
Используя оранжевую иглу 25G, обезболивающее (например,грамм. 1% лидокаина) сначала следует инфильтрировать в тыльную сторону пальца над сухожилием разгибателя. Никогда не следует использовать адреналин, так как случайное введение в пальцевую артерию вызовет ишемию.
Игла должна быть продвинута через анестезируемую область к латеральному и медиальному краям фаланги, где находятся пальцевые нервы. Следует ввести от двух до трех мл анестетика, что обычно занимает около 10 минут для достижения полного эффекта.
Токсичность и анафилаксия по отношению к местным анестетикам могут возникать из-за передозировки или случайного внутривенного введения.Клинические признаки и симптомы токсичности включают околоротовое покалывание, парестезию, сонливость, судороги, паралич, кому и сердечно-сосудистый коллапс. В этом случае необходима немедленная реанимация.
Разрезы, закрытия и шрамы
Как правило, разрезы следует делать вертикально по линиям Лангера вдоль увеличения кожи. Исключение составляют участки волосистой части головы, на которых следует рассмотреть возможность надрезов в направлении расчесывания волос. У женщин на спине следует быть осторожным, чтобы не образовать шрамов, которые могут зацепиться за бретельки бюстгальтера.При выполнении разреза острого 15-лезвия будет достаточно для небольших иссечений и биопсии, но для больших липом и хирургии ногтей на ногах может потребоваться 10-лезвие.
Хорошее закрытие важно для достижения приемлемого косметического вида и предотвращения риска инфицирования или разрушения раны. Выбор шовного материала важен. Для закрытия кожных покровов можно использовать нерассасывающиеся моноволокна, такие как пролен или этилон. Для подкожного закрытия можно использовать плетеные (например, викрил или дексон) или мононити.
Стерильные полоски часто накладывают на рану, и в некоторых случаях края кожи можно адекватно обработать, используя только стерильные полоски.
Для достижения наилучшего косметического результата следует использовать шовный материал наименьшего диаметра, насколько это возможно, в течение как можно меньшего времени. Для лица рекомендуется наложение швов 6/0, а для других мест — 4/0. При ранах на лице швы следует оставить на 5 дней, на коже черепа или туловища потребуется от 8 до 10 дней соответственно. Часто используются субкутикулярные швы и стерилизаторы, поскольку они обеспечивают лучший косметический результат.Мононити предпочтительнее плетеных швов, так как последние содержат бактерии в нитях и, следовательно, представляют больший риск инфицирования.
Хорошая техника завязывания узлов очень важна; узлы следует накладывать с той же стороны под углом 90 градусов к ране. Важно хорошее приближение краев кожи без натяжения, с вывернутым краем. Если оставшаяся полость неглубокая, можно использовать простой узловой или подкожный шов. Матрасные швы можно использовать, чтобы стереть мертвое пространство.
Выбор пациента и места проведения операции может иметь важное значение для обеспечения хорошего косметического результата; некоторые этнические группы и районы склонны к образованию рубцов. Афро-карибские люди склонны к келоидным рубцам, и подсказки можно получить из предыдущих рубцов. Область от соска до подбородка иногда сильно покрывается шрамами, поэтому при работе в этой области необходимо соблюдать осторожность.
Иссечение сальной кисты
Сальная или эпидермоидная киста — это внутрикожное поражение, вызванное закупоркой сального протока. Киста увеличивается из-за продолжающейся выработки кожного сала и, как правило, содержит твердый материал.Ключ к дифференциации этого поражения от дермоидной кисты заключается в идентификации пунтума. Общие места возникновения включают спину, кожу головы и уши. Дифференциальный диагноз на лице и шее включает околоушные опухоли, жаберные кисты или дермоидные кисты.
Есть три показания к удалению кист сальных желез: боль, косметология и инфекция. Кожа над кистой и вокруг нее пропитана местным анестетиком, стараясь не проколоть стенку кисты. Надрезы бывают разными и могут быть сделаны вертикально через точку, вокруг точки или путем иссечения вышележащего эллипса кожи.Разрез продолжают до верхней поверхности капсулы кисты и плоскости между капсулой и окружающей тканью и иссекают с помощью тонких ножниц, щипцов для артерий или скальпеля. Если стенка кисты проколота, необходимо позаботиться о том, чтобы все компоненты стенки были иссечены. Рецидив можно предотвратить путем иссечения кисты и стенки кисты единым блоком. Если оставшаяся полость велика, может потребоваться наложение матрасного шва, чтобы стереть мертвое пространство. При подозрении на диагноз кисту следует отправить на гистологическое исследование.
Удаление липомы
Липома — это доброкачественная жировая опухоль, которая обычно возникает поверхностно в подкожной клетчатке. Другие участки включают более глубокие плоскости с прикреплением к фасциальным слоям и забрюшинному пространству. Поверхностные липомы могут возникать на любом участке тела, но часто встречаются на участках контакта над разгибательными поверхностями. Липомы могут достигать значительных размеров; они обычно инкапсулированы и имеют дольки с прикрепленными волокнами. Множественные липомы могут возникать в редких семейных условиях, таких как болезнь Деркума, хотя злокачественные изменения встречаются редко.Дифференциальный диагноз включает фиброаденомы, нейрофибромы, кисты сальных желез и сосудистые поражения.
Показания к хирургическому удалению четырехкратные; размер, эффекты давления, боль и косметический эффект. Липомы большего размера не подходят для удаления под местной анестезией, так как могут быть более глубокие поражения фасции. Лицо и руки — это области, где существует риск повреждения нижележащих структур, таких как лицевой нерв и сухожилия, и требуется направление к специалисту.
Анестетик должен проникнуть в кожу и более глубокие ткани.Делается вертикальный разрез по линии Лангера над поражением и вниз на капсулу. Плоскости ткани идентифицируются тупым рассечением, и липома отделяется. В некоторых случаях требуется очень небольшое рассечение, и надавливание на окружающую кожу может выдавить поражение. Если липома очень большая, может быть значительная оставшаяся полость, и следует позаботиться о том, чтобы стереть это мертвое пространство в закрытии.
Иссечение поражения кожи
В хирургической практике встречается множество поражений кожи, которые можно удалить под местной анестезией.Кожные пятна, папилломы, себорейные бородавки, пигментные невусы, гистиоцитомы и эпителиомы могут быть удалены. Многие могут быть подвергнуты диатермизации или удалению под местной анестезией. Другие способы биопсии включают разрезную биопсию сыпи или поражения для установления диагноза и пункционную биопсию. Метки на коже часто бывают множественными, поэтому к ним нужно обращаться под общей анестезией. Злокачественные поражения лица (например, кератоакантома) следует направить к дерматологу.
Показания к удалению тройные; косметический, болевой и диагностический.Если диагноз вызывает сомнения, необходимо предварительное направление к дерматологу. Прогноз при злокачественной меланоме зависит от границ удаления. Поражения следует анестезировать в широком поле и делать эллиптические разрезы в направлении линий Лангера. Все новообразования следует отправить на гистологическое исследование. Если остался большой дефект, рекомендуется глубокое закрытие рассасывающимся швом.
Для эксцизионной биопсии подходят только очаги диаметром менее 1 см на удалении от лица.Надрезы следует делать вплоть до жировой ткани, включая всю толщину дермы с краем нормальной кожи вокруг поражения. Образцы патологии следует ориентировать с помощью шва, чтобы облегчить повторное удаление, если края поражены как часть злокачественного процесса.
Процедуры на ногтях: иссечение клина и процедура Задека
Врастание ногтя на ноге возникает из-за того, что край ногтя проникает в прилегающие мягкие ткани, вызывая боль, воспаление и инфекцию. Обычно это поражает большой палец ноги у молодых людей и возникает из-за неправильной обуви и плохого ухода за ногтями.Показания к хирургическому вмешательству двоякие; боль и инфекция, хотя дооперационное лечение антибиотиками обычно не требуется. Первоначальное лечение заключается в простом отрыве ногтя или клиновидном иссечении боковых частей. Однако даже при удовлетворительном уходе за ногтями рецидивы высоки. Поэтому для эффективного лечения может потребоваться хирургическое иссечение (процедура Задека) 3 или химическая абляция ногтевого ложа.
Палец препарируется обычным способом, анестезия достигается с помощью кольцевого блока.При клиновидном иссечении часть ногтя иссекается с пораженной стороны путем надреза ногтя и ногтевого ложа в проксимальной части зародышевого матрикса под углом ногтя. Используя щипцы для тонкой ткани, клин ногтя поднимается с пальца ноги, и нижележащая часть ногтевого ложа вырезается и вылечивается, чтобы предотвратить рецидив.
Угловая часть раны у края ногтя фиксируется нерассасывающейся нитью и накладывается неадгезивная повязка. Жгут снимают, палец ноги перевязывают прочной повязкой или туби-захватом.После операции ступня должна быть приподнята в течение 24 часов, а нагрузка разрешена, если позволяет боль. Швы и повязку следует снять через 12-14 дней.
Химическая абляция ногтевого ложа фенолом (фенолизация) — менее деструктивный, менее болезненный процесс и вызывает меньшее кровотечение. После отрыва ногтя необходимо сделать угловые надрезы в углах ногтевого ложа, чтобы обеспечить доступ для выскабливания и нанесения фенола. Последнего можно достичь с помощью ватных тампонов или глазных мазков.Фенолизацию следует поддерживать в течение примерно 3 минут с последующим интенсивным вымыванием этанолом и физиологическим раствором. Недавний Кокрановский обзор показал, что простой отрыв ногтя в сочетании с использованием фенола более эффективен для предотвращения симптоматического рецидива по сравнению с хирургическим удалением (Rounding, 2003). Однако это происходит за счет повышенного риска послеоперационной инфекции.
Процедура Задека обычно предназначена для тяжелых рецидивирующих случаев или онихогрифоза. Обычно делалось двустороннее клиновидное иссечение.
Осложнения операции Задека и других операций на ногтях ног включают сепсис, остеомиелит дистальной фаланги, ишемию из-за давящих повязок и рецидивы из-за плохой техники. Под кольцевым блоком делается разрез вдоль края ногтя и под каждым углом ногтя, простирающимся проксимально к поперечной складке кожи, чуть дистальнее межфалангового сустава. Лоскут приподнят, ноготь иссечен с помощью щипцов для артерий или элеватора Макдональда, и зародышевый матрикс рассечен.Матрикс иссекают проксимальнее начала сухожилия разгибателя. Наложены угловые швы, рана перевязана клиновидным иссечением. Если палец инфицирован, ноготь можно удалить и отложить операцию Задека через 2 месяца.
Заключение
Мы надеемся, что в приведенном выше обзоре основной хирург-стажер сможет познакомиться с принципами малой хирургии. Однако ничто не может заменить практический опыт, адекватное наблюдение и обучение для развития основных хирургических навыков.Проведение мелких хирургических вмешательств — отличная основа, на которой могут быть построены дальнейшие операционные навыки путем многократного воздействия и практики.
Благодарности
Мы благодарны г-ну Майклу Лиму и пациентам из больницы Уорфдейл, Отли, Великобритания, за помощь с изображениями. Мы благодарим г-на Имрана Ахмада (Институт Битсона) за вычитку рукописи и предложения.
Ссылки
1. Эндрюс С. Основные модули MRCS: важные примечания к редакции. В: Cracknell ID, Mead MG, редакторы.Pastest 2002. 2-е издание. Черчилль Ливингстон: Атлас малой хирургии; 1997. [Google Scholar] 2. Кирк Р.М., Уинслет М. Основные общие хирургические операции. 1-е издание. Черчилль Ливингстон; 2001. [Google Scholar] 3. Zadek FR. Облитерация ногтевого ложа большого пальца стопы без укорачивания конечной фаланги. Журнал костной и суставной хирургии. 1950; 32B: 66–67. [Google Scholar] 4. Rounding C, Блумфилд С. Хирургические методы лечения врастания ногтей на ногах. Кокрановская база данных систематических обзоров. 2003; 1 [PubMed] [Google Scholar]После операции | Рак груди сейчас
1.После операции
2. Боль и дискомфорт
3. Лимфедема
4. Инфекция раны
5. Изменение ощущений
6. Шрамы
7. Другие последствия
8. Восстановление после операции
1. После операции
Большинство людей хорошо восстанавливаются после операции с небольшими серьезными побочными эффектами. Но есть кое-что, о чем следует знать.
Вы можете узнать больше о последующем лечении и побочных эффектах после операции по поводу рака груди, загрузив нашу брошюру «Операция и выздоровление».
Для получения информации о том, что происходит перед операцией по поводу рака груди, см. Поход в больницу.
Повязки для ран
После операции на рану наложат липкую повязку. У вас могут быть расслаивающиеся швы, которые не нужно снимать, или нерастворимые швы, которые нужно снимать через семь-десять дней после операции. У вас также могут быть стерильные полоски (узкие липкие полоски, используемые для закрытия раны), которые необходимо будет удалить.
Иногда также накладывается толстая плотная повязка (давящая повязка), чтобы уменьшить отек или кровотечение вначале после операции. Давящие повязки обычно снимаются через день или два.
Дренажи раневые
У вас могут остаться дренажи после операции, хотя не все хирурги их используют. Это трубки, по которым кровь и жидкость сливаются из раны в небольшой флакон или пакет. Вы можете ходить и нормально передвигаться со сливом на месте. Эти дренажи останутся в течение нескольких недель (в зависимости от типа операции), а затем будут удалены членом команды специалистов.
Некоторые люди могут пойти домой со своими дренажами и либо возвращаться каждый день, чтобы их проверяли и измеряли содержание, либо в некоторых больницах пациентов или их опекунов научат делать это.
Прочтите об уходе за дренажами и ранами после выписки из больницы.
К началу
2. Боль и дискомфорт
Скорее всего, после операции вы почувствуете некоторую боль или дискомфорт, но у всех разный опыт.Существуют различные типы обезболивающих, и их можно назначать в виде таблеток, суппозиториев (восковые гранулы, вводимые в прямую кишку (задний проход)) или инъекций. То, что вам дадут, будет варьироваться в зависимости от ваших потребностей. Некоторые люди считают, что смена позы и использование подушек для поддержки раны может помочь уменьшить боль или дискомфорт.
Иногда обезболивание может быть получено с помощью устройства, называемого PCA (обезболивание, контролируемое пациентом). Это помпа, предназначенная для облегчения боли прямо в вену при нажатии кнопки.Обычно его удаляют через день или два после операции. Это обычно используется при реконструкции груди.
Многие люди испытывают боль, онемение и жжение в результате временного повреждения мелких нервов под мышкой и в области рубца.
Если вы испытываете боль во время пребывания в больнице, сообщите об этом персоналу отделения, так как вам может потребоваться сильная доза обезболивающего или более сильного типа. Если вы не чувствуете, что боль под контролем, когда вы вернулись домой, обратитесь в медицинскую бригаду или к терапевту.
Синяки и отеки
Синяки — обычное явление после операции, но со временем они исчезнут.
Отек вскоре после операции также является обычным явлением и обычно проходит со временем. Лечащая бригада может назвать это припухлым отеком. Отек может повлиять на вашу грудь, грудную стенку, плечо и руку. Это нормальная часть процесса заживления, и она должна уменьшиться через шесть-восемь недель после операции. Если опухоль доставляет дискомфорт и кажется тяжелой, может помочь дневное и ночное ношение поддерживающего бюстгальтера.Если опухоль не проходит, поговорите со своей медсестрой, занимающейся грудным вскармливанием.
Серома
После операции у некоторых людей может образоваться скопление жидкости, называемое серомой. Это может произойти под мышкой и / или в груди или грудной стенке и обычно со временем реабсорбируется организмом. Серомы также могут возникать в области живота, если отсюда взята ткань для реконструкции.
Если серома вызывает дискомфорт, не уменьшается или не проходит, ваш специалист или медсестра, занимающаяся грудным вскармливанием, могут принять решение о откачке (аспирации) жидкости с помощью шприца и иглы.Иногда серома снова заполняется после аспирации, поэтому может потребоваться несколько раз аспирация, прежде чем она полностью исчезнет. Обычно это безболезненная процедура, так как пораженная область может онеметь.
Если серома ограничивает движения вашей руки и мешает вам выполнять упражнения для рук, обратитесь за советом к медсестре или хирургу.
Гематома
Иногда кровь скапливается в тканях, окружающих рану, вызывая отек, дискомфорт и твердость.Это называется гематомой. В конечном итоге кровь снова абсорбируется организмом, но это может занять несколько недель. Если после операции образуется очень большая гематома, ваш хирург может предложить удалить ее, взяв кровь с помощью иглы и шприца. Иногда для его удаления требуется небольшая операция. Если у вас возникнут какие-либо проблемы после выписки из больницы, обратитесь к медсестре по уходу за грудью или в отделение.
Жесткое плечо
В течение нескольких недель рука и плечо на оперированной стороне могут ощущаться жесткими и болезненными.Медсестра или физиотерапевт по уходу за грудью предложат вам несколько легких упражнений, которые помогут вам восстановить диапазон движений, который у вас был до операции. Наша брошюра «Упражнения после операции по поводу рака груди» также могут помочь.
Перед началом лучевой терапии важно иметь полный диапазон движений плеча. Если у вас была или проводится реконструкция груди, поговорите со своим хирургом-маммологом или физиотерапевтом, прежде чем начинать упражнения, и следуйте их советам.
Шнур
После операции у некоторых людей под кожей образуется плотный «шнур» из ткани, вызывающий боль и ограничивающий движения рук.Шнур может быть не виден, но обычно его можно почувствовать. Этот шнур начинается от подмышки и может различаться по длине. Это может быть просто подмышкой, а может доходить до локтя или запястья. Этот «синдром перевязки» также известен как синдром подмышечной паутины.
Растяжение пуповины может улучшить симптомы, и вам может потребоваться физиотерапия. Иногда вам рекомендуется принять обезболивающее перед выполнением растяжки, так как это может вызвать дискомфорт. Перенос обычно улучшается после физиотерапии и упражнений.Некоторые люди развивают привязку более одного раза.
Если у вас есть какие-либо симптомы, которые вас беспокоят, как можно скорее сообщите об этом своему специалисту.
К началу
3. Лимфедема
Лимфедема — это отек руки, кисти или области груди, вызванный скоплением лимфатической жидкости в поверхностных тканях тела. Это может произойти в результате повреждения лимфатической системы из-за операции. Хотя этот тип отека обычно можно контролировать, он может никогда не исчезнуть полностью.Это может произойти через несколько недель, месяцев или даже лет после операции.
Если вас беспокоит риск развития лимфедемы, поговорите со своей медсестрой или специалистом по грудному вскармливанию. Для получения дополнительной информации см. Буклет «Снижение риска лимфедемы».
Если вы заметили какой-либо отек, который не спадает после операции на груди / груди, руке или кисти, сообщите об этом медсестре, занимающейся грудным вскармливанием. При необходимости они смогут направить вас к специалисту по лимфедему для получения дальнейших рекомендаций и лечения.
Если у вас развивается лимфедема, возможно, вам будет полезно прочитать нашу брошюру «Жизнь с лимфедемой после рака груди».
К началу
4. Инфекция раны
Инфекция раны может произойти в любое время, пока рана полностью не заживет. Обычно для заживления кожи требуется около двух-трех недель, и около шести недель для рассасывания внутренних швов. Любой из следующих симптомов может означать, что у вас раневая инфекция:
- рана болезненная, опухшая или теплая на ощупь
- покраснение в области
- Выделение (жидкость) из раны
- плохое самочувствие с повышенной температурой
Немедленно обратитесь к своему терапевту, медсестре по уходу за грудью или специалисту, если вы считаете, что у вас может быть раневая инфекция.Вам может потребоваться курс антибиотиков, чтобы остановить инфекцию и дискомфорт.
К началу
5. Изменение ощущений
Если вам удалили лимфатические узлы, вы можете временно почувствовать изменение или потерю чувствительности на внутренней стороне плеча. У некоторых людей, которым были удалены лимфатические узлы, может остаться постоянное онемение или изменение чувствительности в верхней части руки.
Это происходит из-за того, что нервы под мышкой должны быть повреждены, чтобы достичь лимфатических узлов, лежащих за ними.Это может привести к ряду симптомов, включая:
- потеря чувствительности или снижение чувствительности или ощущения
- онемение или похолодание
- слабость в руке
- чувствительность к прикосновению или давлению
- ощущение жжения или покалывания
- булавки и иглы
- стреляющих болей
Если вам делали мастэктомию с реконструкцией или без нее, у вас могут быть аналогичные симптомы в области груди.
Если вам проводят реконструкцию груди с использованием лоскута из собственной ткани, вы также можете почувствовать изменение ощущений в области, откуда была взята ткань.Для получения дополнительной информации см. Нашу брошюру по реконструкции груди.
Эти симптомы обычно временные и со временем улучшаются или исчезают.
Если вас беспокоят эти симптомы, сообщите об этом своему специалисту или медсестре, занимающейся грудным вскармливанием. Хотя может быть невозможно избавиться от всех ваших симптомов, доступны некоторые полезные методы лечения.
К началу
6. Рубцы
Какая бы операция на груди у вас не была, останется какой-то шрам.В первый раз увидеть и пощупать шрам бывает сложно. Некоторым людям полезно иметь кого-то рядом, когда они впервые смотрят на свои шрамы, в то время как другие хотят побыть наедине с собой. Для многих женщин это может занять некоторое время. Знание того, как выглядят и ощущаются ваши шрамы, поможет вам заметить любые возможные изменения в будущем.
Рубцовая ткань естественным образом образуется в организме во время заживления. Сначала ваш шрам будет неровным на ощупь и может казаться натянутым и болезненным. Шрамы часто изначально красные, но со временем они бледнеют и становятся менее заметными.Специалисты должны сообщить вам, когда вы можете начать увлажнять шрамы.
Сначала вам может быть неудобно носить бюстгальтер или что-нибудь, что давит на пораженный участок. По мере того, как шрамы становятся менее чувствительными, вы можете носить удобный бюстгальтер. Если вам сделали мастэктомию, вы также сможете носить легкий протез (искусственная форма груди), как только почувствуете себя комфортно.
Для получения дополнительной информации см. Буклет «Протезы груди, бюстгальтеры и одежда после операции».
К началу
7. Прочие последствия
Изменение цвета после биопсии сторожевого узла
Если у вас есть биопсия сторожевого узла с использованием синего красителя, ваша грудь может обесцветиться. Это временно и обычно медленно исчезает. Синий краситель обычно вымывается с мочой, в результате чего она приобретает зеленый цвет в течение нескольких дней.
Тошнота
Вы можете почувствовать себя больным после операции из-за анестезии.Некоторые люди чаще болеют, чем другие, например, люди, перенесшие очень длительные операции, такие как операции по реконструкции груди. Любая тошнота обычно бывает кратковременной. Облегчить это могут лекарственные препараты от тошноты (противорвотные) в таблетках или в виде инъекций.
К началу
8. Выздоравливающий после операции
Восстановление после операции включает в себя исцеление как физически, так и эмоционально. Время, которое на это потребуется, будет варьироваться от человека к человеку.
Возвращение домой может вызвать смешанные эмоции. Вы можете почувствовать облегчение от того, что операция окончена, но беспокоитесь о том, что вам нужно вернуться к своим результатам. Вы можете чувствовать себя уязвимым, потому что у вас больше нет непосредственной поддержки медсестер, врачей и персонала больницы. Вам дадут контактный номер медсестры и медсестры по уходу за грудью, если вы захотите обсудить какие-либо вопросы. Вы также можете позвонить на бесплатную горячую линию по борьбе с раком груди по телефону 0808 800 6000, если хотите обсудить свои проблемы с одним из наших экспертов.
В нашем буклете «Рак груди и вы: справиться с диагнозом, лечить и будущее» обсуждаются некоторые эмоциональные проблемы, с которыми вы можете столкнуться во время и после лечения. Вы также можете найти нашу книгу «Движение вперед».
Повторный прием
Перед выпиской из больницы вам могут дать или сообщить, когда следует ожидать встречи для обсуждения того, как прошла операция, ваш отчет о патологии (в котором описаны результаты любых тестов, проведенных на ткани, удаленной во время операции) и о любом дальнейшем лечении, может быть рекомендован.Для получения дополнительной информации см. Нашу брошюру «Анализ результатов вашей патологии».
Уход за дренажом и раной
При выписке из больницы следуйте всем полученным инструкциям по уходу за раной. Это будет варьироваться от больницы к больнице и зависит от вида хирургической операции.
Если вас выписывают с установленными дренажами, их может регулярно проверять медсестра дома, или вас могут попросить звонить или возвращаться в больницу каждый день, чтобы можно было проверить дренаж.Это может показаться пугающим, но если ваша лечащая бригада предложит это, они предоставят вам всю необходимую информацию и поддержку.
Обычно после операции можно принимать ванну и душ (если у вас есть водонепроницаемая повязка, закрывающая рану), но не рекомендуется использовать мыло или дезодоранты на области раны или вокруг нее. Медперсонал отделения даст вам конкретные советы по уходу за раной и перевязкам. Они также примут меры для снятия швов, если они не растворяются.
Если у вас есть вопросы об уходе за раной или о том, какой вид последующего ухода вы будете получать, обратитесь к медсестре по уходу за грудью или другому члену вашей группы специалистов.
Возвращение к нормальной деятельности
Вернувшись домой из больницы, старайтесь каждый день немного больше заниматься физическими упражнениями. Старайтесь не ставить перед собой большие задачи и не забывайте хорошо отдыхать. Вашему организму нужно время и энергия для восстановления.
Обычно вам советуют не поднимать и не переносить что-либо тяжелое, пока ваши раны полностью не заживут.Если вы сначала будете относиться к делу осторожно, вы сможете вернуться к своей обычной деятельности в течение нескольких недель после операции, но это будет варьироваться от человека к человеку и будет зависеть от типа операции, которую вы перенесли.
Ваша медсестра или хирург по уходу за грудью сможет дать совет по таким практическим вопросам, как вождение автомобиля, возвращение на работу и досуг.
В нашем буклете «Ваша операция и восстановление» есть дополнительная информация об этом.
К началу
Побочные эффекты хирургии | Рак.Net
Surgery, как и все методы лечения рака, имеет преимущества, риски и побочные эффекты. Типы и тяжесть побочных эффектов варьируются от человека к человеку в зависимости от нескольких факторов:
Расположение и тип рака
Тип операции
Прочие виды лечения, полученные до операции, например химиотерапия и лучевая терапия
Ваше общее состояние здоровья
Симптомы, которые у вас были до операции
Прежде чем вы согласитесь на операцию, ваша медицинская бригада расскажет вам о рисках и преимуществах.Вы также узнаете о возможных побочных эффектах.
Сегодня многие операции менее инвазивны, чем в прошлом. Побочные эффекты хирургического вмешательства часто более легкие, и люди могут быстрее выздороветь. Кроме того, есть больше способов уменьшить боль и устранить другие физические побочные эффекты хирургического вмешательства. Тем не менее, большинство операций оказывает значительное влияние на организм, и впоследствии у вас могут возникнуть краткосрочные и долгосрочные побочные эффекты.
Устранение побочных эффектов — важная часть лечения и лечения рака.Это называется паллиативной или поддерживающей терапией. Если вас беспокоят побочные эффекты хирургического вмешательства, важно сообщить об этом своему лечащему врачу. После операции сообщите своему лечащему врачу о любых побочных эффектах, которые вы испытываете, в том числе о новых и изменяющихся побочных эффектах, чтобы они помогли облегчить проблему или предотвратить ее ухудшение.
Каковы общие побочные эффекты после операции?
Боль. Во время и сразу после операции хирург обычно работает с анестезиологом, чтобы справиться с болью с помощью лекарств, блокирующих осознание боли, называемых анестезией.Анестезиолог — это врач, который специализируется на проведении анестезии и уходе за людьми, которые ее получают.
После операции часто возникает боль из-за воздействия операции на организм. Степень и локализация боли зависят от вашей операции. Факторы, которые могут повлиять на вашу боль, включают:
Место проведения операции
Размер разреза или хирургического разреза
Количество удаленных тканей
Если перед операцией у вас были боли
Сообщите вашей медицинской бригаде, как вы себя чувствуете во время выздоровления.Боль после операции обычно проходит постепенно по мере заживления организма. Тем временем ваш врач может прописать вам обезболивающие, чтобы уменьшить дискомфорт.
Усталость . Утомляемость также является обычным явлением после операции. Многие люди очень устают после серьезной операции, особенно когда она затрагивает живот или грудь. К причинам переутомления после операции относятся:
Усталость обычно проходит через 2–4 недели после операции. Обязательно спросите, что типично для вашего типа операции.
Потеря аппетита. Вы не можете есть столько, сколько обычно, после операции. Плохой аппетит — очень распространенное явление, особенно при общей анестезии. Вы можете похудеть, потому что не едите нормально. Большинство людей восстанавливают аппетит и возвращаются к своему нормальному весу по мере того, как стираются последствия операции. Если ваш аппетит не возвращается, сообщите об этом члену вашей медицинской бригады.
Проблемы с другими частями тела. Операция на определенных частях тела, например на животе или груди, может вызвать временные проблемы с окружающими органами.Это называется дисфункцией органов. Например, кишечник может быть парализован на короткое время после операции на брюшной полости. Это означает, что кишечник не позволяет пище, жидкости и газам проходить через кишечник. Это называется кишечной непроходимостью. Это может вызвать тошноту и рвоту, спазмы желудка и вздутие живота, пока кишечник не начнет снова функционировать. Дисфункция органов обычно проходит по мере выздоровления, но важно сообщить вашей медицинской бригаде, если у вас возникнут какие-либо признаки кишечной непроходимости или других проблем.Они могут помочь вам справиться с симптомами дисфункции органов.
Какие побочные эффекты возникают на месте операции?
У вас могут быть побочные эффекты, характерные для того места, где вам сделали операцию. Следите за этими потенциальными побочными эффектами, чтобы снизить вероятность заражения и облегчить боль. Сообщите своему врачу или другому поставщику медицинских услуг, если вас беспокоит побочный эффект.
Общие побочные эффекты в месте операции включают:
Отек .Набухание в месте операции — это нормально. Хирургический разрез кожи — это форма травмы, а реакция организма на травму — воспаление. Когда вы восстанавливаетесь после операции, опухоль обычно проходит.
Дренаж. У вас может быть дренаж из места операции. Иногда жидкость, которая скапливается в месте операции, вытекает через операционную рану. Дренаж с неприятным запахом, покраснение вокруг раны или жар могут указывать на инфекцию (см. Ниже).
Инфекция. Инфекция может возникнуть в месте разреза, но может возникнуть и в других частях тела. Хирурги очень стараются снизить риск заражения во время операции. После операции ваш медицинский персонал научит вас, как предотвратить заражение во время выздоровления. Признаки инфекции в хирургическом разрезе включают:
Покраснение
Тепло
Больше боли
Дренаж из раны
Если у вас есть какие-либо из этих признаков, обратитесь к хирургической бригаде.Антибиотики обычно хорошо помогают при лечении большинства инфекций.
При некоторых инфекциях образуется абсцесс. Это закрытая полость, заполненная жидкостью или гноем. Врач обычно должен осушить абсцесс. Антибиотики не действуют при абсцессе, потому что лекарство может не достичь инфекции.
Ушиб. Вы можете увидеть синяк вокруг места операции. После хирургического разреза кровь может вытекать из мелких кровеносных сосудов под кожей. Обратитесь в кабинет хирурга, если вы заметили значительную опухоль вместе с синяками.
Онемение. Поскольку во время операции кожные нервы перерезаются, часто возникает онемение. Хотя онемение обычно не доставляет человеку никаких проблем, но часто оно длится долго и может быть постоянным. Спросите, не повлияет ли ваша операция на нервы.
Кровоточащая рана. После операции у вас может появиться кровотечение из раны. Следуйте советам своей медицинской бригады о том, как лечить рану, и сообщите им, если у вас кровотечение.Обычно для этого нужно наложить на рану чистую сухую повязку. Если крови много, оказывайте давление, пока не дойдете до кабинета хирурга или местного отделения неотложной помощи.
Каковы побочные эффекты удаления лимфатических узлов?
Лимфатические узлы — это маленькие бобовидные органы, которые помогают бороться с инфекцией. Они фильтруют бактерии и другие вредные вещества из лимфатической жидкости. Лимфатическая жидкость — это бесцветная жидкость, содержащая лейкоциты, которая проходит через большинство тканей тела.
Иногда рак начинается в лимфатических узлах или может распространиться на лимфатические узлы. В этом случае хирург может удалить лимфатические узлы в рамках операции.
Лимфедема — возможный побочный эффект удаления лимфатических узлов. Лимфедема — это когда жидкость скапливается в окружающих тканях и не может вытекать обратно. Это вызывает отек, стеснение и дискомфорт. Он также может ограничивать движения и функции этой области, например руки или ноги. Вам может потребоваться физиотерапия или другой уход, чтобы справиться с этим побочным эффектом.
Перед удалением каких-либо лимфатических узлов поговорите со своей бригадой хирургов о рисках лимфедемы. Если это возможный побочный эффект, вы можете попросить свою медицинскую бригаду порекомендовать сертифицированного терапевта по лимфедеме (CLT). CLT — это медицинский работник, специализирующийся на лечении лимфедемы.
Что еще может случиться после операции?
Вам могут потребоваться дополнительные калории и белок для заживления после операции. Однако некоторые люди могут испытывать трудности с обычным питанием из-за последствий операции.Это часто зависит от того, на какой части тела была проведена операция.
Операция на таких частях тела, как рот, горло, желудок, тонкий кишечник, толстая или прямая кишка, может вызвать следующие проблемы:
Потеря аппетита
Снижение способности организма усваивать питательные вещества или определенные витамины
Газы, спазмы или запор после еды
Затруднения при пережевывании или глотании пищи
Врачи обычно назначают витаминные добавки, если вы не можете усваивать витамины.Некоторые витаминные добавки можно вводить только в виде инъекций. Также может быть полезно поговорить с дипломированным диетологом, если операция может существенно повлиять на вашу способность хорошо питаться. Слушайте подкаст о том, как справиться с проблемами питания после лечения рака головы и шеи, и подкаст о питании во время и после колоректального рака.
Узнайте больше о рекомендациях по питанию во время и после лечения рака.
Как операция может повлиять на сексуальное здоровье и фертильность?
Некоторые виды хирургических вмешательств могут повлиять на сексуальное и репродуктивное здоровье.
Фертильность — это способность зачать ребенка или сохранить беременность. Перед операцией поговорите со своим лечащим врачом о том, может ли операция повлиять на вашу фертильность.
Побочные эффекты сексуального характера также могут возникать в зависимости от места проведения операции. Операция по поводу рака простаты, рака мочевого пузыря, колоректального рака или других видов рака может вызвать изменения в производстве спермы или способности иметь эрекцию или эякулят. Гинекологические хирургические процедуры могут вызвать вагинальную боль или сухость.
Многие люди после операций испытывают различные чувства, которые могут повлиять на сексуальное желание и близость. Важно обсудить симптомы, которые вы испытываете, со своим лечащим врачом. Доступны различные варианты, которые помогут вам справиться с сексуальными проблемами, связанными с раком, и его лечением.
Узнайте больше о побочных эффектах, влияющих на интимную близость, сексуальное здоровье и фертильность.
Как операция может повлиять на образ тела?
Операция по лечению рака может изменить внешний вид, ощущения и функции вашего тела.Это может повлиять на ваше отношение к своему телу, также называемое образом вашего тела. Образ тела также может быть нарушен, если человек не получил ожидаемого результата после операции. Например, во время операции хирург может обнаружить, что требуется более обширная операция.
Некоторые люди могут чувствовать себя расстроенными или неуверенными в изменениях своего тела и бороться с самооценкой. Эмоциональные побочные эффекты хирургического лечения рака так же важно лечить, как и физические побочные эффекты.
До операции по поводу рака:
Соберите информацию, чтобы подготовиться к тому, как операция повлияет на ваше тело, внешний вид и способности.Узнайте у своего медицинского работника, чего ожидать. Это даст вам время, чтобы приспособиться к изменениям и впоследствии не удивляться.
При необходимости спросите о возможностях реконструктивной хирургии или протезов. Протез — это искусственная часть тела.
Спросите, могут ли возникнуть ситуации во время операции, которые могут привести к другому результату.
Спросите о возможных вариантах реабилитации от рака и других способах улучшения вашего восстановления после операции.
Обсудите, какая помощь вам может понадобиться дома, называемая уходом, и как долго.
После операции по поводу рака:
Следуйте инструкциям вашей медицинской бригады по послеоперационному уходу, включая уход за раной, рекомендации по питанию и физическую активность.
Дайте себе время исцелиться и примите участие в занятиях, которые вам нравятся, например, ведении дневника или создании произведений искусства.
Сообщите вашей медицинской бригаде, как вы себя чувствуете, как физически, так и эмоционально.
Подумайте о том, чтобы поговорить с консультантом, который поможет вам справиться с изменениями в вашем теле.
Присоединяйтесь к группе поддержки.
Вопросы о побочных эффектах, которые следует задать медицинскому персоналу
Какая операция мне нужна? Вы можете объяснить мою операцию?
Каковы общие побочные эффекты этой операции?
Если они возникают, что может сделать медицинская бригада для их облегчения?
Каким будет мое выздоровление после этой операции?
Когда я должен сообщить вам, если у меня возникнут побочные эффекты?
Есть ли срочные побочные эффекты? Если это произойдет, мне позвонить врачу или обратиться в отделение неотложной помощи?
Потребуется ли мне помощь с купанием, одеванием, приготовлением еды или другим личным уходом во время выздоровления? На сколько долго?
Будут ли у меня ограничения на вождение после этой операции? На сколько долго?
Может ли эта операция повлиять на мою сексуальную жизнь? Если да, то как и как долго?
Может ли эта операция повлиять на мою способность иметь ребенка в будущем? Если да, можете ли вы порекомендовать специалиста по бесплодию, с которым я могу поговорить перед операцией?
Если во время выздоровления мне станет грустно или тревожно, с кем мне поговорить?
Связанные ресурсы
Что такое хирургия рака?
Чего ожидать после операции
Когда обращаться к врачу во время лечения рака
Дополнительная информация
Побочные эффекты лечения рака Национального института рака
Лимфатические узлы и рак от Американского онкологического общества
.