Вирусная пузырчатка у детей
Вирусная пузырчатка у детей
Заболевание вызывается вирусами рода Энтеровирусы – теми, которые зачастую провоцируют острую кишечную инфекцию с диареей и повышением температуры, а также воспаление верхних дыхательных путей с повышением температуры. К группе энтеровирусов относится также возбудитель полиомиелита. Вирусную пузырчатку вызывают энтеровирусы группы Коксаки, A16-подвида и подвида 71 основной группы.
Передаются они множеством путей:
воздушно-капельным: при разговоре, чихании, поцелуях или кашле; контактно-бытовым: через полотенца, чашки, ложки, игрушки, дверные ручки; фекально-оральным: когда частички испражнений больного не смываются водой с его рук, попадают на руки здорового, которыми от берет продукты питания.
Пик заболеваемости приходится на возраст младше 10 лет. Взрослый человек обычно заражается, когда посещает другой регион (чаще всего – едет на море или заграницу) или общается с больным ребенком или взрослым, приехавшим издалека. Пик заболеваемости приходится на весну и осень.
Симптомы болезни
Заразился человек или нет, проконтактировав с больным, будет видно не сразу, а через 3-10 суток инкубационного периода. Далее у детей появляются общие признаки, говорящие о том, что ребенок заболел: слабость; быстрая утомляемость; сонливость; ухудшение аппетита; могут быть: насморк, першение в горле, головная боль, кашель, иногда – послабление стула. Повышается температура, а чуть позже, через 12-36 часов, появляются непосредственные симптомы вирусной пузырчатки – пузырьки.
Они возникают в полости рта: на деснах, на небе, слизистой оболочке губ, миндалинах, иногда – на боковой поверхности языка. Выглядят как пузырьки с желтоватым содержимым, окруженные красноватым венчиком; болезненные. Изо рта появляется неприятный запах. Становится больно пить и есть, особенно когда продукт/напиток кислый, соленый, горячий/холодный или острый, поэтому маленькие дети могут полностью отказаться от еды и питья.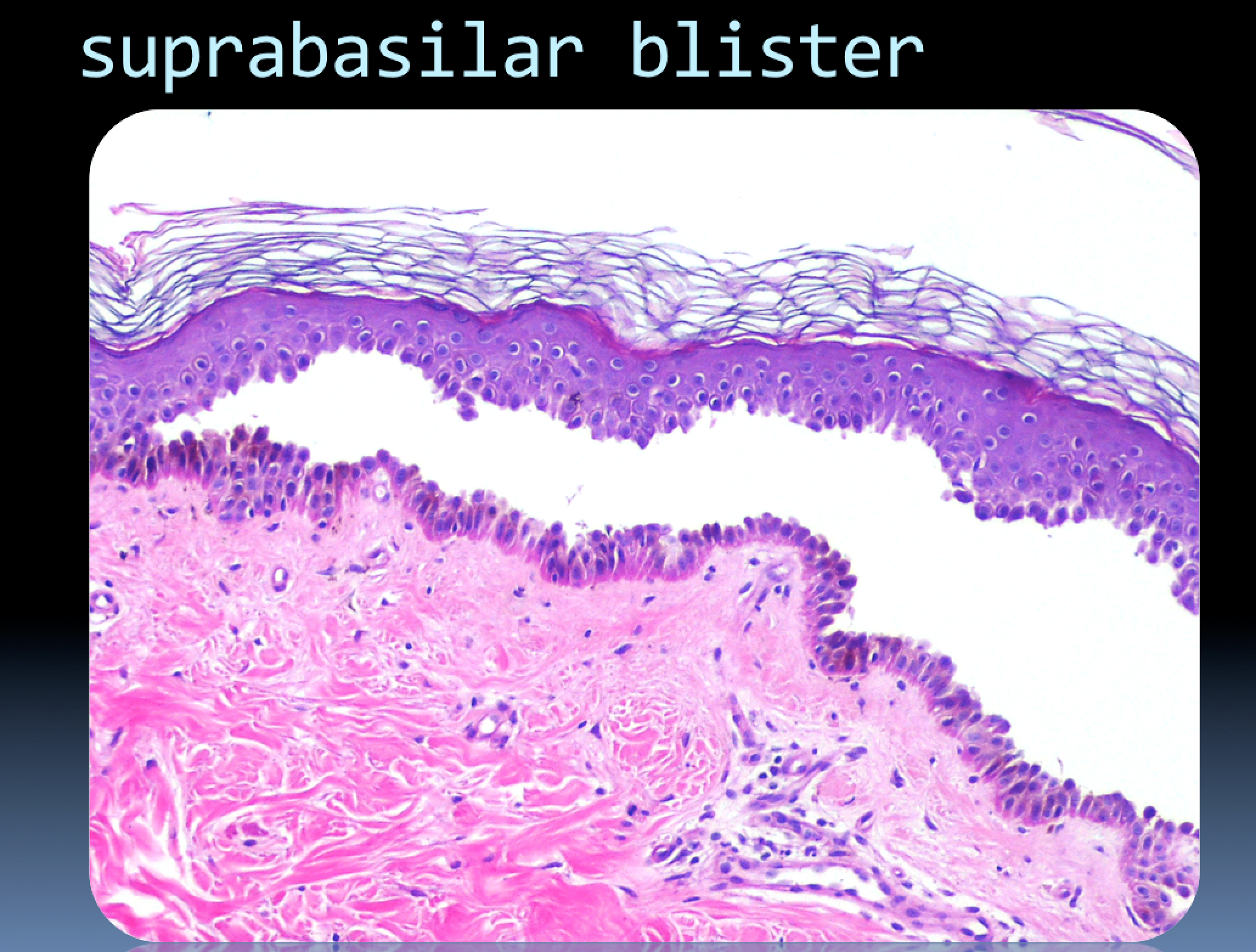
Высокая температура, плохо снижающаяся с помощью жаропонижающих средств, держится около 5 дней, затем она снижается, и человеку становится легче.
Лечение пузырчатки начинается после постановки диагноза. Это делается на основании осмотра и разговора с родителями больного или самим больным, если это – взрослый человек. Выполняет диагностику или врач-инфекционист, или врач-дерматолог (чаще применяется совместный осмотр этих двух специалистов). После осмотра необходима сдача крови из вены на предмет антител к энтеровирусу, но лечение назначается сразу же, так как диагностика вируса будет продолжаться не менее 2 недель.
Профилактика
Вакцин или сывороток от энтеровируса не существует – их так много штаммов, что угадать, с которым вы проконтактируете, невозможно.
Если вы или ваш ребенок проконтактировал с больным вирусной пузырчаткой, чтобы уменьшить шанс того, что вы заболеете, нужно ближайшую неделю питаться с достаточным количеством витаминных продуктов (это фрукты, овощи, натуральные свежевыжатые соки, изюм).
Предупредить заболевание можно, выполняя гигиенические мероприятия после улицы, транспорта, посещения туалета и перед едой. Нужно научить малыша не общаться и не подходить близко к кашляющему или чихающему человеку. Если же в гости приехал родственник или друг из другого региона, а у вас маленький ребенок и дело происходит летом или осенью, нужно попросить его или меньше общаться с малышом, или делать это чистыми руками и в маске (как бы тяжело и обидно это ни было). Если ребенок уже заболел, для профилактики недуга у других членов семьи, нужно выделить малышу отдельные чашку, ложку, вилку, полотенце. Обработку элементов сыпи в полости рта и на коже тоже нужно выполнять в перчатках. Ребенок не должен делиться своими игрушками со здоровыми детьми. Подобных правил придется придерживаться не только во время болезни, но и в течение 3 месяцев после нее.
Обработку элементов сыпи в полости рта и на коже тоже нужно выполнять в перчатках. Ребенок не должен делиться своими игрушками со здоровыми детьми. Подобных правил придется придерживаться не только во время болезни, но и в течение 3 месяцев после нее.
Источник: http://zdravotvet.ru/virusnaya-puzyrchatka-u-vzroslyx-i-detej/
Дата публикации — 11.09.2017
Первая капелька пузырчатки › Статьи › 47новостей из Ленинградской области
Родители Светогорска Выборгского района обеспокоены распространением у детей редкой болезни, родственной полиомиелиту. Поднимается температура, на теле появляются пятна, превращающиеся в пузыри. Четыре группы детсада «Капелька» на карантине. Прививки не существует.
Начало декабря в группах социальных сетей, посвящённых жизни Выборгского района Ленобласти, обозначилось родительской паникой. Матери и отцы детей, посещающих детский сад «Капелька» города Светогорск, начали переживать по поводу карантина из-за заболевания, мало известного обывателю. Это — пузырчатка. Эмоций «Вконтакте» добавило наличие рядом с образовательным учреждением кладбища.
«Отвёл дочку в садик чистенькую, забрал с пятнами», — пишет житель Светогорска Олег Станкевич, у которого есть ещё и маленький сын, который пока не заболел. Некоторым родителям повезло больше, их дети болели гриппом, сидели дома и пропустили период возможного заражения инфекцией с неопасным названием. Те, кто ещё не увидел симптомах на теле своих детей, спешно забрали их домой на неопределённый срок. Как пишут во «Вконтакте», детей продолжают водить только самые смелые родители.
Многие сразу же начали описывать болезнь как эпидемию, причём, заранее объявив что пришла она из соседней Финляндии. Негатива добавило отсутствие информации от руководства садика, а также то, что родителям групп со здоровыми детьми не сообщили, опасно ли заболевание для них. Последним штрихом стало то, что название болезни не слишком популярно даже для опытных родителей, следовательно, мало кто знает, насколько его нужно опасаться.
Пузырчатка в медицине именуется как «вирусная экзантема».
Она считается не сложным в лечении, но редким заболеванием, передаётся с легкостью от человека к человеку. Распространяется воздушно–капельным путем и при контакте с зараженными поверхностями, например, предметами обихода. В случае с детьми наиболее вероятными причинами считаются отсутствие навыков соблюдения личной гигиены, пользование грязными игрушками, низкий иммунитет.
Изначально ребенок может жаловаться на упадок сил, усталость и сонливость. Затем у него возникают воспалительные процессы в горле, а также может подняться довольно высокая температура. По истечению нескольких дней во рту, на стопах, руках, а иногда и на бедрах у ребенка начинают появляться волдыри, которые могут лопнуть и покрыться корочкой.
По информации 47news, 21 ноября у 13 из 300 детей детского сада «Капелька» родители и воспитатели заметили сыпь и повышение температуры. Предварительно всем им был поставлен диагноз «пузырчатка», анализы отправили в Центр гигиены и эпидемиологии в Ленинградской области». В комитете по здравоохранению 47 региона корреспонденту 47news уточнили, что результаты анализов ещё не готовы, потому говорить о точности диагноза пока не приходится.
В комздраве вообще не склонны драматизировать ситуацию.
«Грипп традиционно приходит в феврале-марте, а вспышки геппатита А фиксируются в августе. Пузырчатка бывает весной и осенью. Так что ничего необычного в её появлении «, — сообщили в комитете.
Инкубационный период болезни составляет от 5 до 7 дней, потому сразу четыре группы «Капелька» из четырнадцати поставили на карантин. «Этот случай не трактуется как эпидемия. Вирусом заражено примерно 5% детей. Больше случаев заражения не зафиксировано. Наше ведомство контролирует ситуацию», — прокомментировали 47news в Роспотребнадзоре по Ленинградской области.
В детском саду «Капелька» отметили, что все заболевшие дети находятся дома, под контролем педиатров. Ни у кого не пошли осложнения после болезни, что, как отмечают в учреждении, произошло во многом благодаря раннему выявлению болезни. Из-за чего именно произошло заражение, обеззаражены ли возможные источники в виде игрушек или посуды, там не уточнили, впрочем, не пояснив, являлась ли источником заражения какая-то конкретная семья. «Конечно, не все семьи благополучные», — коротко сказали там.
Дети проходят лечение противовирусными препаратами, после исчезновения признаков болезни будут наблюдаться ещё десять дней. После этого вернутся в общество без сдачи каких-либо анализов.
Пузырчатка считается родственным заболеванием опасного заболевания полиомиелита (детский спинномозговой паралич), однако, в разы менее опасна. Родители незнакомы с названием скорей всего потому, что ещё несколько лет назад большинство малоопасных энтеровирусов не различали и объявляли карантин по «энтровирусной инфекции». От пузырчатки как таковой пока не существует прививки. В последний раз пузырчатка в Светогорске наблюдалась в 2012 году.
Собеседники 47news из числа медиков особо отмечают, что в случае появления малейших признаков заболевания родителям нужно обратиться за квалифицированной помощью, а не заниматься самолечением. Если к заболеванию отнестись с пренебрежением, возможны рецидивы и осложнения. Среди них — асептический менингит, миокардит, миелит или генерализованная инфекция, при которой сыпь распространяется по всему телу. В крайних случаях требуется лечение гормональными препаратами.
Летальные исходы указаны в энциклопедии, но это теория.
Юлия Гильмшина,
Артём Шалякин,
47news
Чтобы первыми узнавать о главных событиях в Ленинградской области — подписывайтесь на канал 47news в Telegram
Пузырчатка у детей: симптомы, диагностика, лечение
Записаться к врачу Вызов педиатра на дом Существует ряд заболеваний, которые ставят в тупик любого опытного доктора, потому что их истинная этиология не установлена до конца. При этом ученые медики так и не смогли установить, что происходит с ребенком на самом деле. Одним из таких заболеваний является пузырчатка у детей. Эта болезнь относится к разряду серьезных и тяжелых недугов, но не является приговором. Ведь далеко как не каждый случай заболевания заканчивается летальным исходом.
При этом ученые медики так и не смогли установить, что происходит с ребенком на самом деле. Одним из таких заболеваний является пузырчатка у детей. Эта болезнь относится к разряду серьезных и тяжелых недугов, но не является приговором. Ведь далеко как не каждый случай заболевания заканчивается летальным исходом.Пузырчатка у детей относится к редко встречающимся заболеваниям и несет опасность для жизни. Она возникает под действием аутоиммунной атаки организма на кожные покровы. Механизм таких атак на сегодняшний день практически не изучен. Не выясненные до конца факторы вызывают выработку иммунитетом антител к веществам, отвечающим за целостность эпидермиса. По факту происходит буквальное склеивание клеток кожи между собой, а в момент разрушения клейкового вещества образуется язва, постоянно подвергающаяся заражению патогенными бактериями, например, золотистым стафилококком или стрептококком.
Патология иммунной системы имеет официальное медицинское название – пемфигус. До середины 20 века пузырчаткой назывались любые волдыри или язвочки на кожных покровах. Позднее была сформулирована отличительная особенность болезни – наличие разрушительных антител в крови ребенка.
В группу риска заражения пузырчаткой входят люди любого пола и возраста. Самым опасным заболевание является для детей грудного возраста, когда отсутствует как таковой местный иммунитет. В более старшем возрасте патология также несет угрозу за счет следующих способностей:
- прогрессирование заболевания;
- большие площади поражения способствуют стремительной потере белков и жидкость из организма;
- высокий риск развития сепсиса под воздействием инфицирования бактериями.
Официальная статистика развития болезни отсутствует, наиболее часто встречается патология в жарком климате.
Виды пузырчатки
В народе различают истинную пузырчатку (пемфигус) и прочие волдыри на коже. Истинная бывает следующих видов:
- обыкновенная, или вульгарная – встречается наиболее часто.
Внешне целостная и ненарушенная кожа покрывается пузырьками с серозной жидкостью внутри, которые легко и быстро лопаются и заживают. Локализация – область рта и слизистая губ, а также носогубный треугольник. На первый взгляд безобидные пузырьки появляются все чаще, занимая каждый раз большую площадь по всему телу. Лопаясь, они оставляют на этом месте розовые экземы. Ребенок должен начать получать адекватную терапию в период от 6 месяцев до 2 лет. Иначе появляется опасность летального исхода;
- вегетирующая – течение болезни отличается от обыкновенного вида лишь последствиями на коже. В данном случае вместо экзем остаются папилломы вегетации сероватого оттенка. Данные папилломы разрастаются;
- листовидная – получила свое название благодаря визуальному виду корочек образующихся после лопания пузырей. Отличительной чертой этого вида является стремительность развития патологии. В данном случае счет идет не на месяцы, а на дни. При этом отслоение кожи происходит целыми кусками по форме похожими на листья;
- эритематозная – является осложнение после листовидной и не имеет разительных отличий от предыдущей формы патологии;
- себорейная – берет свое начало в волосяных покровах на голове и на лице. Небольшого размера пузырьки быстро становятся корочкой желтоватого цвета. Прогрессирование патологии имеет замедленную форму, поражая спину, живот и конечности. После отслоения корочки остаются мокнующие экземы.
Существуют прочие виды пузырчатки, не относящиеся к пемфигусу:
- инфекционная вирусная пузырчатка у детей – развивается под действием вирусов: Коксаки, энтеровирус 71. При этом последний вариант может иметь характер эпидемии. Имеет специфические места локализации – стопы и ладони, попа и половые органы;
- сифилистическая врожденная – возникает при внутриутробном поражении сифилисом. Проявляется в течение пары дней после рождения. Вскрываются пузырьки быстро и оставляют после себя мокнующие экземы розового оттенка.

Неистинные виды патологии в медицине относятся к симптомам пузырчатки у детей. Такое течение болезни позволяет быстрее и правильнее подобрать лечение пузырчатки у детей, направленное на устранение первопричины. Самым сложным в данной патологии является установление истинной причины возникновения заболевания.
Редким, но тяжелым видом истинной пузырчатки является параопухлевый вид. Он имеет самую яркую симптоматику. Возникает на фоне лейкемии и лимфомы, а также появляется в качестве предвестника развития злокачественной опухоли.
Причины возникновения и развития
Патология начинает свое развитие после выработки аутоиммунных антител агрессивных к белкам-десмоглеинам. Данные белки выступают склеивающей основой применяемой в качестве соединения клеток кожи. В процессе разрушения белков происходит разрушение кожного покрова. В этот момент бактерии из окружающей среды начинают проникать в расслоения кожного покрова, вызывая формирование пузырьков.
До сих пор остаются не выясненными факторы, запускающие патологический процесс. Некоторые из них установлены наукой:
- генетическая предрасположенность к аутоиммунным процессам;
- сбои в работе центральной нервной системы;
- наличие в организме вирусов, инфекций или прочих возбудителей – выявлена связь между инфицированием эндогенными бактериями и появлением аутоиммунной реакции.
Российская официальная медицина выделяет следующие причины вызывающие неадекватную реакцию иммунитета:
- прием лекарственных средств тиоловой группы – сильные антибиотики, иммуномодуляторы и прочие;
- ожоги;
- вирус герпеса 1, 2 и 8 типа;
- тактильный контакт с пестицидами;
- сильный стресс или нервные перегрузки.
Истинную причину развития болезни установить практически невозможно. Фактически в лабораторных условиях определяется лишь наличие антител агрессивного характера.
Симптомы и признаки
Ранние стадии заболевания практически не имеют опасных признаков. Самочувствие ребенка остается в нормальном состоянии, а кожные изменения еще не появились. Состояние ухудшается по мере роста площади пораженного участка кожи постепенно.
Самочувствие ребенка остается в нормальном состоянии, а кожные изменения еще не появились. Состояние ухудшается по мере роста площади пораженного участка кожи постепенно.
Сами пузырьки имеют ряд отличительных особенностей – вялость, легко вскрываемы, провисание кожи под жидкостью внутри пузырька. Первичные высыпания локализованы всегда в области рта и слизистых оболочек губ. Болезненные ощущения отсутствуют. Вскрытые пузырьки образуют кожные корки или мокрые экземы, которые имеют длительное заживление.
Постепенно пораженная площадь увеличивается. Инфицирование бактериями приводит к появлению загноений и очагов воспалительного процесса, на месте которых в последующем появляются экземы и эрозии крупного размера. Еще одним отличительным признаком является отсутствие заживления кожного покрова на месте прорыва пузыря. Постепенно происходит расширение и объединение эрозий в единый очаг поражения.
Все формы пузырчатки имеют волнообразный характер проявления симптоматики. В случае отсутствия своевременной реакции начинается интоксикационный синдром – тошнота и головные боли. В конечном итоге неизбежно наступает смерть маленького пациента. Вирусная пузырчатка у детей симптомы имеет аналогичные истинному заболеванию, при этом имеется ярко выраженная вирусная инфекция.
Когда следует обратиться к врачу
Детская сыпь появляется часто и редко имеет реальную опасность для жизни ребенка. В основном она становится реактивной особенностью на аллергены и инфекции. Родителям важно знать, какие высыпания несут в себе смертельную опасность для ребенка. В случае появление признаков подобной сыпи необходимо обращаться за помощью к дерматологу.
Педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) много лет стоит на страже детского здоровья. Записаться на прием к дерматовенерологу можно по телефону +7 (495) 995-00-33. Клиника имеет удобное расположение в двух минутах ходьбы от станции метро Маяковская, а также возможность размещения в стационаре для проведения обследования и лечения.
Профилактика и прогнозы
Какие-либо специфические меры профилактики пузырчатки медициной не предложены ввиду того, что не установлены истинные причины ее появления. Комплекс профилактических мероприятий направлен на укрепление здоровья маленького человека:
- формирование сильного иммунитета;
- закаливания и прогулки на свежем воздухе с момент рождения;
- правильное питание;
- отказ от чрезмерного употребления лекарственных средств и медикаментов.
Прогнозы зависят от скорости обращения к врачу – при симптомах пузырчатки у детей лечение должно начаться как можно раньше. Поэтому заниматься самолечением нельзя ни при каких обстоятельствах. Чтобы не пропустить появление признаков патологии, необходимо обследовать любые кожные проблемы у врача-дерматолога.
Прогноз истинной пузырчатки априори условно-неблагоприятный. Даже при наличии адекватного и своевременного лечения не отменяется вероятность летального исхода. Любая форма патологии считается хронической.
При этом введение в терапию гормональных средств позволило снизить процент смертности с 65% до 7%. Заболевание требует постоянной поддерживающей терапии. В противном случае 91% случаев сталкивается с острыми обострениями и резким прогрессированием, а следственно ростом вероятности наступления летального исхода.
Диагностика
Эта патология встречается редко, и педиатры, как правило, не могут определить ее точно. Поэтому первичным этапом диагностики является разграничение пемфигуса и прочих дерматологических заболеваний, которые сопровождаются высыпаниями волдырей и пузырей.
Дифференциальная диагностика проводится при помощи специального метода – проба Никольского. Суть пробы заключается в трении кожи около пузыря и на отдаленном участке кожного покрова, а также нажатии подушечкой пальца на пузырь. Положительным результатом считается наличие признаков расслоения кожи:
- растекание серозной жидкости в соседние слои кожи при нажатии;
- легкое отслоение кожи в форме ленты при легком потягивании на себя кожи над пузырем – сходно с ожогом от солнечных лучей;
- трение на здоровом участке показывает смешение верхних слоев эпидермиса.

Одним из наиболее информативных способов диагностики является анализ крови на наличие агрессивных антител к белку-десмоглеину. При наличии данных антител ставится диагноз пузырчатка.
Дополнительно могут быть назначены:
- цитологические исследования образцов серозной жидкости со дна эрозии или из пузыря;
- общий анализ крови и мочи;
- рентген грудной клетки;
- консультации со смежными врачами – нефролог, кардиолог, инфекционист.
Лечение
Чем лечить пузырчатку у ребенка? Основными препаратами сегодня являются гормоны из группы глюкостероидов. При этом системная терапия проводится без возрастных ограничений.
Лечение пузырчатки имеет несколько основных направлений:
- предупреждение появления новых пузырей и эрозий;
- заживление пораженных участков кожного покрова.
Введение глюкостероидов производится в увеличенных дозировках. За счет такого приема происходит снижение интенсивности формирования новых очагов и начинается восстановительный процесс в уже имеющихся эрозиях. Данный процесс занимает около 2 недель. В последующем пациента переводят на гормональную терапию поддерживающего характера. Препарат не меняется, но дозировки значительно снижаются.
Вирусная пузырчатка у детей лечение имеет направленное на подавление вируса. Вульгарная пузырчатка требует введения большего объема препаратов, чем листовидная. Переход к поддерживающей терапии осуществляется постепенно. При этом подавляющее большинство пациентов вынуждено ежедневно принимать инъекции поддерживающих доз глюкостероидных препаратов на протяжении всей жизни.
Гормональные препараты дети должны принимать одновременно с кальцием и витамином D. Эффективность лечения повышается в связи с приемом иммуносупрессивных средств с первых дней лечения. Данные препараты оказывают угнетающее действие на активность иммунной системы организма.
Ранние этапы лечения зачастую предполагают использование процедур, направленных на очищение крови от агрессивных антител. Среди таких процедур можно назвать гемодиализ и плазмаферез. Кожные покровы требуется обрабатывать антисептиками и специальными мазями для снижения риска инфицирования.
Среди таких процедур можно назвать гемодиализ и плазмаферез. Кожные покровы требуется обрабатывать антисептиками и специальными мазями для снижения риска инфицирования.
Лечение патологии является ежедневным и пожизненным. Иногда могут случаться перерывы между рецидивами болезни.
Уход за ребенком
Диагноз пузырчатка требует особого ухода за ребенком внимательного и ежедневного. Организация жизни малыша напрямую влияет на продолжительность его жизни. Первоначальный этап лечения проходит в стенах стационара. После выписки ребенок должен получать все необходимые препараты в назначенном объеме и времени приема. Родители должны научиться делать инъекции, потому что ежедневные услуги наемной медсестры отрицательно скажутся на семейном бюджете.
Ежедневно ребенку необходимо обрабатывать волдыри и экземы на кожном покрове. Обработка осуществляется при помощи анилиновых красителей. Эта группа средств имеет наиболее широкий спектр действия на различных микробов, в том числе стафилококк. Эрозии и образовавшиеся корки обрабатываются мазями на основе кортикостероидов.
Наличие инфекционных признаков в виде гноя, воспаления, отечности означает начало использования мазей с антибиотиками. Обширные площади поражения требуют использования стерильных повязок, которые помогут избежать дальнейшего травматизма. Перевязки меняются не реже 2 раз в день. При малых площадях поражения актуальность повязок связана с высокой двигательной активность ребенка.
Появление болевого синдрома требует приема обезболивающих препаратов и консультации со специалистом. Наличие поврежденных участков в ротовой полости связано с обязательным полосканием полости рта антисептическими средствами. Полезным и эффективным средством ухода является прием ванн с антисептическими средствами. Обязательным является прием комплексов витаминов и минералов в составе витамина Е, кальция, магния и фолиевой кислоты.
Рацион питания также требует обогащения витаминами и минералами. Питание организовывается на дробной и частой основе, не менее 6 раз в сутки. Особенно важна такая схема питания при поражении пищевода и слизистых оболочек во рту. Диетотерапия основана на полном исключении соли и увеличении количества белков. Обязательна постановка на диспансерный учет и систематичность посещений дерматолога – не реже двух раз в год и экстренно в случае рецидива. Использование иммуноподавляющей терапии накладывает ограничение на вакцинации.
Особенно важна такая схема питания при поражении пищевода и слизистых оболочек во рту. Диетотерапия основана на полном исключении соли и увеличении количества белков. Обязательна постановка на диспансерный учет и систематичность посещений дерматолога – не реже двух раз в год и экстренно в случае рецидива. Использование иммуноподавляющей терапии накладывает ограничение на вакцинации.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы леченияГлаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Услуги
Диспансеризация
Раздел 8 заболевания слизистой оболочки полости рта
001. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Предполагаемый диагноз
Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Предполагаемый диагноз
а) острый серозный одонтогенный лимфаденит
б) острый серозный стоматогенный лимфаденит
в) абсцедирующий лимфаденит
г) аденофлегмона подчелюстной области
002. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Скорее всего подтвердит предполагаемый диагноз
а) определение индекса КПУ
б) исследование состояния слизистой оболочки полости рта
в) пунктирование лимфатического узла
г) клинический анализ крови
д) рентгенография
003. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
а) УВЧ-терапия
б) мазевые повязки
в) санация полости рта
г) лечение основного заболевания + мазевые повязки
д) санация полости рта + мазевые повязки
004. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Укажите основные симптомы, свидетельствующие о диагнозе острого герпетического стоматита
а) клиническая картина острого инфекционного заболевания
б) лимфаденит
в) гингивит
г) высыпания в полости рта
д) все перечисленные выше симптомы
005. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
а) контакт с больным ребенком
б) снижение уровня иммунитета
в) переохлаждение
г) недавно перенесенное ОРЗ
д) все перечисленное выше
006. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Основным средством лечения данному ребенку можно назначить
а) противовирусное
б) жаропонижающее
в) обезболивающее
г) антисептическое
д) стимулирующее иммунитет
007. Острый герпетический стоматит — это
а) повреждение слизистой оболочки полости рта
б) заболевания слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) острое респираторное заболевание
д) рецидивирующее заболевание слизистой оболочки полости рта
008. Ребенок, больной ОГС, не является распространителем вируса
а) после полной эпителизации всех высыпаний
б) через 5 дней после последних высыпаний
в) в период остаточного гингивита
г) после угасания лимфаденита
д) в любой из перечисленных периодов
009. В меньшей степени подвержены риску заражения ОГС
В меньшей степени подвержены риску заражения ОГС
а) дети старше 3 лет
б) брюнеты
в) дети, естественно вскармливающиеся до 1 года жизни
г) все названные
д) ни один из названных
010. Причиной острого герпетического стоматита является
а) вирус герпеса
б) вирусно-микробные ассоциации полости рта
в) микрофлора полости рта, приобретающая патогенные свойства при снижении реактивности организма
г) вирусная Мих.инфекция
д) не названа
011. При остром герпетическом стоматите встречается
а) корочка
б) волдырь
в) пузырек
г) гнойничок
д) узелок
012. Появлению ОГС способствуют
а) переохлаждение
б) прием иммунодепресантов
в) эмоциональные и гормональные сдвиги
г) любое перенесенное заболевание
д) каждый из перечисленных
013. Для ранней диагностики и начала профилактических мероприятий в отношении стоматита могут быть использованы такие признаки ОГС, как
а) герпетические высыпания на коже лица, рук
б) подъем температуры, ухудшение общего самочувствия, отказ от еды, слюнотечение
в) катаральный гингивит и лимфаденит
г) катаральный гингивит, лимфаденит, герпетические высыпания на коже
д) не знаю
014. В основе определения периода развития острого герпетического стоматита лежат
а) состояние лимфоузлов
б) характер элементов поражения слизистой оболочки рта на фоне сопутствующих симптомов болезни
в) состояние десен
г) наличие симптомов общей интоксикации организма
д) не знаю
015. Для клиники ОГС характерно
Для клиники ОГС характерно
а) повышенная температура тела
б) лимфаденит
в) наличие эрозии в полости рта
г) наличие гингивита
д) все перечисленные
016. Для легкой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозии на слизистой оболочке полости рта
д) все перечисленные симптомы
017. Для тяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
018. Для среднетяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
019. Ведующим симптомом, характерным для тяжелой формы ОГС, является
а) гингивит
б) повышение температуры тела до 39-40°С
в) лимфаденит подчелюстных узлов
г) высыпания в полости рта
д) любой из названных
020. Первыми клиническими признаками острого герпетического стоматита (ОГС) средней тяжести у детей являются
а) повышение температуры тела
б) нарушение поведения малыша: вялость, сонливость или повышенная возбудимость, плач, беспокойный сон и др.
в) диспептические явления: отказ от еды, рвота, жидкий стул
г) лимфаденит поднижнечелюстных, подподбородочных, шейных узлов, гингивит
д) пузырьковые высыпания на коже, единичные и множественные афты на слизистой рта
021. Длительность периода высыпаний при ОГС средней тяжести
а) менее одних суток
б) не более 29 часов
в) один-два дня
г) два-три дня
д) не менее недели
022. Роль эндогенной микробной флоры полости рта при ОГС следующая
а) не влияет на течение заболевания
б) препятствует размножению вируса герпеса
в) влияет на течение заболевания незначительно
г) способствует переходу от острого катарального гингивита в хронический и подострый
д) является причиной длительного течения заболевания и пиогенных осложнений
023. Суть противовирусной терапии при ОГС в периоде высыпаний
а) способствовать быстрейшей эпителизации элементов поражения
б) способствовать снижению температурной реакции организма
в) стимулировать неспецифическую реактивность организма ребенка
г) предупредить рецидив высыпаний новых элементов поражения
д) способствовать дезинтоксикации организма
024. При высокой температуре ребенка 1.5-2 лет, больного ОГС (выше 39°С), показаны
а) антибиотики
б) сульфаниламиды
в) 2% раствор салициллата натрия
г) клизма с анальгином (1 мл 50% раствора в 25 мл воды)
д) интерферон
025. Для местного лечения ОГС в первые 3 дня наиболее показаны
Для местного лечения ОГС в первые 3 дня наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические средства
г) противовирусные мази и обезболивающие вещества
д) все перечисленные выше вещества
026. Для местного лечения ОГС в катаральном периоде наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические вещества
г) противовирусные мази и обезболивающие средства
д) все перечисленные выше вещества
027. Ведущими лекарственными препаратами в местной терапии ОГС в период угасания болезни являются
а) противовирусные средства
б) антисептики
в) кератопластические средства
г) протеолитические средства
д) ни один из указанных
028. Целесообразнее назначать ребенку с ОГС противовирусную терапию
а) в период высыпаний
б) в момент появления лимфаденита
в) в продромальный период
г) в период появления гингивита
д) во все указанные периоды
029. Более эффективны в фазе неспецифического воспаления во время лечения ОГС и РГС
а) раствор хлорамина
б) раствор перекиси водорода
в) сок каланхоэ
г) настойка календулы
д) раствор фурациллина
030. Противовирусным действием обладают
а) бонафтоновая 0.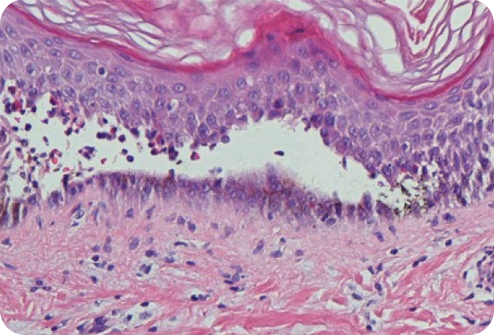 5% мазь
5% мазь
б) флуцинар
в) неомициновая мазь
г) полимиксиновая мазь
д) нистатиновая мазь
031. Наименее эффективной противовирусной мазью, применяемой местно для лечения герпетических поражений СОПР, является
а) бонафтоновая мазь 0.5%
б) мазь флореналя 0.5%
в) теброфеновая мазь 0.25%
г) риодоксоловая мазь 0.5%
д) оксолиновая мазь 0.25%
032. Для лечения ОГС и РГС у ребенка используется
а) адималевая мазь 0.5%
б) алпизариновая мазь 2%
в) линимент госсипола 3%
г) мегосиновая мазь 3%
д) любая из перечисленных выше
033. Наиболее показаны при лечении ОГС следующие методы антисептической обработки полости рта —
а) орошение полости рта антисептиками
б) антисептическая гигиеническая обработка зубов
в) оксигено-терапия
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
034. Прием больных с ОГС предпочтительно должен осуществляться
а) в отдельном кабинете
б) в общем кабинете, специальным набором инструментов
в) в общем кабинете
г) ни один из перечисленных
д) любой из перечисленных
035. Ведущим в противоэпидемических мероприятиях при вспышке ОГС в детском саду является
а) дезинфекция помещения
б) изоляция и лечение больных детей
в) установление источника инфекции
г) обезвреживание предметов общего пользования
д) определение путей передачи инфекции
036. Первоочередными противоэпидемическими мерами при ОГС и РГС являются
Первоочередными противоэпидемическими мерами при ОГС и РГС являются
а) индивидуальная гигиена полости рта, индивидуальная посуда
б) ежедневные осмотры детей с целью диагностики и изоляции больных
в) все перечисленное
г) дезинфекция помещений и предметов общего пользования
д) проведение всем контактированным детям без клинических симптомов профилактических мероприятий с использованием противовирусных мазей (3-4 раза в день)
037. Врачи-стоматологи при приеме больных ОГС и РГС в период обострения должны соблюдать следующие профилактические меры
а) специфическая дезинфекция рабочего инструментария
б) наличие марлевой повязки на лице во время приема
в) кварцевание рабочего кабинета
г) все названные
д) ни один из них
038. Наиболее эффективная профилактика ОГС в условиях стоматологической поликлиники заключается
а) в выделении специализированного кабинета для лечения детей с заболеваниями слизистой оболочки полости рта
б) в ведении приема больных ОГС в лечебном кабинете общего профиля
в) в установлении определенных часов приема для впервые обратившихся и повторно вызванных детей
г) в диспансеризации детей с рецидивирующей герпетической инфекцией в полости рта
д) в употреблении масок врачом и мед.персоналом
039. Хронизации герпетической инфекции (развитию РГС) способствует
а) заболевание ОГС в определенное время года
б) возраст ребенка
в) пол ребенка
г) состояние иммунной системы ребенка
д) травма слизистой оболочки рта
040. Для подтверждения диагноза РГС необходимо провести ряд исследований. Наиболее целесообразным путем уточнения диагноза является
Для подтверждения диагноза РГС необходимо провести ряд исследований. Наиболее целесообразным путем уточнения диагноза является
а) исследование содержимого пузырьков на микрофлору
б) исследование мазков-отпечатков на наличие симпластов, гигантских клеток (цитологический метод)
в) метод прямой электронной микроскопии для исследования мазков-отпечатков с эрозией пузырьков
г) бактериологический метод
д) клиническое исследование
041. Для РГС характерны
а) неровные края эрозии, отсутствие инфильтрата в основании, рецидивирующий характер
б) эрозия округлых очертаний с четкими границами, рецидивирующий характер
в) эрозия, имеющая округлые очертания с приподнятыми краями, одиночный элемент
г) ни один из названных
д) язва
042. Главным в местном лечении хронического рецидивирующего герпетического стоматита является
а) применение средств, стимулирующих местный иммунитет
б) длительное местное лечение с использованием противовирусных препаратов
в) применение кератопластических средств
г) применение обезболивающих средств
д) ни один из названных
043. Наиболее важным в тактике лечения хронического рецидивирующего герпетического стоматита у детей является
а) применение противовирусных средств
б) применение противовоспалительных, обезболивающих и кератопластических средств
в) выявление и ликвидация инфекционно-аллергического очага в организме
г) курс лечения противовирусными препаратами в сочетании с повышением уровня системы иммунитета
д) не знаю
044. Укажите схему противорецидивной терапии для рецидивирующего герпетического стоматита (при перманентном течении заболевания)
Укажите схему противорецидивной терапии для рецидивирующего герпетического стоматита (при перманентном течении заболевания)
а) бонафтон 1 табл. 3 раза в день в течение 10 дней. Иммуноглобулин противогерпетический по 1.5 мл через день в/м. Курс 6 инъекций.
б) гамма-глобулин антистафилоккоковый 3 мл в/м через 3-4 дня. Курс 6 инъекций. Аскорутин по 1 таб. 3 раза в день. Преднизалон — 20 мг.
в) аевит по 1 капсуле 2-3 раза в день
г) дезоксирибонуклеаза — 25 мг в/м
д) любая из перечисленных
045. Какие из перечисленных лекарственных средств системного назначения показаны больным с рецидивирующим герпесом (легкая степень тяжести, частота рецидивов 1-2 раза в год)?
а) антигистаминные
б) кортикостероиды
в) специфические антивирусные препараты
г) иммунотерапия
д) витаминотерапия
046. Укажите специфические антивирусные препараты для лечения рецидивирующего герпеса полости рта
а) интерферон
б) продигиозан
в) лизоцим
г) ДНК-аза
д) алпизарин
047. Укажите препараты, относящиеся к патогенетическим средствам общей терапии РГС
а) левамизол
б) фенкарол
в) нуклеинат натрия
г) нистатин
д) преднизалон
048. Укажите лекарственные средства системного назначения, которые показаны больным с рецидивирующим герпесом губ средней степени тяжести
а) фенкарол
б) декарис
в) гамма-глобулин противокоревой
г) противогерпетическая вакцина
д) витаминотерапия (С)
049. Рецидивирующий герпетический стоматит дифференцируют
Рецидивирующий герпетический стоматит дифференцируют
а) с опоясывающим лишаем
б) с острым герпетическим стоматитом
в) с рецидивирующими афтами полости рта
г) с каждым из названных
д) ни с одним из названных
050. Возбудителем герпангины является
а) вирус обычного герпеса
б) вирус ЕСНО и Коксаки
в) Candida
г) гемолитический стрептококк А
д) ни один из перечисленных
051. Патогенетическое лечение герпангины заключается
а) притивовирусное, кератопластическое
б) противовирусное лечение
в) применение средств физиотерапии
г) не знаю
д) ни один из названных
052. Дифференциально-диагностическим признаком между ОГС и герпангиной является
а) при герпангине отсутствуют явления катарального гингивита
б) длительность заболевания
в) характер элементов поражения
г) локализация элементов поражения
д) ни один из названных
053. Опоясывающий лишай необходимо дифференцировать
а) с красным плоским лишаем
б) с пузырчаткой
в) с первичным сифилисом
г) с острым герпетическим стоматитом
д) ни с одним из них
054. Характерной локализацией высыпаний при герпесе Зостер является
а) локализация диффузно, на слизистой оболочке полости рта
б) локализация на коже
в) локализация по ходу сосудисто-нервных пучков
г) локализация на коже грудной клетки
д) ни одна из названных локализаций
055. Форма тяжести при рецидивирующем герпетическом стоматите определяется
Форма тяжести при рецидивирующем герпетическом стоматите определяется
а) на основании клинических данных
б) в зависимости от количества рецидивов
в) от уровня подъема температуры тела
г) от локализации высыпаний
д) от длительности рецидива
056. При опоясывающем герпесе встречаются следующие элементы поражения слизистой оболочки полости рта
а) эритема
б) волдырь
в) пузырек
г) гнойничок
д) эрозии с фестончатыми очертаниями
057. Главная задача лечения коревого стоматита заключается
а) в применении противовирусных средств
б) в хорошем гигиеническом уходе за полостью рта
в) в применении кератопластических средств
г) в применении анестезирующих препаратов
д) не знаю
058. Лечение стоматита при ветряной оспе заключается
а) в применении противовирусных препаратов в течение всей болезни
б) в антисептической обработке полости рта, обезболивании
в) в применении в начале болезни противовирусных препаратов, в периоде развития заболевания — противовоспалительных, в периоде угасания — кератопластических
г) в назначении противовоспалительных средств
д) не знаю
059. Наиболее типичен для первого года жизни ребенка
а) острый гингивит
б) хронический гингивит
в) хейлит
г) многоформная экссудативная эритема
д) ни одно из перечисленных заболеваний
060. Для 2-летнего возраста наиболее типичен
Для 2-летнего возраста наиболее типичен
а) кандидоз
б) ОГС
в) афта Бернара
г) хейлит
д) У-образный атрофический гингивит
061. Наиболее часто встречается в возрасте 4 лет
а) афта Бернара
б) ОГС
в) многоформная экссудативная эритема
г) симптом рецидивирующих афт
д) все указанные заболевания
062. Наиболее типично для периода школьного возраста
а) ОГС
б) хейлит
в) У-образный атропический гингивит
г) афта Бернара
д) ни одно из перечисленных заболеваний
063. Для периода школьного возраста типично
а) ОГС
б) афта Бернара
в) многоформная экссудативная эритема
г) гингивит
д) ни одно из перечисленных заболеваний
064. Кровоизлияния в слизистую оболочку рта возможны
а) при нарушениях функции почек
б) при диатезах
в) при тромбоцитопениях разного происхождения
г) при гипопластической (опластической) анемии
д) при доброкачественных нейтропениях
065. Что важнее положить в основу классификации заболеваний слизистой оболочки полости рта для составления диагноза заболевания?
а) характер элементов поражения и тяжесть клинического развития болезни
б) локализацию патологических изменений
в) причины патологии
г) течение, вид и локализацию патологических изменений, этиологические факторы
д) не знаю
066. Какое понятие характеризует патологическое состояние, при котором происходит нарушение целостности слизистой оболочки полости рта, сопровождающееся расстройством функции?
Какое понятие характеризует патологическое состояние, при котором происходит нарушение целостности слизистой оболочки полости рта, сопровождающееся расстройством функции?
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) не знаю
д) любой из названных
067. Какое понятие характеризует патологическое состояние, при котором развивается нарушение жизнедеятельности организма под влиянием чрезвычайных раздражителей внешней и внутренней среды, понижением приспосабливаемости при одновременной мобилизации защитных сил организма?
а) заболевание
б) повреждение
в) изменение
г) не знаю
д) не названо
068. Проявления в полости рта у ребенка имеют
а) корь
б) ветряная оспа
в) грипп
г) любое из названных
д) ни одно из названных
069. Проявления в полости рта у ребенка имеют
а) Х-гистиоцитоз
б) нейтропения
в) диабет
г) любое из названных
070. Проявления в полости рта у ребенка имеют
а) фосфат-диабет
б) сахарный диабет
в) кератодермия
г) любое из названных
д) ни одно из них
071. Многоформная экссудативная эритема — это
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любое из названных
д) ни одно из названных
072. Симптом малинового языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки
г) к любому из названных
д) ни к одному из названных
073. Какое понятие характеризует патологическое состояние, при котором на слизистой оболочке полости рта в виде отдельных симптомов проявляются заболевания организма?
а) заболевание слизистой оболочки полости рта
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любой из названных
д) ни одно из названных
074. Симптом «гунтеровского» языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки полости рта
г) к любому из названных
д) ни к одному из названных
075. Некрозы слизистой оболочки рта наблюдаются
а) при заболеваниях ЦНС
б) при хронических заболеваниях ЛОР-органов
в) при болезнях крови и кроветворных органов
г) при заболеваниях органов дыхания
д) при хронических заболеваниях желудка и других отделов пищеварительного тракта
076. Появлению хронических, рецидивирующих афт на слизистой оболочке рта детей способствуют
а) вредная привычка прикусывать слизистую оболочку рта и щек
б) наличие рецидивирующих герпетических поражений губ и кожи лица у членов семьи
в) пломбы из разных металлов (галодент, серебряная и медная амальгамы), ортодонтические коронки
г) хронические заболевания ЛОР-органов, желудочно-кишечного тракта и др.
д) наследственные факторы, влияющие на особенности реактивности организма
077. При каком ритме рецидивов афт в полости рта можно назвать тяжелой форму заболевания?
а) ежемесячно
б) один раз в несколько лет
в) один раз в квартал
г) один раз в год
д) любой из названных
078. Стоматит Сеттона в период ремиссии характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) пятно
079. При каких изменениях языка дети иногда жалуются на боли в языке от некоторых видов пищи?
а) складчатый язык
б) обложенный язык
в) «волосатый» язык
г) «географический» язык
д) сочетание складчатого и «географического» языка
080. Причинами хейлитов у детей являются
а) нарушение носового дыхания
б) ослабление тонуса мимической мускулатуры рта
в) нарушение управления круговой мышцей рта
г) ни один из названных
д) все названное
081. Ведущим при лечении хейлитов у детей является
а) применение мазей, содержащих кортикостероиды
б) применение антибиотиков
в) восстановление функции смыкания губ
г) ликвидация вредных привычек
д) все перечисленное
082. Красная кайма, углы рта и прилежащая кожа поражаются
а) при сухой форме эксфолиативного хейлита
б) при экссудативной форме эксфолиативного хейлита
в) при атопическом (экзематозном) хейлите
г) при грандулярном хейлите
д) при образивном хейлите Манганотти
083. Главным в лечении хронических трещин губ (заеды) является
а) противовоспалительное лечение
б) противомикробное лечение
в) антимикотическое лечение
г) ортодонтическое лечение
д) миотерапия
084. Признаками стрепто-стафилококковых поражений (пиодермия) красной каймы губ, кожи лица и слизистой оболочки рта являются
а) повышение температуры тела предшествует высыпаниям
б) температура тела повышается при значительном распространении высыпаний
в) геморрагические корки на губах
г) единичные и сливающиеся эрозии, поверхностные изъязвления преимущественно на слизистой оболочке губ, кончика языка, реже единичные глубокие язвы с некротическим дном, плотными краями
д) толстые, желтые («медовые») корки, пустулезные высыпания на коже и красной кайме губ
085. Основным фактором для возникновения кандидоза у детей грудного возраста является
а) дисбактериоз
б) нарушения пищеварения
в) хроническая или острая травма (соской-пустышкой)
г) гиповитаминоз
д) ни один из названных
086. При кандидомикозе (молочнице) слизистой оболочки рта назначают
а) мази с антибиотиками
б) противовирусные мази
в) клотримазол (кавистен) — мазь или раствор после кормления ребенка
г) те же средства до кормления ребенка
д) ни одно из этих средств
087. Какое средство гигиены полости рта необходимо назначить ребенку с грибковым стоматитом?
а) зубную пасту «Ремодент» (содержит препарат «ремодент»)
б) зубную пасту «Ягодка» (содержит смесь буры с глицерином)
в) зубной эликсир «Здоровье» (содержит экстракт зверобоя)
г) зубную пасту «Лесная» (содержит хлорофилл: аскорбиновую кислоту)
д) гигиенический зубной порошок «С добрым утром!»
088. Клиническими признаками, характерными для многоформной экссудативной эритемы, являются
а) везикулярные высыпания на губах и окружающей коже
б) папулы на кистях, предплечьях, лице и других участках тела
в) корки на губах и коже
г) эрозии разных размеров и форм на любых участках слизистой оболочки рта на фоне разлитой гиперемии
д) все перечисленные
089. Наиболее характерной локализацией поражения кожи при многоформной экссудативной эритемии является локализация
а) в подмышечной и паховой области
б) на тыльной поверхности кистей рук
в) на любых участках
г) поражения кожи не встречаются
д) все названные
090. Оптимальным для выявления источника аллергизации при многоформной экссудативной эритеме является
а) острый начальный период заболевания
б) период высыпания на слизистой оболочке полости рта
в) период ремиссии
г) повторный рецидив
д) любой из названных
091. Язвенно-некротический гингивостоматит Венсана вызывают
а) резкое снижение сопротивляемости организма в связи с неблагоприятными социальными факторами или тяжелыми заболеваниями
б) наличие кариозных зубов, отсутствие гигиены рта
в) препубертатный и пубертатный периоды развития
г) наличие фузоспириллярного симбиоза в десневом желобке
д) применение жесткой зубной щетки для чистки зубов
092. При стоматите Венсана используют
а) орошение полости рта антисептиками
б) оксигено-терапия
в) антисептическая гигиеническая обработка зубов
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
093. При язвенно-некротическом гингиво-стоматите целесообразны
а) удаление только мягкого налета на зубах
б) удаление наддесневого и поддесневого зубного камня
в) удаление некротических участков в области поражения
г) глубокий кюретаж зубодесневых карманов
д) применение антибактериальных препаратов широкого спектра действия и средств, повышающих сопротивление организма, гигиена полости рта
094. Мягкую лейкоплакию в полости рта характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) ни один из названных
Пузырчатка у детей — фото, лечение, симптомы, чем лечить, как передается
Вирусное заболевание, обычно поражающее детей дошкольного возраста — это пузырчатка полости рта и конечностей. Чаще всего, болезнь возникает летом и ранней осенью и проявляется характерными симптомами, о которых мы расскажем в этой статье.
Как передается болезнь пузырчатка?
Пузырчатка полости рта и конечностей (названа по частям тела, которые она поражает) — вирусное детское заболевание. Чаще всего симптомы пузырчатки встречаются у детей до 4 лет.
Патогенез заболевания
Вирусная пузырчатка заразна, но не в такой степени, как другие болезни, вызываемые вирусами. Например, в случае ветряной оспы существует 90%-ная вероятность заражения людей, не обладающих иммунитетом, при контакте с больным.
Инфекция, вызывающая болезнь, передастся по воздуху с капельками слизи. Капельки содержат вирусные частицы и попадают в воздух, когда больной кашляет или чихает. Другой путь передачи инфекции — при тесном контакте, например при поцелуе. Обычно инфекция активизируется летом и осенью. Лечение пузырчатки может назначить только врач.
Симптомы пузырчатки
В случае заболевания диагноз поставить не так сложно благодаря характерным симптомам. Пузырчатка — одно из многих вирусных заболеваний детского возраста, сопровождающихся такими симптомами: жар и сыпь. Пузырчатка у детей характеризуется появлением пузырей с мутным содержимым на 1 — 2-й неделе жизни величиной от 0,2 до 2 см. При разрыве пузырей оголится поверхность кожи в виде красных пятен (эрозий), нередко кровоточащих. Локализуются пузыри преимущественно на местах, которые легко загрязняются — шея, подмышечные впадины, паховые складки, грудь, живот.
Большинство вирусных болезней невозможно точно диагностировать, также невозможно с точностью определить вызывающий их вирус. Объясняется это тем, что существует много тысяч вирусов, вызывающих неспецифические вирусные заболевания, поэтому невозможно с достаточной уверенностью диагностировать каждое вирусное заболевание.
Лечение пузырчатки у детей — рекомендации врача
Никакого специфического лечения вирусной пузырчатки полости рта и конечностей, так же как и другого близкородственного заболевания — герпапгипы, — не существует. Ни в том, ни в другом случае антибиотики в лечении не помогают. Однако есть ряд способов обличить дискомфорт, испытываемый больными детьми.
Поскольку пузырчатка полости рта и конечностей вызывается вирусом, нет никаких специфических способов позволяющих лечить болезнь или сократить ее продолжительность.
Однако есть некоторые общие меры, которые помогают детям чувствовать себя более комфортно во время неприятного заболевания.
Чем лечить пузырчатку?
Местное лечение сводится к прокалыванию пузырей, эрозивную поверхность смазывают 5%-ным раствором марганцовки или 1 — 2%-й зеленкой. Течение доброкачественное.
В редких случаях пузырчатка протекает в тяжелой злокачественной форме эксфолиативного дерматита новорожденных (болезнь Риттера), при котором слущивание эпидермиса — поверхностного слоя кожи — происходит большими пластинками, образуя большие эрозии. Это заболевание нередко приводит к гибели ребенка вследствие интоксикации, обезвоживания и сепсиса.
Известно несколько способов снижения температуры у детей:
- Регулярный прием возрастных доз парацетамола в виде сиропа,
- Замена тяжелых и теплых постельных принадлежностей на более легкие, хорошо пропускающие воздух проветривание комнаты и использование переносного венташтора,
- Обтирание губкой или небольшим полотенцем, смоченным чуть теплой водой эффективно чтобы лечить пузырчатку у ребенка. При этом лучше не использовать очень холодную воду т. к. это может вызвать повышение внутренней температуры тела ребенка.
Лечение зуда при пузырчатке
Сыпь не вызывает такой сильный зуд, как в случае ветряной оспы. Но если зуд сильно беспокоит, на пораженные участки несколько раз в день можно наносить жидкость от солнечных ожогов. Это отличный способ лечения пузырчатки.
Лечение гелями
Один из главных источников дискомфорта — язвочки во рту, Они бывают очень болезненными, вынуждая детей отказываться от еды и питья. Для ослабления беспокоящих ощущений при лечении пузырчатки используют безрецептурные гели с антибиотиком местного действия.
Питание при пузырчатке
Независимо от того, помогает лечение или нет, очень важно следить за тем, чтобы ребенок ел и особенно пил. Успокаивающее действие оказывают прохладные жидкости (молоко или разведенный сок, кроме цитрусовых). Из еды подойдут хлеб, омлет, мороженое и желе. Они не требуют долгого жевания, не острые и не пряные.
Доктор Комаровский о вирусной пузырчатке у детей
Вирусная пузырчатка у детей: симптомы, лечение, фото
Вирусная пузырчатка у детей – дерматологическое поражение кожи пузырями, которые быстро распространяются, разрастаются и сливаются. Болезнь характеризуется медленным течением, переходящим в стадию обострения и сменяющимся ремиссией. Вирусная пузырчатка достаточно опасна для маленьких детей, если она запущена. В особо опасных случаях отмечается летальный исход, поэтому врачебная помощь необходима сразу при обнаружении первых симптомов.
Причины
Возникновение заболевания связывают с аутоиммунными нарушениями, когда процессы в тканях между клетками нарушаются, и появляются многочисленные пузыри по всему телу. Большое влияние имеет и генетический фактор, в этом случае ребенок попадает в группу риска.
Симптомы различных форм болезни
Вульгарная
Обычная вирусная форма заболевания, встречающаяся наиболее часто и характеризующаяся появлением водянистых пузырей. Основные симптомы – появление сыпи в слизистой оболочке ротовой полости, а затем распространение очага по всем участкам тела. Сыпь локализуется в паховых и подмышечных впадинах, но не всегда становится заметной сразу. С прогрессированием болезни на теле могут образовываться огромные пузыри, из которых при проколе вытекает кровянистый или прозрачный секрет. Поверхность образований очень тонкая по структуре и легко прорывается от любых незначительных механических повреждений. По мере высыхания поверхности пузырей образовывается корочка, имеющая коричневую окраску. Верхние слои кожи, находящиеся среди пузырей при протирании легко отслаиваются.
Общие проявления вульгарной пузырчатки – недомогание, чувство слабости, повышение температуры, болевые ощущения при проглатывании слюны и приёме пищи.
Болезнь несёт в себе множество осложнений, переходя в злокачественную форму, со временем поражаются почки, печень и сердечная мышца, что может привести к летальному исходу.
Себорейная
На теле у детей появляются небольшие пузыри, которые быстро подсыхают и покрываются жёлтыми или коричневыми корочками в виде чешуи. Они образовываются на лице и в волосах, затем сыпь распространяется в область спины и груди. Пузыри себорейной формы практически не встречаются в слизистой оболочки рта. После удаления высохшей корочки на месте пузыря наблюдаются мокнущие эрозии. Для заболевания характерно длительное течение с благоприятным прогнозом.
Листовидная
Первые симптомы этой формы болезни – плоские вялые пузыри с тонкой поверхностью, которая слегка выступает над кожными покровами. Обычно сыпь возникает на любом участке кожных покровов. При разрыве поверхности пузырей видны эрозии, которые долго не заживают, причиняя сильнейший дискомфорт больному ребенку. Плёнки пузырей высыхают и приобретают вид чешуйчатых пластинок, нарастающих друг на друга.
Листовидная форма болезни опасна тем, что пузыри появляются постоянно, сливаясь с поражёнными очагами и образовывая одну сплошную рану на поверхности тела.
Ещё одни симптомы листовой пузырчатки – нарушение водно-солевого обмена и повышение температуры. Для болезни характерно длительное хроническое течение.
Диагностика
Заболевание выявляет дерматолог после визуального осмотра, а также проводит гистологический, цитологический и иммунологический анализ. При вирусной пузырчатке у детей появляются многочисленные ранки, которые распространяются на подошвах, в области ладоней, пальцах рук и ног. В полости рта образовываются небольшие ранки, спровоцированные кишечным возбудителем, который легко распространяется во время кашля и чихания. По статистике патология наиболее часто проявляется у девочек в возрасте до 10 лет.
Особенности
У детей такое заболевание протекает гораздо легче, чем у взрослых. Постепенно пузыри подсыхают и разрываются. Обычно перед появлением образований и эрозий начинается сыпь, которая не проявляется зудом, но сопровождается повышенной температурой. Вирус с лёгкостью передаётся от больного ребёнка к здоровому через фекально-оральный путь. Основная причина заражения болезнью – несоблюдение правил личной гигиены и слишком слабый иммунитет ребёнка.
Лечение
Если родители вовремя обнаружат симптомы и обратятся к специалисту, то лечение болезни не затягивается больше чем на 10 дней. Вирус сохраняется у детей в испражнениях, и вполне может проявиться после нескольких недель или месяцев, когда уже пузыри полностью затянулись. Злокачественная форма несёт большие осложнения, поэтому важно своевременное лечение болезни на ранней стадии.
Лечение пузырчатки относится к сложному процессу, поэтому о самостоятельном назначении препаратов не может быть и речи. Болезнь стремительно прогрессирует, поражая большие участки кожных покровов, и провоцируют сбой в функционировании жизненно важных органов.
Лечение пузырчатки проводится только в условиях стационара под наблюдением дерматологов. Показана гормональная терапия, где включены кортикостероидные препараты в больших дозировках. Для детей важен постоянный контроль сахара в моче, артериального давления и соблюдение гигиены. Показана специальная диета, рацион которой не раздражает поражённую слизистую рта. Развитие вторичной инфекции исключается, если ребёнку часто меняют нательное бельё и постельные принадлежности.
Лечение препаратами проводится до тех пор, пока не прекратятся высыпания на коже. Если терапия даёт положительные результаты, приём препаратов не отменяется, потому что резкая отмена кортикостероидов может привести к обострению болезни. Помимо гормональной терапии применяется симптоматическое лечение, облегчающее проявление болезни на разной стадии.
Что такое пузырчатка? Обыкновенная, вегетирующая и себорейная форма, а также особенности вирусного типа болезни у детей и у взрослых и тактика лечения
По сравнению с большинством других кожных заболеваний, пузырчатка относится к редким, но крайне тяжёлым патологиям. В то же время не является заразной или опасной для окружающих болезней. В основном болеют люди среднего возраста.
Что это такое?
Под термином «пузырчатка» понимают хроническое дерматологическое заболевание, проявляющееся пузырями на коже, которые без оптимальной терапии распространяются по всему телу, что может стать причиной смертельного исхода пациента. Основная категория больных — это взрослые люди от 35-ти лет.
До применения глюкокортикостероидов нельзя было рассчитывать на благоприятный прогноз. Тем не менее несмотря на достижения современной медицины, добиться полного выздоровления пока не удаётся. В то же время достаточно часто развиваются серьёзные осложнения из-за применения сильных гормональных и иммуносупрессивных лекарственных препаратов.
В редких случаях пузырчатка встречается у детей и протекает довольно-таки тяжело.
Причины болезни
Ещё в середине прошлого столетия было доказано, что в основе развития пузырчатки лежат аутоиммунные механизмы. Благодаря иммунофлюоресцентному методу учёные обнаружили в крови пациентов антитела к антигенам собственного эпидермиса. Эти циркулирующие белки относятся к иммуноглобулинам класса G. Специалисты определили, что чем выше уровень этих антител в крови, тем тяжелее протекает заболевание. В роли провоцирующих факторов могут выступать:
- Инфекционные болезни.
- Использование различных лекарств.
- Применение вакцин.
- Эндокринная патология.
- Тяжёлые соматические заболевания.
- Психоэмоциональный стресс и т. д.
Как выглядит заболевание?
Основным клиническим проявлением этой кожной болезни является возникновение на коже пузырей. Поражаются массивные области тела, вызывая болезненные эрозии на коже и слизистой оболочки рта. Буллы или пузыри представляют собой полости, которые возвышаются над поверхностью и заполнены жидкостью. Размеры могут достигать от 1 сантиметра и более.
Выделяют несколько форм пузырчатки:
- Обыкновенная (вульгарная).
- Вегетирующая.
- Листовидная.
- Себорейная (эритематозная).
Одна из отличительных черт заболевания состоит в том, что пузыри возникают на невоспаленной коже.
Обыкновенная
При вульгарной или обыкновенной форме пузыри начинают появляться в ротовой полости. Через некоторое время эти патологические элементы обнаруживаются на туловище, руках, ногах, в крупных складках и лице. В некоторых случаях наблюдается спонтанное заживление первичных очагов, однако вскоре они появляются снова, приобретая более выраженный характер. На слизистой ротоглотки разрыв пузырей приводит к образованию ярко-красных эрозий. При множественном поражении отмечается выраженная болезненность, которая не даёт пациенту возможности нормально принимать пищу и даже говорить.
Если пузыри вскрываются на коже, что случается довольно-таки часто, моментально формируются мокнущие эрозии. При заживлении ран образуются корки с коричневатым оттенком, на месте которых остаются пигментные участки. У некоторых пациентов при спонтанной ремиссии или оптимальной терапии разрушение пузырей не происходит. В таких случаях наблюдается рассасывание экссудата булл (жидкости) и постепенное отпадение отслоившегося эпителия. Ощущение зуда, как правило, не отмечается. Жалобы на сильные боли из-за обширных эрозивных поражений.
Спонтанное выздоровление обычно сменяется обострениями заболевания. Если наблюдается доброкачественное течение, то общее состояние пациента практически не меняется. Вместе с тем злокачественное течение приводит к значительному истощению организма, вторичным инфекциям, нарушению электролитного баланса и т. д.
Вегетирующая
На начальных этапах вегетирующая пузырчатка напоминает вульгарную форму. Может начинаться с поражения слизистой рта. Тем не менее наблюдается тенденция расположения булл около естественных отверстий, пупочной области и крупных складок. После вскрытия пузырей на эрозивных поверхностях появляются папилломатозные образования. Патологические очаги склонны к слиянию и формировать массивные вегетирующие области, поражённые папилломатозными элементами.
На некоторых участках кожи выявляется гнойно-некротический распад. Эта форма заболевания вызывает болезненность и ощущение жжения. Из-за боли пациент может практически не двигаться. Если лечение оказывается успешным, эрозии заживают и на месте очагов определяются пигментационные области.
При всех клинических вариантах пузырчатки наблюдается поражение слизистой оболочки рта.
Себорейная
Клинически установлено, что эритематозная или себорейная пузырчатка может трансформироваться в обыкновенную или листовидную. Как правило, имеет доброкачественное течение, но весьма продолжительное. Ведущие симптомы этой формы заболевания:
- Зачастую первым поражается кожа лица.
- Грудь, спина и волосистая часть головы могут вовлекаться в патологический процесс через некоторое время. Однако редко выступают в роли первичного очага.
- Из-за наличия жирных корок на фоне эритемы (покраснения) нетрудно спутать с рубцующим дерматозом.
- Если удалить корки, выявляются эрозии.
- Поражение слизистой полости рта возможно, но достаточно редко.
Как лечить?
Цель терапии пациентов с диагнозом пузырчатка заключается в предотвращении возникновения новых пузырей, заживления эрозивных очагов и улучшения качества жизни. Оптимальная терапия начинается с момента обнаружения первых высыпаний, даже если их незначительное количество. На сегодняшний день единственными препаратами, которые могут помочь при пузырчатке, являются глюкокортикостероиды. Чтобы снизить высокие дозировки стероидных лекарств, назначают цитостатики и экстракорпоральные методы лечения.
Среди глюкокортикостероидов могут прибегать к назначению Преднизолона, Триамцинолона или Дексаметазона. Особенности их применения:
- Начинать лечение можно с любого из вышеперечисленных лекарств.
- В процессе терапии допускается смена препаратов.
- Высокая дозировка глюкокортикостероидов сохраняется до прекращения появления пузырей и заживления эрозивных очагов.
- Затем постепенно уменьшают суточную дозу гормонального лекарства и доводят до поддерживающей, при которой не появляются новые высыпания.
- Абсолютные противопоказания к назначению глюкокортикостероидов при лечении пузырчатки отсутствуют.
Придерживаясь подобной методике, удаётся добиться прекращения применения гормональных препаратов примерно у 15% пациентов. Сегодня также могут использовать комбинированное лечение глюкокортикостероидами и цитостатиками. Наиболее часто задействуют Преднизолон и Метотрексат в соответствующих дозировках.
Без адекватной терапии значительно возрастает риск летального исхода.
Экстракорпоральные методы лечения
В настоящее время в качестве дополнения к основной терапии используют экстракорпоральные методы лечения. Основное преимущество — они позволяют снизить высокие дозы глюкокортикостероидов, что даёт возможность уменьшить вероятность развития серьёзных побочных эффектов у пациентов от применения гормональных препаратов.
К экстракорпоральным методам лечения пузырчатки относят:
- Фотохимиотерапию.
- Плазмаферез.
- Иммуноадсорбцию.
Например, использование плазмафереза позволяет удалить циркулирующие аутоантитела, что обуславливает его терапевтическое действие при пузырчатке. В среднем лечебный курс включает от 6 до 10 процедур, которые проводятся трижды в неделю. За одну процедуру можно удалить до 15% иммуноглобулинов класса G. За несколько методов очистки крови удаётся даже полностью ликвидировать аутоантитела, провоцирующие заболевание. Это даёт возможность снизить дозировку глюкокортикостероидов и цитостатиков. Тяжёлые формы пузырчатки являются показанием для плазмафереза.
Аналогичным терапевтическим эффектом обладают фотохимиотерапия и иммуноадсорбция.
Наружная терапия
При любой форме пузырчатки наружная терапия не играет решающей роли, но может немного улучшить состояния пациента. Поражённые участки кожи можно присыпать Дерматолом в комбинации с цинком. Также помогают перманганатные ванны. Если имеются эрозии в ротовой полости, назначают полоскание антисептическим раствором (например, Хлоргексидином). В случае поражения области губ допускается использования лекарственных мазей, которые содержат глюкокортикостероиды и антибактериальные препараты (Акридерм).
Ускоряет процесс заживления ран и эрозивных поверхностей наружное средство Солкосерил. Его нельзя использовать только при повышенной чувствительности к компонентам лекарства. Для устранения болевых ощущений, защиты поражённой слизистой рта и ускорения процесса восстановления следует применять тот же препарат, но только в виде дентальной адгезивной пасты.
Вирусная форма
Отдельно следует отметить вирусную пузырчатку полости рта и конечностей. В роли возбудителя выступает энтеровирус Коксаки. Инкубационный период достаточно короткий и длится от трёх до семи дней. Как правило, энтеровирусная инфекция протекает в лёгкой форме. В большинстве случаев прогноз благоприятный. Заболевание разрешается самостоятельно в течение недели. Болеют в основном дети, но встречается и у молодых людей. Уровень заболеваемости выше в весенне-летнее время.
Симптомы
При осмотре ротовой полости определяются мелкие язвы, на кистях и стопах — эритематозные высыпания. Выявляются многочисленные мелкие везикулы (пузырьки), после вскрытия которых образовываются язвочки. Язык, твёрдое нёбо, слизистая губ и щёк являются типичной локализацией везикул. После их разрушения остаётся эрозивная поверхность, которая причиняет немалый дискомфорт пациенту.
Кроме того, нередко наблюдается повышение температуры, общее недомогание, головные боли, усталость, увеличение регионарных лимфатических узлов (лимфаденит). Независимо от того, проводите ли вы лечение или нет, эрозии заживают в течение 10 суток.
Лечение взрослых
При неосложнённом течении заболевания применение специфического лечения не требуется. Вполне можно ограничиться симптоматической терапией. Для полоскания рта используют, например, лекарственный раствор Оки, являющийся нестероидным противовоспалительным средством. Допускается к применению с 6-летнего возраста. Обладает местным противовоспалительным и обезболивающим действиями.
Полоскать рот можно раствором Элюдрил, содержащим хлоргексидин и хлорбутанол. Оказывает антисептический, противовоспалительный и болеутоляющий эффекты. Обеспечивает довольно быстрое заживление эрозий и язв на слизистой оболочке. Противопоказан при наличии аллергии на компоненты лекарства.
В крайне редких случаях вирусная пузырчатка может осложниться миокардитом, энцефалитом или менингитом.
Особенности болезни у детей
Вирусная пузырчатка полости рта и конечностей чаще наблюдается у детей и характеризуется более тяжёлым течением. Инфекционный процесс приводит к появлению лихорадки, лёгкого недомогания и болезненности в ротовой полости. Основные клинические симптомы заболевания:
- Поражается кожа кистей, стоп и слизистая ротовой полости.
- Сыпь на коже представлена в виде везикул (небольших пузырьков), реже — тонкостенных пузырей и ярко-красных пятен.
- При вскрытии пузырьков образовываются сероватые язвы, имеющие красный ободок.
- Если сыпь локализуется на стопе, то преимущественно в области пальцев и края подошвы.
- В возрасте до трёх лет редко обнаруживается поражение стоп.
- Высыпания располагаются поверхностно, и процесс заживления длится около недели, не принося особых беспокойств пациенту.
- В ротовой полости можно выявить ярко-красные пятна, везикулы и неглубокие, но болезненные язвы.
- В младшем детском возрасте возможно появление пятнисто-папулёзной сыпи в области ягодиц.
Подход к лечению вирусной пузырчатки у детей аналогичный, как и у взрослых. Отдаётся предпочтение симптоматической терапии. Тщательная гигиена ротовой полости, полоскание обезболивающими и антисептическими растворами (например, Лидокаин, Хлоргексидин).
Обыкновенная пузырчатка | Причины, симптомы и лечение
Что такое обыкновенная пузырчатка?
Вульгарная пузырчатка — это редкое заболевание кожи, вызывающее волдыри. Это серьезное заболевание, требующее лечения. Если не лечить, это часто приводит к летальному исходу. На следующем изображении показана очень сильная пузырчатка на чьем-то торсе:
Pemphigus vulgaris — торс
Mohammad2018, CC BY-SA 4.0, через Wikimedia CommonsBy Mohammad2018, CC BY-SA 4.0, через Wikimedia Commons
04 волдыри могут возникать при нескольких кожных заболеваниях, поэтому важно точно знать, какое у вас заболевание.Существуют и другие виды пузырчатки, называемые: листовая пузырчатка, красная пузырчатка, паранеопластическая пузырчатка и доброкачественная семейная пузырчатка.Есть также состояния с похожими названиями, которые вызывают волдыри, например, пемфигоид. См. Отдельную брошюру «Буллезный пемфигоид». Эти различные состояния сильно различаются по своей серьезности, перспективам (прогнозу) и лечению. Pemphigus vulgaris — наиболее распространенная форма пузырчатки и одно из самых серьезных кожных пузырей.
Этот буклет посвящен только пузырчатке обыкновенной .
Кто болеет вульгарной пузырчаткой?
Pemphigus vulgaris встречается редко — в Великобритании ежегодно от одного до пяти человек на миллион заболевают пузырчаткой обыкновенной. Чаще всего заболевание развивается у людей старше 50 лет. У детей встречается очень редко. В равной степени страдают мужчины и женщины. Это чаще встречается у определенных групп людей — выходцев из Средиземноморья, индийского субконтинента или еврейского происхождения. Pemphigus vulgaris не заразен, и вы не можете заразиться от больного человека.
Что вызывает вульгарную пузырчатку?
Pemphigus vulgaris — аутоиммунное заболевание. Иммунная система обычно вырабатывает антитела для атаки бактерий, вирусов и других микробов. У людей с аутоиммунными заболеваниями иммунная система также вырабатывает антитела против части тела. У людей с вульгарной пузырчаткой вырабатываются антитела против белка, который связывает клетки кожи вместе. В результате связь между многими клетками кожи нарушается, и это заставляет клетки отделяться друг от друга.Жидкость скапливается между разделенными клетками и образует пузыри.
Причина возникновения вульгарной пузырчатки и других аутоиммунных заболеваний неизвестна. Считается, что что-то заставляет иммунную систему атаковать собственные ткани организма. Возможные триггеры включают вирусы, инфекцию или другие факторы окружающей среды. Это может быть унаследованный фактор, который делает некоторых людей более склонными к развитию аутоиммунных заболеваний.
Каковы симптомы вульгарной пузырчатки?
- Волдыри на коже .На любой части кожи может образоваться множество волдырей. Чаще всего поражаются лицо, кожа головы, подмышки, пах и точки давления (ягодицы и т. Д.). Волдыри могут достигать нескольких сантиметров в поперечнике и обычно не вызывают зуда. Волдыри рыхлые (вялые) и хрупкие, поэтому легко лопаются. При этом остаются сырые красные участки кожи, которые могут быть очень болезненными. Необработанные участки кожи заживают без рубцов, но пораженная кожа может стать темнее (более пигментированной).
- Волдыри во рту — обычное явление.Волдыри лопаются вскоре после образования, оставляя болезненные участки, такие как сильные язвы во рту (эрозии рта). У некоторых людей с вульгарной пузырчаткой появляются волдыри только во рту, без каких-либо кожных пузырей. У других могут появиться волдыри во рту как первый симптом вульгарной пузырчатки.
- Другие внутренние участки кожи (слизистые оболочки) , такие как горло, задний проход (анус), гениталии, влагалище и передняя часть глаза, иногда поражаются так же, как и во рту. Если в голосовом аппарате (гортани) появляются волдыри, может возникнуть охриплость голоса.Иногда в горле могут образовываться волдыри, из-за которых глотание становится болезненным.
Как развивается пузырчатка обыкновенная?
Часто в первую очередь появляются волдыри во рту. Вскоре они лопаются и образуют болезненные эрозии во рту, похожие на язвы. Волдыри на коже могут появиться спустя несколько недель или месяцев.
Если не лечить вульгарную пузырчатку, волдыри, как правило, сохраняются, а их количество увеличивается. Если есть много волдырей, это может вызвать беспокойство, поскольку они могут лопнуть, оставляя участки огрубевшей и болезненной кожи.Эти сырые участки подвержены риску заражения, которое может быть серьезным.
Когда вульгарная пузырчатка активна во рту или горле, может стать трудно есть или пить. В этом случае вам может потребоваться совет по питанию или добавки от вашего терапевта.
При тяжелой пузырчатке обыкновенной вам может потребоваться лечение в больнице до улучшения состояния.
Как диагностируется вульгарная пузырчатка?
Сначала диагноз может быть неясным. Есть и другие причины язв во рту и волдырей на коже.Поэтому, если ваш врач подозревает, что у вас вульгарная пузырчатка, он или она направит вас к специалисту по коже. Для подтверждения диагноза обычно проводятся анализы. К ним относятся:
- Может быть взят небольшой образец (биопсия) кожи. Это исследуют под микроскопом и проверяют, чтобы подтвердить, что волдыри вызваны вульгарной пузырчаткой.
- Анализ крови на антитела . При этом используются методы, называемые иммунофлуоресценцией или ИФА, для измерения уровня антител, вызывающих вульгарную пузырчатку в вашем кровотоке.Уровень аутоантител в крови не только помогает подтвердить диагноз, но и дает хорошее представление о том, насколько активно заболевание. Время от времени его также можно измерять, чтобы контролировать эффективность лечения. Когда уровень антител снижается, болезнь протекает менее активно.
Как лечить вульгарную пузырчатку?
Лечение направлено на то, чтобы остановить или значительно уменьшить количество образующихся волдырей. Цель состоит в том, чтобы остановить фазу обострения (активную) и вызвать спокойную фазу (ремиссию).При вульгарной пузырчатке используются различные виды лекарств. К сожалению, пока недостаточно данных, чтобы однозначно сказать, какое лечение лучше всего. Специалист посоветует на самое современное мышление по поводу лучшего лечения. Варианты лечения включают следующее:
Стероиды
Обычное лечение — это прием стероидных таблеток, таких как преднизолон. Стероиды уменьшают покраснение и болезненность и подавляют иммунную систему. Сначала обычно требуется высокая доза, которую можно вводить путем инъекции.Стероидное лечение может подействовать довольно быстро. Симптомы могут начать улучшаться в течение нескольких дней. Новые волдыри могут исчезнуть через 2-3 недели, а старые заживут через 6-8 недель.
Доза стероида снижается, как только перестают формироваться новые пузыри. Затем обычно требуется более низкая суточная доза, чтобы предотвратить повторное появление волдырей. Цель состоит в том, чтобы найти минимальную дозу, необходимую для контроля симптомов. Необходимая доза варьируется от человека к человеку. Некоторые люди могут время от времени прекращать прием стероидных таблеток, когда активность волдырей низкая.При повторном появлении симптомов можно возобновить прием таблеток.
Есть ли побочные эффекты у стероидов?
Все стероиды, таблетки или кремы, могут иметь побочные эффекты. Побочные эффекты от стероидов иногда могут быть серьезными, особенно если вы принимаете стероиды в высоких дозах в течение длительного времени. Например, вы более подвержены определенным инфекциям, если регулярно принимаете стероиды в высоких дозах. Еще один побочный эффект — «истончение» костей (остеопороз). Если вы принимаете стероиды более месяца, вам, вероятно, порекомендуют принимать таблетки витамина D и кальция, чтобы предотвратить остеопороз.Вы должны знать, что длительное лечение стероидами нельзя прекращать внезапно. См. Отдельную брошюру «Оральные стероиды», в которой более подробно объясняются их возможные побочные эффекты.
Иммунодепрессанты
Могут быть рекомендованы иммунодепрессанты. Эти лекарства действуют, подавляя иммунную систему. Их можно использовать в дополнение к стероидным таблеткам. Вместе они работают лучше, чем поодиночке. Кроме того, необходимая доза стероидов может быть меньше, если вы принимаете иммунодепрессанты.Это означает, что любые побочные эффекты от стероидов могут быть менее серьезными. Иногда вместо стероидов используют только иммунодепрессант. Цель состоит в том, чтобы найти самую низкую дозу лечения (или комбинацию методов лечения), которая контролирует образование волдырей.
Примерами иммунодепрессантов, которые могут использоваться при вульгарной пузырчатке, являются циклофосфамид, азатиоприн, циклоспорин, метотрексат или мофетил микофенолят. Иммунодепрессанты обычно действуют дольше, чем стероиды (около 4-6 недель).
Лечение кожи и рта (местное лечение)
- Стероидный крем иногда используется для удаления волдырей на коже в дополнение к другим методам лечения. Это может снизить дозу стероидных таблеток по сравнению с необходимостью. Стероидные жидкости для полоскания рта или спреи могут использоваться для лечения волдырей и эрозий во рту.
- Ополаскиватели для полости рта, содержащие антисептик или местный анестетик, также могут помочь.
- Средства для ухода за ранами, такие как повязки, помогают заживлению пораженных участков.
- Компрессы или замачивания с использованием стерильной соленой воды (физиологического раствора) или определенных антисептиков могут быть рекомендованы при наличии больших участков огрубевшей кожи.Это необходимо для уменьшения вероятности заражения и предотвращения пересыхания сырой кожи.
- Если ваша пузырчатка вульгарная переживает обострение, вам могут посоветовать как можно больше защитить кожу и рот от шероховатостей. Например, избегайте контактных видов спорта, ешьте мягкую безвкусную пищу и используйте крем или мазь для защиты кожи от трения.
- Противогрибковые препараты (обычно капли или пастилки) помогают, если молочница поражает рот или горло.
Другие методы лечения
Различные другие лекарства и методы лечения использовались с некоторым успехом.Плазмаферез, внутривенный иммуноглобулин и ритуксимаб (моноклональные антитела) можно попробовать, если вульгарная пузырчатка не реагирует на высокие дозы стероидов. Иногда их также можно попробовать в сочетании со стероидными таблетками. Исследования продолжают искать лучшие методы лечения или лучшую комбинацию методов лечения вульгарной пузырчатки.
Каковы перспективы?
Если не лечить
До того, как стало доступно лечение стероидами, до 8 из 10 человек с вульгарной пузырчаткой умерли в течение года или около того после начала заболевания.Причиной смерти часто была серьезная инфекция в сочетании с недостатком жидкости в организме (обезвоживание). Обезвоживание может легко произойти, если у вас обширные огрубевшие участки кожи. Отсутствие лечения вульгарной пузырчатки немного похоже на обширные ожоги кожи с последующим риском инфицирования и обезвоживания.
При лечении
При лечении волдыри обычно заживают и перестают образовываться, и риск смерти значительно снижается. Многие пациенты с вульгарной пузырчаткой могут иметь длительные периоды неактивного заболевания (ремиссии).Однако лечение не всегда дает хорошие результаты, а побочные эффекты от лечения иногда могут быть серьезными. Примерно 1 из 10 человек с вульгарной пузырчаткой умирает от своего состояния или вследствие серьезных побочных эффектов лечения. У пожилых людей больше шансов получить побочные эффекты или умереть от вульгарной пузырчатки.
Типы, причины, симптомы, диагностика и лечение
Обзор
Что такое пузырчатка?
Пемфигус — это группа кожных заболеваний, вызывающих появление волдырей или гнойных шишек.Поражения обычно развиваются на коже, но они также могут образовываться на слизистых оболочках (мягкие оболочки глаз, носа, рта, горла и гениталий).
Волдыри мягкие и легко открываются, образуя болезненные язвы. Без лечения они могут распространяться на большие участки тела и иметь высокий риск заражения.
Пемфигус — это аутоиммунное заболевание, которое может возникать у здоровых людей. Его иногда путают с другими аутоиммунными кожными заболеваниями, такими как буллезный пемфигоид, красная волчанка и болезнь Хейли-Хейли.
Пемфигус не заразен. Это пожизненное состояние, с которым можно справиться с помощью постоянного лечения.
Какие бывают виды пузырчатки?
Врачи классифицируют пузырчатку на разные типы в зависимости от того, где и почему развиваются волдыри. В большинстве случаев люди болеют только одним типом пузырчатки.
Типы пузырчатки включают:
- Pemphigus vulgaris: Этот тип пузырчатки является наиболее распространенным в США. Волдыри по существу всегда поражают ротовую полость.У некоторых пострадавших также могут образовываться волдыри на коже и других слизистых оболочках. Эти поражения развиваются в глубоких слоях кожи. Они могут быть болезненными и медленно заживать.
Pemphigus vulgaris во рту (вверху) и на ногах (внизу)
- Pemphigus Vegetans: Этот тип пузырчатки связан с вульгарной пузырчаткой. Он включает более толстые и похожие на бородавки поражения. Эти поражения обычно образуются на участках тела со складками кожи, таких как пах и подмышки.
- Пемфигус, вызванный лекарствами: Лекарства вызывают образование пузырей при этом типе пузырчатки. Некоторые препараты, которые могут вызвать это состояние, включают пенициллин и пироксикам. Волдыри могут появиться в течение шести месяцев после приема лекарственного средства.
- Красная пузырчатка (синдром Сенира-Ашера): Этот тип пузырчатки включает волдыри, которые образуются на верхней части спины, груди, щеках и волосистой части головы. Когда образуются поражения, они обычно красные и твердые.
- Pemphigus foliaceus: Волдыри образуются на коже черепа и часто на лице, шее и спине.Поражения во рту при листовидной пузырчатке появляются редко. Этот тип пузырчатки поражает только самый внешний слой кожи. Маленькие волдыри могут легко разрушиться, образуя корки, которые распространяются на большие участки кожи.
Pemphigus foliaceus на фото выше
- Эндемическая пузырчатка (fogo selvagem): Эндемическая пузырчатка — это форма листовидной пузырчатки, которая чаще встречается в Южной и Центральной Америке, особенно в Бразилии.Эта форма болезни часто поражает нескольких членов семьи.
- Паранеопластическая пузырчатка: Этот редчайший тип пузырчатки развивается у людей, больных раком. Не поддающиеся лечению волдыри во рту могут быть первым признаком. Если врачи диагностируют паранеопластическую пузырчатку, они будут искать признаки опухоли где-нибудь в вашем теле. Удаление опухоли часто улучшает симптомы паранеопластической пузырчатки.
Насколько распространена пузырчатка?
Пемфигус встречается нечасто.Заболеваемость пузырчаткой в разных местах разная. Однако ежегодно во всем мире поражаются 0,75-5 человек на 1 миллион человек.
Существует заболевание, называемое буллезным пемфигоидом, которое имеет аналогичное название, но не является пузырчаткой. Буллезный пемфигоид часто поражает пожилых людей и может быть смертельным.
Кто страдает пузырчаткой?
Люди еврейского происхождения и выходцы из Юго-Восточной Европы, Индии и Ближнего Востока подвергаются повышенному риску развития пузырчатки.Заболевание обычно развивается у людей в возрасте 40-60 лет. У детей встречается редко.
Симптомы и причины
Что вызывает пузырчатку?
Пемфигус — аутоиммунное заболевание. При аутоиммунном заболевании белки иммунной системы, называемые антителами, атакуют собственные клетки вашего тела.
Особая аутоиммунная реакция, связанная с пузырчаткой, вызывает волдыри.
Врачи не знают, что вызывает реакцию иммунной системы на пузырчатку. В редких случаях некоторые лекарства, в том числе пенициллин (антибиотик) и пироксикам (нестероидный противовоспалительный препарат, применяемый при ревматоидном артрите), могут вызывать заболевание.
Каковы симптомы пузырчатки?
Основным симптомом пузырчатки является образование пузырей на коже, которые могут быть болезненными, гореть или иногда зудеть.
Диагностика и тесты
Как диагностируется пузырчатка?
Врач диагностирует пузырчатку на основании истории болезни и нескольких анализов. Эти тесты включают:
- Биопсии : Врач берет образцы ткани и проверяет их на наличие антител, вызывающих пузырчатку
- Анализы крови: Врач берет образец крови для определения антител, вызывающих пузырчатку
- Осмотр: Врач ищет волдыри или кожу, которая легко отслаивается, что является типичным признаком пузырчатки
Ведение и лечение
Какие методы лечения пузырчатки?
У людей с пузырчаткой, вызванной лекарственными препаратами, прекращение приема лекарств, вызвавших пузырчатку, обычно помогает улучшить состояние.
Врачи используют лекарства для лечения пузырчатки. Лечение следует начинать как можно раньше, чтобы остановить распространение волдырей. Лекарства, используемые для лечения пузырчатки, включают:
- Кортикостероиды : Лекарства, уменьшающие воспаление (отек), вводимые перорально, путем инъекции (укол) или местного применения (например, лосьоны или кремы)
- Иммунодепрессанты: Лекарства, управляющие аутоиммунным ответом, который происходит, когда организм атакует сам себя
- Внутривенный иммуноглобулин: Здоровые антитела (белки, вырабатываемые организмом для атаки инородных веществ), вводимые через иглу в вену, чтобы помочь разрушить антитела, вызывающие синдром
- Плазмаферез: Процедура, уменьшающая количество антител путем удаления плазмы (жидкости) из крови
Врачи лечат пузырчатку, вызванную немедикаментозным лечением, в 3 этапа.Большинство людей проходят все 3 этапа лечения. Этапы:
- Контроль: Высокие дозы лекарств контролируют распространение волдырей и начинают заживлять существующие.
- Консолидация: Постоянные дозы лекарств продолжают заживлять волдыри, пока они не исчезнут.
- Обслуживание: Пониженный уровень лекарств предотвращает образование новых пузырей.
Каковы осложнения или побочные эффекты лечения пузырчатки?
Ваш врач будет регулярно наблюдать за вами, включая анализы крови и мочи, чтобы следить за реакцией на лекарства, которые лечат пузырчатку.При приеме некоторых лекарств возможны серьезные побочные эффекты. Эти побочные эффекты включают:
- Боль в груди
- Головокружение
- Головная боль
- Боль в суставах
- Тошнота
- Расстройство желудка
- Прибавка в весе
Какие осложнения связаны с пузырчаткой?
Людям с пузырчаткой, у которых во рту появляются волдыри, бывает трудно есть. Со временем болезненное питание может привести к проблемам с достаточным питанием.Если у вас есть эта проблема, ваш врач может порекомендовать пищевые добавки.
Как и при любом другом типе волдырей, в некоторых случаях в пузырчатке может развиться инфекция. Если это произойдет, ваш врач может назначить лекарства, называемые антибиотиками, для лечения инфекции.
Пемфигус может быть опасным для жизни, если его не лечить.
Что я могу сделать, чтобы облегчить симптомы пузырчатки?
Действия, которые вы можете предпринять дома для лечения симптомов пузырчатки, включают:
- Избегайте острой пищи, которая может вызвать раздражение волдырей во рту
- Уход за волдырями по указанию врача
- Держаться подальше от солнца
- Мытье с мягким мылом
Профилактика
Как предотвратить пузырчатку?
Врачи не знают, что вызывает пузырчатку.Нет известного способа предотвратить это.
Кто подвержен риску развития пузырчатки?
К людям с повышенным риском развития пузырчатки относятся:
- Возраст 40-60
- Из Юго-Восточной Европы, Индии или Ближнего Востока
- Еврейского происхождения
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с пузырчаткой?
Большинство людей с пузырчаткой могут справиться с симптомами с помощью постоянного лечения.Многие люди с этим расстройством живут полноценной и активной жизнью.
Жить с
Когда мне следует обратиться к врачу по поводу пузырчатки?
Обратитесь к врачу, если на коже или во рту появляются волдыри, которые заживают очень медленно или совсем не заживают.
Какие вопросы я должен задать своему врачу?
Если у вас пузырчатка, вы можете спросить своего врача:
- Насколько серьезна пузырчатка?
- Какие у меня варианты лечения?
- На какие признаки осложнений следует обращать внимание?
Ресурсы
Какие ресурсы доступны для людей с пузырчаткой?
Есть много ресурсов, чтобы помочь людям с пузырчаткой.Многие люди с этим заболеванием присоединяются к группам поддержки, чтобы поделиться опытом и способами справиться с расстройством.
Международный фонд пемфигуса и пемфигоида и RareConnect — это два ресурса, которые предоставляют образование и поддержку людям с пузырчаткой и лицам, ухаживающим за ними.
Буллезный пемфигоид | DermNet NZ
Автор: почетный доцент Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1997 г. Обновлено в январе 2016 г.
Что такое буллезный пемфигоид?
Буллезный пемфигоид — наиболее распространенная форма аутоиммунного субэпидермального образования пузырей.
Кто получает буллезный пемфигоид?
Буллезный пемфигоид часто проявляется у людей старше 80 лет и в основном поражает людей старше 50. Он может возникать у молодых людей, но буллезный пемфигоид у младенцев и детей встречается редко.
- Буллезный пемфигоид одинаково встречается у мужчин и женщин.
- Существует связь с человеческим лейкоцитарным антигеном (HLA), указывающая на генетическую предрасположенность к заболеванию.
- Он чаще встречается у пожилых пациентов с неврологическими заболеваниями, особенно с инсультом, деменцией и болезнью Паркинсона.
- Риск развития буллезного пемфигоида выше у людей с псориазом, и он может быть ускорен лечением псориаза с помощью фототерапии.
- У некоторых пациентов может быть связь с внутренними злокачественными новообразованиями.
- Лекарство, травма или кожная инфекция могут спровоцировать начало болезни.
Лекарства, связанные с буллезным пемфигоидом
Наиболее распространенными препаратами, связанными с буллезным пемфигоидом, являются иммунотерапевтические препараты с ингибитором PD1 (например, пембролизумаб, ниволумаб), используемые для лечения метастатической меланомы и других видов рака.
Ингибиторы дипептидилпептидазы-4 (часто называемые «глиптинами»), используемые для лечения сахарного диабета (такие как ситаглиптин, саксаглиптин, линаглиптин и особенно вилдаглиптин), также вызывают буллезный пемфигоид. Среднее время до появления буллезного пемфигоида составляет 11 месяцев после начала терапии. Необычно поражение слизистой оболочки.
Другие случаи буллезного пемфигоида были связаны с приемом антибиотиков, пеницилламина, йодида калия, фуросемида, каптоприла, золота, пенициллина, сульфасалазина и местного фторурацила.
Что вызывает буллезный пемфигоид?
Буллезный пемфигоид является результатом атаки на базальную мембрану эпидермиса иммуноглобулинами IgG +/- IgE (антителами) и активированными Т-лимфоцитами (лейкоцитами). Мишенью является белок BP180 (также называемый коллагеном типа XVII) или, реже, BP230 (плакин). Эти белки находятся в домене NC16A коллагена XVII. Они связаны с гемидесмосомами, структурами, которые обеспечивают прилипание клеток кератиноцитов эпидермиса к дерме, создавая водонепроницаемое уплотнение.
Связывание аутоантител с белками и высвобождение цитокинов из Т-клеток приводит к активации комплемента, привлечению нейтрофилов (клетки острого воспаления) и высвобождению протеолитических ферментов. Они разрушают гемидесмосомы и вызывают образование субэпидермальных волдырей.
Считается, что связь неврологических заболеваний с буллезным пемфигоидом связана с присутствием коллагена XVII в центральной нервной системе и кожных гемидесмосомах.
Каковы клинические признаки буллезного пемфигоида?
Буллезный пемфигоид вызывает сильный зуд и (обычно) большие напряженные буллы (пузыри, заполненные жидкостью), которые разрываются, образуя покрытые коркой эрозии.
Другие переменные признаки включают:
Буллезный пемфигоид обычно затрагивает сгибательные аспекты конечностей. Он может быть локализован в одной области или широко распространяться на туловище и проксимальных отделах конечностей.
Некоторым пациентам ставят диагноз «буллезный пемфигоид», несмотря на отсутствие булл (небуллезный пемфигоид). Это может повлиять на любой участок тела.
Буллезный пемфигоид
См. Другие изображения буллезного пемфигоида.
Каковы осложнения буллезного пемфигоида?
Буллезный пемфигоид может быть серьезным заболеванием, особенно если он широко распространен или устойчив к лечению.Результат заболеваемости и смертности:
Как диагностируется буллезный пемфигоид?
При наличии типичных пузырей диагноз подозревается клинически. В большинстве случаев диагноз подтверждается биопсией кожи раннего волдыря. Диагноз также может быть поставлен на основании воспаленной кожи без пузырей.
Патологическое исследование буллезного пемфигоида показывает трещину под эпидермисом. Дермальный нейтрофильный инфильтрат встречается обычно, но не всегда. Могут быть заметны эозинофилы.
Прямое иммунофлюоресцентное окрашивание биопсии кожи, взятой рядом с волдырем, выявляет антитела вдоль базальной мембраны, которая находится между эпидермисом и дермой.
Анализы крови включают непрямой иммунофлюоресцентный тест на циркулирующие антитела к пемфигоиду BP180.
Другие тесты относятся к планированию и мониторингу лечения.
Как лечить буллезный пемфигоид?
Если пемфигоид очень распространен, может быть организована госпитализация для перевязки волдырей и эрозий.
Медицинское лечение включает:
- Сверхпотентные местные стероиды для лечения ограниченного заболевания <10% поверхности тела (например, крем клобетазола пропионата)
- Стероиды и смягчающие средства для местного применения средней силы для облегчения зуда и сухости
- Системные стероиды (например, преднизон)
- Тетрациклиновые антибиотики, обычно доксициклин 200 мг / день; у доксициклина меньше побочных эффектов, чем у пероральных кортикостероидов, и он эффективен сам по себе при легких формах заболевания
- Другие стероидсберегающие препараты, отдельно или в комбинации со стероидами
- Антибиотики при вторичной бактериальной инфекции
- Обезболивающее.
Большинство пациентов с буллезным пемфигоидом лечат стероидными таблетками, преднизоном или преднизолоном в начальной дозе 0,5 мг / кг / день. Дозу корректируют до тех пор, пока не перестанут появляться волдыри, что обычно занимает несколько недель. Затем дозу преднизона постепенно снижают, если в течение многих месяцев или лет остается менее 3 значительных волдырей. Поскольку системные стероиды имеют много нежелательных побочных эффектов, для обеспечения минимально возможной дозы добавляются другие лекарства (стремясь к 5–10 мг преднизона в день).Эти другие лекарства могут включать доксициклин или:
Люди, принимающие системные стероиды, могут также получать дополнительные лекарства для облегчения своих потенциальных побочных эффектов (таких как гастрит, гипертония, сахарный диабет и остеопороз).
Моноклональные антитела, нацеленные на IgE (например, омализумаб), IL-17 (например, секукинумаб), IL-5 (меполиксумаб), эотаксин-1 (беритумумаб), комплемент-специфическая сериновая протеаза C1 (сутимлимаб) и другие медиаторы, находятся в стадии исследования. для лечения буллезного пемфигоида.
Оценка и мониторинг
Поскольку системное лечение может потребоваться при буллезном пемфигоиде в течение длительного времени, степень и тяжесть заболевания следует тщательно регистрировать на исходном уровне и при последующих приемах. Можно рассмотреть следующие аспекты.
- Пораженные участки тела (кожа и слизистые оболочки)
- Тип поражения: преходящее и непреходящее
- Количество поражений: волдыри, крапивницы, экзематозные бляшки,
- Степень зуда
- Точка наблюдения: начальная фаза, активное лечение, восстановительное лечение, поддерживающая фаза при минимальном лечении или полная ремиссия после лечения
- Текущее лечение
Индекс площади буллезного пемфигоида (BPDAI) имеет отдельные оценки для активности кожи и слизистых оболочек.
Артериальное давление, масса тела, сканирование костей DEXA и анализы крови необходимы для контроля терапии, поскольку лекарства, используемые при буллезном пемфигоиде, могут иметь серьезные побочные эффекты у некоторых пациентов.
Как можно предотвратить буллезный пемфигоид?
Неизвестно, как предотвратить буллезный пемфигоид.
Каковы перспективы буллезного пемфигоида?
Лечение буллезного пемфигоида обычно требуется в течение нескольких лет. Во многих случаях пемфигоид со временем полностью проходит, и лечение можно прекратить.Если волдыри рецидивируют, лечение можно начинать заново.
Информация для пациентов с пузырчаткой и пемфигоидом, связанных с COVID-19
Последний раз эта страница обновлялась 10 марта 2021 года.
Поскольку новости о коронавирусной болезни (COVID-19) часто меняются, один факт остается неизменным: IPPF посвященный нашему сообществу в это трудное время, и мы здесь, чтобы предоставить поддержку и информацию. Мы прилагаем все усилия, чтобы быть в курсе ситуации и уведомлять вас об обновлениях, касающихся необходимых мер предосторожности и рекомендаций, чтобы обезопасить вас во время этой пандемии.Мы продолжим обновлять информацию на этой странице по мере ее появления.
Как всегда, все это время мы вас прислушиваемся. По возможности мы постараемся ответить на общие вопросы об уникальных потребностях пациентов с пузырчаткой и пемфигоидом. Однако, если у вас есть конкретные вопросы или опасения по поводу вашего состояния, мы рекомендуем вам обратиться к врачу.
Информация в этом разделе о вакцинации основана на рекомендациях Европейских справочных сетей по редким и недиагностированным кожным заболеваниям (ERN-Skin), которые можно найти здесь.Эта информация была рассмотрена и отредактирована Медицинским консультативным советом IPPF, чтобы отразить особые потребности пациентов с пузырчаткой и пемфигоидом.
Пациенты с аутоиммунными буллезными заболеваниями подвержены потенциальному риску развития тяжелых форм вирусных инфекций, включая COVID-19. Этот риск особенно актуален для пожилых пациентов и пациентов, принимающих пероральные стероиды и / или иммуносупрессивные препараты, такие как метотрексат, микофенолятмофетил, азатиоприн, циклофосфамид и ритуксимаб.
Медицинский консультативный совет IPPF в соответствии с Европейским справочным центром по аутоиммунным буллезным заболеваниям (MALIBUL) рекомендует пациентам с аутоиммунными буллезными заболеваниями пройти вакцинацию против SARS-CoV-2.
Доступные в настоящее время «мРНК-вакцины» не являются живыми вакцинами (т.е. они не содержат живого ослабленного вируса или инактивированного вируса, а содержат только РНК для одной небольшой части вируса). Таким образом, ожидается, что польза от вакцинации перевешивает любой потенциальный риск у пациентов с аутоиммунными буллезными заболеваниями, включая тех, кто проходит лечение иммунодепрессантами.
Что касается влияния иммуносупрессивного лечения на эффективность вакцинации, то иммуносупрессия во время вакцинации должна быть как можно ниже, чтобы увеличить шансы на эффективность вакцины. Однако если в настоящее время проводится иммуносупрессивное лечение, его не следует прерывать, поскольку это может привести к рецидиву или обострению заболевания.
Пациентам, которые должны лечиться ритуксимабом, вакцинация против SARS-Cov-2 должна быть завершена за 2 недели до начала лечения ритуксимабом, когда это возможно.В других случаях лучше подождать 4-6 месяцев после последней инфузии ритуксимаба, поскольку именно тогда начинают расти лейкоциты (называемые В-клетками).
Наконец, следует помнить, что вакцинация не должна сопровождаться прекращением других защитных мер (ношение масок, физическое дистанцирование и мытье рук), особенно у пациентов, получающих пероральную стероидную и / или иммуносупрессивную терапию, поскольку в настоящее время это неизвестно. могут ли вакцинированные лица передавать вирус невакцинированным лицам.
Маски , физическое дистанцирование и стирка рукIPPF следует рекомендациям Центров по контролю и профилактике заболеваний США (CDC) в отношении масок и тканевых покрытий для лица, а также необходимости социального дистанцирования. и мытье рук. Самую свежую информацию можно найти на странице CDC «Рекомендации по ношению маски».
IPPF утверждает, что лучший способ защитить себя в краткосрочной перспективе — оставаться дома, насколько это возможно; практиковать физическое дистанцирование; не прикасайтесь к лицу; и часто мойте руки.Если вам нужно выйти на улицу, наденьте маску, воспользуйтесь дезинфицирующим средством для рук и вымойте руки. Не выходите на улицу, если вы больны, если только вы не обращаетесь за медицинской помощью.
В ответ на некоторые часто задаваемые вопросы, которые мы получили недавно, Медицинский консультативный совет IPPF дал следующие ответы:
- Какие меры предосторожности следует соблюдать пациентам с открытыми поражениями P / P в свете COVID-19?
Прямое распространение через кожу не является известным источником передачи COVID-19.Держите раны в чистоте и закрывайте, если они находятся рядом с другими. - Если вы не принимаете какое-либо лечение, может ли простое аутоиммунное заболевание, такое как P / P, сделать вас более восприимчивыми к этому коронавирусу?
Пациенты с пузырчаткой и пемфигоидом, не получающие иммуносупрессивную терапию, не подвержены большему риску COVID-19. - Приводит ли местное лечение к подавлению иммунитета?
Обычно нет. Однако, если доза составляет более 20 г стероида класса I (клобетазол или бетаметазон и т. Д.)) происходит некоторая системная абсорбция стероидов. Возможно, это поглощение может вызвать у пациента легкое ослабление иммунитета. - Сколько времени обычно требуется для того, чтобы следующие лекарства вышли из организма человека и его иммунная система вернулась к нормальному уровню:
- Ритуксимаб : Официальное руководство обычно составляет 1 год, хотя есть некоторые вариативность в этом ответе. Из опубликованной литературы мы знаем, что у многих пациентов появляются новые иммунные реакции через 5-6 месяцев после лечения ритуксимабом.
- Кортикостероиды (системный преднизолон или преднизолон) : В течение нескольких дней или недель, но их нельзя произвольно прекратить, и потребуется отлучение от дозы должным образом из-за подавления функции надпочечников.
- Стероиды для местного применения (клобетазол / бетаметазон) класса I : они не влияют на системную иммунную систему, если ежедневно не применяется ~ 20 г или более. Даже если используются высокие дозы, они будут «вымываться» в течение нескольких дней или недель, как указано выше.
- Азатиоприн / микофенолят мофетил : Им требуется 3 месяца, чтобы «вымыться» из организма человека.
- Циклофосфамид : Циклофосфамид предположительно должен приниматься в течение 3 месяцев на основании данных микофенолятмофетила / азатиоприна (MMF / AZA).
- Циклоспорин : Циклоспорин предположительно должен приниматься в течение 3 месяцев на основании данных MMF / AZA.
- Дапсон : Дапсон не подавляет иммунную систему таким образом, который, как можно было бы ожидать, был бы проблематичным при COVID-19, и он «вымывается» через неделю или две.
- IVIg : IVIg не подавляет иммунную систему
- Является ли терапия IVIg лучше, чем ничего?
Да, в Японии были проведены рандомизированные двойные слепые клинические испытания ВВИГ, которые показали, что он умеренно эффективен для улучшения активности заболевания при буллезном пемфигоиде, а также полезен при пузырчатке.Основные преимущества IVIg на данный момент заключаются в том, что это один из немногих методов лечения P / P, который не подавляет иммунную систему. Кроме того, его можно вводить в домашних условиях, если ваша страховка одобряет этот вид терапии. - Ритуксан подвергает вас большему риску заражения вирусом, чем прием высоких доз преднизона?
Ожидается, что ритуксимаб увеличит риск вирусных инфекций и тяжесть заболевания в случае инфицирования. Однако рандомизированное контролируемое исследование, опубликованное в Lancet (2017), показало, что ритуксимаб лучше контролирует заболевание и приводит к более низкому уровню инфекций по сравнению с одним преднизоном в высоких дозах, поэтому этот вопрос лучше оставить на индивидуальное обсуждение с вашим врачом. для определения риска заболевания по сравнению с риском лечения. - Лечение ритуксимабом отложено. Что можно сделать за это время?
Внутривенный иммуноглобулин может быть рассмотрен, если заболевание является значительным, или местными стероидами и другими неиммуносупрессивными мерами, если этого достаточно для контроля симптомов. Тем не менее, тяжелое заболевание, скорее всего, все же следует лечить, поскольку риск госпитализации из-за тяжелого заболевания может быть хуже, чем лечение сейчас, чтобы контролировать симптомы заболевания, а затем самоизолироваться дома, чтобы избежать риска заражения.Поговорите со своим работодателем и врачом о гибких часах или вариантах работы на дому, если используются иммуносупрессивные методы лечения. - Я работаю в больнице, где мы получаем пациентов с COVID-19, и я лечусь от P / P. Должен ли я оставаться дома или брать отпуск?
Вы можете подвергаться более высокому риску серьезного проявления COVID-19. Вам следует поговорить со своим руководителем о возможности работать дома или в изоляции. - Уменьшает ли длительный прием низких доз преднизона симптомы COVID-19?
Опубликованные отчеты предполагают, что преднизолон в дозах ниже 10 мг в день не увеличивает риск госпитализации из-за COVID-19 (Gianfresco et al, Annals of Rheumatic Diseases, 2020; 79: 859).Неизвестно, но считается маловероятным, что преднизон может значительно отсрочить симптомы COVID-19 на ранней стадии заболевания. - У меня была ремиссия, но теперь, кажется, у меня обострение. Подвергает ли меня прием лекарств высокому риску заражения COVID-19?
Многие пероральные и внутривенные препараты могут увеличить вероятность более тяжелого течения COVID-19. IVIg — скорее всего исключение. - Когда вакцина от COVID-19 будет доступна позже в этом году или в следующем году, повлияет ли влияние ритуксимаба на В-клетки на эффективность вакцины?
Ожидается, что ритуксимаб снизит эффективность вакцины против COVID-19, если вакцина будет введена в первые несколько месяцев после ритуксимаба. - Когда следует делать вакцину по сравнению с курсами ритуксимаба? Сколько месяцев до или после?
Эти проблемы повлияют на то, когда пациенты должны получить следующую инфузию. Мы не знаем наверняка, но разумно предположить, что идеальное время для вакцинации от COVID-19 должно быть не менее 4-6 месяцев после ритуксимаба и не менее 1 месяца до ритуксимаба. - Какой процесс должен выполнить недиагностированный человек, если он подозревает, что у него буллезная болезнь?
Позвоните в местный дерматолог.По возможности избегайте неотложной помощи. (ПРИМЕЧАНИЕ. Если вам нужна помощь в поиске врача-дерматолога в вашем районе, имеющего опыт работы с пузырчаткой и пемфигоидом, свяжитесь с нами.) - Существуют ли дополнительные меры предосторожности, которые пациенты должны соблюдать при возобновлении состояний?
В разных штатах могут быть рекомендованы разные уровни мер предосторожности. Носите маску или маску для лица в общественных местах; держитесь на расстоянии 6 футов от других; мойте руки или используйте дезинфицирующее средство для рук, если вы находитесь в общественных местах, и не прикасайтесь к лицу, носу, глазам и рту немытыми руками; вымойте руки сразу после возвращения домой.По возможности избегайте общественного транспорта. На рабочих местах может быть гибкий график или варианты работы на дому, чтобы избежать «часа пик», когда многие пассажиры пользуются общественным транспортом. Если вы не можете работать из дома или избегать общественного транспорта — следуйте приведенным выше рекомендациям (прикрывайте лицо, старайтесь максимально дистанцироваться от вас, не прикасайтесь к лицу немытыми руками в дороге). Если у вас поднимается температура, появляется озноб, кашель, одышка, внезапная потеря вкуса или запаха, головная боль, боль в горле, мышечная боль, обратитесь к своему лечащему врачу за советом и не забудьте сообщить ему, если вы принимаете иммуносупрессивные препараты. - Если пациенты (находящиеся на лечении или не получающие лечение) уходят в общество и бизнес, когда они снова начинают открываться, или мы должны оставаться дома или запрашивать письма от врачей, чтобы продолжать работать из дома, пока мы не узнаем, будет ли большой всплеск в случаях?
Пациенты, не получающие лечения, имеют такой же риск заражения, как и пациенты без пузырчатки или пемфигоида. Пациенты, получающие иммуносупрессивную терапию, имеют больший риск заражения, а также имеют более серьезное течение инфекции.Гибкие часы работы или работа из дома были бы разумными, если в вашем районе вновь вспыхнет COVID-19. Поговорите со своим работодателем и врачом о возможных вариантах. - Какие меры предосторожности следует соблюдать, если член семьи должен работать вне дома?
Более строгие меры предосторожности рекомендуются, если у вас иммуносупрессия и член семьи работает в среде повышенного риска (например, в сфере здравоохранения или на рабочем месте, где требуется контакт с несколькими людьми.Меры предосторожности, которые следует учитывать члену семьи, включают ношение маски, частое мытье рук или использование дезинфицирующего средства для рук, избегание прикосновения к лицу немытыми руками во время работы, мытье рук сразу после возвращения домой и наблюдение за любыми симптомами COVID. -19 выше.
Ресурсы
Следующие ссылки предназначены только для справки. Каждая ссылка ведет на веб-сайт, который не поддерживается IPPF; включение в этот список не означает одобрения IPPF.Информация на следующих веб-сайтах может измениться в любое время. Эта информация также не предназначена для использования в качестве персональной медицинской консультации. Как всегда, обсудите особенности вашей ситуации со своим личным врачом.
Global
Австралия
Франция
Италия
Япония
Нидерланды
Соединенное Королевство
США
IPPF предоставляет равноправную поддержку и информацию всем, кто затронут пемфигусом и пемфигоидом.Наше сообщество сильное, и мы все вместе. Если мы можем чем-то помочь вам, свяжитесь с нами по адресу [email protected].
Pemphigus foliaceus: симптомы, диагностика и лечение
Pemphigus foliaceus является частью группы аутоиммунных заболеваний пузырчатки. Аутоиммунные заболевания возникают, когда иммунная система организма атакует здоровые ткани. При листовидной пузырчатке иммунная система повреждает клетки кожи, называемые кератиноцитами.
Pemphigus foliaceus (PF) вызывает волдыри, порезы и корки на коже.Язвы могут быть болезненными и непривлекательными, но ПФ — довольно доброкачественное заболевание, которое обычно не вызывает других проблем со здоровьем.
Хроническое рецидивирующее заболевание, ПФ, не поддается лечению. Однако у некоторых людей наступает спонтанная ремиссия, что означает, что симптомы у них недолго. Симптомы ПФ также можно контролировать с помощью лечения.
Краткие сведения о листовой пузырчатке:
- ЛП — это тип аутоиммунного заболевания.
- Люди с ЛП обычно имеют хорошее здоровье.
- Симптомы включают твердые, чешуйчатые и сухие волдыри или пятна.
- Лечение может помочь, но ПФ — хроническое, повторяющееся состояние.
Когда человек болен ПФ, его иммунная система вырабатывает антитела, которые прикрепляются к белку, называемому десмоглеин-1.
Этот белок находится в липких пятнах на клетках кожи, называемых десмосомами.
Когда антитела прикрепляются к этому белку, клетки кожи отделяются друг от друга, что приводит к образованию пузырей и шелушению на коже.
В отличие от других форм пузырчатки, симптомы PF обычно не затрагивают слизистые оболочки, такие как рот или глаза.
Симптомы ПФ включают:
- Небольшие наполненные жидкостью волдыри на коже, которые обычно начинаются на лице, волосистой части головы или туловище.
- Разорванные волдыри, которые вызывают язвы, карманы или рубцы на коже.
- Чешуйчатые воспаленные болезненные пятна на коже. Эти пятна появляются после того, как лопаются волдыри. Некоторые люди могут заметить симптомы только после того, как волдыри лопнут.
- Жжение, боль и зуд на месте волдырей.
- Хронические кожные инфекции из-за разорванных и раздраженных волдырей.
Волдыри и поражения, вызванные ПФ, могут вызывать тревогу, но они не указывают на наличие другого заболевания. Сама по себе пузырчатка не опасна для жизни. Однако сильное образование пузырей делает кожу уязвимой для серьезных инфекций. Эти инфекции могут стать опасными для жизни, если их не лечить.
Признаки кожной инфекции включают:
- гной на кожной ране
- сильная боль на месте волдыря
- красные полосы из раны или волдыря
- лихорадка
- истощение
- тошнота
As при многих других аутоиммунных заболеваниях причина ПФ до сих пор полностью не выяснена.
Исследователи считают, что роль играют как генетические факторы, так и факторы окружающей среды. Это означает, что людям, которые генетически предрасположены к PF, может потребоваться триггер окружающей среды для развития симптомов.
Некоторые факторы, повышающие риск ПФ, а также других форм пузырчатки, включают:
- Этническая принадлежность и географическое положение — люди, живущие в Юго-Восточной Европе, на Ближнем Востоке и в Индии, более уязвимы к пузырчатке, так как евреи-ашкенази.
- Пол — женщины чаще, чем мужчины, заболевают ПФ.
- Лекарства — некоторые противовоспалительные препараты, особенно содержащие серу, могут вызывать ПФ. Когда люди прекращают принимать эти препараты, существует 50-процентная вероятность исчезновения симптомов ПФ.
- Воздействие солнца — PF может срабатывать после воздействия солнца или солнечного ожога.
- Укусы насекомых — В Южной Америке переносимый насекомыми вирус под названием fogo selvagem (FS) может вызывать пузырчатку.
Приступы пузырчатки вызывают обширные волдыри, которые трудно не заметить. Его характерный рисунок на коже головы, лице и туловище отличает его от большинства других кожных заболеваний. Чтобы подтвердить подозрение на пузырчатку, врач может:
- Провести биопсию — врач через иглу возьмет небольшой образец ткани из волдыря. Рассмотрев ткань под микроскопом, врач может подтвердить диагноз.
- Проведите химическую биопсию — с помощью этого теста врач наносит химические вещества на кожу, чтобы определить, какой тип пузырчатки вызвал волдыри.
- Анализ крови для измерения уровня антител к пузырчатке в крови — для получения образца для этого анализа кровь берется из вены, обычно в руке.
Врач, обычно дерматолог, также тщательно изучит медицинский анамнез. Это может помочь определить, спровоцировал ли фактор окружающей среды вспышку пузырчатки и присутствуют ли какие-либо другие аутоиммунные состояния. Врач также может спросить о семейном анамнезе аутоиммунных заболеваний.
Единого лекарства от этого состояния не существует.Врачи не уверены, почему у некоторых людей наступает ремиссия и они не нуждаются в лечении, в то время как другие продолжают бороться с агрессивными вспышками даже при лечении. Если у кого-то возникает вспышка PF, он более уязвим для последующей вспышки.
У некоторых людей вспышки носят непрерывный характер. У других периоды выздоровления сменяются рецидивом.
Варианты лечения PF включают:
- Устранение триггеров инфекции — некоторые люди переживают вспышку болезни во время стресса, поэтому снижение стресса может помочь сдержать симптомы.Отказ от лекарств, вызывающих ПФ, также может устранить волдыри.
- Стероидные препараты — стероиды, такие как преднизон, могут замедлить течение болезни. Однако стероиды могут вызывать серьезные побочные эффекты, такие как увеличение веса, изменения настроения и проблемы с печенью, поэтому врач должен тщательно контролировать использование стероидов.
- Госпитализация — тяжелая вспышка ПФ может потребовать госпитализации, чтобы снизить риск заражения или вылечить инфекцию, которая начала распространяться.
- I mmunosuppressants — эти препараты подавляют действие иммунной системы, снижая ее способность атаковать здоровые ткани. Иммунодепрессанты могут повысить риск инфекций и других заболеваний, поэтому людям, принимающим эти препараты, может потребоваться изменить образ жизни.
- Антибиотики — пероральные или внутривенные (IV) антибиотики могут бороться с инфекциями, вызванными поражениями ЛП.
- Противовоспалительные препараты — эти препараты уменьшают воспаление и могут бороться с рядом аутоиммунных заболеваний, включая ПФ.
- Biologics — эти передовые препараты используют биологические агенты для лечения болезни несколькими способами. Препарат под названием ритуксимаб показал значительные перспективы, приведя к ремиссии у 86 процентов пациентов в одном клиническом испытании.
Люди с ЛП могут вести относительно нормальный образ жизни, но им может потребоваться отгул на работе или в школе для лечения или уменьшения стресса. Они также могут испытывать связанные с наркотиками побочные эффекты, тревогу или депрессию и стеснение по поводу своей кожи.
PF является частью группы заболеваний, в которую также входят:
- Pemphigus vulgaris — самая распространенная форма пузырчатки в Соединенных Штатах, пузырчатка обыкновенная чаще поражает слизистые оболочки, включая ротовую полость.
- Pemphigus Vegetans — эта форма пузырчатки является разновидностью вульгарной пузырчатки. Он вызывает толстые язвы под мышками и в паху.
- пузырчатка IgA — вызванная антителом IgA, эта форма пузырчатки вызывает менее серьезные пузыри, заполненные гноем.
- Паранеопластическая пузырчатка — эта редкая форма пузырчатки возникает у людей, больных раком, и может вызывать язвы во рту и веках, а также серьезные проблемы с легкими.
Симптомы, причины, диагностика, лечение и преодоление
Пемфигус — это редкая группа волдырей аутоиммунных заболеваний, поражающих как кожу, так и слизистые оболочки.
Почему возникает пузырчатка, остается загадкой, но ученые смогли установить, что иммунная система внезапно атакует белки, называемые десмоглеином, которые помогают клеткам слипаться.
Пемфигус может возникать сама по себе или проявляться как признак некоторых аутоиммунных заболеваний или рака. Пемфигус также может быть вызван некоторыми лекарствами. Диагноз обычно включает биопсию кожи или слизистой оболочки. Лечение может включать пероральные или инъекционные стероиды, иммунодепрессанты, внутривенные антитела и биологические препараты.
Verywell / Джессика Олах
До появления кортикостероидов уровень смертности людей с пузырчаткой составлял около 75 процентов в течение года.С тех пор он резко упал.
Симптомы
Пемфигус обычно сначала поражает слизистые оболочки рта, вызывая множественные язвы, которые могут сохраняться в течение недель и месяцев. В некоторых случаях поражение ротовой полости может быть единственным симптомом. В других случаях волдыри могут образовываться на коже, преимущественно в верхней части груди, спине, волосистой части головы и лице.
Волдыри обычно плохо очерчены и легко лопаются. Они часто объединяются в более крупные волдыри и вызывают обширное шелушение и мокнутие.Волдыри почти всегда болезненны и, в зависимости от их расположения, могут быть зудящими или незудящими.
Если не лечить, пузырчатка может постепенно распространяться и вовлекать большее количество тканей. Это может привести к потенциально опасным для жизни осложнениям, в том числе:
- Недоедание (из-за болезненных язв во рту или горле)
- Потеря жидкости и сильное обезвоживание
- Инфекция
- Сепсис и септический шок
Смерть чаще всего наступает в результате сепсиса, инфекции или пневмонии.
Типы
Существует несколько типов пузырчатки, различающихся по степени тяжести. Два основных типа различаются по глубине поражений, а также по их расположению на теле.
Обыкновенная пузырчатка
Вульгарная пузырчатка — самая частая форма заболевания. Язвы чаще всего возникают во рту, но могут также поражать другие ткани слизистой оболочки, такие как гениталии.
Поскольку болезнь поражает более глубокие ткани, волдыри могут быть очень болезненными (хотя они, как правило, не вызывают зуда).Лишь у небольшого процента людей появляются волдыри на коже.
Вульгарная пузырчатка иногда может возникать как признак нервно-мышечной аутоиммунной болезни миастении.
Листовая пузырчатка
Листовая пузырчатка — менее тяжелая форма заболевания кожи. Он затрагивает только поверхностные ткани на сухом верхнем слое, известном как роговой слой. Из-за этого болезнь протекает гораздо менее болезненно, но часто может вызывать сильный зуд.
Листовая пузырчатка характеризуется твердыми язвами, которые часто образуются на коже черепа и распространяются на грудь, спину и лицо. Язв во рту не возникает.
Другие типы
Существуют и другие менее распространенные, но потенциально более серьезные формы пузырчатки, каждая из которых имеет разные причины:
- Пемфигус иммуноглобулина А (IgA) вызывается другим антителом, чем то, которое связано с пузырчаткой обыкновенной или листовидной.Иногда это может вызвать гнойные поражения (пустулы), но в целом считается наименее серьезной формой.
- Pemphigus Vegetans вызывает толстые язвы под мышками и в паху. Он часто может развиваться у людей, устойчивых к лекарственным препаратам от пузырчатки.
- Паранеопластическая пузырчатка — редкое, но потенциально опасное для жизни осложнение некоторых видов рака. Это может вызвать язвы на губах, во рту, веках и дыхательных путях. Если не лечить, болезнь может вызвать необратимое повреждение легких и даже смерть.
Причины
Как аутоиммунное заболевание пузырчатка характеризуется нарушением работы иммунной системы. По непонятным причинам организм внезапно переключает свою иммунную защиту на нормальные клетки, как будто чтобы нейтрализовать инфекцию.
При пузырчатке иммунная система будет вырабатывать белки, называемые аутоантителами, которые запрограммированы нацеливание на десмоглеин. Десмоглеин — это белок, который функционирует как молекула адгезии, удерживая клетки вместе для поддержания целостности ткани.Взаимодействие с другими людьми
Воспаление, вызванное пузырчаткой, разрывает связи между клетками кожи, вызывая расслоение (акантолиз) и накопление лимфатической жидкости между слоями ткани.
За исключением пузырчатки IgA, аутоантитела, участвующие в пузырчатке, представляют собой иммуноглобулин G (IgG). Некоторые типы нацелены на десмоглеин 1 в поверхностных тканях (вызывая листоватую пузырчатку), в то время как другие нацелены на десмоглеин 3 в более глубоких тканях (вызывая вульгарную пузырчатку).
Генетика
Считается, что генетика играет центральную роль в развитии пузырчатки.У людей с этим заболеванием обычно наблюдаются определенные генетические мутации, большинство из которых связано с группой генов лейкоцитарного антигена человека (HLA). HLA DR4 — это мутация, наиболее часто встречающаяся у людей с пузырчаткой.
Пемфигус непропорционально поразил определенные этнические группы, включая евреев ашкенази и людей средиземноморского происхождения. Есть даже определенные подтипы, которые встречаются почти исключительно в колумбийском и тунисском населении.
Факторы риска
Пемфигус в равной степени поражает мужчин и женщин.Обычно это происходит в возрасте от 30 до 60 лет. Хотя генетика может предрасполагать человека к пузырчатке, считается, что фактические симптомы активируются триггерами окружающей среды, наиболее распространенными из которых являются:
- Экстремальный эмоциональный стресс
- Чрезмерное воздействие УФ-излучения , включая солнечный свет и фототерапию
- Травма кожи , такая как ссадины, порезы, солнечные ожоги, укусы насекомых и лучевая терапия
- Некоторые лекарства , особенно пенициллин, пеницилламин, цефалоспорин, капотен (каптоприл) и вазотек (эналаприл)
Несмотря на длинный список известных триггеров, большинство случаев будут идиопатическими (то есть неизвестного происхождения).
Диагностика
Пемфигус может имитировать другие заболевания, и для постановки окончательного диагноза обычно требуется специалист, например дермапатолог или стоматолог. Обычно это включает биопсию пораженной кожи или слизистых оболочек.
Под микроскопом патолог будет искать заполненные жидкостью поражения во внешнем слое кожи (так называемые внутриэпидермальные пузырьки). Везикулы являются четким доказательством акантолиза и помогают дифференцировать пузырчатку от других кожных заболеваний, вызывающих образование пузырей.
Для постановки окончательного диагноза требуется метод, известный как прямая иммунофлуоресценция, для выявления аутоантител к десмоглеину. Под микроскопом аутоантитела будут выглядеть как флуоресцентные отложения в стыках между клетками.
Анализ крови, называемый иммуноферментным анализом (ИФА), также можно использовать для обнаружения аутоантител к десмоглеину.
Если поражен пищевод, можно провести эндоскопию, чтобы осмотреть дыхательное горло и получить образцы ткани.Рентген и ультразвук менее полезны для постановки диагноза.
Дифференциальная диагностика
Если результаты неубедительны, врач будет искать другие возможные причины симптомов. Расследование, именуемое дифференциальным диагнозом, может включать такие заболевания, как:
Лечение
Если не лечить немедленно, пузырчатка может быть смертельной, обычно в результате подавляющих оппортунистических инфекций. Из-за этого пузырчатка может потребовать госпитализации и включать многие из тех же вмешательств, которые используются в ожоговых центрах.
Основой лечения пузырчатки являются пероральные кортикостероиды, обычно преднизон. Обычно для этого требуются очень высокие дозы, что может быть опасно для некоторых, вызывая перфорацию кишечника и сепсис.
Проблема может усугубляться приемом нестероидных противовоспалительных препаратов (НПВП), используемых для лечения боли. НПВП могут вызвать желудочно-кишечное кровотечение и могут увеличить риск перфорации.
Если нельзя использовать пероральные кортикостероиды, можно рассмотреть другие варианты, в том числе:
Плазмаферез, метод, подобный диализу, используемый для очистки крови, может быть рассмотрен, если нельзя использовать ритуксан.Тетрациклиновые антибиотики также могут быть назначены для предотвращения вторичных инфекций, а тальк может предотвратить прилипание простыней и одежды к поражениям. Многие люди поправляются после лечения, хотя иногда для полного выздоровления могут потребоваться годы. Другим нужно будет постоянно принимать лекарства, чтобы предотвратить рецидив.
Копинг
Учитывая, что мы так мало знаем о том, что вызывает пузырчатку, трудно предложить, что вы можете сделать, чтобы избежать этого, если у вас никогда не было этого раньше.При этом вы можете предотвратить рецидив, если у вас в прошлом была пузырчатка. Вот несколько советов по самопомощи, которые могут помочь:
- Немедленно лечите травмы кожи. Это может включать местные антибиотики для предотвращения инфекции, обледенение ран для уменьшения воспаления или компрессионные повязки для контроля отека.
- Избегайте чрезмерного пребывания на солнце. На улице носите соответствующую одежду и всегда пользуйтесь солнцезащитным кремом с высоким SPF.
- Поддерживайте хорошее здоровье полости рта. Это может помочь в заживлении волдырей в полости рта и предотвратить инфекции, которые могут реактивировать болезнь.
- Управляйте стрессом. Изучите методы снижения стресса, такие как медитация, йога, тай-чи, управляемые образы или прогрессивная мышечная релаксация (PMR), чтобы расслабиться и лучше контролировать свои эмоции.
Слово от Verywell
С пузырчаткой может быть трудно жить, особенно если она влияет на вашу способность есть, вызывает боли или создает некрасивые кровоточащие язвы.Вместо того, чтобы изолировать себя, лучше поговорить с другими людьми, которые понимают, через что вы проходите.
Вы можете связаться с онлайн-сообществами поддержки на Facebook или связаться с некоммерческой организацией International Pemphigus and Pemphigoid Foundation, чтобы узнать, есть ли группа поддержки в вашем районе. Если вы не в состоянии справиться с ситуацией, не стесняйтесь попросить своего врача направить вас к терапевту или психиатру, который при необходимости может проконсультировать вас и назначить лекарства.
Pemphigus Foliaceus: Предпосылки, патофизиология, этиология
Никольский П.В.Материалы К.ученигу о листовидной пузырчатке [докторская диссертация]. Киев . 1896.
Chorzelski T, Jablonska S, Blaszczyk M. Иммунопатологические исследования синдрома Сенара-Ашера (сосуществование пузырчатки и красной волчанки). Br J Дерматол . 1968 Апрель 80 (4): 211-7. [Медлайн].
Jablonska S, Chorzelski TP, Beutner EH, Chorzelska J. Герпетиформная пузырчатка, вариабельный характер пузырчатки. Инт Дж Дерматол .1975 июн. 14 (5): 353-9. [Медлайн].
Aoki V, Rivitti EA, Diaz LA. Обновленная информация о фого сельвагеме, эндемичной форме листовидной пузырчатки. Дж Дерматол . 2015 Январь 42 (1): 18–26. [Медлайн].
Абреу-Велес А.М., Хашимото Т., Боллаг В.Б. и др. Уникальная форма эндемической пузырчатки на севере Колумбии. J Am Acad Dermatol . 2003 Октябрь 49 (4): 599-608. [Медлайн].
Абреу-Велес А.М., Бейтнер Э.Х., Монтойя Ф., Боллаг В.Б., Хашимото Т.Анализ аутоантигенов в новой форме эндемической пузырчатки foliaceus в Колумбии. J Am Acad Dermatol . 2003 Октябрь 49 (4): 609-14. [Медлайн].
Abreu-Velez AM, Gao W., Howard MS. У пациентов, пораженных эндемической пузырчаткой в Колумбии, Южная Америка, выявляются аутоантитела к соединениям клеток оболочки зрительного нерва. Концепция Dermatol Pract . 2018 января 8 (1): 1-6. [Медлайн].
Чорзельский Т.П., Хашимото Т., Амагай М. и др.Паранеопластическая пузырчатка с кожными и серологическими признаками листовидной пузырчатки. Br J Дерматол . 1999, август, 141 (2): 357-9. [Медлайн].
Грандо С.А., Голубар К., Шварц РА. Жан-Клод Быстрин 1938-2010. Некролог. Эксперимент Дерматол . 2011 марта 20 (3): 293-6. [Медлайн].
Ёсида К., Исии К., Симидзу А., Ёкоучи М., Амагай М., Сираиси К. и др. Непатогенный IgG к пузырчатке (PF) действует синергетически с непосредственно патогенным IgG к PF, увеличивая образование пузырей за счет p38MAPK-зависимого кластеризации десмоглеина 1. J Dermatol Sci . 2016 12 декабря [Medline].
Исии К., Амагай М., Комай А. и др. Десмоглеин 1 и десмоглеин 3 являются целевыми аутоантигенами при герпетиформной пузырчатке. Дерматол Арки . 1999 августа 135 (8): 943-7. [Медлайн].
Кубо А., Амагай М., Хашимото Т. и др. Герпетиформная пузырчатка, проявляющая реактивность с антигеном пузырчатки обыкновенной (десмоглеин 3). Br J Дерматол . 1997 июл.137 (1): 109-13. [Медлайн].
Masmoudi A, Baricault S, Chikrouhou H, et al. [Тунисская пузырчатка листовидная с антителом антидесмоглеин 3]. Энн Дерматол Венереол . 2008, январь, 135 (1): 69-70. [Медлайн].
Wu H, Wang ZH, Yan A, et al. Защита от листовой пузырчатки с помощью десмоглеина 3 у новорожденных. N Engl J Med . 2000 Июль 6. 343 (1): 31-5. [Медлайн].
Grando SA. Холинергический контроль сплоченности эпидермиса. Эксперимент Дерматол . 2006 15 апреля (4): 265-82. [Медлайн].
Кикучи К., Инокума Д., Мориучи Р., Когучи-Йошиока Х., Ясуи К., Симидзу С. Обострение листовой пузырчатки после облучения электронным пучком. Acta Derm Venereol . 2014 г. 13 марта [Medline].
Inadomi T. Случай листовой пузырчатки, обострившийся в облученной области радиотерапией против рака груди. Индийский J Dermatol . 2015 янв-фев. 60 (1): 93-4.[Медлайн]. [Полный текст].
Либман Т.Н., Либерман М.Р., Баррис К. Листовая пузырчатка, обостренная радиацией, в сочетании с миастенией гравис. Dermatol Online J . 2016 16 марта. 22 (3): 360-4. [Медлайн].
Brochado MJ, Nascimento DF, Campos W, Deghaide NH, Donadi EA, Roselino AM. Дифференциальные ассоциации HLA класса I и класса II у пациентов с пузырчаткой foliaceus и pemphigus vulgaris из преобладающего юго-восточного региона Бразилии. J Аутоиммунный . 2016 10 мая. [Medline].
Ruocco V, Ruocco E. Pemphigus и факторы окружающей среды. Giornale Dermatol Venereol . 2003. 138: 299-309.
Ruocco V. Attualita ‘sul pemfigo indotto. 2003.
Pigozzi B, Peserico A, Schiesari L, Alaibac M. Pemphigus foliaceus, эволюционирующая в пузырчатку обыкновенную: вероятный пример «межмолекулярного распространения эпитопа», подтвержденный иммуноферментным анализом. J Eur Acad Dermatol Venereol . 2008 22 февраля (2): 242-4. [Медлайн].
Peng B, Temple BR, Yang J, Geng S, Culton DA, Qian Y. Идентификация первичной антигенной мишени эпитопа, распространяющегося в эндемической пузырчатке foliaceus. J Аутоиммунный . 2021, январь, 116: 102561. [Медлайн].
Dalla-Costa R, Pincerati MR, Beltrame MH, Malheiros D, Petzl-Erler ML. Полиморфизмы в областях хромосом 2q33 и 3q21, включая гены корецепторов и лигандов Т-клеток, могут влиять на восприимчивость к Pemphigus Foliaceus. Хум Иммунол . 27 апреля 2010 г. [Medline].
Шелли С., Агмон-Левин Н., Альтман А., Шенфельд Ю. Тимома и аутоиммунитет. Клеточный Мол Иммунол . 2011 14 февраля [Medline].
Туми А., Салех М.А., Ямагами Дж., Абида О., Каллель М., Масмуди А. и др. Аутоиммунная реактивность против формы-предшественника десмоглеина 1 у здоровых тунисцев в зоне эндемической пузырчатки foliaceus. J Dermatol Sci . 2013 19 февраля [Medline].
Salviano-Silva A, Farias TDJ, Bumiller-Bini V, Castro MS, Lobo-Alves SC, Busch H, et al. Генетическая изменчивость иммунных днРНК: полиморфизмы в LINC-PINT и LY86-AS1 связаны с восприимчивостью к пузырчатке листовидной. Эксперимент Дерматол . 2021 4 января [Medline].
Огава М., Гото К., Канамейши С., Дайничи Т., Кабашима К., Танабэ Х. Pemphigus vulgaris у реципиента и листовидная пузырчатка у донора после аллогенной трансплантации стволовых клеток периферической крови между двумя братьями и сестрами. J Eur Acad Dermatol Venereol . 2020 11 февраля [Medline].
Бреннер С., Руокко В. D-пеницилламин-индуцированная листовидная пузырчатка с аутоантителами к десмоглеину-1. J Am Acad Dermatol . 1998 Июль 39 (1): 137-8. [Медлайн].
Olszewska M, Misiewiz J, Kolakowska-Starzyk H. Пеницилламин-индуцированная герпетиформная пузырчатка (foliaceus). Дерматол Клин (Вроцлав) . 2001. 3 (Дополнение 1): 101.
Лин Р., Лэдд Диджей мл., Пауэлл Диджей, Вэй Б.В.Локальная пузырчатка, вызванная местным лечением имиквимодом. Дерматол Арки . 2004 июл.140 (7): 889-90. [Медлайн].
Fujita H, Iguchi M, Watanabe R, Asahina A. Pemphigus foliaceus, индуцированная буцилламином. Eur J Dermatol . 2007 янв-фев. 17 (1): 98-9. [Медлайн].
Бизикова П., Линдер К.Е., Оливри Т. Фипронил-амитраз-S-метопрен-триггерная пузырчатка у 21 собаки: клинические, гистологические и иммунологические характеристики. Ветеринарный дерматол . 2014 Апрель 25 (2): 103-e30. [Медлайн].
Ким Дж., Конди Д., Васкес Р. Pemphigus foliaceus после использования травяной добавки, содержащей Aphanizomenon flos-aquae. Инт Дж Дерматол . 2019 25 ноября. [Medline].
Бастуджи-Гарин С., Суисси Р., Блюм Л. и др. Сравнительная эпидемиология пузырчатки в Тунисе и Франции: необычная частота возникновения листовидной пузырчатки у молодых тунисских женщин. Дж Инвест Дерматол .1995 Февраль 104 (2): 302-5. [Медлайн].
Warren SJ, Lin MS, Giudice GJ, et al. Распространенность антител против десмоглеина 1 в эндемической пузырчатке листовидной в Бразилии. Кооперативная группа по Fogo Selvagem Research. N Engl J Med . 2000 6. июл. 343 (1): 23-30. [Медлайн].
Фариба Г., Аятоллахи А., Хиджази С. Pemphigus foliaceus. Индийский педиатр . 2012 8 марта. 49 (3): 240-1. [Медлайн].
Metry DW, Hebert AA, Jordon RE.Неэндемическая пузырчатка foliaceus у детей. J Am Acad Dermatol . 2002 Mar.46 (3): 419-22. [Медлайн].
Дауд Ю.Дж., Фостер С.С., Ахмед Р. Поражение кожи век при листовидной пузырчатке. Ocul Immunol Inflamm . 2005 сентябрь-октябрь. 13 (5): 389-94. [Медлайн].
Узун С., Дурду М. Специфичность и чувствительность признака Никольского в диагностике пузырчатки. J Am Acad Dermatol . 2006 Март 54 (3): 411-5. [Медлайн].
Грекин SJ, Fox MC, Gudjonsson JE, Fullen DR. Psoriasiform pemphigus foliaceus: сообщение о двух случаях. Дж. Кутан Патол . 2012 г. 10 января [Medline].
Джи С. Н., Велес Н. Ф., Сепер А., Бургин С. Две различные вирусные инфекции, осложняющие листоватую пузырчатку. Dermatol Online J . 2012 15 января. 18 (1): 3. [Медлайн].
Kraigher O, Wohl Y, Gat A, Brenner S. Смешанное иммуноблистерное расстройство, проявляющее черты буллезного пемфигоида и листовидной пузырчатки, связанные с потреблением водорослей Spirulina. Инт Дж Дерматол . 2008 Январь 47 (1): 61-3. [Медлайн].
Jarzabek-Chorzelska M, Jablonska S, Kolacinska-Strasz Z, Sulej I. Иммунопатологическая диагностика листовой пузырчатки. Дерматология . 2002. 205 (4): 413-5; ответ автора 415-6; обсуждение 416. [Medline].
Кумаресан М., Рай Р., Сандхья В. Иммунофлуоресценция наружного влагалища корня: помощь в диагностике пузырчатки. Клин Экспер Дерматол . 2010 24 декабря.[Медлайн].
Харман К.Е., Грациан М.Дж., Сид П.Т., Бхогал Б.С., Чалакомб С.Дж., Блэк ММ. Диагностика пузырчатки с помощью ELISA: критическая оценка двух ELISA для обнаружения антител к основным антигенам пузырчатки, десмоглеину 1 и 3. Clin Exp Dermatol . 2000 Май. 25 (3): 236-40. [Медлайн].
Martel P, Gilbert D, Labeille B, Kanitakis J, Joly P. Случай паранеопластической пузырчатки с антителами к антидесмоглеину 1, как определено с помощью иммуноблоттинга. Br J Дерматол . 2000 апр. 142 (4): 812-3. [Медлайн].
Narbutt J, Sysa-Jedrzejowska A, Torzecka JD. Полезность иммуноферментного анализа для серодиагностики вульгарной пузырчатки и листовидной пузырчатки на различных стадиях активности болезни. Przegl Dermatol . 2002. 89: 447-452.
Нагао К., Таникава А., Ямамото Н., Амагаи М. Снижение показателей ELISA для антител к десмоглеину 1 IgG при отмене D-пеницилламина при лекарственной пузырчатке листовидной. Клин Экспер Дерматол . 2005 30 января (1): 43-5. [Медлайн].
Adaszewska A, Kalinska-Bienias A, Jagielski P, Wozniak K, Kowalewski C. Использование техники BIOCHIP в диагностике различных типов пузырчатки: Vulgaris и foliaceus. Дж. Иммунол Методы . 2019 май. 468: 35-39. [Медлайн].
Мартин Л.К., Верт V, Вильянуэва Э., Сегалл Дж., Мюррелл Д.Ф. Вмешательства при вульгарной пузырчатке и листовидной пузырчатке. Кокрановская база данных Syst Rev .2009 21 января. CD006263. [Медлайн].
Grando SA. Новые подходы к лечению пузырчатки. J Investigate Dermatol Symp Proc . 2004 г., 9 (1): 84-91. [Медлайн].
Мюррелл Д.Ф., Дик С., Ахмед А.Р. и др. Заявление о консенсусе в отношении определений заболевания, конечных точек и терапевтического ответа при пузырчатке. J Am Acad Dermatol . 2008 июнь 58 (6): 1043-6. [Медлайн].
Dumas V, Roujeau JC, Wolkenstein P, Revuz J, Cosnes A.Лечение легкой пузырчатки обыкновенной и листовидной пузырчатки местным кортикостероидом. Br J Дерматол . 1999 июн. 140 (6): 1127-9. [Медлайн].
Гупта Р. Длительная ремиссия пузырчатки, вызванная пульс-терапией дексаметазоном-циклофосфамидом. Индийский J Dermatol Venereol Leprol . 2007 март-апрель. 73 (2): 121-2. [Медлайн].
Кац К. Х., Маркс Дж. Г. Младший, Хельм К. Ф. Pemphigus foliaceus успешно лечится микофенолятмофетилом в качестве стероидсберегающего средства. J Am Acad Dermatol . 2000 марта, 42 (3): 514-5. [Медлайн].
Чаффинс М.Л., Коллисон Д., Фивенсон Д.П. Лечение пузырчатки и линейного дерматоза IgA никотинамидом и тетрациклином: обзор 13 случаев. J Am Acad Dermatol . 1993, 28 июня (6): 998-1000. [Медлайн].
Herr AL, Hatami A, Kokta V, Dalle JH, Champagne MA, Duval M. Успешное лечение анти-CD20-антителами листовидной пузырчатки после трансплантации неродственной пуповинной крови. Пересадка костного мозга . 2005 Февраль 35 (4): 427-8. [Медлайн].
Amagai M, Ikeda S, Shimizu H, et al. Рандомизированное двойное слепое исследование внутривенного иммуноглобулина при пузырчатке. J Am Acad Dermatol . 2009 апр. 60 (4): 595-603. [Медлайн].
Toth GG, Jonkman MF. Успешное лечение устойчивой пеницилламин-индуцированной листовидной пузырчатки низкими дозами внутривенных иммуноглобулинов. Br J Дерматол . 1999 сен.141 (3): 583-5. [Медлайн].
Мартин Л.К., Верт В.П., Вильянеува Е.В., Мюррелл Д.Ф. Систематический обзор рандомизированных контролируемых исследований обыкновенной пузырчатки и листовидной пузырчатки. J Am Acad Dermatol . 2011 24 февраля [Medline].
Дэниел Б.С., Мюррелл Д.Ф. Фактическое ведение пузырчатки. G Итал Дерматол Венереол . 2010 Октябрь 145 (5): 689-702. [Медлайн].
Марцано А.В., Фанони Д., Венегони Л., Берти Е., Капуто Р.Лечение рефрактерной пузырчатки моноклональным антителом к CD20 (ритуксимаб). Дерматология . 2007. 214 (4): 310-8. [Медлайн].
Альтер М., Виттманн М., Фолькер Б., Капп А., Верфель Т., Гуцмер Р. [Успешное лечение листовой пузырчатки ритуксимабом: отчет о 3 случаях]. Hautarzt . 2009 18 января. [Medline].
de Sena Nogueira Maehara L, Huizinga J, Jonkman MF. Терапия ритуксимабом при листовидной пузырчатке: отчет о 12 случаях и обзор недавней литературы. Br J Дерматол . 2014 13 декабря [Medline].
Wei KC, Wang YH, Wang WH, Chen W. Смертельная инфекция пневмонии, вызванной Pneumocystis jiroveci, у пациента с пузырчаткой, получавшего ритуксимаб. J Eur Acad Dermatol Venereol . 2017 27 января. [Medline].
Lolis M, Toosi S, Czernik A, Bystryn JC. Влияние внутривенного иммуноглобулина с цитотоксическими препаратами или без них на межклеточные антитела пузырчатки. J Am Acad Dermatol .2011 марта 64 (3): 484-9. [Медлайн].
Искандарли М., Герцекер Тюрк Б., Эртам И., Яман Б., Озтюрк Г. Успешное лечение пемфигуса IgA, ассоциированного с болезнью Вильсона, с помощью ВВИГ. J Eur Acad Dermatol Venereol . 2015 12 марта [Medline].
Doukaki S, Platamone A, Alaimo R, Bongiorno MR. Микофенолят мофетил и микофенолят натрия с энтеросолюбильным покрытием в лечении вульгарной пузырчатки и листовидной пузырчатки. J Dermatolog Treat .2014 13 февраля [Medline].
Tavakolpour S. Факторы, вызывающие пузырчатку: особое внимание уделяется вульгарной пузырчатке и листовидной пузырчатке. Arch Dermatol Res . 2018 Март 310 (2): 95-106. [Медлайн].
Патель В.М., Рубинс С., Шварц Р.А., Септе М., Рубинс А. Болезнь Хейли-Хейли: диагностическая проблема. Кутис . Март 2019.
