Крапивница: симптомы, причины, виды, лечение и осложнения
Оглавление
Крапивница – вариант сыпи, имеющий преимущественно аллергическое происхождение. Нередко она является симптомом заражения организма глистами. Признаки патологии характерны для дерматитов и ряда других заболеваний. В очень редких случаях сыпь является самостоятельной реакцией. Пик проявления патологического процесса приходится на возраст от 20 до 40 лет. Обычно от крапивницы страдают женщины. По статистике с теми или иными проявлениями патологии сталкивался каждый третий.
Что такое крапивница?
Крапивница – разнородная по причинам болезнь, основным проявлением которой является сыпь. Она представляет собой ограниченные или распространенные по всему телу волдыри, которые быстро появляются и вызывают зуд. Сыпь может проходить как под воздействием терапевтических методов, так и произвольно. Обычно ее считают симптомом ряда заболеваний.
В их числе:
- Бронхиальная астма
- Аллергический шок
- Аутоиммунные патологии
Виды
В зависимости от формы распространения крапивница может быть:
- Локализованной.
 В этом случае сыпь появляется только на определенных участках тела
В этом случае сыпь появляется только на определенных участках тела - Генерализованной. В такой форме сыпь распространяется по всему телу. Генерализованная форма достаточно опасна
В зависимости от продолжительности выделяют:
- Острую крапивницу. При такой форме патологии от появления первых высыпаний до исчезновения последних образований проходит не менее 4-6 недель
- Хроническую форму. В таком виде симптомы сохраняются более 5-6 недель. Обычно хроническая патология вызвана проблемами в работе печени и органов пищеварительной системы. Очаги инфекции при этом могут обнаруживаться в ротовой полости, на миндалинах и других органах. Для спонтанной формы характерно отсутствие ярко выраженных причин. Установить, что спровоцировало развитие болезни, невозможно. Физическая форма возникает при механическом воздействии на кожу холода или тепла, сдавливания, трения, ультрафиолета
- Хроническую форму с рецидивами.
 В такой форме крапивница, лечение которой обязательно должно проводиться у специалистов, может протекать несколько лет. Периодически наступает ремиссия, когда пациент не испытывает никаких симптомов. Во время рецидивов больные жалуются на сильный зуд, а очаги (сыпь) распространяются по всему телу
В такой форме крапивница, лечение которой обязательно должно проводиться у специалистов, может протекать несколько лет. Периодически наступает ремиссия, когда пациент не испытывает никаких симптомов. Во время рецидивов больные жалуются на сильный зуд, а очаги (сыпь) распространяются по всему телу - Острую форму. Для такой формы характерны выраженные отеки. Если они возникают в области гортани, может быть спровоцировано удушье
В зависимости от причин выделяют следующие виды крапивницы:
- Солнечная
- Аллергенная
- Эндокринная
- Инфекционная
- Реактогенная
- Холодовая
- Лекарственная
- Контактная и др.
Причины возникновения
Спровоцировать крапивницу могут такие факторы, как:
- Контакт с аллергеном
- Патологии внутренних органов и систем
- Бактериальная инфекция
- Повышение или снижение температуры
- Изменения давления
В 80 % случаев возникает сыпь, причины которой установить просто невозможно. Определяются лишь патологии, являющиеся пусковым механизмом.
Определяются лишь патологии, являющиеся пусковым механизмом.
К ним относят:
- Гормональные сбои
- Тонзиллит
- Вирусные инфекции
- Болезни, спровоцированные паразитами
- Грибковые кожные поражения
- Сбои в работе щитовидной железы
- Ревматоидный артрит
- Нарушения функционала кишечника
- Язвы и гастриты
- Красную волчанку
Лечение крапивницы у взрослых и детей проводится в соответствии с симптомами и причинами возникновения. Если не выяснена природа патологии, терапия проводится комплексно и направлена на укрепление иммунитета и устранение факторов, которые могут спровоцировать аллергическую реакцию.
Симптомы
К основным симптомам и признакам крапивницы, после обнаружения которых нужно начинать лечение, относят:
- Появление сыпи на теле
- Зуд
- Трансформацию сыпи в волдыри
Сыпь обычно концентрируется на лице, ногах и руках (преимущественно в области стоп и ладоней), а также на волосистой части головы.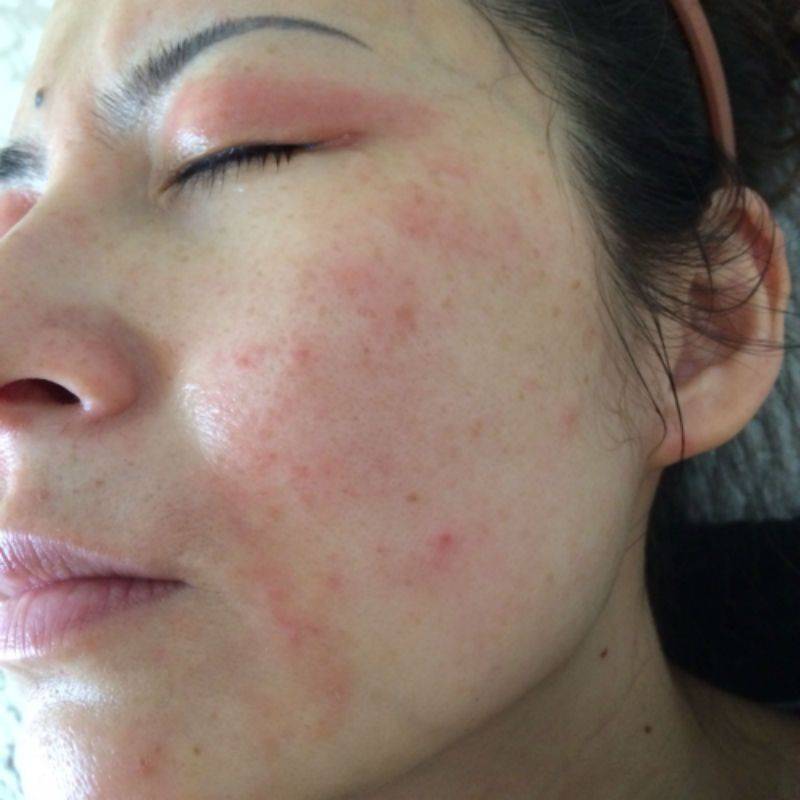
Многие пациенты также жалуются на:
- Тошноту
- Головную боль и сонливость
- Ощущение слабости
В некоторых случаях дополнительно повышается температура тела.
Для острой крапивницы характерны такие симптомы, как:
- Внезапное появление сыпи без четких границ на большой площади тела
- Изматывающий зуд, который не дает заснуть и заниматься привычными делами
- Выраженное недомогание
- Сильный озноб
При благоприятном течении патологического процесса все симптомы исчезают так же быстро, как и появились.
Для хронической крапивницы характерны следующие признаки:
- Менее обильная сыпь, напоминающая укусы насекомых
- Небольшой зуд
- Изменение окраски сыпи (от светло-розовой до насыщенно-красной)
В некоторых случаях появлению сыпи могут предшествовать стрессовые факторы, простудные заболевания, смена климата, изменение условий труда и др.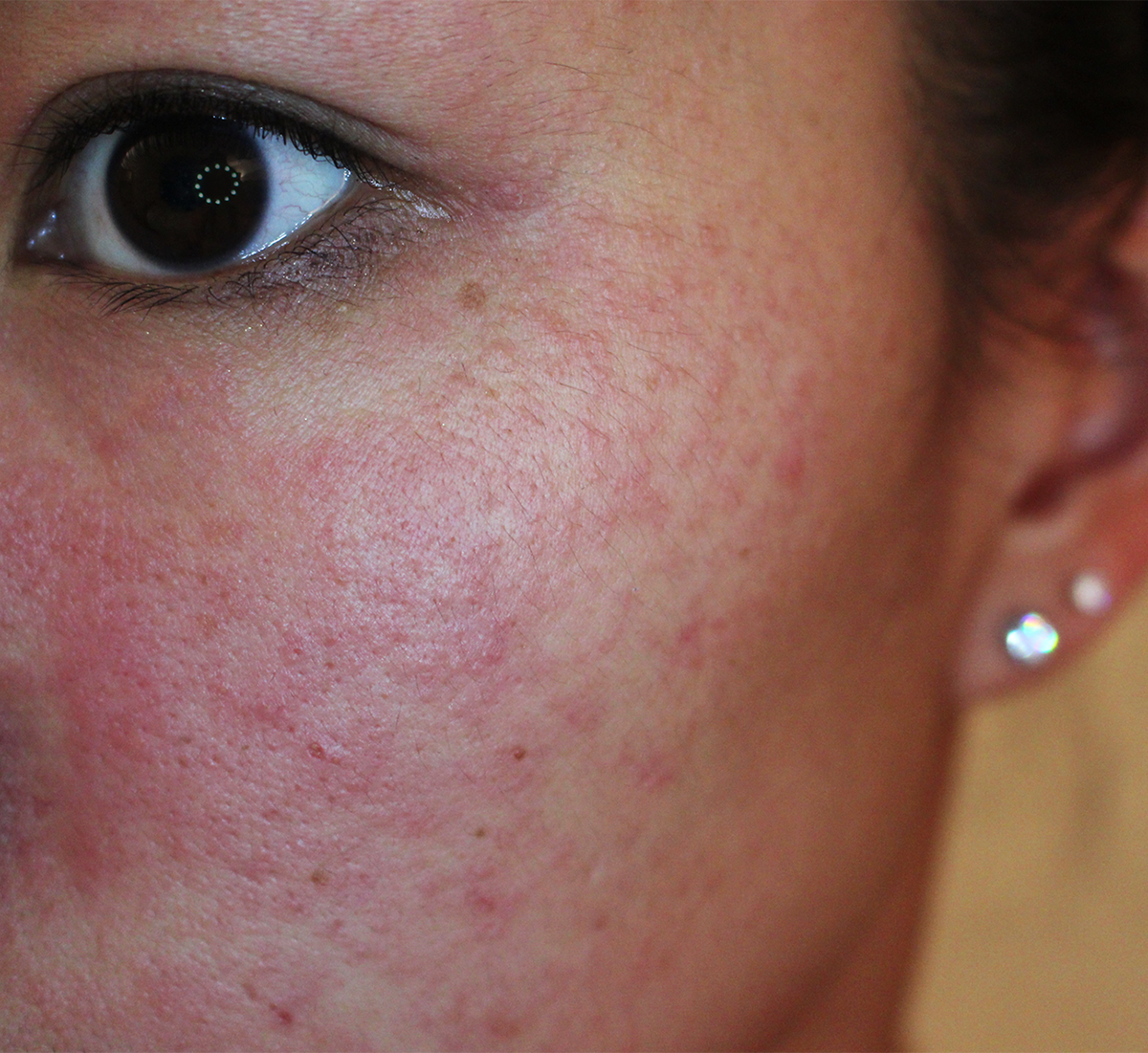
Осложнения
Крапивница, лечение у взрослых и детей которой следует проводить только под контролем врача, опасна тем, что может спровоцировать ряд осложнений.
К ним относят:
- Грибковую инфекцию
- Бактериальную инфекцию
- Гнойные поражения кожи и др.
Эти осложнения обычно спровоцированы тем, что пациент постоянно чешет пораженные участки кожи. Не всегда кожа и ногти являются чистыми, что провоцирует занесение различных опасных микроорганизмов.
Диагностика
Диагностику крапивницы проводит дерматолог. На первом приеме врач собирает анамнез. Специалист узнает у пациента, когда появились первые высыпания, что предшествовало их появлению. Очень важно уточнить, какие лекарственные препараты принимает пациент и какие продукты употребляет. Причину крапивницы можно узнать, если выяснить, какие новые блюда ел человек, например. Если существует подозрение на аллергическую природу патологии, обязательно проводятся аллергопробы.
Причину крапивницы можно узнать, если выяснить, какие новые блюда ел человек, например. Если существует подозрение на аллергическую природу патологии, обязательно проводятся аллергопробы.
Также для диагностики проводятся следующие лабораторные исследования:
- Анализы крови
- Анализы мочи
- Паразитологические обследования
К инструментальным исследованиям, позволяющим выяснить причины появления сыпи и иных симптомов, относят:
- УЗИ
- Колоноскопию
- Рентгенологические исследования грудной полости и придаточных пазух
Дополнительно могут проводиться и другие исследования. Также для определения причин крапивницы и ее лечения у взрослых и детей дерматолог может направить пациента к другим узким специалистам.
Лечение у взрослых
Наиболее эффективным способом лечения патологии является устранение аллергена. Если определить его невозможно или симптомы проявляются только эпизодически, антигистаминные препараты назначаются с целью их устранения.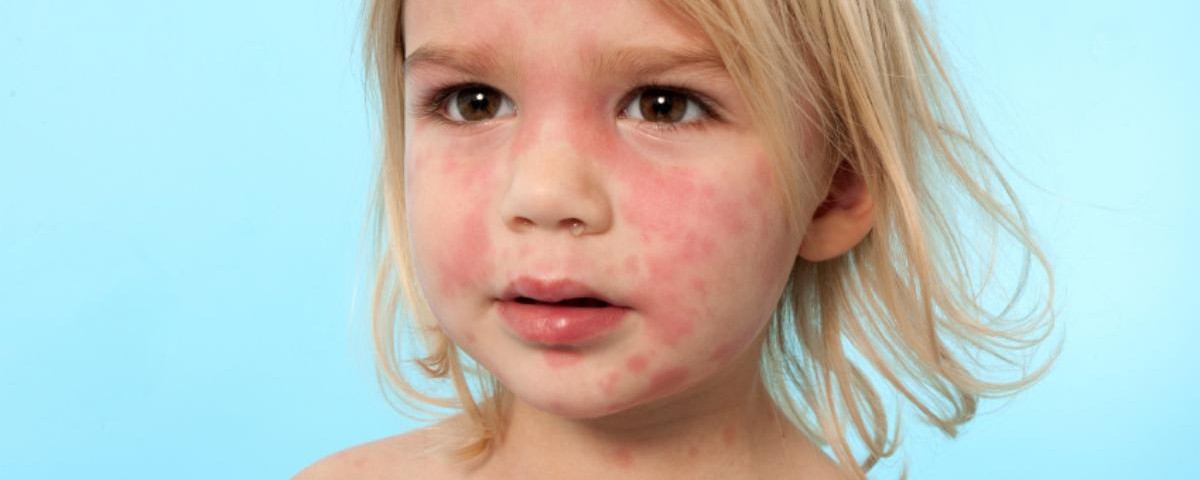
Острая крапивница: лечение
Для быстрого устранения симптомов пациентам назначают не только антигистаминные препараты, но и:
- Специальную диету
Это позволяет избежать возникновения острого приступа патологии.
Хроническая крапивница: лечение
В терапии хронической патологии выделяют несколько основных моментов.
К ним относят:
- Внимательный подбор начального набора лекарственных средств. Он зависит от симптомов и тяжести патологии
- Длительность процесса. Лечение аллергической крапивницы, например, может растянуться на несколько месяцев
- Вероятность спонтанного исчезновения всех признаков
- Лечение хронических инфекционных очагов, позволяющих улучшить состояние кишечника и вывести из организма все опасные вещества
Лечение крапивницы у взрослых: лекарства
Для терапии применяются антиаллергенные и антигистаминные препараты, а также системные глюкокортикостероиды.
Используемые препараты позволяют:
- Снизить чувствительность к аллергену
- Снять агрессивную реакцию кожи в виде жжения и сильного зуда
- Провести профилактику обострений патологического состояния
В некоторых случаях именно поражения глистами могут стимулировать аллергические и иные опасные реакции. Также пациентам рекомендуют пройти полное обследование с целью выявления болезней желудочно-кишечного тракта. Если патологии будут выявлены, они также подвергаются лечению. К терапии в этом случае привлекается гастроэнтеролог.
Диета
Основой успешного лечения патологического состояния зачастую является диета. Благодаря ей можно устранить риски воздействия провоцирующих симптомы факторов.
При разработке диетического питания для конкретного пациента специалист ориентируется на следующие принципы:
- Исключение из рациона продуктов, которые могут вызвать аллергию
- Устранение из рациона избытка белка
- Устранение из рациона продуктов, которые не известны пациенту и ранее не были попробованы им
- Исключение соусов, приправ, сложных блюд с большим количеством ингредиентов
- Использование только свежих продуктов
- Исключение из рациона алкоголя
- Ограничение поваренной соли
- Исключение соленых и острых блюд
Важно стараться разнообразить меню.
Пациентам рекомендуют включать в рацион такие продукты, как:
- Нежирное мясо
- Зеленые или желтые яблоки
- Белая смородина
- Неострый сыр
- Крупы (кроме манной)
- Зерновой хлеб
- Сливочное масло
- Капуста
- Зелень
- Фасоль и горошек
Важно! Любые продукты, на которые может возникнуть аллергическая реакция, в рацион вводят постепенно, очень маленькими порциями.
Преимущества лечения крапивницы в МЕДСИ
- Индивидуальный план лечения. Терапия не может проводиться по одной схеме. Это связано с тем, что часто причины крапивницы у взрослых и детей остаются невыясненными до самого начала лечения
- Опытные врачи дерматологи и аллергологи. Наши специалисты всегда проходят необходимое обучение и узнают о новых способах лечения крапивницы. При необходимости они привлекают к работе с пациентом других врачей (эндокринологов, гастроэнтерологов и др.
 )
) - Возможности для быстрой диагностики. Мы располагаем собственной лабораторией и возможностями для проведения всего комплекса инструментальных исследований. Это позволяет быстро и точно установить причинно-значимый аллерген
- Внимательное отношение ко всем пациентам. Мы готовы принимать как взрослых, так и детей
Для записи к врачу и устранения симптомов крапивницы достаточно позвонить по телефону +7 (495) 7-800-500.
Симптомы аллергической крапивницы: причины и лечение
Время чтения: 6 мин.
Сопровождаясь сыпью, сильным зудом и жжением, аллергия в виде крапивницы может стать причиной серьезных осложнений. Поэтому при появлении симптомов заболевания следует немедленно обратиться за медицинской помощью.
Определение заболевания
По данным медицинской статистики, каждый пятый житель земли хотя бы раз в жизни сталкивался с проявлениями крапивницы. Заболеванию подвержены люди любого возраста, однако чаще всего оно встречается у женщин от 25 до 55 лет и детей.
Причины появления аллергической крапивницы
Основной причиной появления симптомов аллергической крапивницы является непосредственный контакт с аллергеном. При этом в организме резко повышается выработка активного гистамина, что приводит к увеличению проницаемости сосудов. В результате появляется отечность, сыпь и другие признаки заболевания.
Спровоцировать аллергическую крапивницу могут различные вещества:
- пищевые продукты – молоко, мед, цитрусовые, орехи, морепродукты и т п;
- средства бытовой химии и косметика;
- одежда из синтетических материалов;
- укусы насекомых;
- пыльца растений;
- шерсть и выделения домашних животных;
- бытовая пыль.
Кроме того, аллергическая реакция в виде крапивницы может появиться в результате:
- сильного холода или жары;
- резкого перепада температуры окружающей среды;
- использования загрязненной воды;
- нервного потрясения или стресса.
Кожные высыпания могут появиться у людей, проживающих в экологически неблагополучной местности вблизи промышленных объектов или крупных автомобильных трасс.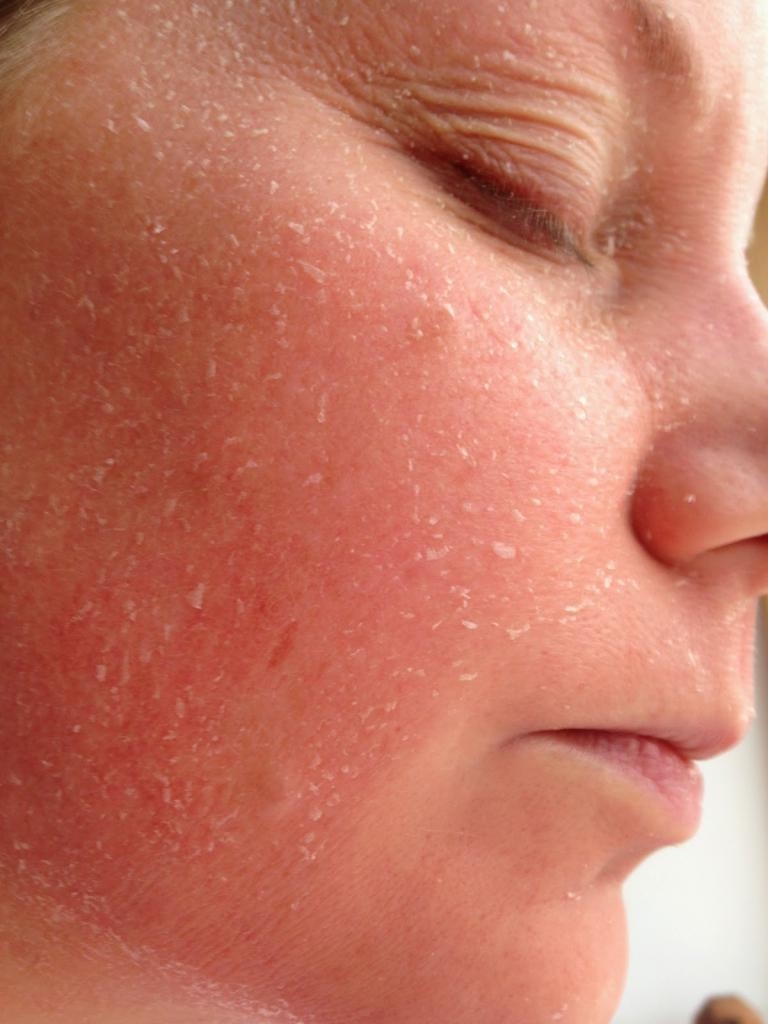
Врачи аллергологи отмечают, что крапивница часто бывает следствием хронических заболеваний желудочно-кишечного тракта, эндокринной или нервной системы. Причиной также может стать зараженность организма гельминтами, перенесенное инфекционное заболевание или наличие новообразований.
Аллергия на лекарства
Лечение большинства заболеваний невозможно без использования лекарственных препаратов. Однако, фармацевтические средства также могут стать причиной аллергии на лекарства в виде крапивницы. При этом поступать в организм медикаменты могут любым способом: в виде инъекции, ингаляции, перорально или наноситься наружно.
Риск появления лекарственной крапивницы возрастает в таких случаях:
- при длительном лечении одним и тем же препаратом или повторении курса терапии через непродолжительный отрезок времени;
- при превышении дозировки использования лекарственного средства;
- при одновременном приеме несовместимых медикаментов;
- при индивидуальной непереносимости одного или нескольких компонентов, входящих в состав лекарственного средства;
- при совмещении фармацевтического средства с алкоголем.

Чаще всего аллергия в виде крапивницы возникает на такие лекарственные средства:
- сульфаниламиды;
- барбитураты;
- пенициллины;
- витамины;
- препараты йода;
- анальгетики;
- тетрациклины;
- аминогликозиды.
Если после приема медикамента появились признаки уртикарии: сыпь, отечность, зуд, то его следует немедленно отменить. Этого, как правило, достаточно, чтобы симптомы крапивницы исчезли. В противном случае необходимо обратиться за медицинской помощью, чтобы избежать осложнений.
Послеродовая крапивница
Поскольку лекарственные препараты могут попадать в грудное молоко и принести вред новорожденному, назначить лечение должен врач. Кроме того, женщина должна соблюдать гипоаллергенную диету, придерживаться здорового образа жизни, избегать стрессов. При соблюдении этих условий, симптомы послеродовой крапивницы пропадают в течение нескольких недель.
Формы заболевания
В зависимости от клинических проявлений аллергическая крапивница может проходить в острой или хронической форме.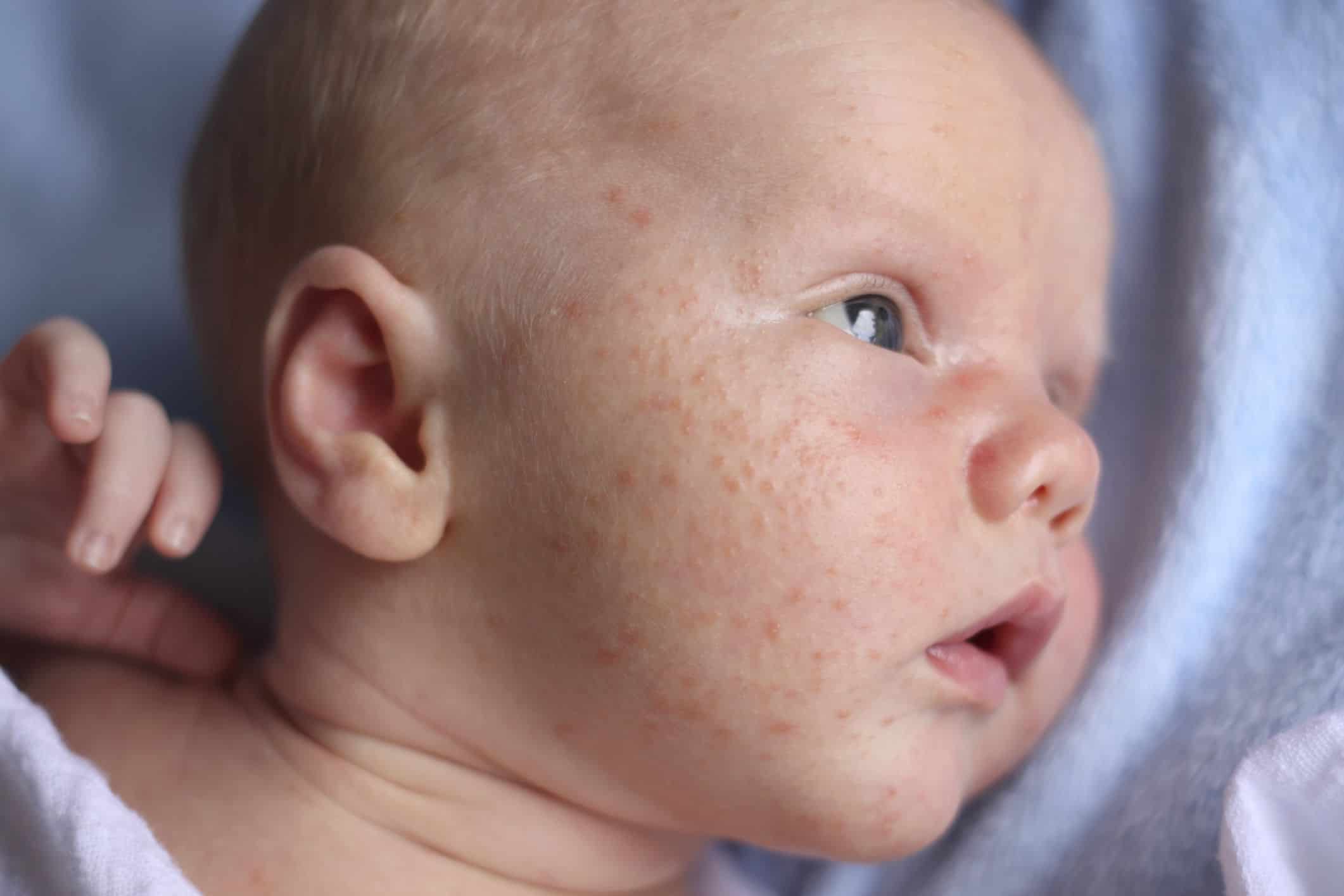
- острая уртикария развивается быстро: после контакта с раздражителем на теле человека появляются волдыри, сопровождающиеся сильным зудом и жжением. Симптомы сохраняются от 2-3 часов до нескольких дней, после чего исчезают;
- хроническая крапивница проявляется в течение длительного времени. При этом, в отличие от острой формы, клинические проявления менее выражены. Часто это становится причиной несвоевременного обращения пациента к врачу и появления осложнений.
- аллергическая или иммунная, при которой выделяются антитела и гистамин. В некоторых случаях может появляться на фоне хронических заболеваний пищеварительной системы;
- псевдоаллергическая или неиммунная, не сопровождающаяся выработкой антител. Чаще всего является следствием зараженности гельминтами или интоксикации организма при тяжелых отравлениях, дизентерии, брюшном тифе и других болезнях.
В современной дерматологии классифицируют такие формы псевдоаллергии:
- нервная.
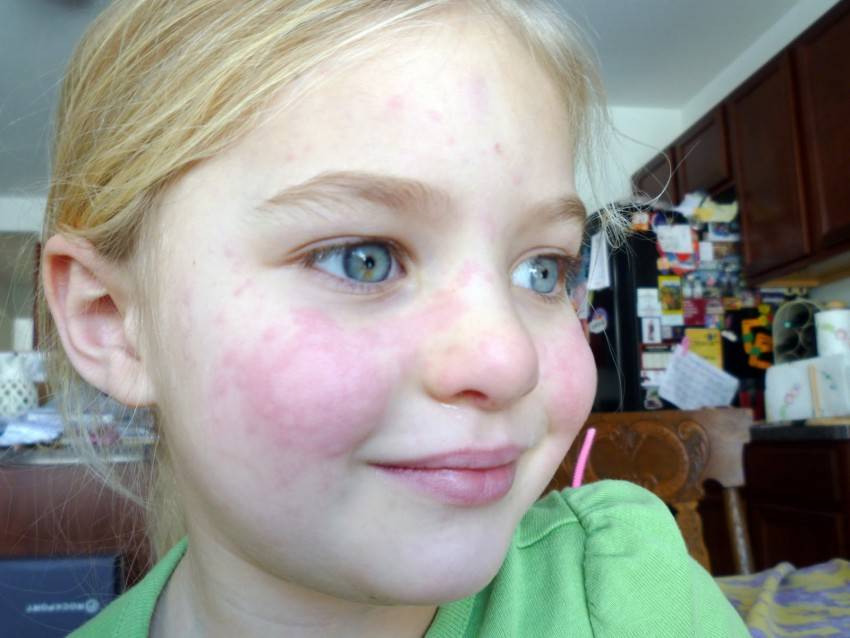 Возникает в результате стресса, нервного перенапряжения, сильного волнения или испуга;
Возникает в результате стресса, нервного перенапряжения, сильного волнения или испуга; - аквагенная. Появляется после контакта с водой. По мнению врачей, является реакцией на растворенные в ней вещества;
- солнечная, связанная с воздействием ультрафиолетовых лучей;
- холодовая, при которой в первую очередь страдают открытые участки тела – лицо и руки;
- холинергическая, когда симптомы крапивницы появляются при повышении температуры тела (при физических нагрузках, употреблении горячих напитков и т п).
Симптомы крапивницы
Клиническая картина заболевания при острой форме заболевания проявляется следующим образом:
- после контакта с аллергеном на коже мгновенно появляются светло-розовые волдыри с неправильными очертаниями;
- человек ощущает сильный зуд, кожа в месте высыпаний печет и «горит»;
- волдыри могут сливаться и выглядеть, как обширное пятно.
В большинстве случаев состояние сопровождается, так называемой, крапивной лихорадкой: у больного повышается температура тела до 38-38,50, начинается озноб. Длительность приступа острой аллергической крапивницы может быть от 15-20 минут до 7-8 часов.
Длительность приступа острой аллергической крапивницы может быть от 15-20 минут до 7-8 часов.
Хроническая уртикария характеризуется такими симптомами:
- невыраженные папулезные высыпания;
- сильный зуд;
- головная боль, мигрень;
- боль в суставах;
- общая слабость;
- сильная утомляемость;
- бессонница.
Иногда может наблюдаться повышение температуры до 380, а также тошнота и рвота, в особенности, если сыпь локализуется на слизистой ротовой полости. В тяжелых случаях может начаться головокружение и нарушиться координация движений.
Диагностика
Эффективность лечения аллергической крапивницы зависит от правильно поставленного диагноза. Для этого необходимо при появлении симптомов заболевания записаться на консультацию к врачу аллергологу или дерматологу.
Диагностика уртикарии включает в себя следующие мероприятия:
- составление анамнеза со слов пациента, выяснение причин, спровоцировавших аллергическую реакцию;
- внесение в историю болезни сведений о ближайших родственниках, болевших или имеющих предрасположенность к аллергии;
- визуальный осмотр мест локализации высыпаний.

Для того, чтобы отличить одну разновидность крапивницы от другой и выявить раздражитель, назначается аллергологическое обследование. Оно заключается в проведении провокационных тестов (наложение на кожу льда для определения холодовой крапивницы или смоченной водой ткани для аквагенной, облучение ультрафиолетом для солнечной и т п).
Если крапивница носит хронический характер и возникает на фоне других заболеваний, то требуется более обширное обследование, в которое входит:
- общий и биохимический анализ крови;
- общий анализ мочи;
- исследование кала на наличие гельминтов;
- анализ крови на гепатит;
- анализ крови на сифилис.
Кроме того, пациенту рекомендованы консультации других специалистов – гастроэнтеролога, ревматолога, эндокринолога, инфекциониста.
На основании проведенных исследований врач определяет причину появления крапивницы и назначает лечение.
Лечение аллергической крапивницы
Вылечить уртикарию можно только при условии полного устранения контакта с аллергеном, который спровоцировал заболевание.
- Фексадин;
- Цетиризин;
- Дезал;
- Аллергостоп;
- Цетрин;
- Рупафин;
- Эриус;
- Зиртек;
- Дезлоратадин.
При пищевой или лекарственной крапивнице показан прием слабительных средств, а также гипосенсибилизирующих препаратов, например, глюконата кальция.
Для наружной обработки участков поражения используются противоаллергические мази и кремы. К негормональным средствам, при помощи которых можно быстро избавиться от волдырей и зуда, относятся:
- Фенистил гель;
- Псило-бальзам;
- Цинковая мазь;
- Совентол;
- Незулин.
Преимуществом данных средств является то, что у них практически нет противопоказаний, поэтому их можно использовать для лечения беременных и детей.
Гормональные мази используют только при отсутствии эффекта от других препаратов. Применять их следует только по назначению врача короткими курсами (не более 5-7 дней), чтобы избежать появления побочных реакций.
Самыми действенными являются следующие препараты:
- Содерм;
- Элоком;
- Лоринден С;
- Адвантан.
Лечить аллергическую крапивницу можно также при помощи народных средств. Для снятия зуда рекомендуется принимать ванны с отварами лекарственных трав: ромашки, череды, яснотки, аира, дубовой коры. При небольших участках поражения фитотерапевты советуют делать компрессы или примочки с настоями этих растений.
Осложнения
Некоторые пациенты считают аллергическую крапивницу не опасным заболеванием, симптомы которой можно легко устранить приемом антигистаминного препарата. Однако, уртикария может вызвать серьезные осложнения, которые представляют угрозу не только для здоровья, но и для жизни человека.
Отек Квинке
Ангионевротический отек или отек Квинке – опасное состояние, которым может осложниться аллергическая крапивница. Его основные признаки:
- быстрое развитие отека кожи и слизистых оболочек;
- побледнение кожных покровов;
- появление сыпи;
- сильный зуд и жжение;
- одышка, кашель, хрипота.
При появлении первых симптомов необходимо вызвать скорую помощь. Если возбудителем является пищевой продукт или лекарство, то пациенту необходимо провести промывание желудка. Показано внутривенное введение антигистаминных препаратов и кортикостероидов. В тяжелых случаях прибегают к госпитализации в отделение интенсивной терапии.
Анафилактический шок
Самое опасное осложнение крапивницы, которое может возникнуть как у взрослого, так и у ребенка. Чаще всего появляется при повторном контакте с раздражителем, ранее вызывавшем крапивницу. К симптомам анафилактического шока относятся:
- мгновенное побледнение кожи;
- потеря сознания;
- тахикардия;
- резкое снижение артериального давления;
- остановка сердца.
Помочь больному может только немедленный вызов скорой медицинской помощи и сердечно-легочная реанимация.
Профилактика
Для того, чтобы предотвратить появление аллергической крапивницы, необходимо соблюдать следующие профилактические меры:
- не принимать лекарства без назначения врача;
- отказаться от курения, алкоголя и других вредных привычек;
- использовать гипоаллергенные моющие и косметические средства;
- при работе с лакокрасочными и другими агрессивными веществами пользоваться средствами индивидуальной защиты;
- носить одежду из натуральных материалов.
Кроме того, из помещения, где чаще всего находится аллергик, нужно убрать ковры, тяжелые шторы, мягкие игрушки и другие предметы, которые накапливают бытовую пыль. Все перьевые и пуховые подушки и одеяла нужно заменить на изделия с гипоаллергенными наполнителями.
Питание при крапивнице
Людям, склонным к аллергии, необходимо придерживаться специального рациона питания. Гипоаллергенная диета предполагает полное исключение таких продуктов питания:
- молоко;
- мед;
- орехи;
- цитрусовые;
- морепродукты;
- кофе;
- шоколад.
Необходимо избегать употребление продуктов, содержащих пищевые красители, ароматизаторы и консерванты. Соблюдать диету при крапивнице следует долго: не менее 2 месяцев, после исчезновения симптомов заболевания. Подробности о диете у детей читайте здесь.
Аллергическая крапивница: фото, лечение, причины, симптомы
Аллергическая крапивница – дерматологическое заболевание аллергического характера, которое проявляется как зуд, покраснение и сыпь на коже, напоминающая ожоги после контакта с крапивой. Как правило, симптомы остаются не больше суток, потом либо исчезают вовсе, либо проявляются в другом месте.
Высыпания, локализация которых долгое время не меняется, говорит о другой этиологии заболевания. Различают острую и хроническую форму аллергической крапивницы, причиной является аллерген или внешний раздражитель. Определить степень тяжести и назначить правильное лечение может только врач.
Как выглядит аллергическая крапивница можно на представленном ниже фото.
При острой форме реакция организма на раздражитель практически мгновенная – сыпь появляется в течение нескольких часов.
Если контакт с раздражителем прекращён, сыпь исчезает в течение суток, при отсутствии лечения или в хронической форме она появляется в другом месте, волдыри становятся крупнее.
Если симптомы аллергической крапивницы сохраняются больше 1,5 месяцев, считается, что это хроническая стадия.
Важно различать аллергическую и псевдоаллергическую форму, при которой аллергии нет, а сыпь появляется по другим причинам. К механическим видам псевдоаллергии относится крапивница:
- Дермографичекая (уртикарный дермографизм) – развивается по причине механического воздействия на кожу.
- Холодовая – возникает при воздействии на кожу холодного воздуха, при употреблении холодной воды и пищи. При охлаждении повышается уровень тромбоцитов, нарушается стабильность мембран тучных клеток, что приводит к появлению сыпи.
- Тепловая – редкий вид заболевания, причиной является дегрануляция клеток кожи при повышении температуры тела и окружающей среды.
- Солнечная (фотоаллергия) – развивается при попадании на кожу прямых солнечных лучей, основная причина – повышенная чувствительность к ультрафиолету.
- Вибрационная – редкая форма, имеющая все признаки профессиональной болезни, диагностируется у тех, кто работает с вибрационными инструментами. Дегрануляцию базофилов в этом случае вызывает сотрясение кожных тканей.
- Аквагенная – развивается при воздействии на кожу струй воды в случае повышенной чувствительности эпидермиса к гистамину.
Болезнь сопровождается характерными симптомами, благодаря чему можно быстро и точно ставить диагноз, назначать лечение и рекомендовать профилактические меры. Симптомы аллергической крапивницы проявляются очень быстро, иногда через несколько минут после попадания в организм аллергена или контакта с внешним раздражителем.
Высыпания сопровождаются зудом и жжением, из-за чего пациенты (особенно, дети) расчёсывают кожу до крови.
Если вовремя принять меры, симптомы болезни исчезнут через несколько часов, максимум – через сутки. Жидкость, которой наполнены волдыри, всасывается в ткани и сыпь исчезает, одновременно проходит зуд.
Причиной развития аллергической крапивницы является попадание в организм аллергенов или воздействие на кожу внешних раздражителей. Наиболее распространённые аллергены присутствуют в:
- Некоторых пищевых продуктах – фруктах, овощах, рыбе, яйцах, орехах и сладостях.
- Пищевых добавках – красителях, ароматизаторах, консервантах.
- Лекарственных препаратах – антибиотиках, витаминах, противозачаточных средствах.
- Воздухе – насыщенном пыльцой растений, вредными химическими выбросами, пылью.
- Вирусных инфекциях – гепатите В, вирусе Эпштейна-Барра и др.
Крапивницу аллергического происхождения может спровоцировать воздействие различных физических факторов – тепла, холода, ультрафиолета, вибрации, трения, давления.
Из-за большого количества видов и форм для диагностирования заболевания врачи используют множество методов. При осмотре наблюдаются безболезненные высыпания в форме разных по размеру и форме волдырей, наполненных прозрачной жидкостью и выступающих над поверхностью кожи.
В зависимости от вида болезни сыпь локализуется на разных участках тела, исчезает через несколько часов или остаётся на несколько месяцев и даже лет. В острой форме аллергическая крапивница подтверждается увеличением количества иммуноглобулина Е, для этого назначается клинический анализ крови.
Чтобы определить источник аллергии, врач назначает аллергические пробы. Они позволяют назначить правильное лечение и скорректировать рацион питания.
В том случае, если сыпь исчезает через сутки или меньше, пациент при этом соблюдает гипоаллергенную диету и рекомендации врача, дерматолог направляет на приём к эндокринологу для обследования лимфатических узлов, назначает анализ мочи, клинический и биохимический анализ крови.
Подобная диагностика требуется и в случае, если пациент жалуется на повышенную температуру. Всесторонне обследование позволяет подобрать эффективную схему лечения, определить причины заболевания, выявить псевдоаллергическую форму.
Причиной возникновения подобных симптомов могут быть и некоторые инфекционные заболевания.
Для диагностики конкретного вида псевдоаллергической крапивницы применяется метод воздействия на кожу провоцирующих факторов. Врачи используют ультрафиолетовые лампы, лёд, дермографометр, другие инструменты и приборы.
Оцениваются результаты подобных исследований по выраженности симптомов через несколько минут или часов, максимум – через двое суток. Положительный результат проб – характерные высыпания и зуд в области воздействия на кожу.
Максимально эффективным лечение аллергической крапивницы будет только в случае комплексного подхода. Типичное лечение аллергической крапивницы включает в себя:
- Исключение контакта с аллергеном (раздражителем) – для этого требуется изменить рацион питания, некоторые привычки, в отдельных случаях – сменить профессию или среду пребывания.
- Антигистаминные препараты – лучший способ остановить аллергическую реакцию, ставшую причиной крапивницы. Эти средства не дают побочных эффектов и блокируют рецепторы гистамина.
- Энтеросорбенты – назначаются в том случае, если причиной крапивницы стали продукты питания, употребляемые накануне. Подобные препараты не влияют на работу иммунной системы и впитывают большое количество веществ из кишечника. Благодаря этому аллергены не попадают в кровь, реакция проходит.
- Витамины – улучшают обмен веществ, укрепляют организм, повышают иммунитет.Гормональные препараты – останавливают воспалительные процессы, назначаются только в тяжёлых случаях, поскольку имеют множество побочных эффектов.
При лечении аллергической крапивницы широко используется десенсибилизирующий метод. В организм вводится небольшое количество аллергена, происходит выброс малой дозы медиаторов воспаления, симптомы не проявляются. Постепенно запас медиаторов истощается, организм адаптируется к раздражителю.
Если делать всё правильно и соблюдать предписания врача, рецидивов не будет. В качестве дополнительных средств можно использовать рецепты народной медицины, но принимать настойки и отвары можно только после консультации с врачом.
Не следует заниматься самолечением – выявить причину болезни можно только с помощью лабораторных исследований. В противном случае заболевание будет беспокоить снова и снова, возможно – до конца жизни.
Кроме того, повышается вероятность развития острой аллергической крапивницы.
Правильное лечение даёт положительный результат, однако возможны осложнения. Самые опасные – отёк Квинке и отёк верхних дыхательных путей. При неоказании своевременной помощи в этом случае возможен летальный исход.
При отёке Квинке наблюдается отёчность век и губ, кожа в местах поражения становится бледной и холодной на ощупь, затрудняется дыхание. Иногда крапивница является признаком различных внутренних патологий, в том числе и онкологии. Хроническая форма заболевания диагностируется в 30% случаев.
В качестве профилактических мер врачи рекомендуют избегать стрессов, не допускать нервного перенапряжения, при необходимости принимать седативные препараты, употреблять успокаивающие отвары.
При склонности к аллергии следует беречь кожу от травм и соблюдать диету при аллергическом дерматите.
Из рациона нужно исключить жирное мясо и острые продукты, экзотические фрукты, шоколад и продукты с добавлением красителей, ароматизаторов, консервантов. Подробнее о гипоаллергенной диете можно прочитать здесь.
Чтобы исключить аллергическую крапивницу или быстро избавиться от болезни:
- Находитесь как можно меньше на открытом солнце.
- Пользуйтесь натуральной косметикой с минимумом химических добавок.
- Для водных процедур используйте тёплую, но не горячую воду.
- Носите комфортную, свободную одежду из натуральных тканей.
- Не перегревайтесь, не переохлаждайтесь.
- При работе с виброинструментами используйте специальную одежду и средства защиты.
Профилактика аллергической крапивницы направлена на предотвращение случаев повторного заболевания, исключение контакта с аллергенами, очищение, укрепление и защиту организма.
Аллергическая крапивница
Аллергическая крапивница – это кожная патология аллергического характера, которая может иметь острый или (реже) хронический характер. Ее симптомами являются кожный зуд, появление возвышающихся над кожей эритематозных элементов, схожих с высыпаниями, остающимися после ожога крапивой – отсюда и название патологии. Диагностика производится на основании осмотра пациента, анализа крови, определения уровня иммуноглобулина Е; возможно проведение иммунологических исследований – аллергических проб для выявления аллергена. Лечение аллергической крапивницы производится с использованием антигистаминных средств, гипоаллергенной диеты, иммуномодулирующих препаратов.
Аллергическая крапивница (уртикария) – кожное заболевание, проявляющееся развитием кожного зуда, эритематозных высыпаний и обычно провоцируемое пищевой или иной аллергией.
Подобное состояние является крайне распространенным, по данным медицинской статистики, не менее 10-20% населения Земли хоть раз в жизни испытывали симптомы этой патологии.
В подавляющем большинстве случаев аллергическая крапивница имеет острый характер и после проведенного лечения (иногда — самопроизвольно) исчезает, не оставляя следов на кожных покровах или слизистых оболочках.
Хроническая форма заболевания, по мнению некоторых врачей-дерматологов, должна быть вынесена в отдельную нозологическую группу, так как она обусловлена аутоиммунными и наследственными факторами. Кроме истинной аллергической формы, существует понятие «псевдоаллергической крапивницы», которая вызывается различными физическими факторами.
https://www.youtube.com/watch?v=9NwVSfLrAU4
Аллергическая крапивница может поражать человека в любом возрасте, однако в возрастном распределении больных наблюдается превалирование детей. Это объясняется незрелостью многих иммунологических процессов, из-за чего легко возникает аллергия на различные факторы.
Хронический тип аллергической крапивницы чаще развивается у взрослых женского пола – в таком случае выявить причину заболевания нередко не удается, поэтому ее часто также называют идиопатической крапивницей.
Сама по себе эта патология не представляет угрозы для жизни человека, однако она может осложниться ангионевротическим отеком или анафилактическим шоком. Эти состояния требуют экстренной медицинской помощи для сохранения жизни больного.
Аллергическая крапивница
Причины, которые вызывают кожные проявления, отличаются у различных форм аллергической крапивницы. Обычно это реагиновый тип гиперчувствительности (аллергия 1-го типа), опосредованный иммуноглобулинами типа Е. Аллергенами при данном виде аллергической крапивницы являются компоненты пищи, пыльца растений, бытовая пыль, некоторые лекарственные средства и другие факторы.
В таком случае кожные проявления выступают всего лишь одним из симптомов пищевой или другой аллергии. В некоторых случаях вызвать такие кожные нарушения может и аллергия 2-го типа – в основном это бывает при переливаниях крови.
Внутривенное введение некоторых лекарственных средств с развитием иммунокомплексной реакции непереносимости также может вызвать аллергическую крапивницу.
Замечено, что некоторые инфекционные заболевания, эндокринные нарушения, нарушения психо-эмоциональной сферы повышают вероятность развития аллергической крапивницы. Особенно это актуально в отношении идиопатической, или хронической формы патологии.
Патогенез развития кожных нарушений в этом случае изучен слабо, предполагаются как иммунные, так и неиммунные механизмы активации тканевых базофилов кожи.
Поэтому при наличии аллергической крапивницы неуточненной этиологии производят полное обследование организма больного с целью выявления скрытых и хронических заболеваний и нарушений.
Основной причиной кожных нарушений при аллергической крапивнице является массовая дегрануляция тканевых базофилов (тучных клеток).
В состав гранул этих клеток входят гистамин, гепарин, лейкотриены и целый ряд других биологически активных соединений, способных значительно изменять метаболические процессы в тканях.
В основном они приводят к расширению кровеносных сосудов, увеличивают проницаемость их стенки, вызывают накопление тканевой жидкости, стимулируют болевые рецепторы кожи, что приводит к появлению зуда.
В большинстве случаев такие реакции при аллергической крапивнице имеют местный характер и поражают только определенный участок кожи или, реже — всю поверхность тела. Однако иногда столь массовый выброс активных соединений может привести к общим реакциям по типу анафилактического шока и отека Квинке.
При псевдоаллергической крапивнице патогенез во многом схожий – происходит массовая активация тканевых базофилов кожи с выделением биологически активных соединений.
Однако причины и механизмы этого процесса несколько иные – это может быть врожденная или приобретенная нестабильность мембран тучных клеток, их аномальная реакция на различные физические или гуморальные факторы.
Кроме того, в ряде случаев псевдоаллергической крапивницы, у больного обнаруживается повышенная чувствительность тканей кожи к гистамину и другим компонентам гранул базофилов. Поэтому даже незначительное выделение этих веществ может привести к клинической картине крапивницы.
Как уже было сказано выше, все формы аллергической крапивницы делятся на два типа – острый и хронический. Граница между ними довольно условна – считается, что при острой форме высыпания и зуд сохраняются не более 6-ти недель, тогда как если они беспокоят больного дольше, ставится диагноз хронической аллергической крапивницы.
Кроме того, важно дифференцировать истинную аллергическую крапивницу от псевдоаллергии, при которой активация тучных клеток происходит без участия иммунных механизмов. Существует множество разновидностей такого состояния – например, к механическим видам псевдоаллергии относят следующие:
- Дермографическая крапивница (уртикарный дермографизм) – провоцируется простым физическим давлением на кожу (швами одежды, например). В патогенезе дермографической крапивницы состояния чаще всего играют роль неиммунные механизмы активации тучных клеток.
- Холодовая крапивница – такой тип температурной крапивницы в последние годы встречается все чаще. Выяснено, что у больных с этой патологией при охлаждении повышается уровень некоторых факторов тромбоцитов и снижается стабильность мембраны тучных клеток. На фоне повышенной чувствительности тканей кожи к гистамину это может приводить к развитию эритематозных высыпаний и зуду, как при местном воздействии холода, так и при употреблении холодных блюд и напитков.
- Тепловая крапивница – является довольно редким вариантом крапивницы. Так же, как и в случае уртикарного дермографизма, в развитии этого вида заболевания основную роль играют неиммунные механизмы активации тучных клеток – их дегрануляция происходит при повышении температуры.
- Солнечная крапивница (фотоаллергия) – провоцирующим фактором при этом является солнечный свет. У больных таким типом крапивницы наблюдается повышенная чувствительность кожи к гистамину, поэтому дегрануляция даже незначительного количества тучных клеток приводит к заметным нарушениям.
- Вибрационная крапивница – является достаточно редкой формой, часто имеет признаки профессионального заболевания (у рабочих строительных специальностей, на производстве). В этом случае дегрануляция базофилов происходит из-за механического сотрясения тканей.
- Аквагенная крапивница – ранее не относилась к механическим разновидностям крапивницы, но в последние годы появились указания, что провоцирующим фактором в этом случае выступает физическое воздействие струй воды. Активация тучных клеток кожи происходит по неиммунному механизму и довольно слабо, но при повышенной чувствительности тканей к гистамину это приводит к развитию эритемы и зуда.
Помимо механических факторов, провоцировать развитие крапивницы может дисбаланс холинерической вегетативной нервной системы. Это становится причиной развития, так называемой холинергической крапивницы.
Кроме типичных для этой патологии эритематозных высыпаний и кожного зуда, в данном случае возникают еще и нарушения потоотделения, регуляции температуры кожи. Такой вид крапивницы зачастую провоцируется эмоциональными переживаниями человека.
Кроме того, близким к данному кожному заболеванию является пигментная крапивница, имеющая характер аутоиммунной патологии. При ней в тканях кожи скапливается повышенное количество базофилов, которые могут легко активироваться от различных факторов.
Несмотря на огромное разнообразие видов крапивницы, и факторов, способных ее спровоцировать, симптомы заболевания достаточно однообразны и отличаются только своей выраженностью. Одним из первых проявлений служит развитие кожного зуда и покраснения кожи.
Такие явления могут иметь как локальный, так и распространенный характер, располагаться симметрично (при холинергическом типе псевдоаллергической крапивницы) или, намного чаще, асимметрично. Весьма быстро (от нескольких минут до нескольких часов) на месте покраснения возникают волдыри различного размера (0,2-5 см), которые могут сливаться между собой.
Важным диагностическим признаком аллергической крапивницы является безболезненность волдырей.
В большинстве случаев указанные кожные проявления разрешаются в течение суток, не оставляя после себя следов – при условии отсутствия повторного воздействия провоцирующего фактора.
Иногда, при тяжелых формах аллергической крапивницы, нарастание симптомов происходит столь стремительно, что высыпания на коже перерастают в ангионевротический отек.
Сохранение кожных проявлений и развитие новых высыпаний свидетельствует о продолжении действия провоцирующего фактора, который, в таком случае, может иметь эндогенную природу (как при идиопатической крапивнице).
В клинической дерматологии определение этого заболевания производится с использованием значительного количества диагностических приемов ввиду большого числа форм патологии.
При осмотре выявляются безболезненные эритематозные высыпания, выступающие над поверхностью кожи, имеющие различные размеры и локализацию.
Диагностика острой формы аллергической крапивницы, особенно если она сопутствует какой-либо аллергии, производится на основании аллергологического анамнеза пациента и определения в крови уровня иммуноглобулина Е.
Количество эозинофилов в крови не является строгим диагностическим критерием этого состояния, особенно его острой или спорадической формы, но при длительно сохраняющихся высыпаниях наблюдается небольшая эозинофилия. Путем аллергологических проб можно выявить источник аллергии и скорректировать рацион больного для предупреждения дальнейших приступов заболевания.
В тех случаях, если высыпания не исчезают в течение суток на фоне гипоаллергенной диеты и исключения провоцирующих физических факторов, необходимо обследовать лимфатические узлы, назначить общий и биохимический анализ крови, провести изучение мочи.
Все это позволит выявить патологию, которая, возможно, стала пусковым фактором для развития аллергической крапивницы или же своевременно распознать псевдоаллергическую форму этого состояния.
Точно также следует поступать при наличии у больного повышенной температуры – сама по себе уртикария не вызывает гипертермию, но некоторые инфекционные заболевания могут стать причиной обоих симптомов.
Каждый из видов псевдоаллергической крапивницы (дермографический, холодовой, солнечный и т. д.) диагностируется путем дозированного воздействия провоцирующего фактора. Для этого используют дермографометр, кубик льда, ультрафиолетовое излучение с различной длиной волны и другие инструменты.
Оценка результатов, в зависимости от вида крапивницы, выраженности симптомов и других факторов производится через несколько минут или часов, максимальный срок – 48 часов. Положительным результатом пробы будет развитие эритематозных высыпаний и кожного зуда в области проведения исследования.
Основным звеном в терапии является уменьшение влияния гистамина на ткани кожи – это позволяет значительно уменьшить отек и зуд. Для этого необходимо заблокировать Н1-гистаминовые рецепторы, это достигается использованием антигистаминных средств.
В настоящее время предпочтение отдают антигистаминным средствам второго (лоратадин, цетиризин) и третьего (левоцетиризин) поколения. Эти препараты весьма эффективны при острых формах аллергической крапивницы, а также дермографических и солнечных псевдоаллергиях.
Однако при хронических формах крапивницы и видах с отсроченным проявлением симптомов (некоторые типы высыпаний от давления) эффективность антигистаминных средств сильно снижена.
Для лечения хронических форм патологии, а также для профилактики обострений при рецидивирующем характере аллергической крапивницы используют препараты-стабилизаторы мембран базофилов (кетотифена фумарат) и антагонисты кальция (нифедипин).
Они значительно повышают порог активации тучных клеток, тем самым затрудняя развитие кожных проявлений. Если имеется подозрение, что развитие заболевание обусловлено снижением активности иммунитета, то дополнительно назначаются иммуномодулирующие препараты.
При выявлении системной патологии, которая сопровождается аллергической крапивницей, разрабатывается схема ее лечения.
Помимо назначения лекарственных средств, немалое значение в терапии этого состояния играет гипоаллергенная диета для уменьшения нагрузки на иммунную систему человека.
Кроме того, после определения провоцирующего фактора (пищевой или физической природы при псевдоаллергии) необходимо принимать меры для его исключения из жизни больного или минимизации его воздействия на организм.
В тех случаях, когда аллергическая крапивница имеет стремительный характер и приводит к ангионевротическому отеку или анафилактическому шоку необходимы срочные жизнеспасающие мероприятия (инъекции адреналина и стероидов, госпитализация).
Прогноз острой крапивницы в большинстве случаев благоприятный – высыпания исчезают в течение суток, не оставляя никаких следов на коже. При отсутствии повторного воздействия провоцирующего фактора заболевание часто больше никогда не тревожит человека.
Однако в случае хронических форм аллергической крапивницы прогноз во многом зависит от ее вида, выраженности, соблюдения пациентом всех требований дерматолога или аллерголога и правильности назначенного лечения.
Таким лицам необходимо всегда придерживаться гипоаллергенной диеты (исключить из рациона яйца, шоколад, морепродукты и ряд других продуктов). Крайне важно выявить причину кожных нарушений для минимизации ее воздействия.
Если крапивница была спровоцирована другим заболеванием, то прогноз во многом зависит от успешности его лечения.
Как избавиться от аллергической крапивницы
Аллергическая крапивница – распространенное заболевание, на долю которого приходится 20% всех случаев кожных аллергических реакций.
Проявляется в виде сыпи, похожей на ожог после контакта с крапивой. Может быть самостоятельным заболеванием или вторичной патологией.
Чаще возникает как реакция на пищевые аллергены, но в определенных случаях выступает симптомом широкого спектра заболеваний.
Содержание:
- Причины
- Виды
- Симптомы
- Диагностика
- Лечение
- Прогноз
Причины
Механизм развития аллергической крапивницы у взрослых и детей связан с массовой дегрануляцией тучных клеток. В состав этих структур входят гистамин, гепарин, лейкотриены и другие биологически активные соединения, которые сдвигают метаболические процессы в тканях.
При этом кровеносные сосуды расширяются, их стенки становятся более проницаемыми, происходит накопление тканевых жидкостей, в зоне поражения активизируются болевые рецепторы, что ощущается как зуд. В результате появляется сыпь на ограниченном или обширном участке.
В тяжелых случаях крапивница покрывает все тело, и это может запустить общую реакцию типа анафилактического шока и отека Квинке.
Аллергическая крапивница может возникнуть в любом возрасте, но чаще наблюдается у детей. Специалисты связывают это с незрелостью иммунной системы.
Пусковым фактором служат домашняя пыль, пыльца растений, укусы насекомых, УФ-воздействие, контакт с бытовой химией, холод, табачный дым, шерсть животных, косметические средства. Часто возникает при употреблении пищевых аллергенов – томатов, цитрусовых, шоколада и изделий из него, меда и продуктов пчеловодства, яиц, клубники, морепродуктов, орехов.
Кожная реакция нередко выступает симптомом другой патологии: хронического стресса, глистных и паразитарных инвазий, холецистита, панкреатита, сахарного диабета, гормонального дисбаланса, эндокринных нарушений.
Крапивница может сопровождать системную красную волчанку, подагру, злокачественные опухоли независимо от локализации. Проявляется при передозировке лекарственных препаратов, а также при различных инфекционных заболеваниях.
Иногда причины остаются невыясненными.
Виды
Аллергическая крапивница может быть острой или хронической, хотя границы между ними условны. При острой форме высыпания и зуд беспокоят не более 6 недель, при более длительном течении диагностируется хроническая форма. В 20% случае симптомы сохраняются в течение 5 лет.
При крапивнице в воспалительном процессе принимают участие органы иммунной системы, происходит образование антител, повышается уровень гистамина. Это заболевание следует отличать от псевдоаллергии, при которой тучные клетки активируются без участия иммунных механизмов. Различают следующие формы заболевания:
- Холодовая и тепловая крапивница: первая наблюдается при воздействии холода на кожу, а также употреблении холодных блюд и напитков, вторая – при воздействии высоких температур.
- Дермографическая крапивница – редкая форма, которую провоцирует физическое давление на кожу.
- Солнечная крапивница – фотоаллергия, при которой пусковым фактором выступает солнечный свет.
- Вибрационная крапивница – псевдоаллергия на механическое сотрясение тканей, наблюдается чаще у рабочих строительных специальностей.
- Аквагенная крапивница: возникает как реакция на давление струй воды.
- Нервная крапивница: может быть следствием стресса, нервного перенапряжения, испуга.
Симптомы
Характерные симптомы аллергической крапивницы – зуд и покраснение кожи. Очаги могут располагаться локально только на верхних или только на нижних конечностях, на животе, пояснице или грудной клетке.
Через несколько часов после появления зуда и покраснения развиваются высыпания. При крапивнице это волдыри размером от 2 мм до 5 см. Если они сливаются друг с другом, то образуется большой эритематозный участок. Волдыри не вызывают боль. Если контакт с аллергеном полностью ограничен, то высыпания самостоятельно проходят без следа через несколько суток.
Кроме сыпи встречаются и другие симптомы крапивницы: отек и покраснение кожи, повышение температуры, головная боль, головокружение. Также ощущается слабость, усталость, боли в мышцах и суставах, судороги, перепады настроения.
При развитии отека Квинке присоединяются признаки удушья: охриплый голос, затрудненное дыхание, свисты на вдохе и выдохе, лающий кашель, посинение кожи в области носогубного треугольника. Кожа на лице заметно краснеет, а потом быстро бледнеет. У больного могут возникнуть тошнота, упорная рвота, непродолжительная диарея.
Гигантская крапивница может стать причиной летального исхода. Поэтому если поражение кожи обширное или наблюдаются признаки отека Квинке, нужно выполнить следующие действия:
- вызовите бригаду скорой помощи;
- откройте окна в доме, чтобы обеспечить приток кислорода в помещение;
- расположите больного горизонтально с чуть приподнятыми ногами и освободите от тесной одежды;
- в ожидании медиков положите больному холодный компресс на лоб.
Если врач рекомендовал вам препараты для подавления острых аллергических реакций, используйте их, но предупредите об этом специалистов, которые приедут на вызов.
Диагностика
Дерматолог может поставить предварительный диагноз аллергическая крапивница по результатам опроса больного. В этом поможет описание истории болезни, наличие внешних предрасполагающих факторов, тщательный осмотр пораженной кожи, опрос больного по поводу симптомов и степени их выраженности.
Подтвердить диагноз можно с помощью ряда исследований:
- общий и биохимический анализ крови;
- микроскопическое исследование соскоба;
- копрограмма;
- иммунологические тесты;
- провокационные пробы.
В некоторых случаях может быть назначено УЗИ, КТ, МРТ.
Лечение
Острые формы крапивницы хорошо поддаются терапии с помощью блокаторов h2-гистаминовых рецепторов. Пациентам назначаются антигистаминные средства второго и третьего поколений (Лоратадин, Цетиризин, Левоцетиризин).
При хронической и рецидивирующей аллергической крапивнице подход к лечению иной. В этом случае показаны стабилизаторы мембран базофилов (кетотифена фумарат), антагонисты кальция (нифедипин).
Эти препараты препятствуют активации тучных клеток и замедляют развитие кожных реакций. При подозрении на снижение активности иммунной системы могут быть назначены иммуномодуляторы.
Если крапивница является симптомом системного заболевания, назначается лечение основной болезни.
Если аллергическая крапивница носит обширный характер, больному проводят интенсивную терапию в стационаре.
Большую роль в терапии крапивницы играет диета. Пациенту назначается рацион, который снижает аллергенный фон. После того как состояние больного стабилизируется, можно провести провокационный тест, чтобы выявить пищевую или физическую природу реакции, а затем исключить этот фактор.
Когда аллергическая крапивница носит обширный характер и сочетается с отеком Квинке или ведет к развитию анафилактического шока, больному показаны инъекции адреналина, стероидов и интенсивная терапия в стационарных условиях.
Гигиена при крапивнице, особенно у ребенка, играет большую роль. На грязной коже бактерии и микробы размножаются быстрее, и это может осложнить течение заболевания. Поэтому необходимы регулярные купания в теплой воде без жестких мочалок, чтобы не повредить пораженные места.
Прогноз
Ответ на вопрос, можно ли избавиться от аллергической крапивницы, зависит как от формы заболевания, так и от образа жизни больного.
Острая крапивница обычно проходит в течение суток без следов и не беспокоит до тех пор, пока не произойдет очередной контакт с аллергеном.
Течение хронической формы зависит от ее выраженности, от того, насколько тщательно пациент соблюдает рекомендации аллерголога и дерматолога, от диеты, своевременного лечения заболеваний.
Если у вас однажды наблюдались симптомы аллергической крапивницы, то они могут повторно дать о себе знать в любой момент, если не скорректировать образ жизни. Необходимо исключить из рациона продукты-аллергены, избегать стресса, вовремя лечить инфекционные заболевания, укреплять иммунную защиту.
Блокаторы гистамина (антигистаминные лекарства) при крапивнице
Крапивница является распространенным заболеванием кожи, характеризуется зудящими волдырями или уртикариями (сыпью), которые могут появляться в любом месте на поверхности кожи. Волдыри могут быть точечными или достигать нескольких дюймов в диаметре. Большинство страдающих крапивницей имеют эти проявления постоянно или с перерывами в течение менее шести недель, но они могут длиться дольше (тогда их называют «хронической» крапивницей). Крапивница также может сопровождаться ангиоэдемой (сосудистый отек — отек более глубоких слоев кожи). Различают несколько разновидностей крапивницы, но наиболее распространенными формами являются острая крапивница и хроническая крапивница. Распространенными причинами острой крапивницы являются инфекции и побочные реакции на лекарственные препараты и продукты питания, в то время как при хронической крапивнице причины часто неизвестны. Интенсивный зуд является общим признаком — распространенным явлением и может привести к нарушениям сна и даже депрессии, оказывая серьезное влияние на качество жизни человека. Поскольку могут быть затронуты лицо и другие открытые части тела, крапивница и ангиоэдема могут быть факторами, вызывающими неловкость (смущение) у страдающего человека.
Есть ряд вариантов лечения крапивницы, из которых наиболее известными являются Н1-антигистаминные лекарства. Этот обзор оценил эффективность и безопасность аналогичной категории лекарств — Н2-антигистаминных средств, и включил 4 исследования низкого качества, которые рассмотрели 144 участника. Нет возможности сделать окончательные выводы, но сочетание ранитидина с дифенгидрамином (димедролом) оказалось немного более эффективным в снижении симптомов крапивницы, чем только димедрол. В одном исследовании, циметидин оказался столь же эффективным, как и дифенгидрамин. Однако, комбинация обоих лекарств была более эффективной, чем только один дифенгидрамин. Сонливость и седация были зарегистрированы при применении дифенгидрамина, но не было существенного различия в уровне седации при использовании фамотидина или дифенгидрамина. Исследования были довольно старые и рассматривали очень малое число исходов, которые были важны для людей с крапивницей. Таким образом, в настоящее время недостаточно доказательств, указывающих на эффективность этого типа лекарств или её отсутствие.
Паразитарная крапивница | «Клінічна імунологія. Алергологія. Інфектологія»
Альдазол назначается взрослым и детям с 3 лет во время еды (не разжевывая) по 400 мг (1 таблетка) 1 раз в сутки. Длительность приема – до 3-5 дней. При токсокарозе доза препарата для взрослых увеличивается и составляет 400 мг 2 раза в сутки (для детей суточная доза – 10 мг/кг) в течение 10-20 дней; при нейроцистицеркозе, эхинококкозе – прием более длительный (согласно инструкции). Противопоказания для назначения препарата: повышенная чувствительность к препарату, возраст детей до 3 лет, беременность и период перед запланированной беременностью, кормление грудью, поражения сетчатки.
Вормил выпускается в виде таблеток по 400 мг для разжевывания и в виде суспензии по 200 мг в 5 мл. Дозы приема препарата и противопоказания к его применению идентичны таковым для альдазола. Не рекомендуется принимать препараты альбендазола с жирной пищей, так как она увеличивает абсорбцию препарата в 5 раз; а также детям до 2 лет. При повторных курсах специфической терапии необходим контроль активности печеночных ферментов и лейкоцитарной формулы крови. Одновременно с приемом антигельминтных препаратов показано назначение энтеросорбентов. Энтеросорбция – метод, основанный на связывании и выведении из пищеварительной системы различных эндогенных и экзогенных метаболитов, вредных для организма [3, 24]. Из энтеросорбентов отдавали предпочтение группе углеродных и природных органических энтеросорбентов на основе пищевых волокон, гидролизного лигнина, хитина, пектинов и альгинатов (белый уголь, карбовит, сорбекс, микрокристаллическая целлюлоза, экстралакт и др.). Препараты рекомендовали принимать за 1-1,5 ч до или через такое же время после приема пищи и лекарственных средств. Длительность применения составляла 5-7 дней. Противопоказанием для назначения энтеросорбентов является наличие у пациента запоров, атонии кишечника, при необходимости рекомендуется коррекция питания. На фоне специфической химиотерапии продукты гибели гельминтов могут способствовать интоксикации организма с повтором клинических проявлений сенсибилизации, а именно крапивницы. В литературе описана реакция Яриша – Герксгеймера при проведении терапии гельминтозов [16, 28]. С целью нивелирования этого процесса показана гипосенсибилизирующая терапия, когда наряду с энтеросорбентом обязательно назначаются АГП и мембраностабилизаторы тучных клеток (кетотифен) на весь период антигельминтной терапии и еще в течение последующих 2-3 дней. После окончания специфической химиотерапии рекомендуется назначение препаратов различных групп для коррекции патологических изменений в пищеварительной системе. При нарушении кишечного микробиоценоза показана терапия, направленная на восстановление микрофлоры кишечника. Для этой цели эффективно назначение эубиотиков (бифиформ, аципол, хилак, экстралакт и др.). Длительность применения данных препаратов – до 3-4 нед и более (с контролем анализа кала на дисбиоз). При избыточном обсеменении кишечника патогенной или условно-патогенной флорой назначали кишечный антисептик нифуроксазид в течение 5 дней. При признаках нарушения функции гепатобилиарной системы и поджелудочной железы (например при описторхозе) проводили терапию холестаза и вторичной панкреатической недостаточности. Эффективным было назначение гепатопротекторов и ферментов: карсила, детоксила, артихола, гепабене, тиотриазолина, панкреатина и др.Назначение гепатопротекторов (Карсил, Карсил Форте) обусловлено особенностями действия силибинина – основного действующего вещества перечисленных гепатопротекторов. Силибинин обладает антитоксическим, антиоксидантным и мембраностабилизирующим действием. Силибинин обладает иммуномодулирующей активностью и противовоспалительным действием. В последние годы отмечена тенденция к увеличению суточных доз препарата. Необходимо отметить, что продолжительность курса лечения силибининсодержащими препаратами может составлять от 1 до 3 мес, в зависимости от тяжести заболевания.
С целью коррекции нейровегетативных расстройств у взрослых применялись нейропротекторы в сочетании с агонистами ГАМК-ергических рецепторов: ноопет – 20 мг в сутки и афабазол – 30 мг в сутки, что значительно уменьшало признаки паразитарной астенизации [18]. Иммунотропная терапия была показана пациентам, у которых нарушения в иммунном статусе сохранялись спустя 1-1,5 мес после окончания комплексной терапии. Наблюдали положительный эффект при приеме эрбисола, ликопида, тимогена, Т-активина, пчелиной пыльцы и других иммунокорректоров. Обязательным было назначение комплекса витаминов с микроэлементами в течение 3-4 нед. Контроль клинико-лабораторных и инструментальных показателей осуществляли через 6-12 мес, результаты свидетельствовали об отсутствии рецидивов крапивницы и восстановлении нарушенных функций пищеварительной системы, нейровегетативных расстройств, иммунного статуса. Однако у 7 человек (2 взрослых и 5 детей) при сохранении нарушенного иммунного статуса (чаще при игнорировании иммунотропной терапии) отмечали рецидив крапивницы, возможно на фоне повторного заражения гельминтами.
С целью профилактики последующих заражений гельминтами обязательно информировали больных и родителей о мерах профилактики, соблюдении санитарно-гигиенических навыков детьми и рекомендовали проводить профилактическую дегельминтизацию 1 раз в полгода, при наличии постоянного контакта с животными – 1 раз в квартал, причем желательно всех членов семьи.
Выводы
• Для клиники крапивницы паразитарной этиологии характерно сочетание аллергического, гастроинтестинального и нейровегетативного синдромов.• Особенностью ПК является торпидность течения, склонность к рецидивам и резистентность к противоаллергической терапии, особенно к ГКС.
• Наличие эозинофилии в сыворотке крови и повышение уровня общего IgE у лиц, не страдающих АЗ, может свидетельствовать о гельминтной инвазии.
• У больных с АЗ гельминтоносительтво следует рассматривать и как триггерный фактор, ведущий к обострению заболевания, и как совокупность эндоаллергенов, способных дополнительно сенсибилизировать организм.
• ПК вследствие иммуносупрессивного влияния гельминтов на организм способствует хронизации патологии внутренних органов.
• Своевременная диагностика гельминтоза предопределяет его комплексное эффективное лечение, что приводит к устранению симптомов ПК.
Список литературы находится в редакции
АСКАРИДОЗ у взрослых – симптомы и лечение, профилактика
Аскаридоз представляет собой возбуждаемое паразитами заболевание, которым страдают люди, в чьих организмах оказываются аскариды (глистные паразиты из группы нематодов).
Болезнь распространена повсеместно на земном шаре, исключая пустыни и районы вечной мерзлоты. Источником заражения является земля, загрязненная продуктами жизнедеятельности человеческого организма.
Возбудителем аскаридоза является аскарида ascaris lumbricoides, крупный, длинный желто-белый червь, относящийся к семейству круглых червей. Типичный паразит живет только за счет своего хозяина. В организме человека аскариды живут парами, их всегда четное количество, самки достигают 20-30 см и более, самцы достигают 15-22 см. Механизм передачи аскарид как и большинства кишечных паразитов является фекально- оральным.
Болезнь возникает из-за попадания в организм зрелых яиц паразитов, а такое бывает лишь после того, как они попадут в почву. Далее оральным путем яйца попадают в тонкую кишку, где вылупляются личинки, переносимые затем с кровотоком по всему организму.
Некоторые люди ошибочно считают, что можно заразиться аскаридозом от домашних животных (кошек, собак, свиней) и рекомендуют 1 раз в год проходить профилактическое лечение. Это утверждение в корне неправильное. Причиной аскаридоза у детей и взрослых является только аскарида человеческая. В организме домашних животных она может паразитировать, но не достигает половой зрелости и не выделяет яйца, а значит, животное не может стать источником заражения. А вот бесконтрольный прием антигельминтных препаратов, особенно в завышенной дозировке, оказывает губительное действие на печень.
Но при некоторых обстоятельствах общение с домашними животными может привести к заражению:
На шерсти животного могут быть яйца гельминтов, попавшие с грунта. С шерсти они попадают на руки и пищевые продукты, а оттуда в рот.
Инвазионные личинки паразитов могут быть в пасти животного, после того как оно поело корм с земли. Поэтому не стоит целовать животное и позволять ему лизать человеку лицо.
Животное может занести яйца гельминтов на лапах, и они окажутся на предметах быта.
Учитывая эти факторы, хозяева животных больше рискуют заразиться аскаридозом, но при выполнении правил личной гигиены эта опасность сводится к нулю.
Человек, заглатывая зрелые яйца, заражается аскаридозом. Спустя 2 недели после инфицирования начинается их миграция в организме. Попадая в организм человека, они проходят в развитии несколько этапов, и оказываются в кишечнике, где происходит их превращение в личинок.
После чего они проникают в кровь через стенки кишечника, и мигрируют с кровотоком. Основой питания личинкам в это время служат эритроциты и плазма крови. Затем они попадают в прочие органы — сердце, печень и другие, где аскаридоз у человека образует инфильтраты с большим числом эозинофилов.
Личинки попадают в легкие, бронхи и глотку, куда они разносятся с мокротой и оттуда возвращаются в тонкий кишечник, где из личинок происходит формирование взрослых особей, выделяющие токсины и огромное количество яиц, выделяющихся с калом. Это тот этап, при котором проявляются явные симптомы заболевания. Яйца попадают в почву, заражая все вокруг, и человек вновь получает их через еду, не прошедшую термическую обработку.
Попав в организм человека, аскариды вызывают ряд характерных симптомов. Ранние признаки аскаридоза у взрослых начинают наблюдаться только на этапе миграции личинок:
субфебрильная температура тела;
недомогание;
сухой кашель, иногда – со скудным количеством слизистой или гнойной мокроты;
аллергический дерматоз;
крапивница на кистях и стопах.
Находясь в тонком кишечнике, гельминты становятся причиной таких симптомов аскаридоза как затруднение продвижения пищи, нарушение всасывания питательных веществ. У больного наблюдаются боли в области живота, его беспокоят поносы или запоры, появляется тошнота, снижается или пропадает аппетит, возникает общая слабость, может усилиться восприимчивость к простудным заболеваниям, уменьшиться масса тела. Токсины, выделяемые паразитами, могут стать причиной аллергических высыпаний на коже.
В ряде случаев аскариды вызывают закупорку просвета кишечника или протоков, через которые выделяется желчь, вызывая кишечную непроходимость, колики, аппендицит, воспаление желчного пузыря и протоков.
В зависимости от общего состояния здоровья, перечисленные симптомы могут быть выражены или более интенсивно, напоминая интоксикацию организма, или проявляться слабо, практически отсутствовать.
ДИАГНОСТИКА
В связи с тем, что на ранних стадиях развития аскаридоза клиническая картина характеризуется множественностью разнообразных симптомов, поставить правильный и точный диагноз зачастую бывает сложно. Диагностику данного паразитоза осуществляют, прибегая как, к помощи клинических и лабораторных данных, так и принимая во внимание данные эпидемиологического исследования.
Основные способы диагностики паразита:
• Кал на яйца гельминтов – в условиях лаборатории проводится микроскопическое исследование кала, в котором при паразитировании взрослой особи аскариды в организме можно увидеть яйца – округлые (бочкообразные) образования. Для получения достоверного результата рекомендуется проводить это исследование несколько раз (обычно 3 раза) с интервалом в несколько дней.
• Лабораторное микроскопическое исследование мокроты – проводится для выявления личинок в ней во время их миграции из альвеол в верхние дыхательные пути.
• Клинический анализ крови – позволяет определить наличие аллергической реакции по увеличению количества эозинофилов. Также определяется степень анемии по уровню снижения гемоглобина и эритроцитов.
• Рентгеноскопия кишечника с контрастным веществом помогает визуализировать взрослые аскариды в нем во время кишечной стадии патологии.
• Иммунологическое исследование плазмы крови с целью определения специфических антител к личинкам аскариды.
• Рентгенография легких – дополнительный метод инструментального исследования, который позволяет выявить характерные инфильтраты (область затемнения) в области выхода личинок аскариды из кровеносного русла в альвеолы.
ЛЕЧЕНИЕ АСКАРИДОЗА
Приняв во внимание результаты всех анализов, и учитывая имеющиеся симптомы аскаридоза, врач назначает соответствующее лечение. Процесс изгнания из организма глистов данного вида включает в себя употребление современных антигистаминных медикаментов. Лечение аскаридоза сопровождается приемом железосодержащих препаратов и поливитаминов. Также рекомендуется придерживаться диеты, содержащей повышенное количество белковой пищи.
При этом врачами запрещается самостоятельное лечение аскаридоза дома, так как неправильно рассчитанная доза медикамента может обернуться серьезной интоксикацией организма. Кратковременные побочные эффекты от применения препаратов настолько разнообразны, что могут привести к негативным последствиям для пациента.
В неосложненных случаях прогноз благоприятный, лечение эффективно в течение 2 недель, без лечения и самозаражения глисты выводятся максимум через год.
Однако запрещено применять противогельминтные препараты для профилактики самостоятельно. Препараты токсичны, дозировки для детей подбирают индивидуально по весу, в процессе могут развиваться негативные реакции со стороны печени и нервной системы.
#нацпроектдемография89
Наука: Наука и техника: Lenta.ru
Ученые Массачусетской больницы общего профиля США обнаружили, что у некоторых пациентов с COVID-19 наблюдались стойкие кожные симптомы, которые оставались даже после выздоровления вплоть до несколько месяцев. О новом проявлении болезни сообщается в пресс-релизе на EurekAlert!.
Исследователи проанализировали почти тысячу случаев кожных проявлений COVID-19. В 90 случаях симптомы в виде сыпи и крапивницы длились, в среднем, семь и четыре дня соответственно, с максимальной продолжительностью 28 дней. Папулосквамозные высыпания в виде чешуйчатых папул и бляшек продолжались в течение 20 дней с максимумом 70 дней. Отеки пальцев ног и рук, напоминающие симптомы обморожения, (их называют COVID-пальцы или COVID toes) продолжались примерно 10 дней, при этом в шести случая они длились 60 дней, а в двух — 130 дней.
Как пишут ученые, результаты показывают, что коронавирусная инфекция может вызывать ранее не известные кожные симптомы, особенно, на пальцах ног. Вирус способен провоцировать длительные воспаления в организме, влияя на состояние различных органов. В этом смысле кожа служит индикатором патологических процессов, которые могут продолжаться 4-5 месяцев после выздоровления.
Кожные высыпания являются еще одним симптомом, характерным для затяжного COVID-19. Хотя многие люди не испытывают никаких проявлений коронавирусной инфекции (или у них развиваются слабые симптомы), регистрируется все больше случаев, когда больные страдают от последствий болезни в течение нескольких месяцев. К таким проявлениям относятся длительная одышка, головные боли и потеря обоняния. Исследователи впервые выявили новую подгруппу пациентов, у которых затяжной COVID-19 затрагивает кожу.
Ученые пока не знают точную причину возникновения отечности пальцев на ногах, связанной с COVID-19. Специалисты предполагают, что симптом является следствием самой инфекции, однако также может быть связан с воздействием факторов среды, к которым пациенты с SARS-CoV-2 становятся особенно уязвимыми. Механизм, вызывающий кожные проявления, может быть общим с некоторыми аутоиммунными заболеваниями, например, с волчанкой, то есть иметь воспалительную природу. Иммунные клетки в этом случае продолжают быть активными даже в отсутствие самого вируса и атакуют ткани самого организма.
Наконец, вероятен сценарий, при котором вирус продолжает гнездиться где-то в организме пациента подобно вирусу герпеса. Однако ученые пока не доказали, что SARS-CoV-2 способен на это.
Известно, что коронавирус наносит сильный ущерб кровеносным сосудам, которые не могут восстановиться в течение длительного времени. Это отражается на работе сердца и мозга, а также органов чувств. Зафиксированы случаи, когда COVID-19 приводил к нарушениям слуха, в частности, к звону в ушах. В особо тяжелых случаях это приводило к полной потере слуха. Но даже у тех, кто переболел инфекцией в легкой форме, наблюдается гибель нейронов в тех зонах мозга, что отвечают за память, внимание и речь. При этом сам вирус не обнаруживался в спинномозговой жидкости, поэтому механизм повреждения, скорее всего, задействует опять же иммунную систему.
Быстрая доставка новостей — в «Ленте дня» в Telegram
Коронавирус маскируется под редкий и опасный синдром
Пальцы ног будто обморожены, чаще всего это встречается у детей и молодых людей. Так испанские врачи описывают, возможно, новый симптом коронавирусной инфекции.
На повреждения кожи у пациентов с COVID-19 впервые обратили внимание в Испании и Италии. Внешне все напоминало обморожение, хотя теплый средиземноморский климат вообще не располагает к подобным травмам. Вполне возможно, что китайские врачи замечали такие симптомы, но все их усилия, конечно, были направлены на борьбу с более грозными осложнениями от инфекции. По словам экспертов, удивляться так называемым ковидным пальцам» не стоит. Сыпь и экземы — следствие борьбы иммунитета с вирусом.
«Большая часть сыпи при коронавирусе, как и остальных вирусных инфекциях, включая ОРВИ, это иммунная реакция на виремию. Это попадание вируса в кровь. Попадание вирусных антигенов в кровь это абсолютно закономерно, это абсолютно ожидаемо и не должно вызывать никаких опасений», — пояснил Симон Мацкеплишвили, заместитель директора медицинского центра МГУ имени М. В. Ломоносова, член-корреспондент РАН.
Поначалу нарывы на пальцах ног связывали с тромбами. Как известно, коронавирус влияет на свертываемость крови, именно поэтому некоторым пациентам назначают антикоагулянты.
Но к сегодняшнему дню кожных проявлений болезни набралось уже так много, что их пришлось разделить на несколько групп. Это высыпания, похожие на крапивницу, красно-синяя сетка из сосудов (ее еще называют «мраморной кожей»), кореподобная сыпь. Причем, украсить все это может и ноги, и руки, и торс.
Согласно приведенной испанскими врачами статистике, в 47 процентах случаев отмечаются высыпания в виде небольших плоских или выпуклых волдырей. Они держатся примерно неделю и появляются одновременно с другими симптомами, чаще всего сопровождают тяжелое течение болезни. Мраморная кожа диагностирована у 6 процентов пациентов, в основном пожилых и тоже тяжелых. На поздней стадии к ней иногда добавляются пятна, похожие на результат обморожения. А вот остальные реакции обычно предшествуют другим симптомам COVID-19 и, по мнению американских медиков, могут служить маркером этого заболевания.
«Кожные симптомы могут варьироваться от высыпаний, как при ветрянке, до крапивницы и до состояния, напоминающего обморожение. Это результат появления небольших сгустков крови в сосудах пальцев ног и рук. Такие симптомы чаще встречались среди молодых пациентов. При этом они не имели никаких симптомов коронавируса или имели очень слабо выраженную симптоматику», — рассказал дерматолог Денди Энгельман.
Впрочем, российские специалисты не разделяют оптимизма своих заокеанским коллег.
«Надо понимать очень важную вещь. Сыпь у пациентов с коронавирусом может быть не только следствием вирусной инфекции. Многие препараты, которые мы принимаем в этой ситуации, могут вызывать сыпь, они могут вызывать эти проявления», — считает Симон Мацкеплишвили.
В чем врачи единодушны, так это в том, что кожные симптомы коронавируса требуют внимательного изучения, ведь они могут предшествовать резкому ухудшению состояния.
Буквально на днях британские педиатры забили тревогу. Сообщают о многочисленных случаях аномального течения предположительно COVID-19 у детей. Все начинается с сыпи и лихорадки, а заканчивается реанимацией. Клинические проявления сильно походят на тяжелую форму синдрома Кавасаки. Это редкое заболевание, которое вызывает воспаление в стенках артерий и может ограничивать приток крови к сердцу.
Маленькие пациенты с подобными симптомами есть и в США. Только в штате Нью-Йорк 64 ребенка.
Причины, методы лечения и советы по борьбе
Что такое алопеция?
Гнездовая алопеция — это аутоиммунное заболевание, при котором волосы выпадают, часто пучками размером и формой в четверть. Степень выпадения волос у всех разная. Некоторые люди теряют его только в нескольких местах. Другие многое теряют. Иногда волосы снова отрастают, но позже снова выпадают. У других волосы отрастают навсегда.
Существуют разные типы этого состояния. Очаговая алопеция чаще всего встречается в основной форме, но есть и другие, более редкие типы:
- Alopecia areata totalis означает, что вы потеряли все волосы на голове.
- Универсальная очаговая алопеция — это облысение по всему телу.
- Диффузная очаговая алопеция — это внезапное истончение волос, а не выпадение пятен.
- Гнездная офиазная алопеция вызывает выпадение волос в виде полос по бокам и на затылке.
Симптомы облысения
Основным и часто единственным симптомом облысения является выпадение волос. Вы можете заметить:
- Небольшие залысины на коже головы или других частях тела
- Пятна могут увеличиваться и срастаться в лысину
- Волосы снова отрастают на одном месте и выпадают на другом
- Вы теряете много волос за короткое время
- Больше выпадения волос в холодную погоду
- Ногти на руках и ногах становятся красными, ломкими и покрытыми ямками
Залысины на коже гладкие, без сыпи или покраснения.Но вы можете почувствовать покалывание, зуд или жжение на коже прямо перед выпадением волос.
Причины облысения и факторы риска
Когда у вас аутоиммунное заболевание, ваша иммунная система атакует ваше тело. При очаговой алопеции поражаются волосяные фолликулы.
Врачи не знают, почему это происходит. Но они думают, что у людей, которые заболевают, есть что-то в генах, что делает его более вероятным. Затем происходит что-то, что вызывает выпадение волос. Узнайте больше о причинах облысения.
У вас больше шансов получить очаговую алопецию, если у вас есть:
Диагноз алопеции
Если вы подозреваете, что у вас очаговая алопеция, вы можете обратиться к дерматологу. Они будут:
- Расскажут вам о ваших симптомах
- Внимательно посмотрите на участки, где у вас выпадают волосы
- Осторожно потяните за волосы по краям лысины, чтобы проверить, легко ли они выпадают
- Проверьте отдельные волосы и фолликулы, чтобы увидеть, нет ли у них аномальной формы
- Осмотрите свои ногти
Продолжение
В редких случаях вам может потребоваться биопсия, что означает, что с кожи головы удаляется небольшой кусочек кожи и исследуется под микроскопом.
Выпадение волос может вызывать множество состояний. Таким образом, ваш врач может проверить вашу кожу на грибковую инфекцию или сдать вам анализ крови, чтобы проверить щитовидную железу, гормоны или проблемы с иммунной системой.
Лечение алопеции
Очаговая алопеция неизлечима. Но это можно вылечить, и волосы могут снова отрасти. Если он у вас есть, попробуйте несколько вещей:
Кортикостероиды . Это противовоспалительные препараты, которые назначают при аутоиммунных заболеваниях. Их можно вводить в виде инъекций в кожу головы или другие участки.Их также можно принимать в виде таблеток или втирать в кожу в виде мази, крема или пены. Обратной стороной является то, что это может занять много времени.
Местное Иммунотерапия . Это используется при сильном выпадении волос или если это происходит более одного раза. Химические вещества наносятся на кожу головы, чтобы вызвать аллергическую реакцию. Если это сработает, именно эта реакция заставит волосы снова отрасти. Это также вызывает зудящую сыпь и, как правило, повторяется несколько раз, чтобы поддерживать рост новых волос.
Продолжение
Миноксидил ( Rogaine ) . Эта процедура, которая наносится на кожу головы, уже используется при облысении. Обычно требуется около 12 недель, прежде чем вы увидите рост, и некоторые пользователи разочарованы результатами. Узнайте больше о том, какие типы алопеции чаще всего поддаются лечению миноксидилом.
Другие методы лечения очаговой алопеции включают лекарства, которые иногда используются при других аутоиммунных заболеваниях.Эти лекарства имеют разный успех в отрастании волос.
Домашний уход за алопецией
Помимо лекарств, есть и другие лекарства, которые вы можете попробовать, если у вас очаговая алопеция.
Носите парики, головные уборы или шарфы. Они скрывают выпадение волос и защищают голову от солнца.
Снижение стресса. Похоже, что личные проблемы вызывают очаговую алопецию, хотя это не было научно доказано. Телогеновая алопеция, другая форма выпадения волос, также может быть вызвана стрессом.Узнайте больше о признаках и симптомах телогенового истощения.
Alopecia Outlook
Гнездовая алопеция обычно не является серьезным заболеванием, но может вызывать много беспокойства и печали. Группы поддержки помогут вам справиться с психологическими последствиями этого заболевания.
Продолжение
Если вы потеряете все волосы, они могут снова отрасти. Если этого не происходит, существуют разные способы скрыть потерю волос и защитить кожу головы.
Если вы заметили внезапное облысение, обязательно посоветуйтесь с врачом.Это может быть не только очаговой алопеции, но и по другим причинам.
Крапивница (крапивница): признаки, симптомы и осложнения
Хотя симптомы крапивницы (крапивницы) могут казаться относительно очевидными, их часто ошибочно принимают за симптомы других кожных заболеваний, таких как экзема, розацеа и розовый отрубевидный лишай. Но так же, как и биологический механизм крапивницы. специфичны, как и признаки и характеристики обычной кожной сыпи — , если вы внимательно их рассмотрите.Хотя крапивница (также называемая волдырями или волдырями) может различаться по своему распределению и внешнему виду, для них характерны зудящие выступающие рубцы на поверхности кожи, которые могут быть либо красными, либо телесного цвета.
Иллюстрация VerywellЧастые симптомы
Крапивница вызывается воспалительной реакцией, которая заставляет капилляры в дерме (слой ткани непосредственно под внешней кожей) пропускать жидкость. Когда это происходит, накопление жидкости приводит к образованию определенной области приподнятой кожи, которая сохраняется до тех пор, пока жидкость в конечном итоге не реабсорбируется в окружающие клетки.Взаимодействие с другими людьми
Определение ульев
Ульи обладают особыми характеристиками, которые отличают их от других кожных заболеваний:
- Возвышенный участок кожи имеет четко очерченную границу.
- При нажатии на сыпь она «побледнеет» (станет белой).
- Они будут зудеть, иногда очень сильно. Также может сочетаться с болью или жжением.
- Они могут появляться на любом участке тела и менять форму, перемещаться, исчезать и снова появляться в течение коротких периодов времени.
- Когда они рассосутся, кожа вернется в нормальное состояние без рубцов.
- Большинство из них не сопровождается такими системными реакциями, как лихорадка, тошнота, мышечные боли, боли в суставах или головные боли.
Крапивница классифицируется как острая или хроническая в зависимости от продолжительности высыпания. Острая крапивница длится менее шести недель, а хроническая — значительно дольше шести недель.
Крапивница на ногах. Раймо Сухонен / DermNet / CC BY-NC-NDОстрая крапивница чаще встречается у детей и молодых людей.Большинство из них классифицируются как идиопатические, что означает, что мы не знаем причины. Большинство случаев являются самоограниченными; отдельные поражения, как правило, проходят сами по себе в течение нескольких часов. Сыпь редко длится более нескольких дней, хотя может повторяться через несколько недель. Если причина обнаружена, она обычно связана с инфекцией, укусом насекомого, пищевой или лекарственной аллергией.
Хроническая крапивница , напротив, часто требует лечения. В одном исследовании 2013 года у 70 процентов людей с хронической крапивницей были симптомы, которые длились дольше года, а у 14 процентов были симптомы в течение пяти и более лет.В половине случаев виновный агент так и не был найден.
Известно, что крапивница поражает до 20 процентов населения и поражает людей независимо от возраста, расы или пола. Крапивница чаще всего появляется вечером или рано утром сразу после пробуждения. Зуд обычно усиливается ночью, часто нарушая сон.
По типу
Распространение и внешний вид ульев могут существенно различаться. Некоторые из них могут быть широко распространенными, в то время как другие могут быть диффузными или ограничиваться одним небольшим волдырем.Появление улья иногда может указать на основную причину.
Например:
- Холодная крапивница, вызванная воздействием низких температур, обычно проявляется рубцами размером от четверти дюйма до дюйма, которые либо слегка красноватые, либо телесного цвета. Обморок может возникнуть при поражении больших участков кожи.
- Холинергическая крапивница, также известная как тепловая сыпь, вызывается чрезмерным потоотделением и проявляется в виде очень маленьких волдырей, окруженных ярко-красными вспышками.Частая причина — физические упражнения.
- Дермографическая крапивница возникает при сильном поглаживании кожи и проявляется крапивницей по линии контакта. Волдыри обычно появляются через 5-10 минут после контакта и обычно исчезают через 10-15 минут после того, как они появляются.
- Сдавливательная крапивница возникает из-за любого давления на кожу, включая тесную одежду или слишком долгое нахождение на ногах. Она проявляется более плотной локальной сыпью, красной, зудящей и, возможно, даже немного болезненной.
- Солнечная крапивница, вызванная воздействием ультрафиолетового (УФ) света, появляется на открытых участках кожи, часто в течение нескольких минут после воздействия. Сыпь очень зудящая и выглядит «раздраженной» с часто сильным покраснением и теплом. Как и при холодовой крапивнице, при обширной крапивнице может возникнуть обморок.
- Вибрационная крапивница может быть вызвана любой формой вибрации, включая хлопки в ладоши или неровную поездку на автомобиле. Как правило, они непродолжительны, появляются и исчезают в течение часа. Хотя вибрационная крапивница трудно отличить по одному внешнему виду, она иногда сопровождается необычными симптомами, такими как приливы крови к лицу, головные боли, нечеткое зрение или металлический привкус во рту.
- Водяная крапивница (аквагенная крапивница) — редкая форма крапивницы, вызванная контактом с водой. Крапивница, как правило, небольшая и чаще всего развивается на шее, верхней части туловища и руках. Как и вибрационная крапивница, она имеет тенденцию появляться и исчезать в течение часа.
Редкие симптомы
Реже крапивница может предшествовать тяжелой общей аллергической реакции, известной как анафилаксия. Анафилаксия часто вызывается гипераллергической реакцией, которая вызывает развитие крапивницы, ангионевротического отека (связанное с этим состояние кожи, затрагивающее более глубокие слои тканей) и тяжелых респираторных симптомов.Взаимодействие с другими людьми
Обычными триггерами аллергии являются пища, лекарства, вакцины и укусы насекомых, хотя в некоторых случаях причины не известны. Симптомы анафилаксии включают:
- Распространенная крапивница и ангионевротический отек с горячей кожей
- Кашель, чихание и хрипы
- Стеснение в горле и одышка
- Отек губ и / или языка
- Учащенное или нерегулярное сердцебиение
- Головокружение или дурноту
- Спазмы желудка
- Тошнота, рвота и диарея
- Боли в груди
- Ограничение дыхания, переходящее к обструкции дыхательных путей
- Путаница
- Чувство надвигающейся гибели
- Обморок и коллапс
- Изъятия
Если не лечить, анафилаксия может привести к шоку, асфиксии, коме, сердечной или дыхательной недостаточности и смерти.Взаимодействие с другими людьми
Когда обращаться к врачу
Если крапивница протекает без осложнений и не сопровождается никакими сопутствующими симптомами, кроме зуда, вы можете лечить ее дома. Большинство из них рассасывается в течение от нескольких часов до нескольких дней. Если он сохраняется более недели или начинает ухудшаться, как можно скорее обратитесь к врачу.
Руководство по обсуждению «Доктор крапивницы»
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Если ваши симптомы повторяются и необъяснимы, попросите своего врача направить его либо к дерматологу, который проведет тесты для выявления возможных триггеров, либо к аллергологу, который сможет проверить, виноват ли аллерген (аллергический триггер). Ваш врач может также захотеть проверить наличие недиагностированных инфекций (таких как гепатит B) или аутоиммунных заболеваний (таких как тиреоидит Хашимото), для которых часто встречается рецидивирующая крапивница.
Симптомы, требующие неотложной помощи
Если крапивница сопровождается такими симптомами, как затрудненное дыхание, обширный отек, нарушение сердечного ритма и / или рвота, позвоните в службу 911 или попросите кого-нибудь доставить вас в ближайшее отделение неотложной помощи.
Обзор крапивницы или крапивницы
Крапивница, широко известная как крапивница, — это заболевание, от которого в определенный момент жизни страдает до 20% населения.
Крапивница обычно вызывает сильный зуд и жжение или вызывает ощущение покалывания — и эти симптомы часто делают людей несчастными.Отек, который иногда сопровождает крапивницу, называемый ангионевротическим отеком, может привести к отеку лица, рук и ног и часто бывает болезненным.
В своей аллергологической клинике я каждый день вижу людей, страдающих крапивницей. У некоторых людей симптомы проявляются в течение нескольких дней, в то время как у других симптомы проявляются десятилетиями, но каждый из них чрезвычайно обеспокоен ими.
Хорошая новость заключается в том, что благодаря правильному обследованию и плану лечения почти все люди, страдающие крапивницей, могут добиться хорошего контроля над своими симптомами, хотя, возможно, их нельзя вылечить.
Доктор П. Марацци / Библиотека научных фотографий / Getty ImagesЧто вызывает крапивницу?
Большинство людей подозревают, что могло быть причиной их крапивницы, и эти подозрения варьируются от беспокойства по поводу пищевой аллергии, лекарств или факторов окружающей среды (например, запаха или химического вещества) или физических факторов, таких как тепло или холод.
Хотя возможны любые из вышеперечисленных триггеров, наиболее частой причиной острой крапивницы (продолжительностью менее 6 недель) является вирусная инфекция (например, простуда), а наиболее частой причиной хронической крапивницы (продолжительностью более 6 недель) является вирусная инфекция. недель) — это хроническая спонтанная крапивница (также известная как хроническая идиопатическая крапивница).В этой форме крапивницы нет одного конкретного триггера, вызывающего крапивницу, а есть внутренние медиаторы (обычно доброкачественные), которые приводят к повторной крапивнице.
Кроме того, стресс может вызвать крапивницу, независимо от того, является ли стресс хорошим стрессом (поездка в отпуск) или плохим стрессом (смерть в семье).
Физические ульи
Физические причины крапивницы возникают у 15% людей с крапивницей. Каждая из этих форм физических ульев имеет уникальные особенности, заслуживающие особого внимания:
- Дерматографизм (появление приподнятой красной кожи после царапин)
- Холинергическая крапивница (крапивница, вызванная жарой и потоотделением)
- Крапивница с отсроченным давлением — Давление
- Холодная крапивница — простуда
- Аквагенная крапивница — воздействие воды
- Солнечная крапивница — на солнце
- Вибрационная крапивница — вибрация
Лечение крапивницы
Во многих случаях внешний триггер крапивницы может не быть обнаружен.В этих случаях для контроля симптомов используются лекарства. Неседативные антигистаминные препараты, принимаемые внутрь, являются препаратами выбора для лечения и профилактики крапивницы. Хотя пероральные кортикостероиды иногда используются в течение нескольких дней для уменьшения симптомов, их не следует использовать в течение длительного времени, и следует начать другие методы лечения.
Ксолаир (омализумаб), моноклональное антитело против IgE, значительно улучшает крапивницу более чем у половины пациентов с хронической спонтанной крапивницей.Это единственная в настоящее время одобренная FDA системная терапия хронической крапивницы, резистентной к антигистаминным препаратам. Некоторые пероральные препараты, которые намного дешевле, чем Xolair, также используются не по прямому назначению для лечения хронической крапивницы, включая циклоспорин, сульфасалазин и дапсон; они могут вызывать побочные эффекты и требуют наблюдения. Если крапивница не улучшается с помощью антигистаминной терапии, рекомендуется обсудить возможные методы лечения со своим аллергологом / иммунологом.
Слово от Verywell
Крапивница может буквально перевернуть жизнь человека, поскольку она доставляет дискомфорт и часто влияет на сон и повседневную жизнь человека, будь то дома или на работе.Хотя люди, страдающие крапивницей, не одиноки, для них это не очень утешительно, когда они всю жизнь не знают, почему у них появляются симптомы — и все это может привести к эмоциональному расстройству.
Тем не менее, будьте уверены, что крапивница часто легко лечится лекарствами. Если у вас возникла крапивница, обратитесь за советом к своему врачу, и особенно к специалисту, например, к аллергологу, если крапивница сохраняется более месяца или рецидивирует с течением времени.
18 изображений типичной кожной сыпи
Ваша кожа — самый большой орган вашего тела, поэтому неудивительно, что многие из них могут (и делают) с ней не так.Сыпь на коже — распространенная проблема, которая может затронуть практически любого, независимо от вашего возраста, гигиены или истории болезни.
«Сыпь — это, по сути, воспаление на коже, которое может быть вызвано либо внешним воздействием, либо внутренним фактором», — говорит Джошуа Зейхнер, доктор медицины, директор косметических и клинических исследований в области дерматологии больницы Mount Sinai в Нью-Йорке. По сути, сыпь — это способ вашей кожи сказать вам, что что-то не так, независимо от того, подверглись ли вы воздействию раздражителя или у вас есть основное заболевание.
Объединяющая черта всех высыпаний — воспаление, — объясняет доктор Цайхнер. Воспаление может быть незначительным или сильно повлиять на цвет, текстуру или ощущение вашей кожи — все зависит от типа и степени тяжести вашей сыпи. (Примечание. Некоторые из хронических кожных заболеваний, перечисленных ниже, например акне и розацеа, не могут считаться дерматологами высыпаниями, но их симптомы и методы лечения достаточно похожи на другие высыпания, чтобы включать их.)
Что вызывает кожную сыпь?
Опять же, когда дело доходит до основных причин высыпаний, они, как правило, делятся на две основные категории: снаружи внутрь и наизнанку, объясняет доктор.Цайхнер. Несколько отличительных черт делают их идентификацию и лечение уникальными.
Внешние высыпания, такие как контактный дерматит и стригущий лишай, возникают в результате прямого воздействия внешнего раздражителя, аллергена или организма. Раздражители (вещества, такие как бытовые чистящие средства и химические вещества, которые могут повлиять на кого угодно) и аллергены (вещества, такие как латекс и ядовитый плющ, которые влияют только на людей с определенной аллергией) могут вызывать сыпь, такую как контактный дерматит. Между тем, организмы, живущие на коже, вызывают такие состояния, как стригущий лишай и чесотка.
Сыпь наизнанку возникает из-за генетики, аллергии или инфекций. Генетическая сыпь, такая как экзема или псориаз, возникает из-за того, что ваша кожа или иммунная система вырабатывают их. Аллергические высыпания, такие как сыпь от лекарств, возникают при приеме внутрь аллергена, включая определенные продукты или лекарства. И вирусные инфекции, такие как корь, также могут вызывать сыпь.
Многие из этих высыпаний можно устранить при правильном лечении, за исключением высыпаний наизнанку, вызванных генетикой. «Наши тела генетически запрограммированы на работу определенным образом, и, хотя мы можем держать симптомы под контролем, у нас не обязательно есть постоянное излечение», — говорит доктор.Цайхнер объясняет.
Как определить типичные высыпания на коже и их симптомы
Размер и расположение — это первое, на что обращают внимание при попытке определить сыпь. «То, что локализовано с четкими границами, обычно является работой снаружи внутрь», — говорит доктор Цайхнер, в то время как работа «наизнанку» «может привести к красной злой сыпи по всему телу». Следующие признаки, на которые следует обратить внимание, — это форма, цвет и текстура сыпи.
«Если ваши безрецептурные продукты не работают, вы страдаете от сыпи в течение недели или около того, и она не улучшается, вам следует обратиться к сертифицированному дерматологу», -Цайхнер говорит. «Это то, чему нас учат, и лечение зависит от правильного диагноза». Обязательно сообщите своему врачу, как долго у вас была сыпь и какие-либо другие симптомы, которые вы испытывали (например, лихорадка или затрудненное дыхание).
Впереди вы найдете фотографии типичных высыпаний на коже, а также симптомы, на которые следует обратить внимание. Важно отметить, что сыпь может выглядеть по-разному в зависимости от тона вашей кожи. Некоторые состояния могут не вызывать обесцвечивание более темной кожи, поэтому, если вы не уверены, обратитесь к дерматологу, который поставит правильный диагноз.
1 Экзема
Как это выглядит : В медицине экзема известна как атопический дерматит. Это общий термин для обозначения ряда кожных заболеваний, характеризующихся покраснением, пятнами, шелушением, сухой, потрескавшейся или твердой кожей, которая может выделять прозрачную жидкость при расчесывании. Обычно они скапливаются на внутренней стороне локтей и колен, но могут появляться где угодно на коже.
Другие симптомы, на которые следует обратить внимание : Экзема обычно вызывает зуд и чаще всего встречается у молодых людей, хотя у многих взрослых также есть склонная к экземе кожа.По оценкам Национального института здоровья, около 30% американцев, в основном дети и подростки, страдают от экземы. По словам доктора Цайхнера, холодная, сухая погода и чрезмерное пребывание в воде могут усугубить состояние.
2 Контактный дерматит
Как это выглядит : Контактный дерматит имеет те же симптомы, о которых говорилось выше, и может быть красной сыпью, которая выглядит чешуйчатой или волдырями, в зависимости от причины и степени тяжести.Эта сыпь часто имеет четкую границу.
Другие симптомы, на которые следует обратить внимание : Контактный дерматит появляется после воздействия раздражителя или аллергена, и это наиболее распространенная сыпь, вызванная внешними факторами, говорит доктор Цайхнер. (Это могут быть определенные химические вещества, кислоты, растительные вещества, металлы и многое другое.) Аллергены обычно вызывают блестящую, волдыри, зудящую сыпь, а раздражители, как правило, вызывают сухую, чешуйчатую и менее зудящую сыпь. Он может появиться через несколько часов или дней после заражения.
3 Стригущий лишай
Как это выглядит : Стригущий лишай — распространенная кожная инфекция, вызываемая грибком. Он получил свое название от круглой сыпи, которая часто бывает красной, опухшей и потрескавшейся.
Другие симптомы, на которые следует обратить внимание : Эта сыпь вызывает зуд и может вызвать выпадение волос на коже головы. Этот же грибок также вызывает зуд стопы спортсмена и зуд спортсмена. Стригущий лишай заразен, поэтому во время обострения не прикасайтесь к людям и домашним животным и не делитесь с другими предметами, например полотенцами.
4 Розацеа
Как это выглядит : Розацеа вызывает покраснение и толстую кожу лица, обычно сгруппированную в центре. Легкое покраснение, покалывание и маленькие, заполненные гноем прыщики — другие распространенные признаки этого состояния, которое часто путают с высыпаниями прыщей.
Другие симптомы, на которые следует обратить внимание : При розацеа кожа может казаться грубой, неровной или теплой на ощупь. Покраснение обычно появляется на лбу, носу, щеках и подбородке.Красные, зудящие, чувствительные глаза также связаны с этим заболеванием. Триггеры включают «острую пищу, горячие напитки, алкоголь, экстремальные температуры, а также физический и эмоциональный стресс», — объясняет доктор Цайхнер.
5 Псориаз
Как это выглядит : Псориаз вызывает появление участков утолщенной кожи, чаще всего с серебряными чешуйчатыми чешуйками. Обычно он находится в области локтей, ступней, колен, ладоней и кожи головы.
Другие симптомы, на которые следует обратить внимание : Контрольные весы отличают псориаз от других высыпаний.По данным CDC, до 20% людей с псориазом также страдают псориатическим артритом. Псориаз не заразен; это происходит из-за «чрезмерной активности иммунной системы, приводящей к воспалению кожи», — объясняет доктор Цайхнер.
Правое изображение предоставлено: Тим Кубаки
6 Крапивница
Как это выглядит : Крапивница — это приподнятые рубцы на коже, которые кажутся красными или обесцвеченными. Они варьируются по размеру от небольших шишек до более крупных пятен.
Другие симптомы, на которые следует обратить внимание : Крапивница чаще всего является результатом воздействия аллергенов и может быть признаком серьезной аллергической реакции. Крапивница может не вызывать обесцвечивания более темной кожи, поэтому будьте осторожны, чтобы не пропустить выступающие пятна или рубцы — это может быть признаком крапивницы.
7 Угревая сыпь
Как это выглядит : Угри вызывают красные, обесцвеченные бугорки на коже, а также белые точки, черные точки и кисты.
Другие симптомы, на которые следует обратить внимание : Акне — это наиболее распространенное заболевание кожи, поражающее американцев, говорит доктор Цайхнер, поэтому у вас, вероятно, уже есть опыт борьбы с прыщами. Причины различны, но часто кроются в избытке жира и бактерий на лице, груди или спине, которые могут быть вызваны гормональными проблемами, стрессом, некоторыми продуктами питания и раздражающими продуктами.
8 Опоясывающий лишай
Как это выглядит : Опоясывающий лишай, также известный как опоясывающий герпес, представляет собой пузырчатую сыпь.Он часто появляется полосой или в верхнем квадранте головы, но только на одной стороне тела.
Другие симптомы, на которые следует обратить внимание : Волдыри болезненны и иногда сопровождаются лихорадкой, головной болью и ознобом. Местное покалывание или боль являются обычным явлением до появления волдырей. Опоясывающий лишай может повредить глаза и даже вызвать потерю зрения. Заболевание вызывается тем же вирусом, что и ветряная оспа.
Изображение внизу: Престон Хант
9 Себорейный дерматит
Как это выглядит : Себорейный дерматит — это форма экземы, которая характеризуется появлением чешуйчатых, жирных или жирных пятен на коже, обычно на коже черепа.
Другие симптомы, на которые следует обратить внимание : Это состояние вызывает зуд и может вызвать перхоть и скопление на коже головы. Он также часто встречается на других жирных участках кожи, например на лице и груди, и его трудно лечить. Доктор Цайхнер объясняет, что, хотя точная причина себорейного дерматита неизвестна, организм чрезмерно реагирует на дрожжи на жирных участках кожи, вызывая образование толстых шелушащихся наростов.
Кредит верхнего изображения: Amras666
10 Периоральный дерматит
Как это выглядит : Как и себорейный дерматит, периоральный дерматит вызывает покраснение, воспаление кожи и небольшие пустулы вокруг носа и рта.
Другие симптомы, на которые следует обратить внимание : Вспышки могут вызывать зуд и дискомфорт, и их часто путают с прыщами. Причина периорального дерматита неизвестна, но чрезмерное использование местных кортикостероидов связано с этим заболеванием.
11 Чесотка
Как выглядит : Чесотка — это обесцвеченная пятнистая сыпь, которая может напоминать прыщик на любых пораженных участках кожи. Пациенты также могут заметить крошечные морщинки на коже в том месте, где заросли клещи.
Другие симптомы, на которые следует обратить внимание : Чесотка очень зуд и обычно усиливается ночью. В отличие от других высыпаний в этом списке, эта вызвана заражением клещами. Он очень заразен и легко распространяется при контакте кожи с кожей в людных местах.
Изображение сверху: Cixia
Изображение снизу: Тим Кубаки
12 Наркотическая сыпь
Как это выглядит : Лекарственная сыпь обычно бывает пятнистой, зудящей и красной и может покрывать большие участки кожи.Они могут появиться через несколько дней или недель после приема лекарств.
Другие симптомы, на которые следует обратить внимание : Лекарственная сыпь может быть побочным эффектом или реакцией на новое лекарство; почти любое лекарство может вызвать лекарственную сыпь, но наиболее частыми виновниками являются антибиотики и НПВП. Сыпь может быть не повод для беспокойства, но она может быть признаком серьезной аллергической реакции, особенно если она сочетается с затрудненным дыханием. Немедленно обратитесь к врачу, если у вас возникнут эти симптомы.
13 Красный плоский лишай
Как это выглядит : Пурпурные легионы на внутренней стороне рук, ног, запястий или лодыжек могут указывать на красный плоский лишай, кожную сыпь, вызванную чрезмерной реакцией иммунной системы.
Другие симптомы, на которые следует обратить внимание : Легионы обычно зудят и могут вызывать обесцвечивание кожи по мере заживления. Красный плоский лишай не имеет одной причины — болезни, аллергии и стресс могут спровоцировать высыпания. Это не заразно.
Изображение справа: Джеймс Хейлман, доктор медицины
14 Корь
Как это выглядит : Корь вызывает плоские красные пятна, покрывающие огромные участки кожи.Сыпь часто появляется на лице у линии роста волос, а затем распространяется на стопы.
Другие симптомы, на которые следует обратить внимание : Сыпь сопровождается гриппоподобными симптомами, включая высокую температуру, кашель и насморк. Также часто встречается конъюнктивит (розовый глаз). Молодые люди могут столкнуться с серьезными осложнениями кори, поэтому обратитесь к своему врачу, если вы подозреваете, что они заразились этой болезнью. Корь распространяется, когда инфицированный человек кашляет или чихает, и, по данным CDC, это одно из самых заразных заболеваний.
Кредит верхнего изображения: Майк Блит
15 Заболевания рук, ног и рта
Как выглядит : Заболевание рук, ног и рта названо из-за характерных плоских красных пятен, которые появляются на ладонях, подошвах стоп и вокруг рта.
Другие симптомы, на которые следует обратить внимание. : Пятна со временем могут образовывать пузыри. Также могут появиться симптомы простуды, включая жар и потерю аппетита.Обычно это несерьезно, но очень заразно и может быстро распространяться через кожный контакт или респираторную передачу среди людей любого возраста, особенно в школах.
16 Укус клеща
Как это выглядит : Самая узнаваемая реакция в этом списке — это бычья сыпь — большая красная, похожая на мишень сыпь, которая сигнализирует о ранних стадиях болезни Лайма от укуса инфицированного черноногого клеща. Однако многие укусы клещей не вызывают сыпи; он появляется примерно у 70-80% пациентов с болезнью Лайма.
Другие симптомы, на которые следует обратить внимание : Вы можете обнаружить клеща, прикрепленного к вам, прежде чем появится сыпь, которая обычно вызывает зуд. В частности, бычья сыпь является верным признаком болезни Лайма, хотя у некоторых пациентов она никогда не возникает, поэтому следите за своими симптомами и сообщите своему врачу, как только вы их заметите.
17 Волчанка
Как это выглядит : Волчанка, хроническое аутоиммунное заболевание, вызывающее воспаление во всем теле, часто проявляется красной сыпью в форме бабочки на щеках и носу.Обычно это ухудшается на солнце.
Другие симптомы, на которые следует обратить внимание : Хотя сыпь не оставляет рубцов, она может вызвать обесцвечивание после того, как исчезнет. Сыпь в виде бабочки отличается от язв и чешуйчатых повреждений, также вызванных волчанкой. Каждый случай индивидуален, но местные методы лечения и изменение образа жизни могут помочь исчезнуть сыпь.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Крапивница: изображения, симптомы, лечение и причины
Крапивница — это зудящие розовые рубцы, которые могут появиться где угодно на коже. Крапивница различается по размеру и иногда сливается, покрывая большие участки кожи. Отдельные ульи обычно проходят менее чем за 24 часа, но могут появиться новые. Таким образом, по данным Американской академии дерматологии (AAD), вы можете бороться со случаем крапивницы до шести недель.
«Они имеют тенденцию появляться внезапно и сильно зудят. Люди с ними несчастны. Они могут продлиться всего несколько часов, и тогда их не будет. Или они могут вернуться позже в другом месте », — сказала доктор Мелисса Пилианг, дерматолог клиники Кливленда и член Американской академии дерматологии.
«Для большинства людей, у которых есть крапивница, эпизод закончится, и их кожа станет лучше в течение нескольких дней. Если это не так, вам следует обратиться к дерматологу », — сказала она.
Крапивница — обычное дело, и каждый может заразиться ею. По данным Американского остеопатического колледжа дерматологии (AOCD), от 20 до 30 процентов людей хотя бы раз в жизни заболеют крапивницей.
Симптомы ульев
Как выглядят ульи? Симптомы ульи включают слегка опухшие, приподнятые розовые или красные участки на коже. Вы можете увидеть крапивницу по отдельности или в группе, или соединенные вместе, чтобы покрыть большую часть вашей кожи. Они не покрываются волдырями.
Связанные
«Крапивница — это то, что по определению будет временным.Поражения появляются и исчезают в течение 24 часов. Если у вас есть что-то более продолжительное, то это не улей », — сказала доктор Дженни Мурас, доцент клинической дерматологии Калифорнийского университета в Сан-Франциско и член Американской академии дерматологии.
Редко, но возможно, что крапивница может вызвать отек губ или языка или зуд во рту или горле. «Если вы заметили эти симптомы, обратитесь в отделение неотложной помощи», — сказал Пилианг. Вам понадобится медицинская помощь, чтобы убедиться, что ваши дыхательные пути не закрываются от опухоли.
Причины крапивницы
Скорее всего, вы никогда не узнаете, что вызывает у вас крапивницу. По данным AOCD, у 95 процентов людей с хронической крапивницей причина не установлена.
Тем не менее, стоит обратиться к дерматологу для обследования, потому что вы можете быть среди тех 5 процентов людей, которые могут определить причину возникновения крапивницы.
Причиной крапивницы могут быть:
- Укусы или укусы насекомых
- Основное заболевание или состояние
- Аллергическая реакция
- Сверхактивная иммунная система
- Лекарства
- Еда и напитки, например, цитрусовые, молоко, яйца, арахис, древесные орехи и моллюски
- Стресс
- Солнечный свет
- Пыльца
- Холод
- Давление
- Вибрация
- Упражнение
- Почесывание или растирание кожи
- Горячий и потный
Иногда ты Вы заметите крапивницу сразу после воздействия триггера.Но, по данным AAD, ваша реакция может начаться и через два часа.
Если антигистаминные препараты не дают хороших результатов, врач может порекомендовать стероиды или другие лекарства. chokja / Getty Images stockДиагностика крапивницы
Чтобы диагностировать крапивницу, ваш дерматолог осмотрит вашу кожу и задаст вопросы о ваших симптомах и возможных причинах. Если у вас возникли повторные случаи крапивницы, вы можете вести дневник симптомов, чтобы поделиться с врачом. Отслеживание ваших симптомов и возможных триггеров может помочь определить причину ваших ульев.
Ваш дерматолог также может порекомендовать тесты на аллергию, анализ крови или биопсию кожи, согласно AAD.
Лечение крапивницы
Согласно AOCD, антигистаминные препараты — это лекарство от крапивницы. Но есть несколько ключевых факторов, которые следует учитывать.
AOCD утверждает, что важно:
- Найти достаточно сильный антигистамин
- Использовать правильную дозу
- Продолжать лечение антигистаминным препаратом достаточно долго, чтобы предотвратить будущие вспышки
«Люди совершают ошибку, если они принимать антигистаминные препараты в течение нескольких дней, а затем они прекращаются, и все начинается снова », — сказал Мурас.«Что вы хотите сделать, так это прекратить цикл — принять достаточно антигистаминных препаратов, чтобы он успокоился».
Если антигистаминные препараты не дают хороших результатов, врач может порекомендовать стероиды или другие лекарства.
Зуд от крапивницы можно облегчить с помощью пакета со льдом. «Холод и зуд проходят по одним и тем же нервным путям — вы не можете чувствовать оба одновременно», — сказал Пилианг. «Так что, если ульи очень зудят, можно положить на них пакет со льдом».
Стефани Турротт
Стефани Турротт — писатель, освещающий психическое здоровье, личностный рост, благополучие, семью, еду и личные финансы, а также занимается практически любой другой темой, которая привлекает ее внимание.Когда она не пишет, поищите ее на прогулке с собакой или на велосипеде в долине Лихай в Пенсильвании.
COVID-19 изображений | DermNet NZ
Изображения COVID-19 — коды и концепцииоткрыто
Синонимов:
Изображения сыпи SARS-CoV-2, Изображения высыпаний на коже, вызванных тяжелым острым респираторным синдромом коронавирусом 2
Категории:
Вирусная инфекция, Изображений
Подкатегории:
Красное лицо COVID-19, Экзантема COVID-19, Дерматит рук COVID-19, Сыпь на ногах при COVID-19, Поствоспалительное шелушение, Поствоспалительная гипопигментация, Подозрение на сыпь на COVID-19
МКБ-10:
U07.1
МКБ-11:
RA01, EA00
СНОМЕД CT:
840539006, 840544004, 49882001
Отправьте свою фотографию кожных заболеваний, связанных с COVID-19
> Перейти в библиотеку изображений
См. Приложения для смартфонов, чтобы проверить свою кожу .
[Рекламный контент]
В DermNet NZ
Книги о кожных заболеваниях
Симптомов коронавируса: Дерматологическая организация выпускает руководство по кожной сыпи, связанной с коронавирусом.
ЛОС-АНДЖЕЛЕС — Некоторые кожные высыпания появляются как возможные симптомы нового коронавируса, что побудило некоторых врачей провести дополнительные исследования и дать рекомендации Американской академии дерматологии. «Это было так больно», — сказала Джессика, женщина из Лос-Анджелеса, которая заразилась новым коронавирусом, описывая болезненное красное раздражение на ногах. KABC-TV идентифицирует женщину только по имени, чтобы сохранить конфиденциальность.
У Джессики появился кашель и поднялась температура, но позже у нее появились другие симптомы, которые не были широко связаны с вирусом.
«Я посмотрела вниз, принимала душ и подумала:« О, черт возьми, мой палец на ноге посинел », — вспоминала она. «Я чувствовал, что у меня действительно сильные волдыри.»
Что делает COVID-19 с вашим телом и почему он так легко распространяется?
Когда она попыталась слегка почесать зуд, ее кровеносные сосуды разорвались.
Дерматолог Джессики, доктор Ширли Чи, попала в тупик — пока она не начала изучать зарубежные исследования.
«Когда я впервые увидел эту загадочную сыпь, я просто не знал, что с ней делать», — сказал Чи. 148 пациентов в этой больнице, ни один из которых ранее не принимал лекарства, у каждого пятого была сыпь, связанная с его состоянием, COVID-19.
Американская академия дерматологии выпустила руководство относительно нескольких различных типов сыпи, связанных с COVID-19.
Симптомы варьируются от крапивницы до кори, похожей на сыпь, до состояния, напоминающего обморожение.
Чи подчеркнул важность отдельных пациентов, обращающихся к своему врачу за лечением.
«Вот почему Американская академия дерматологии составляет реестр», и поэтому важно обратиться к врачу, если у вас есть подобные симптомы.»
Если у вас есть вопросы или комментарии по поводу пандемии коронавируса, отправьте их через форму ниже или здесь.
Получайте последние новости, информацию и видео о пандемии нового коронавируса здесь СВЯЗАННЫЕ ИСТОРИИ И ВИДЕО:- Текущие обновления о вспышке коронавируса в США по всему миру
- Данные о коронавирусе: посмотрите, как изгибается кривая случаев COVID-19 в каждом округе Залива
- Все, что вам нужно знать о приюте Залива -разместите заказ
- Коронавирус Записка врача: Др.Алок Патель рассказывает о пандемии COVID-19
- Калькулятор стимулов: сколько денег вы должны ожидать от счета за помощь в связи с коронавирусом
- СМОТРЕТЬ: интерактивная ратуша ABC7 «Гонка и коронавирус: разговор в районе залива»
- Что нужно арендаторам района залива чтобы узнать об арендных платежах, выселении в условиях вспышки COVID-19
- Вот как укрытие на месте, заказы на пребывание дома могут замедлить распространение COVID-19
- Коронавирус Хронология: отслеживание основных моментов пандемии COVID-19 в районе залива Сан-Франциско /
- Коронавирус и новая норма жизни в районе залива Сан-Франциско — Дневники COVID-19
- Счастливый час становится виртуальным, поскольку люди пытаются быть общительными во время социального дистанцирования во время кризиса COVID-19
- Вспышка коронавируса: Вот почему вы должны практиковать «социальное дистанцирование»
- DRONEVIEW7: Как выглядит район залива во время поездки по Сан-Франциско из-за коронавируса
- ABC7 пустые улицы, закрытые предприятия
- Симптомы, профилактика и способы подготовки к вспышке COVID-19 в США
- Список магазинов и компаний, закрывающихся из-за пандемии коронавируса
- Отмененные штрафы за просрочку платежа, бесплатные услуги доступны в условиях COVID-19 кризис
- Вот как вы можете помочь во время пандемии COVID-19
- Как поддерживать учебу во время закрытия школ
- Никаких масок, но вот более 100 продуктов, которые могут помочь защитить вас от новых микробов коронавируса
- Вот некоторые из историй худшие пандемии, унесшие жизни миллионов
- Азиатское сообщество борется с расизмом, ксенофобией, фанатизмом, пока мир борется с COVID-19
Copyright © 2021 KABC-TV.
