Недостаток йода (йоддефицит) у детей: симптомы, диагностика, лечение
И.Д.Быкова врач-педиатр высшей категории, Е.В.Штуль врач-педиатр высшей категории
Введение На амбулаторном приеме в детской поликлинике педиатры довольно часто сталкиваются с разнообразными жалобами со стороны родителей на состояние здоровья их детей. Утомляемость, слабость, сонливость, снижение памяти, внимания, снижение успеваемости в школе, задержка психомоторного развития на 1-м году жизни, частые простудные заболевания, склонность к отекам, сухость кожи, выпадение волос или нарушение их роста, ломкость ногтей, задержка прорезывания зубов или дефекты эмали, запоры, анемия, отставание в росте, излишняя прибавка в весе, нарушения менструального цикла у девочек, гипотермия. — грамотный педиатр при наличии хотя бы одной из таких проблем у ребенка любого возраста обязательно подумает о необходимости исключения патологии щитовидной железы, в частности о дефиците йода в организме, и проконсультируется с эндокринологом.
Среди всей патологии эндокринной системы заболевания щитовидной железы занимают ведущее место, а йоддефицитные состояния являются одними из самых распространенных неинфекционных заболеваний человека.[4] В настоящее время доказано, что помимо формирования зоба, дефицит йода оказывает и другие неблагоприятные воздействия на здоровье человека. Патология щитовидной железы — зачастую это нетоксический зоб — является самым распространённым проявлением заболевания эндокринной системы у детей.
Недостаток йода создает новые условия для работы организма и его систем, для обмена веществ:
- снижение внимания и памяти;
- отсталость в умственном и физическом развитии из-за поражения мозга на разных этапах формирования;
- замедление роста ребёнка;
- снижение интеллекта;
- быстрая утомляемость;
- снижение иммунитета и работоспособности;
- акушерские проблемы;
- увеличение частоты врожденных уродств, мертворождений, повышение перинатальной и младенческой смертности;
- поражение зрительного и слухового анализаторов;
- неврологические нарушения;
- патологии сердечно-сосудистой и опорно-двигательной систем;
- нарушение функций щитовидной железы, развитие зоба.

Основную группу риска развития йододефицитных заболеваний составляют беременные, кормящие женщины и дети в возрасте до 3 лет и подростки. В России вновь зарегистрировано нарастание частоты случаев кретинизма (тяжелой умственной отсталости), связанного с внутриутробным дефицитом йода идефицита йода в питании, приводящих к инвалидизации и социальной дезадаптации. Йод входит в состав гормонов щитовидной железы и отвечает за развитие и нормальное функционирование нервной системы ребёнка, участвует в формировании интеллекта, контролирует рост и физическое развитие, стимулируют обменные процессы, участвует в развитии всех органов и систем. Тиреоидные гормоны (ТГ) обладают широким диапазоном действия. Их роль важна в жизнедеятельности человека любого возраста, но особенно велика роль гормонов щитовидной железы в период внутриутробной и ранней постнатальной жизни. Наиболее важным действием ТГ в детском возрасте является анаболический эффект.
В отличие от других анаболических гормонов ТГ не только и даже не столько контролируют линейный рост, сколько регулируют процессы дифференцирования тканей. Именно под влиянием ТГ дети не только растут, но и созревают, взрослеют. В период внутриутробной жизни под контролем ТГ осуществляются процессы эмбриогенеза, дифференцируются и созревают практически все органы и системы.[5] Исключительное действие ТГ оказывают на формирование и созревание мозга. Никакие другие гормоны подобным эффектом не обладают. На ранних этапах внутриутробной жизни под влиянием тиреоидных гормонов закладываются и формируются основные функции мозга.
Именно под влиянием ТГ дети не только растут, но и созревают, взрослеют. В период внутриутробной жизни под контролем ТГ осуществляются процессы эмбриогенеза, дифференцируются и созревают практически все органы и системы.[5] Исключительное действие ТГ оказывают на формирование и созревание мозга. Никакие другие гормоны подобным эффектом не обладают. На ранних этапах внутриутробной жизни под влиянием тиреоидных гормонов закладываются и формируются основные функции мозга.
Сроки дифференцирования мозга четко ограничены во времени. Дефицит ТГ на любом из этих этапов приводит к тому, что мозг останавливается в развитии, подвергается дегенеративным изменениям. В большинстве регионов России в природной окружающей среде содержится недостаточное количество йода. В то же время известно, что йод является необходимым компонентом для синтеза гормонов щитовидной железы. Следовательно, дефицит йода в окружающей природной среде приводит к снижению синтеза тиреоидных гормонов (ТГ), т. е. является причиной снижения функциональной активности щитовидной железы Наиболее частым проявлением дефицита йода в окружающей среде является наличие зобной эндемии. Зоб в условиях дефицита йода формируется у человека в любом возрасте, наиболее часто — в пубертатном. При этом постепенно нарастают проявления гипотиреоза, хотя в детском и подростковом возрасте клинически выраженные формы заболевания встречаются крайне редко.
Зоб в условиях дефицита йода формируется у человека в любом возрасте, наиболее часто — в пубертатном. При этом постепенно нарастают проявления гипотиреоза, хотя в детском и подростковом возрасте клинически выраженные формы заболевания встречаются крайне редко.
В то же время при гормональном обследовании более чем у половины детей и подростков с увеличенной щитовидной железой выявляются признаки так называемого субклинического гипотиреоза: наблюдается тенденция к снижению или низкий уровень Т4, нормальное или несколько повышенные значения Т3 и повышение уровня ТТГ. Дети с зобом имеют худшие показатели физического и полового развития, хуже обучаются в школе, состояние их здоровья по многим показателям хуже: они чаще и тяжелее болеют, чаще имеют хронические заболевания, изменения со стороны сердечно-сосудистой системы, показателей крови и др. Специфические клинические симптомы йододефицитных заболеваний часто отсутствуют. Это объясняет позднюю обращаемость к эндокринологу и запущенность патологий.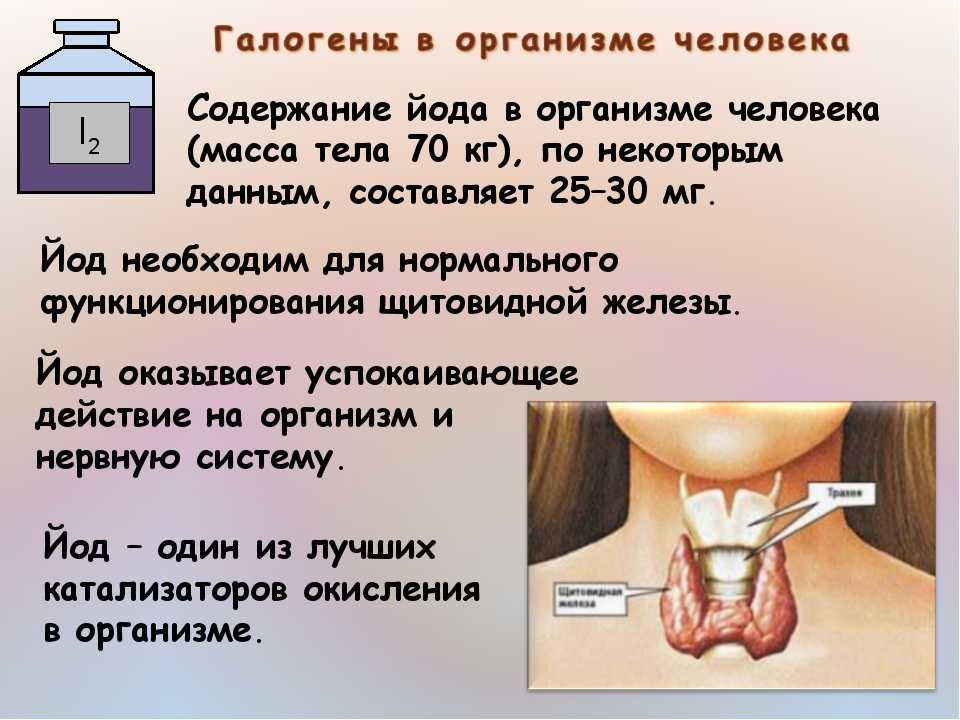
Для правильной постановки диагноза большое значение имеет УЗИ щитовидной железы и определение уровня гормонов щитовидной железы. Для определения уровня гормонов используются тест-системы с высокой функциональной чувствительностью. Своевременно проведенное обследование позволяет избежать ошибок в диагностике заболеваний щитовидной железы и назначить адекватную терапию. На 40-й сессии ООН в сентябре 2005 года Комитет по правам ребенка ООН рассмотрел регулярные отчеты стран по выполнению обязательств Конвенции о правах ребенка, в том числе отчет, предоставленный Российской Федерацией. Комитет выразил обеспокоенность по поводу расстройств, связанных с недостаточностью йода в России, и призвал активизировать профилактические меры и принять закон о повсеместном йодировании соли и обеспечить его строгое соблюдение. Заключения экспертов ООН полностью согласуются с главными темами Ежегодного послания Президента РФ Федеральному Собранию РФ, посвященными острой необходимости оптимизации демографической ситуации в России.
В связи с этим наиболее актуальным вопросом в настоящее время является организация профилактических мероприятий, позволяющих повысить потребление йода населением до физиологического уровня. С этой целью проводится массовая (слепая), групповая и индивидуальная йодная профилактика. Массовая йодная профилактика предусматривает продажу йодированной соли. Ежедневное употребление такой соли в привычных для пациента количествах (5-10 г) позволяет получать в сутки 150-200 мкг йода. В результате человек получает адекватное количество йода с питанием — около 150–200 мкг. Проведение популяционной профилактики йододефицитных заболеваний при помощи йодированной соли — это эффективный, апробированный и признанный во всем мире метод Под особым контролем при проведении йодной профилактики должны находиться группы населения с наибольшим риском развития ЙДЗ и наиболее тяжелыми последствиями йодного дефицита: -женщины детородного возраста, -беременные и кормящие женщины, -дети(0-3 лет) и подростки.
По рекомендации Всемирной организации Здравоохранения для удовлетворения потребности организма в йоде приняты следующие нормы его ежедневного потребления: -для детей грудного возраста (0–2 лет) — 50 мкг; -для детей младшего возраста (2–6 лет) — 90 мкг; -для детей школьного возраста (7–12 лет) — 120 мкг; -для детей старшего возраста и взрослых (от 12 лет и старше) — 150 мкг; -для беременных и кормящих женщин — 250 мкг йода. Назначение фармакологических препаратов, содержащих строго фиксированную дозировку калия йодида, позволяет эффективно восполнять возросшие потребности организма Для младенцев, находящихся на грудном вскармливании, данный вопрос решается путем коррекции питания самой матери, в котором большое значение придается регулярному приему в период лактации.
Для детей, не получающих материнское молоко с рождения либо после третьего—шестого месяца жизни, единственными продуктами детского питания, которые могут обеспечить их необходимым количеством йода, остаются обогащенные микроэлементом искусственные молочные смеси (заменители женского молока) и каши на их основе. женского молока, Во втором полугодии жизни необходимо дополнительное назначение йода в составе фармакологических таблетированных препаратов и (или) продуктов прикорма (каши, натуральные продукты). Если мать кормит грудью, а йодную профилактику по каким-либо причинам не получает, ребенок нуждается в ежедневном приеме не менее 90 мкг. Дети в возрасте от 1 года до 3 лет Уровень содержания йода в соли при проведении массовых профилактических мероприятий соответствует потребностям взрослого человека, получающего от 4 до 10 г поваренной соли в сутки. У детей, особенно не достигших трехлетнего возраста, потребность в натрии в несколько раз ниже, а потребность в йоде лишь не намного меньше, чем у взрослых, и составляет 90 мкг в сутки.
женского молока, Во втором полугодии жизни необходимо дополнительное назначение йода в составе фармакологических таблетированных препаратов и (или) продуктов прикорма (каши, натуральные продукты). Если мать кормит грудью, а йодную профилактику по каким-либо причинам не получает, ребенок нуждается в ежедневном приеме не менее 90 мкг. Дети в возрасте от 1 года до 3 лет Уровень содержания йода в соли при проведении массовых профилактических мероприятий соответствует потребностям взрослого человека, получающего от 4 до 10 г поваренной соли в сутки. У детей, особенно не достигших трехлетнего возраста, потребность в натрии в несколько раз ниже, а потребность в йоде лишь не намного меньше, чем у взрослых, и составляет 90 мкг в сутки.
Поэтому количество йода, получаемого ребенком с поваренной солью, не может быть достаточным. Для восполнения дефицита этого микроэлемента в данной возрастной группе в обязательном порядке должны использоваться физиологические дозы йода в составе таблетированных препаратов йодида калия.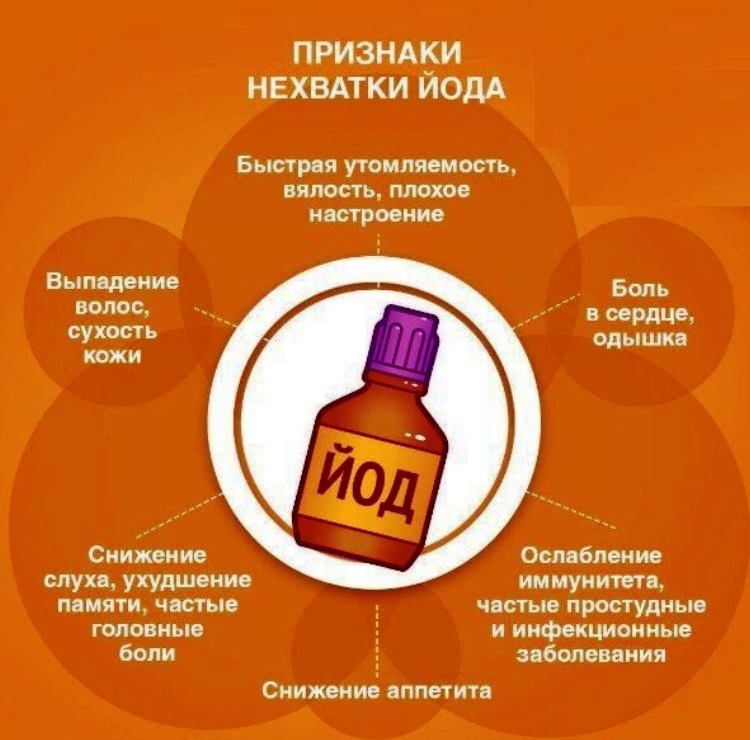 Пубертатный период В период полового созревания функция щитовидной железы претерпевает определенные изменения, связанные с адаптацией к быстрому темпу роста и развития. Рекомендуются такие же дозы йода, как и взрослым, — 150 мкг в сутки. Предпочтительным методом профилактики эндемического зоба у подростков можно считать назначение препаратов калия йодида.
Пубертатный период В период полового созревания функция щитовидной железы претерпевает определенные изменения, связанные с адаптацией к быстрому темпу роста и развития. Рекомендуются такие же дозы йода, как и взрослым, — 150 мкг в сутки. Предпочтительным методом профилактики эндемического зоба у подростков можно считать назначение препаратов калия йодида.
Для лечения эутиреоидного эндемического зоба у детей и подростков, как правило, достаточно назначение препаратов йода в физиологической дозе 150–200 мкг в день. Нормализация размеров щитовидной железы происходит обычно в течение полугода. При отсутствии эффекта через 6 месяцев лечения препаратами йода назначают терапию препаратами тироксина. В этом случае после нормализации размеров щитовидной железы тиреоидные гормоны отменяют и назначают пожизненный прием йода в «поддерживающей» дозе 100– 150 мкг в сутки. Однако в каждом конкретном случае лечение проводится индивидуально. Цель работы. Оценить эффективность применения препаратов йода у беременных, кормящих матерей, детей первого года жизни целью профилактики йоддефицитных состояний Материалы и методы Проведено на базе КГБУЗ городской поликлинике № 15 в педиатрическом отделении. Проведен анализ ведения дородовых патронажей женщин состоящих на учете по беременности, своевременность постановки их на учет по беременность, сроков назначения и регулярности приема йодсодержащих препаратов, анализа амбулаторных карт детей первого года жизни, приема кормящими матерями йодсодержащих препаратов, рациональный выбор адаптированных смесей у детей , находящихся на искусственном вскармливании, приема йодсодержащих препаратов в течении первого года жизни на данных участках за 2010-2014 годы.
Проведен анализ ведения дородовых патронажей женщин состоящих на учете по беременности, своевременность постановки их на учет по беременность, сроков назначения и регулярности приема йодсодержащих препаратов, анализа амбулаторных карт детей первого года жизни, приема кормящими матерями йодсодержащих препаратов, рациональный выбор адаптированных смесей у детей , находящихся на искусственном вскармливании, приема йодсодержащих препаратов в течении первого года жизни на данных участках за 2010-2014 годы.
Проанализировано 486 дородовых патронажей, 1493 амбулаторных карт. Результаты и обсуждение В качестве препарата для профилактики был выбран йодомарин. Использование данного препарата в практике педиатрической на участках имеет применение более 10 лет. В связи с недостаточной информированностью матерей по проблеме йоддефицитных состояний и их последствий в течении последних пяти лет усилена работа с беременными, матерями детей первого года жизни с целью предотвращения йоддефицитных состояний. Профилактики рождения детей с ВПР, неврологическими заболеваниями, особенно предотвращения случаев кретинизма, профилактики анемии, нарушений физического развития, интеллектуальных нарушений. В результате работы надо отметить повышения процента беременных принимающих йодомарин во время беременность, В 2010г 87% применяли йодомарин во время беременности. В 2011г процент вырос до 90%., 2012г до 90.5%, 2013г до 92.5% . К 2014 процент беременных принимавших йодомарин во время беременности достиг 96.5%.
Профилактики рождения детей с ВПР, неврологическими заболеваниями, особенно предотвращения случаев кретинизма, профилактики анемии, нарушений физического развития, интеллектуальных нарушений. В результате работы надо отметить повышения процента беременных принимающих йодомарин во время беременность, В 2010г 87% применяли йодомарин во время беременности. В 2011г процент вырос до 90%., 2012г до 90.5%, 2013г до 92.5% . К 2014 процент беременных принимавших йодомарин во время беременности достиг 96.5%.
В качестве профилактики йоддефицитных состояний на первом году жизни рекомендовано употребление кормящими матерями йодомарина в дозе 200 мкг\сутки и использование у детей на искусственном вскармливании только адаптированных смесей. У детей старше года применялся йодомарин в дозе 100 мкг\сутки. В результате за последние 5 лет в поликлинике не было случаев рождения детей с врожденным гипотиреозом. Количество детей рожденных с транзиторными нарушениями щитовидной железы от 25 случаев в 2010 году, до 17 случаев в 2014 году.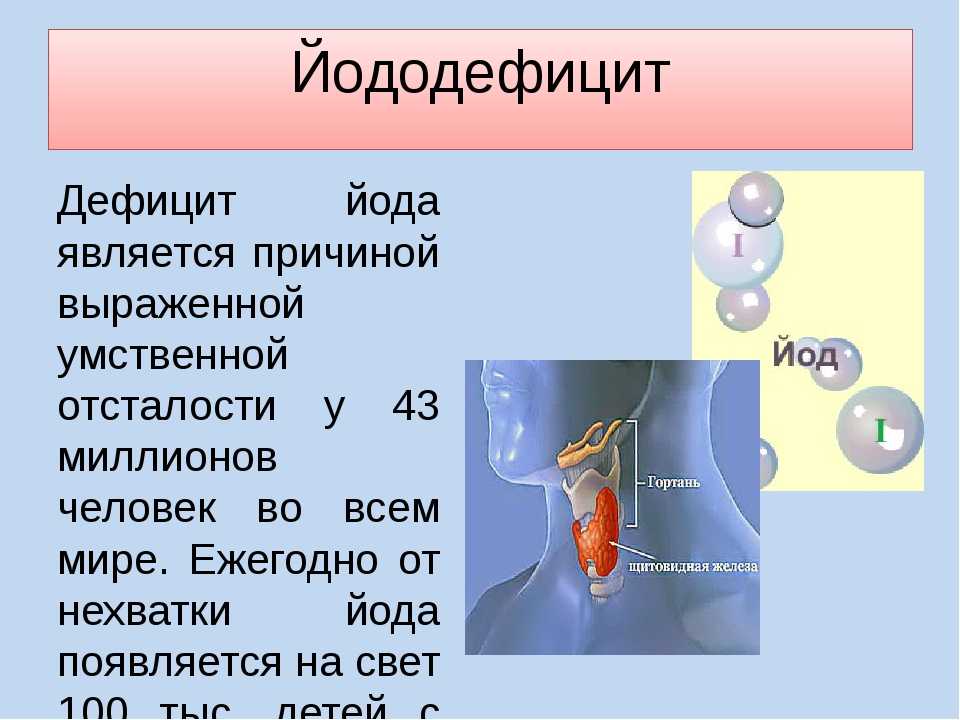 В результате за последние 5 лет отмечается снижение количества детей с формированием пороков развития, анемии, неврологическими расстройствами, задержкой физического развития на первом году жизни.
В результате за последние 5 лет отмечается снижение количества детей с формированием пороков развития, анемии, неврологическими расстройствами, задержкой физического развития на первом году жизни.
ЙОД
Минздрав напоминает: йод полезен для здоровья
По данным Минздрава РФ, нехватку йода в организме испытывают в той или иной степени до 70% россиян. Так, среднестатистический москвич потребляет от 40 до 80 мкг йода в день вместо нормы в 100 мкг. В каких случаях недостаток йода становится опасным для здоровья, и как снизить риск заболеваний, «КП» узнала у вице-председателя Российской ассоциации эндокринологов Галины Мельниченко.
МЕНЬШЕ ЙОДА – НИЖЕ IQ
«Хранилищем» йода в нашем организме, а также «производителем» йодосодержащих гормонов (тироксина, трийодтиронина) является щитовидная железа. Йод регулирует обмен веществ, стимулирует работу клеток иммунной системы. За всю жизнь мы употребляем извне не более одной чайной ложки йода, но дефицит этого микроэлемента – в зависимости от уровня нехватки – способен вызывать раздражительность, быструю утомляемость, потливость, головные боли, резкое изменение веса, ухудшение памяти, проблемы с сердечно-сосудистой и дыхательной системой.
Самые заметные проявления йодного дефицита – когда в области шеи вырастает зоб (происходит увеличение щитовидной железы, причем, к старости в ней могут образоваться токсические узлы), а также – низкий интеллект (кретинизм).
– Особая группа – беременные и кормящие матери: им нужно почти в два раза больше йода, чем обычному взрослому человеку, – поясняет вице-председатель Российской ассоциации эндокринологов, директор института клинической эндокринологии ФГБУ «Эндокринологический научный центр» Минздрава России Галина Мельниченко. – Нехватка йода провоцирует выкидыши, мертворождения, возрастает риск, что ребенок родится с отклонениями. У плода до 16 недели нет своей щитовидной железы, зато буквально с первых дней жизни эмбриону необходим мамин гормон – тирoксин. В противном случае могут возникнуть проблемы с развитием зрения, слуха. Тяжелый йододефицит чреват умственной отсталостью малыша. Хотя даже легкая степень нехватки йода приводит к тому, что уровень IQ ребенка будет на 10 — 15 пунктов ниже, чем у сверстников из благополучных в плане йода регионов.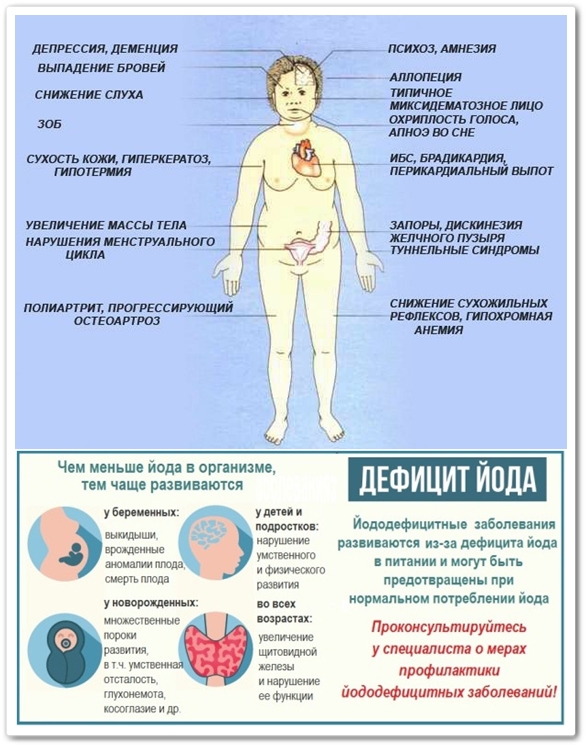 Чаще всего речь идет об IQ ниже 100, рассеянности, дефиците внимания, заторможенности – таким образом, недополученный йод может сыграть плохую шутку с будущей успеваемостью ребенка в школе и вообще с его успешностью.
Чаще всего речь идет об IQ ниже 100, рассеянности, дефиците внимания, заторможенности – таким образом, недополученный йод может сыграть плохую шутку с будущей успеваемостью ребенка в школе и вообще с его успешностью.
СКОЛЬКО ВАМ ЙОДА?
На 90% наш организм получает йод из пищевых продуктов, остальные 10% поступают с водой и воздухом. Больше всего повезло жителям приморских регионов, ведь там и вода, и почва, и растения богаты йодом. Вдобавок им легче разнообразить свое питание морепродуктами. Кальмары, мидии, крабы, морская капуста – все это насыщает организм необходимым микроэлементом. Но что делать, скажем, москвичам, чтобы не подвергать свое здоровье неоправданному риску?
– Высчитывать с калькулятором количество потребляемого йода, конечно, не нужно, – успокаивает наш эксперт. – Чтобы восполнить суточную дозу йода, достаточно заменить обычную соль на йодированную. Ежедневной нормы соли – 5-7 г в день (1 чайная ложка) – достаточно и для наполнения организма йодом. Тяжелым йодным дефицитом считается потребление 20 и менее мкг йода в сутки.
Тяжелым йодным дефицитом считается потребление 20 и менее мкг йода в сутки.
Также для профилактики диетологи советуют включать в меню свеклу, морковь, картофель, капусту, салат, хурму, яблоки, виноград, сливы, гречку, пшенку, сыр, творог, молоко.
УРОКИ ИСТОРИИ
Портреты людей с зобами можно встретить в интерьерах дворцов, где жила испанская и французская знать, старинных домах швейцарских богачей. Но лишь в начале 20 века ученые стали специально определять регионы с дефицитом йода. В том числе, к зонам с наиболее тяжелой нехваткой йода эксперты отнесли Швейцарские Альпы, и именно там начали использовать для профилактики болезней йодированную соль. Средство оказалось дешевым и эффективным. Молодая Советская Россия одной из первых переняла полезный опыт.
Уже в 1927 году советские специалисты совершили ряд поездок по стране, чтобы выявить регионы с низким уровнем йода. В итоге были открыты противозобные диспансеры, в рацион рабочих и колхозников вводили йодированную соль, детям дополнительно давали препараты йодида калия. К началу 50-х годов серьезный йододефицит удалось ликвидировать.
К началу 50-х годов серьезный йододефицит удалось ликвидировать.
Сейчас в 113 странах действуют законы о профилактике йододефицита с помощью йодированной соли. Такую соль используют в пищевой промышленности, кафе и ресторанах. В ряде стран она даже вытеснила обычную соль на прилавках магазинов. А простую соль начали продавать в аптеках, поскольку в некоторых ситуациях пациентам назначают безйодную диету (например, при лечении радиоактивным йодом после операций из-за рака щитовидки). В России пока аналогичных законов нет, поэтому йодированную соль потребители покупают, руководствуясь собственными познаниями и предпочтениями.
В 2010 году президентом РФ утверждена Доктрина продовольственной безопасности, которая предусматривает производство пищевых продуктов массового потребления, обогащенных витаминами, йодом и другими минеральными веществами. Благодаря этому привычные продукты могли бы стать помощниками в борьбе с дефицитом важных веществ. Так, 200-300 г хлеба, выпеченного с йодированной солью, закрывают около 50% суточной потребности организма взрослого человека в йоде.
Планируется, что к 2020 году доля обогащенных продуктов достигнет 40 — 50% от общего объема производства. Но пока подобные установки носят добровольный характер для рынка, поэтому в реальности цифры не самые радужные. Несмотря на рекомендации Роспотребнадзора, только 14% предприятий выпускают обогащенные пищевые продукты. По хлебу и хлебобулочным изделиям объем обогащенной продукции составляет 6,4%, по «молочке» – 3,1%, по напиткам – 8,1%.
ЦИФРЫ И ФАКТЫ
По данным Государственного доклада «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2012 году» более 50% субъектов РФ являются йоддефицитными.
Более 60% россиян проживают в регионах с природно-обусловленным дефицитом йода. К зонам риска относятся: Ингушетия, Дагестан, Кабардино-Балкария, Карачаево-Черкессия, Чечня, Ненецкий автономный округ, Астраханская область, Республики Адыгея, Тыва, Иркутская область, Республики Алтай и Бурятия, Алтайский край, Кемеровская, Томская, Амурская, Ульяновская области, Чувашская Республика, Саратовская, Брянская, Орловская, Владимирская, Ивановская области и др.
Ежегодно из-за дефицита йода специализированная эндокринологическая помощь нужна более 1,5 млн взрослых россиян и 650 тыс. детей с заболеваниями щитовидной железы.
Зоб – Симптомы и причины
Обзор
Увеличение щитовидной железы
Увеличение щитовидной железы
Широко распространенное увеличение щитовидной железы может привести к увеличению железы намного больше ее обычного размера (слева) и вызвать заметное выпячивание на шее (справа).
Зоб (ГОИ-тур) – неравномерное увеличение щитовидной железы. Щитовидная железа представляет собой железу в форме бабочки, расположенную у основания шеи чуть ниже кадыка.
Зоб может быть общим увеличением щитовидной железы или результатом неравномерного роста клеток, который формирует один или несколько бугорков (узлов) в щитовидной железе. Зоб может быть связан с отсутствием изменений в функции щитовидной железы или с увеличением или уменьшением гормонов щитовидной железы.
Наиболее распространенной причиной зоба во всем мире является недостаток йода в рационе. В Соединенных Штатах, где широко распространено употребление йодированной соли, зоб вызывается состояниями, изменяющими функцию щитовидной железы, или факторами, влияющими на рост щитовидной железы.
Лечение зависит от причины зоба, симптомов и осложнений, вызванных зобом. Небольшие зобы, которые незаметны и не вызывают проблем, обычно не требуют лечения.
Товары и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — электронное издание
Симптомы
У большинства людей с зобом нет никаких признаков или симптомов, кроме припухлости у основания шеи. Во многих случаях зоб настолько мал, что его обнаруживают только во время планового медицинского осмотра или визуализирующего обследования при другом заболевании.
Другие признаки или симптомы зависят от того, изменяется ли функция щитовидной железы, насколько быстро растет зоб и препятствует ли он дыханию.
Низкая активность щитовидной железы (гипотиреоз)
Признаки и симптомы гипотиреоза включают:
- Усталость
- Повышенная чувствительность к холоду
- Повышенная сонливость
- Сухая кожа
- Запор
- Мышечная слабость
- Проблемы с памятью или концентрацией внимания
Гиперфункция щитовидной железы (гипертиреоз)
Признаки и симптомы гипертиреоза включают:
- Потеря веса
- Учащенное сердцебиение (тахикардия)
- Повышенная чувствительность к теплу
- Повышенная потливость
- Тремор
- Раздражительность и нервозность
- Мышечная слабость
- Частая дефекация
- Изменения менструального цикла
- Проблемы со сном
- Высокое кровяное давление
- Повышенный аппетит
У детей с гипертиреозом также может быть следующее:
- Быстрый рост в высоту
- Изменения в поведении
- Рост костей превышает ожидаемый рост для возраста ребенка
Обструктивный зоб
Размер или положение зоба могут препятствовать проходу дыхательных путей и гортани. Признаки и симптомы могут включать:
Признаки и симптомы могут включать:
- Затрудненное глотание
- Затрудненное дыхание при физической нагрузке
- Кашель
- Охриплость
- Храп
Запись на прием в клинике Майо
Из клиники Мэйо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Причины
Как работает щитовидная железа
Гипофиз и гипоталамус
Гипофиз и гипоталамус
Гипофиз и гипоталамус расположены в головном мозге и контролируют выработку гормонов.
Щитовидная железа вырабатывает два гормона: тироксин (Т-4) и трийодтиронин (Т-3). Когда щитовидная железа высвобождает T-4 и T-3 в кровоток, они играют роль во многих функциях организма, включая регуляцию:
- Преобразование пищи в энергию (метаболизм)
- Температура тела
- Частота сердечных сокращений
- Артериальное давление
- Другие гормональные взаимодействия
- Рост в детстве
Щитовидная железа также вырабатывает кальцитонин, гормон, который помогает регулировать количество кальция в крови.
Как регулируется щитовидная железа
Гипофиз и гипоталамус контролируют скорость, с которой Т-4 и Т-3 производятся и выпускаются.
Гипоталамус представляет собой специализированную область в основании головного мозга. Он действует как термостат для поддержания баланса во многих системах организма. Гипоталамус сигнализирует гипофизу о необходимости выработки гормона, известного как тиреотропный гормон (ТТГ).
Гипофиз, расположенный ниже гипоталамуса, выделяет определенное количество ТТГ в зависимости от того, сколько Т-4 и Т-3 находится в крови. Щитовидная железа, в свою очередь, регулирует выработку гормонов на основе количества ТТГ он получает из гипофиза.
Причины зоба
Узлы щитовидной железы
Узлы щитовидной железы
Увеличение щитовидной железы может привести к увеличению железы намного больше ее обычного размера и вызвать заметное выпячивание на шее. Это может быть вызвано одиночными или множественными узлами (шишками) в щитовидной железе или аутоиммунным процессом.
Это может быть вызвано одиночными или множественными узлами (шишками) в щитовидной железе или аутоиммунным процессом.
Ряд факторов, которые влияют на функцию или рост щитовидной железы, могут привести к зобу.
- Дефицит йода. Йод необходим для производства гормонов щитовидной железы. Если человек не получает достаточного количества йода с пищей, выработка гормонов падает, и гипофиз дает сигнал щитовидной железе вырабатывать больше. Этот повышенный сигнал приводит к росту щитовидной железы. В Соединенных Штатах эта причина встречается редко из-за добавления йода в поваренную соль.
- Болезнь Хашимото. Болезнь Хашимото — это аутоиммунное заболевание, вызванное атакой иммунной системы на здоровые ткани. Поврежденные и воспаленные ткани щитовидной железы не производят достаточного количества гормонов (гипотиреоз). Когда гипофиз обнаруживает снижение и побуждает щитовидную железу вырабатывать больше гормонов, щитовидная железа может увеличиться.

- Базедова болезнь. Другое аутоиммунное заболевание, называемое болезнью Грейвса, возникает, когда иммунная система вырабатывает белок, имитирующий ТТГ . Этот белок-изгой побуждает щитовидную железу к чрезмерной выработке гормонов (гипертиреоз) и может привести к росту щитовидной железы.
- Узлы щитовидной железы. Узелок – это неравномерный рост клеток щитовидной железы, образующий шишку. У человека может быть один узел или несколько узлов (многоузловой зоб). Причина образования узелков не ясна, но может быть несколько факторов — генетика, диета, образ жизни и окружающая среда. Большинство узлов щитовидной железы не являются раковыми (доброкачественными).
- Рак щитовидной железы. Рак щитовидной железы встречается реже, чем другие виды рака, и обычно поддается лечению. Около 5% людей с узлами щитовидной железы обнаруживают рак.
- Беременность.
 Гормон, вырабатываемый во время беременности, хорионический гонадотропин человека (ХГЧ), может вызывать повышенную активность щитовидной железы и ее небольшое увеличение.
Гормон, вырабатываемый во время беременности, хорионический гонадотропин человека (ХГЧ), может вызывать повышенную активность щитовидной железы и ее небольшое увеличение. - Воспаление. Тиреоидит — это воспаление щитовидной железы, вызванное аутоиммунным заболеванием, бактериальной или вирусной инфекцией или приемом лекарств. Воспаление может вызвать гипертиреоз или гипотиреоз.
Факторы риска
Зоб может развиться у любого человека. Он может присутствовать при рождении или возникать в любое время на протяжении всей жизни. Некоторые распространенные факторы риска зоба включают:
- Недостаток йода в пище. Йод содержится главным образом в морской воде и в почве в прибрежных районах. В частности, в развивающихся странах повышенному риску подвержены люди, в рационе которых недостаточно йода или которые не имеют доступа к продуктам с добавками йода. Это редкость в Соединенных Штатах.
- Быть женщиной.
 Женщины более склонны к развитию зоба или других заболеваний щитовидной железы.
Женщины более склонны к развитию зоба или других заболеваний щитовидной железы. - Беременность и менопауза. Проблемы с щитовидной железой у женщин чаще возникают во время беременности и менопаузы.
- Возраст. Зоб чаще встречается после 40 лет.
- Семейный анамнез. Семейный анамнез зоба или других заболеваний щитовидной железы увеличивает риск развития зоба. Кроме того, исследователи выявили генетические факторы, которые могут быть связаны с повышенным риском.
- Лекарства. Некоторые медицинские препараты, в том числе сердечный препарат амиодарон (Пацерон) и психиатрический препарат литий (Литобид), повышают риск.
- Радиационное облучение. Ваш риск увеличивается, если вы проходили лучевую терапию в области шеи или груди.
Осложнения
Зоб сам по себе обычно не вызывает осложнений. Внешний вид может быть неприятным или смущающим для некоторых людей. Большой зоб может препятствовать проходу дыхательных путей и гортани.
Большой зоб может препятствовать проходу дыхательных путей и гортани.
Изменения в продукции гормонов щитовидной железы, которые могут быть связаны с зобом, могут вызывать осложнения во многих системах организма.
By Mayo Clinic Staff
Related
Associated Procedures
Products & Services
Nutrition: Effects of iodine deficiency
- All topics »
- A
- B
- C
- D
- E
- Ф
- Г
- H
- I
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- U
- V
- W
- X
- Y
- Z
- Ресурсы »
- Бюллетени
- Факты в картинках
- Мультимедиа
- Публикации
- Вопросы и Ответы
- Инструменты и наборы инструментов
- Популярный »
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- оспа обезьян
- All countries »
- A
- B
- C
- D
- E
- F
- G
- H
- I
- J
- K
- L
- M
- N
- О
- Р
- В
- R
- S
- T
- U
- V
- W
- X
- Y
- Z
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- ВОЗ в странах »
- Статистика
- Стратегии сотрудничества
- Украина ЧП
- все новости »
- Выпуски новостей
- Заявления
- Кампании
- Комментарии
- События
- Тематические истории
- Выступления
- Прожекторы
- Информационные бюллетени
- Библиотека фотографий
- Список рассылки СМИ
- Заголовки »
- Сконцентрируйся »
- Афганистан кризис
- COVID-19 пандемия
- Кризис в Северной Эфиопии
- Сирийский кризис
- Украина ЧП
- Вспышка оспы обезьян
- Кризис Большого Африканского Рога
- Последний »
- Новости о вспышках болезней
- Советы путешественникам
- Отчеты о ситуации
- Еженедельный эпидемиологический отчет
- ВОЗ в чрезвычайных ситуациях »
- Наблюдение
- Исследовательская работа
- Финансирование
- Партнеры
- Операции
- Независимый контрольно-консультативный комитет
- Данные ВОЗ »
- Глобальные оценки здоровья
- ЦУР в области здравоохранения
- База данных о смертности
- Сборы данных
- Панели инструментов »
- Информационная панель COVID-19
- Приборная панель «Три миллиарда»
- Монитор неравенства в отношении здоровья
- Особенности »
- Глобальная обсерватория здравоохранения
- СЧЕТ
- Инсайты и визуализации
- Инструменты сбора данных
- Отчеты »
- Мировая статистика здравоохранения 2022 г.
- избыточная смертность от COVID
- DDI В ФОКУСЕ: 2022 г.
- Мировая статистика здравоохранения 2022 г.
- О ком »
- Люди
- Команды
- Структура
- Партнерство и сотрудничество
- Сотрудничающие центры
- Сети, комитеты и консультативные группы
- Трансформация
- Наша работа »
- Общая программа работы
- Академия ВОЗ
- мероприятия
- Инициативы
- Финансирование »
- Инвестиционный кейс
- Фонд ВОЗ
- Подотчетность »
- Аудит
- Бюджет
- Финансовые отчеты
- Портал программного бюджета
- Отчет о результатах
- Управление »
- Всемирная ассамблея здравоохранения
- Исполнительный совет
- Выборы Генерального директора
- Веб-сайт руководящих органов
24 мая 2013 г. | Вопросы и ответы
| Вопросы и ответы
Правда ли, что недостаток йода действительно вызывает повреждение головного мозга?
Дефицит йода является основной причиной поражения головного мозга у детство. Это приводит к нарушению когнитивного и двигательного развития, что влияет на успеваемость ребенка в школе. Во взрослом возрасте влияет продуктивность и возможность найти работу. Люди с дефицитом йода могут теряют 15 баллов IQ, и почти 50 миллионов человек страдают от некоторых степень поражения головного мозга, связанного с дефицитом йода.
Беременным женщинам особенно важно получать достаточное количество йода в их рационе, так как йод является ключевым питательным веществом для плода процесс развития, особенно в отношении мозга. Йод дефицит во время беременности приводит не только к повреждению головного мозга плода, но и при низкой массе тела при рождении, недоношенности и повышенной перинатальной и младенческой смертности.
Маленькие дети также особенно подвержены риску, поскольку мозг
все еще нуждается в йоде для своего развития в течение первых двух лет жизни. жизнь. Кроме того, дефицит йода у детей является причиной
нарушения физического и когнитивного развития, гипотиреоз.
жизнь. Кроме того, дефицит йода у детей является причиной
нарушения физического и когнитивного развития, гипотиреоз.
По последним глобальным оценкам, 1,88 миллиарда человек, в том числе 241 млн детей школьного возраста имеют недостаточное питание прием йода (1). Даже если дефицит йода может быть более серьезным в развивающихся странах, это в равной степени влияет на развитые и развивающиеся страны.
Дефицит йода можно легко предотвратить с небольшими затратами. Один из лучшие и наименее дорогие методы профилактики дефицита йода расстройство заключается в простом йодировании поваренной соли, что в настоящее время многие страны. Там, где йодирование соли проводится не менее года улучшение йодного статуса населения подавляющий.
Именно из-за этого неблагоприятного воздействия на развитие мозга
что 58-я сессия Всемирной ассамблеи здравоохранения приняла резолюцию, призывающую
возобновление усилий со стороны международного сообщества, включая ВОЗ и
ЮНИСЕФ для решения проблемы дефицита йода в 54 наиболее пострадавших странах.
