симптомы (ФОТО), лечение и прогноз
Грибовидный микоз – это вид онкологического заболевания, поражающего кожу. Несмотря на название, патология никак не связана с грибковой инфекцией. Такое название болезнь получила только из-за схожести симптомов с дерматомикозом. Злокачественная патология встречается очень редко, точные причины ее развития и провоцирующие факторы до сих пор не выяснены.
Что такое грибовидный микоз?
Грибовидный микоз относится к Т-клеточным лимфомам. Это злокачественное заболевание, поражающее кожу. При прогрессировании, грибовидный микоз переходит на лимфатическую систему и может поражать внутренние органы.
Грибовидный микоз относится к лимфомам с низкой степенью злокачественности. Несмотря на всю опасность заболевания, оно развивается медленно. Основный риск при грибовидном микозе кожи – это поражение лимфатических узлов. Тем не менее этому процессу предшествует долгий период развития болезни на эпидермисе. Тяжелые осложнения и прогрессирующее поражение внутренних органов – это последняя стадия болезни.
В патологический процесс вовлекается лимфоидная ткань. Для такого типа лимфомы характерно избыточное разрастание клеток, что и формирует клиническую картину или симптомы грибовидного микоза.
Грибовидный микоз – это очень медленно развивающаяся патология. Он характеризуется образованием участков с гиперемией и шелушением, которые часто принимают за грибковое поражение кожи. Местное лечение антимикотиками и фунгицидными мазями не приносит результата. По статистике, правильный диагноз определяется лишь через несколько лет после множественных попыток лечения грибка на коже.
Несколько фактов о заболевании:
- одинаково часто встречается и у женщин, и у мужчин;
- средний возраст пациентов – старше 40 лет;
- точная причина развития болезни неизвестна;
- течение заболевания может растянуться на 5-15 лет.
Грибовидный микоз по МКБ-10 обозначается как C84.0. В международной классификации болезней МКБ-10 грибовидный микоз относится к подгруппе Т-клеточных лимфом.


Грибовидный микоз относится к онкологическим заболеваниям
Причины развития и факторы риска
Точные причины развития грибовидного микоза до сих пор остаются под вопросом. Существует множество теорий, от генетической до инфекционной природы заболевания, однако ни одна из них не получила подтверждения. Грибовидный микоз характеризуется неконтролируемой Т-клеточной пролиферацией, то есть в какой-то момент в организме начинается процесс активного разрастания клеток. Заболевание относится к онкологическим, но точная причина и механизм развития этой формы лимфомы неизвестны.
Среди возможных причин рассматривается вирусная природа развития этого заболевания. Это обусловлено тем, что у больных грибовидным микозом были выявлены специфические изменения в лимфатических узлах, которые похожи на последствия активности ретровирусов типа С.
В пользу генетической теории происхождения этого заболевания свидетельствует особая последовательность генов, определяемая у пациентов с данным заболеванием. Последовательность во многом напоминает так называемый ген рака, но не является им в полной мере, что оставляет еще больше вопросов о природе заболевания.
Хромосомные аномалии могут выступать косвенной причиной развития любых форм рака, включая злокачественную лимфому. При грибовидных микозах наблюдаются специфические хромосомные аномалии и перестройки хромосом, которые можно было бы связать с пролиферацией Т-клеток. В то же время, такие аномалии выявляются и у совершенно здоровых людей.
Аутоиммунная теория развития грибовидного микоза множество раз подвергалась критике, но так и не была опровергнута, впрочем, как и доказана. Существует мнение о том, что аутоиммунные нарушения, провоцирующие пролиферацию Т-лимфоцитов в организме, могут иметь генетическую природу наследования.
Таким образом, точные причины развития неизвестны, поэтому грибовидный микоз с одинаковой вероятностью может быть вызван:
- наличием особого гена или хромосомных аномалий;
- аутоиммунными нарушениями;
- изменениями в работе иммунитета;
- ретровирусами.
К факторам риска можно отнести возраст пациента. Грибовидный микоз встречается только у людей старше 40 лет, независимо от пола и места проживания. Частота встречаемости заболевания не зависит от климатических условий и цвета кожи.


Болезнь поражает людей среднего возраста любой расы и страны
Стадии и симптомы
Грибовидный микоз кожи на фото выглядит схожим с симптомами грибковых дерматомикозов. Патология внешне напоминает крупные пятна бляшечного типа, возвышающиеся над кожей. При этом пораженные участки краснеют, появляется шелушение. Такая симптоматика не позволяет быстро диагностировать кожный рак, поэтому грибовидный микоз кожи может длительное время лечиться неправильно.
Различают три формы болезни – классическая лимфома Алибера-Базена, эритродермический микоз Аллопо-Бенье, лейкемическая форма (синдром Сезари). В подавляющем большинстве случаев речь идет о классической форме заболевания.
Классический грибовидный микоз развивается медленно и проходит в три этапа. Стадии заболевания:
- эритематозная;
- бляшечная;
- опухолевая.
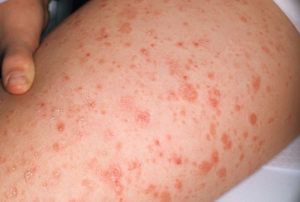
Эритематозная стадия – это самое начало патологического процесса. При этом на коже появляется красная сыпь, которая ошибочно принимается за дерматоз или микоз кожи. Сыпь распространяется пятнами и окрашена в яркий цвет, размеры каждого пятна варьируются от 2 до 200 мм в диаметре. Кожа вокруг высыпаний отекает, появляется сильный зуд. Спустя несколько недель образуется мокнущая сыпь, кожа вокруг нее становится сухой и шелушится. Пятна могут появляться на любых участках тела, но чаще всего болезнь поражает спину, шею, живот, ноги и руки. Нередко первичные симптомы появляются на коленях и внутренней части локтя.
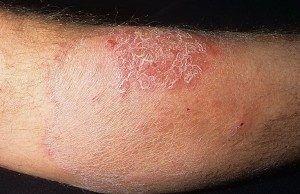
Вторая стадия развития заболевания характеризуется образованием бляшек. Кожа в месте высыпаний меняется, становится более плотной, возвышается над здоровым эпидермисом. Бляшки сильно гиперемированы, по контуру появляется шелушение. Это сопровождается сильным зудом и дискомфортом.
Особенность грибовидного микоза – постоянное увеличение размеров бляшки. Они растут не переставая, что позволяет отличить это заболевание от вульгарного псориаза.
На опухолевой стадии бляшки меняются, на их месте появляются кожные новообразования или наросты. Размеры каждой опухоли могут достигать 20-25 см. На теле пациента может присутствовать сразу несколько таких опухолей. При повреждении новообразований появляются эрозии, которые не заживают. Нередко на месте повреждения начинается некроз тканей. На этой стадии лимфома поражает лимфатическую систему, появляются метастазы. Грибовидный микоз метастазирует во внутренние органы, реже – в костную ткань.


Опухолевая стадия болезни
Самая длительная стадия заболевания – это эритематозная. Сыпь на коже может сохраняться в течение долгих лет. Известны случаи, когда эритематозная форма перетекала в бляшечную за два десятка лет. Длительность бляшечной стадии заболевания значительно короче – не больше 2-3 лет. Затем болезнь продолжает прогрессировать и на коже появляются опухоли. Точно предсказать, как скоро лимфома начнет поражать лимфатические узлы, невозможно.
На каждом этапе грибовидного микоза наблюдаются симптомы, характерные для злокачественных процессов, скрытно протекающих в организме:
- быстрая утомляемость;
- апатия;
- постоянная сонливость;
- снижение аппетита.
На поздних стадиях появляются симптомы интоксикации, может повышаться температура тела. Начиная с бляшечной стадии заболевания, у пациента заметно увеличиваются лимфатические узлы.
Таким образом, первым признаком грибовидного микоза становится обычная сыпь, которая наблюдается при различных дерматозах, а затем симптомы нарастают в течение длительного периода. Развитие заболевания может растянуться на несколько десятилетий, но чаще всего грибовидный микоз переходит в тяжелую форму за 5-6 лет.
Диагностика
Грибовидный микоз – это редкий диагноз, который требует дифференциальной диагностики с другими кожными заболеваниями. Это обусловлено симптомами общего характера, которые характерны для микозов, дерматозов, некоторых форм псориаза и экземы.
На начальной стадии заболевание диагностируется сложнее всего. Обычно ставится диагноз «дерматоз» и пациента начинают лечить различными кремами и мазями. Такое лечение не приносит результата, поэтому проводятся дополнительные обследования – соскоб кожи, бактериальный посев слизистой оболочки. Эти анализы проводят с целью выявления грибков.
На второй стадии отмечаются специфические утолщения эпидермиса и скопление жидкости под бляшками, что позволяет заподозрить грибовидный микоз. Для постановки диагноза необходимо сдать анализ крови. При грибовидном микозе отмечается увеличение количества лейкоцитов и лимфоцитов. Для точного подтверждения диагноза проводится иммунологический анализ. Дополнительные обследования:
- дерматоскопия;
- УЗИ внутренних органов;
- рентген;
- УЗИ новообразований на коже;
- биопсия очагов поражения с дальнейшей гистологией.
После подтверждения диагноза врач назначает лечение. Схема терапии и дальнейший прогноз зависят от стадии заболевания.
Принцип лечения


Даже при раннем диагностировании лечение направлено скорее на сдерживание болезни
Лечить грибовидный микоз предлагается следующими средствами:
- противоопухолевые антибиотики;
- цитостатики;
- кортикостероиды.
Цитостатики сдерживают процесс пролиферации Т-клеток. Их назначают при прогрессировании заболевания. Применение этих лекарств на начальной стадии грибовидного микоза позволяет добиться устойчивой ремиссии. Эти препараты составляют основное направление в лечении злокачественного заболевания.
Кортикостероиды сдерживают увеличение участков поражения и не позволяют им распространиться на здоровую кожу. Также эти препараты уменьшают зуд и дискомфорт. Они применяются в форме мазей и кремов и наносятся на пораженные участки в соответствии с особой схемой лечения, подобранной врачом.
Дополнительно могут применяться препараты для уменьшения симптомов заболевания, включая лекарства от зуда. Хороший результат достигается путем применения фототерапии и рентгенотерапии.
При грибовидном микозе лечение может быть дополнено гормональными препаратами, стероидами, антибиотиками широкого спектра действия. Точная схема терапии зависит от стадии заболевания.
Прогноз
Грибовидный микоз – это редкое заболевание, которое сложно диагностируется и почти не лечится. Патология прогрессирует медленно и характеризуется смазанной симптоматикой, которая часто становится причиной неадекватной терапии.
Полностью вылечит грибовидный микоз нельзя. Специфическая терапия с применением цитостатиков направлена на достижение ремиссии и помогает сдерживать дальнейшее прогрессирование заболевания.
Прогноз, как правило, неблагоприятный. При своевременной диагностике и правильном лечении удается добиться устойчивой ремиссии на длительный срок и предотвратить развитие метастазирования. В этом случае длительность жизни с грибовидным микозом в среднем может достигать 12-15 лет.
В случае, когда патология выявлена на стадии образования опухолей, вылечить или хотя бы улучшить самочувствие пациента с помощью медикаментозной терапии невозможно. Лечение цитостатиками, облучение и другие методы терапии неэффективны, тяжелая форма болезни заканчивается летально. На третьей стадии развития болезни прогноз зависит от наличия метастазов. При поражении лимфатических узлов и внутренних органов смерть наступает спустя 6-18 месяцев.
«+»ipt>»; cachedBlocksArray[44923] = «.
Грибовидный микоз — причины, симптомы, диагностика и лечение

Грибовидный микоз — злокачественное опухолевое поражение лимфоидно-ретикулярной системы в первую очередь кожи, а в дальнейшем и внутренних органов. Грибовидный микоз является Т-клеточной лимфомой. В классическом варианте заболевание проходит эритематозную, бляшечную и опухолевую стадии. Диагностика заболевания в первой стадии затруднена из-за сходства клинической картины с псориазом, экземой и другими дерматозами. Гистологическая картина в этой стадии не имеет специфических признаков и в своевременной диагностике заболевания помогает только тщательное иммуногистохимическое исследование. Оно имеет большое значение, поскольку лечение, начатое на эритематозной стадии, позволяет продлить жизнь больных грибовидным микозом.
Общие сведения
Грибовидный микоз — достаточно редкий вид Т-клеточной лимфомы кожи, заболевание наблюдается 1 случай на 345000 населения. В большинстве случаев (70-80%) заболевают люди от 40 до 60 лет. У мужчин заболевание встречается несколько чаще, чем у женщин. В основе грибовидного микоза лежит размножение и злокачественное перерождение Т-лимфоцитов. Точные причины, запускающие этот механизм, пока не определены. Предполагают, что определенную роль играют генетические факторы и хроническая антигенная стимуляция при персистирующей вирусной инфекции (герпетическая инфекция, ВПЧ и др.).

Грибовидный микоз
Симптомы грибовидного микоза
Классическая форма грибовидного микоза Алибера-Базена характеризуется 3 стадиями развития заболевания: эритематозной, бляшечной и опухолевой. В эритематозной стадии на коже появляются сильно зудящие пятна красно-синюшного, красного или желтовато-розового цвета. Они бывают от нескольких миллиметров в диаметре до 15-20 см. Пятна имеют шелушащуюся или мокнущую поверхность. Часто отмечается расположение элементов на туловище и разгибательных поверхностях рук и ног, однако высыпания грибовидного микоза бывают любой локализации. Зуд иногда предшествует появлению пятен. В большинстве случаев он является характерным для грибовидного микоза признаком, но может и отсутствовать.
Картина высыпаний при грибковом микозе бывает идентична картине парапсориаза, герпетиформного дерматита Дюринга, экземы или красного плоского лишая. Поэтому отдельные авторы полагают, что эритематозная стадия — это тот или иной дерматоз, который затем трансформируется в грибовидный микоз.
Переход эритематозной стадии классического грибовидного микоза в бляшечную происходит через различный период времени: от нескольких месяцев до десятка лет. В бляшечной стадии пятна грибовидного микоза инфильтрируются, становятся плотными и приподнимаются над поверхностью кожи, трансформируясь в бляшки. Площадь бляшки начинает расти, цвет приобретает багровый или кирпично-красный оттенок, поверхность становиться мелкобугристой. Характерно усиление зуда. Со временем бляшки могут претерпевать обратное развитие, которое начинается в их центре. При этом бляшка продолжает расти по периферии, образуя кольцо. Сливающиеся между собой бляшки с регрессом в центре образуют на коже причудливые фигуры в виде дуг и гирлянд.
В опухолевой стадии грибовидного микоза кожные элементы переходят в опухолевые поражения, которые могут достигать размеров апельсина и имеют красновато-синий или красновато-желтый цвет. Наряду с такими опухолевыми образованиями на коже наблюдаются и элементы бляшечной стадии. Через несколько недель опухоли распадаются с образованием глубоких язв, покрытых гнойно-кровянистым отделяемым и массами некротизированных тканей. У пациента наблюдается недомогание, отсутствие аппетита, снижение массы тела. Опухолевая стадия протекает с поражением внутренних органов, в которых появляются образования, подобные кожным.
Все стадии грибовидного микоза протекают с увеличением лимфатических узлов, в первую очередь паховых и бедренных. Возможны подъемы температуры тела и ночная потливость. Почти у 70% больных грибовидным микозом возникают трофические нарушения: дистрофические изменения ногтей и волос, кожные гиперпигментации, нарушения потоотделения и др. Поражение слизистых встречается довольно редко. Элементы в таких случаях появляются обычно на твердом и мягком небе. Они быстро трансформируются в обширные язвы.
Форма Видаля-Брока (обезглавленный грибовидный микоз) относится к ретикулосаркоматозу кожи. Она характеризуется отсутствием эритематозной и бляшечной стадий и появлением на коже туловища, лица и конечностей сразу опухолевых образований.
Эритродермическая форма Галлопо-Бенье отличается распространенностью покраснения по всему кожному покрову, отечностью, выраженной инфильтрацией и шелушением кожи. Заболевание сопровождается высокой температурной реакцией, нарушением общего самочувствия.
Диагностика
В начале грибовидного микоза в крови, как правило, отмечается повышение лейкоцитов, лимфоцитов и эозинофилов. В опухолевой стадии и при эритродермической форме наблюдается снижение количества лейкоцитов и лимфоцитов, увеличение СОЭ. Для подтверждения грибовидного микоза проводят иммуногистохимическое исследование.
Изучение кожных элементов грибовидного микоза предварительно проводится путем дерматоскопии и УЗИ кожного новообразования. Гистологическое исследование участка кожи, взятого из патологического очага путем биопсии, в первой стадии грибовидного микоза выявляет в шиповатом слое эпидермиса отек и акантоз (потеря связей между клетками), скопление лимфоцитов, фибробластов, тучных клеток и эозинофилов. В бляшечной стадии резко выражен акантоз, выявляются гнездовидные скопления гистиоцитов и лимфоцитов. В опухолевой стадии инфильтрат распространяется не только на все слои дермы, но и на подкожную клетчатку, иногда захватывая подлежащие ткани.
В опухолевой стадии для выявления поражения внутренних органов проводят УЗИ органов брюшной полости и рентгенографию грудной клетки. Дифференцируют грибовидный микоз с синдромом Сезари и другими лимфомами, системными васкулитами, хроническими дерматитами, псориазом и др.
Лечение грибовидного микоза
В лечении грибовидного микоза применяют кортикостероиды (дексаметазон, преднизолон и др.), противоопухолевые антибиотики и цитостатики (метотрексат, сульфадиазин, циклофосфамид, проспидин, дипин). Чаще используют комбинированную терапию препаратами этих групп. Возможно проведение фототерапии, рентгенотерапии, экстракорпоральной фотохимиотерапии. Местно для уменьшения зуда применяют кортикостероидные мази.
Прогноз
Прогноз неблагоприятный. В зависимости от формы и тяжести заболевание может длиться от 2-х до 12-ти лет. Во многих случаях своевременная диагностика и начало лечения в первых двух стадиях грибовидного микоза позволяют добиться длительной ремиссии и продлить жизнь пациентов.
в чем его опасность для жизни, как определяется и лечится, что делать, чтобы избежать летального исхода
Есть пятна на коже? Срочно посетите дерматолога, чтобы исключить трудно диагностируемый и опасный грибовидный микоз. Из-за размытости первичных симптомов болезнь часто путают с дерматозом, псориазом и экземой.
Современные взгляды на этиологию и тактику лечения грибовидного микоза
 Грибовидный микоз – это труднодиагностируемое и неуклонно прогрессирующее раковое заболевание, являющееся разновидностью Т-клеточных лимфом. Злокачественный процесс вызван бесконтрольным перерождением и делением Т-лимфоцитов в коже и лимфоузлах.
Грибовидный микоз – это труднодиагностируемое и неуклонно прогрессирующее раковое заболевание, являющееся разновидностью Т-клеточных лимфом. Злокачественный процесс вызван бесконтрольным перерождением и делением Т-лимфоцитов в коже и лимфоузлах.
Точные причины, по которым запускается этот механизм, еще не определены. Но благодаря регулярно проводимым исследованиям стало возможным своевременное выявление патологии, и существенное замедление ее развития либо полное исцеление.
Причины появления
Выявлено более 25 разновидностей онкологических поражений лимфоидной ткани кожи. Среди всех лимфом наиболее распространены Т-клеточные, самой редкой из них является грибовидный микоз (МГ). В группе риска по данной патологии – лица старше 55 лет. Соотношение заболевающих женщин и мужчин – 2 к 1,6.
Этиология грибовидного микоза не известна. Согласно результатам ряда исследовательских работ, его развитие могут провоцировать ретровирусы. В первичных клеточных культурах, взятых у заболевших МГ, неоднократно выявлялись вирусные частицы, характерные по морфологическим данным для ретровирусов C типа. А в ДНК клеточных культур – генетические последовательности, родственные Т-лимфотропному вирусу 1 типа.
 В ходе ряде других исследований была установлена взаимосвязь между отдельными группами заболевших МГ: на них воздействовали одинаковые негативные факторы, которые ускоряют воспроизведение лимфоцитов в коже и повышают риск образования мутантных клонов клеток. Среди них:
В ходе ряде других исследований была установлена взаимосвязь между отдельными группами заболевших МГ: на них воздействовали одинаковые негативные факторы, которые ускоряют воспроизведение лимфоцитов в коже и повышают риск образования мутантных клонов клеток. Среди них:
- затяжной хронический дерматоз;
- воздействие УФ-излучения;
- предрасположенность к раковым заболеваниям;
- влияние аллергенов и химических соединений.

Несмотря на название, с грибковой инфекцией заболевание не связано. Назвать его грибовидным микозом предложил французский дерматолог Алибер, который в 1806 году впервые описал характерные для патологии опухоли, напоминающие разросшиеся грибницы. В 1879 году дерматолог Базен описал клинику заболевания более подробно, после чего оно получило еще одно название – синдром Алибера-Базена.
Проявление поражения кожи грибовидным микозом
 Выделяют три стадии синдрома Алибера-Базена: эритематозно-сквамозную, бляшечно-инфильтративную и опухолевую. Начальные этапы злокачественного процесса сопровождаются разрастанием и активным делением опухолевых клеток. Морфология крови и костного мозга не изменяется.
Выделяют три стадии синдрома Алибера-Базена: эритематозно-сквамозную, бляшечно-инфильтративную и опухолевую. Начальные этапы злокачественного процесса сопровождаются разрастанием и активным делением опухолевых клеток. Морфология крови и костного мозга не изменяется.
На коже появляются мокнущие либо шелушащиеся пятна красного цвета. Иногда их возникновению предшествует зуд, который усиливается с развитием заболевания. Характерная для грибовидного микоза локализация очагов поражения – разгибательные участки рук и ног, туловище. Диаметр пятен – от нескольких миллиметров до 20 сантиметров.
 Болезнь прогрессирует из эритематозно-сквамозной стадии в бляшечно-инфильтративную через несколько месяцев или десяток лет. В этот период зуд усиливается, а покрывающие кожу пятна уплотняются и приподнимаются над ее поверхностью – происходит образование разрастающихся бляшек багрового цвета. Со временем бляшки изъязвляются и опускаются в центре, продолжая разрастаться по периферии – образуются своеобразные кольца. В результате регресса и слияния бляшек на коже появляются фигуры, напоминающие объекты на географической карте.
Болезнь прогрессирует из эритематозно-сквамозной стадии в бляшечно-инфильтративную через несколько месяцев или десяток лет. В этот период зуд усиливается, а покрывающие кожу пятна уплотняются и приподнимаются над ее поверхностью – происходит образование разрастающихся бляшек багрового цвета. Со временем бляшки изъязвляются и опускаются в центре, продолжая разрастаться по периферии – образуются своеобразные кольца. В результате регресса и слияния бляшек на коже появляются фигуры, напоминающие объекты на географической карте.
Опухолевая стадия заболевания сопровождается преобразованием бляшек в опухолевые очаги, достигающие размеров яблока. В течение нескольких последующих недель опухоли распадаются, образуя глубокие язвы с признаками некроза. Процесс сопровождается отсутствием аппетита, вялостью и быстрым снижением веса.

При запущенном грибовидном микозе лимфомы распространяются на внутренние органы, что чревато появлением на них тех же образований, что и на коже. В результате к признакам классического синдрома Алибера-Базена прибавляются вспомогательные – те, которые характерны для злокачественных процессов определенных локализаций.
Все стадии грибовидного микоза сопровождаются увеличением лимфоузлов. Возможны периодические подъемы температуры до 39 °C, потливость, выпадение волос, отслаивание ногтей.
Как определить первые симптомы
 Из-за внешнего вида высыпаний синдром Алибера-Базена в эритематозно-сквамозной стадии часто путают с псориазом, экземой, дерматитом Дюринга. Лабораторная диагностика заболевания также затруднена в связи с отсутствием изменений в морфологии крови.
Из-за внешнего вида высыпаний синдром Алибера-Базена в эритематозно-сквамозной стадии часто путают с псориазом, экземой, дерматитом Дюринга. Лабораторная диагностика заболевания также затруднена в связи с отсутствием изменений в морфологии крови.
Осложняет ситуацию и тот факт, что многие врачи недостаточно ознакомлены с клиникой грибовидного микоза.
Больной может самостоятельно заподозрить синдром Алибера-Базена по мучительному кожному зуду, увеличению лимфоузлов, особенно паховых, утолщению эпидермиса на ладонях и подошвах. При появлении подобных симптомов следует обратиться к дерматологу для проведения иммуногистохимического исследования биоматериала, взятого при биопсии. Это единственный эффективный способ диагностики данной разновидности Т-клеточной лимфомы.
Лечение медикаментозно
 На основании сравнительного анализа эффективности различных методов терапии при Т-клеточных лимфомах сформировалась следующая тактика лечения грибовидного микоза:
На основании сравнительного анализа эффективности различных методов терапии при Т-клеточных лимфомах сформировалась следующая тактика лечения грибовидного микоза:
- ПУВА-терапия. Основана на УФ-облучении в комбинации с фотосенсибилизаторами или полихимиотерапией и рентгеновским облучением. При первом методе лечения УФ-свет воздействует только на эпидермис и часть дермы, поэтому он оправдан на ранних стадиях заболевания. При втором УФ-свет проникает вглубь кожи, что делает возможным его применение при наличии опухолей.
- Электронно-лучевая терапия. Характеризуется облучением глубоких слоев кожи быстрыми электронами. Повышает эффективность вышеперечисленных лечебных мероприятий.
- Гемосорбция, фотофорез, плазмаферез. Оказывают иммуномодулирующее воздействие и позволяют сократить дозы применяемых цитостатиков, что сокращает количество побочных эффектов химиотерапии.
- Интерфероны. Обладают противоопухолевой активностью и стимулируют иммунный ответ организма.

Высокой эффективностью при синдроме Алибера-Базена обладает Проспидин. В отличие от других химиопрепаратов, он воздействует на мембраны клеток, а не ДНК, что исключает развитие опасных побочных эффектов.
Лечение народными средствами
 Синдром Алибера-Базена не лечится народными средствами. Их применение допустимо только на ранних стадиях заболевания и лишь в сочетании с консервативной терапией. Применяются следующие лечебные составы:
Синдром Алибера-Базена не лечится народными средствами. Их применение допустимо только на ранних стадиях заболевания и лишь в сочетании с консервативной терапией. Применяются следующие лечебные составы:
- Марганцовка (1 г) + соль (2 ст. л.). Ингредиенты помещают в таз с водой и перемешивают до полного растворения. Готовый раствор используется в качестве ванночки для ног.
- Листья лопуха (1 ст. л.) + листья подорожника (1 ст. л.). Ингредиенты погружают в кипяток и отставляют на сутки. Отвар принимают внутрь. Разовая доза – 150 мл.
- Цветы сирени + спирт (1:2). Растение настаивают на спирту в темном месте на протяжении недели. Настойка используется для местной обработки кожи дважды в сутки.
Профилактика
 Профилактика синдрома Алибера-Базена заключается в исключении факторов, способствующих преобразованию Т-лимфоцитов. К ним относятся всевозможные канцерогены, курение, алкоголь. Следует вести подвижный образ жизни, поддерживать иммунитета и своевременно устранять предраковые состояния.
Профилактика синдрома Алибера-Базена заключается в исключении факторов, способствующих преобразованию Т-лимфоцитов. К ним относятся всевозможные канцерогены, курение, алкоголь. Следует вести подвижный образ жизни, поддерживать иммунитета и своевременно устранять предраковые состояния.
Прогноз при синдроме Алибера-Базена неблагоприятный. Заболевание может прогрессировать на протяжение 2–13 лет. Если оно выявлено на опухолевой стадии, лечение будет неэффективным – больного ожидает летальный исход. При раннем диагностировании ГМ возможно значительное замедление злокачественного процесса или полное исцеление. Поэтому следует внимательно следить за состоянием кожного покрова.
Полезное видео
Лимфомы кожи. Грибовидный микоз > Клинические рекомендации РФ (Россия) > MedElement
Цели лечения:достижение полной (частичной) ремиссии с последующим контролем течения заболевания.
Общие замечания по терапии
Из-за выраженной гетерогенности и низкой распространенности заболевания количество контролируемых клинических исследований невелико, поэтому все рекомендации данного раздела имеют уровень доказательности C-D.
Наиболее важным фактором при планировании лечения и определения прогноза является установление стадии заболевания. У большинства пациентов с ранними стадиями не происходит прогрессирования в поздние, средняя выживаемость для этой группы равна 12 лет. В поздних стадиях у пациентов с узлами, эритродермией, вовлечением лимфатических узлов и крови, но без поражения внутренних органов средняя выживаемость равна 5 годам. Пациенты с узлами (Т3) имеют более плохой прогноз, чем с эритродермией (Т4). Внутренние органы вовлекаются редко, средняя выживаемость при этом меньше 2,5 лет.
Пациенты со стадиями IB/IIA, имеющие фолликулярную форму ГМ или пациенты с очень толстыми бляшками имеют более плохой прогноз из-за сниженной чувствительности к наружным видам терапии, что необходимо учитывать при назначении лечения. В поздних стадиях наличие множественных узлов, крупноклеточной трансформации и снижения количества CD8+Т-клеток в дермальном инфильтрате и/или крови также ассоциировано со снижением выживаемости.
Схемы лечения
Терапия ранних стадий (IA—IIA) ГМ
В настоящее время для ранних стадий ГМ консервативный подход с применением наружной терапии (НТ) является предпочитаемым лечением первой линии. Для пациентов в IA стадии с небольшими очагами поражения кожи допускается тактика «наблюдай и жди» под строгим наблюдением врача.
У пациентов с IA, IB и IIA стадиями используются следующие виды НТ:
1. Топические глюкокортикостероидные препараты (бетаметазона дипропионат 0,05% или мометазона фуорат 0,1%) наносятся на поверхность высыпаний 2 раза в день до полного разрешения (C-D) [1-3].
2. Узковолновое ультрафиолетовое облучение спектра В 311 нм (C-D) [4-6].
Облучение проводится 2-3 раза в неделю, первая экспозиция должна быть не более 70% от ранее определенной минимальной эритемной дозы. Последующие экспозиции проводятся следующим образом: при отсутствии эритемы – время экспозиции увеличивается на 40%, при слабой эритеме – на 20%, при выраженной эритеме – остается тем же. Рекомендовано для пятен и тонких бляшек, отсутствуют выраженные побочные эффекты.
3. ПУВА-терапия (C-D) [4,6-7].
За 2 часа до облучения пациент принимает перорально 8-метоксипсорален в дозе 0,6 мг на кг массы тела, начальная доза облучения зависит от типа кожи (0.25-1.0 Дж/см2), затем с каждым сеансом доза повышается на 0,25-0,5 Дж/см2 или более в зависимости от выраженности эритемы. Лечение проводится 3-4 раза в неделю до разрешения высыпаний (30-35 сеансов). Общая доза варьирует от 50 до 80 Дж/см2, что бывает достаточным для достижения клинической ремиссии. Применяется при распространенных и более инфильтрированных элементах, фолликулярной форме ГМ. Побочные эффекты включают эритему, тошноту, фоточувствительность и фотокарциногенез.
4. Локальная лучевая терапия (C-D) [8-10].
Используется у пациентов с небольшим количеством высыпаний (10-20 Gy на курс)
5. Тотальное облучение кожи (ТОК) (C-D) [8-10].
Проводится пациентам с распространенными высыпаниями и может назначаться как терапия первой или второй линии в дозе 20-30 Gy с Т2 и Т3 стадиями с отсутствием эффекта от топической терапии (максимальная доза на курс 36 Gy). ТОК проводится с использованием нескольких (чаще всего шести) электронных полей (переднее, заднее, правое и левое передние косые поля, правые и левые задние косые поля). Во время лечения экранируются глаза и ногти. Сеанс лечения обычно длительный и трудоемкий. РОД 1-1,2-1,5 Гр, СОД 30-40 Гр. Необходимо помнить о лучевых повреждениях (эритема кожи, алопеция, дистрофия ногтей, выраженная сухость кожи), которые у большинства больных являются обратимыми (<2 лет). ПУВА-терапия используется в виде поддерживающего лечения после ТОК.
При отсутствии или недостаточном эффекте НТ для терапии второй линии при ранних стадиях ГМ могут использоваться:
1. Ретиноиды (изотретиноин, этретинат) 0,5–1 мг на кг массы тела в течение 2–3 месяцев (C-D) [11].
2. Интерферон-α (IFN-α) также может использоваться как препарат первой линии для IIB, III и СС и эффективен в умеренно высоких дозах: 3-10 млн МЕ ежедневно или 3 раза в неделю. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования). Можно комбинировать с ПУВА, ретиноидами и химиотерапией (C-D) [12].
Метотрексат 25-75 мг в неделю. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования) или до появления признаков неприемлемой токсичности (C-D) [13]. Можно комбинировать с IFN-α.
Терапия поздних стадий (IIB—IVB) ГМ
Терапия поздних стадий ГМ является более проблематичной и требует многопрофильного подхода. Рандомизированные исследования показали, что применение комбинированной химиорадиотерапии не только не улучшает среднюю выживаемость пациентов по сравнению с «консервативной» терапией, а даже увеличивает частоту рецидивов, поэтому предпочтительно использовать НТ, биологические препараты или их комбинацию [14].
1. Ингибиторы гистондеацетилаз (вориностат) 200-400 мг перорально ежедневно (С-D). Из побочных эффектов встречаются тромбоцитопения, анемия, анорексия, тошнота, мышечные спазмы. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования) или до появления признаков неприемлемой токсичности [15-17].
2. Электронно-лучевая терапия (C-D). Является эффективным методом лечения ГМ/СС и может применяться как при ранних, так и при поздних стадиях как терапия первой линии и при рецидивах/прогрессировании заболевания [8-10}.
3. Аллогенная трансплантация гемопоэтических стволовых клеток (C-D) Может быть рекомендована пациентам молодого возраста в поздних стадиях заболевания при отсутствии эффекта от других видов терапии [18, 19].
Режимы системной химиотерапии, которые применяются для лечения поздних стадий ГМ
Виды и способы лечения паталогии
Микоз кожи – одна из разновидностей грибковых поражений человека. Классифицируют микотические заболевания человека в зависимости от локализации поражённого участка кожи и возбудителя инфекционного поражения.
Некоторые грибки вызывают поражения слизистых и внутренних органов. Другие являются причиной поражения ногтей, волос, рогового и глубинного слоя кожи. Подробнее ниже о видах условно-патогенных грибков.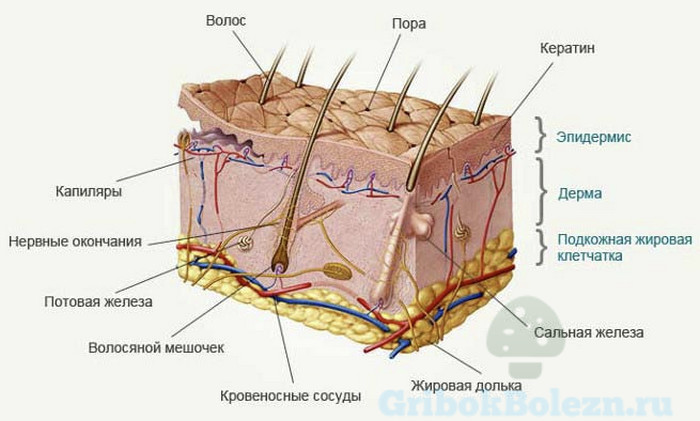
Классификация и виды микозов
Микоз кожи – заболевание человека, вызванное паразитированием грибковых инфекций проявляемых на:
- теле;
- коже;
- слизистых оболочках;
- волосистой части головы и ногтей.
Различают множественные виды грибков, среди которых выделяют те, которые чаще всего являются причиной заболевания человека.
Виды микозов:
- дерматофиты;
- кандидозы;
- микотоксикозы.
- Дерматофиты – группа патогенных грибков, вызывающих заболевания кожи и ногтей. Различают глубокие микозы и поверхностные.
- Кандидозы – группа грибков, поражающих внутренние слизистые органы человека.
- Микотоксикозы – патогенны, причина заболевания людей микроспорией, грибковым заболеванием, передающимся человеку от животных.
Классификация микозов основана на различиях патогенных грибков, в зависимости от локализации поражённых ими органов.
Дерматофиты являются причиной следующих заболеваний:
- микоз кожи;
- глубоких микозов кожи;
- системного грибкового заболевания;
- оппортунистического грибкового заболевания;
- эндемического грибка;
- грибовидного микоза кожи;
- грибкового поражения туловища.
Микозы кожи – воспаления кожных покровов человека, вызываемые условно-патогенными и патогенными грибками.
Различают глубокие микозы и собственно, микозы кожи, поражающие верхние роговые слоя кожного покрова.
Глубокие микозы поражают подкожную клетчатку и глубинные слоя дермы.
Поверхностные микозы поражают роговой слой кожи человека.
Кандидозы – причины поражений слизистых оболочек, являются следствием:

- вульвовагинального грибка;
- микоза влагалища;
- вагинального кандидоза.
Микотоксикозы – напрямую не относятся к инфицированию человека. Их среда обитания – почва, трава. Заражаются микотоксикозами животные, которые и являются переносчиками заболевания.
Группа заболеваний, которые заражают людей через контакт с животными, называется – микроспория.
Подтип грибковых штаммов
Каждый вид грибков имеет в свою очередь подтипы грибковых штаммов, поражающих человека.
Дерматофиты делят на несколько групп – грибковые патогены поражающие глубинные слои кожи, такие как:
- оппортунистические микозы;
- подкожные;
- грибки, поражающие глубокий слой эпидермиса.
К патогенам, поражающим глубинные слоя кожи относят наиболее опасные – глубокие микозы, которые тяжело поддаются лечению, и терапия которых занимает продолжительное время, это:
Отсутствие лечения заболевания, вызванного грибками этого вида, приводит к летальному исходу.
Вторая группа-микозы поверхностные, к которым относят:
Глубокие микозы
Как писалось выше, глубокие микозы поражают подкожную клетчатку и глубинные слоя дермы.
Хромомикоз
Это грибковое поражение глубоких слоёв эпидермиса, возникающее при механическом повреждении кожи.
Как правило, инфицирование происходит при работе с почвой, грунтом – средой обитания грибков этого рода.
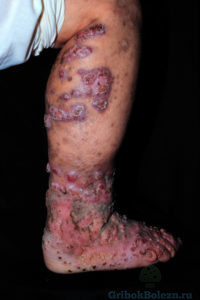
- Визуально, поражённый участок кожи, в котором внедрились грибковые споры, в начале поражения принимает форму небольшого бугорка.
- Постепенно происходит увеличение пораженного участка кожи, и появляются новые воспаленные участки, покрытые чешуйками.
- При соскабливании корочки на пораженных местах, видны бородавчатые разрастания.
Наиболее частая локализация внедренных спор этого вида грибка – нижние конечности, в редких случаях лицо.
Терапия включает:
- хирургическое иссечение поражённой зоны;
- применение антисептических препаратов;
- системных противогрибковых препаратов;
- внешних противогрибковых средств.
Прогноз лечения во многом зависит от степени поражения, локализации и формы заболевания.
Споротрихоз
Это микоз кожи, возбудитель поражения которого– грибок Споротрихум.
Он инфицирует открытые  участки тела, путем внедрения спор в механические поражения кожи, такие как:
участки тела, путем внедрения спор в механические поражения кожи, такие как:
- царапины;
- ранки;
- порезы.
Другой путь заражения – через дыхательные пути и желудочно-кишечный тракт.
- Поражение дыхательных путей происходит при вдыхании спор грибка, находящегося в грунте, мхе, на растениях.
- Попадание в желудочно-кишечный тракт происходит при банальном заглатывании спор через не вымытые руки, овощи, фрукты, другое.
Развитие заболевания:
- возникновение уплотнений в месте внедрения спор;
- увеличение уплотнённых поражённых участков кожи;
- изменение цвета кожи на синюшно-бурый;
- возникновение узлов поражённой ткани;
- возникновение язвочек, увеличение очагов поражённой кожи;
- отделяется гнойный экссудат в незначительном количестве;
- вскрытие узлов образует незаживающие язвы, свищевые ходы.
Заболевание может поражать лимфатическую систему.
Ход болезни развивается медленно, терапия заболевания проводится от 1 года до нескольких лет. Отсутствие лечения может привести к менингиту и летальному исходу.
Аспергиллез
Это кожное заболевание, вызванное плесневым грибком рода Аспергилл.
Количество видов аспергилл значительное, локализация и ход заболевания зависит от конкретного инфекционного агента, которого выявляют путем диагностирования:
- посева;
- соскоба;
- микробиологического исследования;
- культурального исследования.
В незначительном количестве споры аспергилл составляют нормальную среду на коже человека, а также находятся в почве, злаках, фруктах и кустарниках.
Путь заражения аспергиллезом – воздушно-капельный, через дыхательные пути. Редко возможен вариант заражения через механические повреждения на коже.
Симптомы аспергиллёза – поражения микозом аспергилл неспецифичны, поэтому напоминают самостоятельные заболевания:
- отит;
- воспаление лёгких;
- дерматологические высыпания.
Диагностируется при взятии соскоба и пробы на определение возбудителя. Прогноз благоприятный при своевременном лечении.
Гистоплазмоз
Это микоз кожи и наиболее тяжёлое грибковое поражение человека.
При внедрении спор грибка поражаются: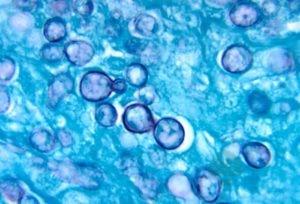
- печень;
- селезёнка;
- лёгкие.
Лишь в половине случаев заболевания кожа поражается грибовидным микозом.
Возбудитель – грибок, присутствующий в каловых массах, помете птицы, голубей. Заражение происходит через дыхательные пути путем вдыхания спор при работе на голубятне, с птичьим пометом.
Диагностика затруднена, поэтому лечение, как правило, проходит на тяжелой острой стадии заболевания.
Криптококкоз
Этот гриб поражает внутренние органы. Путь проникновения в человеческий организм – дыхательные пути, в очень редких случаях – через микротравмы.
Симптомы криптококкоза не специфичны: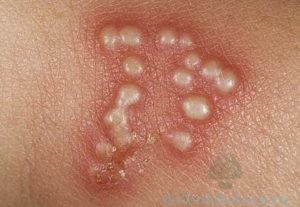
- угревая сыпь;
- фурункулы;
- гнойнички с бородавчатыми краями.
Внедряясь в организм, поражает лёгкие, нервную систему, суставы.
Диагноз установить крайне тяжело.
Кокцидиоидоз
Это грибок, попадающий в человеческий организм при вдыхании.
Поражаются: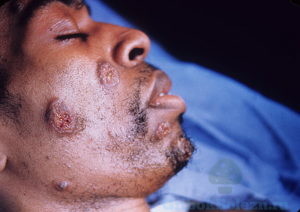
- шея;
- ротовая полость;
- грудь.
Симптомы поражения – гнойники.
Могут поражаться внутренние органы.
После 1 месяца инкубационного периода, у поражённого человека наступает общее ослабление, повышение температуры тела – прогрессирует воспалительный процесс.
Заболевание поддаётся излечению.
Актиномикоз
Это лучистый грибок, поражающий кожные покровы: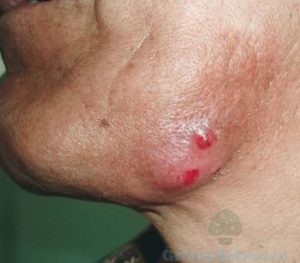
- область шеи;
- ягодичную область;
- внутренние органы;
- мочеполовую систему.
Проявление кожных воспалений является вторичным. На коже возникают бугорки, разрастаясь, образуют узлы. Узлы могут вскрываться, образовывая свищевые ходы.
Поражение грибком протекает в хронической форме.
Подробней о актиномикозе: https://gribokbolezn.ru/gribok/zabolevaniya/lechenie-aktinomikoza.html
Грибовидный микоз
Грибовидный микоз кожи провоцирует тяжёлое поражение лимфатической ткани.
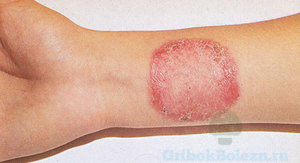
- Начало заболевания проходит с возникновения псориазоподобных шелушащихся пятен.
- Грибовидный микоз поражает участки кожи, которые плохо поддаются лечению кортикостероидами, внешними гормональными средствами.
- Симптомы грибовидного микоза – образование твёрдых уплотнений на коже, которые со временем превращаются в застойные бляшки.
- Прогрессируя, заболевание грибовидный микоз, поражает область лимфатических узлов на теле человека, с последующим инфицированием лимфоидных узлов и образования злокачественной опухоли тканей.
- От начала заболевания до образования фиброза, проходит от 6 до 8 лет.
Стадии заболевания:
- эритематозная;
- бляшечная;
- фиброзная.
Прогноз заболевания неоднозначен. В средней стадии поражения можно добиться ремиссии, фиброзная стадия лечению трудно поддаётся.
Вульвовагинальный микоз
Широко распространённое заболевание вульвы и слизистой влагалища – это вагинальный или вульвовагинальный микоз. Возбудитель заболевания – грибок рода Кандида. Наиболее часто заболевание проходит в острой форме, иногда наблюдается хроническое течение болезни.
Факторы риска:
- приём иммуносупрессоров;
- беременность;
- незащищенный половой акт.
Большинство эпизодов заболевания связано с незащищенным половым актом.
Симптомы заболевания микоза микробиология:

- обильные выделения с неприятным запахом;
- жжение при мочеиспускании;
- зуд внешних половых органов;
- болезненные ощущения при половом акте;
- сухость слизистой влагалища.
Диагностика грибковых инфекций включает:
- взятие соскоба на посев;
- мазка на флору, микробиология выделения.
Лечение проводят на основе полученных данных, терапия включает прием антимикотиков, местные противогрибковые средства – свечи, вагинальные таблетки.
Микоз влагалища хорошо поддается лечению, после окончания терапии необходимо выполнять профилактические меры:
- избегать сексуальной связи без барьерного контрацептива;
- после длительного приема антибиотиков пройти курс восстановления флоры ЖКТ;
- вовремя лечить хронические заболевания;
- поддерживать иммунную систему.
Прогноз своевременного лечения благоприятный.
Оппортунистические микозы
Оппортунистические микозы представляют собой микозы, поражающие системы, внутренние органы и ткани у лиц с иммунодефицитом.
Сапрофиты, вызывающие поражение у людей с иммунодефицитом, на условно здорового человека не действуют, по причине низкой патогенности.
Среди таких микозов – грибки рода:
- Кандида;
- Аспергиллы;
- Мукор;
- Пенициллиум.
Симптомы протекания оппортунистические микозы, зависит от рода грибка и локализации внедрения спор.
При поражении грибком рода Аспергилл, чаще всего, симптоматика напоминает пневмонию, туберкулез.
Точно также проходит действие поражения других участков тела или систем организма. Как правило, прогноз неблагоприятный.
При несвоевременном лечении грибковой инвазии наступает летальный исход от вторичного заболевания.
Системный микоз
Системный микоз представляет собой группу микозов, поражающих кожные покровы, слизистые и внутренние органы.
Как правило, поражение внутренних органов происходит в первую очередь, после этого появляются видимые симптомы на кожных покровах.
К видимым симптомам относят:
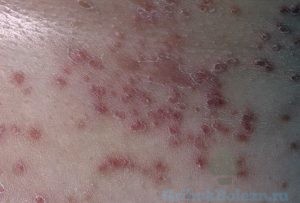
- образование узлов, папул, гнойников, эрозий и язв;
- образование эритемных бляшек;
- свищевые ходы;
- незаживающие язвы на коже.
К системным микозам относят актиномикоз и хромомикоз.
Эндемический микоз
Некоторые виды грибков имеют строгую эндемичность, т.е. среду обитания, вне которой они не возникают.
Эндемические районы для некоторых видов микоза:
- тропический жаркий климат – Африканский континент;
- побережье рек на территории Канады и США.
Вне этой зоны комфорта данный вид грибка не наблюдается.
К эндемическим грибковым инфекциям относят:
Микоз туловища
Микоз на туловище – грибковое 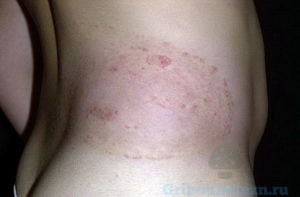 заболевание, возбудителем которого являются грибки рода:
заболевание, возбудителем которого являются грибки рода:
- Трихофитум;
- Микроспорум.
Чаще всего поражается кожа человека, за исключением стоп и кистей рук. В некоторых случаях грибок поражает волосы на бороде у мужчин.
Переносчики инфекционного агента – животные, дети. Взрослые люди заражаются заболевании при недостаточной личной гигиене или при тесном контакте.
Симптомы заболевания:
- участки кожи, подверженные шелушению;
- края участка отечны, четко очерчены;
- эритемные пораженные зоны сливаются в участки.
Заражения можно избежать, придерживаясь правил личной гигиены.
Диагностика

Диагностика микозов представляет собой визуальный осмотр, прохождение анализов.
Методы диагностики:
- взятие соскоба на анализ;
- мазок выделения на посев;
- микробиологическое исследование материала;
- культуральное исследование фрагмента;
- исследование синовиальной жидкости.
При помощи диагностики устанавливается вид грибка-патогена, его резистентность, наличие других инфекционных агентов, локализацию колоний.
Лечение

Лечение микоза проводят на основе полученных при диагностическом исследовании данных.
Терапия заболевания включает:
- снятие воспалительного процесса;
- угнетение роста грибковых колоний;
- угнетения жизнедеятельности грибка;
- поднятие защитного уровня иммунной системы;
- антигистаминные препараты;
- препараты для восстановления флоры кишечника.
Для лечения используют противогрибковые системные препараты, антигистаминные. Внешние средства используют для антисептической обработки и местного угнетения грибкового роста.
Заключение
Подведя итоги, можно ответить на вопрос: как лечить микоз. Для этого нужно соблюдать личную гигиену, поддерживать уровень иммунной системы, вести здоровый образ жизни. При возникновении подозрения на грибковое поражение – обращаться за консультацией к специалисту.
Автор статьи.
Практикующий врач
Микозы — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 13 июня 2017; проверки требуют 28 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 13 июня 2017; проверки требуют 28 правок.Мико́зы (от др.-греч. μύκης «гриб») — болезни человека и других животных, вызываемые паразитическими грибами[3].
Различают микозы кожи и ногтей — дерматомикозы (другие заимствованные из иностранного языка названия: дерматофитоз, дерматофития, стоматит, гингивит, глоссит) и микозы внутренних органов (кандидоз)[3]. У животных могут также возникать отравления токсинами грибов, поражающих растительные корма, — микотоксикозы. Одними микозами болеют только люди или животные, другими человек заражается от животных (например, микроспорией).
- Дерматомикоз — кожные заболевания, вызываемые грибами Trichophyton и Microsporum.
- Кандидоз — вызывается Candida albicans.
- Онихомикоз — грибковое заболевание ногтей, вызывается грибками-дерматофитами Trichophyton rubrum, Trichophyton interdigitale, Trichophyton tonsurans, реже Epidermophyton floccosum и Microsporum canis.
- Пёстрый (отрубевидный, разноцветный) лишай — характеризуется образованием чешуек, вызывается Malassezia furfur.
- Чёрный лишай — на ладонях и подошвах образует коричневые или чёрные пятна, вызывается Exophiala werneckii.
- Чёрная пьедра — колонизирует волос, вызывается Piedraia hortae.
- Белая пьедра — микоз волос головы, усов, бороды, вызывается Trichosporon beigelii.
- Споротрихоз — микоз, вызываемый грибами рода Sporotrichium.
- Чёрный язык[en] — на языке образуется чёрный налёт; причина в точности неизвестна, но есть предположение, что заболевание вызывается грибками.
- Себорея — кожное заболевание, вызываемое дрожжеподобным грибом Pityrosporum ovale.
- Аспергиллёз — группа заболеваний, вызываемых плесневыми грибами рода Aspergillus.[3].
- Глубокие микозы:
- бластомикоз
- кокцидиоидомикоз
- гистоплазмоз
- паракокцидиоидомикоз.
- Снижение защитных функций иммунной системы. В группу риска также входят лица с ослабленным иммунитетом, люди с ВИЧ и СПИДом
- Онкология. Люди, находящиеся под стероидным лечением, лица, проходящие химиотерапию.
- Эндокринные заболевания. Больные диабетом.
- Снижение местного иммунитета. В основном в слизистых оболочках. Условно патогенные микроорганизмы защищают слизистые и контролируют уровень патогенных.
- Гигиена. В особенности, личная гигиена. Заражение через предметы личной гигиены, личные вещи (одежда, обувь)
- Возраст. В подростковом периоде все проходят половое созревание, сопровождающееся гормональными перепадами и нарушением функции сальных желез. Пожилые люди подвержены различным заболеваниям, которые зачастую снижают иммунитет.
Для лечения микозов используют противогрибковые препараты на основе флуконазола — он является основой многих безрецептурных противогрибковых препаратов. Лекарственные средства на основе амфотерицина В более эффективны и применяются для лечения тяжелых форм заболевания. Препараты для лечения кожных инфекций: кетоконазол, итраконазол, тербинафин. Вагинальные инфекции, вызванные грибковыми микроорганизмами Candida albicans, лечатся суппозиториями тиоконазола и пессариями, инфекции на поверхности кожи обрабатываются лекарственными мазями.
В лечении грибковых заболеваний применяются лекарственные средства с различными формами выпуска: мази, кремы, спреи, растворы, лаки, таблетки.[4]
В случае наличия вторичной бактериальной инфекции могут применяться также антибиотики. Для профилактики обязательна гигиена, исключение контактов с источниками заражения.
Вагинальный микоз — симптомы, лечение.
Грибовидный микоз: лечение и симптомы заболевания
25.01.2017
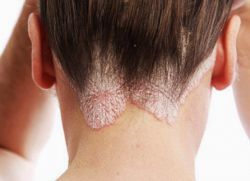 Грибовидный микоз представляет собой опухолевое злокачественное поражение лимфоидно-ретикулярной системы в первую очередь эпидермиса, а в дальнейшем и всех остальных органов.
Грибовидный микоз представляет собой опухолевое злокачественное поражение лимфоидно-ретикулярной системы в первую очередь эпидермиса, а в дальнейшем и всех остальных органов.
Заболевание отличается сложностью лечения, очень важно выявить патологию на ранней стадии, когда возможна терапия. Только своевременное лечение позволяет значительно продлить жизнь больному, при наличии такого типа онкологии.
Особенности грибовидного микоза
Грибовидный микоз – редкий вид заболевания, который относится к типу Т-клеточной лимфомы кожи. Такой вид онкологии встречается примерно у одного из 345 тысяч людей.
Часто заболевание поражает людей в возрасте от 40 до 60 лет (около 70-80% всех случаев). Более подвержены заболеванию мужчины, у женщин болезнь встречается реже.
В основе микоза грибкового типа лежит размножение Т-лимфоцитов, которые начинают перерождаться в злокачественные клетки. Ученые пока что не смогли определить причины, в результате которых здоровые клетки начинают перерождаться в раковые. Предполагается, что далеко не последнюю роль в этом случае играет генетическая предрасположенность и хроническая антигенная стимуляция при наличии вирусной персистирующей инфекции (ВИЧ, инфекция герпеса и т.д).
Симптомы грибовидного микоза
Если говорить про грибовидный микоз, в первую очередь следует отметить его классическую форму, которая характеризуется тремя стадиями своего развития: опухолевой, бляшечной и эритемитозной.
При наличии у пациента эритематозной стадии на кожном покрове наблюдаются пятна желтовато-розового, красного и красно-синюшного цвета, которые очень сильно зудят. Они могут быть самого разного размера от нескольких миллиметров до 20 сантиметров в диаметре. Поверхность таких пятен бывает мокнущей или шелушащей. В большинстве случаев образования локализуются на туловище и в разгибательных участках ног и рук. Однако высыпания такого типа могут возникнуть совершенно на любом участке.
Эритематозная форма
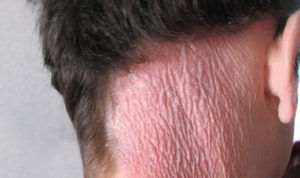 В некоторых случаях, у больного сначала возникает зуд кожи, а только потом проявляются пятна на ней. В большинстве случаев, именно зуд считается характерным признаком наличия грибкового микоза, но также у некоторых людей он может отсутствовать. Лимфома кожи при высыпаниях является идентичной таким кожным заболеваниям, как плоский красный лишай, экзема, герпетиформный дерматит Дюринга или парапсориаз.
В некоторых случаях, у больного сначала возникает зуд кожи, а только потом проявляются пятна на ней. В большинстве случаев, именно зуд считается характерным признаком наличия грибкового микоза, но также у некоторых людей он может отсутствовать. Лимфома кожи при высыпаниях является идентичной таким кожным заболеваниям, как плоский красный лишай, экзема, герпетиформный дерматит Дюринга или парапсориаз.
Некоторые медики полагают, что эритематозная стадия заболевания представляет собой тот или иной вид дерматита, которые без соответствующего лечения может переходить в грибовидный тип микоза.
После первой стадии заболевания, наблюдается ее переход в бляшечную форму, которая является второй стадией. В данном случае процесс перехода может занимать разный временной промежуток, в зависимости от формы болезни, состояния самого больного и других факторов, это занимает от нескольких месяцев до десятков лет.
Бляшечная форма
Когда грибовидный микоз переходит в бляшечную стадию, наблюдается инфильтрация пятен. Они становятся более плотными, их контуры начинают приподниматься над поверхностью эпидермиса, постепенно превращаясь в бляшки. Без соответствующего лечения бляшки начинают увеличиваться в своей площади, они приобретают кирпично-красный или багровый оттенок, на их поверхности появляются мельчайшие бугорки. На этой стадии заболевания, больного начинает мучать сильный и изнуряющий зуд.
В некоторых случаях, со временем бляшки претерпевают обратное развитие, которое начинает развиваться с их центральной части. При этом рост бляшки не прекращается, она увеличивается в размерах по периферии, образуя своего рода кольцо. Бляшки начинают сливаться между собой в одно большое пятно, образуя причудливые формы напоминающие гирлянды или дуги.
Опухолевидная стадия
Последняя стадия грибовидного микоза является опухолевидной. Во время нее имеющиеся элементы на коже начинают перерождаться в опухоли, которые могут иметь крупные размеры, до среднего апельсина. При этом их цвет может колебаться от красновато-желтого до красновато-синего.
Грибовидный микоз может находиться в разных стадиях, так наряду с имеющимся опухолями у больного остается проявление болезни в бляшечной форме. Спустя несколько недель наблюдается распад опухоли, на ее месте возникают глубокие язвы, имеющие покрытие из гнойно-кровянистых отделений.
Внутри них находятся жидкие массы из гниющей, отмирающей ткани. На фоне этого у больного наблюдается отсутствие аппетита, общее недомогание, снижение веса. Протекание опухолевидной стадии происходит с поражением внутренних органов, в которых возникают образования.
Любая стадия такого заболевания сопровождается увеличением лимфатических узлов, в первую очередь в области бедер и паха. В некоторых случаях у больного наблюдается ночная потливость и повышение температуры тела. Практически и 70% всех пациентов, страдающих от грибовидного микоза, наблюдаются трофические нарушения: дистрофические изменения волос и ногтевой пластины, нарушения потоотделения, кожная гиперпигментация. В редких случаях наблюдаются поражения слизистой. В таких случаях элементы инфекции наблюдаются в основном на мягком и твердом небе. Уже в скором времени на их мести наблюдаются большие, болезненные язвы.
Форма заболевания Видаля-Брока (грибовидный обезглавленный микоз) причисляется к ретикулосаркоматозу кожи. Главной отличительной чертой такого заболевания можно назвать то, что при нем отсутствует бляшечная и эритематозная стадия. На коже лица и туловища у больного сразу же возникают опухолевидные образования
Говоря про эритродемальную стадию микоза Галлопо-Берье, то нудно отметить, что именно она отличается обширному распространению покраснений на всех участках кожного покрова, кроме того у больного наблюдается сильное шелушение кожи, отечность, выраженная инфильтрация. На фоне заболевания наблюдается нарушение общего самочувствия и резкое повышение температуры.
Диагностика грибовидного микоза
 Определить такой вид инфекции достаточно просто, при наличии грибовидного микоза, во время сдачи анализа крови в нем определяется повышенное количество эозинофилов, лимфоцитов и лейкоцитов.
Определить такой вид инфекции достаточно просто, при наличии грибовидного микоза, во время сдачи анализа крови в нем определяется повышенное количество эозинофилов, лимфоцитов и лейкоцитов.
При диагностике заболевания в эритродермаческой и опухолевидной стадии у больного наблюдается снижение уровня лимфоцитов и лейкоцитов, а вот СОЭ, наоборот увеличивается. Чтобы подтвердить наличие у больного грибовидного микоза, ему назначается иммунологическое исследование.
Важно провести изучение кожных элементов, рекомендуется использовать ультразвуковое исследование новообразований на коже и с помощью дерматоскопии. Рекомендуется проведение гистологического исследования образований, путем взятия биопсии с пораженных участков. Благодаря исследованию можно подтвердить наличие раковых клеток в имеющимся опухолевидном образовании на коже.
Если у больного заболевание прибывает в бляшечной стадии, имеются резко выраженные акантозы, определяется наличие гнездовидных скоплений лимфоцитов и гистиоцитов. Во время наличия у больного опухолевой стадии распад инфильтрата наблюдается не только в слои дермы, но также в клетчатку, расположенную под клетками. В особо сложных случаях наблюдается захват расположенных рядом тканей.
При наличии у больного опухолевидной стадии с целью определения повреждений в области внутренних органов, рекомендуется провести рентгенографию грудной клетки и ультразвуковое исследований брюшной полости. Грибковый микоз дифференцируют с синдромом Сезари и остальными лимфомами, хроническим дерматитом, системными васкулитами, псориазом и остальными подобными заболеваниями кожи.
Лечение грибовидного микоза
После того, как больному был поставлен диагноз грибовидный микоз лечение должно быть назначено незамедлительно. Для лечения такого заболевания, рекомендуется использовать кортикостероиды, среди которых наиболее эффективными считается преднизолон и дексаметазон. Также рекомендуется использовать цитостаики (дипин, проспидин, циклофосфамид, фосфазин, метотрексат) и противоопухолевые антибиотики.
В большинстве случаев, для достижения положительного результата необходимо использовать комплексную терапию, с использованием препаратов приведенных выше групп. В некоторых случаях больному назначается рентгенотерапия, фототерапия, экстракорпоральная фотохимиотерапия. С целью уменьшения зуда, местно рекомендуется использовать различные кортикостероидные мази.
Прогнозы при грибовидном микозе
 К сожалению, при наличии данного заболевания врачи дают весьма неблагоприятные прогнозы. В зависимости от тяжести заболевания и ее формы продолжительность жизни составляет от двух до двенадцати лет. Своевременное выявление заболевания и начало его эффективного лечения на первых двух стадиях дает возможность продолжительной ремиссии, тем самым увеличивая жизнь больного.
К сожалению, при наличии данного заболевания врачи дают весьма неблагоприятные прогнозы. В зависимости от тяжести заболевания и ее формы продолжительность жизни составляет от двух до двенадцати лет. Своевременное выявление заболевания и начало его эффективного лечения на первых двух стадиях дает возможность продолжительной ремиссии, тем самым увеличивая жизнь больного.Вывод
При подозрении на грибовидный микоз, необходимо срочно показаться врачу. Заболевание является онкологическим, поэтому без правильного лечения становится причиной летального исхода. Ни в коем случае не пренебрегайте здоровьем, ведь вылечить болезнь в начальной стадии еще возможно.
