«Какие признаки гайморита у взрослых?» – Яндекс.Знатоки
Добрый день. Большую часть симптомов конечно уже озвучили коллеги. Но мне хотелось более подробно рассмотреть данный вопрос из-за частоты случаев, видов и разнообразия клинической картины верхнечелюстного синусита, который привычно называют гайморитом.
__
Классический острый гайморит или риносинусит.
Как понятно из определения — это острый воспалительный процесс в верхнечелюстной или гайморовой пазухе. Который в большинстве своем имеет бактериальную природу. И чаще возникает как осложнение респираторной вирусной инфекции (ОРВИ, ОРЗ) — более привычный термин «простуда».
Какие типичные признаки:
- Боль в районе скул или пазух. Может быть как односторонняя, так и с двух сторон. Часто усиливается при повороте или наклоне головы, при пальпации или перкусии (постукивании), высмаркивании или втягивании назальных выделений. Может отдавать (иррадиировать) в челюсть, зубы, шею и в районы орбиты глаза (у детей часто в область уха).
- Выделения из носа. Главный показатель — это их обилие и густота. Цвет не является основным критерием, так как может варьироваться от желтовато-зеленых, до коричнево-красных и даже черных — при септических и молниеносных формах. Часто стекают по задней стенке глотки (постназальный синдром).
- Температура. От субфебрильной до высоких цифр, особенно при полисинуситных формах. Соответственно все симптомы инфекционной интоксикации — слабость, утомляемость, потеря аппетита и т.д.
Редкие или атипичные признаки:
- Боль в непривычной локализации (вне скул) — зубы, основание и полость носа. Может напоминать «прорезывание зуба мудрости».
- Извращенное обоняние и вкус — гнилостный, горьковатый и др.
- Тошнота и рвота — из-за обилия гнойных выделений.
_____
Хронический гайморит или хронический верхнечелюстной риносинусит.
В стадии ремиссии явной симптоматики нет. Но есть косвенные признаки указывающие на воспалительный процесс в гайморовых пазухах:
- Постназальный синдром — особенно по утрам (см.выше).
- Периодическая заложенность носа — чаще односторонняя.
- Дентальные проблемы — особенно с зубами верхнего ряда.
- Переодическое апноэ во сне — храп с кратковременной остановкой дыхания.
- Изменение голосовой тональности — одна из функций околоносовых пазух резонатор звуков.
- Боль в области пазух обычно не характерна — возможны периодические головные боли разлитого характера.
- Неприятный запах изо рта — особенно при одонтогенном в/ч синусите.
__
Признаки указывающие на тяжелое протекание гайморита.
В некоторых случаях в/ч синусит может протекать в тяжелых и септических формах, чаще когда речь идет о полисинуситах (например: этмоидогайморит):
- Боль не только в районе гайморовых пазух, но и в районе лба, орбиты глаз, затылка.
- Наблюдаются «орбитальные» симптомы — отек мягких тканей, выпячивание глаза, слезотечение и др.
- Температура — высокие цифры, свыше 39 градусов.
- Выделения из носа — кроваво-коричневые и обильные.
- Нарушение сознания — вплоть до его потери.
_____
Общие рекомендации пациентам.
Описанная мною симптоматика при данной группе заболеваний, это косвенные и первичные внешние признаки. Только после проведения дополнительного обследования, можно подтвердить или опровергнуть патологические процессы в верхнечелюстной пазухе. Поэтому начинайте с посещения врача оториноларингола. Помните что «гайморит» опасен не только частым переходом в хроническую форму, но и смертельными осложнениями — такими как сепсис, менингоэнцефалит и др.
С уважением, будьте здоровы.
Синусит — Википедия
Синуси́т (новолат. sinusitis, от лат. sinus — пазуха и лат. -itis — суффикс, означающий воспаление; синонимы: синуи́т, ри́носинусит) — воспаление слизистой оболочки одной или нескольких придаточных пазух носа. Может возникнуть как осложнение при остром насморке, гриппе, других инфекционных заболеваниях, а также после травм лицевой области. Синусит могут вызывать как вирусы, так и бактерии. Основными симптомами является тяжесть в околоносовой или лобной области, боль при резких движениях головой, густые выделения из носа, повышенная температура. У детей следует подозревать развитие синусита, если после стихания явлений насморка через несколько дней вновь поднимается температура и появляются густые выделения из носа. Диагноз синусит чаще всего ставится именно у детей в возрасте 3-15 лет[источник не указан 1143 дня]. Лечение синусита включает дренаж пазух и антимикробную терапию, вирусные синуситы не требуют применения антибиотиков.[3]
По характеру течения:
- Острые 750 374 диагноза в год[4];
- Хронические 1 863 757 диагнозов в год[5]..
По форме:
- Серозные;
- Катаральные;
- Гнойные.
- Продуктивные:
- Пристеночно-гиперпластические;
- Полипозные.
По этиологическому фактору:
Септический и асептический
По месту локализации выделяют:
- Гайморит (синусит верхнечелюстной пазухи) — воспаление слизистой оболочки верхнечелюстной придаточной пазухи;
- Фронтит (синусит лобной пазухи) — воспаление слизистой оболочки лобной придаточной пазухи;
- Этмоидит — воспаление слизистой оболочки ячеек решётчатой кости;
- Сфеноидит — воспаление слизистой оболочки клиновидной пазухи.
В случае вовлечения в воспалительный процесс всех пазух одной половины лица заболевание имеет название — гемисинусит, а обеих половин лица — пансинусит. [7]
- Врождённые нарушения развития анатомических структур полости носа.
- Полипозные разрастания в воздушных проходах.
- Аллергические риниты.
- Искривление носовой перегородки.
- Острая респираторная вирусная инфекция (ОРВИ).
- Перфорация гайморовой пазухи
- Появляются неприятные ощущения в носу и околоносовой области, переносице или над глазом, которые постепенно усиливаются. Боли менее выражены утром, к вечеру нарастают. Постепенно боль «теряет» определённое место, и у пациента начинает болеть голова. Если процесс односторонний, то боли отмечаются с одной стороны.
- Затруднение носового дыхания. У пациента заложен нос. Голос приобретает гнусавый оттенок. Как правило, заложены обе половины носа. Затруднение носового дыхания постоянное или с небольшими облегчениями. Возможна попеременная заложенность правой и левой половин носа.
- Насморк. В большинстве случаев у больного наблюдаются слизистые (прозрачные) или гнойные (желтые, зеленые) выделения из носа. Этого симптома может не быть, если сильно заложен нос, так как затруднён отток из пазухи (об этом упоминалось выше).
- Повышение температуры тела до +38° C и выше. Как правило, этот симптом наблюдается при остром гайморите. При хроническом процессе температура тела повышается редко.
- Общая слабость. Выражается также в утомляемости, пациенты отказываются от пищи, у них нарушается сон.
- Частое чихание, может болеть горло.
Гайморит[править | править код]
Гайморит (максиллит) — воспаление верхнечелюстной (гайморовой) придаточной пазухи носа, возникает как осложнение при остром насморке, гриппе, кори, скарлатине и других инфекционных заболеваниях.
Придаточные пазухи носа представляют собой образование в виде небольших пещерок, имеющих сообщение с полостью носа. Другое название этого образования — гайморова пазуха, или гайморов синус (новолат. sinus Highmori[8]).
Основной причиной возникновения гайморита является инфекция — бактерии или вирусы проникают в гайморову пазуху через полость носа, через кровь, а чаще всего из-за патологических процессов в периапикальных областях верхних зубов и вызывают воспалительный процесс.
Диагностика гайморита проводится путём осмотра врача, а также на основании симптомов. Одним из основных симптомов гайморита является тянущая боль, которая возникает при наклоне туловища вперед. Подтверждение диагноза производится на основании рентгеновского снимка[9].
Гайморит лечится назначением антибиотиков широкого действия, промыванием антисептиками носа. Также врачи назначают для лечения сосудосуживающие препараты. Если же гайморит вызван аллергией, то назначаются антигистаминные средства[10].
Виды гайморита[править | править код]
По этиологии:
- Инфекционный
- Вазомоторный
- Аллергический
По способу проникновения инфекции:
- Гематогенный
- Назальный
- Одонтогенный
- Травматический.
Этмоидит[править | править код]
Острый этмоидит с поражением костных стенок наблюдается преимущественно при скарлатине. Неблагоприятные условия оттока из-за отека слизистой оболочки могут привести к образованию эмпиемы. Заболевание передних клеток решетчатого лабиринта протекает обычно одновременно с поражением гайморовой и лобной пазух, а задних — с воспалением клиновидной пазухи.
При затруднённом оттоке гноя воспалительный процесс может распространяться на глазничную клетчатку. В подобных случаях отекают веки, а глазное яблоко отклоняется кнаружи (эмпиема передних решетчатых клеток) или выпячивается и отклоняется кнаружи (эмпиема задних решетчатых клеток).
Хронические этмоидиты бывают катаральные и гнойные. Утолщение слизистой может сопровождаться развитием грануляций и полипозных перерождений не только в самих клетках, но и в среднем ходе и на средней раковине.
Сфеноидит[править | править код]
Сфеноидит встречается редко и обычно обусловлен распространением воспалительного процесса из решетчатого лабиринта — его задних клеток.
Головная боль чаще всего локализуется в области темени, в глубине головы и затылка, глазнице. При хронических поражениях боль ощущается в области темени, а при больших размерах пазух может распространяться и на затылок. При одностороннем сфеноидите наблюдается односторонний боковой фарингит.
Иногда больные жалуются на быстрое снижение зрения, что связано с вовлечением в процесс перекреста зрительных нервов. Хронический сфеноидит может протекать и со слабовыраженной симптоматикой. Большое значение в диагностике сфеноидита имеет рентгенологическое исследование.
Фронтит[править | править код]
Фронти́т — воспаление лобной придаточной пазухи носа. Причины те же, что и при воспалении гайморовой пазухи. Протекает значительно тяжелее, чем воспаление других придаточных пазух носа. Недостаточное дренирование лобной пазухи, обусловленное гипертрофией средней раковины, искривлением носовой перегородки, способствует переходу острого фронтита в хроническую форму. Чаще наблюдается у мужчин в связи с повышенным травматизмом носовой перегородки.
Отличается болью в области лба, особенно по утрам. Боль нередко невыносимая, приобретает неврологический характер. В тяжёлых случаях — боль в глазах, светобоязнь и снижение обоняния. Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока.
При остром гриппозном фронтите температура тела повышена, иногда изменён цвет кожных покровов над пазухами, отмечаются припухлость и отечность в области лба и верхнего века, являющиеся следствием расстройства местного кровообращения (коллатеральный отек).
Иногда воспалительный процесс переходит на надкостницу и кость с её некрозом и образованием секвестров, свищей. При некрозе задней стенки пазухи могут развиться экстрадуральный абсцесс, абсцесс головного мозга или менингит.
Гаймороэтмоидит[править | править код]
Гаймороэтмоидит — это воспалительное заболевание лабиринта решетчатой слизистой и гайморовой пазухи. Болезнь может протекать в хронической и острой формах. Хронический гаймороэтмоидит отличается более сглаженными симптомами и, обыкновенно, труднее лечится. Острая форма болезни имеет ярко выраженные симптомы. Лечение гаймороэтмоидита подразумевает комплексный подход. Этмоидит — это воспаление слизистой в ячейках решетчатой пазухи. Эта болезнь протекает довольно тяжело. Однако при своевременном и адекватном лечении прогноз благоприятный. При отсутствии лечения возможны различные осложнения, в том числе и опасные для жизни.
Возможные причины возникновения патологии:
- вирусная инфекция
- проникновение вредоносных микроорганизмов
- грибковая инфекция
- аллергические реакции
- травмы
Часто именно эти факторы являются причинами развития данного заболевания. Однако также возникновению гаймороэтмоидита может сильно поспособствовать наличие запущенного кариеса в зубах верхней челюсти. Воспаление распространяется к верхнечелюстной пазухе, что может запустить развитие гайморита и этмоидита при ослаблении общей резистентности организма.
Заболевание наиболее часто возникает в том случае, когда организм и иммунная система ослаблены.
Диагноз ставится на основании данных анамнеза, клинического обследования и результатов дополнительных методов исследования, в частности рентгенографии, целью которой является выявление затемнений в пораженных пазухах носа или компьютерной томографии придаточных пазух носа, а также риноскопии, в процессе которой выявляются изменения в слизистой полости носа и полипы[11].
Условно благоприятный, при своевременно начатом адекватном лечении заболевание излечивается без последствий, трудоспособность полностью восстанавливается. В случае отсутствия адекватной медицинской помощи возможно развитие опасных для жизни осложнений.
Главные цели лечения синуситов — эрадикация (устранение) инфекции, снижение выраженности и длительности симптомов и предотвращение осложнений. Достигается это путём обеспечения дренажа пазух и системного применения антибактериальных препаратов с обязательным учётом чувствительности к ним микроорганизмов.
Дренаж пазухи может быть обеспечен консервативными и хирургическими методами. Наиболее агрессивному лечению подвергаются пациенты палат интенсивной терапии с синуситом во избежание серьёзных септических осложнений.
Хирургическая пункция пазух применяется с целью удаления густого гнойного содержимого пазух. Задача хирургического дренажа — очистить пазухи от гноя и получить материал для посева на чувствительность к антибиотикам. Хирургический дренаж должен применяться в случаях, когда консервативные методы не дают эффекта, симптомы сохраняются длительно, либо при осложнениях синусита. Другим показанием к пункции пазухи является сложность с выбором антибиотика, низкая результативность антибактериальной терапии. В этом случае можно более точно подобрать препарат, к которому у микробов не будет устойчивости.
Симптоматическая терапия[править | править код]
Симптоматическая и вспомогательная терапия включает:
- Увлажнение воздуха в комнате.
- Обильное питьё.
- Запрет на курение.
- Сбалансированное питание.
- Ненаркотические анальгетики.
Антигистаминные средства не рекомендованы, и их положительный эффект не был доказан при синуситах. Местные сосудосуживающие препараты (оксиметазолин и т. п.) могут быть использованы для уменьшения отечности слизистой оболочки. Длительность их применения не должна быть более 3 дней во избежание рикошетного отека.
15—21-дневные курсы местных стероидов способны уменьшить симптомы в сравнении с плацебо. [12][13]. Системные стероиды не показали пользы при синуситах. Для уменьшения ринореи (выделений из носа) может использоваться ипратропия бромид 0,06 % местно. Выполняют промывание носа антисептическими растворами (например, мирамистином, фурацилином, натрия гипохлоритом [14]).
Антимикробная терапия[править | править код]
Риносинуситы, вызванные вирусами, не требуют применения антибиотиков. Стандартные препараты для лечения вирусных синуситов включают топические стероиды, деконгестанты, муколитики и солевые интраназальные растворы (спреи).
Антимикробная терапия является основой лечения бактериальных синуситов. Выбор антибиотика зависит от того, является ли синусит острым, хроническим или возвратным. При этом должны учитываться его эффективность, стоимость и вероятность побочных эффектов[3].
В клинически диагностированных случаях острых синуситов немногочисленные данные рандомизированных контролируемых исследований подтверждают эффективность антибиотиков[15]. Особенно значительна роль антибиотикотерапии в лечении синусита верхнечелюстной пазухи (гайморита), подтверждённого рентгенографическими и бактериологическими исследованиями.
Основываясь на обзоре литературы, Kaper et al сделали заключение, что ни одно исследование не показало в достаточной мере, отличается ли эффективность антибиотикотерапии в случае повторного острого риносинусита в сравнении с таковой у больных первичным острым синуситом. Таким образом, авторами было сделано заключение, что назначение антибиотиков в случаях повторного синусита должно основываться на тех же критериях, что и при острых эпизодах этой болезни[16].
Антибиотики показаны при синуситах с подозрением на их бактериальную природу, включая синусит тяжёлой степени, или включающий лобные, этмоидальные и клиновидную пазухи, из-за большего риска осложнений при данных локализациях[17]. Пенициллины, цефалоспорины и макролиды показывают одинаковую эффективность[15]. Многие специалисты рекомендуют 10—14-дневный курс амоксициллина 500 мг 3 раза в день в качестве терапии первой линии[18]. При назначении антибиотика обязательно должна учитываться чувствительность флоры и её устойчивость к данному препарату.
Рейтинг эффективности антибиотиков при бактериальных синуситах примерно следующий[19]:
Хирургическое лечение[править | править код]
Пункция (прокол) делается с целью удаления из пазухи густого гнойного содержимого и введения антибактериальных препаратов. После прокола в пазуху устанавливают дренажные катетеры, через которые можно делать промывание пазухи ежедневно.
Резекция заднего конца средней раковины — показана в некоторых случаях сфеноидита.
Также при лечении гайморита используется эндоскопическая техника — FESS-хирургия[en]). Это позволяет минимизировать повреждения тканей и сократить срок реабилитации пациента[источник не указан 272 дня].
Профилактика синуситов должна быть направлена на лечение основного заболевания (грипп, острый насморк, корь, скарлатина и другие инфекционные заболевания, поражение зубов), устранение предрасполагающих факторов (искривление носовой перегородки, атрезии и синехии в полости носа и др.).
- ↑ 1 2 Disease Ontology release 2019-08-06 — 2019-08-06 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Slavin RG, Spector SL, Bernstein IL, Kaliner MA, Kennedy DW, Virant FS. The diagnosis and management of sinusitis: a practice parameter update. J Allergy Clin Immunol. Dec 2005;116(6 Suppl):S13-47 (неопр.).
- ↑ J01 Острый синусит, медицинская статистика
- ↑ J32 Хронический синусит, медицинская статистика (недоступная ссылка)
- ↑ Руководство по оториноларингологии, под ред. И. Б. Солдатова, М.: Медицина 1997, С.256—272
- ↑ Учебник для медицинских ВУЗов Оториноларингология, под ред. Д. И. Заболотного, К.:Здоров’я 1999, С.228
- ↑ Статья «Гайморит» в Малой медицинской энциклопедии.
- ↑ Гайморит: симптомы, лечение, формы (неопр.).
- ↑ Гайморит — лечение, диагностика и профилактика (неопр.). MedAboutMe.
- ↑ Синусит: что это (неопр.).
- ↑ Ah-See K. Sinusitis (acute). (англ.) // Clin Evid (Online).. — Iss. Mar 10 2008.
- ↑ Zalmanovici A, Yaphe J. Intranasal steroids for acute sinusitis. (англ.) // Cochrane Database Syst Rev.. — Iss. Oct 7 2009;CD005149. — ISSN 1469-493X.
- ↑ Raza T, Elsherif HS, Zulianello L, Plouin-Gaudon I, Landis BN, Lacroix JS. Nasal lavage with sodium hypochlorite solution in Staphylococcus aureus persistent rhinosinusitis // Rhinology. — 2008. — Вып. Mar;46(1):15-22. — PMID 18444487.
- ↑ 1 2 Ah-See K. Sinusitis (acute). Clin Evid (Online). Mar 10 2008;2008:
- ↑ Kaper NM, Breukel L, Venekamp RP, et al. Absence of evidence for enhanced benefit of antibiotic therapy on recurrent acute rhinosinusitis episodes: a systematic review of the evidence base. Otolaryngol Head Neck Surg. Nov 2013;149(5):664-7.
- ↑ Falagas ME, Giannopoulou KP, Vardakas KZ, Dimopoulos G, Karageorgopoulos DE. Comparison of antibiotics with placebo for treatment of acute sinusitis: a meta-analysis of randomised controlled trials. Lancet Infect Dis. Sep 2008;8(9):543-52.
- ↑ National Guidelines Clearinghouse. Clinical practice guideline: adult sinusitis. National Guidelines Clearinghouse.
- ↑ Anon JB, Jacobs MR, Poole MD, Ambrose PG, Benninger MS, Hadley JA, et al. Antimicrobial treatment guidelines for acute bacterial rhinosinusitis. Otolaryngol Head Neck Surg. Jan 2004;130(1 Suppl):1-45.
| |||||||
| |||||||
Лечим гайморит без ошибок. Почему промывание носа может быть опасно | Здоровая жизнь | Здоровье
 Стоит ли применять капли от насморка при гайморите? Можно ли прогревать нос? Не опасно ли делать прокол носовой пазухи? Попробуем найти ответы на эти вопросы.
Стоит ли применять капли от насморка при гайморите? Можно ли прогревать нос? Не опасно ли делать прокол носовой пазухи? Попробуем найти ответы на эти вопросы.
Наш эксперт — отоларинголог, доктор медицинских наук, профессор кафедры оториноларингологии РУДН Ирина Кириченко.
Времена застоя
Гайморит, или, как его называют врачи, верхнечелюстной синусит, — это воспаление верхнечелюстной пазухи. Именно эта пазуха наиболее уязвима перед вирусами и бактериями, так как расположена очень близко к полости носа и связана с ней особым отверстием (соустьем), через которое болезнетворные микробы могут легко проникнуть в пазуху.
Все пазухи носа покрыты особенным эпителием. Он имеет на своей поверхности микроворсинки, так называемые реснички, которые продвигают вырабатываемый пазухой секрет, или, проще говоря, слизь, в направлении соустья. Если этот механизм нарушается, то происходит накопление секрета, присоединение инфекции и воспаление. Такое состояние чаще всего возникает на фоне простуды, вызванной вирусной инфекцией, но возможно и развитие бактериального синусита.
Разумеется, не всегда и не у всех банальный насморк заканчивается гайморитом. Больше других рискуют люди с искривлённой носовой перегородкой, полипами в носу, те, кто страдает вазомоторным (нейровегетативным), аллергическим или каким-то другим видом ринита, а также дети с увеличенными аденоидами. Спровоцировать гайморит может и инородное тело в пазухе носа (например, при лечении верхних зубов в пазуху нередко попадает стоматологический материал).
Срочно к врачу!
Если оставить гайморит без внимания, он может привести к весьма серьёзным осложнениям: менингиту, абсцессу мозга, тромбозу расположенного в мозге кавернозного синуса, воспалению в области глазницы. Поэтому при первых симптомах гайморита необходимо обратиться к врачу.
Для лечения гайморита применяют различные местные спреи с антибиотиками, секретолитики (препараты, улучшающие отток слизи). Если гайморит сопровождается высокой температурой (38 градусов и выше), сильными болями, ломотой в теле, назначают системные антибиотики внутрь.
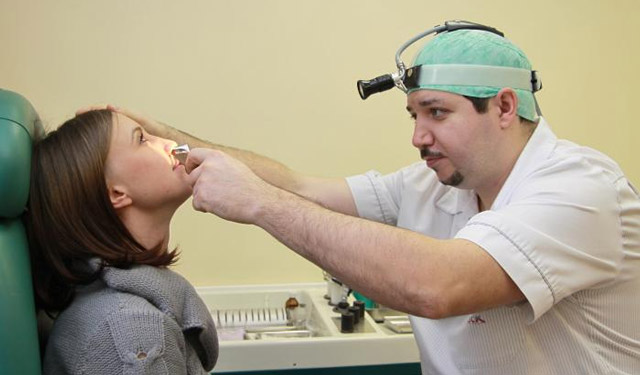
Пункцию верхнечелюстной пазухи (или, как её называют в народе, «прокол») делают только по строгим показаниям: если выход отделяемого пазухи наружу сильно затруднён. Иногда прокол делают в диагностических целях, например, если необходимо выявить возбудителя болезни. В этом случае врач берёт отделяемое непосредственно из пазухи носа и отправляет его в лабораторию, чтобы сделать посев.
Прокол необходимо проводить после рентгена пазух носа. Ведь если не учитывать особенности строения гайморовых пазух, можно повредить глаз, попасть в щёку или носо-слёзный канал; также можно задеть сосуды в полости носа и вызвать кровотечение.
 В некоторых клиниках в пазухи после пункции вставляют катетер, чтобы улучшить отток слизи и избежать повторных проколов, однако это не всегда оправданно. Часто такие катетеры вызывают постоянный дискомфорт или выпадают. При этом бытует мнение, что если один раз сделать пункцию, то обойтись без прокола в случае повторного гайморита будет невозможно. Но это не так. Если правильно лечить воспалительный процесс, в дальнейшем пункция не потребуется.
В некоторых клиниках в пазухи после пункции вставляют катетер, чтобы улучшить отток слизи и избежать повторных проколов, однако это не всегда оправданно. Часто такие катетеры вызывают постоянный дискомфорт или выпадают. При этом бытует мнение, что если один раз сделать пункцию, то обойтись без прокола в случае повторного гайморита будет невозможно. Но это не так. Если правильно лечить воспалительный процесс, в дальнейшем пункция не потребуется.Не навреди!
Некоторые средства, которые применяются при гайморите, могут не столько помочь, сколько навредить, особенно если использовать их без рекомендации врача. Расскажем о некоторых из них.
Физиотерапия. Физиолечение при гаймотрите не является основным, его назначают по показаниям как дополнительный метод. Часто используют лазеротерапию, магнитотерапию, ингаляции, высокочастотные токи, УФО. Но если у вас дома есть какой-либо физиотерапевтический прибор, перед его применением необходимо посоветоваться с врачом. Дело в том, что в некоторых случаях, особенно если в пазухах скапливается гной, который не выходит наружу, прогревания и другие физиопроцедуры могут усилить воспаление и вызвать осложнения. По той же причине не стоит делать прогревание пазух при помощи горячих яиц или прибегать к паровым ингаляциям.
Сосудосуживающие капли. Их практически всегда применяют при гайморите, но лишь короткими курсами — не дольше 5 дней. Длительное использование сосудосуживающих капель вредит слизистой носа и может привести к зависимости, когда капли приносят облегчение лишь на считаные минуты, после чего нос снова плотно закладывает. В итоге человек попадает в порочный круг — чем чаще он пользуется каплями, тем хуже дышит нос, а значит, требуется всё большая доза лекарства.
Промывание носа раствором морской соли. Эта процедура улучшает отток слизи из пазух, поэтому её нередко назначают при гайморите. Солевой раствор можно изготовить самостоятельно из компонентов, купленных в аптеке (морской соли и капли йода), или приобрести готовые формы. Для орошения полости носа лучше использовать специальные пульверизаторы с мелкодисперсным распылением или более мощной струёй, которую направляют в каждую половину носа на 10 секунд. Но учтите, промывание носа не должно проводиться под давлением, при помощи клизмы или спринцовки. А самое главное, промывания, как и другое лечение, должен назначить врач. Он же определит длительность применения процедуры. Ведь если пользоваться солевым раствором слишком долго, это приведёт к обратному эффекту — раздражению слизистой, нарастанию отёка и заложенности носа.
Как отличить гайморит от насморка
В отличие от обычного насморка гайморит часто сопровождается температурой (иногда довольно высокой), кроме того, пациента мучают ноющие головные и лицевые боли в области пазух, появляется ощущение тяжести в районе переносицы и зубов верхней челюсти.
 Обычно все эти неприятности сопровождаются затруднением дыхания и выделением слизи из носа. Но если при обычном насморке выделения, как правило, прозрачные, водянистые и без запаха, то при гайморите слизь становится густой, приобретает жёлто-зелёный оттенок и специфический запах. Это уже гнойные выделения, что указывает на присоединение бактериальной инфекции и развитие гайморита.
Обычно все эти неприятности сопровождаются затруднением дыхания и выделением слизи из носа. Но если при обычном насморке выделения, как правило, прозрачные, водянистые и без запаха, то при гайморите слизь становится густой, приобретает жёлто-зелёный оттенок и специфический запах. Это уже гнойные выделения, что указывает на присоединение бактериальной инфекции и развитие гайморита.развитие, симптомы, терапевт о лечении подробно

Гайморит – это инфекционно-воспалительное заболевание слизистой оболочки верхнечелюстной (гайморовой) пазухи, проявляющееся отеком носовых путей и затрудненным носовым дыханием, гнойными выделениями, головной болью, общей интоксикацией организма. Встречается чаще других синуситов (фронтита, этмоидита, сфеноидита).
Что такое гайморова пазуха
Верхнечелюстная или гайморова пазуха – самая большая из придаточных пазух носа (синусов). Название получила по имени Натаниела Гаймора, английского врача и анатома XVI века, впервые описавшего ее воспаление. Представляет собой полость в толще тела верхней челюсти. Гайморовых пазух две. Объем каждой довольно большой и в среднем в зависимости от возраста составляет от 11 до 17 см3. У мужчин верхнечелюстной синус больше (до 30 см3), чем у женщин.
Не совсем ясна эволюционная роль придаточных пазух носа. Наиболее очевидна их функция облегчения веса костей головы и увеличения лицевой части черепа. Из самого факта наличия придаточных синусов вытекает их резонаторная функция – они участвуют в формировании тембра голоса. Поэтому одним из первых признаков заболевания придаточных пазух является изменение голоса – он приобретает гнусавый оттенок.
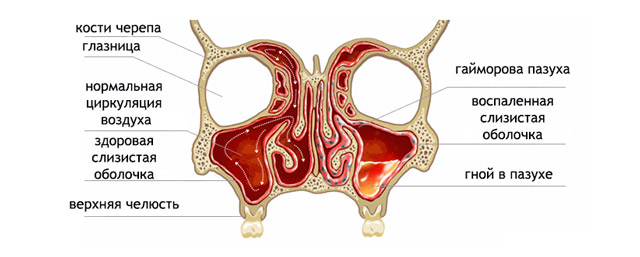 Гайморова пазуха по форме представляет собой пирамиду, основание которой является латеральной (боковой) стенкой носа. Нижняя стенка ее является частью альвеолярного отростка верхней челюсти, на котором располагаются зубы. Корни 2 малого и 1-2 больших коренных зубов непосредственно соприкасаются с этой стенкой, иногда могут выступать прямо в полость пазухи. Поэтому при заболевании этих зубов или окружающих их тканей может развиваться одонтогенный гайморит. Верхняя стенка гайморовой пазухи является дном глазницы, в ней находится подглазничный канал, в котором проходят подглазничные артерия и нерв.
Гайморова пазуха по форме представляет собой пирамиду, основание которой является латеральной (боковой) стенкой носа. Нижняя стенка ее является частью альвеолярного отростка верхней челюсти, на котором располагаются зубы. Корни 2 малого и 1-2 больших коренных зубов непосредственно соприкасаются с этой стенкой, иногда могут выступать прямо в полость пазухи. Поэтому при заболевании этих зубов или окружающих их тканей может развиваться одонтогенный гайморит. Верхняя стенка гайморовой пазухи является дном глазницы, в ней находится подглазничный канал, в котором проходят подглазничные артерия и нерв.
Слизистая оболочка, выстилающая изнутри верхнечелюстной синус, покрыта мерцательным (реснитчатым) эпителием.
Как возникает гайморит
Все придаточные пазухи имеют сообщения с полостью носа. Соустья гайморовых пазух открываются в средний носовой ход. Проблема заключена в том, что отверстие выхода соустья в самой пазухе располагается на внутренней стенке не в нижней, а в верхней ее части, что затрудняет естественный дренаж пазухи.

При заболевании гриппом или другой ОРВИ слизистая носа первой реагирует на внедрение инфекции – возникает отек, обильное выделение слизи. В придаточных синусах также возникает катаральное (слизистое) воспаление. При нормальном иммунитете и своевременном лечении насморк проходит через 5-7 дней без осложнений.
При наличии каких-либо проблем, затрудняющих отток содержимого из пазухи, воспаление в них сохраняется, присоединяется бактериальная флора, которая находит здесь прекрасные условия для размножения (тепло, влажно). Происходит накопление в пазухах воспалительного экссудата, повышение давления на стенки пазухи, что проявляется соответствующими клиническими симптомами.
Причины гайморита
Основная причина развития гайморита – это инфекция. Основной путь попадания возбудителя – из полости носа.
При некоторых инфекционных заболеваниях (корь, дифтерия, скарлатина) инфекция попадает в пазуху с током крови (гематогенный путь распространения).
 В 10% случаев причина гайморита – инфекция из корней зубов, которые прилегают к нижней стенке верхнечелюстной пазухи. В таких случаях говорят об одонтогенном гайморите.
В 10% случаев причина гайморита – инфекция из корней зубов, которые прилегают к нижней стенке верхнечелюстной пазухи. В таких случаях говорят об одонтогенном гайморите.
В последнее время выделяется такая форма, как нозокомиальный (внутрибольничный) синусит, развивающийся после длительной интубации через нос.
Наиболее часто возбудителями гайморита являются стрептококки, стафилококки, пневмококки, гемофильная палочка, кишечная палочка, вирусы, реже – хламидии, микоплазмы, грибки. При одонтогенном гайморите возбудитель, как правило,- анаэробная бактерия (хорошо размножающаяся в закрытых полостях без доступа воздуха).
В развитии гайморита решающую роль играют предрасполагающие факторы:
Врожденные и приобретенные анатомические структуры, затрудняющие отток содержимого пазух – искривления носовой перегородки, травмы носа, полипы (как в самой пазухе, так ив полости носа), аденоиды.
Понижение местной и общей устойчивости организма к инфекциям (хронические заболевания, такие как сахарный диабет, туберкулез, сердечная недостаточность, онкологические заболевания, длительная терапия гормонами, химиотерапия, хронический ринит).
Нарушения нормального функционирования клеточных структур слизистой носа и синусов (снижение выработки слизи и нарушение движения ресничек мерцательного эпителия). Это может быть результатом воздействия различных неблагоприятных факторов внешней среды – загазованности, пыли, работы на вредных производствах, курения.
Классификация гайморита
По локализации гайморит бывает:
- Односторонний.
- Двусторонний.
По характеру течения:
- Острый.
- Хронический.
По характеру воспаления: катаральный, гнойный, серозный. Реже встречаются следующие разновидности гайморита: вазомоторный и аллергический гайморит, полипозный, некротический, смешанный.
Симптомы гайморита
Различают местные и общие признаки гайморита:
- Головная боль. Боль может быть в проекции пораженной пазухи, может отдавать в висок, лоб, глаз, зубы. Иногда болит вся половина головы или вся голова без четкой локализации.
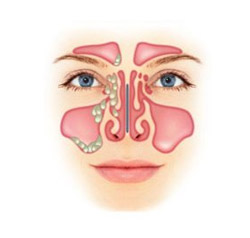 Характерно усиление боли при наклонах вперед.
Характерно усиление боли при наклонах вперед. - Болезненность при пальпации в области верхнечелюстной пазухи (сбоку от носа в подглазничной области).
- Заложенность носа с одной или обеих сторон.
- Выделения из носа слизистого или гнойного характера. При одонтогенном гайморите выделения имеют неприятный гнилостный запах.
- Снижение обоняния.
- Повышение температуры тела. Характерно для острого гайморита.
- Кашель как следствие затекания воспалительного секрета по задней стенке глотки.
- Общая слабость, недомогание, головокружение, потеря аппетита.
Заподозрить гайморит можно, когда насморк и заложенность носа не проходят в течение 7-10 дней после перенесенной ОРВИ, сохраняется или вновь повышается температура, появляется головная боль.
Такие симптомы, как отек щеки и век встречаются редко и свидетельствуют об осложнениях – флегмоне глазницы или периостите верхней челюсти. Самыми грозными осложнениями гайморита являются тромбоз артерий мозга, воспаление мозговых оболочек – менингит, абсцесс мозга, сепсис.
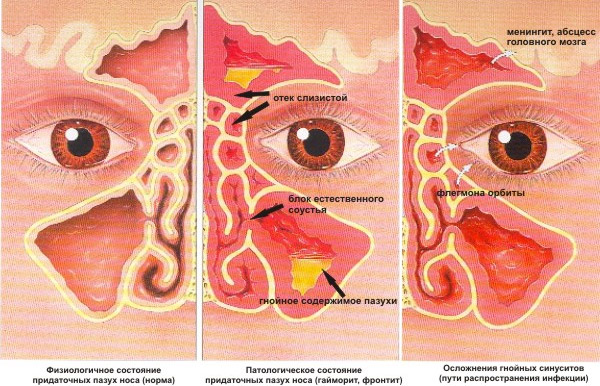
При хроническом гайморите симптомы заболевания не так ярко выражены, как при острой форме. Головная боль может быть периодической и носить диффузный (разлитой) характер. Температура тела, как правило, нормальная. Может беспокоить постоянное или периодическое нарушение носового дыхания, заложенность ушей, снижение слуха. Больной может частично или полностью не чувствовать запахов (аносмия). Из-за нарушения носового дыхания возникает постоянная сухость во рту, утомляемость, снижение работоспособности. Хронический гайморит может быть причиной длительного кашля, не поддающегося лечению обычными средствами.
Диагностика гайморита
Диагноз гайморита устанавливается после комплексного обследования. Наиболее доступные и наиболее часто применяемые – это рентген придаточных синусов, риноскопия, общий анализ крови.
На рентгеновских снимках можно увидеть снижение воздушности (пневматизации) верхнечелюстных пазух. На снимке это проявляется затемнением. При наличии воспалительного экссудата определяется ровная горизонтальная линия как граница между затемнением и воздухом – уровень жидкости в пораженном синусе.
При осмотре полости носа врачом отоларингологом видно покраснение, отек слизистой оболочки носа в области средней носовой раковины, гнойные выделения, которые усиливаются, если наклонить голову в сторону, противоположную воспалению.
С помощью общего анализа крови определяется острота воспалительного процесса – повышение лейкоцитов и СОЭ.
Рентген, общий анализ крови и передняя риноскопия – это рутинные методы, которых в подавляющем большинстве случаев достаточно для постановки диагноза гайморита, особенно при остром его течении.
Но нужно отметить, что не всегда возможно опираться только на данные рентгена. Затемнение в пазухах иногда сохраняются длительное время после перенесенного в прошлом воспаления и наоборот, нередко при имеющемся патологическом процессе рентгенограмма может быть не изменена.
Существуют более современные методы диагностики, позволяющие поставить диагноз в сомнительных случаях, а также уточнить природу и стадию воспаления в синусах. По показаниям проводятся:
- Диагностическая пункция пазухи с бактериологическим посевом отделяемого.
- Рентгеноконтрастное исследование.
- УЗИ придаточных пазух. (Может применяться для диагностики синусита у беременных).
- КТ, МРТ придаточных пазух
- Эндоскопическое исследование, синусоскопия.
- Биопсия и цитологическое исследование.
Лечение гайморита
Основные цели лечение гайморита – это устранение возбудителя и улучшение дренажа пазухи. Лечебные мероприятия включают в себя общую противовоспалительную терапию и местное лечение.
При гнойном гайморите с симптомами общей интоксикации организма с первых дней назначаются антибиотики. Как правило, это антибиотики широкого спектра действия, тормозящие размножение большинства возможных возбудителей гайморита. 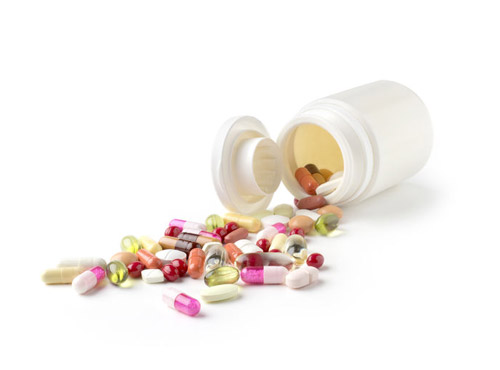 Это Амоксициллин, Флемоксин, Амоксиклав, Аугментин, Цефазолин, Цефтриаксон, Азитромицин. Рекомендуется до начала назначения антибиотиков провести бакпосев отделяемого из пазухи для того, чтобы в дальнейшем подключить к лечению тот антибиотик, к которому чувствителен конкретный возбудитель, вызвавший заболевание. Продолжительность антибиотикотерапии при гайморите составляет обычно 7-10 дней.
Это Амоксициллин, Флемоксин, Амоксиклав, Аугментин, Цефазолин, Цефтриаксон, Азитромицин. Рекомендуется до начала назначения антибиотиков провести бакпосев отделяемого из пазухи для того, чтобы в дальнейшем подключить к лечению тот антибиотик, к которому чувствителен конкретный возбудитель, вызвавший заболевание. Продолжительность антибиотикотерапии при гайморите составляет обычно 7-10 дней.
Не обязательно применение антибиотиков в виде инъекций. Современные препараты достаточно эффективны при приеме их внутрь в виде таблеток или капсул (Амоксиклав, Аугментин, Флемоксин солютаб, Сумамед, Цефалексин, Супракс). Так что лечение гайморита в нетяжелых случаях можно проводить в домашних условиях.
Местное лечение проводится с целью уменьшения отека слизистой оболочки носа, соустий верхнечелюстных пазух, освобождение носа от слизи, разжижающие слизь средства, местное антибактериальное лечение, физиолечение.
Для уменьшения отека и улучшение дренажа пазух используют сосудосуживающие капли и спреи в нос. Это общеизвестные препараты короткого действия Санорин, Нафтизин и препараты ксилометазолина и оксиметазолина с более длительной продолжительностью действия – Галазолин, Називин, Назол, Ринорус, Отривин и другие.
Сосудосуживающие препараты можно сочетать с местными антибактериальными средствами.
Как правильно закапывать капли при гайморите?
Необходимо закапать 3-5 капель сосудосуживающего препарата в нос или вставить в ноздрю турунду, смоченную этим раствором на 2-3 минуты. Через 10 мин несколько раз глубоко подышать носом, высморкаться. После этого нужно промыть нос раствором морской соли (½ чайной ложки на стакан кипяченой воды) или минеральной водой, или готовым солевым раствором из аптеки (Аквамарис, АкваЛОР, Салин).
Варианты промывания:
- Раствор набирается в спринцовку и вливается небольшими порциями в полость носа. Голова при этом наклонена вперед. Количество раствора для промывания одной половины носа- 100-150 мл.
- Раствор набирается в ладонь и втягивается носом.

После промывания полости носа закапываются капли с антимикробным действием. К таким лекарствам относятся антисептики: Диоксидин, Мирамистин, Фурациллин, Хлорофиллипт, а также капли в нос с антибиотиком – Изофра, Ципролет, левомицетиновые капли (последние два выпускаются в форме глазных капель, но назначаются и в нос). При закапывании этих капель голова должна быть запрокинута и наклонена в сторону пораженной пазухи. После закапывания необходимо полежать не менее 5 минут. Можно применять спреи с антибиотиком – Биопарокс, Фузафунгин, Полидекса.
Вовремя начатое применение местных антимикробных препаратов иногда позволяет избежать системной антибиотикотерапии.
Через 10-15 мин после закапывания антибактериального препарата рекомендуется орошение полости носа аэрозолями Каметон, Ингалипт, Пиносол, смазывание слизистой носа мазью Бороментол. 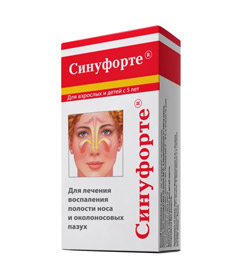 Хорошо зарекомендовал себя также препарат Синуфорте. Это экстракт цикламена, является сильным раздражителем слизистых желез, при применении – мощная стимуляция выработки слизи, разжижение ее и лучшее отхождение из пазух. Можно также применять ингаляции с эфирными маслами (эвкалиптовое, пихтовое, масло сосны).
Хорошо зарекомендовал себя также препарат Синуфорте. Это экстракт цикламена, является сильным раздражителем слизистых желез, при применении – мощная стимуляция выработки слизи, разжижение ее и лучшее отхождение из пазух. Можно также применять ингаляции с эфирными маслами (эвкалиптовое, пихтовое, масло сосны).
Кроме антибиотиков при гайморите назначаются муколитические препараты, которые способствуют разжижению густого секрета. Это – Синупрет, Геломиртол, Флуимуцил.
Как дополнительное противоотечное средство назначаются антигистаминные (антиаллергические) препараты: Диазолин, Супрастин, Зиртек, Лоратадин, Цетрин.
Хорошо зарекомендовал себя метод мелкодисперсной аэрозольтерапии с помощью небулайзера. Небулайзер распыляет раствор лекарственного препарата до мельчайших частиц, которые легко проникают в дыхательные пути, в том числе и в придаточные пазухи. С помощью этого ингалятора можно вводить антибиотики, отвары трав, сосудосуживающие препараты. Можно дышать просто физраствором для очищения слизистой.
Прогревание области придаточных пазух возможно в начале заболевания после закапывания сосудосуживающих капель. Прогревание можно делать с помощью мешочков с подогретой солью, сваренных вкрутую яиц, картофеля. Хорошо подходит для этих целей синяя медицинская лампа. Назначаются также физиотерапевтические процедуры – УВЧ, УФО, электрофорез противовоспалительных и антибактериальных растворов.
Нельзя прогревать пазухи при наличии боли, температуры. Также не стоит рисковать с прогреванием в случае гнойного гайморита.
В более тяжелых случаях, или когда назначенное лечение малоэффективно, проводятся врачебные манипуляции с целью санации воспаленных пазух. Это различные виды промывания пазух без прокола костной стенки и пункционные методы.
Кукушка
Промывание носа методом «кукушка» – достаточно действенный метод промывания носа и придаточных пазух. Суть метода – вливание антисептического раствора в одну ноздрю с одновременной аспирацией промывных вод из другой ноздри. При проведении процедуры пациент должен постоянно говорить «ку-ку», чтобы жидкость не попала в гортань. Для промывания могут быть использованы растворы фурациллина, хлоргексидина, мирамистина, растворы антибиотиков. Кстати, методом «кукушка» можно быстро вылечить обычный простудный насморк.
Пункция гайморовой пазухи
Пункция гайморовой пазухи на сегодняшний день остается самым действенным методом лечения. Проводится в случаях гнойного гайморита, неэффективности консервативного лечения в течение нескольких дней.
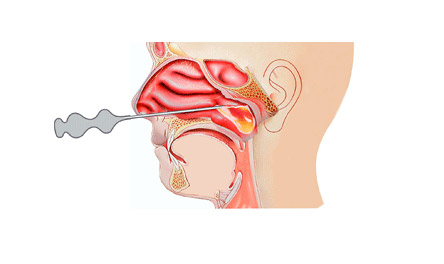
Пункционное лечение
Прокол стенки верхнечелюстной пазухи проводится в месте, где толщина кости минимальна, специальной толстой иглой под местным обезболиванием. Шприцем отсасывают содержимое, а пазуха промывается антисептическим раствором, затем в нее вводится раствор антибиотика. Процедура неприятная, но облегчение чувствуется сразу. Для полного излечения обычно требуется 3-5-7 промываний. Иногда через иглу в пазуху вводится катетер, который оставляется там для удобства повторных промываний.
Широкое распространение также получил беспункционный метод промывания пазух – с помощью синус – катетера «ЯМиК». Принцип этой процедуры – создание в полости носа отрицательного давления, что позволяет удалить патологическое отделяемое из всех пазух одной половины носа, а также ввести в них антисептик.
Если с помощью консервативной терапии и промывания пазух не удается добиться излечения, прибегают к хирургическим методам лечения. Цель операции – удалить часть измененной слизистой, которая уже не выполняет своих функций. Операция показана:
- В случаях хронического гайморита, когда воспаление затронуло не только слизистую оболочку, но и подслизистый слой, надкостницу или костную ткань.
- При гипертрофическом или полипозном синусите, когда разрастания слизистой перекрывают выход из пазухи.
- При необходимости удаления из пазухи инородных тел, чаще всего – пломбировочного материала или каких-либо металлических конструкций, используемых в стоматологии.
- В случаях неэффективности лечения острого гайморита другими способами в течение 4- 6 недель.
- При осложнениях гайморита.

Операция при гайморите может быть эндоскопической или традиционной хирургической через широкий доступ.
Эндоскопическая операция менее травматична, проводится при местной анестезии специальным назальным эндоскопом. Эндоскоп вводится через соустье в пазуху и с помощью специальных инструментов проводятся необходимые манипуляции. Вместо хирургических инструментов может применяться лазер.
Традиционная операция на гайморовых пазухах проводится через разрез в ротовой полости или со стороны лица. Операция проводится, как правило, под общим наркозом. Основное показание для таких операций – это гайморит с осложнениями (распространение гнойного воспаления на костную ткань, глазницу, головной мозг).
Особенности гайморита у детей
Придаточные пазухи у детей при рождении находятся в зачаточном состоянии, окончательное их формирование происходит только к 4-5 годам. Поэтому у детей младшего возраста гайморит почти не встречается.
Особенности течения гайморита у детей в том, что развиться он может достаточно быстро, очень редко бывает изолированным в одной пазухе. Поражаются, как правило, другие придаточные пазухи (чаще всего возникает гаймороэтмоидит), процесс часто носит двусторонний характер. Течение синусита у детей затрудняют аденоидные вегетации, они часто приводят к хронизации процесса.
Также необходимо знать, что у детей чаще, чем у взрослых, причиной гайморита являются хламидии и микоплазмы, которые мало чувствительны к антибиотикам аминопенициллинового ряда. Лечение у них лучше проводить препаратами из группы макролидов – Азитромицин, Сумамед, Эритромицин.
Народные средства в лечении гайморита
Существует множество рецептов народной медицины от гайморита, и всегда будут люди, предпочитающие лечиться не лекарствами, а дарами природы. Здесь необходимо отметить, что народные средства бывают достаточно эффективными и могут применяться в начале болезни как самостоятельное, так и дополнительное лечение.
Но все же рассматривать все эти методы нужно как средства от насморка и катарального гайморита. При гнойном процессе не стоит затягивать с применением антибиотиков. Не стоит сильно увлекаться народными средствами и людям, склонным к аллергии.
Для пациентов, предпочитающих народные средства можно порекомендовать следующие смеси:
- Сок красной свеклы, сок моркови, сок лука, алоэ и мед в равных частях смешать, хранить в холодильнике до 5 дней. Закапывать по 5 капель 3 раза в день.

- Сок из листьев каланхоэ. Выдавить сок из свежесрезанного листа каланхоэ, развести водой 1:1,закапывать в нос по 10 капель 3 раза в день. Можно применять при беременности.
- Сок из корней цикламена. Клубень или корни цикламена измельчить, выдавить сок, развести кипяченой холодной водой в пропорции 1:10. Закапывать по 2 капли 1 раз в день. Не передозировать! Это ядовитое растение.
- Сок алоэ, мед, сок чистотела – в равных частях. По 5-7 капель 1-2 раза в день.
- Один из «бабушкиных» рецептов лечения гайморита: 5-6 раз в день жевать медовые соты в течение 15 мин.
- Компрессы из черной редьки. Неочищеную черную редьку натереть на терке, полученную кашицу завернуть в марлю. Приложить эти мешочки на область гайморовых пазух на 5-10 мин, предварительно смазав кожу детским кремом.
- Промывание носа и закапывание отваром трав – зверобоя, шалфея, ромашки, тысячелистника, календулы.
Профилактика гайморита
Как избежать такого неприятного заболевания? Основные принципы профилактики:
- Закаливание организма способствует повышению устойчивости к инфекциям.
- Не пускать на самотек течение обычного насморка. С первых дней заболевания – применение противовирусных препаратов. Промывание носа солевыми растворами или отварами трав, правильное применение сосудосуживающих капель, капель с эфирными маслами, прогревание носа, самомассаж точек по обеим сторонам носа.
- При необходимости антибиотикотерапии не затягивать с началом приема назначенных врачом средств.
- Санация зубов и полости рта.
- При склонности к частым простудным заболеваниям можно применять для профилактики иммуномодулирующие средства (Деринат, ИРС-19).
- Плановое хирургическое лечение искривлений носовой перегородки, полипов, аденоидов.
Не стоит отказываться от назначенных пункций или операции, если консервативное лечение неэффективно. Недолеченный гайморит может привести к тяжелым последствиям или к хронизации. А хронический синусит – это наличие постоянного источника инфекции, которая может распространиться по всему организму и вызвать заболевания других органов – почек, сердца, суставов и других.
Видео: гайморит в программе “Школа доктора Комаровского”
Мнения, советы и обсуждение:
симптомы у взрослых без температуры: лечение насморка в домашних условиях, признаки без заложенности носа и соплей
Гайморит – это воспаление слизистых гайморовых пазух, которые находятся в верхнечелюстных костях носа с двух сторон. Процесс поражения может проходить как в одной части, так и в обеих одновременно. Причинами такой болезни являются бактериальные, грибковые или вирусные инфекции. Эта патология может проходить бессимптомно, поэтому рискует быть вовремя необнаруженной. Специалисты считают, что гайморит без сопровождения температуры, значительно опаснее, так как указывает на ослабленный иммунитет и может привести к ряду осложнений. Чаще такое происходит у пожилых людей, но взрослые и дети тоже не исключение.
Характерные отличия и скрытые признаки гайморита
Часто гайморит протекает без явных симптомов. Но запускать болезнь нельзя, потому что воспалительные процессы поражают все соседние органы и ткани. Главной опасностью является попадание гноя в мозг. Это происходит в тот момент, когда прогрессирует гнойный гайморит и накопленный гной переполняется, единственным выходом остаются тонкие стенки, которые разделяют гайморовы пазухи от головного мозга.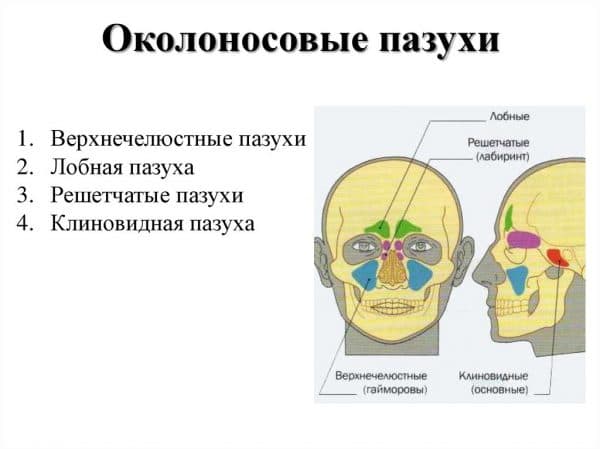

Запущенный тип заболевания несет в себе следующие осложнения:
- абсцесс верхнечелюстной пазухи;
- поражение глазницы;
- поражение тройничного нерва;
- остеомиелит верхней челюсти.
При развитии этих болезней, проявляются характерные симптомы, которые уже невозможно не заметить.
Отсутствие насморка, температуры и гнойных выделений из носовых пазух не исключает у больного острого или гнойного гайморита.
Всю информацию про экссудативный гайморит найдете здесь.
Может ли быть бессимптомный гайморит без насморка и заложенности
Кажется, что гайморит без насморка не существует, но это заблуждение. При таких вирусных заболеваниях, как грипп или ОРВИ, воспалительные процессы протекают без выделений. Слизистая отекает и не позволяет жидкости выйти. Она начинает накапливаться в пазухах. Состояние человека после перенесенной болезни становится лучше, но слизь остается, превращаясь в гной.
Инфекция проходит без насморка, если существующий кариес растворяет тонкую перегородку полости рта и проникает внутрь. Травмы и повреждения, изогнутая переносица, атрофические преобразования слизистой также могут спровоцировать развитие скрытого гайморита.
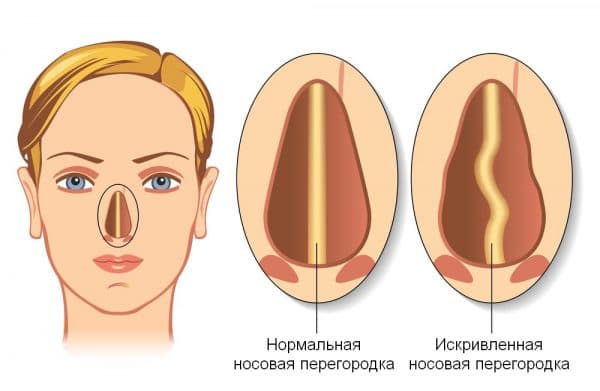

Искривленная перегородка носа является одной из причин возникновения гайморита.
Читайте также про особенности лечения правостороннего гайморита в данном материале.
Может ли протекать заболевание без температуры
Повышенная температура тела признак того, что организм активно борется и противостоит инфекции. При слабом иммунитете этого не происходит, поэтому такая форма течения особо опасна для человека. Начинается распространение инфекции на соседние органы, поражая весь организм. Отсутствие температуры довольно часто встречается при хроническом гайморите. Симптомы выражаются в виде быстрого переутомления и постоянного чувства усталости. Пожилые люди списывают головокружение и затрудненное дыхание на другие болезни, поэтому среди них эта патология часто остается незамеченной.
Что собой представляет катаральный гайморит рассказано в этой статье.
Без гноя
Отек без образования гноя встречается на начальной стадии и не дает полноценно дышать, вызывая дискомфорт. Главная задача избавиться от отечности, чтобы не запустить болезнь. Если из носа течет, то это хороший признак. Обратите внимание на цвет слизи, которая подскажет серьезность ситуации. Белые выделения указывают на отсутствие гноя. Зеленые или желтые сопли у взрослого сообщают о воспалении. Особо страшна желтая слизь, которая говорит о гнойном гайморите. Появившаяся в выделениях кровь показатель крайне тяжелой формы, от которой можно избавиться только при поддержке специалистов.
Как узнать без врача, что это гайморит
В домашних условиях сложно определить наличие воспаления. Симптомы болезни похожи на простудные заболевания или аллергические риниты. Поэтому стоит быть внимательнее, наблюдая следующие признаки:
- болезненные ощущения в области носа, бровей, скул, лобной части;
- затрудненное дыхание;
- продолжительный насморк;
- светобоязнь;
- отеки щек или век;
- полная или частичная потеря обоняния;
- высокая температура, озноб, лихорадка;
- боль при наклоне или повороте головы;
- потеря аппетита;
- тембр голоса, появление гнусавости.


Почему может возникнуть заложенность уха при гайморите узнаете тут.
Гайморит нельзя запускать, это может привести к необратимым последствиям. Поэтому важно своевременно обратиться к врачу отоларингологу.
Диагностика в больнице
В современной медицине существует много методов профессиональной диагностики. Проводится при гайморите анализ крови, рентгенография, магнитно-резонансная или компьютерная томография, которые максимально информативно и точно выявляют наличие заболевания. Еще один способ – диафаноскопия. Этот метод позволяет просвечивать носовые ходы и выявлять источники воспаления. После подтверждения диагноза проводится обязательное исследование – бактериальный посев из зева, а также антибиотикограмма. Такая дополнительная проверка позволяет выявить возбудителя инфекции и назначить соответствующее лечение.
Лечение
При гайморите важно вовремя обратиться в медицинское учреждение для установки верного диагноза. Есть три основных вида возбудителей, которые могут послужить причиной возникновения гайморита. Это вирусы, бактерии и грибки. Медикаментозное лечение подбирается индивидуально и зависит от причины, формы и стадии развития болезни. Подобрать соответствующую терапию сможет только квалифицированный отоларинголог. Кроме лекарств против воспалительных процессов и отечности, назначаются обезболивающие препараты. Чтобы избежать осложнений, нужно быстро приступить к лечению.

Как снять отек без сосудосуживающих
В первую очередь при гайморите необходимо снять отечность. Есть несколько способов решения этой проблемы. Промывание носовых пазух солевым раствором разжижает скопившуюся слизь и выводит наружу. Его можно купить в аптеке или сделать самому, добавив две чайные ложки морской соли в литр кипяченой воды. Помогут снять отеки ингаляции. Их можно делать на отваре лекарственных трав или эфирных масел. Подойдет ромашка, шалфей, календула. Глюкокортикоидные препараты быстро и надолго купируют отечность. Интенсивное лечение начинает действовать минимум на третий день.
Медикаментозное
Антибиотики применяются практически во всех случаях в борьбе с гайморитом. Курс приема таких препаратов проводится до полного выздоровления. Слишком короткий прием антибиотиков не вылечит до конца, что грозит рецидивом. А длительное применение ведет к привыканию и бактерии становятся невосприимчивыми к текущему препарату. В такой ситуации врач может поменять один антибиотик на другой.
Сосудосуживающие средства используют для местного применения во время снятия отеков и освобождения пазух от слизи. Это капли, спреи и мази. Из данного вида средств можно выделить препарат Назол. Если гайморит вызван аллергической реакцией, то используют гипосенсибилизирующие препараты, которые локализуют симптомы. Вывести мокроту помогут муколитические средства, а также сильные кортикостероиды, нейтрализующие воспаление. Эффективно борется с гайморитом гомеопатия. Натуральные вещества, содержащиеся в таких препаратах, не вызывают побочных действий и активируют защитные функции организма.

Народное
Для лечения гайморита так же пользуются народными средствами. Первое место в этом списке занимает багульник. Он прекрасно справляется с воспалительными процессами, которые проходят на слизистых оболочках органов человека. Хорошо помогают компрессы из глины, настои мелиссы, лимонной травы или листьев подорожника. Действенными средствами против воспаления всегда считались соки алое, цикламена и каланхоэ. Свежевыжатый сок лука прекрасный заменитель сосудосуживающих и антибактериальных препаратов.
Если заболевание протекает с осложнениями и переходит в хроническую форму, назначают операцию. Проводят пункцию гайморовой пазухи, эндоскопическую гайморотомию или открытое оперативное вмешательство.
Вас также могут заинтересовать способы борьбы с пристеночным гайморитом, которые описаны по этой ссылке.
Видео
В данном видео вам расскажут как вылечить гайморит в домашних условиях.
Выводы
- Заболевание может протекать бессимптомно, поэтому отсутствие насморка и температуры при гайморите не исключает болезнь. На ранней стадии патология иногда протекает без гнойных выделений.
- Внимательнее относитесь к частым головным болям, недомоганию, заложенности носа или другим симптомам, которые могут свидетельствовать о наличии гайморита.
- Поставить правильный диагноз сможет только квалифицированный врач отоларинголог.
- После проведения тщательного обследования, назначается индивидуальная схема лечения.
- Вспомогательными средствами в излечении послужат народные рецепты.
причины, симптомы, диагностика и лечение
Гайморит – воспаление гайморовых (верхнечелюстных придаточных) пазух носа. Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Общие сведения
Гайморит может протекать остро или приобретать хроническую форму. По данным международной медицинской статистики, острым гайморитом и другими синуситами ежегодно заболевает около 10% населения развитых стран. Заболевание поражает людей всех возрастов. У детей до 5 лет гайморит почти не встречается, поскольку в этом возрасте придаточные пазухи еще недостаточно развиты. Своевременно начатое лечение гайморита позволяет избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.

Гайморит
Причины гайморита
Гайморит могут вызывать стрептококки, стафилококки, хламидии, гемофильная палочка, грибки, вирусы и микоплазма. У взрослых людей гайморит чаще всего вызывается вирусами, Haemophilus influenzae и Streptococcus pneumoniae. У детей возбудителями гайморита нередко являются хламидии и микоплазма. У ослабленных больных и пациентов с нарушением иммунитета гайморит может вызываться грибковой и сапрофитной микрофлорой.
Факторы риска
В качестве факторов риска выступают заболевания и состояния, затрудняющие нормальную вентиляцию гайморовой пазухи и способствующие проникновению инфекции в полость пазухи:
Риск развития гайморита увеличивается зимой и осенью вследствие естественного сезонного снижения иммунитета.
Патогенез
Гайморова (верхнечелюстная) пазуха – заполненная воздухом полость в верхнечелюстной кости. Гайморова пазуха имеет общие костные стенки со следующими анатомическими образованиями: сверху – с орбитой, снизу – с ротовой полостью, изнутри – с полостью носа.
Наряду с другими околоносовыми пазухами (двумя лобными, двумя решетчатыми и одной клиновидной) верхнечелюстные пазухи выполняют следующие функции:
- участвуют в выравнивании давления в полостных образованиях черепа по отношению к внешнему атмосферному давлению;
- согревают и очищают вдыхаемый воздух;
- формируют индивидуальное звучание голоса.
Все пазухи сообщаются с носовой полостью через маленькие отверстия. Если эти отверстия по какой-то причине закрываются, пазухи перестают вентилироваться и очищаться. В полости скапливаются микробы, развивается воспаление.
Классификация
Гайморит может быть катаральным или гнойным. При катаральном гайморите отделяемое из верхнечелюстной пазухи имеет асептический характер, при гнойном – содержит микрофлору. В зависимости от пути проникновения инфекции выделяют гематогенный (чаще у детей), риногенный (обычно у взрослых), одонтогенный (микробы попадают в гайморову пазуху из расположенных рядом коренных зубов) и травматический гайморит.
В зависимости от характера морфологических изменений выделяют следующие формы хронического гайморита:
- Экссудативные (катаральный и гнойный хронический гайморит). Преобладающий процесс – образование гноя.
- Продуктивные (гнойно-полипозный, полипозный, некротический, атрофический, пристеночно-гиперпластический гайморит и т.д.). Преобладающий процесс – изменение слизистой оболочки гайморовой пазухи (полипы, атрофия, гиперплазия и т.д.).
Из-за закупорки слизистых желез при хроническом гайморите часто образуются истинные кисты и мелкие псевдокисты гайморовой пазухи.
Широко распространены полипозная и полипозно-гнойная формы хронического гайморита. Реже встречаются пристеночно-гиперпластическая и катаральная аллергическая формы, очень редко – казеозная, холестеатомная, озеозная и некротическая формы хронического гайморита.

КТ ППН. Хронический гнойный левосторонний гайморит. Гной в пазухе (красная стрелка) на фоне остеосклеротического утолщения стрелок (синяя стрелка).
Симптомы гайморита
Симптомы острого гайморита
Заболевание начинается остро. Температура тела больного повышается до 38-39С, выражены признаки общей интоксикации, возможен озноб. В отдельных случаях температура тела пациента может быть нормальной или субфебрильной. Больного гайморитом беспокоят боли в области пораженной верхнечелюстной пазухи, скуловой кости, лба и корня носа. Боль усиливается при пальпации. Возможна иррадиация в висок или соответствующую половину лица. У некоторых пациентов появляются разлитые головные боли различной интенсивности.
Носовое дыхание на стороне поражения нарушается. При двухстороннем гайморите заложенность носа вынуждает пациента дышать через рот. Иногда вследствие закупорки слезного канала развивается слезотечение. Выделения из носа вначале серозные, жидкие, затем становятся вязкими, мутными, зеленоватыми.
Симптомы хронического гайморита
Как правило, хронический гайморит является исходом острого процесса. В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
Для экксудативных форм хронического гайморита характерно отделяемое, количество которого увеличивается в период обострения и становится незначительным при улучшении состояния пациента. При катаральном гайморите отделяемое жидкое, серозное, с неприятным запахом. При гнойной форме заболевания выделения густые, желтовато-зеленые. появляются обильные тягучие слизистые выделения, которые подсыхают и образуют корки в носовой полости.
Головная боль, как правило, появляется лишь в периоды обострений хронического гайморита или при нарушении оттока отделяемого из верхнечелюстной пазухи. Головная боль давящая или распирающая, по словам больных часто локализуется «за глазами», усиливается при поднимании век и давлении на подглазничные области. Уменьшается во время сна и в положении лежа (облегчение объясняется возобновлением оттока гноя в горизонтальном положении).
Нередко больные хроническим гайморитом предъявляют жалобы на ночной кашель, который не поддается обычному лечению. Причиной появления кашля в данном случае становится гной, стекающий из гайморовой пазухи по задней стенке глотки.
У пациентов с хроническим гайморитом часто выявляются кожные повреждения в преддверии носовой полости (трещины, припухлости, мацерации, мокнутия). У многих больных развивается сопутствующий конъюнктивит и кератит.
Диагностика гайморита
Диагноз выставляется на основании жалоб пациента, данных внешнего осмотра (определяется рефлекторное расширение кожных сосудов подглазничной области), осмотра слизистой носовой полости (воспаление, отек, гнойные выделения из отверстия пазухи). На рентгенограмме гайморовой пазухи выявляется затемнение. При недостаточной информативности других методов исследования выполняется пункция гайморовой пазухи.

Рентгенограмма придаточных пазух носа. Уровень «жидкость-газ» в левой в/челюстной пазухе
Лечение гайморита
Острая форма
Для уменьшения отека слизистой и восстановления нормальной вентиляции пазухи применяют сосудосуживающие препараты местного действия (нафазолин, нафазолин, ксилометазолина гидрохлорид) сроком не более 5 дней. При значительной гипертермии назначают жаропонижающие препараты, при выраженной интоксикации – антибиотики. Избежать неблагоприятных побочных эффектов и добиться высокой концентрации препарата в очаге воспаления можно, применяя антибиотики местного действия. После нормализации температуры рекомендовано физиолечение (соллюкс, УВЧ).
Хронический гайморит
Для достижения устойчивого эффекта терапии при хроническом гайморите необходимо устранить причины, способствующие развитию воспаления в верхнечелюстной пазухе (аденоиды, хронические заболевания ЛОР-органов, искривление носовой перегородки, больные зубы и т. д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
Проводят дренирование гайморовой пазухи. Промывание пазухи осуществляют методом «кукушка» или синус-эвакуации. Для этого используют дезинфицирующие растворы (фирацилином, перманганатом калия). В полость вводят протеолитические ферменты и растворы антибиотиков. Применяют физиотерапевтические методики (ингаляции, диатермию, ультрафонофорез с гидрокортизоном, УВЧ). Пациентам с гайморитом полезна спелеотерапия.
При гнойно-полипозной, полипозной, казеозной, холестеатомной и некротической форме хронического гайморита показано хирургическое лечение. Производят вскрытие гайморовой пазухи — гайморотомию.
Острый гайморит: причины, лечение
Острый гайморит — воспалительный процесс, который затрагивает придаточные (гайморовы) пазухи носа, находящиеся в верхней части челюсти. Заболевание сопровождается нарушениями носового дыхания, повышением температуры тела, болями в области переносицы и крыльев носа, припухлостями щеки и век. Насморк усиливается, а выделения из носовых ходов становятся слизисто-гнойными.
Причины острого гайморита

Патология вызвана стрептококками, хламидиями, стафилококками, микоплазмой, гемофильной палочкой, грибками и вирусами. У детей болезнь чаще всего спровоцирована микоплазмой или хламидиями, у взрослых возбудителями являются вирусы Streptococcus pneumoniae и Haemophilus influenzae. У больных с ослабленным иммунитетом заболевание может быть вызвано грибковыми микроорганизмами.
Главным фактором риска развития острого гайморита считаются состояния, при которых вентиляция гайморовой пазухи затруднена. К ним относятся:
- заболевания органов дыхания, вызванные пневмотропными вирусами;
- патологии, при которых воспаляется слизистая оболочка носа;
- увеличение носоглоточной миндалины;
- врожденные отклонения, из-за которых носовые ходы недостаточно широкие;
- поражение глоточной и небной миндалин;
- воспаление слизистой оболочки глотки;
- разрушение твердых тканей верхних зубов, вызванное микробами;
- хирургические операции, проведенные на зубах или альвеолярном отростке, который локализуется в верхней части челюсти;
- искривление носовой перегородки;
- наличие инородных тел в носовой полости.
Заболевание часто поражает организм в зимнее или осеннее время, так как иммунитет большинства людей в этот период падает, а вероятность заражения повышается.
Механизм заболевания

Гайморова пазуха — полость в верхней части челюстной кости, заполненная воздухом. Сверху она сообщается (имеет общие костные стенки) с орбитальной костью, изнутри — с носовой полостью, а снизу — с ртом. Верхнечелюстная пазуха выполняет ряд функций:
- отвечает за формирование голоса;
- нормализует давление в черепе;
- очищает вдыхаемый воздух от пыли и согревает до нужной температуры.
В гайморовых пазухах есть небольшие отверстия, через которые они сообщаются с носовой полостью. Если эти дырки закупориваются или закрываются по другой причине, воздух перестает поступать в пазухи, из-за чего они перестают выполнять свои функции, их вентиляция и очищение останавливаются. В результате этого в полостях скапливаются микробы, приводящие к началу и развитию болезни.
Классификация

Основные формы гайморита: катаральный и гнойный. При катаральном гайморите слизистое отделяемое имеет асептический характер. Это означает, что в выделениях присутствует только слизь, лимфа и другие виды жидкостей. При гнойном гайморите выделения содержат микрофлору — совокупность микроорганизмов, приводящих к воспалению пазух.
В зависимости от возбудителя врачи выделяют следующие виды острого экссудативного гайморита:
- Вирусный. Такой вид заболевания вызван вирусами и протекает на фоне ОРВИ (острой респираторной вирусной инфекции). В носу скапливается большое количество слизи, а отверстия, через которые воздух поступает в гайморовы пазухи, закупориваются. Это приводит к тому, что безобидная простуда перетекает в более тяжелое заболевание.
- Бактериальный. Возбудители патологии — болезнетворные бактерии. Они могут быть аэробными (поражают пазухи при поступлении в них кислорода) или анаэробными (вызывают воспаление без кислорода). Бактериальный гайморит может быть односторонним или двусторонним. При остром правостороннем гайморите или остром левостороннем гайморите поражается только одна пазуха, при двустороннем — обе.
- Грибковый. Возбудители болезни — грибки рода Candida, Aspergillus, Mucoraceae. Они находятся в полости носа, однако если у человека сильный иммунитет, гибких не вызывают воспаления. Они могут стать патогенными (опасными) в том случае, когда защитные ресурсы организма ослаблены. Последнее может произойти из-за тяжелых хронических заболеваний, длительного применения антибиотиков и состояния, при котором в носу надолго застряло инородное тело. Это могут быть обломки костей после травмы или пломбирования зубов.
Гайморит может иметь как инфекционное, так и неинфекционное происхождение. Специалисты выделяют еще несколько типов этого заболевания:
- Травматический. При такой форме болезни причиной воспаления становится перелом верхней челюсти и костей пазухи, находящейся в этой области. Слизистая оболочка отслаивается от кости, а в полости образуются различные наросты и полипы — доброкачественные образования, по внешнему виду напоминающие бородавки. При отсутствии лечения гнойный процесс затрагивает окружающие ткани и подкожно-жировую клетчатку. К типичным симптомам присоединяется потливость и сильная головная боль.
- Аллергический. Развивается при попадании аллергена в организм. Реакция проявляется в виде повышенной секреции слизи и отека носовой полости. Аллергеном может быть любое вещество. Чаще всего это бытовая химия, пыльца растений, лекарственные препараты, шерсть, пыль. При аллергической реакции в области пазух появляется тяжесть, голос становится гнусавым, а обоняние нарушается.
- Ятрогенный. Данная форма гайморита возникает, если лечение верхних коренных зубов выполняется неправильно или дает осложнение. В процессе лечения врач может повредить стенку пазухи, что приведет к развитию воспаления. В результате одна половина лица отекает, дыхание нарушается, а из носа появляются выделения с резким неприятным запахом. В тяжелых случаях при лечении зубов в них остается отверстие, через которое остатки пищи могут попасть в пазухи носа.
- Одонтогенный. Это осложнение ятрогенной формы, которое возникает в том случае, когда очаг инфекции распространяется с верхней челюсти на слизистую оболочку, вызывая воспаление верхнечелюстных синусов. Проявления острого одонтогенного гайморита: сильная головная боль, слезотечение, интоксикация.
Кроме перечисленных форм, распространены типы острого воспаления, при которых слизистая оболочка пазух претерпевает некоторые изменения. К ним относятся: полипозный, гнойно-полипозный, некротический, атрофический и гиперпластический типы заболевания.
Симптомы острого гайморита

Болезнь можно распознать по ряду симптомов, среди которых:
- повышение температуры до +38…+39°С, лихорадка, озноб;
- общая интоксикация: головная боль, слабость;
- болезненные ощущения в зоне пораженной верхнечелюстной пазухи, корня носа, лба и скуловой кости;
- усиление боли при прощупывании носа и близлежащих областей;
- иррадиация (отдача) болезненных ощущений в висок или щеку;
- затрудненное дыхание, вынуждающее пациента дышать через рот.
У некоторых больных закупоривается слезный канал, из-за чего развивается частое слезотечение. В первые дни заболевания слизистое отделяемое жидкое и прозрачное. Позже выделения могут стать зеленоватыми, мутными и вязкими.
Лечение острого гайморита
Все, кто когда-либо сталкивался с этим заболеванием, интересуются, можно ли вылечить гайморит у взрослых и детей, сведя к минимуму посещение врачей. Терапия гайморита в домашних условиях не запрещена, однако некоторые методы нужно использовать с осторожностью. Перед началом лечения следует узнать, можно ли греть нос, делать ингаляции и промывать орган водой с солью.
Промывание носа

Промывание носа — комплекс терапевтических процедур, с помощью которых с поверхности слизистой оболочки убирается отделяемое, содержащее микробы, пыль и аллергены. Этот метод лечения помогает справиться с отеком и воспалением, улучшить функционирование клеток мерцательного эпителия и повысить тонус капилляров.
Промывание можно проводить несколькими способами:
- С помощью спринцовки или шприца (без иглы). Это наиболее простой способ промывания. Чтобы очистить орган, достаточно ввести наконечник шприца или спринцовки в одну ноздрю, слегка наклонить голову над раковиной и ввести жидкость под небольшим давлением. При хорошей проходимости дыхательных путей лекарственный раствор, введенный в одну ноздрю, выйдет через другую, полностью промыв носоглотку. Часть препарата вытечет через рот.
- Перемещение жидкости по Проетцу (кукушка). Этот метод промывания может проводить только врач. Пациент ложится на спину и запрокидывает голову. Специалист вводит в одну половину носа раствор для промывания, после чего отсасывает лекарство из другой половины органа специальным прибором. В процессе промывания человек постоянно должен говорить «ку-ку». Отсюда пошло второе название метода — кукушка.
- Джала Нети. Это метод промывания носовых проходов соленой водой. Для вливания жидкости используется специальный сосуд или Лота (кувшин). В качестве альтернативы можно применять чайник. Воду нужно подогреть до +25…+30°C и добавить соль (1 ч.л. на литр). Наконечник сосуда или чайника осторожно вставляется в одну ноздрю, а голова и плечи немного наклоняются вперед. Воду нужно вливать медленно и осторожно. Если процедура проведена правильно, раствор промоет носоглотку и выйдет через другую ноздрю.
Для промывания носа можно использовать физиологический раствор (соль + вода), Фурацилин, Хлоргексидин, Аква Марис, Аквалор. Дополнительно можно проводить прогревания носа мешочками с солью. Однако при наличии температуры при гайморите делать это не рекомендуется.
Медикаментозное лечение

Препараты от гайморита назначаются врачом после точной постановки диагноза. Для лечения заболевания применяется целый ряд лекарственных средств:
- противогрибковые: Мирамистин, Кетоконазол, Флуконазол, Итраконазол, Амфотерецин B;
- противовирусные: Синупрет, Витаферон;
- противовоспалительные: Ибупрофен, Парацетамол, Индометацин;
- антигистаминные: Гисманал, Телфаст, Трексил, Фексадин, Фексофаст, Ксизал, Дезал.
Перед началом лечения внимательно ознакомьтесь с инструкцией.
Антибиотики

Антибиотики назначаются при выявлении бактериальной природы заболевания. К ним относятся: Азитромицин, Цефалоспорин, Аугментин, Макропен, Авелокс.
Помните о том, что без назначения врача применение антибиотиков для больных гайморитом не всегда эффективно, а иногда даже опасно. Длительное лечение препаратами этой группы может привести к ослаблению иммунитета и присоединению новых инфекций.
Хирургическое лечение

Операция назначается только в тех случаях, когда консервативные методы лечения не дают ожидаемых результатов. В современных медицинских учреждениях для терапии пациентов применяется эндоскопическая гайморотомия. Врач-хирург проводит вскрытие верхнечелюстной пазухи, осматривает ее с помощью эндоскопа и убирает травмированные зоны гайморовой пазухи.
Народные средства

Для лечения гайморита в домашних условиях можно использовать прополис. На его основе проводятся ингаляции и промывания носа, также его можно употреблять в виде отваров. Дополнительно можно закапывать в нос соки алоэ, каланхоэ и чистотела. Народными средствами можно помочь себе и родным, но незначительно. Рекомендуется принимать их в сочетании с другими методами лечения.
Осложнения
Если лечение гайморита проводилось неправильно или терапии не было вовсе, острая стадия заболевания перейдет в хроническую. Во время обострения очаг инфекции может разрастись и затронуть мозговые оболочки, сосуды, нервы, органы зрения и слуха, дыхательную и мочеполовую системы.
Профилактика острого гайморита
Если вы ранее перенесли болезнь, избегайте контактов с водой и холодным воздухом. В осеннее и зимнее время носите теплую шапку, которая надежно укрывает голову. В летний период ограничьте посещение водоемов с холодной водой, а в зимнее время — бассейна.
