причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
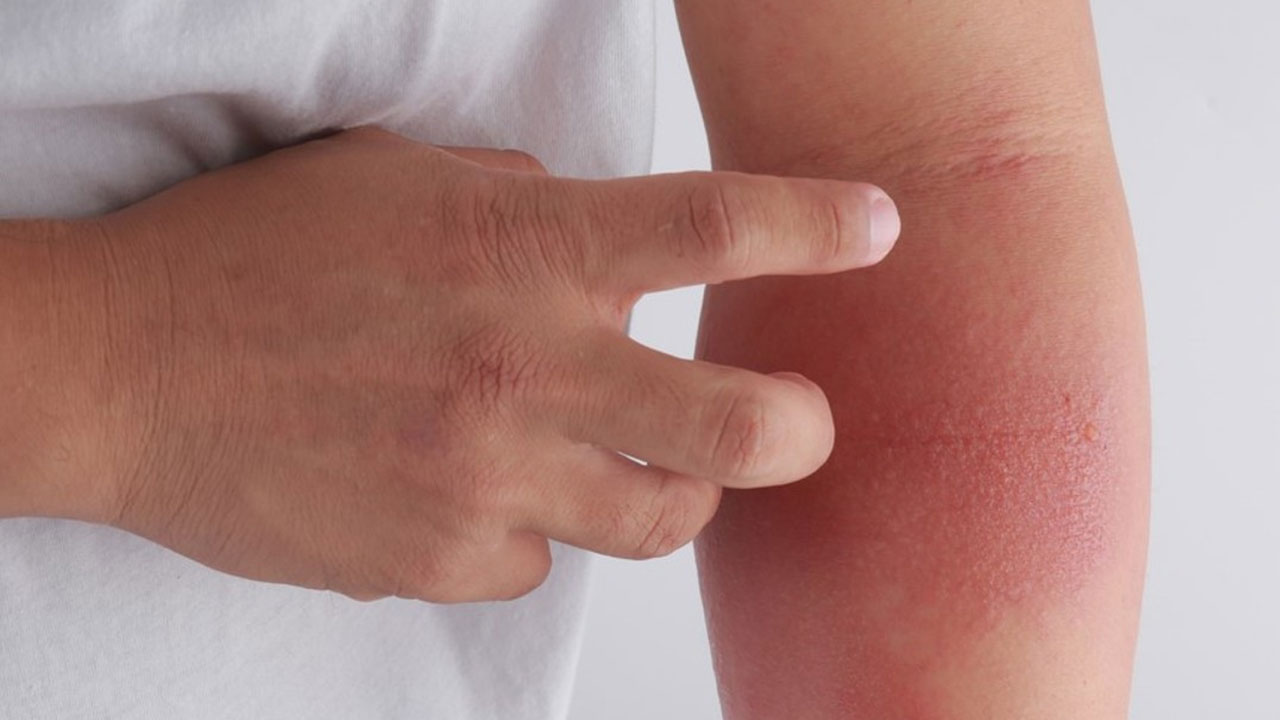
Воспалительное кожное заболевание, возникающее в результате воздействия физических, химических или биологических факторов, сопровождается покраснением кожи, зудом и жжением, образованием пузырьков и волдырей.Контактным называется любой дерматит, вызванный непосредственным взаимодействием каких-либо веществ с кожей. Контактный дерматит бывает простым и аллергическим. И тот, и другой может быть острым, подострым и хроническим.
Простой контактный дерматит
Простой контактный дерматит встречается чаще аллергического. Причиной его возникновения служит токсическое действие раздражающих веществ, ведущее к разрушению эпидермиса (внешнего слоя кожи) и воспалению кожи. С большинством раздражающих веществ человек сталкивается повседневно — в быту или на работе. Одни из них — слабые раздражители, вызывающие дерматит только при условии регулярных контактов с кожей (моющие средства, очистители, растворители).
Жалобы
Слабые раздражители вызывают эритему (покраснение кожи), образование трещин, сухость кожи. Зуд обычно слабый или умеренный. Чаще всего от простого контактного дерматита страдают кисти, а также лицо, особенно веки. В тяжелых случаях наблюдаются отек, мокнутие, боль. Едкие вещества через несколько часов после попадания на кожу вызывают болезненные пузыри.
Лечение
Задачи лечения врачом дерматовенерологом включают восстановление эпидермиса и его дальнейшую защиту от раздражающего вещества. При хроническом простом контактном дерматите нередко бывает достаточно свести к минимуму контакты с мылом и водой, применять смягчающие средства (кремы или мази) и при поражении кистей использовать перчатки. На острой стадии заболевания иногда приходится наносить мази глюкокортикоидов под повязки.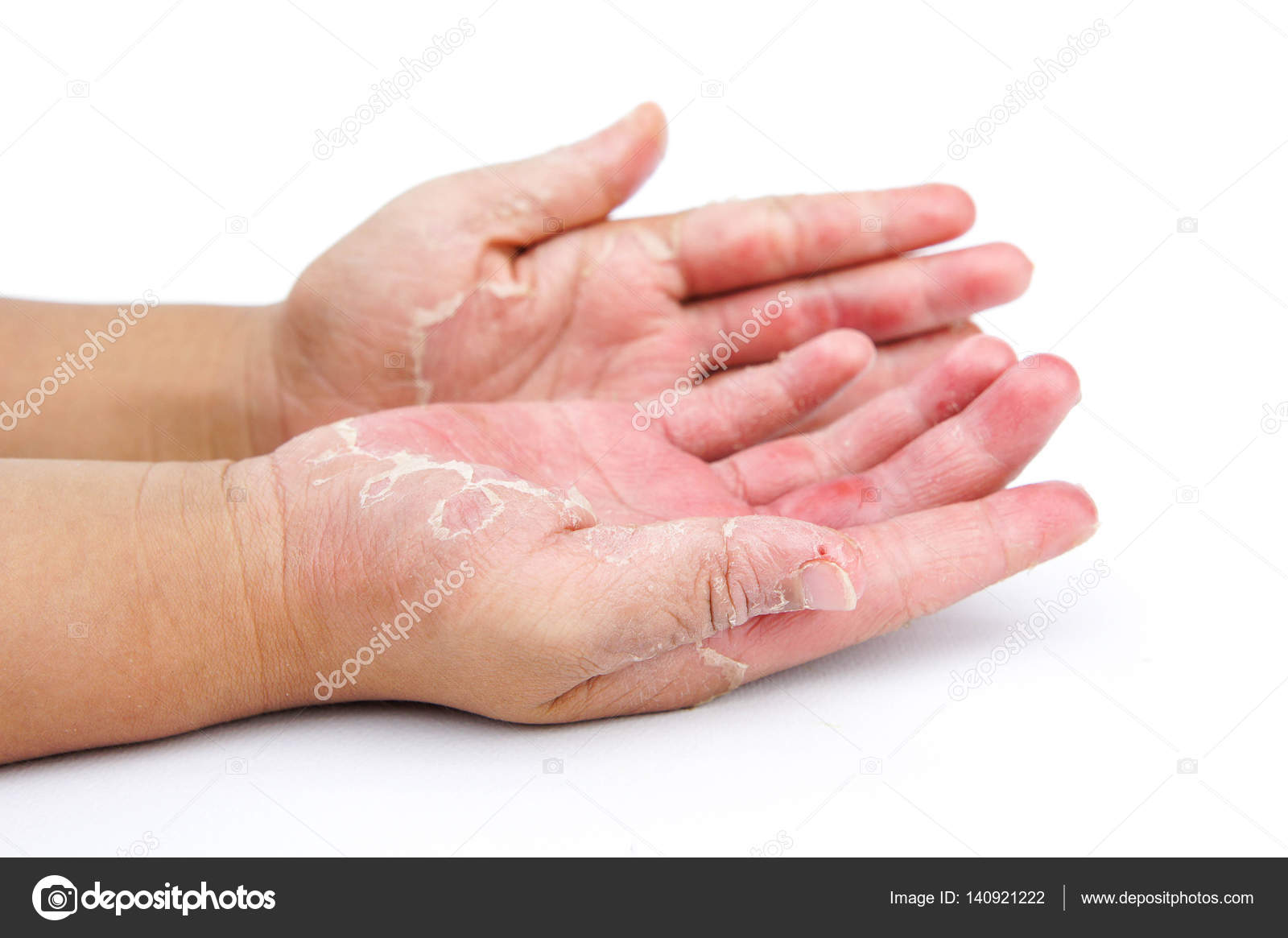
Аллергический контактный дерматит
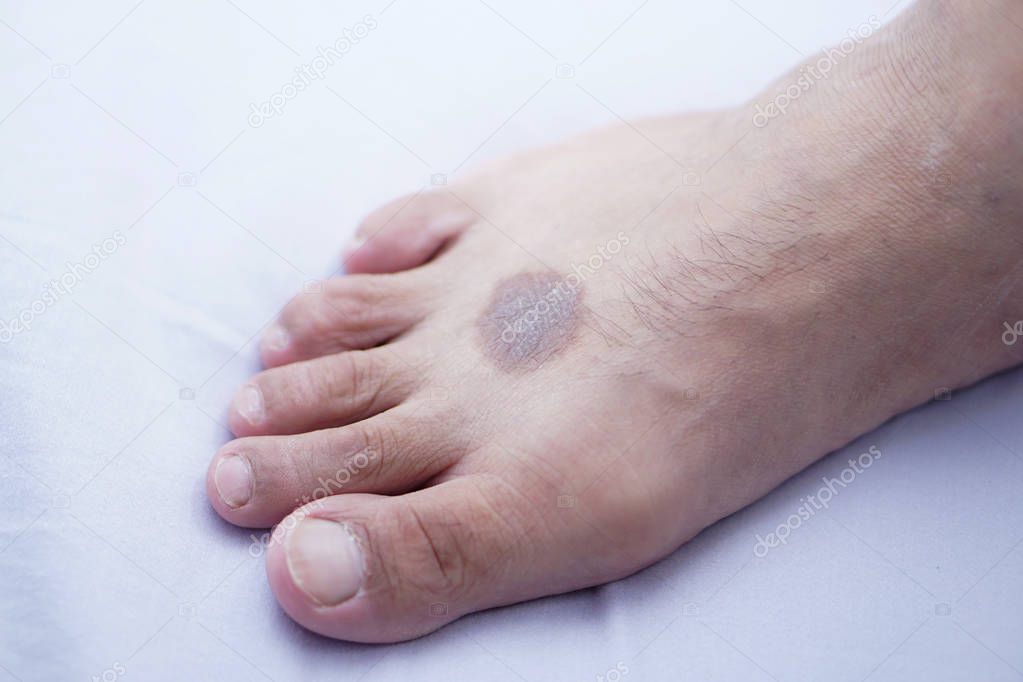
Аллергический контактный дерматит представляет собой аллергическую реакцию на какое-либо вещество. Эта реакция может развиться как после однократного контакта с аллергеном (например, с некоторыми растениями), так и в результате его многолетнего регулярного воздействия (например, никеля или парфюмерных изделий).
Жалобы
В месте контакта сначала возникает сильный зуд, а затем — зудящая сыпь. Поскольку контакт с аллергеном и начало заболевания могут быть разнесены во времени на две недели, установить дату контакта часто не удается. Хронический аллергический контактный дерматит длится месяцами и годами.
На пораженных участках отмечаются покраснение, отек, сыпь и мокнутие. Локализация и расположение сыпи зависят от причины заболевания. Так, аллерген, содержащийся в декоративной косметике, приведет к поражению лица, никелевое кольцо — к поражению одного из пальцев, а резиновые шлепанцы — к поражению стоп.
Локализация и расположение сыпи зависят от причины заболевания. Так, аллерген, содержащийся в декоративной косметике, приведет к поражению лица, никелевое кольцо — к поражению одного из пальцев, а резиновые шлепанцы — к поражению стоп.
Лечение
При сыпи и мокнутии помогают примочки с ацетатом алюминия (жидкость Бурова). После того как пораженные участки кожи подсохнут, назначают глюкокортикоиды для наружного применения. В тяжелых случаях требуются H1-блокаторы (антигистаминные препараты) и глюкокортикоиды внутрь. Для излечения важно выявить и устранить аллерген, но для этого зачастую нужны аппликационные пробы. Проведение аппликационных проб особенно полезно для тех пациентов, которые на работе контактируют со множеством химических веществ.
Сухая кожа на ногах
Причины сухой кожи на ногах
Проблемы сухости кожи на ногах наиболее часто проявляются в осенне-зимний период. Именно в этот период года большинство женщин уделяет особое внимание уходу за кожей, отдавая предпочтение рукам и лицу. Однако забывать о ногах также не стоит, ведь неправильный или отсутствующий уход за ними может привести к довольно серьезным проблемам – заболеваниям кожи, ухудшением кровотока в них и так далее.
Однако забывать о ногах также не стоит, ведь неправильный или отсутствующий уход за ними может привести к довольно серьезным проблемам – заболеваниям кожи, ухудшением кровотока в них и так далее.
Основной причиной очень сухой кожи ног является недостаток нужного ей количества влаги. Первыми же признаками того, что кожа на ногах получает слишком мало влаги, является ее шелушение, втянутость, появление трещинок и зуд.
При этом необходимо отметить, что недостаток воды в эпидермисе на ногах может быть обусловлен несколькими причинами, среди которых:
- Нарушение циркуляции крови. Если кровообращение в организме нарушено, то и ткани будут получать слишком малое количество влаги и питания.
- Ношение тесной одежды, которая препятствует нормальному кровотоку в коже ног, что может привести не только к ее сухости, но и варикозному расширению вен.
- Ношение синтетической одежды, которая не дает возможности коже дышать, что также оказывает влияние на ее водный баланс.
- Неправильно подобранные средства по уходу за ногами, содержащие большое количество щелочей.
- Недостаток витаминов в организме, особенно витаминов А, Е и В.
- Возрастные изменения.
Появились признаки сухой кожи на ногах: что делать
Если вы стали замечать наличие у себя описанных выше признаков сухости кожи, то не стоит откладывать решение этой проблемы в долгий ящик, поскольку без должного ухода она только усугубиться.
Для обеспечения кожи необходимым ей питанием и количеством влаги следует подобрать правильный комплекс мероприятий по уходу за ногами. При этом доверить подбор средств и процедур желательно профессионалам.
Опытные косметологи и дерматологи медицинского центра ИмиджЛаб владеют наиболее прогрессивными и эффективными методами борьбы с сухой кожей на ногах и осуществляют индивидуальный подход к каждому клиенту, что позволяет избавляться от проблемы любой степени сложности в минимальные сроки.
Основными же методами борьбы с очень сухой кожей на ногах являются:
- Разнообразные увлажняющие косметические средства, в том числе маски;
- Диета, основанная на употреблении продуктов, насыщенных жирными кислотами, витаминами А, Е и другими полезными веществами;
- Аппаратное лечение, например, аппаратный педикюр в случае сухой кожи стоп.
Экзема и сухая кожа на ногах
Основной причиной сухой кожи на пятках и стопах на сегодняшний день является такое довольно распространенное заболевание, как суха экзема (экзематозный дерматит). Такому заболеванию подвержены как женщины, так и мужчины, причем, экзема склонна к медленному течению с периодическими обострениями, которые чаще всего возникают в холодное время года.
Экзема нуждается в максимально оперативной диагностики и лечении, поэтому появление первых признаков сухости кожи на стопах стоит обратиться к специалисту, чтобы вовремя предупредить развитие болезни и не дать перерасти ей в хроническую форму.
Таким образом, сухая кожа на ногах не должна восприниматься в качестве несущественной косметологической проблемы, с которой можно справиться самостоятельно, так как отсутствие профессионального подхода может привести к довольно значительным проблемам не только с самой кожей, но и здоровьем в целом.
7 типов экземы – причины, симптомы, лечение
Экзема обычно проявляется в том, что участки кожи человека начинают воспаляться, зудеть и краснеть.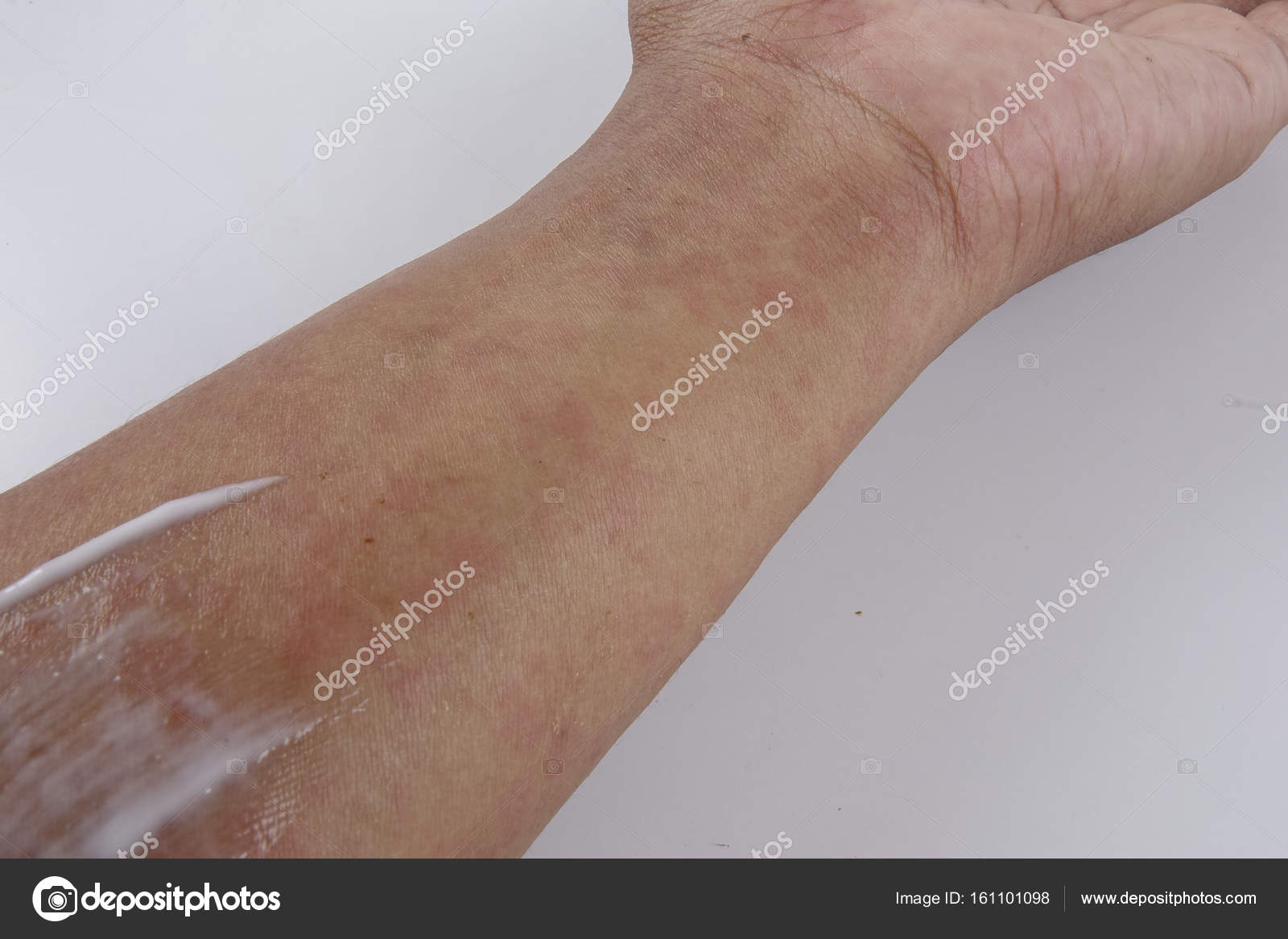 Существует несколько различных типов экземы, включая атопическую и дискоидную экземы, контактный дерматит.
Существует несколько различных типов экземы, включая атопическую и дискоидную экземы, контактный дерматит.Мировая статистика указывает, что распространенность экземы составляет около 1–2 % среди взрослого населения планеты. Заболеванию подвержены все расы и возрастные категории, лица женского и мужского пола. Было установлено, что женщины болеют экземой чаще, чем мужчины. В 70 % случаев экзема является поводом обращения к врачу, в 20 % — причиной временной утраты трудоспособности, в 10 % случаев — причиной смены работы или профессии.
В целом, экзема может влиять на кожу, вызывая:
- темные пятна;
- грубые чешуйчатые или кожаные пятна;
- припухлости;
- корки и намокание.
Экзема не заразна, а это означает, что человек не может ею заразиться сам и/или заразить другого человека.
В данной статье рассматриваются семь различных типов экземы, вызывающие их причины и симптомы. В статье также рассматриваются методы диагностики, лечения и способы профилактики заболевания.
1. Атопический дерматит
Атопический дерматит, или атопическая экзема, является наиболее распространенным типом экземы.
Часто проявляется в детском возрасте и ее форма может варьироваться от легкой до тяжелой. У ребенка чаще развивается атопический дерматит, если им переболел один из родителей .
Для детей с атопическим дерматитом характерен высокий риск пищевой чувствительности. Также у таких детей развита склонность к таким болезням как астма и поллиноз (сенная лихорадка). У некоторых детей атопический дерматит может пройти с возрастом.
Атопический дерматит имеет тенденцию проявляться участками сухой кожи, которые могут стать зудящими, красными и воспаленными. Эти участки часто появляются в складках локтей и коленей, а также на лице, шее и запястьях. Царапины на таких участках могут усилить зуд и заставить кожу сочиться прозрачной жидкостью. Повторные царапины или постоянное трение могут привести к уплотнению слоя кожи. Такое состояние известно как простой хронический лишай или нейродермит (Lichen Simplex Chronicus , LSC).
Люди с атопическим дерматитом обычно на какое-то время испытывают вспышки при которых состояние экземы ухудшается. Причинами проявлений таких вспышек могут быть:
- низкая влажность, холодная погода и экстремальные изменения температуры;
- некоторые раздражители, такие как моющие средства, мыло, парфюмерия и ароматизаторы;
- пылевые клещи;
- волосы и слюна животных;
- кожные инфекции;
- некоторые ткани, такие как шерсть и синтетика;
- гормональные изменения, например во время беременности;
- пищевые аллергии.
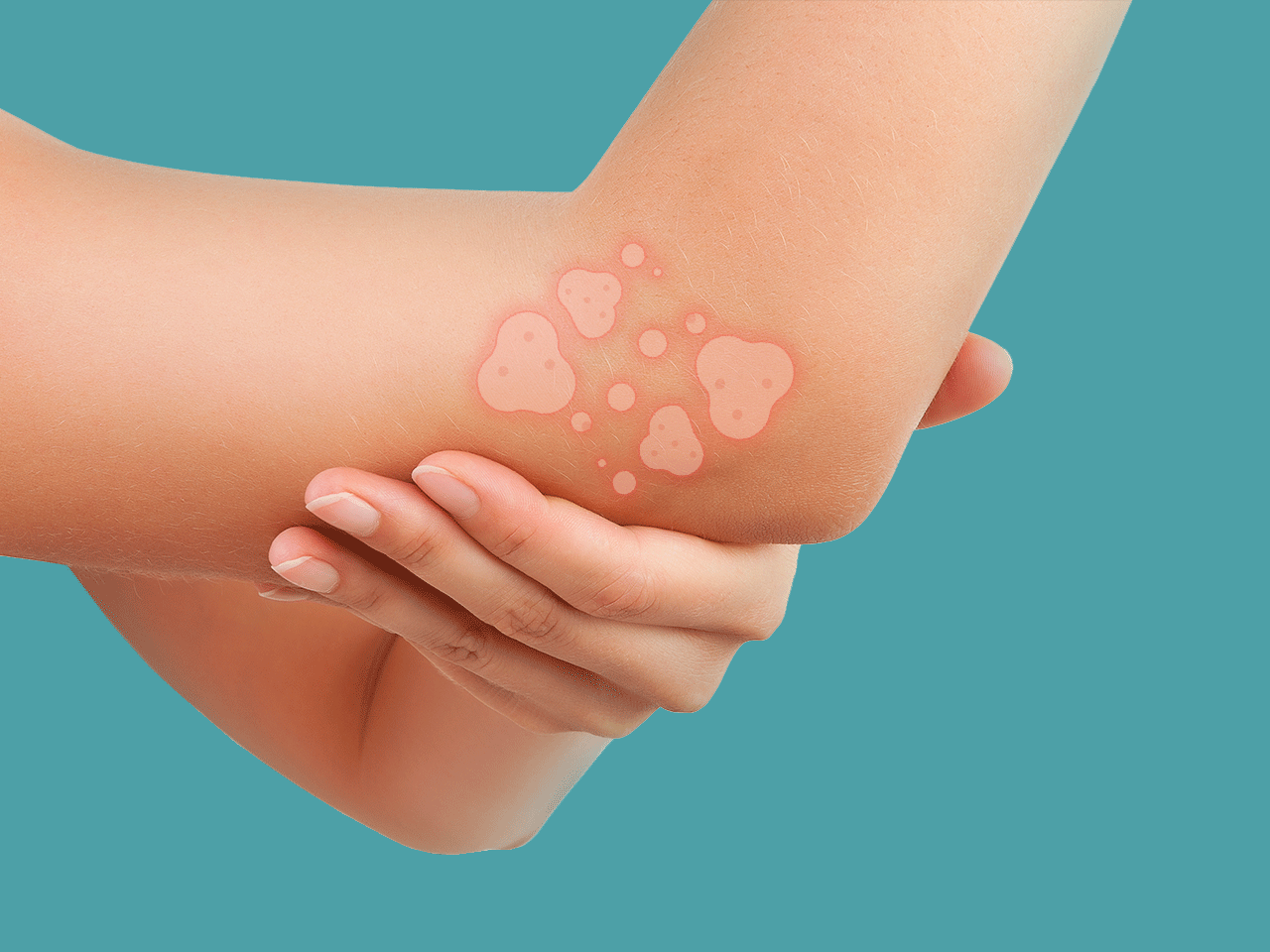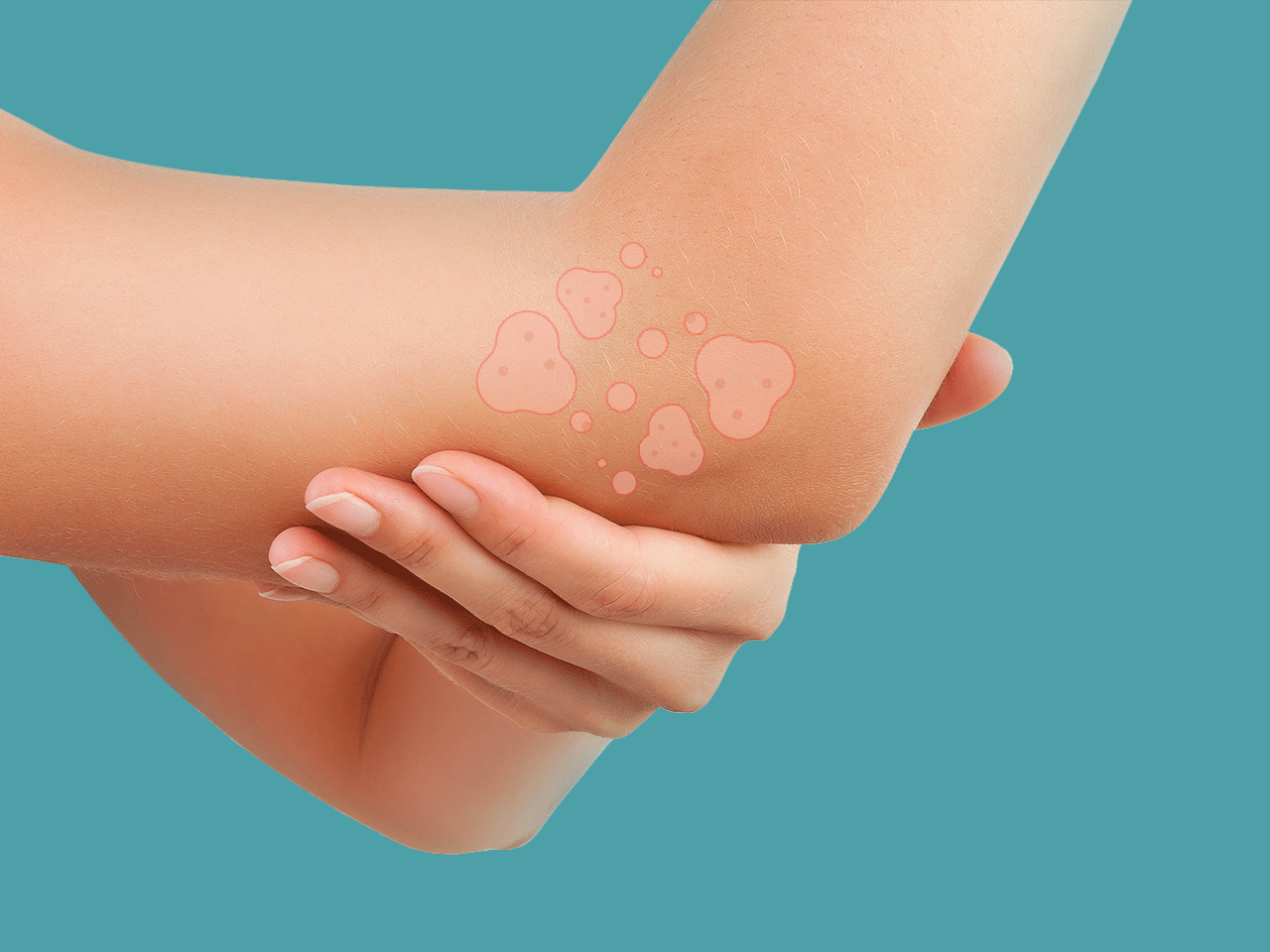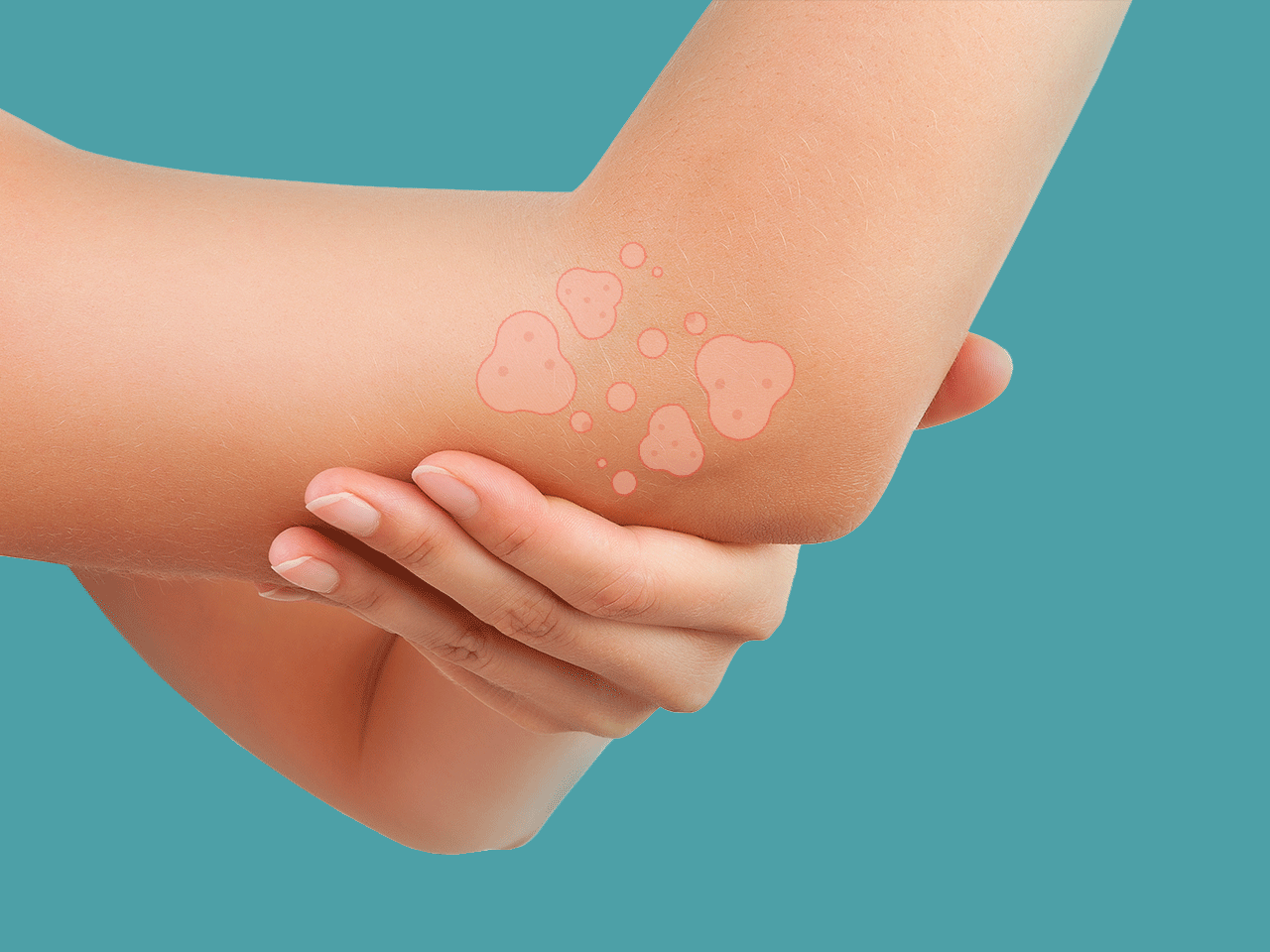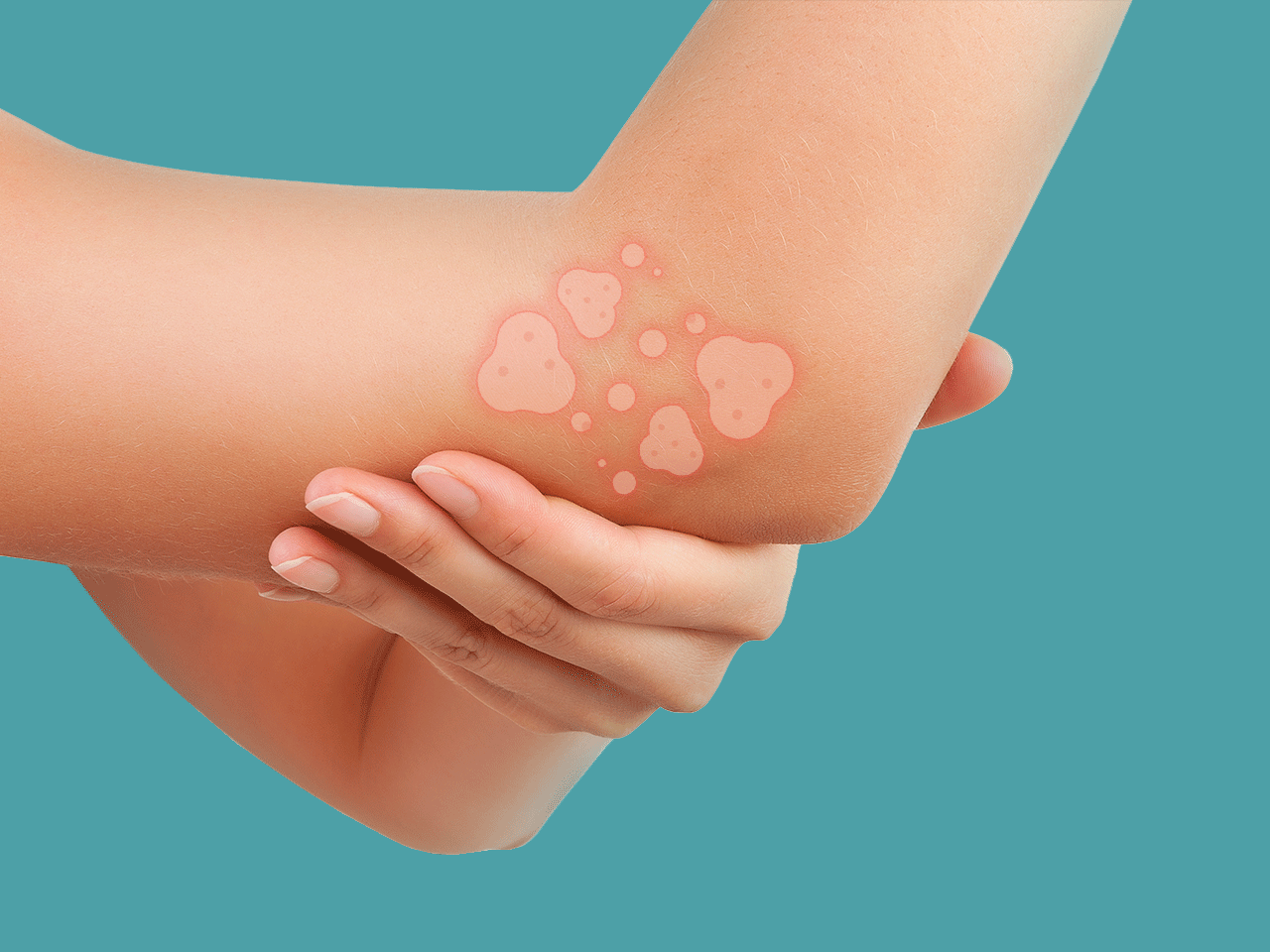
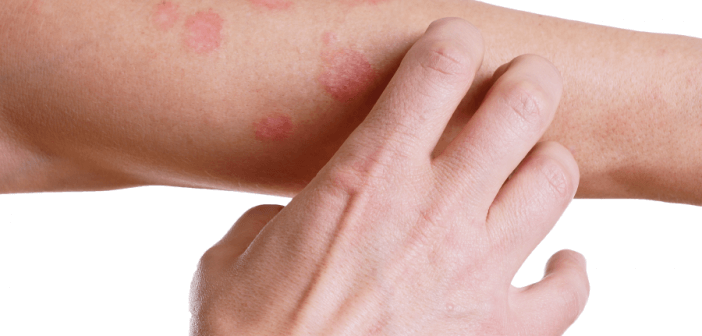
2. Контактный дерматит
У некоторых людей реакцию кожи вызывает контакт с определенными веществами. Такое состояние известно как контактный дерматит.
Симптомы контактного дерматита могут включать:
- сухую, красную и зудящую кожу, человек испытывает ощущение будто кожа горит;
- пузыри;
- сыпь, которая как будто состоит из небольших красных шишек;
У человека с атопическим дерматитом повышен риск развития контактного дерматита.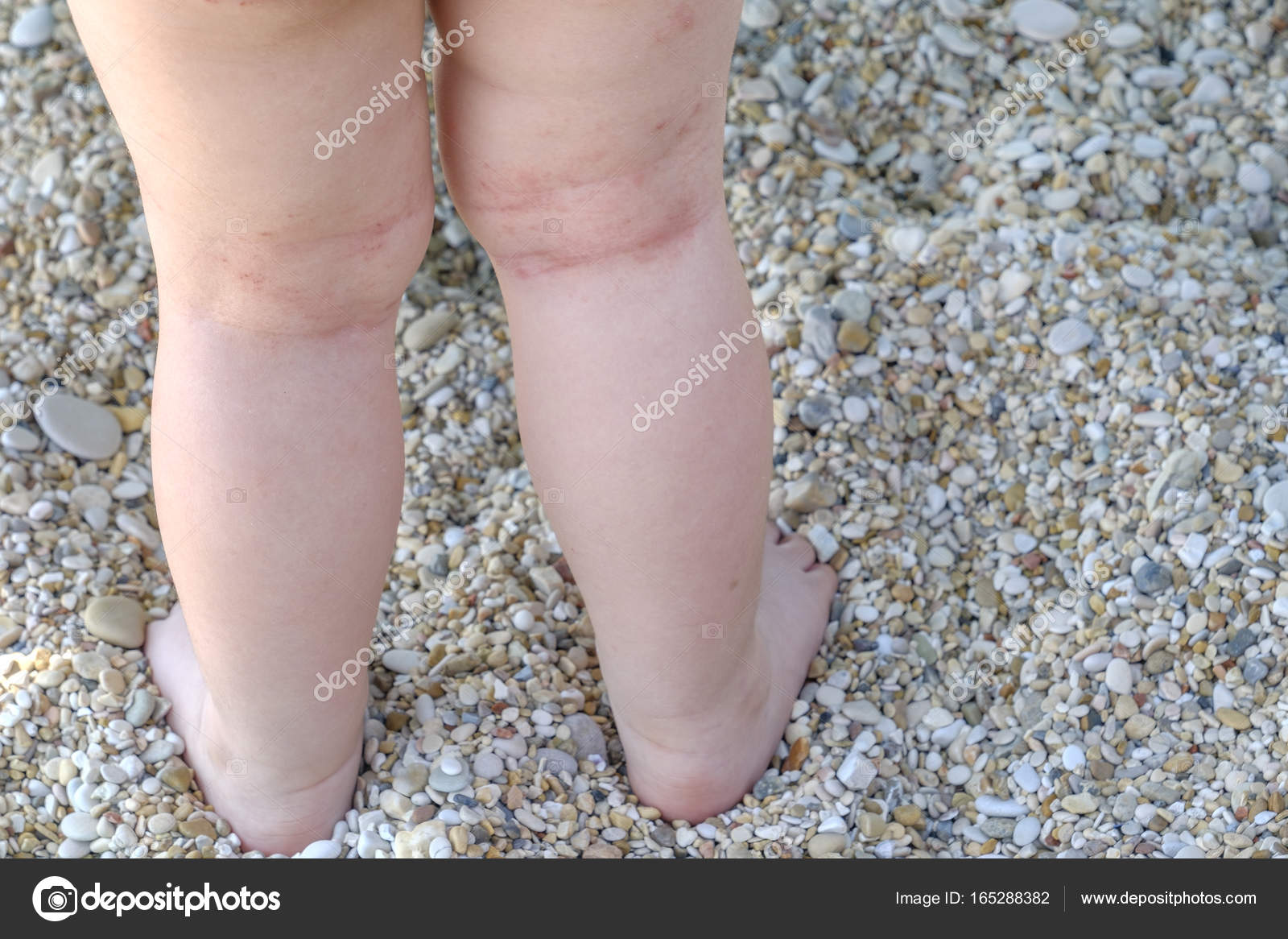
Существует два типа контактного дерматита:
Раздражающий контактный дерматит
Раздражающий контактный дерматит может быть результатом многократного воздействия вещества, которое раздражает кожу, например:
- кислоты и щелочи;
- смягчители тканей;
- сильные моющие средства;
- растворители;
- краски для волос;
- химикаты против сорняков
- цемент:
- некоторые шампуни.
У людей, которые регулярно используют такие вещества или работают с ними, более высокий риск развития контактного дерматита.
Аллергический контактный дерматит
Аллергический контактный дерматит возникает, когда иммунная система человека реагирует на конкретное вещество, известное как аллерген.
Человек может не реагировать на аллерген при первом контакте с ним. Однако, как только у них развивается аллергия, она остается на всю жизнь.
Возможными аллергенами могут быть:
- клеи и адгезивы:
- латекс и резина:
- некоторые лекарства, такие как топические и пероральные антибиотики;
- ткани и красители для одежды;
- некоторые растения;
- ингредиенты в макияже, лак для ногтей, кремы, красители для волос и другие косметические средства;
- некоторые металлы, такие как никель и кобальт.
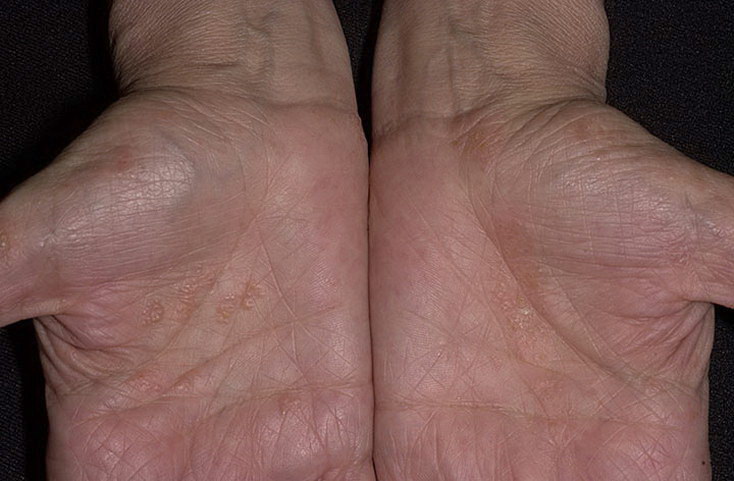
3. Дисгидротическая экзема
Дисгидротическая экзема обычно появляются у взрослых в возрасте до 40 лет. Обычно она проявляется на руках и ногах и имеет характерные симптомы, в том числе сильный зуд и появление маленьких пузырьков, наполненных жидкостью (везикулы). В некоторых случаях пузырьки могут стать большими и водянистыми. Везикулы также могут быть инфицированы, что может привести к боли и отеку. Из них также может сочиться гной.
Обычно пузырьки лопаются в течение нескольких недель. После этого кожа часто становится сухой образуя эрозии, что может привести к болезненным трещинам кожи.
Неясно, что вызывает дисгидротическую экзему. Однако заболевание чаще встречается у людей:
- страдающих поллинозом;
- имеющих атопический дерматит или же атопический дерматит имеется в семейном анамнезе;
- имеющих грибковые инфекции кожи.
Люди, которые работают с определенными химическими веществами или их работа связана с погруженными в воду в течение дня руками, также подвергаются большему риску развития дисгидротической экземы.
В число факторов, способствующих развитию дисгидротической экземы входят эмоциональный стресс и изменения в погоде.
Дисгидротическая экзема может быть формой контактного дерматита. Люди с дисгидротической экземой также склонны периодически испытывать обострения.
4. Дискоидная экзема
Дискоидная экзема или нуммулярная экзема, узнаваема из-за вызываемых ею дискообразных пятен зудящей, красной, потрескавшейся и опухшей кожи.
Диски обычно появляются на нижних конечностях, туловище и предплечьях. Иногда центр диска чистый, окруженный кольцом красной кожи.
Дискоидная экзема может возникать у людей любого возраста, включая детей.
Как и при других типах экземы, причины дискоидной экземы не полностью ясны. Однако известные причины проявлений и факторы риска включают:
- сухую кожу;
- травмы кожи, такие как трение или ожоги;
- укусы насекомых;
- плохой кровоток;
- холодный климат;
- бактериальные инфекции кожи;
- некоторые лекарства;
- чувствительность к металлам и формальдегиду;
- атопический дерматит.
5. Себорейный дерматит
Себорейный дерматит — заболевание, которое вызывает красную, зудящую и шелушащуюся сыпь. Сыпь может казаться опухшей или приподнятой, на ее поверхности может образовываться желтоватая или белая корка.
Себорейный дерматит развивается областях с жирной кожей, например:
- кожа черепа;
- уши;
- брови;
- веки;
- лицо;
- верхняя часть груди и спины;
- подмышки;
- гениталии.
Себорейный дерматит может поражать людей любого возраста. Например, на коже головы младенцев может возникнуть тип себорейного дерматита, но он обычно исчезает через несколько месяцев.
Для лечения себорейного дерматита у взрослых лекарств не существует, поэтому человек будет периодически испытывать вспышки заболевания. Такое течение болезни характерно для людей в возрасте от 30 до 60 лет.
Некоторые медицинские состояния и заболевания могут увеличить риск возникновения себорейного дерматита. К ним относятся:
К ним относятся:
- болезнь Паркинсона;
- ВИЧ;
- угри, розацеа и псориаз;
- эпилепсия;
- расстройства, связанные с употребления алкоголя;
- восстановление после инсульта или сердечного приступа;
- депрессия;
- расстройства пищевого поведения.
Прием некоторых лекарств, включая интерферон, литий и псорален, также могут увеличить риск возникновения себорейного дерматита.
6. Варикозная экзема
Варикозная экзема также известна как венозная, гравитационная или статическая экзема. Распространена у пожилых людей с варикозным расширением вен.
Старение, снижение двигательное активности могут ослабить вены в ногах человека. Такое состояние может привести как к варикозному расширению вен, так и к варикозной экземе.
Варикозная экзема обычно затрагивает нижнюю часть ног, ее симптомы могут включать:
- зудящие пятна или пузыри;
- сухие, чешуйчатые уплотнения;
- сочащиеся, твердые пятна;
- потрескавшаяся кожа.

Кожа на ноге может стать хрупкой, поэтому важно избегать царапин и расчесываний на пятнах и волдырях.
7. Астеатозная экзема
Астеатозная экзема, также называемая ксеротической или кракелюрной экземой, обычно поражает только людей старше 60 лет. Заболевание может быть связано с тем, что по мере старения человека его кожа становится суше.
Астеатозная экзема обычно возникает на нижних конечностях, но она также может появляться на других частях тела. Симптомы включают:
- треснувшая, сухая кожа с характерным внешним видом;
- розовые или красные трещины или углубления;
- зуд и болезненность.
Как и в случае с другими типами экземы, причины астеатозной экземы неизвестны, но причинами ее проявлений могут быть:
- сухая, холодная погода:
- горячие ванны:
- мыло и другие моющие средства:
- чрезмерная очистка кожи;
- сушка полотенцем.
Когда необходимо обращаться к врачу и диагностика
Люди, у которых проявляются экземы, должны обратиться к врачу-дерматологу.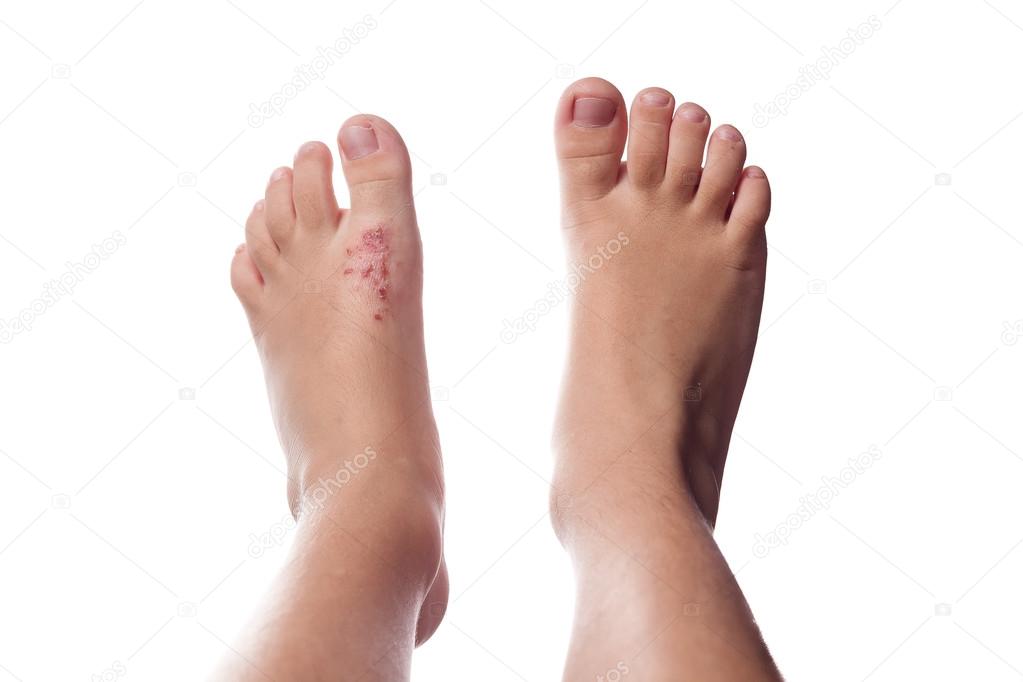 Экзема может указывать на проявление аллергии, поэтому важно определить, что вызывает реакцию. Экзема также повышает вероятность инфицирования стафилококками и оказывает серьезное влияние на психическое здоровье человека. Врач может рекомендовать план лечения вспышек заболевания.
Экзема может указывать на проявление аллергии, поэтому важно определить, что вызывает реакцию. Экзема также повышает вероятность инфицирования стафилококками и оказывает серьезное влияние на психическое здоровье человека. Врач может рекомендовать план лечения вспышек заболевания.
Какого-либо специального теста для диагностики большинства типов экземы не существует. Врачу может потребоваться информация о личной и семейной истории болезни пациента. Он также может поинтересоваться о недавних воздействиях потенциальных аллергенов и раздражителей. Важно, чтобы пациенты проинформировали врача о наличии у них поллиноза или астмы.
Врач также может узнать у пациента о:
- характере периода сна;
- факторах стресса:
- любых предшествующих процедурах для кожи;
- любом использовании стероидов.
Физическое обследование сыпи поможет врачу определить тип экземы.
Врач может также выполнить тест, который включает в себя покалывание кожи человека иглой, которая содержит потенциальные раздражители и аллергены.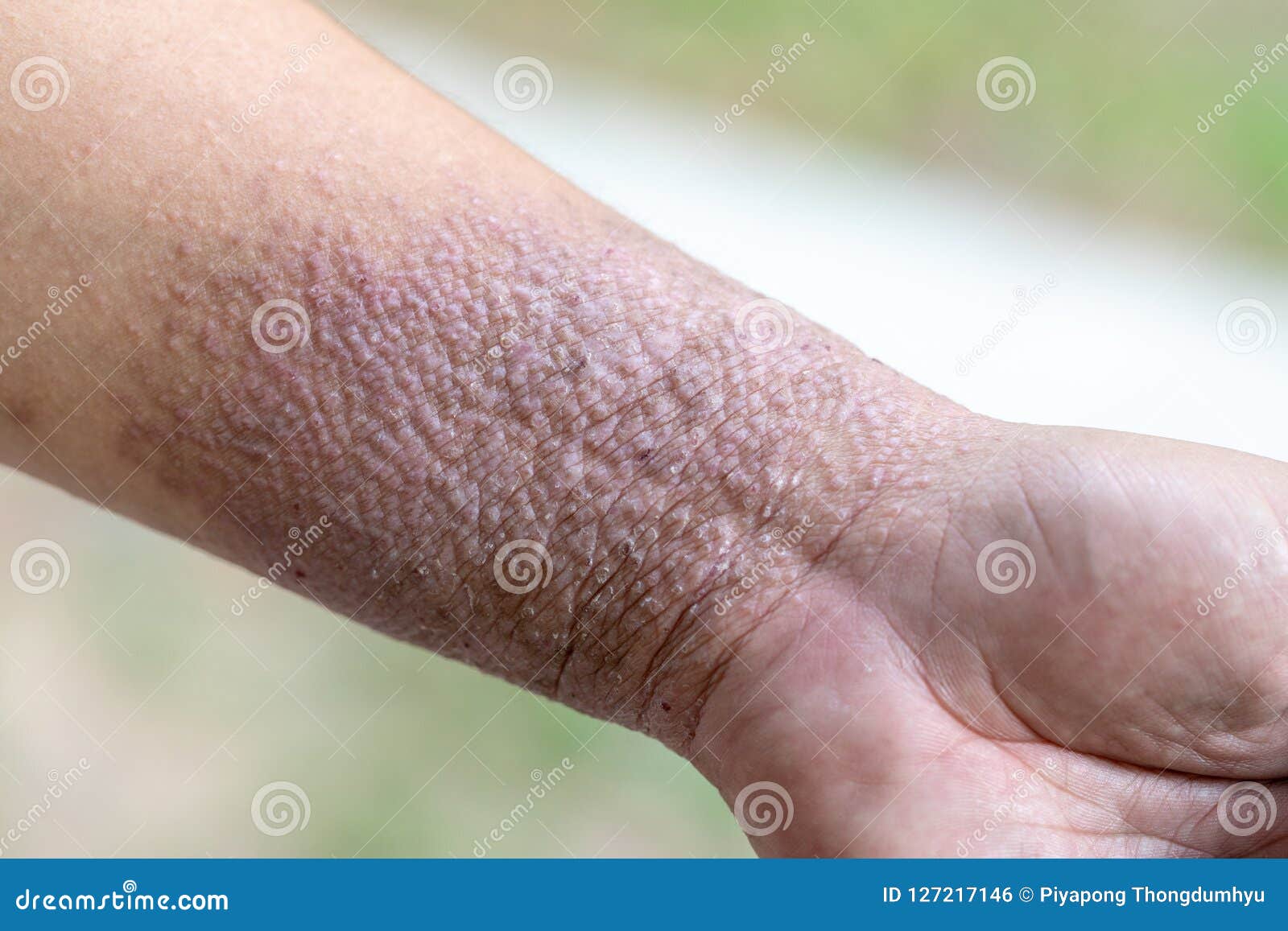 Такой тест может определить, имеется ли у пациента контактный дерматит.
Такой тест может определить, имеется ли у пациента контактный дерматит.
Лечение
Каких либо способов вылечиться от экземы не существует, поэтому лечение включает в себя управление симптомами и попытки предотвращения дальнейших проявлений болезни.
Некоторые варианты лечения экземы включают:
- применение увлажняющих или смягчающих средств для кожи, с целью уменьшения зуда и растрескиваний;
- использование стероидных кремов и мазей для уменьшения отеков, покраснений и болезненности;
- применение антигистаминных препараты для уменьшения зуда, особенно ночного;
- применение ингибиторов кальциневрина, помогающих уменьшить воспаление;
- фототерапию, которая использует ультрафиолетовый свет для борьбы с воспалением
- применение антибиотиков для лечения бактериальных кожных инфекций.
Профилактика проявлений заболевания.
Перечень советов, которые могут помочь предотвратить вспышки экземы, включает в себя:
- использование мягких мыл и моющих средств;
- необходимость избегать ароматические отдушки или парфюмерию;
- использование прохладной воды для душа и ванн;
- осторожная сушка и уход за кожей после мытья;
- необходимость избегать царапин или трения участков экземы, так как повреждение кожи может привести к ухудшению и увеличению вероятности заражения;
- тщательное и регулярное увлажнение кожи с использованием легких, богатых маслом продуктов;
- применение некосметических увлажняющих средств после душа и ванн для поддержания влажности кожи
- ношение одежды из натуральных тканей, отказ от обтягивающей одежды.
Пациентам с экземой необходимо быть в постоянном контакте с дерматологом – это позволит определить, что вызывает или ухудшает симптомы заболевания. Знание причин проявлений экземы или аллергенов может помочь предотвратить или свести к минимуму проявления болезни.
Оригинал статьи на сайте Medical News Today — What are the different types of eczema?
В Профессорской клинике ведут прием квалифицированные врачи-дерматологи, которые помогут пациентам в лечении кожных заболеваний. Уточнить информацию, записаться на прием к специалисту можно позвонив на единый телефон в Перми -206-07-67 или воспользовавшись сервисом «Запись на прием» на нашем сайте.
Cухая кожа тела: причины и лечение
Сухая кожа рук: причины и способы борьбы с сухостью
В большинстве случаев проблема сухости кожи возникает на тех участках тела, где кожный покров максимально тонкий или чаще всего подвержен воздействию внешних факторов. Помимо экземы и атопического дерматита2 существует целый ряд причин, которые способствуют иссушению кожи:
- Частое использование антибактериального геля и мыла разрушает гидролипидную мантию, и кожа теряет драгоценную влагу.
 Нередко эта проблема становится профессиональной и отмечается у большинства медиков1.
Нередко эта проблема становится профессиональной и отмечается у большинства медиков1. - Контакт с химическими реагентами, растворителями, красками — с этим могут столкнуться как хозяйки, использующие бытовую химию без перчаток, так и специалисты, которым приходится работать с агрессивными составами.
- Сухой воздух в помещении, в котором зимой активно используется отопление, а летом — кондиционер. Кожа в этом случае вынуждена отдавать влагу туда, где ее еще меньше.
- Палящее солнце, ветер, снег, резкое изменение температуры также негативно сказываются на защитных свойствах кожи рук. Особенно усугубляется потеря влаги, если мы не носим зимой варежки или перчатки.
- Чрезмерный или недостаточный уход — две крайности, одинаково негативно сказывающиеся на способности кожи удерживать влагу. Частое использование скрабов, пенок, мыла разрушает защитный слой, а постоянное нанесение крема снижает естественную выработку влаги — кожа просто «забывает» о своей функции.

Бальзам-восстановитель для рук из линейки Бепантен-Derma (Дерма) содержит провитамин В5 в высокой концентрации (5%). Бальзам для рук способствует восстановлению естественного барьера кожи, смягчает и увлажняет кожу, а также подходит для ежедневного использования.
Что делать с сухой кожей на ногах?
При уходе за собой мало кто задумывается о состоянии кожи ног. И напрасно. Стопы служат своеобразным индикатором нормальной работы кровеносной системы. Из-за большого количества потовых желез в коже стоп при ношении обуви часто возникает чрезмерно влажная среда, которая размягчает роговой слой и нарушает защитную функцию кожи. Результат — сухая кожа с выраженными трещинами и развитым процессом огрубения1.
Для возвращения здоровья коже следует, прежде всего, установить причину сухости, а их может быть несколько2:
- Щиколотки, ступни и голени изначально имеют меньшее количество сальных желез, чем остальные участки тела, поэтому предрасположенность к сухости заложена природой.

- Дерматит, венозная недостаточность, грибок дополнительно усугубляют проблему, еще больше нарушая кожный баланс влаги.
- Нарушение местного кровотока, например, при переохлаждении или сахарном диабете, приводит к тому, что кожные покровы недополучают необходимые витамины и микроэлементы.
- Неправильный уход или полное отсутствие такового завершают цепочку превращения нормальной кожи в сухую.
- Заболевания.
 Если повышена температура, организм находится в состоянии интоксикации, нарушен обмен веществ, то губы страдают в первую очередь. Часто очень сухая кожа на губах служит одним из первых симптомов таких болезней, как сахарный диабет или почечная недостаточность3,4.
Если повышена температура, организм находится в состоянии интоксикации, нарушен обмен веществ, то губы страдают в первую очередь. Часто очень сухая кожа на губах служит одним из первых симптомов таких болезней, как сахарный диабет или почечная недостаточность3,4. - Стресс. Во время постоянных переживаний многие люди облизывают или покусывают губы, что способствует разрушению защитной пленки и потере драгоценной влаги.
- Аллергическая реакция. Современная косметика для губ содержит множество редких ингредиентов, которые организм может принять за чужеродные и ответить высыпаниями, сухостью и образованием трещин.
- Неправильное питание. Соблюдение диеты или определенной системы питания, а также полное отсутствие таковой нередко вызывают авитаминоз, который может сказаться на здоровье кожи губ3,4.
- Вредные привычки. Курение, привычка грызть ногти или кончик карандаша связаны с постоянным прикосновением к губам посторонних предметов.
 Липидная пленка при таком контакте разрушается, и губы теряют остатки влаги.
Липидная пленка при таком контакте разрушается, и губы теряют остатки влаги. - Увлажняющий лосьон, разработанный с применением технологии Nanosorb (Наносорб), обеспечивает проникновение мельчайших частиц активных компонентов в самые глубокие слои кожи. Основное действующее вещество провитамин B5 способствует запуску природных обменных процессов, а церамиды и лецитин восполняют запас естественных липидов кожи и способствуют удержанию влаги. Лосьон оптимально подходит для сухой и чувствительной кожи.
- Питательный лосьон с активным комплексом HYDROVITON (Гидровитон) и провитамином B5 смягчает и увлажняет кожу, восстанавливает ее защитный барьер. Высокая концентрация липидов (29%) важна для ухода за сухой и очень сухой кожей.
Крем-восстановитель для ног из серии Бепантен-Derma (Дерма) интенсивно питает сухую кожу ног, восстанавливает водный баланс и возвращает мягкость коже. Провитамин B5 активизирует процесс регенерации, проникая в глубокие слои кожи, а мочевина и глицерин способствуют сохранению влаги и смягчают кожу.
Сухие губы: бережный уход за нежной кожей
Кожа на губах тонкая, нежная и особенно остро реагирует на изменения внешней среды и состояние организма, поэтому при уходе за ней нельзя упустить даже мельчайших факторов. Причиной сухости и появления трещин могут стать3:
Для ухода за губами в линейке Бепантен Derma (Дерма) представлены Бальзам-восстановитель и Помада для губ. Бальзам способствует смягчению и восстановлению потрескавшейся кожи губ, полностью впитывается и может быть использован в качестве основы под макияж5. Помада увлажняет и питает кожу, а также обеспечивает защиту чувствительной кожи губ от ультрафиолетового излучения за счет наличия высокой степени защиты — SPF 50.
Борьба с сухой кожей тела
Сухая кожа способна вызвать зуд, шелушение, жжение, что отвлекает от решения повседневных задач. Горячий душ, несбалансированное питание, недостаточное употребление жидкости, прием гормональных препаратов — потеря влаги нередко может быть вызвана внешними факторами, но в ряде случаев для установления причины следует обратиться к дерматологу. Дополнить лечение и ускорить процесс восстановления естественного водного баланса поможет правильный уход2,4.
Линейка косметических средств по уходу за телом Бепантен Derma (Дерма) включает:
Средства Бепантен протестированы под контролем дерматологов и подходят для ежедневного использования. Наносить лосьон, походящий по типу кожи, следует сразу после ванны или душа, равномерно распределяя по всему телу.
Как ухаживать за сухой кожей?
Ежедневное очищение сухой и сухой кожи стоит на первом месте, как и снятие макияжа, но не стоит забывать о том, что очищающие средства не должны содержать слишком активных компонентов. После очищения кожу нужно вытирать насухо1.
После очищения кожу нужно вытирать насухо1.
Если кожа шелушится, можно проводить процедуру пилинга, получив индивидуальные рекомендации косметолога. В дополнение к пилингу косметологи рекомендуют проводить легкий массаж, который улучшает кровоток и поступление полезных веществ к эпидермису1.
Обязательным при уходе является нанесение специального крема, который содержит увлажняющие и питательные элементы, восстанавливающие гидролипидную пленку и природные защитные свойства кожи1,2. Для сухой кожи оптимальными будут средства по уходу за кожей Бепантен.
Основным активным компонентом продуктов Бепантен Derma (Дерма) является провитамин B5, активирующий естественные процессы регенерации, восстанавливающий гидролипидную мантию и защитные свойства эпидермиса. Широкая линейка средств по уходу за сухой кожей тела, рук, ног и губ позволяет выбрать идеальное средство.
Атопический дерматит: лечение заболевания | Клиника Рассвет
Быстрый переходЛегкие формы может наблюдать врач общей практики (педиатр, терапевт). При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
В разных странах атопический дерматит может называться как атопическая экзема, экзема, нейродермит, нейродерматит.
Что такое атопический дерматит
Атопический дерматит — это воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением.
Как правило атопический дерматит сопровождается сильным зудом. Характеризуется хроническим или рецидивирующим (периоды обострений чередуются с периодами ремиссии) течением. В ряде случаев возможно состояние длительной и стойкой ремиссии.
Формы и осложнения атопического дерматита
В зависимости от возраста высыпания атопического дерматита могут выглядеть по-разному. Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
При атопической форме имеется связь обострений с пищей, аллергенами домашней пыли, реже пыльцы. Часто присутствуют и другие атопические заболевания: бронхиальная астма, аллергический ринит — как у самого пациента, так и у его близких родственников.
Предполагается существование и других форм атопического дерматита, так как у разных пациентов заболевание может иметь разный набор признаков и протекать по-разному. Однако четких маркеров, позволяющих судить, по какому сценарию будет протекать заболевание в конкретном случае, пока не выявлено.
Атопический дерматит может осложниться присоединением инфекции – бактериальной, грибковой или вирусной. Если картина высыпаний поменялась, беспокоит общее состояние (повышение температуры, вялость, головная боль и т.д.), необходимо обратиться к врачу.Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Симптомы
- Высыпания на коже
- Зуд
- Сухость и шелушение кожи
Стадии протекания атопического дерматита
Атопический дерматит протекает со стадиями обострения (имеются клинические проявления, жалобы) и ремиссии (проявлений болезни нет).
У некоторых пациентов ремиссии кратковременные и могут сохраняться всего несколько дней после отмены лечения. Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Лечение атопического дерматита
Особенностью лечения атопического дерматита является ступенчатый подход от более простых методов наружной терапии и ухода за кожей до сложных инновационных методик.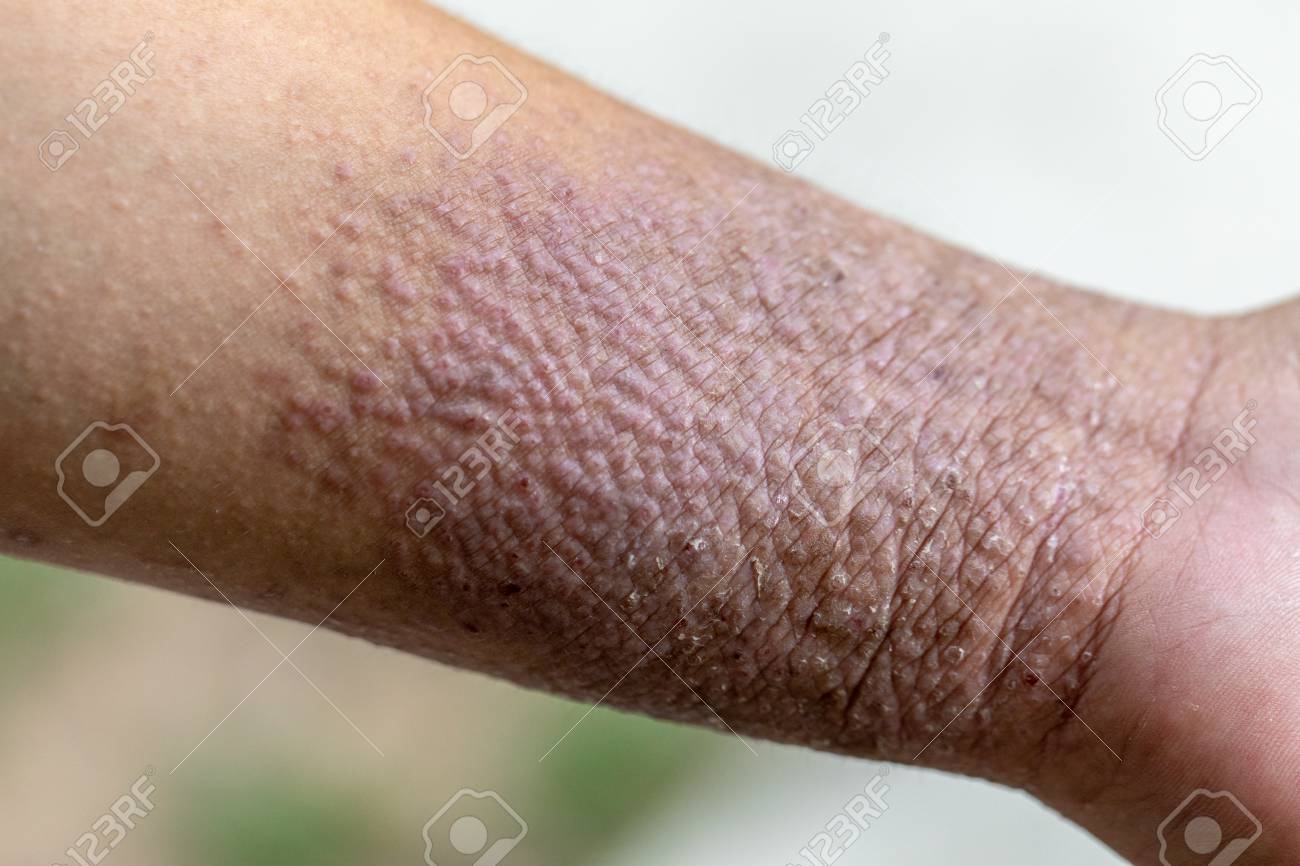
Средства и методы лечения атопического дерматита
При лечении атопического дерматита применяются:
- Cмягчающие и увлажняющие кремы и мази являются основой лечения атопического дерматита. Эти средства позволяют поддерживать кожу увлажненной и мягкой.
- Стероидные кремы и мази наносятся на кожу и помогают избавиться от покраснения и зуда. В тяжелых случаях могут потребоваться стероиды в таблетках или уколах, но ваш врач сделает курс лечения максимально коротким, поскольку высокая эффективность инъекций сочетается с большим риском побочных эффектов.
- Лекарства, влияющие на иммунную систему, обладают высокой эффективностью, но имеют побочные эффекты и могут быть назначены в случае, если более безопасные методы лечения не привели к желаемому результату.
- Антигистаминные средства могут быть использованы у пациентов, отмечающих снижение зуда.
- Для повышения эффективности терапии возможно проведение влажных обертываний (Wet Dressing, Wet Wrap Therapy).
Влажные обертывания (Wet Dressing, Wet Wrap Therapy)
Лечение с помощью Wet Wrap Therapy помогает быстро очистить кожу от высыпаний и может использоваться как в условиях медицинского учреждения или стационара, так и дома. Эффект связан с улучшением проникновения используемого лекарства, более глубоким и продолжительным увлажнением, уменьшением потери кожей воды. Повязки обеспечивают защиту от расчесывания, приводящего к формированию цикла зуд – расчесы, не давая возникать царапинам, еще больше усиливающим зуд, благодаря чему лучше проходит заживление кожи. Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
При тяжелой экземе влажные обертывания назначаются в медицинском учреждении. Они могут применяться и дома для поддержания хорошего состояния или при первых признаках ухудшения и позволяют уменьшить необходимость обращения за медицинской помощью и вероятность госпитализации.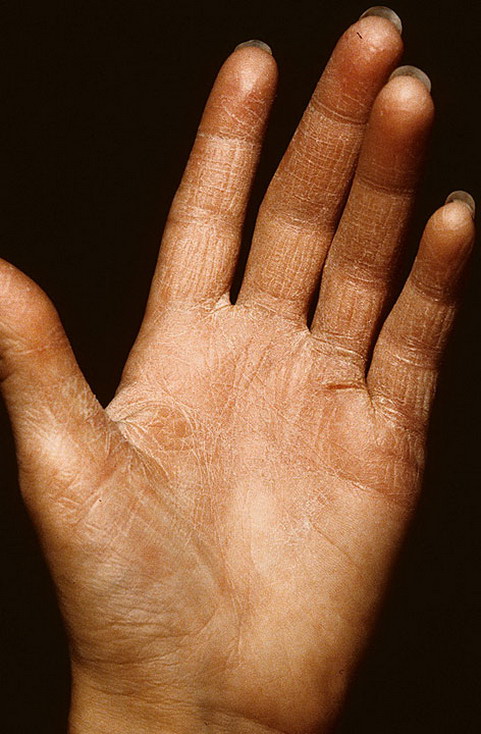
Существуют различные модификации Wet Wrap Therapy, суть метода состоит в использовании наружных лекарственных средств (эмолиентов или стероидов) под два слоя повязок. Нижний слой теплый и влажный, поверх которого делается второй — сухой слой. Для повязки можно использовать обычный бинт, специальные трубчатые бинты или специальную одежду. Нижний слой необходимо периодически увлажнять обычной теплой водой, не допуская его высыхания. Использование топических стероидов под влажную повязку позволяет увеличить эффективность лечения. Процедура может проводиться 1-2 раза в день, ежедневно, в период обострения. С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
Процедура занимает достаточно длительное время, и на первых этапах (особенно у пациентов с тяжелым поражением кожи) может потребовать участия медицинского персонала. После проведения обучения и улучшения состояния процедуры можно продолжать дома.
После проведения обучения и улучшения состояния процедуры можно продолжать дома.
Преимущества методик лечения атопического дерматита
- Влажные обертывания. Проведение влажных обертываний позволяет сделать наружную терапию более эффективной за счет повышения проникновения гормональных мазей или кремов (топических стероидов) в глубокие слои кожи, лучшего покрытия поверхности кожи компонентами смягчающего средства, уменьшением потери воды и созданием механического препятствия для расчесывания. Это позволяет уменьшить продолжительность использования, использовать гормональные мази меньшей активности, быстро уменьшает сухость кожи и зуд. В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
- Используемые в лечении атопического дерматита иммуносупрессивные средства могут быть наружными (в виде мазей и кремов) и системными (в виде уколов или таблеток).
 Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента). Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Как происходит лечение атопического дерматита в клинике Рассвет?
Для того чтобы назначить необходимое лечение, дерматолог проведет осмотр вашей кожи и задаст вопросы о вашем состоянии. Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Диагноз «атопический дерматит» устанавливается на основании осмотра врача, специфических тестов лабораторной диагностики не существует.
Возможно, потребуются дополнительные исследования, направленные на уточнение формы заболевания. Если у вашего врача есть сомнения относительно соответствия вашего состояния диагнозу «атопический дерматит», может потребоваться проведение диагностической биопсии кожи (взятие кусочка кожи) и проведение гистологического исследования (исследование полученного материала под микроскопом).
Лечение атопического дерматита, в зависимости от тяжести состояния проводится по ступенчатой схеме. Это значит, что в периоды улучшения интенсивность лечения может снижаться, а при ухудшении или недостаточном эффекте присоединяются более активные методы лечения.
Рекомендации дерматолога Рассвета больным атопическим дерматитом
Советы врача-дерматолога больному атопическим дерматитом и экземой:
Не допускайте сухости кожи, используйте густые смягчающие кремы без ароматизаторов.
Старайтесь исключать факторы способствующие ухудшению состояния кожи при атопическом дерматите и экземе:
- сухая кожа, не смягченная кремами
- жара и обильное потоотделение
- очень сухой воздух
- стрессы и волнение
- резкая смена температуры воздуха
- жесткое мыло и очищающие средства
- духи
- шерстяные и синтетические ткани
Автор:
Лечение дерматита сухой кожи у больных сахарным диабетом uMEDp
Своевременное выявление и лечение ксероза кожи у больных сахарным диабетом необходимо для предупреждения развития и прогрессирования ряда осложнений, в частности синдрома диабетической стопы.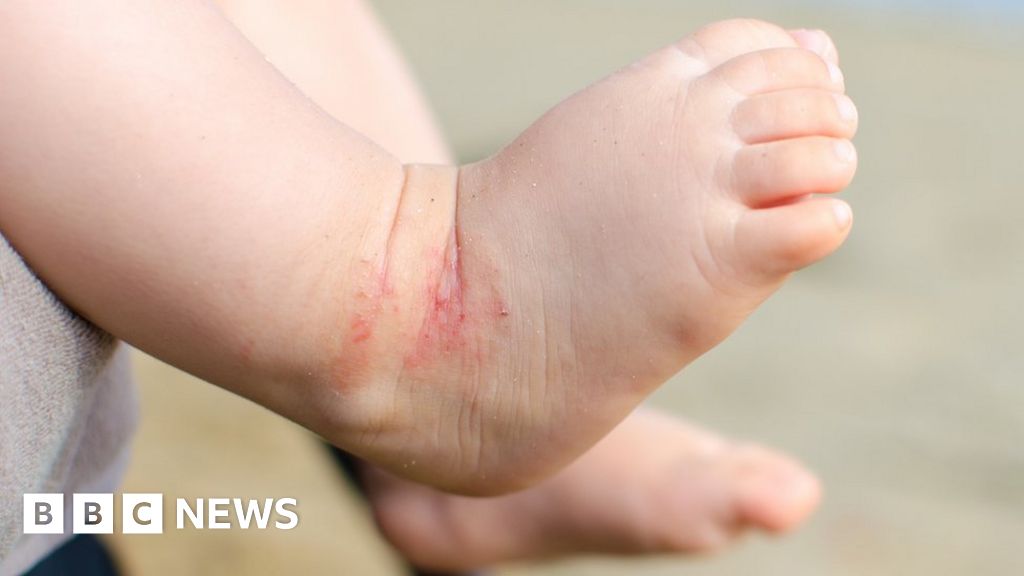
Основным методом устранения сухости кожи у данной категории пациентов считается применение наружных средств с мочевиной и витаминами, таких как Бальзамед и Бальзамед интенсив. Средства указанной серии получили высокую оценку как врачей, так и пациентов.
Введение
Сахарный диабет (СД) уже многие годы остается значимой медико-социальной проблемой. Он является одной из важнейших причин инвалидизации и смертности. Кроме того, отмечается его высокая распространенность. Так, по данным Международной диабетической федерации (International Diabetes Federation – IDF), в 2017 г. в мире насчитывалось 425 млн страдающих СД, к 2030 г. их количество может достичь 600 млн [1]. Возрастание заболеваемости наблюдается и в нашей стране. Встречаемость СД за последние 15 лет увеличилась более чем в два раза и в настоящее время составляет 2–5% популяции. Согласно данным государственного регистра больных СД, на 31 декабря 2016 г. таковых было 4,35 млн, у 4 млн (92%) диагностирован СД 2 типа. Однако, по мнению экспертов, реальное количество пациентов гораздо больше. Согласно результатам эпидемиологических исследований, не все страдающие СД стоят на учете, у значительной части лиц с метаболическим синдромом и нарушением толерантности к углеводам высок риск развития патологии в ближайшем будущем [2].
Патогенез СД сложен и многофакторен. Инсулинорезистентность, дисфункция бета-клеток поджелудочной железы, наследственность, гиподинамия, неправильное питание обусловливают различные метаболические изменения. Однако одну из ведущих ролей в развитии СД играет оксидативный стресс. Антиоксидантная система организма не способна противостоять этому патологическому процессу.
Вследствие гипергликемии снижается эндоневральный кровоток, нарушается капиллярная проницаемость, увеличивается эндоневральная васкулярная сопротивляемость, уменьшается эндоневральное кислородное напряжение. Это приводит к гипоксии, ухудшению кровоснабжения нервных волокон, нарушению их функции и развитию диабетической нейропатии.
Метаболические изменения, оксидативный стресс, снижение антиоксидантной защиты, микро- и макроангиопатии, нейропатия вызывают осложнения, которые на доклинической стадии практически не диагностируются, а на клинической – лечатся, но с определенными трудностями.
Известно, что одной из первых на происходящие в организме процессы реагирует кожа. Изменение ее состояния может быть одним из признаков развития СД.
Эпидермис состоит из нескольких слоев эпителиальных клеток, которые непрерывно делятся, благодаря чему кожа быстро обновляется. При этом ороговевшие клетки постоянно отшелушиваются. При изменениях в эпидермисе деление эпителиальных клеток и, следовательно, обновление кожи замедляется. На некоторых участках кожа истончается. В результате ее защитные функции снижаются и повышается риск травматизации. На коже кистей и стоп в области максимального трения и давления процесс отшелушивания замедляется, роговой слой утолщается. Снижение скорости клеточного обмена приводит к дефициту натурального увлажняющего фактора. Последний состоит из свободных аминокислот, мочевины и других компонентов, создающих гидролипидную мантию. Кроме того, в норме кожа на 70% состоит из воды. Изменения, ассоциированные с СД, обусловливают ее обезвоживание. При длительно протекающем патологическом процессе появляются шелушение, ощущение стянутости, сухость кожи (ксероз), зуд.
Последний состоит из свободных аминокислот, мочевины и других компонентов, создающих гидролипидную мантию. Кроме того, в норме кожа на 70% состоит из воды. Изменения, ассоциированные с СД, обусловливают ее обезвоживание. При длительно протекающем патологическом процессе появляются шелушение, ощущение стянутости, сухость кожи (ксероз), зуд.
Дерма содержит тонкие пучки эластической ткани, коллагена, мышечных волокон, нервные окончания, сосуды. При СД обновление структур дермы нарушается, кожа теряет эластичность. Снижаются ее тургор, увлажнение и тонус. Вследствие нейропатии и ишемии нарушается функция структур жировой клетчатки – потовых и сальных желез. Меняется кислотность эпидермиса, снижаются барьерные свойства и создаются предпосылки для развития инфекций. Нарушается процесс терморегуляции. Усиливается выпадение волос.
Изменения со стороны кожи, в частности ксероз, у больных СД являются одним из факторов развития синдрома диабетической стопы [3, 4]. Для него характерна определенная стадийность: микротрещины, язвы на стопах, гангрена, остеомиелит. При последних состояниях может потребоваться госпитализация и ампутация конечности [3–8]. Как было отмечено ранее, лечить клиническую стадию и осложнения синдрома диабетической стопы сложно.
Для него характерна определенная стадийность: микротрещины, язвы на стопах, гангрена, остеомиелит. При последних состояниях может потребоваться госпитализация и ампутация конечности [3–8]. Как было отмечено ранее, лечить клиническую стадию и осложнения синдрома диабетической стопы сложно.
Терапевтические и профилактические мероприятия при ксерозе кожи позволяют избежать или отсрочить развитие синдрома диабетической стопы. На начальной стадии ксероза широко применяются наружные средства в виде кремов, бальзамов, увлажняющих препаратов. Результаты сравнительных исследований их эффективности у больных СД оказались противоречивыми. Однако большинство исследователей отдали предпочтение кремам с мочевиной (карбамидом). Мочевина способствует увлажнению кожи, удалению ороговевших частиц.
Более высокий комплаенс отмечен при применении средств серии Бальзамед и Бальзамед интенсив вследствие достаточно быстрого противовоспалительного, увлажняющего и регенерирующего действия [9, 10].
В состав данных средств входят 10%-ная мочевина, витамины А, Е, F, масла авокадо и жожоба, которые улучшают трофику кожи, нормализуют процесс заживления, положительно влияют на микроциркуляцию.
Опыт применения средств Бальзамед и Бальзамед интенсив
Нами оценена эффективность Бальзамеда и Бальзамеда интенсив при лечения ксероза кожи у больного СД.
Пациент 68 лет обратился к врачу общей практики с жалобами на жажду, общую слабость, быструю утомляемость, онемение и зуд в области стоп и голеней после ночного сна и в течение дня, ощущение неуверенности при ходьбе.
Из анамнеза: сахарный диабет 2 типа установлен в 63 года после обращения по поводу учащенного мочеиспускания. Назначены метформин 850 мг/сут и препарат для снижения уровня холестерина. Кроме того, рекомендованы специальная диета, физическая нагрузка, регулярный контроль глюкозы в крови, периодическое посещение врача. Пациент регулярно принимал только метформин, диету не соблюдал, самоконтроль глюкозы в крови не проводил, врача не посещал. Артериальная гипертензия – десять лет, регулярно принимал гипотензивные препараты. Артериальное давление в пределах 140–150/90–95 мм рт. ст., измеряется по требованию – один-два раза в месяц при болях в голове и головокружениях. Максимальные цифры артериального давления – 180/100 мм рт. ст. Больной курит (по пачке сигарет в день), употребляет алкоголь (по несколько раз в месяц). Имеет отягощенный семейный анамнез в отношении артериальной гипертензии по линии отца и СД 2 типа по материнской линии. Аллергологический анамнез не отягощен.
Артериальная гипертензия – десять лет, регулярно принимал гипотензивные препараты. Артериальное давление в пределах 140–150/90–95 мм рт. ст., измеряется по требованию – один-два раза в месяц при болях в голове и головокружениях. Максимальные цифры артериального давления – 180/100 мм рт. ст. Больной курит (по пачке сигарет в день), употребляет алкоголь (по несколько раз в месяц). Имеет отягощенный семейный анамнез в отношении артериальной гипертензии по линии отца и СД 2 типа по материнской линии. Аллергологический анамнез не отягощен.
Физикальный осмотр: состояние удовлетворительное. Телосложение гиперстеническое. Ожирение третьей степени (индекс массы тела > 42 кг/м²). Частота дыхательных движений – 18 в минуту. Над всей поверхностью легких ясный легочный звук. Дыхание везикулярное, хрипы отсутствуют. Частота сердечных сокращений – 76 в минуту, пульс ритмичный. Тоны сердца ритмичные. Артериальное давление в положении сидя – 145/95 мм рт. ст. Пульсация на периферических артериях стоп сохранена. Живот мягкий, безболезненный при пальпации. Симптом Пастернацкого отрицательный с обеих сторон. Периферические лимфатические узлы не увеличены. Периферических отеков нет.
Живот мягкий, безболезненный при пальпации. Симптом Пастернацкого отрицательный с обеих сторон. Периферические лимфатические узлы не увеличены. Периферических отеков нет.
Осмотр и оценка состояния кожных покровов и внешнего вида нижних конечностей: кожа нижних конечностей бледная, сухая, шершавая на ощупь, покраснение отсутствует. Эластичность снижена. Патологический кожный процесс симметричный, локализуется на подошвах в области пяток и больших пальцев, представлен гиперкератозом, многочисленными мелкими чешуйками, подчеркнутым кожным рисунком. Мозолей, натоптышей, трещин и язвенных дефектов не обнаружено. Суставы стоп не деформированы. Волосы на голенях отсутствуют. Ногтевые пластины не изменены.
Неврологическое обследование: пациент ориентирован в месте и времени, в отношении текущих и отдаленных событий память не нарушена, внимание значительно снижено. Эмоционально лабилен, неопрятен. Выраженные рефлексы орального автоматизма. Сила в конечностях удовлетворительная. Парезы не наблюдаются. Мышечный тонус несколько повышен в конечностях по пластическому типу. Мышечная атрофия не выявлена. Сухожильные рефлексы умеренной живости в руках (S = D), коленные – торпидные, ахилловы – отсутствуют. Неустойчивость в позе Ромберга. Интенционное дрожание и атаксия при выполнении координаторных проб. Вибрационная чувствительность снижена на больших пальцах обеих ног – 4–5 усл. ед., на обеих лодыжках – 5 усл. ед. Мышечная и суставная (проприоцептивная) чувствительность сохранна. Болевая и тактильная чувствительность снижена: гипестезия в дистальных отделах нижних конечностей по типу носков. Температурная чувствительность сохранна.
Необходимо отметить, что исследование вибрационной чувствительности проводили с помощью градуированного камертона по Рюдель – Сейфферу, частота колебаний – 128 Гц. Рукоятку вибрирующего инструмента поочередно прикладывали к большим пальцам и лодыжкам ног. Для получения достоверных результатов замеры проводили не менее трех раз. Когда пациент переставал ощущать колебания камертона, отмечали показания шкалы. В норме вибрационная чувствительность должна быть более 6 усл. ед.
Когда пациент переставал ощущать колебания камертона, отмечали показания шкалы. В норме вибрационная чувствительность должна быть более 6 усл. ед.
Проприоцептивная чувствительность определялась в положении лежа с закрытыми глазами. Пациент определял направление сгибания пальцев ног – вверх или вниз.
Поверхностная чувствительность также исследовалась в положении лежа с закрытыми глазами. Чувствительность сравнивалась на симметричных участках в направлении от дистальных отделов к проксимальным. Для оценки болевой чувствительности использовали одноразовую зубочистку, для тактильной – кусочек ваты, для температурной – пробирки с теплой и холодной водой.
Клинический анализ крови: гемоглобин в норме – 120 г/л.
Биохимический анализ крови: глюкоза – 10,2 ммоль/л, гликозилированный гемоглобин – 10%, холестерин – 7,8 ммоль/л, холестерин липопротеинов низкой плотности – 4,5 ммоль/л, липопротеинов высокой плотности – 0,5 ммоль/л, триглицериды – 2,3 ммоль/л.
Общий анализ мочи: уровень глюкозы в пределах нормы, белок – отрицательно.
Электрокардиограмма: ритм синусовый, правильный, гипертрофия левого желудочка.
На основании характера жалоб больного, данных анамнеза, оценки состояния кожных покровов стоп, результатов неврологического обследования и лабораторных исследований поставлен диагноз: инсулиннезависимый сахарный диабет средней степени тяжести c множественными осложнениями (E11.7), диабетическая сенсорная полинейропатия (G63.2), дерматит сухой кожи (L85.8), артериальная гипертензия второй степени второй стадии.
Для лечения ксероза был назначен Бальзамед интенсив. Режим применения: несколько раз в день и на ночь в течение месяца или до клинического улучшения. Кожа предварительно должна быть очищена и обработана пемзой.
Исходя из данных статистики и собственного опыта, у пациентов с СД отмечается низкий комплаенс лечению. Для повышения такового обсуждался возможный риск развития осложнений при отказе больного от лечения, было обосновано назначение средства Бальзамед интенсив. Для профилактики сухости кожи пациента обучили правильному уходу за кожей стоп (гигиене стоп), проинформировали о внешних факторах, способных усилить ксероз кожи: сухость воздуха, особенно в помещении в зимнее время, высокая температура и ультрафиолетовое излучение, горячие ванны, использование щелочных моющих средств, ношение тесной обуви, синтетического белья.
Для профилактики сухости кожи пациента обучили правильному уходу за кожей стоп (гигиене стоп), проинформировали о внешних факторах, способных усилить ксероз кожи: сухость воздуха, особенно в помещении в зимнее время, высокая температура и ультрафиолетовое излучение, горячие ванны, использование щелочных моющих средств, ношение тесной обуви, синтетического белья.
Для оценки эффективности лечения раз в десять дней проводился осмотр кожи стоп.
Кроме того, пациент вел дневник наблюдения.
Положительный эффект лечения отмечался уже через десять дней. Максимальный результат достигнут через 30 дней. Внешне кожа стоп выглядела мягкой, гладкой, увлажненной и эластичной, исчезли чешуйки, сгладился кожный рисунок. В дневнике самоконтроля пациент отметил удобство применения бальзама, приятные ощущения после его нанесения и эффективность.
По окончании лечения для профилактики сухости кожи был рекомендован Бальзамед. В отличие от Бальзамеда интенсив данное средство обладает более легкой текстурой.
Полученные нами результаты согласуются с результатами ряда исследований. В частности, сравнительное исследование эффективности Бальзамеда интенсив и препарата, содержащего мочевину, проводили О.В. Удовиченко и Е.В. Бублик [11]. В исследовании участвовали 45 пациентов с СД 1 и 2 типов, у которых была выявлена сухость кожи стоп. Средний возраст больных – 60 ± 12 лет, длительность заболевания – 13 ± 7 лет. Пациенты были разделены на две группы: первая получала Бальзамед интенсив, вторая – препарат сравнения. Средства наносили два раза в день в течение одного месяца.
Состояние кожи оценивалось при осмотре пяточных областей, выраженность ксероза кожи определялась по шкале Exelbert. Ноль баллов по указанной шкале означает нормальное состояние кожи, один балл – наличие нерезко выраженных чешуек, два балла – множества чешуек, три – небольшого количества многоугольников, четыре – умеренного количества многоугольников, пять – выраженной сети многоугольников, шесть – поверхностных трещин, семь – трещин умеренной глубины, восемь баллов – глубоких трещин (кровоточащие и т. п.). На фоне применения Бальзамеда интенсив проявления ксероза в среднем снизились на 44%, при использовании препарата сравнения – только на 22%.
п.). На фоне применения Бальзамеда интенсив проявления ксероза в среднем снизились на 44%, при использовании препарата сравнения – только на 22%.
В исследование Л.С. Кругловой и соавт. было включено 60 пациентов с различными хроническими дерматозами, локализующимися на стопах. Возраст больных варьировался от 12 до 74 лет, в среднем – 42,6 ± 5,7 года. Всем участникам исследования было назначено комплексное лечение в соответствии с медицинскими стандартами. В качестве базовой терапии рекомендован Бальзамед интенсив два раза в день на протяжении одного – полутора месяцев. Для оценки состояния кожи использовали дерматологический индекс шкалы симптомов. С его помощью по трехбалльной системе определяют выраженность таких симптомов, как ксероз, гиперкератоз, десквамация, трещины, эритема, болезненность, зуд.
После наступления клинической ремиссии всем пациентам был рекомендован Бальзамед. Схема применения: четыре раза в день в течение шести месяцев.
По результатам исследования был сделан следующий вывод: средства Бальзамед интенсив и Бальзамед характеризуются высокой терапевтической и профилактической эффективностью.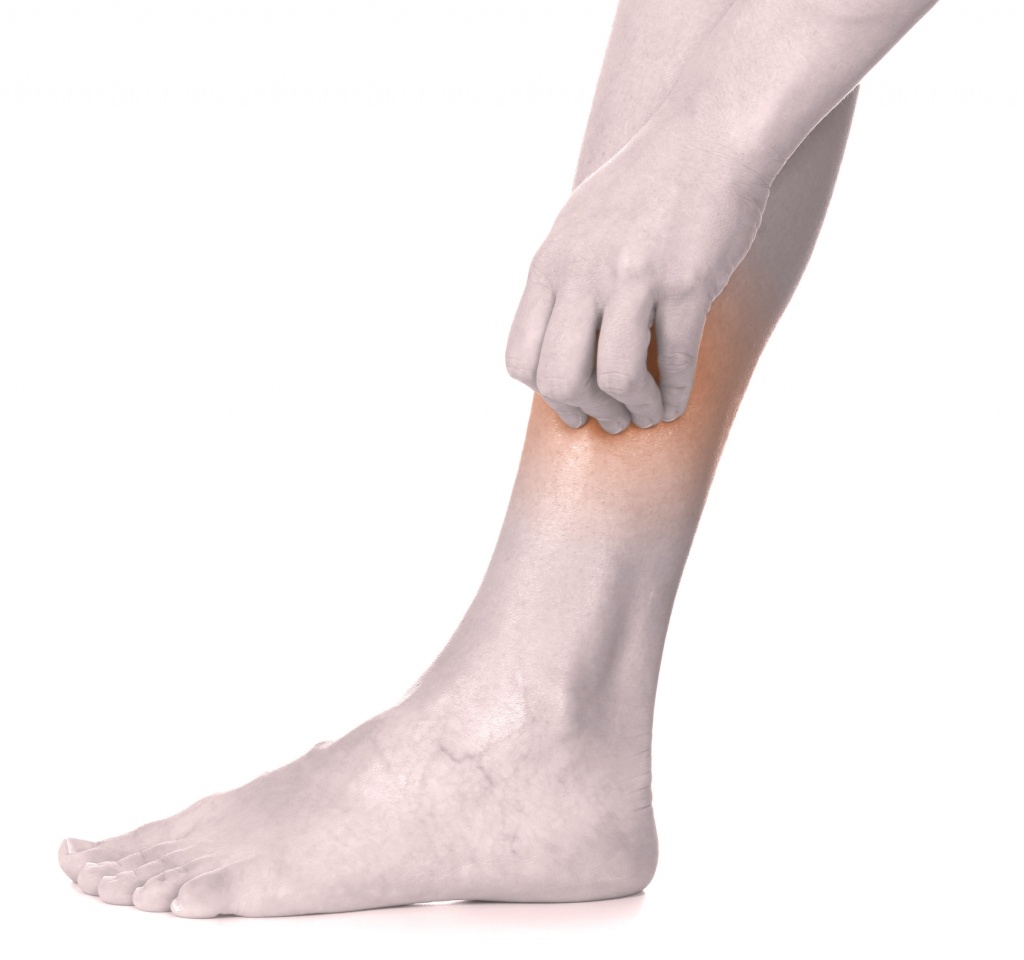 Они восстанавливают водно-липидный барьер и функции кожи [10]. Согласно результатам исследований, а также нашего наблюдения, на фоне применения Бальзамеда интенсив и Бальзамеда развития аллергических и других побочных реакций не выявлено.
Они восстанавливают водно-липидный барьер и функции кожи [10]. Согласно результатам исследований, а также нашего наблюдения, на фоне применения Бальзамеда интенсив и Бальзамеда развития аллергических и других побочных реакций не выявлено.
Таким образом, средства серии Бальзамед могут быть рекомендованы больным СД для лечения дерматита сухой кожи и регулярного ухода за кожей стоп.
Заключение
У пациентов с СД большое внимание следует уделять профилактике таких осложнений, как диабетическая нейропатия, синдром диабетической стопы. Для таких больных разработана методика ухода за кожей ног. При первых симптомах сухости кожи рекомендовано наносить средства с мочевиной. К таким средствам, в частности, относятся Бальзамед и Бальзамед интенсив.
Лечение и виды дерматита у ребенка
Дерматит — острое воспалительное поражение кожи. О том, какие есть виды детского дерматита, почему он возникает и как с ним бороться, рассказала педиатр Анна Александровна Царегородцева.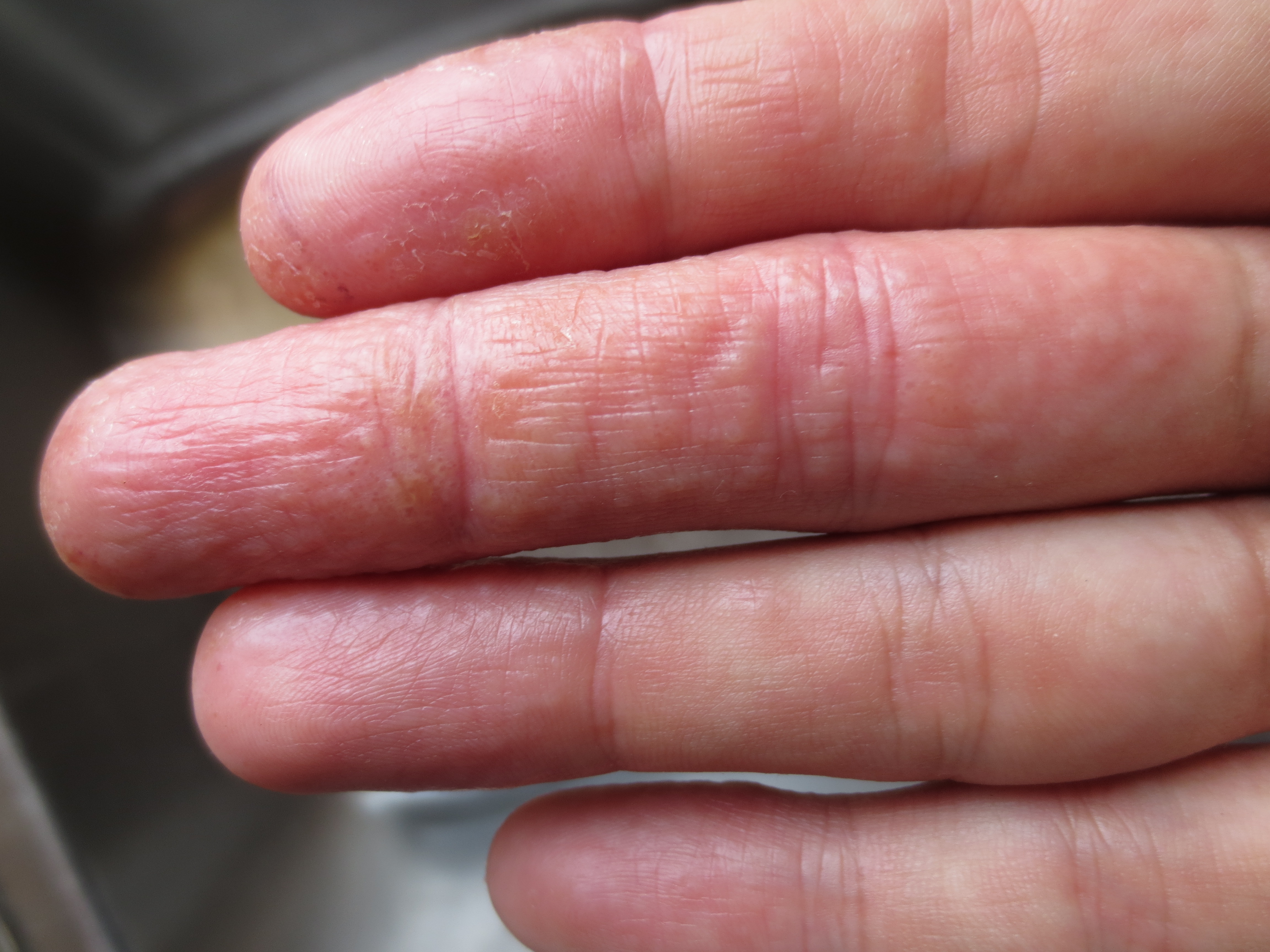
Причины дерматитов можно разделить на две большие группы: внутренние и внешние — в зависимости от того, попадает ли аллерген внутрь или контактирует с кожей снаружи.
Внешние причины в свою очередь бывают:
- химические (красители, порошки, ароматизаторы, добавки в косметических средствах и т.п.),
- физические (изменения температуры),
- биологические (вирусы, бактерии, грибы и т.п.).
К физиологическим изменениям кожи относятся:
- эритема (покраснение кожи) новорожденных,
- желтуха,
- акне.
После 1,5 мес. эти дерматиты проходят. Высыпания на коже, особенно вокруг рта и на подбородке, могут усиливаться во время прорезывания зубов. Также и после вакцинации.
Виды дерматитов:
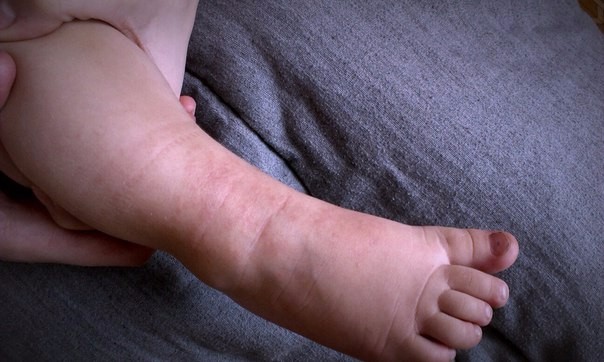
- Часто у малышей встречается потница. Это мелкая сыпь красного цвета. Возникает в местах, где малыш вспотел. Появляется после 3 мес.
:max_bytes(150000):strip_icc()/GettyImages-157207218-ada516e7827640c3882f845d1b2752e5.jpg) жизни, когда начинают работать потовые железы малыша. Лечение: воздушные ванны, исключить на время памперсы (если потница в паховых складках).
жизни, когда начинают работать потовые железы малыша. Лечение: воздушные ванны, исключить на время памперсы (если потница в паховых складках). - У детей, склонных к аллергии, возникает токсическая эритема новорожденных. На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).
- Контактный дерматит — аллергическая реакция кожи малыша на памперсы, отдушки, средства для купания. Как и при потнице, на коже появляются мелкие красные точки. Аллергия возникает быстро, четко видна граница контакта кожи с аллергеном. Если реакцию вызвал подгузник, раздражение будет на всей области, которую он закрывал. Лечение: прекратить доступ аллергена.

- Пеленочные дерматиты возникают при несоблюдении правил гигиены малыша. Например, если младенец находился больше 30-60 мин в грязном подгузнике. Лечение: нужно на время убрать подгузники, подмывать малыша проточной водой без мыла, подсушивать кожу с помощью воздушных ванн. Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство. Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.
- Из-за гормональных изменений может развиваться себорейный дерматит (СД). На теле появляются красные папулы и желтые сальные плотные корочки — на лице, верхней части спины и груди, на волосистой части головы. Сыпь может быть на шее, за ушами, в области бровей, в подмышечных впадинах, в паху.
 Кожа шелушится. Как правило, СД проходит самостоятельно в течение 6-12 мес.
Кожа шелушится. Как правило, СД проходит самостоятельно в течение 6-12 мес.
Основные правила ухода за малышом
1. купать ребенка не менее 1 раза в день;
2. перед мытьем головы обрабатывать кожу головы детским маслом, счесывать корочки детским гребнем и промывать детским шампунем;
3. иногда можно смазывать кожу эмолентами — жироподобными веществами, которые увлажняют и смягчают ткани.
- Атопический дерматит (АД) — хроническое заболевание. Он имеет генетический характер и проявляется после 3 мес. в виде диатеза — покраснение (розовые круглые пятна) и шелушение кожи, зуд. Возникает при контакте с аллергенами. Лечение: АД должен наблюдать врач. Чаще всего не удается выявить аллерген и вылечить заболевание сразу. При АД можно дважды в день смазывать кожу увлажняющим детским кремом хотя бы до года. Нужно очень аккуратно вводить прикорм, чтобы точно знать, на что мог среагировать организм малыша.
Ювенильный подошвенный дерматоз | DermNet NZ
Автор: Оригинальная страница д-ра Аманды Окли, дерматолог, Гамильтон, Новая Зеландия, 1997 г. Обновлено д-ром Анитой Эшраги, дерматолог, Швеция, и д-ром Окли, в марте 2018 г. Исправлено в сентябре 2020 г.
Что такое ювенильный подошвенный дерматоз?
Юношеский подошвенный дерматоз — распространенное и хроническое заболевание стопы с сухой кожей стоп, которое в основном поражает детей до подросткового возраста.
Юношеский подошвенный дерматоз также известен как атопический зимний дерматит стоп и передний дерматит.
Ювенильный подошвенный дерматоз
См. Другие изображения ювенильного подошвенного дерматоза.
Кто заболевает ювенильным подошвенным дерматозом?
Ювенильный подошвенный дерматоз обычно поражает детей в возрасте от 3 до 14 лет, средний возраст — 8 лет. У мальчиков он встречается несколько чаще, чем у девочек.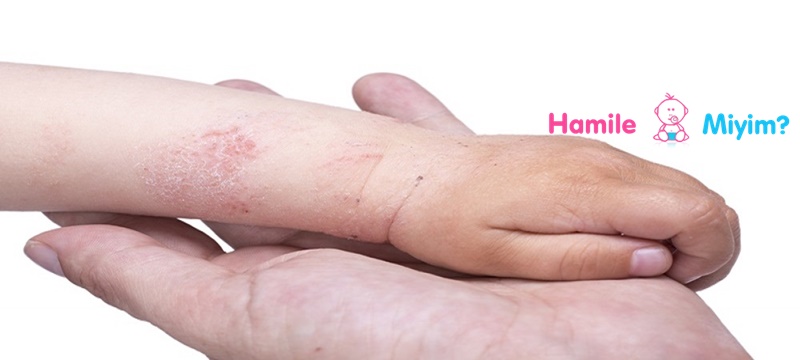 Юношеский подошвенный дерматоз редко встречается у взрослых.
Юношеский подошвенный дерматоз редко встречается у взрослых.
Хотя предполагалась связь с атопическим дерматитом, астмой или сенной лихорадкой, это не было подтверждено в исследованиях случай-контроль.
Что вызывает ювенильный подошвенный дерматоз?
Ювенильный подошвенный дерматоз может быть вызван:
- Повторяющимися фрикционными движениями при движении стопы вверх и вниз в обуви
- Окклюзионный эффект закрытой обуви, особенно синтетической (например, нейлоновой или виниловой)
- Чрезмерное потоотделение (гипергидроз), которое при последующем быстром высыхании приводит к растрескиванию и растрескиванию
- Генетическая чувствительность кожи
- Климатические изменения: ухудшение в летние месяцы из-за жары и потоотделения, в холодные месяцы из-за ношения зимней обуви.Следовательно, нет постоянных сезонных колебаний.
Каковы клинические признаки ювенильного подошвенного дерматоза?
Юношеский подошвенный дерматоз включает в себя опорные участки подошв стоп, проявляющиеся в виде зудящей или болезненной, блестящей, красной кожи с тусклым видом и потерей рисунка эпидермального гребня.
- Обычно поражает обе стопы симметрично.
- Возникают болезненные трещины, трещины и шелушение.
- Подошвенная сторона большого пальца стопы (подушечка большого пальца стопы) является наиболее частым участком поражения и обычно является начальным участком.
- Обычное поражение подушечек стопы (передней части стопы) и в некоторых случаях пятки; пальцев ног и подъема стопы обычно не затрагивают, что помогает отличить это от опоясывающего лишая стопы.
- Редко может поражать ладони и кончики пальцев.
Каковы осложнения ювенильного подошвенного дерматоза?
- Наиболее частым осложнением ювенильного подошвенного дерматоза являются болезненные трещины и трещины. На заживление может уйти много недель или месяцев.
Как диагностируется ювенильный подошвенный дерматоз?
Диагноз ювенильного подошвенного дерматоза основывается на клинических данных.
Могут быть выполнены соскобы кожи для исключения грибковой инфекции (tinea pedis) и патч-тесты на контактную аллергию на обувь.
Биопсия кожи требуется редко. Гистология показывает эпидермальный спонгиоз и кожное воспаление, сосредоточенное вокруг потовых протоков.
Что такое дифференциальный диагноз ювенильного подошвенного дерматоза?
Ювенильный подошвенный дерматоз иногда трудно отличить от:
Как лечится ювенильный подошвенный дерматоз?
Не существует неизменно полезного лечения.Общие рекомендации включают следующее без дополнительных исследований, показывающих пользу.
Снижение трения
- Носите хорошо сидящую обувь, желательно кожаную, чтобы минимизировать трение.
- Ношение двух или более пар хлопковых или шерстяных носков также может уменьшить трение.
- Избегайте ношения обуви и носков из синтетических материалов.
- Регулярно меняйте носки.
Смажьте сухую кожу
- Нанесите увлажняющий крем, содержащий мочевину или петролатум, после ванны и перед сном.
- Защитный крем (содержащий диметикон) легче носить в течение дня, и его следует наносить каждые 4 часа.

Ежедневно отдыхайте
- Запланируйте тихое время с небольшой ходьбой или без нее, чтобы позволить трещинам зажить.
Покровные трещины
- Трещины заживают быстрее при окклюзии. Лейкопластыри обычно удовлетворительны.
- Спрей или жидкий акрилатный клей можно нанести на трещины для облегчения боли.
Мази по рецепту
При применении один или два раза в день курсами до 4 недель они редко оказываются более эффективными, чем простые смягчающие средства.
Каковы исходы ювенильного подошвенного дерматоза?
Юношеский подошвенный дерматоз обычно проходит спонтанно в подростковом возрасте, но может сохраняться и во взрослой жизни.
Ссылки
- Ashton RE, Griffiths WA. Юношеский подошвенный дерматоз — атопия или обувь ?. Clin Exp Dermatol. 1986; 11 (6): 529-34. DOI: 10.1111 / j.1365-2230.1986.tb00504.x. PubMed.

- Эштон Р. Э., Джонс Р. Р., Гриффитс А.Юношеский подошвенный дерматоз. Клинико-патологическое исследование. Arch Dermatol. 1985; 121 (2): 225-8. PubMed.
- Harding CR. Роговой слой: структура и функции при здоровье и болезни. Dermatol Ther. 2004; 17 Дополнение 1: 6-15. DOI: 10.1111 / j.1396-0296.2004.04s1001.x. PubMed.
- Шипли Д.Р., Кеннеди, штат Коннектикут. Ювенильный подошвенный дерматоз, реагирующий на местное применение мази такролимуса. Clin Exp Dermatol. 2006; 31 (3): 453-4. DOI: 10.1111 / j.1365-2230.2006.02121.x. PubMed.
- Элиас PM, Чой EH.Взаимодействие защитных функций рогового слоя. Exp Dermatol. 2005; 14 (10): 719-26. DOI: 10.1111 / j.1600-0625.2005.00363.x. PubMed.
- Ingram JR. Экзематозные расстройства. В: Griffiths C, Barker J, Bleiker T, Chalmers R, Creamer D (eds). Учебник дерматологии Рока [4 тома], 9-е изд., Wiley Blackwell, 2016: 39.21-2.
В DermNet NZ
Книги о коже
См. Книжный магазин DermNet NZ.
Уход за руками и ногами
Руки и ступни — главные мишени для таких триггеров экземы, как сухой зимний воздух или жаркие летние дни.Вспышки на пальцах рук и ног могут вызывать зуд и болезненность. Так что дайте этим вашим частям немного больше внимания.
Сократите время мытья рук
Мойте руки только в том случае, если они грязные или заражены микробами, например, после посещения туалета. Каждый раз, когда вы умываетесь, вы смываете с кожи питательные масла.
Кроме того, будьте разборчивы при выборе мыла, потому что некоторые из них содержат агрессивные химикаты. Ищите продукты, в которых нет слова «мыло», а вместо него написано «мягкие очищающие бруски» или «очищающие средства без липидов».«Они более мягкие для чувствительной кожи.
Перед тем, как мыться, снимите кольца — они могут задерживать раздражители рядом с вашей кожей. Ополосните руки теплой водой, затем промокните их насухо и увлажните, прежде чем снова надеть кольца.
Love the Gloves — ненадолго
Используйте защитные перчатки с хлопковой подкладкой, когда делаете работу по дому или пользуетесь моющими средствами и химикатами. Латексные перчатки могут вызывать аллергические реакции, поэтому их лучше избегать. Однако не надевайте водонепроницаемые перчатки слишком долго.Они могут вызвать потливость рук и вызвать обострение зудящей экземы.
Управляйте трещинами на руках
Если в результате обострения кожа на руках потрескалась и кровоточила, попробуйте метод «замочить и размазать».
- Погрузите руки в теплую воду на 5-10 минут, а затем промокните их насухо.
- Затем смажьте руки простой мазью на нефтяной основе и наденьте хлопчатобумажные перчатки. Мази на основе глицерина также помогают заживить сухую, потрескавшуюся кожу.
- Надевайте перчатки не менее 30 минут.
Делайте это дважды в день. Если на работе это сложно, не забывайте часто увлажняться.
Наберите мощность душа назад
Продолжительный горячий душ может звучать как ваше представление о небесах, но это совсем не рай для ваших рук и ног.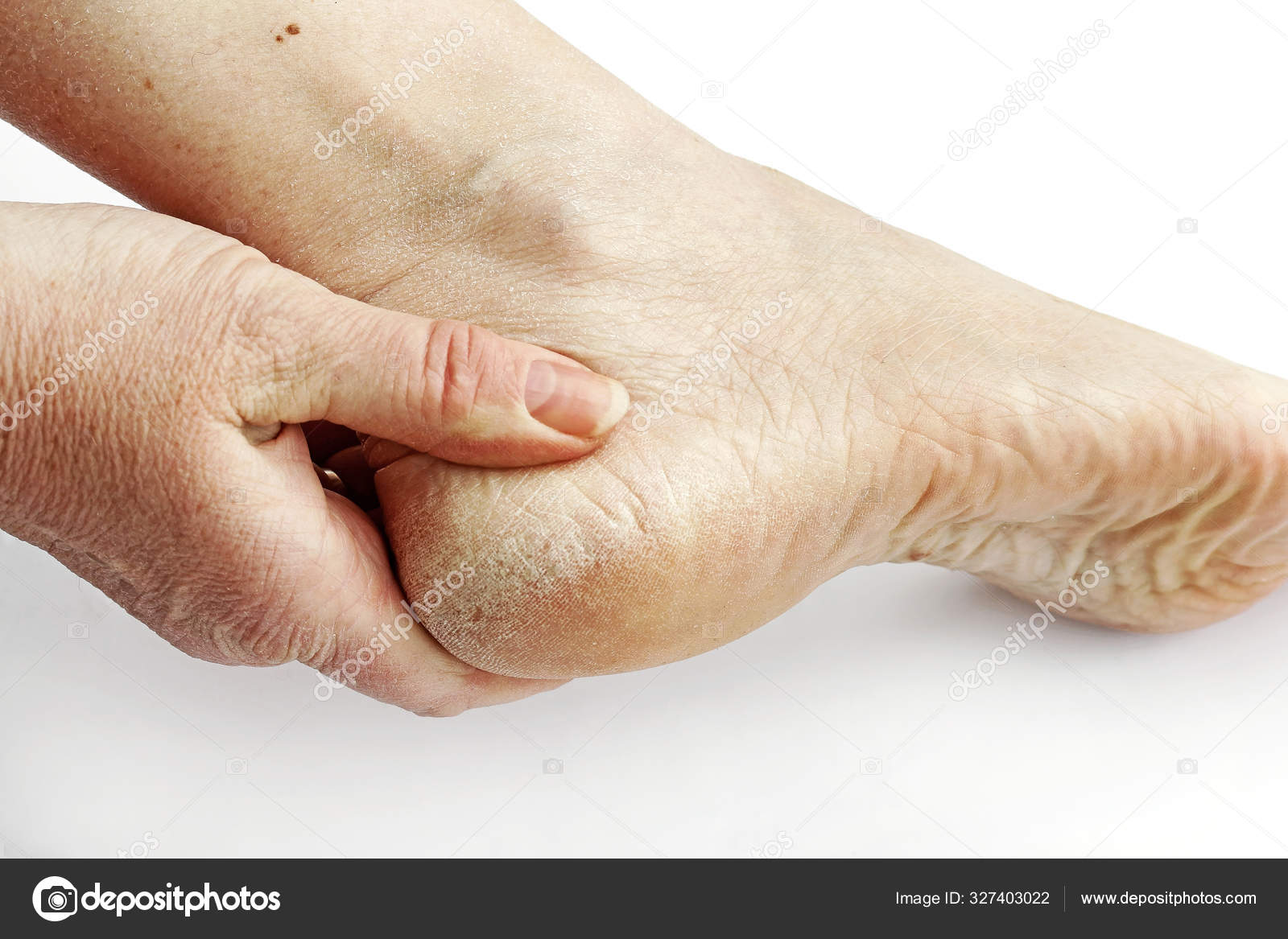 Вместо этого принимайте короткий теплый душ каждый день или через день, чтобы предотвратить сухость кожи. Используйте мягкие очищающие средства без мыла или гели для душа с увлажняющим кремом.
Вместо этого принимайте короткий теплый душ каждый день или через день, чтобы предотвратить сухость кожи. Используйте мягкие очищающие средства без мыла или гели для душа с увлажняющим кремом.
После душа насухо промокните кожу. Нанесите насыщенный увлажняющий крем, пока еще немного влажные.Ищите очищающие и увлажняющие средства, которые «не содержат отдушек» — ингредиенты, придающие продуктам аромат, могут вызвать обострения экземы.
Save Your Soles
Ваши ступни часто пересыхают и чешутся? Возможно, виноваты твои носки. Синтетические ткани и шерсть могут вызвать раздражение кожи. Для повседневной носки выбирайте носки из 100% хлопка, желательно некрашеные. Также меняйте носки пару раз в течение дня, если у вас потеют ноги. От влажных носков экзема может усугубиться.
Для вечера и работы попробуйте шелковые чулки и хлопковые колготки.Избегайте спандекса, в котором есть красители и химические вещества, которые могут беспокоить вашу кожу.
Рисунки, причины, диагностика и лечение
Что такое шелушение кожи?
Чешуйчатая кожа — это потеря внешнего слоя эпидермиса в виде крупных чешуйчатых чешуек. Кожа кажется сухой и потрескавшейся, хотя не всегда сухость кожи виновата. Чешуйчатая кожа также называется:
Кожа кажется сухой и потрескавшейся, хотя не всегда сухость кожи виновата. Чешуйчатая кожа также называется:
- шелушение
- выпадение чешуек
- шелушение кожи
- шелушение кожи
- шелушение кожи
шелушение кожи может вызвать у человека чувство неловкости, особенно если это происходит на руках, ногах, лицо или другие видимые области.Чешуя может чесаться и краснеть, и это может повлиять на качество их жизни.
Кожный шелушение может вызывать множество различных состояний. Вот 16 возможных причин.
Предупреждение: впереди графические изображения.
Актинический кератоз
- Обычно менее 2 см или размером примерно с ластик на карандаше
- Толстое, чешуйчатое или покрытое корками пятно на коже
- Появляется на частях тела, которые подвергаются сильному солнечному воздействию (руки, руки, лицо, кожа головы и шея)
- Обычно розового цвета, но может иметь коричневую, коричневую или серую основу
Аллергическая реакция
Это состояние считается неотложной медицинской помощью. Может потребоваться неотложная помощь.
- Сыпь возникает, когда ваша иммунная система реагирует на аллергены на коже
- Зудящие приподнятые рубцы, которые появляются через несколько минут или часов после контакта кожи с аллергеном
- Красная, зудящая, чешуйчатая сыпь, которая может появиться через несколько часов или дней после контакта с кожей с аллергеном
- Тяжелые и внезапные аллергические реакции могут вызвать отек и затрудненное дыхание, что требует неотложной помощи.
Стопа спортсмена
- Зуд, покалывание и жжение между пальцами ног или на подошвах ног
- Зудящие волдыри на ногах
- Обесцвеченные, толстые и рассыпчатые ногти на ногах
- Сырая кожа на ступнях
Стригущий лишай
- Чешуйчатые высыпания круглой формы с приподнятым краем
- Кожа в середине кольца выглядит чистой и здоровой, а края кольца могут расширяться наружу
- Зуд

Контактный дерматит
- Появляется через несколько часов или дней после контакта с аллергеном
- Сыпь имеет видимые границы и появляется в месте соприкосновения кожи с раздражающим веществом
- Кожа зудящая, красная, чешуйчатая или сырая
- Пузыри, которые мокнут, сочатся , или стать твердым
Аллергическая экзема
- Может напоминать ожог
- Часто встречается на руках и предплечьях
- Кожа зудящая, красная, чешуйчатая или сырая
- Волдыри, которые мокнут, сочатся или становятся твердыми
Экзема
- Желтые или белые чешуйчатые пятна, которые отслаиваются.
- Пораженные участки могут быть красными, зудящими, жирными или жирными.
- На участках с сыпью может произойти выпадение волос.
Псориаз
- Чешуйчатые, серебристые, резко очерченные участки кожи
- Обычно располагаются на коже головы, локтях, коленях и пояснице
- Может вызывать зуд или протекать бессимптомно

Синдром токсического шока
Это состояние считается неотложной медицинской помощью.Может потребоваться неотложная помощь.
- Это редкое, но серьезное заболевание возникает, когда бактерия Staphylococcus aureus попадает в кровоток и производит токсины.
- Бактериальные токсины распознаются иммунной системой как суперантигены, вызывая очень сильную реакцию иммунной системы на них.
- Могут возникать внезапная лихорадка, низкое кровяное давление, озноб, мышечные боли, головная боль, рвота, диарея, боль в животе, головокружение и спутанность сознания.
- Еще один симптом — кожная сыпь, напоминающая солнечный ожог, которую можно увидеть по всему телу, включая ладони рук и подошвы ног.
Вульгарный ихтиоз
- Это унаследованное или приобретенное заболевание кожи возникает, когда кожа не теряет мертвые клетки кожи.
- Сухие омертвевшие клетки кожи скапливаются на поверхности кожи пятнами по образцу, напоминающему чешую рыбы.
- Обычно участки сухой кожи появляются на локтях и голенях.
- Симптомы могут включать шелушение кожи головы, кожный зуд, чешуйки в форме многоугольника на коже, чешуйки коричневого, серого или белого цвета и сильно сухую кожу.
Себорейная экзема
- Желтые или белые чешуйчатые пятна, которые отслаиваются
- Пораженные участки могут быть красными, зудящими, жирными или жирными
- В области с сыпью может произойти выпадение волос.
Лекарственная аллергия
Это состояние считается неотложной медицинской помощью.Может потребоваться неотложная помощь.
- Легкая, зудящая, красная сыпь может появиться через несколько дней или недель после приема лекарства
- Тяжелая лекарственная аллергия может быть опасной для жизни, и симптомы включают крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание
- Другие симптомы включают лихорадку , расстройство желудка и крошечные фиолетовые или красные точки на коже
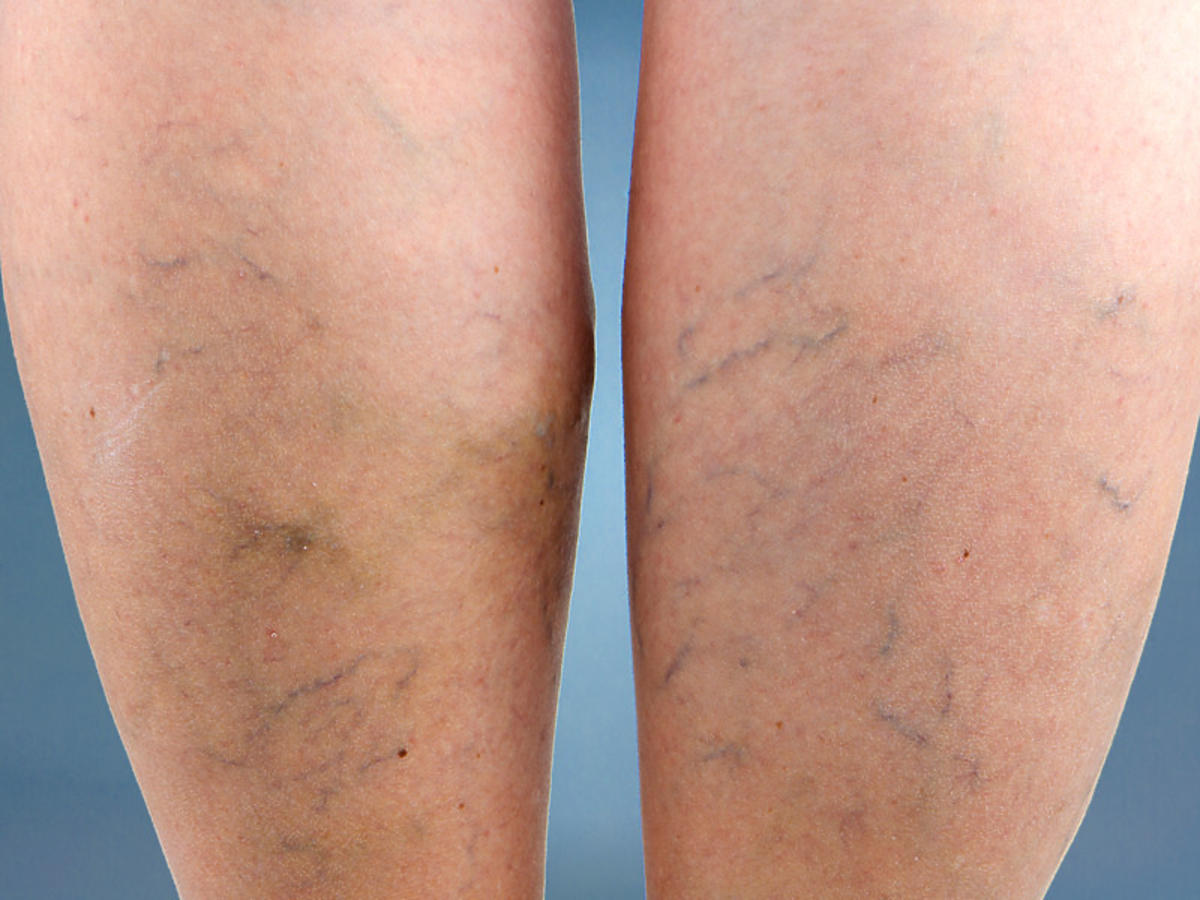
Застойный дерматит
- Застойный дерматит развивается на участках тела с плохим кровотоком, чаще всего в стопах и голенях
- Он вызывает отек в лодыжках и голенях, который улучшается с возвышением
- Симптомы включают: пестрый, потемневший вид кожи и варикозное расширение вен
- Может вызывать сухую, твердую, зудящую кожу, которая может стать красной, болезненной и блестящей.
- Также может вызвать открытые язвы, которые выделяют жидкость и корку на поверхности
Застойная язва
- Симптом прогрессирующего застойного дерматита
- Развивается на участках тела с плохим кровотоком, чаще всего в стопах и голенях
- Болезненные, неглубокие раны неправильной формы с корками и мокнутием
- Плохо исцеление
Гипопаратиреоз
- Это редкое заболевание возникает, когда паращитовидные железы в области шеи не вырабатывают достаточного количества паратироидного гормона (ПТГ).
- Недостаток ПТГ вызывает низкий уровень кальция и высокий уровень фосфора в организме.
- Симптомы включают мышечные боли или судороги, покалывание, жжение или онемение кончиков пальцев рук, ног и губ, а также мышечные спазмы, особенно вокруг рта.
- Другие симптомы включают частичное выпадение волос, сухость кожи, ломкость ногтей, усталость, беспокойство или депрессию и судороги.
Болезнь Кавасаки
Это состояние считается неотложной медицинской помощью.Может потребоваться неотложная помощь.
- Обычно поражает детей в возрасте до 5 лет.
- Красный опухший язык (клубничный язык), высокая температура, опухшие, красные ладони и подошвы ног, опухшие лимфатические узлы, налитые кровью глаза
- Обычно выздоравливает самостоятельно, но может вызвать серьезные проблемы с сердцем.
Некоторые кожные заболевания и физические состояния могут привести к шелушению кожи. Чешуйчатость кожи обычно является признаком основной проблемы.Связанные состояния и диагнозы могут включать:
Чешуйчатость кожи обычно является признаком основной проблемы.Связанные состояния и диагнозы могут включать:
Когда вы впервые замечаете шелушение кожи, вы можете просто нанести лосьон и не задумываться об этом. В конце концов, кожа очень часто покрывается чешуей в периоды холодной, сухой погоды или после длительного пребывания на солнце. Однако, если ваша шелушащаяся кожа не улучшается, не расширяется или не ухудшается, вы можете обратиться к врачу.
Ваш лечащий врач спросит вас о вашей истории болезни и ваших симптомах. Если вы можете точно определить, когда симптомы впервые появились, это может помочь вашему врачу определить причину.Независимо от того, чешется ли ваша кожа или что-то приносит облегчение, также может помочь в диагностике проблемы.
Диагноз ставится на основании внешнего вида вашей кожи, истории контакта с любыми раздражающими или аллергенными веществами и любых сопутствующих симптомов.
Лечение зависит от тяжести симптомов и причины шелушения кожи.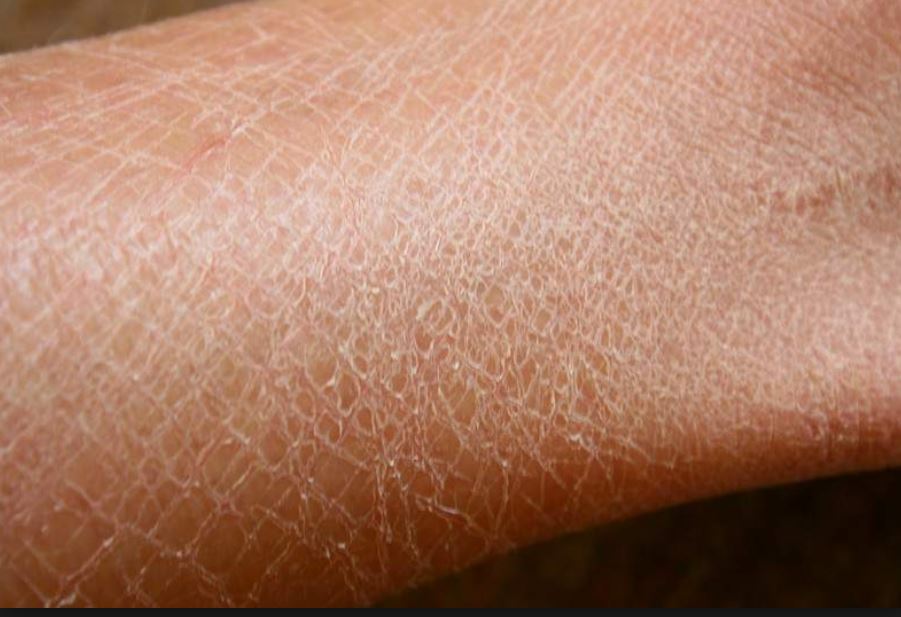 В случае аллергических реакций прекращение использования или контакт с аллергеном может решить вашу проблему. Вам все равно следует обратиться к аллергологу, чтобы узнать, что вызывает появление весов.
В случае аллергических реакций прекращение использования или контакт с аллергеном может решить вашу проблему. Вам все равно следует обратиться к аллергологу, чтобы узнать, что вызывает появление весов.
Часто кожные заболевания, которые приводят к шелушению, можно лечить простым кремом для местного применения. Однако пероральные препараты иногда необходимы для решения проблем, которые не ограничиваются кожей. В зависимости от диагноза ваш лечащий врач может направить вас к дерматологу для специализированного лечения.
Редко шелушение кожи является симптомом неотложной медицинской помощи. Однако иногда это признак аллергической реакции, игнорирование которой может привести к летальному исходу. Если шелушение кожи сопровождается следующими признаками, немедленно обратитесь за медицинской помощью:
Экзема, зуд, причины, методы лечения, облегчение, типы
Что такое сухая кожа?
Сухая кожа — это кожа, в которой недостаточно влаги, чтобы она оставалась мягкой и эластичной. У людей с сухой кожей могут быть грубые пятна, которые отслаиваются или выглядят чешуйчатыми. Это может быть, а может и не быть зудом (зудом). Сильная сухость кожи может потрескаться и кровоточить.
У людей с сухой кожей могут быть грубые пятна, которые отслаиваются или выглядят чешуйчатыми. Это может быть, а может и не быть зудом (зудом). Сильная сухость кожи может потрескаться и кровоточить.
Насколько распространена сухость кожи?
Сухая кожа — распространенное заболевание, которым страдают люди любого возраста.
У кого, скорее всего, будет сухая кожа?
У людей, которые живут в сухом климате, работают на улице или моют руки, часто бывает сухая кожа. Сухая кожа может быть связана с некоторыми проблемами со здоровьем, такими как аллергия, гормоны и диабет.
Пожилые люди более склонны к сухости кожи по многим причинам:
- Высыхают сальные и потовые железы, выделяющие влагу.
- Кожа истончается.
- Уменьшается количество жира и коллагена, веществ, придающих коже эластичность.
Какие бывают типы сухой кожи?
Ваш лечащий врач может использовать медицинский термин для обозначения сухой кожи: ксероз. Зимой сухость кожи часто ухудшается из-за низкой влажности. Однако это может происходить круглый год.В тяжелых случаях сухая кожа может вызвать зуд и сыпь, которые называются дерматитом (воспалением кожи). Существует несколько различных типов дерматита, в том числе:
Зимой сухость кожи часто ухудшается из-за низкой влажности. Однако это может происходить круглый год.В тяжелых случаях сухая кожа может вызвать зуд и сыпь, которые называются дерматитом (воспалением кожи). Существует несколько различных типов дерматита, в том числе:
- Контактный дерматит: Это происходит, когда что-то контактирует с вашей кожей, что вызывает раздражение или аллергическую реакцию. Ваша кожа может быть сухой, зудящей и красной, а также может появиться кожная сыпь. Некоторые примеры включают драгоценные металлы (никель), косметику, моющие средства или лекарства.
- Экзема (атопический дерматит): Эта группа состояний кожи вызывает появление красных, сухих, бугристых и зудящих участков кожи.Тяжелые формы могут вызвать растрескивание кожи, что делает вас более подверженным инфекциям. Это распространенное кожное заболевание часто поражает детей и может передаваться по наследству. Раздражители, аллергены и стресс могут усугубить экзему.

- Себорейный дерматит: Сухая кожа на коже головы вызывает состояние, известное как перхоть у взрослых или колыбель у младенцев. Себорейный дерматит также может вызывать появление сухих, шелушащихся пятен на коже лица, пупка (пупка) и внутренних складок рук, ног или паха.Этот тип дерматита на самом деле возникает, когда ваше тело реагирует на нормальные дрожжи, которые растут на вашей коже.
- Стопа спортсмена: Может имитировать сухость кожи на ступнях, но на самом деле это вызвано грибком. Когда этот грибок растет на теле, он называется «стригущий лишай». У людей со спортивной стопой может быть сухая, шелушащаяся кожа на подошвах ног.
Что вызывает сухость кожи?
Вы можете развить сухость кожи по многим причинам, в том числе:
- Возраст: Пожилые люди более склонны к сухости кожи из-за естественных изменений кожи.С возрастом сальные и потовые железы пересыхают, а кожа теряет жирность и эластичность, что приводит к ее истончению.
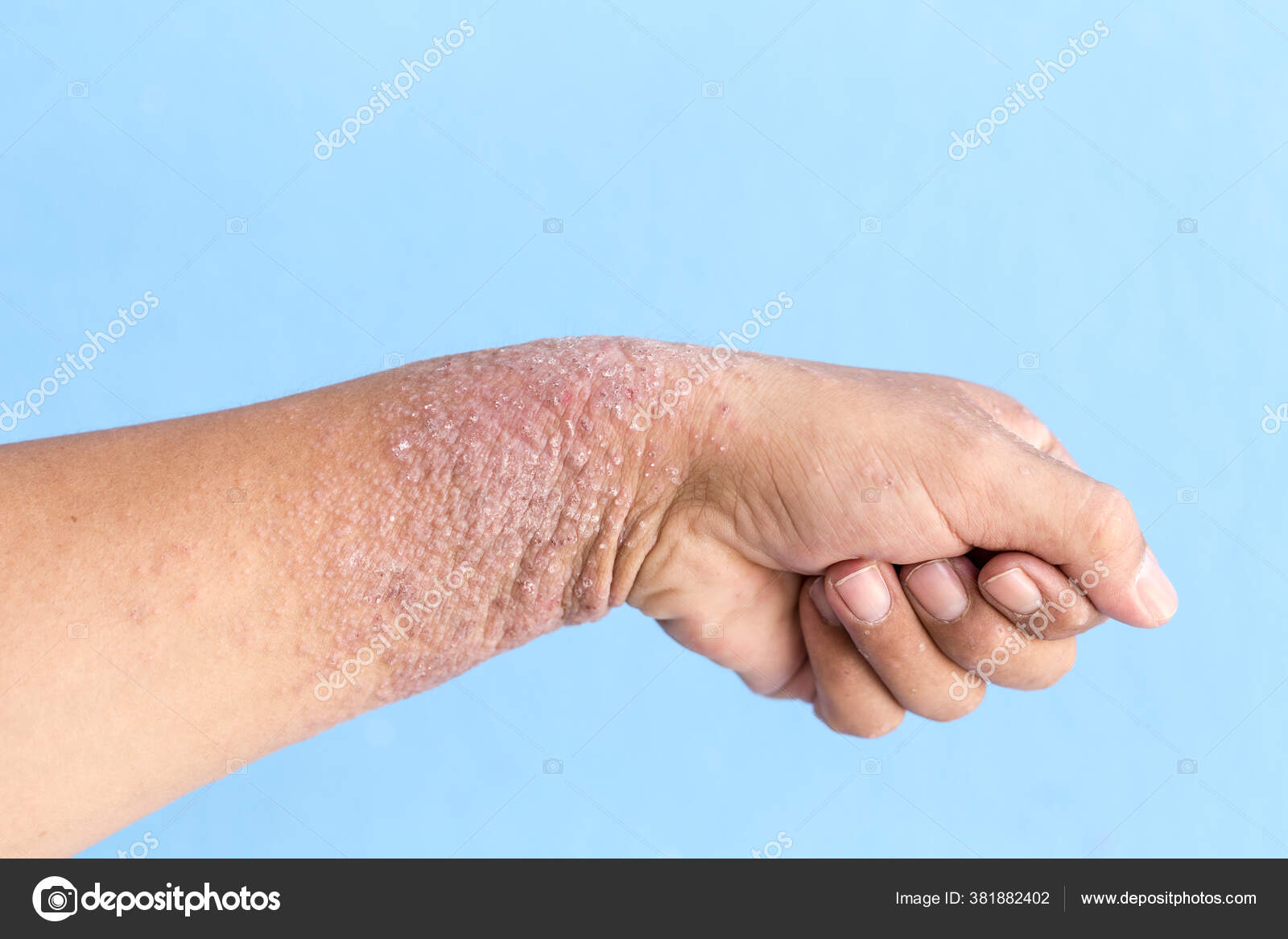
- Климат: Люди, живущие в засушливых пустынных условиях, более склонны к сухости кожи, поскольку в воздухе меньше влаги или влажности.
- Генетика: Некоторые люди наследуют определенные кожные заболевания, такие как экзема, которые вызывают сухость кожи.
- Состояние здоровья: Некоторые заболевания, включая диабет и заболевание почек, могут вызывать сухость и зуд кожи.
- Род занятий: Медицинские работники, парикмахеры и другие специалисты более склонны к появлению сухой красной кожи из-за частого мытья рук.
Каковы симптомы сухой кожи?
Признаки сухой кожи включают:
- Потрескавшаяся, грубая кожа.
- Хлопья или чешуя.
- Зуд.
- Покраснение.
Последний раз проверял медицинский работник Cleveland Clinic 13.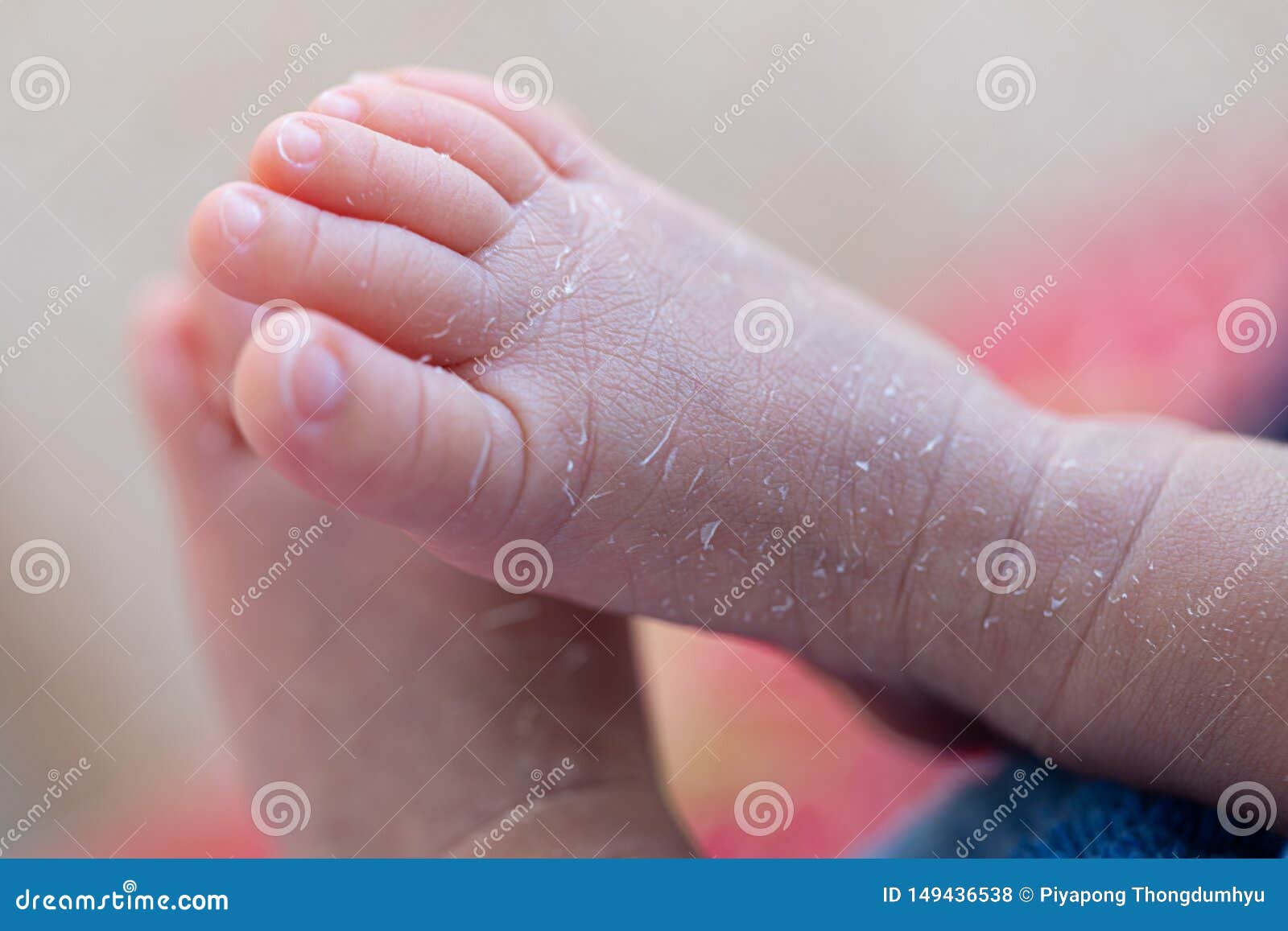 05.2020.
05.2020.
Список литературы
- Американская академия дерматологии (AAD). Сухая кожа: обзор. Дата обращения 15.05.2020.
- Американская академия семейных врачей (AAFP). Зуд. Дата обращения 15.05.2020.
- Руководство Merck. Зуд. Дата обращения 15.05.2020.
- Национальная ассоциация экземы. Управление зудом. Дата обращения 15.05.2020.
- Национальный институт старения.Уход за кожей и старение. Дата обращения 15.05.2020.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Треснувшая или сухая кожа
Это симптом вашего ребенка?
- Трещины на коже или сухая грубая кожа
- Трещины на руках, ногах и губах
- Сухая грубая кожа всей поверхности тела
Причины появления трещин на коже
- Наиболее потрескавшаяся кожа находится на ступнях , руки или губы.
- футов. Чаще всего поражаются подошвы стоп. Чаще всего трещины возникают на пятках и больших пальцах ног. Это называется дерматитом теннисной обуви. Глубокие трещины очень болезненны и могут кровоточить. Основная причина — ношение мокрых или вспотевших носков или частое плавание.
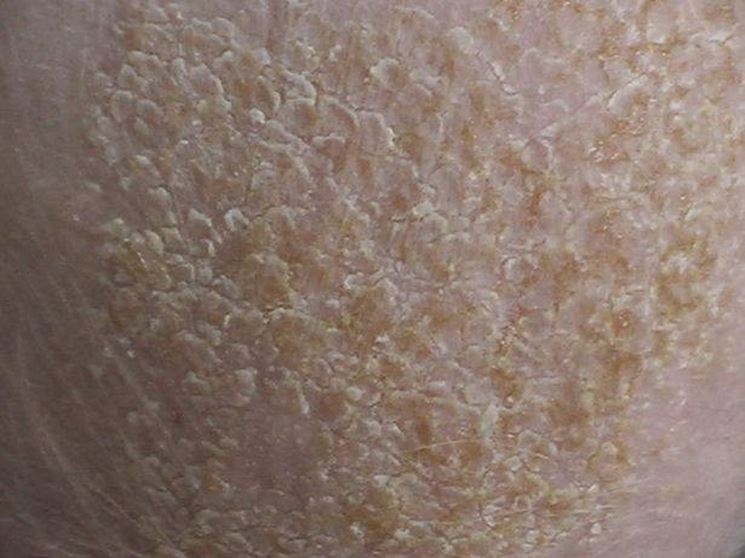
- Руки. У детей на руках могут образоваться трещины. Основная причина — слишком частое мытье рук или мытье посуды. Также может возникнуть при работе на улице в зимнюю погоду. Более тяжелые трещины на пальцах возникают при сосании большого пальца.
- Губы. Губы у детей могут потрескаться от солнца или ветра. Если губы потрескались, это обычно из-за привычки «облизывать губы». Кожа вокруг губ также может стать розовой и сухой. Это особенно характерно для детей, которые сосут губы.
Причины сухой кожи
- Сухая кожа — обычное заболевание.
- Мыло. Сухость кожи в основном вызвана чрезмерным купанием и мылом (мыльный дерматит). Мыло удаляет естественные защитные масла кожи.Когда они исчезнут, кожа не сможет удерживать влагу.
- Климат. Сухой климат ухудшает состояние сухой кожи, как и зимняя погода (так называемый зимний зуд).
- Genetics также играет важную роль в сухой коже.

- Сухая кожа у подростков встречается реже, чем у детей младшего возраста. Это потому, что сальные железы более активны.
- Кератоз волосистый — сухая, грубая, неровная кожа на тыльной стороне предплечий. Мыло усугубляет ситуацию. Обработайте увлажняющими кремами.
- Pityriasis Alba — сухие бледные пятна на лице. Они более распространены зимой, а также усугубляются мылом. Обработайте увлажняющими кремами.
- Экзема. У детей с экземой очень сухая и зудящая кожа.
Жидкая повязка для кожи для глубоких хронических трещин
- Жидкая пластиковая повязка для кожи — это новый продукт, который герметизирует раны. Это пластиковое покрытие, которое держится до 1 недели.
- Это лучший способ облегчить боль и ускорить заживление.Когда трещина заживает снизу вверх, пластиковое уплотнение сдвигается вверх.
- После того, как рана промыта и высушена, нанесите жидкость. Поставляется с маленькой щеточкой или тампоном.
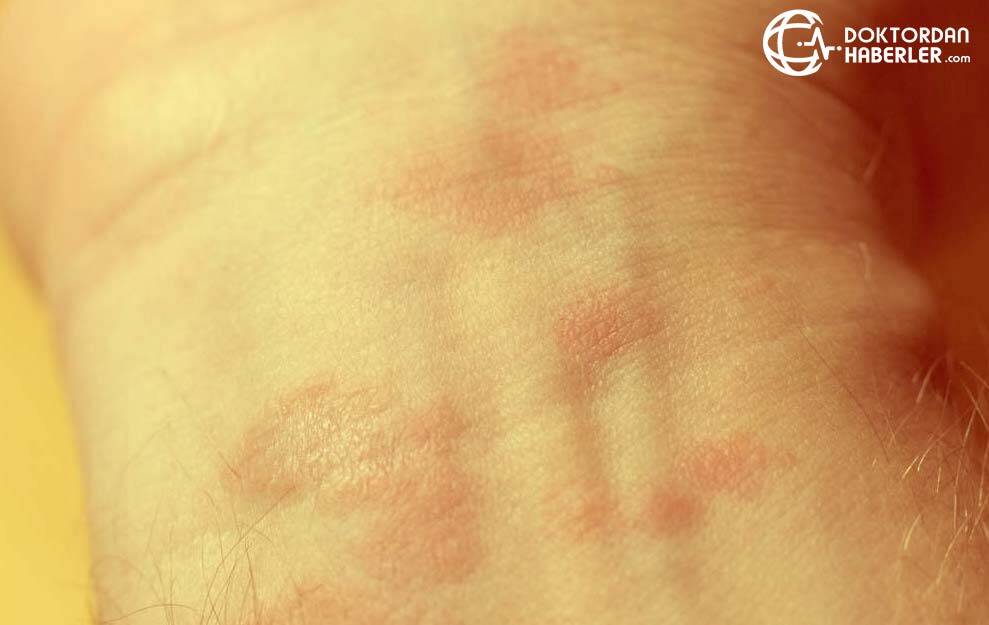 Сохнет менее чем за минуту. Затем нанесите второй слой. Он водонепроницаем и может прослужить неделю.
Сохнет менее чем за минуту. Затем нанесите второй слой. Он водонепроницаем и может прослужить неделю. - Приобрести можно в любой аптеке. Доступны многие марки жидких повязок. Рецепт не требуется.
Когда обращаться за потрескавшейся или сухой кожей
Позвоните доктору или обратитесь за помощью сейчас
- Лихорадка и выглядит инфицированным (распространяющееся покраснение)
- Треснувшие красные губы и жар длится 5 дней или более
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осматривать, и проблема срочная
Обратиться к врачу в течение 24 часов
- Выглядит инфицированным (гной или распространяющееся покраснение)
- Кровотечение из потрескавшихся губ
- Трещины на ногах, затрудняющие ходьбу
- Вы думаете, что ваш ребенок должен быть наблюдалась, но проблема не срочна
Обратиться к врачу в рабочее время
- Трещины от сосания или сосания пальца
- Отслоение кожи и причина не ясна
- После 2 недель лечения трещины на губах не заживают
- После 2 недель лечения потрескавшаяся кожа не зажила
- После 2 недель лечения сухая кожа все еще чешется
- У вас есть другие вопросы или проблемы 9002 9
Самостоятельный уход в домашних условиях
- Трещины на коже на ногах
- Трещины на руках
- Потрескавшиеся губы
- Сухая, зудящая кожа, вызванная мылом или холодной / сухой погодой
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу
Лечение потрескавшейся кожи на ступнях
- Что следует знать о трещинах на ступнях:
- Чаще всего трещины на коже стоп возникают в результате многократного контакта с влагой.
- Основная причина — часто ношение мокрых (или потных) носков. У пловцов тоже есть эта проблема.
- Чаще всего поражаются подошвы стоп. Обычно вы видите трещины на пятках и больших пальцах ног.
- Это называется дерматитом теннисной обуви или кроссовками.
- Треснувшие и сухие стопы обычно можно лечить в домашних условиях.
- Вот несколько советов по уходу, которые должны помочь.
- Мелкие трещины — используйте мазь:
- Трещины заживают быстрее, если они защищены от воздействия воздуха и высыхания.
- Держите трещины постоянно покрытыми вазелином (например, вазелином).
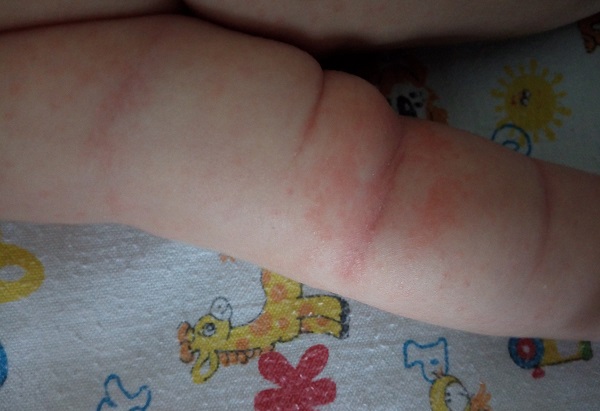 Наносить на трещинки 3 раза в день.
Наносить на трещинки 3 раза в день. - Если трещина кажется слегка инфицированной, используйте вместо нее мазь с антибиотиком (например, Polysporin).Рецепт не требуется. Наносить на трещинки 3 раза в день.
- Покрытие мази повязкой (например, пластырем) ускоряет выздоровление. Также можно накрыть носком.
- Вариант: если он у вас есть, жидкая повязка для кожи работает еще лучше. Не используйте жидкую повязку и мазь вместе.
- Глубокие трещины — используйте жидкую повязку для кожи:
- Глубокие трещины на ступнях или пальцах ног обычно не заживают мазями.
- Используйте жидкую повязку для кожи, которая полностью закроет трещину.Доступны многие марки жидких повязок. Рецепт не требуется.
- Начните с 2 слоев. Наносите следующий слой по мере необходимости.
- По мере заживления трещины пластиковый слой будет выталкиваться вверх.
- Предотвращение трещин на ногах:
- Меняйте носки, когда они мокрые или потные.

- Возьмите лишнюю пару носков в школу.
- По возможности не носите обувь. Ходите босиком или носите только носки.
- Не используйте пену для ванны или другое мыло в воде для ванны.Мыло удаляет натуральные масла из кожи.
- Используйте увлажняющий крем для ног после ванны или душа.
- Носите обувь, позволяющую коже «дышать».
- Меняйте носки, когда они мокрые или потные.
- Чего ожидать:
- Большинство трещин заживают за 1 неделю после лечения.
- Глубокие трещины заживают, если вы все время закрываете их герметиком для трещин. Глубокие трещины заживут примерно за 2 недели с помощью герметика для трещин.
- Позвоните своему врачу, если:
- Начинает выглядеть инфицированным (покраснение, красная полоса, гной)
- Трещины продолжаются более 2 недель после лечения
- Вы считаете, что вашего ребенка нужно осмотреть
- хуже
Лечение трещин на руках
- Что следует знать о трещинах на руках:
- Трещины на коже рук обычно возникают в результате многократного контакта с влагой.

- Примеры: мытье посуды или частое мытье рук.
- Мыло удаляет естественные защитные масла с кожи.
- Треснувшие и сухие руки обычно можно лечить дома.
- Вот несколько советов по уходу, которые должны помочь.
- Трещины на коже рук обычно возникают в результате многократного контакта с влагой.
- Мелкие трещины — используйте мазь:
- Трещины заживают быстрее, если они защищены от воздействия воздуха и высыхания.
- Держите трещины постоянно покрытыми вазелином (например, вазелином). Наносить на трещинки 3 раза в день.
- Если трещина кажется слегка инфицированной, используйте вместо нее мазь с антибиотиком (например, Polysporin). Рецепт не требуется. Наносить на трещинки 3 раза в день.
- Покрытие мази повязкой (например, пластырем) ускоряет выздоровление. Вы также можете прикрыть его перчаткой.
- Вариант: если он у вас есть, жидкая повязка для кожи работает еще лучше. Не используйте жидкую повязку и мазь вместе.
- Глубокие трещины — используйте жидкую повязку для кожи:
- Глубокие трещины на пальцах обычно не заживают мазями.

- Используйте жидкую повязку для кожи, которая полностью закроет трещину. Доступны многие марки жидких повязок. Рецепт не требуется.
- Начните с 2 слоев. Наносите следующий слой по мере необходимости.
- По мере заживления трещины пластиковый слой будет выталкиваться вверх.
- Глубокие трещины на пальцах обычно не заживают мазями.
- Предотвращение трещин на руках:
- Вымойте руки теплой водой.
- Используйте мыло только в том случае, если руки очень грязные. Кроме того, используйте мыло для всего, что не смывается водой.
- При мытье посуды надевайте перчатки.
- В холодную погоду надевайте перчатки на улице.
- Наносите увлажняющий крем на руки после того, как они были в воде.
- Чего ожидать:
- Большинство трещин заживают за 1 неделю после лечения.
- Глубокие трещины заживают, если вы все время закрываете их герметиком для трещин. Глубокие трещины заживут примерно за 2 недели с помощью герметика для трещин.
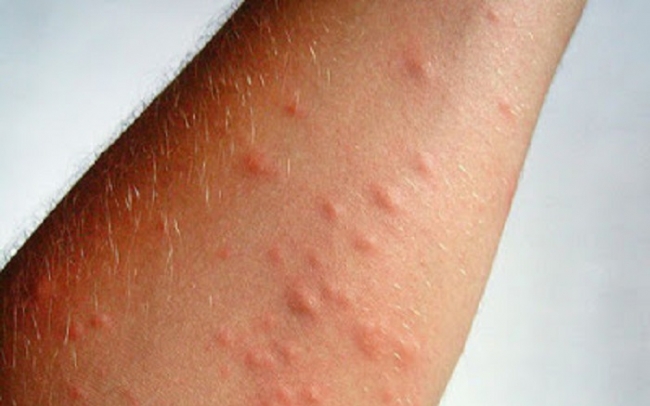
- Позвоните своему врачу, если:
- Начинает выглядеть инфицированным (покраснение, красная полоса, гной)
- Трещины продолжаются более 2 недель после лечения
- Вы думаете, что ваш ребенок нуждается в осмотре
- Ваш ребенок становится хуже
Лечение потрескавшихся губ
- Что следует знать о потрескавшихся губах:
- Губы у детей могут потрескаться от слишком сильного солнца или ветра.
- Если губы потрескались, это обычно из-за привычки облизывать губы.
- Кожа вокруг губ также может стать розовой и сухой. Особенно это происходит, когда дети сосут губы.
- Вот несколько советов по уходу, которые должны помочь.
- Бальзам для губ:
- Бальзам для губ следует использовать часто, даже ежечасно.
- Обязательно надевайте его после еды или питья.
- Избегайте «облизывания губ»:
- Помогите ребенку отказаться от привычки облизывать или сосать губы.

- Эта привычка обычно не проявляется в возрасте до 6 лет.
- Эта привычка изменится только в том случае, если вы сможете добиться от вашего ребенка активного участия.
- Воззвание к гордости вашего ребенка. Покажите ребенку в зеркало, как сосание губ повлияло на его внешний вид.
- Дайте им смазку для губ. Скажите им использовать это, когда они чувствуют желание пососать их. Другой вариант — заменить сосание губ жевательной резинкой.
- Предложите стимул к тому, чтобы целый день не сосать губы.Примеры вознаграждений: деньги или баллы к призу.
- Избегайте давления или наказания. Это приведет к обратным результатам, вызовет борьбу за власть и продлит привычку.
- Помогите ребенку отказаться от привычки облизывать или сосать губы.
- Позвоните своему врачу, если:
- Начинает выглядеть инфицированным (покраснение, красная полоса, гной)
- Трещины продолжаются более 2 недель после лечения
- Вы думаете, что ваш ребенок нуждается в осмотре
- Ваш ребенок становится хуже
Лечение сухой или зудящей кожи
- Что следует знать о сухой коже:
- Сухая кожа — обычное заболевание.

- В основном вызвано слишком частым купанием и мылом (мыльный дерматит).
- Мыло удаляет естественные защитные масла кожи. Когда они исчезнут, кожа не сможет удерживать влагу.
- Сухой климат усугубляет ситуацию, как и зимняя погода (так называемый зимний зуд).
- Генетика также играет роль в сухой коже.
- Сухая кожа у подростков встречается реже, чем у детей младшего возраста. Это потому, что сальные железы более активны у подростков.
- Вот несколько советов по уходу, которые должны помочь.
- Сухая кожа — обычное заболевание.
- Купание — избегайте мыла:
- Маленьким детям с сухой кожей следует избегать любого мыла. Мыло выводит из кожи натуральные защитные масла. Пена для ванны наносит наибольший урон.
- Для маленьких детей кожу можно очистить только теплой водой. Продолжайте купаться до 10 минут или меньше.
- Большинству маленьких детей нужно купаться только два раза в неделю.
- Подростки могут использовать мыло только для подмышек, гениталий и ступней.
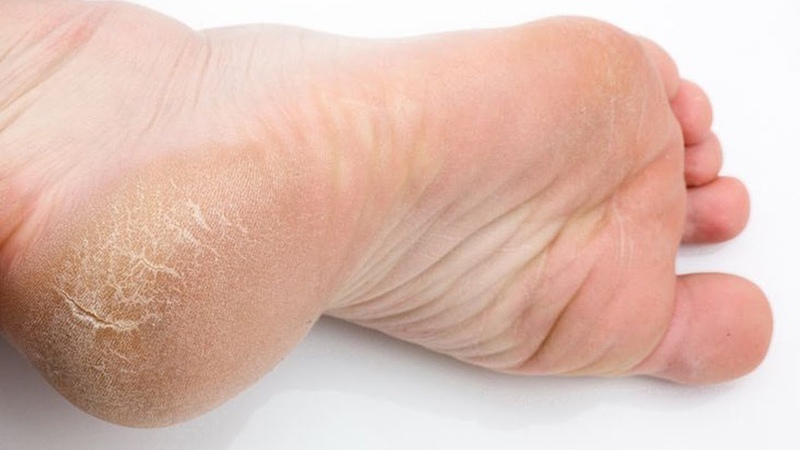 Также используйте мягкое мыло (например, Dove).
Также используйте мягкое мыло (например, Dove). - Не используйте мыло для удаления зуда или высыпаний.
- Увлажняющий крем:
- Купите большую бутылку увлажняющего крема (например, Eucerin). Избегайте ароматизаторов.
- Наносите крем на любое сухое или зудящее место 3 раза в день.
- После душа или ванны с теплой водой задерживает влагу в коже. Для этого нанесите крем повсюду после купания. Используйте крем в течение 3 минут после завершения ванны.
- Зимой наносите крем каждый день, чтобы предотвратить сухость кожи.
- Стероидный крем:
- При сильном зуде используйте 1% крем с гидрокортизоном (например, Cortaid). Рецепт не требуется.
- Используйте до 3 раз в день по мере необходимости, пока зуд не пройдет.
- Со временем увлажняющий крем станет всем, что вам нужно для ухода за сухой кожей.
- Увлажнитель:
- Если у вас сухие зимы, защитите кожу вашего ребенка от постоянного высыхания.
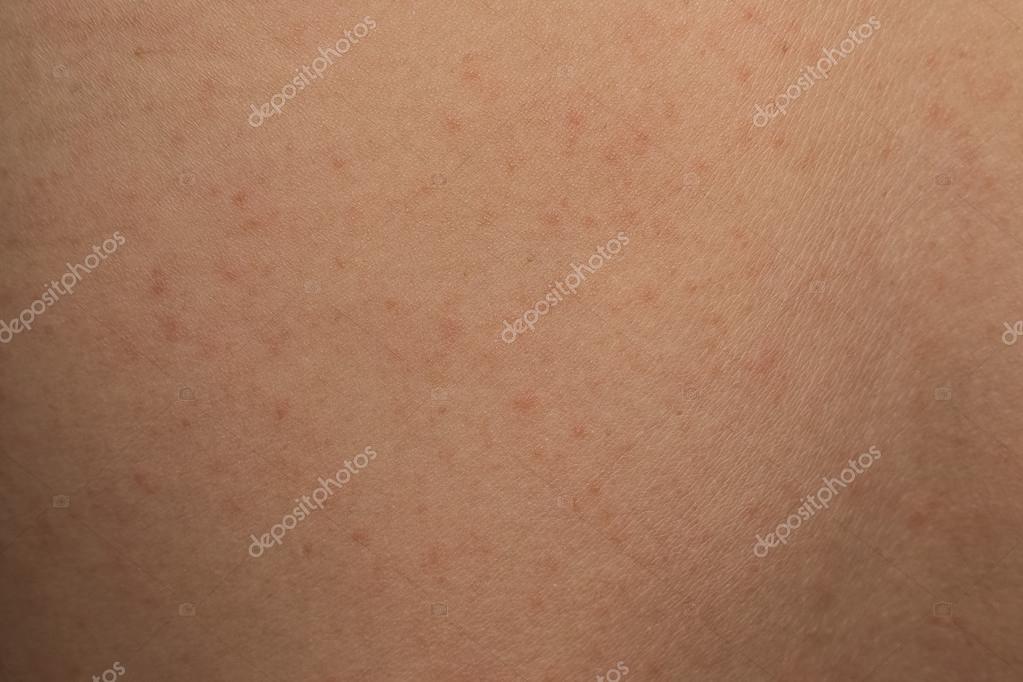
- Для этого включите увлажнитель воздуха в помещении на постоянной основе.
- Если у вас сухие зимы, защитите кожу вашего ребенка от постоянного высыхания.
- Предотвращение сухости кожи:
- Не используйте мыло или пену для ванн.
- Вымойте руки теплой водой. Используйте мыло, только если руки очень грязные. Кроме того, используйте мыло для всего, что не смывается водой.
- Не используйте бассейны или джакузи. Причина: химические вещества для бассейна очень сушат.
- Включите увлажнитель зимой, если воздух сухой.
- В холодную погоду надевайте перчатки на улице. Это помогает предотвратить высыхание кожи.
- Пейте много жидкости.
- Позвоните своему врачу, если:
- Сухая кожа остается на лечении более 2 недель
- Вы считаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появляется любой из симптомов «Позвоните своему врачу».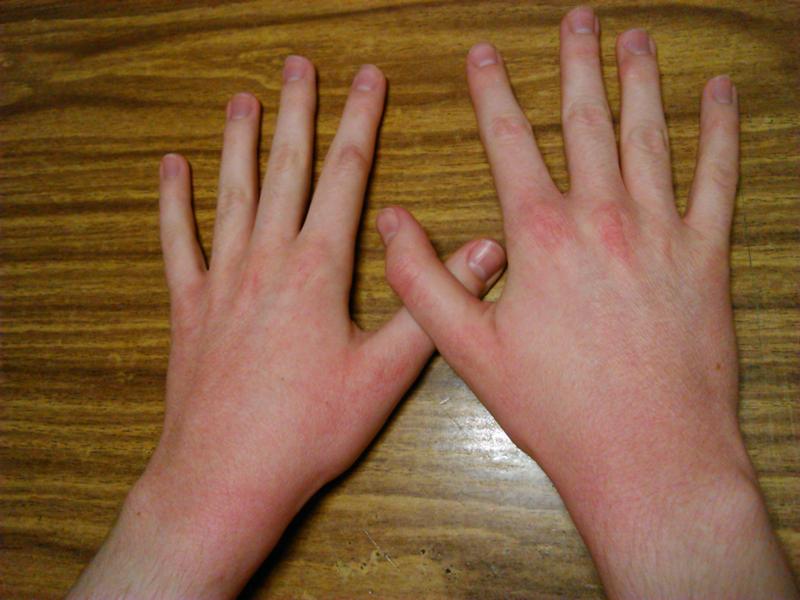
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 01.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Распространенная сыпь на стопах: симптомы, причины и лечение
Сыпь на ноге может вызывать тревогу и вызывать дискомфорт, особенно если вы не знаете, что это такое и чем вызвано. Причины появления сыпи на ногах могут быть разными: от инфекции до раздражения и аллергической реакции. И разные виды высыпаний часто имеют схожие характеристики.
Когда вы заметили сыпь, важно понять, какой она тип, чтобы вы могли эффективно ее лечить. Если сыпь новая, лучше проконсультироваться с врачом для постановки правильного диагноза.
Вы можете безопасно лечить себя (используя метод, рекомендованный врачом), если снова появится безобидная сыпь. Однако, если вы не знаете, что у вас, или если сыпь усиливается или не проходит, обратитесь к врачу.
Однако, если вы не знаете, что у вас, или если сыпь усиливается или не проходит, обратитесь к врачу.
Стопа спортсмена
Стопа спортсмена.DermNet / CC BY-NC-NDСтопа спортсмена, также называемая tinea pedis , — это инфекция, вызываемая грибком, который поедает старые клетки кожи.
Симптомы
Стопа атлета — это зудящая и красная сыпь, которая обычно поражает подошвы стоп и между пальцами ног. Хроническая атлетическая стопа вызывает чешуйчатую сыпь, которую можно принять за сухость кожи, тогда как острая атлетическая стопа может вызвать болезненную, красную и пузырящуюся сыпь.
Причины
Как следует из названия, спортивная стопа часто встречается среди спортсменов, потому что грибок часто встречается в теплых и влажных местах вокруг бассейнов и в общественных душевых; в раздевалках он часто передается с ног на голову.Взаимодействие с другими людьми
Другие факторы, повышающие риск развития микоза, включают:
- Сильная потливость
- Держать ноги во влажном состоянии в течение длительного времени или не менять потные носки
- Ношение закрытой обуви на пластиковой подкладке
- Незначительные травмы кожи или ногтей
Лечение
Если вы подозреваете, что у вас атлетическая стопа, лечите ее раньше, чем позже. Чем дольше вы ждете, тем сильнее и сильнее будет становиться сыпь. Легкие формы микоза обычно можно лечить с помощью противогрибкового порошка или крема.Однако, если инфекция не проходит, ваш врач может назначить более сильное пероральное противогрибковое средство.
Ядовитый плющ, ядовитый дуб и ядовитый сумах
Ядовитый плющ, ядовитый дуб и ядовитая сумаховая сыпь представляют собой волдыри на коже, вызванные контактом с маслянистым соком этих распространенных растений.
Симптомы
Основным симптомом высыпаний ядовитого плюща, ядовитого дуба и ядовитого сумаха является зудящая и пузырящаяся сыпь, которая начинает появляться через 12-72 часа после контакта с маслом.Отек или затрудненное дыхание — признаки серьезной реакции, требующей немедленной медицинской помощи.
Причины
Ядовитый плющ, ядовитый дуб и ядовитый сумах содержат масло в листьях, стеблях, корнях и фруктах, которое называется урушиол. Если вы чувствительны к нему, а это большинство людей, у вас может появиться сыпь на коже, которая соприкасается с любой частью этих растений.
Лечение
Если у вас нетяжелая сыпь от ядовитого плюща, ядовитого дуба или ядовитого сумаха, она обычно проходит сама по себе в течение одной-трех недель без лечения.В этом случае лучший курс лечения — уменьшить зуд, чтобы у вас не возникло соблазна почесать сыпь, которая может привести к инфекции. Вот несколько способов лечения сыпи от ядовитого растения:
- Нанесите безрецептурный крем с гидрокортизоном.
- Приложите к сыпи холодный компресс.
- Используйте защитное средство для кожи (например, каламин, ацетат цинка, карбонат цинка, оксид цинка), чтобы высушить сыпь и прекратить сочиться.
- Используйте защитное средство для кожи (пищевая сода, коллоидная овсянка) для снятия незначительного раздражения и зуда.
Если у вас тяжелая реакция, ваш врач пропишет стероидную мазь или преднизон для приема внутрь. В случае инфекции вам пропишут антибиотик.
Болезни рук, ног и рта
Заболевания рук, ног и рта. Фотография Джилл Леманн / Getty Images
Фотография Джилл Леманн / Getty ImagesБолезнь рук, ног и рта (HFMD) — это распространенная вирусная инфекция, которая обычно поражает детей в возрасте до 5 лет. Хотя встречается реже, HFMD также могут заразиться у детей старшего возраста и взрослых.Взаимодействие с другими людьми
Симптомы
Первыми симптомами HFMD обычно являются лихорадка, снижение аппетита, боль в горле и общее недомогание. В течение одного-двух дней может появиться сыпь на подошвах стоп и ладонях рук, а также болезненные язвы во рту.
Однако не у всех проявляются все симптомы HFMD, а у некоторых людей симптомы могут не проявляться вообще.
Причины
Заболевания рук, ног и рта чаще всего вызываются контактом с энтеровирусом, называемым вирусом Коксаки А16.В некоторых случаях, в основном за пределами США, HFMD вызывается энтеровирусом 71.
Вирусы, вызывающие HFMD, могут быть обнаружены в кале, слюне, мокроте и носовой слизи инфицированного человека, а также в волдырях от высыпания HFMD.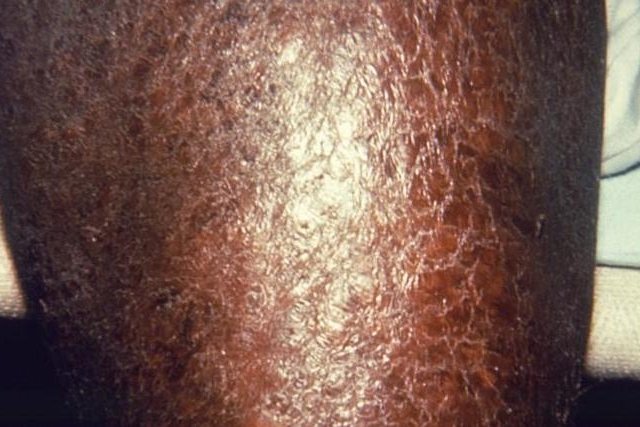 Вы можете заразиться HFMD при контакте с любым из этих веществ, а также при тесном контакте, вдыхании зараженного воздуха и контакте с зараженными предметами.
Вы можете заразиться HFMD при контакте с любым из этих веществ, а также при тесном контакте, вдыхании зараженного воздуха и контакте с зараженными предметами.
Лечение
Специального лечения HFMD или вакцины для его предотвращения не существует, но если ваш ребенок или вы заболели HFMD, отпускаемые без рецепта лекарства для снятия боли и температуры (НПВП) могут помочь с симптомами.* Также могут быть полезны жидкости для полоскания рта и спреи, предназначенные для снятия боли во рту. В некоторых случаях язвы во рту могут вызвать боль при глотании. Если происходит обезвоживание, может потребоваться внутривенное введение жидкости.
Детям нельзя давать аспирин из-за риска развития синдрома Рея.
Целлюлит
Целлюлит на ноге. Доктор П. МАРАЦЦИ / НАУЧНАЯ ФОТОБИБЛИОТЕКА / Getty Images Целлюлит — это серьезная бактериальная инфекция кожи, которая может образоваться на вашей стопе (или любой части вашего тела), когда бактерии проникают через разрыв кожи.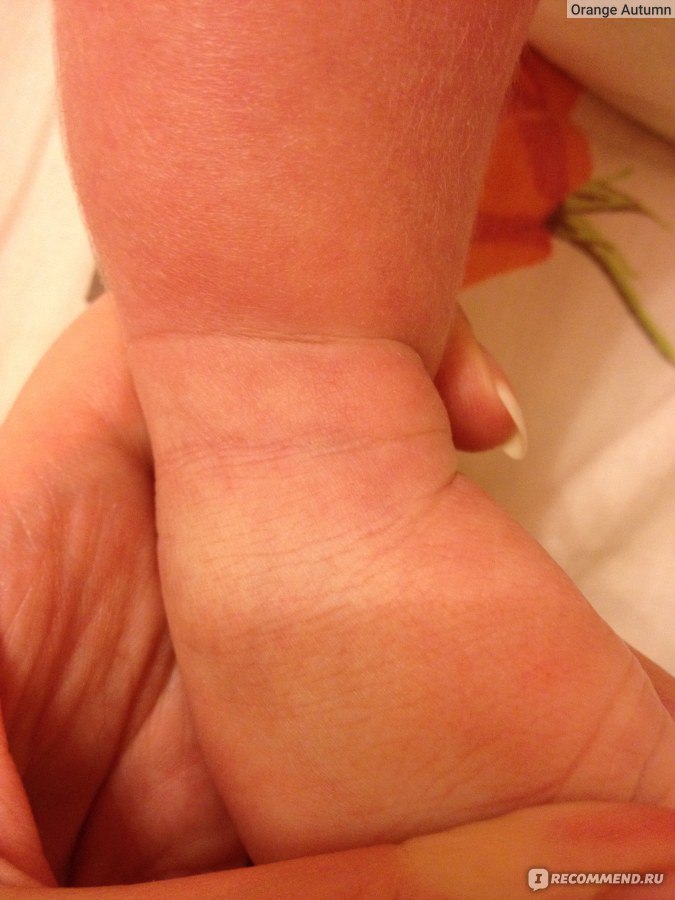
Симптомы
Основным признаком целлюлита является болезненная сыпь с красной и нежной кожей, которая может покрыться волдырями, а затем струпьями. Вы также можете почувствовать жар, озноб, опухшие железы или лимфатические узлы из-за инфекции. Иногда бактериальные инфекции, такие как целлюлит, ошибочно принимают за микоз, потому что они имеют похожую красную и болезненную сыпь.
Причины
Целлюлит чаще всего вызывается стрептококковыми бактериями группы А, проникающими в кожу в результате любого повреждения — даже небольшого, казалось бы, безвредного повреждения кожи.На ваши ноги бактерии также могут проникнуть через вросшие ногти.
Лечение
Целлюлит может быстро распространяться и требует немедленной помощи. Врач обычно возьмет мазок с вашей кожи или сделает анализ крови, чтобы выяснить, какие бактерии вызывают инфекцию. Это может помочь им определить, какой вид лечения наиболее подходит.
Вас будут лечить пероральными антибиотиками в более легких случаях или внутривенными (IV) антибиотиками в тяжелых случаях.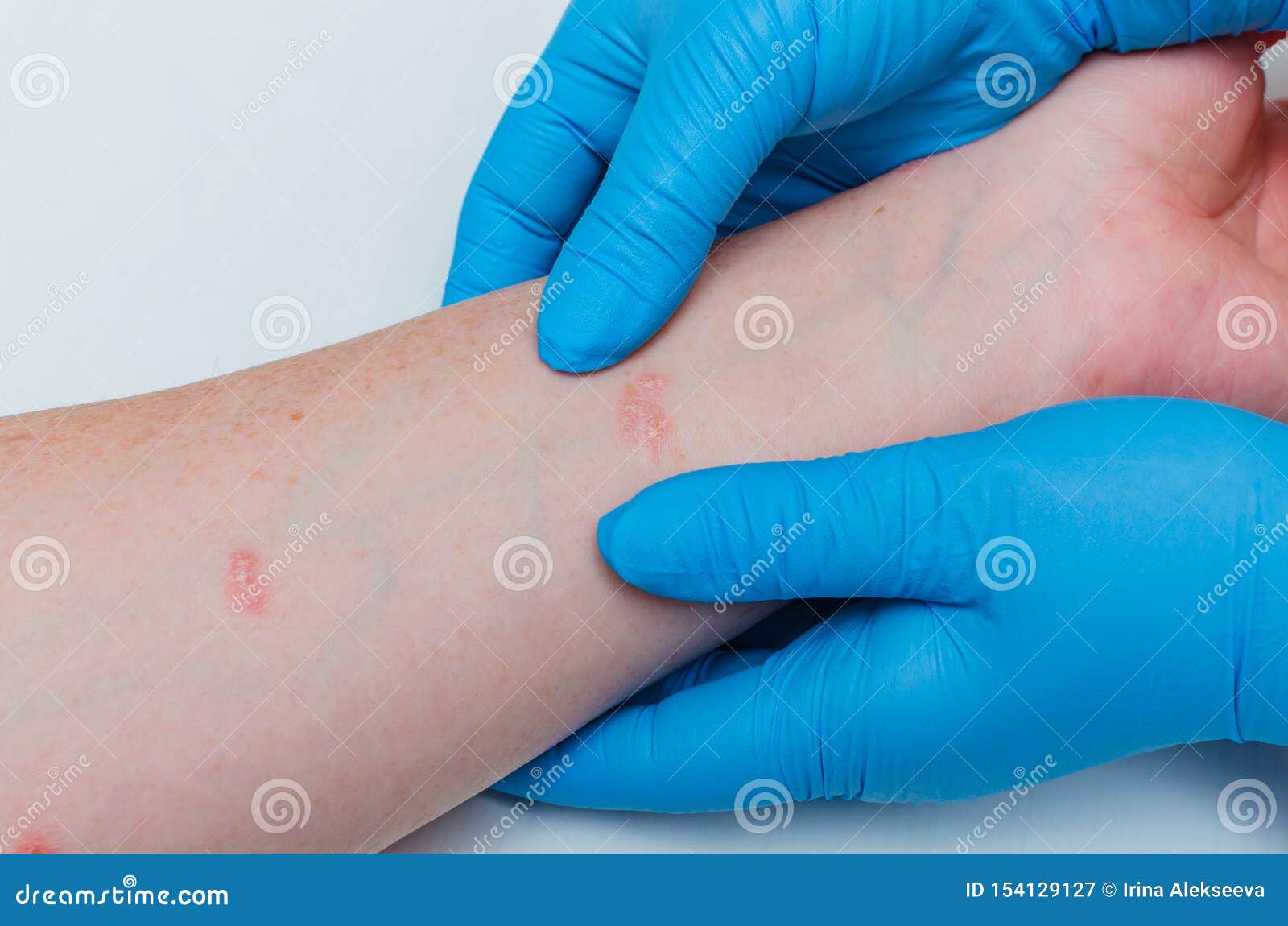 Врач попросит вас контролировать размер сыпи, чтобы убедиться, что она проходит и не распространяется после лечения.
Врач попросит вас контролировать размер сыпи, чтобы убедиться, что она проходит и не распространяется после лечения.
Дисгидротическая экзема
Дисгидротическая экзема.Дисгидротическая экзема — это распространенная форма экземы, которая поражает подошвы стоп, пальцев ног, ладоней и пальцев. Это чаще встречается у женщин, чем у мужчин, и часто возникает в сезон весенней аллергии. Другие названия дисгидротической экземы включают дисгидроз, экзему стоп и кистей рук, хейропомфоликс, помфоликс, везикулярную экзему и ладонно-подошвенную экзему.
Симптомы
Хотя все формы экземы вызывают зуд и покраснение, дисшидротическая экзема имеет некоторые уникальные особенности, в том числе:
- Болезненные и зудящие глубоко посаженные волдыри на подошвах стоп, пальцах ног, ладонях и пальцах
- Покраснение
- Отслаивание
- Чешуйчатая, потрескавшаяся кожа
Причины
Наибольшему риску развития этого заболевания подвержены люди с сенной лихорадкой, контактным дерматитом, атопическим дерматитом или близкие родственники с дисшидротической экземой.
Это может быть вызвано множеством причин, включая пыльцу, стресс и влажность ног или рук из-за чрезмерного потоотделения или длительного контакта с водой. Употребление в пищу солей никеля, кобальта или хрома или прикосновение к ним также может вызвать дисхидротическую экзему.
Лечение
Лечение дисгидротической экземы может включать замачивание ступней (или рук) в прохладной воде несколько раз в день перед нанесением увлажняющего крема или крема для восстановления кожного барьера. Вы также можете использовать холодный компресс, чтобы охладить пораженный участок.Взаимодействие с другими людьми
В более тяжелых случаях врач может удалить волдыри или сделать инъекцию ботокса в руки или ноги, чтобы уменьшить влажность от потоотделения. Вам могут назначить местные стероиды, местные ингибиторы кальциневрина (TCI) или фототерапию, чтобы избавиться от сыпи.
Контактный дерматит в обуви
Контактный дерматит обуви — это сыпь, вызванная аллергической реакцией на обувь или носки.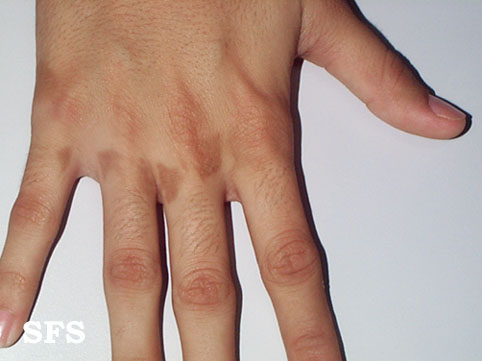
Симптомы
Контактный дерматит обуви, как правило, представляет собой зудящую и шелушащуюся сыпь на подушечках стоп, подушечках пальцев ног или пятках.Сыпь также может образовывать волдыри.
Причины
Существует ряд возможных аллергенов, которые могут присутствовать в резине, клеях, коже, красках или металлах, используемых для изготовления вашей обуви. Хроматные соли, используемые в качестве дубильных веществ на кожаных изделиях, и различные виды резиновых смесей являются распространенными аллергенами, которые могут вызывать контактный дерматит в обуви.
Лечение
Если у вас аллергическая реакция на обувь, первым делом нужно свести к минимуму контакт с аллергеном.Это может расстраивать, особенно если вы только что купили обувь, на которую у вас возникла аллергическая реакция, но это важно для здоровья кожи на ногах и позволит избежать дальнейшего раздражения.
Реакция обычно проходит сама по себе. Холодный компресс и / или крем от зуда (например, гидрокортизон или каламин) помогут вам избавиться от зуда.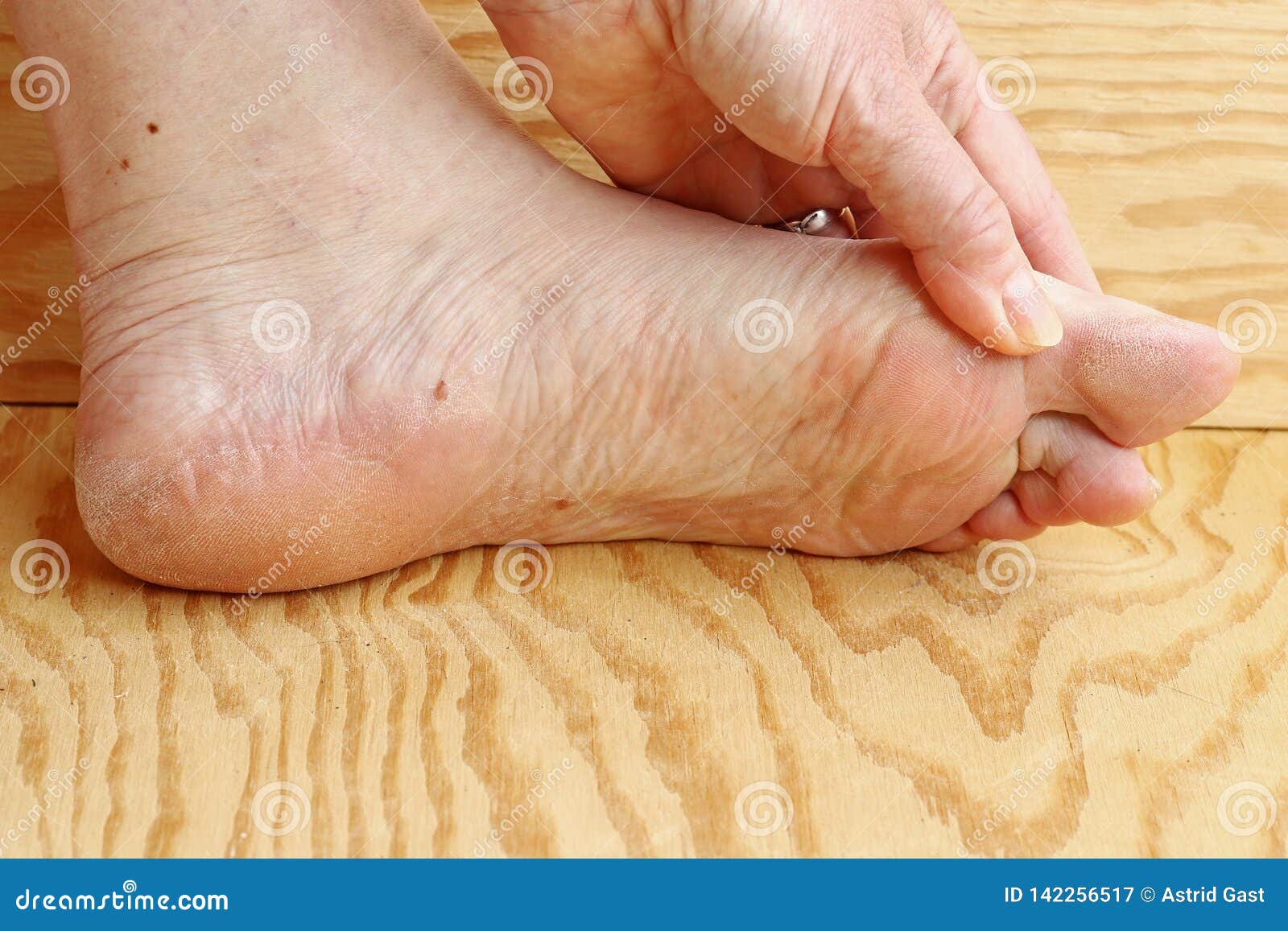
Чесотка
Чесотка. DermNet / CC BY-NC-NDЧесотка — это заболевание кожи, вызываемое клещами (S arcoptes scabiei ) . Он очень заразен и может быстро передаваться от человека к человеку в местах тесного физического контакта, таких как школа или больница.
Симптомы
Симптомы чесотки включают сильный зуд и кожную сыпь, похожую на прыщ, которая может поражать различные части тела, включая ступни. Симптомы могут развиться через четыре-восемь недель. В это время вы все еще можете передавать чесотку другим людям.
Причины
Чесотка возникает в результате контакта кожа к коже с больным чесоткой.Он также может передаваться через прикосновение или совместное использование одежды, полотенец или постельного белья человека с этим заболеванием. Иногда он может быть передан половым путем.
Лечение
Лечение рекомендуется не только больным чесоткой, но и всем, кто живет в их доме, половым партнерам и всем, с кем они регулярно контактируют кожа к коже. Этапы лечения включают:
Этапы лечения включают:
- Обеззараживать постельное белье, одежду и полотенца. Это можно сделать путем мытья в горячей воде и сушки в горячей сушилке, с помощью химчистки или запечатывания предметов в полиэтиленовый пакет на 72 часа, поскольку клещи погибнут через пару дней без контакта с кожей.
- Используйте прописанный по рецепту лосьон или крем от чесотки (перметрин) с головы до ног, чтобы убить клещей и / или их яйца.
Все, кто проходит лечение, должны проходить лечение одновременно, чтобы предотвратить повторное заражение. Если зуд все еще возникает более чем через четыре недели после лечения, возможно, потребуется повторить этапы лечения.
Сухая и зудящая кожа на ногах и ступнях
Сухая, зудящая кожа на голенях часто связана с венозной болезнью / венозной гипертензией, которая также известна как венозная экзема, варикозная экзема или гравитационный дерматит.
Причины сухой и зудящей кожи
Длительное высокое давление в венах нижних конечностей приводит к хроническим воспалительным изменениям кожи. Ваш пациент может присутствовать с:
Ваш пациент может присутствовать с:
- «Красные ноги» (обычно путают с целлюлитом)
- Сухая зудящая кожа
- Небольшие отдельные участки кожных бляшек или, в наиболее тяжелом случае
- Более обширные и периферические области воспалительных пузырей и влажных поражений.
Венозная экзема может вызвать другие осложнения.
Целлюлит — Может наблюдаться распространяющееся покраснение конечностей, отек, боль, жар, гипертермия. Пациент может плохо себя чувствовать.
Кожная инфекция — Местная инфекция, проявляющаяся в виде желтых пустул и / или корок. Это часто связано с золотистым стафлококком.
Контактный дерматит — Контактный дерматит может возникнуть в результате реакции на лечение венозной экземы, например, реакции на повязки или кремы.
Обследование пациента с сухой и зудящей кожей
Вы должны поставить клинический диагноз на основании внешнего вида и связанных с ним особенностей. Это должно стать частью вашего комплексного обследования нижних конечностей, которое позволит выявить венозные заболевания.
Это должно стать частью вашего комплексного обследования нижних конечностей, которое позволит выявить венозные заболевания.
Ищет:
- Изменение эластичности кожи
- Трещины или царапины на коже
- Зуд (зуд)
- Ксероз (Сухая кожа)
- Блистеры
- Пустулы
- Красная / воспаленная кожа
- Мокнущие / покрытые корками поражения
Другие признаки, которые могут присутствовать, включают:
Ваша оценка должна включать:
- Wounds Essentials 6: Уход за кожей: экзема и дерматит нижних конечностей — Wounds UK (веб-страница с загрузкой в формате pdf)
- Ультразвуковая допплерография для регистрации индекса лодыжечно-плечевого давления (ABPI).Этот тест позволяет выявить клинически значимое нарушение артерии.
World Wide Wounds (веб-страница)
Nursing Times — допплерография (веб-страница) - Если у вашего пациента есть проблемы с венами или артериями, вам следует направить его на дальнейшие сосудистые тесты.

- Если у вашего пациента вторичная распространенная или мокнущая экзема, вам следует направить его к дерматологу за советом.
- Если у вашего пациента есть проблемы с венами или артериями, вам следует направить его на дальнейшие сосудистые тесты.
Лечение сухой и зудящей кожи
Компрессионная терапия
При влажной или сухой экземе, вызванной венозной гипертензией, важно лечить основную причину. Наиболее эффективным методом лечения венозной недостаточности является компрессионная терапия.
Дополнительная информация:
Язвы и удары, которые не заживают (веб-страница)
NICE — венозная экзема и липодерматосклероз (Интернет-страница)
Wounds UK — компрессионный трикотаж (загрузка PDF — открытый доступ — для загрузки требуется регистрация)
NICE — компрессионные чулки (Интернет-страница)
Стероиды для местного применения
Местные стероиды могут оказаться полезными. На пораженные участки можно наносить сильнодействующую стероидную мазь (ежедневно или при смене повязки, если есть рана). Ежедневное применение должно быть не более 2 недель. После этого уменьшите эффективность стероидной мази и продолжайте еще 2 недели. Когда стероидные кремы или мази используются под компрессионной терапией, частота использования меньше; посоветуйтесь о количестве и продолжительности.
На пораженные участки можно наносить сильнодействующую стероидную мазь (ежедневно или при смене повязки, если есть рана). Ежедневное применение должно быть не более 2 недель. После этого уменьшите эффективность стероидной мази и продолжайте еще 2 недели. Когда стероидные кремы или мази используются под компрессионной терапией, частота использования меньше; посоветуйтесь о количестве и продолжительности.
Смягчающие
Вы должны поощрять людей с экземой использовать заменители мыла на основе смягчающих средств для мытья ног и ежедневно наносить смягчающие кремы для повышения прочности кожного барьера.
Следует избегать ароматных продуктов и факторов, увеличивающих повреждение кожи (например, тепла и солнечных ультрафиолетовых лучей).
Публикации и данные о сухой и зудящей коже
Мы тщательно отобрали ресурсы, которые помогут в вашей повседневной работе.
Подробнее
Информация для пациентов при сухой и зудящей коже
В разделе «Пациенты, семья и друзья» есть много полезной и доступной информации для ваших пациентов.
