Андрей Витушко
Кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя» Андрей Витушко — о самых распространенных мифах, которые касаются приема антибиотиков.— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме, — рассказал врач на встрече с родителями в рамках социального проекта «Рождественские встречи «Ты не одна». — Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная. Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ — это вирусы. А антибиотики на вирусы не действуют.
Антибиотик — это лекарственный препарат, который воздействует на бактерии.
Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными. Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше — 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции. И ни у кого из этих детей не будет болеть ушко. Но, к сожалению, это не работает.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений.
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло — это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм. Это проявление деятельности лейкоцитов.
Многие из вас
Когда и как пить антибиотики? Какими заблуждениями делятся друг с другом родители? На прошлой неделе в рамках социального проекта «Рождественские встречи «Ты не одна»» на эту тему выступил Андрей Витушко, кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя». Медик рассказал присутствующим о самых распространенных мифах, которые касаются приема антибиотиков.

Свою речь Андрей Витушко начал с того, что микробов вокруг нас, на нас и внутри нас очень много.
— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме. Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека.
Микробы вокруг нас выполняют очень важные функции – они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная. Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ – это вирусы. А антибиотики на вирусы не действуют.
Антибиотик – это лекарственный препарат, который воздействует на бактерии. Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше — 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками. Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции. И ни у кого из этих детей не будет болеть ушко. Но, к сожалению, это не работает.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений. Применение антибиотиков при вирусной инфекции не имеет никакого смысла.
Источник фото: pixabay.com
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны.
Если у ребенка температура держится три дня – обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло – это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм. Это проявление деятельности лейкоцитов.
Многие из вас видели детей, которые ходят в детский сад с зелеными соплями, это не значит, что у них хронический синусит. У них просто не прошел еще насморк, а они пошли в сад. Потом организм подцепил новую вирусную инфекцию, и зеленые сопли идут и идут. Поэтому желто-зеленые выделения из носа – это не всегда синусит и не всегда нужно лечение антибиотиком. За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
 Источник фото: pixabay.com
Источник фото: pixabay.com
Антибиотики всем для профилактики?
В амбулаторной практике профилактически антибиотики применяются очень редко. Если применять антибиотики направо и налево, бактерии очень быстро адаптируются к этим антибактериальным препаратам, и препараты перестают работать.
Первые устойчивые бактерии к пенициллину появились уже через год после того, как стали применять пенициллин. Сразу была такая эйфория: люди считали, что победили все инфекции на свете. Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись.
Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал. Когда мы бесконтрольно применяем антибиотики, то растет количество бактерий, устойчивых ко многим антибактериальным препаратам, и возникает проблема антибиотикорезистентности. Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Кроме того, на фоне бесконтрольного применения антибиотиков возникают грибковые инфекции. Бывает такое, что после применения антибиотиков развивается молочница. Это происходит из-за того, что антибиотики уничтожают не только вредные бактерии, которые могут нанести вред нашему организму, но и полезные. А на грибы они не действуют. И грибы начинают размножаться.
Когда антибиотики нужны?
- При бактериальной ангине (особенно стрептококковой).
- При мочевых инфекциях.
- При бактериальной пневмонии.
- В некоторых других случаях (а в каких — решает врач).
Врач назначает антибиотики в каждом случае индивидуально. Не надо просить врача, чтобы он назначал антибиотики или чтобы выписал более сильные препараты. Врач лучше знает, какой препарат в этой ситуации показан и почему правильнее назначать препарат более узкого спектра воздействия. Если мы будем применять его правильно, не будет развиваться устойчивость.
Антибиотики, которые помогли соседке/подружке, необязательно помогут вашему ребенку.
Антибиотики, которые помогли в прошлый раз, необязательно помогут в этот раз, и вообще необязательно нужны сейчас.
Большая проблема Беларуси в том, что антибиотики продаются без рецепта. Таким образом мы провоцируем людей на бесконтрольное применение антибиотиков. В Японии есть люди, которым по 40-50 лет, и они ни разу в жизни не употребляли антибиотики. Таких людей очень много. В этой стране с 50-х годов введены ограничения на применение антибиотиков, и японцы не вымерли.
 Источник фото: pixabay.com
Источник фото: pixabay.com
Как правильно принимать антибиотики?
Так, как вам рекомендовали!
Три раза в сутки, а не три раза в день! Антибиотики должны дозироваться не три раза в день, а через равные интервалы времени в сутки, чтобы концентрация антибиотика в крови была одинаковая. В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
Если препарат нужно давать 3 раза в сутки, мы сталкиваемся с проблемой, что в 6 часов ребенок еще спит, а в 22 уже спит. Тогда нужно спросить у доктора, есть ли подходящие препараты с меньшей кратностью применения, например, 2 раза в сутки, чтобы давать в 9 утра и 9 вечера, например.
Так долго, как рекомендовал врач! На фоне приема препарата на 2-3 сутки пациенту должно стать легче. Если лучше не стало, пациент вялый, появляются новые симптомы, значит, можно подумать, что антибиотик не работает. Надо снова показаться врачу.
Бывают такие ситуации, когда пациенту стало лучше, и антибиотик бросили пить. Это неправильно. Так мы тренируем бактерии, и в следующий раз антибиотик может не подействовать на эту инфекцию, придется применять более серьезный препарат.
Нет таких ситуаций, когда показан антибиотик внутримышечно. Это форма насилия. Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки. Если человек не может пить и есть, ему надо ехать в больницу. Дети могут легко обезвоживаться, это очень серьезно. В больнице можно поставить катетер и вводить антибиотики внутривенно.
Внутримышечно же вводятся сразу несколько препаратов – антибиотик и препарат для обезболивания. Это два препарата с высокой аллергенностью. Нет причин для ввода антибиотика внутримышечно.
Побочные эффекты антибактериальной терапии
Когда врач принимает решение лечить антибиотиком, есть вероятность развития побочных эффектов. Они встречаются часто – у 10% пациентов.
- Аллергические реакции (антибиотики — чемпионы по аллергенности среди всех медикаментов).
- Сыпь.
- Тошнота, рвота, диарея.
- Развитие грибковой инфекции.
- Боль в животе и др.
Вопросы из зала
Несмотря на подробный рассказ, после окончания лекции молодые мамы задали наболевшие вопросы Андрею Витушко:
Когда показан антибиотик?
— Я не могу в короткой форме рассказать, когда назначаются антибиотики, этому учатся годами.
Почему врачи часто назначают антибиотик?
— Это пережиток советской педиатрии, когда за здоровье пациента отвечал врач. Считается, что врач виноват в том, что у одного из 10 детей с соплями развилась бактериальная инфекция — это доктор не досмотрел. Поэтому врачу проще назначить антибиотик сразу. На основании того, что у врача 1,5 участка детей, и он не может гарантировать, что этот человек снова придет на прием и врач повторно сможет оценить ситуацию. На основании того, что он не может гарантировать, что эта мама, выписавшись из больницы, не пойдет и не напишет на него жалобу. Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
Может ли анализ крови дать ответ, нужен ли антибиотик?
— Анализ крови — это хорошая вещь, но не в первый день. Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
Когда нужно пить полезные бактерии? Одни врачи рекомендуют принимать их вместе с антибиотиками, другие – после курса антибиотиков, а кто-то говорит, что вообще не нужно их пить.
— Вашему организму в принципе они не нужны. Если после окончания курса терапии антибиотиками имеются проблемы со стулом, тогда можно подумать. Но с научной базой, что это действительно необходимо, пока слабовато.
Опыт других стран
Мы опросили жителей других стран о том, как часто врачи назначают антибиотики в их стране.
Анна, Польша:
 — Мои дети, к счастью, болеют редко. Конкретно наш педиатр (по сути она не педиатр, а семейный врач, педиатры в чистом виде преимущественно в больницах принимают) назначает антибиотики, если видит в этом необходимость, часто выписывает рецепт на случай, если в течение трех дней ребенок не пойдет на поправку. Антибиотики можно купить только по рецепту, рецепт действителен 7 дней. В случае с воспалением уха выписывает всегда. Обычно анализы мы не сдаем, один раз у моего старшего сына брали кровь при подозрении на Коксаки, вечером был результат, можно было приехать за рецептом. Какими конкретно симптомами помимо воспаления уха врач руководствуется, я не могу сказать, так как совершенно далека от медицины, своему врачу доверяю, она очень дотошная и ответственная.
— Мои дети, к счастью, болеют редко. Конкретно наш педиатр (по сути она не педиатр, а семейный врач, педиатры в чистом виде преимущественно в больницах принимают) назначает антибиотики, если видит в этом необходимость, часто выписывает рецепт на случай, если в течение трех дней ребенок не пойдет на поправку. Антибиотики можно купить только по рецепту, рецепт действителен 7 дней. В случае с воспалением уха выписывает всегда. Обычно анализы мы не сдаем, один раз у моего старшего сына брали кровь при подозрении на Коксаки, вечером был результат, можно было приехать за рецептом. Какими конкретно симптомами помимо воспаления уха врач руководствуется, я не могу сказать, так как совершенно далека от медицины, своему врачу доверяю, она очень дотошная и ответственная.
Екатерина, США:
 — Что бы ни случилось, у нас сразу выписывают антибиотик. За лекарствами приходишь в аптеку, доктор заранее туда уже позвонил, и там по страховке бесплатно выдают лекарство. Но мы стараемся справляться без антибиотиков. Крайний случай, когда у старшего сына болело горло (выяснилось, что это ангина), не стала мучить дальше – взяла прописанный антибиотик.
— Что бы ни случилось, у нас сразу выписывают антибиотик. За лекарствами приходишь в аптеку, доктор заранее туда уже позвонил, и там по страховке бесплатно выдают лекарство. Но мы стараемся справляться без антибиотиков. Крайний случай, когда у старшего сына болело горло (выяснилось, что это ангина), не стала мучить дальше – взяла прописанный антибиотик.
Алена, Германия:
 — Мы живем в Германии 3 года. Старшему ребенку — 6 лет, младшему — 2 года. Антибиотик еще ни разу не выписывали ни одному ребенку ни при одной болезни. В случае высокой температуры советуют ждать 4 дня и самостоятельно сбивать температуру.
— Мы живем в Германии 3 года. Старшему ребенку — 6 лет, младшему — 2 года. Антибиотик еще ни разу не выписывали ни одному ребенку ни при одной болезни. В случае высокой температуры советуют ждать 4 дня и самостоятельно сбивать температуру.
Как вы считаете, часто ли неоправданно педиатры выписывают антибиотик?
Фотограф: Антон Хадасевич
11 правил как правильно принимать антибиотики
Правило 1: Любые антибиотики следует принимать только по назначению врача.
Основное правило — использовать антибиотики только в тех случаях, когда без них невозможно обойтись.
Показания к применению антибиотиков – появление признаков острой бактериальной инфекции, с которой организм не справляется самостоятельно:
- Стойкое и длительное повышение температуры
- Гнойные выделения
- Изменения состава крови – увеличение лейкоцитов (лейкоцитоз), сдвиг лейкоцитарной формулы влево (увеличения палочкоядерных и сегментоядерных лейкоцитов), повышенная СОЭ
- После периода улучшения повторное ухудшение состояния больного. Известно, что перед вирусами антибиотики бессильны.
Поэтому при гриппе, ОРВИ, некоторых острых кишечных инфекциях их применение бессмысленно и не безопасно.
Что еще нужно знать каждому, чтобы правильно принимать антибиотики?
Правило 2: Записывайте всю информацию о приеме антибиотиков вами ранее.
Когда, какие антибиотики, каким курсом, при каких заболеваниях — записывайте. Особенно это касается приема препаратов детьми. Во время применения антибиотиков важно обращать внимание на то, какие были побочные действия или проявления аллергии и записывать это. Врач не сможет адекватно подобрать вам антибиотик, в случае, когда не владеет информацией — какие, в каких дозах принимали антибиотики вы или ваш ребенок до этого. Также стоит сообщить врачу о других препаратах, которые вы принимаете (постоянно или непосредственно сейчас).
Правило 3: Никогда не выпрашивайте у врача назначение антибиотиков.
Врач может и назначить вам антимикробные средства без особых показаний, если вы будете настаивать. Применение антибиотиков значительно ускоряет выздоровление, но это не всегда оправдано. Тем более не просите в аптеке «что-нибудь» посильнее. Сильнее – не значит эффективнее. Иногда в аптеке могут предложить заменить один препарат аналогичным, в данном случае лучше согласовать подобную замену с врачом или уточнить у фармацевта состав и действующее вещество, дабы не нарушить дозировку, назначенную врачом.
Правило 4: Сдайте анализ на бактериальный посев для выбора «лучшего» антибиотика.
При некоторых заболеваниях идеально, когда есть возможность сдать анализы на бактериальный посев с определением чувствительности к антибиотикам. Когда есть лабораторные данные, подбор антибиотика упрощается и в этом случае лечение получается со снайперской точностью. Недостатком этого анализа является то, что ожидание результата занимает от 2 до 7 дней.
Правило 5: Строго соблюдать время и кратность приема

Всегда выдерживайте равные промежутки времени между приемами антибиотика. Это надо для поддержания постоянной концентрации препарата в крови. Многие ошибочно воспринимают информацию о кратности приема, если рекомендовано принимать 3 раза в день, это не значит, что прием должен быть на завтрак, обед и ужин. Это означает, что прием осуществляется через 8 часов. Если 2 раза в день, то точно через 12 часов.
Правило 6: Сколько дней принимать антибиотики?
Обычно достаточно 5-7 дней, иногда срок приема антибиотика составляет 10-14 дней. Мощные антибиотики пролонгированного действия принимают один раз в сутки 3 дня или 5 дней, в тяжелых случаях врач может назначить такую схему: 3 дня пить, 3 дня перерыв — и так 3 приема. Продолжительность приема антибиотиков устанавливает врач.
Правило 7: Непрерывность курса лечения
Если начат курс антибиотика, ни в коем случае нельзя прекращать лечение, как только почувствуете улучшение. Стоит продолжать лечение спустя 2-3 дня после улучшения, выздоровления. Также следует следить за эффектом от антибиотика. Если в течение 72 часов улучшения не наблюдается, значит возбудитель к этому антибиотику устойчив и его следует заменить.
Правило 8: Никогда не пытайтесь корректировать дозировку антибиотика
Применение препаратов в малых дозах очень опасно, так как повышается вероятность возникновения устойчивых бактерий. Увеличение дозы тоже не безопасно, поскольку приводит к передозировке и побочным эффектам.
Правило 9: Чем запивать и когда пить антибиотик?

Четко следуйте инструкции по правильному приему конкретного лекарственного препарата, поскольку у различных антибиотиков различная зависимость от приема пищи: одни — следует принимать во время еды другие — выпивать за час до еды или спустя 1-2 часа после еды рекомендуется запивать любые лекарства только водой, чистой, негазированной не рекомендуется запивать антибиотики молоком и кисломолочными продуктами, а также чаем, кофе и соками (но есть исключения, внимательно читайте инструкции).
Правило 10: Принимайте пробиотики
Во время лечения стоит принимать препараты, которые восстанавливают естественную микрофлору кишечника. Поскольку антибактериальные средства уничтожают полезные бактерии в организме, надо принимать пробиотики, употреблять кисломолочные продукты (отдельно от приема антибиотиков). Лучше эти препараты принимать в перерывах между приемом антимикробных средств.

2 820 тг.
Купить
В заметки

2 680 тг.
Купить
В заметки
Правило 11: При лечении антибиотиками соблюдайте специальную диету

Стоит отказаться от жирных продуктов, жареных, копченостей и консервированных продуктов, исключить алкоголь и кислые фрукты. Прием антибиотиков угнетают работу печени, следовательно, пища не должна слишком нагружать печень. В рацион включайте больше овощей, сладких фруктов, белый хлеб.
На какой день начинают действовать антибиотики
Антибиотики. Правила применения
Прежде всего стоит дать определение антибактериальным препаратам и антибиотикам.
Если говорит очень просто, то АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ — вещества, которые уничтожают бактерии или способствуют прекращению деления бактерий. А АНТИБИОТИКИ — эта одна из групп лекарств, входящих в состав антибактериальных препаратов, особенностью которых является то, что их образуют живые организмы (бактерии, грибы и т.д.).
Стоит отметить, что к бактериям НЕ ОТНОСЯТ вирусы и грибы. Из этого нужно сделать важный вывод: антибактериальные препараты, в том числе антибиотики, помогают при инфекции (инфекция — заболевание, вызванное микробами, к которым относят одноклеточные грибы, бактерии и вирусы), ВЫЗВАННОЙ ТОЛЬКО БАКТЕРИЯМИ.
К антибиотикам относят достаточно много различных групп препаратов. Все они действуют не на все микроорганизмы, а на конкретные. Например, есть такая бактерия — палочка Коха (вызывает туберкулез).
Препарат рифампицин будет её уничтожать, а амоксициллин нет. Потому что бактерия к последнему не чувствительна (то есть она устойчива к действию антибиотика). Так же одни антибиотики уничтожают бактерию, разрушая её стенку (БАКТЕРИЦИДНЫЕ антибиотики), а другие замедляют деление бактерий и тем самым препятствуют их распространению по организму (БАКТЕРИОСТАТИЧЕСКИЕ антибиотики).
Это был очень маленький экскурс по антибиотикам. Нужен он был для понимания, что же это за препараты. А теперь ПРАВИЛА ПРИМЕНЕНИЯ антибактериальных препаратов. Ведь эти лекарства — мощный инструмент, который мы можем использовать во всю силу, пользуясь этими правилами, а можем применять как «обезьяна с пистолетом», которая считает себя самой умной и пытается вылечить себя вслепую, не зная ничего о пистолете. Но ведь она может случайно себя застрелить. А это нужно избежать.
Правило #1. Антибиотики следует ПРИМЕНЯТЬ СТРОГО ПО ПОКАЗАНИЯМ.
Главное показание к использованию антибиотиков — это серьезная БАКТЕРИАЛЬНАЯ инфекция. Именно бактериальная, а не вирусная или грибковая. Например, пневмония за редким исключением вызывается бактериями.
Насчет серьезных инфекций. У меня есть знакомые, которые пьют антибиотики при простуде. Здесь вспоминается бородатый анекдот: «Если лечить простуду, то она вылечивается через 7 дней.
А если не лечить, проходит через неделю.» Простуда (по врачебному острая респираторная инфекция — ОРИ) — это болезнь, с которой наш организм может справиться сам без антибиотиков.
К тому же не факт, что она будет вызвана бактериями, существуют также и риниты (воспалением слизистой оболочки носа, сопровождающийся насморком), вызванные вирусами. Получается гадание на кофейной гуще.
Не стоит также забывать, что применение одного и того же антибиотика не проходит бесследно. Бактерии привыкают к ним, и в итоге со времени лекарство не действует. Ситуация похожа травлю тараканов.
В первый раз отрава действует очень мощно на нерадивых обитателей квартиры. Количество насекомых резко уменьшается. Но остаются те единицы, которые оказались нечувствительными к отраве.
Поэтому применять антибиотики нужно при инфекции, реально угрожающей здоровью — пневмонии, цистите, пиелонефрите, гнойном воспалении и т.д. А простуда пройдет сама на жаропонижающих препаратах через неделю.
Правило #2. В первые дни используются препараты ШИРОКОГО СПЕКТРА действия, а в последующей те, к котором чувствительна флора (бактерии).
Очень важное правило, которое полностью может примениться, к сожалению, лишь в лечебном заведении. Дело в том, что существуют антибиотики, которые убивают ОЧЕНЬ МНОГО разных микробов (например, препарат амоксициллин), а есть которые действуют на единичные виды (например, противотуберкулезные препараты действуют только на палочку Коха).
В начале инфекционного заболевания НЕИЗВЕСТНО, какой именно вид бактерий вызвал болезнь (а видов бактерий огромное количество). Поэтому используют препараты, которые убивают как можно БОЛЬШЕ БАКТЕРИЙ РАЗНЫХ видов.
И надеются, что в итоге такого «атомного взрыва» среди невинных погибнут «злодейские бактерии», вызвавшие инфекцию. Это тоже гадание, но лучшего выхода на данный момент не существует.
Самый проверенный вариант — ДО НАЧАЛА ПРИЕМА антибиотиков взять среду организма, где происходит инфекция, на посев (например, гнойное содержимое раны). Отлепляемое помещают на питательную среду, где бактерии через несколько дней вырастают.
Так можно определить, кто именно вызывал инфекцию, чувствительность бактерий к антибиотикам (иными словами, какой из всех антибиотиков лучше всего уничтожают конкретные бактерии, вызвавшие болезнь).
Как только станут известны результаты исследования, назначают новые антибиотики, которые более избирательно уничтожают «злобные» бактерии. Анализ делается в среднем 3-4 дня. Естественно делают его только в лечебном учреждении, и то не во всех случаях.
Согласно этому правилу эффективность антибиотика определяют на 3 ДЕНЬ с момента его назначения. Отменяют препарат спустя 3 ДНЯ с момента прекращения симптомов заболевания.
Если после начала приёма антибиотика в течение 3 дней уменьшаются симптомы заболевания: прекращается лихорадка, уменьшается степень слабости, кашель, одышка и т.д., то это означает что АНТИБИОТИК ДЕЙСТВУЕТ на бактерии, и он эффективен.
Третьи сутки с момента приема – крайний день, когда симптомы ДОЛЖНЫ уменьшиться. Если этого не происходит (сохраняется лихорадка, кашель, одышка, слабость, боль в мышцах и т.д.) необходимо ПОМЕНЯТЬ антибиотик на другой с ИНЫМ механизмом действия (например, бактерицидный поменять на бактериостатический) тоже ШИРОКОГО СПЕКТРА действия.
Замена необходима, потому что не угадали с препаратом. Попался тот, к которому бактерии уже невосприимчивы. А при инфекционном заболевании важно раннее начало терапии. Нельзя долго ждать, когда инфекция распространится еще больше в организме, что будет происходить при приёме препарата, не действующего на микроорганизмы.
Отменяются антибиотики, как правило, через 3 дня с МОМЕНТА ПРЕКРАЩЕНИЯ ВСЕХ симптомов инфекции (лихорадки, одышки, слабости, кашля и т.д.). В некоторых случаях приём продолжается дальше (при тяжелых инфекционных заболеваниях, которые лечат в больнице).
Приём антибиотика должен быть распределен по часам. В аннотации к любому антибиотику в разделе «Фармакокинетика» указано время действия препарата. Например, препарат амоксициллин действует около 6-8 часов.
Для того, чтобы на бактерии ПОСТОЯННО ДЕЙСТВОВАЛ антибиотик, нужно его применять непрерывно. В конкретном примере каждые 8 часов, т.е. 3 раза в день строго по часам. Возьмем интервала через 8 часов: 7:00, 15:00, 23:00.
Если препарат действует каждые 12 часов, то следует его принимать 2 раза в день каждые 12 часов. Я надеюсь, что принцип понятен. Можно также ориентироваться на показателе периоде полувыведения.
Но я предлагаю самый простой вариант: в любой аннотации к препарату указано в какой дозировке и СКОЛЬКО РАЗ В ДЕНЬ нужно пить антибиотик. Разделите 24 часа на количество там указанных приемов, и станет понятно, в каких интервалах нужно пить лекарство.
Например, указано 6 раз в день – 24 часа:6=4 часа. Следовательно, каждые 4 часа нужно принимать антибиотик. Если указано 1 раза в день – каждые 24 часа и т.д. Важное правило, которое многие не соблюдают.
А ведь если концентрация препарата в крови не постоянная, это может привести к тому, что в какие-то часы на бактерии препарат не будет действовать. И это может привести к развитию УСТОЙЧИВОСТИ микроорганизмов к уничтожающему действию лекарства. Этого допускать нельзя.
Правило#4. Использование вместе с антибиотиками препаратов для устранения симптомов инфекционного заболевания.
Для устранения симптомов заболевания используются также другие препараты совместно с антибиотиками. Например, при пневмонии основными симптомами являются лихорадка, одышка, кашель с мокротой, возможна боль в груди.
Для устранения ЛИХОРАДКИ используются ЖАРОПОНИЖАЮЩИЕ препараты, КАШЛЯ с мокротой – МУКОЛИТИКИ для более быстрого отделения мокроты, БОЛИ В ГРУДИ – ОБЕЗБОЛИВАЮЩИЕ препараты (нестероидные противовоспалительные средства – НПВП, которые также являются и жаропонижающими, и противовоспалительными). Это нужно для облегчения состояния больного, а также скорейшего выздоровления.
Правило #5. После курса антибиотиков показано восстановление микрофлоры кишечника пробиотиками.
Правило, которое большинство никогда не соблюдает. Дело в том, что антибиотики помимо «вредных» бактерий поражает также и «хорошие», которые находятся в нашем желудочно-кишечном тракте.
Совокупность полезных бактерий называется нормальной МИКРОФЛОРОЙ. Это микрофлора выполняет массу полезных функций – защищает желудочно-кишечный тракт от роста в нем «вредных» бактерий за счет конкуренции с ними, образует некоторые витамины, участвуют в переваривании некоторых пищевых веществ, стимулируют иммунитет и др.
При использовании антибиотиков часть этой микрофлоры тоже гибнет, так как препарат действует на многие виды бактерий (широкого спектра действия). И это приводит к развитию ДИСБАКТЕРИОЗА КИШЕЧНИКА.
Состояние может ничем не проявляться, но также может приводить к развитию инфекций желудочно-кишечного тракта (так как вместо погибшей микрофлоры попадает с пищей много «вредных бактерий», которые заселяют пустующие места в кишечнике), диспепсических расстройств (вздутие живота, понос или запоры, нарушение усвоения питательных веществ), снижению иммунитета.
Дисбактериоз кишечника – это не заболевание, он может быть в разной степени – от легкой до выраженной. Но точно известно, что после приема антибиотиков он развивается в 99,9% случаев.
Для предотвращения этого ПОСЛЕ КУРСА АНТИБИОТИКОВ применяют ПРОБИОТИКИ – препараты, содержащие в своем составе живые полезные бактерии. Например, к таким препаратам относят линекс, бифидумбактерин, лактобактерин и др.
Сколько длится действие антибиотиков
Антибиотики можно условно поделить на две категории: широкого и узкого спектра действия. Широта действия антибиотика означает, как много различных бактерий может уничтожить таблетка.
В этом случае назначаются антибиотики широкого спектра, которые уничтожают все потенциально опасные микроорганизмы, правда, под удар попадают и полезные микробы, в результате чего возникает дисбактериоз.
Антибиотики постоянно совершенствуются, поэтому существует несколько поколений антибиотиков, при этом каждое поколение совершеннее другого, имеет более мощное воздействие, минимальное число побочных эффектов и противопоказаний, хорошую переносимость.
Но сегодня существуют уже и антибиотики широкого спектра действия нового поколения, пятого. Он имеет более широкий спектр воздействия, поэтому многие бактерии, которые были устойчивы к антибиотикам предыдущих поколений, легко уничтожатся новыми препаратами;
- Зифтера ;
- Зинфоро ;
- Цефтаролин ;
- Цефтобипрол .
Принцип действия
После того как стало понятно, что такое антибиотик и какие виды антибиотиков существуют, можно выяснить, как действуют антибиотики.
- разрушать их клеточную структуру, чтобы остановить их рост и размножение в организме;
- непосредственно уничтожать сами бактерии.
Как именно поведет себя антибиотик в конкретном случае, зависит от многих факторов, в том числе от индивидуальной особенности организма и от дозировки.
Скорость действия
Владея информацией, как действуют антибиотики, важно знать и скорость их действия. То есть через какое время после первого приема препарата человеку необходимо ждать терапевтический эффект.
При этом не имеет принципиального значения, используется ли старый препарат, то есть антибиотик 3-го или 4-го поколения, или антибиотики широкого спектра действия нового поколения.
Если препарат подобран правильно, человек почувствует облегчение состояния не позже чем через трое суток после начала приема. В этом случае курс антибиотика продолжается полностью, в соответствии с указаниями врача и предписаниями в инструкции по применению.
Если ко времени, когда начинает действовать антибиотик, результата терапии не видно, значит, у пациента может быть не бактериальная, а вирусная или паразитарная инфекция и, продолжая принимать антибиотик, пациент угнетает свою иммунную систему и не дает организму справляться с реальной, а не ошибочно диагностируемой патологией.
Если под действием антибиотика подразумевать значительное улучшение самочувствия больного, то важно представлять, о каком именно заболевании идет речь.
Говоря об ангине, важно понимать, что фактором, который говорит о том, когда начинает действовать антибиотик, является в первую очередь нормализация температуры. Боль при глотании может сохраняться больше, так как для того чтобы отек сошел со слизистой, требуется больше времени.
Например, информация о том, когда начинает действовать антибиотик Супракс третьего поколения, разнится от 4 до 12 часов. То есть больной мгновенно чувствует облегчение состояния, если препарат принят по показаниям.
Ответ на вопрос, когда начинает действовать антибиотик Флемоксин Солютаб , зависит от того, как именно его применять. Если выпивать таблетки при заболеваниях, указанных в перечне показаний, улучшение самочувствия наступает на вторые-третьи сутки.
Но если использовать их местно, рассасывая как пастилки от боли в горле, то эффект будет практически мгновенным. Правда, курс приема придется завершить полностью, даже если боль в горле полностью исчезнет на первый день.
Помимо того что любые препараты показывают более слабые результаты лечения в том случае, если не следовать рекомендациям врача или указаниям инструкции по применению, существуют факторы, которые могут продлить время ожидания воздействия антибиотика.
По характеру воздействия на патогенные клетки антибиотики подразделяют на бактериостатические и бактерицидные. Антимикробные средства с бактерицидной активностью убивают вирулентные штаммы, а бактериостатические – замедляют процессы роста и развития клеток и со временем вся патогенная флора элиминируется из организма пациента.
Антибиотики – химиотерапевтические вещества, которые способны воздействовать исключительно на бактерии, простейшие и опухолевые клетки. Применение для терапии вирусной инфекции бесполезны.
Многие пациенты задаются вопросами – нормально ли, что после приёма лекарства температура не спадает? Как понять, что необходима коррекция курса антибиотикотерапии?
Как правило, улучшение наступает через 2 суток приёма антибиотиков. Однако данный показатель зависит от степени тяжести заболевания и общего количества бактерий в организме пациента.
Важно понимать, что чем ранее было диагностировано заболевание, тем быстрее и легче будет протекать лечение. Запущенные стадии требуют большего времени и лекарственных средств. Отсутствие улучшений в 1 сутки после приёма недостаточное условие для вывода об ошибочном подборе лекарственного средства.
Повышение температуры может являться аллергической реакцией на антибиотик. Возможные сопутствующие симптомы: сыпь, покраснение и зуд. При этом часто наблюдается перекрёстная аллергия между группами препаратов с одинаковым механизмом воздействия.
При проявлении признаков индивидуальной непереносимости необходимо прекратить принимать лекарство. Как правило, этого достаточно для того, чтобы полностью нивелировать отрицательные симптомы.
Оба исхода опасны для здоровья человека, так как рецидив заболевания требует повторного курса антибиотикотерапии и может спровоцировать развитие устойчивых штаммов. Персистенция микроорганизмов направлена на длительное переживание в организме человека.
Механизмы персистенции основаны на подавлении защитных факторов: антилизоцимной, антикомплементарной, антикарнозиновой активностей, а так же повышают устойчивость к антибиотикам. При этом переход из персистирующей в патогенную форму возможен в любое время.
- снижается температура, как правило, на 2 сутки;
- повышение температуры в 1 сутки не является причиной необходимости отмены;
- перед применением необходимо установить точный диагноз и выявить возбудителя.
Понять, что лекарственное средство не проявляет терапевтического эффекта возможно по следующим признакам:
- высокая температура держится более 2 дней;
- отсутствует положительная тенденция течения заболевания;
- развиваются сопутствующие негативные симптомы.
Неэффективность препарата также объясняется мутацией патогенного штамма, которая приводит к образованию резистентной (устойчивой) формы. Проблема резистентности микроорганизмов актуальна с 60-х ХХ века, когда стали появляться первые сообщения о невосприимчивых бактериях.
Широко известен золотистый стафилококк с множественной лекарственной устойчивостью (MRSA), характеризующийся высокой степенью летальности при заражении. Согласно статистическим данным в США умирает 18000 людей ежегодно от заражения MRSA.
Возникновению и распространению устойчивых форм прокариот способствуют:
- доступность антибиотиков в аптеках без рецептов;
- нежелание людей обращаться к врачам и самостоятельный, зачастую неправильный, подбор медикаментозного средства;
- длительное применение антибиотиков одной группы;
- преждевременное прекращение приёма, в результате которого возникает рецидив заболевания и необходимость повторной терапии.
специалист микробиолог Мартынович Ю.И.
Доверьте свое здоровье профессионалам! Запишитесь на прием к лучшему врачу в Вашем городе прямо сейчас!
* Нажатие на кнопку приведет Вас на специальную страницу сайта с формой поиска и записи к специалисту интересующего Вас профиля.
* Доступные города: Москва и область, Санкт-Петербург, Екатеринбург, Новосибирск, Казань, Самара, Пермь, Нижний Новгород, Уфа, Краснодар, Ростов-на-Дону, Челябинск, ВОронеж, Ижевск
После этого наблюдается лечебный эффект, который тем больше, чем больше времени прошло с момента начала лечения. Необходимо, чтобы доза препарата в сутки была достаточной, а кратность его применения соответствовала, как по инструкции.
Применять следует очень точно, как предписано с каждым конкретным антибиотиком. Каждый день анибиотик воздействует все больше по мере накопления в ткани и органах. Но если через три дня нет эффекта, то антибиотик подобран не верно и средует его поменять, либо дело не в самом антибиотике.
С антибиотиками следует быть осторожными и применять строго по назначению врача.
Антибиотик убивает инфекцию и это сразу можно и не заметить, но улучшение самочувствия становится заметным уже через 2 дня после начала приёма.
Уколы-антибиотики действуют гораздо быстрее и эффективнее, чем таблетки и капсулы.
Например, при кишечной инфекции хороший антибиотик начинает показывать своё действие уже на следующий день, то же самое и при мочеполовой инфекции, а при инфекции дыхательных путей эффект лечения будет заметен только на 3 — 4 день.
Поэтому когда начинает действовать антибиотик зависит от степени заболевания, вида заболевания и какой антибиотик вы принимаете или вам назначили.
Обычно антибиотик, если правильно подобран, даёт первые положительные результаты после двух или трёх ратного применения. Улучшения должны быть заметны уже на вторые сутки приёма. Если нет, то нужно консультироваться с врачом, возможно антибиотик не подошёл.
Время начала действия антибиотика, зависит от лекарственной формы антибиотика и концентрации препарата. В среднем, время начала действия антибиотика уже заметно спустя 30-40 минут и более.
Чтоб более точно узнать время начала действия антибиотика, нужно читать инструкцию по применению конкретного антибиотика — должно быть указано.
Через какое время можно понять действует ли антибиотик при лечении бронхита
Здравствуйте,у моей 4-х летней дочери бронхит, очень сильный влажный кашель( но у меня всегда такое ощущение, что она не до конца откашливается).Температура была 1 день, сначала 37,5 потом ночью поднялась до 39,1.
Сбили свечкой. На следующий день 35,8 и в этот же день врач назначил нам уколы цефотаксим 100 на 1 кг веса, лазолван, эриус,калия йодид и компресс согревающий 2 раза в день.Сегодня 3 дня колим уколы, температуры больше не было, но кашель просто ужасный.
Врач сказал, что может перейти в пневмонию( ужасно боюсь этого). В связи с этим, хочу спросить подскажите пожалуйста через сколько дней можно понять, что антибиотик подобран правильно и что болезнь не усугубляется?
вполне возможно что причиной болезни у вас и у ребенка является один и тот же вирусный агент (ОРВИ ), а разница в симптомах объясняется разницей в возрасте, так как у разных людей некоторые инфекции протекают по разному (на самом деле разница не велика — и у вас и у ребенка поражены верхние дыхательные пути).
1. Отсутствие температуры говорит о подавлении бактериальной инфекции
2. Постепенное уменьшение кашля и улучшение общего состояние ребенка (при вирусных инфекциях в течение 4-5 дней)
3. Положительные результаты рентгеновского снимка легких после курса лечения (если была пневмония )
Пусть сейчас сильный кашель не пугает вас — он нужен для очищения бронхов от слизи. Следуйте рекомендациям врача. Вам прописали правильное лечение.
отвечает: МедКоллегия Полисмед
Бодрого времени суток, дорогой друг! Статья будет посвящена правильному применению антибиотиков. Антибактериальные препараты — это лекарства, без которых многие инфекционные заболевания, успешно лечащиеся сейчас, приводили бы к летальному исходу. Например, пневмония. Раньше от нее умирало огромное количество людей, а сейчас смерть от пневмонии в больничном отделении врача-терапевта является недопустимой, тем более если это был молодой человек. Поэтому данные лекарства — большое благо для человечества. Они спасли миллионы жизни за время своего существования. Сейчас эти препараты в свободном доступе в аптеках России. Их доступность являются плюсом, но есть и минус — многие люди покупают их самостоятельно и применяют «как попало». От этого результат действия лекарства может оказаться не тем, который ожидали. А вот как ПРАВИЛЬНО ПРИМЕНЯТЬ АНТИБИОТИКИ я расскажу в этой статье. Поехали!
Видео на тему:
Прежде всего стоит дать определение антибактериальным препаратам и антибиотикам.
Если говорит очень просто, то АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ — вещества, которые уничтожают бактерии или способствуют прекращению деления бактерий. А АНТИБИОТИКИ — эта одна из групп лекарств, входящих в состав антибактериальных препаратов, особенностью которых является то, что их образуют живые организмы (бактерии, грибы и т.д.).
Стоит отметить, что к бактериям НЕ ОТНОСЯТ вирусы и грибы. Из этого нужно сделать важный вывод: антибактериальные препараты, в том числе антибиотики, помогают при инфекции (инфекция — заболевание, вызванное микробами, к которым относят одноклеточные грибы, бактерии и вирусы), ВЫЗВАННОЙ ТОЛЬКО БАКТЕРИЯМИ. От вирусов и грибов они НИКАК НЕ помогают. Поэтому, например, при герпесе они не помогут. А вот при пневмонии да. Потому что данная болезнь вызывается бактериями.
К антибиотикам относят достаточно много различных групп препаратов. Все они действуют не на все микроорганизмы, а на конкретные. Например, есть такая бактерия — палочка Коха (вызывает туберкулез). Препарат рифампицин будет её уничтожать, а амоксициллин нет. Потому что бактерия к последнему не чувствительна (то есть она устойчива к действию антибиотика). Так же одни антибиотики уничтожают бактерию, разрушая её стенку (БАКТЕРИЦИДНЫЕ антибиотики), а другие замедляют деление бактерий и тем самым препятствуют их распространению по организму (БАКТЕРИОСТАТИЧЕСКИЕ антибиотики).
Это был очень маленький экскурс по антибиотикам. Нужен он был для понимания, что же это за препараты. А теперь ПРАВИЛА ПРИМЕНЕНИЯ антибактериальных препаратов. Ведь эти лекарства — мощный инструмент, который мы можем использовать во всю силу, пользуясь этими правилами, а можем применять как «обезьяна с пистолетом», которая считает себя самой умной и пытается вылечить себя вслепую, не зная ничего о пистолете. Но ведь она может случайно себя застрелить. А это нужно избежать.
Правило #1. Антибиотики следует ПРИМЕНЯТЬ СТРОГО ПО ПОКАЗАНИЯМ.
Главное показание к использованию антибиотиков — это серьезная БАКТЕРИАЛЬНАЯ инфекция. Именно бактериальная, а не вирусная или грибковая. Например, пневмония за редким исключением вызывается бактериями. Поэтому антибиотики в данном случае показаны. А вот при гриппе в первые дни нет, потому что грипп вызывается соответствующим вирусом. Антибиотики на них не действуют.
Насчет серьезных инфекций. У меня есть знакомые, которые пьют антибиотики при простуде. Здесь вспоминается бородатый анекдот: «Если лечить простуду, то она вылечивается через 7 дней. А если не лечить, проходит через неделю.» Простуда (по врачебному острая респираторная инфекция — ОРИ) — это болезнь, с которой наш организм может справиться сам без антибиотиков. К тому же не факт, что она будет вызвана бактериями, существуют также и риниты (воспалением слизистой оболочки носа, сопровождающийся насморком), вызванные вирусами. Получается гадание на кофейной гуще. Не стоит также забывать, что применение одного и того же антибиотика не проходит бесследно. Бактерии привыкают к ним, и в итоге со времени лекарство не действует. Ситуация похожа травлю тараканов. В первый раз отрава действует очень мощно на нерадивых обитателей квартиры. Количество насекомых резко уменьшается. Но остаются те единицы, которые оказались нечувствительными к отраве. Она размножаются и становится очень много тараканов, которые не восприимчивы к данному яду. И нужно покупать другое средство. Тоже самое происходит с антибиотиками.
Поэтому применять антибиотики нужно при инфекции, реально угрожающей здоровью — пневмонии, цистите, пиелонефрите, гнойном воспалении и т.д. А простуда пройдет сама на жаропонижающих препаратах через неделю.
Правило #2. В первые дни используются препараты ШИРОКОГО СПЕКТРА действия, а в последующей те, к котором чувствительна флора (бактерии).
Очень важное правило, которое полностью может примениться, к сожалению, лишь в лечебном заведении. Дело в том, что существуют антибиотики, которые убивают ОЧЕНЬ МНОГО разных микробов (например, препарат амоксициллин), а есть которые действуют на единичные виды (например, противотуберкулезные препараты действуют только на палочку Коха). В начале инфекционного заболевания НЕИЗВЕСТНО, какой именно вид бактерий вызвал болезнь (а видов бактерий огромное количество). Поэтому используют препараты, которые убивают как можно БОЛЬШЕ БАКТЕРИЙ РАЗНЫХ видов. И надеются, что в итоге такого «атомного взрыва» среди невинных погибнут «злодейские бактерии», вызвавшие инфекцию. Это тоже гадание, но лучшего выхода на данный момент не существует.
Самый проверенный вариант — ДО НАЧАЛА ПРИЕМА антибиотиков взять среду организма, где происходит инфекция, на посев (например, гнойное содержимое раны). Отлепляемое помещают на питательную среду, где бактерии через несколько дней вырастают. Так можно определить, кто именно вызывал инфекцию, чувствительность бактерий к антибиотикам (иными словами, какой из всех антибиотиков лучше всего уничтожают конкретные бактерии, вызвавшие болезнь). Как только станут известны результаты исследования, назначают новые антибиотики, которые более избирательно уничтожают «злобные» бактерии. Анализ делается в среднем 3-4 дня. Естественно делают его только в лечебном учреждении, и то не во всех случаях. Поэтому чаще всего обходятся антибиотиком широкого спектра действия, который выбирают опытным (наугад) путем.
Правило #3. Правило трёх дней.
Согласно этому правилу эффективность антибиотика определяют на 3 ДЕНЬ с момента его назначения. Отменяют препарат спустя 3 ДНЯ с момента прекращения симптомов заболевания.
Если после начала приёма антибиотика в течение 3 дней уменьшаются симптомы заболевания: прекращается лихорадка, уменьшается степень слабости, кашель, одышка и т.д., то это означает что АНТИБИОТИК ДЕЙСТВУЕТ на бактерии, и он эффективен. Третьи сутки с момента приема – крайний день, когда симптомы ДОЛЖНЫ уменьшиться. Если этого не происходит (сохраняется лихорадка, кашель, одышка, слабость, боль в мышцах и т.д.) необходимо ПОМЕНЯТЬ антибиотик на другой с ИНЫМ механизмом действия (например, бактерицидный поменять на бактериостатический) тоже ШИРОКОГО СПЕКТРА действия. Замена необходима, потому что не угадали с препаратом. Попался тот, к которому бактерии уже невосприимчивы. А при инфекционном заболевании важно раннее начало терапии. Нельзя долго ждать, когда инфекция распространится еще больше в организме, что будет происходить при приёме препарата, не действующего на микроорганизмы.
Отменяются антибиотики, как правило, через 3 дня с МОМЕНТА ПРЕКРАЩЕНИЯ ВСЕХ симптомов инфекции (лихорадки, одышки, слабости, кашля и т.д.). В некоторых случаях приём продолжается дальше (при тяжелых инфекционных заболеваниях, которые лечат в больнице).
Правило #4. Приём антибиотика по часам.
Приём антибиотика должен быть распределен по часам. В аннотации к любому антибиотику в разделе «Фармакокинетика» указано время действия препарата. Например, препарат амоксициллин действует около 6-8 часов. Для того, чтобы на бактерии ПОСТОЯННО ДЕЙСТВОВАЛ антибиотик, нужно его применять непрерывно. В конкретном примере каждые 8 часов, т.е. 3 раза в день строго по часам. Возьмем интервала через 8 часов: 7:00, 15:00, 23:00. Если препарат действует каждые 12 часов, то следует его принимать 2 раза в день каждые 12 часов. Я надеюсь, что принцип понятен. Можно также ориентироваться на показателе периоде полувыведения. Но я предлагаю самый простой вариант: в любой аннотации к препарату указано в какой дозировке и СКОЛЬКО РАЗ В ДЕНЬ нужно пить антибиотик. Разделите 24 часа на количество там указанных приемов, и станет понятно, в каких интервалах нужно пить лекарство. Например, указано 6 раз в день – 24 часа:6=4 часа. Следовательно, каждые 4 часа нужно принимать антибиотик. Если указано 1 раза в день – каждые 24 часа и т.д. Важное правило, которое многие не соблюдают. А ведь если концентрация препарата в крови не постоянная, это может привести к тому, что в какие-то часы на бактерии препарат не будет действовать. И это может привести к развитию УСТОЙЧИВОСТИ микроорганизмов к уничтожающему действию лекарства. Этого допускать нельзя.
Правило#4. Использование вместе с антибиотиками препаратов для устранения симптомов инфекционного заболевания.
Для устранения симптомов заболевания используются также другие препараты совместно с антибиотиками. Например, при пневмонии основными симптомами являются лихорадка, одышка, кашель с мокротой, возможна боль в груди. Для устранения ЛИХОРАДКИ используются ЖАРОПОНИЖАЮЩИЕ препараты, КАШЛЯ с мокротой – МУКОЛИТИКИ для более быстрого отделения мокроты, БОЛИ В ГРУДИ – ОБЕЗБОЛИВАЮЩИЕ препараты (нестероидные противовоспалительные средства – НПВП, которые также являются и жаропонижающими, и противовоспалительными). Это нужно для облегчения состояния больного, а также скорейшего выздоровления.
Правило #5. После курса антибиотиков показано восстановление микрофлоры кишечника пробиотиками.
Правило, которое большинство никогда не соблюдает. Дело в том, что антибиотики помимо «вредных» бактерий поражает также и «хорошие», которые находятся в нашем желудочно-кишечном тракте. Совокупность полезных бактерий называется нормальной МИКРОФЛОРОЙ. Это микрофлора выполняет массу полезных функций – защищает желудочно-кишечный тракт от роста в нем «вредных» бактерий за счет конкуренции с ними, образует некоторые витамины, участвуют в переваривании некоторых пищевых веществ, стимулируют иммунитет и др. При использовании антибиотиков часть этой микрофлоры тоже гибнет, так как препарат действует на многие виды бактерий (широкого спектра действия). И это приводит к развитию ДИСБАКТЕРИОЗА КИШЕЧНИКА. Состояние может ничем не проявляться, но также может приводить к развитию инфекций желудочно-кишечного тракта (так как вместо погибшей микрофлоры попадает с пищей много «вредных бактерий», которые заселяют пустующие места в кишечнике), диспепсических расстройств (вздутие живота, понос или запоры, нарушение усвоения питательных веществ), снижению иммунитета. Дисбактериоз кишечника – это не заболевание, он может быть в разной степени – от легкой до выраженной. Но точно известно, что после приема антибиотиков он развивается в 99,9% случаев. Для предотвращения этого ПОСЛЕ КУРСА АНТИБИОТИКОВ применяют ПРОБИОТИКИ – препараты, содержащие в своем составе живые полезные бактерии. Например, к таким препаратам относят линекс, бифидумбактерин, лактобактерин и др. Прием должен быть со дня отмены антибиотика ПРОДОЛЖИТЕЛЬНОСТЬЮ не менее 21 дня. Новые полезные бактерии в лекарстве займут место погибшим. И дисбактериоз будет устранен.
Правило #6. При использовании комбинации антибиотиков необходимо использовать препараты с разным механизмом действия и побочными эффектами.
Это правило предназначено скорее для врачей. Так как комбинации антибиотиков производят при серьезных инфекционных заболеваниях, которые необходимо лечить в больнице. Но для общего развития можно учесть, что при использовании антибиотиков с одинаковыми побочными эффектами может возникнуть суммирование нежелательных реакций организма на лекарство. А также, что эффективность препаратов с разными механизмами действия больше, чем при использовании антибиотиков с одним и тем же действием.
Правило #7. При продолжительности эффективного приёма антибиотиков более 10 дней, производят его смену на препарат с противоположным механизмом действия.
Здесь следует оговориться, что при острых инфекциях, которые лечатся дома, приём антибиотика составляет, как правило, не более 5-10 дней. Длительный приём используется уже в лечебном учреждении, если есть на это показания. Поэтому обычного человека это касается мало. Насчет того, сколько дней и в какой дозировке стоит применять антибиотик. Лучше довериться той информации, которая указана в аннотации к препарату.
Также можно использовать препараты, стимулирующий иммунитет. Если есть на то желание. Не стоит также забывать, что применять ПОСТОЯННО при одной и той же инфекции (например, простуде) один и тот же антибиотик НЕЛЬЗЯ. Это приведет к привыканию микрофлоры к нему. И в итоге в какой-то момент препарат не подействует. Поэтому, если вы используете один и тоже антибиотик больше 3-4 раз, лучше сменить его на препарат из другой группы тоже широкого спектра действия.
Надеюсь, что информация была для тебя полезной. Теперь ты знаешь, как правильно использовать этот мощный инструмент против инфекции – антибиотики. Будь здоров, дорогой друг.
Цена испуга
Пожалуй, самая распространенная ошибка — назначение антибиотиков при любых проявлениях ОРВИ. Так называют острые респираторные вирусные инфекции, и уже из их названия любому врачу ясно, что антибиотики для их терапии не нужны. Но их продолжают назначать при кашле, воспалении горла (фарингит), насморке (ринит) и при прочих проявлениях ОРВИ. Почему же врачи поступают так и чем нужно лечить ОРВИ, рассказывает профессор, доктор медицинских наук, заведующий кафедрой оториноларингологии Российской медицинской академии непрерывного последипломного образования Сергей Косяков:
«Представим себе банальную ситуацию: у пациента обычный насморк — ринит, обычно в таких случаях ещё реагируют околоносовые пазухи, и, следовательно, врач ставит диагноз риносинусит. Чаще всего эта инфекция имеет вирусную природу, и значит, на первых этапах никаких антибиотиков назначать не надо. Ведь вирусы не реагируют на них. Если период выздоровления будет затягиваться, то возможно присоединение бактериальной флоры, и тогда антибиотики могут понадобиться. Но к сожалению, их часто назначают на первом этапе, когда болезнь однозначно вирусная. Часто это бывает из-за испуга врача — он боится пропустить бактериальную инфекцию. Хотя доктора знают, что так надо действовать не сразу, а по прошествии 10 дней, и в случае, если риносинусит не прошел. Удивительно, но, понимая это, врачи часто не могут не назначить антибиотики. Таким образом, они способствуют росту устойчивости бактерий. А по прогнозам ВОЗ, рост резистентности микроорганизмов к антибиотикам приведет к смерти 10 миллионов людей к 2050 году. И врачи этому способствуют, особенно когда сразу в первую очередь назначают тяжелые антибиотики резерва. К сожалению, я сталкиваюсь с такими врачебными ошибками в своей практике чуть ли не каждый день.
 Фото: Shutterstock.com/ sebra
Фото: Shutterstock.com/ sebraИ это при том, что есть препараты, которые при риносинусите надо назначать в первую очередь. К таким лекарствам относится Синупрет. Сегодня эпоха доказательной медицины, и его эффективность продемонстрирована в плацебо-контролируемых исследованиях. Лекарство реально ослабляло симптомы болезни, воздействовало на вирусы и не имело побочных эффектов.
В отличие от многих других препаратов, сделанных на основе лекарственных растений, Синупрет имеет отличия. У него есть реальная доказательная база, и производят его так, чтобы содержание активных веществ в препарате было стандартным. Выявляли препараты-подделки, которые, в отличие от Синупрета, не работали. Концентрация активных веществ в них не достигала и половины того, что должно быть в оригинальном препарате.
Основные показания к назначению Синупрета включены в международные и отечественные рекомендации по лечению. Его применяют при риносинусите, это состояние практически всегда сопутствует ОРВИ. При неосложненном течении он может быть единственным используемым препаратом, а при средней тяжести течения — как дополнительное средство».
 Нажмите для увеличения
Нажмите для увеличенияКогда бактерии есть, а инфекции — нет
Антибиотики назначают необоснованно не только при простуде, но и при многих других заболеваниях. Часто ими злоупотребляют в урологии. Это уже привело к формированию устойчивых бактерий, и с каждым годом их становится все больше.
О типичных ошибках использования антибиотиков рассказывает доктор медицинских наук, профессор, заведующая отделением НИИ урологии и интервенционной радиологии им. Н. А. Лопаткина – филиал НМИЦ радиологии МЗ РФ, член президиума Европейской секции по инфекциям в урологии Европейской урологической ассоциации Тамара Перепанова.
«Только что опубликованы результаты большого исследования DARMIS-2, в котором в 2017-2018 гг. изучали резистентность бактерий к антибиотикам у амбулаторных больных с неосложненными мочевыми инфекциями. По сравнению с первым таким исследованием в 2010-2011 гг. отмечается заметный рост устойчивости бактерий к антибиотикам, используемым при лечении таких болезней. Подобная ситуация не только в России, но и в мире вообще. Почему это происходит? Врачи порой очень часто назначают антибиотики, даже тогда, когда они не нужны.
 Фото: Shutterstock.com/ fizkes
Фото: Shutterstock.com/ fizkesВот классический пример. Существует огромное количество пациентов с так называемой бессимптомной бактериурией. Это очень распространенное состояние, при котором в анализе мочи выявляют большое количество бактерий, но никаких других признаков инфекции мочевыводящих путей нет. Беда в том, что таких людей лечат антибиотиками. Врачи расценивают наличие бактерий в моче как проявление воспаления. Обычно ставят диагнозом хронический пиелонефрит и назначают антибиотики. А делать этого не нужно, потому что пиелонефрита нет, и никаких других инфекций в почках, мочеточниках и мочевом пузыре тоже нет. Такое неправильное лечение способствует формированию устойчивых штаммов бактерий.
При бессимптомной бактериурии людей беспокоят лишь плохой запах мочи и её мутный цвет. Частых позывов и других симптомов, типичных для инфекции, при этом не бывает. Бывает такое состояние не только у женщин, как часто думают, но и у мужчин. Как правило, оно встречается у пациентов с сахарным диабетом, после урологических операций и у пожилых людей, особенно живущих в домах престарелых. Для лечения в таких ситуациях хорош препарат Канефрон Н, сделанный на основе лечебных трав. Он очищает мочу, препятствует развитию рецидивов инфекций мочевыводящих путей и не вызывает формирования резистентных бактерий. Лекарство обладает противовоспалительным, мочегонным и другими эффектами, помогающими при бессимптомной бактериурии. Курсы лечения продолжаются три месяца и хорошо переносятся пациентами».

Партнерский проект

Правда и заблуждения об антибиотиках.
Антибиотики занимают одно из главных мест в современной медицине и имеют на своем счету миллионы спасенных жизней. Но, к сожалению, в последнее время имеется тенденция к необоснованному применению этих лекарств, особенно в тех случаях, когда отсутствие эффекта от них очевидно. Отсюда появляется устойчивость бактерий к антибиотикам, что в дальнейшем значительно затрудняет лечение вызванных ими заболеваний. К примеру, около 46% наших соотечественников уверены, что антибиотики хорошо помогают при вирусных заболеваниях, что конечно-же не является правдой.
Многие люди не знают абсолютно ничего о антибиотиках, их истории возникновения, правилах их использования и побочных действиях. Именно об этом и пойдет речь в нашей статье.
1.Что такое антибиотики?
Антибиотики являются собственно продуктами жизнедеятельности микроорганизмов и их синтетическими производными. Таким образом, они являются веществом природного происхождения, на основе которых создаются их синтетические производные. В природе антибиотики в основном выделяют актиномицеты и гораздо реже бактерии, не имеющие мицелия. Актиномицеты-это одноклеточные бактерии, которые способны на определенной стадии своего развития формировать ветвящийся мицелий (тонкие нити, наподобие как у грибов).
Наряду с антибиотиками выделяют антибактериальные препараты, которые являются полностью синтетическими и не имеют природных аналогов. Они оказывают действе, сходное с действием антибиотиков-подавляют рост бактерий. Именно поэтому со временем к антибиотикам стали относить не только природные вещества и их полусинтетические аналоги, но и полностью синтетические препараты без аналогов в природе.
2.Когда были открыты антибиотики?
Впервые об антибиотиках заговорили в 1928 году, когда британский ученый Александр Флеминг проводил эксперимент по выращиванию колоний стафилококков и обнаружил, что некоторые из них были заражены плесенью Penicillum, которая растет на хлебе. Вокруг каждой зараженной колонии были области, не зараженные бактериями. Ученый предположил, что плесень вырабатывает вещество, которое уничтожает бактерии. Новое открытое вещество получило название пенициллин и ученый заявил о своем открытии 13 сентября 1929 года на заседании Медицинского исследовательского клуба при Лондонском университете.
Но вновь открытое вещество трудно продвигалась в широкое использование, поскольку оно было чрезвычайно нестойкое и быстро разрушалось при кратковременном хранении. Лишь в 1938 году пенициллин был выделен в чистом виде учеными из Оксфорда Горвардом Флори и Эрнестом Чейном, а массовое производство началось в 1943 году и препарат активно начал применяться уже в период второй мировой войны. За новый поворот в медицине оба ученых в 1945 году были удостоены Нобелевской премии.
3.Когда назначают антибиотики?
Антибиотики действуют против всех видов бактериальных инфекций, но не против вирусных заболеваний.
Их активно применяют как в амбулаторной практике, так и в больницах. Зоной их “боевых действий” являются бактериальные инфекции органов дыхания (бронхит, пневмония, альвеолит), заболевания ЛОР-органов (отит, синуситы, тонзиллиты, ларинофарингиты и ларинготрахеиты и пр.), заболевания мочевыделительной системы (пиелонефриты, циститы, уретриты), заболевания желудочно-кишечного тракта (острый и хронический гастриты, язвенная болезнь желудка и 12-перстной кишки, колиты, панкреатит и панкреонекроз и пр.), инфекционные заболевания кожи и мягких тканей (фурункулез, абсцессы и пр.), заболевании нервной системы (менингиты, менингоэнцефалиты, энцефалиты и пр.), применяют при воспалении лимфатических узлов (лимфаденит), в онкологии, а также при сепсисе-заражении крови.
4.Как работают антибиотики?
В зависимости от механизма действия различают 2 основных группы антибиотиков:
-бактериостатические-антибиотики, которые подавляют рост и размножение бактерий, при этом сами бактерии остаются живыми. Бактерии не в состоянии в дальнейшем поддерживать воспалительный процесс и человек идет на поправку.
-бактерицидные-антибиотики, которые полностью уничтожают бактерии. Микроорганизмы погибают и в дальнейшем выводятся из организма.
Оба метода работы антибиотиков действенны и приводят к выздоровлению. Выбор антибиотика зависит в первую очередь от заболевания и тех микроорганизмов, которые к нему привели.
5.Какие существуют виды антибиотиков?
На сегодняшний день в медицине известны следующие группы антибиотиков:
бета-лактамы (пенициллины, цефалоспорины), макролиды (бактериостатики), тетрациклины (бактериостатики), аминогликозиды (бактерициды), левомицетины (бактериостатики), линкозамиды (бактериостатики), противотуберкулезные препараты (изониазид, этионамид), антибиотики разных групп (рифампицин, грамицидин, полимиксин), противогрибковые препараты (бактериостатики), противолепрозные препараты (солюсульфон).
6.Как правильно принимать антибиотики и почему это важно?
Необходимо помнить, что все антибиотики принимаются только по назначению врача и согласно к инструкции к препарату! Это очень важно, поскольку именно врач назначает тот или иной препарат, его концентрацию и определяет кратность и длительность приема. Самостоятельное лечение антибиотиками, а также изменение курса лечения и концентрации препарата чревато последствиями-от развития устойчивости возбудителя заболевания к препарату до появления соответствующих побочных эффектов.
При приеме антибиотиков Вы должны строго соблюдать время и кратность приема препарата — это необходимо для поддержания постоянной концентрации препарата в плазме крови, что обеспечивает работу антибиотика на протяжении всех суток. Это значит, что если врач назначил Вам принимать антибиотик 2 раза в день, то интервал составляет через каждые 12 часов (например, в 6.00 утра и 18.00 вечера или в 9.00 и 21.00 соответственно). Если антибиотик назначен 3 раза в сутки, то интервал должен составлять 8 часов между приемами, для приема препарата 4 раза в сутки интервал составляет соответственно 6 часов.
Обычно длительность приема антибиотиков составляет 5-7 дней, но иногда оно может составлять 10-14 дней-это все зависит от заболевания и его течения. Обычно доктор оценивает эффективность препарата спустя 72 часа, после чего принимается решение о продолжении его приема (если есть положительный результат) или же о смене антибиотика при отсутствии эффекта от предыдущего. Обычно антибиотики запивают достаточным количеством воды, но есть препараты, которые можно запивать молоком или слабо заваренным чаем, кофе-но это только при наличии соответствующего разрешения в инструкции к препарату. Например, доксициклин из группы тетрациклинов имеет в своей структуре большие молекулы, которые при употреблении молока образуют комплекс и не могут больше работать, а антибиотики из группы макролидов не совсем совместимы с грейпфрутом, который может изменить ферментную функцию печени и препарат труднее перерабатывается.
Также необходимо помнить, что пробиотики принимаются спустя 2-3 часа после приема антибиотиков, иначе раннее их применение не принесет эффекта.
7.Совместимы ли антибиотики и алкоголь?
В целом употребление алкоголя во время болезни неблагоприятно сказывается на организме, поскольку наряду с борьбой против заболевания он вынужден тратить свои силы на ликвидацию и переработку алкоголя, чего быть не должно. При воспалительном процессе действие алкоголя может быть существенно сильнее за счет усиления кровообращения, вследствие чего алкоголь быстрее распределяется. Но тем не менее, алкоголь не уменьшит действие большинства антибиотиков, как это считалось ранее.
Собственно, небольшие дозы алкоголя во время приема большинства антибиотиков не вызовут какой-либо существенной реакции, но создаст дополнительную трудность для Вашего и так борющегося с болезнью организма.
Но как правило всегда есть исключения-существует действительно ряд антибиотиков, которые абсолютно не совместимы с алкоголем и могут привести к развитию тех или иных побочных реакций вплоть до смертельного исхода. При контакте этанола со специфическими молекулами вещества обменный процесс этанола изменяется и в организме начинает накапливаться промежуточный продукт обмена-ацетальдегид, который и приводит к развитию тяжелых реакций.
К этим антибиотикам относятся:
-метронидазол — очень широко применяется в гинекологии (Метрогил, Метроксан),
-кетоконазол (назначается при молочнице),
-левомицетин-используется крайне редко из-за его токсичности, применяется при инфекциях мочевыделительных путей, желчных протоков,
-тинидазол-применяется не часто, в основном при язвенной болезни желудка, вызванной H.pylori,
-ко-тримоксазол (Бисептол)- в последнее время практически не назначается, ранее широко применялся при инфекциях дыхательных путей, мочевыделительных путей, простатите,
-фуразолидон-применяется и сегодня при пищевых отравлениях, диарее,
-цефотетан-применяется редко, в основном при инфекциях дыхательных путей и ЛОР-органов, мочевыделительной системы и прочее,
-цефомандол-применяют не часто при инфекциях неуточненной этиологии за счет его широкого спектра действия,
-цефоперазон-назначается и сегодня при инфекциях дыхательных путей, заболеваниях мочеполовой системы,
-моксалактам-назначается при тяжелых инфекциях.
Эти антибиотики при совместном приеме алкоголя могут вызвать достаточно неприятные и тяжелые реакции, сопровождающиеся следующими проявлениями-сильная головная боль, тошнота и многократная рвота, покраснение лица и шеи, грудной области, учащение частоты сердечных сокращений и ощущение прилива тепла, тяжелое прерывистое дыхание, судороги. При приме больших доз алкоголя возможен летальный исход.
Поэтому при приеме всех вышеперечисленных антибиотиков Вам следует строго отказаться от алкоголя! При приеме остальных видов антибиотиков алкоголь употреблять можно, но помните, что это не принесет пользы для Вашего ослабленного организма и точно не ускорит процесс выздоровления!
8.Почему диарея является наиболее частым побочным действием антибиотиков?
В амбулаторной и клинической практике врачи чаще всего на первых этапах назначают антибиотики широкого спектра действия, которые активны против нескольких видов микроорганизмов, поскольку они не знают вид бактерий, вызвавших заболевание. Этим они хотят добиться быстрого и гарантированного выздоровления.
Параллельно с возбудителем заболевания они воздействуют также и на нормальную микрофлору кишечника, уничтожая ее или тормозя ее рост. Это приводит к диарее, которая может проявляться не только на первых этапах лечения, но и спустя 60 дней после окончания приема антибиотиков.
Очень редко через антибиотики можно спровоцировать рост бактерии Clostridiumdifficile, которая способна привести к массивной диарее. К группе риска относят прежде всего пожилых людей, а также людей, которые применяют блокаторы желудочной секреции, поскольку кислота желудочного сока защищает от бактерий.
9.Помогают антибиотики при вирусных заболеваниях?
Это очень важный вопрос, поскольку сегодня очень часто врачи назначают антибиотики там, где они совершенно не нужны, например, при вирусных заболеваниях. В понимании людей инфекция и заболевание ассоциируется с бактериями и вирусами и люди считают, что в любом случае для выздоровления им необходим антибиотик.
Для понимания процесса надо знать, что бактерии-это микроорганизмы, чаще одноклеточные, которые имеют неоформленное ядро и простое строение, а также могут иметь клеточную стенку или быть без нее. Именно на них и рассчитаны антибиотики, поскольку они воздействуют исключительно на живые микроорганизмы. Вирусы же представляют собой соединения белка и нуклеиновой кислоты (ДНК или РНК). Они встраиваются в геном клетки и начинают за его счет там активно размножаться.
Антибиотики не способны воздействовать на клеточный геном и остановить в нем процесс репликации (размножение) вируса, поэтому они при вирусных заболеваниях абсолютно неэффективны, и могут назначаться только при присоединении бактериальных осложнений. Вирусную инфекцию организм должен самостоятельно перебороть, а также с помощью специальных противовирусных препаратов (интерферон, анаферон, ацикловир).
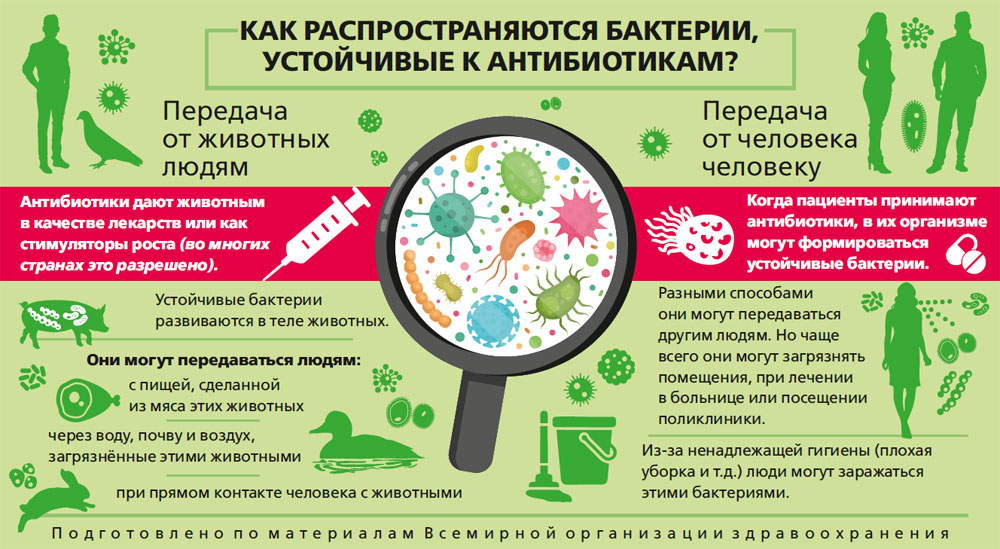
10.Что такое резистентность к антибиотикам и как ее избежать?
Под резистентностью понимают устойчивость микроорганизмов, вызвавших заболевание, к одному или нескольким антибиотикам. Устойчивость к антибиотикам может возникнуть спонтанно или же посредством мутаций, вызванных постоянным приемом антибиотиков или же их больших доз.
Также в природе существуют микроорганизмы, которые изначально были к ним устойчивы, плюс ко всему бактерии способны передавать следующим поколениям бактерий генетическую память о устойчивости к тому или иному антибиотику. Поэтому иногда получается, что один антибиотик совершенно не работает и врачи вынуждены его сменить на другой. Сегодня осуществляют бактериальные посевы, которые изначально показывают устойчивость и чувствительность возбудителя заболевания к тем или иным антибиотикам.
Для того, чтобы не увеличивать популяцию и так изначально существующих в природе устойчивых бактерий, врачи не рекомендуют принимать антибиотики самостоятельно, а только по показаниям! Конечно же, избежать резистентности бактерий к антибиотикам полностью не удастся, но это поможет гораздо снизить процент таких бактерий и гораздо повысить шансы на выздоровление без назначения более “тяжелых” антибиотиков.
Антибиотики не должны прописываться пациентами самостоятельно самим себе, а только грамотным врачом. Иначе бесконтрольное применение их по поводу и без может удлинить процесс выздоровления или же привести к плачевному результату, когда, например, при лечении пневмонии или какого-либо иного инфекционного заболевания может возникнуть ситуация, когда лечить будет банально нечем, поскольку ни один антибиотик не будет работать в отношении микроорганизмов.
Берегите себя и будьте здоровы!
Вконтакте
Google+
Одноклассники
Антибиотики — это лекарства, используемые для борьбы с инфекциями, вызываемыми бактериями. Их также называют антибактериальными. Они лечат инфекцию, убивая или уменьшая рост бактерий.
Первый современный антибиотик был использован в 1936 году. До появления антибиотиков 30 процентов всех смертей были вызваны бактериальными инфекциями. Благодаря антибиотикам ранее смертельные инфекции излечимы.
Сегодня антибиотики по-прежнему являются мощными, спасающими жизнь препаратами для людей с определенными серьезными инфекциями.Они также могут предотвратить развитие менее серьезных инфекций.
Есть много классов антибиотиков. Определенные типы антибиотиков работают лучше всего для определенных типов бактериальных инфекций.
Антибиотики бывают разных форм, в том числе:
- таблеток
- капсул
- жидкостей
- кремов
- мазей
Большинство антибиотиков доступны только по рецепту врача. Некоторые антибиотики кремы и мази доступны без рецепта.
Антибиотики борются с бактериальными инфекциями, убивая бактерии или замедляя и приостанавливая их рост. Они делают это:
- , нападая на стену или покрывая окружающие бактерии
- , препятствуя размножению бактерий
- , блокируя выработку белка в бактериях
Антибиотики начинают работать сразу после того, как вы начинаете их принимать. Тем не менее, вы можете не чувствовать себя лучше в течение двух-трех дней.
Как быстро вы поправляетесь после лечения антибиотиками.Это также зависит от типа инфекции, которую вы лечите.
Большинство антибиотиков следует принимать в течение 7-14 дней. В некоторых случаях более короткие процедуры работают так же хорошо. Ваш врач определит наилучшую продолжительность лечения и подберет для вас тип антибиотика.
Несмотря на то, что вы можете чувствовать себя лучше после нескольких дней лечения, лучше всего пройти полный курс лечения антибиотиками, чтобы полностью вылечить вашу инфекцию. Это также может помочь предотвратить устойчивость к антибиотикам. Не прекращайте прием антибиотиков раньше, не поговорив с врачом.
Первый бета-лактамный антибиотик, пенициллин, был обнаружен случайно. Оно росло из капли плесени на чашке Петри. Ученые обнаружили, что определенный тип грибов естественным образом вырабатывает пенициллин. В конце концов, пенициллин был произведен в больших количествах в лаборатории путем ферментации с использованием гриба.
Некоторые другие ранние антибиотики были произведены бактериями, обнаруженными в почве.
Сегодня все антибиотики выпускаются в лаборатории. Некоторые из них производятся путем ряда химических реакций, в результате которых образуется вещество, используемое в лечении.
Другие антибиотики, по крайней мере, частично сделаны естественным, но контролируемым процессом. Этот процесс часто усиливается определенными химическими реакциями, которые могут изменить исходное вещество для создания другого лекарства.
Антибиотики — это мощные лекарства, которые очень хорошо работают при некоторых типах заболеваний. Тем не менее, некоторые антибиотики теперь менее полезны, чем когда-то из-за увеличения устойчивости к антибиотикам.
Устойчивость к антибиотикам возникает, когда бактерии больше не могут контролироваться или уничтожаться определенными антибиотиками.В некоторых случаях это может означать, что не существует эффективных методов лечения определенных состояний.
Ежегодно 2 миллиона человек заражаются бактериями, устойчивыми к антибиотикам, что приводит к смерти как минимум 23 000 человек.
Когда вы принимаете антибиотик, чувствительные бактерии удаляются. Бактерии, которые выживают во время лечения антибиотиками, часто устойчивы к этому антибиотику. Эти бактерии часто имеют уникальные свойства, которые не позволяют антибиотикам воздействовать на них.
Некоторые серьезные антибиотико-резистентные инфекции включают:
Clostridium difficile ( C.diff )
Разрастание этого типа бактерий вызывает инфекцию как в тонком, так и в толстом кишечнике. Это часто происходит после того, как кто-то лечится антибиотиками для другой бактериальной инфекции. C. diff естественно устойчив ко многим антибиотикам.
Ванкомицин-резистентный энтерококк (VRE)
Эти бактерии часто заражают ваш кровоток, мочевыводящие пути или хирургические раны. Эта инфекция обычно возникает у людей, которые госпитализированы. Энтерококковые инфекции можно лечить антибиотиком ванкомицином, но VRE устойчив к этому лечению.
Метициллин-резистентный Staphylococcus aureus (MRSA)
Этот тип инфекции устойчив к традиционным антибиотикам, вызывающим стафилококк. Инфекции MRSA обычно возникают на вашей коже. Это наиболее часто встречается у людей в больницах и людей с ослабленной иммунной системой.
Устойчивые к карбапенемам Enterobacteriaceae (CRE)
Этот класс бактерий устойчив ко многим другим антибиотикам. Инфекции CRE обычно возникают у людей в больницах, которые находятся на аппарате искусственной вентиляции легких или имеют постоянные катетеры.
Наиболее важной причиной устойчивости к антибиотикам является неправильное использование или чрезмерное использование антибиотиков. Целых 30 процентов использования антибиотиков считается ненужным. Это потому, что антибиотики часто назначают, когда они не нужны.
Несколько важных шагов могут быть предприняты для сокращения использования антибиотиков не по назначению:
- Принимайте антибиотики только при бактериальных инфекциях . Не используйте антибиотики при заболеваниях, вызванных вирусами, такими как простуда, грипп, кашель или боль в горле.
- Принимайте антибиотики в соответствии с указаниями лечащего врача . Использование неправильной дозы, пропуск дозы или прием дольше или короче, чем указано, может способствовать устойчивости бактерий. Даже если через несколько дней вы почувствуете себя лучше, проконсультируйтесь с врачом, прежде чем прекращать прием антибиотика.
- Возьми правильный антибиотик . Использование неправильного антибиотика для инфекции может привести к устойчивости. Не принимайте антибиотики, прописанные кому-то еще. Кроме того, не принимайте антибиотики, оставшиеся после предыдущего лечения.Ваш лечащий врач сможет выбрать наиболее подходящий антибиотик для вашего конкретного типа инфекции.
Антибиотики используются для лечения инфекций, вызванных бактериями. Иногда трудно определить, вызвана ли ваша инфекция бактериями или вирусами, потому что симптомы часто очень похожи.
Ваш лечащий врач оценит ваши симптомы и проведет медицинское обследование, чтобы определить причину вашей инфекции. В некоторых случаях они могут запросить анализ крови или мочи для подтверждения причины инфекции.
Некоторые распространенные бактериальные инфекции включают в себя:
Антибиотики не эффективны против вирусов, таких как простуда или грипп. Они также не работают с инфекциями, вызванными грибами, такими как:
. Их лечат другой группой препаратов, называемых противогрибковыми.
Большинство антибиотиков имеют схожие побочные эффекты. Возможно, наиболее распространенным побочным эффектом является желудочно-кишечные расстройства, в том числе:
- понос
- тошнота
- рвота
- судороги
В некоторых случаях эти побочные эффекты могут быть уменьшены, если вы принимаете антибиотик во время еды.Однако некоторые антибиотики нужно принимать натощак. Спросите своего врача или фармацевта о том, как лучше всего принимать антибиотик.
GI расстроен обычно проходит после прекращения лечения. Если это не так, вам следует позвонить своему врачу. Кроме того, позвоните своему врачу, если у вас развивается:
- тяжелая диарея
- боль в животе и спазмы
- кровь в стуле
- лихорадка
Антибиотики наиболее эффективны при правильном применении. Это начинается с того, что вам действительно нужен антибиотик.Используйте только антибиотики, предписанные вашим врачом для бактериальной инфекции.
Поговорите со своим врачом или фармацевтом о том, как лучше всего принимать антибиотик. Некоторые из них следует принимать во время еды, чтобы уменьшить побочные эффекты, а другие нужно принимать натощак.
Антибиотики также следует принимать в установленном количестве и на протяжении определенного курса лечения. Вы можете почувствовать себя лучше через несколько дней после начала приема антибиотика, но вам следует поговорить с лечащим врачом, прежде чем прекратить лечение на ранней стадии.
Когда вам нужно принимать антибиотики для лечения бактериальной инфекции, последнее, что вы хотите сделать, это добавить больше симптомов в смесь.
Клиника Кливленда является некоммерческим академическим медицинским центром. Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
Тем не менее, многие люди страдают от расстройства желудка при приеме антибиотиков.Диарея является общей проблемой. Так спазмы в животе и газ. В худших случаях длительное использование антибиотиков может даже привести к C. diff , тяжелой инфекции, которая вызывает колит или воспаление в толстой кишке.
«Проблема в том, что когда вы пытаетесь убить бактерии в ваших пазухах, легких или где-либо еще, антибиотики также убивают бактерии, которые живут в вашем кишечнике и поддерживают ваше пищеварительное здоровье в равновесии», — говорит врач семейной медицины Майкл Рабовский, доктор медицинских наук.
Эти побочные эффекты являются одной из многих причин предостережения экспертов от чрезмерного использования антибиотиков.Но когда вам действительно нужно принимать их для борьбы с инфекцией, вы также можете предпринять шаги, чтобы предотвратить или минимизировать диарею и другие проблемы с желудком.
«Проблема в том, что когда вы пытаетесь убить бактерии в пазухах, легких или где-либо еще, антибиотики также убивают бактерии, которые живут в вашем кишечнике и поддерживают ваше пищеварительное здоровье в равновесии».
Мощность пробиотиков
Может показаться странным: вы принимаете антибиотиков , так что пробиотиков не отменят того, что делает ваше лечение?
Однако пробиотики добавляют полезные бактерии в пищеварительную систему, а не бактерии, вызывающие инфекции.Они не влияют на лечение антибиотиками. Они только лечат побочные эффекты.
«То, что действительно помогло в профилактике диареи, — это пробиотики при приеме антибиотиков», — говорит д-р Рабовский. Он отмечает, что обзоры исследований показывают, что пробиотики эффективны как при обычной диареи, связанной с антибиотиками, так и при диарее, связанной с C. diff . Они также, кажется, помогают с побочными эффектами, такими как судороги и газ.
Пробиотики бывают нескольких сортов.Наиболее часто изучаемыми для антибиотик-ассоциированной диареи являются пробиотики на основе Lactobacillus rhamnosus- и Saccharomyces boulardii-. Пробиотики выпускаются в капсулах, таблетках, порошках и даже в жидкой форме.
Имея так много вариантов, обязательно посоветуйтесь с врачом перед приемом пробиотиков, как и для любого типа добавки. Пробиотики могут быть вредными для людей с иммунодефицитом или для тех, кто серьезно истощен.
Смотрите, что вы едите
Вы бы предпочли получать пробиотики из пищи? Многие виды йогурта содержат пробиотики.Ищите «активные и живые культуры» на этикетке. Доктор Рабовский часто рекомендует один или два простых греческих йогурта в день для пациентов, принимающих антибиотики.
Однако, если молочные продукты вызывают у вас проблемы с желудком, избегайте употребления других молочных продуктов, принимая антибиотики.
«Люди, которые склонны иметь больше симптомов желудочно-кишечного тракта, имеют тенденцию получать больше побочных эффектов со стороны желудочно-кишечного тракта при приеме антибиотиков, по крайней мере, по эпизодическим причинам», — говорит д-р Рабовский. «Это очень индивидуально.»
Это означает, что продукты, вызывающие у вас проблемы с желудком, могут подойти кому-то другому, поэтому доверяйте своей интуиции.Если острая пища обычно является причиной расстройства желудка, избегайте ее при приеме антибиотиков. Если сахар — ваш спусковой крючок, следите за своим сладким зубом. И хотя клетчатка обычно важна для пищеварения, вам может потребоваться замедлить потребление пищи, если диарея усиливается при приеме антибиотиков.
взять с едой или без?
Проверьте этикетку на ваших антибиотиках. Рекомендуется ли принимать их с едой или натощак?
В любом случае следуйте инструкциям.Некоторые антибиотики лучше всасываются натощак, поэтому не стоит ограничивать их эффективность. Но если на этикетке написано «Принимайте с едой», прием таблеток во время еды может облегчить проблемы с желудком.
Помимо вышеприведенных подробностей, по-прежнему действует хороший старомодный совет по лечению диареи. Пейте много воды, чтобы избежать обезвоживания, и используйте регидратирующие напитки с высоким содержанием электролитов, если это необходимо. Избегайте алкоголя и кофеина, если они ухудшают вашу диарею. Имейте в виду, что алкоголь может вызвать серьезные реакции, когда вы принимаете определенные антибиотики, поэтому проверьте информацию на этикетке.Соблюдайте более мягкую диету, чем обычно.
Лучше соблюдать осторожность, чем получить неприятные побочные эффекты.
«Здравый смысл сказал бы, что вы нарушите естественный баланс с помощью антибиотиков, — говорит д-р Рабовский, — так что все, что вызывает у вас симптомы ЖКТ, может усугубить побочные эффекты».
,Есть странный парадокс в использовании антибиотиков. Люди склонны рассматривать их как серебряные пули, которые избавят от болезней, настолько, что они заставляют своих врачей назначать их даже тогда, когда они действительно не нужны. Но как только они получают рецепт, люди часто отказываются принимать все лекарства в соответствии с указаниями. Несоблюдение является особенно большой проблемой, когда пациент — ребенок. В одном исследовании детей со стрептококковыми инфекциями, которые получили 10-дневный курс пенициллина, 56 процентов прекратили прием лекарств к третьему дню, а к девятому дню прекратили 82 процента [источник: Merck Manuals].
Взрослые, вероятно, не намного лучше. Хотя недавние данные отсутствуют, в исследовании, проведенном в 1990-х годах Американской ассоциацией легких, более половины пациентов признали, что они не завершили все дозы своего последнего курса антибиотиков, и около четверти заявили, что они прекратили принимать лекарства, как только они почувствовали себя лучше [источник: Броди].
Пациенты делают это, даже несмотря на то, что их врачи предупреждают, что не прием всех лекарств подвергает их риску развития резистентной к антибиотикам инфекции.Большинство тех, кто не следовал режиму, сказали, что это было слишком неудобно [источник: Броди].
Но давайте предположим, что вы не один из тех не прилежных людей, и вы на самом деле намереваетесь следовать указаниям — но по той или иной причине вы просто забыли принять таблетку. Что происходит потом?
Пропуск дозы антибиотика позволяет снизить уровень лекарств в крови, что может замедлить выздоровление. Вы также дадите микробу больше шансов развить иммунитет к антибиотику [источник: Броди].
Хорошая новость заключается в том, что если вы пропустите только одну дозу, медицинские эксперты говорят, что вы, вероятно, не будете сильно травмированы. Как только вы поймете свою ошибку, просто примите обычную дозу (не удваивайте), а затем скорректируйте график ваших доз. Например, если вы должны были принимать таблетку в 8 часов утра ежедневно, но в конечном итоге принимали ее в 2 часа дня, переключитесь на прием в это время каждый день. Немного продлите окончание лечения и примите пропущенную дозу в конце [источник: САР].
Статьи по теме
Источники
- Американское торакальное общество. «Что такое антибиотики?» Thoracic.org. 2014. (3 ноября 2014 г.) http://www.thoracic.org/clinical/copd-guidelines/for-patients/what-kind-of-medications-are-there-for-copd/what-are-antibiotics .php
- Броди, Джейн. «Личное здоровье». Нью-Йорк Таймс. 13 марта 1996 г. (3 ноября 2014 г.) http://www.nytimes.com/1996/03/13/us/personal-health-007102.html
- Журнал антимикробной химиотерапии. «Соблюдение пациентом антибиотикотерапии при инфекциях дыхательных путей». Oxfordjournals.org. 2002. (3 ноября 2014 г.) http://jac.oxfordjournals.org/content/49/6/897.long
- Руководства Merck. «Приверженность медикаментозному лечению». Merckmanuals.com. 2014. (3 ноября 2014 г.) http://www.merckmanuals.com/home/drugs/factors_affecting_response_to_drugs/adherence_to_drug_treatment.html
Они работают, чтобы облегчить симптомы?
Грипп («грипп») — это заразное респираторное заболевание, которое становится наиболее распространенным в осенние и зимние месяцы года.
В это время болезнь может быть серьезным бременем, приводящим не только к пропущенным дням работы и учебы, но и к госпитализации.
Например, в сезон гриппа 2016–2017 гг. Центры по контролю и профилактике заболеваний подсчитали, что в США было зарегистрировано более 30 миллионов случаев гриппа.Это привело к более чем 14 миллионам посещений врачей и 600 000 госпитализаций.
Итак, что вы можете сделать, чтобы бороться с гриппом, когда у вас есть? Может ли ваш врач назначить вам антибиотики для его лечения?
Антибиотики не эффективный способ лечения гриппа. Читайте дальше, чтобы узнать почему.
Антибиотики — это лекарства, которые используются для лечения бактериальных инфекций.
В конце 1800-х годов исследователи начали наблюдать, что некоторые химические вещества были эффективны при лечении инфекций. Затем, в 1928 году, Александр Флеминг обнаружил, что грибок под названием Penicillium notatum заразил одну из его покрытых оболочкой культур бактерий.Гриб покинул зону, свободную от бактерий, в том месте, где он рос.
Это открытие в конечном итоге приведет к разработке пенициллина, первого натурального антибиотика, который будет произведен.
Сегодня существует множество видов антибиотиков. У них есть различные способы борьбы с бактериями, в том числе:
- , препятствующие правильному росту клеточных стенок бактериальных клеток
- , препятствующие выработке белков в бактериальной клетке
- , препятствующие синтезу бактериальных нуклеиновых кислот, таких как ДНК и РНК
Антибиотики лечат бактериальные инфекции, но они не эффективны против вирусов.
Грипп — это вирусное заболевание, вызываемое вирусом гриппа.
Распространяется главным образом через дыхательные капли, которые выделяются в воздух, когда инфицированный человек кашляет или чихает. Если вы вдыхаете эти капли, вы можете заразиться.
Вирус также может распространяться, если вы вступаете в контакт с загрязненными предметами или поверхностями, такими как дверные ручки и ручки крана. Если вы коснетесь загрязненной поверхности, а затем коснетесь лица, рта или носа, вы можете заразиться.
Болезнь, вызванная вирусом гриппа, может варьироваться от легкой до тяжелой и включает в себя такие симптомы, как:
Поскольку грипп является вирусным заболеванием, антибиотики не помогут в его лечении.
В прошлом вам, возможно, назначали антибиотики, когда вы болели гриппом. Однако, возможно, это произошло потому, что ваш врач подозревал, что у вас развилась вторичная бактериальная инфекция.
Устойчивость к антибиотикам — это когда бактерии адаптируются и становятся устойчивыми к антибиотикам. В некоторых случаях бактерии могут даже стать устойчивыми ко многим антибиотикам.Это делает некоторые инфекции чрезвычайно сложными для лечения.
Резистентность может возникнуть, когда бактерии многократно подвергаются воздействию одного и того же антибиотика. Бактерии начинают адаптироваться и становиться сильнее, чтобы противостоять воздействию антибиотика и выживать. Когда развиваются устойчивые к антибиотикам бактериальные штаммы, они могут начать распространяться и вызывать трудно поддающиеся лечению инфекции.
Вот почему прием ненужных антибиотиков для вирусной инфекции может принести больше вреда, чем пользы. Врачи стараются назначать антибиотики только в том случае, если у вас есть бактериальная инфекция, которая требует лечения этими препаратами.
Одним из возможных осложнений гриппа является развитие вторичной бактериальной инфекции, в том числе:
. Хотя бактериальное ухо или синусовая инфекция могут быть легким осложнением, пневмония более серьезна и может потребовать госпитализации.
Если у вас развивается вторичная бактериальная инфекция как осложнение от гриппа, ваш врач назначит антибиотики для ее лечения.
Несмотря на то, что антибиотики не эффективны против гриппа, существуют антивирусные препараты, которые ваш врач может назначить в течение определенного периода времени.
Если эти препараты будут начаты в течение двух дней после появления симптомов гриппа, они могут помочь сделать ваши симптомы менее серьезными или сократить продолжительность вашей болезни.
Противовирусные препараты, доступные для лечения гриппа, включают:
- осельтамивир (Тамифлю)
- занамивир (Relenza)
- перамивир (рапиваб)
Существует также новое лекарство под названием балоксавир марбоксил (Xofluza). Этот противовирусный препарат был создан японской фармацевтической компанией, одобренной США.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в октябре 2018 года, и теперь оно доступно для лечения людей в возрасте 12 лет и старше, у которых симптомы гриппа продолжались не более 48 часов.
Некоторые противовирусные препараты, в том числе осельтамивир, занамивир и перамивир, препятствуют правильному выделению вируса из инфицированной клетки. Это ингибирование предотвращает проникновение вновь образованных вирусных частиц по дыхательным путям для заражения здоровых клеток.
Недавно одобренное лекарство Xofluza, действующее выше, снижает способность вируса к размножению.Но они обычно не нужны, чтобы справиться с гриппом, и они не убивают вирус гриппа.
Это не противовирусное лекарство, как указано выше, но вакцина против сезонного гриппа доступна каждый год и является лучшим способом предотвратить заболевание гриппом.
Помимо приема противовирусных препаратов, лучший способ излечиться от гриппа — это позволить инфекции протекать максимально гладко. Следующие вещи могут помочь в вашем выздоровлении:
Отдых
Не забудьте выспаться.Это поможет вашему организму бороться с инфекцией.
Гидрат
Пейте много жидкости, такой как вода, теплый бульон и соки. Это помогает предотвратить обезвоживание.
Принимайте безрецептурные обезболивающие препараты
Медикаменты, такие как ибупрофен (Мотрин, Адвил) или ацетаминофен (Тайленол), могут помочь при лихорадке, болях в теле и болях, которые часто возникают при гриппе.
Каждую зиму заражение вирусом гриппа вызывает миллионы случаев гриппа.Поскольку грипп является вирусным заболеванием, антибиотики не являются эффективным средством его лечения.
При приеме в первые пару дней болезни противовирусные препараты могут быть эффективными. Они могут уменьшить симптомы и уменьшить время болезни. Вакцина против сезонного гриппа также является эффективным средством предотвращения заболевания гриппом.
Если у вас развивается вторичная бактериальная инфекция как осложнение гриппа, ваш врач может назначить соответствующий антибиотик для его лечения.
