Заболевания кожи
В США и Европе кожные заболевания стоят на 4-м месте по количеству полученной инвалидности. Поэтому нельзя недооценивать разнообразные высыпания, зуд, боль, изменение цвета кожных покровов, шелушение — при любых отклонениях от нормы, тем более не проходящих длительное время, нужно обращаться к специалисту.
При обширном кожном зуде обычно обращаются к терапевту, при локализованном зуде или высыпаниях — к дерматологу. Они при необходимости выписывают направление к узким специалистам — дерматовенерологу (болезни кожи, вызванные ИППП), трихологу (проблемы кожи волосистой части головы), дерматокосметологу (эстетические проблемы кожи).
Нередко проблемы с кожным покровом сигнализируют о заболеваниях других органов, и тогда дерматологи работают совместно с эндокринологами, гематологами, онкологами, гинекологами, аллергологами и другими специалистами.
Когда назначают исследования кожи?
В норме кожа равномерно окрашена, умеренно влажная, гладкая.
Кожа неоднородна, и заболевания поражают разные её слои: псориаз и чесотка — эпидермис, фурункулёз — дерму, целлюлит — подкожно-жировую клетчатку и т. д. Первым этапом любого исследования становятся осмотр и опрос человека, далее на основании первичных внешних признаков и полученных сведений врач решает, какие анализы пациенту необходимо сдать, чтобы диагностировать заболевание. Устный опрос выявляет длительность состояния, причины — по версии пациента, регулярность (было ли подобное ранее или в первый раз), симптомы общего состояния, наличие хронических заболеваний и заболеваний у родственников, коллег, особенности рациона, бытовых и рабочих условий и т. д.
Специалист делает визуальное исследование и при необходимости назначит тесты:
- при разнообразных высыпаниях в естественных складках кожи, на волосистой части головы, шее, лице;
- при мелких белёсых чешуйках в области носогубного треугольника, на волосистой части головы, на спине, под мышками, в других местах;
- при зуде, жжении;
- при появлении бляшек, покрытых чешуйками, обычно — на коленных и локтевых сгибах, в местах выделения суставов, на ладонях, подошвах, на волосистой части головы;
- при кровоподтёках, отёках, язвах;
- при появлении папиллом;
- при обнаружении пятен неясного происхождения;
- при угрях, прыщах и прочих отклонениях кожных покровов от нормы;
-
при некоторых неспецифических симптомах.

Виды диагностики кожных заболеваний
- по лейкоцитам, лейкоцитарной формуле определяется наличие/отсутствие воспалительного процесса;
- по эритроцитам, гемоглобину — белокровие, наличие внутренних кровотечений;
- по базофилам и эозинофилам — наличие/отсутствие/сила аллергического процесса.
Кровь здорового человека содержит не более 5 % эозинофилов. Увеличение их доли вызывает подозрение на аллергию. Однако высокое число эозинофилов характерно и для инвазии паразитами, потому требуются дополнительные тесты.
2. Общий анализ мочи. Позволяет судить о наличии/отсутствии воспалительного процесса, определять, присутствуют ли заболевания почек, других связанных органов.
3. Биохимия крови. С помощью этого анализа судят о метаболических процессах в организме, получают максимально полную, системную картину его работы.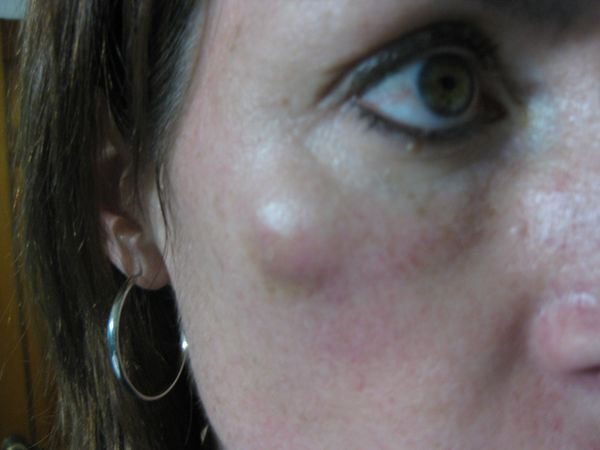
4. Анализ кала. С помощью этого анализа выявляют паразитов, которые могут служить причиной аллергической реакции, воспалительных процессов кожных покровов.
5. Иммунограмма. С помощью иммунограммы подтверждают предварительно поставленный диагноз. В ходе исследования кровь тестируют на иммуноглобулины: если они повышены — заболевание развивается.
6. Микроскопия соскобов. Соскобы выполняют при подозрении на чесотки и микотические (грибковые) инфекции. Для анализа используют чешуйки из очага поражения, подозрительных ходов, которые помещают на предметное стекло и изучают.
7. Эпикутанные и интракутанные кожные тесты при аллергических состояниях. В некоторых клинических ситуациях детям и взрослым необходимо пройти аллергологическое обследование, например — больным с аллергическим ринитом, бронхиальной астмой, атопическим дерматитом, пищевой аллергией, реакцией на лекарственные средства и т.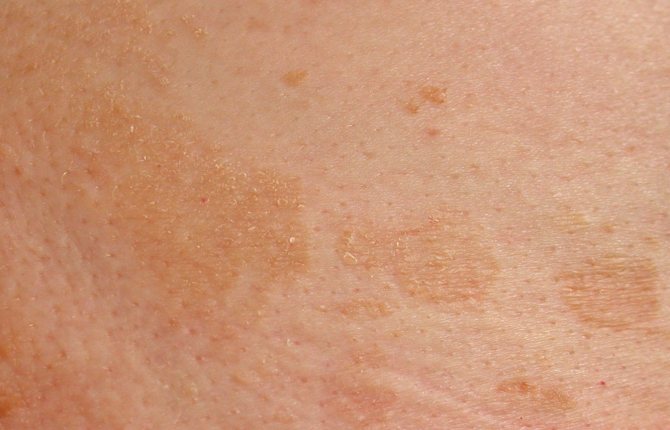
При эпикутанном способе аллерген наносят на кожу, чтобы выявить раздражитель в случаях с отсроченным гиперчувствительным ответом к контактному аллергену. Интракутанные (внутрикожные, интрадермальные) способы используют, чтобы обнаружить немедленный гиперчувствительный ответ на лекарство, пчелиный яд и некоторые другие раздражители. Интрадермальные тесты обладают высокой точностью. однако их недостаток — большое число ложноположительных результатов.
8. Микологические, бактериологические, вирусологические, серологические тесты при дерматозах, вызванных микроорганизмами
Чтобы определить микроорганизмы-возбудители заболеваний, используют:
- соскобы чешуек, ногти, волосы, которые специальным образом обрабатывают и исследуют под микроскопом, — так определяют патогенные грибы;
- отделимое из уретры, мазок — для определения гонококков, прочих возбудителей ЗППП;
- мазки-отпечатки на клетки Тцанка с поверхностей, поражённых эрозиями, — для определения акантолитической пузырчатки;
- соскобы кожи — для определения чесоточного клеща;
- тканевый сок, собранный со дна твёрдых шанкров, — для определения бледных трепонем;
-
культуральные исследования (посевы патологического биоматериала) — для определения возбудителя пиодермии, микозов (в том числе латентных форм), ЗППП и носительства деоматофитов.
9. Иммунофлюоресцентные тесты при аутоиммунных заболеваниях
К аутоиммунным заболеваниям кожи относят пузырные дерматозы — герпетиформный дерматит Дюринга, пузырчатка (истинная и все её разновидности), пемфигоиды. В основе этих заболеваний — иммунный ответ организма, направленный на межклеточные контакты кожи. Так, вульгарная пузырчатка характеризуется появлением антител к десмосомам, пемфигоид — антитела к гемидесмосомам.
Развившаяся болезнь хорошо диагностируется с помощью серологических тестов — антитела выявляются примерно у 80 %. Но при начальных формах и поражении слизистых антител в крови нет, потому используют прямое и непрямое иммунофлюоресцентное обследование.
Прямая иммунофлюоресценция выявляет на криостатных кожных срезах IgG и комплемент. Непрямая иммунофлюоресценция выявляет в кровяном и жидкостном содержании пузырей высокие титры Ig G к десмосомам — чем выше титры, тем тяжелее течение заболевания.
10. Ангиографические исследования при сосудистых нарушениях. К сосудистым нарушениям кожи — ангиомам — относят плотно расположенные кровеносные и лимфатические сосуды. Ангиомы располагаются на и под кожей, меняют её окраску на красную и с явным фиолетовым оттенком.
Различают:
- гемангиомы — патологические скопления-опухоли из кровеносных сосудов, окрашенные в красный или фиолетовый цвет. Особенно распространены детские гемангиомы, которые у 2/3 детей исчезают примерно к 7 годам, однако оставляют на коже «цветные» следы или рубцы;
- пламенеющие невусы — розовые, красные, фиолетовые уплощённые пятна, по своей природе — врождённые пороки кровеносных сосудов;
- лимфангиомы — разного размера бугорки на коже, образованные скоплением лимфатических сосудов;
- пиогенные гранулемы — приподнятые мясистые красные, красно-коричневые образования, влажные или покрытые коркой, которые образованы усиленно растущими капиллярами и отёком прилегающей ткани;
- паукообразные ангиомы — ярко-красные пятна с центральным кровеносным сосудом и отходящими от него капиллярами в виде лапок паука.

Если повреждение кожи носит только косметический характер, врач посоветует способ, как от него избавиться. Но иногда требуются ангиографические исследования — контрастные исследования кровеносных сосудов с использованием рентгена, КТ, МРТ и т. д.
11. Гистологическое исследование. Гистологические исследования кожи подтверждают или исключают предварительный диагноз, служат для определения стадии заболевания, распространённости опухоли. Всё это необходимо для правильной диагностики, прогноза и эффективного лечения.
Для биопсии выбирают типичный элемент, предпочтительно — свежий первичный. Если высыпания распространённые, то биоматериал берут из такого очага, удаление которого вызовет минимальные косметические, функциональные дефекты. Биопсию проводят под местным обезболиванием, используя скальпель или методы пункционной биопсии, электрохирургии.
12. Аллергические тесты
Аллергические тесты
Для определения аллергена специалисты пользуются разными тестами:
- прик-тестами (нанесение капель с аллергеном на кожу, затем прокол через каплю прик-ланцетом) — для выявления сенсибилизации к бытовым, эпидермальным, пыльцевым, лекарственным, грибковым и другим аллергенам;
- скарификационными (царапины специальными ланцетами с аллергенами в случаях, когда прик-тест невозможен) — обладают высокой специфичностью. однако часто дают ложноположительный результат;
- аппликационными, или Patch-тестами (аллерген наносится на пластырь, который приклеивают на спину или на плечо) — для определения контактного и атопического дерматита.
Оценка кожных тестов проходит спустя 20 минут, 6 часов или 24—48 часов, в зависимости от аллергена. Результат теста может быть отрицательным, слабоположительным, положительным или сомнительным.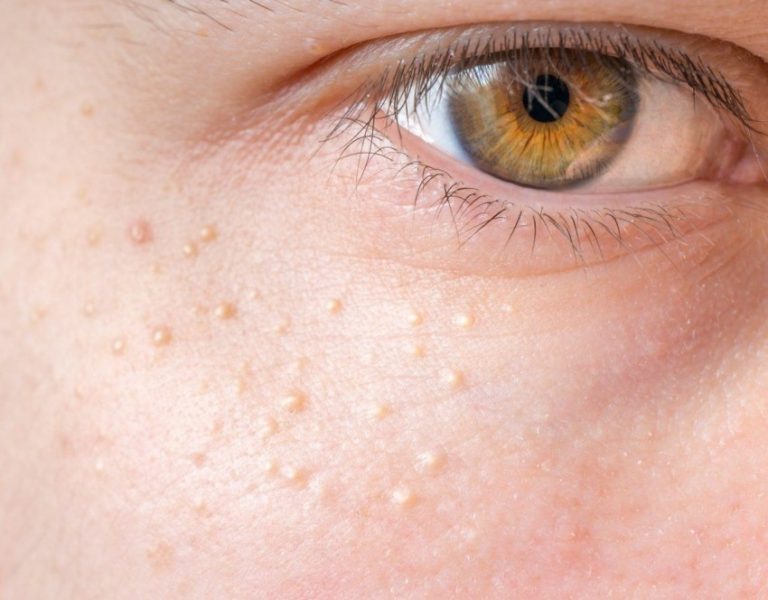
Дополнительные исследования
Серологическое (изучение антител и антигенов в сыворотке крови). При высокой чувствительности к определённому аллергену в крови увеличивается содержание антител класса IgE, которые в нормальном состоянии составляют примерно ~0,001 % от всех иммуноглобулинов. Чтобы узнать раздражитель, определяют аллергенспецифичные антитела.
Исследование сыворотки крови начинается с определения общего уровня иммуноглобулина Е (IgE). Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Затем выявляют конкретный раздражитель, определяя специфические IgG-антитела, например — к пищевым продуктам, пыльце и т. д.
Микроскопическое (изучение мазка под микроскопом). Цитологическое исследование проводят с целью морфологической оценки клеточного состава, изменений в клетках (ядро, цитоплазма, их отношение).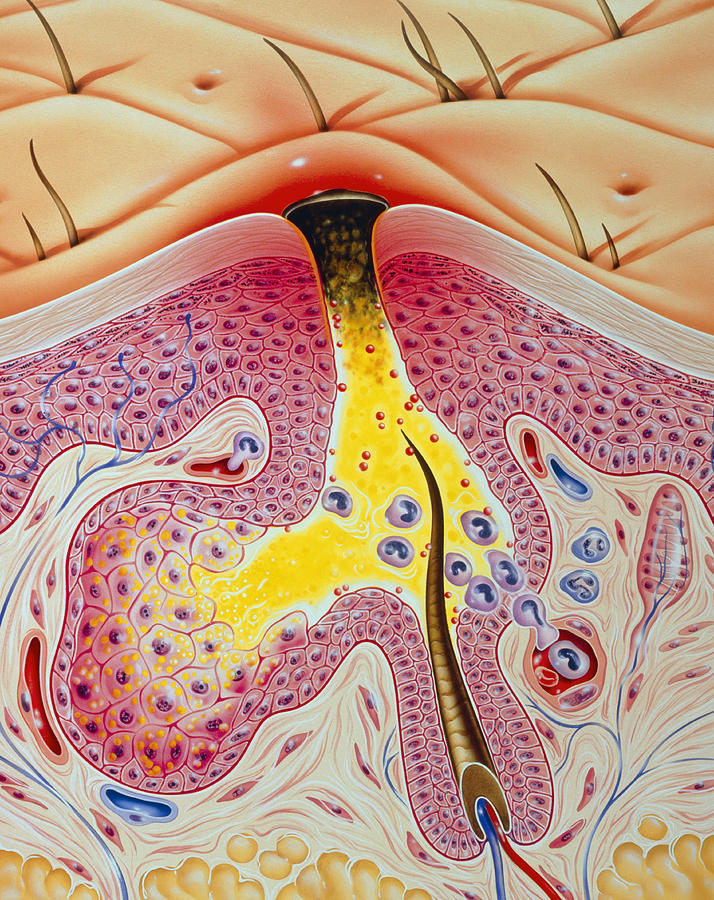 По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
Патоморфологическое (биопсия). Биопсия кожи проводится с целью микроскопического выявления патологии — кожных нераковых заболеваний (например, псориаза, системной красной волчанки, склеродермии, узелкового периартериита, амилоидоза, туберкулёза кожи и др.), рака кожи, бактериальных кожных инфекций, грибковых инфекций.
Результаты исследования готовы через 1—6 недель. Осложнением такого метода могут стать рубцы, однако в некоторых случаях биопсия просто необходима для получения точного анализа и назначения эффективного лечения.
Стоимость услуг в АО «СЗДЦМ»
В Северо-Западном центре доказательной медицины вы сможете пройти все исследования кожи по назначению врача.
В лабораториях, медицинских центрах и лабораторных терминалах АО «СЗЦДМ» работают опытные специалисты, все отделения оснащены современным лабораторным оборудованием и препаратами.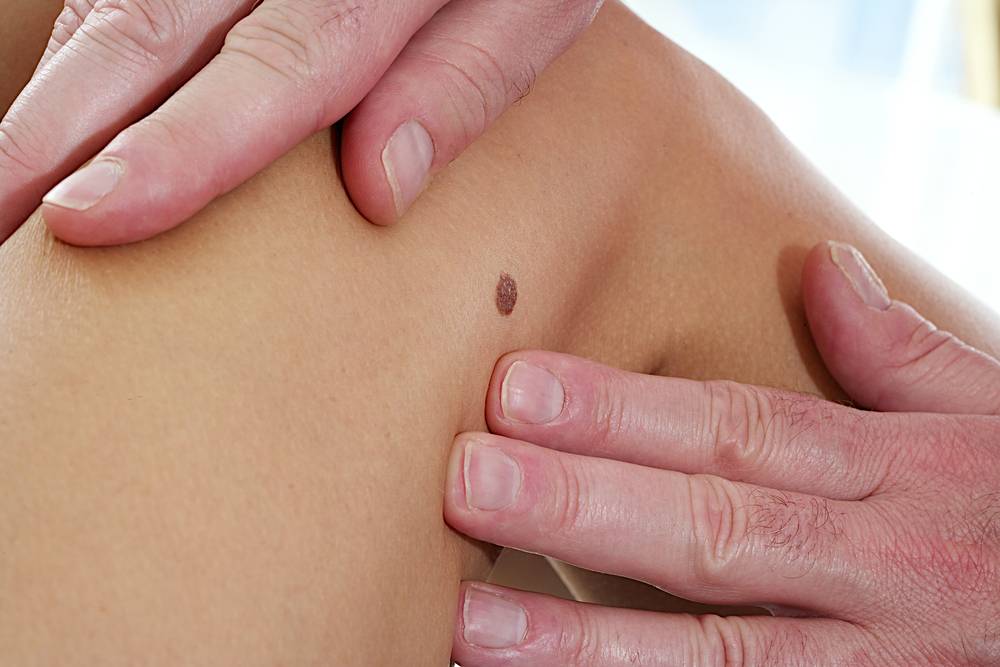 мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
Дерматоз | Информация о заболевании
Уважаемые пациенты, приносим извинения. Обратный звонок временно не работает. Звоните на наши телефонные номера.
Кожные заболевания могут проявляться сыпью, неприятными ощущениями, жжением и отеком тканей. Врачам известны разнообразные патологические факторы, способные вызывать дерматоз. Многие люди страдают от хронических патологий кожи, негативно влияющих на внешний вид. Тщательная диагностика с использованием инструментальных и лабораторных исследований позволяет уточнить причину заболевания. В качестве лечения обычно используются топические препараты.
Общая информация
Дерматоз – это название врожденных и приобретенных заболеваний кожи, проявляющихся сыпью, покраснением кожи, жжением и другими симптомами. В большинстве случаев речь идет о воспалительных патологиях, обусловленных аллергическими реакциями или инфекциями. Дерматозы могут быть связаны с опасными состоянием нервной и эндокринной систем. При этом ногти и волосы также подвергаются патологическому воздействию.
Дерматозы могут быть связаны с опасными состоянием нервной и эндокринной систем. При этом ногти и волосы также подвергаются патологическому воздействию.
Практически у каждого человека в течение жизни возникала хотя бы одна форма дерматоза. Это может быть временное раздражение кожного покрова при воздействии аллергена или тяжелое хроническое состояние. Воспалительные заболевания кожи в большей степени распространены среди женщин. Некоторые виды дерматоза, такие как псориаз плохо поддаются лечению, однако современные средства позволяют успешно устранять самые неприятные симптомы таких недугов.
Особенности органа
Кожа представляет собой покровный орган, защищающий человека от разнообразных внешних воздействий. Благодаря коже внутренние органы защищены от избыточного воздействия тепла, холода и ультрафиолетового излучения. Также это своеобразный барьер, предотвращающий проникновение патогенных микроорганизмов в ткани. Кожа разных участков тела может иметь различное строение. Отдельные участки кожи имеют волосяной покров. Потовые и сальные железы выполняют вспомогательные функции.
Отдельные участки кожи имеют волосяной покров. Потовые и сальные железы выполняют вспомогательные функции.
Слои кожи:
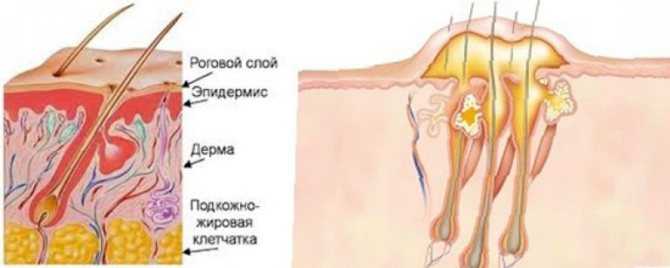
- Поверхностный покров (эпидермис), представленный пятью слоями клеток. Внешний слой состоит из ороговевших клеток, защищающих нижние отделы кожи от физических, химических и микробиологических воздействий. Ороговевшие эпителиоциты периодически отшелушиваются.
- Срединный слой (дерма), имеющий соединительнотканное строение. В этой области расположены многочисленные кровеносные сосуды, питающие кожу. Также в дерме содержатся гладкие мышцы, эластичные волокна, волосяные луковицы, потовые и сальные железы.
- Подкожно-жировая клетчатка. Этот слой кожи содержит большое количество жировой ткани, оберегающей внутренние органы от физического воздействия. Также в этом отделе органа содержатся сосуды, нервы и другие структуры.
К дополнительным функциям кожного покрова можно отнести дыхание, терморегуляцию, иммунную защиту, выделение и обмен веществ. Распространенность дерматозов не в последнюю очередь связана с тем, что на кожу постоянно воздействуют негативные внешние факторы.
Распространенность дерматозов не в последнюю очередь связана с тем, что на кожу постоянно воздействуют негативные внешние факторы.
Распространенные виды
Дерматозы могут отличаться причинами возникновения, симптомами и возможными осложнениями. С некоторыми заболеваниями дерматологи сталкиваются чаще в своей практике.
Известные болезни:
- Группа воспалительных заболеваний кожи (дерматиты). У многих людей возникает аллергический дерматит из-за реакции иммунной системы на определенные вещества (аллергены). Также дерматиты могут быть обусловлены инфекциями, воздействием химических раздражителей, эндокринными болезнями и другими патологическими состояниями.
- Псориаз – хроническая воспалительная патология кожи неинфекционного характера. В течение многих лет врачам не была известна причина возникновения псориаза, однако новые исследования позволили связать этиологию этого недуга с нарушением функций иммунной системы. Заболевание проявляется многочисленными кожными высыпаниями в виде папул и бляшек.
 Первые симптомы обычно возникают у взрослых пациентов.
Первые симптомы обычно возникают у взрослых пациентов. - Экзема – воспаление кожного покрова, характеризующееся появлением разнообразных высыпаний. Экзема нередко возникает на фоне патологий внутренних органов. Внешние химические воздействия также могут вызывать воспалительную реакцию.
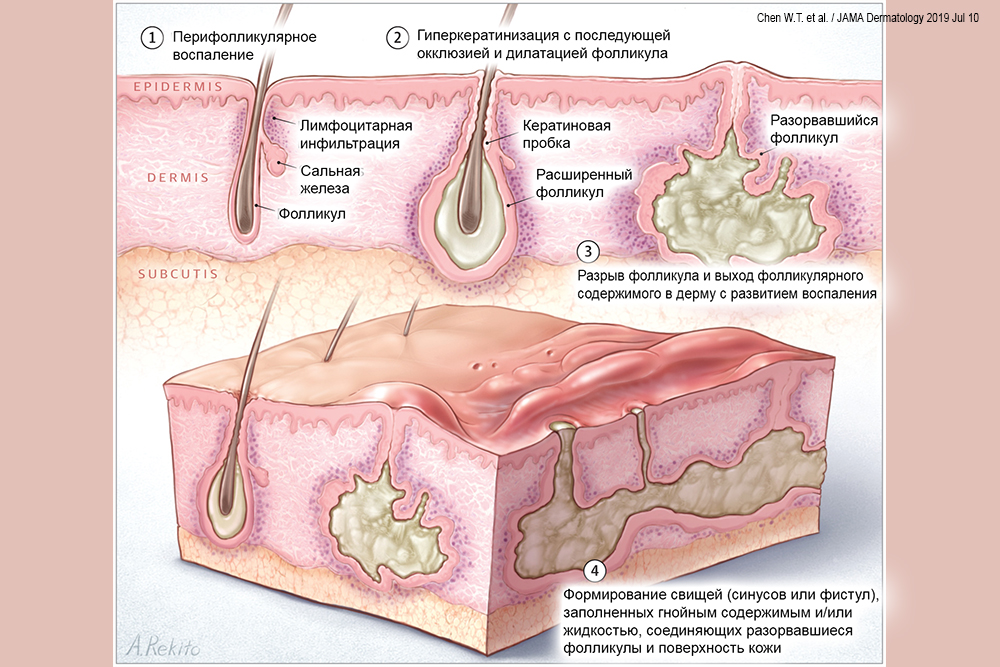
- Чесотка – паразитарная инфекция, возникающая при проникновении чесоточного клеща в поверхностные слои кожи. Заболевание проявляется зудом, появлением сыпи и гнойников.
Многие дерматозы имеют схожие симптомы, поэтому уточнить диагноз может только врач с помощью специальных обследований.
Причины возникновения
Дерматозы могут возникать из-за влияния внешних и внутренних факторов. Внешние воздействия чаще всего представлены химическими раздражителями, влияющими на состояние кожи. Заболевания внутренних органов также могут влиять на состояние кожного покрова. Немаловажную роль в этиологии играют наследственные факторы, обуславливающие повышенную чувствительность тканей к определенным воздействиям. Причины развития некоторых форм дерматоза до сих пор остаются малоизученными.
Причины развития некоторых форм дерматоза до сих пор остаются малоизученными.
Возможные причины:
- Особенности работы иммунной системы. В норме иммунитет защищает организм от воздействия болезнетворных агентов. Клетки иммунной системы присутствуют в коже, поскольку именно эта анатомическая область в первую очередь сталкивается с патогенами. В некоторых случаях иммунитет имеет повышенную чувствительность к определенным веществам, вроде пыльцы, пыли или шерсти животных. Контакт кожи с такими веществами приводит к возникновению аллергической реакции. Воспаленный эпидермис начинает зудеть.
- Аутоиммунные патологии. При нарушении работы иммунной системы клетки начинают атаковать здоровые ткани. У пациента возникает воспалительная реакция, сопровождающаяся покраснением и отеком кожи. Характерным примером аутоиммунного дерматоза является псориаз.
- Нарушение гормонального фона. В норме эндокринные факторы контролируют развитие кожного покрова. Недостаток или избыток определенных гормонов может приводить к возникновению дерматоза.
 Так, у подростков во время полового созревания изменяется гормональный фон, в результате чего часто появляются кожные высыпания.
Так, у подростков во время полового созревания изменяется гормональный фон, в результате чего часто появляются кожные высыпания. - Нарушение обмена веществ. Строение отделов кожи зависит от постоянного поступления важных компонентов в клетки. Недостаток определенных витаминов или минеральных веществ может стать причиной ломкости ногтей или шелушения кожи.
- Воздействие патогенных микроорганизмов. Бактерии, грибки, вирусы и простейшие могут воздействовать на кожу и вызывать инфекционный дерматоз.
- Неконтролируемый прием лекарственных препаратов. Так, использование антибиотиков увеличивает чувствительность кожи к солнечному свету. Некоторые обезболивающие средства также негативно влияют на состояние кожи.
Уточнение причины дерматоза важно для подбора эффективной терапии.
Факторы риска
Помимо непосредственных причин возникновения патологии, врачи учитывают влияние дополнительных факторов, связанных с наследственностью, образом жизни и индивидуальным анамнезом пациента.
Возможные факторы риска:
- Избыточное ультрафиолетовое воздействие.
- Использование средств личной гигиены, неблагоприятно влияющих на кожу.
- Недостаточная гигиена кожи.
- Генетические нарушения (например, буллезный эпидермолиз.)
- Аллергический анамнез. Если человек страдает от аллергии, риск возникновения дерматоза увеличивается.
- Заболевания, ассоциированные с высоким риском возникновения патологии кожи: бронхиальная астма, застойная сердечная недостаточность, ВИЧ-инфекция.
- Профессиональная деятельность, обуславливающая постоянный контакт с химикатами и другими раздражителями.
- Возраст. Воспалительные дерматозы чаще возникают у детей и молодых пациентов.
- Гормональные изменения у подростков, беременных женщин и других категорий пациентов.
Учет факторов риска помогает дерматологам назначать профилактические мероприятия.
Симптомы
Проявления дерматозов разнообразны и противоречивы.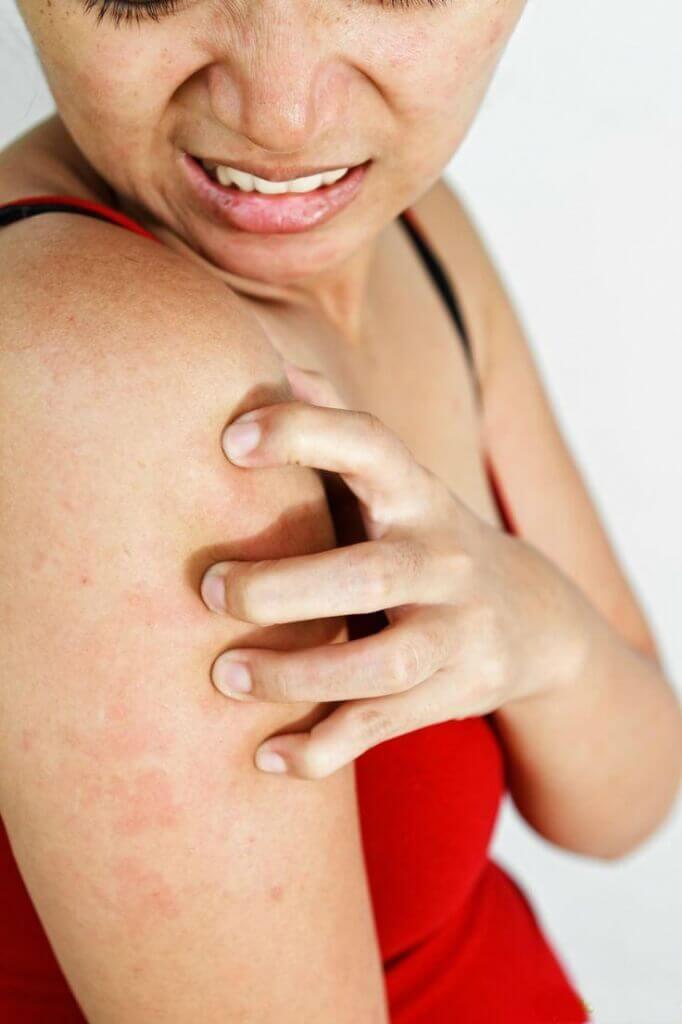 Наиболее характерным симптомом кожной патологии является зудящая сыпь. У пациента могут появляться мелкие красные пятна, волдыри, папулы, бородавки, мелкие опухоли и другие патологические кожные структуры. Характер высыпаний помогает врачам уточнять причину заболевания.
Наиболее характерным симптомом кожной патологии является зудящая сыпь. У пациента могут появляться мелкие красные пятна, волдыри, папулы, бородавки, мелкие опухоли и другие патологические кожные структуры. Характер высыпаний помогает врачам уточнять причину заболевания.
Другие возможные симптомы:
- Покраснение и отек кожи.
- Появление гнойников.
- Пузырные образования.
- Сильное шелушение кожи.
- Ломкость ногтей и выпадение волос.
- Избыточная сухость кожи.
- Появление корки.
- Постоянная усталость.
- Снижение работоспособности.
- Нарушение сна.
Косметические дефекты, возникающие при дерматитах, негативно влияют на психическое состояние человека. Некоторые заболевания, проявляющиеся обильными угревыми высыпаниями, трудно поддаются лечению, поэтому пациенты вынуждены адаптироваться к своему внешнему виду.
Диагностика
При появлении симптомов заболевания кожи необходимо записаться на прием к дерматологу. Во время консультации врач расспросит пациента о жалобах и соберет анамнестическую информацию для обнаружения факторов риска дерматоза. Затем проводится общий осмотр кожи, позволяющий выявить характерные клинические признаки патологии. Для уточнения диагноза дерматологу необходимы результаты инструментальных и лабораторных исследований.
Во время консультации врач расспросит пациента о жалобах и соберет анамнестическую информацию для обнаружения факторов риска дерматоза. Затем проводится общий осмотр кожи, позволяющий выявить характерные клинические признаки патологии. Для уточнения диагноза дерматологу необходимы результаты инструментальных и лабораторных исследований.
Дополнительная диагностика:
- Лабораторные исследования крови. В процедурном кабинете медсестра производит забор венозной крови и отправляет материал в лабораторию. Специалисты оценивают соотношение и количество форменных компонентов, а также изучают биохимические показатели крови. Анализ крови позволяет обнаружить признаки инфекции, аутоиммунного воспаления или другой патологии.
- Дерматоскопия. С помощью специального аппарата врач получает увеличенное фото пораженного участка кожи и изучает особенности высыпаний. Дерматоскопия важна для проведения дифференциальной диагностики и исключения опасных заболеваний, вроде меланомы.

- Лабораторное исследование экссудата. Специалист производит забор выделений гнойников или других кожных образований. Полученный материал изучается в лаборатории для обнаружения патогенных микроорганизмов или признаков воспаления.
- Гистологическое исследование кожи. Биопсия проводится при необходимости исключения онкологии.
- Проведение аллергических тестов. Врач помещает микроскопические частицы раздражителя на кожу и следит за состоянием тканей. Это исследование необходимо для поиска источника аллергии.
При необходимости дерматолог может назначить дополнительные исследования, включая общий анализ мочи. Своевременная запись к врачу помогает быстро уточнить причину высыпаний и подобрать эффективное лечение.
Методы лечения
Полиморфные кожные образования, характерные для определенных видов дерматоза, возникают по разным причинам, поэтому лечение подбирается после проведения диагностики. Чаще всего дерматолог назначает медикаментозную терапию. Дерматолог учитывает возможные противопоказания перед подбором терапии.
Дерматолог учитывает возможные противопоказания перед подбором терапии.
Часто назначаемые препараты:
- Кортикостероиды – лекарственные средства, облегчающие воспалительную реакцию.
- Антибиотики – препараты, уничтожающие патогенные микроорганизмы.
- Антисептики для наружного применения.
- Антигистаминные средства – медикаменты, предотвращающие развитие аллергической реакции и поражения кожи.
- Различные иммуносупрессоры, подавляющие аутоиммунные реакции.
Перечисленные лекарственные средства могут быть назначены в виде мазей, гелей, таблеток или растворов для внутривенного введения. Местное применение кортикостероидов позволяет уменьшить риск формирования побочных эффектов. Дополнительные способы лечения включают оперативные вмешательства и физиотерапию. В большинстве случаев дерматолог назначает пациенту гипоаллергенную диету и витаминные добавки. Соблюдение рекомендаций врача позволяет предупредить развитие рецидива.
Врачи
Которые лечат болезнь Дерматоз
Еще врачиКлиники в Москве
По всем вопросам можно обратиться в единый контакт-центр: +7 (495) 6-171-171
Что нужно знать, чтобы остановить зуд и пай
Мы включили продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое воспаление кожи?
Ваша иммунная система важна для поддержания общего состояния здоровья. Он работает для обнаружения и нейтрализации чужеродных захватчиков, таких как инфекционные микробы и даже раковые клетки. В этом случае может возникнуть воспаление.
Как и любая другая часть тела, кожа может участвовать в иммунных реакциях. Воспаление на коже часто вызывает появление сыпи. Обычно это реакция вашей иммунной системы на такие состояния, как:
- Инфекции
- Внутреннее заболевание или состояние
- Аллергическая реакция
Вы можете быть знакомы с некоторыми из общих причин воспаления кожи, которые могут включать в себя:
- Дерматит
- PSoriasis
- Различные кожные инфекции
- Psoriasis
- .
 Читайте дальше, чтобы узнать больше о различных причинах воспаления кожи и о том, как их можно лечить.
Читайте дальше, чтобы узнать больше о различных причинах воспаления кожи и о том, как их можно лечить.Некоторые симптомы воспаления кожи могут включать:
- сыпь, которая может варьироваться в зависимости от причины воспаления:
- может быть гладкой или чешуйчатой
- может зудеть, гореть или жалить
- может быть плоской или приподнятой
- покраснение кожи
- тепло в пораженной области
- волдыри или прыщи
- сырые или потрескавшиеся участки кожи, которые могут кровоточить
- утолщение кожи в пораженном участке
Воспаление возникает, когда ваша иммунная система реагирует на стимул или триггер. В иммунной системе есть много различных типов клеток, которые участвуют в воспалении.
Эти клетки выделяют различные вещества, которые могут расширять кровеносные сосуды и делать их более проницаемыми. Это позволяет иммунному ответу легче достигать пораженного участка. Это также приводит ко многим симптомам, связанным с воспалением, включая покраснение, жар и отек.
Некоторые из потенциальных причин воспаления кожи:
Дисфункция иммунной системы
Иногда ваша иммунная система может работать неправильно и направлять иммунный ответ на нормальные, здоровые ткани, например, при псориазе.
Кроме того, у людей с глютеновой болезнью может возникнуть кожное заболевание, называемое герпетиформным дерматитом, когда они употребляют в пищу продукты, содержащие глютен.
Аллергическая реакция
Когда ваша иммунная система воспринимает что-то как чужеродное и чрезмерно реагирует, это может вызвать аллергическую реакцию, которая в некоторых случаях может вызвать воспаление кожи.
Вы можете получить аллергическую сыпь от лекарств или употребления определенных продуктов.
Кроме того, контактный дерматит может возникнуть при прямом контакте с раздражителем или аллергеном, например:
- poison ivy
- certain perfumes
- some cosmetic products
Bacterial, viral, or fungal infection
Some examples of infections that may cause skin inflammation include:
- impetigo
- cellulitis
- ringworm
- seborrheic дерматит, вызванный дрожжами, присутствующими в масле на вашей коже
Фоточувствительность
Это иммунная реакция на солнечный свет.
 Некоторые заболевания, такие как системная красная волчанка, могут сделать вашу кожу более чувствительной к солнечному свету.
Некоторые заболевания, такие как системная красная волчанка, могут сделать вашу кожу более чувствительной к солнечному свету.Тепло
Реакция кожи на тепло может вызвать потницу. Это происходит, когда пот попадает в поры, вызывая раздражение и сыпь.
Другие факторы
Воспаление кожи, такое как экзема, может быть вызвано различными факторами, включая:
- генетика
- иммунная дисфункция
- бактерии на коже
Для диагностики причины воспаления кожи обратитесь к врачу сначала проведет медицинский осмотр и возьмет вашу историю болезни. Многие случаи воспаления кожи, вызванного инфекцией, можно диагностировать при осмотре сыпи.
При сборе анамнеза ваш врач может также спросить, замечали ли вы воспаление после употребления определенной пищи, приема определенного лекарства или непосредственного контакта с определенной вещью.
Ваш врач может также выполнять некоторые стандартные анализы крови, такие как базовая метаболическая панель или общий анализ крови, чтобы исключить конкретное заболевание или состояние.

При подозрении на аллергию могут порекомендовать тест на аллергию, который может быть выполнен в виде анализа кожи или крови.
При проведении кожной пробы в кожу накалывают или вводят небольшую каплю потенциального аллергена, обычно на спину или предплечье. Если у вас аллергия, на месте появится покраснение и отек. Результаты кожного теста можно увидеть уже через 20 минут, хотя для появления реакции может потребоваться до 48 часов.
При анализе крови образец крови берется из вены на руке. Затем его отправляют в лабораторию, где его проверяют на наличие антител к конкретным аллергенам. Поскольку образец отправляется в лабораторию, получение результатов может занять несколько дней.
В некоторых случаях врач может назначить биопсию кожи, чтобы диагностировать ваше состояние. Это включает в себя взятие небольшого образца кожи и изучение его под микроскопом.
Если ваше состояние было вызвано аллергией, вам нужно избегать триггера воспаления кожи.
Существует множество различных методов лечения воспалений кожи.
 Тип лечения будет зависеть от причины вашего воспаления. Ваш врач будет работать с вами, чтобы определить лечение, которое будет лучше всего работать для вашего состояния.
Тип лечения будет зависеть от причины вашего воспаления. Ваш врач будет работать с вами, чтобы определить лечение, которое будет лучше всего работать для вашего состояния.Местное
Местное лечение наносится непосредственно на кожу и может включать:
- кремы с кортикостероидами, которые могут помочь уменьшить воспаление
- иммуномодуляторы, такие как ингибиторы кальциневрина, которые действуют непосредственно на иммунную систему, чтобы уменьшить воспаление кожи
- антибактериальные или противогрибковые кремы для некоторых воспалений кожи, вызванных инфекциями
- безрецептурные кремы против зуда, такие как гидрокортизон или лосьон с каламином
Магазин кремов с кортикостероидами, антибактериальных кремов, противогрибковых кремов, крема с гидрокортизоном и лосьона с каламином.
Перорально
Лекарства для перорального приема, которые помогают контролировать воспаление, могут включать:
- антигистаминные препараты для лечения аллергии
- дапсон может помочь уменьшить покраснение и зуд, связанные с крапивницей или герпетиформным дерматитом
- пероральные антибиотики или противогрибковые препараты, отпускаемые по рецепту воспаление кожи, вызванное бактериальной или грибковой инфекцией
- пероральные или инъекционные рецептурные препараты от псориаза, такие как ретиноиды, метотрексат и биологические препараты
Приобретите антигистаминные препараты.
Домашние средства
Есть также различные способы, которые вы можете использовать дома, чтобы уменьшить воспаление кожи, в том числе:
- использование прохладных влажных компрессов или обертываний, чтобы облегчить раздражение кожи
- применение мазей или кремов, чтобы избежать раздражения и потрескавшаяся сухая кожа
- принятие теплой ванны с овсянкой, состоящей из компонентов, обладающих противовоспалительным действием и защищающих от раздражителей
- прием добавок с витамином D, которые могут помочь при воспалении кожи, связанном с экземой
- использование масла чайного дерева, содержащего противовоспалительные и антимикробные компоненты, которые могут быть эффективными при лечении себорейного дерматита
- ношение одежды из гладкой, мягкой ткани текстура
- снятие стресса
- с помощью фототерапии, которая включает воздействие на воспаленный участок естественного или искусственного света
Покупайте увлажняющие средства, овсяную ванну, добавки с витамином D и масло чайного дерева.

Обязательно обратитесь к врачу, если сыпь:
- появляется по всему телу
- возникает внезапно и быстро распространяется
- сопровождается лихорадкой
- начинает образовываться волдыри могут включать такие симптомы, как просачивание гноя, отек и красную полосу на месте сыпи
Некоторые аллергические реакции могут перерасти в анафилаксию. Это опасное для жизни состояние, и вам следует немедленно обратиться за неотложной медицинской помощью.
Перейдите в ER, если у вас есть какие -либо из этих симптомов:
- Раский частота сердечных сокращений
- Низкое кровяное давление
- боль в животе
- тошнота или рвота
- Diarhea
- Dizzese Or Fainting
- .
Воспаление кожи может возникнуть из-за иммунного ответа. Это может быть связано с различными факторами, включая дисфункцию иммунной системы, аллергическую реакцию или инфекцию.
Наиболее распространенным симптомом является сыпь, но могут возникать и другие симптомы, такие как покраснение, жар или образование волдырей.
 После того, как причина воспаления кожи будет диагностирована, для лечения доступны различные местные и пероральные препараты.
После того, как причина воспаления кожи будет диагностирована, для лечения доступны различные местные и пероральные препараты.Воспалительные заболевания кожи
Зуд, покраснение и неприглядные воспалительные состояния кожи, такие как крапивница, экзема или псориаз, могут быть неприятными для жизни. Узнайте о признаках и о том, как справиться с этими распространенными состояниями.
Помимо зуда, воспалительные заболевания кожи могут вызывать у пациентов дискомфорт, смущение и разочарование. Кожные заболевания, такие как экзема и псориаз, вызывают покраснение, шелушение кожи, зуд и даже боль.
Еще одним распространенным заболеванием кожи является крапивница, известная в медицине как крапивница. Крапивница, как правило, приходит и уходит, но также может быть хронической проблемой.
Узнайте больше о некоторых типах воспалительных заболеваний кожи и советы о том, как с ними справиться.
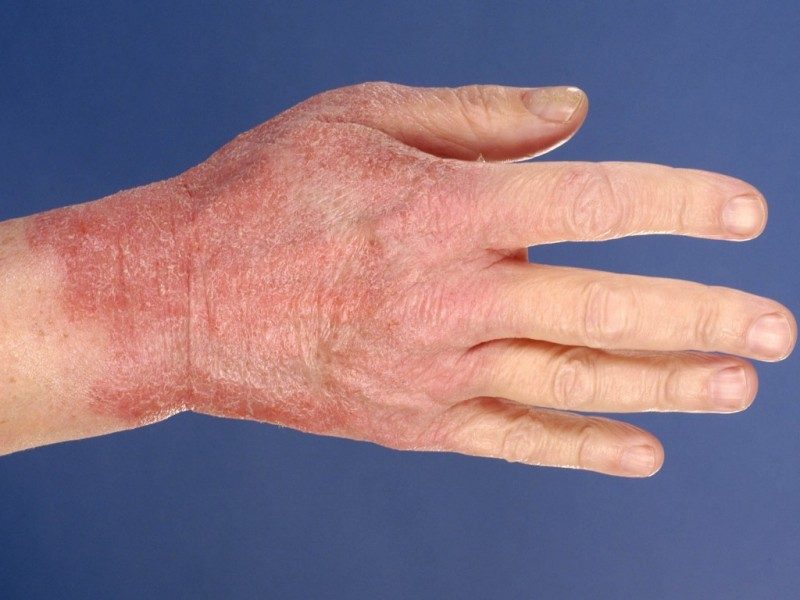
Крапивница
Крапивница — это внезапная вспышка приподнятых, красных и зудящих участков кожи. Эти высыпания могут быть разной формы и размера и могут проявляться в виде больших пятен, колец или небольших бугорков на коже.
Одной из отличительных особенностей крапивницы является то, что она имеет тенденцию быть преходящей, внезапно вспыхивая, быстро меняя размер и даже локализацию по всему телу.
Иногда сыпь может появляться вокруг глаз или губ, вызывая отек. Эти высыпания могут длиться от нескольких минут до нескольких часов, но, как правило, появляются и исчезают, не оставляя никаких стойких шрамов или следов.
Хотя вспышка крапивницы вызывает тревогу, обычно это состояние безвредно.
Триггеры крапивницы
Крапивница возникает, когда что-то заставляет организм вырабатывать антитело, называемое гистамином. Гистамин обычно высвобождается при аллергической реакции на вещество, пищу или укус насекомого.
При высвобождении гистамина кровеносные сосуды в коже расширяются (расширяются) и становятся негерметичными.
 Это вызывает накопление жидкости в тканях и отек кожи.
Это вызывает накопление жидкости в тканях и отек кожи.Крапивница может быть вызвана пищевой или лекарственной аллергией, алкоголем, вирусными инфекциями, укусами насекомых, а также физическими раздражителями, физическими упражнениями, холодной погодой, воздействием света или трением кожи.
Во многих случаях причина крапивницы неизвестна. Крапивницу можно контролировать с помощью антигистаминных препаратов, а в некоторых хронических случаях могут быть назначены пероральные стероиды.
Советы по лечению крапивницы:
• Избегайте расчесывания сыпи
• Избегайте провоцирующих факторов, таких как внезапные перепады температуры, чрезмерное трение или выявленные «триггерные продукты»
• Принимайте антигистаминные препараты в случае возникновения крапивницы. Если проблема не улучшится, обратитесь за медицинской помощью
Псориаз
Псориаз, который также может вызывать покраснение и зуд, представляет собой другой тип воспаления кожи.
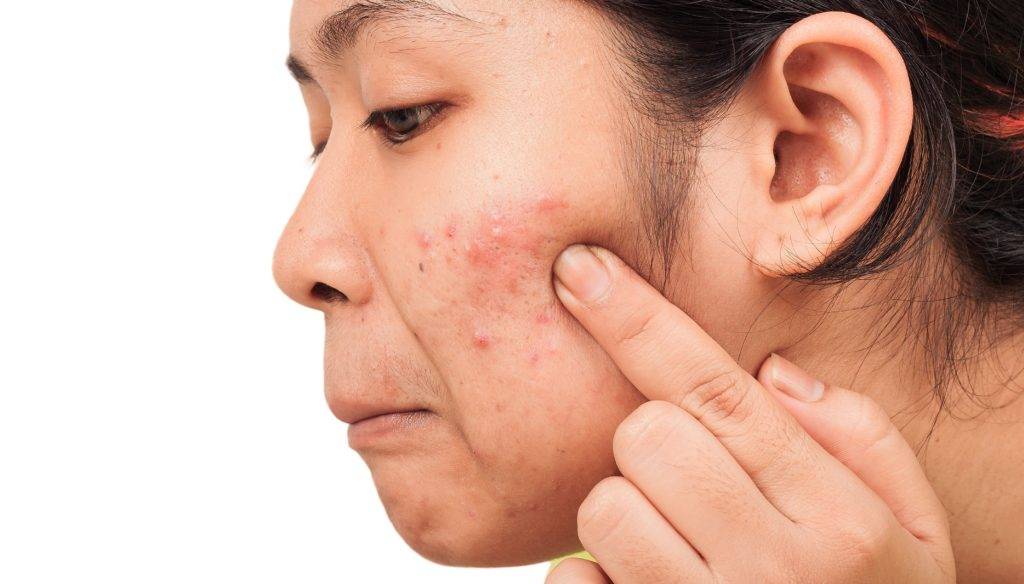
«Псориаз характеризуется четко очерченными пятнами приподнятой красноватой кожи, которые часто покрыты белыми чешуйками», — сказал доктор Джейми Ви, младший консультант по дерматологии, JurongHealth.
Хроническое заболевание представляет собой заболевание, связанное с иммунитетом, которое обычно начинается во взрослом возрасте, но может поражать любую возрастную группу.
«Причина псориаза сложна и многофакторна. Важным фактором снова является генетика; это состояние часто передается в семьях и передается по наследству от больного родителя», — пояснил он.
Высыпания при псориазе, как правило, возвышаются и покрываются серебристыми «чешуйками» кожи. Это происходит, когда нормальный цикл роста кожи ускоряется.
Как правило, клетки вашей кожи растут постепенно и отслаиваются примерно каждые четыре недели, обнажая под ними новые клетки кожи.
При псориазе новые клетки кожи перемещаются на поверхность кожи в течение нескольких дней, а не недель, накапливаясь, образуя толстые зудящие участки кожи, называемые бляшками.

Считается, что псориаз возникает из-за аномальной реакции иммунной системы организма, приводящей к воспалению и шелушению кожи.
Симптомы псориаза могут исчезнуть, что называется ремиссией, даже без лечения, но затем они могут ухудшиться и обостриться при воздействии.
Советы при псориазе:
• Регулярно увлажняйте кожу, чтобы снять воспаление
• Избегайте травм кожи, так как раны на коже могут привести к образованию пятен псориаза лекарства, такие как нестероидные противовоспалительные препараты (НПВП), бета-блокаторы и литий
Экзема
По словам доктора Ви, при экземе кожа сухая, зудящая и может быть красной. Чаще всего это наблюдается у детей, но может поражать людей всех возрастов, включая пожилых людей.
«Существует повышенный риск экземы у тех членов семьи, которые страдают от экземы, ринита (сенной лихорадки) или астмы в анамнезе», — добавил он.
Заболевание также распространено у людей определенных профессий, связанных с «влажной работой», таких как частое мытье рук или воздействие определенных химических веществ.
 Пожилые люди с возрастной сухостью кожи или заболеваниями, поражающими вены на ногах, также более склонны к экземе.
Пожилые люди с возрастной сухостью кожи или заболеваниями, поражающими вены на ногах, также более склонны к экземе. «Существует ряд факторов, которые играют роль в развитии экземы, — сказал доктор Ви. «Важным фактором является функционирование кожного барьера, который сохраняет кожу влажной и не пропускает аллергены. Дефектный кожный барьер, который приводит к сухости кожи, — это проблема, которая может передаваться по наследству».
Своевременное распознавание экземы и лечение могут предотвратить обострение экземы, добавил он.
Подтипы экземы
Существует несколько подтипов экземы:
• Атопическая экзема — наиболее распространенный подтип экземы, который часто наблюдается у людей с сенной лихорадкой или астмой. Обычно это начинается в детстве и поражает примерно двух из десяти школьников в Сингапуре. Признаки включают зудящую, красную, сухую и шелушащуюся сыпь. Эти высыпания также могут привести к тому, что кожа станет влажной, слезящейся или болезненной.

- сыпь, которая может варьироваться в зависимости от причины воспаления:
