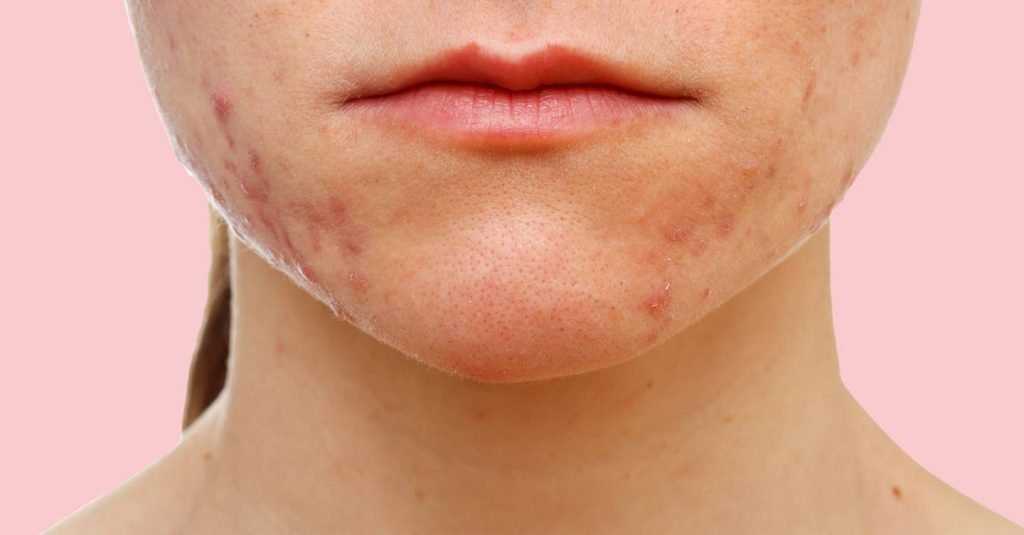
Стрептодермия у детей — причины, симптомы, диагностика и лечение стрептодермии
Стрептодермией называют группу кожных заболеваний инфекционной природы. Эпидермис поражается сыпью и пузырьковыми высыпаниями (фликтенами). Их диаметр варьируется в среднем от 1,5 мм до 2 сантиметров. Болезнь отличается высокой контагиозностью. Как правило, дети переносят стрептодермию тяжелее, чем взрослые.
Это происходит потому, что иммунная система ребенка недостаточно сформирована и хуже справляется с патогенами. Пузырьки с гнойным содержимым вызывают сильный зуд. Расчесывая их, ребенок переносит стрептококковую инфекцию на другие участки кожи. Если вовремя не приступить к лечению, болезнь может перейти в хроническую форму и вызвать серьезные осложнения.
Причины стрептодермии у детей
Болезнь вызывает анаэробный паразит ― стрептококк группы А. Он селится на коже, в дыхательных путях, ЖКТ, органах мочеполовой системы. Патоген достаточно устойчив к воздействию окружающей среды. Он способен выдерживать температуру в 60° С в течение получаса.
Он способен выдерживать температуру в 60° С в течение получаса.
Стрептококк ― типичный представитель условно-патогенной микрофлоры. Хорошо развитый иммунитет и целостные кожные покровы сдерживают его распространение. Однако в ослабленном организме он активизируется. Развитию стрептодермии у ребенка всегда предшествуют повреждения эпидермиса:
- раны,
- царапины,
- ссадины,
- укусы насекомых,
- расчесы.
Распространению патогена способствуют, с одной стороны недостаточная гигиена кожи, а с другой ― слишком частый контакт пораженных участков с водой.
Эпидемические вспышки болезни то и дело наблюдаются в детских коллективах (детсадах, школах, летних лагерях, спортивных секциях). Инфекция активно передается в условиях телесного контакта, использовании общих игрушек и снарядов, недостаточной санобработки посуды и постельного белья. Болезнь может передаваться не только через человека, но и через животных.
Инкубационный период
Попавший в рану патоген никак не проявляет себя в течение 2-10 дней. По истечении инкубационного периода на коже появляется легкая сыпь, которой часто не придают должного значения, принимая за обычное раздражение кожи. Это усложняет процесс лечения стрептодермии и увеличивает его срок на несколько недель. По мере прогрессирования заболевания кожные поражения приобретают специфические признаки, по которым врач может поставить диагноз уже при первичном осмотре.
Симптоматика и классификация стрептодермий
На начальном этапе болезни сыпь развивается в пузырьки, заполненные гнойно-серозным экссудатом. Через сутки они лопаются, а вместо них образуются пятна синюшно-красного оттенка. Диаметр пузырьков ― до 3 мм, а в тяжелых случаях и более. Болезнь может локализоваться в любой части тела.
Стрептодермия у детей часто сопровождается:
- подъемом температуры до 38-39 °C;
- воспалением лимфоузлов;
- общей интоксикацией организма;
- ощущением слабости;
- нарушениями сна из-за сильного зуда.

В зависимости от локализации и типа поражения выделяют несколько форм заболевания:
| стрептококковое импетиго (поверхностная стрептодермия) | Болезнь проявляется красными пятнами на коже. Спустя 2-3 дня на их месте появляются фликтены, которые сильно увеличиваются в размере, достигая в диаметре до 1,5-2 см. После того, как пузырьки вскрываются, образуются сухие корочки желтоватого цвета. Ребенок страдает от нестерпимого кожного зуда и расчесывает их. Из-за этого процесс заживления замедляется. После схождения корочек кожа полностью заживает. На ней не остается рубцов и других косметических дефектов. |
| стрептококковая эктима (сухая стрептодермия) | Заболевание чаще наблюдается у мальчиков. Патоген обычно локализуется на лице, ушах, шее, руках и ногах. Кожа покрывается белыми и розовыми пятнами диаметром до 5 см, которые превращаются в струпья. Эктима ― одна из форм глубокой стрептодермии. |
| щелевидное импетиго (стрептококковая заеда) | Заболевание развивается при дефиците витаминов группы B. Из-за сухости кожи в уголках рта образуются микротрещины, через которые стрептококк попадает внутрь. Болезнь проявляется сначала покраснением эпидермиса, затем образованием гнойных валиков, а после них желтых корочек. Движение губ вызывает боли во время разговора или еды. Ребенок жалуется на сильный зуд и обильное слюноотделение. Щелевидное импетиго может также локализоваться в крыльях носа, вызывая неприятные ощущения и заложенность носа, а также в наружных уголках глаз. |
| Турниоль (поверхностный панариций) | Болезнь поражает ногтевые валики. Обычно панацирий развивается у детей с вредной привычкой грызть ногти. Впоследствии фликтены вскрываются, образуя на коже подковообразные очаги поражения. Обычно панацирий развивается у детей с вредной привычкой грызть ногти. Впоследствии фликтены вскрываются, образуя на коже подковообразные очаги поражения. |
| Стрептококковые опрелости | Данная форма встречается в основном у грудничков. Фликтены образуются в складках кожи (обычно паховых) и по мере развития болезни сливаются в большое пятно. На месте их вскрытия остаются мокнущие участки неестественно розового цвета. |
| Буллезное импетиго | Кожа покрывается полушаровидными пузырями диаметром около 2 см, наполненными мутноватым экссудатом, иногда с примесью крови. Ткани вокруг них могут отекать. Помимо внешних симптомов заболевание часто сопровождается увеличением лимфоузлов, высокой температурой, головными болями, общей слабостью. |
Диагностика стрептодермии у ребенка
Характер патологии определяет детский дерматолог. Опытному врачу для постановки диагноза достаточно изучить клинические проявления стрептодермии. Однако для исключения других заболеваний требуются дополнительные обследования. Пораженный участок осматривают под лампой Вуда. Затем проводят лабораторные анализы:
Опытному врачу для постановки диагноза достаточно изучить клинические проявления стрептодермии. Однако для исключения других заболеваний требуются дополнительные обследования. Пораженный участок осматривают под лампой Вуда. Затем проводят лабораторные анализы:
- микроскопическое исследование соскобов с кожи на грибы;
- бактериологический посев (исследование кожных покровов на питательные среды).
Оба анализа нужно сделать до приема антибактериальных препаратов.
Если же болезнь приобрела рецидивирующий характер, необходимо провести комплексное обследование пищеварительной системы, в которое входит:
- консультация с детским гастроэнтерологом,
- копрограмма,
- ФГДС,
- УЗИ органов брюшной полости,
- анализ кала на яйца гельминтов.
Похожие заболевания
При недостатке опыта внешние проявления стрептодермии можно спутать с симптомами:
- простого герпеса,
- ветряной оспы,
- кандидоза,
- экземы,
- стафилококковой пиодермии,
- пузырчатки новорожденных.

Язвы при вульгарной эктиме похожи на кожные поражения при сифилисе или колликвативном туберкулезе. Для дифференциации этих заболеваний пациенту назначают RPR-тест и туберкулиновые пробы.
Лечение стрептодермии у детей
Выбор метода зависит от тяжести болезни. Ребенку могут потребоваться местные процедуры, воздействующие только на очаг поражения, или системная терапия. При локальном наружном лечении фликтены и язвы вскрывают, гной удаляют, кожу обрабатывают антисептиками и растворами анилиновых красителей, а затем накладывают мазевые повязки.
Системная терапия предполагает назначение:
- антибиотиков пенициллинового ряда,
- макролидов,
- пробиотиков,
- иммуномодулирующей терапии,
- поливитаминов,
- физиотерапии.
Для эффективного лечения стрептодермии у детей важно, чтобы пораженные ткани не контактировали с водой. Здоровую кожу следует регулярно протирать ромашковым настоем.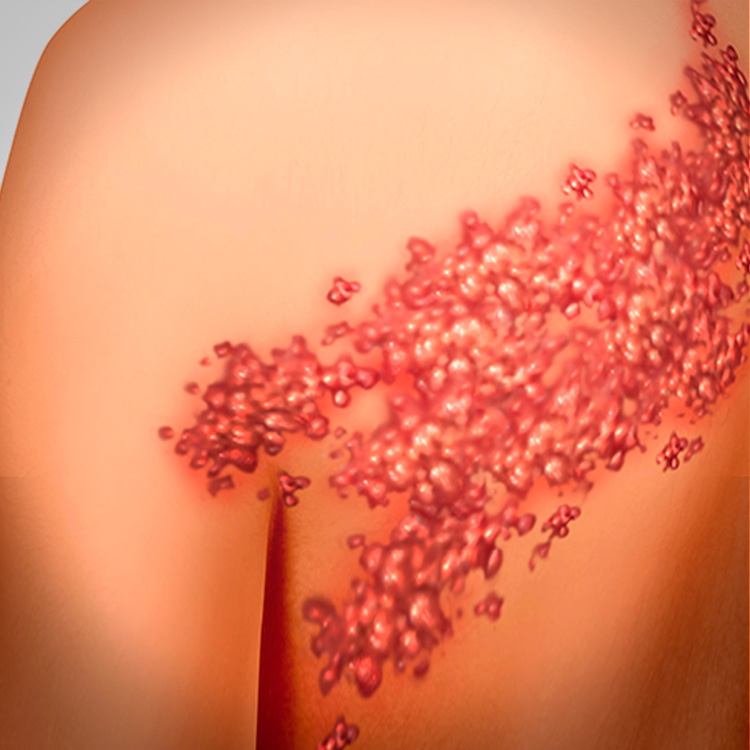 Кроме того, на время лечения следует отказаться от одежды из синтетики, поскольку она усиливает потоотделение и не отводит влагу от тела.
Кроме того, на время лечения следует отказаться от одежды из синтетики, поскольку она усиливает потоотделение и не отводит влагу от тела.
Чтобы ускорить процесс выздоровления, детям рекомендуют гипоаллергенную диету, ограничивающую употребление сладких, острых и жирных продуктов. Дополнительно врач прописывает курс витаминов для повышения общего иммунитета и минимизации вероятности рецидива.
Возможные осложнения
У детей с ослабленным иммунитетом или хроническими патологиями стрептодермия может перейти в рецидивирующую форму. Вследствие активного распространения патогена у них также может развиться:
- каплевидный псориаз;
- микробная экзема;
- фурункулы и флегмоны;
- септицемия;
- гломерулонефрит;
- ревматизм;
- миокардит.
Кроме того, после глубокой формы болезни на коже остаются косметические дефекты.
Причины рецидивов и осложнений
Тяжелее и дольше стрептодермия протекает у детей, страдающих:
- хроническими заболеваниями дермы,
- аллергией,
- нарушениями обменных процессов,
- ринитами и отитами,
- диспепсией,
- анемией,
- авитаминозом,
- гельминтозом.
Осложнения также могут быть вызваны серьезными повреждениями кожи (ожоги и обморожения). Даже при полном подавлении симптомов болезни есть риск сохранения патогена в глубоких слоях дермы и его последующей активизации. Вероятность рецидива повышается, если во время терапии пренебрегать рекомендациями врача.
Прогноз лечения и профилактика стрептодермии у детей
Если терапия подобрана правильно, через 1-2 недели симптомы исчезают. Обычно стрептодермия у детей излечивается полностью. Рецидивы наблюдаются только у детей с ослабленным иммунитетом. Поэтому важно укреплять его полноценным питанием, витаминными комплексами, умеренными физическими нагрузками.
Комплекс профилактических мер включает в себя:
- поддержание достаточной гигиены кожи;
- отказ от частого использования мыла и гелей, смывающих защитный слой;
- антисептическая обработка ранок, порезов, ссадин;
- своевременное лечение дерматозов и сопутствующих патологий.

Для предотвращения эпидемических вспышек стрептодермии дети с подтвержденным диагнозом должны быть изолированы до полного выздоровления. Всем контактным лицам необходимо находиться в карантине в течение 10 дней.
Лечение стрептодермии в клинике «Чудо-Доктор»
Мы заботимся не только о полном снятии симптомов болезни, но и об укреплении иммунитета у наших маленьких пациентов. Подбирая схемы лечения, дерматологи клиники учитывают максимум факторов, влияющих не течение болезни.
Опытные врачи
В клинике работают детские дерматологи с практическим стажем более 15 лет
Комплексное обследование
Клиника оснащена передовым оборудованием для дифференцированной диагностики
Качественный сервис
Выполняем лечебные процедуры в клинике и на дому в удобное для вас время
Забота о пациентах
Разрабатываем индивидуальный курс терапии для каждого ребенка
Вы можете записаться на прием к дерматологу на сайте клиники или по телефону.
Стрептодермия — причины, симптомы, диагностика и лечение
Стрептодермия – это группа кожных заболеваний, которые вызываются патогенными микроорганизмами рода стрептококков. В очаге поражения при стрептококковом воспалении характерно образование пузырей с вялой покрышкой (фликтен), которые вскрываются с появлением мокнущих эрозий и корочек. Часто отмечается отек. В отличие от стафилодермий, которые поражают волосяные фолликулы и потовые железы, при стрептодермиях воспалительный процесс затрагивает отдельные участки кожи без вовлечения придатков.
Общая информация
Стрептодермия относятся к инфекционным болезням, которые отличаются довольно высокой контагиозностью (заразностью). Основным возбудителем заболеваний данной группы служит бета-гемолитический стрептококк группы А (S.pyogenes). Другие представители рода играют значительно менее важную роль в развитии поражений кожи.
На долю стрептодермий приходится до 40% всех кожных заболеваний бактериальной природы. Болеть могут люди любого возраста, но чаще всего данные патологии выявляются у детей (за исключением новорожденных, которые чаще страдают стафилодермиями).
Болеть могут люди любого возраста, но чаще всего данные патологии выявляются у детей (за исключением новорожденных, которые чаще страдают стафилодермиями).
Причины и механизм возникновения
Стрептококк группы А входит в состав транзиторной (непостоянной) микрофлоры кожи. То есть, этот микроорганизм время от времени появляется на поверхности кожного покрова любого из нас. Но далеко не каждый раз стрептококк проявляет свои патогенные свойства и вызывает воспалительный процесс. Здоровая кожа – надежный барьер, который осуществляет защиту организма от патогенных микробов.
Главным фактором развития стрептодермии служит нарушение целостности кожного покрова. Входными воротами могут служить даже минимальные травмы и трещины. Бактериальные инфекции часто осложняют течение других кожных патологий, особенно зудящих дерматозов: атопического и аллергического дерматитов, псориаза, чесотки и др. В этом случае пациент, расчесывая кожу, сам формирует входные ворота и заносит в них патологические микроорганизмы.
Кроме того, заражению может способствовать и общее снижение защитных сил организма, вызванное:
- Переутомлением и стрессами.
- Гиповитаминозом.
- Переохлаждением или перегреванием.
- Пренебрежением правилами личной гигиены.
- Отсутствием правильного ухода за кожей, для которой характерна повышенная потливость или, напротив, выраженная сухость.
К развитию стрептодермии также склонны пациенты, страдающие сахарным диабетом, онкологическими заболеваниями, нарушениями кровообращения. Этим кожным инфекциям подвержены люди, которые длительно принимают глюкокортикоиды и иммунодепрессанты, а также лица, имеющие алкогольную и наркотическую зависимость, ВИЧ-инфицированные.
Проникая в ткани, стрептококк выделяет токсины и ферменты: стрептокиназу и гиалуронидазу. Эти вещества действуют на стенки сосудов, повышая их проницаемость и способствуя выходу плазмы крови. В результате развивается отек, и на поверхности кожи образуются пузыри с серозным содержимым.
Классификация и виды
Стрептодермия может быть классифицирована по разным признакам. По характеру течения заболевание может быть острым или хроническим. По степени распространенности – локализованным или распространенным. По хронологии возникновения стрептодермии делятся на первичные и вторичные, которые осложняют течение другой патологии. Также кожная инфекция может быть неосложненной или осложненной.
При оценке патологического процесса всегда учитывается глубина поражения кожи. К поверхностным стрептодермиям относят:
- Стрептококковое и буллезное импетиго.
- Щелевое импетиго.
- Простой лишай.
- Паронихии.
- Интертригинозную стрептодермию.
- Папуло-эрозивную стрептодермию.
- Рожу.
- Острую диффузную стрептодермию.
- Синдром стрептококкового токсического шока.
Глубокими стрептококковыми поражениями считают:
- Бактериальный целлюлит.
- Вульгарную эктиму.

Болезни с поражением верхних слоев кожи встречаются чаще. Несмотря на общего возбудителя, каждая форма стрептодермии имеет собственную симптоматику.
Клиническая картина
Высыпания при большинстве видов стрептодермий сопровождаются локальной болезненностью, иногда – зудом. Кроме того, пациенты часто жалуются на общее недомогание: лихорадку, головную боль, чувство разбитости.
Стрептококковое импетиго
Поверхностная форма стрептодермии, которая отличается высокой контагиозностью. Болеют чаще дети и молодые женщины. Сыпь локализуется на лице: одна или несколько фликтен появляется вблизи рта, носа. Пузыри быстро вскрываются, и их содержимое ссыхается в желтые корки. Полный регресс высыпаний происходит в течение нескольких суток, оставляя после себя очаги гиперпигментации. Заболевание не приводит к появлению рубцов и атрофических изменений.
Буллезное импетиго
Болезнь также сопровождается образованием фликтен на коже стоп, голеней, тыла кистей. Главным отличием от стрептококкового импетиго является расположение пузырей в более глубоких слоях эпидермиса. Имея более плотную покрышку, фликтены дольше не вскрываются и достигают в размерах 1 см и более. Содержимое пузырей – серозно-гнойное. Когда фликтена лопается, обнажается мокнущая эрозия с тонкими корочками.
Главным отличием от стрептококкового импетиго является расположение пузырей в более глубоких слоях эпидермиса. Имея более плотную покрышку, фликтены дольше не вскрываются и достигают в размерах 1 см и более. Содержимое пузырей – серозно-гнойное. Когда фликтена лопается, обнажается мокнущая эрозия с тонкими корочками.
Щелевое импетиго
Типичным расположением высыпаний является кожа уголков рта, наружных углов глаз, основания носа. В связи со специфической локализацией фликтены почти сразу вскрываются, образовывая болезненные щелевидные эрозии. Вокруг элементов наблюдается покраснение, локальный отек и мацерация (мокнутие). Для щелевидного импетиго характерно рецидивирующее течение в связи с частой травматизацией кожи в области поражения.
Простой лишай (сухая стрептодермия)
Заболевание возникает чаще всего у детей на открытых участках кожи. Простой лишай сопровождается образованием бледно-розовых округлых пятен с шелушением на поверхности. Сухая стрептодермия отличается вялым течением, склонно к рецидивированию.
Сухая стрептодермия отличается вялым течением, склонно к рецидивированию.
Паронихия
Околоногтевое импетиго поражает задние ногтевые валики. Пациенты жалуются на боль, наличие гнойничка с типичной локализацией. Отек зачастую охватывает ноготь в виде подковы. При нажатии на пораженную область из-под ногтевого валика выделяются гной. Ногтевая пластинка истончается, деформируется.
Интертригинозная стрептодермия
Этот вид стрептококковой инфекции сопровождается поражением крупных складок. Фликтены на соприкасающихся поверхностях очень нестабильны и быстро обнажают крупные мокнущие эрозии. Интертригинозная стрептодермия часто развивается у пациентов с ожирением, особенно при наличии повышенного потоотделения.
Папуло-эрозивная стрептодермия (пеленочный дерматит)
Характерна для грудных детей. Сыпь локализуется на ягодицах, в промежности. Пеленочный дерматит проявляется синевато-красными папулами, которые окружены воспалительным венчиком. В области поражения также образуются пузыри с вялой покрышкой, которые быстро превращаются в эрозии. При отсутствии лечения высыпания активно распространяются, причиняя ребенку боль и дискомфорт. Фактором, усугубляющим состояние, служит раздражающее действие аммиака при редкой смене пеленки или подгузника.
В области поражения также образуются пузыри с вялой покрышкой, которые быстро превращаются в эрозии. При отсутствии лечения высыпания активно распространяются, причиняя ребенку боль и дискомфорт. Фактором, усугубляющим состояние, служит раздражающее действие аммиака при редкой смене пеленки или подгузника.
Рожа
Заболевание поражает кожу и подкожную клетчатку. Патологический процесс также затрагивает поверхностную лимфатическую систему дермы. Клинически рожа проявляется выраженным, напряженным покраснением с четкими краями и блестящей поверхностью. Отмечается местное повышение температуры. В очаге поражения часто образуются пузырьки и крупные пузыри. Рожа чаще всего образуется на коже нижних конечностей и лица, реже – половых органов и туловища.
При рожистом воспалении страдает общее самочувствие пациента. Наблюдается лихорадка, озноб, недомогание, увеличение регионарных лимфатических узлов.
Острая диффузная стрептодермия
При данном заболевании фликтены имеют склонность к слиянию и периферическому росту. В результате образуются обширные эрозии с мокнущей поверхностью, по краям которых определяется отслоившийся эпидермис. Диффузная стрептодермия сопровождается значительным покраснением и отеком.
В результате образуются обширные эрозии с мокнущей поверхностью, по краям которых определяется отслоившийся эпидермис. Диффузная стрептодермия сопровождается значительным покраснением и отеком.
Патология наблюдается преимущественно у взрослых. Высыпания образуются на нижних конечностях, а также вблизи ран, ожоговых поверхностей, свищей.
Синдром стрептококкового токсического шока
Тяжелое поражение кожи, которое может осложнить состояние пациентов с обширными травматическими поражениями, декомпенсированным сахарным диабетом, нарушениями периферического кровообращения. Первыми проявлениями синдрома служат продромальные явления, покраснение конъюнктивы, слизистой ротовой полости, языка. Затем появляются полиморфные высыпания: точечные кровоизлияния, пятна, папулы. Развивается почечная недостаточность. У большей части пациентов инфекция поражает подкожные структуры: фасции (фасциит), мышцы (миозит), а также распространяется на внутренние органы с формированием пневмонии, перитонита, миокардита. Токсический шок стрептококковой природы в трети случаев заканчивается летальным исходом.
Токсический шок стрептококковой природы в трети случаев заканчивается летальным исходом.
Бактериальный целлюлит
Острое воспаление локализуется глубоко в дерме и подкожно-жировой клетчатке. В группе риска по развитию бактериального целлюлита находятся пациенты с сахарным диабетом, онкологическими опухолями, печеночной недостаточностью.
Очаг поражения резко болезнен при пальпации, отечный, имеет интенсивно красный цвет. Наблюдается местное повышение температуры. Пораженная кожа внешне напоминает апельсиновую корку. Нередко наблюдаются системные проявления: лихорадка, озноб, тахикардия и др.
Бактериальный целлюлит чаще всего образуется на нижних конечностях, лице. Но возможна и иная локализация, особенно когда патологический процесс начинается в области раны или ожога.
Вульгарная эктима (язвенная стрептодермия)
Болезнь начинается с появления вялого пузыря с содержимым гнойного или гнойно-кровянистого характера. Фликтена покрывается коркой, под которой происходит формирование эктимы – глубокой язвы с дном, покрытым сероватыми массами. Разрешение патологического процесса происходит в течение нескольких недель с появлением рубца. Вульгарные эктимы чаще всего образуются на коже голеней, реже – бедер и туловища.
Фликтена покрывается коркой, под которой происходит формирование эктимы – глубокой язвы с дном, покрытым сероватыми массами. Разрешение патологического процесса происходит в течение нескольких недель с появлением рубца. Вульгарные эктимы чаще всего образуются на коже голеней, реже – бедер и туловища.
Диагностика
Диагноз стрептодермии врач-дерматовенеролог ставит на основании характерных клинических проявлений. Также специалист учитывает данные анамнеза: предшествующее заболеванию нарушение целостности кожи, наличие предрасполагающих факторов и патологий.
В качестве дополнительных методов диагностики стрептодермий используются:
- Микробиологическое исследование с посевом биоматериала на питательные среды. Для проведения анализа делается соскоб с пораженной области или используется отделяемое с поверхности мокнущих эрозий. Метод позволяет не только обнаружить стрептококки и выявить их видовую принадлежность, но и определить их чувствительность к конкретным антибиотикам.

- Общий анализ крови. Исследование может быть выполнено с целью оценки степени тяжести инфекционного процесса. В тяжелых случаях отмечается наличие лейкоцитоза, увеличение СОЭ, повышенное процентное содержание нейтрофилов в лейкоцитарной формуле.
С целью уточнения причин заболевания дерматовенеролог может направить пациента на консультации к врачам смежных специальностей: эндокринологу, терапевту, иммунологу и др. Эти специалисты, в свою очередь, используют такие методы диагностики, как биохимический анализ крови, иммунологический статус и др. Консультация врача-хирурга может понадобиться при наличии язвенных поражений, которые нуждаются в хирургической обработке.
Общие принципы лечения
В связи с высокой контагиозностью кожных инфекций, вызванных стрептококками, пациентам на время терапии рекомендуется ограничить контакты со здоровыми людьми. Лечение глубоких и распространенных стрептодермий проводится в условиях дерматологического стационара.
Выбор лечебной тактики при стрептодермиях определяется клиническими проявлениями инфекции и общим состоянием пациента. При наличии единичных поверхностных высыпаний, которые протекают без нарушения самочувствия, терапия ограничивается применением наружных средств:
- Антисептических растворов: фукорцина, хлоргексидина, повидон-йода и др.
- Антибактериальных препаратов: мази гентамицин, мупироцин, эритромицин; крема фуцидин.
Для лечения мокнущих высыпаний подходит порошок Банеоцин, который содержит в составе два антибиотика: неомицин и бацитрацин. Наружная терапия назначается на 1-2 недели.
В рамках наружной терапии, помимо перечисленных выше средств, могут быть назначены топические глюкокортикостероиды: гидрокортизон, бетаметазон. Их применение показано при остром воспалительном процессе с выраженным покраснением, отечностью, зудом, а также при зудящих дерматозах, течение которых осложнилось стрептодермией. Местные гормональные препараты применяются совместно с антибактериальными мазями и кремами: гентамицином, фуцидином.
Системные антибиотики в форме таблеток и инъекций назначаются в следующих случаях:
- Распространенные, хронические, рецидивирующие, а также глубокие стрептодермии.
- Отсутствие эффекта от местного лечения.
- Общие воспалительные явления: лихорадка, недомогание, слабость.
- Наличие регионарных осложнений: лимфаденита (увеличение лимфоузлов), лимфангита (воспаление лимфатических сосудов).
Для лечения стрептодермии используются системные антибиотики из нескольких фармакологических групп:
- Пенициллины.
- Цефалоспорины.
- Макролиды.
В составе комплексного лечения глубоких стрептодермий назначается УВЧ-терапия. Курс лечения включает в себя от 5 до 10 сеансов.
Прогноз и профилактика
У большинства пациентов, не страдающих иммунодефицитами, эндокринными и общими заболеваниями, стрептодермии хорошо поддаются терапии и излечиваются в течение 1-2 недель. Заболевания имеют благоприятный прогноз при условии правильного лечения и правильного ухода за кожей. У людей с сахарным диабетом и другими хроническими болезнями часто развиваются рецидивирующие формы инфекции.
У людей с сахарным диабетом и другими хроническими болезнями часто развиваются рецидивирующие формы инфекции.
Простейшей первичной профилактикой развития стрептодермии служит регулярное мытье кожи с мылом. Чрезвычайно важна своевременная антисептическая обработка любых, даже самых маленьких, повреждений, трещин, ранок. Также необходимо вовремя выявлять и лечить общие заболевания, которые повышают риск развития стрептодермии.
Вторичная профилактика проводится для пациентов с хроническими и рецидивирующими кожными инфекциями. Она включает в себя периодическое прохождение медицинских осмотров, а также противорецидивную терапию: санацию очагов, сеансы УФО, правильный уход за кожей.
Стрептодермияу детей (28 фото): лечение и симптомы — с чего начинается болезнь, как лечить в домашних условиях на лице, симптомы
Различные кожные заболевания нередки в детском и подростковом возрасте. Иммунитет ребенка не такой крепкий, как у взрослого, и поэтому часто не может дать достойный иммунный ответ на нашествие патогенной микрофлоры. Так начинается стрептодермия – заболевание, широко распространенное в детском возрасте.
Так начинается стрептодермия – заболевание, широко распространенное в детском возрасте.
О заболевании
Стрептодермия относится к инфекционным заболеваниям кожи. Вызывает ее стрептококковая микрофлора. Стрептококки живут повсеместно и считаются паразитами. Больше всего их в пищеварительном тракте, во рту, в носу и толстой кишке. Размеры стрептококка небольшие – около 1 мкм в диаметре. Размножаются очень быстро. В процессе размножения бактерии выделяют токсины, и именно этот факт вызывает заболевание – на коже появляются гнойные округлые участки. Очаги стрептодермии могут быть мелкими — всего несколько миллиметров и крупными — до 20-30 сантиметров в диаметре.
Поскольку видов стрептококков много, то под стрептодермией следует понимать несколько видов заболевания:
- контагиозное импетиго;
- буллезное импетиго;
- ангулярный стоматит;
- простой лишайник;
- турнирол; 9Стрептококковая опрелость 0017.

В мире нет точных данных о том, как распространена стрептодермия, поскольку больные не всегда обращаются с ней к врачам. Многие предпочитают лечить легкие формы самостоятельно, а потому данные о заболевших нигде не фиксируются.
Известно, что стрептококки больше «любят» женщин и детей. По оценкам ВОЗ, распространенность стрептодермии у детей и подростков с дерматологическими проблемами достигает 60%.
Как происходит заражение?
На вопрос, заразна ли стрептодермия или нет, ответ один — это заболевание очень заразно . Путь его распространения называется контактно-бытовым.
Ребенок может заразиться инфекцией от других детей и взрослых, играя с некоторыми игрушками, находясь при тактильном контакте, пользовании общими вещами, посудой, полотенцами, предметами.
Именно поэтому чаще всего заболевание поражает сразу весь детский коллектив — в детском саду или школе, в группе в санатории или детском лагере. Точно так же заражаются и взрослые.
Точно так же заражаются и взрослые.
Следует понимать, что стрептококку для развития нужна оптимальная среда обитания – температура около 37 градусов со знаком плюс, особая влажность. Этой средой является тело человека. Чтобы попасть в подходящую среду для размножения, микроб должен преодолеть внешний слой кожи. Облегчает задачу любой ранки, царапины, ссадины на коже ребенка . Инфекция распространяется очень быстро.
Чаще всего пик заболеваемости приходится на теплое время года — весну и лето. Именно в эти сезоны увеличивается потоотделение, что само по себе увеличивает вероятность микротравм эпидермиса.
Инкубационный период сложно определить в конкретные сроки, все очень индивидуально. С момента попадания стрептококка на кожу, при наличии очагов поражения на коже, до развития клинических симптомов заболевания (когда на коже появляются характерные признаки) проходит от 7 до 10 дней.
Ребенок остается заразным до тех пор, пока на его коже есть очаги стрептококковой инфекции.
Чаще всего одна из групп стрептококковых заболеваний развивается при сопутствующих кожных заболеваниях у ребенка или подростка:
- педикулез;
- дерматиты и дерматозы;
- чесотка;
- аллергия;
- подростковые угри;
- пониженный иммунитет;
- наличие анемии;
- хронические болезни;
- паразитарные инфекции;
- нарушение правил гигиены.
Заболевание встречается у детей раннего и старшего возраста практически с одинаковой частотой, но у малышей протекает тяжелее, протекает дольше. Это возрастные особенности иммунитета. Причины возникновения не всегда можно.
Кроме контактного пути передачи существует воздушно-капельный, но таким путем стрептококк передается достаточно редко.
Симптомы и признаки
Определить время заражения обычно очень сложно, так как в инкубационный период отсутствуют признаки заболевания. Только через 7-10 дней проявляется начальная стадия заболевания — стрептококковые образования. Каждый выглядит как округлый розоватый цвет. Не обязательно, чтобы этот элемент имел правильную круглую или овальную форму, часто пятна не имеют ровных краев.
Только через 7-10 дней проявляется начальная стадия заболевания — стрептококковые образования. Каждый выглядит как округлый розоватый цвет. Не обязательно, чтобы этот элемент имел правильную круглую или овальную форму, часто пятна не имеют ровных краев.
Через несколько дней они начинают перерождаться в гнойные пузырьки. Именно наличие гноя позволяет отличить стрептодермию от герпеса или аллергического дерматита. . В зависимости от того, насколько глубоко проникли микробы, различают несколько клинических проявлений: при поверхностной стрептодермии (например, при импетиго) пузырьки быстро лопаются и после заживления не оставляют следов, шрамов или шрамов, а при глубоких формах При заболевании поражается не только эпидермис, но и ростковый слой кожи, что в дальнейшем может привести к образованию некрасивых кожных дефектов.
У взрослых заболевание почти не связано с какими-либо серьезными жалобами на изменение самочувствия. А вот у детей стрептодермия более выражена: может быть легкий зуд в области пораженных участков, а также сухость кожи в месте поражения . При обширных поражениях у ребенка может подняться до 37,0-37,7 градусов , может быть увеличение лимфатических узлов.
При обширных поражениях у ребенка может подняться до 37,0-37,7 градусов , может быть увеличение лимфатических узлов.
на ногах часто бывает локализованной, но такое расположение высыпаний и любое другое вполне может распространиться на все тело в короткие сроки. Отдельные элементы могут сливаться, образуя еще более обширные участки поражения. Если изначально поражены только кожные складки, например, на попе, в локтевых сгибах на руках, то есть все шансы, что дальше складок бактериальное поражение не выйдет.
Даже если поражение обширное, следует знать, что ногти и волосы никогда не подвержены стрептодермии.
Если пораженный участок кожи регулярно подвергать травмам, растираниям, то заболевание может перейти в хроническую форму. Для хронической стрептодермии обязательно необходимы предпосылки. Чаще всего эта форма заболевания развивается при сахарном диабете, при болезнях почек, при любых хронических заболеваниях у ребенка, при генетических заболеваниях. В этом случае болезнь будет появляться и отступать волнообразно. В промежутках между приступами кожа пораженного участка становится грубой, шелушится, становится сухой и может незначительно отличаться от здорового цвета.
В этом случае болезнь будет появляться и отступать волнообразно. В промежутках между приступами кожа пораженного участка становится грубой, шелушится, становится сухой и может незначительно отличаться от здорового цвета.
В первое время при первом заражении стрептодермия всегда локализована, и задача родителей сделать все возможное, чтобы инфекция не распространилась на здоровый эпидермис.
Вода опасна. Именно контакт с ней позволит пятнам расползаться по телу. Особенно это заметно в том случае, когда на лице появляются первые элементы стрептококковых высыпаний (щека, подбородок, губы, на носу).
При мытье через несколько часов образуются новые очаги инфекции на голове (на носу, на веке и др.)д.), а также на руках, с небольшим отеком эпидермиса между затронутые старые элементы и новые.
Как распознать вид болезни?
По характерным симптомам легко определить не только факт стрептококковой инфекции, но и ее внешний вид.
Это признаки наиболее распространенных разновидностей этой бактериальной болезни:
Стрептококковая импетиго
Наиболее распространенная форма болезни, которая в подавляющем большинстве случаев развивается в носу, на лице, на кистях и стопах, на открытые части тела . Это поверхностная стрептодермия, которая практически никогда не имеет негативных последствий с точки зрения эстетики внешнего вида кожи.
На начальной стадии заболевание представляет собой небольшой пузырь с мутным содержимым, кожа вокруг него быстро краснеет. Довольно быстро он вскрывается, образуя сухую или влажную корку желтовато-коричневого цвета. Когда корочка отпадает, кожа под ней имеет более яркую окраску, гиперпигментация (синюшно-розовая) держится некоторое время, а затем бесследно проходит.
Чем раньше будет начато лечение, тем больше шансов, что болезнь не будет распространяться. Лечение может занять до нескольких недель.
Ребенок остается заразным в течение 28 дней с момента появления первого везикулоконфликта (именно так называется первичный стрептококковый элемент).
Щелевидное импетиго (заеда)
Эту форму стрептодермии спутать с другой практически невозможно — всегда располагается в углу рта, и только в единичных случаях описывается расположение в углу глаза или на крыльях носа . Фликтены в этом случае отличаются небольшими размерами и вялостью – пузырь быстро лопается и оставляет щелевидную рану-трещину с желтоватой коркой. Она отрывается, и рана снова обнажается. Заболевание часто вызывает у ребенка жалобы на боли при приеме пищи, улыбке, разговоре, слюнотечение, зуд в пораженном месте. Очень часто заеда носит хронический характер.
Крайне редко такая стрептодермия распространяется в другом месте от места своего первоначального появления. Хорошо поддается лечению, но может осложниться присоединением грибковой инфекции, особенно при наличии кариеса, кандидоза полости рта.
Буллезная импетиго
Эта форма инфекционного заболевания, характеризующаяся тяжелым течением, обычно поражает стопы, кисти и колени . Сначала у ребенка в этих местах будут образовываться крупные волдыри, наполненные гноем и серозной жидкостью. Они очень дряблые, мягкие, легко рвутся. После разрыва образуются не струпья с шелушением, а настоящие эрозии; у детей весь этот процесс часто протекает на фоне повышения температуры и увеличения регионарных лимфатических узлов.
Если инфекция начинается у грудного ребенка (у грудных детей, новорожденных), не исключены признаки общей интоксикации. Чем младше ребенок, тем выше вероятность сопутствующих клинических признаков ухудшения общего состояния.
Простой лишай
Этой формой дети болеют чаще, чем взрослые. Чаще всего заболевание начинается в детских коллективах осенью и весной. Наиболее часто может появляться на лице вокруг рта, на подбородке, щеках, на руках и реже всего — на ноге. . Пузырьки с жидкостью или гноем при этом не образуются, поэтому часто лишай называют сухой стрептодермией.
Наиболее часто может появляться на лице вокруг рта, на подбородке, щеках, на руках и реже всего — на ноге. . Пузырьки с жидкостью или гноем при этом не образуются, поэтому часто лишай называют сухой стрептодермией.
Проявляется в виде поражений беловатого или розоватого цвета с очерченными границами. Внутри очаг покрыт сероватыми чешуйками. Сыпь чешется и чешется .
Если ребенок некоторое время загорает на солнце, проявления простого лишая уменьшаются, но не проходят совсем.
Сам загар распределяется неравномерно, кожа приобретает пестрый вид — в очаге поражения кожа остается более светлой.
Turniol
Второе название этого вида стрептодермии импетиго ногтевых валиков . У детей встречается нечасто.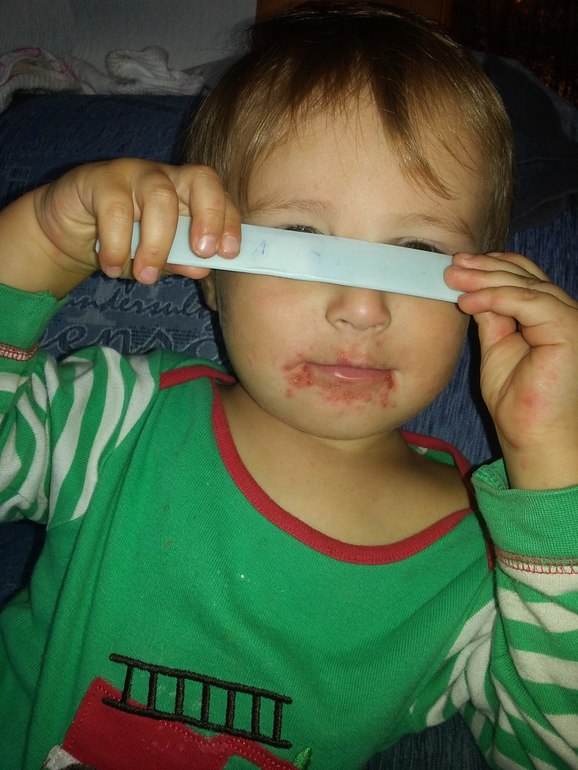 Первичный волдырь появляется фликтен на коже рядом с ногтевой пластиной . Это достаточно болезненное состояние. Внутри волдыря серозная жидкость переходит в гнойную в течение 2-3 дней. Есть у болезни и другое название, с которым люди лучше знакомы – поверхностный панариций.
Первичный волдырь появляется фликтен на коже рядом с ногтевой пластиной . Это достаточно болезненное состояние. Внутри волдыря серозная жидкость переходит в гнойную в течение 2-3 дней. Есть у болезни и другое название, с которым люди лучше знакомы – поверхностный панариций.
Часто далее развивается эрозия или язва, может произойти потеря ногтевой пластины. У детей раннего возраста при этой форме стрептококковой инфекции развивается лихорадка, могут увеличиваться регионарные лимфатические узлы.
Стрептококковая опрелость
Эта форма заболевания чаще всего поражает детей раннего возраста. Стрептококк поражает кожу, уже имеющую признаки опрелостей или атопического дерматита. Такая болезнь чаще всего возникает в ушах и за ушами, в паховой области, под мышками . Кожа, которая чаще всего подвергается трению, также может быть заражена стрептококком (у женщин — под молочными железами, на внутренней стороне бедер), , у детей — в области ягодиц .
Появляется несколько мелких пузырьков с серозной жидкостью, которые быстро сливаются. Они болезненны, могут чесаться и чесаться. После их вскрытия образуются кожные трещины и эрозии. При отсутствии адекватного лечения и при несоблюдении правил гигиены возможно хроническое течение заболевания с периодическими обострениями.
Диагностика
Определение стрептодермии не вызывает особого труда даже по визуальным признакам. Но диагноз в любом случае должен быть подтвержден, а потому родителям, наблюдающим на коже ребенка образования, напоминающие инфекционное кожное заболевание, следует обязательно обратиться к педиатру. Лучше всего нанести визит в инфекционную больницу, а не в обычную поликлинику Ведь есть возможности быстро лабораторно подтвердить или опровергнуть стрептодермию.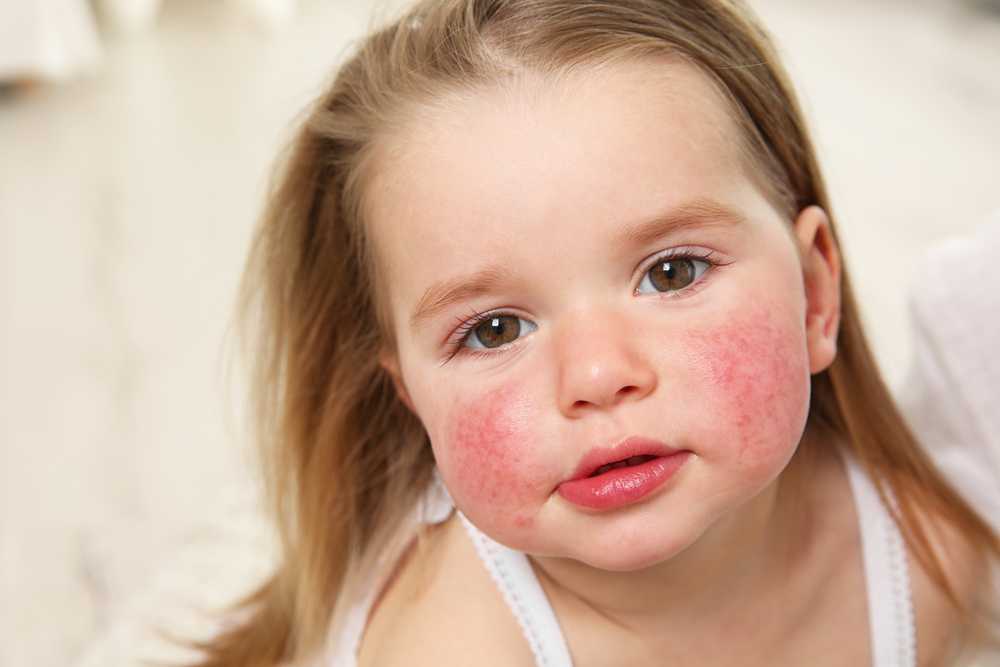
Как только начинается заболевание, появляется возможность установить наличие стрептококка при микроскопическом исследовании бактериологического посева соскоба. Этот анализ проводится в первую очередь. При соскобе выявляют стрептококки с соответствующим диагнозом. Важно сделать этот анализ до лечения, а потому любое самолечение в домашних условиях крайне нежелательно. . Если мать пыталась лечить болезнь у ребенка самостоятельно, а потом обратилась к врачу, соскоб может быть отрицательным, тогда как стрептодермия действительно возникнет. Но даже в этом случае опытный врач отличит это заболевание от других дерматологических недугов по совокупности клинических проявлений.
Специалист сможет отличить ее от крапивницы, отрубевидного лишая, пиодермии или дерматита. В домашних условиях это не всегда так. Также в условиях стационара или поликлиники можно определить осложнения стрептококковой инфекции – грибковые поражения.
Если у ребенка за последний год выявлено два и более эпизода стрептодермии, настоятельно рекомендуется провести его комплексное обследование — обследовать состояние желудочно-кишечного тракта, сделать УЗИ органов брюшной полости, сдать анализы на глисты яиц, провести лабораторные исследования крови на сахар, гормоны щитовидной железы, а также сделать общие анализы крови и мочи.
Лечение
Если с иммунитетом у ребенка все в порядке (нет ВИЧ, тяжелые аутоиммунные заболевания), а очаги заболевания единичные и нераспространенные, обычно назначают местные средства. Помимо таких средств, которыми непосредственно обрабатывают пораженные участки, рекомендуется прием витаминов, УФ-терапия.
Пока родители будут лечить ребенка по рекомендациям врача, купать ребенка нельзя . При необходимости проведения гигиенических процедур здоровую кожу можно протереть влажным тампоном, стараясь ни в коем случае не задевать пораженные участки. Можно использовать для таких обтираний не воду, а слабый отвар ромашки. На время лечения ребенку нельзя носить одежду из синтетических тканей, так как она вызывает потливость, а потливость в этот период повышает вероятность распространения очагов. инфекции. Чтобы предотвратить это, нужна не только одежда из натуральных тканей, в которой кожа будет хорошо дышать, но и оптимальная температура воздуха в помещении . В квартире, где жарко, ребенок все равно будет потеть.
В квартире, где жарко, ребенок все равно будет потеть.
У ребенка с первого дня болезни должна быть своя чашка, тарелка, свое белье и полотенца. Он не должен играть с другими детьми, а тем более пользоваться с ними одними и теми же игрушками и теми же вещами.
Карантин на стрептодермию 10 дней. Поэтому после обнаружения заболевания у ребенка необходимо обязательно сообщить в детский сад или школу, которую посещает ребенок. Для всех, кто контактировал с ребенком, должен быть установлен десятидневный карантин.
Для ребенка рекомендуется щадящая диета в период лечения , лишенная продуктов с повышенной аллергенностью. Также следует исключить из рациона острую и жирную пищу. Пищевая аллергия в этот период может привести к увеличению экссудата и обострению заболевания.
Рекомендуется обрабатывать очаги поражения несколько раз в день. . При наличии невскрывшихся пузырей их осторожно вскрывают стерильной иглой и обрабатывают анилиновыми красителями. Для этих целей всем подойдет всем известная зеленка (раствор бриллиантовой зелени), мелитеновая синь, «Фукорцин». После такой обработки на место воспаления накладывается чистая сухая повязка с мазью, обладающей обеззараживающим действием.
Для этих целей всем подойдет всем известная зеленка (раствор бриллиантовой зелени), мелитеновая синь, «Фукорцин». После такой обработки на место воспаления накладывается чистая сухая повязка с мазью, обладающей обеззараживающим действием.
Если у ребенка образовались твердые корочки, ни в коем случае нельзя пытаться отделить их вручную, это может привести к образованию тяжелой экземы . Корочки смазывают салициловым вазелином и примерно через сутки легко снимаются при следующей обработке.
Если стрептодермия имеет затяжной и вялотекущий характер, применяется лечение антибиотиками. Срок обычно не превышает 6-7 дней.
Лекарства для терапии
Стрептодермия у детей лечится достаточно хорошо и быстро, если все делать правильно. Распространенной ошибкой родителей является прекращение лечения, как только появляются признаки улучшения. Назначенный врачом курс лечения должен быть пройден полностью в обязательном порядке.
Для местного лечения, как уже было сказано, используются следующие препараты.
Бриллиантовый зеленый раствор — популярный антисептик, который выпускается не только в жидком виде, но и в более удобной форме — в виде карандаша. Он оказывает действие не только против бактерий, но и частично справляется с некоторыми грибками, поэтому может применяться для местного лечения даже при осложненной стрептодермии. Обрабатывайте поражения два раза в день.
«Фукорцин» — второе название — «жидкость Костелляни», имеет ярко-малиновый цвет. Состав эффективен против стрептококков и некоторых видов грибков. Обработку кожи проводят от 2 до 4 раз в сутки. Перед нанесением мази рекомендуется дать малиновой жидкости полностью высохнуть на коже.
Метиленовый синий или просто синий . Данным красителем обрабатывают пораженные участки кожи до 2 раз в сутки. Спиртовой раствор анилинового красителя доступен в любой аптеке.

Не следует наносить сразу несколько красителей — лечение от этого не станет более эффективным. Выберите один инструмент и не пропускайте время обработки.
Если поражения большие, их можно дополнительно рекомендовать для предварительной обработки перед лечением мирамистином и хлоргексидином.
Мази, которые часто назначают при стрептодермии у детей.
Ихтиол — препарат-антисептик, особенно эффективен при стрептококковой экземе. Применять 2-3 раза в день.
Тетрациклин — Популярный антибактериальный препарат для лечения кожных и глазных заболеваний. Для лечения стрептодермии применяют мазь с тетрациклиновой концентрацией 3%. Необходимо использовать пораженный участок после обработки анилиновыми красителями 1-2 раза в день.

Цинк . Основное действующее вещество – оксид цинка, обладающий выраженным антисептическим и подсушивающим действием. На основе этого вещества существуют и другие препараты, например, «Зиндол». Особенно эффективен при мокнущей экземе.
Серная мазь — Популярный антисептик, активен в отношении большинства возбудителей. Наносить на предварительно подготовленную поверхность 1-2 раза в день.
При склонности ребенка к аллергии на время лечения также назначают антигистаминные препараты, такие как Кларитин, Супрастин. Точную дозировку и количество приемов в сутки назначает врач в зависимости от возраста больного. Если рекомендованы системные антибиотики, то чаще всего выбирают такие средства, как «Амоксиклав» и «Флемоксин Солютаб». Если у ребенка по каким-то причинам резистентность к пенициллиновой группе антибиотиков, рекомендуется Азитромицин или Суммамед. Кроме того, могут быть назначены пребиотики и пробиотики, чтобы сохранить здоровье кишечника во время лечения антибиотиками.
Детям с иммунодефицитом (например, ребенок незадолго до стрептодермии перенес тяжелый грипп или ОРВИ или имеет хронические заболевания с частыми рецидивами) терапия может быть рекомендована врачом для поддержания иммунитета. Помимо витаминов включает «Ликопид» в таблетках различной дозировки (для малышей по 1,0 мг, для детей от 15 лет – по 10 мг).
Мнение доктора Комаровского
Известный педиатр и телеведущий Евгений Комаровский уверен, что стрептококк восприимчив ко всему и вся — заболевание может встречаться у младенцев и подростков, но более вероятно, что оно проявится у ребенка посещение детского сада или школы, занимающихся контактными видами спорта. Вне зависимости от того, есть ли на пальце или в любом другом месте признаки стрептококковой инфекции, быстро вылечить недуг помогут антибиотики. Евгений Олегович категорически не советует отказываться от антибактериальной терапии.
К сожалению, многие мамы ошибочно полагают, что справиться со стрептококком можно отварами ромашки и календулы, а также другими «бабушкиными» средствами, но это не так. Стрептодермия при этом только распространяется и переходит в хроническую форму. Современные антибиотики вовсе не так страшны, а вред от них во многом преувеличен, считает Евгений Комаровский, и это еще и самое эффективное и быстрое лечение.
Стрептодермия при этом только распространяется и переходит в хроническую форму. Современные антибиотики вовсе не так страшны, а вред от них во многом преувеличен, считает Евгений Комаровский, и это еще и самое эффективное и быстрое лечение.
Прогноз по стрептодермии благоприятный, заболевание излечивается полностью, легко. Именно поэтому совершенно бесполезно экспериментировать с народными средствами, если есть эффективные и быстрые способы избавления.
Профилактика
Стрептококки – естественные обитатели нашей кожи. Они есть у всех — и у больных, и у здоровых людей. Они не причиняют вреда человеку до тех пор, пока иммунитет достаточно силен. Но если она ослабевает или возникают повреждения на коже, человек автоматически попадает в группу риска по стрептодермии. Зная это, стоит заранее позаботиться о профилактике заражения. В этом вам помогут простые советы.
- Приучайте ребенка к гигиене с раннего возраста .
 Внимательнее следите за гигиеной малыша. Как только ребенок пришел домой, следует немедленно вымыть руки, подойти к младенцу с чистыми, вымытыми руками. Если ребенок длительное время находится в людном месте, например, едет с мамой в поезде или самолете, то следует не только вымыть руки, но и обработать их антисептиком, например, «Мирамистином» .
Внимательнее следите за гигиеной малыша. Как только ребенок пришел домой, следует немедленно вымыть руки, подойти к младенцу с чистыми, вымытыми руками. Если ребенок длительное время находится в людном месте, например, едет с мамой в поезде или самолете, то следует не только вымыть руки, но и обработать их антисептиком, например, «Мирамистином» . - Любые царапины, ссадины и язвочки у ребенка лучше сразу обрабатывать антисептиком. Например, перекисью водорода, не дожидаясь инфекции или нет. При травме можно нанести крем «Банеоцин» или другой лечебно-профилактический препарат.
- Хронические заболевания повышают вероятность восприимчивости к бактериям, поэтому оставлять их на самотек ни в коем случае нельзя. № ребенок должен получать своевременную и надлежащую медицинскую помощь.
- Укрепить детский иммунитет . Дети, выросшие в «тепличных» условиях, чаще всего страдают различными заболеваниями, в том числе кожными инфекциями.
 Адекватная физическая нагрузка, спорт, прогулки на свежем воздухе, закаливание и здоровое питание без перекармливания – лучший способ поддержать иммунитет ребенка.
Адекватная физическая нагрузка, спорт, прогулки на свежем воздухе, закаливание и здоровое питание без перекармливания – лучший способ поддержать иммунитет ребенка. - Детей с раннего возраста следует приучать не брать чужие предметы. , игрушки и не давать в пользование малознакомым людям свои вещи.
Особенно следует быть внимательным в том случае, если ребенок уже переболел стрептодермией. Этот специфический возбудитель не вырабатывает иммунитета, вакцины от него нет, поэтому повторное заражение весьма и весьма вероятно. Поэтому очень важно чутко относиться к новостям из детского сада, школы. Если речь о карантине, будьте особенно бдительны, ежедневно осматривайте ребенка. Если ваш малыш заболел, не медлите – обязательно сообщите об этом руководству дошкольного или образовательного учреждения.
Соблюдать ограничительные меры — не возить больного ребенка в общественном транспорте, с ним можно гулять, но не на площадке, где гуляют другие дети, а на расстоянии, в парке или сквере, где ребенок не контакт сверстников, сенсорные горки, карусели, скамейки.
Отзывы
Обсуждению детской стрептодермии посвящено немало форумов — родители делятся своим опытом и советами. Многие мамы считают, что стрептодермию нужно лечить как можно раньше, ведь длительное лечение с образованием экземы и трещин увеличивает вероятность того, что на коже малыша останутся некрасивые шрамы и шрамы.
Наиболее положительные отзывы о мазях Фукорцин, Левомеколь, тетрациклиновой, эритромициновой и других мазях с антибиотиками.
Лечение стрептодермии в домашних условиях у детей и взрослых
Стрептодермия — инфекционное заболевание. Чаще всего такое заболевание поражает людей с ослабленным иммунитетом и хроническими заболеваниями, а также детей. Существует несколько схем лечения этого заболевания, лечить стрептодермию можно в Домашние условия.
Характеристики стрептококка
Бактерия стрептококка постоянно присутствует на нашей коже. Благодаря иммунитету стрептококки не могут проникнуть внутрь и вызвать воспаление. При наличии даже незначительных повреждений в виде царапин на коже или ослаблении иммунитета у человека бактерия проникает в подкожные слои.
Стрептококк вызывает такое заболевание, как стрептодермия, лечение, фото, симптомы и диагностика которого описаны ниже. Стрептодермия опасна тем, что стрептококк группы А является патогенным для почек и сердца и может вызывать аллергию или аутоиммунные заболевания.
Любопытные факты о стрептодермии
- Помимо стрептодермии, стрептококк является причиной ангины, бронхита, менингита и многих других заболеваний.
- Среди детских дерматологических заболеваний по распространенности преобладает стетодермия.
- Стрептококк вызывает около половины всех кожных заболеваний.
- Стрептодермия чаще встречается в южных странах с субтропическим и тропическим климатом.

Сухая стрептодермия или лишай
Сухая стрептодермия, симптомы и лечение которой отличаются от других форм заболевания, также вызывается бактерией стрептококк. В простонародье его обычно называют лишай. Легко распространяется между людьми. При своевременном лечении сухая стрептодермия не оставит следов на коже. Положительный результат в лечении дают как медикаментозные, так и народные средства.
Из причин заболевания можно выделить укусы насекомых, купание в бассейне с зараженной водой, истончение эпидермиса. Передается сухая стрептодермия может через одежду, руки, игрушки. Весной, когда снижается иммунитет и не хватает витаминов, гораздо чаще встречается сухая стрептодермия. Домашнее лечение Необходимо проводить одновременно с приемом препаратов для повышения иммунитета.
Это заболевание представляет собой сухие пятна до 5 сантиметров в диаметре — белого или розового цвета, покрытые коркой. Чаще всего поражаются лицо, уши, нижняя челюсть, реже болезнь возникает на спине и ногах. Сухая стрептодермия развивается быстро, температура тела не повышается, возникает зуд.
Сухая стрептодермия развивается быстро, температура тела не повышается, возникает зуд.
Отличить сухую стрептодермию от грибковых заболеваний позволяет диагностика путем посева биологического материала. Для лечения врач назначает курс антибиотиков, витаминов. Пораженные участки кожи обрабатывают дезинфицирующими средствами – фукоцином, йодом, зеленкой, а затем антибиотикосодержащими мазями.
Народная медицина предлагает множество рецептов от такого заболевания, как сухая стрептодермия. Лечение в домашних условиях можно проводить спиртовыми настойками коры бузины, календулы, грецкого ореха.
Пятна, оставшиеся на коже после выздоровления, через некоторое время исчезают.
Стрептодермия у взрослых
У взрослых стрептодермия редко возникает из-за кожных ран, но может проявляться как вторичная инфекция. Также он может передаваться контактным путем от инфицированных взрослых и детей, через предметы общего пользования.
У взрослых заболевание протекает легче, чем у детей. За три недели стрептодермия может пройти у взрослых, лечение которых проводилось без медикаментов. Запущенное заболевание может распространиться по всему кожному покрову.
За три недели стрептодермия может пройти у взрослых, лечение которых проводилось без медикаментов. Запущенное заболевание может распространиться по всему кожному покрову.
Болезненные ощущения при стрептодермии у взрослых практически отсутствуют, только при попадании инфекции на язвы могут быть воспаление и лихорадка. В острой стадии заболевания появляется зуд и жжение. У больных сахарным диабетом процесс выздоровления может длиться несколько месяцев.
Самая большая ошибка взрослых при лечении стрептодермии – отказ от обращения к врачу в пользу самолечения. Как правило, лечение стрептодермии в домашних условиях антибактериальными препаратами до постановки диагноза может изменить клиническую картину, что в последующем усложняет постановку точного диагноза.
Лечение должно проводиться комплексно, при отсутствии противопоказаний врач назначает физиотерапевтические процедуры. Не контактируйте с химическими веществами или водой.
Лечение взрослых
Лечение стрептодермии народными средствами часто эффективно. Существует несколько рецептов:
Существует несколько рецептов:
- Обработка пораженных участков кожи татарским соком до 5 раз в день;
- Компрессы целебные из корня любистока;
- За 3-4 процедуры справиться со стрептодермией помогут протирания настойкой череерицы на воде;
- Внутрь по 100 мл перед едой можно применять кору белой ивы, заваренную кипятком и настоянную в течение ночи;
- Укрепить иммунитет поможет настойка эхинацеи – принимать ее следует по 10 капель, растворенных в 15 мл воды, перед едой;
- Сок чистотела, любовника и календулы, пропущенный через мясорубку, отжатый через марлю, необходимо смешать с водкой в пропорции 1:1 и для обработки кожи и принимать внутрь после еды;
- Обработать поврежденную кожу можно настойкой софоры японской — для ее приготовления на 100 мл спирта требуется 2 столовые ложки сухой травы, ее необходимо настоять в темном месте.
При частых рецидивах заболевания необходима консультация иммунолога. Лечение стрептодермии в домашних условиях должно сопровождаться приемом витаминных комплексов и препаратов для повышения иммунитета.
Стрептодермия у детей
Многие родители сталкиваются со стрептодермией у детей. Существуют следующие его разновидности:
- Простой лицевой лишай;
- Хроническая диффузная стрептодермия;
- Вульгарная эктима;
- Лицо;
- Стрептококковая гиперемия;
- импетиго.
Целые эпидемии стрептодермии случаются в школах и детских садах, где заражение может происходить от больного ребенка и через игрушки и общие вещи. Основной причиной этой вспышки является несоблюдение правил гигиены.
Симптомы стрептодермии у детей
У детей при стрептодермии отмечается увеличение лимфатических узлов, температура тела низкая — до 37,5°, может держаться длительное время. Врач подтвердит бактериологический посев соскоба и микроскопию для подтверждения диагноза, которую можно провести только до начала лечения. Если до обращения к врачу для лечения заболевания использовались какие-то препараты, то микроскопическое исследование не даст точных результатов.
Лечение детской стрептодермии
Если общее состояние ребенка остается нормальным, а очаги заболевания единичны, для его лечения достаточно местной терапии. При более тяжелом течении болезни применяют курс гемотерапии, витаминные препараты, ультрафиолетовое облучение крови и поврежденной кожи. Поэтому лечение стрептодермии у детей в домашних условиях возможно только на начальной стадии.
Стрептококковые челюсти на лице обрабатывают азотнокислым серебром. При летаргическом характере течения болезни назначают антибактериальные препараты курсом 6 дней. Ногти следует обрабатывать йодом. Для более быстрого выздоровления применяют сульфаниламидные препараты. Все травмы на коже дезинфицируют для предотвращения дальнейшего инфицирования. Во время лечения отменяются все водные процедуры, возможно применение ромашки.
После обработки кожи необходимо стерильной иглой вскрыть образовавшиеся пустулы и волдыри, которые затем обрабатывают зеленкой. После дезинфекции пораженных участков кожи накладывают сухую повязку с мазью.