эффективные препараты и народные методы
Стрептодермия – инфекционное заболевание, вызванное условно-патогенными микроорганизмами. Тяжёлое поражение кожи чаще всего появляется у детей и женщин. При отсутствии своевременного лечения возможны опасные осложнения.
Причины появления болезни
Возбудитель заболевания – гемолитический стрептококк группы А. Патогенный микроорганизм поражает не только кожные покровы.
Отмечено негативное воздействие стрептококковой инфекции на сердце и почки. Нередко возникают аллергические дерматиты и серьёзные аутоиммунные заболевания.
Факторы, провоцирующие стрептодермию:
- пониженный иммунитет;
- солнечные ожоги;
- обморожение;
- стрессовые ситуации;
- микротравмы кожи;
- хронические заболевания;
- нарушение гормонального баланса в организме;
- переутомление;
- недостаток витаминов;
- варикоз;
- потёртости;
- ожирение;
- недостаточный уход за кожными покровами;
- использование общей посуды, полотенец, зубных щёток.
Симптомы заболевания
Заболевание характеризуется неприятными проявлениями. Возникают болезненные ощущения, кожные покровы имеют отталкивающий вид. Во многих случаях ухудшается общее состояние больного.
Признаки стрептодермии:
- Кожа краснеет, на поражённом месте возникает небольшой пузырь (фликтен), заполненный мутной жидкостью грязно-жёлтого цвета.
- Образование быстро увеличивается, достигает 1–2 см. При некоторых видах заболевания фликтены разрастаются до трёх сантиметров.
- Иногда большое количество пузырей приводит к появлению сплошной поражённой поверхности на определённом участке тела.
- После созревания пузырь лопается, появляется язва с остатками кожных покровов по краям.
- Вскрывшийся фликтен быстро высыхает, образуются плотные корки.
Все этапы развития болезни сопровождаются жжением, зудом. Больной расчёсывает кожу, инфекция распространяется на здоровые участки. Как передается стрептодермия? При пользовании общими наволочками, предметами быта, полотенцами инфекция может поразить членов семьи.
Осложнения
Лечение нужно начинать незамедлительно. Склонность к аллергии и отсутствие своевременной терапии усиливает чувствительность поражённой кожи. Через ранки и трещины проникают другие болезнетворные микробы.
Запущенная сухая стрептодермия часто приводит к микробной экземе. О наличии новой формы заболевания свидетельствует воспаление язвочек и отделяющиеся капли мутной серозной жидкости.
Виды болезни
Понятие стрептодермия включает несколько разновидностей инфекционных поражений кожи. Стрептококки – возбудители всех типов заболевания.
Разновидности патологии:
- Стрептококковое импетиго. Локализация очагов – боковые поверхности лица, туловища, конечностей. Пузыри часто сливаются, появляется кольцевое импетиго.
- Простой лишай. Локализация – область нижней челюсти, участки кожи на щеках, вокруг рта. Чаще всего этим видом стрептодермии страдают дети.
- Буллёзное импетиго. Фликтены находятся с тыльной стороны кисты. В некоторых случаях – на голенях и стопах. Пузыри увеличиваются до 2–3 см, подсохшие ранки чешутся и доставляют страдания.
- Стрептококковая опрелость. Большинство заболевших – маленькие дети и полные люди. Локализация очагов – под молочными железами, в подмышечных впадинах, межъягодичных или пахово-бедренных складках. При ожирении поражается область живота.
- Турниоль (импетиго ногтевых валиков). Причины поражения кожи – заусеницы, ранки, травмированные участки, через которые проникают стрептококки.
- Ангулярный стоматит. Эта разновидность импетиго известна большинству людей. Проявления болезни в народе называют «заеды». Фликтены находятся в углах рта. Изредка воспалённые участки с засохшими корочками располагаются в углах глаз и на крыльях носа. Причины – длительное ношение протезов, недостаток витаминов группы B, ринит, глазные инфекции, зубы, поражённые кариесом.
Лечение стрептодермии у детей
Нежная кожа ребёнка слабо защищена от проникновения болезнетворных микроорганизмов. Повредить уязвимые кожные покровы легко. В силу возраста и непонимания некоторых вещей дети часто сами провоцируют развитее стрептококковой инфекции.
В детских садах и школах риск заболевания возрастает. Микробы легко проникают через порезы, царапины и ссадины. Отсутствие своевременного лечения приводит к серьёзным осложнениям. Болезнь легко распространяется среди здоровых детей, контактирующих с носителем стрептодермии. Так чем лечить стрептодермию у детей?
Заболевание у детей часто протекает с осложнениями. К локальному воспалительному процессу и нестерпимому зуду добавляется:
- высокая температура;
- общая слабость.
Визит к педиатру и дерматологу поможет установить точный диагноз. Перед посещением врача:
- запишите дату выявления первых признаков заболевания;
- оцените состояние ребёнка;
- проанализируйте скорость распространения инфекции;
- измерьте температуру.
Детальная информация поможет специалисту установить правильный диагноз. Кроме осмотра, врач назначит бакпосев содержимого язвочек и пузырей.
Эффективный тест:
- устанавливает возбудителя;
- показывает, к какому виду антибиотиков при стрептодермии чувствителен патогенный микроорганизм.
Важно! Не назначайте антибиотики самостоятельно! Приём препаратов смажет картину заболевания и изменит результаты бактериального посева.
Как и чем лечить детскую стрептодермию
Шутить с заболеванием не стоит. Многие родители совершают ошибку: при первых признаках выздоровления прекращают терапию. Микроорганизмы обретают стойкость к антибиотикам, болезнь сложнее поддаётся лечению.
Помните! Только полный курс комплексной терапии способен избавить ребёнка от страданий и уничтожить возбудителя.
Основные правила лечения стрептодермии у детей:
- ограничьте контакты заболевшего ребёнка со здоровыми сверстниками;
- высокая температура – основание для постельного режима;
- запрещены растирания и купания – инфекция может распространиться на новые участки;
- следите за длиной ногтей и чистотой рук у ребёнка;
- каждый день меняйте нательное и постельное бельё;
- хорошо мойте пол, проветривайте помещение;
- отвлекайте ребёнка, не давайте расчёсывать язвочки;
- готовьте больному диетические блюда;
- исключите из меню острую, сладкую и солёную пищу;
- блюда запекайте или варите.
Знаете ли Вы, что такое нейродермит на руках и как его лечить? Узнайте все на нашем сайте.
Как избавиться от герпеса на губах подробно описано в этой статье.Прочитайте здесь же про причины его появления.
Лекарственные препараты и народные методы:
Как вылечить стрептодермию? Вот некоторые способы:
- местное лечение. Смазывайте поражённые участки зелёнкой, раствором марганцовки, фукорцином;
- хороший эффект дают антибактериальные мази от стрептодермии: стрептоцидовая или тетрациклиновая;
- влажно-высыхающие повязки с отваром подорожника, ромашки, календулы ослабят зуд и жжение;
- заеды смазывают 1 или 2% азотно-кислым серебром. Периодичность процедуры – до трёх раз в течение дня;
- предотвращает распространение инфекции смазывание ногтей йодом. Процедуру проводят ежедневно;
- при склонности к аллергическим реакциям назначают антигистаминные препараты Супрастин, Диазолин, Кларитин. Дозировку определяет врач в зависимости от возраста пациента;
- в тяжёлых случаях может потребоваться ультрафиолетовое облучение в кабинете физиотерапии;
- укрепляйте иммунитет. Включите в меню при отсутствии противопоказаний согласно возрасту ребёнка чеснок, лук, витаминные комплексы;
- необходимо обильное питьё: отвар ромашки, липы или календулы, морс и компот их ягод. Уточните, нет ли у ребёнка аллергии на эти продукты и лекарственные травы.
Важно! Тяжёлое состояние ребёнка и обширные участки кожи, поражённые инфекцией – повод для стационарного лечения в инфекционной больнице. Маленькие дети с диагнозом «стрептодермия» также наблюдаются в стационаре.
Лечение у взрослых
Склонность многих людей к экспериментам часто вредит больным. При обнаружении первых признаков стрептодермии нередко в ход идут непроверенные домашние средства, сомнительные настойки и мази. Многие без результатов бакпосева самостоятельно назначают себе антибиотики. Как быстро вылечить стрептодермию?
Запомните! Советы неспециалистов часто приводят к осложнениям. Посетите дерматолога и следуйте его рекомендациям.
- При первых признаках заболевания накладывайте повязки с водным раствором (0,25 нитрат серебра или 1–2% резорцин). Как только повязка высыхает, меняйте на новую. Длительность сеанса – полтора часа, перерыв между процедурами – 3 часа. Влажно-высыхающие повязки уменьшают воспаление, ослабляют зуд, заживляют язвочки.
- Во время смены повязки протирайте здоровые участки кожи вокруг пузырей салициловым или борным спиртом.
- Смазывайте места эрозий тетрациклиновой или стрептоцидовой мазью. Каждая повязка накладывается на 12 часов.
- Засохшие корки обработайте дезинфицирующими средствами: эритромициновой мазью, риванолом (3%).
- При сильном воспалении прилегающих участков врач назначит сильнодействующие гормональные мази Лоринден А, С, Тридерм. Длительное применение ведёт к истончению кожи. При использовании гормональных препаратов обязателен контроль дерматолога.
- При увеличении лимфатических узлов, повышении температуры принимайте антибиотики. Препараты группы цефалоспоринов или пенициллинов назначит врач по результатам бакпосева.
- Для уменьшения зуда принимайте антигистаминные препараты: Кларитин, Супрастин, Телфаст.
- Соблюдайте щадящую диету. Блюда варите на пару или запекайте.
- Принимайте витамины и иммуномодулирующие препараты.
- Доказано эффективное действие пирогенала.
После снятия острого воспалительного процесса врач часто назначает физиотерапевтические процедуры. Наибольший антибактериальный эффект даёт УФ-облучение поражённых мест.
Полезные советы:
- Соблюдайте правила личной гигиены.
- Обрабатывайте руки дезинфицирующими средствами. Смазывайте пальцы раствором йода.
- Не пользуйтесь общей посудой и полотенцами.
- Часто стирайте и проглаживайте постельное и нательное бельё.
- Ограничьте контакты с родственниками и друзьями.
- Укрепляйте иммунитет.
Узнайте интересную информацию о том, как лечить жировики на теле медикаментозно и народными средствами прямо сейчас, просто кликнув по ссылке.
Как избавиться от экземы на руках читайте здесь полезную статью.
А перейдя сюда http://vseokozhe.com/rodinki/vidy/prichini-pojavlenija.html можно узнать все о значении родинок на теле женщины.
Лечение во время беременности
Инфекционное заболевание при отсутствии своевременного лечения негативно влияет на плод. Симптомы стреплодермии заставляют будущую маму нервничать и волноваться за здоровье малыша.
Основные правила лечения стрепдотермии при беременности:
- При первых признаках поражений кожи обращайтесь к врачу. Лечить беременных может только дерматолог высокой квалификации.
- Пейте антибиотики, назначенные врачом. В большинстве случаев заболевание успешно лечат местные антибактериальные препараты.
- Не вскрывайте пузыри самостоятельно.
- Обрабатывайте здоровую кожу дезинфицирующими средствами.
- Поражённые участки закрывайте стерильными повязками.
- Пейте витаминные препараты.
- Старайтесь не расчёсывать язвы – инфекция распространится на новые участки.
Как избавиться от недуга в домашних условиях
Стрептодермия – заболевание, при котором к использованию народных рецептов нужно подходить очень осторожно. Правильно подобранные средства хорошо снимают воспаление и подсушивают язвочки.
Применение непроверенных рецептов лишь навредит больному и вызовет осложнения. Врачи рекомендуют применять лекарственные травы.
Народные средства и рецепты
Обратите внимание на эти рекомендации:
- Отваром ромашки или коры дуба смачивайте влажно-высыхающие повязки. Эти компрессы обладают отличным антисептическим действием.
- Купание и душ во время лечения стрептодермии запрещены. Здоровую кожу очищайте мокрыми салфетками, смоченными в отваре ромашки или календулы.
- Для повышения иммунитета принимайте настойку эхинацеи, отвар шиповника, растёртые с сахаром ягоды калины, мёд с лимоном.
Профилактические рекомендации
Меры предосторожности очень простые:
- Регулярно мойте руки.
- Ухаживайте за кожей.
- Повышайте иммунитет.
- Своевременно обрабатывайте ранки, порезы, царапины.
- Следите за работой эндокринной системы.
- Правильно питайтесь.
- Учите детей правилам личной гигиены.
- Не пользуйтесь чужой посудой и полотенцами.
Теперь вы знаете, как лечить стрептодермию с помощью лекарственных препаратов и народных средств. Старайтесь предупредить заболевание. При первых признаках поражений кожи обращайтесь к врачу-дерматологу.
Телепередача «Жить здорово» о стрептодермии:
фото как начинается, лечение в домашних условиях, антибактериальные мази

Кожа – уникальный защитный орган. Она создает барьер для проникновения патогенных микроорганизмов извне. Однако некоторые заболевания способны нанести ей значительный вред. Из этой статьи вы узнаете все о том, что такое стрептодермия, каковы первые признаки патологии, каковы причины возникновения болезни, и какие бывают симптомы и лечение стрептодермии у детей.
Что за патология
Стрептодермия – это заболевание кожи, гнойно-воспалительного характера, которое возникает вследствие воздействия бактериями стрептококками и при наличии травмированных участков кожного покрова.
Дети подвержены этой болезни больше других. Это связано с тем, что их кожа наиболее тонкая и легкоранимая. Кроме того, иммунная защита не сформирована до конца, а в сальных протоках не вырабатывается достаточно веществ, способных защитить ребенка от инфекции.
Чаще всего кожные высыпания локализуются на лице. Реже прыщи появляются на теле в разных местах. Стрептодермия опасна, так как может спровоцировать развитие многих осложнений.
Важно! Даже если видимые поражения кожи незначительны, лечить болезнь все равно нужно, чтобы предотвратить повреждение внутренних органов.
Чем опасна стрептодермия
Если не диагностировать стрептодермию вовремя и не начать терапию с помощью адекватных методов, могут быть крайне неприятные последствия. Помимо того, что сама болезнь нередко имеет острое течение, возможны такие обострения:
- воспаление уха;
- менингит;
- синусит;
- ревматизм;
- эндокардит;
- воспаление легких;
- миокардит;
- гломерулонефрит.
Нельзя допустить, чтобы произошло перестроение иммунной системы, и клетки организма перестали воспринимать чужеродным стрептококк, и агрессивно реагировали на собственные ткани. Развитие системных патологий – серьезная проблема, которую нередко можно предотвратить, если вылечить стрептодермию как можно скорее после постановки диагноза.

Еще одной проблемой, которая появляется при отсутствии своевременного лечения – образование глубоких, незаживающих язв на лице. Если болезнь продолжается долго, в местах поражения даже могут оставаться рубцы и шрамы.
Особенности возбудителя
Стрептодермия у ребенка и взрослого человека вызывается бактерией – стрептококк. В небольшом количестве эти микроорганизмы живут на коже человека, не доставляя ему дискомфорта. Благодаря защитным свойствам кожи они не могут проникнуть внутрь нее и болезнь не развивается. В то же время при получении травм, ссадин или порезов, инфекция может активизироваться.
Когда стрептококк проникает внутрь кожи, появляются участки шелушащейся кожи, гнойники и язвочки.
Стафилококки – микроорганизмы, с которыми постоянно контактирует каждый человек. Пока иммунная система сильна, заболевание не происходит. Эти бактерии живут не только на коже, но и внутри дыхательных путей, на слизистых оболочках и в кишечнике.
Примечание! Если к стрептококку присоединяется стафилококк, развивается более тяжелая форма патологии – стрептостафилодермия.
Стрептококки обладают удивительной жизнеспособностью. Инкубационный период микроорганизма после проникновения в организм человека составляет от нескольких часов до 5 дней. Мгновенная гибель происходит только под воздействием высоких температур – при кипячении. В горячей воде (60 градусов) бактерия живет в течение получаса, а под воздействием химических веществ гибнет только через 15 минут.
Поражение кожи – только первый шаг. Инфекция способна нарушить функционирование важных внутренних органов, поэтому важно уметь определять первые сигналы заболевания.
Как можно заразиться
Стрептококковая инфекция на коже возникает после заражения инфекцией. Как микроорганизм может проникнуть? Можно выделить следующие пути передачи стрептококков:
- при личном контакте с больным человеком при разговоре, кашле, чихании;
- при рукопожатии, поцелуях;
- через общие предметы быта, детские игрушки, посуду.

Массовые заражения нередко происходят в тесных детских коллективах. Возможно получение инфекции от болеющего взрослого члена семьи к ребенку.
Причины развития стрептодермии
Стрептодермия может развиться оп таким причинам:
- снижение иммунитета;
- травмы кожи;
- гормональный сбой;
- несоблюдение личной гигиены;
- изменение уровня кислотности кожи;
- стрессы;
- усталость;
- нехватка витаминов в организме;
- влажный климат;
- перепады температуры;
- нарушение кровообращения;
- ожоги;
- интоксикация.
Болячки на лице могут появиться в результате укуса насекомого. Хотя может показаться, что травма при этом совершенно незначительная, ребенок часто расчесывает эти места, и кожа становится крайне уязвимой.
Интересно, как на защитные свойства кожи влияет кислотный баланс. В норме ph колеблется в пределах 5,2-5,7. Эта среда оптимально защищает от проникновения патогенных микроорганизмов и создает благотворную среду для регенерации кожи на случай повреждения. Когда этот показатель повышается, риск развития стрептодермии и других воспалительных процессов резко повышается.
Иммунитет постоянно удерживает инфекции в латентном состоянии, и они не способны наносить вреда человеку. Когда же иммунная система ослабевает, начинается болезнь. Отрицательно на работу иммунитета влияют такие факторы:
- хронические патологии органов пищеварительной системы;
- стрессовые ситуации;
- внутренние переживания;
- несбалансированное питание;
- болезни вен и сосудов.
Отсутствие должной гигиены также способно привести к развитию стрептодермии. Если ребенок не моет руки регулярно и тщательно, на них скапливаются бактерии, а при получении небольшой травмы инфекция сразу активизируется и проникает в организм.
Заразиться инфекцией можно через продукты питания, которые не прошли качественную термическую обработку. Стрептококки крайне живучи, поэтому недостаточная жарка мясных изделий, а также отсутствие термической обработки фруктов и овощей, принесенных с рынка, увеличивает риск развития стрептодермии.
Патогенные микроорганизмы могут жить на одежде и оставаться жизнеспособными. Поэтому заболеть можно, если вещи не стираются регулярно. Нельзя складывать вместе чистую и грязную одежду.
Места локализации стрептококка у детей
Стрептококковый дерматит может появиться в любом месте на теле ребенка. Однако есть зоны, где болячка образуется чаще всего.

Дети имеют привычку трогать лицо грязными руками. Именно поэтому чаще всего неприятную сыпь можно обнаружить:
- на лице;
- в носу у ребенка;
- под носом;
- на голове в волосах;
- на губах;
- на подбородке.
У малышей, которым надевают памперс, при ненадлежащей гигиене очаги поражения могут локализоваться на попе. Кожа постоянно перегревается, мокнет и становится более подверженной проникновению бактериальной инфекции.
Стрептодермия «любит» места, где есть складки кожи. Сыпь может появляться также на руках, ногах, в паховой и подмышечной зоне.
Классификация стрептодермии
Классификация включает несколько видов заболевания. Выделяют следующие разновидности стрептодермии:
- щелевидное импетиго;
- стрептококковое импетиго;
- буллезное импетиго;
- околоногтевое импетиго;
- вульгарная эктима;
- стрептодермия с кольцевидной эритемой;
- стрептококковая опрелость.
Определить формы заболевания на начальной стадии может только профессиональный врач. Поэтому не стоит заниматься самолечением, а при появлении неприятных симптомов необходимо проконсультироваться со специалистом.
Симптоматика стрептодермии
Первые жалобы появляются примерно через неделю после проникновения инфекции в организм. Признаки стрептодермии таковы:
- появление участков гиперемии на коже;
- формирование пузырьков с жидкостью прозрачного желтого цвета;
- рост пузырьков в диаметре и в высоту;
- разрыв и образован е гнойничка;
- сильный зуд и боль;
- образование корочек и их последующее отпадение.
Все стадии заболевания следуют одна за другой. Течение может осложняться в случае, если малыш расчесывает сыпь и мешает процессу регенерации. Как это выглядит, можно увидеть на фото.
Помимо характерных признаков стрептодермии у малышей может повышаться температура тела, ощущаться общая слабость и вялость, увеличиваться лимфатические узлы. Некоторые отмечали симптомы интоксикации, была тошнота и рвота.

Чтобы избавиться от стрептодермии, необходимо правильно определить тип заболевания, а также дифференцировать болезнь от других кожных патологий. Важно обратить внимание на характерные особенности разных форм стрептодермии.
Симптомы щелевидного импетиго
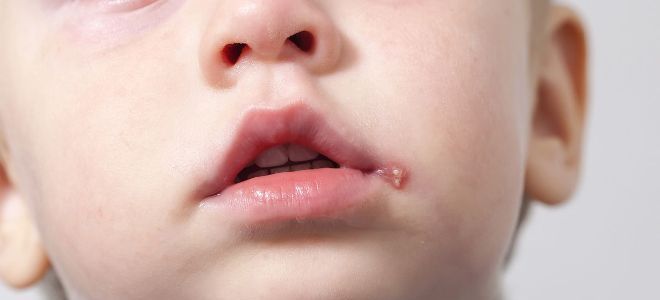
По-другому эту форму болезни называют «заедами». Локализуется в уголках губ и считается наиболее легкой по течению формой стрептодермии. Часто проходит быстро и не переходит на другие участки кожи.
Примечание! В редких случаях возможно появление очагов стрептодермии этого типа в уголках глаз, на крыльях носа.
Симптомы стрептококкового импетиго
Эта форма патологии диагностируется чаще других. Может локализоваться в любом месте кожи, но чаще всего на лице.
Начало болезни – образование пузырьков с жидкостью, которые затем лопаются и подсыхают. Цикл болезни длится около недели. Шрамы и рубцы не остаются. Если кожа изменяет пигментацию, со временем это проходит.
Примечание! Из-за схожести формы болезни с герпесом или аллергической сыпью, иногда несвоевременно начинается лечение и теряется время.
Симптомы буллезной формы
Буллы – это формирующиеся в процессе заболевания пузырьки. Они при такой форме болезни отличаются большим размером, содержат гнойный экссудат. Кожа вокруг заметно натягивается, воспалительный процесс ярко выражен.
Нередко заболевание сопровождается повышением температуры. Язвы заживают дольше.
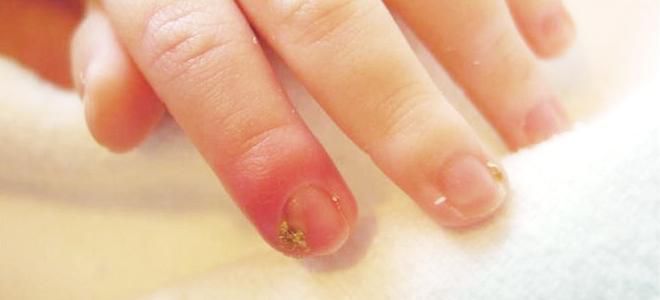
Симптомы околоногтевого поражения
Локализуется около ногтевой пластины. Инфекция попадает через заусеницы или при выполнении маникюра нестерильным инструментом.
Палец отекает, больной испытывает боль. В самых тяжелых случаях происходит отделение ногтя от ногтевого лона.
Симптомы вульгарной эктимы
Основное место локализации – ноги и ягодицы. Нередко протекает наряду с сахарным диабетом и кишечными инфекциями. Сопровождается повышением температуры.

Считается тяжелой формой стрептодермии. Кожа поражается до глубоких слоев. Заживление происходит медленно.
Симптомы стрептодермии с кольцевидной эритемой
Это форма сухой стрептодермии. Внешне напоминает очаги поражения, как при лишае. Чаще формируется на лице.
Поврежденная кожа не имеет пузырьков, на тканях образуются розоватые пятна с белыми чешуйками.
Диагностические мероприятия
Диагностика включает ряд мероприятий, направленных на выявление болезни, определение причины патологии и уточнение возбудителя заболевания.
Врач опрашивает родителей пациента о симптомах, возникших у малыша. Значение имеет место и условия проживания, а также нюансы гигиены. Сказаться на развитии болезни могут уже перенесенные патологии.
Доктор осматривает появившуюся сыпь. Важно, где локализованы очаги поражения, как давно они появились и какую структуру имеют. После этого могут быть проведены анализы и исследования:
- бактериологическое исследование жидкости, выделяемой из пузырьков на коже;
- посев соскоба;
- определение чувствительности к антибиотикам.
Также проводится общий анализ крови, биохимия, определение гормонального фона, исключение венерологических инфекций.
Только после получения всей необходимой информации доктор сможет выдать рецепт с препаратами, которые будут эффективны при борьбе со стрептодермией.
Принципы лечения заболевания
При неосложненных формах стрептодермии проводится лечение в домашних условиях. Терапия должна быть комплексной.
Врач может назначить такие антибактериальные мази для кожи широкого спектра действия:
- тетрациклиновая мазь;
- неомициновая;
- гентамициновая;
- эритромициновая;
- мазь банеоцин;
- левомицетиновая мазь;
- мазь Вишневского;
- норсульфазоловая мазь;
- цинковая;
- мазь «Левомеколь».
Мазь с антибиотиком от стрептодермии – наиболее эффективное средство. Дело в том, что возбудитель, вызывающий заболевание – бактерия. А антибиотики действуют губительно именно на эту группу микроорганизмов.

Мокнущие болячки на лице крайне важно обрабатывать антисептическими и противомикробными веществами. С успехом можно использовать следующие:
- салициловая кислота;
- зеленка;
- перекись;
- борная кислота;
- раствор марганцовки;
- фукорцин.
Если сбой в защитных функциях кожи произошел на фоне гормонального нарушения, ребенку могут быть назначены лекарства, содержащие антибиотик и гормон. Это могут быть:
- «Тридерм»;
- «Преднизолон»;
- «Канизон Плюс».
При хронической стрептодермии и в случаях, когда патология запущена и произошло заражение внутренних органов, назначаются антибиотики для внутреннего применения:
- «Ампициллин»;
- «Азитромицин»;
- «Аугментин»;
- «Амоксициллин»;
- «Сумамед»;
- «Супракс»;
- «Ципрофлоксацин».
Важно как можно скорее оказать ребенку первую помощь и начать полноценное лечение.
Как обрабатывать кожу
Необходимо понимать основы обработки язв и ранок при стрептодермии у детей в домашних условиях. Процесс выполняют с помощью ушных палочек.

Процедуры выполняются несколько раз в день, не менее четырех. Не стоит нажимать на кожу. При обработке антисептиками важно затрагивать не только пораженные участки, но и кожу вокруг ранок.
В процессе обработки кожи антисептиками может ощущаться жжение, но это нормальная реакция и нужно потерпеть.
Важно! Ни в коем случае не стоит использовать токсические соединения для обработки язв при стрептодермии.
После очищения кожи накладывают антибиотики. Если поражение кожи только началось, применения общего лечения можно избежать. Однако когда патология запущена, необходима комплексная антибактериальная терапия.
Дополнительные средства
Помимо мазей с антибиотиками и антисептиков некоторым детям назначают антигистаминные препараты. Так как многие антибактериальные средства способны вызвать сильные аллергические реакции, антигистаминные препараты служат защитой.
После курса лечения с помощью антибиотиков важно восстановить нормальную микрофлору внутри пищеварительной системы. Для этого применяют пробиотики. Такие лекарства не стоит совмещать с антибактериальными средствами, так как снижается эффективность полезных бактерий.
Народные рецепты
Лечение народными средствами допустимо только наряду с основной терапией. Хороши народные способы для очищения кожи от корочек и гноя. Многие с успехом применяют такие составы:
- отвар ромашки;
- настой календулы;
- настой коры дуба.

Применяют примочки, промывания и протирания. Однако ни один из этих способов неспособен заменить использование антибактериальных средств.
Соблюдение гигиены во время лечения
Стрептодермия – чрезвычайно заразное заболевание. Если не быть внимательным, можно заразить других людей и даже самого себя, увеличив риск рецидива. Чтобы ускорить процесс восстановления и выздоровления, важно учитывать следующие рекомендации:
- соблюдать карантин во время всего периода болезни;
- не контактировать даже с членами семьи;
- выделить для себя отдельную посуду и предметы обихода;
- исключить контакт с совместными бытовыми предметами;
- не принимать душ и ванную для предотвращения размножения инфекции и самозаражения;
- регулярно, 2-3 раза в неделю, менять постельное белье;
- вещи стирать при высоких температурах и обязательно подвергать утюжке;
- носить вещи из натуральных тканей, чтобы избежать чрезмерного потения.
Соблюдение этих рекомендаций ускорит процесс восстановления.
Профилактика развития стрептодермии
С помощью разумной профилактики можно защитить своего ребенка от развития стрептодермии. Важны такие меры предосторожности:
- сбалансированная диета;
- поддержание крепкого иммунитета путем закаливания, умеренного занятия спортом;
- своевременное вылечивание всех инфекционных заболеваний.
Необходимо бережно заботиться о коже ребенка и не допускать получения даже небольших травм. Не стоит применять жесткие мочалки. Гигиенические процедуры должны быть регулярными, а температура воды не должна быть обжигающей.
Важно следить, чтобы ребенок регулярно мыл руки. Нужно коротко стричь ногти, чтобы под ними не скапливались частички кожи и бактерии. Постель должна меняться минимум раз в неделю, а нательное белье ежедневно.
Если применять все методы профилактики, можно уберечься от неприятного заболевания кожных покровов. В случае появления тревожных симптомов, стоит быстро обратиться к доктору и начать квалифицированную терапию.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.
Вам не трудно, а автору приятно.
Спасибо.
Симптомы и стадии стрептодермии | Компетентно о здоровье на iLive
Кожные заболевания – одна из наиболее многочисленных групп нарушений здоровья, известных человечеству. Большое разнообразие проявлений и причин, в которых трудно разобраться несведущему человеку, вызывает некоторое замешательство, когда мы обнаруживаем на своем теле непонятные пятна, сыпь, покраснение, что могут сопровождаться болью, жжением, зудом или никак о себе не напоминать. Ведь кожа – орган внешний, и все симптомы нарушения здоровья сразу становятся видны невооруженным глазом. Например, внешние симптомы стрептодермии, мало чем отличаются от большинства кожных патологий и видны уже спустя неделю от момента заражения. И это фактически при отсутствии внутреннего дискомфорта. Так может не стоит и переживать по поводу такой болезни?
Кожные болезни – свидетельство нездоровья организма
Кожа считается самым большим и важным органом человеческого организма, ведь у нашего тела это единственная защитная оболочка, предохраняющая внутренние органы и системы от разрушительного воздействия окружающей среды. Именно кожа в первую очередь испытывает на себе негативное влияние термических, химических, механических и биологических факторов, поэтому при постановке диагноза врачам приходится рассматривать множество кожных патологий, чтобы методом исключения установить истину.
Например, множество инфекционных заболеваний кожи, вызываемых биологическими факторами, имеют сходные проявления: высыпания в виде пустул или везикул, более или менее выраженный дискомфорт в зоне их локализации. Но человек, дававший клятву Гиппократа, не ограничивается лишь созерцанием внешних симптомов, а будет «копать» глубже, выискивая такие моменты, которые характерны для определенного заболевания.
Казалось бы, зачем углубляться, если основные симптомы стрептодермии вот они, налицо, видны на поверхности кожи? На самом деле это надо делать, чтобы выявить возбудителя болезни (в данном случае это размножившийся и ставший опасным стрептококк) и не дать ему внедриться глубоко в организм, провоцируя развитие серьезных внутренних осложнений (ревматизма, миокардите, гломерулонефрита и т.д.) при кажущихся безопасными первых внешних признаках заболевания. [1] , [2]
На самом деле диагностика болезни по внешним симптомам не так проста, как может показаться на первый взгляд. Не потому ли большая часть диагнозов, поставленных нами себе же, оказывается неправильной? Дело в том, что та же самая стрептодермия может по-разному проявляться у разных людей. И здесь надо учитывать возраст пациента, особенности его трудовой или иной деятельности, сопутствующие заболевания, состояние иммунной системы и т.д.
Попробуем разобраться, какие проявления стрептодермии являются характерными для детей и для взрослых, в каких местах можно ожидать появления сыпи при этом заболевании, передающемся контактным и контактно-бытовым путем, какие внутренние изменения могут указывать на данное заболевание.
Стрептодермия у детей
Чем ребенок физиологически отличается от нас, взрослых? В первую очередь своей уязвимостью перед лицом многих патогенов инфекционной природы. Иммунитет ребенка формируется и крепнет еще в течение нескольких лет после рождения, поэтому маленькие дети болеют инфекционными заболеваниями гораздо чаще, чем взрослые, да и список таких болезней пополняется сугубо детскими болезнями. [3]
Стрептодермию нельзя отнести к детским заболеваниям, хотя заболеваемость среди детей намного выше, чем у молодежи и зрелых людей. Этому способствует и распространение возбудителя в больших детских коллективах (ясли, детские сады, школьные коллективы, группы внеклассной работы, спортивные секции, художественные коллективы и т.д.), где малыши и подростки тесно контактируют друг с другом.
Особенно трудно уберечь от неприятностей малышей до 3 лет, для которых тактильные ощущения (пощупать, пальчиками ощутить свойства объекта) имеют особую привлекательность, позволяя изучать мир во всех его проявлениях. Да и сами по себе прикосновения очень важны в таком нежном возрасте. Вот только стойких навыков гигиены у ребенка младшего возраста еще нет. К тому же болезнь внешне проявляется намного позже, чем возникает способность заражать других, поэтому при появлении первых признаков стрептодермии у одного ребенка есть большая вероятность, что к тому времени заразилась уже большая часть коллектива.
Проявления болезни у детей могут отличаться в зависимости от степени сформированности иммунной системы и крепости иммунитета, количества патогенных микроорганизмов, попавших на кожу, наличия крупных и мелких повреждений кожи, очага болезни, наличия сопутствующих патологий.
В больших детских коллективах болезнь развивается по принципу эпидемии, т.е. заболевший ребенок в краткие сроки распространяет инфекции по всему детскому коллективу, а иногда и за его приделы. Вот только проявляться стрептодермия будет у разных деток по-разному. Если у ребенка иммунитет может противостоять натиску бактерий, клиническая картина ограничится внешними признаками: локальными высыпаниями на коже, т.е. поражением отдельных участков тела. При этом решающую роль играет все же местный иммунитет.
Сыпь, как характерный симптом стрептодермии, обычно появляется спустя 2-10 дней после заражения в виде ярко-розовых папул или пузырьков с жидкостью, которые после вскрытия могут превращаться в эрозии. При соответствующем уходе такие элементы довольно быстро подсыхают с образованием корочек, впоследствии безболезненно отпадающих.
Однако при некоторых формах заболевания пузырьки не образуются вообще, ограничиваясь образованием мелких розоватых или красноватых очагов с отслаивающимися частицами эпидермиса (сухая форма стрептодермии).
Зуд при стрептодермии обычно выражен в слабой степени или отсутствует вообще, поэтому особо ребенка не беспокоит. Другое дело, что детям свойственно трогать пальчиками необычные элементы у себя на коже, расцарапывать их просто из детского любопытства и таким путем распространять инфекцию на другие участки тела, усложняя течение болезни. [4]
Но в том случае, если иммунитет ребенка не в силах справиться с патогенами, а также при попадании стрептококков на нежный покров слизистых оболочек, с большой вероятностью возможно развитие более тяжелых форм заболевания. Помимо внешних симптомов клиническая картина стрептодермии в этом случае имеет и внутренние проявления:
- Повышение температуры тела до фебрильных величин (выше 38-38,5 градусов). Ребенок при этом может стать вялым, апатичным, у него ухудшается аппетит, могут появиться непонятные капризы. Другие дети наоборот становятся излишне возбудимыми и на температуру указывают лишь необычно розовые щечки малыша.
- Появление симптомов интоксикации организма (у ребенка может разболеться голова, отсюда вялость и капризы, появиться тошнота и рвота, не зависящие от приема пищи, снижается аппетит, нарушается сон). В некоторых случаях появляются боли в суставах и мышцах, что ограничивает подвижность ребенка и становится причиной плаксивости у малышей и жалоб на самочувствие у старших деток.
- Увеличение лимфоузлов вблизи очагов поражения по ходу движения лимфы, которое иногда можно обнаружить уже с первых дней болезни (под кожей ребенка можно прощупать уплотнения, зачастую болезненные при пальпации).
- Анализы крови ребенка покажут наличие выраженного воспалительного процесса, свойственного бактериальному поражению.
Стрептодермия у взрослых
Высокая заболеваемость стрептодермией среди детей вовсе не исключает развития данного заболевания у взрослых, ведь при инфекционных заболеваниях решающую роль играет иммунитет, а не возраст. И стоит ли упоминать, что в условиях экологической катастрофы, в которых живет большинство из нас, рассчитывать на крепкий иммунитет особо не приходится. Согласно исследованию, проведенному в 2005 году от инвазивных заболеваний S. pyogenes страдают как минимум 18,1 миллиона человек, причем каждый год происходит еще 1,78 миллиона случаев заболевания. [5]
К тому же в организм через кожу стрептококк проникает сквозь различные, даже микроскопические повреждения на ней, поэтому подхватить болезнь вовсе не так сложно как кажется. Другое дело, что у людей с более-менее нормальным местным и общим иммунитетом протекать она может практически незаметно, в то время, как ослабленный хроническими заболеваниями человек может испытывать заметное недомогание. [6]
Заразиться взрослый человек может на работе, во время поездки в общественном транспорте, при посещении общественных мест, включая бассейны и тренажерные залы. Подхватить инфекцию можно даже не выходя из дома, если кто-то из родных, например, ребенок, посещающий детский сад или школу, стал источником инфекции. При этом не обязательно тесно контактировать с больным или бактерионосителем, обнаружить у себя симптомы стрептодермии можно также спустя время после контакта кожи с постелью больного, его одеждой, предметами обихода, посудой и т.д.
Понять, как начинается стрептодермия у взрослых, т.е. обнаружить первые ее признаки, можно по внешнему виду кожи, на которой при данной патологии образуются небольшие розовые слегка возвышающиеся над телом безболезненные пятнышки. Чуть позже появляется незначительный зуд и шелушение на поверхности патологических элементов.
Далее папулы, в большинстве случаев, начинают сильнее выдаваться над кожей и превращаются в пузырьки небольшого диаметра, внутри которых просматривается мутная желтоватая жидкость. При отсутствии лечения отдельные близко расположенные элементы могут сливаться в группы, охватывая большие участки кожного покрова.
Спустя некоторое время пузырьки лопаются с образованием трещинок и язвочек, на поверхности которых появляются сухие корочки или чешуйки, напоминающие лишай.
При сухой форме стрептодермии сыпь имеет несколько иной характер, пузырьки в этом случае не образуются, а очаги болезни имеют не розовый, а белесый оттенок из-за образующегося шелушения. Они имеют округлую форму и размер до пяти сантиметров. На них практически сразу образуются шелушащиеся чешуйки эпидермиса, после отделения которых долгое время остается слабопигментированный участок кожи. Патологические очаги менее склонны к увеличению в размерах и распространению на видимые и покрытые волосами участки тела, чем при других формах болезни.
Жалобы на то, что кожа чешется, при поражении стрептококковой инфекцией возникают не часто. Зуд, если и присутствует, то незначительный, не доставляющий особого дискомфорта, как это бывает, например, при химических ожогах растворами щелочей, аллергии или герпесе, имеющих сходные внешние проявления с мокнущими формами стрептодермии.
Температура при стрептодермии у взрослых обычно не поднимается, разве что у человека диагностирован иммунодефицит, тяжелый авитаминоз или его организм сильно ослаблен длительной болезнью, чрезмерными физическими и умственными нагрузками, постоянными стрессами, что не могло не сказаться на состоянии иммунитета.
Увеличение лимфоузлов может наблюдаться лишь при распространении инфекции вглубь организма. Но этот симптом обычно проявляется уже на этапе появления возможных осложнений, а не в самом начале болезни, как случается у детей, барьерная функция кожи у которых значительно слабее, что дает возможность инфекции быстро приникать в глубокие слои мягких тканей и лимфу.
При легком течении болезни и соответствующем лечении появившиеся симптомы исчезают в течение 3-10 дней, не вызывая ухудшения самочувствия человека. Но даже с тяжелой формой стрептодермии у взрослых можно справиться довольно быстро – в течение 3-7 дней, если назначено адекватное лечение и выполняются все его требования. Лишь при сильно ослабленном иммунитете или несистематическом выполнении терапевтических мероприятий лечение может затянуться до 10-14 дней с определенной вероятностью перехода острой формы заболевания в хроническую.
При этом важную особенность стрептодермии представляет тот факт, что даже привычная ежедневная гигиена тела при болезни может сослужить плохую службу, ведь смачивать очаги поражения водой категорически не рекомендуется, ведь это лишь затягивает процесс выздоровления.
Стрептодермия у женщин и мужчин
Считается, что у женщин кожа более тонкая и нежная, чем у мужчин, логично, что на ней быстрее и чаще возникают различные ранки и царапины даже при незначительном воздействии повреждающего фактора. Учитывая то, что стрептококк считается постоянным жителем нашей кожи, можно предположить, что у женщин вероятность заболеть стрептодермией выше, чем у мужчин.
На самом деле статистика заболеваемости у мужчин и женщин отличается не сильно, ведь большинство представителей сильного пола работают в условиях повышенного риска травматизма, да и гигиенические условия на многих заводах, фабриках в общественном транспорте (а многие работают водителями) не на высоте. В таких условиях единственной защитой от бактерий может быть лишь крепкий иммунитет, который есть далеко не у всех.
К тому же и у мужчин, и у женщин имеются также другие специфические факторы, которые предрасполагают к развитию стрептококковой болезни. К таким факторам можно отнести сахарный диабет, который бывает 2- х типов. Диабетом 2 типа (инсулинонезависимым) чаще болеют женщины, зато инсулинозависимый диабет с большей вероятностью поражает мужчин. А поскольку при этом заболевании риск образования длительно заживающих ран на теле выше, то представители обоих полов в равной степени в какой-то момент могут заметить у себя симптомы стрептодермии. К тому же болезнь в подавляющем большинстве случаев носит хронический характер, как и сам диабет.
У мужчин вероятность появления стрептодермии возрастает во время службы в армии или нахождения в местах заключения. Этому способствует большой коллектив, где инфекция распространяется в краткие сроки, активные физические нагрузки, провоцирующие усиленное потоотделение и возникновение потницы – очагов, где бактериям легче всего внедриться в кожу, недостаточная гигиена и т.д. Стрептодермия в армии и тюрьмах зачастую носит острый эпидемический характер.
Есть мнение, что у мужчин с большей вероятностью можно обнаружить симптомы сухой формы стрептодермии, т.е. не мокнущие шелушащиеся небольшие очаги на теле почти овальной формы, которые при отсутствии лечения могут распространяться на большие площади.
У женщин риск развития стрептодермии повышается во время вынашивания ребенка. И это не удивительно, ведь гормональная перестройка в организме будущей мамы является ударом по ее иммунитету, что как раз и нужно бактериям. Почувствовав слабину, они тут же начинают активно размножаться.
Понятно, что стрептодермия при беременности развивается не у всех женщин, а лишь у тех, организм которых испытывает острый недостаток витаминов и минералов, необходимых для хорошей работы иммунной системы, измучен хроническими заболеваниями или стрессами.
Развивается стрептодермия при беременности не так часто, да и опасности для будущей мамы особо не представляет, пока дело касается лишь внешних симптомов (небольшой зуд и локальные высыпания на теле), при которых вполне допустимо наружное применение антибиотиков.
Правда, многие мамочки, боясь навредить малышу в утробе, не спешат прибегать к помощи сильнодействующих лекарств. И очень зря, ведь местное применение антимикробных препаратов, при котором их абсорбция в кровь невелика, навредить ребенку практически невозможно. А вот при отсутствии лечения есть риск того, что пострадает и плод. Если микробы через кровь матери проникнут через плаценту к малышу, они будут негативно влиять на развитие различных органов и систем малыша, особенно, если мать заболела в 1 триместре беременности, что чаще всего и происходит. А ведь именно в первые 3 месяца развития плода закладываются и формируются практически все основные жизненно важные системы будущего человека.
Как видим, шансы заразиться есть у представителей разного пола и в определенные моменты существования индивида они могут повышаться. При этом далеко не всегда мы правильно трактуем появившиеся симптомы, поэтому статистика не может даже приблизительно подсчитать, какова распространенность этого заболевания на самом деле, тем более, что многообразие форм стрептодермии и особенностей ее протекания предрасполагают к некоторой доле ошибочных диагнозов.
Очаги поражения: где их искать?
Зная, что стрептококковая инфекция передается контактным и контактно-бытовым путем, можно предположить, что первые симптомы стрептодермии появляются преимущественно на руках. В реальности специфические высыпания можно обнаружить на разных частях тела, а именно, там, где имеются микро- или макроповреждения кожи. К тому же после контакта с очагом инфекции человек может сам поспособствовать распространению инфекции на другие части тела.
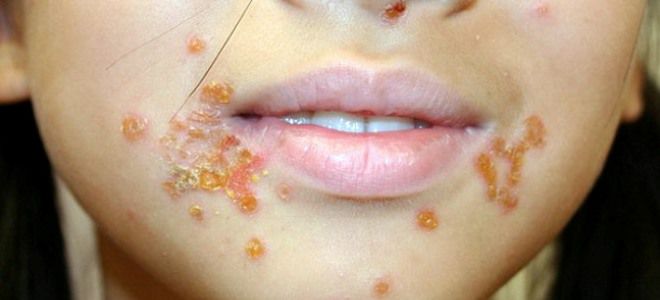
Локализация очагов поражения при стрептодермии может быть разной, что в некоторой степени влияет и на окончательный диагноз врача. Например, стрептодермия в уголках губ (заеда) может иметь диагноз «импетиго, вызванного стрептококковой инфекцией» или «стрептококового импетиго».
В большинстве случаев стрептодермия возникает на руках и ногах – частях тела, которые чаще других бывают открытыми, не защищенными одеждой, реже на стопах, преимущественно у людей с повышенной потливостью ног, ведь при этом создаются особенно благоприятные условия для размножения патогенов (и бактерий, и грибков). Нужно понимать, что на конечностях различные повреждения кожи более вероятны, чем, например, на спине или ягодицах. А если кожа к тому же потеет (например, на стопах), это делает ее более уязвимой.
Как ни странно, но стептодермия на лице, а также на голове, например, за ушами или на нижней части подбородка не уступает по своей распространенности. Не только дети, но и взрослые склонны часто прикасаться руками к лицу, не заботясь об их чистоте. Но кожа лица очень нежная, поэтому любое трение или расчесывание может вызывать появление микроповреждений, а если при этом на пальцах или под ногтями скрывался тайный вредитель, то вполне вероятно, что он поселится на новом месте, внедрившись в кожу на подходящем участке.
Велик риск появления ранок на лице и занесения в них инфекции у тех, кто бреется (подавляющее большинство мужчин и небольшая доля женщин), особенно без использования гигиенических средств, т.е. на сухую. А мы помним, что любая ранка на теле привлекательна для инфекции тем, что в этом месте нарушается защитный барьер организма.
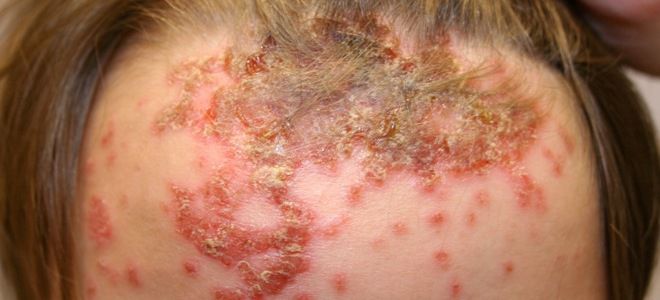
Если первые признаки стрептококковой инфекции появились на коже поблизости кромки волос, есть большой риск, что при неправильном лечении либо его отсутствии заболевание перейдет в стрептодермию волосистой части головы, распространяясь на зону роста волос. При этом у человека в волосах наблюдается скопление отслаивающихся частичек кожи (наподобие перхоти), а корочки после подсыхания язв могут отваливаться вместе с луковицами волос, вызывая их локальное поредение.
Особенно нежной и ранимой считается кожа вокруг глаз, поэтому очаги болезни нередко обнаруживаются именно в этой области, стоит лишь потереть веко рукой, контактирующей с инфекцией. Стрептодермия века характеризуется появлением прыщиков и пузырьков на слизистой органа зрения либо в боковых складках вокруг глаз. При этом стрептодермию на веке иногда путают с простудой, герпесом или ячменем, который в 90-95% случаев вызван стафилококком.
Стрептодермия в носу или в ухе во многом напоминает герпетическую инфекцию, но при этом зуд возникает гораздо позднее (при герпесе еще накануне появления сыпи), да и по интенсивности он намного слабее. К тому же после вскрытия герпетических элементов практически не остается следа на мягких тканях, в то время как при стрептодермии на месте пузырьков остаются трещинки и язвочки.
Стрептодермия во рту, на языке, а также ситуации, когда сыпь достигает горла, это вариант бактериального стоматита, спровоцированного стрептококковой микрофлорой. Наша кожа представляет собой более прочный барьер, чем слизистые оболочки, поэтому неудивительно, что через них бактериям легче проникнуть в мягкие ткани. К тому же во время еды и чистки зубов слизистая зачастую травмируется, а ранки на ней в связи с повышенной влажностью рта затягиваются намного дольше, чем на поверхности кожи.
Стрептодермия в уголках рта, где очень часто возникают микротрещинки во время широкого открывания рта или активного жевания, обычно развивается у детей. Этому может поспособствовать употребление пищи чужой или немытой ложкой с имеющейся на ней «живностью». Хотя у взрослых и подростков (особенно во время гормональной перестройки) подобные ситуации также исключать нельзя, хотя и возникают они с гораздо меньшей частотой.
Стрептодермию на губах (опять-таки нежная кожа, которая может повреждаться даже под воздействием ветра) легко спутать с герпесом, ведь внешние симптомы вирусной инфекции и бактериального заболевания очень схожи. Но опять же стоит обратить внимание на зуд, который при герпесе значительно сильнее.
Любой участок с нежной кожей и слизистыми оболочками более подвержен различным повреждениям, а значит вероятность проникновения инфекции в этих местах выше. Например, не стоит удивляться, если стрептодермия обнаружится в паху. Это участок кожи с повышенной влажностью, а значит и чувствительностью к различного рода негативному воздействию. Именно в таких скрытых участках, где тепло и влажно, бактерии и грибки размножаются с особым усердием, а очаги поражения увеличиваются с большей скоростью, распространяясь на промежность и анус.
Появление симптомов стрептодермии на слизистых оболочках сопровождается ощутимой болезненностью, которая усиливается во время прикосновения к воспаленным элементам. Если сыпь появляется на коже, то ощутимых болевых ощущений она не вызывает.
Так, стрептодермия на половых органах – это уже не просто неудобство, а определенный дискомфорт, влияющий на качество жизни пациента. К тому же здесь велик риск распространения инфекции внутрь организма при половых контактах и во время гигиенических процедур.
На половых органах стрептококк обитает постоянно, но при снижении иммунной защиты он может активно размножаться, вызывая повреждение клеток эпидермиса и воспаление тканей. Но даже при достаточно крепком иммунитете такой «подарок» можно получить от полового партнера во время сексуального контакта или интимных ласк, так же, как и стрептодермию на лице при поцелуях.
Стрептодермия под мышками развивается по той же причине, что и в паху, т.е. вследствие повышенной влажности и ранимости кожи этого участка. К тому же многие взрослые люди (преимущественно женщины) считают неприличным иметь «растительность» в этом месте, поэтому регулярно бреют подмышки. А бритье – это травма для кожи, особенно для нежных его участков. В результате его на коже практически всегда остаются как мелкие, незаметные глазу, так и более крупные повреждения, через которые впоследствии и проникает инфекция.
А вот стрептодермия на спине, животе, груди или ягодицах имеет уже иные причины. Обычно она возникает после контакта с зараженной постелью или одеждой, реже после контакта с кожей больного (что вполне возможно в течение инкубационного периода, когда даже сам больной не подозревает о своем заболевании). Обычно она проявляется в виде большого количества отдельных красных или розовых мелких элементов, напоминающих поначалу обычную прыщевую сыпь, которая впоследствии превращается в пузырьки с мутным содержимым и имеет склонность к слиянию отдельных образований в более крупные очаги.
Отсутствие выраженного зуда и дискомфорта становится причиной того, что пациенты не спешат обращаться за помощью, пока инфекция не получит пугающего распространения или не появятся симптомы другого характера.
Стадии стрептодермии
Стрептодермия – это инфекционное заболевание, которое на разных этапах своего развития может иметь различные проявления. Таким образом для каждой стадии развития стрептодермии характерны свои специфические симптомы.
На первой стадии своего развития болезнь не имеет внешних симптомов. Этот период называется инкубационным. Его началом служит момент проникновения инфекции через поврежденную кожу. В течение 2-10 дней бактерии активизируются и начинают интенсивно размножаться. Не исключено, что ранка, через которую инфекция проникла, к концу инкубационного периода может окончательно затянуться и на коже не будет видно никаких проявлений болезни.
На второй стадии в месте проникновения инфекции появляются небольшие очаги гиперемии с образованием впоследствии красноватых уплотнений (пустул). Это говорит о развитии воспалительного процесса, спровоцированного бактериями стрептококка. Уже на этом этапе некоторые дети начинают ощущать недомогание, становятся вялыми, быстро устают. Взрослые, как правило, недомогания не ощущают.
Третьей стадией болезни можно считать превращение пустулы в пузырек с мутным содержимым, который вскоре вскрывается с образованием язвочек и на его месте образуется желтовато-коричневая корочка. При некоторых мокнущих формах болезни пузырьки образуются практически сразу, а уже после вокруг них появляется красный воспаленный ореол. Все это характерные проявления жизнедеятельности бета-гемолитического стрептококка: выделения токсинов и специфических ядов.
При сухой форме стрептодермии пузырьки обычно не образуются вообще. При этом очаги инфекции изначально более крупные и очень быстро покрываются беловатыми отслаивающимися корочками (эпидермис шелушится). Это поверхностная форма болезни, которая довольно легко поддается лечению, а выздоровление при ней наступает обычно в течение 3-5 дней.
На последней стадии заболевания корочки подсыхают и отпадают, оставляя после себя пятна с розовым или синюшным оттенком, который впоследствии исчезает. После сухой стрептодермии, как правило, длительное время остаются участки со слабой пигментацией.
От появления патологического элемента на коже до отделения корочек в среднем проходит 5-7 дней. Но нужно учитывать, что не все элементы появляются одновременно, поэтому длительность лечения может быть больше. К тому же неосторожное расчесывание прыщиков, купание, прощупывание могут стать причиной распространения инфекции на другие участки тела, и опять потребуется время на ее активизацию. Таким образом, новые очаги могут появиться тогда, когда от первых останется едва заметный след.
Если процесс не остановить на теле в разных местах будут последовательно появляться новые элементы стрептодермии, ослабляя защитные функции организма, и болезнь грозит перейти в хроническую форму. При этом любое снижение иммунитета будет сопровождаться появлением высыпаний на теле, а человек станет практически постоянным источником инфекции.
Симптомы стрептодермии – это прямое доказательство того, что в организме не все ладно и это снижает его защитные силы. Сама по себе болезнь не представляет опасности для жизни, но это тревожный сигнал, чтобы вплотную заняться своим здоровьем, и в первую очередь укрепить иммунитет.
Стрептодермия у детей – лечение в домашних условиях. Как выглядит стрептодермия?

Местный иммунитет малышей формируется медленно и долго, поэтому они больше подвержены бактериальным поражениям. Шансы заболеть стрептодермией дополнительно повышаются из-за невозможности соблюдения всех необходимых правил гигиены и частых мелких повреждений кожи.
Стрептодермия – причины
Для возникновения рассматриваемой патологии необходимо наличие 3-х факторов:
- Ослабленный иммунитет. Снизить активность защитной системы могут хронические болезни, вирусные инфекции, гельминтозы, интоксикации и другие проблемы.
- Повреждение кожи или слизистой оболочки. Небольшие ранки, ссадины, микротравмы и царапины служат «входными воротами» для патогенных микроорганизмов.
- Источник бактерий. Стрептококк на коже обитает постоянно, как и на слизистом эпителии. Если микробы попадают на поврежденные участки, они активизируются и быстро размножаются, провоцируя воспалительный процесс.
Заразна ли стрептодермия?
Помимо самостоятельного инфицирования собственными бактериями, ребенок может заболеть и вследствие внешних контактов. Ответ на вопрос, заразна ли стрептодермия у детей, положительный. Описываемые патогенные микроорганизмы сохраняют устойчивость в окружающей среде. Они часто попадают на кожу с предметов домашнего обихода (полотенец, посуды) и мягких игрушек. Аналогично передается стрептодермия у детей при контакте с внешне здоровым носителем микробов. Самым опасным считается инфицирование от больного любыми патологиями, которые вызывает указанный возбудитель.
Стрептодермия у детей – симптомы
Клиническая картина заболевания зависит от его формы и тяжести. Есть 2 группы признаков, которыми сопровождается стрептодермия – симптомы делятся на общие и специфические. Первые клинические проявления возникают на ранних стадиях прогрессирования болезни. Они свойственны множеству других инфекций, поэтому сразу заподозрить стрептодермию у детей сложно. Вторая группа признаков характерна только для рассматриваемой патологии.
Стрептодермия – инкубационный период
Специфические симптомы болезни возникают не сразу после заражения. Стрептококковая пиодермия у детей сначала развивается скрыто. Инкубационный период кожного заболевания длится около 7 дней с момента инфицирования. Если иммунитет малыша нормально функционирует, организм самостоятельно справляется с бактериями и патология протекает легко.

Как начинается стрептодермия у детей?
Ранние симптомы заболевания неспецифичны, поэтому родители редко обращаются к педиатру на первых стадиях патологии. Общая клиническая картина того, как начинается стрептодермия, напоминает другие болезни:
- респираторно-вирусные инфекции;
- отравления;
- краснуху;
- лишай;
- атопический дерматит;
- ветрянку;
- корь.
Заблуждения возникают, потому что стрептодермия у детей сначала сопровождается такими признаками:
- повышенная температура тела;
- тошнота;
- ухудшение аппетита;
- слабость, апатия;
- нарушения сна;
- рвота;
- увеличение лимфатических узлов;
- недомогание;
- головная боль;
- ломота в суставах;
- миалгия.
Сыпь при стрептодермии
В процессе прогрессирования болезни появляются специфические проявления. Нельзя описать общую клиническую картину, как выглядит стрептококк на коже. Рассматриваемая патология имеет несколько форм, каждая из которых имеет собственные внешние симптомы и особенности течения. Варианты, как выглядит стрептодермия у детей:
- Буллезное импетиго. Сыпь появляется на коже стоп и голеней, кистей, реже на других частях тела. Она представляет собой крупные волдыри с серозно-гнойным содержимым (буллы). После их вскрытия на эпидермисе остаются открытые эрозии.
- Стрептококковое импетиго. Высыпания локализуются на коже лица, стоп, кистей и других открытых участков тела. Сначала образуются маленькие пузырьки с мутным содержимым (фликтены), которые быстро опадают или произвольно вскрываются, заменяясь светло-желтой коркой. После ее отделения на коже остаются темные розовые пятна.
- Щелевидное импетиго. В простонародье – заеда. Единичные фликтены появляются у детей в уголках губ, иногда в складках крыльев носа и век.
- Сухая стрептодермия (эритемато-сквамозная). На коже образуются розовые или красноватые пятна, покрытые светлыми отслаивающимися чешуйками. Мокнущих элементов, волдырей, корок и эрозий нет.
- Панариций (турниоль). Данная форма болезни часто диагностируется у детей, которые расчесывают высыпания при стрептококковом импетиго. Бактерии из фликтен попадают в околоногтевые валики, провоцируя острое воспаление. Кожа становится отечной, красной, болезненной, покрывается волдырями и эрозиями.
- Вульгарная эктима. Самый тяжелый вид патологии, характеризующийся повреждением глубоких слоев кожи с отмиранием ткани и образованием крупных язв. Эрозии локализуются преимущественно на ягодицах и нижних конечностях.
- Стрептококковая опрелость. Вторичное заболевание, чаще наблюдается у маленьких детей. Патология развивается на фоне стандартных опрелостей и дерматитов. Сыпь выглядит как волдыри с мутным содержимым, склонные к слиянию. После их вскрытия на коже образуются болезненные трещины.






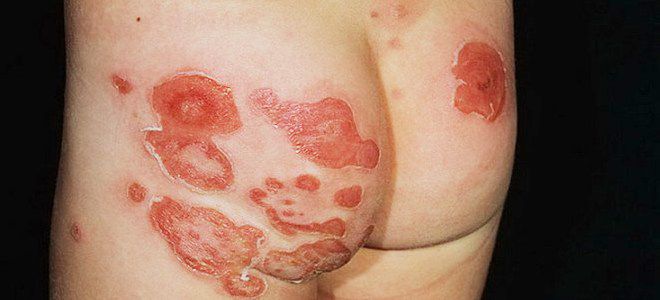
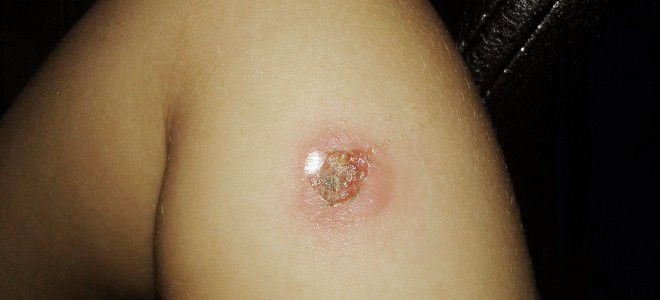
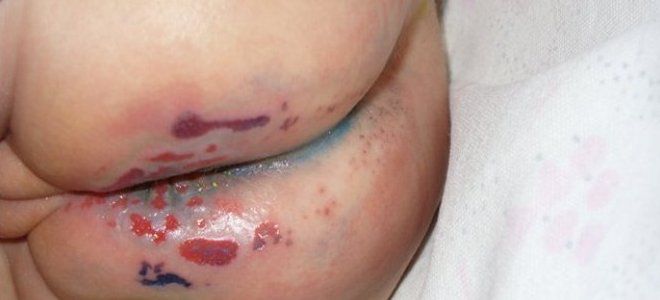
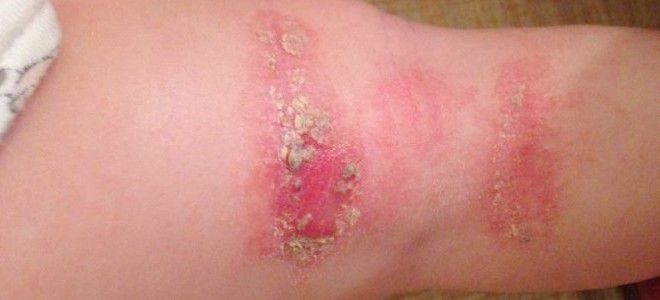
Температура при стрептодермии у детей
Рассматриваемое заболевание сопровождается воспалительным процессом, поэтому может провоцировать гипертермию. Стрептококк на коже у детей вызывает реакцию иммунное системы, которая пытается подавить размножение и распространение бактерий с помощью увеличения температуры тела. Жар быстро спадает, если своевременно начать адекватное лечение.
Стрептодермия – осложнения
В большинстве случаев ребенок нормально переносит болезнь без опасных последствий. При слабом иммунитете стрептодермия у детей протекает в форме вульгарной эктимы. Этот вид патологии лечить сложно, но он поддается терапии сильными антибиотиками. Крайне редко стрептококковая пиодермия провоцирует следующие осложнения:
- скарлатина;
- каплевидный псориаз;
- септицемия;
- гломерулонефрит;
- микробная экзема;
- переход заболевания в хроническую форму.
Стрептодермия у детей – лечение
Эффективная терапия патологии предполагает комплексный подход, включающий системные и местные препараты. Стрептодермия – лечение базового этапа:
- Не купать ребенка 3-5 суток, не мочить высыпания.
- Здоровые участки кожи и слизистые аккуратно протирать ватным тампоном, смоченным в отваре ромашки или череды.
- Обрабатывать антисептиком мелкие повреждения эпидермиса (если есть).
- Не позволять ребенку чесать пораженные области.
- Убрать мягкие игрушки (постирать в горячей воде, отпарить), пластмассовые – ежедневно мыть.
- Выделить малышу личное полотенце (должно висеть отдельно от остальных), набор посуды и столовых принадлежностей.
- Часто менять и утюжить постельное белье ребенка, наволочки – каждый день.
- Регулярно убирать в комнате малыша, ограничить туда доступ здоровым членам семьи.
Мазь от стрептодермии
Местные препараты подбирает и назначает только педиатр в соответствии с формой и тяжестью болезни. Перед нанесением мази высыпания обрабатываются любым дезинфицирующим раствором:
- бриллиантовый зеленый;
- перекись водорода;
- салициловый спирт;
- борная кислота;
- фукорцин.
Есть два варианта, чем лечить стрептодермию. Подсушивающие антисептические препараты (цинковая, салициловая паста) подходят для терапии легких и ограниченных форм заболевания. В остальных случаях рекомендуются мази с антибиотиками или гормонами:

- гентамициновая;
- тетрациклиновая;
- синтомициновая;
- эритромициновая;
- линкомициновая;
- метилурациловая;
- Банеоцин;
- Левомеколь;
- Альтарго;
- Бактробан;
- Акридерм;
- Белогент;
- Лоринден С;
- Тридерм;
- Канизон Плюс;
- Бетадерм и аналоги.
Таблетки от стрептодермии
Системное лечение тоже разрабатывается исключительно педиатром. Самостоятельно назначать антибиотики и другие сильнодействующие средства опасно, особенно если диагностирована стрептодермия у маленьких детей. Для облегчения симптомов патологии используются жаропонижающие (Ибупрофен, Нурофен) и антигистаминные (Тавегил, Супрастин) медикаменты. При выраженном прогрессировании бактериального поражения назначается противомикробное лекарство от стрептодермии в таблетках:
- Амоксиклав;
- Кларитромицин;
- Флемоксин Солютаб;
- Супракс;
- Аугментин;
- Сумамед;
- Цефалексим;
- Эритромицин;
- Азитрокс;
- Хемомицин;
- Экомед;
- Клиндамицин и аналоги.
Лечение стрептодермии народными средствами
Альтернативные варианты терапии применяются только в качестве вспомогательных методик, обеспечивающих смягчение клинической картины заболевания. Перед тем, как лечить стрептодермию у детей любыми народными средствами, важно посоветоваться с педиатром. Доктора одобряют дополнительное использование отваров из растений с антисептическими свойствами.
Стрептодермия у детей – лечение в домашних условиях травами
Ингредиенты:- зверобой – 1 ч. ложка;
- девясил – 1 ч. ложка;
- листья черной смородины – 1 ч. ложка;
- ромашка – 1 ч. ложка;
- душица – 1 ч. ложка;
- клевер – 1 ч. ложка;
- листья черники – 1 ч. ложка;
- плоды шиповника – 1 ч. ложка;
- вода – 2 стакана.
Приготовление, применение
- Смешать травы.
- Залить кипятком 1 ч. ложку сбора.
- Настоять 1 час.
- Процедить раствор.
- Давать ребенку по 0,5 стакана лекарства за 40 минут до еды.
Средство для обработки сыпи при стрептодермии у детей
Ингредиенты:
- кора дуба – 1 ст. ложка;
- вода – 200 мл.
Приготовление, применение
- Измельчить растительное сырье.
- Залить его кипятком.
- Настоять жидкость 1,5 часа.
- Процедить средство.
- Полученным раствором обрабатывать высыпания перед сном.
- Дубовую кору можно заменить цветками ромашки, травой шалфея или чистотела.
