Пузырчатка у новорожденных детей и взрослых: симптомы и лечение, фото
Новорожденные малыши, особенно недоношенные и маловесные, крайне уязвимы к воздействию окружающего мира. Любая, даже самая банальная патогенная микрофлора, попадая в организм младенца, иногда вызывает серьезные и крайне опасные недуги. Причем опасность возникает не только в тех случаях, если младенец находится в эпидемиологически небезопасной среде – уже в палате родильного дома кроха может столкнуться с микробами, противостоять которым, в силу не до конца сформированного иммунитета, увы, не в состоянии.
Вовремя не диагностированная инфекция у матери или персонала роддома, а также нарушение гигиенических норм в уходе за младенцем может стать причиной поражения грудничка, которое впоследствии потребует серьезного и тщательного лечения. Одним из таких заболеваний является пузырчатка новорожденного, или пемфигус – опасная патология, активно поражающая нежную кожу младенца.
Причины возникновения пузырчатки новорожденных
Эпидемический пемфигус относится к разряду бактериологических заболеваний, которые провоцирует золотистый стафилококк. Инфекционная болезнь носит контагиозный характер, а значит, заражение чаще всего происходит вследствие контакта с больными людьми либо носителями патогенной микрофлоры. В некоторых случаях патология может быть вызвана также контактом с нестерильным оборудованием или предметами обихода, загрязненными Staphylococcus aureus. Существует мнение, что пузырчатку также могут провоцировать стрептококк, однако такие случаи в медицине встречаются крайне редко.
К сожалению, на 100% обезопасить новорожденного от возможного заражения практически нереально, поскольку чаще всего крохи сталкиваются с возбудителем инфекции в первые дни жизни.
Попадая внутрь восприимчивого организма новорожденного, стафилококки быстро распространяются, вызывая глубокое и крайне болезненное поражение кожи и слизистой, которое без должного лечения может иметь печальные последствия, став причиной детской инвалидности и даже летального исхода.
Классификация пемфигуса
В зависимости от серьезности патологии пузырчатка может протекать в двух формах:
-
Доброкачественная.
 Такое заболевание отличается нестойкой лихорадкой, которая легко купируется жаропонижающими согласно возрасту. Немногочисленные волдыри не объединяются, быстро подсыхают и не доставляют слишком сильного дискомфорта крохе. Как правило, при корректном лечении новорожденные быстро поправляются.
Такое заболевание отличается нестойкой лихорадкой, которая легко купируется жаропонижающими согласно возрасту. Немногочисленные волдыри не объединяются, быстро подсыхают и не доставляют слишком сильного дискомфорта крохе. Как правило, при корректном лечении новорожденные быстро поправляются. - Злокачественная. Такая пузырчатка отличается ярко выраженной клинической картиной, сопровождается высокой температурой и общей интоксикацией организма новорожденного. Огромное количество пузырей быстро объединяются, покрывая кожный покров крои незаживающими эрозиями, через которые довольно часто проникает вторичная инфекция. Справиться с подобной патологией крайне сложно – в некоторых случаях даже при своевременном лечении она может привести к гибели пациента.
Как распознать заболевание?
Первые симптомы пузырчатки проявляются довольно быстро, особенно в случае ослабленного иммунитета и других отягощающих факторах. Как правило, признаки поражения кожи можно заметить уже спустя 5-7 дней после инфицирования новорожденного, однако в некоторых случаях инкубационный период длится дольше (обычно не более 2 недель после заражения).
Как правило, признаки поражения кожи можно заметить уже спустя 5-7 дней после инфицирования новорожденного, однако в некоторых случаях инкубационный период длится дольше (обычно не более 2 недель после заражения).
Главным признаком, свидетельствующим о развитии пузырчатки, являются специфические волдыри на коже новорожденного, наполненные полупрозрачной жидкостью желтовато-серого оттенка. Первые пузырьки обычно не превышают 3-5 мм, однако с развитием патологии они могут увеличиваться и сливаться в конгломерации диаметром до нескольких сантиметров.
При отсутствии должной терапии содержимое волдырей становится гнойным, пузыри лопаются, а на их месте появляются крайне болезненные незаживающие язвы. При этом процесс носит циклический характер, то есть переход на новую стадию болезни еще не гарантирует того, что новые пузырьки не будут появляться.
Распознать пузырчатку довольно легко даже по фото. О правильности диагноза также будут свидетельствовать следующие критерии, присущие этому заболеванию:
- первые пузырьки обычно появляются в складочках кожи, внизу живота, околопупочной области и на нижней части ручек, однако в дальнейшем симптомы быстро поражают и другие участки, включая слизистые оболочки ротовой полости и носа;
- кожа вокруг волдырей воспаляется, краснеет, доставляет новорожденному беспокойство непреходящим зудом;
-
развитие инфекции сопровождается сильным жаром до 38 градусов и выше.

На фоне интоксикации у малыша наблюдается вялость, сонливость, отсутствие аппетита, стойкое снижение веса, апатия или, напротив, излишняя нервная возбудимость. В наиболее тяжелых случаях к симптомам может присоединиться учащенное сердцебиение, затрудненное дыхание, возможна рвота и нарушение пищеварения.
Диагностика пузырчатки у новорожденных
Как правило, о заболевании будет свидетельствовать характерная клиническая картина пемфигуса — типичную локализацию волдырей и сопровождающие симптомы патологии практически невозможно перепутать с другой кожной инфекцией. Кроме того, случаи заболевания крайне редко бывают единичными – инфекция довольно быстро распространяется, а потому заражение обычно охватывает все родильное отделение.
Для подтверждения диагноза и уточнения последующего лечения врач должен провести бактериологический посев содержимого пузырей на определение патогенной микрофлоры и ее чувствительности к антибактериальным препаратам. Если волдыри не вскрываются самостоятельно, жидкость пунктируют при помощи специального стерильного шприца и высаживают на питательную среду, после чего проводится микроскопическое исследование и изучение реакции микробов на различные виды антибиотиков.
Если волдыри не вскрываются самостоятельно, жидкость пунктируют при помощи специального стерильного шприца и высаживают на питательную среду, после чего проводится микроскопическое исследование и изучение реакции микробов на различные виды антибиотиков.
Лечение кожной инфекции
Для максимально быстрого выздоровления и исключения возможных осложнений терапия пузырчатки ведется в нескольких направлениях. В зависимости от типа заболевания, особенностей возбудителя и выраженности симптомов ребенку может быть назначена:
-
Антибиотикотерапия. Выбор конкретного препарата основывается на данных бактериологического посева и определения чувствительности стафилококка к антибиотикам. Наиболее распространенным вариантом антибактериальных препаратов, активных против Staphylococcus aureus, являются цефалоспорины, пенициллины и сульфаниламиды. Введение препаратов может быть как внутримышечным, так и внутривенным.

- Антигистаминные препараты. Лекарства, снижающие симптомы гиперчувствительности, купируют зуд, болезненность и облегчают самочувствие новорожденного.
- Наружное лечение. В зависимости от особенностей и глубины поражения кожных покровов волдыри могут обрабатывать мазями с кортикостероидами. После того, как пузыри начинают вскрываться, язвочки дезинфицируют и подсушивают раствором бриллиантовой зелени или перманганата калия, борным или салициловым спиртом.
-
Поддерживающая терапия.
-
Экстренные меры. При тяжелом течении злокачественной пузырчатки новорожденному может потребоваться дополнительное переливание крови, инъекции раствора альбумина, противостафилококкового гамма-глобулина, реополиглюкина.
 Большое количество вводимых препаратов не должно пугать родителей, поскольку пемфигус является крайне серьезным заболеванием, которое без экстренного лечения может привести к тяжелейшим осложнениям.
Большое количество вводимых препаратов не должно пугать родителей, поскольку пемфигус является крайне серьезным заболеванием, которое без экстренного лечения может привести к тяжелейшим осложнениям.
Лечить пузырчатку в домашних условиях небезопасно и недопустимо – терапия должна проводиться под тщательным врачебным наблюдением в условиях стационара. В палате младенца также должна регулярно проводиться санитарная обработка и кварцевание – такой подход позволяет не допустить вторичной инфекции и усугубления ситуации.
Как правило, лечение пемфигуса занимает около месяца, однако в запущенных и крайне тяжелых случаях на выздоровление требуется куда более долгий срок. Однако даже длительное и корректное лечение не всегда оканчивается благополучно, поэтому крайне важно обращаться к врачу как можно раньше – чем быстрее начать антибиотикотерапию, тем выше вероятность благополучного исхода.
Возможные осложнения
Доброкачественная пузырчатка новорожденных имеет благоприятный прогноз и чаще всего излечивается без каких-либо негативных последствий, чего, к сожалению, нельзя сказать о злокачественной.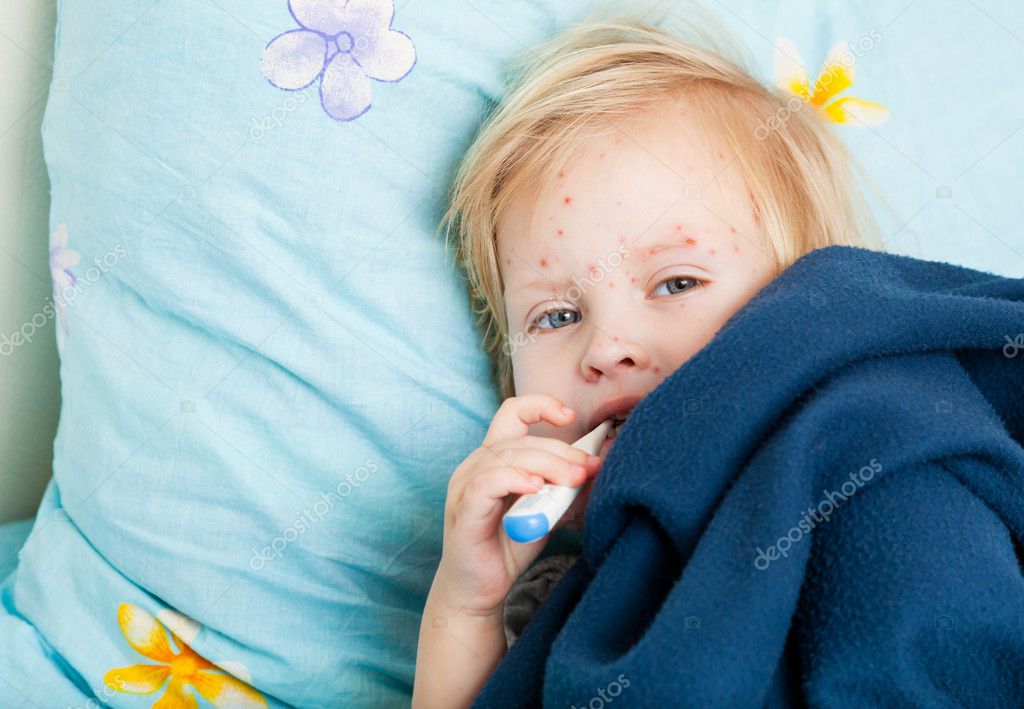 Большое количество лопнувших пузырей является своеобразным «окном» для присоединения вторичной инфекции, которая в тяжелых случаях может привести к заражению крови и последующему поражению внутренних органов – менингиту, воспалению легких и т.д.
Большое количество лопнувших пузырей является своеобразным «окном» для присоединения вторичной инфекции, которая в тяжелых случаях может привести к заражению крови и последующему поражению внутренних органов – менингиту, воспалению легких и т.д.
Профилактика заболевания
Единственным способом предупредить инфицирование новорожденного стафилококком является тщательное соблюдение гигиены роженицами и медицинским персоналом. Все сотрудники родильного отделения обязаны регулярно и своевременно проходить медосмотр, сдавать мазки из зева и носа на определение патогенной микрофлоры, а при положительных результатах – отстраняться от работы вплоть до полного выздоровления.
В палатах новорожденных должно регулярно проводиться кварцевание и тщательная уборка с применением моющих и дезинфицирующих средств. Медперсонал, обеспечивающий уход за грудничками, должен использовать по назначению средства индивидуальной защиты – резиновые перчатки и, при необходимости, респираторные маски. Только скрупулезное соблюдение санитарных норм и правил может уберечь новорожденного от коварного кожного недуга!
Только скрупулезное соблюдение санитарных норм и правил может уберечь новорожденного от коварного кожного недуга!
Мне нравится 0
Похожие посты
Оставить комментарий
фото, симптомы и лечение белезней
Пузырчатка у собак, как и ряд других кожных заболеваний, имеет аутоиммунную природу. В большинстве случаев при диагностике не обойтись без биопсии. Заводчики не исключают, что эта болезнь передается по наследству, поэтому даже после полного выздоровления животных исключают из разведения, невзирая на высокую племенную ценность. Для лечения пузырчатки у собак, как правило, местно используют стероидные препараты.
Для лечения пузырчатки у собак, как правило, местно используют стероидные препараты.
Листовидная форма пузырчатки
Листовидная пузырчатка у собак представляет собой наиболее часто встречающуюся форму этого заболевания. Отсутствует возрастная или половая предрасположенность. Наиболее подвержены данному заболеванию доберманы, таксы и колли.
Как видно на фото, при листовидной пузырчатке первичные кожные проявления у собак обычно отмечаются в области морды, при этом происходит поражение ее большей части:
Редко поражения затрагивают кожно-слизистые оболочки и ротовую полость. Первичные поражения наблюдаются в виде пятнышек и пустул, которые затем покрываются корочками. Часто наблюдается кератоз мякишей лап и области носа. Область носа нередко приобретает другую окраску. Могут возникнуть нарушения в структуре когтя, но это случается редко. Бывают не только кожные, но и системные проявления данного заболевания. Они выражаются в виде анорексии и гипертермии.
При постановке диагноза важно исключить системную красную волчанку, пустулезный дерматоз и демодекоз.
Для более точной постановки диагноза рекомендуется провести биопсию кожи в местах первичных поражений и взять мазок содержимого пустулы.
Для лечения листовидной пузырчатки у собак рекомендуется местное применение стероидных препаратов. Следует помнить, что при длительном местном использовании сильнодействующих стероидов возникает риск развития синдрома Кушинга.
Необходимо использовать преднизолон в дозировке 2-6 мг/кг 1 раз в день перорально, постепенно снижая до минимальной эффективной. После улучшения состояния животного рекомендуется давать преднизолон через день. Кроме того, показана иммуносупрессивная терапия, которая включает в себя инъекции циклофосфамида в дозировке 2,2 мг/кг 1 раз в день. Курс лечения составляет 5 дней.
Пузырчатка в эритематозной форме
Эритематозная пузырчатка у собак представляет собой легкую форму листовидной пузырчатки. Отсутствует возрастная или половая предрасположенность. Наиболее подвержены данному заболеванию немецкие овчарки и колли.
Отсутствует возрастная или половая предрасположенность. Наиболее подвержены данному заболеванию немецкие овчарки и колли.
Первичные кожные проявления обычно отмечаются в области морды и ушей. При этом происходит поражение ее большей части.
Посмотрите на фото – при эритематозной форме пузырчатки у собак наблюдаются пятнышки и пустулы, которые затем покрываются корочками и чешуйками:
Нередко возникают эрозии. Область носа нередко приобретает другую окраску. В области рта поражения отсутствуют.
При постановке диагноза важно исключить системную красную волчанку, пустулезный дерматоз и демодекоз.
Для более точной постановки диагноза рекомендуется провести биопсию кожи в местах первичных поражений и взять мазок содержимого пустулы.
Показано местное применение стероидных препаратов. Довольно эффективно сочетание сильнодействующих антибиотиков.
Следует учитывать, что бетаметазон и дексаметазон вначале применяют ежедневно в дозировке 1 мг/кг 1 раз в день, а затем необходимо перейти на менее сильные препараты, необходимые только для поддержания состояния. Для этих целей подойдет 2% -й гидрокортизон.
Для этих целей подойдет 2% -й гидрокортизон.
При подтвержденных симптомах для системного лечения эритематозной формы пузырчатки у собак следует использовать преднизолон в дозировке 2-6 мг/кг 1 раз в день перорально, постепенно снижая до минимальной эффективной дозы. После улучшения состояния животного рекомендуется давать преднизолон через день.
Кроме того, назначают тетрациклин в дозировке 250 мг 3 раза в день.
Листовидная пузырчатка (pemphigus foliaceus) | Ветеринарная клиника доктора Шубина
Определение, заболеваемость
Листовидная пузырчатка – аутоиммунное заболевание кожи характеризующееся продукцией аутоантител к антигенам компонентов кожи и акантолизом. Заболевание относится и идиопатическим, но вероятно его развитие на фоне индукции различными препаратами или на фоне хронических воспалительных дерматозов.
Листовидная пузырчатка – наиболее распространенная форма заболевания пемфигус комплекса и наиболее распространенное аутоиммунное заболевание собак и кошек вообще. У собак заболевание чаще отмечается в пожилом и среднем возрасте, но вероятно его возникновения в любом возрасте начиная с 3 месяцев. Выявлена предрасположенность у таких пород собак как чау чау и акита. У кошек средний возраст возникновения заболевания составляет 5 лет, но также как и у собак – вероятно проявление клинических признаков в любом возрасте.
У собак заболевание чаще отмечается в пожилом и среднем возрасте, но вероятно его возникновения в любом возрасте начиная с 3 месяцев. Выявлена предрасположенность у таких пород собак как чау чау и акита. У кошек средний возраст возникновения заболевания составляет 5 лет, но также как и у собак – вероятно проявление клинических признаков в любом возрасте.
Клинические признаки
У собак, вначале появляются папулу и пустулы, которые трудно обнаружить в интактном виде ввиду богатого шерстного покрова и хрупкости первичных поражений. Вторичные поражения характеризуются образованием эрозий, желтых корок, эпидермальных воротничков и зон потери волоса (алопеций). Развитие признаков может быть быстрым (1-2 недели) или постепенным (от месяца и далее), при быстром развитии заболевания вероятно проявления системных признаков (пр. депрессия, лихорадка, анорексия, лимфоаденопатия).
У собак, характерная локализация поражений – спинка носа, носовое зеркальце, веки, уши, подушечки пальцев и вентральная поверхность живота. Заболевание чаще начинается со спинки носа, вокруг глаз и на ушной раковине, и в последствии становится более генерализованным. На поздних стадиях, вероятно развитие депигментации носа. Поражения полости рта и слизисто-кожного соединения не характерно для листовидной пузырчатки. Характерная особенность листовидной пузырчатки, впрочем как и других аутоиммунных кожных заболеваний – строгая симметричность поражений.
Заболевание чаще начинается со спинки носа, вокруг глаз и на ушной раковине, и в последствии становится более генерализованным. На поздних стадиях, вероятно развитие депигментации носа. Поражения полости рта и слизисто-кожного соединения не характерно для листовидной пузырчатки. Характерная особенность листовидной пузырчатки, впрочем как и других аутоиммунных кожных заболеваний – строгая симметричность поражений.
У кошек первичные поражения проявляются в виде пустул, но наиболее характерным начальным признаком является образованием желтых корок в области носа и ушей. Примерно в 30% случаев развивается поражение вокруг когтевого ложа с формированием рефрактерной паронихии. Поражение живота и бедер отмечается примерно в 10% случаев с развитием характерных поражений вокруг соска. Также как и у собак, заболевание характеризуется симметричностью поражений.
Диагноз
Предположительный диагноз высокой степени вероятности – характерные клинические проявления и последовательное исключение заболеваний из списка дифдиагнозов. Обнаружение акантоцитов при цитологическом исследовании инткатных пустул – крайне характерно для листовидной пузырчатки. Для постановки окончательного диагноза вероятно проведение патоморфологического исследования, которое выявляет подроговичные пустулы с акантоцитами, нейтрофилами и различными количеством эозинофилов.
Обнаружение акантоцитов при цитологическом исследовании инткатных пустул – крайне характерно для листовидной пузырчатки. Для постановки окончательного диагноза вероятно проведение патоморфологического исследования, которое выявляет подроговичные пустулы с акантоцитами, нейтрофилами и различными количеством эозинофилов.
Вероятно проведение таких методов исследования как идентификация антиядерных антител, иммунофлюоресценция или иммуногистохимия, но они играют лишь вспомогательную роль.
Дифференциальный диагноз
• Демодекоз.
• Бактериальная пиодермия.
• Дерматофития.
• Эритематозная пузырчатка.
• Системная и дискоидная красная волчанка.
• Дерматомиозит.
• Подроговичный пустулярный дерматоз
• Эозинофильный пустулез.
• Лекарственная сыпь.
• Дерматоз устойчивый к цинку.
• Кожная эпителиотропная лимфома.
• Поверхностная некролитическая мигрирующая эритема.
• Гиперчувствительность к укусам москитов (кошки).
Лечение
Основа терапии – назначении иммунносупрессивных доз преднизолона. Начальная доза преднизолона составляет 2-6 мг/кг в день на протяжении 10-14 дней, затем доза постепенно снижается в течение 30-40 дней. Начальная доза и длительность достижения ремиссии могут значительно варьировать в зависимостей от индивидуальных особенностей животного. Альтернативные кортикостероиды при слабой эффективности преднизолона – триамцинолон и дексаметазон. Окончательная цель лечения – перейти в режим дачи препарата через день в дозе 1 мг/кг.
Начальная доза преднизолона составляет 2-6 мг/кг в день на протяжении 10-14 дней, затем доза постепенно снижается в течение 30-40 дней. Начальная доза и длительность достижения ремиссии могут значительно варьировать в зависимостей от индивидуальных особенностей животного. Альтернативные кортикостероиды при слабой эффективности преднизолона – триамцинолон и дексаметазон. Окончательная цель лечения – перейти в режим дачи препарата через день в дозе 1 мг/кг.
У собак в случая не адекватного ответа на терапию кортикостероидами в монорежиме, в схему лечения добавляется азатиоприн. По достижении контроля над клиническими проявлениями – дозировку препаратов постепенно снижают до минимальной и дачи препаратов через день (день преднизолон, день азатиоприн). Из других нестероидных иммунносупрессивных препаратов, у собак вероятно применение хлорамбуцила, циклофосфамида и циклоспорина. У кошек к использованию вышеперичесленных препаратов следует относиться с большими предосторожностями.
Как у кошек, так и у собак, вероятно применение таких методов лечения – как локальное нанесение препаратов с кортикостероидами а также проведения системной антибактериальной терапии при развитии вторичной инфекции.
В каждом конкретном случае листовидной пузырчатки, врач должен быть следовать принципу, что лечение не должно быть хуже самой болезни. В ряде случаев вместо значительного повышения дозы иммунносупрессивных препаратов, отдается предпочтению не полному контролю клинических проявлений.
Прогнозы
У собак прогнозы вариабельны, в большинстве случаев удается добиться удовлетворительного качества жизни при пожизненной поддерживающей терапии, иногда достигается полная ремиссия, у части собак не удается добиться адекватного ответа на терапию и они подвергаются эвтаназии. У кошек прогнозы ближе к благоприятным но в большинстве случаев требуется пожизненная поддерживающая терапия.
Фото 1. Поражение кожи на голове у годовалой кошки при листовидной пузырчатке.
Фото 2. Та же кошка, поражение на коже живота вокруг соска.
Валерий Шубин, ветеринарный врач, г. Балаково
Вирусная пузырчатка у детей: фото, симптомы, лечение
Болезнь пузырчатка – это редкое заболевание кожи, которое встречается только в одном проценте случаев всех существующих на сегодняшний день дерматозов. Вирусная пузырчатка у детей развивается еще реже, чем у взрослых. Основной причиной появления данного заболевания у детей, как правило, является энтеровирус. Локализуется он в полости рта, на слизистых оболочках и здоровых кожных покровах. По статистике, детская пузырчатка чаще поражает малышей в возрасте до десяти лет.
Вирусная пузырчатка у детей развивается еще реже, чем у взрослых. Основной причиной появления данного заболевания у детей, как правило, является энтеровирус. Локализуется он в полости рта, на слизистых оболочках и здоровых кожных покровах. По статистике, детская пузырчатка чаще поражает малышей в возрасте до десяти лет.
Как передается вирусная пузырчатка у детей?
На заметку! Внимательно наблюдать за ребенком особенно, когда болезнь потеряла симптоматику. Вирус, послуживший толчком к пузырчатке, может сохраняться в стуле в среднем до 4-х недель.
Заразиться ребенок может от чего угодно, так как заболевание передается не только при непосредственном контакте, но и через бытовые предметы. Чаще всего дети до шести лет заражаются вирусной пузырчаткой в садике или на улице после общения с другими малышами. Также ребенок может подхватить этот вирус от родителей или через слюну. В любом случае, заболевание начнет проявляться только через несколько дней после заражения.
За эти несколько дней инфекция в организме размножается и созревает, после чего на теле малыша начинают проявляться первичные симптомы вирусной пузырчатки, к которым нужно отнестись с повышенным вниманием. Все мы знаем, что вовремя начатое лечение приводит к скорейшему выздоровлению и позволяет избежать возможных осложнений.
Все мы знаем, что вовремя начатое лечение приводит к скорейшему выздоровлению и позволяет избежать возможных осложнений.
Какие симптомы вирусной пузырчатки у детей?
Основным симптомом данного заболевания являются пузыри. Изначально на теле в области складок, нижней части пупка и на щеках появляются красные пятна, из которых впоследствии образуются пузыри, наполненные иногда водянистым, а иногда гнойным содержанием. Чаще всего волдыри появляются на руках и во рту, реже – на ягодицах и ногах. У новорожденных малышей процесс формирования пузырей может длиться от трех и до четырех дней. Затем они лопаются, оставляя после себя эрозии.
Важно! Для предотвращения распространения вирусной пузырчатки всем членам семьи нужно соблюдать повышенную гигиену: мыть руки после каждого общения с ребенком, не целовать малыша хотя бы до тех пор пока он выздоровеет.
Примечательно, что никаких корочек или кожных отслоений на теле малыша впоследствии этого не появляется. Изредка температура в период появления пузырей немного повышается до 38 градусов. Сам же ребенок перестает есть и становится беспокойным. В особенно тяжелых случаях количество пузырей на теле малыша увеличивается, они начинают отслаиваться, а температура тела повышается до предела. В таких случаях требуется незамедлительная госпитализация. Если пренебречь ею, возможен летальный исход.
Изредка температура в период появления пузырей немного повышается до 38 градусов. Сам же ребенок перестает есть и становится беспокойным. В особенно тяжелых случаях количество пузырей на теле малыша увеличивается, они начинают отслаиваться, а температура тела повышается до предела. В таких случаях требуется незамедлительная госпитализация. Если пренебречь ею, возможен летальный исход.
Прогноз на течение заболевания
Обычно, пузырчатка у детей имеет благоприятный прогноз и при своевременно начатом лечении отступает уже ко второй-третьей неделе. Опытный педиатр поставит вашего малыша на ноги еще раньше. Рецидивы заболевания случаются крайне редко. Многие врачи вообще считают это заболевание самым безобидным и в качестве лечения рекомендуют только бережный уход за кожей малыша.
В единичных случаях отмечается появления осложнений. Обычно причиной появления других инфекционных или гнойчковых заболеваний может стать обычное несоблюдение правил личной гигиены. Заражение происходит через открытые ранки. Еще реже диагностируются осложнения в виде менингита или энцефалита.
Почти 99% детей, переболевших вирусной пузырчаткой получают стойкий пожизненный иммунитет к данному типу вируса, но это не распространяется на другие типы и в течение жизни он может заразиться еще несколько раз.
Лечение
Это интересно! Очень часто педиатры путают вирусную пузырчатку с аллергией из-за схожей симптоматики. Именно поэтому для убедительности лучше всего проконсультироваться у нескольких врачей, во избежание неправильно поставленного диагноза.
Чаще всего опытному педиатру достаточно внешних симптомов чтобы определить вирусную пузырчатку у ребенка, но есть и такие, которые путают ее с болезнью «рука-нога-рот», вызываемой энтеровирусом Коксаки. Что касается препаратов, то они назначаются только лечащим врачом (для уверенности можно посетить дерматолога), так как играться со здоровьем ребенка мало кому хочется.
Высыпания рекомендуют мазать зеленкой и Фуцидином, в случаях повышения температуры назначаются жаропонижающие. Обязательно полоскание ротовой полости (лучше всего ромашковым настоем) и прием противовирусных препаратов. В большинстве случаев полное излечение наступает через 7 дней, симптоматика начинает пропадать после 2-3 дней лечения. Посещение садика и других общественных мест разрешается уже после 3-4 дней после исчезновения внешних симптомов и нормализации температуры тела.
Профилактика
В качестве профилактики вирусной пузырчатки нужно часто менять постельное белье ребенка, тщательно его выглаживать. Ни в коем случае не допускать к ребенку людей с различными гнойными кожными заболеваниями. В обязательно порядке два раза в неделю надо проводить влажную уборку в комнате ребенка. И самое главное малыш ежедневно должен ходить в туалет с последующим принятием душа. Также в профилактических целях врач может назначить курс противовирусных препаратов.
Загрузка…возможные причины, симптомы, фото высыпаний, диагноз, терапия и советы врачей
Себорейная пузырчатка является редким кожным заболеванием аутоиммунной природы. Оно отличается наличием на теле очагов с пузырями, себорейным гиперкератозом и расслоившимся эпидермисом. На лице такие пузыри могут сопровождаться эритематозными изменениями, напоминающими порой симптоматику красной волчанки. Помимо этого, в анализе крови пациентов с этим заболеванием может наблюдаться иммунная картина, которая типична для красной волчанки.
Структура пузырей
Пузыри при таком диагнозе обладают хрупкой структурой, в связи с этим в клинической картине могут преобладать эрозии наряду с очагами красной шелушащейся кожи, желтые корочки. Обычно эта болезнь затрагивает лицо, грудную клетку и спину. Себорейная пузырчатка является хроническим недугом, периоды его ремиссии сменяются, как правило, новыми рецидивами. Часто от этого заболевания страдают пациенты, которые находятся в возрасте от 13 до 50 лет.
Причины ее появления
Как уже отмечалось, пузырчатка у взрослых отличается аутоиммунной природой. То есть причины ее кроются в том, что клетки иммунитета атакуют собственные ткани, которые здоровы. В случае этого недуга антитела поражают гликопротеин, который отвечает за связь между слоями кожи. Эта связь разрушается, в результате чего эпидермис начинает шелушиться, покрываться пузырями и различными корками. Покраснения обычно возникают вследствие раздражения кожи, которое вызывают антитела иммунитета.
В некоторых ситуациях эту болезнь нельзя объяснить аутоиммунной природой происхождения. В подобных случаях диагностируют идиопатическую себорейную пузырчатку, которая возникает по неизвестным причинам. Считается, что данная проблема передается по наследству. Определенную роль в развитии этого недуга играют различные аутоиммунные болезни в виде аллергии, красной волчанки и так далее. Другими причинами являются следующие факторы:
- Применение некоторых лекарств, например ингибиторов, нестероидных противовоспалительных медикаментов, пенициллинов и пр.
- Влияние солнечного света, ожоги.
- Употребление определенных пищевых продуктов, к которым имеется индивидуальная непереносимость.
Далее узнаем, каким образом проявляет себя себорейная пузырчатка (на фото ниже).
Симптоматика патологии
Рассмотрим весь процесс развития этого заболевания:
- На первом этапе на теле появляются покраснения с четко ограниченными краями – это так называемые эритематозные очаги. Обычно они появляются в виде бабочки на щеках и носу. Новообразования обладают рыхлой структурой, шелушатся, покрываются корочками желтого и коричневого цвета. Подобные струпья формируются вследствие вскрытия пузырей и засыхания жидкости, которая из них вытекает. Порой пациент даже может не замечать процессы образования пузырей, потому что они очень быстро лопаются. Фото болезни пузырчатки многих пугают.
- Одновременно с этим волосистая часть на голове покрывается чешуйками, напоминающими себорею. Кожный покров в этих районах приобретает красный цвет. Часто чешуйки могут покрываться рубцами, параллельно останавливается рост волос, и на фоне всего этого у пациентов наблюдаются залысины.
- На следующем этапе происходит распространение эритематозной пузырчатки на прочие области тела (обычно болезнь переходит на спину и грудную клетку). На этих участках пятна, как правило, покрываются плотными корками, причиняющими сильную боль при снятии одежды.
- У каждого третьего пациента новообразования могут поражать слизистые носа, половых органов и рта.
В том случае, если человек замечает у себя подобные симптомы, необходимо обратиться к врачу, который поставит правильный диагноз, после чего назначит корректное лечение.
Диагностика заболевания
Основным признаком, по которому выявляют себорейную пузырчатку, является наличие характерного высыпания в виде пузырей, корок и эрозий Обращают внимание на их расположении, общее самочувствие человека и хроническое течение патологии. Дополнительно необходимо сдавать следующие анализы:
- гистологический;
- иммунопатологический;
- изучение кровяной сыворотки на наличие антител против антигенов, которые характерны для пузырчатки.
Лечение
Целью лечения этого заболевания является полная ликвидация кожных поражений, что подтвердится отрицательными результатами иммунологического теста. В тяжелых случаях пациенты направляются в стационар.
В основе терапии себорейной пузырчатки лежит использование кортикостероидов («Преднизолона» и «Дексаметазона» в сочетании с такими иммунодепрессантами, как, например, «Циклофосфамид», «Азатиоприн» и «Метотрексат». Дозировка кортикостероидов постепенно сокращается в течение нескольких месяцев. Начальной дозировкой «Преднизолона» является 100 мг в сутки. Что касается препарата «Циклософосфамид», то его необходимо принимать по 150 мг в сутки.
В особых случаях, к примеру, если у пациента имеются противопоказания к приему глюкокортикоидов, врачи используют внутривенный ввод «Иммуноглобулина», «Циклоспорина» и прочих препаратов, которые угнетают иммунитет. Лечение должно всегда проводиться квалифицированным специалистом в области дерматологии.
Возможные осложнения
Лечение пузырчатки у взрослых с помощью гормональных средств может вызывать целый ряд различных осложнений, но таковые не являются причиной для отказа от кортикостероидов. Это можно объяснить тем, что отказ от их употребления может привести к рецидивам, прогрессированию описываемого заболевания.
Возможно развитие следующих осложнений при лечении:
- Развитие острого психоза.
- Появление артериальной гипертензии.
- Возникновение депрессивных состояний и бессонницы.
- Чрезмерная возбудимость.
- Развитие стероидного диабета, тромбоза, ожирения и ангиопатии.
- Появление эрозии или язвы кишечника и желудка.
Проведение местного лечения себорейной пузырчатки
В случае развития данного заболевания пациентам рекомендуют принимать ежедневные дезинфицирующие ванны, использовать мази с глюкокортикоидами (к примеру, «Дермозолон» или «Лоринден»).
Если поражаются слизистые оболочки, доктором прописываются дезинфицирующие суспензии, либо комбинированные лекарственные средства, например «Натамицин». Хороший эффект производят физиотерапевтические процедуры в виде плазмофереза, лазерной терапии и гемосорбции.
Прогноз заболевания
Многим интересно, сколько живут больные с себорейной пузырчаткой.
При проведении грамотного лечения прогноз, как правило, положительный. Больной может в полной мере избавиться от покраснений и неэстетических пузырей. Стоит отметить, что себорейная пузырчатка обладает тенденцией к спонтанным рецидивам, в связи с этим необходимо проверяться у дерматолога, параллельно избегая агрессивных лучей солнца и некоторых лекарств.
Лечение с помощью народных методик
Кроме терапии себорейной пузырчатки в клинике применяют народные методы.
Многие травы производят регенерирующий и успокаивающий эффект на пораженную кожу, таким образом, лечебные растения могут стимулировать ее заживление.
Приведем самые эффективные рецепты, которые могут помочь людям избавиться от этого заболевания:
- Применение отвара арники. Одна столовая ложка цветков арники заливается двумя стаканами воды. Далее средство кипятится на медленном огне в течение пяти минут. После этого отвару дают настояться около пятнадцати минут. Затем лекарство процеживают, добавляют в снадобье 50 г глицерина и одну ложку уксуса. Полученное лекарство используют для промывания пораженных участков и компрессов.
- Использование чесночного масла для лечения. Очищают 50 г чеснока, измельчают и соединяют с 200 мл оливкового масла. Далее смесь настаивают в стеклянной банке 14 дней вдали от лучей солнца. Периодически содержимое необходимо встряхивать. Настоявшееся масло процеживают и добавляют в него 5 капсул жидкого витамина Е. Так можно получить отличную дезинфицирующую и подсушивающую мазь, которую требуется наносить на больные участки дважды в день.
- Популярно и дает хорошие результаты лечение пузырчатки (на фото в статье) травяным сбором, который готовится по следующему рецепту. Берут 25 г цветков белой яснотки и столько же листьев подорожника, затем добавляют 50 г иссопа и тысячелистника. Одна ложка получившейся смеси всыпается в стакан воды. Далее средство варят на медленном огне в течение пяти минут под крышкой, затем его снимают с плиты и настаивают еще десять минут. Получившимся отваром обмывают больные места. Процедуру необходимо ежедневно повторять до полного выздоровления.
Диета при себорейной пузырчатке
В рацион питания должны входить продукты, которые богаты микроэлементами, витаминами, белками. Исключается грубоволокнистая, соленая, кислая, копченая, жареная пища, чтобы поврежденные слизистые оболочки пищеварительного тракта не травмировались. Питание дробное, до пяти раз в день. Можно употреблять молоко, сливочное масло, творог, фрукты, отварное мясо, овощи. Рекомендуется ограничить количество соли. Диета больных пузырчаткой должна включать достаточное количество животных белков (мясо, творог), свежих фруктов и овощей.
Советы врачей
Специфических мер, которые позволяли бы предупреждать развитие данной патологии, не существует. Чем больше у людей уровень иммунной защиты, тем меньше риск развития того или иного дерматологического заболевания. Таким образом, врачи рекомендуют придерживаться следующих советов:
- Контролировать характер того или иного хронического заболевания.
- Постоянно стараться укреплять свой иммунитет.
- Очень важно соблюдать личную гигиену кожных покровов.
- Не менее важно правильно питаться и стараться воздерживаться от пищи, которая способна провоцировать те или иные аллергические реакции.
Врачи также приводят следующие советы касательно профилактики себорейной пузырчатки у новорожденных:
- Нужно чаще менять белье у ребенка.
- Следует регулярно ухаживать за кожей малыша.
- Требуется укреплять иммунную систему, особенно у ослабленных детей.
- Требуется проведение ежедневной влажной уборки, следует регулярно проветривать помещение, в котором находится ребенок.
В случае обнаружения любых высыпаний на коже, появления волдырей и гнойничков требуется немедленно обращаться к дерматологу. Прогноз при наличии акантолитической пузырчатки условно является неблагоприятным. В случае отсутствия необходимой эффективной терапии весьма высока вероятность возникновения осложнений. Не исключено наступление смертельного исхода.
К сожалению, больные люди, страдающие пузырчаткой, вынуждены употреблять глюкортикостероиды в течение продолжительного времени, а порой и пожизненно, что провоцирует развитие всевозможных побочных эффектов. Стоит также отметить, что поспешный отказ от лекарственных препаратов ведет к незамедлительному рецидиву заболевания. Глюкортикостероиды, как правило, не устраняют причины болезни, но способны угнетать патологический процесс, кроме того, такие препараты не допускают его дальнейшего прогрессирования.
как диагностировать, новые методы лечения, фото, заразна ли паталогия
Вульгарная пузырчатка (пузырчатка обыкновенная) – это заболевание, при котором внезапно, на фоне полного здоровья, на слизистых оболочках и коже появляются пузыри сначала с прозрачным, но постепенно мутнеющим содержимым.
Такие полостные, заполненные жидкостью элементы сыпи с не очень большой скоростью распространяются на новые участки тела, а потом вскрываются, оставляя ярко-розовые участки мокнущей кожи. Образовавшиеся эрозии, склонные к слиянию между собой, испаряют с себя большое количество нужной организму тканевой жидкости, а также выступают в роли «удобного» аэродрома для присоединения инфекции.
Учитывая вышеуказанные опасности, вульгарная пузырчатка, имеющая хроническое течение, должна быть остановлена на стадии образования пузырей. Достигается это постоянным приемом препаратов, подавляющих активность иммунитета. Только такое лечение позволяет поддерживать достаточное качество жизни, иначе процесс может приводить к опасным для жизни осложнениям.
Прогноз при вульгарной пузырчатке, особенно при ее тяжелых формах, неблагоприятен вследствие потери через кожу белка жидкости, а также последствий нагноения эрозий или содержимого пузырей. Диагноз ставится по данным биопсии пузыря.
Статистика
Из всех патологий, сопровождающихся появлением на коже или слизистых пузырей, вульгарная пузырчатка – наиболее частая. Возникает чаще всего у женщин. Она развивается у 1-5 человек из миллиона, чаще всего – у лиц еврейской национальности, а также жителей Средиземноморья и Восточной Индии. Ученые объясняют это тем, что у этих народностей допускаются кровнородственные браки, в результате которых может нарушаться структура гена, отвечающего за строение кожи.
Основное число заболевших – люди возраста 30-60 лет.
Что лежит в основе заболевания
Верхний слой человеческой кожи, эпидермис, имеет достаточно интересное строение. Анатомически, то есть исходя из строения клеток, он состоит из 4 слоев (на ладонях и подошвах – пяти). Два нижних слоя, дающих начало всему эпидермису, лежат в 15 и более пластов. Клетки здесь соединяются особыми отростками – десмосомами белкового строения. Десмосомы заплетаются в клеточных мембранах в виде сети, прочной на разрыв. Когда эти межклеточные контакты встречаются между собой, они образуют подобие «карабина» для крепежа. Это позволяет коже не рваться, когда она подвергается трению и растяжению.
Над связанными десмосомами ростковыми клетками лежит еще один слой – зернистый. Здесь клетки не связаны межклеточными контактами. Над ними располагаются 2 слоя из отмерших клеток, защищающих кожу от механических, химических и микробных повреждений.
Когда человек заболевает вульгарной пузырчаткой, к белку межклеточных связей клеток не самого нижнего, а следующего слоя, образуются антитела. Такая иммунная атака разрушает десмосомы, в результате клетки слоя отделяются друг от друга. Этот процесс называется акантолизом, а обособленные клетки – клетками Тцанка. По этому критерию, видимому под микроскопом после биопсии кожи, и выявляется болезнь вульгарной пузырчатки.
При разобщении клеток целого слоя, занимающего 10 или более пластов, между ними появляется жидкость. Она достигает рядов, которые уже совсем не похожи на клетки, и отграничивается ими. По бокам выпотевшую межтканевую жидкость ограничивают клетки с неповрежденными десмосомами. Так получается пузырь – полость диаметром в 5 мм или чуть меньше. Покрышка пузырей лопается, и обнажается воспаленный и беззащитный перед микробами (так как основные защитные слои отшелушились с покрышкой) основной ростковый слой.
Он также беззащитен перед механическим или химическим повреждением, что обусловливает легкую кровоточивость и инфицируемость эпидермального пласта, лежавшего под покрышкой. В тканевой жидкости, истекшей из пузыря, находились белки, электролиты и микроэлементы. Чем больше таких полостных элементов сыпи образуется и вскрывается, тем больше нужных для организма веществ теряется.
Причины возникновения патологии
Причины вульгарной пузырчатки до сих пор не известны. Разные ученые предполагают, что болезнь может возникнуть вследствие:
- заболеваний нервной системы;
- нарушений водно-солевого обмена: задержки жидкости или большого количества солей в организме;
- заболевания эндокринных органов, в основном, надпочечников;
- изменения структуры ферментов, осуществляющих основные биохимические реакции;
- воздействие вредных факторов, таких как ультрафиолетовое излучение, ожоги, некоторые лекарства.
Наиболее большой популярностью развития вульгарной пузырчатки пользуется инфекционная теория: многие ученые настаивают, что болезнь возникает вследствие попадания в организм вируса, при этом сам вирус остается не найденным. Учитывая эту информацию, возникает вопрос: заразна или нет вульгарная пузырчатка?
Ответ такой: патология не передается от больного человека, так как, даже если она вызывается и вирусом, то он является всего лишь катализатором возникновения пузырей в генетически-предрасположенном организме.
Как передается вульгарная пузырчатка?
Авторитетные мнения указывают, что патология может проявиться у близких родственников и детей заболевших людей, что связано с передачей им дефектного гена, провоцирующего изменение эпидермиса, например, появление собственных антител к его структурам.
Как проявляется заболевание
В течении болезни, возникающей на фоне полного здоровья, выделяют несколько периодов.
Начальная стадия
В 2/3 случаях вульгарная пузырчатка начинается в полости рта, на зеве, на губах, боковых поверхностях языка с появления пузырей с тонкой покрышкой, которая быстро разрушается, давая начало эрозиям – ярко-красным или бледно-розовым глянцевым участкам на фоне обычной слизистой оболочки. Отмечается галитоз, повышается слюноотделение, в уголках рта появляются трещины.
Через время симптомы вульгарной пузырчатки появляются и на коже. Излюбленные локализации – это:
- грудь;
- подмышечные ямки;
- конечности;
- спина;
- лицо;
- половые органы.
Пузыри кажутся напряженными, могут иметь красный венчик вокруг, заполнены вначале прозрачным содержимым, которое может нагноиться. После вскрытия полостей кожа становится покрыта эрозиями. Поверхности последних могут быть покрыты прозрачной или гнойной жидкостью, которая высыхает и образует корки. После заживления эрозии на этом месте остается темное пятно.
Длится начальная стадия от 2-3 недель до нескольких месяцев. Жалобы на этом этапе отсутствуют: человека может беспокоить только косметический дефект.
Стадия генерализации
Пузырей как на коже, так и во рту, становится намного больше, они имеют размер от 1 до 40 мм. После них остаются обширные эрозии. Те, что локализованы на красной кайме губ и во рту, сливаются, болят, значительно осложняют прием пищи и разговор. Ухудшается состояние: появляется бессонница, угнетенное состояние, повышается температура, становится больно двигаться.
На этой стадии также может присоединяться вторичная инфекция:
- грибковая инфекция: эрозии зудят, покрываются белесым, «творожным» налетом, при снятии которого видно, что они красные и отечные. Температура высокая;
- бактериальная инфекция: содержимое пузырей желтоватое, мутное, эрозии отечны. Повышается температура.
Если подобные пузыри возникают в гортани, голос человека будет более грубым. В случае поражения полости носа, будет затруднено носовое дыхание, в ноздрях постоянно обнаруживаются корки, снятие которых будет приводить к кровотечению.
Если не начать лечение кортикостероидами на этой стадии, то, вследствие интоксикации и истощения (кахексии) может наступить гибель. На фоне же данной терапии болезнь переходит в 3 стадию.
Стадия эпителизации
Эрозии заживают, пузыри возникают все реже и они более мелкие. Состояние улучшается, отмечаются только небольшое жжение, покалывание кожи.
Диагностика
Диагноз вульгарной пузырчатки ставится на основании гистологического исследования кожи, взятой с помощью специальных щипцов. Выполняется процедура под местной анестезией. На исследование берется участок там, где пузыри свежи и имеют еще маленький размер.
При проведении реакции иммунофлюоресценции с биоптатом выявляются скопления иммуноглобулина G на оболочках эпидермальных клеток и в межклеточном пространстве, а в крови определяют антитела к десмосомам.
При вульгарной пузырчатке, локализованной в полости рта, проводится цитологическое исследование, которое обнаруживает там клетки Тцанка. Это свидетельствует в пользу данного диагноза, но требует проведения дополнительного гистологического обследования.
На что похожа вульгарная пузырчатка
Дифференциальная диагностика патологии проводится с:
- герпесом;
- аллергией;
- пемфигоидом;
- опоясывающим герпесом;
- пузырчатки глаз;
- гриппозным стоматитом;
- афтозным стоматитом;
- вегетирующей пузырчаткой;
- герпетиформным дерматитом;
- себорейной пузырчаткой;
- пузырчаткой Сенира-Ашера;
- многоформной экссудативной эритемой;
- семейной пузырчаткой Гужеро-Хейли.
Помогают отличить патологию симптомы, проверяемые врачом-дерматологом, а также данные инструментальных исследований.
Терапия
Лечение вульгарной пузырчатки проводится пожизненно. Используются препараты, угнетающие иммунитет:
- глюкокортикостероиды: «Метипред», «Солу-Медрол», «Дексаметазон»;
- иммунодепрессанты: «Метотрексат», «Циклофосфамид», «Азатиоприн».
Вышеуказанные препараты могут комбинироваться. Дозировка зависит от стадии, на которой начато лечение.
В дополнение на первых двух стадиях применяются методики, очищающие кровь от иммунных комплексов: гемосорбция, плазмаферез. Используется также иммунотерапия: препараты «Иммуноглобулин нормальный для внутривенного введения», «Октагам» в больших дозировках.
Для облегчения состояния, так как лечение требует приема большого количества жидкости и полноценного питания, применяется обработка пузырей и эрозий антисептиками и анестетиками. На губы проводят аппликации кортикостероидных мазей.
Когда начинается фаза эпителизации, назначаются препараты на основе дегтя, нафталана, ихтиола.
Источник: https://bellaestetica.ru/dermatologiya/vulgarnaya-puzyrchatka.html
Лечение вульгарной пузырчатки с локализацией очагов поражения на СОПР и губах с использованием местных ранозаживляющих средств в сочетании с имудоном
Пузырчатка представляет собой злокачественное заболевание, клинически проявляющееся образованием на невоспаленной коже и слизистых оболочках пузырей, развивающихся в результате акантолиза. Без лечения данное заболевание приводит к смерти больного. Болеют чаще женщины, чем мужчины, обычно после 40 лет.
Основные проявления данного заболевания характеризуют четыре клинические формы: вульгарная, вегетирующая, листовидная и себорейная (синдром Сенира — Ашера). Слизистая оболочка полости рта, по данным А. Л. Машкиллейсона, поражается при всех формах пузырчатки, кроме листовидной [3]. По данным Combes и Canisares (1950), Lever (1965), вульгарная пузырчатка у 62 % больных начинается с высыпаний на слизистой оболочке полости рта. По Н. Д. Шеклакову (1961), число таких больных составляет 67 %, по данным А.Л. Машкиллейсона — почти 85 % [2].
Общим для всех разновидностей пузырчатки признаком является акантолиз с образованием интраэпителиальных пузырей на слизистой оболочке полости рта и коже. Клинически акантолиз можно выявить путем легкого трения пальцем здоровой на вид кожи [1]. Вблизи пузырей, а иногда и в отдалении от них происходит при этом отслойка поверхностных слоев эпителия с образованием эрозии (симптом Никольского).
При потягивании за обрывки покрышки пузыря обнаруживается отслойка эпителия далеко за пределы видимой эрозии («краевой» симптом Никольского). С акантолизом связаны также увеличение пузыря по площади при надавливании на него пальцем (симптом Асбо — Хансена), приобретение пузырем формы груши под тяжестью экссудата, периферический рост эрозии. Данные симптомы обусловлены не только акантолизом, но и перифокальной отслойкой всего эпителия — эпидермолизом. Поэтому с целью подтверждения наличия акантолиза используют цитодиагностику — исследование поверхностного слоя клеток (метод Тцанка) [7].
Пузырчатка начинается, как правило, с поражения слизистых оболочек полости рта и зева. Пузыри, быстро вскрываясь, превращаются в болезненные, ярко-красные или покрытые белесоватым налетом эрозии, окаймленные обрывками эпителия — остатками покрышек пузыря [4]. Эрозии легко кровоточат при приеме пищи и при прикосновении инструментом. Язык отечен (рис. 1) .
Рис. 1. Эрозии слизистой оболочки щеки и десны ретромолярного пространства при обыкновенной пузырчатке
Отмечается резкая болезненность эрозий и неприятный запах изо рта. Гиперсаливация ухудшает самочувствие больных [2].
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения пузырчатки.
В настоящее время больных обыкновенной пузырчаткой лечат кортикостероидами, которые применяют в средних (80—120 мг в сутки) или в ударных дозах (120—200 мг в сутки). Препарат в высокой суточной дозе принимают до прекращения высыпаний и почти полной эпителизации эрозий. Эпителизация кожных поражений в различных отделах туловища наступает обычно в течение нескольких недель (рис. 2) , эрозии на слизистой оболочке полости рта заживают гораздо медленнее, течение заболевания осложняется за счет присоединения инфекции, особенно при низком уровне гигиены, интенсивном кариозном процессе.
Рис. 2. Клинические проявления пузырчатки с локализацией на спине и боковых отделах туловища
Следует отметить, что методы и средства лечения пузырчатки с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних пятидесяти лет. Сегодня местная терапия сводится к назначению частых полосканий растворами антисептиков, 0,5%-ного раствора новокаина, смазыванию раствором метиленового синего 1%-ного, краской Кастеллани, обработке эрозий облепиховым маслом [5]. Необходимо отметить, что эти средства быстро смываются слюной и не имеют длительного лечебного действия. В этой связи для повышения эффективности лечения обыкновенной пузырчатки целесообразно использовать средства, обладающие высоким адгезивным, обезболивающим, кератопластическим, противовоспалительным и сорбционным эффектом.
Цель исследования: повышение эффективности комплексной терапии пузырчатки за счет использования разработанной адгезивной поликомпонентной мази в сочетании с имудоном.
Материалы и методы
Всего под наблюдением находилось 67 пациентов в возрасте от 32 до 75 лет, среди которых было 27 мужчин и 40 женщин. Обследуемые были разделены на 3 группы в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме ударных доз (80—120 мг в сутки) преднизолона.
Первую группу составили 23 пациента, которым проводили следующее местное лечение: частые полоскания растворами 0,05%-ного перманганата калия, 2%-ной соды, 0,5%-ного новокаина, настоем чая, смазывание эрозий раствором 1%-ного метиленового синего, краской Кастеллани, облепиховым маслом.
Во вторую группу вошли 24 пациента, местную терапию проводили с использованием разработанной мази (положительное решение о выдаче патента РФ на изобретение по заявке № 2011145561 (068218) от 01.11.2011). Состав мази: гель «Лидоксор», «Солкосерил дентальная адгезивная паста», «Полисорб-МП», облепиховое масло. В третьей группе у 20 пациентов, проводилось лечение разработанной мазью в сочетании с имудоном.
Характеристика компонентов разработанной мази
Облепиховое масло обеспечивает кератопластическое действие за счет содержания необходимых макро- и микроэлементов, включая витамины Е, С, В1, В2, В6, F, Р, фолиевую кислоту, флавоноиды (рутин), дубильные вещества, нормализует местный обмен веществ. «Солкосерил дентальная адгезивная паста» (Рег. № 015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию лекарственных компонентов, введенных в состав композиции, к влажной слизистой оболочке и, как следствие, гарантирует длительное депонирование всех лекарственных компонентов мази в слизистой.
«Полисорб МП» — неорганический, неселективный, полифункциональный энтеросорбент на основе высокодисперсного кремнезема с размерами частиц от 5 до 20 нм. Добавление «Полисорба МП» в состав мази помимо выраженных антисептических свойств придает всей композиции высокие сорбционные (детоксикационные и антиоксидантные) свойства, блокирует агрессивное действие свободных радикалов. Стоматологический гель «Лидоксор» представляет собой высокоэффективное местнообезболивающее средство, содержащее 2%-ный лидокаина гидрохлорид, экстракты ромашки, тысячелистника, ксилитол, ароматизатор.
Имудон — иммуностимулирующее средство, приготовленное из смеси белковых веществ с антигенными свойствами, извлеченных путем лиофилизации из бактерий, которые являются в обычных условиях возбудителями воспалительных заболеваний глотки и полости рта. Противовоспалительные и противоинфекционные свойства препарата обусловлены особенностями иммунобиологического действия, которое заключается в повышении активности фагоцитов с качественным улучшением фагоцитоза, а также в повышении содержания лизоцима в слюне, стимуляции и увеличении количества иммунокомпетентных клеток, которые отвечают за продукцию антител, повышение титра местных антител (секреторный IgА слюны).
Препарат использовали в виде таблеток, которые рекомендовали рассасывать во рту, не разжевывая, с интервалом 2 ч.
Оценку клинической эффективности методов лечения проводили путем ежедневного измерения площади эрозий с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 — площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n — количество измерений.
Пациенты находились на лечении в Краевом клиническом кожно-венерологическом диспансере Ставрополя.
Результаты и обсуждение
Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй и в третьей. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и кератопластическое действие не имело стойкого терапевтического эффекта, ускорения заживления эрозивных поражений слизистой оболочки не происходило. Кроме того, не было достигнуто обезболивающего действия, пациенты постоянно жаловались на боли при приеме пищи и разговоре.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялись болезненные эрозии, отмечалась эпителизация 15,4 % образований. На 14-е сутки наблюдалась эпителизация 23,2 % эрозий, на 21-е сутки — 45,4 %, на фоне заживления старых эрозий у 8 пациентов первой группы (33,3 %) появлялись новые. На 28-е сутки отмечалась эпителизация 56,4 % образований, у 4 пациентов (16,6 %) появились единичные пузыри (табл. № 1) .
Таблица № 1. Сроки эпителизации эрозий слизистой оболочки полости рта и губ в различных группах наблюдения
| Группы наблюдения | Сроки наблюдения | ||
| 7-е сутки | 14-е сутки | 21-е сутки | 28-е сутки |
| 1-я группа | 15,4±1,04 | 40,6±2,35 p1 0,05 | |
| 2-я группа | 23,2±2,09 | 54,5±1,33 p1 0,05 | 90,2±2,44 p2 0,05 |
Примечание: p 1 — показатель вероятности ошибки при сравнении с показателями на 7-е сутки; p 2 — показатель вероятности ошибки при сравнении с показателями на 14-е сутки; p 3 — показатель вероятности ошибки при сравнении с показателями на 21-е сутки.
Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 3 больных (13,1 %), у 20 больных данной группы (86,9 %) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта. Введение в состав мази геля «Лидоксор» обеспечивало местное обезболивание, приносящее облегчение при приеме пищи.
Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 40,6 % эрозий, на 14-е отмечено заживление 54,5 % образований и на 21-е сутки — 65,5 % эрозий. У 2 пациентов (8,3 %) на фоне старых эрозий появились новые очаги.
На 28-е сутки наблюдалось заживление 72,9 % эрозий. У 6 пациентов (25 %) этой группы полное заживление эрозий слизистой оболочки отмечено к концу второго месяца лечения. В третьей группе на 7-е сутки у всех пациентов наблюдалась эпителизация 45,4 % образований, на 14-е сутки — 74,3 % эрозий, на 21-е сутки — 90,2 %, у 1 пациента (4,2 %) появились новые образования. На 28-е сутки у 97,5 % больных отмечалось полное заживление эрозий слизистой оболочки полости рта. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Клинический случай
Пациентка М., 59 лет, амб. карта № 7620.
Жалобы: боли при приеме пищи, разговоре, на появление пузырей, эрозий на слизистой оболочке полости рта и красной кайме губ. Неприятный запах изо рта. Объективно: на слизистой оболочке щек, неба, красной кайме губ круглые и овальные эрозии, кровоточащие при приеме пищи, пузыри, которые моментально вскрываются при прикосновении (рис. 3) .
Рис. 3. Больная М., 59 лет. Эрозии на внутренних поверхностях щек и небе
Эрозии ярко-красного цвета, некоторые покрыты серовато-белым налетом и располагаются на фоне неизмененной слизистой оболочки полости рта. По периферии образований видны обрывки покрышек пузырей, при потягивании за которые вызывается «краевой» симптом Никольского. Отмечается увеличение пузырей по площади при надавливании пальцем (симптом Асбо — Хансена), приобретение пузырем формы груши под тяжестью экссудата, периферический рост эрозий (рис. 4) .
Рис. 4. Та же больная. Проявления пузырчатки на красной кайме губ
Проведена дифференцированная диагностика с заболеваниями, сопровождающимися появлением пузырей, включая пузырные дерматозы. Исключены фиксированная медикаментозная эритема и неокантолитическая пузырчатка. При проведении цитологического исследования в мазках-отпечатках обнаружены клетки Тцанка (круглые акантолитические клетки с крупным рыхлым ядром, цитоплазма двуслойная). Иммунофлуоресцентный метод: в сыворотке крови обнаружены антитела типа IgG. Отмечается субфебрильная температура.
Диагноз: вульгарная пузырчатка слизистой оболочки полости рта.
Лечение. Назначен курс общей терапии с использованием кортикостероидов (120 мг в сутки).
Местное лечение: применение разработанной мази 2—3 раза в день в сочетании с рассасыванием таблеток имудона (6—8 таблеток в сутки). Уже на 14-е сутки отмечено заживление более чем половины эрозий на слизистой оболочке полости рта и губ, новых образований не отмечено. На 28-е сутки отмечены полное заживление и эпителизация эрозий.
Выводы
Полученные данные показали, что проведенное лечение в первой группе оказалось недостаточно эффективным по сравнению со второй и третьей группами. Использование разработанной мази (вторая группа), особенно в сочетании с имудоном (третья группа), позволило ускорить заживление эрозий, предотвратить развитие воспалительных осложнений и сократить период полной эпителизации пораженной слизистой оболочки при пузырчатке.
Источник: https://dentalmagazine.ru/posts/lechenie-vulgarnoj-puzyrchatki-s-lokalizaciej-ochagov-porazheniya-na-sopr-i-gubax-s-ispolzovaniem-mestnyx-ranozazhivlyayushhix-sredstv-v-sochetanii-s-imudonom.html
Вульгарная пузырчатка — причины, симптомы, лечение
Пузырные дерматозы – это относительно большая группа болезней, при которых в кожных покровах пациента нарушаются связи между клетками и образуются большие пузыри, являющиеся основным симптомом и причиной тяжести состояния человека. Одной из форм пузырных дерматозов является вульгарная пузырчатка
Определение
Вульгарная пузырчатка (пузырчатка обыкновенная) – это заболевание, при котором на внешне нормальной и неизмененной коже появляются внутриэпидермальные пузыря. Поражает как наружные кожные покровы, так и слизистые. Патологический процесс, определяющий появление пузырей при вульгарной пузырчатке называется акантолиз. Это разрушение межклеточных связей в эпителии, что создает условия для формирования заполненной жидкостью полости.
Чаще всего проявляется у людей в возрасте 30-60 лет, но описаны случаи возникновения даже у маленьких детей. Если не проводить адекватную терапию в течение 1-2 лет может привести к гибели человека.
Причины возникновения истинной пузырчатки
Как и в случае со всеми другими пузырными дерматозами, причины развития вульгарной пузырчатки достоверно неизвестны. Врачи установили, что поражение межклеточных связей является следствием аутоиммунной агрессии организма, но что запускает эту реакцию — загадка.
Описаны случаи развития болезни после выраженного воздействия УФ-лучей, ожога, приема некоторых лекарств.
Нередко пузырчатка протекает вместе с другими аутоиммунными процессами. Следовательно мы можем сделать вывод, что болезнь не заразна и не может передаваться другим людям.
Симптомы
У 60% пациентов болезнь начинается с поражения слизистой полости рта. Нередко человек решает, что это стоматит (симптомы очень похожи) и обращается за медицинской помощью к стоматологам. Последние не всегда подозревают неладное и начинают лечение, которое, естественно, положительного эффекта не имеет.
Несколько реже первично поражается слизистая задней стенки глотки, гортани, прямой кишки, половых органов, носа. Постепенно высыпания распространяются на остальные кожные покровы.
Локализация пузырей при типичном начале вульгарной пузырчатки:
- область рядом с зевом боковые поверхности языка мягкое и твердое небо слизистая под языком слизистая десен внутренняя поверхность обеих губ
Симптомы поражения слизистых оболочек
- Изначально на внешне неизмененной слизистой полости рта обнаруживаются пузыри, заполненные светлым серозным содержимым Чаще пузырей человек не замечает, поскольку они быстро вскрываются и образуют овальные или круглые эрозии. Очаги поражения имеют глянцевую красную поверхность, достаточно болезненны при пальпации На периферии эрозии видны светлые обрывки поверхностного слоя эпителия – остатки вскрывшегося пузыря. Если аккуратно потянуть пинцетом за край, то эпителий будет отслаиваться и на внешне неизмененной слизистой (симптом Никольского) Пациента беспокоят выраженные боли, повышенное слюноотделение. Очень трудно принимать пищу и ухаживать за полостью рта Постепенно присоединяется вторичная инфекция, появляются гнойные налеты на эрозиях, большие кровянистые корки на губах, неприятный запах Осиплость голоса – бывает при поражении слизистой гортани Если затронута полость носа, то постоянно подсыхающие корки затрудняют дыхание и становятся причиной частых кровотечений
Симптомы поражения кожных покровов
- Начинается все с появления пузырей на неизмененной коже туловища, головы, конечностей пузырей со светлым содержимым, которое постепенно мутнеет. Располагаются они на теле беспорядочно. Покрышка пузырей достаточно дряблая, а самые крупные из них растягиваются в нижней части под собственным давлением – симптом груши Желтый цвет содержимого и воспаление вокруг элемента указывают на присоединение гноеродной микрофлоры После вскрытия пузыря формируется красная эрозия, дно которой медленно покрывается эпителием.
- По краям эрозии – кайма из остатков пузыря В зонах, где кожа подвержена трению и давлению, размер эрозий постепенно увеличивается. Они медленно покрываются серозными и гнойными корками Когда поражение кожи достигает крупным масштабов, организм подвергается интоксикации, что проявляется повышенной температурой тела, отсутствием аппетита, нарушением сна и выраженными болями
Если не проводить адекватную терапию, может наступить кахексия или развиваться сепсис, что приведет к гибели пациента
Диагностика вульгарной пузырчатки
Начинается все с осмотра дерматологом, который оценивает состояние человека, характерные изменения и назначает дополнительные обследования.
- Симптом Никольского краевой – потягивание пинцетом обрывка покрышки пузыря приводит к отслоению эпителия на внешне неизмененной коже рядом с эрозией. Симптом Никольского очаговый – если потереть неизмененную кожу между пузырями или эрозиями, то верхние слои легко отслаиваются. Симптом Асбо-Хансена – при надавливании на пузырь сверху пальцем или предметным стеклом его площадь увеличивается за счет отслаивания эпидермиса.
Лечение
Поскольку этиология заболевания неизвестна, оно носит симптоматический характер.
Глюкокортикоиды
Глюкокортикоиды (преднизолон) являются препаратом выбора, без которого пациенты просто не выживут. Нет никаких противопоказаний, учитывая которые при вульгарной пузырчатке врачи отказались бы от этих средств.
- Начинается все с ударных доз преднизолона, которые достигают 90-120 мг в сутки. Если пациент получает лечение в течение недели, а новые пузыри продолжают появляться и эпителизация эрозий не происходит, то она увеличивается на треть. В самых тяжелых случаях возможно удвоение начальной дозы. При достижении положительного эффекта ударные дозы отменяются, и начинается постепенное снижение количества препарата. Применяются таблетированные формы глюкокортикоидов (преднизолон, метилпреднизолон, триамцинолон, кенакорт и т.д.). Достигается минимальная доза, при которой не появляются новые элементы. Она называется поддерживающей и принимается пациентом амбулаторно пожизненно.
Цитостатики
Эти препараты не могут применяться самостоятельно и используются лишь вместе с глюкокортикоидами. Благодаря им удается снизить дозу последних и улучшить прогноз. Применяются следующие препараты: азатиоприн, метотрексат, циклоспорин, циклофосфамид.
Другие препараты
С целью нормализации состояния иммунной системы используется метилурацил. В случае присоединения вторичной инфекции используются антибактериальные препараты (ампициллин, цефазолин, эритромицин). Возможна витаминотерапия для улучшения метаболизма.
Местное лечение
- Анилиновые красители (бриллиантовый зеленый). Препараты типа Солкосерил и Актовегин – улучшают метаболизм и ускоряют заживление тканей. Аэрозоль с гидрокортизоном и окситетрациклином. Гидрокортизоновая мазь. Эритромициновая мазь. Тридерм – современный препарат, который объединяет в себе глюкокортикоид, противогрибковое средство и антибиотик.
Прогноз при вульгарной пузырчатке
Если не проводить адекватное лечение, то пациенты погибают в течение 1-2 лет из-за развивающихся гнойных осложнений, сепсиса и кахексии. Поэтому не стоит заниматься самолечением при помощи народных средств.
При своевременно начатом лечении прогноз также словно неблагоприятный. Болезнь не проходит полностью на фоне постоянного приема кортикостероидов и цитостатической терапии, но частота рецидивов и их выраженность несколько снижаются. В моменты обострения возможна длительная утрата трудоспособности, нередко пациенты становятся инвалидами. В части случаев, наоборот, достигается хороший контроль и пациент живет достаточно полноценной жизнью.
Источник: http://idermatolog.net/boleznikogi/dermatiti/vul-garnaya-puzy-rchatka-prichiny-simptomy-lechenie.html
Пузырчатка у взрослых
Пузырчатка – хроническое заболевание, связанное с нарушением работы иммунной системы. Оно проявляется как пузыри разного размера на внешне здоровой коже и слизистых оболочках. По своим клиническим особенностям различают четыре формы болезни – истинную (вульгарную), листовидную, эритематозную и вегетирующую. Диагноз подтверждается в том случае, если при гистологическом исследовании мазка-отпечатка, взятого с повреждённой кожи, обнаруживаются акантолитические клетки. Для лечения используются препараты общего и местного действия с содержанием глюкокортикостероидов в сочетании с одним из методов экстракорпоральной коррекции крови (гемокоррекции) – криаферезом, гемосорбцией, плазмофорезом.
Особенности пузырчатки у взрослых
В зависимости от клинической картины патологического процесса различают два основных вида пузырчатки – истинная (акантолитическая) и доброкачественная (неакантолитическая). Первая является более тяжёлой и опасной, проявляется в разных формах, при отсутствии лечения приводит к осложнениям, опасным для здоровья и жизни. Вторая протекает легче и мягче, она редко вызывает осложнения, проявляется в разных формах, но не так опасна для здоровья и жизни.
Акантолитические формы:
- Бразильская.
- Вегетирующая.
- Вульгарная (обыкновенная).
- Листовидная.
- Эритематозная.
Неакантолитические формы:
- Рубцующаяся неакантолитическая.
- Неакантолитическая.
- Буллезная.
К редким формам относится пузырчатка:
- Герпетиформная. По своим симптомам похожа на дерматит Дюринга и герпетиформный дерматит, сопровождается сыпью в форме эритематозных бляшек и небольших поверхностных пузырьков с прозрачной жидкостью внутри. В острой форме признаки такие же, как при эриматозной и обыкновенной форме.
- Лекарственная. Причинами заболевания являются генетическая предрасположенность, приём некоторых лекарственных препаратов на фоне снижения иммунитета. В первом случае признаки исчезают после длительного лечения, во втором – почти сразу после отмены лекарств. Чаще всего – это Пиритинол, Типронин, Пеницилламин, Буцилламин, Пироксикам и препараты с содержанием золота. Симптомы такие же, как при обыкновенной, листовидной или эритематозной пузырчатке.
- Паранеопластическая. Развивается на фоне злокачественных опухолей, опасна для жизни, в 90% случаев приводит к летальному исходу. Чаще всего диагностируется при гематологических видах рака – лимфоцитарной лейкемии, макроглобулинемии, лимфомах.
IgA. Различают два типа этой разновидности – субкорнеальный пустулярный дерматоз и интраэпидермальный нейтрофильный IgA-дерматоз. Определить ту или иную разновидность может только врач по лабораторным анализам и клинической картине. Как выглядит IgA-пузырчатка и другие её формы на разных стадиях, демонстрируют представленные ниже фото.
Симптомы пузырчатки у взрослых
Некоторые симптомы пузырчатки характерны для всех видов и форм. Это стремительный прогресс при отсутствии лечения и волнообразность – болезнь то затихает, то усиливается снова. Другие признаки зависят от вида и формы заболевания:
Вульгарная (обыкновенная) пузырчатка. Пузыри разного размера распространяются по всему телу. Они имеют вялую и тонкую покрышку (поверхность), внутри заполнены прозрачной или полупрозрачной жидкостью – серозным экссудатом. Чаще всего первые пузырьки появляются на слизистой рта и носа, из-за чего появляется:
- Боль при жевательных движениях, глотании и разговоре.
- Усиленное слюноотделение.
- Боль при высмаркивании.
- Неприятный запах изо рта.
Патологический процесс на слизистых затягивается на длительное время – от 3 месяцев до 1 года. Потом волдыри появляются на разных участках тела. Часто это происходит настолько стремительно, что пациент не замечает их образования. Иногда пузырьки лопаются, на их месте образуются эрозии ярко-розового цвета с гладкой, глянцевой поверхностью, вызывающие боль, потом формируются сухие корки. Как правило, они распространяются от центра скопления пузырьков к краям и образуют обширные зоны. При диагностике пузырчатки обыкновенной проба Никольского даёт положительный результат – при незначительном воздействии на кожу в очаге поражения отслаивается верхний слой. Во время болезни ощущается слабость, повышается температура.
Эритематозная пузырчатка. Сначала пузырьки появляются на груди, шее, лице и волосистой части головы, симптомы похожи на себорею – чёткие границы зон поражения, быстрое самовскрытие пузырей с вялой и дряблой поверхностью, эрозии, бурые или желтоватые корочки разной толщины на их месте. Синдром Никольского при этом имеет локальный характер, но постепенно затрагивает другие участки тела.
Вегетирующая пузырчатка. Доброкачественное заболевание, которое протекает много лет, не ухудшая самочувствие пациентов. Сначала пузырьки появляются в естественных складках кожи, вокруг рта, носа и ушей, в области половых органов и анального отверстия. Они самопроизвольно вскрываются, на их месте образуются эрозии с неприятно пахнущим серозно-гнойным или серозным налётом, окружённые пустулами. При постановке диагноза болезнь нужно дифференцировать от хронической вегетирующей пиодермии, проба Никольского даёт положительный результат только в зонах поражения.
Листовидная пузырчатка. Сначала плоские, слегка возвышающиеся над кожей пузыри появляются на теле, потом образуются на слизистых оболочках. Характерный признак – одновременное наличие пузырьков и корочек, наслаивающихся друг на друга.
Бразильская пузырчатка. Встречается только в странах Латинской Америки (Венесуэле, Парагвае, Перу, Боливии, Аргентине и Бразилии и т. д.), на других континентах никогда не выявлялась. Причина возникновения до сих пор не установлена, но скорее всего заболевание имеет инфекционную природу. Чаще бразильская пузырчатка диагностируется у женщин моложе 30 лет, поражает только кожный покров. Сначала появляются плоские пузырьки, потом они вскрываются и покрываются чешуйчатыми расслаивающимися корочками, под которыми образуются эрозии, незаживающие по нескольку лет. Синдром Никольского на поражённых участках даёт положительный результат, болезнь вызывает сильный дискомфорт – сопровождается болью и жжением.
Буллезная пузырчатка. Протекает доброкачественно и не сопровождается акантолизом (разрушением кожных покровов). На разных участках тела появляются пузыри, которые исчезают без следов в результате лечения или самостоятельно.
Неакантолитическая пузырчатка. Протекает доброкачественно, проявляется пузырьками на слизистой рта, имеются признаки воспаления, наблюдается изъязвление поражённых участков.
Рубцующаяся неакантолитическая. Пузыри образуются на слизистых оболочках глаз и рта. В группу риска входят женщины старше 45 лет. Данная форма заболевания имеет ещё одно название – пузырчатка глаз.
Причины пузырчатки у взрослых
Чаще всего причина пузырчатки обыкновенной – изменения в клетках тканей и кожного покрова, в результате которых они становятся антителами для иммунной системы. Подобные метаморфозы происходят при воздействии агрессивных факторов окружающей среды или ретровирусов. Изменение клеток эпидермиса и синтез специфических антигенов нарушает межклеточную связь, в результате чего на поверхности кожи образуются специфические пузыри. Другие провоцирующие факторы не выявлены, но известно, что на процент заболеваемости влияет генетическая предрасположенность.
Пузырчатка у детей
Как правило, пузырчатка у детей диагностируется в первые месяцы жизни. Это высококонтагиозное (заразное) инфекционное заболевание, проявляющееся в виде очень быстро распространяющихся по коже пустул. Детская пузырчатка имеет бактериальную природу, возбудителем болезни является золотистый стафилококк.
В силу реактивных особенностей кожи, усиливающихся при нездоровом образе жизни беременных, преждевременных родах и родовых травмах, дети практически не защищены от бактериальных инфекций. В результате уже в первые дни жизни на коже могут появиться пузыри с серозным содержимым. Болезнь может проявить себя и спустя 1-2 недели после рождения. Различают и другие провоцирующие факторы:
- Нарушение правил гигиены в роддомах.
- Персонал родильных домов как носитель инфекции.
- Гнойные воспаления пупка.
Пузырчатка у детей развивается очень быстро. Пузыри практически мгновенно распространяются по телу и увеличиваются в размерах, через несколько часов лопаются. На их месте образуются эрозии с остатками кожи по краям, которые вызывают боль и покрываются гнойными корочками. Процесс сопровождается интоксикацией, повышенной температурой, отсутствием аппетита.
Диагностика пузырчатки у взрослых
Заболевание диагностируется при визуальном осмотре, оно дифференцируется от сифилитической пузырчатки, которая является следствием врождённого сифилиса с локализацией пузырей на ладонях. В некоторых случаях требуются дополнительное исследование на:
- Клетки Тцанка (цитологическое).
- Интраэпидермальные пузыри (гистологическое).
- Надбазальное свечение (иммунофлюоресцентное).
При классическом развитии диагностика пузырчатки не вызывает сложностей. Помимо врождённого сифилиса её нужно дифференцировать от красной волчанки (буллезной формы), врождённого буллезного эпидермолиза, герпетиформного дерматоза Дюринга, буллезных токсикодермий, многоформной экссудативной эритемы.
Лечение пузырчатки у взрослых
Поскольку учёные до сих пор не могут установить точные причины, лечение пузырчатки у взрослых вызывает некоторые трудности. Больные ставятся на диспансерный учёт, они должны избегать чрезмерных физических нагрузок и стрессов, как можно чаще менять одежду и постельное бельё, соблюдать диету и правила гигиены.
Основу лечения составляет медикаментозная терапия:
- Высокие дозы глюкокортикоидов (Полькортолон, Метипред, Дексаметазон, Преднизолон). Если наблюдается регресс заболевания, дозировка постепенно уменьшается.
- При заболеваниях ЖКТ назначаются пролонгированные глюкокортикоиды – Дипроспан, Метипред-депо, Депо-медрол.
- Лечение дополняется гормональными средствами, недостаток которых – высокая вероятность осложнений: депрессии, бессонницы, артериальной гипертензии, повышенной возбудимости, ангиопатии, увеличения веса, тромбоза, язвы (эрозии) желудка (кишечника), стероидного диабета.
- При ухудшении состояния назначаются препараты для восстановления слизистой желудка (Альмагель и др.), диета, предполагающая минимум жиров и углеводов, максимум белка и витаминов.
- Параллельно принимаются иммуносупрессоры и цитостатики – Азатиоприн, Метотрексат, Сандиммун.
- Чтобы избежать нарушения электролитного баланса, рекомендуется приём калия и кальция.
Дополнительные методы лечения:
- Очищение крови – гемодиализ, плазмаферез, гемосорбция. Подобные процедуры удаляют из крови иммуноглобулины, токсические вещества и циркулирующие иммунные комплексы. Они особенно полезны пациентам с гипертиреозом, атеросклерозом, сахарным диабетом.
- Фотохимиотерапия – воздействие ультрафиолетовых лучей параллельно с G-метоксипсораленом снижает активность клеток крови и направляет её в русла сосудов, очищает организм от токсинов и иммуноглобулинов.
- Местное лечение – мази с глюкокортикоидами, спреи с ксилокаином, лидокаином и другими местными анестетиками, растворы с анилиновыми красителями (бриллиантовый зелёный, Фукорцин), ванны с перманганатом калия, обработка язв Куриозоном.
- Диета – из рациона исключают продукты, способные вызвать аллергию, грубую пищу, простые углеводы, соль, консервы. В меню вводят продукты с высоким содержанием белка и витаминов. При образовании пузырей в ротовой полости рекомендуются супы-пюре и мягкие каши, исключающие механическое повреждение слизистой оболочки.
Осложнения при пузырчатке у взрослых
При отсутствии лечения пузырчатка провоцирует воспаления внутренних органов, пневмонию, флегмоны, отиты. У новорожденных тяжёлая септическая форма заболевания может привести к летальному исходу. У взрослых высока вероятность присоединения вторичной инфекции. Вульгарная пузырчатка может стать причиной поражения почек, печени, сердечно-сосудистой системы, листовидная – сепсиса и летального исхода.
Профилактика пузырчатки у взрослых
Основные меры профилактики пузырчатки – регулярная смена нательного и постельного белья, соблюдение правил гигиены, здоровый образ жизни и правильное питание.
Источник: http://dermatit.su/diseases/puzyrchatka/
причины, симптомы, диагностика, лечение, профилактика
Эксфолиативная пузырчатка — это заболевание, которое представляет собой клиническую форму пузырчатки, которая характеризуется образованием плоских ненапряженных пузырей и повторным формированием пузырей под корками на месте уже разрешившихся элементов и резко выраженным расслаиванием эпидермиса.
ПричиныЗаболевание получило свое название – листовидная пузырчатка в результате формирования характерных слоистых корок, которые покрывают образовавшиеся на месте пузырей эрозии. В структуре дерматозов выявление листовидной пузырчатки не превышает 1,5%, но при этом данная патология является наиболее часто встречающейся формой пузырчатки у детей. У взрослых больных распространенность этого недуга несколько преобладает над вегетирующей пузырчаткой. Подобно другим видам пузырчатки, эксфолиативная пузырчатка имеет аутоиммунный механизм развития и сопровождается образованием аутоантител к клеткам эпидермиса. Без назначения корректного лечения больные могут погибнуть от присоединения вторичной инфекции и кахексии.
СимптомыЗаболевание дебютирует появлением покраснений на участках кожи, на которых формируются уплощенные дряблые пузыри. Недуг может протекать по типу вульгарной пузырчатки, дерматита Дюринга. В редких случаях клиническая картина листовидной пузырчатки может напоминать эритематозные изменения при экземе, токсикодермии, себорейном дерматите. Иногда отмечается формирование нечетко выраженных пузырей, при этом отслаивание эпидермиса определяется как участок с неровной поверхностью.
Чаще всего, пузыри обладают тонкой покрышкой, в следствии чего быстро нарушается их целостность.На месте пузырей формируются ярко-красные эрозии с обильным отделяемым, которое подсыхает с образованием корок. Новые порции секрета формируют новые слои корок. В следствии этого возникают характерные для листовидной пузырчатки элементы, которые прикрыты слоистыми корками, по внешнему виду напоминающими слоеное тесто.
Главной отличительной особенностью этого вида пузырчатки является ослабление связи зернистого и рогового слоев эпидермиса, которое могут быть заметны даже на внешне здоровых участках кожи. В следствии таких процессов развивается резко положительный симптом Никольского — отслоение эпидермиса на значительное расстояние при потягивании за остатки покрышки разорвавшегося пузыря. В следствии таких изменений даже незначительное травмирование здоровых участков кожных покровов сопровождается расслаиванием эпидермиса с формированием пузырей.
Образовавшие эрозии отличаются медленным заживлением. В большинстве случаев под корками формируются новые пузыри. Такой процесс может продолжаться очень долго, что также является одним из характерных признаков листовидной пузырчатки. При прогрессировании патологии, расположенные рядом пузыри,предрасположены к сливанию с возникновением обширных участков поражения.
На начальных стадиях заболевание общее состояние больных может быть изменено незначительно, но по мере увеличения пораженных участков кожи оно значительно ухудшается. В тяжелых случаях даже незначительные движения могут причинять пациенту боль, вследствие чего у таких пациентов может отмечаться нарушение сна. Иногда у больных возникает повышение температуры тела, ухудшение аппетита и снижение массы тела, вплоть до кахексии. При распространении патологического процесса на кожу головы, может возникать выпадение волос. При этом заболевании поражение слизистой полости рта возникает очень редко.
ДиагностикаПостановка диагноза происходит на основании характерной клинической симптоматики. В мазках-отпечатках с поверхности эрозий выявляются характерные для всех видов пузырчатки акантолитические клетки, то есть клетки с нарушенными межклеточными связями. Для подтверждения диагноза больному проводится гистологическое исследование эпидермиса и проведение иммунологического исследования, подтверждающего аутоиммунный механизм развития заболевания.
ЛечениеЛечение основывается на использовании глюкокортикостероидов, в тяжелых случаях терапию дополняют иммуносупрессорами. Удается добиться хороших результатов при использовании для лечения комбинации кортикостероидных препаратов с синтетическими противомалярийными средствами. Местно больному рекомендуют применять ванны с противовоспалительными, дезинфицирующими средствами и вяжущими добавками.
ПрофилактикаНа данный момент не разработано методов, которые бы позволили предупредить развитие листовидной пузырчатки.
Вульгарная пузырчатка у взрослых: состояние, методы лечения и фотографии — обзор
52138 36 Информация для Атлас подпись идет сюда …Изображения пузырчатки обыкновенной
Обзор
Pemphigus vulgaris (PV) — аутоиммунное заболевание кожи и ротовой полости (слизистой оболочки). Аутоантитела атакуют молекулы, которые по существу удерживают клетки кожи вместе, заставляя их разделяться и приводить к образованию волдырей.Pemphigus vulgaris характеризуется множественными поражениями или волдырями, которые не заживают или повторяются и распространяются на большие части тела. В 80% случаев сначала симптомы появляются во рту, и иногда только ротовая полость оказывается единственным местом поражения.
Обычно у людей с вульгарной пузырчаткой появляются множественные язвы, которые сохраняются от нескольких недель до месяцев. Образование пузырей может сопровождаться сильной болью, зудом, жжением и покалыванием. Если образуются обширные волдыри, это может привести к опасной для жизни потере жидкости, инфекции и обезображиванию.Смертельный исход от вульгарной пузырчатки крайне маловероятен в Соединенных Штатах; однако своевременность лечения имеет решающее значение.
Pemphigus vulgaris классифицируется как крайне редкое заболевание, и, следовательно, до 80% случаев диагностируются неправильно в течение 6 месяцев. При лечении поражения могут нормально зажить без образования рубцов. У большинства пациентов, получающих лечение от пузырчатки, наступает частичная или полная ремиссия в течение 2–5 лет.
Кто в опасности?
Вульгарная пузырчатка поражает мужчин и женщин примерно одинаково.Хотя иногда симптомы появляются у молодых людей, в среднем симптомы появляются у людей в возрасте 50–60 лет. Pemphigus vulgaris может возникать у лиц любой национальности, но расстройство имеет тенденцию проявляться чаще у лиц средиземноморского происхождения, евреев-ашкенази и некоторых подтипов у людей из Бразилии и Колумбии.
Pemphigus vulgaris классифицируется как ультра-сиротское заболевание (что означает, что оно очень редко), поражающее примерно 10 000–30 000 человек в Соединенных Штатах.
Признаки и симптомы
В восьмидесяти процентах случаев симптомы начинаются во рту с мягких (вялых) волдырей или эрозий, и эти симптомы часто ошибочно принимают за другие состояния полости рта.Две трети людей, пораженных вульгарной пузырчаткой, в конечном итоге имеют поражения как на коже, так и во рту. Если их не лечить, эрозии / волдыри постепенно распространяются по все большей площади и могут осложняться тяжелыми инфекциями, метаболическими нарушениями или потерей жидкости.
Рекомендации по уходу за собой
Меры самообслуживания при вульгарной пузырчатке следующие:
- Держите раны в чистоте — Будьте очень осторожны и не используйте агрессивные моющие средства.
- Если необходима перевязка, используйте повязки, обеспечивающие влагу и защиту, или поддерживайте кожу влажной с помощью стерильных лосьонов. Могут быть полезны силиконовые повязки, такие как те, что используются в ожоговых очагах. Бинты должны пропускать воздух, но защищать от загрязнений.
- Не прикасаться к мази и повязкам.
- Не используйте сухие или липкие бинты.
- Избегайте острой пищи (например, чеснока и лука) и орехов, так как они могут облегчить симптомы.
- Мазь или крем с антибиотиком могут помочь в лечении инфекции. Антибиотик, содержащий местное обезболивающее, может немного облегчить боль, связанную с вульгарной пузырчаткой.
- Ополаскиватели и мази для полости рта можно использовать для уменьшения боли во рту.
Когда обращаться за медицинской помощью
Очень важно получить точный подтверждающий диагноз как можно скорее, поэтому обратитесь к врачу, если вы обнаружите какие-либо признаки или симптомы, описанные здесь, или подозреваете, что у вас может быть пузырчатка обыкновенная.Ранняя экспертная диагностика важна, поскольку вульгарная пузырчатка, как и другие аутоиммунные заболевания, становится более устойчивой к лечению, если ее не контролировать своевременно и надлежащим образом.
Процедуры, которые может назначить ваш врач
Подтверждающий диагноз вульгарной пузырчатки устанавливается путем биопсии кожи или внутренней оболочки рта (слизистой оболочки рта). Образец ткани отправляют на тест, называемый прямой иммунофлюоресценцией. После постановки диагноза лечение начинается с периода интенсивной терапии кортикостероидами (например, преднизоном), чтобы получить контроль и подавить активность заболевания до тех пор, пока не перестанут появляться новые очаги поражения.Продолжительность этой фазы колеблется от нескольких недель до месяцев. Часто добавляется второе лекарство, чтобы снизить дозу кортикостероида и уменьшить связанные с ним побочные эффекты.
После заживления всех поражений количество лекарств можно постепенно снижать, стремясь к наименьшей дозе, которая предотвращает появление новых «вспышек» поражений.
Если пузырчатка обыкновенная не реагирует на кортикостероиды, приводит к неприемлемым побочным эффектам, обширна или быстро прогрессирует, ваш врач может добавить иммунодепрессант, лечение ВВИГ, плазмаферез или биологические агенты.
Надежных ссылок
Дополнительная информация от Международного фонда пемфигусов и пемфигоидовВульгарная пузырчатка у взрослых: состояние, методы лечения и фотографии — обзор
52138 36 Информация для Атлас подпись идет сюда …Изображения пузырчатки обыкновенной
Обзор
Pemphigus vulgaris (PV) — аутоиммунное заболевание кожи и ротовой полости (слизистой оболочки).Аутоантитела атакуют молекулы, которые по существу удерживают клетки кожи вместе, заставляя их разделяться и приводить к образованию волдырей. Pemphigus vulgaris характеризуется множественными поражениями или волдырями, которые не заживают или повторяются и распространяются на большие части тела. В 80% случаев сначала симптомы появляются во рту, и иногда только ротовая полость оказывается единственным местом поражения.
Обычно у людей с вульгарной пузырчаткой появляются множественные язвы, которые сохраняются от нескольких недель до месяцев.Образование пузырей может сопровождаться сильной болью, зудом, жжением и покалыванием. Если образуются обширные волдыри, это может привести к опасной для жизни потере жидкости, инфекции и обезображиванию. Смертельный исход от вульгарной пузырчатки крайне маловероятен в Соединенных Штатах; однако своевременность лечения имеет решающее значение.
Pemphigus vulgaris классифицируется как крайне редкое заболевание, и, следовательно, до 80% случаев диагностируются неправильно в течение 6 месяцев. При лечении поражения могут нормально зажить без образования рубцов.У большинства пациентов, получающих лечение от пузырчатки, наступает частичная или полная ремиссия в течение 2–5 лет.
Кто в опасности?
Вульгарная пузырчатка поражает мужчин и женщин примерно одинаково. Хотя иногда симптомы появляются у молодых людей, в среднем симптомы появляются у людей в возрасте 50–60 лет. Pemphigus vulgaris может возникать у лиц любой национальности, но расстройство имеет тенденцию проявляться чаще у лиц средиземноморского происхождения, евреев-ашкенази и некоторых подтипов у людей из Бразилии и Колумбии.
Pemphigus vulgaris классифицируется как ультра-сиротское заболевание (что означает, что оно очень редко), поражающее примерно 10 000–30 000 человек в Соединенных Штатах.
Признаки и симптомы
В восьмидесяти процентах случаев симптомы начинаются во рту с мягких (вялых) волдырей или эрозий, и эти симптомы часто ошибочно принимают за другие состояния полости рта. Две трети людей, пораженных вульгарной пузырчаткой, в конечном итоге имеют поражения как на коже, так и во рту.Если их не лечить, эрозии / волдыри постепенно распространяются по все большей площади и могут осложняться тяжелыми инфекциями, метаболическими нарушениями или потерей жидкости.
Рекомендации по уходу за собой
Меры самообслуживания при вульгарной пузырчатке следующие:
- Держите раны в чистоте — Будьте очень осторожны и не используйте агрессивные моющие средства.
- Если необходима перевязка, используйте повязки, обеспечивающие влагу и защиту, или поддерживайте кожу влажной с помощью стерильных лосьонов.Могут быть полезны силиконовые повязки, такие как те, что используются в ожоговых очагах. Бинты должны пропускать воздух, но защищать от загрязнений.
- Не прикасаться к мази и повязкам.
- Не используйте сухие или липкие бинты.
- Избегайте острой пищи (например, чеснока и лука) и орехов, так как они могут облегчить симптомы.
- Мазь или крем с антибиотиком могут помочь в лечении инфекции. Антибиотик, содержащий местное обезболивающее, может немного облегчить боль, связанную с вульгарной пузырчаткой.
- Ополаскиватели и мази для полости рта можно использовать для уменьшения боли во рту.
Когда обращаться за медицинской помощью
Очень важно получить точный подтверждающий диагноз как можно скорее, поэтому обратитесь к врачу, если вы обнаружите какие-либо признаки или симптомы, описанные здесь, или подозреваете, что у вас может быть пузырчатка обыкновенная.Ранняя экспертная диагностика важна, поскольку вульгарная пузырчатка, как и другие аутоиммунные заболевания, становится более устойчивой к лечению, если ее не контролировать своевременно и надлежащим образом.
Процедуры, которые может назначить ваш врач
Подтверждающий диагноз вульгарной пузырчатки устанавливается путем биопсии кожи или внутренней оболочки рта (слизистой оболочки рта). Образец ткани отправляют на тест, называемый прямой иммунофлюоресценцией. После постановки диагноза лечение начинается с периода интенсивной терапии кортикостероидами (например, преднизоном), чтобы получить контроль и подавить активность заболевания до тех пор, пока не перестанут появляться новые очаги поражения.Продолжительность этой фазы колеблется от нескольких недель до месяцев. Часто добавляется второе лекарство, чтобы снизить дозу кортикостероида и уменьшить связанные с ним побочные эффекты.
После заживления всех поражений количество лекарств можно постепенно снижать, стремясь к наименьшей дозе, которая предотвращает появление новых «вспышек» поражений.
Если пузырчатка обыкновенная не реагирует на кортикостероиды, приводит к неприемлемым побочным эффектам, обширна или быстро прогрессирует, ваш врач может добавить иммунодепрессант, лечение ВВИГ, плазмаферез или биологические агенты.
Надежных ссылок
Дополнительная информация от Международного фонда пемфигусов и пемфигоидовТипы, причины, симптомы, диагностика и лечение
Обзор
Что такое пузырчатка?
Пемфигус — это группа кожных заболеваний, вызывающих появление волдырей или гнойных шишек.Поражения обычно развиваются на коже, но они также могут образовываться на слизистых оболочках (мягкие оболочки глаз, носа, рта, горла и гениталий).
Волдыри мягкие и легко открываются, образуя болезненные язвы. Без лечения они могут распространяться на большие участки тела и иметь высокий риск заражения.
Пемфигус — это аутоиммунное заболевание, которое может возникать у здоровых людей. Иногда его путают с другими аутоиммунными кожными заболеваниями, такими как буллезный пемфигоид, красная волчанка и болезнь Хейли-Хейли.
Пемфигус не заразен. Это пожизненное состояние, с которым можно справиться с помощью постоянного лечения.
Какие бывают виды пузырчатки?
Врачи классифицируют пузырчатку на разные типы в зависимости от того, где и почему развиваются волдыри. В большинстве случаев люди болеют только одним типом пузырчатки.
Типы пузырчатки включают:
- Pemphigus vulgaris: Этот тип пузырчатки является наиболее распространенным в США. Волдыри по существу всегда поражают ротовую полость.У некоторых пострадавших также могут образовываться волдыри на коже и других слизистых оболочках. Эти поражения развиваются в глубоких слоях кожи. Они могут быть болезненными и медленно заживать.
Pemphigus vulgaris во рту (вверху) и на ногах (внизу)
- Pemphigus Vegetans: Этот тип пузырчатки связан с пузырчаткой обыкновенной. Он включает более толстые и похожие на бородавки поражения. Эти поражения обычно образуются на участках тела со складками кожи, таких как пах и подмышки.
- Пемфигус, вызванный лекарствами: Лекарства вызывают образование пузырей при этом типе пузырчатки. Некоторые препараты, которые могут вызвать это состояние, включают пенициллин и пироксикам. Волдыри могут появиться в течение шести месяцев после приема лекарственного препарата.
- Красная пузырчатка (синдром Сенира-Ашера): Этот тип пузырчатки включает волдыри, которые образуются на верхней части спины, груди, щеках и волосистой части головы. Когда образуются поражения, они обычно красные и твердые.
- Pemphigus foliaceus: Волдыри образуются на коже черепа и часто на лице, шее и спине.Поражения во рту при листовидной пузырчатке появляются редко. Этот тип пузырчатки поражает только самый внешний слой кожи. Маленькие волдыри могут легко разрушиться, образуя корки, которые распространяются на большие участки кожи.
Pemphigus foliaceus на фото выше
- Эндемическая пузырчатка (fogo selvagem): Эндемическая пузырчатка — это форма листовидной пузырчатки, которая чаще встречается в Южной и Центральной Америке, особенно в Бразилии.Эта форма болезни часто поражает нескольких членов семьи.
- Паранеопластическая пузырчатка: Этот самый редкий тип пузырчатки развивается у людей, больных раком. Не поддающиеся лечению волдыри во рту могут быть первым признаком. Если врачи диагностируют паранеопластическую пузырчатку, они будут искать признаки опухоли где-нибудь в вашем теле. Удаление опухоли часто улучшает симптомы паранеопластической пузырчатки.
Насколько распространена пузырчатка?
Пемфигус встречается нечасто.Заболеваемость пузырчаткой в разных местах разная. Однако, по оценкам, ежегодно во всем мире поражается 0,75-5 человек на 1 миллион человек.
Существует заболевание, называемое буллезным пемфигоидом, которое имеет похожее название, но не является пузырчаткой. Буллезный пемфигоид часто поражает пожилых людей и может быть смертельным.
Кто страдает пузырчаткой?
Люди еврейского происхождения и выходцы из Юго-Восточной Европы, Индии и Ближнего Востока подвергаются повышенному риску развития пузырчатки.Заболевание обычно развивается у людей в возрасте 40-60 лет. У детей встречается редко.
Симптомы и причины
Что вызывает пузырчатку?
Пемфигус — аутоиммунное заболевание. При аутоиммунном заболевании белки иммунной системы, называемые антителами, атакуют собственные клетки вашего тела.
Особая аутоиммунная реакция, связанная с пузырчаткой, вызывает волдыри.
Врачи не знают, что вызывает реакцию иммунной системы на пузырчатку. В редких случаях некоторые лекарства, включая пенициллин (антибиотик) и пироксикам (нестероидное противовоспалительное средство, используемое при ревматоидном артрите), могут вызывать заболевание.
Каковы симптомы пузырчатки?
Основным симптомом пузырчатки является образование пузырей на коже, которые могут быть болезненными, гореть или иногда зудеть.
Диагностика и тесты
Как диагностируется пузырчатка?
Врач диагностирует пузырчатку на основании истории болезни и нескольких анализов. Эти тесты включают:
- Биопсии : Врач берет образцы ткани и проверяет их на наличие антител, вызывающих пузырчатку
- Анализы крови: Врач берет образец крови для определения антител, вызывающих пузырчатку
- Физический осмотр: Врач ищет волдыри или легко отслаивающуюся кожу, что является типичным признаком пузырчатки
Ведение и лечение
Какие методы лечения пузырчатки?
У людей с пузырчаткой, вызванной лекарственными препаратами, прекращение приема лекарств, вызвавших пузырчатку, обычно помогает улучшить состояние.
Врачи используют лекарства для лечения пузырчатки. Лечение следует начинать как можно раньше, чтобы остановить распространение волдырей. Лекарства, используемые для лечения пузырчатки, включают:
- Кортикостероиды : Лекарства, уменьшающие воспаление (отек), вводимые перорально, путем инъекции (укол) или местного применения (например, лосьоны или кремы)
- Иммунодепрессанты: Лекарства, управляющие аутоиммунным ответом, который происходит, когда организм атакует само себя
- Внутривенный иммуноглобулин: Здоровые антитела (белки, вырабатываемые организмом для атаки инородных веществ), вводимые через иглу в вену, чтобы помочь разрушить антитела, вызывающие синдром
- Плазмаферез: Процедура, уменьшающая количество антител путем удаления плазмы (жидкости) из крови
Врачи лечат пузырчатку, вызванную немедикаментозным лечением, в 3 этапа.Большинство людей проходят все 3 этапа лечения. Этапы:
- Контроль: Высокие дозы лекарств контролируют распространение волдырей и начинают заживлять уже существующие.
- Консолидация: Постоянные дозы лекарств продолжают заживлять волдыри, пока они не исчезнут.
- Обслуживание: Пониженный уровень лекарств предотвращает образование новых пузырей.
Каковы осложнения или побочные эффекты лечения пузырчатки?
Врач будет регулярно наблюдать за вами, включая анализы крови и мочи, чтобы следить за реакцией на лекарства, которые лечат пузырчатку.При приеме некоторых лекарств возможны серьезные побочные эффекты. Эти побочные эффекты включают:
- Боль в груди
- Головокружение
- Головная боль
- Боль в суставах
- Тошнота
- Расстройство желудка
- Прибавка в весе
Какие осложнения связаны с пузырчаткой?
Людям с пузырчаткой, у которых во рту появляются волдыри, может быть трудно есть. Со временем болезненное питание может привести к проблемам с достаточным питанием.Если у вас есть эта проблема, ваш врач может порекомендовать пищевые добавки.
Как и при любом другом типе пузырей, в некоторых случаях в пузырчатке могут развиться инфекции. Если это произойдет, ваш врач может назначить лекарства, называемые антибиотиками, для лечения инфекции.
Пемфигус может быть опасным для жизни, если его не лечить.
Что я могу сделать, чтобы облегчить симптомы пузырчатки?
Действия, которые вы можете предпринять дома для лечения симптомов пузырчатки, включают:
- Избегайте острой пищи, которая может вызвать раздражение волдырей во рту
- Уход за волдырями по указанию врача
- Держаться подальше от солнца
- Мытье с мягким мылом
Профилактика
Как предотвратить пузырчатку?
Врачи не знают, что вызывает пузырчатку.Нет известного способа предотвратить это.
Кто подвержен риску развития пузырчатки?
К людям с повышенным риском развития пузырчатки относятся:
- Возраст 40-60
- Из Юго-Восточной Европы, Индии или Ближнего Востока
- Еврейского происхождения
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с пузырчаткой?
Большинство людей с пузырчаткой могут справиться с симптомами с помощью постоянного лечения.Многие люди с этим расстройством живут полноценной и активной жизнью.
Жить с
Когда мне следует обратиться к врачу по поводу пузырчатки?
Обратитесь к врачу, если на коже или во рту появляются волдыри, которые заживают очень медленно или совсем не заживают.
Какие вопросы я должен задать своему врачу?
Если у вас пузырчатка, вы можете спросить своего врача:
- Насколько серьезна пузырчатка?
- Какие у меня варианты лечения?
- На какие признаки осложнений следует обращать внимание?
Ресурсы
Какие ресурсы доступны для людей с пузырчаткой?
Есть много ресурсов, чтобы помочь людям с пузырчаткой.Многие люди с этим заболеванием присоединяются к группам поддержки, чтобы поделиться опытом и способами справиться с расстройством.
Международный фонд пемфигуса и пемфигоида и RareConnect — это два ресурса, которые предоставляют образование и поддержку людям с пузырчаткой и лицам, ухаживающим за ними.
Типы, причины, симптомы, диагностика и лечение
Обзор
Что такое пузырчатка?
Пемфигус — это группа кожных заболеваний, вызывающих появление волдырей или гнойных шишек.Поражения обычно развиваются на коже, но они также могут образовываться на слизистых оболочках (мягкие оболочки глаз, носа, рта, горла и гениталий).
Волдыри мягкие и легко открываются, образуя болезненные язвы. Без лечения они могут распространяться на большие участки тела и иметь высокий риск заражения.
Пемфигус — это аутоиммунное заболевание, которое может возникать у здоровых людей. Иногда его путают с другими аутоиммунными кожными заболеваниями, такими как буллезный пемфигоид, красная волчанка и болезнь Хейли-Хейли.
Пемфигус не заразен. Это пожизненное состояние, с которым можно справиться с помощью постоянного лечения.
Какие бывают виды пузырчатки?
Врачи классифицируют пузырчатку на разные типы в зависимости от того, где и почему развиваются волдыри. В большинстве случаев люди болеют только одним типом пузырчатки.
Типы пузырчатки включают:
- Pemphigus vulgaris: Этот тип пузырчатки является наиболее распространенным в США. Волдыри по существу всегда поражают ротовую полость.У некоторых пострадавших также могут образовываться волдыри на коже и других слизистых оболочках. Эти поражения развиваются в глубоких слоях кожи. Они могут быть болезненными и медленно заживать.
Pemphigus vulgaris во рту (вверху) и на ногах (внизу)
- Pemphigus Vegetans: Этот тип пузырчатки связан с пузырчаткой обыкновенной. Он включает более толстые и похожие на бородавки поражения. Эти поражения обычно образуются на участках тела со складками кожи, таких как пах и подмышки.
- Пемфигус, вызванный лекарствами: Лекарства вызывают образование пузырей при этом типе пузырчатки. Некоторые препараты, которые могут вызвать это состояние, включают пенициллин и пироксикам. Волдыри могут появиться в течение шести месяцев после приема лекарственного препарата.
- Красная пузырчатка (синдром Сенира-Ашера): Этот тип пузырчатки включает волдыри, которые образуются на верхней части спины, груди, щеках и волосистой части головы. Когда образуются поражения, они обычно красные и твердые.
- Pemphigus foliaceus: Волдыри образуются на коже черепа и часто на лице, шее и спине.Поражения во рту при листовидной пузырчатке появляются редко. Этот тип пузырчатки поражает только самый внешний слой кожи. Маленькие волдыри могут легко разрушиться, образуя корки, которые распространяются на большие участки кожи.
Pemphigus foliaceus на фото выше
- Эндемическая пузырчатка (fogo selvagem): Эндемическая пузырчатка — это форма листовидной пузырчатки, которая чаще встречается в Южной и Центральной Америке, особенно в Бразилии.Эта форма болезни часто поражает нескольких членов семьи.
- Паранеопластическая пузырчатка: Этот самый редкий тип пузырчатки развивается у людей, больных раком. Не поддающиеся лечению волдыри во рту могут быть первым признаком. Если врачи диагностируют паранеопластическую пузырчатку, они будут искать признаки опухоли где-нибудь в вашем теле. Удаление опухоли часто улучшает симптомы паранеопластической пузырчатки.
Насколько распространена пузырчатка?
Пемфигус встречается нечасто.Заболеваемость пузырчаткой в разных местах разная. Однако, по оценкам, ежегодно во всем мире поражается 0,75-5 человек на 1 миллион человек.
Существует заболевание, называемое буллезным пемфигоидом, которое имеет похожее название, но не является пузырчаткой. Буллезный пемфигоид часто поражает пожилых людей и может быть смертельным.
Кто страдает пузырчаткой?
Люди еврейского происхождения и выходцы из Юго-Восточной Европы, Индии и Ближнего Востока подвергаются повышенному риску развития пузырчатки.Заболевание обычно развивается у людей в возрасте 40-60 лет. У детей встречается редко.
Симптомы и причины
Что вызывает пузырчатку?
Пемфигус — аутоиммунное заболевание. При аутоиммунном заболевании белки иммунной системы, называемые антителами, атакуют собственные клетки вашего тела.
Особая аутоиммунная реакция, связанная с пузырчаткой, вызывает волдыри.
Врачи не знают, что вызывает реакцию иммунной системы на пузырчатку. В редких случаях некоторые лекарства, включая пенициллин (антибиотик) и пироксикам (нестероидное противовоспалительное средство, используемое при ревматоидном артрите), могут вызывать заболевание.
Каковы симптомы пузырчатки?
Основным симптомом пузырчатки является образование пузырей на коже, которые могут быть болезненными, гореть или иногда зудеть.
Диагностика и тесты
Как диагностируется пузырчатка?
Врач диагностирует пузырчатку на основании истории болезни и нескольких анализов. Эти тесты включают:
- Биопсии : Врач берет образцы ткани и проверяет их на наличие антител, вызывающих пузырчатку
- Анализы крови: Врач берет образец крови для определения антител, вызывающих пузырчатку
- Физический осмотр: Врач ищет волдыри или легко отслаивающуюся кожу, что является типичным признаком пузырчатки
Ведение и лечение
Какие методы лечения пузырчатки?
У людей с пузырчаткой, вызванной лекарственными препаратами, прекращение приема лекарств, вызвавших пузырчатку, обычно помогает улучшить состояние.
Врачи используют лекарства для лечения пузырчатки. Лечение следует начинать как можно раньше, чтобы остановить распространение волдырей. Лекарства, используемые для лечения пузырчатки, включают:
- Кортикостероиды : Лекарства, уменьшающие воспаление (отек), вводимые перорально, путем инъекции (укол) или местного применения (например, лосьоны или кремы)
- Иммунодепрессанты: Лекарства, управляющие аутоиммунным ответом, который происходит, когда организм атакует само себя
- Внутривенный иммуноглобулин: Здоровые антитела (белки, вырабатываемые организмом для атаки инородных веществ), вводимые через иглу в вену, чтобы помочь разрушить антитела, вызывающие синдром
- Плазмаферез: Процедура, уменьшающая количество антител путем удаления плазмы (жидкости) из крови
Врачи лечат пузырчатку, вызванную немедикаментозным лечением, в 3 этапа.Большинство людей проходят все 3 этапа лечения. Этапы:
- Контроль: Высокие дозы лекарств контролируют распространение волдырей и начинают заживлять уже существующие.
- Консолидация: Постоянные дозы лекарств продолжают заживлять волдыри, пока они не исчезнут.
- Обслуживание: Пониженный уровень лекарств предотвращает образование новых пузырей.
Каковы осложнения или побочные эффекты лечения пузырчатки?
Врач будет регулярно наблюдать за вами, включая анализы крови и мочи, чтобы следить за реакцией на лекарства, которые лечат пузырчатку.При приеме некоторых лекарств возможны серьезные побочные эффекты. Эти побочные эффекты включают:
- Боль в груди
- Головокружение
- Головная боль
- Боль в суставах
- Тошнота
- Расстройство желудка
- Прибавка в весе
Какие осложнения связаны с пузырчаткой?
Людям с пузырчаткой, у которых во рту появляются волдыри, может быть трудно есть. Со временем болезненное питание может привести к проблемам с достаточным питанием.Если у вас есть эта проблема, ваш врач может порекомендовать пищевые добавки.
Как и при любом другом типе пузырей, в некоторых случаях в пузырчатке могут развиться инфекции. Если это произойдет, ваш врач может назначить лекарства, называемые антибиотиками, для лечения инфекции.
Пемфигус может быть опасным для жизни, если его не лечить.
Что я могу сделать, чтобы облегчить симптомы пузырчатки?
Действия, которые вы можете предпринять дома для лечения симптомов пузырчатки, включают:
- Избегайте острой пищи, которая может вызвать раздражение волдырей во рту
- Уход за волдырями по указанию врача
- Держаться подальше от солнца
- Мытье с мягким мылом
Профилактика
Как предотвратить пузырчатку?
Врачи не знают, что вызывает пузырчатку.Нет известного способа предотвратить это.
Кто подвержен риску развития пузырчатки?
К людям с повышенным риском развития пузырчатки относятся:
- Возраст 40-60
- Из Юго-Восточной Европы, Индии или Ближнего Востока
- Еврейского происхождения
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с пузырчаткой?
Большинство людей с пузырчаткой могут справиться с симптомами с помощью постоянного лечения.Многие люди с этим расстройством живут полноценной и активной жизнью.
Жить с
Когда мне следует обратиться к врачу по поводу пузырчатки?
Обратитесь к врачу, если на коже или во рту появляются волдыри, которые заживают очень медленно или совсем не заживают.
Какие вопросы я должен задать своему врачу?
Если у вас пузырчатка, вы можете спросить своего врача:
- Насколько серьезна пузырчатка?
- Какие у меня варианты лечения?
- На какие признаки осложнений следует обращать внимание?
Ресурсы
Какие ресурсы доступны для людей с пузырчаткой?
Есть много ресурсов, чтобы помочь людям с пузырчаткой.Многие люди с этим заболеванием присоединяются к группам поддержки, чтобы поделиться опытом и способами справиться с расстройством.
Международный фонд пемфигуса и пемфигоида и RareConnect — это два ресурса, которые предоставляют образование и поддержку людям с пузырчаткой и лицам, ухаживающим за ними.
Буллезный пемфигоид | Причины и лечение
Что такое буллезный пемфигоид?
Буллезный пемфигоид — это заболевание кожи, вызывающее волдыри. В некоторых случаях состояние становится тяжелым и серьезным.
Примечание : волдыри возникают при некоторых кожных заболеваниях, поэтому важно точно знать, какое у вас заболевание. У них похожие по звучанию названия — например, пузырчатка обыкновенная и другие виды пузырчатки. Эти различные состояния с образованием волдырей сильно различаются по степени серьезности, внешнему виду (прогнозу) и лечению. Например, см. Отдельную брошюру под названием Pemphigus Vulgaris (которая обычно более серьезна, чем буллезный пемфигоид).
На этой фотографии показаны типичные волдыри:
Буллезные пузыри на ногах пемфигоид
Mohammad2018, CC BY-SA 4.0, через Wikimedia CommonsАвтор Mohammad2018, CC BY-SA 4.0, через Wikimedia Commons
Кто получает буллезный пемфигоид?
Буллезный пемфигоид встречается редко. По оценкам, в Великобритании от 4 до 5 человек из 100 000 развивают его ежегодно. Большинство людей с буллезным пемфигоидом старше 70 лет. У детей это очень редко. Это может произойти во время беременности, когда это называется гестационным пемфигоидом и требует тщательного лечения совместно с дерматологом и акушером. Буллезный пемфигоид не заразен, и вы не можете заразиться им от больного человека.
Что вызывает буллезный пемфигоид?
Буллезный пемфигоид — аутоиммунное заболевание. Иммунная система обычно вырабатывает антитела для атаки бактерий, вирусов и других микробов. У людей с аутоиммунными заболеваниями иммунная система также вырабатывает антитела против части или частей тела.
У людей с буллезным пемфигоидом вырабатываются антитела против мембраны между верхним слоем кожи (эпидермис) и следующим слоем (дерма). Эта атака антител заставляет жидкость накапливаться в виде волдырей между этими двумя слоями кожи.
Причина возникновения буллезного пемфигоида или других аутоиммунных заболеваний неизвестна. Считается, что что-то заставляет иммунную систему атаковать собственные ткани организма. Определенные состояния и лекарства были связаны с буллезным пемфигоидом, но не считается, что они его вызывают. Они могут быть спусковыми факторами. К ним относятся:
Каковы симптомы буллезного пемфигоида буллезный пемфигоид?
Первыми симптомами могут быть небольшие участки зуда на коже. Также может появиться розовая сыпь, которая может выглядеть как экзема.Затем через неделю или более появляются волдыри. В некоторых случаях волдыри появляются спустя несколько месяцев. Волдыри обычно зудят, но не болезненны.
Блистеры достаточно твердые, куполообразные. Жидкость на волдырях обычно прозрачная, но может быть мутной или окрашенной кровью. Может быть поражен любой участок кожи, но чаще всего волдыри возникают на руках, ногах, подмышках и паху. Количество пузырей может быть разным: иногда это только одна область, например, голень. В тяжелых случаях может быть поражено все тело.
Кожа над волдырями довольно прочная. Может пройти несколько дней, прежде чем лопнет волдырь. Когда лопается волдырь, остается сырой участок кожи, который затем заживает. Некоторые волдыри не лопаются; вместо этого жидкость впитывается в тело, и верх волдыря снова ложится на кожу. Волдыри обычно заживают, не образуя рубцов.
У некоторых людей с буллезным пемфигоидом во рту появляются маленькие волдыри. Волдыри могут лопнуть, образуя эрозии, похожие на язвы во рту.
Буллезный пемфигоид обычно вызывает зуд. Степень зуда может варьироваться от сильного до легкого.
Как прогрессирует буллезный пемфигоид?
Если не лечить, волдыри и огрубевшие участки кожи могут вызвать сильный дискомфорт. Существует опасность серьезного заражения огрубевших участков кожи. Буллезный пемфигоид обычно длится 1-5 лет, а затем часто проходит или проходит. В будущем могут возникать рецидивы, но они, как правило, более легкие.
Как диагностируется буллезный пемфигоид?
Сначала диагноз может быть неясным.Есть и другие причины появления волдырей и эрозий во рту. Также первые симптомы (до появления волдырей) могут выглядеть как экзема или аллергия. Если ваш врач подозревает, что у вас буллезный пемфигоид, он обычно направляет вас к специалисту по коже. Для подтверждения диагноза обычно проводятся анализы. Это:
- Может быть взят небольшой образец (биопсия) кожи. Это исследуется под микроскопом и проверяется, чтобы подтвердить, что волдыри вызваны буллезным пемфигоидом.
- Анализ крови может обнаружить антитела, вызывающие буллезный пемфигоид (аутоантитела буллезного пемфигоида). Антитело также может быть обнаружено в моче или в пузырчатой жидкости.
Как лечить буллезный пемфигоид?
Лечение включает подавление иммунного процесса, благодаря чему уменьшается зуд и образование волдырей. Цель состоит в том, чтобы найти правильный баланс лечения. Вы должны чувствовать себя комфортно, не иметь много волдырей, но без особых побочных эффектов лечения.Обычно лучший баланс — это точка, где могут появиться несколько волдырей или симптомы, которые вы можете терпеть. Это может быть лучше, чем полное подавление всех симптомов, что может означать использование большого количества лечения и увеличение количества побочных эффектов. Для лечения буллезного пемфигоида используются следующие методы лечения:
Стероиды
Стероидные кремы, также называемые стероидами для местного применения, являются безопасным и эффективным средством лечения буллезного пемфигоида. Обычно требуются сильнодействующие стероидные кремы (например, клобетазол).Исследования показывают, что стероидные кремы являются хорошим вариантом при большинстве типов буллезного пемфигоида, даже при более тяжелых формах. Это исследование также показывает, что некоторые стероидные кремы более эффективны, чем стероидные таблетки, имеют меньше побочных эффектов и в целом дают лучшие результаты.
Таблетки стероидов, такие как преднизолон, также используются для лечения буллезного пемфигоида. Их применяют, когда сыпь широко распространена или есть практические проблемы с нанесением крема. Стероиды уменьшают воспаление и подавляют иммунную систему.Доза стероида зависит от степени тяжести буллезного пемфигоида. Сначала обычно требуется средняя или высокая доза, а затем доза может быть уменьшена, когда волдыри исчезнут. Цель состоит в том, чтобы найти минимальную дозу, необходимую для контроля симптомов, которая варьируется от человека к человеку.
Стероидные кремы и таблетки можно использовать вместе, и это может означать, что можно использовать меньшую дозу таблеток. Лечение обычно требуется от шести месяцев до четырех лет. Буллезный пемфигоид после этого не возвращается.
Все стероиды, таблетки или кремы, могут иметь побочные эффекты. Побочные эффекты от стероидов иногда могут быть серьезными, особенно если вы принимаете стероиды в высоких дозах в течение длительного времени. Например, вы более подвержены определенным инфекциям, если регулярно принимаете стероиды в высоких дозах. Еще один побочный эффект — «истончение» костей (остеопороз). Если вы принимаете стероиды более месяца, вам, вероятно, порекомендуют принимать таблетки витамина D и кальция, чтобы предотвратить остеопороз. Вы должны знать, что длительное лечение стероидами нельзя прекращать внезапно.См. Дополнительную информацию в отдельной брошюре «Оральные стероиды».
Другие методы лечения
Существуют и другие методы лечения буллезного пемфигоида. Это:
- Средства для ухода за кожей, такие как повязки и уход за ранами, которые потребуются, если у вас есть участки с сырой кожей.
- Лекарства под названием дапсон и сульфаниламиды, которые иногда используются, если стероиды неэффективны. Они имеют тенденцию вызывать больше побочных эффектов и поэтому не используются так часто, как стероиды.
- Новое лекарство под названием ритуксимаб, которое оказалось полезным в трудноизлечимых случаях.
Каковы перспективы буллезного пемфигоида?
Перспективы (прогноз) в целом хорошие. Буллезный пемфигоид часто проходит через 1-5 лет. Между тем, лечение обычно предотвращает появление волдырей или снижает их до приемлемого уровня. Часто лечение можно прекратить примерно через 1-5 лет, поскольку оно больше не нужно.
Буллезный пемфигоид иногда может вызвать серьезное заболевание, которое может привести к смерти.Это потому, что:
- Серьезное заражение сырой кожи опасно. Буллезный пемфигоид чаще всего поражает пожилых людей, которые более склонны к развитию серьезных заболеваний в случае кожной инфекции.
- Побочные эффекты стероидов могут быть проблемой, а иногда и серьезными.
Ключ к диагностике вульгарной пузырчатки
Пемфигус — это группа потенциально смертельных дерматозов с кожными и оральными проявлениями. Характеризуется появлением пузырьков или пузырей, их проявления в полости рта часто опережают проявления на коже на много месяцев или могут оставаться единственными симптомами заболевания.Поэтому важно вовремя распознать оральные проявления заболевания, чтобы поставить правильный диагноз и начать своевременное лечение. Здесь мы представляем случай обыкновенной пузырчатки (PV), которая проявлялась поражением ротовой полости на нескольких участках, включая язык, чтобы подчеркнуть важность своевременного распознавания поражений полости рта во время повседневной стоматологической практики для диагностики и лечения этого заболевания.
1. Введение
Вульгарная пузырчатка (ПВ) представляет собой наиболее распространенный вариант группы потенциально смертельных аутоиммунных заболеваний, связанных с пузырчаткой, характеризующихся образованием пузырей на коже или слизистой оболочке, и почти в 50% случаев поражение ротовой полости является ранним проявлением болезни [ 1, 2].Пик заболеваемости приходится на четвертое-пятое десятилетие жизни [3]. Клинически поражения полости рта во многих случаях предшествуют поражениям кожи и выглядят как волдыри, которые быстро разрываются, что приводит к болезненным эрозиям. Чаще всего поражаются слизистая оболочка щеки, губы и мягкое небо [4]. Диагноз ставится на основании выявления клинических проявлений и подтверждения с помощью биопсии. Демонстрация иммуноглобулинов в соединениях остистых клеток с помощью отчетливой иммунофлуоресценции (IF) часто используется для окончательного подтверждения PV [5, 6].Поскольку оральное представление болезни часто является первым индикатором, который может привести к окончательному диагнозу, для практикующего стоматолога очень важно распознать оральные поражения PV на достаточно ранней стадии, чтобы начать дальнейшие исследования и лечение. Мы представляем случай ЛВ, когда у пациента были обнаружены язвы на нескольких участках полости рта, включая язык, и окончательный диагноз был поставлен путем своевременной интерпретации этих проявлений.
2. Отчет о болезни обыкновенной пузырчатки в нескольких участках полости рта без поражения кожи
У 55-летнего джентльмена четыре месяца назад были обнаружены болезненные длительно незаживающие язвы на слизистой оболочке левой щеки и левом заднебоковом крае языка.Анамнез показал, что в течение последних шести месяцев у него было ощущение жжения в обоих местах. Ему был известен один волдырь, который появился и быстро лопнул на слизистой оболочке щек, после чего язвы появились на обоих участках. Поражений кожи в анамнезе не было. При интраоральном осмотре была обнаружена неглубокая овоидная язва размером 2 см × 2 см с наклонными краями по линии окклюзии от 35 до 37 на слизистой оболочке левой щеки (рис.1) и яйцевидная язва размером 1 см × 1 см с желтой коркой на левой заднебоковой поверхности. граница языка (рисунок 2).После установления отсутствия травмирующих агентов, таких как острый зуб / бугорок, зубные протезы и т. Д., Был рассмотрен предварительный диагноз пузырно-буллезных поражений, а именно пузырчатка, пемфигоид или буллезный плоский лишай. Была выполнена послеоперационная биопсия, и из обоих участков были взяты адекватные кусочки ткани для гистопатологического исследования. Биты из перилезионной области также были отправлены для прямого исследования ПЧ отдельно. Гистопатологические особенности срезов из обоих участков были схожими и показали язвенный многослойный плоский эпителий, демонстрирующий надбазальное расщепление (рис. 3).Внутри расщепления наблюдали множество круглых акантолитических (Цанка) клеток с гиперхроматическими ядрами (рис. 4). Базальные клетки были замечены прикрепленными к подлежащей соединительной ткани ниже расщепления. В соединительной ткани был обнаружен плотный инфильтрат воспалительных клеток, состоящий в основном из плазматических клеток. Эти микроскопические особенности наводили на мысль о ЛВ. Прямая IF показала отложения IgG и C3 (комплемента) в виде рыболовной сети вдоль остистой межклеточной зоны, что подтвердило диагноз PV.
3. Обсуждение
Образованный от греческого слова «волдырь», Pemphigus представляет собой группу потенциально опасных для жизни аутоиммунных кожно-слизистых заболеваний, характеризующихся образованием внутриэпителиальных волдырей [1]. Волдыри возникают в эпителии, где аутоантитела IgG пациентов, продуцируемые в ответ на триггерные факторы, нацелены на два структурированных белка десмосом, идентифицированных как Desmogleins 1 и 3. Недавно появился новый антиген Pemphigus Desmoglein 4 и другие недесмоглеиновые антигены, такие как человека Рецептор 9-ацетилхолина, который регулирует адгезию кератиноцитов, и аннексиноподобные молекулы кератиноцитов, связывающие ацетилхолин, называемые пемфаксином и катенином, также, как полагают, играют роль в его этиопатогенезе [7, 8].Тонкое разделение в десмосомной области запускает акантолиз и надбазальное разливание.
Пемфигус обычно поражает пациентов четвертого и пятого десятилетий жизни, причем женщины, как сообщается, поражаются чаще, чем мужчины [3]. Сообщалось о более чем 50% пораженных пациентов с начальными проявлениями на слизистой оболочке полости рта с последующим поражением кожи. Средняя продолжительность поражений полости рта составляет от 3 месяцев до одного года [9].
У нашего пациента четыре месяца назад появились язвы во рту, и до этого он знал, что у него образовался волдырь.Поскольку полость рта может быть травмирована во время жевания, тонкая крыша волдыря легко разрывается и образует эрозию или язву в этой области. У этого пациента повреждений на коже не было [10]. Как сообщается в литературе, у нашего пациента также были два наиболее распространенных симптома, связанных с ЛВ, а именно боль и ощущение жжения. Сообщалось, что во многих случаях ЛВ начинались генерализованные поражения с вовлечением нескольких внутриротовых участков, как в нашем случае, когда у пациента развились поражения на слизистой оболочке щеки и на языке.Хотя слизистая оболочка щеки, как сообщается, является одним из наиболее часто поражаемых участков, язык, который также был поражен в нашем случае, является редким участком для PV [9]. Поскольку клинические признаки ПВ аналогичны тем, которые наблюдаются при рубцовом пемфигоиде и буллезном плоском лишайнике, его диагноз необходимо подтвердить с помощью обычных гистопатологических исследований и исследований IF. В нашем случае были взяты кусочки ткани из обоих участков, и гистологические особенности предполагали ЛВ. Диагностические признаки заключались в наличии супрабазилярного расщепления и акантолитических клеток Тцанка в расщеплении, которые образовывались из-за образования внутриэпителиальных волдырей.Прямое исследование IF показало типичную картину отложений IgG и комплемента C3 в остистом слое, месте аутоиммунной реакции при PV. И гистопатологические исследования, и исследования IF подтвердили диагноз PV.
PV обычно лечат оральными, внутриочаговыми и местными кортикостероидами [11]. Настоящая схема лечения PV основана на системных иммунодепрессантах, таких как кортикостероиды, вместе с адъювантами, такими как метотрексат, циклофосфамид и т. Д. [6]. Считается, что такие препараты, как холинергические агонисты, обращают вспять акантолиз при ЛВ [5].Нашему пациенту после консультации с отделением дерматологии был назначен дексаметазон 100 мг в течение 3 дней вместе с 500 мг циклофосфамида. Планируется еще два цикла этого режима с интервалом в 4 недели каждый. Пациенту были назначены таблетки Wysolone по 30 мг в промежуточный 4-недельный период. Обзор после 2 недель начальной стероидной терапии показал, что язвы на щеках и языке прошли, что указывало на положительный ответ на лечение.
PV, потенциально смертельное заболевание, в большинстве случаев проявляющееся начальными оральными проявлениями, требует ранней диагностики, а также раннего лечения для предотвращения будущих осложнений.Диагноз ПВ основывается на 3 основных факторах, клинических характеристиках, гистопатологии и иммунофлуоресцентных исследованиях. Часто для постановки окончательного диагноза достаточно пристального наблюдения за симптомами в полости рта, ведущего к гистопатологическому исследованию. Это, в свою очередь, может облегчить раннее лечение, что будет очень полезно для выздоровления пациента. Тем не менее, длительное регулярное наблюдение важно для выявления возможных ремиссий этого заболевания.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Вклад авторов
Диана Куриачан и Ракеш Суреш отвечали за концепцию, дизайн и содержание, поиск литературы, а также подготовку, редактирование и рецензирование статьи. Махиджа Джанардханан и Виндхья Савитри отвечали за дизайн, содержание, редактирование и рецензирование статьи. Статья прочитана и одобрена всеми авторами.
Авторские права
Авторские права © 2015 Diana Kuriachan et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Обеспокоенный пациент с поражениями — Фотогалерея
Am Fam Physician. 1 ноября 2003 г .; 68 (9): 1835-1836.
25-летний мужчина поступил в дерматологическую клинику с недельной историей сильных зудящих поражений на руках и половом члене. Поражения появились примерно в одно и то же время в обеих областях (см. Сопроводительный рисунок). У пациента был один сексуальный партнер, который отрицал наличие каких-либо кожных повреждений или кожного зуда. У племянника пациента, с которым он часто играл, были похожие зудящие поражения на руках, запястье и туловище.Пациент отрицал какие-либо выделения из полового члена. Его поражения состояли из твердых папул диаметром от 1 до 4 мм. Некоторые папулы присутствовали в перепонках пальцев.
Вопрос
Какой из следующих диагнозов является наиболее вероятным на основании истории болезни пациента и физического осмотра?
A. Буллезный пемфигоид.
B. Pemphigus vulgaris.
C. Генитальный герпес.
D. Чесотка.
E.Сифилис.
Обсуждение
Ответ D: чесотка. В анамнезе сильно зудящие папулы на руках и половом члене характерны для чесотки. Социальный анамнез выявил аналогичные признаки и симптомы у племянника, у которого были поражения на запястьях, руках и туловище. При ближайшем рассмотрении были замечены линейные норы.
Передача чесотки половым путем является обычным явлением, но, как и в этом случае, передача также может происходить от другого близкого контакта. Важно лечить всех домочадцев и стирать белье и белье в горячей воде.
Чесотка встречается у обоих полов и в любой возрастной группе. Если у нескольких членов одной семьи появляются зудящие высыпания, следует подумать о чесотке. Норвежская чесотка (покрытая коркой чесотка) — это разновидность чесотки, при которой вся кожа становится псориазоподобной, с сильным шелушением и коркой. Корковая чесотка чаще всего возникает у пациентов с синдромом приобретенного иммунодефицита или других состояний с ослабленным иммунитетом, у физически ослабленных пациентов или у пожилых жителей учреждений сестринского ухода.1
Местное лечение в течение ночи с перметрином, линданом или осажденной серой в мази обычно лечит заражение. Повторное лечение часто рекомендуется примерно через неделю после первого, но, вероятно, в этом нет необходимости, поскольку инсектициды убивают яйца чесотки и зрелых клещей. Зуд часто сохраняется в течение нескольких недель после успешного лечения из-за антигенной стимуляции разлагающихся клещей. Доказана эффективность перорального приема ивермектина в тяжелых случаях чесотки.2
Буллезный пемфигоид — это заболевание, вызывающее образование пузырей, не вызывающее зуда. Буллы возникают из-за аутоиммунной атаки, затрагивающей базальную мембрану на стыке дермы и эпидермиса. Заболевание обычно проявляется у пациентов старше 60 лет. Мужчины болеют чаще, чем женщины. Волдыри сначала появляются на конечностях, а затем и на туловище. Количество неповрежденных волдырей превышает количество эрозий, потому что эти пузыри нелегко удалить.
Pemphigus vulgaris — еще одно заболевание с образованием пузырей, но для него характерны более поверхностные пузыри, чем при пемфигоиде.Место повреждения кожи находится в эпидермисе. Пузырьки более хрупкие и легко снимаются, что приводит к образованию язв. Признак Никольского положительный (давление на край волдыря вызывает распространение буллы на прилегающую нормальную кожу) при пузырчатке, тогда как при пемфигоиде признак Никольского отрицательный.3
Генитальный герпес — это заболевание, передающееся половым путем, которое характеризуется продромальный период боли, зуда или другой дизестезии перед прорезыванием пузырьков. Поражения обычно сгруппированы в одной области, а не так широко, как при чесотке.
Сифилис — отличный подражатель. В этом случае сифилис является менее вероятным диагнозом из-за сильного зуда и отсутствия язвы.
