Сучье вымя: как выглядит заболевание? Симптомы гидраденита, что это такое и как лечить под мышкой народными средствами?
Болезненное гнойное воспаление апокриновых потовых желез в народе называют просто «сучье вымя». Медики используют для обозначения такой болезни специальный термин — гидраденит.
Что это такое?
Говоря о воспалительном процессе в потовых железах, можно сравнить его с аналогичным воспалением в волосяном фолликуле и сальной железе, которое принято называть фурункулом. Гидраденит — это очень похожее заболевание, но несколько с другой спецификой. Оно развивается в результате проникновения в потовые железы патогенных бактерий, чаще всего стафилококков.
Гидраденит обычно проявляется в подмышечных впадинах, несколько реже — в паховой области. Еще реже недуг может возникнуть в области пупка, ануса и половых органов.
Если фурункулы могут появиться у людей разного возраста, то гидраденит не развивается у деток и пожилых людей. Это объясняется довольно просто — апокриновые железы начинают активно работать лишь к подростковому возрасту, а в дальнейшем их функции постепенно угасают. Чаще всего воспаление потовых желез происходит у женщин, чей возраст колеблется от 16 до 50 лет.
Врачи считают гидраденит довольно опасным заболеванием, так как при отсутствии адекватной и своевременной терапии болезнь может привести ко всевозможным осложнениям, в том числе и к сепсису.
Почему возникает под мышкой?
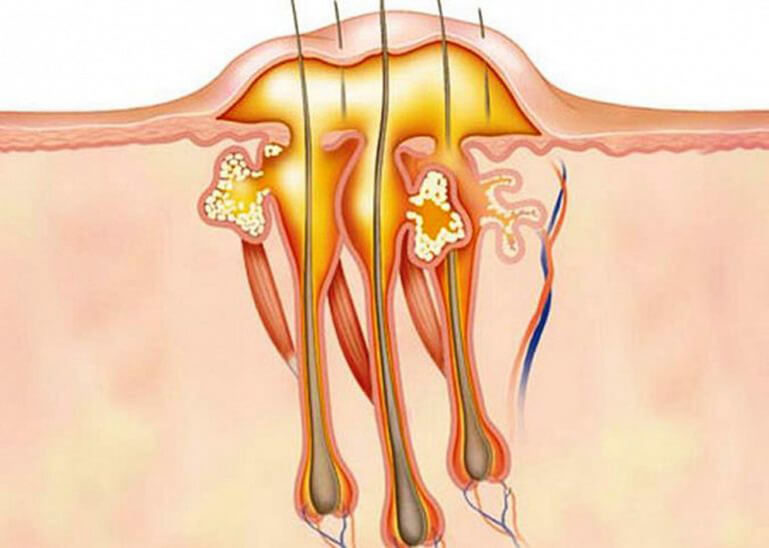
Основная причина развития воспалительного процесса и нагноения в потовой железе — это активность патогенных бактерий. Как мы уже говорили выше, чаще всего болезнь провоцируют стафилококки, в частности, золотистый стафилококк. Известны случаи, когда гидраденит возникал в результате патогенной активности стрептококков, кишечной палочки и прочих патогенных бактерий. Возбудитель может достичь апокриновых желез, продвигаясь непосредственно по их выводящим протокам. Также довольно часто бактерии проникают вглубь сквозь повреждения на поверхностном слое кожных покровов.
Факторы риска
Вероятность развития гидраденита увеличивается при:
- Наличии разнообразных повреждений на коже, в частности, возникающих после бритья, разных видов эпиляции. Иногда повреждения являются расчесами, которые человек сам оставляет на коже из-за каких-то дерматологических заболеваний.
- Повышенной потливости. В таком случае кожные покровы страдают от постоянного мокнутия и мацерации (размягчения), в результате чего их защитные способности снижаются, и микроорганизмы могут проникнуть внутрь.
- Существенном ослаблении иммунной системы (иммунодепрессивных состояниях).
- Смещении кислотности пота в щелочную сторону.
- Недостаточно качественном соблюдении гигиенических правил и норм.
- Наличии эндокринных болезней.
- Наличии любых хронических воспалительных процессов.
- Избыточной массе тела.
- Закупорке протока потовой железы.
- Наличии на теле очагов вторичной бактериальной инфекции.
Как правило, только правильного ухода за кожей и своевременного лечения сопутствующих заболеваний оказывается достаточно, чтобы снизить риск развития гидраденита.
Симптомы гидраденита
fotodiagnoz.com
Чаще всего гидраденит носит односторонний характер, хотя вполне может быть и двусторонним. При развитии заболевания человек сталкивается с:
- Появлением чувства инородного тела в месте поражения.
- Ощущением зуда и некоторой болезненности, интенсивность болей растет при ощупывании проблемного места.
- Ухудшением общего состояния, в частности, недомоганием, увеличением температурных показателей, разбитостью и вялостью.
- Увеличением интенсивности болей. По мере увеличения узла в пораженном участке, боль начинает беспокоить больного и в состоянии покоя. Иногда человек просто теряет способность пошевелить рукой (если гнойник возник под мышкой), так как даже малейшее движение приносит сильнейшую боль.
- Заметным улучшением общего состояния и снижением болезненности после вскрытия гнойника.
Уже на этапе появления описанных признаков, стоит обращаться за медицинской помощью. Не стоит заниматься самолечением, лучше доверить свое здоровье квалифицированному дерматологу.
Как выглядит у человека?
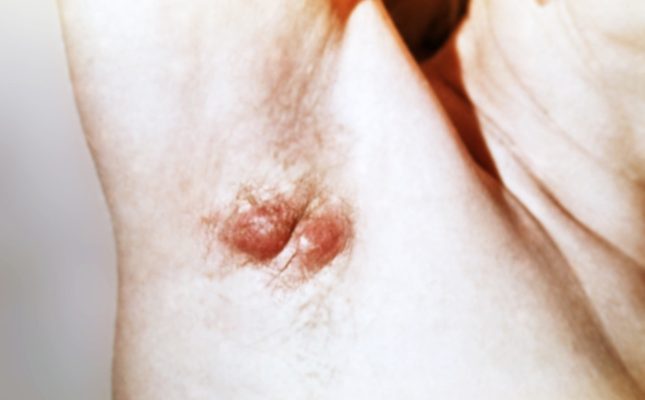
Гидраденит имеет разные симптомы на различных этапах своего развития:
- Вначале в коже возникает лишь отдельный плотный узелок (или несколько узелков) плотного размера.
- Узелок быстро растет и становится крупным (до полутора сантиметров) узлом, спаянным с кожей. Такое новообразование отличается грушевидной формой и выступает над кожной поверхностью, напоминая сосок (именно отсюда и произошло народное название болезни , «сучье вымя»).
- Кожа в месте поражения становится красно-синей и отечной.
- При увеличении отдельные узелки склонны к слиянию между собой, в результате которого происходит формирование разлитого довольно плотного инфильтрата. Он отличается дискообразной формой и напоминает флегмону.
- Центральная часть узлов по мере созревания размягчается, и они вскрываются с выделением гноя. При этом гнойные массы имеют густую сметанообразную консистенцию, могут содержать кровь, но в них не наблюдается некротического стержня (в отличие от фурункула). Вскрытие гидраденита происходит примерно спустя неделю—полторы после первичного возникновения.
- Вскрывшийся узел оставляет после себя язву, которая заживает с формированием втянутого рубца.
Обычно гидраденит проходит за две недели. Однако в некоторых случаях, в частности, при отсутствии адекватного лечения, воспалительный процесс и инфекция могут переходить на другие рядом расположенные апокриновые железы. В такой ситуации недуг может стать хроническим.
Стадии болезни
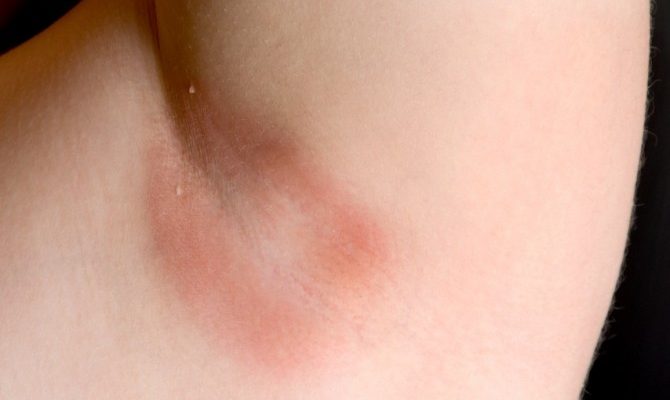
Врачи выделяют несколько стадий заболевания в зависимости от степени тяжести:
- При 1 стадии тяжести на коже формируется гнойник или несколько гнойников, которые не приводят к образованию свищевых ходов, а также не оставляют после себя рубцы.
- При 2 степени тяжести на коже формируется 1 либо несколько рецидивирующих узлов, формирующих свищевые ходы либо рубцовые изменения кожи.
- При 3 степени тяжести происходит диффузное либо около диффузное разветвление гнойников. Также на коже могут наблюдаться соединенные между собой свищевые ходы и гнойные узлы по всей области поражения.
Если 1 стадия болезни успешно поддается несложному консервативному лечению (чаще всего), то при 2 и 3 стадии терапия должна носить основательный комплексный характер и включать в себя хирургическую помощь.
Диагностика заболевания
Постановка диагноза «гидраденит» не вызывает у врача никаких особенных затруднений. Для того чтобы терапия была действительно эффективной, многие специалисты рекомендуют провести бакпосев отделяемого из гнойника для определения чувствительности возбудителя к антибактериальным лекарствам. Если недуг протекает в затяжной форме и/или часто рецидивирует, настоятельно рекомендуется выполнение иммунограммы — исследование функций иммунной системы.
Как лечить?
Терапия гидраденита носит комплексный характер. Больным необходимо:
- Придерживаться общих рекомендаций врача, в частности, в отношении диеты, ухода за телом и укрепления организма.
- Обрабатывать кожные покровы в месте поражения лекарствами, назначенными врачом.
- Использовать препараты для внутреннего приема, нейтрализующие неприятные симптомы болезни и борющиеся с патогенными возбудителями.
- При необходимости обращаться за медицинской помощью.
Врачи настоятельно предостерегают пациентов от самостоятельного лечения гидраденита, так как оно может окончиться распространением инфекции и самыми разными осложнениями.
Общие рекомендации
Пациентам с гидраденитом рекомендуется:
- Придерживаться специальной диеты. Чтобы вылечить гидраденит и предупредить рецидивы недуга, нужно минимум на 3 месяца исключить употребление острой пищи, спиртного, пряностей, откровенно вредных продуктов и сладостей. Меню должно способствовать повышению защитных сил организма, поэтому желательно отдавать предпочтение витаминизированной пище: фруктам, овощам, ягодам, орешкам и пр.
- Укреплять иммунитет путем приема поливитаминных средств, а также природных иммуномодуляторов, к примеру, сока подорожника, лекарств на основе алоэ, настойки женьшеня, эхинацеи либо элеутерококка.
- Регулярно протирать кожные покровы около мест поражения при помощи салицилового, борного либо камфорного спирта. Такая простая рекомендация поможет избежать распространения инфекции на прочие потовые железы.
- Отказаться от приема ванны. Вода может поспособствовать распространению инфекции, поэтому во время болезни нужно мыться под душем и на это время прикрывать пораженный участок пластырем.
- Соблюдать питьевой режим — пить минимум 1,5 л воды в день (при отсутствии противопоказаний). Жидкость поможет поскорее вывести токсины из организма.
Общие рекомендации сами по себе не вылечат гидраденит, но соблюдение таких простых советов поможет справиться с болезнью поскорее.
Чем лечить местно?
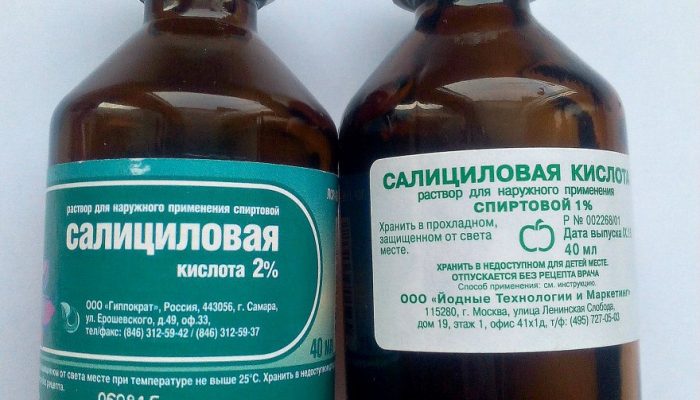
Пока гнойник находится на стадии инфильтрации (только начинает формироваться), осуществляется направленное местное лечение:
- На пораженном участке и около него необходимо выстричь волосы.
- Кожные покровы над участком воспаления рекомендуется обрабатывать антисептическими средствами, с этой целью может использоваться обычная зеленка, медицинский спирт, 2% раствор салициловой кислоты, йод и пр.
- Крупные и очень болезненные участки иногда рекомендуют обколоть раствором новокаина с добавлением антибактериальных компонентов. Конечно, такая процедура выполняется исключительно специалистом.
- В первые 3—5 дней развития заболевания можно накладывать на пораженный участок полуспиртовые повязки. Мази и всевозможные компрессы находятся под категорическим запретом, так как они могут усугубить проблему и вызвать распространение процесса.
- Также в первые дни допускается использование сухого тепла — прикладывание нагретого утюгом полотенца либо непродолжительное использование синей лампы (ее держат в 15—20 см от кожи в течение не более 5 мин.).
Целесообразность проведения тех или иных процедур определяется исключительно лечащим врачом. Не стоит пытаться лечить гидраденит популярными мазями от фурункулов — болезнь может распространиться.
Системные лекарства

Для успешного избавления от гидраденита не обойтись без системных препаратов. Так как заболевание имеет бактериальную природу, в его лечении обязательно применяют антибиотики. Предпочтение обычно отдают:
- Тетрациклину.
- Доксициклину.
- Миноциклину.
- Эритромицину.
- Клиндамицину.
- Рифампицину.
Дополнительно системное лечение может включать в себя прием глюконата цинка и введение гормональных препаратов внутрь участка поражения — для быстрого подавления воспалительного процесса. Но инъекционное введение антибиотиков (местное или внутримышечное) обычно не проводится — таблетки так же позволяют достичь нужного эффекта.
Длительность приема антибиотиков обычно составляет от 7 до 10 суток. Дозировка подбирается в индивидуальном порядке лечащим врачом.
Физиотерапия

Методы физиотерапевтического лечения иногда применяются на стадии инфильтрации гнойника (хотя некоторые врачи выступают категорически против такой терапии). При этом врач может назначить:
- УВЧ.
- СМВ-терапию.
- Локальную УФО-терапию.
После выполнения оперативного вмешательства физиотерапия поможет восстановлению и полноценному заживлению. На этом этапе может выполняться:
- Инфракрасное облучение.
- УФО-терапия.
- Лазеротерапия.
- Магнитотерапия.
Если заболевание протекает тяжело и часто рецидивирует, дополнительно могут выполняться сеансы ультразвуковой терапии, электрофореза с дионином либо кодеином.
Хирургическое лечение

После того, как гидраденит созрел (размягчился), его вскрывают оперативным путем. При этом обыкновенный разрез и установка дренажа оказываются неэффективными, так как инфильтрат являет собой массу микроабсцессов, и если их не устранить, они будут продолжать созревать и вырабатывать гной. Требуется удаление всех инфильтрированных тканей (жировой клетчатки).
Рецидивирующие гидрадениты требуют еще более серьезного хирургического лечения, состоящего из двух этапов:
- Поначалу проводится широкое вскрытие гнойного очага и иссечение всей воспаленной клетчатки. Оставшаяся рана должна зажить открытой, при этом пациенту обязательно показана антибиотикотерапия.
- Когда воспалительный процесс стихает и формируются грануляции, врач удаляет кожные покровы и подкожную жировую клетчатку на пораженном участке. Возникший в результате этого дефект закрывают лоскутами собственной кожи больного.
Иногда с единичным воспаленным узлом под мышкой вполне можно справиться и консервативными методами. Но появление нескольких гнойников становится однозначным показанием для операции. Необходимость вмешательства и его разновидность определяется врачом.
Как вылечить народными средствами?

При появлении болезненного прыща или шишки под мышкой (в паху и на других участках тела) не стоит заниматься самолечением. Попытки прикладывать к пораженному месту капусту, печеный лук, медовые лепешки и прочие аналогичные средства могут привести в лучшем случае к локальному распространению инфекции, а в худшем — к заражению крови. Народные средства могут использоваться лишь в дополнение к терапии, назначенной врачом, и только с его одобрения. В частности, на пользу пойдет:
- Чай с календулой. Такое средство отлично укрепляет иммунитет и помогает скорейшему подавлению воспалительного процесса. Готовится чай очень просто: 1 ст. л. сухих цветков заварите 400 мл кипятка и оставьте под крышкой на 10 мин. Пейте напиток с медом по 1—2 чашки в день.
- Настой крапивы. Считается, что такое средство отлично чистит кровь. Для приготовления лекарства нужно заварить 1 ст. л. растительного сырья 1 стаканом кипятка. Оставьте средство до остывания, далее процедите и выпейте за день в несколько приемов. Повторяйте в течение 1 — 2 недель.
- Настой листиков грецкого ореха. 3 ст. л. сухого сырья заварите 0,5 кипятка и оставьте под крышкой для настаивания. После того как лекарство остынет, процедите его, подсластите медом и пейте по 1 ст. 2 р. на день.
- Элеутерококк и мед. Принимайте по 2 мл настойки элеутерококка, разводя в 20—30 мл воды 2—3 р. в сутки. Проводите прием за 30 мин. до еды. Одновременно принимайте медовый раствор, для его приготовления разведите 1 ст. л. качественного меда в 1 ст. теплой воды.
- Настой шиповника. Для приготовления такого простого и очень эффективного иммуностимулирующего средства нужно измельчить сухие плоды шиповника. 3 ст. л. полученного сырья заварите в термосе 1 л кипятка. Оставьте средство на 8 часов для настаивания, после процедите и пейте с медом.
Народные средства могут вызывать реакции гиперчувствительности — аллергию. Применять их нужно осторожно.
 Загрузка…
Загрузка…лечение, симптомы, антибиотики при подмышечном заболевании
Заболевание требует обязательного лечения, нередко хирургического. При несвоевременном обращении за медицинской помощью гидраденит может закончиться рядом осложнений.
Особенности заболевания
Апокриновые железы локализуются только в подмышечной ямке и перианальной (около ануса) области человека. Эти маленькие трубчатые структуры вырабатывают густой секрет с резким и неприятным запахом, который выводится непосредственно в фолликулы.
Такая анатомическая особенность объясняет, почему МКБ10 относит гидраденит к разряду заболевания волосяных луковиц, хотя истинный воспалительный процесс возникает в потовых протоках.
Внешний вид
Называя гидраденит подмышек сучьим выменем, народ, вероятно, подразумевал внешнюю схожесть воспаленных шишек с собачьими сосками.
Выглядеть очаг нагноения может по-разному. Если структура пораженных тканей не нарушена, то он напоминает флуктуирующее (подвижное) подкожное уплотнение, красное и горячее на ощупь. Если же гидраденит имеет открытый проток на поверхность кожи, болезненность и отек выражены значительно меньше. При давлении на воспаленную область из устьиц потовых желез выделяется гной.
Возрастная зависимость
Гидраденит подмышкой возникает только в период полового созревания и после, пока апокриновые железы активно работают. К старости их функциональность угасает, поэтому пожилых заболевание практически не беспокоит.
Половая зависимость
Замечено, что гидраденит в области подмышек преследует в основном представительниц слабого пола. Заболеванию больше подвержены молодые девушки пубертатного периода и дамы постклимактерического возраста. Нередко патология развивается у беременных женщин и молодых мам в первый месяц после родов.
Классификация
Клиническая медицина рассматривает несколько вариантов гидраденита подмышечной впадины:
- Острая форма с нагноением. Протекает ярко и без соответствующей медицинской помощи может закончиться массой осложнений. Возникает на фоне недостаточной гигиены подмышек.
- Хроническое воспаление. Развивается длительное время, с постоянными ремиссиями и повторными обострениями. Площадь поражения постепенно увеличивается. Отсутствие лечения опасно развитием сепсиса.
- Узловой гидраденит. Возникает из-за неаккуратного бритья подмышек. При несвоевременной медицинской помощи грозит перерасти в гнойный.
Каждый из этапов подмышечного воспаления длится от 10 до 14 суток и заканчивается выздоровлением или переходом в более сложную фазу.
Симптомы и стадии

Гидраденит может быть как односторонним, так и двусторонним. Начинается с образования небольшого подкожного уплотнения в складках дермы. Если поражено несколько потовых желез, появляется соответствующее число болезненных бугорков.
Дальнейшие симптомы гидраденита подмышек зависят от стадии заболевания:
- Пока инфильтрат формируется, а на это уходит 7–10 суток, пациент испытывает общее недомогание, усталость, вялость, возможно появление температуры в пределах 37,2—37,8 °C.
- На острой стадии размеры воспаленного узла могут достигать 3–5 см в диаметре. Шишка наполняется гноем, становится багрово-синего цвета и вызывает сильную боль. Температура повышается до 38—40 °С, ткани вокруг очага зудят, натягиваются и глянцево блестят.
- На пике воспаления узел приобретает коническую форму. При отсутствии квалифицированной помощи гнойник может самопроизвольно вскрыться, образовав свищ.
- Спустя несколько дней симптомы гидраденита стихают, шишка становится мягкой и через образовавшееся отверстие начинает выходить гной.
Процесс острого воспаления продолжается в среднем 2 недели и заканчивается рубцеванием. Если возникают рецидивы и заболевание переходит в хроническую форму, срок выздоровления затягивается. При этом появляются признаки общей интоксикации организма, цефалгический синдром, гипертермия.
Причины
Возбудителями гидраденита аксиллярной области чаще всего становятся золотистый стафилококк, Pseudomonas aeruginosa, стрептококк или Escherichia coli. Бактерии внедряются в апокриновые железы через протоки или лимфогенным путем.
Иногда гидраденит подмышек возникает как наследственное заболевание, но чаще развивается под влиянием провоцирующих факторов:
- усиленное потоотделение;
- недостаточная гигиена тела;
- гормональные всплески;
- травмирование зоны подмышек узким рукавом, синтетической одеждой, тупой бритвой;
- состояние стресса;
- плохой иммунитет;
- работа в условиях жаркого климата;
- эндокринные расстройства.
У беременных гидраденит подмышек нередко возникает из-за гормонального сбоя или ослабления иммунитета. Тогда любая простуда или переохлаждение могут спровоцировать воспаление и нагноение потовых желез.
Какой врач лечит гидраденит под мышкой
В самом начале заболевания, когда симптомы гидраденита недостаточно выражены, следует обратиться к дерматологу. Если консервативное лечение не помогает или процесс находится в активной стадии нагноения, лучше обратиться к хирургу. Женщинам, ожидающим ребенка, стоит проконсультироваться со своим гинекологом.
Если кого-либо из указанных специалистов в местной поликлинике нет, необходимо отложить талон к участковому терапевту.
Диагностика
Любая форма гидраденита подмышек нуждается в лабораторных исследованиях, поскольку внешний осмотр и пальпация не всегда позволяют дифференцировать сучье вымя и поставить верный диагноз.
Удостовериться в наличии воспаления потовых желез поможет бактериологическое исследование. Анализ выявляет возбудителя и определяет, к каким антибиотикам он наиболее восприимчив.
Материал для бактериологии берут в момент вскрытия гнойника или из уже образовавшейся раны. В посеве чаще всего обнаруживают кишечную палочку, протей, стрептококки или стафилококки.
При хроническом гидрадените подмышек больному назначают иммунограмму. Исследование показывает, на каком уровне находится иммунитет и требуется или нет поддерживающая терапия.
Лечение
При любом течении заболевания не следует вскрывать гнойник самостоятельно. Это только ухудшит развитие гидраденита и спровоцирует распространение инфекции на соседние ткани и органы. Поэтому при наличии воспаленных шишек подмышкой следует немедленно обратиться к медику за назначением лечения.
Терапевтические методы
Прибегать к терапевтическим мероприятиям можно сразу после постановки диагноза, подразумевающего обособление гидраденита от карбункулеза, лимфаденита или фурункулеза.
Такое лечение особенно эффективно на начальной стадии заболевания. Оно включает в себя полное удаление волос в области подмышек и ежедневное протирание пораженной зоны раствором спирта.
Существуют и другие, не менее эффективные способы борьбы с гидраденитом:
- воздействие сухим теплом — прикладывание к больным местам полотенца, нагретого утюгом. Процедуру можно выполнять 3–4 раза в сутки;
- прогревание области подмышек солнечными лучами или ультрафиолетовой лампой.
Такие процедуры замедляют развитие гидраденита и ускоряют рассасывание шишек.
Медикаменты

При множественных и крупных очагах воспаления назначают лечение антибиотиками. В случае выявления золотистого стафилококка как возбудителя заболевания применяют Мономицин или Амоксициллин. Также прописывают Линкомицин, Пенициллин, Эритромицин, Азитромицин или Рифампицин.
Чтобы уменьшить нагноение, местно наносят чистый ихтиол, кожу вокруг очага воспаления протирают настойкой календулы или салициловым спиртом.
В качестве симптоматического лечения при гидрадените подмышек назначают витаминные комплексы, при активном прогрессировании гидраденита используют противостафилококковую плазму, бактериофаг, иммуноглобулин или анатоксин. Возможно введение белкового кровезаменителя.
При развитии гнойного гидраденита подмышек у беременной курс антибактериального лечения применяется, несмотря на вероятный вред для плода. В противном случае заболевание способно вызвать тяжелые побочные явления у женщины и привести к сепсису с последующей смертью.
Хирургическое лечение
Если гидраденит под мышкой переходит в фазу нагноения или появляются признаки расплавления абсцесса, необходима операция. Во время процедуры хирург удаляет воспаленную апокриновую железу, вычищает гной и устраняет фистулу. Затем промывает полость антисептиками, вводит антибиотик, ставит дренаж и частично ушивает рану.
При большой площади поражения врач иссекает воспаленные ткани и проводит трансплантацию удаленного участка кожи.
Народные методы
При гидрадените подмышек может помочь и нетрадиционная медицина, но только на начальных стадиях воспаления.
Для устранения недуга чаще всего применяют:
- лепешки с мукой и медом;
- свежие листья белокочанной капусты или подорожника;
- повязки из толокна с кефиром или сметаной;
- отваренный лук;
- смесь из меда, яичных желтков и белой муки.
Все перечисленные средства следует использовать после консультации с доктором. При активном нагноении и воспалении инфильтрата от нетрадиционного лечения лучше отказаться.
Осложнения
Тяжелый подмышечный гидраденит вызывает довольно серьезные последствия, например:
- ухудшение лимфодренажа;
- рубцы, шрамы и различные изменения тканей, приводящие к ограничению подвижности руки;
- повторные инфекции;
- депрессию, социальную изоляцию.
В редких случаях гидраденит подмышек развивается в плоскоклеточный рак кожи. Такой прогноз более характерен для пациентов после 60 лет.
Профилактика
Основной способ избежать появления сучьего вымени под мышкой — соблюдать гигиену и следить за сухостью кожных складок. Также необходимо поддерживать сбалансированность питания, избегать стрессов и переохлаждения, повышать иммунитет и закалять организм.
Кому-то, возможно, следует пересмотреть процесс бритья подмышек — заменить станок, использовать специальную пену или гель, после процедуры обрабатывать кожу антисептиками.
Прогноз гидраденита чаще всего благоприятный — при своевременной и грамотной терапии выздоровление наступает через 7–15 суток. При позднем обращении к врачу или ослабленном организме возможен переход заболевания в хроническую форму. Но и в этом случае нетрудно достигнуть полного выздоровления. Главное, не опускать руки и четко следовать рекомендациям доктора.
Автор: Елена Медведева, врач,
специально для Dermatologiya.pro
Полезное видео про лечение гидраденита под мышкой
Гидраденит — что это такое? Фото, причины и лечение в домашних условиях
Что это такое?
Многие годы пытаетесь вылечить ПАПИЛЛОМЫ и БОРОДАВКИ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить папилломы принимая каждый день…Читать далее »
Гидраденит — это глубокое гнойное воспаление апокриновых потовых желез. Чаще всего гидраденит возникает в период полового созревания или в климактерический период, когда наблюдается гормональный дисбаланс.
В большинстве случаев заболевание бывает односторонним, но встречается и двусторонний гидраденит. Воспаление в основном развивается в подмышечной впадине, реже — вокруг сосков, в области заднего прохода или половых органов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Особенности заболевания
Апокриновые железы локализуются только в подмышечной ямке и перианальной (около ануса) области человека. Эти маленькие трубчатые структуры вырабатывают густой секрет с резким и неприятным запахом, который выводится непосредственно в фолликулы.
Такая анатомическая особенность объясняет, почему МКБ10 относит гидраденит к разряду заболевания волосяных луковиц, хотя истинный воспалительный процесс возникает в потовых протоках.
Внешний вид
Называя гидраденит подмышек сучьим выменем, народ, вероятно, подразумевал внешнюю схожесть воспаленных шишек с собачьими сосками.
Выглядеть очаг нагноения может по-разному. Если структура пораженных тканей не нарушена, то он напоминает флуктуирующее (подвижное) подкожное уплотнение, красное и горячее на ощупь. Если же гидраденит имеет открытый проток на поверхность кожи, болезненность и отек выражены значительно меньше. При давлении на воспаленную область из устьиц потовых желез выделяется гной.
Возрастная зависимость
Гидраденит подмышкой возникает только в период полового созревания и после, пока апокриновые железы активно работают. К старости их функциональность угасает, поэтому пожилых заболевание практически не беспокоит.
Половая зависимость
Замечено, что гидраденит в области подмышек преследует в основном представительниц слабого пола. Заболеванию больше подвержены молодые девушки пубертатного периода и дамы постклимактерического возраста. Нередко патология развивается у беременных женщин и молодых мам в первый месяц после родов.
Слитное написание слова «подмышкой»
Словом «подмышка» в анатомии человека называется впадина, внутренняя часть плечевого сгиба.
В грамматике русского языка это слово обозначает предмет и отвечает на вопрос: что? Следовательно, это неодушевленное существительное. Оно имеет категорию женского рода:
- моя подмышка,
- мужская подмышка.
По этим грамматическим приз
Свищ под мышкой. Подмышечный гидраденит. Симптомы воспаления лимфоузлов под мышками
Гидраденит под мышкой — довольно распространенная проблема, которая сопровождается При этом железа значительно увеличивается, что сопровождается болью и дискомфортом. К счастью, современные методы медицины способны избавить от этой болезни.
Гидраденит основные причины
На самом деле гидраденит может поразить любой участок тела человека, но именно в локализуется наибольшее количество потовых желез. Основной причиной является хотя в некоторых случаях возбудителями могут быть другие группы бактерий. Тем не менее существует несколько факторов риска, которые способны привести к развитию болезни.
- Для начала стоит упомянуть о так как именно люди с этой проблемой чаще всего страдают от воспаления. Ведь бактерии намного быстрее размножаются именно в теплой и влажной среде.
- Кроме того, к факторам риска можно отнести и несоблюдение правил личной гигиены. С другой стороны, при сбривании волос в области подмышек нередко появляются мелкие, микроскопические травмы кожи, которые становятся прекрасными воротами для инфекции.
- Гидраденит под мышкой нередко развивается на фоне гормональных сбоев, например, во время периода полового созревания, когда изменяется состав и рН пота.
- Имеет значение и состояние иммунной системы. При снижении защитных сил организма вероятность развития воспаления гораздо выше.
Гидраденит под мышкой: основные симптомы

Болезнь начинается с образования небольшого подкожного узла в области подмышек. Иногда инфекция поражает сразу несколько что сопровождается ростом сразу нескольких бугорков. По мере развития болезни в полости железы скапливается все больше гноя — теперь бугорок возвышается над поверхностью кожи и приобретает весьма характерный багрово-синюшный оттенок. Нередко гидраденит под мышкой сопровождается сильным зудом или же резкой болью. В некоторых случаях наблюдается повышением температуры, общая слабость и ломота в теле. При отсутствии квалифицированной помощи гнойник, как правило, вскрывается на 5-7 день, образуя на коже довольно большие свищи и рубцы.
Гидраденит под мышкой: лечение

Ни в коем случае не стоит пытаться вскрыть гнойник самостоятельно, так как это может лишь усугубить ситуацию — инфекции будет легко распространиться на соседние ткани и даже проникнуть в кровь и вызвать сепсис. Поэтому при наличии бугорка в подмышечной впадине нужно сразу же обратиться за врачебной помощью.
- Для начала врач назначит прием антибиотиков, причем курс лечения длится не менее 7-14 дней.
- Кроме того, рекомендуется регулярно обрабатывать пораженный участок кожи антисептическими и бактерицидными лекарствами, например, или же 2% раствором салициловой кислоты.
- В наиболее тяжелых случаях необходимо хирургическое вмешательство. Во время операции хирург полностью удаляет пораженную потовую железу, очищает ткани от гноя, устраняет свищи. Наряду с этим применяется терапия антибиотиками, а также повязки с антисептиками.
В любом случае стоит помнить, что чем раньше вы обратитесь к врачу, тем больше вероятность того, что лечение обойдется без хирургической процедуры. Ведь только врач знает, как лечить гидраденит под мышкой правильно.
Закупорка сальной железы часто становится причиной серьезных проблем со здоровьем. Человеческая кожа покрыта множеством потовых желез. Главная функ
Гидраденит (сучье вымя под мышкой) — лечение народными средствами

Что такое гидраденит (болезнь «сучье вымя под мышкой»)?
Гидраденит (в народе болезнь «сучье вымя» или «волчье вымя») — это острое гнойное воспаление потовых желёз. Причина болезни – стафилококк. Чаще всего происходит это воспаление под мышкой, реже – вокруг сосков, пупка и в промежности.
Причины, вызывающие гидраденит:
1) синтетическая обтягивающая одежда;
2) повышенная потливость;
3) снижение иммунитета;
4) травмирование подмышечной области во время бритья
5) аллергическая реакция кожи на дезодоранты.
6) наследственность
7) нарушение гормонального баланса (вернее повышенная чувствительность клеток кожи к андрогенам)
8) курение
9) лишний вес
Как лечить гидраденит в домашних условиях?
Лекарственные препараты против гидраденита (сучьего вымени).
Как только вы ощутили болезненный дискомфорт, протирайте проблемные участки антисептиками – салициловым или борным спиртом, хлоргексидином, октенисептом, спиртовой настойкой календулы, разведенной кипяченой водой 1:1.
После обработки воспаления под мышкой, нанесите на кожу мазь: ихтиоловую, Вишневского или левомеколь. Мазь жалеть не следует: обильно наносите ее на салфетку горкой и прикладывайте к нарыву. Салфетку закрепите бинтом или пластырем. Если воспаление сильное, то лучше эту повязку на нарыве носить несколько суток не снимая, только меняя. В легких случаях – накладывать на ночь, днем нарывы смазывать йодом или зеленкой. Водные процедуры исключить.
За 3-5 дней такого лечения сучье вымя полностью проходит.
Как лечить сучье вымя под мышкой народными средствами?
Лечение гидраденита народными средствами очень эффективно. Эти средства позволяют вытянуть гной и снять воспаление под мышкой очень быстро. Ниже приведены отзывы, как удалось вылечить гидраденит («сучье вымя») и избежать операции. Рецепты вылечившихся взяты из газеты «Вестник ЗОЖ».
Если аптека далеко, а болезнь застала вас в полевых условиях, то помогут народные средства от гидраденита: приложите к воспаленному месту листья подорожника, ежевики, сирени, алоэ, каланхоэ, капусты. Хорошо помогает печеный лук или компресс с натертым картофелем. Внутрь полезно принимать настой цветков календулы. (Народные средства из газеты «Вестник ЗОЖ» из ЗОЖ 2013, №13, стр. 12-13)
Лечение гидраденита (сучьего вымени) в домашних условиях творожным компрессом.
У женщины появился гидраденит под мышкой, ей предложили операцию, но болезнь удалось вылечить народными средствами. Помогла ей знакомая бабушка, которая этим же методом вылечила сучье вымя у своей дочери.
Смешать 1 часть сметаны, 1 часть сливочного масла и 1 часть творога. Эту смесь в виде компресс прикладывать к воспалению под мышкой и плотно закреплять. Смесь каждый вечер готовить свежую. К утру она высыхает. Шишки, которые уже начали нарывать, с каждым днем становились все меньше. Женщина делала компрессы до полного исчезновения болезненных уплотнений. Операция не понадобилась. (Отзыв из газеты «Вестник ЗОЖ» 2001, №3, стр. 18-19).
Помогает вылечить гидраденит и простой творог, его надо размешать с горячей водой, чтоб творог прогрелся, отжать и на марле приложить к нарыву под мышкой. (Народный метод из газеты «Вестник ЗОЖ» 2007, №4, стр. 33).
Медовая лепешка помогла избавиться от гидраденита. Эффективное средство против воспаления потовых желез.
У женщины вскочил нарыв под мышкой, начались нестерпимые боли, она обратилась к хирургу. Фурункул разрезали, от боли она потеряла сознание. Через некоторое время гидраденит снова вернулся, но в больницу женщина идти побоялась. К тому же знакомая подсказала ей, как можно лечить сучье вымя народными средствами.
1 ст. л. меда разогреть на водяной бане, смешать с мукой, замесить лепешку и на ночь прикладывать к нарыву под мышкой в виде компресса, прикрыв полиэтиленом. Каждую ночь делать свежую лепешку. Гидраденит удалось вылечить без операции, болезнь больше не возвращалась. (Народный способ из газеты «Вестник ЗОЖ» 2003, №3, с. 19)
Лук — эффективное народное средство лечения сучьего вымени.
Лечение гидраденита (сучьего вымени) в домашних условиях мазью из лука.
50 гр хозяйственного мыла, натертого на мелкой терке, 50 гр натертого лука, 150 гр растопленного нутряного свиного жира. Все соединить и слегка нагреть, растирая, чтоб получилась однородная масса. Остудить. Хранить в холодильнике не более 10 дней.
На небольшой кусок марли наложить мазь толщиной 2-3 см, приложить к нарыву под мышкой. Сверху полиэтилен и пластырь. Менять 2 раза в сутки, но если гной выходит интенсивно, то менять каждые 2 часа. Воспаление под мышкой быстро проходит, сучье вымя заживает без следа. (Домашнее лечение из газеты «Вестник ЗОЖ» 2004, №2, с. 25-26)
Народное лечение гидраденита (сучьего вымени) луковицей.
Печеная луковица — самое простое и эффективное народное средство от «сучьего вымени», чирьев и любых нарывов. Запечь луковицу, отрезать донце, и, не остужая, срезом приложить к нарыву под мышкой. (Рецепт из газеты «Вестник ЗОЖ» 2006, №2, стр. 11)
Как лечить сучье вымя (гидраденит) травами. Отзыв.
У женщины вскочил фурункул под мышкой. Несмотря на лечение, гидраденит прогрессировал, гнойников становилось все больше. До хирурга было далеко, поэтому женщина решила лечить сучье вымя мазью из трав.
Сначала надо приготовить масло календулы: 1,5 стакана цветков календулы залить стаканом растительного масла температурой 80-100 градусов, перемешать. Настаивать в темноте 40 дней, процедить.
Приготовление мази. Свежие цветки календулы 2 части, тысячелистник – 2 части, донник – 1 часть, корни одуванчика – 2 части, корни конского щавеля – 1 часть, соцветия пижмы – 1 часть. Все эти травы вымыть и пропустить через мясорубку. Добавить к травяной кашице 1 часть мази Вишневского и 1 часть ихтиоловой мази. Всю эту смесь разбавить приготовленным заранее маслом календулы, чтобы получилась однородная эластичная масса..
При лечении сучьего вымени женщина протирала спиртовым раствором (или настойкой трав, или одеколоном, или спиртом) пораженное место. Затем на целый день прикладывала мазь, а вечером процедуру повторяла. Результат был виден уже через сутки: нарывы под мышкой увеличились, появились белые головки. На 3-4 день весь гной начал выходить наружу. (Отзыв из газеты «Вестник ЗОЖ»2006, №18, с. 31)
Народное лечение гидраденита восковым компрессом.
Девушка лежала в больнице с переломом позвоночника, да еще вдобавок у нее начался гидраденит. Соседи по палате посоветовали такое народное средство: взять в равных долях канифоль, пчелиный воск и сливочное масло. Все растопить в эмалированной посуде и хорошо размешать, но не кипятить. Получится однородная масса. Когда остынет, сложить бинтик в несколько слоев, нанести на него эту мазь и приложить к нарыву под мышкой, закрепив лейкопластырем. По мере вытягивания гноя менять компрессы, пока все не пройдет. (Отзыв из газеты «Вестник ЗОЖ» 2006, №24, с. 33)
Очищение крови при гидрадените.
Чтобы вылечить болезнь «сучье вымя», надо почистить кровь крапивой – 1 ст. л. сухой травы залить 1 стаканом кипятка, настоять и выпить в течение дня. так делать на протяжении 2-3 недель. (Рецепт из газеты «Вестник ЗОЖ» 2006, №24, с. 4)
Как быстро вылечить сучье вымя золотым усом.
У девушки вскочил нарыв под мышкой. На ночь она приложила к нему 2 листика растения золотой ус. На вторую ночь сделала то же самое. И все, на третью ночь уже ничего стало лечить, а через неделю и следа не осталось от гидраденита. (Отзыв из газеты «Вестник ЗОЖ» 2006, №4, стр. 31).
Тибетский черный пластырь от нарывов и воспаления под мышкой.
Это народное средство позволит быстро убрать любые нарывы, фурункулы, «сучье вымя». Вот рецепт:
Смешать 50 гр натертого на терке хозяйственного мыла, 50 гр ржаной муки, 1 ст. л. растительного масла и 1 ст. л. меда. Разбавить все это 150 гр кипятка, поварить 2-3 минуты, добавить 1 церковную свечку без фитилька. Размешать, мазь готова. Нанести эту мазь на салфетку и приложить к нарыву, закрепить лейкопластырем. Повязку с мазью менять ежедневно. Вначале не исключены болезненные ощущения. Полное выздоровление наступает через 2 недели. (Народный способ из газеты «Вестник ЗОЖ» 2007, №7, с. 30, 2013, №1, с.27)
Как избавиться от гидраденита чередой.
У девочки 8 лет началось воспаление под мышкой, образовался нарыв, красный, болезненный размером с грецкий орех. Врач назначил операцию, но учительница биологии дала такой народный рецепт от гидраденита: сделать крепкий настой череды, смочить тряпочку в горячем настое и приложить к нарыву. Прикладывать теплый влажный компресс надо 6-8 раз за день. За 2 дня у ребенка сучье вымя удалось вывести полностью. (Отзыв из газеты «Вестник ЗОЖ» 2010, №7, с. 3)
что это, как выглядит, причины, как лечить
Воспаление потовой железы называется гидраденит или сучье вымя. Заболевание требует лечения, в противном случае развивается осложнение — гнойное воспаление потовой железы. Сопровождается неприятными симптомами, поэтому требует скорейшей помощи. Как лечить сучье вымя, подробно объяснено в статье.
Правильное лечение основывается на ликвидации причин гидраденита и купировании симптомов болезни. Патология формируется:
- При наличии возбудителя в месте усиленного потоотделения.
- При нарушении гомеостаза кожи.
- Вследствие иммунодефицита разнообразного происхождения.
Большее число случаев инфекции приходится на поражение золотистым стафилококком. Просто так микроорганизм бессилен что-либо сделать, но при наличии благоприятных условий, развивается заболевание. При ослаблении защитных сил организма гидраденит вызывает эпидермальный стафилококк — условно-патогенная бактерия.
Нарушение целостности кожи, обильное потоотделение, иммунодефицит приводят к попаданию кокков в полость потовой железы.
Там они персистируют, вызывая воспалительную реакцию. Покраснение, жар, припухлость, боль — симптомы, которые сопровождают заболевание. Если лечение сучьего вымени не начать вовремя, то в полости железы накапливается экссудат. Гнойный гидраденит может прорываться наружу — это более благоприятный исход. Не исключено формирование абсцесса или флегмоны на месте бывшего гидраденита.
Микроорганизмы, которые реже поражают потовую железу:
- стрептококки;
- кишечная палочка;
- синегнойная палочка;
- протей мирабилис.
Кожные нарушения
Изменение реакции со слабокислой на щелочную создает благоприятные условия для кокков. Низкий рН подавляет условно-патогенные микроорганизмы. Повышение рН приводит к созданию комфортных условий для деления бактерий. Причины снижения кислотности — косметика, гели для душа, мыло со щелочным компонентом и употребление содовых растворов для похудения.
- Болезнь сучье вымя появляется на фоне гипергидроза. Влажная, теплая среда — отличное место для роста колоний. Также усиленная продукция пота приводит к расширению мешочка потовой железы, но секрет не успевает выводиться на поверхность, сдавливается проток и формируется замкнутая полость с микроорганизмами.
- Гормональный дисбаланс ухудшает ситуацию. На фоне поликистоза яичников, пубертатного периода, беременности или климакса гидраденит обостряется.
- Аллергические проявления провоцируют сучье вымя. Выделение гистамина приводит к расширению сосудов кожи, отеку, снижению иммунного ответа. Больного беспокоит зуд кожи, появляются расчесы. Происходит занос инфекции с образованием воспаления потовой железы.
- Избыточная масса тела — фактор риска для появления гидраденита. Сначала у больных ожирением возникают опрелости в складках кожи. Затем бактериальная флора попадает в потовые железы.
- Угревая болезнь в тяжелой степени течения. Абсцедирующие угри сдавливает выводные протоки потовых желез. К болезни присоединяется сучье вымя.
- Генетические причины, по которым отток пота затруднен, и на одном и том же месте формируется воспаление. Предрасположенность передается по наследству.
Гидраденит причины которого заключаются в иммунодефиците — самый опасный. В 100% случаев он осложняется гнойным воспалением с развитием общей интоксикации.
Активность иммунной системы снижается за счет патологий внутренних органов и инфекций:
- хроническая усталость, стрессы;
- туберкулез;
- хронические вирусные гепатиты C, B;
- гельминтозы, простейшие;
- заболевания соединительной ткани: системная красная волчанка, склеродермия, ревматизм, васкулиты;
- сниженная функция щитовидной железы;
- сахарный диабет;
- метаболический синдром;
- анемия;
- лейкозы;
- онкологическая патология.
Сучье вымя причиной которого является вирус иммунодефицита человека, протекает в очень тяжелой форме.
Гигиенические причины
Нарушение гигиенических норм способствует закупорке протоков потовых желез. Стафилококки проникают в железу и воспалительный процесс запускается.
Эпиляция и бритье нарушают целостность кожных покровов. Страдает чаще всех подмышечная область. Формируется сучье вымя.
Также читают:
Слишком частый прием душа. После купания с мылом защитный жировой слой кожи смывается. Восстановление нового происходит в течение нескольких часов. Если купаться чаще, чем 1 раз в сутки, то можно нарушить гомеостаз кожи. Защита падает, ворота для инфекции становятся открытыми.
Частое использование дезодорантов-антиперспирантов с солями алюминия провоцирует гидраденит. После применения средства на поверхности потовой железы формируется белково-солевая пробка, которая снижает отхождение пота. Замкнутая система с микроорганизмами внутри провоцирует гидраденит.
Клиника
Для того чтобы лечение гидраденита прошло успешно, следует его вовремя распознать.
Частая локализация процесса находится в подмышечной впадине, паховой области, промежности, на ареоле, голове. Женщины чаще страдают от сучьего вымени подмышек, а мужчины — паховой области.
Процесс всегда односторонний. Сначала появляется бугорок и припухлость. Опухоль растет, кожа над ней краснеет. В процессе формирования гидраденита человек может чувствовать покалывание или зуд.
Через 4-5 дней начинает формироваться гнойник. Размеры могут достигать до 5-10 см. При гнойном гидрадените симптомы сильно снижают качество жизни больного. Пациент жалуется на невыносимую дергающую боль, нарушение функции органа, где расположен процесс.
Затем развивается интоксикационный синдром. Повышение температуры тела до 38 градусов, озноб, дегидратация. При накоплении гноя может истончиться одна из стенок, и содержимое разрывает ее. Состояние больного при прорыве гнойника улучшится.
Гнойник, который не в состоянии самостоятельно прорваться наружу может превратиться в абсцесс, флегмону. Если гнойное содержимое попадает в кровь на фоне сильного иммунодефицита, то формируется сепсис — состояние, угрожающее жизни.
Чтобы не допустить осложнений, лучше вовремя начать лечение гидраденита, когда появятся первые признаки.
Лечение болезни
Можно попытаться вылечить сучье вымя самостоятельно. Если терапия не помогает в течение двух дней, а симптоматика нарастает, следует обратиться к врачу. На ранних стадиях это компетенция дерматологов. Гидраденит лечением, которого занимается хирург, требует оперативного вмешательства.
Как только начинает формироваться узел, без появления покраснения, заболевание можно попытаться купировать без назначения антибиотиков. Применяются местно мази с антибактериальным и вытягивающим эффектом.
К самым дешевым и доступным препаратам относятся:
- Ихтиоловая мазь — наносится несколько раз в день на сучье вымя, сверху повязка. Недостаток — плохо пахнет.
- Мазь Вишневского — отличное средство от инфекционной кожной патологии. Компоненты линимента тянут на себя содержимое потовой железы, очищая ее и купируя развитие болезни.
Если лечение не помогает, а кожа начинает краснеть, появляется боль, то следует направляться к специалисту. Врач назначит антибактериальную терапию. Таблетированные средства группы тетрациклинов или макролидов принимаются в течение 5-7 дней. Помимо этого, следует начинать местное лечение.
- Строгое соблюдение гигиенических принципов. Отдельные купальные принадлежности, проглаженное с двух сторон белье, во время приема душа не тереть мочалкой, по возможности ограничить контакт больной области с водой. Ванну принимать запрещено.
- Вокруг очага инфекции следует удалить волосы. Лучше их состричь.
- Узел следует дважды в день обрабатывать спиртовыми антисептиками.
- Перед тем как надеть одежду, нужно намазать очаг Бетадином.
На ночь можно сделать компресс:
- Диоксидин и вода 1:5.
- Антибиотик в порошке (Цефтриаксон).
- Ампулу Спазмалгона или Но-шпы.
Компоненты смешать, смочить в растворе марлю и приложить к месту инфекции, сверху покрыть целлофановым пакетом. Такую примочку можно делать также при начальных проявлениях гидраденита.
Симптоматическое лечение проводи
Гидраденит под мышкой: причины, симптомы, лечение
Гидраденит под мышкой — довольно распространенная проблема, которая сопровождается воспалением потовых желез. При этом железа значительно увеличивается, что сопровождается болью и дискомфортом. К счастью, современные методы медицины способны избавить от этой болезни.
Гидраденит под мышкой: основные причины

На самом деле гидраденит может поразить любой участок тела человека, но именно в подмышечной впадине локализуется наибольшее количество потовых желез. Основной причиной является стафилококковая инфекция, хотя в некоторых случаях возбудителями могут быть другие группы бактерий. Тем не менее существует несколько факторов риска, которые способны привести к развитию болезни.
- Для начала стоит упомянуть о повышенной потливости, так как именно люди с этой проблемой чаще всего страдают от воспаления. Ведь бактерии намного быстрее размножаются именно в теплой и влажной среде.
- Кроме того, к факторам риска можно отнести и несоблюдение правил личной гигиены. С другой стороны, при сбривании волос в области подмышек нередко появляются мелкие, микроскопические травмы кожи, которые становятся прекрасными воротами для инфекции.
- Гидраденит под мышкой нередко развивается на фоне гормональных сбоев, например, во время периода полового созревания, когда изменяется состав и рН пота.
- Имеет значение и состояние иммунной системы. При снижении защитных сил организма вероятность развития воспаления гораздо выше.
Гидраденит под мышкой: основные симптомы
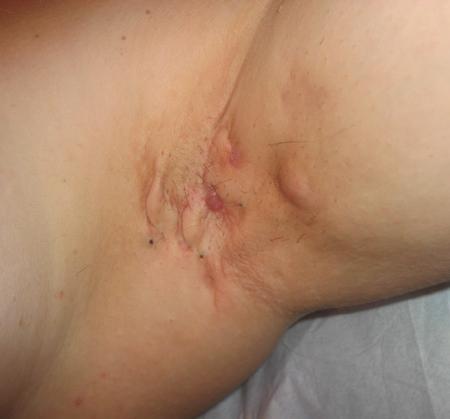
Болезнь начинается с образования небольшого подкожного узла в области подмышек. Иногда инфекция поражает сразу несколько потовых желез, что сопровождается ростом сразу нескольких бугорков. По мере развития болезни в полости железы скапливается все больше гноя — теперь бугорок возвышается над поверхностью кожи и приобретает весьма характерный багрово-синюшный оттенок. Нередко гидраденит под мышкой сопровождается сильным зудом или же резкой болью. В некоторых случаях наблюдается повышением температуры, общая слабость и ломота в теле. При отсутствии квалифицированной помощи гнойник, как правило, вскрывается на 5-7 день, образуя на коже довольно большие свищи и рубцы.
Гидраденит под мышкой: лечение

Ни в коем случае не стоит пытаться вскрыть гнойник самостоятельно, так как это может лишь усугубить ситуацию — инфекции будет легко распространиться на соседние ткани и даже проникнуть в кровь и вызвать сепсис. Поэтому при наличии бугорка в подмышечной впадине нужно сразу же обратиться за врачебной помощью.
- Для начала врач назначит прием антибиотиков, причем курс лечения длится не менее 7-14 дней.
- Кроме того, рекомендуется регулярно обрабатывать пораженный участок кожи антисептическими и бактерицидными лекарствами, например, мазью Вишневского или же 2% раствором салициловой кислоты.
- В наиболее тяжелых случаях необходимо хирургическое вмешательство. Во время операции хирург полностью удаляет пораженную потовую железу, очищает ткани от гноя, устраняет свищи. Наряду с этим применяется терапия антибиотиками, а также повязки с антисептиками.
В любом случае стоит помнить, что чем раньше вы обратитесь к врачу, тем больше вероятность того, что лечение обойдется без хирургической процедуры. Ведь только врач знает, как лечить гидраденит под мышкой правильно.
Артериовенозных (АВ) свищей для гемодиализа
Посмотрите наш фильм о свищах
Этот фильм, снятый и созданный в сентябре 2017 года группой гемодиализа больницы Грейт-Ормонд-стрит, объясняет преимущества фистулы и самостоятельной иглы. В фильме рассматриваются преимущества для пациентов и их родителей / опекунов, а также рассматриваются преимущества для медицинских работников. Обратите внимание, что он содержит кадры с иглами.
Что такое артериовенозные (АВ) свищи?
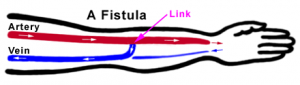
Фистула (множественное число = фистула) создается небольшой операцией по соединению артерии с веной.
Кровеносные сосуды руки выбираются либо на запястье, либо на локте. Кровь из артерии попадает прямо в вену, которая затем становится больше и тверже. Это означает, что можно ввести две иглы в расширенную вену, чтобы кровь могла быть взята из тела, отправлена через диализный аппарат, а затем возвращена через вторую иглу.
Почему мы рекомендуем AV-фистулу?
AV-фистула — лучший доступ к кровотоку для длительного гемодиализа.Это означает, что нет пластиковой диализной линии, чтобы заразиться. Это особенно важно, поскольку инфекции повреждают слизистую оболочку кровеносного сосуда и приводят к его сужению. Это может означать, что линию нельзя снова поместить в тот же кровеносный сосуд.
Очевидно, что количество кровеносных сосудов, которые мы можем использовать, ограничено, поэтому мы не хотим, чтобы они «закончились» из-за повреждения. Иногда наш радиолог может спасти некоторые сосуды, вставив в них трубку (называемую стентом), чтобы они оставались открытыми, но мы предпочли бы предотвратить это, создав фистулу как можно скорее.Мы особенно предпочитаем избегать нанесения пластиковых линий на вены в паху, так как линия затем переходит в основную вену, которая отводит тело в сердце. Если это заблокировать, трансплантация может стать затруднительной. Иногда, если основная вена, дренирующая руку, оказывается заблокированной, в будущем фистула становится невозможной. Кроме того, заражение пластиковой линии в сердце может вызвать инфекцию сердечных клапанов, вызывая их долговременное повреждение.
Что включает в себя операция?
Вашему ребенку потребуется операция по созданию свища, которая будет проводиться под общим наркозом и обычно занимает около двух часов.Хирург сделает надрез (разрез) на руке вашего ребенка. Это может быть по направлению к запястью или с внутренней стороны локтя. Разрез будет около двух сантиметров в длину, если используется запястье, или около четырех сантиметров, если используется внутренняя часть локтя. Ваш ребенок вернется в палату с повязкой на руке.
Есть ли риски?
Любой анестетик сопряжен с риском осложнений, но он очень мал. Анестезиолог вашего ребенка — это опытный врач, который умеет справляться с любыми осложнениями.После анестезии у некоторых детей появляется тошнота, рвота, головная боль, боль в горле или головокружение. Эти эффекты обычно недолговечны. Любая операция сопряжена с небольшим риском инфицирования или кровотечения.
Свищ не созреет около шести недель, и в течение этого времени вы можете заметить изменения кровообращения в руке. Вы должны сообщить врачу о любых признаках нарушения кровообращения, таких как посинение ногтей или холод. Рука может также некоторое время онеметь после операции.
Иногда хирург не может создать фистулу из вен руки вашего ребенка.В этом случае необходимо пересадить часть вены из другого места или использовать искусственный кровеносный сосуд для образования свища. Свищ будет функционировать таким же образом, но операция может занять больше времени.
Уход за AV-фистулой
За фистулой необходимо тщательно ухаживать. После операции руку заворачивают в мягкую повязку, чтобы согреться. Медсестры проверяют, хорошо ли течет кровь, ощущая «гудение» или «дрожь» или прислушиваясь к кровотоку с помощью стетоскопа.Мы немного увеличим «сухой вес» вашего ребенка на гемодиализе, чтобы он или она не обезвоживались, что может привести к образованию сгустков, которые могут заблокировать свищ. Вашему ребенку могут дать аспирин, который также снижает вероятность образования тромбов в фистуле. Мы научим вас ухаживать за фистулой перед тем, как отправиться домой.
Диализ через AV свищ
Обычно вена становится достаточно большой для использования в течение четырех-шести недель. После того, как свищ успокоится, его можно использовать для доступа к системе крови вашего ребенка для каждого сеанса диализа.Иногда мы начинаем с одной иглы, а затем используем две, когда фистула готова (созревает).
Медсестры нанесут немного местного обезболивающего крема на руку вашего ребенка, чтобы уменьшить дискомфорт при введении игл. Эти иглы соединят систему кровоснабжения вашего ребенка с машиной. В конце сеанса иглы будут удалены, а точки доступа заклеены пластырем.
Существует два метода введения иглы в свищ:
Лестничная техника: при каждом использовании иглы перемещают вверх и вниз по свищу.
Техника петли: иглы каждый раз вставляются в одни и те же отверстия, так что образуется тракт. Как только тракт сформирован, мы можем ввести в свищ «тупые» иглы.
Медсестра / медбрат обсудит с вами и вашим ребенком наиболее подходящую технику. В некоторых случаях вашего ребенка можно научить вставлять иглы самостоятельно, если ему это удобно.
Иногда проблемы могут возникнуть в течение первых нескольких недель использования фистулы.Это очень распространено, и обычно не о чем беспокоиться, но в то время может показаться серьезной проблемой.
Общие проблемы:
Введена игла, но кровь из свища не может быть взята, или кровоток недостаточен. Обычно это происходит из-за того, что игла находится не совсем в нужном месте, поэтому медсестра, проводящая диализ, обычно пытается изменить положение иглы. Если это не сработает, игла будет удалена. Медсестре может потребоваться повторная попытка введения иглы, однако это будет обсуждено с вами и вашим ребенком в то время.
Игла успешно введена в фистулу, но область вокруг фистулы начинает опухать и внезапно становится болезненной. Это может произойти в любой момент во время сеанса диализа. Медсестры часто называют это «выдуванием» фистулы. Это вызвано утечкой крови из свища в окружающие ткани. Это может вызвать сильный отек и синяк вокруг свища и может быть довольно болезненным. В этом случае игла будет удалена, и дальнейшие попытки ввести иглу предприниматься не будут.Вашему ребенку будет предложено поднять руку и можно приложить пакет со льдом, чтобы уменьшить опухоль.
Фистулу обычно оставляют в покое, пока опухоль и синяк не исчезнут. Может потребоваться ультразвуковое исследование свища, чтобы убедиться, что опухоль никоим образом не ограничивает свищ. В этом случае очень важно регулярно проверять фистулу, как описано ниже, и сообщать в больницу, если свищ кажется слабым или отсутствует.
Иногда будут повторяться неудачные попытки ввести иглу в фистулу в течение нескольких сеансов диализа.Это может быть просто потому, что свищу нужно больше времени, чтобы созреть, и в этом случае свищ будет отдыхать еще несколько недель. Однако иногда это может указывать на проблему внутри свища, которая может потребовать хирургического вмешательства. Будет организовано УЗИ свища вашего ребенка, чтобы установить точную причину проблемы, и варианты будут обсуждены с вами.
Помните
- Принимайте лекарства против свертывания крови в соответствии с предписаниями (аспирин).
- Избегайте обезвоживания во время болезни, физических упражнений и жаркой погоды.Обратитесь в больницу, если вас беспокоит потребление жидкости.
- Избегайте тесной одежды на руке со свищом.
- Наденьте украшения или наручные часы на другую руку.
- Избегайте ударов и травм свищей.
- Хорошая гигиена важна для предотвращения инфекций.
- Не занимайтесь контактными видами спорта, такими как регби и дзюдо.
- Держите руку в тепле, особенно в холодную погоду.
- Осторожно потрогайте руку со свищем, чтобы улучшить кровоток.
- Никогда не позволяйте никому брать кровь из руки со свищом или вставлять в нее канюлю.
- Только медсестра диализа может протыкать фистулы.
- Артериальное давление нельзя измерять на руке со свищом.
Возвращение домой с AV-фистулой
Свищ необходимо регулярно проверять в течение дня. Возьмите за привычку проверять его при пробуждении, во время еды и перед сном. Вам дадут стетоскоп, который вы поместите на кожу над свищом, где вы услышите отчетливый свистящий звук.Этот звук должен присутствовать постоянно. Вы также должны быть в состоянии «почувствовать» пульсацию крови, когда она течет через свищ в области, где был сделан разрез. Это называется «кайф» или «кайф». Медсестры покажут вам, как оценить фистулу перед выпиской.
Что если…
После диализа места уколов снова начинают кровоточить — это может случаться время от времени. Обязательно держите при себе марлю и используйте ее для надавливания непосредственно на место введения иглы, как это делают медсестры, когда вынимают иглы.Продолжайте оказывать давление в течение как минимум пяти минут, прежде чем проверить, не остановилось ли кровотечение. Если есть, нанесите новую штукатурку. Если кровотечение продолжится, снова надавите, пока оно не остановится. Если через 30 минут кровотечение продолжится, обратитесь в больницу за советом — возможно, вам потребуется осмотр в местной больнице.
Фистула перестает гудеть — Если свищ слабый, дайте ребенку 100-200 мл жидкости, а затем проверьте это снова. Если у вас есть какие-либо сомнения по поводу свища, немедленно обратитесь в больницу за консультацией, так как свищ требует немедленного вмешательства.Будьте готовы к госпитализации и, возможно, к операции.
Свищ становится красным или болезненным — Это может указывать на инфекцию, поэтому немедленно обратитесь в больницу. Измерьте температуру вашего ребенка и будьте готовы попасть в больницу, поскольку инфицированный свищ требует срочного лечения.
У вашего ребенка головокружение, обморок, «сухость», диарея и / или рвота. — Это может вызвать обезвоживание, что приводит к снижению кровотока через свищ и возможному свертыванию.Вашему ребенку необходимо будет увеличить потребление жидкости, чтобы предотвратить обезвоживание. Может потребоваться госпитализация для регидратации с внутривенным введением жидкостей.
Внешний вид или ощущение фистулы, кожи или руки меняются — Например, поврежденная кожа, любые аномальные образования, опухшие или болезненные участки, а также изменение чувствительности в руке. О любом из этих признаков следует немедленно сообщать в больницу.
Вы думаете, что фистула могла быть повреждена. — Если ваш ребенок получит удар по свищу, это может вызвать серьезные повреждения.Вы должны проверить свищ ребенка на предмет отека, синяков и любых других ощущений в руке, а также на то, что он все еще гудит как обычно. Необходимо немедленно связаться с больницей. Если свищ у вашего ребенка проколот или порезан, вы должны немедленно позвонить по номеру 999 — это может привести к очень сильному кровотечению и, следовательно, требует неотложной медицинской помощи. Пока вы ждете медицинской помощи, вы должны как можно сильнее надавить на рану и приподнять конечность. Если ваш ребенок почувствует слабость или головокружение, убедитесь, что он лег.
Для ребенка, находящегося на диализе, фистула — это спасательный круг, за которым необходимо тщательно ухаживать. AV-фистула обычно имеет более продолжительный срок службы, чем другие формы постоянного гемодиализа. Нет объемных повязок и заражение бывает редко. При хорошем уходе, включая ультразвуковое обследование каждые шесть месяцев, свищ может длиться годами.
.Образование свища для гемодиализа
- Справочный номер: HEY-200/2020
- Отделения: Почечная служба
Перевести страницу
Используйте кнопку наушников (внизу слева), а затем выберите глобус, чтобы изменить язык страницы. Нужна помощь в выборе языка? См. Ресурс «Поддерживаемые голоса и языки Browsealoud».
Введение
Этот буклет создан для того, чтобы дать вам общую информацию о вашей процедуре.Эта брошюра должна дать ответы на большинство ваших вопросов. Он не предназначен для замены дискуссии между вами и хирургом, но может служить отправной точкой для обсуждения. Если после прочтения у вас возникнут какие-либо опасения или вам потребуется дополнительное объяснение, обсудите это с членом медицинской бригады.
Что такое свищ?
Фистула образуется, когда хирург соединяет артерию и вену прямо под кожей. Чаще всего он создается в вашем предплечье. Для создания большинства свищей не используются никакие инородные тела или пластик.Свищ создается с использованием ваших собственных кровеносных сосудов, что снижает риск заражения по сравнению с наличием любого искусственного материала в организме, такого как диализная линия или катетер.
Изображение из «Руководства по диализу и трансплантации почек» ISBN 1 859590462.
Зачем нужен свищ?
Когда человеку требуется лечение гемодиализом, важен надежный путь к кровоснабжению. Наличие хорошего свища позволит медперсоналу отделения гемодиализа вставить две иглы в свищ и прикрепить вас к аппарату для гемодиализа.После того, как фистула сформировалась, она созреет через 6-12 недель. Зрелый свищ обеспечит безопасный, надежный и многократный доступ к кровообращению для гемодиализа.
Возможны ли осложнения или риски?
У большинства людей эта операция не вызывает серьезных осложнений. Осложнения и риски, которые могут повлиять на некоторых людей:
- Легкое или умеренное кровотечение из раны после операции.
- Проблемы с ощущением фистулы в руке, которые со временем часто проходят.
- Похолодание в руке, где образовался свищ.
- Инфекция.
Если у вас есть какие-либо опасения или вопросы относительно рисков или осложнений, обратитесь к хирургу, который будет делать вашу операцию.
Как подготовиться к свищу?
Пожалуйста, прочтите эту информационную брошюру. Поделитесь содержащейся в нем информацией со своим партнером и семьей (если хотите), чтобы они могли помочь и поддержать. Им может быть необходима информация, особенно если они будут заботиться о вас после этой процедуры.
Вас осмотрит хирург и, возможно, медсестра / медбрат в клинике или в палате, где:
- Осмотр ваших рук для оценки качества ваших вен; вам может потребоваться ультразвуковое сканирование, чтобы оценить это.
- Принимается решение о том, где будет образовываться свищ. По возможности хирург будет стараться избегать образования свищей в руке, которую вы используете чаще всего. После операции вам нужно дать отдых руке, чтобы не повредить свищ, и вы можете почувствовать себя ограниченными в своих действиях.
- Хирург объяснит, что включает в себя операция и будет ли она проводиться в дневном или стационарном режиме.
- Вам сообщат дату и время операции или вас поместят в список ожидания. Большинство операций проводится в дневном режиме и под местной анестезией (вы будете бодрствовать на протяжении всей операции). Местный анестетик обезболит место операции.
- Вам могут назначить аспирин или аналогичную таблетку, чтобы предотвратить свертывание фистулы и остановить ее работу после операции.
ОЧЕНЬ ВАЖНО, чтобы после того, как хирург сказал, на какой руке он будет оперировать, вы не позволяете никому брать кровь или капать в эту руку. Следует использовать тыльную сторону ладони или другую руку.
В настоящее время все операции проводятся в Королевском лазарете Халла, но это может быть перенесено в местные больницы. Вам будут взяты предоперационные мазки из носа, подмышек и паха, чтобы проверить вас на MRSA (Methicillin Resistant Staphylococcus Aureus). Если вы положительный результат, вас будут лечить от этого и повторно взяли мазок перед операцией.
Если вы принимаете варфарин или любое другое разжижающее кровь лекарство, ваш хирург посоветует вам прекратить прием этого лекарства перед операцией.
Что будет?
Вам будет предложено подписать форму согласия на операцию, которую вы проводите, и вы должны подписывать ее, только если уверены, что у вас есть:
- Понял причину свища
- Разобрался как будет выполняться операция
- Понял возможные риски
Если вам что-то неясно, обратитесь к лечащему за вами врачу или медсестре.
- По прибытии в операционную вам сделают местную анестезию. Это обезболит область, на которой хирург будет оперировать. При введении местного анестетика вы можете почувствовать покалывание. Во время операции вы можете ощущать движение и давление, пока хирург работает, но вы не должны чувствовать боли. Если вы почувствуете боль, сообщите об этом хирургу, и он даст вам еще немного местного анестетика.
- После того, как хирург соединит артерию и вену вместе, он наложит растворяющиеся швы, чтобы закрыть кожу, чтобы избежать дискомфорта от снятия швов.
Что происходит потом?
- Сразу после операции ваша рука будет лежать на подушке и завернута в одеяло, чтобы согреться.
- Если вы почувствуете боль в руке после операции, вам дадут простое обезболивающее, например парацетамол.
- Большинство пациентов будут выписаны в тот же день.
- Вас научат прощупывать свищ для «дрожания» (легкого жужжания), чтобы убедиться, что он работает.Вы должны проверять это ежедневно.
- Для созревания свищей потребуется от 6 до 12 недель.
- Иногда первая попытка создания свища может быть неудачной. В этом случае вас снова осмотрит хирург. Каждый четвертый свищ не разовьется с первой попытки.
- Вам выдадут информационную брошюру по пути домой с инструкциями о том, как ухаживать за свищом и ухаживать за ним.
- Если вы не записаны на прием к врачам-почечникам или не находитесь на гемодиализе, медсестра назначит вам встречу, чтобы убедиться, что ваш свищ развивается примерно через 4-6 недель после операции.
ПОЖАЛУЙСТА, СВЯЖИТЕСЬ С ПРАКТИЧЕСКИМ МЕДСЕСТРАМ ДОСТУПА ПО (01482) 608709, ЕСЛИ У ВАС ЕСТЬ ВОПРОСЫ
ЕСЛИ ВЫ БОЛЬШЕ НЕ МОЖЕТЕ ЧУВСТВОВАТЬ ЗВУЧЕНИЯ В СВЕЧЕНИИ, ПОЖАЛУЙСТА, ПОЗВОНИТЕ В ПОЧЕЧНУЮ СЛУЖБУ (01482) 674980 НЕМЕДЛЕННО ДЛЯ КОНСУЛЬТАЦИИ
Общие рекомендации и согласие
Этот буклет должен был дать ответ на большинство ваших вопросов, но помните, что это только отправная точка для обсуждения с медицинским персоналом.
Согласие на лечение
Прежде чем какой-либо врач, медсестра или терапевт осмотрит вас или назначит вам лечение, они должны получить ваше согласие или разрешение.Чтобы принять решение, вам необходимо получить от медицинских работников информацию о предлагаемом вам лечении или обследовании. Вы всегда должны задавать им дополнительные вопросы, если вы чего-то не понимаете или хотите получить дополнительную информацию.
Информация, которую вы получаете, должна касаться вашего состояния, доступных вам альтернатив, а также наличия рисков и преимуществ. Важно то, что ваше согласие является подлинным или действительным .Это означает:
- вы должны иметь возможность дать свое согласие
- вам должно быть предоставлено достаточно информации, чтобы вы могли принять решение
- вы должны действовать по собственной воле, а не под сильным влиянием другого человека
Информация о вас
Мы собираем и используем вашу информацию, чтобы предоставить вам уход и лечение. В рамках вашего лечения информация о вас будет передана членам медицинской бригады, с некоторыми из которых вы можете не встретиться.Ваша информация также может быть использована для обучения персонала, проверки качества нашего обслуживания, управления и планирования медицинских услуг, а также для помощи в исследованиях. По возможности мы используем анонимные данные.
Мы можем передавать соответствующую информацию другим организациям здравоохранения, которые предоставляют вам услуги. Вся информация считается строго конфиденциальной и не передается никому, кому она не нужна. Если у вас есть какие-либо вопросы, обратитесь к своему врачу или к лицу, за которым вы ухаживаете.
В соответствии с Общим регламентом о защите данных и Законом о защите данных 2018 года мы несем ответственность за сохранение конфиденциальности любой информации о вас, которую мы храним.Для получения дополнительной информации посетите следующую страницу: Конфиденциальная информация о вас.
Если вам или вашему опекуну нужна информация о вашем здоровье и благополучии, а также о вашем уходе и лечении в другом формате, например, крупным шрифтом, шрифтом Брайля или аудио, из-за инвалидности, нарушения или сенсорной потери, сообщите об этом сотруднику, и это можно организовать.
 .
.Часто задаваемые вопросы о хирургии диализного доступа
Что такое хирургия диализного доступа?
Диализ, либо гемодиализ, либо перитонеальный диализ, является жизненно важной процедурой, заменяющей функцию почек при отказе органов. Для лечения диализом врачи должны установить связь между диализным оборудованием и кровотоком пациента. Операция диализного доступа создает сосудистое отверстие, поэтому можно ввести иглу для гемодиализа или абдоминальный катетер для перитонеального диализа.
Есть несколько способов установить доступ для диализа. Ваш нефролог (нефролог) и хирург будут работать с вами, чтобы решить, какой тип доступа обеспечит вам наилучший долгосрочный диализ.
Кто выполняет процедуру диализного доступа?
Установление диализного доступа — это инвазивная (хирургическая) процедура, которую могут выполнять нефрологи, интервенционные радиологи и хирурги. Командные усилия помогают обеспечить отличное обслуживание пациентов, уход и долгосрочные результаты.В центре доступа к диализу в BIDMC работают ведущие нефрологи, интервенционные радиологи и хирурги-трансплантологи из Бостона. Команда также состоит из медсестры-координатора доступа к диализу и социальных работников. Мы регулярно встречаемся, чтобы обеспечить вам лучший уход, который может предложить каждая специальность.
Какой вид процедуры диализного доступа необходим для гемодиализа?
Гемодиализ обеспечивает циркуляцию крови через устройство вне вашего тела для удаления токсинов и избыточной жидкости, а также для корректировки электролитов, таких как калий, натрий, фосфат и кальций, и это лишь некоторые из них.Затем машина закачивает очищенную кровь обратно в ваше тело. Кровь выходит и возвращается к телу через катетер, длинный кусок силиконовой трубки, помещенный в шею, грудь или ногу. Катетер используется для быстрого доступа к сосудам (кровотоку), если вам необходимо немедленно начать диализную терапию. Или медсестры, работающие на диализе, могут получить доступ к кровотоку, вставив две иглы в фистулу или трансплантат, который был предварительно создан для этой цели.
Как устанавливаются катетеры?
Катетеры бывают двух видов: временные и постоянные.Временные катетеры проникают под кожу и напрямую входят в венозную систему. Постоянные катетеры также проникают в кожу, но затем проходят туннель под кожей на несколько дюймов, прежде чем окончательно попасть в венозную систему. Туннелирование катетера снижает риск заражения.
Любой медицинский работник может установить временный катетер, используя местную анестезию и минимальную седацию, чтобы облегчить незначительный дискомфорт. Однако для установки постоянных катетеров необходим хирург в операционной или интервенционный радиолог в хирургическом кабинете.Во время процедуры врачи используют рентгеноскопию (непрерывный рентген), чтобы убедиться, что катетер установлен правильно. Для удаления постоянных катетеров требуется небольшая процедура, тогда как временные катетеры можно просто вытащить.
Безопасны ли катетеры для длительного использования?
Длительный доступ к катетеру может привести к множественным осложнениям, наиболее частым из которых является инфекция. Даже при отличной технике размещения бактерии могут попадать в кровоток непосредственно через катетер во время диализа.Бактерии из кожи также могут перемещаться по катетеру и попадать в кровоток. При катетерной инфекции у людей появляется высокая температура и озноб, и им требуется немедленное лечение. Обычно врачи должны удалить катетер, чтобы организм мог бороться с инфекцией.
Еще одним возможным осложнением длительного использования катетера является повреждение основных сосудов грудной клетки, что может привести к стенозу (сужению) или тромбозу (свертыванию) вен. Этот тип повреждения обычно необратим, и сосуд, а также рука на стороне сосуда могут больше не использоваться для диализного доступа.
Из-за этих возможных осложнений врачи делают все возможное, чтобы избежать длительного использования катетера.
Что такое атриовентрикулярная фистула?
Лучший способ установить длительный доступ к гемодиализу — это построить артериовенозный (AV) свищ. AV-фистула — это хирургически установленный «шунт»; то есть артерию подшивают непосредственно к вене. Артерия — это сосуд высокого давления, который уносит кровь от сердца и доставляет питательные вещества и кислород к тканям. Вена — это сосуд низкого давления, который возвращает кровь обратно к сердцу, чтобы процесс начинался заново.
Когда артерия и вена сшиваются, кровь под высоким давлением не достигает тканей, а вместо этого отводится в вену и обратно к сердцу. Со временем вена будет расширяться, переносить больше крови и становиться сильнее — процесс, который часто называют созреванием. По достижении зрелости медсестры могут легко получить доступ к вене с помощью игл для диализной терапии.
Где расположены AV свищи и как долго они сохраняются?
Хирурги могут создать атриовентрикулярную фистулу на запястье, предплечье, внутренней поверхности локтя или плеча.При правильном построении и удовлетворительном созревании атриовентрикулярная фистула может функционировать в течение многих лет.
Как проводится операция по удалению AV фистулы?
Хирург обычно выполняет операцию в операционной. Вы получите местный анестетик (обезболивающее) в предполагаемом месте вместе с внутривенной седацией, чтобы расслабиться. Дискомфорт минимален, и вы даже можете заснуть во время 1-2-часовой процедуры. Хирургический разрез обычно составляет от 2 до 4 дюймов в длину. Обычно вы можете вернуться домой позже в тот же день.Свищу обычно требуется от 8 до 12 недель для расширения вен перед первым применением.
Несмотря на превосходную технику, у некоторых пациентов могут возникнуть осложнения после процедуры AV-фистулы. После операции может возникнуть инфекция, кровотечение, отек руки и / или покалывание в пальцах. Необычное, но серьезное осложнение может возникнуть, когда артериальная кровь, которая должна достигать руки, перенаправляется через свищ. Иногда свищ функционирует настолько хорошо, что недостаточно крови достигает руки, вызывая ишемию (недостаток кислорода).Это состояние называется «кражей» и обычно требует хирургической процедуры для установления нового доступа в другом месте.
У кого-нибудь может быть атриовентрикулярная фистула?
К сожалению, не каждому пациенту подходит атриовентрикулярная фистула. Многочисленные уколы иглой для внутривенного введения жидкостей, анализа крови и / или лекарств могут со временем повредить вены, создавая рубцовую ткань, что может сделать невозможным создание AV-фистулы. Если вены повреждены или слишком малы, AV свищ не созреет или, что еще хуже, сгустится. В этой ситуации группа специалистов по доступу к диализу рекомендует другие варианты, которые могут включать еще один свищ в другом месте, размещение катетера или артериовенозный трансплантат.
Что такое артериовенозный трансплантат?
Артериовенозный трансплантат — это еще одна форма диализного доступа, которую можно использовать, когда у людей нет подходящих вен для атриовентрикулярной фистулы. В этой процедуре хирурги соединяют артерию и большую вену в локте или подмышке с помощью трансплантата из синтетической ткани, сотканного для создания водонепроницаемой трубки. Трансплантат часто используется для восстановления кровеносных сосудов или выполнения обхода кровеносных сосудов при возникновении закупорки, а также очень хорошо работает для установления доступа для диализа.
Как создается AV-трансплантат?
Создание атриовентрикулярного трансплантата — это хирургическая процедура, которая требует небольшого разреза в предполагаемом месте. Хирурги пришивают трансплантат к артерии и туннелируют его прямо под кожей, образуя петлю обратно к начальному разрезу, где он затем пришивается к вене. Длинная петля дает диализным медсестрам пространство для доступа к трансплантату. АВ-трансплантаты можно безопасно использовать примерно через две недели, так как созревание сосудов не требуется. Срок службы трансплантатов составляет примерно 2–3 года, но часто они могут длиться дольше.Однако AV-трансплантаты могут быть более опасными, чем AV-фистулы. Кровь более склонна к свертыванию в трансплантатах, поскольку они сделаны из протезного (инородного) материала. Когда это происходит, интервенционные процедуры могут удалить сгусток и восстановить кровоток для диализа.
Осложнения, связанные с AV-трансплантатом, аналогичны осложнениям, связанным с AV-фистулами: кровотечение, тромбоз (свертывание), кража и из-за протезной природы трансплантата, инфекции. Зараженные трансплантаты должны быть немедленно удалены, а после того, как инфекция исчезнет, разработано новое место доступа.
Какой тип процедуры диализного доступа необходим для перитонеального диализа?
Хирурги должны поместить длинную силиконовую трубку, называемую катетером Тенкхоффа, в брюшную полость, прежде чем можно будет начать перитонеальный диализ. Хирург в операционной устанавливает трубку, используя местный анестетик и седативный эффект. Сделав небольшой разрез в брюшной полости, хирург продвигает трубку глубоко в нижнюю часть брюшной полости (мембрана, выстилающая внутреннюю часть живота), продвигает трубку под кожу на несколько дюймов и выводит трубку вверх через кожу. в другом месте, а затем хирургическим путем закрывает начальный разрез.Стерильная повязка закрывает катетер, который остается снаружи тела.
Туннелирование катетера снижает вероятность инфицирования брюшной полости. Вас могут отпустить домой в день операции. Перитонеальный диализ можно начинать после заживления разрезов, обычно через 2–4 недели после операции доступа.
Какие типы осложнений возможны при использовании катетера Тенкхоффа?
Осложнения, связанные с размещением катетера, могут включать кровотечение и повреждение толстого или тонкого кишечника или кровеносных сосудов брюшной полости.Хотя эти проблемы необычны, они могут потребовать дополнительных корректирующих операций. После начала перитонеального диализа осложнения, связанные с повторным использованием катетера, включают перитонит, который представляет собой инфекцию брюшной полости. Перитонит, который может быть довольно серьезным, обычно связан с болью в животе, лихорадкой и мутным раствором для перитонеального диализа. Если инфекция не поддается лечению антибиотиками, может потребоваться удаление катетера.
Когда следует проводить операцию диализного доступа?
Лучшим подходом является прохождение операции диализного доступа задолго до начала диализной терапии, что даст месту доступа время для созревания и позволит избежать использования временных катетеров.Вам может понадобиться временный катетер, пока вы ждете, пока заживет постоянный AV-фистула или AV-трансплантат.
Как группа специалистов по диализному доступу оценивает людей на предмет долгосрочного успеха?
Наша команда, в которую входят нефролог, интервенционный радиолог, хирург и координатор диализного доступа, проводит обширный медицинский осмотр для выявления сосудов, подходящих для создания AV-фистулы или трансплантата. Мы можем запросить дополнительные исследования, такие как ультразвук или даже исследования красителей кровеносных сосудов в ваших руках и ногах.После того, как мы определимся с подходящим типом доступа, мы выбираем место. Обычно хирурги создают доступ для гемодиализа в предплечье вашей недоминантной руки. Если это место не подходит, мы можем использовать предплечье доминирующей руки или плечо вашей недоминантной руки выше локтя.
Кому мне позвонить для получения дополнительной информации?
Для получения дополнительной информации об Институте трансплантологии в Медицинском центре Beth Israel Deaconess, позвоните по телефону 617-632-9700.
.Перианальный свищ у собак — симптомы, причины, диагностика, лечение, выздоровление, управление, стоимость
Услуги
Wag! Прогулка
Обучение на дому
Цифровое обучение
Drop-In
Здоровье
Сидение
Интернат
Безопасность
Правила сообщества
Доверие и безопасность
Справочный центр
Блог
! ПрогулкаОбучение на дому
Цифровое обучение
Дроп-ин
Здоровье
Сидение
Интернат
Стань Wag! Walker
Войти
Войти
Войти
Зарегистрироваться- Дом
- Состояние собак
- Перианальный свищ у собак
Перейти к разделу
- Признаки
- Причины
- Диагностика
