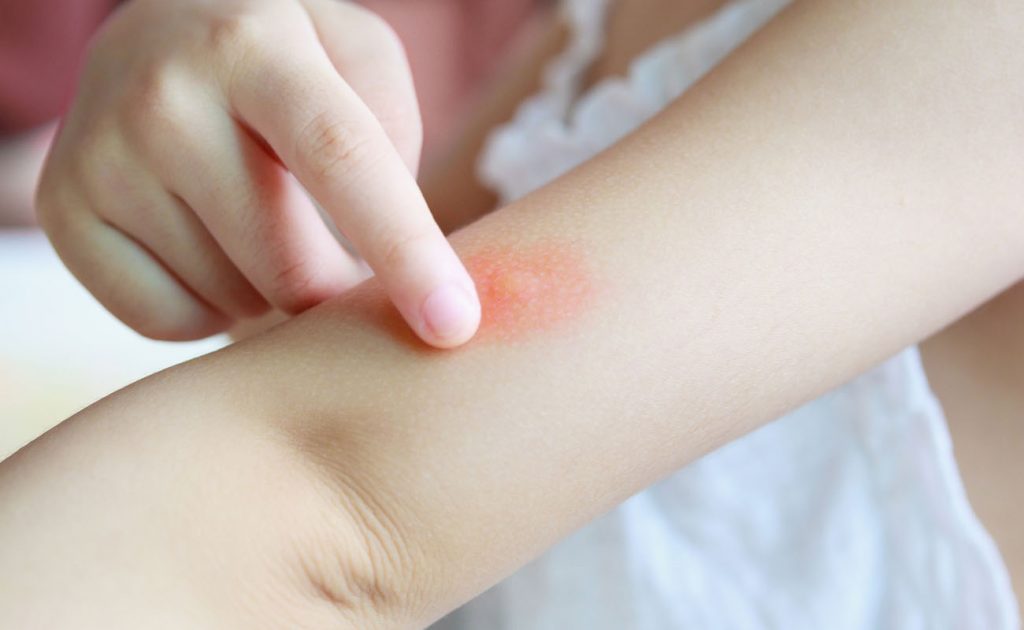
причины, методы лечения, полезные советы
Виды кожных заболеваний очень многообразны. Они различаются по месту локализации, природе, характеру и степени проявления. Чаще всего можно встретить кожные реакции в виде сыпи и покраснения. Таким образом кожа часто реагирует на некоторые виды аллергенов, а также определенные болезни. Особенно неприятно, когда кожа начинает краснеть и шелушиться на локтевом сгибе или коленях, ведь такая ситуация часто приводит к микротравмам и существенно портит качество жизни. Если ты не знаешь, почему появляются покраснения на сгибе локтя, чем они опасны и как с ними бороться, но очень хотела бы знать, то эта статья как раз для тебя.
Красные пятна на руках свидетельствуют не только о наличии явных проблем со здоровьем, но и являются причиной внутреннего дискомфорта, по причине их не эстетичности. Имея такие несовершенства тебе приходится ограничивать себя в выборе одежды и занятий. Однако, чтобы наверняка избавиться от таких неприятностей, стоит разобраться в проблеме глубже.
Причины покраснения
Для того, чтобы определить с высокой точностью причину возникновения неприятных пятен надо обязательно обращаться к специалистам. Даже внешне похожие пятна могут быть следствием абсолютно различных патологий. Точная диагностика покраснений на сгибе локтей у взрослого требует тщательного осмотра, а также анализов, поскольку они бывают причиной многих видов патологий.
Псориаз
Чаще всего в качестве основного типа недуга при покраснениях рассматривается именно псориаз. Это хроническая болезнь, не поддающееся полному излечению. Больному по силам только купировать симптомы, используя грамотно подобранную терапию. В остром периоде псориаз характеризуется появлением шелушения в виде крупных чешуек и зудом. Некоторые факторы могут спровоцировать рецидив:
- употребление алкогольных напитков;
- неправильное питание;
- некоторые виды бытовой химии;
- некоторые лекарства;
- климатические условия;
- время года.

Как только были обнаружены первые признаки заболевания, желательно начинать борьбу с ним. В таком случае велика вероятность затормозить процесс на начальной стадии, тогда зона поражения будет минимальна.
Гипотиреоз
Когда организм перестает вырабатывать в нормальных количествах тиреоидный гормон появляются недуги, которые имеют название гипотиреоз. Оно характеризуется пониженной активностью кровообращения, ослаблению многих биологических функций организма. Такая динамика вызывает развитие различных патологий.
Одно из явных визуальных проявлений гипотиреоза – это появление темных шелушащихся пятен на локтях. Чтобы опровергнуть или подтвердить эту болезнь необходимо обязательно сдавать анализ, на уровень тиреоидного гормона в крови. Если его содержание превышает норму, то можно говорить о наличии отклонения. В таком случае терапию проводит врач эндокринолог. Основные признаки болезни купируются медикаментозно, для избавления от кожных реакций используются специальные крема и мази.
Крапивница или аллергическая сыпь
Еще один лидер по наличию красных пятен на теле – это крапивница или аллергическая реакция. Ее характерная черта – это выпуклые красные пятна. Возникает такая сыпь по нескольким причинам:
- контакт с аллергеном непосредственно и последующая реакция в месте контакта;
- реакция иммунной системы на медицинский препарат или продукт. В таком случае локализация разнообразна, а сама реакция заметна через день или два.
При крапивнице покраснения на локтях у пожилых людей и у больных более молодого возраста беспокоят зудом и отекают.
По мере заживления сыпь обретает чешуйчатую структуру.
В процессе лечения используются медицинские препараты, лечебные мази, кроме того исключается контакт с аллергеном.
Другие патологии инфекционного характера
Есть и другие виды заболеваний, чья симптоматика имеет схожесть. При этом патологии бывают вызваны вирусом, паразитом или грибком. Среди наиболее часто встречающихся:
- чесотка.
 Ее провоцирует чесоточный подкожный клещ. Чтобы заразиться необходимо контактировать с носителем. Характерная особенность – узелковые парные высыпания;
Ее провоцирует чесоточный подкожный клещ. Чтобы заразиться необходимо контактировать с носителем. Характерная особенность – узелковые парные высыпания; - лишай. Вызывается вирусом или грибком. Высыпания, которые различаются по цвету, локализуются в разных местах тела, часто на животе, бедрах, спине.
- дерматит, экзема. Такой воспалительный процесс возникает из-за гормонального сбоя, аллергической реакции, ослабления иммунной системы. Проявления чаще всего в форме белых шелушащихся пятен;
- кандидоз, микоз. Поражение имеет грибковую природу и чаще всего обнаруживает себя в области промежности, в подмышках, на сгибах локтей и так далее. Как правило появляется мелкая сыпь большими очагами, которая чешется и шелушится.
Таким образом, чтобы максимально достоверно поставить диагноз необходимо сдавать анализ, зачастую даже не один. Попытки самостоятельного лечения покраснений на сгибах локтей внутри у взрослого зачастую не только не помогают, но и усугубляют ситуацию.
Сахарный диабет
При сахарном диабете нарушается функция эндокринной системы, возникает дисбаланс в выработке гормона инсулина. Глюкоза, поступая в кровь, не перерабатывается должным образом, а накапливается. Подобное вызывает нарушение в обмене веществ, провоцирует обезвоживание, сухость, появление пятен и высыпаний. Особенно характерным признаком наличия сахарного диабета является возникновение шелушащихся пятен на локтевом сгибе.
Дисбактериоз
При неправильном питании и образе жизни у человека часто развивается дисбактериоз. При этом заболевании нарушается обмен веществ из-за расстройства микрофлоры желудочно-кишечного тракта. Подобная динамика нарушает привычный процесс вывода токсинов из организма. На фоне патологии, а также нехватки витаминов и других полезных микроэлементов возникают всевозможные проявления на коже в виде пигментации, пятен, покраснений на внутренней стороне локтя. В таком случае к терапии необходимо подходить комплексно и работать над общим оздоровлением организма.
Как отличить аллергию от дерматологических заболеваний?
Все кожные реакции, характеризующиеся высыпанием, зудом, покраснением, шелушением, могут относится к аллергическим реакциям или к дерматологическим патологиям в равной степени. Со стопроцентной уверенностью определить конкретный случай только лишь самостоятельными силами невозможно. Необходимо обязательно обращаться к специалисту, который применив комплексный метод постановки диагноза, сможет определить болезнь.
Не торопись ставить себе диагноз, но все же обрати внимание на то, какие новые продукты появились в твоем рационе, возможно. тебе прописали новый лекарственный препарат, и сыпь – это аллергическая реакция на его компоненты. Если вероятность аллергии исключена, значит можно говорить о дерматологических болезнях. В любом случае, чтобы начать лечение воспаления локтя с покраснением необходимо как можно скорее обращаться к соответствующему специалисту, а именно к дерматологу, который при необходимости сможет направить к другим врачам, в зависимости от результатов исследований.
Общие правила и методы лечения
Тот или иной принцип лечения подбирается в зависимости от природы самого заболевания, однако существуют некоторые общие нормы.Так, если точно известно, что причиной высыпания стала аллергия, необходимо в обязательном порядке исключить вероятность повторного контакта с аллергеном. Также начинают прием антигистаминных препаратов, которые назначаются лечащим врачом.
Для купирования местных реакций на коже широко применяются специальные кремы, мази и гели. Подобных препаратов большое множество и все они имеют разную природу действия, поэтому важно и в этом случае не заниматься самолечением, а доверять мнению специалиста. Часто на руках возникают шелушения, которые также лечатся при помощи мазей, более подробную информацию на эту тему ты найдешь в статье «Причины и способы ухода за сухими локтями». Нежелательные кожные высыпания бывают спровоцированы разными факторами, не исключены и серьезные проблемы, поэтому так важно своевременно обращаться в соответствующие учреждения.
Рецепты народной медицины
С некоторыми видами высыпаний можно удачно справиться и народными методами, используя примочки. Чаще всего применяется чистотел, поскольку это растение обладает целым комплексом полезных свойств, среди которых бактерицидное, ранозаживляющее, противогрибковое. Самый простой способ подготовить растение к использованию – это залить столовую ложку чистотела кипятком, настоять в течение получаса, а после этого использовать полученный настой в качестве примочки. Таким же образом используется мать-и-мачеха, ромашка, багульник и цикорий.
Помимо настоев и отваров травы используются для изготовления протирок. Например, возьми высушенные листья герани и добавь их в оливковое масло. Дай настояться смеси неделю в прохладном темном месте, а после перемести емкость в нормальное дневное освещение на месяц. После этого натирай получившимся маслом проблемные участки.
Помимо такого самодельного масла, обрати внимание на аптечные эфирные масла: чайного дерева, розы, жасмина. Они также отлично справляются с поставленной задачей. Но помни, что лечение воспаления локтя народными средствами необходимо начинать с проверки на аллергию.
Они также отлично справляются с поставленной задачей. Но помни, что лечение воспаления локтя народными средствами необходимо начинать с проверки на аллергию.
Полезные советы
Самый оптимальный вариант в любой ситуации – это постараться предотвратить болезнь. Внимательно относись к своему рациону, не пренебрегай рекомендациями врачей, следи за гигиеной, своим самучувствием, а в случае малейших отклонений от нормы всегда обращайся ко врачу.
В случае, если покраснения уже появились, а врач еще не назначил лечения, постарайся исключить все вредное, на твой взгляд, из рациона и повседневной жизни. Желательно не пересушивать и без того травмированную кожу, поэтому используй сщадящие пенки для душа и не три поврежденные места щетками, мочалками и т.д. Разрешается применение мягких скрабирующих средств, а также легких питательных кремов. Тем не менее чтобы ответить на вопрос почему появились покраснения на сгибе локтя конкретно у тебя, все же придется обратиться к профессионалу.
Что такое атопический дерматит? — Первая Клиника Измайлово доктора Бандуриной
Атопический дерматит является самым ранним проявлением аллергии и возникает при кишечных дисбактериозах в ответ на непереносимость продуктов питания.
Атопический дерматит заболевание, которое диагностируют у детей первого, реже второго года жизни. В это время кожа у малыша особенно тонкая и чувствительная, поэтому она сразу отражает внутренние проблемы. Атопический дерматит манифестирует кожными проявлениями на лице, туловище, конечностях. Часто первые проявления возникают на втором месяце жизни. Они могут начаться и позже, но никак не раньше, поэтому все проявления на коже, которые появляются на первом месяце жизни объясняются другими причинами. Кожа становится плотноватой на ощупь, сухой, шелушащейся. Далее атопический дерматит может развиваться в виде сухих красноватых пятен нечетких или, наоборот, очень четких очертаний на разгибательных поверхностях ручек и ножек, иногда присоединяется мокнутие. Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Атопический дерматит является самым ранним проявлением аллергии и возникает при кишечных дисбактериозах в ответ на непереносимость продуктов питания.
Атопический дерматит заболевание, которое диагностируют у детей первого, реже второго года жизни. В это время кожа у малыша особенно тонкая и чувствительная, поэтому она сразу отражает внутренние проблемы. Атопический дерматит манифестирует кожными проявлениями на лице, туловище, конечностях. Часто первые проявления возникают на втором месяце жизни. Они могут начаться и позже, но никак не раньше, поэтому все проявления на коже, которые появляются на первом месяце жизни объясняются другими причинами. Кожа становится плотноватой на ощупь, сухой, шелушащейся. Далее атопический дерматит может развиваться в виде сухих красноватых пятен нечетких или, наоборот, очень четких очертаний на разгибательных поверхностях ручек и ножек, иногда присоединяется мокнутие. Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Далее атопический дерматит может развиваться в виде сухих красноватых пятен нечетких или, наоборот, очень четких очертаний на разгибательных поверхностях ручек и ножек, иногда присоединяется мокнутие. Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Неудивительно, что даже минимальные кожные проявления у малыша очень огорчают мам, так как хорошо известно, что они свидетельствуют о предрасположенности к аллергии. Конечно, такая кожа более уязвима – ее защитные свойства страдают, и на ней чаще развивается инфекция, но основная опасность в другом. Нередко именно с атопического дерматита начинается «аллергический марш» — последовательные проявления аллергии на коже, в дыхательной системе, ЛОР — органах. Поэтому, если «аллергический марш» вовремя не остановить, возможно развитие аллергических процессов на бронхах – бронхиальной астмы.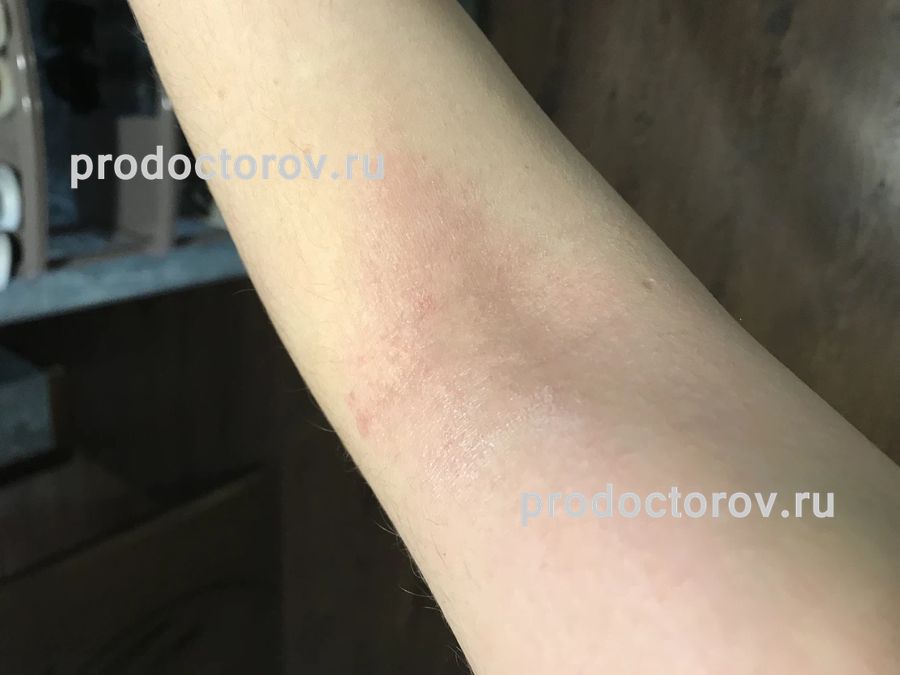 Недаром раньше атопический дерматит называли словом «диатез», что означало предрасположение к аллергии.
Недаром раньше атопический дерматит называли словом «диатез», что означало предрасположение к аллергии.
Раньше считалось, что атопический дерматит развивается из-за наследственного дефекта иммунной системы. Малыши, которые получили этот дефект от родителей, особенно от мамы, предрасположены к аллергии. Причем эта аллергия может долгое время не проявляться, но если организм попадает в неблагоприятные условия, то запускается механизм развития аллергии. Сейчас хорошо известно, что даже если есть отягощенная наследственность, аллергия совсем не обязательно разовьется. Более того – это общая задача врача и родителей — не допустить, чтобы механизм аллергии запустился и начал раскручиваться.
Так вот, пусковым крючком, который запускает «аллергический марш» являются кишечные проблемы у малыша. Родители должны помнить, что в окружающей среде: в воздухе, на пеленках, на коже матери находятся самые разнообразные микробы. Когда они попадают к малышу – часть из них погибает. Приживаются те, для которых кишечник крохи представляет собой благоприятную среду обитания. Здесь очень многое зависит от кишечного содержимого, то есть от того, чем питается малыш. Если в кишечнике поселятся «неправильные» микробы – они могут повредить кишечную стенку и способствовать развитию пищевой аллергии. Поэтому важно восстановить и поддерживать хорошее состояние кишечника. А ДЛЯ ЭТОГО НУЖНО, ЗАМЕТИВ ПРИЗНАКИ НЕБЛАГОПЛУЧИЯ, ИДТИ К ВРАЧУ. Специалисты Клиники доктора Бандуриной готовы оказать профессиональную помощь всем жителям ВАО (Измайлово, Гольяново, Преображенское, Новогиреево)
Здесь очень многое зависит от кишечного содержимого, то есть от того, чем питается малыш. Если в кишечнике поселятся «неправильные» микробы – они могут повредить кишечную стенку и способствовать развитию пищевой аллергии. Поэтому важно восстановить и поддерживать хорошее состояние кишечника. А ДЛЯ ЭТОГО НУЖНО, ЗАМЕТИВ ПРИЗНАКИ НЕБЛАГОПЛУЧИЯ, ИДТИ К ВРАЧУ. Специалисты Клиники доктора Бандуриной готовы оказать профессиональную помощь всем жителям ВАО (Измайлово, Гольяново, Преображенское, Новогиреево)
Для начала несколько обязательных правил вскармливания, без которых невозможно привести кишечник в порядок. ЭТИХ ПРАВИЛ ВСЕГО ТРИ: 1. ОТКАЗАТЬСЯ ОТ СЛАДКОГО. Это правило важно как для кормящей мамы, так и для малыша 2. НЕ ОБЕДНЯТЬ СВОЙ РАЦИОН отказом от ценных продуктов – молока, мяса, птицы, овощей 3. ВЕСТИ ПИЩЕВОЙ ДНЕВНИК, чтобы выявить причину раздражения кожи. В пищевой дневник записывается все, что съела за день кормящая мама и ребенок, если он получает что-нибудь, кроме грудного молока. Прежде всего, для мам, которые кормят ребенка грудью и считают, что причиной стало грудное молоко. Помните, ГРУДНОЕ МОЛОКО НЕ «ПОРТИТСЯ» ОТ БОРЩА. Не обедняйте свой рацион – мясо, рыба, курица, творог, молоко и овощи (в том числе морковка, капуста и свекла) обязательно должны присутствовать в вашем рационе. Адресуюсь к любительницам сладкой жизни — ГРУДНОЕ МОЛОКО МОЖЕТ «ИСПОРТИТЬСЯ» ОТ СЛАДКОГО. Пересмотрите свой рацион – исключите сладкие продукты — откажитесь от тортиков, пряников и конфет, меда, варенья и сладких йогуртов, не стоит употреблять виноград, бананы и сухофрукты в любых количествах. Лишний сахар легко перейдет в кровь, а сладкое молоко является отличной питательной средой для развития дисбактериоза – это ответ, почему можно борщ, а нельзя сахар. В кишечнике разовьется неправильная флора — тут же вздуется животик и вспыхнут щечки.
Прежде всего, для мам, которые кормят ребенка грудью и считают, что причиной стало грудное молоко. Помните, ГРУДНОЕ МОЛОКО НЕ «ПОРТИТСЯ» ОТ БОРЩА. Не обедняйте свой рацион – мясо, рыба, курица, творог, молоко и овощи (в том числе морковка, капуста и свекла) обязательно должны присутствовать в вашем рационе. Адресуюсь к любительницам сладкой жизни — ГРУДНОЕ МОЛОКО МОЖЕТ «ИСПОРТИТЬСЯ» ОТ СЛАДКОГО. Пересмотрите свой рацион – исключите сладкие продукты — откажитесь от тортиков, пряников и конфет, меда, варенья и сладких йогуртов, не стоит употреблять виноград, бананы и сухофрукты в любых количествах. Лишний сахар легко перейдет в кровь, а сладкое молоко является отличной питательной средой для развития дисбактериоза – это ответ, почему можно борщ, а нельзя сахар. В кишечнике разовьется неправильная флора — тут же вздуется животик и вспыхнут щечки.
То же самое советую мамам, у которых малыши получают заменители грудного молока – выбирайте не очень сладкую смесь. Малышам «с красными щечками» лучше подходят кисломолочные адаптированные смеси.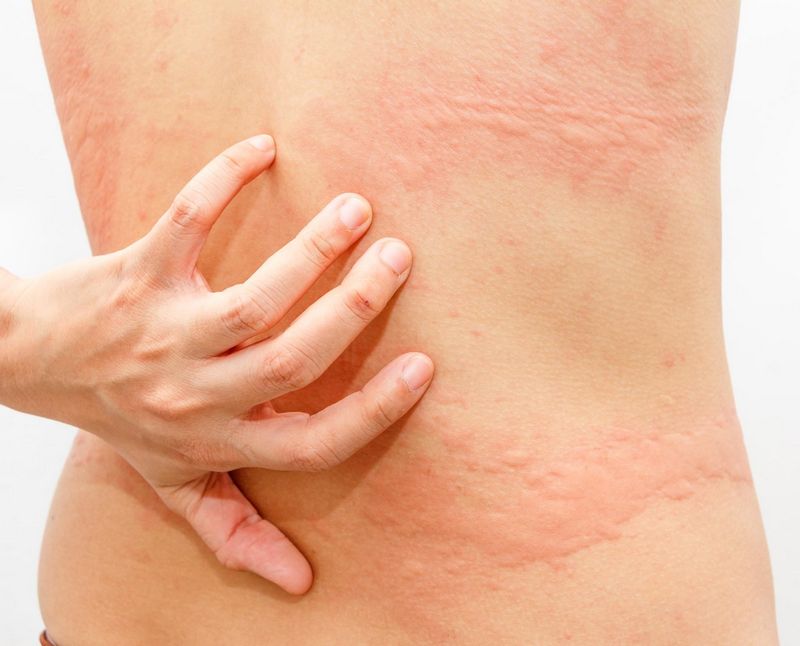 Обратите внимание на каши — предпочтение следует отдавать натуральным, так как каши быстрого приготовления, особенно сладкие, тоже лакомое блюдо для вредных бактерий. Овощные пюре для деток с атопическим дерматитом должны состоять большей частью из кабачка и брюссельской и цветной капусты, меньшей частью из морковки и тыквы, так как красные овощи – это тоже хорошая питательная среда для вредных бактерий. Деткам, у которых уже более разнообразный рацион, следует записывать все съеденное и выпитое за день. В случае если атопический дерматит обострится, пищевой дневник поможет доктору точно установить причину и избежать ненужных ограничений в еде.
Обратите внимание на каши — предпочтение следует отдавать натуральным, так как каши быстрого приготовления, особенно сладкие, тоже лакомое блюдо для вредных бактерий. Овощные пюре для деток с атопическим дерматитом должны состоять большей частью из кабачка и брюссельской и цветной капусты, меньшей частью из морковки и тыквы, так как красные овощи – это тоже хорошая питательная среда для вредных бактерий. Деткам, у которых уже более разнообразный рацион, следует записывать все съеденное и выпитое за день. В случае если атопический дерматит обострится, пищевой дневник поможет доктору точно установить причину и избежать ненужных ограничений в еде.
Во многих случаях выполнения этих простых правил достаточно, чтобы щечки «погасли», ушла сухость, и вернулся ровный здоровый тон кожи. Иногда доктор назначит дополнительное лечение – порекомендует специальные препараты для того, чтобы в кишечнике жили нормальные микробы – лакто- и бифидумбактерии. Уход за кожей малыша должен быть особенно тщательным. Во-первых, постарайтесь как можно меньше держать ребенка в памперсе. Иногда памперсы становятся причиной раздражения промежности – развивается особый вид атопического дерматита – пеленочный дерматит. Если такое произошло, попробуйте использовать другой вид. Почаще «гуляйте» без памперса. Ребенок должен оставаться голеньким как можно дольше, причем в комнате не должно быть жарко – оптимальная температура около 20-ти градусов. Холодные ручки и ножки – это не признак того, что ребенок замерз – он просто «экономит» тепло, суживая сосуды. Не бойтесь, что кроха замерзнет, если такое случится, он даст вам об этом знать.
Во-первых, постарайтесь как можно меньше держать ребенка в памперсе. Иногда памперсы становятся причиной раздражения промежности – развивается особый вид атопического дерматита – пеленочный дерматит. Если такое произошло, попробуйте использовать другой вид. Почаще «гуляйте» без памперса. Ребенок должен оставаться голеньким как можно дольше, причем в комнате не должно быть жарко – оптимальная температура около 20-ти градусов. Холодные ручки и ножки – это не признак того, что ребенок замерз – он просто «экономит» тепло, суживая сосуды. Не бойтесь, что кроха замерзнет, если такое случится, он даст вам об этом знать.
Хороший эффект дают ванночки с чистотелом. Малыша можно купать в травах каждый день при обычной температуре (от 37 до 34). Если проявления значительные – температуру воды рекомендуют на градус снизить.
Для лечения атопического дерматита применяют различные кремы и мази:
В некоторых случаях, если кожные проявления очень сильные, и они беспокоят малыша, врач может назначить гормональные мази. Они помогут очень быстро убрать острые проявления, и, если применяются коротким курсом, вреда не принесут.
Они помогут очень быстро убрать острые проявления, и, если применяются коротким курсом, вреда не принесут.
Мази, содержащие цинк, можно применять более длительно, они практически безвредны и очень хорошо снимают воспаление – на глазах уменьшают покраснение, делают кожу тоньше, выглаживают ее.
Сейчас предлагается большое количество комбинированных мазей или кремов. Например, содержащие цинк и защиту от клещей и микробов, которые очень любят селиться на ослабленной дерматитом нежной детской коже. Или содержащие специальные вещества и витамины для скорейшего заживления кожи. Следует помнить, что наружные мази, хотя и улучшают внешний вид ребенка, но развитие аллергического процесса в организме не останавливают. Если ребенку вовремя не оказать квалифицированной помощи, аллергия будет продолжать развиваться и расширять формы проявления. Многие доктора избегают назначать кожные мази, так как опасность представляют не сами кожные проявления – если они не беспокоят ребенка, то это только косметический дефект. Наоборот, по состоянию кожи можно судить о том, и насколько успешно идет лечение кишечника и насколько эффективна предложенная диета.
Наоборот, по состоянию кожи можно судить о том, и насколько успешно идет лечение кишечника и насколько эффективна предложенная диета.
Атопический дерматит – это не приговор. Помните, что здоровье ребенка в ваших руках. Такой подход позволяет не только уменьшить внешние проявления болезни, но и приостановить развитие аллергического процесса.
Автор статьи – Татьяна Юрьевна Бандурина, педиатр, доктор медицинских наук.
Травмы, кисты, бурсит и др.
Шишка на локте может указывать на любое количество заболеваний. Мы перечисляем 18 возможных причин.
1. Бактериальная кожная инфекция
После ссадины бактерии могут попасть на кожу и вызвать инфекцию. Это может выглядеть как красный опухший прыщ, иногда с гноем или другим отделяемым.
Для лечения шишки на локте, вызванной бактериальной инфекцией, можно использовать местные антибиотики. Другие инфекции, такие как стафилококк, требуют назначения антибиотиков. Ваш врач может также слить любую жидкость, которая собралась в вашем локте.
2. Базально-клеточная карцинома
Базально-клеточная карцинома представляет собой медленно растущий рак кожи. Он часто выглядит как шишка розового, белого или телесного цвета. Базальноклеточная карцинома может появиться на любом участке кожи, в том числе на локте.
Обычно их удаляют хирургическим путем. Альтернативное лечение может быть рекомендовано на основании ряда факторов, включая:
- размер опухоли
- расположение
- историю болезни
3. Травма кости
Перелом или вывих костей локтевого сустава — плечевой, лучевой или локтевой — может привести к образованию припухлости. Подобная шишка обычно появляется сразу после травмы и сопровождается болью и затруднениями при движении локтем.
Перелом локтевого сустава обычно иммобилизуют шиной и фиксируют с помощью повязки. В зависимости от тяжести травмы может потребоваться хирургическое вмешательство.
4. Герпетиформный дерматит
Герпетиформный дерматит (ГД) — это кожное заболевание с сильным зудом, характеризующееся скоплением мелких волдырей и бугорков. Это вызвано чувствительностью или непереносимостью глютена, белка, содержащегося в пшенице и злаках.
Это вызвано чувствительностью или непереносимостью глютена, белка, содержащегося в пшенице и злаках.
Симптомы ДГ, в том числе шишки на локтях, должны исчезнуть, если вы исключите глютен из своего рациона. Однако заживление может занять месяцы. Ваш врач может назначить дапсон (Aczone), чтобы подавить кожную реакцию и улучшить симптомы.
5. Экзема
Экзема (атопический дерматит) — это состояние с симптомами, которые могут включать:
- кожный зуд
- покраснение кожи
- сухая кожа
- небольшие выпуклые бугорки на коже, включая локоть
Лекарства от экземы нет, но есть методы лечения, такие как лечебные кремы, которые могут успокоить зуд и остановить новые вспышки.
6. Киста ганглия
Кисты ганглия представляют собой доброкачественные новообразования мягких тканей. Обычно они находятся на запястье, но в редких случаях могут появиться и на локте.
Хотя 58 процентов этих кист исчезают без лечения, многие люди выбирают хирургическое удаление.
7. Локоть игрока в гольф
Локоть игрока в гольф (медиальный эпикондилит) — это травма сухожилий предплечья, прикрепляющихся к внутренней стороне локтя. Локоть игрока в гольф является результатом повторяющихся движений и затрагивает не только тех, кто играет в гольф.
Лечение локтя гольфиста обычно занимает от шести месяцев до одного года. Лечение включает:
- покой
- лед
- укрепление пораженного участка
- безрецептурные обезболивающие
Если это лечение неэффективно, врач может порекомендовать операцию.
8. Подагра
Подагра — родственник ревматоидного артрита — возникает из-за накопления мочевой кислоты в суставах. Подагра чаще всего поражает стопы, но в редких случаях может привести к болезненным шишкам на локтях.
Подагру чаще всего лечат нестероидными противовоспалительными препаратами (НПВП). Безрецептурные НПВП включают в себя:
- Ibuprofen (Advil, Motrin IB)
- Напроксен натрия (Aleve)
NSAID NSAIDS
- Индометацин (Indocin)
- (Indocin)
- (Indocin)
- (Indocin)
- (Indocin) , Митигаре)
Людям, страдающим подагрой несколько раз в год, часто назначают лекарства для блокирования выработки мочевой кислоты или улучшения выведения мочевой кислоты.
9. Липома
Липома представляет собой доброкачественное новообразование жировой ткани. Липомы могут расти на локте и увеличиваться до размеров, которые могут повлиять на движения.
Обычно липома не требует лечения. Однако, если шишка на локте растет или болит, врач может предложить операцию или липосакцию для ее удаления.
10. Бурсит локтевого отростка
Бурса — небольшой мешочек, наполненный жидкостью, — служит подушкой для предотвращения трения между костью и тканью в локтевом суставе. При повреждении или инфицировании он может набухнуть и образовать шишку.
Бурсит локтевого отростка также известен как:
- локоть пекаря
- шишка локтя
- жидкий локоть
- локоть Папая
- локоть студента
- избегать деятельности, которая беспокоит локоть
- накладывать тугую повязку на локоть
- принимать противовоспалительные препараты
Другие методы лечения включают аспирацию, при которой врач удаляет жидкость из бурсы с помощью иглы и вводит в нее инъекцию со стероидами.

Если у вас инфекция, вам могут выписать рецепт на антибиотики. Если инфекция не может быть устранена или жидкость продолжает возвращаться в больших количествах, врач может порекомендовать хирургическое удаление бурсы.
11. Остеоартрит
Остеоартрит локтевого сустава — это состояние, при котором хрящевая поверхность локтевого сустава изнашивается или повреждается. Это может вызвать твердую шишку на локте.
Раннее лечение остеоартрита локтевого сустава обычно включает обезболивающие препараты и физиотерапию. Инъекции кортикостероидов иногда используются для устранения симптомов. Когда нехирургические методы лечения исчерпали себя, следующим рекомендуемым действием часто является операция по восстановлению или замене сустава.
12. Псориаз
Псориаз — аутоиммунное заболевание кожи — характеризуется красными чешуйчатыми пятнами. Эти пятна часто появляются на локте.
Treatment of psoriasis typically includes:
- topical creams such as corticosteroids and anthralin
- light therapy such as UVB phototherapy and excimer laser
- medications such as methotrexate and cyclosporine
13.
 Rheumatoid arthritis
Rheumatoid arthritisRheumatoid arthritis — a дегенеративное заболевание, вызванное тем, что ваша иммунная система атакует здоровые суставы, может привести к образованию узелков на пораженных суставах, включая локти.
Ревматоидный артрит обычно лечат комбинацией противовоспалительных и противоревматических препаратов. Вы также должны дать отдых и обездвижить локоть. Хирургия может быть вариантом в качестве крайней меры.
14. Чесотка
Высококонтагиозное кожное заболевание, вызываемое инвазией клещей Sarcoptes scabiei , чесотка проявляется в виде зудящей сыпи в виде красных бугорков и волдырей. Локти — очень распространенное место чесотки.
Нет одобренных безрецептурных лекарств от чесотки, но ваш врач может прописать лекарство от чесотки, например, лосьон с перметрином.
15. Киста сальной железы
Киста сальной железы образуется из закупорки сальной железы — железы на коже, которая вырабатывает кожное сало для смазки кожи и волос.
 Это формирует круглый доброкачественный комок под кожей.
Это формирует круглый доброкачественный комок под кожей.В большинстве случаев врачи рекомендуют оставить кисту в покое. Однако кисты могут вызывать такие проблемы, как нарушение нормального движения локтевого сустава, инфекции и непривлекательный внешний вид. В этом случае возможна операция по удалению.
16. Поверхностные повреждения
Часто при резком ударе по локтю образуется гематома (сгусток крови). В отличие от обычного синяка, гематома может вызвать значительный отек.
Если в результате удара на локте появилась шишка, вам следует:
- дать отдых и приподнять руку
- использовать компрессионную повязку и ледяную терапию для уменьшения отека
- принимать безрецептурные НПВС для уменьшения боли
- положить руку повязка для ограничения движения локтя
Кровь в гематоме будет медленно всасываться обратно в ваше тело, в результате чего опухоль и боль исчезнут.
17. Теннисный локоть
Теннисный локоть (латеральный эпикондилит) — это чрезмерное повреждение сухожилий мышц предплечья на внешней стороне локтя.
 Эта травма возникает в результате повторяющихся движений, поэтому «теннисный локоть» поражает как спортсменов, так и неспортсменов.
Эта травма возникает в результате повторяющихся движений, поэтому «теннисный локоть» поражает как спортсменов, так и неспортсменов.Для лечения «теннисного локтя» врач, скорее всего, порекомендует комбинацию безрецептурных обезболивающих, отдыха и ледяной терапии в течение шести месяцев. На основании результатов они могут предложить физиотерапию или хирургическое вмешательство.
18. Бородавка
Маленькая шишка на локте может быть бородавкой. Бородавки вызывает вирус папилломы человека (ВПЧ). Обычно они представляют собой утолщенные кожные образования телесного цвета с шероховатой или гладкой поверхностью.
Доступно безрецептурное лечение бородавок. Эти средства содержат салициловую кислоту, которая медленно растворяет бородавку. Другие методы лечения включают:
- криотерапию (замораживание)
- лазерную хирургию
- кантаридин
Многие причины, от травмы до инфекции, могут вызвать шишку на локте. Вам следует обратиться к врачу для полной диагностики.
 Во многих случаях, таких как липома, вам, скорее всего, не понадобится лечение. Однако ваш врач может выявить инфекцию, злокачественное новообразование или состояние, требующее специального лечения.
Во многих случаях, таких как липома, вам, скорее всего, не понадобится лечение. Однако ваш врач может выявить инфекцию, злокачественное новообразование или состояние, требующее специального лечения.Прыщ на локте: основные причины и методы лечения
Обзор
Наличие прыща на локте, хотя оно вызывает раздражение и дискомфорт, вероятно, не является поводом для беспокойства. Скорее всего это обычные прыщи.
Угревая сыпь
Локоть — довольно необычное место для появления прыщей, но прыщи могут образоваться на любом участке тела. Прыщи или прыщи прорастают, когда омертвевшая кожа, жир или грязь задерживают бактерии внутри пор кожи, вызывая отек. Поры кожи также могут воспалиться и заполниться небольшим количеством гноя.
Это может случиться с кем угодно, не только с подростками. Однако вы можете быть более подвержены риску появления прыщей, если вы:
- принимаете определенные лекарства, такие как стероиды
- используете косметические продукты (например, жирную косметику), которые закупоривают поры
- находитесь в состоянии сильного стресса
кистозные угри
Другая форма прыщей, называемая кистозными угрями, может быть немного больше обычных прыщей и содержать больше гноя.
 Тем не менее, эти мягкие на ощупь припухлости, как правило, не болезненны и обычно не выделяют гной и не вызывают выделения.
Тем не менее, эти мягкие на ощупь припухлости, как правило, не болезненны и обычно не выделяют гной и не вызывают выделения.Угревая сыпь обычно проходит сама по себе с течением времени и после некоторых основных домашних процедур.
При осмотре прыща на локте белая точка и небольшое покраснение или болезненность являются нормальными признаками акне. Если вы когда-нибудь выдавливали прыщ, вы знаете, что обычно бывает очень небольшое количество гноя, особенно в прыщах, которые образуются глубже в коже. Фактически, «белый» в угри относится к небольшому кусочку гноя, который выглядывает из верхней части некоторых прыщей.
Если прыщ выглядит не как обычный прыщ, а больше похож на прыщ на локте, это может привести к другому диагнозу. Шишка на локте может не быть прыщом, если она:
- не проходит сама по себе в течение нескольких дней
- вызывает сильную боль
- выделяет гной
- вызывает другие неожиданные симптомы
Условия, о которых следует знать общий для локтя, о котором вы должны знать.
 Подумайте о том, чтобы обратиться к врачу, если у вас серьезные симптомы и вы подозреваете, что у вас может быть одно из следующих заболеваний:
Подумайте о том, чтобы обратиться к врачу, если у вас серьезные симптомы и вы подозреваете, что у вас может быть одно из следующих заболеваний:- Фурункулы. Фурункулы сначала легко спутать с прыщами или кистами, но по мере их увеличения они становятся чрезвычайно болезненными. Они также имеют тенденцию разрываться и выделять гной, когда становятся слишком большими.
- Фолликулит. Фолликулит — это воспаление волосяных фолликулов, превращающееся в маленькие, похожие на прыщи шишки в результате инфицирования бактериями или грибками. Вы поймете, что это фолликулит, а не прыщ, если со временем область станет сильно зудящей, покрытой корками или чешуйками.
- Волосяной кератоз. Волосяной кератоз, или «куриная кожа», — это состояние кожи, возникающее из-за слишком большого количества кератина (белка, из которого формируются волосы) в порах. Дополнительный белок и омертвевшая кожа образуют небольшие зудящие, но обычно безвредные бугорки на коже, напоминающие прыщи.
Если вы действительно имеете дело с прыщами, они должны пройти сами по себе относительно быстро. Некоторое базовое лечение может ускорить процесс.
Гигиена
Содержите область в чистоте, но не мойте слишком много и не используйте жесткое мыло.
Лекарства
Существует множество безрецептурных средств, которые могут помочь при акне. Ищите кремы и гели для местного применения, содержащие салициловую кислоту или перекись бензоила.
При серьезных вспышках акне или если вам кажется, что проблемы с прыщами возникают снова и снова, ваш врач или дерматолог может назначить более сильное лекарство в зависимости от вашего медицинского опыта и типа акне, с которым вы имеете дело. Ваш врач может назначить ежедневный прием антибиотика, такого как третиноин или клиндамицин, или лекарство, которое стимулирует выработку кожным салом, например изотретиноин.
Обезболивающее
Когда у вас появляется прыщ в чувствительном или неудобном месте, иногда он может быть немного более болезненным, чем прыщи в других местах.
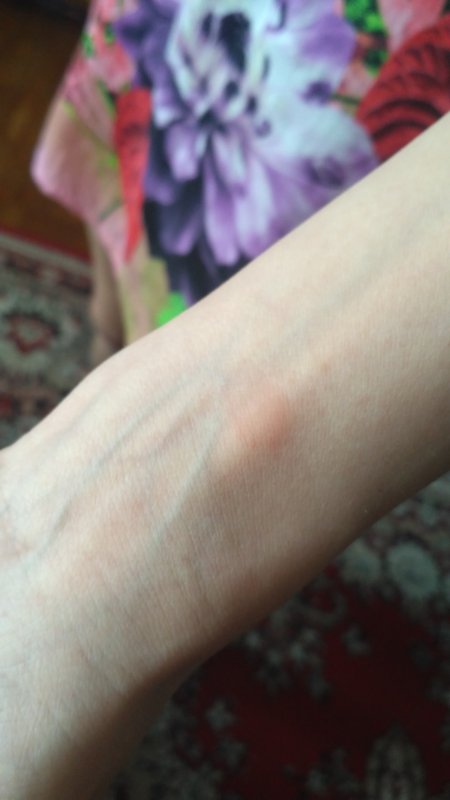 Например, прыщ на локте может в течение дня тереться о такие поверхности, как столы и кухонные столешницы, что может вызывать дискомфорт.
Например, прыщ на локте может в течение дня тереться о такие поверхности, как столы и кухонные столешницы, что может вызывать дискомфорт.Если у вас болит прыщ на локте, рассмотрите возможность приема безрецептурного обезболивающего средства, такого как ибупрофен (Адвил) или ацетаминофен (Тайленол), чтобы уменьшить дискомфорт.
Если у вас сильная боль, которая не проходит через несколько дней, обратитесь к врачу.
Сторонники естественного лечения предлагают ряд домашних средств для лечения прыщей, в том числе:
- зеленый чай
- алоэ вера
- мед
- мята
Кроме того, исследования показали, что эфирные масла могут быть чрезвычайно эффективными в борьбе с прыщами. вредных бактерий и воспалений. Рекомендуемые масла:
- чайного дерева
- корицы
- розмарина
- лаванды
Специалисты по лечению эфирными маслами советуют обрабатывать прыщи точечно смесью из одной части масла и девяти частей воды один или два раза в день.