Волдыри на нижних конечностях — Простые пошаговые рецепты с фотографиями
Что такое волдырь? Это отслоившийся кусочек сосочкового слоя дермы, под которым скопилась жидкость, вытекшая из поврежденных клеток. Классическое определение – бесполосной элемент, появляющийся при ограниченном островоспалительным отёке.
Если образование вызвано аллергической реакцией или укусами насекомых, то оно самостоятельно исчезает через несколько часов.
Собой волдырь представляет возвышающийся участок кожи, плотный, с натянутой поверхностью из-за водянистого содержимого. Цвет может быть розовым, телесным, желтоватым. О его появлении может предупреждать зуд и болезненные ощущения, но иногда его обнаруживают неожиданно.
Водянистые волдыри на ногах могут иметь разные размеры – от крошечных до огромных, локализоваться на стопе, между пальцами, на щиколотках, икрах и бедрах. Где они находятся, во многом зависит от причин образования.
Если под водянистым волдырем подразумевают начальную стадию мозоли, то ждать, что она сама исчезнет, не стоит.
О лечении какого заболевания стоит задуматься, если на стопе появились пузырьки и чешутся? Нужно ли обращаться к врачу, или рецепт придется искать в арсенале народной медицины?
Водянистые пузырьки на ногах – причины появления
Какие причины могут спровоцировать появление водянистых пузырьков на ногах?
- Грибковые заболевания. В этом случае локализация высыпаний – на стопе, между пальцами. Сопутствующий симптом – раздражение кожного покрова, отек, гиперемия, кожный зуд. Заразиться можно на пляже, в спортзале, в сауне, если наденешь чужие тапочки и т.д.
- Аллергическая реакция – в том числе и на укусы насекомых. Появляются пузырьки после контакта с раздражителями – например, с крапивой, борщевиком; при использовании медицинских средств. Такие высыпания чешутся, вызывают значительный дискомфорт.
- Ожоги – бытовые и солнечные. Такие волдыри не только чешутся, но и болят – «пекут» .
 В этом случае ожидать, что образование быстро исчезнет, не стоит – ожоги требуется лечить.
В этом случае ожидать, что образование быстро исчезнет, не стоит – ожоги требуется лечить. - Пузырьки могут быть симптомом экземы – дерматологического заболевания. В этом случае они быстро вскрываются, жидкость вытекает, и на местах поражения образуется мокнущая поверхность, на которой формируется желтая корочка. Лечение необходимо, так как высок риск присоединения бактериальной или грибковой инфекции.
- Появляются пузырьки на ногах из-за ношения тесной обуви. Они могут возникать не только в месте непосредственного контакта с краем обуви, но и между пальцами – если они тесно сжаты.
Также появление водянистых пузырьков может быть вызвано и иными причинами:
- сахарным диабетом;
- нарушением обменных процессов.
Консультация дерматолога необходима – вне зависимости от причин образования пузырьков с жидкостью:
- при повышении температуры;
- при сильной боли;
- при отеке и гиперемии кожного покрова;
- в случае развития гнойно-воспалительного процесса;
- при увеличении лимфатических узлов под коленкой или в области паха.
Водянистые волдыри на ногах бывают следующих типов:
- с прозрачной жидкостью – обычно возникают при натирании или ожогах; такая реакция кожи является защитной – образование играет роль амортизатора, предохраняя от повреждения глубокие кожные слои;
- водянистые красные – при более серьезных повреждениях, когда в плазму попадают кровяные тельца;
- белые – при нарушении функции сальных желез.
Если причины: аллергические реакции – укусы насекомых, ожоги от растений, раздражение из-за контактов с тканями одежды, то зуд – естественная реакция.
Во всех остальных случаях зуд и повышенная отечность – признаки вторичного инфицирования. Чтобы предупредить развитие гнойно-воспалительного процесса, водянистые образования на ногах требуется лечить сразу же после появления.
Водяные волдыри на ногах – способы устранения
Методы устранения водянистых пузырей на стопах и между пальцами во многом зависят от причин их образования, но есть и общие рекомендации при лечении:
- Не стоит вскрывать волдыри – это образование выполняет защитные функции, а при разрывах боль усиливается и повышается вероятность развития гнойно-воспалительного процесса.
- Достаточно пузырь обработать антисептиком и наложить на него специальную повязку-накладку, чтобы жидкость не вытекла. Если пузырьки между пальцами, то прокладки помещают между ними. В этом случае лучше всего использовать гелевые прокладки – они хорошо снимают болезненность и не мешают при ходьбе.
На стопу или на наружной стороне пальцев можно применять бактерицидный лейкопластырь.
- На образование также можно положить марлевый тампон, чтобы обувь не терла.
- Чтобы устранить возможность вторичного инфицирования, желательно делать специальные ванночки – со слабым раствором марганцовки, фурацилина, травяными настойками – ромашки, дубовой коры, хвои сосны или эвкалипта. Ванночки необходимо применять 2-3 раза в день. Можно делать ванночки с раствором соли или соды.
- После ванночки стопы осушают, промокая мягкой тканью – вытирать нельзя, можно содрать нежную кожу. Особенного тщательного осушения требует кожа между пальцами. Затем водянистые пузыри присыпают антисептиком – толчеными таблетками стрептоцида или специальными тальками, смазывают мазями противовоспалительного действия.
При лечении образований с жидкостью, появившихся из-за дерматологических заболеваний, без помощи официальной медицины не обойтись. Назначать лекарственные средства должен дерматолог – самостоятельное лечение в этом случае может усугубить течение заболевания. В этом случае ванны делать не рекомендуется – инфекция может распространиться на иные части тела.
При аллергических реакциях необходимо лечение с помощью антигистаминных препаратов.
При грибковой инфекции необходимо применять антимикотические мази – их также назначает дерматолог. Если поражение выраженное – разрушена ногтевая пластина, на ногтевом валике появились пузырьки с жидкостью, которые постоянно лопаются, симптомы грибковой инфекции охватывают стопу и пальцы – могут быть назначены препараты общего действия, таблетки для перорального применения.
При лечении мозолей первая рекомендация – подобрать удобную обувь.
Народная медицина советует снять пленку с внутренней стороны скорлупы куриного яйца, приклеить ее к образованию с жидкостью внутри, и заменить через некоторое время. Это поможет обезболить образование и уберечь его от повреждения.
Что делать, если водянистые волдыри полопались?
В случае, когда образование с жидкостью повредили, она вытекает, и поверхность кожного покрова – ярко-красная и воспаленная – остается беззащитной. В этом случае необходимо принять все меры, чтобы не допустить развития гнойно-воспалительного процесса.
- Обработать место повреждения антисептиком.
Приложить к пальцам или участку на стопе средство, способствующее регенерации кожного покрова:
- касторовое масло с витамином Е;
- облепиховое масло;
- «Солкосерил»;
- «Бепантен»;
- «Актовегин» .
- В том случае, когда гнойно-воспалительный процесс уже развился, для устранения воспаления используются мази с антибиотиками – «Тетрациклиновая», «Левомеколь», «Левомицитиновая» , синтомициновую эмульсию.
В случае, когда самостоятельно воспалительный процесс купировать невозможно, необходимо обратиться к врачу – может потребоваться лечение антибиотиками.
Профилактика образования волдырей с жидкостью на ногах
Что делать, чтобы предохранить ноги от повреждения?
- Носить только удобную обувь из качественных материалов.
- Пересмотреть рацион – кожа высыхает при недостатке насыщенных жирных кислот, витаминов А, Е и D, которые содержаться в растительных маслах, орехах, морепродуктах и морской рыбе.
- При первых симптомах использовать специальные пластыри, чтобы избежать разрывы кожи над образованием.
Очень важно соблюдать правила личной гигиены – почаще мыть ноги.
При повышенной потливости необходимо использовать специальные тальки, которые помогают избежать повреждений.
При заболеваниях, из-за которых могут возникнуть пузыри с жидкостью – дерматологических или связанных с нарушением обменных процессов – необходимо обратиться к помощи официальной медицины.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Заболевания, которые проявляются на кожных покровах, не только неприятны, но и выглядят неприемлемо.
Особенное неудобство создают образовавшиеся волдыри на ногах, ведь регулярный контакт с одеждой и обувью усугубляет ситуацию.
В некоторых случаях – это свидетельство не просто какого-то внешнего раздражителя, а более серьезного заболевания.
Чтобы быстро избавиться от волдырей на коже с жидкостью на ногах, необходимо правильно распознать причину и провести лечение.
Волдыри на коже с жидкостью на ногах
Волдыри на ногах чешутся — что это может быть?
Выглядят волдыри как вздувшийся верхний слой кожного покрова, который заполняется жидкостью.
Если пощупать такой пузырь, то он будет иметь достаточно плотную структуру.
Что касается размеров, то он может быть разным.
Причем один и тот же фактор способен провоцировать образованию, как маленького размера пузырьков, так и очень большого. Цвет волдырей также различный и варьирует от слегка красного до белого с желтым оттенком, а также может быть болячка на ноге окружена кольцом красного волдыря.
В некоторых случаях можно наблюдать слияние нескольких таких образований в единый большой волдырь. Очень часто волдыри на ноге чешутся и зудят, провоцируя почесать образование.
Причины возникновения
От чего появляются волдыри на ногах? Первостепенным занятием, после обнаружения волдырей на ногах, должно стать выявление причин, по которым они образовались. Такие причины можно разделить на факторы внешнего воздействия и более серьезные заболевания, о которых волдыри на ногах сигнализируют.
Такой тип инфекции более часто провоцирует различного рода образования на ногах. Заражение такой болезнью происходит очень просто, особенно в местах общего пользования, как бани и бассейны. О начале заболевания свидетельствуют небольшие покраснения на ногах, в которых происходит отшелушивание кожи. Далее можно наблюдать растрескивание кожи, образование волдырей, которые через некоторое время лопаются.
Заражение такой болезнью происходит очень просто, особенно в местах общего пользования, как бани и бассейны. О начале заболевания свидетельствуют небольшие покраснения на ногах, в которых происходит отшелушивание кожи. Далее можно наблюдать растрескивание кожи, образование волдырей, которые через некоторое время лопаются.
Чаще всего можно увидеть подобное проявление в виде сыпи, имеющей водянистый характер. Сопровождается это проявление очень сильным зудом, ноги чешутся и в некоторых случаях пораженные места болят. В такой ситуации очень важно определить источник аллергической реакции.
При таких заболеваниях можно не наблюдать возле волдырей покраснения и зуд также может отсутствовать. Однако сохраняются на ногах такие образования достаточно долго.
Определить можно подобную причину по предшествующему длительному пребыванию на солнце либо в солярии. Кроме того, волдыри очень болят, и почесать их просто невозможно. Покровы кожи при этом красные.
Появиться волдырь может в любом месте на ногах, в особенности это кожа между пальцев и на стопе. Зачастую укус насекомого в такой ситуации незаметен.
Самый простой и явный фактор, провоцирующий образование волдыря – это натирающая обувь.
Волдыри на ноге чешутся. Что делать в первую очередь?
Итак, вы узнали что такое волдыри на коже ног, а как с ними бороться? Самым важным моментом при появлении волдырей на ногах (стопах) является обеспечение их целостности. Для этого следует ограничить всяческий контакт поверхности волдыря с элементами одежды и обуви. Желательно заклеить при помощи пластыря такое образование.
Если же пузырь уже достаточно большой и надутый, то можно провести следующие манипуляции:
- Перед процедурой тщательно продезинфицировать руки и инструмент для прокалывания (это может быть обычная иголка для шитья).
- Прокол следует делать в месте, где вблизи располагается здоровая кожа.
- После того, как прокол будет сделан, необходимо выдавить легким нажатием на пузырек, всю жидкость, которая в нем содержится.

- Кожа, которая покрывала жидкость должна остаться на раневой поверхности. Это обеспечить скорейший процесс регенерации.
- Последним этапом будет заклеивание сдутого волдыря пластырем. Под пластырь можно нанести ранозаживляющую мазь, например, Левомиколь.
- Очень важно заменять повязку каждый день для того, чтобы не начался процесс воспаления кожного покрова.
Лечение волдырей на ногах
Следующий перечень препаратов поможет в лечении волдырей на ногах:
- крем, содержащий алоэ;
- масло лаванды, которое наносится на пораженную область и закрывается пластырем. Лучше всего использовать в смеси с касторкой и масляным раствором витамина Е;
- смазывание волдырей Пантенолом станет препятствием для появления воспалительного процесса;
- можно воспользоваться заживляющим пластырем Геволь, в котором присутствует специальное гелеобразное вещество, воздействующее на волдыри. С его помощью снимается боль и обеспечивается защита коже.
Процесс лечения стоит рассматривать более детально в зависимости от причин, которые послужили началом для появления пузырьков.
Заболевание такого характера может никак себя не проявлять длительное время, поэтому, если появились волдыри на коже ног, то это свидетельствует о том, что форма болезни достаточно серьезна, а значит и меры должны быть предприняты соответствующие.
Существует большое количество препаратов, обладающих антимикотичесикм действием, которые подавляют жизнедеятельность грибковой флоры. Подобрать подходящее средство способен только врач. Из самых простых средств для лечения грибка можно выделить Клотримазол.
Для устранения образований, которые появились из-за аллергической реакции необходимо изолировать источник провокации аллергической реакции и принять антигистаминный препарат, который подбирается индивидуально.
В этой ситуации способен грамотно прописать лечебные мероприятия и необходимые препараты только врач. Заболеваний эпидермиса достаточно много и все они имеют свои особенности в лечении.
Для быстрого заживления ожога можно воспользоваться мазью Пантенол или любым другим препаратом ,обладающим противоожоговым действием.
Укус насекомого, из-за которого появились волдыри и чешется – это тоже аллергическая реакция организма. Соответственно, правильно подобранный антигистаминный препарат быстро избавит кожу ног от волдырей.
Такие образования проходят в большинстве случаев самопроизвольно. Чтобы такой процесс проходил быстрее, нужно обязательно оградить поврежденную поверхность от трения, а в случае образования волдыря большого размера- проколоть, как это описано выше.
Народная медицина
Следующие мероприятия из перечня народных рецептов можно провести для лечения волдырей:
Солевые ванночки. Такой способ окажет противомикробное воздействие, а также подсушит волдыри. Можно использовать такой способ, как для стоп, так и погружать в него полностью ноги или для удобства принимать солевую ванную.
Количество соли на ванную – 1 кг, если ванночка рассчитана для стоп, то понадобиться 50 г соли. Продолжительность процедуры – 15 минут, стопы желательно погружать в такой раствор трижды в день.
Особенности в лечении различных волдырей
Вариации в лечении могут быть в зависимости от того, какое расположение и характер имеет волдырь, а также имеющиеся заболевания в организме. Можно выделить несколько вариантов.
Характер волдыря, расположение или заболевание
Лечение волдырей на ногах лучше всего проводить с использованием специальных пластырей, имеющих гелиевый наполнитель. Такая подушка из геля в пластыре обеспечит целостность структуры волдыря. Прежде, чем наклеивать пластырь, следует обработать волдырь зеленкой. Применение его должно быть до момента исчезновения пузыря.
Такая подушка из геля в пластыре обеспечит целостность структуры волдыря. Прежде, чем наклеивать пластырь, следует обработать волдырь зеленкой. Применение его должно быть до момента исчезновения пузыря.
При отёках ног, появляются волдыри
Если отекают ноги, появляются волдыри — можно только способствовать лечению тем, что выбирать для ходьбы более просторную обувь. В случае, если отек ног вызван каким-то иным заболеванием, а не ежедневной усталостью, которая на утро проходит, то необходимо заняться излечиванием причин такой болезни. Что касается волдырей, то очень важно не допускать ,чтобы поверхность ног была сдавлена.
При сахарном диабете
Появление при сахарном диабете волдырей на ногах является одним из симптомов повышения в крови сахара. Соответственно, чтобы устранить появившееся образования, имея заболевание диабетом, следует снизить уровень сахара в крови. Дополнительного лечения такая ситуация не требует.
Волдырь на ступне ног
Если на ступне появились волдыри и чешутся, тогда в этом случае лучше всего воспользоваться Генволем – одним из новых разработок для лечения волдырей. Такое средство предотвратит появление пузырьков в условиях повышенной сдавленности ног.
Такое образование появляется в том случае, если поверхность трения располагается вблизи от сосудистой сетки. Зачастую появления таких пузырей с кровью наблюдается в области пяток или пальцев.
Предотвратить появление можно, заклеив преждевременно ту поверхность стопы, в которой чувствуются болевые проявления во время надевания обуви.
Если же кровяной волдырь на ноге образовался, то необходимо соблюдать гигиену стоп, а также следить за тем, чтобы целостность пузыря не нарушалась. Если же пузырь лопнул, то необходимо обеспечить дезинфекцию ранке и заклеить ее пластырем с нанесением дополнительно антибиотической мази.
Что делать нельзя?
Стоит придерживаться некоторых рекомендаций, чтобы не возникло никаких осложнений:

К врачу?
Также стоит знать, в какой момент необходимо срочно обратиться к специалисту, а какая ситуация располагает для самостоятельного лечения. Перечисленные причины станут определяющим фактором для обращения к врачу:
- в случае сильных болевых ощущений;
- температурный режим кожи повышен в месте образования волдыря;
- температура тела становиться высокой;
- наличие гноя в пузыре, а также, если выделяется в области образования пузырька кровь или гной;
- лимфатическая система начинает воспаляться;
- постоянное чувство зуда на поверхности кожи.
Меры профилактики
Для любого заболевания существуют некоторые мероприятия, которые будут предохранять от возникновения его вновь. Чтобы больше не сталкиваться с волдырями на подошве ног, можно придерживаться следующих рекомендаций:
Заключение
Очень важно вовремя обнаружить появившиеся волдыри на ногах с жидкостью, правильно распознать причину их появления. Грамотный подход к их устранению станет гарантией того, что волдыри сойдут быстро, а болезнь не рецидивирует.
Пузырьки с водянистым экссудатом на ногах появляются по различным причинам. У некоторых пациентов диагностируется как временная реакция кожного покрова, у других выявляется как симптом определенного заболевания. Недуг может проявиться как у взрослого, так и у ребенка. Если были обнаружены водянистые пузырьки на ногах, то следует обратиться в клинику для прохождения диагностики и при необходимости начинать лечение патологии.
Недуг может проявиться как у взрослого, так и у ребенка. Если были обнаружены водянистые пузырьки на ногах, то следует обратиться в клинику для прохождения диагностики и при необходимости начинать лечение патологии.
Основные причины водянистых пузырей
Новообразовавшиеся водянистые пузырьки на ногах бывают различного размера. Могут появиться в любом месте на нижних конечностях. Везикулы внутри содержат прозрачную жидкость, при этом вызывают множество сопутствующих симптомов. У каждого человека своя симптоматика. Волдыри могут чесаться и сопровождаться болевым синдромом. Некоторые легко травмируются при небольшом надавливании, другие имеют очень плотную оболочку. В ряде случаев наряду с пузырями на ногах появляются высыпания. Вся симптоматика определяется причиной возникновения водяных пузырьков на ногах. Среди основных негативных факторов находятся следующие аспекты:
- Аллергическая реакция организма на раздражители. Спровоцировать сыпь на стопах могут продукты питания, медикаменты, средства личной гигиены, а также синтетическая одежда (носки, колготки, ботинки). Во время аллергии всегда отмечается зуд и покраснение кожных покровов;
- Гипергидроз. Данное заболевание связано с повышенной потливостью стоп. Постоянно влажная среда провоцирует образование множества мелких пузырей с прозрачным жидким экссудатом. Причиной гипергидроза может стать множество негативных факторов от некачественной обуви до злокачественного новообразования. В детском возрасте достаточно часто появляется данная проблема. В педиатрии классифицируется как потничка. Нередко встречается, когда родители слишком тепло закутывают малыша на ночь. Гипергидроз может быть трех разновидностей. Первый — красный, второй — папулезный, третий — кристаллический. Последний вариант проявляется в виде белых пузырей, которые лопаются и начинают гноиться. Красная потничка фиксируется как волдыри до 2 мм в диаметре, которые сильно чешутся. Папулезная потница проявляется чувством жжения, зуда и сильного шелушения кожного покрова;
- Сахарный диабет.
 Тяжелое заболевание вызывает массу симптомов, среди которых находятся кожные высыпания в виде волдырей на стопах и между пальцами ног. В медицине классифицируется как диабетическая пузырчатка. У больного образуются буллы с водянистым экссудатом, которые по внешнему виду схожи с ожогами. Встречается у людей с 3 — 4 типом заболевания, а также диабетической нейропатии. Волдыри не вызывают никаких беспокоящих симптомов и не требуют лечения, помимо контроля за уровнем сахара в крови;
Тяжелое заболевание вызывает массу симптомов, среди которых находятся кожные высыпания в виде волдырей на стопах и между пальцами ног. В медицине классифицируется как диабетическая пузырчатка. У больного образуются буллы с водянистым экссудатом, которые по внешнему виду схожи с ожогами. Встречается у людей с 3 — 4 типом заболевания, а также диабетической нейропатии. Волдыри не вызывают никаких беспокоящих симптомов и не требуют лечения, помимо контроля за уровнем сахара в крови; - Авитаминоз. Недостаток питательных веществ и витаминов в организме может проявляться высыпаниями на нижних конечностях. Нередко диагностируется в весенний или зимний период;
- Экзема. Выделяется множество видов заболевания, которое поражает кожные покровы на любой части тела. На ступнях диагностируется тилотический и дисгидротический. Пузырчатые высыпания находятся глубоко под кожей и значительно выступают над поверхностью на 5 — 7 мм;
- Ветрянка. Заболевание вирусной этиологии. Водянистые пузырики на ногах чешутся. Требуется лечение. Организму легче переносить течение болезни в детском возрасте. Волдыри появляются на тыльной стороне подошвы и между пальцами;
- Рожа. Инфекция имеющая различные виды течения. Причиной появления волдырей на стопах являются трещины кожного покрова. Травмированные участки позволяют без труда проникнуть стрептококкам — возбудителям недуга;
- Грибок. Может быть на ногтях и распространятся на ноги. Микоз встречается трех видов. К первому относится сквамозный тип (пузыри лопаются, оставляя видимые ороговения). Второй межпальцевый проявляется в виде мокнущих волдырей, которые затягивают всю площадь между пальцами ног. Третий вид везикулярный вызывает водянку. При наступании на ноги волдыри лопаются, превращаются в язвочки. Ходить на стопах очень болезненно;
- Вирусная пузырчатка. Поражается не только кожный покров, но и слизистые оболочки. Волдыри окантованы красной линией, сильно чешутся и болят;
- Чесотка. Клещи, паразитирующие на теле часто заселяют с боковых сторон стоп.
 Проделывая ходы в коже, вредитель оставляет бугорки, напоминающие волдыри.
Проделывая ходы в коже, вредитель оставляет бугорки, напоминающие волдыри.
Методы лечения
Лечение напрямую зависит от причины возникновения недуга. Если присутствует зуд, то справиться с дискомфортом помогут:
- Гистан;
- Акридерм Гента;
- Левосин, Эплан;
- Элком.
При вирусном заболевании применяется Ацикловир, Виферон, Циндол. Если была выявлена чесотка, то прописываются Спрегаль, Медифокс. При ожоговых высыпаниях назначается Левомеколь, Пантенол, Бепантен. С грибком справляется Микозан, Залаин, Ламизил, Клотримазол. В терапию включают не только препараты местного действия, но и таблетки. Правильное лечение позволит быстрее восстановиться и предупредить развитие заболевания.
Волдыри на ногах лопаются и вытекает жидкость
Заболевания, которые проявляются на кожных покровах, не только неприятны, но и выглядят неприемлемо.
Особенное неудобство создают образовавшиеся волдыри на ногах, ведь регулярный контакт с одеждой и обувью усугубляет ситуацию.
В некоторых случаях – это свидетельство не просто какого-то внешнего раздражителя, а более серьезного заболевания.
Чтобы быстро избавиться от волдырей на коже с жидкостью на ногах, необходимо правильно распознать причину и провести лечение.
Волдыри на коже с жидкостью на ногах
Волдыри на ногах чешутся — что это может быть?
Выглядят волдыри как вздувшийся верхний слой кожного покрова, который заполняется жидкостью.
Если пощупать такой пузырь, то он будет иметь достаточно плотную структуру.
Что касается размеров, то он может быть разным.
Причем один и тот же фактор способен провоцировать образованию, как маленького размера пузырьков, так и очень большого. Цвет волдырей также различный и варьирует от слегка красного до белого с желтым оттенком, а также может быть болячка на ноге окружена кольцом красного волдыря.
В некоторых случаях можно наблюдать слияние нескольких таких образований в единый большой волдырь. Очень часто волдыри на ноге чешутся и зудят, провоцируя почесать образование.
Причины возникновения
От чего появляются волдыри на ногах? Первостепенным занятием, после обнаружения волдырей на ногах, должно стать выявление причин, по которым они образовались. Такие причины можно разделить на факторы внешнего воздействия и более серьезные заболевания, о которых волдыри на ногах сигнализируют.
Такой тип инфекции более часто провоцирует различного рода образования на ногах. Заражение такой болезнью происходит очень просто, особенно в местах общего пользования, как бани и бассейны. О начале заболевания свидетельствуют небольшие покраснения на ногах, в которых происходит отшелушивание кожи. Далее можно наблюдать растрескивание кожи, образование волдырей, которые через некоторое время лопаются.
Чаще всего можно увидеть подобное проявление в виде сыпи, имеющей водянистый характер. Сопровождается это проявление очень сильным зудом, ноги чешутся и в некоторых случаях пораженные места болят. В такой ситуации очень важно определить источник аллергической реакции.
При таких заболеваниях можно не наблюдать возле волдырей покраснения и зуд также может отсутствовать. Однако сохраняются на ногах такие образования достаточно долго.
Определить можно подобную причину по предшествующему длительному пребыванию на солнце либо в солярии. Кроме того, волдыри очень болят, и почесать их просто невозможно. Покровы кожи при этом красные.
Появиться волдырь может в любом месте на ногах, в особенности это кожа между пальцев и на стопе. Зачастую укус насекомого в такой ситуации незаметен.
Самый простой и явный фактор, провоцирующий образование волдыря – это натирающая обувь.
Волдыри на ноге чешутся. Что делать в первую очередь?
Итак, вы узнали что такое волдыри на коже ног, а как с ними бороться? Самым важным моментом при появлении волдырей на ногах (стопах) является обеспечение их целостности.
Если же пузырь уже достаточно большой и надутый, то можно провести следующие манипуляции:
- Перед процедурой тщательно продезинфицировать руки и инструмент для прокалывания (это может быть обычная иголка для шитья).
- Прокол следует делать в месте, где вблизи располагается здоровая кожа.
- После того, как прокол будет сделан, необходимо выдавить легким нажатием на пузырек, всю жидкость, которая в нем содержится.
- Кожа, которая покрывала жидкость должна остаться на раневой поверхности. Это обеспечить скорейший процесс регенерации.
- Последним этапом будет заклеивание сдутого волдыря пластырем. Под пластырь можно нанести ранозаживляющую мазь, например, Левомиколь.
- Очень важно заменять повязку каждый день для того, чтобы не начался процесс воспаления кожного покрова.
Лечение волдырей на ногах
Следующий перечень препаратов поможет в лечении волдырей на ногах:
- крем, содержащий алоэ;
- масло лаванды, которое наносится на пораженную область и закрывается пластырем. Лучше всего использовать в смеси с касторкой и масляным раствором витамина Е;
- смазывание волдырей Пантенолом станет препятствием для появления воспалительного процесса;
- можно воспользоваться заживляющим пластырем Геволь, в котором присутствует специальное гелеобразное вещество, воздействующее на волдыри. С его помощью снимается боль и обеспечивается защита коже.
Процесс лечения стоит рассматривать более детально в зависимости от причин, которые послужили началом для появления пузырьков.
Заболевание такого характера может никак себя не проявлять длительное время, поэтому, если появились волдыри на коже ног, то это свидетельствует о том, что форма болезни достаточно серьезна, а значит и меры должны быть предприняты соответствующие.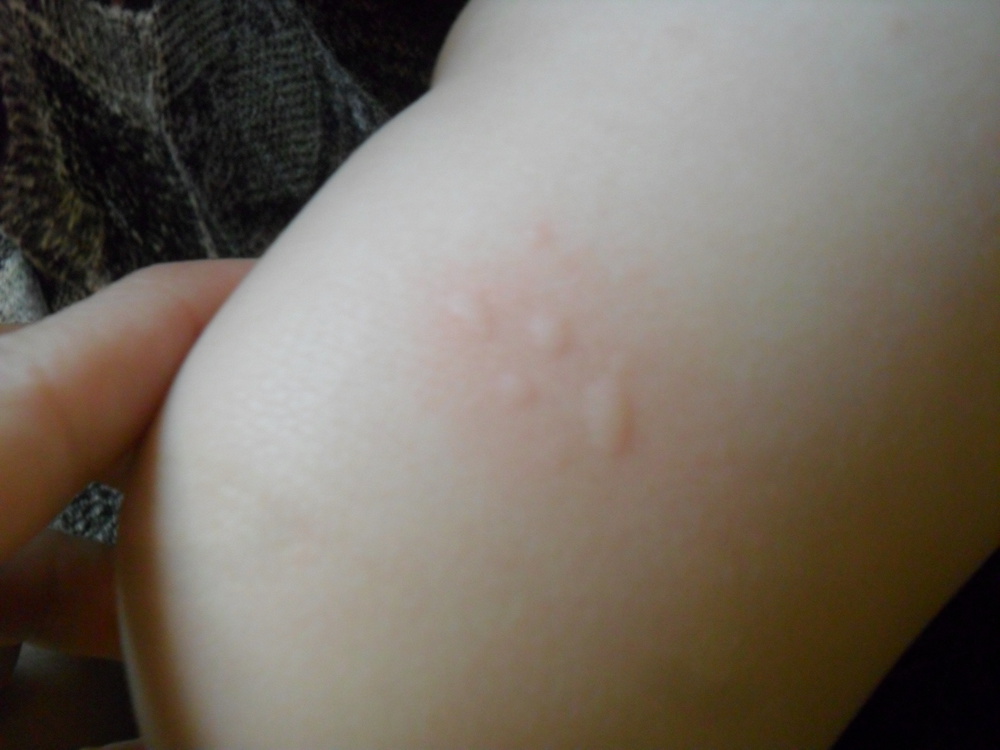
Существует большое количество препаратов, обладающих антимикотичесикм действием, которые подавляют жизнедеятельность грибковой флоры. Подобрать подходящее средство способен только врач. Из самых простых средств для лечения грибка можно выделить Клотримазол.
Для устранения образований, которые появились из-за аллергической реакции необходимо изолировать источник провокации аллергической реакции и принять антигистаминный препарат, который подбирается индивидуально.
В этой ситуации способен грамотно прописать лечебные мероприятия и необходимые препараты только врач. Заболеваний эпидермиса достаточно много и все они имеют свои особенности в лечении.
Для быстрого заживления ожога можно воспользоваться мазью Пантенол или любым другим препаратом ,обладающим противоожоговым действием.
Укус насекомого, из-за которого появились волдыри и чешется – это тоже аллергическая реакция организма. Соответственно, правильно подобранный антигистаминный препарат быстро избавит кожу ног от волдырей.
Такие образования проходят в большинстве случаев самопроизвольно. Чтобы такой процесс проходил быстрее, нужно обязательно оградить поврежденную поверхность от трения, а в случае образования волдыря большого размера- проколоть, как это описано выше.
Народная медицина
Следующие мероприятия из перечня народных рецептов можно провести для лечения волдырей:
Солевые ванночки. Такой способ окажет противомикробное воздействие, а также подсушит волдыри. Можно использовать такой способ, как для стоп, так и погружать в него полностью ноги или для удобства принимать солевую ванную.
Количество соли на ванную – 1 кг, если ванночка рассчитана для стоп, то понадобиться 50 г соли. Продолжительность процедуры – 15 минут, стопы желательно погружать в такой раствор трижды в день.
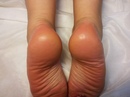
Особенности в лечении различных волдырей
Вариации в лечении могут быть в зависимости от того, какое расположение и характер имеет волдырь, а также имеющиеся заболевания в организме. Можно выделить несколько вариантов.
Характер волдыря, расположение или заболевание
Лечение волдырей на ногах лучше всего проводить с использованием специальных пластырей, имеющих гелиевый наполнитель. Такая подушка из геля в пластыре обеспечит целостность структуры волдыря. Прежде, чем наклеивать пластырь, следует обработать волдырь зеленкой. Применение его должно быть до момента исчезновения пузыря.
При отёках ног, появляются волдыри
Если отекают ноги, появляются волдыри — можно только способствовать лечению тем, что выбирать для ходьбы более просторную обувь. В случае, если отек ног вызван каким-то иным заболеванием, а не ежедневной усталостью, которая на утро проходит, то необходимо заняться излечиванием причин такой болезни. Что касается волдырей, то очень важно не допускать ,чтобы поверхность ног была сдавлена.
При сахарном диабете
Появление при сахарном диабете волдырей на ногах является одним из симптомов повышения в крови сахара. Соответственно, чтобы устранить появившееся образования, имея заболевание диабетом, следует снизить уровень сахара в крови. Дополнительного лечения такая ситуация не требует.
Волдырь на ступне ног
Если на ступне появились волдыри и чешутся, тогда в этом случае лучше всего воспользоваться Генволем – одним из новых разработок для лечения волдырей. Такое средство предотвратит появление пузырьков в условиях повышенной сдавленности ног.
Такое образование появляется в том случае, если поверхность трения располагается вблизи от сосудистой сетки. Зачастую появления таких пузырей с кровью наблюдается в области пяток или пальцев.
Предотвратить появление можно, заклеив преждевременно ту поверхность стопы, в которой чувствуются болевые проявления во время надевания обуви.
Если же кровяной волдырь на ноге образовался, то необходимо соблюдать гигиену стоп, а также следить за тем, чтобы целостность пузыря не нарушалась. Если же пузырь лопнул, то необходимо обеспечить дезинфекцию ранке и заклеить ее пластырем с нанесением дополнительно антибиотической мази.
Что делать нельзя?
Стоит придерживаться некоторых рекомендаций, чтобы не возникло никаких осложнений:
К врачу?
Также стоит знать, в какой момент необходимо срочно обратиться к специалисту, а какая ситуация располагает для самостоятельного лечения. Перечисленные причины станут определяющим фактором для обращения к врачу:
- в случае сильных болевых ощущений;
- температурный режим кожи повышен в месте образования волдыря;
- температура тела становиться высокой;
- наличие гноя в пузыре, а также, если выделяется в области образования пузырька кровь или гной;
- лимфатическая система начинает воспаляться;
- постоянное чувство зуда на поверхности кожи.
Меры профилактики
Для любого заболевания существуют некоторые мероприятия, которые будут предохранять от возникновения его вновь. Чтобы больше не сталкиваться с волдырями на подошве ног, можно придерживаться следующих рекомендаций:
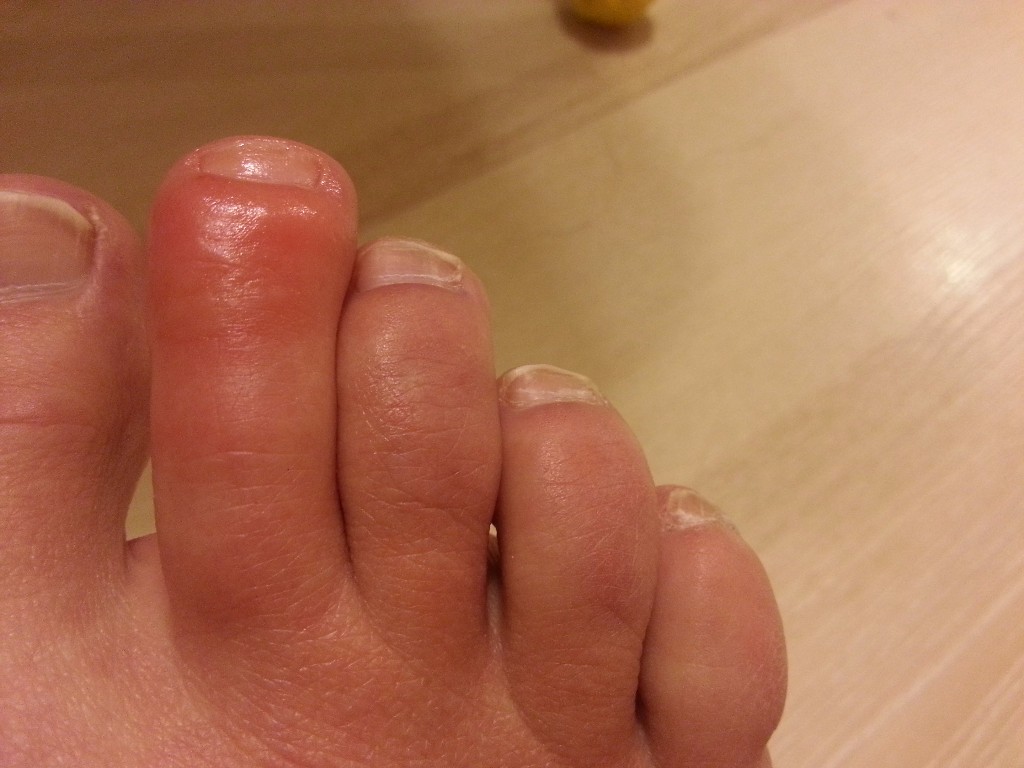 С ним лучше всего избегать контакта;
С ним лучше всего избегать контакта;Заключение
Очень важно вовремя обнаружить появившиеся волдыри на ногах с жидкостью, правильно распознать причину их появления. Грамотный подход к их устранению станет гарантией того, что волдыри сойдут быстро, а болезнь не рецидивирует.
Волдыри на ногах – явление довольно неприятное и с эстетической, и с физической стороны.
Они могут появиться в любом месте стопы и при этом доставляют массу неприятных ощущений.
Что это такое?
Волдырь – вздувшийся кусочек верхнего слоя кожи, возникающий при её трении о материал обуви.
Это новообразование в виде надувшегося пузыря, плотное на ощупь, имеющее различную форму.
Внутри них находится жидкость, поэтому при надавливании они слегка пружинят. На ногах волдыри часто появляются на стопах, между пальцами и на них.
Размеры их могут быть разными: от небольших пузырьков до довольно-таки больших пузырей.
Есть случаи, когда многочисленные волдыри сливаются в одну крупную подушку. Цвет пузырей от бледно-розового до желтовато-белого с розовыми краями.
Причины
Истинную причину появлений их на ногах может определить врач-дерматолог. Чаще всего причинами их образования являются следующие:
- Неудобная обувь – тесная или слишком свободная, из грубых материалов или с выступающими внутрь жёсткими элементами. От трения кожи об такую обувь и образуются волдыри.
- Аллергические реакции на еду, лекарства или химические вещества. Такие пузыри излечиваются после применения антигистаминных препаратов.
- Грибковая инфекция. О её наличии может говорить большое количество мелких пузырьков на ступнях, которые при этом сильно чешутся.
Иногда волдырь, внезапно появившись, может так же внезапно исчезнуть. Но часто он доставляет массу неудобств или начинает причинять боль, чесаться. Хуже всего, когда он прорывается и начинает загнаиваться.
Иногда волдырь начинает нестерпимо чесаться. Это может быть в случае, если это следствие заражения грибком или аллергической реакции. Чесать его не рекомендуется, так как при этом можно повредить оболочку и занести инфекцию. Тогда на его месте возникнет нагноение, и проблема усугубится.
Первые действия при появлении
Прокалывать их не рекомендуется, во избежание их инфицирования.
Если образование маленького размера и есть возможность сохранить его целостность, оградив его область от материала обуви, то лучше дождаться, когда он пройдёт естественным путём.
Когда пузырь внушительных размеров, он чаще всего доставляет неудобство, и сохранить его не травмировав, скорее всего, не удастся.
В этом случае его целесообразнее проколоть, пока он не разрушился самостоятельно. При подобном исходе в него может попасть грязь, и он воспалится.
Перед процедурой тщательно вымойте ноги и руки. Приготовьте иглу, продезинфицированную спиртом или обожжённую. Протрите волдырь спиртом и сделайте небольшой прокол у основания, ближе к неповреждённой коже. Выдавите из пузыря всю жидкость.
Прижмите кожицу к ранке, она поможет защитить внутреннюю поверхность от попадания в неё инфекции. Заклейте больное место лейкопластырем. Ели область волдыря большая, наложите марлевую повязку.
Повязку меняйте ежедневно, а по возможности два раза в день, чтобы исключить малейшую возможность намокания волдыря внутри неё.
По возможности повязку нужно снимать: на ночь или когда вы находитесь дома, и есть возможность ходить без обуви. Так заживление произойдёт быстрее, так как кожа будет подсыхать. Абсолютно сухой и хорошо защищённый от попадания инфекции волдырь вскоре подсохнет и отвалится самостоятельно. Под ним вы обнаружите совершенно здоровую кожу.
Методика лечения
Для выбора способа лечения образования, прежде всего, необходимо выяснить причину его образования. Если это грибок или аллергическая реакция, необходимо сначала вылечить первопричину, проконсультировавшись с врачом.
Волдыри, возникшие вследствие трения о неудобную обувь можно вылечить двумя способами:
Аптечные лекарственные препараты
- Крем для ног с алоэ вера;
- Лавандовое масло под бинтовую повязку — касторовое масло с витамином Е;
- Левометициновая мазь. Используется при покраснении волдыря;
- Пантенол. Применяется для смазывания волдырей, препятствует возникновению воспаления;
- Gehwol (Геволь) «Blasenpflaster»;
Этот заживляющий пластырь разработан специально для лечения водянистых волдырей. Он содержит и постепенно выделяет со своей поверхности специальный гель, который снимает болевые ощущения и защищает кожу на время лечения.
Травяная ванночка из растительных ингредиентов, смягчает волдыри и мозоли.
Крем для ног с алоэ вера
Мазь с левомецитином
Фусскрафт ванночка для ног
Народные средства
- Ванночки с марганцовкой слабой концентрации или солью. Принимают их 15 минут.
- Масло чайного дерева. Применяется для смазывания волдыря.
- Плёнка из-под скорлупы сырого яйца. Её наклеивают на пузырь, и он исчезает за два-три дня.
- Компресс с отваром череды. 4 ложки листьев запаривают на водяной бане 30 минут, остужают, смачивают отваром салфетку и накладывают её на волдырь.
- Колечко из шерсти крота (или любой другой шерсти животного). Весьма экзотичный способ, но, по отзывам, довольно действенный. Шерсть стоит уложить вокруг пузыря, и она защитить его от разрыва и инфицирования внутренней поверхности.
Особенности терапии отдельных видов
Методика лечения волдырей зависит от того, в каком месте они локализуются и от их состояния:
- Жидкие волдыри на ногах;
Лечатся с помощью специальных пластырей, представляющих собой подушечку с гелевым наполнителем.
Цель её – защита от новообразования и предотвращение разрыва и попадания инфекции. Наклеивается такой пластырь на смазанный зелёнкой пузырь. Срок использования средства зависит от состояния образования. Следует ждать полного исчезновения пузыря.
При отёках ног;
Небольшая отёчность ног к вечеру является нормой. Поэтому предусмотрите это, и если вам предстоит долго находиться на ногах, возьмите с собой максимально свободную обувь, чтобы переобуться. Это поможет вам предотвратить сдавление кожи и возникновение волдырей. Если же отёки являются следствием каких-либо заболеваний, то лечить в первую очередь необходимо их. На период снятия симптомов отечности пользуйтесь защитными пластырями и подушечками, помогающими защитить кожу ног.
При диабете;
Это заболевание может вызвать образование на коже пузырей, похожих на ожоговые волдыри. Они могут появиться на пальцах ног, ступнях, голенях. Непосредственное лечение этих образований не требуется. Главной задачей в этом случае является систематический контроль уровня сахара в крови. Если сахар будет в норме, волдыри исчезнут самостоятельно без дополнительного лечения.
Волдырь на ступне;
Спасёт от них новейшая разработка немецкой компании Генволь — Овальный защитный пластырь. Он наклеивается на проблемную зону ступни и защищает её от излишнего трения и надавливания. Особенно рекомендуется этот пластырь любительницам высоких каблуков.
Кровяной волдырь;
Появляется в том случае, если трение произошло на области расположения кровеносного сосуда.
Возникает он на пальцах или пятках в местах наибольшего соприкосновения с грубым материалом кожи.
Если вы, надевая обувь, чувствуете болевые ощущения в каком-то конкретном месте, необходимо защитить эту область кожи заранее, не дожидаясь образования кровяного волдыря. Наклейте защитный пластырь или наденьте носки, это поможет избежать раздражения.
Очень важна в случае появления кровяных новообразований гигиена ног, для предупреждения случайного инфицирования раны. Если волдырь с кровью случайно прорвался, срочно продезинфицируйте область поражения и наложите на него повязку. Верхнюю плёнку ни в коем случае нельзя удалять, прижмите её к области пузыря и заклейте пластырем.
Когда необходима помощь медиков?
Экстренным случаем обращения к врачу является воспаление на месте образовавшегося волдыря. Симптомами начавшегося воспаления являются следующие признаки:
- Сильная, постоянно нарастающая боль в области образования.
- Покраснение или повышение температуры кожи вокруг.
- Выделение из волдыря крови или гноя.
- Повышение температуры тела.
- Воспаление лимфоузлов на теле.
- Подозрение на грибок. О нём свидетельствуют многочисленные мелкие пузырки на пальцах и между ними. При этом наблюдается сильный зуд.
Если вы заметили хотя бы один из этих признаков, срочно обращайтесь к врачу! В больнице ваш волдырь вскроют в стерильных условиях, продезинфицируют и назначат противовоспалительные препараты.
При отсутствии возможности или нежелании обращаться к врачу для лечения, принятии решения лечить их самостоятельно, помните следующее:
- Не допускайте развития слишком твёрдого пузыря жёлто-коричневого цвета.
- Контролируйте время лечения. Если выздоровление затягивается, лучше не рисковать и всё-таки обратиться к медикам.
- Перед применением аптечных средств внимательно изучайте инструкцию и ни в коем случае не нарушайте её.
Профилактика
Если на ваших ногах образовываются волдыри, которые связаны не с неудобной или некачественной обувью, прежде всего, нужно проанализировать и устранить причины их возникновения.
- Пересмотрите рацион питания, если это реакция на употребление каких-либо продуктов.
- Воспользуйтесь противогрибковыми препаратами, и впредь старайтесь предупреждать заражение инфекциями.
- Исключите контакты с косметическими средствами, способными вызвать аллергические реакции на коже ног.
Волдыри, возникающие от трения, предупредить следует подбором правильной обуви и использованием защитных средств:
- Подбирайте обувь по размеру. Она не должна быть тесной, и в то же время не должна быть велика. Материал должен плотно прилегать к стопе, но не сдавливать её.
- Новую пару обуви обязательно разносите дома, надев носки, прежде чем отправляться в ней на улицу.
- Используйте защитные подушечки и специальные мозольные пластыри, если вам предстоит провести долгое время в обуви на улице.
- Старайтесь носить закрытую обувь с носками из натуральных материалов.
- Ухаживайте за кожей ног, регулярно применяйте смягчающие кремы. Чем мягче будет кожа на ногах, тем меньше вероятность возникновения на ней потёртостей.
- При повышенной потливости ног обязательно используйте специальные средства, снимающие данную проблему. Очень действенное средство – детская присыпка. Также в этом случае не стоит носить обувь на босую ногу.
Волдыри на ногах – весьма неприятное явление, но при правильном подходе их можно вылечить быстро и без возникновения осложнений.
Смотрите на видео: волдыри и натоптыши на ногах
Волдырь – это пузырь, заполненный жидкостью, образовавшийся под отслоившемся сосочковым слоем дермы. Причин его возникновения может быть множество, от простого механического раздражения, до местной реакции, в ответ на патологические изменения в организме. Несвоевременное лечение приводит к тому, что на ногах появляются волдыри и лопаются, вытекает жидкость из них, они увеличивается в размере, накапливающаяся жидкость под слоем кожи увеличивает давление внутри пузыря, что приводит к его разрыву.
Главные причины возникновения
Волдыри на ногах, как правило, локализуются в местах наибольшего трения, либо, наибольшей потливости. В областях кожи, располагающихся над выступающими частями костей, между пальцев, с внутренней и наружней стороны стопы.
- Ношение слишком тесной, или, наоборот, слишком свободной обуви.
- Ношение не дышащей обуви, приводящей к повышенной потливости ног.
- Аллергические реакции на разнообразные раздражители (крема, лаки).
- Укусы насекомых.
- Сахарный диабет.
- Грибковое поражение стоп.
Лечение должно быть подобрано в соответствии с причиной, вызвавшей появление недуга. Волдыри, появившиеся в результате механического раздражения, можно дифференцировать в домашних условиях, как правило, они малы по размерам и не приносят больших неудобств. Возникают после ношения неудобной обуви. В таком случае, рекомендуется ограничить место появления волдыря от дальнейшего раздражения, и, дать возможность коже самой регенерировать место повреждения, дожидаясь полного восстановления структуры кожи.
Если же волдыри приносят значительные неудобства, объединяются в крупные, мы выбираем иную тактику лечения. Рекомендуется взять иглу, предварительно обработав её 70% спиртом, приготовить стерильную вату и стерильный пластырь. Следующий шаг, проткнуть волдырь, в месте наибольшего выбухания, аккуратно выдавить скопившуюся жидкость, промокнув ее стерильной ватой, убедившись, что вся жидкость вышла, высушить поверхность ватой, наклеить, поверх раны, стерильный пластырь, пластырь настоятельно рекомендуется менять каждый раз, как только под ним начнет скапливаться жидкость.
Ни в коем случае, нельзя срезать бритвой отслоившийся кусок кожи, либо пытаться оторвать его. В таком случае, вы не только усугубите ситуацию, но и занесете инфекцию, что приведет к нагноению раны. Поэтому, все домашние манипуляции настоятельно рекомендуется проводить, используя стерильные средства.
Лечение препаратами волдырей
При аллергических реакциях, необходимо, в первую очередь, прекратить действие аллергена, при малых волдырях смазывать места поражения лечебными мазями, при больших волдырях действовать по выше разработанной тактике лечения.
Если же волдыри на ногах появились, как местное проявление патологических реакций в организме, то первое, что нужно сделать, это лечить первопричину, источник их появлений. Не обращая внимание на общее состояние организма, болезнь будет постоянно рецидивировать, что приведет к ухудшению состояния поврежденной кожи стоп.
Самый распространенный вариант патологических изменений в организме, приводящих к появлению волдырей на ногах – сахарный диабет, при котором происходит нарушение водно-солевого обмена, жирового обмена, белкового обмена и, главным образом, углеводного обмена. Соответственно, чтоб избавиться от волдырей на ногах, являющимися следствием патологических нарушений, нужно, в первую очередь обратиться к врачу, и, ни в коем случае, не заниматься самолечением, так вы сможете не только усугубить ситуацию, но и навредить внутреннему состоянию организма.
Грамотный врач-эндокринолог, назначив правильное лечение, которое будет поддерживать нормальный обмен глюкозы и других важных метаболитов в организме поможет не только держать под контролем ваше здоровье, но и так же избавит вас от всех местных проявлений заболевания, в нашем случае – от волдырей.
Еще один случай – грибковая инфекция, в большинстве случаев, поражение приходится на ногтевую пластину, но, и не составит исключения, кожа стоп. Грибки – невероятно устойчивы к воздействию окружающей среды. Следовательно, если мы говорим о волдырях, вызванных грибковым поражением, в первую очередь мы должны избавиться от микоза стоп. В наше время фармацевтический рынок предоставляет множество противогрибковых препаратов, предпочтительно делать выбор в пользу местных препаратов, так как они имеют малый спектр противопоказаний, лечение будет длительным, но более эффективным.
Существует множество препаратов местного действия, такие как:
- Миконазол-антифунгальное средство,
- Ламизил – подавляет размножение и рост грибов,
- Эконазол – противогрибковое,
- Микодерил – убивает грибок, быстро проникая в ткани.
Таким образом, при поражении грибковой инфекции, в тактике лечения первое, чтоб нужно делать – избавиться от микоза, и далее приступать к лечению водянистых пузырей.
Существует множество лекарственных веществ, помогающих в быстром заживлении волдырей, вызванных механическим раздражением:
- Крема, содержащие в своем составе алоэ. Сок алоэ известен своими бактерицидными свойствами в отношении ряда микроорганизмов. Наносится мазь на пораженную поверхность утром и вечером.
- Левомиколь. Обладает мощным антибактериальным эффектом и способствует усиленной регенерации тканей.Смазывать пораженную поверхность утром и вечером.
- Пантенол. Стимулятор регенерации – главное действующее вещество – декспантенол.
- Масло лаванды. Обладает антисептическими, бактерицидными и регенерирующими свойствами. Что помогает не только ускорить регенерацию тканей, но и обеспечить уничтожение болезнетворных микробов. Наносить на пораженную область утром и вечером, сверху заклеивать пластырем.
Лечение народными средствами
Помимо фармацевтических препаратов, существует ряд народных средств.
- Солевые ванны. Дезинфицируют и подсушивают кожу. 100 грамм соли на ванночку для ног. Продолжительность процедуры 15- 20 минут.
- Раствор марганцовки. Растворить марганцовку в воде, до светло-розового цвета, продолжительность ванночек – 10-15 минут. По эффективности, аналогично солевому раствору.
- Настой череды. Лечебные свойства череды издавна известны, масла, входящие в состав растения, обладают противовоспалительным эффектом, угнетают жизнедеятельность гнилостных бактерий, повышают регенеративные свойства эпителия. Способ приготовления и применения настоя: потребуется взять четыре столовых ложки листьев череды, залить одним литром кипятка, настаивать в течении одного часа. Прикладывать смоченный ватный диск на пораженную область три раза в день.
В заключении отметим, что одним из главных принципов лечения, является правильная дифференцировка причин, почему на ногах появились волдыри и лопаются. Очень часто пациенты отмечают, что из новообразования вытекает жидкость прозрачного или желтого оттенка. Точно выявив причину, выздоровление не заставит долго ждать. Но любая терапия должна быть согласована с квалифицированным специалистом.
Водянистые образования на коже – причины, симптомы и лечение везикул на коже
Водянистые прыщики по-научному называются везикулами. Это когда на коже появляется прыщик, внутри которого прозрачная жидкость. Прыщик может быть один или много. Прыщики могут сливаться в группы или быть на расстоянии друг от друга. Месторасположение может быть любое: на коже всего тела и на слизистых половых органов, на волосистой части головы, только на губах или же только в виде изолированного поражения сегмента на коже по типу веточки, усыпанной такими прыщиками. Сам прыщик с прозрачной жидкостью внутри может иметь легкий красненький ободок на коже по основанию водянистой везикулы или же не иметь этого. Также может быть в центре водянистого прыщика легкое вдавление или же отсутствовать таковое. Врачи называют это пупковидным вдавлением.
Размеры водянистого прыщика могут быть разными, от мелкого до крупного. После появления прыщика идет его дальнейшее развитие. Водянистый пузырек может мгновенно лопнуть и покрыться коркой или мокнуть. Также может иметь плотные стенки и долго не вскрываться. А иногда прозрачное содержимое заменяется на мутное и гнойное.
Прыщики могут вызывать сильную боль в месте высыпания, чувство распирания и зуд. Также может быть изменение температуры тела, насморк, боль в горле и общее недомогание. А может и ничего этого не быть.
Так что же означают эти многоликие водянистые прыщики? Что скажет педиатр, дерматолог или терапевт при каждом варианте появления прыщика с водянистым содержимым и при его последующих преобразованиях? Какие причины вызывают столь многообразные виды прыщей, заполненных прозрачной жидкостью?
Такое может появиться при аллергии, при гнойной инфекции кожи, при герпетической инфекции в виде герпеса 1-го и 2-го типов и при герпесе, называемом варицелла зостер.
Все эти причины имеют разные проявления по клинике. И только на основании совокупности клинических проявлений дерматолог или педиатр поставит диагноз. А вот для подтверждения диагноза врач предложит сдать анализы. Это может быть исследование содержимого пузыря в виде ПЦР на вирусы или посев на флору, анализ крови на наличие антител на вирусы или инфекционные заболевания.
Ну и, конечно же, лечение напрямую зависит от диагноза и анализов.
Если диагноз «простой герпес», или «генитальный герпес», или «опоясывающий лишай», то в арсенале врача имеются многие эффективные противогерпетические препараты. Это и мази, и таблетки, и сиропы, и растворы для введения как внутривенно, так и внутримышечно. Врач может назначить лекарства для коррекции иммунитета. Также врач может порекомендовать ввести вакцины от простого герпеса и от ветряной оспы. Дело в том, что вирусы ветряной оспы и опоясывающего лишая имеют одно и то же происхождение и название варицелла зостер. А те, кто перенес живой вирус ветряной оспы, переболел ветрянкой, пожизненно сохраняют в организме носительство в нервных ганглиях вируса варицелла зостер. Только он находится в спящем виде и при неблагоприятных воздействиях может активироваться и вызывать неприятное заболевание в виде опоясывающего лишая.
Ну а если диагноз «ветряная оспа»? При ветряночном герпесе врач назначит обработку прыщиков и изолирует больного на 11 дней от момента высыпания. Кстати, контактным людям в течение 72 часов после контакта с ветрянкой лучше ввести вакцину от ветряной оспы, чтобы не заболеть.
А если это инфекция кожи? Инфекцию кожи врачи называют пиодермией. В случае гнойного поражения врач назначит местные мази и растворы и решит вопрос о необходимости антибиотикотерапии по ситуации.
Ну а если это аллергия так проявляется? При аллергии в виде экземы или прочих проявлениях показано местное лечение мазями и растворами, обладающими противоаллергическими свойствами. Все необходимое обязательно будет прописано врачом исходя из индивидуальных особенностей болезни. Также врач назначит диету, препараты, очищающие организм от аллергенов и токсических веществ и препятствующие развитию аллергии.
Главное — не запускать ситуацию и вовремя (при самых начальных проявлениях болезни) обратиться к врачу.
Пузырь на ноге с жидкостью
Пузырьки с водянистым экссудатом на ногах появляются по различным причинам. У некоторых пациентов диагностируется как временная реакция кожного покрова, у других выявляется как симптом определенного заболевания. Недуг может проявиться как у взрослого, так и у ребенка. Если были обнаружены водянистые пузырьки на ногах, то следует обратиться в клинику для прохождения диагностики и при необходимости начинать лечение патологии.
Основные причины водянистых пузырей
Новообразовавшиеся водянистые пузырьки на ногах бывают различного размера. Могут появиться в любом месте на нижних конечностях. Везикулы внутри содержат прозрачную жидкость, при этом вызывают множество сопутствующих симптомов. У каждого человека своя симптоматика. Волдыри могут чесаться и сопровождаться болевым синдромом. Некоторые легко травмируются при небольшом надавливании, другие имеют очень плотную оболочку. В ряде случаев наряду с пузырями на ногах появляются высыпания. Вся симптоматика определяется причиной возникновения водяных пузырьков на ногах. Среди основных негативных факторов находятся следующие аспекты:
- Аллергическая реакция организма на раздражители. Спровоцировать сыпь на стопах могут продукты питания, медикаменты, средства личной гигиены, а также синтетическая одежда (носки, колготки, ботинки). Во время аллергии всегда отмечается зуд и покраснение кожных покровов;
- Гипергидроз. Данное заболевание связано с повышенной потливостью стоп. Постоянно влажная среда провоцирует образование множества мелких пузырей с прозрачным жидким экссудатом. Причиной гипергидроза может стать множество негативных факторов от некачественной обуви до злокачественного новообразования. В детском возрасте достаточно часто появляется данная проблема. В педиатрии классифицируется как потничка. Нередко встречается, когда родители слишком тепло закутывают малыша на ночь. Гипергидроз может быть трех разновидностей. Первый — красный, второй — папулезный, третий — кристаллический. Последний вариант проявляется в виде белых пузырей, которые лопаются и начинают гноиться. Красная потничка фиксируется как волдыри до 2 мм в диаметре, которые сильно чешутся. Папулезная потница проявляется чувством жжения, зуда и сильного шелушения кожного покрова;
- Сахарный диабет. Тяжелое заболевание вызывает массу симптомов, среди которых находятся кожные высыпания в виде волдырей на стопах и между пальцами ног. В медицине классифицируется как диабетическая пузырчатка. У больного образуются буллы с водянистым экссудатом, которые по внешнему виду схожи с ожогами. Встречается у людей с 3 — 4 типом заболевания, а также диабетической нейропатии. Волдыри не вызывают никаких беспокоящих симптомов и не требуют лечения, помимо контроля за уровнем сахара в крови;
- Авитаминоз. Недостаток питательных веществ и витаминов в организме может проявляться высыпаниями на нижних конечностях. Нередко диагностируется в весенний или зимний период;
- Экзема. Выделяется множество видов заболевания, которое поражает кожные покровы на любой части тела. На ступнях диагностируется тилотический и дисгидротический. Пузырчатые высыпания находятся глубоко под кожей и значительно выступают над поверхностью на 5 — 7 мм;
- Ветрянка. Заболевание вирусной этиологии. Водянистые пузырики на ногах чешутся. Требуется лечение. Организму легче переносить течение болезни в детском возрасте. Волдыри появляются на тыльной стороне подошвы и между пальцами;
- Рожа. Инфекция имеющая различные виды течения. Причиной появления волдырей на стопах являются трещины кожного покрова. Травмированные участки позволяют без труда проникнуть стрептококкам — возбудителям недуга;
- Грибок. Может быть на ногтях и распространятся на ноги. Микоз встречается трех видов. К первому относится сквамозный тип (пузыри лопаются, оставляя видимые ороговения). Второй межпальцевый проявляется в виде мокнущих волдырей, которые затягивают всю площадь между пальцами ног. Третий вид везикулярный вызывает водянку. При наступании на ноги волдыри лопаются, превращаются в язвочки. Ходить на стопах очень болезненно;
- Вирусная пузырчатка. Поражается не только кожный покров, но и слизистые оболочки. Волдыри окантованы красной линией, сильно чешутся и болят;
- Чесотка. Клещи, паразитирующие на теле часто заселяют с боковых сторон стоп. Проделывая ходы в коже, вредитель оставляет бугорки, напоминающие волдыри.
Методы лечения
Лечение напрямую зависит от причины возникновения недуга. Если присутствует зуд, то справиться с дискомфортом помогут:
- Гистан;
- Акридерм Гента;
- Левосин, Эплан;
- Элком.
При вирусном заболевании применяется Ацикловир, Виферон, Циндол. Если была выявлена чесотка, то прописываются Спрегаль, Медифокс. При ожоговых высыпаниях назначается Левомеколь, Пантенол, Бепантен. С грибком справляется Микозан, Залаин, Ламизил, Клотримазол. В терапию включают не только препараты местного действия, но и таблетки. Правильное лечение позволит быстрее восстановиться и предупредить развитие заболевания.
Что такое волдырь? Это отслоившийся кусочек сосочкового слоя дермы, под которым скопилась жидкость, вытекшая из поврежденных клеток. Классическое определение – бесполосной элемент, появляющийся при ограниченном островоспалительным отёке.
Если образование вызвано аллергической реакцией или укусами насекомых, то оно самостоятельно исчезает через несколько часов.
Собой волдырь представляет возвышающийся участок кожи, плотный, с натянутой поверхностью из-за водянистого содержимого. Цвет может быть розовым, телесным, желтоватым. О его появлении может предупреждать зуд и болезненные ощущения, но иногда его обнаруживают неожиданно.
Водянистые волдыри на ногах могут иметь разные размеры – от крошечных до огромных, локализоваться на стопе, между пальцами, на щиколотках, икрах и бедрах. Где они находятся, во многом зависит от причин образования.
Если под водянистым волдырем подразумевают начальную стадию мозоли, то ждать, что она сама исчезнет, не стоит.
О лечении какого заболевания стоит задуматься, если на стопе появились пузырьки и чешутся? Нужно ли обращаться к врачу, или рецепт придется искать в арсенале народной медицины?
Водянистые пузырьки на ногах – причины появления
Какие причины могут спровоцировать появление водянистых пузырьков на ногах?
- Грибковые заболевания. В этом случае локализация высыпаний – на стопе, между пальцами. Сопутствующий симптом – раздражение кожного покрова, отек, гиперемия, кожный зуд. Заразиться можно на пляже, в спортзале, в сауне, если наденешь чужие тапочки и т.д.
- Аллергическая реакция – в том числе и на укусы насекомых. Появляются пузырьки после контакта с раздражителями – например, с крапивой, борщевиком; при использовании медицинских средств. Такие высыпания чешутся, вызывают значительный дискомфорт.
- Ожоги – бытовые и солнечные. Такие волдыри не только чешутся, но и болят – «пекут» . В этом случае ожидать, что образование быстро исчезнет, не стоит – ожоги требуется лечить.
- Пузырьки могут быть симптомом экземы – дерматологического заболевания. В этом случае они быстро вскрываются, жидкость вытекает, и на местах поражения образуется мокнущая поверхность, на которой формируется желтая корочка. Лечение необходимо, так как высок риск присоединения бактериальной или грибковой инфекции.
- Появляются пузырьки на ногах из-за ношения тесной обуви. Они могут возникать не только в месте непосредственного контакта с краем обуви, но и между пальцами – если они тесно сжаты.
Также появление водянистых пузырьков может быть вызвано и иными причинами:
- сахарным диабетом;
- нарушением обменных процессов.
Консультация дерматолога необходима – вне зависимости от причин образования пузырьков с жидкостью:
- при повышении температуры;
- при сильной боли;
- при отеке и гиперемии кожного покрова;
- в случае развития гнойно-воспалительного процесса;
- при увеличении лимфатических узлов под коленкой или в области паха.
Водянистые волдыри на ногах бывают следующих типов:
- с прозрачной жидкостью – обычно возникают при натирании или ожогах; такая реакция кожи является защитной – образование играет роль амортизатора, предохраняя от повреждения глубокие кожные слои;
- водянистые красные – при более серьезных повреждениях, когда в плазму попадают кровяные тельца;
- белые – при нарушении функции сальных желез.
Если причины: аллергические реакции – укусы насекомых, ожоги от растений, раздражение из-за контактов с тканями одежды, то зуд – естественная реакция.
Во всех остальных случаях зуд и повышенная отечность – признаки вторичного инфицирования. Чтобы предупредить развитие гнойно-воспалительного процесса, водянистые образования на ногах требуется лечить сразу же после появления.
Водяные волдыри на ногах – способы устранения
Методы устранения водянистых пузырей на стопах и между пальцами во многом зависят от причин их образования, но есть и общие рекомендации при лечении:
- Не стоит вскрывать волдыри – это образование выполняет защитные функции, а при разрывах боль усиливается и повышается вероятность развития гнойно-воспалительного процесса.
- Достаточно пузырь обработать антисептиком и наложить на него специальную повязку-накладку, чтобы жидкость не вытекла. Если пузырьки между пальцами, то прокладки помещают между ними. В этом случае лучше всего использовать гелевые прокладки – они хорошо снимают болезненность и не мешают при ходьбе.
На стопу или на наружной стороне пальцев можно применять бактерицидный лейкопластырь.
- На образование также можно положить марлевый тампон, чтобы обувь не терла.
- Чтобы устранить возможность вторичного инфицирования, желательно делать специальные ванночки – со слабым раствором марганцовки, фурацилина, травяными настойками – ромашки, дубовой коры, хвои сосны или эвкалипта. Ванночки необходимо применять 2-3 раза в день. Можно делать ванночки с раствором соли или соды.
- После ванночки стопы осушают, промокая мягкой тканью – вытирать нельзя, можно содрать нежную кожу. Особенного тщательного осушения требует кожа между пальцами. Затем водянистые пузыри присыпают антисептиком – толчеными таблетками стрептоцида или специальными тальками, смазывают мазями противовоспалительного действия.
При лечении образований с жидкостью, появившихся из-за дерматологических заболеваний, без помощи официальной медицины не обойтись. Назначать лекарственные средства должен дерматолог – самостоятельное лечение в этом случае может усугубить течение заболевания. В этом случае ванны делать не рекомендуется – инфекция может распространиться на иные части тела.
При аллергических реакциях необходимо лечение с помощью антигистаминных препаратов.
При грибковой инфекции необходимо применять антимикотические мази – их также назначает дерматолог. Если поражение выраженное – разрушена ногтевая пластина, на ногтевом валике появились пузырьки с жидкостью, которые постоянно лопаются, симптомы грибковой инфекции охватывают стопу и пальцы – могут быть назначены препараты общего действия, таблетки для перорального применения.
При лечении мозолей первая рекомендация – подобрать удобную обувь.
Народная медицина советует снять пленку с внутренней стороны скорлупы куриного яйца, приклеить ее к образованию с жидкостью внутри, и заменить через некоторое время. Это поможет обезболить образование и уберечь его от повреждения.
Что делать, если водянистые волдыри полопались?
В случае, когда образование с жидкостью повредили, она вытекает, и поверхность кожного покрова – ярко-красная и воспаленная – остается беззащитной. В этом случае необходимо принять все меры, чтобы не допустить развития гнойно-воспалительного процесса.
- Обработать место повреждения антисептиком.
Приложить к пальцам или участку на стопе средство, способствующее регенерации кожного покрова:
- касторовое масло с витамином Е;
- облепиховое масло;
- «Солкосерил»;
- «Бепантен»;
- «Актовегин» .
- В том случае, когда гнойно-воспалительный процесс уже развился, для устранения воспаления используются мази с антибиотиками – «Тетрациклиновая», «Левомеколь», «Левомицитиновая» , синтомициновую эмульсию.
В случае, когда самостоятельно воспалительный процесс купировать невозможно, необходимо обратиться к врачу – может потребоваться лечение антибиотиками.
Профилактика образования волдырей с жидкостью на ногах
Что делать, чтобы предохранить ноги от повреждения?
- Носить только удобную обувь из качественных материалов.
- Пересмотреть рацион – кожа высыхает при недостатке насыщенных жирных кислот, витаминов А, Е и D, которые содержаться в растительных маслах, орехах, морепродуктах и морской рыбе.
- При первых симптомах использовать специальные пластыри, чтобы избежать разрывы кожи над образованием.
Очень важно соблюдать правила личной гигиены – почаще мыть ноги.
При повышенной потливости необходимо использовать специальные тальки, которые помогают избежать повреждений.
При заболеваниях, из-за которых могут возникнуть пузыри с жидкостью – дерматологических или связанных с нарушением обменных процессов – необходимо обратиться к помощи официальной медицины.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Волдыри на ступнях ног – это проблема, знакомая 99% взрослых людей. Пузыри на ступнях представляют собой кожные образования, которые наполнены экссудатом, то есть прозрачной или мутной жидкость. В зависимости от причин появления подобных образований они могут как быть совершенно безболезненными, так как вызывать дискомфортные и болевые ощущения при пальпации или давлении обувью.
В случае если такие пузыри на ногах инфицируются, они сильно чешутся, что добавляет дискомфорта. Появление волдырей на ступнях не несет угрозы здоровью человека, особенно если они не инфицированы, но нужно учитывать, что подобные новообразования являются серьезным косметическим изъяном, поэтому многие люди стремятся от них как можно быстрее избавиться.
Причины появления водянистых волдырей на коже ступней
Несмотря на распространенное мнение, что пузыри на ногах, заполненные водой, являются следствием натирания кожи, в действительности это не совсем так, и подобные дефекты могут указывать и на значительные проблемы в организме человека. Самой распространенной причиной появления пузырей на ступне действительно является натирание кожи. Обычно такое происходит, когда человека приобретает и начинает носить обувь, которая не совсем ему подходит.
В этом случае трение материала обуви о кожу приводит к тому, что верхний слой эпидермиса отслаивается. В дальнейшем под отслоившимися участками кожи начинает накапливаться жидкость, что формирует пузырек. Такие волдыри на коже ног могут достигать значительных размеров, но причину их появления крайне просто определить, ведь появляются они на местах, где нога трется об обувь.
Если появляются мелкие водянистые пузырьки на пальцах, причина подобного дефекта может крыться в воздействии на кожу ног патогенной микрофлоры, к примеру, грибка стопы. Как правило, если водяные пузырьки на пальцах ног имеют инфекционную природу, они сильно чешутся, но при этом не болят. В таком случае требуется направленная терапия для устранения патогенных организмов и нормализации состояния кожных покровов ног.
Спровоцировать появление волдырей может гипергидроз, то есть повышенная потливость кожных покровов ног. Без частого мытья ног в этом случае не только создается благоприятная среда для патогенной микрофлоры, но и имеет место оседание большого количества солей на коже, что нередко приводит к раздражению и появлению небольших безболезненных пузырьков.
Помимо всего прочего, спровоцировать появление волдырей на нежных участках кожи между пальцами ног могут аллергические реакции. В этом случае в областях между пальцами будет присутствовать множество мелких волдырей, а кроме того, возможно появление сильного отека и покраснения кожных покровов. В редких случаях появление волдырей на ногах может быть связано с неблагоприятным воздействием ультрафиолета. Солнечные ожоги на коже ступней появляются крайне редко, но исключать такую возможность нельзя.
Появление волдырей, заполненных прозрачной жидкостью, может быть связано и с имеющимися у человека заболеваниями. К примеру, подобные дефекты кожных покровов ступней нередко имеют место у детей, больных инфекционными заболеваниями, протекающими со значительным повышением температуры тела. Кроме того, такие явления возможны при тяжелом течении сахарного диабета, причем в этом случае требуется срочная консультация эндокринолога и назначение лечения, направленного на нормализацию уровня сахара в крови. Также известны случаи появления волдырей на ногах у людей, страдающих вирусным гепатитом. В некоторых случаях появление мелких пузырьков на коже ног может быть следствием осеннего авитаминоза.
Медикаментозное лечение
При появлении на ступнях пузырей, которые явно являются следствием натирания кожи, в большинстве случае нет необходимости общаться к врачу, так как подобные дефекты даже без лечения быстро заживают. Существует ряд мер, которые позволяют ускорить процесс заживления волдырей, появившихся вследствие натирания кожи. Итак, при появлении пузырьков необходимо:
- проколоть волдырь тонкой иглой;
- легким нажатием выдавить жидкость из волдыря;
- прижать отслоившуюся кожу к ранке;
- обработать пораженную область антисептиком;
- прикрыть волдырь лейкопластырем.
Для того чтобы ускорить затягивание повреждений на коже, оставшихся после устранения волдыря, необходимой мерой является обработка пораженного места смесью витамина Е в масляном растворе и касторки. Для недопущения инфицирования ранки можно использовать ванночки со слабым раствором морской соли или марганцовки. Такие ванночки необходимо проводить не менее 3 раз в день, причем держать ноги в растворе следует около 15 минут. После ванночек кожу необходимо обрабатывать стрептоцидом, чтобы не допустить инфицирования.
В ряде случаев, когда на месте волдыря наблюдается появление области воспаления, лучшим вариантом станет использование левомицетиновой мази, которая позволяет лучше обеззаразить пораженную область, так как этот препарат содержит антибиотик. При наличии сильного зуда устранить его можно путем принятия Супрастина.
Если есть вероятность, что водянистые пузырьки на ногах появились не вследствие трения или других травм кожи, необходимо посетить врача для консультации и проведения лечения. Дело в том, что в этом случае волдыри на ногах являются не самой болезнью, а лишь ее симптомом, поэтому для достижения необходимого эффекта нужно приводить терапию первичного заболевания. Оттягивать с лечением не стоит, так как в некоторых случаях это может значительно усугубить состояние кожи ног из-за присоединения инфекции.
Обязательным является посещение врача, если водянистые волдыри на ногах образовались под натоптышами, к примеру, в области возле пальцев или пятки. В этом случае жидкость может быть длительное время замкнута под ороговевшим слоем кожи и при этом не рассасываться, а любое прикасание к поврежденной области способно стать причиной появления боли. В этом случае вскрытием мозоли должен заниматься врач, так как есть риск поранить здоровую кожу.
Народные средства от пузырей на ногах
Если появились волдыри на пальцах или на стопах ног, можно воспользоваться народными средствами. В случае если под рукой нет пластыря и невозможно принять радикальные меры для устранения болевых ощущений, можно вырезать круг из любой плотной шерстяной ткани и приложить его к месту, где находится волдырь, а затем прикрыть носком. В этом случае при касании поврежденного участка кожи стенок обуви не будет наблюдаться выраженной болезненности.
Кроме того, для устранения неприятных ощущений можно использовать пленку от яйца. Для этого необходимо разбить яйцо и аккуратно вынуть пленочку, которая примыкает к его скорлупе. Пленка прикладывается непосредственно на мозоль. Далее необходимо подождать, пока эта пленка полностью не засохнет и не прилипнет к коже. Такая пленка не только служит дополнительной защитой и снижает болевые ощущения, но и способствует скорейшему заживлению поврежденной области. При применении такого средства волдырь исчезнет уже через несколько дней.
Помимо всего прочего, крайне эффективным средством от волдырей является алоэ вера. Чтобы за 2-3 дня избавиться от волдыря, необходимо как можно чаще мазать его соком этого лекарственного растения. Хороший эффект также оказывает протирание пораженной области разведенным маслом чайного дерева.
После того как мозоль начнет подсыхать и на ее месте образуется твердая корка, необходимо начать делать ванночки на основе отвара череды.
Они позволят быстрее восстановить структуру кожных покровов и не допустят появления областей патологической пигментации или рубцов. Для приготовления лечебной ванночки для ног от волдырей необходимо взять примерно 4 ст. л. череды, залить 200 мл крутого кипятка и прогреть на водяной бане не менее 30 минут. Далее отвар надо остудить и использовать для ванночек.
Профилактические меры для здоровья ног
Учитывая, что некоторые люди имеют слишком тонкий кожный покров на ногах, что, в свою очередь, предрасполагает к появлению волдырей, для недопущения подобной проблемы особенно тщательно нужно следить за состоянием ног. В первую очередь в целях профилактики появления волдырей просто необходимо обзавестись качественной обувью из мягких материалов. Лучше всего в этом случае подойдет обувь из мягкой кожи или тряпичные варианты. Во время пребывания на пляже обязательно нужно использовать солнцезащитный крем.
Очень важно соблюдать правила личной гигиены, своевременно мыть ноги с мылом, не допускать ношения грязных носков и тщательно сушить обувь. При обильном выделении пота можно обрабатывать кожу ступней тальком, крахмалом или другими присыпками. Особое внимание здоровью кожных покровов ног необходимо уделять людям, склонным к аллергиям. Тем, кто относится к этой категории, надо защищать ступни плотными носками при работе с любыми химическими средствами, к примеру, при проведении ремонтных работ. Кроме того, нужно стараться как можно меньше сталкиваться пищевыми аллергенами и принимать антигистаминные препараты, прописанные врачом, во время цветения растений.
В весенний период обязательно нужно пропить курс поливитаминов. Если причина появления волдырей кроется в имеющихся у человека заболеваниях, для недопущения возникновения мелких пузырьков на пальцах ног необходимо тщательно контролировать первичную болезнь, не допуская обострений, и проходить назначенное медикаментозное лечение.
!Для взрослыхДля детейНа ваши вопросы отвечают ведущие врачи медицинских учреждений Челябинска. Всего вопросов 501 показывается по 5 10 15 25 20.08.2008 Здравствуйте, уважаемый доктор! Подскажите, пожалуйста, на что похоже заболевание моей 19 летней дочери: сначала на ногах повились прыщики, которые чесались и после лопались как волдыри, прыщик после этого превращался в ранку, которая постоянно сочилась и покрывалась толстой желтоватой коркой похожей на гной , но скорее всего гноя нет это жидкость, но болячка заживать не торопится, покрывается коркой и опять мокнет, потом такие прыщики превращающиеся в такие же мокнущие болячки появились и на руке и на попе ( их не много) не могу понять, что это. А перед этим месяца 1,5 дочь переболела чесоткой , которая появилась после общения со знакомой, которая, как после оказалось, на тот момент болела. Чесотку еле вылечили, но ноги долго чесались и даже когда полностью пролечились на ногах еще вскакивали мелкие прищики и сильно чесались ну не лопались сами проходили, может это от жары было и совпало, не знаю. Но на данный момент у нее даже на ягодице вскочил прищик и также сочится. Ольга Глубокоуважаемая Ольга!Описанное Вами состояние Вашей дочери скорее всего похоже на гнойничковое осложнение чесотки (гнойничковых болезней много и не все они сопровождаются явным гноем). Возможно, что это и другое осложнение чесотки (так называемая скабиозная лимфоплазия). Лечение у этих осложнений разное, поэтому Вам разумнее всего обратиться к хорошему дерматологу. Желаю успеха. С уважением, врач-дерматовенеролог, 20.08.2008 Здравствуйте! Скажите, пожалуйста, бывает ли потница у взрослых людей? И если она бывает, то какие симптомы и как лечить? Татьяна Глубокоуважаемая Татьяна!Потница бывает и у взрослых, особенно если это люди тучные или имеют нарушение обмена веществ. Справиться у взрослых с ней просто (если это действительно потница!) — полуспиртовые или водочные протирания 2-3 раза в день. Желаю успеха. С уважением, врач-дерматовенеролог, 20.08.2008 Здравствуйте! Подскажите, пожалуста, как вылечить герпес у взрослых и маленьких детей? Спасибо. яна Глубокоуважаемая Яна!Простой герпес — заболевание распространенное, но трудно устранимое. Если у взрослых процесс протекает с редкими высыпаниями, чаще всего его вообще не лечат, а просто подмазывают очередную сыпь. Если процесс протекает тяжелее (часто появляются пузырьки и болят), то лечиться нужно у врача-дерматолога длительными курсами специальных лекарств. У маленьких детей проявления герпеса бывают редко и протекают всегда тяжело. В этом случае нужно обязательно обращаться к врачу и проводить всё назначенное лечение. Желаю успеха. С уважением, врач-дерматовенеролог, 29.07.2008 Здравствуйте! У меня такая проблема, у меня на правом предплечье большое родимое пятно. Она у меня с самого рождения, темно-коричневого цвета и растут волосы. Оно мне очень мешается, я очень стесняюсь его. Можно ли его как-нибудь удалить? Я уже обращалась давно к врачам кто говорил, что можно удалять, кто говорил, что ни в коем случае. Может сейчас появился новый метод удаления родинок? Лилия Уважаемая Лилия!Возможность удаления вашего родимого пятна зависит от заключения онколога, поэтому первое, что необходимо сделать, пройти консультацию у данного специалиста, а затем Вы можете подойти по адресу пр.Ленина 12а, НП МКЦ «Арт-Медика». Пластический хирург, после разрешения онколога предложит классические и новейшие методики удаления данного эстетического дефекта. С уважением, врач высшей категории 09.07.2008 Здравствуйте. У моих котят был лишай, пока лечили он перешёл на меня. В трёх местах — на обеих руках и ноге. Овалы сантиметра полтора в длину. Мазал Клотримазолом и йодом. Уже начало сходить, но вот начали на этих поверхностях появлятся пупырышки. Что это значит ? Виталий Глубокоуважаемый Виталий!Вам необходимо обязательно обратиться к врачу-дерматологу. Дело в том, что при появлении лишая поражается не только кожа, но и пушковые волосы, расположенные на коже, Удалить возбудителя оттуда самостоятельно удается не всегда, Вам требуется лабораторное обследование и правильно назначенное лечение, иначе заболевание может стать хроническим. Желаю успеха. С уважением, врач-дерматовенеролог, 09.07.2008 Здравствуйте! Мне 25 лет. Беспокоят высыпания на коже единичные или группами волдыри на тыльной стороне рук. Сначала появляются водянистые волдыри, которые зудят, мокреют, лопаются и из них вытекает прозрачная жидкость. Потом волдыри становятся красными. При подсыхании все это покрывается желто-оранжевой коркой. Вам обязательно требуется консультация хорошего дерматолога. Судя по Вашему описанию, у Вас аллергический процесс, который может стать экземой (ведь уже появляется процесс мокнутья), а экзема — заболевание хроническое и неизлечимое. Поэтому не медлите и пока есть возможность Вам помочь, обращайтесь к дерматологу. Желаю успеха. С уважением, врач-дерматовенеролог, 17.06.2008 Здраствуйте! Мне 15 лет и у меня уже в течении 2 месяцев постоянно появляются чирии (первый был на ноге потом на ягодицах и 1 на лице). Когда они появляются я их мажу ихтиоловой мазью, но помогает это на время. Подскажите: 1.От чего появляются чирии 2. Как избавиться от них навсегда? максим Уважаемый Максим! То, что уже в течении 2-х месяцев у Вас появляются фурункулы (так называемые чирии), говорит не только о микробной инфекции, но и возможно, об ослабленном иммунитете или других кожных заболеваниях. Вам необходимо лабораторное обследование, чтобы определить причину нарушения вашего иммунитета и найти правильное лечение. Только в этом случае Вы сможете избавиться от них навсегда. В нашем центре Вы можете проконсультироваться у врача дерматолога и пройти необходимое обследование.С уважением, врач-дерматокосметолог 17.06.2008 Здравствуйте! У меня после холодной воды появляются зуд и покраснения на коже, исчезают через минут 10! Подскажите что это? Еще проявляется при обдувании ветром участков мокрой кожи. Игорь Здравствуйте Игорь! По вашим жалобам можно заподозрить холодовую крапивницу. Крапивница — это аллергическое заболевание кожи, при котором образуются зудящие волдыри (как после укуса комаров). Холодовая крапивница связана с накоплением определенных веществ в крови. Для правильного лечения сначала нужно обследование. Вы можете пройти его у нас в центре»Арт-Медика».С уважением, врач-дерматокосметолог 22.04.2008 Здравствуйте! Проблема следующая. Врач поставил диагноз разноцветный лишай (очаги: в одной подмышечной области, на животе, на шее), сказал обрабатывать мазью Кандид Б в течение месяца и все пройдет. Мазала 2 месяца, пятна чуть уменьшились, но не пропали, даже появились новые на животе. Прочитала в интернете о том, что можно вылечиться Ламизил-спреем. Как написано в инструкции, проводила лечение в течение недели, но опять безрезультатно. Затем прочитала, что если не помогают мази и спреи, необходимо пройти курс лечения таблетками. Пропила 7 дней Ирунин. Области поражения еще чуть уменьшились, но излечение не наступило. Посоветуйте, пожалуйста, как избавиться от этого заболевания. Может стоит пропить еще один курс таблеток через какое-то время? И есть ли какая-то профилактика, ведь заболевание склонно к рецидивам? Заранее спасибо. Елена Добрый день Елена.Главная ваша ошибка — самостоятельное лечение. Разноцветный лишай — это грибковое поражение кожи, легко диагностируемое, и в принципе, хорошо поддающееся лечению. Но, к сожалению, также легко возвращающееся. Советую лечиться под наблюдением врача, чтобы он оценил в каком состоянии кожа сейчас и назначил комбинированное лечение. С уважением, врач-дерматокосметолог 16.04.2008 Появились зудящие розовые пятна на ладонях и коленях. У меня взяли соскоб и он показал «дрожжевые клетки». Врач прописал Кандид Д 10 дней, однократно внуть кажется Дифлюкан — была 1 капсула в упаковке, и драже Мерц -витамины 1мес. Вроде бы начало проходить, потом опять обострилось. Пятна «переползли» на боковые поверхности коленей, горло. На ладонях так и остаются. Долго ли мне лечиться? Может есть более сильные лекарства? Дана Уважаемая Дана!Дрожжи не могут давать такой устойчивый процесс, если, конечно, Вы не новорожденная или не имеете выраженный иммунодефицит. Вам нужно еще раз обратиться к хорошему врачу и обследоваться по-настоящему. Желаю успеха! С уважением, врач-дерматовенеролог, 16.04.2008 Здравствуйте. У меня фурункулез — не подскажите диету с уменьшением углеводов, какие продукты надо в первую очередь ограничить? Юлия Уважаемая Юлия!При упорном фурункулезе необходимо обследоваться на сахарный диабет. Причем не просто сдать кровь на сахар, а пройти сахарную кривую. Затем пройти полноценное комплексное лечение у хорошего дерматолога. Диета при лечении фурункулеза играет очень второстепенную роль. Желаю успеха! С уважением, врач-дерматовенеролог, 14.04.2008 Доброе утро. Обращаюсь к вам со следующим вопросом: Неделю назад на лице высыпали мелкие водянистые прыщики (много), которые потом превращаются в гнойнички. Головка прыщика глубоко под кожей. Первое такое высыпание было осенью, прошло через несколько недель. Сейчас вновь. С чем это может быть связано. Какой препарат использовать для их лечения (устранения). светлана Добрый день Светлана, главный диагностический аппарат дерматолога — это глаз. Для постановки диагноза и дачи рекомендаций Вам необходимо провести осмотр.Вы можете получить профессиональную консультацию специалиста в медико-косметологическом центре «Арт-Медика» по адресу: пр.Ленина 12а. Запись на прием можно осуществить по телефону: 775-1918, 775-1988. С уважением, врач-дерматокосметолог 14.04.2008 Здравствуйте. Мне 27 лет. На внутренней стороне бедра обнаружила высыпание похожее на крапивный ожег, зуда нет при прикосновении ощущение жала крапивы.Было два очага и два прыщика в облости колена, на следующий деньна колене тоже образовался очаг (группа прыщиков диаметром 2мм) Прыщики стали твердыми ощущения остаются прежними. Пробовала флуцинар, не помагло, цинковая паста невызвала улучшений, зеленка тоже не помогает, сыпь держится уже неделю.Сегодня попробовала раствор уксусной кислоты, прыщики побелели, ощутила пощипывание, но уже через несколько минут все осталось как прежде. Сейчас на ноге 4 очага. Чем можно вылечить. Заранее спасибо Дарья Добрый день Дарья, большая просьба не экспериментировать, не использовать раствор уксусной кислоты, т.к. дерматит, т.е. воспаление кожи внутренней поверхности бедра, может усилится. Вам необходимо показаться врачу для постановки диагноза и назначения грамотной терапии.С уважением, врач-дерматокосметолог 11.04.2008 Здравствуйте, доктор! У меня на теле (особенно в области шеи, где ношу цепочку) много бородавок. Они имеют вид-головка на ножке. Разного размера-от спичечной головки, до точки (таких особенно много). Они мне не мешают, но эстетически неприглядно. Я прочитала, что бородавки имеют вирусную этиологию. Есть ли медикаментозные средства от этого или нужно удалять в клинике? Как вообще можно справится с этой проблемой? Светлана Уважаемая Светлана!Судя по вашему рассказу, у Вас действительно вирусный процесс, который называют папилломами. Их не нужно лечить медикаментами, их нужно просто удалить в любом медицинском предприятии, лучше в кожном диспансере. Там это сделают качественнее и более чисто, чем в косметическом салоне. С уважением, врач-дерматовенеролог, 31.03.2008 Здравствуйте. Мне 34 года. Пару лет назад при поездке в Турцию у меня проявился фотодерматит. Сыпь началась на кистях рук и затем распростронилась по всему телу пузырьки,зуд. По приезду домой все прошло.Теперь повторилось в Египте. Сушествует ли какое-то лечение или профилактика? Возможно ли что-то делать в течение года, чтобы на отдыхе избежать такой реакции кожи? Красильникова Уважаемая Яна!Повышенная чувствительность к солнцу возможна при некоторых серьезных внутренних заболеваниях. Поэтому Вам нужно обследоваться у хорошего дерматолога и только потом применять при повышенной инсоляции очень сильные фотозащитные кремы. Как Вы сами поняли, солнце с высоким уровнем радиации Вашей коже не полезно, могут рано появиться признаки фотостарения. С уважением, врач-дерматовенеролог, |
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
- Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
- Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
- Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда? Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
это скопление в тканях лимфатической жидкости из-за нарушения ее транспортировки
Что вызывает лимфедему?
Лимфатическая система вместе с сердечно-сосудистой системой составляет циркулятоную систему организма и выполняет ряд важных функций. Она играет решающую роль в иммунной системе, поэтому у здорового человека вряд ли есть основания задумываться о лимфатической системе. Мы вспоминаем о ней только тогда, когда происходят сбои в ее работе, например, в случае развития лимфедемы.
Что это такое? Лимфедема возникает, когда лимфатическая жидкость не может отводиться от тканей и накапливается в них. Руки и ноги увеличиваются в объеме и формируются хронические отеки.
Тем не менее, при правильном лечении и позитивном настрое пациент может вести обычную повседневную жизнь. Одно можно сказать наверняка: способы остановить развитие лимфедемы -ЕСТЬ.
Служба «утилизации опасных отходов» организма
Лимфатическую систему можно сравнить со службой «утилизации опасных отходов», поскольку она выводит их из организма. К таким отходам относятся, например, белки, продукты обмена веществ, медиаторы воспаления или поглощенные в процессе пищеварения жиры. Сосуды лимфатической системы располагаются вдоль кровеносных сосудов и покрывает наше тело как сеть.
Каждый день лимфатическая система транспортирует до четырех литров очищенной лимфы обратно в кровоток. Лимфедема может развиться, если отток жидкости от тканей нарушается. При помощи современных вариантов лечения пациент с лимфедемой может вести обычную жизнь.
Формы лимфедемы
Существует две формы лимфедемы: первичная и вторичная лимфедема:
Первичная лимфедема:
Первичная лимфедема — это врожденное заболевание. Как правило она развивается из-за нарушения развития лимфатических узлов и сосудов.
Вторичная лимфедема:
Вторичная лимфедема — это отек, который не является врожденным и развивается в течение жизни пациента. Причинами могут быть, например, операции, инфекции, травмы и т.д.
Признаки и симптомы
Так называемый симптом Стеммера является надежным диагностическим признаком распознавания лимфедемы. Попробуйте кожу в складку (например, на тыльной стороне пальца ноги). Если сделать это сложно или даже невозможно, мы говорим о «положительном симптоме Стеммера».
Это признак лимфедемы. Кроме того, углубление естественные кожных складок над суставами, отеки на тыльной стороне кистей рук и ног, а также туго натянутая кожа указывают на наличие лимфедемы.
Стадии лимфедемы
- Стадия 0: Лимфатические сосуды повреждены, но видимых отеков еще нет.
- Стадия 1: Отек развивается в течение дня, но частично или полностью исчезает, когда конечность находится в приподнятом положении. При надавливании на ткани пальцем образуется ямка, которая сохраняется в течение некоторого времени.
- Стадия 2: Подъем конечности больше не помогает. Отек сохраняется даже при длительном отдыхе. Кожа начинает уплотняться. Трудно или даже невозможно сделать ямку на коже при надавливании.
- Стадия 3: Характеризуется выраженным отеком и изменениями кожи (например, в виде отверстий, из которых подтекает лимфатическая жидкость). Другое название этой стадии развития лимфедемы — слоновость или элефантиаз.
Рекомендуется проконсультироваться с врачом на как можно более ранней стадии (в идеале — уже на первой стадии). Врач порекомендует подходящее лечение и проконтролирует, что отек не увеличивается, а начинает уменьшаться или, по крайней мере, стабилизировался. Таким образом возможно предотвратить дальнейшее развитие отека до Стадии 3.
Лимфедема после операции при лечении рака молочной железы
Рак молочной железы — это одна из наиболее часто встречающихся форм рака у женщин. Ежегодно диагностируется более 70 000 новых случаев.
В среднем от 20 до 30% пациенток страдают от лимфедемы, связанной с операцией по поводу рака молочной железы с удалением подмышечных лимфатических узлов и адъювантной лучевой терапии.
Факторы риска
Онкологическим пациенткам часто приходится проводить лучевую терапию лимфатических узлов или удалять их полностью. Разумеется, это влияет на всю лимфатическую систему, поэтому могут начать развиваться отеки. Другие факторы, такие как возраст или женский пол, также могут способствовать развитию лимфедемы.
Зачастую лимфедема также может развиться в связи с предшествующим венозным расстройством в сочетании с недостаточными физическими нагрузками. Причин развития лимфедемы существует много, но хорошей новостью на данный момент является наличие эффективных вариантов лечения, которые могут вернуть пациентам качество жизни.
Профилактика
У вас лимфедема? Уделяйте внимание мелочам в повседневной жизни, которые помогут контролировать отек. Например, носите удобную одежду, которая не давит и не стесняет движения. Для ухода за кожей используйте только средства с нейтральным pH. У вас избыточный вес? Постарайтесь его снизить. Например, узнайте у врача о группах лечебной гимнастики и упражнений для устранения застойных явлений в конечностях. Избегайте травмирования кожи. Избегайте стрессов и переохлаждений, так как это приводит к сужению сосудов. Также не рекомендуются занятия, которые могут привести к устойчивому расширению сосудов, такие как солнечные ванны, посещение сауны или горячие ванны. Важно: хотя мануальный лимфодренаж положительно влияет на лимфатическую систему, грубого массажа, который может привести к перенапряжению пораженной части тела, следует избегать. И последний, но не менее важный совет: при физической нагрузке (например, во время занятий спортом) обязательно используйте компрессионный трикотаж.
Жизнь с лимфедемой — информирование, лечение, качество жизни
Лимфедема меняет жизнь. Для пациента это хроническое заболевание будет постоянным спутником во всех аспектах жизни. Как лучше справляться с симптомами болезни? Какой метод лечения подойдет лучше? Как вести обычный образ жизни с лимфедемой? Фильм «Жизнь с лимфедемой — информирование, лечение, качество жизни» компании medi дает ответы на вопросы, а также практические советы для повседневной жизни.
Как можно лечить лимфедему?
Лимфедема — это хроническое заболевание. Тем не менее правильное и, прежде всего, непрерывное лечение дает очень хорошие результаты. Комплексная физическая противоотечная терапия отеков (КФТО) оказалась особенно успешной. Цель состоит в том, чтобы сначала убрать отеки с пораженных конечностей, как следует из названия.
Первоначально основное внимание уделяется уходу за кожей и гигиене. Тщательно очищайте и ухаживайте за пораженными участками. Затем терапевт выполняет ручной лимфодренаж, а затем сразу же накладывает компрессионную повязку. Это стимулирует возврат жидкости лимфы во время этой фазы. Без перевязки отек вернется примерно через два часа. Важно в процессе избавления от отеков двигаться, желательно сразу после ручного лимфодренажа и с перевязкой.
Как только фаза удаления отека завершена, начинается вторая фаза: фаза поддержки в актуальном состоянии. Четыре компонента, такие же, как при отечности: гигиена, лимфодренаж, компрессия и физическая активность. Но теперь компрессионная повязка заменяется компрессионным трикотажем. Для этого обычно используются компрессионные чулки плоской вязки. Это швейные изделия, которые сделаны из менее растяжимого, более жесткого материала, чем изделия круговой вязки. Компрессионные изделия круговой вязки используются чаще при венозных заболеваниях, таких как варикозное расширение вен.
Фаза 1 – Фаза уменьшения отека
Цель состоит в том, чтобы уменьшить окружность пораженных конечностей. Таким образом, на первой стадии комплексной физической терапии отёчности (КФТО) один или два раза в день выполняется ручной лимфодренаж всего тела, чтобы способствовать возвратному переносу жидкости из тканей. Компрессионный трикотаж применяется после каждого сеанса лечения. Терапия отечности также поддерживается специальными упражнениями. В начале лечения интенсивно лечатся такие кожные заболевания, как трещины или атлетическая стопа, поскольку воспаление может привести к дополнительному повреждению. Последовательная гигиена кожи и уход также имеют важное значение. Можно использовать только чистящие средства и кремы с нейтральным pH.
Первая фаза комплексной физической терапии отечности длится от трех до шести недель. Индивидуальная продолжительность зависит от того, насколько успешно уменьшаются отеки. Как только окружность пораженных участков тела больше не может быть уменьшена, мы переходим к Фазе поддерживающего лечения актуального состояния.
Фаза 2 – Фаза поддерживающего лечения
Целью второй стадии комплексной физической терапии отечности (КФТО) является сохранение успехов и результатов, полученных на Стадии 1. Во время этой фазы лечения необходимо проводить ручной лимфодренаж не реже одного раза в неделю зимой и двух раз в неделю летом. Компрессионная терапия по-прежнему поддерживается компрессионной изделиями для верхних и нижних конечностей. На этой стадии нельзя пренебрегать дополнительными лечебными мерами, такими как специальный уход за кожей и упражнения.
Лимфодренаж — «Массаж» для уменьшения отеков
Ручной лимфодренаж — это особая форма массажа, предназначенная для увеличения транспортной способности лимфатической системы. Он применяется не только к пораженной части тела, но и ко всему телу.
Массаж начинается в области шеи, где крупные лимфатические сосуды переходят в вены за ключицами. Это стимулирует отток лимфы в большие лимфатические сосуды для облегчения транспортировки в более мелких сосудах. Затем массируют туловище и конечности.
Компрессионные изделия плоской вязки для поддерживающего лечения
Компрессионные изделия плоской вязки оказывает постоянное давление на верхние или нижние конечности на Стадии поддерживающего лечения. Она не врезается в кожные складки, что может привести к стеснению движений. Компрессионный трикотаж можно приобрести по рецепту в ортопедическом салоне и изготовить на заказ по индивидуальным меркам.
Мерки снимут прямо в салоне. Компрессионный трикотаж очень важно носить регулярно. Только тогда результат сохранится, а отек не распространится дальше. Лекарства можно принимать в качестве дополнения для лечения отеков — ваш врач решит, нужны ли они.
Таким образом, можно сказать, что лимфедема не полностью излечима. Тем не менее, очень хорошие результаты достигаются с помощью КФТО. Компрессионная одежда в наши дни доступна даже в модных цветах и узорах, поэтому пациентам гораздо удобнее их носить, чем раньше.
К отекам верхних и нижних конечностей следует отнестись серьезно и незамедлительно обратиться к врачу. Ищите дополнительную квалификацию «Флеболог» или «Лимфолог» при поиске подходящего специалиста. Флебологи и лимфологи специализируются на заболеваниях венозной и лимфатической системы и принимают участие в постоянном профессиональном развитии в этой области специализации. Затем врач назначит лечение, описанное здесь (например, ручной лимфодренаж или компрессионную одежду), если это будет необходимо.
1 www.krebsdaten.de
2 Deutsche Krebsgesellschaft e.V. (2008): Interdisziplinäre S3-Leitlinie für die Diagnostik, Therapie und Nachsorge des Mammakarzinoms, Germering, München: W. Zuckschwerdt Verlag.
блистеров | Johns Hopkins Medicine
Что такое волдырь?
Волдырь — это пузырь на коже, содержащий жидкость. Волдыри обычно имеют круглую форму. Жидкость, которая образуется под кожей, может быть кровавой или прозрачной.
Что вызывает волдыри?
Волдыри могут вызывать травмы, аллергические реакции или инфекции. К ним относятся:
- Ожоги или ожоги
- Солнечные ожоги
- Трение (например, от обуви)
- Атопический дерматит
- Импетиго (инфекционная кожная инфекция)
- Пемфигус (редкое заболевание кожи с образованием пузырей, которое часто возникает у людей среднего и пожилого возраста)
- Пемфигоид (пузырчатое аутоиммунное заболевание, чаще встречается у пожилых людей)
- Герпетиформный дерматит (пузырчатое аутоиммунное заболевание, которое обычно поражает взрослых в возрасте от 20 до 60 лет)
- Вирусные инфекции (включая ветряную оспу и опоясывающий герпес)
Каковы симптомы волдыря?
Волдыри, возникшие в результате травмы или трения, выглядят как локализованный пузырь, наполненный прозрачной или кровянистой жидкостью.Волдыри, возникшие в результате другого заболевания, могут появиться в одной части вашего тела или могут быть по всему телу. Волдыри могут быть болезненными или зудящими. Если есть системная причина, например инфекция, у вас также могут быть симптомы всего тела, такие как лихорадка, боль или усталость. Симптомы волдыря могут быть похожи на другие кожные заболевания. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностировать волдыри?
Врачи обычно могут диагностировать волдыри, глядя на вашу кожу.
Как лечат волдыри?
Волдыри часто заживают сами по себе без лечения. При необходимости лечение будет зависеть от причины. Некоторые общие рекомендации по оказанию первой помощи могут включать:
- Вымойте участок водой с мылом.
- Холод или пакет со льдом могут помочь уменьшить отек и дискомфорт.
- Держите место чистым и сухим. Не лопайте и не прокалывайте волдырь.
- Если волдырь лопается, наложите повязку или повязку на пораженный участок, чтобы он оставался чистым.
- Осмотрите область на предмет признаков инфекции, таких как повышенное тепло, отек, покраснение, дренаж, образование гноя или боль. Если вы заметили какие-либо признаки инфекции, позвоните своему врачу. Вам могут понадобиться антибиотики.
Ключевые моменты
- Волдырь — это пузырек на коже, содержащий жидкость.
- Волдыри возникают в результате травм, аллергических реакций или инфекций.
- Симптомы волдыря могут напоминать другие кожные заболевания.
- Если у вас наблюдаются общие симптомы, например повышенная температура, обратитесь к врачу.
- Волдыри часто заживают сами по себе.
- Важно, чтобы место было чистым и сухим.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые дает вам поставщик.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас есть вопросы.
Причины, симптомы, лечение и профилактика
Обзор
Импетиго на нижней губе.Что такое импетиго?
Импетиго (im-pa-TIE-go) — это зудящая, иногда болезненная кожная инфекция.
Кто получает импетиго?
Импетиго обычно случается у детей в возрасте от 2 до 6 лет. Им также подвержены дети старшего возраста и взрослые.
Вы также можете подвергаться более высокому риску, если:
- Живите в тропическом климате с жарким влажным летом и мягкой зимой.
- Болеет чесоткой.
- Занимайтесь спортом или занятиями там, где часто встречаются порезы и царапины.
- Живите в тесном контакте или в тесноте. Инфекции часто случаются с людьми, живущими в одном доме, или с детьми, находящимися в детских садах.
Как возникает импетиго?
Когда вы получаете порез, укус или царапину, открывающую кожу, бактерии могут проникнуть внутрь и вызвать инфекцию импетиго. Но импетиго может заразить кожу, даже если она не повреждена и не проколота.
Импетиго чаще возникает в теплые месяцы, когда дети больше находятся на улице.
Где возникает импетиго?
Обычно первыми признаками импетиго являются язвы и волдыри на губах и носу.Импетиго также может появиться на ногах и руках.
Что такое буллезное импетиго?
Буллезное импетиго — редкий тип импетиго. На нем есть более крупные волдыри, которые не так легко вскрыть. Часто появляется на шее, туловище, подмышках или в паху.
Насколько распространено импетиго?
Импетиго — самая распространенная кожная инфекция у детей в возрасте от 2 до 5 лет. У взрослых она встречается гораздо реже. Каждый год золотистого стафилококка , бактерии, вызывающие импетиго, вызывают 11 миллионов инфекций кожи и мягких тканей.
Симптомы и причины
Что вызывает импетиго?
Основная причина импетиго — бактериальная инфекция. Бактерии обычно попадают на кожу через порезы, царапины, сыпь или укусы насекомых.
В большинстве случаев причиной является Staphylococcus aureus («стафилококковые» бактерии).Иногда это могут быть бактерии группы A Streptococcus . Этот тип бактерий также приводит к ангины и лихорадке.
Некоторые штаммы стрептококковых бактерий, вызывающих импетиго, также могут вызывать гломерулонефрит. Это воспалительное заболевание почек может вызывать повышение артериального давления и появление крови в моче.
Импетиго заразно?
Импетиго — легкое, но очень заразное заболевание. Вы можете распространить импетиго, соприкоснувшись с язвами, слизью или выделениями из носа у кого-то, у кого оно есть.Люди также могут распространять импетиго, делясь такими вещами, как полотенца, одежда или другие личные вещи с инфицированным.
Когда начинаются симптомы импетиго?
Обычно после заражения симптомы проявляются в течение трех дней. Расчесывание язв может распространить инфекцию. Сначала симптомы появляются вокруг рта и носа.
Каковы симптомы импетиго?
Симптомы импетиго включают:
- Один или несколько пузырей, наполненных гноем, которые легко лопаются, вызывая покраснение и раздражение кожи.
- Зудящие волдыри, содержащие жидкость (желтого или коричневого цвета), которая вытекает и образует корку.
- Сыпь, которая распространяется.
- Поражения кожи (раны) губ, носа, ушей, рук и ног. Поражения могут распространяться на другие части тела.
- Увеличение лимфатических узлов рядом с инфицированной областью.
Если у вас или вашего ребенка импетиго, вызванное бактериями стафилококка, вы можете заметить:
- Красноватая кожа вокруг красных волдырей, полная жидкости или гноя, которая со временем становится мутной.
- Волдыри, которые легко лопаются и протекают.
- Сырые, блестящие участки, покрытые коркой с желто-коричневой коркой.
Диагностика и тесты
Как диагностируется импетиго?
Медицинский работник может диагностировать импетиго на основании того, как выглядят язвы. Врач может взять образец кожи для отправки в лабораторию.Патологи могут выяснить, какие бактерии вызывают заболевание, что может помочь выбрать правильный антибиотик.
Если вы заметили или ваш ребенок замечает кровь или необычный цвет в моче, немедленно сообщите об этом своему врачу.
Ведение и лечение
Как лечится импетиго?
Антибиотики лечат импетиго.Врач может прописать антибиотики местного действия для нанесения на кожу. Вашему ребенку может потребоваться прием пероральных антибиотиков (жидкости или таблеток), если заболевание охватывает большой участок кожи или несколько частей тела.
Примеры лечения антибиотиками:
- Мазь для местного применения мупироцина (Бактробан® или Центани®).
- Пероральные антибиотики, такие как цефалоспорины, клиндамицин (Cleocin®) и сульфаметоксазол (Bactrim ™).
Импетиго уйдет само?
Импетиго часто исчезает в течение примерно трех недель даже без лечения.Но это может занять больше времени. Пока он не пройдет, ваш ребенок заразен.
Есть ли осложнения импетиго?
Осложнения возникают редко. В их числе:
- Сыпь, распространяющаяся на более глубокие слои кожи.
- Проблемы с почками, называемые постстрептококковым гломерулонефритом.
Профилактика
Могу ли я предотвратить импетиго?
Лучший способ предотвратить заражение — оставаться чистым и здоровым.Другие советы, как избежать импетиго, включают:
- Держите руки в чистоте: Регулярно мойте руки. Если у вас нет мыла и воды, используйте дезинфицирующее средство на спиртовой основе.
- Соблюдайте правила гигиены: Регулярно стригите ногти (и ногти вашего ребенка), чтобы не поцарапать. Чихните в салфетку, а затем выбросьте ее. Принимайте ванну ежедневно (или как можно чаще), особенно детям с экземой или чувствительной кожей.
- Избегайте царапин: Не царапайте порезы и раны.Если у вашего ребенка порез, царапина или рана, не позволяйте ему поцарапать ее.
- Очистить раны: Очистить порезы, царапины и травмы водой с мылом. Затем нанесите на рану крем или мазь с антибиотиком.
- Следите за чистотой постельного белья: Стирайте белье, полотенца и простыни в горячей воде.
Перспективы / Прогноз
Каковы перспективы того, кто получит импетиго?
Антибиотики могут вылечить импетиго, но это состояние может вернуться, особенно у маленьких детей.Получение этого однажды не защищает кого-то от повторения.
Как скоро исчезнут язвы?
Для полного заживления язв может потребоваться некоторое время. Хорошие новости: инфекция редко оставляет шрамы.
Как долго импетиго остается заразным?
Без лечения импетиго может быть заразным в течение нескольких недель. После начала лечения импетиго состояние заразно до:
.- Сыпь исчезает.
- Струпья отпадают.
- Вы закончили как минимум два дня приема антибиотиков.
Может ли человек заразиться повторно?
Происходит повторное заражение. Дети особенно склонны к расчесыванию и вскрытию струпьев, что подвергает их более высокому риску повторного заражения.
Жить с
Как я могу позаботиться о себе, если у меня импетиго?
Если ваш лечащий врач поставил вам или вашему ребенку диагноз импетиго, вам могут помочь следующие советы по лечению:
- Держите раны закрытыми: Перевяжите раны или носите длинные рукава и брюки.
- Принимайте все лекарства: Принимайте антибиотики на протяжении всего срока, назначенного вашим врачом, чтобы предотвратить повторное заражение.
- Оставайтесь чистыми: Осторожно мойте кожу несколько раз в день, используя антибактериальное мыло. Это удалит корки и дренаж.
- Не прикасайтесь к сыпи: Если вы все-таки дотронулись до нее, вымойте руки и открытую область водой с мылом.
- Изолируйте детей: Если у вашего ребенка импетиго, держите его подальше от других детей, пока они не закончат лечение.Им не следует ходить в школу или детский сад.
- Избегайте горячих ванн и бассейнов: Сыпь может распространиться, если другие люди попадут на кожу вашего ребенка, купальник или полотенце.
Записка из клиники Кливленда Импетиго — распространенное кожное заболевание, которое в основном поражает маленьких детей. Симптомы импетиго включают волдыри и красные язвы, которые обычно начинаются вокруг рта и носа. Если вы заметили признаки импетиго, поговорите со своим врачом. Лечение импетиго обычно заключается в приеме антибиотиков, пероральных или местных (крем).Импетиго очень заразно, поэтому держите детей дома, пока они не пройдут как минимум два дня приема антибиотиков. Лекарство уберет сыпь. Чтобы предотвратить импетиго, соблюдайте правила гигиены. Очистите и закройте все порезы или царапины, чтобы они не заразились.
Волдыри — канал лучшего здоровья
Волдырь — это небольшой карман с жидкостью в верхних слоях кожи, который является одной из реакций организма на травму или давление. Ноги особенно подвержены образованию волдырей.Плохо подобранная обувь или трение могут повредить кожу, и при заживлении образуется волдырь, защищающий область от дальнейшего повреждения. Если волдырь не вскрыт, организм постепенно впитывает жидкость по мере восстановления подлежащей кожи. Это может занять около недели.
В зависимости от причины и местоположения волдырь может иметь размер от укола булавки до трех сантиметров и более в диаметре. Кровавый волдырь обычно возникает в результате сильного защемления или ушиба кожи, в результате которого разрываются крошечные кровеносные сосуды (капилляры).
Симптомы волдыря
Симптомы волдырей включают:
- покрасневший и болезненный участок кожи
- приподнятый комок, заполненный прозрачной жидкостью или, иногда, кровью.
Причины появления волдырей
Некоторые частые причины образования волдырей включают:
- неподходящая обувь
- трение (например, использование лопаты в течение всего дня без перчаток может вызвать волдыри на ладонях)
- ожоги или ожоги
- сильный солнечный ожог
- аллергическая реакция на раздражители
- вирусная кожная инфекция (например, герпес или бородавки)
- грибковая инфекция кожи (например, опоясывающий лишай на подошвах стоп или между пальцами ног).
Самопомощь при волдырях
Волдыри редко нуждаются в медицинской помощи, если только они не являются серьезными, рецидивирующими, вызванными ожогами или основной инфекцией.
При обработке волдыря по возможности не поддавайтесь искушению лопнуть его. Вы можете вызвать инфекцию или помешать процессу заживления своего тела. Если это невозможно, лучший способ лопнуть волдырь — промыть это место с мылом или дезинфицирующим средством, а затем проколоть волдырь иглой, нагретой над пламенем, чтобы стерилизовать его.
Дайте жидкости медленно вытечь и крыша блистера упадет на основание блистера. В этом случае крыша выступает в роли повязки, которую затем можно покрыть повязкой или липкой штукатуркой. Не снимайте крышу волдыря, так как это замедлит заживление и увеличит риск заражения. Если пузырек заполнится в течение следующего дня или около того, вы можете повторить процесс.
Другие советы по лечению простого фрикционного волдыря:
- Если волдырь лопнул, не снимайте мешковатый кожный карман — позвольте вашему телу исцелить этот участок по-своему и в свое время.
- Нанесите на пораженный участок антисептик и повязку или пластырь, чтобы защитить его и уберечь от грязи или раздражителей.
- Не используйте только ленту для повязки, так как удаление ленты может привести к срыву кожи крыши с волдыря.
- Ежедневно меняйте повязку и повторно наносите антисептик.
- Избегайте «народных средств», таких как масло или уксус. Это не работает.
Когда обращаться за медицинской помощью при появлении волдыря
Обратитесь к врачу или другому медицинскому работнику для лечения, если:
- волдырь вызван ожогом, ожогом или сильным солнечным ожогом
- волдырь начинает выделять гной (желтый или зеленый , иногда с запахом, жидкостью)
- область становится все более опухшей или воспаленной
- вы подозреваете, что волдырь инфицирован
- у вас появляются множественные волдыри без предшествующего повреждения кожи.
Лечение волдырей
Если ваш волдырь требует лечения у медицинского работника, это может включать (в зависимости от причины образования волдыря):
- стерильный дренаж жидкости из волдыря
- профессиональные методы перевязки или прокладки прокладок
- антибиотики, в случае бактериальной инфекции
- противогрибковые препараты, в случае грибковой инфекции
- противовирусные препараты, в случае вирусной инфекции
- лечение любой основной аллергии.
Профилактика образования пузырей
Стратегии предотвращения образования пузырей включают:
- Носите подходящую обувь.
- Выбирайте впитывающие влагу носки (носки, отводящие пот от ваших ног) или меняйте носки дважды в день, если у вас потные ноги, поскольку мокрые носки вызывают трение и трение.
- Носите «спортивные носки», когда занимаетесь спортом.
- Если вы заметили локализованную «горячую» область на ноге, немедленно прекратите занятия и заклейте эту область.
- Нанесите дезодорант-спрей для ног, чтобы уменьшить потоотделение и риск грибковой инфекции.
- Незамедлительно меняйте влажные носки, так как мокрые носки могут тереться о кожу.
- Надевайте прочные рабочие перчатки при работе с такими инструментами, как лопаты или кирки.
- Защитите себя от солнечных ожогов с помощью одежды, головных уборов и солнцезащитных лосьонов.
- Избегайте ненужного контакта кожи с химическими веществами.
- Будьте осторожны при работе с паром, пламенем или предметами, излучающими тепло (например, электрическими плитами).
Куда обратиться за помощью
Волдыри — причины и лечение
Волдырь — это скопление жидкости в верхних слоях кожи, обычно возникающее в результате многократного трения или жжения. Большинство волдырей не следует лопать или лопаться, а лучше оставить для их самостоятельного заживления. Однако волдыри, которые инфицированы или вызваны основным заболеванием, могут потребовать лечения.
Волдыри — это одна из реакций организма на травму, трение или основное заболевание.Поврежденный верхний слой кожи отрывается или отслаивается от нижележащих слоев. Затем прозрачная жидкость собирается в пространстве, образуя пузыри, защищающие нижележащие слои и способствующие их восстановлению. Если кровеносный сосуд в коже поврежден, волдырь наполняется кровью, а не прозрачной жидкостью, и образует пузырек с кровью.
ПричиныБольшинство волдырей возникает в результате трения, т. Е. Когда кожу многократно натирают в течение длительного периода времени или когда ее подвергают интенсивному трению в течение более коротких периодов времени.Волдыри от трения чаще всего возникают на ногах и руках, когда они трутся об обувь и портативное оборудование, такое как инструменты или спортивное снаряжение.
Волдыри также могут образовываться при воздействии на кожу тепла (например, солнечного ожога или кипячения), сильного холода (например, обморожения) или раздражающих химикатов или веществ (например, моющих средств, растворителей). Также они могут развиться из-за аллергической реакции, в том числе в ответ на укус или укус насекомого.
Волдыри также могут быть вызваны определенными заболеваниями, в том числе:
Кроме того, некоторые виды лекарств могут вызывать легкие кожные реакции с образованием волдырей, в то время как другие лекарства могут повышать риск образования волдырей из-за солнечных ожогов, повышая чувствительность кожи к солнечному свету.
Признаки и симптомыОбычно волдыри представляют собой круглые или овальные пузырьки прозрачной жидкости под кожей, которые могут вызывать боль или зуд. Волдыри с кровью могут быть красного или черного цвета и заполнены кровью, а не прозрачной жидкостью.
Конкретные симптомы зависят от причины. Например, волдыри, вызванные трением или ожогами, обычно болезненны, а волдыри, вызванные экземой, могут сопровождаться покраснением, зудом и небольшими бугорками на пораженной коже.
Зараженные волдыри красные, горячие и заполнены зеленым или желтым гноем.Нельзя игнорировать инфицированный волдырь. Без лечения инфицированный волдырь может вызвать кожную инфекцию (включая импетиго), целлюлит или даже опасную для жизни инфекцию крови (сепсис).
ДиагностикаПузыри от трения легко диагностируются самостоятельно. Если причина появления волдырей неочевидна, ваш терапевт может диагностировать причину по внешнему виду волдыря, а также по вашей личной и семейной истории болезни, включая любые аллергии, которые у вас есть, и лекарства, которые вы принимаете.Ваш терапевт также может спросить о недавнем контакте с раздражающими химическими веществами или аллергенами.
Если ваш терапевт подозревает аллергическую реакцию, он может порекомендовать патч-тесты для определения причины реакции. Некоторые болезни, связанные с образованием пузырей, диагностируются с помощью биопсии кожи, при которой берется небольшой кусочек ткани и исследуется в лаборатории.
ЛечениеОбычно лучше не лопнуть волдыри и оставить их в покое. Сами волдыри следует защищать пластырем или другой стерильной повязкой и закрывать до тех пор, пока они не заживут.
Взрыв волдыря увеличивает риск заражения и может помешать процессу заживления.
Волдыри от трения заживают в течение недели и обычно не требуют медицинской помощи, если только они не являются серьезными, рецидивирующими или возникают у людей с проблемами кровообращения или диабетом.
Меры самостоятельного ухода за волдырями включают:
- Прикладывание пакета со льдом, завернутого в кухонное полотенце, к волдырю, чтобы облегчить любую боль
- Покрытие волдыря мягким пластырем или повязкой, особенно если он может лопнуть
- Самостоятельно не сломать и не лопнуть волдырь
- Мытье рук перед прикосновением к лопнувшему волдырю
- Дать стечь жидкости из лопнувшего блистера перед тем, как накрыть его стерильной повязкой
- Не сдирать кожу с лопнувшего волдыря и не трогать края оставшейся кожи (кожа, покрывающая волдырь, помогает защитить его от инфекции)
- Не носить обувь и не пользоваться оборудованием, из-за которого образовался волдырь, до тех пор, пока он не заживет.
Однако вы должны увидеть терапевта, если:
- Вы думаете, что волдырь инфицирован
- Волдырь очень болезненный или продолжает возвращаться
- Волдырь находится в необычном месте, например веки, рот или гениталии
- Несколько волдырей появились без видимой причины
- Волдырь возник в результате ожога или ожога, солнечного ожога, аллергической реакции, химикатов или других веществ.
Ваш терапевт может лопнуть большой или болезненный волдырь в стерильных условиях.Если волдырь инфицирован, они могут назначить антибиотики.
Фармацевт может порекомендовать подходящий пластырь или повязку, чтобы защитить волдырь от инфицирования во время его заживления.
Волдыри, вызванные каким-либо заболеванием, таким как ветряная оспа, генитальный герпес, диабет или импетиго, должны быть осмотрены терапевтом, который сможет вылечить волдырь и посоветовать лечение основного заболевания.
ПрофилактикаПринятие следующих мер предосторожности поможет свести к минимуму вероятность образования волдырей, вызванных трением:
- Носите удобную обувь, подходящую по размеру.
- Постепенно ломайте новую обувь
- Держите ноги как можно более сухими и присыпайте носки тальком
- При занятиях спортом или занятиях спортом используйте более толстые спортивные или шерстяные носки
- Смажьте участки трения в новой спортивной обуви / ботинках (например, вокруг пятки) вазелином
- Надевайте защитные перчатки при работе в саду или при работе с инструментами
- Если вы чувствуете локализованное пятно трения на руке или ноге во время занятий спортом или другой физической активности, немедленно остановитесь и нанесите на это место защиту, например пластырь или скотч.
Если вы особенно подвержены образованию волдырей от трения, возможно, стоит посетить ортопеда (того, кто диагностирует и лечит заболевания стоп). Они могут посоветовать подходящую обувь, защитную одежду и другие меры профилактики.
Также необходимо принять меры для предотвращения образования волдырей по другим причинам:
- Перед выходом на солнце нанесите солнцезащитный крем, прикрывайте кожу и наденьте шляпу от солнца
- Позаботьтесь о домашних источниках тепла, таких как духовки, кувшины с горячей водой и обогреватели
- Используйте соответствующее защитное оборудование при работе в среде с высокой температурой или химическими веществами
- Надевайте защитные перчатки (и средства защиты глаз) при использовании агрессивных моющих, чистящих средств, растворителей и других химикатов
- По возможности избегайте раздражителей и аллергенов, которые могут вызвать экзему.
Cleveland Clinic (дата не указана). Заболевания и состояния: волдыри (веб-страница). Кливленд, Огайо: Клиника Кливленда. https://my.clevelandclinic.org/health/diseases/16787-blisters [дата обращения: 10.10.18]
Mayo Clinic (2018). Волдыри: Первая помощь (веб-страница). Рочестер, штат Нью-Йорк: Фонд Мейо медицинского образования и исследований. https://www.mayoclinic.org/first-aid/first-aid-blisters/basics/art-20056691 [дата обращения: 10.10.18]
MedlinePlus (2016).Волдыри (веб-страница). Bethesda, MD: Национальная медицинская библиотека США (NIH). https://medlineplus.gov/blisters.html [дата обращения: 10.10.18]
NHS (2017). Волдыри (веб-страница). Реддич: Национальная служба здравоохранения (NHS)
Англия. https://www.nhs.uk/conditions/blisters/ [дата обращения: 10.10.18]
NHS inform (2018). Волдыри (веб-страница). Глазго: Национальная служба медицинской информации, Национальная служба здравоохранения (NHS) Шотландии. https://www.nhsinform.scot/illness-and-conditions/injuries/skin-injuries/blisters [10/10/18]
Создано: Октябрь 2018
Волдыри — симптомы, причины, лечение
Блистер — это скопление прозрачной жидкости, застрявшей между или под верхним слоем кожи, эпидермисом.Волдыри, которые часто называют «водяными пузырями», часто лопаются, и жидкость изнутри попадает на кожу. Волдыри, также известные как везикулы, могут возникать во всех возрастных группах и популяциях.
Кровавый волдырь — это особый тип волдыря, который возникает из-за повреждения кровеносных сосудов и тканей непосредственно под кожей, в результате чего кровь и другие жидкости скапливаются и образуют шишку. Волдыри с кровью обычно образуются после сильного защемления тканей, но есть и другие причины.
В отличие от волдыря, абсцесс представляет собой скопление гноя, густой, непрозрачной жидкости белого или желтого цвета, содержащей лейкоциты и мертвые ткани.Абсцесс возникает в результате реакции организма на инфекцию (обычно бактериальную). При серьезном инфицировании волдырь может перерасти в абсцесс.
Волдыри могут быть вызваны широким спектром легких и серьезных заболеваний, расстройств и состояний, включая инфекцию, воспаление, аутоиммунное расстройство, травму, аллергию, побочные реакции на лекарства и другие аномальные процессы. Волдыри могут образовываться где угодно на теле, в том числе внутри рта, носа и половых органов.Волдыри могут возникать изолированно, или у вас могут развиться сотни крошечных волдырей, поражающих несколько областей тела. Пузыри могут быть очень маленькими и едва заметными или довольно большими, достигая четверти дюйма в диаметре или больше.
В зависимости от причины волдырь может исчезнуть внезапно, например, волдырь, образовавшийся от трения при ношении новой пары обуви. Волдыри, которые возникают неожиданно, со временем ухудшаются или возникают в большом количестве, могут быть признаком более серьезного состояния, такого как аутоиммунное или инфекционное заболевание.Заболевания, вызывающие образование волдырей на коже, называются буллезными кожными заболеваниями.
Поскольку волдырь может быть признаком серьезного заболевания или состояния, вам следует: немедленно обратитесь за медицинской помощью и поговорите со своим врачом о волдырях или волдырях, которые являются стойкими или возникают при увеличении лимфатических узлов, лихорадке, боли, боли в суставах или появлении боли, покраснения или гноя. Если у вас диабет, вам следует немедленно обратитесь за медицинской помощью , чтобы оценить любые волдыри на ступнях или ногах, даже если они небольшие.
Немедленно обратитесь за медицинской помощью (позвоните 911) Если у вас есть волдыри с высокой температурой (выше 101 градуса по Фаренгейту), затрудненное дыхание, тяжелый или электрический ожог, или вы подверглись воздействию низких температур или токсичных химикатов, таких как щелок или кислоты.
Волдыри от экземы: как помочь предотвратить и лечить их
Когда у вас экзема, вы узнаете, как управлять красными воспаленными участками кожи, которые могут сильно зудеть. Возможно, вам также иногда придется бороться с другим типом вспышки — волдырями от экземы, которые могут вызвать еще больший дискомфорт и смущение.
По данным Национальной ассоциации экземы (NEA), экзема — это не отдельное заболевание кожи, а скорее семейство состояний, которые вызывают опухание, раздражение и зуд кожи. По данным организации, это очень распространенное явление: более 31 миллиона американцев страдают той или иной формой экземы.
Один симптом, волдыри, возникает в ответ на воспаление или повреждение кожи, объясняет Питер Лио, доктор медицины, дерматолог из Северо-западной Мемориальной больницы в Чикаго. По сути, это пузырьки, наполненные жидкостью.
«Эта жидкость, называемая серозной жидкостью, в конечном итоге является продуктом фильтрации крови и похожа на опухоль в такой области, как опухшая лодыжка после растяжения связок», — говорит он. «В коже жидкость может быть очень сконцентрирована вокруг кровеносных сосудов и может быть достаточно поверхностной, чтобы вызвать крошечные волдыри, а не просто опухоль».
После образования волдыря организму требуется время, чтобы реабсорбировать эту жидкость, «обычно через лимфатическую систему», — говорит доктор Лио. «Однако иногда они бывают очень напряженными и поверхностными и просто разрываются, выделяя жидкость за пределы кожи, а затем нуждаются в заживлении.”
Хотя волдыри могут быть обычным явлением при экземе, наличие волдырей еще не означает, что у вас заболевание кожи. Волдыри при экземе также могут образовываться после аллергической реакции, в ответ на раздражитель окружающей среды или в результате инфекции.
СВЯЗАННЫЙ: Каковы признаки и симптомы экземы?
Типы экземы, обычно связанные с волдырямиВолдыри от экземы связаны с несколькими типами экземы и могут проявляться по-разному в зависимости от причины.
Дисгидротическая экземаЭта форма экземы, также называемая помфоликсом, экземой стоп и кистей рук, ладонно-подошвенной экземой и везикулярной экземой, наблюдается на руках и ногах и, по данным NEA, чаще встречается у женщин. Как сообщает NEA, обычно на ладонях рук, подошвах стоп и боковых сторонах пальцев образуются небольшие глубокие волдыри, называемые пузырьками. Волдыри очень зудят и вызывают появление чешуйчатых пятен на коже, которые постоянно отслаиваются. В результате может образоваться сухая кожа и болезненные трещины.
Общие триггеры дисгидротической экземы включают стресс, сезонную аллергию или влажную погоду, от которой потеют ладони, говорит Эван Ридер, доктор медицины, дерматолог из NYU Langone Health в Нью-Йорке. По данным NEA, металлы, особенно никель, а также работа, связанная с частым намоканием рук, например, прическа, также могут вызвать сыпь и сопутствующие волдыри.
Лечение экземы первой линии при дисгидротической экземе включает прохладные компрессы и кремы или мази с кортикостероидами.«Обычно нам нужно использовать более мощный кортикостероид для местного применения, потому что кожа на руках и ногах — там, где мы обычно находим этот тип экземы — очень толстая и может препятствовать проникновению лекарств», — говорит Лио. «Мы часто используем замачивания, такие как раствор Бурова, чтобы успокоить и высушить волдыри, а затем просим пациентов наносить местный кортикостероид два раза в день на эту область». По данным Национального общества экземы, дерматологи могут осторожно удалить большие волдыри с помощью стерильной иглы, чтобы облегчить боль.По данным Американской академии дерматологии (AAD), для снятия зуда, особенно в ночное время, могут быть назначены другие лекарства, такие как антигистаминные препараты.
Аллергический контактный дерматитЕсли вы когда-либо сталкивались с ядовитым плющом, ядовитым дубом или ядовитым сумахом и у вас образовывалась волдырная зудящая сыпь, значит, у вас аллергический контактный дерматит. По данным NEA, обычно у людей появляются небольшие линии волдырей от экземы, когда листья натирают их через день или два после обнажения кожи.Другие частые виновники — металлы (особенно никель) и ароматизаторы. Эти волдыри могут лопнуть и высохнуть в виде небольшой корочки.
Лечение экземы, вызванной аллергенами, включает тщательное мытье кожи для удаления любых следов вещества, которое вас раздражает. Кроме того, старайтесь избегать всего, что, как вы знаете, вызывает высыпание или появление волдырей от экземы, рекомендует NEA.
Иногда лучшее лечение контактного дерматита — просто оставить эту область в покое. Но при более серьезных реакциях врачи могут прописать либо стероидные кремы или лосьоны, либо пероральные препараты для уменьшения воспаления и других симптомов, согласно клинике Кливленда.
Раздражающий контактный дерматитКислоты, растворители, агрессивное мыло или детергенты могут раздражать кожу и вызывать раздражающий контактный дерматит. Раздражительный контактный дерматит лечится так же, как и аллергический контактный дерматит.
Что касается профилактики, Лио отмечает, что даже частое мытье рук может привести к раздражающему контактному дерматиту. «Во время пандемии COVID-19 это было невероятно частой жалобой в нашем офисе», — говорит он. Реакция обычно напоминает ожог, но волдыри от экземы также могут немедленно пузыриться, особенно если раздражитель сильный.По данным клиники Кливленда, сыпь обычно более болезненная, чем зудящая.
Как уже упоминалось, старайтесь избегать любых известных раздражителей, чтобы предотвратить образование волдырей от экземы. Кроме того, по данным Американской академии дерматологии, используйте теплую воду и увлажняйте после мытья рук, чтобы уменьшить потенциальный дискомфорт.
СВЯЗАННЫЙ: 7 типов экземы и как они выглядят
Симптомы, диагностика и лечение от Healthily
Большинство волдырей заживают естественным путем и не требуют медицинской помощи.
По мере роста новой кожи под волдырем ваше тело будет медленно впитывать жидкость из волдыря, а кожа наверху высохнет и отслоится.
Фрикционные пузыри
Неповрежденная кожа над волдырем является естественным барьером для инфекции. Важно, чтобы кожа оставалась неповрежденной, чтобы избежать заражения.
Как бы соблазнительно это ни выглядело, постарайтесь не протыкать волдырь иглой, потому что это может привести к инфекции или замедлить процесс заживления. Позвольте коже отслоиться самостоятельно после того, как кожа под ней заживет.
Вы можете закрыть небольшие пузыри пластырем. Более крупные волдыри можно прикрыть марлевой салфеткой или повязкой, которую можно закрепить на месте.
Болезненные волдыри или волдыри в местах, где они могут лопнуть, например, на подошве стопы, можно покрыть мягкой повязкой, чтобы смягчить и защитить их. Ежедневно меняйте повязку и мойте руки, прежде чем прикасаться к волдырю, чтобы избежать заражения.
Взрыв пузырей
Если волдырь лопнул, не снимайте омертвевшую кожу поверх волдыря.Дайте жидкости стечь, а затем накройте волдырь и область вокруг него сухой стерильной повязкой, чтобы защитить его от инфекции, пока он не заживет.
Гидроколлоидные повязки, доступные без рецепта в аптеках, помогают предотвратить дискомфорт и способствуют заживлению.
Если верхний слой омертвевшей кожи от лопнувшего волдыря уже стерся, не трогайте края оставшейся кожи.
