от ранней стадии до последней
Что такое стадирование меланомы?
Определение стадии опухоли называется стадирование меланомы. Заключение основано на размере, толщине, скорости митоза, как часто и сильно изъязвляется новообразование, поразило ли оно лимфоузлы или другие органы.
Стадию меланомы определяют по результатам комплексного обследования:
- медицинского осмотра у дерматолога-онколога;
- с помощью дерматоскопа;
- гистологии;
- биохимии крови;
- диагностических методов (КТ – компьютерная томография, МРТ – магнитно-резонансная томография, УЗИ – ультразвуковое исследование, рентгенография).
Стадирование злокачественной опухоли очень важно, поскольку дает врачам возможность подобрать максимально эффективное лечение для разной степени меланомы.
Методы стадирования меланомы
Фактически существует два основных метода для определения стадии развития меланомы: клинический, в основе которого осмотр специалиста и результаты биопсии (морфологическое исследование образца клеток), и гистологический (микроскопический метод исследования тканей, органов и систем организма, включающий биопсию и операционный материал). Гистология, которую делают после биопсии, часто бывает выше клинической стадии. Например, биопсия показала ІІІ стадию, результаты гистологии могут быть более серьезными – рак кожи 4 стадии.
| Стадия меланомы | Характеристика распространения меланомы |
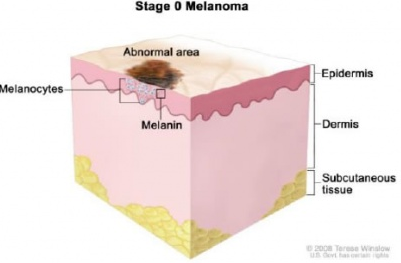
| Стадия 0 | Tis, N0, M0:Меланома на месте, означает, что она находится в эпидермисе, но не распространена на дерму (нижний слой).
|
| Стадия IA | T1a, N0, M0: Меланома тоньше 1 мм. Она не изъязвлена и скорости митоза меньше 1/мм2. Не была обнаружена в лимфатических узлах или дистальных органах.
|
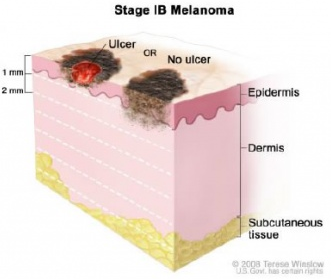
| Стадия IB | T1b или T2a, N0, M0: Меланома тоньше 1 мм и изъязвлена, или скорость ее митоза меньше 1/мм2, или ее толщина между 1,01 и 2,0 мм и она не изъязвлена. Не была обнаружена в лимфатических узлах или дистальных органах.
|
| Стадия IIA | T2b или T3a, N0, M0: Толщина меланомы между 1,01 и 2,0 мм и она изъязвлена, или толщина меланомы между 2,01 и 4,0 мм и она не изъязвлена. Не была обнаружена в лимфатических узлах или дистальных органах.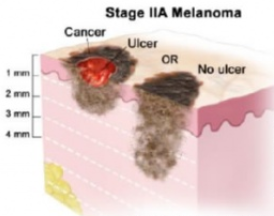 |
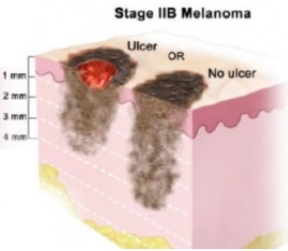
| Стадия IIB | T3b или T4a, N0, M0: Толщина меланомы между 2,01 и 4,0 мм и она изъязвлена, или толщина меланомы больше 4,0 мм и она не изъязвлена. Не была обнаружена в лимфатических узлах или дистальных органах.
|
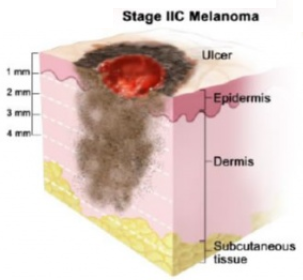
| Стадия IIC | T4b, N0, M0: Меланома толще 4 мм с изъязвлениями. Не была обнаружена в лимфатических узлах или дистальных органах.
|
| Стадия IIIA | T1a до T4a, N1a или N2a, M0: Меланома может быть любой толщины, но не изъязвлена. Меланома распространена на 1-3 лимфатического узла рядом с пораженным участком кожи, но узлы не увеличены и меланома обнаруживается только при просмотре под микроскопом. Отдаленное распространение отсутствует. |
| Стадия IIIB | Применяется одно из следующего: T1b до T4b, N1a или N2a, M0: Меланома может быть любой толщины, и изъязвлена. Меланома распространена на 1-3 лимфатического узла рядом с пораженным участком кожи, но узлы не увеличены и меланома обнаруживается только при просмотре под микроскопом. Отдаленное распространение отсутствует. T1a до T4a, N1b или N2b, M0: Меланома может быть любой толщины, но не изъязвлена. Распространена на 1-3 лимфатических узла рядом с пораженным участком кожи. Узлы увеличены из-за меланомы. Отдаленное распространение отсутствует. T1a до T4a, N2c, M0: Меланома может быть любой толщины, но не изъязвлена. Распространена на небольшие участки близлежащей кожи или лимфатические каналы вокруг исходной опухоли, но узлы не содержат меланомы. Отдаленное распространение отсутствует. |
| Стадия IIIС | Применяется одно из следующего: T1b до T4b, N1b или N2b, M0: Меланома может быть любой толщины, и изъязвлена. Распространена на 1-3 лимфатических узла рядом с пораженным участком кожи. Узлы увеличены из-за меланомы. Отдаленное распространение отсутствует. T1b до T4b, N2c, M0: Меланома может быть любой толщины, и изъязвлена. Распространена на небольшие участки близлежащей кожи или лимфатические каналы вокруг исходной опухоли, но узлы не содержат меланомы. Отдаленное распространение отсутствует. Любые T, N3, M0: Меланома может быть любой толщины и может быть изъязвлена или нет. Меланома распространена на 4 или более близлежащих лимфатических узла, которые скучены вместе, или она распространена на близлежащую кожу или лимфатические каналы вокруг исходной опухоли и на близлежащие лимфатические узлы. Узлы увеличены из-за меланомы. Отдаленное распространение отсутствует. |
| Стадия IV | Любые T, любые N, M1(a, b, или c): При 4 стадии меланома распространена за пределы первоначальной площади кожи и близлежащие лимфатические узлы к другим органам, таким как легкие, печень или мозг, или в отдаленные участки кожи, подкожной ткани, или отдаленные лимфатические узлы. На данной стадии не рассматриваются ни распространение на близлежащие лимфатические узлы, ни толщина, но меланома, как правило, толстая и также распространена на лимфатические узлы. |
Классификация меланомы
В современной онкологии используется несколько классификаций для определения стадии рака кожи – меланомы (по Кларку, по А. Бреслоу, митотический индекс). Наиболее часто обращаются к системе TNM, которую разработало AJCC (Американское общество по изучению рака). В названии TNM заложены ключевые факторы для определения степени рака кожи: Tumor – опухоль, Lymph Node – лимфатический узел, Metastasis – метастазы.
- Категория Т
- обозначает толщину опухоли (измеряют по системе Бреслоу). Кроме того, учитывают скорость митоза (дает возможность прогнозировать, насколько быстро рак распространится на другие ткани и органы), есть или отсутствуют изъязвления (повреждения, разрывы верхнего слоя кожи поверх опухоли). В описании истории болезни можно встретить, к примеру, такие значения категории Т: Т1а (характерно для рака кожи на первой стадии) или Т4b (такой индекс чаще встречается на последней стадии рака кожи).
- Категория N
- указывает, есть ли опухоль в лимфоузлах, которые рак поражает в первую очередь. Эту маркировку используют на основе результатов биопсии. Для ранней стадии меланомы характерно обозначение N0 (опухоль не метастазировала на регионарные лимфоузлы), для поздних стадий – N3 (в близлежащих лимфоузлах есть 2–3 метастазы), N2b (патологическое увеличение лимфатических узлов видно без микроскопа).
- Категория М
- указывает, распространилась ли меланома на другие органы и какие именно, а также, насколько изменился уровень фермента ЛДГ (лактатдегидрогеназа, принимает участие в гликолизе). На ранней стадии рака кожи опухоль, как правило, не метастазирует.
Степени меланомы
| Стадии меланомы | Характеристика стадии |
|---|---|
| 0 | Меланома пока только в эпидермисе (in situ). Неинвазивна, не распространяется в глубокие слои и другие части тела. |
| I (бывает А и В) | На ранней стадии толщина злокачественного новообразования – до 1 мм. Она не кровоточит, нет язв и шелушений. Низкая скорость клеточного деления. Хирургическое удаление ракового образования – обычно это все, что требуется на первой стадии меланомы. |
| II (бывает A, В, С) | Опухоль прорастает вглубь, ее толщина увеличивается до 2,0 мм (4,0 мм), поверхность злокачественного образования гипертрофирована, шелушится, покрыта язвами, иногда кровоточит. На этой стадии раковые клетки еще не поражают лимфатические узлы и отдаленные органы. |
| III (бывает А, В, С) | Раковые клетки достигают лимфатических узлов. Они увеличиваются или остаются прежними. Опухоль становится толще, прорастает вглубь ткани. Изъязвления могут быть или нет. Для борьбы с болезнью используют хирургические методы, лучевую и химиотерапию. |
| IV | Последняя стадия меланомы, когда опухоль метастазировала на внутренние органы (легкие, печень или мозг), отдельные участки кожи или отдаленные лимфоузлы. Терапия на этом этапе комплексная и длительная, справиться с опухолью можно хирургически (удаляют и кожные очаги, если возможно – метастазы из внутренних органов). |
Методы лечения
Лечение меланомы зависит от стадии опухоли. Ранние стадии рака кожи хорошо поддаются терапии, поскольку поражена только кожа, и опухоль не проросла в глубокие слои, не задела лимфоузлы и другие органы. На второй и третьей стадиях также проводят хирургическое иссечение плюс иммунную терапию. Меланома на 4 стадии распространяется на внутренние органы и костную систему, терапия заболевания – комплексная (хирургическое вмешательство, прием противоопухолевых препаратов, лучевая терапия).
Существует общепринятый протокол лечения меланомы кожи, которого придерживаются в разных странах:
Стадия in situ: широкое иссечение опухоли, лечение иммуномодуляторами.
І стадия: хирургическое удаление опухоли и участка здоровой кожи вокруг нее. Биопсия сигнального (сторожевого) лимфатического узла, при необходимости – удаление. Медикаментозная терапия.
II стадия: хирургическое удаление меланомы и участка здоровой кожи вокруг нее. Биопсия сигнального (сторожевого) лимфатического узла, при необходимости – удаление. Медикаментозная терапия для предупреждения рецидива заболевания.
ІІІ стадия: хирургическое удаление меланомы и участка здоровой кожи вокруг нее, а также сигнального лимфоузла, при необходимости – региональных и других участков, где обнаружены злокачественные клетки. Иммунно-, химио- и таргетная (молекулярно-прицельная) терапия.
IV стадия: иммунная и таргетная терапия, лучевой метод, препараты-ингибиторы сигнальной трансдукции, паллиативное лечение.
После удаления опухоли пациент регулярно обследуется в течение трех лет, когда высок риск рецидива меланомы.
Прогнозы выживаемости
По данным ВОЗ, ежегодно в мире диагностируют более 132 тысяч случаев меланомы. Заболевают чаще женщины, чем мужчины. Меланома может передаваться по наследству – около 10% случаев. Однако благодаря ранней диагностике и новым разработкам в области медицины в последние 10 лет повысилась общая выживаемость (до 5 лет) пациентов. Меланома на ранней стадии характеризуется положительным прогнозом в лечении и стойкой ремиссией у более чем 90% пациентов. Данные по статистике по пятилетней выживаемости: I степень (до 92%), ІІ степень (53–81%), ІІІ степень (40–78%), IV степень (15–20%).
Иногда прогноз при меланоме IV степени даже лучше, чем, к примеру, ІІ или ІІІ степени, поскольку раковые клетки метастазируют в отдаленные участки кожи и лимфатические узлы, «обходя» важные органы и системы. Кроме того, при прогнозе обязательно учитывают уровень ЛДГ – если он в норме, то шансы на то, что болезнь отступит, еще больше повышаются.
На прогноз выживаемости влияет возраст пациентов. Так, у людей пожилого возраста шансов немного меньше, чем у молодых, причем независимо от стадии меланомы. От рака кожи чаще страдают белокожие люди, если же заболевание диагностируют у темнокожего человека, шансы на выживаемость его более низкие. Тем, кто перенес пересадку органов, имеет ВИЧ, серьезные хронические заболевания, также дают худшие прогнозы на выздоровление.
Признаки меланомы
Меланома – опасная форма рака, развивается незаметно, но стремительно, быстро метастазирует в лимфоузлы, переходя затем на внутренние органы и ткани. Именно поэтому так важна своевременная диагностика, которая повышает шансы пациента на выздоровление. Рак кожи на начальной стадии имеет характерные симптомы. Правило АВСD – основной маркер для меланомы:
- А (Аsymmetry) – асимметрия: края родинки или невуса не симметричны;
- В (Border) – границы: края новообразования неровные, нечеткие, зазубренные;
- С (Color) – цвет: окраска родинки неравномерная, есть оттенки коричневого, серого, иногда встречаются вкрапления розовых, красных или белых пятен;
- D (Diameter) – диаметр: диаметр образования более 6 мм и постепенно увеличивается в размерах.
Начальная стадия меланомы кожи может проявляться такими симптомами: зуд, жжение, болезненность, кровоточивость, появление на поверхности новообразования чешуек и язв. Самый главный признак – это то, что пятно сильно выделяется на фоне других родинок. При любых тревожных признаках следует обратиться к онкологу.
Материалы, использованные при подготовке статьи
О меланоме, ранней диагностике заболевания, а также о классификации стадий можно узнать из таких источников:
http://www.cancerresearchuk.org/about-cancer/melanoma/stages-types
https://www.cancer.net/cancer-types/melanoma/stages
https://www.medicinenet.com/melanoma/article.html
https://www.medicalnewstoday.com/articles/154322.php
https://www.cancer.org/cancer/melanoma-skin-cancer/detection-diagnosis-staging/melanoma-skin-cancer-stages.html
💊 Управление Меланомой 3-й стадии
Что означает меланома стадии 3?
Меланома — самая серьезная форма рака кожи. Это влияет на клетки кожи, которые производят меланин, пигмент, который окрашивает вашу кожу. Меланома может развиваться и в других органах, таких как глаза и кишечник, но это необычно.
Меланома 3 стадии, также написанная как стадия III, является передовой формой рака кожи. В отличие от этапов 1 и 2, рак в стадии 3 меланомы распространился от клеток кожи до лимфатических узлов. Лимфатические узлы представляют собой небольшие ткани, расположенные на шее, под руками и в других местах по всему телу. Ваши лимфатические узлы могут или не могут быть опухшими на стадии 3.
Врачи делят меланому 3 стадии на три категории: 3A, 3B и 3C. Этап 3А является наименее серьезным, а этап 3С является самым передовым. Стадия зависит от местоположения рака, от размера опухолей и от изъязвления.
Подробнее: Как проводится меланома? »
ЛечениеКаковы ваши варианты лечения меланомы стадии 3?
Хирургия
Хирургия — это лечение первой линии для меланомы стадии 3. Ваш хирург удалит опухоли, раковые лимфатические узлы и некоторую нормальную ткань вокруг опухолей. Ваш хирург также возьмет кожу из другой части вашего тела (кожный трансплантат), чтобы заменить удаленную кожу. могут потребоваться другие методы лечения, такие как иммунотерапия, если существует высокий риск рецидива рака.
Другие методы лечения
Когда операция не подходит для лечения, :
- иммунотерапия
- целевая терапия или препараты, которые поражают раковые клетки с меньшим повреждением нормальных клеток
- инъекции в опухоль
Иммунотерапия помогает остановить или замедлить рост опухоли и усилить иммунную систему. (FDA) одобрила несколько препаратов иммунотерапии для лечения меланомы 3-й стадии т.
Химиотерапия меланомы имеет ограниченный успех, но ваши врачи могут предложить комбинировать иммунотерапию. Это лечение на основе лекарств нацелено на уничтожение всех раковых клеток в вашем теле. В некоторых случаях у вас может быть региональная химиотерапия, которая доставляет лекарство только рукой или ногу. Таким образом, меньше здоровых клеток убивают вместе с раковыми клетками.
В дополнение к традиционным процедурам, ваш врач порекомендует паллиативную терапию. Это может включать лучевую терапию, чтобы уменьшить боль. Паллиативная терапия не лечит меланому, но может помочь облегчить симптомы и улучшить общее качество жизни.
Альтернативные методы лечения меланомы
Последующие действияНе часто следует следить за своим врачом?
После вашего лечения ваш врач порекомендует регулярное расписание наблюдения за вашим раком.Они будут проверять, чтобы рак не вернулся или не появились новые раковые поражения. Типы последующих действий включают:
Ежегодная проверка кожи: Проверка кожи — важный аспект обнаружения меланомы на самых ранних стадиях лечения. Вы также должны проводить проверку кожи самостоятельно один раз в месяц. Взгляните повсюду от нижних ног ваших ног до шеи.
Тестирование изображений каждые три месяца до года: Исследования изображений, такие как рентген, компьютерная томография или МРТ мозга, требуют повторения рака.
Физический осмотр по мере необходимости: Физический экзамен для оценки вашего общего состояния здоровья важен, когда у вас есть меланома. В течение первых двух лет вы будете получать экзамен каждые три-шесть месяцев. Затем в течение следующих трех лет назначения могут проводиться раз в три месяца до года. После пятого года экзамены могут быть необходимы. Делайте ежемесячную самоанализ ваших лимфатических узлов, чтобы проверить ваш прог
Меланома 3 стадия — лечение и прогноз
Онкологам чаще, чем любым другим врачам приходится сталкиваться с запущенными случаями. Ведь страх наличия рака заставляет пациента внушать себе, что с ним на самом деле всё в порядке. А родинка, формы которой изменились и которая кровоточит, на самом деле – в полном порядке. Но чем раньше больной перестанет заниматься самообманом и подключить специалистов к решению проблемы, тем выше его шансы на выживание.
Если выставлен диагноз меланома 3 стадия — лечение и прогноз несколько меняются, учитывая запущенность заболевания. Но это ещё не значит, что за свою жизнь и здоровье не стоит бороться. Классика лечения – хирургическое вмешательство, которое позволяет избавиться от новообразования.
Учитывая тот факт, что на данной стадии затрагиваются и лимфоузлы – обойтись без химиотерапии или облучения крайне сложно. Объём удаления так же не должен быть минимальным, учитывая вероятность возникновения рецидивов в скором времени. Шансы пациента значительно возрастают, если он обращается в крупный медицинский центр, в котором уже не первый год применяют адъювантную терапию, которая заключается в назначении интерферонов, значительно снижающих риск развития заболевания.
Если обнаружена меланома 3 стадия — лечение и прогноз всё ещё неплохи. Выживаемость достигает 78% при своевременном назначении терапии и проведении её в полном объёме. Именно поэтому за свою жизнь стоит бороться с помощью современных методик.
Глава израильского онкоцентра Давидов, профессор Эяль Фениг, владеет всеми современными радиохирургическими методами лечения рака. В последние годы профессор Эяль Фениг работает над усовершенствованием протоколов лучевой терапии меланомы с высоким риском рецидива.
Профессор Даниэль Мимуни (Медицинский центр им. Рабина, Израиль) — крупный специалист по лечению витилиго, базальноклеточного рака, меланомы. Практикует метод молекулярно-целевой терапии резистентных к традиционным методам заболеваний.
В Италии, в миланском центре Humanitas, ведет прием профессор Марта Скорсетти, лидер в лечении с помощью стереотаксической лучевой терапии меланомы с отдаленными метастазами. Профессор Марта Скорсетти курирует пациентов с любыми формами рака, нуждающихся как в изолированной лучевой терапии, так и в комбинированном лечении.
В Москве лечение меланомы можно смело доверить дотору Вуль Ольге Александровне. Ольга Александровна — врач высшей категории, предоставляющим услуги европейского уровня, специализируется на лечении онкологических заболеваний. В частности, она помогает пациентам, у которых были диагностирована меланома.
Меланома кожи: стадирование, диагностика и лечение | Демидов Л.В., Харкевич Г.Ю.
Российский онкологический научный центр им. Н.Н. Блохина, РАМН
Российский онкологический научный центр им. Н.Н. Блохина, РАМНСовременные эпидемиологические исследования четко установили стремительный рост заболеваемости меланомой кожи (МК) в разных странах, в том числе и в России, что позволяет рассматривать этот факт, как общую тенденцию в мире [8]. Одним из основных пусковых механизмов, лежащих в основе этого явления, считается произошедшее за последнее время по различным причинам увеличение суммарного времени воздействия ультрафиолетовой части спектра естественного солнечного света на кожу человека, не всегда генетически к этому подготовленную. Избыточная инсоляция приводит не только к повреждению кератино– и меланоцитов, но и вызывает специфическую иммуносупрессию, связанную с нарушением функции естественных клеток–киллеров, что сопровождается повышенным риском развития неходжкинских лимфом и опухолей кожи, включая меланому [4]. Среди других факторов риска меланомы в настоящее время выделяют: фототип кожи I–II (склонность к солнечным ожогам кожи, рыжие волосы, голубые глаза, светлая кожа), общее число доброкачественных меланоцитарных невусов на коже индивидуума, присутствие лентиго и веснушек, наличие трех и более атипичных меланоцитарных невусов, три и более эпизода тяжелых солнечных ожогов кожи в течение жизни, а также семейное накопление случаев меланомы у близких родственников [20].
В России, по данным Е.М. Аксель с соавторами, в 1999 году в структуре онкозаболеваемости доля МК у мужчин составила 1%, у женщин – 1,6%. По сравнению с 1990 годом эти цифры возросли на 12–16%. Темп прироста стандартизованных показателей заболеваемости МК в России с 1992 по 1999 гг. оказался равным 30%, уступая лишь раку щитовидной и предстательной желез [2]. Следует отметить, что среди всех злокачественных опухолей кожи меланома занимает особое место. Так, составляя структурно не более 10% от всех форм рака кожи, она ответственна за 80% смертей, приходящихся на группу злокачественных опухолей кожи. Причина этого феномена состоит в том, что в отличие от базальноклеточного и плоскоклеточного рака кожи меланома в значительно большей степени представляет собой модель злокачественной опухоли, для которой характерны не только местный рецидив или появление регионарных лимфогенных метастазов, но в значительно большей степени развитие отдаленных метастазов в различных тканях и внутренних органах.
Традиционно меланома кожи считается злокачественной опухолью с вариабельным и зачастую непредсказуемым клиническим течением. В то же время локальная МК не является болезнью с однозначно плохим прогнозом. Стойкое излечение после хирургического иссечения первичного очага опухоли на ранних стадиях развития может быть достигнуто у 80–90% больных. С другой стороны, стандартная операция по удалению локальной инвазивной меланомы кожи далеко не всегда гарантирует больному возможность длительного безрецидивного выживания, под которым понимается не только отсутствие местного рецидива, но также и отдаленных метастазов. Такое различие в клиническом течении локальной меланомы кожи объясняется рядом свойств этой опухоли, установленных впервые более 30 лет назад.
Научный прогресс в понимании биологических свойств МК человека был достигнут в конце 60–х годов XX века и связан с именами двух американских ученых–патологов Кларка и Бреслоу. В 1967 году W.H. Clark внедрил в рутинную практику микроскопической диагностики меланомы кожи определение уровня инвазии опухоли в нижележащие слои дермы [11]. Впервые была предложена методика микростадирования локальной меланомы кожи, которая хорошо коррелировала с возможным прогнозом болезни и основывалась на анатомическом строении кожи. До этого стадия для локальной меланомы кожи выставлялась на основании значения максимального диаметра опухоли. Такая попытка оценить прогноз первичной опухоли была по сути обречена на неудачу, так как, во–первых, для меланомы кожи нехарактерны большие линейные размеры по максимальному диаметру, превышающие 2 см. Во–вторых, горизонтальное макроскопическое распространение опухоли в незначительной степени коррелирует с микроскопическим нарастанием инвазии.
Автором метода было предложено выделять 5 уровней инвазии меланомы кожи в дерме (рис. 1). I уровень – клетки меланомы находятся в пределах эпидермиса и характер инвазии соответствует меланоме in situ; II уровень – опухоль разрушает базальную мембрану и инвазирует верхние отделы сосочкового слоя дермы; III уровень – клетки меланомы заполняют весь сосочковый слой дермы, но не проникают в подлежащий ретикулярный слой; IV уровень – инвазия ретикулярного слоя дермы; V уровень – инвазия подлежащей жировой клетчатки (рис. 1).

Рис. 1. Уровни инвазии по методике W.H. Clark
В 1970 году A. Breslow предложил еще одну методику установления микростадии первичной меланомы кожи [9]. Суть ее заключалась в измерении толщины опухоли или ее максимального вертикального размера в миллиметрах. На практике для этого используется микрометр, установленный в окуляре микроскопа, с помощью которого производится замер наибольшего вертикального сечения опухоли. Верхней границей этого замера служит гранулярный слой эпидермиса, а нижней – наиболее глубоко расположенные клетки меланомы в структурах дермы или подкожно–жировой клетчатки.Проведенные многочисленные клинические исследования по изучению факторов прогноза меланомы кожи позволили выявить высокую значимость определения уровней инвазии и толщины опухоли, причем именно толщина опухоли оказалась наиболее информативным показателем в оценке прогноза, превосходя все другие клинические и морфологические признаки в однофакторном анализе.
Выживаемость больных после удаления первичной меланомы кожи и/или метастазов в регионарные лимфоузлы напрямую связана с микростадией болезни и степенью вовлеченности лимфатических коллекторов. Правильное определение уровня инвазии и толщины опухоли, а также характера поражения регионарных лимфоузлов является ключевым в распознавании прогноза болезни и главным ориентиром в планировании дополнительного профилактического лечения. Именно поэтому современное стадирование меланомы кожи по системе TNM не осуществляется дооперационно, а выполняется после ее удаления и последующего гистологического исследования.
С середины XX века, когда проводились первые попытки выделения клинических стадий меланомы, использовались различные подходы к созданию научной системы стадирования заболевания. Так, до настоящего времени существует предложенная Clark с соавт. клинико–гистологическая классификация, которая основывается на биологических свойствах опухоли, а именно гистологическом типе и характере роста первичной опухоли (табл. 1). Согласно этой классификации выделяют следующие основные морфологические типы меланомы: 1) поверхностно распространяющаяся меланома; 2) узловая меланома; 3) меланома типа злокачественного лентиго; 4) акрально–лентигинозная меланома.
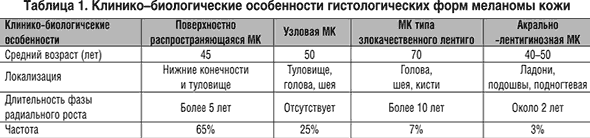
Узловая меланома в своем развитии проходит только фазу вертикального роста, обычно характеризуется инвазией опухолевых клеток в глубокие слои дермы (III, IV и V уровни инвазии) и обладает значительно худшим прогнозом.
Меланома типа злокачественного лентиго, также как и поверхностно–распространяющаяся меланома, в своей эволюции претерпевает двухфазность процесса, причем фаза радиального роста при этом типе опухоли может длиться гораздо дольше – 10, 20 и более лет. При этом она имеет свои отличия от таковой при поверхностно распространяющемся типе меланомы. Условно можно выделить две стадии в фазе радиального роста при меланоме кожи типа злокачественного лентиго. Первая стадия не является инвазивной и соответствует злокачественному лентиго – облигатному предраку. Вторая стадия этого процесса знаменует собой начало инвазивного роста и переход злокачественного лентиго в меланому типа злокачественного лентиго. Степень инвазии в данном случае менее выражена, чем при меланоме поверхностно распространяющегося типа. Тот же самый феномен развития – местный рост в глубину дермы и подкожно–жирового слоя характерен и для меланомы типа злокачественного лентиго в фазе вертикального роста. Однако эта фаза здесь может развиваться в течение ряда лет, а не месяцев, как при меланоме поверхностно распространяющегося типа, что объясняет отсутствие резких скачков в биологическом течении опухоли и низкий риск развития метастазов. Прогноз при этой форме меланомы более благоприятный, чем при поверхностно распространяющемся типе.
Акрально–лентигинозная меланома чаще всего локализуется на коже ладоней и подошв, в области ногтевого ложа. По своим морфологическим особенностям она в значительной степени схожа с поверхностно распространяющейся МК и также имеет двухфазность развития: фазу горизонтального и вертикального роста. В то же время отмечено, что этот тип опухоли отличается более агрессивным характером течения, чаще и раньше метастазирует. В определенной степени этот факт объясняется тем, что специфическая локализация затрудняет естественную визуализацию опухоли и акрально–лентигинозная меланома кожи в большинстве случаев диагностируется уже на стадии инвазивного роста.
В целом клинико–гистологическая классификация меланомы кожи по четырем основным типам является достаточно информативной при определении предварительного прогноза. Вместе с тем, как указывалось выше, точный прогноз заболевания возможен только после проведения гистологического исследования пораженного материала. Во всем мире для этой цели используется объединенная TNM/UICC/AJCC система стадирования меланомы кожи, разработанная совместно Американским объединенным комитетом по раку (AJCC) и Комитетом по ТNM классификации Международного противоракового союза (UICC) в 1983–1988 гг. Пройдя несколько переизданий без существенных изменений, до недавнего времени эта классификация выглядела следующим образом (табл. 2). Однако полученные за последние два десятилетия результаты исследований свидетельствовали о том, что данная система не включает многие из используемых сегодня прогностических факторов и нуждается в серьезной корректировке. Новая измененная версия системы стадирования меланомы кожи получила одобрение Американского объединенного комитета по раку и Международного противоракового союза и включена в 6–е издание TNM классификации 2002 года [24]. Учитывая, что эта редакция не получила пока широкого распространения в России, мы посчитали целесообразным привести ее в сокращенном виде (табл. 3). Принципиальными изменениями, включенными в новую редакцию, можно назвать следующие: при гистологическом исследовании первичной опухоли акцент делается на толщину опухоли по Бреслоу и ее изъязвление; при определении характера поражения лимфатических узлов в качестве основных факторов прогноза рассматривается количество пораженных узлов, способ выявления (клинически или при гистологическом исследовании), а также присутствие изъязвления на поверхности первичной опухоли; при характеристике отдаленных метастазов учитывается их локализация и уровень ЛДГ; присутствие изъязвления на поверхности первичной опухоли ухудшает прогноз заболевания на I, II и III стадиях; случаи транзиторных метастазов и сателлитных поражений в зоне первичной опухоли выделены в отдельную IIIC стадию.

1. Больные, имеющие очень высокий риск (более 80%) умереть от прогрессирования заболевания в течение 5 лет с момента установления диагноза, – при наличии отдаленных метастазов МК (IV стадия).
1. Больные, имеющие очень высокий риск (более 80%) умереть от прогрессирования заболевания в течение 5 лет с момента установления диагноза, – при наличии отдаленных метастазов МК (IV стадия).2. Больные, имеющие высокий риск (50–80%) развития рецидивов меланомы кожи в течение 5 лет с момента операции, – при наличии метастазов МК в регионарные лимфоузлы (III стадия), а также при толщине первичной опухоли, превышающей 4 мм (IIb–IIc стадии).
3. Больные, имеющие промежуточный риск (15–50%) развития рецидивов заболевания, – при толщине первичной опухоли от 2,0 до 4,0 мм (IIa–IIb стадии).
4. Больные, имеющие низкий риск рецидивирования (до 15%), – при толщине первичной опухоли менее 2,0 мм (I–IIa стадии).
Несмотря на широкую рекламную кампанию в целом ряде стран мира, проводимую онкологами и врачами общей практики в средствах массовой информации и направленную на популяризацию знаний о факторах риска развития МК, ранних признаках злокачественного перерождения и возможности их выявления при самообследовании кожи, продолжает оставаться значительным число больных с наружной локализацией опухоли, которые обращаются за помощью на стадиях, когда болезнь приобретает системный характер.
Основными симптомами злокачественной трансформации новообразования кожи являются любые изменения его размеров, формы и характера пигментации, наблюдаемые в течение одного или нескольких месяцев. Настораживающими в этом смысле следует считать также зуд в области образования, изъязвление его поверхности, появление кровоточивости. При наличии выраженной клинической картины и соответствующего анамнеза диагноз меланомы кожи для специалиста не представляет трудности. Существуют, тем не менее, ситуации, когда оправдана тактика динамического наблюдения или диагностического удаления. Дифференциальный диагноз меланомы проводится с доброкачественными пигментными образованиями, раком кожи, воспалительными или инфекционными процессами, другими заболеваниями. Из инструментальных методов исследования следует отметить эпилюминисцентную микроскопию – неинвазивный метод исследования образований кожи в специальной иммерсионной среде с помощью дерматоскопа, а также метод компьютерной диагностики, когда зафиксированное с помощью цифровой видеокамеры изображение особым способом сохраняется в памяти компьютера и по определенным признакам сравнивается с имеющейся базой данных.
Говоря о новых диагностических подходах, следует отметить метод биопсии «сторожевого» или «часового» лимфоузла, который уже получил широкое распространение в мире, как стандартный метод диагностики микрометастатического поражения регионарных лимфоузлов [21]. В России эта методика только еще начинает использоваться при меланоме кожи. Метод основан на предположении, согласно которому метастазы в регионарных л/у возникают в определенном порядке, обусловленном анатомическими особенностями лимфооттока от того или иного участка кожи. При этом, как правило, один или несколько регионарных лимфоузлов, называемых «сторожевыми», первыми стоят на пути оттока лимфы и, следовательно, первыми поражаются мигрирующими с током лимфы опухолевыми клетками. Метод позволяет выявлять микрометастазы МК в клинически неизмененных регионарных л/у и, таким образом, является мощным прогностическим фактором. Он также позволяет отказаться от выполнения профилактических лимфодиссекций – травматичных оперативных вмешательств, нарушающих естественную циркуляцию лимфы и увеличивающих риск локальной диссеминации.
Современные подходы к лечению МК различаются в зависимости от стадии заболевания и могут быть представлены следующим образом (табл. 4).

Долгое время оставался нерешенным вопрос о целесообразности выполнения профилактических лимфодиссекций у больных МК без клинически определяемых метастазов в регионарные лимфоузлы. Проведенные проспективные клинические исследования не показали какого–либо позитивного эффекта профилактической лимфаденэктомии на общую выживаемость больных, в связи с чем рутинное выполнение таких операций не рекомендуется [6].
Из представленных выше данных, касающихся прогноза заболевания, становится ясно, что основными категориями больных, которым показано дополнительное профилактическое (адъювантное) лечение, являются больные, имеющие промежуточный и высокий риск последующего возникновения рецидивов и метастазов заболевания, после иссечения у них инвазивной меланомы кожи и/или метастазов в периферические лимфоузлы. По данным статистики, больные с толщиной первичной опухоли, превышающей 4 мм, а также в случае развития метастазов МК в регионарные лимфоузлы имеют высокий риск прогрессирования заболевания, и 50–80% таких больных погибают в течение двух лет с момента установления диагноза [7].
Очевидно, что больные с поверхностными формами опухоли (при толщине первичной опухоли до 2 мм) не нуждаются в такого вида терапии, поскольку могут быть излечены хирургическим методом, а также еще и потому, что на сегодняшний день эти виды терапии еще недостаточно совершенны. При своевременном выявлении опухоли на ранних, начальных этапах развития хирургическое лечение может рассматриваться, как адекватный метод, приводящий к тому, что 80–90% больных переживают 10–летний рубеж без проявлений болезни. В то же время у больных с отдаленными метастазами шанс на использование профилактического лечения уже упущен – они нуждаются в интенсивной полихимиотерапии, эффективность которой, к сожалению, остается неудовлетворительной.
Проблема лекарственной профилактики метастазов меланомы кожи после хирургического лечения у больных с неблагоприятным прогнозом заболевания продолжает оставаться важной и актуальной, поскольку, как и 15–20 лет назад, несмотря на огромное количество проведенных исследований, сегодня в мире не существует общепринятой тактики лечения этой категории больных.
С профилактической целью при МК использовались как биологически активные вещества, обладающие иммуногенными свойствами (Corynebacterium parvum, вакцина БЦЖ, интерфероны), так и химиотерапевтические препараты (в основном производные имидазол–карбоксамида и нитрозомочевины). Если говорить о профилактической химиотерапии и в первую очередь об использовании дакарбазина, как препарата, наиболее широко применяемого в лечении МК, следует отметить, что этот вид адъювантного лечения получил активное распространение в России, причем не только у больных, перенесших лимфаденэктомию по поводу метастазов МК в регионарные лимфоузлы, но и после хирургического иссечения первичной опухоли, как наиболее доступный. Между тем многочисленные зарубежные и наши собственные данные свидетельствуют об отсутствии достоверного эффекта такого лечения на общую или безрецидивную выживаемость больных [1,15]. Аналогичные результаты получены и для других химиопрепаратов, обладающих, кроме того, более выраженной токсичностью. В то же время нами был отмечен определенный профилактический потенциал аранозы, нового отечественного нитрозопроизводного, разработанного в РОНЦ РАМН [1]. В ходе исследования установлено, что араноза обладает сдерживающей активностью в отношении роста скрытых микрометастазов МК у больных с высоким риском прогрессирования. Вместе с тем необходимы крупномасштабные рандомизированные исследования, направленные на накопление опыта профилактического использования препарата. В связи с вышеизложенным, считаем необоснованным рутинное назначение в послеоперационном периоде адъювантной химиотерапии больным МК II–III ст.
Другим направлением в современной системе профилактического лечения больных МК с неблагоприятным прогнозом является иммунотерапия рекомбинантным интерфероном (рИФ-a), который благодаря своим уникальным биологическим свойствам в течение длительного времени находится в центре внимания исследователей. Говоря о меланоме кожи, следует отметить, что основанием для изучения возможностей профилактического лечения послужили данные о том, что применение рИФ-a является эффективным у 10–15% больных с метастатической МК, вызывая в одной трети случаев стойкие длительные ремиссии. К настоящему времени проведено большое количество проспективных кооперированных исследований, выполненных ведущими исследовательскими группами США и Европы, с целью изучить эффективность различных дозовых режимов двух основных препаратов рИФ – a-2a и a-2b у больных МК II и III стадий. Как и в случае с профилактической химиотерапией, полученные результаты достаточно противоречивы и не позволяют окончательно оценить роль и место адъювантной иммунотерапии рИФ-a в общей системе профилактического лечения больных МК с неблагоприятным прогнозом заболевания. Тем не менее, проводя анализ представленных данных, можно получить представление о существующих на сегодняшний день в мире подходах к профилактическому применению рИФ и сделать определенные выводы. Так, в ходе ряда исследований было показано, что длительное использование малых доз интерферона (3–5 млн. МЕ), обладающих иммуномодулирующим потенциалом, дает определенный эффект на ранней, локальной стадии заболевания (IIa и IIb), что выражается в снижении риска метастазирования и улучшении показателей безрецидивной выживаемости [13,23]. Такое лечение хорошо переносится больными и должно продолжаться не менее 12–18 мес. По результатам этих исследований Европейским медицинским агенством по изучению эффективности лекарственных средств было одобрено назначение малых доз рИФ a-2a в качестве профилактического лечения больных МК II стадии.
У больных МК с хирургически излеченными регионарными метастазами (III стадия) сдерживающий потенциал низких доз рИФ оказался явно недостаточным, поэтому акцент в международных кооперированных исследованиях делался на схемы, включающие высокие дозы рИФ (10–20 млн. МЕ/м2), которые, по мнению ряда авторов, обладают выраженным антипролиферативным эффектом [17,18]. Основополагающими в этом смысле явились результаты протоколов ECOG 1684, 1690, 1694, проведенных J. Kirkwood. Впервые было показано, что использование высоких доз рИФ в адъювантном режиме позволяет добиться увеличения не только безрецидивной, но и общей выживаемости. Эти результаты послужили основанием для того, чтобы в 1995 году в США высокодозная иммунотерапия рИФ-a-2b была официально разрешена Федеральной комиссией по контролю за лекарствами и пищевыми продуктами в качестве стандартного вида лечения больных МК, имеющих высокий риск метастазирования. Вместе с тем нельзя не отметить выраженную токсичность такого лечения. Так, около 75% больных, получавших высокие дозы рИФ, имели побочные эффекты 3–4 степени выраженности, что потребовало снижения дозы препаратов или остановки лечения. К наиболее часто встречаемым побочным эффектам терапии интерферонами относят гриппоподобные симптомы (лихорадка, озноб, миалгия, артралгия), усталость, депрессия, потеря аппетита и веса, миелосупрессия, тромбоцитопения, нарушение функции печени. Степень их выраженности зависит от дозы препарата.
В 2000 году был закончен набор больных в одно из наиболее крупных проспективных рандомизированных исследований, проводимых Меланомной группой EORTC, в ходе которого изучалась эффективность и переносимость схем адъювантного лечения с использованием средних (10 млн. МЕ 3 раза в неделю) и средне–малых (5 млн. МЕ 3 раза в неделю) доз рИФ a-2b. За 3 года в протокол было включено 1418 больных МК IIb и III стадий. Промежуточный анализ данных показал достоверное улучшение показателей безрецидивной выживаемости при длительном использовании средне–малых доз рИФ у больных МК неблагоприятного прогноза, однако небольшой срок наблюдения за больными (средняя прослеженность составила 1,6 года) не позволяет делать окончательные выводы.
Исследования в этой области продолжаются, и рекомбинантные интерфероны остаются одними из наиболее широко изучаемых препаратов. Так, в конце 90–х годов ХХ века была разработана полусинтетическая форма рИФ-a-2b, дополнительно включающая молекулу полиэтиленгликоля. Новая технология PEG–модификации белков позволяет увеличить время циркуляции таких белков в кровяном русле, снижает их анти– и иммуногенность, уменьшает чувствительность к протеолизу. Уже первые предварительные клинические испытания показали хорошую переносимость и безопасность этих форм даже при использовании высоких доз. Важными особенностями фармакокинетики нового препарата являются его высокая биодоступность, длительное поддержание оптимальной терапевтической концентрации, отсроченная элиминация. Эти характеристики наряду с общими для интерферонов свойствами и низкая токсичность делают PEG–модификацию перспективным кандидатом для долгосрочного применения с целью профилактики метастазов МК. Такое исследование уже начато Меланомной группой EORTC в 2000 году, его основной задачей является оценка эффективности длительного профилактического лечения PEG–модификацией интерферона больных МК III стадии с хирургически излеченными метастазами в регионарные лимфоузлы (EORTC 18991). Предполагается, что новые данные позволят более объективно оценить возможности, которые дает профилактическая иммунотерапия рИФ-a больным МК с неблагоприятным прогнозом, и помогут в разработке стандартных методов адъювантного лечения этой категории больных.
Говоря о лечении метастатической МК, следует признать, что возможности лекарственной терапии очень ограничены и не могут удовлетворять клиницистов [22]. Несмотря на появление новых противоопухолевых препаратов и их многочисленных комбинаций, в том числе с различными биологически активными веществами, за последние 30 лет так и не было достигнуто значительного улучшения выживаемости больных на этапе реализации отдаленных метастазов. Медиана выживаемости больных с IV стадией заболевания составляет около 6–8 месяцев, а 5–летняя выживаемость не превышает 5%. Основную причину неудач исследователи видят в высокой устойчивости опухоли к основным группам химиотерапевтических препаратов, применяемых в онкологии. В результате только производные имидазолкарбоксамида, мочевины, платины, винкаалкалоиды и таксаны, оказывающие регистрируемый клинический эффект на рост метастазов в 10–20% случаев, продолжают оставаться препаратами выбора при лечении диссеминированных форм заболевания.
Дакарбазин, диметил–триазено–имидазол карбоксамид (DTIC), продолжает оставаться единственным официально зарегистрированным в США средством для лечения диссеминированной меланомы кожи, а его эффективность уже в течение 30 лет считается «эталонной» [14]. Частота объективных ответов, регистрируемых при использовании монотерапии DTIC, составляет 15–20%, а полные регрессии наблюдаются у 5% больных с диссеминированной формой заболевания. Наиболее чувствительными к препарату оказались метастазы МК в мягкие ткани, кожу, подкожно–жировую клетчатку, лимфоузлы, легкие. Средняя продолжительность ремиссий не превышает 3–6 месяцев. В целом терапия DTIC хорошо переносится больными, а его основные побочные эффекты ограничены тошнотой/рвотой и умеренной миелосупрессией. Наиболее часто используются следующие режимы монотерапии DTIC: 1) внутривенное (в/в) введение препарата в дозе 200–250 мг/м2/день – 5 дней каждые 3–4 недели и 2) однократная 1–часовая в/в инфузия в дозе 850–1000 мг/м2 с интервалом 3–4 недели.
Темозоламид – новый алкилирующий препарат второго поколения, производное имидазотетразинов. В отличие от DTIC препарат не требует активации в печени и при физиологической рН спонтанно превращается в свой активный метаболит. Его преимуществом является 100%–ная биодоступность при пероральном приеме и хорошая проникающая способность в ткани, включая пенетрацию через гематоэнцефалический барьер. Результаты Европейского многоцентрового исследования по сравнению клинической эффективности темозоламида (200 мг/м2 – 5 дней) и DTIC (250 мг/м2 – 5 дней) у нелеченных больных метастатической меланомой оказались практически одинаковыми. В настоящее время активно изучается активность препарата при метастазах МК в головной мозг.
Производные нитрозометилмочевины также широко используются в лечении диссеминированной МК, давая объективный ответ в 13–18% случаях. Их применение сопровождается длительной кумулятивной миелосупрессией с максимальной выраженностью на 4–5 неделе после завершения курса. Особый интерес представляют два новых перспективных отечественных противоопухолевых препарата из группы производных нитрозомочевины – араноза и нитруллин. Их эффективность в режиме монотерапии при диссеминированной меланоме кожи составляет 20% для аранозы и 18% для нитруллина, что не уступает эффективности стандартной х/т дакарбазином [3]. Оба препарата характеризуются умеренной токсичностью, связанной с миелосупрессией. Их эффективность повышается при использовании в сочетании с цисплатином, винкристином, дактиномицином.
Фотемустин является наиболее активным производным нитрозомочевины при метастатической меланоме кожи, обладая значительной проникающей способностью через гематоэнцефалический барьер. Эффективность монотерапии фотемустином изучена в нескольких исследованиях, по результатам которых частота объективных ответов составила 20–25%, в том числе 5–8% полных эффектов [5]. Отличительной особенностью препарата является его значительная активность при метастазах МК в головной мозг – 21% объективных ответов. Медиана длительности ответа составляла от 18 до 26 недель. У пациентов с первым рецидивом заболевания фотемустин давал эффект в 30,7% случаев. Стандартная схема лечения включает в/в 60–минутные инфузии препарата в дозе 100 мг/м2 в 1, 8 и 15 дни, далее следует 4–5 недель перерыва, затем введения проводятся каждые 3 недели в той же дозе. Следует отметить, что гематологическая токсичность 3–4 степени, включающая тромбоцитопению у 35% больных и нейтропению у 45% больных, является основным дозозависимым и дозолимитирующим осложнением. Однако она предсказуема, отсрочена, обратима и менее выражена при использовании препарата в качестве 1 линии химиотерапии.
Особый интерес представляют недавно опубликованные результаты кооперированного рандомизированного исследования по сравнительному изучению эффективности монотерапии DTIC и фотемустином, используемых в качестве 1 линии у больных с церебральными и нецеребральными метастазами МК в головной мозг [16]. Частота объективных ответов при использовании фотемустина оказалась в 2 раза выше, чем в группе DTIC – 15,5 и 7,2%% соответственно. Медиана выживаемости в первом случае составила 7,4 мес., во втором – 5,8 мес. Среди пациентов, не имевших до начала лечения метастатического поражения головного мозга, время до появления таких метастазов оказалось равным 22,7 мес. в группе больных, получавших фотемустин, и 7,2 мес. – в группе больных, получавших DTIC. Таким образом, подтвержден адъювантный эффект фотемустина в отношении развития метастазов МК в головной мозг.
Для достижения лучших результатов лечения были проведены попытки комбинации фотемустина с другими используемыми при МК препаратами. В исследованиях, где фотемустин комбинировался с дакарбазином, виндезином, тамоксифеном и цисплатином, ни в одном случае не было получено преимуществ ни по частоте объективных ответов, ни по времени до прогрессирования. Таким образом, в настоящее время признано целесообразным проводить монохимиотерапию фотемустином. В то же время его комбинация с лучевой терапией при одинаковой частоте объективных ответов дает увеличение длительности ответа и времени до последующего прогрессирования.
Цисплатин и винкаалкалоиды в режиме монотерапии обладают умеренной эффективностью, не превышающей 14%, и используются преимущественно в комбинированных химио– и биохимиотерапевтических режимах. Известными токсическими эффектами цисплатина являются нефро–, нейро–, ототоксичность, рвота и миелосупрессия. К побочным эффектам винкаалкалоидов относят периферическую нейропатию и миелосупрессию.
В последнее время при метастатической МК широко изучается активность таксанов, которые в режиме монотерапии дают 16–17% объективного эффекта и используются в качестве 2–3 линии химиотерапии.
Роль полихимиотерапии в лечении диссеминированной МК остается неясной. На сегодняшний день предпочтение отдается нескольким х/т режимам (табл. 5), которые в исследованиях II фазы показали наиболее высокую эффективность – до 30–50% [19]. Следует подчеркнуть, что большинство клинических ответов, достигнутых с помощью комбинированных режимов, были кратковременными и не отличались от эффектов, наблюдаемых при использовании монорежимов. Вопрос о роли тамоксифена, как препарата, потенцирующего действие цитотоксических агентов, также пока не решен окончательно [12]. Таким образом, как показывает накопленный международный опыт рандомизированных исследований, применение полихимиотерапии может приводить к более выраженному по сравнению с монохимиотерапией сдерживающему эффекту на рост метастазов, однако при этом достоверно не влияет на увеличение продолжительности жизни больных.

В заключение следует отметить, что новые познания в биологии опухоли приводят к разработке новых подходов к лечению метастатической меланомы. На сегодняшний день проводятся широкомасштабные исследования возможностей генной терапии, вакцинотерапии, антиангиогенной терапии, моноклональных антител и др., однако пока получены лишь предварительные результаты.
Литература:
1. Демидов Л.В., Харкевич Г.Ю., Халястов И.Н. и др. Эффективность профилактической химиотерапии у больных меланомой кожи с хирургически излеченными метастазами в регионарные л
Стадии меланомы кожи: характеристики и методы определения
Стадирование меланомы
Стадирование меланомы или, иначе, определение стадии развития опухоли основывается на её толщине, размере, скорости распространения метастаз, изъявлении новообразования (как часто и сильно проявляется симптоматика), поражении лимфоузлов, а также других органов.
Для определения стадии необходимо провести комплексное обследование. Оно проводится следующим образом:
- Приём и осмотр пациента дерматологом-онкологом.
- Аппаратный дерматоскопический осмотр.
- Гистологический анализ.
- Биохимический анализ крови.
Осмотр пациента с применением диагностических методов, таких как: компьютерная томография (КТ), рентгенография, исследование при помощи ультразвука (УЗИ), магнитно-резонансная томография (МРТ).
Определить стадию развития меланомы крайне важно, так как это помогает назначить наиболее действенное лечение, применить нужный метод в борьбе со злокачественным новообразованием.
Методы определения стадий меланомы
В целом, основных методов определения стадий меланомы – два.
Клинический– основывается на осмотре пациента специалистом и полученных результатах биопсии (морфологическое исследование образца клеток).
Гистологический– основывается на микроскопическом методе исследования тканей, органов и систем организма, с применением биопсии и операционных методов. Гистологический анализ, как правило, показывает более высокую стадию развития злокачественного новообразования. Так, если биопсия показала, к примеру, 3-ю стадию меланомы, то гистологический анализ может показать уже 4-ю стадию развития рака кожи.
| Стадия меланомы | Характеристика распространения меланомы |
| 0 стадия | Tis, N0, M0– самая ранняя стадия. Эта стадия обозначает то, что новообразование не распространилось на нижний слой (дерму). Меланома находится в эпидермисе.
|
| IA стадия | T1a, N0, M0– стадия меланомы 1A, злокачественное новообразование размером тоньше 1 мм. Эта стадия обозначает, что меланома не изъявлена. Скорость распространения метастаз – меньше 1/мм2. Меланома ещё не поразила лимфатические узлы или дистальные органы.
|
| IB стадия | T1b или T2a, N0, M0– стадия меланомы 1B, злокачественное новообразование размером тоньше 1 мм. Меланома изъявлена, скорость распространения метастаз – меньше 1/мм2. Также на этой стадии меланома может быть не изъявлена, а её толщина может достигать от 1,01 до 2,00 мм. На этой стадии меланома ещё не поразила лимфатические узлы или дистальные органы.
|
| IIA стадия | T2b или T3a, N0, M0– стадия меланомы 2A. На этой стадии толщина меланомы может варьироваться от 1,01 до 2,0 мм, новообразование – изъявлено. Также толщина меланомы может быть от 2,01 до 4,00 мм, но новообразование – не изъявлено. Меланома ещё не поразила лимфатические узлы или дистальные органы.
|
| IIB стадия | T3b или T4a, N0, M0– стадия меланомы 2B. На этой стадии толщина меланомы может быть от 2,01до 4,00, новообразование – изъявлено. Также толщина новообразования может быть больше 4,00мм, но оно – не изъявлено. В дистальных органах и лимфатических узлах меланома отсутствует.
|
| IIC стадия | T4b, N0, M0– стадия меланомы 2C. На данной стадии толщина меланомы составляет 4 мм, она – изъявлена. Меланома ещё не поразила лимфатические узлы или дистальные органы.
|
| IIIA стадия | T1a до T4a, N1a или N2a, M0. На этой стадии толщина меланомы – любая, она – не изъявлена. Меланома уже распространилась на 1-3 лимфатическихузла, расположенных рядом с тем участком кожи, который является поражённым. Однако узлы ещё не увеличены. Меланома видна только при тщательном просмотре под микроскопом. Она ещё не распространилась на отдалённые участки. |
| IIIB стадия | T1b до T4b, N1a или N2a, M0. На этой стадии толщина меланомы также любая, но она – изъявлена. Меланома на данной стадии уже распространилась на 1-3 лимфатических узла, расположенных рядом с тем участком кожи, который является поражённым. Однако узлы ещё не увеличены. Меланома видна только при тщательном просмотре под микроскопом. Она ещё не распространилась на отдалённые участки. T1a до T4a, N1b или N2b, M0. Толщина меланомы – любая, она – не изъявлена. Меланома уже успела распространиться на 1-3 лимфатических узла, расположенных рядом с тем участком кожи, который является поражённым. Лимфатические узлы – увеличены. Меланома ещё не распространилась на отдалённые участки. T1a до T4a, N2c, M0. Толщина меланомы – любая, она – не изъявлена. Меланома уже успела распространиться на близлежащие небольшие участки кожи или, возможно, на лимфатические каналы, находящиеся рядом с новообразованием. Сами узлы, однако, не содержат меланомы. Меланома ещё не распространилась на отдалённые участки. |
| IIIC стадия | T1b до T4b, N1b или N2b, M0. Меланома на этой стадии изъявлена, её толщина может быть любого размера. Зона распространения меланомы в данном случае – 1-3 лимфатических узла, расположенных рядом с новообразованием, поразившем кожный покров. Наблюдается увеличение лимфатических узлов. На отдалённые участки меланома не распространилась. T1b до T4b, N2c, M0. Меланома также изъявлена, толщина – любая. В данном случае она распространяется на лимфатические каналы, находящиеся рядом с опухолью, и близлежащие участки кожи. Лимфатические узлы не поражены меланомой. На отдалённые участки меланома также не распространилась. Любые T, N3, M0. В данном случае меланома может быть изъявлена, а может – и нет, её толщина также может быть любой. Она уже распространяется на 4, а может, и больше скученных вместе лимфатических узла, находящихся рядом с местом поражения. Также может быть распространена на лимфатические каналы, проходящие рядом с новообразованием, и близлежащие участки кожи. Лимфатические узлы увеличены. Распространение на более отдалённые участки – отсутствует. |
| IV стадия | Любые T, любые N, M1(a, b, или c). На этой стадии меланома уже распространяется далеко за пределы того места на коже, где она проявилась. Через ближайшие лимфатические узлы она также распространяется на другие органы. Меланома может перекинуться на мозг, задеть печень и лёгкие. Она может поразить и отдалённые лимфатические узлы, и отдалённые участки кожи, и подкожные ткани. В данном случае не приходится рассматривать распространение меланомы на лимфатические узлы, расположенные рядом, а также её толщину. Но, обычно, она бывает весьма объёмной и поражает лимфатические узлы. |
Меланома и её классификация
Выделяется несколько классификаций меланом, чтобы определить ту или иную стадию рака кожи. Это: классификация по Кларку, классификация по А. Бреслоу, классификация с использованием митотического индекса. Наиболее распространена классификация по системе TNM. Американское общество, занимающееся изучением рака – AJCC, явилось разработчиком данной системы классификации. TNMрасшифровывается как: Tumor– опухоль, LymphNode– лимфатический узел, Metastasis– метастазы. В этой аббревиатуре заложены ключевые позиции, призванные определить ту или иную степень развития меланомы.
T-категория
Этой категорией обозначается объём опухоли (её толщина). Измеряют её по системе Бреслоу. Учитывается и скорость развития метастаз – быстрота распространения на ткани и органы, отсутствие или наличие изъявлений меланомы – имеющиеся, например, повреждения или разрывы верхнего слоя кожи над местом расположения опухоли. Сочетание T1a, к примеру, характеризует проявление меланомы на 1-й стадии, а вот сочетание T4b– является уже характеристикой последней стадии рака кожи. Эта терминология применяется в описаниях историй болезни пациентов.
N-категория
Данная категория призвана указать на наличие опухоли в лимфоузлах. Как известно, именно лимфоузлы в первую очередь подвержены поражению меланомой. Маркировка используется по результатам биопсии. Обозначение N0характеризует раннюю стадию меланомы. Идёт указание на то, что опухоль не задела близлежащие лимфатические узлы. Обозначение N3характеризует уже более поздние стадии развития рака кожи. Идёт указание на наличие в расположенных рядом лимфоузлах 2-3-х метастаз. Обозначение N2bговорит о патологическом увеличении лимфатических узлов. Это увеличение уже можно рассмотреть без микроскопа.
M-категория
Эта категория даёт указание на то, имеет ли меланома распространение на остальные органы. Кроме того, идёт указание, что это за органы и как изменился уровень фермента ЛДГ. Это фермент лактатдегидрогеназа, участвующий в гликолизе. Метастазы на ранней стадии меланомы, обычно, не появляются.
Стадии меланомы
| Стадии меланомы | Характеристика стадии |
|---|---|
| Меланома 0 | Наличествует только в верхнем слое кожи – эпидермисе (in situ). Данная меланома неинвазивна, она не проникает в глубокие слои кожи и не распространяется на другие части тела. |
| Меланома I | Выделяют здесь две подкатегории – A и B. Толщина опухоли на ранней стадии не превышает 1 мм. Новообразование не имеет шелушений и язв, не кровоточит. Скорость деления клеток достаточно низкая. Меланома не затрагивает органы и лимфатические узлы. На этой стадии рекомендуется операция, т.е., удаление злокачественного новообразования хирургическим путём. |
| Меланома II | Здесь выделяют три подкатегории – A, B и C. На этой стадии опухоль проникает вглубь. Толщина меланомы может достигать 2,00 мм, а иногда и 4,00 мм. Сама поверхность меланомы приобретает гипертрофированный вид. Проявляется шелушение, наличие язв, порой, кровоточивость. Поражения лимфатических узлов и других органов не происходит. |
| Меланома III | Здесь также выделяют три подкатегории – A, B и C. На данной стадии опухоль поражает лимфатические узлы. Они могут быть увеличены, но не всегда. Злокачественное новообразование утолщается, проникает в ткани ещё глубже. Изъявления могут также либо проявляться, либо – нет. На этой стадии принято как лечение лучевой и операбельные (хирургические) методы. |
| Меланома IV | Данная стадия является последней стадией рака кожи. Злокачественное новообразование уже пускает метастазы, затрагивая внутренние органы, такие как: печень, лёгкие, головной мозг. Проникает на отдалённые лимфоузлы и поражает отдельные участки кожи. На этой стадии необходимо длительное и комплексное лечение. Возможно прибегнуть и к хирургическим методам, удалив отдельные поражённые опухолью кожные очаги или вырезав метастазы из внутренних органов. |
Лечение меланомы
В зависимости от того, на какой стадии выявлена опухоль, производится соответствующее лечение. Терапия рекомендована на ранних стадиях меланомы, пока злокачественное новообразование ещё находится в самых верхних слоях эпидермиса, оно ещё не успело проникнуть вглубь и задеть внутренние органы и лимфатические узлы.
Хирургическое вмешательство, а также иммунная терапия показаны на второй и третьей стадии развития меланомы. На последней – 4-й стадииуже необходима комплексная терапия, так как меланома уже успевает задеть и внутренние органы, и костную систему. Здесь рекомендовано уже и хирургическое вмешательство, и лучевая терапия, и приём препаратов, препятствующих развитию опухоли. Меланому лечат по общепринятому протоколу, принятому всеми странами, где осуществляется лечение.
Меланому на 0-й стадиилечат иммуномодуляторами, а также операбельным путём.
На I-й стадиирекомендовано хирургическое удаление злокачественного новообразования, а также участков здоровой кожи, находящейся рядом с опухолью. Проводится также и биопсия сторожевого или, по-другому, сигнального лимфатического узла. Возможно также его полное удаление, при необходимости. Разумеется, нужна и поддержка препаратами.
На II-ой стадиимеланомы показаны те же методы лечения, что и при I-й стадии: удаление опухоли хирургическим методом вместе со здоровым участком кожи, располагающемся рядом с новообразованием, биопсия сторожевого лимфоузла, а также его удаление по необходимости. Применение медикаментозных препаратов также необходимо, чтобы исключить рецидив.
На III-ей стадиипомимо удаления опухоли и участков здоровой кожи рядом с ней, сторожевого лимфатического узла, а по необходимости и участков, где найдены раковые клетки, показана химиотерапия, иммунотерапия и молекулярно-прицельная или таргетная терапия.
Для IV-ой стадиихарактерны следующие методы лечения: лучевая терапия, препараты-ингибиторы сигнальной трансдукции, иммунотерапия, таргетная терапия, а также паллиативное лечение.
В последующие три года после удаления злокачественного новообразования пациенту необходимо проходить обследование, чтобы исключить возможный рецидив возвращения меланомы.
Выживаемость пациентов, заболевших меланомой
Следует отметить, что раку кожи больше подвержены женщины, нежели мужчины. Каждый год диагностируется свыше 132 000случаев данного заболевания в мире. Данные предоставлены ВОЗ. Примерно 10%случаев заболевания – это наследственность, т.е., кто-то из близких был болен раком кожи. Показатели последних десяти лет, однако, дают определённую надежду, так как благодаря новым современным разработкам и более ранней диагностике выживаемость пациентов, подвергшихся данному онкологическому заболеванию, повысилась. В среднем до пяти лет. На самой ранней стадии более чем в90% случаев прогноз на выздоровление – положительный.
Статистические данные по пятилетней выживаемости следующие:
- I стадия меланомы – до 92%;
- II стадия меланомы – 53-81%;
- III стадия меланомы – 40-78%;
- IV стадия меланомы – 15-20%;
Необходимо также отметить, что порой положительные прогнозы по IV-ой стадиирака кожи даже выше, чем по III-ейили даже II-ой стадии. Ведь иногда раковые клетки пускают метастазы в лимфатические узлы и отдалённые участки кожи, не затрагивая при этом самые важные системы и органы. Делая прогноз на положительный исход, также руководствуются и показателями уровня ЛДГ(фермент лактатдегидрогеназа). Если уровень ЛДГв норме, то шансы на выздоровление – гораздо выше.
Немаловажным фактором для положительного прогноза является также и возраст пациентов. К сожалению, у людей старшего поколения шансы несколько ниже, нежели у молодых. Стадия развития меланомы, кстати, в этом случае особой роли не играет. Меланоме больше подвержены люди со светлой кожей, однако, если меланоме подвергся смуглый человек, то его шансы на положительный исход несколько ниже, чем у его светлокожего собрата. Ухудшают прогнозы на выздоровление такие факторы как: серьёзные хронические заболевания, пересадка органов и заболевания ВИЧ.
Меланома и её признаки
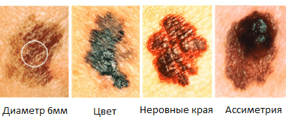
Это весьма опасное онкологическое заболевание, развивающееся крайне стремительно, но при этом совершенно незаметно. Меланома очень быстро пускает метастазы в лимфатические узлы, а затем поражает и внутренние органы и ткани. Положительно повлиять на выздоровление больного здесь может ранняя и своевременная диагностика. На начальной стадии меланома имеет ряд характерных симптомов. Основным маркером для определения стадии меланомы выступает правило – «ABCD».
- Asymmetry – A – асимметрия. Края невуса (родинки) выглядят несимметрично.
- Border – B – граница. Края новообразования, как правило, с зазубринами, имеют нечёткий и неровный контур.
- Color – C – цвет. Родинка имеет неравномерный окрас, с оттенками серого и коричневого. Порой даже встречаются пятна красного, розового или белого цвета.
- Diameter – D – диаметр. Новообразование имеет размер в диаметре не менее 6 мм, и он постоянно увеличивается.
- Evolving – Е – развитие. Форма меняется с течением времени, доброкачественные родинка выглядит одинаково.
На начальной стадии рака кожи проявляются следующие симптомы: кровоточивость, появление язв и чешуек на поверхности новообразования, жжение, болезненность, зуд. К тому же, что является основным фактором определения зарождения опухоли, новообразование имеет ярко выраженный внешний вид на фоне других родинок (невусов). Заметив подобные признаки, незамедлительно обратитесь к врачу-онкологу. Ранняя диагностика – прекрасный шанс на выздоровление.
Почему Меланома
Юнит Москва
- Врачи национального медицинского исследовательского центра РФ
- Используются цифровые технологии при скрининге рака кожи
- Возможность проведения консультаций с израильскими врачами
- Ведение сложных случаев методом научного консилиума
- Пересмотр гистологических препаратов профессорами в России и Израиле
Пн-Пт 10:00-22:00, GMT+2
КОНФИДЕНЦИАЛЬНОСТЬ:
мы никогда не будем рассылать спам и передавать контактные данные третьим лицам
Меланома начальной стадии: симптомы и лечение
Меланома – это злокачественное образование, которое поражает пигментные клетки, которые расположены в коже каждого человека. При обнаружении меланомы начальной стадии, в большинстве случаев вмешательство специалиста дает положительный результат.
Как проявляется меланома на 1 стадии?
Очень важно обнаружить опухоль на начальной стадии для того, чтобы начать незамедлительную диагностику, и в кратчайшие сроки принять действия для её ликвидации. Лечение меланомы на 1 стадии дает большие шансы победить раковые клетки. Важно знать способы о том, как определить меланому на ранней стадии самостоятельно для того, чтобы вовремя её диагностировать.
При возникновении этих симптомов необходимо в кратчайшие сроки пройти обследование у специалиста:
- новообразование имеет асимметрическую форму – если провести воображаемую ось через центр, то визуально поделенные части будут не одинаковыми;
- края образовавшегося пятна не имею четкой и ровной границы;
- у появившегося образования блестящая поверхность, и на ней отсутствует волосяной покров;
- опухоль имеет склонность к распаду и отслоению;
- патология не однородного окраса и, как правило, сочетает в себе несколько оттенков.
Новообразования, которые носят вредоносный характер, имеют размер более 5 миллиметров и часто начинают расти — иногда это происходит очень стремительно
Ниже представлены фото меланомы в начальной стадии её развития.
Прогноз при меланоме на 1 стадии
При обнаружении меланомы на ранней стадии в границах первичного очага излечению поддаются в среднем 85% случаев. Под первичным этапом подразумевается, что новообразование не превышает по толщине 1 миллиметра и лимфоузлы еще не подверглись развитию болезни, а раковые клетки не распространяются в организме. В случаях, когда опухоль не более 0,75 миллиметров и при успешном хирургическом вмешательстве прогнозируемая выживаемость – 96-99%.
Один из самых неприятных видов рака кожи, которую диагностируют – узловой, так как он может преодолеть несколько этапов развития в кратчайшие сроки.
Злокачественная опухоль глаза, которая подвергает сетчатку глаза патологическим изменениям, может развиваться очень быстро. При такой разновидности заболевания можно спасти больному жизнь только в случае своевременного и профессионального вмешательства.
Как выглядит меланома на фото в начальной стадии
Ниже представлены фото меланомы на начальной стадии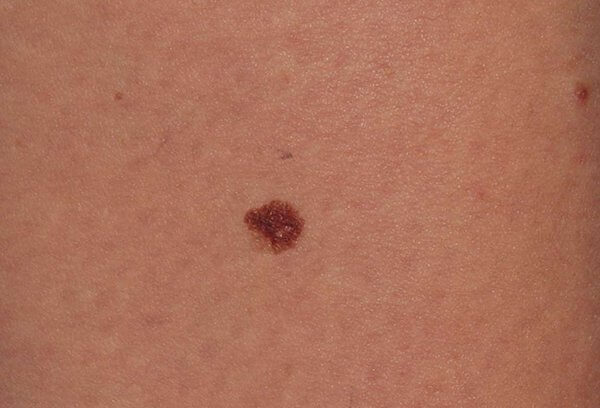
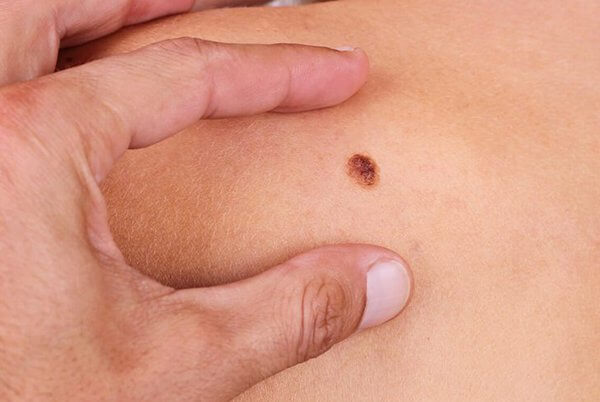
Лечение меланомы первой стадии
Борьбу с меланомой на начальной стадии следует начать с подробной диагностики заболевания. Специалист делает тщательный осмотр, используя радиоизотопный метод с применением фосфора. Так же, проводится цитологическое исследование и снятие отпечатка злокачественного образования — в случае, если она имеет неровную поверхность. Дополнительно пациентам назначают пройти УЗИ, рентген или томографию для проверки внутренних органов, чтобы исключить метастазы. Все собранные результаты исследований анализируют и, исходя, из этого назначают индивидуальный метод лечения.
На первой стадии рака – меланомы есть два основных метода лечения:
- хирургическая операция – подразумевает собою иссечение опухоли и 1-2 сантиметра здоровой кожи вокруг нее;
- комплексная методика – она включает в себя лучевую терапию и оперативное вмешательство. Перед хирургической операцией проводится курс радиологического облучения, и после проводится иссечение опухоли. Такой метод лечения считается наиболее эффективным и дает благоприятные результаты.
После ликвидации самого злокачественного образования и очага распространения рекомендуется пройти курс иммунотерапии для предотвращения рецидивов. Помощь психолога при борьбе против рака не помешает пациенту, так как эта болезнь вредит не только физическому состоянию, но и подвергает негативному воздействию психику — в таких случаях необходима помощь профессионала для того чтобы лечение проходило эффективно и давало положительные результаты.
Существуют групповые занятия по поддержке заболевших раком, в которых принимают участие не только люди, которые страдают от заболевания, но и их родственники и друзья. С психологической помощью и поддержкой близких людей, пациенты справляются с лечение гораздо лучше и быстрее поправляются.
Меры предосторожности для каждого
Для того чтобы избежать меланомы на ранней стадии, необходимо принимать меры предосторожности. Специалистами рекомендуется минимально подвергаться воздействию ультрафиолетовых солнечных лучей, так как они способствуют развитию кожных раковых заболеваний. При нахождении на солнце необходимо использовать качественные солнцезащитные средства широкого спектра действия в обязательном порядке. Важное место занимает правильное питание, полноценный сон и активный образ жизни. Для предотвращения начальной стадии меланомы необходимо в рацион добавлять клетчатку и белки что очень полезно для организма.
Не стоит забывать, о том, чтобы ежегодно проходить обследование у дерматолога и самостоятельно регулярно производить осмотр кожи. В наше время периодически проводятся благотворительные мероприятия по борьбе с онкологией. На них специалисты бесплатно проводят осмотр и консультации для всех желающих.
Следуя простым рекомендациям, можно избежать практически любого заболевания и всегда быть в отличной форме. Забота и внимание к своему организму принесет только положительные результаты для каждого.
симптомы и признаки меланомы на ранних стадиях, причины меланомы, течение и прогноз
Европейская онкологическая клиника – это российский центр компетенции диагностики, лечения меланомы, и терапии диссеминированной меланомы на 4-й стадии. Знания и умения, которые специалисты Европейской онкологической клиники приобрели за многолетнюю практику, регулярно представляются на международных конференциях.
На одной из них — INTERACTIVE WORKSHOP ON IMMUNOTHERAPY IN MELANOMA AND LUNG CANCER, прошедшей в Израиле, врачи Европейской онкологической клиники представили свой доклад на тему иммунотерапии. Кроме Европейской онкологической клиники участников от России на конференции не было.
Лечение осуществляется в сотрудничестве с зарубежными партнёрами. Это позволяет врачам Европейской онкологической клиники при необходимости назначать лечение препаратами, доступными для применения только в нескольких странах мира и предлагать пациентам участие в клинических испытаниях новейших препаратов.
Запись на консультацию круглосуточно

В зависимости от внешнего вида и характера роста, выделяют несколько разновидностей меланомы кожи:
- Поверхностно-распространяющаяся меланома встречается примерно в 60% случаев. Такие опухоли могут долго, в течение нескольких лет, находиться в фазе радиального роста, то есть расти вширь, не прорастая в более глубокие слои тканей. Метастазирование при этом происходит крайне редко. Но, рано или поздно, начнется фаза вертикального роста, и склонность меланомы к метастазированию резко возрастет.
- Узловая форма внешне напоминает узелок, приподнимающийся над поверхностью кожи. Ее рост намного более агрессивен.
- Меланома типа злокачественного лентиго выглядит как пятно на коже с неровными нечеткими краями. Это наиболее благоприятный тип. Как и поверхностно-распространяющаяся меланома, она может долго – до 10–20 лет – находиться в фазе радиального роста, и только потом начинает активно прорастать вглубь и метастазировать.
- Акрально-лентигиозная форма чаще всего представляет собой пятно на ладони или стопе, в области ногтевого ложа. Она похожа на поверхностно-распространяющуюся меланому, но ведет себя агрессивнее, раньше метастазирует. Из-за «неудобного» расположения человек может долго не замечать эту опухоль и не обращаться к врачу.
Лечение меланомы
Эффективность лечения меланомы напрямую зависит от того, насколько быстро она диагностирована. Меланома, диагностированная на ранних стадиях, излечима.
От опухоли в стадиях 1 и 2 можно окончательно избавиться в 99% случаев. При меланоме первой стадии лечение проводят, удаляя меланому с частью здоровой ткани вокруг. При второй стадии также проводят биопсию одного из близлежащих лимфоузлов, чтобы убедиться, что опухоль не распространилась дальше. Лимфатические узлы, в которых обнаружены раковые клетки, удаляют вместе с опухолью. Чтобы избежать дальнейшего распространения заболевания, лимфоузлы удаляют целыми группами, состоящими из пораженного узла и его ближайших соседей. Для предупреждения рецидива заболевания проводят курс лечения альфа-интерфероном.
На третьей стадии удаляют опухоль и все расположенные рядом лимфоузлы, дополняя лечение лучевой терапией и химиотерапией. Если болезнь зашла далеко, и клетки опухоли успели распространиться по организму, пациенту может быть назначено паллиативное лечение, направленное на купирование симптомов.
На четвертой стадии полное излечение невозможно, удаляют лишь крупные новообразования и метастазы, вызывающие неприятные ощущения. Иногда операцию дополняют химио- и лучевой терапией. В последние годы появились новые эффективные препараты, которые помогают увеличить выживаемость пациентов с меланомой на поздней стадии. Одно из наиболее перспективных современных направлений — иммунотерапия меланомы.
Как лечим мы
Помимо колоссального опыта и профессионализма врачей, помимо новейшей технической базы и актуального набора используемых препаратов, одним из существенных преимуществ лечения меланомы в Европейской онкологической клинике является личное отношение специалистов к данному заболеванию. Почему для Андрея Львовича Пылёва лечение меланомы является сферой особого научного интереса — в следующем видео:

Опасность меланомы
Меланома считается опаснейшей формой рака кожи из-за своей способности к быстрому и агрессивному метастазированию. Под эпидермисом располагается второй слой — дерма, или собственно кожа. Эти два слоя разделены особым барьером — базальной мембраной. Когда меланома становится распространенной, она прорастает сквозь базальную мембрану и распространяется в более глубокие слои кожи.
Клетки меланомы легко распространяются по всему организму, приводя к образованию метастазов, которые, в свою очередь, также способны к неограниченному росту, разрушающему окружающие опухоль ткани.
Факторы риска меланомы
Единой причины возникновения меланомы не существует. Опухоль развивается из меланоцитов. Эти клетки находятся в верхнем слое кожи (эпидермисе) и содержат темно-коричневый пигмент — меланин, который защищает нижележащие ткани от вредного ультрафиолетового излучения. Именно меланин определяет цвет нашей кожи и дает нам возможность загорать, поскольку под воздействием солнечного света (или ламп солярия) количество меланоцитов увеличивается. Если интенсивность ультрафиолетового излучения невелика, кожа постепенно потемнеет, на ней появится мягкий стойкий загар. Напротив, длительное пребывание на солнце, особенно в полуденные часы, приводит к ожогам, которые, в свою очередь, и являются основным фактором риска развития меланомы. Не менее опасны в этом плане и солярии. Вероятность развития меланомы напрямую зависит от цвета кожи: чем она светлее и чем легче человек обгорает, тем выше шансы перерождения меланоцитов. Людям с розовато-белой кожей вообще не рекомендуется загорать. Солнечные ожоги особенно опасны в детстве.
Другие известные факторы риска:
- Наличие на коже более 100 родинок.
- Наличие десяти и более диспластических невусов.
- Рыжие волосы. В зависимости от чувствительности к ультрафиолетовым лучам, выделяют шесть фототипов кожи. Обычно люди с рыжими волосами имеют кожу первого фототипа, обладающую наибольшей чувствительностью к ультрафиолету.
- Отягощенный семейный анамнез: если у многих родственников, особенно у близких, ранее была диагностирована меланома.
- Синдром диспластических невусов – состояние, при котором тело человека буквально покрыто «неправильными» родинками.
- Иммунодефицитные состояния, например, после трансплантации органа или при некоторых заболеваниях, когда нужно принимать препараты, подавляющие иммунитет.
- Пигментная ксеродерма – наследственное заболевание, при котором повышена чувствительность кожи к ультрафиолетовому излучению.
Стоит ли бояться родинок? В большинстве случаев – нет. Хотя пигментный невус потенциально и может переродиться в злокачественную опухоль, исследования показывают, что чаще всего меланома возникает на неизмененной коже. Но если родинка начала быстро расти, и ее внешний вид меняется, нужно посетить врача.
Какими симптомами проявляется меланома?
В большинстве случаев первый признак меланомы – появление на коже новой «родинки» или изменения внешнего вида уже существующей.
Существует простая схема, которая поможет понять, что с родинкой, возможно, что-то не так. Основные проявления обозначаются первыми буквами английского алфавита. Если заметили у себя что-то из этого списка, нужно посетить врача и провериться:
- A (Asymmetrical) – асимметрия. Родинка имеет неправильную форму, если мысленно сложить ее пополам, то контуры не совпадут.
- B (Border) – края. У меланомы они неровные и нечеткие.
- C (Colours) – меланома имеет неравномерный цвет, могут присутствовать разные оттенки, от светло-коричневого до практически черного.
- D (Diameter) – диаметр. У доброкачественных родинок он обычно не более 6 мм.
- E (Enlargement or elevation) – рост вширь или в высоту. Если родинка в течение длительного времени заметно растет, скорее всего, она окажется злокачественной.
Иногда во время обследования у пациента обнаруживают метастазы, которые явно произошли из меланомы, но самой первичной опухоли нет. Чаще всего это бывает из-за того, что меланома исчезла сама, или пациент ранее удалил ее у косметологов, приняв за обычную родинку. Поэтому, даже если вы хотите избавиться от обычной родинки, которая явно не выглядит злокачественной, лучше обращаться не в косметологические салоны, а в клинику, где можно пройти осмотр врача, выполнить биопсию.
Беспигментная меланома
Статистика показывает, что только 95% меланом пигментированы в разной степени. Остальные 5% — беспигментные меланомы.
Раковые клетки содержат небольшое количество пигмента меланина, опухоль имеет нехарактерный внешний вид, чаще выглядит как небольшая бугристость под кожей. Из-за этого беспигментная меланома более коварна, чем пигментированная. Ее сложнее выявить, такие больные позже обращаются к врачу. Диагноз часто устанавливается спустя год и позже. Это ухудшает результаты лечения и прогнозы.
Беспигментная меланома может иметь красную, розовую, лиловую окраску или выглядеть как нормальная кожа. Ее форма асимметричная, края нечеткие. Иногда возникают боль и зуд, кровоточивость, язвочки на коже. Ранняя диагностика беспигментной меланомы затруднена из-за отсутствия окраски, но при этом она так же агрессивна, как пигментированная, тоже рано дает метастазы.
Опухоль может быть выявлена при помощи специальных исследований: дерматоскопии, составления «карты родинок» с применением системы Fotofinder. Лучше всего регулярно проходить обследование в режиме скрининга. А если на коже появились непонятные бугорки или образования, напоминающие шрамы, если они не проходят и растут со временем — нужно как можно скорее посетить врача.
Редкие виды меланомы
Меланома может возникать не только на коже. Пигментные клетки – меланоциты – есть в слизистых оболочках пищеварительного тракта и органов мочеполовой системы, в сосудистой оболочке глаза, мозговых оболочках. В любом из этих мест может возникать меланома.
Внутриглазная меланома развивается из меланоцитов, которые находятся в среднем слое стенки глазного яблока. Он называется увеальным трактом и состоит из трех частей:
- Наиболее распространенное место локализации меланом – сосудистая оболочка. Она содержит кровеносные сосуды, питающие глазное яблоко. Меланома сосудистой оболочки – самая распространенная злокачественная опухоль глазного яблока у взрослых людей.
- Ресничное (цилиарное) тело находится позади радужки и содержит мышцы, которые меняют размер зрачка, степень кривизны хрусталика. Здесь тоже может возникать меланома.
- Радужная оболочка придает глазам цвет. В ее центре находится зрачок. Меланомы, которые возникают в радужке, обычно имеют небольшие размеры и редко метастазируют.
Зачастую внутриглазную меланому обнаруживают окулисты во время осмотра. Возможные симптомы заболевания:
- Ухудшение зрения, «туман» перед глазами.
- Окружающие предметы видятся как деформированные.
- Темное пятно на радужной оболочке.
- Цветные пятна, вспышки.
- Изменение формы, размера зрачка. Заметно, что зрачки стали асимметричными.
Стадии меланомы
Окончательно установить стадию меланомы можно только после того, как выполнено гистологическое исследование. Стадирование осуществляется в соответствии с общепринятой международной классификацией TNM, где буква T обозначает размеры и глубину прорастания первичной опухоли, N – поражение регионарных лимфатических узлов, M – наличие отдаленных метастазов.
Определение стадии T основано на измерении наибольшей толщины опухоли, то есть глубины ее прорастания в кожу. Этот показатель называется толщиной по Бреслоу, по фамилии автора, предложившего метод в 1970 году:
- Tis – раковые клетки находятся в пределах самого поверхностного слоя кожи – эпидермиса.
- T1 – толщина менее 1 мм.
- T2 – толщина 1–2 мм.
- T3 – толщина 2–4 мм.
- T4 – толщина более 4 мм.
Буква N обозначает наличие метастазов в регионарных лимфатических узлах. Она может иметь значения 0, 1, 2 и 3. N0 – регионарные лимфатические узлы не поражены. N3 – наличие метастазов более чем в трех регионарных лимфатических узлах.
Буква M обозначает наличие отдаленных метастазов. Она может принимать значения 0 и 1. M0 – отдаленных метастазов нет. M1 – обнаружены отдаленные метастазы.
Диагностика меланомы
Если вы подозреваете у себя меланому, необходимо обратиться к дерматологу или онкологу, чтобы пройти тщательное обследование. Как правило, оно начинается со сбора анамнеза и осмотра пациента. Врачу необходимо знать: когда на коже появилось подозрительное новообразование; факторы, которые могли спровоцировать его появление; была ли такая же опухоль у родственников. При осмотре специалист оценивает размер, форму и цвет подозрительных участков, определяет наличие шелушения и кровоточивости. Врач также ощупывает расположенные рядом лимфатические узлы.
Расспроса и осмотра без дополнительного специального обследования недостаточно — для диагностики меланомы применяют дерматоскопию, биопсию новообразования и близлежащих лимфатических узлов. Отдаленные очаги опухоли, метастазы, можно выявить с помощью КТ, МРТ или радиоизотопного сканирования.
Дерматоскопия — неинвазивный способ изучения пигментных новообразований, позволяющий рассматривать их в многократном увеличении прямо на коже. Это простой и объективный метод, который можно использовать для массового обследования.
Цифровая дерматоскопия — более современный вариант обычной дерматоскопии, при котором для получения изображения используется цифровая камера, а изображение выводится на монитор компьютера. Цифровая дерматоскопия позволяет в динамике сравнивать снимки с полученными ранее.
Биопсия
Биопсия — это прижизненное взятие небольшого кусочка ткани для изучения ее под микроскопом. Без данного исследования нельзя поставить окончательный диагноз «меланома». Биопсия обычно выполняется под местной анестезией. Материал после специальной обработки и окрашивания исследуют под микроскопом.
Есть несколько способов взятия биопсии, выбор конкретного зависит от места и характера поражения:
- «бритвенная» биопсия выполняется при низком риске развития меланомы — хирургическим скальпелем срезают тонкий слой кожи, включая эпидермис и часть дермы;
- пункционная биопсия позволяет получить больший кусочек образования, т.к. захватывает эпидермис, дерму и часть подкожной клетчатки;
- эксцизионная и инцизионная биопсия проводится при глубоком прорастании меланомы в кожу, во время нее удаляется часть новообразования или вся опухоль.
Если есть подозрение на метастазы, а в образце клеток кожи, взятом на исследование, обнаружены клетки меланомы, необходимо выполнить хирургическую или тонкоигольную биопсию близлежащих лимфатических узлов или соседних органов. Исследование лимфатической системы заканчивают, если в «сторожевом» лимфоузле не обнаружено клеток меланомы. Это означает, что опухоль не распространилась за пределы определенной области.
Меланома встречается намного реже, чем другие формы рака кожи, однако она наиболее агрессивна. Эта опухоль легко прорастает сразу несколько слоев кожи и распространяется по организму с кровью и лимфой, давая метастазы во внутренних органах. За несколько месяцев у пациента может развиться необратимое поражение мозга, легких, костей и др.
Запись на консультацию круглосуточно