фото, как передается, симптомы, лечение
|
Что такое лепра
Лепра (проказа) — это хроническое инфекционное заболевание, проявляющееся в гранулематозном воспалении кожи и периферических нервов, реже, глаз, носоглотки, ротоглотки, кистей и стоп. Гранулематозное воспаление, или гранулематоз — образование узелков (гранулём) в результате ускоренного размножения и перерождения лейкоцитов, ответственных за “пожирание” болезнетворных микроорганизмов (фагоцитоз). Лепру вызывают микобактерии: Mycobacterium leprae и Mycobacterium lepromatosis.
В древние и средние века лепрой страдали миллионы людей во всем мире. Теперь лепрой ежегодно заболевает до 300 тысяч человек преимущественно в развивающихся странах с тропическим климатом.
Теперь лепрой ежегодно заболевает до 300 тысяч человек преимущественно в развивающихся странах с тропическим климатом.
Источник заражения лепрой — больной человек, не получающий лечения. Микобактерии попадают в дыхательные пути здорового человека со слюной, слизью при чихании и кашле, а также при близком контакте между людьми.
Симптомы лепры зависят от клинической формы болезни.
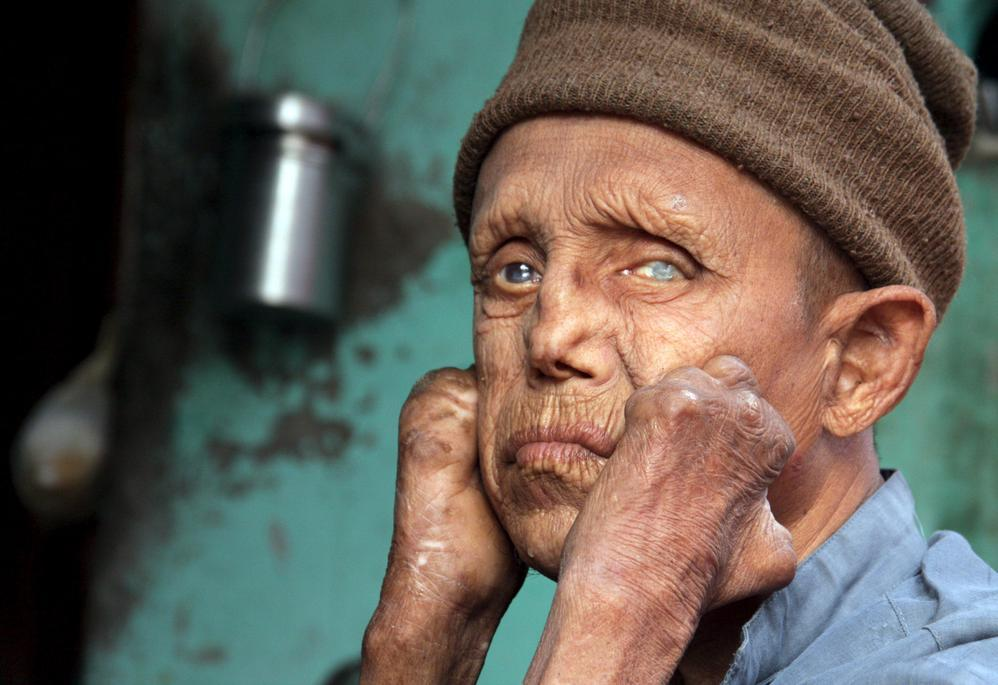
При лепроматозной проказе отмечаются обширные и симметричные поражения кожи в виде пятен, бляшек и узлов (лепром) с плотным выпуклым центром и расплывчатыми границами. Из-за утолщения кожи постепенно формируются уродства, в частности, “львиное лицо”.
При туберкулоидной проказе формируется слабо пигментированное пятно с четкими контурами и пониженной кожной чувствительностью. Затем пятно увеличивается, его края приподнимаются и становятся валикообразными. Центральная часть, напротив, западает и атрофируется.
Лепру диагностирует инфекционист на основании осмотра пациента, выявления возбудителя инфекции, а также морфологического исследования биоптата с места болезни, прежде всего, кожи. Для определения клинической разновидности лепры определяют реактивность организма к микобактериям лепры с помощью лепроминовой пробы (реакция Мисуды).
Для определения клинической разновидности лепры определяют реактивность организма к микобактериям лепры с помощью лепроминовой пробы (реакция Мисуды).
Лепру успешно лечат с помощью специальных противолепрозных антимикробных средств (дапсон) в комбинации с антибиотиками (рифампицин, миноциклин, офлоксацин, пр.), противовоспалительными препаратами.
Прогноз при своевременном правильном лечении благоприятный — наступает полное выздоровление пациента.
Без лечения лепра осложняется непроходимостью носовых путей, охриплостью голоса, перфорацией носовой перегородки, деформацией хрящей с западением спинки носа (седловидный нос), непроходимостью сосудов и, как следствие, трофическими язвами, АА- амилоидозом, мужским бесплодием, потерей пальцев, слепотой, пр. Осложнения со стороны внутренних органов: гепатит, пиелонефрит, лимфаденит, пневмония.
Вакцины от лепры нет. Профилактика лепры сводится к раннему выявлению и изоляции заболевших, своевременному лечению и полноценной реабилитации пациентов; нормализации условий быта, правильному питанию, здоровому образу жизни, укреплению иммунитета.
Причины лепры и пути передачи инфекции
Лепру вызывают бактерии из рода актиномицетов: Mycobacterium leprae и Mycobacterium lepromatosis.
Инфекция проникает в дыхательные пути здорового человека при чихании и кашле больного лепрой, а также во время тесных контактов между здоровыми и больными людьми. Вероятность развития болезни повышается из-за патологических факторов:
- плохие условия жизни;
- неполноценное питание, приводящее к дистрофии;
- ослабленный иммунитет, в частности при СПИД;
- проживание в тропиках.
Симптомы лепры; клинические формы лепры
Инкубационный период (от заражения до появления типичных клинических симптомов) длится долго: от полугода до сорока лет (в среднем 2-5 лет).
Примерно в половине случаев появлению типичных симптомов предшествуют общие неспецифические симптомы проказы: слабость, сниженная работоспособность, сонливость, чувство зябкости, покалывания, жжения кожи, пр.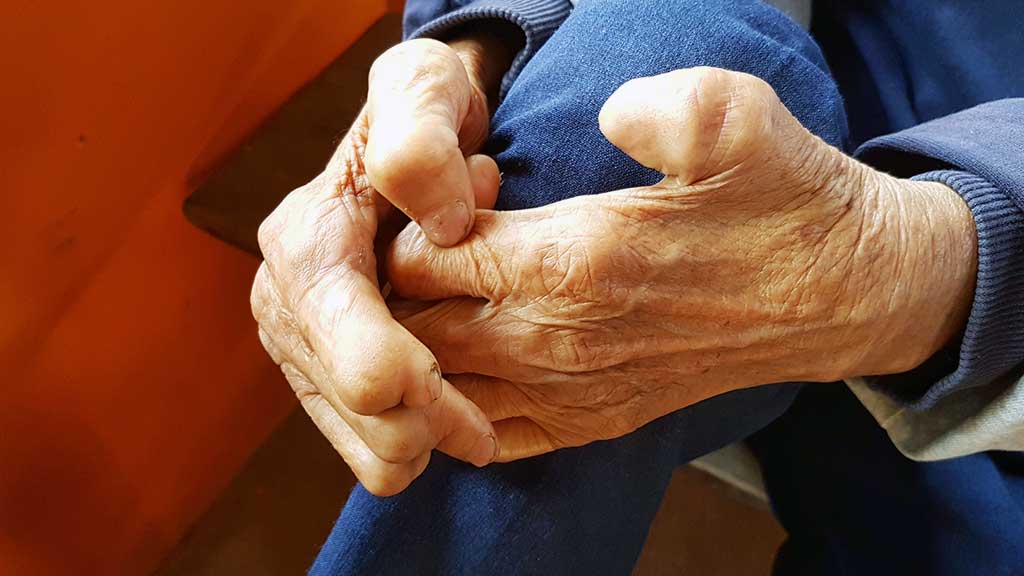
Гранулематозное воспаление в большинстве случаев развивается на коже лица, ушей, локтей, запястий, ягодиц и коленей. Также страдают слизистые оболочки носоглотки и ротоглотки, поверхностно расположенные нервы.
Выделяют 4 клинические разновидности лепры.
Лепроматозная проказа — обширные симметричные гранулёмы кожи в виде пятен, бляшек и узлов с нечеткими границами. Центр гранулёмы выпуклый, плотный. Также отмечается утолщение и уплотнение кожи между очагами воспаления. Типичный признак лепроматозной проказы — выпадение бровей в наружной трети.
Постепенно очаги гранулематозного воспаления утолщаются; при поражении кожи лица и ушных раковин черты искажаются, страдает мимика — формируется “львиное лицо”. Характерно увеличение паховых и подмышечных лимфоузлов, которые при этом не болезненны.
При попадании инфекции в разные органы и системы развивается ларингит, кератит, иридоциклит, гинекомастия, склероз яичек, приводящий к бесплодию. Из-за поражения периферических нервов снижается чувствительность кожи, в первую очередь, кистей и стоп.
Туберкулоидная проказа — появление на коже слабо пигментированного мало чувствительного пятна с четкими контурами. Со временем центральная часть пятна истончается и западает, а краевая часть, напротив, утолщается и приподнимается — формируется кожный валик с рисунком, напоминающим кольца или спирали. Рядом с кожным пятном прощупываются утолщенные нервы. Поражение нервов приводит к постепенной атрофии мышц с развитие контрактуры и укорочением фаланг пальцев.
При воспалении кожи лица и сопутствующего частичного паралича лицевого нерва формируется лагофтальм (невозможность полного закрытия век) и, как следствие, кератит, язва роговицы.
Пограничная проказа — среднее между лепроматозной проказой и туберкулоидной проказой.
Неопределенная проказа (недифференцированная проказа) — малозаметные поражения кожи с пониженной кожной чувствительностью и нарушением пигментации, которые в 40% случаев самопроизвольно исчезают через 1-2 года.
Диагностика лепры
Лепру выявляет инфекционист.
Диагноз ставят на основании осмотра пациента, микроскопического и бактериоскопического исследования пораженного участка, прежде всего, кожи пациента. Во время микроскопического исследования биоптата выявляют диффузное гранулематозное воспаление.
При лепроматозной проказе и неопределенной проказе микобактерии лепры в биоптате отсутствуют — требуется постановка специальных методик: реакции преципитации и реакции связывания комплимента.
Лечение лепры
При первичном выявлении лепры потребуется госпитализации в специализированный инфекционный стационар. Длительность стационарного лечения достигает 6-12 месяцев — пока микобактерии лепры не перестанут определяться в анализах.
Основа лечения — уничтожения микобактерий лепры с помощью антимикробных препаратов. Обычно назначают базисный препарат дапсон в комбинации с антибиотиками, в частности, с рифампицином.
Для снятия воспаления применяют ацетилсалициловую кислоту, нестероидные противовоспалительные средства, например, ибупрофен. При интенсивном гранулематозном воспалении назначают глюкокортикостероиды — преднизолон.
При интенсивном гранулематозном воспалении назначают глюкокортикостероиды — преднизолон.
Также требуется наладить полноценное сбалансированное питание, укрепить иммунитет с помощью иммуномодуляторов.
При поражении периферических нервов и атрофии мышц показана физиотерапия и лечебная физкультура.
Профилактика лепры
Вакцина от проказы не разработана.
Для предупреждения болезни применяют неспецифические мероприятия:
- предупреждение контакта здорового человека с заболевшим путем раннего выявления инфекции и изоляции пациента;
- улучшение условий жизни;
- правильное питание;
- ведение здорового образа жизни;
- укрепление иммунитета.
К какому врачу обратиться
При подозрении на лепру проконсультируйтесь с инфекционистом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Проконсультируйтесь у понравившегося врача.
Рахна Кумари, вылечившаяся от лепры: «Каждый человек имеет право на жизнь в достоинстве»
«Моя история наполнена травмирующим опытом, болью и подавленностью. Но она также полна счастья и успеха».
В возрасте 24 лет Рахне Кумари был поставлен диагноз лепра (проказа) — одно из заболеваний, с которыми связан самый высокий уровень стигматизации, также известное как болезнь Хансена.
В ее жизни наступил еще один жестокий поворот, когда вскоре после выставления диагноза умер ее муж. Его семья стала избегать ее, и она была вынуждена жить почти в полной изоляции от родственников и общества.
Из страха инфицировать двух своих детей она оставила их со своими родителями, чтобы найти работу в большом городе.
Спустя восемь лет Рахна, наконец, вылечилась. Но ее битва с болезнью была эмоционально и физически тяжелой, как и в случае тысяч других пострадавших.
Рахна родом из Индии, где число случаев заболеваний лепрой самое высокое в мире. В 2017 году в стране было зарегистрировано более 126 000 новых случаев заражения.
В 2017 году в стране было зарегистрировано более 126 000 новых случаев заражения.
«Я страдала от социальной изоляции, стигмы и дискриминации. Это был кошмар. У меня началась депрессия, и не было желания жить дальше».
Лепра — это хроническое заболевание, которое, главным образом, поражает кожу, периферические нервы, слизистую оболочку верхних дыхательных путей и глаза. Она передается воздушно-капельным путем, посредством тесного и частого контакта с инфицированными. Симптомы могут проявиться в течение одного года, но они также могут не проявляться в течение 20 и более лет. Большинство людей обладают естественной иммунологической защитой от данного заболевания.
Во всем мире диагноз лепра ставится приблизительно 200 000 человек ежегодно. Большинство случаев регистрируется в Индии, Бразилии и Индонезии.
Лепра: история стигмы, обесчеловечивания и нарушения прав человека
Когда лепра впервые была обнаружена в 19-м веке, страх перед распространением болезни привел к тому, что несколько государств по всему миру создали лепрозории (колонии для людей, больных лепрой). Многие из них ввели официальную государственную политику сегрегации. Людей разлучали с семьями и общинами на всю жизнь, а здоровых новорожденных даже разлучали с их родителями.
Многие из них ввели официальную государственную политику сегрегации. Людей разлучали с семьями и общинами на всю жизнь, а здоровых новорожденных даже разлучали с их родителями.
Хотя эксперты отказались от политики обязательной сегрегации в 1948 году, ее продолжали применять в некоторых странах до конца 1990-х годов. Даже сегодня в мире существует до 2000 лепрозориев и поселений для людей, больных лепрой.
С самого начала данное заболевание не могло избежать сочетания стигмы и распространенных стереотипов.
В
докладе, представленном в прошлом месяце экспертом ООН по вопросу о лепре Элис Круз в Совете по правам человека, говорится, что «вредные стереотипы, необоснованное стереотипирование и структурное неравенство усиливают отчуждение, дискриминацию и насилие… и ставят под угрозу осуществление таких основных прав, как достоинство, равенство и недискриминация».
Женщины с большей вероятностью подвергаются дискриминации
В докладе установлено, что женщины в большей степени рискуют подвергнуться дискриминации и насилию, а также имеют более высокий риск развития нарушений физического здоровья и инвалидности в связи с лепрой. Во многих странах, где существует лепра, женщины имеют более низкий социальный статус и, таким образом, подвергаются порицанию и стараются скрыть заболевание. Чтобы получить доступ к медицинской помощи, им часто необходимо разрешение мужа или семьи, которые могли их уже изолировать. Кроме того, они имеют ограниченные возможности передвижения и могут быть неграмотными.
Во многих странах, где существует лепра, женщины имеют более низкий социальный статус и, таким образом, подвергаются порицанию и стараются скрыть заболевание. Чтобы получить доступ к медицинской помощи, им часто необходимо разрешение мужа или семьи, которые могли их уже изолировать. Кроме того, они имеют ограниченные возможности передвижения и могут быть неграмотными.
Стремление к достоинству и человечности
«Миллионы людей, затронутых лепрой, лишались и продолжают лишаться достоинства, а также признания их человечности», — заявила Круз. «Неслучайно часто говорят, что человек, пораженный лепрой, переживает гражданскую смерть».
Круз дала ряд рекомендаций в своем докладе. В том числе она призывает государства незамедлительно отменить и/или изменить все действующие дискриминационные законы и принять меры по возмещению ущерба лицам, затронутым лепрой, а также, при необходимости, их детям, которые были принудительно разлучены со своими родителями. Она рекомендует проводить более активную работу по повышению осведомленности о лепре и о правах людей, затронутых этим заболеванием, предоставляя точную информацию.
Круз призывает включить женщин, затронутых лепрой, в национальные планы по обеспечению гендерного равенства, предупреждению гендерного насилия и обеспечению доступа женщин к правосудию.
«В результате болезни у меня появилась ещё одна цель»
После восьми лет борьбы с лепрой Рахна, наконец-то, вылечилась в возрасте 32 лет. Сейчас она живет в Бихаре со своими родителями и двумя детьми.
Сегодня ее цель — помочь другим людям, страдающим этим заболеванием, и бороться за их права. Она работает в Центре для больных лепрой при Обществе для больных лепрой в Бихаре, а также является членом Государственного форума людей, больных лепрой. Она также состоит в Консультативной группе экспертов Международной федерации ассоциаций, борющихся с лепрой, где она выступает перед лицами, ответственными за принятие политических решений.
Недавно Рахна побывала в Женеве и приняла участие в обсуждении государств, которое проходило в Совете по правам человека, поделившись опытом человека, излечившегося от лепры. Она выступила в рамках параллельного мероприятия и встретилась с заместителем Верховного комиссара ООН по правам человека Кейт Гилмор.
Она выступила в рамках параллельного мероприятия и встретилась с заместителем Верховного комиссара ООН по правам человека Кейт Гилмор.
Рахна продолжает бороться со стигмой и дискриминацией. «Тяжело видеть, как страдают женщины, но я пытаюсь помочь им быть сильными и независимыми».
Хотя Верховный суд в Индии предписал центральному правительству и штатам принять меры для борьбы с законами, которые подвергают дискриминации тех, кто страдает от лепры, Рахна считает, что есть «различные заинтересованные стороны, которые не понимают этих проблем».
Она говорит, что нужно приложить куда больше усилий для повышения осведомленности о том, что данное заболевание можно лечить и окончательно вылечить, чтобы сократить дискриминацию. Информацию о лепре можно включить в школьную программу, как считает она. Она также заявила, что лечение и информация о лепре должны быть доступны в рамках общих медицинских консультаций вместо того, чтобы рассматривать лепру как отдельное заболевание.
«Необходимо провести масштабную работу», — говорит она. «В конце концов, каждый человек имеет право на жизнь в достоинстве».
«В конце концов, каждый человек имеет право на жизнь в достоинстве».
24 июля 2019 г.
Симптомы, изображения, виды и лечение
Что такое проказа?
Лепра – это хроническая прогрессирующая бактериальная инфекция, вызываемая бактерией Mycobacterium leprae . В первую очередь поражает нервы конечностей, кожу, слизистую оболочку носа и верхние дыхательные пути. Лепра также известна как болезнь Хансена.
Болезнь Хансена вызывает кожные язвы, повреждение нервов и мышечную слабость. Если его не лечить, это может привести к серьезному обезображиванию и значительной инвалидности.
Болезнь Хансена — одно из старейших заболеваний в истории человечества. Первое известное письменное упоминание о болезни Хансена относится примерно к 600 г. до н.э.
Болезнь Хансена распространена во многих странах, особенно в странах с тропическим или субтропическим климатом. Это не очень распространено в Соединенных Штатах. Центры по контролю и профилактике заболеваний (CDC) сообщают, что ежегодно в Соединенных Штатах диагностируется от 150 до 250 новых случаев заболевания.
К основным симптомам болезни Хансена относятся:
- мышечная слабость
- онемение кистей, рук, стоп и ног
- поражения кожи
Поражения кожи приводят к снижению чувствительности к прикосновению, температуре или боли. Они не заживают даже через несколько недель. Они светлее, чем ваш нормальный тон кожи, или они могут покраснеть из-за воспаления.
Бактерия Mycobacterium leprae вызывает болезнь Хансена. Считается, что болезнь Хансена распространяется при контакте с выделениями слизистой оболочки инфицированного человека. Обычно это происходит, когда человек с болезнью Хансена чихает или кашляет.
Болезнь не очень заразна. Однако тесный, повторяющийся контакт с нелеченым человеком в течение более длительного периода времени может привести к заражению болезнью Хансена.
Бактерия, вызывающая болезнь Хансена, размножается очень медленно. По данным Всемирной организации здравоохранения (ВОЗ), средний инкубационный период (время между заражением и появлением первых симптомов) составляет пять лет.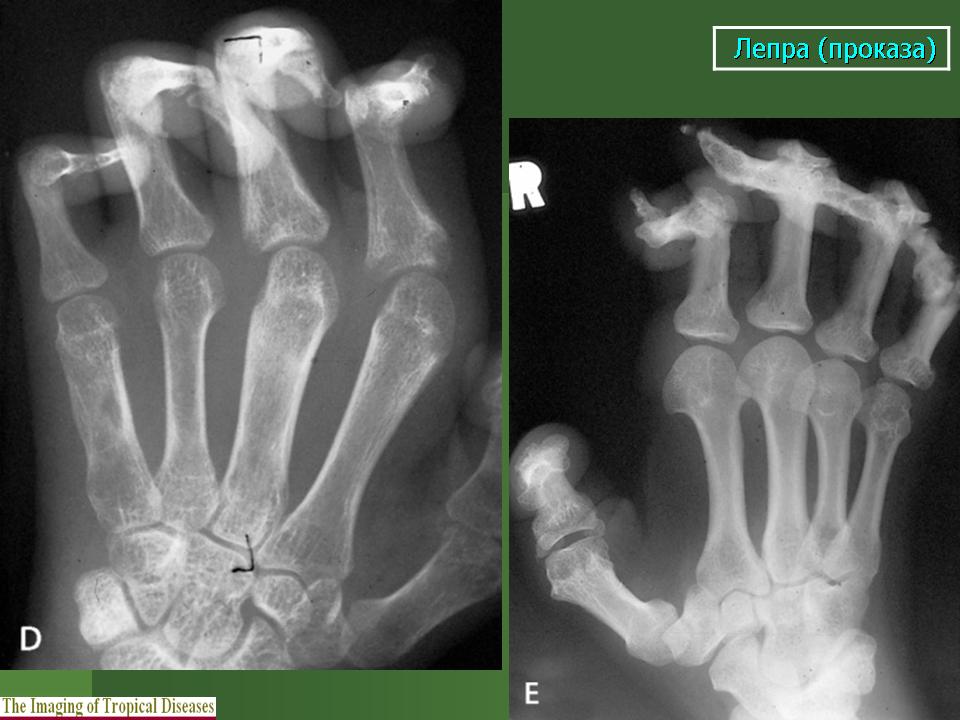
Симптомы могут не проявляться в течение 20 лет.
По данным Медицинского журнала Новой Англии, броненосцы, обитающие на юге США и в Мексике, также могут быть переносчиками болезни и передавать ее людям.
Существует три системы классификации болезни Хансена.
1. Туберкулоидная болезнь Хансена в сравнении с лепроматозной Болезнь Хансена в сравнении с пограничной болезнью Хансена
Первая система различает три типа болезни Хансена: туберкулоидный, лепроматозный и пограничный. Иммунный ответ человека на заболевание определяет, какой из этих типов болезни Хансена у него имеется:
- При туберкулоидной болезни Хансена иммунный ответ хороший . У человека с этим типом инфекции проявляются только несколько поражений. Заболевание протекает легко и заразно слабо.
- При лепроматозной болезни Хансена иммунный ответ слабый. Этот тип также поражает кожу, нервы и другие органы. Имеются распространенные поражения, в том числе узелки (большие шишки и бугорки).
 Эта форма заболевания более заразна.
Эта форма заболевания более заразна. - При пограничной болезни Хансена, имеются клинические признаки как туберкулоидной, так и лепроматозной болезни Хансена. Этот тип считается промежуточным между двумя другими типами.
2. Классификация Всемирной организации здравоохранения (ВОЗ)
ВОЗ классифицирует заболевание по типу и количеству пораженных участков кожи:
- Первая категория – малобациллярная . В образцах кожи пять или меньше поражений, и бактерии не обнаружены.
- Вторая категория многобациллярная . Высыпаний более пяти, бактерия обнаружена в мазке кожи или и то, и другое.
3. Классификация Ридли-Джоплинга
В клинических исследованиях используется система Ридли-Джоплинга. Он имеет пять классификаций, основанных на тяжести симптомов.
Существует также форма болезни Хансена, называемая неопределенной болезнью Хансена, которая не включена в систему классификации Ридли-Джоплинга. Считается, что это очень ранняя форма болезни Хансена, когда у человека будет только одно поражение кожи, которое лишь слегка онемеет на ощупь.
Считается, что это очень ранняя форма болезни Хансена, когда у человека будет только одно поражение кожи, которое лишь слегка онемеет на ощупь.
Неопределенный диагноз Болезнь Хансена может разрешиться или перейти в одну из пяти форм болезни Хансена по системе Ридли-Джоплинга.
Ваш врач проведет медицинский осмотр, чтобы выявить явные признаки и симптомы заболевания. Они также выполняют биопсию, при которой удаляют небольшой кусочек кожи или нерва и отправляют его в лабораторию для тестирования.
Ваш врач может также провести кожную пробу с лепромином, чтобы определить форму болезни Хансена. Они введут небольшое количество инактивированной бактерии, вызывающей болезнь Хансена, в кожу, как правило, в верхнюю часть предплечья.
У людей с туберкулоидной или пограничной туберкулоидной болезнью Хансена будет положительный результат в месте инъекции.
В 1995 г. ВОЗ разработала комплексную лекарственную терапию для лечения всех типов болезни Хансена. Он доступен бесплатно по всему миру.
Кроме того, некоторые антибиотики лечат болезнь Хансена, убивая вызывающие ее бактерии. Эти антибиотики включают:
- дапсон (Aczone)
- рифампин (Rifadin)
- клофазимин (Lamprene)
- миноциклин (Minocin)
- офлоксацин (Ocuflux)
Ваш врач, скорее всего, назначит более одного антибиотика одновременно.
Вам также могут назначить противовоспалительные препараты, такие как аспирин (Bayer), преднизолон (Rayos) или талидомид (Thalomid). Лечение будет длиться месяцами и, возможно, до 1-2 лет.
Вы никогда не должны принимать талидомид, если вы беременны или можете забеременеть. Это может привести к серьезным врожденным дефектам.
Несвоевременная диагностика и лечение могут привести к серьезным осложнениям. Они могут включать:
- обезображивание
- выпадение волос, особенно на бровях и ресницах
- мышечная слабость
- постоянное повреждение нервов в руках и ногах
- неспособность использовать руки и ноги коллапс носовой перегородки
- ирит, представляющий собой воспаление радужной оболочки глаза
- глаукома, заболевание глаз, вызывающее поражение зрительного нерва
- слепота
- эректильная дисфункция (ЭД)
- бесплодие
- почечная недостаточность
Лучший способ предотвратить болезнь Хансена — избегать длительного тесного контакта с нелеченым человеком, инфицированным.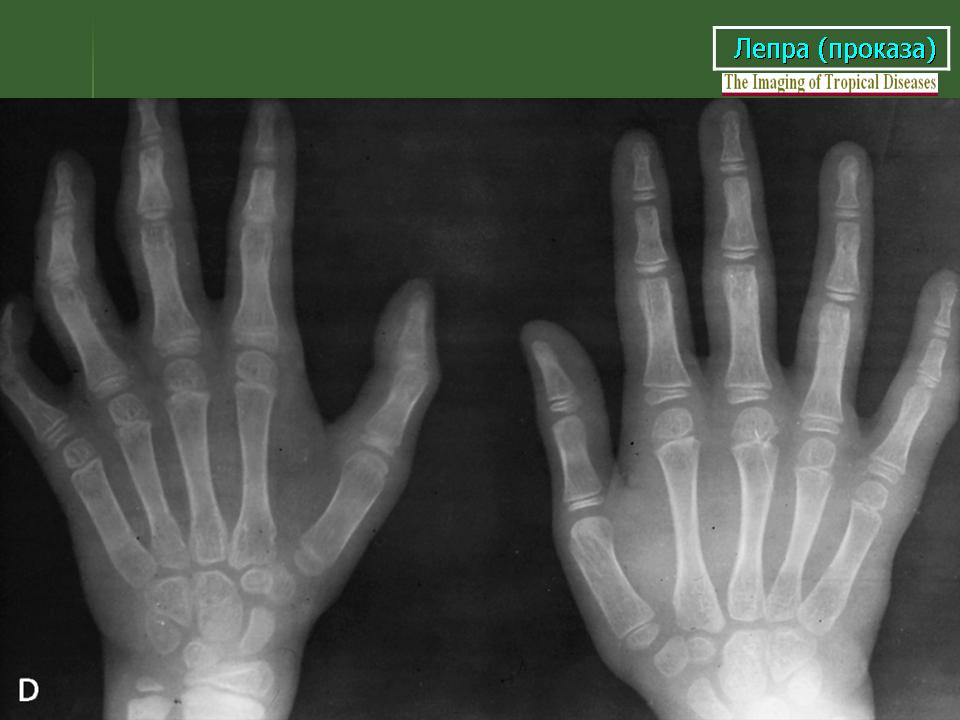
Общий прогноз улучшится, если ваш врач диагностирует болезнь Хансена до того, как она станет тяжелой. Своевременное лечение предотвращает дальнейшее повреждение тканей, останавливает распространение болезни и предотвращает серьезные осложнения со здоровьем.
Прогноз обычно хуже, когда диагноз ставится на более поздних стадиях, после того как у человека появились значительные увечья или инвалидность. Тем не менее, надлежащее лечение по-прежнему необходимо для предотвращения дальнейшего повреждения организма и предотвращения распространения болезни среди других.
Несмотря на успешный курс антибиотиков, могут возникнуть необратимые медицинские осложнения, но ваш врач сможет работать с вами, чтобы обеспечить надлежащий уход, чтобы помочь вам справиться с любыми остаточными состояниями.
Симптомы, изображения, виды и лечение
Что такое проказа?
Лепра – это хроническая прогрессирующая бактериальная инфекция, вызываемая бактерией Mycobacterium leprae . В первую очередь поражает нервы конечностей, кожу, слизистую оболочку носа и верхние дыхательные пути. Лепра также известна как болезнь Хансена.
В первую очередь поражает нервы конечностей, кожу, слизистую оболочку носа и верхние дыхательные пути. Лепра также известна как болезнь Хансена.
Болезнь Хансена вызывает кожные язвы, повреждение нервов и мышечную слабость. Если его не лечить, это может привести к серьезному обезображиванию и значительной инвалидности.
Болезнь Хансена — одно из старейших заболеваний в истории человечества. Первое известное письменное упоминание о болезни Хансена относится примерно к 600 г. до н.э.
Болезнь Хансена распространена во многих странах, особенно в странах с тропическим или субтропическим климатом. Это не очень распространено в Соединенных Штатах. Центры по контролю и профилактике заболеваний (CDC) сообщают, что ежегодно в Соединенных Штатах диагностируется от 150 до 250 новых случаев заболевания.
К основным симптомам болезни Хансена относятся:
- мышечная слабость
- онемение кистей, рук, стоп и ног
- поражения кожи
Поражения кожи приводят к снижению чувствительности к прикосновению, температуре или боли. Они не заживают даже через несколько недель. Они светлее, чем ваш нормальный тон кожи, или они могут покраснеть из-за воспаления.
Они не заживают даже через несколько недель. Они светлее, чем ваш нормальный тон кожи, или они могут покраснеть из-за воспаления.
Бактерия Mycobacterium leprae вызывает болезнь Хансена. Считается, что болезнь Хансена распространяется при контакте с выделениями слизистой оболочки инфицированного человека. Обычно это происходит, когда человек с болезнью Хансена чихает или кашляет.
Болезнь не очень заразна. Однако тесный, повторяющийся контакт с нелеченым человеком в течение более длительного периода времени может привести к заражению болезнью Хансена.
Бактерия, вызывающая болезнь Хансена, размножается очень медленно. По данным Всемирной организации здравоохранения (ВОЗ), средний инкубационный период (время между заражением и появлением первых симптомов) составляет пять лет.
Симптомы могут не проявляться в течение 20 лет.
По данным Медицинского журнала Новой Англии, броненосцы, обитающие на юге США и в Мексике, также могут быть переносчиками болезни и передавать ее людям.
Существует три системы классификации болезни Хансена.
1. Туберкулоидная болезнь Хансена в сравнении с лепроматозной Болезнь Хансена в сравнении с пограничной болезнью Хансена
Первая система различает три типа болезни Хансена: туберкулоидный, лепроматозный и пограничный. Иммунный ответ человека на заболевание определяет, какой из этих типов болезни Хансена у него имеется:
- При туберкулоидной болезни Хансена иммунный ответ хороший . У человека с этим типом инфекции проявляются только несколько поражений. Заболевание протекает легко и заразно слабо.
- При лепроматозной болезни Хансена иммунный ответ слабый. Этот тип также поражает кожу, нервы и другие органы. Имеются распространенные поражения, в том числе узелки (большие шишки и бугорки). Эта форма заболевания более заразна.
- При пограничной болезни Хансена, имеются клинические признаки как туберкулоидной, так и лепроматозной болезни Хансена.
 Этот тип считается промежуточным между двумя другими типами.
Этот тип считается промежуточным между двумя другими типами.
2. Классификация Всемирной организации здравоохранения (ВОЗ)
ВОЗ классифицирует заболевание по типу и количеству пораженных участков кожи:
- Первая категория – малобациллярная . В образцах кожи пять или меньше поражений, и бактерии не обнаружены.
- Вторая категория многобациллярная . Высыпаний более пяти, бактерия обнаружена в мазке кожи или и то, и другое.
3. Классификация Ридли-Джоплинга
В клинических исследованиях используется система Ридли-Джоплинга. Он имеет пять классификаций, основанных на тяжести симптомов.
Существует также форма болезни Хансена, называемая неопределенной болезнью Хансена, которая не включена в систему классификации Ридли-Джоплинга. Считается, что это очень ранняя форма болезни Хансена, когда у человека будет только одно поражение кожи, которое лишь слегка онемеет на ощупь.
Неопределенный диагноз Болезнь Хансена может разрешиться или перейти в одну из пяти форм болезни Хансена по системе Ридли-Джоплинга.
Ваш врач проведет медицинский осмотр, чтобы выявить явные признаки и симптомы заболевания. Они также выполняют биопсию, при которой удаляют небольшой кусочек кожи или нерва и отправляют его в лабораторию для тестирования.
Ваш врач может также провести кожную пробу с лепромином, чтобы определить форму болезни Хансена. Они введут небольшое количество инактивированной бактерии, вызывающей болезнь Хансена, в кожу, как правило, в верхнюю часть предплечья.
У людей с туберкулоидной или пограничной туберкулоидной болезнью Хансена будет положительный результат в месте инъекции.
В 1995 г. ВОЗ разработала комплексную лекарственную терапию для лечения всех типов болезни Хансена. Он доступен бесплатно по всему миру.
Кроме того, некоторые антибиотики лечат болезнь Хансена, убивая вызывающие ее бактерии. Эти антибиотики включают:
- дапсон (Aczone)
- рифампин (Rifadin)
- клофазимин (Lamprene)
- миноциклин (Minocin)
- офлоксацин (Ocuflux)
Ваш врач, скорее всего, назначит более одного антибиотика одновременно.
Вам также могут назначить противовоспалительные препараты, такие как аспирин (Bayer), преднизолон (Rayos) или талидомид (Thalomid). Лечение будет длиться месяцами и, возможно, до 1-2 лет.
Вы никогда не должны принимать талидомид, если вы беременны или можете забеременеть. Это может привести к серьезным врожденным дефектам.
Несвоевременная диагностика и лечение могут привести к серьезным осложнениям. Они могут включать:
- обезображивание
- выпадение волос, особенно на бровях и ресницах
- мышечная слабость
- постоянное повреждение нервов в руках и ногах
- неспособность использовать руки и ноги коллапс носовой перегородки
- ирит, представляющий собой воспаление радужной оболочки глаза
- глаукома, заболевание глаз, вызывающее поражение зрительного нерва
- слепота
- эректильная дисфункция (ЭД)
- бесплодие
- почечная недостаточность
Лучший способ предотвратить болезнь Хансена — избегать длительного тесного контакта с нелеченым человеком, инфицированным.
