Причины болей в животе / Блог / Гастро-гепатоцентр ЭКСПЕРТ
Как лечить боли в животе
Обычную боль при пищевом расстройстве, отравлении или переедании следует лечить дома с помощью постельного режима и правильной диеты. Уменьшить неприятные ощущения помогут анальгетики и спазмолитики. Также желательно принимать ферменты для улучшения пищеварения, пробиотики для нормализации кишечной микрофлоры. Если вы сильно отравились, спасти ситуацию помогут сорбенты (очищают от токсинов и ядов, остатков непереваренной пищи), а также препараты против обезвоживания (Регидрон).
На период диеты откажитесь от тонизирующих напитков, приема алкоголя и курения. Нормализовать пищеварение поможет прием целебных отваров вприкуску с сухарями или постным рисом. Самостоятельно не применяйте клизмы, слабительные препараты, а также раствор марганца для вызывания рвоты. Все эти методы устарели и могут привести к дисбактериозу кишечника и сильному обезвоживанию.
Если вы обратились за помощью к терапевту, будьте готовы детально описать характер и интенсивность болей, частоту возникновения, область локализации и т. д. Далее врач проведет визуальный осмотр, назначит дополнительные анализы (кала, мочи, крови) и лабораторные исследования. Также он выпишет направление к узкоспециализированным докторам (гинеколог, гастроэнтеролог, хирург, инфекционист и т.д.).
д. Далее врач проведет визуальный осмотр, назначит дополнительные анализы (кала, мочи, крови) и лабораторные исследования. Также он выпишет направление к узкоспециализированным докторам (гинеколог, гастроэнтеролог, хирург, инфекционист и т.д.).
Аппендицит лечит гастроэнтеролог и хирург. Назначают противовоспалительные препараты и антибиотики, а иногда требуется оперативное вмешательство по удалению аппендикса. Лечение проводится в стационаре.
Лечение дивертикулита предполагает очистку кишечника от токсинов и снятие воспаления. Для этого назначаются антибиотики и спазмолитики, постельный режим, жидкая диета (перетертые супы, фарш, слизистые каши), обязательный прием пищевой клетчатки, усиленный водный рацион.
Болезни желчного пузыря предполагают прием препаратов, которые нормализуют уровень желчи, а также обезболивающих средств. Необходима и диета, исключающая прием жирных, жареных и острых продуктов.
Синдром раздраженного кишечника можно лечить на дому. Необходимо увеличить содержание овощей и фруктов в рационе, пить побольше соков и жидкости (для предотвращения обезвоживания). Однако часто это заболевание связано с психосоматическим состоянием пациента, поэтому могут понадобиться консультации психотерапевта.
Однако часто это заболевание связано с психосоматическим состоянием пациента, поэтому могут понадобиться консультации психотерапевта.
Проблемы с женским здоровьем лечит гинеколог в зависимости от симптоматики и причин заболевания.
Своевременное устранение причин болей в животе и соблюдение правильного рациона помогут сохранить здоровье органов ЖКТ на долгие годы.
Боли внизу живота — Клиника Здоровье 365 г. Екатеринбург
Боли внизу живота возникающие под пупком или в области таза могут быть спровоцированы болезнями и нарушением работы некоторых систем организма и являться только частью целого ряда симптомов, которые, как может показаться сначала, не связаны друг с другом. Кроме того, они могут иррадиировать в бедро и нижнюю часть спины.
Боли могут возникать из-за нарушения работы следующих систем и отделов организма:
— Нижнего отдела кишечника
— Репродуктивной системы
— Мочевыделительной системы
— Нервной системы
— Опорно-двигательной системы
В зависимости от источника возникновения, боль может быть:
— Ноющая или резкая
— Легкая, умеренная или сильная
— Внезапная, непрерывная или постепенно усиливающаяся
— Постоянная или приступообразная
Боли в области таза могут появляться не всегда, например, только в период менструации, при мочеиспускании или при половом акте.
Причины возникновения болей внизу живота
Из-за особенностей строения репродуктивной системы и наличия менструального цикла боли в области таза чаще возникают у женщин, чем у мужчин. Причинами возникновения внезапной и сильной (острой) боли в области таза у женщин могут сложить следующие состояния:
— Внематочная беременность
— Выкидыш
— Киста яичника
— Воспалительные заболевания органов малого таза
— Преждевременные роды
Если на протяжении шести или более месяцев боль проявляется постоянно или приступообразно, то она уже считается хронической. У многих женщин боли внизу живота возникают в связи с менструальным циклом или из-за нарушения работы репродуктивных органов. Возможными причинами возникновения хронических тазовых болей из-за нарушений функционирования репродуктивных органов у женщин могут быть:
— Аденомиоз
— Эндометриоз
— Менструальные боли (дисменорея)
— Овуляторный синдром (болезненная овуляция)
— Рак яичников
— Фиброма матки
Другими причинами возникновения боли внизу живота могут быть:
— Аппендицит
— Болезнь Крона
— Грыжа межпозвоночного диска
— Дивертикулит
— Запоры
— Интерстициальный цистит
— Инфекция мочевых путей
— Неспецифический язвенный колит
— Паховая грыжа
— Последствия физического или сексуального насилия
— Почечная колика (мочекаменная болезнь)
— Рак толстой кишки
— Синдром раздраженного кишечника (СРК)
— Спазмы мышц тазового дна
— Спайки
— Фибромиалгия
Вышеуказанные заболевания чаще всего являются причиной возникновения данного симптома.
Когда обращаться к врачу?
При возникновении сильной боли внизу живота может потребоваться скорая медицинская помощь, и следует немедленно обратиться к врачу. Если боли внизу живота или области таза возникли недавно, мешают обычному ходу жизни и со временем усиливаются, рекомендуем Вам проконсультироваться у докторов клиники «Здоровье 365» г. Екатеринбурга.
Связанные статьи:
Менструальные боли
Признаки беременности
Гистероскопия
Кольпоскопия
Гистеросальпингография
УЗИ малого таза
УЗИ молочных желез
Маммография
Мастопатия
Лапароскопия в гинекологии
Миома матки
Эндометриоз
Киста яичника
Заболевания передающиеся половым путем
Воспалительные заболевания
Бактериальный вагиноз
Вирус папилломы человека
Овуляторный синдром, симптомыАденомиоз
Внематочная беременность
Выкидыш
Менопауза. Климактерический синдром
Климактерический синдром
Недержание мочи
Опущение внутренних органов
Преждевременные роды
Удаление матки
Интимная пластическая хирургия
🩺 🧬 Почему болит правый бок
Почему может болеть правый бок?
Причины этого симптома, как правило, связаны с внутренними органами. «Это признак того, что страдает что-то, расположенное в правой части живота, — говорит Булат Юнусов, хирург GMS Clinics and Hospitals. — Причина поражений этих органов может быть также разной, например, воспаление, онкологические процессы, травмы, последствия перенесенных ранее операций, неврологические нарушения».
Впрочем, у этого симптома могут быть и другие основания. «Неприятное ощущение в правом боку может носить мышечный характер, особенно если оно возникает после физических нагрузок. Если человек упал на правый бок, боль может быть ассоциирована с мышечной контузией или травмой, например, миозитом. Камни в желчном пузыре также могут вызывать неприятные покалывания в боку.
Воспалительные заболевания ЖКТ
Боль и рези в правому боку могут быть вызваны целым «букетом» воспалительных процессов в желудочно-кишечном тракте. «Это, например, аппендицит, дивертикулит, колит, гастроэнтерит, язва желудка и двенадцатиперстной кишки», — рассказывает Булат Юнусов.
Чаще всего при этих диагнозах боль ощущается как ноющая, умеренная, с постепенно нарастающей интенсивностью. При аппендиците болевые ощущения могут усиливаться при ходьбе, покашливании, изменении положения тела и уменьшаться в состоянии покоя. Также при этом диагнозе наблюдается повышение температуры, тошнота, рвотные позывы.
При язве желудка боль становится ощутимее после употребления жирной, острой или жареной пищи, алкоголя, а также интенсивных физических нагрузок. Дополнительными симптомами могут быть изжога, тошнота, рвота.
Дополнительными симптомами могут быть изжога, тошнота, рвота.
При колите (воспалении кишечника) боль может быть тянущей или приступообразной. Заболевание также сопровождается диарей, повышением температуры, общей слабостью, головными болями, наличием слизи в каловых массах.
При дивертикулите (выпячивании стенок кишечника) ощущается острая боль справа от пупка, повышается температура, появляется диарея (с кровью и слизью).
При гастроэнтерите (воспалении слизистой желудка и тонкого кишечника) боль в правом боку сопровождается отсутствием аппетита, тошнотой, рвотой, спазмами в животе и пр.
При панкреатите (воспалении поджелудочной железы) боль начинается внезапно и носит постоянный и интенсивный характер. Иногда может «отдавать» в левый бок или усиливаться после употребления тяжелой, жирной или острой пищи.
Заболевания мочевыделительной системы
Нередко болит бок с правой стороны из-за органов выделительной системы. «К ним относятся мочекаменная болезнь и пиелонефрит», — говорит Булат Юнусов.
«К ним относятся мочекаменная болезнь и пиелонефрит», — говорит Булат Юнусов.
Пиелонефрит — воспалительное заболевание почек, при котором помимо боли в правом боку, также могут возникать слабость, тошнота, рвота, «скачущий» пульс, сухость во рту, высокая температура.
Боль в боку при мочекаменной болезни может быть постоянной или волнообразной, тупой или острой, может беспокоить только в покое или усиливаться при ходьбе. Это зависит от месторасположения камня, но иногда боль может сначала ощущаться в области поясницы (так называемая «почечная колика»), а уже потом «обосновываться» в правом боку.Заболевания печени
«Боль в правом боку может возникать при поражении печени и органов гепатобилиарной системы, — отмечает Булат Юнусов. — К таким заболеваниям относятся холецистит, механическая желтуха, кисты печени, гепатиты, цирроз». Все эти диагнозы характеризуются достаточно резкой болью в правом боку, которая может «отдавать» в правое плечо, шею или лопатку.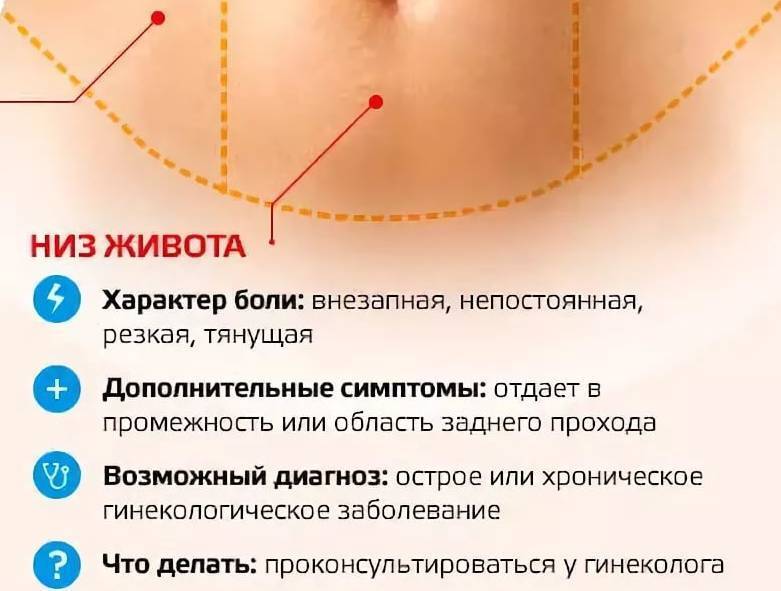
Нередко с правой стороны внизу болит у женщин из-за сбоев в работе органов малого таза. «К таким нарушениям в работе относятся заболевания воспалительные (сальпингит, сальпингоофорит) и невоспалительные (киста желтого тела, опухоли яичников, эндометриоз, кисты яичников, внематочная беременность)», — отмечает Булат Юнусов.
При сальпингите (воспалении маточных труб) и сальпингоофорите (воспалении маточных труб и яичников) боль чаще всего ощущается как тянущая в области паха, однако может «отдавать» и в правый или левый бок. Сопровождается повышением температуры, тошнотой, сильной головной болью, выделениями из влагалища и усиливается во время полового контакта.
При кистах яичников или желтого тела тянущая или колющая боль в основном локализована внизу живота или поясницы, но может ощущаться и в правом боку.
При эндометриозе боль чаще всего острая, схваткообразная, может исчезать и возвращаться. Ощущается, как правило, внизу живота, в левом или правом боку (ближе к пояснице).
Реакция на физическую нагрузку
Иногда правый бок болит отнюдь не из-за сбоев в работе внутренних органов (что мы рассмотрели выше). Если вы почувствовали боль справа во время (или сразу после) физической активности, есть вероятность, что это:
- Мышечный спазм, возникший из-за слабости мускулатуры спины или брюшины.
- Спазм диафрагмы. С ней чаще всего сталкиваются во время бега: учащенное дыхание заставляет диафрагму сокращаться быстрее, отчего она может спазмироваться и «отдавать» болью в правом боку.
- Усиленная работа печени. Этот орган считается «кровяным» депо организма. Во время тренировок печень может несколько увеличиваться в объеме и «давить» на свою наружную капсулу, где много нервных окончаний, что будет ощущаться как боль в правом боку. А еще подобный дискомфорт может возникнуть из-за неправильного режима питания: например, если перед тренировкой вы «перебрали» с углеводами или жирами. В этом случае во время занятия печень будет вынуждена работать с повышенной нагрузкой, что также может спровоцировать болевой синдром.
Как определить, почему у вас болит справа в боку
Самостоятельно поставить точный диагноз вы, конечно, не сможете. Однако некоторое представление о нем вы составить сможете, отталкиваясь от того, как именно у вас болит правый бок. «При острых заболеваниях боль возникает внезапно, усиливаясь по интенсивности в короткий промежуток времени (часы, иногда дни), — отмечает Булат Юнусов. — Если же причина — какое-то хроническое заболевание, то и болевой синдром носит или постоянный, или волнообразный характер, не отличаясь большой интенсивностью».
Также важно проверить наличие дополнительных симптомов. «Чтобы верно определить причину боли в правом боку, необходимо прислушаться к характеру этой боли. Например, боль мышечного характера, как правило, тупая и ноющая, — прокомментировал приглашенный специалист. — Однако мышечная боль может быть и острой, поскольку помимо мышц в правом боку есть межпозвонковые суставы, которые могут быть источником дискомфорта. При желчнокаменной болезни или остром холецистите к боли присоединяется повышенная температура. Такую ситуацию можно назвать „боль-плюс“ — боль и температура. Дискомфорт, вызванный почечными коликами также может быть „боль-плюс“, но уже боль плюс учащенное мочеиспускание или наличие крови в моче. Боль, вызванная проблемами с кишечником — боль плюс диарея».
Что делать, если у вас болит справа в боку
Как видите, боль в боку может быть симптомом самых разных проблем со здоровьем. Поэтому игнорировать ее не стоит — обязательно покажитесь врачу. «Не всегда остроту заболевания, послужившего причиной ситуации, можно определить по характеру болевого синдрома. Это относится, прежде всего, к пожилым людям и пациентам, страдающим сахарным диабетом — серьезные заболевания брюшной полости могут протекать стерто (болевой синдром может быть не выражен вовсе или исчезать полностью), — говорит Булат Юнусов. — Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
Можно ли принимать лекарства, если у вас сильная боль в правом боку? Да, но с осторожностью. «Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов. — Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
В целом, врачи отрицательно относятся к самолечению. «В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
Лучший выход — записаться к врачу-терапевту и обсудить свое состояние с ним. Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Источник: Живи.ру
Мнение экспертаЮнусов Булат Тимирзянович Хирург, Aбдоминальный хирург
Боли при половом акте внизу живота: виды, причины, лечение
В гинекологической практике болезненный половой акт (диспареуния) — это свод симптомокомплексов различных заболеваний женского организма, требующий пристального врачебного внимания.
С целью своевременной диагностики женской сексуальной дисфункции в медицинскую практику введены специальные анкеты-опросники, позволяющие субъективно определить психоэмоциональную и физиологическую сторону интимных отношений. Основываясь на методах доказательной медицины ВОЗ для врачебного использования, внедрены опросники MFSQ (анкета женской сексуальности Мак Кой) и FSFI (индекс сексуальной функции).
Для изучения сексуальной жизни женщин с пролапсом тазовых органов и синдромом недержания мочи мы используем прекрасно себя зарекомендовавший, созданный Ребекой Роджерс в 2002 году опросник Pelvic Organ Prolapse and Incontinence Sexual Function Questionnaire (PISQ–31) и его короткий, более популярный, вариант PISQ 12. Их Русскоязычную версию можно посмотреть ниже.
Опыт специалистов нашей клиники показывает: пациентки с диспареунией чаще всего предъявляют два вида жалоб: на «боль при проникновении», на «глубокую, иногда острую, внутреннюю боль» при интимной близости. Грамотная своевременная их интерпретация помогает определиться с дальнейшей тактикой обследований и лечения.
| Стоимость лечения и обследования |
Боль при проникновении во время полового акта, причины.
Самыми частыми гинекологическими причинами этого состояния являются нелеченые или вовремя не диагностированные заболевания вульвы и влагалища.
Такие, как:
- Бартолинит и киста бартолиновой железы — Бартолиновые железы локализуются у основания больших половых губ в преддверье влагалища и отвечают за выработку секрета. Воспаление бортолиновой железы, закупорка ее протока — вызывает данный процесс. В результате в районе половой щели формируется крайне болезненное образование, влияющее на общее состояние организма и делающее интимную жизнь невыносимой.
- Крауроз вульвы или склеротический лихен — Очень неприятная патология, основным и ярким симптомом которой является изнуряющий зуд вульвы. Ели его не лечить, то склероатрофический процесс прогрессирует, происходит выраженная деформация наружных половых органов женщины. Клитор и малые губы исчезают, половая щель сужается до критического уровня. Сексуальные отношения становятся невозможными. Ранее болезнь приводили к инвализации женщины, к счастью, на сегодняшний момент после внедрения в гинекологическую практику методики лечение крауроза вульвы лазером удалось избавить женщин от тяжелых симптомов заболевания.
- Вагиниты различной этиологии — Это воспаление влагалища инфекционной природы. Клиническая картина характеризуется обильными выделениями, зудом и болью во время полового акта. К счастью болезнь легко излечима, главное не затягивать с обращением к специалисту.
- Дисбактериоз влагалища — Характеризуется нарушением биофлора влагалища. На этом фоне развивается сухость слизистой, она легко травмируется, присоединяются различные вторичные инфекции. Уменьшается и видоизменяется выработка влагалищной слизи и, как следствие, интимная близость затрудняется.
- Заболевания, вызванные инфекциями, передающимися половым путем — Требуют обязательного лечения, так как могут быть прелюдией многих гинекологических патологий.
- Болезни мочевыделительной системы – интерстициальный цистит — Воспаление мочевого пузыря с сильными болевыми ощущениями, усиливающиеся при мочеиспускании. Боль бывает настолько яркой, что ни о каком контакте речи идти не может.
- Эстрогенное урогенитальное старение — В предклимактерический и климактерический период уменьшается секреция половых гормонов и, как следствие, в эстрогензависимых тканях развиваются атрофические и дистрофические изменения, снижается выработка влагалищного слизистого секрета и формируются атрофический вагинит, цистоуретрит. Появляется дискомфорт, боль при интимной близости, посткоитальные кровянистые выделения
Также интимный дискомфорт может возникать в силу анатомических и психосоматических особенностей, может быть обусловлено фазой менструального цикла. Немаловажную роль в его развитии играют повреждения анатомической целостности влагалища и вульвы после родов или других механических травм.
Глубокая боль во время полового акта
Кроме психосоматических причин, зачастую является симптомом серьезных патологий репродуктивной системы, таких как:
- Воспалительные заболевания — Эндометрит, переметрит, сальпингоофорит и др.; Чаще всего имеют инфекционную природу. Пациенты, кроме жалоб на общее недомогание, обычно красочно описывают болевой синдром в малом тазу, усиливающийся при давлении. Отношения затрудняются, так как появляется чувство глубокой боли во время интимной близости.
- Миома матки — Увеличение и деформация органа на фоне разрастания миоматозных узлов приводит к анатомическим изменениям в малом тазу. Кроме всего прочего, сама патология может протекать с болевым синдромом, интенсивность которого возрастает при физических нагрузках. Если вышеописанные жалобы есть у вас — не затягивайте с обращением к врачу.
- Аденомиоз; наружный эндометриоз — Патологическое разрастание внутреннего (эндометриального) слоя матки как в самом органе, так и за его пределом. Анатомия малого таза изменяется, внутриполостное давление повышается – любое проникновение становится болезненным.
- Кисты яичников различной этиологии — Требует обязательного и своевременного лечения. При значительных размерах кисты высока вероятность ее разрыва. Частым симптомом является боль во время секса.
- Спаечный процесс органов малого таза — Обычно является дебютом описанных выше заболеваний.
- Пролапс тазовых органов и синдром недержания мочи — Болезненный половой акт вызывает желание избегать сексуальных отношений вплоть до полного прекращения и негативно сказывается на качестве жизни пациенток. Нередко он сочетается с таким синдромом как стрессовое недержание мочи, заболеванием, до недавнего времени лечившимся только хирургическим методом.
- Интерстициальный цистит — Изнуряющая хроническая патология мочевого пузыря с ярко выраженным болевым синдромом, боль усиливается при занятии сексом.
- Другие экстрагенитальные патологии (воспаления крестцово-подвздошного сочленения, колиты, геморрой и т.д.).
Боль при интимной близости может впервые появиться после родов и обусловлена травмами родовых путей, растяжением связочного аппарата матки и ее придатков, их рубцовой деформацией.
Выявлением причины боли при половом акте занимаются врачи акушеры-гинекологи и уро-гинекологи
В нашей Клинике при первичной консультации пациент заполняет анкету–опросник, мы ее описали выше. Осуществляется взятие лабораторных анализов. Для постановки диагноза в обязательном порядке проводится УЗИ. Делается кольпо или вульвоскопия, в некоторых случаях может потребоваться более высокотехнологичное исследование (КТГ, МРТ). В случае, если боль при интимной близости обусловлена склероатрофическим поражением вульвы, проводится биопсия с последующим гистологическим исследованием.
Лечение боли во время полового акта
Женская половая дисфункция становится первопричиной разрыва отношений между партнерами и требует незамедлительного лечения. Ведь от этого страдают оба, к тому же болезненный половой акт — это первый симптом наличия гинекологических проблем.
В основу лечения специалистами нашей клиники будет положена диагностика с целью выявления первопричины процесса. В дальнейшем будет назначено патогенетическое лечение, направленное на устранение болезни, коррекцию эстрогенной недостаточности, составляются программы урогинекологической реабилитации.
Одним из способов эффективного устранения Диспареунии (болезненный половой акт), пролапса тазовых органов, синдрома недержания мочи является лазерное воздействие с помощью фракционного СО2 лазера. Это качественный высокоэффективный инновационный аппарат, принцип действия которого основан на изученных доказательной медициной многочисленных лечебных свойствах лазерного луча.
Врачи нашей гинекологической клиники на Цветном бульваре имеют успешный опыт возвращения привычного качества жизни пациенткам со многими, ранее не излечимыми заболеваниями и синдромами, вернули женщинам уверенность в себе и помогли восстановить гармонию в сексуальных отношениях.
Врачи, занимающиеся лечением диспареунии:
Ответы на вопросы пациентов
Здравствуйте уважаемый доктор! У нас нет детей вот уже 11 лет! У мужа очень мало подвижных сперматозоидов. Но сказали, что с ними вполне возможно забеременеть. А вот у меня очень низкая базальная температура она не поднимается выше 37, 1. Я пробовала пить три месяца «Дюфастон» но никаким результатам это не привело, только температура не много понизилась! По этому видно, что овуляции вообще нет. Хотя есть и тягучая слизь, но правда ее не было вот уже насколько месяцев, а вместо нее беловатые сгустки как при молочнице, но только в определенные дни (это после того как я принимала «Дюфастон»). Менструация идет как в аптеке через 28 или 29 дней. Но в этом месяце был интервал 31 день. И что мы никогда не сможем забеременеть? Что такое ановуляция??? Разве нет ни каких лекарственных средств, помочь нам? Что же нам делать. Врачи не могут ничего сделать вот уже несколько лет! Пожалуйста, ответьте мне на все вопросы это для меня очень важно! 11 день цикла 10, 02 * 36, 612 день цикла 11, 02 — 36, 6
13 день цикла 12.02 * 36, 7
14 день цикла 13.02 — 36, 7
15 день цикла 14.02 * 36, 8
16 день цикла 15.02 — —
17 день цикла 16.02 — 37, 0
18 день цикла 17.02 — 36, 8 Высокая температура – заболела! 19 день цикла 18.02 — —
20 день цикла 19.02 — 37, 0
21 день цикла 20.02 — 37, 0
22 день цикла 21.02 — 37, 1
23 день цикла 22.02 — 37, 1
24 день цикла 23.02 — 37, 1
25 день цикла 24.02 * 36, 9 В низу живота, что-то происходит, как будто что-то там шевелится или плавает! ! ! Что это?
26 день цикла 25.02 — 36, 8
27 день цикла 26.02 — 36, 7
Когда я болела, то ни пила никаких таблеток просто лечилась народными средствами! Второй цикл! 1 день цикла 27.02 — 36, 7М
2 день цикла 28.02 — 36, 6М
3 день цикла 29.02 — 36, 9М
4 день цикла 01.03 — 36, 6 М
5 день цикла 02.03 * -Мажет
6 день цикла 03.03 — 36, 5
7 день цикла 04.03 — 36, 6
8 день цикла 05.03 * 36, 5 Чувство сырости! 9 день цикла 06.03 — 36, 7 Выделений нет! 10 день цикла 07.03 — 36, 7
11 день цикла 08.03 — —
12 день цикла 09.03 * 36, 6 Выделение! 13 день цикла 10.03 * 36, 6 Сегодня у меня кратковременная сильная боль в низу живота, а потом в правом боку (у пупка).
14 день цикла 11.03 * 36, 6 Я сегодня сильно чувствую все запахи. Д
15 день цикла 12.03 — 36, 5 Сильная боль в левом боку и тошнота! Д
16 день цикла 13.03 * 36, 7 Болит правый бок.
17 день цикла 14.03 * 36, 7 Болит то правый то левый бок и ноет поясница как перед месячными! Д
18 день цикла 15.03 — 36, 8 Кушать очень хочется целый день выделение есть но не тягучие.
19 день цикла 16.03 — 36, 8 Постоянное чувство голода! 20 день цикла 17.03 — 36, 8
21 день цикла 18.03 — 36, 8
22 день цикла 19.03 — 36, 8
23 день цикла 20.03 — 37, 0
24 день цикла 21.03 — 37, 0
25 день цикла 22.03. — 36, 9
26 день цикла 23.03 — 36, 8
27 день цикла 24.03 — 36, 8
есть ли у меня аноувуляция?
С уважением к Вам, Наталья! Спасибо за ответ! Ответы можно присылать по:
E-mail – [email protected]
Существует целая программа обследования супружеской пары при бесплодии. Совершенно недостаточно для получения полоной картины оценивать базальную температуру и спермограмму.
Что касается Ваших данных, то базальная температура — овуляторная. Однако при плохой спермограмме беременность не наступит. Необходимо проконсультироваться у специалиста по бесплодию, супругу нужна консультация андролога.
Почему болит в левом боку
Причин, по которым в левом боку может появиться острая или тянущая боль, множество.
Когда вызывать скорую
Если боль тупая или острая и отдает в левую руку, плечо или челюсть. Если температура тела поднялась выше 38,8 °С. Если возникла рвота, проблемы с мочеиспусканием, в моче или кале кровь. Если боль резкая и внезапная, сосредоточена в определенном месте и не прекращается несколько минут. Если болезненные ощущения не утихают, а становятся только сильнее. Если сильная тянущая боль внизу живота, а вы беременны или можете быть беременной.
Почему болит левый бок
Причин, по которым в левом боку может колоть, очень много. Это могут быть проблемы как органов желудочно-кишечного тракта, так и сердца, органов малого таза или нервные спазмы.
Повышенное газообразование. После желудка пища попадает в тонкий кишечник, где ее расщепляют бактерии, которые при этом выделяют углекислый и другие газы. Если газов много, внутреннее давление повышается и появляется вздутие. Часто оно сопровождается болью.
Запор. Он вызывает дискофорт и боль в кишечнике. Очень часто эта проблема связана с обезвоженностью или недостатком клетчатки.
Физическая нагрузка. После активных физических действий — бега, плавания, прыжков — кровь переполняет селезенку, которая увеличивается в размерах и начинает давить на собственную оболочку. Так возникает боль в левом боку. Если после активных действий колет в правом боку — то же самое произошло в печенью.
Трамва. Вас могли ударить в живот или по ребрам. Вы могли поскользнуться и упасть либо удариться об угол стола. Если боль слишком сильная, сопровождается тошнотой, слабостью или другими симптомами, звоните в скорую помощь.
Менструация. Во время месячных или перед ними боль может возникнуть внизу живота, в пояснице или в какой-то части живота, например, левом боку.
Киста яичника. Это тянущие боли внизу живота, которые похожи на менструальные боли. Единственное отличие — они появляются вне зависимости от цикла и месячных.
Внематочная беременность. Она случается, когда оплодотворенная яйцеклетка вместо того, чтобы закрепиться на матке, крепится к маточной трубе, яичнику или шейки матки. Растущий эмбрион будет давить на орган, к которому прикрепится, и может его разорвать. Это грозит тяжелыми кровотечениями, перитонитам и возможным летальным исходом.
От чего болит живот? Разные причины одной проблемы. Куда жаловаться?
Боль в животе — одна из самых распространённых жалоб человека. Однако причины этого частого симптома столь разнообразны и многолики, что потребуется вероятно целое собрание сочинений для полного их описания.
Одной из наиболее встречающихся причин обращений пациентов является болезненные чувства в области живота. Болезненные ощущения могут проявляться абсолютно по-разному, учитывая расположение в брюшной полости множества таких органов, как: печень, желчный пузырь, поджелудочная железа, кишечник и желудок, а так же почки и яичники. Каждый орган сопровождают свои болезненные ощущения, и каждый из них требует индивидуального лечения.
Прежде всего, попробуйте произвести несложные манипуляции для определения места и характера боли. Лучше всего проводить пальпацию лежа на спине и мягко надавливая пальцами на живот, определяя при этом место с наиболее болезненными ощущениями. Боль может быть острая, ноющая, тупая, сжимающая, распирающая. Она может усиливаться при наклоне, кашле, движении, а так же сопровождаться температурой, тошнотой, рвотой и т.п. Все эти проявления имеют значение для установления более точного диагноза. Проанализируйте, когда возникла боль, и какой примерно промежуток времени прошел от начала приступа боли. Обратите внимание, были ли болезненные ощущения сразу тупые, резкие, или несильные и потом усиливающиеся, а возможно боль сменила локализацию. При аппендиците, например, боль проявляется вначале в области желудка, опускаясь потом в нижнюю правую часть живота. А если боли возникают в области пупка, перемещаясь в нижнюю правую сторону брюшной полости, это может означать наличие у Вас воспаления аппендикса, для удаления которого обычно необходимо хирургическое вмешательство. Если у Вас повысилась чувствительность справа в нижней области живота и появилась острая боль, учитывая боль при ходьбе, поднялась температура, появилась тошнота либо рвота требуется в срочном порядке нанести визит к врачу.
Появление болезненных ощущений в животе в нижней левой части, а так же температура, озноб, тошнота,судороги, рвота и запор могут быть симптомами заболевания дивертикулит. Это заболевание возникает при инфицировании и воспалении небольших шарообразных капсул (дивертикул), образующихся в стенках толстой кишки. Обычно лечение включает очищение толстой кишки, назначение жидкой диеты и постельного режима, возможно обезболивающие средства и антибиотики. В некоторых случаях при осложнении требуется хирургическое вмешательство и стационар. Помочь предотвратить дивертикулит может диета, насыщенная клетчаткой.
Острая боль, усиливающаяся обычно после употребления пищи, в области правого подреберья является симптомом поражения желчного пузыря, к болезням которого относятся холецистит и камни. Такие симптомы, как: стремительное повышение температуры тела, чувство озноба и желтуха указывают на появление осложнений заболевания. Надлежит немедленно обратиться к доктору при регулярных появляющихся болях в правом подреберье. Нередки случаи, когда у некоторых пациентов вообще может не возникнуть никаких симптомов, и это при содержащихся в желчном пузыре камнях.
Боль, появляющаяся в брюшной полости и сопровождающаяся запором или диареей, и утихающая после дефекации, может свидетельствовать о наличии синдрома раздраженной толстой кишки. Это нарушение в работе желудочно-кишечного тракта, при котором стенки кишечника чрезмерно сильно или слабо сжимаются, а иногда чрезмерно быстро или медленно. Первыми симптомами этой болезни являются: повышенное газообразование, вздутие живота, слизистый стул, частые позывы к опорожнению кишечника.
Жгучая острая боль, возникающая в средней и верхней области живота, может свидетельствовать о язве. Проще говоря, это рана в тканях желудка или высшей области кишечника. Масса факторов могут повлиять на возникновение язвы. Это и курение, применение ацетилсалициловой кислоты и прочих противовоспалительных препаратов. Так же избыток сильнодействующего желудочного сока.
Боли в животе у женщин могут являться симптомом наличия осложнений с репродуктивной системой. Проявление болезненности в нижней части брюшной полости, возможно, указывает на воспаление органов таза (инфицирование яичников или матки, фаллопиевых труб). Болезненные проявления у женщин также могут возникать при фиброме матки и кисте яичника. Наличие резкой колющей и острой боли в животе, которой сопутствует вагинальное кровотечение, нарушение менструального цикла,вероятно может быть признаком внематочной беременности.
Другие болевые чувства в брюшной полости могут означать проявление таких болезней, как: пищевые отравления, инфекции мочевых пузырей, аллергии, камни в почках, грыжа. Но и вполне безобидными причинами болей в животе могут являться такие факторы, как переедание либо эмоционально расстройство. В любом случае, после проявления первых болевых симптомов, обязательно необходимо прибегнуть к помощи специалиста для установления точного диагноза.
Мы не претендуем на энциклопедичность наших интернет страниц и не стремимся создать аналог Википедии.Мы стремимся быть максимально полезными нашему читателю и оказывать реальную помощь.
Данный радел сайта гастроцентра «АС Медикэл» призван помочь нашему посетителю пойти в правильном направлении, выбрать правильно специализацию доктора для первой консультации, а также, при необходимости, оказать себе первую помощь. Также будут даны такие редкие рекомендации, как куда конкретно можно обратиться с жалобами на боли в животе в городе Мариуполе.
Для начала необходимо систематизировать боли в животе по характерным признакам и по вопросам, возникающим у нашего читателя при возникновении данной жалобы.
Боли в животе по характеру могут быть:
- постоянные боли в животе
- приступообразные боли в животе
- схваткообразные боли в животе
- острые боли в животе
- тупые боли в животе
- режущие боли в животе
По области возникновения болеть может:
- боли по всему животу
- боли в правом подреберье
- боли в левом подреберье
- боли в левом боку
- боли в правом боку
- боли внизу живота
- боли около пупка
- боли в области аппендикса
- боли справа внизу живота
- боли слева внизу живота
По времени и причине возникновения:
- боли в животе ночью
- боли в животе днём
- боли в животе натощак
- боли в животе после еды
- боли в животе после спиртного
- боли в животе после антибиотиков
- боли в животе при отравлении
- боли в животе при запоре
- боли в животе при поносе
- боли в животе при месячных
- боли в животе при овуляции
- боли в животе при беременности
- боли в животе после родов
- боли в животе при ходьбе
- боли в животе лёжа
- боли в животе после физической нагрузки
По возрасту живот болит:
- боли в животе у новорожденного
- боли в животе у грудного ребёнка
- боли в животе у ребёнка 1-3 года
- боли в животе у ребёнка 3-6 лет
- боли в животе у ребёнка школьного возроста
- боли в животе у подростка
- боли в животе у взрослого
- боли в животе у пожилого человека
Левосторонний колит: симптомы, диагностика и лечение
Левосторонний колит — это тип язвенного колита, вызывающего воспаление толстой кишки. Как следует из названия, левосторонний колит поражает левую часть толстой кишки.
Левосторонний колит вызывает симптомы, сходные с симптомами других типов язвенного колита, включая диарею и боль в животе. Состояние неизлечимо, но лечение может уменьшить симптомы.
Людям с этим заболеванием доступно несколько методов лечения, но лечение и тактика будут варьироваться от случая к случаю.
Поделиться на Pinterest Человек с левосторонним колитом может испытывать боль в животе или прямой кишке.Левосторонний колит или дистальный язвенный колит — это форма язвенного колита, поражающая только последнюю часть толстой кишки, известную как дистальный отдел толстой кишки. Дистальный отдел толстой кишки простирается от прямой кишки до толстой кишки и останавливается у селезеночного изгиба, который является точкой изгиба толстой кишки.
Дистальный отдел толстой кишки — наиболее частая локализация язвенного колита.
Язвенный колит — это воспалительное заболевание кишечника.Он развивается, когда необычная реакция иммунной системы организма приводит к воспалению в кишечном тракте.
Это воспаление вызывает образование небольших язв на слизистой оболочке толстой кишки. Эти язвы создают слизь и гной и приводят к другим симптомам.
Левосторонний колит — хроническое заболевание. После постановки диагноза человек обычно продолжает испытывать симптомы на протяжении всей жизни. В настоящее время нет известного лекарства от язвенного колита.
Симптомы левостороннего колита очень похожи на симптомы многих других типов язвенного колита.
Однако, в то время как хроническая диарея является наиболее частым симптомом язвенного колита, люди с левосторонним колитом чаще страдают от запора.
Эти люди могут жаловаться на постоянную потребность в дефекации. Это ощущение называется тенезмами и возникает в результате раздражения и воспаления прямой кишки. Когда у людей с язвенным колитом все же стул, его обычно очень мало.
Другие симптомы язвенного колита включают:
- потеря веса
- обезвоживание в результате диареи
- лихорадка
- боль в животе или прямой кишке
- спазмы прямой кишки
- запор
В стуле также может быть кровь.Кровавый стул может быть признаком значительного повреждения толстой кишки.
Любой человек с кровью в стуле должен позвонить своему врачу и записаться на прием. Неотложная медицинская помощь может потребоваться не только для небольшой полоски крови.
Не существует единой причины язвенного колита, но существует множество теорий о том, почему он возникает.
Некоторые исследователи считают, что язвенный колит — это аутоиммунное заболевание, поражающее пищеварительную систему.
Доктора действительно знают, что существует множество различных факторов риска язвенного колита, в том числе:
- история инфекций и использование антибиотиков
- семейная история язвенного колита или других расстройств пищеварения
- проживание в развитой стране
- , живущие дальше от экватора
Эти факторы риска не являются причинами язвенного колита, и человек с ними не обязательно заболеет язвенным колитом.Однако эти факторы повышают вероятность развития этого состояния у человека.
Правильная диагностика левостороннего колита — важный шаг в его лечении. Врачи обычно проводят обследование, называемое эндоскопией, при котором они используют камеру для создания изображений внутренней части толстой кишки.
Изображения, полученные при эндоскопии, помогут врачу найти признаки воспаления, такие как покраснение, задержка воды и другие нарушения.
При левостороннем колите признаки заболевания исчезают, когда камера выходит за пределы изгиба селезенки.Врачи обычно используют эти знания, чтобы отличить левосторонний колит от других форм язвенного колита.
Лечение левостороннего язвенного колита зависит от нескольких факторов. Серьезность симптомов и то, насколько хорошо человек реагирует на лекарства, могут изменить его варианты лечения.
Лекарства
Лекарства в настоящее время являются препаратами первой линии для лечения язвенного колита. В зависимости от того, где проявляются симптомы в толстой кишке, врач может порекомендовать прием лекарств в различных формах:
- клизма
- пена ректальная
- суппозитории
- таблетки для перорального применения
- капельное введение
После оценки степени тяжести симптомы, врачи пропишут одно или несколько различных лекарств для лечения левостороннего колита.
Лекарства от левостороннего язвенного колита могут включать:
5-аминосалициловую кислоту
Аминосалицилаты, содержащие 5-аминосалициловую кислоту (5-ASA), помогают уменьшить воспаление в толстой кишке, что делает их эффективной терапией для людей с левосторонним расположением. язвенный колит.
Обзор 2019 года показывает, что ректальная терапия 5-АСК может быть более эффективной, чем пероральная терапия при лечении левостороннего колита.
Кортикостероиды
Хотя 5-ASA помогает в большинстве случаев, некоторые люди плохо на него реагируют.В этих случаях врачи используют кортикостероиды, чтобы помочь справиться с воспалением.
Люди часто могут использовать пероральные кортикостероиды вместе с 5-АСК для более эффективного лечения.
Иммунодепрессанты
Препараты иммунодепрессантов нацелены на белки иммунной системы, которые вызывают воспаление при язвенном колите.
Биопрепараты
Биопрепараты — это лекарства, нацеленные на белок иммунной системы, называемый фактором некроза опухоли (TNF), для уменьшения воспаления в толстой кишке.
Госпитализация
В тяжелых случаях колита может потребоваться госпитализация. В больнице человеку будут вводить внутривенные лекарства и стероиды для уменьшения симптомов.
В редких случаях — обычно с серьезным повреждением, воспалением или кровотечением в пораженной области — врачи могут порекомендовать удаление части толстой кишки.
Левосторонний колит может вызывать осложнения, включая токсический мегаколон и анемию.
Токсичный мегаколон — частое осложнение воспалительного заболевания кишечника, которое вызывает расширение толстой кишки по мере нарастания воспаления.Симптомы включают боль в животе, лихорадку, обезвоживание и недоедание.
Токсичный мегаколон увеличивает риск разрыва толстой кишки. Врачи обычно лечат это состояние с помощью лекарств и внутривенных жидкостей. Иногда они могут порекомендовать операцию.
Анемия может быть еще одним осложнением левостороннего колита, поскольку потеря крови из воспаленного кишечника может привести к снижению количества эритроцитов. Врачи могут лечить это состояние с помощью добавок железа или переливания крови.
Многие люди меняют свой рацион и образ жизни, чтобы справиться с симптомами левостороннего колита.
Большинство врачей рекомендуют разнообразную диету для лечения левостороннего колита. Некоторые люди также считают, что диета с высоким содержанием клетчатки и низким содержанием рафинированных углеводов может помочь облегчить воспаление в толстой кишке. Подробнее о лучшей диете при язвенном колите читайте здесь.
Исследователям необходимо провести дополнительные исследования, чтобы проверить, эффективны ли какие-либо естественные методы лечения симптомов язвенного колита.
Некоторые люди используют пробиотики при язвенном колите, чтобы уменьшить симптомы. Однако исследования сообщают, что качество плацебо-контролируемых доказательств улучшения симптомов пробиотиками является низким или очень низким.
Некоторые люди считают, что иглоукалывание помогает им справляться с симптомами, хотя исследования не подтвердили его эффективность.
Другие натуральные добавки и диета, которые некоторые люди используют при язвенном колите, включают:
Люди должны заранее обсудить с врачом любые домашние средства и альтернативные методы лечения любого вида язвенного колита.
Подробнее о лечении обострений язвенного колита.
Левосторонний колит может вызывать симптомы, сходные с симптомами других форм язвенного колита.Важно понимать разницу между типами колита и то, как они могут повлиять на человека.
Язвенный проктит
Медицинские работники часто рассматривают язвенный проктит как отправную точку для всех форм язвенного колита. Обычно людям, у которых развивается язвенный колит, сначала ставят диагноз язвенного проктита.
Симптомы и дискомфорт при язвенном проктите, как правило, легкие и вызывают мало осложнений.
Тотальный колит
В отличие от левостороннего колита, тотальный колит поражает всю толстую кишку.Это часто вызывает сильную боль в животе, хроническую диарею и потерю веса. Тотальный колит вызывает обширное кровотечение и часто приводит к токсическому мегаколону.
Проктосигмоидит
Проктосигмоидит поражает прямую кишку и сигмовидную кишку — нижний сегмент толстой кишки, прилегающий к прямой кишке.
У людей с проктосигмоидитом может быть кровавый понос и постоянное чувство необходимости в туалет. Также нередки умеренная боль и спазмы в животе.
Исследователям еще предстоит многое узнать о язвенном колите, включая левосторонний язвенный колит.Хотя от этого состояния нет лекарства, многие люди могут значительно уменьшить симптомы или привести состояние в ремиссию при правильном лечении.
Работа напрямую с врачом — лучший способ составить управляемый план лечения и снизить риск осложнений.
7 вопросов о язвенном колите Спазмы
2. На что похожи судороги, связанные с язвенным колитом?Люди с ЯК описывают ярко выраженное ощущение сжатия и расслабления в животе.Ха говорит, что это больше похоже на давление, чем на колющую боль.
Врачи диагностируют ЯК в зависимости от того, где проявляются симптомы. Многие люди с этим заболеванием страдают так называемым левосторонним колитом, при котором боль и воспаление возникают с левой стороны, от прямой кишки до нисходящей толстой кишки.
Судороги также могут сопровождаться вздутием живота и газами, которые вызывают чувство давления и узелков в животе.
3. Что вызывает спазмы ЯК?Распространенными причинами спазмов ЯК, по словам Ха, являются обострения, отсутствие достаточного контроля над состоянием (даже при приеме лекарств), употребление в пищу продуктов с высоким содержанием насыщенных жиров или сахара и побочные реакции на лекарства.
Спазмы из-за газов и вздутия живота также могут быть вызваны синдромом раздраженного кишечника (СРК), заболеванием, отличным от язвенного колита, которое может вызывать симптомы, даже когда ваше заболевание находится в стадии ремиссии. СРК может быть связан с некоторыми продуктами, вызывающими газы, в том числе с молочными продуктами, если у вас непереносимость лактозы.
4. Насколько распространены спазмы у людей с ЯК?Воспалительное заболевание кишечника, которое включает как ЯК, так и болезнь Крона, по данным Фонда Крона и Колита, поражает около 1,6 миллиона американцев всех возрастов.Более половины пациентов с ЯК испытывают боли в животе.
Частота и постоянство спазмов могут помочь определить тяжесть ЯК, по словам Фатена Н. Аберры, доктора медицины, MSCE, содиректора Центра воспалительных заболеваний кишечника Объединенного центра Penn-CHOP и доцента медицины в больница Пенсильванского университета в Филадельфии. Боль, возникающая и исчезающая при дефекации, может указывать на умеренный уровень ЯК. С другой стороны, постоянные спазмы и частый кровянистый стул могут указывать на более серьезное заболевание, — говорит доктор.Аберра, например расширенная толстая кишка.
5. Когда обычно возникают спазмы?Судороги UC могут усиливаться от еды, поэтому многие люди замечают спазмы после еды или перед дефекацией, — говорит Ха. Спазмы также могут быть связаны с употреблением в пищу продуктов-триггеров, которые часто включают фрукты и овощи с высоким содержанием клетчатки, лактозу, невсасывающийся сахар, продукты с высоким содержанием жира или сахара, алкоголь и кофеин.
Согласно исследованию, опубликованному в январе 2018 года в журнале Inflamailed Bowel Diseases , гормональные колебания, возникающие во время менструального цикла женщины, также могут вызывать спазмы язвенного колена.
Спазмы могут возникать постоянно и в течение ночи. Лекарства и другие методы лечения могут помочь уменьшить симптомы.
6. Когда вам следует позвонить своему врачу?Если вы испытываете определенные симптомы, скорее всего, ваше текущее лечение не работает, и пора подумать о смене терапии, — говорит Ха. Позвоните своему врачу, если:
- Спазмы сильные
- Вы испытываете сильную боль в животе, требующую приема лекарств
- У вас жар, который держится дольше пары дней
- Вы испытываете тошноту или рвоту
- Вы у вас постоянная диарея или кровь в стуле
По словам Аберры, работая над лечением с вашим лечащим врачом, вы можете уменьшить боль от спазмов язвенного колена. Следуйте этим рекомендациям.
Следите за своими лекарствами. Поговорите со своим врачом о любых рецептурных, безрецептурных или растительных лекарствах, которые вы принимаете. Дефицит железа часто встречается при ЯК, но было показано, что пероральные добавки железа увеличивают риск воспаления и спазмов. Некоторые антибиотики и обезболивающие, такие как ибупрофен, также могут усиливать обострения и спазмы.
Пересмотрите свой рацион. Ведите дневник питания и отмечайте связь между едой, которую вы едите, и вашими симптомами ЯК. В общем, разумно держаться подальше от обработанных пищевых продуктов и продуктов с высоким содержанием насыщенных жиров и сахара. Продукты с высоким содержанием клетчатки и молочные продукты также могут вызывать спазмы, связанные с ЯК, но проконсультируйтесь с врачом, прежде чем исключать продукты из своего рациона, чтобы убедиться, что вы получаете необходимые питательные вещества.
Ешьте часто, небольшими порциями. Вместо двух или трех больших приемов пищи ешьте четыре-шесть небольших приемов пищи в течение дня с более близким интервалом.Также не торопитесь во время еды и тщательно пережевывайте.
Не употребляйте кофеин и газированные напитки. Кофеин может вызывать газы, усиливая спазмы в животе. Это также стимулятор, который может усилить спазмы и диарею.
Пейте достаточно воды. Люди с ЯК могут подвергаться повышенному риску обезвоживания, поэтому обязательно пейте много воды. Хорошее эмпирическое правило, согласно Фонду Крона и Колита, — стремиться к примерно 64 унциям (унциям) или восьми стаканам по 8 унций — в день.
Язвенный колит — NHS
Язвенный колит — это хроническое заболевание, при котором воспаляются толстая и прямая кишки.
Ободочная кишка — это толстый кишечник (кишечник), а прямая кишка — это конец кишечника, где хранится стул.
Маленькие язвы могут развиваться на слизистой оболочке толстой кишки, кровоточить и выделять гной.
Информация:Консультации по коронавирусу
Получите консультацию по поводу коронавируса и язвенного колита:
Симптомы язвенного колита
Основными симптомами язвенного колита являются:
- повторяющаяся диарея, которая может содержать кровь, слизь или гной
- боль в животе
- необходимость частого опорожнения кишечника
Вы также можете испытывать сильную усталость (утомляемость), потерю аппетит и похудание.
Степень тяжести симптомов варьируется в зависимости от того, какая часть прямой и толстой кишки воспалена и насколько серьезным является воспаление.
Для некоторых людей это состояние оказывает значительное влияние на их повседневную жизнь.
Симптомы обострения
У некоторых людей могут быть недели или месяцы с очень легкими симптомами или их отсутствием вообще (ремиссия), за которыми следуют периоды, когда симптомы вызывают особенное беспокойство (обострения или рецидивы).
Во время обострения некоторые люди с язвенным колитом также испытывают симптомы в других частях тела.
Например, у некоторых людей развиваются:
В тяжелых случаях, определяемых как необходимость опорожнения кишечника 6 или более раз в день, дополнительные симптомы могут включать:
- одышку
- быстрое или нерегулярное сердцебиение
- a высокая температура (лихорадка)
- кровь в стуле становится более очевидной
У большинства людей не определяется никаких конкретных триггеров для обострения, хотя иногда причиной может быть кишечная инфекция.
Стресс также считается потенциальным фактором.
Когда обращаться за медицинской помощью
Вам следует как можно скорее обратиться к терапевту, если у вас есть симптомы язвенного колита, и вам не поставили диагноз.
Они могут организовать анализы крови или стула, чтобы определить, что может быть причиной ваших симптомов.
При необходимости вас направят в больницу для проведения дополнительных анализов.
Узнайте больше о диагностике язвенного колита
Если вам поставили диагноз неспецифический язвенный колит и вы думаете, что у вас серьезное обострение, обратитесь за советом к терапевту или вашей группе медицинского обслуживания.
Вам может потребоваться госпитализация.
Если вы не можете связаться со своим терапевтом или группой по уходу, позвоните в NHS 111 или обратитесь в местную службу в нерабочее время.
Что вызывает язвенный колит?
Язвенный колит считается аутоиммунным заболеванием.
Это означает, что иммунная система, защита организма от инфекций, дает сбой и атакует здоровые ткани.
Самая популярная теория состоит в том, что иммунная система принимает безобидные бактерии внутри толстой кишки за угрозу и атакует ткани толстой кишки, вызывая ее воспаление.
Неясно, что именно заставляет иммунную систему вести себя подобным образом.
Большинство экспертов считают, что это сочетание генетических факторов и факторов окружающей среды.
Кто заболел
По оценкам, около 1 из каждых 420 человек, живущих в Великобритании, страдает язвенным колитом. Это около 146 тысяч человек.
Заболевание может развиться в любом возрасте, но чаще всего диагностируется у людей в возрасте от 15 до 25 лет.
Это чаще встречается у белых людей европейского происхождения, особенно у выходцев из еврейских общин ашкенази, и у чернокожих.
Заболевание реже встречается у людей азиатского происхождения, хотя причины этого неясны.
И мужчины, и женщины в равной степени страдают язвенным колитом.
Как лечат язвенный колит
Лечение язвенного колита направлено на облегчение симптомов во время обострения и предотвращение их возвращения (поддержание ремиссии).
У большинства людей это достигается приемом лекарств, например:
Легкие или умеренные обострения обычно можно лечить дома. Но более серьезные обострения необходимо лечить в больнице.
Если лекарства не эффективны при контроле симптомов или ваше состояние существенно влияет на качество жизни, можно сделать операцию по удалению толстой кишки.
Во время операции ваш тонкий кишечник будет либо выведен из отверстия в брюшной полости (илеостома), либо использован для создания внутреннего мешочка, который соединяется с вашим анусом и называется илеоанальным мешочком.
Осложнения язвенного колита
Осложнения язвенного колита включают:
- первичный склерозирующий холангит — когда желчные протоки внутри печени повреждаются
- повышенный риск развития рака кишечника
- плохой рост и развитие у детей и молодых людей
Кроме того, некоторые лекарства, используемые для лечения язвенного колита, могут вызывать ослабление костей (остеопороз) как побочный эффект.
IBD или IBS?
Воспалительное заболевание кишечника (ВЗК) — это термин, который в основном используется для описания двух состояний, вызывающих воспаление кишечника (желудочно-кишечного тракта).
Это:
ВЗК не следует путать с синдромом раздраженного кишечника (СРК), который представляет собой другое состояние и требует другого лечения.
Информация:Руководство по социальной помощи и поддержке
Если вам:
- нужна помощь в повседневной жизни из-за болезни или инвалидности
- Регулярный уход за кем-то, потому что он болен, пожилой или инвалид (включая членов семьи)
В нашем руководстве по уходу и поддержке объясняются ваши варианты и где вы можете получить поддержку.
Последняя проверка страницы: 23 января 2019 г.
Срок следующей проверки: 23 января 2022 г.
Колит — Бодрствующая гастроэнтерология
Язвенный колит — это заболевание, которое вызывает воспаление и язвы в слизистой оболочке толстой кишки. Воспаление обычно возникает в прямой кишке и нижней части толстой кишки, но может поражать всю толстую кишку. Язвенный колит редко поражает тонкий кишечник, за исключением концевого отдела, называемого терминальным отделом подвздошной кишки.Язвенный колит может также называться , колитом, или проктитом.
Воспаление приводит к частому опустошению толстой кишки, вызывая диарею. Язвы образуются в местах, где воспаление убило клетки, выстилающие толстую кишку; язвы кровоточат и выделяют гной.
Язвенный колит — воспалительное заболевание кишечника (ВЗК), общее название заболеваний, вызывающих воспаление в тонком и толстом кишечнике. Язвенный колит бывает трудно диагностировать, потому что его симптомы аналогичны другим кишечным расстройствам и другому типу ВЗК, называемому болезнью Крона.Болезнь Крона отличается от язвенного колита, поскольку вызывает воспаление более глубоко в стенке кишечника. Кроме того, болезнь Крона обычно возникает в тонкой кишке, хотя она также может возникать во рту, пищеводе, желудке, двенадцатиперстной кишке, толстой кишке, аппендиксе и анусе.
Язвенный колит может возникнуть у людей любого возраста, но чаще всего он начинается в возрасте от 15 до 30 лет, реже — в возрасте от 50 до 70 лет. Заболевание иногда развивается у детей и подростков. Язвенный колит одинаково поражает мужчин и женщин и, по-видимому, встречается в некоторых семьях.
Что вызывает язвенный колит?
Существует множество теорий о причинах язвенного колита, но ни одна из них не была доказана. Самая популярная теория заключается в том, что иммунная система организма реагирует на вирус или бактерию, вызывая продолжающееся воспаление в стенке кишечника.
Люди с язвенным колитом имеют нарушения иммунной системы, но врачи не знают, являются ли эти отклонения причиной или результатом заболевания. Язвенный колит не вызван эмоциональным расстройством или чувствительностью к определенным продуктам питания или продуктам питания, но эти факторы могут вызывать симптомы у некоторых людей.
Каковы симптомы язвенного колита?
Наиболее частыми симптомами язвенного колита являются боль в животе и кровавый понос. Пациенты также могут испытывать:
- усталость
- потеря веса
- потеря аппетита
- кровотечение ректальное
- потеря жидкостей и питательных веществ в организме
Около половины пациентов имеют легкие симптомы.Другие страдают частой лихорадкой, кровавым поносом, тошнотой и сильными спазмами в животе. Язвенный колит также может вызывать такие проблемы, как артрит, воспаление глаз, заболевания печени (гепатит, цирроз и первичный склерозирующий холангит), остеопороз, кожные высыпания и анемия. Никто точно не знает, почему проблемы возникают вне толстой кишки. Ученые считают, что эти осложнения могут возникнуть, когда иммунная система вызывает воспаление в других частях тела. Некоторые из этих проблем проходят после лечения колита.
Как диагностируется язвенный колит?
Для диагностики язвенного колита может потребоваться тщательный медицинский осмотр и серия анализов.
Анализы крови могут быть выполнены для проверки на анемию, которая может указывать на кровотечение в толстой или прямой кишке. Анализы крови также могут выявить высокое количество лейкоцитов, что является признаком воспаления где-то в организме. Анализируя образец стула, врач может обнаружить кровотечение или инфекцию в толстой или прямой кишке.
Врач может провести колоноскопию или ректороманоскопию.Для любого теста врач вставляет эндоскоп — длинную гибкую трубку с подсветкой, подключенную к компьютеру и телевизионному монитору — в задний проход, чтобы увидеть внутреннюю часть толстой и прямой кишки. Врач сможет увидеть любое воспаление, кровотечение или язвы на стенке толстой кишки. Во время обследования врач может провести биопсию, которая включает взятие образца ткани слизистой оболочки толстой кишки для просмотра под микроскопом. Также может потребоваться рентгеновский снимок толстой кишки с бариевой клизмой. Эта процедура включает наполнение толстой кишки мелово-белым раствором бария.Барий отображается белым на рентгеновской пленке, что позволяет врачу четко видеть толстую кишку, включая любые язвы или другие аномалии, которые могут там быть.
Как лечить язвенный колит?
Лечение язвенного колита зависит от серьезности заболевания. Большинство людей лечатся лекарствами. В тяжелых случаях пациенту может потребоваться операция по удалению пораженной толстой кишки. Хирургия — единственное лекарство от язвенного колита.
Некоторые люди, симптомы которых вызваны определенными продуктами питания, могут контролировать симптомы, избегая продуктов, вызывающих расстройство кишечника, например, продуктов с большим количеством приправ, сырых фруктов и овощей или молочного сахара (лактозы).У каждого человека язвенный колит может развиваться по-разному, поэтому лечение подбирается индивидуально. Эмоциональная и психологическая поддержка важна.
У некоторых людей бывают ремиссии — периоды исчезновения симптомов, которые длятся месяцы или даже годы. Однако симптомы у большинства пациентов со временем возвращаются. Этот изменяющийся характер болезни означает, что нельзя всегда сказать, помогло ли лечение. Некоторым людям с язвенным колитом может потребоваться медицинская помощь в течение некоторого времени с регулярными посещениями врача для наблюдения за состоянием.
Медикаментозная терапия
Цель терапии — вызвать и поддерживать ремиссию, а также улучшить качество жизни людей с язвенным колитом. Доступны несколько видов препаратов:
- Аминосалицилаты, препараты, содержащие 5-аминосалицикловую кислоту (5-АСК), помогают контролировать воспаление. Сульфасалазин представляет собой комбинацию сульфапиридина и 5-АСК и используется для индукции и поддержания ремиссии. Сульфапиридиновый компонент переносит противовоспалительную 5-АСК в кишечник.Однако сульфапиридин может вызывать побочные эффекты, такие как тошнота, рвота, изжога, диарея и головная боль. Другие агенты 5-АСК, такие как олсалазин, месаламин и бальсалазид, имеют другой носитель, обладают меньшим количеством побочных эффектов и могут использоваться людьми, которые не могут принимать сульфасалазин. 5-ASA вводятся перорально, через клизму или в виде суппозиториев, в зависимости от локализации воспаления в толстой кишке. Большинство людей с язвенным колитом легкой или средней степени тяжести сначала лечатся этой группой препаратов.
- Кортикостероиды, такие как преднизон и гидрокортизон, также уменьшают воспаление. Их могут использовать люди, страдающие язвенным колитом средней и тяжелой степени тяжести или не отвечающие на препараты 5-АСК. Кортикостероиды (также известные как стероиды) можно вводить перорально, внутривенно, через клизму или в виде суппозиториев, в зависимости от локализации воспаления. Эти препараты могут вызывать такие побочные эффекты, как увеличение веса, прыщи, растительность на лице, гипертония, перепады настроения и повышенный риск заражения.По этой причине они не рекомендуются для длительного использования.
- Иммуномодуляторы, такие как азатиоприн и 6-меркапто-пурин (6-MP), уменьшают воспаление, воздействуя на иммунную систему. Они используются для пациентов, которые не ответили на 5-ASA или кортикостероиды или которые зависят от кортикостероидов. Тем не менее, иммуномодуляторы действуют медленно, и может пройти до 6 месяцев, прежде чем будет проявлен полный эффект. Пациенты, принимающие эти препараты, находятся под наблюдением на предмет осложнений, включая панкреатит и гепатит, снижение количества лейкоцитов и повышенный риск инфицирования.Циклоспорин А можно использовать с 6-МП или азатиоприном для лечения активного тяжелого язвенного колита у людей, которые не реагируют на внутривенные кортикостероиды.
Могут быть назначены и другие лекарства для расслабления пациента или снятия боли, диареи или инфекции.
Госпитализация
Иногда симптомы бывают настолько серьезными, что человека необходимо госпитализировать. Например, у человека может быть сильное кровотечение или сильная диарея, вызывающая обезвоживание.В таких случаях врач попытается остановить диарею и потерю крови, жидкости и минеральных солей. Пациенту может потребоваться специальная диета, кормление через вену, лекарства, а иногда и хирургическое вмешательство.
Хирургический
Около 25 процентов пациентов с язвенным колитом в конечном итоге должны удалить толстую кишку из-за массивного кровотечения, тяжелого заболевания, разрыва толстой кишки или риска рака. Иногда врач порекомендует удалить толстую кишку, если лечение не даст результатов или если побочные эффекты кортикостероидов или других лекарств угрожают здоровью пациента.
Операция по удалению толстой и прямой кишки, известная как проктоколэктомия, сопровождается одним из следующих действий:
- Илеостомия, при которой хирург создает небольшое отверстие в брюшной полости, называемое стомой, и прикрепляет к нему конец тонкой кишки, называемый подвздошной кишкой. Отходы проходят через тонкий кишечник и выходят из организма через стому. Стома размером с четверть и обычно расположена в правой нижней части живота рядом с линией пояса.Пакет надевается на отверстие для сбора отходов, и пациент опорожняет пакет по мере необходимости.
- Илеоанальный анастомоз, или операция вытягивания, которая позволяет пациенту иметь нормальную дефекацию, поскольку сохраняет часть заднего прохода. В этой операции хирург удаляет пораженную часть толстой кишки и внутреннюю часть прямой кишки, оставляя внешние мышцы прямой кишки. Затем хирург прикрепляет подвздошную кишку к внутренней стороне прямой кишки и ануса, создавая мешочек.Отходы хранятся в сумке и проходят через задний проход обычным образом. Опорожнение кишечника может быть более частым и водянистым, чем до процедуры. Воспаление сумки (поучит) — возможное осложнение.
Не всякая операция подходит каждому. Выбор операции зависит от тяжести заболевания, потребностей, ожиданий и образа жизни пациента. Люди, столкнувшиеся с этим решением, должны получить как можно больше информации, поговорив со своими врачами, медсестрами, которые работают с пациентами, перенесшими операции на толстой кишке (энтеростомальные терапевты), и с другими пациентами, перенесшими операции на толстой кишке.Организации по защите интересов пациентов могут направлять людей в группы поддержки и другие информационные ресурсы. (См. Дополнительные сведения о названиях таких организаций.)
Большинству людей с язвенным колитом операция никогда не понадобится. Однако, если операция действительно становится необходимой, некоторые люди находят утешение в том, что после операции колит излечивается, и большинство людей продолжают жить нормальной активной жизнью.
Исследования
Исследователи постоянно ищут новые методы лечения язвенного колита.Терапевтические методы, которые проходят проверку на полезность при лечении болезни, включают
- Биологические агенты. К ним относятся моноклональные антитела, интерфероны и другие молекулы, вырабатываемые живыми организмами. Исследователи модифицируют эти препараты, чтобы они действовали специфически, но со снижением побочных эффектов, и изучают их действие у людей с язвенным колитом.
- Будесонид. Этот кортикостероид может быть почти так же эффективен при лечении легкого язвенного колита, как преднизон, и имеет меньше побочных эффектов.
- Гепарин. Исследователи изучают, может ли антикоагулянт гепарин помочь контролировать колит.
- Никотин. В раннем исследовании симптомы улучшились у некоторых пациентов, которым вводили никотин через пластырь или клизму. (Это использование никотина все еще носит экспериментальный характер — полученные данные не означают, что люди должны пойти и купить никотиновые пластыри или начать курить.)
- Омега-3 жирные кислоты. Эти соединения, которые естественным образом содержатся в рыбьем жире, могут принести пользу людям с язвенным колитом, вмешиваясь в воспалительный процесс.
Беспокоит ли рак толстой кишки?
Около 5 процентов людей с язвенным колитом заболевают раком толстой кишки. Риск рака увеличивается с продолжительностью и степенью поражения толстой кишки. Например, если поражены только нижняя и прямая кишки, риск рака не выше нормы. Однако, если поражена вся толстая кишка, риск рака может быть в 32 раза выше нормального.
Иногда предраковые изменения происходят в клетках, выстилающих толстую кишку.Эти изменения называются «дисплазией». У людей с дисплазией больше шансов заболеть раком, чем у тех, у кого нет. Врачи обращают внимание на признаки дисплазии при проведении колоноскопии или ректороманоскопии, а также при исследовании ткани, удаленной во время исследования.
В соответствии с обновленными рекомендациями 2002 года по скринингу рака толстой кишки, люди, у которых была ВЗК по всей толстой кишке в течение не менее 8 лет, и те, у кого ВЗК только в левой толстой кишке в течение 12-15 лет, должны проходить колоноскопию с биопсией каждые 1–15 лет. 2 года на проверку на дисплазию.Доказано, что такой скрининг не снижает риск рака толстой кишки, но он может помочь в раннем выявлении рака, если он разовьется. Эти рекомендации были подготовлены независимой группой экспертов и одобрены многочисленными организациями, включая Американское онкологическое общество, Американский колледж гастроэнтерологии, Американское общество хирургов толстой и прямой кишки, а также Фонд Крона и колита Америки Инк.
Для получения дополнительной информации
Для получения дополнительной информации по этой теме посетите:
Crohn’s & Colitis Foundation of America Inc.
Помощь молодежи, страдающей илеитом и колитом, Inc.
Язвенный колит и проктит — Гастроэнтеролог
Что такое язвенный колит?
Язвенный колит — хроническое заболевание толстой кишки. Заболевание характеризуется воспалением и изъязвлением слизистой оболочки толстой кишки, из-за чего толстая кишка часто опорожняется. Симптомы включают диарею (иногда с кровью) и часто спастические боли в животе. Воспаление обычно начинается в прямой кишке и нижних отделах толстой кишки, но может поражать и всю толстую кишку.Когда язвенный колит поражает только прямую кишку, это называется язвенным проктитом.
Язвенный колит отличается от болезни Крона. Оба заболевания называются воспалительными заболеваниями кишечника (ВЗК). Болезнь Крона может поражать любую часть желудочно-кишечного тракта, тогда как язвенный колит поражает только толстую кишку. Воспаление затрагивает только внутреннюю оболочку толстой кишки, но при болезни Крона оно может поражать всю толщину. Воспаление от язвенного колита происходит в непрерывном процессе — между участками больного кишечника нет участков нормального кишечника.Напротив, при болезни Крона могут возникать «пропускные» участки.
Каковы причины язвенного колита?
Мы пока не знаем, что вызывает это заболевание. Исследования показывают, что воспаление при язвенном колите связано со сложным взаимодействием факторов: генов, унаследованных человеком, иммунной системы и чего-то в окружающей среде. Инородные вещества (антигены) в окружающей среде могут быть прямой причиной воспаления или они могут стимулировать защитные силы организма, вызывая воспаление, которое продолжается бесконтрольно.У пациентов с язвенным колитом, когда иммунная система пациента «включается», она не знает, как правильно «выключиться». В результате воспаление повреждает кишечник и вызывает симптомы язвенного колита. Одна из основных целей медикаментозной терапии — помочь пациентам лучше регулировать свою иммунную систему.
Каковы признаки и симптомы язвенного колита?
Симптомы язвенного колита включают диарею (часто с кровью), которая может быть связана со спастической болью в животе и внезапным позывом к дефекации.Диарея может начаться медленно или внезапно. Также частыми симптомами являются потеря аппетита, потеря веса и усталость. В случае сильного кровотечения может возникнуть анемия. Примерно у половины всех пациентов с язвенным колитом симптомы относительно легкие. Симптомы язвенного колита, как правило, приходят и уходят с довольно продолжительными периодами между обострениями, когда пациенты могут вообще не испытывать дискомфорта. Эти периоды ремиссии могут длиться месяцами или даже годами, хотя симптомы в конечном итоге возвращаются.Следует отметить, что заболевание не всегда ограничивается желудочно-кишечным трактом; он также может поражать суставы, глаза, кожу и печень.
Каковы факторы риска язвенного колита?
По оценкам, около миллиона американцев страдают ВЗК, причем это число равномерно распределяется между болезнью Крона и язвенным колитом. Похоже, что мужчины и женщины страдают одинаково. Обычный возраст диагноза язвенного колита — около 30 лет, хотя заболевание может возникнуть в любом возрасте.Мужчины чаще, чем женщины, получают диагноз язвенного колита в возрасте от 50 до 60 лет. Заболеваемость выше у белых, чем у небелых, и чаще встречается у евреев, чем у неевреев.
IBD имеет тенденцию передаваться в семьях. Исследования показали, что до 20 процентов пациентов с язвенным колитом будут иметь близких родственников с болезнью Крона или язвенным колитом. Невозможно предсказать, у кого из членов семьи разовьется язвенный колит.
Как диагностируется язвенный колит?
Диагноз язвенного колита основывается на истории болезни пациента, физическом осмотре и серии анализов, которые обычно включают: исследование стула, анализы крови и колоноскопию.Врачи полагаются на сочетание истории болезни пациента и физического осмотра, результатов лабораторных анализов, рентгеновских снимков (серия исследований тонкой кишки), колоноскопии и недавно проведенной эндоскопии капсулы тонкой кишки.
Каковы возможные методы лечения язвенного колита?
Лекарства, используемые для лечения язвенного колита
В настоящее время лекарства от язвенного колита не существует. Таким образом, целью лечения является изменение воспалительной реакции. Для лечения язвенного колита используют несколько групп препаратов.Их:
- Аминосалицилаты (5-ASA): эти препараты обычно используются для лечения симптомов от легкой до умеренной.
- Кортикостероиды: эти препараты обладают значительными краткосрочными и долгосрочными побочными эффектами и не должны использоваться в качестве поддерживающего лекарства.
- Иммунные модификаторы: Азатиоприн (Imuran®), 6-MP (Purinethol®) и метотрексат используются для снижения дозировки кортикостероидов, а также для лечения свищей. Кроме того, иммуномодификаторы помогают поддерживать ремиссию болезни.
- Антибиотики: метронидазол, ципрофлоксацин, ампициллин и другие.
- Биологические методы лечения. Инфликсимаб (Ремикейд®). Инфликсимаб применяют для лечения язвенного колита средней и тяжелой степени.
Роль хирургии
От четверти до одной трети пациентов с язвенным колитом медикаментозное лечение не дает полного успеха или возникают осложнения. В этих обстоятельствах можно рассмотреть возможность хирургического вмешательства. Эта операция предполагает удаление толстой кишки (колэктомия).Язвенный колит «излечивается» после удаления толстой кишки.
Как помочь при язвенном колите и проктите
Питание
Нет никаких доказательств того, что какой-либо конкретный продукт вызывает язвенный колит или способствует ему. Особое внимание к диете может помочь уменьшить симптомы, восполнить потерянные питательные вещества и способствовать заживлению. Правильное питание важно для лечения язвенного колита.
За исключением ограничения молока у пациентов с непереносимостью лактозы или ограничения кофе при сильной диарее, большинство гастроэнтерологов рекомендуют хорошо сбалансированную диету.Здоровая диета должна содержать разнообразные продукты из всех пищевых групп. Источниками белка являются мясо, рыба, птица и молочные продукты (при их переносимости); хлеб, крупы, крахмал, фрукты и овощи — источники углеводов; маргарин и масла являются источниками жира.
Эмоциональные факторы
Нет никаких доказательств того, что стресс, тревога или напряжение ответственны за язвенный колит. Однако они могут способствовать обострению болезни. Эмоциональный стресс, который иногда испытывают пациенты, может быть реакцией на симптомы самого заболевания.Хотя в формальной психотерапии, как правило, нет необходимости, некоторым пациентам значительно помогает беседа с терапевтом, который хорошо осведомлен о ВЗК или о хронических заболеваниях в целом.
Боль в нижней части спины от внутренних органов
Боль в спине слева может быть вызвана проблемами с одним или несколькими внутренними органами, например, почками или толстой кишкой.
См. Симптомы, диагностика и лечение боли в пояснице
Несколько общих внутренних причин боли в пояснице слева включают: Сохранить
Камни в почках
Боль в нижней части спины из-за камня в почках может ощущаться, когда камень перемещается внутри левой почки или проходит через мочеточники, тонкие трубки, соединяющие почки с мочевым пузырем.Другие симптомы включают боль при мочеиспускании, затрудненное мочеиспускание, несмотря на постоянную потребность, кровь в моче и тошноту и / или рвоту.
См. Руководство по лечению болей в нижней части спины
СохранитьИнфекция почек
Инфекция левой почки может вызвать тупую или сильную боль в пояснице слева. Инфекции почек обычно начинаются в мочевыводящих путях и мочевом пузыре, а оттуда могут распространяться на почки, вызывая местное воспаление и боль в почках.Дополнительные симптомы могут включать жар, тошноту и / или рвоту, а также болезненное или жалящее мочеиспускание. Боль обычно ощущается рядом с позвоночником над бедром и обычно усиливается при движении или давлении.
объявление
СохранитьГинекологические заболевания
Миома и эндометриоз, два распространенных состояния у женщин, могут вызывать боль в нижней части спины. Боль при эндометриозе обычно носит спорадический, резкий и колющий характер и вызывается избытком ткани матки, разрастающейся за пределами матки.Многие другие симптомы включают боль в животе, усталость и сильную боль во время менструации. Миома — обычно доброкачественные образования, растущие в матке — могут вызывать боль в нижней части спины, а также нарушение менструального цикла, частое мочеиспускание и боль при половом акте.
СохранитьЯзвенный колит
Воспалительное заболевание кишечника, язвенный колит, характеризуется стойким воспалением, в основном в толстой кишке, также называемой толстой кишкой. Воспаление обычно вызывает хронические проблемы с пищеварением, такие как диарея, боль в прямой кишке и потеря веса.Спазмы в животе — частый симптом язвенного колита, вызывающий резкую боль в спине и животе с одной или обеих сторон тела.
В этой статье:
Беременность
Односторонняя боль в пояснице может возникать во время беременности по мере развития ребенка и адаптации организма матери. Боль может варьироваться от тупой, постоянной до острой, колющей боли. Упражнения, растяжка, отдых и некоторые дополнительные методы лечения могут помочь облегчить боль.
См. Боль в спине при беременности
СохранитьПанкреатит
Это состояние включает воспаление поджелудочной железы, которое может вызывать боль в верхней части живота, которая распространяется на нижний левый квадрант спины.Пациенты могут описывать боль как тупое ощущение, которое может усиливаться от еды, особенно продуктов с высоким содержанием жира.
Просмотреть слайд-шоу: 7 способов, которыми внутренние органы могут вызвать боль в пояснице Слайд-шоу
объявление
Тщательный процесс диагностики, проводимый квалифицированным медицинским работником, должен выявить указанные выше и дополнительные возможные причины боли в пояснице. Иногда может быть рекомендовано дополнительное обследование, такое как рентген, компьютерная томография и / или анализы крови. При подозрении на вышеуказанные условия важно немедленно обратиться за медицинской помощью.
Язвенный колит — причины, симптомы, лечение
Язвенный колит — это форма воспалительного заболевания кишечника, которое вызывает отек и язвы в толстой и прямой кишках. Кровавый понос и боль внизу живота — самые частые симптомы.
Язвенный колит — это долгосрочное заболевание, которое, вероятно, потребует постоянного лечения для устранения «обострений» (ухудшения симптомов) и поддержания периодов ремиссии (отсутствия симптомов).
Язвенный колит связан с другим типом воспалительного заболевания кишечника — болезнью Крона. Некоторые симптомы схожи, но, поскольку язвенный колит поражает в первую очередь толстую и прямую кишки, болезнь Крона может развиться в любой части пищеварительного тракта. По оценкам, от болезни Крона и язвенного колита страдают около 15 000 новозеландцев.Язвенный колит может начаться в любом возрасте, но чаще всего возникает у молодых людей в возрасте от 15 до 25 лет.Заболеваемость заболеванием также увеличивается в возрасте от 50 до 70 лет. Дети страдают редко. Женщины чаще страдают этим заболеванием, чем мужчины.
Причины
Точная причина язвенного колита неизвестна. Считается, что это аутоиммунное заболевание, при котором иммунная система кишечника атакует здоровые клетки и ткани кишечника.
Считается, что одним из факторов развития болезни является генетика. Люди, у которых есть родственники первой степени родства (т.е. брат, сестра, ребенок, родитель) с язвенным колитом с большей вероятностью разовьются. В последние годы было идентифицировано около 30 генов, которые могут повышать восприимчивость к заболеванию.
Факторы образа жизни, такие как стресс и употребление определенных продуктов, не вызывают язвенного колита, но могут ухудшить его симптомы.
Признаки и симптомы
Наиболее частыми симптомами язвенного колита являются эпизоды кровавой диареи, боли и спазмов внизу живота.Также может возникнуть ощущение острой необходимости опорожнить кишечник. Опорожнение кишечника может быть взрывным и может содержать слизь или гной. Другие симптомы, которые могут возникнуть, включают:
- Усталость
- Слабость
- Общее плохое самочувствие
- Похудание
- Потеря аппетита
- Вздутие живота.
Симптомы различаются по частоте и серьезности. Примерно у половины всех больных будут проявляться только легкие симптомы.У других симптомы будут более серьезными. Серьезность симптомов обычно зависит от того, какая часть толстой кишки поражена.
Язвенный колит характеризуется эпизодами, когда симптомы проблематичны («обострения»), и эпизодами, когда симптомы отсутствуют (ремиссии). Возможные осложнения язвенного колита включают язвы во рту, воспаление радужной оболочки (глаза), артрит, поражения кожи, сгустки крови, непереносимость лактозы и анемию.
Существует также повышенный риск рака кишечника / колоректального рака у пациентов, перенесших обширный язвенный колит в течение ряда лет.
Диагноз
Язвенный колит можно заподозрить, если у человека появились симптомы ректального кровотечения, перемежающейся диареи и боли в животе.
Врач может потребовать сдать анализы крови и образцы испражнений (образцы фекалий). При язвенном колите результаты анализа крови часто указывают на анемию и признаки воспаления в организме. Образцы дефекации часто указывают на наличие крови, гноя и слизи.
При подозрении на язвенный колит может быть рекомендована эндоскопия.Во время этого теста небольшая гибкая трубка (эндоскоп) с оптоволоконной камерой на конце вводится в прямую и толстую кишку. Врач может видеть слизистую прямой и толстой кишки на экране телевизора и искать признаки воспаления и изъязвления, которые могут указывать на язвенный колит. Для исследования можно взять небольшие образцы тканей (биопсии) слизистой оболочки толстой и прямой кишки.
Существует два типа эндоскопии: колоноскопия, которая позволяет исследовать всю толстую кишку; и ректороманоскопия, при которой исследуется только нижняя часть толстой кишки.
Рентгенологические тесты с использованием бария (меловой жидкости, которую можно увидеть на рентгеновских снимках) могут помочь определить, какая часть толстой кишки поражена язвенным колитом. Барий вводится в прямую и ободочную кишку через трубку, вводимую через задний проход. Делается серия рентгеновских снимков, показывающих очертания внутренней части толстой кишки и выявляющих любые отклонения.
Лечение
Целью лечения является контроль обострений и поддержание периодов ремиссии. Рекомендуемый тип лечения будет зависеть от степени и серьезности состояния, возраста и общего состояния здоровья человека.
Лекарства
Лечение язвенного колита обычно включает использование противовоспалительных препаратов, известных как аминосалицилаты. Эти лекарства уменьшают воспаление в толстой и прямой кишке, что приводит к уменьшению симптомов. Обычно они принимаются на длительной основе и могут помочь предотвратить обострения.
При обострениях язвенного колита могут потребоваться кортикостероидные препараты, которые можно вводить перорально (в виде таблеток или капсул) или в прямую кишку (в виде клизмы или суппозитория).Из-за побочных эффектов кортикостероиды, используемые для лечения язвенного колита (такие как преднизон, будесонид), обычно не назначаются в течение длительного времени.
При тяжелых обострениях может потребоваться госпитализация, если кортикостероиды можно вводить капельно (внутривенно).
Могут быть рекомендованы лекарства для подавления иммунной системы, которые часто используются в комбинации. Примеры этих иммунодепрессантов включают азатиоприн и циклоспорин.
Новые типы лекарств, известные как биопрепараты, которые изменяют функции иммунной системы, доступны для людей с активным язвенным колитом, симптомы которых не контролируются должным образом с помощью других лекарств.Однако использование этих препаратов может быть ограничено их высокой стоимостью.
Поддерживающее лечение
Могут быть рекомендованы лекарства для облегчения боли и диареи. При наличии инфекции в толстой кишке могут потребоваться антибиотики. Обезвоживание, вызванное обильной диареей, может потребоваться для лечения капельного введения жидкости.
Потеря крови через прямую кишку в течение длительного периода времени может привести к анемии. Таблетки железа могут быть назначены для коррекции анемии и предотвращения ее рецидива.В случае сильной кровопотери может потребоваться переливание крови.
Снижение напряжений
Хотя стресс не вызывает язвенного колита, у некоторых людей он может ухудшить симптомы. При лечении этого состояния может помочь разработка методов снижения стресса. К ним относятся легкие или умеренные формы упражнений, а также регулярные расслабляющие и дыхательные упражнения.
Диета
Нет никаких доказательств в поддержку какой-либо конкретной диеты для лечения язвенного колита.Однако некоторые продукты (например, молочные продукты и продукты с высоким содержанием клетчатки) могут ухудшить симптомы у некоторых людей. Ведение дневника питания может помочь определить, какие продукты являются проблемными. После выявления этих продуктов следует избегать во время обострений. Может быть рекомендовано добавлять в рацион витаминные и минеральные добавки, такие как железо и кальций.
Употребление пяти или шести небольших приемов пищи в день вместо трех обильных приемов пищи может помочь уменьшить симптомы. Обильное питье может предотвратить обезвоживание.
Хирургический
В тяжелых случаях, когда лекарства и поддерживающее лечение не помогли контролировать состояние или когда побочные эффекты лекарств не переносятся, может потребоваться хирургическое вмешательство. Существует три основных хирургических метода лечения язвенного колита.
- Полная проктоколэктомия и илеостомия включает удаление всей толстой и прямой кишки. Конец тонкой кишки выводят на стенку живота.Мешок для сбора помещается поверх отверстия, и в него будут попадать фекалии. Мешок опорожняется человеком по мере необходимости. Илеостома постоянная. Этот тип хирургии предлагает постоянное излечение от язвенного колита.
- Субтотальная колэктомия и илеоректальный анастомоз — это место, где большая часть толстой кишки удаляется, но прямая кишка остается. Нижний конец тонкой кишки соединяется с верхним концом прямой кишки.
- Илеоанальный анастомоз («Операция мешочка») включает удаление всей толстой и прямой кишки.Часть тонкой кишки используется для изготовления небольшого мешочка, в котором могут храниться фекалии. Затем пакет прикрепляется к анусу.
Поддержка и информация
Для получения дополнительной поддержки и информации свяжитесь с Crohn’s & Colitis New Zealand или посетите их веб-сайт.
Новозеландский благотворительный фонд Crohn’s & Colitis
Бесплатный телефон: 0800 ASK IBD (0800 275 423)
Эл. Почта: [email protected]
Веб-сайт: crohnsandcolitis.org.nz
Список литературы
Фассон, М.Д. (2019). Язвенный колит (Интернет-страница). Спасательные препараты и болезни. Нью-Йорк, штат Нью-Йорк: WebMD LLC. https://emedicine.medscape.com/article/183084-overview#a1 [Доступ: 17.07.20]
Crohn’s & Colitis New Zealand (Дата не указана). Язвенный колит (веб-страница). Веллингтон: Crohn’s & Colitis New Zealand. https://crohnsandcolitis.org.nz/Colitis [дата обращения: 17.07.20]
Mayo Clinic (2019). Язвенный колит (веб-страница). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований.https://www.mayoclinic.org/diseases-conditions/ulcerative-colitis/diagnosis-treatment/drc-20353331 [дата обращения: 17.07.20]
Министерство здравоохранения (2018). Воспалительное заболевание кишечника (веб-страница). Веллингтон: Министерство здравоохранения Новой Зеландии.
