» Как определить недостаток йода в организме в домашних условиях ВИДЕО
Про ложку многим понравилось: Как обычной ложкой проверить свое здоровье за одну минуту ВИДЕО, сегодня тест на йод. Как я говорю в ролике, тест показывает — хватает ли Вашему организму йода или имеется йодный дефицит. Тест простой, отвечает на вопрос: «Да или нет?»
К сожалению, я не нашел первоисточника, потому что на многих сайтах в разных вариациях об этом рассказывается. Есть и американские сайты, там то же самое. Только по времени немного не так. Почитайте сперва текст, а потом посмотрите на видео.
Как известно, дефицит йода в организме ведет к различным заболеваниям эндокринной системы, что может влиять на избыток или недостаток веса, вызывать плохое самочувствие, раздражительность, головные боли, быструю утомляемость и прочие неприятности.
В домашних условиях о недостатке йода можно узнать довольно простыми способами, проведя несложный тест, он дает некоторое представление о состоянии йода в организме.
Способ первый
Этот способ не слишком точный, но позволяет узнать нуждается ли ваш организм в йоде в принципе. Обмакните ватную палочку в пузырек с йодом и нарисуйте на любом участке кожи йодную сетку размером примерно 10х10 кв.см. Избегайте лишь области щитовидной железы. После этого вы можете спокойно лечь спать.
Утром рассмотрите эту область. Если сеточка исчезла, значит, ваш организм испытывает нехватку йода в организме. Если следы все же остались, значит, все в порядке.
Второй тест более точный
Вечером нанесите на запястье три йодных линии. Первая должна быть тонкой, вторая чуть толще, а третья – самая толстая. Утром обратите внимание на место нанесения. При исчезновении всех линий, обратите пристальное внимание на состояние вашей эндокринной системы, сдайте необходимые анализы и обратитесь к специалисту.
Если вы заметите только две линии, вам следует внимательнее относиться к собственному здоровью, лучше питаться, дополнительно принимать препараты йода.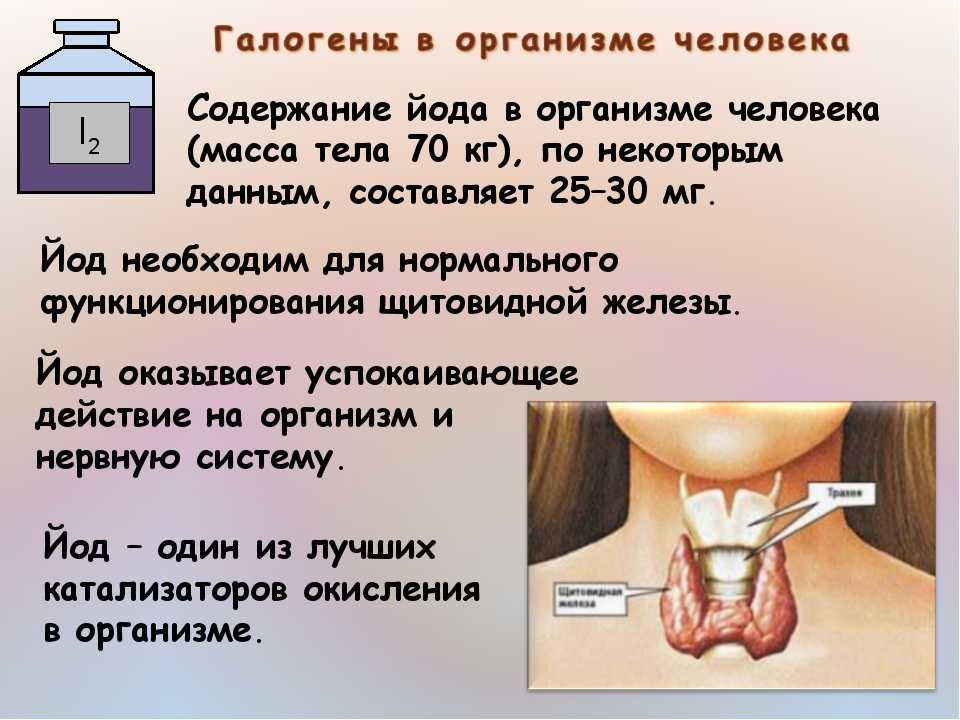 Ну и в случае, если исчезла самая тонкая линия, ваше здоровье вне опасности.
Ну и в случае, если исчезла самая тонкая линия, ваше здоровье вне опасности.
Американцы советуют так:
В идеале следы от йода исчезают в течение первых 24 часов. Если следы от йода исчезают полностью менее чем за 24 часа, то у Вас в организме имеется дефицит йода. Если следы йода исчезают даже менее чем через 12 часов, то дефицит йода является серьезным.
Я делаю по-русски. В 9:45 я намазал йодом на левом предплечье три линии разной толщины. Посмотрим, что будет дальше. Сижу и жду, а пока потихонечку печатаю текст.
Ролики я склеил. Выяснилось, что йода мне хватает. Ну и слава богу, И Вам того же желаю!
Понравилось это:
Нравится Загрузка…
Дефицит йода у детей.
 Клинические состояния. Эффективность терапии препаратами йода.
Клинические состояния. Эффективность терапии препаратами йода.Йоддефицитными заболеваниями по определению ВОЗ обозначаются все патологические состояния, развивающиеся в популяции в результате йодного дефицита, которые могут быть предотвращены при нормализации потребления йода.
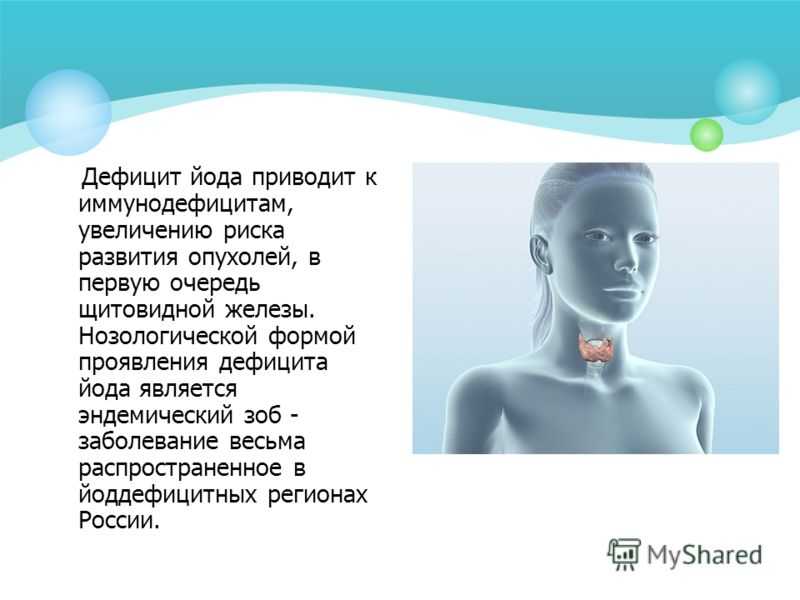
Йоддефицитные заболевания являются одними из наиболее распространённых неинфекционных заболеваний человека. На сегодняшний день более 2 миллиардов жителей земли продолжают испытывать дефицит йода. А это означает, что 30% популяции имеет риск заболеть ЙДЗ.
Йод относится к жизненно важным элементам питания. Поступая с пищей он быстро и практически полностью всасывается из тонкой кишки в кровь, а далее проникает в различные органы и ткани, в частности в щитовидную железу. Особое биологическое значение йода заключается в том, что он является составной частью гормонов щитовидную железы.
Для России проблема йодного дефицита чрезвычайно актуальна, т. к. практически в ней не существует территорий, которые бы не имели недостатка йода в воде, почве и продуктах питания местного происхождения.
Суточная потребность в йоде взрослого человека составляет 150 – 200 мкг. Россиянин же в среднем употребляет в сутки 40 – 60 мкг йода, что в 2 – 3 раза меньше нормы. Около 85% населения России проживает в районах, дефицитных по йоду ( ВОЗ, 1996 г. ).
Диапазон клинических проявлений йоддефицитных заболеваний весьма широк и зависит от периода жизни человека. Очевидно, что наиболее неблагоприятные последствия данного заболевания возникают на ранних этапах становления организма, начиная от внутриутробной жизни до периода полового созревания.
Роль тиреоидных гормонов в формировании ЦНС
Во внутриутробном периоде | |
I – начало II триместра. Материнские ТГ. | Дифференцировка и миграция нейроцитов. Закладываются интеллектуальные возможности человека. |
II половина беременности. ТГ плода.
| Начало процесса миелинизации. Формируются ассоциативные связи (абстрактное мышление). |
В постнатальном периоде | |
1 – ый месяц. | Активный процесс миелинизации. |
1 – ый год. | Продолжается процесс миелинизации. |
Вся жизнь. | Продолжается становление активности ЦНС. |
Гормоны щитовидной железы имеют особо важное значение, прежде всего в период внутриутробного развития и в первые годы жизни ребёнка. Под их влиянием происходит развитие структур мозга, становление и поддержание интеллекта в течение всей жизни.
Закладка щитовидной железы у плода происходит на 4 – 5 неделе беременности. И только к 16 – 17 неделе щитовидная железа плода полностью сформирована и начинает активно работать. В это же время под влиянием гормонов щитовидной железы матери происходит закладка и развитие основных структур ЦНС у плода. И если у матери в это время имеется дефицит гормонов щитовидной железы в результате недостаточного поступления йода в организм или наличия какого-либо заболевания щитовидной железы, то имеется повышенный риск развития патологии ЦНС у будущего ребёнка.
В те же сроки и при участии тех же гормонов дифференцируется слуховой анализатор и церебральные структуры, которые отвечают за моторные функции человека. В силу этого выраженный дефицит тиреоидных гормонов в данный период внутриутробной жизни может стать причиной формирования неврологического кретинизма, характеризующегося тяжёлой умственной отсталостью, глухонемотой, тяжёлыми моторными нарушениями и задержкой физического развития. Менее выраженный дефицит тиреоидных гормонов в эти сроки беременности приводит к развитию более лёгких психомоторных нарушений, тугоухости и дизартрии.
В силу этого выраженный дефицит тиреоидных гормонов в данный период внутриутробной жизни может стать причиной формирования неврологического кретинизма, характеризующегося тяжёлой умственной отсталостью, глухонемотой, тяжёлыми моторными нарушениями и задержкой физического развития. Менее выраженный дефицит тиреоидных гормонов в эти сроки беременности приводит к развитию более лёгких психомоторных нарушений, тугоухости и дизартрии.
Во второй половине беременности при непосредственном участии
тиреоидных гормонов плода происходит активный процесс миелинизации нервных волокон, обеспечивающий формирование проводящих систем ЦНС. Нарушение функции щитовидной железы плода на этом этапе развития (врождённый гипотиреоз) нарушает миелинизацию. Однако, благодаря тому, что миелинизация ЦНС продолжается и в неонатальном периоде жизни, своевременное выявление и лечение врождённого гипотиреоза (первые недели жизни) может полностью восстановить этот процесс.
На протяжении всей последующей жизни гормоны щитовидной железы продолжают оказывать существенное влияние на функциональное состояние ЦНС и других систем организма.
Гормоны щитовидной железы регулируют развитие и работу:
- ЦНС и психики
- Системы кроветворения
- Сердечно-сосудистой системы
- Дыхательной системы
- Желудочно-кишечного тракта
- Репродуктивной функции
- Костно-мышечной системы
- Кожи и волос
- Роста, физического и психического развития ребёнка
Дефицит йода может привести к:
- Нарушению психических и умственных способностей
- Снижению интеллекта
- Развитию зоба и нарушениям функции ЩЖ (гипотиреоз, гипертиреоз, узловые образования)
- Сердечно-сосудистым заболеваниям
- Прогрессированию атеросклероза
- Замедлению физического и психического развития детей
- Кретинизму
- Нарушению работы желудочно-кишечного тракта
Симптомы снижения функции щитовидной железы:
- слабость, вялость
- депрессия
- снижение памяти и слуха
- разрушение зубов
- выпадение волос
- ломкость ногтей
- сухость кожи
- головные боли
У детей и подростков дефицит йода часто не имеет внешне выраженного характера. Внешне такие дети незначительно отличаются от здоровых. Они часто жалуются на вялость, слабость, утомляемость, головные боли, плохое настроение, снижение аппетита. У них снижается способность к обучению, успеваемость, теряется интерес к познавательным играм. Дети плохо выполняют школьные задания или конкретную работу руками. Могут снижаться способности к воспроизведению слуховой и зрительной информации, другой психической деятельности. В йоддефицитных районах в 2 раза чаще встречается умственная отсталость, до 15% школьников испытывают трудности в обучении.
Внешне такие дети незначительно отличаются от здоровых. Они часто жалуются на вялость, слабость, утомляемость, головные боли, плохое настроение, снижение аппетита. У них снижается способность к обучению, успеваемость, теряется интерес к познавательным играм. Дети плохо выполняют школьные задания или конкретную работу руками. Могут снижаться способности к воспроизведению слуховой и зрительной информации, другой психической деятельности. В йоддефицитных районах в 2 раза чаще встречается умственная отсталость, до 15% школьников испытывают трудности в обучении.
В условиях йодного дефицита, помимо нарушения психических функций у детей повышается заболеваемость, ухудшаются показатели физического развития, а у подростков и полового созревания.
У детей более старшего возраста наиболее очевидным проявлением дефицита йода является зоб.
Если у детей своевременно не восполнить йодный дефицит, они не смогут получить полноценного образования, приобрести достойную профессию, реализовать генетически заложенные интеллектуальные возможности.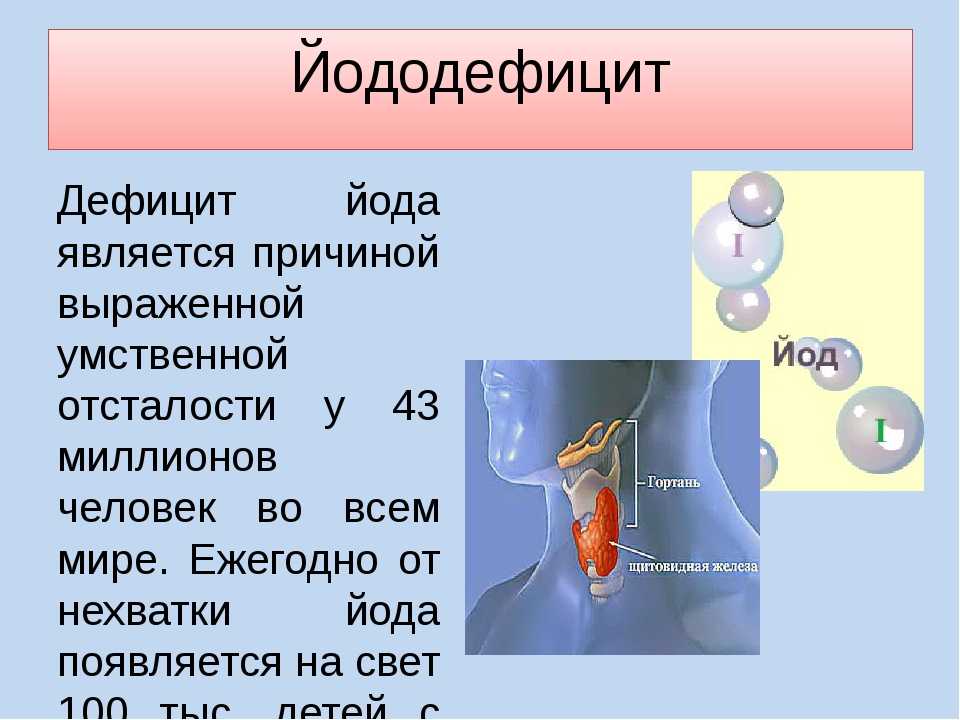
Обеспечение населения необходимым количеством йода возможно или путём изменения характера питания, или с помощью дополнительного приёма йодсодержащих препаратов. Такой подход положен в основу существующих методов йодной профилактики: массовой, групповой, индивидуальной.
Массовая йодная профилактика – профилактика в масштабе популяции, осуществляемая путём внесения йода в наиболее распространённые продукты питания. К таким продуктам относится прежде всего йодированная соль.
Но в определённые периоды жизни ( подростковый период, беременность, кормление грудью ) потребность в йоде возрастает, и организм нуждается в регулярном дополнительном приёме физиологических доз йода. В таких случаях проводится групповая или индивидуальная йодная профилактика.
В таких случаях проводится групповая или индивидуальная йодная профилактика.
Групповая йодная профилактика – профилактика в масштабе определённых групп повышенного риска по развитию йоддефицитных заболеваний: дети, подростки, беременные и кормящие женщины. Осуществляется путём регулярного длительного приёма препаратов, содержащих физиологические дозы йода.
- для детей препубертатного возраста – 100 мкг в день
- для подростков – 200 мкг в день
- для взрослых – 150 мкг в день
- при беременности и во время кормления грудью – 200 мкг в день
Индивидуальная йодная профилактика – профилактика у отдельных лиц путём длительного приёма препаратов, содержащих физиологические дозы йода.
Главный внештатный детский эндокринолог МЗ Забайкальского края
Знаменская Татьяна Евгеньевна.
Дефицит йода: симптомы, причины и лечение
- Одним из самых ранних симптомов дефицита йода является зоб, представляющий собой ненормальное увеличение щитовидной железы.

- Для лечения дефицита йода следует увеличить потребление продуктов, богатых йодом, таких как морепродукты, или принимать добавки.
Йод является важным минералом для образования гормонов, которые помогают нам использовать кислород и производить тепло в организме. Йод содержится в больших количествах в соли и морепродуктах. Но, когда человек не употребляет достаточное количество йода, возникает его дефицит.
Вот все, что вам нужно знать о дефиците йода и способах его лечения.
Что делает йод?
Йод поступает с пищей и накапливается в щитовидной железе.
«Его основная функция — помогать синтезировать гормоны щитовидной железы», — говорит Джин Хэнкс, диетолог из медицинской клиники Бетани в Нью-Йорке. «Эти гормоны участвуют в стимуляции потребления кислорода, тепла тела и скорости метаболизма, а также играют роль в нормальном развитии нервной системы».
Для поддержания нормального функционирования щитовидной железы человек должен поддерживать адекватный уровень йода в своем рационе. Если человек этого не сделает, у него разовьется дефицит йода. По состоянию на 2017 год во всем мире насчитывается около двух миллиардов человек с дефицитом йода.
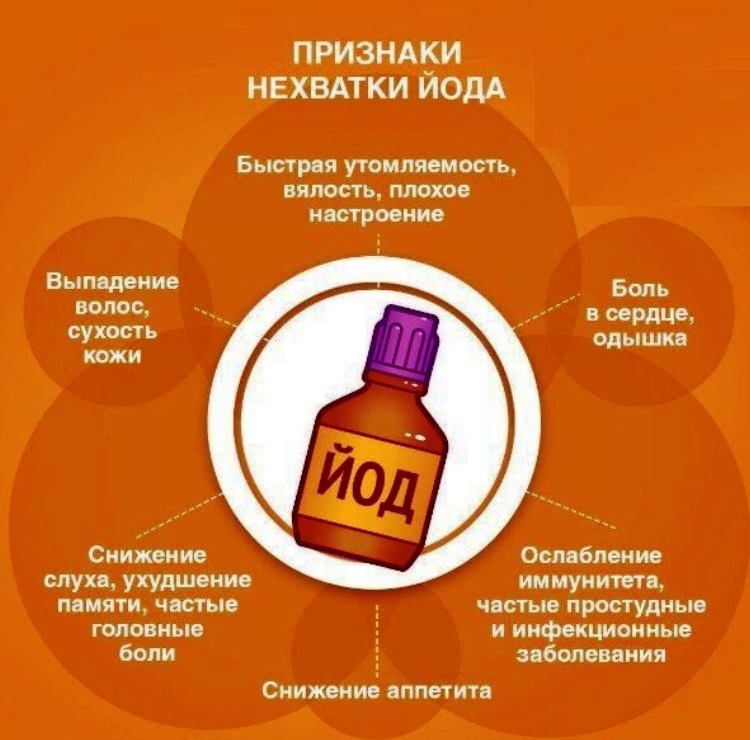
Признаки и симптомы дефицита йода
Одним из состояний, которое может возникнуть в результате дефицита йода, является гипотиреоз, когда щитовидная железа не вырабатывает гормоны, которые она обычно вырабатывает.
Это может вызвать следующие симптомы:
- Усталость
- Чувствительность к холоду
- Нерегулярные менструации
- Зоб, ненормальное увеличение щитовидной железы без лечения железа может стать настолько большой, что это вызовет затруднение дыхания», — говорит Элизабет Клингбейл, доктор философии, RDN, LDN, доцент кафедры питания и диетологии Университета Джонсона и Уэльса. Это состояние часто является самым ранним признаком дефицита йода.

Причины дефицита йода
Если человек не получает достаточного количества йода с пищей или добавками, может возникнуть дефицит. Количество йода, которое вам нужно, меняется на протяжении всей вашей жизни. Рекомендуемая диетическая доза йода для людей разного возраста:
- Младенцы до шести месяцев: 110 мкг
- Дети от семи до 12 месяцев: 130 мкг
- От одного до восьми лет: 90 мкг
- От девяти до 13 лет: 120 мкг
- 14 лет и старше: 150 мкг
- Беременные: 220 мкг
- Кормящие грудью: 290 мкг
Согласно Клингбейлу, проживание в местности с низким содержанием йода в почве является одним из самых высоких факторов риска дефицита йода. Сюда входят такие районы, как район Великих озер в США и горные районы, такие как Гималаи. Низкий уровень йода в почве приводит к низкому уровню йода в сельскохозяйственных культурах.
По словам Хэнкса, другие факторы, которые могут увеличить риск дефицита йода, включают:
- Быть веганом, так как ограничение употребления рыбы может вызвать дефицит.

- Избегайте соли, так как йодированная соль является отличным источником минерала.
- Беременность, так как количество йода, необходимого вашему организму, значительно увеличивается.
Беременные и кормящие грудью люди должны особенно следить за потреблением йода, чтобы убедиться, что у них нет дефицита.
«Даже легкий дефицит может повлиять на рост и развитие ребенка, вызывая выкидыш, мертворождение, преждевременные роды и трудности в обучении», — говорит Николь ДеМаси, MS, RDN, CDCES, зарегистрированный диетолог со своей собственной виртуальной частной практикой. «В тяжелых случаях у младенцев, рожденных от матерей с дефицитом йода во время беременности, могут быть проблемы с ростом, слухом и речью».
Диагностика
Если вы считаете, что у вас может быть дефицит йода, медицинский работник может назначить анализ мочи или крови для определения уровня йода. Нормальный уровень йода составляет от 15 до 20 мг, большая часть которого хранится в щитовидной железе.

«Любые новые или необъяснимые симптомы любого рода должны побудить человека обратиться к врачу», — говорит Хэнкс. «К ним относятся, помимо прочего, выпуклость на шее, необъяснимое увеличение веса, чувствительность к холоду, когнитивные нарушения, запоры или усталость».
Лечение дефицита йода
Дефицит йода можно лечить, увеличив потребление продуктов, богатых йодом. К продуктам с высоким содержанием йода относятся:
- Соль (76 мкг на 1,5 г)
- Морские водоросли (232 мкг на 10 г)
- Морепродукты (треска содержит 158 мкг на 3 унции) )
- Молоко (85 мкг на чашку)
Хотя потребления продуктов с высоким содержанием йода может быть достаточно для повышения уровня йода, могут потребоваться добавки. Тем не менее, добавки должны контролироваться медицинским работником, так как люди не должны потреблять больше, чем их верхний допустимый уровень потребления йода:
- От одного до трех лет: 200 MCG
- Четыре до восьми лет: 300 MCG
- Девять до 13 лет: 600 MCG
- 14-18 лет: 900 MCG
- 19 лет и старше: 1100 MCG
- Беременная или беременная или беременная или беременная или беременная или беременная кормление грудью в возрасте 18 лет и младше: 900 мкг
- Беременные или кормящие грудью в возрасте 19 лет и старше: 1100 мкг
Некоторым людям может даже потребоваться операция.
 «Если зоб очень большой и навязчивый, может потребоваться хирургическое вмешательство для уменьшения размера», — говорит Клингбейл. «В противном случае небольшие и незаметные зобы не требуют дальнейшего вмешательства после приема йода».
«Если зоб очень большой и навязчивый, может потребоваться хирургическое вмешательство для уменьшения размера», — говорит Клингбейл. «В противном случае небольшие и незаметные зобы не требуют дальнейшего вмешательства после приема йода».Вынос инсайдера
Дефицит йода возникает, когда кто-то не потребляет достаточно продуктов, богатых йодом, таких как морепродукты или йодированная соль. Симптомы дефицита йода включают увеличенную щитовидную железу, усталость и чувствительность к холоду. Врач может диагностировать дефицит йода с помощью анализа мочи или крови и помочь вам составить план повышения его уровня.
- Полезна ли острая пища? 5 доказанных преимуществ регулярного употребления острой пищи для здоровья
- Многие заявления о том, что сок сельдерея полезен для здоровья, ложны. Вот 4 доказанных полезных свойства, подтвержденных наукой
- Диетологи говорят, что нет научных доказательств того, что глутамат натрия вреден для вас, и что на самом деле он содержится во всем, от томатов до лапши быстрого приготовления
- Насыщенные и ненасыщенные жиры: почему диетологи говорят, что ненасыщенные жиры полезнее
- 5 преимуществ зеленого чая и как он может помочь вашей памяти, коже и костям
Сара Филдинг
Сара Филдинг — внештатный писатель, освещающий ряд тем, уделяя особое внимание психическому здоровью и проблемам женщин.
 Она также является соучредителем Empire Coven, места для освещения новаторских женщин Нью-Йорка.
Она также является соучредителем Empire Coven, места для освещения новаторских женщин Нью-Йорка.ПодробнееПодробнее
Дефицит йода, все еще глобальная проблема?
1. Лазарь Дж.Х. Значение йода для здоровья населения. Здоровье окружающей среды Geochem. 2015; 37: 605–618. [PubMed] [Академия Google]
2. Fiore E, Tonacchera M, Vitti P. Влияние программ йодирования на эпидемиологию узлового зоба. Best Pract Res Clin Endocrinol Metab. 2014; 28: 577–588. [PubMed] [Google Scholar]
3. Sun X, Shan Z, Teng W. Влияние повышенного потребления йода на заболевания щитовидной железы. Endocrinol Metab (Сеул) 2014; 29: 240–247. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Андерсен С.Л. Статус йода у беременных и кормящих женщин: датское региональное исследование. Дэн Мед Дж. 2015; 62: B5074–B5074. [PubMed] [Академия Google]
5. Циммерманн М.Б., Гизак М., Эбботт К., Андерссон М., Лазарус Дж.
 Х. Дефицит йода у беременных в Европе. Ланцет Диабет Эндокринол. 2015;3:672–674. [PubMed] [Google Scholar]
Х. Дефицит йода у беременных в Европе. Ланцет Диабет Эндокринол. 2015;3:672–674. [PubMed] [Google Scholar]6. Андерсен С.Л., Лаурберг П. Йодсодержащие добавки во время беременности и дилемма неоднозначных рекомендаций. Eur Thyroid J. 2016;5(1):35–43. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Всемирная организация здравоохранения. Глобальная база данных ВОЗ по дефициту йода. Женева: статус йода во всем мире. [Академия Google]
8. Мортимер Р.Х., Галлиган Дж.П., Каннелл Г.Р., Аддисон Р.С., Робертс М.С. Передача тироксина от матери к плоду в человеческой плаценте ограничивается дейодированием внутреннего кольца. J Clin Endocrinol Metab. 1996; 81: 2247–2249. [PubMed] [Google Scholar]
9. Берроу Г.Н., Фишер Д.А., Ларсен П.Р. Функция щитовидной железы матери и плода. N Engl J Med. 1994; 331:1072–1078. [PubMed] [Google Scholar]
10. Roti E, Fang SL, Green K, Emerson CH, Braverman LE. Плацента человека является активным центром дейодирования тироксина и 3,3′-5-трийодтиронина тирозильного кольца.
 J Clin Endocrinol Metab. 1981;53:498–501. [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 1981;53:498–501. [PubMed] [Google Scholar]11. Chan S, Kachilele S, Hobbs E, Bulmer JN, Boelaert K, McCabe CJ, Driver PM, Bradwell AR, Kester M, Visser TJ, Franklyn JA, Kilby MD. Экспрессия плацентарной йодтиронин дейодиназы при нормальной и ограниченной в росте беременности человека. J Clin Endocrinol Metab. 2003; 88: 4488–4495. [PubMed] [Google Scholar]
12. Лазарь Дж. Х. Йодный статус в Европе в 2014 г. Eur Thyroid J. 2014;3:3–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Ahad F, Ganie SA. Обмен йода и йододефицитные заболевания. Индийский Дж. Эндокринол. Метаб. 2010;14(1):13–17. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Хетцель Б.С. Йод и нервно-психическое развитие. Дж Нутр. 2000; 130 (2SSuppl): 493S–495S. [PubMed] [Google Scholar]
15. Циммерманн М.Б. Потребности в йоде, риски и преимущества коррекции дефицита йода у населения. Обзор. J Трейс Элем Мед Биол. 2008; 22:81–92. [PubMed] [Google Scholar]
16.
 Циммерманн М.Б. Йододефицитные состояния и их коррекция с помощью йодированной соли и/или йодсодержащих добавок. В: Кайхо Т., редактор. Химия йода и его применение. Уайли; 2015. С. 421–431. [Академия Google]
Циммерманн М.Б. Йододефицитные состояния и их коррекция с помощью йодированной соли и/или йодсодержащих добавок. В: Кайхо Т., редактор. Химия йода и его применение. Уайли; 2015. С. 421–431. [Академия Google]17. Trumpff C, De S, Chepper J, Tafforeau J, Van O, Yen H, Vanderfaeillie J, Vandevijvere S. Легкий дефицит йода во время беременности в Европе и его последствия для когнитивного и психомоторного развития детей: Areview. J Трейс Элем Мед Биол. 2013;27:174–183. [PubMed] [Google Scholar]
18. ВОЗ; ЮНИСЕФ; ICCIDD. Оценка йоддефицитных нарушений и контроль за их устранением. Руководство для руководителей программ. 3. 2007. С. 1–98. [Google Scholar]
19. Деланж Ф. Роль йода в развитии мозга. Proc Nutr Soc. 2000;59: 75–79. [PubMed] [Google Scholar]
20. Морреале де Эскобар Г., Обрегон М.Дж., Эскобар дель Рей Ф. Связано ли нейропсихологическое развитие с материнским гипотиреозом или материнской гипотироксинемией? J Clin Endocrinol Metab. 2000; 85: 3975–3987.
 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]21. Бернал Дж. Гормоны щитовидной железы и развитие мозга. Витам Горм. 2005; 71: 95–122. [PubMed] [Google Scholar]
22. Азизи Ф., Смит П. Грудное вскармливание и йодное питание матери и ребенка. Клин Эндокринол. 2009 г.;70:803–809. [PubMed] [Google Scholar]
23. Vulsma T, Gons MH, de Vijlder JJ. Трансфер тироксина от матери к плоду при врожденном гипотиреозе вследствие тотального дефекта организации или агенезии щитовидной железы. N Engl J Med. 1989; 321:13–16. [PubMed] [Google Scholar]
24. Истман С.Дж., Циммерманн М. Йододефицитные заболевания. В: Groot LJ, Chrousos G, Dungan K, редакторы. Южный Дартмут. 2000. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK285556. [Академия Google]
25. Bath SC, Steer CD, Golding J. Влияние неадекватного йодного статуса у беременных женщин в Великобритании на когнитивные показатели их детей: результаты долгосрочного исследования родителей и детей Avon (ALSPAC) Lancet. 2013; 382:331–337.
 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]26. Хайнс К.Л., Отахал П., Хей И. Легкий дефицит йода во время беременности связан со снижением образовательных результатов у потомства: 9-летнее наблюдение когорты гестационного йода. J Clin Endocrinol Metab. 2013; 98:1954–191962. [PubMed] [Google Scholar]
27. Циммерманн М.Б., Йоост П.Л., Мабапа Н.С., Мбхеняне Х., Шуман С., Бибингер Р., Чауки Н., Бозо М., Гримчи Л., Бридсон Дж. Лечение дефицита йода в школе. Возраст детей увеличивает концентрацию инсулиноподобного фактора роста (IGF)-I и IGF-связывающего белка-3 и улучшает соматический рост. J Clin Endocrinol Metab. 2007; 92: 437–442. [PubMed] [Google Scholar]
28. Кутрас Д.А., Кристакис Г., Трихопулос Д., Даку-Вутетаки А., Кириакопулос В., Фонтанарес П., Ливадас Д.П., Гациос Д., Маламос Б. Эндемический зоб в Греции: статус питания, рост, и развитие скелета зобной и незобной популяции. Am J Clin Nutr. 1973;26:1360–1368. [PubMed] [Google Scholar]
29. Hamza RT, Hewedi DH, Sallam MT.
 Дефицит йода у египетских детей-аутистов и их матерей: связь с тяжестью заболевания. Арх Мед Рез. 2013;44(7):555–561. [PubMed] [Google Scholar]
Дефицит йода у египетских детей-аутистов и их матерей: связь с тяжестью заболевания. Арх Мед Рез. 2013;44(7):555–561. [PubMed] [Google Scholar]30. Adams JB, Holloway CE, George F, Quig D. Анализ токсичных металлов и основных минералов в волосах детей из Аризоны с аутизмом и сопутствующими заболеваниями, а также их матерей. Биол Трейс Элем Рез. 2006;110(3):193–210. [PubMed] [Академия Google]
31. Блажевич А., Макаревич А., Корона-Гловняк И., Долливер В., Коцян Р. Йод при расстройствах аутистического спектра. Журнал микроэлементов в медицине и биологии. 2016; 34:32–37. [PubMed] [Google Scholar]
32. Юксек С.К., Айкан З., Онер О. Оценка дефицита йода у детей с синдромом дефицита внимания/гиперактивности. J Clin Res Pediatr Endocrinol. 2016;8(1):61–66. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Roti E, Vagenakis AG. Влияние избытка йода: клинические аспекты. В: Браверман Л.Е., Утигер Р.Д., редакторы. Щитовидная железа. Клинический и фундаментальный текст.
 Филадельфия: Дж. Б. Липпинкотт, Уильямс и Уилкинс; стр. 316–329.. [Google Scholar]
Филадельфия: Дж. Б. Липпинкотт, Уильямс и Уилкинс; стр. 316–329.. [Google Scholar]34. ВОЗ. Международный совет по борьбе с йододефицитными заболеваниями, Детский фонд ООН. 2. 2007. Оценка йододефицитных заболеваний и мониторинг их устранения. Руководство для руководителей программ. [Google Scholar]
35. Rhee SS, Braverman LE, Pino S, He X, Pearce EN. Высокое содержание йода в супе из корейских водорослей: риск для здоровья кормящих женщин и их детей. Щитовидная железа. 2011;21:927–928. [PubMed] [Google Scholar]
36. Chung HR, Shin CH, Yang SW, Choi CW, Kim BI. Субклинический гипотиреоз у корейских недоношенных детей связан с высоким уровнем йода в грудном молоке. JClin Endocrinol Metab. 2009 г.;94:4444–4447. [PubMed] [Google Scholar]
37. Ma T, Zhi-Heng Y, Ti-Zhang L, Shi-Ying W, Cheng-Fang D, Xuan-Yang H, Hui-Cheng Z, Rong-Ning L, Chen -Yun Y, Guo-Qiang W. Эндемический зоб с высоким содержанием йода. Chin Med J. 1982; 95: 692–696. [PubMed] [Google Scholar]
38.
 Zhao J, Wang P, Shang L, Sullivan KM, Haar FVD, Maberly G. Эндемический зоб, связанный с высоким потреблением йода. Amer J Publ Hlth. 2000;90:1633–1635. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Zhao J, Wang P, Shang L, Sullivan KM, Haar FVD, Maberly G. Эндемический зоб, связанный с высоким потреблением йода. Amer J Publ Hlth. 2000;90:1633–1635. [Бесплатная статья PMC] [PubMed] [Google Scholar]39. Lombardi FA, Fiore E, Tonacchera M. Эффект добровольной йодной профилактики в небольшом сельском сообществе: опрос pescopagano 15 лет спустя. Журнал клинической эндокринологии и метаболизма. 2013;98(3):1031–1039. [PubMed] [Google Scholar]
40. Zaletel K, Gaberscek S, Pirnat E. Десятилетнее наблюдение эпидемиологии щитовидной железы в Словении после увеличения йодирования соли. Хорватский медицинский журнал. 2011;52(5):615–621. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Vidor GI, Stewart JC, Wall JR, Wangel A, Hetzel BS. Патогенез йод-индуцированного тиреотоксикоза: исследования в Северной Тасмании. Журнал клинической эндокринологии и метаболизма. 1973; 37 (6): 901–909. [PubMed] [Академия Google]
42. Мостбек А., Гальван Г., Бауэр П. Заболеваемость гипертиреозом в Австрии с 1987 по 1995 год до и после увеличения йодирования соли в 1990 году.
 Европейский журнал ядерной медицины. 1998;25(4):367–374. [PubMed] [Google Scholar]
Европейский журнал ядерной медицины. 1998;25(4):367–374. [PubMed] [Google Scholar]43. Бломберг М., Фельдт-Расмуссен У., Андерсен К.К., Кьяер С.К. Рак щитовидной железы в Дании, 1943–2008 гг., до и после приема йода. Международный журнал рака. 2012;131(10):2360–2366. [PubMed] [Google Scholar]
44. Feldt-Rasmussen U. Йод и рак. Щитовидная железа. 2001;11(5):483–486. [PubMed] [Академия Google]
45. Дейкстра Б., Причард Р.С., Ли А. Изменение картины карциномы щитовидной железы. Ирландский журнал медицинских наук. 2007;176(2):87–90. [PubMed] [Google Scholar]
46. Harach HR, Escalante DA, Onativia A, Lederer Outes J, Saravia Day E, Williams ED. Карцинома щитовидной железы и тиреоидит в эндемическом регионе зоба до и после йодной профилактики. Acta Endocrinologica. 1985;108(1):55–60. [PubMed] [Google Scholar]
47. Вейбьерг П., Кнудсен Н., Перрильд Х., Лаурберг П., Андерсен С., Расмуссен Л.Б. Оценка потребления йода по различным измерениям содержания йода в моче в популяционных исследованиях.
 Щитовидная железа. 2009 г.;19:1281–1286. [PubMed] [Google Scholar]
Щитовидная железа. 2009 г.;19:1281–1286. [PubMed] [Google Scholar]48. Расмуссен Л.Б., Овесен Л., Кристиансен Э. Суточные и внутридневные колебания экскреции йода с мочой. Eur J Clin Nutr. 1999; 53: 401–407. [PubMed] [Google Scholar]
49. Морреале де Эскобар Г., Обрегон М.Дж., Эскобар дель Рей Ф. Роль гормона щитовидной железы в раннем развитии мозга. Евр Дж Эндокринол. 2004;151:U25–U37. [PubMed] [Google Scholar]
50. Лаурберг П., Андерсен С., Бьярнадоттир Р.И., Карл А., Хрейдарссон А., Кнудсен Н. Оценка дефицита йода у беременных женщин и младенцев — сложная физиология с риском неправильной интерпретации. Нутр общественного здравоохранения. 2007; 10: 1547–1552. [PubMed] [Академия Google]
51. Knudsen N, Bulow I, Jorgensen T, Perrild H, Ovesen L, Laurberg P. Сывороточный Tg — чувствительный маркер нарушений щитовидной железы и дефицита йода в эпидемиологических исследованиях. J Clin Endocrinol Metab. 2001; 86: 3599–3603. [PubMed] [Google Scholar]
52.
 Вейбьерг П., Кнудсен Н., Перрильд Х., Лаурберг П., Карл А., Педер-сен И.Б. Тиреоглобулин как маркер йодного статуса питания населения в целом. Евр Дж Эндокринол. 2009; 161: 475–481. [PubMed] [Google Scholar]
Вейбьерг П., Кнудсен Н., Перрильд Х., Лаурберг П., Карл А., Педер-сен И.Б. Тиреоглобулин как маркер йодного статуса питания населения в целом. Евр Дж Эндокринол. 2009; 161: 475–481. [PubMed] [Google Scholar]53. Лаурберг П., Андерсен С., Бьярнадоттир Р.И., Карл А., Хрейдарссон А., Кнудсен Н. Оценка дефицита йода у беременных женщин и младенцев — сложная физиология с риском неправильной интерпретации. Нутр общественного здравоохранения. 2007; 10: 1547–1552. [PubMed] [Академия Google]
54. Циммерманн М.Б., Хесс С.Ю., Молинари Л. Новые референтные значения объема щитовидной железы по данным УЗИ у школьников с дефицитом йода: отчет ВОЗ/NHD по исследованию дефицита йода. Am J Clin Nutr. 2004; 79: 231–237. [PubMed] [Google Scholar]
55. Циммерманн МБ. Дефицит йода. Endocr Rev. 2009; 30:376–408. [PubMed] [Google Scholar]
56. Podoba J, Racova K, Urbankova H, Srbecky M. Текущее состояние профилактики йододефицитных заболеваний в Словакии – дело всей жизни Юлиана Подобы осталось незавершенным.
 ЭНДОКРИНОВЫЕ НОРМЫ. 2016; 50:3–9. [PubMed] [Google Scholar]
ЭНДОКРИНОВЫЕ НОРМЫ. 2016; 50:3–9. [PubMed] [Google Scholar]57. Циммерманн МБ. Симпозиум «Влияние географических и геологических факторов на питание»: дефицит йода в промышленно развитых странах. Proc Nutr Soc. 2010;69:133–143. [PubMed] [Google Scholar]
58. Eastman CJ, Zimmermann MB. Менеджер по заболеваниям щитовидной железы. 2009. Йододефицитные заболевания. [Google Scholar]
59. Всемирная организация здравоохранения; Детский фонд Организации Объединенных Наций; Международный совет по борьбе с йододефицитными заболеваниями. Успехи в ликвидации йододефицитных заболеваний (ЙДЗ) Женева (Швейцария): 1999. [Google Scholar]
60. Всемирная организация здравоохранения; Детский фонд Организации Объединенных Наций; Международный совет по борьбе с йододефицитными заболеваниями. Оценка йоддефицитных состояний и контроль за их устранением. Руководство для руководителей программ. 3. Женева (Швейцария): 2007. [Google Scholar]
61. Форум ВОЗ; Техническое совещание по снижению потребления соли населением.
 Париж, Франция: ВОЗ; 2006. [Google Scholar]
Париж, Франция: ВОЗ; 2006. [Google Scholar]62. ВОЗ. Отчет о консультации экспертов ВОЗ Соль как средство обогащения. Люксембург: ВОЗ; 2007. [Google Академия]
63. Алгоритм ведения при артериальной гипертензии 2011 г. Руководство Польского общества гипертоников. Артериальная гипертензия. 2011;15:55–82. [Google Scholar]
64. Шибински З. Дефицит йода во время беременности — постоянная проблема общественного здравоохранения. Эндокринол пол. 2005; 56: 65–71. [PubMed] [Google Scholar]
65. Glinoer D. Регуляция функции щитовидной железы во время нормальной беременности: важность статуса йодного питания. Best Pract Res Clin Endocrinol Metab. 2004; 18: 133–152. [PubMed] [Академия Google]
66. -Секретариат ВОЗ, Andersson M, de Benoist B, Delange F, Zupan J. Профилактика и борьба с дефицитом йода у беременных и кормящих женщин, а также у детей в возрасте до 2 лет: выводы и рекомендации Технической консультации. Нутр общественного здравоохранения. 2007; 10 (12А): 1606–1611.
 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]67. Комитет общественного здравоохранения Американской ассоциации щитовидной железы. Беккер Д.В., Браверман Л.Е., Деланж Ф., Данн Дж.Т., Франклин Дж.А., Холлоуэлл Дж.Г., Ламм С.Х., Митчелл М.Л., Пирс Э., Роббинс Дж., Ровет Дж.Ф. Добавки йода при беременности и лактации – США и Канада: рекомендации Американской ассоциации щитовидной железы. Щитовидная железа. 2006;16(10):949–951. [PubMed] [Google Scholar]
68. Хубалевска-Дидейчик А., Левински А., Милевич А. Лечение заболеваний щитовидной железы во время беременности. Эндокринол пол. 2011;62:362–381. [PubMed] [Google Scholar]
69. Pharoah PO, Buttfield IH, Hetzel BS. Неврологическое поражение плода в результате тяжелого дефицита йода во время беременности. Ланцет. 1971; 1: 308–310. [PubMed] [Google Scholar]
70. Андерсен С.Л., Лаурберг П. Йодсодержащие добавки во время беременности и дилемма неоднозначных рекомендаций. Eur Thyroid J. 2016; 5:35–43. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71.



