Гематома мягких тканей
Сведения о других разновидностях заболеваний на букву «Г»: Ганглионеврит, Ганглионейробластома, Ганглионит крылонебного узла, Гематома мягких тканей, Гематомиелия, ГемибаллизмГанглионеврома, Гемангиобластома, Гемифациальный спазм, Генерализованная эпилепсия, Герминома головного мозга, Гидроцефалия, Гипервентиляционный синдром, Гиперкинезы, Гиперсомния, Гипертензивный церебральный криз, Гипертоническая энцефалопатия , Гипническая головная боль, Глиома головного мозга
Гематома мягких тканей — это заполненная кровью полость. Причиной ее возникновения является излитие крови из сосуда, поврежденного в результате травмы в полость мягких тканей. Чаще всего гематома — это плотное опухолевое образование, болезненное при давлении, сопровождающееся появлением отека.
При глубокой локализации проявляется изменением формы пораженного участка и увеличения его объемов.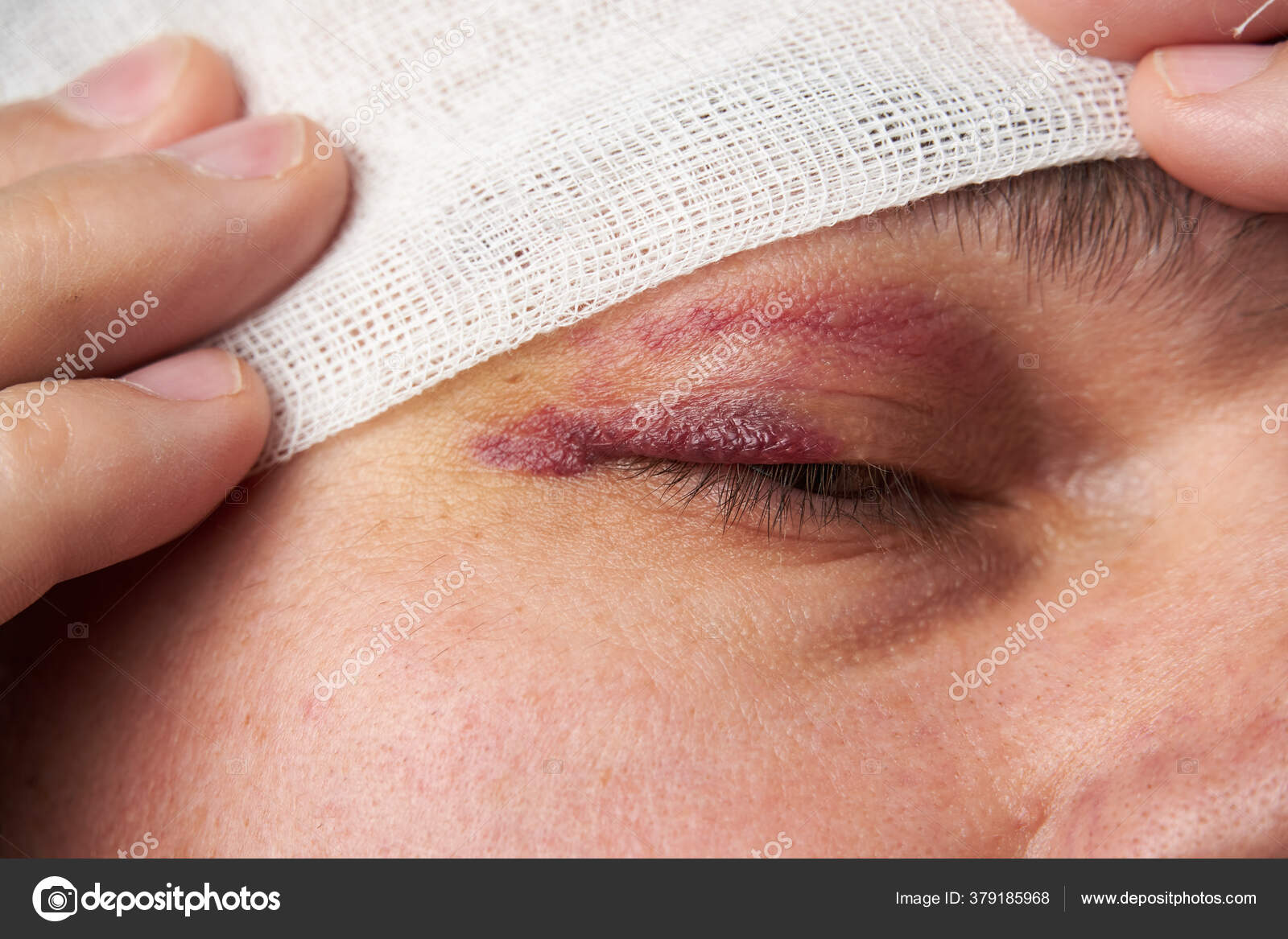
Гематома мягких тканей — это одно из самых распространенных заболеваний, встречающихся в современной травматологической науке. Гематомы бывают:
- обширные и небольшие;
- подкожные, подфасциальные и внутримышечные.
Их можно обнаружить на любой части тела, однако существует закономерность, согласно которой небольшие гематомы чаще всего локализуются в области конечностей и головы, а обширные в области нижних конечностей и торса.
В большинстве случаев даже крупные образования рассасываются самостоятельно. Самым тяжело протекающим осложнением является заражение поврежденной области и как следствие развитие абсцесса. Данная патология с одинаковой частотой встречается среди всех категорий населения.
Причины
Появление гематом сопровождает все виды травматических повреждений (спортивные, производственные и бытовые). В большинстве случаев для развития гематомы требуется прямое воздействие внешней силы, интенсивного сдавливания, а также вызванное травматическим воздействием повреждение кровеносных сосудов (переломы, вывихи, разрыва мышц и связок). Способствовать развитию гематом могут заболевания, связанные с повышенной ломкостью сосудов и нарушением свертываемости крови.
В большинстве случаев для развития гематомы требуется прямое воздействие внешней силы, интенсивного сдавливания, а также вызванное травматическим воздействием повреждение кровеносных сосудов (переломы, вывихи, разрыва мышц и связок). Способствовать развитию гематом могут заболевания, связанные с повышенной ломкостью сосудов и нарушением свертываемости крови.
Патогенез
В основе процесса формирования полости лежит процесс травматического поражения кровеносного сосуда (разрыва) без наличия открытой раны или при небольшом ранении.
Причинами нарушения целостности кровеносных сосудов являются:
- резкое интенсивное локальное воздействие при ударах, падениях и ушибах;
- повреждения, вызванные костным отломком при переломах или смешение одной анатомической структуры относительно другой при вывихах.
Под давлением кровь вытекает, образуя полости. Часть вытекшей крови просачивается сквозь окружающие ткани, провоцируя специфические изменения цвета близко расположенных кожных покровов. В последствии под воздействием распада эритроцитов цвет тканей может изменяться (при глубоких гематомах цвет кожных покровов не изменяется).
В последствии под воздействием распада эритроцитов цвет тканей может изменяться (при глубоких гематомах цвет кожных покровов не изменяется).
С течением времени гематома либо рассасывается, либо претерпевает ряд последовательных изменений, заканчивающихся ее полным рубцеванием. При вскрытии «свежих» образований изменение цвета и структуры крови не наблюдается (в редких случаях под воздействием тромбоцитов кровь может загустеть).
При дренировании застарелых образований наблюдается изменение цвета и густоты крови (она приобретает темно-бордовый или черный цвет). При вскрытии полости с начавшимся процессом рубцевания кровь принимает вид темной, твердой и плохо отделяющейся субстанции, что связано с началом процесса перерождения травмированных тканей в фиброзные. В случае инфицирования образования его полость заполняется гнойным экссудатом.
Классификация
Классификация гематом осуществляется с целью деления их на группы, выбора тактики лечения, оценки целесообразности проведения оперативного вмешательства и определение вероятного прогноза течения заболевания.
В клинической практике выделяют следующие виды образований:
- По месту их локализации. Гематомы могут быть подкожными, внутри фасциальными и внутримышечными. Наиболее крупные полости могут образовываться внутри крупных мышц или фасций, что обуславливается большим количеством кровеносных сосудов.
- По состоянию поврежденного сосуда. По данному признаку выделяют пульсирующие (образующиеся при нарушении целостности крупных кровеносных сосудов, без формирования тромба) и не пульсирующие (образующиеся при нарушении целостности мелких и средних сосудов, с быстрым закрытием поврежденного сосуда тромбом).
- По состоянию излившейся крови. Выделяют несвернувшиеся (появляющиеся впервые дни после получения повреждений), свернувшиеся (проявляющиеся спустя несколько суток после травмы), лизированные (заполненные загустевшей, неспособной к свертыванию кровью).
- По отношению к окружающим тканям. Выделяют диффузные (практически не образуется полость, большинство излившейся крови просачивается сквозь окружающие ткани), ограниченные (излившаяся кровь образует внутреннюю полость, степень пропитывания окружающих тканей незначительна) и осумкованные («зрелые» образования, характеризующиеся наличием слоя фиброзной ткани, отделяющей полость от окружающих тканей).

- По тяжести поражения. Выделяют легкие (степень развития незначительна, не требуют лечения), средние (характеризуются значительным размером, для лечения требуется использование консервативного или оперативного лечения) и тяжелые (большие по размеру полости, отличающиеся большей болезненностью и более темным окрасом окружающих тканей, часто осложняются сопутствующими инфекциями и являются абсолютным показанием для проведения оперативного лечения).
Симптомы
Первыми признаками является возникновение болевых ощущений и местного отека. Главным отличием гематомы от других травматических поражений мягких тканей является более выраженная локализация припухлости, а также отсутствие мягкого перехода от пораженных структур к здоровым.
С течением времени отечность переходит на здоровые ткани, усиливается болезненность, ограничивается подвижность. Появляются жалобы на ощущение давления и распирания в травмированной зоне.
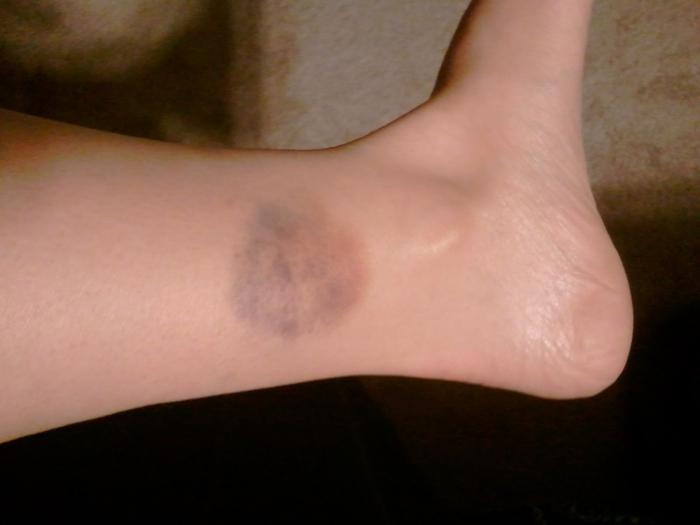
При поверхностной локализации образования, окружающие ткани окрашиваются в синий цвет. При более глубокой локализации проявляется повышение температуры кожных покровов, цвет которых практически не изменяется.
При более глубокой локализации проявляется повышение температуры кожных покровов, цвет которых практически не изменяется.
При пальпировании места образования отсутствует флуктуация, хорошо определяется наличие уплотнение и резкой боли. После формирования содержащей кровь полости, отчетливо проявляется такой положительный симптом, как зыбление.
Вначале травмированная область при пальпации напряжена, после уменьшения отека плотность травмированной области значительно снижается. При благоприятном течении заболевания происходит постепенное уменьшение отечности и выраженности болевых ощущений, а при неблагоприятном – увеличивается болезненность, появляется скованность во время движений.
Осложнения
Самым серьезным осложнением является возможность ее инфицирования, что способно спровоцировать появление нагноения и образование абсцесса, а также распространение инфекции по всему организму. Наиболее часто инфицирование происходит в случае наличия сопутствующих повреждений кожного покрова. При попадании возбудителя инфекции в образовавшуюся полость:
При попадании возбудителя инфекции в образовавшуюся полость:
- усиливается болевой синдром;
- появляется гиперемия кожных покровов;
- проявляются симптомы общей интоксикации организма.
В особенно тяжелых случаях возможно распространение инфекционного процесса, а также развитие флегмоны и сепсиса.
Диагностика
Диагностика заболевания осуществляется квалифицированным специалистом. При отсутствии симптомов нарушения целостности костей и суставов дополнительные исследования, как правило, не требуются. Диагноз определяется с учетом анамнеза, жалоб и результатов лабораторного исследования.
При глубоко залегающих образованиях для оценки повреждений применяется ультразвуковое исследование травмированных мягких тканей. При наличии сопутствующих поражений твердых костных структур производится рентгенологическое исследование пораженного сегмента. Помимо этого, дифференциальную диагностику имеет смысл проводить в случае подозрения на наличие переломов, частичных или полных разрывов мышц и связок.
Лечение
Лечение данной патологии в большинстве случаев осуществляется амбулаторно. При «свежих» повреждениях пораженный участок помещают на возвышенность, прикладывают лед и накладывают давящую повязку.
Для ускорения восстановления назначаются физиотерапевтические процедуры и прогревания. Небольшие поверхностно локализованные образования вскрываются в условиях стационара. При крупных и глубоко локализованных гематомах, показано проведение вскрытия и дренирования в условиях травматологического отделения. При лечении инфицированных образований после вскрытия рекомендуется наложение тугой повязки и проведение антибиотикотерапии.
Прогноз и профилактика
В большинстве случаев прогноз течения заболевания положительный. Большинство образований рассасывается самостоятельно без соответствующего лечения. Гематомы для лечения, которых применялось хирургическое вмешательство, заживают приблизительно через 2-3 недели.
В средних и тяжелых случаях без соответствующего лечения возможно образование рубцов и присоединение вторичной инфекции. Самыми действенными методами профилактики является недопущение травматизма и обеспечения как можно раннего обращения за медицинской помощью.
Самыми действенными методами профилактики является недопущение травматизма и обеспечения как можно раннего обращения за медицинской помощью.
Лечение гематомы на ноге
Гематома представляет собой скопление крови в тканях организма человека, а ее возникновение обусловлено повреждениями вследствие падений и ударов. В некоторых случаях появление гематомы не связано с физическими воздействиями, а объясняется наличием у человека специфического заболевания.
В большинстве ситуаций (это касается небольших гематом) серьезных последствий не возникает, а само воспаление исчезает через какое-то время. Однако нередки случаи, требующие врачебной консультации и квалифицированного лечения. Игнорирование ушиба может привести к возникновению кисты или некрозу тканей.
Признаки наличия гематомы на ноге после ушиба
- боль в месте ушиба;
- покраснение тканей;
- появление отека;
- напряжение, пульсация в области удара;
- трудности в движениях на месте повреждения;
- повышение температуры тела.

Виды гематом на ноге
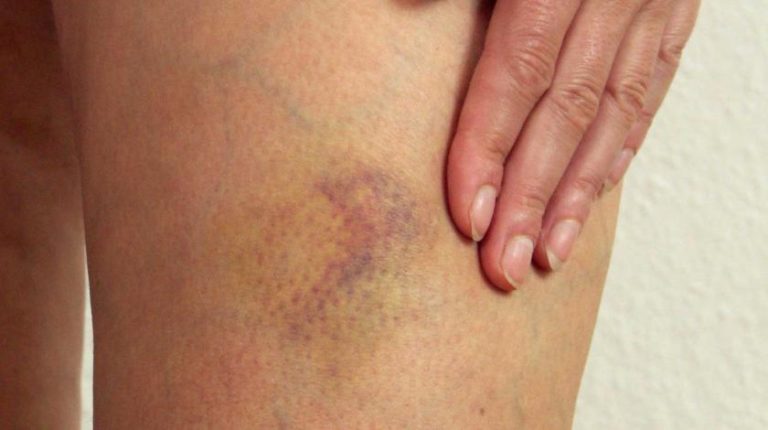
Существуют два вида гематом по характеру их проявления: подкожная и внутренняя. Первая возникает при повреждении сосудов, ее легко обнаружить, благодаря яркому цвету кожного покрова (от красного до фиолетового в первые дни, и в желто-зеленых тонах в дальнейшем). Вторую диагностировать сложнее, поскольку местом ее возникновения являются сами мышцы, а на коже никаких следов нет.
Почему не рекомендуется лечить гематому на ноге в домашних условиях
При больших скоплениях крови под кожей необходимо ее удалить. В интернете достаточно видео и статей, описывающих эту процедуру в домашних условиях, однако следовать подобным советам категорически нельзя. Во-первых, человек рискует повредить ногу еще больше и нарушить ее нормальное функционирование, вплоть до инвалидности. Во-вторых, что более вероятно, можно занести в организм инфекцию и спровоцировать еще большее воспаление. В-третьих, только опытный врач с использованием специальных приборов сделает это аккуратно, а вот самостоятельные попытки могут навсегда изуродовать кожу, оставить на ней неэстетичные шрамы.
Способы диагностики гематомы на ноге
Первым делом специалист осматривает гематому. Для уточнения степени серьезности травмы может быть назначен рентген, чтобы убедиться в целости костной структур.
При повреждении коленного сустава производится пункция – сустав прокалывается для анализа содержимого гематомы. Если в жидкости обнаружена кровь, это свидетельствует о кровоизлиянии в полость.
Лечение гематомы на ноге
Обычно гематома на ноге после ушиба лечится двумя методами: консервативным и хирургическим. К первой категории относят: холодные и теплые компрессы, давящие повязки, прием анальгетиков, нанесение мази, физиотерапевтические манипуляции.
Вторая группа предполагает проведение пункции – хирургического удаления накопившейся крови с места ушиба с наложением шва и асептической повязки.
Лечение серьезной гематомы на ноге должно обязательно проводиться под руководством врача, это ускорит процесс выздоровления и предотвратит неприятные последствия.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Гематома или синяк — Мед Плюс Эксперт
Гематома или синяк — скопление частично свернувшейся крови под кожей, вне сосуда. Она образуется при повреждении стенок сосуда. Кровь выходит за его пределы и появляется синяк. Размер синяка пропорционально зависит от тяжести и силы повреждения. Попавшая в ткани кровь вызывает отек, боль, покраснение.
Она образуется при повреждении стенок сосуда. Кровь выходит за его пределы и появляется синяк. Размер синяка пропорционально зависит от тяжести и силы повреждения. Попавшая в ткани кровь вызывает отек, боль, покраснение.
Причиной появления гематомы является травма тканей. В основных случаях это прямое, интенсивное, резкое воздействие на ткани (удар, ушиб, перелом, вывих, разрыв). В других случаях гематомы могут появляться в результате заболеваний, связанных с повышенной ломкостью сосудов и нарушением свертываемости крови. Со временем гематома рассасывается и рубцуется.
Виды:
- подкожные;
- фасциальные;
- внутримышечные;
- пульсирующие — поражение крупного сосуда, без формирования тромба;
- не пульсирующие — поражение мелких и средних сосудов с образованием тромба;
- не свернувшиеся — появляются в первые дни после травмы;
- свернувшиеся — появляются в течение суток после травмы;
- лизированные — отсутствие способности к свертыванию крови;
Степень тяжести:
- Легкая.
 Появление в течение суток, появляются небольшие болевые ощущения, нарушение подвижности конечности — нет. Не требует медицинского вмешательства.
Появление в течение суток, появляются небольшие болевые ощущения, нарушение подвижности конечности — нет. Не требует медицинского вмешательства. - Среднетяжелая. Формируется в течение шести часов. Сопровождается небольшой болезненностью, отеком, покраснением. Подвижность конечности ограничена. В основном применяется консервативное лечение.
- Тяжелая. Формируется в течение часа. Сильная боль, большой отек, нарушение подвижности. При присоединении инфекции требуется оперативное лечение.
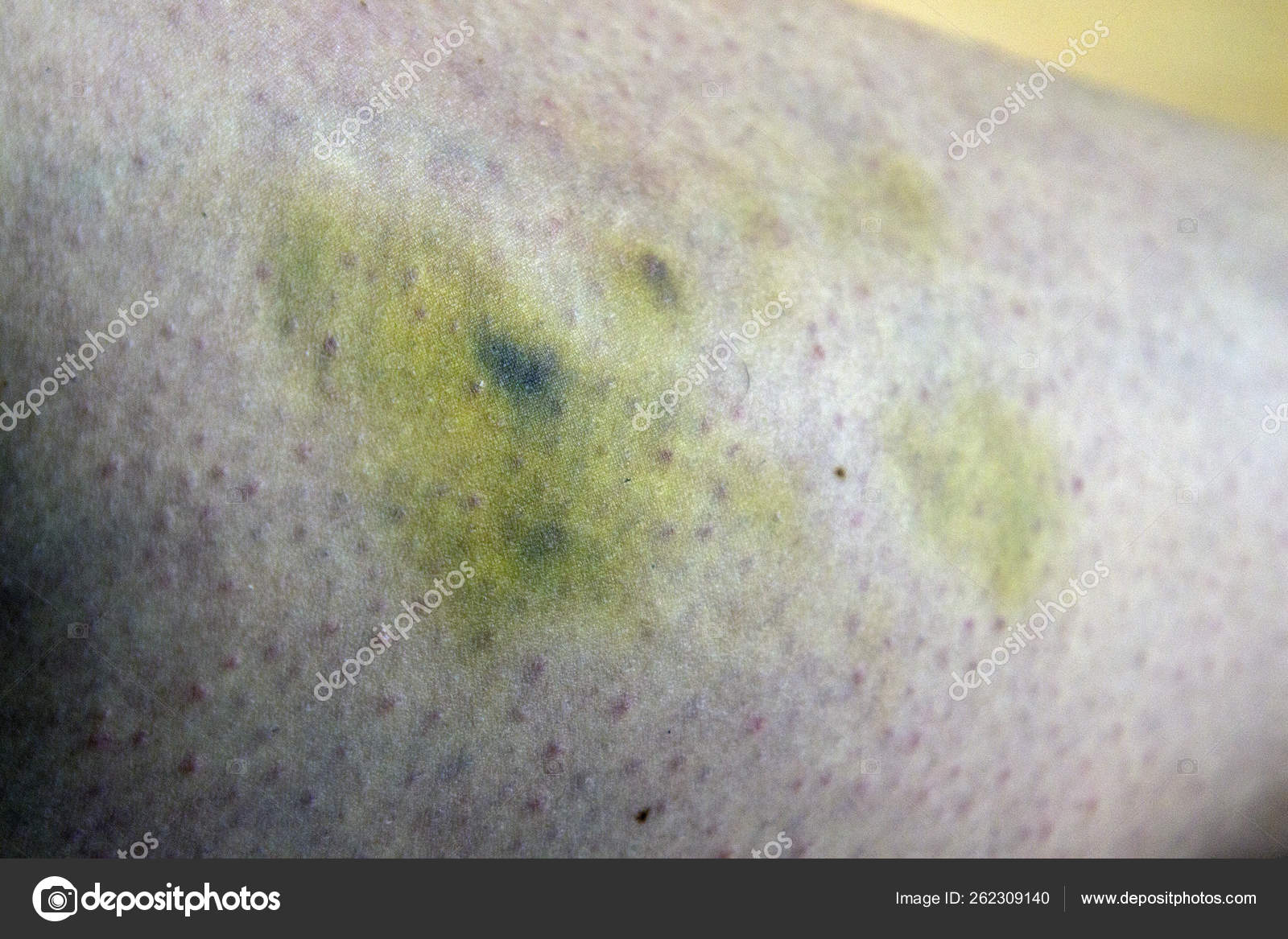
В зоне поражения кожа становится красной, затем багрово-синюшной, через несколько дней — желтой, затем спустя пять дней — зеленоватой.
Осложнения:
- нагноение;
- абсцесс;
- сепсис;
- флегмона.
Диагностика.
Осмотр врача-специалиста. При отсутствии других поражений, дополнительное обследование не требуется. Диагноз ставиться с учетом осмотра, анамнеза, жалоб и лабораторных исследований. При глубоких поражениях применяется УЗИ.
Лечение.
При хороших условиях, рассасывание синяка происходит само. Если по каким-то причинам рассасывание не происходит, то заполненная кровью полость нарушает правильную работу близлежащих органов и доставляет боль.
При консервативном лечении используется: покой, холодный компресс, давящая повязка, мази, обезболивающие препараты, физиотерапию, прогревания.
При хирургическом лечении производится вскрытие, дренирование поражения, назначение антибиотиков. Лечение внутричерепной гематомы проводится оперативным путем, но некоторым пациентам не требуется оперативного вмешательства, а только наблюдение.
В основном прогноз при лечении — положительный. Большинство синяков рассасываются самостоятельно, а те, которые были прооперированы восстанавливаются за 2,5 недели.
Профилактикой является предупреждение травм и устранение заболеваний, которые приводят к образованию гематомы и раннее обращение к специалистам.
Диагностика и лечение гематом у детей
Гематома — это скопление кровяных сосудов в тканях под кожей. Она может иметь правильную или неправильную форму, красный, синий или темно-фиолетовый цвет. Гематомы могут быть небольших размеров (с резинку от карандаша) и достаточно обширными (размером с большую монету). Некоторые гематомы называют «клубничными», так как они имеют форму, напоминающую различные ягоды. Почти у 10% детей в возрасте до года появляются такие гематомы.
Причины и симптомы гематом
Существует три типа гематом: простые, имеющие ярко-красный оттенок, каверзные, проникающие глубже под кожу и имеющие фиолетовый или синий оттенок, и смешанные, которые характеризуются признаками первых двух видов.
Некоторые гематомы уже имеются на теле новорожденного, некоторые появляются в течение первых месяцев его жизни. Первоначально все три типа гематом могут иметь одинаковый цвет: белый, сине-серый или розовый. Через несколько недель клубничные гематомы приобретают красный цвет, в то время как глубокие каверзные становятся синими. Кровяные сосуды гематомы растут быстрее, чем обычные, поэтому в первые годы жизни ребенка создастся впечатление, что гематома увеличивается в размерах.
Кровяные сосуды гематомы растут быстрее, чем обычные, поэтому в первые годы жизни ребенка создастся впечатление, что гематома увеличивается в размерах.
Гематома перестает увеличиваться в размерах обычно к первому году жизни ребенка, иногда ко второму. Первым признаком остановки роста клубничной гематомы является появление вокруг красного пятна белой «окантовки». Затем на ней начнут появляться пятна белого цвета. Это свидетельствует о том, что она начинает рассасываться. В течение следующих лет гематома начнет приобретать розово-серый цвет. После этого она начнет блекнуть. 50% гематом становятся невидимыми к 5 годам, 75% — к 7 годам, а к 9 годам исчезает около 90% гематом. Иногда единственными следами бывшей гематомы являются розовый оттенок кожи и незначительная припухлость, если гематома выступала над кожным покровом. Обычно от гематом не остается никаких следов.
Диагностика
Так как гематомы состоят из кровеносных сосудов, по которым движется кровь, то органы, располагающиеся под ними, могут также вместе с гематомами увеличиваться в размерах.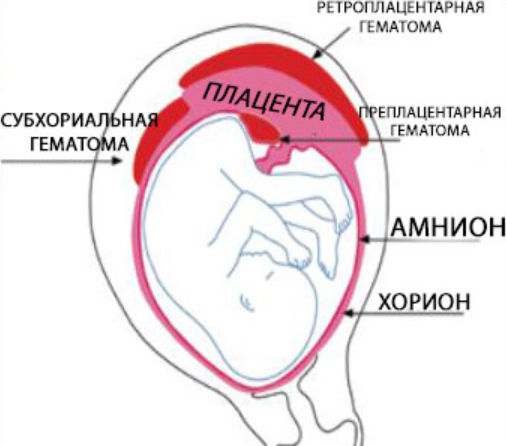 Если у ребенка появляется гематома глубокая или смешанного типа, то для того, чтобы убедиться, что внутренние органы ребенка не затронуты, проводится ультразвуковое обследование. При наличии большой гематомы сдастся общий анализ крови.
Если у ребенка появляется гематома глубокая или смешанного типа, то для того, чтобы убедиться, что внутренние органы ребенка не затронуты, проводится ультразвуковое обследование. При наличии большой гематомы сдастся общий анализ крови.
Лечение гематомы
В случае, если гематомы сильно кровоточат, возникает необходимость применения лекарств либо их удаления. Это также касается гематом, которые быстро увеличиваются в размерах (особенно располагающихся на лице ребенка).
Существует два метода лечения: медикаментозный и хирургический. В первом случае назначают стероиды, которые приостанавливают рост сосудов, из которых состоит гематома. Стероиды принимают в течение нескольких недель и даже месяцев. Они могут оказывать побочное воздействие на организм ребенка: у него может меняться аппетит, настроение, незначительное снижение скорости роста, появление припухлостей (особенно на лице), возникновение стоматита и невозможность проведения прививок во время приема лекарств. Все побочные эффекты проходят вместе с прекращением приема лекарств.
Другим видом лечения гематом является хирургическое вмешательство. Оно производится при помощи лазера или скальпеля. Лазер может разрушать растущие сосуды, из которых состоит гематома. Это приводит к прекращению ее роста. При использовании скальпеля гематому можно вырезать целиком.
Применение того или иного метода лечения зависит непосредственно от размера, формы, расположения и типа гематомы. Для того чтобы выбрать наиболее подходящий метод лечения, вам необходимо посоветоваться с дерматологом или хирургом.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой скопление крови в мягких тканях, обусловленное нарушением целостности сосудов.
Причины
Практически всегда возникновение гематом ассоциировано с травмами. Однако из каждого правила имеются исключения. Например, субарахноидальная гематома может быть вызвана не только травмой, но и нетравматическим нарушением целостности стенок неповрежденного сосуда.
Иногда кровоизлияния возникают при некоторых заболеваниях внутренних органов. Значительно повышается вероятность возникновения гематомы в случае хрупкости сосудов, изменении проницаемости стенок сосудов и снижении свертываемости крови.
Симптомы
Гематомы конечностей разделяют по степени тяжести.
Легкая гематома образуется после повреждения в течение 24 часов. В области поражения наблюдается возникновение умеренных болей, при этом функциональные способности конечности не изменены. Такая гематома рассасывается самостоятельно и не требует медицинского лечения.
Среднетяжелая степень связана с формированием гематомы в течение 3 либо 5 часов. Кровоизлияние сопровождается возникновением умеренных болей и формированием выраженной припухлости. Функциональная способность конечности частично изменена, ее подвижность частично ограничена.
При тяжелой степени образование гематомы происходит в течение 1 либо 2 часов после перенесенной травмы. При этой степени поражения наблюдается нарушение функциональной способности конечности, сопровождающееся интенсивными болями и разлитой припухлостью значительных размеров в зоне травмы.
При этой степени поражения наблюдается нарушение функциональной способности конечности, сопровождающееся интенсивными болями и разлитой припухлостью значительных размеров в зоне травмы.
При кровоизлиянии в подкожную клетчатку наблюдается образование под кожей ограниченной, плотной на ощупь припухлости, ассоциированной с выряженными болезненными ощущениями. Сначала кожа в этой зоне гиперемирована, но с течением времени она приобретает багрово-синий окрас, через пару дней она становится желтой, а еще через 5 дней – зеленоватой.
При благоприятных условиях, рассасывание гематомы происходит самостоятельно. Если повреждение не способно само рассосаться, то формируется заполненная сгустками крови полость, способная нарушать работу соседних органов и доставлять человеку болезненные ощущения и дискомфорт.
При внутримышечной гематоме наблюдается сходная симптоматика с подкожным кровоизлиянием, но при этом она более выражена.
Диагностика
Диагностику заболевания проводят на основании собранного анамнеза и клинических симптомов недуга. При необходимости для уточнения локализации кровоизлияния может потребоваться назначение рентгенографии, магниторезонансной терапии, а также эхоэнцефалографии при локализации повреждения в черепной коробке.
При необходимости для уточнения локализации кровоизлияния может потребоваться назначение рентгенографии, магниторезонансной терапии, а также эхоэнцефалографии при локализации повреждения в черепной коробке.
В сомнительных случаях потребуется проведение люмбальной пункции и исследование ликвора.
Лечение
Для ускорения рассасывания и профилактики развития осложнений при обширных кровоизлияниях показано их вскрытие. При хирургическом удалении кровоизлияния специалист проводит рассечение гематомы, после чего он удалят сгустки крови и промывает сформировавшуюся полость. При массивных гематомах потребуется применение в послеоперационном периоде антибиотикотерапии.
При внутричерепном кровоизлиянии лечение проводит нейрохирург. Консервативное лечение показано только при небольших объемах кровоизлияния, при обширных повреждениях гематома удаляется при проведении трепанации черепа.
Профилактика
Профилактика возникновения гематом основана на предупреждении травм.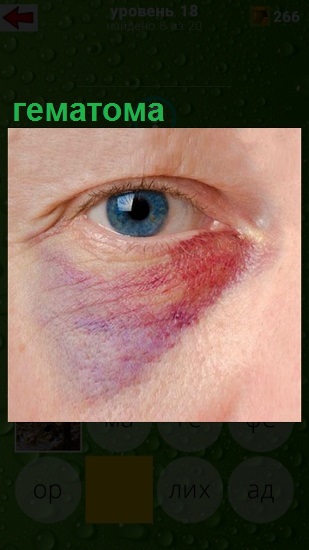
Гематома лечение, причины и диагностика гематомы ноги в клинике ЦЭЛТ.
В ЦЭЛТ вы можете получить консультацию специалиста-травматолога-ортопеда.
- Первичная консультация — 2 700
- Повторная консультация — 1 800
Симптомы
Синяк на коже всегда хорошо заметен. Сначала он имеет багрово-синий цвет, а затем начинает «цвести», приобретает желтую и зеленую окраску. Если под кожей скапливается достаточно большое количество крови, то образуется выступающая шишка. Сначала ее ощупывание очень болезненно, но впоследствии боль проходит.
Излиянию крови во внутренние органы и в вещество головного мозга предшествует травма. Главный признак – боль. Внешне в этом случае гематомы не видно. Если продолжается кровотечение, то пострадавший становится бледен, возникает слабость, головокружение. При хроническом внутреннем кровотечении на первый план выступает анемия. Особенно опасно кровоизлияние в головной мозг. Может происходить сдавление структур головного мозга, что иногда приводит к летальному исходу.
Может происходить сдавление структур головного мозга, что иногда приводит к летальному исходу.
Предрасполагающие факторы
Образование гематом происходит после травм, в том числе защемлений, ударов, сдавливания, ушибов. В эту категорию не попадает субарахноидальное кровоизлияние, так как оно появляется не из-за травмы, а из-за повреждения неизмененного сосуда. Нередко гематомы небольшого размера появляются из-за употребления пищи в огромных количествах или при распитии алкогольных напитков. Это связано с растяжением органов ЖКТ и появлением трещин.
На развитие патологии оказывает влияние слабость сосудов и проблемы со свертываемостью крови. Нередко из-за ослабления иммунной системы по причине инфекций или из-за возрастных изменений возрастает вероятность скопления гноя в пораженной области.
Классификация гематом
В современной медицине при классификации гематом учитывается:
- Отношение к сосуду – пульсирующие и непульсирующие гематомы.

- Локализация – в полости черепа, внутренних органах, под кожей или слизистой.
- Состояние крови в пораженной зоне – нагноившееся, свернувшееся, свежая, инфицированная.
- Симптоматика – ограниченные, осумкованные, диффузные.
Существуют гематомы, которые не попадают в данную классификацию. Например, внутримозговые, внутричерепные, внутрижелудочковые. Они имеют эпидуральный или субдуральный тип и вызывают серьезные осложнения.
Гематомы мягких тканей
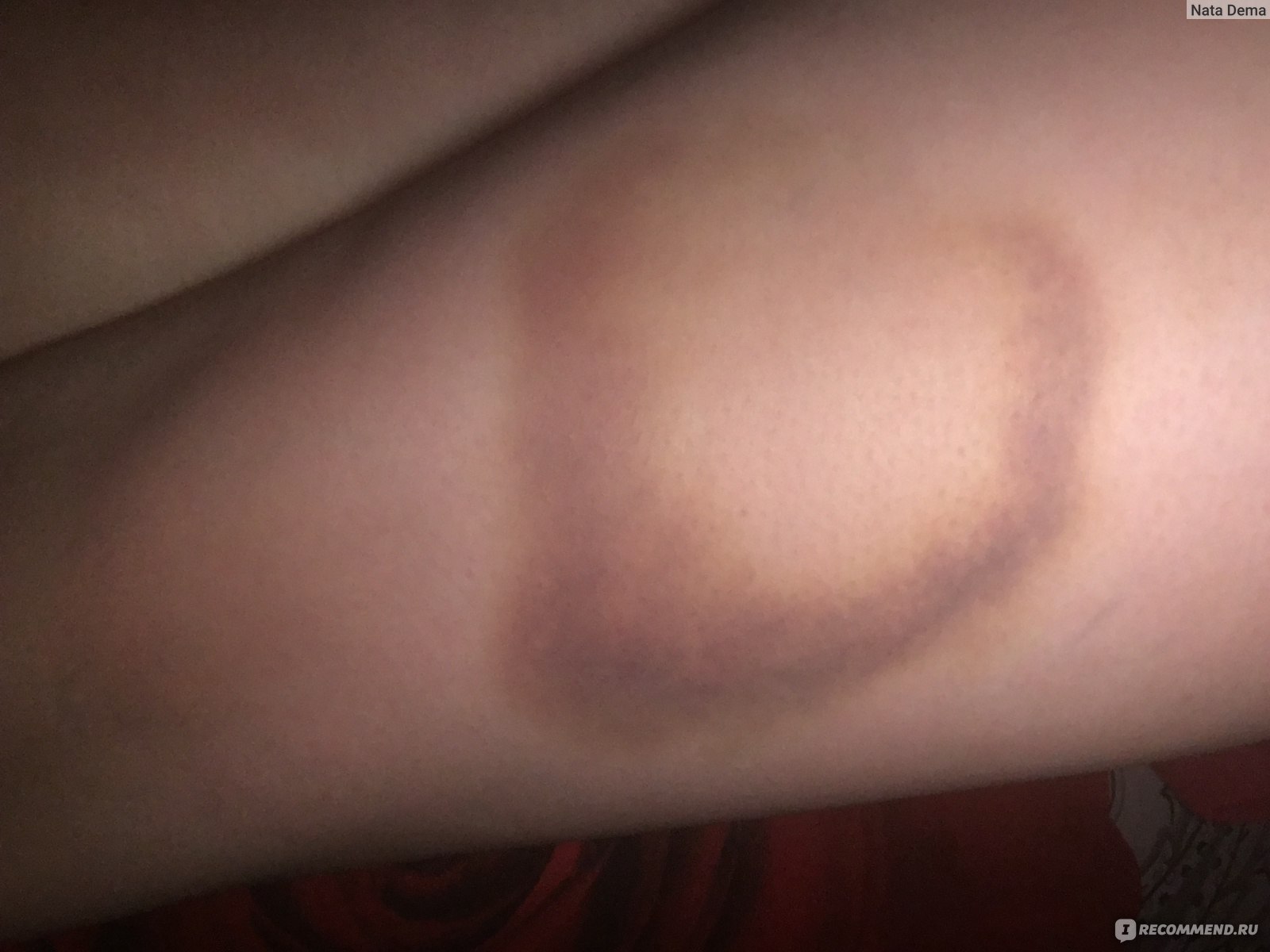
Делятся гематомы мягких тканей на 3 типа:
- Легкие – появляются за 24 часа после повреждения и сопровождаются слабой болью. Специальное лечение не требуется.
- Средние – появляются за 5-6 часов и сопровождаются болевым синдромом и припухлостью. Двигательная функция конечности ухудшается. Требуется консультация травматолога.
- Тяжелые – образуются за 2 часа после повреждения тканей. Функция конечности нарушается, наблюдается острая боль и разлитая припухлость.
 Нужно немедленно обратиться к врачу для определения стратегии лечения.
Нужно немедленно обратиться к врачу для определения стратегии лечения.
Сразу после травмы появляется припухлость, а кожа приобретает багрово-синюшный оттенок. Спустя 5 дней кожа приобретает зеленый оттенок, так как распадается гемоглобин. Постепенно гематома рассасывается и «стекает» вниз.
Если нет осложнений, то гематома рассасывается самостоятельно. В худшем случае появляется твердый участок, который вызывает дискомфорт и нарушает двигательную функцию. При образовании внутримышечного уплотнения внешние симптомы наблюдаются редко, но конечность значительно опухает и внутри образуется область, прикосновение к которой вызывает сильную боль.
Обратите внимание! При застарелых внутримышечных гематомах назначается МРТ, чтобы определить локализацию и степень повреждения тканей.
При образовании крупных уплотнений требуется хирургическое вмешательство. Лечение проводит травматолог. Вскрытие инфицированных уплотнений выполняет хирург после комплексной диагностики. Операция проводится в амбулаторных условиях, но при крупных гематомах нужна госпитализация. Проводится вскрытие, в ходе которого удаляются кровяные сгустки, и осуществляется промывание. Обязательно проводится дренирование и наложение швов. Не накладываются швы только при инфицированных гематомах. Нередко в комплексе назначаются антибиотики для устранения инфекции.
Операция проводится в амбулаторных условиях, но при крупных гематомах нужна госпитализация. Проводится вскрытие, в ходе которого удаляются кровяные сгустки, и осуществляется промывание. Обязательно проводится дренирование и наложение швов. Не накладываются швы только при инфицированных гематомах. Нередко в комплексе назначаются антибиотики для устранения инфекции.
Внутричерепные гематомы
Проводится разделение внутричерепных гематом на следующие виды:
- Эпидуральные.
- Субдуральные.
- Внутримозговые.
- Внутрижелудочковые.
Эпидуральные появляются в 1-3% случаев и из-за травмы средней оболочечной артерии. Часто патология наблюдается при переломах костей черепа или вдавленных переломах. Развивается гематома за 2-3 часа или в течение суток. Отсутствие лечения приводит к коме. Первые симптомы – спутанность сознания и слабость. Дети редко теряют сознание после тяжелого удара. Значительная отечность мозга не приводит к обнаружению светлого промежутка (что редко встречается у взрослых людей).
Субдуральные появляются в 1-7% случаев и представляют угрозу для жизни человека, так как летальный исход встречается в 60% случаев. Существует острая, подострая и хроническая форма патологии. Кровотечение образуется из-за разрыва вены или артерии в зоне повреждения. Люди отмечают тошноту и острую головную боль. Нередко наблюдаются симптомы, характерные для сдавливания ствола мозга. Отсутствие лечения и усиление симптомов приводят к коме.
Внутримозговые наблюдаются крайне редко при сильных черепно-мозговых травмах. Светлый промежуток не виден, развитие патологии происходит быстро. Часто образуется гемиплегия или гемипарез, а также появляются экстрапирамидные симптомы.
Внутрижелудочковые редко диагностируются из-за тяжелого состояния пациентов. Наблюдаются острые нарушения сознания, рост температуры тела, снижение частоты сердечных сокращений, повышение артериального давления. Для установки диагноза проводится опрос близких людей, так как пациент находится без сознания.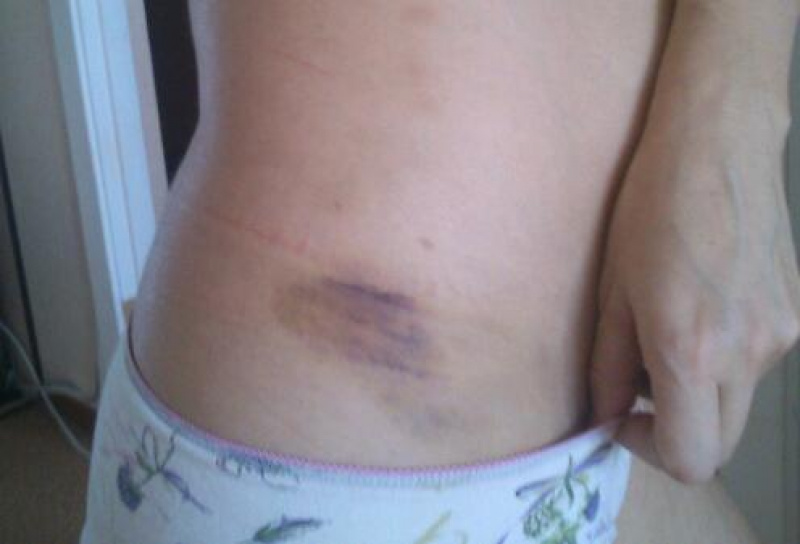 Чтобы установить локализацию гематомы, применяется КТ или МРТ. В самых тяжелых случаях используется ломбальная пункция.
Чтобы установить локализацию гематомы, применяется КТ или МРТ. В самых тяжелых случаях используется ломбальная пункция.
Диагностика
Гематома диагностируется при визуальном осмотре. Если кровоизлияние расположено глубоко под кожей, во внутренних органах, в суставе, то часто бывает очень сложно оценить его размеры и возможные последствия.
Пациентам назначают обследование, которое может включать:Наши врачи
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на приемВрач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на приемЛечение
Небольшие синяки можно лечить консервативно: назначают физиотерапевтические процедуры, лекарственные препараты.
При больших скоплениях крови гематому лечат хирургическим способом: ее вскрывают, эвакуируют кровь или гной, промывают антисептиками и устанавливают дренаж. При необходимости назначают антибиотики.
При кровоизлиянии во внутренние органы часто приходится осуществлять хирургическое вмешательство, во время которого приходится не только удалять излившуюся кровь, но и останавливать кровотечение.
В многопрофильной клинике ЦЭЛТ работают опытные травматологи и хирурги, которые проводят операции при гематомах различной локализации. Современные методики, применяемые в нашей клинике, помогают обеспечить эффективное лечение и свести к минимуму риск осложнений.
Услуги ортопедии и травматологии в ЦЭЛТ
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Гематомы после ушибов и падений: виды, первая помощь и быстрое лечение
27.12.2017
Упали на скользкой дороге, и теперь красуется огромный синяк на ноге или в другом месте? Как оказать первую помощь после ушиба, чтобы синяк не возник или был минимальным? И что делать, если гематома всё же появилась: ждать, пока синяк рассосётся самостоятельно, либо же приступать к лечению? Чем опасны гематомы, и какие они бывают? Вся исчерпывающая информация о гематомах – в нашей статье.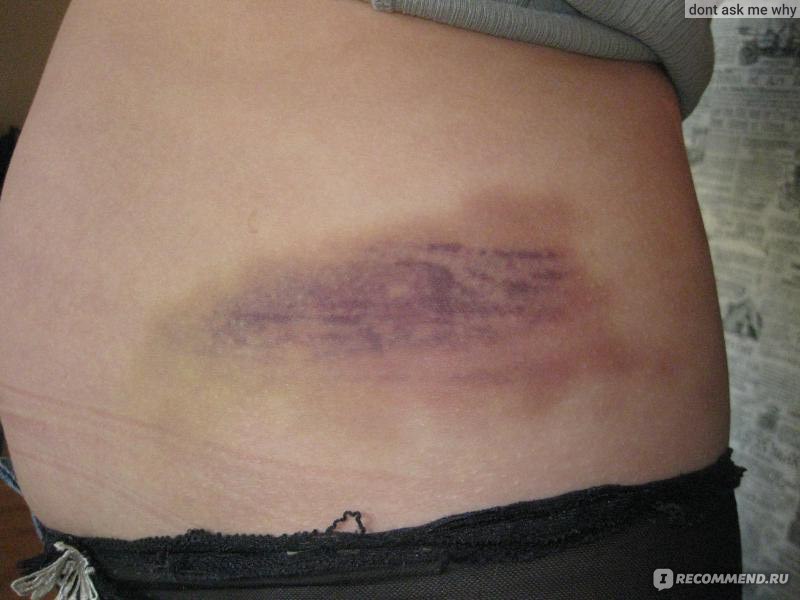
Гематомы: виды и особенности
В первую очередь стоит понять, что собой являет гематома. Фактически, это скопление крови под кожей или в мышцах, которое возникло вследствие повреждённых во время ушиба сосудов.
Гематомы могут быть трёх видов:
- лёгкие, они же подкожные – такие гематомы обычно слабо болезненные, быстро заживают и не тянут за собой никаких последствий;
- средние – такие гематомы имеют крупный размер, формируются за считаные часы после ушиба, имеют насыщенный цвет, умеренно болезненны и в первые дни имеют небольшую припухлость;
- тяжёлые – формируются буквально на протяжении часа после ушиба, очень болезненные, вызывают заметную припухлость и ограничивают функциональность конечности.
Опасность гематомы
Что опасного в обычных синяках, которых у нас на протяжении жизни возникают десятки, если не сотни? На самом деле опасность есть. Большинство видов гематом может уплотниться соединительной тканью и превратиться в твёрдую припухлость, которая ежедневно будет приносить дискомфорт. Кроме этого, гематома может и загноиться, если в скопление крови попадёт инфекция, а это уже влечёт за собой оперативное вмешательство.
Кроме этого, гематома может и загноиться, если в скопление крови попадёт инфекция, а это уже влечёт за собой оперативное вмешательство.
Первая помощь при гематомах
Что делать, если упали или ударились – и не хочется неделями ощущать боль от гематомы, которая обязательно возникнет в месте ушиба?
- Приложить что-либо холодное хотя бы на 20 минут (конечно же, с перерывами). Прикладывать холод к месту ушиба следует несколько раз в последующие 3-4 часа.
- Если ушибли руку либо ногу, например ногу ниже колена, можно поднять её на пару часов (положить на высокую подушку или на свёрнутое в валик одеяло). Это уменьшит приток крови к повреждённому месту, и гематома будет значительно меньших размеров.
- Можно использовать от гематомы мазь – она ускоряет рассасывание скопления крови и снимает отёк.
Как быстро избавиться от гематомы? Эффективные препараты
Безусловно, при наличии синяка лучше использовать специальные мази.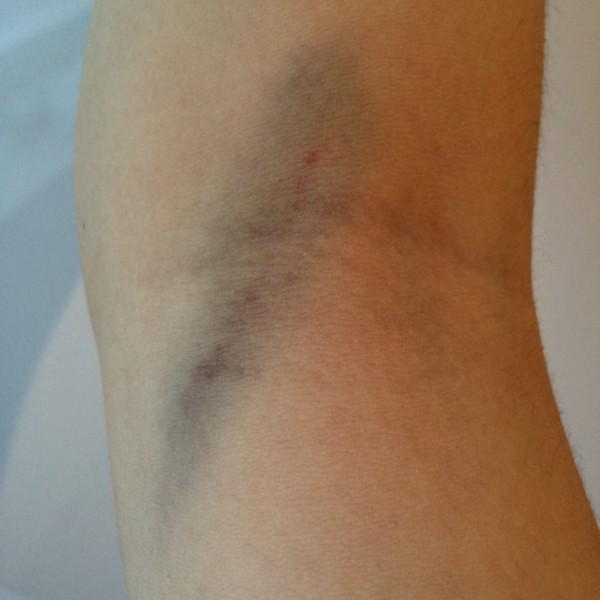 Если обычно лёгкая гематома будет рассасываться около от 7 до 14 дней (в зависимости от размеров и части тела, где она возникла), то с мазью этот срок сокращается до 3-4 дней, а для крупных гематом – около 7 дней. И, само собой, риск появления осложнений в разы меньше.
Если обычно лёгкая гематома будет рассасываться около от 7 до 14 дней (в зависимости от размеров и части тела, где она возникла), то с мазью этот срок сокращается до 3-4 дней, а для крупных гематом – около 7 дней. И, само собой, риск появления осложнений в разы меньше.
Какие эффективные мази от синяков можно использовать?
- Лиотон 1000 гель – он довольно быстро рассасывает свернувшуюся кровь и снимает отёк;
- Диклак гель хорошо обезболивает место ушиба;
- Долобене гель – комбинированный препарат, который отвечает и за рассасывание гематомы, и за снятие болезненных ощущений.
К тому же со вторых суток (не ранее!) можно прикладывать тепло к месту гематомы – это улучшит и ускорит лечение.
И помните: если гематома возникла вокруг сустава, глаза, на голове или животе, а также, если она не проходит более 14 дней, уплотнилась или припухлость остаётся – лучше, не теряя времени, обратиться к хирургу!
Обратите внимание!
Статья носить cугубо информационный характер.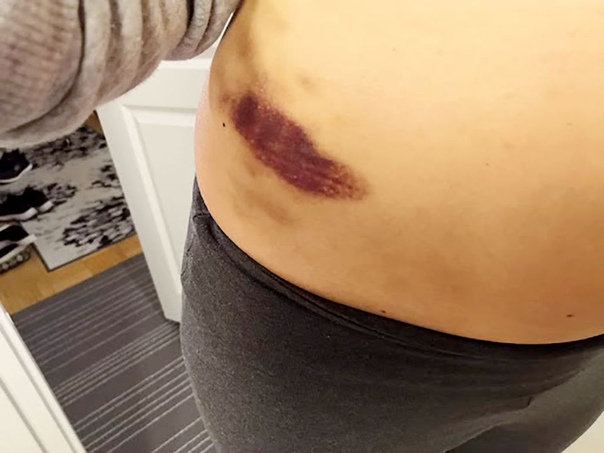 Лечение каждого конкретного случая должно быть подобрано индивидуально после проведения обследования. Аптека 36 и 6 не несет ответственности за принятые Вами решение лечить себе тем или другими лекарственными препаратами. Помните, что самолечение опасно для Вашего здоровья!
Лечение каждого конкретного случая должно быть подобрано индивидуально после проведения обследования. Аптека 36 и 6 не несет ответственности за принятые Вами решение лечить себе тем или другими лекарственными препаратами. Помните, что самолечение опасно для Вашего здоровья!
Гематома
Гематома — это скопление крови за пределами кровеносного сосуда. Это то, что мы считаем синяком или ушибом. Обычно он проявляется под кожей в виде черно-синего пятна на руке или ноге или шишки на голове после травмы. Это может быть практически где угодно на вашем теле или в нем. Это также может произойти во внутреннем органе, где это может быть более серьезным.
Гематома возникает в результате травмы с повреждением мелких кровеносных сосудов. Это заставляет кровь просачиваться в ткани. Кровь образует под кожей карман, который набухает и выглядит как пурпурное пятно. Гематомы иногда образуются под кожей в результате кровотечения во время родов и могут быть особенно серьезными. Еще одна серьезная форма гематомы, образующаяся после падения на голову, называется субдуральной гематомой.
Кровь образует под кожей карман, который набухает и выглядит как пурпурное пятно. Гематомы иногда образуются под кожей в результате кровотечения во время родов и могут быть особенно серьезными. Еще одна серьезная форма гематомы, образующаяся после падения на голову, называется субдуральной гематомой.
Постепенно кровь в гематоме всасывается обратно в организм. Отек и болезненность гематомы уйдут. Это занимает от 1 до 4 недель в зависимости от размера гематомы. Кожа над гематомой может стать синеватой, затем коричневой и желтой по мере растворения и всасывания крови.Обычно это занимает всего пару недель, но может длиться и месяцы.
Уход на дому
Ограничьте подвижность суставов возле гематомы. Если гематома большая и болезненная, избегайте занятий спортом и других интенсивных физических нагрузок, пока опухоль и боль не исчезнут.
Прикладывайте пакет со льдом (кубики льда в полиэтиленовом пакете или замороженный пакет с горошком, завернутый в тонкое полотенце) на травмированный участок на 20 минут каждые 1-2 часа в первый день.
 Продолжайте принимать пакеты со льдом 3–4 раза в день в течение следующих 2 дней.При необходимости продолжайте использовать пакеты со льдом для облегчения боли и отека.
Продолжайте принимать пакеты со льдом 3–4 раза в день в течение следующих 2 дней.При необходимости продолжайте использовать пакеты со льдом для облегчения боли и отека.Если вам нужно что-нибудь от боли, вы можете принимать ацетаминофен, если вам не дали другое обезболивающее. Поговорите со своим врачом перед использованием этого лекарства, если у вас хроническое заболевание печени или почек. Также поговорите со своим врачом, если у вас была язва желудка или кровотечение из пищеварительного тракта, или вы принимаете лекарства, разжижающие кровь.
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями.Если были сделаны рентгеновские снимки или компьютерная томография, вы будете уведомлены об изменении показаний, особенно если это влияет на лечение.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет одно из следующих событий:
Покраснение вокруг гематомы
Увеличение боли или тепла в гематоме
Увеличение размера гематома
Температура 100,4ºF (38ºC) или выше, или по указанию вашего лечащего врача
Если гематома находится на руке или ноге, обратите внимание на:
Гематома — обзор | Темы ScienceDirect
Гематома
Гематома — это наиболее частое осложнение ритидэктомии, частота которого, по данным более крупных серий, колеблется от 1% до 15%. 1–6 Степень тяжести гематом варьируется в широких пределах: от серомы небольшого объема до большого, напряженного, расширяющегося кровотечения, которое угрожает жизнеспособности кожного лоскута. К счастью, частота гематом, требующих хирургического вмешательства и дренирования, относительно низкая, от 1,9% до 3,6%. 3, 7
1–6 Степень тяжести гематом варьируется в широких пределах: от серомы небольшого объема до большого, напряженного, расширяющегося кровотечения, которое угрожает жизнеспособности кожного лоскута. К счастью, частота гематом, требующих хирургического вмешательства и дренирования, относительно низкая, от 1,9% до 3,6%. 3, 7
Большинство гематом возникает в течение первых 24 часов после операции; однако в течение первой послеоперационной недели хирург должен сохранять высокий индекс подозрительности. Хотя гематомы чаще всего бывают односторонними, они могут быть двусторонними.Кроме того, перед операцией пациенты должны быть проинформированы об основных симптомах гематомы, включая сильную или усиливающуюся боль (особенно одностороннюю или внезапно возникшую) и боль, которая иногда описывается как «боль в ушах» или «зубная боль». Другие характерные признаки включают обильное количество крови на повязке, сильный отек и обесцвечивание, которое распространяется на периоральные и периокулярные области за пределами повязки, ощущение крайней стянутости кожи, «твердость» кожи, тризм, одышка и беспокойство. 8 (рисунок 47-1).Пациента, сообщающего о любом из этих симптомов в течение недели после подтяжки лица, следует считать имеющим гематому, пока не будет доказано обратное. Эти симптомы требуют немедленного повторного осмотра с удалением повязки и тщательным осмотром лоскутов на предмет возможной гематомы.
8 (рисунок 47-1).Пациента, сообщающего о любом из этих симптомов в течение недели после подтяжки лица, следует считать имеющим гематому, пока не будет доказано обратное. Эти симптомы требуют немедленного повторного осмотра с удалением повязки и тщательным осмотром лоскутов на предмет возможной гематомы.
Лечение гематомы после ритидэктомии зависит от ее объема и степени тяжести. Разжиженная серома небольшого объема (т.е. <10 см3) может протекать бессимптомно и обнаруживаться при первой смене повязки.Наиболее частое расположение - инфрааурикулярная и постаурикулярная области. 8 Более крупные серомы следует эвакуировать, доить через линию шва или аспирировать чрескожно с помощью шприца и иглы большого диаметра. Это можно сделать в офисе в стерильных условиях, и это довольно комфортно для пациента из-за сенсорной денервации, которая возникает во время подъема лоскута. Повторное накопление является обычным явлением; таким образом, этим пациентам следует наложить давящую повязку и тщательно наблюдать, пока серома полностью не рассосется.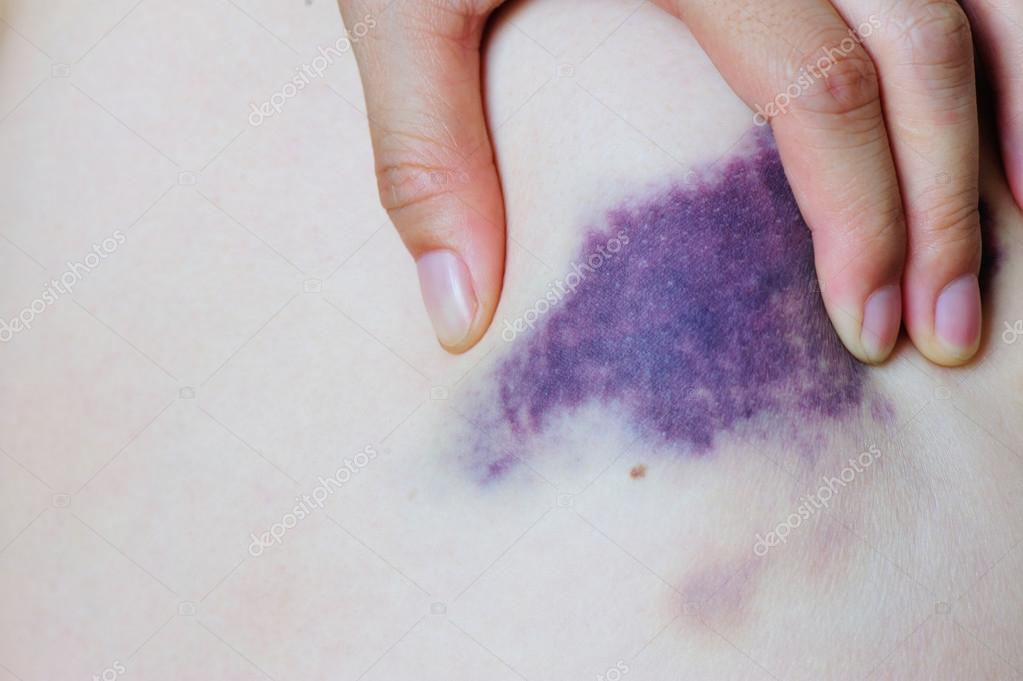
Большие, расширяющиеся гематомы (т.е.> 10 куб. См или создающие явное натяжение кожи и ее повреждение) требуют немедленного оперативного обследования. Общая анестезия в условиях операционной предпочтительна для снятия беспокойства пациента, обеспечения надлежащего освещения и поддержания стерильности. Если в ближайшее время нет доступной операционной, необходимо открыть разрез и удалить как можно больше гематомы перед повторным исследованием. Поскольку большие гематомы обычно являются результатом кровоточащего сосуда, окруженного обильным сгустком крови, необходимо широкое раскрытие и повторное поднятие лоскута, чтобы удалить сгусток при осторожном отсасывании.Орошение под лоскутом позволяет адекватно визуализировать важные нервно-сосудистые структуры. Контроль кровоточащего сосуда или сосудов с помощью биполярного прижигания или перевязки небольшими швами сводит к минимуму потенциально разрушительные последствия для окружающих ветвей лицевого нерва. Продолжительное давление на кожный лоскут более нескольких часов может привести к венозному нагрубанию и нарушению сосудов. Некроз кожи может привести к образованию стойких рубцов в результате контрактуры во время заживления ран.Как и серомы, гематомы могут повторяться. Поэтому необходимо наложить давящую повязку и ежедневно наблюдать за пациентом до окончательного исчезновения гематомы.
Некроз кожи может привести к образованию стойких рубцов в результате контрактуры во время заживления ран.Как и серомы, гематомы могут повторяться. Поэтому необходимо наложить давящую повязку и ежедневно наблюдать за пациентом до окончательного исчезновения гематомы.
Хотя крупные ретроспективные исследования выявили множество факторов риска гематомы, периоперационная гипертензия, вероятно, является наиболее распространенной. Grover et al. 2 сообщили о статистически значимой корреляции между передней платизмопластикой, предоперационным систолическим артериальным давлением более 150 мм рт.ст., мужским полом, применением аспирина и нестероидных противовоспалительных препаратов (НПВП) и курением с образованием гематом в серии 1078 больных ритидэктомией.Другая серия, проведенная Стрейтом и его коллегами, 9 из 500 пациентов с подтяжкой лица показала, что предоперационное систолическое давление более 150 мм рт. Бернер и его коллеги 10 обследовали 202 пациентов с подтяжкой лица и обнаружили, что систолическое давление было максимально повышено через 3 часа после операции. В течение этого периода «реактивной гипертензии» предоперационные и интраоперационные препараты становились менее эффективными в результате адренергической реакции на тревогу и боль, а пациенты с ранее существовавшей гипертензией имели более преувеличенный ответ после операции.Некоторые данные свидетельствуют о том, что бензодиазепины в периоперационном периоде могут противодействовать этой «реактивной гипертензии». 8 Гипертония — чрезвычайно распространенное заболевание среди пожилых пациентов, которым обычно делают операцию по омоложению лица. Профилактика требует предоперационной диагностики и контроля терапевта пациента, приема лекарств утром в день операции, послеоперационного наблюдения в палате для восстановления перед выпиской и продолжения режима лечения после операции.
В течение этого периода «реактивной гипертензии» предоперационные и интраоперационные препараты становились менее эффективными в результате адренергической реакции на тревогу и боль, а пациенты с ранее существовавшей гипертензией имели более преувеличенный ответ после операции.Некоторые данные свидетельствуют о том, что бензодиазепины в периоперационном периоде могут противодействовать этой «реактивной гипертензии». 8 Гипертония — чрезвычайно распространенное заболевание среди пожилых пациентов, которым обычно делают операцию по омоложению лица. Профилактика требует предоперационной диагностики и контроля терапевта пациента, приема лекарств утром в день операции, послеоперационного наблюдения в палате для восстановления перед выпиской и продолжения режима лечения после операции.
Антитромбоцитарные препараты, такие как аспирин и НПВП, также были связаны с гематомой и экхимозами после ритидэктомии (рис. 47-2).Гровер и его коллеги 2 обнаружили, что прием этих лекарств в течение 2 недель после ритидэктомии приводил к статистически более высокой скорости образования гематом.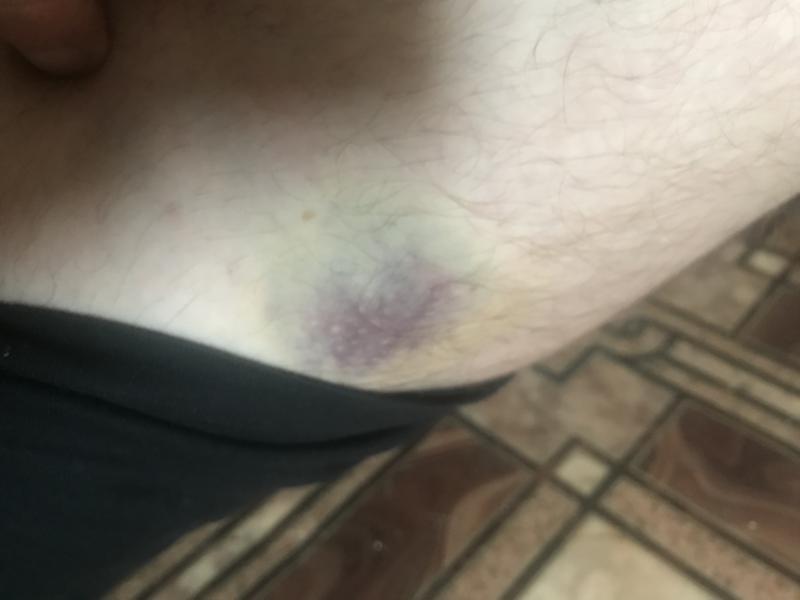 Было обнаружено, что другие добавки и лекарства, отпускаемые без рецепта (например, женьшень, чеснок, гинкго билоба, витамин Е), также препятствуют свертыванию крови. 11 Таким образом, чтобы снизить риск гематомы, пациентам следует рекомендовать прекратить прием всех таких лекарств за 2 недели до операции.
Было обнаружено, что другие добавки и лекарства, отпускаемые без рецепта (например, женьшень, чеснок, гинкго билоба, витамин Е), также препятствуют свертыванию крови. 11 Таким образом, чтобы снизить риск гематомы, пациентам следует рекомендовать прекратить прием всех таких лекарств за 2 недели до операции.
Повышенное давление в голове и шее при кашле, рвоте, наклонах или напряжении также может вызвать кровотечение и образование гематом.Мягкое всплытие из-за анестезии, препаратов от тошноты, смягчителей стула и ограничения активности являются неотъемлемой частью интраоперационного и послеоперационного режима.
Несколько исследований выявили, что мужчины подвержены более высокому риску образования гематом, чем женщины. Бейкер и его коллеги 12 изучали 137 пациентов мужского пола, перенесших подтяжку лица, и сообщили о частоте гематом 8,7% по сравнению с 3,3% в больших группах, состоящих в основном из женщин. Другое исследование, проведенное Лоусоном и Найду 13 из 115 пациентов с подтяжкой лица мужского пола, показало, что частота гематом составляла 9. 6%. Гровер и его коллеги 14 сообщили о частоте гематом в 12,9% в исследовании 62 пациентов с подтяжкой лица мужчин по сравнению с 3,6% у 1016 пациентов женского пола. Эти данные согласуются с субъективным мнением большинства хирургов об увеличении кровотечения во время операции по подтяжке лица у мужчин. Гипотезы, объясняющие это явление, включают повышенную васкуляризацию подкожного сплетения, снабжающего волосяные фолликулы и сальные железы, и более плотные связи между дермой и подкожной тканью. 12
6%. Гровер и его коллеги 14 сообщили о частоте гематом в 12,9% в исследовании 62 пациентов с подтяжкой лица мужчин по сравнению с 3,6% у 1016 пациентов женского пола. Эти данные согласуются с субъективным мнением большинства хирургов об увеличении кровотечения во время операции по подтяжке лица у мужчин. Гипотезы, объясняющие это явление, включают повышенную васкуляризацию подкожного сплетения, снабжающего волосяные фолликулы и сальные железы, и более плотные связи между дермой и подкожной тканью. 12
Были изучены и другие факторы.Хотя в некоторых небольших исследованиях сообщалось о тенденциях к снижению частоты гематом при использовании фибринового клея, в более крупных сериях 15 эти результаты не воспроизводились. 2 Однако при использовании фибринового клея сообщалось о других менее поддающихся количественной оценке преимуществах, таких как уменьшение синяков и отеков. 16 Тип анестезии не всегда ассоциировался с увеличением заболеваемости гематомой.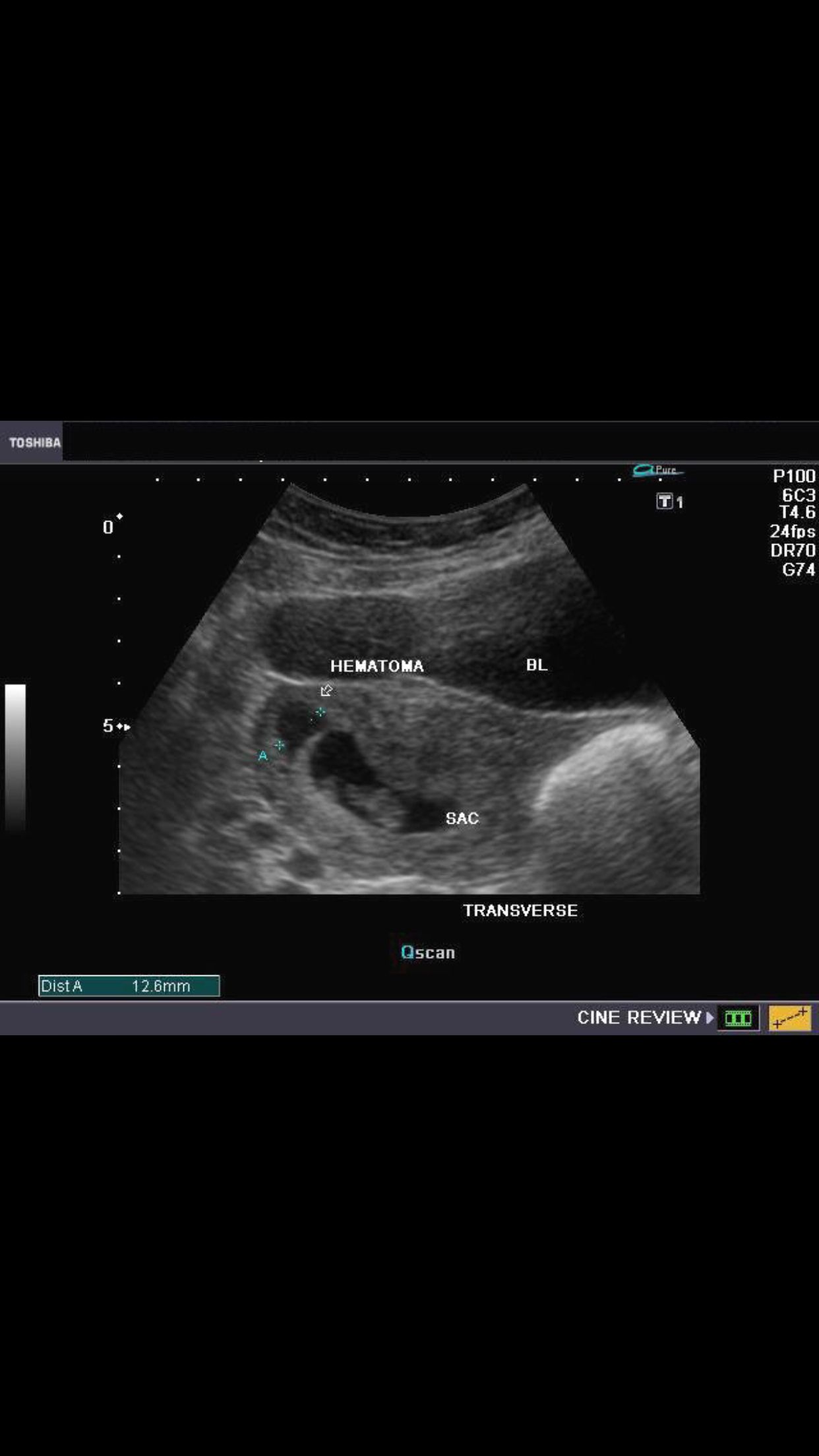 Рис и его коллеги 3 изучали 1236 последовательных пациентов с подтяжкой лица и обнаружили, что частота гематом составляет 1.1% при общей анестезии по сравнению с 0,9% при контролируемой внутривенной седации. Другие факторы риска (например, возраст пациента, первичное или вторичное хирургическое вмешательство, тип расслоения) также были изучены, и не было обнаружено, что они связаны с образованием гематом. 2
Рис и его коллеги 3 изучали 1236 последовательных пациентов с подтяжкой лица и обнаружили, что частота гематом составляет 1.1% при общей анестезии по сравнению с 0,9% при контролируемой внутривенной седации. Другие факторы риска (например, возраст пациента, первичное или вторичное хирургическое вмешательство, тип расслоения) также были изучены, и не было обнаружено, что они связаны с образованием гематом. 2
Основы практики, компьютерная томография, магнитно-резонансная томография
Автор
Avneesh Chhabra, MD Штатный радиолог, Отделение радиологии, Медицинский колледж Университета Дрекселя
Avneesh Chhabra, MD является членом следующих медицинских обществ: Американской медицинской ассоциации, Американского общества рентгеновских лучей, Радиологического общества Северной Америки
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Карл Д.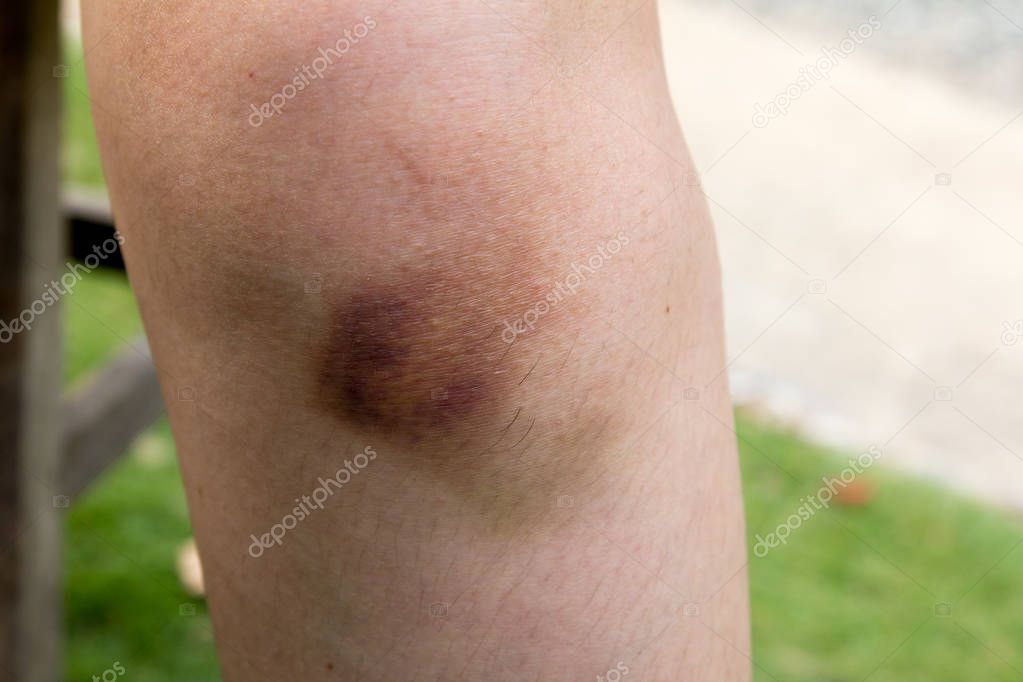 Батчер, доктор медицины Научный сотрудник, Визуализация поперечного сечения тела, Университет Джона Хопкинса
Батчер, доктор медицины Научный сотрудник, Визуализация поперечного сечения тела, Университет Джона Хопкинса
Карл Д. Бутчер, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа радиологии, Американского общества рентгеновских лучей, Радиологического общества Северной Америки
Раскрытие: Ничего не раскрывать.
Киран Батра, доктор медицины, DNB Научный сотрудник по нейрорадиологии, ординатор по радиологии, Медицинский колледж Университета Дрекселя
Киран Батра, доктор медицины, DNB является членом следующих медицинских обществ: Американское общество рентгеновских лучей, Радиологическое общество Северной Америки, Пенсильвания Радиологическое общество Общество
Раскрытие: Ничего не раскрывать.
Нэнси А. Мохсен, доктор медицины Доцент, кафедра радиологии, Медицинский колледж университета Дрекселя, больница Ханеманн
Нэнси А. Мохсен, доктор медицины, является членом следующих медицинских обществ: Американский колледж радиологии
Раскрытие: Ничего не разглашать .
Майкл Дж. Хэллоуэлл, доктор медицины, RVT Председатель и доцент кафедры радиологических наук Медицинского колледжа Дрексельского университета; Начальник клинической службы отделения радиологии, Университетская больница Ганемана
Раскрытие: Ничего не говорится.
Кэтлин А. Кульман, доктор медицины Доцент, директор отделения репродуктивного ультразвука, кафедра акушерства и гинекологии, Медицинский колледж Дрексельского университета
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Бернард Д. Кумбс, MB, ChB, PhD Консультант, Департамент специализированных реабилитационных услуг, Департамент здравоохранения округа Хатт-Вэлли, Новая Зеландия
Раскрытие информации: Ничего не разглашать.
Карен Л. Рейтер, доктор медицинских наук, FACR Профессор отделения радиологии, Медицинский центр клиники Лахи
Карен Л.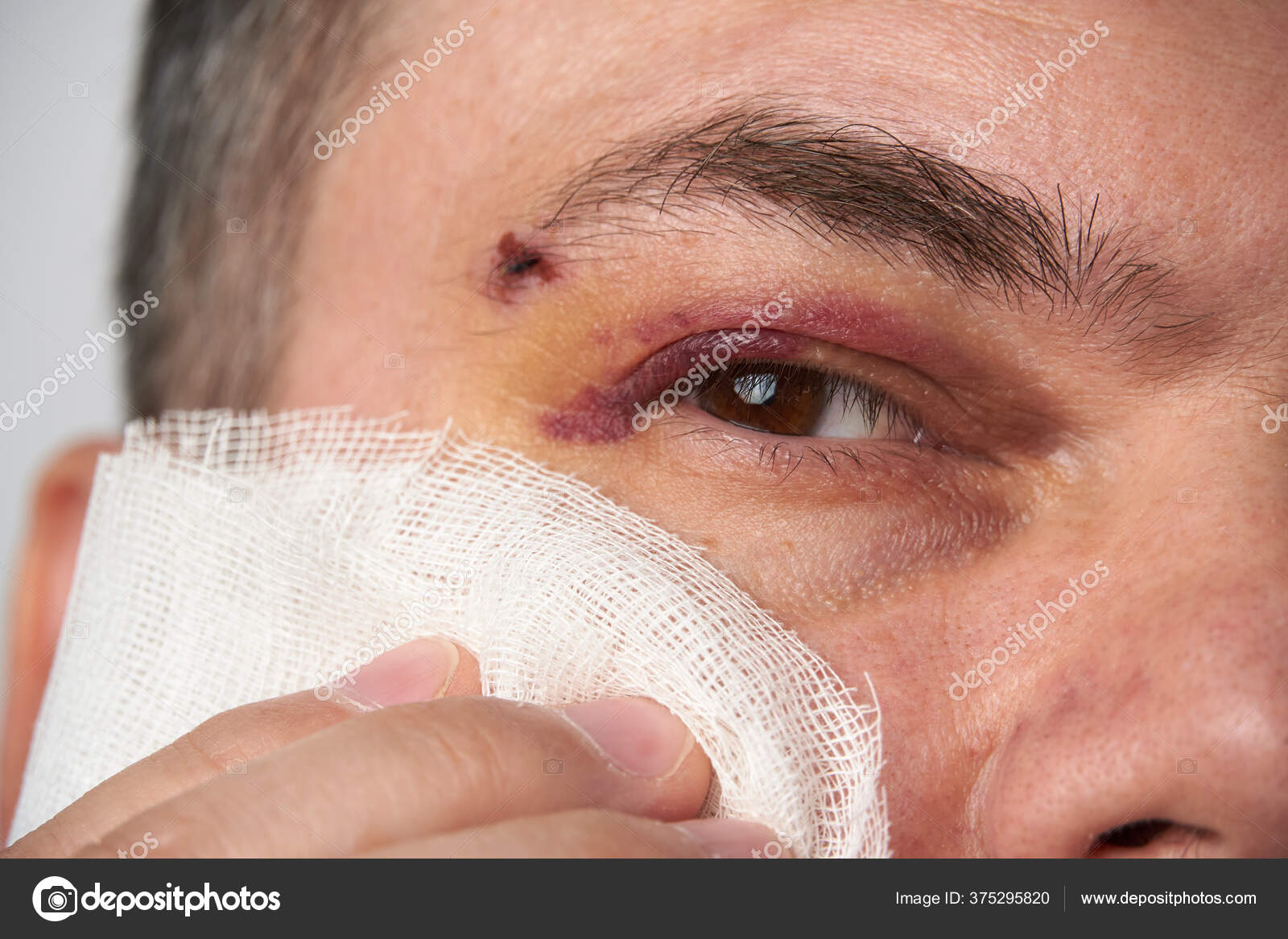 Рейтер, доктор медицины, FACR является членом следующих медицинских обществ: Американской ассоциации женщин-радиологов, Американского колледжа радиологии, Америки Институт ультразвука в медицине, Американское общество рентгеновских лучей, Радиологическое общество Северной Америки
Рейтер, доктор медицины, FACR является членом следующих медицинских обществ: Американской ассоциации женщин-радиологов, Американского колледжа радиологии, Америки Институт ультразвука в медицине, Американское общество рентгеновских лучей, Радиологическое общество Северной Америки
Раскрытие: Ничего не говорится.
Главный редактор
Eugene C Lin, MD Лечащий радиолог, координатор обучения кардиологической визуализации, программа резидентуры по радиологии, Медицинский центр Вирджинии Мейсон; Клинический доцент радиологии Медицинской школы Вашингтонского университета
Юджин Линь, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа ядерной медицины, Американского колледжа радиологии, Радиологического общества Северной Америки, Общества ядерной медицины и Molecular Imaging
Раскрытие: нечего раскрывать.
Благодарности
webmd.com»> Раскрытие: Ничего не нужно раскрывать.
Гематома: обзор и многое другое
Гематома — это аномальное скопление крови, которое возникает в результате разрыва или разрыва кровеносного сосуда.Гематомы более серьезны, чем простые синяки. Они могут возникать в любом месте тела и различаться по степени тяжести в зависимости от характера травмы. Наиболее частые симптомы — боль и отек.
Незначительное воздействие может вызвать обесцвечивание кожи, в то время как более сильное воздействие может вызвать скопление свернувшейся крови глубоко внутри мышцы, органа или черепа, что может потребовать немедленной медицинской помощи и быть опасным для жизни. Лечение может варьироваться от базовой первой помощи до экстренной хирургии. Удары головы вызывают особую озабоченность из-за риска черепно-мозговой травмы.
Типы гематом
Гематомы на определенных участках тела имеют свои осложняющие факторы. Они включают:
- Брюшная полость : Эти гематомы могут возникать в брюшной полости (внутрибрюшно) или внутри брюшной стенки (обычно в результате кровотечения из мышц живота).
 Эти гематомы также могут вызывать скопление крови в таких органах, как почки и печень.
Эти гематомы также могут вызывать скопление крови в таких органах, как почки и печень. - Аурикулярная : Гематома в ухе может повлиять на кровоснабжение и привести к отмиранию тканей уха.Он также может вызывать деформацию, также известную как «ухо из цветной капусты».
- Внутричерепные : Эта категория гематом головы имеет свои собственные подтипы.
- Внутримышечно : Это гематома в мышечной ткани, которая может вызывать болезненные ощущения из-за воспаления, отека и раздражения. Когда нарушается кровоснабжение мышцы, нервы могут быть повреждены. Этот тип часто встречается в голенях и предплечьях.
- Перегородка : Кровь собирается в перегородке, области носа между ноздрями.Мукоперихондрий, покрывающий хрящ перегородки, отделяется от хряща, вызывая скопление крови. Этот тип гематомы чаще всего связан с переломом носа или является осложнением после операции на перегородке.
- Подногтевой : скопление гематом под ногтем на ноге или пальце руки может вызвать давление и боль
- Подкожно : Они возникают под кожей и поражают мелкие вены. Люди, принимающие разжижающие кровь препараты, наиболее подвержены возникновению подкожных гематом.
Внутричерепные гематомы
Гематома в голове, вероятно, будет значительно более серьезной, чем гематома в любой другой части тела, поскольку она связана с черепно-мозговой травмой. Внутричерепные гематомы могут расти медленно или быстро, но независимо от скорости роста они могут оказывает давление на мозг, что, если его вовремя не лечить, может привести к коме или смерти.
Типы внутричерепных гематом:
- Внутримозговые : скопления крови в головном мозге из-за травмы.
- Эпидуральная : Этот тип также называется экстрадуральной гематомой, при которой кровотечение происходит между черепом и защитной оболочкой головного мозга (твердой мозговой оболочкой).
Оно наблюдается при переломах черепа у детей и подростков, поскольку их твердая мозговая оболочка не так прочно прикреплен к черепу.
- Subdural : Кровотечение происходит из вен на поверхности мозга и собирается между поверхностью мозга и твердой мозговой оболочкой, покрывающей мозг.
Симптомы гематомы
Гематомы около кожи приводят к появлению большого пятна обесцвечивания кожи (обычно темно-красного или черно-синего), которое возникает в результате травмы мягких тканей. Гематомы вызывают боль, отек и болезненность на участке обесцвечивания кожи или глубоко внутри тела.
Признаки внутричерепных гематом включают головную боль, рвоту, сонливость, головокружение, спутанность сознания, невнятную речь и неравный размер зрачков. Симптомы внутримозговой гематомы также могут включать паралич на стороне тела, противоположной гематоме.
Большинство внутричерепных гематом быстро развиваются после травмы и вызывают симптомы в течение нескольких минут.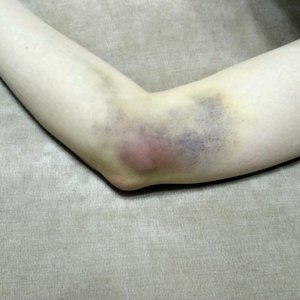 Однако они также могут появиться через несколько часов, дней или даже недель.
Однако они также могут появиться через несколько часов, дней или даже недель.
Субдуральные гематомы могут быть острыми или хроническими. Острые субдуральные гематомы возникают в результате травмы и обычно быстро появляются. Хронические субдуральные гематомы небольшого размера, повторяющиеся с течением времени, чаще встречаются у пожилых людей, людей, принимающих антикоагулянты, и тех, кто злоупотребляет алкоголем.
К тому времени, когда симптомы становятся заметными, хроническая субдуральная гематома может быть очень большой.Хронические гематомы реже, чем острые гематомы, вызывают быстрое повышение давления внутри черепа.
Причины
Гематомы возникают в результате телесного повреждения, обычно сильного удара, который повреждает кровеносные сосуды настолько, что вызывает скопление крови в этой области.
Внутричерепные гематомы могут возникать при серьезной травме головы, но также могут возникать при незначительных травмах головы у людей, у которых могут быть проблемы со свертыванием крови или ослабленные кровеносные сосуды из-за возраста и / или чрезмерного употребления алкоголя.
Травмы головы во время занятий спортом всегда следует лечить немедленно из-за потенциальной черепно-мозговой травмы. Любая потеря сознания, даже кратковременная, требует дальнейшего наблюдения у врача.
Диагностика
Менее серьезные гематомы можно диагностировать при физикальном осмотре, хотя обычно они не требуют ухода врача. Гематомы около основных органов, особенно внутричерепные гематомы, требуют визуализации для диагностики.
Гематомы головы обычно диагностируются с помощью компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).Взаимодействие с другими людьми
Лечение
Лечение поверхностной гематомы похоже на лечение других повреждений мягких тканей. Рекомендуется использовать метод R.I.C.E (покой, лед, сжатие, подъем). Прикладывайте лед к пораженному участку на 15 минут несколько раз в день.
Легкие гематомы и ушибы обычно заживают в течение пяти дней. Большая гематома может длиться от нескольких недель до месяцев, и по мере заживления она будет менять цвет и постепенно уменьшаться в размерах.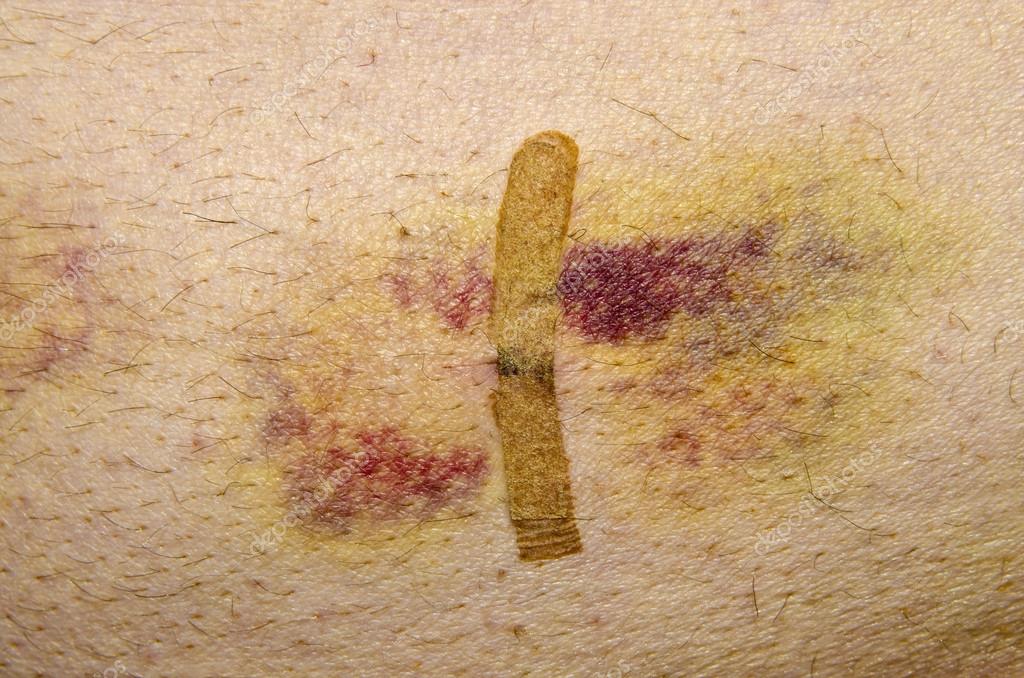
Боль и отек при гематоме можно лечить с помощью безрецептурных обезболивающих.Не следует использовать аспирин, так как он может усилить кровотечение.
Лечение более серьезных гематом будет зависеть от размера гематомы, от того, остается ли кровотечение проблемой и других проблем, которые может вызвать гематома. Лечение может варьироваться от оказания первой помощи до серьезного хирургического вмешательства.
Если внутричерепные гематомы достаточно большие, их можно лечить путем сверления отверстий в черепе, чтобы кровь могла стекать. Если необходимо остановить кровотечение, может потребоваться более серьезная операция.
Слово от Verywell
Гематомы могут быть как безвредными, так и опасными для жизни.Люди, которые подвергаются наибольшему риску гематом, должны проявлять бдительность. Сюда входят пожилые люди, все, кто перенес физическую травму, а также люди, которым прописаны препараты для разжижения крови.
Особенно беспокоят травмы головы.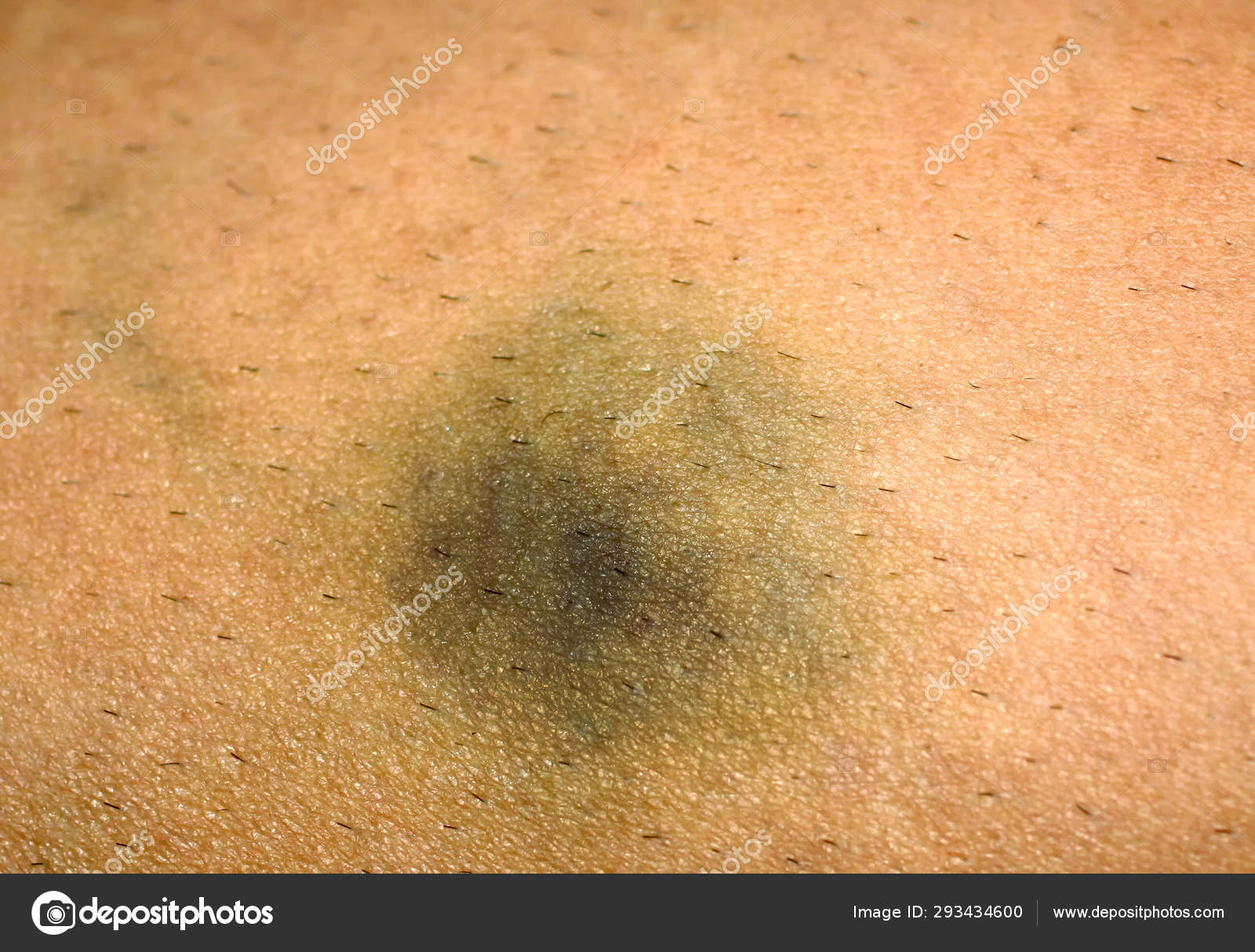 Правильное использование шлемов во время занятий спортом и отдыха, таких как катание на лыжах и велосипеде, направлено на предотвращение такого рода травм.
Правильное использование шлемов во время занятий спортом и отдыха, таких как катание на лыжах и велосипеде, направлено на предотвращение такого рода травм.
Субхорионическая гематома — причины, признаки и лечение
Последнее обновление:
У некоторых женщин возникают кровотечения во время беременности.Хотя это не редкость, необходимо копнуть глубже и поставить диагноз, чтобы исключить любые осложнения, связанные с беременностью. В этой статье мы поговорим о субхорионической гематоме, которая приводит к кровотечению в первом триместре беременности. Читайте дальше, чтобы узнать больше.
Что такое субхорионическая гематома?
Хорион — это наружная оболочка плода. Эта оболочка находится между маткой и плацентой. Если плацента отделяется от места имплантации, хорионические оболочки образуют мешок между плацентой и маткой. Эти движения приводят к кровотечению, и кровь собирается в хорионе, что приводит к субхорионической гематоме, также называемой субхорионическим кровотечением.
Эти движения приводят к кровотечению, и кровь собирается в хорионе, что приводит к субхорионической гематоме, также называемой субхорионическим кровотечением.
Субхорионическое кровоизлияние может иметь различные размеры от маленьких до больших сгустков. Меньшие из них более распространены и приводят к появлению пятен, а большие — к чрезмерному кровотечению. Обычно субхорионическое кровотечение проходит естественным путем, и вы все еще можете иметь здоровую беременность.
Насколько распространена субхорионическая гематома?
Это состояние обнаруживается с помощью УЗИ в первом триместре беременности.Около 25 из 100 женщин испытывают вагинальное кровотечение в первой половине беременности. Женщины, перенесшие ЭКО, более подвержены субхорионической гематоме.
Чем субхорионическая гематома отличается от кровянистых выделений?
Субхорионическое кровотечение не следует принимать за кровянистые выделения. Когда вы замечаете всего несколько пятен крови на нижнем белье, это кровянистые выделения.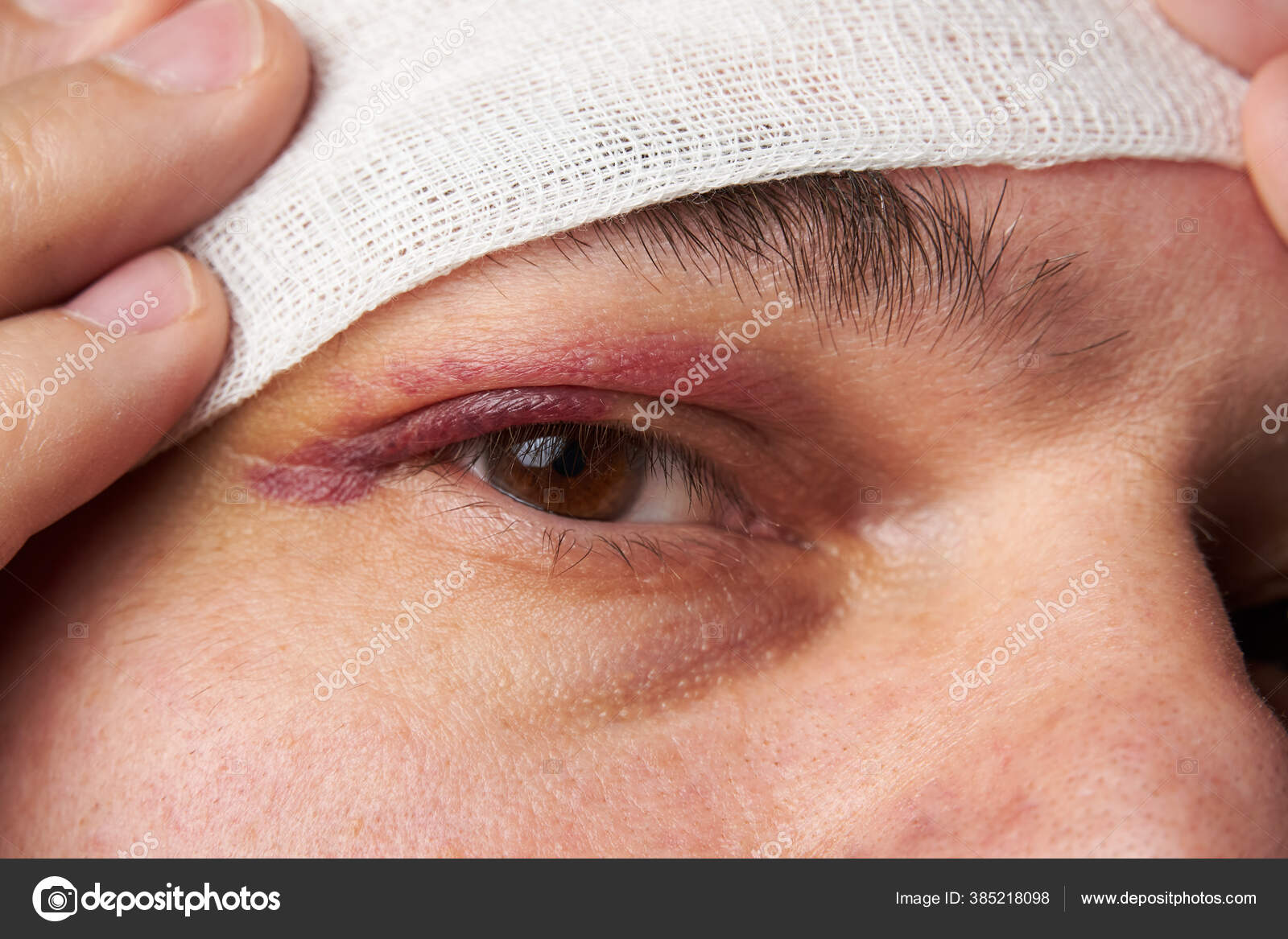 Однако субхорионическая гематома приводит как к кровотечению, так и к кровянистым выделениям. Это может потребовать прокладки для трусов. Кровотечение также может сопровождаться сильной болью в животе и головокружением.
Однако субхорионическая гематома приводит как к кровотечению, так и к кровянистым выделениям. Это может потребовать прокладки для трусов. Кровотечение также может сопровождаться сильной болью в животе и головокружением.
Причины
Почему происходит субхорионическое кровотечение, до сих пор неизвестно. Однако вот возможные триггеры:
- Имплантация оплодотворенной яйцеклетки вызывает спазмы и боли.
- Абдоминальная травма живота будущей матери.
- Нарушения свертывания крови.
- Чрезмерное употребление лекарств на ранних сроках беременности.
- Рубцы от процедуры дилатации и кюретажа (D&C) или выкидыша.
- Возраст будущей матери старше 35 лет.
Может ли субхорионическая гематома нанести вред ребенку?
В большинстве случаев субхорионическая гематома рассасывается сама по себе. Субхорионическая гематома ближе к концу первого триместра или в начале второго триместра может частично оторвать развивающуюся плаценту от места ее прикрепления. Большие гематомы могут оторвать до 40% плаценты от эндометрия и могут увеличиваться в размерах, оказывая давление на гестационную область и разрывая мембрану и приводя к аборту.Субхорионические гематомы, возникающие под или на краю плаценты или за изолированной областью плодной оболочки, могут быть причиной беспокойства. Большие внутриутробные гематомы могут ограничить рост плода, а также подорвать здоровье матери.
Большие гематомы могут оторвать до 40% плаценты от эндометрия и могут увеличиваться в размерах, оказывая давление на гестационную область и разрывая мембрану и приводя к аборту.Субхорионические гематомы, возникающие под или на краю плаценты или за изолированной областью плодной оболочки, могут быть причиной беспокойства. Большие внутриутробные гематомы могут ограничить рост плода, а также подорвать здоровье матери.
Симптомы
Маленькие сгустки обычно не проявляют никаких симптомов и могут быть обнаружены только с помощью ультразвука. Заметные симптомы включают:
- Пятнистость
- Вагинальное кровотечение с легкими спазмами или без них
Диагностика
Для определения размера и положения сгустка, фактического количества кровотечения и места сбора крови выполняется трансвагинальное сканирование или сканирование брюшной полости.Также показано, насколько сильно повреждена плацента. По внешнему виду кажется, что присутствует вторая плацента.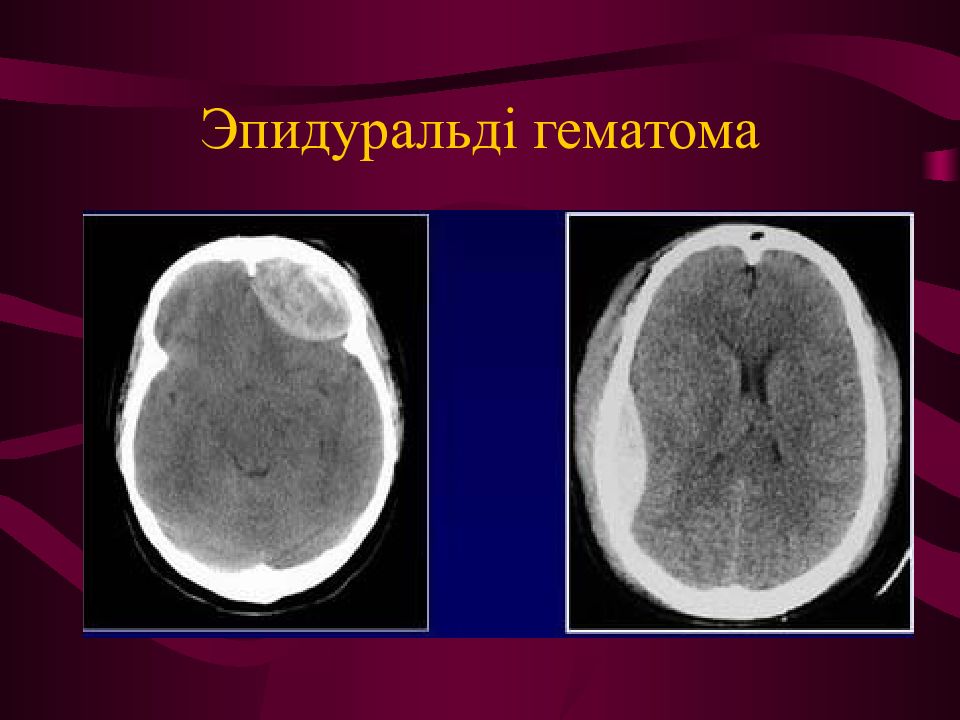 С помощью изображений костей обычная сонография выглядит черноватой. После выявления сгустков крови можно диагностировать субхориональное кровотечение.
С помощью изображений костей обычная сонография выглядит черноватой. После выявления сгустков крови можно диагностировать субхориональное кровотечение.
Разрешаются ли тромбы естественным путем или продолжают расти, можно определить с помощью последующего ультразвукового исследования.
Риски и осложнения
- Плацента может отделиться от стенки матки, что создает риск преждевременных родов или выкидыша.
- Также есть риск выкидыша.
- Помимо других осложнений во время беременности, субхорионическое кровотечение может представлять опасность для жизни плода.
Лечение
- Постельный режим.
- Воздержаться от полового акта.
- Не поднимайте тяжести и не стойте в течение долгого времени.
- Выбираю прогестероновую терапию. Некоторые практикующие врачи могут назначить производные прогестерона и посоветовать, следует ли его принимать перорально или вагинально, в зависимости от вашего профиля здоровья, для лечения субхорионического кровотечения.

- Пейте достаточно воды, чтобы предотвратить обезвоживание.
- Ешьте небольшими порциями через регулярные промежутки времени, чтобы предотвратить чувство голода.
- Увеличьте потребление клетчатки и воды для предотвращения запоров.
- Регулярно проходите ультразвуковое обследование.
Когда вам следует посетить врача?
Субхорионическое кровотечение имеет легкие симптомы, которые иногда остаются незамеченными. Мы рекомендуем вам посещать гинеколога два раза в неделю в течение первого триместра.Если есть кровотечение или кровянистые выделения, обратитесь к врачу, чтобы немедленно определить и решить проблему.
Субхорионическое кровотечение может оказаться фатальным для вашего ребенка, если его вовремя не диагностировать. В случае кровотечения во время беременности обратитесь к гинекологу и примите необходимые меры.
Моя история субхорионического кровоизлияния — большое и яркое
Кровоизлияние # 2
Мне было 12 недель, когда я стоял на кухне, готовя поздний ужин, когда из ниоткуда я только что начал пролить крови. Как и в первый раз, когда у меня не было ни спазмов, ни боли, но отличался тем, что это не было капелькой крови — это был полный поток. Например, если бы вы открыли водопроводный кран туда, где он переходит от чуть большего, чем капля, к постоянному потоку, непрерывно выходящему из меня. По всему мне, по всему полу. Я крикнул, чтобы Эндрю вышел из другой комнаты, и мы сразу перешли в режим решения проблем: возьмите старое полотенце! Позвони Яреке! (наша подруга практикующая медсестра). Как только Эндрю поговорил с Ярекой по телефону и сказал мне, что она сказала идти в скорую, началась паника.Я сидела на полу кухни (которая в тот момент выглядела как место преступления) и выкрикивала глаза, говоря Эндрю, что мне очень жаль. Я знал, что ничего не сделал, чтобы вызвать это, но все, что я мог думать, это извиняться, потому что я был уверен, что нашего ребенка больше нет.
Как и в первый раз, когда у меня не было ни спазмов, ни боли, но отличался тем, что это не было капелькой крови — это был полный поток. Например, если бы вы открыли водопроводный кран туда, где он переходит от чуть большего, чем капля, к постоянному потоку, непрерывно выходящему из меня. По всему мне, по всему полу. Я крикнул, чтобы Эндрю вышел из другой комнаты, и мы сразу перешли в режим решения проблем: возьмите старое полотенце! Позвони Яреке! (наша подруга практикующая медсестра). Как только Эндрю поговорил с Ярекой по телефону и сказал мне, что она сказала идти в скорую, началась паника.Я сидела на полу кухни (которая в тот момент выглядела как место преступления) и выкрикивала глаза, говоря Эндрю, что мне очень жаль. Я знал, что ничего не сделал, чтобы вызвать это, но все, что я мог думать, это извиняться, потому что я был уверен, что нашего ребенка больше нет.
Мне удалось добраться до туалета, и только что вылилось еще больше крови, а также гигантский кусок того, что, как я думал, было тканью тела. Толстый кусок ткани, напоминающий мускул, размером почти с мою ладонь и на первый взгляд мне показалось, что это самое худшее.Я не мог смотреть поближе — я просто кричал. Эндрю пригляделся и заверил меня, что это всего лишь сгусток крови, но я подумал, что ни за что из меня не может выйти что-то настолько большое, и с моим ребенком все еще будет в порядке. Абсолютно никак. Я зарыдала, и он крепко обнял меня в течение нескольких минут, прежде чем мы собрали еще полотенца и направились в скорую.
Толстый кусок ткани, напоминающий мускул, размером почти с мою ладонь и на первый взгляд мне показалось, что это самое худшее.Я не мог смотреть поближе — я просто кричал. Эндрю пригляделся и заверил меня, что это всего лишь сгусток крови, но я подумал, что ни за что из меня не может выйти что-то настолько большое, и с моим ребенком все еще будет в порядке. Абсолютно никак. Я зарыдала, и он крепко обнял меня в течение нескольких минут, прежде чем мы собрали еще полотенца и направились в скорую.
В нашем маленьком городке есть скорая помощь, но нет отделения акушерства, поэтому мы поехали в следующий город в более крупную больницу. Было около 9 часов вечера, и когда мы проезжали стройку, я увидел красные и синие огни в нашем зеркале заднего вида … вы, наверное, шутите.Все, что потребовалось, — это опустить окно и Эндрю сказал: «Сэр, моя жена беременна и истекает кровью», чтобы офицер сказал: «Делайте то, что вам нужно», и отпустил нас. Слава Богу. Подойдя к отделению скорой помощи в больнице, у меня было полотенце, заткнутое в мои шорты, и я все еще чувствовал кровь, выходящую из меня каждые несколько шагов — все еще плакал и думал о худшем. В тот вечер отделение неотложной помощи было переполнено, и, поскольку мне было всего 12 недель, это кровотечение не сочли срочным, поэтому мне дали несколько подушечек макси, сказали, чтобы я села и ждала.Так мы и делали два часа, пока мне не сделали УЗИ.
В тот вечер отделение неотложной помощи было переполнено, и, поскольку мне было всего 12 недель, это кровотечение не сочли срочным, поэтому мне дали несколько подушечек макси, сказали, чтобы я села и ждала.Так мы и делали два часа, пока мне не сделали УЗИ.
Сонографам отделения неотложной помощи технически не разрешается что-либо говорить пациентам в такой ситуации, и он предупредил меня об этом перед тем, как начать. Это не было похоже на кабинет акушерства, где они проецируют сонограмму на экран телевизора перед нами. Все, что он мог делать, это наблюдать, рассказывать врачу о своих выводах, и доктор обсудит со мной все позже. Кроме того, когда я легла на стол и уставилась в стену, он наклонился ко мне, улыбнулся и сказал: «Я действительно не должен говорить вам это, но у вашего ребенка все еще бьется сердце.Он повернул к нам экран, и мы увидели, как ребенок двигается. Подайте сигнал больше рыданий — на этот раз слез (смущенного) счастья. Эндрю и я никогда не испытывали такого облегчения, но мы все еще не знали, будет ли наш ребенок в порядке, и почему все это кровотечение происходит снова.
Флажок высокого риска и подставка для кровати
В ту ночь мы покинули отделение неотложной помощи, узнав, что у меня развилась еще одна гематома — на этот раз гораздо больше, — и когда этот гигантский сгусток оторвался, у меня было кровотечение. Всю ночь текло еще больше крови.Не просто несколько капель здесь и там, а обильные фонтаны. Я был по-настоящему удивлен, что могу потерять столько крови и не чувствовать боли или головокружения любого рода, но я полагаю, поскольку технически это не было частью кровотока моего (или, к счастью, кровотока ребенка), потеря его не стала влияют на меня напрямую. Они посоветовали мне пойти к моему акушерству на следующий день, и эта сонограмма сделала все более очевидным: лужа крови примерно вдвое меньше моего амниотического мешка. Пару недель спустя на другом УЗИ (мой акушер хотел внимательно следить за ситуацией) пул крови стал еще больше.Не такой большой, как мешок, все же, что было хорошо, но точно размером с нашего ребенка, что было ужасно. В тот момент она направила меня к акушерству высокого риска, и я, прежде чем смог покинуть парковку после записи, я потерял его. Слышать, что вы относитесь к группе повышенного риска, — страшно . Я позвонила одной из своих лучших подруг, у которой сама была беременность с высоким риском, и она сразу же успокоила мои страхи, заверив меня, что с этого момента я буду в НАИЛУЧШИХ руках.
В тот момент она направила меня к акушерству высокого риска, и я, прежде чем смог покинуть парковку после записи, я потерял его. Слышать, что вы относитесь к группе повышенного риска, — страшно . Я позвонила одной из своих лучших подруг, у которой сама была беременность с высоким риском, и она сразу же успокоила мои страхи, заверив меня, что с этого момента я буду в НАИЛУЧШИХ руках.
Влияние субхорионической гематомы на исход беременности
Введение: Субхорионическая гематома (SCH) — это наиболее частая ультразвуковая аномалия, обнаруживаемая у женщин с симптомами угрозы выкидыша.Это означает скопление крови между хориональной оболочкой и стенкой матки. В зависимости от времени формирования гематомы на УЗИ она может выглядеть как гипоэхогенная, так и гиперэхогенная. Причина SCH может быть связана с плохой плацентацией. Хотя SCH является обычным явлением, влияние SCH на исходы беременности неясно. Обзор призван предоставить обзор влияния SCH на исходы беременности и выявить прогностические факторы, которые могут предсказать неблагоприятные исходы беременности у женщин с SCH.
Методы: Для определения соответствующей литературы в электронных базах данных (PubMed и EMBASE) был проведен поиск с использованием поисковых терминов: «субхорионическая гематома» и «субхорионическое кровоизлияние». Критерии исключения включают многоплодную беременность, внематочную беременность, родинку, обзорные статьи, отчеты о случаях заболевания и исследования, в которых не уделялось внимания влиянию SCH на исходы беременности.
Результаты и заключение: Женщины с СКГ имеют повышенный риск отслойки плаценты.Исследования противоречат друг другу в отношении риска, который SCH представляет для прерывания беременности. Есть лишь ограниченные исследования других неблагоприятных исходов беременности, таких как преждевременные роды, небольшие для гестационного возраста, преэклампсия и хориоамнионит. Факторы, которые могут предсказать повышенную вероятность неблагоприятных исходов беременности при SCH, включают: большой размер гематомы, фундальное или ретроплацентарное расположение, ранний гестационный возраст диагноза (до 9 недель) и тяжесть симптомов.
Стойкая SCH встречается редко, но сопряжена с высоким риском осложнений, включая хориоамнионит.
До 25% беременных женщин испытывают симптомы угрозы выкидыша, а именно вагинальное кровотечение в первом триместре беременности с сокращениями матки или без них [1]. Наиболее частым ультразвуковым отклонением у этих женщин является субхорионическая гематома (SCH) [2]. SCH — скопление крови между хорионической оболочкой и стенкой матки [2]. Обычно он проявляется в виде серповидного гипоэхогенного поражения вокруг гестационного мешка [2]. По данным ретроспективного когортного исследования, проведенного в Турции в 2014 году, зарегистрированная частота SCH у женщин с симптомами угрозы прерывания беременности составляет 18.2% [3]. В общей акушерской популяции заболеваемость SCH колеблется от 1,7% до 3,1% [4,5].
Точная патофизиология SCH все еще неизвестна. Тем не менее, основной причиной SCH считается плохая плацентация [3,6].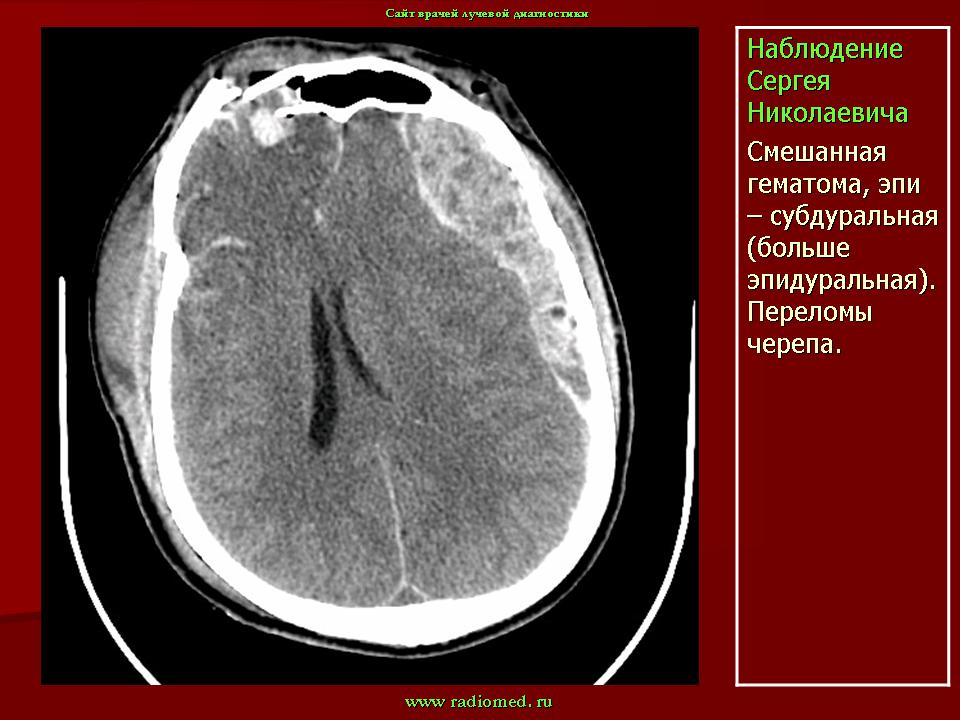 Плохая плацентация может нарушить ангиогенез и привести к образованию слабых сосудов, которые легко разрываются [3,6]. При SCH постулируется, что краевые маточно-плацентарные вены разрываются и вызывают кровотечение под низким давлением [7]. Затем кровь движется вокруг гестационного мешка, образуя кремнетериальную гематому между хориональной оболочкой и стенкой матки [7].Напротив, кровотечение при отслойке плаценты обычно представляет собой кровотечение под высоким давлением из разорванных спиральных артериол [8]. Результаты недавнего японского исследования, по-видимому, подтверждают теорию о том, что SCH вызывается плохой плацентацией [9]. Исследование показало, что SCH чаще встречается у женщин с факторами риска плохой плацентации, такими как многоплодие и беременность, зачатая в результате экстракорпорального оплодотворения, особенно у тех, кто использует перенос замороженных-размороженных эмбрионов [9].
Плохая плацентация может нарушить ангиогенез и привести к образованию слабых сосудов, которые легко разрываются [3,6]. При SCH постулируется, что краевые маточно-плацентарные вены разрываются и вызывают кровотечение под низким давлением [7]. Затем кровь движется вокруг гестационного мешка, образуя кремнетериальную гематому между хориональной оболочкой и стенкой матки [7].Напротив, кровотечение при отслойке плаценты обычно представляет собой кровотечение под высоким давлением из разорванных спиральных артериол [8]. Результаты недавнего японского исследования, по-видимому, подтверждают теорию о том, что SCH вызывается плохой плацентацией [9]. Исследование показало, что SCH чаще встречается у женщин с факторами риска плохой плацентации, такими как многоплодие и беременность, зачатая в результате экстракорпорального оплодотворения, особенно у тех, кто использует перенос замороженных-размороженных эмбрионов [9].
В то время как некоторые SCH протекают бессимптомно, большинство из них может проявляться кровотечением из PV в первом триместре с сокращениями матки или без них [5,10]. В большинстве случаев (до 70%) кровотечение из ЛВ различной степени, от мажущих кровянистых выделений до сильных кровотечений, может продолжаться с перерывами в течение 1–3 месяцев после постановки диагноза SCH [11]. Симптомы обычно проходят спонтанно во втором триместре [11]. Однако у небольшого количества женщин (0,46% от всех акушерских пациентов) может быть стойкая SCH, которая остается симптоматической до родов [11].
В большинстве случаев (до 70%) кровотечение из ЛВ различной степени, от мажущих кровянистых выделений до сильных кровотечений, может продолжаться с перерывами в течение 1–3 месяцев после постановки диагноза SCH [11]. Симптомы обычно проходят спонтанно во втором триместре [11]. Однако у небольшого количества женщин (0,46% от всех акушерских пациентов) может быть стойкая SCH, которая остается симптоматической до родов [11].
SCH диагностируется с помощью ультразвука (рис. 1). Характерной сонографической находкой является гипоэхогенное мезентериальное поражение между хориональной оболочкой и стенкой матки [2].Первоначально гематома может казаться гиперэхогенной, но со временем она становится гипоэхогенной [2]. Возможные дифференциальные диагнозы для этого сонографического обнаружения включают хориоамниотическое разделение и двойной гестационный мешок [2].
Рисунок 1. Субхорионическая гематома первого триместра. Хотя SCH очень часто встречается у женщин с симптомами угрозы выкидыша, влияние SCH на исходы беременности неясно.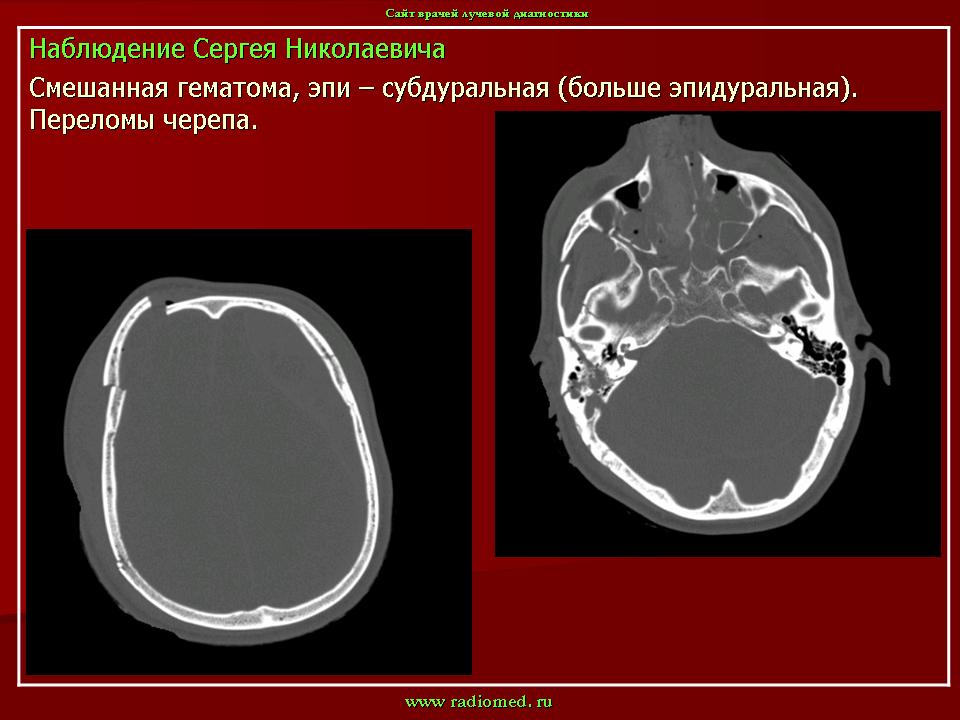 Цель этого обзора — дать обзор влияния SCH на исходы беременности.Он также направлен на выявление прогностических факторов, которые могут предсказать неблагоприятные исходы беременности у женщин с SCH.
Цель этого обзора — дать обзор влияния SCH на исходы беременности.Он также направлен на выявление прогностических факторов, которые могут предсказать неблагоприятные исходы беременности у женщин с SCH.
Чтобы найти соответствующую литературу, был проведен поиск в электронных базах данных (PubMed и EMBASE) с использованием поисковых терминов: субхорионическая гематома и субхорионическое кровоизлияние. Поиск ограничивался англоязычными исследованиями людей, опубликованными в период с января 1981 года по июнь 2016 года. В результате поиска в базе данных было выявлено 192 исследования, а в результате ручного просмотра библиографий было выявлено еще 14 исследований.После удаления дубликатов исследования были исключены по таким причинам, как многоплодная беременность (n = 2), внематочная беременность (n = 2), родинка Breus (n = 11), обзорные статьи (n = 2), отчеты о случаях болезни (n = 4). ) и другой направленности исследования (n = 82) (Рисунок 2). В этот обзор были включены 28 исследований, в которых обсуждались эффекты SCH на исходы беременности.
Неблагоприятные исходы беременности, которые могут быть связаны с SCH, включают прерывание беременности на ранних и поздних сроках, отслойку плаценты, преждевременные роды (PTD), преждевременный разрыв мембраны (pPROM), малые для гестационного возраста (SGA) и хориоамнионит.Патофизиологические механизмы того, как SCH может способствовать этим неблагоприятным исходам беременности, остаются неясными. Считается, что SCH может вызвать потерю беременности в результате прямого механического воздействия или косвенной воспалительной реакции [12]. Что касается отслойки плаценты, исследования показывают, что основная причина SCH — плохая плацентация — также предрасполагает пациентов к отслойке плаценты [5,13].
Выкидыш на ранних и поздних сроках беременности
В нескольких исследованиях SCH ассоциирован с повышенным риском выкидыша (потеря беременности до 20 недель) и мертворождения (потеря беременности после 20 недель). В недавнем исследовании Sukur et al. [3] сообщил, что частота выкидышей была значительно выше у женщин с SCH по сравнению с женщинами без (29,5% против 12,6%). Аналогичный результат был получен Kurjak et al. [14]. По данным Ozkaya et al. [15], риск выкидыша был в шесть раз выше у женщин с SCH (OR = 6,29, 95% ДИ 1,43–37,7). В отдельном исследовании риск выкидыша оставался значительно выше в случаях SCH даже после остановки кровотечения из PV [16].Мертворождение также чаще встречается у женщин с SCH, чем у женщин без SCH [13]. Ball et al. [13] обнаружил, что риск мертворождения был значительным по сравнению с женщинами как с кровотечением из PV, так и без него. Согласно метаанализу, проведенному в 2011 году, SCH удвоил риск выкидыша и мертворождения (OR = 2,18, 95% ДИ 1,29–3,68 и OR = 2,09, 95% ДИ 1,20–3,67, соответственно) [6]. Согласно метаанализу, на каждые 11 женщин с SCH был один дополнительный выкидыш [6].
В недавнем исследовании Sukur et al. [3] сообщил, что частота выкидышей была значительно выше у женщин с SCH по сравнению с женщинами без (29,5% против 12,6%). Аналогичный результат был получен Kurjak et al. [14]. По данным Ozkaya et al. [15], риск выкидыша был в шесть раз выше у женщин с SCH (OR = 6,29, 95% ДИ 1,43–37,7). В отдельном исследовании риск выкидыша оставался значительно выше в случаях SCH даже после остановки кровотечения из PV [16].Мертворождение также чаще встречается у женщин с SCH, чем у женщин без SCH [13]. Ball et al. [13] обнаружил, что риск мертворождения был значительным по сравнению с женщинами как с кровотечением из PV, так и без него. Согласно метаанализу, проведенному в 2011 году, SCH удвоил риск выкидыша и мертворождения (OR = 2,18, 95% ДИ 1,29–3,68 и OR = 2,09, 95% ДИ 1,20–3,67, соответственно) [6]. Согласно метаанализу, на каждые 11 женщин с SCH был один дополнительный выкидыш [6].
Однако некоторые исследования дали противоположные результаты. Два небольших исследования (n = 22, n = 62) SCH не обнаружили, что SCH увеличивает частоту выкидышей [17,18]. В одном из этих исследований выкидышей не было во всех 22 изученных случаях SCH [17]. Tower и Regan [19] изучали эффект SCH в популяции с повторяющимися выкидышами. Они обнаружили, что SCH не увеличивал частоту выкидышей у этих пациентов [19]. Согласно проспективному исследованию 2003 г., женщины с SCH также не имели значительно более высокого риска мертворождения [5].В большом ретроспективном исследовании риск мертворождения у женщин с SCH не был значительным после поправки на этническую принадлежность, кровотечение из PV, хроническую гипертензию, прегестационный диабет и курение [4].
Два небольших исследования (n = 22, n = 62) SCH не обнаружили, что SCH увеличивает частоту выкидышей [17,18]. В одном из этих исследований выкидышей не было во всех 22 изученных случаях SCH [17]. Tower и Regan [19] изучали эффект SCH в популяции с повторяющимися выкидышами. Они обнаружили, что SCH не увеличивал частоту выкидышей у этих пациентов [19]. Согласно проспективному исследованию 2003 г., женщины с SCH также не имели значительно более высокого риска мертворождения [5].В большом ретроспективном исследовании риск мертворождения у женщин с SCH не был значительным после поправки на этническую принадлежность, кровотечение из PV, хроническую гипертензию, прегестационный диабет и курение [4].
Смешанные результаты различных исследований показывают, что влияние SCH на прерывание беременности является сложным. Не все случаи SCH имеют равный риск выкидыша и мертворождения. Вероятность потери беременности при SCH может зависеть от нескольких прогностических факторов, таких как размер и расположение гематомы.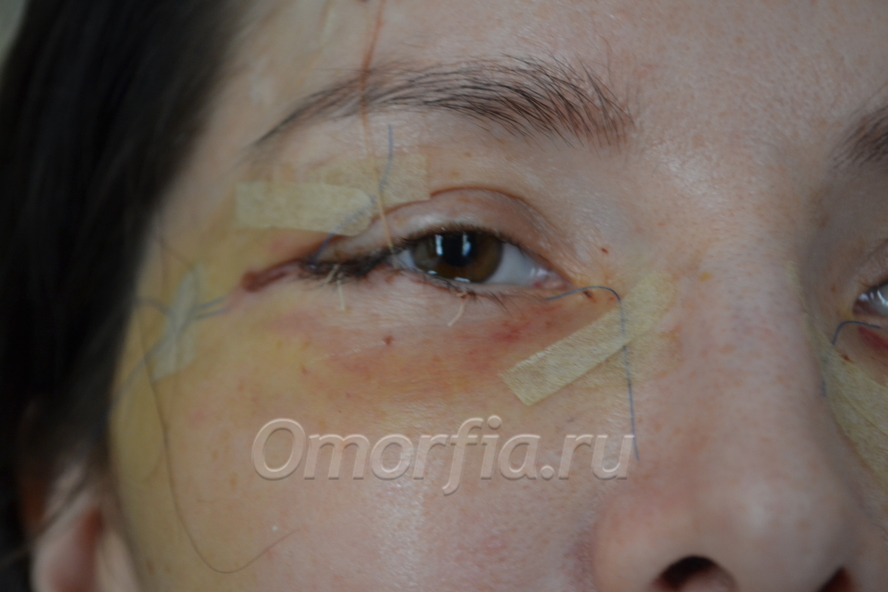
Отслойка плаценты
В отличие от риска потери беременности, риск отслойки плаценты у женщин с SCH хорошо известен. При наличии SCH риск отслойки плаценты увеличивается с 0,6% до 3,6% (aOR = 2,6, 95% ДИ 1,8–3,7) [4]. Этот вывод подтверждается несколькими другими исследованиями [5,13,20]. По данным метаанализа, объединившего результаты четырех различных исследований, SCH увеличивал риск отслойки плаценты более чем в пять раз (OR = 5.70, 95% ДИ 3,91 — 8,33) [6]. Требовалось нанести вред всего 34 [6]. Учитывая, что исследования неизменно сообщают, что женщины с SCH имеют более высокий риск отслойки плаценты, SCH, скорее всего, действительно влияет на риск отслойки плаценты.
Преждевременные роды (PTD)
Исследования также показали, что женщины с SCH имеют значительно более высокий риск развития PTD [4,5,20,21]. В 2003 году Надь и др. [5] сообщил, что SCH удваивает риск PTD (RR = 2.3, 95% ДИ 1,6 — 3,2). В их исследовании 43% этих случаев PTD произошли до 34 недель, а 10% — до 28 недель [5]. Этот результат был подтвержден большим ретроспективным когортным исследованием 2010 года, в которое было включено более 1000 случаев SCH [4]. Совсем недавно Palatnik и Grobman [20] провели многофакторный регрессионный анализ и показали, что SCH увеличивает риск PTD независимо от длины шейки матки в середине триместра. Было несколько исследований, которые не обнаружили корреляции между SCH и преждевременными родами [3,13,14,18,19].Однако эти исследования были меньшего размера, и только в одном из них было зарегистрировано более 100 случаев SCH [13]. Тем не менее, необходимы дополнительные исследования, чтобы подтвердить риск PTD у женщин с SCH.
В их исследовании 43% этих случаев PTD произошли до 34 недель, а 10% — до 28 недель [5]. Этот результат был подтвержден большим ретроспективным когортным исследованием 2010 года, в которое было включено более 1000 случаев SCH [4]. Совсем недавно Palatnik и Grobman [20] провели многофакторный регрессионный анализ и показали, что SCH увеличивает риск PTD независимо от длины шейки матки в середине триместра. Было несколько исследований, которые не обнаружили корреляции между SCH и преждевременными родами [3,13,14,18,19].Однако эти исследования были меньшего размера, и только в одном из них было зарегистрировано более 100 случаев SCH [13]. Тем не менее, необходимы дополнительные исследования, чтобы подтвердить риск PTD у женщин с SCH.
Хориоамнионит
Хориоамнионит — редкое, но тяжелое осложнение беременности, которое может вызвать опасный для жизни неонатальный сепсис. В настоящее время риск хориоамнионита у женщин с SCH все еще неизвестен. Было только одно исследование, в котором подробно изучался риск хориоамнионита при SCH [11].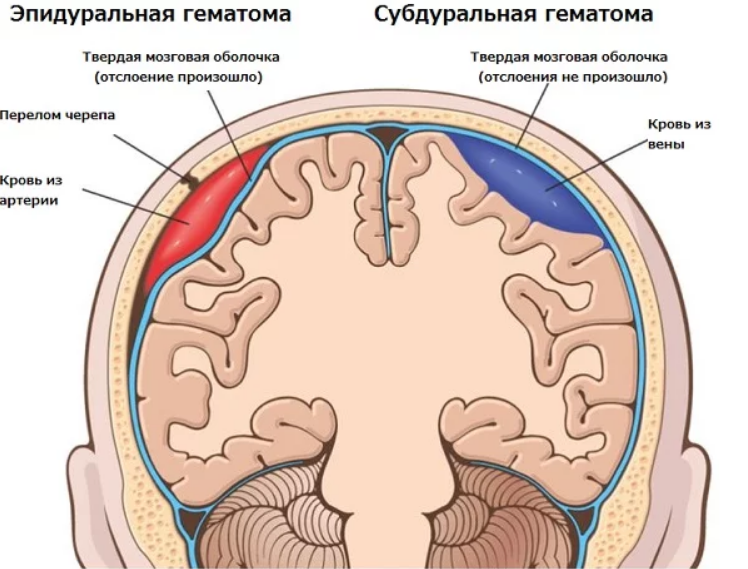 В этом исследовании Seki et al. [11] сообщил, что хориоамнионит особенно распространен среди женщин с персистирующей SCH. Шесть из 22 женщин (27,3%) с персистирующей СКГ имели хориоамнионит [11]. У половины из этих женщин был выкидыш, а у другой половины — преждевременные роды [11]. В исследовании персистирующая SCH была определена как гематома с клиническими симптомами, которые сохранялись до родов [11]. Недавнее исследование показало, что у женщин с SCH результаты культивирования вагинальных мазков значительно различались [22].Женщины с SCH имели значительно более высокую распространенность коагулазонегативных Staphylococcus и Gardnerella vaginalis и более низкую распространенность Lactobacillus в вагинальных мазках [22]. Результат посева позволяет предположить, но не является диагностическим признаком бактериального вагиноза, состояния, которое было связано с хориоамнионитом, pPROM и PTD [22]. Однако в этом исследовании мазки собирали только во втором триместре, который был временно удален от времени постановки диагноза SCH [22].
В этом исследовании Seki et al. [11] сообщил, что хориоамнионит особенно распространен среди женщин с персистирующей SCH. Шесть из 22 женщин (27,3%) с персистирующей СКГ имели хориоамнионит [11]. У половины из этих женщин был выкидыш, а у другой половины — преждевременные роды [11]. В исследовании персистирующая SCH была определена как гематома с клиническими симптомами, которые сохранялись до родов [11]. Недавнее исследование показало, что у женщин с SCH результаты культивирования вагинальных мазков значительно различались [22].Женщины с SCH имели значительно более высокую распространенность коагулазонегативных Staphylococcus и Gardnerella vaginalis и более низкую распространенность Lactobacillus в вагинальных мазках [22]. Результат посева позволяет предположить, но не является диагностическим признаком бактериального вагиноза, состояния, которое было связано с хориоамнионитом, pPROM и PTD [22]. Однако в этом исследовании мазки собирали только во втором триместре, который был временно удален от времени постановки диагноза SCH [22]. Следовательно, прямая причинно-следственная связь не может быть подтверждена с помощью исследования [22]. Риск хориоамнионита у женщин с SCH требует дальнейшего исследования.
Следовательно, прямая причинно-следственная связь не может быть подтверждена с помощью исследования [22]. Риск хориоамнионита у женщин с SCH требует дальнейшего исследования.
Малый для гестационного возраста (SGA) и преэклампсии
Учитывая, что SCH может быть связан с плохой плацентацией, важно также учитывать другие неблагоприятные исходы беременности, обычно связанные с плохой плацентацией, такие как SGA и преэклампсия. SCH был связан со значительно более высоким риском SGA в двух исследованиях [5,15] и преэклампсией в одном исследовании [5].Однако большинство исследований не подтвердили значимой связи между SCH и SGA [3,4,12,13,19,20]. SCH также не был связан с преэклампсией в нескольких исследованиях [4,12,19,20]. Что еще более важно, в двух крупнейших контролируемых исследованиях SCH (n = 512 и n = 1081) SCH не увеличивал риск SGA или преэклампсии [4, 20].
Преждевременный преждевременный разрыв мембраны (pPROM)
Ограниченные исследования зарегистрировали частоту pPROM у женщин с SCH. В исследовании Palatnik и Grobman [20] pPROM значительно чаще встречается у женщин с SCH по сравнению с женщинами без SCH (6,4% против 4,0%). Однако это открытие не было подтверждено в двух других исследованиях [4,12].
В исследовании Palatnik и Grobman [20] pPROM значительно чаще встречается у женщин с SCH по сравнению с женщинами без SCH (6,4% против 4,0%). Однако это открытие не было подтверждено в двух других исследованиях [4,12].
Другие неблагоприятные исходы беременности
Интересно, что Надь et al. [5] отметил, что у женщин с SCH была значительно более высокая частота аномально прикрепленной плаценты, требующей ручного удаления (13,9% против 4,9%). Ранее в двух неконтролируемых исследованиях также отмечалось, что ручное удаление плаценты потребовалось в 7% и 11 случаях.1% женщин с СКГ [10, 23]. Для получения информации о риске необходимы более контролируемые исследования.
Вероятность неблагоприятных исходов беременности при SCH может зависеть от нескольких прогностических факторов. Различия в размере, локализации и продолжительности SCH, а также сроке гестации, в котором был поставлен диагноз, и тяжести симптомов, могут повлиять на влияние SCH на беременность [24]. Более подробное изучение этих факторов может помочь врачам уточнить риск SCH.
Более подробное изучение этих факторов может помочь врачам уточнить риск SCH.
Размер гематомы
Риск неблагоприятных исходов может увеличиваться при увеличении размера гематомы.В исходной серии случаев по SCH Mantoni и Pederson [25] отметили, что SCH> 50 мл, возникающий после 16 недель беременности, увеличивал риск самопроизвольного аборта и PTD, но SCH <35 мл имел хороший прогноз. В одном исследовании у всех женщин был SCH <16 мл, и ни у одной из них не было выкидыша [17]. Напротив, другое исследование показало, что 81% беременностей с SCH> 60 мл не продолжались до срока [21]. Оказалось, что частота выкидышей сильно различается в зависимости от размера SCH. Озкая и др. [15] использовал анализ кривой рабочих характеристик приемника (ROC) и определил, что гематома> 32 мл была чувствительна на 81% и специфична на 80% для прогнозирования риска выкидыша. В нескольких других исследованиях также было показано, что размер гематомы является важным фактором выкидыша [23,26-29]. Однако во многих исследованиях не наблюдали связи между размером и невынашиванием беременности [1,13,14,16,18,30,31]. Предсказание рисков выкидыша с размером гематомы является спорным из-за смешанные доказательств.Было высказано предположение, что размер — не лучший показатель степени субхорионического кровотечения [24]. Это связано с тем, что более крупная гематома может быть вызвана либо увеличением субхорионического кровотечения, либо уменьшением цервикального оттока, как кровотечение из ЛВ [24]. Это может объяснить, почему в нескольких исследованиях не было обнаружено, что размер позволяет предсказать плохой прогноз. Хотя размер может не коррелировать линейно с повышенным риском выкидыша, гематома выше определенного объема все же может представлять более высокий риск. Это связано с тем, что независимо от причины более крупная гематома может иметь более прямое влияние на беременность.Значительно более крупная гематома также может иметь большее поражение плаценты. В настоящее время размер гематомы остается спорным показателем неблагоприятного исхода.
Однако во многих исследованиях не наблюдали связи между размером и невынашиванием беременности [1,13,14,16,18,30,31]. Предсказание рисков выкидыша с размером гематомы является спорным из-за смешанные доказательств.Было высказано предположение, что размер — не лучший показатель степени субхорионического кровотечения [24]. Это связано с тем, что более крупная гематома может быть вызвана либо увеличением субхорионического кровотечения, либо уменьшением цервикального оттока, как кровотечение из ЛВ [24]. Это может объяснить, почему в нескольких исследованиях не было обнаружено, что размер позволяет предсказать плохой прогноз. Хотя размер может не коррелировать линейно с повышенным риском выкидыша, гематома выше определенного объема все же может представлять более высокий риск. Это связано с тем, что независимо от причины более крупная гематома может иметь более прямое влияние на беременность.Значительно более крупная гематома также может иметь большее поражение плаценты. В настоящее время размер гематомы остается спорным показателем неблагоприятного исхода.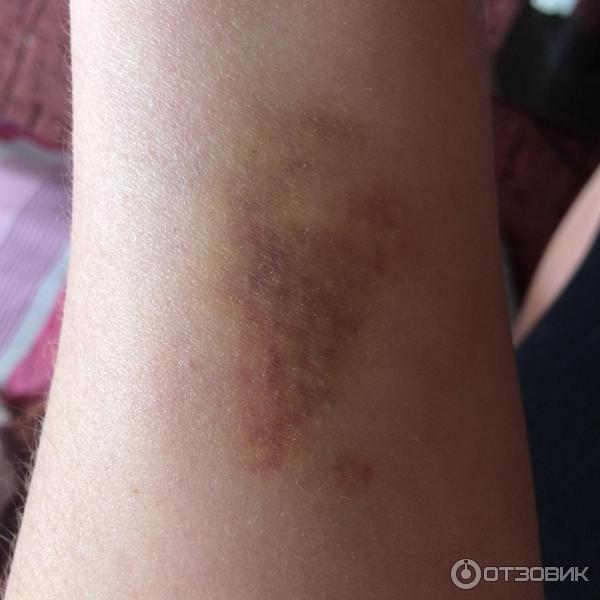
Расположение гематомы
Гематомы в определенных местах могут иметь худший прогноз. Большинство SCH расположены на передней поверхности матки и на периферии плаценты [5,17]. Согласно данным нескольких исследований, ретроплацентарные или фундальные гематомы значительно чаще выкидывают беременность [14,29,30].Гематома дна матки в четыре раза чаще вызывала выкидыш по сравнению с надшейной гематомой (27,5% против 6,6%) [14]. Хотя ретроплацентарное расположение было значительным фактором риска, Nyberg et al. [29] обнаружил, что в конечном итоге именно степень поражения плаценты лучше всего предсказывала смертность плода. Используя анализ множественной логистической регрессии, Nyberg et al. [29] показали, что локализация больше не была существенно связана с внутриутробной смертностью после поправки на вовлечение плаценты.Без какого-либо поражения плаценты смертность плода составила всего 8% [29].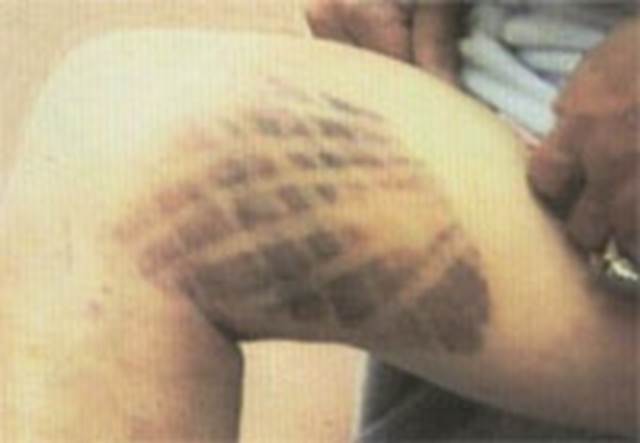 При поражении 20-50% плаценты смертность плода возрастала до 20%. Более 50% вовлечения плаценты приводит к 75% -ной смертности плода [29]. Основываясь на имеющихся данных, большее вовлечение плаценты и ретроплацентарное или фундальное расположение гематомы могут быть важными факторами риска для худшего прогноза у женщин с SCH.
При поражении 20-50% плаценты смертность плода возрастала до 20%. Более 50% вовлечения плаценты приводит к 75% -ной смертности плода [29]. Основываясь на имеющихся данных, большее вовлечение плаценты и ретроплацентарное или фундальное расположение гематомы могут быть важными факторами риска для худшего прогноза у женщин с SCH.
Стойкость гематомы
Большинство SCH проходит самостоятельно во втором триместре, но некоторые могут оставаться симптоматическими до родов.Эта стойкая SCH встречается редко и присутствует только у 0,46% общей акушерской популяции [11]. Устойчивый SCH может иметь худший прогноз. Seki et al. [11] изучали 22 случая персистирующей SCH и обнаружили, что, хотя частота выкидышей не была особенно высокой (13,6%), у большинства женщин с персистирующей SCH были преждевременные роды (77,3%), половина из которых произошла до 32 недель. Также была высокая распространенность хориоамнионита среди женщин с персистирующей SCH (27,3%) [11]. Aoki et al. также обнаружил, что в десяти случаях персистирующей SCH наблюдается более высокий уровень осложнений, включая PTD, SGA и неонатальные заболевания легких [32]. Хотя других исследований гематомы, сохраняющейся до родов, не проводилось, в нескольких исследованиях было обнаружено, что гематома, которая медленно рассасывалась или была связана с длительным кровотечением из ЛВ, имела более высокие показатели потери беременности [1,10,23,27]. Доказательства ограничены, но стойкий SCH, по-видимому, связан с более высокой частотой осложнений.
Aoki et al. также обнаружил, что в десяти случаях персистирующей SCH наблюдается более высокий уровень осложнений, включая PTD, SGA и неонатальные заболевания легких [32]. Хотя других исследований гематомы, сохраняющейся до родов, не проводилось, в нескольких исследованиях было обнаружено, что гематома, которая медленно рассасывалась или была связана с длительным кровотечением из ЛВ, имела более высокие показатели потери беременности [1,10,23,27]. Доказательства ограничены, но стойкий SCH, по-видимому, связан с более высокой частотой осложнений.
Гестационный возраст постановки диагноза
В нескольких исследованиях было обнаружено, что более ранний гестационный возраст диагноза SCH является фактором риска худших исходов.По данным наблюдательного исследования 2005 года, SCH, диагностированный до 9 недель, имеет значительно более высокий риск потери беременности и неблагоприятный исход по сравнению с SCH, диагностированным через 9 недель (aOR = 18,29, 95% CI 2,36 — 41,46 и aOR = 2,22, 95% CI 1,13.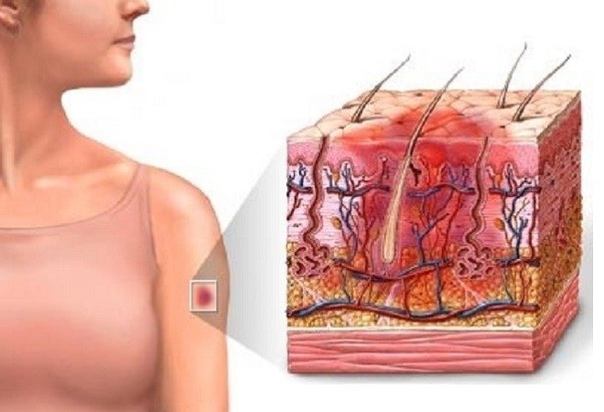 — 4,40, соответственно), даже после поправки на другие факторы, такие как размер гематомы и возраст матери [33]. Исследование также показало, что риск потери беременности увеличивался с менее чем 2% до 20%, если диагноз был поставлен до 9 недель [33]. Аналогичные результаты были получены Bennett et al. [26]. Однако в исследованиях не было ясно, когда возникли симптомы кровотечения из ЛВ в связи с диагнозом СКГ. Более того, многие другие исследования не согласились с тем, что более ранний гестационный возраст постановки диагноза был значительным прогностическим фактором [16,27,29,34]. В одном исследовании более ранний гестационный возраст диагноза был сильно связан с преждевременными родами, но не с потерей беременности [29]. Тем не менее, согласно исследованию 2003 года, не было значительной корреляции между гестационным возрастом постановки диагноза и риском развития ПЗ [34].Основываясь на имеющихся данных, гестационный срок постановки диагноза не является явным фактором риска худших исходов.
— 4,40, соответственно), даже после поправки на другие факторы, такие как размер гематомы и возраст матери [33]. Исследование также показало, что риск потери беременности увеличивался с менее чем 2% до 20%, если диагноз был поставлен до 9 недель [33]. Аналогичные результаты были получены Bennett et al. [26]. Однако в исследованиях не было ясно, когда возникли симптомы кровотечения из ЛВ в связи с диагнозом СКГ. Более того, многие другие исследования не согласились с тем, что более ранний гестационный возраст постановки диагноза был значительным прогностическим фактором [16,27,29,34]. В одном исследовании более ранний гестационный возраст диагноза был сильно связан с преждевременными родами, но не с потерей беременности [29]. Тем не менее, согласно исследованию 2003 года, не было значительной корреляции между гестационным возрастом постановки диагноза и риском развития ПЗ [34].Основываясь на имеющихся данных, гестационный срок постановки диагноза не является явным фактором риска худших исходов. Вероятный механизм того, как более ранний гестационный возраст диагностики приводит к неблагоприятным исходам, также отсутствует в существующих исследованиях.
Вероятный механизм того, как более ранний гестационный возраст диагностики приводит к неблагоприятным исходам, также отсутствует в существующих исследованиях.
Степень тяжести симптомов
Бессимптомная SCH является распространенным и доброкачественным заболеванием [13,23,35]. У женщин с SCH у тех, у кого было кровотечение из PV, вероятность развития PTD была выше, чем у тех, у кого не было симптомов (OR = 4.8, 95% ДИ 1,2–15,9) [34]. На основании исследования Abu-Yousef et al. [27], у большинства женщин (83%) с кровотечением из ЛВ средней и тяжелой степени исход был неблагоприятный. Напротив, у большинства женщин (75%) с легким кровотечением из ЛВ исход был благоприятным [27]. Риск неблагоприятного исхода беременности выше при более тяжелых симптомах SCH.
Несмотря на влияние SCH на беременность, конкретных рекомендаций по ведению SCH не существует. Отчасти это связано с тем, что существует лишь ограниченное количество исследований о том, как управлять SCH. В настоящее время большинство женщин с SCH регулярно контролируются с помощью ультразвука до разрешения гематомы. В остальном женщины с SCH проходят лечение так же, как и другие женщины с угрозой выкидыша, с советами по постельному режиму и дополнительному прогестагену. Однако по результатам Кокрановского обзора постельный режим не считается полезным для женщин с угрозой выкидыша [36]. Было одно нерандомизированное контролируемое исследование, которое показало более низкий уровень выкидышей у женщин с SCH, которые придерживались постельного режима (6.5% против 23,3%) [37]. Однако, учитывая, что в исследовании не было рандомизации и оно проводилось ретроспективно, доказательства слабые и неубедительные. Что касается прогестагена, Кокрановский обзор четырех рандомизированных контролируемых исследований показал, что он значительно снижает частоту самопроизвольных абортов у женщин с угрозой выкидыша (ОР = 0,53, 95% ДИ 0,35–0,79) [38]. Благоприятные эффекты прогестагена могут быть связаны с его иммуномодулирующими свойствами.
В настоящее время большинство женщин с SCH регулярно контролируются с помощью ультразвука до разрешения гематомы. В остальном женщины с SCH проходят лечение так же, как и другие женщины с угрозой выкидыша, с советами по постельному режиму и дополнительному прогестагену. Однако по результатам Кокрановского обзора постельный режим не считается полезным для женщин с угрозой выкидыша [36]. Было одно нерандомизированное контролируемое исследование, которое показало более низкий уровень выкидышей у женщин с SCH, которые придерживались постельного режима (6.5% против 23,3%) [37]. Однако, учитывая, что в исследовании не было рандомизации и оно проводилось ретроспективно, доказательства слабые и неубедительные. Что касается прогестагена, Кокрановский обзор четырех рандомизированных контролируемых исследований показал, что он значительно снижает частоту самопроизвольных абортов у женщин с угрозой выкидыша (ОР = 0,53, 95% ДИ 0,35–0,79) [38]. Благоприятные эффекты прогестагена могут быть связаны с его иммуномодулирующими свойствами.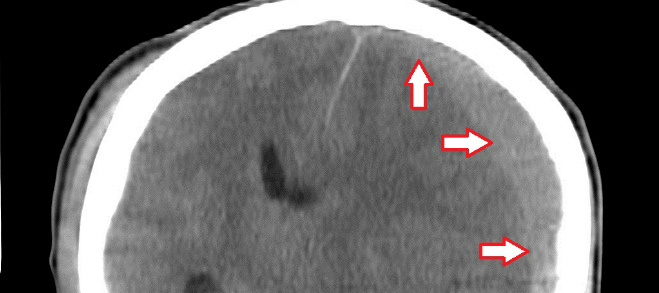 Прогестоген увеличивает выработку прогестерон-индуцированного блокирующего фактора, который способствует ответу Т-хелперных клеток 2 типа [39–41].Помимо этого, прогестаген может также помочь, способствуя имплантации и подавляя сокращение матки и расширение шейки матки [39,41]. В нескольких исследованиях прогестаген был полезен для женщин с SCH [40,41]. Пандиан сообщил, что дидрогестерон вводился в дозе 40 мг / день стат. с последующим приемом 10 мг два раза в день до 16 недель беременности снизилась частота выкидышей на 15,9% (OR = 0,36, 95% ДИ 0,172–0,756) [41]. В другом исследовании прием 40 мг дидрогестерона перорально ежедневно до 16 недель гестации привел к сохранению беременности у 93% женщин с SCH [40].Хотя результаты обнадеживают, необходимы дополнительные исследования, чтобы подтвердить преимущества прогестагена. Пациенты и клиницисты должны тщательно взвесить стоимость и преимущества перед началом лечения гестагенами.
Прогестоген увеличивает выработку прогестерон-индуцированного блокирующего фактора, который способствует ответу Т-хелперных клеток 2 типа [39–41].Помимо этого, прогестаген может также помочь, способствуя имплантации и подавляя сокращение матки и расширение шейки матки [39,41]. В нескольких исследованиях прогестаген был полезен для женщин с SCH [40,41]. Пандиан сообщил, что дидрогестерон вводился в дозе 40 мг / день стат. с последующим приемом 10 мг два раза в день до 16 недель беременности снизилась частота выкидышей на 15,9% (OR = 0,36, 95% ДИ 0,172–0,756) [41]. В другом исследовании прием 40 мг дидрогестерона перорально ежедневно до 16 недель гестации привел к сохранению беременности у 93% женщин с SCH [40].Хотя результаты обнадеживают, необходимы дополнительные исследования, чтобы подтвердить преимущества прогестагена. Пациенты и клиницисты должны тщательно взвесить стоимость и преимущества перед началом лечения гестагенами.
Новый препарат, называемый вагинальной альфа-липоевой кислотой (ALA), в настоящее время исследуется на предмет его потенциального использования при лечении SCH [42].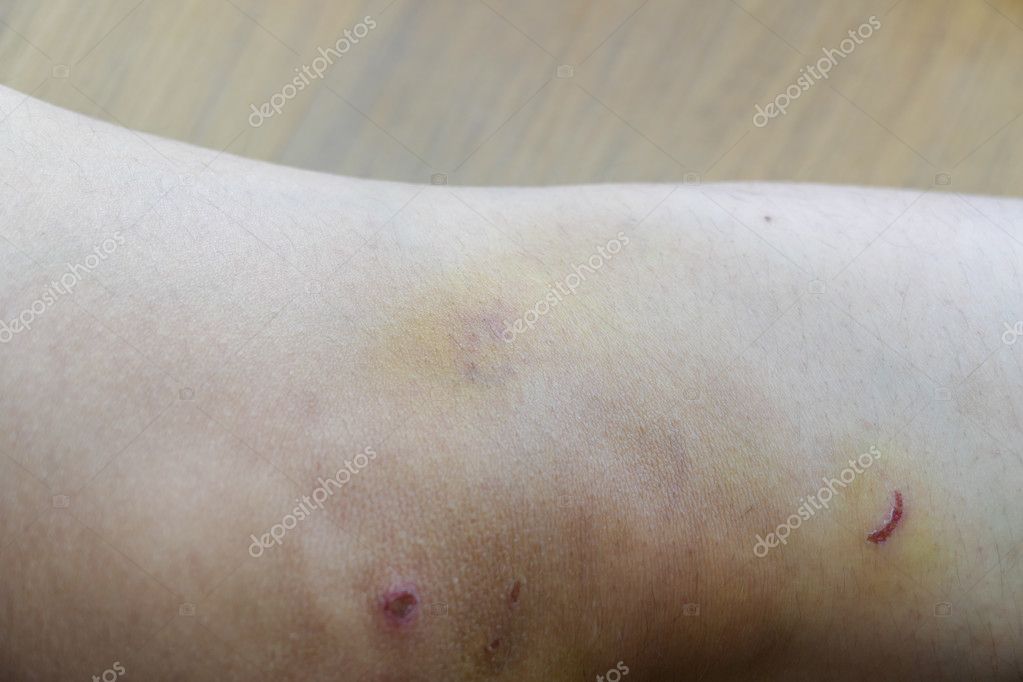 Рандомизированное контролируемое исследование показало, что женщины, принимавшие 10 мг вагинальной АЛК, имели более быстрое рассасывание SCH по сравнению с женщинами, принимавшими прогестерон в дозе 400 мг, и женщинами, не принимавшими никаких лекарств [42].Считается, что ALA полезна из-за ее иммуномодулирующих свойств [42]. Тем не менее, это было небольшое пилотное исследование с участием всего 76 пациентов [42]. Он не способен выявлять изменение клинического исхода частоты выкидышей (3/27 в группе ALA и 6/27 в группе прогестерона) [42]. Пока неясно, улучшит ли более быстрое рассасывание SCH клинические результаты.
Рандомизированное контролируемое исследование показало, что женщины, принимавшие 10 мг вагинальной АЛК, имели более быстрое рассасывание SCH по сравнению с женщинами, принимавшими прогестерон в дозе 400 мг, и женщинами, не принимавшими никаких лекарств [42].Считается, что ALA полезна из-за ее иммуномодулирующих свойств [42]. Тем не менее, это было небольшое пилотное исследование с участием всего 76 пациентов [42]. Он не способен выявлять изменение клинического исхода частоты выкидышей (3/27 в группе ALA и 6/27 в группе прогестерона) [42]. Пока неясно, улучшит ли более быстрое рассасывание SCH клинические результаты.
Очки обучения для студентов-медиков
У женщин с симптомами угрозы выкидыша SCH является наиболее частым обнаруженным ультразвуковым отклонением.Было высказано предположение, что причиной SCH может быть плохая плацентация, которая приводит к образованию слабых краевых маточно-плацентарных вен, которые рвутся и кровоточат. SCH значительно увеличивает риск отслойки плаценты, но исследования по-прежнему противоречат друг другу относительно того, увеличивает ли он риск потери беременности и других неблагоприятных исходов, включая PTD, SGA, преэклампсию и хориоамнионит. Предикторы неблагоприятных исходов включают размер гематомы, локализацию с большим поражением плаценты, стойкость гематомы, более ранний гестационный срок диагноза и тяжесть симптомов.Лечение SCH включает регулярное ультразвуковое наблюдение. В некоторых исследованиях есть потенциальные преимущества постельного режима и дополнительного прогестагена, но доказательства все еще ограничены. Вагинальная АЛК — это новый метод лечения, который все еще исследуется. В будущем более крупные контролируемые исследования, в которых измеряются все различные прогностические факторы, помогут предоставить более точную информацию о риске, связанном с SCH.
Предикторы неблагоприятных исходов включают размер гематомы, локализацию с большим поражением плаценты, стойкость гематомы, более ранний гестационный срок диагноза и тяжесть симптомов.Лечение SCH включает регулярное ультразвуковое наблюдение. В некоторых исследованиях есть потенциальные преимущества постельного режима и дополнительного прогестагена, но доказательства все еще ограничены. Вагинальная АЛК — это новый метод лечения, который все еще исследуется. В будущем более крупные контролируемые исследования, в которых измеряются все различные прогностические факторы, помогут предоставить более точную информацию о риске, связанном с SCH.
Благодарности
Хочу поблагодарить Dr.Шави Фернандо за его советы и отделу диагностической визуализации Монаша за предоставление ультразвукового изображения субхорионической гематомы.
Конфликт интересов
Не задекларировано
[1] Goldstein SR, Subramanyam BR, Raghavendra BN, Horii SC, Hilton S. Субхорионическое кровотечение при угрозе прерывания беременности: результаты сонографии и значение. AJR Am J Roentgenol. 1983; 141 (5): 975-8.
Субхорионическое кровотечение при угрозе прерывания беременности: результаты сонографии и значение. AJR Am J Roentgenol. 1983; 141 (5): 975-8.
[2] Trop I, Levine D. Кровоизлияние во время беременности: сонография и МРТ.AJR Am J Roentgenol. 2001; 176 (3): 607-15.
[3] Сукур Й.Е., Гок Дж., Козе О, Акмаз Дж., Озмен Б., Атабекоглу С.С. и др. Влияние субхорионической гематомы на исход беременности у пациенток с угрозой прерывания беременности. Журнал турецко-немецкой гинекологической ассоциации. 2014; 15 (4): 239-42.
[4] Норман С.М., Одибо А.О., Маконс Г.А., Дике Дж. М., Крейн Дж. П., Кэхилл АГ. Подхориональное кровоизлияние и акушерские последствия, обнаруженные на УЗИ. Obstet Gynecol. 2010; 116 (2 Пет 1): 311-5.
[5] Надь С., Буш М., Стоун Дж., Лапински Р. Х., Гардо С.Клиническое значение субхорионических и ретроплацентарных гематом, выявленных в I триместре беременности. Obstet Gynecol. 2003; 102 (1): 94-100.
[6] Туули М.Г., Норман С.М., Одибо А.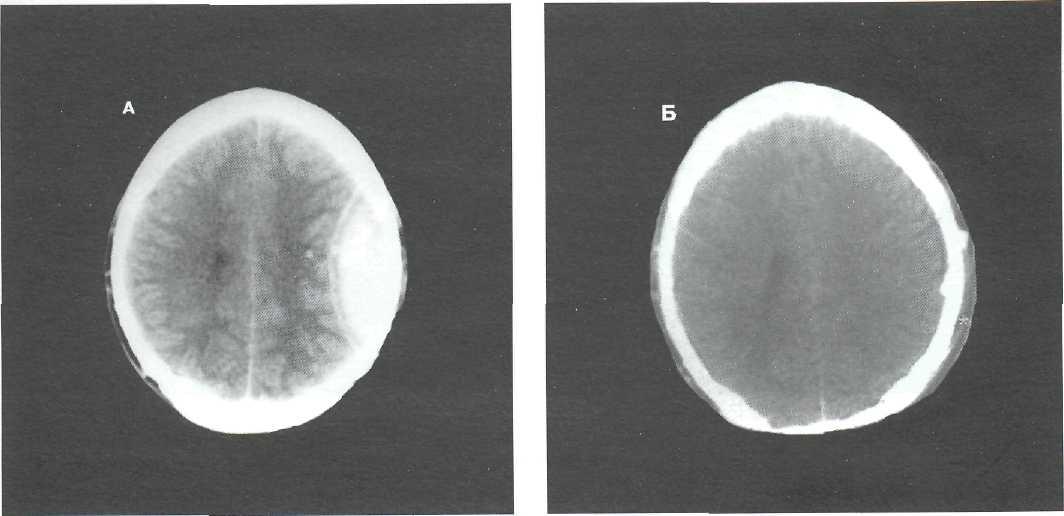 О., Маконес Г.А., Кэхилл АГ. Перинатальные исходы у женщин с субхорионической гематомой: систематический обзор и метаанализ. Obstet Gynecol. 2011; 117 (5): 1205-12.
О., Маконес Г.А., Кэхилл АГ. Перинатальные исходы у женщин с субхорионической гематомой: систематический обзор и метаанализ. Obstet Gynecol. 2011; 117 (5): 1205-12.
[7] Герцберг Б.С., Миддлтон В.Д. Плацента, пуповина и шейка матки. Ультразвук: реквизиты. Третий изд: Elsevier Health Sciences; 2015 г.п. 469-95.
[8] Goldstein C, Hagen-Ansert SL. Осложнения в первом триместре. Учебник диагностической сонографии. Седьмое изд: Мосби; 2011. с. 1081-102.
[9] Асато К., Мекару К., Хешики С., Сугияма Х., Кинджио Т, Масамото Х. и др. Субхорионическая гематома чаще возникает при экстракорпоральном оплодотворении. Eur J Obstet Gynecol Reprod Biol. 2014; 181: 41-4.
[10] Йуппила П. Клинические последствия ультразвуковой диагностики внутриутробной гематомы при угрозе прерывания беременности.J Clin Ultrasound. 1985; 13 (2): 107-11.
[11] Секи Х., Куромаки К., Такеда С., Киношита К. Стойкая субхорионическая гематома с клиническими симптомами до родов. Int J Gynaecol Obstet. 1998; 63 (2): 123-8.
1998; 63 (2): 123-8.
[12] Johns J, Hyett J, Jauniaux E. Акушерские исходы после угрозы выкидыша с гематомой и без нее на УЗИ. Obstet Gynecol. 2003; 102 (3): 483-7.
[13] Болл Р. Х., Адэ С. М., Шенборн Дж. А., Крейн Дж. Клиническая значимость субхорионических кровоизлияний, обнаруженных ультрасонографически.Am J Obstet Gynecol. 1996; 174 (3): 996-1002.
[14] Курьяк А., Шульман Х., Зудениго Д., Купешич С., Кос М., Гольденберг М. Субхорионические гематомы на ранних сроках беременности: клинический результат и особенности кровотока. J Matern Fetal Med. 1996; 5 (1): 41-4.
[15] Озкая Е., Алтай М., Гелисен О. Значение субхорионического кровотечения и исхода беременности при угрозе выкидыша для прогнозирования выкидыша, преждевременных родов и ограничения внутриутробного развития. J Obstet Gynaecol. 2011; 31 (3): 210-2.
[16] Borlum KG, Thomsen A, Clausen I, Eriksen G. Долгосрочный прогноз беременности у женщин с внутриутробными гематомами. Obstet Gynecol.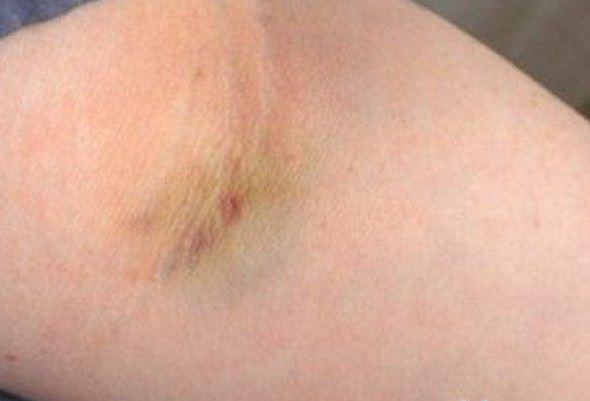 1989; 74 (2): 231-3.
1989; 74 (2): 231-3.
[17] Stabile I, Campbell S, Grudzinskas JG. Угроза выкидыша и внутриматочные гематомы. Сонографические и биохимические исследования. J Ultrasound Med. 1989; 8 (6): 289-92.
[18] Педерсен Дж. Ф., Мантони М. Распространенность и значение субхорионического кровотечения при угрозе прерывания беременности: сонографическое исследование. AJR Am J Roentgenol.1990; 154 (3): 535-7.
[19] Tower CL, Regan L. Внутриутробные гематомы у пациентов с повторным выкидышем. Hum Reprod. 2001; 16 (9): 2005-7.
[20] Палатник А, Гробман В.А. Взаимосвязь между субхорионической гематомой первого триместра, длиной шейки матки и преждевременными родами. Am J Obstet Gynecol. 2015; 213 (3): 403.e1-4.
[21] Sauerbrei EE, Pham DH. Отслойка плаценты и субхорионическое кровоизлияние в первой половине беременности: УЗИ и клинические исходы. Радиология.1986; 160 (1): 109-12.
[22] Ямада Т., Ацуки Ю., Вакасая А., Кобаяши М., Хирано Ю., Охвада М. Характеристики пациентов с субхорионическими гематомами во втором триместре.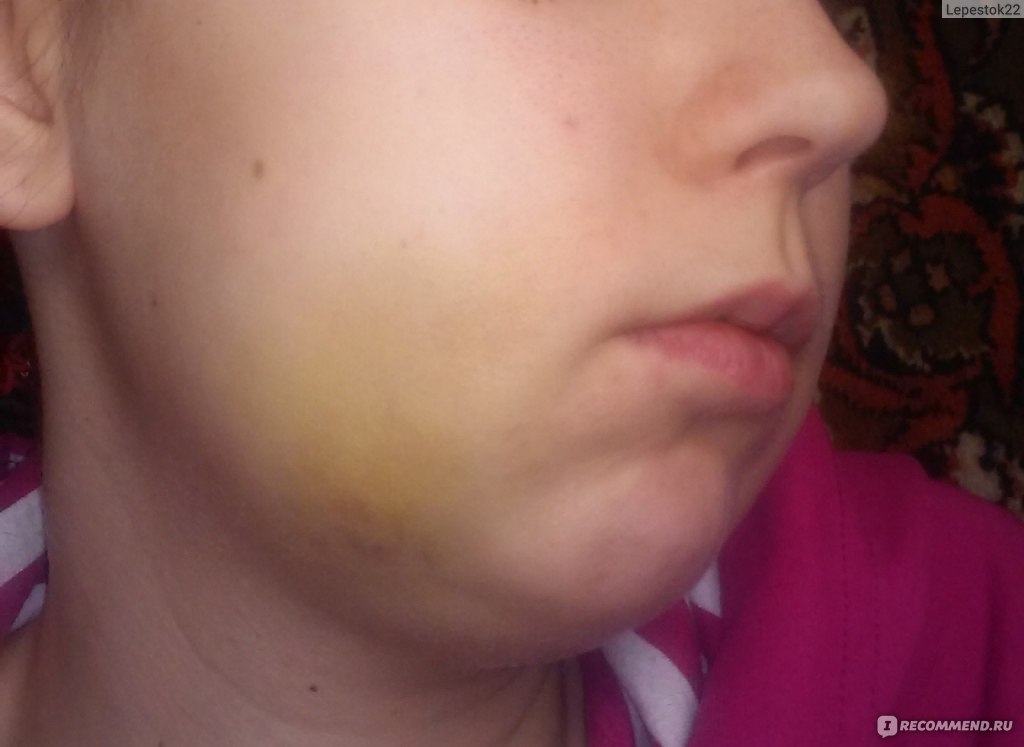 J Obstet Gynaecol Res. 2012; 38 (1): 180-4.
J Obstet Gynaecol Res. 2012; 38 (1): 180-4.
[23] Мандруззато Г.П., Д’Оттавио Дж., Рустико М.А., Фонтана А., Богатти П. Внутриутробная гематома: диагностические и клинические аспекты. J Clin Ultrasound. 1989; 17 (7): 503-10.
[24] Xiang L, Wei Z, Cao Y. Симптомы внутриутробной гематомы, связанные с осложнениями беременности: систематический обзор.PLoS One. 2014; 9 (11): e111676.
[25] Mantoni M, Pedersen JF. Внутриутробная гематома. Ультразвуковое исследование угрозы прерывания беременности. Br J Obstet Gynaecol. 1981; 88 (1): 47-51.
[26] Беннетт Г.Л., Бромли Б., Либерман Э., Бенасерраф Б.Р. Субхорионическое кровотечение при беременности в первом триместре: прогнозирование исхода беременности с помощью сонографии. Радиология. 1996; 200 (3): 803-6.
[27] Абу-Юсеф М.М., Блейхер Дж. Дж., Уильямсон Р.А., Вайнер С.П. Субхорионическое кровоизлияние: сонографический диагноз и клиническое значение.AJR Am J Roentgenol. 1987; 149 (4): 737-40.
[28] Донгол А.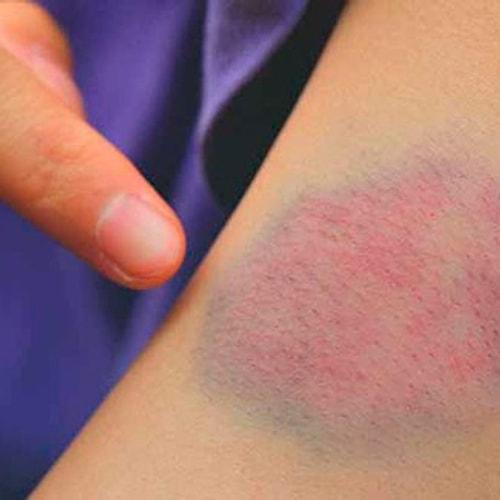 , Мул С., Тивари П. Исход беременности, осложненный угрозой прерывания беременности. Катманду Univ Med J (KUMJ). 2011; 9 (33): 41-4.
, Мул С., Тивари П. Исход беременности, осложненный угрозой прерывания беременности. Катманду Univ Med J (KUMJ). 2011; 9 (33): 41-4.
[29] Ниберг Д.А., Мак Л.А., Бенедетти Т.Дж., Сир Д.Р., Шуман В.П. Отслойка плаценты и плацентарное кровотечение: корреляция результатов сонографии с исходом для плода. Радиология. 1987; 164 (2): 357-61.
[30] Главинд К., Нор С., Нильсен PH, Ипсен Л. Внутриматочная гематома при беременности. Eur J Obstet Gynecol Reprod Biol.1991; 40 (1): 7-10.
[31] Bloch C, Altchek A, Levy-Ravetch M. Сонография на ранних сроках беременности: значение субхорионического кровотечения. Mt Sinai J Med. 1989; 56 (4): 290-2.
[32] Aoki S, Inagaki M, Kurasawa K, Okuda M, Takahashi T., Hirahara F. Ретроспективное исследование беременных женщин, находящихся под выжидательной тактикой по поводу стойкого кровотечения. Arch Gynecol Obstet. 2014; 289 (2): 307-11.
[33] Масо Дж., Д’Оттавио Дж., Де Сета Ф., Сарторе А., Пикколи М., Мандруззато Дж.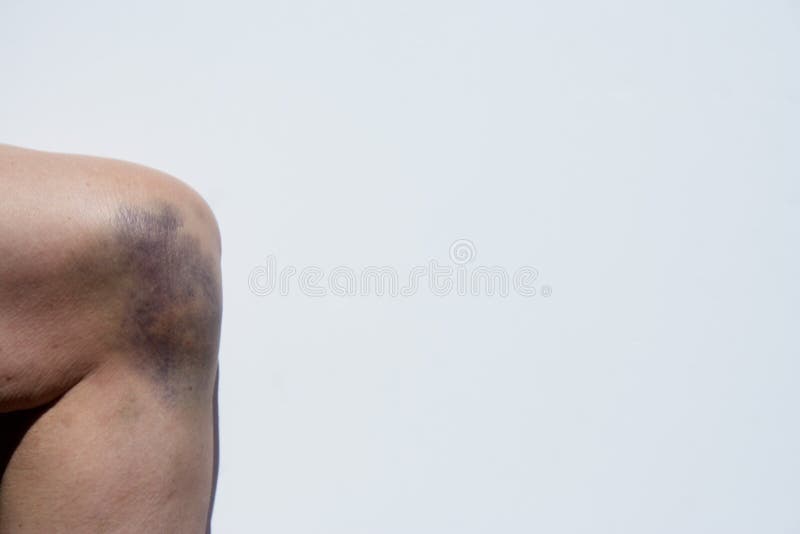 Внутриутробная гематома в первом триместре и исход беременности.Obstet Gynecol. 2005; 105 (2): 339-44.
Внутриутробная гематома в первом триместре и исход беременности.Obstet Gynecol. 2005; 105 (2): 339-44.
[34] Шарма Г., Калиш РБ, Часен СТ. Прогностические факторы, связанные с антенатальной субхорионической эхопрозрачностью. Am J Obstet Gynecol. 2003; 189 (4): 994-6.
[35] Дики Р.П., Олар Т.Т., Куроле Д.Н., Тейлор С.Н., Матулич Э.М. Связь субхорионического кровотечения в первом триместре, обнаруженного с помощью цветного допплеровского ультразвука, с субхорионической жидкостью, клиническим кровотечением и исходом беременности. Obstet Gynecol. 1992; 80 (3 Pt 1): 415-20.
[36] Алеман А., Алтабе Ф, Белизан Дж., Бергель Э.Постельный режим во время беременности для предотвращения выкидыша. Кокрановская база данных систематических обзоров. 2005 (2): Cd003576.
[37] Бен-Харуш А., Йогев Ю., Машиах Р., Мейзнер И. Исход беременности из-за угрозы аборта с субхорионической гематомой: возможная польза от постельного режима? Isr Med Assoc J. 2003; 5 (6): 422-4.
[38] Вахаби Х.