Публикации в СМИ
- Главная
- Пресс-центр
- Публикации в СМИ
Многоформная экссудативная эритема (мультиформная эритема) — остро развивающееся заболевание, характеризующееся появлением эритематозных пятен, буллёзным поражением кожи, слизистых оболочек, циклическим рецидивирующим течением.
Статистические данные. Заболеваемость — 0,3–0,5:100 000 населения, тяжёлые формы отмечают в 2–3 раза чаще у мужчин.
Классификация • Инфекционно-аллергическая (идиопатическая) форма связана с гиперреактивностью к аллергенам и инфекционным агентам • Токсико-аллергическая (симптоматическая) форма связана с гиперчувствительностью к ЛС • Экссудативная злокачественная форма (см. Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Клинические  Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) •• На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы •• Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов •• Лихорадка •• Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–Джонсона • При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) •• На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы •• Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов •• Лихорадка •• Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–Джонсона • При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Методы исследования • Проводят лабораторные исследования для исключения сифилиса — серологические реакции, исследования на бледную трепонему • Симптомы Никольского, Асбо–Хансена отрицательны, в мазках-отпечатках нет акантолитических клеток • При гистопатологическом исследовании в эпидермисе отмечают внутри- и межклеточный отёк, гидропическую дегенерацию базальных клеток, в дерме — отёк сосочкового слоя, периваскулярные инфильтраты.
Дифференциальная диагностика • Ветряная оспа • Буллёзный пемфигоид • Герпетиформный дерматит Дюринга • Опоясывающий герпес • Сифилитические папулёзные высыпания.
Лечение
Прогноз. Исход заболевания в неосложнённых случаях благоприятный. При синдроме Стивенса–Джонсона летальность — 10–30%.
При синдроме Стивенса–Джонсона летальность — 10–30%.
МКБ-10 • L51
Эритема многоформнаяКод вставки на сайт
<a href=»http://www.sechenov.ru/pressroom/publications/eritema-mnogoformnaya-ekssudativnaya1/»><h2>Эритема многоформная экссудативная</h2></a>
<p><!—[if supportFields]><span
style=’mso-element:field-begin’></span><span>xe "Эритема:мультиформная"</span><![endif]—><!—[if supportFields]><span
style=’mso-element:field-end’></span><![endif]—><!—[if supportFields]><span
style=’mso-element:field-begin’></span><span>xe "Эритема:многоформная экссудативная"</span><![endif]—><!—[if supportFields]><span
style=’mso-element:field-end’></span><![endif]—>Многоформная экссудативная эритема (мультиформная эритема) — остро развивающееся заболевание, характеризующееся появлением эритематозных пятен, буллёзным поражением кожи, слизистых оболочек, циклическим рецидивирующим течением.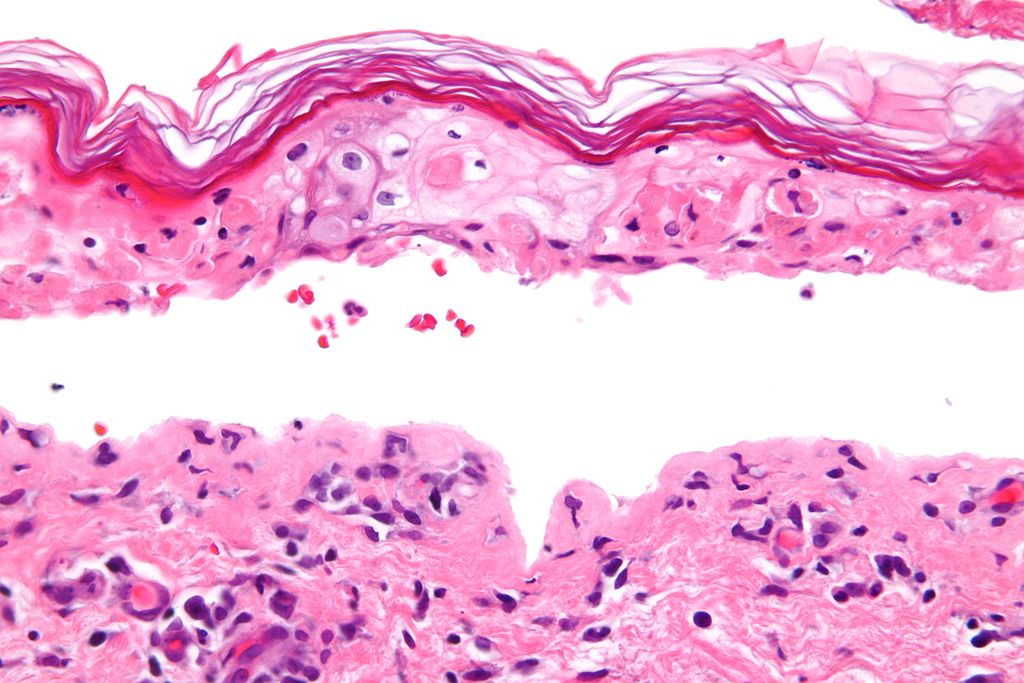
 Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) <strong>••</strong> На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы <strong>••</strong> Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов <strong>••</strong> Лихорадка <strong>••</strong> Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–<span>Джонсона</span> <strong>•</strong> При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) <strong>••</strong> На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы <strong>••</strong> Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов <strong>••</strong> Лихорадка <strong>••</strong> Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–<span>Джонсона</span> <strong>•</strong> При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.

Многоформная экссудативная эритема (мультиформная эритема) — остро развивающееся заболевание, характеризующееся появлением эритематозных пятен, буллёзным поражением кожи, слизистых оболочек, циклическим рецидивирующим течением.
Статистические данные. Заболеваемость — 0,3–0,5:100 000 населения, тяжёлые формы отмечают в 2–3 раза чаще у мужчин.
Классификация • Инфекционно-аллергическая (идиопатическая) форма связана с гиперреактивностью к аллергенам и инфекционным агентам • Токсико-аллергическая (симптоматическая) форма связана с гиперчувствительностью к ЛС • Экссудативная злокачественная форма (см. Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Клинические проявления • Местные симптомы •• На коже разгибательных поверхностей предплечий, голеней, тыла кистей и стоп, лице, половых органах, на слизистых оболочках остро возникают симметричные высыпания. Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) •• На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы •• Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов •• Лихорадка •• Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–Джонсона • При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Методы исследования • Проводят лабораторные исследования для исключения сифилиса — серологические реакции, исследования на бледную трепонему • Симптомы Никольского, Асбо–Хансена отрицательны, в мазках-отпечатках нет акантолитических клеток • При гистопатологическом исследовании в эпидермисе отмечают внутри- и межклеточный отёк, гидропическую дегенерацию базальных клеток, в дерме — отёк сосочкового слоя, периваскулярные инфильтраты.
Дифференциальная диагностика • Ветряная оспа • Буллёзный пемфигоид • Герпетиформный дерматит Дюринга • Опоясывающий герпес • Сифилитические папулёзные высыпания.
Лечение • При лёгком течении — антигистаминные и десенсибилизирующие средства • При пузырях и эрозиях на коже — мази с ГК и антибиотиками (например, окситетрациклин+гидрокортизон) • При поражении слизистой оболочки рта — тёплые полоскания 10% р-ром натрия гидрокарбоната, местными анестетиками (2% р-р лидокаина), а также ГК: дексаметазон (эликсир, 0,5 мг на 5 мл воды) 4 р/сут с последующим проглатыванием • В более тяжёлых случаях и при распространённых буллёзных формах — антибиотики (внутрь или парентерально), ГК (например, преднизолон 1–2 мг/кг/сут с последующим снижением дозы), ингибиторы протеолитических ферментов (апротинин).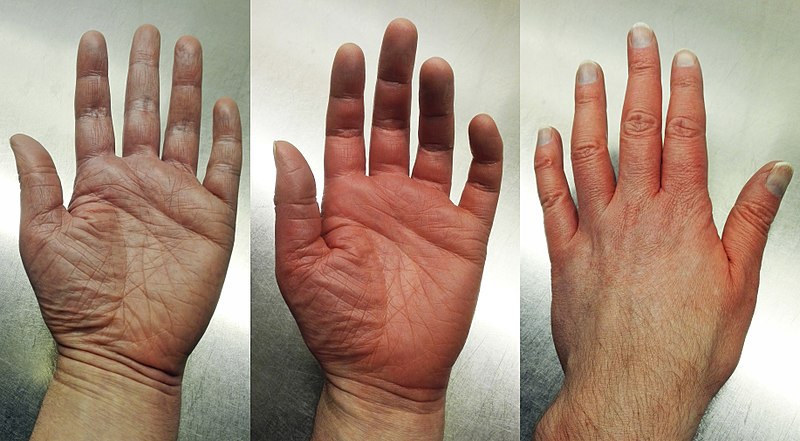 При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
Прогноз. Исход заболевания в неосложнённых случаях благоприятный. При синдроме Стивенса–Джонсона летальность — 10–30%.
МКБ-10 • L51 Эритема многоформная
Перейти в раздел:
- Новости
- События
- Видео
- Фотогалерея
- Библиотека
- Газета «Сеченовские вести»
- Журнал «Национальное здравоохранение»
- Условия использования сайта
причины, симптомы, диагностика и лечение
Многоформная экссудативная эритема — острое заболевание кожи и слизистых оболочек, характеризующееся полиморфными высыпаниями. Болезнь имеет склонность к рецидивам, проявляющимся весной или осенью.
Содержание статьи:
- Причины возникновения многоформной экссудативной эритемы
- Симптомы многоформной экссудативной эритемы
- Диагностика многоформной экссудативной эритемы
- Лечение многоформной экссудативной эритемы
Многоформная экссудативная эритема возникает в основном у молодых людей, а также частыми пациентами являются люди среднего возраста.
Заболевание может быть связано с некоторыми провоцирующими причинами:
- сенсибилизацией организма к некоторым видам лекарственных препаратов;
- наличием инфекционных заболеваний, на фоне которых идет развитие эритемы.
В первом случае подразумевается симптоматическая, или токсико-аллергическая форма заболевания, во втором — идиопатическая, или инфекционно-аллергическая форма. Последняя встречается в 80% случаев заболевания, токсико-аллергический вариант — в 20%.
Причины возникновения многоформной экссудативной эритемы
Современная дерматология не готова четко обозначить объективные причины и механизмы развития многоформной экссудативной эритемы. Известно, что примерно у 70-ти процентов людей выявляется определенный очаг хронической инфекции: гайморит, отит, хронический тонзиллит, пульпит, пиелонефрит, пародонтоз и многие другие заболевания, а также повышенная чувствительность к антигенам. У данных пациентов во время обострения многоформной экссудативной эритемы фиксируется снижение иммунитета. В результате появилось предположение о том, что возникновение и обострение болезни обусловлены иммунодефицитом, развивающимся быстрыми темпами на фоне очаговых инфекций при взаимодействии с некоторыми осложняющими и провоцирующими факторами, а именно:
У данных пациентов во время обострения многоформной экссудативной эритемы фиксируется снижение иммунитета. В результате появилось предположение о том, что возникновение и обострение болезни обусловлены иммунодефицитом, развивающимся быстрыми темпами на фоне очаговых инфекций при взаимодействии с некоторыми осложняющими и провоцирующими факторами, а именно:
- переохлаждением;
- ангиной;
- ОРВИ.
Часто многоформную экссудативную эритему ассоциируют с герпетическими инфекциями.
Основной и часто встречающейся причиной проявления токсико-аллергической формы болезни является непереносимость некоторых лекарственных препаратов:
- сульфаниламидов;
- барбитуратов;
- тетрациклина;
- амидопирина и других.
Кроме того, болезнь может проявиться после введения сыворотки или вакцины.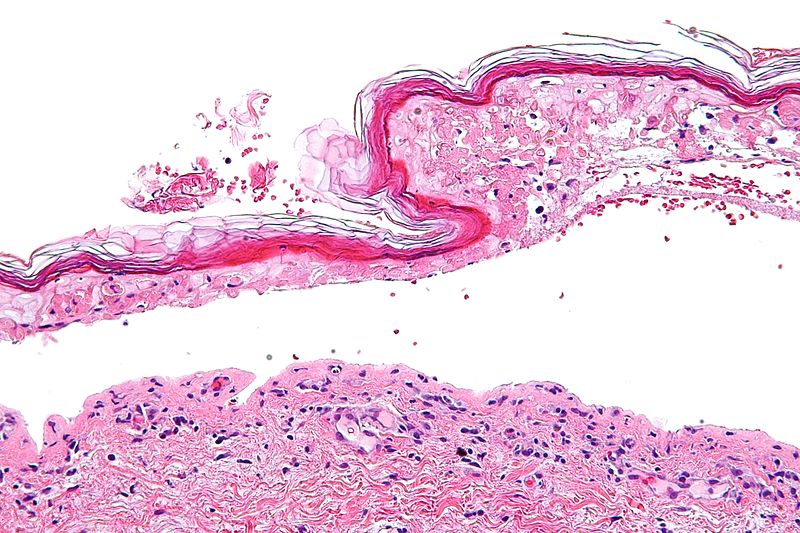 С точки зрения аллергологии, многоформная экссудативная эритема является гиперреакцией смешанного типа, сочетающая в себе признаки гиперчувствительности немедленного и замедленного типов.
С точки зрения аллергологии, многоформная экссудативная эритема является гиперреакцией смешанного типа, сочетающая в себе признаки гиперчувствительности немедленного и замедленного типов.
Симптомы многоформной экссудативной эритемы
Инфекционно-аллергический вариант многоформной экссудативной эритемы имеет острое начало заболевания, характеризующееся следующими симптомами:
- общим недомоганием;
- повышенной температурой;
- головной болью;
- болями в мышцах;
- болью в горле;
- артралгией;
- высыпаниями через 1-2 дня на фоне общих изменений.
Примерно в пяти процентах случаев болезнь локализуется только на слизистой оболочке ротовой полости, а у одной трети заболевших отмечается поражение кожи и слизистой рта. Бывают редкие случаи, когда многоформная экссудативная экзема поражает слизистые гениталий. После проявления сыпи общие симптомы болезни постепенно исчезают, но могут и сохраняться до трех недель.
После проявления сыпи общие симптомы болезни постепенно исчезают, но могут и сохраняться до трех недель.
Высыпания на коже при данном заболевании, как правило, располагаются:
- в тыловой части кистей и стоп;
- на подошвах и ладонях;
- на разгибательных областях локтей и предплечий;
- в областях голеней и коленей;
- в области гениталий.
Высыпания представляют собой красно-розовые отечные плоские папулы с четкими границами. Они стремительно разрастаются, достигая от двух миллиметров до трех сантиметров в диаметре. Центральная часть папул западает, а ее окраска становится синей. Здесь же могут появиться пузыри с кровянистым или серозным содержимым. Кроме того, такие же пузырьки появляются на внешне здоровых участках кожного покрова. Полиморфизм высыпаний связан с тем, что на коже присутствуют одновременно пузыри, пустулы и пятна. В большинстве случаев высыпания сопровождаются жжением, а иногда и зудом.
В случае поражения слизистой рта элементы многоформной экссудативной эритемы локализуются на щеках, губах и нёбе. Сначала высыпания представляют собой участки отграниченного или разлитого покраснения слизистой, а через 1-2 дня на участках многоформной экссудативной эритемы появляются пузыри, вскрывающиеся через следующие два-три дня и образующие эрозию. Сливаясь, эрозии захватывают всю поверхность слизистой ротовой полости, покрывая ее серо-желтым налетом. При попытке снять налет открывается кровотечение.
Бывают случаи, когда многоформная экссудативная эритема поражает слизистую рта несколькими элементами без какой-либо ярко выраженной болезненности. Но практика показывает, что иногда случается обширное эрозирование полости рта, не дающее пациенту возможности принимать пищу даже в жидком виде и разговаривать. В этом случае у человека на губах появляются кровянистые корки, мешающие заболевшему нормально и безболезненно открывать и закрывать рот.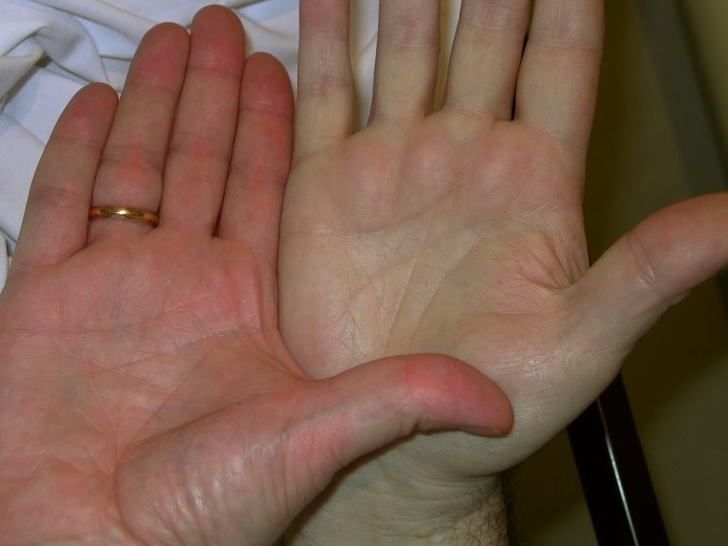 Эти высыпания начинают исчезать спустя две недели, а окончательно проходят примерно через месяц. Весь процесс на слизистой оболочке ротовой полости может длиться в течение полутора месяцев.
Эти высыпания начинают исчезать спустя две недели, а окончательно проходят примерно через месяц. Весь процесс на слизистой оболочке ротовой полости может длиться в течение полутора месяцев.
Обычно токсико-аллергическая форма многоформной экссудативной эритемы не имеет первоначальных общих признаков и симптомов. Возможно повышение температуры тела непосредственно перед высыпаниями. Токсико-аллергическая форма по характеристике элементов сыпи практически не отличается от другой формы эритемы — инфекционно-аллергической. Она носит распространенный и фиксированный характер, в обоих случаях инфекционные высыпания затрагивают только слизистую рта. А при фиксированном варианте заболевания во время рецидивов многоформной экссудативной эритемы высыпания появляются на прежних местах, а также на новых.
Для данного заболевания характерно рецидивирующее течение с последующим обострением в осенние и весенние периоды. При токсико-аллергической форме болезни сезонность особой роли не играет, а в отдельных случаях многоформная экссудативная эритема характеризуется непрерывным течением по причине постоянно повторяющихся рецидивов.
Диагностика многоформной экссудативной эритемы
Для диагностики заболевания на консультации дерматолога необходимо тщательно провести осмотр высыпаний и дерматоскопию. При сборе анамнеза особое внимание следует уделить возможным связям с какими-либо инфекционными процессами, а также приему или введению лекарственных препаратов. Для подтверждения диагноза многоформной экссудативной эритемы, а также для исключения любого другого заболевания необходимо брать мазки-отпечатки со слизистой и с пораженных участков кожного покрова.
Многоформная экссудативная эритема дифференцируется с пузырчаткой, узловатой эритемой, диссеминированной формой системной красной волчанки. Отделить многоформную экссудативную эритему от пузырчатки позволяют несколько следующих факторов:
- быстрая динамика и изменение сыпи;
- отрицательная реакция на симптом Никольского;
- полное отсутствие акантолиза в мазках-отпечатках.

Если пациент имеет фиксированную форму многоформной экссудативной эритемы, следует провести дифференциальную диагностику с сифилитическими папулами. Некоторые признаки, выявленные в процессе исследования, позволяют исключить сифилис, это:
- полное отсутствие бледных трепонем в процессе исследования темного поля;
- отрицательные реакции RPR, РИФ и ПЦР.
Лечение многоформной экссудативной эритемы
Лечение даже в остром периоде болезни полностью зависит от клинических проявлений многоформной экссудативной эритемы. Например, если у пациента наблюдаются частые рецидивы, поражения слизистых, диссеминированные высыпания и проявление некротических участков, расположенных в центре элементов сыпи, то больному назначается однократное введение 2 мл дипроспана.
Если у пациента зафиксирована токсико-аллергическая форма, то главной задачей для применения дальнейшего эффективного лечения заболевания является определение и выведение из пораженного организма вещества, спровоцировавшего возникновение многоформной экссудативной эритемы.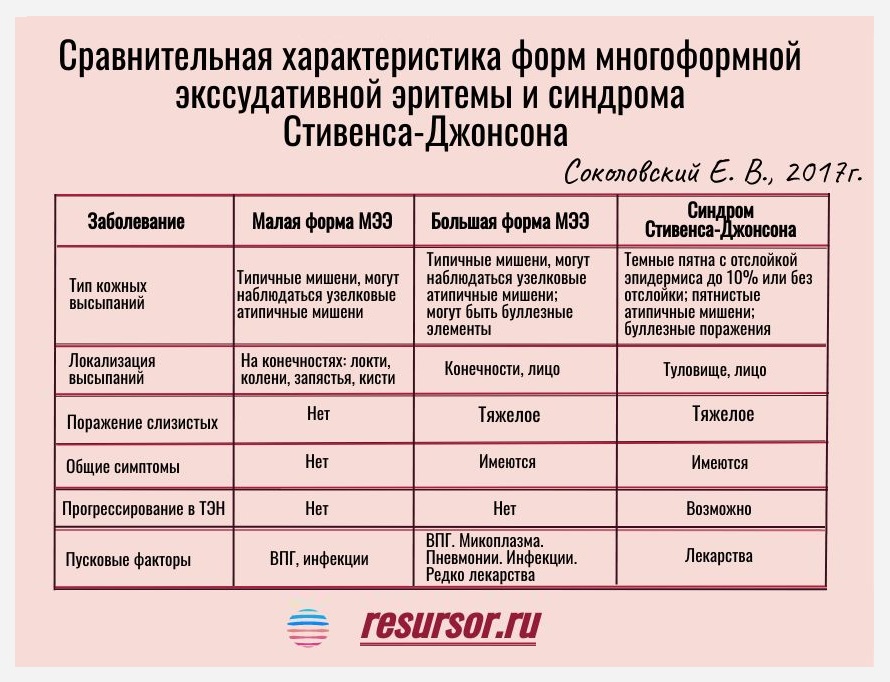 Для этогопациенту назначается обильное питье, употребление мочегонных средств и энтеросорбентов. В ситуации впервые произошедшего случая заболевания или указания в анамнезе данных о самостоятельном быстром разрешении его рецидивов, введение дипроспана, как правило, не требуется.
Для этогопациенту назначается обильное питье, употребление мочегонных средств и энтеросорбентов. В ситуации впервые произошедшего случая заболевания или указания в анамнезе данных о самостоятельном быстром разрешении его рецидивов, введение дипроспана, как правило, не требуется.
Вне зависимости от формы многоформной экссудативной эритемы пациенту назначаются десенсибилизирующая терапия и следующие препараты:
- тавегил;
- супрастин;
- тиосульфат натрия;
- антибиотики.
Последние применяются только при вторичном инфицировании высыпаний.
Местное лечение при многоформной экссудативной эритеме осуществляется посредством применения аппликаций, состоящих из антибиотиков с протеолитическими ферментами, а также смазывания пораженной кожи специальными антисептиками: раствором фурацилина или хлоргексидина. В качестве лечения допускается использование кортикостероидных мазей, в состав которых входят антибактериальные препараты — дермазолин или триоксазин. В случае поражения слизистой оболочки необходимо применять полоскание «Ротоканом» и отваром ромашки, а также смазывание облепиховым маслом.
В случае поражения слизистой оболочки необходимо применять полоскание «Ротоканом» и отваром ромашки, а также смазывание облепиховым маслом.
Профилактика рецидивов многоформной экссудативной эритемы при инфекционно-аллергической форме тесно связана с выявлением и устранением герпетической инфекции и хронических инфекционных очагов. Для этого пациенту потребуется консультация квалифицированного отоларинголога, уролога, стоматолога и других специалистов.
При токсико-аллергическом варианте многоформной экссудативной эритемы важно не допустить приема медикамента, провоцирующего заболевание.
Мультиформная эритема | Johns Hopkins Medicine
Мультиформная эритема | Медицина Джона ХопкинсаЧто такое многоформная эритема?
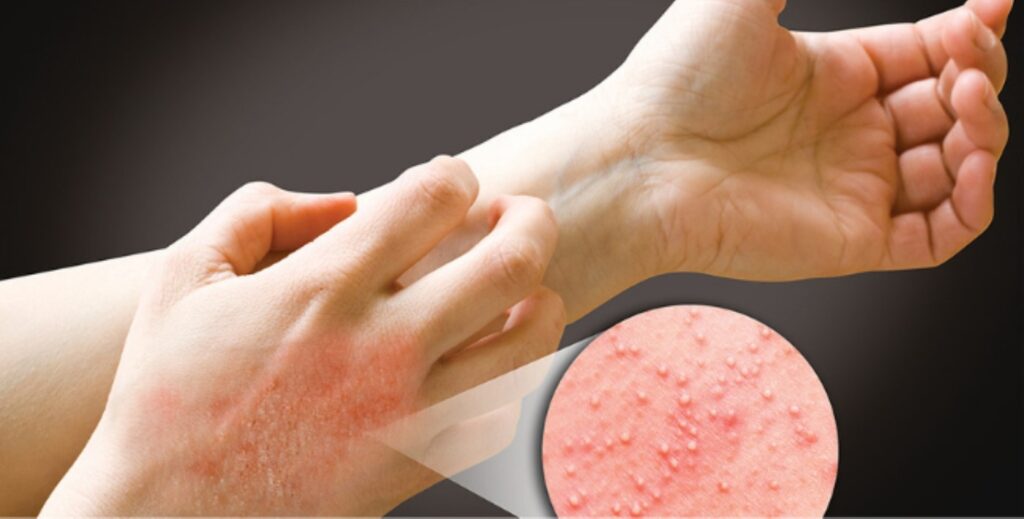
Многоформная эритема — кожное заболевание, которое считается аллергической реакцией на лекарство или инфекцией. Симптомами являются симметричные, красные, приподнятые участки кожи, которые могут появляться по всему телу. Они кажутся более заметными на пальцах рук и ног. Эти пятна часто выглядят как «мишени» (темные круги с пурпурно-серым центром). Состояние кожи может возникать снова и снова и обычно длится от 2 до 4 недель каждый раз.
Они кажутся более заметными на пальцах рук и ног. Эти пятна часто выглядят как «мишени» (темные круги с пурпурно-серым центром). Состояние кожи может возникать снова и снова и обычно длится от 2 до 4 недель каждый раз.
Чаще всего это заболевание вызывается вирусом простого герпеса. Это также было связано с Mycoplasma pnemoniae, а также с грибковыми инфекциями. Другие причины могут включать следующее:
Каковы симптомы мультиформной эритемы?
Ниже приведены наиболее распространенные симптомы мультиформной эритемы:
Внезапные красные пятна и волдыри, обычно на ладонях, подошвах стоп и лице
- круги с фиолетово-серыми центрами)
Utching
Холодности
усталость
боли в суставах
Fever
Симптомы. Всегда консультируйтесь со своим лечащим врачом для постановки диагноза.
Лечение многоформной эритемы
Конкретное лечение многоформной эритемы будет обсуждаться с вами вашим поставщиком медицинских услуг на основании:
Ваше возраст, общее здоровье и историю болезни
Серьезность состояния
Стадия состояния
Ваша толерантность конкретных лекарств, процедур или терапии
13Ваше мнение или предпочтение
. Течение состояния
Течение состояния
Малая многоформная эритема не очень серьезна и обычно лечится лекарствами для борьбы с инфекцией или воспалением. Однако если у человека развивается более тяжелая форма многоформной эритемы (большая многоформная эритема), состояние может стать смертельным. Большая многоформная эритема также известна как синдром Стивенса-Джонсона. Обычно это вызвано реакцией на лекарство, а не инфекцией.
Лечение может включать:
Если у вас есть симптомы многоформной эритемы, рекомендуется обратиться в отделение неотложной помощи или позвонить по номеру 911. Если поражен большой участок кожи, это неотложная ситуация.
Связанные
- Кожа
Лечение экземы зимой и круглый год: руководство для родителей
- Skin
У взрослых прыщи? Получите ответы от эксперта
- Рак
Ультрафиолетовое излучение
Похожие темы
Многоформная эритема — StatPearls — Книжная полка NCBI
Непрерывное обучение, задание
Многоформная эритема (МЭ) представляет собой реакцию гиперчувствительности кожи и слизистых оболочек с характерными поражениями в мишенях, вызванную определенными антигенными стимулами. Он представляет собой острое, иногда рецидивирующее состояние кожи и слизистых оболочек, проявляющееся папулезными, буллезными и некротическими поражениями. Ее причины разнообразны и многочисленны, а ее эволюция в целом благоприятна. В этом мероприятии рассматриваются причины, патофизиология и проявления многоформной эритемы, а также подчеркивается роль межпрофессиональной команды в ее лечении.
Он представляет собой острое, иногда рецидивирующее состояние кожи и слизистых оболочек, проявляющееся папулезными, буллезными и некротическими поражениями. Ее причины разнообразны и многочисленны, а ее эволюция в целом благоприятна. В этом мероприятии рассматриваются причины, патофизиология и проявления многоформной эритемы, а также подчеркивается роль межпрофессиональной команды в ее лечении.
Цели:
Назовите причину мультиформной эритемы.
Опишите проявления мультиформной эритемы.
Обобщите варианты лечения многоформной эритемы.
Объясните важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения исходов лечения пациентов с мультиформной эритемой.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Многоформная эритема (МЭ) представляет собой реакцию гиперчувствительности кожи и слизистых оболочек с характерными поражениями в мишенях, вызванную определенными антигенными стимулами. Он представляет собой острое, иногда рецидивирующее состояние кожи и слизистых оболочек, проявляющееся папулезными, буллезными и некротическими поражениями. Его причины разнообразны и многочисленны, а его эволюция в целом благоприятна.[1][2][3][4]
Он представляет собой острое, иногда рецидивирующее состояние кожи и слизистых оболочек, проявляющееся папулезными, буллезными и некротическими поражениями. Его причины разнообразны и многочисленны, а его эволюция в целом благоприятна.[1][2][3][4]
Большинство поражений появляются через 48-72 часа и преимущественно на конечностях. Поражения остаются локализованными в одном месте и заживают в течение 7-21 дней. Общие провоцирующие факторы включают вирус простого герпеса, гистоплазмоз и вирус Эпштейна-Барра. Рецидивы нередки, если триггером является простой герпес. В то время как большинство случаев являются легкими, тяжелые случаи могут быть опасными для жизни. Слизистые оболочки могут поражаться у 2-10% людей. В целом, большинство случаев ЭМ связано с приемом лекарств.
Этиология
В этиологии ЭМ преобладают инфекции, вызванные вирусом простого герпеса (ВПГ) 1 и 2 типов, и Mycoplasma pneumoniae, но вовлечены многие другие вирусные, грибковые и бактериальные инфекции. Реже и более сомнительным образом инкриминируются вакцины.[5][6][7]
Реже и более сомнительным образом инкриминируются вакцины.[5][6][7]
Лекарства, связанные с ЭМ, включают антибиотики, такие как пенициллины, цефалоспорины, макролиды, сульфаниламиды, противотуберкулезные средства, жаропонижающие и многие другие. У некоторых пациентов контакт с тяжелыми металлами, травяными средствами, местной терапией и ядовитым плющом может вызвать ЭМ.
Эпидемиология
ЭМ регистрируется во всем мире без какой-либо этнической принадлежности. Это происходит в любом возрасте, чаще у молодых людей. Средний возраст составляет от 20 до 30 лет, и 20 % случаев возникают у детей. Это чаще встречается у мужчин с соотношением полов 1 к 5. Распространенность неизвестна, но, по-видимому, значительно ниже 1%. Поскольку классификация не всегда ясна, случаи синдрома Стивенса-Джонсона (ССД) часто включались в исследования ЭМ.
Пациенты с ВИЧ, принимающие кортикостероиды, с ослабленным иммунитетом, перенесшие трансплантацию костного мозга и страдающие волчанкой предрасположены к развитию МЭ.
Патофизиология
ЭМ часто связана с вирусными или бактериальными инфекциями, особенно с ВПГ. Исследования продемонстрировали присутствие ДНК ВПГ с помощью полимеразной цепной реакции в острых или последующих поражениях ЭМ. Предрасполагающие факторы неизвестны. Сообщается, что HLA-DQ3 связан с постгерпетической ЭМ и был предложен в качестве дополнительного диагностического маркера. Другие группы человеческих лейкоцитарных антигенов также были описаны как маркеры рецидивирующей ЭМ.
Повреждение эпителиальных клеток происходит посредством клеточно-опосредованного иммунитета. На ранней стадии заболевания наблюдается приток макрофагов и Т-лимфоцитов CD8, которые высвобождают широкий спектр цитокинов, опосредующих воспаление и, как следствие, гибель клеток.
Когда процесс обусловлен гиперчувствительностью к лекарственным средствам, самым ранним патологическим признаком является некроз кератиноцитов.
Гистопатология
Пункционная биопсия может быть использована для подтверждения диагноза ЭМ.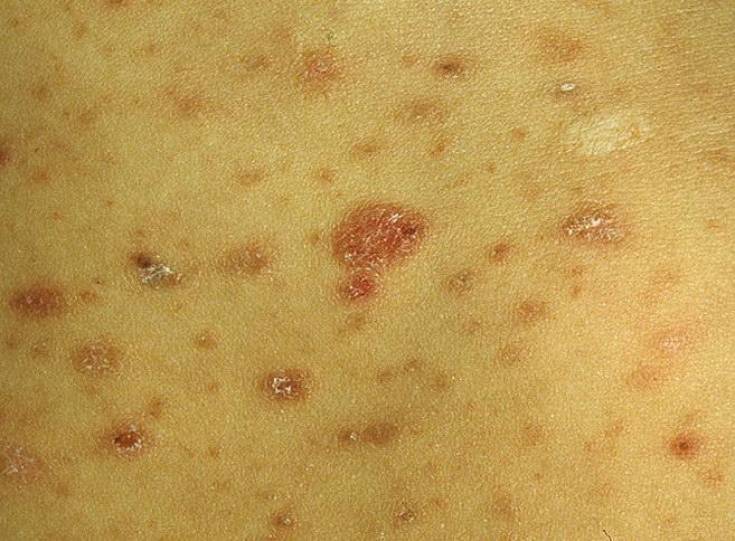 Классическое поражение выявляет вакуолярный интерфейсный дерматит с выраженной инфильтрацией лимфоцитами вдоль дермоэпидермального соединения. Кроме того, можно наблюдать дискератоз базальных кератиноцитов и гидропические изменения. При запущенных поражениях обычно наблюдается эпидермальный некроз, субэпидермальные пузыри и везикуляции. Отмечается преобладание CD 8 Т-лимфоцитов и макрофагов.
Классическое поражение выявляет вакуолярный интерфейсный дерматит с выраженной инфильтрацией лимфоцитами вдоль дермоэпидермального соединения. Кроме того, можно наблюдать дискератоз базальных кератиноцитов и гидропические изменения. При запущенных поражениях обычно наблюдается эпидермальный некроз, субэпидермальные пузыри и везикуляции. Отмечается преобладание CD 8 Т-лимфоцитов и макрофагов.
Анамнез и физикальное исследование
Лихорадка и чувство общего беспокойства могут предшествовать и/или сопровождать сыпь в первые дни. Иногда наблюдается артралгия или даже припухлость суставов.
Клинически типичным поражением ЭМ является поражение-мишень, описываемое как округлое поражение правильной формы с тремя концентрическими кругами и четко определенной границей. Периферическое кольцо эритематозное, иногда микровезикулярное; средняя зона часто более четкая, отечная и пальпируемая, а центр эритематозный, покрыт волдырем. Эти различные аспекты вызывают разные стадии развивающегося поражения.
Очаги имеют размеры менее 3 сантиметров и располагаются в основном акрально. Они симметричны на ладонях и тыльной стороне кистей, стопах и вытянутых поверхностях конечностей. Туловище часто щадят, но до морды и ушей можно дотянуться. Зуда нет, но у некоторых пациентов возникает ощущение жжения.
Часто встречаются поражения слизистых оболочек, в основном во рту, но также и на слизистых оболочках половых органов и глаз. Они вначале буллезные, затем быстро превращаются в болезненные эрозии. Толстые геморрагические корки могут покрывать поражения губ, а фибриново-беловатый налет может выстилать эрозии слизистой оболочки щек, неба и гениталий. Эти поражения слизистой оболочки чаще всего возникают одновременно с поражениями кожи, но могут смещаться на несколько дней до или после высыпаний мишеней. В то время как поражения кожи безболезненны, поражения слизистых оболочек часто болезненны.
Также могут присутствовать легочные симптомы, такие как кашель и одышка. Они свидетельствуют о респираторном приступе, чаще всего связанном с индуцирующей инфекцией ЭМ (в основном из-за Mycoplasma pneumoniae).
При обширном поражении кожи у некоторых пациентов могут проявляться признаки обезвоживания. Другие пациенты с поражением слизистых оболочек могут терять вес из-за трудностей с приемом пищи.
Оценка
Диагноз ЭМ является клиническим. В случае сомнений может быть выполнена биопсия кожи очага поражения для гистологического исследования с иммунофлуоресценцией. Затем он показывает эпителиальный межклеточный отек с некрозом кератиноцитов, ответственным за внутри- или субэпидермальный волдырь, покрытый некротическим эпидермисом. В поверхностной дерме присутствует периваскулярный лимфогистиоцитарный инфильтрат без некротических сосудистых поражений. Прямая иммунофлюоресценция отрицательная. Биологическая оценка не дает аргументов в пользу диагноза ЭМ. Однако полезно оценить тяжесть заболевания. Рентген грудной клетки может показать интерстициальный рентгенологический инфильтрат (в основном при ЭМ из-за Mycoplasma pneumoniae). Также были описаны почечные, печеночные или гематологические поражения, которые систематически не исследуются при легких формах [8].
Этиологическая оценка должна быть адаптирована к симптомам. Ни в коем случае не требуется исчерпывающий отчет:
Наиболее часто причиной является герпетическая инфекция, в основном ВПГ-1. Чаще всего это незначительная ЭМ. Герпесные поражения предшествуют ЭМ на несколько дней (от 7 до 10 дней). Напротив, все вспышки герпеса не сопровождаются ЭМ, а некоторые вспышки ЭМ могут быть вызваны бессимптомными рецидивами герпеса. Вирусное исследование на момент постановки диагноза часто бывает отрицательным. В случае рецидива ЭМ необходимо заподозрить герпесное происхождение. Наблюдается в 70% случаев рецидивирующей ЭМ. В клинической практике диагноз герпесного происхождения ставится в основном на основании анамнеза.
Mycoplasma пневмонии следует систематически искать для лечения детей. ЭМ осложняет от 2% до 10% инфекций Mycoplasma pneumoniae у детей и чаще всего поражает слизистые оболочки. Он отвечает примерно за две трети ЭМ с поражением слизистой оболочки.
 Целесообразно систематически выполнять рентгенографию органов грудной клетки в дополнение к бактериологическому исследованию, по возможности методом генной амплификации (ПЦР).
Целесообразно систематически выполнять рентгенографию органов грудной клетки в дополнение к бактериологическому исследованию, по возможности методом генной амплификации (ПЦР).Другие вирусные (аденовирус, грипп, вирус Эпштейна-Барра, вирус гепатита, Коксаки, парвовирус В19, вирус иммунодефицита человека) и бактериальные (туберкулез, стрептококки) инфекции.
Случаи ЭМ были связаны с некоторыми детскими вакцинами. Эта связь часто вызывает споры из-за большого количества вакцин и редкости этой ассоциации.
Анализ крови может выявить легкий лейкоцитоз, нейтропению и легкую анемию. Показатели электролитов могут быть изменены, если пациент обезвожен или у него развилась почечная недостаточность.
Лечение/управление
Лечение острой фазы
Местное лечение основано на применении антисептиков при буллезных поражениях, антисептических ополаскивателях для рта и анестезии. Поражение глаз контролируется офтальмологами.
 Заживлению способствует нанесение вазелина на губы и мази с витамином А на глаза.
Заживлению способствует нанесение вазелина на губы и мази с витамином А на глаза.Общее лечение используется в случаях общего состояния и диетических трудностей, требующих госпитализации для лечения боли, гидратации или даже повторного введения пациента. Место системных кортикостероидов и внутривенных иммуноглобулинов обсуждалось без демонстрации их эффективности. В случае обширных поражений необходим ежедневный контроль.
Этиологическое лечение должно быть начато, когда причина установлена (или иногда вероятна). Инфекция Mycoplasma pneumoniae оправдывает лечение азитромицином в течение трех дней, даже не дожидаясь результатов бактериологического исследования, особенно при наличии кашля или рентгенологических отклонений в легких. Некоторые предлагают лечить герпес ацикловиром или валацикловиром при подозрении на герпес, хотя это не показало интереса.
Предотвращение рецидива EM Форма
В большинстве случаев имеет герпесное происхождение.
 Даже если доказательства не были подтверждены образцами, следует предложить длительное лечение ацикловиром или валацикловиром.
Даже если доказательства не были подтверждены образцами, следует предложить длительное лечение ацикловиром или валацикловиром.Теоретически показано более 5 вспышек ЭМ в год или меньше в случае тяжелых форм ВП. Лечение валацикловиром предотвращает вспышки ЭМ, вызванные ВПГ, но, по-видимому, не влияет на вспышку ЭМ, если оно было начато после начала высыпаний.
Если возбудитель не обнаружен, в долгосрочной перспективе могут быть предложены другие терапевтические средства, такие как гидроксихлорохин (плаквенил), дапсон (дисулон) или раннее лечение ростков системными кортикостероидами.[9][10][11]
Госпитализация
В тяжелых случаях ЭМ требуется госпитализация для лечения осложнений, обезвоживания и любой инфекции. Этих пациентов лучше всего лечить в отделении интенсивной терапии и лечить как ожоговых больных. Тем не менее, следует избегать хирургической обработки, пока поражения прогрессируют. Эрозированные поражения следует промывать раствором Берроу или физиологическим раствором с неприлипающими повязками. Все оскорбительные препараты должны быть немедленно прекращены. Хотя можно применять нитрат серебра, следует избегать сульфадиазина серебра, поскольку он может усугубить травму. Реэпителизация может занять 7-21 день. Нутритивная поддержка имеет жизненно важное значение, и если у пациента диарея, ППП является вариантом. Следует избегать центральных катетерий, чтобы снизить риск инфицирования, и следует практиковать строгую асептику. Пациентам с гипотермией может потребоваться согревающее одеяло, подогретые растворы для внутривенного вливания или нагревательная лампа. Настоятельно рекомендуется профилактика ТГВ и стрессовых язв.
Все оскорбительные препараты должны быть немедленно прекращены. Хотя можно применять нитрат серебра, следует избегать сульфадиазина серебра, поскольку он может усугубить травму. Реэпителизация может занять 7-21 день. Нутритивная поддержка имеет жизненно важное значение, и если у пациента диарея, ППП является вариантом. Следует избегать центральных катетерий, чтобы снизить риск инфицирования, и следует практиковать строгую асептику. Пациентам с гипотермией может потребоваться согревающее одеяло, подогретые растворы для внутривенного вливания или нагревательная лампа. Настоятельно рекомендуется профилактика ТГВ и стрессовых язв.
Дифференциальный диагноз
Синдром Стивенса-Джонсона (ССД): поражает до 10% площади поверхности тела, что больше, чем при ЭМ. Поражение слизистой аналогично. Кожное поражение отличается от ЭМ отсутствием типичных мишеней и преимущественно аксиальным расположением. Мишенеподобные поражения асимметричны и состоят из двух концентрических зон и пурпурной эволюции. Чаще всего вовлечено лекарственное происхождение, а исход более тяжелый, поскольку он может прогрессировать в синдром Лайелла, в отличие от ЭМ.
Чаще всего вовлечено лекарственное происхождение, а исход более тяжелый, поскольку он может прогрессировать в синдром Лайелла, в отличие от ЭМ.
Стадия
Малая мультиформная эритема (МЭМ): она практически затрагивает кожу с типичным симметричным акральным расположением поражений. Поражение слизистой оболочки встречается редко, а когда оно присутствует, оно легкое и поражает одну слизистую оболочку, часто во рту.
Многоформная эритема (EMM): Поражения кожи более обширны, но не превышают 10% площади поверхности тела. Имеются типичные очаги поражения. Поражение слизистой оболочки тяжелое и затрагивает как минимум два разных участка слизистой оболочки; обычно поражается слизистая оболочка рта.
Прогноз
Прогноз в основном связан с отделенной площадью поверхности тела. Заживление происходит спонтанно через 2–3 недели для ЭММ и от 4 до 6 недель для ЭММ. Повреждения слизистой всегда заживают дольше. Заживление слизисто-кожных образований без рубцевания, но с частой дисхромией.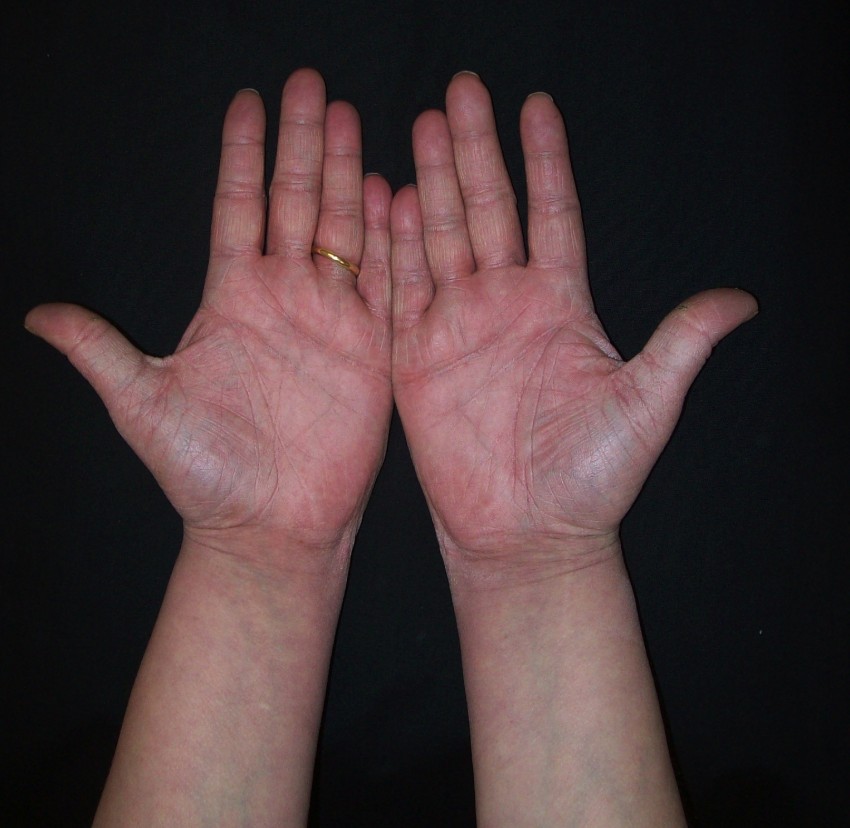 Рецидивы наблюдаются менее чем в 5% случаев, в основном в формах, вызванных герпетической инфекцией.
Рецидивы наблюдаются менее чем в 5% случаев, в основном в формах, вызванных герпетической инфекцией.
Основным долгосрочным риском является развитие синехий при поражении слизистой оболочки. Глазные последствия могут быть серьезными, приводящими к слепоте. На генитальном уровне синехии могут вызывать функциональные последствия.
Во время острого эпизода необходимо проявлять особую бдительность, чтобы предотвратить эти последствия. Жизненно важный прогноз становится важным только в исключительных случаях, когда лечение адаптировано. Особого внимания заслуживают две ситуации: (1) тяжелое поражение слизистой оболочки и (2) бактериальные суперинфекции.
Факторы неблагоприятного прогноза включают почечную дисфункцию, пересадку костного мозга в анамнезе, поражение внутренних органов и пожилой возраст.
К сожалению, у некоторых пациентов может развиваться постоянная ЭМ, не поддающаяся лечению. Это может произойти у пациентов с инфекцией HSV, реактивацией EBV, воспалительным заболеванием кишечника и скрытым почечно-клеточным раком.
Осложнения
В то время как поражения слизистой оболочки полностью заживают, поражения кожи могут привести к образованию рубцов. Кроме того, нередки стриктуры уретры, пищевода, влагалища и заднего прохода. Сообщалось о задержке мочи, фимозе и гематокольпосе в результате стриктур. Глазные осложнения возникают у 20% пациентов и могут привести к увеиту, конъюнктивиту, рубцеванию, панофтальмиту и необратимой слепоте. Эпифора может возникнуть при сужении носослезного протока. У многих пациентов развивается синдром сухого глаза и рубцевание роговицы.
Улучшение результатов работы команды здравоохранения
Управление неотложной медицинской помощью лучше всего осуществлять с помощью межпрофессиональной команды. Хотя диагноз часто ставится дерматологом, последующее наблюдение за такими пациентами осуществляется лечащим врачом и практикующей медсестрой. В уходе за пациентом должны быть задействованы следующие специалисты:
Фармацевт должен убедиться, что пациент не принимает лекарства, которые могут ухудшить ЭМ, и что прием всех вызывающих раздражение лекарств прекращен.
Если диагноз вызывает сомнения, следует проконсультироваться с дерматологом.
При поражении глаз следует проконсультироваться с офтальмологом
Ожоговый хирург должен помочь пациентам в критическом состоянии
Специалист по инфекционным заболеваниям должен дать рекомендации по лечению любой вирусной, грибковой или бактериальной инфекции.
Если поражены легкие, следует привлечь респираторного терапевта.
Физиотерапевт должен заниматься физическими упражнениями пациента и восстановлением функций суставов.
Поскольку у пациента могут появиться серьезные шрамы и плохой эстетический вид, медсестра по психическому здоровью должна предоставить консультацию.
В целом поддерживающая терапия достаточна для большинства пациентов. Пациенты должны быть осведомлены об общем уходе за кожей. Как только первичное состояние устранено, EM разрешается. Однако время заживления может занять недели или даже месяцы. Во время острого эпизода необходимо проявлять особую бдительность, чтобы предотвратить эти последствия. Жизненно важный прогноз становится важным только в исключительных случаях, когда лечение адаптировано. Особого внимания заслуживают две ситуации: (1) тяжелое поражение слизистой оболочки и (2) бактериальные суперинфекции. [12](Уровень V)
Жизненно важный прогноз становится важным только в исключительных случаях, когда лечение адаптировано. Особого внимания заслуживают две ситуации: (1) тяжелое поражение слизистой оболочки и (2) бактериальные суперинфекции. [12](Уровень V)
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Многоформная эритема. Предоставлено DermNetNZ
Рисунок
Многоформная эритема. Предоставлено Талелем Бадри
Рисунок
Узловатая эритема. Изображение предоставлено S Bhimji MD
Рисунок
Многоформная эритема в полости рта. Предоставлено д-ром Шьямом Вермой, MBBS, DVD, FRCP, FAAD, Вадодара, Индия
Ссылки
- 1.
Фитцпатрик С.Г., Коэн Д.М., Кларк А.Н. Изъязвленные поражения слизистой оболочки полости рта: клинический и гистологический обзор. Голова шеи патол. 2019 март; 13(1):91-102.
 [Бесплатная статья PMC: PMC6405793] [PubMed: 30701449]
[Бесплатная статья PMC: PMC6405793] [PubMed: 30701449]- 2.
Magri F, Chello C, Pranteda G, Pranteda G. Многоформная эритема: различия между HSV-1 и HSV-2 и лечение заболевания- Кейс и мини обзор. Дерматол Тер. 2019 май;32(3):e12847. [В паблике: 30693632]
- 3.
de Risi-Pugliese T, Sbidian E, Ingen-Housz-Oro S, Le Cleach L. Вмешательства при многоформной эритеме: систематический обзор. J Eur Acad Dermatol Venereol. 2019 май; 33(5):842-849. [PubMed: 30680804]
- 4.
Paulino L, Hamblin DJ, Osondu N, Amini R. Варианты многоформной эритемы: клинический случай и обзор литературы. Куреус. 2018 16 октября; 10 (10): e3459. [Бесплатная статья PMC: PMC6298627] [PubMed: 30564538]
- 5.
Хашеми Д.А., Карлос С., Розенбах М. Многоформная эритема, связанная с герпесом. ДЖАМА Дерматол. 2019 01 января; 155 (1): 108. [PubMed: 30476966]
- 6.
Случай многоформной эритемы, вызванной лекарственной эрозией, вызванной ледипасвиром/софосбувиром: опечатка.
 Am J Ther. 2018 ноябрь/декабрь;25(6):e784. [PubMed: 30398997]
Am J Ther. 2018 ноябрь/декабрь;25(6):e784. [PubMed: 30398997]- 7.
Trayes KP, Savage K, Studdiford JS. Кольцевидные поражения: диагностика и лечение. Ам семейный врач. 2018 01 сентября; 98 (5): 283-291. [В паблике: 30216021]
- 8.
La Placa M, Chessa MA. Большая мультиформная эритема с опухшими губами и корковыми эрозиями. Ланцет. 2018 18 августа; 392 (10147): 592. [PubMed: 30152391]
- 9.
Лерх М., Майнетти С., Терцироли Беретта-Пикколи Б., Харр Т. Современные взгляды на многоформную эритему. Клин Рев Аллергия Иммунол. 2018 фев; 54 (1): 177-184. [PubMed: 29352387]
- 10.
Динулос Дж.Г. Что нового в распространенной, необычной и редкой сыпи у детей. Curr Opin Педиатр. 2015 апр; 27 (2): 261-6. [В паблике: 25689452]
- 11.
Femiano F, Lanza A, Buonaiuto C, Gombos F, Rullo R, Festa V, Cirillo N. Оральные проявления побочных реакций на лекарства: рекомендации.

