Питание (диета) при дисбактериозе кишечника
Дисбактериоз кишечника проявляется в тот или иной момент у большинства взрослых людей и практически у всех детей. Причин, вызывающих это состояние может быть множество и, конечно, уберечь себя от всех причин развития дисбактериоза просто невозможно. На состоянии кишечной микрофлоры может отразиться и экология, и хронический стресс, и различные заболевания и даже эмоциональное состояние. Однако здоровье человека, и особенно состояние пищеварительной системы, во многом зависит от того, что он ест. Лучшим способом профилактики дисбактериоза является полноценное, сбалансированное питание.
Но что делать, если дисбактериоз уже развился? Как восстановить баланс микрофлоры? Лечение дисбактериоза должно быть комплексным и рекомендованным гастроэнтерологом индивидуально в каждом случае. Однако можно и самостоятельно помочь своему организму, изменив стиль питания. Питание при дисбактериозе кишечника не должно содержать продуктов, раздражающих слизистую оболочку желудка и кишечника или способствующих процессам гниения и гиперсекреции желчи и желудочного сока.
Диета при дисбактериозе кишечника предполагает ограничение употребления острых и соленых блюд, специй и маринадов. Из рациона следует исключить кондитерские изделия, содержащие большое количество сахара, т.к. они усиливают нежелательные процессы брожения в кишечнике. Поэтому от конфет, шоколада, пирожных и тортов придется отказаться. Хлеб и сдобу лучше заменить сухариками. О любых консервированных продуктах, соленых и маринованных заготовках, тоже лучше забыть на время лечения от дисбактериоза. Также не стоит нагружать желудок и кишечник жирным мясом и рыбой, грибами, колбасами, копчениями и бобовыми. Оптимально диета при дисбактериозе кишечника должна состоять из нежирных продуктов, приготовленных на пару с ограниченным применением специй. Полезно готовить супы и каши (кроме перловой и пшеной).
Что касается напитков, то диета при дисбактериозе кишечника не должна включать кофе с молоком, и конечно, алкоголь. Особенно вредны при этом заболевании слабоалкогольные напитки, такие как пиво и вино, способные вызвать обострение. Лучше всего в период лечения пить несладкие компоты, воду и чай. Кроме того, стоит помнить, что напитки разжижают желудочный сок, что затрудняет процессы переваривания. Поэтому старайтесь пить как минимум за двадцать минут до еды и через час после, а не вовремя приема пищи.
Особенно вредны при этом заболевании слабоалкогольные напитки, такие как пиво и вино, способные вызвать обострение. Лучше всего в период лечения пить несладкие компоты, воду и чай. Кроме того, стоит помнить, что напитки разжижают желудочный сок, что затрудняет процессы переваривания. Поэтому старайтесь пить как минимум за двадцать минут до еды и через час после, а не вовремя приема пищи.
Ещё статьи:
ПИТАНИЕ ПРИ ДИСБАКТЕРИОЗЕ ПОСЛЕ АНТИБИОТИКОВ
Дисбактериоз — неминуемое последствие приёма антибиотиков. Для восстановления потерь естественным образом понадобится недели, а также особый рацион питания, придерживаться которого следует до полного исчезновения симптомов дисбактериоза запор или понос, вздутие живота, тяжесть в желудке после приёма пищи, слабость, подверженность организма всевозможным инфекциям вследствие снижения иммунитета…. Если же вы хотите ускорить процесс восстановления микрофлоры, можно ещё принимать препараты пробиотики. Не путать с пребиотиками!
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — начните с программы похудания. Это быстро, недорого и очень эффективно!
Узнать детали
Питание при дисбактериозе кишечника у взрослых
Питание может быть лекарством! Ведь если речь идет о дисбактериозе — самое главное в лечении- это питание. В статье пойдет речь про правильное питание при дисбактериозе кишечника у взрослых, у детей, после приема антибиотиков.Рассмотрим меню диеты. Дисбактериозом называется нарушение кишечной флоры. Обычно развивается на фоне других заболеваний желудочно-кишечной системы, после перенесенных операций, после антибиотиков, кишечных инфекций.
Встречается дисбактериоз как у взрослых, так и у детей. Заболевание характеризируется следующими симптомами: запорами, метеоризмом, болями в животе, поносами, отрыжкой, тошнотой, изжогой, вздутием кишечника, неприятным привкусом во рту и запахом изо рта, аллергией на продукты.
Меню диеты должно составляться с учетом особенностей питания при основном заболевании. Диета должна помочь справиться с диареей, запором, симптомами диспепсии, создать благоприятные условия для полезной микрофлоры, уменьшить риск аллергии. Диета рекомендуется не только больным, которые столкнулись с проблемой дисбактериоза кишечника, а и тем, кто, например, проходил курс антибиотикотерапии и теперь столкнулся со слабостью кишечной флоры.
В современном мире дисбактериоз является обычным явлением. Ведь от питания богатого на полуфабрикаты и консерванты, от систематического употребления алкоголя слабеет и гибнет кишечная флора. И цель диеты — оздоровить флору кишечника. Питание при дисбактериозе является важным фактором для лечения заболевания. И диета должна соответствовать таким основным принципам:.
В большинстве случаев, дисбактериоз вызван хроническими заболеваниями пищеварительной системы, питание при дисбактериозе кишечника у взрослых должно быть термически, химически и механически щадящим.
Тщательно пережевывайте еду, и никакой сухомятки. Употребляемая пища должна быть комнатной температуры, а не сильно горячая или холодная. Продукты лучше отваривать или приготовлять на пару. Кушать нужно через каждые ,5 часа.
Также в список запрещенных продуктов попали грибы, хлеб из дрожжевого теста, любого вида выпечка, квашенная капуста, морепродукты. Если дисбактериоз сопровождается диареей рекомендуются похлебка с белым рисом, слизистая рисовая каша. Коричневый рис исключается из меню, разрешен только белый сорт риса. Пшено может раздражать слизистую оболочку органов пищеварения, поэтому его не рекомендуется включать в меню. Во время обострения заболевания исключите из рациона салаты из свежих овощей, а также домашние соленья, маринованные и консервированные овощи.
В небольших количествах можно употреблять свежие огурцы и зелень укропа и петрушки. На первое при дисбактериозе можно приготовить бульон из нежирных сортов курицы и белой рыбы.
На первое при дисбактериозе можно приготовить бульон из нежирных сортов курицы и белой рыбы.
Не добавляйте в бульон много картофеля, риса и других овощей. Рекомендуется, чтоб не замедлять пищеварение, особенный прием жидкости при дисбактериозе: за пол часа перед едой, или спустя 2 часа после употребления пищи. Мясо и рыба готовятся на пару. Все употребляется в измельченном виде. Можно приготовить, например, паровые котлеты или мясное суфле. Питание при дисбактериозе, должно способствовать восстановлению микрофлоры кишечника.
Полноценный и сбалансированный рацион, употребление пищи в одинаковое время, не переедание, тщательное пережевывание еды помогут быстро избавиться от дисбактериоза. Что такое дисбактериоз Дисбактериозом называется нарушение кишечной флоры.
Причины заболевания: нарушенная работа желудка , печени, поджелудочной железы; перенесенные хирургические операции, стрессы, вегетососудистая дистония; холецистит, гепатит, панкреатит, язвенные болезни и заболевания кишечника; прием антибиотиков, при лечении разных болезней; ограничение кисломолочных продуктов и растительной клетчатки в организме человека, жесткие диеты; присутствие паразитов сальмонеллез, глисты, дизентерия, гельминтозы, лямблиоз, вирусные болезни.
Какую использовать диету? Добавить комментарий Отменить ответ Ваш e-mail не будет опубликован. Комментарий Имя E-mail Сайт.
Продукты, полезные при дисбактериозе кишечника
Дата обновления: Живой организм — это система, в которой важен каждый элемент. Сбой в работе какой-либо части тела может серьезно подорвать здоровье, а восстановление окажется длительным и непростым. К одному из патологических состояний относят дисбактериоз, или изменение баланса микроорганизмов в кишечнике. В нормальном состоянии организм человека содержит огромное число полезных бактерий — бифидо- и лактобактерий.
Что делать при дисбактериозе после антибиотиков
Дисбактериоз кишечника представляет собой нарушение баланса микробов кишечника, при котором наблюдаются самые разные проблемы. Полезных бактерий становится меньше, чем опасных. Из-за этого ослабевает иммунитет, появляются самые разные заболевания. В таком случае очень важно наладить питание. В рационе должны присутствовать продукты с пребиотиками и пробиотиками. Какие именно, рассказываем в нашем материале.
В таком случае очень важно наладить питание. В рационе должны присутствовать продукты с пребиотиками и пробиотиками. Какие именно, рассказываем в нашем материале.
Диета при дисбактериозе 
Сложно отыскать взрослого человека, который бы не был знаком с антибиотиками. Зачастую такие лекарства прописывают еще детям, например, при лечении ангины или отита. Большинство людей знают, что прием антибиотиков может привести к развитию дисбактериоза. Нарушение нормальной микробиоты кишечника после приема антибактериальных препаратов — распространенное побочное действие таких лекарств. Иногда такое состояние проходит само по себе, но в некоторых ситуациях оно требует направленной коррекции. Антибактериальные препараты действительно спасают жизнь при бактериальных инфекциях. Они уничтожают патогенные микроорганизмы, несущие вред здоровью.Лечение дисбактериоза без соблюдения диеты не будет успешным.
Диета при дисбактериозе кишечника у взрослых, детей и грудничков
Питание может быть лекарством! Ведь если речь идет о дисбактериозе — самое главное в лечении- это питание. В статье пойдет речь про правильное питание при дисбактериозе кишечника у взрослых, у детей, после приема антибиотиков. Рассмотрим меню диеты.
.
.
Диетическое питание при нарушении микрофлоры | Bifiform ru
В диетологии и гастроэнтерологии в зависимости от вида заболевания, степени тяжести его проявления и длительности процесса существуют лечебные диеты с различным набором продуктов и степенью их кулинарной обработки. Диета необходима для того, чтобы обеспечить пациенту щадящий режим питания 1. Но врач, наблюдающий пациента, обязательно обращает внимание на то, насколько долго его подопечный бывает ограничен в потреблении ряда полезных продуктов, и при возможности расширяет диету.
Диета необходима для того, чтобы обеспечить пациенту щадящий режим питания 1. Но врач, наблюдающий пациента, обязательно обращает внимание на то, насколько долго его подопечный бывает ограничен в потреблении ряда полезных продуктов, и при возможности расширяет диету.
Первый принцип организации терапевтического питания – обеспечение пациента полноценным питанием (речь идет о витаминах, минералах, белках, углеводах и жирах) и энергией в необходимых ему количествах.
Второй принцип – объем съедаемого и возможность пациента усвоить этот объем еды должны быть сбалансированы.
Третий – следует обязательно учитывать общее воздействие назначенной диеты на организм пациента.
Четвертый – обязательно следует использовать различные диетические прописи, в которых предложен щадящий, тренировочный и разгрузочный рационы.
Пятый – в режиме приема пищи на день важно точно обозначить время – распределить часы завтраков, обедов, ужинов, промежутки между ними.
Шестое правило – составление терапевтического рациона питания непременно должно быть индивидуально ориентированным, в нем следует учесть местные и национальные особенности, тип конституции человека, сопутствующие заболевания.
Для диетолога при расчете суточного количества калорий важны параметры, касающиеся возраста, пола, конституции больного, характеристики, предписанного ему режима.
В случае увеличения энергопотерь, например, во время инфекционных заболеваний, после тяжелой травмы или хирургического вмешательства, для того, чтобы восполнить дефицит калорий, их количество увеличивают иногда вдвое.
Расчет оптимального соотношения «питательные вещества – калории», которое необходимо пациенту в сутки, выглядит следующим образом:
14% калорий дают белки;
30% получают, благодаря жирам;
56% должны приносить углеводы.
Если составлять рацион без учета этих требований, то эффект от воздействия сопутствующей терапии может быть снижен и могут развиться дополнительные нарушения [2].
Белки животного и растительного происхождения пациент должен получать в одинаковых долях. Но всегда есть исключения: например, при некоторых заболеваниях почек следует снизить количество белка, но при этом организм должен получать незаменимые аминокислоты хотя бы в минимальном количестве. Если этого не обеспечить, то следствием будет развитие белковой недостаточности.
Организм человека нуждается в ежедневном поступлении жиров, углеводов, витаминов, минеральных веществ.
В случае некоторых болезней необходимо восполнять потерю организмом полезных веществ, в количестве, превышающем физиологические нормы.
Для восстановления баланса микрофлоры кишечника важно насытить рацион питания продуктами, которые в значительном количестве содержат клетчатку и пектины. Это такие продукты как злаки, фрукты, овощи. Ограничение потребления сладких, мучных и копченых продуктов питания – обязательное условия для восстановления здоровья кишечника.
Неоценима польза кисломолочных продуктов (кефир, йогурт, ацидофиллин, простокваша), содержащих лактобактерии, которые, активно подавляя процессы гниения в кишечнике, восстанавливают баланс его микрофлоры. С их помощью можно привести в норму баланс кишечных микроорганизмов, усилить иммунную защиту, расщепить углеводы, помочь в синтезе витаминов К и группы В2. Включение в диету круп и хлеба грубого помола способствует нормализации стула, восстановлению активной моторики кишечника и функций слизистой ЖКТ. Существуют состояния организма, когда баланс микрофлоры нарушается достаточно глубоко: частые стрессовые ситуации, перенесенные инфекции, смена климата и характера питания, прием антибиотиков. И тогда приема молочнокислых продуктов и соблюдения режима питания бывает недостаточно. В таких ситуациях на помощь могут прийти пробиотические комплексы, содержащие живые полезные бактерии, такие как пробиотики Бифиформ.
Но перед приемом любого средства или в случае ухудшения вашего состояния всегда нужно проконсультироваться с врачом!
Диетическое питание, став нормой жизни, зачастую позволяет избежать многих проблем со здоровьем в будущем. Грамотный рацион будет профилактикой многих заболеваний, а не лекарством от них. Сейчас диетическое питание – это не только еда для людей с проблемами пищеварения, а следование принципам здорового образа жизни, повышающее ее качество.
Грамотный рацион будет профилактикой многих заболеваний, а не лекарством от них. Сейчас диетическое питание – это не только еда для людей с проблемами пищеварения, а следование принципам здорового образа жизни, повышающее ее качество.
Недаром греческое слово «диета» (греч.δίαιτα) означает образ жизни, режим питания.
The Nutrition Source Healthy Eating Plate & Healthy Eating Pyramid \2017 The President and Fellows of Harvard College
The dilatory supplement pyramid
PP-BIF-RUS-0327
Возникновение дисбактериоза после антибиотиков. Бифилакт БИОТА
Другие статьи из рубрики «Болезни пищеварительной системы»:
Дисбактериоз: понятие, виды, тактика лечения. Бифилакт БИОТА
Хронический дисбактериоз кишечника, признаки и симптомы. Бифилакт БИОТА
Хронический дисбактериоз, от чего возникает, симптомы и причины. Бифилакт биота
Бифилакт биота
Диета во время дисбактериоза, продукты для взрослых и детей. Бифилакт БИОТА
Повышение температуры во время дисбактериоза. Бифилакт БИОТА
Сыпь при дисбактериозе: причины и симптомы у детей и взрослых. Бифилакт БИОТА
Основные причины развития дисбактериоза. Бифилакт БИОТА
Перечень лекарств от дисбактериоза. Бифилакт БИОТА
Возникновение дисбактериоза после антибиотиков. Бифилакт БИОТА
Диета при дисбактериозе. Бифилакт БИОТА
Какой врач лечит дисбактериоз кишечника: симптомы, причины заболевания. Бифилакт БИОТА
Грибковое поражение пищеварительной системы
Запор и его лечение, причины, профилактика. Бифилакт БИОТА
Средства от запора. Таблетки, прибиотики, слабительные. Бифилакт БИОТА
Эффективные домашние средства от запора. Бифилакт БИОТА
Что есть во время запора. Бифилакт БИОТА
Запор у пожилых, основные причины, терапия. Бифилакт БИОТА
Запор у взрослого человека, причины возникновения и лечение.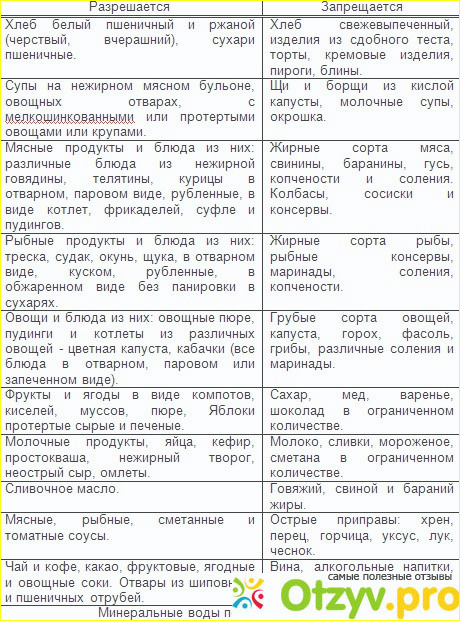 Бифилакт БИОТА
Бифилакт БИОТА
Что делать при возникновении запора. Несколько действенных советов. Бифилакт БИОТА
Как в домашних условиях делать клизму, во время запора. Бифилакт БИОТА
Лактазная недостаточность. Бифилакт БИОТА
Вздутие кишечника: лечение вздутия кишечника. Бифилакт БИОТА
Причины вздутия живота и появления запора. Бифилакт БИОТА
Бифилакт БИОТА для лечения печени
Бифилакт БИОТА для лечения желудка
Синдром раздраженного кишечника. Бифилакт БИОТА
Колит: симптомы и лечение. Бифилакт БИОТА
Энтероколит: симптомы и лечение энттороколита. Бифилакт БИОТА
Бифилакт БИОТА для лечения кишечника
Организм человека подвергается воздействию антибиотиков не только при приеме антибиотиков в случае каких-то заболеваний у конкретного индивидуума, но и при поедании продуктов ( мясо животных или растений), подвергшихся воздействию антибиотиков. При бесконтрольном применении антибиотиков могут возникать негативные последствия для здоровья, например, в кишечнике, после гибели от антибиотиков полезных бактерий, могут отбираться и приобретать преимущества ранее подавленные патогены, которые могут , в свою очередь, вызывать острые заболевания. Изменение микрофлоры под воздействием антибиотиков может влиять и на развитие хронических заболеваний в перспективе, т.к. под воздействием антибиотиков происходят мутации (изменения) в генах бактерий, которые приводят к изменению их влияния на многие физиологические процессы в организме человека, на регуляцию иммунного ответа и обменные процессы ( метаболического гомеостаза). Кроме того, воздействие антибиотиков может приводить к развитию устойчивости бактерий к антибиотикотерапии. Такие устойчивые бактерии быстро распространяются в популяции людей и передают устойчивость к антибиотикам другим видам бактерий. Это создает трудности для борьбы с разнообразными бактериальными инфекциями у людей. Антибиотики не помогают. Приходится ученым искать все новые и новые антибиотики и способы борьбы с патогенными бактериями и теми болезнями, которые они вызывают. Ученые и медики обеспокоены такими темпами нарастания устойчивости микрофлоры к антибиотикам и обращаются с призывами прекратить бесконтрольное применение антибиотиков.
Изменение микрофлоры под воздействием антибиотиков может влиять и на развитие хронических заболеваний в перспективе, т.к. под воздействием антибиотиков происходят мутации (изменения) в генах бактерий, которые приводят к изменению их влияния на многие физиологические процессы в организме человека, на регуляцию иммунного ответа и обменные процессы ( метаболического гомеостаза). Кроме того, воздействие антибиотиков может приводить к развитию устойчивости бактерий к антибиотикотерапии. Такие устойчивые бактерии быстро распространяются в популяции людей и передают устойчивость к антибиотикам другим видам бактерий. Это создает трудности для борьбы с разнообразными бактериальными инфекциями у людей. Антибиотики не помогают. Приходится ученым искать все новые и новые антибиотики и способы борьбы с патогенными бактериями и теми болезнями, которые они вызывают. Ученые и медики обеспокоены такими темпами нарастания устойчивости микрофлоры к антибиотикам и обращаются с призывами прекратить бесконтрольное применение антибиотиков. Антибиотики должен назначать только врач после правильного подбора антибиотика и определения чувствительности патогенных бактерий, вызвавших заболевание, к конкретным антибиотикам. Более того, прием антибиотиков должен быть строго дозированным по количеству и длительности применения. Особенное значение приобретает кишечная микрофлора, которая подвергается вредным изменениям после антибиотикотерапии и становится резервуаром измененных бактерий с генами устойчивости к антибиотикам.
Антибиотики должен назначать только врач после правильного подбора антибиотика и определения чувствительности патогенных бактерий, вызвавших заболевание, к конкретным антибиотикам. Более того, прием антибиотиков должен быть строго дозированным по количеству и длительности применения. Особенное значение приобретает кишечная микрофлора, которая подвергается вредным изменениям после антибиотикотерапии и становится резервуаром измененных бактерий с генами устойчивости к антибиотикам.
Дисбактериоз после антибиотиков: как появляется патология
Если антибиотики назначаются в несоответствии с дозировкой, самостоятельно, используются некачественные или простроченные препараты, а также, если лечение продлевается без необходимости – все это ухудшает состав микрофлоры, развивая устойчивость к антибиотикам.
В зависимости от применяемых антибактериальных препаратов, как у взрослых, так и у детей, проявляются различные патологические изменения:
Аминопенициллины – после неконтролируемого и длительного использования происходит рост стафилококков и стрептококков;
Тетрациклины – после попадания внутрь, препараты негативно влияют на слизистую поверхность кишечника, нарушая ее, что приводит к увеличению роста вредных микроорганизмов, в частности клостидий, кандиды и стафилококков.

Фунгициды – под действием данных препаратов происходит размножение эшерихий и протейных бактерий.
Аминогликозиды – негативно сказываются на росте полезных бактерий.
Антибиотики вызывают такие мутации (изменения) генов у бактерий в кишечнике, которые приводят к тому, что ранее условно-патогенная бактерия становится патогенной и начинает проявлять свои агрессивные свойства, что приводит к острому проявлению заболевания. В частности часто встречаются диареи, связанные с приемом антибиотиков. Так, например, такие микроорганизмы, как Klebsiellapneumoniae(Клебсиелла пневмония) , Staphylococcusaureus(Золотистый стафилококк), Clostridiumdifficile (Клостридиядифициле) могут начать проявлять свою патогенность, что может вызывать у человека, трудноизлечимые, длительные рецидивирующие инфекции и даже потенциально смертельный псевдомембранозный колит. Защитную роль от этих состояний обнаруживают бифидумбактерии. Важно поддерживать их количество в кишечнике, чтобы избежать осложнений.
Кроме того, одним из опасных осложнений антибиотикотерапии у людей с ослабленным иммунитетом является сепсис, когда патогенные бактерии прорываются из кишечника в кровь. Так, было показано, что изменение генов (мутации) у энтерококков и появление у них устойчивости к ванкомицину способствует попаданию его в кровь и сепсису.
У недоношенных детей, которых лечили антибиотиками широкого спектра действия, часто развивался сепсис.
Помимо инфекционных осложнений неконтролируемый и длительный прием антибиотиков может приводить к нарушению иммунного гомеостаза. Так, атопический дерматит, воспалительные и аутоиммунные заболевания, астма являются проявлением дисбактериоза кишечника. Выявлена связь между применением антибиотиков у детей в раннем возрасте,у беременных и развитием этих заболеваний у детей впоследствии. Стало очевидно, что последствия дисбактериоза, вызванного антибиотикотерапией, более выражены, если они появляются в раннем детстве, когда иммунная система ребенка только формируется. В этом случае особенно важную роль играют бифидумбактерии. Их нужное количество в кишечнике и правильное функционирования связывают со становлением и поддержанием иммунологической толерантности (устойчивости) у детей и взрослых.
В этом случае особенно важную роль играют бифидумбактерии. Их нужное количество в кишечнике и правильное функционирования связывают со становлением и поддержанием иммунологической толерантности (устойчивости) у детей и взрослых.
Синдром раздраженного кишечника, также является частым осложнение дисбактериоза после антибиотикотерапии.
Ожирение является результатом нарушения метаболизма человека и его связывают с дисбактериозом. Это согласуется с тем, что применение антибиотиков используется для повышения веса у сельскохозяйственных животных. Кроме этого, у людей с ожирением применение антибиотиков может приводить к развитию метаболического синдрома, который представляет из себя группу метаболических состояний, которые повышают риск развития сердечно-сосудистых заболеваний, жировой болезни печени (жировой гепатоз), стеатогепатита и диабета 2-го типа.
Выявлена связь с применением антибиотиков и развитием инсулинозависимого диабета 1-го типа. Повторное употребление пенициллина, цефалоспоринов, макролидов и хинолонов приводит к увеличению риска развития диабета 1-го типа. И в этом случае доказана связь с изменением микрофлоры кишечника после антибиотикотерапии.
И в этом случае доказана связь с изменением микрофлоры кишечника после антибиотикотерапии.
Применение антибиотиков негативно влияют на способность организма боротся с инфекциями. Они уменьшают способность бифидумбактерий и лактобактерий и других грамположительных микроорганизмов в кишечнике выделять антибиотикоподобные вещества, чтобы бороться с инфекциями.
Антибиотики, уничтожая полезные бактерии, способствуют возникновению истончения слизистой кишечника и хроническому воспалительному процессу в кишечнике.
При антибиотикотерапии снижается количество бифидумбактерий и лактобактерий, которые производят в кишечнике короткоцепочечные жирные кислоты: ацетат, пропионат, бутират. Эти соединения являются основными факторами поддержания целостности кишечной стенки, повышают иммунологический и метаболический (обменный) гомеостаз (постоянство) и имеют важные противовоспалительные и противоопухолевые свойства. Их отсутствие при дисбактериозе приводит к целому ряду тяжелых заболеваний, в том числе, к онкологии.
Развитию дисбиоза подвержены люди в любом возрасте, даже если антибиотик подобран с учетом особенностей заболевания, возраста, результатов диагностики и соблюдения необходимой дозировки. Своевременное обнаружение нарушения содержания бифидумбактерий и лактобактерий в кишечнике, и выявление патогенной микрофлоры,позволит подобрать правильные методы восстановления количества полезной микрофлоры и профилактики дисбактериоза. Для этого используются пробиотические препараты. Эффективно восстанавливают нормальное количество полезныхбактрий в кишечнике препараты с живыми бифидумбактериями и лактобактериями. Такие бактерии имеют способность приживаться в кишечнике и оставаться в нем. Сухие препараты бактерий, лишенные жизнедеятельности, помогают только временно и выводятся из кишечника после окончания приема. В этой связи очень важно применять во время антибиотикотерапии и после нее кисломолочный пробиотический лечебно-профилактический продукт бифилакт БИОТА с живыми и активными бифидумбактериями ,лактобактериями и лечебными продуктами их жизнедеятельности: кислотами, ферментами, витаминами, микроэлементами, антибактериальными веществами, аминокислотами (ПРЕИМУЩЕСТВА БИФИЛАКТА БИОТА)..gif) Биота быстро и эффективно восстанавливает микрофлору кишечника и все ее полезные свойства для организма человека (ЛЕЧЕБНЫЕ СВОЙСТВА БИФИЛАКТА БИОТА). Эффективность бифилакта БИОТА для лечения и профилактики дисбактериоза доказана клинически в детских и взрослых лечебно-профилактических учреждениях. Бифилакт БИОТА награжден 9 Золотыми медалями за качество и функциональность. Достаточно принимать по 1-2 стакана бифилакта БИОТА в день за 20-30 минут до еды или через 40 минут после еды во время антибиотикотерапии и в течение 1,5 – 2 месяцев после окончания применения антибиотиков, чтобы профилактировать дисбактериоз.
Биота быстро и эффективно восстанавливает микрофлору кишечника и все ее полезные свойства для организма человека (ЛЕЧЕБНЫЕ СВОЙСТВА БИФИЛАКТА БИОТА). Эффективность бифилакта БИОТА для лечения и профилактики дисбактериоза доказана клинически в детских и взрослых лечебно-профилактических учреждениях. Бифилакт БИОТА награжден 9 Золотыми медалями за качество и функциональность. Достаточно принимать по 1-2 стакана бифилакта БИОТА в день за 20-30 минут до еды или через 40 минут после еды во время антибиотикотерапии и в течение 1,5 – 2 месяцев после окончания применения антибиотиков, чтобы профилактировать дисбактериоз.
Всегда ли возникает дисбактериоз после приема антибиотиков
Антибактериальная терапия назначается при многих патологических процессах и инфекционных заболеваниях, подбор препаратов должен проводить только лечащий врач на основании диагностики. Но даже самый точный поход и соблюдений всех рекомендаций, в том числе дозировки препарата не может дать гарантию того, что через некоторое время не появиться дисбактериоз.
Также некоторые пациенты самостоятельно продлевают лечения или проводят антибактериальную профилактику, что категорически нельзя. Поэтому можно сделать вывод, что при любых обстоятельствах избежать нарушения микрофлоры не удастся, разница лишь в тяжести течения и проявления симптоматики.
Необходимо учесть, что данная патология может появиться даже у детей, находящихся на грудном вскармливании, если во время беременности женщина принимала антибактериальные препараты.
Симптомы дисбактериоза
После приема антибактериальных препаратов, дисбактериоз может развиться не только в кишечнике, но и половых органах, по-другому называется кандидоз или молочница. При таком течении больной испытывает дискомфорт в интимной зоне, появляются творожистые выделения и кислый неприятный запах. Такое состояние требует обязательного лечения, поскольку кандидоз может привести к развитию осложнений, в том числе сказаться на репродуктивной системе. Очень часто, вагинальный дисбактериоз ( ДИСБАКТЕРИОЗ В ГИНЕКОЛОГИИ: ДИСБАКТЕРИОЗ ВЛАГАЛИЩА – ВАГИНИТ) сопровождается сильным зудом влагалища и половых органов. При несвоевременном лечении и присоединении других патологий появляется боль внизу живота, что может указывать на воспалительный процесс.
При несвоевременном лечении и присоединении других патологий появляется боль внизу живота, что может указывать на воспалительный процесс.
При дисбактериозе кишечника у больного появляется тошнота, изжога, вздутие живота, нарушается стул. Симптомы дисбактериоза могут появиться как через сутки после начала приема антибиотиков, так и по окончанию лечения. Нередко можно встретить сочетание вагинальногои кишечного дисбактериоза.
Сразу после появления симптоматики необходимо проконсультироваться с врачом.
Признаки дисбактериоза
Признаки дисбактериоза зависят от тяжести патологического процесса, происходящего в кишечнике. Нарушение микрофлоры проявляется в следующих признаках:
появление болей в животе;
нарушение стула, смена диареи запорами;
дискомфорт в области живота;
тошнота;
потеря аппетита;
вздутие, повышенное газообразование;
изменение цвета фекалий;
иногда боль в голове;
раздражение в заднем проходе.

В детском возрасте, помимо данной симптоматики,дисбиоз сопровождается режущими болями в животе, которые проходят после опорожнения кишечника. Также ребенка может мучить тошнота, слабость и беспокойный сон.
Если антибактериальная терапия была проведена правильно, с выполнением всех рекомендаций врача, то симптомы присутствуют частично и имеют вялотекущий характер. Если же антибиотики были использованы самостоятельно либо без учета дозировки, то у больного отмечается совокупность признаков, что значительно ухудшает качество жизни. Дисбактериоз II-IV стадии обязательно нужно лечить ( ДИСБАКТЕРИОЗ И ПОЧЕМУ ЕГО НАДО ЛЕЧИТЬ)
Терапия дисбактериоза
Лечебные мероприятия по восстановлению состава микрофлоры могут потребовать продолжительного времени. Для того чтобы терапия была эффективной , необходимо обратиться к специалисту, который после ряда обследований и на основании жалоб больного сможет подобрать максимально эффективное средство от дисбактериоза.
При любом течении заболевания лечение включает в себя следующие пункты:
прием лекарственных препаратов, помогающих нормализовать микрофлору кишечника и восстановить баланс между полезными и патогенными микроорганизмами;
включение в терапию бактериофагов, которые помогают подавить рост и численность вредных бактерий, предназначенных для лечения 1 и 2 степени дисбиоза;
соблюдение правил питания, которое заключается в исключении группы продуктов, способствующих размножению вредных бактерий и включениепробиотических продуктов, богатых живыми полезными микроорганизмами
От того, насколько будет правильно и эффективно проведено лечение зависит дальнейшее состояние здоровье кишечника. Поскольку флора кишечника очень чувствительна к внешним раздражителям, то очень важно соблюдать все рекомендации по комплексному лечению и методам профилактики, что поможет снизить до минимума риск развития дисбиоза в будущем.
Терапия дисбиоза основывается не только на тяжести течения болезни, но и причинах развития. Эффективность и исход лечения может быть только при условии комплексного подхода, который состоит из следующих восстановительных мероприятий:
восстановление уровня бактерий;
восстановление опорожнения кишечника;
восстановление иммунной защиты;
возобновление транспортировки питательных веществ, получаемых из пищи в межклеточное пространство, кровь и лимфатическую систему.
Лекарственные препараты позволяютвосстановить микрофлору кишечника, устранить неприятную симптоматику болезни, а также скорректировать иммунитет.
Наиболее эффективно восстанавливает бифидумбактерии и лактобактерии в кишечнике кисломолочный пробиотический продукт лечебно-профилактического питания бифилакт БИОТА, в котором эти бактерии находятся в живом состоянии, что позволяет им адгезироваться (прикрепляться) не стенки кишечника и эффективно размножаться ( БИФИЛАКТ БИОТА ДЛЯ ЛЕЧЕНИЯ ДИСБАКТЕРИОЗА У ВЗРОСЛЫХ)
Восстановительная диета
Для того чтобы избавиться от дисбактериоза одного медикаментозного лечения недостаточно, требуется пересмотреть свое питание, исключив все продукты, которые могут ухудшить течение болезни, вызывать процессы гниения и брожения, повышенное газообразование, воспаление и боли в животе.
Весь дневной рацион следует разделить на 4 приема пищи с равными промежутками времени, данному распорядку необходимо строго придерживаться. Если дисбиоз сопровождается жидким стулом, то из рациона необходимо исключить послабляющие продукты, а именно сырые фрукты и овощи, жирное мясо и рыбу, молочные продукты, газированные напитки и сдобную выпечку, которые оказывают раздражающее воздействие на кишечник.
Если при дисбактериозе у больного нарушается опорожнение кишечника, необходимо включить в рацион растительные масла и кисломолочные продукты, исключив крепкий кофе, чай, рис, шоколад и картофель.
Во время восстановления флоры кишечника необходимо снизить до минимума потребление капусты и бобовые продукты, которые способствуют повышению газообразования. Улучшить эффективность принимаемых препаратов можно яблоками, клюквой, малиной и черникой – продуктами, обладающие антимикробными свойствами и позволяющие восполнить недостатков важных микроэлементов и витаминов, при условии отсутствия на них негативной реакции организма.
Перечень продуктов, которые необходимо включить в свой рацион:
растительное и сливочное масло;
продукты пчеловодства;
некрепкий чай, компоты и кисели;
овощи и фрукты, в тушенном или запеченном виде;
ягоды;
отварное или тушенное нежирное мясо;
вареные куриные яйца или омлет;
кисломолочные продукты – бифилакт БИОТА ( ссылка «ОПИСАНИЕ БИФИЛАКТА БИОТА)
молоко и сметану в малых количествах можно включать в готовые блюда или использовать для их приготовления;
пшено, греча, кукуруза и рис в виде каши;
овощные супы.
Продукты, которые необходимо исключить из меню:
продукты, содержащие, добавки, красители и консерванты;
восточные сладости, конфеты, шоколад;
крабовые палочки и другие имитированные рыбные продукты;
приправы;
острое, копченное;
консервы;
маринованные продукты;
сыр, сладкие йогурты, мороженое;
жирное мясо и рыба;
сосиски, колбасы, фастфуд.
Меню можно составить самостоятельно или обратиться за помощью к специалисту.
Лекарства
Восстановление баланса микроорганизмов способствуют следующие группы препаратов:
Бактериофаги – помогают уничтожить вредные микроорганизмы. Поскольку данная группа не является токсичной, их можно применять при лечении дисбиоза у новорожденных.
Пребиотики – после попадания внутрь, обволакивают верхние отделы желудочно-кишечного тракта, что создает благоприятные условия для роста полезных бактерий.
Пробиотики – помогают восстановить микрофлору кишечника, могут содержаться в продуктах (пробиотический кисломолочный продукт лечебно-профилактического питания бифилкат БИОТА), медикаментах и БАДах.
Энтеросептики – предназначены для лечения тяжелых форм дисбактериоза, после попадания внутрь уничтожает пагубные бактерии, не затрагивая полезные.
Сорбенты – для снятия интоксикации.

Препараты для иммунитета.
Ферменты для улучшения переваривания пищи.
На сегодняшний день существует большое количествопробиотических препаратов, предназначенных для лечения дисбактериоза, но к самым популярным и эффективным относятся следующие медикаменты:
Кисломолочный пробиотический продукт лечебно-профилактического питания бифилакт БИОТА с живыми бифидумбактериями, лактобактериями. Подходит для профилактики и лечения дисбактериоза у детей и взрослых. Уникальный запатентованный продукт с доказанной высокой клинической эффективностью(ссылка « НАУЧНАЯ И КЛИНИЧЕСКАЯ РАБОТА С БИФИЛАКТОМ БИОТА).
Линекс – выпускаются в капсулах, применяется одновременно с антибиотиками, не имеет побочных эффектов и противопоказаний.
Хилак Форте – выпускается в виде жидкости, разрешено одновременно использовать с антибактериальными препаратами, а также во время беременности и кормления грудью.
 Подходит для лечения дисбактериоза в любом возрасте, не имеет противопоказаний и побочных эффектов.
Подходит для лечения дисбактериоза в любом возрасте, не имеет противопоказаний и побочных эффектов.Пробифор – сироп для нормализации микрофлоры кишечника, предназначен для ежедневного применения. Совместим с другими препаратами, в том числе с антибиотиками. Разрешено использовать детям от 6 месяцев.
БифидумБактерин – выпускается в капсулах или порошке для разведения эмульсии. Использование в детском возрасте, а также в период беременности и лактации только при назначении врача. Запрещено использовать при подтверждении кандидоза, а также во время лечения антибиотиками.
БиоБактон – выпускается в виде жидкости, разрешено использовать с детского возраста. При наличии кандидоза и аллергической реакции необходимо отменить прием, противопоказано употреблять одновременно с антибактериальными лекарствами.
Ацилакт – выпускается в таблетированной форме и в виде суспензии, запрещено использовать детям младше трех лет. При применении может быть отмечено появление аллергии, разрешено к использованию при лечении антибиотиками.
 При необходимости лечения во время беременности,требуетсяконсультация врача.
При необходимости лечения во время беременности,требуетсяконсультация врача.Лактобактерин – выпускается в таблетках и порошке для разведения суспензии, не рекомендуется использовать во время лечения антибиотиками, а также при обнаружении кандидоза. При ежедневном использовании может развиться аллергия.
Также, для лечения дисбактериоза специалист может назначить ректальные свечи, разрешенные к применению детям и взрослым: Виферон, Левомецитин, Анузол, Простопин, Лактонорм, Бифинорм – позволяют не только предотвратить воспалительный процесс в кишечнике, но и снабдить его полезными бактериями.
Диета после антибиотиков: как питаться и что включить в меню? Пробиотики БАК СЕТ для восстановления организма взрослых и детей — дополнение к питанию после приема курса антибиотиков.
Антибактериальные препараты содержат вещества, разрушающие структуру и прекращающие синтез белка бактерий, поэтому их активно используют в лечении большинства заболеваний. Однако антибиотики приносят не только пользу, но и вред. Он заключается в воздействии не только на болезнетворные, но и на полезные бактерии, необходимые для нормальной деятельности кишечника и крепкого иммунитета.
Правила питания после лечения антибактериальными препаратами
Восстановить баланс микрофлоры кишечника и избавиться от дисбактериоза поможет диета после приема антибиотиков. Рекомендуется включать в рацион:
- бульоны из куриного мяса и белой рыбы,
- котлеты и тефтели из нежирного мяса,
- рисовые каши,
- картофель, морковь и другие овощи в отварном виде,
- свежие огурцы,
- зелень — петрушку, кинзу, укроп,
- ягоды — землянику, бруснику и малину,
- кисели,
- кефир, творог, йогурты без вкусовых добавок,
- на десерт — мед в небольшом количестве.
Запрещены к употреблению следующие продукты:
- острые приправы — горчица, перец,
- копчености и соленья,
- все жирные и жареные блюда с добавлением пряностей,
- мясо в маринаде,
- колбасные изделия,
- консервы,
- квас, спиртные и газированные напитки.
При строгом соблюдении диеты после приема антибиотиков восстанавливается нормальный стул, исчезают нарушения пищеварения, прекращаются боли в животе.
Препараты для нормализации пищеварительных процессов
Чтобы ускорить восстановление организма после приема антибиотиков, в дополнение к диете специалисты рекомендуют принимать препараты пробиотики. Они оказывают комплексное воздействие:
- участвуют в синтезе ферментов пищеварения, витаминов и важнейших аминокислот,
- стимулируют рост полезной микрофлоры,
- способствуют нормализации стула.
Пробиотики для детей после антибиотиков так же важны, как и для взрослых. Главное — подобрать средство с клинически доказанной эффективностью. Стандартам качества и безопасности отвечают биокомплексы БАК-СЕТ:
Мульти-пробиотики БАК-СЕТ содержат бактерии, которые хорошо выживают в кислой среде и сохраняют активность до конца срока годности. Удобную упаковку не нужно хранить в холодильнике и можно взять с собой куда угодно. Перед применением ознакомьтесь с инструкцией.
Зачем пить пробиотики при приеме антибиотиков?
Антибиотики помогают побеждать даже те болезни, которые еще недавно считались смертельными. Однако лекарства приносят организму не только пользу, но и вред. Например, вызывают дисбактериоз.
Прием антибиотиков
Все статьи по темеЛекарство от дисбактериоза – как выбрать лучший препарат?
Проблемы со стулом, неприятное чувство в животе может быть связано не только с отравлением пищей. У взрослых и детей за этими симптомами часто скрывается дисбактериоз. Врачи не считают его заболеванием, это состояние часто сопровождает другие патологии или является их следствием. Но устранять нарушение микрофлоры нужно как можно раньше.
Что такое дисбактериоз
Ребенок появляется на свет стерильным, в его организме в норме нет бактерий. Кишечник, кожа заселяются постепенно, начиная с первого прикладывания младенца к груди. Чем старше становится ребенок и более разнообразна его пища, тем больше различных бактерий попадают в кишечник и формируют его микрофлору. У взрослых людей состав микроорганизмов стабилизируется, но становится разнообразным. Его можно сравнить с отпечатком пальцев, несмотря на сходство, он не повторяется ни у одного человека.
Среди кишечных бактерий насчитывается сотни видов хороших микроорганизмов, но в норме встречаются и плохие, рост которых организм может сдерживать. Условно выделяют три типа микробов:
- доминирующие – присутствуют у всех здоровых людей, к ним относятся эубактеры, бактероиды, бифидобактерии, лактобактерии;
- непостоянные виды – встречаются не у всех или при определенных условиях, это стрептококки, кишечная палочка, протей, цитобактер;
- транзиторные виды – иногда попадают в кишечник, но долго там не задерживаются, это такие типы, как дрожжевые грибы, клостридии, синегнойная палочка.
Хорошими микроорганизмами являются доминирующие бактерии, их должно быть большинство. Благодаря присутствию нормальной микрофлоры переваривается пища. Бактерии помогают ферментировать некоторые неперевариваемые продукты, участвуют в всасывании витаминов, аминокислот, сахаров. Сами они тоже синтезируют витамины группы В, К, жирные кислоты. Поэтому при дисбактериозе появляются признаки гиповитаминоза.
Хорошие бактерии выполняют роль живого щита. Они формируют защитный слой на кишечной стенке, которые не позволяет прикрепиться патогенным микроорганизмам и ограничивает их в питательных веществах. Иммунная функция заключается в тренировке клеток иммунитета и регуляции его ответа на проникновение чужеродных микроорганизмов или белков.
Но при изменении соотношения бактерий, увеличении количества транзиторных видов, появлении дрожжевых грибков, развивается дисбактериоз. Его нельзя назвать заболеванием, но самочувствие у человека нарушается. При дисбактериозе в кишечнике нет патогенных микроорганизмов (сальмонелл, холерного вибриона, иерсиний, патогенных эшерихий, а также вирусов). Изменения состава происходят за счет дисбаланса нормальной флоры и увеличения концентрации условно-патогенных бактерий, появления грибков.
Причины
Микрофлора кишечника у взрослых находится в состоянии динамического равновесия. В нем присутствуют определенные бактерии, которые составляют большинство, и около 3 % микроорганизмов, которые меняют свой состав. В норме колебания происходят под влиянием продуктов питания и пищевых привычек. На микрофлору влияет преобладание в рационе сладкого и жирного или преимущественно растительная пища.
Исследования показывают, что жирная еда угнетает бифидобактерии и энтерококки, но в этих условиях размножаются бактероиды. Преимущественно углеводная диета стимулирует размножение бифидобактерий и общего количество микроорганизмов. Но таки перемены носят временный характер и не ведут к появлению симптомов дисбактериоза. Они сами исчезают после изменения питания.
Дисбактериоз кишечника у взрослых появляется в результате других заболеваний. Основными причинами нарушения микрофлоры являются:
- длительное лечение антибиотиками;
- патологии вышележащих отделов пищеварительного тракта;
- продолжительные монодиеты и постоянное неправильное питание;
- кишечные инфекции.
Антибиотики широкого спектра действия действуют неселективно. Они угнетают рост или вызывают гибель всех микроорганизмов. Чем дольше курс лечения, тем выше вероятность, что после него разовьется дисбактериоз. Особенно опасны тетрациклиновые антибиотики. Они значительно угнетают размножение кишечной микрофлоры, что приводит к гиповитаминозу В, К, увеличению риска кровотечений.
Гастрит, холецистит, панкреатит, гепатит или дискинезия желчных путей могут привести к развитию дисбактериоза. Опасны цирроз печени, опухолевые процессы в желудке или язва. Эти патологии сопровождаются нарушением переваривания пищи, выработки ферментов. Поэтому в кишечник пища поступает недостаточно обработанной и не может служить питательной средой для бактерий. Часть из них гибнет, а на их место приходит словно-патогенная флора.
Разгрузочный день, когда рацион строится на употреблении одного продукта питания, не наносит вреда организму. Но монодиета, которая длится несколько недель или становится образом жизни, может привести к дисбактериозу. Опасно постоянное употребление еды, содержащей простые углеводы, животные жиры. Это сладкое, мучное, блюда из фаст-фуда. Такой рацион угнетает размножение нормальной флоры, в кишечнике активируются процессы брожения, появляется большое количество дрожжевых грибков.
Двойной вред кишечнику наносят пищевые инфекции. Они повреждают слизистую оболочку, а лечение антибиотиками убивает полезные бактерии. Поэтому восстановление после болезни проходит особенно тяжело.
Негативно на состояние кишечника влияет курение. Оно создает условия для размножения дрожжевых грибков, поэтому курильщики часто мучаются неприятными симптомами.
Симптомы дисбактериоза
Нет строгих симптомов, которые с большой вероятностью указывают на дисбактериоз. Проявления патологии часто не соответствуют степени тяжести нарушений. Самый частый признак – нарушение пищеварения по типу кишечной диспепсии. Она проявляется следующими симптомами:
- урчание в животе;
- метеоризм, усиленное газообразование;
- вздутие живота;
- нарушения стула;
- появление в кале патологических примесей.
Усиление газообразования на начальном этапе происходит после нарушения питания. Если в определенный день в рационе присутствовало молоко, бобовые, большое количество мучного и сладкого, симптомы проявляются ярко.
Нарушения стула изменчивы. Чаще всего дисбактериоз проявляется диареей. Она может сопровождаться спазмами и болью в животе. Иногда неоформленный стул появляется всего раз в сутки, поэтому не попадает под критерий диареи.
Понос может сменяться запором. Такой процесс наблюдается у людей, которые ограничивают количество клетчатки и пищевых волокон в рационе. Это лишает бактерии необходимых питательных веществ, не позволяет удерживать в просвете кишечника воду. Слизистые патологические примеси в каловых массах, боль в животе появляются при запущенных формах дисбактериоза.
Нарушение состава микрофлоры приводит к дефициту витаминов. Если он не компенсируется при помощи питания или приема поливитаминных препаратов, появляются симптомы гиповитаминоза:
- ухудшается состояние волос, ногтей;
- на коже появляются высыпания;
- проявляются аллергические реакции или пищевая непереносимость;
- повышается утомляемость, снижается работоспособность;
- нарушается сон.
Кишечные микроорганизмы синтезируют витамин К, который участвует в свертывании крови. При гиповитаминозе учащается появление синяков, гематом под кожей от небольшого механического воздействия. При язве желудка, небольших травмах увеличивается риск продолжительного кровотечения.
В тяжелых случаях дисбактериоз, который сопровождается диареей, приводит к обезвоживанию. У многих пациентов снижается масса тела.
Какое нужно обследование
Симптомы дисбактериоза неспецифические. За одинаковыми признаками могут маскироваться патология органов пищеварения или гиповитаминоз. Поэтому дисбактериоз считается клинико-лабораторным синдромом.
Диагностика начинается с копрологического исследования, которое позволяет оценить пищеварительную функцию, состояние ферментных систем, перистальтику и скорость продвижения пищевого комка.
Но изменение состава кала еще не говорит о дисбактериозе. Необходимо подтвердить изменение состава бактерий в просвете кишечника. В Москве во многих клиниках применяют методы газожидкостной и ионной хроматографии. Они позволяют определить состав микрофлоры по полученным метаболитам.
Часто используют бактериологическое исследование. Для этого смывы со слизистой оболочки кишечника, фекалии или соскоб высевают на специальные питательные среды. Этот способ позволяет получить колонии бактерий и с высокой точностью определить их тип. Также используют специальный анализ кала на дисбактериоз. Но обязательное условие – биологический материал должен попасть в лабораторию не позже, чем через час после его получения от пациента. Кал необходимо поддерживать в теплом виде, чтобы не вызвать гибель бактерий. Метод не оправдывает себя тем, что дает представление только о состоянии флоры толстого кишечника.
Золотой стандарт диагностики дисбактериоза – интестиноскопия. Это эндоскопический метод, во время которого в полость тонкой кишки через рот и желудок или прямую и толстую кишку вводят гибкий зонд с видеокамерой. Он необходим для осмотра слизистой кишечника и получения аспирата его содержимого. Полученную жидкость также засевают на питательную среду. Недостаток метода – необходимость общей анестезии, специальных бактериологических сред и долгое ожидание результата. Иногда для диагностики дисбактериоза применяют дыхательный тест с меченным Н2.
Препараты и их действие
Самый эффективный способ восстановить микрофлору и избавиться от дисбактериоза – использовать препараты из группы пробиотиков. Производители предлагают лекарственные средства в разных формах:
- капсулы;
- таблетки;
- порошок;
- капли;
- раствор.
Лекарственную форму подбирает врач в зависимости от возраста пациента. Детям и пожилым людям, которым тяжело глотать таблетки, назначают раствор или порошок для его приготовления. В возрасте 0-3 лет ребенку легче дать капли с пробиотиком. Всем остальным рекомендованы средства в виде капсул или таблеток.
Препараты от дисбактериоза – это лекарства, которые можно приобрести без рецепта врача. Но самолечением заниматься не рекомендуется, только специалист может подсказать, какой тип лучше принимать.
В составе пробиотиков обычно 1-2 типа бактерий, которые хорошо восстанавливают слизистую. Обычно это лакто- и бифидобактерии. Они являются нормальными обитателями кишечника, которые помогают улучшить микробный баланс. Механизм действия этой терапевтической группы связан с подавлением роста патогенной флоры. Молочнокислые бактерии конкурируют за рецепторы на эпителии слизистой оболочки, питательные вещества. Они выделяют молочную кислоту, цитокины, которые оказывают угнетающее действие на патогены.
Эффективно вылечить дисбактериоз помогают препараты из группы пребиотиков. Это лекарства, которые относятся к группе пищевых волокон: инулин и лактулоза, а также препараты на их основе.
Они не расщепляются пищеварительными ферментами и попадают в неизменном виде в толстый кишечник, где становятся питательным субстратом для лакто- и бифидобактерий. Поэтому микробы хорошо размножаются, увеличивают объем бактериальной массы, восстанавливают стенку кишечника. Чтобы лечение было максимально эффективное, рекомендуется пить одновременно пребиотики и пробиотики.
Лечение дисбактериоза не противопоказано при сопутствующих патологиях пищеварительного тракта. Пробиотики не наносят вреда пациентам с язвой желудка, заболеваниями печени или желчного пузыря. А в некоторых случаях они ускорят восстановление.
В запущенных случаях дисбактериоза кишечника и когда симптомы диспепсии слишком мучительны, могут помочь лекарства из группы ферментов. Их должен подбирать врач, в зависимости от типа нарушения пищеварения. Эти средства необходимо пить ежедневно до еды
Сколько времени придется лечить дисбактериоз, сказать тяжело. В некоторых случаях это может растянуться на несколько недель, а при запущенном состоянии – несколько месяцев.
Профилактика дисбактериоза
Даже если использовать эффективные препараты и избавиться от дисбактериоза, нельзя точно сказать, не придется ли его лечить еще раз. Поэтому врачи рекомендуют соблюдать меры профилактики.
Самый эффективный – постоянно придерживаться диеты. Она подбирается в зависимости от типа диспепсии. Универсальное средство профилактики – употреблять продукты, которые содержат естественные пробиотики. К ним относятся крупяные каши, кисломолочные продукты с закваской из бифидобактерий, некоторые сорта хлеба. Если постоянно ощущается брожение в кишечнике, на время терапии нужно исключить из рациона углеводы, молоко, горох и сою. Не рекомендуют употреблять продукты, богатые эфирными маслами. У ним относятся лук, чеснок, редька, редис.
Хорошо пить не менее 1,5 л чистой воды в сутки. Действенный способ стабилизировать состав микрофлоры – принимать растительные соки. В этом помогают морковный, тыквенный, картофельный. Помогают многие растительные продукты: ягоды черники, земляники, абрикосы, клюква. Врач может назначить отвары лекарственных растений. Лечить дисбактериоз при преобладании грибковой флоры можно растворимым цикорием. В некоторых случаях эффективны эвкалипт, календула, соя, зверобой.
В список полезных веществ при дисбактериозе входит инулин. Он ускоряет рост и размножение бифидобактерий, чем помогает увеличить объем полезных микробов в кишечнике. Инулин помогает восстановить слизистую за счет увеличения выработки слизи, изменения степени рН и создания благоприятной среды для бактерий.
К мерам профилактики дисбактериоза относится использование пробиотиков заранее у пациентов, которым необходимо пройти курс лечения антибиотиками или химиотерапию. Это позволяет поддержать нормальный состав микрофлоры и избежать неприятных симптомов после окончания терапии.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
симптомы, диета, лечение в Сочи, клиника «АРМЕД»
Масса микрофлоры желудочно-кишечного тракта составляет 2,5 кг. Нормальная кишечная микрофлора выполняет ряд функций в организме человека. Она является антагонистической по отношению к патогенной и условно патогенной, что предупреждает развитие острой кишечной инфекции, синтезирует витамины, активирует иммунитет.
Термин «дисбактериоз кишечника» включает:
- изменение количественного и качественного состава микрофлоры в тонкой и толстой кишке;
- появление условно патогенных штаммов, не входящих в состав резидентной микрофлоры: Proteus, morganella, Klebsiella, Enterobacter, E.coli (с ферментативной недостаточностью или гемолизирующими свойствами).
Следует отметить, что дисбактериоз (синонимы избыточный бактериальный рост в кишечнике, дисбиоз) не является самостоятельным заболеванием и возникает у пациентов на фоне разных состояний и заболеваний, что следует учитывать в процессе выработки тактики лечения.
По статистике дисбактериоз чаще всего касается маленьких детей или женщин.
Причины возникновения
- Питание: несбалансированность, смена диеты, особенности воды.
- Ятрогения: прием антибиотиков и других лекарственных средств, вакцинация.
- Профессиональные вредности: химические производства, ночной график.
- Окружающая среда: загрязнение, изменение климата, излучение.
- Генетика: наследственность, патология ЖКТ, мутации NOD2.
- Образ жизни: стрессы, нарушения биоритмов.
- Масса тела: ожирение, дефицит веса.
- Заболевания: инфекционные, нервные, эндокринные, иммунные.
Огромное количество трудоспособного активного населения допускает нарушения в режиме питания (в современном ритме жизни человек порой заменяет полноценный завтрак, который должен проходить в неторопливой атмосфере, перекусами на бегу), испытывает частые и хронические стрессы, ведёт прием лекарственных препаратов.
Неправильно спланированное питание, как правило, сочетается с нервной нагрузкой в течение рабочего дня и неблагоприятными факторами: пробки по пути на работу, очереди, стрессы.
В итоге, один из этих факторов, либо их сочетание, становится причиной возникновения множества болезней ЖКТ, в том числе и дисбактериоза.
Клинические проявления дисбактериоза включают местные (кишечные) симптомы, а также системные нарушения, обусловленные транслокацией кишечной микрофлоры во внутреннюю среду организма (лимфатические узлы-мезадениты, мочевыводящая система-пиелонефрит, печень-стеатоз, цирроз, холестаз).
Симптомы дисбактериоза кишечника
- Жидкий стул или запор. При дисбактериозе кишечные стенки всасывают жидкость. Происходит дефицит микроэлементов;
- Вздутие и боли в животе, происходящие из-за сильного газообразования;
- Появление неприятных ощущений, таких как колики, тошнота, изжога, боль;
- Дурной запах изо рта, аллергия и потливость;
- При тяжелой форме дисбактериоза возникает анемия, бессонница, одышка, бледная кожа, сечение волос.
Дисбактериоз делится на 4 степени:
- При первой степени происходят незначительные изменения в кишечнике, которые проявляются небольшим расстройством и со временем оно проходит самостоятельно;
- Из-за небольшого количества ферментов для переработки пищи появляется понос с зеленным оттенком с кислым запахом, а также дополнительно появляются такие симптомы как тошнота и урчание в животе;
- Появляется высокая температура, апатия и слабость, в кале появляются непереваренные частицы пищи;
- Из-за большого количества патогенных микроорганизмов возникает кишечная инфекция в виде сальмонеллы или дизентерии из-за этого происходит авитаминоз, отсутствие аппетита.
Диагностика
Окончательно диагностировать данное заболевание можно только с помощью бактериологического посева или биохимического анализа. В первом случае на питательную среду высеивается кал и в течение недели специалисты получают результат соотношения бактерий. Во втором случае выявляется количество жирных кислот, а также отдел, в котором произошло нарушение и его стадия.
Одно из направлений в диагностике дисбактериоза- исследование содержания в выдыхаемом воздухе различных метаболитов, которые продуцируются с участием кишечных бактерий. Кроме того, в настоящее время внедряются в практику химические методы, позволяющие определять виды бактерий и грибов в разных средах с использованием газовой хроматографии.
Медицинский центр «АРМЕД» располагает собственной сертифицированной лабораторией. Для выявления дисбактериоза пациенту будет необходимо сдать ряд анализов, перечень которых дас ваш лечащий врач.
Лечение дисбактериоза
Терапия больных дисбактериозом включает лечение основного заболевания (на фоне которого развился дисбактериоз) и восстановление нормального состава кишечных бактерий.
В целом лечение состоит из:
- избавления от повышенного бактериального роста в желудочно-кишечном тракте, как правило, это антибактериальные препараты на 10-14 дней;
- восстановления нормальной и полезной микрофлоры в желудочно-кишечном тракте: пробиотики, пребиотики, синбиотики, метабиотики;
- улучшения всасывания полезных бактерий и кишечного пищеварения;
- стимулирования организма к сопротивлению внешним инфекциям.
Назначается диета с учётом типа диспепсии, моторных нарушений и основного заболевания.
Чтобы лечение проходило эффективнее, нужно обязательно соблюдать правила: есть небольшими порциями, но каждые 3 часа, исключить белый хлеб, солёную и жирную пищу. Напитки употреблять после приёма пищи спустя полчаса.
Таким образом, проблема дисбактериоза кишечника остаётся актуальной. Явление дисбактериоза следует рассматривать как вторичное состояние, требующее уточнение причин его развития. Лечебная тактика корректируется с учётом с основного заболевания.
Для предотвращения такого недуга как дисбактериоз к лечению нужно подходить комплексно, а также при возникновении первых признаков обратиться к врачу.
При обнаружении симптомов дисбактериоза записывайтесь на приём гастроэнтеролога в медицинском центре «АРМЕД» по телефону 8 (862) 254-55-55, мы находимся в г. Сочи по адресу: ул. Гагарина д.19 а.
Как восстановить флору кишечника и очистить кишечник после приема антибиотиков
Вот что вам нужно знать, чтобы восстановить здоровье кишечника, помочь своей естественной флоре и выбрать пищевые добавки для здоровья кишечника после антибиотиков.
Стать самым здоровым человеком может показаться непреодолимой задачей, особенно потому, что наши тела могут быть невероятно загадочными и сложными. Но многие люди не знают, что существуют простые, конкретные, изученные способы улучшить свое здоровье, и большинство из них связано с кишечником.
Это потому, что ваше тело полагается на полезные бактерии, которые регулируют пищеварительную систему, поддерживают иммунитет, производство серотонина и многое другое. Вместо того, чтобы выяснять, как избавиться от вредных кишечных бактерий, вы обнаружите, что восстановление кишечной флоры и устранение полезных бактерий важнее.
Содержание
В этой статье наших друзей из Jetson Probiotics исследуются преимущества пробиотиков для смягчения воздействия антибиотиков и другие способы поддержания здоровья кишечника, заботясь о кишечном микробиоме.
☝️ ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ ☝Эта статья предназначена только для информационных целей. Он не предназначен для использования в качестве замены профессиональных медицинских рекомендаций, диагностики или лечения.
Что такое микробиом кишечника?
Зачем кишечнику нужны бактерии (Тед Эд)Микробиом кишечника живет в толстом кишечнике и является домом для самых разнообразных бактерий во всем организме. Это потому, что, в отличие от любой другой части тела, ваш пищеварительный тракт представляет собой открытую экосистему, которая больше подвержена влиянию внешней среды, чем любая другая часть тела.
Что это значит? Что ж, микробиом кишечника может быть сформирован такими вещами, как пол, возраст, географические и социально-экономические условия, диета и состояние здоровья. Это также означает, что микробиом кишечника каждого человека будет разным и на него будут влиять разные факторы.
Хорошие бактерии и здоровье кишечника
Но нам десятилетиями говорили, что все бактерии — зло, поэтому, если вы задаетесь вопросом: «Полезна ли для вас флора?» прямо сейчас, значит, вы не одиноки. Не волнуйтесь, это широко распространенное мнение — миф.Фактически, теперь мы знаем, что бактерии в большинстве своем безвредны, некоторые из них полезны, а лишь некоторые из них вредны.
Чтобы ваш кишечник оставался счастливым и вы были здоровы, это зависит от микробного разнообразия. По сути, должно быть много разных типов микробов, живущих вместе. Когда этого не происходит, это приводит к дисбактериозу, при котором недостаточно разнообразия, и некоторые бактерии могут бесконтрольно расти.
Когда происходит дисбаланс между хорошими и плохими бактериями, микробиом может стать несчастливым, что имеет последствия для пищеварения, воспаления, слизистой оболочки кишечника и даже настроения и здоровья мозга.
Кишечные бактерии и здоровье иммунной системы
Что наиболее важно, захват вредных бактерий может резко повлиять на иммунитет и оставить место для развития инфекций, болезней и хронических заболеваний. Кишечник — это первая линия связи между внешней средой и иммунной системой. Эти двое работают вместе, чтобы взаимно регулировать реакцию нашего организма на вредные патогены.
Но когда иммунная система и кишечник работают вместе, все работает гладко. Это стимулирует рост полезных бактерий, что улучшает иммунитет и работу кишечника.Он вызывает более сильную реакцию на болезнетворные микроорганизмы, в то же время делая организм более устойчивым к естественным кишечным бактериям.
Как антибиотики вредят здоровью кишечника?
Восстановление здоровья кишечника начинается с понимания бактерий в вашем желудочно-кишечном тракте.Антибиотики прописываются почти половине населения Великобритании каждый год от обычных заболеваний и в больницах для лечения и предотвращения серьезных инфекций. Вот наиболее распространенные применения антибиотиков:
| ушные инфекции | Инфекции носовых пазух |
| инфекции грудной клетки | Инфекции горла |
| Инфекции мочевыводящих путей, мочевого пузыря и почек | Кожные и раневые инфекции |
| пневмония |
К сожалению, антибиотики не останавливаются на вредных бактериях и не лечат вирусные инфекции, которые часто почти невозможно отличить от бактериальных.Вместо этого антибиотики убивают и хорошие бактерии, а это плохо, потому что хорошие бактерии часто помогают вашему организму бороться с инфекцией.
Многие люди также испытывают легкие или тяжелые побочные эффекты антибиотиков, особенно если их иммунное здоровье уже нарушено, например, пациенты в больницах. Более того, антибиотики могут оставлять место для чрезвычайно вредных бактерий, таких как кишечная палочка , C.diff и сальмонелла, — инфекции, которые могут быть настолько серьезными, что потребуется госпитализация.
Общие побочные эффекты антибиотиков
- понос
- дрожжевые инфекции
- газ
- рвота
- тошнота
- запор
Несмотря на то, что антибиотики очень эффективны при лечении бактериальных инфекций, важно принять необходимые меры предосторожности, чтобы поддержать микробиом кишечника, потому что сохранение хороших бактерий так же важно, как и уничтожение плохих.
Как лучше всего восстановить здоровье кишечника?
Диета, богатая пребиотическими растительными продуктами, питает микробиом кишечника.Ни для кого не секрет, что здоровье кишечника не является обязательным условием для достижения общего состояния здоровья. Поддерживать уровень полезных бактерий в микробиоме кишечника можно разными способами, включая диету и использование пробиотиков.
Все начинается с диеты. Хорошие бактерии насыщаются клетчаткой и питательными веществами в растительной пище — это пребиотики — и они превращают эти вещества в питательные вещества, которые питают слизистую оболочку кишечника и поддерживают баланс кишечного биома.
С другой стороны, пробиотические добавки содержат миллиарды бактерий из одного или нескольких штаммов бактерий, которые в определенных, изученных дозах приносят пользу вашему здоровью. Вот некоторые из самых известных и хорошо изученных пробиотических бактерий и дрожжей, которые вы найдете в добавках:
| Бифидобактерии | Лактобациллы |
| Лактококк | Сахаромицеты |
☝️ Что сообщает Atlas Biomed: ☝️ Ученые-микробиомы из Atlas подчеркивают, что преимущества пробиотиков могут быть временными для некоторых людей и сохраняться только до тех пор, пока они принимают добавки.
Сколько времени нужно, чтобы снова заселить кишечник полезными бактериями?
На этот вопрос нет простого ответа, потому что он зависит от состояния вашего микробиома, качества вашей диеты, принимаемых вами лекарств, уровня физической активности и многого другого. Однако микробиом кишечника очень легко адаптируется и реагирует на положительный образ жизни.
Итак, если вы придерживаетесь диеты с большим количеством цельных продуктов, богатых клетчаткой (ученые называют это пребиотиками) и добавляете пробиотические продукты или добавки, вы можете ускорить восстановление биома кишечника.Кроме того, регулярные упражнения, особенно кардио, связаны с большим разнообразием кишечника.
Как восстановить здоровую флору кишечника
Пробиотики в целом безопасны, и иногда их даже рекомендуется принимать во время курса антибиотиков, за исключением госпитализированных пациентов и людей с ослабленной иммунной системой. После этого они особенно полезны для восстановления микробиома кишечника.
☝️ СОВЕТ Не существует такой вещи, как диета с чистым кишечником — кишечник очищается естественным образом.Тем не менее, вы можете помочь кишечным бактериям сохранить здоровье с помощью пребиотической диеты, богатой растениями.
Какие пробиотики при побочных эффектах антибиотиков?
Пробиотики борются с воздействием антибиотиков на полезные кишечные бактерииОбычно организму требуется время, чтобы сбалансировать микробиом до здорового, разнообразного уровня бактерий. Фактически, исследования показывают, что восстановление после повреждений, нанесенных антибиотиками, занимает около 6 месяцев. И даже тогда организм может даже не вернуться к тому состоянию, в котором он был до антибиотика.
Saccharomyces boulardii , пробиотические дрожжи, особенно хороши для предотвращения и облегчения диареи, связанной с антибиотиками, и диареи путешественников. Это также друг кишечных бактерий, поддерживающий полезные бактерии и предотвращающий воспаления.
Lactobacillus acidophilus , пробиотическая бактерия, наиболее известная тем, что содержится в йогурте, также полезна для кишечника. Исследования показывают, что он помогает лечить и предотвращать инфекции, а также снижает побочные эффекты антибиотиков для пищеварения.
К другим бактериям, которые помогают восстановиться после употребления антибиотиков, относятся:
- L. casei
- L. Rhamnosus GG
- L. Plantarum 299v
- B. subtilis
- B. coagulans lactospore
- B. clausii
Каковы долгосрочные последствия нарушения здоровья кишечника?
Не только ваше тело более восприимчиво к инфекциям, ослабленному иммунитету и хроническим воспалениям, но мы также знаем, что несбалансированная микробиота может увеличить риск более поздних хронических заболеваний, таких как болезни сердца, диабет, даже болезни Альцгеймера и Паркинсона.
Микробиом кишечника — это самая разнообразная по бактериальному составу часть вашего тела, и на него влияют то, что вы едите, пьете, уровень вашей активности и лекарства, которые вы принимаете. Это может показаться немного сложным, но для восстановления кишечника не нужно много времени: хорошее питание, регулярные упражнения и некоторая помощь пробиотических бактерий.
Влияние антибиотиков и пищевых компонентов на микробиоту кишечника
Prz Gastroenterol. 2018; 13 (2): 85–92.
Кафедра фармацевтической микробиологии и паразитологии, Вроцлавский медицинский университет, Вроцлав, Польша
Автор, ответственный за переписку. Адрес для корреспонденции: Рут К. Дудек-Вихер, кафедра фармацевтической микробиологии и паразитологии, Медицинский университет Вроцлава, ул. Боровска 211, 50-556 Вроцлав, Польша. телефон: +48 606 763 589. e-mail: [email protected]Поступила в редакцию 20 ноября 2017 г .; Принято 24 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International (CC BY-NC-SA 4.0), позволяющая третьим лицам копировать и распространять материал в любых носитель или формат, а также для ремикса, преобразования и развития материала при условии, что оригинальная работа правильно процитирована и указана лицензия.
Эта статья цитируется в других статьях в PMC.Abstract
Микробиота кишечника действует как настоящий орган. Он выполняет важные метаболические функции и регулирует воспалительную реакцию, стимулируя иммунную систему. Нарушение микробного баланса кишечника (дисбактериоз) связывают с серьезными заболеваниями человека и воспалительными заболеваниями. Симбиотические взаимодействия между резидентными микроорганизмами и желудочно-кишечным трактом значительно способствуют поддержанию гомеостаза кишечника.В настоящем обзоре суммируются наши знания о влиянии различных антибиотиков, вызывающих такие долгосрочные последствия, как снижение микробного разнообразия, модуляция соотношения Bacteroidetes / Firmicutes , избыточный рост Clostridium difficile и повышенное распространение условно-патогенных микроорганизмов Salmonella typhimurium , Escherichia spp. И Klebsiella spp. Кроме того, пищевые добавки, такие как эмульгаторы и искусственные подсластители, которые предназначены для снижения риска ожирения и диабета, могут фактически увеличить риск заболеваний из-за микробных изменений.С другой стороны, диетические компоненты, такие как полифенолы, омега-3 кислоты или куркумин, могут положительно влиять на состав микробиоты кишечника.
Ключевые слова: микробиота, антибиотики, диета
Введение
Микробиом человека содержит в десять раз больше клеток, чем остальная часть человеческого тела. В последние годы микробиота кишечника вызывает повышенный интерес в научном сообществе. Бактериальная колонизация кишечника имеет решающее значение для нормального развития многих функциональных аспектов.Нарушения микробиоты кишечника связаны со многими распространенными заболеваниями, такими как аллергии, метаболические заболевания, включая ожирение и диабет, сердечно-сосудистые заболевания [1], воспалительные заболевания кишечника (ВЗК) [2], синдром раздраженного кишечника (СРК) [3], нейродегенеративные заболевания. заболевания [4], муковисцидоз [5] и камни в почках [6]. Большинство кишечных бактерий непатогены и сосуществуют с энтероцитами в симбиотических отношениях. Многие исследования показали, что микробиота кишечника играет фундаментальную роль в поддержании гомеостаза не только в кишечнике, но и во всем организме человека.Высококачественные данные Американского проекта по микробиому человека (HMP) продемонстрировали полезные функции нормальной кишечной флоры на здоровье вплоть до генетического уровня. Например, исследования выявили несколько микробных генов, которые позволяют кишечным бактериям участвовать в интенсивном пищеварительном процессе, происходящем в пищеварительном тракте человека. Хромосомно-кодируемый HMO-родственный кластер генов 1, ответственный за переваривание олигосахаридов грудного молока, является одним из наиболее изученных доказательств вышеупомянутого феномена [7].
Целью данной рукописи является обзор отдельных исследований за период 2011–2017 гг., Изучающих изменения в микробиоте кишечника, вызванные антибиотиками и ингредиентами диеты, а также их влияние на здоровье человека. Критерии поиска были основаны на 33 научных статьях, найденных в таких медицинских базах данных, как PubMed, Scopus и Science Direct.
Роль здоровой микробиоты кишечника
Микробиота кишечника относится ко всей популяции микроорганизмов, колонизирующей кишечник.Он включает огромное количество бактерий, грибов, архей, вирусов и простейших. Здоровая микробиота кишечника преимущественно состоит из типов Firmicutes и Bacteroidetes , за которыми следуют Actinobacteria и Verrucomicrobia . Эти типы остаются постоянными, но в каждой части кишечника наблюдается обширное качественное и количественное разнообразие родов.
В микробиоте кишечника встречаются следующие виды: Gemella spp., Megasphaera spp., Pseudomonas spp., Prevotella spp., Streptococcus spp., Rothia spp., Veillonella spp., Clostridium spp., Porphyromonas spp., Porphyromonas Eubacterium spp., Ruminococcus spp., Enterobacter spp., Enterococcus spp., Lactobacillus spp., Peptostreptococcus spp., Fusobacteria spp., Lachnacteria Spp., Roseburia spp., Butyrivibrio spp., Faecalibacterium spp., Proteobacteria spp. [8].
Обычно эти микробы являются комменсалами или мутуалистами и в основном способствуют метаболизму питательных веществ, в том числе посредством ферментации углеводов. Это приводит к синтезу бутирата, короткоцепочечной жирной кислоты (SCFA), которая является важным источником энергии для колоноцитов. Он известен своими противовоспалительными и противораковыми свойствами. Кишечные микроорганизмы также положительно влияют на липидный обмен.Посредством микробных протеиназ и пептидаз они усиливают метаболизм белков. Более того, они имеют решающее значение для синтеза витамина K, B 12 , биотина и конъюгированных линолевых кислот (CLA). Они превращают желчные кислоты и участвуют в расщеплении различных полифенолов [9, 10].
Способность кишечного микробиома метаболизировать лекарственные препараты оказывает огромное влияние на терапию различных заболеваний. Например, Eggerthella lenta , присутствующее в кишечной микробиоте, снижает доступность дигоксина, превращая его в восстановленный метаболит.Кроме того, микробиом может также индуцировать метаболизм лекарственных средств, таких как противораковое средство, известное как иринотекан, что способствует его токсичности, вызывая диарею, воспаление и анорексию [11]. Физическое присутствие микробиоты в желудочно-кишечном тракте (ЖКТ) предотвращает патогенную колонизацию, конкурируя за места прикрепления или источники питательных веществ, а также за счет производства антимикробных белков (АМП), таких как кателицидины, лектины С-типа и дефенсины [8, 11]. В то же время микробиота играет важную иммуномодулирующую роль.Компоненты и типы клеток иммунной системы, которые участвуют в иммуномодулирующем процессе, включают лимфоидные ткани, ассоциированные с кишечником (GALT) [12].
Кроме того, микробиота кишечника поддерживает целостность кишечного барьера и структуру желудочно-кишечного тракта за счет веществ, продуцируемых Bacteroides thetaiotaomicron, Lactobacillus rhamnosus GG и Akkermansia muciniphila . Барьер кишечника состоит из эпителия, иммунных клеток и кишечных бактерий.Он выполняет защитную функцию от токсинов и болезнетворных микроорганизмов из внешней среды. Он участвует в пищеварении, всасывании питательных веществ, жидкостей и электролитов из пищи и ферментации клетчатки до соединений, которыми питаются кишечные бактерии. Кроме того, кишечный барьер секретирует антитела и участвует в передаче сигналов другим клеткам и органам. Микробиота кишечника способствует структурному развитию слизистой оболочки кишечника и может также модулировать паттерны гликозилирования слизистой оболочки, которые являются местами прикрепления микробов как на клеточной поверхности, так и на субклеточном уровне [8, 13, 14].
В литературе указывается, что кишечные микробы обладают большой способностью метаболизировать 430 загрязнителей окружающей среды. Более того, бактериально-зависимый метаболизм загрязнителей модулирует токсичность для хозяина. И наоборот, было показано, что загрязнители окружающей среды изменяют состав и метаболическую активность желудочно-кишечных бактерий. Физиологические последствия этих изменений до сих пор не изучены [15]. В настоящее время хорошо известно, что здоровая флора кишечника в значительной степени отвечает за общее состояние здоровья хозяина.Существует множество доказательств того, что изменения состава микробиоты (дисбиоз) и оптимальных функций, вызванные антибиотиками, диетическими ингредиентами и факторами образа жизни, связаны с различными метаболическими и иммунными заболеваниями и увеличением патогенных популяций [1–6, 16–23] . Однако многие исследования также показали положительный эффект некоторых питательных веществ, которые оказывают сильное влияние на развитие правильно функционирующей микробиоты.
Изменение, связанное с антибиотиками
В настоящее время имеются существенные доказательства того, что состав микробиоты кишечника может колебаться в ответ на внешние факторы, такие как антибиотики.
Panda и др. . исследовали фекальную микробиоту 21 пациента после 7-дневного лечения общепринятыми группами антибиотиков: фторхинолонами и β-лактамами. Обе группы значительно снизили микробное разнообразие на 25% и сократили основную филогенетическую микробиоту с 29 до 12 таксонов. Однако на уровне филума эти антибиотики увеличивали соотношение Bacteroidetes / Firmicutes . На уровне видов было обнаружено, что оба типа антибиотиков увеличивают долю нескольких неизвестных таксонов, принадлежащих к роду Bacteroides , грамотрицательной группе бактерий.Кроме того, β-лактамы увеличивали среднюю микробную нагрузку в два раза. Изгнание микроорганизмов, чувствительных к этой группе антибиотиков, дает возможность устойчивым штаммам разрастаться и доминировать в нише [24].
Другое исследование было посвящено долгосрочным последствиям применения антибиотиков для состава, экологии и устойчивости микробиоты кишечника человека. Некоторые антибиотики особенно активны против анаэробных бактерий, которые доминируют и играют важную роль в кишечной микробиоте человека.Одним из примеров является клиндамицин, антибиотик относительно широкого спектра действия, который в первую очередь нацелен на анаэробные бактерии. Клиндамицин продемонстрировал большое негативное влияние на кишечную микробиоту, о чем свидетельствует снижение устойчивости к колонизации патогенами, что приводит к высокому риску псевдомембранозного колита из-за чрезмерного роста Clostridium difficile . К дополнительным воздействиям клиндамицина на кишечную флору относятся гастрит и диарея. Нарушения нормальной функции кишечника могут вызывать такие симптомы, как вздутие живота и боли в кишечнике [25].
Группа исследователей из Мичиганского университета проверила 7 антибиотиков из шести классов на модели животных с целью дифференцированного изменения микробиоты и оценки их устойчивости к колонизации C. difficile . Они наблюдали высокий уровень колонизации C. difficile у мышей, получавших цефоперазон, метронидазол и стрептомицин. Наибольшие различия в уровнях колонизации C. difficile были отмечены у мышей, получавших ампициллин.Ни одна из мышей, получавших ципрофлоксацин, не была колонизирована. Только одна из шести мышей, получавших ванкомицин, была колонизирована, предположительно из-за остаточного ванкомицина, подавляющего рост C. difficile . В целом, эти нарушения антибиотиков обеспечивали разные уровни колонизации C. difficile , что привело к гипотезе о том, что полученные сообщества различались по своему составу [26].
Другое исследование на модели человека дало результаты анализа кишечной микробиоты четырех пациентов.У каждого пациента была собственная исходная микробиота, и, таким образом, был индивидуальный ответ на лечение антибиотиками с колебаниями бактериального разнообразия и состава как для общей, так и для активной микробиоты кишечника. Эти результаты подчеркивают важность исходной микробной структуры в формировании изменений микробиоты во время лечения. В группе пациентов трое получали бактерицидный антибиотик, т.е. моксифлоксацин, цефазолин и ампициллин / сульбактам или амоксициллин, а один — бактериостатической комбинацией пенициллина G и клиндамицина.У пациента, получавшего моксифлоксацин, уменьшилось количество родов Faecalibacterium и Bacteroides . Однако в первые дни лечения другие таксоны, продуцирующие бутират, такие как Roseburia и Lachnospiraceae incertae sedis и потребляющие h3 бактерии Blautia, Collinsella и Bifidobacterium , присутствовали в качестве активной микробиоты, получая источники энергии. для колоноцитов хозяина. В случае пациента, получавшего комбинацию пенициллина G и клиндамицина, было отмечено снижение в активной микробиоте родов Bacteroides и Blautia .У пациента, получавшего цефазолин и ампициллин / сульбактам, наблюдалось значительное увеличение родов Parabacteroides и Bacteroides . Кроме того, использование этих антибиотиков вызывает оппортунистические инфекции, вызываемые Escherichia spp. или Klebsiella spp. Во время лечения четвертого пациента амоксициллином такие роды, как Escherichia или Klebsiella, были почти уничтожены, тогда как таксоны Bacteroides, Blautia и Faecalibacterium оказались менее восприимчивыми к лечению.Обращает на себя внимание тот факт, что этот бактериальный профиль с Bacteroides , Blautia и Faecalibacterium после антибиотического стресса был обнаружен в случае бактерицидных агентов, но не в случае использования бактериостатических противомикробных препаратов [27].
Было установлено, что биохимический профиль изменения, связанного с антибиотиками, также влияет на флору кишечника. Обработанный антибиотиками микробиом высвобождает такие углеводы слизистой оболочки, как фукоза и сиаловая кислота. Повышенный уровень этих веществ способствует распространению условно-патогенных микроорганизмов Salmonella typhimurium и C.difficile в кишечнике. Энтерогеморрагический Escherichia coli также может получать доступ к фукозе или сиаловой кислоте, высвобождаемой микробиотой кишечника из муцинов [28, 29].
Для исследования взаимосвязи воздействия антибиотиков с нарушениями микробиома на мышиной модели стимуляции роста использовали модель на животных. Мыши получали субтерапевтическую терапию антибиотиками (STAT) и получали диету с высоким содержанием жиров (HFD). Чтобы охарактеризовать изменения микробиоты, вызванные STAT, была проанализирована область V4 гена 16S рРНК, полученная из собранных образцов фекалий.Изучая метаболические и печеночные функции и сравнивая их с контрольной группой мышей, получавших только HFD, было обнаружено, что этот режим способствует инсулинорезистентности и стеатозу печени. Исследование предоставляет новую информацию о взаимосвязи между антибактериальной терапией и метаболизмом, а также патогенезом ожирения [16].
В многочисленных исследованиях были определены взаимодействия между сложными популяциями кишечных микробов и иммунной системой млекопитающих (грызунов) и то, как эта связь нарушается при введении антибиотиков [7, 8, 15, 17, 24, 27].Лечение амоксициллином по существу уничтожает тонкую кишку и снижает плотность анаэробных и аэробных бактерий в толстой кишке. Изменения микробиоты, вызванные амоксициллином, снижают экспрессию генов MHC класса I и II в Lactobacillus spp. в тонком и толстом кишечнике снижают экспрессию АМФ в проксимальном отделе кишечника и увеличивают экспрессию протеазы тучных клеток в дистальном отделе тонкого кишечника. Лечение мышей метронидазолом, неомицином и ванкомицином снижает экспрессию других важных иммунных факторов.Это усиливает устойчивую к ванкомицину Enterococcus (VRE) колонизацию кишечного тракта. Изменения микробиоты после лечения антибиотиками также влияют на иммунный ответ на вирусную инфекцию. Неомицин снижает экспрессию двух про-цитокинов, ухудшая реакцию против вирусов гриппа. Другое исследование показало, что лечение антибиотиками усиливает иммунный ответ против вируса опухоли молочной железы мышей (MMTV). Некоторые бактерии обладают способностью модулировать воспалительные процессы.Введение антибиотиков может изменить популяции кишечных комменсальных бактерий и, как следствие, изменить иммунную защиту, что в некоторых случаях приведет к пагубным последствиям для здоровья. Вирусные и бактериальные инфекции или аллергии могут быть вызваны изменениями микробиоты, вызванными антибиотиками [17].
Как описано выше, антибиотики могут оказывать негативное влияние на микробиоту, иммунитет и здоровье. Однако избежать приема антибиотиков часто невозможно, потому что многие инфекции можно победить только с помощью лечения антибиотиками.По этой причине необходимо протестировать новые стратегии, чтобы противодействовать негативному влиянию антибиотиков на микробиоту и иммунные реакции. Чтобы уменьшить неблагоприятные изменения микробиоты кишечника человека, вызванные терапией антибиотиками, в настоящее время широко используются коммерческие пробиотики. В основном такие продукты содержат такие штаммы, как Lactobacillus spp., Bifidobacterium spp. а также пребиотики, такие как фруктоолигосахариды. Также рекомендуется увеличить потребление традиционных ферментированных овощей и молочных продуктов.Трансплантация фекальной микробиоты становится все более эффективной и безопасной у пациентов с рецидивирующей инфекцией Clostridium difficile , воспалительным заболеванием кишечника, ожирением и метаболическим синдромом, вероятно, из-за восстановления нарушенного микробиома [18, 19].
Влияние пищевых ингредиентов
Микробиом человека различается в зависимости от культуры и географического региона. Кроме того, он не является постоянным в течение жизни, а скорее изменяется с возрастом.Диета — особенно важный фактор в определении состава микробиоты кишечника. Таким образом, веганы, вегетарианцы и всеядные имеют разные микробиомы. Общее количество Bacteroides spp., Bifidobacterium spp., Escherichia coli и Enterobacteriaceae spp. были значительно ниже в веганских образцах, чем в контроле. Напротив, всего биоваров E. coli , Klebsiella spp., Enterobacter spp ., Другие Enterobacteriaceae, Enterococcus spp., Lactobacillus spp., Citrobacter spp. и Clostridium spp. были похожи. Общее количество микробов между группами не различалось. Кроме того, испытуемые, соблюдающие веганскую или вегетарианскую диету, показали значительно более низкий pH стула, чем контрольная группа, а pH стула и количество E. coli и Enterobacteriaceae значительно коррелировали во всех подгруппах. Соблюдение строгой веганской или вегетарианской диеты приводит к значительному сдвигу в микробиоте, в то время как общее количество клеток остается неизменным.Диета на основе животных увеличивала количество устойчивых к желчи микроорганизмов, включая Alistipes, Bilophila и Bacteroides , тогда как она снижала уровни Firmicutes , которые метаболизируют полисахариды пищевых растений [1, 20]. Более того, кишечная микробиота всеядных животных производит значительно больше триметиламин-N-оксида (ТМАО) из холина и L-карнитина, присутствующих в яйцах и красном мясе, чем кишечная микробиота веганов или вегетарианцев, благодаря механизму, зависящему от микробиоты.Повышенный уровень ТМАО повышает риск атеросклероза. Таким образом, кишечная микробиота может участвовать в хорошо установленной связи между повышенным потреблением красного мяса или яиц и возникновением сердечно-сосудистых заболеваний [21].
Было продемонстрировано, что даже кратковременное изменение диеты может изменить структуру микробного сообщества. Безглютеновая диета (БГД) является наиболее распространенной специальной диетой во всем мире. Был сделан вывод, что 13 недель GFD оказали значительное влияние на разнообразие микробиома между контрольной и исследуемой группами пациентов, а также наблюдались большие различия в активности путей.Более того, увеличилось количество E. coli и Enterobacteriaceae , включая условно-патогенные микроорганизмы [22].
Западная диета (с высоким содержанием животного жира и белка и низким содержанием клетчатки) приводит к уменьшению общего количества бактерий и полезных Bifidobacterium и Eubacterium , а также к увеличению производства канцерогенных нитрозаминов и воспалений. Средиземноморская диета (с высоким содержанием клетчатки и антиоксидантов и низким содержанием красного мяса) связана с повышенным уровнем фекальных короткоцепочечных жирных кислот (SCFA), Bifidobacteria, Lactobacilli, Eubacteria, Bacteroides и Prevotella [23].
Основным средством защиты кишечника от микробиоты является многослойная структура слизи, покрывающая поверхность кишечника, что позволяет держать подавляющее большинство кишечных бактерий на безопасном расстоянии от эпителиальных клеток, выстилающих кишечник. Таким образом, эмульгаторы, подобные детергентам, которые нарушают взаимодействие слизи с бактериями, могут способствовать развитию заболеваний, связанных с воспалением кишечника. Чассен и его коллеги, используя модель на животных, продемонстрировали, что эмульгаторы карбоксиметилцеллюлоза и полисорбат-80, обычно используемые в обработанной пище, изменяют уровень короткоцепочечных жирных кислот в кале, включая снижение уровня бутирата.Они также изменили уровень желчной кислоты, что влияет на состав микробиоты. В том же исследовании было высказано предположение, что вызванные эмульгатором изменения микробиоты играют роль в развитии воспаления и метаболических изменений, которым способствуют эти пищевые добавки [30].
Также было продемонстрировано, что искусственные подсластители, такие как сахарин, сукралоза, аспартам и ацесульфам К, изменяют микробные сообщества кишечника, что приводит к непереносимости глюкозы как у мышей, так и у людей. Чтобы проверить, приводят ли изменения микробного состава, вызванные потреблением некалорийных искусственных подсластителей (НАС), к непереносимости глюкозы, кишечную микробиоту мышей, получавших НАС, или контрольных мышей переносили на стерильных мышей, которых содержали в асептических условиях. , что делает их желудочно-кишечный тракт полностью стерильным.Результаты показали, что потребление NAS напрямую изменяет микробный состав и метаболизм, что приводит к важным последующим метаболическим эффектам. Та же группа ученых обнаружила корреляцию между потреблением NAS и изменением микробиома кишечника у людей. В своем исследовании 172 случайно выбранных человека из когорты показали микробные изменения кишечника, характеризующиеся увеличением типов энтеробактерий , дельтапротеобактерий и актинобактерий . Что касается воздействия на микробиом животных, было обнаружено, что общее количество анаэробов в микробиоте кишечника крыс значительно снизилось у тех, кто получал сукралозу плюс мальтодекстрин.При самой низкой дозе общее количество анаэробов снизилось примерно на 50% по сравнению с контролем. Bifidobacterium, Lactobacillus и Bacteroides также были значительно снижены при самой низкой дозе. Одновременно повышенная секреция инкретина наблюдалась при сочетании сукралозы с глюкозой. В результате наблюдалось снижение подвижности желудочно-кишечного тракта [31].
Недавно было показано, что два клинически эффективных препарата для лечения диабета — метформин и берберин — оказывают свое действие, модулируя микробиоту кишечника, и могут способствовать благотворному воздействию на хозяина.Было продемонстрировано, что они аналогичным образом изменили общую структуру кишечной микробиоты у крыс. Оба препарата показали обратное действие на структурные изменения микробиоты кишечника, вызванные диетой с высоким содержанием жиров. Разнообразие кишечной микробиоты было значительно сокращено при лечении берберином и метформином. Оба препарата уменьшили 60 из 134 операционных таксономических единиц. Напротив, количество бактерий, продуцирующих короткоцепочечные жирные кислоты (SCFA) — Allobaculum, Bacteroides, Blautia, Butyricicoccus и Phascolarctobacterium — значительно увеличилось.Хотя и берберин, и метформин увеличивали количество бактерий, продуцирующих SCFA, и снижали микробное разнообразие кишечника, метформин делал это в меньшей степени. Избирательное обогащение SCFA-продуцирующих бактерий и уменьшение разнообразия кишечных микробов с помощью обоих препаратов могут быть общими механизмами улучшения здоровья желудочно-кишечного тракта и могут опосредовать их благотворное влияние на хозяина, особенно при метаболических и сердечно-сосудистых заболеваниях [32].
Куркумин является наиболее активным компонентом измельченного корневища растения Curcuma longa , обладающего противовоспалительными, антиоксидантными и антипролиферативными свойствами.Было обнаружено, что куркумин оказывает существенное влияние на микробиоту кишечника. Куркумин увеличивает количество бактерий у мышей. Кроме того, он предотвращал возрастное снижение альфа-разнообразия, увеличивал относительную численность порядка Lactobacillales и уменьшал численность порядка Coriobacteriales . Поддержание более разнообразной микробной экологии толстой кишки коррелирует с положительным влиянием куркумина на онкогенез [33].
Данные указывают на связь между поступлением омега-3 в кровоток и составом микробиома, что предполагает потенциальное использование добавок омега-3 для улучшения состава микробиома.Грецкие орехи богаты жирными кислотами омега-3, фитохимическими веществами и антиоксидантами, что делает их уникальными по сравнению с другими продуктами. Потребление грецких орехов было связано с пользой для здоровья, включая снижение риска сердечных заболеваний и рака. Один из возможных механизмов, с помощью которого грецкие орехи могут принести пользу для здоровья, — это изменение микробиома кишечника. Исследование Byerleya et al . выявили изменения в микробных сообществах кишечника, которые происходят после включения грецких орехов в рацион крыс.Образцы кишечника были собраны из нисходящей ободочной кишки, ДНК была выделена, и гипервариабельная область V3 – V4 гена 16S рРНК была глубоко секвенирована на Illumina MiSeq для характеристики микробиоты кишечника. Животные, потребляющие грецкие орехи, показали значительно большее видовое разнообразие. Грецкие орехи увеличили численность Firmicutes и уменьшили численность Bacteroidetes . Он также обогатил микробиоту бактериями пробиотического типа, включая Lactobacillus, Ruminococcaceae и Roseburia , при этом значительно уменьшив количество бактерий Bacteroides и Anaerotruncus [34, 35].
Примечательно, что микробиом человека может быть изменен микробными метаболитами неперевариваемых пищевых ингредиентов. В частности, «неперевариваемые» пищевые углеводы, включая полисахариды, олигосахариды, лигнин и связанный с ними растительный материал, являются предпочтительным источником энергии для микробиоты толстой кишки. В настоящее время исследователи изучают влияние микробных метаболитов полифенолов на здоровье эпителиальных клеток слизистой оболочки, кишечника и иммунной системы. Полифенолы известны своей антиоксидантной способностью, а также противовоспалительной и антипролиферативной активностью.В толстой кишке они подвергаются обширной биоконверсии и метаболизму кишечной микробиотой. Они деконъюгированы бактериальными гликозидазами, глюкуронидазами и сульфатазами и далее ферментируются до широкого спектра низкомолекулярных фенольных кислот. Таким образом, микробиота кишечника играет ключевую роль в биодоступности полифенолов и, как было показано, модулирует укрепляющую здоровье активность посредством преобразования в более активные производные. Соединения, полученные в результате микробного метаболизма проантоцианидинов и полифенолов, обладают противовоспалительными свойствами.Эти микробные метаболиты могут быть среди терапевтических агентов нового поколения для лечения иммуно-воспалительных заболеваний, а также для ослабления воспалительной реакции на бактериальные антигены, что может иметь последствия для хронических воспалительных или аутоиммунных заболеваний, таких как воспалительное заболевание кишечника.
Однако, хотя широкий спектр полезных для здоровья свойств пищевых полифенолов был широко исследован, их влияние на модуляцию экологии кишечника и микробиоту полифенолов с двусторонним взаимодействием все еще плохо изучено.Исследования in vitro на животных и людях свидетельствуют о том, что определенные дозы выбранных полифенолов могут изменять микробный состав кишечника, и хотя некоторые группы бактерий могут быть подавлены, другие могут процветать в доступной нише экосистемы. Фенольные соединения изменяют микробиоту кишечника и, следовательно, изменяют баланс Bacteroides / Firmicutes . Например, мономеры флаван-3-ола, такие как (-) эпикатехин и (+) катехин, могут быть способны влиять на бактериальную популяцию толстого кишечника даже в присутствии других питательных веществ, таких как углеводы и белки.Было обнаружено, что (+) катехин значительно подавлял рост Clostridium histolyticum и усиливал рост E. coli и членов группы Clostridium coccoides – Eubacterium rectale , в то время как рост Bifidobacterium и Lactobacillus spp. . остались относительно незатронутыми. Также было задокументировано, что богатый проантоцианидином экстракт из виноградных косточек, даваемый здоровым взрослым в течение 2 недель, был способен значительно увеличить количество Bifidobacteria .Исследование с участием человека показало, что потребление полифенолов красного вина значительно увеличило количество Enterococcus, Prevotella, Bacteroides, Bifidobacterium, Bacteroides uniformis, Eggerthella lenta и Blautia coccoides – E. rectale при количестве Lactobacillus spp. без изменений [36, 37].
Резюме
Микробы, обитающие в желудочно-кишечном тракте человека, составляют динамическое сообщество, которое меняется на протяжении всей жизни человека, а также под действием диеты и лечебных средств.Краткое изложение положительного и отрицательного воздействия антибиотиков и пищевых соединений на микробиоту и его клиническое значение представлено ниже в разделе.
Таблица I
Сводная информация о влиянии антибиотиков и пищевых соединений на микробиоту кишечника
| Фактор | Изменение | Клиническая значимость |
|---|---|---|
| Фторхинолоны и снижение разнообразия β-лактамов | [24] , уменьшилось количество таксонов, изменилось соотношение Bacteroidetes / Firmicutes , увеличилась средняя микробная нагрузка [24] | Систематическое использование антибиотиков может изменить микробиоту в пользу устойчивых бактериальных штаммов в долгосрочной перспективе [24] |
| Клиндамицин [ 25] | Пониженная резистентность к колонизации патогенами [25] | Высокий риск псевдомембранозного колита, вызванного Разрастание Clostridium difficile , гастритом и диареей, вздутием живота и кишечной болью [25] |
| Моксактифлоксацин, амфазолин / сефазолин , амоксициллин, пенициллин G / клиндамицин [27] | Качественный и кв. антититативные изменения в родах [27] | Повышенный риск оппортунистических инфекций, вызываемых Escherichia spp.или Klebsiella spp. [27] |
| Лечение антибиотиками [17, 28, 29] | Фукоза, сиаловая кислота, выделенная из муцинов [28, 29]. Изменение кишечных комменсальных бактерий вызывает модификацию иммунной защиты [17] | Распространение условно-патогенных микроорганизмов Salmonella typhimurium, C. difficile и E. coli [28, 29]. Продвижение аллергии и вирусных инфекций [17] |
| Холин (яйца), L-карнитин (красное мясо) [21] | Повышенный уровень ТМАО [21] | Повышенный риск атеросклероза [21] |
| Western диета [23] | Уменьшение общего количества бактерий и полезных Bifidobacterium и Eubacterium [23] | Повышенное производство канцерогенных нитрозаминов и воспаление [23] |
| Эмульгаторы: карбоксиметилцеллюлоза и полисорбат-80 [30] | Пониженный уровень бутирата, измененный уровень желчной кислоты [30] | Повышенный риск воспаления и метаболических изменений [30] |
| Искусственные подсластители [31] | Увеличение Enterobacteriaceae, Deltaproteobacteria, и Actinobacteria phylum .Снижение содержания Bifidobacterium, Lactobacillus, и Bacteroides, повышенная секреция инкретина [31] | Непереносимость глюкозы, снижение подвижности и висцеральная гиперчувствительность [31] |
| Метформин и берберин [32] | Структурные изменения микробиоты кишечника значительное снижение разнообразия кишечной микробиоты, увеличение количества бактерий, продуцирующих короткоцепочечные жирные кислоты (SCFA) [32] | Профилактика метаболических заболеваний, эффект против ожирения [32] |
| Куркумин [33] | Увеличение бактериального богатства, увеличили Lactobacillales, и уменьшили Coriobacteriales [33] | Благоприятное влияние на онкогенез [33] |
| Грецкие орехи, жирные кислоты омега-3 [34, 35] | Большое разнообразие видов, обогатило микробиоту пробиотиками. тип бактерий [34, 35] | Сниженный риск сердечных заболеваний и рака [34, 35] |
| Полифенолы a и проантоцианидины [36, 37] | Стимуляция роста полезных бактерий и ингибирование патогенных бактерий, оказывающих пребиотикоподобные эффекты, полезные соединения из их микробного метаболизма [36, 37] | Управление иммуно-воспалительными заболеваниями, хроническими воспалительными, аутоиммунные заболевания, такие как воспалительные заболевания кишечника [36, 37] |
Таким образом, существует множество доказательств того, что микробиота кишечника является основным, все еще недооцененным элементом, который следует рассматривать как важный фактор, влияющий на здоровье человека.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Thomas S, Izard J, Walsh E, et al. Микробиом хозяина регулирует и поддерживает здоровье человека: основа и перспектива для немикробиологов. Cancer Res. 2017; 77: 1783–812. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Матияши М., Мештрович Т., Перич М. и др. Регулирование состава и метаболической активности кишечной микробиоты у пациентов с ВЗК. Int J Mol Sci. 2016; 17: 578.[Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Диструтти Э., Мональди Л., Риччи П. и др. Синдром раздраженного кишечника: глобальный взгляд на роль микробиоты кишечника в синдроме раздраженного кишечника: новые терапевтические стратегии. Мир Дж. Гастроэнтерол. 2016; 22: 2219–41. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Форсайт П., Кунце В. Голоса изнутри: кишечные микробы и ЦНС. Cell Mol Life Sci. 2013; 70: 55–69. [PubMed] [Google Scholar] 6. Кауфман Д., Келли Дж., Курхан Г. и др. Oxalobacter formigenes может снизить риск образования камней в почках из оксалата кальция.J Am Soc Nephrol. 2008; 19: 1197–203. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Села Д.А., Миллс Д. Уход за нашей микробиотой: молекулярные связи между бифидобактериями и олигосахаридами молока. Trends Microbiol. 2011; 18: 298–307. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Оздал Т., Села Д.А., Сяо Дж. И др. Взаимодействие между полифенолами и микробиотой кишечника и влияние на биодоступность. Питательные вещества. 2016; 8: 78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Клаассен CD, Юэ Цуй JY.Обзор: механизмы того, как кишечная микробиота влияет на действие лекарств и желчных кислот. Утилизация наркотиков. 2015; 43: 1505–21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Спаногианнопулос П., Бесс Э. Н., Кармоди Р. Н. и др. Фармацевты-микробиологи внутри нас: метагеномный взгляд на метаболизм ксенобиотиков. Nat Rev Microbiol. 2016; 14: 273–87. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Bron PA, Kleerebezem M, Brummer RJ, et al. Могут ли пробиотики модулировать заболевание человека, влияя на барьерную функцию кишечника? Br J Nutr.2017; 117: 93–107. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Marlicz W, Yung DE, Skonieczna-ydecka K, et al. От клинических неопределенностей до точной медицины: растущая роль кишечного барьера и микробиома в функциональных заболеваниях тонкой кишки. Эксперт Рев Гастроэнтерол Гепатол. 2017; 11: 961–78. [PubMed] [Google Scholar] 15. Клаус С.П., Гийу Х., Эллеро-Симатос С. Микробиота кишечника: главный игрок в токсичности загрязнителей окружающей среды? NPJ Biofilms Microbiomes. 2017; 3: 17001. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16.Махана Д., Трент С., Захари Д., Курц З. и др. Нарушение антибиотиками микробиома кишечника мышей усиливает ожирение, инсулинорезистентность и заболевания печени, связанные с диетой с высоким содержанием жиров. Genome Med. 2016; 8: 48. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Leszczyszyn JJ, Radomski M, Leszczyszyn AM. Трансплантация кишечной микробиоты — современный уровень знаний. Reumatologia. 2016; 54: 24–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Циммер Дж., Ланге Б., Фрик Дж. С. и др. Вегетарианская или вегетарианская диета существенно изменяет фекальную микробиоту толстой кишки человека.Eur J Clin Nutr. 2011; 66: 53–6. [PubMed] [Google Scholar] 21. Коэт Р.А., Ван З., Левисон Б.С. и др. Метаболизм L-карнитина, питательного вещества красного мяса, микробиоты кишечника способствует развитию атеросклероза. Nat Med. 2013; 19: 576–85. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Bonder MJ, Tigchelaar EF, Cai X и др. Влияние краткосрочной безглютеновой диеты на микробиом кишечника человека. Genome Med. 2016; 8:45. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Дель Кьерико Ф., Вернокки П., Даллапиккола Б. и др.Средиземноморская диета и здоровье: влияние продуктов питания на микробиоту кишечника и контроль заболеваний. Int J Mol Sci. 2014; 15: 11678–99. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Джернберг С., Лёфмарк С., Эдлунд С. и др. Долгосрочное воздействие антибиотиков на микробиоту кишечника человека. Микробиология. 2010; 156: 3216–23. [PubMed] [Google Scholar] 26. Шуберт А., Синани Х., Schloss PD. Вызванные антибиотиками изменения микробиоты кишечника мышей и последующие эффекты на устойчивость к колонизации против Clostridium difficile.MBio. 2015; 6: e00974–15. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Перес-Кобас А.Е., Артачо А., Кнехт Х. и др. Дифференциальное влияние антибактериальной терапии на структуру и функцию микробиоты кишечника человека. PLoS One. 2013; 8: e80201. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Нг К., Феррейра Дж, Хиггинботтом С. и др. Высвобожденные микробиотой сахара хозяина способствуют распространению кишечных патогенов после приема антибиотиков. Природа. 2013; 502: 96–99. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Хуанг Ю.Л., Чассар С., Хаусманн М. и др.Катаболизм сиаловой кислоты вызывает воспаление кишечника и микробный дисбактериоз у мышей. Nat Commun. 2015; 6: 8141. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Чассен Б., Корен О., Гудрич Дж. К. и др. Пищевые эмульгаторы воздействуют на микробиоту кишечника мышей, вызывая колит и метаболический синдром. Природа. 2016; 519: 404–13. [PubMed] [Google Scholar] 31. Спенсер М., Гупта А., Ван Дам Л. и др. Искусственные подсластители: систематический обзор и учебник для гастроэнтерологов. J Neurogastroenterol Motil. 2016; 22: 168–80.[Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Zhang X, Zhao Y, Xu J, et al. Модуляция кишечной микробиоты берберином и метформином во время лечения ожирения у крыс, вызванного диетой с высоким содержанием жиров. Научный доклад 2015; 5: 14405. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Макфадден Р., Лармонье С., Шехаб К. и др. Роль куркумина в модуляции микробиоты толстой кишки во время профилактики колита и рака толстой кишки. Воспаление кишечника. 2015; 21: 2483–94. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Byerleya LO, Samuelson D, Blanchard E, et al.Изменения в микробном сообществе кишечника после добавления в рацион грецких орехов. J Nutr Biochem. 2017; 48: 94–102. [Бесплатная статья PMC] [PubMed] [Google Scholar] 35. Сардецка И., Крогульская А., Топоровска-Ковальская Е. Влияние иммуномодулирующих факторов питания на развитие пищевой аллергии у детей. Постэп Дерматол Алергол. 2017; 34: 89–96. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Джейкобс Д.М., Годье Э., ван Дуйнховен Дж. И др. Неперевариваемые пищевые ингредиенты, микробиота толстой кишки и влияние на здоровье и иммунитет кишечника: роль метаболомики.Curr Drug Metab. 2009; 10: 41–54. [PubMed] [Google Scholar] 37. Кардона Ф., Андрес-Лакуевак С., Тюлипани С. и др. Польза полифенолов для микробиоты кишечника и их влияние на здоровье человека. J Nutr Biochem. 2013; 24: 1415–22. [PubMed] [Google Scholar]Влияние антибиотиков и пищевых компонентов на микробиоту кишечника
Prz Gastroenterol. 2018; 13 (2): 85–92.
Кафедра фармацевтической микробиологии и паразитологии, Вроцлавский медицинский университет, Вроцлав, Польша
Автор, ответственный за переписку. Адрес для корреспонденции: Рут К. Дудек-Вихер, кафедра фармацевтической микробиологии и паразитологии, Медицинский университет Вроцлава, ул. Боровска 211, 50-556 Вроцлав, Польша. телефон: +48 606 763 589. e-mail: [email protected]Поступила в редакцию 20 ноября 2017 г .; Принято 24 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International (CC BY-NC-SA 4.0), позволяющая третьим лицам копировать и распространять материал в любых носитель или формат, а также для ремикса, преобразования и развития материала при условии, что оригинальная работа правильно процитирована и указана лицензия.
Эта статья цитируется в других статьях в PMC.Abstract
Микробиота кишечника действует как настоящий орган. Он выполняет важные метаболические функции и регулирует воспалительную реакцию, стимулируя иммунную систему. Нарушение микробного баланса кишечника (дисбактериоз) связывают с серьезными заболеваниями человека и воспалительными заболеваниями. Симбиотические взаимодействия между резидентными микроорганизмами и желудочно-кишечным трактом значительно способствуют поддержанию гомеостаза кишечника.В настоящем обзоре суммируются наши знания о влиянии различных антибиотиков, вызывающих такие долгосрочные последствия, как снижение микробного разнообразия, модуляция соотношения Bacteroidetes / Firmicutes , избыточный рост Clostridium difficile и повышенное распространение условно-патогенных микроорганизмов Salmonella typhimurium , Escherichia spp. И Klebsiella spp. Кроме того, пищевые добавки, такие как эмульгаторы и искусственные подсластители, которые предназначены для снижения риска ожирения и диабета, могут фактически увеличить риск заболеваний из-за микробных изменений.С другой стороны, диетические компоненты, такие как полифенолы, омега-3 кислоты или куркумин, могут положительно влиять на состав микробиоты кишечника.
Ключевые слова: микробиота, антибиотики, диета
Введение
Микробиом человека содержит в десять раз больше клеток, чем остальная часть человеческого тела. В последние годы микробиота кишечника вызывает повышенный интерес в научном сообществе. Бактериальная колонизация кишечника имеет решающее значение для нормального развития многих функциональных аспектов.Нарушения микробиоты кишечника связаны со многими распространенными заболеваниями, такими как аллергии, метаболические заболевания, включая ожирение и диабет, сердечно-сосудистые заболевания [1], воспалительные заболевания кишечника (ВЗК) [2], синдром раздраженного кишечника (СРК) [3], нейродегенеративные заболевания. заболевания [4], муковисцидоз [5] и камни в почках [6]. Большинство кишечных бактерий непатогены и сосуществуют с энтероцитами в симбиотических отношениях. Многие исследования показали, что микробиота кишечника играет фундаментальную роль в поддержании гомеостаза не только в кишечнике, но и во всем организме человека.Высококачественные данные Американского проекта по микробиому человека (HMP) продемонстрировали полезные функции нормальной кишечной флоры на здоровье вплоть до генетического уровня. Например, исследования выявили несколько микробных генов, которые позволяют кишечным бактериям участвовать в интенсивном пищеварительном процессе, происходящем в пищеварительном тракте человека. Хромосомно-кодируемый HMO-родственный кластер генов 1, ответственный за переваривание олигосахаридов грудного молока, является одним из наиболее изученных доказательств вышеупомянутого феномена [7].
Целью данной рукописи является обзор отдельных исследований за период 2011–2017 гг., Изучающих изменения в микробиоте кишечника, вызванные антибиотиками и ингредиентами диеты, а также их влияние на здоровье человека. Критерии поиска были основаны на 33 научных статьях, найденных в таких медицинских базах данных, как PubMed, Scopus и Science Direct.
Роль здоровой микробиоты кишечника
Микробиота кишечника относится ко всей популяции микроорганизмов, колонизирующей кишечник.Он включает огромное количество бактерий, грибов, архей, вирусов и простейших. Здоровая микробиота кишечника преимущественно состоит из типов Firmicutes и Bacteroidetes , за которыми следуют Actinobacteria и Verrucomicrobia . Эти типы остаются постоянными, но в каждой части кишечника наблюдается обширное качественное и количественное разнообразие родов.
В микробиоте кишечника встречаются следующие виды: Gemella spp., Megasphaera spp., Pseudomonas spp., Prevotella spp., Streptococcus spp., Rothia spp., Veillonella spp., Clostridium spp., Porphyromonas spp., Porphyromonas Eubacterium spp., Ruminococcus spp., Enterobacter spp., Enterococcus spp., Lactobacillus spp., Peptostreptococcus spp., Fusobacteria spp., Lachnacteria Spp., Roseburia spp., Butyrivibrio spp., Faecalibacterium spp., Proteobacteria spp. [8].
Обычно эти микробы являются комменсалами или мутуалистами и в основном способствуют метаболизму питательных веществ, в том числе посредством ферментации углеводов. Это приводит к синтезу бутирата, короткоцепочечной жирной кислоты (SCFA), которая является важным источником энергии для колоноцитов. Он известен своими противовоспалительными и противораковыми свойствами. Кишечные микроорганизмы также положительно влияют на липидный обмен.Посредством микробных протеиназ и пептидаз они усиливают метаболизм белков. Более того, они имеют решающее значение для синтеза витамина K, B 12 , биотина и конъюгированных линолевых кислот (CLA). Они превращают желчные кислоты и участвуют в расщеплении различных полифенолов [9, 10].
Способность кишечного микробиома метаболизировать лекарственные препараты оказывает огромное влияние на терапию различных заболеваний. Например, Eggerthella lenta , присутствующее в кишечной микробиоте, снижает доступность дигоксина, превращая его в восстановленный метаболит.Кроме того, микробиом может также индуцировать метаболизм лекарственных средств, таких как противораковое средство, известное как иринотекан, что способствует его токсичности, вызывая диарею, воспаление и анорексию [11]. Физическое присутствие микробиоты в желудочно-кишечном тракте (ЖКТ) предотвращает патогенную колонизацию, конкурируя за места прикрепления или источники питательных веществ, а также за счет производства антимикробных белков (АМП), таких как кателицидины, лектины С-типа и дефенсины [8, 11]. В то же время микробиота играет важную иммуномодулирующую роль.Компоненты и типы клеток иммунной системы, которые участвуют в иммуномодулирующем процессе, включают лимфоидные ткани, ассоциированные с кишечником (GALT) [12].
Кроме того, микробиота кишечника поддерживает целостность кишечного барьера и структуру желудочно-кишечного тракта за счет веществ, продуцируемых Bacteroides thetaiotaomicron, Lactobacillus rhamnosus GG и Akkermansia muciniphila . Барьер кишечника состоит из эпителия, иммунных клеток и кишечных бактерий.Он выполняет защитную функцию от токсинов и болезнетворных микроорганизмов из внешней среды. Он участвует в пищеварении, всасывании питательных веществ, жидкостей и электролитов из пищи и ферментации клетчатки до соединений, которыми питаются кишечные бактерии. Кроме того, кишечный барьер секретирует антитела и участвует в передаче сигналов другим клеткам и органам. Микробиота кишечника способствует структурному развитию слизистой оболочки кишечника и может также модулировать паттерны гликозилирования слизистой оболочки, которые являются местами прикрепления микробов как на клеточной поверхности, так и на субклеточном уровне [8, 13, 14].
В литературе указывается, что кишечные микробы обладают большой способностью метаболизировать 430 загрязнителей окружающей среды. Более того, бактериально-зависимый метаболизм загрязнителей модулирует токсичность для хозяина. И наоборот, было показано, что загрязнители окружающей среды изменяют состав и метаболическую активность желудочно-кишечных бактерий. Физиологические последствия этих изменений до сих пор не изучены [15]. В настоящее время хорошо известно, что здоровая флора кишечника в значительной степени отвечает за общее состояние здоровья хозяина.Существует множество доказательств того, что изменения состава микробиоты (дисбиоз) и оптимальных функций, вызванные антибиотиками, диетическими ингредиентами и факторами образа жизни, связаны с различными метаболическими и иммунными заболеваниями и увеличением патогенных популяций [1–6, 16–23] . Однако многие исследования также показали положительный эффект некоторых питательных веществ, которые оказывают сильное влияние на развитие правильно функционирующей микробиоты.
Изменение, связанное с антибиотиками
В настоящее время имеются существенные доказательства того, что состав микробиоты кишечника может колебаться в ответ на внешние факторы, такие как антибиотики.
Panda и др. . исследовали фекальную микробиоту 21 пациента после 7-дневного лечения общепринятыми группами антибиотиков: фторхинолонами и β-лактамами. Обе группы значительно снизили микробное разнообразие на 25% и сократили основную филогенетическую микробиоту с 29 до 12 таксонов. Однако на уровне филума эти антибиотики увеличивали соотношение Bacteroidetes / Firmicutes . На уровне видов было обнаружено, что оба типа антибиотиков увеличивают долю нескольких неизвестных таксонов, принадлежащих к роду Bacteroides , грамотрицательной группе бактерий.Кроме того, β-лактамы увеличивали среднюю микробную нагрузку в два раза. Изгнание микроорганизмов, чувствительных к этой группе антибиотиков, дает возможность устойчивым штаммам разрастаться и доминировать в нише [24].
Другое исследование было посвящено долгосрочным последствиям применения антибиотиков для состава, экологии и устойчивости микробиоты кишечника человека. Некоторые антибиотики особенно активны против анаэробных бактерий, которые доминируют и играют важную роль в кишечной микробиоте человека.Одним из примеров является клиндамицин, антибиотик относительно широкого спектра действия, который в первую очередь нацелен на анаэробные бактерии. Клиндамицин продемонстрировал большое негативное влияние на кишечную микробиоту, о чем свидетельствует снижение устойчивости к колонизации патогенами, что приводит к высокому риску псевдомембранозного колита из-за чрезмерного роста Clostridium difficile . К дополнительным воздействиям клиндамицина на кишечную флору относятся гастрит и диарея. Нарушения нормальной функции кишечника могут вызывать такие симптомы, как вздутие живота и боли в кишечнике [25].
Группа исследователей из Мичиганского университета проверила 7 антибиотиков из шести классов на модели животных с целью дифференцированного изменения микробиоты и оценки их устойчивости к колонизации C. difficile . Они наблюдали высокий уровень колонизации C. difficile у мышей, получавших цефоперазон, метронидазол и стрептомицин. Наибольшие различия в уровнях колонизации C. difficile были отмечены у мышей, получавших ампициллин.Ни одна из мышей, получавших ципрофлоксацин, не была колонизирована. Только одна из шести мышей, получавших ванкомицин, была колонизирована, предположительно из-за остаточного ванкомицина, подавляющего рост C. difficile . В целом, эти нарушения антибиотиков обеспечивали разные уровни колонизации C. difficile , что привело к гипотезе о том, что полученные сообщества различались по своему составу [26].
Другое исследование на модели человека дало результаты анализа кишечной микробиоты четырех пациентов.У каждого пациента была собственная исходная микробиота, и, таким образом, был индивидуальный ответ на лечение антибиотиками с колебаниями бактериального разнообразия и состава как для общей, так и для активной микробиоты кишечника. Эти результаты подчеркивают важность исходной микробной структуры в формировании изменений микробиоты во время лечения. В группе пациентов трое получали бактерицидный антибиотик, т.е. моксифлоксацин, цефазолин и ампициллин / сульбактам или амоксициллин, а один — бактериостатической комбинацией пенициллина G и клиндамицина.У пациента, получавшего моксифлоксацин, уменьшилось количество родов Faecalibacterium и Bacteroides . Однако в первые дни лечения другие таксоны, продуцирующие бутират, такие как Roseburia и Lachnospiraceae incertae sedis и потребляющие h3 бактерии Blautia, Collinsella и Bifidobacterium , присутствовали в качестве активной микробиоты, получая источники энергии. для колоноцитов хозяина. В случае пациента, получавшего комбинацию пенициллина G и клиндамицина, было отмечено снижение в активной микробиоте родов Bacteroides и Blautia .У пациента, получавшего цефазолин и ампициллин / сульбактам, наблюдалось значительное увеличение родов Parabacteroides и Bacteroides . Кроме того, использование этих антибиотиков вызывает оппортунистические инфекции, вызываемые Escherichia spp. или Klebsiella spp. Во время лечения четвертого пациента амоксициллином такие роды, как Escherichia или Klebsiella, были почти уничтожены, тогда как таксоны Bacteroides, Blautia и Faecalibacterium оказались менее восприимчивыми к лечению.Обращает на себя внимание тот факт, что этот бактериальный профиль с Bacteroides , Blautia и Faecalibacterium после антибиотического стресса был обнаружен в случае бактерицидных агентов, но не в случае использования бактериостатических противомикробных препаратов [27].
Было установлено, что биохимический профиль изменения, связанного с антибиотиками, также влияет на флору кишечника. Обработанный антибиотиками микробиом высвобождает такие углеводы слизистой оболочки, как фукоза и сиаловая кислота. Повышенный уровень этих веществ способствует распространению условно-патогенных микроорганизмов Salmonella typhimurium и C.difficile в кишечнике. Энтерогеморрагический Escherichia coli также может получать доступ к фукозе или сиаловой кислоте, высвобождаемой микробиотой кишечника из муцинов [28, 29].
Для исследования взаимосвязи воздействия антибиотиков с нарушениями микробиома на мышиной модели стимуляции роста использовали модель на животных. Мыши получали субтерапевтическую терапию антибиотиками (STAT) и получали диету с высоким содержанием жиров (HFD). Чтобы охарактеризовать изменения микробиоты, вызванные STAT, была проанализирована область V4 гена 16S рРНК, полученная из собранных образцов фекалий.Изучая метаболические и печеночные функции и сравнивая их с контрольной группой мышей, получавших только HFD, было обнаружено, что этот режим способствует инсулинорезистентности и стеатозу печени. Исследование предоставляет новую информацию о взаимосвязи между антибактериальной терапией и метаболизмом, а также патогенезом ожирения [16].
В многочисленных исследованиях были определены взаимодействия между сложными популяциями кишечных микробов и иммунной системой млекопитающих (грызунов) и то, как эта связь нарушается при введении антибиотиков [7, 8, 15, 17, 24, 27].Лечение амоксициллином по существу уничтожает тонкую кишку и снижает плотность анаэробных и аэробных бактерий в толстой кишке. Изменения микробиоты, вызванные амоксициллином, снижают экспрессию генов MHC класса I и II в Lactobacillus spp. в тонком и толстом кишечнике снижают экспрессию АМФ в проксимальном отделе кишечника и увеличивают экспрессию протеазы тучных клеток в дистальном отделе тонкого кишечника. Лечение мышей метронидазолом, неомицином и ванкомицином снижает экспрессию других важных иммунных факторов.Это усиливает устойчивую к ванкомицину Enterococcus (VRE) колонизацию кишечного тракта. Изменения микробиоты после лечения антибиотиками также влияют на иммунный ответ на вирусную инфекцию. Неомицин снижает экспрессию двух про-цитокинов, ухудшая реакцию против вирусов гриппа. Другое исследование показало, что лечение антибиотиками усиливает иммунный ответ против вируса опухоли молочной железы мышей (MMTV). Некоторые бактерии обладают способностью модулировать воспалительные процессы.Введение антибиотиков может изменить популяции кишечных комменсальных бактерий и, как следствие, изменить иммунную защиту, что в некоторых случаях приведет к пагубным последствиям для здоровья. Вирусные и бактериальные инфекции или аллергии могут быть вызваны изменениями микробиоты, вызванными антибиотиками [17].
Как описано выше, антибиотики могут оказывать негативное влияние на микробиоту, иммунитет и здоровье. Однако избежать приема антибиотиков часто невозможно, потому что многие инфекции можно победить только с помощью лечения антибиотиками.По этой причине необходимо протестировать новые стратегии, чтобы противодействовать негативному влиянию антибиотиков на микробиоту и иммунные реакции. Чтобы уменьшить неблагоприятные изменения микробиоты кишечника человека, вызванные терапией антибиотиками, в настоящее время широко используются коммерческие пробиотики. В основном такие продукты содержат такие штаммы, как Lactobacillus spp., Bifidobacterium spp. а также пребиотики, такие как фруктоолигосахариды. Также рекомендуется увеличить потребление традиционных ферментированных овощей и молочных продуктов.Трансплантация фекальной микробиоты становится все более эффективной и безопасной у пациентов с рецидивирующей инфекцией Clostridium difficile , воспалительным заболеванием кишечника, ожирением и метаболическим синдромом, вероятно, из-за восстановления нарушенного микробиома [18, 19].
Влияние пищевых ингредиентов
Микробиом человека различается в зависимости от культуры и географического региона. Кроме того, он не является постоянным в течение жизни, а скорее изменяется с возрастом.Диета — особенно важный фактор в определении состава микробиоты кишечника. Таким образом, веганы, вегетарианцы и всеядные имеют разные микробиомы. Общее количество Bacteroides spp., Bifidobacterium spp., Escherichia coli и Enterobacteriaceae spp. были значительно ниже в веганских образцах, чем в контроле. Напротив, всего биоваров E. coli , Klebsiella spp., Enterobacter spp ., Другие Enterobacteriaceae, Enterococcus spp., Lactobacillus spp., Citrobacter spp. и Clostridium spp. были похожи. Общее количество микробов между группами не различалось. Кроме того, испытуемые, соблюдающие веганскую или вегетарианскую диету, показали значительно более низкий pH стула, чем контрольная группа, а pH стула и количество E. coli и Enterobacteriaceae значительно коррелировали во всех подгруппах. Соблюдение строгой веганской или вегетарианской диеты приводит к значительному сдвигу в микробиоте, в то время как общее количество клеток остается неизменным.Диета на основе животных увеличивала количество устойчивых к желчи микроорганизмов, включая Alistipes, Bilophila и Bacteroides , тогда как она снижала уровни Firmicutes , которые метаболизируют полисахариды пищевых растений [1, 20]. Более того, кишечная микробиота всеядных животных производит значительно больше триметиламин-N-оксида (ТМАО) из холина и L-карнитина, присутствующих в яйцах и красном мясе, чем кишечная микробиота веганов или вегетарианцев, благодаря механизму, зависящему от микробиоты.Повышенный уровень ТМАО повышает риск атеросклероза. Таким образом, кишечная микробиота может участвовать в хорошо установленной связи между повышенным потреблением красного мяса или яиц и возникновением сердечно-сосудистых заболеваний [21].
Было продемонстрировано, что даже кратковременное изменение диеты может изменить структуру микробного сообщества. Безглютеновая диета (БГД) является наиболее распространенной специальной диетой во всем мире. Был сделан вывод, что 13 недель GFD оказали значительное влияние на разнообразие микробиома между контрольной и исследуемой группами пациентов, а также наблюдались большие различия в активности путей.Более того, увеличилось количество E. coli и Enterobacteriaceae , включая условно-патогенные микроорганизмы [22].
Западная диета (с высоким содержанием животного жира и белка и низким содержанием клетчатки) приводит к уменьшению общего количества бактерий и полезных Bifidobacterium и Eubacterium , а также к увеличению производства канцерогенных нитрозаминов и воспалений. Средиземноморская диета (с высоким содержанием клетчатки и антиоксидантов и низким содержанием красного мяса) связана с повышенным уровнем фекальных короткоцепочечных жирных кислот (SCFA), Bifidobacteria, Lactobacilli, Eubacteria, Bacteroides и Prevotella [23].
Основным средством защиты кишечника от микробиоты является многослойная структура слизи, покрывающая поверхность кишечника, что позволяет держать подавляющее большинство кишечных бактерий на безопасном расстоянии от эпителиальных клеток, выстилающих кишечник. Таким образом, эмульгаторы, подобные детергентам, которые нарушают взаимодействие слизи с бактериями, могут способствовать развитию заболеваний, связанных с воспалением кишечника. Чассен и его коллеги, используя модель на животных, продемонстрировали, что эмульгаторы карбоксиметилцеллюлоза и полисорбат-80, обычно используемые в обработанной пище, изменяют уровень короткоцепочечных жирных кислот в кале, включая снижение уровня бутирата.Они также изменили уровень желчной кислоты, что влияет на состав микробиоты. В том же исследовании было высказано предположение, что вызванные эмульгатором изменения микробиоты играют роль в развитии воспаления и метаболических изменений, которым способствуют эти пищевые добавки [30].
Также было продемонстрировано, что искусственные подсластители, такие как сахарин, сукралоза, аспартам и ацесульфам К, изменяют микробные сообщества кишечника, что приводит к непереносимости глюкозы как у мышей, так и у людей. Чтобы проверить, приводят ли изменения микробного состава, вызванные потреблением некалорийных искусственных подсластителей (НАС), к непереносимости глюкозы, кишечную микробиоту мышей, получавших НАС, или контрольных мышей переносили на стерильных мышей, которых содержали в асептических условиях. , что делает их желудочно-кишечный тракт полностью стерильным.Результаты показали, что потребление NAS напрямую изменяет микробный состав и метаболизм, что приводит к важным последующим метаболическим эффектам. Та же группа ученых обнаружила корреляцию между потреблением NAS и изменением микробиома кишечника у людей. В своем исследовании 172 случайно выбранных человека из когорты показали микробные изменения кишечника, характеризующиеся увеличением типов энтеробактерий , дельтапротеобактерий и актинобактерий . Что касается воздействия на микробиом животных, было обнаружено, что общее количество анаэробов в микробиоте кишечника крыс значительно снизилось у тех, кто получал сукралозу плюс мальтодекстрин.При самой низкой дозе общее количество анаэробов снизилось примерно на 50% по сравнению с контролем. Bifidobacterium, Lactobacillus и Bacteroides также были значительно снижены при самой низкой дозе. Одновременно повышенная секреция инкретина наблюдалась при сочетании сукралозы с глюкозой. В результате наблюдалось снижение подвижности желудочно-кишечного тракта [31].
Недавно было показано, что два клинически эффективных препарата для лечения диабета — метформин и берберин — оказывают свое действие, модулируя микробиоту кишечника, и могут способствовать благотворному воздействию на хозяина.Было продемонстрировано, что они аналогичным образом изменили общую структуру кишечной микробиоты у крыс. Оба препарата показали обратное действие на структурные изменения микробиоты кишечника, вызванные диетой с высоким содержанием жиров. Разнообразие кишечной микробиоты было значительно сокращено при лечении берберином и метформином. Оба препарата уменьшили 60 из 134 операционных таксономических единиц. Напротив, количество бактерий, продуцирующих короткоцепочечные жирные кислоты (SCFA) — Allobaculum, Bacteroides, Blautia, Butyricicoccus и Phascolarctobacterium — значительно увеличилось.Хотя и берберин, и метформин увеличивали количество бактерий, продуцирующих SCFA, и снижали микробное разнообразие кишечника, метформин делал это в меньшей степени. Избирательное обогащение SCFA-продуцирующих бактерий и уменьшение разнообразия кишечных микробов с помощью обоих препаратов могут быть общими механизмами улучшения здоровья желудочно-кишечного тракта и могут опосредовать их благотворное влияние на хозяина, особенно при метаболических и сердечно-сосудистых заболеваниях [32].
Куркумин является наиболее активным компонентом измельченного корневища растения Curcuma longa , обладающего противовоспалительными, антиоксидантными и антипролиферативными свойствами.Было обнаружено, что куркумин оказывает существенное влияние на микробиоту кишечника. Куркумин увеличивает количество бактерий у мышей. Кроме того, он предотвращал возрастное снижение альфа-разнообразия, увеличивал относительную численность порядка Lactobacillales и уменьшал численность порядка Coriobacteriales . Поддержание более разнообразной микробной экологии толстой кишки коррелирует с положительным влиянием куркумина на онкогенез [33].
Данные указывают на связь между поступлением омега-3 в кровоток и составом микробиома, что предполагает потенциальное использование добавок омега-3 для улучшения состава микробиома.Грецкие орехи богаты жирными кислотами омега-3, фитохимическими веществами и антиоксидантами, что делает их уникальными по сравнению с другими продуктами. Потребление грецких орехов было связано с пользой для здоровья, включая снижение риска сердечных заболеваний и рака. Один из возможных механизмов, с помощью которого грецкие орехи могут принести пользу для здоровья, — это изменение микробиома кишечника. Исследование Byerleya et al . выявили изменения в микробных сообществах кишечника, которые происходят после включения грецких орехов в рацион крыс.Образцы кишечника были собраны из нисходящей ободочной кишки, ДНК была выделена, и гипервариабельная область V3 – V4 гена 16S рРНК была глубоко секвенирована на Illumina MiSeq для характеристики микробиоты кишечника. Животные, потребляющие грецкие орехи, показали значительно большее видовое разнообразие. Грецкие орехи увеличили численность Firmicutes и уменьшили численность Bacteroidetes . Он также обогатил микробиоту бактериями пробиотического типа, включая Lactobacillus, Ruminococcaceae и Roseburia , при этом значительно уменьшив количество бактерий Bacteroides и Anaerotruncus [34, 35].
Примечательно, что микробиом человека может быть изменен микробными метаболитами неперевариваемых пищевых ингредиентов. В частности, «неперевариваемые» пищевые углеводы, включая полисахариды, олигосахариды, лигнин и связанный с ними растительный материал, являются предпочтительным источником энергии для микробиоты толстой кишки. В настоящее время исследователи изучают влияние микробных метаболитов полифенолов на здоровье эпителиальных клеток слизистой оболочки, кишечника и иммунной системы. Полифенолы известны своей антиоксидантной способностью, а также противовоспалительной и антипролиферативной активностью.В толстой кишке они подвергаются обширной биоконверсии и метаболизму кишечной микробиотой. Они деконъюгированы бактериальными гликозидазами, глюкуронидазами и сульфатазами и далее ферментируются до широкого спектра низкомолекулярных фенольных кислот. Таким образом, микробиота кишечника играет ключевую роль в биодоступности полифенолов и, как было показано, модулирует укрепляющую здоровье активность посредством преобразования в более активные производные. Соединения, полученные в результате микробного метаболизма проантоцианидинов и полифенолов, обладают противовоспалительными свойствами.Эти микробные метаболиты могут быть среди терапевтических агентов нового поколения для лечения иммуно-воспалительных заболеваний, а также для ослабления воспалительной реакции на бактериальные антигены, что может иметь последствия для хронических воспалительных или аутоиммунных заболеваний, таких как воспалительное заболевание кишечника.
Однако, хотя широкий спектр полезных для здоровья свойств пищевых полифенолов был широко исследован, их влияние на модуляцию экологии кишечника и микробиоту полифенолов с двусторонним взаимодействием все еще плохо изучено.Исследования in vitro на животных и людях свидетельствуют о том, что определенные дозы выбранных полифенолов могут изменять микробный состав кишечника, и хотя некоторые группы бактерий могут быть подавлены, другие могут процветать в доступной нише экосистемы. Фенольные соединения изменяют микробиоту кишечника и, следовательно, изменяют баланс Bacteroides / Firmicutes . Например, мономеры флаван-3-ола, такие как (-) эпикатехин и (+) катехин, могут быть способны влиять на бактериальную популяцию толстого кишечника даже в присутствии других питательных веществ, таких как углеводы и белки.Было обнаружено, что (+) катехин значительно подавлял рост Clostridium histolyticum и усиливал рост E. coli и членов группы Clostridium coccoides – Eubacterium rectale , в то время как рост Bifidobacterium и Lactobacillus spp. . остались относительно незатронутыми. Также было задокументировано, что богатый проантоцианидином экстракт из виноградных косточек, даваемый здоровым взрослым в течение 2 недель, был способен значительно увеличить количество Bifidobacteria .Исследование с участием человека показало, что потребление полифенолов красного вина значительно увеличило количество Enterococcus, Prevotella, Bacteroides, Bifidobacterium, Bacteroides uniformis, Eggerthella lenta и Blautia coccoides – E. rectale при количестве Lactobacillus spp. без изменений [36, 37].
Резюме
Микробы, обитающие в желудочно-кишечном тракте человека, составляют динамическое сообщество, которое меняется на протяжении всей жизни человека, а также под действием диеты и лечебных средств.Краткое изложение положительного и отрицательного воздействия антибиотиков и пищевых соединений на микробиоту и его клиническое значение представлено ниже в разделе.
Таблица I
Сводная информация о влиянии антибиотиков и пищевых соединений на микробиоту кишечника
| Фактор | Изменение | Клиническая значимость |
|---|---|---|
| Фторхинолоны и снижение разнообразия β-лактамов | [24] , уменьшилось количество таксонов, изменилось соотношение Bacteroidetes / Firmicutes , увеличилась средняя микробная нагрузка [24] | Систематическое использование антибиотиков может изменить микробиоту в пользу устойчивых бактериальных штаммов в долгосрочной перспективе [24] |
| Клиндамицин [ 25] | Пониженная резистентность к колонизации патогенами [25] | Высокий риск псевдомембранозного колита, вызванного Разрастание Clostridium difficile , гастритом и диареей, вздутием живота и кишечной болью [25] |
| Моксактифлоксацин, амфазолин / сефазолин , амоксициллин, пенициллин G / клиндамицин [27] | Качественный и кв. антититативные изменения в родах [27] | Повышенный риск оппортунистических инфекций, вызываемых Escherichia spp.или Klebsiella spp. [27] |
| Лечение антибиотиками [17, 28, 29] | Фукоза, сиаловая кислота, выделенная из муцинов [28, 29]. Изменение кишечных комменсальных бактерий вызывает модификацию иммунной защиты [17] | Распространение условно-патогенных микроорганизмов Salmonella typhimurium, C. difficile и E. coli [28, 29]. Продвижение аллергии и вирусных инфекций [17] |
| Холин (яйца), L-карнитин (красное мясо) [21] | Повышенный уровень ТМАО [21] | Повышенный риск атеросклероза [21] |
| Western диета [23] | Уменьшение общего количества бактерий и полезных Bifidobacterium и Eubacterium [23] | Повышенное производство канцерогенных нитрозаминов и воспаление [23] |
| Эмульгаторы: карбоксиметилцеллюлоза и полисорбат-80 [30] | Пониженный уровень бутирата, измененный уровень желчной кислоты [30] | Повышенный риск воспаления и метаболических изменений [30] |
| Искусственные подсластители [31] | Увеличение Enterobacteriaceae, Deltaproteobacteria, и Actinobacteria phylum .Снижение содержания Bifidobacterium, Lactobacillus, и Bacteroides, повышенная секреция инкретина [31] | Непереносимость глюкозы, снижение подвижности и висцеральная гиперчувствительность [31] |
| Метформин и берберин [32] | Структурные изменения микробиоты кишечника значительное снижение разнообразия кишечной микробиоты, увеличение количества бактерий, продуцирующих короткоцепочечные жирные кислоты (SCFA) [32] | Профилактика метаболических заболеваний, эффект против ожирения [32] |
| Куркумин [33] | Увеличение бактериального богатства, увеличили Lactobacillales, и уменьшили Coriobacteriales [33] | Благоприятное влияние на онкогенез [33] |
| Грецкие орехи, жирные кислоты омега-3 [34, 35] | Большое разнообразие видов, обогатило микробиоту пробиотиками. тип бактерий [34, 35] | Сниженный риск сердечных заболеваний и рака [34, 35] |
| Полифенолы a и проантоцианидины [36, 37] | Стимуляция роста полезных бактерий и ингибирование патогенных бактерий, оказывающих пребиотикоподобные эффекты, полезные соединения из их микробного метаболизма [36, 37] | Управление иммуно-воспалительными заболеваниями, хроническими воспалительными, аутоиммунные заболевания, такие как воспалительные заболевания кишечника [36, 37] |
Таким образом, существует множество доказательств того, что микробиота кишечника является основным, все еще недооцененным элементом, который следует рассматривать как важный фактор, влияющий на здоровье человека.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Thomas S, Izard J, Walsh E, et al. Микробиом хозяина регулирует и поддерживает здоровье человека: основа и перспектива для немикробиологов. Cancer Res. 2017; 77: 1783–812. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Матияши М., Мештрович Т., Перич М. и др. Регулирование состава и метаболической активности кишечной микробиоты у пациентов с ВЗК. Int J Mol Sci. 2016; 17: 578.[Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Диструтти Э., Мональди Л., Риччи П. и др. Синдром раздраженного кишечника: глобальный взгляд на роль микробиоты кишечника в синдроме раздраженного кишечника: новые терапевтические стратегии. Мир Дж. Гастроэнтерол. 2016; 22: 2219–41. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Форсайт П., Кунце В. Голоса изнутри: кишечные микробы и ЦНС. Cell Mol Life Sci. 2013; 70: 55–69. [PubMed] [Google Scholar] 6. Кауфман Д., Келли Дж., Курхан Г. и др. Oxalobacter formigenes может снизить риск образования камней в почках из оксалата кальция.J Am Soc Nephrol. 2008; 19: 1197–203. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Села Д.А., Миллс Д. Уход за нашей микробиотой: молекулярные связи между бифидобактериями и олигосахаридами молока. Trends Microbiol. 2011; 18: 298–307. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Оздал Т., Села Д.А., Сяо Дж. И др. Взаимодействие между полифенолами и микробиотой кишечника и влияние на биодоступность. Питательные вещества. 2016; 8: 78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Клаассен CD, Юэ Цуй JY.Обзор: механизмы того, как кишечная микробиота влияет на действие лекарств и желчных кислот. Утилизация наркотиков. 2015; 43: 1505–21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Спаногианнопулос П., Бесс Э. Н., Кармоди Р. Н. и др. Фармацевты-микробиологи внутри нас: метагеномный взгляд на метаболизм ксенобиотиков. Nat Rev Microbiol. 2016; 14: 273–87. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Bron PA, Kleerebezem M, Brummer RJ, et al. Могут ли пробиотики модулировать заболевание человека, влияя на барьерную функцию кишечника? Br J Nutr.2017; 117: 93–107. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Marlicz W, Yung DE, Skonieczna-ydecka K, et al. От клинических неопределенностей до точной медицины: растущая роль кишечного барьера и микробиома в функциональных заболеваниях тонкой кишки. Эксперт Рев Гастроэнтерол Гепатол. 2017; 11: 961–78. [PubMed] [Google Scholar] 15. Клаус С.П., Гийу Х., Эллеро-Симатос С. Микробиота кишечника: главный игрок в токсичности загрязнителей окружающей среды? NPJ Biofilms Microbiomes. 2017; 3: 17001. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16.Махана Д., Трент С., Захари Д., Курц З. и др. Нарушение антибиотиками микробиома кишечника мышей усиливает ожирение, инсулинорезистентность и заболевания печени, связанные с диетой с высоким содержанием жиров. Genome Med. 2016; 8: 48. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Leszczyszyn JJ, Radomski M, Leszczyszyn AM. Трансплантация кишечной микробиоты — современный уровень знаний. Reumatologia. 2016; 54: 24–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Циммер Дж., Ланге Б., Фрик Дж. С. и др. Вегетарианская или вегетарианская диета существенно изменяет фекальную микробиоту толстой кишки человека.Eur J Clin Nutr. 2011; 66: 53–6. [PubMed] [Google Scholar] 21. Коэт Р.А., Ван З., Левисон Б.С. и др. Метаболизм L-карнитина, питательного вещества красного мяса, микробиоты кишечника способствует развитию атеросклероза. Nat Med. 2013; 19: 576–85. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Bonder MJ, Tigchelaar EF, Cai X и др. Влияние краткосрочной безглютеновой диеты на микробиом кишечника человека. Genome Med. 2016; 8:45. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Дель Кьерико Ф., Вернокки П., Даллапиккола Б. и др.Средиземноморская диета и здоровье: влияние продуктов питания на микробиоту кишечника и контроль заболеваний. Int J Mol Sci. 2014; 15: 11678–99. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Джернберг С., Лёфмарк С., Эдлунд С. и др. Долгосрочное воздействие антибиотиков на микробиоту кишечника человека. Микробиология. 2010; 156: 3216–23. [PubMed] [Google Scholar] 26. Шуберт А., Синани Х., Schloss PD. Вызванные антибиотиками изменения микробиоты кишечника мышей и последующие эффекты на устойчивость к колонизации против Clostridium difficile.MBio. 2015; 6: e00974–15. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Перес-Кобас А.Е., Артачо А., Кнехт Х. и др. Дифференциальное влияние антибактериальной терапии на структуру и функцию микробиоты кишечника человека. PLoS One. 2013; 8: e80201. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Нг К., Феррейра Дж, Хиггинботтом С. и др. Высвобожденные микробиотой сахара хозяина способствуют распространению кишечных патогенов после приема антибиотиков. Природа. 2013; 502: 96–99. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Хуанг Ю.Л., Чассар С., Хаусманн М. и др.Катаболизм сиаловой кислоты вызывает воспаление кишечника и микробный дисбактериоз у мышей. Nat Commun. 2015; 6: 8141. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Чассен Б., Корен О., Гудрич Дж. К. и др. Пищевые эмульгаторы воздействуют на микробиоту кишечника мышей, вызывая колит и метаболический синдром. Природа. 2016; 519: 404–13. [PubMed] [Google Scholar] 31. Спенсер М., Гупта А., Ван Дам Л. и др. Искусственные подсластители: систематический обзор и учебник для гастроэнтерологов. J Neurogastroenterol Motil. 2016; 22: 168–80.[Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Zhang X, Zhao Y, Xu J, et al. Модуляция кишечной микробиоты берберином и метформином во время лечения ожирения у крыс, вызванного диетой с высоким содержанием жиров. Научный доклад 2015; 5: 14405. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Макфадден Р., Лармонье С., Шехаб К. и др. Роль куркумина в модуляции микробиоты толстой кишки во время профилактики колита и рака толстой кишки. Воспаление кишечника. 2015; 21: 2483–94. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Byerleya LO, Samuelson D, Blanchard E, et al.Изменения в микробном сообществе кишечника после добавления в рацион грецких орехов. J Nutr Biochem. 2017; 48: 94–102. [Бесплатная статья PMC] [PubMed] [Google Scholar] 35. Сардецка И., Крогульская А., Топоровска-Ковальская Е. Влияние иммуномодулирующих факторов питания на развитие пищевой аллергии у детей. Постэп Дерматол Алергол. 2017; 34: 89–96. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Джейкобс Д.М., Годье Э., ван Дуйнховен Дж. И др. Неперевариваемые пищевые ингредиенты, микробиота толстой кишки и влияние на здоровье и иммунитет кишечника: роль метаболомики.Curr Drug Metab. 2009; 10: 41–54. [PubMed] [Google Scholar] 37. Кардона Ф., Андрес-Лакуевак С., Тюлипани С. и др. Польза полифенолов для микробиоты кишечника и их влияние на здоровье человека. J Nutr Biochem. 2013; 24: 1415–22. [PubMed] [Google Scholar]Влияние антибиотиков и пищевых компонентов на микробиоту кишечника
Prz Gastroenterol. 2018; 13 (2): 85–92.
Кафедра фармацевтической микробиологии и паразитологии, Вроцлавский медицинский университет, Вроцлав, Польша
Автор, ответственный за переписку. Адрес для корреспонденции: Рут К. Дудек-Вихер, кафедра фармацевтической микробиологии и паразитологии, Медицинский университет Вроцлава, ул. Боровска 211, 50-556 Вроцлав, Польша. телефон: +48 606 763 589. e-mail: [email protected]Поступила в редакцию 20 ноября 2017 г .; Принято 24 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International (CC BY-NC-SA 4.0), позволяющая третьим лицам копировать и распространять материал в любых носитель или формат, а также для ремикса, преобразования и развития материала при условии, что оригинальная работа правильно процитирована и указана лицензия.
Эта статья цитируется в других статьях в PMC.Abstract
Микробиота кишечника действует как настоящий орган. Он выполняет важные метаболические функции и регулирует воспалительную реакцию, стимулируя иммунную систему. Нарушение микробного баланса кишечника (дисбактериоз) связывают с серьезными заболеваниями человека и воспалительными заболеваниями. Симбиотические взаимодействия между резидентными микроорганизмами и желудочно-кишечным трактом значительно способствуют поддержанию гомеостаза кишечника.В настоящем обзоре суммируются наши знания о влиянии различных антибиотиков, вызывающих такие долгосрочные последствия, как снижение микробного разнообразия, модуляция соотношения Bacteroidetes / Firmicutes , избыточный рост Clostridium difficile и повышенное распространение условно-патогенных микроорганизмов Salmonella typhimurium , Escherichia spp. И Klebsiella spp. Кроме того, пищевые добавки, такие как эмульгаторы и искусственные подсластители, которые предназначены для снижения риска ожирения и диабета, могут фактически увеличить риск заболеваний из-за микробных изменений.С другой стороны, диетические компоненты, такие как полифенолы, омега-3 кислоты или куркумин, могут положительно влиять на состав микробиоты кишечника.
Ключевые слова: микробиота, антибиотики, диета
Введение
Микробиом человека содержит в десять раз больше клеток, чем остальная часть человеческого тела. В последние годы микробиота кишечника вызывает повышенный интерес в научном сообществе. Бактериальная колонизация кишечника имеет решающее значение для нормального развития многих функциональных аспектов.Нарушения микробиоты кишечника связаны со многими распространенными заболеваниями, такими как аллергии, метаболические заболевания, включая ожирение и диабет, сердечно-сосудистые заболевания [1], воспалительные заболевания кишечника (ВЗК) [2], синдром раздраженного кишечника (СРК) [3], нейродегенеративные заболевания. заболевания [4], муковисцидоз [5] и камни в почках [6]. Большинство кишечных бактерий непатогены и сосуществуют с энтероцитами в симбиотических отношениях. Многие исследования показали, что микробиота кишечника играет фундаментальную роль в поддержании гомеостаза не только в кишечнике, но и во всем организме человека.Высококачественные данные Американского проекта по микробиому человека (HMP) продемонстрировали полезные функции нормальной кишечной флоры на здоровье вплоть до генетического уровня. Например, исследования выявили несколько микробных генов, которые позволяют кишечным бактериям участвовать в интенсивном пищеварительном процессе, происходящем в пищеварительном тракте человека. Хромосомно-кодируемый HMO-родственный кластер генов 1, ответственный за переваривание олигосахаридов грудного молока, является одним из наиболее изученных доказательств вышеупомянутого феномена [7].
Целью данной рукописи является обзор отдельных исследований за период 2011–2017 гг., Изучающих изменения в микробиоте кишечника, вызванные антибиотиками и ингредиентами диеты, а также их влияние на здоровье человека. Критерии поиска были основаны на 33 научных статьях, найденных в таких медицинских базах данных, как PubMed, Scopus и Science Direct.
Роль здоровой микробиоты кишечника
Микробиота кишечника относится ко всей популяции микроорганизмов, колонизирующей кишечник.Он включает огромное количество бактерий, грибов, архей, вирусов и простейших. Здоровая микробиота кишечника преимущественно состоит из типов Firmicutes и Bacteroidetes , за которыми следуют Actinobacteria и Verrucomicrobia . Эти типы остаются постоянными, но в каждой части кишечника наблюдается обширное качественное и количественное разнообразие родов.
В микробиоте кишечника встречаются следующие виды: Gemella spp., Megasphaera spp., Pseudomonas spp., Prevotella spp., Streptococcus spp., Rothia spp., Veillonella spp., Clostridium spp., Porphyromonas spp., Porphyromonas Eubacterium spp., Ruminococcus spp., Enterobacter spp., Enterococcus spp., Lactobacillus spp., Peptostreptococcus spp., Fusobacteria spp., Lachnacteria Spp., Roseburia spp., Butyrivibrio spp., Faecalibacterium spp., Proteobacteria spp. [8].
Обычно эти микробы являются комменсалами или мутуалистами и в основном способствуют метаболизму питательных веществ, в том числе посредством ферментации углеводов. Это приводит к синтезу бутирата, короткоцепочечной жирной кислоты (SCFA), которая является важным источником энергии для колоноцитов. Он известен своими противовоспалительными и противораковыми свойствами. Кишечные микроорганизмы также положительно влияют на липидный обмен.Посредством микробных протеиназ и пептидаз они усиливают метаболизм белков. Более того, они имеют решающее значение для синтеза витамина K, B 12 , биотина и конъюгированных линолевых кислот (CLA). Они превращают желчные кислоты и участвуют в расщеплении различных полифенолов [9, 10].
Способность кишечного микробиома метаболизировать лекарственные препараты оказывает огромное влияние на терапию различных заболеваний. Например, Eggerthella lenta , присутствующее в кишечной микробиоте, снижает доступность дигоксина, превращая его в восстановленный метаболит.Кроме того, микробиом может также индуцировать метаболизм лекарственных средств, таких как противораковое средство, известное как иринотекан, что способствует его токсичности, вызывая диарею, воспаление и анорексию [11]. Физическое присутствие микробиоты в желудочно-кишечном тракте (ЖКТ) предотвращает патогенную колонизацию, конкурируя за места прикрепления или источники питательных веществ, а также за счет производства антимикробных белков (АМП), таких как кателицидины, лектины С-типа и дефенсины [8, 11]. В то же время микробиота играет важную иммуномодулирующую роль.Компоненты и типы клеток иммунной системы, которые участвуют в иммуномодулирующем процессе, включают лимфоидные ткани, ассоциированные с кишечником (GALT) [12].
Кроме того, микробиота кишечника поддерживает целостность кишечного барьера и структуру желудочно-кишечного тракта за счет веществ, продуцируемых Bacteroides thetaiotaomicron, Lactobacillus rhamnosus GG и Akkermansia muciniphila . Барьер кишечника состоит из эпителия, иммунных клеток и кишечных бактерий.Он выполняет защитную функцию от токсинов и болезнетворных микроорганизмов из внешней среды. Он участвует в пищеварении, всасывании питательных веществ, жидкостей и электролитов из пищи и ферментации клетчатки до соединений, которыми питаются кишечные бактерии. Кроме того, кишечный барьер секретирует антитела и участвует в передаче сигналов другим клеткам и органам. Микробиота кишечника способствует структурному развитию слизистой оболочки кишечника и может также модулировать паттерны гликозилирования слизистой оболочки, которые являются местами прикрепления микробов как на клеточной поверхности, так и на субклеточном уровне [8, 13, 14].
В литературе указывается, что кишечные микробы обладают большой способностью метаболизировать 430 загрязнителей окружающей среды. Более того, бактериально-зависимый метаболизм загрязнителей модулирует токсичность для хозяина. И наоборот, было показано, что загрязнители окружающей среды изменяют состав и метаболическую активность желудочно-кишечных бактерий. Физиологические последствия этих изменений до сих пор не изучены [15]. В настоящее время хорошо известно, что здоровая флора кишечника в значительной степени отвечает за общее состояние здоровья хозяина.Существует множество доказательств того, что изменения состава микробиоты (дисбиоз) и оптимальных функций, вызванные антибиотиками, диетическими ингредиентами и факторами образа жизни, связаны с различными метаболическими и иммунными заболеваниями и увеличением патогенных популяций [1–6, 16–23] . Однако многие исследования также показали положительный эффект некоторых питательных веществ, которые оказывают сильное влияние на развитие правильно функционирующей микробиоты.
Изменение, связанное с антибиотиками
В настоящее время имеются существенные доказательства того, что состав микробиоты кишечника может колебаться в ответ на внешние факторы, такие как антибиотики.
Panda и др. . исследовали фекальную микробиоту 21 пациента после 7-дневного лечения общепринятыми группами антибиотиков: фторхинолонами и β-лактамами. Обе группы значительно снизили микробное разнообразие на 25% и сократили основную филогенетическую микробиоту с 29 до 12 таксонов. Однако на уровне филума эти антибиотики увеличивали соотношение Bacteroidetes / Firmicutes . На уровне видов было обнаружено, что оба типа антибиотиков увеличивают долю нескольких неизвестных таксонов, принадлежащих к роду Bacteroides , грамотрицательной группе бактерий.Кроме того, β-лактамы увеличивали среднюю микробную нагрузку в два раза. Изгнание микроорганизмов, чувствительных к этой группе антибиотиков, дает возможность устойчивым штаммам разрастаться и доминировать в нише [24].
Другое исследование было посвящено долгосрочным последствиям применения антибиотиков для состава, экологии и устойчивости микробиоты кишечника человека. Некоторые антибиотики особенно активны против анаэробных бактерий, которые доминируют и играют важную роль в кишечной микробиоте человека.Одним из примеров является клиндамицин, антибиотик относительно широкого спектра действия, который в первую очередь нацелен на анаэробные бактерии. Клиндамицин продемонстрировал большое негативное влияние на кишечную микробиоту, о чем свидетельствует снижение устойчивости к колонизации патогенами, что приводит к высокому риску псевдомембранозного колита из-за чрезмерного роста Clostridium difficile . К дополнительным воздействиям клиндамицина на кишечную флору относятся гастрит и диарея. Нарушения нормальной функции кишечника могут вызывать такие симптомы, как вздутие живота и боли в кишечнике [25].
Группа исследователей из Мичиганского университета проверила 7 антибиотиков из шести классов на модели животных с целью дифференцированного изменения микробиоты и оценки их устойчивости к колонизации C. difficile . Они наблюдали высокий уровень колонизации C. difficile у мышей, получавших цефоперазон, метронидазол и стрептомицин. Наибольшие различия в уровнях колонизации C. difficile были отмечены у мышей, получавших ампициллин.Ни одна из мышей, получавших ципрофлоксацин, не была колонизирована. Только одна из шести мышей, получавших ванкомицин, была колонизирована, предположительно из-за остаточного ванкомицина, подавляющего рост C. difficile . В целом, эти нарушения антибиотиков обеспечивали разные уровни колонизации C. difficile , что привело к гипотезе о том, что полученные сообщества различались по своему составу [26].
Другое исследование на модели человека дало результаты анализа кишечной микробиоты четырех пациентов.У каждого пациента была собственная исходная микробиота, и, таким образом, был индивидуальный ответ на лечение антибиотиками с колебаниями бактериального разнообразия и состава как для общей, так и для активной микробиоты кишечника. Эти результаты подчеркивают важность исходной микробной структуры в формировании изменений микробиоты во время лечения. В группе пациентов трое получали бактерицидный антибиотик, т.е. моксифлоксацин, цефазолин и ампициллин / сульбактам или амоксициллин, а один — бактериостатической комбинацией пенициллина G и клиндамицина.У пациента, получавшего моксифлоксацин, уменьшилось количество родов Faecalibacterium и Bacteroides . Однако в первые дни лечения другие таксоны, продуцирующие бутират, такие как Roseburia и Lachnospiraceae incertae sedis и потребляющие h3 бактерии Blautia, Collinsella и Bifidobacterium , присутствовали в качестве активной микробиоты, получая источники энергии. для колоноцитов хозяина. В случае пациента, получавшего комбинацию пенициллина G и клиндамицина, было отмечено снижение в активной микробиоте родов Bacteroides и Blautia .У пациента, получавшего цефазолин и ампициллин / сульбактам, наблюдалось значительное увеличение родов Parabacteroides и Bacteroides . Кроме того, использование этих антибиотиков вызывает оппортунистические инфекции, вызываемые Escherichia spp. или Klebsiella spp. Во время лечения четвертого пациента амоксициллином такие роды, как Escherichia или Klebsiella, были почти уничтожены, тогда как таксоны Bacteroides, Blautia и Faecalibacterium оказались менее восприимчивыми к лечению.Обращает на себя внимание тот факт, что этот бактериальный профиль с Bacteroides , Blautia и Faecalibacterium после антибиотического стресса был обнаружен в случае бактерицидных агентов, но не в случае использования бактериостатических противомикробных препаратов [27].
Было установлено, что биохимический профиль изменения, связанного с антибиотиками, также влияет на флору кишечника. Обработанный антибиотиками микробиом высвобождает такие углеводы слизистой оболочки, как фукоза и сиаловая кислота. Повышенный уровень этих веществ способствует распространению условно-патогенных микроорганизмов Salmonella typhimurium и C.difficile в кишечнике. Энтерогеморрагический Escherichia coli также может получать доступ к фукозе или сиаловой кислоте, высвобождаемой микробиотой кишечника из муцинов [28, 29].
Для исследования взаимосвязи воздействия антибиотиков с нарушениями микробиома на мышиной модели стимуляции роста использовали модель на животных. Мыши получали субтерапевтическую терапию антибиотиками (STAT) и получали диету с высоким содержанием жиров (HFD). Чтобы охарактеризовать изменения микробиоты, вызванные STAT, была проанализирована область V4 гена 16S рРНК, полученная из собранных образцов фекалий.Изучая метаболические и печеночные функции и сравнивая их с контрольной группой мышей, получавших только HFD, было обнаружено, что этот режим способствует инсулинорезистентности и стеатозу печени. Исследование предоставляет новую информацию о взаимосвязи между антибактериальной терапией и метаболизмом, а также патогенезом ожирения [16].
В многочисленных исследованиях были определены взаимодействия между сложными популяциями кишечных микробов и иммунной системой млекопитающих (грызунов) и то, как эта связь нарушается при введении антибиотиков [7, 8, 15, 17, 24, 27].Лечение амоксициллином по существу уничтожает тонкую кишку и снижает плотность анаэробных и аэробных бактерий в толстой кишке. Изменения микробиоты, вызванные амоксициллином, снижают экспрессию генов MHC класса I и II в Lactobacillus spp. в тонком и толстом кишечнике снижают экспрессию АМФ в проксимальном отделе кишечника и увеличивают экспрессию протеазы тучных клеток в дистальном отделе тонкого кишечника. Лечение мышей метронидазолом, неомицином и ванкомицином снижает экспрессию других важных иммунных факторов.Это усиливает устойчивую к ванкомицину Enterococcus (VRE) колонизацию кишечного тракта. Изменения микробиоты после лечения антибиотиками также влияют на иммунный ответ на вирусную инфекцию. Неомицин снижает экспрессию двух про-цитокинов, ухудшая реакцию против вирусов гриппа. Другое исследование показало, что лечение антибиотиками усиливает иммунный ответ против вируса опухоли молочной железы мышей (MMTV). Некоторые бактерии обладают способностью модулировать воспалительные процессы.Введение антибиотиков может изменить популяции кишечных комменсальных бактерий и, как следствие, изменить иммунную защиту, что в некоторых случаях приведет к пагубным последствиям для здоровья. Вирусные и бактериальные инфекции или аллергии могут быть вызваны изменениями микробиоты, вызванными антибиотиками [17].
Как описано выше, антибиотики могут оказывать негативное влияние на микробиоту, иммунитет и здоровье. Однако избежать приема антибиотиков часто невозможно, потому что многие инфекции можно победить только с помощью лечения антибиотиками.По этой причине необходимо протестировать новые стратегии, чтобы противодействовать негативному влиянию антибиотиков на микробиоту и иммунные реакции. Чтобы уменьшить неблагоприятные изменения микробиоты кишечника человека, вызванные терапией антибиотиками, в настоящее время широко используются коммерческие пробиотики. В основном такие продукты содержат такие штаммы, как Lactobacillus spp., Bifidobacterium spp. а также пребиотики, такие как фруктоолигосахариды. Также рекомендуется увеличить потребление традиционных ферментированных овощей и молочных продуктов.Трансплантация фекальной микробиоты становится все более эффективной и безопасной у пациентов с рецидивирующей инфекцией Clostridium difficile , воспалительным заболеванием кишечника, ожирением и метаболическим синдромом, вероятно, из-за восстановления нарушенного микробиома [18, 19].
Влияние пищевых ингредиентов
Микробиом человека различается в зависимости от культуры и географического региона. Кроме того, он не является постоянным в течение жизни, а скорее изменяется с возрастом.Диета — особенно важный фактор в определении состава микробиоты кишечника. Таким образом, веганы, вегетарианцы и всеядные имеют разные микробиомы. Общее количество Bacteroides spp., Bifidobacterium spp., Escherichia coli и Enterobacteriaceae spp. были значительно ниже в веганских образцах, чем в контроле. Напротив, всего биоваров E. coli , Klebsiella spp., Enterobacter spp ., Другие Enterobacteriaceae, Enterococcus spp., Lactobacillus spp., Citrobacter spp. и Clostridium spp. были похожи. Общее количество микробов между группами не различалось. Кроме того, испытуемые, соблюдающие веганскую или вегетарианскую диету, показали значительно более низкий pH стула, чем контрольная группа, а pH стула и количество E. coli и Enterobacteriaceae значительно коррелировали во всех подгруппах. Соблюдение строгой веганской или вегетарианской диеты приводит к значительному сдвигу в микробиоте, в то время как общее количество клеток остается неизменным.Диета на основе животных увеличивала количество устойчивых к желчи микроорганизмов, включая Alistipes, Bilophila и Bacteroides , тогда как она снижала уровни Firmicutes , которые метаболизируют полисахариды пищевых растений [1, 20]. Более того, кишечная микробиота всеядных животных производит значительно больше триметиламин-N-оксида (ТМАО) из холина и L-карнитина, присутствующих в яйцах и красном мясе, чем кишечная микробиота веганов или вегетарианцев, благодаря механизму, зависящему от микробиоты.Повышенный уровень ТМАО повышает риск атеросклероза. Таким образом, кишечная микробиота может участвовать в хорошо установленной связи между повышенным потреблением красного мяса или яиц и возникновением сердечно-сосудистых заболеваний [21].
Было продемонстрировано, что даже кратковременное изменение диеты может изменить структуру микробного сообщества. Безглютеновая диета (БГД) является наиболее распространенной специальной диетой во всем мире. Был сделан вывод, что 13 недель GFD оказали значительное влияние на разнообразие микробиома между контрольной и исследуемой группами пациентов, а также наблюдались большие различия в активности путей.Более того, увеличилось количество E. coli и Enterobacteriaceae , включая условно-патогенные микроорганизмы [22].
Западная диета (с высоким содержанием животного жира и белка и низким содержанием клетчатки) приводит к уменьшению общего количества бактерий и полезных Bifidobacterium и Eubacterium , а также к увеличению производства канцерогенных нитрозаминов и воспалений. Средиземноморская диета (с высоким содержанием клетчатки и антиоксидантов и низким содержанием красного мяса) связана с повышенным уровнем фекальных короткоцепочечных жирных кислот (SCFA), Bifidobacteria, Lactobacilli, Eubacteria, Bacteroides и Prevotella [23].
Основным средством защиты кишечника от микробиоты является многослойная структура слизи, покрывающая поверхность кишечника, что позволяет держать подавляющее большинство кишечных бактерий на безопасном расстоянии от эпителиальных клеток, выстилающих кишечник. Таким образом, эмульгаторы, подобные детергентам, которые нарушают взаимодействие слизи с бактериями, могут способствовать развитию заболеваний, связанных с воспалением кишечника. Чассен и его коллеги, используя модель на животных, продемонстрировали, что эмульгаторы карбоксиметилцеллюлоза и полисорбат-80, обычно используемые в обработанной пище, изменяют уровень короткоцепочечных жирных кислот в кале, включая снижение уровня бутирата.Они также изменили уровень желчной кислоты, что влияет на состав микробиоты. В том же исследовании было высказано предположение, что вызванные эмульгатором изменения микробиоты играют роль в развитии воспаления и метаболических изменений, которым способствуют эти пищевые добавки [30].
Также было продемонстрировано, что искусственные подсластители, такие как сахарин, сукралоза, аспартам и ацесульфам К, изменяют микробные сообщества кишечника, что приводит к непереносимости глюкозы как у мышей, так и у людей. Чтобы проверить, приводят ли изменения микробного состава, вызванные потреблением некалорийных искусственных подсластителей (НАС), к непереносимости глюкозы, кишечную микробиоту мышей, получавших НАС, или контрольных мышей переносили на стерильных мышей, которых содержали в асептических условиях. , что делает их желудочно-кишечный тракт полностью стерильным.Результаты показали, что потребление NAS напрямую изменяет микробный состав и метаболизм, что приводит к важным последующим метаболическим эффектам. Та же группа ученых обнаружила корреляцию между потреблением NAS и изменением микробиома кишечника у людей. В своем исследовании 172 случайно выбранных человека из когорты показали микробные изменения кишечника, характеризующиеся увеличением типов энтеробактерий , дельтапротеобактерий и актинобактерий . Что касается воздействия на микробиом животных, было обнаружено, что общее количество анаэробов в микробиоте кишечника крыс значительно снизилось у тех, кто получал сукралозу плюс мальтодекстрин.При самой низкой дозе общее количество анаэробов снизилось примерно на 50% по сравнению с контролем. Bifidobacterium, Lactobacillus и Bacteroides также были значительно снижены при самой низкой дозе. Одновременно повышенная секреция инкретина наблюдалась при сочетании сукралозы с глюкозой. В результате наблюдалось снижение подвижности желудочно-кишечного тракта [31].
Недавно было показано, что два клинически эффективных препарата для лечения диабета — метформин и берберин — оказывают свое действие, модулируя микробиоту кишечника, и могут способствовать благотворному воздействию на хозяина.Было продемонстрировано, что они аналогичным образом изменили общую структуру кишечной микробиоты у крыс. Оба препарата показали обратное действие на структурные изменения микробиоты кишечника, вызванные диетой с высоким содержанием жиров. Разнообразие кишечной микробиоты было значительно сокращено при лечении берберином и метформином. Оба препарата уменьшили 60 из 134 операционных таксономических единиц. Напротив, количество бактерий, продуцирующих короткоцепочечные жирные кислоты (SCFA) — Allobaculum, Bacteroides, Blautia, Butyricicoccus и Phascolarctobacterium — значительно увеличилось.Хотя и берберин, и метформин увеличивали количество бактерий, продуцирующих SCFA, и снижали микробное разнообразие кишечника, метформин делал это в меньшей степени. Избирательное обогащение SCFA-продуцирующих бактерий и уменьшение разнообразия кишечных микробов с помощью обоих препаратов могут быть общими механизмами улучшения здоровья желудочно-кишечного тракта и могут опосредовать их благотворное влияние на хозяина, особенно при метаболических и сердечно-сосудистых заболеваниях [32].
Куркумин является наиболее активным компонентом измельченного корневища растения Curcuma longa , обладающего противовоспалительными, антиоксидантными и антипролиферативными свойствами.Было обнаружено, что куркумин оказывает существенное влияние на микробиоту кишечника. Куркумин увеличивает количество бактерий у мышей. Кроме того, он предотвращал возрастное снижение альфа-разнообразия, увеличивал относительную численность порядка Lactobacillales и уменьшал численность порядка Coriobacteriales . Поддержание более разнообразной микробной экологии толстой кишки коррелирует с положительным влиянием куркумина на онкогенез [33].
Данные указывают на связь между поступлением омега-3 в кровоток и составом микробиома, что предполагает потенциальное использование добавок омега-3 для улучшения состава микробиома.Грецкие орехи богаты жирными кислотами омега-3, фитохимическими веществами и антиоксидантами, что делает их уникальными по сравнению с другими продуктами. Потребление грецких орехов было связано с пользой для здоровья, включая снижение риска сердечных заболеваний и рака. Один из возможных механизмов, с помощью которого грецкие орехи могут принести пользу для здоровья, — это изменение микробиома кишечника. Исследование Byerleya et al . выявили изменения в микробных сообществах кишечника, которые происходят после включения грецких орехов в рацион крыс.Образцы кишечника были собраны из нисходящей ободочной кишки, ДНК была выделена, и гипервариабельная область V3 – V4 гена 16S рРНК была глубоко секвенирована на Illumina MiSeq для характеристики микробиоты кишечника. Животные, потребляющие грецкие орехи, показали значительно большее видовое разнообразие. Грецкие орехи увеличили численность Firmicutes и уменьшили численность Bacteroidetes . Он также обогатил микробиоту бактериями пробиотического типа, включая Lactobacillus, Ruminococcaceae и Roseburia , при этом значительно уменьшив количество бактерий Bacteroides и Anaerotruncus [34, 35].
Примечательно, что микробиом человека может быть изменен микробными метаболитами неперевариваемых пищевых ингредиентов. В частности, «неперевариваемые» пищевые углеводы, включая полисахариды, олигосахариды, лигнин и связанный с ними растительный материал, являются предпочтительным источником энергии для микробиоты толстой кишки. В настоящее время исследователи изучают влияние микробных метаболитов полифенолов на здоровье эпителиальных клеток слизистой оболочки, кишечника и иммунной системы. Полифенолы известны своей антиоксидантной способностью, а также противовоспалительной и антипролиферативной активностью.В толстой кишке они подвергаются обширной биоконверсии и метаболизму кишечной микробиотой. Они деконъюгированы бактериальными гликозидазами, глюкуронидазами и сульфатазами и далее ферментируются до широкого спектра низкомолекулярных фенольных кислот. Таким образом, микробиота кишечника играет ключевую роль в биодоступности полифенолов и, как было показано, модулирует укрепляющую здоровье активность посредством преобразования в более активные производные. Соединения, полученные в результате микробного метаболизма проантоцианидинов и полифенолов, обладают противовоспалительными свойствами.Эти микробные метаболиты могут быть среди терапевтических агентов нового поколения для лечения иммуно-воспалительных заболеваний, а также для ослабления воспалительной реакции на бактериальные антигены, что может иметь последствия для хронических воспалительных или аутоиммунных заболеваний, таких как воспалительное заболевание кишечника.
Однако, хотя широкий спектр полезных для здоровья свойств пищевых полифенолов был широко исследован, их влияние на модуляцию экологии кишечника и микробиоту полифенолов с двусторонним взаимодействием все еще плохо изучено.Исследования in vitro на животных и людях свидетельствуют о том, что определенные дозы выбранных полифенолов могут изменять микробный состав кишечника, и хотя некоторые группы бактерий могут быть подавлены, другие могут процветать в доступной нише экосистемы. Фенольные соединения изменяют микробиоту кишечника и, следовательно, изменяют баланс Bacteroides / Firmicutes . Например, мономеры флаван-3-ола, такие как (-) эпикатехин и (+) катехин, могут быть способны влиять на бактериальную популяцию толстого кишечника даже в присутствии других питательных веществ, таких как углеводы и белки.Было обнаружено, что (+) катехин значительно подавлял рост Clostridium histolyticum и усиливал рост E. coli и членов группы Clostridium coccoides – Eubacterium rectale , в то время как рост Bifidobacterium и Lactobacillus spp. . остались относительно незатронутыми. Также было задокументировано, что богатый проантоцианидином экстракт из виноградных косточек, даваемый здоровым взрослым в течение 2 недель, был способен значительно увеличить количество Bifidobacteria .Исследование с участием человека показало, что потребление полифенолов красного вина значительно увеличило количество Enterococcus, Prevotella, Bacteroides, Bifidobacterium, Bacteroides uniformis, Eggerthella lenta и Blautia coccoides – E. rectale при количестве Lactobacillus spp. без изменений [36, 37].
Резюме
Микробы, обитающие в желудочно-кишечном тракте человека, составляют динамическое сообщество, которое меняется на протяжении всей жизни человека, а также под действием диеты и лечебных средств.Краткое изложение положительного и отрицательного воздействия антибиотиков и пищевых соединений на микробиоту и его клиническое значение представлено ниже в разделе.
Таблица I
Сводная информация о влиянии антибиотиков и пищевых соединений на микробиоту кишечника
| Фактор | Изменение | Клиническая значимость |
|---|---|---|
| Фторхинолоны и снижение разнообразия β-лактамов | [24] , уменьшилось количество таксонов, изменилось соотношение Bacteroidetes / Firmicutes , увеличилась средняя микробная нагрузка [24] | Систематическое использование антибиотиков может изменить микробиоту в пользу устойчивых бактериальных штаммов в долгосрочной перспективе [24] |
| Клиндамицин [ 25] | Пониженная резистентность к колонизации патогенами [25] | Высокий риск псевдомембранозного колита, вызванного Разрастание Clostridium difficile , гастритом и диареей, вздутием живота и кишечной болью [25] |
| Моксактифлоксацин, амфазолин / сефазолин , амоксициллин, пенициллин G / клиндамицин [27] | Качественный и кв. антититативные изменения в родах [27] | Повышенный риск оппортунистических инфекций, вызываемых Escherichia spp.или Klebsiella spp. [27] |
| Лечение антибиотиками [17, 28, 29] | Фукоза, сиаловая кислота, выделенная из муцинов [28, 29]. Изменение кишечных комменсальных бактерий вызывает модификацию иммунной защиты [17] | Распространение условно-патогенных микроорганизмов Salmonella typhimurium, C. difficile и E. coli [28, 29]. Продвижение аллергии и вирусных инфекций [17] |
| Холин (яйца), L-карнитин (красное мясо) [21] | Повышенный уровень ТМАО [21] | Повышенный риск атеросклероза [21] |
| Western диета [23] | Уменьшение общего количества бактерий и полезных Bifidobacterium и Eubacterium [23] | Повышенное производство канцерогенных нитрозаминов и воспаление [23] |
| Эмульгаторы: карбоксиметилцеллюлоза и полисорбат-80 [30] | Пониженный уровень бутирата, измененный уровень желчной кислоты [30] | Повышенный риск воспаления и метаболических изменений [30] |
| Искусственные подсластители [31] | Увеличение Enterobacteriaceae, Deltaproteobacteria, и Actinobacteria phylum .Снижение содержания Bifidobacterium, Lactobacillus, и Bacteroides, повышенная секреция инкретина [31] | Непереносимость глюкозы, снижение подвижности и висцеральная гиперчувствительность [31] |
| Метформин и берберин [32] | Структурные изменения микробиоты кишечника значительное снижение разнообразия кишечной микробиоты, увеличение количества бактерий, продуцирующих короткоцепочечные жирные кислоты (SCFA) [32] | Профилактика метаболических заболеваний, эффект против ожирения [32] |
| Куркумин [33] | Увеличение бактериального богатства, увеличили Lactobacillales, и уменьшили Coriobacteriales [33] | Благоприятное влияние на онкогенез [33] |
| Грецкие орехи, жирные кислоты омега-3 [34, 35] | Большое разнообразие видов, обогатило микробиоту пробиотиками. тип бактерий [34, 35] | Сниженный риск сердечных заболеваний и рака [34, 35] |
| Полифенолы a и проантоцианидины [36, 37] | Стимуляция роста полезных бактерий и ингибирование патогенных бактерий, оказывающих пребиотикоподобные эффекты, полезные соединения из их микробного метаболизма [36, 37] | Управление иммуно-воспалительными заболеваниями, хроническими воспалительными, аутоиммунные заболевания, такие как воспалительные заболевания кишечника [36, 37] |
Таким образом, существует множество доказательств того, что микробиота кишечника является основным, все еще недооцененным элементом, который следует рассматривать как важный фактор, влияющий на здоровье человека.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Thomas S, Izard J, Walsh E, et al. Микробиом хозяина регулирует и поддерживает здоровье человека: основа и перспектива для немикробиологов. Cancer Res. 2017; 77: 1783–812. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Матияши М., Мештрович Т., Перич М. и др. Регулирование состава и метаболической активности кишечной микробиоты у пациентов с ВЗК. Int J Mol Sci. 2016; 17: 578.[Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Диструтти Э., Мональди Л., Риччи П. и др. Синдром раздраженного кишечника: глобальный взгляд на роль микробиоты кишечника в синдроме раздраженного кишечника: новые терапевтические стратегии. Мир Дж. Гастроэнтерол. 2016; 22: 2219–41. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Форсайт П., Кунце В. Голоса изнутри: кишечные микробы и ЦНС. Cell Mol Life Sci. 2013; 70: 55–69. [PubMed] [Google Scholar] 6. Кауфман Д., Келли Дж., Курхан Г. и др. Oxalobacter formigenes может снизить риск образования камней в почках из оксалата кальция.J Am Soc Nephrol. 2008; 19: 1197–203. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Села Д.А., Миллс Д. Уход за нашей микробиотой: молекулярные связи между бифидобактериями и олигосахаридами молока. Trends Microbiol. 2011; 18: 298–307. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Оздал Т., Села Д.А., Сяо Дж. И др. Взаимодействие между полифенолами и микробиотой кишечника и влияние на биодоступность. Питательные вещества. 2016; 8: 78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Клаассен CD, Юэ Цуй JY.Обзор: механизмы того, как кишечная микробиота влияет на действие лекарств и желчных кислот. Утилизация наркотиков. 2015; 43: 1505–21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Спаногианнопулос П., Бесс Э. Н., Кармоди Р. Н. и др. Фармацевты-микробиологи внутри нас: метагеномный взгляд на метаболизм ксенобиотиков. Nat Rev Microbiol. 2016; 14: 273–87. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Bron PA, Kleerebezem M, Brummer RJ, et al. Могут ли пробиотики модулировать заболевание человека, влияя на барьерную функцию кишечника? Br J Nutr.2017; 117: 93–107. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Marlicz W, Yung DE, Skonieczna-ydecka K, et al. От клинических неопределенностей до точной медицины: растущая роль кишечного барьера и микробиома в функциональных заболеваниях тонкой кишки. Эксперт Рев Гастроэнтерол Гепатол. 2017; 11: 961–78. [PubMed] [Google Scholar] 15. Клаус С.П., Гийу Х., Эллеро-Симатос С. Микробиота кишечника: главный игрок в токсичности загрязнителей окружающей среды? NPJ Biofilms Microbiomes. 2017; 3: 17001. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16.Махана Д., Трент С., Захари Д., Курц З. и др. Нарушение антибиотиками микробиома кишечника мышей усиливает ожирение, инсулинорезистентность и заболевания печени, связанные с диетой с высоким содержанием жиров. Genome Med. 2016; 8: 48. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Leszczyszyn JJ, Radomski M, Leszczyszyn AM. Трансплантация кишечной микробиоты — современный уровень знаний. Reumatologia. 2016; 54: 24–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Циммер Дж., Ланге Б., Фрик Дж. С. и др. Вегетарианская или вегетарианская диета существенно изменяет фекальную микробиоту толстой кишки человека.Eur J Clin Nutr. 2011; 66: 53–6. [PubMed] [Google Scholar] 21. Коэт Р.А., Ван З., Левисон Б.С. и др. Метаболизм L-карнитина, питательного вещества красного мяса, микробиоты кишечника способствует развитию атеросклероза. Nat Med. 2013; 19: 576–85. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Bonder MJ, Tigchelaar EF, Cai X и др. Влияние краткосрочной безглютеновой диеты на микробиом кишечника человека. Genome Med. 2016; 8:45. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Дель Кьерико Ф., Вернокки П., Даллапиккола Б. и др.Средиземноморская диета и здоровье: влияние продуктов питания на микробиоту кишечника и контроль заболеваний. Int J Mol Sci. 2014; 15: 11678–99. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Джернберг С., Лёфмарк С., Эдлунд С. и др. Долгосрочное воздействие антибиотиков на микробиоту кишечника человека. Микробиология. 2010; 156: 3216–23. [PubMed] [Google Scholar] 26. Шуберт А., Синани Х., Schloss PD. Вызванные антибиотиками изменения микробиоты кишечника мышей и последующие эффекты на устойчивость к колонизации против Clostridium difficile.MBio. 2015; 6: e00974–15. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Перес-Кобас А.Е., Артачо А., Кнехт Х. и др. Дифференциальное влияние антибактериальной терапии на структуру и функцию микробиоты кишечника человека. PLoS One. 2013; 8: e80201. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Нг К., Феррейра Дж, Хиггинботтом С. и др. Высвобожденные микробиотой сахара хозяина способствуют распространению кишечных патогенов после приема антибиотиков. Природа. 2013; 502: 96–99. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Хуанг Ю.Л., Чассар С., Хаусманн М. и др.Катаболизм сиаловой кислоты вызывает воспаление кишечника и микробный дисбактериоз у мышей. Nat Commun. 2015; 6: 8141. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Чассен Б., Корен О., Гудрич Дж. К. и др. Пищевые эмульгаторы воздействуют на микробиоту кишечника мышей, вызывая колит и метаболический синдром. Природа. 2016; 519: 404–13. [PubMed] [Google Scholar] 31. Спенсер М., Гупта А., Ван Дам Л. и др. Искусственные подсластители: систематический обзор и учебник для гастроэнтерологов. J Neurogastroenterol Motil. 2016; 22: 168–80.[Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Zhang X, Zhao Y, Xu J, et al. Модуляция кишечной микробиоты берберином и метформином во время лечения ожирения у крыс, вызванного диетой с высоким содержанием жиров. Научный доклад 2015; 5: 14405. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Макфадден Р., Лармонье С., Шехаб К. и др. Роль куркумина в модуляции микробиоты толстой кишки во время профилактики колита и рака толстой кишки. Воспаление кишечника. 2015; 21: 2483–94. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Byerleya LO, Samuelson D, Blanchard E, et al.Изменения в микробном сообществе кишечника после добавления в рацион грецких орехов. J Nutr Biochem. 2017; 48: 94–102. [Бесплатная статья PMC] [PubMed] [Google Scholar] 35. Сардецка И., Крогульская А., Топоровска-Ковальская Е. Влияние иммуномодулирующих факторов питания на развитие пищевой аллергии у детей. Постэп Дерматол Алергол. 2017; 34: 89–96. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Джейкобс Д.М., Годье Э., ван Дуйнховен Дж. И др. Неперевариваемые пищевые ингредиенты, микробиота толстой кишки и влияние на здоровье и иммунитет кишечника: роль метаболомики.Curr Drug Metab. 2009; 10: 41–54. [PubMed] [Google Scholar] 37. Кардона Ф., Андрес-Лакуевак С., Тюлипани С. и др. Польза полифенолов для микробиоты кишечника и их влияние на здоровье человека. J Nutr Biochem. 2013; 24: 1415–22. [PubMed] [Google Scholar]Состав кишечных бактерий почти восстанавливается после приема антибиотиков — ScienceDaily
Триллионы бактерий в кишечнике человека влияют на наше здоровье разными способами, включая влияние на иммунные функции и метаболизм. Считается, что богатая и разнообразная микробиота кишечника способствует укреплению здоровья, предоставляя человеку-хозяину множество возможностей для предотвращения хронических заболеваний.Напротив, плохое разнообразие экосистемы кишечника является характерной чертой хронических заболеваний, включая ожирение, диабет, астму и воспалительные заболевания кишечника.
Из-за того, что антибиотики в целом убивают бактерии, было высказано предположение, что повторное использование антибиотиков лишает людей богатой кишечной бактериальной среды и, таким образом, приводит к неблагоприятным последствиям для здоровья.
Международная группа исследователей во главе с Копенгагенским университетом и Центром диабета Стено в Копенгагене сообщает, что когда 3 антибиотика давали молодым здоровым мужчинам в течение 4 дней, это привело к почти полному уничтожению кишечных бактерий с последующим постепенным восстановлением большинства бактерий. видов в течение шести месяцев.
Однако по прошествии шести месяцев участникам исследования по-прежнему не хватало девяти общих полезных бактерий, и несколько новых потенциально нежелательных бактерий колонизировали кишечник. Результаты опубликованы сегодня в журнале « Nature Microbiology ».
«Мы показываем, что кишечное бактериальное сообщество здоровых взрослых людей устойчиво и способно восстанавливаться после кратковременного одновременного воздействия трех разных антибиотиков. Однако наши результаты также предполагают, что воздействие антибиотиков широкого спектра действия может уменьшить разнообразие кишечной бактериальной экосистемы. .Антибиотики могут быть благом для сохранения здоровья человека, но их следует использовать только на основании четких доказательств бактериальной причины инфекции », — объясняет руководитель исследования профессор Олуф Педерсен, Центр фундаментальных метаболических исследований Novo Nordisk.
Отсутствуют ли полезные кишечные микробы в западном мире из-за чрезмерного использования антибиотиков?
Исследование представляет собой четырехдневное вмешательство с применением трех так называемых «крайних мер» антибиотиков широкого спектра действия у 12 взрослых здоровых мужчин. Метод с коктейлем из трех антибиотиков был разработан, чтобы имитировать реальное лечение в отделениях интенсивной терапии.
Кишечник — это резервуар сотен различных видов бактерий с генами устойчивости к антибиотикам. Это было подтверждено в исследовании, поскольку эти бактериальные гены были инициирующей силой, которая привела к пополнению запасов бактерий в кишечнике.
«В этом случае хорошо, что мы можем регенерировать нашу кишечную микробиоту, которая важна для нашего общего здоровья. Однако проблема связана с потенциально необратимой потерей полезных бактерий после многократного воздействия антибиотиков в течение нашей жизни.Есть свидетельства того, что западное население имеет значительно меньшее разнообразие кишечной микробиоты, чем коренные жители, живущие в определенных частях Африки и Амазонки. Одним из возможных объяснений этого может быть широкое использование антибиотиков при лечении инфекционных заболеваний », — говорит Олуф Педерсен.
История Источник:
Материалы предоставлены Копенгагенским университетом Факультет здравоохранения и медицинских наук . Примечание. Содержимое можно редактировать по стилю и длине.
Сколько времени требуется для восстановления кишечной флоры после приема антибиотиков?
Но убийство плохих парней, ответственных за вашу инфекцию, означает, что вы также убиваете хорошую флору, имеющую важное значение для вашего здоровья. Если вы недавно прошли курс лечения антибиотиками и задаетесь вопросом, сколько времени потребуется, чтобы ваш микробиом вернулся в норму — или даже если это вообще возможно, — читайте дальше. «,
«изображение»: «https://mk0healthpathcouchnf.kinstacdn.com/wp-content/uploads/2020/03/Recover_Gut_Flora-HEADER.svg «,
«author»: {
«@type»: «Человек»,
«name»: «Александра Фалконер»
},
«publisher»: {
«@type»: «Организация»,
«name»: «healthpath.com»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://healthpath.com/wp-content/themes/healthpath/images/logo.svg»
}
},
«datePublished»: «2020-12-17»
}
Антибиотики убивают бактерии. В конце концов, это их работа. Именно так они спасли миллионы жизней за последние сто лет.
Но убийство плохих парней, ответственных за вашу инфекцию, означает, что вы также убиваете хорошую флору, имеющую важное значение для вашего здоровья.Если вы недавно прошли курс лечения антибиотиками и задаетесь вопросом, сколько времени потребуется, чтобы ваш микробиом вернулся в норму — или даже если это вообще возможно, — читайте дальше.
Содержание
Насколько сильно антибиотики повреждают нашу кишечную флору?
Почему так важно разнообразие?
Состав кишечных бактерий у большинства людей почти восстанавливается после приема антибиотиков
Как я могу помочь своим кишечным бактериям восстановиться после приема антибиотиков?
Сколько времени нужно, чтобы восстановить хорошие бактерии после приема антибиотиков?
Могут ли кишечные бактерии некоторых людей вылечиться от антибиотиков примерно за шесть месяцев?
Ключевые выносы
Насколько сильно антибиотики повреждают нашу кишечную флору?
В нашем кишечнике около 100 триллионов бактерий, поэтому невозможно узнать точный состав микробиома человека до начала курса антибиотиков или после его окончания.Но современные тесты кишечника могут дать нам хорошее представление.
Исследования показали, что антибиотики могут уничтожать наши кишечные бактерии. Это означает, что раунд, который вы использовали для лечения инфекции носовых пазух, мог снизить микрофлору кишечника до одной десятой от предыдущего уровня. Не на одну десятую, а на одну десятую: это сокращение на 90 процентов (Источник: NCBI).
Урон, похоже, зависит от нескольких факторов.
1. Продолжительность и количество курсов
Многократные курсы антибиотиков, по-видимому, являются наиболее разрушительными (Источник: NCBI), а более высокие дозы антибиотиков, принимаемые в течение более длительного периода времени, имеют наибольшее влияние.Это может быть шокирующей новостью для многих людей, которые — часто в подростковом возрасте — месяцами принимали антибиотики, пытаясь вылечить угри.
Олуф Педерсен, главный научный сотрудник проекта 2018 года, который изучал влияние всего одного курса антибиотиков на микробиом, отметил, что большинство людей получат несколько циклов воздействия антибиотиков. «Обеспокоенность связана с потенциально необратимой потерей полезных бактерий после многократного воздействия антибиотиков в течение нашей жизни», — сказал он журналистам на сайте научных новостей ars TECHNICA (Источник: DX DOI).
2. Тип антибиотика
Если вы обратитесь к врачу с инфекцией, вы, скорее всего, вылечитесь с помощью антибиотика широкого спектра действия. Это потому, что, если ваш врач не возьмет образец и не отправит его в лабораторию для посева, он не знает, какой тип бактерий вызывает вашу инфекцию. Назначение антибиотика широкого спектра действия повышает вероятность того, что он подействует на вашу инфекцию, но кишечные бактерии пострадают сильнее.
Когда исследователи дали мышам цефалоспориновый антибиотик широкого спектра действия или комбинацию из трех антибиотиков (амоксициллин, висмут и метронидазол), оба антибиотика вызвали значительные изменения в микробном сообществе кишечника.
Мыши, получавшие антибиотик широкого спектра действия, не восстановили свое нормальное разнообразие, но другие мыши, получавшие комбинацию, содержащую амоксициллин, в основном, но не полностью, вернулись к уровням до лечения (Источник: IAI.ASM).
3. На каком этапе жизни вы их принимаете
Наши первые годы кажутся решающими для создания здорового микробиома на всю жизнь. Одно исследование обнаружило связь между приемом антибиотиков в первый год жизни и более поздними нейрокогнитивными проблемами, такими как СДВГ, депрессия и тревога (Источник: Wiley), а другие исследования показали, что чем больше курсов антибиотиков человек получает в детстве, тем выше их риск развития ювенильного ревматоидного артрита и воспалительного заболевания кишечника (Источник: NCBI).
Другие связывают воздействие антибиотиков в утробе матери и в раннем детстве (и последующее изменение микробного состава кишечника) с развитием астмы в более позднем возрасте (Источник: BMJ) и ожирением у детей, а также взрослых (Источник: Science Direct).
К началу
Почему так важно разнообразие?
В здоровом, разнообразном микробиоме кишечника резидентные микробы помогают защитить от вторжения патогенов, которые могут вызвать инфекцию или заболевание. Они работают вместе, используя разные методы подавления патогенов, например:
- производит антимикробных соединений , борющихся с вредными бактериями
- вытеснение патогенов и предотвращение их попадания «недвижимое» пространство в кишечник
- поддерживает слой слизи , выстилающий кишечник, так что патогены не могут достигать кишечных клеток и создают дом
- тренирует иммунную систему реагировать на патогены
Когда количество резидентных микроорганизмов кишечника уменьшается во время использования антибиотиков, эти защитные функции могут прекратиться.Вот тогда патогенные бактерии могут вторгнуться и нарушить баланс.
К началу
Состав кишечных бактерий у большинства людей почти восстанавливается после приема антибиотиков
Исследование выявило интересную стратегию, которую некоторые бактерии используют для восстановления после приема антибиотиков. Они используют гены устойчивости, которые ученые называют «резистомами», чтобы гарантировать, что они никогда не исчезнут.
После попытки уничтожить определенные виды бактерий с помощью антибиотиков, исследователи изучили микробиомы 12 здоровых мужчин в течение шести месяцев и задокументировали побочный ущерб.
Первоначальные изменения включали «расцвет» определенных типов потенциально вредных бактерий, а также исчезновение дружественных Bifidobacterium и видов, продуцирующих бутират. Однако исследователи утверждают, что микробиота кишечника субъектов восстановилась — «почти» до исходного уровня — в течение 1,5 месяцев.
Однако важно отметить, что девять общих видов, которые присутствовали у всех субъектов до лечения, оставались необнаруженными у большинства субъектов через 180 дней (Источник: DX DOI).
К началу
Как я могу помочь кишечным бактериям восстановиться после приема антибиотиков?
Не существует однозначного способа помочь кишечным бактериям восстановиться после приема антибиотиков. Реальность такова, что, хотя наука о микробиоме быстро развивается, мы все еще многого не знаем.
Есть кое-что, что мы знаем наверняка: здоровый микробиом — это все о разнообразии, и антибиотики определенно не способствуют этому. Вы можете позаботиться о своем здоровье кишечника и узнать о способах улучшения разнообразия своего микробиома в нашей Программе здоровья кишечника.
А пока давайте посмотрим, какие исследования могут рассказать нам о том, как увеличить это разнообразие, независимо от того, применяются ли антибиотики или нет.
1. Примите пробиотики
Клинические доказательства преимуществ приема пробиотиков во время и после применения антибиотиков сбивают с толку.
Некоторые исследования показали, что прием пробиотиков может снизить риск инвазии условно-патогенных микроорганизмов (Источник: NCBI) и диареи, связанной с антибиотиками (Источник: JAMA).Но вполне вероятно, что разные штаммы пробиотиков по-разному действуют на разных людей.
Доказано, что некоторые пробиотики выживают в желудочной кислоте и достигают кишечника, образуя защитный барьер от потенциально вредных бактерий. Culturelle — один из примеров.
Лучшее время для приема пробиотиков, если вы принимаете антибиотики, — это как минимум три часа друг от друга. Это дает пробиотикам наилучшие шансы на выживание (Источник: NCBI).
Saccharomyces Boulardii — это полезные дрожжи, которые могут помочь остановить распространение Candida (условно-патогенные дрожжи) после курса антибиотиков.Кандида обычно присутствует в небольших количествах у большинства людей, но при первой возможности она может взять верх и вызвать проблемы. Также было обнаружено, что Saccharomyces Boulardii сохраняет и восстанавливает кишечный барьер (Источник: NCBI). Что наиболее важно, поскольку это дрожжи, а не бактерии, антибиотики на них никак не влияют.
Интересно, что недавнее небольшое исследование показало, что пробиотики могут фактически препятствовать возвращению нативной микробиоты кишечника. Исходный микробиом кишечника группы людей, которые принимали пробиотики в течение 28 дней после приема антибиотиков, возвращался дольше по сравнению с группой, которая не принимала пробиотики (Источник: Cell).
В этом конкретном исследовании также изучалась польза от так называемого «переливания аутологичной фекальной микробиоты» (aFMT), когда ученые восстанавливали бактерии, которые у участников были до антибиотиков, замораживая их старый стул (да, фекалии) и помещая их обратно в толстую кишку. когда курс закончился.
Звучит безумно? По словам ведущего исследователя, он вызывал «быстрое и почти полное выздоровление в течение нескольких дней после приема». Это доказательство преимуществ aFMT после приема антибиотиков побудило одну клинику в Великобритании предложить услугу замораживания стула людям, которые собираются пройти тяжелое лечение антибиотиками.
2. Максимально используйте пребиотики
Еще одна стратегия восстановления кишечной флоры после приема антибиотиков — убедиться, что вы хорошо ее кормите: продуктами, которые нравятся вашим кишечным клопам. Это означает употребление в пищу продуктов с высоким содержанием пребиотиков.
Пребиотики — это пища для бактерий в нашем толстом кишечнике, потому что они не перевариваются «дальше» в тонком кишечнике. Пребиотические продукты обычно богаты клетчаткой и растительными полифенолами. Так что ешьте много фруктов, овощей, бобовых, орехов и цельнозерновых.
Вы также можете попробовать добавки с пребиотиками, такие как инулин: растительный сахар, который, как было установлено, снижает разрушающее разнообразие антибиотика ампициллина в бактериальных культурах (Источник: NCBI).
3. Ешьте как охотник-собиратель
Разнообразная, богатая клетчаткой диета — лучший выбор для увеличения разнообразия, которому могут угрожать антибиотики (Источник: NCBI).
В недавнем исследовании группа итальянских исследователей сравнила кишечные микробы молодых сельских жителей Буркина-Фасо, Африка, с микробами детей во Флоренции, Италия.Сельские жители, которые ели в основном просо и сорго (цельнозерновые), обладали гораздо большим микробным разнообразием, чем итальянцы, которые придерживались типичной западной диеты. Они обнаружили, что микробиоты кишечника итальянских детей адаптированы к белку, жирам и простому сахару, а микробиом Буркина-Фасо предпочитает клетчатку (Источник: NCBI).
Один из исследователей Буркина-Фасо хотел узнать больше о роли клетчатки в нашем микробиоме, поэтому они продолжили исследование, в котором одна группа мышей скармливала много клетчатки, а другую — сладкую западную диету. .В то время как у мышей, получавших клетчатку, развился более разнообразный микробиом, разнообразие резко упало у мышей, соблюдающих диету, подобную западной. Интересно, что они также сообщили, что голодные по клетчатке мыши были злее, и с ними было труднее справиться! (Источник: NCBI).
4. Снижение стресса
Исследования показали, что стресс вызывает реакцию «бей или беги», которая высвобождает гормоны в различных частях тела, что, в свою очередь, влияет на микробиом, уменьшая разнообразие (Источник: NCBI).Ситуация усугубляется тем, что измененная популяция кишечных микробов влияет на регуляцию нейротрансмиттеров, еще больше усиливая стресс (Источник: NCBI).
5. Упражнение
Упражнения изменяют состав вашего микробиома. Одно исследование показало, что упражнения могут обогатить разнообразие вашего микробиома, улучшая баланс определенных семейств бактерий, которые потенциально могут способствовать снижению веса (Источник: Хиндави).
Более того, исследователи пришли к выводу, что упражнения стимулируют рост бактерий, которые могут улучшить целостность кишечного барьера и защитить от желудочно-кишечных расстройств и рака толстой кишки.
Другая тактика поддержки здоровой микрофлоры кишечника:
К началу
Сколько времени нужно, чтобы восстановить хорошие бактерии после приема антибиотиков?
Похоже, что большинство семейств бактерий возвращаются к нормальному уровню примерно через два месяца после лечения (Источник: NCBI). Однако этот ответ основан на исследованиях, в которых изучается влияние одного краткосрочного курса антибиотиков. Мы должны помнить, что «большинство» семейств бактерий не означает все, и потерянные семейства могут играть ключевую роль в хрупкой экосистеме нашего кишечника (Источник: OUP), (Источник: ASM).
К началу
Могут ли кишечные бактерии некоторых людей вылечиться от антибиотиков примерно за шесть месяцев?
Некоторые исследования, опубликованные в 2018 году, показали, что нашей кишечной флоре потребовалось около шести месяцев, чтобы прийти в норму после приема антибиотиков (Источник: DX DOI). СМИ подхватили это, и поэтому многие люди сегодня думают, что вы вернете свою старую кишку. именно через шесть месяцев после приема антибиотиков. Однако это исследование — лишь одно из многих, и все они дали разные результаты.
Если вы чувствуете себя подавленным всей этой информацией, вы можете получить некоторую стратегическую помощь с нашей необязательной программой проверки симптомов.
Вполне возможно, что кишечные бактерии никогда не вернутся в норму. Но это не значит, что вы не можете предпринять шаги для увеличения своего разнообразия. Каждый может получить пользу от заботы о своем кишечнике, но если вы недавно принимали антибиотики, для этого есть еще более серьезная причина.
К началу
Ключевые выносы
- Иногда вам, возможно, придется принимать антибиотики.Если вы это сделаете, есть способы уменьшить повреждение кишечной флоры
- Основная проблема антибиотиков заключается в их способности резко сократить разнообразие вашего микробиома.
- Возможно, ваш микробиом вернется в норму в течение недель или месяцев
- Чтобы дать вашим кишечным клопам наилучший шанс, сделайте все возможное, чтобы увеличить их разнообразие
- Простые шаги включают потребление клетчатки, пребиотиков и уход за кишечником в целом
Наверх
Автор
Александра Фалконер MA (Dist) DipCNM mBANT — сертифицированный диетолог, специализирующийся на СРК и связанных с ним состояниях.Выпускница Брайтонского колледжа натуропатической медицины, она стремится бороться с первопричинами хронических заболеваний и предоставлять функциональную медицину всем, кто в ней нуждается.
До своей естественной оздоровительной карьеры Алекс была журналистом и копирайтером. Она продолжает писать для журналов и медиа-агентств и теперь объединяет свои две великие страсти — писательство и здоровье — создавая контент, который дает людям возможность отстаивать свое право на здоровое тело и разум.
Понимание влияния воздействия антибиотиков на микробиом человека | Геномная медицина
Линч С.В., Педерсен О. Микробиом кишечника человека в состоянии здоровья и болезней. N Engl J Med. 2016; 375 (24): 2369–79.
CAS PubMed Google Scholar
Кау А.Л., Ахерн П.П., Гриффин Н.В., Гудман А.Л., Гордон Дж. Питание человека, микробиом кишечника и иммунная система. Природа. 2011. 474 (7351): 327–36.
CAS PubMed PubMed Central Google Scholar
Дэвид Л.А., Морис К.Ф., Кармоди Р.Н., Гутенберг Д.Б., Баттон Д.Е., Вулф Б.Е. и др. Диета быстро и воспроизводимо изменяет микробиом кишечника человека. Природа. 2014. 505 (7484): 559–63.
CAS PubMed Google Scholar
Sharon G, Sampson TR, Geschwind DH, Mazmanian SK. Центральная нервная система и микробиом кишечника. Клетка. 2016; 167 (4): 915–32.
CAS PubMed PubMed Central Google Scholar
Стокгольм Дж., Блазер М.Дж., Торсен Дж., Расмуссен М.А., Вааге Дж., Виндинг Р.К. и др. Созревание микробиома кишечника и риск астмы в детстве. Nat Commun. 2018; 9 (1): 141.
PubMed PubMed Central Google Scholar
Вальдес А.М., Вальтер Дж., Сигал Э., Спектор Т.Д. Роль микробиоты кишечника в питании и здоровье. BMJ. 2018; 361: к2179.
PubMed PubMed Central Google Scholar
Ллойд-Прайс Дж., Арзе С., Анантакришнан А.Н., Ширмер М., Авила-Пачеко Дж., Пун Т.В. и др. Мультиомикс микробной экосистемы кишечника при воспалительных заболеваниях кишечника. Природа. 2019; 569 (7758): 655–62.
CAS PubMed PubMed Central Google Scholar
Тасним Н., Абулизи Н., Питер Дж., Харт М.М., Гибсон Д.Л. Связь микробной экосистемы кишечника с окружающей средой: зависит ли здоровье кишечника от того, где мы живем? Front Microbiol.2017; 8: 1935.
PubMed PubMed Central Google Scholar
Сталдер Т., Пресс М.О., Салливан С., Лячко И., Топ Е.М. Связывание резистома и плазмидома с микробиомом. ISME J. 2019; 13 (10): 2437–46.
PubMed PubMed Central Google Scholar
Крофтс Т.С., Гаспаррини А.Дж., Дантас Г. Подходы нового поколения к пониманию и борьбе с резистомом к антибиотикам.Обзоры природы микробиологии. 2017; 15 (7): nrmicro.2017.28.
Truong DT, Franzosa EA, Tickle TL, Scholz M, Weingart G, Pasolli E, et al. MetaPhlAn2 для расширенного метагеномного таксономического профилирования. Нат методы. 2015; 12 (10): 902-3-3.
CAS PubMed Google Scholar
Каллахан Б.Дж., Макмерди П.Дж., Розен М.Дж., Хан А.В., Джонсон А.Дж., Холмс С.П. DADA2: вывод образца с высоким разрешением из данных ампликона Illumina.Природные методы. 2016; 13 (7): nmeth.3869.
Wood DE, Lu J, Langmead B. Улучшенный метагеномный анализ с Kraken 2. Genome Biol. 2019; 20 (1): 257.
CAS PubMed PubMed Central Google Scholar
Browne HP, Forster SC, Anonye BO, Kumar N, Neville BA, Stares MD, et al. Культивирование «некультивируемой» микробиоты человека обнаруживает новые таксоны и обширное спороношение. Природа. 2016; 533 (7604): 543–6.
CAS PubMed PubMed Central Google Scholar
Соммер МО, Чёрч Г.М., Дантас Г. Микробиом человека содержит разнообразный резервуар генов устойчивости к антибиотикам. Вирулентность. 2010. 1 (4): 299–303.
PubMed Google Scholar
Камински Дж., Гибсон М.К., Франзоза Е.А., Сегата Н., Дантас Дж., Хаттенхауэр С. Высокоспецифичное целевое функциональное профилирование микробных сообществ с помощью ShortBRED.PLoS Comput Biol. 2015; 11 (12): e1004557.
PubMed PubMed Central Google Scholar
Franzosa EA, McIver LJ, Rahnavard G, Thompson LR, Schirmer M, Weingart G, et al. Функциональное профилирование метагеномов и метатранскриптомов на уровне видов. Нат Методы 2018; 15 (11): 962-8-8.
Гибсон М.К., Форсберг К.Дж., Дантас Г. Улучшенная аннотация детерминант устойчивости к антибиотикам позволяет выявить кластер микробной резистентности по экологии.ISME J. 2015; 9 (1): 207–16.
CAS PubMed Google Scholar
Дуррант М.Г., Ли М.М., Сираносиан Б.А., Монтгомери С.Б., Бхатт А.С. Биоинформатический анализ интегративных мобильных генетических элементов подчеркивает их роль в адаптации бактерий. Клеточный микроб-хозяин. 2020; 27 (1): 140–53 e9.
CAS PubMed Google Scholar
Сберро Х., Фремин Б.Дж., Злитни С., Эдфорс Ф., Гринфилд Н., Снайдер М.П. и др.Масштабный анализ микробиомов человека позволяет выявить тысячи мелких. Novel Genes Cell. 2019; 178 (5): 1245–59 e14.
CAS PubMed Google Scholar
Гилберт Дж. А., Блазер М. Дж., Капорасо Дж. Г., Янссон Дж. К., Линч С. В., Найт Р. Текущее понимание микробиома человека. Nat Med. 2018; 24 (4): 392–400.
CAS PubMed PubMed Central Google Scholar
Knight R, Vrbanac A, Taylor BC, Aksenov A, Callewaert C, Debelius J, et al. Лучшие практики для анализа микробиомов. Nat Rev Microbiol. 2018; 16 (7): 410.
CAS PubMed Google Scholar
Уолтер Дж., Армет А.М., Финлей Б.Б., Шанахан Ф. Установление или преувеличение причинно-следственной связи для микробиома кишечника: уроки грызунов, связанных с микробиотой человека. Клетка. 2020; 180 (2): 221–32.
CAS PubMed Google Scholar
Gopalakrishnan V, Spencer CN, Nezi L, Reuben A, Andrews MC, Karpinets TV, et al. Микробиом кишечника модулирует ответ на иммунотерапию анти-PD-1 у пациентов с меланомой. Наука (Нью-Йорк, Нью-Йорк). 2018; 359 (6371): 97–103.
CAS Google Scholar
Смит М.И., Яцуненко Т., Манари М.Дж., Трехан И., Мкакося Р., Ченг Дж. И др. Микробиомы кишечника малавийских пар близнецов не соответствуют квашиоркору. Наука (Нью-Йорк, Нью-Йорк). 2013. 339 (6119): 548–54.
CAS Google Scholar
Стюарт С.Дж., Аджами, штат Нью-Джерси, О’Брайен Д.Л., Хатчинсон Д.С., Смит Д.П., Вонг М.К. и др. Временное развитие микробиома кишечника в раннем детстве по данным исследования TEDDY. Природа. 2018; 562 (7728): 583-8-8.
CAS PubMed PubMed Central Google Scholar
Бауман-Дуденхёффер А.М., Д’Суза А.В., Тарр П.И., Уорнер Б.Б., Дантас Г.Младенческая диета и прибавка в весе матери во время беременности предсказывают раннее метаболическое созревание кишечных микробиомов. Nat Med. 2018; 24 (12): 1822-9-9.
CAS PubMed PubMed Central Google Scholar
Яссур М., Ватанен Т., Сильяндер Х., Хамалайнен А.М., Харконен Т., Риханен С.Дж. и др. Естественная история микробиома кишечника младенца и влияние лечения антибиотиками на разнообразие и стабильность бактериальных штаммов. Science Transl Med. 2016; 8 (343): 343ra81.
Google Scholar
Винсент К., Миллер М.А., Эденс Т.Дж., Мехротра С., Дьюар К., Манжес АР. Цветение и спад: динамика кишечной микробиоты в ответ на воздействие в больнице и колонизацию или инфекцию Clostridium difficile. Микробиом. 2016; 4: 12.
PubMed PubMed Central Google Scholar
D’Souza AW, Potter RF, Wallace M, Shupe A, Patel S, Sun X и др.Пространственно-временная динамика бактерий с множественной лекарственной устойчивостью на поверхностях отделений интенсивной терапии. Nat Commun. 2019; 10 (1): 4569.
PubMed PubMed Central Google Scholar
Майер Л., Прутяну М., Кун М., Целлер Г., Тельцеров А., Андерсон Е. Е. и др. Обширное влияние неантибиотических препаратов на кишечные бактерии человека. Природа. 2018; 555 (7698): 623–8.
CAS PubMed PubMed Central Google Scholar
Гаспаррини А.Дж., Ван Б., Сунь Х, Кеннеди Е.А., Эрнандес-Лейва А., Ндао И.М. и др. Устойчивые метагеномные признаки госпитализации в раннем возрасте и лечения антибиотиками в микробиоте и резистоме кишечника младенца. Nat Microbiol. 2019; 4 (12): 2285–97.
PubMed PubMed Central Google Scholar
Чу Д.М., Ма Дж., Принц А.Л., Энтони К.М., Сеферович М.Д., Аагаард К.М. Созревание структуры и функции сообщества микробиома младенца во многих участках тела и в зависимости от способа доставки.Nat Med. 2017; 23 (3): 314–26.
CAS PubMed PubMed Central Google Scholar
Lim ES, Zhou Y, Zhao G, Bauer IK, Droit L, Ndao IM, et al. Динамика вирома кишечника человека и бактериального микробиома у младенцев в раннем периоде жизни. Nat Med. 2015; 21 (10): 1228–34.
CAS PubMed PubMed Central Google Scholar
Яцуненко Т., Рей Ф. Э., Манари М. Дж., Трехан И., Домингес-Белло М. Г., Контрерас М. и др.Микробиом кишечника человека в зависимости от возраста и географии. Природа. 2012. 486 (7402): 222–7.
CAS PubMed PubMed Central Google Scholar
Яссур М., Джейсон Э., Хогстром Л.Дж., Артур Т.Д., Трипати С., Сильяндер Х. и др. Штаммовый анализ передачи бактерий от матери ребенку в течение первых нескольких месяцев жизни. Клеточный микроб-хозяин. 2018; 24 (1): 146-54.e4-54.e4.
Ватанен Т., Плихта Д.Р., Сомани Дж., Мунк П.К., Артур Т.Д., Холл А.Б. и др.Геномная изменчивость и штамм-специфическая функциональная адаптация микробиома кишечника человека в раннем возрасте. Nat Microbiol. 2019; 4 (3): 470–9.
CAS PubMed Google Scholar
Hill CJ, Lynch DB, Murphy K, Ulaszewska M, Jeffery IB, O’Shea CA, et al. Эволюция состава кишечной микробиоты от рождения до 24 недель в когорте INFANTMET. Микробиом. 2017; 5 (1): 4.
PubMed PubMed Central Google Scholar
Субраманиан С., Хук С., Яцуненко Т., Хак Р., Махфуз М., Алам М.А. и др. Стойкая незрелость кишечной микробиоты у голодающих детей Бангладеш. Природа. 2014; 510 (7505): 417–21.
CAS PubMed PubMed Central Google Scholar
Дэвид Л.А., Матерна А.С., Фридман Дж., Кампос-Баптиста М.И., Блэкберн М.К., Перротта А. и др. Образ жизни хозяина ежедневно влияет на микробиоту человека. Genome Biol. 2014; 15 (7): R89.
PubMed PubMed Central Google Scholar
Faith JJ, Guruge JL, Charbonneau M, Subramanian S, Seedorf H, Goodman AL, et al. Долгосрочная стабильность микробиоты кишечника человека. Наука (Нью-Йорк, Нью-Йорк). 2013; 341 (6141): 1237439.
Google Scholar
Caporaso JG, Lauber CL, Costello EK, Berg-Lyons D, Gonzalez A, Stombaugh J, et al. Движущиеся картинки микробиома человека. Genome Biol. 2011; 12 (5): R50.
PubMed PubMed Central Google Scholar
Мехта Р.С., Абу-Али Г.С., Дрю Д.А., Ллойд-Прайс Дж., Субраманиан А., Лочхед П. и др. Стабильность фекального микробиома человека в когорте взрослых мужчин. Nat Microbiol. 2018; 3 (3): 347-55-55.
CAS PubMed PubMed Central Google Scholar
McLaren MR, Willis AD, Callahan BJ. Последовательная и корректируемая систематическая ошибка в экспериментах по метагеномному секвенированию. eLife. 2019; 8e46923.
Шмидер Р., Эдвардс Р.Быстрая идентификация и устранение контаминации последовательностей из наборов геномных и метагеномных данных. PLoS One. 2011; 6 (3): e17288.
CAS PubMed PubMed Central Google Scholar
Дэвис Н.М., Проктор Д.М., Холмс С.П., Релман Д.А., Каллахан Б.Дж. Простая статистическая идентификация и удаление загрязняющих последовательностей в данных маркера-гена и метагеномики. Микробиом. 2018; 6 (1): 226.
PubMed PubMed Central Google Scholar
Миних Дж. Дж., Сандерс Дж. Г., Амир А., Хамфри Дж., Гилберт Дж. А., Найт Р. Количественная оценка и понимание межкважинного загрязнения в исследованиях микробиома. mSystems. 2019; 4 (4): e00186–19.
Флорес Дж. Г., Капорасо Дж. Г., Хенли Дж. Б., Райдаут Дж. Р., Домогала Д., Чейз Дж. И др. Временная изменчивость — это индивидуальная особенность микробиома человека. Genome Biol. 2014; 15 (12): 531.
PubMed PubMed Central Google Scholar
Костелло Е.К., Стагаман К., Детлефсен Л., Боханнан Б.Дж., Релман Д.А. Применение экологической теории к пониманию микробиома человека. Наука (Нью-Йорк, Нью-Йорк). 2012. 336 (6086): 1255–62.
CAS Google Scholar
Ватанен Т., Франзоза Э.А., Швагер Р., Трипати С., Артур Т.Д., Вехик К. и др. Микробиом кишечника человека при диабете типа 1 с ранним началом из исследования TEDDY. Природа. 2018; 562 (7728): 589-94-94.
CAS PubMed PubMed Central Google Scholar
D’Souza AW, Moodley-Govender E, Berla B, Kelkar T., Wang B, Sun X и др. Профилактика котримоксазолом увеличивает распространенность гена устойчивости и альфа-разнообразие, но снижает бета-разнообразие в кишечном микробиоме неинфицированных младенцев, подвергшихся воздействию ВИЧ. Clin Infect Dis. 2019: ciz1186.
Парнанен К., Каркман А., Халтман Дж., Лира С., Бенгтссон-Палме Дж., Ларссон Д. Дж. Дж. И др. Микробиота кишечника и грудного молока матери влияет на устойчивость кишечника младенцев к антибиотикам и мобильные генетические элементы. Nat Commun.2018; 9 (1): 3891.
PubMed PubMed Central Google Scholar
Nogacka A, Salazar N, Suarez M, Milani C, Arboleya S, Solis G, et al. Влияние антимикробной профилактики во время родов на микробиоту кишечника и распространенность генов устойчивости к антибиотикам у доношенных новорожденных, родившихся через естественные родовые пути. Микробиом. 2017; 5 (1): 93.
PubMed PubMed Central Google Scholar
Гибсон М.К., Ван Б., Ахмади С., Бернхэм С.-АД, Тарр П.И., Уорнер Б.Б. и др. Динамика развития микробиоты кишечника недоношенных детей и резистома к антибиотикам. Природная микробиология. 2016; 1 (4): nmicrobiol201624.
Бокулич Н.А., Чанг Дж., Батталья Т., Хендерсон Н., Джей М., Ли Н. и др. Антибиотики, способ родов и диета влияют на созревание микробиома в молодом возрасте. Трансляционная медицина науки. 2016; 8 (343): 343ra82.
PubMed PubMed Central Google Scholar
Palleja A, Mikkelsen KH, Forslund SK, Kashani A, Allin KH, Nielsen T, et al. Восстановление кишечной микробиоты здоровых взрослых после воздействия антибиотиков. Nat Microbiol. 2018; 3 (11): 1255-65-65.
CAS PubMed Google Scholar
Доан Т., Хинтервирт А., Уорден Л., Арзика А.М., Малики Р., Абду А. и др. Изменение микробиома кишечника в MORDOR I: рандомизированное исследование массового распределения азитромицина. Nat Med. 2019; 25 (9): 1370–6.
CAS PubMed Google Scholar
Доан Т., Арзика А.М., Хинтервирт А., Малики Р., Чжун Л., Каммингс С. и др. Устойчивость к макролидам в MORDOR I — кластерном рандомизированном исследовании в Нигере. N Engl J Med. 2019; 380 (23): 2271–3.
PubMed PubMed Central Google Scholar
Suez J, Zmora N, Zilberman-Schapira G, Mor U, Dori-Bachash M, Bashiardes S, et al.Восстановление микробиома слизистой оболочки кишечника после приема антибиотиков нарушается пробиотиками и улучшается с помощью аутологичного FMT. Клетка. 2018; 174 (6): 1406–23 e16.
CAS PubMed Google Scholar
Шульман Дж., Диманд Р. Дж., Ли ХК, Дуэнас Г. В., Беннетт М. В., Гулд Дж. Б.. Использование антибиотиков в отделении интенсивной терапии новорожденных. Педиатрия. 2015; 135 (5): 826–33.
PubMed Google Scholar
Cantey JB, Возняк PS, Pruszynski JE, Sanchez PJ. Снижение ненужного использования антибиотиков в отделении интенсивной терапии новорожденных (SCOUT): проспективное исследование с прерывистыми временными рядами. Lancet Infect Dis. 2016; 16 (10): 1178–84.
PubMed Google Scholar
Cantey JB, Wozniak PS, Sanchez PJ. Проспективное наблюдение за использованием антибиотиков в отделении интенсивной терапии новорожденных: результаты исследования SCOUT. Pediatr Infect Dis J. 2015; 34 (3): 267–72.
PubMed Google Scholar
Шульман Дж., Профит Дж., Ли ХК, Дуэнас Дж., Беннетт М.В., Паруча Дж. И др. Варианты использования антибиотиков в неонатальном периоде. Педиатрия. 2018; 142 (3): e20180115.
Shipp KD, Chiang T, Karasick S, Quick K, Nguyen ST, Cantey JB. Проблемы рационального использования антибиотиков в отделении интенсивной терапии новорожденных. Am J Perinatol. 2016; 33 (5): 518–24.
PubMed Google Scholar
Донг Й, Шпеер CP. Поздний неонатальный сепсис: последние события. Arch Dis Child Fetal Neonatal Ed. 2015; 100 (3): F257.
PubMed Google Scholar
Брукс Б., Фирк Б.А., Миллер С.С., Шарон И., Томас Б.К., Бейкер Р. и др. Микробы в отделении интенсивной терапии новорожденных напоминают микробы, обнаруженные в кишечнике недоношенных детей. Микробиом. 2014; 2 (1): 1.
PubMed PubMed Central Google Scholar
Sommer MO, Dantas G, Church GM. Функциональная характеристика резервуара устойчивости к антибиотикам в микрофлоре человека. Наука (Нью-Йорк, Нью-Йорк). 2009. 325 (5944): 1128–31.
CAS Google Scholar
Цзя Б., Рафения А. Р., Алкок Б., Ваглехнер Н., Го П., Цанг К. К. и др. CARD 2017: расширение и модельно-ориентированное лечение всеобъемлющей базы данных по устойчивости к антибиотикам. Nucleic Acids Res. 2017; 45 (D1): D566 – d73.
CAS PubMed Google Scholar
Fouhy F, Watkins C, Hill CJ, O’Shea CA, Nagle B., Dempsey EM, et al. Перинатальные факторы влияют на микробиоту кишечника до четырех лет после рождения. Nat Commun. 2019; 10 (1): 1517.
PubMed PubMed Central Google Scholar
Стюарт С.Дж., Скит Т., Нельсон А., Фернстад С.Дж., Маррс Э.С., Перри Д.Д. и др. Микробиота и метаболом кишечника недоношенных после выписки из реанимации. Научный доклад 2015; 5: 17141.
CAS PubMed PubMed Central Google Scholar
Доусон-Хан Э.Е., Микан С., Онакпоя И., Робертс Н., Кронман М., Батлер С.К. и др. Краткосрочный курс перорального лечения антибиотиками в сравнении с длительным курсом лечения инфекций в амбулаторных условиях: обзор систематических обзоров. Fam Pract. 2017; 34 (5): 511–9.
PubMed PubMed Central Google Scholar
Льюис Дж. Д., Чен Э. З., Балдассано Р. Н., Отли А. Р., Гриффитс А. М., Ли Д. и др. Воспаление, антибиотики и диета как факторы стресса окружающей среды кишечного микробиома при болезни Крона у детей.Клеточный микроб-хозяин. 2015; 18 (4): 489–500.
CAS PubMed PubMed Central Google Scholar
Willmann M, Vehreschild M, Biehl LM, Vogel W, Dorfel D, Hamprecht A, et al. Отчетливое влияние антибиотиков на микробиом и резистом кишечника: продольное многоцентровое когортное исследование. BMC Biol. 2019; 17 (1): 76.
PubMed PubMed Central Google Scholar
Shaw LP, Bassam H, Barnes CP, Walker AS, Klein N, Balloux F. Моделирование восстановления микробиома после антибиотиков с использованием структуры ландшафта стабильности. ISME J. 2019; 13 (7): 1845–56.
CAS PubMed PubMed Central Google Scholar
Raymond F, Ouameur AA, Deraspe M, Iqbal N, Gingras H, Dridi B, et al. Исходное состояние микробиома кишечника человека определяет его изменение под действием антибиотиков. ISME J. 2016; 10 (3): 707–20.
CAS PubMed Google Scholar
Li J, Rettedal EA, van der Helm E, Ellabaan M, Panagiotou G, Sommer MOA. Лечение антибиотиками способствует разнообразию резистома кишечника человека. Геномика Протеомика Биоинформатика. 2019; 17 (1): 39–51.
CAS PubMed PubMed Central Google Scholar
Бюлоу Э., Белло Гонсалес TDJ, Фуэнтес С., де Стинхейсен Питерс ВАА, Лахти Л., Байджанов Дж. Р. и др.Сравнительная микробиота кишечника и профили резистома у пациентов интенсивной терапии, получающих селективную деконтаминацию пищеварительного тракта, и у здоровых субъектов. Микробиом. 2017; 5 (1): 88.
PubMed PubMed Central Google Scholar
Кантеле А., Лавери Т., Меро С., Вилкман К., Пакканен С.Х., Оллгрен Дж. И др. Противомикробные препараты повышают риск колонизации путешественников энтеробактериями, продуцирующими бета-лактамазы расширенного спектра действия. Клинические инфекционные болезни.2015; 60 (6): 837–46.
PubMed PubMed Central Google Scholar
Arcilla MS, van Hattem JM, Haverkate MR, Bootsma MCJ, van Genderen PJJ, Goorhuis A, et al. Импорт и распространение Enterobacteriaceae, продуцирующих бета-лактамазы расширенного спектра действия, международными путешественниками (исследование COMBAT): проспективное многоцентровое когортное исследование. Lancet Infect Dis. 2017; 17 (1): 78–85.
PubMed Google Scholar
Gevers D, Kugathasan S, Denson LA, Vazquez-Baeza Y, Van Treuren W., Ren B, et al. Микробиом, ранее не получавший лечения, при впервые возникшей болезни Крона. Клеточный микроб-хозяин. 2014; 15 (3): 382–92.
CAS PubMed PubMed Central Google Scholar
Salazar N, Valdes-Varela L, Gonzalez S, Gueimonde M, de Los Reyes-Gavilan CG. Питание и микробиом кишечника у пожилых людей. Кишечные микробы. 2017; 8 (2): 82–97.
CAS PubMed Google Scholar
Салазар Н., Арболея С., Вальдес Л., Стэнтон С., Росс П., Руис Л. и др. Микробиом кишечника человека в экстремальном возрасте. Диетическое вмешательство как способ противодействовать изменениям. Фронт Жене. 2014; 5: 406.
PubMed PubMed Central Google Scholar
Клэссон М.Дж., Кьюсак С., О’Салливан О., Грин-Диниз Р., де Верд Н., Фланнери Е. и др. Состав, изменчивость и временная стабильность кишечной микробиоты пожилых людей.Proc Natl Acad Sci U S. A. 2011; 108 (Приложение 1): 4586–91.
CAS PubMed Google Scholar
Детлефсен Л., Релман Д.А. Неполное восстановление и индивидуальные ответы микробиоты дистальных отделов кишечника человека на повторяющееся воздействие антибиотиков. Proc Natl Acad Sci U S. A. 2011; 108 (Приложение 1): 4554–61.
CAS PubMed Google Scholar
Isaac S, Scher JU, Djukovic A, Jimenez N, Littman DR, Abramson SB, et al.Краткосрочные и долгосрочные эффекты перорального ванкомицина на микробиоту кишечника человека. J Antimicrob Chemother. 2017; 72 (1): 128–36.
CAS PubMed Google Scholar
Smillie CS, Sauk J, Gevers D, Friedman J, Sung J, Youngster I, et al. Отслеживание штаммов позволяет выявить детерминанты приживления бактерий в кишечнике человека после трансплантации фекальной микробиоты. Клеточный микроб-хозяин. 2018; 23 (2): 229–40 e5–40.e5.
CAS PubMed Google Scholar
Лэнгдон А., Крук Н., Дантас Дж. Влияние антибиотиков на микробиом на протяжении всей разработки и альтернативные подходы к терапевтическому регулированию. Геномная медицина. 2016; 8 (1): 39.
PubMed PubMed Central Google Scholar
Йернберг С., Лофмарк С., Эдлунд С., Янссон Дж. К.. Долгосрочное воздействие антибиотиков на микробиоту кишечника человека. Микробиология (Рединг, Англия). 2010. 156 (Pt 11): 3216–23.
CAS Google Scholar
Round JL, Ли С.М., Ли Дж., Тран Дж., Джабри Б., Чатила Т.А. и др. Путь Toll-подобного рецептора 2 устанавливает колонизацию комменсалом человеческой микробиоты. Наука (Нью-Йорк, Нью-Йорк). 2011. 332 (6032): 974–7.
CAS Google Scholar
Tett A, Huang KD, Asnicar F, Fehlner-Peach H, Pasolli E, Karcher N, et al. Комплекс Prevotella copri состоит из четырех отдельных клад, недостаточно представленных в западных популяциях. Клеточный микроб-хозяин.2019; 26 (5): 666–79.e7.
Рудгар М., Гуд Б.Х., Гаруд Н.Р., Мартис С., Авула М., Чжоу В. и др. Секвенирование с продольным связыванием при чтении показывает экологические и эволюционные реакции микробиома кишечника человека во время лечения антибиотиками. bioRxiv. 2019.
Zhao S, Lieberman TD, Poyet M, Kauffman KM, Gibbons SM, Groussin M, et al. Адаптивная эволюция микробиомов кишечника здоровых людей. Клеточный микроб-хозяин. 2019; 25 (5): 656–67 e8.
CAS PubMed PubMed Central Google Scholar
Isanaka S, Langendorf C, Berthe F, Gnegne S, Li N, Ousmane N и др. Обычное применение амоксициллина при неосложненной тяжелой острой недостаточности питания у детей. N Engl J Med. 2016; 374 (5): 444–53.
CAS PubMed Google Scholar
Кинан Дж. Д., Бейли Р. Л., Западная СК, Арзика А. М., Харт Дж., Уивер Дж. И др. Азитромицин для снижения детской смертности в странах Африки к югу от Сахары. N Engl J Med. 2018; 378 (17): 1583–92.
CAS PubMed PubMed Central Google Scholar
Trehan I, Schechtman KB, Manary MJ. Амоксициллин при тяжелой острой недостаточности питания у детей. N Engl J Med. 2016; 375 (2): 191.
PubMed Google Scholar
Богоч II, Утцингер Дж., Ло, Северная Каролина, Эндрюс Дж. Массовое применение антибактериальных препаратов для снижения детской смертности: возможности, проблемы и возможные дальнейшие шаги. PLoS Negl Trop Dis. 2019; 13 (5): e0007315.
PubMed PubMed Central Google Scholar
Маатауи Н., Лангендорф С., Берта Ф., Байджанов Дж. Р., ван Шайк В., Исанака С. и др. Повышенный риск приобретения и передачи энтеробактерий, продуцирующих БЛРС, у истощенных детей, подвергшихся воздействию амоксициллина. J Antimicrob Chemother. 2020; 75 (3): 709–17.
CAS PubMed Google Scholar
CDC. Угрозы устойчивости к антибиотикам в США. Атланта: Департамент здравоохранения и социальных служб; 2019.
Google Scholar
Woerther P-L, Angebault C, Jacquier H, Hugede H-C, Janssens A-C, Sayadi S и др. Массовое увеличение, распространение и обмен генами, кодирующими β-лактамазу расширенного спектра, среди кишечных Enterobacteriaceae у госпитализированных детей с тяжелой острой недостаточностью питания в Нигере. Clin Infect Dis. 2011; 53 (7): 677-85-85.
CAS PubMed Google Scholar
Заура Э., Брандт Б.В., Тейшейра де Маттос М.Дж., Буйс М.Дж., Касперс М.П., Рашид М.Ю. и др.Такое же воздействие, но два радикально разных ответа на антибиотики: устойчивость микробиома слюны по сравнению с долгосрочными микробными изменениями в кале. mBio. 2015; 6 (6): e01693–15.
CAS PubMed PubMed Central Google Scholar
Детлефсен Л., Хусе С., Согин М.Л., Рельман Д.А. Всестороннее воздействие антибиотика на микробиоту кишечника человека, что выявлено глубоким секвенированием 16S рРНК. PLoS Biol. 2008; 6 (11): e280.
PubMed PubMed Central Google Scholar
Брандт Л.Дж., Арониадис О.К., Меллоу М., Канатзар А., Келли С., Парк Т. и др. Долгосрочное наблюдение после колоноскопической трансплантации фекальной микробиоты по поводу рецидива инфекции Clostridium difficile. Am J Gastroenterol. 2012. 107 (7): 1079–87.
PubMed Google Scholar
Orenstein R, Dubberke E, Hardi R, Ray A, Mullane K, Pardi DS, et al. Безопасность и долговечность RBX2660 (суспензия микробиоты) при рецидивирующей инфекции Clostridium difficile : результаты исследования PUNCH CD.Clin Infectious Dis. 2016; 62 (5): 596–602.
Google Scholar
DeFilipp Z, Peled JU, Li S, Mahabamunuge J, Dagher Z, Slingerland AE, et al. Сторонняя трансплантация фекальной микробиоты после алло-HCT восстанавливает разнообразие микробиома. Blood Adv. 2018; 2 (7): 745–53.
CAS PubMed PubMed Central Google Scholar
Ван И, Висноски Д.Х., Хельминк Б.А., Гопалакришнан В., Чой К., DuPont HL и др.Трансплантация фекальной микробиоты при рефрактерном колите, связанном с ингибиторами иммунных контрольных точек. Nat Med. 2018; 24 (12): 1804-8-8.
CAS PubMed PubMed Central Google Scholar
Таур Y, Койт К., Шлютер Дж., Робилотти Э., Фигероа С., Гьонбалай М. и др. Восстановление микробиоты кишечника пациентов, принимающих антибиотики, путем трансплантации аутологичной фекальной микробиоты. Science Transl Med. 2018; 10 (460): eaap9489.
Hocquart M, Lagier JC, Cassir N, Saidani N, Eldin C., Kerbaj J, et al. Ранняя трансплантация фекальной микробиоты улучшает выживаемость при тяжелых инфекциях Clostridium difficile. Clin Infectious Dis. 2018; 66 (5): 645–50.
CAS Google Scholar
Hourigan SK, Ahn M, Gibson KM, Perez-Losada M, Felix G, Weidner M, et al. Пересадка кала детям с Clostridioides difficile обеспечивает устойчивое снижение устойчивости к противомикробным препаратам и потенциального бремени патогенов.Открытый форум Infectious Dis. 2019; 6 (10): ofz379.
Google Scholar
Миллан Б., Парк Х, Хотте Н., Матье О, Бургьер П., Томпкинс Т.А. и др. Фекальные микробные трансплантаты снижают количество генов устойчивости к антибиотикам у пациентов с рецидивирующей инфекцией Clostridium difficile. Clin Infectious Dis. 2016; 62 (12): 1479–86.
CAS Google Scholar
Вудворт М.Х., Хайден М.К., Янг В.Б., Квон Дж. Х.Роль трансплантации фекальной микробиоты в снижении колонизации кишечника устойчивыми к антибиотикам организмами: текущая ситуация и будущие направления. Открытый форум инфекционных болезней. 2019; 6 (7): ofz288.
Dubberke ER, Mullane KM, Gerding DN, Lee CH, Louie TJ, Guthertz H, et al. Выведение устойчивых к ванкомицину Enterococcus одновременно с введением препарата на основе микробиоты, нацеленного на рецидивирующую инфекцию Clostridium difficile . Открытый форум инфекционных болезней.2016; 3 (3): ofw133.
Bulow C, Langdon A, Hink T, Wallace M, Reske KA, Patel S, et al. Влияние амоксициллина-клавуланата с последующей трансплантацией аутологичной фекальной микробиоты на структуру фекального микробиома и метаболический потенциал. мСфера. 2018; 3 (6): e00588–18.
Шварц Д. Д., Ребек О. Н., Дантас Г. Сложные взаимодействия между микробиомом и иммунотерапией рака. Критик Rev Clin Lab Sci. 2019; 56 (8): 567–85.
CAS PubMed PubMed Central Google Scholar
Хемпель С., Ньюберри С.Дж., Махер А.Р., Ван З., Майлз Дж. Н., Шанман Р. и др. Пробиотики для профилактики и лечения диареи, связанной с антибиотиками: систематический обзор и метаанализ. Джама. 2012. 307 (18): 1959–69.
CAS PubMed Google Scholar
Kabbani TA, Pallav K, Dowd SE, Villafuerte-Galvez J, Vanga RR, Castillo NE, et al. Проспективное рандомизированное контролируемое исследование влияния Saccharomyces boulardii CNCM I-745 и амоксициллина-клавуланата или их комбинации на микробиоту кишечника здоровых добровольцев.Кишечные микробы. 2017; 8 (1): 17–32.
CAS PubMed Google Scholar
Zmora N, Zilberman-Schapira G, Suez J, Mor U, Dori-Bachash M, Bashiardes S, et al. Индивидуальная резистентность к колонизации слизистой оболочки кишечника эмпирическими пробиотиками связана с уникальными особенностями хозяина и микробиома. Клетка. 2018; 174 (6): 1388–405.e21–405.e21.
ДеФилипп З., Блум П.П., Торрес Сото М., Мансур М.К., Сатер MRA, Хантли М.Х. и др.Лекарственно-резистентная бактериемия E. coli, передающаяся при трансплантации фекальной микробиоты. N Engl J Med. 2019; 381 (21): 2043–50.
PubMed Google Scholar
Администрация FaD. Информация, касающаяся дополнительных мер безопасности в отношении использования фекальной микробиоты для трансплантации — скрининг и тестирование доноров стула на организмы с множественной лекарственной устойчивостью FDA.gov2019 [обновлено 18.06.2019.
Brito IL, Alm EJ.Отслеживание штаммов в микробиоме: выводы из метагеномики и моделей.

