МАТЕРИАЛЫ КОНГРЕССОВ И КОНФЕРЕНЦИЙ: IX РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС
IX РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС
РОЛЬ ГОРМОНОТЕРАПИИ В ЛЕЧЕНИИ ДЕСМОИДНЫХ ФИБРОМ
С.Л. Дарьялова, А.В. Бойко, О.В. Новикова, Н.М. Гуревич
МНИОИ им. П.А. Герцена, Москва
Десмоидные фибромы (синоним — агрессивный фиброматоз) представляют собой мезенхимальные опухоли мягких тканей. Исторически сложилось разделение десмоидных фибром (ДФ) на истинные (растущие в пределах прямой мышцы живота) и экстраабдоминальные, хотя по гистологическому строению эти опухоли абсолютно идентичны. Долгое время среди патоморфологов существовало предположение, что ДФ – это результат реактивного процесса в тканях, однако генетические исследования позволили подтвердить истинный опухолевый характер патологии. ДФ, как и другие новообразования, являются моноклональными, то есть происходят из одной клетки. Макроскопически ДФ представляют собой один или несколько плотных узлов либо инфильтратов без четких границ, а под микроскопом не видно типичной для опухолей клеточности – это поля волокнистой соединительной ткани с вкраплениями единичных фиброцитов и фибробластов. При такой, казалось бы, безобидной микроскопической сущности клинически ДФ проявляют выраженную агрессивность в виде быстрого роста, темп которого превышает таковой у некоторых сарком мягких тканей, вовлечения соседних анатомических структур, а иногда и узурации подлежащей кости. В случае выжидательной тактики или неадекватного лечения ДФ могут достигать огромных объемов и веса в 20-30 кг. При такой местно-деструирующей активности ДФ не дают ни регионарных, ни отдаленных метастазов. У пациентов даже с огромными десмоидами не наблюдается раковой кахексии, характерной для злокачественных опухолей. Непосредственной причиной смерти при ДФ может быть сдавление опухолью жизненно важных органов или сосудов, кровотечение вследствие изъязвления больших узлов.
ДФ являются достаточно редкой патологией — 2-4 случая на 1 миллион человек в год и всего 0.03-0.1% среди опухолей мягких тканей человека. Низкая частота значительно затрудняет изучение этой патологии и систематизацию накопленного опыта, поскольку каждая отдельно взятая клиника располагает лишь небольшим числом наблюдений. Так, среди публикаций за 2000-2004 годы более трети статей представляют собой описание лишь одного клинического случая, а в наиболее значимых работах приводятся данные о 18, 72, 83 пациентах за 25-27 лет наблюдения. В МНИОИ им. П.А. Герцена проблемой ДФ занимаются более 50 лет, и на сегодняшний день институт располагает уникальным опытом лечения 376 пациентов, страдающих агрессивным фиброматозом. Поскольку многие пациенты помимо первичного лечения неоднократно получали различные виды терапии по поводу рецидивов, мы смогли проанализировать эффективность этих воздействий в 781 случае. За столь длительный период взгляды на этиологию, патогенез и методы лечения ДФ претерпели значительную эволюцию.
Постулат об этиологической роли гормональных нарушений в развитии десмоидных фибром выдвинули Geschickter и Lewis (1935), которые обнаружили, что десмоиды активно накапливают гормоны передней доли гипофиза. В 1944 году Lipsсhutz и Girsmali в экспериментах на животных путем введения в грудную стенку эстрогенов в 100% случаев получили опухоли, близкие по строению к десмоидам, которые резорбировались после прекращения этих инъекций. В дальнейших исследованиях Lipsсhutz с соавт. (1956) отметили угнетение роста индуцированных опухолей путем введения тестостерона, прогестерона, дезоксикортикостерона. В 1980 году Loch и Baer также получили десмоидные опухоли в эксперименте при введении животным больших доз эстрогенов. Экспериментальные данные об участии эстрогенов в патогенезе десмоидных фибром были подтверждены и клиническими наблюдениями. Havry (1982) установил, что скорость роста десмоидов у мужчин в любом возрасте примерно одинакова и невысока. У женщин в течение жизни темп роста опухоли меняется существенно – у девочек он низкий, в репродуктивном возрасте он возрастает вдвое и, утраиваясь, достигает максимума в пременопаузе. После наступления менопаузы темп роста десмоидов снижается практически до исходного, приближаясь к таковому у мужчин. Многими исследователями констатировано ускорение темпа роста опухолей у женщин во время беременности. Описан случай развития огромного десмоида мягких тканей бедра у мужчины на фоне длительного лечения эстрогенами по поводу диссеминированного рака предстательной железы. После отмены гормонов опухоль медленно резорбировалась.
В пользу травмы в этиологии ДФ свидетельствует тот факт, что большинство пациентов при тщательном расспросе вспоминают, что возникновению образования предшествовал ушиб мягких тканей, либо перелом конечности. Некоторые из пациентов профессионально занимались спортом. В ряде случаев ДФ возникали на месте внутримышечных, после укуса осы. Противники этой теории выдвигают аргумент, что высокая частота травм мягких тканей не соответствует крайне низкой частоте возникновения ДФ.
Как правило, в стационарах общей хирургии или онкологии в виду незнания этой патологии, ДФ удаляют, после чего уже в ближайшем послеоперационном периоде наблюдают продолженный рост опухоли. Начинается тягостное путешествие пациента от хирурга к хирургу, увеличивают объем хирургического пособия, но неизбежный результат – тяжелая инвалидизация вследствие калечащих операций и прогрессирующего роста десмоидов. Частота рецидивов после оперативного лечения составляет по нашим данным 94%, по данным зарубежных авторов – 24-87%. Изучая много лет эти своеобразные новообразования, мы полагаем, что причиной неудач хирургического лечения, особенно при экстраабдоминальной локализации, служат морфологические особенности ДФ: аппозиционный характер роста, отсутствие капсулы и наличие выростов – спикул, которые в виде тонких нитей могут распространяться на многие сантиметры от основного массива опухоли.
Неудовлетворительные результаты хирургического лечения послужили предпосылкой для попытки дополнительного противоопухолевого лечения: лучевой терапии и химиотерапии.
В 40-х годах в МНИОИ им. П.А. Герцена впервые начали применять лучевую терапию как самостоятельный метод лечения у пациентов, не подлежавших хирургическому вмешательству или отказавшихся от ампутации или экзартикуляции. Несмотря на то, что при этом речь шла об очень больших по объему поражениях, результаты превзошли все ожидания: при наблюдении в течение 15-20 лет частота рецидивов не превышал 15%, да и то это были краевые рецидивы либо рост по продолжению, что расценено как результат неадекватности объема облучения. Радиобиологического объяснения высокой эффективности лучевой терапии этих опухолей, состоящих в основном из волокнистой соединительной ткани с вкраплениями единичных фиброцитов и фибробластов, не существует. Однако науке известны и другие примеры, когда факты опережают их интерпретацию. На основании этого опыта мы предложили использовать лучевую терапию как компонент комбинированного лечения при резектабельных десмоидах. Предоперационное и послеоперационное облучение экстраабдоминальных ДФ позволило снизить частоту рецидивов с 94% до 27.5% и 53.6% соответственно. Эти показатели побудили нас отказаться от хирургического лечения даже резектабельных опухолей и отдать предпочтение самостоятельной лучевой терапии. Тем не менее, несмотря на сравнительно высокую эффективность лучевой терапии, нередко ее применение невозможно из-за необходимости подведения радикальной дозы к слишком большим объемам ткани, при грубых трофических изменениях покровных тканей в результате многократных операций и ранее проведенного облучения. Поэтому мы продолжили поиск других вариантов лечения десмоидных фибром.
В стенах МНИОИ им. П.А. Герцена впервые в нашей стране при лечении десмоидных фибром стали апробировать химиотерапию. Подводя итоги этого опыта сегодня, мы можем сказать, что при ДФ противоопухолевое воздействие оказывают 2 препарата: винбластин и метотрексат, что обосновывает их включение в комплексное лечение.
Химиолучевое лечение позволяет добиться излечения большого числа больных. Вместе с тем, нельзя не учитывать негативных сторон влияния этих воздействий на организм-опухоленоситель, особенно в детском и детородном возрасте. Анализ собственного многолетнего опыта ведения пациентов с ДФ позволил выявить убедительные признаки гормонозависимости данных новообразований. Так, среди взрослых пациентов превалируют молодые женщины (80%). Часто появление опухоли или развитие рецидива связано с беременностью (у 24.3% больных). Известны случаи самопроизвольной регрессии десмоидных фибром у женщин с наступлением менопаузы. Пациентки, как правило, имеют сопутствующую гинекологическую патологию – эндометриоз, миомы матки, различные нарушения менструального цикла. У мужчин наблюдается отложение жировой клетчатки по женскому типу (76%), гинекомастия (75%), никогда не встречаются истинные десмоиды. Распределение больных по возрасту возникновения ДФ также указывает на участие половых гормонов в патогенезе этого заболевания. Убедительные данные в пользу гормонозависимости ДФ явились основой для включения в комплексное лечение ДФ гормонотерапии.
Исследование начато в 70-х годах 20 века. Поскольку ведущую роль в патогенезе ДФ согласно клиническим наблюдениям играли именно эстрогены, мы стали использовать антиэстроген тамоксифен и получили хороший эффект – при сочетании гормонотерапии с химиотерапией или лучевой терапией темпы резорбции опухолей значительно ускорялись, что в ряде случаев позволило сократить длительность лечения. Результаты гормонального обследования пациентов в динамике позволили установить, что повышение уровня эстрадиола является неблагоприятным прогностическим фактором в отношении возникновения рецидива или увеличения темпов роста опухоли.
На сегодняшний день мы располагаем опытом гормонального лечения 82 больных с десмоидными фибромами. На первых этапах гормонотерапию применяли в дополнение к лучевой терапии и/или химиотерапии параллельно или последовательно (67 человек). Присоединение гормонотерапии позволило не только существенно ускорить темпы резорбции опухоли, но и снизить частоту рецидивов до 7.2% в сроки наблюдения от 1 года до 13 лет. Самостоятельной гормонотерапией лечение начато у 15 больных (7 мужчин и 8 женщин) в возрасте от 2.5 до 68 лет (в среднем — 32.3 года). Средний возраст выявления десмоидных фибром составил 25.4 года (от 0 до 64 лет). В 10 случаях отмечена экстраабдоминальная локализация опухоли, у 3 больных – абдоминальная, у 2 – сочетание абдоминальной и экстраабдоминальной локализаций. По поводу первичной опухоли лечение получали 4 человека, по поводу рецидива на месте предсуществовавшей опухоли – 8 человек; в связи с возникновением ДФ в другой анатомической области — 2 пациента (абдоминальный + грудная стенка; абдоминальный + надплечье). Пациенты с рецидивами имели в анамнезе от 1 до 5 операций, в 4 случаях — в сочетании с лучевой терапией и в 1 — с химиотерапией, то есть возможности традиционных методов лечения были резко ограничены. Исходные размеры десмоидов и их динамику на фоне лечения оценивали по результатам УЗИ и компьютерной томографии. В период наблюдения всем женщинам дополнительно проводилось УЗИ малого таза для определения состояния органов репродуктивной системы и оценки влияния проводимой гормонотерапии. Необходимо отметить, что у всех пациенток репродуктивного возраста выявлена сопутствующая гормонально-зависимая патология половых органов (миома, аденомиоз). Самостоятельную гормонотерапию проводили антиэстрогеном тамоксифеном. Сначала использовали дозу, принятую для лечения рака молочной железы у женщин в постменопаузе — 20-40 мг в сутки. Позднее с учетом молодого возраста и, следовательно, высокой гормональной активности половых желез, а также на основании анализа зарубежного опыта дозу тамоксифена увеличили до 1 мг/кг (суточная доза составила 50-80 мг). В случаях, когда на фоне лечения тамоксифеном наблюдали возрастание в крови уровня эстрадиола или возникновение фолликулярных кист в яичниках у женщин, пациентов переводили на агонисты гонадотропин-рилизинг гормона. Длительность гормонотерапии на момент анализа результатов составила в среднем 11.9 мес. (от 4 до 28 мес.). Положительный эффект лечения в виде полной или частичной резорбции узлов или стабилизации их размеров был установлен у 14 из 15 пациентов (92.9%). Самостоятельная гормонотерапия оказалась неэффективной лишь у одной пациентки 6 лет, у которой размеры узлов на фоне лечения продолжали постепенно увеличиваться. В связи с небольшим возрастом больная получала низкую дозу тамоксифена – сначала по 5 мг/сут. с положительной динамикой в течение 8 месяцев. Однако при очередном обследовании установлен рост узлов, и доза была увеличена до 10 мг, что обеспечило вновь положительную динамику. Однако еще через 6 месяцев рост узлов возобновился и пациентка была переведена на химиотерапию (винбластин 5 мг/м² + метотрексат 20 мг/м²). Указанное лечение в течение 2 лет (с перерывами) позволило достичь стабилизации процесса. Последние 1.5 года пациентка находится под наблюдением без лечения и без признаков продолженного роста опухоли плеча и предплечья. Стабилизация процесса достигнута у 4 человек (2 женщины и 2 мужчины), все они продолжают гормональное лечение с целью профилактики продолженного роста и теоретически возможным достижением резорбции узлов. Предыдущий опыт показал, что при ДФ стабилизацию можно рассматривать как положительный эффект. Обычно за этим следует медленное (в течение 2-3 лет) полное рассасывание либо остаются уплотнения рубцового характера. Возобновление роста после стабилизации наблюдается крайне редко. Частичная резорбция узлов наблюдалась у 6 больных (3 мужчин и 3 женщин). Полная резорбция опухоли на фоне самостоятельной гормонотерапии зарегистрирована у 4 пациентов. Две женщины излечены от абдоминальных десмоидов через 6 и 14 мес. гормонотерапии, под наблюдением без рецидивов — 1.8 и 2.6 г. Пациент 26 лет обратился в МНИОИ с рецидивом после 5 операций и облучения в дозе 35 Гр. На бедре и голени определялась цепочка узлов ДФ от 2 до 5 см в диаметре. Через 2 года гормонотерапии (тамоксифен 20-60 мг, золадекс) отмечена полная резорбция опухоли, 5 лет под наблюдением без рецидива. Третий больной обратился в Институт с рецидивом на ушной раковине после двух операций. Полная резорбция образования зарегистрирована уже через 10 месяцев приема тамоксифена (60 мг/сут.), пациент был оставлен на гормонотерапии для профилактики рецидива.
Несмотря на очевидную клиническую эффективность тамоксифена, механизм его действия при ДФ и причины отсутствия эффекта у ряда больных пока не ясны. Считается, что основной механизм действия тамоксифена – это конкурентное связывание с эстрогеновыми рецепторами (ЭР), не позволяющее эстрогенам присоединиться к этим рецепторам и запустить синтез белка. Этот механизм объясняет высокую эффективность тамоксифена в лечении ЭР-положительного рака молочной железы, однако многолетние исследования показали, что определенный процент пациенток с ЭР-отрицательным раком молочной железы также оказывается чувствительным к тамоксифену. Этот феномен объясняют ЭР-независимыми механизмами антипролиферативного действия тамоксифена: ингибированием активности протеинкиназы С, связыванием с кальмодулином и ингибированием цАМФ фосфодиэстеразы, влиянием на факторы роста (TGF-β, IGF-I, IGF-II). Работы по определению ЭР в ткани десмоидных фибром отличаются крайне небольшим числом обследованных пациентов. Согласно их результатам в подавляющем большинстве случаев десмоиды являются ЭР-отрицательными опухолями. В связи с этим механизмы действия тамоксифена на десмоидные фибромы нуждаются в уточнении.
Таким образом, согласно современным знаниям, ДФ представляются тяжелой патологией соединительной ткани, отличающейся высокой склонностью к прогрессированию и рецидивированию при использовании традиционных методов лечения. Успешные попытки гормонотерапии, полностью соответствующие концепции о ДФ как системном гормонозависимом заболевании, а также низкая частота побочных эффектов в сравнении с химиотерапией и облучением позволяют считать развитие этого направления перспективным в лечении больных с агрессивным фиброматозом. В МНИОИ им. П.А. Герцена продолжаются исследования, связанные с применением различных вариантов гормонотерапии, однако уже накопленный на сегодняшний день положительный опыт позволяет рекомендовать самостоятельную антиэстрогенную терапию в качестве первичного лечения у пациентов, обратившихся как по поводу впервые диагностированной ДФ, так и по поводу рецидивов после оперативного, лучевого или лекарственного лечения.

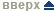
Десмоидная опухоль — причины, симптомы, диагностика и лечение, прогноз

Десмоидная опухоль – опухоль, развивающаяся из мышечно-апоневротических структур и занимающая промежуточное положение между доброкачественными и злокачественными новообразованиями. Склонна к прорастанию окружающих тканей, но не дает отдаленных метастазов. Может возникать на любом участке тела, чаще локализуется в области передней брюшной стенки, спины и плечевого пояса. Представляет собой плотное опухолевидное образование, расположенное в толще мышц или связанное с мышцами. При прогрессировании может прорастать сосуды, кости, суставы и внутренние органы. Диагноз выставляется на основании осмотра и данных дополнительных исследований. Лечение – оперативные вмешательства, лучевая терапия, химиотерапия.
Общие сведения
Десмоидная опухоль (десмоид, десмоидная фиброма, мышечно-апоневротический фиброматоз) – редкая соединительнотканная опухоль, развивающаяся из фасций, мышц, сухожилий и апоневрозов. Микроскопически лишена признаков злокачественности и никогда не дает отдаленных метастазов, при этом склонна к местному агрессивному росту и частому рецидивированию (нередко многократному), поэтому онкологи рассматривают десмоид как условно-доброкачественное новообразование. Составляет 0,03-0,16% от общего количества новообразований. В 64-84% случаев страдают женщины.
У представительниц слабого пола десмоидная опухоль обычно возникает на втором или третьем десятилетии жизни, в 94% случаев выявляется у рожавших пациенток, в 6% случаев – у нерожавших. У больных мужского пола десмоид чаще диагностируется в детском или подростковом возрасте. В постпубертатном периоде количество случаев заболевания у мужчин резко уменьшается. Обычно наблюдается медленное прогрессирование. Диагностику и лечение десмоидных опухолей осуществляют специалисты в области онкологии, дерматологии, хирургии, травматологии и ортопедии.

Десмоидная опухоль
Причины и патанатомия десмоидной опухоли
Причины развития десмоидной опухоли пока остаются невыясненными. В качестве одного из самых вероятных факторов специалисты рассматривают травматические повреждения мышц, связок и апоневрозов (в том числе – в процессе родов у женщин). Кроме того, исследователи указывают на возможную связь десмоидной опухоли с уровнем половых гормонов и некоторыми генетическими нарушениями. По статистике, десмоид диагностируется у 20% пациентов, страдающих семейным аденоматозом – наследственным заболеванием, обусловленным генетической мутацией.
Десмоидная опухоль представляет собой плотный, как правило, одиночный узел, имеющий волокнистое строение. Цвет новообразования на разрезе серовато-желтый. При микроскопическом исследовании десмоидной опухоли видны пучки коллагеновых волокон, расположенные в разных направлениях и переплетающиеся между собой. Выявляются зрелые фиброциты и фибробласты. Митозы возникают очень редко. При исследовании визуально неизмененных окружающих тканей, иссеченных вместе с новообразованием, могут обнаруживаться микроскопические элементы опухоли.
Симптомы десмоидной опухоли
Десмоидная опухоль может развиваться в любой части тела, однако чаще всего располагается на передней поверхности брюшной стенки. К числу достаточно распространенных локализаций также относятся спина и область плечевого пояса. На грудной клетке, верхних и нижних конечностях десмоидные опухоли появляются редко, однако, такие новообразования имеют особое значение, поскольку часто располагаются близко к костям и суставам, интимно спаиваются с близлежащими образованиями или прорастают их, нарушая подвижность суставов, прочность и опорность костей.
Десмоидные опухоли на руках и ногах всегда локализуются на сгибательной поверхности конечности. В зависимости от особенностей поражения тканей различают четыре клинических типа экстраабдоминальных десмоидных опухолей: одиночный узел с поражением окружающей фасции, одиночный узел с поражением фасциальных влагалищ на протяжении, множественные узлы на различных участках тела и злокачественное перерождение десмоида – превращение новообразования в десмоид-саркому.
Наряду с экстраабдоминальными выделяют интраабдоминальные и экстрабрюшные десмоидные опухоли, которые могут располагаться в брыжейке тонкой кишки, в забрюшинном пространстве, области мошонки и мочевого пузыря. Подобные новообразования выявляются реже периферических десмоидов и десмоидов передней брюшной стенки. Десмоидные опухоли в области брыжейки нередко сочетаются с семейным аденоматозом. Симптомы заболевания зависят от локализации и размера новообразования, наличия или отсутствия прорастания близлежащих органов и тканей.
Для десмоидной опухоли характерен медленный рост и малосимптомное течение. При десмоидных опухолях большого размера может наблюдаться болезненность. При прорастании суставов возможны контрактуры, при прорастании костей – патологические переломы, при прорастании внутренних органов – нарушения функции этих органов. В ходе внешнего осмотра обнаруживается плотное малоподвижное новообразование округлой или овальной формы с гладкой поверхностью, располагающееся в толще мышц либо связанное с мышцами и связками.
Диагностика и лечение десмоидной опухоли
Диагноз выставляют на основании осмотра, данных инструментальных исследований и результатов биопсии. Пациентов с десмоидной опухолью направляют на УЗИ, КТ и МРТ. Наиболее информативным методом исследования, позволяющим установить границы опухоли и степень ее инвазии в окружающие ткани, является магнитно-резонансная томография. При необходимости назначают ангиографию сосудов и другие исследования. При прорастании сосудов, нервов, внутренних органов и костных структур может потребоваться консультация сосудистого хирурга, невролога, абдоминального хирурга, торакального хирурга, травматолога, ортопеда и других специалистов.
Из-за высокой вероятности рецидивирования десмоидных опухолей предпочтительным является комбинированное лечение, включающее в себя хирургические операции и лучевую терапию. В ряде случаев применяют химиотерапию и гормональную терапию. По различным данным, десмоидные опухоли рецидивируют в 70-90% случаев после оперативного лечения, использованного в качестве монометодики. Проведение комбинированной терапии позволяет существенно уменьшить частоту рецидивов.
Операция по возможности должна быть радикальной. При наличии одиночного узла его удаляют вместе с пораженной фасцией и окружающими мышцами. При распространении десмоидной опухоли по фасциальному влагалищу иссекают фасцию на протяжении. При прорастании костных структур осуществляют удаление кортикальной пластинки или резецируют костную ткань. При поражении внутренних органов, близком расположении сосудов и нервов тактику операции определяют индивидуально.
Иссечение большого массива тканей при крупных десмоидных опухолях ведет к образованию дефектов. При возможности такие дефекты устраняют сразу после удаления опухоли, осуществляя местную пластику, используя костные ауто- и гомотрансплантаты и т. д. В ряде случаев в отдаленном периоде проводят пластические операции. При поражении близлежащего сустава конечности может потребоваться эндопротезирование. При множественных десмоидных опухолях показано поэтапное хирургическое лечение с особо радикальным удалением окружающих тканей, поскольку такие новообразования проявляют повышенную склонность к рецидивированию.
Взрослым пациентам с десмоидной опухолью назначают предоперационную и послеоперационную лучевую терапию. Недостатком метода являются выраженные постлучевые изменения тканей. Трофические нарушения и крупные рубцы, возникающие после проведения лучевой терапии, могут усложнять повторное хирургическое лечение в случае рецидивирования. В процессе лечения больных детского возраста лучевую терапию не применяют из-за возможного преждевременного закрытия ростковых зон кости в области облучения. При десмоидных опухолях у детей осуществляют оперативные вмешательства на фоне предоперационной и послеоперационной медикаментозной терапии. Пациентам назначают низкие дозы цитостатиков и антиэстрогеновые препараты. Продолжительность медикаментозного лечения десмоидной опухоли может составлять до 2 и более лет.
Прогноз при комбинированном лечении, включающем в себя хирургическое вмешательство и лучевую терапию или хирургическое вмешательство и химио-гормональную терапию, относительно благоприятный. Рецидивы выявляются у 10-15% больных, обычно – в течение 3 лет после удаления десмоидной опухоли. Чаще всего рецидивируют десмоиды, расположенные в области стопы и голени. Отдаленные метастазы не образуются. Летальный исход возможен при прорастании жизненно важных органов, обычно – при расположении десмоидной опухоли в области головы, шеи, живота и грудной клетки.
причины появления, симптомы, необходимая диагностика и лечение
Десмоидная фиброма – это редкая разновидность опухоли на соединительных тканях. Она развивается из мышечной структуры, фасций, сухожилий, апоневрозов. Представляет собой промежуточный вариант между добро- и злокачественным новообразованием. Эта фиброма дает метастазов, но у нее существует склонность к агрессивному росту и частым рецидивам. Из-за этого в онкологии ее рассматривают как условно-доброкачественную опухоль. Еще она называется десмоидом, мышечно-апоневротическим фиброматозом.
Характеристики новообразования
Десмоидная фиброма представляет собой соединительнотканную опухоль. Она склонна к прорастанию в окружающие ткани, но метастазы не выделяются. Может появиться на любой части тела, но в большинстве случаев она находится на передней брюшной стенке, спине либо плечах. Выглядит как опухолеобразное новообразование, которое располагается в мышцах либо связано с ними. В дальнейшем может прорастать в костные ткани, суставы, сосуды, внутренние органы.
При гистологическом анализе образцов тканей не обнаруживаются признаки злокачественности. Десмоид (на фото) считают промежуточной стадией между доброкачественным и злокачественным образованием. Но при этом для десмоида характерны частые и многократные рецидивы после удаления. Опухоль агрессивно развивается и может распространяться и врезаться в рядом расположенные органы, ткани, даже кости, постепенно разрушая их.
Десмома выглядит как безболезненное плотное образование. Имеет круглую форму. В диаметре от 0,2 до 15 см, хотя в редких случаях размеры бывают и больше. Поверхность гладкая, но может быть с небольшими буграми.
Внутри содержится масса бурого либо серого оттенка с консистенцией, похожей на желе. Внутри поверхность выстилается эпидермисом. На стенках могут быть ткани костные либо хрящевые, зоны обызвествления. Новообразование произрастает медленно, но у некоторых людей, наоборот, стремительно. Если размеры крупные, то может давить на рядом расположенные внутренние органы. Иногда в субстанции внутри нароста начинаются воспалительные процессы. Велика вероятность прорыва гнойной массы в рядом расположенные внутренние ткани либо наружу.
Десмоидная фиброма образуется из апоневрозов либо фасций мышц. В любом случае для нее необходимы оболочки из соединительной ткани. Такие новообразования могут находиться в любых зонах.
Разновидности
Выделяют следующие разновидности в зависимости от места локализации:
- Абдоминальные десмоиды. Их еще называются истинными. Они развиваются непосредственно на животе. Такие наросты встречаются в 35 % всех случаев.
- Экстраабдоминальные. Растут в других местах. Встречаются в 65 % случаев. Как правило, встречаются на руках, плечах, ягодицах. В более редких случаях – на грудной клетке, нижних конечностях. У женщин может произрастать сзади матки, а у мужчин – за мошонкой.
Выделяют несколько разновидностей экстраабдоминальной десмоидной фибромы (десмоида):
- Классическая с единственным очагом, который поражает рядом расположенные фасции.
- Поражение мышечных фасций и сосудов ног либо рук с равномерным уплотнением и утолщением.
- Множественные узелковые новообразования с разным местом расположения.
- Переход в злокачественное новообразование, преобразование в десмоид-саркому.
Это основные типы, которые отличаются местом расположения, характером, внешним видом.
Причины десмоидной фибромы
Точно установить причины такого недуга у врачей и ученых пока не получилось. Но выделяют ряд факторов, которые вместе либо по отдельности повышают вероятность появления такого новообразования.
К ним относится следующее:
- Гиперэстрогения. Это подтверждается тем, что происходит регресс у женщин с климаксом, а также при проведении правильно подобранной гормональной терапии.
- Разрывы волокон мышц в ходе родовой деятельности.
- Генетическая предрасположенность.
- Травмы мягких тканей.
Такому заболеванию подвергаются как мужчины, так и женщины. Но при этом у последних оно встречается в 4 раза чаще. Причем из них нерожавшие женщины составляют только 6 %.
Как правило, к специалистам обращаются с жалобами женщины в возрасте от 20 до 40 лет. А вот у мужчин обычно их диагностируют в подростковом возрасте. Возможное объяснение – активный рост мышечной массы либо чрезмерные физические нагрузки, которые вызывают микротравмы мышечной и соединительной ткани. У детей заболевание встречается крайне редко. В медицинской практике известны случаи с врожденной формой десмоидной фибромы.
Симптомы
Десмоидные фибромы маленьких размеров не вызывают боль, дискомфорт. Для новообразований характерно следующее:
- Плотная подвижная опухоль. Располагается под кожными покровами. Постепенно увеличивается. В этом случае можно подозревать именно десмоидную фиброму из-за того, что она находится в месте, которое часто подвергается операциям либо травмам.
- Постепенно разрастается и становится несмещаемой.
- Если находится на нижней конечности, то это нога отекает. Такое происходит, когда опухоль прорастает через венозную фасцию либо плотно сращивается со стенкой сосуда. Из-за этого отток крови становится хуже. Это и вызывает опухание, отечности.
- Интраабдоминальное нахождение, вследствие чего могут возникать признаки поражения внутренних органов, которые располагаются рядом. Может разрастаться из брыжейки. Когда опухоль достигает больших размеров, то вызывает смещение либо передавливание кишечника. Появляются проблемы с пищеварительными процессами – урчит живот, мучает вздутие, запоры. В некоторых случаях появляются симптомы непроходимости кишечника.
- Если у женщин располагается возле молочных желез, то из-за этого она грудь увеличивается. Может изменяться как ее форма, так и форма соска.
- Опухоль может быть как подвижной, так и соединенной с рядом находящимися тканями.
- Если десмоидная фиброма разрастается у мужчины возле мошонки, то яичко смещается и, кажется, что оно увеличилось.
- Если новообразование прорастает к костям, то может вызвать их атрофию, переломы.
- Если десмоид увеличивается возле суставного сочленения, то может вызывать контрактуры.
- Если начинается воспаление в десмоидной фиброме, а гнойная масса прорывается в рядом расположенные ткани и органы, то это вызывает клиническую картину, которая характерна для интоксикации. У больного повышается температура, появляется озноб, слабость. Если гной проникает в полости живота, то можно будет заметить признаки раздражения брюшины, которые указывают на развитие перитонита.
Необходимо отличать десмоид от липомы либо гематомы (особенно в местах, где часто человек получает травмы либо раны).
Диагностика
Диагностика включает следующие мероприятия:
- Осмотр. Это касается десмоидных фибром, которые располагаются снаружи и представляют собой плотное новообразование. Пальпация не вызывает боли. На ранних стадиях развития не спаяно с тканями и легко может смещаться. Если это довольно крупный нарост, то он плотно прилегает к месту. Даже может прорастать в надкостницу. Кожные покровы над новообразованием не меняются. Часто располагается в зонах возле полученных травм либо ран после хирургического вмешательства, на что указывают рубцы.
- УЗИ опухоли. Такое обследование указывает на то, что у новообразования отсутствует капсула. Оно прорастает в фасцию. Может располагаться сосуд. Является однокамерной полостью. Внутри нее субстанция с консистенцией желе. На изображении УЗИ выглядит как темная полость. Иногда рядом с ней располагаются плотные структуры – обызвествления либо кальцинаты.
- Биопсия. Процедура проводится для определения строения клеточных структур. Это касается и соединительнотканных волокон, переплетенных между собой. Часто находят клетки с митозами – это неправильное деление структуры. Чем больше их, тем больше вероятность повторного появления новообразования либо его перехода в злокачественную опухоль (в данном случае – это саркома). Биопсию берут на участке между десмоидной фибромой и здоровыми тканями. Это помогает выбрать тактику ведения операции и границы иссекаемой области тканей.
- Магнитно-резонансная томография. Благодаря ей можно увидеть различные новообразование даже с мельчайшими размерами, определить ее место расположения, вовлеченность рядом находящихся тканей в патологический процесс. Такая методика полностью безопасна для здоровья человека.
- Компьютерная томография. Это серия рентгенографии. Снимки выполняются в виде разрезов исследуемой зоны. Для мягких тканей информативность процедуры меньше, отлично подходит для костных структур. Выявляет наличие обызвествлений.
Дополнительно осуществляют эстрадиолу сыворотки крови для определения необходимости гормональной терапии. Рентгенографию для костей в области, где расположен нарост, необходимо проводить, чтобы определить, поражены ли они. Если новообразования располагаются в малом тазу, то требуется цистография и экскреторная урография.
Чтобы оценить общее состояние пациента и подготовить его к хирургическому вмешательству, проводят общее обследование, которое включает анализ мочи и крови, электрокардиограмму, коагулограмму.
Лечение
Из-за того, что высока вероятность рецидива, рекомендуется проводить комплексное лечение десмоидной фибромы мягких тканей, которое включает хирургическое вмешательство и лучевую терапию. Дополнительно могут применять химическое и гормональное лечение. Согласно статистическим данным, если применять только монометодику, которая включает исключительно хирургическое вмешательство, то в 70 % случаев зафиксированы рецидивы. Если проводить комплексное лечение, то риск повторного появления опухоли значительно уменьшается.
Хирургическое удаление
Предполагает иссечение опухоли по краям здоровых тканей. Довольно часто удаляют всю фасцию, на которой появилась опухоль. Это делают, чтобы уменьшить риск рецидива.
Лучевая терапия
После хирургического удаления проводится лучевая терапия. Это связано с тем, что по статистике опухоль разрастается на 30 см от основного места. Облучение включает несколько курсов, которые больной проходит после того как заживет рана от хирургического вмешательства.
Сначала обрабатывают более широкую область. Общая доза составляет 40 Гр. Через 3 месяца курс повторяют. При этом обработке подвергается только центральная область, а доза будет в 2 раза меньше.
Антиэстрогены
Кроме того, применяют еще и антиэстрогены. Это связано с тем, что повышается активность роста фибромы у женщин со значительным уровнем эстрогенов, а также с возникновением регресса после наступления климакса.
Это стало основанием для применения «Тамоксифена». Курс длится от 5 до 10 месяцев. Дополнительно раз в месяц применяют «Золадекс». Он содержит вещества, которые аналогичны гонадоптропин-рилизинг гормону.
Такой метод лечения десмоида брюшной стенки даже разрешается применять в качестве основного, но только в тех случаях, когда существуют противопоказания к проведению хирургического вмешательства.
Гестагены
Гормональная терапия еще включает использование гестагенных средств, например, «Мегестрола», «Прогестерона». Они снижают уровень концентрации эстрогена.
Дополнительно
Химиотерапия тоже проводится. Применяют средства из группы цитостатиков – это «Винбластин» и «Метотрексат». Курс длится от 3 до 5 месяцев. Обязательно проводится контроль биохимических параметров крови.
Заключение
При десмоиде передней брюшной стенки прогнозы лечения благоприятные, если удалены соответствующие ткани, в которые может прорастать фиброма. В течение ближайших 3 лет в 60 % случаев наблюдается рецидив. Если сочетать несколько методов лечения, то это может привести к полному устранению опухоли.
Задаваясь вопросом, что можно кушать при десмоидной фиброме, знайте, что необходимо избегать слишком калорийной и жирной пищи.
В рационе должны быть продукты, обладающие антиоксидантной активностью. Также рекомендуется сократить объем пищи после обеда и вечером. Кушать нужно только свежеприготовленные блюда, без консервантов, красителей и ароматизаторов.

Блюда нужно готовить по щадящим кулинарным технологиям, т. е. отваривать, тушить, запекать в духовке. В любом случае конкретные рекомендации по рациону даст лечащий врач, ориентируясь на степень тяжести заболевания. Но диета будет лишь дополнением к медикаментозному лечению десмоидной фибромы.
Десмоидные фибромы
Вам поставили диагноз: десмоидные фибромы?
Наверняка вы задаётесь вопросом: что означает этот диагноз?
Согласно современной гистологической классификации опухолей мягких тканей ВОЗ, десмоиды относят к группе фиброматозов – опухолеподобных фибропластических поражений неясного генеза. Своеобразие десмоидов заключается в том, что полностью лишённый микроскопических признаков злокачественности и никогда не дающие метастазов, они склонны к частому рецидивированною (нередко к многократному) и агрессивному местно-деструктирующему росту. Из-за этого диссонанса среди онкологов общепринята точка зрения о промежуточном положении десмоидов между доброкачественными и злокачественными опухолями.
Предлагаем Вашему вниманию краткий, но очень подробный обзор десмоидных фибром.
Введение
Десмоидные фибромы — это опухоли мезинхимальной природы, которые относятся к классу пограничных опухолей так как не метастазируют, однако склонны к агрессивному местному росту и частому рецидивированию. Десмоидные фибромы (ДФ) могут развиваться из мышечно-апоневротических структур практически любой анатомической области тела, включая брюшную стенку, грудную стенку, конечности, шею, в ряде случаев наблюдается мультифокальный рост опухолей.
В зависимости от локализации выделяют:
— абдоминальные десмоидные фибромы (опухоли передней брюшной стенки)
— интраабдоминальные (опухоли забрюшинного пространства)
— экстраабдоминальные (опухоли туловища, конечностей)
— мультифокальные (множественные опухоли различных локализаций)
Статистика (эпидемиология)
Десмоидные фибромы представляют собой достаточно редкую патологию – их частота составляет 2-4 случая на 1 миллион человек в год и это менее 3 % от всех опухолей мягких тканей. Чаще всего заболевают люди в возрасте 20-40 лет.
Причины возникновения и факторы риска
Как правило, пациенты обращаются к врачу по поводу безболезненного опухолевого образования, болевые ощущения и другие симптомы обычно связаны с вовлечением в опухолевый процесс близлежащих структур. Большинство пациентов с десмоидными фибромами экстраабдоминальной локализации связывают появление опухоли с предшествующей травмой. Десмоидные фибромы абдоминальной локализации зачастую развиваются у женщин после беременности или кесарева сечения. Интраабдоминальные десмоидные фибромы чаще всего сочетаются с полипозом толстой кишки (синдрома Гарднера).
Диагностика
1) Морфологическая верификация опухоли при помощи выполнения трепан-биопсии или открытой биопсии.
2) Магнитно-резонансная томография или компьютерная томография опухоли. Эти исследования позволяют адекватно оценить распространенность опухолевого процесса, прилежание опухоли к магистральным сосудисто-нервным структурам, степень вовлечения прилежащих анатомических структур и как следствие сделать вывод о возможности проведения хирургического лечения.
3) Также всем пациентам с диагнозом десмоидная фиброма рекомендовано проведение колоноскоии для исключения полипоза толстой кишки.
Лечение:
В нашей стране самым большим опытом ведения пациентов с десмоидными фибромами располагает МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России. В архиве института хранятся данные о пациентах, проходивших лечение в период с 1945 года по настоящее время. С января 2000 года архив представляет собой электронную базу данных. При работе с материалами архива удалось установить более 700 пациентов с диагнозом десмоидная фиброма, обращавшихся в МНИОИ имени П.А. Герцена в период с 1957 по 2018 года. В настоящий момент проводятся научные работы по изучению и оценке эффективности различных вариантов лечения десмоидных фибром.
На базе Института создана группа по лечению пациентов с диагнозом десмоидная фиброма под руководством д.м.н. Новиковой Ольги Валерьевны.
В группу входят хирурги, радиологи, онкологи и морфологи. После постановки диагноза десмоидная фиброма вариант лечения подбирается индивидуально для каждого пациента.
К числу доступных вариантов лечения пациентов относятся динамическое наблюдение, хирургическое лечение, лучевая терапия и системная терапия (гормональные препараты, химиотерапия).
В зависимости от локализации опухоли возможны различные варианты хирургического лечения. Для достижения лучших онкологических и косметических результатов применяются различные виды пластики послеоперационного дефекта после удаления опухли.
При абдоминальных десмоидных фибромах пластика производится композитной сеткой. При экстраабдоминальной локализации опухоли в качестве пластического компонента могут быть использованы местные ткани, перемещенные или пересажанные лоскуты, а также различные виды модульных эндопротезов в случае вовлечения кости в опухолевый процесс.
Помимо хирургического лечения в нашем Институте изучены и внедрены в практику эффективные схемы системного лекарственного лечения, а также лучевая терапия.
Все описанные выше методы лечения могут применятся как отдельно, так и в комбинации для достижения наилучшего результата.
Прогноз заболевания
Так как десмоидные фибромы не относятся к злокачественным опухолям, прогноз заболевания благоприятный. Проведение радикальной операции позволяет снизить риск рецидива.
Филиалы и отделения, в которых лечат десмоидные фибромы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, лекарственного и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России
Отделение хирургического лечения центральной нервной и костно-мышечной систем
Врач-онколог ЯДРИНА Анна Викторовна
Колл-центр 495 150 11 22
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
классификация, причины, симптомы и лечение
Фиброматоз (fibromatosis, с лат. fibra — волокно) – это патологическое явление в организме, характеризующееся замещением мышечной ткани соединительной. Несмотря на отсутствие однозначной причины возникновения данного процесса, ясно одно: заболевание возникает как следствие нестабильности гормонального фона человека, а также наличие генетической предрасположенности. Может развиваться как у детей, так и у взрослых.
По МКБ-10, фиброматоз классифицируется несколькими шифрами, в зависимости от места расположения патологии:
 подошвенный фиброматоз — М72.2;
подошвенный фиброматоз — М72.2;- узелковое поражение молочных желез — М72.3;
- ладонный фиброматоз — М72.0;
- псевдосаркоматозный фиброматоз — М72.4.
Фиброматоз: что это такое?
Чтобы понять механизм образования данной патологии, рассмотрим его на примере фиброматоза матки. Матка состоит их трех слоев. Внутренняя часть органа застлана слизистой оболочкой, которая называется эндометрием. Наружный же слой покрыт так называемым периметрием. Между этими двумя слоями расположены мышцы. В данном случае они называются миометрием. Мышечная часть матки в свою очередь представляет собой три слоя мышц: продольные, поперечные и круговые. Между ними существуют небольшие участки, состоящие из соединительной ткани.
При фиброматозе именно эти ткани начинают аномально разрастаться, тем самым вытесняя естественные мышечные клетки.
Такое аномальное разрастание соединительной ткани в последующем приводит к миоме матке, при отсутствии лечения, а также к диффузному фиброматозу, при котором матка значительно увеличивается, тем самым нарушается функциональность органа.
Ведущие клиники в Израиле
Причины
Специалисты разделяют общие причины, из-за которых может образоваться фиброматоз, а также частные, в зависимости от локализации патологии. К общим видам причин относят:
- наличие наследственной предрасположенности;
- наличие хронического воспалительного процесса, который не лечили вовремя;
- дисбаланс в гормональном фоне человека, связанный с наличием тех или иных эндокринных заболеваний;
- некоторые глисты, паразиты также могут спровоцировать патологию;
- наличие тяжелой травмы могут стать причиной фиброматоза легких и кожи;
- злоупотребление вредными привычками является провоцирующим фактором данного заболевания;
- бесконтрольный прием, передозировка или прием в течение долгого времени некоторых медицинских препаратов.
Если рассматривать причину каждой разновидности заболевания, то при фиброматозе десен они таковы:
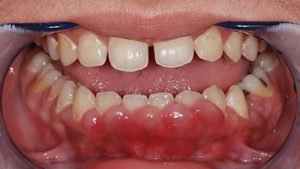 наличие патологий в эндокринной системе человека;
наличие патологий в эндокринной системе человека;- чаще всего носит наследственный характер;
- передозировка некоторых препаратов (противоэпилептические препараты, иммуносупрессоры, блокаторы кальциевых каналов).
Кроме вышеперечисленных общих факторов, фиброматоз молочной железы могут спровоцировать такие факторы, как:
- нарушения в работе поджелудочной, щитовидной желез;
- процесс разрастания соединительной ткани может начаться в период полового созревания, а также в постменопаузу, так как именно на эти периоды приходится гормональная перестройка организма;
- лишний вес и любая стадия ожирения;
- заболевание может стать одним из последствий сахарного диабета.
Причиной образования фиброматоза матки могут стать:
- наличие частых стрессовых ситуаций;
- отсутствие половой жизни;
- частые аборты;
- если женщина перенесла хирургические операции на репродуктивные органы;
- эндометриоз, фиброма матки, аденомиоз являются болезнями, которые, при отсутствии лечения, могут привести к патологии;
- отсутствие беременности у женщины до достаточно зрелого возраста;
- начало менструальных кровотечений в возрасте, младше 10 лет;
- наличие хронических заболеваний печени. Именно печень является основным органом, который выводит большую часть эстрогенов из организма;
- наличие хронических половых инфекций.
Толчком для образования фиброматоза легких могут нижеследующие факторы:
- злоупотребление вредными привычками, в особенности, табакокурением;
- плохая экологическая ситуация в месте проживания человека;
- туберкулез, при отсутствии соответствующей терапии;
- непосредственный контакт с опасными химическими и радиоактивными веществами.
Классификация
| Виды | Подвиды | Описание |
|---|---|---|
| Общая классификация | Мягкий тип | Локализуясь на поверхности кожи, образования представляют собой небольшие множественные узелки |
| Плотный тип | Образование состоит из волокон (эластичных или коллагеновых). Другие виды фиброматоза состоят из клеточных элементов. | |
| Десмоидный тип | Является агрессивным видом фиброматоза. Локализуется в мягких тканях. Отличается склонностью к озлокачествлению и рецидивам. Новообразование такого типа может быстро переходить на другие участки. Данный тип подразделяется на абдоминальный и экстраабдоминальный виды. Первый тип отличается более выраженной степенью малигнизации, нежели второй. | |
| Фиброматоз десен | Начальная стадия | Утолщаются сосочки, находящиеся между зубами. Треть всех зубов покрывается гипертрофированной десной. |
| Среднетяжелая стадия | 50% зубов покрыты десной, подверженной заболеванию | |
| Тяжелая стадия | Основная часть зубных единиц вовлечена в патологический процесс | |
| Фиброматоз матки | Узловой | Небольшие утолщения в миометрии. При отсутствии лечения приводит к фибромиоме матки. |
| Диффузный | Затрагивается большая часть мышечного слоя, отчего размер матки увеличивается и нарушается ее функциональность. | |
| По месту локализации: | внутристеночный | |
| субсерозный | ||
| подслизистый | ||
| на ножке | ||
| интерстициальный | ||
| межсвязочный | ||
| стебельчатый | ||
| Фиброматоз или аденофиброз молочной железы | Дольковый | Соединительная ткань, разрастаясь, приводит к увеличению количества долек |
| Фиброзный | Нарушается структура волокон ткани из-за врастания соединительной ткани в мышечную | |
| Кистозный | Наблюдается образование кистозных полостей разных размеров | |
| Протоковый | Из-за патологии протоки груди расширяются | |
| Пролиферативный | Эпителиальная ткань разрастается в развивающиеся кисты и молочные протоки | |
| Диффузный | Мелкие фиброматозные узелки распространяются по всей груди | |
| Липофиброматоз | Процесс замещения соединительной тканью затрагивает не только мышечную ткань, но и жировую | |
| Локализованный | Располагаясь только на одном участке груди, новообразование может достигать до 6 см | |
| Фибросклероз | Для новообразования характерны неровные края. При ощупывании ощущается боль. Из соска могут идти выделения. Грудь отекает | |
| Ладонный фиброматоз | 1 фаза | Под кожей можно обнаружить небольшое уплотнение |
| 2 фаза | Наблюдается незначительное ограничение двигательной функции пальцев | |
| 3 фаза | При сгибании пальцев, разогнуть их становится практически невозможным | |
| 4 фаза | Значительно деформируются кисти рук |
Симптомы
Каждый вид фиброматоза обладает своей клинической картиной. Рассмотрим некоторые из них:
Фиброматоз рта проявляет себя таким образом:
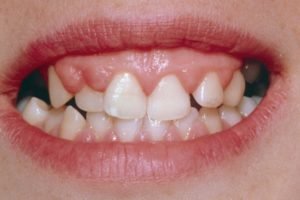 разрастаются и увеличиваются в объеме ткани десен;
разрастаются и увеличиваются в объеме ткани десен;- человеку становится тяжело прожевывать пищу;
- образуется зубной налет в больших количествах;
- активно развивается кариес;
- разрушается зубная эмаль;
- расшатываются зубы.
При данных симптомах общее самочувствие больного не ухудшается.
Нижеследующими признаками обладает развитие заболевания в молочной железе:
- образуется плотный узелок. Контуры узелка четкие;
- размер новообразования может быть от 1 миллиметра до 6 сантиметров;
- возможны болевые ощущения в груди, которые могут распространяться до лопаток и плеч. Такие симптомы женщина может ощущать перед менструальными кровотечениями.
Симптоматика при фиброматозе матки такова:
- объем менструальных кровотечений может стать обильнее;
- количество дней менструации увеличивается;
- обнаруживаются кровяные выделения в дни отсутствия месячных;
- ощущаются боли разной интенсивности;
- женщина может чувствовать дискомфорт и болевые ощущения во время полового акта;
- при увеличении объема матки, из-за значительного разрастания новообразования, процессы дефекации и мочеиспускания становятся болезненными.
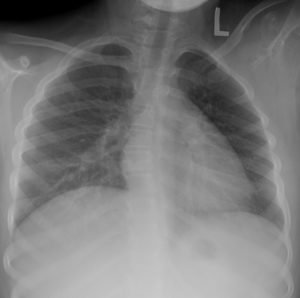 Если же заболевание локализуется в легких, то патология проявляет себя таким образом:
Если же заболевание локализуется в легких, то патология проявляет себя таким образом:
- ощущение дискомфорта и тяжести в области груди;
- беспричинный кашель и одышка в состоянии покоя;
- человек часто беспричинно потеет;
- возможны болевые ощущения.
При подошвенном (плантарном) фасциальном фиброматозе можно наблюдать нижеследующие признаки:
- боль во время ходьбы;
- можно нащупать плотные узелки;
- подвижность пальцев и стопы ограничивается.
Ладонный фиброматоз обладает такими признаками:
- на кисти руки формируется шишка небольших размеров;
- безымянный палец и мизинец могут самопроизвольно сгибаться;
- со временем утрачивается вся двигательная функция пальцев;
- возможен болевой синдром;
- кисть руки, где локализуется новообразование, деформируется.
При фиброматозе кожных покровов, образуются плотные или мягкие бугорки на участках тела. При пальпации ощущается небольшая боль.
Диагностика
В зависимости от локализации образования, наряду с терапевтом, диагностикой и лечением занимаются такие узкие специалисты, как гинеколог, дерматолог, пульмонолог, ортопед, эндокринолог и стоматолог.
После детального опроса пациента, внешнего осмотра, изучив историю болезни, специалист направляет его на ряд лабораторных и инструментальных методов диагностики.
К лабораторным методам диагностики относятся:
 общий анализ крови и мочи, биохимический анализ крови позволяют оценить общее состояние организма больного, некоторые показатели дают возможность определить патологические изменения в тех или иных органах;
общий анализ крови и мочи, биохимический анализ крови позволяют оценить общее состояние организма больного, некоторые показатели дают возможность определить патологические изменения в тех или иных органах;- анализы на онкомаркеры рекомендуется сдавать в случае подозрения злокачественного характера новообразования;
- мазок из полости рта или влагалища позволяют обнаружить патогенные микроорганизмы.
Наиболее достоверными методами диагностики являются инструментальные средства. К ним относятся:
- ультразвуковое исследование применяется чаще всего при фиброматозе матки. Более эффективным при постановке данного диагноза считается УЗИ итравагинальным датчиков. С помощью данного устройства можно детально изучить орган, степень разрастания мышечного слоя, внутристеночные узлы и уплотнения;
- гистероскопия также применяется для изучения маточной полости. Осуществляется данная процедура с помощью гистероскопа – оптоволоконного прибора. Данная процедура проходит под наркозом;
- рентгенография и бронхоскопия позволяют обнаружить фиброматоз легких и детально изучить новообразование. При бронхоскопии с помощью специальной трубочки, на наконечнике которой расположены специальный осветительный прибор и камера, детально изучаются органы дыхания;
- ортопантомограмма применяется в стоматологии. Метод рентгенологического исследования, который позволяет изучить состояние челюстей и зубов;
- при диагностике фиброматоза десен также используется радиовизиография – современная компьютерная рентгенография, позволяющая детально изучить состояние каждого зуба по отдельности;
- магнитно-резонансная томография – современный метод диагностики, который дает более подробное изображение любого органа, по сравнению с УЗИ;
- маммография осуществляется при подозрении на фиброматоз молочных желез. Данный вид диагностики позволяет определить новообразование даже размером в 1 мм;
- биопсия назначается в случае, если у специалистов есть подозрение на то, что образование носит злокачественный характер.
Хотите получить смету на лечение?
Получите смету на лечение* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Лечение
В зависимости от места поражения и формы заболевания подбирается и тактика лечения.
Чтобы вылечить ладонный фиброматоз, назначается нижеследующая терапия:
- специальный лечебный массаж;
- назначается ряд физиотерапевтических процедур;
- прием кортикостероидов в виде инъекций;
- в запущенных случаях эффективно лишь хирургическое вмешательство, предусматривающее иссечение пораженного места.
При подошвенном фиброматозе рекомендуется:
- носить специальную обувь;
- использовать ортезы;
- хирургическая операция.
При фиброматозе кожи применяются инновационные методы хирургической операции, с помощью которых можно безболезненно удалить новообразование:
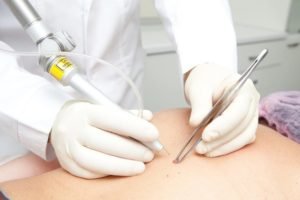 электрокоагуляция;
электрокоагуляция;- лазерная вапоризация;
- криодеструкция;
- радионож.
Фиброматоз легких практически невозможно ликвидировать в полном объеме. Но, чтобы поддерживать полноценное функционирование органа, специалисты назначают ряд лечебных процедур:
- антибактериальные препараты после проверки их переносимости;
- лечебные ингаляции;
- хирургическое вмешательство при наличии показаний;
- не возбраняется использование народных средств, при отсутствии противопоказаний.
Лечение фиброматоза матки подразумевает комплексный подход, который включает в себя:
- прием гормональных препаратов, а также витаминных комплексов;
- в случае, если болезнь связана с лишним весом, рекомендуют с помощью физических нагрузок снизить вес. Зачастую, после устранения причины заболевания, болезнь отступает;
- очень хорошо зарекомендовала себя народная медицина с применением боровой матки. Данное травяное растение не столь безобидное и может влиять на гормональный фон. В связи с этим необходимо обсудить его прием с лечащим врачом.
При фиброматозе молочных желез хорошо зарекомендовали себя такие методы лечения, как:
- гормональная терапия;
- лампэктомия – процедура удаления новообразования с последующей проверкой биоматериала на гистологическом уровне;
- энуклеация применяется для удаления мелких новообразований, в случае, если полностью исключена вероятность их злокачественности.
Фиброматоз десен лечится только хирургическим методом.
Профилактика
Чтобы обезопасить себя от данного заболевания, необходимо следовать некоторым несложным рекомендациям:
- отказаться от вредных привычек;
- вести здоровый образ жизни;

- не допускать излишней массы тела;
- стараться питаться регулярно и следить за качеством пищи;
- при возникновении любых патологических процессов в организме, обязательно посещать врача;
- раз в год проходить медицинский осмотр даже при отсутствии жалоб на здоровье.
Фиброматоз на сегодняшний день лечится успешно, но при отсутствии своевременной терапии, процесс замещения мышечной ткани соединительной может в дальнейшем преобразоваться в рак с агрессивным течением.
Компетентно о здоровье на iLive
Лечение десмоида
Лечение десмоида только хирургическим методом оказалось малоэффективным: у 75% оперированных пациентов возникали многократные местные рецидивы новообразования. Риск рецидива не зависит от пола, локализации и количества предшествовавших хирургических вмешательств и связан с агрессивным инфильтративным ростом десмоида. На современном этапе ограничение лечения десмоида одной только хирургической операцией считают ошибкой.
 [38], [39], [40], [41], [42], [43], [44], [45]
[38], [39], [40], [41], [42], [43], [44], [45]
Консервативное лечение
У взрослых пациентов получены обнадёживающие результаты при проведении по поводу десмоида лучевой терапии (дистанционная у-терапия в дозе 60 Гр и более), при этом удается добиться стабилизации и даже регрессии новообразования. Попытки проведения лучевой терапии у детей оказались несостоятельными из-за риска деформации скелета вследствие преждевременного закрытия зон роста костей в облучённых областях.
В настоящее время наиболее перспективным методом лечения десмоида у детей считают сочетание радикальной операции с длительной (до 1,5-2 лет и более) терапией цитостатиками (низкие дозы метотрексата и винбластин) и антиэстрогеновыми препаратами (тамоксифен). Лекарственное лечение проводят до и после операции.
- Цель предоперационного лечения — отграничение новообразования от окружающих тканей, её уплотнение и сокращение в размерах или их стабилизация.
- Цель послеоперационной терапии — профилактика рецидивного роста десмоида из микроскопических остатков в ложе удалённой опухоли.
При диагностике рецидива десмоида у пациентов, которым ранее консервативную терапию не проводили, даже при кажущейся резектабельности новообразования лечение следует начинать с химиогормональной терапии.
 [46], [47], [48], [49], [50], [51], [52], [53], [54], [55], [56]
[46], [47], [48], [49], [50], [51], [52], [53], [54], [55], [56]
Хирургическое лечение
Необходимое требование к хирургическому лечению десмоида — радикальность операции. При локализации десмоида в мягких тканях конечностей органо-уносящие операции (ампутации и экзартикуляции) почти исключают возможность местного рецидива. Однако в клинической практике органоуносящие операции выполняют только при отсутствии строгих противопоказаний к органосохраняющим операциям (прорастание магистральных сосудов и нервов, врастание в сустав, гигантский демоид, циркулярно поражающая конечность). Органосохраняющее хирургическое лечение заключается в иссечении всех узлов новообразования в пределах здоровых тканей. При локализации десмоида в мягких тканях бедра и ягодичной области серьёзную проблему представляет седалищный нерв, который может быть частично или полностью вовлечён в десмоид; удаление новообразования сопряжено с риском послеоперационного монопареза конечности и возможной нерадикальностью вследствие невозможности полностью освободить седалищный нерв от опухоли без его пересечения. Аналогичные проблемы в отношении нервных стволов возникают при десмоида в верхней конечности.
Как правило, в связи со значительным объёмом опухолевых узлов, наличием выраженного рубцового процесса и недостатком интактных местных тканей после многочисленных повторных операций, часто выполняемых пациентам с десмоидами по поводу повторных рецидивов, значительную проблему представляет пластика дефектов, образующихся после иссечения новообразования. Особенно сложна эта проблема при локализации десмоида в области грудной клетки и живота. В последних случаях для закрытия дефектов можно рекомендовать использование синтетических пластических материалов (например, полипропиленовая сетка).
Фиброматоз: признаки и лечение
Фиброматоз — заболевание, представляющее собой патологическое увеличение объема (разрастание) соединительных волокон. Поскольку они встречаются практически во всех органах и системах, фиброматоз может обнаруживаться во всем организме, локализуясь в сосудах и области суставов, во внутренних органах, на поверхности кожных покровов.
Что такое фиброматоз
Внешне данное заболевание проявляется в образовании узлов, опухолевидных выпячиваний, плотных тяжей или уплотнений.
Чаще всего болезнь начинает прогрессировать с детских лет или манифестирует себя в подростковом периоде, реже приобретается во взрослой жизни.
Течение фиброматоза может приобретать различное направление, например, подкожные узлы могут рассосаться самостоятельно, без лечения или же болезнь может приобрести генерализованную форму и распространиться на весь организм.
Окончательный диагноз по фиброматозу устанавливают после исследования кусочка ткани, изъятого в ходе биопсии или оперативного вмешательства.
Лечение болезни консервативными методами считается малоэффективным, поэтому узловые образования чаще всего рекомендуется иссекать хирургическим путем.
В большинстве случаев врачи дают благоприятный прогноз по заболеванию, т.к. фиброматоз не склонен к метастазированию и озлокачествлению. Однако при его тотальном распространении по организму прогноз ухудшается. Также для этой патологии характерно то, что удаленные опухолевидные образования могут разрастись вновь, т.е. очень часты рецидивы болезни.
Причины болезни
В настоящее время считается, что в основе развития фиброматозов лежат диспластические процессы, т.е. изменения в структуре и строении соединительных волокон без образования в них воспалительной реакции. Они могут быть вызваны наследственными факторами или неблагоприятным воздействием внешней среды.
Локализоваться эти патологические процессы могут в любой области человеческого тела, как на поверхности, так и во внутренних органах. Встречается болезнь во всех возрастных группах.
Понятие «фиброматоз» впервые появилось в мире науки в 1954 году, благодаря работам А.П.Стоута, Д.Маккензи, П.Аллена. Эти ученые описали болезнь и разработали ее классификацию.
Научные изыскания 70-х-80-х годов нашего столетия привели к тому, что ученые определили основные механизмы развития фиброматоза. Ими было доказано, что фибропластические клетки подвергаются пролиферации и инфильтрации, за счет чего и увеличиваются в своих размерах.
Классификация
Фиброматоз бывает врожденным и приобретенным.
Врожденные формы выявляются в младенческом, дошкольном, подростковом и взрослом возрасте, приобретенные формы характерны для зрелых и пожилых пациентов.
Заболевание может проявляться как:
- фибросоркомоподобная форма болезни. Выявляется в первые три месяца жизни ребенка, сходна по морфологическим признакам с опухолью — саркомой;
- генерализованная форма. Чаще всего обнаруживается сразу при рождении ребенка, проявляется образованием множества узлов в подкожной клетчатке и внутри организма, которые могут увеличиваться в размерах и изъязвляться;
- мультицентричная форма. Характеризуется отсутствием поражения внутренних органов, частым регрессированием (рассасыванием) узлов и тяжей;
- врожденная локализованная форма. Протекает с образованием 1-2 узлов в одном месте на поверхности или внутри тела;
- фиброматоз шеи. Поражение локализуется в области грудино-ключично-сосцевидной мышцы, может привести к развитию кривошеи;
- диффузная инфантильная форма. Чаще всего встречается в первые годы жизни у мальчиков, при ней узлы распространяются в области верхних конечностей, головы и шеи;
- фиброзная гемартома младенцев. Обнаруживается у детей мужского пола в первые четыре года жизни, локализуется под кожей в зонах предплечья, плеча, ягодиц, подмышек;
- опухоль пальцев, рецидивирующего течения, возникает на первом году жизни у детей;
- апоневротическая фиброма. Поражает детей от 3-х до 15-ти лет, при ней узлы находятся в дерме кистей и стоп;
- ювенильная ангиофиброма носоглотки. Образуется у лиц мужского пола 10-ти-20-тилетнего возраста, быстро растет, склонна к кровоточивости;
- множественный ювенильный геалиновый фиброматоз. Появляется у новорожденных и грудничков, для этой формы характерно появление множества узловых разрастаний в области головы и суставов;
- ладонный и подошвенный фиброматоз. Дает манифестацию в возрасте 40-ка лет, проявляется образованием единичных узлов в области стоп и кистей;
- экстраабдоминальный десмоид. Локализуется в области тонкой кишки;
- гингивальный (десневой) фиброматоз. Проявляется утолщением десен и утратой ими своих удерживающих зубы свойств;
- агрессивный фиброматоз. Представляет собой опухоль, развивающуюся из мышечных, фасциальных или ангионевротических волокон. Особенностью этой формы болезни является активное поражение (врастание) в окружающие ткани, без способности к озлокачествлению и распространению в другие зоны.
Симптомы фиброматоза
Признаки заболевания зависят от формы болезни.
Фиброматоз десен
Проявляется в их видимом разрастании, образовании большого количества налета на них, трудностях с пережевыванием еды, распространении кариозных процессов, дурном дыхании.
Фиброматоз молочных желез
Выражается в обнаружении плотного узелка с четкими границами, размером 1-2 см., появлении болезненности в груди, иррадиации болей в подмышку, лопатку, плечо.
Фиброматоз легких
Характеризуется дискомфортом и тяжестью в груди, одышкой, кашлем, хрипами.
Подошвенная фасциальная форма болезни
Проявляется болями при ходьбе и движении ногами, появлении узелков в зоне поражения, трудностями при сгибании стопы.
Ладонная форма
Протекает с образованием шишки на кисти или пальцах рук, с самопроизвольным сгибанием безымянного пальца или мизинца, с утратой двигательной активности кисти.
Фиброматоз матки
Считается начальной стадией развития миомы матки. Он может начать прогрессировать на фоне дисфункции половых органов женщины, после оперативных вмешательств, гормональных сбоев.
Является достаточно распространенной патологией среди женщин.
Одной из теорий появления нарушения является воздействие на организм избыточного количества гормона эстрогена. Также ученые заметили, что риск возникновения этой патологии больше у нерожавших дам.
Как и все фиброматозы, на первых порах болезнь не проявляет себя и может обнаружится лишь случайно, при плановом осмотре. Впоследствии женщины начинают жаловаться на межменструальные кровотечения, усиление или удлинение регул, боли в паху, дискомфорт во время интимной близости, нарушение функций кишечника.
Лечение фиброматоза матки обычно заключается в регулярном наблюдении, иногда гинекологи могут назначать гормональные оральные контрацептивы, по типу Люпрона или Левонооргестрела.
Одним из вспомогательных средств выступают железосодержащие препараты, витамины и полезные минеральные комплексы.
Хирургические методы показаны при риске развития миомы или сильном распространении процесса.
Лечение фиброматоза
Основные методы борьбы с фиброматозом — хирургические. Узлы иссекаются из зон их локализации. В последующем может быть назначено лучевое облучение проблемных мест.
При генерализованной форме болезни медики стараются уменьшить механическое раздражающее действие узлов на внутренние органы.
Евдокимова Ольга Александровна
