Пластика груди при мастопатии | Александр Маркушин пластический хирург
Мастопатия – распространенное заболевание среди женщин репродуктивного возраста. Ее появление связывают с гормональным дисбалансом в организме и особенностями функционирования половой системы. Вероятность развития мастопатии никак не связано с размером груди, поэтому даже при небольшом бюсте возможно изменение ее нормальной структуры. У пациенток, недовольных объемом своих молочных желез, возникает закономерный вопрос – можно ли сделать увеличивающую маммопластику при мастопатии и какие существуют риски?
Возможно ли увеличение груди при мастопатии?
Пластическая хирургия не рассматривает мастопатию, как абсолютное противопоказание к проведению аугментационной маммопластики. Вместе с тем, невозможно дать однозначный ответ о том, какие осложнения могут возникнуть, и как пройдет восстановительный период у конкретной пациентки. Операционные и послеоперационные риски определяются индивидуально по результатам проведенного обследования.
Тактика зависит от нескольких факторов:
- Степени мастопатии.
- Формы заболевания.
- Клинических проявлений.
Самым благоприятным вариантом для увеличения груди является слабо выраженная форма фиброзно-кистозной мастопатии с незначительной и равномерной (диффузной) гипертрофией тканей. В этом случае железистая и соединительная ткань разрастаются несильно и не влияют на исход маммопластики. При выраженных гипертрофических изменениях в структуре молочной железы или при наличии узловых образований (узловая форма), решение о возможности проведения операции принимает врач-маммолог.
При соединительнотканных, железистых или смешанных узлах (фиброаденомы, кисты), тактика определяется после полного обследования пациентки. При их размере более 10 мм и появлении частого дискомфорта или болезненности в молочной железе, они подлежат хирургическому удалению с последующим гистологическим исследованием.
Промежуток между иссечением узлового образования и увеличивающей маммопластикой должен составлять не менее 5-6 месяцев. Диффузная мастопатия требует только постоянного контроля и консервативной терапии с использованием фитопрепаратов и гормональных средств.
Какие обследования необходимо пройти перед операцией?
Решение о возможности проведения маммопластики принимает пластический хирург после медицинского заключения от врача-маммолога. Перед этим необходимо пройти ряд обследований:
- Клинические анализы крови и мочи.
- Определение гормонального статуса.
- УЗ-исследование молочных желез.
- Маммография.
- Пункционная биопсия (при необходимости).
По результатам обследования врач-маммолог дает разрешение на проведение операции или рекомендует сначала пройти курс лечения (консервативного или хирургического) мастопатии и только потом задумываться об увеличении груди.
Основы реабилитации после маммопластики на фоне мастопатии
Сама операция и ранний восстановительный период ничем не отличаются от стандартных. В течение месяца ограничиваются физические нагрузки, рекомендуется постоянное ношение бандажа и тщательное соблюдение правил личной гигиены. После операции возможно появление периодических болевых ощущений или дискомфорта в области молочных желез. Чаще всего эти симптомы связаны с имеющейся мастопатией и никак не зависят от проведенной маммопластики.
Некоторые пластические хирурги отмечают, что у пациенток с фиброзно-кистозной мастопатией выше риск специфического осложнения – капсулярной контрактуры. Ее возникновение связано с разрастанием грубой волокнистой ткани вокруг капсулы импланта и последующей деформацией груди. Появление капсулярной контрактуры – прогнозируемый процесс, напрямую связанный со степенью соединительнотканных изменений и особенностями строения груди пациентки.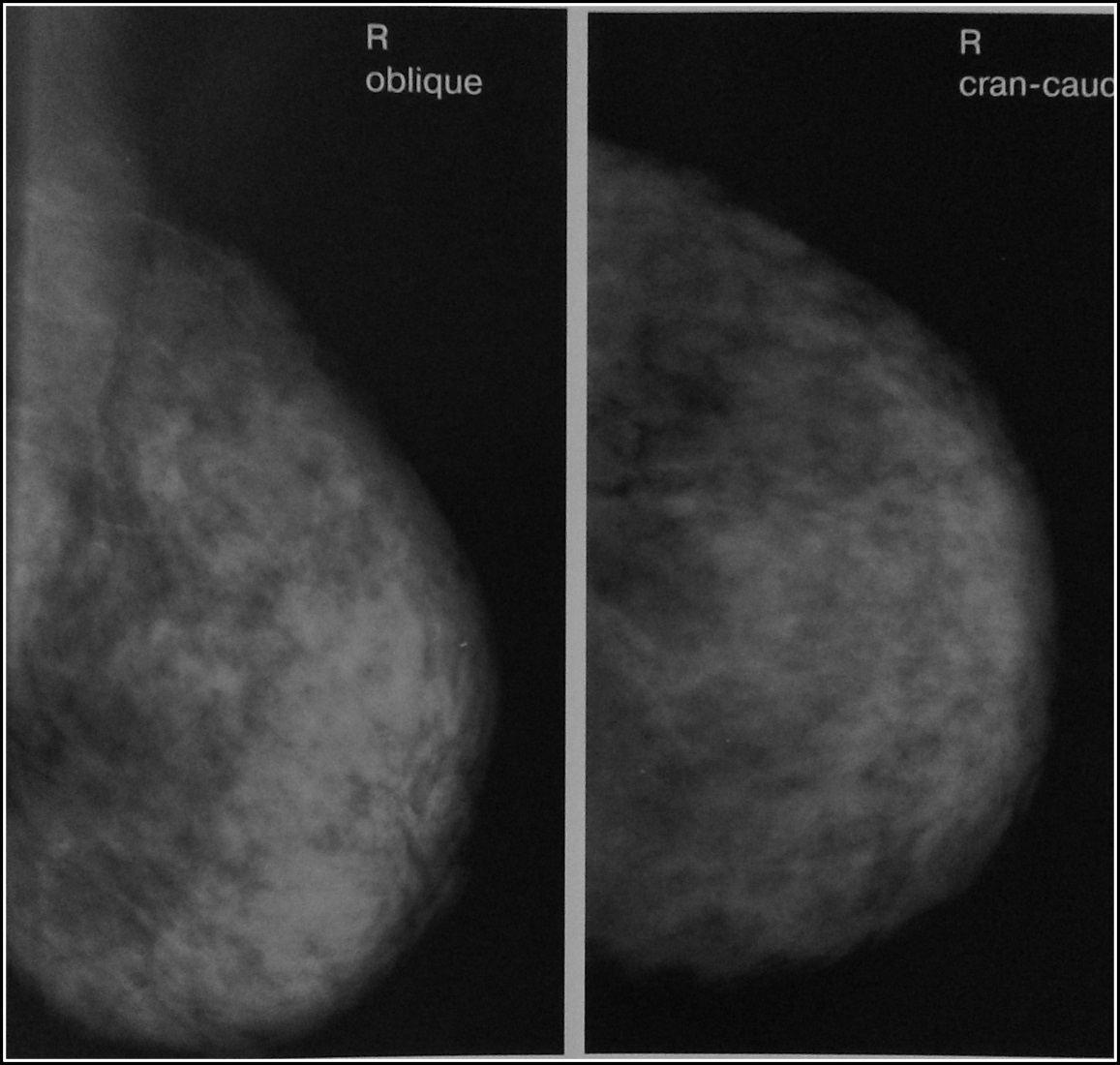
Жизнь после увеличения груди
Вопреки распространенному мнению, маммопластика не влияет негативно на течение мастопатии, не приводит к ее прогрессированию или появлению каких-либо симптомов заболевания. Риск злокачественных новообразований молочной железы также не увеличивается после эндопротезирования. В отсроченном реабилитационном периоде (6-12 месяцев и более) пациентке рекомендуется ежегодно посещать врача-маммолога и контролировать течение мастопатии.
Мастопатия, фиброзно-кистозная болезнь
Мастопатия – это заболевание груди, которое возникает при гормональном сбое в организме женщины. При мастопатии молочная железа меняет свою структуру, в ней появляются различного рода уплотнения, которые при надавливании часто вызывают боль.
У мастопатии существует множество других названий. Таких, например, как фиброзно-кистозная болезнь, аденоз, дисплазия, дисгормональная гиперплазия и так далее. Возможно, это связано с тем, что современная медицина насчитывает более 50 ее форм. Хотя в основном это заболевание делят всего на 2 вида – узловая и дисфузная мастопатия.
Узловая мастопатия представляет собой отдельные небольшие уплотнения в молочной железе, которые никак не связаны ни с кожей, ни с самой молочной железой, они подвижны и их очень легко обнаружить при надавливании на грудь в лежачем положении.
При дисфузной мастопатии уплотняются практически все ткани молочной железы. Характерными признаками для дисфузной мастопатии являются увеличение груди, похожее на увеличение при беременности, боль при пальпации, а также различного рода выделения из сосков. Чаще всего эти симптомы возникают за неделю или две до менструации.
Кроме того, различают мастопатию, которая быстро разрастается и прогрессирует, и мастопатию, которая не прогрессирует вовсе.
Многие ошибочно полагают, что мастопатия – это предвестник злокачественного заболевания молочных желез. На самом деле это не так, далеко не так! Лишь одна форма узловой мастопатии – листовидная – со временем может переродиться в злокачественное заболевание груди.
Тем не менее, условия, при которых развивается злокачественная опухоль, схожи с условиями развития мастопатии, поэтому довольно часто мастопатия развивается параллельно со злокачественным процессом в груди.
До сих пор точно не ясно, отчего возникает эта болезнь. Причиной могут стать многие факторы, толчком может быть и гормональный сбой в организме женщины, и поздние роды, и аборты, и сбои менструального цикла, ранний либо поздний климакс, а также различного рода гинекологические заболевания.
Мастопатию характеризуют:
- постоянная или периодическая болезненность груди;
- уплотнения в груди;
- выделения из сосков.
Если вы обнаружили у себя эти симптомы, нужно обратиться к врачу, который при необходимости назначит дополнительные исследования – УЗИ, маммограмму, если будет необходимость, возьмет пункцию и выделения из сосков на проведения анализа и, в случае положительного результата, назначит соответствующее лечение.
В каждом конкретном случае, применяется индивидуальное лечение, которое назначается только после того, как выяснены причины возникновения данной конкретной мастопатии.
А вот чего ни в коем случае делать не рекомендуется, так это обращаться за лечением к так называемой альтернативной медицине. Необходимо отдавать себе отчет в том, что альтернативная медицина в лучшем случае может стать только подспорьем лечения классического.
Видео отзывы
Можно ли делать пластику груди при мастопатии? | Клеос — Бьюти-гид
Не каждую женщину природа наделила красивой грудью. Между тем, эта часть тела настолько фетиширована, что женщины, грудь которых далека от навязанного рекламой идеала, часто считают себя ущербными и страдают от заниженной самооценки. Казалось бы, тут на помощь может прийти маммопластика — операция, давно поставленная на поток, которую делают почти во всех клиниках пластической хирургии.
Но, задумываясь о пластике груди, многие женщины опасаются навредить своему здоровью. Болезни молочной железы, особенно онкологические, — страшный сон каждой женщины, который, увы, часто становится явью. А уж диагноз «фиброзно-кистозная мастопатия» при обследовании обнаруживают у каждой третьей пациентки маммолога. К счастью, он никогда не переходит в рак.
Тем не менее, еще 10-15 лет назад мастопатия считалась абсолютным противопоказанием для установки увеличивающих имплантатов. Материал, который использовался для эндопротезирования, и способы его введения в молочную железу часто увеличивали риск появления злокачественных новообразований; нередки случаи, когда рак уже был, но не диагностировался до проведения операции, а установленные имплантаты мешали диагностике онкологических заболеваний.
Но медицина не стоит на месте, и сегодня в 95% случаев мастопатия не является препятствием для маммопластики. Более того, степень выраженности мастопатии часто уменьшается после постановки имплантатов, говорят пластические хирурги.
Дело в том, что современные имплантаты интактны, они ведут себя в организме совершенно нейтрально, не вступая во взаимодействие с ним, а при установке не затрагивают ткани молочной железы, располагаясь под большой грудной мышцей. Кроме того, в арсенале врачей появились диагностические процедуры, которые позволяют наблюдать за молочными железами с имплантатами так же эффективно, как без них. Методы гистологического исследования тоже стали более совершенными, способными со 100% вероятностью подтвердить доброкачественность новообразования в груди.
Методы гистологического исследования тоже стали более совершенными, способными со 100% вероятностью подтвердить доброкачественность новообразования в груди.
Безусловно, перед операцией необходимо пройти обследование и получить заключение маммолога. Прежде всего, следует исключить наличие онкологической патологии молочных желез. Если у женщины на фоне мастопатии обнаружены кисты или фиброаденомы более 1 см в диаметре, до проведения маммопластики желательно их удалить и обязательно провести гистологическое исследование всех удаленных тканей; иногда под видом этих доброкачественных новообразований могут скрываться злокачественные опухоли.
В целом же все специалисты сходятся во мнении, что такое распространенное заболевание, как фиброзно-кистозная мастопатия, больше не является противопоказанием для пластики груди. Эта операция стала гораздо безопаснее, осложнения после нее возникают редко. После эндопротезирования женщина может кормить грудью и без помех проходить все необходимые маммологические обследования — никаких ограничений в ее жизнь маммопластика не внесет, уверяют врачи.
Увеличение молочных желёз
Коррекция формы молочных желез одни из наиболее часто выполняемых операций в пластической хирургии. Во многом это связано с тем, что многие женщины уделяют повышенное внимание параметрам своего бюста и легко соглашаются на коррекцию. Однако, несмотря на все это подобное вмешательство требует от пластического хирурга знаний, профессионализма и опыта.
Оперативные вмешательства на молочной железе с целью улучшения эстетических параметров сводятся к решению трех задач:
- увеличение объема
- уменьшение объема
- улучшение формы груди, т.е подтяжка.
Увеличивающая маммопластика
Увеличение объема молочных желез является одной из самых часто выполняемых операций в эстетической хирургии. На сегодняшний день увеличение груди проводится только имплантатами. Гель силиконовый который применялся раньше довольно широко сейчас запрещен к применению, так как не имея оболочки гель рано или поздно покидает свое место расположения и просто растекается по мышцам в разные стороны вызывая грубые деформации. Так же силиконовый гель вызывает силикомы и в ряде случаев может приводить к осложнениям угрожающих жизни.
Гель силиконовый который применялся раньше довольно широко сейчас запрещен к применению, так как не имея оболочки гель рано или поздно покидает свое место расположения и просто растекается по мышцам в разные стороны вызывая грубые деформации. Так же силиконовый гель вызывает силикомы и в ряде случаев может приводить к осложнениям угрожающих жизни.
Имплантаты
Выбор имплантата – одна из самых серьезных задач, которую должен решить хирург, исходя из эстетических требований пациентки, состояния ее тканей и безопасности. Существует две основные формы имплантатов: круглые и анатомические (каплевидные). Круглые разделяются на низкопрофильные (перевернутое блюдце) и высокопрофильные (перевернутая пиала). У современных имплантатов (третьего поколения) оболочка изготавливается из тонких листков силикона, чередующихся с несиликоновыми барьерными слоями, имеет текстурированную (шершавую) поверхность. Многослойная структура сводит к минимуму «пропотевание» наполнителя в сторону тканей и, наоборот, прохождение биологических элементов внутрь протеза, а текстурированная поверхность снижает частоту развития капсульной контрактуры за счет хорошей фиксации в тканях.
Самое большое распространение получил высоко когезивный силиконовый гель. Это полимер на основе силикона, который очень мягкий но не жидкий и в случае повреждения импланта не вытекает из него. Но существуют модели, которые заполняются физиологическим раствором или гидрогелем. Такие наполнители, как соевое масло, вытяжка из водорослей и другие не сертифицированы на территории России, и поэтому нами рассматриваться не будут. При тугом наполнении физиологическим раствором протез становится более твердым, чем ткань молочной железы, при слабом – издает сильный шум плеска воды при движении пациентки, который слышен даже окружающим. В последнее время появились протезы с гидрогелем (гидрогель на 95% состоит из воды и на 5% — из полимера целлюлозы или другого полисахарида). Однако, через 4-6 лет гель расслаивается на составляющие, при этом грудь приобретает неестественный вид, при пальпации может издавать хруст.
Техника выполнения операции
Существует три доступа, через которые формируют ложе для имплантата и вводят его. Наиболее безопасным и удобным признан подгрудный доступ, когда в складке под молочной железой делают разрез 4-6 см.
Периареолярный (по нижней границе пигментной кожи ареолы) доступ считается среднебезопасным из-за вероятности повреждения молочных протоков и нарушения чувствительности в этой области. Разрез возможен при диаметре ареолы свыше 2,5 см, меньший размер не обеспечит прохождение имплантата. Рубец после такого доступа практически незаметен. Доступ из подмышечной впадины считается самым эстетичным, но небезопасным. В этой области находится ряд анатомических образований, повреждение которых ведет к серьезным последствиям по этому необходимо эндоскопическое оборудование для проведения операции.
Эндоскопическая установка имплантов через подмышечный доступ обеспечивает отсутствие послеоперационных рубцов в области молочной железы. Рубец располагается в подмышечной области по ходу кожных складок и после того как рубец созревает и становится белым, он практически не видим.
Данная операция актуальна для изящных женщин с небольшим слоем подкожно — жировой клетчатки. Что бы грудь выглядела естественно и верхний полюс полюс не был шаровидным имплантат устанавливается под большую грудную мышцу. Обычно, имплантат выбирается каплевидной формы и чтобы его правильно ориентировать под мышцей и железой, необходим визуальный контроль с помощью эндоскопического оборудования. В нашей клинике применяется набор эндоскопического оборудования лучших японских и европейских производителей.
Коррекция формы
Наиболее часто встречающаяся операция – маммопексия, т.е. коррекция опущенной молочной железы, устранение ее птоза. Показанием к проведению маммопексии является опущение молочной железы при сохраненном объеме (т. е. размер железы удовлетворяет пациентку). Оперативное вмешательство предполагает следующие этапы:
е. размер железы удовлетворяет пациентку). Оперативное вмешательство предполагает следующие этапы:
а) перемещение вверх и уменьшение соска с ареолой, который в данном случае опущен и растянут;
б) создание новой, конической формы железы;
в) удаление избытка кожи, покрывающей молочную железу.
Подтяжка молочных желез только за счет удаления избытков кожи не полноценна так как сохраняется опущение самой железистой ткани и только кожа долго держать вес молочной железы не сможет, грудь снова опустится, растянув послеоперационный рубец. В нашей клинике при выполнении мастопексии обязательно проводится этап изменения формы самой железистой ткани и фиксация ее в приподнятом положении к грудной стенке.
Мастопексия может выполняться разными путями — разрезом только вокруг ареолы с уменьшением ее диаметра, вертикальным разрезом, разрезом в виде запятой и разрезом в виде перевернутой Т. Выбор операционного доступа решается хирургом совместно с пациентом в зависимости от формы железы и степени птоза.
Осложнения при данном типе операций достаточно редки и носят общехирургический характер: гематомы, нагноения послеоперационных ран и другие. К специфическим можно отнести краевые некрозы кожи, полученные от чрезмерного натяжения ее натяжения, и, как следствие, ишемию тканей.
Уменьшение объема
Операция уменьшения объема молочных желез носит название редукционная маммопластика. Принцип ее проведения и техника исполнения такие же, как и при маммопексии. Разница заключается только в том, что при редукционном вмешательстве удаляется часть железистой ткани. Показанием к операции является гипертрофия молочных желез, которая при высокой степени выраженности (4-5 степень) может привести к деформации позвоночника и, как следствие, вертеброгенной недостаточности. Эстетические показания к проведению операции определяются только желанием пациентки. Осложнения, как и при предыдущем типе оперативного вмешательства, достаточно редки.
Противопоказания
Фиброзно-кистозная мастопатия без явления атипии клеток не является противопоказанием к операции. Наоборот, специальная литература свидетельствует о том, что постановка имплантата тормозит развитие мастопатии. При наличии пролиферативных форм фиброзно-кистозной мастопатии протезирование также не противопоказано, оно является составной частью операции по субтотальной резекции пораженной железы и позволяет сразу заместить протезом удаленный орган.
Особенности ухода
Ранний послеоперационный уход осуществляет медицинский персонал в стационаре, где пациентке находится 2-3 суток. При выписке выдаются следующие рекомендации:
— в течение месяца ограничение физических нагрузок, запрет на посещение сауны, бани, бассейна, отказ от принятия ванн;
— в течение первых двух недель ношение компрессионного белья даже во время сна, в дальнейшем (3 месяца) режим более свободный;
-самомассаж: один раз в день, обычно утром, во время принятия водных процедур, женщина захватывает железу с имплантатом большим и указательным пальцами и производит 5-6 раскачивающих движений; второй прием – надавливание на грудь. Эти манипуляции позволяют растянуть капсулу во всех направлениях.
Мастопатия: симптомы, диагностика и лечение
Онколог
Жукова
Елена Николаевна
Стаж 12 лет
Врач-онколог, член Российского общества маммологов, член RUSSCO (Профессиональное общество онкологов-химиотерапевтов), член Европейского онкологического общества ESMO
Записаться на прием
Мастопатия молочных желез являет собой новообразования в молочной железе женщины, проявления которой наблюдаются в виде патологического разрастания её тканей.
Красивая женская грудь – предмет волнующей гордости представительниц прекрасного пола. Однако внешняя безупречность может сопровождаться внутренними проблемами, если не выполнять своевременную диагностику, незначительные проблемы молочной железы перерастают в угрожающие новообразования. Поэтому врачи-маммологи повторяют, что женщина должна обращать внимание на любые симптомы и признаки патологий. И не нужно дожидаться, когда эти проблемы и патологические состояния станут невыносимо болезненными. Одной из распространенных патологий молочной железы является мастопатия. Более чем 60% женщин в разном возрасте сталкиваются с данным диагнозом.
Общая информация
Заболевание встречаться может в любом возрасте, но наиболее подвержены женщины в возрасте 25-50 лет. Болезнь является распространенной, ей страдает около 70-80% всех женщин. Важно знать о причинах возникновения мастопатии и о том, как от нее уберечься, какие современные методы лечения и диагностики доступны.
Мастопатия молочных желез – это патологическое гормонозависимое состояние груди женщины, сопровождающееся значительным увеличением тканей желез. Молочные железы непосредственно зависят от процессов в матке, яичниках и прочих репродуктивных органах, оказывающих прямое влияние на половые органы женщины. Наиболее влиятельны яичники, которые вырабатывают эстрогены, прогестероны и андрогены – женские гормоны.
Любая проблема в функционировании яичников приводит к гормональному дисбалансу, отражающемуся на репродуктивной системе, проявления которого и признаки патологий можно наблюдать в виде патологических разрастаний тканей – эндометрия матки, яичников, железистой ткани груди. Такие разрастания выступают проявлениями мастопатии молочных желез и женщин.
Гормональный сбой в функционировании яичников – одна из причин мастопатии. Она может проявляться как признак недостаточно стабильного функционирования печени, почек (надпочечников), гипофиза.
Данные гормональные сбои – результат радикальных перемен образа жизни женщины. Сдвинувшийся срок рождения первого ребенка, резкое снижение количества беременностей и детей, проведение абортов, сокращение периода вскармливания младенцев – все это причины мастопатии. Современные женщины предохраняется от беременностей оральными контрацептивами, которые могут усугубить заболевание при самостоятельном назначении, снижая репродуктивную функцию и освобождая от работы репродуктивные органы.
Мастопатия принадлежит к болезням, которые распространены и хорошо поддаются лечению и контролю. Однако при отсутствии соответствующего лечения могут приводить к серьезным проблемам со здоровьем. Поэтому своевременному выявлению, профилактике и лечению мастопатии необходимо уделить соответствующее внимание.
Симптомы
Мастопатия на начальной стадии проявляется в виде болезненных ощущений в груди перед менструацией, значительным увеличением молочных желез, чувством тяжести и дискомфорта в грудных железах женщины. К более поздним симптомам мастопатии относятся:
- самым характерным симптомом мастопатии являются уплотнения в молочной железе при прощупывании самостоятельно или квалифицированным доктором. Такое уплотнение может быть болезненным, боль усиливается в ходе овуляции и перед критическими днями. Уплотнение может быть единичным или с несколькими узелками, увеличенной может также казаться вся железа. Мастопатия характеризуется поражением обеих желез, в основном их верхних отделов;
- сильные и продолжительные болезненные ощущения в груди независимо от дня цикла;
- сильное увеличение объемов молочных желез;
- жидкость из сосков являются также одним из характерных симптомов и признаков мастопатии. Жидкость визуально схожа с молозивом, может быть разного объема и отличаться особенной консистенцией, может выделяться только при надавливании на сосок или постоянно.
 По цвету выделения бесцветные или белесые, могут быть с зеленым, кровяно-красным или коричневым оттенком. Опасны выделения с кровью, поскольку могут быть признаком развития злокачественного новообразования при заболевании. Появление выделений из сосков, независимо от их характера должно стать толчком для обращения к врачу.
По цвету выделения бесцветные или белесые, могут быть с зеленым, кровяно-красным или коричневым оттенком. Опасны выделения с кровью, поскольку могут быть признаком развития злокачественного новообразования при заболевании. Появление выделений из сосков, независимо от их характера должно стать толчком для обращения к врачу.
У вас появились симптомы мастопатии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Главной причиной мастопатии считаются сбои в гормональной системе женщины. Бережное отношение к своему здоровью позволит существенно снизить риск заболевания. Причинами возникновения мастопатии являются:
- гормональные нарушения;
- психологическая составляющая – стрессы, неврозы, депрессия;
- генетическая предрасположенность;
- многочисленные аборты;
- травмы груди;
- эндокринологические заболевания;
- ранняя менопауза;
- нарушения менструального цикла;
- продолжительное отсутствие родов;
- нерегулярная половая жизнь или ее отсутствие;
- сопутствующие заболевания половых органов.
Женщинам, которые входят в группу риска, рекомендуется более часто обследоваться у врача маммолога. На ранних стадиях мастопатия эффективно лечится медикаментами, часто происходит полное устранение симптомов заболевания.
Диагностика: особенности и процедуры
Проявиться болезнь может в любом возрасте. Первое время она может протекать без симптомов или отличаться острой клинической картиной. Независимо от интенсивности проявлений обращаться к врачу нужно при первых признаках мастопатии. Лечение заболевания на начальном этапе дает хорошие шансы. Потому целесообразно не заниматься самолечением, а обращаться за квалифицированной помощью к врачу.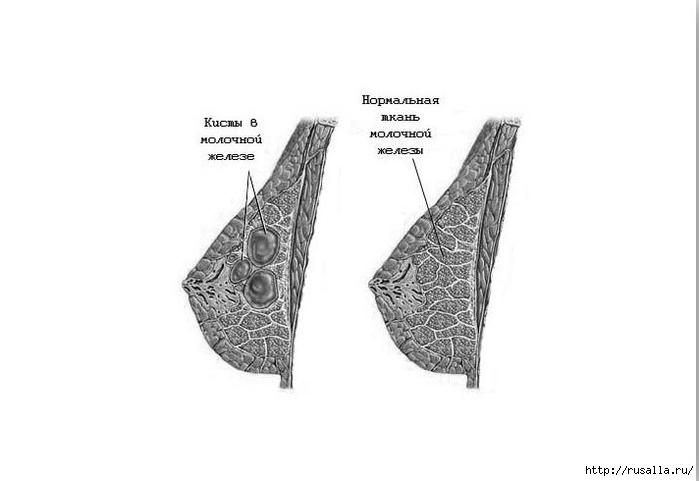
В процессе диагностики мастопатии врач маммолог проводит осмотр и тщательную пальпацию тканей молочных желез женщины и лимфатических узлов. Из диагностических методов используются:
- ультразвуковое обследование;
- маммография;
- компьютерная томография;
- пневмокистография.
К инвазивным методам диагностики мастопатии молочных желез у женщин принадлежат пункция или биопсия. Важным диагностическим критерием, который учитывается врачом при постановке диагноза, является определение гормонального статуса женщины. После проведения комплексной диагностики разными методами осуществляется постановка четкого диагноза и подбор схемы лечения.
Окончательный диагноз мастопатия женщине ставится только врачом-маммологом. Однако при узловой или фиброзно-кистозной мастопатии женщине будет очевидно наличие заболевания уже до того, как диагноз прописывается в медкарте. В ходе диагностики и пальпации обследование проводится в положении стоя с поднятыми руками, затем – лежа на кушетке. Принимается во внимание внешний вид груди, признаки асимметричности, увеличения одной груди у женщины, расположение и состояние сосков, специфика выделений из них, цвет ареолы, состояние прилежащих к молочным железам органов.
Если врачу недостаточно внешней диагностики, он назначает методы УЗИ или рентгенографии. Последняя имеет название маммография и уступает по точности более современному УЗИ, которое позволят разглядеть мелкие, в 1-2 мм, новообразования. УЗИ исследование безвредно для организма пациентки и может проводиться не единожды без угрозы для здоровья, не имеет ограничений по возрасту и текущей стадии заболевания. Маммография противопоказана для пациенток младше 35 лет, кормящих и беременных женщин.
Если данные первичные диагностические меры дали положительный результат и обнаружены патологические изменения в тканях груди, врач назначает пункцию узлового или фиброзного образования, анализы на цитологию. Это исследование позволяет поставить окончательный диагноз с указанием степени заболевания и способов лечения.
Это исследование позволяет поставить окончательный диагноз с указанием степени заболевания и способов лечения.
Врачи, занимающиеся лечением болезни
Мастопатия молочных желез требует профессионального комплексного подхода, по этой причине лечение должно проводиться в профильной клинике. Для пациентов, которых интересует вопрос, какой врач лечит мастопатию молочных желез у женщин, ответ однозначен – это врач-маммолог. Узкий специалист проводит обследования, в зависимости от стадии заболевания назначает эффективные методы лечения или оперативное вмешательство на запущенных стадиях мастопатии молочных желез.
Узкопрофильные специалисты клиники АО «Медицина» лечат непосредственно причину болезни и помогают побороть заболевание на начальных стадиях или облегчить протекание патологии на более поздних стадиях.
Чтобы пройти обследование, диагностику и сдать анализы, необходимо записаться на прием в клинику, где можно выбрать опытного врача, который поможет эффективно справиться с мастопатией молочных желез.
Клиника предлагает проведение исследований и диагностики на высокоточном оборудовании, позволяющем выполнять цветное картирование, 3D-моделирование тканей и сосудов, где врач может детально рассмотреть патологию и определить ее стадию, поставить четкий диагноз и назначить эффективный метод лечения. Благодаря высокоточному цветному изображению, врач получает четкую картину мастопатии молочных желез.
Доктора с многолетним стажем помогают справиться с причинами, симптомами и проявлениями мастопатии молочных желез, независимо от того, насколько запущено и как протекает заболевание.
Методы лечения
Мастопатия молочных желез – заболевание, которое при отсутствии лечения развивается, перетекает в злокачественные образования, без лечения не проходит. После тщательного обследования врач определяет методику и стратегию лечения. Лечение мастопатии нацелено на стабилизацию работы эндокринной системы пациентки, также используется иммунотерапия или медикаментозные средства для прямого влияния на новообразования.
Используется два метода лечения мастопатии – консервативный и оперативное вмешательство. Консервативный метод включает медикаментозную терапию гормональными средствами и витаминами, а хирургический метод предусматривает оперативное лечение путем удаления доброкачественных образований в молочной железе женщины. При медикаментозном лечении мастопатии используются следующие препараты – Норколут, Утрожестан, Мастодинон, которые доказали свою результативность.
Для лечения заболевания используются гормональные и прочие методы. Эффективность методик определяется индивидуальными особенностями протекания заболевания и другими факторами. Лечение мастопатии в первую очередь нацелено на ликвидацию причин гормонального сбоя у женщины. В отдельных случаях может понадобиться стабилизация функционирования нервной системы, почек, печени. При терапии острых и сложных стадий узловой мастопатии часто используются операции и сопутствующее медикаментозное лечение.
В лечении мастопатии молочных желез немаловажную роль играет коррекция гормонального баланса пациентки. При выборе метода лечения мастопатии зависимо от стадии заболевания, необходим осмотр гинекологом и эндокринологом. Эти врачи комплексно проводят глубокую диагностику эндокринной системы и подбирают медикаменты для лечения выявленных патологических состояний.
При острой мастопатии и постоянных болезненных ощущениях применяются медикаменты, снижающие воздействие гормонов на молочную железу женщины. Для стабилизации цикла критических дней подходят оральные противозачаточные таблетки, которые подбирают на основании тщательной диагностики гормонального состояния. Для лечения патологических состояний щитовидной железы назначают лекарственные средства, обеспечивающие стабилизацию выработки тиреогормонов. Комплексы витаминов и микроэлементов улучшают работу печени и обменные процессы.
Комплексы витаминов и микроэлементов улучшают работу печени и обменные процессы.
Также назначаются средства прогестерона, они оказывают влияние прямо на ткань железы, уменьшая пролиферацию ткани и эпителиальных клеток, снимая отечность, и гомеопатические препараты. При подозрении на злокачественное новообразование выполняется оперативное удаление узла, в остальных ситуациях назначают стандартное медикаментозное лечение мастопатии молочных желез.
В большинстве случае мастопатия не перерастает в осложнения, злокачественные образования. При грамотной постановке диагноза и правильно подобранному методу лечения гормонального состояния, однако гормональные патологии могут вызывать рецидивы болезни.
Благодаря грамотно подобранной комплексной методике лечения мастопатии, обычно можно избавиться от заболевания за месяц. После избавления от недуга женщина обязана несколько раз в год посещать врача для профилактического осмотра. Эффективность лечения достигается только при полноценном лечении под контролем опытного врача. При фиброзно-кистозной форме мастопатии женщине следует исключить факторы риска, такие как посещение бани, физиопроцедуры, загар в солярии и на природе.
Показания
Профилактикой мастопатии молочных желез является регулярное самообследование, которое нужно проводить раз в месяц. Самоощупывание молочных желез требуется проводить в положении стоя и лежа, также немаловажно осматривать состояние сосков и проверять, нет ли из них выделений. Регулярные профилактические посещения гинеколога и маммолога также рекомендуются для профилактики возникновения и развития мастопатии. Контроль гормонального фона, грамотное подобранное питание, диета и регулярные физические нагрузки являются показаниями при мастопатии.
Перечень причин, способствующих возникновению и развитию мастопатии, вызывает сложности в назначении однозначной схемы профилактики. Следует избегать: стресса и депрессий (в качестве профилактического мероприятия рекомендован прием лечебных успокаивающих медикаментов – валериана, пустырник), создание уютной и спокойной обстановки, положительное мышление. Также показаниями при мастопатии молочных желез являются:
Также показаниями при мастопатии молочных желез являются:
- грамотно продуманное питание без чрезмерно жирных и тяжелых для переваривания продуктов;
- контроль отсутствия чрезмерной массы тела, ожирения, но противопоказаны монодиеты и непроверенные методы сброса веса;
- одним из негативных факторов для женщин является употребление кофеина. Женщинам необходимо ограничить или исключить его из рациона, не употреблять крепкий кофе утром перед приемом пищи.
Противопоказания при заболевании
Пациенткам, страдающим мастопатией на разных стадиях, необходимо снизить количество кофе и крепкого чая, избавиться от курения, добавить в рацион фрукты, овощи, продукты с высоким включением клетчатки и витаминов.
Женщинам любого возраста, которые используют противозачаточные средства, необходимо отказаться от курения. Также эффективным в ходе профилактики заболеваний молочной железы станет ограничение употребления алкоголя. Немаловажным нюансом для здоровья женщины становится постоянная сексуальная жизнь и физические нагрузки в умеренном темпе.
Стоимость первичного приема, исследований, лечения
Цены на лечение в клинике АО «Медицина» указаны на официальном сайте для ознакомления. Чтобы уточнить стоимость лечения, необходимо записаться на первичную консультацию, после которой будет осуществлена диагностика, на основе которой врач выявит особенности и стадию патологии, назначит лечение при помощи современных препаратов или операционного вмешательства.
Цена лечения в медицинской клинике зависит от диагностических и лечебных методик, однако в каждом конкретном случае мастопатии назначаются максимально эффективные меры по лечению. При запущенных стадиях лечить нарушение дорого, но с помощью оперативного вмешательства с дальнейшим лечением в стационаре можно решить усугубившиеся проявления. Клиника предлагает исключительно инновационные технологии, детальный анализ и комфортные условия пребывания.
Преимущества лечения в клинике АО «Медицина»
АО «Медицина» (клиника академика Ройтберга) является многопрофильным медцентром, где предлагается комплекс услуг, включая проведение операций опытными хирургами и лечение в стационаре.
Лечение мастопатии молочных желез у женщин в клинике АО «Медицина» имеет такие преимущества:
- наличие лицензии на осуществление медицинской деятельности, прием пациентов, проведение операций;
- наличие квалификации и значительного стажа у каждого из врачей, а их достижения изложены на сайте медицинского центра;
- высокотехнологичное оборудование для проведения анализов, обследований, чтобы установить глубинные причины патологических состояний;
- сотрудничество со страховыми компаниями, программы лояльности для корпоративных клиентов.
Доктора проводят тщательный анализ состояния здоровья пациента, выявляют причины, приведшие к возникновению мастопатии молочных желез, назначают эффективные методики в стационарных условиях и прием современных медикаментов, которые стабилизируют состояние пациента.
симптомы, причины, лечение и профилактика — Клиника ISIDA Киев, Украина
Содержание
Доброкачественные заболевания молочной железы — одна из самых частых патологий встречающаяся у женщин детородного возраста. Их опасность в том, что под воздействием провокационных факторов новообразования могут малигнизироваться. Поэтому важно проводить тщательное обследование молочных желез и при возникновении первых симптомов болезни обращаться к врачу.
Что это и чем опасна
Мастопатия — болезнь молочной железы невоспалительного генеза. Характеризуется изменением соотношения в структуре железы эпителиальной и соединительной тканей. Это приводит к формированию кистозных и фиброзных образований. Данная патология распространена у женщин репродуктивного возраста. Чаще всего это заболевание протекает на фоне других гинекологических болезней. Опасность мастопатии заключается в том, что эта патология относится к предопухолевым заболеваниям, на фоне которых может сформироваться рак молочной железы. У категории больных мастопатией, риск развития злокачественных новообразований выше в 3-5 раз, чем в общей популяции людей.
Опасность мастопатии заключается в том, что эта патология относится к предопухолевым заболеваниям, на фоне которых может сформироваться рак молочной железы. У категории больных мастопатией, риск развития злокачественных новообразований выше в 3-5 раз, чем в общей популяции людей.
Причины возникновения
Существуют определенные факторы риска развития этой патологии, к ним относят:
- Наследственность. Наличие данной патологии у близких родственников по женской линии.
- Эндокринная патология. Диабет первого и второго типов, ожирение, болезни щитовидной железы повышают риск развития мастопатии.
- Стресс. Депрессии, перенапряжения на работе, нерегулярная половая жизнь приводят к гормональному дисбалансу и формированию кистозно-фиброзного процесса.
- Акушерский анамнез. Поздняя первая беременность, малый период грудного вскармливания, аборты, позднее менархе также влияют на активации невоспалительных болезней.
Развитие болезни имеет такие этиологические факторы:
- Нарушение в гипоталамо-гипофизарной системе. Это способствует активации пролиферативных процессов в гормонально зависимых органах.
- Изменение менструального цикла. При ановуляторном и неполном овуляторном цикле значительно повышается уровень женских гормонов, что непосредственно влияет на структуру молочной железы.
- Патология печени. В этом органе происходит разрушение эстрогенов. В случае нарушения ее работы гормоны накапливаются в крови активируя пролиферативные процессы в груди.
- Гиповитаминоз. Многие витамины участвуют в переработке гормонов, и при их недостатке снижается активность печеночных ферментов.
Симптомы и признаки и как самому обнаружить
Клинические признаки патологии, женщины могут обнаружить самостоятельно. Симптомы, которые должны насторожить:
- Болезненность в месте новообразования.
- Уплотнение в ткани молочной железы.
- Отечность в зоне поражения.

- Увеличение и уплотнение лимфатических узлов в подмышечных впадинах.
- Возникновение выделений из сосков. Обычно они прозрачные серозные. Также могут быть по типу молозива, зеленоватые, жёлтые, коричневые.
Для мастопатии характерно усиление клинической симптоматики в предменструальном периоде. Также важно, что признаки заболевания не исчезают после окончания менструаций.
При данной симптоматике важно сразу обратиться к врачу. Он проведет осмотр места поражения, назначит обследование и лечение.
Виды
Существует несколько типов патологии, которые разнятся по клиническим признакам.
Фиброзно кистозная.
Обычно возникает у девочек пубертатного периода. Может быть единичной и множественной, до 8-12 штук. В зависимости от соотношения компонентов опухоли могут иметь различную консистенцию от мягкой до каменистой плотности.
Очаговая мастопатия.
В тканях молочной железы определяется плотно-эластичное или эластичное новообразование с уплощением в горизонтальной плоскости. Во время менструации становится рельефнее, плотнее и болезненно. Может пальпаторно не определяться из-за жидкостного компонента.
Диффузная
Обычно больные не предъявляют жалоб и патология обнаруживается случайно во время профилактического осмотра. Основным симптомом является боль разной локализации и степени, имеет циклический характер. Часто иррадиирует в руку, подмышку, сосок. Также характерны серозные, гнойные выделения из сосков.
Данную патологию часто могут обнаружить случайно, во время профилактического осмотра. Потому важно ежегодно посещать гинеколога и после 40 лет маммолога.
Мастопатия — как лечить данное заболевание
Для достижения оптимального эффекта от терапии важно скорректировать основную нейроэндокринную проблему. К негормональной медикаментозной терапии относят:
- Диетотерапию.
- Витаминотерапию.
- Иммуномодулирующую терапию.
- Гепатопротекторы.
Также проводят коррекцию гормонального дисбаланса с помощью препаратов мастодинон эстрогенов, пролактина, прогестерона, ингибиторы гонадотропной функции гипофиза.
Также широко используется хирургическая коррекция. Используется энуклеация или секторальная резекция.
Осложнения
Основным и самым грозным осложнением патологии является развитие рака молочной железы. Чаще всего злокачественное образование формируется при фиброзной и очаговой мастопатии. При диффузной форме злокачественность происходит реже.
Мастопатия и беременность
Во время беременности избавиться от мастопатии можно быстрее. В этот период изменяется гормональный фон, уровень эстрогенов становится меньше, а прогестерона больше. Новообразования рассасываются быстрее. Также во время лактации кисты и узлы быстро исчезают.
Профилактика заболевания
Профилактика развития патологии включает в себя большой спектр вопросов. К ним относят и правильное питание, ведения активного образа жизни, занятия спортом, отказ от вредных привычек. К первичной профилактике относят:
- Правильный подбор бюстгальтера. Желательно выбирать белье из качественных, натуральных материалов по размеру.
- Самообследование груди. Важно несколько раз в месяц обследовать обе молочные железы. Методом пальпации, аккуратно, круговыми движениями.
Важно следить за состоянием молочных желез и при возникновении первых симптомов сразу обращаться за медицинской помощью.
Вывод
Мастопатия — распространенное неинфекционные заболевание. Может возникать у женщин различных возрастов. Основные причины формирования — гормональный дисбаланс, нейроэндокринные нарушения. Новообразование молочной железы формируется длительное время и долго может клинически не проявляться. Для лечения используется медикаментозная и хирургическая коррекция.
Мастопатия. Фиброкистозная мастопатия.
Болезнь или не болезнь?
Фиброкистозная мастопатия (ФКМ)– самая распространенная причина появления уплотнений в груди у женщин в возрасте от 30 до 50 лет. Фиброкистозная мастопатия рассматривается самостоятельно как болезнь, но это скорее особое состояние молочных желез не являющееся злокачественным. Более 60% женщин репродуктивного возраста имеют проблемы с молочными железами именно по причине доброкачественных мастопатии. На данной странице Вы можете прочитать краткий и информативный материал по данной проблеме.
Фиброкистозная мастопатия рассматривается самостоятельно как болезнь, но это скорее особое состояние молочных желез не являющееся злокачественным. Более 60% женщин репродуктивного возраста имеют проблемы с молочными железами именно по причине доброкачественных мастопатии. На данной странице Вы можете прочитать краткий и информативный материал по данной проблеме.
Диагностирование фиброкистозной мастопатии
Обычно фиброкистозную мастопатию можно выявить при простом осмотре врачом-маммологом. Дополнительно может использоваться маммография или биопсия. К счастью, лишь в 5% случаев выявляются фиброкистозные изменения особого типа, которые впоследствии могут стать фактором риска возникновения злокачественных новообразований.
Предпосылки для возникновения мастопатии
Причина фиброкистозной мастопатии связана с реакцией тканей молочных желез на ежемесячное изменение уровня эстрогена и прогестерона, женских гормонов, продуцируемых яичниками. В течение индивидуального менструального цикла грудь увеличивается в объеме, набухает, а затем возвращается в нормальное состояние. Влияние гормонов на ткани груди заставляет увеличиваться молочные доли и протоки, что приводит к задержке жидкости в молочных железах. В результате в это время грудь становится чувствительной, даже болезненной, под кожей могут прощупываться узелки. После менструации эти неприятные ощущения как правило проходят, а узелки и повышенная чувствительность исчезают. Вот почему наилучшее время для обследования груди приходится на 7-10 день после начала менструального цикла, когда ткани груди находятся в своем обычном состоянии.
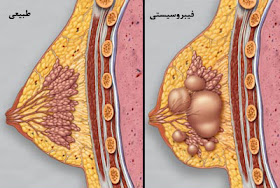
Фиброкистозные изменения
Вследствие многократных гормональных перепадов происходит увеличение плотности тканей груди, и мешочки с жидкостью, называемые кистами, легко могут образоваться в закупоренных или увеличенных молочных протоках. Многие женщины самостоятельно замечают такие изменения, потому что область груди может принять необычный вид — легко прощупываются участки более плотной ткани с узелковой или бугристой поверхностью.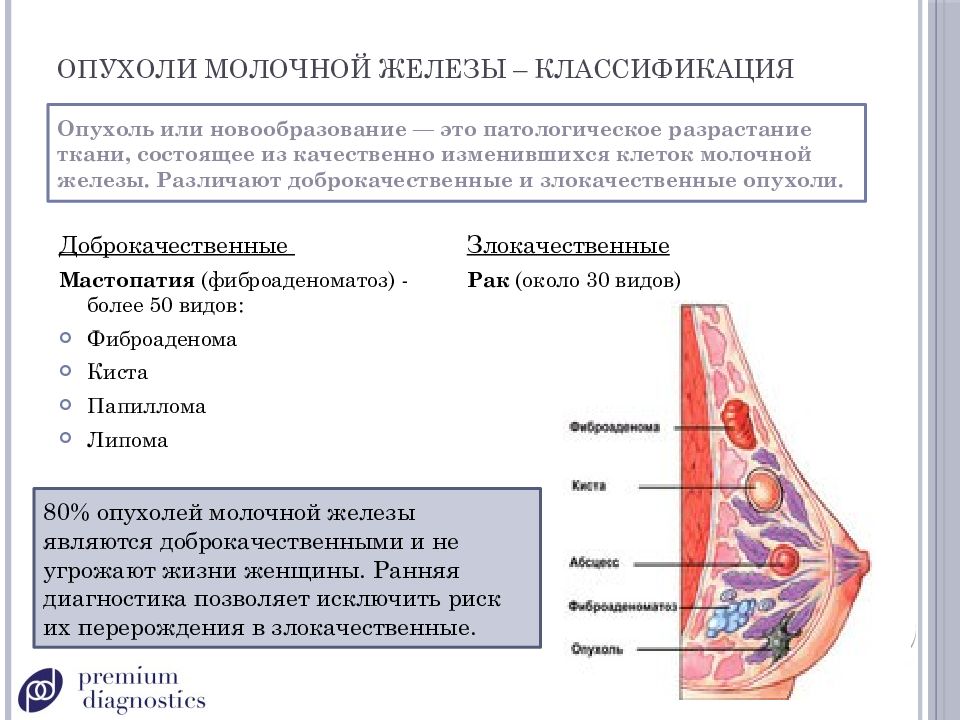 Фиброкистозные образования на ощупь могут напоминать и множество мелких бусинок, рассеянных по тканям груди.
Фиброкистозные образования на ощупь могут напоминать и множество мелких бусинок, рассеянных по тканям груди.
Обычно фиброкистозные изменения наблюдаются в обеих молочных железах и чаще всего в верхнее-наружной зоне (т.н. квадранте). У женщин перед менопаузой мастопатия может становиться более выраженной, усиливается дискомфорт, тяжесть и неприятные ощущения. У некоторых появляется настолько сильная боль, что становится невозможным лежать на животе. После наступления менопаузы эти неприятные ощущения проходят.
Кисты молочных желез
У некоторых женщин с мастопатией образуются кисты молочных желез, представляющие из себя полости, наполненные жидкостью. На ощупь они обычно гладкие, подвижные, иногда болезненные. Болезненность часто усиливается за неделю до менструации и постепенно проходит неделю спустя после нее. Особенно большие кисты легко прощупываются – ощущение такое же, как если слегка надавить пальцем на закрытый глаз. Маммолог может аспирировать (опорожнить) кисту – т.е. удалить из нее жидкость шприцем. В некоторых случаях, для того, чтобы убедиться, что злокачественных изменений нет, проводят биопсию – это решает маммолог. Кисты обычно исчезают после менопаузы.
Самообследование груди
Каждая женщина должна уметь проводить самообследование груди. Рекомендуется проводить самообследование молочных желез ежемесячно, примерно через неделю после окончания менструации. Женщинам, находящимся в менопаузе, следует выбрать определенный день, например, каждое первое число месяца, для регулярного самообследования. При обнаружении каких-либо изменений или пальпируемых образований следует обратиться к маммологу.
Лечение фиброкистозных изменений
В случае если фиброкистозная мастопатия не исчезает за время наблюдения, врач может принять решение о хирургическом вмешательстве (биопсии), чтобы удалить кисты и/или жидкость из тканей молочной железы. Общие рекомендации в случае повышенной болезненности груди — исключить из рациона продукты и напитки, содержащие кофеин (кофе, кофеиносодержащие безалкогольные напитки, чай, шоколад), так как это поможет уменьшить задержку жидкости в тканях и снизит ощущение дискомфорта.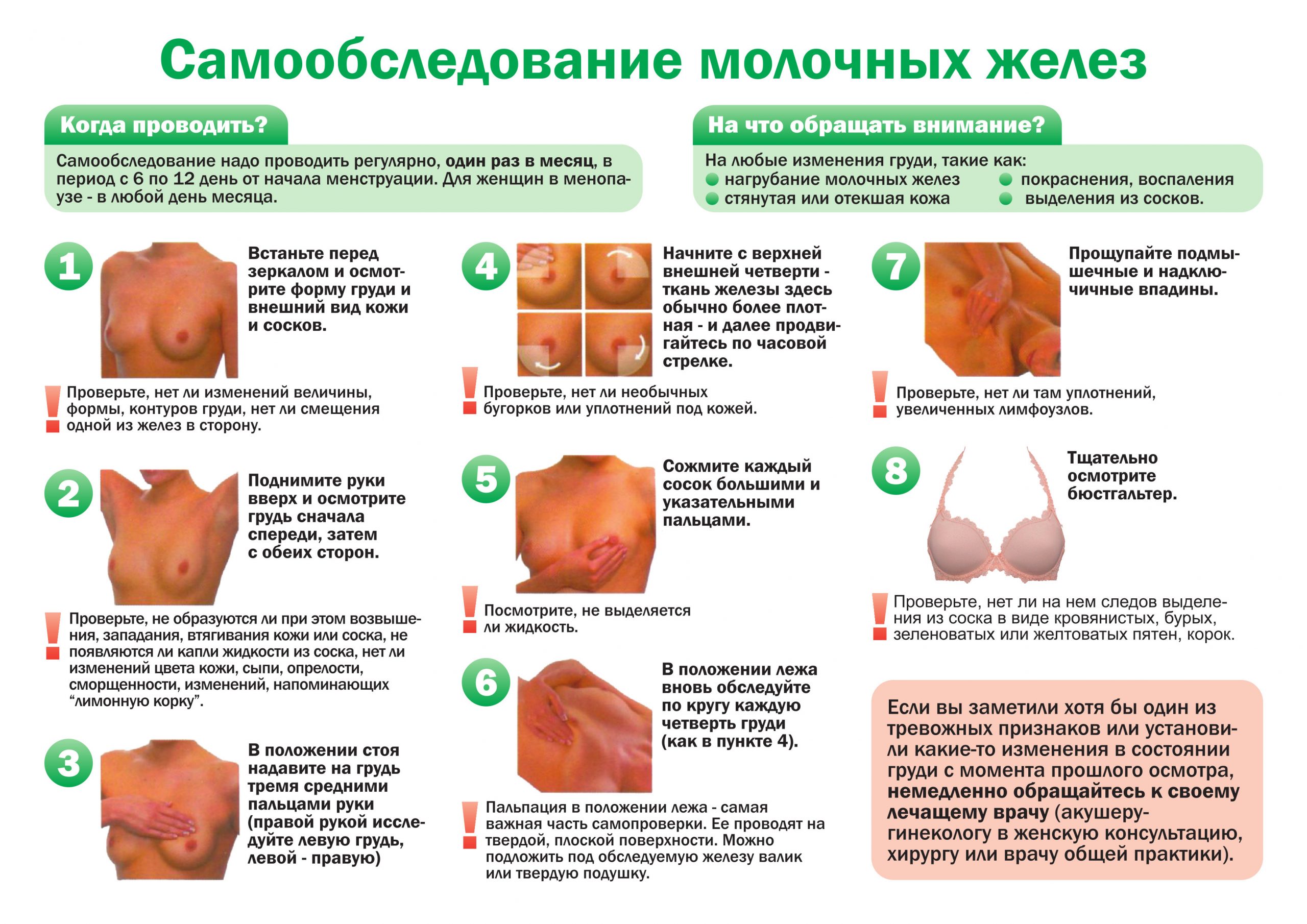 Дополнительно врач может порекомендовать какое- либо болеутоляющее средство (например, аспирин) и теплые компрессы. Значительное облегчение принесет и правильно подобранный бюстгальтер с хорошим поддерживающим эффектом. По назначению врача может быть выписан витамин Е.
Дополнительно врач может порекомендовать какое- либо болеутоляющее средство (например, аспирин) и теплые компрессы. Значительное облегчение принесет и правильно подобранный бюстгальтер с хорошим поддерживающим эффектом. По назначению врача может быть выписан витамин Е.
Маммография может обнаружить даже небольшие и непрощупываемые злокачественные опухоли
Долгое время рак груди считался неизлечимой и трудновыявляемой болезнью, а единственным доступным способом диагностики была рука врача. С внедрением процедуры низкодозовой маммографии стало возможным с минимальным риском выявлять мельчайшие узелки, совершенно неощутимые при пальпировании. Сегодня ранняя диагностика значительно увеличивает вероятность полного излечения, поэтому можно надеяться, что время, когда рак груди занимал лидирующее место среди всех случаев женской смертности от рака, уходит в прошлое. В дополнение к маммографии женщины с фиброкистозными изменениями в молочных железах могут пройти ультразвуковое обследование груди, которое эффективно для выявления мелких опухолей, спрятанных под скоплением фиброзных тканей. Регулярным должно быть и самообследование молочных желез. Маммографию следует выполнить первый раз до 40 лет. С 40 лет следует проходить маммографию каждые 1-2 года.
Подтяжка груди против увеличения груди против грудных имплантатов — в чем разница?
Американское общество пластических хирургов недавно отметило, что больше женщин, чем когда-либо прежде, выбирают какой-либо тип процедуры увеличения груди. Традиционно женщины считают имплантаты единственным способом улучшить внешний вид своей груди, но на самом деле это не так. Фактически, операции по подтяжке груди опережают операции по имплантации на 2: 1.
Возможно, вы видели термины, такие как подтяжка груди, увеличение груди и грудные имплантаты, как взаимозаменяемые.Чтобы пролить свет на эти процедуры, этот блог объяснит различия и объяснит, кто может извлечь наибольшую пользу от каждой из них.
Увеличение груди
Что это?
Увеличение груди и операция по имплантации груди — это два названия одной и той же процедуры. Эти косметические операции включают установку в грудь силиконовых или физиологических имплантатов для увеличения размера, формы и объема.
Вы также можете увидеть пересадку жира под эгидой увеличения груди, но этот вариант встречается реже.
Для кого это?
Все грудные имплантаты одобрены FDA для здоровых пациентов, которые соответствуют минимальным возрастным требованиям. Здоровые пациенты, которым исполнилось 18 лет, могут выбрать имплантаты с солевым раствором, но не имеют права на силикон, пока им не исполнится 22 года.
Увеличение груди в первую очередь предназначено для женщин, которые хотят увеличить общий размер груди. Процедура также полезна для пациентов, которые хотят улучшить объем или форму. Женщины, у которых была беременность или значительная потеря веса, также могут выбрать эту операцию для восстановления утраченной полноты.
Каков конечный результат?
Конечный результат зависит от многих факторов, включая размер, форму и материал, который вы выбираете для своих имплантатов, а также общую форму вашего тела. Однако общий конечный результат увеличения груди — более упругая, полная грудь, более симметричная и привлекательная.
Большинство женщин сообщают, что их одежда и бюстгальтеры подходят лучше, и многие из них чувствуют постоянный прилив уверенности в себе.
Подтяжка груди
Что это?
При подтяжке груди имплантаты вообще не используются.Скорее, хирург манипулирует существующей тканью груди, чтобы поднять и подтянуть грудь. Это придает вашей груди более естественный контур и устраняет провисание, обвисание или легкую асимметрию, которые могут возникнуть из-за таких факторов, как возраст, беременность или болезнь.
Для кого это?
Подтяжка груди наиболее полезна для женщин, которые стремятся лишь частично восстановить естественную молодость своей груди. Поскольку эта процедура не добавляет объема, она дает очень естественный вид, что является хорошим вариантом для женщин, у которых уже есть достаточное количество натуральной ткани груди.Это просто делает грудь более упругой, упругой и молодой.
Каков конечный результат?
Конечный результат подтяжки груди гораздо более тонкий и естественный, чем операция по имплантации. Вы можете думать об этом как о том, как повернуть время вспять к тому моменту, когда ваша грудь была оптимально упругой и упругой. Однако это не увеличит полноту верхней части груди или не увеличит размер чашки — это могут сделать только имплантаты.
Могу ли я получить грудные имплантаты и подтяжку груди?
У женщин становится все более популярным совмещать увеличение груди с процедурой подтяжки груди.
Женщины, у которых были дети, часто получают наибольшую пользу от этой комбинированной процедуры из-за значительных изменений, которые претерпевает их тело во время и после беременности. Матери часто теряют форму и объем после родов и кормления грудью, что делает таких женщин, которые хотят увеличить полноту и упругость своей груди, отличными кандидатами на подтяжку и увеличение.
Как мне узнать, какая процедура мне подходит?
Может быть трудно понять, какая процедура или комбинация процедур помогут вам достичь ваших эстетических целей.Консультации с профессиональным пластическим хирургом, сертифицированным советом директоров, помогут вам сделать это решение, получить реалистичное представление о том, чего можно достичь, и подобрать лечение, соответствующее вашему уникальному телу и целям.
Независимо от того, выберете ли вы увеличение груди, простую подтяжку груди или их комбинацию, вы можете быть уверены в том, что будете на пути к тому, чтобы выглядеть и чувствовать себя как можно лучше.
Взгляды, выраженные в этом блоге, принадлежат автору и не обязательно отражают мнение Американского общества пластических хирургов.
Хирургия грудного имплантата | FDA
Операцию по имплантации груди можно провести в больнице или хирургическом центре. Пациентам после операции по имплантации груди, возможно, придется остаться на ночь в больнице (стационарное хирургическое вмешательство) или после этого отправиться домой (амбулаторная операция). Операция может проводиться под местной анестезией, когда пациент не спит, и только грудь обезболивается, чтобы заблокировать боль, или под общей анестезией, когда пациенту дают лекарство, чтобы он уснул.Большинство женщин получают во время этой операции общий наркоз. Операция по имплантации груди может длиться от одного до нескольких часов в зависимости от процедуры и личных обстоятельств.
Если операция проводится в больнице, продолжительность пребывания в больнице будет зависеть от типа операции, любых осложнений после операции и вашего общего состояния здоровья. Продолжительность пребывания в больнице также может зависеть от типа покрытия, предоставляемого вашей страховкой.
На этой странице:
Хирургическая сетка и хирургия груди
Хирургическая сетка обычно представляет собой гибкий тонкий плоский лист, обычно сделанный из неразлагаемых синтетических материалов, биоразлагаемых синтетических материалов или из тканей животного или человеческого происхождения, называемых бесклеточными дермальными матрицами (ADM).Хирургическая сетка — это медицинское устройство, регулируемое FDA.
FDA не одобрило и не одобрило никаких хирургических сеток для использования с грудными имплантатами или при реконструкции груди, и, таким образом, не рассматривало потенциальные преимущества и риски для этих применений. FDA рекомендует пациентам обсудить преимущества и риски сетки со своими поставщиками медицинских услуг.
Консультация хирурга
Перед операцией проконсультируйтесь с хирургом. Будьте готовы задать вопросы об опыте хирурга, вашей операции и ожидаемых результатах.FDA предоставило список вопросов, которые могут помочь в вашем обсуждении. Хирург должен иметь возможность обсудить, подходите ли вы для имплантатов груди, различные типы имплантатов, варианты размера, формы, текстуры поверхности и размещения в зависимости от ваших конкретных обстоятельств, а также риски и преимущества операции по имплантации. . Хирург также должен иметь возможность предоставить вам фотографии других пациентов до и после операции, чтобы помочь вам лучше понять ваши ожидания и возможные результаты операции.
Во время консультации вам нужно будет обсудить вашу историю болезни, включая любые заболевания или аллергию на лекарства, которые у вас могут быть. Вам также следует обсудить любые предыдущие операции, которые у вас были, особенно на груди, и какие лекарства вы принимаете в настоящее время, включая пищевые добавки, лекарственные травы и лекарства, отпускаемые без рецепта. Важно сообщить хирургу, если вы подозреваете, что беременны.
Если вам предстоит операция по имплантации груди с целью реконструкции, вам также необходимо обсудить с хирургом ваши личные обстоятельства, в том числе пройти курс химиотерапии и / или лучевой терапии, поскольку они могут повлиять на ваши риски осложнений и внешний вид реконструированной груди. грудь.Хирург также должен поговорить с вами о количестве ткани груди, которое останется после операции и будущего скрининга на разрыв имплантата груди и рак груди.
Во время консультации не забудьте попросить у хирурга копию маркировки пациента для грудного имплантата, который она планирует использовать. Это должно включать буклет / брошюру для пациента, в котором содержится важная информация о вашем конкретном грудном имплантате, а также предупреждение в рамке и контрольный список для принятия решения пациентом. Вы имеете право запросить эту информацию, и ожидается, что ваш врач предоставит ее.
Обязательно полностью прочтите маркировку пациента перед операцией. Пожалуйста, знайте, что эта маркировка пациента предназначена для улучшения, но не для замены обсуждения, которое вы ведете с врачом о преимуществах и рисках грудных имплантатов, поскольку они относятся только к вам.
Изучив информацию в буклете / брошюре для пациента о конкретном имплантате, который будет использоваться, внимательно прочитайте и обсудите пункты контрольного списка после консультации со своим врачом.Вы должны поставить свои инициалы в отведенном для этого месте рядом с каждым предметом, чтобы указать, что вы прочитали и поняли предмет, и что ваш врач ответил на все вопросы к вашему удовлетворению. Кроме того, убедитесь, что вы прочитали и поняли форму информированного согласия, прежде чем подписывать ее. Если вы решите продолжить операцию, ваш врач также должен предоставить вам карточку устройства пациента после операции, в которой есть информация о каждом из ваших конкретных имплантатов.
Производители грудных имплантатов могут проводить клинические исследования для оценки грудных имплантатов и понимания долгосрочного опыта женщин, которым устанавливаются грудные имплантаты.Если вы заинтересованы в участии в клиническом исследовании, обязательно спросите своего хирурга, какие конкретные шаги вам необходимо предпринять.
Вопросы, которые следует задать врачу перед операцией по имплантации груди
При выборе хирурга для процедуры имплантации груди вы можете принять во внимание его многолетний опыт, сертификат совета директоров, наблюдение за пациентом и ваш собственный уровень комфорта с хирургом. Большинство операций по имплантации груди выполняются сертифицированными пластическими и реконструктивными хирургами.Следующие вопросы помогут вам обсудить с хирургом операцию по имплантации груди.
Вопросы, которые нужно задать …
О хирурге
- Сколько процедур по имплантации груди вы делаете каждый год?
- Какой процент вашей практики посвящен увеличению груди? К реконструкции груди?
- Какие типы имплантатов вы используете? Физиологический раствор или силикон? Какой у вас опыт работы с каждым из них?
- С каким осложнением вы чаще всего сталкиваетесь при операции по имплантации груди?
- Какова в целом частота осложнений (контрактура капсулы, инфекция и т. Д.))?
- Какова ваша частота повторных операций?
- Какой тип повторной операции вы выполняете чаще всего?
Об имплантатах груди и ожидаемых результатах
- Какую форму, размер и текстуру поверхности вы рекомендуете для моих имплантатов?
- Почему вы рекомендуете один тип грудного имплантата другому? Почему вы мне рекомендуете этот?
- Как долго прослужат мои грудные имплантаты?
- Какое место разреза и какое место размещения вы мне порекомендуете?
- У вас есть фотографии до и после, на которые я могу посмотреть после каждой процедуры?
- Каких результатов я могу ожидать?
- Как будут ощущаться грудные имплантаты? Изменит ли они мою кожу груди или ощущение сосков?
- Какие риски и осложнения связаны с имплантатами груди?
- Могу ли я получить грудные имплантаты для увеличения груди, если у меня в семье есть сильная семейная история рака груди?
- Сколько дополнительных операций на грудных имплантатах я могу ожидать в течение своей жизни?
- Как я могу определить, разорвался ли мой грудной имплантат или возникла проблема с моими грудными имплантатами?
- Как будет выглядеть моя грудь, если я решу удалить имплантаты, а не заменить их?
- Насколько легко или сложно удалить имплантаты?
- Насколько легко или сложно увеличить размер имплантатов после их установки?
- Как я могу ожидать, что моя грудь будет выглядеть со временем? Что мне нужно делать, чтобы поддерживать их?
- Какое дополнительное наблюдение мне потребуется?
- Каковы отдаленные последствия имплантации груди?
- Как будет выглядеть моя грудь после беременности? После кормления грудью?
- Повлияют ли грудные имплантаты на мою способность кормить ребенка грудью?
- Какие у меня есть варианты, если я недоволен результатом установки грудных имплантатов?
- Могу ли я сделать маммографию с установленными грудными имплантатами?
- Разорвет ли маммограмма мой грудной имплант?
- Какие альтернативные процедуры или продукты доступны помимо грудных имплантатов?
Об операции грудного имплантата
- Как долго я буду болеть после операции?
- Каково мое ожидаемое время восстановления?
- Потребуется ли мне помощь дома для нормальной жизнедеятельности после операции, и если да, то в течение какого времени?
- Как долго, по вашему мнению, займет моя операция?
- Какие (если будут) дополнительные процедуры, связанные с увеличением моей груди / реконструкцией груди, потребуются?
- Насколько велика вероятность того, что я заразлюсь инфекцией после операции?
- Насколько велик риск от анестезии?
- Что я могу сделать, чтобы минимизировать риск краткосрочных и долгосрочных осложнений?
- Где будет мой шрам?
Ссылки по теме
Увеличение груди | Johns Hopkins Medicine
Что такое операция по увеличению груди?
Увеличение груди или увеличивающая маммопластика — это процедура изменения формы груди с помощью имплантата, чтобы сделать ее больше.Эта процедура также может быть сделана для восстановления груди после операции на груди.
О процедуре
Хотя каждая процедура различается, операции по увеличению груди обычно включают следующие аспекты:
Где можно провести процедуру
- Хирургический кабинет хирурга
- Центр амбулаторной хирургии
- Больница амбулаторная
- Стационарная больница
Варианты анестезии могут включать:
- Общая анестезия
- Местная анестезия в сочетании с внутривенным седативным средством (вы можете бодрствовать, но расслабиться)
Сколько времени это займет?
Расположение разреза
Метод установки и позиционирования имплантата зависит от вашей анатомии и рекомендаций хирурга.Разрез можно сделать:
- В складке, где грудь встречается с грудью
- Вокруг ареолы (темная кожа вокруг соска)
- В подмышке
Проходя через разрез, хирург приподнимает ткань и кожу груди, чтобы создать карман либо непосредственно за тканью груди, либо под грудной мышцей в грудной стенке. Имплантаты располагаются по центру под сосками.
Период восстановления
После снятия повязки вам могут дать хирургический бюстгальтер.Швы снимут примерно через неделю. Ваш хирург проинформирует вас о необходимости ношения бюстгальтера и ограничениях активности.
Реконструкция после рака груди | История Пэм
Обратившись к Джонсу Хопкинсу за вторым мнением после диагноза рака груди, Пэм Вьерра говорит, что реконструкция изменила ее жизнь, оставив ее в лучшей форме, чем когда-либо.
Возможные осложнения операции по увеличению груди
Возможные осложнения операции по увеличению груди могут включать:
- Заражение. Инфекция чаще всего встречается в течение недели после операции. Инфекцию можно лечить антибиотиками или, в тяжелых случаях, имплант удаляют на несколько месяцев, пока инфекция не исчезнет и не будет установлен новый имплант.
- Капсулярная контрактура. Капсульная контрактура может возникнуть, если рубец или капсула вокруг имплантата начинает сжиматься.Это может изменить внешний вид вашей груди или, в некоторых случаях, вызвать дискомфорт. Лечение может включать либо удаление или рубцовой ткани, либо удаление или замену имплантата. Состояние может повторяться.
- Чрезмерно чувствительные, малочувствительные или онемевшие соски. У некоторых людей может наблюдаться повышенная чувствительность, пониженная чувствительность или небольшие участки онемения возле разрезов. Симптомы обычно исчезают со временем, но у некоторых людей могут быть постоянными.
- Утечка или разрыв имплантатов силиконового геля или физиологического раствора. Утечка или разрыв имплантата может произойти в результате травмы или даже в результате нормального сжатия и движения груди и имплантата.
- Колебание имплантата. У худых людей края имплантата видны под кожей. Нащупывание края имплантата сбоку и внизу груди — это нормально.
Грудной имплантат представляет собой силиконовую оболочку, заполненную силиконовым гелем или физиологическим раствором:
- Имплантаты, заполненные физиологическим раствором. Если имплантат, наполненный физиологическим раствором, сломается, имплант сдувается через несколько часов или дней, и физиологический раствор (соленая вода) безвредно абсорбируется организмом.
- Имплантаты, заполненные гелем. Утечка или разрыв имплантата, заполненного гелем, может вызвать одно из двух: если оболочка разорвется, а рубцовая капсула вокруг имплантата — нет, изменения могут быть не обнаружены; Если рубец также разрывается или разрывается, особенно при сильном давлении, имплантат из силиконового геля может проникнуть в окружающие ткани.Гель может скапливаться в груди и вызывать образование нового шрама вокруг груди или же мигрировать в другую область тела. Форма или плотность груди могут измениться. Может потребоваться вторая операция и замена протекающего имплантата. Нет никаких доказательств того, что разрыв имплантата поставит под угрозу ваше здоровье.
У каждого типа имплантата есть свои преимущества и недостатки. Ваш врач обсудит с вами типы имплантатов и поможет определить, какой из них лучше всего подходит для вас.
Нет никаких доказательств того, что грудные имплантаты повлияют на беременность или способность кормить грудью.Однако беременность и кормление грудью могут повлиять на внешний вид вашей груди. Если вы кормили ребенка грудью в течение года до увеличения груди, у вас может быть молоко в течение нескольких дней после операции. Это может вызвать некоторый дискомфорт, но его можно лечить с помощью лекарств, прописанных вашим лечащим врачом.
Нет никаких доказательств того, что установка имплантата затруднит выявление рака груди. Вам все равно нужно будет пройти маммографию в соответствии с рекомендациями вашего лечащего врача.Обязательно сообщите маммологу, что у вас установлены имплантаты.
Увеличение груди | Пластическая хирургия Bluemont, P.C.Bluemont Plastic Surgery, P.C.
Описание проекта
Преимущества
Увеличение груди увеличивает полноту и выступающую часть груди.
Увеличение груди не исправляет обвисшую грудь. Во время консультации вы обсудите размер и тип имплантата, который лучше всего подходит для вашего тела.
Кандидатов
Идеальный кандидат в целом имеет хорошее здоровье и хочет большую грудь. Кандидат не должен принимать какие-либо лекарства, препятствующие свертыванию крови. Курение значительно увеличивает риск проблем с заживлением.
Обзор процедуры
Имплантаты устанавливаются под большую грудную мышцу через небольшой разрез под грудью. Все швы находятся под кожей и рассасываются.
Все грудные имплантаты имеют силиконовое покрытие.Внутри этой крышки имплантат содержит физиологический раствор или силикон.
Восстановление
Пациенты могут принимать душ на следующий день. Время восстановления составляет примерно одну неделю. Бюстгальтер надевается для комфорта и помогает удерживать повязку в нужном положении. Его можно ослабить или снять для купания, начиная со дня после операции. В течение нескольких недель пациенты не должны носить бюстгальтеры на косточках, чтобы грудные имплантаты встали на место. Контрольные визиты назначаются через 7-10 дней после операции, 1 месяц и 3 месяца.
FAQ
1. Что означает увеличение груди?
Augment происходит от старого французского слова «Augmenter», что означает «увеличивать». Увеличение груди — это процедура, при которой имплантаты помещаются под грудь для увеличения ее размера.
2. В чем разница между увеличением груди и грудными имплантатами?
Грудные имплантаты используются при увеличении груди. Грудные имплантаты — это объекты, помещаемые под грудью для увеличения ее размера.«Увеличение груди» — это название всей процедуры.
3. Сколько стоят грудные имплантаты?
В 2020 году имплантаты груди будут стоить от 5 до 10 тысяч долларов в 2020 году. Стоимость значительно варьировалась в зависимости от подготовки хирурга (пластический хирург = стоит дороже, косметический хирург = стоит меньше), помещения (сертифицированная операционная = стоит дороже) и другие факторы, такие как пациент и сложность процедуры.
4. Сколько стоит хорошая работа груди?
По данным Американского общества пластических хирургов, средняя стоимость операции по увеличению груди в 2019 году составляет 3947 долларов.
