что это такое, фото, симптомы, лечение
Кожа человека – лакмусовая бумага, чутко реагирующая на все изменения.
Именно поэтому не стоит игнорировать появление гнойников и фурункулов. Особенно, когда сыпь проявляется постоянно, обильно.
Воспаления могут свидетельствовать о серьезных недугах от сахарного диабета до вируса иммунодефицита.
Пиодермия: что это такое
Медицинская статистика говорит о том, что каждое третье кожное заболевание относится к пиодермии. Под термином понимают совокупность гнойниковых болезней кожи.
Сюда относят фурункулы, карбункулы, всем известную стрептодермию, и ряд других воспалительных заболеваний кожи. О том, что такое стрептодермия и какие методы ее лечения существуют, мы писали в этой статье.
Согласно Международной классификации, пиодермия относится к заболеваниям кожи и подкожной клетчатки и получила код по МКБ-10 — L08.0.
Лечением этого недуга занимается отрасль медицины – дерматовенерология.
Причины возникновения
Высыпания вызваны болезнетворными бактериями различного генезиса. Возбудитель пиодермии – стафилококк и стрептококк.
При отсутствии должного иммунного сопротивления патогенные микроорганизмы стремительно размножаются и находят выход в гнойниковых очагах.

Заболеванию подвержены различные группы населения, но больше всего уязвимы дети грудного возраста, раннего детского возраста, пожилые люди, а также те, чей иммунитет ослаблен хроническими и острыми заболеваниями.
В патогенезе заболевания особенно важны гигиенические условия, а также иммунный отклик. Сотни микробов окружают человека повсюду. С патогенными приходится сталкиваться ежесекундно.
Однако стептококковая и стафилококковая инфекции развиваются далеко не всегда. Все дело в способности организма к иммунному сопротивлению.
Для присоединения гнойниковых инфекций обычно необходимы дополнительные условия. Выделяют внутренние и внешние факторы распространения недуга.
Важно понимать, что распространенная по телу инфекция патологически действует не только на кожных покровах, но и нарушает функцию внутренних органов.
Внутренние факторы развития недуга
Способность противостоять стрептококкам и стафилококкам в значительной степени зависит от общего состояния организма. Когда иммунитет ослаблен, риск подхватить инфекцию увеличивается.
Даже, если в анамнезе не наблюдалось тяжелых заболеваний, хронических недугов, может развиться пиодермия.
Способствуют появлению гнойников:
- угнетение иммунитета. Сопротивляемость к бактериям резко падает после перенесенных острых респираторных вирусных и бактериальных инфекций. Тяжелее организм справляется с атаками микробов в весенне-зимний период, при дефиците витаминов и солнца;
- эндокринные патологии. Нарушение гормонального обмена в первую очередь влияет на барьерные функции кожи. Сальные железы, а с ними и липидный слой становятся при этом не протекторами, а причинами поражения кожи. У подростка часто пиодермия развивается на фоне полового созревания и становления гормонального обмена;
 сахарный диабет. При нарушении углеводного обмена питание кожного покрова недостаточно, в целом организм ослаблен, любые поражения на коже заживают длительно, сказывается скудное питание сосудов, а очаги инфекции вспыхивают чаще;
сахарный диабет. При нарушении углеводного обмена питание кожного покрова недостаточно, в целом организм ослаблен, любые поражения на коже заживают длительно, сказывается скудное питание сосудов, а очаги инфекции вспыхивают чаще;- онкологические заболевания. Злокачественные клетки влияют на все функции организма, особенно страдает защитная. Чаще всего пиодермия протекает на фоне лейкемии, когда клетки крови не работают «на оборону»;
- наличие травм и проведение операционного вмешательства. При полостных операциях, нарушении целостности мышечной, костной, кожной тканей все силы уходят на заживление ран, трещин и швов. При этом защитные функции слабеют и у недругов организма есть большая вероятность распространиться по телу беспрепятственно. Способствует этому также интенсивная работа надпочечников в посттравматический период – они вырабатывают гормоны, угнетающие иммунную систему;
- наследственная предрасположенность. Вероятность развития гнойниковых очагов на коже повышается, если кровные родственники страдали подобными недугами.
Подробная инструкция по применению крема Локоид рассмотрена в этом материале.
Причины возникновения и фото афтозного стоматита представлены в данной публикации.
Если вас интересует, как выглядит герпес на теле на начальной стадии, загляните сюда: https://udermatologa.com/zabol/gerp/gerpes-na-kozhe-tela-simptomy-foto-lechenie-prichiny/
Внешние
«Удобная» для кокков среда – влажная грязная кожа – один из важных катализаторов развития инфекции.
Чаще всего благоприятными для гнойников становятся местное или общее переохлаждение организма, загрязнение кожных покровов маслянистыми жидкостями, производственными маслами, продуктами нефтепереработки.

Несоблюдение правил личной гигиены, длительное нахождение в сыром помещении увеличивает шансы микробов на выживание.
Важно помнить, что если устранить внутренние причины бывает не просто, то справиться с внешними провокаторами вполне реально.
Заразна или нет?
 Большинство людей (до 60%) являются носителями стафилококка. У многих микроорганизм обитает в носовой полости, не вызывая патологий.
Большинство людей (до 60%) являются носителями стафилококка. У многих микроорганизм обитает в носовой полости, не вызывая патологий.
Заразиться пиодермией вполне реально, ведь она передается даже от рядом стоящего больного. Считается, что наиболее заразной формой является стрептодермия.
Бактерии транспортируются при контакте с больным, через предметы быта и гигиены.
По этой причине больные должны пользоваться исключительно личным полотенцем, регулярно менять постельное белье, проводить санацию помещения.
Инкубационный период кокков составляет около 2-5 суток. Хроническая форма пиодермии может возобновляться при снижении иммунной функции. Рецидивирующая инфекция, как правило, требует более интенсивной терапии.
Педиатр Евгений Комаровский отстаивает мнение, что подхваченный в больнице стафилококк плохо поддается лечению. Виной всему антибиотики, применяемые в терапии.
Микроорганизм способен быстро адаптироваться к их действию и противодействовать лечению.
После многократного лечения антибиотиками на выходе получается что-то вроде стафилококка-мутанта, в разы увеличившего сопротивляемость.
О том, какие болезни вызывает стафилококк, расскажет доктор Комаровский:
Классификация: виды и формы
В зависимости от источника заражения выделяют несколько видов пиодермии:
- стафилококковые;
- стрептококковые;
- комбинированные.
Каждый из видов недуга имеет внутреннее деление, в зависимости от локации и типа поражения.

По критерию наличия заболевания в анамнезе пациента выделяют первичную и рецидивирующую формы недуга.
При этом стратегия лечения и выбранные препарат могут кардинально различаться, поэтому устранение очередного воспалительного процесса должно происходить под контролем врача.
В зависимости от степени поражения выделяют поверхностную форму пиодермии, а также глубокую.
Первая характеризуется повреждением верхних слоев кожи, вторая – захватывает дерму, иногда и окружающие ткани.
Симптомы и типичная локализация болезни
Локализироваться очаги воспаления могут в различных местах, чаще всего в областях наибольшего количества сальных желез.Симптоматика варьируется в зависимости от типа недуга и глубины поражения.
Стафилодермия
 Как правило, стафилококк поражает волосяные фолликулы, сальные и потовые железы.
Как правило, стафилококк поражает волосяные фолликулы, сальные и потовые железы.
Микроорганизм вызывает воспалительный процесс, отделение гноя, некроз тканей на поверхности кожи, в дерме, а также в более глубоких ее слоях.
Медицине известны несколько разновидностей стафилококкового поражения кожи. Наиболее распространенные из них рассмотрим ниже.
Остиофолликулит
Другое название недуга – стафилококковое импетиго. Поражается верхняя область волосяного фолликула. Локализируется гнойник чаще всего на лице, спине, груди, волосистой части головы.
Пустула небольшого размера, покрыта коркой, в ее центре – волос. В течение 3-5 дней гнойник подсыхает, а корочка самостоятельно отпадает.
При осложненном течении может быть затронута глубинная часть фолликула. При этом продолжительность заживления увеличивается до 7-9 дней, а на месте пустулы остается гиперпигментация.
Фолликулит
 Недостаточная гигиена в сочетании с микротравмами кожи – наиболее распространенная причина фолликулита.
Недостаточная гигиена в сочетании с микротравмами кожи – наиболее распространенная причина фолликулита.
Кожное заболевание характеризуется поражением волосяной луковицы, часто начинается с остиофолликулита.
При легкой форме ощущается незначительная болезненность, гнойник самостоятельно рассасывается. Редко оставляет на месте небольшое пятно.
Обилие пораженных фолликулов провоцирует у больных зуд. Места наиболее частого появления – на коже лица, груди и спины.
Фурункул
Характеризуется острой болью, может сопровождаться повышением температуры, интоксикацией, общим недомоганием. Для фурункула типичны некроз и гнилостно-воспалительные процессы тканей с образованием стержня.
На начальной стадии образования фурункула он достигает небольших размеров, характеризуется незначительной болезненностью и покалыванием. Через 3-4 дня фурункул увеличивается в размере, в центральной части появляется стержень.
После вскрытия фурункула и отторжения стрежня боль и неприятные ощущения уходят, а на его месте остается язвенная полость. Появляются фурункулы чаще всего на лице, шее, задней части тела, в паховой области.
Карбункул
 Воспаление сразу нескольких слоев кожи, а также волосяной луковицы, сальных желез, подкожной клетчатки именуется карбункулом.
Воспаление сразу нескольких слоев кожи, а также волосяной луковицы, сальных желез, подкожной клетчатки именуется карбункулом.
Обычно охватывает большой участок в несколько луковиц и сальных протоков, а также проникает вглубь кожи.
Фурункул и карбункул очень похожи по симптоматике, отличаются они тем, что у последнего гнойники соединяются в единое целое. Размер карбункула варьируется от 1 до 10 см.
Среди симптомов – острая боль, гипертермия, тошнота, рвота, общее недомогание. Появляется карбункул чаще всего в ягодичной области, пояснице, на лице и шее.
Вылечить карбункул в домашних условиях, не прибегая к помощи медиков тяжело. С основными причинами и методами лечения карбункула можно ознакомиться здесь.
Вульгарный сикоз
Характеризуется появлением пустул в области бороды и усов, лобка, шеи, спины.
Пустулы в течение нескольких дней наполняются гноем, вскрываются самостоятельно.
Вульгарная форма имеет длительное заживление с интенсивным покраснением.
Гидраденит
Заболевание чаще всего диагностируется у женщин до 25 лет, реже у молодых мужчин.
Локализуется воспаление в месте расположения апокриновых потовых желез – в подмышечной области, паху, на половых губах.
Недуг начинается с небольших плотных узлов, расположенных в глубинных слоях кожи. Постепенно узлы увеличиваются в размере, нарастает болезненность.
Часто отдельные очаги воспаления сливаются в один, отекают, кожа приобретает сине-красный оттенок. Нередко повышается температура.
Постепенно узлы становятся мягче, самопроизвольно вскрываются. После прорыва гноя с примесью крови болезненность уходит. Недуг опасен появлением рецидивов.
Ознакомиться с фото проявлений гидраденита и его методами лечения можно по ссылке.
Пузырчатка новорожденных
Одно из наиболее опасных заболеваний новорожденных, особенную угрозу составляет недоношенным или ослабленным малышам.
Заражение происходит при недостаточной гигиене малыша, контакте с персоналом родильного отделения, родственниками, матерью, которые перенесли стафилококковую инфекцию.

Заболевание чрезвычайно заразно. В случае эпизодов пузырчатки в родильном отделении его немедленно закрывают на карантин.
Пораженные участки представляют собой пузырьки, наполненные желтоватой жидкостью. Высыпания быстро распространяются по всему телу, захватывая слизистые оболочки, гениталии.
Болезнь сопровождается лихорадкой, болезненностью, беспокойством. У слабых детей заболевание часто сопровождается осложнениями – пневмонией, отитом, воспалением почек.
При отсутствии должного лечения нередки смертельные случаи.
Гангренозная язва
 Особо тяжелая форма пиодермии. Характеризуется глубокими ранами.
Особо тяжелая форма пиодермии. Характеризуется глубокими ранами.
Очаги воспаления появляются спонтанно, локализируются часто на месте травм.
Большинство язв обнаруживаются на ногах, ягодицах, животе. Заболевание сопровождается большим объемом некротических тканей, длительно заживает.
Без медицинского вмешательства является смертельно опасным. Язвенно-вегетирующая форма пиодермии отличается множественными гнойными очагами с ответвлениями, грануляциями и вегетациями.
Стрептококковая инфекция
Кожные заболевания, вызванные стрептококком, чаще всего поражают людей с нежной и чувствительной кожей, а также детей. Наиболее распространенные типы представлены ниже.
Импетиго
 Для стрептококкового импетиго характерно большое количество мелких пузырьков наполненных жидкостью. Они сливаются между собой, а по разрешению недуга оставляют пигментированное пятно.
Для стрептококкового импетиго характерно большое количество мелких пузырьков наполненных жидкостью. Они сливаются между собой, а по разрешению недуга оставляют пигментированное пятно.
Преимущественно встречается у женщин и детей. Локализуется на лице, в области рта и носа, сопровождается зудом, имеет высокую скорость распространения.
Обычно не вызывает гипертермии, боли. Выделяют несколько форм – буллезная, кольцевидная и щелевидная импетиго (заеда), постэрозивный сифилид.
Ознакомиться более подробно с видами импетиго и тем, как их лечить, можно по данной ссылке.
Турниоль
Для этого типа инфицирования характерно поражение кожи вокруг ногтевой пластины.
Гной собирается у ложа ногтя, причиняет боль, зуд, дискомфорт. После вскрытия остаются небольшие язвочки.
Сухая стрептодермия
Пятна с розоватыми краями и бледным центром по структуре напоминают лишай. В отличие от последнего вызвана болезнь не грибком, а все тем же стрептококком.
Пятна через 3-4 дня покрываются корочкой, сопровождается процесс зудом, после схождения остаются язвенные следы и пигментация. Располагается чаще всего на спине, руках, лице, ушной раковине.
Стрептококковая опрелость
 И у младенцев, и у взрослых могут возникать опрелости в местах трения кожи, в складках.
И у младенцев, и у взрослых могут возникать опрелости в местах трения кожи, в складках.
Излишняя потливость, избыточный вес, недостаточная гигиена становятся благоприятными условиями для присоединения стрептококковой инфекции.
На месте опрелости развивается эрозия, трещины вызывают сильный дискомфорт, боль, жжение. Края опрелости резко отделены от здоровых участков кожи эпидермальным воротничком.
Рецидивы болезни случаются достаточно часто. Неоднократные повторения недуга оставляют после себя стойкую пигментацию.
Смешанная (шанкриформная)
Типичны эрозии и язвы с гнойным отделением. Располагаются чаще всего на половых органах, губах, глазах, языке. Выглядит и напоминает по форме шанкр, встречаемый при сифилисе.

Заживление происходит длительно, на протяжении 2-3 месяцев. На месте язвы остается рубец.
Это особо контагиозная форма, поэтому больные требуют изоляции. Смешанная пиодермия (вызвана стафилокком и стрептококком).
Фото
Диагностика
Установление диагноза проводится на основании симптомов, общего состояния больного, а также биохимических показателей.
Для определения патологии понадобится:
- осмотр врача дерматолога;
- сдача общего анализа крови и мочи;
- посев гноя на чувствительность к антибиотикам.
При вторичной инфекции или глубокой степени поражения может быть назначено гистологическое исследование.
Методы лечения пиодермии у детей и взрослых в домашних условиях
Хирург или дерматолог определяет подходящий способ в зависимости от характера и сложности поражения. Среди основных методов лечения:
- препараты локального действия;
- прием антибиотиков внутрь;
- стимулирование иммунитета;
- оперативное вмешательство;
- физиотерапия.
Местное
 Для снятия покраснения и неприятных ощущений применяют мази направленного действия. Если степень поражения невелика, то ограничиваются местным лечением.
Для снятия покраснения и неприятных ощущений применяют мази направленного действия. Если степень поражения невелика, то ограничиваются местным лечением.
Используют антисептики, обеззараживающие растворы. Основными препаратами при этом становятся – стрептоцидовая мазь, лекарства на основе салициловой кислоты, мази смягчающего действия с ланолином.
Хорошо зарекомендовал себя в лечении стафилодермии «Бальзамический линимент Вишневского». Мазать нужно не только рану, осуществляется обработка кожи вокруг места поражения.
Справиться с развитием патогенной флоры помогают серная, салицилово-цинковая, норсульфазоловая мази.
Инфекционное заболевание часто требует более серьезного лечения. По назначению врача применяют мази с антибиотиком.
Могут быть использованы препараты типа Гиоксизона, Бактробана, эритромициновой и тетрациклиновой мази.
Применение антибиотиков
В случае более глубокого поражения кожи назначают прием антибиотиков внутрь. Первичная и вторичная инфекции имеют различную схему приема препаратов.
Обычно при хронической форме антибиотикотерапию продлевают с 7 дней до 10-14. Применяют препараты пенициллиновой, тетрациклиновой, цефалоспориновой и других групп.

Алгоритм приема антибиотиков назначается исключительно врачом на основе антибиотикограммы.
Стимулирование защитных функций
 Для поддержания организма назначают прием витаминов, правильное питание, постельный режим, непродолжительные солнечные ванны.
Для поддержания организма назначают прием витаминов, правильное питание, постельный режим, непродолжительные солнечные ванны.
При кожных инфекциях рекомендована диетотерапия. Стол больного пиодермией не должен иметь обилие углеводов, стоит забыть также о чрезмерно соленой, а также жареной пище.
Для повышения устойчивости используют также настойку эхинацеи, препараты на основе интерферона, вводят антистафилококковый иммуноглобулин.
Физиотерапия
Активно применяется в лечении гнойников физиотерапия. Используют ультрафиолетовое облучение, облучение крови лазером, кварцевание.
Применяют метод, как в активной фазе заболевания, так и во время регрессии, дабы ускорить выздоровление и блокировать возвращение проблемы.
Операция
Часто для вскрытия фурункулов, карбункулов может понадобиться хирургическое вмешательство. Проводят его исключительно в условиях стационара.
Не рекомендуется самостоятельно раскрывать фурункулы, особенно крупные. Только специалист может правильно установить дренаж для полного извлечения гноя.
Также может потребоваться иссечение ткани гнойного очага для забора на биопсию.
Не стоит пренебрегать опасными симптомами, в страхе посещения хирурга, ведь запущенная болезнь опасна заражением крови.
Общие рекомендации
Мыться при стрептодермии нежелательно, ведь вместе с водными потоками по коже путешествует и армия стрептококков.
При открытых очагах стафилодермии также не рекомендован прием ванн.
При сильном зуде применяются антигистаминные препараты. Для снятия боли можно мазать область язвы, воспаленный участок лекарством с анестетиком. С этой целью применяют гепариновую мазь.
Как лечить новорожденных и грудничков
 Особенно уязвимыми перед пиодермией являются малыши-груднички. Кожа детей очень тонкая и легко разрушается под действием патогенных бактерий.
Особенно уязвимыми перед пиодермией являются малыши-груднички. Кожа детей очень тонкая и легко разрушается под действием патогенных бактерий.
Распространиться инфекция у крохи может стремительно, поэтому даже незначительные высыпания не должны остаться без врачебного внимания.
При лечении новорожденных в целом применяется такая же схема, как и при лечении взрослых.
Педиатр назначает санацию пораженной зоны, обработку антисептиками, по необходимости – препараты для снижения зуда и температуры.
Проводится посев патогенной флоры для определения необходимого антибиотика.
Особое внимание уделяют питьевому режиму малыша, а также контролю температуры.
Важно следить за тем, чтобы новорожденный не расчесывал язвочки. Также необходимо строго ограничить общение с другими детьми.
Возможные осложнения
Гнойничковые образования при неправильном лечении могут спровоцировать осложнения. Наиболее опасными среди них являются:
- менингит;
- воспаление легких;
- заражение крови;
- лимфаденит.

Чем ближе к мозгу расположен воспалительный очаг, тем важнее вовремя начать лечение.
Профилактика
Дабы предотвратить заражение пиодермией, необходимо придерживаться несколько простых правил:
- соблюдать личную гигиену, поддерживать чистоту одежды и помещения;
- обрабатывать порезы, ссадины, царапины антисептическими средствами;
- своевременно лечить очаги инфекции;
- принимать сбалансированное богатое витаминами питание;
- контролировать состояние иммунитета, поддерживать его при необходимости.
Причины возникновения, основные симптомы, методы лечения и профилактики, а также фото симптомов вируса Коксаки у детей найдете в этой статье.
Если вас интересуют симптомы и лечение цитомегаловируса у женщин и детей, прочтите нашу публикацию.
Отзывы
Марина, 47 лет, Тверь. Один раз мне приходилось вырезать фурункул. Находился он на самом интересном месте. Хотя был и небольших размеров, операцию пришлось делать под общим наркозом. Ощущения не самые приятные. Обрабатывали фукорцином и мазали каким-то гелем. Уже и не вспомню.
Стас, 19 лет, Камянец-Подольский. Лучше не болеть стрептодермией. Во-первых, это неприятно. Во-вторых, нужно все время находиться дома. В-третьих, теперь на лице остались пятна. Как их убирать?
Егор, 32 года, Ростов-на-Дону. Чирии под мышкой не проходили месяц. Уже несколько антибиотиков пропили, а результат только временный. Только через полгода поставили диагноз. Оказалось, что был скрытый диабет. После низкоуглеводной диеты пошло заживление быстрее.
Пиодермия: лечение и симптомы у детей и взрослых
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урс
Пиодермия у детей и взрослых: фото, симптомы, как начинается и как лечить
Пиодермия у детей и взрослых — это обобщенное название ряда гнойничковых поражений кожи, вызванных болезнетворными бактериями. Рассмотрим причины возникновения заболевания, основные виды и их симптомы, а также методику лечения и профилактические мероприятия.

Причины и факторы риска
Гноеродные бактерии — стафилококки и стрептококки, являющиеся в подавляющем большинстве случаев возбудителями пиодермии, присутствуют на кожных покровах и слизистой оболочке каждого человека и не приносят особого вреда. К сдерживающим факторам относятся:
- высокая плотность поверхностного слоя кожи,
- механическое удаление микроорганизмов при естественном слущивании и водных процедурах,
- препятствование пота и выделений сальных желез проникновению бактерий в глубину кожных эпидермиса.
При снижении иммунитета патогенные микроорганизмы активизируются и поражают кожные покровы.
К негативным условиям, способствующим развитию пиодермии, относятся:
- микротравмы, ссадины, царапины и другие поражения,
- длительное лечение гормональными препаратами или антибиотиками,
- перегревание или переохлаждение организма,
- несбалансированное питание,
- заболевания эндокринной системы, в том числе сахарный диабет,
- нервное истощение,
- наследственная предрасположенность,
- недостаточная или избыточная масса тела,
- наличие хронических заболеваний.
Причиной активизации патогенной микрофлоры могут стать профессиональные условия — работа в сырых и жарких помещениях, длительное нахождение на холоде.
В группе риска находятся работники сельского хозяйства и некоторых отраслей промышленности. Спровоцировать развитие болезни может несоблюдение элементарных гигиенических требований.

Большинство случаев пиодермии у детей приходится на возраст от рождения до 12 месяцев. Заражение происходит контактным путем через игрушки, предметы личной гигиены, постельные принадлежности, грязные руки.
Очень часто причиной возникновения заболевания является недостаточное соблюдение правил гигиены. Если ребенок долгое время находится в мокрых пеленках, и его нежная кожа соприкасается с мочой или калом, появляется раздражение, которое будет «воротами» для проникновения в организм крохи патогенной микрофлоры.
Механизм развития
Пиодермия относится к заразным заболеваниям, то есть может передаваться при непосредственном контакте от больного человека к здоровому.
В зависимости от вида болезнетворных микроорганизмов это происходит следующим образом:
- стафилококковая инфекция распространяется контактным путем — через руки, одежду, посуду, бытовые предметы,
- стрептококковая инфекция в 95% случаев передается воздушно-капельным путем, поскольку возбудитель находится в основном на слизистых оболочках верхних дыхательных путей.

 Инкубационный период может длиться от 3 до 10 суток. Механизм развития пиодермии имеет две основные формы:
Инкубационный период может длиться от 3 до 10 суток. Механизм развития пиодермии имеет две основные формы:
- Первичная — возникает на неповрежденной здоровой коже.
- Вторичная — является осложнением других заболеваний (потницы, экземы, чесотки).
Заражение новорожденных детей возможно внутриутробно, если будущая мать перенесла инфекционное заболевание, или после родов при контакте с больными людьми и инфицированными предметами.
Виды и симптомы
Поражение эпидермального слоя при пиодермии может быть как поверхностным, так и глубоким, а характер протекания заболевания — острым или хроническим. В зависимости от присутствия того или иного возбудителя, различают три вида болезни:
- стафилококковый — стафилодермия,
- стрептококковый — стрептодермия,
- смешанный — стрептостафилодермия.
На фото ниже можно увидеть, как выглядят основные признаки стрептококковой формы у взрослых.

Стафилококковая пиодермия, как правило, сопровождается инфицированием поверхностных слоев кожи. Ее разновидностями являются следующие заболевания:
- Остиофолликулит — поражение волосяного фолликула с образованием гнойных пустул. Чаще всего появляется на лице в зоне бороды и усов, а также на других участках тела, где возможен рост волос. После исчезновения гнойников не остается шрамов.
- Фолликулит — появление на месте волосяных луковиц красных папул, трансформирующихся в узелки с серо-зеленым гноем. После затухания воспалительного процесса образуется шелушащееся пятно, а затем — шрам.
- Везикулопустулез — инфицирование потовых желез. В основном встречается у новорожденных и детей до трех лет. На месте поражения (подмышками, в паху или под волосами на голове) начинается потница, а затем образуются гнойнички.
- Сикоз — хроническое воспаление волосяных фолликулов с периодическими рецидивами. Поражает волосистую часть головы, кожу усов, бровей и бороды, паховую зону.


- Фурункулез — образование воспаленных болезненных узелков с гнойным содержимым — фурункулов. Возможно повышение температуры и головные боли. Поражает отдельные части тела (шея, ягодицы, предплечья), но может иметь и генерализованный характер.
- Карбункул — гнойно-некротическое воспаление нескольких волосяных фолликулов одновременно с образованием обширного инфильтрата, наполненного гноем. Болезнь сопровождается высокой температурой, тошнотой, рвотой, невралгическими болями.
- Гидраденит — образование на потовых железах инфильтрата с каналом для выделения гноя. Наблюдается покраснение кожи, отечность, повышение температуры тела, общее недомогание. Болезнь носит хронический характер с периодическими рецидивами.
Стрептококки поражают верхние слои кожи, образуя фликтены — пузырьки, наполненные экссудатом. К самым распространенным видам стрептодермии относятся:
- Импетиго Фокса — высокозаразное заболевание, поражающее не только кожу, но и слизистые оболочки полости рта, носа, глаз и бронхов.
- Заеда — эрозия щелевидной формы, расположенная в уголках рта. Сопровождается покраснением, отеками, часто носит хронический характер.
- Простой лишай — появление на лице, руках и ногах розовых пятен, покрытых небольшими чешуйками. Обычно встречается у детей в весенний период.
- Паронихия — инфицирование ногтевого валика с образованием пузырей. Кожа приобретает синеватый оттенок, а ногтевая пластина тускнеет и деформируется.
- Рожистое воспаление — поражение подкожно-жирового слоя и лимфатических сосудов. Кожа при этом алого цвета, горячая на ощупь, напоминающая кожуру апельсина.
- Целлюлит — поражает ноги и лицо, вызывая отеки, покраснение, образование пузырей. Протекает с повышением температуры, ознобом, сильными болями.
- Эктима — единичные или множественные пузырьки, сосредоточенные на ногах и ягодицах. При засыхании фликтены образуются язвы, а затем рубцы.


У людей с особо ослабленным иммунитетом может наблюдаться одновременное воздействие стрепто- и стафилококковой инфекции. В этих случаях поражены глубинные слои кожи со склонностью к периферическому росту. Возможно даже изъязвление эпидермального покрова.
Самым распространенным признаком заболевания у детей является сыпь в виде желтых гнойных точек, на месте которой обрпазуются гнойные пузыри, подсыхающие с формированием корочек.
При отсутствии лечения на месте пузыря может появиться язва, а затем рубец. К другим симптомам заболевания у ребенка относятся:
- зуд и жжение,
- покраснение кожи,
- болезненность,
- припухлости.
Симптомы проявления пиодермии у детей раннего возраста можно увидеть на фото ниже.

К какому врачу обращаться
При обнаружении признаков патологии больного необходимо изолировать, выделив ему отдельную посуду и средства гигиены.
Чтобы не допустить появления осложнений, следует сразу же обратиться к врачу. Лечением этой группы болезней занимается дерматолог, который проведет осмотр и направит на лабораторные исследования.
При глубинных абсцессах, таких как карбункул или гидраденит, требуется вмешательство хирурга. Помощь этого специалиста необходима также при некротических поражениях кожи и тканей, подлежащих удалению. Это происходит при гангренозной гнойной пиодермии, которая может начаться у людей со злокачественными опухолями, диспротеинемией, язвенным колитом и другими заболеваниями.

Диагностика
Для определения наиболее эффективной методики лечения пиодерматита очень важна правильная диагностика. Она включает в себя такие процедуры:
- Анамнез со слов пациента.
- Визуальный осмотр дерматолога.
- Лабораторные микробиологические и иммунологические анализы, в том числе исследование гноя, общий анализ крови, мочи и другие.
- Дифференциальная диагностика, цель которой — исключить болезни со сходными признаками (сифилис, васкулит, туберкулез).
В некоторых случаях для уточнения диагноза может потребоваться консультация других специалистов — терапевта, невропатолога, аллерголога, эндокринолога. Беременным женщинам требуется наблюдение гинеколога, а детям — педиатра.
Основные принципы терапии
После тщательно проведенной диагностики, врач назначает лечение, которое преследует такие цели:
- устранение провоцирующих факторов,
- воздействие на очаг заболевания,
- недопущение распространения инфекции.
В зависимости от клинической формы и тяжести при лечении задействуют лекарства различных фармацевтических групп как для наружного, так и для внутреннего употребления.
Препараты для местной терапии
В случаях неглубокого поражения кожных покровов участки необходимо очистить от некротических тканей, а гнойники промыть антисептиками:
- бриллиантовый зеленый,
- метиленовый синий,
- Фукорцин,
- 1% раствор салициловой кислоты,
- 2% раствор борной кислоты,
- Генцианвиолет.

 После вскрытия гнойники и фликтены обрабатывают 3% раствором перекиси водорода и смазывают дезинфицирующим средством.
После вскрытия гнойники и фликтены обрабатывают 3% раствором перекиси водорода и смазывают дезинфицирующим средством.
Купание и мытье в период лечения ограничивают, а здоровую кожу вокруг очага заболевания ежедневно обрабатывают 0,1% водным раствором перманганата калия.
Для местного лечения пиодермии применяют бактерицидные наружные мази:
- Левомеколь,
- Цинковая мазь,
- Тимоген,
- Тридерм,
- Геоксизон,
- Фуцикорт.
Курс лечения этими препаратами составляет 1—2 недели. При отсутствии ожидаемого эффекта, а также при таких поражениях, как фурункул, карбункул, назначаются антибиотики в виде таблеток или инъекций. Длительность антибиотикотерапии зависит от тяжести заболевания, но не более 7 дней.

Проведение иммунотерапии
В случае хронической формы пиодермии с рецидивами, возникающими чаще, чем через 3 месяца, показано проведение специальной терапии, направленной на стимуляцию ослабленного иммунитета. Для больных с кожными заболеваниями показаны следующие препараты:
- сухая стафилококковая вакцина,
- антистафилококковый иммуноглобулин человека,
- стрептококковый бактериофаг,
- Лейкинферон.
Прежде чем назначать один из этих препаратов, определяют чувствительность к ним организма, для чего проводят специальное исследование — иммунограмму.
Особенности лечения детей
Лечить пиодермию у ребенка следует только под наблюдением врача, используя назначенные им препараты в строгой дозировке. 
 Для промывания кожи применяют примочки на основе 0,1% раствора марганцовки. Для предотвращения заражения наносят мази (Линкомициновая, Эритромициновая). При сильных нагноениях накладывают повязки с ихтиоловой мазью или линиментом Вишневского.
Для промывания кожи применяют примочки на основе 0,1% раствора марганцовки. Для предотвращения заражения наносят мази (Линкомициновая, Эритромициновая). При сильных нагноениях накладывают повязки с ихтиоловой мазью или линиментом Вишневского.
В сложных случаях показана антибиотикотерапия, введение иммуностимулирующих медикаментов, антигистаминных препаратов. Длительность курса лечения зависит от течения болезни и устанавливается врачом индивидуально для каждого пациента.
Народные средства
Быстро и эффективно вылечить пиодермию помогут препараты народной терапии, которые можно применить в домашних условиях. Наиболее популярные рецепты приведены ниже:
- Залить 1 стаканом кипятка 2 столовых ложки травы тысячелистника и выдержать на водяной бане 25—30 минут. Применять в виде примочек при гнойной сыпи несколько раз в день.


- Измельчить сырую свеклу, положить кашицу в марлю и прикладывать к гнойникам 2 раза в сутки.
- Лист 3-х летнего алоэ разрезать вдоль и вывернуть мякотью наружу. Протирать пораженные места утром и вечером.
- Столовую ложку сухих семян укропа залить 1 стаканом воды и довести до кипения. Настаивать 2 часа. Процедить и использовать для протирания пораженных участков.
Прежде чем применять народные средства для лечения пиодермии, необходимо проконсультироваться с врачом. Многие лекарственные травы являются аллергенами и могут усугубить течение заболевания.
Профилактика
Поскольку возникновение пиодермии зависит от различных предрасполагающих факторов, необходимо исключить или свести к минимуму вероятность их появления. 
 С этой целью нужно выполнять рекомендации специалистов:
С этой целью нужно выполнять рекомендации специалистов:
- Соблюдать правила личной гигиены, использовать антибактериальные косметологические средства.
- Не допускать появления на коже ссадин, ранок и других повреждений, через которые в организм могут попасть болезнетворные микроорганизмы.
- Своевременно лечить хронические заболевания — варикоз, диабет.
- Регулярно проходить медицинские осмотры.
- Исключить контакты с заболевшими людьми.
- Принимать витаминные комплексы.
Следует помнить, что только квалифицированный дерматолог может поставить правильный диагноз и назначить эффективное лечение. В противном случае даже обычная сыпь способна явиться причиной тяжелых осложнений и привести к неприятным последствиям.
симптомы, лечение, как начинается пиодермия (фото) и как ее лечить

Термин пиодермия определяет воспалительное гнойное заболевание кожи, которое имеет инфекционное происхождение и связано с внедрением в ткани гноеродного стафилококка. Патология считается распространенной, ежегодно в мире регистрируется 111 млн детей с пиодермией.
Механизм развития
Пиодермия представляет собой гнойное воспаление. Проникновение определенных микроорганизмов в кожу приводит к активизации иммунной системы. Лейкоциты (макрофаги, нейтрофилы) в процесс фагоцитоза поглощают бактерии. При этом они погибают сами. Большое количество погибших лейкоцитов и микроорганизмов является структурной основой гноя. Механизм развития патологии характерен для пиодермии и других гнойных заболеваний, вызванных различными бактериальными возбудителями.
Причины

Возбудителями пиодермии, которая протекает с развитием гнойного процесса, являются гноеродные бактериальные микроорганизмы, к которым относятся стрептококки, пиококки, стафилококки. Они повсеместно распространены в окружающей среде, а также в большом количестве находятся на коже. При этом заболевание развивается не у всех людей. Существует несколько предрасполагающих факторов, которые способствуют возникновению и дальнейшему прогрессированию патологического процесса, к ним относятся:
- Хроническая патология пищеварительной системы, которая приводит к нарушению всасывания определенных соединений, их нехватки в организме с нарушением функционального состояния кожи.
- Заболевания системы крови.
- Нарушение функционального состояния иммунитета, которое имеет первичное (врожденное) или вторичное (приобретенное) происхождение.
- Недостаток витаминов в организме (гиповитаминоз) или их отсутствие (авитаминоз).
- Себорея с нарушением липидного метаболизма в коже.
- Длительное использование гормонов глюкокортикостероидов, которое приводит к атрофии (истончение) кожи, а также снижению функциональной активности иммунитета.
- Аутоиммунная патология в организме, характеризующаяся «ошибочной» выработкой антител к собственным тканям, включая кожу.
- Нарушения метаболизма, которые включают ожирение, сахарный диабет.
- Изменения гормонального фона, которые являются частым провоцирующим фактором развития пиодермии у подростков, беременных женщин.
- Несоблюдение правил личной гигиены – чрезмерное увлечение моющими средствами, редкий прием душа способствуют изменению микрофлоры кожи с уменьшением количества нормальных представителей и снижением защитных свойств.
- Возраст человека – более часто пиодермия регистрируется у детей и подростков, что связано с возрастными особенностями функционального состояния кожи и иммунитета, которые находятся в стадии дозревания.
Знание причин развития пиодермии, а также провоцирующих факторов дает возможность подобрать оптимальное патогенетическое лечение, а также провести эффективную профилактику патологии.
Классификация
В зависимости от глубины поражения кожи, а также тяжести воспалительного гнойного процесса все пиодермии разделяются на поверхностные и глубокие формы. Поверхностные пиодермии включают несколько видов:
- Остеофолликулиты.
- Вульгарный сикоз кожи.
- Фолликулит.
- Эпидемическая пузырчатка новорожденных.
Глубокие пиодермии также разделяются на несколько видов, к которым относятся:
- Фолликулит – гнойное воспаление фолликулов (волосяные мешочки).
- Гидраденит – гнойный воспалительный процесс преимущественно локализуется в потовых железах.
- Фурункулез – воспалительный конгломерат, который затрагивает волосяной фолликул, сальные железы и вызывает ограниченное гнойное расплавление тканей.
- Карбункул – воспаление и гнойное расплавление тканей затрагивает несколько волосяных фолликулов, сальных и потовых желез. Патологический процесс характеризуется тяжелым течением с развитием интоксикации.
Глубокие пиодермии в большинстве случаев вызваны жизнедеятельностью смешанной микрофлоры в тканях.
Симптомы пиодермии
Для пиодермии характерно развитие локальной симптоматики, характер и выраженность которой зависит от формы заболевания:
- Фолликулит – появляется болезненный узелок синюшного или розового цвета, который превращается в гнойничок.
- Остиофолликулит – гнойничок, окруженный поясом гиперемии (покраснение) и пронизанный волосками.
- Вульгарный сикоз – изменения на коже напоминают фолликулит или остиофолликулит, они характеризуются множественностью и локализацией в области усов и бороды.
- Эпидемическая пузырчатка новорожденных – тяжелый патологический процесс, который локализуется на коже у детей после рождения. Он сопровождается появлением больших пузырей (они не формируются на коже ладоней и подошв). По мере прогрессирования патологического процесса пузыри лопаются, оставляя после себя большие язвы, покрытые гнойными корками.
- Фурункул – глубокая пиодермия, он преимущественно развивается при прогрессировании фолликулита или остиофолликулита. Появляется узелок, который приобретает красное окрашивание и становится болезненным. С течением времени в центре узелка формируется ограниченная полость, заполненная гноем (пустула). По мере прогрессирования патологии пустула вскрывается с последующим отделением содержимого.
- Карбункул – тяжелая форма фурункула, которая характеризуется множественным поражением волосяных фолликулов, сальных и потовых желез. В коже и подкожной клетчатке образуется несколько болезненных узелков различного размера. Они сливаются, образуя сплошной воспалительный конгломерат, в котором находятся пустулы на различных стадиях дозревания. Они вскрываются, образуя после себя язвы, глубокие раны, покрытые корочкой.
- Гидраденит – изолированное воспаление потовых желез, которое преимущественно локализуется в подмышечных впадинах (область кожи, которая в большом количество содержит в себе железы).
Как начинается пиодермия у взрослых?
Клинические проявления каждой формы гидраденита являются специфическими и позволяют заподозрить развитие заболевания. На фоне развития карбункула или фурункула в системный кровоток попадает большое количество токсинов, которые вызывают развитие интоксикации, сопровождающейся следующими клиническими проявлениями:
- Повышение температуры тела до высоких фебрильных цифр (выше +39° С).
- Общая слабость, немотивированная утомляемость.
- Голованя боль различной степени выраженности.
- Периодическое головокружение.
- Ломота в скелетных мышцах, суставах.
- Тошнота, которая на высоте интенсивности проявлений сопровождается рвотой, приносящей временное облегчение.
- Ухудшение аппетита вплоть до его полного отсутствия.
Появление признаков общей интоксикации указывает на неблагоприятное тяжелое течение патологического процесса.
Диагностика

Первичное заключение о развитии пиодермии врач делает на основании осмотра кожи, при котором он также определяет форму патологического процесса согласно современной классификации. Для установления причины и провоцирующих факторов заболевания назначается дополнительная объективная диагностика, которая включает следующие методики исследования:
- Параклинические лабораторные исследования, которые включают клинический анализ мочи, крови, биохимические печеночные, почечные пробы – на основании результатов исследований врач имеет возможность оценить степень функциональных изменений в организме человека.
- Иммунологическое исследование для оценки функциональной активности различных звеньев иммунитета – идентификация и подсчет количества Т-лимфоцитов, В-лимфоцитов, определение активности (титр) сывороточных антител класса IgM, А, G, уровня различных цитокинов (интерлейкины, простагландины, фактор некроза опухолей). Исследования проводятся при систематическом развитии различных форм пиодермий, что указывает на снижение функциональной активности иммунитета.
- Гистологические исследования – оценка морфологического состояния тканей в области развития гнойно-некротического процесса, исключение наличия атипичных клеток.
- Микробиологическое исследование – выполняется посев гнойного содержимого из очага патологического процесса на специальные питательные среды. При наличии бактериальных возбудителей на них вырастают колонии микроорганизмов, которые затем идентифицируются по морфологическим, культуральным, биохимическим и антигенным свойствам. Исследование дает возможность идентифицировать возбудителя, а также определить его чувствительность к основным группам современных антибиотиков, что необходимо для выбора наиболее эффективных препаратов для лечения.
На основании всех результатов дополнительного объективного обследования врач имеет возможность подобрать наиболее эффективное лечение.
Лечение пиодермии
Лечение пиодермии направлено на уничтожение возбудителя инфекционного процесса, восстановление функционального состояния иммунитета, а также скорейшую регенерацию тканей в области гнойного расплавления. Для этого врач назначает лекарственные средства нескольких фармакологических групп:
- Антибиотики – лекарства, которые приводят к гибели стафилококков, стрептококков или других бактерий. Сегодня используются антибактериальные средства широкого спектра действия, к которым относятся защищенные полусинтетические пенициллины (амоксициллин с клавулановой кислотой), цефалоспорины (цефтриаксон, цефазолин). При необходимости назначается комбинация антибиотиков, обычно с включением тетрациклина, линкамицина.
- Иммуномодуляторы для нормализации функционального состояния иммунитета (женьшень, элеутерококк, препараты тимуса, гамма-глобулины).
- Антисептические средства для локального применения (спиртовые, водные растворы антисептиков). В стадии дозревания гнойника прикладываются компрессы с раствором антисептиков. После вскрытия гнойника рекомендуется использовать мази (мазь Вишневского, Левомеколь).
- Поливитаминные препараты, стимулирующие регенерацию тканей (Мультитабс).
Если по мере прогрессирования патологического процесса сформировался один или несколько гнойников, то для эффективного лечения требуется выполнение хирургического вмешательства. Под местным обезболиванием врач проводит разрез тканей над гнойником, обеспечивает эвакуацию гноя и дренаж экссудата. Затем проводится обработка дна язвы до полной регенерации тканей (перевязки). При развитии общей интоксикации назначается дезинтоксикационная терапия с включением нестероидных противовоспалительных средств для нормализации температуры тела.
Профилактика
Для предотвращения развития пиодермии важно выполнять несколько несложных рекомендаций, которые особенно полезны в детском возрасте, к ним относятся:
- Рациональное питание с достаточным поступлением легко усваиваемых белков, растительной клетчатки, витаминов. Очень важно в рационе питания ограничить количество сладостей, которые содержат много углеводов и являются хорошей питательной средой для стафилококков и стрептококков.
- Нормализация режима труда и отдыха с обеспечением достаточного сна в течение времени не менее 8-ми часов.
- Ограничение физических и умственных нагрузок.
- Своевременное лечение острых или хронических соматических, инфекционных заболеваний.
Выполнение несложных рекомендаций позволит избежать развитие различных заболеваний, не только пиодермии. При развитии гнойного процесса важно своевременно обращаться к врачу, который назначит адекватное лечение патологии.
формы и симптомы, лечение, народные методы
В этом материале вы узнаете, что такое пиодермия и почему возникает данное заболевание. Вы почерпнете информацию о формах болезни и их симптомах. После прочтения вы будете иметь представление о способах лечения пиодермии традиционными, хирургическими и народными методами. Вы поймете, какие меры профилактики помогут предотвратить развитие заболевания.
Причины
Пиодермия – группа кожных болезней, сопровождающихся воспалительным процессом и образованием гнойников. Возбудителями заболевания являются стафилококки и стрептококки. В 40-80% случаев причиной патологии становится именно стафилококк, атакующий большую часть поверхности кожи.
Стафилококки и стрептококки – часть условно-патогенной микрофлоры человеческого организма. При сильном иммунитете рост бактерий сдерживается, поэтому они не причиняют вреда. Под влиянием некоторых внешних и внутренних факторов иммунная система ослабевает, микроорганизмы начинают размножаться. Когда их количество превосходит максимально допустимое, развивается заболевание.
Пиодермию провоцируют внутренние факторы:
- Истощение, аутоиммунные болезни, травмы. Сопротивляемость организма падает в результате нехватки витаминов, патологий иммунной системы, онкологии. Снижению иммунитета способствует и травматизм: увеличивается выработка гормонов надпочечников, которые угнетают работу системы. Аналогичная ситуация наблюдается и в постоперационный период.
- Возраст. Было замечено, что дети 3-4 лет страдают пиодермией гораздо чаще, чем взрослые. Это связано с неразвитостью иммунной системы и тонкой кожей. Кроме того, выделения сальных желез еще не обладают достаточными дезинфицирующими свойствами, которые вырабатываются в старшем возрасте.
- Генетический фактор. Многие кожные болезни передаются по наследству. Если у человека есть генетическая предрасположенность, вероятность заболеть пиодермией повышается.
- Переутомление. Недосыпание, тяжелая физическая работа и другие факторы, ведущие к переутомлению, снижают иммунитет, ослабляя защитный барьер организма.
- Эндокринные болезни. Такие серьезные патологии, как сахарный диабет, влияют на состояние кожных покровов. Последние теряют эластичность, становятся сухими и уязвимыми к заражению инфекцией.
- Хронические инфекционные очаги. При неправильном лечении или его отсутствии в отношении таких болезней, как холецистит, формируется постоянный очаг инфекции, почти никак себя не проявляющий. Он подрывает иммунитет и провоцирует развитие пиодермии.
На формирование заболевания оказывают влияние и внешние факторы:
- Перепад температур. Перегрев или переохлаждение отрицательно влияют на состояние кожи, снижая местный иммунитет. Особенно восприимчивыми к этому фактору являются дети.
- Повышенная потливость. Если пот выделяется в большом количестве, при этом его кислотность смещается в сторону ощелачивания, некоторые виды кожных бактерий лишаются своих бактерицидных свойств и не могут противостоять условно-патогенной микрофлоре.
Повышенная потливость появляется не просто так. Это заболевание, которое требует внимания и лечения.
- Применение химических средств. Частое использование бытовой химии, косметики, в частности обезжиривающих средств для кожи создает на ней участки эрозии. Они и становятся «воротами» для попадания бактерий внутрь.
- Микротрещины. Ссадины, порезы, ушибы при отсутствии достаточной дезинфекции являются местом размножения патогенных микроорганизмов.
- Плохая экология. Загрязнение окружающей среды снижает иммунитет и способствует увеличению числа микробов на коже.
Важно! Некоторые формы пиодермии очень заразны. Отдельные штаммы условно-патогенных микроорганизмов агрессивны и устойчивы к перепадам температур и дезинфицирующим средствам. При заражении их число в организме быстро растет, провоцируя заболевание. Надежной защитой от бактерий является только сильный иммунитет.
О причинах развития стрептодермии как одной из разновидностей пиодермии и ее признаках расскажут гости программы «Жить здорово!». На примере макета кожи вы увидите, как происходит инфицирование и дальнейшее формирование пораженного участка.
Формы пиодермии и их симптомы
Симптомы заболевания зависят от того, поверхностное оно или глубокое, протекает в острой или хронической форме. Признаки болезни также отличаются по типу возбудителя.
Стафилодермия
Стафилококки затрагивают фолликулы волос и кожные железы, проникая вглубь кожи и способствуя развитию воспаления. Существуют формы стафилодермии:
- Остиофолликулит. Это начальная стадия большинства форм пиодермии, когда поражаются фолликулы волос, что способствует появлению небольших гнойных образований. Постепенно гнойнички рассасываются, на их месте возникает корочка, шрамов не остается. Наиболее частая зона поражения – кожа вокруг рта у мужчин, лицо, иногда грудь, конечности, подмышки. Длительность заболевания – до 5 суток, после чего оно либо стихает, либо переходит в более тяжелые формы.
- Фолликулит. Болезнь поражает фолликулы, на месте которых появляются болезненные папулы красноватого оттенка. Через 2-3 суток в зоне красноты развивается гнойник с серой точкой в центре. Если воспаление не затихает самостоятельно, из гнойничка развивается небольшая язва, на ее месте впоследствии остается шрам в форме точки. Фолликул повреждается, волос на этом месте больше не растет.
- Везикулопустулез. Проявляется у детей до 3 лет, при этом поражаются потовые железы. Локализация воспаления – волосы на голове, область подмышек и паха. Начало болезни похоже на потницу, затем на месте покраснений возникают гнойнички, которые сливаются и формируют крупные образования. Через 10 суток симптомы исчезают.
- Сикоз. Хронический воспалительный процесс, локализующийся в волосяных фолликулах в любой части тела. Гнойники охватывают почти все фолликулы. Образования напоминают небольшие эрозии, которые затем покрываются корочками. При сикозе волосы становятся хрупкими, обламываются и выпадают. Патология характерна для мужчин.
- Фурункулез. При этом заболевании отдельные участки тела покрываются фурункулами. Это болезненное, слегка возвышающееся образование, с гнойным стержнем внутри. Фурункулы располагаются на покрасневшем участке кожных покровов. Острый фурункулез характеризуется высокой температурой и лихорадкой. При хронической болезни рецидивы возникают несколько раз в год.
- Псевдофурункулез. Заболевание, развивающийся в потовых железах. Болезнь развивается чаще у детей до года и локализуется на конечностях, спине, затылке. Над кожей появляются багровые возвышающиеся образования. Впоследствии гной вытекает наружу, формируя небольшой рубец. Осложнениями псевдофурункулеза могут стать остеомиелит, конъюнктивит, отит, менингит.
- Карбункул. Гнойно-воспалительный процесс в потовых железах и фолликулах, локализующийся в верхней части туловища, на пояснице. На начальной стадии образуется до 4 уплотнений, которые затем сливаются. Кожа вокруг новообразований становится напряженной, синеет. Через 10 дней на этом месте образуются гнойники. Разрываясь, они обнажают язвы. Через 2 недели формируется глубокий шрам. Карбункул характеризуется повышенной температурой, доходящей до 40 градусов, рвотой, иногда бредом и галлюцинациями. Если карбункул располагается на носогубной складке, заболевание может привести к остеомиелиту, сепсису.
- Гидраденит. Воспаление в потовых железах, располагающееся под мышками или в паху. В болезненных участках возникают небольшие опухоли диаметром до 2 см. В центре образования формируется отверстие, из него выделяется гной. Кожа в месте воспаления становится багрово-красной. При болезни повышается температура. Рецидив возможен, если иммунитет ослаблен.
Стрептодермия
Эта группа заболеваний вызывается стрептококком, поражающим верхний слой тканей (потовые и сальные железы остаются нетронутыми возбудителем). Отличительный признак патологии – пузырчатый гнойник. Стрептодермия имеет несколько форм:
- Импетиго Фокса. Заразное заболевание, характеризующееся прозрачными пузырьками с жидким содержимым. Размер образований не превышает 1 см. Когда пузырьки подсыхают, на их месте образуются корочки. Кожа краснеет, шелушится. Нередко воспаляются лимфатические узлы. Возбудитель затрагивает кожные покровы, слизистую ротовой полости, глаз, носа.
- Заеды. Поражают углы рта, при этом возникает эрозия в форме щели. Воспаленный участок отекает, плохо заживает из-за регулярного движения губ и смачивания слюной. Заболевание склонно к рецидивам и хроническому течению.
- Простой лишай. Поражает детей в межсезонье, когда иммунная система ослаблена. Отличительный симптом – розовые шелушащиеся пятна. После лечения остается депигментированное пятно.
- Паронихия. Эта форма стрептодермии поражает ногтевой валик. Кожа вокруг ногтя отекает, становится болезненной, образуется пузырь с прозрачным содержимым. Через 2-3 дня на основе пузыря развивается гнойник, кожные покровы вокруг него синеют. Кожа по периферии отслаивается, из припухлости регулярно сочится гной. Воспаление переходит и на ногтевую пластину, которая тускнеет и темнеет.
- Рожа. Заболевание поражает подкожную клетчатку и лимфососуды. Кожа краснеет, уплотняется, напоминая апельсиновую корку, отекает и становится горячей. При отсутствии лечения рожа проникает в более глубокие слои тканей.
- Целлюлит. Болезнь поражает подкожную клетчатку, проникая вглубь тканей. Кожа краснеет, болит, горячая на ощупь, иногда пузырится. Целлюлит характеризуется острым течением с температурой, ознобом. Осложнением заболевания может быть воспаление почек, лимфатических сосудов, остеомиелит.
- Эктима. Воспаленный участок краснеет, возникает пузырек с гнойным содержимым. Впоследствии в этой зоне формируется корочка, которая через 2 недели превращается в язву. Рана заживает, на ее месте образуется рубец. Образования локализуются в нижней части туловища.
Стрептостафилодермия
Эта форма пиодермии развивается вследствие заражения кожи несколькими видами микроорганизмов. В ходе болезни поражаются глубинные слои тканей, возможно появление язв.
Выделяют 3 формы стрептостафилодермии:
- Стрепто-стафилококковое импетиго. На начальной стадии заболевания кожа краснеет. Затем образуется пузырь с жидким наполнением. В течение 2-3 часов он заполняется гноем. Если вскрыть гнойник, образуется эрозия, которая постепенно покрывается корочками. Через неделю они отходят, на месте корочек формируется пятно с шелушениями. Со временем оно пропадает.
- Язвенно-вегетирующая пиодермия. Поражает человека в любом возрасте и может продолжаться годами, приобретая хронический характер. Сначала на коже возникают гнойники, затем на их месте формируются темно-красные бляшки. На поверхности бляшки образуются язвочки. Одна сторона их зарубцовывается, другая продолжает увеличиваться. Локализация образований не ограничена отдельными участками тела.
- Рубцующийся фолликулит. Воспаляется луковица волоса, что приводит к распадению сосочков волос и облысению. Поражается волосистая часть головы, преимущественно у мужчин. На месте фолликула остается рубец.
Диагностика
Для определения тяжести заболевания и его вида врачу бывает недостаточно визуального осмотра. Чтобы точно определить возбудителя, назначаются:
- общий анализ мочи;
- общий и биохимический анализ крови;
- выявление антител к гепатиту В и ВИЧ-инфекции;
- посев микрофлоры на чувствительность к антибиотикам;
- в сложных случаях – гистологические исследования кожи;
- иммунологический анализ крови.
По показаниям проводятся МРТ и рентген грудной клетки. Кроме консультации дерматолога, больному может понадобиться осмотр у терапевта, иммунолога.
Лечение
В зависимости от тяжести заболевания назначается традиционное или хирургическое лечение.
Лекарства для внешнего применения
С помощью мазей, гелей, растворов можно произвести дезинфекцию инфицированной кожи. При пиодермии применяются:
- «Салициловая мазь». Смажьте кожу тонким слоем мази. Нанесите средство на бинтовую повязку и приложите ее к пораженному участку. Меняйте повязку 1 раз в 3 суток. Курс лечения – 1 неделя.
- Зеленка. Смазывайте кожные покровы 2-3 раза в сутки с целью дезинфекции.
- Перманганат калия (марганцовка). Подходит для обработки ран и язв. Неглубокие поражения смазывайте 0,5-1% раствором 2-3 раза в сутки. Для обработки язв требуется 2-5%-ный раствор.
- «Фукорцин». Смазывайте участки воспаления 3 раза в день. Когда лекарство высохнет, можно наносить лечебные кремы и гели.
- «Хлоргексидин». Используйте гель для кожных покровов 2 раза в день. Продолжительность курса зависит от тяжести болезни.
- «Бетадин». Раствор наносите на повязку или кожу 1-2 раза в сутки. Для лечения подойдет 7,5 или 10%-ный раствор.
- «Триамцинолона ацетонид». Глюкокортикоидное лекарство, эффективно устраняет воспаление. На начальной стадии лечения используйте 0,1%-ный крем, затем переходите на концентрацию 0,025%, постепенно отменяя препарат. Регулярность использования – 2-3 раза в сутки.
Курс лечения мазями может достигать 2 недель. Для снятия воспаления и поддержания местного иммунитета применяйте комбинированные лекарства:
- «Фуцикорт». Крем предназначен для подавления роста бактерий и снятия покраснений и отеков. Применяйте 2 раза в день. Терапевтический курс — 2 недель.
- «Гиоксизон». Мазь хорошо снимает симптомы аллергии и эффективно действует против стрептококков. Смазывайте кожные покровы 2 раза в сутки. Курс лечения определяется в зависимости от тяжести болезни.
- «Лоринден С». Снимает воспаление и проявления аллергии, подавляет жизнедеятельность патогенной микрофлоры. Наносите крем 3 раза в сутки под повязку, меняя ее ежедневно.
Антибактериальные медикаменты
Если лечение мазями не дает эффекта, дерматолог назначает антибиотики. Эти препараты необходимы при таких сложных формах пиодермии, как фурункулез, карбункул и других.
Выбор медикамента производится на основе антибиотикограммы, т.е. определения чувствительности бактерий к тем или иным компонентам. При тяжелых формах болезни антибиотики вводятся в виде инъекций. Средний курс лечения – до 7 суток, при хронических заболеваниях продлевайте срок до 10 суток.
При лечении пиодермии используются антибиотики:
- Пенициллины. Из этой группы применяются «Амоксициллин» и «Ампиокс».
- Цефалоспорины. К этой группе препаратов относятся «Цефалексин», «Цефазолин», «Цефотаксим».
- Тетрациклины. Для лечения пиодермии используются «Тетрациклин», «Доксициклин».
- Аминогликозиды. В качестве курса терапии подойдут «Гентамицин», «Тобрамицин», «Амикацин».
- Макролиды. Из этих антибиотиков назначают «Эритромицин», «Кларитромицин».
Иммунотерапия
Под иммунотерапией подразумевается использование препаратов, стимулирующих функционирование иммунной системы человека. Курс лечения иммуностимуляторами необходим, если рецидивы пиодермии случаются не реже 1 раза в месяц. Перед назначением лекарств делается иммунограмма. Из препаратов этой группы используются:
- «Анатоксин стафилококковый очищенный адсорбированный». Медикамент предназначен для стимуляции выработки в организме иммуноглобулинов (клеток иммунной системы), устраняющих стафилококки и продукты их жизнедеятельности.
- Стрептококковая или стафилококковая вакцины. Стимулируют иммунитет и способствуют повышенной выработке иммуноглобулинов, приводящих к ликвидации соответствующей инфекции.
- «Иммуноглобулин человека антистафилококковый» Препарат предназначен для поддержания иммунитета человека в борьбе со стафилококковой инфекцией.
- Стрептококковый или стафилококковый бактериофаги. Медикаменты представляют собой вирусы, безвредные для человека, но имеющие возможность разрушать клетки патогенных бактерий.
- «Лейкинферон». Препарат с интерфероном, усиливающим иммунный ответ организма на вторжение инфекции.
Хирургическое лечение
К этому виду лечения прибегают крайне редко и только в следующих случаях:
- имеет место злокачественный процесс с образованием большого некротического участка кожи;
- требуется прокалывание гнойника и дренаж кожных покровов;
- при фурункулезе, карбункуле.
Для проведения хирургических манипуляций применяется местная анестезия или заморозка хлорэтилом. Обязательно назначаются антибиотики для профилактики повторного заражения.
О методах лечения стрептодермии расскажет практикующий дерматовенеролог Макарчук В.В. Из видео вы узнаете, какие препараты наиболее эффективны для устранения заболевания, какова последовательность их применения.
Народные рецепты
Наряду с методами традиционной медицины используйте народные средства.
Настой из одуванчика
Ингредиенты:
- Сухие листья и цветки одуванчика – 2 ч. л.
- Вода – 1 ст.
Как приготовить: Залейте сушеные части одуванчика водой и поставьте на огонь. Вскипятите и варите смесь 10 минут. Настаивайте в течение 8 часов, процедите.
Как принимать: Пейте отвар по 0,5 ст. до еды. Курс лечения – 2-4 недели.
Результат: Кожа очищается, образования уменьшаются и постепенно проходят.
Мазь с чистотелом
Ингредиенты:
- Сухие листья чистотела – 20 г.
- Растительное масло – 100 мл.
strong>Как приготовить: Листья чистотела измельчите в ступке или кофемолке. Смешайте их с растительным маслом.
strong>Как применять: Смазывайте пораженные участки полученной смесью 3 раза в день. Курс лечения – 3 недели.
Результат: Гнойнички и язвочки подсыхают, воспаление уменьшается.
Картофельный компресс
Ингредиенты:
1 картофелина.
Как приготовить: Очистите картофель от кожуры и натрите на мелкой терке, чтобы мякоть пустила сок.
Как применять: Выложите картофельную массу на марлевую повязку и приложите к ранам. Держите в течение 2 часов. Повторяйте 3 раза в сутки. Курс лечения составляет 2-3 недели.
Результат: Воспаление стихает, гнойники уменьшаются в размере, раны заживают.
Важно! Сочетайте народные рецепты с методами традиционной терапии. Лечение исключительно методами народной медицины не позволяет полностью избавиться от пиодермии.
Вопрос-ответ
Какие профилактические мероприятия избежать развития пиодермии?
Большую роль в профилактике заболевания играет санация очагов воспаления и личная гигиена. Если в организме присутствует очаг инфекции, он может стать потенциальной причиной развития пиодермии. Чаще всего толчком к формированию кожных воспалительных реакций становятся хронический тонзиллит или холецистит, сопровождающиеся повышением температуры. Чтобы устранить очаг инфекции, требуются комплексные лечебные мероприятия, назначаемые врачом.
Личная гигиена также помогает эффективно бороться с инфекцией и подразумевает соблюдение чистоты в домашних условиях и на рабочем месте, своевременную стирку одежды и постельного белья. Мытье рук лучше производить антибактериальным мылом не менее 2-3 раз в сутки.
Не менее важными являются мероприятия по укреплению иммунитета: прием витаминных комплексов, прогулки на свежем воздухе, посильные физические упражнения.
Как отличить пиодермию от аллергического дерматита?
Аллергическая реакция появляется только после контакта с аллергеном. Кожа зудит, пятна и прозрачные пузырьки сливаются друг с другом. Высыпания мелкие, до 2-3 мм в диаметре. Если пиодермия присоединяется к аллергическому дерматиту, пустулы наполняются гнойной жидкостью и покрываются желтоватой корочкой. При сдаче анализов в лаборатории выделяется повышение уровня иммуноглобулинов Е и эозинофилов, характерных для аллергии.
Из этой статьи вы узнаете, какие мази и крема эффективны для лечения дерматита.
Каков инкубационный период пиодермии?
Инкубационный период для этого заболевания сложно определить. Условно-патогенная микрофлора в небольшом количестве всегда присутствует на теле человека. Заражение происходит вследстврматитаие попадания инфекции в рану при сниженном иммунитете. Если считать с этого момента, первые симптомы появляются через 3-8 суток.
Что запомнить
- В основе большинства форм пиодермии лежит размножение условно-патогенной микрофлоры при сниженном иммунитете.
- Лечение подбирается в зависимости от формы болезни. Общего терапевтического рецепта не существует.
- Использование только народных рецептов может привести к переходу пиодермии в хроническое состояние.
- Хирургическое лечение проводится в крайних случаях, когда присутствуют некротические очаги или крупные гнойники.
фото, лечение, симптомы и первые признаки
Заболевания кожи проявляются очень похоже для человека, который не имеет медицинского образования. Именно поэтому так необходимо просвещение: зная симптомы, можно отличить подростковые прыщи от фурункула, мелкую сыпь из-за недостаточно чистого постельного белья от пиодермии, и трезво оценить опасность и возможность возникновения осложнений.
Содержание статьи
Что такое пиодермия?
Пиодермия — общее название для обширной группы гнойных заболеваний кожи, возбудителями которых могут выступать стрептококки и стафилококки, вместе или по отдельности.
Причины
Стафилококки и стрептококки сами по себе не опасны — при обследовании они могут быть обнаружены на коже любого человека, который при этом выступает их временным или постоянным носителем. Чтобы они стали причиной развития заболевания, человек должен быть к этому предрасположен из-за внутренних или внешних причин.
К внутренним относят:
- сниженный иммунитет, который может быть вызван:
- общей слабостью организма из-за плохого питания, постоянных стрессов, недостатка витаминов или физической активности, нестабильного режима сна;
- полученной травмой, на которую организм вынужден тратить ресурсы;
- лечением аутоиммунных болезней, при котором иммунитет угнетается искусственно, чтобы помешать защитным клеткам атаковать своих;
- протекающим в организме воспалительным процессом — от банальной простуды до развития злокачественной опухоли.
- юный возраст — кожа маленьких детей очень восприимчива к любым неблагоприятным условиям, а иммунитет их ещё недостаточно развит, чтобы сопротивляться болезням;
- генетическая предрасположенность — проблемная кожа может передаваться «по наследству»;
- заболевания эндокринной системы — такие, например, как сахарный диабет, при котором кожа теряет эластичность и становится более восприимчивой к любым угрозам;
- хронические заболевания — многие из них протекают бессимптомно и могут быть совершенно незаметными для носителя, тайно ослабляя организм.
К внешним причинам относятся:
- повышенная или пониженная температура — перегрев или переохлаждение ослабляют защитные свойства кожи и делают её восприимчивой;
- склонность к повышенному потоотделению — пот выделяется в больших количествах, зачастую меняется его состав, и в результате часть бактерий, которые обезвреживали стрептококки и стафилококки, оказываются выведенными из строя;
- слишком частое использование антибактериальных средств в быту — на человеческой коже существуют и полезные бактерии, которые оказываются уничтоженными; более того, кожа становится слишком сухой, трескается и позволяет патогенным микроорганизмам легко проникнуть внутрь;
- мелкие травмы, такие как ссадины и царапины — если не провести все необходимые медицинские мероприятия, через них внутрь легко проникнут стрептококки и стафилококки;
- плохое состояние окружающей среды — насыщающие атмосферу дым, грязь и смог оказывают на кожу сильное отрицательное влияние.
На состоянии кожи может также сказываться пристрастие к жирной и соленой пище, и пренебрежение элементарными правилами гигиены.
Кожу нужно периодически увлажнять, заботиться о её чистоте и следить за качеством используемой воды.
Классификация
Классификация пиодермии весьма разветвлена и разнообразна. По особенностям течения выделяют:
- острую пиодермию, которая проявляется весьма болезненно и длится около двух месяцев;
- хроническую пиодермию, которая длится дольше двух месяцев и часто возвращается даже после стойкой ремиссии.
По распространенности выделяют:
- распространенную, которая покрывает большую часть доступной кожи;
- локализованную, при которой все ресурсы болезни сосредотачиваются в одном фурункуле или карбункуле.
По глубине выражения выделяют:
- поверхностную, при которой болезнь задевает преимущественно эпидермис;
- глубокую, при которой прыщи залегают в самых глубоких слоях кожи.
По виду возбудителя делят на:
- стафилодермию, которая вызывается стафилококками;
- стрептодермию, которую вызывают стрептококки;
- стрептостафилодермию, при которой на организм воздействуют оба возбудителя.
К какому конкретно виду относится пиодермия, расскажут её симптомы.
Симптомы
Если пиодермия вызвана распространением стрептококков, она поражает преимущественно поверхностный слой кожи, не задевая ни потовые, ни сальные железы, не касаясь волосяных луковиц. Симптомы зависят от конкретной формы:
- Стрептококковое импетиго. Характеризуется возникновением на коже мелких пузырьков с прозрачным содержимым, которое со временем мутнеет и выплескивается, образуя сухую корочку. Та отпадает, оставляя кожу покрасневшей, сухой и шелушащейся. Очень заразно, поражает большие участки кожи.
- Щелевидное импетиго. Чаще всего поражает губы — их уголки отекают и краснеют, внутри видно воспаленную щель разошедшейся кожи. Болезненно, с трудом поддается излечению.
- Лишай. Склонен к рецидивам, проявляется большими розовыми пятнами на коже, которые сильно зудят. После излечения на какое-то время остаются лишенные пигментации пятна.
- Поверхностная паронихия. Поражает утолщение кожи под ногтями, делая её отечной, болезненной, синюшной и приводя со временем к образованию гнойничков.
- Рожистое воспаление. Приводит к воспалению эпидермиса, выглядит, как большие ярко-красные пятна, по фактуре напоминающие кожуру апельсина, горячие и болезненные на ощупь. Может вызывать осложнения.
- Эктима. Сначала появляется гнойничок, окруженный воспаленной кожей, и наполненный гноем с кровью. Прорвавшись, приводит к образованию сухой бурой корочки, под которой обнаруживается язва. Оставляет заметные рубцы.
Если пиодермия вызвана распространением в организме стафилококков, она поражает преимущественно волосяные луковицы, потовые и сальные железы. Может локализоваться как в поверхностном слое, так и в более глубоких. Симптомы различаются в зависимости от формы, которых у стафилодермии множество:
- Остиофолликулит. Одна из самых безобидных форм. Поражает волосяные фолликулы, приводя к образованию крохотного гнойничка, покрытого бурой корочкой. В течении пяти дней гнойное содержимое рассасывается, корочка отпадает, шрама не остается. Между собой гнойнички не сливаются, наблюдаются преимущественно на лице, в фолликулах легких пушковых волос.
- Фолликулит. Сходная с остиофолликулитом форма, отличающаяся меньшей безобидностью. Поражает также фолликулы, вызывая сначала образование красно-розового болезненного узелка, затем гнойничка с серо-зеленым содержимым. В большинстве случаев воспаление проходит за неделю, не оставляя следа, но иногда на его месте образуется маленькая язва, после которой остается шрам.
- Везиколопустулез. Возникает при повышенном потоотделении, преимущественно у маленьких детей. Поражает потовые железы, вызывая образование гнойничков на их месте. Болезненны, имеют тенденцию к слиянию, проходят примерно за десять дней, встречаются преимущественно в подмышках и в паху.
- Фурункул и фурункулез. Если болезнь вызвал золотистый стафилококк, разовьется, скорее всего, это форма. Поражает сальные железы и волосяные луковицы. Приводит к развитию очень болезненного уплотнения с гнойным стержнем посередине. После нескольких дней начинается некроз тканей — фурункул отмирает, оставляя шрам. Процесс сопровождается болями, повышением температуры. Может вызывать осложнения — вплоть до сепсиса. При фурункуле уплотнение единично, при фурункулезе распространяется во множественном числе.
- Псевдофурункулез. Сходен по течению с фурункулом, но поражает потовую железу, уплотнение не имеет стрежня и обычно окрашено в фиолетово-алый цвет. Очень болезненно, через несколько дней не отмирает, а прорывается наружу через истончившуюся кожу. Всегда оставляет рубец, может приводить к серьезным осложнениям.
- Карбункул. На первой стадии образуются три-четыре узелка под кожей, которые со временем сливаются в один, наполненный гноем. Кожа на месте карбункула натягивается и синеет, внутри начинается некроз, сопровождающийся сильной болезненностью. Со временем кожа рвется, выпуская гнойное содержимое, и образуется язва, которая со временем затягивается и оставляет большой шрам. Процесс часто сопровождается температурой, болями, головной болью, тошнотой и рвотой. Иногда встречаются бред и галлюцинации, иногда осложнения.
- Гидраденит. Поражает потовые железы — они опухают, становятся болезненны, со временем формируется гнойник, имеющий красно-синий цвет. Вскрывается только через две недели, которые проходят для больного в состоянии недомогания и повышенной температуры. Оставляет рубец, иногда может поражать целые группы желез.
Смешанное поражение стрептококками и стафилококками встречается реже, чем предыдущие два варианта. Захватывает глубокие слои кожи, часто приводит к их изъязвлению. Встречается преимущественно у людей, имеющих серьезные проблемы с иммунитетом. Симптомы разнятся в зависимости от формы:
- Стрепто-стафилококковое импетиго. Кожа воспаляется, на ней образуются пузырьки с прозрачной жидкостью, которая мутнеет в течении нескольких часов и прорывается, образуя коричневую сухую корочку. Когда та отпадает, открывается эрозия, не оставляющая следов. Очень заразно.
- Язвенно-вегетирующая пиодермия. Очень быстро переходит в хроническую форму. Кожа воспаляется, на ней образуются гнойнички, которые прорываются и оставляют место для выпуклых красно-синих бляшек. Те, в свою очередь, воспаляются, покрываются язвочками и оставляют следы.
- Рубцующийся фолликулит. Сходен с фолликулитом, образующимся при стафилококковой форме, но заходит куда глубже — после образования и разрыва гнойничка волосяная луковица оказывается необратимо повреждена, что приводит к облысению. Чаще всего встречается у взрослых мужчин.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Пиодермия — всегда повод обратиться к врачу, даже если развивается одна из самых безобидных её форм.
Диагностика
Диагностировать пиодермию не слишком сложно — поверхностные формы зачастую определяются врачом исключительно на основе визуального осмотра и опроса пациента.
Более глубокая диагностика требуется только если течение болезни уже стало хроническим и периодически рецидивирующим. Применяют:
- микробиологическое исследование, при котором проводят посев гнойного содержимого для определения чувствительности возбудителя к антибиотикам;
- биохимическое исследование, при котором забирают мочу и кровь;
- иммунологическое исследование, при котором определяют уровень иммунитета;
- биопсию, при которой из язвы забирают немного ткани, чтобы подвергнуть её гистологическому исследованию.
По итогам диагностики назначается лечение — и, в некоторых случаях, больной может быть направлен к эндокринологу, терапевту или даже хирургу.
Лечение
Лечение пиодермии обычно зависит от направленности и глубины заболевания. Это может быть:
- местная терапия;
- антибактериальные средства;
- повышение иммунитета.
В некоторых случаях пациенту могут назначить операционное вмешательство. В других — порекомендовать обратиться к народным средствам.
Начинать с народных средств нельзя — только врач может установить, насколько серьезно заболевание.
Медикаментозные способы
Местная терапия проводится, если пиодермия захватила только эпидермис. Перед тем, как прибегнуть к ней, гнойнички вскрываются, удаляется гнойное содержимое и омертвевшие ткани. После используются:
- Салициловая кислота в виде мази. Препятствует воспалению, подавляет рост бактерий, размягчает кожу. Применяется два раза в день — пораженный участок смазывается и накрывается стерильным тампоном, также пропитанным в мази.
- Зеленка. Препятствует размножению стрептококков и стафилококков. Наносится на пораженные участки точечно.
- Фукорцин в виде раствора. Препятствует размножению возбудителей, борется с грибковыми инфекциями, что полезно, если они сопутствуют пиодермии. Наносят три раза в день на пораженные участки.
- Триамцинолон в виде крема. Препятствует воспалению и аллергии. Наносят на пораженные участки трижды в день.
- Гиоксизон в виде мази. Подавляет воспаление и аллергию, препятствует размножению возбудителя, снимает зуд. Наносится дважды в день на пораженные участки.
Антибиотики применяют, если мази и крема не оказали эффекта. В легких случаях применяются таблетки, в более серьезных — внутривенные инъекции.
- Цефалексин. По 500 мг каждые 6 часов, за полчаса до еды.
- Цефазалин. Внутривенно 3-4 раза в сутки.
- Цефотаксим. Внутривенно 2 раза в сутки.
- Доксициклин. 200 мг в сутки, запивать большим количеством жидкости.
Назначить антибиотики может только врач после микробиологического исследования, когда станет ясно, к какому из них возбудитель чувствителен.
Если течение болезни хроническое, с частыми рецидивами (не реже, чем раз в 3 месяца), врач может назначить иммунотерапию, итогом которой станет выработка специфических иммунных клеток, способных дать отпор конкретной бактерии. Применяться может стафилококковый анатоксин, сухая стафилококковая вакцина, стрептококковый бактериофаг и другие препараты.
В редких случаях может применяться хирургическое вмешательство — в тех случаях, когда другие способы лечения не помогают. Чаще всего используется оно при работе с фурункулами и карбункулами, и проходит последовательно:
- применяется местная анестезия;
- стенка гнойника прокалывается острым скальпелем, полость вскрывается;
- мертвая ткань удаляется;
- в полость закладываются противовоспалительные препараты, поверх накладывается повязка.
Проводить подобие хирургического вмешательства дома категорически не рекомендуется — велика вероятность серьезных осложнений.
Народные методы
Народные средства применяются только если это рекомендует специалист и только если пиодермия у больного в одной из самых легких форм. Применяют:
- Настой из одуванчика. На стакан теплой воды добавляют 2 чайных ложки сухих цветов и корней, настаивают 8 часов и пьют по полстакана перед едой.
- Мазь из чистотела. Смешивают сухой чистотел и подсолнечное масло, смазывают пораженные участки кожи.
- Мазь из почек тополя. Измельчить почки, смешать с маслом, настаивать сутки. После прокипятить, охладить и трижды в день наносить на пораженные участки.
Кожа, на которую наносятся средства, должна быть чистой и сухой.
Профилактика
Чтобы не допустить развития болезни, следует придерживаться простейших правил профилактики:
- вовремя обрабатывать все ссадины и царапины спиртом или йодом и носить перчатки там, где это предусмотрено техникой безопасности;
- следить за своим здоровьем и вовремя лечить очаги инфекции, не допуская развития хронических болезней;
- стараться избегать стрессов и нездорового образа жизни;
- мыть руки вовремя, но не использовать антибактериальное мыло слишком часто;
- время от времени менять мыло, поскольку стафилококки и стрептококки легко адаптируются, если использовать один и тот же вид.
Пиодермия излечима, особенно если вовремя заметить её и принять меры. Не пускать все на самотек и следить за состоянием своего здоровья — лучший способ сохранить кожу чистой.
На видео наглядно показывается и рассказывается о патогенезе стрептодермии, способах её излечения и профилактики.
Похожие статьи:
Пиодермия — фото, лечение, симптомы заболевания
Коротко о главном
Пиодермия — общий термин, под которым понимаются различные дерматологические заболевания, течение которых характеризуется гнойными поражениями. Сегодняшняя публикация сайта Оболезни.ком призвана показать фото с симптомами пиодермии, а также рассказать об основных ее характеристиках и лечении.
Этиология
Группа этих заболеваний достаточно обширна, на ее долю приходится треть всех дерматологических проблем. Общей чертой для всех входящих в эту группу болезней является происхождение. Все фото с проявлениями пиодермии — результат активности стрептококков и стафилококков.
Подробнее о причинах
Как в случае с фото пиодермии у детей, так и при развитии заболевания у взрослых, основной причиной является активизация внутренней микробной флоры.
Фото с симптомами пиодермии и ее лечение
На фото выше — пример проявления симптомов пиодермии у детей и взрослых. Увиденное дает понять, что без лечения здесь не обойтись.
Основные характеристики пиодермии
С учетом особенностей клинической картины выделяют первичные и вторичные пиодермии. Второй тип показан на фото; он является осложнением дерматологических патологий, характеризуется сильным зудом и требует незамедлительного лечения.
Механизм развития
Симптомы показанного на фото заболевания и необходимость его лечения возникают у взрослых и детей вследствие одних и тех же причин. Приобретая агрессивные свойства, стрептококки и стафилококки выделяют высокоядовитые вещества, которые вызывают местные воспалительные реакции и, как результат, — пиодермию.
Фон для развития заболевания
Детские пиодермии связаны с неокрепшим иммунитетом. Фото с соответствующей симптоматикой у взрослых указывают на вмешательство факторов, ослабляющих защитные функции организма.
Внешние факторы, способствующие пиодермии
ВАЖНО ЗНАТЬ!Непосредственно спровоцировать показанную на фото пиодермию, в том числе гангренозную, способны травмы, перегрев или переохлаждение кожи, плохая экология.
Внутренние причины
Необходимость лечения пиодермии, что на фото, может возникнуть у взрослых и детей из-за патологий пищеварительного тракта, функциональных нарушений ЦНС, психоэмоционального истощения, авитаминоза и т.д.
Разновидности пиодермии
По характеру возбудителя и поражению кожи выделяют три разновидности заболевания: стрептодермия, стафилодермия, стрептостафилодермия (смешанная форма). Фото выше с признаками пиодермии на лице демонстрирует первый вариант.
Характер поражений кожи
По фото видно, что такое заболевание, как пиодермия, в любой своей разновидности проявляется пузырьковыми высыпаниями с выраженным нагноением. Поражаться стафилококками и стрептококками может как гладкая кожа, так и волосяной покров, иногда — слизистые оболочки.
Сопутствующая симптоматика
Сразу, как только начинается показанная на фото пиодермия, у детей и взрослых повышается температура тела, пропадает аппетит, наблюдается увеличение регионарных лимфоузлов.
Стандартный план лечения
Фото подсказывает, что любая, в том числе шанкриформная пиодермия лечится антибактериальными препаратами. С учетом того, как выглядит пиодермия на фото, терапия может быть местной или системной.
Лечение осложненной пиодермии
При поражении патогенными бактериями глубоких слоев кожи, как было показано на некоторых картинках пиодермии, дополнительно больному рекомендуется физиотерапевтическое воздействие.
Дополнительные рекомендации
На время лечения в целях недопущения распространения инфекции на здоровую кожу запрещены водные и косметические процедуры. Длительность терапии при соблюдении всех рекомендация — около недели.
СОВЕТУЕМ ПОСМОТРЕТЬ:
Что нужно знать о пиодермии у собак и кошек
Пиодермия — это кожная инфекция, которая может вызывать зуд, покраснение, корки, пустулы, сыпь и / или выпадение волос в месте инфекции, среди других более серьезных симптомов. И собаки, и кошки могут получить это заболевание, которое возникает, когда с кожей происходит что-то, что позволяет бактериям бесконтрольно расти. Пиодермию можно лечить с помощью пероральных или местных антибиотиков и / или шампуней, но необходимо устранить и первопричину.
Обзор
Пиодермия — это бактериальная инфекция кожи. Это происходит, когда естественные защитные механизмы кожи разрушаются, что приводит к размножению обычных кожных бактерий. Оппортунистические бактерии, которые обычно не обитают на коже, также могут колонизировать, когда защитные механизмы кожи нарушены. Другие организмы, такие как дрожжи и грибковые организмы, также могут воспользоваться изменениями кожи, которые происходят при пиодермии, и создать свои собственные инфекции.
Все пиодермы имеют провоцирующую причину.В целом, любое нарушение способности иммунной системы препятствовать разрастанию бактерий на коже может привести к пиодермии, в том числе:
- Повреждение кожи (укушенные раны, укусы насекомых, царапины, стригущий лишай, чесотка, ожоги, химическое раздражение , ожог мочи, опухоли)
- Аллергия на блох, продукты питания или другие аллергены
- Аутоиммунное заболевание
- Иммуносупрессия, вызванная некоторыми лекарствами, вирусными заболеваниями, раком, заболеваниями печени, заболеваниями щитовидной железы или другими заболеваниями
Собаки и кошки любой возраст может быть поражен пиодермией.
Симптомы и их идентификация
Клинические признаки пиодермии могут включать:
- Сыпь
- Покраснение
- Зуд
- Корки
- Весы
- Пузыри, заполненные гноем (называемые пустулами)
- Выпадение волос
- Мокнущие язвы
- Неприятный запах
Диагностическое обследование для подтверждения бактериальной инфекции и определения основной причины может включать в себя несколько из следующего:
- Подготовка к липкой ленте: Прикладывание небольшой полоски липкой ленты к коже или шерсти животного для несколько секунд позволяет клеткам кожи и прочему мусору прилипнуть к ленте.Когда ваш ветеринар исследует ленту под микроскопом, часто можно увидеть бактерии, дрожжи, воспалительные клетки, раковые клетки, кожных паразитов и другие аномалии.
- Соскоб с кожи: Осторожно соскоблив поверхность кожи тупым лезвием скальпеля или аналогичным инструментом, можно удалить клетки, находящиеся непосредственно под поверхностью кожи. Затем эти клетки исследуют под микроскопом. С помощью этого метода можно определить клещей, вызывающих чесотку.
- Бактериальный посев: Мазок с кожи (или пустулы) можно отправить в лабораторию, чтобы определить, какие бактерии присутствуют и какие антибиотики следует использовать для лечения инфекции.
- Посев на грибок: Волосы на инфицированной коже можно отправить в лабораторию для проверки на стригущий лишай или другие грибковые инфекции.
- Биопсия: После введения пациенту местного анестетика или седативного средства можно удалить небольшой кусочек кожи и отправить в лабораторию для оценки.
- Анализ крови: Образец крови может выявить внутренние нарушения, которые могли повлиять на кожные барьеры для инфекции. Для выявления заболеваний щитовидной железы или других специфических заболеваний, которые могут вызывать или способствовать кожным заболеваниям, могут проводиться более обширные исследования.
- Тест на аллергию: Наряду с испытаниями пищевых продуктов (для пищевой аллергии), тесты крови и / или кожи могут помочь определить, существует ли аллергия, определить, какие аллергены вызывают проблему, и помочь вашему ветеринару определить, нужно ли конкретное лечение аллергии. возможно.
Пораженные породы
Собаки и кошки любой породы могут болеть пиодермией.
Лечение
С самой инфекцией обычно можно справиться с помощью курса антибиотиков, прописанного ветеринаром.Антибиотики можно вводить перорально, в виде инъекций или местно в виде различных составов (гели, пены, кремы, шампуни, несмываемые кондиционеры и спреи). Однако первопричина — паразиты, гормональный дисбаланс, аллергия или проблемы с санитарией — должна быть конкретно устранена, чтобы предотвратить проблему и предотвратить ее повторение. Когда основное заболевание домашнего животного или проблемы с его содержанием находятся под контролем, велики шансы, что животное выздоровеет от пиодермии и не перенесет рецидива.
Профилактика
Лучший способ предотвратить пиодермию — это лечить любые основные заболевания, соблюдать основные правила гигиены и применять соответствующие методы животноводства.
Эта статья была проверена ветеринаром.
.Как добраться до корня пиодермии
Автор: Marissa Heflin
 Скалывание, выпадение волос, папулы, пустулы и эпидермальные воротнички. Все это клинические признаки, указывающие на пиодермию собак. На первый взгляд, виновник может показаться очевидным; однако ветеринары должны смотреть на более широкую картину, чтобы решить подчеркнутую проблему.
Скалывание, выпадение волос, папулы, пустулы и эпидермальные воротнички. Все это клинические признаки, указывающие на пиодермию собак. На первый взгляд, виновник может показаться очевидным; однако ветеринары должны смотреть на более широкую картину, чтобы решить подчеркнутую проблему.
«Важно сначала понять значение пиодермии, особенно в отношении глубины инфицирования», — говорит Элизабет Лейн, DVM, Dipl.ACVD, клинический инструктор Школы ветеринарной медицины Университета Висконсин-Мэдисон. Наиболее распространенной формой пиодермии является поверхностный бактериальный фолликулит, бактериальная инфекция верхней части волосяного фолликула, вызываемая Staphylococcus pseudintermedius .
Могут возникать глубокие бактериальные инфекции (проявляющиеся в виде опухолей, узловатых поражений и просачивания дренажных путей), но это другой диагностический и терапевтический подход, добавляет доктор Лейн.
Поверхностная бактериальная пиодермия почти всегда является вторичной по отношению к какой-либо кожной аномалии, такой как атопический дерматит.Другие кожные заболевания (, например, аллергический дерматит от блох, сальный аденит или первичная себорея) также могут приводить к поверхностной пиодермии, отмечает Лейн. Системное заболевание или нарушение иммунитета также могут привести к поверхностной бактериальной пиодермии.
Так как пиодермия обычно маскирует другое заболевание, может возникнуть порочный цикл лечения, если не выявить основную проблему.
«Ветеринары часто распознают признаки инфекции и лечат их антибиотиками и / или местными дезинфицирующими средствами, но поскольку основная кожная или системная аномалия не устраняется, пиодермия возвращается, когда лечение прекращается», — говорит Лейн.«Malassezia, кожный комменсальный дрожжевой грибок, может вызывать проблемы вместе с Staph , поэтому дрожжевую инфекцию необходимо распознать и лечить в дополнение к бактериальной инфекции».
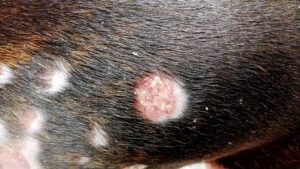 Боковая грудная клетка пациента с аллергическим заболеванием. На этой фотографии показан эпидермальный воротничок с алопецией, эритемой и чешуйками.
Боковая грудная клетка пациента с аллергическим заболеванием. На этой фотографии показан эпидермальный воротничок с алопецией, эритемой и чешуйками.Цитология является наиболее важной частью диагностики пиодермии, по словам Бекки Валентайн, DVM, Dipl. ACVD, VCA Calgary Animal Direction and Emergency Center в Калгари, Альберта, Канада.
«Цитология — это простой и быстрый диагностический инструмент, необходимый для диагностики пиодермии», — говорит д-р Валентин. «После постановки диагноза необходимо назначить соответствующую противомикробную терапию. Следует начать расследование, почему у пациента развилась пиодермия ».
Как указано в опубликованных рекомендациях Международного общества инфекционных болезней домашних животных (ISCAID), местная терапия является первой линией защиты для лечения локализованных и легких случаев поверхностной бактериальной пиодермии, говорит Кэтрин Аутербридж, DVM, MVSc, Dipl.ACVD, дипл. ACVIM (внутренняя медицина мелких животных), президент Американской академии ветеринарной дерматологии (AAVD) и профессор клинической дерматологии Калифорнийского университета в Дэвисе.
Местные методы лечения могут иметь различные формы, такие как спреи, муссы или салфетки, содержащие дезинфицирующие средства.
«Существует ряд компаний, которые постоянно разрабатывают новые препараты для местного применения, и обычно они могут предоставить около данных in vitro об уничтожении бактерий и дрожжей», — говорит Лейн.«Есть также некоторые исследования остаточной активности шампуней, которые показывают, что шерсть собак, вымытая в некоторых шампунях, продолжает подавлять рост бактерий после того, как шампунь был смыт».
Нельзя упускать из виду уход за собой.
«Было доказано, что ванны два раза в неделю с шампунем, содержащим два процента хлоргексидина и два процента миконазола, вместе с ежедневным применением двухпроцентного раствора хлоргексидина в течение четырех недель столь же эффективны, как и системные антибиотики», — говорит Лейн.«Если инфекция очаговая, эту схему можно использовать очагово».
Решение применять местные препараты вместо системных антибиотиков — это клиническое суждение, говорит Валентин. Факторы, которые следует учитывать, — это согласие владельца, сотрудничество с пациентом, а также степень инфекции и зуда.
«Очень часто можно встретить бактерии, которые могут быть устойчивы к системным противомикробным препаратам», — говорит Майкл Росси, DVM, Dipl. ACVD, директор клинических исследований в Клинике прибрежной ветеринарной дерматологии и уха в Хьюстоне и спикер конференции Ceva Animal Health.«Именно по этой причине мы не должны забывать сочетать системную терапию с местными методами лечения. Это может уменьшить развитие повышенной устойчивости к антибиотикам. Есть несколько соединений для местного применения, таких как хлоргексидин, гипохлорит натрия и фитосфингозин, которые продемонстрировали хорошую эффективность против устойчивых к антимикробным препаратам бактерий ».
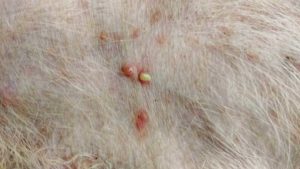 Вентральная часть живота больного поверхностной пиодермией. Здесь мы видим эритематозные папулы и одиночную пустулу.
Вентральная часть живота больного поверхностной пиодермией. Здесь мы видим эритематозные папулы и одиночную пустулу.Игровое поле для лечения пиодермии становится немного запутанным, когда устойчивость к антибиотикам берет верх.
«Появление в ветеринарии штаммов бактерий, устойчивых практически ко всем противомикробным препаратам, усложнило то, как мы, практикующие врачи, лечим пиодермию, — говорит д-р Росси. «Некоторые из них были реализованы посредством переноса традиционных генов устойчивости, в то время как все больше и больше исследований сосредотачиваются на способности микробов производить эффективную зрелую биопленку».
Росси говорит, что он всегда поощряет практикующих культивировать раньше, чем позже, и использовать противомикробные препараты в течение соответствующей силы и продолжительности времени.
«Самым большим фактором риска развития устойчивости к противомикробным препаратам является использование антибиотиков в предшествующие 6–12 месяцев», — говорит Аутербридж, который отмечает до 40% кожных инфекций, наблюдаемых в Калифорнийском университете. Davis вызываются резистентными штаммами Staph .
Рассмотрим следующий сценарий: собака получает re
.Справочное руководство по гангренозной пиодермии
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 4 декабря 2018 г.
На этой странице

Обзор
Гангренозная пиодермия (pie-o-DUR-muh gang-ruh-NO-sum) — редкое заболевание, вызывающее образование больших болезненных язв (язв) на коже, чаще всего на ногах.
Точные причины гангренозной пиодермии неизвестны, но похоже, что это нарушение иммунной системы. Люди с определенными основными заболеваниями, такими как воспалительное заболевание кишечника или артрит, подвержены более высокому риску гангренозной пиодермии.
Гангренозная пиодермия Язвы могут развиваться быстро. Обычно они проходят после лечения, но часто встречаются рубцы и рецидивы.
Симптомы
Гангренозная пиодермия обычно начинается с небольшой красной шишки на коже, которая может напоминать укус паука. В течение нескольких дней эта шишка может перерасти в большую болезненную открытую язву.
Язва обычно появляется на ногах, но может развиваться где угодно на теле. Иногда появляется вокруг хирургических участков. Если у вас несколько язв, они могут разрастаться и сливаться в одну большую язву.
Когда обращаться к врачу
Поговорите со своим врачом, если у вас образуется болезненная, быстрорастущая кожная рана.
Причины
Точная причина гангренозной пиодермии неизвестна. Состояние не является инфекционным или заразным. Это часто связано с аутоиммунными заболеваниями, такими как язвенный колит, болезнь Крона и артрит. И это может иметь генетический компонент.
Если у вас гангренозная пиодермия, новая кожная травма, такая как порез или колотая рана, может вызвать появление новых язв.
Факторы риска
Определенные факторы могут увеличить риск гангренозной пиодермии, в том числе:
- Ваш возраст и пол. Заболевание может поразить любого человека в любом возрасте, но чаще встречается в возрасте от 20 до 50 лет.
- Воспалительное заболевание кишечника. Люди с заболеваниями пищеварительного тракта, такими как язвенный колит или болезнь Крона, подвергаются повышенному риску гангренозной пиодермии.
- Больной артритом. Люди с ревматоидным артритом подвержены повышенному риску гангренозной пиодермии.
- Заболевание крови. Люди с острым миелогенным лейкозом, миелодисплазией или миелопролиферативным заболеванием подвержены повышенному риску гангренозной пиодермии.
Осложнения
Возможные осложнения гангренозной пиодермии включают инфекцию, рубцевание, неконтролируемую боль, депрессию и потерю подвижности.
Профилактика
Вы не можете полностью предотвратить гангренозную пиодермию.Если вы страдаете этим заболеванием, старайтесь не травмировать кожу. Травма или травма кожи, в том числе в результате хирургического вмешательства, могут спровоцировать образование новых язв. Это также может помочь контролировать любое основное заболевание, которое может вызывать язвы.
Диагностика
Ваш врач обсудит с вами вашу историю болезни и проведет медицинский осмотр. Ни один тест не может подтвердить диагноз гангренозной пиодермии. Но ваш врач может назначить ряд тестов, чтобы исключить другие состояния, которые могут иметь похожие признаки или симптомы.Они могут включать анализы крови, биопсию кожи и другие анализы.
Ваш врач может направить вас к специалисту по кожным заболеваниям (дерматологу).
Лечение
Лечение гангренозной пиодермии направлено на уменьшение воспаления, контроль боли, ускорение заживления ран и контроль над любыми основными заболеваниями. Ваше лечение будет зависеть от нескольких факторов, включая ваше здоровье, а также количество, размер, глубину и скорость роста кожных язв.
Некоторые люди хорошо поддаются лечению с помощью таблеток, кремов или инъекций.Другим может потребоваться пребывание в больнице или ожоговом центре для получения специализированной помощи. Даже после успешного лечения новые раны часто появляются.
Лекарства
- Кортикостероиды. Наиболее распространенным лечением являются ежедневные дозы кортикостероидов. Эти препараты можно наносить на кожу, вводить в рану или принимать внутрь (преднизон). Использование кортикостероидов в течение длительного времени или в высоких дозах может вызвать серьезные побочные эффекты. По этой причине ваш врач может назначить стероидсберегающие (нестероидные) препараты, если вам необходимо длительное лечение.
- Стероидсберегающие препараты. Эффективным нестероидным препаратом является циклоспорин. Другие варианты включают микофенолат (Селлсепт), иммуноглобулины, дапсон, инфликсимаб (Ремикейд) и такролимус (Протопик), который является ингибитором кальциневрина. В зависимости от типа применяемого препарата его можно наносить на раны, вводить путем инъекции или принимать внутрь.
- Обезболивающее. В зависимости от размера ваших ран вам могут помочь обезболивающие, особенно при смене повязок.
Уход за раной
В дополнение к нанесению лекарства непосредственно на ваши раны ваш врач или специалист по уходу за ранами закроет их влажной (не влажной и не сухой) повязкой и, возможно, эластичной повязкой. Вас могут попросить держать пораженный участок на возвышении.
Следуйте инструкциям врача по уходу за раной. Это особенно важно, потому что многие пероральные лекарства, назначаемые при гангренозной пиодермии, подавляют вашу иммунную систему, что увеличивает риск заражения.
Хирургия
Поскольку гангренозная пиодермия может усугубиться из-за порезов на коже, операция по удалению омертвевших тканей обычно не считается хорошим вариантом лечения. Травма кожи может усугубить существующие язвы или вызвать новые.
Если язвы на коже большие и нуждаются в помощи, врач может порекомендовать пересадку кожи. В этой процедуре хирург прикрепляет кусок кожи или синтетической кожи к открытым язвам. Это предпринимается только после того, как воспаление раны прошло и язва начала заживать.
Копирование и опора
С лечением вы, вероятно, излечитесь от гангренозной пиодермии. Вы можете почувствовать депрессию, если процесс длится долго и болезненно. Или вы можете испытывать стресс из-за возможности рецидива или из-за того, как выглядит ваша кожа. Возможно, вам будет полезно поговорить с консультантом, медицинским социальным работником или другими людьми, у которых есть или была гангренозная пиодермия.
Если вам нужна консультация или поддержка, попросите своего врача направить вас к специалисту по психическому здоровью или контактную информацию группы поддержки в вашем районе.
Запись на прием
Вы можете начать с посещения лечащего врача. Или вас могут немедленно направить к врачу, специализирующемуся на кожных заболеваниях (дерматологу).
Что вы можете сделать
Перед приемом вы можете записать ответы на вопросы, которые может задать врач, например:
- Когда у вас появились симптомы?
- Были ли у вас подобные симптомы в прошлом? Если да, то какое лечение тогда сработало?
- Пробовали ли вы лечить рану? Они помогли?
- Какие лекарства и добавки вы принимаете регулярно?
- Были ли у вас какие-либо повреждения кожи, например, прокол или порез в области образования язвы?
- Какие у вас другие заболевания?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Подробнее о гангренозной пиодермии
Сопутствующие препараты
.Руководство по здоровью: Пиодермия
Определение
Любой гной, образующий инфекцию кожи.Классификация
- По глубине поражения кожи
- Какой организм вызывает инфекцию
- По первичной или вторичной причине инфицирования
Клинические признаки
Может соблюдать любое из следующего:Поверхностная пиодермия
- Пятна зудящей, красной, раздраженной кожи с корками или без них.
Поверхностная пиодермия
- Воспаление (покраснение и отек), влажные экзематозные поражения, папулы или пустулы.
- Зуд (кожный зуд), расчесывание или жевание пораженного участка вместе с выпадением волос.
Глубокая пиодермия
- Воспаление, язвенные поражения с серозно-кровянистыми корками и гноем, а также выпадение волос.
- Зуд может отсутствовать на этой стадии, однако крыса может продолжать жевать, лизать или пытаться ухаживать за этой областью, если она находится в пределах досягаемости, особенно если есть дискомфорт или боль.
Этиология
Инфекция кожи, пиодермия, рассматривается как воспалительное деструктивное заболевание, которое часто имеет неизвестное происхождение. Бактерии, в первую очередь стафилококковые организмы, могут культивироваться, хотя во многих случаях бактериальная причина может быть неуловимой. Это связано с тем, что часто культивируемые бактерии являются нормальной резидентной флорой кожи.Пиодермию можно разделить на следующие классификации: поверхностная, поверхностная и глубокая. Это также определяется как первичная или вторичная инфекция.
- Поверхностная пиодермия называется таковой, потому что бактерии, присутствующие на коже и участвующие в инфекциях, ограничены поверхностью кожи. Это может быть видно как красные, раздраженные, зудящие участки кожи. Если крыса продолжает чесать пораженные участки, могут появиться струпья.
- Поверхностный иногда проявляется как целлюлит, поражающий слой кожи на уровне волосяного фолликула.Нормальная кожная флора или временные бактерии могут колонизировать эту область и прикрепляться к кератиноцитам. Теплые и влажные участки более уязвимы, так как в них повышено количество бактерий.
- Глубокая пиодермия, как следует из названия, распространяется значительно ниже уровня волосяного фолликула. Некоторые заболевания, которые могут вызвать глубокую пиодерму, — это некротический фасциит (болезнь поедания плоти) и новообразования.
Признаки, которые можно увидеть: абсцессы, туннелирование кожи, язвенные (и некротические) поражения, воспаления, поражения с серозно-кровянистыми корками и гноем, а также выпадение волос.Эта область также может иметь запах и быть несколько болезненной. - Первичная пиодермия часто носит идиопатический характер (возникает без какой-либо предрасполагающей причины), как правило, у здоровых животных, но может быть результатом подавленного или ослабленного иммунного статуса. В случае бактериальной инфекции это обычно один организм, а не смешанные или несколько организмов, например, при глубокой пиодермии.
При первичной или поверхностной пиодермии наиболее частыми культивируемыми бактериями являются стафилококки, грамположительные кокковые бактерии.Стафилококк обычно встречается в носоглотке, нижних отделах желудочно-кишечного тракта, а также в качестве естественного резидента на мехе и коже крыс. - Вторичная пиодермия в первую очередь вызывается состояниями, которые включают бактериальную инфекцию ниже эпидермального слоя кожи. Некоторые состояния, которые могут способствовать наличию вторичной пиодермии, включают заражение эктопаразитами, грибковые инфекции, аллергические реакции атопического или контактного типа, ослабленную иммунную систему в результате плохого питания или длительного использования стероидов, рак или эндокринные заболевания, такие как диабет, гипотиреоз, или гипоадренокортицизм.То же самое и с поверхностной пиодермией.
У крыс с дерматитом сильный зуд заставляет крысу чесать и постоянно ухаживать за этим участком. Дополнительным источником раздражения может быть парикмахерская, которую делают соседи по клетке. Этот постоянный уход и расчесывание могут инициировать или усугубить поражение, а также стать источником стафилококка в ране. Другими бактериями, которые могут быть фактором в меньшей степени, являются стрептококк (который, как установлено, является фактором некротического фасциита / плотоядного заболевания), который может способствовать формированию абсцесса при глубоких пиодермиях.
Экскорированные поражения кожи различаются по размеру и часто имеют гнойный характер с выделением серозно-кровавого типа мокроты или дренажа. Хотя поражения чаще всего можно увидеть на участках кожи, которые больше всего подвержены воздействию тепла и влаги, их можно найти и на других участках тела. В этих областях, вероятно, будет обнаружено большее количество бактерий в культуре.
Продолжительность терапии будет зависеть от успешного устранения всего, что вызывает раздражение. Пиодермия трудно поддается лечению, и многие из них имеют тенденцию повторяться.Лечение обычно длительное.
Фигуры
Истории болезни пиодермии (* примечание: графические фотографии)- Рис. 1: Пиодермия с участием бактерий стафилококка.
- Рис. 2: Пиодермия неизвестной этиологии, может быть аутоиммунной.
- Рис. 3 Глубокая пиодермия с абсцессом с некротическим фасциитом.
- Рис. 4. Пиодермия, связанная со стрессом, у 15-месячной крысы (Selene).
- Рис. 5 Поверхностная пиодермия у 28-месячного самца крысы (Ritchie).
Диагностика
Любое или все из перечисленного ниже может помочь диагностировать, что может быть причиной возникновения пиодермии.Постарайтесь определить тип поражения, наличие отека, гноя, изъязвления или туннелирования, а также облысения.
Признаком проникновения в ткани золотистого стафилококка является воспаление гноя. Он также способен проникать сквозь соединительную ткань и разрушать ее.
Получение мазков из неповрежденных пустул может помочь определить вовлеченные бактерии.
Окраска по Граму пораженной ткани.
Соскоб с кожи на предмет паразитов, однако паразиты все еще могут присутствовать, даже если соскоб отрицательный.
Грибковая культура на наличие дерматофитов.
Кожные пробы на аллергический или атопический дерматит.
Обследование при метаболических или эндокринных заболеваниях.
Попробуйте элиминационную диету, указанную в разделе «Пищевая аллергия» в Руководстве по здоровью крыс.
Лечение
Во всех случаях, как при дерматите:Обрежьте ногти на задних ногах, чтобы предотвратить повреждение царапин.
Если вам не нравится парикмахерская, подумайте о том, чтобы ненадолго отделиться от товарищей по клетке.
Поверхностная пиодермия
При необходимости можно использовать местную терапию с использованием очищающих средств для кожи, шампуней, кремов, гелей или лосьонов.Купайте пораженный участок 1% раствором хлоргексидина, 1% раствором хлоргексидерм или шампунем Oxydex (содержит 2,5% бензоилпероксида) два раза в неделю или через день, в зависимости от тяжести состояния. Если крыса будет терпеть, оставьте пораженный участок мыльным в течение 10-15 минут.Не допускайте, чтобы крыса замерзла, не облизывайте и не поедайте шампунь. Тщательно просушите. При необходимости мазь следует наносить умеренно.
Кремы с антибиотиками для местного применения при поверхностной или поверхностной пиодермии:
- Ветеринарный крем с алоэ вера
- Антисептическая мазь Privasan
(Ветеринарная мазь, содержащая: 1% ацетата хлоргексидина на гидрофильной мазевой основе и содержащая 10% стеариловый спирт) - Бацитрацин и Полимиксин В (для грамотрицательных), применяемые с осторожностью, не следует применять при наличии гнойного экссудата.
Поверхностная пиодермия
При необходимости используйте как местную терапию, так и системные противомикробные препараты.Рекомендуемые противомикробные препараты следует использовать примерно 21 день или дольше и продолжать в течение недели после исчезновения поражений. Обратитесь к Руководству по лекарствам для крыс для получения информации о лекарствах.Информацию о методах лечения паразитарных инвазий см. В разделе «Эктопаразиты» на странице «Указатель здоровья крыс».
Информацию о лечении грибковых инфекций см. В разделе «Дерматофития» на странице «Указатель здоровья крыс».
Глубокая пиодермия
Могут использоваться системные противомикробные препараты, как указано выше, а также один из аминогликозидов (например, амикацин или гентамицин).Streptococcus spp. остается чувствительным к пенициллину G вместе с добавлением клиндамицина (дозировки для этих двух препаратов еще не указаны в Руководстве по лекарствам для крыс.ветеринар, чтобы экстраполировать дозу для крыс), если предполагается, что эти бактерии причастны.
Может потребоваться возможная обработка раны.
При поверхностной, поверхностной и глубокой пиодермии
Кортикостероиды, такие как: преднизон или преднизолон, могут потребоваться для уменьшения воспаления, отека или острого зуда (зуда), если он присутствует.
* Примечание: антигистаминные препараты, такие как дифенгидрамин / бенадрил или хлорфенирамин / хлортриметон, могут использоваться, если не рекомендуется прием кортикостероидов или их необходимо уменьшить.
Уход
- Используйте хлоргексидерм или хлоргексидин в концентрации не более 1%. Разбавленный раствор должен казаться светлее яичного голубого цвета.
- Вымойте руки перед уходом и после ухода, чтобы предотвратить дальнейшее заражение.
- Если крыса продолжает царапать пораженный участок:
Может применяться ветеринарная самоклеящаяся пленка шириной 1 дюйм (например, Co-flex) на задние лапы, как носки, для уменьшения интенсивности царапания. * Важное примечание : не заворачивайте слишком плотно, чтобы нарушить кровообращение. - Продолжайте лечение или последующий уход до тех пор, пока не наступит заживление, или, если улучшения не произойдет, обсудите изменение медикаментозного лечения с ветеринаром.
- Если назначаются антибиотики, не забудьте добавить Bene-Bac или йогурт с живыми активными культурами, чтобы предотвратить разрушение нормальной кишечной флоры антибиотиками.
- Обеспечьте безопасную среду для предотвращения травм кожи или слизистых оболочек.
- Устраните возбудителя, вызывающего нарушение.
Результат
- Инфекция устранена.
- Раны исцелены.
Профилактика
- Использование предварительно упакованного переработанного наполнителя и замораживание наполнителя там, где мешки были повреждены до покупки, могут помочь.
* Обратите внимание: любые мешки с наполнителем / подстилкой, в которых замечено наличие ряда отверстий в верхней части мешка, или любой мешок, который был поврежден во время хранения в зоомагазинах и складах кормов / прихваток, где заражение произошло через контакт от проживания зараженных животных, может быть потенциальным риском.Замораживание подстилки перед использованием в клетке может быть полезной профилактической мерой. - Тщательно промойте клетки перед их очисткой антисептическими растворами перед тем, как снова поместить крыс в клетки.
- Воздержитесь от употребления продуктов, вызывающих аллергические реакции, таких как арахис / орехи.
- Лечите заражение клещами, вшами или блохами на ранней стадии.
- Ежедневно оценивайте состояние кожи и при наличии признаков и симптомов обращайтесь к ветеринару за советом по лечению.
Отправлено 25 июня 2003 г., 10:15,
Последнее обновление материала 19 февраля 2014 г., 15:49
| Покровный / Кожа
