Высокое давление: что делать? — ГБУЗ «Абинская Центральная районная больница» МЗ К
Высокое давление: что делать
Артериальное давление у взрослого человека принято считать нормальным, если его уровень в спокойном состоянии не превышает 140/90 мм.рт.ст. Уровень давления от 140/90 до 160/95 мм.рт.ст. относится к так называемой пограничной, промежуточной зоне. Если уровень артериального давления равен либо выше 160/95 мм.рт.ст., то говорят о повышенном артериальном давлении (гипертонии).
Как проявляется гипертоническая болезнь?
Гипертоническая болезнь — одно из самых распространенных заболеваний сердечно-сосудистой системы. Многие ее считают недугом века.
Это хроническое заболевание, которое проявляется постоянным, а в начальных стадиях периодическим повышением артериального давления. У больных отмечаются нервозность, прогрессирующая общая слабость, головные боли, шум в ушах, головокружения, боль в области затылка.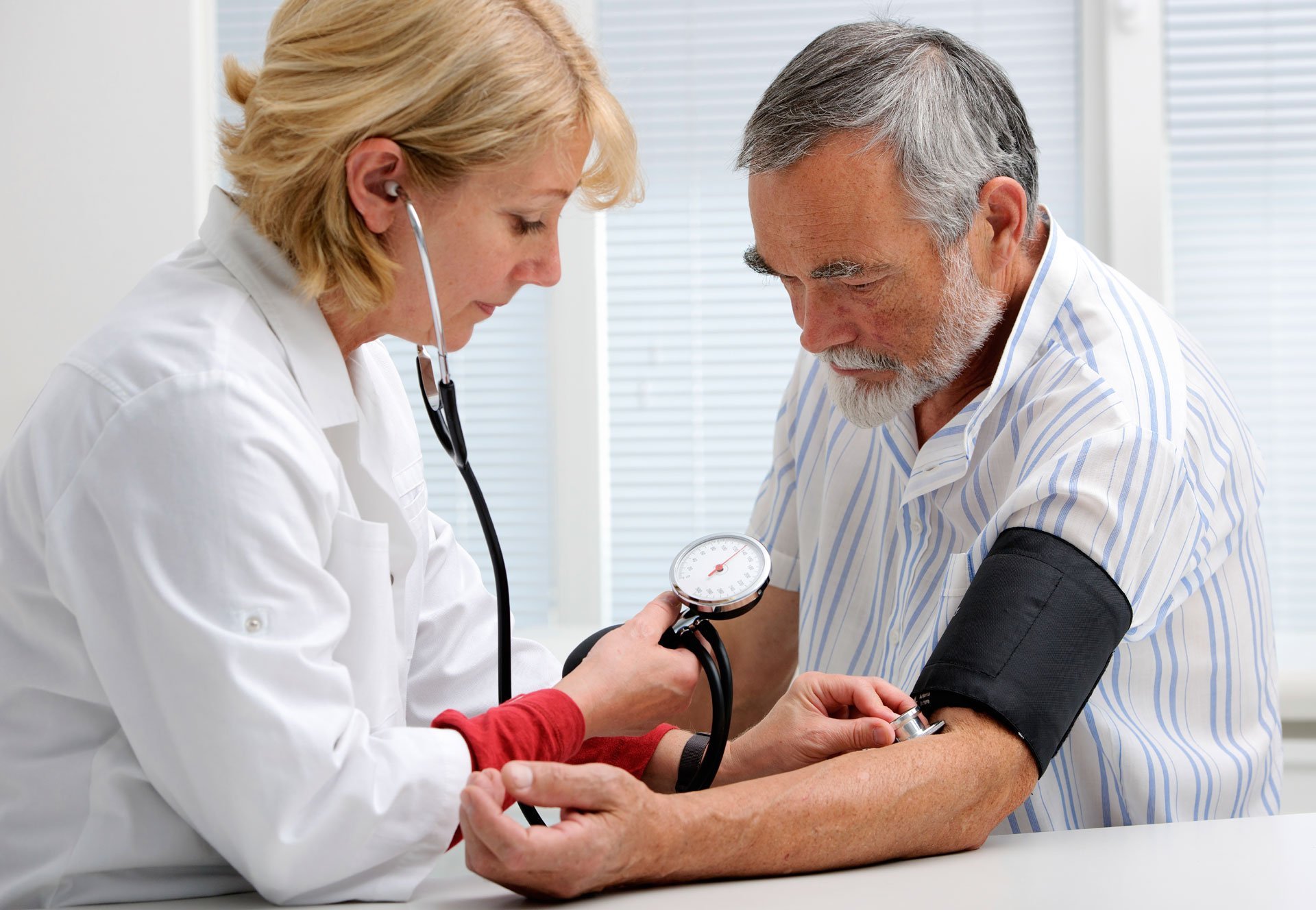
Во время повышения давления может присоединиться чувство жара, лицо и другие участки кожи краснеют, затем на них выступает пот. Руки и ноги, наоборот, могут похолодеть. Пульс при этом становится чаще, а в области сердца возникают колющие боли. Выраженность и продолжительность этих симптомов зависит от того, насколько у человека повышено давление.
Причины гипертонической болезни?
1. Нервно-психическое напряжение. Нервный фактор — одна из определяющих в возникновении гипертонической болезни. Начальное его звено — эмоции, душевные переживания, сопровождающиеся и у здоровых людей различными реакциями, в том числе повышением артериального давления. Частые же стрессовые ситуации рано или поздно приводят к стойкому высокому давлению.
2. Эндокринные нарушения. В развитии гипертонической болезни определенную роль играют и эндокринные факторы.
3. Употребление большого количества поваренной соли. Пищевой фактор также имеет значение при развитии гипертонической болезни. Установлено, что лица, потребляющие большое количество поваренной соли, часто страдают высоким давлением. Это связано с задержкой натрия в организме, что провоцирует появление отеков, сужение сосудов и повышение объема циркулирующей крови, что ведет к повышению артериального давления.
4. Наследственность. Одной из причин высокого давления является генетический фактор. Установлено, что у детей, родители которых болеют гипертонической болезнью, заболевание возникает в 2,5 раза чаще, чем у прочих.
5. Никотин, алкоголь и другие «стимуляторы» сердца. Немаловажную роль в повышении артериального давления играют вредные привычки. Табак, кофе, алкоголь являются мощными стимуляторами работы сердца и кровеносных сосудов. Эти вещества как бы подстегивают сердце, и оно начинает работать с перегрузкой. Алкоголь и табак — это яды, способные проникать в клетки всех тканей органов, вызывая обезвоживание и серьезные нарушения обменных процессов в организме.
Табак, кофе, алкоголь являются мощными стимуляторами работы сердца и кровеносных сосудов. Эти вещества как бы подстегивают сердце, и оно начинает работать с перегрузкой. Алкоголь и табак — это яды, способные проникать в клетки всех тканей органов, вызывая обезвоживание и серьезные нарушения обменных процессов в организме.
Чем опасно повышенное давление?
Кровеносные сосуды очень чувствительны как к постоянно высокому давлению, так и к его колебаниям. Под действием этих факторов сосудистая стенка теряет эластичность, а местами истончается. В результате артерии удлиняются, становятся извитыми, деформированными, могут перегибаться.
Под влиянием высокого давления в стенках сосудов быстрее откладываются липиды (образуются так называемые бляшки). Многочисленные наблюдения врачей свидетельствуют, что в организме людей, страдающих от повышенного давления, во много раз быстрее развиваются атеросклеротические повреждения сосудов. В результате сосудистых изменений, которые затрагивают все органы, у людей с повышенным давлением быстро развиваются признаки ишемической болезни сердца, ишемии мозга, почек, конечностей.
Результатом поражения коронарных сосудов становится стенокардия, или «грудная жаба». Беспокоят боли или неприятные ощущения в области сердца, за грудиной, возникающие после физической нагрузки, эмоциональных переживаний.
Инфаркт миокарда также является проявлением ишемии сердечной мышцы. В этом случае кровоток по одной из коронарных артерий затруднен или полностью прекращен в течение длительного времени. Развивается инфаркт, некроз (отмирание) участка сердечной мышцы. При значительном изменении сосудов ног развиваются нарушения периферического кровообращения: похолодание конечностей, нарушение чувствительности. Могут появиться симптомы перемежающейся хромоты: скованность, боль в ногах при ходьбе. Следствием изменения сосудов может стать и нарушение функции почек. Страдают при высоком давлении и глазные сосуды. Утолщение их стенок, а также возможные разрывы могут привести к нарушениям зрения, как преходящим, так и постоянным.
Другим опасным последствием высокого давления является развитие мозговых осложнений. Это закупорка просвета мозговой артерии тромбом или атеросклеротической бляшкой, внутримозговое кровоизлияние и развитие энцефалопатии. Развитию острых нарушений мозгового кровообращения, как правило, предшествует появление таких симптомов, как головные боли, головокружение, снижение памяти, раздражительность, низкая работоспособность.
Это закупорка просвета мозговой артерии тромбом или атеросклеротической бляшкой, внутримозговое кровоизлияние и развитие энцефалопатии. Развитию острых нарушений мозгового кровообращения, как правило, предшествует появление таких симптомов, как головные боли, головокружение, снижение памяти, раздражительность, низкая работоспособность.
Прямым следствием высокого давления является такое осложнение, как гипертонический криз. Начало, как правило, внезапное. Значение артериального давления при этом повышается индивидуально. У одного человека давление может повышаться до 270/160 мм.рт.ст., у другого — до 190/120 мм.рт.ст.
Помощь при гипертоническом кризе
1. При ухудшении состояния нужно, прежде всего, измерить артериальное давление.
2. Необходимо уменьшить приток крови к голове и верхней части туловища и обеспечить ее отток к нижним конечностям. Для этого нужно посадить больного или уложить на кровать с высоким изголовьем.
3. Обязательно вызвать врача. До его прихода необходимо наблюдать за состоянием больного.
4. При появлении сердечной симптоматики (боли или сжимающие, давящие, колющие ощущения в области сердца) до прихода врача следует дать больному под язык нифедипин (коринфар, фенигидин) в дозе 10-20 мг или нитроглицерин по 1 таблетке каждые 10 минут.
Не стоит применять при гипертоническом кризе такие препараты, как дибазол, папазол, столь любимые многими больными. При гипертоническом кризе они неэффективны. Их прием лишь затянет патологическое состояние, при котором требуется экстренная помощь.
Высокое кровяное давление | Акку-Чек
Высокое кровяное давление, или гипертония, возникает из-за существенного нарушения состояния сосудистой стенки, когда значительно изменяется не только диаметр кровеносных сосудов, но и затрудняется прохождение кровяного потока. Тогда сердцу необходимо сокращаться сильнее обычного, чтобы продвигать кровь по сосудистому руслу, а это может привести к серьезным заболеваниям.
Люди, страдающие диабетом и имеющие высокое кровяное давление, подвержены риску заболеваний сердца в два раза чаще, нежели те, кто является гипертоником, но не болеет диабетом. Исследования также показывают, что при гипертонии повышается риск заболеваний почек, диабетических глазных заболеваний и инсульта1.
Причины высокого кровяного давления
Согласно статистическим данным Американской Диабетической Ассоциации, примерно 73% взрослых, страдающих диабетом, имеют высокое кровяное давление или пользуются лекарствами для снижения кровяного давления, отпускаемыми по рецепту2. Причины высокого давления до сих пор не установлены, но существует несколько факторов, провоцирующих гипертонию:
- Наследственность
- Расовая принадлежность
- Возраст
- Пассивный образ жизни
- Злоупотребление алкоголем
- Повышенная чувствительность к соли
- Излишний вес
- Стресс.
Определение высокого кровяного давления
Высокое кровяное давление обычно не определяется по внешним признакам или симптомам. Единственное, что Вы можете сделать – измерять давление во время каждого посещения врача. Это быстрая и простая процедура, и Вы наверняка проходили ее много раз.
Единственное, что Вы можете сделать – измерять давление во время каждого посещения врача. Это быстрая и простая процедура, и Вы наверняка проходили ее много раз.
Если у Вас высокое давление, то врач может посоветовать Вам проводить более частые измерения.
Профилактические меры и лечение высокого кровяного давления
Высокое кровяное давление невозможно вылечить, но обычно оно хорошо поддается контролю. Снизить вероятность появления высокого давления можно следующим образом3:
- Поддерживая нормальный вес
- Занимаясь физическими упражнениями
- Правильно питаясь, то есть, ежедневно включая в свой рацион фрукты, овощи и изделия из муки грубого помола
- Отдавая предпочтение продуктам с низким содержанием соли и жира и постному мясу
- Не злоупотребляя алкоголем
- Отказавшись от курения.
Ваш лечащий врач может дополнительно назначить Вам медикаментозное лечение для поддержания нормального кровяного давления.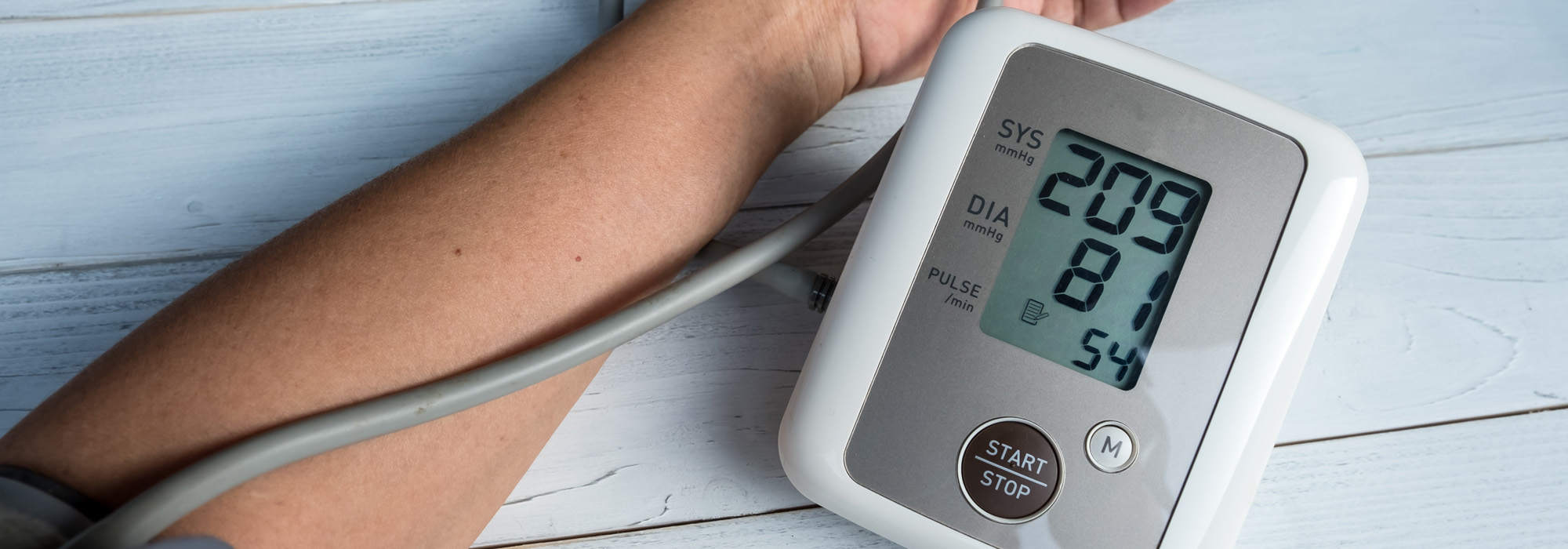 Выбор и дозировка препаратов зависят от Ваших индивидуальных особенностей.
Выбор и дозировка препаратов зависят от Ваших индивидуальных особенностей.
Лечение высокого кровяного давления у людей с заболеваниями периферических артерий
Когда кровяное давление постоянно высокое, это может привести к осложнениям, таким как сердечный приступ (инфаркт миокарда) или инсульт. Как заболевания периферических артерий (ЗПА) — состояние, которое влияет на кровеносные сосуды (артерии), по которым кровь поступает к ногам, рукам и области живота, — и высокое кровяное давление (гипертония) связаны с атеросклерозом. Это образование склеротических бляшек на стенках сосудов, которое вызвано отложениями жира, холестерином и другими веществами внутри кровеносных сосудов. Диагноз ЗПА ставят, когда поступление крови к ногам затруднено, что вызывает боль и судороги, которые ограничивают ходьбу (перемежающаяся хромота). Это измеряется дистанцией безболевой ходьбы (на беговой дорожке) перед приступом боли (дистанция хромоты) или лодыжечно-брахиальным индексом (ЛБИ) — отношением кровяного давления в руках к кровяному давлению в ногах.
Мы нашли восемь РКИ с участием в общей сложности 3610 человек с симптоматическим ЗПА, в которых участники были случайным образом разделены и получили антигипертензивое лечение по меньшей мере в течение одного месяца, принимали плацебо или не получили никакого лечения.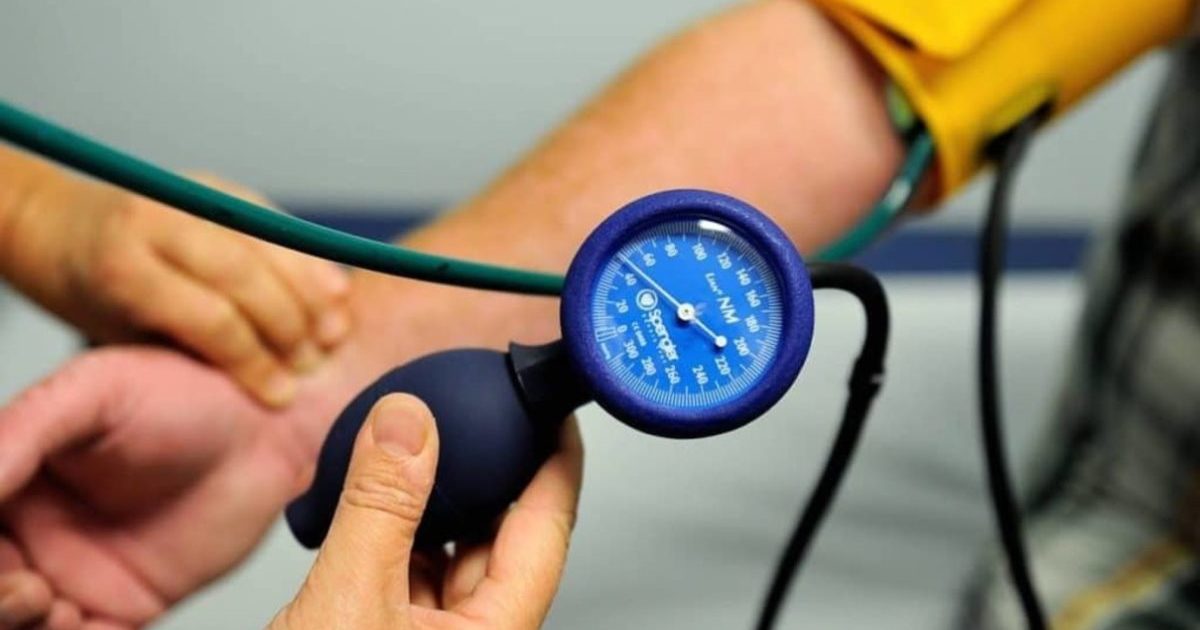 В четырех исследованиях сравнивали антигипертензивное лечение с плацебо и в четырех исследованиях сравнивали два антигипертензивных лечения друг с другом. Эти исследования не были объединены вследствие различий в сравнениях и представленных исходах. Одно исследование с 1725 участниками показало, что рамиприл — ингибитор ангиотензин-превращающего фермента (АПФ), был эффективен и уменьшил число сердечно-сосудистых событий на 28% по сравнению с плацебо. В другом исследовании с использованием ингибитора АПФ (n = 52) было показано небольшое увеличение дистанции безболевой ходьбы в группе периндоприла, но не было изменения ЛБИ и было показано уменьшение максимальной дистанции ходьбы (МДХ). У пациентов, проходящих ангиопластику периферических артерий (процедура для открытия суженных или закупоренных кровеносных сосудов), результаты испытания с участием 96 людей показали, что блокатор кальциевых каналов верапамил уменьшал рестеноз (новую закупорку артерий) в течение шести месяцев. В одном небольшом исследовании (n = 80) толщина стенки периферической артерии была одинаковой, независимо от того, получали ли люди тиазидный диуретик гидрохлоротиазид или блокатор альфа-адренорецепторов доксазозин.
В четырех исследованиях сравнивали антигипертензивное лечение с плацебо и в четырех исследованиях сравнивали два антигипертензивных лечения друг с другом. Эти исследования не были объединены вследствие различий в сравнениях и представленных исходах. Одно исследование с 1725 участниками показало, что рамиприл — ингибитор ангиотензин-превращающего фермента (АПФ), был эффективен и уменьшил число сердечно-сосудистых событий на 28% по сравнению с плацебо. В другом исследовании с использованием ингибитора АПФ (n = 52) было показано небольшое увеличение дистанции безболевой ходьбы в группе периндоприла, но не было изменения ЛБИ и было показано уменьшение максимальной дистанции ходьбы (МДХ). У пациентов, проходящих ангиопластику периферических артерий (процедура для открытия суженных или закупоренных кровеносных сосудов), результаты испытания с участием 96 людей показали, что блокатор кальциевых каналов верапамил уменьшал рестеноз (новую закупорку артерий) в течение шести месяцев. В одном небольшом исследовании (n = 80) толщина стенки периферической артерии была одинаковой, независимо от того, получали ли люди тиазидный диуретик гидрохлоротиазид или блокатор альфа-адренорецепторов доксазозин. В другом небольшом исследовании (n = 36) МДХ улучшилась на сроке 12 месяцев в группе антагониста рецепторов ангиотензина-II телмисартана, в сравнении с группой плацебо, но не было значительных различий в ЛБИ или толщине стенки артерии. В другом исследовании (n = 163) не обнаружено существенных различий в расстоянии перемежающейся или абсолютной хромоты, ЛБИ, смертности от всех причин или нефатальных сердечно-сосудистых событий после 24 недель лечения при сравнении группы блокатора бета-адренорецепторов небиволола и группы гидрохлоротиазида. В исследовании, которое сравнивало два блокатора бета-адренорецепторов, небиволол и метопролол, не было обнаружено четких различий в расстоянии перемежающейся или абсолютной хромоты, ЛБИ, смертности от всех причин или реваскуляризации после 36 недель лечения. Анализы по подгруппам для больных с ЗПА (n = 2699) в последнем исследовании не обнаружили значительных различий в комбинированных конечных точках — смерть, нефатальный инфаркт миокарда или нефатальный инсульт с или без реваскуляризации между лечением на основе антагониста кальция (верапамил замедленного высвобождения (МВ) с или без трандолаприла) по сравнению с лечением блокатором бета-адренорецепторов (атенолол с или без гидрохлоротиазида).
В другом небольшом исследовании (n = 36) МДХ улучшилась на сроке 12 месяцев в группе антагониста рецепторов ангиотензина-II телмисартана, в сравнении с группой плацебо, но не было значительных различий в ЛБИ или толщине стенки артерии. В другом исследовании (n = 163) не обнаружено существенных различий в расстоянии перемежающейся или абсолютной хромоты, ЛБИ, смертности от всех причин или нефатальных сердечно-сосудистых событий после 24 недель лечения при сравнении группы блокатора бета-адренорецепторов небиволола и группы гидрохлоротиазида. В исследовании, которое сравнивало два блокатора бета-адренорецепторов, небиволол и метопролол, не было обнаружено четких различий в расстоянии перемежающейся или абсолютной хромоты, ЛБИ, смертности от всех причин или реваскуляризации после 36 недель лечения. Анализы по подгруппам для больных с ЗПА (n = 2699) в последнем исследовании не обнаружили значительных различий в комбинированных конечных точках — смерть, нефатальный инфаркт миокарда или нефатальный инсульт с или без реваскуляризации между лечением на основе антагониста кальция (верапамил замедленного высвобождения (МВ) с или без трандолаприла) по сравнению с лечением блокатором бета-адренорецепторов (атенолол с или без гидрохлоротиазида).
Доказательств об использовании различных антигипертензивных препаратов у людей с ЗПА недостаточно, поэтому неизвестно, приносит ли это значительную пользу или риски. Однако отсутствие данных, изучающих исходы именно у пациентов с гипертензией и ЗПА, не должно отвлекать внимание от существующих многочисленных доказательств пользы от лечения гипертензии и снижения артериального давления.
Повышение артериального давления при жаре: советы и рекомендации
Погодные условия, климатическая обстановка всегда испытывают людей на прочность. Слишком сильная жара быстро переходит в осеннюю слякоть, лужи и дождь, а там и до морозов недалеко. И каждый год такая картина идет по кругу, вызывая все новые трудности у людей.
Особенно от таких перепадов температурного режима страдают люди, у которых в анамнезе стойкое нарушение показателей артериального давления. И, когда подавляющее большинство людей знает, как оказать первую помощь гипертоникам, то с гипотониками не все так просто.
В ряде случаев, они и сами не понимают, что нужно делать, чтобы повысить артериальное давление, которое снизилось из-за жары. Например, можно выпить чашечку крепкого кофе, или лучше принять медикаментозный препарат, назначенный врачом?
Идеальное давление для любого человека равно показателю 120/80, допустимой принято считать величину 110/60. В случае если планка опускается на несколько миллиметров ртутного столба ниже, то необходима консультация у врача.
Из-за низкого давления нарушается полноценное функционирование внутренних органов, может возникнуть нейроциркулярная дистония, нарушения эндокринного характера, дефицит коры надпочечников.
Поэтому необходимо узнать, почему падает кровяное давление в жару? Что делать в такой ситуации, и которое из лекарств повышает кровяное давление?
Почему падает АД в жару?
Высокая температура воздуха переносится плохо многими людьми. Тяжелее всего приходится гипертоникам и гипотоникам. Для первых – это скачки давления вверх, сопровождающихся целым спектром негативной симптоматики. Вообще, лучший климат для гипертоников не предусматривает жары.
Для первых – это скачки давления вверх, сопровождающихся целым спектром негативной симптоматики. Вообще, лучший климат для гипертоников не предусматривает жары.
А у гипотоников артериальное давление резко падает, что приводит к слабости, шуму в ушах, помутнение сознания, сильной головной боли, болевого синдрома в области сердца, тошноты и других негативных симптомов.
Как показывает медицинская практика, артериальное давление часто падает из-за перепада температур, в частности в жару, в сильный холод.
Если здоровый человек почувствует небольшой дискомфорт в жару, а может и вовсе не будет ухудшение самочувствия, то при гипертонии человек будет страдать и мучиться, пока погодные условия не станут для него приемлемыми.
Признаки низкого давления в жару:
– Разбитость, апатия, необоснованная усталость.
– Тошнота, может быть рвота.
– Болят виски и затылок.
– Трудно дышать, кажется, не хватает воздуха, в результате чего возникает паническое состояние.
– Повышенное потоотделение, нарушение зрительного восприятия, онемение рук.
– Повышенная раздражительность, рассеянность. Иногда могут быть обмороки.
Вся эта клиническая картина характеризует состояние при гипотонии. И при резком снижении артериального давления, необходимо поднимать его всеми доступными средствами, так как осложнения такого состояния могут быть серьезными и опасными для жизни человека.
На фоне жары вязкость крови увеличивается, сосудистые стенки теряют свой тонус, человеческому организму не хватает кислорода, происходит снижение адаптационных механизмов – вот почему в жару артериальное давление снижается.
Что делать при низком давлении?
Стоит сразу сказать, что лечение артериальной гипертонии и гипотонии, всегда должно быть комплексным. Терапия предусматривает оздоровительную диету (употребление исключительно разрешенных продуктов), оптимальные физические нагрузки (езда на велосипеде, плавание), регулярный прием лекарств.
Если давление упало незначительно, гипертоник может выпить одну чашку кофе, но не более. Так как этот напиток в больших количествах негативно влияет на работу сердечно-сосудистой системы.
В течение дня рекомендуется дышать животом. Почему так? Врачи утверждают, что одна из причин снижения давления – это защемление какого-либо участка сосудистой системы вследствие мышечного напряжения.
Поэтому если делать дыхательную гимнастику с помощью медленных глубоких вдохов и выдохов, то это поможет расслабить мышечный корсет, а артериальное давление повысится.
Советы для гипотоников в жару:
Пить каждые 80-90 минут по 250 мл обычной негазированной воды. Если кровь слишком густая, то АД становится меньше, так как она медленно движется по сосудам крови, поэтому нужно пить как можно больше воды, чтобы повысить вязкость крови.
Контрастный душ снижает артериальное давление. Такая простая мера подойдет не только гипотоникам, но и гипертоникам. Контрастные водные процедуры увеличивают тонус сосудистых стенок, в результате чего нормализуется давление.
Вместо кофе выпить освежающий фреш. Однозначно кофе способен максимально быстро повысить показатели АД, но если причина на фоне жары – нейроциркулярная дистония, то кофеин, попав в организм, снизит давление еще больше.
Массирование сосудов. Во время жары организма человека не хватает кислорода, а сосудистые стенки теряют свой тонус. Повысить давление поможет ходьба, так как во время передвижения работают не только мышцы нижних конечностей, но и волокна сосудов крови.
Если день обещает быть жарким, то сразу после сна можно принять такой «напиток»: в стакан, добавить 10 капель элеутерококка, или женьшеневую настойку, принимать натощак. Продолжительность 2-4 недели.
При гипотонии важное значение имеет рацион питания, так как от продуктов зависит не только состав крови, но и здоровье сосудистых стенок. Нужно включить в свое меню красную икру, печень, специи, различные ягоды, овощи, сезонные фрукты. Эффективно справится с повышением давление акупунктура. Для этого необходимо нажать на биологически активные точки человека в течение 4-6 минут.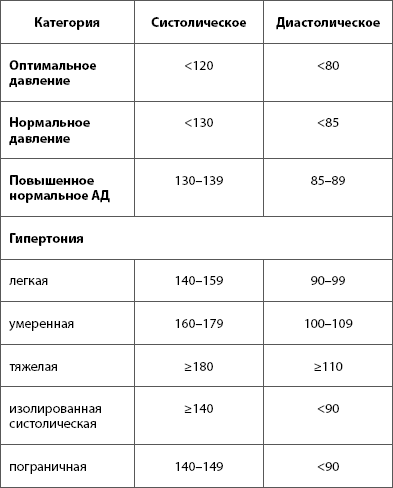
Как показывает практика, после такой манипуляции нормализуется давление, повышаясь к привычному уровню.
Что делать при высоком давлении?
Жара при гипертонии негативным образом влияет на человека, доводя до серьезных нарушений и сбоев в работе организма. В жаркую погоду гипертоники не должны заниматься самолечением и при возникновении недомогания, необходимо посетить врача.
Все препараты, которые ранее рекомендовал врач, всегда должны быть с собой. В обязательном порядке всегда носить с собой небольшую бутылочку с водой. При этом важно помнить, что пить воду нужно с умом. Злоупотребление жидкостью может привести к отечности нижних конечностей, одышке. А при малом потреблении воды: повысится вязкость крови, вероятность тромбообразования увеличится в несколько раз, как и увеличится риск развития инфаркта или инсульта.
Говоря о воде, предполагается потребления всей жидкости: первые блюда, компот, сок, чай, минералка и так далее.
Советы для гипертоников в жаркую погоду:
– Не забывать принимать необходимые лекарства.
– Нельзя находиться на палящем солнце длительный период времени.
– Снизить давление поможет травяной лечебный чай (сбор можно приобрести в аптеке).
– Летом рекомендуется носить одежду светлых оттенков, обязательно надевать головной убор.
– Идеальное время для прогулки – это к 11:00 утра и после 17 вечера.
– Избегать резкого перепада температуры. Например, можно после жаркой улицы принимать холодный душ.
– Исключить из своего образа жизни любые физические нагрузки. Ходьба должна быть медленной и неспешной, места лучше выбирать теневые; а о занятиях спортом на солнце и вовсе говорить не стоит – это категорически запрещено.
– Кроме этого исключить из своего рациона питания алкогольные напитки, жареные и копченые блюда, жирную пищу. Лучше отдать предпочтение свежим сочным фруктам, овощам, прохладным фруктовым напиткам. Обязательное жесткая и целенаправленная диета при гипертонической болезни.
В летнее время, как правило, если наблюдается высокий температурный режим на улице, врач просматривает дозировку медикаментозных препаратов, кратность их приема, чтобы повысить качество жизни пациента в летнее время.
В ряде ситуаций, если у пациента на фоне артериальной гипертензии обнаружена повышенная вязкость крови, в обязательном порядке рекомендуются препараты для разжижения крови, которые предотвращают образование сгустков.
Итак, чтобы пережить жаркое время года необходимо соблюдать главные рекомендации и никуда не спешить. Не заниматься спортом, наслаждаться умеренным оптимальной нагрузкой с помощью плавания в озере или реке, приятными прогулками в вечернее время и спокойным отдыхом, следить за своим рационом питания. Все это поможет наслаждаться летними днями без перепадов артериального давления.
Источник: poradnuk.com
Как на меня влияет высокое артериальное давление?
Артериальная гипертензия — это заболевание, при котором артериальное (кровяное) давление стабильно повышено, что оказывает дополнительную нагрузку на сердце и является фактором риска многих болезней сердца.
Но повышение кровяного давления можно успешно держать под контролем сменой образа жизни или лекарствами. Чем эффективнее держится под контролем повышение кровяного давления, тем меньше опасность осложнений.
Верхним давлением — 130/85 — называют самое высокое давление в крупных артериях в момент сокращения мышцы сердца.
Нижним давлением — 130/85 — называют самую низкую регистрируемую величину давления в крупных артериях в момент расслабления мышцы сердца.
Необходимо, чтобы оба значения давления были в пределах нормы.
Временное повышение артериального давления считается нормальным явлением
- при физической нагрузке
- при возбуждении, стрессе
Постоянное повышенное кровяное давление указывает на гипертензию.
Гипертензия сама не проходит.
Первым шагом при гипертензии является изменение образа жизни. Если при этом кровяное давление не нормализуется, необходимо начать ее лечение.
Гипертензия — это самостоятельная болезнь с наследственной предрасположенностью, которую вызывают:
- избыточный вес
- стресс и умственное напряжение
- малая физическая нагрузка
- злоупотребление алкоголем
- курение
- неправильные привычки питания
Реже причинами гипертензии могут быть другие болезни: болезни почек, гормональные расстройства и т. п.
Как возникает повышенное кровяное давление?
Регулирование кровяного давления в организме происходит путем изменения тонуса кровеносных сосудов, скорости работы сердца, силы биения сердца и количества жидкости. В этой деятельности участвуют сердце, кровеносные сосуды и почки при помощи различных сложных гормональных и других механизмов обмена веществ. Важнейшими из них являются:
- действующая в почках ренин-ангиотензин-альдостероновая система
- координирование расслабления гладких мышц кровеносных сосудов
Если эти нормально действующие механизмы выходят из равновесия, организм не в состоянии регулировать тонус кровеносных сосудов и возникает повышенное кровяное давление. Во внутреннем слое кровеносных сосудов, эндотелии, образуется окись азота (NO). Образование окиси азота при гипертензии нарушено, стенки кровеносных сосудов сжимаются, утолщаются и просвет сосуда сужается.
Во внутреннем слое кровеносных сосудов, эндотелии, образуется окись азота (NO). Образование окиси азота при гипертензии нарушено, стенки кровеносных сосудов сжимаются, утолщаются и просвет сосуда сужается.
Сердце должно прикладывать больше усилий, чтобы протолкнуть кровь сквозь суженые сосуды и обеспечить ткани кислородом на прежнем уровне. Это, в свою очередь, вызывает утолщение сердечной мышцы и возникновение кислородной недостаточности самого сердца, что может привести к возникновению сердечной недостаточности. Кроме того, повышенное кровяное давление является фактором риска закупорки кровеносных сосудов, что часто является причиной инфаркта и инсульта.
Закупорку кровеносных сосудов и нарушение нормальной деятельности эндотелия вызывают курение, малая физическая нагрузка и несбалансированная, в т.ч. жирная пища.
Двигайся регулярно — движение поможет контролировать вес тела, стимулирует обмен веществ, благоприятно влияет на кровяное давление, содержание холестерина и баланс сахара в крови.
Желательно не менее трех раз в неделю получать получасовую аэробную нагрузку: быстрая ходьба, игры с мячом, плавание, бег, езда на велосипеде.
Питайся правильно — меньше соли, меньше животных жиров, больше овощей и фруктов.
Избегай злоупотребления алкоголем —избыток алкоголя увеличивает вес тела и токсичен для клеток сердечной мышцы. Желательно избегать употребления алкоголя.
Поддерживай вес тела в пределах нормы — нормальный вес тела уменьшает нагрузку на сердце. Нормальным считают вес тела, когда индекс массы тела находится в промежутке 18-25 (индекс массы тела = вес (кг) / рост (м) х рост (м)).
Откажись от курения — курение препятствует усвоению кислорода тканями и увеличивает тонус кровеносных сосудов, вследствие чего увеличивается нагрузка на сердце.
Отдыхай регулярно — достаточный отдых поможет избежать возникновения переутомления.
Контролируй стресс — при стрессе выделяются гормоны стресса, при постоянном воздействии которых увеличивается напряжение в мышцах, сужаются кровеносные сосуды, повышается кровяное давление. Поэтому учись подавлять стресс!
Поэтому учись подавлять стресс!
Стабильно высокое кровяное давление это дополнительная нагрузка на сердце. Высокое кровяное давление повреждает кровеносные сосуды и ускоряет образование отложений на их стенках.
Обычно вначале высокое кровяное давление никак не проявляется — нет изменения самочувствия, нет симптомов болезни — но в сердце и сосудах уже происходят изменения.
С годами происходят необратимые изменения, результатом чего являются
- ишемическая болезнь сердца (может проявляться как стенокардия, инфаркт миокарда, внезапная смерть)
- сердечная недостаточность
- повреждения почек, почечная недостаточность
- инсульт
- повреждение кровеносных сосудов глаз
- импотенция у мужчин
Если гипертензия хорошо контролируется лекарствами, то развитие повреждений кровеносных сосудов затормаживается.
Секс и высокое кровяное давление
У мужчин стабильно высокое кровяное давление ухудшает кровоснабжение пениса, вследствие чего могут возникнуть нарушение эрекции и импотенция.
Исследования показали что у страдающих гипертензией мужчин старше 40 лет содержание в крови мужского полового гормона и сексуальная активность ниже, чем у мужчин с нормальным кровяным давлением. Чтобы сохранить нормальную сексуальную активность при гипертензии необходимо поддерживать кровяное давление в пределах нормы. При хорошо контролируемом кровяном давлении секс безопасен для здоровья.
Спорт и баня
Физическая тренировка является стимулирующей деятельностью для сердечно-сосудистой системы. При правильной нагрузке организм учится лучше реагировать на психические и физические стрессы.
При артериальной гипертензии физическая тренировка необходима и допустима, но кровяное давление должно быть под контролем.
Желательно
- предпочитать динамическую нагрузку, напр. бег, плавание, ходьба, езда на велосипеде и пр.
- избегать изометрических нагрузок, например, атлетических тренировок.
Самая лучшая периодичность тренировок: не менее трех раз в неделю по полчаса динамической нагрузки.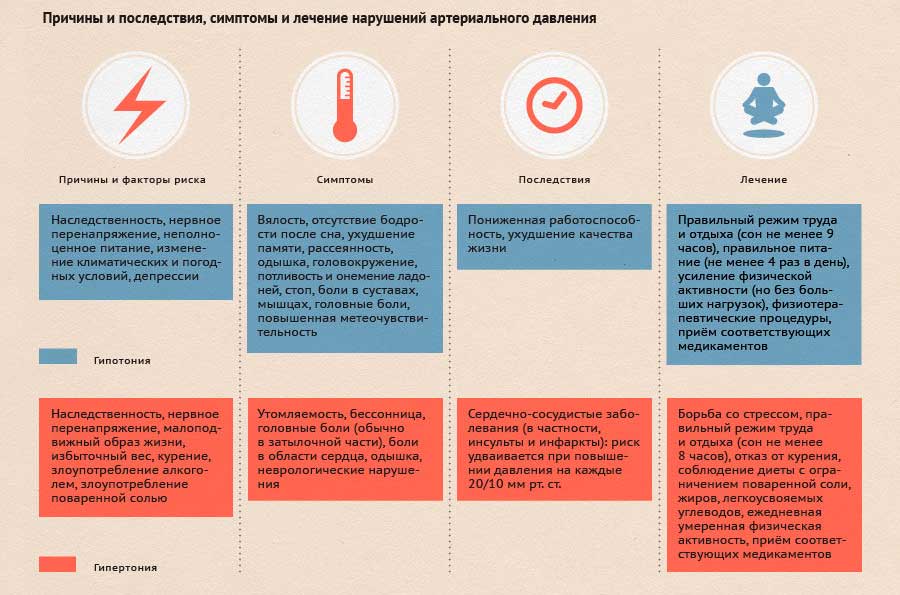 Важно, чтобы объем и интенсивность тренировок соответствовали возможностям сердца, поэтому для определения подходящей нагрузки рекомендуется провести тест на нагрузку сердца. Это относится и к физической работе.
Важно, чтобы объем и интенсивность тренировок соответствовали возможностям сердца, поэтому для определения подходящей нагрузки рекомендуется провести тест на нагрузку сердца. Это относится и к физической работе.
Баня сравнима с физической нагрузкой
- если давление выше нормы, то жара бани перегружает сердце
- если давление контролируется лекарствами, то это хорошая тренировка для сердца и сердечно-сосудистой системы
Рекомендуется избегать бани с высокой температурой и долгого пребывания в парилке. Важно употреблять достаточное количество жидкости (безалкогольных напитков), чтобы восполнить потерю жидкости в жаркой бане.
Пища и алкоголь
Нет таких продуктов, которыми можно лечить высокое кровяное давление. Выбором еды можно влиять на факторы опасности: содержание в крови холестерина и избыточный вес.
Для сердца благоприятно:
- меньше соли
- меньше животных жиров
- больше овощей и фруктов
- меньше алкоголя
Высокое кровяное давление — это риск.
 Необоснованных рисков нужно избегать!
Необоснованных рисков нужно избегать!Чтобы держать факторы риска под контролем нужно
- знать свой показатель кровяного давления
- знать содержание в крови жиров, общего холестерина, т.н. «плохого» и «хорошего» холестерина
- проверять свое кровяное давление не реже одного раза в год
- проверять свое кровяное давление один раз в месяц, а при необходимости и чаще, если используешь лекарства от давления
- достаточно двигаться, чтобы не менее трех раз в неделю получать получасовую динамическую нагрузку
- питаться здоровой пищей
- не злоупотреблять жидкостями, в т.ч. кофе
- избегать и уменьшать стрессы
Артериальная гипертония и COVID-19
Доктор медицинских наук, профессор, заслуженный деятель науки РФ Людмила Ивановна Гапон рассказала об особенностях лечения пациентов с высоким артериальным давлением при вирусных инфекциях, в особенности коронавируса.
Для вирусных заболеваний характерны различные симптомы, среди которых понижение или повышение артериального давления. Эти колебания могут быть следствием повышения температуры тела из-за которого происходят изменения в кровеносной системе. В некоторых случаях может быть спазм сосудов, что при гипертонии опасно рецидивом гипертонического криза. Болезнетворные микроорганизмы вынуждают организм функционировать в авральном режиме. Нарушается работа центральной нервной системы: возникает чувство апатии, слабость, быстрая утомляемость. Давление может подняться и при несвоевременно начатом лечении.
Во время лечения вирусных заболеваний при наличии артериальной гипертонии нельзя:
• принимать средства с кофеином (Панадол Экстра, Колдрекс и Риниколд)
• использовать лекарства от насморка с сосудорасширяющим эффектом на основе фенилэфрина
• принимать медикаменты антигистаминной группы
• лечиться алкоголем
• принимать горячую ванну, ингаляции, растирания и обертывания
• курить и употреблять кофеиносодержащие напитки.
❗ Высокое артериальное давление вызывает сильнейший дистресс у пациентов с коронавирусом, повышающий вероятность летального исхода. Но контроль давления с помощью прописанных лекарств уменьшает эту опасность. В настоящий момент НЕТ ДОКАЗАТЕЛЬСТВ, что прием препаратов, защищающих от серьезных сердечно-сосудистых осложнений, повышает риск COVID-19! Люди с повышенным артериальным давлением попадают в группу риска развития тяжелых форм COVID-19, поэтому все мировые кардиологические профессиональные сообщества настоятельно рекомендуют продолжение приема жизненно необходимых препаратов.
Подробные рекомендации читайте здесь
Общие сведения о давлении — Microlife / Микролайф
Медицинские вопросы и мнения специалистов
Какое давление считается нормальным и при каком давлении мне нужно идти к врачу?
- Следующая таблица значений артериального давления крови (в мм рт.
 ст.) предоставлена Всемирной Организацией Здравоохранения (ВОЗ):
ст.) предоставлена Всемирной Организацией Здравоохранения (ВОЗ):
Давление желательно измерять как можно чаще и обсуждать результаты измерений со своим доктором. Если вы обнаруживаете, что ваше систолическое давление часто показывает величину выше 140, а /или диастолическое выше 90, вам необходимо обратиться к врачу за лечением. Считается нормальным, если давление время от времени повышается или понижается,- это не причина для беспокойства. Но повышенное давление выявляется в большинстве случаев, необходимо идти к врачу.
Что такое “синдром белого халата”?
Синдром белого халата – это распространенное название эффекта повышения артериального давления, которое возникает, когда АД пациенту измеряет врач (обычно в белом халате) или медсестра. Этот эффект вызывается тем, что пациент в такой «официальной» обстановке может волноваться или нервничать, что и приводит к повышению АД. Проблема заключается в том, что у пациента в обычных условиях может быть нормальное артериальное давление, однако в кабинете врача, исходя их показаний измерений, ему может быть поставлен диагноз «гипертония».
 Приборы для домашнего измерения — это лучший способ избежать «синдрома белого халата». Длительные исследования показали, что люди, у которых повышается давление при посещении врача, имеют высокий риск развития гипертонии. Поэтому таким пациентам необходимо более часто измерять свое артериальное давление.
Приборы для домашнего измерения — это лучший способ избежать «синдрома белого халата». Длительные исследования показали, что люди, у которых повышается давление при посещении врача, имеют высокий риск развития гипертонии. Поэтому таким пациентам необходимо более часто измерять свое артериальное давление.
Зависит ли давление от возраста?
У среднестатистического населения давление с возрастом повышается. Это происходит потому, что с возрастом эластичность кровеносных сосудов снижается.
Но и в старшей возрастной группе, давление не должно слишком часто превышать предельно допустимую норму 140/90мм рт. ст.
Медицинские вопросы и мнения специалистов
Далее вы найдете темы, относящиеся к медицине, и ответы в связи с вопросами о высоком давлении и его контроле. Они были взяты и переведены из информации для пациентов Швейцарской ассоциации болезней сердца (the Swiss Heart Foundation).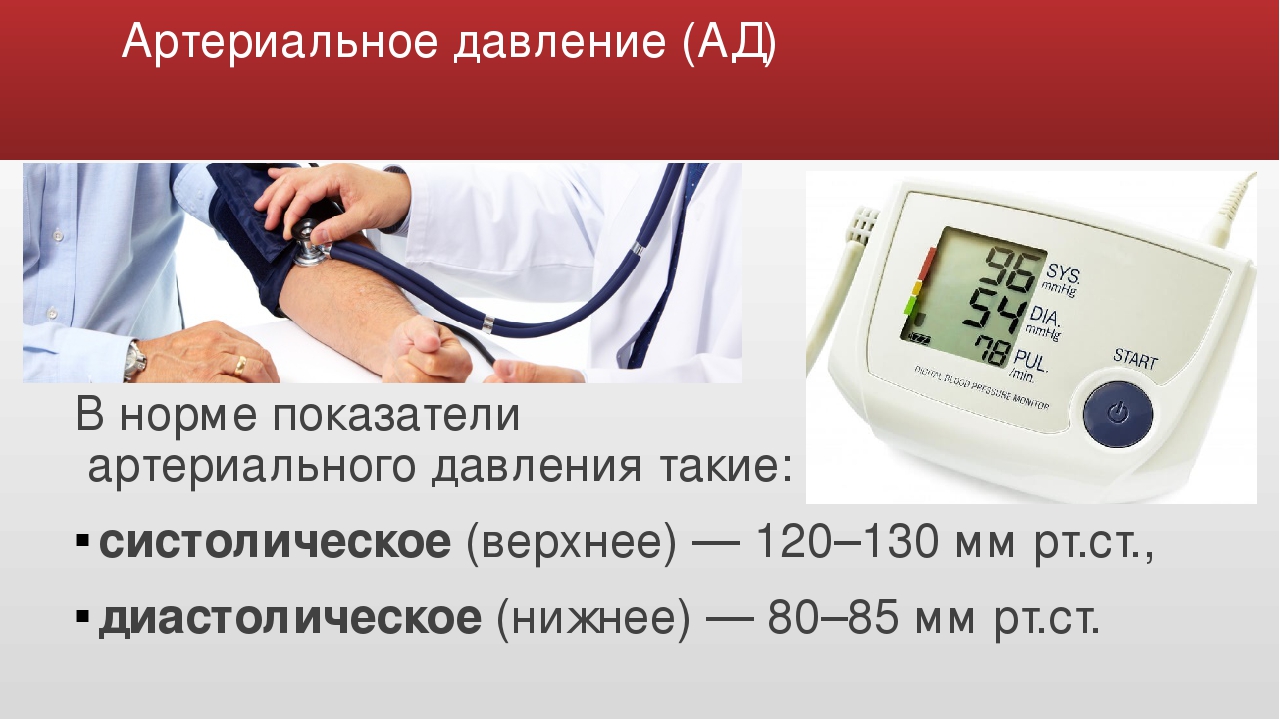 Выражаем свою благодарность за разрешение использовать эту информацию.
Выражаем свою благодарность за разрешение использовать эту информацию.
— Swiss Heart Foundation
Schwarztorstrasse 18
CH-3000 Bern, Switzerland
phone: +41 / 31 388 80 80
fax: +41 / 31 388 80 88
([email protected])
Действительно ли артериальное давление измеряется в основном “осциллометрическим” методом? Что это значит?
Во врачебной практике и в больницах артериальное давление измеряется, в основном, традиционным “звуковым методом”. По этому методу пульсация сердца прослушиваются стетоскопом. Пульсация возникает в потоке крови плечевой артерии при медленном снижении давления в манжете. Первый слышимый удар определяет систолическое давление, последний слышимый удар определяет диастолическое давление. Значения артериального давления определяются по столбику ртути, и поэтому измеряются в миллиметрах ртутного столба (мм рт. ст.).
Осциллометрия использует другой принцип измерения. Этот метод применяется в большинстве приборов для самостоятельного измерения давления.
 В осциллометрических приборах давление крови вычисляют электронные микропроцессоры по колебаниям давления (осцилляциям), возникающих в кровотоке в результате пульсация сердца. Так как в данной методике удары сердца не играют роли, для измерения не требуются ни стетоскоп, ни встроенный в манжету микрофон. Давление крови и частота пульса высвечиваются на экране прибора после проведенного измерения. Давление отражается в мм рт. ст., хотя такие приборы не содержат ртути. При нерегулярном пульсе рекомендуется, чтобы измерения проводились врачом.
В осциллометрических приборах давление крови вычисляют электронные микропроцессоры по колебаниям давления (осцилляциям), возникающих в кровотоке в результате пульсация сердца. Так как в данной методике удары сердца не играют роли, для измерения не требуются ни стетоскоп, ни встроенный в манжету микрофон. Давление крови и частота пульса высвечиваются на экране прибора после проведенного измерения. Давление отражается в мм рт. ст., хотя такие приборы не содержат ртути. При нерегулярном пульсе рекомендуется, чтобы измерения проводились врачом.
Что следует учитывать при проведении самостоятельного измерения?
Для пациентов с высоким АД рекомендуется регулярно измерять уровень давления, так как это позволит вашему врачу получать данные об эффективности лечения. Результаты измерения необходимо записывать в специальную тетрадь, и в графе «Примечания» записывать свои наблюдения, такие как: плохое самочувствие, головокружение, плохой сон, пропущенный приём медикаментов, физические или психологические проблемы.
 Кроме того, очень важно измерять давление на одной и той же руке или запястье утром и вечером в одно и то же время. Перед измерением нельзя курить, пить кофе и алкогольные напитки. Проводите измерение после пятиминутного отдыха, в положении сидя, в спокойной обстановке. Следите за тем, чтобы прибор находился на уровне сердца. Сравнивайте ваши показания со значениями, полученными в результате измерения врачом. Вам нужно периодически производить калибровку вашего прибора (каждые два года) в сервисных центрах производителя.
Кроме того, очень важно измерять давление на одной и той же руке или запястье утром и вечером в одно и то же время. Перед измерением нельзя курить, пить кофе и алкогольные напитки. Проводите измерение после пятиминутного отдыха, в положении сидя, в спокойной обстановке. Следите за тем, чтобы прибор находился на уровне сердца. Сравнивайте ваши показания со значениями, полученными в результате измерения врачом. Вам нужно периодически производить калибровку вашего прибора (каждые два года) в сервисных центрах производителя.
Можно ли для домашнего измерения использовать тонометры на запястье?
Современные приборы, позволяющие измерять АД на запястье, также используют осциллометрический метод. Они полностью автоматизированы: автоматически надувают манжету на правильный уровень и сдувают ее. Приборы на запястье при правильном использовании дают довольно надежные результаты.
Автоматические измерители АД с датчиками, устанавливаемыми на указательном пальце, меряют давление и пульс, но часто показывают ненадежные результаты, поскольку указательный палец не удерживают неподвижно на уровне сердца, и сосуды на пальце из-за холода находятся в сжатом состоянии.

Может ли артериальное давление понизиться до слишком низкого уровня из-за приема лекарств?
В результате медикаментозного лечения артериальное давление может упасть до слишком низкого уровня. Это может привести к головокружению, когда резко встаешь или наклоняешься, к повышенной усталости или недостатку энергии. Если вы заметили такие типичные симптомы пониженного давления (гипотонии), вам нужно поговорить с врачом о корректировке вашего лечения. Однако если у вас низкое артериальное давление, но вы нормально себя чувствуете – нет причин изменять курс лечения.
Существуют ли побочные эффекты при медикаментозном лечении?
В начале курса лечения, если артериальное давление снижается очень резко, медикаменты могут на некоторое время вызывать психологические или физиологические реакции, связанные с усталостью, головокружением, трудностями с концентрацией внимания.
 Организм постепенно приспосабливается к более низкому давлению, и эти проблемы со временем исчезают. Лишь у небольшого количества людей, принимающих лекарства для снижения давления, постоянно наблюдаются побочные эффекты. Существуют побочные эффекты, присущие только определённому типу медикаментов, которые нельзя устранить снижением дозы лекарств. Примером может служить постоянный, но безвредный сухой кашель, который можно уменьшить приёмом АСЕ- препаратов. Если кашель очень досаждает – нужно сменить препарат после предварительной консультации с врачом.
Организм постепенно приспосабливается к более низкому давлению, и эти проблемы со временем исчезают. Лишь у небольшого количества людей, принимающих лекарства для снижения давления, постоянно наблюдаются побочные эффекты. Существуют побочные эффекты, присущие только определённому типу медикаментов, которые нельзя устранить снижением дозы лекарств. Примером может служить постоянный, но безвредный сухой кашель, который можно уменьшить приёмом АСЕ- препаратов. Если кашель очень досаждает – нужно сменить препарат после предварительной консультации с врачом.Симптомы на коже, такие как зуд или сыпь, также указывают на необходимость смены лекарства. При приёме блокираторов кальция наблюдаются такие симптомы, как головная боль, покраснение лица, опухание ног и голеней (отек), запоры. Наиболее распространённые побочные эффекты бета-блокираторов – постоянная усталость, проблемы с потенцией, холодные ноги и руки. Низкое содержание кальция в крови, приступы подагры и судороги – это наиболее часто встречающиеся симптомы побочного действия диуретиков. Препаратом с наименьшими побочными эффектами является ангиотензин.
Можно ли прекратить принимать лекарства при возникновении побочных эффектов?
При возникновении побочных симптомов от лекарств, регулирующих артериальное давление, не стоит сразу же прекращать их прием. В этом случае нужно немедленно обсудить эту проблему с вашим врачом. Обычно положение корректируется снижением дозы, сменой препарата или изменением лечения одним лекарством на лечение комбинацией двух препаратов.
Можно ли прекратить принимать лекарства в выходные или праздники?
Как бы вы не проводили свои выходные: активно, в поездке или пассивно, вам необходимо продолжать прием лекарств, ведь как только вы прекратите лечение – давление станет повышаться. Если вы летите самолетом, рекомендуется держать лекарство в ручном багаже на тот случай, если ваш багаж во время не прибудет. Если вы летите через океан, из-за разницы временных поясов, проконсультируйтесь с врачом в какое время принимать лекарства.
Можно ли прекратить принимать лекарства, если давление пришло в норму?
Напряжение и нервный стресс иногда приводят к временному повышению АД и это нормальное явление и его нельзя путать с заболеванием гипертензией. Ваш врач поставил вам такой диагноз, поскольку ваше давление имело повышенный уровень не только во время активности, стресса, или напряжения, но и в состоянии покоя. Поэтому вам нельзя прекращать принимать лекарства, даже если оно пришло в норму, иначе оно снова поднимется до того уровня, при котором вам поставили диагноз.
Придется ли мне длительное время принимать препараты для снижения артериального давления?
Только при правильном контроле артериального давления, можно избежать повреждения стенок кровеносных сосудов, чрезмерной нагрузки на сердце, мозг и почки. Контроль опасного уровня АД осуществляется длительным приемом препаратов, если другие способы снижения давления до уровня 135/ 85 мм рт. ст., не помогают (диетические рекомендации, снижение лишнего веса, отказ от соли и алкоголя, отказ от курения).
Изменение образа жизни и снижение факторов риска дают очень хороший эффект, и часто позволяют через некоторое время снизить дозу медикаментов.
Лекарства привели к снижению потенции. Что делать?
Кроме медикаментов, которые могут вызвать или способствовать расстройству потенции, существует много других факторов, влияющих на потенцию: возраст, физическое и психологическое состояние, алкоголь и курение, а также сопутствующие болезни, такие как, например, диабет.
Степень и скорость снижения уровня кровяного давления, так же, как и применение какого-либо лекарственного препарата, также могут оказывать определенное влияние. При высоких дозах такие препараты как бета-блокаторы и диуретики могут приводить к расстройству потенции как побочному эффекту гораздо быстрее, чем блокаторы кальция, АСЕ – замедлители и ангиотензин. Не укладывайте обсуждения любых нарушений потенции со своим врачом. Если причиной является ваше лекарство, врач может уменьшить дозу или заменить назначенный препарат другим.
Какие занятия спортом противопоказаны при высоком артериальном давлении?
При повышенном АД мелкие разветвления кровеносных сосудов (капилляры) сжимаются, что, в свою очередь, препятствует свободной циркуляции крови. Движения мускул способствуют расширению капилляров, так как работа мускул требует большего обогащения крови кислородом. При повышенном АД регулярные тренировки продолжительностью, как минимум, 30 минут оказывают положительное воздействие на здоровье человека. Спортивные занятия, такие как быстрая ходьба, горные прогулки, бег трусцой, езда на велосипеде, лыжи, плавание (без соревнований на время, ни в слишком холодной, ни в слишком теплой воде), занятия танцами.
Во время таких занятий группы больших мышц двигаются одновременно и ритмично. Пульс учащается и АД возрастает, но не слишком резко. Однако не следует заниматься теми видами спорта, при которых мышцы резко напрягаются, а не двигаются ритмично. Такие виды спорта (например, тяжелая атлетика) вызывают резкое повышение АД.
Как правильно измерить артериальное давление?
Артериальное давление каждого человека подвержено сильным колебаниям. Оно находится в зависимости от двигательной активности, время суток и настроения. Стрессы и напряжение будней приводят к колебаниям уровня давления до 30 мм рт.ст. в течение нескольких минут, что является абсолютно нормальным явлением. По этой причине люди, контролирующие свое артериальное давление с помощью тонометра и часто проводящие домашнего измерения, не понимают, почему результаты их измерений так отличаются друг от друга. В отличие от измерений, производимых врачом, который получает результат одного измерения на данный конкретный момент, домашний тонометр дает представление о нормальном диапазоне колебаний уровня давления в течение всего дня.
Поэтому ведущие специалисты в области артериального давления рекомендуют самостоятельное измерение давления домашним измерительным прибором. Важным при этом является клиническая аттестация прибора. Все тонометры Microlife разработаны в тесном сотрудничестве с врачами с целью обеспечения оптимальной точности при измерении давления пациентом.
Чтобы получить надежные результаты и сократить диапазон колебаний измерений, рекомендуем Вам следовать ниже перечисленным советам:
- Не следует проводить измерения во время стресса или в напряженном состоянии. Рекомендуем проводить, как минимум, одно измерение в день в одно и то же время в спокойном состоянии. Отличие результатов измерений будет значительно меньшим, если измерять давление через 30 минут после ужина и вечернего отдыха, а не в течение дня. Безусловно, измерения следует изредка проводить и днем для получения полной картины уровня АД.
- Сделайте своей привычкой перед измерением провести несколько минут покоя для того, чтобы расслабиться. Результат измерения, проведенного без предварительного отдыха (например, сразу же после того как присядете за стол), или в присутствии большого количества людей, не имеют никакой пользы. Не следует также проводить измерения непосредственно после еды, питья, курения, после активных движений или волнений.
- Измерением необходимо проводить после 5-ти минутного покоя, сидя в удобном положении. Правильно наденьте манжету, как указано в инструкции по эксплуатации.
- После накачивания манжеты дышите ровно и не разговаривайте. Не двигайтесь, не напрягайте мышцы.
- Средняя величина нескольких измерений, сделанных в одинаковых условиях в течение нескольких дней, соответствует вашему обычному давлению.
- Если вы хотите провести несколько измерений подряд, обязательно делайте между измерениями перерыв, как минимум, в 15 секунд.
- Если измерение делается прибором на запястье, следите, чтобы он находился на уровне сердца.
- Время от времени в аптеках или специализированных магазинах проводятся сравнительные измерения. Результаты таких измерений, в основном, бесполезны, поскольку условия, в которых они проводятся, неприемлемы для правильных измерений. Только в тех случаях, когда строго поддерживаются тишина и спокойствие, а также соблюдаются необходимые интервалы между измерениями, такие сравнения являются целесообразными.
Высокая точность измерений приборами на запястье
Две артерии на запястье расположены прямо под кожей и не окружены таким количеством мягкой ткани, как на плече. Кроме того, эти артерии гораздо тоньше, чем на плече.
Поэтому для пользователей приборы на запястье имеют определенные преимущества и недостатки:
- Приборы на запястье ближе к артериям, от которых идет сигнал. Манжета, надетая на запястье, не окружена таким количеством мягкой ткани, как это происходит, когда она надевается на плечо. Поэтому пациенты с большим количеством мягкой ткани на плече имеют меньше проблем, измеряя давление на запястье.
- Тонкие сосуды на запястье более восприимчивы к артериосклерозу, который сопровождает процесс старения. Если сосуды подвержены артериосклерозу, прибор на запястье показывает неправильные результаты.
- Измерение на запястье удобнее и быстрее, чем на плече. Поэтому их можно проводить гораздо чаще.
- Измерения на запястье очень чувствительны к движениям, из-за этого может быть много ошибок.
- Во время измерений прибор на запястье должен находиться на уровне сердца.
Все вышесказанное означает, что приборы на запястье больше подходят:
- Относительно молодым людям и людям среднего возраста [за исключением тех, кто страдает артериосклерозом].
- Людям, которым необходимо иметь тонометр при себе.
- Людям, для которых из-за чересчур большого размера плеча проблематично правильно надеть манжету на плечо.
- Людям, которые могут находиться сидя в удобной позе, и во время измерения держать прибор на уровне сердца.
- Людям, которым необходимо часто проверять давление.
Приборы на запястье меньше подходят:
- Людям старшего возраста [но только если они страдают от артериосклероза].
- Людям, которые не могут занять сидячее положение, и во время измерения держать прибор на уровне сердца.
Выдержки из высказываний о контроле артериального давления домашними электронными тонометрами.
Из материалов симпозиума 19. / 20. Juni 1996, Dublin, Ireland
Проф. O’Браен, город Дублин , Ирландия. Prof. Eoin O’Brien [The Blood Pressure Unit, Beaumont Hospital, Dublin, Ireland]*
Альфа-адреноблокаторы — Mayo Clinic
Альфа-блокаторы
Альфа-блокаторы используются в сочетании с другими лекарствами для лечения высокого кровяного давления и могут лечить проблемы с простатой у мужчин.
Персонал клиники МэйоАльфа-блокаторы снижают кровяное давление, не давая гормону норадреналину напрягать мышцы стенок более мелких артерий и вен. В результате сосуды остаются открытыми и расслабленными. Это улучшает кровоток и снижает кровяное давление.
Поскольку альфа-блокаторы также расслабляют другие мышцы по всему телу, эти лекарства также могут помочь улучшить отток мочи у пожилых мужчин с проблемами простаты.
Примеры альфа-блокаторов
Альфа-блокаторы бывают короткого или длительного действия. Лекарства короткого действия действуют быстро, но их действие длится всего несколько часов. Лекарства длительного действия действуют дольше, но их действие длится дольше. Выбор альфа-блокатора, который лучше всего подходит для вас, зависит от вашего здоровья и состояния, которое лечится.
Альфа-блокаторы также называют альфа-адреноблокаторами, альфа-адреноблокаторами, адреноблокаторами и альфа-блокаторами.
Примеры альфа-блокаторов, используемых для лечения высокого кровяного давления, включают:
- Доксазозин (Кардура)
- Празосин (Минипресс)
- Теразозин
При использовании альфа-адреноблокаторов
Альфа-блокаторы обычно не первый вариант лечения высокого кровяного давления.Вместо этого они используются в сочетании с другими лекарствами, такими как диуретики, когда ваше высокое кровяное давление трудно контролировать.
В дополнение к высокому кровяному давлению врачи назначают альфа-адреноблокаторы для предотвращения, лечения или улучшения симптомов увеличенной простаты (доброкачественной гиперплазии предстательной железы).
Побочные эффекты
Некоторые альфа-блокаторы могут иметь «эффект первой дозы». Когда вы начнете принимать альфа-блокатор, у вас может развиться выраженное снижение артериального давления и головокружение, из-за которых вы можете терять сознание при вставании из положения сидя или лежа.В результате первую дозу часто принимают перед сном.
Другие побочные эффекты могут включать:
- Головокружение
- Головная боль
- Учащенное сердцебиение
- Слабость
Прежде чем принимать альфа-блокатор, убедитесь, что ваш врач знает о других лекарствах, которые вы принимаете, таких как бета-блокаторы, блокаторы кальциевых каналов или лекарства от эректильной дисфункции. Альфа-блокаторы могут усиливать или ослаблять действие других лекарств, которые вы принимаете.
Альфа-блокаторы могут улучшить общий холестерин. Однако некоторые исследования показали, что длительное использование некоторых альфа-адреноблокаторов может увеличить риск сердечной недостаточности.
19 сентября 2019 г. Показать ссылки- Виды лекарств от артериального давления. Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/high-blood-pressure/changes-you-can-make-to-manage-high-blood-pressure/types-of-blood-pressure-medications. По состоянию на 25 июня 2019 г.
- Bloch MJ.Антигипертензивные препараты и липиды. https://www.uptodate.com/contents/search. Доступ 22 июля 2019 г.
- Sidawy AN, et al., Eds. Факторы риска атеросклероза: гипертония. В: Сосудистая хирургия и эндоваскулярная терапия Резерфорда. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2019. https://www.clinicalkey.com. По состоянию на 11 июля 2019 г.
- Whelton PK, et al. Руководство ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA по профилактике, выявлению, оценке и лечению высокого кровяного давления у взрослых, 2017 г .: отчет Американского колледжа кардиологии / American Целевая группа кардиологической ассоциации по клиническим практическим рекомендациям.Гипертония. 2018; 71: e13.
- Wright JM, et al. Препараты первого ряда при гипертонии. Кокрановская база данных систематических обзоров. https://www.cochranelibrary.com. Доступ 18 июля 2019 г.
- Аронсон JK, изд. Антагонисты альфа-адренорецепторов. В: Побочные эффекты лекарств Мейлера. 16-е изд. Амстердам, Нидерланды: Эльзевир; 2016 г. https://www.clinicalkey.com. Доступ 22 июля 2019 г.
- Адреноблокаторы Альфа-1. Факты и сравнения. Электронные ответы. https: //www.wolterskluwercdi.ru / факты-сравнения-онлайн /. Доступ 22 июля 2019 г.
.
Ампутация и диабет: как защитить ноги
Ампутация и диабет: как защитить ноги
Надлежащее лечение диабета и регулярный уход за ногами помогают предотвратить тяжелые язвы на стопах, которые трудно вылечить и которые могут потребовать ампутации.
Персонал клиники МэйоОсложнения диабета могут включать повреждение нервов и плохое кровообращение.Эти проблемы делают ноги уязвимыми для кожных язв (язв), которые могут быстро ухудшиться.
Хорошая новость заключается в том, что правильное лечение диабета и тщательный уход за ногами могут помочь предотвратить образование язв стопы. Фактически, улучшение лечения диабета, вероятно, является причиной того, что количество ампутаций нижних конечностей снизилось более чем на 50 процентов за последние 20 лет.
Когда язвы стопы все же развиваются, важно немедленно обратиться за помощью. Более 80 процентов ампутаций начинаются с язв стопы. Длительная язва, которая вызывает серьезное повреждение тканей и костей, может потребовать хирургического удаления (ампутации) пальца, стопы или части ноги.
Некоторые люди с диабетом подвержены большему риску, чем другие. Факторы, которые приводят к повышенному риску ампутации, включают:
- Высокий уровень сахара в крови
- Курение
- Поражение нервов стоп (периферическая невропатия)
- Мозоли или натоптыши
- Деформации стопы
- Нарушение кровообращения в конечностях (заболевание периферических артерий)
- Язвы стопы в анамнезе
- Прошлая ампутация
- Нарушение зрения
- Болезнь почек
- Высокое кровяное давление, выше 140/80 миллиметров ртутного столба (мм рт. Ст.)
Вот то, что вам нужно знать, чтобы ваши ноги оставались здоровыми, признаки, по которым вам необходимо обратиться к врачу, и что делать, если ампутация необходима.
Профилактика язв стопы
Лучшая стратегия предотвращения осложнений диабета, включая язвы стопы, — это правильное ведение диабета с помощью здорового питания, регулярных физических упражнений, контроля уровня сахара в крови и соблюдения предписанного режима приема лекарств.
Правильный уход за ногами поможет предотвратить проблемы с ногами и обеспечит своевременную медицинскую помощь в случае возникновения проблем. Советы по правильному уходу за ногами включают следующее:
- Ежедневно проверяйте свои ступни. Проверяйте ноги один раз в день на наличие волдырей, порезов, трещин, язв, покраснения, болезненности или припухлости. Если вам трудно дотянуться до ступней, воспользуйтесь ручным зеркалом, чтобы увидеть ступни. Положите зеркало на пол, если его слишком сложно держать, или попросите кого-нибудь помочь вам.
Ежедневно мойте ноги. Мойте ноги теплой (не горячей) водой один раз в день. Осторожно высушите их, особенно между пальцами ног. Используйте пемзу, чтобы аккуратно протереть кожу, где легко образуются мозоли.
Посыпьте тальк или кукурузный крахмал между пальцами ног, чтобы кожа оставалась сухой. Наносите увлажняющий крем или лосьон на верхнюю и нижнюю часть ступней, чтобы кожа оставалась мягкой. Предотвращение трещин на сухой коже помогает предотвратить проникновение бактерий.
- Не удаляйте мозоли или другие повреждения ног самостоятельно. Во избежание травм кожи не используйте пилку для ногтей, кусачки для ногтей или ножницы для обработки мозолей, натоптышей, бурситов или бородавок. Не используйте химические средства для удаления бородавок. Обратитесь к врачу или специалисту по стопам (ортопеду) для удаления любого из этих повреждений.
- Тщательно подстригайте ногти на ногах. Подстригайте ногти ровно. Осторожно подпилите острые концы наждачной доской. Обратитесь за помощью к опекуну, если вы не можете самостоятельно подстричь ногти.
- Не ходите босиком. Во избежание травм ног не ходите босиком даже по дому.
- Носите чистые сухие носки. Носите носки из волокон, которые отводят пот от кожи, например из хлопка и специальных акриловых волокон, а не из нейлона.Избегайте носков с тугими резинками, которые уменьшают кровообращение, или носков со швами, которые могут вызвать раздражение кожи.
Купите подходящую обувь. Купите удобную обувь, которая обеспечивает поддержку и амортизацию пятки, свода стопы и стопы. Избегайте тесной обуви и туфель на высоких каблуках или узких туфель, которые стесняют пальцы ног.
Если одна ступня больше другой, покупайте обувь большего размера. Ваш врач может порекомендовать специально разработанную обувь (ортопедическую обувь), которая точно соответствует форме вашей ступни, обеспечивает амортизацию и равномерно распределяет вес на ступни.
- Не курите. Курение ухудшает кровообращение и снижает количество кислорода в крови. Эти проблемы с кровообращением могут привести к более тяжелым ранам и плохому заживлению. Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
- Запланировать регулярные осмотры стоп. Ваш врач или ортопед может осмотреть ваши стопы на предмет ранних признаков повреждения нервов, плохого кровообращения или других проблем со стопами. Запланируйте обследование стоп не реже одного раза в год или чаще, если это рекомендовано вашим врачом.
Признаки неисправности
Обратитесь к врачу, если у вас есть:
- Вросшие ногти на ногах
- Блистеры
- Подошвенные бородавки на подошвах стоп (бугорки телесного цвета с темными пятнышками)
- Стопа спортсмена
- Открытая рана или кровотечение
- Набухание
- Покраснение
- Тепло в одной зоне
- Боль (хотя вы можете ничего не чувствовать, если у вас повреждены нервы)
- Обесцвеченная кожа
- Неприятный запах
- Язва, продолжающаяся более одной-двух недель
- Язва размером более 2 см (3/4 дюйма)
- Болезнь, которая не начинает быстро заживать
- Язва настолько глубокая, что под ней видна кость
Ваш врач осмотрит вашу стопу, чтобы поставить диагноз и назначить соответствующий курс лечения.
Что делать, если ампутация — единственный вариант?
Лечение язв стопы зависит от тяжести раны. Как правило, при лечении используются методы удаления омертвевших тканей или мусора, поддержания чистоты раны и ускорения заживления. Раны необходимо регулярно осматривать, по крайней мере, каждые одну-четыре недели.
Когда состояние приводит к серьезной потере ткани или опасной для жизни инфекции, ампутация может быть единственным вариантом.
Хирург удалит поврежденную ткань и сохранит как можно больше здоровой ткани.После операции вы будете находиться под наблюдением в больнице в течение нескольких дней. Для полного заживления раны может потребоваться от четырех до шести недель.
Помимо вашего основного лечащего врача и хирурга, другие медицинские специалисты, участвующие в вашем плане лечения, могут включать:
- Эндокринолог, , врач со специальной подготовкой в области лечения диабета и других гормональных заболеваний
- Физиотерапевт, , который поможет вам восстановить силы, равновесие и координацию и научит вас использовать искусственные (протезные) конечности, инвалидное кресло или другие приспособления для улучшения вашей мобильности
- Эрготерапевт, , специализирующийся на терапии для улучшения повседневных навыков, включая обучение использованию адаптивных продуктов для повседневной деятельности
- Психолог, , например, психолог или психиатр, который может помочь вам разобраться с вашими чувствами или ожиданиями, связанными с ампутацией, или справиться с реакциями других людей
- Социальный работник, , который может помочь с доступом к услугам и планированием изменений в уходе
Даже после ампутации важно соблюдать план лечения диабета.Люди, перенесшие одну ампутацию, имеют более высокий риск получить другую. Употребление здоровой пищи, регулярные физические упражнения, контроль уровня сахара в крови и отказ от табака могут помочь вам предотвратить дополнительные осложнения диабета.
23 сентября 2020 г. Показать ссылки- Каушанский К. и др., Ред. Осложнения сахарного диабета. В: Гематология Вильямса. 9 изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2016. http://accessmedicine.mhmedical.com. По состоянию на 20 июня 2017 г.
- Gregg EW, et al.Изменения в осложнениях, связанных с диабетом, в США, 1990-2010 гг. Медицинский журнал Новой Англии. 2014; 370: 1514.
- Стандарты медицинской помощи при сахарном диабете — 2017. Уход за диабетом. 2017; 40: s1.
- Beaney AJ, et al. Факторы, определяющие риск ампутации стопы при диабете — Ретроспективный анализ службы ухода за ногами при сахарном диабете. Исследования диабета и клиническая практика. 2016; 114: 69.
- Диабет и проблемы со стопами. Национальный институт диабета, болезней органов пищеварения и почек.https://www.niddk.nih.gov/health-information/diabetes/overview/preventing-problems/foot-problems. По состоянию на 21 июня 2017 г.
- Сегодняшний ортопед говорит о диабете. Американская педиатрическая медицинская ассоциация. http://www.apma.org/diabetes. Доступ 21 июня 2017 г.
- Ведение диабетической стопы: руководство по клинической практике Общества сосудистой хирургии в сотрудничестве с Американской ассоциацией подиатрической медицины и Обществом сосудистой медицины. Чикаго, штат Иллинойс.; Общество сосудистой хирургии. https://vascular.org/research-quality/clinical-practice-documents/clinical-practice-guidelines. 21 июня 2017 года.
- Weintraub AC, et al. Клинические проявления, диагностика и лечение диабетических инфекций нижних конечностей. https://www.uptodate.com/contents/search. По состоянию на 20 июня 2017 г.
- Ампутация. Общество сосудистой хирургии. https://vascular.org/patient-resources/vascular-treatments/amputation. По состоянию на 21 июня 2017 г.
Продукты и услуги
- Книга: Основная книга по диабету
.
Безопасны ли продукты питания и лекарства после наводнения?
Мой дом был затоплен во время плохой погоды. Что мне делать с промокшими продуктами и лекарствами?
После наводнения будьте осторожны при обращении с продуктами питания и лекарствами, попавшими под воздействие наводнения.Они могут быть заражены токсинами или микробами, вызывающими болезни. Вот некоторая информация, которая может помочь вам определить, что выбросить, а что оставить.
Лекарства
Любые лекарства — таблетки, жидкости, препараты для инъекций, ингаляторы или кремы для кожи — которые попали в контакт с паводковой или загрязненной водой, следует выбросить.
Если лекарство является средством для поддержания жизни, вы можете использовать его только в том случае, если его содержимое не изменилось — например, таблетки высохли — и только до тех пор, пока не будет получена замена.Если таблетка намокла или изменила цвет из-за контакта с водой, считайте ее загрязненной и выбросьте.
Если электричество было отключено на продолжительное время, лекарства, требующие охлаждения, следует выбросить. Если это лекарство, поддерживающее жизнь, такое как инсулин, продолжайте использовать его только до тех пор, пока вы не сможете его заменить. Лекарство не будет эффективным до истечения срока его годности.
Обратитесь к своему врачу или фармацевту как можно скорее после наводнения, чтобы получить заменяющие лекарства.
Охлажденные и замороженные продукты
Если в вашем доме отключилось электричество, продукты в холодильнике или морозильной камере могут испортиться. Как правило, в неоткрытом холодильнике продукты хранятся в холодном состоянии около четырех часов. Пища хранится около 24 часов в неоткрытой и наполовину полной морозильной камере и около 48 часов в полностью неоткрытой морозильной камере.
Если электричество было отключено более четырех часов или вы не знаете, как долго, выбросьте из холодильника все скоропортящиеся продукты, такие как молочные продукты, мясо, рыбу и остатки еды.Оттаявшие в морозильной камере скоропортящиеся замороженные продукты выбрасывайте.
Консервы и галантерея
Не ешьте продукты, которые могли контактировать с паводковой водой. Сюда входят продукты, упакованные в пластиковую, бумажную и картонную тару, а также домашние консервы. Выбросьте емкости для продуктов питания и напитков с навинчивающимися крышками, крышками с защелками, гофрированными крышками, поворотными крышками или откидными крышками.
Готовые пищевые продукты можно хранить в неповрежденных цельнометаллических банках или ретортных пакетах. Ретортные пакеты — это гибкие герметичные пакеты из пластика и фольги, которые используются для упаковки продуктов, которые традиционно продаются в банках, например супов или тунца.
Вам нужно будет удалить этикетки с банок. Тщательно вымойте и ополосните контейнеры снаружи, а затем продезинфицируйте их в течение 15 минут, используя 1 столовую ложку отбеливателя на 1 галлон безопасной питьевой воды или 16 миллилитров отбеливателя на 4 литра воды.
Напишите название продукта и срок годности на контейнерах после того, как вы их продезинфицировали. Используйте эти продукты как можно скорее.
с
Притиш К. Тош, доктор медицины
- Иглоукалывание при боли в спине?
- Альтернативные методы лечения псориаза
- Безопасное употребление наркотиков после стихийного бедствия. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. https://www.fda.gov/drugs/emergency-preparedness-drugs/safe-drug-use-after-natural-disaster. 20 октября 2020 г.
- Безопасность пищевых продуктов и воды во время перебоев в подаче электроэнергии и наводнений. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. https://www.fda.gov/food/buy-store-serve-safe-food/food-and-water-safety-during-power-outages-and-floods. Проверено 20 октября 2020 г.
- Обеспечьте безопасность пищевых продуктов после стихийных бедствий или чрезвычайных ситуаций.Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/foodsafety/keep-food-safe-after-emergency.html. Проверено 20 октября 2020 г.
.
Гипертонический кризис: когда вам следует позвонить в службу 911 по поводу высокого кровяного давления
Гипертонический криз (высокое кровяное давление или АД) — это когда кровяное давление быстро и резко повышается с показаниями 180/120 или выше.
Последствия неконтролируемого артериального давления в этом диапазоне могут быть серьезными и включают:
Повышенное значение может сопровождаться или не сопровождаться одним или несколькими из следующих симптомов:
- Сильная головная боль
- Одышка
- Носовое кровотечение
- Сильное беспокойство
Узнайте о двух типах криза высокого кровяного давления, на которые следует обратить внимание для
Есть два типа гипертонических кризов — оба требуют немедленного внимания, так как ранняя оценка функции органа имеет решающее значение для определения правильного курса действий.
Срочная гипертоническая болезнь
Если ваше артериальное давление составляет 180/120 или выше, подождите около пяти минут и повторите попытку. Если второе показание такое же высокое и вы не испытываете каких-либо других сопутствующих симптомов поражения органа-мишени, таких как боль в груди, одышка, боль в спине, онемение / слабость, изменение зрения или трудности с речью, это будет считаться гипертонические позывы. Ваш лечащий врач может просто попросить вас скорректировать или добавить лекарства, но редко требует госпитализации.
Скорая помощь при гипертонической болезни
Если ваше кровяное давление составляет 180/120 или выше и вы испытываете какие-либо другие сопутствующие симптомы поражения органа-мишени, такие как боль в груди, одышка, боль в спине, онемение / слабость, изменение зрения или затрудненная речь, тогда это будет считаться неотложной гипертонической болезнью. Не ждите, чтобы увидеть, спадет ли ваше давление само по себе, позвоните 911.
Будьте готовы
Если вам поставили диагноз «высокое кровяное давление», следите за своим кровяным давлением и принимайте лекарства.Если возможно, во время чрезвычайной ситуации, имея эти журналы при себе, вы можете предоставить ценную информацию для медицинской бригады, проводящей лечение.
Ваша аорта: пульс жизни
Понимание аорты и ее функции кровообращения
Аорта — это главная артерия, по которой кровь от сердца поступает к остальным частям тела. Кровь покидает сердце через аортальный клапан. Затем он проходит через аорту, образуя тростниковую кривую, которая позволяет другим основным артериям доставлять богатую кислородом кровь к мозгу, мышцам и другим клеткам.
Аорта может быть в некоторых местах более дюйма в ширину и имеет три слоя:
- Внутренний слой (интима)
- Средний уровень (носитель)
- Наружный слой (адвентиция)
Когда возникает проблема с аортой, сердце и кровоснабжение всего организма могут быть подвергнуты риску.
Когда возникают проблемы с аортой
Аневризма аорты — это ослабленная или выпуклая область на стенке аорты.
Проблема с аортой может быстро стать неотложной медицинской помощью.К серьезным проблемам с аортой могут относиться:
- Аневризма аорты — Может возникать либо в грудной клетке (так называемая грудная аневризма), либо в любом месте аорты, например, в брюшной полости (аневризма брюшной аорты).
- Расслоение аорты
Что такое аневризма аорты?
Аневризма аорты — это ослабленная или выпуклая область на стенке аорты, которая может возникать в любом месте по ее длине.
Аневризмы аорты могут вызвать две проблемы:
- Разрыв : В ослабленной или раздутой области может образоваться отверстие, называемое разрывом, которое позволяет крови вытекать в тело.
- Рассечение : Кровь, с силой прокачиваемая через аорту, может расщеплять слои стенки артерии, позволяя скоплению крови постоянно просачиваться в пространство, что еще больше расщепляет стенку артерии.
Расслоение аорты — это разрыв между слоями аорты, в которых собирается кровь, идущая из сердца. Это может привести к разрыву аорты или снижению кровотока (ишемии) к органам.
Каковы симптомы неотложной помощи на аорте?
Некоторые симптомы, такие как боль в груди и челюсти, обычно связаны с сердечным приступом.Но внезапная колющая боль в шее, челюсти, животе, груди или плече, обморок, затрудненное дыхание и иногда даже внезапная слабость также могут быть симптомами аортального события. Поскольку аорта проходит от сердца к пупку, сильная боль может возникнуть в любом месте вдоль этого основного сосуда. Дополнительные симптомы разрыва могут включать липкую кожу, тошноту, рвоту или шок.
Аневризмы и расслоение аорты — опасные для жизни состояния, требующие неотложной медицинской помощи.
Как лечить аневризму или расслоение аорты?
Двумя основными вариантами лечения являются хирургическое вмешательство и / или лекарства.
- Хирургия восстанавливает или заменяет поврежденный участок аорты.
- Лекарство снижает артериальное давление и снижает риск разрыва. Лекарства не будут вариантом лечения в экстренных случаях, но они могут быть уместными, если ваш врач порекомендует их.
Статистика аневризмы и расслоения аорты
Воздействие : Согласно последним статистическим данным CDC, аневризмы аорты были основной причиной почти 10 000 смертей в США в 2018 году.
Риск : В 2018 году около 58% людей, умерших от аневризмы аорты или расслоения аорты, были мужчинами.
Помимо пожилого возраста, генетики или семейного анамнеза, люди со следующими состояниями могут иметь более высокий риск аневризмы или расслоения аорты:
- Высокое кровяное давление. Повышенная сила крови может ослабить стенки артерии.
- Генетические условия , такие как синдром Марфана, снижают способность организма вырабатывать здоровую соединительную ткань.
- Высокий холестерин или атеросклероз. Наращивание зубного налета может вызвать усиление воспаления в аорте и других кровеносных сосудах и вокруг них.
- Воспаленные артерии. Некоторые заболевания и состояния, например васкулит, могут вызывать воспаление кровеносных сосудов.
- Травмы , например, автомобильные аварии.
- Курение. Люди, курящие в анамнезе, составляют 75% аневризм брюшной аорты.
Скрининг : Целевая группа превентивных служб США рекомендует мужчинам в возрасте 65-75 лет, которые когда-либо курили, пройти ультразвуковое обследование на аневризмы брюшной аорты, даже если у них нет симптомов.
Люди, живущие с заболеванием аорты или другими сердечными заболеваниями, могут повысить свои шансы на более долгую и здоровую жизнь. Важно:
- Немедленно сообщайте о любых симптомах.
- Проходите регулярные осмотры.
- Всегда заботьтесь о здоровье своего сердца.
Как высокое кровяное давление может привести к повреждению или отказу почек
Может ли HBP вызывать почечную недостаточность?
Здоровье ваших почек и системы кровообращения зависит друг от друга. Почки помогают фильтровать отходы и лишнюю жидкость из крови, и для этого они используют множество кровеносных сосудов. Когда кровеносные сосуды повреждаются, нефроны, фильтрующие вашу кровь, не получают кислород и питательные вещества, необходимые для нормального функционирования. Вот почему высокое кровяное давление (АД или гипертония) является второй ведущей причиной почечной недостаточности.Со временем неконтролируемое высокое кровяное давление может привести к сужению, ослаблению или затвердеванию артерий вокруг почек. Эти поврежденные артерии не могут доставлять достаточно крови к ткани почек.
Как работают ваши почки
Ваши почки — это пара регулирующих органов, расположенных по обе стороны от вашей спины. Их основная функция — действовать как фильтрующая система, удаляющая из организма продукты жизнедеятельности и лишнюю жидкость.Со временем высокое кровяное давление вредит кровеносным сосудам почек
Нефроны в почках снабжены густой сетью кровеносных сосудов, по которым течет большой объем крови.Со временем неконтролируемое высокое кровяное давление может привести к сужению, ослаблению или затвердеванию артерий вокруг почек. Эти поврежденные артерии не могут доставлять достаточно крови к ткани почек.
- Поврежденные почечные артерии плохо фильтруют кровь. В почках есть маленькие пальчиковые нефроны, которые фильтруют кровь. Каждый нефрон получает кровоснабжение через крошечные волосовидные капилляры, самые маленькие из всех кровеносных сосудов. Когда артерии повреждаются, нефроны не получают необходимого кислорода и питательных веществ, а почки теряют способность фильтровать кровь и регулировать уровень жидкости, гормонов, кислот и солей в организме.
- Поврежденные почки не регулируют кровяное давление. Здоровые почки вырабатывают гормон альдостерон, который помогает организму регулировать кровяное давление. Поражение почек и неконтролируемое высокое кровяное давление — все это способствует возникновению отрицательной спирали. По мере того как все больше артерий блокируется и перестает функционировать, в конечном итоге перестают функционировать почки.
Защитите почки, контролируя артериальное давление
Почечная недостаточность из-за высокого кровяного давления — это кумулятивный процесс, на развитие которого могут уйти годы.Но вы можете ограничить свой риск, контролируя свое кровяное давление.
Не позволяйте высокому кровяному давлению повредить почки:
Высокое кровяное давление (гипертония) — NHS
Высокое кровяное давление или гипертония редко проявляются заметными симптомами. Но если его не лечить, это увеличивает риск серьезных проблем, таких как сердечные приступы и инсульты.
Около трети взрослого населения Великобритании имеет высокое кровяное давление, хотя многие этого не осознают.
Единственный способ узнать, высокое ли у вас артериальное давление, — это проверить свое артериальное давление.
Информация:Совет по коронавирусу
Что такое высокое кровяное давление?
Артериальное давление записывается двумя числами. Систолическое давление (большее число) — это сила, с которой ваше сердце качает кровь по вашему телу.
Диастолическое давление (нижнее число) — это сопротивление кровотоку в кровеносных сосудах.
Они оба измерены в миллиметрах ртутного столба (мм рт. Ст.).
В качестве общего руководства:
- высокое кровяное давление считается 140/90 мм рт. Ст. Или выше (или 150/90 мм рт. Ст. Или выше, если вам больше 80 лет)
- идеальным кровяным давлением обычно считается 90/60 мм рт. Ст. И 120/80 мм рт. Ст.
Показания артериального давления от 120/80 до 140/90 мм рт.
Артериальное давление у всех немного разное.То, что для вас считается низким или высоким, может быть нормальным для кого-то другого.
Риски высокого кровяного давления
Если у вас слишком высокое кровяное давление, это создает дополнительную нагрузку на кровеносные сосуды, сердце и другие органы, такие как мозг, почки и глаза.
Устойчивое высокое кровяное давление может увеличить риск ряда серьезных и потенциально опасных для жизни состояний, таких как:
Если у вас высокое кровяное давление, даже небольшое его снижение может помочь снизить риск этих состояний здоровья .
Проверьте свое кровяное давление
Единственный способ узнать, есть ли у вас высокое кровяное давление, — это пройти тест кровяного давления.
Всем взрослым старше 40 лет рекомендуется проверять артериальное давление не реже одного раза в 5 лет.
Это легко сделать, и это может спасти вам жизнь.
Вы можете проверить свое артериальное давление в нескольких местах, в том числе:
- в приемной врача общей практики
- в некоторых аптеках
- в рамках проверки состояния здоровья NHS
- на некоторых рабочих местах
Вы также можете проверить ваше кровяное давление самостоятельно с помощью домашнего прибора для измерения кровяного давления.
Узнайте больше о тестировании артериального давления
Вещи, которые могут увеличить риск повышения артериального давления
Не всегда ясно, что вызывает высокое кровяное давление, но есть вещи, которые могут увеличить ваш риск.
Вы можете подвергнуться большему риску, если:
- имеете избыточный вес
- едите слишком много соли и не едите достаточно фруктов и овощей
- не выполняете достаточно упражнений
- пьете слишком много алкоголя или кофе (или другого кофеина) напитки на основе напитков)
- курят
- плохо спят или нарушили сон
- старше 65
- имеют родственника с повышенным давлением
- чернокожего африканца или чернокожего карибского происхождения
- проживают в неблагополучном районе
Внесение изменений в здоровый образ жизни иногда может помочь снизить ваши шансы на повышение артериального давления и помочь снизить артериальное давление, если оно уже высокое.
Лечение высокого кровяного давления
Врачи могут помочь вам поддерживать кровяное давление на безопасном уровне с помощью:
- изменения образа жизни
- лекарств
Что лучше всего работает, зависит от каждого человека.
Поговорите со своим врачом, чтобы помочь вам определиться с лечением.
Этот справочник пациента (PDF, 132 КБ) также может помочь вам понять варианты лечения.
Изменение образа жизни для снижения артериального давления
Эти изменения в образе жизни могут помочь предотвратить и снизить высокое кровяное давление:
Некоторым людям с высоким кровяным давлением может потребоваться прием одного или нескольких лекарств, чтобы их кровяное давление не становилось слишком высоким.
Лекарства от повышенного давления
Если у вас диагностировано высокое кровяное давление, ваш врач может порекомендовать принять одно или несколько лекарств, чтобы держать его под контролем.
