от чего повышается в крови, лекарства при избытке содержания, что делать
Холестерином называют жироподобное вещество, которое входит в состав практически любого живого организма. Только 18-20% вещества поступает в организм с пищей. Остальная часть холестерина способна вырабатываться организмом самостоятельно.
Очень часто во время обследований выясняется, что человек страдает от повышенного холестерина. Что делать в данном случае и как помочь себе? Повышенный холестерин опасен или нет? Специалисты рекомендуют контролировать количество потребляемого общего холестерина через пищу. Суточная доза вещества не должна превышать 300 мг, а степень сывороточного холестерола должна находиться в пределах 200 мг.
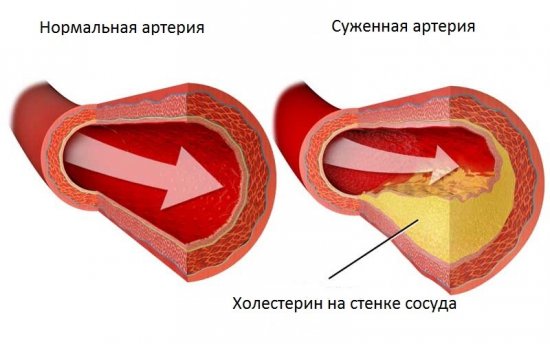
Холестерин может быть как плохим (ЛПНП), так и хорошим (ЛПВП). Последний принимает активное участие в синтезе гормонов и способен защитить организм от избыточного веса и атеросклероза. Плохой холестерин оседает на стенках сосудов и оказывает негативное влияние на обменный процесс.
Причины
Почему и отчего возникает избыток ЛПНП? К основным причинам, которые могут привести к резкому повышению уровня холестерина, можно отнести:
- Заболевания, передающиеся по наследству по типу гиперхолестеринемии, дисбеталипопротеинемии, гиперлипидемии.
- Заболевания почек (почечную недостаточность, нефроптоз и гломерулонефрит).
- Повышенный уровень артериального давления.
- Ишемическую болезнь сердца.
- Подагру.
- Синдром Вернера.
- Анальбуминемию.
- Патологию печени (острый и хронический гепатит, цирроз и подострую дистрофию печени).
- Острую и хроническую форму панкреатита, опухоль в поджелудочной железе (это частая причина, по которой холестерин выше нормы).
- Повышенный уровень сахара в крови.
- Возрастные недуги, которые часто возникают у людей, возраст которых превышает 50-55 лет.
- Наличие злокачественной опухоли простаты.
- Период вынашивания малыша.
- Недостаточную продукцию соматотропного гормона.
- Нарушенный обмен веществ.
- Мегалобластную анемию.
- Обструктивное заболевание лёгких, достигшее хронической формы.
- Ревматоидный артрит.
- Употребление некоторых медикаментов (андрогенов, адреналина, хлорпропамида, глюкокортикостероидов).
- Наличие вредных привычек по типу табакокурения или распития высокоградусных напитков.
- Малоподвижность и полное отсутствие физической нагрузки.
- Большое количество жирных и жареных блюд в рационе.
Угрозу жизни представляет бляшка, превращающаяся в кашицу из кальция и закупоривающая сосудистое русло на 75%
Чем опасен повышенный холестерин
При стойком повышении холестерина в крови здоровью человека угрожает опасность. К сожалению, большинство людей не понимают всей серьёзности ситуации, что рано или поздно повышенный уровень холестерина приводит к возникновению инфарктов и инсультов.
Сердечно-сосудистые заболевания очень часто приводят к летальному исходу, несмотря на большое количество медикаментов, которые разработаны для борьбы с опасными недугами.
Согласно данным проведённых исследований почти 50% инфарктов возникает вследствие увеличения холестерина. Однако отчаиваться не стоит, так как холестерин можно контролировать!
Для реальной оценки угрозы риска следует ознакомиться с определениями опасного и неопасного холестерина, которые представлены далее. ЛПНП именуют плохой холестерин в крови, который провоцирует закупоривание артерий, вследствие чего повышается угроза возникновения инфаркта и инсульта.
Контролируя уровень холестерина, необходимо стремиться к рекомендуемому безопасному показателю 100 мг/дл. Именно эти данные можно встретить у абсолютно здорового человека. В случаях, когда в анамнезе имеется сердечно-сосудистое заболевание, уровень содержания ЛПНП должен быть снижен до 70-75 мг/дл. Избавиться от патологического состояния можно с помощью специальных препаратов.
Задачей хорошего холестерина считается уменьшение содержания в организме плохого. Хороший холестерол способен присоединиться к плохому холестерину и перенаправить его в печень. После определённой реакции плохое вещество покидает организм человека естественным путём.
Триглицериды – разновидность вредных жиров, циркулирующих в крови и повышающих риск развития смертельной сердечной болезни. Рекомендуемый уровень содержания триглицеридов в крови должен находиться в пределах показателя 40-50 мг/дл. Выходя за пределы нормы необходимо лечить недуг.
В кровеносной системе любого человека происходит циркуляция холестерина. При повышенном уровне холестерола вещество начинает скапливаться на сосудистых стенках. Вследствие постоянного сужения артерий, кровь не может так же быстро проходить по ним, как раньше, а стенки теряют прочность. Сформированные бляшки окружены кровяными сгустками, нарушающими кровоснабжение органов и вызывающими ишемию тканей.

Основной предпосылкой, способствующей накоплению избыточного холестерина, служит несбалансированное питание, когда в организм попадает лишнее количество жиров
Важно контролировать содержание холестерина, чтобы избежать возникновения серьёзных заболеваний. К основной симптоматике, указывающей на повышение холестерола в крови, стоит отнести:
- боли в нижних конечностях, которые беспокоят во время совершения пешей прогулки или во время бега;
- возникновение пятен жёлтого оттенка на кожном покрове;
- резкое повышение массы тела;
- спазмы в сердце, которые напоминают сжимание.
Когда появляется хоть один из признаков повышенного холестерина важно не упустить время и своевременно посетить врача. Высокий холестерин опасен для здоровья!
Что такое статины последнего поколения и кому нужно принимать?
Что делать, если повышен холестерин или когда он периодически поднимается? Как понизить его быстро и что нужно принимать? Избыток холестерина нужно лечить. Как правило, для этих целей выбирают статины. Статинами последнего поколения называют медикаменты, которые способны контролировать производство ферментов, необходимых для синтеза холестерина в печени.
Активные компоненты препаратов способны минимизировать скопления холестерола в крови. Какие именно статины подойдут для лечения конкретному больному, подскажет врач. Приём таблеток должен проходить по указанной схеме. Используя статины с целью минимизирования степени синтеза холестерина может привести к побочным эффектам, а именно к:
- мигрени;
- проблемам со сном;
- снижению сахара в крови;
- приступам тошноты;
- расстройству стула;
- отёчности конечностей;
- спазмам в животе;
- уменьшению количества тромбоцитов;
- дерматиту;
- психопатическим отклонениям;
- мышечному гипертонусу;
- систематическому скоплению газов в области кишечника.
Помимо этого могут возникнуть различные явления со стороны отдельных систем организма. Со стороны центральной нервной системы могут развиться разлады психики, проблем с памятью, нейропатия конечностей. Со стороны пищеварительного тракта могут беспокоить проявления диареи, рвоты, холестатической желтухи, гепатита и панкреатита, расстройства приёма пищи.
Мышечно-костная система. Возможно появление болевых ощущений в спине, возникновение воспалительного процесса скелетной мускулатуры и судорожных мышечных сокращений. Существует опасность поражения суставов и развития нервно-мышечных недугов.
На выработку повышенного холестерина влияют и другие причины: гормональные медикаменты, оральные контрацептивы, диуретики и в-блокаторы
Наиболее эффективны следующие лекарства последнего поколения, помогающие предотвратить развитие кардиологических заболеваний:
- Розувастатин;
- Питавастатин;
- Правастатин;
- Симвастатин.
Как правило, статины назначают при:
- повторной профилактике после инфарктов или инсультов;
- реконструктивно-восстановительном хирургическом вмешательстве на крупных сосудах и сердце;
- обострении коронарного синдрома;
- нарушениях кровоснабжения миокарда.
Любое из перечисленных кардиологических патологических состояний требует незамедлительного приёма медикаментов. Приём статинов должен назначать только лечащий врач! Лекарственное средство подбирается с учётом индивидуальных особенностей организма больного и наличия хронических недугов в анамнезе. При приёме лекарственных средств следует неукоснительно соблюдать рекомендуемые дозировки.
Читайте также:
Принцип действия статинов
Принимая статины, рекомендуется периодически сдавать анализы крови на биохимию и ЛПНП. Важно учитывать, что одновременно употребляя статины и медикаменты от диабета или гипертонии, можно увеличить риск появления миопатии. В случаях, когда больной страдает хроническим недугом печени, специалисты назначают в небольших дозах приём Розувастатина или Правастатина.
Данная категория лекарственных средств позволяет защитить печень. Во время лечения Розувастатином или Правастатином следует исключить спиртное и приём антибиотиков. При повреждениях мышечной ткани возможно появление сильной мышечной боли. При хроническом недуге почек противопоказано использовать в терапии токсические для органа медикаменты по типу Флувастатина и Аторвастатина кальция.
В последние годы врачи стараются не назначать статины для снижения уровня холестерина, если в анамнезе больного нет сердечных заболеваний. Объясняется это большим количеством побочных явлений, которые начинают беспокоить пациентов после приёма лекарств.

Для лечения недуга потребуется полностью пересмотреть рацион
Таблетки для снижения холестерина
Помимо статинов для снижения уровня холестерола в крови, можно воспользоваться следующими видами медикаментов:
- Фибратами – препаратами, снижающими синтез жиров и оказывающими влияние на липидный обмен в организме. Активные компоненты лекарственных средств направлены на увеличение количества хороших ЛПВП, положительное воздействие на тонус сосудов, устранение воспалительного процесса. Лучшими фибратами считаются Фенофибрат, Безафибрат, Гемфиброзил, Клофибрат. Назначают их в случаях, когда резко повысился холестерол у взрослого или ребёнка.
- Секвестрантами – ионно-обменными смолами, взывающими связывание желчных кислот и трансформирование их в нерастворимое состояние, после чего они могут покинуть организм естественным способом. После трансформирования жёлчной кислоты организм испытывает недостаток жирной кислоты. Происходит её дополнительное синтезирование из холестерина, что способствует уменьшению концентрации последнего. Лучшими секвестрантами считаются Холестирамин и Колестипол. Препараты отлично подойдут для приёма, когда повышается холестерин.
- Ниацинами, которые представляют собой никотиновую кислоту, препятствующую образованию жирной кислоты из очагов её синтеза. Благодаря приёму ниацинов, можно быстро справиться с уменьшением уровня вредного холестерина. Назначаются данные препараты редко из-за высокой смертности, которая возникает вследствие превышения дозировки.
- ПНЖК – таблетки, способствующие снижению холестерина и представляющие собой полиненасыщенную жирную кислоту, которая играет роль биологически активной добавки. К самым распространённым полиненасыщенным жирным кислотам можно отнести Омакор, Пентосан, Полисульфат, а также рыбий жир. Препараты способны снизить уровень триглицеридов печени. Кроме того, активные компоненты лекарственного средства способны увеличить скорость окисления жирных кислот, что снижает степень концентрации липопротеидов низкой плотности. Большим недостатком данной категории препаратов является их низкая эффективность.
Таблетированные средства, которые помогают снизить уровень холестерина, можно приобрести в любой аптечной сети. Подбирать препарат должен лечащий врач! Самолечение в данном случае недопустимо.
В некоторых случаях для снижения холестерина врачи вписывают приём льняного масла, липоевой кислоты, тыквеола, Омега 3. Биологически активная добавка должна приниматься параллельно с прописанными лекарственными средствами. Однако стоит помнить, что добавки малоэффективны по сравнению с действием на организм статинов.

Доказано, что у женщин после пятидесяти и у мужчин старше тридцати пяти лет часто повышен холестерин
Немного повлиять на снижение холестерола в крови могут и некоторые продукты. Для нормализации вещества стоит разнообразить ежедневный рацион:
- фруктами;
- овощами;
- зелёным чаем;
- орехами;
- отрубями;
- крупой;
- рыбой;
- рыбьим жиром;
- молоком;
- мясными продуктами.
Переизбыток холестерина в меню, согласно отзывам опрашиваемых людей, обнаружен почти у каждого. Правильное питание, сочетающееся с лечением медикаментами, поможет быстро вывести избыточный холестерин из организма. Очень важно соблюдать рекомендуемые дозы при приёме таблеток.
Немаловажно снизить процент употребления жирной и солёной пищи. В некоторых случаях бывает целесообразно отказаться от жареных блюд и заменить животный жир растительным, который не содержит в своём составе холестерина. Снижение холестерина процесс непростой, а значит, займёт продолжительное время. Бороться с плохим холестерином у мужчин и женщин возможно!
В этот период необходимо придерживаться специальной диеты, которую пропишет врач, и пить не только лекарственные средства, но и витаминные комплексы, позволяющие восполнить недостаток полезных веществ и микроэлементов. Результат лечения не заставит себя долго ждать и очередной общий анализ биохимии и покажет желаемый процент содержания хорошего холестерола.
причины, что делать, лечение и как снизить
Рост концентрации липидов в кровеносном русле почти гарантированно открывает дорогу большинству сердечнососудистых заболеваний: от ИБС до инфаркта, также патологий центральной нервной системы. Вплоть до инсульта.
Можно сказать, что существует четкая цепочка: рост концентрации липидов провоцирует атеросклероз с образованием бляшек в сосудах, последствиями выступают неотложные, смертельно опасные состояния.
Повышенный холестерин в крови — частный случай патологического процесса, его обобщенное наименование, поскольку жирных соединений этого типа существует несколько. Сопровождается повышением концентрации названного вещества в кровеносном русле.
Сама гиперхолестеринемия имеет код по МКБ 10 — E78.0, относится к дисфункциям эндокринной системы и метаболизма, но не характеризуется никакими симптомами. Типичные проявления наблюдаются позднее, по мере вовлечения в расстройство сердца и сосудов.
Восстановление необходимо сразу после обнаружения аномальной концентрации липидов в крови. Потому как позже растет вероятность опасных осложнений.
Применяются препараты для коррекции уровня специфических веществ. Требуется длительный их прием под контролем специалиста. Прогнозы в основном благоприятны.
Роль холестерина и его нормы в крови
Категорически неправильно говорить, что жирные соединения несут однозначную опасность. Это вовсе не так. Более того, они выполняют строительную роль, без таковых невозможна сама жизнь и существование организма.
Если конкретизировать сказанное, базовые функции холестерина в следующем:
- Обеспечение нормального формирования клеточной стенки. Вещество делает мембрану достаточно прочной, придает структурам необходимые физические свойства, механические характеристики.
- Синтез половых гормонов, некоторых других веществ. Без жиров структуризация невозможна. Равно как и нормальная функциональная активность названных соединений.
- Синтез витамина D. Без которого опять же работа организма невозможна в принципе.
Холестерин выступает в качестве базового материала для создания тканей тела. Потому говорить о каком-либо вреде не приходится, если концентрация этого соединения на нормальном уровне.
Референсные значения определяются лабораториями. Все зависит от особенностей применяемого метода оценки. Как правило, нормальный уровень общего холестерина считается как 5.2 ммоль/л. Однако необходимо проводить специфическое исследование, исходя из пола, возраста и состояния здоровья.
Интерпретация требует индивидуальной работы. В некоторых случаях уровень холестерина может повышаться в результате влияния естественных факторов: будь то физическая нагрузка, прочие моменты.
Механизм развития нарушения
В основе любой гиперхолестеринемии лежит нарушение нормального депонирования жиров.
Далее все зависит от того, какое конкретно вещество изменило собственную концентрацию. Рассмотрим разновидности расстройства подробнее.
Тип 1
Сопровождается нарушением адекватной работы некоторых ферментативных структур. Характерное проявление — это рост уровня хиломикронов, особого класса липопротеинов.
Этот вид встречается сравнительно редко, для него не типично образование бляшек. Кроме некоторых ситуаций. Этиология (происхождение) практически всегда наследственное. Это и есть основной механизм становления расстройства.
Восстановление проводится под контролем эндокринолога диетическими методами.
Тип 2а
Характеризуется завышением содержания липопротеинов низкой плотности (сокращенно ЛПНП). Иначе говоря, того самого «вредного» холестерина.
Это наиболее распространенный вид процесса, сопровождается отложением липидов на стенках сосудов, с дальнейшей их закупоркой и критическими нарушениями кровотока.
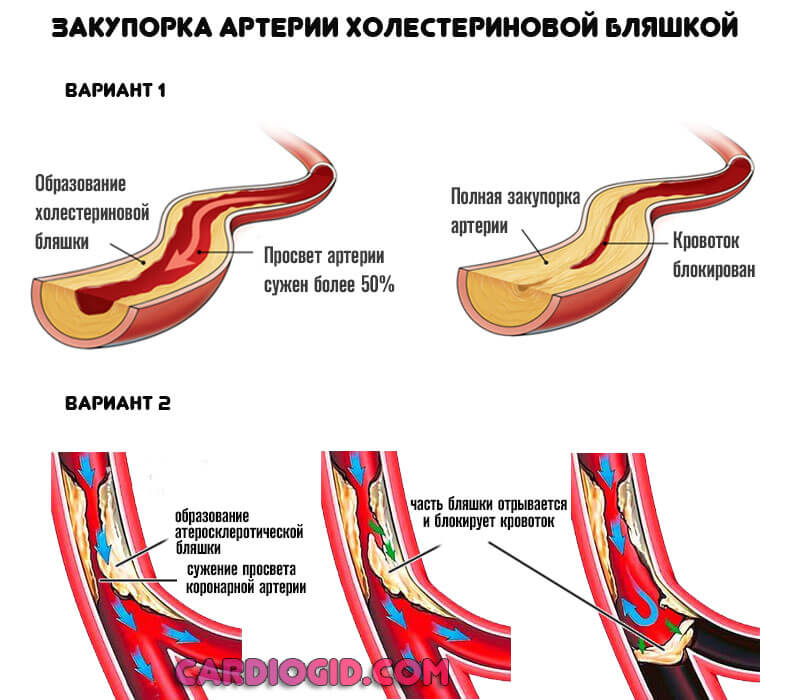
Развивается он на фоне неправильного питания, сахарного диабета, заболеваний щитовидной железы и других эндокринных диагнозов.
Этиология всегда вторична, лечение дает достаточный для полной коррекции эффект. Используются такие средства как никотиновая кислота, применяются статины.
Тип 2b
Имеет некоторые схожие свойства, но он куда более распространен по организму. Нарушается концентрация не только липопротеинов низкой плотности, но и триглицеридов, что усугубляет ситуацию. В системе они классифицируются как ЛПОНП (липопротеины очень низкой плотности).
Зачастую патология основывается на генетических аномалиях, врожденного характера. Терапия системная, на протяжении длительного времени.
Тип 3
Не относится собственно к категории повышенного холестерина. Сопровождается ростом липопротеинов промежуточной плотности (ЛППП или ЛПП). Склонность к образованию бляшек минимальная или ее нет вообще.
Терапия продолжительная, не всегда дает эффект. Один из самых вялых видов процесса.
Тип 4
Характерная черта — образование чрезмерного количества липопротеинов очень низкой плотности и триглицеридов (ТГ). Встречается в качестве виновника бляшек, закупорки сосудов и становления атеросклероза как опасного заболевания.
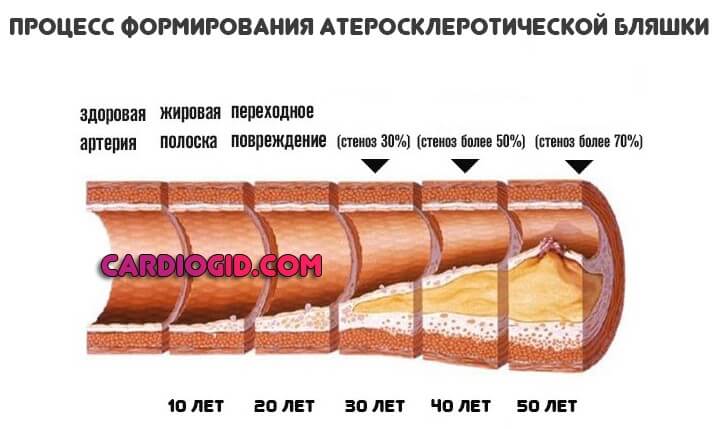
Хорошо поддается специфическому лечению, главное вовремя обнаружить расстройство. Причина может быть наследственной или же приобретенной. В результате влияния различных факторов: от ожирения до сахарного диабета.
Тип 5
Определяется как сочетание четвертой и первой формы процесса. Одновременно присутствует рост липопротеинов очень низкой плотности и хиломикронов.
Чаще всего нарушение провоцирует тяжелые формы воспаления поджелудочной железы — панкреатита.
Это общепринятая классификация. Она шире и охватывает не только холестерин, но и прочие липиды.
Таким образом, механизм становления отклонения практически всегда основан или на генетических аномалиях, наследственных изменениях, или же на приобретенных факторах. Например, других заболеваниях — будь то расстройства работы щитовидки, надпочечников, сахарный диабет, ожирения, системные воспаления прочие.
Причины повышения холестерина
Рассматривать нужно только факторы роста концентрации «плохого» холестерина. Поскольку они как раз и выступают опасными виновниками атеросклероза в дальнейшем.
Назвать можно такие моменты:
- Курение. Потребление табачных изделий вызывает сиюминутное сужение сосудов. Существенный спазм мускулатуры артерий приводит к нарушениям работы всех систем.
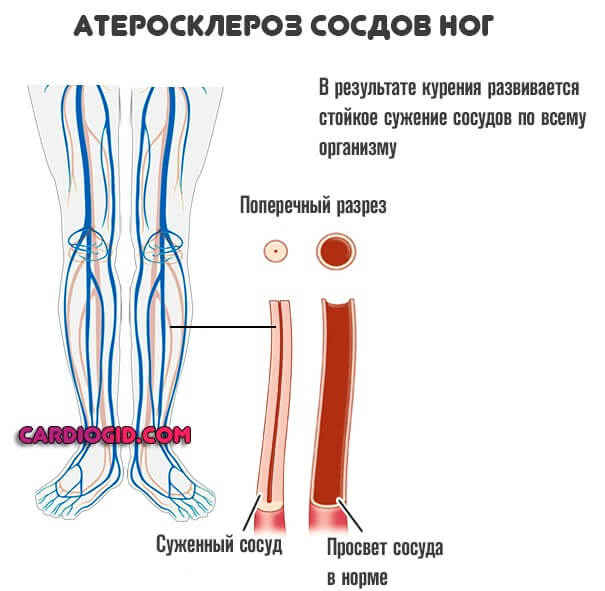
При длительной практике поступления вредных веществ из сигарет в организм наблюдается стойкое расстройство функций надпочечников, поджелудочной железы и щитовидки.
Это и становится непосредственной причиной избыточного депонирования жиров, выхода холестерина в кровеносное русло и его отложения в виде бляшек.

- Потребление спиртного. Особенно в неумеренных количествах. Все сказанное множеством людей про пользу алкоголя — миф. Действительно, при приеме 10-20 мл качественного красного вина в сутки, на протяжении нескольких дней возможно ускоренное сжигание холестерина. Но терапевтическую дозу нужно строго соблюдать. Кроме того, найти качественное спиртное практически невыполнимая задача, тем более по умеренным ценам.
На деле же любой алкоголь вызывает замедление обменных процессов. Становится невозможной полноценная работа органов и систем. Пиво, водка и вовсе повышают уровень эстрогенов, вызывают ожирение у мужчин, снижение половой функции и это помимо того, что холестерин поднимается. От любого алкоголя стоит отказаться.
- Ожирение. Увеличение массы тела. К сожалению, не всегда понятно, что тут причина, а что — следствие. Вполне возможна «работа» в обе стороны. Если изменение связано с развитием гиперхолестеринемии, требуется сначала снизить показатели, а затем жиры в кровеносном русле нормализуются сами. Вопрос сложный. Требует участия эндокринолога.
- Недостаток физической активности. Гиподинамия. Наиболее существенный фактор субъективного плана, пожалуй, после неправильного питания. В день достаточно часовой прогулки на свежем воздухе, чтобы привести метаболические процессы в норму.
Интенсивные перегрузки как раз противопоказаны. Они провоцируют обратные явления, особенно в долгосрочной перспективе. Как только человек перестанет изводить себя, перешагивая норму и границу пределов собственного организма, холестерин начнет копиться активнее.
- Сахарный диабет. Классическое заболевание, провоцирующее рост уровня липидов. Увеличение концентрации холестерина настолько типично, что рассматривается в качестве базового симптома.
Контроль над жирами — обязательное условие восстановления и длительной жизни с названным диагнозом.
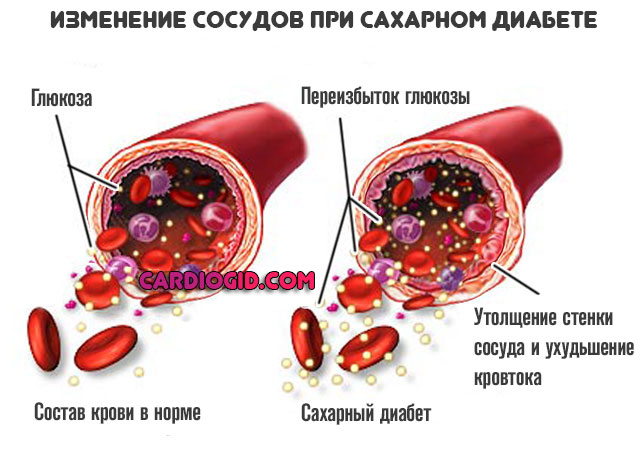
- Прочие эндокринные диагнозы. Холестерин повышается при гипотиреозе — снижении концентрации специфических веществ щитовидной железы: Т3, Т4, ТТГ (формально он относится к соединениям, синтезируемым гипофизом).
- Неправильный рацион. Алиментарный фактор едва ли не основная причина повышения холестерина. В то же время, воспринимать субпродукты, сливочное масло и прочие в качестве основных, неправильно. Все это мифы, растиражированные людьми, крайне далекими от медицины.
Ключевой фактор роста уровня холестерина — потребление так называемых трансжиров, которые крайне плохо усваиваются организмом. Сюда можно отнести пресловутое пальмовое масло, маргарин.
Увеличение холестерина требует отказа от таких веществ, что не всегда выполнимо в условиях российской действительности, в меньшей мере в реалиях других государств бывшего Союза.
- Нередко изменение, когда повышен холестерин развивается на фоне патологий со стороны печени, ведь именно здесь происходит метаболизация, переработка жиров. Сюда можно отнести гепатит, цирроз, расстройства со стороны близлежащих структур: желчного пузыря в основном.
- Беременность, особенно тяжелая, поздняя, многоплодовая.
- Период полового созревания с нестабильностью гормонального фона.
Причины увеличения уровня ЛПНП множественны, в большинстве они субъективны, контролируются самим пациентом и могут быть устранены даже без специального медицинского вмешательства.
Снижать липопротеины высокой плотности (ЛПВП) нет необходимости, они как раз обеспечивают адекватное выведение вредных жиров за счет неспособности закрепиться на стенке сосудов.
Причины роста холестерина у женщин подробно описаны в этой статье.
Симптомы
Единой клинической картины нет, как уже и было сказано. Она отсутствует в принципе и при росте уровня холестерина, потому как это не самостоятельный диагноз, а биохимический процесс, имеющий определенные последствия. А они как раз и сопровождаются некоторыми проявлениями.
- Головные боли. Средней или малой интенсивности, как правило. Локализация неоднозначна и не всегда одинакова. Чаще наблюдается разлитой характер дискомфорта, распределение неприятного ощущения по всему черепу. Применение препаратов создает некоторый эффект. При прогрессировании атеросклероза интенсивность болей растет. Действие анальгетиков становится незаметным.
- Очаговые неврологические нарушения. Крайне широкий перечень признаков возможен. От расстройств памяти, способности к адекватному продуктивному мышлению до аномалий речи, слуха, зрения. Все зависит от того, какой участок мозговой ткани подвержен ишемии в результате недостаточного кровообращения. Таков косвенный эффект от атеросклероза артерий церебральных структур.
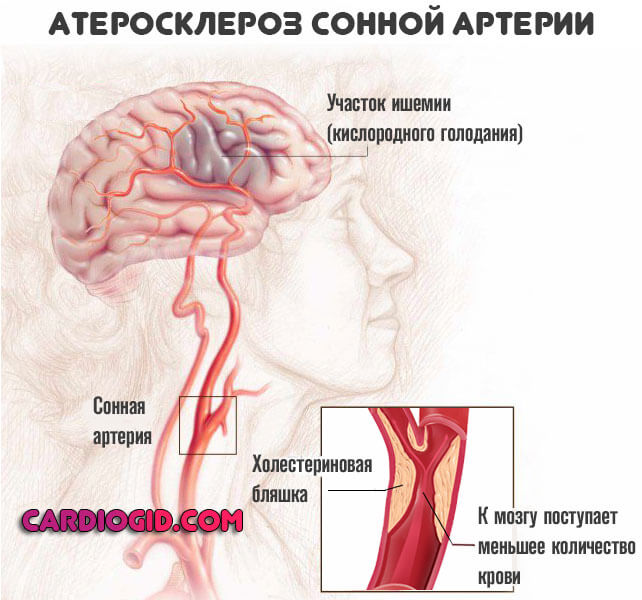
- Боли в области груди. Итог скудного питания и клеточного дыхания миокарда. Объективно проявляется как стенокардия. В перспективе короткого времени вполне вероятно развитие инфаркта.
- Тошнота, рвота. Эпизодические явления.
- Нарушения нормального сердечного ритма. По типу тахикардии. Рост количества ударов в минуту. Течение приступообразное. Возможны отдельные пароксизмы.
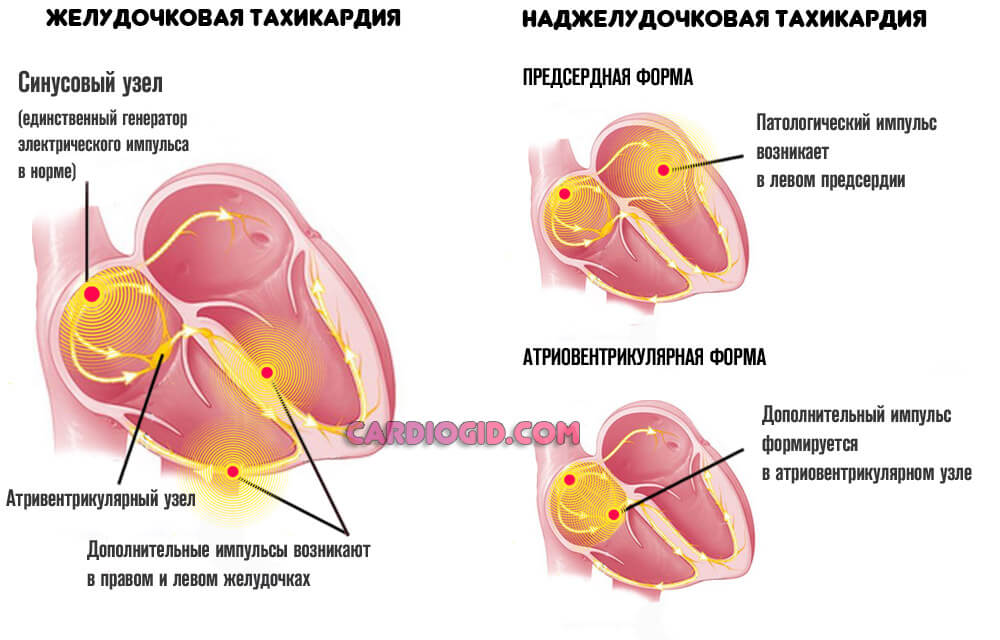
- Увеличение массы тела. Симптоматический момент, результат чрезмерного запасания жировой ткани.
- Сонливость, слабость. Желание прилечь. Снижение нормальной трудоспособности.
- Постоянная усталость. Астеническое состояние.
- Падение толерантности к физической нагрузке. Неявный признак, проявляется позже. В результате нарушений питания мускулатуры.
Высокий холестерин в крови опасен не столько симптомами, сколько тем, что за ними неминуемо последует, если не проводить лечение: это инфаркт, инсульт и прочие состояния. Потому медлить нельзя.
Диагностика
Обследование проходит под присмотром эндокринолога. Проблем в плане выявления процесса нет. Достаточно прибегнуть к базовому перечню мероприятий.
- Устный опрос больного. На предмет жалоб. Позволяет определиться с основной симптоматикой расстройства, выдвинуть гипотезы относительно заболевания.
- Сбор анамнеза. Уточнение этиологии. Установлению подлежат такие факты, как семейная история, привычки, образ жизни, перенесенные ранее нарушения. Холестерин растет от массы факторов, эта методика позволяет простым способом выявить, в чем вероятная причина.
- Обязательно проводится общий анализ крови. Он показывает грубые отклонения со стороны концентрации липидов.
- Также не обойтись без биохимического исследования с расширенной картиной жирных соединений. Это основная методика диагностики. Дает максимум информации. Независимо от того, повышены ли общий холестерин, прочие липиды, есть возможность обнаружить отклонение.
- В качестве скрининговых способов практикуются УЗИ, рентгенография, МРТ головного мозга. Это меры, направленные на выявление последствие повышенного уровня жиров.
Перечень не так широк, но этого вполне достаточно для целей диагностики. Обязательны к установлению причины высокого уровня холестерина в крови, без этой информации не может быть эффективной терапии.
Лечение
Коррекция зависит от конкретного фактора-провокатора. Если говорить о методиках обобщенно, то терапия будет отличаться и в зависимости от типа нарушения.
Тип 1
Имеет смысл назначать пациенту диету. Это основной метод лечения на первом этапе. И обязательный дополнительный, независимо от чего поднимается холестерин, потому как питание усугубляет течение процесса и вызывает дальнейшее нарушение функций организма.
Жестких правил нет. Чтобы снизить холестерин рекомендованы витаминизированные продукты, а также пища, обеспечивающая естественное очищение сосудов: орехи, особенно грецкие, овощи, фрукты в свежем виде, рыба, нежирные сорта мяса, лучше всего птица. Возможно употребление супов, каш, сухофруктов.
От сладостей, сдобных продуктов, животного жира, консервов, полуфабрикатов лучше отказаться.
Соль разрешена в количестве до 4-6 граммов в сутки. Не более.
Внимание:При развитии осложнений вроде критического сужения сосудов нижних конечностей, закупорки артерий сердца, кальфицировавшихся бляшек показано их хирургическое удаление. Поскольку другие методики результата не возымеют.
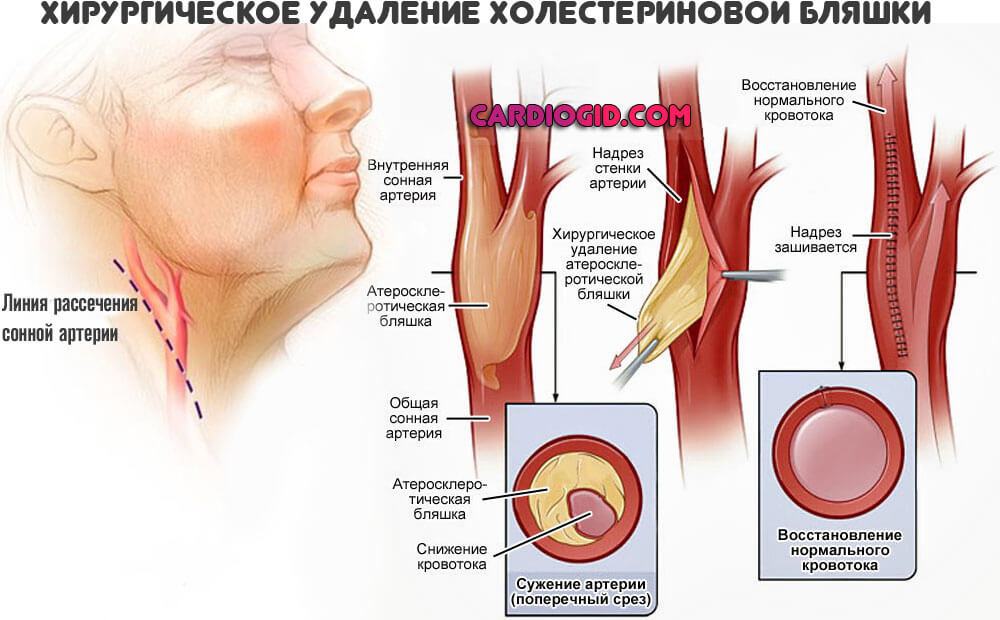
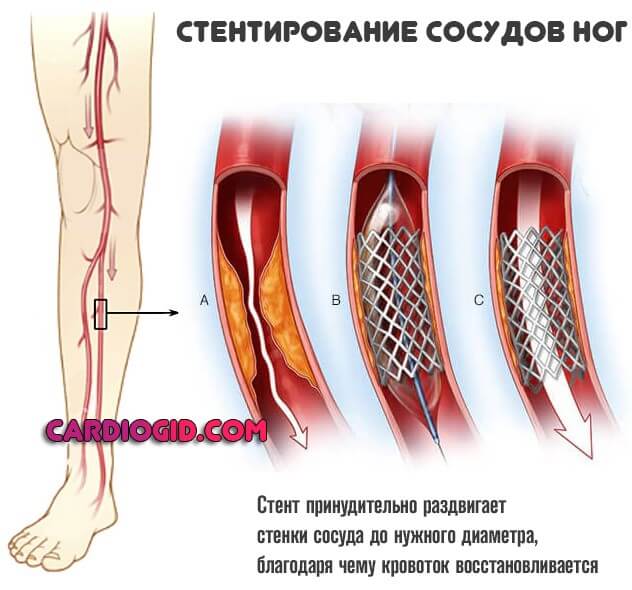
Тип 2а
Основа лечения — статины. Сюда относят Аторвастатин, Аторис и множество других наименований. Применяются в качестве первой же меры. Способствуют растворению холестериновых бляшек, и выведению избытка липидов. Принимают их длительно.
Дополнительно может быть назначена Никотиновая кислота — наименование Эндурацин. Она обладает способностью ускорять обменные процессы, однако тяжело переносится пациентами и часто вызывает аллергические реакции.
Тип 2b
Применяются все те же статины, и подключается еще одна группа препаратов — фибраты. В качестве основного наименования назначается Гемфиброзил.
Тип 3
Применение статинов и никотиновой кислоты возможно, но клиническая практика говорит о минимальной эффективности в данном случае.
Основа терапии — фибраты. Особенно эффективны они против избыточного синтеза липидов промежуточной плотности (как раз 3 тип) и повышают «хороший» холестерин — липопротеины высокой плотности.
В целом хорошо переносятся, но при длительном использовании провоцируют нарушения зрения.
Тип 4
Необходимо использовать никотиновую кислоту.
Тип 5
Помимо никотиновой кислоты применяется Гемфиброзил, или его аналоги из группы фибратов (например Кло- и Ципрофибрат).
Перечисленные терапевтические схемы примерные. Конкретные назначения может сделать только эндокринолог, в зависимости от причины, типа нарушения и прочих факторов, включая возраст пациента.
Прогноз
В основном благоприятный. Если специфическая коррекция проводится своевременно, есть все шансы на качественное восстановление и избавление от проблемы.
И даже при запущенном процессе, если не наступило критических нарушений шансы на восстановление хорошие.
Возможные осложнения
К последствиям относят атеросклероз и как итог его течения — инфаркт и инсульт. Кроме наиболее очевидных, можно назвать и такие итоги нелеченного расстройства: сосудистая деменция, энцефалопатия, выраженный астенический синдром, и пр.
Профилактика
Больших сложностей мероприятия не представляют.
- Витаминизировать рацион. Включать в него меньше животного жира. В качестве источника белка отдать предпочтение рыбе и птице.
- Отказаться от спиртного, курения. Вредные привычки повышают риски.
- Полноценно отдыхать, чтобы не сбивать концентрацию нейромедиаторов, гормонов.
- Придерживаться определенного режима физической активности. Достаточно часа прогулок в день. Изводить себя механически также нельзя. Это даст прямо противоположный результат.
- При склонности к развитию патологии стоит систематически проверяться. Особенно это справедливо для лиц с неблагоприятным семейным анамнезом.
При обнаружении изменений в картине крови нужно обращаться к специалисту по эндокринологии. Чтобы пройти своевременное лечение и получить рекомендации.
Независимо от того, холестерин в крови повышен по причине наследственного фактора или приобретенных расстройств, нужно как можно быстрее проводить терапию.
Без коррекции первичного провокатора не миновать опасных для жизни осложнений. Контроль над уровнем липидов — залог здоровья. Трудностей скрининг не представляет.
Повышенный холестерин. Что делать?
Повышенный холестерин. Что делать?
Внимание! Данный раздел обязательно следует рассматривать в контексте других механизмов возникновения атеросклероза и прочих сердечно-сосудистых заболеваний. Категоричность изложенной ниже информации опирается в большей части на традиционную теорию патогенеза атеросклероза, созданную академиком Н.Н. Аничковым. В данной теории показано, что в основе атеросклеротических поражений артерий лежит инфильтрация (проникновение) липидов, главным образом холестерина, в стенку сосуда. Однако в материале указано на строгую взаимосвязь закупорки кровеносных сосудов с повышенным уровнем холестерина, который возникает по диетической причине. И это не совсем так. Даже академик Аничков допускал, что холестерин, поступающий в организм человека с пищей, является не единственной первопричиной атеросклероза. Например, им было установлено, что у лиц старше 45 лет гипертензия — более сильный фактор риска атеросклероза, чем гиперхолестеринемия. В настоящее время ученые в возникновении и формировании атеросклероза выделяют четыре определяющих механизма: нарушение липидного обмена, наследственный фактор, состояние сосудистой стенки и нарушение рецепторного аппарата клеток. Подробнее об этом см. разделе: Жизненно необходимый холестерин
Рекомендовано к прочтению с учетом выше изложенной информации:
Холестерин — жироподобное вещество, которое действительно жизненно необходимо человеку. Холестерин входит в состав оболочек-мембран всех клеток организма, его много в нервной ткани, холестерин необходим для образования многих гормонов.
Организм вырабатывает холестерин в достаточных количествах для удовлетворения собственных нужд. Однако человек получает холестерин еще и с пищей. Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он может превратиться в смертельного врага.
Как действует холестерин, когда его слишком много?
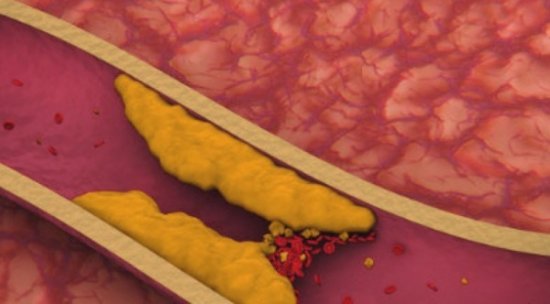
Избыток холестерина накапливается в стенках кровеносных сосудов. Вокруг этих отложений разрастается соединительная или, по-другому, рубцовая ткань, формируются отложения кальция. Так образуется атеросклеротическая бляшка. Она сужает просвет сосуда, снижает кровоток, а присоединение тромба ведет к его закупорке.
При закупорке сосуда ток крови останавливается, а ткань органа, который этот сосуд питал, постепенно отмирает, не получая кислорода и питательных веществ. Если закупорка происходит в сердце — развивается стенокардия, а затем инфаркт миокарда, если в мозге — мозговой инсульт.
Иногда поражаются сосуды ног, тогда человек испытывает невыносимые боли и часто теряет способность передвигаться. Первый звонок, сигнализирующий о риске развития перечисленных заболеваний, — повышенный уровень холестерина.
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно просто регулярно — хотя бы раз в несколько лет — делать анализ крови на уровень общего холестерина и его содержание в различных транспортных формах — липопротеинах.
Что означают цифры в анализе?
В анализе крови Вы увидите уровень холестерина (ХС), а также и другие цифры. Дело в том, что в крови человека холестерин транспортируется вместе с белками, и такие комплексы получили название липопротеинов.
Липопротеины низкой плотности (ЛПНП) и их предшественники очень низкой плотности (ЛПОНП) содержат мало белка, они большие и содержат много холестерина и жира — триглицеридов. Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Липопротеины высокой плотности (ЛПВП) — небольшие по размеру, они содержат другой белок, чем ЛПНП. Проникая в стенку сосуда, они захватывают холестерин и уносят его в печень. Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Оптимальные уровни холестерина и родственных параметров в крови:
Общий ХС | < 5,0 ммоль/л (190 мг/дл) |
ХС ЛПНП | < 3,0 ммоль/л (115 мг/дл) |
Триглицериды (основные компоненты ЛПОНП) | < 1,7 ммоль/л (150 мг/дл) |
У людей, контролирующих уровень своего холестерина, отмечается на 30–40 процентов меньше серьезных осложнений со стороны сердца и на 30 процентов меньше смертей от любых причин.
Что делать, если уровень холестерина в Вашей крови повышен?
См. также: Если у Вас повышен холестерин
Содержание холестерина можно снизить. Для этого нужно оздоровить свой образ жизни. Будьте физически активны, питайтесь правильно и откажитесь от курения — оно значительно повышает риск образования атеросклеротических бляшек.
В первую очередь надо снизить потребление твердых животных жиров, где одновременно содержится много насыщенных жирных кислот и холестерина, их много в сливочном масле, жирных молочных продуктах, жирных сортах сыра, сдобной выпечке, жирном мясе.
Жиры должны составлять около 30 процентов общей калорий ности пищи, из них насыщенные — не более 10 процентов (1/3 всех жиров), а 2/3 жиров — должны поступать за счет потребления растительных масел, рыбьего жира. Соблюдая нижеприведенные правила, Вы можете добиться снижения уровня холестерина в крови на 10–12 процентов.
Допустимое количество яиц — два в неделю. Но и их Вы получите в составе салатов и выпечки.
Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: в первую очередь — обезжиренные молочные продукты.
Выбирайте хлеб из муки грубого помола, цельнозерновые макароны, каши, приготовленные на воде. Ешьте больше овощей и фруктов.
Из мясных продуктов остановитесь на курице, индейке и телятине. Перед приготовлением удаляйте с мяса жир, с птицы — кожу.
Увеличьте потребление рыбы, особенно морской. Лучше, если рыба будет присутствовать в вашем рационе ежедневно.
Выбирайте десерты без жира, сливок и большого количества сахара. Остановитесь на фруктовых салатах и несладких желе.
Потребляйте больше продуктов, содержащих растворимую клетчатку: овсяные хлопья, яблоки, сливы, ягоды, бобы. Они снижают уровень холестерина в организме и увеличивают его выведение.
Потребляйте недавно появившиеся так называемые «функциональные» продукты, содержащие растительные стерины и станолы: они снижают всасывание холестерина в кишечнике и снижают «плохую» форму холестерина ЛПНП на 10–15 процентов.
Не жарьте на масле: варите, тушите, запекайте. Используйте посуду с покрытием, не требующим добавления жира при приготовлении пищи.
Что делать, если диета не дала результатов?
Если через 6–8 недель диеты снижение уровня общего холестерина в крови составило менее 5 процентов и риск развития атеросклероза все еще высок, то врач может назначить Вам лекарства, снижающие уровень холестерина в крови.
Ни в коем случае не занимайтесь самолечением и не поддавайтесь рекламе «чудодейственных» пищевых добавок сомнительного происхождения. Врач может посоветовать Вам только препараты растворимой клетчатки, а с недавнего времени и пробиотические биоконцентраты с ПНЖК «Бификардио» К и Л, прошедшие клинические исследования и имеющие свидетельства о государственной регистрации. Однако стоит помнить, что без правильно составленной диеты польза от них будет минимальной.
В России собственный уровень холестерина в крови знают не более 5 процентов жителей. Для сравнения: в США и Европе эта цифра составляет почти 80 процентов.
Исследования показывают, что снижение уровня холестерина в среднем на 10 процентов приводит к снижению риска развития основных сердечно-сосудистых заболеваний и смертности от них на 20–50 процентов.
Кардиологи всего мира считают, что свой уровень холестерина должен знать каждый человек старше 20 лет.
Проверьте свой уровень холестерина!
См. обязательно:
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
- ПРОБИОТИКИ
- ДОМАШНИЕ ЗАКВАСКИ
- БИФИКАРДИО
- КОНЦЕНТРАТ БИФИДОБАКТЕРИЙ ЖИДКИЙ
- ПРОПИОНИКС
- ЙОДПРОПИОНИКС
- СЕЛЕНПРОПИОНИКС
- МИКРОЭЛЕМЕНТНЫЙ СОСТАВ
- ПРОБИОТИКИ С ПНЖК
- БИФИДОБАКТЕРИИ
- ПРОПИОНОВОКИСЛЫЕ БАКТЕРИИ
- ПРОБИОТИКИ И ПРЕБИОТИКИ
- СИНБИОТИКИ
- РОЛЬ МИКРОБИОМА В ТЕРАПИИ РАКА
- АНТИОКСИДАНТНЫЕ СВОЙСТВА
- АНТИОКСИДАНТНЫЕ ФЕРМЕНТЫ
- АНТИМУТАГЕННАЯ АКТИВНОСТЬ
- МИКРОФЛОРА КИШЕЧНОГО ТРАКТА
- МИКРОБИОМ ЧЕЛОВЕКА
- МИКРОФЛОРА И ФУНКЦИИ МОЗГА
- ПРОБИОТИКИ И ХОЛЕСТЕРИН
- ПРОБИОТИКИ ПРОТИВ ОЖИРЕНИЯ
- МИКРОФЛОРА И САХАРНЫЙ ДИАБЕТ
- ПРОБИОТИКИ и ИММУНИТЕТ
- МИКРОБИОМ И АУТОИММУННЫЕ БОЛЕЗНИ
- ПРОБИОТИКИ и ГРУДНЫЕ ДЕТИ
- ПРОБИОТИКИ, БЕРЕМЕННОСТЬ, РОДЫ
- ДИСБАКТЕРИОЗ
- ВИТАМИННЫЙ СИНТЕЗ
- АМИНОКИСЛОТНЫЙ СИНТЕЗ
- АНТИМИКРОБНЫЕ СВОЙСТВА
- СИНТЕЗ ЛЕТУЧИХ ЖИРНЫХ КИСЛОТ
- СИНТЕЗ БАКТЕРИОЦИНОВ
- ФУНКЦИОНАЛЬНОЕ ПИТАНИЕ
- АЛИМЕНТАРНЫЕ ЗАБОЛЕВАНИЯ
- ПРОБИОТИКИ ДЛЯ СПОРТСМЕНОВ
- ПРОИЗВОДСТВО ПРОБИОТИКОВ
- ЗАКВАСКИ ДЛЯ ПИЩЕВОЙ ПРОМЫШЛЕННОСТИ
- НОВОСТИ
причины высокого уровня, способы уменьшения холестерина
Высокий уровень холестерина — диета, симптомы, причины
Холестерин
Холестерин в правильной концентрации имеет много важных функций в нашем организме. Когда его значение, однако, начинает превышать нормы, абсолютно необходимо принять надлежащее медицинское вмешательство. Изучите рекомендации по питанию, когда у вас высокий уровень холестерина в крови.

 Высокий уровень холестерина
Высокий уровень холестеринаУровень холестерина в крови слишком высокий
Хотя холестерин является важным компонентом для нашего организма, избыток его может привести к ряду осложнений со здоровьем. Например, слишком высокая концентрация, увеличивает риск сердечных заболеваний (например, инфаркт миокарда) и атеросклероз. Люди с аномальными липидами крови также гораздо более подвержены риску инсульта.
Возникновение сердечно-сосудистых заболеваний сильно связано с увеличением общего холестерина, особенно холестерин ЛПНП (так называемый «плохой холестерин») и с более низкой концентрацией холестерина ЛПВП (так называемый «хороший холестерин»). Другие факторы риска включают гипертонию, абдоминальное ожирение, курение сигарет, метаболический синдром и диабет.
Причины высокого уровня холестерина

 Причины высокого уровня холестерина
Причины высокого уровня холестеринаНаиболее распространенными проблемами с неправильным липидным профилем являются люди с избыточным весом или ожирением. Их рацион обычно различные приготовленные продукты, не заботясь о качестве еды. Высокий уровень холестерина также является областью людей с сидячим и стрессовым образом жизни.
Из многочисленных патогенных факторов холестерин ЛПНП играет наиболее важную роль в формировании атеросклеротической бляшки.
Нажмите тут — все материалы на тему Холестерин
Все материалы портала о Холестерине по ссылке выше
Является ли диета важной для повышенного холестерина? Чего следует избегать при слишком высоком уровне холестерина?
Определенно да! Концентрация холестерина ЛПНП в значительной степени зависит от диеты. По мнению специалистов, повышение уровня «плохого холестерина» является результатом диеты, богатой насыщенными жирными кислотами, трансжирными кислотами и холестерином в пище. Их источником является в основном высоко оптимизированная пища — фаст-фуд, готовые к повторному приготовлению блюда, сушеные супы, жирные мясные продукты, яичные желтки, сладости и соленые закуски (точнее — кондитерские и жареные жиры, используемые при их изготовлении). Предпочтительно, на липидный профиль влияют полиненасыщенные жирные кислоты, снижение потребления диетического холестерина, увеличение потребления диетического волокна, а также снижение веса.
Неадекватная диета связана с отсутствием физической активности, избыточным весом или ожирением, одним из основных факторов возникновения проблем с аномальной концентрацией холестерина в крови.
Какая должна быть ваша диета, если у вас высокий уровень холестерина? Диета для снижения уровня холестерина.
Способы уменьшения холестерина
Было доказано, что только 10% потери избыточной массы тела могут значительно снизить уровень холестерина в крови. Похудение должно быть постепенным, основное внимание уделяется улучшению повседневных привычек. Медленное, но постоянное, небольшое снижение (примерно на 0,5-1 кг / неделю) улучшит не только профиль липидов и общее состояние здоровья, но и поможет сохранить достигнутый вес.
Ограничьте потребление «плохих жиров».
Ограничьте мясо в своем рационе, особенно красное и обработанное мясо (колбасы, консервы и т. д.). Не верьте, что мясо имеет важное значение в вашем рационе, и его недостаток приведет к ослаблению организма. Если вы умело замените их, вы выиграете! Специалист-диетолог поможет вам. Если вы не можете отказаться от еды, попробуйте ограничить ее. Создайте еженедельное меню в соответствии с правилом: 1-2 мясных обеда, 2 обеда из рыбы, 3-4 вегетарианских обеда (блюда на основе бобовых семян — бобы, соевые бобы, нут, чечевица и др.).

 плохие жиры и холестерин
плохие жиры и холестеринУпотребление полиненасыщенных жирных кислот.
Вы найдете их главным образом в масляной морской рыбе (лосось, атлантическая сельдь) и в растительных жирах: оливковое масло экстра вирджин, льняное семя, орехи и авокадо.
Ешьте больше овощей и фруктов.
Недавние исследования показали, что овощи и фрукты обеспечивают организм ингредиентами, необходимыми для поддержания нашего здоровья в хорошем состоянии. По крайней мере, половина того, что мы едим, должно быть овощами и фруктами. По этой причине в текущих рекомендациях Института питания говорится, что эти продукты должны формировать основу нашего питания (ранее в основе пищевой пирамиды были продукты из зерновых культур). Фрукты и овощи — это витамины, минералы, а также антиоксиданты, которые защищают нас от возникновения многих болезней цивилизации, включая сердечно-сосудистые заболевания.
Употребление продуктов, богатых клетчаткой.
Диетическое волокно, особенно растворимое волокно, позволяет снизить уровень холестерина ЛПНП. Его источником являются зерновые продукты, такие как овес и ячмень, семена бобовых, цитрусовые и яблоки.
Если в вашем рационе преобладает белый хлеб, макароны и подслащенные злаки для завтрака, чтобы улучшить липидный профиль, вы должны достичь цельного зерна — хлеб из цельного зерна.
Применение растительных стеролов и станолов.
По мнению исследователей, растительные стерины и станолы (так называемые фитостеролы и фитостанолы) позволяют снизить уровень холестерина. Их наибольшее количество можно найти в растительных маслах и орехах. Однако, поскольку их употребление ежедневным рационом является недостаточным, ешьте также пищевые продукты — йогурт или маргарин обогащаются стеринами и станолами.
В рационе снижения слишком высокого уровня холестерина рекомендуется максимально уменьшить жирные животные, заменить их растениями, избежать высоко обработанной диеты, увеличить потребление пищевых волокон, а также снизить вес и регулярную физическую активность.
Похожие интересные статьи
( Пока оценок нет )
причины и симптомы, как лечить повышенный уровень, чем опасен
Холестерин – это органическое соединение, которое попадает в организм человека с продуктами питания, а также синтезируется в печени. При повышении уровня холестерола в сосудах возникают атеросклеротические отложения и бляшки. Нормальным показателем холестерина в крови взрослого человека считается 3,6–5,2 ммоль/л, ребёнка – 0,32–1,12 ммоль/л.
У домашних питомцев, к примеру, у собаки показатель значительно выше – 6,0–8,0 ммоль/л. Не стоит пугаться женщинам в деликатном положении высоких значений холестерина, во время беременности в пределах нормы является диапазон от 6,16 до 11,2 ммоль/л. Изменения показателя возможны также на фоне процесса старения. По каким причинам ещё холестерин в крови повышен?
Причины повышенного холестерина
Общий холестерин может повышаться по различным причинам. Чаще всего причиной повышения органического соединения становится:
- Избыточная масса тела. Нередко повышение плохого холестерина развивается на фоне резкого набора веса. Для лечения такой патологии будет достаточно придерживаться правильного питания и снизить вес.
- Преобладание в рационе жирной пищи. Вредные моножиры в большом количестве содержатся в жирной свинине, говядине и телятине, жирном сливочном масле, сыре и маргарине. Недопустимо питаться продуктами, в составе которых присутствуют кокосовое или пальмовое масло.
- Пониженная физическая активность провоцирует снижение полезного холестерина и повышение плохого. На фоне этого в сосудах образуются бляшки. Человек становится подверженным непроходимости сосудов и развитию инфаркта. Для того чтобы избежать неприятных последствий достаточно ежедневно заниматься бегом, спортивной ходьбой или йогой. Продолжительность тренировок должна находиться в пределах 45–50 минут. Риск повышения холестерина в данном случае можно будет свести к минимуму.
- Возрастная категория старше 50 лет. У взрослого человека уровень холестерола в крови постепенно увеличивается независимо от весовой категории человека.
- Наследственный фактор. В данном случае сердечные заболевания передаются из поколения в поколение.
- Наличие вредной привычки – табакокурения. Уровень хорошего холестерина вследствие систематического курения снижается.
- Проблемы с функционированием щитовидной железы. Повышенный уровень утомляемости, сонливость в течение дня, сильная отёчность лица нередко сигнализирует о гипотиреозе.
Все причины высокого холестерина досконально не изучены, болезнь с каждым годом молодеет и проявляется в новых симптомах. Это значит, что при выявлении нескольких характерных признаков требуется вмешательство специалиста.
Предрасположенность к высокому уровню холестерина может быть наследственной
Симптомы
Свидетельствовать о высоком уровне холестерина в крови может появление следующих признаков:
- боли в нижних и верхних конечностях;
- жёлтых пятен вокруг глаз;
- спазмов в области грудной клетки;
- сгустков в крови, что можно увидеть при кровопотере.
Симптомы повышенного холестерина, проявляющиеся с нарастающим эффектом, предполагают немедленное обращение за консультацией к медицинскому специалисту.
Чем опасен повышенный холестерин
Атеросклеротические бляшки постепенно закрывают просвет в сосудах. На фоне этого могут развиться опасные осложнения по типу:
- инфаркта миокарда;
- инсульта;
- внезапной сердечной смерти;
- стенокардии;
- хронической недостаточности мозгового кровообращения;
- перемежающей хромоты.
Это неполный перечень того, чем опасен повышенный холестерин. Любой человек, проживающий в мегаполисе, находится в группе риска. При появлении первых признаков патологии важно своевременно сдать анализы и проконсультироваться со специалистом, который поможет назначить подходящую терапию.
После получения результатов исследования стоит обратить особое внимание на СОЭ, значение билирубина, холестерина и других показателей. К какому врачу обращаться, неважно. Это может быть семейный врач, фельдшер в поселковом пункте или специалист по сердечно-сосудистым заболеваниям. Поможет разобраться с показателями анализов и понять их значение как участковый терапевт, так и кардиолог.
Все люди старше 20 лет должны измерять уровень холестерина в крови каждые 5 лет.
Лечение гиперхолестеринемии
Терапия не ограничивается использованием медикаментов, лечение повышенного холестерина требует комплексного подхода.
Читайте также:
Физическая нагрузка
Умеренная физическая активность способствует снижению уровня холестерина. Систематические занятия спортом помогут организму вывести лишний жир, который поступает в кровеносную систему с продуктами питания. При своевременном выводе плохих липидов можно не беспокоиться о том, что они осядут на стенках сосудов.
Регулярно бегающие люди реже всего страдают от образования атеросклеротических бляшек. Систематические гимнастические тренировки, занятия танцами и занятия спортивной ходьбой помогут удерживать мышечный тонус, что немаловажно для поддержания хорошего состояния сосудов.
Высокий уровень холестерина может быть диагностирован только с помощью анализа крови
Пожилым людям лучше всего выбрать неспешные, но продолжительные прогулки на свежем воздухе. Напряжение в данном случае будет минимальным, а повысившийся пульс не скажется негативно на здоровье человека. При выполнении физических упражнений важно соблюдать рекомендуемое количество повторов и избегать сильного перенапряжения.
Полезные советы от специалистов
Стараясь снизить показатель плохого холестерина, важно исключить вредные привычки. Особенно быстро разрушает здоровье человека курение. Любой из органов во время табакокурения страдает, а риск образования атеросклеротических бляшек повышается.
Распитие спиртных напитков также придётся исключить из ежедневного рациона, однако половина бокала красного вина в обед воскресного дня способно оказать помощь в борьбе с атеросклеротическими отложениями. Чёрный чай, который люди привыкли пить несколько раз в день, лучше всего заменить зелёным аналогом или же травяным настоем.
Исключение чёрного напитка позволяет снизить уровень плохого холестерина почти на 20%. Содержащие в составе зелёного чая компоненты способствуют креплению стенок капилляров и снижению уровня вредных липидов. Для эффективной борьбы с холестериновыми блоками важно ежедневно пить не менее 200 мл свежевыжатого яблочного, свекольного, апельсинового, капустного, огуречного сока.
Медикаментозная терапия
При повышенном уровне холестерина в крови специалисты назначают приём:
- Овенкора, Вазилипа, Симвастатина, Симгала, Симвастола и иных препаратов из группы статинов. Действующим веществом данных медикаментом является симвастатин. Учитывая большое количество побочных эффектов, а также риск остановки продукции мевалоната, следует с особой осторожностью принимать лекарства. Если своевременно не пропить препараты возможно возникновение нарушения деятельности надпочечников. На фоне приёма статинов больные нередко страдают от отёчности. Важно чтобы лечение медикаментами проводилось под наблюдением врача. Фармакологические средства при грамотно разработанной схеме лечения эффективно и быстро приводят в норму показатель общего холестерина.
- Трайкора, Липантила 200М. Медикаменты способствуют снижению уровня холестерина у пациентов, страдающих сахарным диабетом. Снизить уровень холестерола в крови можно только в случае систематического употребления медицинских средств. Лекарственные препараты способствуют выведению мочевой кислоты из организма. При наличии патологий со стороны мочевого пузыря или аллергической реакции на арахис противопоказано применять Трайкор и Липантил 200М.
- Атомакса, Липтонорма, Тулипа, Торвакада, Аторвастатина, активным компонентом которых является аторвастатин. Перечисленные статины наделены ярко выраженным побочным эффектом, поэтому использовать их следует крайне осторожно.
- Акорты, Крестора, Розукарда, Розулина и Тевастора, активным компонентом данной группы статинов является розувастатин. Медикаменты целесообразно использовать только в случаях резкого повышения уровня холестерола в крови. Употребление лекарственных средств возможно лишь в небольшой дозировке.
Проконсультировавшись с врачом можно параллельно с лекарственными средствами начать приём Бадов, которые помогают нормализовать уровень холестерина. Основными преимуществами добавок считаются отсутствие побочных проявлений и хорошее усвоение компонентов. К наиболее популярным добавкам можно отнести:
- Омегу 3,
- Тыквеолу,
- Липоевую кислоту,
- Ситопрен,
- Доппельгерц Омега 3.
Кроме БАДов, важно наладить систематический приём витаминных комплексов, которые содержат фолиевую кислоту, витамины группы В. Кроме того, следует добавить в рацион большое количество свежих овощей и фруктов. Это поможет привести значения анализов в норму. Правильное питание регулирует функционирование жизненно важных систем, метаболических процессов.
Рецепты народной медицины
В случаях когда повышение холестерина не спровоцировано серьёзной хронической патологией, для нормализации этого показателя вполне реально воспользоваться народными средствами. Для увеличения терапевтической эффективности следует неукоснительно придерживаться правил щадящего диетического питания.

Народные рецепты помогут эффективно справиться с повышенным холестерином
Каждое утро после пробуждения следует выпить половину стакана свежевыжатого сока из:
- свеклы;
- моркови;
- огурца;
- тыквы и кабачка;
- яблок.
Соковые напитки отлично справятся с задачей очищения сосудов от скопления вредных токсинов и восстановление эластичности сосудов. Пациентам, которые страдают от недугов желез внутренней секреции и ЖКТ (желудочно-кишечного тракта) важно контролировать количество выпиваемой жидкости.
Прежде чем начать соковую терапию, следует пройти консультацию с лечащим врачом. Не менее популярным средством при лечении высокого холестерина считаются льняные семена. Растительное сырьё наполнено большим количеством полиненасыщенных жирных кислот, которые растворяют атеросклеротические бляшки.
Семена льна следует измельчить до порошкообразной консистенции используя кофемолку или ступку с пестиком. Размещаем порошок в стеклянную тару с наличием завинчивающейся крышки. Ёмкость размещается для хранения в тёмном и прохладном месте. Состав рекомендуется принимать по 2–3 г перед каждым приёмом пищи.
Длительность терапии, как правило, не превышает 90 дней. Льняные семена оказывают положительное воздействие не только на желудочно-кишечный тракт, но и на организм в целом. В случае когда нет возможности измельчить, растительное сырьё можно добавить его в овощной салат или готовое второе блюдо.
Из цитрусовых можно сделать эффективное средство, которое поможет немного нормализовать уровень холестерина в крови. Для приготовления потребуется подготовить:
- 8 крупных лимонов;
- 25 очищенных зубчиков чеснока;
- 300 мл жидкого липового мёда.
Измельчённые лимоны и чесночная кашица смешиваются с мёдом. Лекарственное средство размещается в удобную ёмкость и помещается в прохладное место для хранения. Чтобы быстро снизить холестерин, рекомендуется употреблять снадобье по 10 г за 30 минут до каждой трапезы. Чесночно-лимонная смесь эффективно очищает сосуды и снижает уровень холестерина в крови.
При повышенном холестероле в крови можно попробовать терапию лечебной смесью на протяжении 60 дней. Для её приготовления потребуется измельчить 400 г лимонов с тонкой кожурой, 200 г корня хрена и несколько головок чеснока. В полученный состав заливается 500 мл кипящей воды. Смесь размещается в прохладное место на 24 часа для настаивания.
Принимать состав рекомендуется несколько раз в день до или после трапезы по 1–2 ч. л. за раз.
При повышенном холестерине метод терапии и схему, как лечить, подбирает лечащий врач. Большинство рецептов имеют противопоказания при недугах желудочно-кишечного тракта. Поднять до нормы хороший холестерин (ЛПВП), снизив показатель плохого холестерина, эффективно лишь комплексным подходом и грамотно разработанной программой питания.
Норма холестерина в крови | Сайт врача Самолетовой Д. Я.
Холестерин — это вещество, похожее на пчелиный воск, которое играет большую роль в обмене веществ. Оно входит в состав оболочек клеток, нервов, головного мозга. Из холестерина вырабатываются гормоны, в т. ч. мужской половой гормон — тестостерон. Кровь разносит холестерин по всему организму. Считается, что если концентрация этого вещества в крови выше нормы, то это приводит к отложению атеросклеротических бляшек на стенках сосудов. На самом деле, все не так просто. Связь холестерина с атеросклерозом, инфарктом и инсультом подробно описана ниже.
Более 80% холестерина вырабатывается в печени, остальное — поступает с пищей. Холестерин содержат мясо, птица, яйца, молочные продукты и рыба. В растительной пище его практически нет. Пищевой холестерин всасывается в тонком кишечнике, а потом поступает в печень, которая его хранит и использует. Печень сложным образом регулирует уровень холестерина в крови. Ученые еще не совсем понимают, как это происходит.
Не следует бояться холестерина. Он жизненно необходим человеку. Без него нормальная работа организма невозможна. Это вещество в основном вырабатывается в печени, а также поступает из пищевых источников
Норма холестерина в крови известна отдельно для мужчин и женщин, людей разного возраста. Ниже вы можете найти подробные таблицы. Повышенный холестерин не вызывает никаких симптомов. Единственный способ проверять его — регулярно сдавать анализы крови:
Люди стараются понизить свой холестерин не просто так, а чтобы затормозить развитие атеросклероза, уменьшить риск инфаркта миокарда и ишемического инсульта.
ЛПНП считается «плохим» холестерином. Выше рассказано, почему это не верно.
ЛПВП — это «хороший» холестерин, который уносит частицы жира в печень на переработку, не давая им откладываться на стенках артерий.
Официально рекомендуется проверять свой холестерин на соответствие норме раз в 5 лет, начиная с 20-летнего возраста. Неофициально — есть другие факторы риска сердечно-сосудистых заболеваний, более важные и достоверные, чем «хороший» и «плохой» холестерин в крови. Подробнее читайте статью «Анализ крови на С-реактивный протеин«.
Триглицериды — это еще один тип жиров, которые циркулируют в крови у человека. Съеденные жиры превращаются в триглицериды, которые используются как источник энергии. Триглицериды — те самые жиры, которые откладываются на животе и бедрах, приводя к ожирению. Чем больше триглицеридов в крови, тем выше сердечно-сосудистый риск.

У вас повышенный холестерин?
Боитесь вредных лекарств?
→ Посмотрите здесь натуральное средство
Хотите очистить сосуды? Стать моложе?
Чудодейственное средство от холестерина!
→ Изучите отзывы пациентов о нем
Беспокоит атеросклероз и старение?
Опасаетесь инфаркта и инсульта?
→ Узнайте здесь, как снизить рискНорма холестерина по возрастам для женщин и мужчин
Ниже представлены нормы холестерина, которые рассчитаны по результатам анализов крови десятков тысяч людей разного возраста.
| Возраст, лет | Холестерин ЛПНП, ммоль/л |
|---|---|
| 5-10 | 1,63-3,34 |
| 10-15 | 1,66-3,44 |
| 15-20 | 1,61-3,37 |
| 20-25 | 1,71-3,81 |
| 25-30 | 1,81-4,27 |
| 30-35 | 2,02-4,79 |
| 35-40 | 2,10-4,90 |
| 40-45 | 2,25-4,82 |
| 45-50 | 2,51-5,23 |
| 50-55 | 2,31-5,10 |
| 55-60 | 2,28-5,26 |
| 60-65 | 2,15-5,44 |
| 65-70 | 2,54-5,44 |
| старше 70 | 2,49-5,34 |
| Возраст, лет | Холестерин ЛПНП, ммоль/л |
|---|---|
| 5-10 | 1,76-3,63 |
| 10-15 | 1,76-3,52 |
| 15-20 | 1,53-3,55 |
| 20-25 | 1,48-4,12 |
| 25-30 | 1,84-4,25 |
| 30-35 | 1,81-4,04 |
| 35-40 | 1,94-4,45 |
| 40-45 | 1,92-4,51 |
| 45-50 | 2,05-4,82 |
| 50-55 | 2,28-5,21 |
| 55-60 | 2,31-5,44 |
| 60-65 | 2,59-5,80 |
| 65-70 | 2,38-5,72 |
| старше 70 | 2,49-5,34 |
| Возраст, лет | Холестерин ЛПВП, ммоль/л |
|---|---|
| 5-10 | 0,98-1,94 |
| 10-15 | 0,96-1,91 |
| 15-20 | 0,78-1,63 |
| 20-25 | 0,78-1,63 |
| 25-30 | 0,80-1,63 |
| 30-35 | 0,72-1,63 |
| 35-40 | 0,75- 1,60 |
| 40-45 | 0,70-1,73 |
| 45-50 | 0,78-1,66 |
| 50-55 | 0,72- 1.63 |
| 55-60 | 0,72-1,84 |
| 60-65 | 0,78-1,91 |
| 65-70 | 0,78-1,94 |
| старше 70 | 0,80- 1,94 |
| Возраст, лет | Холестерин ЛПВП, ммоль/л |
|---|---|
| 5-10 | 0,93-1,89 |
| 10-15 | 0,96-1,81 |
| 15-20 | 0,91-1,91 |
| 20-25 | 0,85-2,04 |
| 25-30 | 0,96-2,15 |
| 30-35 | 0,93-1,99 |
| 35-40 | 0,88- 2,12 |
| 40-45 | 0,88-2,28 |
| 45-50 | 0,88-2,25 |
| 50-55 | 0,96- 2,38 |
| 55-60 | 0,96-2,35 |
| 60-65 | 0,98-2,38 |
| 65-70 | 0,91-2,48 |
| старше 70 | 0,85- 2,38 |
Норма холестерина для женщин и мужчин по возрастам — это усредненные результаты анализов крови десятков тысяч людей. Они были рассчитаны и опубликованы клиникой Eurolab. Среди людей, сдававших анализы, были преимущественно больные. Поэтому нормы получились слабые, диапазон допустимых значений — слишком широкий. Администрация сайта Centr-Zdorovja.Com рекомендует ориентироваться на более жесткие нормы.
Холестерин ЛПВП в крови для мужчин ниже 1.036, для женщин ниже 1.29 ммоль/л — означает повышенный риск сердечно-сосудистых заболеваний. Холестерин ЛПНП, превышающий 4,92 ммоль/л, считается повышенным для людей любого возраста.
Причины повышенного холестерина
Основные причины повышенного холестерина — нездоровое питание и отсутствие физической активности. Прием некоторых лекарств повышает холестерин в крови. Также частой причиной является недостаток гормонов щитовидной железы. Могут быть наследственные заболевания, повышающие холестерин, но это случается редко.
| Нездоровое питание | Не ешьте сахар и другую пищу, содержащую рафинированные углеводы. Желательно перейти на низко-углеводную диету. Держитесь подальше от маргарина, майонеза, чипсов, выпечки, жареных блюд, полуфабрикатов. Эти продукты содержат транс-жиры, которые повышают холестерин и вредны для сердца. |
| Ожирение | Ожирение — важнейший фактор риска сердечно-сосудистых заболеваний. Если у вас получится похудеть, то снизится «плохой» холестерин ЛПНП, а также триглицериды в крови. Способы, которые описаны на сайте Centr-Zdorovja.Com, помогают нормализовать холестерин и триглицериды, даже если не удается снизить массу тела. |
| Сидячий образ жизни | Занимайтесь физкультурой 5-6 раз в неделю по 30-60 минут. Доказано, что регулярная физическая активность понижает уровень «плохого» холестерина ЛПНП и повышает «хороший» ЛПВП в крови. Также это стимулирует похудение и тренирует сердце. |
| Возраст и пол | С возрастом холестерин в крови повышается. До наступления менопаузы у женщин общий холестерин в крови обычно ниже, чем у мужчин. После менопаузы у женщин часто растет «плохой» холестерин ЛПНП. |
| Наследственность | Существуют наследственные заболевания, повышающие холестерин в крови. Они передаются генетически и встречаются редко. Это называется семейная гиперхолестеринемия. |
| Лекарства | Многие популярные лекарства, которые продаются без рецепта, ухудшают липидный профиль — понижают «хороший» холестерин ЛПВП и повышают «плохой» ЛПНП. Так действуют кортикостероиды, анаболические стероиды и некоторые противозачаточные таблетки. |
Холестерин могут повышать следующие заболевания:
- сахарный диабет;
- почечная недостаточность;
- болезни печени;
- нехватка гормонов щитовидной железы.
Как снизить
Чтобы снизить холестерин, врачи сначала дают рекомендации по изменению образа жизни. Как правило, люди ленятся выполнять эти назначения. Реже бывает так, что пациент старается, но его холестерин все равно остается повышенным. Во всех этих случаях через некоторое время доктора выписывают рецепты на лекарства, понижающие холестерин.
Давайте сначала разберемся, как перейти на здоровый образ жизни, чтобы снизить холестерин и при этом обойтись без лекарств. Многие распространенные рекомендации на самом деле не помогают или даже приносят вред.
| Чего не нужно делать | Почему | Как правильно поступить |
|---|---|---|
| Переходить на низко-калорийную, «обезжиренную» диету | Низко-калорийные диеты не работают. Люди не готовы терпеть голод даже под угрозой смерти от инфаркта или инсульта. | Перейдите на низко-углеводную диету. Строго соблюдайте ее. Считайте углеводы в граммах, а не калории. Старайтесь не переедать, особенно на ночь, но ешьте досыта. |
| Ограничивать потребление животных жиров | В ответ на уменьшение потребления насыщенных жиров организм вырабатывает больше холестерина в печени | Спокойно ешьте красное мясо, сыр, сливочное масло, куриные яйца. Они повышают «хороший» холестерин ЛПВП. Держитесь подальше от транс-жиров и продуктов, содержащих много углеводов. |
| Есть продукты из цельного зерна | Продукты из цельного зерна перегружены углеводами, которые повышают «плохой» холестерин. Они также содержат глютен, который вреден 50-80% людей. | Поинтересуйтесь, что такое чувствительность к глютену. Попробуйте прожить без глютена 3 недели. Определите, улучшилось ли ваше самочувствие в результате этого. |
| Питаться фруктами | Людям, имеющим лишний вес, фрукты приносят больше вреда, чем пользы. Они перегружены углеводами, ухудшающими холестериновый профиль. | Строго соблюдайте низко-углеводную диету, не ешьте фрукты. Взамен на отказ от фруктов вы получите хорошее самочувствие и завидные результаты анализов крови на факторы сердечно-сосудистого риска. |
| Беспокоиться из-за массы тела | Гарантированного способа похудеть до нормы пока еще не существует. Однако, можно контролировать холестерин и иметь низкий сердечно-сосудистый риск, несмотря на лишний вес. | Питайтесь продуктами, разрешенными для низко-углеводной диеты. Занимайтесь физкультурой 5-6 раз в неделю. Убедитесь, что у вас нормальный уровень гормонов щитовидной железы в крови. Если он пониженный — лечите гипотиреоз. Все это гарантированно нормализует ваш холестерин, даже если не удастся похудеть. |
Что помогает снизить холестерин:
- физическая активность 5-6 раз в неделю по 30-60 минут;
- не ешьте продукты, содержащие транс-жиры;
- ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
- ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
- бросьте курить;
- будьте трезвенником или пейте алкоголь умеренно.
Диета при повышенном холестерине
Стандартная диета при повышенном холестерине — низко-калорийная, с ограничением животных продуктов и жиров. Врачи продолжают назначать ее, несмотря на то, что она ничуть не помогает. Холестерин в крови у людей, которые переходят на «обезжиренную» диету, не снижается, если только не принимать лекарства-статины.
Низко-калорийная и низко-жировая диета не работает. Чем ее заменить? Ответ: низко-углеводная диета. Она сытная и вкусная, хотя потребует отказаться от многих продуктов, к которым вы привыкли. Если строго ее соблюдать, то триглицериды приходят в норму уже через 3-5 дней. Холестерин улучшается позже — через 6-8 недель. При этом не нужно терпеть хронической голод.
Списки разрешенных и запрещенных продуктов читайте здесь. Их можно распечатать, носить с собой и повесить на холодильник. В том варианте, который описан по ссылке, эта диета совсем не содержит глютена.
Продукты, понижающие холестерин
Продукты, которые понижают холестерин:
- жирная морская рыба;
- орехи, кроме арахиса и кешью;
- авокадо;
- капуста и зелень;
- оливковое масло.
Из морской рыбы нежелательно употреблять тунец, потому что он может быть загрязнен ртутью. Возможно, по этой причине он так недорого продается в русскоязычных странах… Орехи нужно есть без соли и сахара, желательно в сыром виде. На оливковом масле можно жарить, а также добавлять его в салаты.
Продукты, которые не улучшают, а ухудшают холестериновый профиль:
- маргарин;
- фрукты;
- овощные и фруктовые соки.
Народные средства
В интернете можно найти многочисленные народные рецепты, чтобы понизить холестерин. В их состав входят:
- липовый цвет;
- корень одуванчика;
- отвар фасоли и гороха;
- рябина — ягоды и настойка;
- сельдерей;
- золотой ус;
- различные фрукты
- овощные и фруктовые соки.
Практически все народные рецепты — шарлатанство. Они могут насытить организм витаминами и микроэлементами, но не рассчитывайте значительно снизить холестерин с их помощью. Фрукты и соки не только не понижают холестерин, но наоборот ухудшают ситуацию, ускоряют развитие атеросклероза, потому что они перегружены вредными углеводами.
| Средство | В чем его польза | Возможные побочные эффекты |
|---|---|---|
| Экстракт артишока | Возможно, уменьшит общий холестерин в крови и ЛПНП | Вздутие живота, аллергические реакции |
| Клетчатка, psyllium husk | Возможно, уменьшит общий холестерин в крови и ЛПНП | Вздутие живота, боль в желудке, тошнота, диарея или запор |
| Рыбий жир | Уменьшает триглицериды в крови | Взаимодействует с лекарствами, разжижающими кровь, в частности, с варфарином. Редкие побочные эффекты: неприятное послевкусие, метеоризм, запах рыбы от тела, тошнота, рвота, диарея. |
| Семена льна | Возможно, уменьшит триглицериды | Вздутие живота, метеоризм, диарея |
| Экстракт чеснока в капсулах | Возможно, уменьшит триглицериды, общий и «плохой» холестерин | Запах чеснока, изжога, вздутие живота, тошнота, рвота. Взаимодействует с лекарствами, разжижающими кровь, — варфарин, клопидрогел, аспирин. |
| Экстракт зеленого чая | Возможно, уменьшит «плохой» холестерин ЛПНП | Редкие побочные эффекты: тошнота, рвота, вздутие живота, метеоризм, диарея |
Добавки можно использовать лишь как вспомогательное средство, в дополнение к диете и физической активности. Чеснок нужно потреблять в капсулах, чтобы в организм ежедневно поступала стабильная доза действующих веществ. Низко-углеводная диета гарантированно нормализует триглицериды в крови уже через несколько дней. Никакие добавки и лекарства не дают такого же эффекта.
Лекарства от холестерина
Перейти на здоровый образ жизни — это первое, что нужно сделать, чтобы привести в норму холестерин. Однако, если этого оказывается недостаточно или пациент ленится, наступает очередь лекарств. Какие препараты назначит врач — зависит от степени риска сердечно-сосудистых заболеваний, возраста и сопутствующих заболеваний.
| Статины | Самые популярные таблетки, понижающие холестерин. Они уменьшают выработку этого вещества в печени. Возможно, некоторые статины не только тормозят развитие атеросклероза, но и уменьшают толщину бляшек на стенках артерий. |
| Секвестранты желчных кислот | Холестерин в печени используется в том числе для выработки желчных кислот. Лекарства делают часть желчных кислот неактивными, вынуждая печень использовать больше холестерина для компенсации их действия. |
| Ингибиторы всасывания холестерина | Пищевой холестерин всасывается в тонком кишечнике. Препарат Эзетимиб тормозит этот процесс. Таким образом, холестерин в крови понижается. Эзетимиб можно назначать вместе со статинами. Врачи часто так делают. |
| Витамин В3 (ниацин) | Витамин В3 (ниацин) в больших дозах уменьшает способность печени вырабатывать «плохой» холестерин ЛПНП. К сожалению, он часто вызывает побочные эффекты — приливы крови к коже, чувство жара. Возможно, он повреждает печень. Поэтому врачи рекомендуют его только людям, которые не могут принимать статины. |
| Фибраты | Лекарства, которые уменьшают триглицериды в крови. Они уменьшают выработку в печени липопротеидов очень низкой плотности. Однако эти препараты часто вызывают серьезные побочные эффекты. Низко-углеводная диета быстро нормализует триглицериды и приносит пользу для здоровья. Поэтому нет смысла принимать фибраты. |
Из всех групп лекарств, перечисленных выше, только статины доказали свою способность уменьшать риск смерти от инфаркта. Они реально продлевают жизнь больным. Остальные препараты не уменьшают смертность, даже несмотря на то, что понижают холестерин в крови. Производители лекарств щедро финансировали исследования секвестрантов желчных кислот, фибратов и Эзетимиба. И даже несмотря на это, результаты оказались негативными.
Статины
Статины — важная группа лекарств. Эти таблетки понижают холестерин в крови, значительно уменьшают риск первого и повторного инфаркта. Они реально продлевают жизнь больных на несколько лет. С другой стороны, статины часто вызывают побочные эффекты, причем серьезные. Ниже описано, как решить, стоит вам принимать эти лекарства или нет.
Статины уменьшают выработку холестерина в печени и таким образом понижают его концентрацию в крови. Однако доктор Синатра и десятки других американских кардиологов считают, что польза статинов на самом деле не в этом. Они уменьшают смертность от сердечно-сосудистых заболеваний благодаря тому, что прекращают вялотекущее хроническое воспаление в сосудах.
Передовые специалисты еще с середины 2000-х годов утверждают, что польза статинов вообще не зависит от того, насколько они уменьшают холестерин. Важным является их противовоспалительное действие, которое защищает сосуды от атеросклероза. В таком случае, показания к назначению этих препаратов должны зависеть не только от результатов анализов крови пациента на холестерин.
После 2010 года эта точка зрения начала проникать в зарубежные официальные рекомендации. Хорошим считается уровень холестерина ЛПНП в крови ниже 3.37 ммоль/л. Однако при расчете риска сердечно-сосудистых заболеваний теперь учитывают и другие факторы. Людям, у которых низкий риск, статины назначают, только если холестерин ЛПНП у них 4.9 ммоль/л и выше. С другой стороны, если риск инфаркта высокий, то грамотный врач выпишет статины, даже если холестерин у больного в рамках нормы.
У кого высокий сердечно-сосудистый риск:
- люди, которые уже перенесли инфаркт;
- больные стенокардией;
- сахарный диабет;
- ожирение;
- курение;
- плохие результаты анализов крови на С-реактивный протеин, гомоцистеин, фибриноген;
- больные, которые не желают переходить на здоровый образ жизни.
Людям, которые относятся к категориям, перечисленным выше, врач может назначить статины, даже если их холестерин ЛПНП идеальный. И пациенту лучше принимать таблетки, потому что от них будет больше пользы, чем побочных эффектов. С другой стороны, если у вас повышенный холестерин, но сердце не болит и других факторов риска нет, то, возможно, лучше обойтись без статинов. Перейти на здоровый образ жизни нужно в любом случае.
Читайте расширенную статью «Статины для снижения холестерина«. Узнайте подробно:
- какие статины самые безопасные;
- побочные эффекты этих лекарств и как их нейтрализовать;
- статины и алкоголь.
Читайте подробно о статинах:
Повышенный холестерин у детей
Повышенный холестерин у детей может быть по одной из двух причин:
- Ожирение, гипертония.
- Наследственное генетическое заболевание.
Тактика лечение зависит от причины повышенного холестерина у ребенка.
Американская академия педиатрии рекомендует всем детям в возрасте 9-11 лет сдать анализы крови на общий, «плохой» и «хороший» холестерин. С точки зрения здравого смысла, незачем это делать, если ребенок не страдает ожирением и нормально развивается. Однако если есть подозрение на повышенный холестерин из-за генетического заболевания, то сдать анализы нужно уже в возрасте 1 год.
Врачи и ученые, связанные с производителями лекарств, сейчас продвигают назначение статинов детям, страдающим ожирением или сахарным диабетом. Другие специалисты называют эту рекомендацию не только бесполезной, а даже преступной. Потому что до сих пор неизвестно, какие отклонения в развитии детей могут вызывать статины. Низко-углеводная диета позволит взять под контроль повышенный холестерин у детей, страдающих диабетом, ожирением и гипертонией. Попробуйте здоровое питание вместо лекарств. Также нужно выработать у ребенка привычку регулярно заниматься физкультурой.
Дети, у которых холестерин повышен из-за наследственных заболеваний, — совсем другое дело. Им оправдано назначение статинов с самого раннего возраста. Кроме детей, больных диабетом 1 типа, которым нужна низко-углеводная диета, а не лекарства. К сожалению, при семейной гиперхолистеринемии статины помогают недостаточно. Поэтому сейчас идет разработка более мощных лекарств, понижающих холестерин.
Выводы
Прочитав статью, вы узнали все, что нужно, о холестерине. Важно, чтобы вы обратили внимание на другие факторы сердечно-сосудистого риска, более серьезные, чем повышенный холестерин. Не нужно бояться этого вещества. Оно является жизненно важным для человека.
Приведены нормы холестерина в крови для мужчин и женщин по возрастам. Подробно описаны диета и лекарства, понижающие холестерин. Вы сможете принять грамотное решение, стоит ли принимать статины или можно обойтись без них. Описаны также другие препараты, которые назначают в дополнение к статинам или вместо них. Если у вас остались вопросы про холестерин — задавайте их в комментариях. Администрация сайта отвечает быстро и подробно.
Что делать при повышенном холестерине в крови
О повышенном уровне холестерина говорят, когда его концентрация превышает норму на треть. Для здоровых людей верхней границей является 5 ммоль/л. Опасны только липопротеиды низкой плотности (ЛПНП), которые способны накапливаться на стенках сосудов. Проверить их уровень можно исключительно при помощи анализа крови.
Статьи по темеЧто означает повышенный холестерин в крови
С точки зрения химической классификации холестерин правильнее называть холестеролом, хотя это одно и то же вещество. Окончание «-ол» указывает на его принадлежность к спиртам. «Холе» переводится как желчь, «стерин» – жирный. Так, холестерин – это природный липофильный спирт, присутствующий в клетках живых организмов.
Вещество не растворяется в воде, а в крови человека находится в составе комплексных соединений – липопротеинов. Они бывают двух видов:
- Липопротеины высокой плотности (ЛПВП). В обиходе называются «хорошим» холестерином. Способны транспортировать вредный холестерол на переработку печенью.
- Липопротеины низкой плотности. Более простое название – «плохой» холестерин. В липопротеинах низкой плотности холестерол транспортируется из печени к тканям.
Без холестерина не могут нормально функционировать иммунная и нервная системы. За счет этого вещества происходит синтез витамина D, который отвечает за кальциево-фосфорный обмен. ЛПНП опасны, поскольку они могут забивать артерии. Это ведет к атеросклерозу, а в дальнейшем – к тромбозу, инсульту, инфаркту. На повышенный холестерин у женщин и мужчин указывают следующие симптомы:
- боль в ногах при физических нагрузках;
- ксантомы, или желтые пятна на коже, чаще в области глаз;
- лишний вес;
- боль сжимающего характера в области сердца;
- быстрая утомляемость;
- ухудшение памяти;
- снижение зрения;
- зуд конечностей.


Показатели нормы
Безопасным считается уровень общего холестерина в 4 ммоль/л, допустимым – 5 ммоль/л, угрожающим здоровью – 6 ммоль/л и более. Для гипертоников нормой считается количество холестерола до 2 ммоль/л.
Определяется уровень этого вещества при помощи анализа крови – липидного профиля. Показатели холестерола непостоянны и индивидуальны для каждого человека. На них влияют следующие факторы:
- переедание;
- сидячая работа;
- некачественная пища;
- злоупотребление алкоголем;
- курение;
- лишний вес;
- отсутствие кардионагрузок на свежем воздухе.
Концентрация полезного холестерола (ЛПВП) должна превышать отметку 1 ммоль/л. Недостаток этого вещества будет вызывать проблемы в организме. Нормальные показатели ЛПВП и ЛПНП:
|
Вид липопротеинов |
Норма, ммоль/л |
|
ЛПВП |
больше 1,42 – для женщин; больше 1,68 – для мужчин. |
|
ЛПНП |
3,1–5,2 |
Надо ли снижать уровень холестерина
Недостаток, как и избыток холестерола в крови опасен. При гипохолестеринемии выше вероятность развития рака, нежели при высоком уровне этого вещества. Другие опасные последствия этой патологии:
- ожирение;
- депрессии;
- бесплодие;
- повышенное давление;
- снижение либидо;
- гипертиреоз;
- нехватка витаминов;
- сахарный диабет;
- остеопороз;
- геморрагический инсульт.
В сочетании с курением и алкоголизмом гипохолестеринемия может привести к психическим расстройствам, суицидальному поведению, старческому маразму. Из этого можно понять, насколько холестерол важен для человека. Его основные функции:
- синтез гормонов и витаминов;
- фильтр молекул, которые можно пропустить в клетку;
- контроль уровня кристаллизации углерода;
- покрытие нервных окончаний;
- активизация серотониновых рецепторов;
- синтез жирных кислот для переработки жиров;
- улучшение метаболизма;
- нормализация гормонального фона.
Лечение повышенного холестерина показано при показателях по результатам анализа более 5,8 ммоль/л. Терапию также назначают при:
- атеросклерозе и патологиях сердца;
- болезнях, провоцирующих атеросклероз;
- высоком риске атеросклероза.
Методы лечения
Опытный врач не спешит с назначением лекарств, поскольку на ранней стадии можно попытаться снизить уровень холестерола при помощи коррекции образа жизни. В зависимости от степени повышения концентрации ЛПНП используются два основных метода лечения:
|
Метод лечения |
Показания |
|
Диета, регулярная двигательная активность. |
Незначительное повышение уровня холестерола. |
|
Прием медикаментов |
Назначается, если изменение образа жизни не дало положительного результата. |
Диета
Коррекция питания – это эффективный метод не только по снижению холестерина, но и по профилактике атеросклероза. Причина в том, что часть данного вещества попадает в организм из пищи. Даже замена жарки продуктов на варку помогает снизить уровень холестерина в них на 20%. Чтобы уменьшить концентрацию ЛПНП, необходимо исключить из рациона следующие продукты и блюда:
- копчености;
- сладкие газированные напитки;
- жирное мясо;
- яичные желтки;
- жирные кисломолочные продукты;
- сдобные кондитерские изделия;
- макароны;
- белый хлеб;
- специи;
- соусы;
- колбасы;
- продукты с консервантами;
- крепкий кофе, чай;
- сыры.


Медикаментозная терапия
Обратите внимание, что назначаемые препараты не способны растворить уже имеющиеся холестериновые бляшки.
Лекарства лишь блокируют синтез холестерина, помогая сбалансировать уровень ЛПВП и ЛПНП. Основные группы применяемых препаратов:
|
Группа лекарственных препаратов |
Преимущества |
Недостатки |
|
Статины |
|
|
|
Фибраты |
|
|
|
Секвестранты желчных кислот |
|
|


Народные средства для понижения холестерина в крови
Применение народных средств допускается при незначительно повышенном уровне холестерола и только в дополнение к основному лечению. Перед началом нетрадиционной терапии нужно посоветоваться с врачом. Из лекарственных растений народная медицина предлагает готовить настойки, настои, отвары. Можно заварить листья трав как обычный чай. Растения, обладающие способностью снижать концентрацию ЛПНП:
- липа;
- айва;
- кровохлебка;
- баклажаны;
- корни одуванчика;
- льняное семя;
- женьшень;
- ягоды шиповника;
- березовые листья;
- корневище лопуха;
- мята;
- сушеница болотная;
- китайский лимонник;
- корень солодки.
Видео
 О самом главном. Как снизить уровень холестерина
Смотреть видео
О самом главном. Как снизить уровень холестерина
Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Холестерин: лучшие продукты для улучшения ваших показателей
Холестерин: лучшие продукты для улучшения ваших показателей
Диета может сыграть важную роль в снижении уровня холестерина. Вот несколько продуктов, которые повышают уровень холестерина и защищают сердце.
Персонал клиники МэйоМожет ли миска овсянки снизить уровень холестерина? Как насчет горсти миндаля? Несколько простых настроек диеты — наряду с упражнениями и другими полезными для сердца привычками — могут помочь вам снизить уровень холестерина.
Овсяные хлопья, овсяные отруби и продукты с высоким содержанием клетчатки
Овсянка содержит растворимую клетчатку, которая снижает уровень холестерина липопротеинов низкой плотности (ЛПНП), «плохого» холестерина. Растворимая клетчатка также содержится в таких продуктах, как фасоль, брюссельская капуста, яблоки и груши.
Растворимая клетчатка может снизить всасывание холестерина в кровоток. От пяти до 10 граммов или более растворимой клетчатки в день снижает уровень холестерина ЛПНП. Одна порция хлопьев для завтрака с овсяными хлопьями или овсяными отрубями содержит от 3 до 4 граммов клетчатки.Если вы добавите фрукты, например банан или ягоды, вы получите еще больше клетчатки.
Рыба и жирные кислоты омега-3
Жирная рыба имеет высокий уровень омега-3 жирных кислот, которые могут снизить уровень триглицеридов — типа жиров, содержащихся в крови, — а также снизить кровяное давление и риск образования тромбов. У людей, которые уже перенесли сердечные приступы, жирные кислоты омега-3 могут снизить риск внезапной смерти.
Омега-3 жирные кислоты не влияют на уровень холестерина ЛПНП.Но из-за других полезных свойств этих кислот для сердца Американская кардиологическая ассоциация рекомендует есть как минимум две порции рыбы в неделю. Запекание или приготовление рыбы на гриле избегает добавления нездоровых жиров.
Самый высокий уровень омега-3 жирных кислот находится в:
- Скумбрия
- Селедка
- Тунец
- Лосось
- Форель
Такие продукты, как грецкие орехи, льняное семя и масло канолы, также содержат небольшое количество омега-3 жирных кислот.
Омега-3 и добавки с рыбьим жиром. Посоветуйтесь со своим врачом, прежде чем принимать какие-либо добавки
Миндаль и прочие орехи
Миндаль и другие древесные орехи могут повысить уровень холестерина в крови. Недавнее исследование пришло к выводу, что диета с добавлением грецких орехов может снизить риск сердечных осложнений у людей с сердечным приступом в анамнезе. Все орехи высококалорийны, поэтому их можно добавить в салат или съесть в качестве закуски.
Авокадо
Авокадо — мощный источник питательных веществ, а также мононенасыщенных жирных кислот (МНЖК).Исследования показывают, что добавление авокадо в день к здоровой для сердца диете может помочь улучшить уровень холестерина ЛПНП у людей с избыточным весом или ожирением.
Люди, как правило, больше всего знакомы с авокадо в гуакамоле, которое обычно едят с кукурузными чипсами с высоким содержанием жира. Попробуйте добавлять ломтики авокадо в салаты и бутерброды или есть их в качестве гарнира. Также попробуйте гуакамоле с сырыми нарезанными овощами, такими как ломтики огурца.
Замена насыщенных жиров, содержащихся в мясе, на МНЖК — это часть того, что делает средиземноморскую диету здоровым для сердца.
Оливковое масло
Попробуйте использовать оливковое масло вместо других жиров в своем рационе. Вы можете обжарить овощи на оливковом масле, добавить его в маринад или смешать с уксусом в качестве заправки для салата. Вы также можете использовать оливковое масло вместо сливочного масла при наборе мяса или в качестве заправки для хлеба.
Продукты с добавлением растительных стеролов или станолов
Стерины и станолы — это вещества, содержащиеся в растениях, которые помогают блокировать всасывание холестерина. Доступны продукты, обогащенные стеринами или станолами.
Маргарины и апельсиновый сок с добавлением растительных стеролов могут помочь снизить уровень холестерина ЛПНП. Добавление 2 граммов стерола в свой рацион каждый день может снизить уровень холестерина ЛПНП на 5-15 процентов.
Неясно, снижает ли еда с растительными стеролами или станолами риск сердечного приступа или инсульта, хотя эксперты предполагают, что продукты, снижающие уровень холестерина, действительно снижают риск. Растительные стеролы или станолы, по-видимому, не влияют на уровень триглицеридов или холестерина липопротеинов высокой плотности (ЛПВП), «хорошего» холестерина.
Сывороточный протеин
Сывороточный протеин, содержащийся в молочных продуктах, может иметь множество преимуществ для здоровья, связанных с молочными продуктами. Исследования показали, что сывороточный протеин в виде добавки снижает как ЛПНП, так и общий холестерин, а также артериальное давление. Вы можете найти порошки сывороточного протеина в магазинах здорового питания и некоторых продуктовых магазинах.
Другие изменения в вашем рационе
Для получения максимальной пользы от этих продуктов необходимо внести другие изменения в свой рацион и образ жизни.Одно из самых полезных изменений — ограничение потребляемых насыщенных и трансжиров.
Насыщенные жиры, содержащиеся в мясе, масле, сыре и других жирных молочных продуктах, повышают общий уровень холестерина. Снижение потребления насыщенных жиров до менее 7 процентов от общего суточного потребления калорий может снизить уровень холестерина ЛПНП на 8–10 процентов.
Трансжиры, иногда указываемые на этикетках пищевых продуктов как «частично гидрогенизированные растительные масла», часто используются в маргаринах и покупных печеньях, крекерах и пирожных.Транс-жиры повышают общий уровень холестерина. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов запретило использование частично гидрогенизированных растительных масел с 1 января 2021 года.
17 июля 2018 г. Показать ссылки- Tangney CC, et al. Снижение липидов с помощью диеты или пищевых добавок. https://uptodate.com/contents/search. По состоянию на 22 мая 2018 г.
- Ваш путеводитель по снижению уровня холестерина с помощью терапевтических изменений образа жизни. Национальный институт сердца, легких и крови.https://www.nhlbi.nih.gov/health-topics/all-publications-and-resources/your-guide-lowering-cholesterol-therapeutic-lifestyle. По состоянию на 22 мая 2018 г.
- Готовим для снижения холестерина. Американская Ассоциация Сердца. http://www.heart.org/HEARTORG/Conditions/Cholesterol/PreventionTreatmentofHighCholesterol/Cooking-To-Lower-Cholesterol_UCM_305630_Article.jsp#.WzUahNhKjq0. По состоянию на 22 мая 2018 г.
- Catapano AL, et al. Рекомендации ESC / EAS по лечению дислипидемий от 2016 г .: Задача по лечению дислипидемий Европейского общества кардиологов (ESC) и Европейского общества атеросклероза (EAS), разработанная при особом участии Европейской ассоциации по профилактике сердечно-сосудистых заболеваний и реабилитации (EACPR). ).Атеросклероз. 2016; 253: 281.
- Estruch R, et al. Первичная профилактика сердечно-сосудистых заболеваний с помощью средиземноморской диеты с добавлением оливкового масла или орехов первого отжима. Медицинский журнал Новой Англии. 2018; 378: e34.
- Авокадо в день может сдерживать плохой холестерин. Американская Ассоциация Сердца. https://news.heart.org/avocado-day-may-help-keep-bad-cholesterol-bay/. Доступ 28 июня 2018 г.
- Wang L, et al. Влияние умеренно жирной диеты с авокадо и без на количество, размер и подклассы липопротеиновых частиц у взрослых с избыточным весом и ожирением: случайное контролируемое исследование.Журнал Американской кардиологической ассоциации. 2015; 4: E00.
- Kumar P, et al. Нарушения липидов и обмена веществ. В: Клиническая медицина Кумара и Кларка. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2017. https://clinicalkey.com. По состоянию на 22 мая 2018 г.
- Fekete AA, et al. Сывороточный протеин снижает артериальное давление и улучшает функцию эндотелия и липидные биомаркеры у взрослых с предгипертонией и легкой гипертензией: результаты хронического рандомизированного контролируемого исследования Whey2Go. Американский журнал клинического питания.2016; 104: 1534.
- AskMayoExpert. Гиперлипидемия (взрослый). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- 2015-2020 Диетические рекомендации для американцев. Министерство здравоохранения и социальных служб США и Министерство сельского хозяйства США. https://health.gov/dietaryguidelines/2015/guidelines. По состоянию на 22 мая 2018 г.
- Окончательное определение относительно частично гидрогенизированных масел (удаление трансжиров). Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США.https://www.fda.gov/food/ingredientspackaginglabeling/foodadditivesingredients/ucm449162.htm. Доступ 28 июня 2018 г.
,
.Что вам нужно знать
Сливочное масло содержит насыщенные и трансжиры, оба из которых могут повышать уровень холестерина липопротеинов низкой плотности (ЛПНП) или плохого холестерина в крови человека.
Большая часть насыщенных жиров в нашем рационе поступает из продуктов животного происхождения, включая красное мясо, яйца и молочные продукты. Все эти продукты также содержат холестерин.
Многие люди считают, что употребление большого количества холестерина напрямую увеличивает уровень холестерина в крови. Однако в рекомендациях Министерства сельского хозяйства США по питанию от 2015 года говорится, что существует мало доказательств связи между диетическим холестерином и уровнями холестерина в крови.
Читайте дальше, чтобы узнать больше о связи между маслом и уровнем холестерина в крови. Мы также предлагаем некоторые заменители масла и объясняем, как снизить уровень холестерина.
Одна столовая ложка несоленого сливочного масла содержит 31 миллиграмм (мг) холестерина и 7,2 грамма (г) насыщенных жиров.
Американская кардиологическая ассоциация (AHA) рекомендует всем, кто стремится снизить уровень холестерина ЛПНП, получать не более 5–6 процентов от общего количества потребляемых калорий из насыщенных жиров.При диете в 2000 калорий это соответствует 11–13 г насыщенных жиров в день. Таким образом, две столовые ложки сливочного масла содержат больше насыщенных жиров, чем большинство людей должно потреблять ежедневно.
Употребление большого количества насыщенных жиров может повысить уровень холестерина ЛПНП. Поскольку сливочное масло содержит много насыщенных жиров, людям с высоким уровнем холестерина следует помнить о том, сколько они потребляют каждый день.
Однако обзор статей за 2014 год показывает, что людям следует сосредоточиться на поддержании благоприятного соотношения между уровнями ЛПНП и липопротеинов высокой плотности (ЛПВП).Авторы утверждают, что между потреблением насыщенных жиров и риском сердечных заболеваний или инсульта может не быть прочной связи.
Несмотря на это, AHA по-прежнему рекомендует людям с высоким уровнем холестерина контролировать потребление сливочного масла. Они предлагают заменить его полезными альтернативами жирам, такими как авокадо и оливковое масло.
Высокий холестерин не всегда может вызывать заметные симптомы. Поэтому некоторым людям может потребоваться анализ крови, чтобы проверить уровень холестерина в сыворотке крови.Очень важно контролировать уровень холестерина в крови, так как высокий уровень может привести к состоянию, называемому атеросклерозом.
Атеросклероз может вызвать следующие проблемы:
Поделиться на Pinterest Употребление большого количества овощей и растительных источников белка может помочь снизить уровень холестерина.Хотя многие люди принимают лекарства после диагноза «высокий уровень холестерина», следующие изменения образа жизни также могут помочь:
- употребление в пищу большого количества здоровых, стимулирующих сердце продуктов, таких как волокнистые цельные зерна, полезные жиры и продукты с высоким содержанием омега-3 жирных кислот. кислоты
- ограничение потребления частично гидрогенизированных масел, жареной пищи и продуктов, содержащих трансжиры
- употребление большого количества фруктов и овощей
- замена жирного мяса нежирным мясом, таким как индейка, курица и рыба
- включая волокнистые и белковые — богатые растительные источники, в том числе чечевица и фасоль, в рационе
- упражнения в течение не менее 30 минут каждый день
- ограничение потребления алкоголя
- отказ от курения
- попытка поддержания здорового веса
Масла с высоким содержанием ненасыщенных жиров, но с низким содержанием насыщенных жиров и трансжиров являются полезными для сердца заменителями сливочного масла.К ним относятся масла авокадо, оливковое и подсолнечное.
Некоторые люди используют маргарин вместо масла, но существуют противоречивые данные относительно этой замены. В маргарине используется растительное масло, поэтому он часто содержит меньше насыщенных жиров, чем сливочное масло, которое содержит жир животного происхождения. Однако твердый маргарин также может содержать насыщенные и трансжиры, поэтому лучше проверять этикетки с питанием.
Если у человека высокий уровень холестерина, он может спросить своего врача об использовании спредов на основе станола или стеролов, которые могут помочь снизить уровень холестерина.
С помощью баз данных о составе пищевых продуктов Министерства сельского хозяйства США можно быстро сравнить профили питания различных альтернатив сливочному маслу. Информация о пищевой ценности на упаковке пищевых продуктов также может помочь людям сделать правильный выбор. Целью должно быть максимальное ограничение потребления насыщенных и трансжиров.
Некоторым людям с высоким уровнем холестерина могут потребоваться лекарства, но врачи обычно всегда рекомендуют эти дополнительные диетические изменения изначально:
- приготовление пищи с использованием полезных для здоровья масел, таких как оливковое, авокадо или подсолнечное масло
- с использованием йогурта вместо масла, сливок, или сметана
- выбирая сливочное масло травяного откорма
- используя спреи масла вместо масла для придания аромата
Недавние исследования опровергают первоначальное мнение о том, что холестерин в рационе сильно влияет на холестерин в крови.Однако важно помнить о насыщенных и транс-жирах, поскольку они могут способствовать повышению уровня холестерина в крови. Люди с высоким уровнем холестерина могут иметь более высокий риск определенных состояний и заболеваний, таких как атеросклероз, инсульт и сердечный приступ.
Сливочное масло содержит много калорий и жиров, поэтому люди должны есть его в умеренных количествах или заменять его полезными ненасыщенными жирами. Употребление большого количества сливочного масла может способствовать увеличению веса и может сыграть определенную роль в повышении уровня холестерина ЛПНП.
Человек может продолжать употреблять сливочное масло в умеренных количествах как часть здоровой диеты, если его врач не сказал ему иначе.
.Использование, чего ожидать, результаты
Высокий уровень холестерина вызывает образование зубного налета, который может блокировать или сужать артерии, что приводит к сердечным приступам и другим серьезным проблемам со здоровьем.
Анализ холестерина — это простой способ проверить риск сердечных заболеваний у человека.
Поделиться на Pinterest Липидная панель или липидный профиль измеряют количество холестерина в крови.Тест на холестерин также называется липидной панелью или липидным профилем. Этот анализ крови определяет количество холестерина и триглицеридов в крови.
Количество холестерина и триглицеридов в крови может помочь врачам определить, образовался ли бляшек в артериях человека.
Полный тест на холестерин измеряет следующие четыре типа жиров в крови:
- Общий уровень холестерина: общее количество холестерина в крови человека.
- Холестерин липопротеидов низкой плотности (ЛПНП): часто называемый «плохим холестерином», это холестерин, который может накапливаться в артериях, повышая риск сердечного приступа и инсульта.
- Холестерин липопротеидов высокой плотности (ЛПВП): этот холестерин называют «хорошим холестерином», потому что он помогает защитить артерии от холестерина ЛПНП.
- Триглицериды: это жиры в кровотоке, которые дают телу энергию. Когда эти жиры не используются, организм накапливает их. Слишком много этих жиров может указывать на проблемы со здоровьем, включая болезни сердца.
Риски необработанного высокого холестерина
Высокий уровень холестерина часто не имеет признаков и симптомов, но может иметь разрушительные последствия для здоровья.Когда в крови слишком много холестерина, он накапливается в артериях и может затвердеть. Накопление зубного налета сужает артерии, уменьшает и замедляет кровоток к сердцу. Если кровоснабжение любой части сердца полностью заблокировано, возникает сердечный приступ.
Для чего нужен тест на холестерин?
Тест на холестерин — полезный инструмент для оценки риска сердечных заболеваний, включая инфаркт и инсульт.
Тест используется для измерения и анализа количества жиров в крови.Если в крови слишком много холестерина, можно начать лечение, чтобы снизить уровень холестерина и снизить риск сердечных заболеваний.
Кому подойдет? Как часто?
Каждый человек должен регулярно проверять уровень холестерина. Частота зависит от возраста и определенных факторов риска для здоровья.
Взрослый человек со средним риском сердечных заболеваний должен проверять уровень холестерина каждые 4–6 лет, начиная с 20 лет.
Некоторым взрослым необходимо проверять уровень холестерина более регулярно.К этим взрослым относятся следующие люди:
- те, у кого в семье были сердечные заболевания или высокий уровень холестерина
- те, у кого ранее был высокий уровень холестерина
- люди с диабетом
- люди с ожирением или избыточным весом
- неактивные люди
- люди, которые едят диета с высоким содержанием жиров
- мужчин старше 45 лет
- женщин старше 55 лет
- курильщиков
Кроме того, дети должны пройти тест на холестерин.Центры по контролю и профилактике заболеваний (CDC) рекомендуют проверять уровень холестерина у ребенка один раз в возрасте от 9 до 11 лет и еще раз в возрасте от 17 до 21 года. тесты.
Поделиться на PinterestАнализ крови на холестерин похож на другие анализы крови и может включать 12-часовой период голодания перед процедурой.В большинстве случаев тесты на холестерин требуют голодания, что означает отказ от еды и питья, кроме воды, в течение 12 часов до теста.
Из-за этого требования большинство людей предпочитают сдавать анализ на холестерин утром.
Во время и после
Тест на холестерин — довольно простая процедура. Он включает забор крови из вены и проводится так же, как и большинство других анализов крови.
Перед забором крови техник осмотрит руку, чтобы найти хорошую вену и очистить область антисептиком. Затем они наматывают повязку на руку рядом с местом укола, чтобы вена наполнилась кровью.
Затем техник вводит иглу в вену, и кровь собирается во флакон. Ремешок будет удален, пока игла остается на месте. После того, как будет собрано достаточное количество крови, техник удалит иглу и проведет ватный тампон на месте, чтобы остановить кровотечение. На эту область можно наложить небольшую повязку.
После теста особых соображений нет. Большинство людей могут вернуться к своему обычному дню сразу после теста на холестерин и могут поехать домой.В очень редких случаях тестовый сайт может быть заражен, но это крайне необычно.
По результатам теста определяется, нормальный ли уровень холестерина в крови человека.
Результаты будут разбиты на несколько категорий по типу жира. Результаты измеряются в миллиграммах холестерина на децилитр крови (мг / дл).
Общий уровень холестерина
Хорошим считается результат менее 200 мг / дл.Гранично высокие результаты находятся в диапазоне 200–239 мг / дл. Высоким уровнем холестерина считается любое число, превышающее 240 мг / дл.
Уровни холестерина ЛПВП
Для ЛПВП желательны более высокие уровни. Результат ниже 40 мг / дл — плохой. Результат от 40 до 59 мг / дл лучше, тогда как значение 60 мг / дл или выше — лучший результат.
Уровни холестерина ЛПНП
Рекомендации по холестерину ЛПНП различаются в зависимости от состояния здоровья человека.
- Людям с сердечными заболеваниями или диабетом следует стремиться к уровню ЛПНП ниже 70 мг / дл.
- Людям без сердечных заболеваний, но с повышенным риском сердечных заболеваний, необходимо поддерживать уровни ниже 100 мг / дл.
- Для людей без повышенного риска сердечных заболеваний уровни ЛПНП от 100 до 129 мг / дл почти идеальны.
- Значение от 130 до 159 мг / дл считается пограничным высоким для людей без сердечных заболеваний и высоким для тех, у кого сердечные заболевания присутствуют.
- Показание от 160 до 189 мг / дл считается высоким для людей без сердечных заболеваний и очень высоким для людей с сердечными заболеваниями.
- Показание выше 190 мг / дл считается очень высоким для всех групп.
Уровни триглицеридов
Уровни триглицеридов считаются желательными, если они ниже 150 мг / дл. От 150 до 199 мг / дл — это предел. Уровни от 200 до 499 мг / дл считаются высокими. Любой уровень выше верхнего предела этого диапазона считается очень высоким.
Высокий уровень холестерина не означает, что у человека автоматически разовьется болезнь сердца. Есть много способов контролировать уровень холестерина и снизить риск развития сердечных заболеваний.
Врач может порекомендовать изменение образа жизни и лекарства, которые помогут снизить уровень холестерина и снизить его.
Поделиться на Pinterest Людям с высоким уровнем холестерина рекомендуются изменения образа жизни, такие как соблюдение здоровой диеты и снижение веса.Изменения образа жизни при высоком уровне холестерина включают следующее:
Сахар и углеводы повышают уровень триглицеридов, поэтому рекомендуется придерживаться здоровой диеты с низким содержанием насыщенных жиров и пищевого холестерина, с низким содержанием сахара и углеводов и высоким содержанием растворимой клетчатки.
Врачи используют лекарства для снижения уровня холестерина у лиц с высоким риском. Есть несколько типов лекарств, которые помогают контролировать уровень холестерина. Эти препараты включают статины, никотиновую кислоту, фибриновую кислоту и ингибиторы абсорбции холестерина.
Тем, кто нуждается в лекарствах, следует по-прежнему соблюдать все рекомендации по образу жизни и диете для снижения уровня холестерина. Сочетание изменения образа жизни и приема лекарств обычно может снизить уровень холестерина у большинства людей.
.| Статины Аторвастатин (Липитор) Флувастатин (Лескол XL) Ловастатин (Альтопрев) Питавастатин (Ливало) Правастатин (Правахол) Розувастатин (Крестор) Симорвастатин (ЗиМорвастатин) | Снижение ЛПНП и триглицеридов; немного увеличить HDL | Болезненность и боль в мышцах, повышение уровня сахара в крови; возможное взаимодействие с грейпфрутовым соком, запор, тошнота, диарея, боли в желудке, судороги |
| Смолы, связывающие желчные кислоты Холестирамин (Превалит) Колезевелам (Велхол) Колестипол (Колестид) | Снижение ЛПНП | Запор, вздутие живота, тошнота, газы, изжога |
| Ингибитор абсорбции холестерина Эзетимиб (Зетия) | Снижает ЛПНП; немного снижает уровень триглицеридов; немного увеличивает HDL | Боль в желудке, утомляемость, болезненность мышц |
| Комбинированный ингибитор абсорбции холестерина и статин Виторин (эзетимиб-симвастатин) | Снижает ЛПНП и триглицериды; увеличивает HDL | Боль в животе, утомляемость, газы, запор, боль в животе, судороги, болезненность мышц, боль и слабость; возможное взаимодействие с грейпфрутовым соком |
| Фибраты Фенофибрат (Антара, Липофен и др.) Гемфиброзил (Лопид) | Понижение уровня триглицеридов; возможно повышение HDL | Тошнота, боли в животе, головные боли, головокружение |
| Ниацин Ниацин, отпускаемый по рецепту (Ниакор, Ниаспан) | Снижает ЛПНП и триглицериды; увеличивает HDL | Покраснение лица и шеи, зуд, расстройство желудка, повышение сахара в крови |
| Омега-3 жирные кислоты Рецептурная добавка омега-3 жирных кислот (Lovaza) Икосапент этил (Vascepa) | Понижение уровня триглицеридов; может увеличить HDL | Отрыжка, рыбный вкус, расстройство желудка |
| Комбинация статинов и блокаторов кальциевых каналов Амлодипин-аторвастатин (Кадуэт) | Снижает ЛПНП и триглицериды; снижает артериальное давление | Покраснение лица и шеи, головокружение, учащенное сердцебиение, мышечные боли и слабость; возможное взаимодействие с грейпфрутовым соком |
| Инъекционные препараты Алирокумаб (Пралуент) Эволокумаб (Репата) | Снижает уровень ЛПНП, часто используется у людей с генетическим заболеванием, вызывающим очень высокий уровень ЛПНП, или у людей с сердечными заболеваниями, холестерин которых трудно контролировать с помощью других лекарств. | Зуд, отек, боль или синяк в месте инъекции; сыпь; крапивница; отек носовых ходов |
